TIPS DE CIRUGIA PEDIATRICA
Anuncio

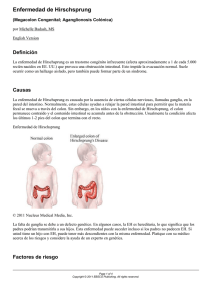
TIPS DE CIRUGIA PEDIATRICA Apendicitis: La secuencia típica de los síntomas es: Anorexia Dolor en meso o epigastrio Dolor en FID Afección en la marcha Fiebre Deterioro del estado general La cuenta leucocitaria por arriba de 15,000 cels/mm 3 sugiere perforación Una BH normal no descarta el diagnóstico ni tampoco una cuenta menor de 15,000 leucos descarta la posibilidad de perforación A la E.F. el hallazgo más práctico son los signos de irritación peritoneal (Von Blumberg o dolor a la descompresión o a la percusión) Siempre realizar tacto rectal (diferirlo si lo va a ejecutar el cirujano) El Dx. es clínico y el estudio imagenológico más frecuentemente utilizado es la Rx. simple de abdomen. El USG tiene una sensibilidad mayor pero poca especificidad. En caso de duda utilizar TAC En el USG el dato de mayor utilidad es la imposibilidad para comprimir el apéndice. Los principales Dx. Dif. Deben establecerse con GEPI, IVU y Adenitis Mesentérica. Invaginación Intestinal: El 95% de los pacientes son lactantes menores (4 a 10 meses de edad) Solo en el 5% se encuentra un punto guía El punto guía más frecuente es el Divertículo de Meckel En el cuadro clínico predominan las crisis de llanto (10 min) intercaladas con periodos de reposo o somnolencia (20 a 30 min) La hematoquezia como jalea de frambuesa aparece de manera espontánea o al hacer tacto rectal. A la E.F. puede encontrarse el “signo de la morcilla” En el tacto rectal, si la invaginación ha avanzado hasta el recto se puede sentir el signo del “hocico de tenca”. Si el intestino invaginado protruye a través del ano puede confundirse con “prolapso rectal” En la Rx. simple de abdomen se encuentra ausencia de aire en FID (se puede trazar una línea diagonal entre el CSD y la FII, las asas intestinales están por arriba de esa línea, lo que equivale al signo de Dance) En el USG puede indentificarse la imagen de “diana o dona” en un corte transversal y en el longitudinal la imagen de “pseudo-riñón” La variedad más frecuente es la ileo-cólica, después la ileo-ileal y por último la colo-cólica El diagnóstico y tratamiento se establece con un Colon por Enema (reducción hidrostática) o mediante la inyección de aire (reducción neumática) El signo de la “copa de champagne” identifica la cabeza de la invaginación Los lactantes menores que se reinvaginan pueden volverse a tratar mediante reducción hidrostática o neumática. Los niños mayores que se reinvaginan deben ser operados. El Dx. Dif. debe establecerse con otras causas de obstrucción intestinal, en el lactante menor la más importante a descartar es malrotación con vólvulos del intestino medio. Atresia Esofágica: El polihidroamnios se presenta en casi el 100% de los casos En el USG prenatal puede encontrarse burbuja gástrica pequeña o ausente La permeabilidad esofágica debe comprobarse pasando una sonda Fr. 10 ó 12 Los signos habituales son la sialorrea, tos o regurgitación inmediata de los alimentos El Dx. se hace mediante esofagograma con medio hidrosoluble llenando solamente 1 o 2 espacios vertebrales, o con sonda marcada En las Rx. tóraco-abdominales en los tipos I y II no hay aire en abdomen; en los tipos III, IV y V si hay aire en abdomen. El tipo más común es la tipo III, y le siguen en frecuencia la tipo V y la tipo I Las malformaciones más frecuentes son costo-vertebrales, cardiacas, anorectales, atresia intestinal (más la duodenal) y forma parte del VACTER o VACTERLi Los tipos I y II generalmente requieren substitución esofágica Los tipos III y IV se corrigen con esofagoplastía de Cameron-Height El abordaje es a través del hemitorax derecho a menos que exista arco aórtico a la derecha La complicaciones postoperatorias más frecuentes son ERGE, estenosis o fuga de la anastomosis Atresia Intestinal: La más frecuente de todas es la duodenal Existe el antecedente de polihidroamnios en el 50% de los casos en las duodenales y en el 25% de las yeyuno-ileales Las manifestaciones inician desde el primer día de vida con distensión abdominal y vómitos por lo general biliares El estudio de gabinete más útil es la Rx. simple de abdomen En la duodenal se ve el signo de la “doble burbuja” con ausencia de aire en el resto del abdomen El número de asas intestinales visibles aumenta conforme la obstrucción es más baja. En las estenosis pueden verse asas dilatadas pero con aire distal aparente hasta el hueco pélvico En la atresia ileal se puede practicar un colon por enema para buscar “microcolon” El tipo de atresia yeyuno-ileal más frecuente es la III-a Los tipos de atresia yeyuno-ileal que pueden resultar en síndrome de intestino corto son los III-b y IV Los diagnósticos diferenciales de la atresia duodenal son el páncreas anular y la obstrucción duodenal por bandas de Ladd Los diagnósticos diferenciales de la atresia ileal son el íleo meconial y la enfermedad de Hirschsprung (principalmente la variedad “total”) y malrotación intestinal sin vólvulus. El tratamiento ideal en la atresia duodenal es la duodeno-duodenoanastomosis en “diamante” El tratamiento ideal en la atresia yeyuno-ileal es la resección de la porción dilatada con anastomosis termino-oblicua MARA: La variedad más frecuente en el hombre es la Malformación Ano-rectal con fístula recto-uretral bulbar, le sigue en frecuencia la MARA con fístula rectoprostática y la más rara es la recto-vesical La variedad más frecuente en la mujer es la MARA con fístula recto-vestibular, le sigue en frecuencia la Cloaca Las malformaciones más frecuentes son la genito-urinarias y las esqueléticas (sacro), pero recordar que forma parte de la asociación VACTER De las gastrointestinales las más frecuentes son la atresia esofágica y la duodenal Todas las MAR altas o intermedias requieren hacer una sigmoidostomía o colostomía de bocas separadas Las MAR bajas pueden repararse mediante anoplastía (o ARPSP limitada) El tratamiento definitivo es con una Ano-recto-plastía-sagital-posterior. La principal complicación de los pacientes operados es el estreñimiento. Hernias Diafragmáticas: El defecto más común es el Postero-lateral o Hernia de Bouchdalek El lado más afectado es el izquierdo (aprox. 80%) Se puede diagnosticar prenatalmente por la presencia de cámara gástrica o asas intestinales en el tórax Al momento del nacimiento el paciente puede lucir normal, poco después desarrolla datos de insuficiencia respiratoria. El estigma clínico más importante es el abdomen en “batea” o escafoideo (eskaphos = bote; eidos = forma) En la EF del torax hay ausencia de ruidos respiratorios en el lado afectado y ruidos peristálticos en su lugar En la reanimación no utilizar bolsa-válvula-mascarilla. Intubar al paciente de primera intención y colocar sonda orogástrica (SOG) En la Rx. toraco-abdominal se pueden ver imágenes “quísticas” en hemitorax izquierdo o la SOG dentro del tórax, y en los defectos derechos, herniación del hígado. Recordar que en la Rx. tóraco-abdominal se debe buscar siempre la cámara gástrica La hernia de Bochdalek siempre se asocia a Malrotación Intestinal El pronóstico de estos pacientes depende del grado de hipoplasia pulmonar, la presencia de hipertensión arterial pulmonar y la asociación de cardiopatías. El tratamiento quirúrgico es la plastía diafragmática. ERGE: No confundir RGE con ERGE. El RGE es un evento fisiológico normal que se ve en pacientes de 1 a 9 meses de edad. En estos pacientes predomina la regurgitación con episodios de vómito ocasionales, pero no provoca afecciones locales ni sistémicas. El diagnóstico de ERGE se establece cuando el RGE si produce lesiones o afecciones locales o sistémicas (principalmente en peso y talla) El signo más frecuente del ERGE en los lactantes es la irritabilidad El estudio de gabinete de mayor especificidad es la pH-metría esofágica La SEGD es el estudio que se hace en primer lugar, da información morfológica, y aunado a endoscopía y toma de biopsia establece el Dx. en cerca del 95% de los casos. El tratamiento es médico con posición, dieta fraccionada, espesada, sin irritantes, proquinéticos, bloqueadores H2 o bloqueadores de bomba de protones. Las indicaciones quirúrgicas principales son: falla al tratamiento médico supervisado (6 semanas); coexistencia de hernia hiatal, estenosis esofágica o conato de muerte (crisis de apnea). La técnica más utilizada es la funduplicación de Nissen El diagnóstico diferencial debe establecerse con Hipertrofia Pilórica Infantil, Obstrucción parcial del antro gástrico o duodeno proximal, alteraciones metabólicas (acidosis tubular renal) Divertículo de Meckel: Es el remanente onfalo-mesentérico más común Se manifiesta por sangrado de tubo digestivo (STD) bajo o dolor abdominal (diverticulitis) Por lo general se manifiesta antes de los 2 años de edad Se localiza a 2 pies de la válvula ileocecal Tienen 2 tipos de mucosa ectópica: gástrica o pancreática El diagnóstico se establece con un Gammagrama con Tc 99 Cuando se manifiesta por STD su principal diagnóstico diferencial debe hacerse con duplicación intestinal (tubular) Cuando se manifiesta con dolor debe diferenciarse de una Apendicitis El tratamiento consiste en la resección del divertículo junto con los segmentos intestinales aledaños de 2 o 3 cms de largo a ambos lados y anastomosis T-T. Hipertrofia Pilórica Infantil: Es la causa de intervención quirúrgica abdominal más frecuente en el RN. Se presenta por lo general alrededor de las 3 semanas de vida, con predominio en varones (4:1) y en primogénitos Se manifiesta por vómitos de contenido gástrico progresivos en frecuencia y volumen hasta que se hacen a toda ingesta A la E.F. puede llegarse a palpar la “Oliva” pilórica En la actualidad el Dx. se hace mediante USG. Recordar que las medidas del píloro son similares al número π = 3.1416 (grosor de la pared de 3 mm o menor de 4 mm; ancho 14 mm y largo 16 mm) En caso de duda hacer SEGD en donde se ve el signo de la “cola de ratón” La alteración metabólica que produce es una alcalosis metabólica por pérdida de iones cloro El Dx. Dif. más frecuente es la ERGE y más raramente una membrana antral fenestrada El tratamiento consiste en la Piloromiotomía de Ramstedd Defectos de pared abdominal: Recordar que el intestino regresa del celoma extraembrionario a la cavidad celómica intra-embrionaria y se cierra la pared abdominal a la 12ª semana de gestación. La gastrosquisis es el resultado de un insulto vascular que provoca ruptura de la pared abdominal que ya se había cerrado, por lo general del lado derecho del cordón umbilical En el onfalocele, en cambio, el proceso de cierre de los pliegues cefálico, caudal y los laterales no se completa y el cordón umbilical forma parte del saco El saco que recubre al onfalocele está formado por amnios, gelatina de Warthon y peritoneo El defecto de la pared en la gastrosquisis mide menos de 4 cms y en el onfalocele es mayor de 4 cms (4 a 10 cms) La hernia del cordón es un defecto similar al onfalocele pero mide menos de 4 cms. En la gastrosquisis las visceras que se hernían son por lo general huecas ( sin embargo pueden encontrarse utero, ovarios y testículos) En el onfalocele se hernían vísceras macizas junto con las huecas. Principalmente el hígado. El onfalocele se asocia más frecuentemente a otras malformaciones, primordialmente cardiacas; la gastrosquisis se asocia poco a otras malformaciones y por lo general son atresias intestinales. En la sangre materna pueden encontrarse niveles elevados de alfa-fetoproteína Ambas entidades tienen siempre Malrotación Intestinal El tratamiento ideal, siempre que sea posible, es el cierre primario, si no puede efectuarse debe colocarse una malla en forma de silo y hacer plicaturas progresivas hasta lograr el cierre de la pared. En los casos de onfalocele íntegro, en donde no se puede operar al paciente se pueden hacer pinceladas con mercuro-cromo y sulfadiazina de plata o nitrato de plata. La causa más frecuente de obstrucción postoperatoria es funcional Enfermedad e Hirschsprung: Se manifiesta más frecuentemente como estreñimiento que inicia desde la época de R.N. Habitualmente hay falta de evacuación de meconio durante las primeras 48 hrs de vida y se observa distensión abdominal progresiva La variedad más frecuente es el Hirschsprung clásico en donde la afección es del recto-sigmoides. Otras variedades son el Hirschsprung de segmento corto que afecta una porción del recto, la de segmento largo que afecta desde el recto hasta el ángulo esplénico del colon, la total que afecta todo el colon y el íleon distal, y el Hirschsprung universal que afecta más alla del ileon e incluso todo el tubo digestivo. El diagnóstico se sospecha mediante colon por enema que muestra una zona de transición habitualmente en el recto-sigmoides que corresponde a la variedad clásica, ( en el total produce la imagen en signos de interrogación) El diagnóstico definitivo se establece mediante biopsias de colon. La complicación más frecuente es la enterocolitis En los pacientes RN puede producir apendicitis El tratamiento incluye la derivación del colon mediante una colostomía sobre la zona funcional del colon (determinada mediante biopsias); el descenso transrectal del colon (“pull throug”) y el cierre de la colostomía.