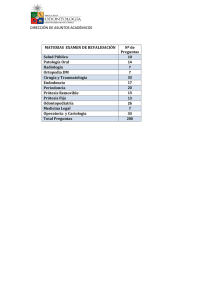
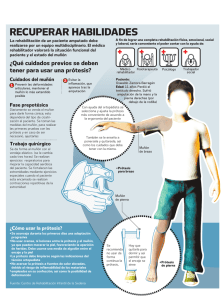
Protesis, Ortesis y Ayudas Tecnicas booksmedicos.org
Anuncio

ELSEVIER MASSON © 2009 Elsevier España, S.L. Es una publicación MASSON Travessera de Gràcia, 17-21 08021 Barcelona, España Fotocopiar es un delito (Art. 270 C.P.) Para que existan libros es necesario el trabajo de un importante colectivo (autores, traductores, dibujantes, correctores, impresores, editores...). El principal beneficiario de ese esfuerzo es el lector que aprovecha su contenido. Quien fotocopia un libro, en las circunstancias previstas por la ley, delinque y contribuye a la «no» existencia de nuevas ediciones. Además, a corto plazo, encarece el precio de las ya existentes. Este libro está legalmente protegido por los derechos de propiedad intelectual. Cualquier uso fuera de los límites establecidos por la legislación vigente, sin el consentimiento del editor, es ilegal. Esto se aplica en particular a la reproducción, fotocopia, traducción, grabación o cualquier otro sistema de recuperación de almacenaje de información. ISBN: 978-84-458-1969-2 Depósito legal: NA. 0203 - 2009 Producción editorial: GEA consultoría editorial, s.l. Impreso en GraphyCems Advertencia La medicina es un área en constante evolución. Aunque deben seguirse unas precauciones de seguridad estándar, a medida que aumenten nuestros conocimientos gracias a la investigación básica y clínica habrá que introducir cambios en los tratamientos y en los fármacos. En consecuencia, se recomienda a los lectores que analicen los últimos datos aportados por los fabricantes sobre cada fármaco para comprobar la dosis recomendada, la vía y duración de la administración y las contraindicaciones. Es responsabilidad ineludible del médico determinar las dosis y el tratamiento más indicado para cada paciente, en función de su experiencia y del conocimiento de cada caso concreto. Ni los editores ni los directores asumen responsabilidad alguna por los daños que pudieran generarse a personas o propiedades como consecuencia del contenido de esta obra. El editor ZAMBUDIO 00 (i-xii).indd i 21/1/09 10:41:31 ERRNVPHGLFRVRUJ ELSEVIER MASSON ZAMBUDIO 00 (i-xii).indd iii 21/1/09 10:41:32 Colaboradores Juan Andrade Ortega Jefe del Servicio de Rehabilitación, Hospital Ciudad de Jaén (Jaén). María del Mar Carrión Martín Facultativa especialista de Área del Servicio de Rehabilitación, Hospital Ciudad de Jaén (Jaén). Francisca Carrión Pérez F.E.A. del Servicio de Rehabilitación, Hospital Clínico San Cecilio (Granada). Oriol Cohí Riambau Director gerente, Instituto Técnico Ortopédico (Barcelona). Carmen Echevarría Ruiz de Vargas Jefa del Servicio de Rehabilitación, Hospital Universitario Virgen del Rocío (Sevilla). Profesora asociada de la Facultad de Medicina, Universidad de Sevilla (Sevilla). Alberto Esquenazi Director del Centro Regional de Amputados, jefe de la Clínica de Prótesis y Ortesis, director del Laboratorio de Análisis de la Marcha y el Movimiento, Centro Médico Albert Einstein (Filadelfia, EE. UU.). Ángel Fernández González Jefe de la Unidad de Prótesis y Ortesis, Servicio de Medicina Física y Rehabilitación, Hospital Universitario Central de Asturias (Oviedo, Asturias). Profesor asociado, Universidad de Oviedo (Oviedo, Asturias). Vicente Gomar Sancho Profesor de la Escuela de Técnica Ortopédica, Instituto Ausiàs March (Valencia). Alba Gómez Garrido M.I.R. de Rehabilitación y Medicina Física, Hospital Vall d’Hebron (Barcelona). Miguel Ángel González Viejo Jefe clínico de la Unidad de Lesionados Medulares del Servicio de Rehabilitación, Hospital Vall d’Hebron (Barcelona). Elsa López de Lacey Médica adjunta del Servicio de Medicina Física y Rehabilitación, Hospital Clínico San Carlos (Madrid). Profesora asociada del Departamento de Medicina Física y Rehabilitación de la Facultad de Medicina, Universidad Complutense de Madrid (Madrid). v ZAMBUDIO 00 (i-xii).indd v 21/1/09 10:41:32 Ángela López del Río Colaboradores Terapeuta ocupacional, Hospital Universitario Virgen de las Nieves (Granada). Profesora de la Escuela de Ciencias de la Salud, Universidad de Granada (Granada). Felipe Pascual Gómez Jefe de la Sección de Ortoprótesis del Servicio de Medicina Física y Rehabilitación, Hospital Clínico San Carlos (Madrid). Profesor asociado del Departamento de Medicina Física y Rehabilitación de la Facultad de Medicina, Universidad Complutense de Madrid (Madrid). Encarnación Pina Paniagua Fisioterapeuta de la Unidad de Prótesis y Ortesis del Departamento de Rehabilitación, Hospital Universitario Virgen de las Nieves (Granada). Mabel Ramos Sánchez Profesora titular del Departamento de Medicina Física y Rehabilitación, Universidad Complutense de Madrid (Madrid). Manuel Rodríguez Piñero F.E.A. de la Unidad de Prótesis y Ortesis del Servicio de Rehabilitación, Hospital Universitario Virgen del Rocío (Sevilla). Profesor asociado de la Facultad de Medicina, Universidad de Sevilla (Sevilla). Jesús Salcedo Luengo Médico ortopeda, Clínica Ortopédica Salcedo (Madrid). Felip Salinas Castro Médico ortopeda, Instituto Técnico Ortopédico (Barcelona). Judith Sánchez Raya Médica adjunta de Medicina Física y Rehabilitación, Hospital Vall d’Hebron (Barcelona). Carlos Sotos Portalés Profesor, Universidad de Valencia (Valencia). Raquel Valero Alcaide Profesora titular del Departamento de Medicina Física y Rehabilitación, Universidad Complutense de Madrid (Madrid). Ramón Viladot Perice Jefe del Servicio de Cirugía Ortopédica y Traumatología, Clínica Tres Torres (Barcelona). Ramón Zambudio Periago Coordinador de la Unidad de Prótesis y Ortesis del Departamento de Rehabilitación, Hospital Universitario Virgen de las Nieves (Granada). vi ZAMBUDIO 00 (i-xii).indd vi 21/1/09 10:41:32 Presentación Las prótesis, las ortesis y las ayudas técnicas forman parte de un campo que se denomina ortopedia técnica. La idea de escribir este libro surgió después de comprobar la escasez de bibliografía en español sobre esta materia. La ortopedia técnica está sujeta a continuos avances, debido al desarrollo de nuevos materiales y la demanda creciente de estos productos por una población cada vez más envejecida y dependiente. Este libro no pretende tratar todos los temas con gran profusión de detalles, sino que intenta una aproximación inicial a la ortopedia. Se ha pretendido que el contenido informativo sea actual, útil y orientado hacia la práctica clínica en los aspectos referentes a la rehabilitación de los amputados de miembro superior e inferior, ortesis de miembros, tronco y cráneo, y ayudas técnicas en sus distintos apartados. Son varias las especialidades sanitarias que deben conocer este campo: el médico rehabilitador y el cirujano ortopédico como prescriptores de estos productos, los técnicos ortopédicos como fabricantes, y los fisioterapeutas y terapeutas ocupacionales como encargados de la adaptación y la acomodación de estos productos al paciente. Naturalmente, para poder escribir un libro de este tipo se necesita aunar los esfuerzos de muchos profesionales. En este caso se ha conseguido reunir un numeroso grupo de prestigiosos especialistas del campo de la ortopedia, nacionales y extranjeros, con una amplia experiencia en estos temas y a los que aprovecho para agradecer el esfuerzo realizado. Sin ellos habría sido imposible la confección de este libro. RAMÓN ZAMBUDIO PERIAGO vii ZAMBUDIO 00 (pag_vii).indd vii 21/1/09 10:42:49 Prólogo No es nada fácil presentar a alguien con el prestigio del Dr. Ramón Zambudio, ganado con su esfuerzo y dedicación, quien me honra al invitarme a prologar este libro, no por mis méritos, que son pocos, sino por la entrañable amistad que nos une desde hace más de veinte años. Nos conocimos cuando acababa de ser nominado como jefe de la Unidad de Prótesis y Ortesis que el Dr. Salinas había creado en el Departamento de Rehabilitación de la Ciudad Sanitaria Virgen de las Nieves de Granada. Por aquel entonces, creíamos que existía un gran desconocimiento de la técnica ortopédica entre los profesionales médicos y paramédicos. Estábamos de acuerdo en que la universidad española impartiera docencia a los técnicos ortopédicos, pero nos pareció una limitación que no se ampliara el conocimiento al conjunto de profesionales de la rehabilitación. Ciertamente, esta laguna fue subsanada posteriormente por algunas Facultades de Medicina, al mismo tiempo que los Dres. Salinas y Zambudio organizaban el I Curso Teórico-Práctico de Actualización en Prótesis y Ortesis, al que fui invitado y que resultó un éxito rotundo de público y crítica. Tal es así que cada dos años se ha ido repitiendo, ampliado y mejorado con la incorporación de temas tan amplios como las ayudas técnicas o con la presentación de las innovaciones y las investigaciones de las industrias manufactureras de componentes ortoprotésicos. El curso, con el devenir del tiempo, ha alcanzado una relevancia internacional, y lo cierto es que en 2009 se celebra ya la octava edición. Yo estaré allí puntualmente, aunque pierda el avión o se interpongan tormentas en el camino, y conmigo estarán también residentes de rehabilitación y traumatología de todas partes de España, junto con fisioterapeutas, terapeutas ocupacionales y con todo aquel que tenga algo que ver con la rehabilitación de los discapacitados. Como parece ser que a mi amigo Ramón le sobraba tiempo, hace ocho años preparó otro curso sobre Evidencias Científicas en Rehabilitación y Medicina Física, que ha obtenido tanto éxito como el anterior. Esta capacidad de coordinar y dirigir cursos exitosos sólo es posible cuando su director es un hombre con ilusión y fe en lo que hace, tiene dotes de organización fuera de lo común, honradez y esplendidez para dar todo a cambio de recibir poco, y vive en este mundo convencido y convenciendo a los demás de estar haciendo una labor importante. Y ahora, ¡un libro! Hace años, en una reunión informal, a alguien se le ocurrió comentar: «Con lo tozudo que es Ramón, cualquier día nos hace un libro sobre ortopedia o nos reescribe El Quijote». ix ZAMBUDIO 00 (i-xii).indd ix 21/1/09 10:41:32 Prólogo A lo largo de los años, muchos ponentes de conocida solvencia han expuesto en los cursos su experiencia sobre los más variados temas, incluidas las innovaciones que se han sucedido en la ciencia ortopédica. Todo este bagaje científico acumulado ha sido un estímulo para que el Dr. Zambudio lo exponga en esta publicación, que, bajo mi punto de vista, es el esfuerzo docente que tanto ha ansiado realizar desde hace veinte años. Pocas áreas de la sanidad han logrado unos avances científicos tan importantes como los que se han producido en el campo de las ortesis y de las prótesis, que en este volumen se presentan además con la visión y los conocimientos de unos especialistas experimentados. Este libro viene a llenar un espacio importante en la bibliografía ortopédica, junto con otras magníficas monografías publicadas hace años por el profesor Viladot y el COI, que tan buenos servicios han prestado y prestan a todos aquellos que quieran saber sobre protésica y ortésica. Sinceramente, a mi entender, el Dr. Zambudio con este libro ha reescrito el capítulo de «Don Quijote y los molinos de viento». JESÚS SALCEDO LUENGO x ZAMBUDIO 00 (i-xii).indd x 21/1/09 10:41:32 Índice de capítulos 1 Introducción a la biomecánica Felip Salinas Castro y Oriol Cohí Riambau 1 2 Materiales en ortopedia técnica Vicente Gomar Sancho 9 3 Epidemiología de la amputación María del Mar Carrión Martín y Francisca Carrión Pérez 15 4 Psicología del amputado María del Mar Carrión Martín y Francisca Carrión Pérez 21 5 Búsqueda de información en Internet Juan Alfonso Andrade Ortega 27 6 Prótesis en amputaciones parciales del pie Felip Salinas Castro y Oriol Cohí Riambau 33 7 Pies protésicos Felip Salinas Castro y Oriol Cohí Riambau 43 8 Prótesis en amputaciones tibiales Felip Salinas Castro y Oriol Cohí Riambau 51 9 Prótesis en desarticulación de rodilla Ramón Zambudio Periago 63 10 Prótesis en amputaciones femorales Ángel Fernández González 69 11 Desarticulación de cadera y hemipelvectomía Ángel Fernández González 89 12 Alineación de las prótesis de miembro inferior Ángel Fernández González 97 13 Rehabilitación en el amputado de miembro inferior Ramón Zambudio Periago 105 14 Valoración de la marcha en el amputado de miembro inferior Alberto Esquenazi 111 15 Fisioterapia en el amputado de miembro inferior Encarnación Pina Paniagua 123 16 Seguimiento del amputado protetizado de miembro inferior Ramón Zambudio Periago 131 17 Introducción a las prótesis de miembro superior Ángel Fernández González 137 18 Prótesis en amputaciones de mano y antebrazo Ángel Fernández González 143 19 Prótesis en desarticulación de codo, brazo y hombro Felip Salinas Castro 155 20 Terapia ocupacional en el amputado de miembro superior Ángela López del Río 165 xi ZAMBUDIO 00 (i-xii).indd xi 21/1/09 10:41:32 Índice de capítulos 21 Malformaciones y ortoprótesis Jesús Salcedo Luengo 175 22 Osteointegración en amputados Ramón Zambudio Periago 191 23 Aparatos de marcha Miguel Ángel González Viejo y Alba Gómez Garrido 197 24 Ortesis de cadera Manuel Rodríguez-Piñero Durán y Carmen Echevarría Ruiz de Vargas 213 25 Ortesis de rodilla Manuel Rodríguez-Piñero Durán y Carmen Echevarría Ruiz de Vargas 221 26 Ortesis plantares. Plantillas ortopédicas Ramón Viladot Pericé, Felip Salinas Castro y Oriol Cohí Riambau 229 27 Calzado ortopédico Felip Salinas Castro, Oriol Cohí Riambau y Ramón Viladot Pericé 237 28 Ortesis de hombro y codo Carmen Echevarría Ruiz de Vargas y Manuel Rodríguez-Piñero Durán 245 29 Ortesis de mano Carmen Echevarría Ruiz de Vargas y Manuel Rodríguez-Piñero Durán 251 30 Ortesis para las deformidades torácicas. Escoliosis y cifosis Miguel Ángel González Viejo y Judith Sánchez Raya 259 31 Ortesis cervicales Ramón Zambudio Periago 281 32 Ortesis dorsolumbares Ramón Zambudio Periago 285 33 Ortesis para deformidades craneales Jesús Salcedo Luengo 291 34 Ayudas para la marcha Ramón Zambudio Periago 301 35 Sillas de ruedas Carlos Sotos Portalés 309 36 Ayudas técnicas versus productos de apoyo Felipe Pascual Gómez 319 37 Ayudas técnicas en las actividades de la vida diaria Mabel Ramos Sánchez y Felipe Pascual Gómez 323 38 Grúas y sistemas de transferencias Elsa López de Lacey y Felipe Pascual Gómez 329 39 Comunicación aumentativa y alternativa Felipe Pascual Gómez 333 40 Domótica y control del entorno Felipe Pascual Gómez 339 41 Prevención de úlceras por presión Raquel Valero Alcaide y Felipe Pascual Gómez 345 Índice alfabético 349 xii ZAMBUDIO 00 (i-xii).indd xii 21/1/09 10:41:32 1 Introducción a la biomecánica Felip Salinas Castro y Oriol Cohí Riambau © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. DEFINICIÓN El estudio del cuerpo humano se realiza desde diferentes disciplinas, pues la interacción entre el sistema óseo, nervioso y musculoesquelético precisa de un análisis multidisciplinar para entender todos los mecanismos que en él se producen. La aplicación de dispositivos ortoprotésicos debida a algún tipo de disfunción del aparato locomotor y las acciones que se producen de forma recíproca añaden un elemento más de complejidad a los procesos biomecánicos que se derivan de esta interacción. La biomecánica se ha defi nido de formas diversas. Una de las definiciones más simples y aceptadas la explica como la ciencia que estudia las relaciones entre el cuerpo humano y las leyes de la física. Otra definición, de la Sociedad Ibérica de Biomecánica, la considera como el estudio de las fuerzas actuantes y/o generadas por el cuerpo humano y de los efectos que estas fuerzas ejercen en los tejidos o materiales implantados en el organismo. Una versión más actualizada, del Instituto de Biomecánica de Valencia, explica que la biomecánica es un conjunto de conocimientos interdisciplinares generados a partir del uso, con el apoyo de otras ciencias biomédicas, de los conocimientos de la mecánica y distintas tecnologías en el estudio del comportamiento de los sistemas biológicos (en particular del cuerpo humano) y en resolver los problemas que le provocan las distintas condiciones a la que puede verse sometido [1]. Existen una serie de conceptos clásicos –como las fuerzas, las palancas, los vectores o las leyes de Newton– que se deben conocer para profundizar en la ciencia de la biomecánica, pero sobre los que no vamos a insistir en esta introducción. A partir de estos fundamentos básicos, la biomecánica aplicada a las ortesis y a las prótesis va mucho más allá, pues se interrelaciona con otras disciplinas científicas, como la biónica, la cibernética, la ergonomía o la robótica. Los movimientos de las articulaciones se describen usando tres planos de referencia: • Sagital: divide el cuerpo en una parte derecha y otra izquierda. • Coronal o frontal: divide el cuerpo en una parte anterior y otra posterior. • Transversal: divide al cuerpo en una parte superior y otra inferior. Los movimientos de las articulaciones se relacionan con estos tres planos. En el plano sagital se ejecutan la flexión y la extensión; en el coronal, la abducción y la aducción o el varo y el valgo, y en el transverso, la rotación interna y externa. 1 LABORATORIOS DE ANÁLISIS DE LA MARCHA HUMANA Desde la aparición de los primeros laboratorios de biomecánica (v. figura 1-1), un elevado porcentaje de estudios biomecánicos se apoyan en los análisis de la marcha humana. Estos laboratorios admiten diferentes grados de complejidad en cuanto a los equipamientos utilizados. Podemos destacar: proporcionan mediciones cuantitativas de las cargas que soportan por unidad de superficie; es una evolución cuantitativa y cualitativa de la información que nos han proporcionado hasta ahora los podoscopios [4]. Estos sistemas realizan mediciones en tiempo real con ayuda de equipos informáticos. Las plantillas instrumentadas consisten en unas láminas con sensores que se colocan en el interior del calzado y que nos proporcionan las cargas que soporta la planta del pie en las condiciones en las que este se desenvuelve habitualmente, es decir, con calzado y en movimiento. Prótesis, ortesis y ayudas técnicas Análisis visual Se puede realizar con o sin registro de vídeo. Cuando no es posible una conclusión clínica visual, es preferible apoyarnos en el registro con cámara de vídeo. Es una herramienta complementaria que ayuda a superar las limitaciones del análisis visual de la marcha. El análisis se realiza mediante el visionado de la cinta, observando las anormalidades de la marcha en las diferentes tomas e interpretando la historia clínica y el examen físico de la persona evaluada [2]. Plataformas de fuerzas o dinamométricas La mayoría de estudios biomecánicos se han basado en técnicas clásicas para la determinación de fuerzas de reacción (plataformas de fuerzas) y de momentos articulares producidos por estas fuerzas. Las plataformas dinamométricas registran los tres componentes (vertical, anteroposterior y transversal) de las fuerzas ejercidas sobre las plataformas a lo largo del tiempo. Los visualizadores simultáneos de vectores de fuerzas e imágenes ayudan a valorar la interacción de las ortesis y prótesis aplicadas al aparato locomotor [3]. Sistemas de análisis de movimientos Se basan en el uso de técnicas de registro de imágenes, que, una vez procesadas, pueden aplicarse al estudio biomecánico de los movimientos del cuerpo humano, al análisis ergonómico de los puestos de trabajo o a la técnica deportiva. Los estudios cinemáticos calculan los ángulos de las articulaciones del cuerpo en los tres planos, detectan la posición, velocidades y aceleraciones de los puntos anatómicos de interés. Los estudios cinéticos muestran las fuerzas de reacción del suelo junto con la cinemática, de modo que calculan los momentos y las potencias de las articulaciones del cuerpo humano [5]. La grabación simultánea de cámaras sincronizadas entre sí permite el análisis posterior segmentando las escenas; los programas de ordenador gestionan toda la información para poder elaborar informes en diferentes configuraciones y modos (2D, 3D, vídeo, cine); esto permite un diagnóstico más preciso de los trastornos del movimiento y mejora el resultado en personas con diversas patologías del sistema neuro-músculo-esquelético. Presiones plantares Para el registro y medición de presiones externas los instrumentos más utilizados son las plataformas y las plantillas instrumentadas. Las plataformas de presiones (v. figura 1-2) Electromiografía Los equipos de electromiografía dinámica permiten la adquisición, monitorización y tratamiento de las señales Figura 1-1 Laboratorio de Biomecánica de California (Berkeley) después de la II Guerra Mundial con los Drs. Inman, Eberhart y Henderson . 2 1 A miográficas mediante enlace por telemetría, lo que permite estudiar la actividad muscular durante la marcha, gasto deportivo, uso de ortesis, etc. [6]. Consumo energético La medición de este parámetro proporciona una información útil sobre la efectividad de la marcha en relación con una marcha patológica. El consumo energético se realiza con instrumentación y técnicas muy diversas, por lo que en general resulta muy complicado comparar los resultados. © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. ORTESIS Y PRÓTESIS La historia y evolución de las ortesis y las prótesis ha ido ligada a la de los grandes acontecimientos bélicos. Después de la I Guerra Mundial se realizó un gran esfuerzo y progreso en el desarrollo de la tecnología protésica en Europa. Pero es sobre todo después de la II Guerra Mundial cuando se produce el salto cualitativo más importante hasta el momento, debido a un muy importante programa de investigación y desarrollo financiado por el Gobierno de los EE. UU. Aparecen los primeros laboratorios de biomecánica para el análisis de la marcha, y destacan los laboratorios de la Universidad de California (Berkeley) en EE. UU. –y también en Europa, el Hospital Queen Mary (Roehampton) o la Universidad de Strathclyde (Glasgow)– en el diseño y en la construcción de los dispositivos ortoprotésicos [1,7]. El cuerpo humano en ocasiones precisa de la aplicación de una ortesis o de una prótesis. El paciente que debe utilizar este dispositivo va a requerir un tratamiento ortopédico cuyo éxito dependerá, en parte, de un correcto planteamiento desde el punto de vista biomecánico. El componente anatómico (cuerpo humano) y el mecánico (dispositivo ortoprotésico) son igual de importantes y, debido a la interacción que se establece entre ellos, obligan a afrontar el tratamiento conservador de forma unitaria. Es básico definir los conceptos más habituales que se utilizan en los dispositivos ortoprotésicos. La palabra ortesis deriva del griego ortho, que significa recto o enderezar. Tras la II Guerra Mundial, este término se utilizó entre B 1950-1960 por los ortesistas y protesistas norteamericanos en la American Orthotics and Prosthetic Association. Encontramos términos de connotaciones similares al de ortesis, debido a una gran variedad y dispersión de fuentes bibliográficas en ortoprotésica, pero que han quedado como una riqueza de matices en la terminología de uso habitual. Así, la palabra férula suele hacer referencia a una ortesis de extremidad superior o inferior, univalva, y de uso temporal, mientras que cuando hablamos de brace nos referimos al concepto inglés que generalmente indica una ortesis bivalva de extremidad superior o de tronco. El término prótesis deriva del griego pros y significa añadir, colocar o sustituir. Por tanto, definimos cómo prótesis externa a aquel dispositivo que reemplaza parcial o totalmente un miembro ausente del cuerpo. Muchas ortesis se han denominado por el nombre de su diseñador, el lugar donde se desarrolló o la función que desarrollan; por este y otros motivos la nomenclatura ortoprotésica es bastante confusa [1]. A partir de 1960 se estableció un consenso para utilizar una nomenclatura a nivel internacional que se basa en la región anatómica en la que actúan. Así podemos definir: • ORTESIS DE MIEMBRO INFERIOR FO, foot orthosis (ortesis del pie). KO, knee orthosis (ortesis de rodilla). ◗ HO, hip orthosis (ortesis de cadera). ◗ AFO, ankle foot orthosis (ortesis de pie y tobillo). ◗ KAFO, knee ankle foot orthosis (ortesis de pie, tobillo y rodilla). ◗ HKAFO, hip knee ankle foot orthosis (ortesis de pie, tobillo, rodilla y cadera). ORTESIS DE MIEMBRO SUPERIOR • ◗ HO, hand orthosis (ortesis de mano). ◗ WO, wrist orthosis (ortesis de muñeca). ◗ EO, elbow orthosis (ortesis de codo). ◗ SO, shoulder orthosis (ortesis de hombro). ◗ WHO, wrist hand orthosis (ortesis de mano y muñeca). ◗ EWHO, elbow wrist hand orthosis (ortesis de mano, muñeca y codo). ◗ SEWHO, shoulder elbow wrist hand orthosis (ortesis de mano, muñeca, codo y hombro). ◗ ◗ 3 Introducción a la biomecánica Figura 1-2 A. Plataforma estática de presiones plantares. B. Imagen tridimensional de la plataforma. • ORTESIS DE COLUMNA ◗ ◗ ◗ ◗ ◗ ◗ Prótesis, ortesis y ayudas técnicas ◗ CO, cervical orthosis (ortesis cervical). TO, thoracic orthosis (ortesis torácica). LO, lumbar orthosis (ortesis lumbar). SIO, sacroiliac orthosis (ortesis sacroilíaca). LSO, lumbosacral orthosis (ortesis lumbosacra). TLSO, thoracic lumbosacral orthosis (ortesis toracolumbosacra). CTLSO, cervical thoracic lumbosacral orthosis (ortesis cervicotoracolumbosacra). La prescripción de las ortesis no se puede basar simplemente en la patología del paciente. Es necesario que, además de la etiología de la enfermedad, se conozcan en profundidad las características del trastorno motor y sensitivo que presenta el paciente. Por tanto, el tratamiento ortésico es principalmente un tratamiento fisiopatológico o sintomático más que un tratamiento etiológico. El diseño de las ortesis también es de gran importancia. Los materiales adquieren cada día una mayor importancia, pues el peso, la rigidez, la elasticidad o la movilidad articular son características fundamentales para el diseño y construcción de las ortesis. En pacientes con debilidad de los flexores de cadera es especialmente importante la reducción del peso de la ortesis y del calzado, debido a que cualquier carga adicional en los miembros inferiores va a conllevar una dificultad mayor en levantar el pie del suelo y por tanto en avanzar la extremidad inferior en la dinámica del paso. Pero también se debe tener en cuenta que no siempre reducir mucho el peso mejora la funcionalidad de una ortesis, pues esta debe tener un peso adecuado para poder proporcionar una seguridad y estabilidad suficiente al paciente. La mejora en la estabilidad que proporciona una ortesis reduce el coste energético a expensas de una reducción del esfuerzo muscular, que es mayor durante la fase de apoyo de la marcha que durante la fase de oscilación. Hay estudios que nos recuerdan que durante la fase de oscilación se requiere un esfuerzo para avanzar el miembro inferior, que supone un 15% del peso corporal; sin embargo, durante la fase de apoyo es de la totalidad del peso corporal, por tanto no se debe sacrificar la estabilidad de un dispositivo ortésico simplemente para que reduzca su peso [8]. Por medio de las ortesis se quiere mejorar una función aplicando una serie de fuerzas que alteren el movimiento para prevenir, corregir o compensar una deformidad y/o debilidad. En una lesión de rodilla del ligamento cruzado anterior o posterior se produce un desplazamiento anormal de la tibia sobre el fémur. Las ortesis de rodilla que se utilizan para esta patología constan de un semiaro rígido superior y otro inferior, unidos entre sí mediante dos articulaciones que controlan esta disfunción, permitiendo funcionalidad más adecuada de la articulación (v. figura 1-3). Ortesis y biomecánica En pacientes con patologías neuromusculares que presentan una extremidad inferior débil y dolorosa a la marcha, la carga axial se puede redistribuir con la ayuda de muletas, 4 Figura 1-3 Ortesis de rodilla para la estabilización de los ligamentos cruzado anterior (LCA) y posterior (LCP), y los laterales interno (LLI) y externo (LIE). bastones u otras ayudas técnicas, pero también mediante las ortesis. El uso de un KAFO permite transmitir el peso corporal al suelo a través de la ortesis. Cuando el KAFO se construye con apoyo isquiático, prácticamente es el 100% del peso el que se transmite al suelo a través del dispositivo ortopédico; esto mejora la posición de la extremidad (v. figura 1-4), evita mayores deformaciones, optimiza la funcionalidad de la marcha y alivia el dolor. Durante muchos años, los KAFO (v. figura 1-5) se caracterizaron por permitir la marcha con la rodilla bloqueada en extensión o con la rodilla completamente libre, lo que produce un elevado gasto de energía y una marcha lenta. Actualmente se utilizan articulaciones de rodilla que permiten su desbloqueo durante la fase de balanceo y que se vuelven a bloquear al apoyar el talón [9]. Exoprótesis y biomecánica La amputación es un proceso muy traumático y relativamente frecuente. Se calcula que en todo el mundo se practican entre 200-500 millones de amputaciones mayores cada año. Es necesario que un equipo multidisciplinar actúe de forma unitaria. La amputación es una cirugía que extirpa, pero tiene un componente constructivo porque prepara un miembro residual apto para ser el origen de una prótesis funcional. El éxito de la rehabilitación del amputado empieza en el quirófano. El cirujano vascular o el cirujano ortopédico, al amputar un miembro deben obtener 1 Introducción a la biomecánica Figura 1-4 Paciente con hiperextensión de la rodilla y su control con un KAFO. © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Figura 1-5 Contención de un genu valgum mediante un KAFO. el mejor muñón posible, esto es, que permita realizar la carga del peso del cuerpo (en el caso de las amputaciones de extremidad inferior) y que pueda ser un brazo de palanca útil (suficientemente largo) y funcional (especialmente en las amputaciones de extremidad superior). El aparato locomotor es un sistema completamente integrado, por lo que una amputación supone la pérdida física de la porción amputada y su contribución a la totalidad del organismo. La amputación del miembro inferior es una alteración primariamente periférica, pero no sólo supone la pérdida estructural del soporte estático, sino también la pérdida de la función dinámica del complejo articular y una pérdida de información sensorial propioceptiva y exteroceptiva [10]. Así, tiene lugar una reorganización central para adaptarse a esta pérdida sensorial y motora, como: incremento en el control visual de la postura, actividad compensatoria de control por parte del miembro contralateral sano, aumento del tiempo de respuesta ante un estímulo, etc. A continuación el médico rehabilitador, el psicólogo, el fisioterapeuta, el terapeuta ocupacional y el personal de enfermería inician una rehabilitación preprotésica física y psicológica para preparar al paciente para un nuevo proceso como es la protetización. El técnico ortopédico, tras tomar las medidas y/o moldes, construye una prótesis provisional a medida y realiza las necesarias pruebas de encaje y alineación estática y dinámica. Este es un proceso difícil que precisa que todos los especialistas participantes generen esfuerzos concretos en la misma dirección rehabi- 5 Prótesis, ortesis y ayudas técnicas Figura 1-6 Observación visual del ciclo de marcha de un amputado femoral con la aplicación de una prótesis externa. litadora desde sus respectivos conocimientos teóricos y prácticos. La restauración de la capacidad de marcha sólo puede hacerse mediante una buena adaptación de la prótesis y una rehabilitación. En los pacientes con una amputación tibial, la carga distal sobre las superficies óseas es a menudo dolorosa. La principal dificultad de la protetización consiste en adaptar de forma relativamente confortable un encaje para transmitir el peso corporal y transmitir las fuerzas dinámicas que se producen durante la marcha para controlar la prótesis y regularizar el patrón de marcha [11]. La adaptación del encaje es el factor más importante que determina el éxito o el fracaso de la prótesis [12]. Estudios recientes que comparan los encajes protésicos PTB (patellar tendon bearing) y TSB (total surface bearing) han demostrado niveles similares de funcionalidad a corto plazo, pero el encaje tipo TSB ha supuesto un mayor coste de fabricación y menos visitas por parte del paciente [13]. En 1970 Sonck y cols. estudiaron los 3 tipos de encajes más frecuentes (directamente sobre la piel, con interfase de pelite y con interfase de silicona) y observaron que se obtenían menores presiones en el muñón, porque se distribuían más uniformemente, con los fabricados con una interfase de gel de silicona [14]. La fabricación del encaje, independientemente del sistema de toma de moldes hasta el rectificado del positivo, continúa siendo un sistema de trabajo artesanal. A pesar 6 Figura 1-7 Entrenamiento de una mano protésica mediante un sistema mioeléctrico para que se accione «mentalmente». de que se siguen unos protocolos técnicos en cuanto a la toma y rectificado de los moldes, no existe una fórmula matemática que nos garantice el éxito del resultado. Para entender parte de la complejidad del sistema de fabricación, basta con decir que la tensión de las vendas de esca- • En las observaciones (v. figura 1-6) del ciclo de la marcha por parte del especialista y del técnico protesista. • En la información que ofrece el paciente en cuanto a molestias, percepción del encaje, sensación de estabilidad, etc. • En la observación de la piel del muñón. 7 1 1. Viosca E, et al. Guía de uso y prescripción de productos ortoprotésicos a medida. Valencia: Instituto de Biomecánica de Valencia, 1999. 2. Saleh M, Murdoch G. In defence of gait analysis. Observation and measurement in gait assessment. J. Bone Joint Surg. Vol 67-B, Issue 2, 273-241, 1985. 3. Kreighbaum E, Barthels K. Biomechanics. A qualitative approach for studying human movement. Boston: Allyn and Bacon, 1996. 4. Sánchez J. Javier, et al. Biomecánica de la marcha humana normal y patológica. Instituto de Biomecánica de Valencia. Valencia, 2005. 5. Schneck C. Normal and abnormal gait. Ninth Annual Review Course in Physical Medicine and Rehabilitation, 1997, March 7-16. 6. De Luca. The use of surface electromyography in biomechanics. J Applied Biomechanics 1997; 13: 135-163. 7. Humphrey JD, Holzapfel GA. Biomechanics and Modeling in Mechanobiology, vol. 1. Springer, 2002. 8. Lehneis, H.R., Bergofsky, E., Frisina,W. Energy expenditure with advanced lower limb orthoses and with conventional braces. Arch. Phys. Med. Rehabil. 57(1), 20-24. 1976. 9. Fatone, S. A Review of the Literature Pertaining to KAFOs and HKAFOs for Ambulation. Journal Prosthetic and Orthotics, 2006, vol. 18, 137-168. 10. Geurts A.C.H., Mulder, Th.W., Nienhuis, B., Rijken, R.A.J. 1992. Postural reorganization following lower limb amputation. Possible motor and sensory determinants of recovery. Scand J Rehab Med. 24, 83-90. 11. Radcliffe, C.W., Eberhat, H.D., Applications to lower limb prosthetic, 129-148. Human Walking, Baltimore, 1981. 12. Mizrahi, J., Susak, Z., Seliktar, R., Najenson, T. Biomechanical evaluation of an adjustable Patellar Tendon Bearing prosthesis. Scand. J. Rehab. Med. 117-123, 1985. 13. Selles, RW, Janssens, PJ, Jongenengel CD, Bussman JB. A randomised controlled trial comparing functional outcome and cost efficiency of a total surface-bearing socket versus a conventional patellar tendon-bearing socket in transtibial amputees. Arch Phis Med Rehabil. 2005; 86:154-61. 14. Sonck, W.A., Cockrell, J.L., Koepke, G.H. Effect of liners materials on interface pressures in below-knee prostheses. Arch. Phys. Med. Rehabil., 666-669, 1970. 15. Pearson, J.R., Holmgren, G., March, L., Oberg, K. Pressures in critical regions of the below-knee patellar tendon bearing prosthesis. Bull. Prosthet. Res. 19, 52-76, 1973. © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. En las prótesis mioeléctricas de la extremidad superior se utiliza el potencial eléctrico que se obtiene de la contracción muscular del muñón para amplificarla a través de un motor y dirigirla a un dispositivo articular (codo o muñeca) o terminal (mano). La fuente de energía externa es una batería de ión-litio. La capacidad de conseguir los movimientos de apertura y cierre o de pronosupinación de la mano requiere muchas horas de entrenamiento y dedicación (v. figura 1-7). Esto se consigue de tal manera que, al final del proceso de adaptación, el paciente no piensa conscientemente en los movimientos que quiere realizar con la prótesis, sino que los realiza de forma natural; cuando esto ocurre decimos que «el paciente mueve la prótesis con el pensamiento», que de hecho es uno de nuestros objetivos primordiales: que el paciente haga uso de su dispositivo ortoprotésico sin ser consciente de ello. BIBLIOGRAFÍA Introducción a la biomecánica yola a la hora de tomar el molde negativo influye ya en la presión estática inicial del muñón, y que pequeñas variaciones de unos milímetros en el volumen del muñón de un día a otro hacen que el ajuste del encaje no sea igual. Por tanto, hay una línea de investigación biomecánica encaminada a buscar un procedimiento estándar y objetivo, que hasta ahora no se ha conseguido, para controlar y optimizar la transmisión de fuerzas entre el encaje y el muñón [15]. La alineación y el equilibrio de fuerzas entre muñónencaje-prótesis es un elemento fundamental para proporcionar un soporte cómodo al paciente y una estabilización adecuada durante el ciclo de la marcha. Actualmente es un proceso que en la práctica no está controlado de forma objetiva. Se basa principalmente: 2 Materiales en ortopedia técnica © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Vicente Gomar Sancho INTRODUCCIÓN METALES Si en algún aspecto se caracteriza la técnica ortoprotésica es en la gran diversidad de materiales empleados en la confección y fabricación de ortesis, prótesis y ayudas de apoyo, utilizando materiales tradicionales (madera, cuero, metales, etc.) e incorporando constantemente nuevos materiales (termoplásticos, elastómeros, materiales compuestos), aportando técnicas y procedimientos de producción y fabricación tanto a medida como seriada y dando como resultado nuevos comportamientos físicos en los productos finales. Los termoplásticos marcaron la gran revolución de la industria ortoprotésica a mediados del siglo XX. Entre 1930 y 1950 surgieron plásticos tan revolucionarios como las poliamidas, nailon y perlón, el polietileno de alta y baja densidad y el teflón, que pronto se incorporaron a la técnica de la fabricación de productos ortopédicos, creando un nuevo concepto de industria que no ha dejado de evolucionar y desarrollarse en nuestros días, con una constante incorporación de nuevos materiales que ha dado lugar a nuevas técnicas y procesos de fabricación. Elastómeros, siliconas, resinas, etc., han permitido la aparición de nuevos productos ortopédicos antes impensables que aportan propiedades y características físicas nuevas. Los metales fueron y seguirán siendo un gran aliado en la confección y fabricación de dispositivos ortoprotésicos y ayudas de apoyo. Nuevas aleaciones de distintos metales y la incorporación del titanio nos permiten resolver la necesidad de obtener alta resistencia y bajo peso en el diseño de componentes y productos finales. Aluminio Utilizado a escala industrial desde finales del siglo XIX, cuando Hall Heroult inventó el proceso de extracción a partir del mineral, permitiendo que el aluminio se extendiera en su uso en aplicaciones industriales, destacan entre sus propiedades su baja densidad (2700 kg/m3) y su alta resistencia a la corrosión. Mediante aleaciones adecuadas podemos aumentar sensiblemente su resistencia mecánica hasta los 60 Mpa. De fácil mecanización, ligero y relativamente barato, es el metal que más se utiliza después del acero. Son estas propiedades las que lo hacen idóneo para la fabricación de ortesis tales como bitutores de marcha, férulas en general, componentes de ortesis de tronco, así como en la fabricación de pequeñas piezas, adaptas y componentes para la fabricación de prótesis tales como rodillas, tubos, alineadores, etc. 9 Entre algunas de las aleaciones más utilizadas en la industria ortoprotésica podemos encontrar el aluminio duro, el dural (duraluminio) y el aluminio forjado. Uno de los grandes problemas de su utilización es su dificultad para soldarse, teniendo que utilizar procedimientos como el arco eléctrico. Prótesis, ortesis y ayudas técnicas Hierro Es un metal tenaz de color gris plateado que se encuentra formando parte de numerosos minerales, entre ellos muchos óxidos, y que raramente se encuentra libre. Es el metal más usado y se emplea fundamentalmente en la producción de acero. Las aleaciones férreas presentan una gran variedad de propiedades mecánicas dependiendo de su composición o del tratamiento que se haya llevado a cabo. Aceros Son aleaciones de hierro y carbono aptas para ser deformadas en frío y en caliente; generalmente el carbono no excede el 1,76%. Dependiendo del porcentaje de carbono, los aceros se clasifican en aceros hipoentectoides y aceros hipertectoides. En la industria, cada fabricante designa los aceros que produce con una denominación arbitraria, lo cual origina una verdadera complicación a la hora de establecer equivalencias entre distintos fabricantes, aunque existen unas normas UNE y las normas American Iron and Stell Institute (AISI) en EE. UU. Entre los diferentes tipos de aceros podríamos distinguir los ferríticos, los martensíticos y los austeníticos. Con el fin de mejorar sus propiedades mecánicas, los aceros son sometidos a distintos tratamientos (mecánicos, en frío, etc.). En los aceros inoxidables la acción de los elementos aleados es sustancial además de estructural, y depende del porcentaje de los elementos aleados, siendo el cromo en un 12% el que impide su corrosión al aire húmedo y para temperaturas más altas puede ser necesario hasta un 30%. El níquel y otras aleaciones pueden mejorar la resistencia a la oxidación de los aceros. Dadas las propiedades de los aceros, su dureza y su resistencia a la corrosión y al desgaste por fricción, especialmente en el caso de los aceros austeníticos (AISI-314), son estos los idóneos en la fabricación de ortesis y prótesis, componentes como articulaciones mecánicas, pletinas, estribos, ballenas aceradas, sistemas de control y sujeción, mobiliario clínico, ayudas de apoyo, etc. Titanio Es un elemento metálico blanco que se utiliza principalmente para preparar aleaciones ligeras y fuertes. Descubierto en 1791 (en el mineral minacanita y después en el rutilo), se le llamó titanio como alusión a la fuerza de los mitológicos titanes griegos, y se consiguió aislar en 1910. Otras aleaciones comunes del titanio son el ferrocarbono titanio por la reducción de la ilminita; cuprotitanio, que se produce por la reducción del rutilo, al que se le añade 10 cobre, y el manganotitanio, que se obtiene reduciendo el rutilo, al que se le añade manganeso u óxido de manganeso. Debido a su resistencia y su peso ligero, se utiliza en aleaciones metálicas y como sustituto del aluminio; aleado con aluminio y vanadio se utiliza en aviación y tecnología espacial, y gracias a su gran resistencia, su dureza y su poco peso se ha convertido en un material idóneo en la elaboración de componentes para la fabricación de ortesis de miembro inferior y prótesis de miembro inferior y miembro superior, tales como articulaciones mecánicas, terminales de MS, adaptas y otros elementos, pero su coste es elevado en comparación con el aluminio y el acero. Cobre Metal de color rojizo de gran conductividad eléctrica, se utiliza para formar aleaciones; mejora las prestaciones mecánicas por ser blando, de fácil mecanizado y muy maleable y presenta estado de oxidación bajo. En la técnica ortoprotésica se utiliza principalmente en remaches de unión. PLÁSTICOS Fue a mediados del siglo XIX cuando se realizaron con éxito los primeros ensayos para modificar la celulosa y el caucho naturales, obteniendo propiedades completamente nuevas tales como las de la goma, la fibra vulcanizada y el celuloide. Entre 1940-1950 aproximadamente aparecen plásticos tan importantes como las poliamidas, nailon y perlón, los polietilenos y el teflón. En los años sesenta se logra fabricar un gran número de plásticos adicionales a partir de nuevos procesos de obtención, apareciendo las llamadas resinas reactivas (poliésteres insaturados, resinas de epoxi y sobre todo poliuretanos). Son muchos los esfuerzos a la hora de crear una clasificación industrial de los polímeros industriales atendiendo a sus distintas propiedades, pero hasta el momento no se ha logrado más que la de termoplásticos, duroplásticos y elastómeros, aunque se sabe que algunos se solapan. Termoplásticos: se refiere a aquellos que se ablandan y plastifican por el efecto de la presión y la temperatura. Termoestables: son materiales duros y rígidos incluso a temperaturas elevadas, y no se funden por efecto del calor. Elastómeros: se caracterizan porque presentan alta deformación elástica cuando se aplica una fuerza sobre ellos y pueden recuperar total o parcialmente su forma cuando desaparece la fuerza aplicada. Fue la aparición de estos plásticos y termoplásticos lo que revolucionó la técnica ortopédica alrededor de los años cincuenta, cuando se incorporaron al diseño y fabricación de distintos dispositivos ortopédicos (férulas, ortesis, corsés, etc.) y permitieron la aplicación de nuevos procesos de fabricación, tales como la inyección, el termoconformado, el moldeado por vacío, etc., aumentando la constante aparición de nuevos plásticos y técnicas de tratamiento de los Este termoplástico se obtiene por polimerización de adición de etileno, pudiendo obtenerse de alta o baja densidad. Su temperatura de fusión y su resistencia a la tracción aumentan según su densidad, a la vez que disminuye la resistencia al impacto y el estrés, así como su translucidez. Entre sus propiedades destacan su bajo coste, poco peso, fácil limpieza, transparencia a los rayos X y fácil manipulación. Polipropileno Se obtiene por polimerización. Es el más ligero de los plásticos utilizados en ortopedia y se caracteriza por su elevada resistencia a la tracción, su rigidez y dureza. Es transparente a los rayos X, lavable, de bajo coste y de fácil manipulación. Se utiliza principalmente en la fabricación de corsés (Boston, etc.), encajes para prótesis de miembro inferior, aparatos de marcha y antiequinos y férulas. Plexiglás Plástico rígido, transparente e incoloro, cuya técnica de moldeo precisa en algunos casos de la ayuda de vendajes elásticos. Es transparente a los rayos X pero tiene el inconveniente de ser muy frágil. Duroplex Plástico rígido, transparente e incoloro. En la actualidad es el sustituto del plexidur y se emplea en la fabricación de plantillas, corsés y férulas. Es transparente a los rayos X y de fácil limpieza. © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Termochek Plástico rígido, transparente e incoloro, cuyo proceso de moldeo se realiza mediante sistema de burbuja al vacío. Se utiliza en la fabricación de encajes provisionales de chequeo femorales y tibiales, ya que gracias a su transparencia permite observar la adaptación sobre el paciente; además es de fácil retoque, aunque tiene poca resistencia. De características similares al plastazote, son una espuma de polietileno reticulado que se presenta en tres tipos de densidades: blando, semiduro y duro. Se utilizan principalmente en la fabricación de encajes blandos tibiales, forros, etc. EVA (etil vinilo acetato) Es un copolímero termoplástico de células cerradas y bajo peso, capaz de absorber presiones. Material muy ligero, lavable, atóxico y fácilmente adhesible, permite el moldeo por calor y se utiliza principalmente en ortopodología. Otros plásticos, como el ortholen, subortholen, easymol o el veralite, de características similares a los anteriormente descritos, son utilizados en la fabricación de dispositivos ortoprotésicos, y es constante la aparición de nuevos plásticos aplicados en la industria de la ortopedia. Las empresas suministradoras suelen ofrecernos tablas en las que nos aportan la información necesaria para el correcto tratamiento y aplicación de sus productos, tal y como podemos observar en la figura 2-1. ELASTÓMEROS Un elastómero se defi ne por lo general como cualquier material capaz de poder estirarse muchas veces desde su longitud original sin romperse y volver a su estado original. A modo más específico, un elastómero es un compuesto químico formado por miles de moléculas, denominadas monómeros, que se unen formando enormes cadenas. La mayoría de estos polímeros son hidrocarbonos y se obtienen de forma natural a partir del polisopreno que proviene del látex de la goma de los árboles. Otra manera de obtener el elastómero es a partir de la síntesis del petróleo y gas natural. (V. tabla 2-1, Elastómeros derivados del cloropreno.) Los elastómeros son utilizados en la técnica ortoprotésica, principalmente en aquellos productos cuya finalidad sea ejercer compresiones (fajas, rodilleras, tobilleras, etc.), sujeciones (cinchas, correas, etc.) y absorción de impactos (plantillas, sistema de almohadillado). Termovac Plástico semiblando y semitransparente. Gracias a su flexibilidad es idóneo, junto al bioelastic, en la fabricación de encajes flexibles para prótesis de miembro inferior, dando una sensación agradable al contacto con el muñón, ya que permite el cambio de volumen del mismo durante la contracción muscular. Plastazote Se trata de una espuma de polietileno de baja densidad. Entre sus características destacan su fácil mecanización, su facilidad de lavado, su alta flexibilidad y su resistencia a la fatiga, y se emplea en la confección de plantillas y calzados y en el acolchado de dispositivos ortoprotésicos. Neopreno A partir de la química del acetileno se obtiene el divinil acetileno, un compuesto que se convierte en un compuesto elástico similar a la goma al pasar sobre dicloruro de azufre (SCl 2). El neopreno, conocido originalmente como dupreno, fue la primera goma sintética producida a escala industrial y se utiliza en gran diversidad de aplicaciones industriales. En ortopedia se introdujo en la confección de prendas ortopédicas de miembro superior e inferior, así como en la confección de fajas y otros elementos, aportando compresión y aporte térmico. Puede presentarse en distintos grosores, por lo que se ha desarrollado una variedad del neopreno, la «Super-Flex», que 11 2 Polietileno Pelite y tremolen Materiales en ortopedia técnica mismos. Se cuentan entre los principales plásticos utilizados en la técnica ortopédica para la fabricación de férulas, corsés, plantillas, encajes de prótesis, etc. combina spandex dentro del neopreno para permitir una mejor flexibilidad. Siliconas Plásticos termoconformables rígidos Espumas termoconformables Prótesis, ortesis y ayudas técnicas Las siliconas son polímeros inorgánicos que no contienen átomos de carbono en su cadena principal, y que están formados principalmente por silicio (cadena alterada de áto- Figura 2-1 Clasificación y propiedades de los plásticos. 12 mos de silicio y oxígeno, ambos inodoros). La utilización de los elastómeros de silicona comenzó en 1824, y en 1857 se asentaron los cimientos de las actuales siliconas, cuando se obtuvo un material denominado tricloro siloxano. La silicona es inerte y estable a altas temperaturas, y es útil en gran variedad de aplicaciones industriales, como lubricantes, adhesivos e impermeabilizantes. Dependiendo Tabla 2-1 Termoplásticos Caucho natural Caucho estireno-butadieno (SBR) Polibutadieno Caucho nitrilo (NBR) Caucho butilo (BR) Neopreno Caucho etileno-propileno (EPM) Caucho etileno-propileno-dieno (EPDM) Estireno-butadieno-estireno (SBS) 2 Elastómeros del proceso químico, puede tomar distintas formas físicas, que incluyen aceite, gel y sólido. De gran aplicación en la industria en general, adquiere gran importancia en la técnica ortoprotésica, donde puede usarse para fabricar productos como encajes para prótesis, soportes plantares, almohadilla de compresión, etc. Entre sus propiedades destacan una excelente elasticidad dimensional, contracción nula, gran dureza, memoria (capacidad de deformarse y recuperar su estado original) y una gran capacidad para absorber impactos. productos como el Plywood, tableros de fibra orientada y otros. Fibra textil Denominamos fibra textil a los materiales compuestos de filamentos y susceptibles de ser usados para formar hilos o telas, bien sea mediante tejido o mediante otros procesos químicos o físicos. Pueden clasificarse según su origen: • Origen natural: animal/proteicas (lana, pelos, seda). MATERIALES COMPUESTOS La gran mayoría de los materiales compuestos son creados artificialmente, pero algunos, como la madera y el hueso, se encuentran en la naturaleza. Aunque existen gran variedad de materiales compuestos, en todos se pueden distinguir las siguientes partes: vegetal/celulósicas (fruto, tallo, hoja). Minerales (fibras cancerígenas) (amianto, asbesto). • Origen artificial: proteicas: caseína, lanital. celulósicas: rayón viscosa y tencel, rayón acetato, rayón cuproamonio… Minerales: fibra de vidrio, hilo metálico. • Origen sintético: monocomponentes: poliamida, poliacrílico, etc. Bicomponentes: acrílicas, olefínicas, etc. Microfibras: poliamídicas, poliéster, acrílicas. • Agente reforzante: es una fase discreta y su geometría © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. es fundamental a la hora de definir las propiedades mecánicas del material. • Fase matriz: tiene carácter continuo y es la responsable de las propiedades físicas y químicas. Transmite los esfuerzos al agente reforzante, protegiéndolo y dando cohesión al material. Pueden dividirse en tres grupos: materiales compuestos reforzados con partículas, materiales compuestos reforzados con fibras y materiales compuestos estructurales. Algunos ejemplos de materiales compuestos serían los plásticos reforzados con fibra, compuesto de matriz metálica, compuesto de matriz cerámica, compuesto de matriz orgánica y maderas mejoradas. Madera Desempeñó un papel importante en la fabricación de algunos productos ortoprotésicos, especialmente en prótesis. En los casos de pacientes que presentan alergias a las resinas o termoplásticos, la madera es una buena solución para encajes en prótesis. Otras aplicaciones son la fabricación de ayudas de apoyo, mobiliario clínico o material de rehabilitación. Actualmente las maderas se encuentran mejoradas, dando lugar a Pueden clasificarse también según su composición química. Inorgánicas: asbesto, fibra de vidrio, hilos metálicos, y orgánicas: celulósicas (algodón…), proteicas (lana…), parafínicas (nailon…). Dada la gran cantidad de orígenes de las fibras textiles, nos darán una gran variedad de tejidos utilizados en la industria ortopédica para la fabricación de dispositivos tales como fajas, rodilleras, tobilleras, muñequeras, etc., así como para la fabricación de elementos y componentes. Fibra de carbono La fibra de carbono es un material compuesto, no metálico, de tipo polimérico. Compuesto por una matriz-parte del material llamada fase dispersante que da forma a la pieza, también llamada resina que contiene un refuerzo o fase dispersa a base de fibras, en este caso de carbono, cuya materia prima es el polietilnitrilio, de propiedades mecánicas elevadas y muy ligero. Cada filamento de carbono es la unión de muchos miles de filamentos de carbono. Como la fibra de carbono es un material amorfo, las hojas de átomo de carbono se encuentran azarosamente foliadas, apretadas o juntas, integrándose las hojas entre capas, lo que incrementa grandemente su resistencia. Al calentarse un filamento de carbono, este se hace más grueso y corto. 13 Materiales en ortopedia técnica Por cortesía de Especialidades Médico-Ortopédicas (EMO). Prótesis, ortesis y ayudas técnicas Normalmente son de color negro, aunque recientemente se presentan en el mercado fibras coloreadas. utilizado en el proceso de laminación para la fabricación de encajes para prótesis. Fibra de vidrio Resinas Entre sus propiedades podremos resaltar el ser un buen aislante térmico inerte entre ácidos. La fibra de vidrio puede moldearse con mínimos recursos, y es suficiente la habilidad artesana; se utiliza en la laminación de encajes para prótesis u otros dispositivos ortopédicos. Su elevada resistencia mecánica, su baja densidad y su gran resistencia a agentes externos y a las variaciones de temperatura conservando su forma, hacen de ella un material óptimo. Se considera resina cualquier sustancia de secreción de las plantas. Se pueden clasificar en resinas naturales (resina verdadera, gomorresinas, etc.) y resinas sintéticas (poliéster, poliuretano, epoxi, acrílicos…). Cuero y pieles En la actualidad han sido sustituidos por materiales como el ratier, velcro o el microgancho, pero su utilización aún está vigente. Kevlar El Kevlar o poliparafenileno tereftalamida es una poliamida sintetizada que empezó a comercializarse en 1972. Esencialmente hay dos tipos de fibra de Kevlar: el Kevlar 29 y el Kevlar 49. Ambas fibras se aplican en la técnica ortoprotésica para la fabricación de encajes para prótesis o como método de refuerzo en laminaciones u otros procesos. Destacan su alta dureza, su alta fuerza extensible, su rigidez estructural, su excelente estabilidad dimensional y su alta resistencia al corte. Dacron Es una fibra de poliéster sintética utilizada en la fabricación de tejidos de diferentes características, ya sea solo o mezclado con otras fibras, que gracias a su alta resistencia se ha 14 BIBLIOGRAFÍA 1. M.A. Ramos y M.R. de María, Ingeniería de los materiales plásticos. 2. Revista de plásticos modernos (volúmenes 79, 73 y 484). 3. Ciencia e ingeniería de materiales (Callister). 4. Roberto Jiménez Leal, Materiales técnicos en la ortopedia. 5. Cohí, O. Ximeno. Actualizaciones en técnica ortopédica. Ed. Masson. Para consultar en Internet www.ortoplast.com www.ortoinfo.com www.wikipedia.org 3 Epidemiología de la amputación María del Mar Carrión Martín y Francisca Carrión Pérez © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. INTRODUCCIÓN La amputación es un proceso potencialmente discapacitante, considerado a nivel mundial como un significativo problema de salud pública. El conocimiento de su epidemiología es especialmente importante para el desarrollo de programas y políticas encaminadas a la prevención de la amputación y a promover la salud entre los afectados. En EE. UU., uno de los objetivos del programa Healthy People 2010 del Department of Health and Human Service consiste en la reducción de la incidencia de las amputaciones relacionadas con la diabetes a la mitad, es decir, pasar desde 41 a 18 por 10.000 diabéticos, en el período comprendido entre 1997 y 2010. Igualmente, en la declaración de St. Vincent, la Organización Mundial de la Salud (OMS) y la Federación Internacional de Diabetes establecieron como objetivo reducir las amputaciones relacionadas con la diabetes al 50% en 5 años [1]. La etiología es múltiple, incluyéndose entre sus causas la diabetes, la enfermedad vascular periférica, traumatismos, procesos neoplásicos malignos y malformaciones congénitas. La amputación de una extremidad en cualquier grupo de edad produce una discapacidad mayor que afecta de una forma esencial a todos los aspectos de las actividades de la vida diaria. Mejorar la función debe ser el objetivo final de la rehabilitación de estos pacientes, lo que implica desde conseguir una marcha funcional bípeda domiciliaria en los ancianos, hasta proporcionar una prótesis que permita correr una maratón en un atleta [2]. La incidencia global de la amputación, siguiendo los datos de una reciente revisión sistemática [1], es muy variable entre los distintos países. Aparte de este factor geográfico, los datos publicados varían mucho de unos estudios a otros. En los resultados influyen entre otros factores el que se consideren sólo las amputaciones primarias o el total de primarias y reamputaciones y el nivel de amputación. Se estima que en los EE. UU. 185.000 personas sufren una amputación cada año, incluyendo miembro superior e inferior. Según los datos de la Encuesta Nacional de Salud de EE. UU. de 1996 alrededor de 1,2 millones de personas tendrían una amputación de alguna extremidad. Kathryn y cols. han publicado un estudio [3] donde estiman que en el año 2005 1,6 millones de estadounidenses habían perdido una extremidad y pronostican que esa cifra será de 3,6 millones en el año 2050. Los aspectos preventivos son tan importantes que los autores han concluido que si la tasa de amputación secundaria a enfermedad vascular pudiera reducirse un 10%, esa cifra se reduciría en 225.000 personas. En nuestro país, en la página web de la Asociación de Amputados de España por la Integración Social, se publican datos basados en el Conjunto Mínimo Básico de Datos al Alta Hospitalaria (CMBDA) del Ministerio de Sanidad y 15 Prótesis, ortesis y ayudas técnicas Consumo que arrojan una cifra de 5804 amputaciones en todo el territorio nacional en el año 2004, incluyendo tanto el miembro superior como el inferior (los porcentajes según etiología se indican en la figura 3-1). Por otra parte, según el Global Lower Extremity Amputation Study Group [4] y tomando como población de estudio Madrid, la incidencia estimada de amputaciones mayores de la extremidad inferior en el período 1995-1997 fue de 0,3/10.000 para los varones y de 0,1/10.000 para las mujeres. Hay que destacar que según este estudio, realizado en diez centros de Japón, Taiwán, España (Madrid), Italia, Inglaterra y EE. UU., la incidencia mas baja fue la de nuestro país, con una cifra de 2-8 amputaciones por 100.000 habitantes por año. Aunque la incidencia de la amputación varía de forma importante de unos países a otros, la distribución por edad y sexo es muy similar en todos. Así, con respecto a la edad, la mayor incidencia se produce entre los grupos de 40-59 y de 60-79 años. Aproximadamente dos terceras partes de las amputaciones se producen en pacientes de mas de 60 años. Igualmente en todos los países la tasa fue mayor en varones que en mujeres [4]. La proporción de amputaciones del miembro inferior respecto al miembro superior depende de los estudios, y varía entre 6/1 en el estudio de Glattly [5] y de 11/1 en el estudio de Kay y Newman [6]. Estas diferencias se explican por el hecho de que el primer estudio es de 1964 y el segundo se realizó unos 10 años después, y en esos años se ha producido un importante incremento de amputaciones vasculares de miembro inferior en pacientes ancianos [2]. Otro aspecto que llama la atención en los distintos estudios es que la proporción de amputaciones tibiales/femorales se está incrementando. Antes de 1945 la mayoría de las amputaciones vasculares en pacientes mayores de 60 años eran femorales. Sin embargo, el avance de las técnicas quirúrgicas y del tratamiento médico han cambiado esta tendencia y actualmente se tiende a conservar la articulación de la rodilla, lo que conduce a una marcha más funcional y con menor consumo energético, lo que es fundamental en la protetización del paciente anciano [2]. Respecto a las amputaciones múltiples, en el estudio de Kay y Newman representan el 3,3%. Esquenazi y cols. indican un incremento en el número de pacientes con amputaciones dobles de miembros inferiores [2]. En la serie de Kerstein [7], de 194 amputados del Veterans Administration Hospital los amputados bilaterales representaban el 23% del total del grupo, siendo la causa más frecuente de reamputaciones la arterioesclerosis. AMPUTACIONES DEL MIEMBRO INFERIOR Y DIABETES La diabetes es una enfermedad crónica provocada por un déficit hereditario o adquirido de la producción de insulina a cargo del páncreas, o por la ineficacia de la insulina que este órgano produce. La consecuencia es un aumento de la concentración de glucosa en la sangre que a su vez ocasiona daños en muchos de los sistemas del organismo, entre los que se encuentran el sistema vascular y nervioso. La prevalencia de enfermedad vascular periférica es más elevada en la población diabética en un porcentaje que oscila entre un 5,1% y un 38%, y representa una de las principales causas de amputación tanto en diabéticos como en no diabéticos. La gangrena y la osteomielitis son las otras dos importantes indicaciones para realizar una amputación en diabéticos [8]. La diabetes representa la principal causa de amputación de miembro inferior. Se estima que en el mundo se realizan un número de amputaciones de miembro inferior superior a 162 millones, de las cuales más del 50% son en diabéticos [9]. Al igual que en la incidencia global de amputaciones, las cifras varían considerablemente entre unos países y otros; así, en Europa, la incidencia oscila entre 7/10.000 diabéticos entre 1989 y 1991 del Reino Unido y 66/10.000 diabéticos en Alemania en 1990. Cuando se valoraron solamente las amputaciones mayores, considerándose como tales las realizadas por encima de la articulación tarsometatarsiana, la incidencia fue de 10,1/10.000 diabéticos en el Reino Unido entre 1980 y 1982 y de 25,2/10.000 diabéticos en Alemania en 1990. En España, la incidencia publicada por Calle Pascual, referida a la población hospitalizada en Madrid y a la Infecciosas, 4% Neoplásicas, 3% Traumáticas, 6% Otras, 18% Vasculopatías no diabéticas, 47% Diabetes, 22% 16 Figura 3-1 Distribución en porcentajes, según la etiología, de las amputaciones mayores. Datos referidos al diagnóstico principal y secundario de los pacientes dados de alta en los hospitales públicos de España entre 2000-2004. © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. AMPUTACION Y VIH ENFERMEDAD PERIFÉRICA VASCULAR Y AMPUTACIÓN La enfermedad vascular periférica es un síndrome arterioesclerótico cuya prevalencia aumenta con la edad, espe- Hay una relación bien documentada entre enfermedad vascular periférica e infección por VIH. Además, la enfermedad vascular asociada a VIH posee unas características específicas que difieren de la enfermedad arterioesclerótica en varios aspectos. Así, los pacientes VIH positivos son Tabla 3-1 Incidencia estimada de amputaciones de miembro inferior entre personas diagnosticadas de diabetes mellitus en España en el período 1994-1996, por grupos de edad según Calleja Pascual Incidencia (por 10.000 diabéticos) Edad Período estudio Total Varones Mujeres ⬍44 años 1994 -1996 4,6 7,3 2,3 44-74 1994-1996 4,4 8,8 1,1 ⱖ75 1994-1996 7,8 10,5 6,6 17 3 cialmente a partir de los 60 años, y con la exposición a determinados factores de riesgo que producen isquemia progresiva de los miembros que requieren tratamiento quirúrgico mediante bypass o amputación. La cirugía de bypass no está exenta de complicaciones, de tal forma que el riesgo de amputación a los 5 años es del 20% [12]. Los factores asociados con mal pronóstico en estos pacientes son, entre otros, la raza afroamericana, la edad avanzada, la severidad de la enfermedad (medida por el índice tobillo-brazo) y la presencia de insuficiencia renal. Así, algunos estudios han demostrado que, en comparación con los blancos, los afroamericanos diagnosticados de enfermedad vascular periférica tienen mayor riesgo de sufrir amputaciones, aunque esta tendencia se modifica cuando se controla adecuadamente la glucemia. Es difícil identificar estudios que incluyan sólo pacientes con enfermedad vascular periférica, entre otras cuestiones por la gran variedad de códigos de la Clasificación Internacional de Enfermedades, 9.ª revisión (CIE-9) que nos permiten clasificar distintos tipos de esta enfermedad y por la dificultad de individualizar a los pacientes con diabetes ya que es un factor de riesgo de enfermedad vascular periférica y se asocian con mucha frecuencia. Los estudios de la población de EE. UU. indican que la incidencia de amputación por enfermedad vascular oscila entre 2 y 4 amputaciones por 10.000 personas. Los estudios europeos arrojan cifras más bajas, como del 1,3 al 1,7/10.000 entre la población escandinava. Los distintos estudios realizados coinciden en que el riesgo de amputación aumenta de forma dramática con la edad, encontrándose las tasas más elevadas a partir de los 70 años de edad. Los varones tienen un riesgo más elevado y, como señalábamos antes, en EE. UU. la población afroamericana tiene un riesgo tres veces superior a sufrir una amputación que la población blanca [1]. Epidemiología de la amputación amputación primaria, se presenta en la tabla 3-1 y representa la incidencia más baja publicada en población caucasiana tanto en pacientes diabéticos como en no diabéticos [4,9]. Según los datos del Plan Integral de Diabetes de Andalucía 2003-2007 la tasa de reamputación durante el reingreso hospitalario ha descendido de un 13% en 1999 a un 9,7% en el año 2000, aunque parece haber un aumento en la tasa de reingresos para reamputación. Según estas mismas fuentes, la localización más frecuente es la amputación de dedo, seguida de la amputación por encima de la rodilla. La edad media de los pacientes es de 69 años; el 83% padece diabetes tipo 2 y el 17% sufre diabetes tipo 1 [10]. El problema es de tal índole que en 1989 la OMS, la Federación Internacional de Diabetes, representantes de los Ministerios de Salud de los países europeos y organizaciones de pacientes elaboraron un documento conocido como la Declaración de San Vincent. Entre sus objetivos se marcaba el reducir la tasa de amputaciones del miembro inferior al 50%. En los informes publicados se han presentado evidencias de que la puesta en marcha de iniciativas como los programas educativos –y especialmente las clínicas especializadas– en cuidados del pie pueden reducir bastante la tasa de amputaciones en cifras que varían entre un 67% en el estudio de Malone en EE. UU. y un 32% en el de Ebskob en Dinamarca [11]. En nuestro país, Calleja Pascual [9] publica una reducción de las amputaciones primarias menores y mayores del 57% y el 81% respectivamente en varones y del 28% y el 57% en mujeres, entre 1989 y 1999, tras poner en marcha un programa de cuidados del pie diabético en 1994. Este tipo de intervenciones son totalmente rentables ya que, como señala Connor [11], si en el Reino Unido se invirtiesen los costes que supone el incremento en la tasa de amputaciones en cuidados preventivos, incluyendo cuidados del pie y calzado ortopédico, y estos cuidados produjesen una reducción de las amputaciones del 50%, el sistema sanitario ahorraría más de 19 millones de libras anuales. Prótesis, ortesis y ayudas técnicas más jóvenes, con una edad media de 40 años, en comparación con los 55-74 años de los pacientes con arterioesclerosis. Por otra parte, la incidencia de los típicos factores de riesgo, como el tabaquismo, hipertensión arterial, dislipidemia y diabetes mellitus, es más baja en este grupo. En el paciente VIH positivo la enfermedad vascular se puede presentar como enfermedad vascular oclusiva, aneurismas, fístulas arteriovenosas espontáneas o complicaciones de hipercoagulabilidad. En la serie de Botes de 109 casos había un 22% (24 pacientes) con aneurismas, enfermedades oclusivas en un 61% (66 pacientes) y tres con fístulas arteriovenosas espontáneas. De los 66 pacientes con enfermedad vascular oclusiva, 18 necesitaron una amputación primaria y en 22 se realizaron amputaciones tardías. La tasa de complicaciones y la duración de la estancia fueron mayores en aquellos que necesitaron una amputación secundaria tras el fallo de la cirugía con bypass. Los autores concluyen que en estos pacientes, especialmente en los que tienen factores agravantes adicionales, la amputación primaria es una opción a considerar [13]. AMPUTACIONES TRAUMÁTICAS Representan la segunda causa de amputaciones en la mayoría de las series, después de las amputaciones de etiología vascular, y la primera causa de amputación del miembro superior en adultos. Se presentan habitualmente en grupos más jóvenes de edad, oscilando entre los 20 y los 50 años según el estudio [2]. Hasta 2003, según los datos de la revisión de Ephraim [1], se habían publicado seis artículos sobre la incidencia de la amputación traumática, de los cuales cuatro recogen datos europeos y dos de EE. UU. La incidencia varía desde 3,9/10.000 en trabajadores de Minesota entre 1994 y 1995 hasta 0,1/10.000 de la población residente en Ostergotaland (Suecia) entre 1976 y 1980. En los EE. UU. se aprecia una tendencia a disminuir la incidencia de amputaciones traumáticas tanto mayores como menores desde 1979 a 1993, lo que estaría en relación con el avance en las técnicas quirúrgicas y la mejoría de las condiciones de seguridad en el trabajo [14]. AMPUTACIONES DE ETIOLOGÍA TUMORAL Los tumores óseos malignos, aunque raros, representan la tercera causa de amputación entre la población de 10 a 24 años. En el estudio de Ebstov en Dinamarca, la incidencia entre 1978 y 1987 era de 0,008/10.000 [15]. En nuestro país, según los datos procedentes del registro de altas hospitalarias, la etiología tumoral representa el 3% del total de amputaciones, y es la cuarta causa de amputación. En los últimos años asistimos a una disminución en la incidencia de amputaciones secundarias a procesos neoplásicos, lo cual sería consecuencia de los avances en las técnicas quirúrgicas y en los tratamientos oncológicos, como 18 la radioterapia preoperatoria. En el caso de los sarcomas de partes blandas, que en un 60% de los casos se localizan en las extremidades, inicialmente el tratamiento consistía sólo en la excisión. Pero tras el estudio de Rosenberg, que mostró que no había diferencia en la supervivencia entre los pacientes tratados con amputación y los tratados con cirugía de salvación del miembro seguida de radioterapia [16], la tendencia ha cambiado y actualmente, incluso en sarcomas irresecables, se publica un porcentaje de salvación del miembro que oscila entre un 58% en el estudio de Noorda [17] y un 97% en el de Gruenhagen [18]. Esto mismo ocurre con otros tumores, como los osteosarcomas, evidenciándose en los estudios que los resultados a largo plazo son seguros con la técnica de salvación del miembro [19]. AMPUTACIONES CONGÉNITAS La causa más común de amputaciones en niños de menos de 5 años es la ausencia congénita de extremidades y las malformaciones de miembros. Representan un 2,8% de todas las amputaciones (2,20). Al contrario de lo que ocurre con las amputaciones vasculares y diabéticas, las cifras comunicadas por distintos autores, procedentes de distintos países, prácticamente no varían y oscilan entre 2 y 7/10.000 nacidos vivos [1]. Cuando se analizan los casos de nacidos muertos la cifra es mucho más elevada, llegando a ser de 39,5/10.000 para las malformaciones del miembro superior [21]. Las malformaciones mayores, como la amelia, ocurren en el 0,2/10.000 nacidos, llegando a ser de 30 a 40 veces más elevadas en los nacidos muertos; entre un 12% y un 33%, según las series, se suelen asociar a otras anomalías congénitas mayores [1]. La relación de amputaciones y deficiencias del miembro superior respecto al miembro inferior es de 2-3/1, siendo el nivel dominante de amputación el transradial [20]. La relación varones/mujeres es de 7/3, frente a la de 6/4 para amputaciones adquiridas en niños, y afecta a ambas piernas en el 37% de los casos [22]. BIBLIOGRAFÍA 1. Epfhraim PL, Dillingham TR, Sector M, Pezzin LE, Mackenzie EJ. Epidemiology of Limb Loss and Congenital Limb Deficiency: a Review of the Literature. Arch Phys Med Rehabil 2003. 84: 747-761. 2. Torres MM. Incidence and causes of limb amputations. En: Physical Medicine and Rehabilitation: State of the Art Reviews. Vol 8, n.º 1. Philadelphia, Hanley & Belfus 1994; 1-8. 3. Zieger-Graham K, Mackenzie EJ, Epfhraim PL, Travison TG, Brookmeyer R. Estimating the Prevalence of Limb Loss in the United Sates: 2005 to 2050. Arch Phys Med Rehabil 2008; 89: 422-429 4. The global lower extremity Amputation Study Group. Epidemiology of Lower extremity amputation in centres in Europe, North America and East Asia. British Journal of Surgery 2000; 87:328-337. 17. 18. 19. 20. 21. 22. 19 3 16. Epidemiología de la amputación 15. Traumatic Amputee Patientes: an epidemiologic study. Arch Phys Med Rehabil 1998; 79 (3): 279-87. Ebskov L. Mayor amputation for malignat melanoma: an epidemiological study. J Surg Oncol 1993; 52:89-91. Hohenberger P, Wysocki WM. Neoadjuvant treatment of Locally Advanced Soft Tissue Sarcoma of the Limbs: Which Treatment to Choose? The Oncologist 2008; 13: 175-186. Noorda EM, Vrouenraets BC, Nieweg OE. Isolated limb perfusion with tumor necrosis factor-alpha and melphalan for patientes with unresectable soft tissue sarcoma of the extremities. Caner 2003; 98: 1483-1490. Gruenhagen DJ, Wilt JH, Graveland Wj. Outcome and prognostic factor analysis of 217 consecutive isolated limb perfusion with tumor necrosis factor alpha and melphalan for limb threatening sot tissue sarcoma. Cancer 2006; 106:1776-1784. Bacci G, Ferrari S, Lari S, Mercuri M, Donati D, Longhi A, et al. Osteosarcoma of the limb. Amputation or limb savage in patients treated by neoadjuvant chemotherapy. J Bone Joint Surg (Br) 2002; 84-B:88-92. Al-Worikat AF, Dameh W. Children with limb deficiencies: demographic characteristics. Prosthet Orthot Int. 2008; 32(1): 23-28. Froster U, Baird P. Congenital defects of the limbs in stillbirths: data from a population-based study. Am J Med Genet 1993;46:479-82. Rijnders LJ, Boonstra AM Groothoff JW, Cornel MC, Eisma WH. Lower limb deficient children in The Netherlands: epidemiological aspects. Prosthet Orthot Int 2000; 24 (1): 13-18. © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. 5. Glattly HW. A statistical study of 12,000 new amputee. South Med J 1984; 57:1373-1378. 6. Kay HW, Newman JD. Relative incidence of new amputations. Orthot Prostet 1975; 29:3-16. 7. Kerstein MD, Zimmer H, Dugdale FE, Lerner E. Amputations of the lower extremity: a study of 194 cases. Arch Phys Med Rehabil 1974; 55:454-459. 8. Rejane Stambovsky Spichler E, Spichler D, Lessa I, Costa Forit A, Joel Franco L, LaPorte RE. Capture-recapture method to estimate lower extremity amputation rates in Rio de Janeiro, Brazil. Pan Am J Public Health 2001; 10(5):334-340. 9. Calle Pascual AL, García-Torre N, Moraga I, Diaz JA, Durán A, Mon´Ux G, et al. Epidemiology of Nontraumatic Lower–Extremity Amputation in Area 7, Madrid, Between 1989 and 1999. A population–based study. Diabetes Care 2001; 24 (9):1686-1688. 10. Plan Integral de Diabetes de Andalucía 2003-2008. 10.ª ed. Sevilla, Consejería de Salud, 2003. 11. Connor H. The St Vincent amputation target: the cost of acheiving it and the cost of failure. Practical Diabetes International 1997; 14 (6): 152-154. 12. Colins TC, Beyth RJ, Nelson DB, Petersen NJ, SuarezAlmanzor ME, Bush RL, et al. Process of Care and Outcomes in Patients with Peripheral Arteria Disease. J Gen Intern Med 2007; 22 (7): 942-48. 13. Botes K, Van Marle J. Surgical Intervention for HIV Related Vascular Disease. Eur J Vasc Endovasc Surg 2007. 34 (4): 390-396. 14. Dillinghan TR, Pezzin LE, Mackenzie EJ. Incidence, acute care length of stay, and discharge to rehabilitation of 4 Psicología del amputado María del Mar Carrión Martín y Francisca Carrión Pérez © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. INTRODUCCIÓN La amputación supone un acontecimiento vital desestructurante que lleva implícito una incapacidad física. Puede ocurrir a cualquier edad de la vida y estar causada por diversas etiologías, entre las cuales pueden mencionarse la congénita, la traumática y la vascular. Aunque su finalidad sea curativa o paliativa, supone una agresión a la integridad física y constituye una nueva situación a la que el amputado debe adaptarse física y emocionalmente. En dicho proceso de adaptación física y psíquica influirán una serie de factores de diversa índole –físicos, sociales e individuales– entre los que debe destacarse el comportamiento y la personalidad del amputado. La conjunción de todos estos factores será la responsable de que a lo largo de todo este proceso adaptativo surjan diversas conductas y reacciones emocionales que condicionarán un mayor o menor ajuste psicológico a la nueva situación. En toda esta tarea adaptativa, aparte del apoyo social y familiar, es muy importante contar con apoyo psicológico, cuya función será la prevención y tratamiento de las posibles descompensaciones emocionales que puedan surgir a raíz de la amputación, buscando como fin último el conseguir un mejor afrontamiento de la amputación por parte del paciente y una mayor adaptación personal y psicosocial a la nueva situación de amputado. VARIABLES RELACIONADAS CON LA RESPUESTA EMOCIONAL DEL AMPUTADO En un primer término, la amputación supone la pérdida irreversible de un miembro que debe ser superada por medio de un proceso de duelo emocional con una serie de características específicas. A diferencia del resto de duelos, en los que suele haber varios afectados, en este caso es el amputado el único afectado directamente en la pérdida. Por tanto, aun cuando tenga apoyo por parte de su familia y amigos, el amputado es consciente de que esta situación le afecta a él y a su autoestima, originándole una pérdida de autonomía funcional; con frecuencia, ante esta situación de pérdida se desencadenan sentimientos de miedo e inseguridad. En segundo término, la amputación le supone no sólo una pérdida física, sino también una pérdida de aquellas actividades y roles que venía realizando, así como una discapacidad, que conlleva una serie de experiencias y problemas reales a los que debe enfrentarse. En un primer momento experimentará una merma en su capacidad física, y posteriormente pasará a una segunda etapa, de protetización, en la que deberá aprender a utilizar un aparato protésico para suplir las actividades que previamente realizaba con ese miembro. A lo largo de todo este proceso surgen una serie de problemas físicos, individuales y sociales, que, al interaccionar entre sí, condicionan la conducta emocional 21 del amputado. De las distintas variables que pueden influir en este proceso adaptativo hablaremos a continuación. Prótesis, ortesis y ayudas técnicas Variables físicas Teniendo en cuenta que la amputación es ante todo una agresión física, mencionaremos que diversos factores relacionados con la misma pueden influir activamente en la respuesta emocional del paciente. Dependiendo del riesgo quirúrgico que suponga la amputación, así como de lo importante que resulte para el paciente la parte amputada y las limitaciones físicas que su pérdida le origine, suelen aparecer reacciones emocionales de estrés y ansiedad. Tras la amputación aparece la incapacidad para poder realizar determinadas actividades físicas, ante lo cual el amputado cuenta con varias alternativas: a) evitar la realización de la actividad; b) compensar la pérdida con el uso de la extremidad sana, y c) ejecutar la tarea reemplazando el miembro amputado por uno artificial. Dependiendo de la situación a la que se enfrente podrá optar por una de las tres alternativas como solución posible. Debido a que suele ser más fácil reemplazar por una prótesis la extremidad inferior que la superior –por el hecho de que la función de prensado realizada por la extremidad superior es mucho más compleja que la deambulación– se puede entender que, en líneas generales, la adaptación a las amputaciones de miembro inferior suele ser más fácil que a las de miembro superior. No obstante, atendiendo únicamente a las amputaciones de miembro inferior, y a la influencia del nivel de la amputación en el proceso de rehabilitación, estudios como los de Houghton o Hagberg concluyen que, conforme el nivel de la amputación asciende, desciende el uso protésico. En busca de la relación entre la existencia de mayor frecuencia de respuestas emocionales y niveles más altos de amputación, Behel y Tyc no encuentran mayores tasas de ansiedad o depresión, aun cuando las amputaciones femorales suelen asociarse a mayor restricción física y menor éxito en la rehabilitación. Otro de los factores físicos asociados con la conducta emocional del paciente es el grado de adaptación y aceptación de la prótesis. Desde el momento de la amputación, el paciente es consciente de que deberá sustituir el miembro amputado por uno protésico, de modo que la mayor adaptación a este supondrá una mayor independencia funcional y calidad de vida. Sabiendo que la prótesis es una máquina, puede entenderse que los fallos en su construcción o adaptación al amputado ocasionen fallos en su función. Por tanto, el nuevo amputado debe aceptar que tendrá que aprender el uso de la misma y que en dicho aprendizaje y uso posterior puede haber fallos, pero debe evitar que esto sea para él una fuente de inquietud y confusión que conduzca al rechazo del uso de la prótesis. Variables individuales Existen pocos estudios que hayan analizado de forma empírica la influencia de los rasgos de la personalidad en la adaptación psicológica a la amputación. Un estudio de 22 Dunn concluyó que una actitud más optimista y una percepción de mayor control de la discapacidad se asociaban a menor nivel de ansiedad y mayor autosuficiencia. Explicaba este hallazgo por el hecho de que en aquellos casos en los que existe una actitud optimista, el sujeto es capaz de encontrar un sentido positivo a su amputación, consiguiendo de este modo un mayor control sobre la misma y sobre su discapacidad. Asimismo, autores como Dunn señalan que la relación entre la edad y la existencia de depresión viene a estar mediada por la restricción de la actividad física. De esta manera, tal y como apreció Williamson, los pacientes jóvenes suelen presentar inicialmente mayores índices de depresión, mientras que, a la larga, son los pacientes de mayor edad los que, a consecuencia de una mayor restricción para la actividad física, presentan una mayor dificultad de adaptación. La mayoría de los estudios realizados no han encontrado diferencias entre sexos en lo que a la adaptación psicológica se refiere. No obstante, los autores que han encontrado asociación, como por ejemplo Pezzin, lo han hecho a favor de los hombres, concluyendo que las mujeres tienen mayor tendencia a experimentar peor adaptación emocional ante los cambios de rol social. Variables sociales Es probable que uno de los requisitos más importantes para sentir una vida productiva y satisfecha sea el respeto, la aprobación y la aceptación que se reciben del resto de las personas con las que interaccionamos cada día. Vivimos en sociedad y es, por tanto, comprensible que necesitemos la aprobación y el afecto de los que nos rodean (familiares, amigos, compañeros de trabajo). En el caso de los amputados, como en cualquier otra situación de estrés, esta necesidad de aprobación y afecto resulta mucho más importante. El amputado es consciente de que se enfrenta a una discapacidad física que le origina una serie de limitaciones, y siente miedo de que estas condicionen actitudes de rechazo o lástima por parte de los demás. En la sociedad actual es frecuente que los sujetos discapacitados despierten en los demás sentimientos de pena, compasión y lástima. El amputado no conoce los pensamientos del resto de la gente, pero sí que conoce los que él sentía previamente hacia las personas que habían sufrido alguna amputación. En el caso de que esos pensamientos fuesen negativos sentirá que, en este momento en que él es el amputado, esos mismos sentimientos pueden estar dirigidos hacia él. Debemos también tener en cuenta la posición laboral y socioeconómica previa a la amputación. Cualquier factor que interfiera en la capacidad del individuo para ocupar su puesto en la sociedad le afecta psicológicamente, dependiendo fundamentalmente del empleo desempeñado hasta el momento de la amputación. De este modo, aquellos amputados que se dedicaban profesionalmente a actividades intelectuales no experimentan grandes cambios en su actividad intelectual ni laboral como consecuencia de la ADAPTACIÓN PSICOLÓGICA A LA AMPUTACIÓN Como ya se ha mencionado, la amputación como hecho traumático supone una discapacidad física con una serie de cambios sociales y psicológicos asociados a los que el amputado debe adaptarse. En todo este proceso es frecuente que, conforme el amputado acepte y se enfrente a su nueva situación, vayan apareciendo una serie de dificultades que favorecen la existencia de conductas emocionales tales como ansiedad, depresión o problemas de identidad y adaptación social. Depresión La depresión asociada a la amputación puede considerarse como una medida de la adaptación a la misma. Diversos estudios han examinado la prevalencia de depresión entre los pacientes amputados, y han encontrado resultados discordantes. Mientras que autores como Fisher no encuentran mayor prevalencia de depresión entre los amputados, otros autores, como Hill, concluyen que existe una mayor vulnerabilidad para los episodios depresivos en los pacientes amputados. Con frecuencia, las reacciones depresivas suelen observarse en la fase inmediata a la amputación, aunque pueden ser consideradas más bien como una respuesta emocional adaptativa a la pérdida de un miembro, y no como verdaderas reacciones depresivas. © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Ansiedad Los niveles de ansiedad pueden también ser considerados como una medida eficaz del grado de adaptación y aceptación a la amputación. De un modo general puede afirmarse que todos los procesos traumáticos que ocurren en la vida y suponen un cambio importante en la misma llevan asociados en mayor o menor grado un cierto nivel de ansiedad. En el caso de la amputación encontramos que asociada a la misma existe un cambio en la apariencia física del individuo que conlleva una disminución de su capacidad física y una menor adaptación psicosocial. Por todo ello, es frecuente que en el período inmediato a la amputación existan episodios de ansiedad relacionados con los miedos e incertidumbres inherentes a esta nueva situación que se le presenta al amputado y a la que todavía no se ha adaptado. Es el miedo a lo desconocido, a su nueva imagen, al uso protésico, el desconcierto sobre su vida futura, lo que condiciona la existencia de mayores niveles de ansiedad; conforme el proceso de adaptación avanza y el amputado asume Problemas de adaptación social La aflicción vivida por el amputado no queda limitada a la pérdida del miembro, sino que va más allá e implica también a las pérdidas que van asociadas a la amputación; es decir, a todas aquellas actividades que el paciente realizaba en su vida y que ahora no podrá volver a realizar. Supone pues una pérdida de autonomía funcional y una merma en la capacidad física del individuo, que tienden a disminuirse con el uso de la prótesis. Aun cuando la protetización tenga como fin restituir las funciones perdidas, existen casos en los que no es posible una recuperación completa, y el amputado debe asumir que esta nueva situación puede implicar un cambio en su actividad laboral –sobre todo si se trata de una actividad física– y en su rol social. PSICODINÁMICA DEL AMPUTADO La amputación como situación de estrés lleva implícita una serie de experiencias individuales a las que el amputado debe enfrentarse. Será el resultado de las percepciones individuales del amputado y de los procesos psicodinámicos que ocurran en él los que condicionen las conductas del mismo ante la nueva situación. Tras la amputación, el paciente experimentará una serie de percepciones de sí mismo y de la realidad que le rodea que condicionarán su proceso adaptativo. Es más importante cómo vive el amputado su nueva condición que la limitación objetiva y real que la amputación supone; por tanto, son estas percepciones individuales las que suelen condicionar e interferir en el proceso de rehabilitación y readaptación social. Entre los nuevos amputados es muy difícil encontrar un proceso perceptivo real. En la mayoría de los casos, ante esta nueva situación desconocida, cada uno experimenta una serie de sensaciones subjetivas que condicionan una imagen distorsionada de su propia imagen e invalidez. El amputado actuará según la forma en que perciba su invalidez y discapacidad, de modo que una percepción distorsionada de la realidad condicionará una mayor resistencia al proceso de rehabilitación. Por ello, en el abordaje del amputado debe prestarse especial atención a las percepciones individuales sobre la 23 4 sus limitaciones y las afronta, existe una tendencia a disminuir esos niveles. En la mayoría de los casos, los episodios de ansiedad suelen ir asociados a una falta de aceptación de su nueva imagen corporal. Aun cuando la prótesis posea una buena estética y cumpla adecuadamente su función, nunca podrá ser igual al miembro que se ha perdido. Si a esto añadimos que, en ocasiones, la adaptación protésica no es óptima y requiere de múltiples correcciones por originar dolor a nivel del muñón o adaptarse inadecuadamente a este, la falta de aceptación de la imagen corporal se acentúa, aumentando así el nivel de ansiedad. Psicología del amputado amputación; mientras que aquellos que se dedicaban a empleos físicos y sin recursos intelectuales experimentan una pérdida física importante que condiciona su actividad laboral, con lo cual sufren un grave hándicap laboral y económico respecto a sus compañeros y se encuentran en una situación no óptima para realizar los trabajos físicos que hasta ahora venían desempeñando. Prótesis, ortesis y ayudas técnicas propia realidad existente, ya que la mayor o menor adaptación dependerá no tanto de la realidad en sí como de la percepción del amputado de su pérdida y limitaciones. Por este motivo, en el tratamiento se diferenciarán dos líneas principales de actuación: 1) cuidados médicos adecuados, prescripción y entrenamiento protésico para intentar minimizar las limitaciones físicas, y 2) apoyo psicológico para facilitar la expresión de los pensamientos y actitudes frente a la discapacidad. Las reacciones ante la amputación pueden ser de muy diversa índole. En un primer tiempo suele dar lugar a sentimientos y reacciones emotivas negativas (de frustración, cólera, ansiedad, miedo) basadas en las nuevas limitaciones que se generan a raíz de la pérdida del miembro. La reacción inicial suele ser la de shock psicológico como amenaza a la propia integridad física. En una primera fase preoperatoria, el individuo se encuentra bloqueado ante la situación de estrés a la que se enfrenta. La situación que está atravesando supone tanto estrés emocional que no sabe cómo reaccionar. La mayoría de los amputados traumáticos a menudo experimentan poca reacción emocional en la fase preoperatoria porque se encuentran bloqueados para procesar la información que se les proporciona sobre lo que les está sucediendo; mientras que, en las amputaciones secundarias a patología vascular, la existencia de poca reacción emocional se explica no tanto por la incertidumbre que supone el fenómeno de la amputación, sino por la percepción de que la amputación constituirá una solución definitiva a sus problemas y dolencias físicas. Tras este choque inicial hay una segunda etapa en la que el individuo comienza a utilizar una serie de mecanismos de evasión que pretenden posponer la realidad de la amputación y disminuir el nivel de ansiedad asociado a la misma. En este momento, todas las fuerzas del amputado se dirigen a conservar su estado psicológico y a evitar que la amputación le afecte emocionalmente. No obstante, llega un momento en que no puede continuar negando la evidencia, y debe comenzar a concienciarse de la nueva situación, sin que ello suponga altos niveles de ansiedad y estrés. En esta etapa debe encontrar las fuerzas necesarias para asumir su nueva condición y afrontar así del modo más óptimo posible el proceso de rehabilitación y readaptación social. Es en este momento cuando empieza a ser consciente de que no hay vuelta atrás a la normalidad física, a su vida previa, y empieza a reconocer la realidad a la que debe enfrentarse y las limitaciones que tiene para ello. Es frecuente que el asumir la realidad existente produzca en el amputado sentimientos de hostilidad, depresión y desconsuelo por la pérdida; aunque también es posible que en esta fase el sujeto experimente un sentimiento de optimismo y superación personal por sobreponerse a las circunstancias e intentar adaptarse a ellas del mejor modo posible. De la conducta y actitud que ofrezca el amputado dependerá el éxito de todo el proceso de rehabilitación y reinserción social. 24 En la progresión del individuo por las distintas fases de adaptación influirá de modo directo su personalidad. No todos los amputados tienen por qué pasar por todas las fases, sino que es posible que algunos no pasen de la fase de negación o rabia y no puedan adaptarse con éxito a su nuevo estado físico; en estos casos suelen apreciarse conductas psicopatológicas tales como el suicidio o la depresión. REHABILITACIÓN PSICOLÓGICA EN LOS AMPUTADOS Como ya se ha mencionado previamente, la amputación supone una serie de cambios que afectan a la percepción de una serie de dificultades físicas, sociales y económicas. Está claro que la existencia de las mismas y las limitaciones que originan no puede negarse ni borrarse, pero sí es posible que pueda modificarse la percepción que el amputado tiene de ellas. El apoyo psicológico es una modalidad de psicoterapia fundamentada en la relación psicoterapeuta-paciente y tiene por objeto prevenir y tratar las distintas descompensaciones emocionales que puedan surgir a raíz de la amputación, con el fin de obtener el máximo ajuste psicosocial posible a la nueva situación. A lo largo de este proceso de rehabilitación psicológica se emplean varias técnicas. El apoyo y la contención suponen la base del apoyo psicológico. El terapeuta, por medio de una actitud empática y cercana, intentará que el paciente exprese todos los sentimientos y miedos que posee. De este modo, al liberarse de toda esa carga emocional y compartirla con otro, se experimenta un sentimiento de apoyo y confianza que le ayuda a elaborar sus emociones. En todo este proceso, el terapeuta debe mostrarse cercano al paciente y conseguir empatizar con el mismo, sin que esto implique que haga propios los problemas del amputado. Debe por tanto mostrarse cercano sin perder el control racional de la situación, pues, aunque la empatía es necesaria, esta técnica de apoyo psicológico perdería toda su efectividad si existiera por parte del terapeuta una implicación mayor. Es importante que el amputado experimente la cercanía del terapeuta, como persona que toma parte activa de la problemática. Debe sentir que puede contarle todo aquello que le inquieta y preocupa, y que, por su parte, el terapeuta le ofrecerá una respuesta y apoyo ante sus preocupaciones. El terapeuta centrará además sus esfuerzos en buscar estrategias de afrontamiento y soluciones a los problemas que se le presentan al amputado. No sólo debe estar cerca de él, sino que debe ayudarle a encontrar soluciones a las dificultades que van surgiendo. Teniendo en cuenta que en las primeras fases postoperatorias el amputado experimentará reacciones emotivas de desconsuelo, deberá intentar interrumpir este circuito emocional, ayudando al afrontamiento de esta situación mediante la reincorporación del sujeto a sus actividades habituales. Otro punto importante en el que se deberá trabajar son las técnicas de refuerzo positivo, cuyo fin es conseguir © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. 1. Behel M, Rybarczyck B, Elliott TR, Nicholas NJ, Nyenhuis D. The role of perceived vulnerability in adjustment to lower extremity amputation: A preliminary investigation. Rehabilitation Psychology 2002; 47: 92-105. 2. Dunn DS. Well-being following amputation: salutary effects of positive meaning, optimism, and control. Rehabilitation Psychology 1996; 41: 285-302. 3. Fisher K, Hanspal R. Body image and patients with amputations: does the prosthesis maintain the balance? International Journal of Rehabilitation Research 1998; 21: 355-363. 4. Fisher K, Hanspal RS. Phantom limb, anxiety, depression and their relation in consecutive patients with amputated limbs: Case reports. British Medical Journal 1998; 316: 903-904. 5. Hagberg E, Berlin OK, Renstrom P. Function after throughknee compared with below-knee and above-knee amputation. Prosthetics and Orthotics International 1992; 16: 168-173. 6. Hill A, Niven CA, Knussen C, McCreath SW. Rehabilitation outcome in long-term amputees. British Journal of Therapy and Rehabilitation 1995; 2 593-598. 7. Horgan O, MacLachlan M. Psychological adjustment to lower-limb amputation: a review. Disability and Rehabilitation 2004; 26: 837-850. 8. Hougton AD, Taylor PR, Thurlow S, Rootes E, McColl I. Success rates for rehabilitation of vascular amputees: Implications for preoperative assessment and amputation level. British Journal of Surgery 1992; 79: 735-755. 9. Pezzin LE, Dillingham TR, MacKenzie EJ. Rehabilitation and long-term outcome of persons with trauma-related amputations. Archives of Physycal medicine and Rehabilitation 2000; 81: 292-300. 10. Martorell B. El apoyo psicológico en la rehabilitación integral del amputado. En: Serra Gabriel MR. El paciente amputado. Labor de equipo. Barcelona, Springer; 251-262. 11. Tyc VL. Psychosocial adaptation of children and adolescents with limb deficiencies: A review. Clinical Psychology Review 1992, 12: 275-291. 12. Williamson G, Walters A. Perceived impact of limb amputation on sexual activity: a study of adult amputees. Journal of Sex Research 1996; 33: 221-230. 25 4 BIBLIOGRAFÍA Psicología del amputado reforzar la propia autoestima del paciente ante los logros que vaya obteniendo en su proceso de rehabilitación. El refuerzo positivo implica un aumento de la confianza del amputado en sus propias posibilidades, así como un mayor afán de superación en sus limitaciones físicas y un importante aumento de la autoestima. Ya se ha mencionado que tan importante como la realidad en sí es la percepción que el amputado tenga de ella, por lo que, si durante el proceso de rehabilitación y readaptación social el amputado percibe una experiencia poco satisfactoria que no sea real, el refuerzo positivo puede ayudarle a cambiar la percepción de dicha realidad, comenzando a apreciar mejoras y avances en su proceso de adaptación que le proporcionarán una mayor confianza en sí mismo y en sus posibilidades de reinserción social. Sería ideal que el apoyo psicológico se llevase a cabo en todas las fases por las que pasa el amputado: prequirúrgica, posquirúrgica hospitalaria y ambulatoria. En la fase prequirúrgica suelen predominar temores relacionados con la intervención. Es el momento de evaluar los pros y los contras de la misma –en el caso de que sea una intervención programada–, así como los recursos personales y el apoyo social y familiar con que cuenta el paciente para afrontar posteriormente la rehabilitación. En la fase posquirúrgica hospitalaria, el paciente debe enfrentarse a la realidad de la amputación. Es en esta fase cuando comienza a experimentar la pérdida del miembro y a concienciarse de las limitaciones físicas que le supondrá la amputación. Deberá afrontar el duelo que supone esta pérdida, y es frecuente que surjan sentimientos depresivos intensos. La presencia y apoyo del terapeuta ayuda a expresar los sentimientos de dolor, preocupación y pérdida de autoestima que suelen aflorar en esta fase. En la fase ambulatoria, la mayor parte de los esfuerzos del terapeuta van dirigidos a ayudar al amputado a afrontar los problemas concretos de su vida. En esta fase, el paciente ya ha aceptado su situación y suele estar adaptado a la misma. Sin embargo, es posible que en alguna ocasión encuentre dificultades en la actividad laboral o miedo a la recidiva. En esta etapa, el terapeuta debe animar al amputado a continuar superándose y a realizar actividades alternativas que le satisfagan. 5 Búsqueda de información en Internet © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Juan Alfonso Andrade Ortega INTRODUCCIÓN EL RIGOR CIENTÍFICO COMO CRITERIO DE BÚSQUEDA La irrupción de la Red en nuestras vidas ha tenido unas consecuencias que casi nadie había previsto pocas décadas atrás. Salvo para los más jóvenes, la búsqueda de bibliografía sobre cualquier tema ha sido clásicamente una tarea laboriosa y llena de todo tipo de obstáculos. Hoy en día, desde nuestra propia casa, podemos acceder a tan ingente cantidad de información que lo difícil a menudo no es encontrarla, sino seleccionarla. Por ello, y más en un campo sometido a permanente renovación e innovación de carácter tecnológico como la protésica, la ortésica y las ayudas técnicas, lo primero que tiene que hacer el que busca información es preguntarse qué tipo de búsqueda persigue: ¿sólo evidencia científica?, ¿información de cualquier tipo?, ¿información sobre algún tema del que se supone que hay mucho publicado, independientemente de su calidad?, ¿información sobre algo que suponemos es difícil de encontrar? Una vez que se tiene alguna idea del tipo de pregunta que queremos responder, podemos orientarnos hacia una fuente de información u otra. El objeto de este tema es dar al lector una idea aproximada de dónde buscar determinada información según en qué circunstancia, a sabiendas de que los recursos en la Red son muy dinámicos, de tal manera que direcciones de páginas que aparecen en este manual pueden no estar activas pasado algún tiempo. La investigación original Para poder acceder a lo que alguien publica sobre el tema que nos ocupa, es necesario que esa publicación esté depositada en una base de datos y que esta base de datos esté informatizada. Estamos hablando de investigación original, con independencia, en principio, de su calidad o de su relevancia: hablamos de bases de datos bibliográficas. Investigación original en español Las bases de datos en español son muy pobres en contenido en el tema de la ortoprotésica y las ayudas técnicas. Vamos a citar tan sólo: Índice Médico Español http://bddoc.csic.es:8080/IME/BASIS/ime/web/docu/SF Es una base de datos que recoge referencias bibliográficas de revistas biomédicas españolas desde 1969. ENFISPO http://alfama.sim.ucm.es/isishtm/enfispo.asp Acrónimo de «Enfermería, Fisioterapia y Podología», ENFISPO es un catálogo de artículos de revistas en español de la biblioteca de la Escuela de Enfermería, Fisiote- 27 rapia y Podología de la Universidad Complutense de Madrid. Prótesis, ortesis y ayudas técnicas Biblioteca Virtual de la Salud http://bvs.isciii.es/E/bases.php Tiene dos extensiones: el IBECS o Índice Bibliográfico Español de Ciencias de la Salud, que contiene referencias de artículos de revistas científico-sanitarias editadas en España, y el LILACS o Base de datos sobre Literatura Latina y del Caribe de Ciencias de la Salud, con cobertura cronológica desde 1982, que contiene artículos de cerca de las 670 revistas más representativas del área de la salud, con más de 150.000 registros y otros documentos como tesis, capítulos de libros, anales de congresos o conferencias, etc. TESEO http://www.mcu.es/TESEO/ Es una base de datos de tesis doctorales. Investigación original en inglés Debemos recurrir a las bases de datos en inglés para obtener alguna información relevante sobre nuestro tema. Medline http://www.ncbi.nlm.nih.gov/entrez/query.fcgi Es una base de datos que contiene referencias bibliográficas de artículos de revistas, monografías, etc., con una cobertura cronológica desde 1950 y una cobertura geográfica internacional, preferentemente de publicaciones de habla inglesa; se actualiza semanalmente. La interfaz de búsqueda más utilizada es la de la Nacional Library of Medicine de los EE. UU., que es la plataforma Pubmed (la dirección electrónica más arriba mencionada). En Medline se pueden hacer búsquedas con descriptores libres, pero esto nos puede llevar a resultados no deseados tanto en calidad como en cantidad. Pubmed dispone, para obviar este problema, de un vocabulario controlado o thesaurus denominado mesH (Medical Subject Headings). Este vocabulario está jerarquizado, de forma que con relativamente pocos términos se puede recuperar la información de la forma más precisa posible. En el campo que nos ocupa, los términos mesH que más nos pueden interesar son subapartados del descriptor más amplio orthopedic equipment: 1) artificial limbs (definidos por el vocabulario mesH como la sustitución protésica de brazos y piernas); 2) canes (bastones usados como ayuda de marcha. Pueden tener tres o cuatro puntas en su extremo); 3) crutches (sostenes de madera o metal diseñados para ayudar a andar a una persona); 4) orthopedic fi xation devices, a su vez con varios subapartados del que nos interesan splints (aparatos flexibles o rígidos usados para mantener en su sitio una parte movible o desplazada, o para inmovilizar y proteger una parte dañada); 5) orthotic devices (aparatos usados para sostener, alinear, prevenir o corregir deformidades, o para mejorar la función de partes movibles del cuerpo), a su vez con el subapartado braces (aparatos ortopédicos usados para sostener, alinear o mantener partes del cuerpo 28 en posición correcta), y 6) walkers (ayudas para la marcha que generalmente tienen dos mangos y cuatro patas). Uno de los puntos fuertes de este vocabulario controlado es que también es el utilizado por otras bases de datos muy importantes de las que más adelante se hablará: son, entre otras, la DARE (Database of Abstracts of Reviews of Effects), la CDSR (Cochrane Database of Systematic Reviews), la HTA (Health Technology Assessment Database) y la NHS-EED (NHS Economic Evaluation Database). CINAHL http://gateway.ovid.com/ Acrónimo de Cumulative Index to Nursing & Allied Health Literature, CINAHL es una importante base de datos del ámbito de la enfermería, la fisioterapia, la terapia ocupacional, etc., y se puede acceder a ella mediante, entre otras, la plataforma Ovid, cuya dirección electrónica se ha facilitado más arriba. CINAHL también se sirve de un thesaurus, distinto al de Pubmed-Medline, también ramificado, que se resume en lo que a nuestro tema se refiere al término de búsqueda Orthopedic Equipment and Supplies, que presenta diversos subapartados: ambulation aids, orthopedic fi xation devices, orthopedic footwear, orthopedic prothesis, orthoses, pillows and cushions, seating y wheelchairs. NARIC http://www.naric.com/ NARIC, que significa National Rehabilitation Information Center, es un portal con contenido centrado en la discapacidad y la rehabilitación, que se localiza fundamentalmente en EE. UU. También tiene su propio thesaurus. CIRRIE http://cirrie.buffalo.edu/search/index.php CIRRIE, o Center for International Rehabilitation Research Information and Exchange, es la réplica de NARIC fuera de EE. UU. PEDro http://www.pedro.fhs.usyd.edu.au/index.html Acrónimo adaptado de Physiotherapy Evidence Database, PEDro es una base de datos prefiltrada sobre evidencia en fisioterapia que ofrece, además de guías de práctica clínica y revisiones sistemáticas de las que hablaremos más adelante, resúmenes y referencias de ensayos clínicos, con la particularidad de que estos vienen puntuados con arreglo a su calidad metodológica de 0 a 10. Para recuperar la investigación original, debemos seleccionar en el apartado correspondiente a la metodología de trabajo la opción clinical trial (esta base de datos no contempla otra forma de investigación original que no sea la de ensayo clínico). Además de permitir búsquedas libres, PEDro tiene filtros temáticos de búsqueda, y para el tema que nos ocupa, el más interesante es el apartado denominado Orthoses, taping, splinting. SCOPUS http://www.scopus.com/ SCOPUS es quizás la mayor base de datos de resúmenes del mundo, con más de 5300 títulos sobre ciencias de la salud y con cobertura al 100% de Medline. En SCOPUS se usan términos de búsqueda libres, pudiéndose utilizar operadores booleanos. Además de información básica sobre la investigación original, ofrece información sobre recursos web y sobre patentes, complemento de gran interés en el campo de la ortoprotésica y de las ayudas técnicas. OT SEEKER http://www.otseeker.com/ Es un buscador de terapia ocupacional de las Universidades de Queensland y Western Sydney; se trata de una base prefiltrada sobre evidencia en terapia ocupacional en la que aparecen revisiones sistemáticas y resúmenes de ensayos clínicos, los cuales vienen puntuados conforme a su calidad metodológica de 1 a 5. Es la réplica a PEDro en el campo de la terapia ocupacional. © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Síntesis de la investigación original Cuando la investigación original satisface ciertos requisitos de calidad, puede ser objeto de un proceso de síntesis para facilitar el manejo de la información. Los formatos de síntesis que más nos interesan en el tema que nos ocupa son las revisiones sistemáticas (RS) y las guías de práctica clínica (GPC). Medline http://www.ncbi.nlm.nih.gov/entrez/query.fcgi A diferencia de cuando buscamos investigación original, para buscar RS, con la interfaz Pubmed, seleccionaremos en la columna de la izquierda que aparece en la página principal el apartado Clinical Queries; nos aparecen tres opciones, de las cuales elegiremos la segunda (Find Systematic Reviews), que nos ofrecerá una barra de búsqueda en la que podremos introducir los pertinentes términos mesH. CRD http://www.york.ac.uk/inst/crd/ Revisiones sistemáticas Recordemos que una RS es la síntesis de los resultados de varios artículos originales utilizando estrategias que limitan los sesgos y los errores aleatorios; estas estrategias son la búsqueda exhaustiva de todos los artículos relevantes, el uso de criterios de selección reproductibles y explícitos, la valoración del diseño y de las características de los estudios y la síntesis e interpretación de los resultados. Se trata del Centre for Reviews and Dissemination, tutelado por la Universidad de York. En realidad son tres bases de datos: Database of Abstracts of Reviews of Effects (DARE), NHS Economic Evaluation Database (NHS EED) y Health Technology Assessment (HTA) Database. En estas bases de datos, en las que se puede trabajar por separado o conjuntamente, el uso del vocabulario mesH permite rentabilizar al máximo la búsqueda de RS. Biblioteca Cochrane http://www.update-software.com/Clibplus/ClibPlus.asp PEDro http://www.pedro.fhs.usyd.edu.au/index.html Es la fuente por excelencia de RS y podemos acceder a ella en español. Permite servirse de la terminología mesH para realizar las búsquedas. En la Biblioteca Cochrane buscare- En PEDro también podemos encontrar RS seleccionando en el apartado correspondiente a la metodología de trabajo la opción systematic review; a diferencia de la investiga- 29 5 EMBASE se corresponde con el antiguo Excerpta Medica, y se ajusta más al ámbito europeo que Medline; dispone de su propio thesaurus, cuyos términos más útiles emanan de la ramificación del término medical apparatus, equipment and supplies. Nos interesan especialmente los siguientes: above knee prosthesis, arm prosthesis, foot orthosis, hand prosthesis, leg prosthesis, limb prosthesis, orthopedic prosthesis, orthosis, prosthesis y prosthesis material. Resulta obvio que, entre sus descriptores principales, este thesaurus presenta un solapamiento conceptual mayor que el de otros thesaurus que hemos visto. mos respuestas a interrogantes sobre la eficacia de los tratamientos, por ejemplo, si un tratamiento A es mejor que otro B, si existe algún tratamiento válido para la enfermedad X, etc. La Biblioteca Cochrane no es lugar para encontrar respuesta a interrogantes generales sobre cuestiones sanitarias de tipo epidemiológico o pronóstico; tampoco es asiento de GPC. Finalmente, no debemos buscar en ella trabajos muy recientes, pues ofrece productos muy sedimentados. Para hacerse una idea del tipo de producto que nos ofrece la Biblioteca Cochrane, valga el siguiente ejemplo de búsqueda con el término artificial limbs, uno de cuyos resultados es la RS titulada «Prescripción de mecanismos protésicos para tobillo y pie después de la amputación de miembros inferiores»; en la conclusión presente en el resumen se dice literalmente: «En los estudios comparativos de alta calidad existen pruebas insuficientes acerca de la superioridad general de cualquiera de los tipos individuales de mecanismos ortopédicos para tobillo y pie. En los amputados transfemorales con actividad intensa existen pruebas limitadas acerca de la superioridad del pie FLEX durante la caminata de nivel en comparación con el pie SACH con respecto al costo de energía y la eficiencia de la marcha. Este beneficio solamente se confirmó en personas con amputación transtibial durante la marcha en una pendiente ascendente y descendente y diferentes aumentos en la velocidad de marcha. Al prescribir mecanismos ortopédicos de tobillo y pie a personas con amputación de miembros inferiores, los médicos deberían tener en cuenta la disponibilidad, las necesidades funcionales de los pacientes y el costo». Búsqueda de información en Internet EMBASE http://www.embase.com/ ción original, es decir, de los ensayos clínicos, las RS que ofrece PEDro no vienen puntuadas de acuerdo con su calidad metodológica. supone en absoluto una garantía de calidad del material encontrado. Resúmenes Guías de práctica clínica Las Guías de práctica clínica (GPC) son un conjunto de directrices elaboradas de forma sistemática para ayudar a clínicos y pacientes a tomar decisiones sobre la atención sanitaria más adecuada en problemas clínicos específicos. Las GPC pretenden organizar la mejor evidencia clínica disponible y utilizarla en la toma de decisiones. Existen numerosas fuentes de GPC en la red, pero no hay muchas que nos ofrezcan resultados de interés en el campo de la ortoprotésica y las ayudas técnicas. La investigación original como tal y la síntesis de la misma pueden ser objeto de resumen con el propósito de que el lector pueda acceder en poco tiempo a una información densa y de calidad. Los formatos de resumen que vamos a considerar son los resúmenes de artículos, derivados directamente de la investigación original, y los CAT (critically appraised topics), que se construyen a partir de la investigación original y/o a partir de los formatos de síntesis. Los resúmenes de artículos son simple y llanamente un artículo resumido, pero se trata de un artículo elegido por su calidad metodológica y por la relevancia del tema que trata. Suelen conformarse de forma estructurada y a menudo incluyen una valoración crítica de los autores del resumen. Por su parte, los CAT son temas puntuales evaluados de forma crítica y conformados a modo de resumen estructurado; pretenden dar una respuesta rápida a interrogantes clínicos del día a día. Son más cortos y menos rigurosos que las RS, y no suelen estar desprovistos de cierto tono desenfadado que en manera alguna limita su rigor. National Guideline Clearinghouse http://www.guideline.gov/ Evidence-Based Medicine http://ebm.bmj.com/ Es la fuente genuinamente estadounidense de GPC, vinculada a la AHRQ (Agency for Healthcare Research and Quality). En ella podemos encontrar alguna información sobre el papel de las ortesis en diversas patologías y prácticamente ninguna información sobre amputados y prótesis. Es una de las fuentes de artículos resumidos más conocidas. Se trata de una revista electrónica dependiente del British Medical Journal; desgraciadamente, son muy pocos sus artículos sobre ortoprotésica o sobre ayudas técnicas. Prótesis, ortesis y ayudas técnicas OT SEEKER http://www.otseeker.com/ Al igual que PEDro, también OT SEEKER ofrece RS, en este caso dentro del ámbito de la terapia ocupacional. Es pertinente recordar que acudir a fuentes de terapia ocupacional para buscar información sobre el tema que nos ocupa es interesante, pues la terapia ocupacional es una disciplina muy implicada en el campo de la ortoprotésica y las ayudas técnicas. SIGN http://www.sign.ac.uk/ La SIGN o Scottish Intercollegiate Guidelines Network es la fuente escocesa de GPC. Ofrece algunas GPC en las que se aborda el papel de las ortesis en patologías tales como el pie diabético, la fractura de cadera del anciano o la artritis reumatoide; nuevamente, la información sobre amputados y/o prótesis es prácticamente inexistente. PEDro http://www.pedro.fhs.usyd.edu.au/index.html Biblioteca Cochrane http://www.update-software.com/Clibplus/ClibPlus.asp En la versión española de la Biblioteca Cochrane hay un banco de resúmenes de artículos sobre dolor de espalda en el que se puede encontrar alguno sobre ortesis de tronco. Para ello se elegirá en la columna de la izquierda que aparece en la página principal la opción Kovacs (revisiones del dolor de espalda). CATs in Rehabilitation Therapy http://www.rehab.queensu.ca/cats/ Es una fuente de CAT de la Queen’s University de Canadá. PEDro también ofrece GPC sobre ortesis, y en este caso se debe seleccionar, en el apartado correspondiente a la metodología de trabajo, la opción practice guideline. Occupational Therapy CATs http://www.otcats.com/ Medline http://www.ncbi.nlm.nih.gov/entrez/query.fcgi Es una fuente de CAT de la Universidad de Western Sydney de Australia y, como su nombre indica, se refiere en exclusiva al ámbito de la Terapia Ocupacional. Aunque Medline contiene referencias de más de 10.000 GPC, casi ninguna aborda temas de nuestro interés. SCOPUS http://www.scopus.com/ Probablemente sea la fuente en la que con más facilidad se pueden encontrar GPC sobre amputados, aunque esto no 30 Instituto Joanna Briggs http://www.jbiconnect.org/ A medio camino entre los formatos de síntesis y de resumen, la Red dispone de recursos emergentes tales como el Instituto Joanna Briggs, que pretende buscar la evidencia disponible, valorarla críticamente y resumirla, así como Explotación conjunta de todas las formas de almacenamiento de la información La versatilidad de la Red es tal que nos ofrece potentes herramientas de búsqueda que nos permiten explotar de una sola vez las posibilidades de cualquiera de las tres formas de almacenamiento de la información que hemos citado: investigación original como tal, síntesis y resumen. Sum Search http://sumsearch.uthscsa.edu/espanol.htm Este buscador, del que disponemos de una versión en español, posee diversos filtros y permite el uso de operadores booleanos. A partir de una única búsqueda es posible obtener tanto información para el gran público (como Wikipedia, aunque a veces no muy actualizada) como información más específica y actualizada (la que hemos visto en recursos tipo Pubmed, DARE, National Guideline Clearinghouse, etc.). © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. TRIP database http://www.tripdatabase.com/ La base de datos TRIP (Turning Research Into Practice) es la otra gran herramienta de este tipo. Con sólo una búsqueda obtenemos RS, GPC (clasificadas por entorno geográfico), sinopsis basadas en la evidencia, preguntas clínicas, libros electrónicos, artículos originales presentes en Medline, etc. OTROS RECURSOS EN LA RED Abledata http://www.abledata.com/ Es un portal de información sobre ayudas técnicas que, entre otras cosas, nos ofrece una magnífica biblioteca con interesantes documentos sobre sillas de ruedas, ayudas para la marcha, equipamiento deportivo para discapacitados, etc. También presenta recursos para discapacidades específicas tales como la amputación, las artropatías, la lesión medular, la lesión cerebral, etc. La Fundación de Ayuda Protésica (Prosthetics Outreach Foundation) es un portal centrado en la ayuda a los amputados y personas con deformidades graves de los miembros en el Tercer Mundo, generalmente en países con conflictos bélicos. Entre otros servicios, dispone de un vínculo para acceder a revistas y otras publicaciones, siendo de especial interés BioMechanic Magazine (http://www.biomech. com), con amenos artículos del campo de la ortoprotésica y la biomecánica. Sociedad Internacional de Prótesis y Ortesis http://www.ispo.ws/ El portal de la Sociedad Internacional de Prótesis y Ortesis ofrece OrthoLetter, un interesante boletín informativo en español sobre la tecnología ortopédica en países no industrializados; la periodicidad es anual, aunque desde 2003 no se ha publicado ningún número. Orthotics and Prosthetis http://www.oandp.com/ Es un portal con versión en español que proporciona información y servicios a los profesionales relacionados con la ortoprotésica. Dispone de una lista de distribución a través de correo electrónico que permite establecer cualquier tipo de comunicación con todo los interesados en esta materia. Además, presenta un catálogo de publicaciones entre las que destaca, a texto completo, el Journal of Prosthetics and Orthotics (JPO), el Journal of the Association of Children’s Prosthetic Orthotic Clinics (JACPOC), un atlas de prótesis de los miembros, la revista Artificial Limbs: a review of current developments (revista que se publicó hasta 1972), un manual para amputados de muslo y otro para amputados por debajo de la rodilla, y dos libros en español, uno sobre ortesis de miembro inferior y otro sobre prótesis de miembro inferior. CEAPAT http://www.ceapat.org/ El Centro Estatal de Autonomía Personal y Ayudas Técnicas es un centro tecnológico dependiente del IMSERSO, Ministerio de Trabajo y Asuntos Sociales, cuya misión es contribuir a mejorar la calidad de vida de todos los ciudadanos, con especial apoyo a las personas con discapacidad y a las personas mayores. Dispone de un interesante catálogo de ayudas técnicas, así como de otros servicios orientados a mejorar la accesibilidad universal sobre la base del diseño y de la aplicación de la tecnología. BREVES RECOMENDACIONES FINALES Se decía al principio que la Red es muy dinámica. Por supuesto, los recursos aparecidos en este capítulo no son los únicos y, además, es muy posible que cuando el lector esté leyendo este capítulo hayan aparecido otros nue- 31 5 Con una versión en español, presenta un apartado de cuidados a pacientes ancianos, otro de cuidados en pacientes agudos, otro para matronas y, los que más nos interesan, un apartado de fisioterapia y otro de terapia ocupacional. Los resúmenes que nos ofrece se ciñen a una estructura que comienza por la formulación de una pregunta, un análisis de la situación clínica actual, un análisis de la evidencia disponible sobre el tema al que la pregunta inicial nos remite y, finalmente, una recomendación de buena práctica. Según el tema de que se trate, podemos encontrar alusiones de mayor o menor interés a recursos terapéuticos pertenecientes a la ortoprotésica y a las ayudas técnicas. Fundación de Ayuda Protésica http://www.pofsea.org/ Búsqueda de información en Internet integrarla en la práctica clínica y evaluar el impacto de su aplicación. Prótesis, ortesis y ayudas técnicas vos de interés. A la hora de enfrentarse con una búsqueda sobre ortesis, prótesis y/o ayudas técnicas en el ordenador, lo que hay que tener claro es qué se está buscando. Si buscamos un producto definido y con cierta calidad metodológica, conviene que aprovechemos en las bases de datos correspondientes los vocabularios controlados o thesaurus, en especial mesH si estamos con Medline-Pubmed, Cochrane, DARE, etc. Cuando el investigador es un médico, es probable que saque más partido de Medline y EMBASE, mientras que si se trata de un enfermero, un fisioterapeuta, un terapeuta ocupacional o un técnico ortopédico, es probable que encuentre más fácilmente lo que busca en bases de datos tipo CINAHL. En las bases como PEDro u OT SEEKER, que ya están previamente filtradas, se encuentra una mayor calidad en la búsqueda, en detrimento de la cantidad; estas son bases 32 específicas de fisioterapia en el primer caso y de terapia ocupacional en el segundo, de manera que son de máximo interés para fisioterapeutas y terapeutas ocupacionales, si bien los médicos u otros profesionales pueden encontrar también información de enorme calidad e interés. Cuando sospechamos que hay muy poco publicado sobre algo que nos interesa, es posible que tengamos que sacrificar la calidad en beneficio de la cantidad, y en este caso SCOPUS es una fuente interesante para comenzar, sin perjuicio de recurrir a las otras. Si disponemos de poco tiempo y queremos resultados eficaces, de calidad, no debemos desaprovechar las posibilidades de Sum Search o de TRIP database. En profesionales muy familiarizados con la ortoprotésica que quieran sobre todo tener acceso a bibliografía muy especializada, Orthotics & Prosthetics es un recurso de gran valor. 6 Prótesis en amputaciones parciales del pie © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Felip Salinas Castro y Oriol Cohí Riambau Las estructuras que forman el pie constituyen un ejemplo de perfección en arquitectura, ingeniería y biomecánica [1]; puede considerarse que el pie son las estructuras que van desde la articulación del tobillo hasta el extremo distal de los dedos; por ello incluimos dicho nivel de amputación en este capítulo. Las técnicas más avanzadas de amputación y protetización del pie nunca consiguen restituir totalmente la funcionalidad del mismo, de forma que, según el nivel de amputación esté situado más distal o proximal, el desequilibrio de este perfecto brazo de palancas será mayor o menor (v. figura 6-1). Las amputaciones del pie deben ser lo menos agresivas posibles, aunque algunos niveles se consideran más funcionales que otros. La finalidad de la prótesis, en este nivel de amputación, consiste en reequilibrar el pie, restablecer su estética y contribuir a mejorar el estado psicológico [2]. Todos estos aspectos son los que se tienen en cuenta para alcanzar el éxito en la sustitución protésica. AMPUTACIONES DE LOS DEDOS Y DE LOS RADIOS. MANEJO PROTÉSICO Amputación del 1.er dedo Esta amputación supone la mayor pérdida de funcionalidad. El primer dedo soporta más del 50% del peso en el Figura 6-1 Equilibrio de fuerzas del pie sano. momento de despegue del pie [1]. Por tanto, ante su ausencia, se produce una sobrecarga de los radios medios y externos y un déficit en el despegue del pie, por la falta de contacto del pulpejo del dedo gordo con el suelo. Hoy en día se utilizan básicamente tres tipos de prótesis: • Plantilla semirrígida. Se construye con relleno blando en el espacio vacío del 1.er dedo para evitar la desviación del resto de los dedos y un fleje situado en la base de la plantilla, que pasa desde el centro del talón en dirección al 1.er radio y por debajo del relleno que suple el 1.er dedo amputado (v. figura 6-2). 33 Relleno anterior Relleno dedos Prótesis, ortesis y ayudas técnicas Fleje acerado Figura 6-2 A. Plantilla con relleno para amputación del primer dedo. B, C. Fleje o base en fibra de carbono A • Plantilla en composite de fibra de carbono. Se fabrica con un relleno del espacio vacío del 1.er dedo. La elasticidad y resistencia de este material restituye el apoyo que correspondería al primer dedo y normaliza el despegue del pie del suelo, sin necesidad de colocar un fleje. • Dedo protésico de silicona. Su función es principalmente estética (v. figura 6-3), a no ser que se acompañe de un refuerzo para compensar el déficit funcional que supone la pérdida del primer dedo. Amputación del resto de dedos No supone una pérdida de funcionalidad apreciable, aunque para equilibrar el apoyo y evitar la desviación secundaria de los dedos conservados se coloca una plantilla con relleno. En el caso de amputación de los 2.º, 3.er, 4.º y 5.º dedos, se coloca una plantilla con relleno del espacio vacío para evitar la desviación del 1.er dedo (v. figura 6-4). En la plantilla se pueden añadir otros elementos, como una barra o un corazón retrocapital y cuñas externas, con el fin de mejorar la distribución de las presiones plantares a nivel del pie y evitar las desviaciones en varo. Cuando sólo existe amputación de la falange distal de un dedo, se puede colocar un dedo de silicona, que tiene B Arco longitudinal Plantilla C Fleje acerado una función estética, aunque no suele ser cómoda por la dificultad de fijarla al muñón. Amputación de los radios del pie La amputación de un radio (falanges y metatarsiano) requiere una protetización adaptada según el nivel de la misma. • La amputación de un radio medio no requiere protetización, ya que tanto la estética como la funcionalidad son buenas. • La amputación del 1.er radio requiere una plantillaercon iguales características que en la amputación del 1. dedo. • La amputación de los radios externos precisa una prótesis con rellenos de toda la porción amputada y un fleje de talón al 5.º metatarso o una base de fibra de carbono prolongada hasta por debajo del 5.º metatarso para compensar el desequilibrio en el momento del apoyo del pie. AMPUTACIÓN TRANSMETATARSIANA Y DE LISFRANC. MANEJO PROTÉSICO Amputación transmetatarsiana Este nivel de amputación es funcional si cumple [2] los siguientes requisitos: • Conseguir un colgajo con un buen almohadillado plantar. • Conservar una fórmula metatarsal tipo index plus minus (1⬎2, 2⬎3, 3⬎4, 4⬎5). • Preferirla a una amputación más conservadora, pero con peor funcionalidad del muñón. • Que distribuya la carga del peso en toda la superficie del muñón. Figura 6-3 Prótesis de silicona del primer dedo del pie izquierdo. 34 La prótesis utilizada es un soporte plantar de material semirrígido con una longitud igual a la del pie contralateral y con un Relleno Figura 6-4 Plantilla con relleno para amputación del resto de dedos. fleje en la base desde el talón hasta el 1.er radio, o una plantilla en fibra de carbono. Dispondrá de un relleno de la zona anterior amputada (v. figura 6-5). Este relleno consta de dos partes: • Zona en contacto con la piel anterior y distal del muñón, de material muy blando, de amortiguación (plastazote, silicona, uretano, etc.). Es la zona del muñón con cicatriz, con fuerzas de roce y cizallamiento, y, por tanto, la principal área a proteger. • Resto del relleno de un material más consistente, tipo pelite o pedilén, que da forma a la zona amputada del antepié. La prótesis puede disponer de elementos correctores o compensadores, como cuñas de antepié para evitar la supinación del mismo, barras para descarga de su zona anterior, etc. Debe tener un grosor que permita alojarla en un calzado normal, y el relleno una forma que se adapte perfectamente a la de unas hormas normales de zapato. En el calzado también se pueden realizar modificaciones, como por ejemplo colocar una suela en balancín, para evitar la presión excesiva de la zona distal del muñón porque necesitemos disminuir el contacto en esta zona. © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Amputación de Lisfranc Se conoce con el nombre del cirujano del ejército de Napoleón que la practicó por primera vez a los soldados heridos en las guerras napoleónicas [2]. Es un buen nivel de amputación, aunque, debido a que el brazo de palanca residual es menor que en la transmetatarsiana, el desequilibrio muscular es mayor, con aumento de la tendencia a equinizar el muñón. La prótesis será similar a la de la amputación transmetatarsiana, aunque el fleje deberá ser más potente o la plantilla de fibra de carbono más resistente, al aumentar la solicitación al despegue de los dedos. En pacientes de elevado peso o con alta actividad física, es conveniente aplicar la prótesis de Barrachina (que se explicará en la amputación de Chopart). Es un modelo de prótesis que controla mejor la tendencia al equinismo y al varo, permitiendo un restablecimiento del desequilibrio muscular (v. figura 6-6). AMPUTACIÓN DE CHOPART. MANEJO PROTÉSICO La amputación a nivel de la articulación de Chopart es difícil de protetizar, porque el desequilibrio muscular producido por el escaso brazo de palanca hace que el muñón tienda a desviarse en equino y en varo (v. figura 6-7). Para evitar este inconveniente, algunos autores son partidarios de realizar una artrodesis tibio-astragalina, aunque alarga el postoperatorio y limita la movilidad del tobillo. Relleno flexible Relleno anterior Plantilla Figura 6-5 Amputación transmetatarsiana y plantilla con relleno y dispositivo de impulso para la marcha. 35 Prótesis en amputaciones parciales del pie Barra retrocapital 6 Arco longitudinal Prótesis, ortesis y ayudas técnicas Figura 6-6 Amputación de Lisfranc. A. Plantilla con relleno. B. Prótesis de Barrachina. Figura 6-7 Desequilibrio de las estructuras del pie en la amputación de Chopart. A. Desviación del pie en equino. B. Desviación del pie en varo. A B A Se utilizan dos tipos de prótesis: • Prótesis austríaca: Prótesis de Barrachina. Prótesis de Botta: • ◗ Prótesis con apoyo prepatelar (que se explicará en la amputación de Syme). ◗ Prótesis de Barrachina Tiene como principales objetivos: • Mantener la porción conservada del pie en la actitud lo más fisiológica posible, controlando la tendencia al equino y al varo del muñón. • Evitar las zonas de hiperpresión, realizando una correcta distribución de cargas. B ticidad y a la vez una gran resistencia al desgaste (v. figura 6-8). Este modelo de prótesis se coloca en cualquier tipo de calzado, aunque se recomienda que sujete el retropié y contenga correctamente el empeine. Hay dos variantes más de este modelo de prótesis, con características similares: Prótesis austríaca modificada por ITO Una diferencia es que está acabada en piel de curtido natural, lo que la hace más cómoda y transpirable. Otra diferencia es su estructura, dividida en dos piezas que se abren como una bisagra longitudinal. Esto permite introducir el muñón y fijarlo con velcro. Se puede llevar con un calzado normal, y controla los movimientos en equino y en varo del muñón residual (v. figura 6-9). Prótesis de Botta La prótesis envuelve el calcáneo, continúa por debajo de la planta y los laterales del muñón hasta la parte anterior, que se acaba con un relleno para restablecer la forma y tamaño del pie contralateral. El borde posterior se refuerza con un contrafuerte rígido que nos ayudará a controlar el varo. En la parte anterior se utiliza un relleno de material flexible tipo pedilén o pelite, que permite flexionar la zona del antepié para dar el paso, pero con una cierta resistencia para no ser vencido con facilidad por el peso del cuerpo. En la base de la prótesis se coloca una plantilla de composite de fibra de carbono, o un fleje metálico, para dotar de resistencia al conjunto de la prótesis y evitar la caída del pie en equino. Toda ella va recubierta de látex u otro material similar, que le proporciona una buena elas- 36 De silicona, con una cazoleta rígida que soporta y controla la zona medial y lateral del talón [3]. El resto se complementa con silicona elástica, se adhiere muy bien al encaje y permite realizar un acabado muy estético. La principal diferencia con las anteriores es que la silicona permite moldear la punta del pie para darle la forma de los dedos; por tanto, son prótesis que, si bien a nivel funcional no aportan ninguna novedad, a nivel estético suponen un gran avance. Además se pueden utilizar como prótesis de baño (v. figuras 6-10 y 6-11). Prótesis con apoyo prepatelar En pacientes con amputación de Chopart a los que se les ha practicado una artrodesis tibio-astragalina, o que tienen una alta actividad física, es recomendable este tipo de prótesis con valva anterior y apoyo prepatelar. 6 Prótesis en amputaciones parciales del pie Figura 6-8 Amputación bilateral del retropié y protetización con botinas de látex tipo Barrachina y cierre con cordones o velcro. Se introducen en un calzado normal. A © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. B Figura 6-9 Amputación de Chopart y prótesis austríaca modificada por ITO. Permite el uso de calzado con diferentes alturas de tacón. A. Fabricación. B. Colocación. Son prótesis que disminuyen la presión sobre la zona distal del muñón y mejoran el equilibrio y la seguridad del paciente durante la bipedestación y la marcha. Se debe vigilar la zona situada entre el final del muñón y la que inicia el relleno del antepié. Es una zona que sufre la acción de cizallamiento durante la marcha, y un punto frecuente de rotura [4]. Es conveniente reforzar esta zona, aunque sea a expensas de aumentar el peso (v. figura 6-12). A la larga, los pacientes suelen intercambiar esta prótesis, que utilizan para las actividades de la vida profesio- nal, con las prótesis anteriores para estar por casa, caminar, pasear, etc. AMPUTACIÓN DE SYME. MANEJO PROTÉSICO Es un buen nivel de amputación, pero para conseguir un buen soporte de la carga del peso requiere una depurada técnica quirúrgica y la conservación de la piel del talón. 37 Prótesis, ortesis y ayudas técnicas aunque si este está presente, siempre existe una mejor descarga en la zona distal del muñón y en la cresta anterior de la tibia, porque son zonas que, a la larga, en este tipo de amputación suelen acarrear problemas de hiperpresión y erosiones o ulceraciones de la piel. La típica forma bulbosa de la parte distal del muñón es lo más complicado a la hora de ajustar las prótesis, que resultan muy abultadas en esta zona distal debido a la forma de los maléolos, que han de poder quedar alojados en el extremo distal del encaje después de pasar por la zona más estrecha del tobillo. Generalmente este problema se resuelve mediante aberturas de ventanas laterales, o en sentido anteroposterior, o con una tapeta de abertura posterior cerrada con velcros. Figura 6-10 Prótesis de silicona de Botta. Prótesis de Syme con ventanas laterales o anteroposteriores Figura 6-11 Colocación de una prótesis de silicona. Cuando la amputación es reciente se coloca una prótesis provisional [5] para conformar el muñón e iniciar la marcha, además de poder introducir los cambios necesarios en cuanto a la alineación (v. figura 6-13). Una vez el muñón se encuentra estabilizado, se fabrica la prótesis definitiva, que se apoya sobre toda la superficie del muñón. Es posible realizarla con o sin apoyo prepatelar, Figura 6-12 Amputación de Chopart y prótesis alta con apoyo subrotuliano. Concentración de fuerzas de cizallamiento (A, B y C). Solución con prolongación de laminado a zona retrocapital. 38 A El encaje rígido se realiza en una sola pieza, en material termoplástico, como polipropileno por ejemplo, o en resinas laminadas acrílicas o en fibra de carbono. Debido a que la parte distal del muñón es bulbosa e irregular, es necesario practicar unas ventanas en las zonas más estrechas del encaje para que el muñón se pueda introducir dentro del encaje rígido. Las ventanas pueden cerrarse con unas tapas y velcros o con cierres metálicos una vez se ha introducido el muñón, o simplemente se pueden dejar abiertas, ajustando el muñón con unos velcros y almohadillas (v. figura 6-14). Debe reforzarse especialmente la zona de las ventanas, puesto que debilitan el encaje y además es donde existen unas fuertes presiones y fuerzas de cizallamiento durante la marcha. La interfase entre el muñón y el encaje rígido es de material microporoso y de una sola pieza. Las zonas correspondientes a las ventanas se expanden al introducir el muñón y vuelven a su posición una vez introducido, sirviendo así de anclaje de la prótesis. También se utilizan fundas de silicona, de gel mineral y de uretano. Antes no había modelos estándar adecuados y se hacían a medida. Actualmente existen modelos predeterminados B C 6 A B Prótesis en amputaciones parciales del pie Figura 6-13 Amputación de Syme y protetización provisional para inicio inmediato de carga y deambulación con ayudas de marcha. Molde positivo de escayola y prótesis bivalva en polipropileno con cierre de velcros y taco de goma. A. Visión lateral. B. Visión frontal. © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Figura 6-14 Amputación de Syme. Prótesis definitiva en fibra de carbono. La alta resistencia de la fibra de carbono permite abertura de ventanas en sentido anteroposterior para disminuir el peso y mejorar la ventilación. que se ajustan adecuadamente. Es conveniente utilizar fundas de un cierto grosor (6-9 mm) porque son muñones irregulares con problemas de roces y escaras. El uso del encaje blando de politeno es poco utilizado y de difícil fabricación, aunque en determinados pacientes puede ser una solución. El encaje contacta todo el muñón. No siempre es necesario el apoyo subrotuliano, aunque es aconsejable, pues consigue disminuir la presión sobre la zona distal del muñón y la cresta inferior de la tibia. Además da mayor seguridad durante la marcha. El pie protésico a colocar depende del espacio que dispongamos. Si hay poco acortamiento, se puede colocar un pie de pedilén con relleno en antepié o una plantilla de fibra de carbono. Si se dispone de 5 cm o más, podemos valorar otros pies, como los de perfil bajo (v. figura 6-15). Prótesis de Syme bivalva Es un modelo similar al anterior, pero divide el encaje en dos mitades rígidas, una anterior y otra posterior. Al entrar el muñón, se separa la valva posterior y, una vez alojado en su interior, se une a la anterior con cierres de velcro y un sistema de bayonetas (v. figura 6-15). Si la forma del muñón lo permite, un manguito de pelite en la parte interna del encaje facilita en ocasiones la colocación de la prótesis. La base del encaje debe acolcharse con espuma blanda de plastazote, pero esta no debe ser muy gruesa, por el poco espacio que queda debido a la longitud del muñón. El borde superior del encaje cubre los cóndilos femorales, en la parte anterior existe un apoyo subrotuliano y la parte posterior presiona suavemente el hueco poplíteo. Así se consigue la sujeción proximal del encaje, sin dificultar la libre flexión de la rodilla. El pie protésico a colocar depende del espacio del que se dispone. Se puede utilizar una plantilla con relleno anterior de pedilén, pie SACH para amputación de Syme, pie Seattle para Syme, pie Quantum, etc. En ocasiones, con el fin de mejorar la marcha, se coloca en el calzado una suela en balancín. Prótesis de Syme con liner Se coloca al muñón del paciente una funda blanda o «liner» para proteger el muñón y homogeneizar la forma bulbosa del mismo. El «liner» puede ser de forma redondeada o con un sistema de cuerda o vástago a nivel distal, 39 Prótesis, ortesis y ayudas técnicas Figura 6-15 Amputación de Syme. Prótesis definitiva con apoyo patelar, tapeta posterior con velcros, funda de pelite, laminada con resinas acrílicas y pie tipo SACH. según el espacio del que dispongamos por la amputación. Habitualmente queda poco espacio desde el apoyo del muñón hasta el suelo, y se colocan fundas blandas sin dispositivo terminal. El encaje rígido se construye de una sola pieza y, si es necesario, se acompaña de una rodillera de suspensión (v. figura 6-16). Figura 6-16 Amputación de Syme. Prótesis definitiva de apoyo patelar, con interfase blanda de gel mineral para homogeneizar la forma bulbosa del muñón y amortiguar presiones en la zona distal del muñón. 40 AMPUTACIÓN DEL RETROPIÉ. MANEJO PROTÉSICO Existen diferentes técnicas de amputación a nivel del retropié, como la amputación de Pirogoff, Ricard, Malgaigne, etc. Son excepcionales porque presentan una gran dificultad técnica, consistente en mantener el calcáneo en posi- 6 Prótesis en amputaciones parciales del pie Figura 6-17 Prótesis de silicona para amputación del tarso. A © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Figura 6-18 Calcanectomía (por disparo accidental de escopeta de perdigones) y protetización con una plantilla de relleno y compensación de las desviaciones del pie. A. Radiografía. Calcanectomía. B. Plantilla de compensación. C. Dismetría y desviación del pie. Visión posterior. D. Compensación del pie. Visión posterior. C ción vertical. En general se consideran malos niveles de amputación para protetizar, y siempre que sea posible es preferible realizar una amputación más proximal, o una amputación de Syme en caso contrario. La razón de que sea un mal nivel para el técnico protesista es la dificultad de mantener el muñón en buena posición funcional. El tipo de prótesis consiste en un híbrido entre las prótesis para la amputación de Chopart y la amputación de Syme, de manera que se parecen más a una u otra, dependiendo de la técnica de amputación empleada (v. figura 6-17). Calcanectomía La resección parcial o total del calcáneo se realiza en osteítis recidivantes, fracturas con estallido del calcáneo, etc. La prótesis consiste en una plantilla de material elástico o microporoso con relleno de la zona del retropié para compensar la pérdida de la porción amputada. Debe ser entera, B D con buen apoyo del arco longitudinal, y estable, debido a la pérdida de funcionalidad del pie, especialmente en la fase de la marcha del choque del talón al suelo (v. figura 6-18). BIBLIOGRAFÍA 1. Viladot A. Lecciones del pie. Masson. 2. Viladot R, Clavell S, Cohí O. Ortesis y prótesis del aparato locomotor. 2.2. Extremidad inferior. Prótesis del pie. Masson, 1989. 3. Baumgartner R, Stinus Hartmut. Tratamiento ortésicoprotésico del pie. Amputación y tratamiento con prótesis. Masson, 1997. 4. Cohí O. Prótesis del pie. Actualizaciones en Técnica Ortopédica. Masson, 2001. 5. Kerbaol P, Travers JY. Propuesta de una prótesis provisional para la amputación de medio pie o de la parte posterior del pie. Masson, 2001. 41 7 Pies protésicos Felip Salinas Castro y Oriol Cohí Riambau © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. El pie protésico es el componente más distal de la prótesis que contacta con el suelo. Sus funciones son transmitir las fuerzas de reacción del suelo al resto de la prótesis, amortiguar el impacto del pie y contrarrestar la ausencia de las articulaciones anatómicas del pie y del tobillo [1]. Es un elemento fundamental en las prótesis de extremidad inferior, porque debe suplir la falta de la musculatura plantar flexora, que es la encargada de provocar la deceleración de la caída del pie en el momento de la toma de contacto con el suelo y de facilitar la progresión de la extremidad inferior en el momento del despegue del pie [2]. FACTORES DETERMINANTES DE LA MARCHA Hay una serie de mecanismos básicos en la optimización de la marcha. Dependiendo del nivel de la amputación, en la marcha del amputado se alteran estos factores determinantes de la misma: la rotación y la inclinación pélvica, la flexión de rodilla, el movimiento coordinado del mecanismo rodilla-tobillo-pie y la angulación en valgo de la rodilla [3]. La función de estos factores es múltiple: permitir la propulsión, estabilizar la carga, absorber el choque, minimizar el consumo de oxígeno, intentando impedir que el centro de gravedad se desplace en exceso, y conseguir un leve movimiento sinusoidal de arriba abajo y de un lado a otro para conservar la inercia. Cada uno de estos factores tiene una función específica: • La rotación pélvica permite desplazar el tronco hacia delante, suavizar la trayectoria y prolongar el paso; esta rotación es aproximadamente de unos 4º hacia cada lado. • La inclinación pélvica es de unos 4º-5º en el plano frontal hacia el miembro oscilante; de este modo disminuyen las oscilaciones verticales. • La flexión de rodilla, de unos 15º en la fase de apoyo, reduce también la oscilación vertical del centro de gravedad. • El movimiento coordinado del mecanismo rodillatobillo-pie hace que el choque de talón y despegue del antepié suavicen la trayectoria del centro de masas. • El valgo de la rodilla combinado con la aducción de la cadera permite minimizar el desplazamiento lateral del centro de gravedad. El pie protésico, al igual que el pie anatómico, en el momento de la toma de contacto con el suelo debe dar estabilidad en el plano sagital, reduciendo una flexión exagerada de la rodilla y adecuando el contacto y la carga mediante la flexión plantar. Más tarde, en el período comprendido entre la fase media del apoyo y la parte final del ciclo, debe pro- 43 Prótesis, ortesis y ayudas técnicas curar dar una resistencia adecuada a la flexión dorsal del pie que se produce por la extensión de la rodilla, impidiendo el recurvatum de la misma; finalmente debe asistir al despegue de la extremidad. Con el fin de asemejarse a la biomecánica del pie humano y facilitar la marcha del amputado, los pies protésicos primitivos incorporaban una cuña central de madera, combinada con materiales blandos en el talón y en la puntera. El patrón típico de la marcha del amputado consiste en un paso rápido (reducción del tiempo) desde el momento de la toma de contacto con el talón hasta la fase media de apoyo del pie, seguido por una fase de oscilación rápida, dando lugar a un acortamiento de la longitud efectiva de la extremidad. Esto adquiere especial importancia, fundamentalmente, si el balance articular de la cadera o de la rodilla de la extremidad afecta se encuentra limitado o si hay un déficit muscular de los flexores de cadera, puesto que entonces la compensación es incompleta y la marcha se hace más difícil [3]. TIPOS DE PIE Durante años, el pie protésico SACH (Solid Ankle Cushion Heel) fue el pie más popular y el más prescrito. En la actualidad, los pies protésicos suelen clasificarse según los grados de movimiento que tengan o según la capacidad de respuesta de la energía cinética acumulada. Se denominan pies uniaxiales los que sólo tienen movilidad en el plano sagital. Los multiaxiales son aquellos que pueden moverse en más de un plano. Finalmente existen los denominados pies de absorción o de almacenamiento de energía (PAE) o de respuesta dinámica, que son aquellos que devuelven la energía cinética acumulada durante la fase de apoyo, en la fase de despegue y oscilación. Los materiales de los diferentes tipos de pies (madera, caucho, poliuretano, aluminio, fibra de carbono, etc.), sus características y sus respuestas son muy variados. Pies uniaxiales Pie SACH Está formado por una pieza central de madera, con puntera y talón de espuma de látex; así se consigue amortiguar el impacto del choque de talón y dar una cierta flexión dorsal en la fase de despegue del pie. Los pies SACH más actuales están recubiertos de una cosmética que imita el pie anatómico (v. figura 7-1). No presenta ninguna articulación, aunque consigue imitar, de manera muy simple, el comportamiento de un pie humano, debido a su capacidad de deformidad elástica en el plano sagital. Pie articulado Está construido a partir de una quilla central. Dispone de un cojinete para la articulación mecánica del tobillo y presenta en la parte posterosuperior y anterosuperior unas 44 Figura 7-1 Pie tipo SACH. Ya no se fabrica con el talón de espuma blando porque se degradaba con cierta facilidad. (Por cortesía de Otto Bock.) cavidades donde se alojan unos cilindros elásticos amortiguadores. Este tipo de pie tiene una capacidad de deformación elástica en el plano sagital, tanto en la flexión plantar como en la dorsal (v. figura 7-2). Hay estudios que demuestran que, en comparación con el pie SACH, el pie articulado mejora significativamente la marcha del amputado [4]. Pies multiaxiales Pie dinámico Se trata de un pie fabricado con espuma elástica que tiene capacidad de deformación tanto en el plano frontal como en el sagital y también levemente en el transversal. No dispone de articulación (como el pie SACH) y tampoco ofrece retorno de energía. Pie de Jaipur Desarrollado en la India por Sethi [5] para uso de los pacientes que viven en el medio rural y con escasos recursos económicos. Está fabricado en caucho vulcanizado para permitir su adaptación a los diferentes tipos de terreno. Este material tiene una alta resistencia al desgaste y Flexión dorsal Flexión plantar Figura 7-2 Pie articulado que, a partir de la articulación del tobillo, permite movimientos de flexión plantar y de flexión dorsal. Pie Greissinger Plus Pie multidireccional fabricado a partir de un elastómero con forma de aro combinado con una horquilla; el elastómero presenta tres grados de rigidez para adaptar el pie a las necesidades individuales del amputado. Burgess y cols. [7] desarrollaron un pie que consta de un solo cuerpo fabricado con un material plástico de gran resistencia (v. figura 7-4). Este material es capaz de almacenar energía bajo compresión y devolverla al cesar la carga, lo cual posibilita que mejore el despegue del pie con más efectividad que el SAFE. Pie Multiflex Está fabricado con una cosmética de espuma elástica y una quilla de plástico rígido; este se articula con un dispositivo de tobillo que dispone de unas arandelas con diferentes grados de amortiguación en función del peso y actividad del amputado (v. figura 7-3). Pie SAFE (Solid Ankle Flexible Endoeskeletal) Campbell y Childs en 1980 idearon un pie que representó un avance en las sustituciones protésicas [6]. El esqueleto interno está formado por quillas de material plástico flexible de alta densidad, capaces de almacenar energía en situaciones de carga y devolverla una vez se libera de la misma. Los elementos elásticos deformables que componen el resto del pie le permiten adaptarse a diferentes tipos de terrenos y reducir el gasto energético que se precisa para realizar la deambulación; no obstante, la capa- Pies de almacenamiento de energía o de respuesta dinámica Este tipo de pies buscan un compromiso entre la rigidez y la flexibilidad. La quilla bajo la carga se deforma y, por su naturaleza, memoriza dicha deformación, para devolverla en el momento que libera dicha carga. Para ello es necesario conocer la altura, peso y nivel de actividad del sujeto para colocar el pie adecuado y que este obtenga el máximo beneficio. Pie Flex-Foot Pie construido al 100% en fibra de carbono, con la particularidad de que absorbe la energía potencial y cinética que, debido a la aceleración y a la masa del cuerpo, se producen en la toma de contacto del pie con el suelo, liberándola después en el despegue del talón. A pesar de que inicialmente era un pie difícil de alinear por la ballesta superior © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Figura 7-3 Pie multieje con tobillo incorporado, que permite movilidad en los tres planos del espacio a través de unos snnubers de amortiguación. Figura 7-4 Pie Seattle. Evolución del pie SACH y SAFE, que mejoran en peso y en funcionalidad. 45 Pies protésicos Pie Seattle 7 cidad de retorno de energía acumulada es relativamente limitada. puede utilizarse sin calzado. Su uso está muy extendido en los países en vías de desarrollo, especialmente del continente asiático, pero no se usa en los países occidentales desarrollados. Prótesis, ortesis y ayudas técnicas en fibra de carbono, actualmente dispone de los adaptadores más habituales, que favorecen su alineación [8]. La compresión progresiva durante la carga sirve para adecuar la transición suave hacia el doble apoyo. Una hendidura longitudinal sagital en la parte anterior sirve para dar mayor estabilidad mediolateral y favorecer un cierto grado de inversión y eversión del pie. Debido a estas características y a la alta resistencia a la fatiga del material, puede ser utilizado en el deporte para la carrera y el salto. Ejemplos de este modelo son el Variflex, o el Springlite. Están indicados en pacientes con un nivel de actividad moderada o alta y pueden cubrirse con una funda cosmética. Una variedad de los pies tipo Flex la constituyen los pies en fibra de carbono que disponen de mecanismos que permiten añadir más movilidad al pie. Dependiendo de la actividad del sujeto, estos mecanismos pueden ajustarse para poder caminar por terrenos irregulares (v. figuras 7-5 y 7-6). Algunos modelos disponen incluso de elementos de absorción de cargas rotacionales (p. ej., Ceterus), o de cilindros neumáticos para mejorar el impulso (p. ej., Pathfinder) (v. figura 7-7). Estos tipos de pies protésicos están indicados en sujetos con actividad moderada o alta, que realizan actividades lúdicas o de ocio en el exterior, como los que practican golf, por ejemplo. Pie College Park Trustep Este pie está diseñado para actividades con una gran adaptación al terreno. Lo constituye una quilla ligera fabricada en composite y una serie de sistemas articulares que, mediante unos elastómeros de diferentes densidades, permiten acomodarse a terrenos irregulares (v. figura 7-8). Es muy difícil determinar cuál es el mejor pie dentro de estos grupos, pues no existen estudios concluyentes al respecto. Para actividades específicas a veces se necesitan pies protésicos con características especiales; así, por ejemplo, para quienes practican atletismo y realizan carreras de distancias cortas, el pie más indicado para el impulso es el Flex-Foot Cheetah, porque da una excelente respuesta elástica dinámica y propulsión activa hacia delante (v. figura 7-9). En la práctica del deporte, especialmente para la carrera, el paradigma de todos los elementos protésicos es el pie. Para la práctica del golf se utilizan mecanismos rotacionales, que se transmiten desde el muñón hasta el pie. La elección de los mecanismos protésicos adecuados a la actividad que quiera llevar a cabo el paciente hace que sea necesario conocer los distintos pies existentes para adaptarlos a dicha actividad y a su tipo de prótesis. ELECCIÓN DEL PIE PROTÉSICO La elección del pie es un factor clave en las prótesis de extremidad inferior. Suele estar condicionada por factores como: • Lugar de residencia del paciente (ciudad, campo…). • Acceso a la vivienda (escaleras, ascensor, rampa, etc). 46 Figura 7-5 Pie en fibra de carbono tipo Pathfinder, con cilindro neumático de amortiguación e impulso en la zona posterior. Figura 7-6 Pie College Park multiarticulado con ballesta anterior dividida en dos láminas. • Recursos económicos del paciente o de la entidad que gestiona el gasto. • Disponibilidad del pie protésico. • Conocimiento y experiencia por parte del amputado, del prescriptor y del técnico ortoprotesista del comportamiento de los pies. No obstante, debe realizarse la elección basándose en un conocimiento de la evaluación de los resultados de la tecnología médica protésica [9]. Para ello hemos de basarnos en la información disponible, analizar la bibliografía y tomar después la decisión © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Figura 7-7 Pie en fibra de carbono Cheetah. Permite un gran retorno de energía. Es exclusivo para correr debido a su especial alineación y resistencia elástica. clínica. Todo ello tiene una gran importancia, sobre todo si se realiza un análisis de rentabilidad para obtener buenos resultados. Los pies dinámicos multiaxiales tienen más movilidad en los tres planos del espacio que otros pies protésicos [10]; dicha movilidad puede ser una ventaja para aquellos que caminan por terrenos irregulares. Aunque la rotación transversal no es un movimiento anatómico del tobillo, se piensa que estos pies, al estar dotados de ella, pueden reducir las fuerzas de cizallamiento que se transmiten al muñón. En el momento del contacto del talón al suelo, el pie debería tener una respuesta a la carga similar a la que tiene el pie normal para que, de esta manera, el peso del cuerpo aplicado a través del encaje generase una fuerza en el punto de apoyo que condujera al resto del pie al suelo, pero con una deceleración durante la caída del mismo. En el pie normal esto se produce gracias a los músculos pretibiales, que impulsan la tibia hacia delante, preservando la progresión anterior y la inercia. Esta acción similar es necesaria en el pie protésico para proteger al muñón del trauma y del estrés, sobre todo en los amputados por diabetes o enfermedad vascular periférica, porque estos enfermos son más susceptibles al estrés mecánico producido por la carga y las fuerzas de cizallamiento [11]. Los elementos elásticos o la fibra de carbono no pueden sustituir a los músculos dorsiflexores en la toma de contac- Figura 7-8 Pie en fibra de carbono con un microprocesador (Propio Foot Össur) incorporado que permite la adaptación del pie a diferentes terrenos. 47 7 Pies protésicos to del antepié, ya que no pueden conseguir que el pie aterrice con suavidad, debido a que la respuesta cinemática de estos materiales no es tan rápida ni adecuada como la que tienen los músculos de la extremidad inferior. En el apoyo de talón, los pies que presentan mayores diferencias en valor absoluto son el Quantum, el Multiaxial y el SACH, lo que indicaría que son estos los que peor se adaptan. Probablemente estos resultados estén más en relación con la dureza del retropié que con otra situación, porque la magnitud y la relación de las fuerzas de reacción verticales o fuerzas z expresan la capacidad de absorción del impacto que tiene el pie [12]. La fuerza de apoyo en la media estancia es mayor en todos los pies amputados que en el indemne. Esta alteración viene determinada en gran medida por la falta del mecanismo de propiocepción. La ausencia de los músculos pretibiales en los amputados implica que los elementos del pie protésico deben absorber la carga en la toma de contacto, pero deben hacerlo a la velocidad correcta, para mantener la inercia de la marcha; esta regulación resulta complicada, ya que no disponen del fino equilibrio entre los dorsiflexores y plantiflexores como ocurre en la extremidad sana. Es de capital importancia que la dureza y la flexibilidad que muestren los pies protésicos sean semejantes a las del pie normal. En el pie normal hay mecanismos que absorben el impacto y amortiguan las fuerzas de reacción del suelo, como son la articulación subastragalina y la almohadilla del talón, que se comprime bajo la carga. Estos dos elementos, entre otros, no los tiene el pie protésico, de forma que la absorción del choque de talón no es eficiente y, aunque no hay diferencias cuantitativas en las fuerzas verticales, sí existen diferencias cualitativas. Prótesis, ortesis y ayudas técnicas Figura 7-9 El pie C-Walk en fibra de carbono combina el retorno de energía propio de las ballestas en fibra de carbono con la amortiguación y movilidad de los pies multiejes, gracias a su diseño central en «C». (Por cortesía de Otto Bock.) En el paso de la fase media del apoyo al despegue, la curva es mayor en la extremidad indemne, lo que puede explicar que la compensación al movimiento inercial tibial no es tan rápida, eficaz y uniforme con el pie protésico, teniendo en cuenta que el tiempo de apoyo en el pie amputado es menor que en el pie indemne. La menor fuerza de apoyo de talón en el lado amputado sugiere que el aterrizaje del pie protésico en el suelo es más suave, probablemente porque tiene menos seguridad que el pie normal, y parece que la carga la realiza con más precaución. Del incremento de fuerzas en el lado sano resulta una marcha asimétrica, lo cual está en concordancia con lo indicado por algunos autores, que encuentran una disminución de la aceleración y deceleración en el lado protetizado. Aunque algunos autores limiten el uso de los pies de absorción de energía a los jóvenes, deberíamos cuestionarnos esta idea a la luz de algunos resultados, porque, al compararlos con el pie sano, todos los pies protésicos tienen una respuesta inadecuada en el momento del apoyo del talón, que siempre es inferior a la del pie sano. Los pies almacenadores de energía muestran mejores resultados que los pies uniaxiales en el momento del despegue; en cambio, el pie SACH y el articulado no favorecen dicho despegue, incrementando el consumo energético del amputado durante la marcha. Cuando, por la causa que sea, precisemos favorecer el despegue, la elección se decantará por el Flex-Foot y en ningún caso por el articulado o el SACH, que presentan resultados más modestos. Los pacientes caminan más rápido con los pies almacenadores de energía que con los uniaxiales, de tal manera que, a medida que la velocidad aumenta, se incrementa el componente vertical de las fuerzas de reacción del suelo y por tanto la marcha será más eficiente [13]. En cuanto a la comodidad del pie protésico, los pacientes también muestran claras preferencias por los pies almacenadores de energía respecto a los uniaxiales. Estos resultados indican que los amputados prefieren prótesis que transmitan menos el impacto del suelo al muñón y que tengan mayores propiedades de progresión. En conclusión, la elección del pie protésico no debe ser objeto del azar, sino de un buen análisis que incluya las características morfológicas del sujeto, como su altura, su peso y sus necesidades individuales, es decir, el nivel de actividad necesaria y el entorno en que se desenvuelven 48 profesionalmente y durante los momentos de ocio; debe valorarse también la estética, así como la entidad que se hace cargo del gasto. Además es indispensable que, de acuerdo con las normas expuestas anteriormente, conozcamos la respuesta cinética de cada pie protésico. En algunos sistemas sanitarios, a la hora de la prescripción del pie protésico los amputados se dividen en cinco categorías: • No ambulantes (K ). • Deambulación domiciliaria (K ). • Deambulación comunitaria limitada (K ). • Deambulación comunitaria ilimitada (K ). • Atletas con alto nivel funcional (K ). 0 1 2 3 4 Este sistema es una base con la que se pueden obtener prescripciones más precisas y con mejor rentabilidad, aunque siempre debemos tener en cuenta la experiencia y los conocimientos del prescriptor, del técnico protesista y del mismo paciente. BIBLIOGRAFÍA 1. Viladot R, Cohí O, Clavell S. Ortesis y Prótesis del Aparato Locomotor. 2.2 Extremidad Inferior. Masson 1989. 2. González MA, Cohí O, Salinas F. Amputación y Discapacidad. Masson 2005. 3. Sánchez JJ, et al. Biomecánica de la Marcha Humana Normal y Patológica. IBV, 1993. 4. Han TR, Chung SG, Shin HI. Gait patterns of transtibial amputee patients walking indoors barefoot. Am J Phys Med Rehabil 2003. 82(2):96-100. 5. Sethi PK, Udawat M, Kasliwal C, Chandra RA. Vulcanized rubber foot for lower limb amputees. J Int Soc Prosth Orth. 1978. 1(3):125-136. 6. Campbell J, Childs C. The SAFE foot. Orthot Prosthet 1980;34(3):3-16. 7. Burgess E M, Hittenberger D, Fosgren S, Lindh D. The SEATTLE foot. Orthot Prosthet 1983. 37(1):25-31. 8. Schuch CM. Dynamic aligment options for the Flex-Foot ™. Journal of Prosthetic and Orthotic, 1989. Vol. 1, Num. 1. 37-40. 9. González Viejo MA, Condón Huerta M.ª J. Importancia y necesidad de la evaluación de tecnologías médicas en la técnica ortopédica. TOI (Barcelona) 2000; 2:79-95. 10. Nielsen DH, Shurr DG, Golden JC, Meier K. Comparison of energy cost and gait efficiency during ambulation in belowknee amputees using different prosthetic feet. A preliminary report. J P O 1988;1:24-31. y del Flex-Foot en los amputados tibiales. Aplicación clínica. Rehabilitación (Madrid) 1998;32:10-18. 13. Alaranta H, Kinnunen A, Karkkainen M, Pohjolainen T, Heliovaara M. Practical benefits of Flex-Foot in below-knee amputees. J Prosthet Orthot 1991;3:179-181 © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Pies protésicos 7 11. Barth DL, Schumacher L, Sienko Thomas S. Gait analysis and energy cost of below-knee amputees wearing six different prosthetic feet. J P O 1992; 4:63-75. 12. González Viejo MA, Avellanet Viladomat M. Comportamiento cinético de los pies dinámicos multiaxiales 49 8 Prótesis en amputaciones tibiales Felip Salinas Castro y Oriol Cohí Riambau © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. INTRODUCCIÓN La amputación tibial es la más frecuente de las amputaciones de la extremidad inferior. Diferentes estudios sitúan su porcentaje entre un 25% y un 50%. En el mundo occidental la causa más frecuente de amputación es la patología vascular periférica [1]. Las prótesis tibiales se aplican a los amputados por debajo de la articulación de la rodilla y por encima de la articulación del tobillo. La conservación de la articulación de la rodilla permite una marcha prácticamente normal si se cumplen los siguientes requisitos: un muñón en buenas condiciones, una rehabilitación adecuada y una correcta prótesis [2]. Hay que tener en cuenta algunos factores para obtener un buen muñón [3]: II Guerra Mundial que consiste en crear un callo distal entre la tibia y el peroné para estabilizarlo y prevenir desplazamientos. Un fragmento distal del peroné se utiliza para crear «un puente óseo» con la tibia, y se acompaña de una miodesis con la intención de formar • Que el brazo de palanca tenga como mínimo 15 cm contados desde la interlínea articular de la rodilla. Con muñones tibiales más cortos, la suspensión de la prótesis resulta difícil y la marcha es más complicada (v. figura 8-1). • Que exista una buena resección ósea. Es recomendable que la parte anteroinferior de la tibia sea oblicua, y que la parte distal del peroné sea unos 3-4 cm más corta que la tibia. Existe una técnica quirúrgica americana desarrollada por Josef Von Ertl hacia el final de la Figura 8-1 Amputación tibial. 51 un callo sólido que permita un apoyo estable del muñón. De esta manera se obtienen muñones bien almohadillados, homogéneos y estables. • Que disponga de un buen almohadillado distal y una cicatriz adecuada. Es básico que el paciente tenga un confort (dentro de lo posible) al apoyar todo el peso del cuerpo en el encaje de la prótesis durante la marcha. Prótesis, ortesis y ayudas técnicas TIPOS DE PRÓTESIS TIBIALES Una clasificación descriptiva útil es la que se basa, principalmente, en el tipo de encaje rígido y la interfase que se utilicen (v. figura 8-2). Los encajes rígidos pueden ser: Convencional (se acompaña habitualmente de un sistema de suspensión tipo corselete con articulaciones externas), PTB (Patelar Tendon Bearing), PTS (Patellar Tendon Supra-Patellar-Suprakondylen), KBM (Kondylen Bettung Münster),TSB (Total Surface Bearing), un modelo específico por el uso de liners blandos, y HST (Hydrostatic Total Surface). Las interfases, fundas o manguitos pueden ser de pelite, y los liners blandos pueden ser de silicona, de uretano o de gel de aceite mineral. En la elección del modelo de prótesis tibial influyen muchos factores: a) tipo de muñón (forma, longitud, almohadillado distal, etc.); b) estado físico del paciente; c) alergias cutáneas, y d) presupuesto económico, etc. PRÓTESIS CONVENCIONALES Prótesis tibial con articulaciones externas y corselete femoral Actualmente este modelo se coloca en un número reducido de amputados tibiales. Ante un paciente recién amputado sólo se debe pensar en una prótesis tibial con corselete si tiene un muñón muy corto que dificulte la suspensión protésica o si tiene una inestabilidad de la marcha que pueda mejorar con el uso de un corselete femoral y unas articulaciones externas. La mayoría de personas que las utilizan ya están habituadas a ellas, y cuando las tienen que renovar no son capaces de superar el esfuerzo que les supondría adaptarse a las prótesis actuales. El factor más disuasorio es que en las prótesis actuales en las que no se utiliza ni el corselete de muslo ni las articulaciones, les produce una gran inestabilidad. La necesidad de este tipo de prótesis se hace más evidente en pacientes con muñones muy cortos, con debilidad muscular o con deformidades en valgo o varo asociadas (v. figura 8-3). Constan de un encaje externo rígido en forma de «tapón» y de una interfase de pelite o de cuero. El encaje en forma de «tapón» es cónico y no se ajusta a la forma del muñón. La suspensión se realiza mediante una compresión en forma de aro a nivel subrotuliano (anillo de compresión proximal). La estructura es de tipo exoesquelética, y el encaje se une al corselete femoral mediante unas articulaciones externas de acero o duraluminio. El material del corselete puede ser cuero o termoplástico. Tradicionalmente este modelo de prótesis tiene un pie articulado que, gracias a un cilindro elástico, simula la flexión plantar cuando apoya el talón. Algunas ventajas de este tipo de prótesis son la estabilidad que proporciona al paciente durante la marcha, debido a las articulaciones y al corselete femoral, y la descarga de la zona distal del muñón, porque queda suspendido básicamente gracias al corselete y porque, además, el encaje en forma de tapón deja libre la zona distal del muñón. Algunos inconvenientes son: el doble o triple peso que el resto de prótesis tibiales; la atrofia de la musculatura del muslo, por la compresión continua que ejerce el corselete sobre dicha zona; la aparatosidad, porque el corselete y las articulaciones llegan hasta la zona proximal del muslo, y la dificultad de los pacientes para adaptarse a otros modelos después de haber usado esta prótesis durante varios años, debido a que proporciona mayor estabilidad para la marcha. g f Encaje e Revestimiento de espuma d Adaptador a b Pie protésico c A 52 B Figura 8-2 Componentes de la prótesis tibial. A. Prótesis tibial convencional exoesquelética. B. Prótesis tibial con funda blanda y vástago endoesquelética. Prótesis tibial con encaje tipo PTB, interfase de pelite y suspensión mediante rodillera El significado de las iniciales PTB (Patellar Tendon Bearing) se refiere al apoyo que realiza este encaje en la zona infrapatelar. Fue introducido en la Universidad de Berkeley California (Radcliffe y Foort, 1961) a finales de los años cincuenta, y supuso un gran avance respecto al sistema de encaje tipo «tapón» y a las prótesis convencionales utilizadas hasta entonces [4,6,7]. El encaje tipo PTB consta de: a) un apoyo subrotuliano, b) un contraapoyo en la pared posterior, a nivel del hueco poplíteo, c) unas aletas laterales que suben hasta la mitad de los cóndilos femorales y d) un apoyo de contacto total sobre toda la superficie del muñón, es decir, presión sobre las partes blandas del borde inferior del cóndilo medial tibial y libertad para las prominencias óseas y los tendones flexores (v. figura 8-4). El apoyo subrotuliano permite aliviar la presión en otras zonas del muñón. Algunos estudios indican que una presión subrotuliana de unos 4 mm podría ser la óptima [5]. El encaje rígido tipo PTB queda en contacto interiormente con una interfase de pelite. La interfase flexible de pelite, que es la que contacta directamente con el muñón, tiene un grosor de entre 3-5 mm. Previamente se ha adaptado al molde positivo del muñón mediante una bomba de vacío. De esta manera, la funda está en contacto con la totalidad del muñón y, como hemos dicho antes, presiona las partes blandas y libera las prominencias óseas. Ventajas de las interfases de pelite (EVA –etileno vinilo de acetato–) en relación con los liners: tes en los muñones tibiales que en los femorales, porque los primeros tienen más zonas óseas (cabeza del peroné, cresta anterior de la tibia, extremo distal del peroné, etc.); con el paso de los años, debido a la pérdida de la masa muscular del muñón, se hacen todavía más evidentes. Además, los liners blandos, en ocasiones, tienen en su zona terminal un anclaje en forma de pin o de cuerda para establecer un sistema seguro de suspensión distal. Por todos estos motivos, los liners blandos se utilizan cada vez más. A pesar del ajuste del encaje que se consigue con el apoyo subrotuliano con el contraapoyo poplíteo y el contacto total, en ocasiones se necesita un sistema externo de suspensión, como puede ser una rodillera de neopreno, de silicona o una cincha supracondílea (v. figura 8-5). Por lo general estas prótesis son de tipo endoesquelético, es decir, que el encaje se une al pie mediante un sistema tubular cubierto externamente por una funda estética de poliuretano. Los materiales de los encajes rígidos pueden ser de polipropileno, laminados, con resinas acrílicas o de fibra de carbono, etc. • No sobrepasan el pliegue posterior de la rodilla, y por tanto permiten flexionar más fácilmente que los liners. • Son ligeras, producen poca sudoración y son más económicas. • Para personas mayores con dificultades en las manos son más fáciles de colocar que los liners blandos. La desventajas en relación con los liners es que protegen menos las prominencias óseas del muñón y producen menor sensación de comodidad. Estas desventajas son más eviden- A B Figura 8-4 Esquema del modelo de encaje rígido tipo PTB (Patellar Tendon Bearing) y sus puntos de apoyo. A. Visión lateral del encaje tipo PTB. B. PTB con cincha supracondílea. 53 Prótesis en amputaciones tibiales 8 © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Figura 8-3 Prótesis convencional con articulaciones externas y corselete en un paciente con un genu valgum irreductible y flexo de rodilla. Prótesis, ortesis y ayudas técnicas se prescribe en ocasiones para muñones muy cortos. El anclaje se consigue por un sistema de doble «pinza». Por un lado está la que se establece entre la presión suprarrotuliana, el apoyo subrotuliano y el apoyo a nivel del hueco poplíteo, y por el otro el que le proporciona el anclaje supracondilar (v. figura 8-7). Un inconveniente de este sistema de encaje rígido es que limita la extensión completa de la rodilla, y también algunos movimientos laterales y de rotación. En ocasiones, cuando el muñón es muy corto, es necesario complementar con una rodillera la fijación del encaje al muñón. El encaje rígido se confecciona con los mismos materiales que los demás. La interfase en este modelo es necesariamente de pelite, ya que los liners se deterioran con la presión de los puntos de fijación. Habitualmente estas prótesis se hacen del modelo endoesquelético, porque pesan menos. Figura 8-5 Paciente biamputado tibial. Pierna derecha con prótesis provisional, encaje rígido tipo PTB y rodillera de suspensión. Prótesis izquierda definitiva. Prótesis tibial con encaje rígido tipo PTS e interfase de pelite El modelo de encaje rígido PTS (prótesis tibial supracondílea) fue diseñado en el centro de Nancy [3]. Los puntos de fijación del encaje rígido son: a) apoyo subrotuliano, b) anclaje suprarrotuliano (es el elemento diferencial), c) apoyo sobre el hueco poplíteo y d) anclaje supracondilar (v. figura 8-6). Es un tipo de prótesis que incluye la zona anterior de la rodilla en el encaje para prolongar el muñón y conseguir una suspensión más segura que la del modelo PTB. Por eso A 54 B C Prótesis tibial con encaje rígido tipo KBM, interfase de pelite El encaje rígido KBM (Kondylen Bettung Münster) fue diseñado en la Universidad de Münster [3] para mejorar la suspensión y la estabilidad mediolateral, sin que limite tanto la extensión total de la rodilla como sucede con los anteriores. Los apoyos en los que se basa este tipo de encaje son: a) apoyo subrotuliano, b) aletas supracondíleas (es el elemento diferencial), c) apoyo hueco poplíteo y d) apoyo sobre las superficies blandas del resto del muñón (contacto total) (v. figura 8-8). Es un encaje rígido que pueden usar pacientes con muñones inestables en el sentido mediolateral de la rodilla, porque las paredes de las aletas supracondíleas ayudan a controlar pequeñas desviaciones en varo o valgo. Además constituyen un buen sistema de suspensión protésico porque las aletas supracondíleas y el apoyo subrotuliano y el contraapoyo poplíteo hacen innecesario el uso de cinchas auxiliares. Actualmente los nuevos liners blandos con anclaje solucionan fácilmente el Figura 8-6 Esquema de los puntos de anclaje de la prótesis tipo PTS. A. Visión lateral. B. Visión anterior. C. Esquema de la prótesis. 8 Prótesis en amputaciones tibiales Figura 8-7 Prótesis tibial con encaje tipo PTS y funda de pelite. Cuña Figura 8-8 Modelo de encaje rígido tipo KBM (Kondylar Bettung Munster). A. Visión lateral y anterior de los puntos de anclaje. B. KBM con cuña supracondílea A © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. sistema de suspensión protésico y los encajes KBM han perdido importancia; pero hay que tener en cuenta que las aletas supracondíleas siguen siendo útiles en las prótesis con interfases de pelite, aunque no tanto en los liners blandos, porque estos últimos se degradan fácilmente debido al roce y a la presión que ejerce el reborde de las aletas supracondíleas sobre la silicona o el uretano. Los materiales del encaje rígido suelen ser de termoplástico o laminados; habitualmente se utiliza el lamina- B do de resinas acrílicas, porque permite que las aletas sean semiflexibles con el fin de que la prótesis se pueda colocar sin dificultad. Cuando se desea mínimo peso y máxima resistencia, se lamina en material de fibra de carbono. La estructura de la prótesis puede ser endoesquelética o exoesquelética, aunque cada vez hay más tendencia a hacerlas endoesqueléticas por su menor peso y su mejor estética. Además permiten variar la alineación más fácilmente (v. figura 8-9). Figura 8-9 Prótesis tibial tipo KBM con pie graduable en equino para realizar actividades subacuáticas, como snorkel. 55 Prótesis, ortesis y ayudas técnicas Prótesis con interfases blandas (liners) Prótesis tibial con encaje rígido TSB o HST, liners y sistema de anclaje con vástago «pin» o cuerda A finales de los años ochenta y principio de los noventa, Staas y Lundt, en 1987, y Kristinsson en 1993 desarrollan un nuevo sistema de encaje tibial, denominado TSB (Total Surface Bearing). También aparecen nuevas técnicas de toma de molde para mejorar la distribución de las presiones en los encajes, así como nuevos sistemas liners, con anclaje a la estructura de la prótesis, muy diferentes a las tradicionales interfases de pelite, como el concepto Iceross (Icelandic Roll-on Silicon Socket, Kristinsson, 1987) o el sistema 3S (Silicon Suction Socket, Fillauer y cols., 1989) [6,7,11]. Las prótesis con liners blandos de silicona nacen con un doble objetivo respecto a las prótesis utilizadas hasta entonces: en primer lugar conseguir un mayor confort del muñón en relación al contacto que se establece entre el muñón y el encaje rígido, y en segundo lugar constituir un sistema de suspensión por sí mismos. El encaje rígido TSB presenta variaciones con respecto al PTB. Por un lado, la presión subrotuliana y la contrapresión a nivel del hueco poplíteo son más suaves, y por el otro, las superficies de los apoyos del encaje y del liner sobre el muñón son más homogéneas, y no diferencian las partes blandas de las óseas, porque intentan realizar una distribución de presiones a través del liner, de manera que la silicona o el uretano amortiguan el exceso de presión sobre las superficies óseas y la aumentan sobre las superficies blandas (v. figura 8-10). El liner blando de silicona, uretano o gel de aceite mineral es de diferentes grosores (3, 6, 9 mm) y dispone en su parte distal un «pin» o un dispositivo de rosca con cuerda [8]. Una variante del encaje TSB es el encaje HST (Hydrostatic Total Surface) [9]. Mantiene los mismos principios generales que el anterior, pero para la toma de molde se utiliza una cámara de presión de aire uniforme sobre toda la superficie del muñón (v. figura 8-11). El sistema de suspensión se consigue gracias al anclaje del encaje rígido vástago o a la cuerda del liner, que está perfectamente adherido a la piel (v. figura 8-12). Este sistema asegura la fijación inamovible del muñón con la prótesis, aunque también es cierto que, si el encaje no queda perfectamente adaptado, se produce una cierta succión o tirantez distal. En ocasiones es necesaria una rodillera o una cincha supracondílea para aliviar dicha succión. Para usar los liners blandos se debe instruir al paciente para que mantenga una óptima limpieza de los mismos (v. figura 8-13), y se le debe informar de que estos materiales son delicados y precisan un cuidado exquisito; por último, cuando se adelgaza el muñón, se le debe indicar que utilice calcetas protésicas. Cuando se intuye que el paciente no va a seguir estos cuidados, se ha de considerar el uso de otros modelos de prótesis con interfases de pelite, porque son más resistentes. El dispositivo de anclaje con «pin» se aconseja para la gente con suficiente habilidad para colocarse la prótesis, mientras que el dispositivo de anclaje con rosca y cuerda se aconseja para personas mayores, porque su manejo es más sencillo. Entre el liner y el encaje rígido se colocan calcetas de distintos grosores para ajustar la prótesis a las constantes variaciones volumétricas del muñón. Prótesis tibial con encaje rígido TSB, liner blando y rodillera de suspensión El encaje rígido para prótesis TSB tiene las mismas características que el explicado en el apartado anterior, con la A B Figura 8-10 Diferencias de reparto de cargas entre el encaje PTB y el TSB. A. Áreas específicas de presión en el encaje PTB. B. Áreas de presión uniformes en el encaje TSB. Figura 8-11 Encaje HST. Es una variante del encaje TSB. La toma de molde se realiza mediante una cámara de presión de aire para repartir las fuerzas de presión de manera uniforme. 56 8 © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Figura 8-13 Cuidado en la manipulación y en la limpieza de las fundas blandas. diferencia de que en la parte distal no dispone de ningún sistema de anclaje, de manera que la suspensión se realiza en la zona proximal mediante una rodillera de silicona o similar o con una cincha supracondílea (v. figura 8-14). Actualmente existen liners de silicona, uretano o gel de aceite mineral de diferentes grosores, 3 mm, 6 mm y 9 mm. Los liners blandos de menor grosor (3 mm) se adhieren mejor a la piel del muñón y también se adaptan mejor al encaje rígido protésico. Pueden fabricarse a medida o se puede elegir la talla adecuada de entre los liners prefabricados. Siempre dan mejor resultado los que se realizan a medida, pero debido a su coste elevado y a la espera para su entrega, en la mayoría de las ocasiones se utilizan las tallas predeterminadas. Las fundas blandas de 3 mm son recomendables para pacientes jóvenes y en muñones bien almohadillados, porque ofrecen una buena adherencia y un contacto muy ajustado entre el muñón y el encaje rígido. Los liners de mayor grosor, 9 mm, ofrecen más amortiguación a las fuerzas de presión, aunque la adherencia entre el muñón, el liner blando y el encaje rígido es menor. Los liners de 9 mm se recomiendan en muñones con prominencias óseas o en personas mayores porque son más cómodos. Como hemos dicho al principio, la suspensión se realiza por medio de una rodillera de neopreno forrado interiormente de látex o de un material similar al de la interfase blanda. Prótesis tibial con encaje rígido TSB, liner blando, rodillera de suspensión y encaje con diferentes válvulas El encaje rígido para las prótesis TSB tiene las mismas características de los encajes anteriores, aunque está Figura 8-14 Prótesis tibial provisional con encaje rígido TSB, funda de silicona de 6 mm sin vástago, pie Flex-Foot y rodillera de suspensión. 57 Prótesis en amputaciones tibiales Figura 8-12 Prótesis tibial con encaje rígido TSB y funda blanda con vástago. Prótesis, ortesis y ayudas técnicas fabricado con una mayor precisión de ajuste. Dicha perfección en el ajuste es necesaria porque, por un lado, debe favorecer la formación de un vacío entre el muñón, la interfase blanda de uretano y la calceta de nailon, y por el otro entre el encaje rígido y la rodillera de suspensión. En los encajes con válvula de bomba de vacío se utiliza un liner de uretano, sin tejido por el lado externo. En cambio, la rodillera para la suspensión también es de uretano pero forrada, con tejido por el lado exterior, de manera que para realizar el vacío se establezca un cierre al paso del aire. La acción de vacío para el encaje se puede conseguir mediante tres sistemas: • La válvula automática de expulsión de aire (Caspers, 1991). Este sistema es el más sencillo y económico, expulsa el aire residual hacia el exterior de forma automática, pero no lo deja volver a entrar hacia el interior. No consigue realizar un vacío constante entre la interfase blanda y el encaje rígido, aunque mejora la fijación del muñón al encaje (v. figura 8-15). • La bomba de vacío (Board, Street y Caspers, 2001) [10]. Este tipo de suspensión para encaje tiene dos ventajas respecto a los sistemas tradicionales: por un lado, gracias a la presión negativa que ejerce la bomba de vacío, permite mantener el volumen del muñón (e incluso puede ganar un poco de volumen). Esto mejora el ajuste del encaje y reduce significativamente la seudoartrosis entre el muñón y el encaje [11]. En la realización de los encajes por succión, la toma del molde mediante vendas de escayola se puede realizar utilizando una cámara de aire que realiza una presión uniforme sobre toda la superficie del molde antes del fraguado del mismo. Incluso la fabricación del encaje rígido, también se puede obtener de la misma manera. La bomba de vacío se sitúa entre el encaje rígido y el pie y se conecta al encaje rígido mediante un manguito. Bombea la salida del aire de forma constante y no permite su entrada. A pesar del aumento de peso que supone incorporar esta bomba de aire, si se consigue sellar el compartimento entre rodillera/ encaje rígido/liner/muñón, la sensación que produce es de poco peso, de ligereza. Este sistema permite aplicar el concepto de suspensión proximal mediante una rodillera, y a la vez el de suspensión distal, pues dispone de esta bomba de succión que realiza un vacío de distal a proximal. Este sería, pues, a nivel de concepto de anclaje protésico, el modelo más avanzado, porque maximiza el ajuste entre el muñón y el encaje. • El sistema hipobárico Össur. Consiste en una funda de silicona con una membrana hipobárica de sellado en su exterior. Esta membrana de silicona HSM está unida a la funda de silicona en su parte más distal. La 58 Figura 8-15 Detalle de una válvula de expulsión automática de aire y su aplicación en la zona distal de un encaje rígido. matriz de la funda de silicona minimiza la elongación que pudiera sufrir. La unión de la membrana HSM con el encaje de silicona resiste fuerzas de tracción tres veces superiores a las que aparecen durante la marcha. El vacío se completa con una válvula de expulsión de aire situada en el encaje rígido que cierra el sellado del sistema. Es importante destacar que no es necesaria una rodillera de suspensión, como en el sistema anterior, para realizar el vacío en el encaje. Nueva línea de corte proximal en el encaje protésico Södeberg [12] introduce en el año 2002 un nuevo perfil en la forma proximal del encaje tibial. Este nuevo trazado permite el libre desplazamiento de los cóndilos femorales hacia adelante en relación con los platos tibiales, cuando se realiza una flexión de la rodilla hasta los 90º. Con este nuevo trazado del encaje a nivel proximal se consigue una mayor comodidad cuando el paciente se sienta y permite un mejor acabado cosmético de la prótesis (v. figura 8-16). En cambio, en muñones muy cortos puede favorecer la hiperextensión de la rodilla anatómica y una cierta inestabilidad del encaje protésico. Alineación Todos los tipos de prótesis explicados anteriormente siguen los principios generales expuestos en el capítulo 3 (v. figura 8-17). Una alineación óptima de la prótesis permite al amputado caminar cómodamente largas distancias. En cambio se ha observado que, en alineaciones defectuosas, los amputados corrigen de forma inconsciente los defectos de la alineación protésica, lo cual se traduce en un mayor gasto energético [13]. La estructura biomecánica del pie protésico también influye en el ciclo de la marcha con prótesis [14], y por tanto hay que conocer las reglas para adecuar el modelo a la alineación y obtener el máximo rendimiento [15]. 8 A A B C Blumentritt y cols. (1999) [15] proponen que, en el plano sagital, la alineación estática del centro de la rodilla esté 15 mm por detrás del eje de carga, y que el tubo endoesquelético esté en flexión algunos grados para favorecer la marcha. En el esquema de la figura 8-18 [16] podemos observar las fuerzas que se generan durante la marcha en la prótesis tibial. Prótesis de baño Se pueden fabricar prótesis de baño tanto endoesqueléticas como exoesqueléticas, impermeabilizándolas con una funda de látex y practicando un agujero para la salida del agua. El sistema de encaje puede ser tipo PTB con rodillera de suspensión o tipo TSB con liner blando y «pin» (v. figura 8-19). Chequeo de las prótesis Es conveniente observar que no se produzcan problemas derivados del uso de la prótesis: • Problemas cutáneos: por exceso de cizallamiento entre el muñón y el encaje, reacciones alérgicas, hiperhidrosis, hiperqueratosis, eritemas de presión, mala adaptación de la prótesis, etc. • Rechazo psicológico de la prótesis. • Atrofia del muñón (se evita mejor con los encajes actuales tipo TSB). • Problemas de alineación (debido a una mala alineación inicial o a un desajuste posterior de la prótesis). © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. B La prótesis requiere un mantenimiento y unos cuidados que, si no se cumplen, revertirán en un mal resultado funcional de la misma. • Lavados diarios y frecuentes (especialmente en casos C Figura 8-17 Alineación de una prótesis convencional «difícil». A. Muñón con rigidez de la rodilla en valgo y en flexo. B. Alineación en el plano frontal. C. Alineación en el plano sagital. de hiperhidrosis). • Revisar la integridad de la piel del muñón a diario. • Revisiones periódicas de los componentes mecánicos o electrónicos de la prótesis (en el centro ortopédico correspondiente). 59 Prótesis en amputaciones tibiales Figura 8-16 Nuevas líneas de recorte proximal en el encaje rígido de Södeberg. A. Visión anterior. B. Visión lateral. C. Visión anterolateral. PC PC PC PC Fuerza de inercia = 1 a C TP TP b S P TP M S P P S S A Prótesis, ortesis y ayudas técnicas A R R Figura 8-18 Esquema de fuerzas en el plano frontal y sagital. Figura 8-19 Prótesis tibial de baño con rodillera de suspensión. • No mojar la prótesis ni acercarla a zonas de temperaturas muy elevadas. • No colocar cremas ni polvos entre la piel y la interfase blanda. • Revisiones periódicas con los especialistas. BIBLIOGRAFÍA 1. Witso E, Ronningen H. Lower limb amputations: registration of all lower limb amputations performed at the University Hospital of Trondheim, Norway, 1994-1997. Prosthet Orthot Int 2001. 25:181-185. 2. Rommers GM, Vos LDW, Groothoff JW, Schuiling CH, Eisma WH. Epidemiology of lower limb amputees in the north of the Netherlands: aetiology, discharge destination and prosthetic use. Prosthet Orthot Int 1997. 21:92-99. 3. Viladot R. Cohí O. Clavell S. Ortesis y prótesis del aparato locomotor, 2.2 Extremidad inferior. Masson. Barcelona, 1989. 60 4. Radcliffe CW, Foort J. The patellar-tendon-bearing below knee prosthesis. 2nd edition. Berkeley, Los Angeles: University of California. 5. Kim WD, Lim D, Hong KS. An evaluation of the effectiveness of the patellar tendon bar in the trans-tibial patellar-tendon-bearing prosthesis socket. Prosthet Orthot Int 2003. 27:23-35. 6. Sewell P, Noroozi S, Vinney J, Andrews S. Developments in the trans-tibial prosthetic socket fitting process: a review of past and present research. Prosthet Orthot Int 2000. 24:97-107. 7. Yigiter K, Sener G, Bayar K. Comparison of the effects of patellar tendon bearing and total surface bearing sockets on prosthetic fitting and rehabilitation. Prosthet Orthot Int 2002. 26:206-212. 8. Hatfield AG, Morrison JD. Polyurethane gel liner in the Oxford Prosthetic Service. Prosthet Orthot Int 2001. 25:41-46. 9. Jason T. Conventional and Hydrostatic Transtibial Interface Comparison. J Prosthet Orthot 1999. 11:85-91. 10. Board WJ, Street GM, Caspers C. A comparison of transtibial amputee suction and vacuum socket conditions. Prosthet Orthot Int 2001. 25:202-209. 8 14. Hansen AH, Childress DS, Knox EH. Prosthetic foot rollover shapes with implications for alignment of trans-tibial prostheses. Prosthet Orthot Int 2001. 24:205-215. 15. Blumentritt S, Schmalz T, Jarasch R, Schneider M. Effects of sagital plane prosthetic alignment on standing trans-tibial amputee knee loads. Prosthet Orthot Int 1999. 23:231-238. 16. Viosca et al. Guía de uso y prescripción de productos ortoprotésicos a medida. 6.6. Prótesis tibiales PTB, PTS y KBM. Publicaciones IBV, 1999. © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Prótesis en amputaciones tibiales 11. Beil TL, Street GM, Covey SJ. Interface pressures during ambulation using suction and vacuum-assisted prosthetic sockets. J Rehabil Res Dev 2002.39:693-700. 12. Södeberg B. A new trim line concept for trans-tibial amputation prosthetic sockets Prosthet Orthot Int 2002. 26:159-162. 13. Fridman A, Ona I, Isakov E. The influence of prosthetic foot alignment on trans-tibial amputee gait. Prosthet Orthot Int 2003. 27:17-22. 61 9 Prótesis en desarticulación de rodilla Ramón Zambudio Periago © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. INTRODUCCIÓN En España cada año se realizan 5000 amputaciones de miembro inferior. Entre el 80% y el 90% de estas amputaciones son debidas a una enfermedad vascular obstructiva crónica [1]. La amputación a nivel de desarticulación de rodilla se sitúa entre el 2% y el 3% de las amputaciones de miembro inferior, sin contabilizar las amputaciones parciales del pie [2]. Algunos artículos recientes [3] colocan la frecuencia un poco más alta: 24%. Esta amputación estuvo postergada durante muchos años por la dificultad que existía para adaptar prótesis eficaces y estéticas. Hace aproximadamente 25 años esta tendencia cambió al aparecer nuevas soluciones protésicas que evitaban muchos de los problemas que existían anteriormente [4]. En la actualidad creemos que esta amputación debería realizarse con más frecuencia. Es una amputación recomendable en las siguientes situaciones: • En niños, como alternativa a la amputación del muslo para preservar la metáfisis de crecimiento distal del fémur, que es responsable del 70% del crecimiento del mismo. Existen controversias a la hora de recomendarla en ancianos y cuando la etiología es vascular. • En pacientes con cáncer o traumatismo severo cuya tibia no se puede salvar pero cuyo fémur permanece intacto y tienen suficientes partes blandas para cubrir la cara inferior del muñón óseo. • En pacientes con problemas de espasticidad; esta y las contracturas graves de rodilla pueden dejarla con poca o ninguna movilidad, quedándose fija en posición flexionada. En estos casos, la desarticulación puede tener algunas ventajas con relación a la amputación femoral y la tibial. Esta amputación está contraindicada cuando el flexo de cadera es superior a 20º, y para el éxito de la misma es muy importante que el cirujano conozca de forma precisa la técnica quirúrgica antes de realizar la amputación. TÉCNICA QUIRÚRGICA Hipócrates fue el primero en describir la desarticulación de rodilla. En la antigüedad, la mayoría de las amputaciones se realizaban a nivel de las articulaciones, por ser de más fácil realización y a la vez menos traumáticas. En 1868, John Briton distingue entre amputación a nivel de rodilla y amputación a nivel de desarticulación de rodilla. Esta segunda sería la verdadera desarticulación de rodilla. 63 Prótesis, ortesis y ayudas técnicas La desarticulación de rodilla se practica generalmente cuando no hay suficiente piel para realizar una amputación tibial o cuando disponemos de menos de 5 cm de muñón óseo tibial [5]. Está contraindicada cuando existe un flexo de cadera superior a 20º [6] (v. figura 9-1). Se han descrito muchas técnicas para la desarticulación de rodilla [7,8,9,10], y cada una de ellas realiza los colgajos de piel de una forma diferente. En la actualidad la más usada es el colgajo largo anterior y corto posterior, colocando la cicatriz resultante posteriormente [5]. El colgajo anterior es cortado 7 a 10 centímetros por debajo del platillo tibial y el colgajo posterior, 2,5 a 5 centímetros por encima del mismo. El tendón del cuádriceps es desinsertado del tubérculo anterior de la tibia y suturado a continuación al ligamento cruzado posterior para dar un punto de fijación al mismo. La rótula se conserva para asegurar la viabilidad del colgajo anterior y disminuir el tiempo de intervención; también se consigue aumentar la superficie de apoyo distal y se da una forma triangular al extremo distal del muñón. Los tendones de los músculos isquiotibiales son suturados a los ligamentos cruzados. Para el cierre inferior del muñón se emplea un colgajo de piel correspondiente a la pantorrilla que incorpora parte de la musculatura del tríceps y que actúa como almohadilla durante el apoyo distal del muñón [11]. VENTAJAS DE LA DESARTICULACIÓN DE RODILLA SOBRE LA AMPUTACIÓN FEMORAL • La técnica quirúrgica es más sencilla; esta intervención se puede realizar en 30 minutos aproximadamente. Al no seccionar el fémur y los músculos, la hemostasia es más rápida y disminuye la pérdida de sangre [12]. • La prótesis para desarticulación de rodilla es más fácil de poner que la transfemoral: generalmente no es necesario utilizar la vaina para introducir el muñón en el encaje. • Las complicaciones posquirúrgicas y la mortalidad son menores [13]. Al no tener que seccionar la musculatura, el edema postamputación es menor. • Los resultados funcionales que se consiguen después de la rehabilitación son mejores. El muñón es más resistente [14]. Al estar conservada la musculatura y los tendones correspondientes, la sensibilidad propioceptiva está intacta, y esto conlleva un más fácil manejo de la prótesis [15]. • La sensación de miembro fantasma es mucho menos frecuente. • Disminuye la tendencia a que aparezca un flexo de muñón; asimismo, la movilidad en la cama y las transferencias son más fáciles. • El muñón resultante tiene una superficie plana al final capaz de soportar todo el peso del cuerpo [14,16]. De esta forma se evita que el encaje alcance hasta la pelvis 64 Figura 9-1 Aspecto del muñón en la desarticulación de rodilla. para descargar parcialmente el muñón. Así se evitan muchas molestias que presentan los amputados femorales en el isquion y en la ingle. • Evita el sobrecrecimiento del muñón óseo. • La suspensión de la prótesis es mejor al conservar el muñón la forma bulbosa en su zona distal [14]. • El brazo de palanca es superior. El momento de fuerza que se desarrolla en la articulación de la cadera es igual a la fuerza multiplicado por la distancia, y como en el caso de la desarticulación de rodilla el factor distancia es mayor, el momento de fuerza desarrollado por el muñón es, por tanto, mayor en esta amputación [14,15,17]. • Al quedar intacta la metáfisis, los niños mantienen todo su potencial de crecimiento en el fémur [18,19]. • El paciente puede arrodillarse sin la prótesis. • Al conservarse la rótula, la porción distal del muñón adopta una forma triangular que influye en una disminución de la rotación entre el muñón y el encaje. INCONVENIENTES DE LA DESARTICULACIÓN DE RODILLA RESPECTO A LA AMPUTACIÓN FEMORAL • A veces los cóndilos femorales tienen un tamaño desigual, y esto da como resultado una superficie de apoyo distal inclinada; como consecuencia de ello la piel puede romperse en la zona del cóndilo mayor, que soporta un peso mayor [12]. • La anchura del muñón a nivel de los cóndilos femorales impone restricciones al confeccionar el Prótesis antigua El encaje se fabrica en piel de vacuno, a modo de corselete, con una abertura anterior cerrada con cordones y un fondo distal blando almohadillado para facilitar el apoyo del muñón. La articulación consiste en dos barras metálicas de acero, articuladas con dos vástagos superiores que se unen al corselete y dos vástagos inferiores que se fijan al encaje. El eje de giro de esta articulación se sitúa al mismo nivel en el que estaría situado el eje anatómico de la articulación de la rodilla; esto hace que la rodilla sea muy inestable. El encaje se construye en aluminio o plástico laminado. La única ventaja que tiene la prótesis antigua es que el corselete se puede adaptar a los cambios de volumen del muñón. Sin embargo, tiene grandes inconvenientes: • El paciente de avanzada edad o con artritis en las manos puede tener dificultad para ajustar bien los cordones del corselete. • Las articulaciones metálicas son pesadas y poco estéticas. • No existe mecanismo impulsor de la rodilla protésica ni fricción para regular el freno o el control de la fase del balanceo. • Es poco estética. © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Prótesis actual Encaje El encaje es doble, uno interior blando fabricado en pelite y otro externo de poliéster laminado en resina o en polipropileno. El encaje es más corto que en las amputaciones femorales, quedando a 2-3 cm del pliegue inguinal, y no alcanza el isquion. La carga del muñón se hace en gran parte en el fondo del encaje y el resto en las paredes del mismo [2]. El encaje blando tiene una zona más gruesa por encima de los cóndilos que sirve como sistema de suspensión para evitar que la prótesis se descuelgue del muñón. Si el muñón es muy bulboso en su extremo interior y existe dificultad para introducirlo en el encaje blando, se le puede hacer a este mismo encaje una hendidura de dirección longitudinal en la zona distal. El encaje duro se fabrica en resina, tiene una forma cilíndrica y en el tercio proximal del mismo se utiliza un laminado más blando para que resulte mas cómodo durante la marcha. En encaje duro también se puede fabricar dejando una ventana en la porción distal de la cara interna para facilitar la entrada del muñón, y cerrándola una vez que el muñón ha Rodilla La rodilla que se utiliza con más frecuencia en estas prótesis es una rodilla policéntrica conocida como rodilla de cuatro barras. Fue diseñada en Copenhague por Erik Lyquist [22] en 1976; el centro instantáneo de rotación de una rodilla policéntrica se calcula dibujando la intersección de las líneas medias de las barras que la componen [23]. Otra ventaja de las rodillas policéntricas es que durante la flexión completa se colocan debajo del encaje, evitando que la rodilla sobresalga hacia delante en la posición de sedestación (v. figura 9-2). Esto es muy útil tanto en los amputados a nivel de desarticulación de rodilla, como en los amputados femorales con muñones muy largos. Dentro de las rodillas de cuatro barras para desarticulación de rodilla podemos distinguir los siguientes tipos [5] (v. figura 9-3): • Rodilla con bloqueo en extensión: se utiliza en pacientes con una condición física deficiente debida a edad avanzada o a patología acompañante. Proporciona una seguridad suplementaria durante la marcha. • Rodilla con mecanismo de impulsión mecánica: consiste en un pequeño muelle alojado dentro de la rodilla que produce la fuerza necesaria para extender la rodilla durante la marcha. Figura 9-2 Rodilla policéntrica flexionada. (Por cortesía de Otto Bock.) 65 9 PRÓTESIS PARA DESARTICULACIÓN DE RODILLA quedado introducido. La ventana se ajusta al muñón mediante una cincha. Para que esta técnica sea útil es necesario que el cóndilo interno sea muy prominente. El encaje duro debe tener una forma cuadrangular para evitar rotación entre el muñón y el encaje. Si los cóndilos femorales no son prominentes, se puede poner un encaje de succión o un encaje interior de gel de silicona sin perno metálico y con válvula de succión. Si son medianamente prominentes, se realiza un encaje con almohadillados laterales. Y cuando son muy prominentes se ponen ventanas para permitir la introducción del muñón en el encaje. Prótesis en desarticulación de rodilla encaje; en este nivel el encaje resulta estéticamente de una anchura excesiva comparado con el ancho de la misma zona del miembro conservado [20]. • El poco espacio disponible para la rodilla obliga a utilizar rodillas especiales. • Rodilla con regulador hidráulico o neumático de la fase de balanceo: aporta un patrón de movimiento más armónico a la rodilla. Prótesis, ortesis y ayudas técnicas La alineación variará dependiendo del modelo de rodilla, del pie protésico y de las condiciones físicas del paciente. Pie protésico En las prótesis para desarticulación de rodilla se puede adaptar cualquier modelo de pie. Lo seleccionaremos de acuerdo con la capacidad del individuo. Generalmente se utilizan pies sin articulación de tobillo tipo: dinámico, Multiflex, multiaxial, Seattle, etc.; pero en los casos que la rodilla esté bloqueada durante la marcha se utilizará pie articulado [5]. Figura 9-3 Prótesis para desarticulación de rodilla: Izquierda: con bloqueo. Centro: con impulsor mecánico. Derecha: con regulador hidráulico de la fase de impulsión. (Por cortesía de Otto Bock.) BIOMECÁNICA DE LA PRÓTESIS Las fuerzas que intervienen en la estabilización de la prótesis son [5]: • Plano frontal: durante la fase de apoyo se produce en el muñón un momento aductor, que da lugar a dos fuerzas, una en la zona medial y proximal del muñón y otra en la zona lateral y distal (v. figura 9-4). Al ser el muñón más largo que en los amputados femorales, estas fuerzas se distribuyen sobre una superficie más amplia, y las presiones son, por tanto, más suaves. • Plano sagital: en el momento del contacto del talón sobre el suelo, el paciente debe realizar una extensión del muñón para estabilizar la rodilla. Como consecuencia de este movimiento aparecen dos fuerzas en el muñón, una a nivel posterior y distal y otra a nivel proximal y anterior. • Plano transversal: el muñón a nivel distal tiene una forma triangular que proporcionan los cóndilos y la rótula que está situada anteriormente. Esta morfología triangular del muñón evita la rotación entre el muñón y el encaje. Figura 9-4 Fuerzas en el plano frontal. CHEQUEO DE LA PRÓTESIS PARA DESARTICULACIÓN DE RODILLA Chequeo de la prótesis antes de colocarla al paciente [5] Chequeo del encaje: • El borde superior de la pared interna del encaje se sitúa a una distancia de 3 a 5 cm del periné. • El encaje interior blando está aumentado de grosor en la zona supracondilar. • Los bordes no son cortantes y las paredes interiores carecen de zonas rugosas que puedan dañar el muñón. 66 Chequeo de la rodilla Comprobar el buen funcionamiento de todos los mecanismos de la rodilla: cierre, impulsor, fricción, mecanismo hidráulico, etc. Chequeo de la adaptación zapato-pie protésico: el pie protésico debe quedar bien sujeto dentro del calzado y el tacón de este debe corresponder al modelo de pie. Chequeo de la prótesis colocada al paciente [5] Posición para el chequeo. El paciente se situará de pie, con la prótesis colocada, los pies separados entre 10 y Chequeo con el paciente sentado [5] La rodilla protésica debe estar a la misma altura que la rodilla del miembro conservado. El paciente no debe sentir molestias en esta posición. La rodilla protésica no debe sobresalir hacia delante más que la rodilla conservada. Aunque a veces es inevitable que sobresalga 1 o 2 cm. © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. BIBLIOGRAFÍA 1. Viladot R. y cols. Ortesis y prótesis del aparato locomotor. 2.2. Masson. 1989 2. Pernot HF, Winnubst GM, Cluitmans JJ, De Witte LP. Amputees in Limburg: incidence, morbidity and mortality, prosthetic supply, care utilization and functional level after one year. Prosthet Orthot Int. 2000;24(2):90-6. 3. Pernot HF, Winnubst GM, Cluitmans JJ, DeWitt LP. Amputees in Limberg: Incidence, morbidity and mortality, prosthetic support and functional level after one year. Prosthet Orthot Int. 2000;24: 90-96. 67 9 4. de Vries J. Conventional 4-bar linkage knee mechanisms: a strength-weakness analysis. J Rehabil Res Dev. 1995 Feb;32(1):36-42. 5. Zambudio R, Arrebola C. Prótesis en la desarticulación de rodilla. En: González MA, Cohí O, Salinas F. Amputación de extremidad inferior y discapacidad. Prótesis y rehabilitación. Barcelona, Masson, 2005; 91-100. 6. Pinzur MS, Bowker JH. Knee disarticulation. Clin Orthop. 1999 Apr;(361):23-8. 7. Jansen K, Steen Jensen J. Operative technique in knee disarticulation. Prosthet Orthot Int. 1983;7(2):72-4. 8. Padros Archs W, Fuentes Marco JM, Giménez Verdera M, Viladot Perice R, Cohí O. [New concepts on amputations in patients with vascular diseases: disarticulation of the knee] Angiologia. 1980;32(5):217-20. 9. Vaucher J, Blanc Y. [Disarticulation of the knee. Surgical technic-prosthesis fitting] Rev Chir Orthop Reparatrice Appar Mot. 1982;68(6):395-406. 10. Vichard P, Paquin JM, Bertin D. [Should the Gritti amputation technique now replace amputation through the lower third of the thigh?]Chirurgie 1981;107(4):285-91. 11. Bowker JH, San Giovanni TP, Pinzur MS. North American experience with knee disarticulation with use of a posterior myofasciocutaneous flap. Healing rate and functional results in seventy-seven patients. J Bone Joint Surg Am. 2000;82-A(11):1571-4. 12. Sanders G. T. Lowe limb amputations: A Guide to rehabilitation. Davis Company. 1986. 13. Houghton A, Allen A, Luff R, McColl I. Rehabilitation after lower limb amputation: a comparative study of above-knee, through-knee and Gritti-Stokes amputations. Br J Surg. 1989;76(6):622-4. 14. Baumgartner RF. Knee disarticulation versus above-knee amputation. Prosthet Orthot Int. 1979;3(1):15-9. 15. Hagberg, O. et all. Function after trough-knee compared with below-knee and above-knee amputation. Prost. Ortho 1992;16:168-173. 16. Pinzur MS. Gait analysis in peripheral vascular insufficiency through-knee amputation. J Rehabil Res Dev. 1993;30(4):388-92. 17. Ebskov LB. Trauma-related major lower limb amputations: an epidemiologic study. J Trauma. 1994 Jun; 36(6):778-83. 18. Abraham E, Pellicore RJ, Hamilton RC, Hallman BW, Ghosh L. Stump overgrowth in juvenile amputees. J Pediatr Orthop 1986; 6(1):66-71. 19. Aitken GT. Orthop Clin North Am. 1972 Jul; 3(2):447-72. 20. Moran BJ, Buttenshaw P, Mulcahy M, Robinson KP. Through-knee amputation in high-risk patients with vascular disease: indications, complications and rehabilitation.Br J Surg. 1990 Oct; 77(10):1118-20. 21. Atlas of limb prosthetics. Surgical and Prosthetic Principles. C. V. Mosby. Saint Louis, 1981. 22. Lyquist E. The OHC knee-disarticulation prosthesis. Orthot. Pros. 1976;30:27-28. 23. Duane H. Prosthetic Knees. Physical Medicine and Rehabilitation Clinics of North America 2000; 11(3):595-607. Prótesis en desarticulación de rodilla 15 cm y procurando repartir la carga entre el miembro sano y el miembro amputado. Adaptación muñón-encaje. Es importante asegurarse de que el muñón ha entrado completamente en el encaje antes de seguir con el chequeo. Una vez comprobado esto pediremos al paciente que cargue todo el peso sobre la prótesis y preguntaremos si tiene molestias en el muñón. Lo normal es que el amputado refiera una presión uniforme por todo el muñón. Cuando existe dolor en un área localizada del encaje, será preciso revisar el mismo. Habrá que comprobar si se forman rodetes de piel por encima del borde superior del encaje. Esto puede ocurrir si el encaje es muy estrecho o si el paciente no se está vendando el muñón hasta el nivel de la ingle, quedando la zona superior del muñón sin el efecto reductor que consigue el vendaje y por tanto impidiendo la entrada total del muñón en el encaje. Alineación-estabilidad de la rodilla. Con el paciente en bipedestación, cargar el peso sobre la prótesis y desplazar el centro de gravedad hacia delante y atrás. Esto se consigue realizando pequeños desplazamientos anteriores y posteriores de la pelvis. Mientras tanto, la rodilla debe permanecer estable, sin necesidad de que el amputado tenga que ejercer con el muñón una fuerza hacia atrás para estabilizarla. Longitud de la prótesis. Una vez que nos hemos asegurado de que el muñón ha entrado completamente en el encaje, comprobaremos que las crestas ilíacas están niveladas, mientras que el paciente se encuentra repartiendo la carga de su peso entre la prótesis y en el miembro conservado por igual. 10 Prótesis en amputaciones femorales Ángel Fernández González © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. El paciente amputado que utiliza una prótesis femoral ha de hacer frente a unos retos específicos que son bastante diferentes a los requeridos en otros niveles de amputación que conservan la articulación clave de la rodilla (v. figura 10-1). Así, por una parte, va a tener que enfrentarse a los problemas del equilibrio o de estabilidad que acarrea usar una prótesis más complicada y, por otra parte, a las dificultades que representa el ponerse de pie desde la posición sedente o a las incomodidades que causan estas prótesis femorales cuando el paciente permanece sentado en una silla. Cuando camina Figura 10-1 Muñón femoral típico con cicatriz transversa media. 69 Prótesis, ortesis y ayudas técnicas un amputado con una prótesis tibial, el consumo energético durante la marcha se incrementa entre un 10%-40% más con respecto al consumo de una persona no amputada, mientras que en un amputado transfemoral este incremento es de un 50%-70%. No obstante lo anterior, la técnica protésica ha luchado y sigue luchando contra estas dificultades, tratando de mejorar la funcionalidad de las prótesis femorales, tal como lo demuestran los avances introducidos con los nuevos diseños de los encajes femorales y el gran desarrollo tecnológico de las rodillas protésicas y de los pies protésicos que ha tenido lugar en los últimos años [1]. TÉCNICAS QUIRÚRGICAS La selección del nivel de amputación es de capital importancia no solamente desde el punto de vista de los resultados de la morbilidad y de la mortalidad, sino también desde el punto de vista de los resultados potenciales del tratamiento rehabilitador. La elección del nivel de amputación tendrá en cuenta los diferentes riesgos y los beneficios, valorando factores como las condiciones generales del paciente, el riesgo de tener que llevar a cabo otras intervenciones, el potencial de curación del muñón o el probable resultado funcional que se prevea. Por eso es también fundamental que la amputación transfemoral esté bien planificada y la lleve a cabo un cirujano experto y no, como a veces ocurre, el miembro del equipo quirúrgico que menos preparado está. La intervención es algo más que cortar en guillotina y cubrir con una piel sana; es necesario recordar que hace ya más de 40 años que R. Dederich describió la técnica de la mioplastia con el objetivo de conseguir un muñón más fisiológico que evita la retracción de los grupos musculares y la prominencia distal del hueso y que tendría que formar parte de la práctica habitual de los cirujanos que realizan las amputaciones [1,2]. Principios generales Las amputaciones pueden ser abiertas o cerradas. Las amputaciones abiertas son aquellas en donde la piel no se cierra sobre el extremo del muñón para poder controlar o evitar el peligro cierto de infección para, una vez pasada esta amenaza, proceder en un segundo tiempo a su cierre. En las amputaciones cerradas se procede a la sutura de la piel en el mismo acto de la amputación, aunque siempre se suele dejar un drenaje. La elección del nivel de amputación depende del límite o de la línea que separa los tejidos sanos de los enfermos. El muslo puede ser amputado a distintos niveles desde los cóndilos femorales hasta el trocánter menor, pero el muñón femoral debe medir al menos 10-15 cm desde el trocánter menor para poder adaptar una prótesis femoral, ya que, si el muñón es más corto, la solución protésica será la de las amputaciones altas (desarticulación de cadera o hemipelvectomía). Para poder intercalar una rodilla protésica, la distancia desde el extremo del muñón hasta la interlínea de la rodilla debe ser como mínimo de 10-12 cm. Cualquiera 70 que sea el nivel de amputación elegido, es importante lograr que la piel del muñón esté en buenas condiciones desde el punto de vista tanto del trofismo como de la sensibilidad, y además que la cicatrización se resuelva por primera intención. De esta forma se garantiza que la piel del extremo del muñón sea móvil y fácilmente deslizable y que la cicatriz no esté adherida al plano subyacente. La amputación transfemoral se realiza con el paciente en decúbitosupino. Se traza una incisión llamada en boca de pez para formar dos colgajos simétricos, uno anterior y otro posterior. Los músculos son cortados paralelos a la incisión cutánea siguiendo en su cara anterior una dirección oblicua hacia arriba y hacia atrás, mientras que en la incisión posterior la dirección es hacia arriba y hacia delante, formando entre ellas un ángulo agudo abierto hacia abajo. El extremo óseo se corta a unos 5 cm de la incisión cutánea con ayuda de una sierra de Gigli y, después de irrigar con una solución antibiótica, se regulariza perfectamente el extremo óseo con una lima para obtener una superficie roma. Finalmente, y dependiendo de cada cirujano, se despega y sutura el periostio distal para cerrar la cavidad medular, o bien se opta por taponar con una cera especial de hueso. La mioplastia como técnica quirúrgica consiste en dividir los grupos musculares según su localización. Los músculos son disecados en varios planos; el plano anterior está formado por el músculo recto anterior, el sartorio y el crural; el plano posterior está formado por los músculos isquiotibiales; el plano interno está formado por los músculos aductores, el vasto interno y el recto interno; el plano lateral lo constituyen la fascia lata y el vasto externo. Para la sutura es importante que el muñón se coloque en hiperextensión y en aducción a fin de evitar las deformidades articulares postoperatorias. Se empieza por unir los músculos del grupo externo al interno con la sutura siguiendo la dirección de adelante hacia atrás para englobar perfectamente el extremo óseo; la sutura de los grupos anterior y posterior sigue una dirección transversal y ligeramente posterior. Las arterias y las venas femorales son identificadas y convenientemente ligadas. El nervio ciático, que se encuentra en la parte posterior del aductor mayor, es aislado y se infiltra con alcohol antes de seccionarlo y ligarlo; después se tira de él hacia abajo, se corta lo más proximal que se pueda para que se retraiga dentro de los músculos y quede alejado de la herida quirúrgica. De esta manera se intenta prevenir la aparición de un neuroma, que, aunque muchas veces es inevitable, al menos se busca que no esté localizado superficialmente en el muñón, lo que causaría conflictos con el encaje de la prótesis. Una vez asegurada una buena hemostasia, el cierre de la piel debe hacerse sin tensión y es preferible suturar por planos, primero el tejido subcutáneo y después la piel. La sutura cutánea se hace desde la parte interna hasta la externa, con especial cuidado para no dejar esas partes redundantes que constituyen las «orejas de perro». © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. ASPECTOS HISTÓRICOS La historia de las prótesis sigue un camino paralelo al desarrollo de la cirugía. Una prótesis bien adaptada depende siempre de un muñón de calidad. A medida que la cirugía de la amputación mejoraba, se incrementaba el interés por los dispositivos que ayudaban a la recuperación del amputado [3]. Las primeras noticias acerca del uso de prótesis en el mundo nos llevan a la antigua cultura egipcia. La prótesis más antigua que podemos contemplar hoy en día fue hallada en el año 2000, cuando se realizaban unas excavaciones arqueológicas en una necrópolis situada al oeste de Tebas (Egipto). Allí se descubrió una momia de sexo femenino (datada entre 1550 y 1300 a.C.) que en el dedo gordo de su pie derecho llevaba una prótesis construida de madera y con correas de cuero para sujetarla al pie. Investigadores de la Universidad de Manchester, en el Reino Unido, han confirmado que este dedo protésico antecede varios siglos a una pierna artificial de madera reforzada con bronce datada en el año 300 a.C. que, considerada hasta hoy como la prótesis más antigua, fue descubierta durante unas exhumaciones llevadas a cabo en 1848 en Capua (Italia); desgraciadamente, esta prótesis se perdió durante la II Guerra Mundial con la destrucción del Colegio Real de Cirujanos en Londres, donde estaba depositada. En cuanto a las referencias escritas, existe un antiguo poema sacro escrito en sánscrito entre 3500 y 1800 años antes de Cristo donde se relata la historia de la reina guerrera Vishpla, que había perdido su pierna en una batalla y utilizaba una pierna artificial de hierro, que le permitía seguir combatiendo. Herodoto (485-420 a.C.) fue el autor de la primera crónica escrita acerca de las prótesis que relataba la historia sobre un soldado que había sido hecho prisionero y condenado a muerte en el siglo X antes de Cristo. Se escapó de su cautiverio cortándose el pie con los grilletes y, una vez curado el muñón, construyó él mismo un pie de madera que le sirvió para volver a caminar; pero no fue por mucho tiempo, pues la historia relata que más tarde fue de nuevo capturado y muerto por los espartanos. Desde la época precristiana hasta el siglo XV hay un extenso período de silencio tanto en el ámbito de la medicina como en el de las prótesis. Hasta el siglo XVI las prótesis de miembro inferior eran las llamadas «patas de palo», muy sencillas y realizadas en madera. Las podemos contemplar en antiguos frescos, mosaicos y objetos de cerámica, como por ejemplo el de una antigua cerámica encontra- 71 10 da en Perú que representa una figura humana con una amputación del tobillo y en cuya mano sujeta una prótesis que pretende colocarse. La Edad Media fue un período donde, a pesar de las numerosas amputaciones que se llevaron a cabo como consecuencia de las numerosas enfermedades devastadoras o de las graves heridas provocadas por la artillería durante las batallas o recibidas durante los castigos penales, no existe, sin embargo, un registro documentado sobre las prótesis más comunes que se utilizaban para paliar esas deficiencias. En muchas ocasiones, y tratándose de guerreros, la prótesis adquiría la apariencia de la armadura del propio amputado y más que un papel funcional servía sobre todo para un propósito estético que cubría la apariencia externa. El avance más significativo tanto en el campo de la cirugía como en el de la técnica ortopédica vino de la mano de Ambrosio Paré (1510-1590), que a través de sus dibujos y esquemas nos dejó constancia de su interés por elegir el nivel de amputación más óptimo para intentar conseguir posteriormente una mejor función y por tanto una mayor recuperación del enfermo. Seguía muy de cerca la evolución de los amputados, trataba siempre de adecuar la mejor de la prótesis posible y, en muchos casos, diseñaba él mismo estos aparatos. Ya en el siglo XVII un cirujano holandés diseñó una prótesis para amputación por debajo de la rodilla que consistía en un pie de madera unido por unas articulaciones a un encaje de cuero. Hasta finales del siglo XVIII siguieron desarrollándose las prótesis de miembro inferior y aparecieron distintos mecanismos articulados para el tobillo y para la rodilla. En el siglo XIX ya los propios médicos se interesan cada vez más por las prótesis como un tratamiento complementario y es entonces cuando se aportan nuevos conocimientos desde el punto de vista anatómico y fisiológico que representan un considerable avance para el diseño de estos aparatos. Así, en 1831 se utiliza por primera vez la tuberosidad isquiática como punto de apoyo que sirve para descargar el extremo del fémur o se establece el alineamiento del centro de la rodilla protésica por detrás del eje de carga para conseguir un mejor control de la extensión y por tanto de la estabilidad de dicha articulación. En 1846 un amputado llamado Benjamín F. Palmer ideó su propia prótesis con articulaciones metálicas a nivel de la rodilla, del tobillo y de los dedos y tuvo una gran aceptación por parte de los amputados. Es durante este período y hasta final del siglo XIX cuando se introducen muchos cambios –desde el punto de vista tanto de la construcción como de los nuevos materiales– que dan lugar a un aumento significativo de las patentes comerciales de las prótesis de miembro inferior. También es en este tiempo cuando aparecen los grandes nombres de la literatura protésica que, gracias a su interés por conseguir un muñón óptimo, establecen los principios básicos de la cirugía de las amputaciones. Entre estos destacan los nombres de Chopart y Lisfranc en Francia, Pirogoff en Rusia, Gritti en Italia, Stokes y Syme en Gran Bre- Prótesis en amputaciones femorales Otra técnica quirúrgica, que ha tenido predicamento en el pasado pero que ya no se indica en nuestros hospitales, es la miodesis, que se basa en suturar los músculos al hueso (donde se han hecho unos agujeros o canales) y al conservar la inserción muscular distal se mantiene una tensión fisiológica de los músculos que resulta muy positiva a la hora de usar una prótesis. Prótesis, ortesis y ayudas técnicas taña, que perduran aún en nuestros días al denominar a distintos niveles de amputación en la extremidad inferior. En el siglo XX el valor funcional del muñón adquiere cada vez más importancia y es cuando se definen las características de idoneidad de un muñón y se señalan nuevas técnicas quirúrgicas para tratar correctamente el extremo óseo o para que la cubierta de tejidos blandos en la parte distal no sea excesiva. La I Guerra Mundial causó un gran número de amputaciones que motivó que los gobiernos de los países involucrados en la contienda (en especial el británico) se preocuparan por dar una respuesta adecuada a la demanda de esos mutilados que regresaban a sus casas. Se inaugura el primer centro de rehabilitación dedicado exclusivamente para amputados en Roehampton (Gran Bretaña) en 1915 y Gran Bretaña aseguró, por normativa legal, que todos los amputados tuvieran dos prótesis y que el mantenimiento y la renovación de las mismas corrieran a cargo del Estado durante toda la vida del amputado. En EE. UU. y ya después de la II Guerra Mundial se crean varios hospitales dedicados exclusivamente a los amputados en los que, además de la cirugía, se realizaba el tratamiento de rehabilitación y la adaptación de las distintas prótesis. A través de distintos programas en forma de leyes, la Administración de Veteranos impulsó el desarrollo y la investigación en el campo de la técnica protésica, que en el caso de las prótesis de miembro inferior fue llevada a cabo en la Universidad de Berkeley (California). Se introducen nuevos conceptos y nuevos diseños protésicos, como los encajes de succión para las amputaciones por encima de rodilla o de los encajes PTB (Patelar Tendon Bearing) para las prótesis tibiales (v. figura 10-2). Más adelante, en 1952, aparecen programas de educación y de divulgación que tienen como objetivo formar equipos suficientemente entrenados en estos temas y que dieron lugar al nacimiento del primer reconocimiento académico con la titulación ABC (American Board for Certifi cation en Orthotics and Prosthetics) que poco a poco fue extendiéndose por otras partes del mundo. A partir de esos años, los encajes son construidos siguiendo unos principios biomecánicos muy precisos que se basan en el contacto total con el muñón, lo que significa un avance extraordinario en la función de las prótesis. A principios de los años sesenta estalla la tragedia de la talidomida. Este fármaco, que fue comercializado como sedante para las náuseas del primer trimestre del embarazo (hiperemesis gravídica), provocó miles de nacimientos de bebés con anomalías congénitas caracterizadas por la carencia o excesiva cortedad de las extremidades. Como en otras ocasiones de la historia de la humanidad, esta devastadora epidemia que se extendió por muchos países significó un nuevo impulso para el desarrollo y la investigación de nuevas prótesis. En Europa aparecen las primeras prótesis modulares y las prótesis mioeléctricas para el miembro superior y en Japón se investigan las primeras rodillas con unidades de control de proceso (CPU) que permitían la variación de la aceleración y de la desaceleración del balanceo de la pantorrilla durante la marcha. 72 Figura 10-2 Sistemas protésicos utilizados en el miembro inferior antes de las innovaciones de la Universidad de Berkeley. Ya a finales del siglo XX asistimos al espectacular desarrollo de los nuevos diseños de las rodillas protésicas con microprocesadores y de los pies energéticos construidos con composites de carbono que aparecen por primera vez en los Juegos Paralímpicos de Seúl (Corea del Sur) en 1988. De forma paralela se mejoran también los encajes de las prótesis gracias a los nuevos materiales o a los nuevos conceptos biomecánicos empleados en su fabricación como por ejemplo el encaje CAT-CAM (Contoured Anterior Trochanteric/Controlled Alignment Method), el encaje ISNY (Icelandic-Swedish-New York University), el encaje 3S (Silicone Suction Socket) o el más reciente encaje MAS (Marlo Anatomical Socket). Finalmente, han aparecido en los últimos años distintas herramientas informáticas que se aplican en la fabricación de las prótesis (diseño CAD-CAM: Computer Aided Design-Computer Aided Manufacturing), algo que sin duda alguna influirá positivamente para el cambio del panorama actual de la técnica protésica. COMPONENTES PROTÉSICOS Los componentes principales de una prótesis femoral son los siguientes: encaje, articulación de la rodilla y del pie Encaje Es el elemento principal de una prótesis, el más importante de todos los componentes. Conecta la pierna artificial al muñón del paciente y es la pieza clave a la hora de asegurar una adecuada confortabilidad y tolerancia de la prótesis o, lo que es lo mismo, una buena función de la misma. A continuación se describen los distintos tipos de encajes femorales [6-9]. Figura 10-3 Sistema exoesquelético y endoesquéletico en dos prótesis femorales de entrenamiento. © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Encaje triangular o clásico Actualmente ya no se utiliza. Tenía una forma o sección triangular y se construía de madera o de aluminio. El contacto entre el muñón y el encaje no era completo, por lo que era necesario recurrir a sistemas externos que aseguraban una correcta suspensión, como los arneses de hombro y los cinturones pelvianos con articulación de cadera. Encaje cuadrilateral En los años sesenta nace una nuevo diseño biomecánico para los encajes femorales, llamado encaje cuadrilateral o cuadrangular, que fue ideado por Radcliffe y Foort en la Universidad de Berkeley-California y que aún sigue vigente. Como su nombre indica, tiene cuatro lados o paredes y su diámetro es mayor en el plano frontal o mediolateral que en el anteroposterior (v. figura 10-4). Cada una de las paredes tiene una función específica pues las fuerzas de presión y contrapresión que se aplican sobre ellas facilitan una distribución de la carga más homogénea y tolerable para el amputado. La pared anterior tiene forma aplanada a nivel del triángulo de Scarpa, incluso algo cóncava, y una forma más convexa en la parte externa; su límite superior queda delimitado por el pliegue inguinal, lo que permite una sedestación cómoda, sin restringir la flexión de cadera. La pared posterior tiene una particularidad: se ensancha en su parte interna a modo de resalte hacia dentro. Es la llama- B A Figura 10-4 A. Encaje cuadrilateral de polipropileno visto desde su cara anterior. B. Visto desde arriba; la parte inferior corresponde a la pared posterior. da meseta isquiática, y sirve para que se apoye la tuberosidad isquiática del sujeto. El isquion se mantiene en esa posición gracias a una fuerza anteroposterior que se aplica en el encaje a nivel del triángulo de Scarpa y con este apoyo directo del isquion se redistribuyen eficientemente las 73 Prótesis en amputaciones femorales 10 con sus correspondientes piezas de unión o adaptadores y por último el sistema de suspensión [4,5]. Desde el punto de vista estructural, las prótesis femorales se dividen en dos sistemas: exoesqueléticas y endoesqueléticas (v. figura 10-3). En las primeras, todos sus componentes son de una estructura o esqueleto externo a los que se aplica a modo de una capa externa una resina acrílica con color carne para parecerse a la pierna normal. A pesar de que son muy duraderas y de bajo coste económico, su adaptación está cayendo en desuso. Las prótesis endoesqueléticas o modulares son las que dominan actualmente el mercado y consisten en un tubo interior con unos adaptadores especiales a los que se unen los elementos de la rodilla o del tobillo-pie. Su gran aceptación viene dada porque permiten realizar los ajustes para el alineamiento de manera muy rápida y sin necesidad de desmontar todos sus componentes; además son más ligeras por estar fabricadas de aluminio o de titanio y tienen un aspecto más estético ya que para su acabado final se añade una funda a modo de envoltorio a la que se le da la forma anatómica deseada para que se parezca a la pierna sana. Prótesis, ortesis y ayudas técnicas fuerzas para evitar que el extremo distal del muñón cargue directamente y cause dolor. La pared interna del encaje cuadrilateral es la más baja y hay que tener especial cuidado con su longitud para no ocasionar un conflicto con un área tan sensible como es el periné. La pared externa es la más alta de todas y está inclinada hacia dentro (en aducción) para estabilizar el fémur y la pelvis durante la fase de apoyo protésico o, lo que es lo mismo, para contrarrestar la tendencia fisiológica de desviarse hacia fuera (en abducción) que casi siempre tienen los muñones femorales. El encaje cuadrilateral, por tanto, está diseñado para soportar bastante bien las fuerzas verticales que se desencadenan durante la marcha, ya que logra una correcta estabilidad del muñón dentro del mismo gracias, por una parte, al máximo contacto que mantiene con el músculo glúteo mayor y, por otra parte, a la presión ejercida sobre el triángulo de Scarpa en su cara anterior. Otro aspecto de gran trascendencia en la biomecánica del encaje cuadrilateral es el principio del contacto total, que consiste en que toda la superficie del muñón está en contacto con las paredes del encaje, aunque no todas las partes soportan la misma presión, como ya sabemos. Esta idea, junto con la suspensión por succión, fue decisiva para entender su gran éxito y aceptación por parte de los amputados femorales. Además de conseguir una mejor estabilización y control del muñón dentro del encaje y de mejorar la propiocepción del muñón, también evita que se forme un edema en la parte distal del mismo, que es un fenómeno debido a una incorrecta succión, muy habitual entre los encajes clásicos. Encaje de contención isquiática La aparición de este otro tipo de encaje representó claramente un cambio de tendencia en la concepción que se tenía hasta entonces de los encajes protésicos para amputados transfemorales. Este nuevo encaje fue ideado por Ivan Long y posee una forma rectangular con el lado mayor en sentido anteroposterior y una dimensión más estrecha en el sentido mediolateral. En 1975 Long observó que, durante la marcha, la meseta isquiática de los encajes cuadrilaterales mantenía un contacto desigual con el isquion y además el fémur tendía de manera exagerada a la abducción en su extremo distal. Esta era la razón por la que muchos amputados basculaban la pelvis del lado protésico durante la fase de apoyo por la pérdida de eficacia del brazo abductor. La solución que propuso fue hacer un encaje más estrecho en su diámetro mediolateral y que el isquion, con su rama isquiática, en vez de reposar en la meseta isquiática de la pared posterior del encaje, estuviera dentro del mismo. De esta forma se lograba una mayor comodidad y tolerancia a nivel del isquion y del glúteo mayor, pues las fuerzas máximas se distribuyen ahora por la cara lateral del fémur. Como resultado de estos trabajos previos más la aportación de John Sabolich nació el encaje de contención isquiática CAT/CAM (Contoured Anterior Trochanteric/Controlled Alignment Method o aducción y trocánter contorneado/ método de alineamiento controlado) (v. figura 10-5.) 74 Figura 10-5 Encaje CAT-CAM de polipropileno con dimensión reducida del diámetro medio lateral. Sin embargo, este nuevo diseño fue puesto en duda por los que pensaban que la abducción del fémur durante el paso protésico no se veía modificado por el tipo de encaje que utilizara el amputado y que la solución únicamente podía ser quirúrgica. En esta línea, Gottschalk preconiza, para resolver este problema de la abducción del fémur, la reinserción quirúrgica por medio de miodesis de los músculos aductores al extremo del fémur y así poder restaurar el equilibrio entre ellos y los músculos abductores. En todo caso, en lo que sí parece haber un acuerdo general es en afirmar que el encaje de contención isquiática es mejor tolerado por el paciente, que además provoca menos desviaciones en la marcha y que consecuentemente se produce un menor consumo energético durante la marcha. Encaje flexible En este tipo de encaje no cambia la biomecánica sino el material del que está construido. Hasta hace unos pocos años todos los encajes femorales se hacían de un material rígido, con sus conocidas intolerancias a nivel de periné o del isquion que se ponen de manifiesto al estar el paciente mucho tiempo de pie o al sentarse. Para mejorar este aspecto nació el encaje ISNY (Icelandic-Swedish-New York University), que consiste en un encaje cuadrilateral o de contención isquiática hecho de termoplástico flexible pero que se refuerza con un material rígido, tipo resina o fibra de carbono, a modo de bastidor o armazón que cubre el contorno proximal y las paredes laterales del encaje flexible (v. figura 10-6). Encaje 3S Más que un encaje diferente, es un sistema de suspensión y por tanto se verá en este apartado más adelante. © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Figura 10-6 Encaje ISNY (Icelandic-Swedish-New York University) de material flexible y reforzado con un bastidor de fibra de carbono. Encaje MAS Los intentos para mejorar el diseño de los encajes no han cesado nunca y recientemente ha aparecido uno nuevo desarrollado en Guadalajara (México) por Marlo Ortiz. El encaje MAS (Marlo Anatomical Socket) parte del concepto del encaje ISNY y rebaja considerablemente las paredes anterior y posterior del encaje femoral para que la movilidad de la cadera esté libre sin ningún tipo de restricción. Además de esto, la incorporación de un material flexible en la confección del encaje le hace mucho más cómodo y confortable cuando el amputado se sienta, ya que en ese momento no lo hace necesariamente sobre algo duro, como en el caso de los encajes convencionales. El autor, no obstante, sigue actualizando el diseño y ha introducido alguna modificación sobre la idea original. Articulación de rodilla De todos los componentes protésicos, el sistema de la rodilla es el más complejo. La rodilla debe proporcionar, por una parte, un apoyo seguro cuando la persona está de pie y un movimiento controlado de flexoextensión al caminar, y, por otra parte, debe permitir que el paciente pueda sentarse, flexionar las piernas o arrodillarse. Y comoquiera que los amputados son especialmente vulnerables a las caídas, se ha de tener especial cuidado en este aspecto y ha de primar la seguridad y la estabilidad como las propiedades Opciones para la estabilidad Algunos amputados necesitan o desean que la seguridad de la articulación de rodilla sea máxima, es decir, que quede bloqueada en extensión durante todo el ciclo de la 75 10 Prótesis en amputaciones femorales fundamentales a la hora de indicar una rodilla protésica, incluso por encima de la mayor o menor capacidad funcional que se pudiera obtener con un determinado modelo de rodilla. Esta estabilidad durante la fase de apoyo de la marcha se obtiene básicamente gracias al propio diseño de la rodilla protésica o por la fuerza muscular (ejercida por los músculos extensores de cadera) que el amputado activa para conseguir que dicha rodilla sea estable en la fase de apoyo de la marcha o bien por la combinación de ambos factores. El tipo de rodilla que prescribamos dependerá de varios factores, como la edad, el peso y la altura del paciente, así como del nivel de amputación y del grado de actividad o movilidad que tiene el amputado. Por tanto, cada amputado es diferente y requiere diferentes soluciones para distintas necesidades, lo que actualmente es posible ya que contamos en el mercado con una oferta de rodillas protésicas muy amplia [1,4]. Aunque comercialmente hay disponibles más de 100 mecanismos de rodilla distintos, todos ellos se pueden clasificar en dos tipos principales: mecánicos y electrónicos. Las rodillas mecánicas pueden a su vez disponer de un eje, que son las rodillas monocéntricas, o de varios ejes o de eje múltiple, que son las rodillas policéntricas. La rodilla de un único eje, cuyo mecanismo recuerda al funcionamiento de una bisagra, es una rodilla relativamente sencilla que se ha convertido en una opción muy económica, duradera y ligera. Su mantenimiento es muy fácil y la escasez de las averías la hace especialmente idónea para aquellos usuarios que viven lejos de un taller ortopédico. Las rodillas policéntricas, también denominadas rodillas de «cuatro barras», tienen un diseño más complicado, con ejes de rotación múltiples, que se parecen más al movimiento de la rodilla humana. Su versatilidad biomecánica es la razón principal de su gran aceptación, pues son rodillas muy estables durante la fase de apoyo pero también relativamente fáciles de flexionar al iniciar la fase de oscilación o al sentarse el amputado. Ahora bien, independientemente del nivel de complejidad, todas las rodillas protésicas necesitan unos mecanismos adicionales que aseguren la estabilidad en la fase de apoyo de la marcha y para el control del movimiento en la fase de oscilación. Para conseguir la estabilidad se cuenta con dispositivos que provocan el bloqueo permanente en extensión o que hacen que ese bloqueo se active solamente cuando el paciente carga el peso sobre la prótesis y se desbloquee cuando se libera de la carga. Para ayudar a la impulsión de la rodilla protésica durante la fase de oscilación de la marcha existen unos dispositivos que regulan esta oscilación a través de una fricción constante o variable. A continuación se describen distintas opciones protésicas de rodillas. Prótesis, ortesis y ayudas técnicas marcha y no se doble. En estos casos la opción elegida será una rodilla con bloqueo manual que incorpora un mecanismo automático de bloqueo que se activa con un pequeño movimiento de extensión del muñón y que se desactiva voluntariamente al tirar de un cable (v. figura 10-7). Es la rodilla protésica más estable que existe en el mercado, aunque el patrón de marcha no es muy bueno. Simplemente el paciente camina con la rodilla bloqueada en extensión y la desbloquea para sentarse. En esta línea, existen otras rodillas protésicas que se bloquean o se desbloquean dependiendo de la conveniencia del sujeto pues puede caminar tanto con el bloqueo activado como con él desactivado. Se indica sobre todo en aquellos pacientes con poca fuerza o con un déficit de equilibrio o bien para personas activas que suelen caminar por terrenos inestables y prefieren entonces escoger la opción de bloqueo, que les da la máxima estabilidad. Otro tipo de rodilla protésica es la que lleva un freno que se activa con el apoyo del peso y recibe el nombre de «rodilla con freno de fricción» o «rodilla con control de la fase de apoyo» (v. figura 10-8). Esta rodilla es muy estable en el apoyo y se recomienda como primera prótesis o en aquellos amputados menos activos o de mayor edad. Cuando se ejerce peso sobre la prótesis, la rodilla permanece bloqueada y no se dobla hasta que se descarga el peso y la rodilla queda liberada de la carga. Su desventaja es que está regulada para una velocidad determinada y por tanto pueden causar problemas a personas que quieren en algún momento cambiar la velocidad de marcha. Opciones para el control del movimiento Tan importante es asegurar la estabilidad de la rodilla protésica durante la fase de apoyo como asegurar el control de la flexión y de la extensión durante la fase de oscilación. Este tipo de rodillas han venido a sustituir casi por completo a las articulaciones totalmente libres donde el movimiento de flexo-extensión era realizado por el impulso de la palanca del muñón sin ningún tipo de control o de regulación. El control de la flexión y de la extensión simula, por una parte, la acción del cuádriceps al evitar la excesiva flexión de la rodilla y la excesiva elevación del talón. Por otra parte, también simula la acción de los músculos isquiotibiales, ya que interviene en la desaceleración de la pierna al final de la extensión para que se haga de manera suave y que no acabe bruscamente. Esta regulación en el movimiento de la rodilla se hace gracias a un mecanismo de fricción que puede ser constante o variable. En la fricción constante la oscilación queda regulada o prefijada y, aunque son rodillas muy estables y seguras, su principal inconveniente es que limita al amputado a caminar a una única velocidad. Por el contrario, la fricción variable proporciona velocidades variables al andar, lo que hace que la cadencia del paso sea más armónica. Estos mecanismos se basan en el llamado «control de fluido» y utilizan la dinámica de fluidos para proporcionar una resistencia variable según los requerimientos de cada momento durante la marcha. Estas unidades consisten en unos cilindros con unos pequeños 76 Figura 10-7 Cable para desbloqueo/bloqueo de una rodilla exoesquelética monocéntrica; es una rodilla ligera, muy sencilla, eficaz y barata. pistones que en su interior tienen aire (rodillas neumáticas) o fluido (rodillas hidráulicas). Cuando la rodilla está flexionada, se comprime el aire o el fluido dentro del pistón, lo que se traduce en una acumulación de energía que será «devuelta» para restituir la fuerza necesaria para que la rodilla inicie la fase de extensión. Cuanto más rápidamente se mueva el muslo hacia delante (porque el paciente le da demasiado impulso), mayor fricción se producirá para regular y evitar que la pierna avance con demasiada rapidez. Por el contrario, cuanto más despacio impulse el muñón, más fácil es mover la rodilla protésica. Imaginemos una bomba de aire para una bicicleta: si empujamos lentamente, la manivela bajará con facilidad, pero si intentamos empujarla rápidamente el aire ofrecerá resistencia y se necesitará mucha más fuerza para moverla. Una persona que lleva una rodilla protésica y que trata de caminar muy rápidamente es como si empujara rápidamente la manivela de una bomba de bicicleta: se moverá, pero necesitará más energía para conseguirlo, ya que la resistencia es mayor, y la pierna perderá velocidad. Cuando la persona camina despacio se produce una fricción menor y la rodilla se mueve más fácilmente (v. figura 10-9). Rodillas con microprocesadores Las rodillas con microprocesadores, o electrónicas, han salido al mercado hace unos pocos años. Este microproce- 10 Prótesis en amputaciones femorales Figura 10-9 Tipo de rodilla hidráulica para control de la fase de oscilación de la marcha. (Por cortesía de Otto Bock.) © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Figura 10-8 Prótesis endoesquelética con rodilla monocéntrica con freno a la carga. sador integrado en la rodilla detecta el movimiento y el ritmo, por lo que ajusta instantáneamente la rodilla para el tipo de marcha que desee el amputado. En lugar de ofrecer una sola velocidad, los microprocesadores pueden interpretar inmediatamente la posición de la rodilla y del pie, así como las fuerzas de carga, y modificar así constantemente la fricción durante las fases de oscilación y de apoyo. Varias firmas comerciales disponen de avanzados diseños capaces de detectar con gran rapidez los cambios que ocurren durante la marcha, destacando entre ellos uno que utiliza un campo magnético y un sistema de sensores capaces de procesar la información de 200 a 1000 veces por segundo para inmediatamente ajustar la rodilla. Adaptadores Son las piezas que unen los componentes de la prótesis modular (encaje, articulación de rodilla y del pie). Están fabricados en un material ligero, como aluminio o titanio, y pueden tener forma de tubo, para regular la longitud de la prótesis, o aplanados o en forma de pirámide truncada invertida para unirse directamente al encaje (v. figura 10-10). Estos adaptadores han evolucionado mucho en los últimos años, y no solamente permiten un ajuste más rápido en el alineamiento protésico, sino que además permiten los giros de la pantorrilla durante la sedestación; los últimos modelos permiten incluso un pequeño movimiento de giro y de amortiguación para hacer una marcha más parecida a la normal. Pies protésicos (V. el capítulo 7, «Pies protésicos».) Sistemas de suspensión [6-9] Succión Es el sistema más utilizado y la propia configuración del encaje asegura la suspensión (la llamada endosuspensión) por medio del efecto ventosa o de succión. La suspensión se mantiene gracias a un tapón o válvula que cierra un orificio situado en la parte distal del encaje. Cuando se introduce el muñón en el encaje de contacto 77 Prótesis, ortesis y ayudas técnicas Figura 10-10 Adaptadores de tubo y de encaje para una prótesis endoesquelética o modular. total se crea una presión negativa dentro del mismo que cerramos o sellamos con dicha válvula. Esta válvula deja salir el aire residual que puede quedar en el interior pero sin embargo impide entrar aire desde el exterior. Para descalzar la prótesis, el amputado extrae la válvula, entonces entra aire en el encaje y es cuando se puede sacar el muñón de la prótesis. Para este tipo de suspensión se recomienda, por una parte, que el muñón sea estable tanto en forma como en volumen, que tenga una buena cubierta cutánea, sin escaras o con cicatrices anómalas, y, por otra parte, que el paciente tenga la suficiente habilidad para poder manejarse con este tipo de encaje. La succión también se logra gracias a la interposición de un material como la silicona, que posee una gran adherencia a la piel del muñón. Esta idea fue introducida en Islandia por O. Kristinsson en 1986 con un sistema llamado Iceross (Icelandic Roll-on Suction Socket) y que años después derivó en lo que se conoce como sistema 3S (Silicone Suction Socket), que rápidamente tuvo una gran aceptación por parte de los pacientes amputados. Consiste en una calceta de silicona que envuelve y se adhiere al muñón y que en su extremo distal dispone de un pin o tornillo que se introduce y se ancla en el fondo del encaje, donde queda fi rmemente sujeto (v. figura 10-11). Para quitar la prótesis, el amputado ha de apretar un botón que desbloquea automáticamente el sistema del anclaje. Aunque al principio su aplicación era para los amputados tibiales, pronto se extendió su uso en las prótesis femorales y se ha probado ya en la extremidad superior. Una variante de este sistema es la llamada «membrana de sellado hipobárica», que es también una calceta de silicona con un engrosamiento en forma de anillo en su parte distal que crea una suspensión perfecta (v. figura 10-12). Este sistema es muy fácil de usar por todos los pacientes y no requiere ninguna habilidad especial, como sí ocurre en el caso de los encajes 3S. Es también muy fácil de quitar la prótesis, pues basta con retirar la válvula de succión. 78 TES-belt (Total Elastic Suspension) o cinturón de suspensión elástica Es el más utilizado hoy en día como sistema de exosuspensión y se utiliza, como una suspensión extra, en caso de que el muñón sea flácido y no se sujete bien a pesar del encaje de succión con válvula. Es un cinturón ancho de neopreno que rodea la cintura del paciente y se extiende hacia abajo para sujetarse en la parte proximal del encaje de la prótesis. Figura 10-11 Encaje femoral de succión tipo 3S con pin. 10 Es muy fácil de manejar, aunque puede presentar alguna dificultad en los pacientes muy obesos o bien por el calor que provoca el neopreno (v. figura 10-13). © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Cinturón silesiano De gran aceptación hace años, actualmente ha sido reemplazado por el TES-belt, aunque algunos pacientes muy veteranos prefieren seguir con este sistema de suspensión. Consiste en un cinturón que rodea la cintura del amputado y del que salen dos extensiones o tiras de cuero, una de las cuales termina en la pared lateral del encaje a nivel del trocánter mayor y la otra en la cara anterointerior del mismo. Esta particularidad en su diseño resulta muy eficaz para controlar el movimiento de abducción o de rotación externa del pie que tan frecuente se ve entre los usuarios con mala adaptación protésica (v. figura 10-14). Figura 10-13 Suspensión externa de prótesis femoral tipo TES-belt. Cinturón pélvico con articulación de cadera Era la suspensión elegida cuando aún no habían aparecido los encajes de succión. Consiste en un cinturón al que se añade una articulación externa de metal situada a nivel de la articulación coxofemoral del paciente. Consigue una adecuada estabilización, pero al ser tan abultado ha dejado paso a los otros sistemas de suspensión. Arnés de hombro Son correas semejantes a los tirantes, que desde la prótesis y la cintura del paciente terminan en los hombros. Es un sistema muy antiguo y que se utilizaba sobre todo en pacientes obesos o con muñones muy cortos. Alineamiento Es el modo en que el encaje, el pie y la rodilla se acoplan y se relacionan en un espacio tridimensional. Una alineación adecuada garantiza un buen equilibrio en bipedestación y un patrón de marcha lo más parecido a la marcha fisiológica. Gracias al correcto alineamiento de los componentes, no se apreciarán defectos de marcha y la rodilla protésica no se dobla cuando la persona está de pie o se flexiona Figura 10-14 Suspensión externa de prótesis femoral tipo cinturón silesiano. 79 Prótesis en amputaciones femorales Figura 10-12 Encaje femoral de succión con membrana de sellado hipobárica. fácilmente cuando la prótesis se mueve durante la fase de oscilación de la marcha. (Para más información, v. el capítulo del alineamiento de prótesis del miembro inferior de este libro.) Prótesis, ortesis y ayudas técnicas Acabado cosmético Las prótesis endoesqueléticas se revisten de un material de espuma para que tengan la misma forma que la pierna sana. Estas fundas están disponibles en poliuretano y polietileno y se comercializan en unas tallas extragrandes para que el técnico ortopédico realice la rectificación oportuna y consiga la mejor apariencia cosmética posible. Sobre esa funda cosmética se añade una media de nailon parecida a las que usan normalmente las mujeres (v. figura 10-15). Recientemente se han lanzado al mercado pieles protésicas a base de látex que ofrecen un acabado más natural, pues copian fielmente el color y otros detalles característicos de la piel de la persona. Su desventaja, además del alto precio, es que estos acabados cosméticos pueden dificultar el funcionamiento de la rodilla protésica o el acceder a ella para realizar los ajustes necesarios. De todas formas, algunos amputados, especialmente los jóvenes y los atletas, eligen no llevar ninguna funda cosmética y así logran que los componentes funcionen de forma óptima, lo que ha impuesto cierta «moda», y otros amputados han decidido llevar su prótesis sin cubrir. FABRICACIÓN DE UNA PRÓTESIS FEMORAL Figura 10-15 Acabado estético de una prótesis femoral endoesquelética. • Distancia rodilla-suelo que sirve para determinar la Para la fabricación de una prótesis femoral el técnico ortopédico ha de seguir unos pasos bien establecidos. En primer lugar medirá y anotará las características y las dimensiones del muñón, después tomará el molde con escayola y, una vez obtenido el molde positivo, se rectificará, para terminar con la confección del encaje en material termoplástico [10]. longitud del segmento de pantorrilla. • Talla del pie y la altura del tacón del zapato que habitualmente usa el paciente. • Otros puntos de interés: se ha de comprobar la sensibilidad o no del área isquiática, la consistencia del tejido subcutáneo, la presencia de edema o de lesiones cutáneas, etc. Medidas del muñón Molde A la hora de confeccionar el encaje se toman unas medidas determinadas del muñón que son muy importantes y que el técnico ortopédico anota en una hoja de medidas protésicas. Entre estas medidas tenemos: Se toma el molde con vendas de escayola y con el paciente de pie (v. figura 10-16). Con el yeso húmedo y antes de que endurezca, se le aplica a continuación un dispositivo o conformador adaptable. Este dispositivo es de forma cuadrilateral y dispone tanto de elementos rígidos como de elementos flexibles para poder adaptarlos a todo tipo de muñones, de forma que el molde tenga el contorno cuadrilateral característico de los encajes protésicos femorales. El molde que ahora se extrae del muñón se llama molde negativo y debe reproducir bastante fielmente el contorno y el volumen del muñón con la forma cuadrilateral en su parte proximal, que se ha conseguido gracias a la aplicación del conformador. A continuación se llena este molde negativo de escayola líquida y se deja secar convenientemente durante unas horas. • Distancia anteroposterior: medida entre el aductor largo y la tuberosidad isquiática y que es necesaria para la dimensión de la pared medial del encaje. • Medida de la circunferencia del muñón: se empieza horizontalmente a nivel isquiático y después cada 5 cm hasta llegar al extremo del muñón. • Ángulo de flexión o abducción del muñón, si lo hubiera. • Longitud del muñón óseo y del muñón blando medida desde la tuberosidad isquiática hasta el extremo del fémur y del extremo de las partes blandas con el paciente de pie. • Distancia entre el extremo del muñón y una línea imaginaria que correspondería a la articulación de la rodilla. 80 Rectificación del molde La toma de moldes del muñón de amputación no persigue una copia exacta del mismo, pues generalmente se necesita Obtención del encaje semidefinitivo © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Una vez que se tenga rectificado el molde positivo se procede a rodearlo con varias vainas de dacrón y de nailon que después se impregnan con la resina sintética. Gracias a la acción de un catalizador esta resina sufre una polimerización por la que se transforma en un material rígido y resistente. El procedimiento que utiliza la interposición de varias capas para obtener el encaje se denomina laminación. PRESCRIPCIÓN PROTÉSICA. EJEMPLOS PRÁCTICOS Antes de prescribir una prótesis a un paciente amputado debemos realizar una valoración en la que no solamente se estudien las condiciones físicas, sino que además deberemos conocer la situación social, el entorno doméstico y el estado emocional y cognitivo del paciente. La motivación y colaboración del paciente, como en cualquier programa de rehabilitación, va a ser de capital importancia. Otros Figura 10-16 Toma de moldes con yeso de un muñón femoral para realizar una prótesis. 81 10 Otra forma de obtener el encaje semidefinitivo es la técnica de la burbuja, que es mucho más rápida y barata. Se introduce una plancha de polipropileno de 6 mm de espesor en un horno que alcanza altas temperaturas, entre 200º y 250º. Cuando este termoplástico se calienta en ese rango de temperatura, se deforma y adquiere la forma de una burbuja. En este momento se aplica directamente sobre el molde positivo. Para que la adaptación del plástico sea perfecta en toda la superficie del muñón se utiliza una máquina de vacío que evita la aparición de bolsas de aire residual que pueden quedar entre el termoplástico y la escayola (v. figura 10-17). Se trate de una u otra técnica, después de enfriar el plástico o la resina se extrae la escayola de su interior y se obtiene el encaje semidefinitivo, que estará listo para ajustar al resto de los otros componentes de la prótesis femoral. Recientemente ha irrumpido en la práctica ortopédica un nuevo método que incorpora el uso de la informática para la fabricación de los encajes. Conocido como sistema CAD/CAM (Computer-Aided Design/Computer-Aided Manufacturing), este método facilita considerablemente el trabajo del ortopédico al no precisar del uso de la escayola, acorta los tiempos de fabricación y además es un sistema muy fiable. Prótesis en amputaciones femorales proceder a su modificación o rectificación. Este es el paso más importante en la fabricación de una prótesis, pues de él va a depender, en buena medida, la funcionalidad y la tolerancia del encaje. Para ello, el técnico ortopédico tiene que modificar el molde de acuerdo a las características que previamente anotó en la hoja de medidas protésicas del muñón y con una lima alisará las paredes del molde positivo. Podrá seguir quitando el yeso para reducir el perímetro del molde de manera global y más concretamente en aquellas zonas donde previsiblemente se necesita una mayor presión –generalmente en los tejidos blandos–, mientras que, por el contrario, añadirá yeso en las áreas donde la presión ha de ser menor, como, por ejemplo, cerca de las prominencias o de los relieves óseos. La dimensión de la pared interna es de suma importancia y su ajuste adecuado viene dado por la distancia que previamente se midió entre el isquion y el músculo aductor mayor. Si su longitud es excesiva, el isquion se deslizará durante la fase de apoyo de la marcha y la rama isquiopubiana se apoyará ahora en la pared medial, provocando intolerancia y dolor. Si, por el contrario, la longitud está acortada, entonces producirá problemas de hiperpresión muy molestos a nivel de los aductores o puede que haya dificultades para una correcta congruencia entre el apoyo isquiático del encaje y la tuberosidad isquiática del mismo. Prótesis, ortesis y ayudas técnicas también es verdad que se necesita que estas herramientas sean más eficientes, válidas y fiables a la hora de predecir los resultados funcionales que se pueden esperar con un determinado paciente y consecuentemente seleccionar la prótesis más adecuada en cada caso. En este aspecto, ha aparecido una escala de valoración llamada AMP (Amputee Mobility Predictor), o predicción de la movilidad del amputado, que sirve para determinar el nivel funcional que se puede esperar de un amputado y que puede ser de gran ayuda [19]. El paciente amputado geriátrico Figura 10-17 Obtención del encaje semidefinitivo por la técnica de burbuja. aspectos importantes a tener en cuenta son la etiología y el nivel de amputación, el estado de la extremidad inferior conservada y la de los miembros superiores, así como la presencia o no de otras enfermedades acompañantes (v. figura 10-16). El objetivo de la rehabilitación protésica es adquirir la máxima independencia, con seguridad y con el mínimo gasto energético, y por eso es muy importante conocer el estilo de vida preamputación, junto con las expectativas del propio paciente y las limitaciones médicas que presente. La no existencia de guías clínicas o de referencias bibliográficas de calidad sobre la prescripción protésica ha hecho que este acto dependa sobre todo de la experiencia del prescriptor [17,18]. Hace pocos años Medicare, un instituto americano de cobertura sanitaria pública, que atiende a más de 65 millones de americanos, estableció una clasificación del nivel funcional de los amputados y a cada uno de ellos le asignó el tipo de prótesis que debería ser indicada y, consiguientemente, la prestación económica a la que tenía derecho el paciente (v. tabla 10-1). Este agrupamiento en cinco niveles, del K0 al K4, no está exento de críticas, pues para muchos autores se basa exclusivamente en criterios subjetivos y, por tanto, está bastante alejado de lo que sería una clasificación apoyada en criterios objetivos. En nuestra práctica diaria, cada vez son más numerosas las escalas que miden el grado de discapacidad de los amputados, pero A medida que la población envejece, la prevalencia de la isquemia crónica también se incrementa. En los años noventa se había constatado por diversos autores un aumento significativo de las amputaciones de origen vascular y un descenso en las amputaciones por los traumatismos o por las neoplasias. Paralelamente, sin embargo, se comprobó que, a pesar de los avances conseguidos con las nuevas técnicas quirúrgicas de revascularización, las tasas de amputaciones no han disminuido significativamente, como bien podría esperarse [20-23]. Una petición muy frecuente en los servicios de rehabilitación es la prescripción de una prótesis a un paciente de edad avanzada con una amputación transfemoral. Normalmente, el amputado y su familia están deseando recibir una pierna protésica para que el paciente pueda seguir adelante con su vida y consideran que la «reposición» de la extremidad perdida es algo extremadamente simple. Las suposiciones erróneas pueden llevar a expectativas exageradas, pues una prótesis no es algo que funcione de manera autómata o independiente, sino que es la persona la que hace que el dispositivo funcione, y no al revés. Además, en todo caso, una prótesis no es más que una parte de un todo que es el proceso de rehabilitación de estos pacientes amputados. El manejo del paciente amputado geriátrico, por tanto, es bastante diferente al del paciente joven. Las expectativas deben tener en cuenta las limitaciones físicas propias de la edad, pero además hay que asumir unos riesgos, también propios de la edad, que pueden dificultar el proceso de rehabilitación protésica. Así, entre estos factores negativos se han mencionado el aumento del riesgo de caídas que sufren estos pacientes, la mayor frecuencia de lesiones de Tabla 10-1 Prescripción protésica según los niveles funcionales de Medicare Nivel funcional Descripción Prescripción K0 No caminan Ninguna K1 Caminan en domicilio Rodilla de fricción constante K2 Caminan fuera del domicilio Rodilla de fricción constante (con limitaciones) K3 Caminan fuera del domicilio Rodilla de control hidráulica (sin limitaciones) K4 Muy activo Rodilla de control hidráulica 82 © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. En ocasiones, algunas personas optan por la rehabilitación sin utilizar una prótesis y esta decisión se apoya en nuestro asesoramiento médico o en su propio convencimiento. La prótesis en el programa de rehabilitación del paciente amputado no es obligatoria ni tampoco es exclusiva, pues debe ser usada para hacer la vida más fácil, y no hay que olvidar que la independencia en la movilidad como objetivo también se puede lograr sin necesidad de vincularla al uso protésico. En este sentido, por ejemplo, algunos aspectos de la movilidad, como cambiarse de posición, realizar las transferencias de manera autónoma, mantenerse equilibrado de pie durante unos segundos o incluso caminar distancias cortas con la ayuda de un andador, son también variantes de esa misma independencia (v. figura 10-18). Ejemplos prácticos Caso 1 Mujer de 77 años con una amputación transfemoral derecha secundaria a isquemia crónica. Viuda, vive con un hijo casado en una casa de planta baja. Antecedentes personales: insuficiencia respiratoria crónica. Buen nivel cognitivo. Vida funcional preamputación: movilidad independiente extradomiciliaria. Prescripción: no prótesis; se indica programa de fisioterapia para conseguir independencia en transferencias y marcha domiciliaria con andador. Una vez en el gimnasio, y debido a la buena evolución y motivación de la paciente, se prescribe prótesis endoesquelética con encaje cuadrilateral de termoplástico, suc- Prótesis en amputaciones femorales ¿Rehabilitación sin prótesis? 10 la piel y las limitaciones lógicas que vienen determinadas por las patologías óseas de tipo degenerativo tan características del envejecimiento. Con todas estas consideraciones, la prescripción de una prótesis debe tener en cuenta, en cada momento y para cada caso, las necesidades y capacidades de cada paciente. La edad por sí sola no es un condicionante absoluto a la hora de prescribir una prótesis, y no hay que olvidar que el objetivo final del programa rehabilitador es mejorar la calidad de vida de estos pacientes de edad avanzada aumentando, en la medida de lo posible, el grado de independencia. En relación con lo anterior, una cuestión que se suscita frecuentemente entre los médicos prescriptores es qué hacer con un paciente que presenta afectación isquémica en la extremidad conservada. ¿Se le debe animar a participar en un programa de rehabilitación protésica o por el contrario no se debe aumentar el riesgo de sufrir una nueva amputación? La pregunta no es fácil de responder, aunque se tiende en general a que estos pacientes no pierdan una oportunidad para mejorar su capacidad funcional. En este sentido se han publicado algunos estudios, aunque de dudosa calidad metodológica, que avalan que el riesgo de la extremidad conservada no aumentaría significativamente con la adaptación y el entrenamiento protésico. Figura 10-18 Movilidad de un paciente amputado con andador. ción con válvula, rodilla de bloqueo a la extensión y pie monoarticular. Al año de su salida del centro de rehabilitación sigue realizando marcha terapéutica con prótesis y con dos bastones en su domicilio durante 1 hora por las mañanas. La paciente y su familia se muestran muy satisfechas con los logros obtenidos. Caso 2 Varón de 70 años con una amputación transfemoral derecha secundaria a isquemia crónica. Casado, vive con su mujer y un hijo en piso con ascensor. Antecedentes personales: diabetes insulinodependiente; retinopatía diabética; gonartrosis derecha. Buen nivel cognitivo. Vida funcional preamputación: movilidad independiente extradomiciliaria con ayuda de un bastón de mano. Prescripción: prótesis endoesquelética con encaje cuadrilateral de succión en termoplástico, rodilla de bloqueo a la extensión y pie monoarticular. Opcionalmente, sistema de suspensión auxiliar tipo TES-belt. Es autónomo para poner y quitar la prótesis y consigue desplazarse fuera de su domicilio con limitaciones y con un bastón. Caso 3 Mujer de 80 años con una amputación transfemoral derecha secundaria a isquemia crónica. Viuda, vive en residencia geriátrica. Antecedentes personales: diabetes insulinodependiente; retinopatía diabética; hemiparesia izquierda leve secuela de infarto cerebral hace años; afectación par- 83 cial de nivel cognitivo. Vida funcional preamputación: independencia parcial para la alimentación, dependiente para el aseo y vestido y desplazamientos en silla de ruedas. Prescripción: no prótesis CHEQUEO DE LAS PRÓTESIS Para la revisión de las prótesis femorales se hará primero con el paciente de pie y luego cuando está sentado o caminando [1,4,10]. Prótesis, ortesis y ayudas técnicas Caso 4 Varón de 68 años con una amputación transfemoral izquierda secundaria a traumatismo (atropello). Viudo, vive solo en piso con apoyo de los servicios sociales de su ayuntamiento. Antecedentes personales: espondiloartrosis; manos artrósicas y deformadas. Buen nivel cognitivo. Vida funcional preamputación: movilidad independiente extradomiciliaria. Prescripción: prótesis endoesquelética con encaje cuadrilateral de succión en termoplástico, rodilla de bloqueo a la extensión y pie monoarticular. Al alta consigue marcha extradomiciliaria con limitaciones y con dos bastones, aunque precisa de ayuda para poner y quitar la prótesis. Caso 5 Varón de 72 años con una amputación transfemoral izquierda secundaria a un fracaso de artroplastia de rodilla. Casado, vive con su mujer en un piso con escaleras y sin ascensor. Antecedentes personales: HTA; hipercolesterolemia; buen nivel cognitivo. Vida funcional preamputación: movilidad independiente extradomiciliaria. Prescripción: prótesis endoesquelética con encaje cuadrilateral de succión en termoplástico, rodilla monocéntrica de fricción regulable, con freno a la carga y pie monoarticular. Para mejorar la suspensión se añade cinturón tipo TES-belt. Al alta es autónomo para colocarse la prótesis y realiza marcha extradomiciliaria sin limitaciones, pero necesita dos bastones. Caso 6 Varón de 37 años con una amputación transfemoral derecha secundaria a traumatismo por accidente de tráfico. Casado. Antecedentes personales: sin interés. Buen nivel cognitivo. Vida funcional preamputación: movilidad independiente extradomiciliaria. Prescripción: prótesis endoesquelética con encaje sistema 3S con pin, rodilla monocéntrica con control hidráulico en la fase de oscilación y con freno a la carga y pie de respuesta energética. Consigue marcha extradomiciliaria sin limitaciones y no precisa bastón. Realiza actividad deportiva ocasionalmente (senderismo). Caso 7 Varón de 27 años con una amputación transfemoral izquierda secundaria a traumatismo por accidente de tráfico. Antecedentes personales: sin interés. Buen nivel cognitivo. Vida funcional preamputación: movilidad independiente extradomiciliaria. Prescripción: prótesis endoesquelética con encaje de sellado hipobárico, rodilla electrónica con control hidráulico en la fase de oscilación y con freno a la carga y pie de respuesta energética. Consigue marcha extradomiciliaria sin limitaciones y no precisa bastón. Realiza actividad deportiva habitualmente. 84 Revisión de la prótesis femoral con el paciente de pie Con el paciente de pie observaremos la adaptación y tolerancia y el alineamiento y la suspensión de la prótesis. Encaje • El encaje se debe tolerar perfectamente y la revisión del muñón no debe poner de manifiesto ninguna zona de enrojecimiento, abrasiones o heridas en la piel que indiquen una excesiva presión del encaje. Se preguntará al paciente sobre la localización precisa de la molestia si la tuviera. • En el chequeo del encaje comprobaremos que el isquion se apoya ligeramente en la pared posterior del encaje cuadrilateral y la presión sobre el triángulo de Scarpa no es excesiva. Para comprobar esto, el paciente debe inclinarse ligeramente hacia delante para que nuestros dedos palpen la tuberosidad isquiática y veamos la correspondencia entre ese relieve óseo y la meseta isquiática de la pared posterior del encaje. Si constatamos que la tuberosidad cae muy posterior con respecto a la meseta isquiática suele ser debido a un encaje muy estrecho en su dimensión anteroposterior y el paciente señalará incomodidad a nivel de los aductores o del área glútea. Si, por el contrario, cae muy dentro del encaje, es debido a una distancia sagital excesivamente amplia o a una presión insuficiente a nivel del triángulo de Scarpa, lo que se traduce también en disconfort en el nivel del área de los aductores. • La pared medial no debe originar excesiva presión en la zona del periné. Para eso los aductores deben estar cómodamente alojados en el ángulo anterointerno (algo más de 90º) del encaje, pudiendo comprobarlo visualmente o haciendo que el amputado haga la aducción contrarresistencia. Una presión excesiva en dicha zona nos indica un encaje mal confeccionado porque la distancia o medida mediolateral del encaje sea demasiado estrecha en comparación con la medida del muñón o porque ese ángulo anteromedial entre la pared anterior y medial sea muy cerrado o agudo. Otras causas de molestias en el periné son debidas a la excesiva altura de la pared medial del encaje o bien a que su longitud en el sentido anteroposterior sea también muy acusada. • La pared lateral es la más alta y se inclina hacia dentro para controlar correctamente la abducción que suelen tener los muñones femorales; la pared anterior no debe sobrepasar la línea inguinal para permitir una sedestación cómoda al amputado con 90º de flexión de cadera. Suspensión • La eficacia de la suspensión se comprueba por el grado de «unión» existente entre el muñón y el encaje y su mantenimiento con los cambios de posición (al sentarse, al subir escaleras…). Revisión de la prótesis femoral con el paciente sentado • Una buena suspensión debe mantener una buena © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. posición del muñón en el encaje y debe evitar que el muñón se desplace excesivamente. • El paciente será capaz de mantener el segmento de pantorrilla en posición vertical y nosotros comprobaremos la igualdad de la longitud del segmento femoral y del tibial. Revisión de la prótesis femoral con el paciente caminando En este momento no solamente chequeamos la seguridad y la estabilidad con la que camina el paciente, sino que también valoramos el esfuerzo que realiza. También nos fijaremos en la eficacia de la suspensión, en el patrón de marcha del amputado o si es capaz de salvar obstáculos, subir y bajar escaleras, rampas, etc. Si se comprueba algún defecto en la marcha se ha de buscar la solución. Mantenimiento de la prótesis Tanto a los pacientes como a sus familiares o cuidadores se les informará sobre el cuidado de la prótesis para mantenerla en condiciones higiénicas adecuadas. Se recomienda un uso discontinuo de la prótesis para que esta se airee y proceder a la limpieza diaria del encaje por dentro con un paño húmedo. El amputado ha de revisar todos los días el estado de su piel para detectar posibles lesiones. Debe procurar alejase de condiciones ambientales sucias o polvorientas que estropeen la prótesis y debe conocer que con algunas prótesis no se puede meter en el agua. Si detecta algún problema en los componentes debe acudir en ayuda del técnico correspondiente y ha de saber que un cambio en la altura del tacón del zapato puede alterar el alineamiento protésico y por tanto la distribución de las presiones en el encaje [4,24]. Las fluctuaciones de volumen que experimenta el muñón son muy habituales con el uso protésico, que será preciso tratar adecuadamente. Entre los 6-18 meses después de la amputación la mayoría de los pacientes con prótesis experimentan cambios volumétricos en el muñón que provocan alteraciones o incomodidades para el manejo normal de la prótesis. Por eso, en el período que Figura 10-19 Lesiones por hiperpresión a nivel de periné en un muñón femoral. 85 10 ligero flexum del encaje y en el plano frontal (vista por detrás) el encaje se dirige en aducción. • Toda la superficie del zapato de la prótesis estará en contacto con el suelo sin que haya desequilibrios del pie (en equino, talo, varo, valgo) secundarios a un mala confección de la prótesis. Asimismo, el pie protésico mantendrá una rotación externa de aproximadamente 15º idéntica al pie sano. • Con los pies separados unos 15-25 cm el paciente es capaz de mantener un buen equilibrio y con la palpación de las crestas ilíacas comprobaremos si la longitud de la prótesis es la adecuada. • Cualquiera que sea el sistema de rodilla protésica, el paciente ha de estar suficientemente seguro y controlar la estabilidad de la misma durante la bipedestación. Si hubiera defectos en el montaje de la articulación de la rodilla puede haber desequilibrio en la bipedestación o durante la marcha. Prótesis en amputaciones femorales • En el plano sagital (vista lateral) comprobaremos un Prótesis, ortesis y ayudas técnicas Figura 10-20 Trastornos vasculares distales en un muñón femoral por defecto de succión. sigue a la adaptación protésica es preciso realizar revisiones a fin de prever estos cambios del muñón y proceder a su corrección. En las primeras semanas o meses estas variaciones de tamaño en el muñón se solucionan con modificaciones del propio encaje a base de rellenos o forros o añadiendo calcetas adicionales en el muñón. Cuando el encaje lleva más de dos o tres forros, la solución pasa por hacer uno nuevo. Una vez conseguida cierta estabilidad en la forma y en el volumen del muñón una prótesis puede durar, en términos generales, entre 3 y 5 años. Efectos tardíos No hay que olvidar que una prótesis es un elemento extraño que, por muy confortable que sea, debe contactar y apoyarse en una parte del cuerpo que no está diseñada para el papel que ahora le pedimos. Por ello, van a ser frecuentes los problemas cutáneos en el muñón debidos al simple contacto, o por un mal uso o inadecuada adaptación de la prótesis. Entre estas lesiones frecuentes tenemos: • Lesiones por fricción con eritema por escasa flexibilidad de la piel o por un encaje defectuoso. • Heridas o úlceras que traducen áreas de excesiva presión (v. figura 10-19). • Dermatitis de contacto: algún caso por alergia al material del que está hecho el encaje y en otros por defecto de transpiración. • Quistes epidermoides y forúnculos, sobre todo en la zona del periné. • Cambios de coloración en la parte distal del muñón (que adquiere una tonalidad oscura) debido a la pérdida del contacto distal con el encaje; esto origina un efecto de ventosa sobre los pequeños capilares, que terminan por romperse; otra causa frecuente es que el encaje es muy angosto en su parte proximal y hace un efecto de estrangulamiento por excesiva presión (v. figura 10-20). 86 • Hiperplasia verrucosa: la piel distal del muñón adquiere el aspecto de una piel de naranja y se debe a una congestión vascular originada por una excesiva constricción a nivel proximal por un encaje demasiado pequeño. BIBLIOGRAFÍA 1. Bonnel F, Barrault JJ, Blotman F. Appareillage des Membres Inférieurs. París, Springer-Verlag, 1989. 2. Maurer P. Amputations et desarticulations du membre inférieur. Encycl Med Chir (Techniques ChirurgicalesOrthopédie) ; 44106 : 25-31. 3. American Academy of Orthopaedic Surgeons. Orthopaedic Appliances Atlas (volume 2). Artificial Limbs. Michigan, Edwards Brothers, 1960. 4. Prat J. Guía de uso y prescripción de productos ortoprotésicos a medida. Valencia, Instituto Biomecánico de Valencia, 1999. 5. Trower TA. Changes in lower extremity prosthetic practice. Phys Med Rehabil Clin N Am 2006; 17: 23-30. 6. Carroll K. Lower extremity socket design and suspension. Phys Med Rehabil Clin N Am 2006; 17: 31-48 7. Beil TL, Street GM, Covey SJ. Interface pressures during ambulation using suction and vacuum-assisted prosthetic sockets. J Rehabil Res Dev 2002; 39: 693-700. 8. Hanspal RS, Fisher K, Nieveen R. Prosthetic socket fit comfort score. Disabil Rehabil 2003; 25:1278-80. 9. Kapp SL. Transfemoral socket design and suspension options. Phys Med Rehabil Clin N Am 2000; 11: 569-83. 10. Escuela Graduada de Medicina de la Universidad de Nueva York. Protésica del miembro inferior. 1988. 11. Van Der Linde H, Geertzen JH, Hofstad CJ, Van Limbeek J, Postema K. Prosthetic prescription in the Netherlands: an observational study. Prosthet Orthot Int 2003; 27: 170-8. 12. Van der Linde H, Hofstad CJ, van Limbeek J, Postema K, Geertzen JH. Use of the Delphi Technique for developing national clinical guidelines for prescription of lower-limb prostheses. J Rehabil Res Dev 2005; 42: 693-704 13. Sawamura S. The Knud Jansen Lecture. Culture-sensitive innovations for quality living of lower limb amputees. Prosthet Orthot Int 2004; 28: 212-5. Para consultar en Internet http://www.emedicine.com/pmr/prosthetics.htm http://www.medschool.northwestern.edu/depts/repoc/ http://www.oandp.org/jpo/ http://www.amputee-coalition.org/ 87 10 Prótesis en amputaciones femorales 20. Cumming JC, Barr S, Howe TE. Prosthetic rehabilitation for older dysvascular people following a unilateral transfemoral amputation. Cochrane Database Syst Rev 2006; 4: CD005260. 21. Davies B, Datta D. Mobility outcome following unilateral lower limb amputation. Prosthet Orthot Int 2003; 27:186-90. 22. Dillingham TR, Pezzin LE, Mackenzie EJ. Discharge destination after dysvascular lower-limb amputations. Arch Phys Med Rehabil 2003; 84: 1662-8. 23. Frieden RA. The geriatric amputee. Phys Med Rehabil Clin N Am 2005; 16: 179-195. 24. Meulenbelt HE, Dijkstra PU, Jonkman MF, Geertzen JH. Skin problems in lower limb amputees: a systematic review. Disabil Rehabil 2006; 28: 603-8. © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. 14. Munin MC, Espejo-De Guzman MC, Boninger ML, Fitzgerald SG, Penrod LE, Singh J. Predictive factors for successful early prosthetic ambulation among lower-limb amputees. J Rehabil Res Dev 2001; 38: 379-84. 15. Marzoug EA, Landham TL, Dance C, Bamji AN. Better practical evaluation for lower limb amputees. Disabil Rehabil 2003; 25:1071-4. 16. Meikle B, Boulias C, Pauley T, Devlin M. Does increased prosthetic weight affect gait speed and patient preference in dysvascular transfemoral amputees? Arch Phys Med Rehabil 2003; 84:1657-61. 17. Gailey R. Predictive Outcome Measures Versus Functional Outcome Measures in the Lower Limb Amputee. Disponible en: http://www.oandp.org/jpo/library/2006_01S_051.asp 18. Schoppen T, Boonstra A, Groothoff JW, de Vries J, Göeken LN, Eisma WH. Physical, mental, and social predictors of functional outcome in unilateral lower-limb amputees. Arch Phys Med Rehabil 2003; 84: 803-11. 19. Gailey R, Roach K, Applegate B, Nash M. The Amputee Mobility Predictor (AMP): an instrument to assess determinants of the lower limb amputee’s ability to ambulate. Arch Phys Med Rehab 2002; 83:613–627. 11 Desarticulación de cadera y hemipelvectomía © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Ángel Fernández González La desarticulación de cadera y la hemipelvectomía son niveles de amputación con una frecuencia baja (alrededor del 1% del total de las amputaciones de miembro inferior). Tienen unas indicaciones muy precisas, y la mayoría de ellas son debidas a tumores malignos (óseos o de partes blandas), y en menor medida a infecciones graves, traumatismos severos con lesión vascular importante o malformaciones congénitas [1,2]. Para impulsar la prótesis, al no existir un muñón efectivo, el amputado necesita la participación de la musculatura de la región lumbar, lo que en muchas ocasiones puede acarrear molestias en dicha área. A partir de los estudios de Waters sabemos que el gasto energético para caminar con prótesis se incrementa a medida que el nivel de amputación es más proximal y en estos niveles puede aumentar entre un 80%-250% más [3,4]. De esta manera, en el miembro inferior los niveles de amputación más proximales, como la desarticulación de cadera y la hemipelvectomía, representan un auténtico reto para los profesionales a la hora de conseguir una buena función protésica. (V. figuras 11-1 y 11-2.) TÉCNICAS QUIRÚRGICAS En la mesa quirúrgica el paciente se coloca en decúbitosupino con un cojín debajo de las nalgas. La técnica más habitual es la del colgajo posterior. Consiste en hacer una incisión anterior desde la espina ilíaca anterosuperior con dirección oblicua hacia abajo y hacia dentro hasta el límite superior del triángulo de Scarpa a dos dedos por debajo del pliegue inguinal a nivel del aductor largo. Desde aquí la incisión desciende verticalmente y por detrás rodea la parte interna y posterior del muslo por debajo del pliegue glúteo hasta llegar a la cara externa del muslo, donde asciende hasta el punto de salida. El colgajo posterior será el que cubra el muñón [1,2]. Se identifican la arteria y la vena femorales y el nervio crural para su ligadura con material no reabsorbible; primero se liga la arteria y a continuación la vena para disminuir al máximo la pérdida sanguínea. La sección de los músculos sigue la dirección de la incisión cutánea y se desinsertan primero los músculos aductores del trocánter menor y luego se ligan los vasos obturadores. Los músculos isquiotibiales se seccionan horizontalmente desde dentro hacia fuera próximos al trocánter menor. Después se cortan los músculos externos como el glúteo mayor y la fascia lata, continuando hacia arriba para seccionar el músculo sartorio. Posteriormente se procede a cortar los músculos anteriores, en primer lugar las fibras anteriores del glúteo menor y del mediano, después el músculo recto anterior y a continuación se abre la articulación por su cara anterior. Una vez que se accede a la cápsula articular se corta el 89 Prótesis, ortesis y ayudas técnicas Figuras 11-1 Desarticulación de cadera: muñón. COMPONENTES PROTÉSICOS Figura 11-2 Desarticulación de cadera: radiología. ligamento redondo y se provoca la luxación de la cadera hacia delante para terminar de seccionar los elementos musculares y capsulares que quedan por detrás y por arriba, como los músculos glúteo mediano y menor, los obturadores externo e interno y el cuadrado crural. Previamente visualizados, se secciona el nervio ciático y se liga su arteria acompañante. A partir de este momento se comienza a suturar por planos musculares; en un plano profundo se cosen los músculos isquiotibiales al psoas-ilíaco y en un plano superficial se sutura el glúteo mayor a la cara superficial de los músculos aductores y a la aponeurosis femoral superficial. De esta manera, gracias sobre todo al músculo glúteo mayor, queda una cobertura muscular redondeada inmediatamente por debajo de la tuberosidad isquiática. Durante el postoperatorio inmediato se vigilarán las pérdidas de sangre con el control de las constantes y de la volemia, y además se evaluarán los drenajes habituales en estos casos. 90 Como en toda prótesis, se distinguen dos tipos: sistema exoesquelético y sistema endoesquelético o modular. En el primero el revestimiento externo lo forman los propios elementos de la prótesis, mientras que en el segundo el esqueleto es interno y consta de varios módulos, como son los adaptadores, los tubos y las articulaciones, que se cubren con un revestimiento externo a modo de funda cosmética. Hace años el encaje se confeccionaba en cuero reforzado con acero y se ajustaba firmemente sobre el muñón desde la línea media anterior hasta la línea media posterior de la hemipelvis. Con el fin de mejorar la suspensión y la fijación de la prótesis se añadía un cinturón ancho que rodeaba toda la hemipelvis opuesta y al que se anclaban unos tirantes que iban a los hombros. La articulación mecánica de cadera utilizada era externa y la formaban dos piezas metálicas articuladas que unían el encaje a la parte proximal del segmento del muslo y se situaba al mismo nivel que la anatómica. Otro sistema empleado antiguamente colocaba la articulación, a modo de bisagra, por debajo del encaje; esto conseguía una buena estabilidad cuando el paciente estaba de pie o caminando, pero resultaba muy incómoda cuando se sentaba. Estos modelos prácticamente han desaparecido desde la aparición de la prótesis canadiense, que ha significado un avance extraordinario en el tratamiento protésico de los niveles más proximales del miembro inferior [5]. Prótesis canadiense Esta prótesis se diseñó en la ciudad de Toronto (Canadá) por Collin McLaurin en 1954 y fue desarrollada años más tarde por Charles Radcliffe y James Foort en Berkeley (EE. UU.) [1,5,6]. Su indicación está universalmente aceptada en los casos de desarticulación de cadera, de hemipelvectomía o cuando el muñón femoral es muy corto. Dise- © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Encaje El encaje o cesta pélvica contiene la pelvis y la rodea con firmeza, evitando cualquier movimiento del muñón. El peso es soportado por la tuberosidad isquiática y por la musculatura glútea, por lo que el encaje definitivo se construye de plástico laminado rígido, mientras que el cinturón pélvico es de plástico flexible para facilitar la colocación y la retirada de la prótesis. Es sobre esta zona isquioglútea donde ha de extremarse el cuidado para que el apoyo se Figura 11-3 Prótesis canadiense exoesquelética. haga bien ajustado pero sea a la vez confortable, ya que de lo contrario será una causa de intolerancia y de rechazo posterior. Durante la toma de moldes, que, como para cualquier prótesis, es de capital importancia, el paciente está suspendido de una tracción desde arriba para contener totalmente los tejidos blandos. Se moldea el muñón y la pelvis con vendas de escayola comenzando desde atrás y luego se va subiendo para marcar el surco por encima de las crestas ilíacas. A nivel del asiento se refuerza con más vendas y con la mano se suaviza la escayola para asegurar unos contornos adecuados además de marcar suficientemente los relieves óseos como la cresta ilíaca, el isquion y el pubis para que después no aparezcan áreas de presión excesivas que originen incomodidades o intolerancias (v. figura 11-5). Antes de que la escayola se endurezca se colocan unas cuñas de madera para hacer presión y dar forma al molde; después se iguala la altura y se manda al amputado que cargue el peso por igual sobre ambas extremidades y que empuje hacia atrás el muñón para forzar los glúteos mientras el técnico ortopédico aplica presión en el sacro con una mano y con la otra marca la espina ilíaca anterosuperior. Los bordes superiores de la cesta, que van por encima de las cres- Figura 11-4 Prótesis canadiense endoesquelética. 91 11 Confección de la cesta pélvica Desarticulación de cadera y hemipelvectomía ñada al principio en su versión exoesquelética, actualmente se prefiere la prótesis canadiense modular debido a su ligereza (componentes en aluminio o en titanio) y a la facilidad de ajuste de las piezas (v. figuras 11-3 y 11-4). Los componentes de una prótesis canadiense son: encaje, articulación de cadera, articulación de rodilla, pie protésico y alineamiento. La diferencia de una prótesis canadiense para una desarticulación de cadera o para una hemipelvectomía radica exclusivamente en el encaje. Prótesis, ortesis y ayudas técnicas Figura 11-5 Toma de moldes para la confección del encaje o cesta pélvica de una prótesis canadiense. tas ilíacas, consiguen una buena suspensión de la prótesis; además evitan que la prótesis rote y dejan libre el movimiento de la cintura tan necesario para que el amputado pueda vestirse y calzarse con normalidad. Esta referencia nos sirve también para saber si la prótesis está bien colocada (v. figura 11-6). Encaje en la hemipelvectomía En la hemipelvectomía desaparecen la articulación de cadera y la hemipelvis correspondiente. La diferencia, por tanto, con la desarticulación de cadera radica en que, en esta, el muñón conserva el marco pélvico y los músculos, que son unos elementos clave para el apoyo, la transmisión del peso y para asegurar una adecuada suspensión de la prótesis (v. figura 11-7). En el caso de la hemipelvectomía, el encaje debe cubrir toda la cavidad abdominal con una cesta de paredes rígidas que protege la cavidad abdominal (con su contenido de gas, líquido y vísceras) y que además sirve para soportar la carga y transmitir el peso. Los pacientes obesos suelen necesitar que el encaje llegue más alto, hasta el margen costal, mientras que a los pacientes más delgados puede bastarle con una compresión abdomi- Figura 11-6 Detalle de la cesta pélvica fabricada en termoplástico. 92 nal y un contraapoyo sobre las últimas costillas por detrás. En algunas ocasiones, para buscar áreas de descarga que alivien esa contención, se recurre a ampliar el encaje a la tuberosidad isquiática contralateral. © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Pies protésicos (V. capítulo 7, «Pies protésicos».) Alineamiento y estabilidad La particularidad de la prótesis canadiense radica en el lugar donde se sitúa la articulación mecánica de cadera que queda por debajo y por delante de la línea de gravedad del cuerpo, esto es, aproximadamente por debajo y por delante de donde estaría el acetábulo [1,5,6]. Con esta localización se logra, por una parte, que la longitud de la prótesis sea la misma tanto si el amputado está de pie como si está sentado y, por otra parte, se consigue una magnífica estabilidad en la fase de apoyo y se facilita el movimiento de flexión en la fase de oscilación de la prótesis. Como ayuda para saber si están bien situadas estas articulaciones nos valemos de una referencia: al trazar una línea oblicua que una la articulación de cadera y la articulación de rodilla, debería que- Figura 11-7 Cesta pélvica con extensión tipo corsé para la hemipelvectomía. dar aproximadamente a 2,5 cm por detrás del talón (v. figura 11-8). La colocación adelantada de la cadera protésica y el ligero retraso de la articulación de rodilla crean un momento extensor que asegura la estabilidad de la rodilla cuando el amputado carga el peso en la prótesis. Para la estabilidad en el plano frontal se prefiere alinear la prótesis con una base estrecha, aproximadamente de 7,5 cm entre los centros de los talones, pues una base más ancha obligaría al amputado a inclinar el tronco lateralmente para llevar el centro de gravedad sobre la prótesis. Es muy importante que el encaje mantenga una perfecta contención del muñón para así evitar los tan incómodos deslizamientos del muñón dentro del encaje. El control anteroposterior se realiza a través de la presión efectuada sobre la masa glútea, lo cual ayuda a estabilizar la parte distal del muñón, y sobre la región inguinal. Si este control no es adecuado, la pelvis tiende a rotar dentro del encaje, lo que muy probablemente haga que el paciente se queje de molestias a nivel del periné debido al choque de la rama del pubis en la pared del encaje. Además, el control insuficiente en este sentido puede traducirse en la aparición de dificultades para mantener la estabilidad de la cadera. El control mediolateral se hace a expensas de la pared externa del encaje y del cinturón pélvico, que debe 93 Desarticulación de cadera y hemipelvectomía Articulación de rodilla El sistema de rodilla más frecuentemente indicado es la articulación monocéntrica de fricción constante, ya que es una rodilla muy ligera y con una buena función. Otra opción es la rodilla monocéntrica con freno a la carga, que da mucha seguridad, sobre todo a los pacientes novatos, y que se flexiona al quedar liberada de carga. El tipo de rodilla de bloqueo debería indicarse para aquellas personas inseguras o con problemas de inestabilidad, mientras que las de tipo hidráulico o electrónico no representan una gran ventaja, al tratarse de pacientes que caminan con una cadencia de paso fija. (Para más detalle, v. capítulo 10, «Prótesis en amputaciones femorales».) 11 Articulación de cadera Existen articulaciones de cadera tanto para el sistema exoesquelético como para el modular, y son las más empleadas debido a su ligereza (están fabricadas de aluminio) y a su fácil ajuste. Son todas monocéntricas y llevan dos placas rectangulares que se atornillan y se laminan en la pared del encaje. Pueden ser de dos tipos: de bloqueo o de movilidad libre con ayuda a la extensión. En la de bloqueo, la articulación dispone de un mecanismo que automáticamente asegura la estabilidad cuando el paciente se pone de pie y que se desbloquea mediante una palanca cuando el paciente quiere sentarse. En el sistema de articulación libre la cadera lleva incorporado un dispositivo de ayuda a la extensión que se mantiene gracias a la tensión que producen unos tirantes elásticos externos a la articulación o bien por medio de un mecanismo interno que se halla en la parte inferior de la articulación. En este último caso existe la posibilidad de ajuste tridimensional para regular convenientemente la abducción/aducción, la flexión/extensión y la rotación. intolerancia que provocaba la presión del encaje sobre el extremo del fémur, por lo que hubo que abrir una ventana para descargar dicha zona. Actualmente continúa con el mismo sistema protésico. Caso 2 Prótesis, ortesis y ayudas técnicas Mujer de 68 años con una hemipelvectomía parcial izquierda secundaria a neoplasia (fibroma dermoide en parte proximal de muslo) a los 38 años de edad. Se le adaptó una prótesis canadiense endoesquelética con hemicesta pélvica ampliada en forma de corsé lumbar en termoplástico, articulación de cadera de bloqueo, rodilla de freno a la carga y pie articulado monocéntrico. La adaptación no fue buena y la paciente desistió de usar la prótesis. Diez años más tarde, y debido a la aparición de varios episodios de lumbalgias, la paciente quiere intentar de nuevo la adaptación de la prótesis. En esa ocasión el encaje fue ampliado hacia el lado sano, buscando la descarga en el isquion contralateral y suprimiendo el corsé para convertirlo en una cesta pélvica completa. Aunque la tolerancia y estabilidad habían mejorado, la paciente seguía notando dificultad y torpeza a la hora de caminar, por lo que decidió abandonar la prótesis y utilizar bastones para la deambulación. Caso 3 Figura 11-8 Alineamiento de la prótesis canadiense con la articulación de cadera adelantada; una línea imaginaria que una la cadera y la rodilla caerá por detrás del pie. estar firmemente ajustado pero evitando presiones excesivas sobre prominencias óseas. PRESCRIPCIÓN PROTÉSICA. EJEMPLOS PRÁCTICOS La valoración previa que se aconseja antes de prescribir una prótesis canadiense no difiere básicamente de la que se realiza en el caso de una prótesis femoral, aunque en estos casos cobra especial interés el aumento del gasto energético que representa caminar con este tipo de prótesis [7-10]. Caso 1 Varón de 41 años con una amputación transfemoral izquierda a nivel proximal secundaria a un traumatismo de tráfico (accidente de moto) a los 16 años de edad. Presenta muñón patológico debido a su escasa longitud, por estar deformado en abducción y por tener una mala cubierta cutánea (injertos cutáneos). Inicialmente se le adaptó una prótesis canadiense endoesquelética, con articulación de cadera monocéntrica libre con ayuda a la extensión por elásticos, rodilla de freno a la carga y pie articulado monocéntrico. Cuando estaba realizando el entrenamiento protésico, el inconveniente principal para su adecuado manejo fue la 94 Mujer de 22 años con una desarticulación de cadera izquierda secundaria a malformación congénita (focomelia con pie hipoplásico a nivel de la cadera) realizada a los 11 meses de edad. Fue necesaria además la corrección quirúrgica de una cardiopatía por defecto de cierre de tabique interventricular y de una atresia del recto. La primera prótesis consistió en un sistema muy simple que constaba de una hemicesta pélvica, una articulación de cadera tipo bisagra con dos placas atornilladas en el encaje, un tubo sin articulación de rodilla y el pie de tipo SACH, con la que consiguió marcha totalmente independiente a los 27 meses. Tres años después se le adaptó una articulación de cadera libre para niños y en una revisión se observó una escoliosis dorsal derecha (12º) y lumbar izquierda (22º) con una marcada rotación vertebral que requirió modificar la prótesis para añadir una corrección ortésica basada en el principio del corsé de Michel indicado en las escoliosis lumbares. El seguimiento posterior consistió en vigilar la escoliosis y en proceder a las sucesivas modificaciones y/o alargamientos que acompañan al crecimiento de los niños. La primera articulación de rodilla se adaptó a los 4,5 años y fue del tipo libre con impulsor; debido a la mala evolución de la escoliosis fue necesaria su corrección quirúrgica a los 12 años de edad. Actualmente utiliza una prótesis canadiense endoesquelética, con articulación de cadera libre, articulación de rodilla policéntrica con impulsor integrado y pie articulado monocéntrico. Caso 4 Mujer de 71 años con una desarticulación de cadera derecha secundaria a neoplasia (sarcoma de tercio inferior de fémur) desde los 63 años. Entre sus antecedentes destaca CHEQUEO DE LAS PRÓTESIS El chequeo de una prótesis canadiense se ha de hacer con el paciente de pie, sentado y caminando [6]. © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Revisión de la prótesis canadiense con el paciente de pie El amputado ha de estar derecho, repartiendo por igual el peso en ambas extremidades y con una separación de los talones de 15-20 centímetros. En esta posición nos fijaremos en la longitud de la prótesis, aunque al principio del entrenamiento se puede permitir un acortamiento del lado de la prótesis de 1 o 2 centímetros para facilitar la fase de oscilación de la marcha; además, evaluaremos la estabilidad de la articulación de la cadera y rodilla durante la carga del peso. Al fijarnos en el encaje, es preciso saber que un encaje bien ajustado evitará los movimientos de rotación y de pistón entre el encaje y el muñón y, por tanto, dará más seguridad al amputado, pero también es imprescindible asegurarnos de que no cause incomodidad al paciente. El grado de tolerancia se valora por la existencia o no de presión excesiva e inadecuada en áreas como las crestas ilíacas, la espina ilíaca anterosuperior, el isquion o en la parte anterior, donde se puede provocar molestias sobre la vejiga urinaria. Un aspecto muy importante es que el encaje mantenga un contacto firme con el muñón en su pared lateral; para comprobar la estabilidad lateral del encaje mandamos al paciente que realice un apoyo monopodal sobre la prótesis; si lo hace de manera cómoda podemos decir que la estabilidad lateral del encaje es correcta. Para comprobar el sistema de suspensión deberemos invitar al paciente a que levante la prótesis del suelo y comprobamos si podemos meter los dedos entre el encaje y el isquion; si queda mucho espacio es debido a que el encaje es muy holgado o a que es necesario ajustar adecuadamente las correas de la suspensión externa. 11 ejemplo si es demasiado pequeño o si el encaje no ha logrado una buena estabilización lateral del muñón. El amputado será capaz de mantenerse en esta posición de manera cómoda, con los pies en contacto total con el suelo y el segmento de pantorrilla se mantendrá vertical (v. figura 11-9). Revisión de la prótesis canadiense con el paciente caminando La forma de caminar de un amputado con prótesis canadiense es bastante peculiar, pues tiene unas características propias que es necesario conocer. En la fase inicial del paso, cuando el talón aterriza en el suelo, la flexión de la cadera queda limitada a unos 15º aproximadamente y en el momento en el que el amputado carga el peso la prótesis es muy estable gracias al alineamiento específico de este tipo de prótesis. La seguridad en la rodilla se mantiene gracias a que la línea de gravedad está por delante, creando por tanto un momento extensor, y por detrás de la articulación de cadera para facilitar la extensión de la misma. No obstante, podemos observar que algunos amputados caminan inclinándose hacia delante con el fin de obtener mayor seguridad. En el inicio de la fase de despegue, cuando el pie protésico se apoya en la puntera, la línea de carga cae ahora por Revisión de la prótesis canadiense con el paciente sentado Ahora mandamos al paciente que se siente en una silla dura y que se apoye totalmente en el respaldo de la misma. Seguimos comprobando la comodidad del encaje en las áreas sensibles como la rama isquiopubiana, el isquion y la espina ilíaca anterosuperior. Una presión excesiva en estos puntos indica normalmente un encaje mal construido, por Figura 11-9 Paciente con prótesis canadiense en posición sedente: la articulación de cadera está en el plano anterior. 95 Desarticulación de cadera y hemipelvectomía un síndrome depresivo desde hacía 10 años y el hecho de que su domicilio se asienta en un entorno rural. Desde el principio manifestó su deseo de ser protetizada para poder seguir haciendo determinadas tareas domésticas. Se le indicó prótesis canadiense endoesquelética con hemicesta pélvica en polipropileno, articulación libre de cadera, articulación de bloqueo en rodilla y pie articulado monocéntrico. Actualmente combina el uso de prótesis con una silla de ruedas. Prótesis, ortesis y ayudas técnicas detrás de la articulación de la rodilla y de la cadera, lo que origina que la rodilla se flexione para iniciar la fase de oscilación. Para ayudarse en la oscilación de la prótesis es muy frecuente que el amputado haga un movimiento de ligera elevación además de una rotación interna de la pelvis del lado protésico. Sin embargo, esto no es muy recomendable, pues crea una marcha insegura, pesada y lenta; por el contrario, se debe animar al paciente a que haga como si se «sentara» en la cesta pélvica para de esta manera crear un ligero desplazamiento hacia atrás y hacia abajo del encaje, lo que aumenta la compresión del tope de extensión de la cadera, que es lo que hace que la prótesis se propulse. Además, para que no tropiecen los dedos en el suelo es muy frecuente que el amputado recurra a elevar el cuerpo con la pierna sana. Por último, en la fase de desaceleración, la rodilla está en extensión y la cadera tiene limitada la flexión para cuando el talón contacta con el suelo al iniciar de nuevo el siguiente paso. BIBLIOGRAFÍA 1. Manager D, Ghiesa G, Lerner JM. La prothèse canadienne. En: Codine P, Brun V, André JM. Amputation du membre inférieur. Appareillage et rééducation. París, Masson, 1996; 163-72. 96 2. Maurer P. Amputations et desarticulations du membre inférieur. Encycl Med Chir (Techniques ChirurgicalesOrthopédie) ; 44106 : 31-36. 3. Waters RL, Perry J, Antonelli D, Hislop H. Energy cost of walking of amputees: the influence of level of amputation. J Bone J Surg (A) 1976; 58: 42-6. 4. Nowroozi F, Salvanelli ML, Gerber LH. Energy expenditure in hip disarticulation and hemipelvectomy amputees. Arch Phys Med Rehábil 1983; 64: 300-3. 5. Murphy EF. Lower extremity components. En: American Academy of Orthopaedic Surgeons. Orthopaedic Appliances Atlas (volume 2). Artificial Limbs. Michigan. Edwards Brothers, 1960; 227- 36. 6. Escuela Graduada de Medicina de la Universidad de Nueva York. Protésica del miembro inferior. 1988. 7. Starc G. Overview of hip disarticulation prostheses. J Prosthet Orthot 2001; 13: 50-3. 8. Denes Z, Till A. Rehabilitation of patients after hip disarticulation. Arch Orthop Trauma Surg 1997; 116: 498-99. 9. Rommers GM, Vos LDW, Groothoff JW, Eisma WH. Mobility of people with lower limb amputations: scales and questionnaires: a rewiew. Clin Rehabil 2001; 15: 92-102. 10. Unruh T, Fisher DF JR, Unruh TA, Gottschalk F, Fry RE, Clagett GP, Fry WJ. Hip disarticulation. An 11-year experience. Arch Surg 1990; 125: 791-93. 12 Alineación de las prótesis de miembro inferior © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Ángel Fernández González En los últimos años ha habido un avance significativo en el diseño de los componentes protésicos que ha dado lugar a la aparición de nuevos encajes, de nuevas articulaciones de rodilla o de pies y que han supuesto una mejora indudable en el tratamiento protésico de los pacientes amputados. Sin embargo, este desarrollo extraordinario de las nuevas prótesis no serviría de nada si no se tuviera en cuenta el modo de relacionar o de ensamblar dichos componentes [1-3]. Entendemos por alineamiento de una prótesis la relación o la posición del encaje con respecto a los otros componentes protésicos. Estas relaciones, expresadas en términos angulares y lineales, tienen un efecto directo en la función protésica, porque, además de influir en la estabilidad y en la comodidad con la que camina el amputado, hacen que la marcha se haga de una manera más armónica y con un menor coste energético. De esta forma, el alineamiento es un concepto clave a la hora de evaluar los resultados con la prótesis de miembro inferior. Al reconocer la importancia del alineamiento no pasaremos por alto, como a veces sucede en la práctica diaria, que muchas de las intolerancias a la prótesis, que se atribuyen erróneamente a una mala confección del encaje, se deben en realidad a un defecto en el alineamiento [4,5]. acerca de si existe o no un alineamiento óptimo. Hoy sabemos que este factor puede tener un cierto rango de variabilidad que no tiene por qué afectar al fin último del alineamiento: conseguir una marcha armónica con la prótesis y de la manera más cómoda posible. Hace años que Zahedi comprobó que un mismo paciente puede encontrarse perfectamente bien con distintos alineamientos y que además existe mucha variabilidad entre los propios técnicos ortopédicos a la hora de elegir o definir el alineamiento óptimo [4]. Cuando se logra ajustar perfectamente los componentes de la prótesis y se ha conseguido un buen patrón de marcha, el paso siguiente es «fijar» ese alineamiento para que quede perfectamente establecido. Hace años este paso era algo complejo, pero actualmente las prótesis modulares o endoesqueléticas tienen unos adaptadores especiales que permiten realizar el alineamiento de manera rápida y cómoda. (V. figuras 12-1 y 12-2.) Existen dos maneras de llevar a cabo el alineamiento de las prótesis de miembro inferior: en estática y en dinámica [5]. ALINEACIÓN ESTÁTICA ¿EXISTE UN ALINEAMIENTO ÓPTIMO? Las dificultades que existen en la práctica diaria para objetivar y cuantificar el alineamiento plantean muchas dudas El alineamiento en estática o teórico es el que se realiza en el banco de trabajo del técnico ortopédico, generalmente ayudado de una plomada, y trata de conseguir un buen equilibrio y comodidad cuando el amputado está de pie 97 Prótesis, ortesis y ayudas técnicas Figura 12-2 Adaptadores en una prótesis modular para ajustar la alineación con ayuda simple de una llave Allen. (Por cortesía de Otto Bock.) Figura 12-1 Alineador vertical para prótesis antiguo. (Por cortesía de Otto Bock.) (v. figura 12-3). Con el fin de mejorar este método ha aparecido un sistema llamado LASAR (Laser-Assisted Static Alignment Reference), que es una herramienta de ayuda, mucho más fiable y objetiva, para el alineamiento estático de las prótesis. Consiste en una plataforma con sensores de presión que, al apoyarse en ella el amputado, calculan electrónicamente el centro de presión en cada plano y en el lugar donde el rayo láser vertical se proyecta desde el hombro hasta el centro de carga del pie, obteniendo así una idea exacta sobre el alineamiento. Para lograr un buen alineamiento en estática han de tenerse en cuenta las características del muñón (deformidad en flexum, por ejemplo) y unos parámetros-guía que pueden variar según las firmas comerciales fabricantes de los componentes protésicos, por lo que es preciso conocerlas antes para aplicarlas correctamente. Con estas recomendaciones se monta la prótesis. Si, cuando se prueba al paciente de pie, sin caminar todavía, se observa algún defecto o incomodidad, se modificará el alineamiento inicial. El eje del encaje sigue una vertical al suelo que parte de un punto central en la mitad de la cara anterior y en la lateral del encaje. La referencia del eje del encaje sirve para definir la posición lineal y angular en los planos anteroposterior y mediolateral. Los parámetros de inclinación y desplazamiento se utilizan para relacionar el eje del encaje con el pie en las prótesis tibiales y con la rodilla y el pie en las prótesis femorales (v. tabla 12-1). La rotación del pie es definida como el ángulo formado por el eje central del pie y el eje anteroposterior del encaje en las prótesis tibiales y entre el eje del pie y el eje de la rodilla en las prótesis femorales. En términos generales se acepta que en una prótesis tibial el encaje debe mantener una flexión de 5º aproximadamente y 5º de aducción o varo en el plano frontal. Una línea de plomada desde el centro del borde posterior debe Puntos de referencia El método para alinear las prótesis basado en distintos puntos o ejes de referencia fue desarrollado en la Universidad de Strathclyde en 1975 por Radcliffe y Foort, y desde entonces no ha variado sustancialmente. 98 Figura 12-3 Con un correcto alineamiento protésico el paciente es capaz de mantener un buen equilibrio en bipedestación. Tabla 12-1 Referencias para el alineamiento de las prótesis de miembro inferior Prótesis tibiales Prótesis femorales Ángulo de rotación del pie Ángulo de rotación del pie Desplazamiento anteroposterior del encaje Desplazamiento anteroposterior del encaje Desplazamiento mediolateral del encaje Inclinación anteroposterior del encaje Inclinación anteroposterior del encaje Altura del encaje Altura del encaje 12 Inclinación mediolateral del encaje Rotación del encaje Desplazamiento anteroposterior de la rodilla Desplazamiento mediolateral de la rodilla Inclinación anteroposterior de la rodilla Inclinación mediolateral de la rodilla © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. caer aproximadamente a 1,5 centímetros por dentro del centro del talón (es decir, el pie queda desplazado hacia fuera) y si nos fijamos en el plano anteroposterior, otra línea de plomada que vaya desde el centro lateral del encaje caerá un poco por delante del borde anterior del tacón del zapato o en el centro del pie, según las distintas firmas comerciales (v. figura 12-4). Si observamos la prótesis desde arriba, el eje del pie mantiene una rotación externa de 5º-10º con el eje anteroposterior del encaje [6-8]. En una prótesis femoral el encaje debe conservar también cierta flexión y aducción para luchar contra la abducción fisiológica del muñón (sobre todo si es corto). En el plano frontal el centro de la rodilla ha de coincidir con el centro del tobillo, y la vertical que une ambas articulaciones pasará entre la mitad y el tercio interno de la pared posterior del encaje (v. figura 12-5); en el plano sagital esta vertical se continúa por un punto situado en la mitad del borde interno del encaje. En caso de que queramos dar más estabilidad a la rodilla (p. ej., en caso de que el paciente tenga un muñón corto o por insuficiencia del grupo extensor de cadera), el centro de la rodilla quedará ligeramente retrasado con respecto a la carga en el plano sagital [2,5]. • El pie debe rotar hacia fuera de una forma suave hasta el contacto total de la planta con el suelo. • En la fase de apoyo plantígrado después del ataque de talón, la rodilla debe flexionarse de 10º a 15º para a continuación extenderse y finalmente volver a ALINEACIÓN DINÁMICA El alineamiento dinámico se hace con el paciente caminando con la prótesis y tiene como finalidad que el paso se desarrolle de manera armónica y con el mínimo gasto energético. Se evaluará al amputado desde todos los lados y se recomiendan, por su gran utilidad, los pasillos de marcha con espejos [2,5]. Con este tipo de alineamiento comprobaremos algunas características importantes de la marcha, como: • La base de la marcha no debe ser excesivamente amplia y la distancia entre los centros de los talones será de 5 a 10 cm. Figura 12-4 Vista anterior del alineamiento de una prótesis tibial: una línea de plomada desde el centro del encaje cae por dentro del pie. 99 Alineación de las prótesis de miembro inferior Inclinación mediolateral del encaje Desplazamiento mediolateral del encaje Prótesis, ortesis y ayudas técnicas musculo-esquelético realiza los ajustes necesarios automáticamente para no perder el equilibrio. Situaciones tan comunes en la vida cotidiana como cambiar de altura de tacones, transportar un peso y bajar o subir una pendiente se hacen fácilmente gracias a esos ajustes en nuestro aparato locomotor [5]. En los pacientes amputados, y dependiendo del nivel de amputación, la habilidad del sistema neuromuscular para realizar estos ajustes no es tan adecuada y, por tanto, aparece, en mayor o menor grado, una marcha defectuosa. En la valoración de la marcha del amputado, y desde el punto de vista de la eficiencia y de la apariencia, intervienen varios factores determinantes como son las condiciones del paciente, las características del muñón y las de la prótesis (v. tabla 12-2). En la práctica diaria podemos encontrarnos con unos defectos de marcha que es necesario detectar y tratar de solucionar [5] (v. tabla 12-3). Estos son los más frecuentes: Defectos de marcha del paciente amputado transtibial Figura 12-5 Alineación estática de una prótesis femoral: una línea de plomada desde la mitad de la pared posterior cae en el centro del talón. flexionarse cuando se inicia la fase digitígrada o de despegue. • El encaje se mantiene durante todo el tiempo en contacto con el muñón sin áreas de holgura ni presiones excesivas. • En la fase de oscilación o balanceo, el efecto pistón o de descalzamiento de la prótesis será mínimo y la puntera del pie no debe contactar con el suelo. En esta fase de alineamiento dinámico podemos detectar los defectos de la marcha atribuidos a la prótesis (y por tanto susceptibles de corrección) y debemos estar atentos a la información que nos comunica el amputado sobre la comodidad o no con la prótesis, para realizar los ajustes oportunos. DEFECTOS DE MARCHA EN EL PACIENTE AMPUTADO CON PRÓTESIS La amputación del miembro inferior origina unas alteraciones que afectan a la función de apoyo y de propulsión que son necesarias para poder realizar actividades como estar de pie, caminar, correr, subir y bajar escaleras, rampas, etc. En un adulto normal, tanto la deambulación como la posición erguida se regulan automáticamente sin apenas esfuerzo. Cuando las condiciones varían, bien por cambios en el individuo o en el tipo de terreno que pisa, el sistema 100 Marcha en genu recurvatum Descripción: el paciente hiperextiende la rodilla en la fase de apoyo del paso. Se origina una marcha «frenada», con el paso demasiado largo. El paciente puede quejarse de una presión excesiva sobre la tuberosidad anterior de la tibia o en la cara posterior del muñón. Observación: en el examen lateral. Causas: - Encaje holgado, con movilidad del muñón dentro del encaje (seudoartrosis del muñón). - Encaje alineado en flexión excesiva. - Pie en equino. - Pie adelantado. - Tacón demasiado bajo. Marcha en genu flexum Descripción: el paciente no es capaz de extender la rodilla en la fase inicial de apoyo; el paciente acorta el paso y se inclina hacia delante. Observación: en el examen lateral. Causas: - Pie en talo. - Pie retrasado. - Tacón demasiado alto. - Pie en excesiva rotación (externa o interna). Marcha en genu varum Descripción: la rodilla se desvía en varo en la fase de apoyo. Observación: en el examen frontal (v. figura 12-6). Causas: - Encaje holgado: se permite un movimiento del muñón hacia fuera en el encaje. - Encaje alineado en abducción. - Pie desplazado hacia dentro. - Desgaste del borde externo de la suela del zapato. Muñón Tipo de prótesis Edad Condiciones físicas Habilidad y capacidad antes de la amputación Motivación Aprendizaje Nivel de amputación Tolerancia al encaje Dolor Movilidad Fuerza Encaje Articulaciones intermedias Alineamiento Suspensión Marcha en genu valgum Descripción: la rodilla se desvía en valgo en la fase de apoyo. Observación: en el examen frontal, sobre todo por detrás del paciente. Causas: - Encaje holgado: se permite un movimiento del muñón hacia dentro en el encaje. - Encaje alineado en aducción. - Pie desplazado hacia afuera. - Desgaste del borde interno de la suela del zapato. Marcha sobre el borde interno del pie Descripción: en el momento del apoyo se desvía sobre el borde interno del pie y la rodilla tiende a la flexión y a bascular hacia dentro en valgo. Observación: en el examen frontal. Causas: - Pie en excesiva rotación externa. © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Marcha sobre el borde externo del pie Descripción: en el momento del apoyo se desvía sobre el borde externo del pie y la rodilla tiende al varo. Observación: en el examen frontal. Causas: - Pie en excesiva rotación interna. Defectos de marcha del paciente amputado transfemoral Marcha en abducción Descripción: el paciente separa la prótesis y aumenta la base de sustentación en la fase de apoyo del paso. Observación: en el examen frontal por detrás del paciente. Causas: - Pared interna del encaje con un borde demasiado alto; para liberar de carga dicha zona, el amputado separa la prótesis. - Prótesis larga. - Dificultad para el manejo de rodilla libre. - Contractura de los músculos abductores. Marcha con inclinación homolateral de tronco Descripción: el tronco se inclina hacia el lado donde tiene la prótesis cuando se apoya en el suelo. Observación: en el examen frontal, situados detrás del paciente. Causas: - Dolor en la zona del periné descrita anteriormente. - Prótesis corta. - Inestabilidad de la pelvis por escaso control del encaje protésico (pared lateral corta). - Insuficiencia muscular del grupo abductor: el estabilizador de la pelvis falla y, para no caer hacia Tabla 12-3 Defectos de marcha en el amputado de miembro inferior Amputación transtibial Amputación transfemoral Desarticulación de cadera Genu recurvatum Abducción Inestabilidad de cadera Genu flexum Inclinación homolateral de tronco Inestabilidad de rodilla Genu varum Circunducción Inclinación lateral del tronco Genu valgum Elevación del hemicuerpo Circunducción Sobre el borde interno del pie Genu recurvatum Rotación interna Sobre el borde externo del pie Rotación excesiva del pie Rotación externa Inestabilidad de la marcha Descenso del cuerpo Hiperlordosis lumbar Acortamiento del paso protésico 101 Alineación de las prótesis de miembro inferior Paciente 12 Tabla 12-2 Factores que influyen en la marcha de un amputado de miembro inferior Prótesis, ortesis y ayudas técnicas el lado sano, el amputado lo compensa mediante la inclinación del tronco. Marcha en circunducción Descripción: el avance de la prótesis en la fase oscilante del paso se hace en abducción. Observación: en el examen frontal. Causas: - Prótesis excesivamente larga. - Mal alineamiento de la rodilla protésica (en recurvatum) o dificultades del paciente para flexionarla en la fase de oscilación de la marcha (falta de entrenamiento o excesiva dureza de la articulación). Marcha con elevación del hemicuerpo Descripción: el paciente aumenta su desplazamiento vertical y eleva excesivamente la parte del cuerpo (hombro, pelvis) del lado protésico. Observación: en el examen frontal o lateral. Causas: - Prótesis excesivamente larga. - Mal alineamiento de la rodilla protésica (en recurvatum) o dificultades del paciente para flexionarla en la fase de oscilación de la marcha (falta de entrenamiento o excesiva dureza de la articulación) (v. figura 12-7). - Encaje holgado que crea «efecto pistón» del muñón. Marcha con genu recurvatum Descripción: al contactar el talón con el suelo, la rodilla tiende a la hiperextensión. Observación: en el examen frontal y lateral. Causas: - Encaje desplazado hacia delante. - Rodilla protésica alineada en recurvatum. - Pie muy adelantado. - Pie equino. - Tacón bajo. Marcha con rotación excesiva del pie Descripción: al contactar el talón con el suelo, el pie se gira hacia fuera. Observación: al inicio de la fase de apoyo con la prótesis. Causas: - El muñón no se mantiene correctamente en el encaje o falla el sistema de suspensión. - Excesiva dureza o rigidez del pie protésico. Inestabilidad de la marcha Descripción: en la fase media y de despegue del paso. El paciente parece que se va a caer. Observación: en el examen lateral. Causas: - Encaje retrasado. - Rodilla adelantada o en flexión. 102 Figura 12-6 Defecto de marcha en un amputado transtibial: genu varum por desplazamiento excesivo del pie hacia dentro. Figura 12-7 Defecto de marcha en un amputado transfemoral: elevación de la pelvis por dificultades para flexionar la rodilla modular. - Pie retrasado. - Pie talo. - Excesiva dureza o rigidez del pie. Marcha con descenso del cuerpo Descripción: en la fase de apoyo protésico. El paciente desciende su cuerpo en el momento del apoyo. Observación: en el examen lateral y frontal. Causas: - Encaje muy grande que permite que el isquion se escape hacia abajo. - Encaje adelantado. - Prótesis muy corta. - Pie talo. Marcha con acortamiento del paso protésico Descripción: en la fase de apoyo protésico. Observación: en el examen lateral. Causas: - Encaje mal tolerado, que provoca dolor. - Muñón con poca fuerza. - Falta de confianza o de entrenamiento. Defectos de marcha del paciente amputado con desarticulación de cadera o con hemipelvectomía © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Inestabilidad de cadera Descripción: cuando el talón contacta con el suelo en la fase de apoyo, el paciente se inclina hacia delante. Observación: examen lateral. Causas: - Articulación de cadera muy retrasada con respecto al eje de carga que favorece el momento flexor. Inestabilidad de rodilla Descripción: la rodilla se dobla exageradamente en la fase del apoyo protésico. Observación: examen lateral. Causas: - Alineamiento incorrecto de la rodilla; no guarda la relación lineal (en hiperextensión) adecuada con la articulación de la cadera. - Defecto de la rodilla: falla el mecanismo interno que asegura la extensión antes del apoyo del talón. Inclinación lateral del tronco Descripción: el paciente se inclina del lado de la prótesis cuando esta se apoya. Observación: examen frontal. Causas: - Ajuste incorrecto del encaje con apoyo insuficiente en la pared externa de la cesta pélvica. - Alineamiento incorrecto: el pie se ha desplazado excesivamente hacia fuera. Circunducción Descripción: el paciente en la fase de oscilación de la marcha separa la prótesis. Rotación interna Descripción: el paciente gira la prótesis hacia dentro en la fase de oscilación de la marcha. Observación: examen frontal. Causas: - Articulación de la rodilla o de la cadera alineadas en rotación interna. - Mala adaptación del encaje, especialmente frecuente en los casos de hemipelvectomía, que provoca una inestabilidad rotacional. - Forma incorrecta de la cesta, que no marca suficientemente el surco por encima de la cresta ilíaca. Rotación externa Descripción: el paciente gira la prótesis hacia fuera en la fase de oscilación de la marcha. Observación: examen frontal. Causas: - Articulación de la rodilla o de la cadera alineadas en rotación externa - Mala adaptación del encaje, con área de conflicto a nivel de la espina ilíaca anterosuperior. BIBLIOGRAFÍA 1. Schmalz T, Blumentritt S, Jarasch R. Energy expenditure and biomechanical characteristics of lower limb amputee gait: the influence of prosthetic alignment and different prosthetic components. Gait Posture 2002; 16: 255-63. 2. Yang L, Solomonidis SE, Spence WD, Paul JP. The influence of limb alignment on the gait of above-knee amputees. J Biomech. 1991; 24:981-97. 3. Fridman A, Ona I, Isakov E. The influence of prosthetic foot alignment on trans-tibial amputee gait. Prosthet Orthot Int 2003; 27:17-22. 4. Zahedi MS, Spence WD, Solomonidis SE, Paul JP. Alignment of lower-limb prostheses. J Rehabil Res Dev 1986; 23: 2-19. 5. Escuela Graduada de Medicina de la Universidad de Nueva York. Protésica del miembro inferior. 1988. 6. Blumentritt S. A new biomechanical method for determination of static prosthetic alignment. Prosthet Orthot Int 1997; 21:107-13. 7. Blumentritt S, Schmalz T, Jarasch R, Schneider M. Effects of sagittal plane prosthetic alignment on standing trans-tibial amputee knee loads. Prosthet Orthot Int 1999; 23: 231-8. 8. Chow DH, Holmes AD, Lee CK, Sin SW. The effect of prosthesis alignment on the symmetry of gait in subjects with unilateral transtibial amputation. Prosthet Orthot Int. 2006;30:114-28. Para consultar en Internet http://www.oandp.com/news/jmcorner/library/protesica/ 103 12 Observación: examen frontal. Causas: - Excesiva rotación interna de la articulación de la cadera. - La suspensión es insuficiente y origina efecto de pistón en el encaje. Alineación de las prótesis de miembro inferior Marcha con hiperlordosis lumbar Descripción: en el inicio de la fase de oscilación protésica, con la prótesis retrasada, el paciente aumenta la lordosis lumbar. Observación: en el examen lateral. Causas: - Encaje alineado en extensión, sin respetar el flexum del muñón. - Encaje mal construido con intolerancia en el apoyo de la meseta isquiática de la pared posterior: el paciente lo «salva» rotando hacia delante la pelvis. - Contractura de los flexores de cadera. - Debilidad de los abdominales. 13 Rehabilitación en el amputado de miembro inferior Ramón Zambudio Periago EQUIPO DE TRATAMIENTO © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. El tratamiento del amputado debe hacerse con un equipo multidisciplinar que debe estar compuesto por: médico rehabilitador, cirujano, técnico ortopédico, fisioterapeuta, terapeuta ocupacional, asistente social y profesional de enfermería. El médico rehabilitador debe actuar como coordinador de este equipo, y es el máximo responsable de que la rehabilitación y posterior integración en la sociedad del paciente amputado sea un éxito. ¿QUÉ CONOCIMIENTOS DEBE TENER EL MÉDICO REHABILITADOR PARA EL TRATAMIENTO DE LOS PACIENTES AMPUTADOS? • Conocer las distintas técnicas quirúrgicas que se aplican en la amputación. • Conocer los mejores niveles de amputación desde el punto de vista protésico. • Saber explorar y valorar funcionalmente un amputado. • Conocer las técnicas de fisioterapia que se utilizan en los amputados. • Conocer los componentes protésicos. • Conocer los materiales y el proceso de fabricación. • Saber prescribir la prótesis más eficaz para cada paciente. • Coordinar a todo el equipo. HISTORIA CLÍNICA Y EXPLORACIÓN La historia clínica del amputado debe incluir los apartados que se exponen a continuación. Antecedentes En este apartado se reflejan antecedentes personales significativos que puedan influir en su rehabilitación, como traumatismos previos, por ejemplo. Cuando es un amputado antiguo que acude a consulta con algún problema en su prótesis, se describirá el modelo de prótesis utilizada anteriormente y, por último, se preguntará si existen antecedentes alérgicos. Esto es importante debido a que en la rehabilitación del amputado se van a utilizar muchos materiales sintéticos, como las vendas elásticas, plásticos, etc., y en los pacientes con antecedentes alérgicos tendremos que vigilar de cerca la aparición de procesos alérgicos a estos materiales. Patología acompañante Es importante reflejar la patología acompañante en el momento de realizar la historia clínica: diabetes, trastor- 105 nos vasculares, neurológicos, cardiorrespiratorios, visuales, etc. Estado actual Prótesis, ortesis y ayudas técnicas • Tratamiento médico actual. • Motivo de consulta: podemos encontrarnos con un amputado nuevo que acude por primera vez para colocación de la prótesis o usuarios antiguos de prótesis que presentan algún problema con la misma. • Descripción de la marcha: si es un amputado antiguo describiremos los defectos en la marcha si los hubiere; si es reciente tendremos que reseñar si es capaz de realizar la marcha con ayuda de bastones o andadores, o si se desplaza solamente en silla de ruedas. • Etiología de la amputación: vascular, traumática, congénita, tumoral, etc. • Fecha de la última amputación y miembro amputado. • Nivel de amputación: clásicamente existen distintos niveles de amputación. Siguiendo un orden de distal a proximal podemos clasificarlos en: amputaciones de dedos, transmetatarsiana, Lisfranc, Chopart, Pirogoff, Syme, tercio distal de tibia, tercio medio de tibia, tercio proximal de tibia, desarticulación de rodilla, tercio distal de fémur, tercio medio de fémur, tercio proximal de fémur, desarticulación de cadera, hemipelvectomía y amputación translumbar. Exploración Muñón Morfología. Las formas más frecuentes son cilíndrica, cónica y bulbosa o «en forma de pera». La que mejor se adapta a la forma del encaje es la cilíndrica. La forma cónica suele dar problemas de molestias en el extremo distal del muñón y «la forma de pera» es la que más problemas plantea para confeccionar el encaje, porque es más ancha distalmente que proximalmente. Piel y coloración. La coloración del muñón debe ser parecida a la de la piel del resto del cuerpo. Los cambios de coloración aparecerán cuando el encaje no está bien adaptado, cuando hay presencia de alergias o cuando existen trastornos vasculares. Cicatriz. En los amputados tibiales la cicatriz suele estar situada en la cara anteroinferior. Existe una revisión sistemática Cochrane sobre la mejor localización de la cicatriz en estos pacientes que concluye que más que la localización de la cicatriz lo importante es la habilidad del cirujano al realizar la técnica [1]. En los amputados femorales la cicatriz suele estar situada en la cara inferior del muñón y con menos frecuencia en los bordes anteroinferior o posteroinferior. Dolor a la palpación. Es normal un dolor difuso y leve al palpar el muñón, sobre todo en las amputaciones recientes. Habrá que sospechar un problema cuando este dolor sea localizado. Miembro fantasma. Tenemos que diferenciar la sensación de miembro fantasma cuando el paciente percibe y 106 tiene sensaciones del miembro amputado del dolor fantasma en el caso de que estas percepciones sean dolorosas. Balance articular (BA). Nos servirá para detectar rigideces articulares en las articulaciones proximales al muñón. Balance muscular (BM). Aplicando la técnica habitual se reflejará el estado de la musculatura conservada del muñón. Miembros conservados Realizaremos un BA y un BM de los miembros conservados para detectar posibles déficits en la movilidad articular o en el estado de la musculatura. En tal caso, intentarán corregirse estas alteraciones con el tratamiento fisioterapéutico. Es conveniente también realizar una exploración vascular, en especial del miembro inferior contralateral, en los amputados de etiología vascular. Esta exploración incluirá: palpación de los pulsos pedios, temperatura y trofismo de la piel, presencia de úlceras plantares, etc. Exploraciones especiales • Radiología: no es necesario incluir de forma habitual una exploración radiográfica del muñón. Solamente lo haremos en presencia de dolor localizado del muñón pensando en la presencia de un osteoma o sobrecrecimiento del muñón óseo. Para detectar abscesos, quistes en el muñón o lesiones de partes blandas deberemos recurrir a la ecografia o a la RMN. • La gammagrafía puede ser útil cuando se sospeche una distrofia simpático-refleja del muñón. Prescripción protésica Deberá ser lo más detallada posible. En el amputado tibial deben quedar reflejados: estructura de la prótesis, tipo de encaje, suspensión, modelo de pie y adaptadores especiales si los consideramos necesarios. Un ejemplo de prescripción en un amputado tibial podría ser: prótesis exoesquelética, con encaje externo laminado en resina tipo KBM modificado, encaje interno de pelite y pie dinámico. En un amputado femoral se especificarán: estructura, tipo de encaje, tipo de suspensión, tipo de rodilla, modelo de pie y adaptadores modulares si fueran necesarios. Un ejemplo podría ser: prótesis endoesquelética con encaje cuadrangular laminado en resina de contacto total, válvula de succión, rodilla de bloqueo manual y pie articulado de un eje. Con el fin de realizar un valoración final del proceso rehabilitador se deben reflejar también en la historia clínica: fecha de comienzo de vendaje, fecha de comienzo de fisioterapia, fecha de finalización de fisioterapia, fecha de alta, interrupción de fisioterapia (tiempo y motivos), valoración final y resultados obtenidos. FASE PREPROTÉSICA El tratamiento rehabilitador del amputado de miembro inferior se compone de las siguientes fases: Preamputación Si el médico rehabilitador es consultado por el cirujano antes de realizar la amputación (algo que por desgracia ocurre con escasa frecuencia), podrá intervenir determinando el nivel de amputación conjuntamente con el cirujano. Su función es asesorar al cirujano sobre el mejor nivel de amputación desde el punto de vista protésico y que el muñón tenga la longitud y forma ideal para conseguir la adaptación de una prótesis lo más funcional posible. En esta fase se podrá comenzar el tratamiento fisioterapéutico cuando se trate de pacientes que por diversas circunstancias se hayan visto obligados a llevar un período de largo encamamiento. Así, se podrá iniciar la fisioterapia tendiendo a liberar rigideces articulares, potenciando la musculatura atrofiada y por último, una vez tomada la decisión de amputar, informando tanto al paciente como a los familiares de todo el proceso rehabilitador necesario hasta llegar a caminar con la prótesis. © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Período posquirúrgico Durante las primeras 24 horas posteriores a la intervención es conveniente mantener una elevación permanente del muñón apoyado sobre una almohada para aliviar el edema posquirúrgico, inevitable después de cualquier intervención quirúrgica. A partir del segundo día se comienza con cuidados posturales (evitando posturas que favorezcan el flexo del muñón). Para ello se le prohibirá la utilización de una almohada debajo del muñón y se le aconsejará colocarse en la cama en una posición prona dos veces al día durante 15 minutos. Es importante la utilización de vendajes elásticos para evitar el edema posquirúrgico del muñón. Con el vendaje se favorece la cicatrización del muñón, se alivia el dolor y se ayuda a la formación de la circulación colateral. Se iniciará el tratamiento de liberación de rigideces articulares y potenciación de musculatura debilitada, dependiendo del estado físico de cada paciente. Se comenzará con la bipedestación y la marcha con ayudas lo antes posible tan pronto le sea retirada la vía venosa. En el caso de que el estado físico esté muy deteriorado y no sea posible enseñar marcha con bastones en un tiempo breve se le enseñarán transferencias de la cama a silla de ruedas, baño, etc. Primera consulta La mayoría de las ocasiones se ve por primera vez al paciente de forma ambulatoria en la consulta. En este caso se llevarán a cabo las siguientes actuaciones: • Por parte del médico: Se hará una historia clínica específica de amputado. Se informará al paciente sobre el programa de rehabilitación, en qué consiste, duración aproximada del mismo, los distintos modelos de componentes protésicos que existen en el mercado y los que creemos más adecuados para su caso y por último los resultados que se esperan conseguir al final del tratamiento. ◗ Se prescribirán vendas elásticas y bastones canadienses. Las vendas elásticas deben ser de compresión fuerte de 10 cm de ancho en adultos y de 5 cm en niños. En los amputados femorales serán necesarias dos vendas y en los tibiales una, al ser el muñón de tamaño más reducido. Por • parte del fisioterapeuta: ◗ Se enseñará la técnica del vendaje elástico del muñón para que a partir de ese momento tenga puesta las vendas en el muñón las 24 horas del día. Solamente se las quitará para el aseo personal o la curación de la herida si fuera necesario. ◗ Se enseñarán unos ejercicios sencillos de potenciación de miembros para que pueda practicarlos en su domicilio, cuidados posturales de muñón y miembro inferior contralateral. ◗ Se enseñarán cuidados del muñón: si no ha finalizado la cicatrización mediante lavado diario con agua y jabón y una vez seco aplicar povidona yodada. Si ha finalizado la cicatrización, alcohol tánico al 5% (dos aplicaciones diarias) para endurecer la piel del muñón. ◗ Fase preprotésica Antes de la colocación de la prótesis se prescribirá tratamiento fisioterápico que consistirá en: • Potenciación del muñón. • Ejercicios de flexibilidad de columna y caderas. • Potenciación de los miembros conservados y tronco. • Marcha en paralelas y, si es posible, también con bastones. Además se continuará con vendaje del muñón e higiene y cuidados del muñón (v. capítulo 16). PRESCRIPCIÓN DE PRÓTESIS Antes de prescribir la prótesis se deben cumplir estos tres requisitos Cicatriz en buen estado. Esto suele ocurrir alrededor de las 6 semanas después de la amputación. En los pacientes diabéticos o con déficit de riego arterial y cuando la cicatrización se produce por segunda intención, este tiempo se puede prolongar de 1 a 3 meses. Vendaje bien aplicado durante al menos 2 semanas. Con el vendaje pretendemos disminuir el edema posquirúrgico del muñón o el edema por estasis venoso que se produce cuando el muñón se mantiene en reposo. Si el vendaje 107 13 ◗ Rehabilitación en el amputado de miembro inferior • Preamputación. • Amputación. • Fase posquirúrgica aguda. • Fase preprotésica. • Prescripción y fabricación de la prótesis. • Adaptación y entrenamiento protésico. • Integración en la sociedad y reinserción laboral • Seguimiento posterior. Prótesis, ortesis y ayudas técnicas no se aplica correctamente y de forma continuada, será necesario fabricar varios encajes para ir adaptándose a la pérdida de volumen del muñón, lo que retardará y aumentará el coste de la protetización. Marcha dentro de paralelas. La mayoría de los amputados consiguen en esta fase realizar la marcha con la ayuda de dos bastones. Si esto no es posible habrá que intentar por lo menos que alcance el desplazamiento dentro de las paralelas. Si tampoco esto es posible, será difícil que el paciente posteriormente sea capaz de realizar la marcha con la prótesis. La prescripción de la prótesis está basada en conocimientos empíricos [2]. No existen guías de práctica clínica ni consenso sobre los componentes protésicos más idóneos. Son muy pocos los estudios publicados con un aceptable nivel de evidencia sobre la eficacia de los distintos componentes protésicos disponibles en la actualidad. Esta es la razón por la que los modelos de prescripción varían de unos hospitales a otros dependiendo fundamentalmente de la experiencia de cada prescriptor y de las habilidades de los técnicos ortopédicos que trabajan cerca de su lugar de trabajo. La prescripción ideal consiste en ajustar las necesidades clínicas de un paciente a las prestaciones de los distintos componentes protésicos. Variables a tener en cuenta antes de prescribir una prótesis Edad Se pueden distinguir tres grupos de edades, que varían significativamente los componentes protésicos. Edad de crecimiento. Los componentes protésicos se prescriben en función del desarrollo motor del niño. La primera prótesis se adapta cuando el niño comienza la bipedestación, a los 10-12 meses de edad. La articulación de la rodilla se pondrá libre como mínimo a partir de los 4 años. En amputados tibiales es conveniente evitar apoyos muy marcados del encaje sobre el tendón rotuliano, por la posibilidad de provocar una rótula alta o un recurvatum de rodilla. Será necesario hacer revisiones cada 6 meses para adaptar la prótesis al crecimiento del niño. Cada 6-12 meses habrá que cambiar el encaje y será necesario realizar un cambio de la prótesis cada 1-2 años. Hay que tener en cuenta que en la edad infantil escasean la variedad de componentes protésicos por existir menos demanda y que muchas rodillas o pies protésicos que existen en el mercado no disponen de tallas infantiles. Edad adulta. Tras la fase final del crecimiento, el muñón se hace más estable y disponemos de una amplia gama de componentes protésicos. A estos pacientes intentaremos prescribirles los componentes que den las mejores prestaciones. Edad geriátrica. Es difícil determinar el comienzo de la edad geriátrica, porque depende de la edad, del estado físico y de la patología acompañante, pero como término medio nos referimos a esta edad a partir de los 65 años. En este grupo buscaremos más la seguridad que la estética al 108 prescribir una prótesis. Los pies y rodillas de gama alta no están indicados en este grupo de pacientes porque no pueden aprovechar las grandes prestaciones que proporcionan estos. La mayoría de estos pacientes van a necesitar ayudas de marcha para poder caminar y habrá que procurar que el peso de la prótesis sea el menor posible. Amputación unilateral o bilateral El programa de tratamiento en el amputado bilateral no varía significativamente del unilateral; lógicamente, la duración del tratamiento será mayor y los objetivos finales se verán mermados. Incluso cuando se trata de amputaciones bilaterales altas de miembro inferior con edad avanzada habrá que desistir de la protetización por ser inviable la consecución de la marcha en estos pacientes. En los amputados bilaterales que previamente no han utilizado prótesis en ninguno de los miembros inferiores es conveniente fabricar las prótesis provisionales más cortas de lo habitual para ayudar a mantener el equilibrio. Posteriormente se irá subiendo progresivamente la altura hasta llegar a la correspondiente de cada paciente. Cuando desconozcamos la altura del paciente podemos tomar como referencia su envergadura, que es la distancia desde el extremo distal de los dedos de una mano a los de la otra medida con los brazos en cruz y las manos extendidas. Estado del muñón Cicatriz. Desde el momento de la intervención hasta que se coloca la prótesis provisional suelen pasar de 1 a 3 meses. Antes de tomar medidas, la cicatriz tiene que estar cerrada completamente. Este período de tiempo será mayor en pacientes diabéticos, en heridas infectadas, cuando la cicatrización se produce por segunda intención, estados carenciales o cualquier enfermedad sistémica que ocasione un retraso en la cicatrización de las heridas. Flexo de muñón. En los muñones femorales la deformidad más frecuente es en flexión y abducción y en los tibiales, la flexión. Cuando esto ocurre habrá que intentar corregir con fisioterapia y en la medida de lo posible estas deformidades para que la alineación de la prótesis sea lo más funcional posible. Dolor. Es normal que en el primer mes después de la amputación el muñón se encuentre sensible a la palpación o al roce. Una vez pasado este período de tiempo podemos encontrarnos muñones dolorosos, que dificultan el proceso de protetización y obligan a recurrir a veces a encajes bien almohadillados para disminuir estas molestias. BA y BM de los miembros conservados Al principio los miembros conservados nos serán de gran utilidad para el aprendizaje de la marcha con la prótesis. Cuando existen limitaciones en la movilidad articular o un balance muscular deficiente, la disminución de la «capacidad funcional» del paciente dificulta la rehabilitación del paciente. Por tanto, antes de poner la prótesis se intentarán corregir, si es posible, estas deficiencias. Catálogo de prestaciones de la región No podemos olvidar que en las distintas comunidades autónomas españolas existen pequeñas variaciones en el catálogo de prestaciones ortoprotésicas. Como la mayoría de las prescripciones protésicas se hacen dentro del sistema sanitario público, este hecho influirá en la prescripción final. © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Motivación personal del paciente y entorno familiar La rehabilitación del amputado de miembro inferior supone un esfuerzo importante para el paciente durante las semanas que tenga que acudir diariamente a fisioterapia. Para conseguir unos buenos resultados es necesaria una implicación importante tanto del paciente como de sus familiares, que tendrán que prestarle apoyo para muchas de estas actividades. El apoyo familiar es imprescindible y fundamental tanto en los niños como en los ancianos. En estos últimos, además, es necesario contar con la colaboración de un familiar que le ayude a colocarse la prótesis en el domicilio. Muchas de las protetizaciones que se realizan en ancianos fallan al final por falta de ayuda en domicilio para la colocación de la prótesis; esto, además de tirar por tierra el esfuerzo realizado por muchas personas, supone un despilfarro, por el gasto que supone la protetización de un paciente. Futuras actividades recreativas/deportivas En la prescripción de la prótesis también debemos tener en cuenta las aficiones del paciente. Las prestaciones del sistema sanitario público no admiten componentes protésicos especiales para la práctica de deporte u otras actividades lúdicas, pero nuestra obligación es informar al paciente de las posibilidades que existen para que él pueda asumir, si lo desea, los costes extras que suponga su adquisición y pueda disfrutar de estos componentes o para que disponga de dos prótesis, una para la vida diaria y otra para la práctica deportiva. Decisión compartida con el paciente Después de todas estas consideraciones previas es importante tener en cuenta que en la prescripción protésica el paciente se debe implicar más. Es nuestra obligación informarle de las ventajas e inconvenientes de los distintos componentes protésicos, pero debemos conseguir que los pacientes jóvenes y activos, con un nivel de conocimientos alto, se impliquen en la prescripción, y que la decisión final sea consensuada por médico y paciente; en el caso de los niños, la decisión deber ser compartida con los padres. Con demasiada frecuencia observamos cómo muchos de los pacientes a los que se les adapta una prótesis dejan de utilizarla cuando ha pasado algún tiempo. No es lo mismo la marcha dentro del gimnasio de rehabilitación que en la calle, donde deben salvarse múltiples barreras arquitectónicas. Otras veces el abandono se produce por la dificultad para colocarse la prótesis, sobre todo en amputaciones femorales en pacientes de edad avanzada. El problema surge cuando el ayudante, que generalmente es el cónyuge, tiene también una edad avanzada y presenta limitaciones físicas a la hora de ayudar a realizar esta labor. Al fi nal la prótesis deja de ponerse o no se coloca todos los días, el muñón cambia de tamaño y morfología y termina modificándose lo suficiente para que no entre bien en el encaje, provocando así el fracaso del tratamiento. Estos fracasos en el tratamiento se podrían evitar si existiera una escala de valoración fiable y validada que nos permitiera, antes de prescribir la prótesis, descartar a algunos de los pacientes que no van a utilizar la prótesis. En este sentido, un estudio realizado en Groningen, donde se valoraron los resultados de 150 pacientes, observaron que a los 6 meses de finalizar la protetización solamente el 30% utilizaba la prótesis, y a los 2 años este porcentaje se reducía al 15% [2]. Son cifras que deben hacernos reflexionar sobre la necesidad de utilizar unos criterios más restrictivos al prescribir prótesis. No indicación de prótesis Es difícil descartar un paciente para adaptación de la prótesis cuando nos llega por primera vez a la consulta. En caso de duda debe siempre prescribirse tratamiento fisioterapéutico preprotésico para ver cómo responde en el gimnasio o incluso intentar adaptar una prótesis provisional para valorar la respuesta. Pero existen situaciones en las que no vemos la más mínima posibilidad para la adaptación protésica, que son: • Amputación femoral bilateral de origen vascular y edad avanzada. • Amputación femoral con flexo irreductible de muñón superior a 45º. • Después de 2 semanas de tratamiento en el gimnasio, durante la fase preprotésica, no hemos conseguido que el paciente sea capaz de dar algunos pasos dentro de las paralelas. ENTRENAMIENTO PROTÉSICO Durante un período de tiempo aproximado entre 1 a 3 meses deberá asistir diariamente a tratamiento el paciente amputado de miembro inferior para aprender a realizar la marcha con la prótesis, a subir y bajar rampas y escaleras y a colocarse la prótesis (v. capítulo 16). 109 13 ¿Se prescriben demasiadas prótesis? Rehabilitación en el amputado de miembro inferior Patología acompañante La presencia de diabetes, hemiparesia homolateral o contralateral al miembro amputado, pérdida de visión, depresión o problemas cardiorrespiratorios son patologías que con bastante frecuencia se asocian con los amputados de etiología vascular. En estos casos, lógicamente la rehabilitación será más lenta y los resultados finales se verán limitados. Prótesis, ortesis y ayudas técnicas FINALIZACIÓN DEL TRATAMIENTO PROTÉSICO Sabremos que hemos llegado al final del tratamiento cuando se produce una estabilización en la mejoría funcional, se consigue la marcha fuera de paralelas con o sin bastones y el paciente o algún familiar han aprendido la colocación de la prótesis. Esto suele ocurrir alrededor de los 4 meses desde el comienzo de la protetización. El alta en gimnasio se hará de forma progresiva para permitir que se adapte al entorno donde vive. Una vez conseguida la marcha independiente y el dominio en la subida y bajadas de las rampas y las escaleras, dejará de venir al gimnasio diariamente para hacerlo una o dos veces a la semana, con el objeto de realizar ajustes en la prótesis. Cuando el muñón se 110 estabiliza y deja de perder volumen se procederá a la construcción de la prótesis definitiva y se dará el alta al paciente. Durante el primer año después de la colocación de la primera prótesis, generalmente son necesarios ajustes periódicos –cada 2 o 3 meses– del encaje para adaptarlo a los cambios de volumen del muñón. BILIOGRAFÍA 1. Tisi PV, Callam MJ. Tipo de incisión para la amputación por debajo de la rodilla (Revisión Cochrane traducida). En: La Biblioteca Cochrane Plus, 2008, número 2. 2. H. van der Linde H, Geertzen JH, Hofstad B. Prosthetic prescription in the Netherlands: An observational study. Prosthe. and Ortho. 2003; 27 (3): 170-178. 14 Valoración de la marcha en el amputado de miembro inferior © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Alberto Esquenazi Este capítulo revisa los puntos más sobresalientes de la valoración de la marcha en el paciente con amputación del miembro inferior que usa prótesis para caminar. Después de revisar las bases de marcha normal y patológica se harán referencias apropiadas al análisis tridimensional de marcha computarizado. La marcha en el ser humano consiste en un proceso complejo cuyo objetivo básico es realizar el movimiento de traslación entre dos puntos de manera eficaz y segura. Esto se consigue utilizando un patrón de movimiento alternante cíclico y rítmico de las extremidades y del tronco, patrón que es altamente automatizado y eficiente [1,12,15,21]. El análisis de marcha requiere reducir este proceso continuo a un número de parámetros definidos para su cuantificación, evaluación y comparación. En sus distintos niveles, el análisis de la marcha puede ser de utilidad para la evaluación y optimización de la marcha en individuos con amputación de miembro inferior. En nuestra institución encontramos este proceso de particular beneficio para monitorizar el progreso de la rehabilitación, la efectividad de intervenciones específicas que afectan la marcha y la selección de componentes prostéticos, así como para obtener información detallada y cuantificación de los ajustes de alineamiento con el objetivo de optimizar la marcha del amputado [9]. MARCHA NORMAL Desde el punto de vista clínico, es de gran importancia comprender los elementos que integran el ciclo de la marcha. De esta manera la marcha patológica puede correlacionarse y compararse con el ciclo normal y adjudicar así causa y efecto a cualquier anomalía. La marcha funcional se caracteriza por resolver de manera simultánea cinco cuestiones esenciales: 1) producción de energía mecánica para la progresión controlada; 2) absorción de la energía mecánica para reducir el impacto y/o reducir la progresión del cuerpo; 3) mantenimiento de la postura erecta; 4) apoyo del cuerpo superior sobre el miembro inferior durante la fase de apoyo, y 5) control de la trayectoria del miembro inferior para asegurar articulación apropiada con el terreno durante la fase de apoyo y liberación del pie durante el balanceo. Una secuencia de funciones en un miembro se denomina ciclo de la marcha. El ciclo tiene dos componentes básicos: apoyo y balanceo [1,12]. La fase de apoyo se divide en cinco subfases: contacto inicial, fase de carga, medio apoyo, apoyo final y prebalanceo. La fase de balanceo tiene tres divisiones: 1) balanceo inicial; 2) medio balanceo, y 3) balanceo terminal [1,9]. El peso del cuerpo se transfiere de un miembro al otro durante la fase de carga, mientras que la fase de balanceo permite el avance [1,2]. 111 Prótesis, ortesis y ayudas técnicas La velocidad de la marcha se define como el desplazamiento horizontal promedio del cuerpo en el plano de progresión (distancia/tiempo). La cinemática de la marcha normal está organizada para reducir el desplazamiento del centro de gravedad del cuerpo en los planos vertical y horizontal y por tanto minimizar el gasto energético durante la marcha, resultando en un desplazamiento tridimensional de menos de 5 centímetros en la población normal. La alteración de los mecanismos de la marcha normal causada por amputación de miembro inferior puede resultar en una reducción de la eficiencia energética causada por aumento en el desplazamiento del centro de gravedad [16]. En condiciones normales, la velocidad de marcha confortable corresponde a la velocidad en la que el costo energético por unidad de distancia es menor. La eficiencia energética depende de la presencia de movimiento articular y de la acción muscular precisa en tiempo e intensidad. Uno de los resultados de la marcha patológica es el aumento del gasto energético, acompañado por lo general de una disminución compensatoria en la velocidad (v. tabla 14-1). Por tanto, los pacientes con amputación del miembro inferior que tienen una función cardiopulmonar y un estado nutricional normales no suelen tener un mayor gasto energético por unidad de tiempo cuando se les compara con la población normal. Pero su costo energético por unidad de distancia es más elevado. Willis, Ganley y Herman publicaron recientemente su propuesta de que la marcha a la velocidad preferida en el ser humano es determinada en parte por el control metabólico del músculo esquelético y coincide con el nivel al que la oxidación de carbohidrato en el músculo ocurre a un nivel mucho menor [19]. Estudios de la eficiencia de distintos componentes sólo han demostrado mejorías en la eficiencia energética durante la marcha en terrenos inclinados o con ciertos componentes a la velocidad de marcha confortable. Recientemente se informó sobre el efecto de rodillas controladas por microprocesador en comparación con rodillas hidráulicas tradicionales. Este estudio demostró que no hay ninguna diferencia energética caminando a tres distintas velocidades controladas, pero se demostró una velocidad confortable un poco más alta para la marcha con rodillas con microprocesador pero sin aumento energético. Dicha información fue interpretada por los autores como una mayor eficiencia de la marcha usando estos componentes [7,14]. ANÁLISIS DE LA MARCHA Rutinariamente se utiliza la evaluación clínica visual e informal de la marcha en el paciente con amputación de pierna. Este tipo de evaluación no provee información cuantitativa y tiene multitud de limitaciones debido a la velocidad y complejidad de la marcha en el ser humano. Este proceso se complica más debido a las desviaciones y compensaciones que la marcha patológica puede presentar [8,9,16]. La marcha puede ser estudiada a través de una gran variedad de parámetros obtenidos en el laboratorio utilizando tecnología optoelectrónica y de plataformas de fuerza. En nuestro laboratorio usamos, para esta evaluación, tres unidades CODA CX1 y cinco plataformas de fuerza especialmente diseñadas. Una gran ventaja de este sistema de censores activos es la velocidad de colección y el procesamiento de la información, que está totalmente integrada. Esto es esencial para permitir el uso eficiente del personal clínico involucrado y reducir el tiempo total de evaluación, así como para permitir una evaluación interactiva de la marcha y los ajustes implementados para resolver la alineación prostética. CINEMÁTICA Medidas descriptivas espaciotemporales Las medidas espaciotemporales son el producto integrado del movimiento locomotor que produce el resultado final de la marcha. Para caracterizar la marcha, los parámetros básicos de secuencia espaciotemporal deben incluir medición de parámetros en las fases de apoyo y balanceo. El reporte impreso de CODA incluye esta información, así como el largo de la zancada y del paso. Utilizando medidas comparativas entre los dos miembros inferiores se pueden establecer medidas de asimetría que ayudan a determinar el grado de anormalidad unilateral. Esta información tam- Tabla 14-1 Aumento promedio del consumo energético por diferentes niveles de amputación [7,10] Nivel de amputación Aumento costo metabólico Ge/unidad distancia Transmetatarsiana 10%-20% Syme 0%-30% Transtibial 40%-50% Transfemoral 90%-100% Transtibial bilateral 60%-100% Ge, gasto energético. 112 © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. TERMINOLOGÍA DE LA ALINEACIÓN PROSTÉTICA Idealmente se debe utilizar análisis de marcha instrumentado para evaluar la marcha del amputado de miembro inferior. Desafortunadamente, el estado actual del cuidado 100 80 60 Normal Con próteis 40 20 0 10 20 30 40 50 60 % de eyele de marcha Figura 14-1 Componente vertical de las fuerzas de reacción de un sujeto normal y un individuo con prótesis transtibial. PC, peso corporal Figura 14-2 Imagen de vídeo representativa de la utilización de la línea de fuerza dinámica para el proceso de alineación de prótesis transfemoral. 113 14 La información cinemática de CODA proporciona al equipo clínico una descripción del movimiento sin ninguna consideración por las fuerzas que lo generan. La información cinemática está disponible instantáneamente como coordenadas. La información puede procesarse y presentarse como derivado de tiempo, o porcentaje del ciclo de la marcha. Información derivada incluyendo los ángulos articulares, velocidad angular, aceleración y rotación segmentaria son de gran utilidad en el proceso de evaluación. En nuestro laboratorio utilizamos varias plataformas de fuerza localizadas en pares una junto a la otra para poder compilar información de cada miembro inferior independientemente durante la fase de apoyo. Esto permite registrar las fuerzas transmitidas durante cada contacto del pie con el piso permitiendo calcular la información cinética. Para propósito de comparación se sobrepone información normativa de velocidad equivalente con dos desviaciones estándares +/–. La magnitud de la fuerza de reacción y su relación a los centros articulares son factores que determinan los momentos y potencias de cada articulación indicando la magnitud y dirección de la rotación generada [9]. Los requisitos fundamentales de una prótesis de miembro inferior incluyen el que sea cómoda, funcional y fiable y tenga buena apariencia. Si asumimos un encaje cómodo y una selección apropiada de los componentes, el siguiente requisito es obtener una buena alineación de la prótesis [10,13,16] (la optimización de la configuración geométrica de los componentes protésicos en su relación al usuario). El procedimiento más común para la alineación dinámica de la prótesis es utilizar la evaluación visual de la marcha que requiere la identificación de las desviaciones de la marcha e intentar determinar su causa. Basándose en esto, el protesista intenta obtener la opinión del usuario y utilizar juicio subjetivo para llegar a la alineación más apropiada para función y comodidad. Este proceso no es cualitativo o cuantitativo y está totalmente basado en un proceso empírico que puede tener gran variabilidad, sin fiabilidad o sensibilidad suficiente para detectar todas los desviaciones de la marcha y producir resultados óptimos [16,22]. Además, conforme la marcha del paciente madura o aparecen cambios en el montado del encaje, las desviaciones pueden cambiar o aumentar creando nuevas oportunidades para corregirlas a través de ajustes de alineación [17]. Las técnicas modernas del análisis de marcha asistidas por computador pueden aumentar la sensibilidad y precisión de los métodos de observación. Junto a la información cuantificable suministrada que puede servir de guía para el procedimiento de alineación, los derivados cinéticos y cinemáticos pueden ser de gran utilidad en la interpreta- Valoración de la marcha en el amputado de miembro inferior Análisis de movimiento ción de los efectos de los cambios de alineamiento en la marcha o el de un componente en la prótesis [9,17,18]. Como puede apreciarse en la figura 14-1, dos componentes ortogonales de fuerza definen un vector de fuerza con tiempo variable. En nuestro laboratorio, los componentes verticales y sagitales se visualizan con un rayo láser como un vector que se sobrepone en tiempo real en la imagen de vídeo de un sujeto caminando (v. figura 14-2) [6]. Las fuerzas internas generadas por músculos, tendones y ligamentos y las características mecánicas específicas de los componentes protésicos actúan para controlar las fuerzas externas previamente mencionadas. Para medir las fuerzas dentro del encaje o en el zapato se requiere de instrumentación que puede ser aplicada dentro de estas sin alterar la interfase entre los tejidos blandos y la superficie del encaje o zapato. Sensores de presión muy finos montados en material plástico se pueden utilizar para este propósito [5,8]. Fuerza vertical % del PC bién es comparada con una base de datos normativa de referencia con velocidad, sexo y edad similar que permite identificar el impacto sobre la marcha de la patología y de cualquier intervención enfocada a corregir problemas [9,18,23]. Prótesis, ortesis y ayudas técnicas clínico de pacientes excluye su uso rutinario y por lo general sólo se utiliza la evaluación visual. El uso de vídeo de reproducción lenta debe utilizarse para facilitar el proceso de evaluación visual durante la marcha [9]. Los equipos de alineación protésica pueden ser temporal o permanentemente instalados en la prótesis. La alineación se consigue a través de los cambios en la relación geométrica de los distintos componentes. En teoría, cada componente puede permitir movimientos de translación y rotación en tres dimensiones. Además, el ajuste en la altura también puede hacerse para optimizar la prótesis. La línea de referencia comúnmente utilizada en el plano sagital para las prótesis es la línea trocánter/rodilla/tobillo, o mejor conocida como línea T/K/A por sus iniciales en inglés. En el plano anteroposterior se establece una relación cuando se traza una línea desde la espina ilíaca anterior hasta el centro del tobillo. Estas líneas imaginarias permiten determinar la relación entre los componentes y la línea de gravedad, que es de gran utilidad durante el proceso inicial de alineación estática. En la figura 14-3 se muestra un aparato de alineación dinámica removible. En las prótesis de construcción exoesquelética los parámetros de alineación deben finalizarse antes de la laminación final, ya que cualquier ajuste requerirá trabajo y esfuerzo y puede incrementar el peso final de la prótesis [4,8]. Rotación encaje Alineador ajustable Rotación pie Figura 14-3 Aparato de alineación dinámica removible montado en una prótesis transtibial exoesquelética. 114 Los componentes endoesqueléticos tienen la característica deseable de permitir modificaciones continuas a la alineación aun después de que la prótesis se ha terminado. DESVIACIONES DE LA MARCHA Desde una perspectiva funcional, las desviaciones de la marcha pueden agruparse de acuerdo al nivel de la amputación y categorizarse según el momento en el que ocurren en el ciclo de la marcha [1,3]. Es indispensable tener un conocimiento claro de los distintos tipos de procedimientos quirúrgicos, las limitaciones anatómicas y fisiológicas del amputado, así como de los distintos componentes protésicos y las posibles intervenciones de alineamiento para implementar las estrategias de tratamiento más apropiadas para cada paciente. Para identificar correctamente el problema, el examinador debe poder reconocer la desviación de la marcha, en qué momento del ciclo se presenta y por qué ocurre. Debido a las posibles complicaciones yatrogénicas se recomienda evitar que el paciente o el clínico con conocimiento limitado intenten las modificaciones de alineación de la prótesis. Se recomienda evitar el deseo impulsivo de alterar la alineación de los componentes protésicos sin tener antes un conocimiento de la causa del problema. Se recuerda al lector que la marcha se observa mejor vista por los lados posterior y anterior [9]. A continuación se presentan una selección de desviaciones de la marcha más comúnmente observadas, sus causas potenciales y posibles tratamientos. Para simplificar el proceso didáctico se dividen en desviaciones durante la fase de apoyo y desviaciones durante la fase de balanceo. Debido a las limitaciones de espacio, sólo se presentan aquellas que afectan al amputado transtibial y se remite al lector a otras citas bibliográficas para complementar esta información [3,8,9]. DESVIACIONES DE LA MARCHA EN EL AMPUTADO TRANSTIBIAL La alineación protésica tiene un efecto directo en la fase de carga de la marcha, durante la cual se controla la estabilidad de las articulaciones de la prótesis y se altera la distribución de fuerzas en la interfase tejido muñón/encaje [3,5]. DESVIACIONES DE LA MARCHA EN LA FASE DE APOYO Una flexión no deseada durante la fase inicial de apoyo puede resultar en inestabilidad y caídas. Esta desviación se observa mejor desde una perspectiva sagital y puede tener múltiples causas, incluyendo dorsiflexión excesiva del pie, flexión del encaje o posicionamiento posterior del pie en relación al encaje con el efecto de generar una línea de gravedad poste- DESVIACIONES DE LA MARCHA EN LA FASE DE BALANCEO Durante la fase de balanceo tiene lugar la liberación y avance del miembro inferior. Cuando existen problemas en la liberación, se impide el avance, lo que implica una relación importante entre estos dos componentes. Las causas y tratamientos del arrastre del pie se muestran en la tabla 14-7. La rotación © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Tabla 14-2 Desviación: flexión de la rodilla en la fase de apoyo Causa Tratamiento Durómetro de talón en el pie SACH muy alto Reducir durómetro de pie SACH Dorsiflexión excesiva de tobillo Modificar alineación Posición posterior del pie Corregir posición de pie Tacón de zapato muy alto para alineación Reemplazar zapato por uno con altura correcta Flexión excesiva del encaje Ajustar alineación Debilidad de músculos extensores de rodilla Fortalecimiento de extensores de rodilla Limitación en la aplicación de carga Evaluación de encaje, entrenamiento de marcha Falta de espacio para tendones isquiotibiales Corregir diseño de encaje con espacio para tendones Dolor en el muñón Ajuste de encaje/alineación, evaluar dolor Tabla 14-3 Desviación: hiperextensión de la rodilla en la fase de apoyo Causa Tratamiento Durómetro de talón en el pie SACH muy suave Incrementar durómetro de pie SACH Flexión plantar excesiva de tobillo Modificar alineación Posición anterior del pie Corregir posición de pie Tacón de zapato muy bajo para alineación Reemplazar zapato por uno con altura correcta Extensión excesiva del encaje Ajustar alineación Compensación por debilidad de músculos extensores de rodilla/inestabilidad articular Fortalecimiento de extensores de rodilla, uso de encaje supracondilar/suprapatelar, uso de corsé con control de extensión 115 14 El contacto inicial del pie con el piso cuando ocurre sin control resulta en la producción de ruido («zapatazo») y es mejor observada desde la perspectiva sagital y preferiblemente en piso sin alfombra, que permite que se escuche mejor. Las causas y tratamientos del «zapatazo» se describen en la tabla 14-5. El alza prematura del talón en la fase de apoyo resulta en una marcha menos eficiente debido al desplazamiento vertical excesivo del centro de gravedad. Esta desviación, cuyas causas y tratamientos se detallan en la tabla 14-6, se evalúa mejor cuando se observa la marcha en el plano sagital. Valoración de la marcha en el amputado de miembro inferior rior a la rodilla. Debilidad muscular de los extensores de la rodilla o la selección errónea del pie prostético (durómetro excesivo del talón en el pie SACH) pueden resultar en flexión anormal de la rodilla (v. tabla 14-2). La prescripción de un pie/tobillo articulado puede mejorar el problema para algunos pacientes, mientras que, en otros, el fortalecimiento del mecanismo extensor de la rodilla es la solución ideal. La hiperextensión de rodilla en la fase inicial de apoyo se observa mejor de la perspectiva sagital y puede ser el resultado de una flexión plantar del tobillo excesiva, extensión del encaje, posición anterior del pie, debilidad de la musculatura extensora de la rodilla (el paciente utiliza las estructuras ligamentarias posteriores para mantener la rodilla en extensión) o la selección inapropiada del pie protésico (v. tabla 14-3). La inestabilidad mediolateral de la rodilla se observa mejor en la perspectiva anteroposterior y puede deberse a la posición incorrecta del pie en el plano transverso, angulación excesiva del encaje, dimensiones mediolaterales de la porción proximal excesiva en el encaje que reducen el control del desplazamiento de la rodilla (v. tabla 14-4). Prótesis, ortesis y ayudas técnicas Tabla 14-4 Desviación mediolateral de la rodilla en la fase de apoyo Causa Tratamiento Posición mediolateral del pie incorrecta Corregir posición de pie Angulación excesiva del encaje (valgo/varo) Modificar alineación Angulación excesiva del pie (inversión/eversión) Ajustar alineación de pie Dimensión excesiva medio/lateral proximal del encaje Ajustar/reemplazar encaje Prótesis muy larga Ajustar altura Inestabilidad ligamentaria de la rodilla Fortalecimiento de extensores de rodilla, uso de encaje supracondilar/uso de corsé Tabla 14-5 Desviación: «zapatazo» en fase de apoyo inicial Causa Tratamiento Posición incorrecta muy posterior del pie Corregir posición de pie Flexión excesiva del encaje Ajustar alineación Dorsiflexión excesiva del pie Ajustar alineación de pie Altura excesiva del tacón Ajustar/reemplazar zapato Durómetro de talón en el pie SACH muy alto Reducir durómetro de pie SACH En pie articulado, la goma de control de flexión plantar es muy suave Reemplazar por goma más densa en el control posterior (flexión plantar) Tabla 14-6 Desviación: elevación prematura del talón en la fase de apoyo Causa Tratamiento Posición incorrecta muy posterior del pie Corregir posición de pie Antepié muy suave Reemplazar pie por uno más rígido Contractura de cadera o rodilla no compensada en la alineación de la prótesis Intentar estiramiento de cadera y/o rodilla o corregir alineación de prótesis Aplicación de carga reducida Evaluar encaje/entrenamiento de marcha Dolor en el muñón Ajustar encaje/alineación En pie articulado, la goma de control de la flexión plantar es muy suave Reemplazar por goma más densa en el control posterior (flexión plantar) incrementada de la prótesis se describe en la tabla 14-8. La causa más común de problemas de liberación en el amputado es la mala suspensión de la prótesis, prótesis muy larga y transferencia ineficiente de potencia del muñón a la prótesis que resulta en disminución o retraso de la flexión de la rodilla (v. tablas 14-9 y 14-10). Es de gran importancia que el personal clínico aprecie la sincronización del movimiento de las articulaciones del miembro inferior, y no sólo el movimiento total, para la producción de una marcha normal y eficiente. 116 DESVIACIONES DE LA MARCHA EN PRÓTESIS TRANSFEMORALES En comparación con el nivel transtibial, el aumento de una articulación con movimiento a nivel de la rodilla de la prótesis transfemoral y el incremento de las variaciones en los posibles ajustes complica de gran manera el proceso de entendimiento de las causas de las desviaciones de la marcha y sus posibles correcciones. Esto no ocurre si Tabla 14-7 Desviación: arrastre del pie Tratamiento Suspensión inadecuada de la prótesis Corregir o cambiar la suspensión de la prótesis Prótesis muy larga Reducir altura de prótesis Debilidad de la musculatura articular contralateral (abductores de cadera y flexores plantares del pie) Trabajar en fortaleza muscular Deficiencia sensorial propioceptiva o incapacidad de compensar este problema Proporcionar mecanismos alternos de retroalimentación para posición/entrenamiento de la marcha Reducción en flexión de cadera/rodilla Entrenamiento de la marcha para promover flexión suficiente y a tiempo de rodilla y cadera Tabla 14-8 Desviación: rotación incrementada de la prótesis Causa Tratamiento Suspensión inadecuada de la prótesis Corregir o cambiar la suspensión de la prótesis Puntos de montaje de cinta de suspensión fuera de lugar Reposicionar puntos de montaje de suspensión Centro de rotación de rodilla externa de corselete mal orientado Reorientar centro de rotación de rodilla de corselete Flexión exagerada de rodilla/cadera para evitar arrastre de pie Véase figura 14-7 © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Tabla 14-9 Desviación: extensión limitada de rodilla Causa Tratamiento Contractura de rodilla en flexión Estirar contractura articular Suspensión inadecuada de la prótesis Corregir o cambiar la suspensión de la prótesis Puntos de montaje de cinta de suspensión fuera de lugar Reposicionar puntos de montaje de suspensión Centro de rotación de rodilla externa de corselete mal orientado Reorientar centro de rotación de rodilla de corselete Pared posterior distal de corselete muy apretada Ajustar corsé/agrandar sección posterior distal Reorientar centro de rotación de rodilla de corsé el paciente utiliza una rodilla bloqueada. Las reglas presentadas anteriormente se deben seguir aquí también. Evitar la intervención precipitada y tener un claro entendimiento del problema y sus posibles soluciones es indispensable. Como se dijo antes, sólo se mencionarán de manera breve las desviaciones más importantes en esta población. Flexión de rodilla en fase de apoyo La flexión de rodilla durante la fase de apoyo es una de las desviaciones de la marcha más frecuente en el amputado transfemoral y puede resultar en inestabilidad articular, pérdida de balance y caídas [14]. El paciente no puede impartir control sobre la tendencia a flexión de la rodilla y se vuelve temeroso de aplicar todo su peso en la prótesis. Esto produce un patrón de marcha ineficiente que requiere el uso del miembro superior para apoyo. Esta desviación se aprecia mejor en la vista sagital. En la mayoría de los casos, unos ajustes a la alineación de los componentes protésicos es suficiente para resolver el problema, pero en algunos casos el uso de mecanismos de bloqueo de rodilla son necesarios para prevenir la flexión accidental de la rodilla. El uso de una rodilla de bloqueo activado por aplicación de peso que permite la flexión libre en la fase de balanceo pero se bloquea en la fase de apoyo reduciendo la posibilidad de inestabilidad accidental es 117 Valoración de la marcha en el amputado de miembro inferior 14 Causa Prótesis, ortesis y ayudas técnicas Tabla 14-10 Desviación: flexión limitada de rodilla Causa Tratamiento Contractura de rodilla en extensión Estirar contractura articular Suspensión inadecuada de la prótesis Corregir o cambiar la suspensión de la prótesis Puntos de montaje de cinta de suspensión fuera de lugar Reposicionar puntos de montaje de suspensión Rodillera de suspensión de neopreno o látex muy apretada Estirar rodillera en el doblez de rodilla Pared posterior distal de corselete muy ajustada Ajustar corselete/agrandar sección posterior distal Reorientar centro de rotación de rodilla de corsé Centro de rotación de rodilla externa de corselete mal orientado Reorientar centro de rotación de rodilla de corselete preferible sobre una rodilla de bloqueo manual. Existen varias opciones de este tipo de componentes. Una de ellas es utilizar una rodilla con un bloqueo ajustable que se activa durante la fase de carga inicial de la marcha y se mantiene bloqueada mientras que tenga aplicación de peso y la rodilla está en extensión mínima de 160º. El bloqueo se desactiva cuando se reduce el peso, como ocurre en la fase de balanceo o durante cambio de posición de bipedestación a sedestación. La rodilla es ligera si está construida de titanio o alguna otra aleación metálica. Otra posibilidad para resolver el mismo problema de control de rodilla es el uso de una rodilla biomecánicamente estable. El sistema usa una articulación policéntrica con dos o más ejes de rotación (rodilla de cuatro barras). En este sistema, la línea de gravedad se proyecta anterior a uno o ambos ejes de rotación de la rodilla desde la fase temprana a media de apoyo. Estas rodillas tienen un desplazamiento muy suave y permiten una mejor adaptación de muñones largos. Estas rodillas son más pesadas y pueden dar una sensación de inestabilidad causada por la tendencia mecánica de la rodilla a extenderse si no está en extensión total. Cuando el pie toca el piso y la rodilla está en flexión (10º a 20º), esta tiene un momento de extensión que la estira mientras la rodilla anterior, en esa posición, se bloquea. Este movimiento en dirección a extensión puede producir una sensación de inestabilidad. Otra alternativa es el uso de sistemas controlados por gas o fluido comprimido en un cilindro que provee resistencia al movimiento. Este mecanismo es similar al utilizado en los automóviles para prevenir que se caiga la puerta trasera. Este aditamento tiene la gran desventaja de que aumenta de peso y requiere un mantenimiento periódico. Los sistemas hidráulicos controlados por microprocesador están basados en principios similares, pero el diámetro de apertura del cilindro se ajusta constantemente según la necesidad del paciente. Costo y mantenimiento son las mayores desventajas de este sistema. Cuando todos estos sistemas fallan a la hora de controlar la rodilla, entonces, y sólo entonces, debe considerarse un mecanismo de bloqueo constante para la marcha con un claro entendimiento de la 118 presencia de una rodilla rígida en la fase de balanceo reduciendo la eficiencia de la marcha. Extensión prolongada de la rodilla en la fase de apoyo puede resultar en acortamiento de la zancada y aumento en el desplazamiento vertical del centro de gravedad. Otra de las desviaciones comúnmente observadas en pacientes con amputación transfemoral es la flexión lateral del tronco hacia la pierna amputada en la fase de apoyo (marcha deficiente de glúteo medio). Esta desviación se observa mejor en la vista posterior y es más aparente caminando a velocidad baja. Este problema puede ser el resultado de mal posicionamiento del pie o rodilla (medial) o angulación incorrecta del encaje. Falta de control del muñón en el encaje debido a amplias dimensiones mediolateral pueden agravar el problema. El aumento en la aducción de la cadera puede interferir con la fase de apoyo y requerir mecanismos compensatorios que aumentan el desplazamiento del centro de gravedad. La falta de balance de la fuerza muscular entre los grupos aductores y abductores de la cadera puede ser el resultado de falta de anclaje quirúrgico de la musculatura aductora al fémur distal. La marcha con rotación excesiva de la tibia en dirección de dorsiflexión durante la fase de apoyo resulta en la caída del centro de gravedad sobre la prótesis. Esta desviación es más aparente durante marcha rápida y de vista sagital. Fase de balanceo Durante la fase de balanceo, el miembro inferior se libra y avanza. Si hay problemas en la liberación se presentan problemas en el avance. Como en el amputado transtibial, la razón más frecuente de desviaciones en esta fase de la marcha son los problemas de suspensión. Le siguen de cerca una prótesis muy larga, insuficiente flexión de rodilla y falta de transferencia de movimiento del muñón a la prótesis, que produce reducción en flexión de la rodilla. Limitación en la flexión de la rodilla en la fase de balanceo y extensión incompleta en la fase final de balanceo resultan en problemas de libramiento y avance, respectivamente. Si existen problemas de libramiento, estos pueden Sin colaboración de la UE Informe de análisis de marcha del MossRehab Hospital Datos del paciente: Velocidad (m/s) Longitud de la zancada Tiempo de la zancada Zancadas/minuto Longitud del paso Tiempo del paso Pasos/minuto Porcentaje de postura Apoyo(s) simple(s) Apoyo(s) doble(s) Fecha de nacimiento 12/80 Izquierda Derecha Normal 1,04 1,38 1,04 1,4 1,07 1,34 1,32 1,34 1,25 45,28 0,69 0,67 89,29 64,98 0,37 0,21 44,78 0,71 0,67 89,55 72,31 0,46 0,3 47,81 0,67 0,63 95,62 71,16 0,36 0,27 Flexión-extensión de la cadera Estatura (m) 1,809 Ángulos de articulación (grados) Peso (kg) 71 Izquierda Derecha Normal Rango de la cadera Máximo de cadera Mínimo de cadera 39 41,9 2,9 41,3 43,6 2,3 34,6 30,5 –4,1 Rango de la rodilla Máximo de rodilla Mínimo de rodilla 64,3 64,1 0,2 63,7 61,6 –2,1 52,6 53,9 1,3 Rango de tobillo Máximo de tobillo Mínimo de tobillo 16,1 6,1 –10 38,4 11,7 –26,7 22 9,8 –12,2 Flexión dorsoplantar del tobillo Incidencia de extensor de rodilla Incidencia flexoplantar de tobillo Fuerza de extensor de rodilla Fuerza flexoplantar de tobillo grados Flexión-extensión de la rodilla Nm/kg Fuerza de extensor de cadera Figura 14-4 Evaluación instrumentada de la marcha en amputado transfemoral izquierdo con rodilla de siete barras con control hidráulico de fase de balanceo y pie articulado de retorno energético. resultar en arrastre de pie. Esto fuerza al paciente a utilizar compensaciones, incluyendo circunducción, levantamiento temprano del talón opuesto o exageración en la flexión de la cadera para evitar este problema, lo que puede provocar inestabilidad y caídas. V/kg © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Incidencia de extensor de cadera La limitación en flexión o la rodilla rígida en la fase de balanceo frecuentemente son el resultado de intervenciones para resolver problemas de inestabilidad en la fase de apoyo. El uso de asistencia de extensión muy severa, mecanismos hidráulicos con alta resistencia o sistema de carga muy sensi- 119 14 Parámetros de marcha Edad 19 Valoración de la marcha en el amputado de miembro inferior Sexo Masculino Circunducción es el balanceo del miembro inferior en un arco lateral. Una desviación menos común es circunducción reversa, en la que el miembro inferior en un arco medial. Estas desviaciones se observan mejor en vista posterior. Ambas son mecanismos de compensación para avanzar y librar la pierna. tivo. Cuando el paciente presenta arrastre de pie en la fase inicial de balanceo, la razón más común es la falta de flexión de la rodilla y la intervención apropiada es recalibrar la rodilla y no intentar el acortamiento de la prótesis. Para el paciente que está forzado a utilizar una rodilla bloqueada, se recomienda acortar la prótesis 2 cm para facilitar la liberación. Prótesis L, sin colaboración de la UE Informe de análisis de marcha del MossRehab Hospital Prótesis, ortesis y ayudas técnicas Datos del paciente: Sexo Masculino Parámetros de marcha Velocidad (m/s) Longitud de la zancada Tiempo de la zancada Zancadas/minuto Longitud del paso Tiempo del paso Pasos/minuto Porcentaje de postura Apoyo(s) simple(s) Apoyo(s) doble(s) Edad 21 Fecha de nacimiento 12/80 Estatura (m) 1,809 Ángulos de articulación Izquierda Derecha Normal (grados) 1,21 1,51 1,2 1,46 1,07 1,34 1,25 1,22 1,25 48 0,82 0,67 89,42 64,64 0,38 0,23 49,18 0,69 0,58 103,81 68,85 0,44 0,2 47,81 0,67 0,63 95,62 71,16 0,36 0,27 Flexión-extensión de la cadera Peso (kg) 75 Izquierda Derecha Normal Rango de la cadera Máximo de cadera Mínimo de cadera 43,1 34,7 –8,4 41,6 35,5 –6,1 34,6 30,5 –4,1 Rango de la rodilla Máximo de rodilla Mínimo de rodilla 65,4 55,6 –9,8 69,5 58,7 –10,8 52,6 53,9 1,3 Rango de tobillo Máximo de tobillo Mínimo de tobillo 16,6 3,4 –13,2 27,1 7,6 19,5 22 9,8 –12,2 Flexión dorsoplantar del tobillo Incidencia de extensor de rodilla Incidencia flexoplantar de tobillo Fuerza de extensor de rodilla Fuerza flexoplantar de tobillo grados Flexión-extensión de la rodilla Incidencia de extensor de cadera Nm/kg Fuerza de extensor de cadera V/kg 120 Figura 14-5 Evaluación instrumentada de la marcha en amputado transfemoral izquierdo con rodilla hidráulica de eje único controlada por microprocesador y pie articulado de retorno energético. © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. ANÁLISIS DE LA MARCHA EN AMPUTADOS La marcha patológica es resultado frecuente de la amputación del miembro inferior. El análisis de marcha se puede utilizar para cuantificar y evaluar las causas dinámicas de la desviación observada. También permite evaluar de manera objetiva el problema y las soluciones implementadas [9]. A continuación se ejemplifica la selección entre dos tipos distintos de mecanismos de rodilla prostética documentando la mejoría a través del uso de análisis de marcha tridimensional. Es una información obtenida en el laboratorio de análisis de marcha en MossRehab. Se trata de un paciente con amputación transfemoral que usaba una rodilla multiaxial de siete barras y otra de eje único con control hidráulico por microprocesador. Nótese el aumento en velocidad y simetría de los parámetros de la marcha con la pierna C. Se produce un aumento en la producción de momento y potencia para la rodilla, así como mejoría en la potencia de las caderas. En este caso en particular, el uso de rodilla con control hidráulico por microprocesador demuestra ser superior con mejoría significativa de la marcha [13,14]. Como puede apreciarse en la figura 14-4, los parámetros de la marcha demuestran una velocidad reducida en comparación con la normativa. Existe asimetría en los parámetros espaciotemporales, tales como el largo de la zancada, duración de la fase de apoyo y de doble apoyo. La información cinemática demuestra un aumento en el rango articular en flexión de ambas rodillas y limitación del movimiento del pie prostético en plantar-flexión. La información cinética demuestra la existencia de una reducción de los momentos y potencias en la cadera y rodilla derecha con reducción en la potencia generada por el pie prostético. Como se muestra en la figura 14-5, los parámetros de la marcha demuestran un aumento en la velocidad del 10% comparado con la otra prótesis. Existe mejoría en la asimetría en los parámetros temporal-espaciales, excepto la duración de la fase de apoyo. La información cinemática demuestra mejoría en el aumento en el rango articular en flexión de ambas rodillas y aumento en el movimiento del pie prostético en flexión plantar y una reducción en el movimiento de flexión plantar del pie derecho indicando una reducción en los movimientos compensatorios necesarios para librar el pie en la fase de balanceo. BIBLIOGRAFÍA 1. Bampton S. A Guide to the Visual Examination of Pathological Gait, Temple University-Moss Rehabilitation Hospital, Rehabilitation Research and Training Center # 8, 1979. 2. Berenstein N. The Technique of the Study of Movements in Textbook of the Physiology of Work Conrady G., Farfel V. and Slonim A. editors, Moscow, 1934. 3. Breakey J. Gait of unilateral below knee amputees. Orthot Prosthet 1976:30(3):17-24. 4. Cappozzo A, Figura F, Gazzini T, Leo T, Marchetti M. Angular displacement of the upper body of AK amputees during level walking. Prosthet Orthot Intl 1982;131-138. 5. Cappozzo A. Gait Analysis Methodology. Human Movement Sciences, 1984; 3: 27-50. 6. Cook TM, Cozzens BA, Kenosian H. A Technique for Force-Line Visualization Rehabilitation Engineering Center # 2, Moss Rehabilitation Hospital, March 1979. 7. Cotes JF. Meade: The Energy Expenditure and Mechanical Energy Demand in Walking. Ergonomics. 1960; 3: 97-119. 8. Esquenazi A. Analysis of Prosthetic Gait in Physical Medicine and Rehabilitation. State of the Art Reviews. Vol. 8, No. 1, February 1994, 201-220. Henley & Belfus, Inc. Philadelphia. 9. Esquenazi, A. Talaty, M. Gait Analysis: Technology and Clinical Application. In Physical Medicine and Rehabilitation, 3nd ed. R.L. Braddom (edt.) Saunders, Elsevier Inc., Philadelphia, PA. chapter 5. 93-110, 2007. 10. Esquenazi, A. Amputation Rehabilitation and Prosthetic Restoration. From Surgery to Community Reintegration. Disability and Rehabilitation. Vol. 26, No. 14/15, pp 831-836, 2004. 11. Gait Analysis of the Below knee Amputee in Lower limb Prosthetics 1980 revision 139-144. Prosthetics and Orthotics New York University Post Graduate Medical School. 12. Inman VT, Ralston HJ, Todd F. Human Walking, Williams & Wilkins. Baltimore, 1981. 13. James U, Oberg K. Prosthetic gait pattern in unilateral above knee amputees. Scand J. Rehabil Med 1973;5:35-50. 14. Orendurff, MS., Segal, AD, Klute, GK, McDowell, ML, Pecoraro, JA, Czerniecki, JM. Gait efficiency using the 121 14 La información cinética demuestra la existencia de una ecualización de los momentos y potencias en la cadera y rodillas, sin cambio en la potencia generada por el pie prostético. Esta breve revisión intenta asistir al lector en el entendimiento de la complejidad de la marcha, las posibles desviaciones que pueden presentarse en el amputado, sus causas y las posibles intervenciones. El uso de análisis de marcha, combinado con el conocimiento de la biomecánica de la marcha y los componentes protésicos, juegan un rol importante en la decisión clínica para aclarar las desviaciones de la marcha y sus posibles correcciones. Una mejor marcha resulta en mejoría funcional y disminución del gasto energético con reducción de la carga a otras articulaciones y músculos que trabajan para compensar por los problemas. La participación del equipo multidisciplinario en la rehabilitación del amputado, la prescripción y adaptación de la prótesis se recomiendan para intentar obtener los mejores resultados en el proceso de rehabilitación. Valoración de la marcha en el amputado de miembro inferior La orientación anormal del eje de la rodilla tiene como resultado un latigazo del talón que se observa mejor desde atrás. El latigazo lateral describe el movimiento del talón en dirección externa, mientras que el latigazo medial se observa como desplazamiento medial del talón. Una corrección de la orientación del eje de la rodilla o una reaplicación del encaje son las soluciones para este problema [23]. 15. 16. Prótesis, ortesis y ayudas técnicas 17. 18. C-Leg Journal of Rehabilitation Research and Development Volume 43, Issue 2, 2006, Pages 239-246. Salomonidis S E. Gait Analysis of the lower limb amputeeThe effect of Alignment Proceedings International Symposium Gait Analysis State of the Art of Measuring Systems and their Importance in Prosthetic and Orthotic Technology February 2-3 1990 Berlin Germany, 290-297. Saunders JB, Inman VT, Eberhart HD. The Major Determinants in Normal and Pathological Gait. J Bone Joint Surg. 1953; 35A: 543-558. Seliktar R, Mizrahi J. Some gait characteristics of below knee amputees and their reflection on the ground reaction forces. Engr in Med 1986;15 (1):27-34. Taylor DR. An Instrumented Gait Mat. Proceedings of the International Conference on Rehabilitation Engineering. 1980;278-279. Toronto Canada. 122 19. Willis W, Ganley K and Herman R. Fuel Oxidation During Human Walking Metabolism, Volume 54, Issue 6, Pages 793-799. 2006. 20. Winter DA, Sienko SE. Biomechanics of below knee amputee gait. J Biomech 1988; 21(5): 361-367. 21. Winter DA. The Biomechanics and Motor Control of Human Gait, Waterloo, ON, Waterloo University Press, 1987. 22. Zahedi MS, Spence WD, Salomonidis SE, Paul JP. Alignment of lower limb prostheses. J Rehabil Res Dev 1986;23:2-19. 23. Zuniga EN, Leavitt LA, Calvert JC, Canzoneri J, Peterson CR. Gait Patterns in above knee amputees Arch Phys Med Rehabil 1972;53:373-382. 15 Fisioterapia en el amputado de miembro inferior © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Encarnación Pina Paniagua La fisioterapia, según el Diccionario de la Real Academia Española, es el método curativo por medio de agentes naturales: agua, luz, ejercicios físicos y manuales. El tratamiento del amputado debe constar de un equipo multidisciplinar: cirujano vascular, médico rehabilitador, fisioterapeuta, técnico ortopédico, personal de enfermería, psicólogo, etc., todos con un mismo criterio orientado en una «fisioterapia precoz» efectiva y con un fin: la AUTONOMÍA del paciente amputado. El muñón es parte de un órgano vital para la marcha del amputado. De su estado va a depender la posterior deambulación, que será el final del tratamiento. La musculatura del muñón se encuentra muy dañada, ya que las fibras musculares han sido cortadas longitudinalmente, y su anclaje no siempre es óseo, por lo que su capacidad contráctil estará muy disminuida; si a esto añadimos el largo reposo de algunos pacientes, veremos lo importante que es el tratamiento fisioterapéutico para obtener un buen resultado y llegar a esa autonomía. El resultado final obtenido por los amputados sobre su prótesis no se debe únicamente al nivel de amputación o al tipo de prótesis que llevan, sino que está determinado por el estado físico de cada paciente al comienzo de la fase de tratamiento protésico. Para alcanzar óptimos resultados son esenciales tres factores: • La fuerza de voluntad del paciente para triunfar. • El conocimiento de los profesionales sobre los requerimientos físicos y protésicos del paciente. • El tiempo y espacio para lograr esos objetivos. CUIDADOS POSTURALES Y VENDAJE DEL MUÑÓN Fase preoperatoria El período preoperatorio tiene en cuenta dos factores esenciales. En primer lugar, la preparación física se inicia precozmente y los impulsos preoperatorios de equilibrio sobre ambas extremidades se mantienen hasta el último momento antes de la amputación (esto es muy importante para el rápido progreso de colocación de prótesis) y, en segundo lugar, es un momento excelente para iniciar la preparación mental del paciente, permitiéndole que hable y vea a otros amputados en diferentes fases de entrenamiento; esto irá unido a una sencilla explicación sobre la importancia del ejercicio antes de la amputación y al convencimiento de que no todo está perdido y que hay personas ofreciendo soluciones a su problema. Este período de tratamiento preoperatorio abarca de 3 a 5 días, dependiendo de la urgencia de la amputación. Se harán sesiones cortas de ejercicios libres, se movilizarán las articulaciones, con lo cual activaremos también la 123 Prótesis, ortesis y ayudas técnicas circulación. Son igualmente importantes los ejercicios de equilibrio en bipedestación sobre la extremidad sana, los cortos paseos dentro de las paralelas y, posteriormente, la marcha con bastones ingleses, todo esto contando con que el grado de capacidad física estará determinado por el tipo de paciente con el que el fisioterapeuta ha de tratar. Casos de insuficiencia cardíaca, respiratoria, paresias musculares, artrosis, etc., han de tenerse en cuenta, pero estos pacientes deben alcanzar la máxima tolerancia en su ejercicio físico. De los tres grandes grupos de amputaciones –traumática, oncológica y vascular– sólo la de etiología oncológica es programable. Fase postoperatoria (inmediata) El tratamiento fisioterapéutico deberá comenzar a las 24 horas de la intervención, y tiene como objetivo prevenir la limitación articular (especialmente las áreas articulares suprayacentes), prevenir posturas viciosas como flexión, abducción de cadera en amputaciones supracondíleas y flexión y abducción de cadera y flexo de rodilla en amputaciones infracondíleas y en brazos de palanca cortos (menos de 7 cm; a veces el flexo es irreductible por acortamiento de isquiotibiales), así como prevenir equino varo en amputaciones de pie. La fisioterapia respiratoria es importante para prevenir tromboembolismos e infecciones respiratorias por acumulación de secreciones debido al encamamiento y a que un porcentaje alto de pacientes, sobre todo de origen vascular, son o han sido fumadores. Igualmente se trabajará sobre el tronco con ejercicios isométricos y en pelvis con basculaciones para prevenir lumbalgias. Figura 15-1 Potenciación de miembros superiores. Fase postoperatoria (secundaria o domiciliaria) Objetivos del vendaje Disminuir el linfedema, facilitar el retorno venoso, evitar que se forme un rodete del aductor en la ingle, estabilizarlo y darle forma troncocónica para poder adaptar la prótesis. Los encajes en la parte distal tienen forma cónica, por lo cual el vendaje se realizará haciendo presión de distal a proximal y con tensión decreciente; así evitaremos que las partes blandas se desplacen al extremo distal dificultando la protetización y todo lo que ello conlleva. Previamente al vendaje se colocará una calceta de algodón para evitar hiperhidrosis y prevenir posibles alergias, a la vez que preservamos la venda. Al principio el vendaje lo realizará el fisioterapeuta, que luego enseñará al paciente; en caso de que el paciente sea incapaz de hacerlo o el vendaje presente dificultades, se enseñará a un familiar. El tratamiento irá dirigido a potenciar los músculos antigravitatorios que necesitará para poder levantarse, como son: flexores plantares y dorsales del pie, tríceps sural, cuádriceps, glúteo mayor, cuadrado lumbar, dorsal ancho, bíceps y tríceps braquial. Si el paciente tiene fortalecida esta musculatura tendrá buenos resultados en la consecución del tratamiento (v. figura 15-1). En esta fase, los cuidados del muñón son muy importantes. Cuando la herida esté cicatrizada hay que tener en cuenta su higiene diaria, que se hará con un jabón neutro, secando muy bien la piel. Después se irá alternando una crema hidratante con alcohol tánico al 5% a la vez que se da un masaje, con lo cual se activa la circulación y se aumentan las aferencias visuales y táctiles del paciente. Dentro de los cuidados del muñón tiene un papel muy importante el vendaje. Si no existen contraindicaciones, se recomendarán al paciente cambios de decúbito supino a decúbito prono en espacios cortos de tiempo para no cansarlo. Enseñaremos transferencias de la cama a la silla y viceversa y, si el paciente lo tolera, a usar los bastones. Es decir, intentamos hacer que el paciente sea más independiente y 124 que vaya consiguiendo logros que aumenten su autoestima, lo que, a su vez, ayuda a hacer más positivo el tratamiento. Vendaje del muñón El vendaje compresivo puede hacerse una vez retirados los drenajes quirúrgicos. No se debe realizar vendaje cuando el muñón presenta una herida quirúrgica a gran tensión ni en muñones intervenidos a cielo abierto que cicatrizan por segunda intención. En la fase postoperatoria secundaria del tratamiento, el paciente estará vendado las 24 horas, es decir, de día y de noche, y sólo se quitará la venda para realizar el aseo diario y para observar el estado del muñón; las vendas utilizadas serán de compresión fuerte y la presión de contención recomendada no deberá superar la presión diastólica, para prevenir riesgos isquémicos o el afecto «garrote». Diferentes tipos de vendaje Hemipelvectomía No habrá retracción muscular. El vendaje debe ser de compresión y sujeción abdominal. También se puede sustituir por un pantalón de ciclista elástico al que se le cose una pernera. Desarticulación coxofemoral Tampoco habrá retracciones musculares ni posturas viciosas; por tanto, no se vendará, ya que el vendaje podría molestar al paciente al pasar por la cicatriz que bordea el isquion. Fisioterapia en el amputado de miembro inferior En este vendaje utilizaremos dos vendas, una para el prevendaje (v. figura 15-2) y la otra para el vendaje. A continuación colocaremos la calceta de algodón. Con la primera venda empezaríamos sin tensión, en la raíz del muñón de proximal, dando un par de vueltas para sujetarla. Continuaremos dando vueltas en diagonal hasta el extremo distal, tapando laterales pero sin solapar mucho las vueltas, para evitar tensión. Con la segunda venda empezaríamos de distal a proximal, formando la espiga con presión decreciente, cerrando bordes distales para evitar efecto ventana, que podría provocar estasis venoso. El vendaje terminará con unas vueltas de sujeción pélvica (v. figura 15-3). 15 Amputación supracondílea Figura 15-2 Prevendaje de muñón femoral. Amputación infracondílea Colocando la calceta de algodón, comenzamos por encima de los cóndilos, de proximal a distal, con presión decreciente de distal a proximal, salvando relieves óseos. Cuando estos sean muy prominentes o el paciente esté extremadamente delgado, se protegerá la espina de la tibia y la superficie de la rótula con algodón sintético. Con pacientes en época de crecimiento óseo evitaremos hacer la espiga en laterales, para evitar valgo o varo por desequilibrio óseo. Figura 15-3 Vendaje de muñón femoral. Amputación de Syme y transmetatarsiana © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. El vendaje sigue las mismas pautas que los anteriores. Teniendo en cuenta que el muñón en la intervención se cubre con partes blandas, habrá que proteger la piel y los relieves óseos. Fisioterapia respiratoria, ya que el uso de la prótesis aumenta el consumo de oxígeno, a la vez que la respiración abdominal diafragmática es relajante. Enseñar volteos en la cama y transferencias de peso. ENTRENAMIENTO PREPROTÉSICO Musculatura a potenciar según amputación Abarca desde que comienza el tratamiento en el gimnasio de fisioterapia hasta la colocación de la prótesis. Objetivos: prevenir actitudes viciosas, moldear el muñón, potenciar la musculatura conservada y del lado amputado y de miembros superiores, conseguir la máxima independencia. Tratamiento: técnicas de cinesiterapia activa resistida o asistida de la musculatura del tronco, principalmente abdominales, rectos, oblicuos. Técnicas de flexibilidad en columna vertebral. Al potenciar la musculatura estamos haciendo propiocepción, ya que, al contraer, movemos a nivel distal, por lo que se aumentan las aferencias propioceptivas. Ejercicios de equilibrio y marcha pendular en paralelas y delante de un espejo de integración corporal (v. figura 15-4). Hemipelvectomía Los músculos a potenciar corresponden al miembro conservado, miembros superiores y residuales del tronco y son: • Dorsal ancho. • Abdominales conservados. • Tríceps braquial. • Glúteo mayor. • Pelvitrocantereos. • Cuádriceps. • Tríceps sural. • Musculatura de pie y dedos. Desarticulación coxofemoral • Abdominales. • Paravertebrales. 125 Prótesis, ortesis y ayudas técnicas • Tríceps braquial. • Cuadrado lumbar. Amputación supracondílea • Glúteo mayor. Para evitar flexo de cadera, este músculo sustituye al cuádriceps, y en prótesis con rodilla libre es necesario para hacer la extensión, tras el apoyo del talón. • Glúteo mediano. Es el responsable de la estabilidad lateral. Su potenciación impide la claudicación del lado protésico. • Aductores. Impiden la actitud en abducción del muñón femoral. • Cuadrado lumbar. Es el agonista en el despegue y elevación de la prótesis. • Pelvitrocantéreos, abdominales y paravertebrales. Amputación infracondílea • Musculatura del tronco. • Isquiotibiales. • Cuádriceps. • Glúteo mayor. Amputación transmetatarsiana • Dorsiflexores del pie. Amputación de dedos y de retropié • Técnicas propioceptivas, siempre que la cicatriz lo permita. Preparación del muñón Para evitar que la piel del muñón esté sudorosa y se adhiera a las paredes del encaje usaremos polvos de talco en toda la superficie del muñón. Cuando no podemos introducir todo el muñón en el encaje y anteriormente no ha ocurrido, pensaremos que ha existido un fallo en el vendaje del muñón. Colocaremos la venda bien ajustada durante media hora y lo volveremos a intentar. Colocación de la prótesis por el fisioterapeuta El paciente tibial se colocará sentado, el femoral de pie con las manos en las paralelas, y el fisioterapeuta seguirá la siguiente secuencia: • Quitar la válvula de la prótesis. • Colocar la vaina de nailon desde la ingle y sacando el cabo final por el orificio de la válvula. Introducir el muñón en la prótesis colocando la • prótesis un poco adelantada. Para evitar que rote la prótesis se palpará el tendón de los aductores. • El fisioterapeuta pedirá al paciente que cargue sobre la prótesis a la vez que tira del cabo de la vaina hasta introducir por completo el muñón. • Cuando el muñón esté dentro de la prótesis, desplazarla hacia atrás para colocarla al lado de la otra. • Nos aseguramos de que tanto el isquion como el tendón de los aductores estén en su sitio. Si todo está correcto, colocaremos la válvula de la prótesis. COLOCACIÓN DE LA PRÓTESIS Los primeros días será el fisioterapeuta quien coloque la prótesis, asegurándose de que el muñón ha entrado por completo en el encaje. Posteriormente se le enseñará al paciente o a algún familiar la técnica de colocación. Es importante que antes de finalizar el tratamiento el paciente o algún familiar aprendan la técnica si queremos un buen resultado y no que sólo sirva para enseñársela a los amigos APRENDIZAJE DE LA MARCHA Las técnicas de entrenamiento han de adaptarse y dependen del estado general del paciente. Con los siguientes ejercicios de aprendizaje se ha comprobado un resultado satisfactorio en un período de 4 a 8 semanas, evidentemente haciendo adaptaciones para las necesidades de cada paciente: • El amputado deberá familiarizarse con la prótesis, recibiendo nuevas sensaciones y controlando el equilibrio. • Con la prótesis colocada dentro de las paralelas, espejo enfrente para la integración corporal, pies separados, comenzará a repartir la carga desde la prótesis hasta el miembro contralateral. • Cambios de apoyos del lado amputado al conservado y viceversa, manteniendo la posición horizontal de la cintura escapular y la pélvica. • Cambios de apoyos hacia delante y hacia atrás. • Balanceo hacia delante y hacia atrás. Con este ejercicio el paciente toma conciencia del peso de la prótesis y de la fuerza que debe realizar para desplazarla. Figura 15-4 Marcha péndula. 126 hasta haber aprendido la anterior. Marcha fuera de paralelas Cuando estén aprendidos todos los pasos anteriores, empezaremos la marcha hacia delante dentro de paralelas: Cuando el paciente ha conseguido una marcha segura dentro de paralelas con dos bastones se sigue fuera. Durante esta etapa se siguen corrigiendo defectos. El fisioterapeuta acompañará al paciente, para darle confianza y para evitar caídas. • Posición de partida: bipedestación, mano Escaleras, rampas y obstáculos derecha adelantada (codo en extensión), pie izquierdo adelantado, rodilla protésica extendida, cintura escapular rotada (hombro derecho adelantado), cintura pélvica rotada (cadera derecha retrasada), paralelas situadas a la altura de ambos trocánteres, mirada al frente. • Avance del miembro inferior derecho a la vez que el miembro superior izquierdo y las cinturas escapular y pélvica rotan en sentido contrario. • Avance con el miembro amputado y siguiendo la misma secuencia anterior. • Cuando se haya dominado la marcha en paralelas se pasará a la marcha con bastón, es decir, una mano en la paralela y la otra en el bastón, y luego continuaremos con la marcha con dos bastones dentro de paralelas para vencer el miedo. Esta fase se considera el final del tratamiento en el gimnasio de fisioterapia. Marcha dentro de paralelas Durante la deambulación insistiremos en los siguientes puntos: • La longitud de los pasos de ambos miembros debe ser igual. • Evitar la inclinación del tronco hacia delante, y la mirada al suelo. © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. • Evitar la abducción de la prótesis. • Hacer el aprendizaje por etapas, no pasar a la siguiente Subir escaleras • Elevar primero el pie conservado y ponerlo sobre el primer peldaño; cargar sobre la misma pierna. • Estirar la cadera y la rodilla protésica. • Estirar la cadera y la rodilla conservada y poner el pie protésico al lado del conservado. • Usará la baranda con una mano y con la otra llevará el bastón. El amputado infracondíleo subirá indistintamente tanto con la pierna protésica como con la conservada (v. figura 15-6). Bajar escaleras • Colocar el talón del pie protésico sobre el borde del escalón, con la suela fuera del peldaño. • Mover la pelvis y el tronco hacia delante cambiando la carga sobre la prótesis. Mantener la rodilla en extensión. • Cuando el pie conservado esté adelantado, permitimos a la rodilla protésica bajar y llevamos el pie conservado al peldaño de abajo. • Desarrollaremos un patrón armónico de movimiento. Figura 15-5 Colocación de la prótesis femoral. 127 15 carga flexionar la rodilla protésica; movimiento de flexión del muñón sin desplazar la pelvis ni el pie protésico de su posición, despegando sólo un poco el talón del pie protésico (v. figura 15-5). Fisioterapia en el amputado de miembro inferior • Control de rodilla libre. Pies separados, repartiendo la Prótesis, ortesis y ayudas técnicas Figura 15-6 Amputado femoral subiendo escaleras. El amputado deberá ser capaz de subir y bajar escaleras sin apoyo de baranda, sólo con bastones. ◗ Rampas • Subir ◗ Adelantar la pierna conservada. ◗ Doblar la rodilla protésica y oscilar la prótesis hacia delante. ◗ Colocar la prótesis en el suelo con un paso más corto de lo normal, empujar hacia atrás con el muñón para mantener la estabilidad de la rodilla. ◗ El paso protésico más corto compensa la flexión dorsal y hace más fácil cambiar la carga directamente sobre la prótesis. ◗ Si la rampa es muy inclinada o el paciente tiene debilidad muscular, llevará siempre primero el pie conservado y colocará el protésico al lado. Bajar • ◗ Hacer con el pie protésico un paso más corto del normal. Cuando el talón toque el suelo, empujar 128 atrás con el muñón, para mantener la estabilidad de la rodilla. Cambiar carga sobre la prótesis; cuando la pierna conservada pueda restablecerse y relajar el muñón, permitir a la rodilla protésica doblar y restablecer la conservada. Obstáculos Se pueden utilizar dos métodos: el frontal, que se utiliza para obstáculos de poca altura, y el lateral, cuando abordamos obstáculos de más altura. • Método frontal ◗ ◗ ◗ Se colocará de frente al obstáculo con la punta del pie protésico separado del mismo entre 5 y 8 cm. Cargar sobre el miembro inferior conservado. Flexionar la cadera del miembro inferior protetizado y avanzar con la prótesis hasta conseguir salvar el obstáculo. ◗ ◗ © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Fisioterapia en el amputado de miembro inferior ◗ Flexionar la cadera del miembro inferior protésico fuertemente para salvar el obstáculo y caer con el pie al otro lado del mismo. Al golpear con el talón, realizar una extensión del muñón para bloquear la rodilla. Pasar el miembro inferior conservado por encima del obstáculo. 15 Cuando el talón contacta con el suelo, realizar una extensión del muñón fuerte para bloquear la rodilla. ◗ Pasar el miembro inferior conservado por encima del obstáculo. Método lateral • ◗ Se coloca lateralmente al obstáculo, quedando el miembro inferior protésico junto al mismo a una distancia entre 10 y 15 cm. ◗ 129 16 Seguimiento del amputado protetizado de miembro inferior © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Ramón Zambudio Periago El paciente amputado necesita los servicios sanitarios toda su vida. Necesitará revisiones periódicas por parte del médico y del técnico ortopédico. Con relativa frecuencia aparecerán complicaciones en el muñón debido a las cargas y fricciones a las que está sometido en los pacientes portadores de prótesis y, aunque tenga la suerte de no presentar complicaciones en el muñón, la prótesis sufre un desgaste por el uso que requerirá una revisión periódica. Además, en componentes protésicos continuamente están surgiendo nuevos avances que habrá que ir introduciendo de forma progresiva en la prótesis. Durante el primer año después del alta son más frecuentes los problemas, porque el muñón continúa perdiendo volumen y son necesarios ajustes periódicos del encaje. El paciente debe aprender a convivir con su prótesis, y hasta que lo consiga surgirán problemas de adaptación y de mantenimiento de la prótesis. Una vez pasado este período, una revisión anual debería ser suficiente. En condiciones normales requerirá un cambio de la prótesis cada 3 o 4 años. A continuación se exponen los problemas que refieren con más frecuencia los amputados. SENSACIÓN DE MIEMBRO FANTASMA Y DOLOR FANTASMA En primer lugar es necesario diferenciar sensación de miembro fantasma de dolor fantasma. La sensación de miembro fantasma se refiere a percepciones no dolorosas del miembro amputado por parte del paciente; clínicamente son percibidas de una forma parecida a la sensación presente en la boca después de una anestesia local para una intervención dental. Son muy frecuentes en el período inmediato a la intervención (80%-90%) y con el tiempo van disminuyendo de intensidad progresivamente, hasta llegar a desaparecer en la mayoría de las ocasiones en los primeros meses después de la amputación. Excepcionalmente, estas sensaciones pueden persistir toda la vida y el paciente debe aprender a convivir con ellas porque no le producen ningún dolor. La sensación de miembro fantasma aparece con más frecuencia en la porción distal del miembro (mano o pie) que en la proximal. La percepción que tienen de la extremidad ha provocado en ocasiones caídas en amputados que se levantan por la noche con la sensación de tener sus dos miembros conservados. En el dolor fantasma el paciente sí tiene percepción de dolor más o menos intenso de todo o parte del miembro amputado; puede describir su dolor como sensación de calambre, presión dolorosa o quemazón. Este dolor plantea un problema, porque en ocasiones son dolores intensos que no ceden con los analgésicos habituales. El dolor fantasma está presente aproximadamente en el 5% de los amputados de miembro inferior. Más del 60% de los pacientes amputados han experimentado en alguna ocasión este dolor [1]. Sus causas en la actualidad son desconocidas, existiendo múltiples teorías sobre sus orígenes [2]. El dolor puede aparecer des- 131 Prótesis, ortesis y ayudas técnicas pués de algún estimulo local en el muñón o por cambios de posición del mismo. Se han propuesto diversos tratamientos médicos para el dolor fantasma: analgésicos, amitriptilina, gabapentina, nemantina, TENS y toxina botulínica. No existe evidencia demostrada sobre la eficacia de estos tratamientos. En un ensayo clínico, Robinson y cols. [3] no encuentran diferencias entre la amitriptilina y el placebo en el dolor fantasma. Nikolajsen [4], en otro ensayo clínico, encuentra que la gabapentina administrada en los 30 días posteriores a la amputación no reduce la incidencia ni la intensidad del dolor. En un nuevo ensayo, Maier [5] afirma que la nemantina no es útil en el tratamiento del dolor fantasma crónico. en las partes blandas circundantes, sobre todo cuando el muñón está sometido a las presiones que le provoca el encaje. En los niños se produce un fenómeno parecido, que se llama sobrecrecimiento del muñón óseo, que llega a producir perforaciones en la piel. El tratamiento en principio es conservador, intentando disminuir las presiones del encaje en esta zona; si con esto no es suficiente, se debe derivar a cirugía para su extirpación. DOLOR DE MUÑÓN Dolor en la zona distal del muñón: Cuando el paciente refiere dolor localizado en el muñón puede ser debido a una mala adaptación del encaje o a un problema específico del muñón; este último lo vamos a distinguir porque el dolor aparece sin necesidad de ponerse la prótesis de forma espontánea o al palpar el muñón. Las causas más frecuentes de este tipo de dolor son: • Muñón reducido de tamaño. En los primeros meses Neuroma Los neuromas se producen por un intento frustrado de reparación del nervio seccionado en el acto quirúrgico de la amputación. Los neuromas son más frecuentes en los pacientes jóvenes, donde el nervio seccionado reacciona con una hipertrofia, mientras que en los pacientes de edad avanzada se produce una atrofia del nervio [6]. Una de las técnicas que se utilizan para prevenir los neuromas es traccionar el nervio antes de seccionarlo con el bisturí para que el cabo terminal quede más alto y más resguardado de estímulos externos. El diagnóstico del neuroma se hará fundamentalmente por la clínica: dolor localizado a punta de dedo en el muñón, al palpar el neuroma el paciente puede sentir sensaciones como de descargas eléctricas. En caso de duda se puede confirmar el diagnóstico con ECO o RNM [7]. Existen diversas alternativas de tratamiento que se pueden intentar; ninguna garantiza la curación, pero deben probarse antes de la intervención quirúrgica [8]: son la electroterapia y las infiltraciones con anestésicos. Distrofia simpático-refleja Se caracteriza por alteraciones del sistema nervioso autónomo que provoca alteraciones vasomotoras con cambios de coloración, temperatura de la piel y sobre todo dolor, en forma de hiperpatía. El diagnóstico se puede hacer radiográficamente, encontrando una osteoporosis en el muñón óseo; pero es más precisa la gammagrafía ósea en tres fases, que nos dará el diagnóstico definitivo. Los tratamientos propuestos son TENS, AINE, calcitonina, antidepresivos y anticonvulsivantes. En casos extremos se puede llegar a la simpatectomía. Osteomas en muñón Se trata de la formación de espículas óseas en el extremo distal del muñón óseo que provocan presiones y molestias 132 CAUSAS DE DOLOR EN EL MUÑÓN RELACIONADAS CON LA ADAPTACIÓN MUÑÓN-ENCAJE EN AMPUTADOS TIBIALES después de la amputación, el muñón pierde volumen debido a la atrofia muscular y a la desaparición del edema posquirúrgico. Cuando esto ocurre, el muñón se cuela demasiado en el encaje y provoca un aumento de presión en el extremo distal que hace aparecer dolor en esta zona. Se puede solucionar poniendo rellenos en paredes del encaje interno o colocando calcetas en el muñón para aumentar su volumen. Si con esto no es suficiente, será necesario confeccionar un encaje nuevo. • Piel adherida al hueso. Cuando la cicatriz está situada en el borde anteroinferior del muñón y si el proceso de cicatrización no ha sido el correcto, se pueden producir adherencias entre la piel de esta zona y el hueso subyacente. Se intentará el tratamiento con masajes de despegamiento de la cicatriz, aliviando la presión del encaje en esta zona, almohadillando el encaje o evitando en lo posible el movimiento de «pistonaje» del muñón. En casos extremos quizá sea necesaria una revisión quirúrgica del muñón. • El extremo inferior del muñón óseo tibial no ha sido debidamente biselado. Para evitar que el borde anteroinferior de la tibia lesione las partes blandas, es necesario biselarlo en el momento de la intervención quirúrgica, dejando una forma roma en lugar de la forma angulada que se produce al cortar perpendicularmente el hueso. Cuando este detalle no se ha tenido en cuenta al realizar la amputación, es frecuente que aparezcan molestias en esta zona, incluso se puede llegar a romper la piel. Como tratamiento puede almohadillarse bien esta zona del encaje y liberar de presiones durante el rectificado del positivo esta zona. La última solución sería la revisión quirúrgica. • El extremo distal del peroné queda más bajo que el de la tibia. Para conseguir una forma redondeada del muñón distalmente es necesario cortar el peroné a un nivel ligeramente superior (2 cm) que la tibia. Si no se ha hecho así, se puede intentar liberar la presión de esta zona, con almohadillados, o en último extremo la revisión quirúrgica. CAUSAS DE DOLOR EN EL MUÑÓN RELACIONADAS CON LA ADAPTACIÓN MUÑÓN-ENCAJE EN AMPUTADOS FEMORALES distal del muñón óseo. Se intentará disminuir las molestias aliviando las presiones de esta zona durante el rectificado del positivo o colocando el encaje en ligera flexión. • También son frecuentes las molestias en esta zona al inicio del aprendizaje de la marcha con prótesis. Para poder avanzar con la prótesis y flexionar la rodilla, el muñón tiene que ejercer una gran presión sobre el encaje en esta zona. Esto es inevitable, y lo normal es que con el tiempo se desensibilice esta zona y desaparezcan las molestias. Dolor en la zona distal del muñón Es probable que el muñón haya reducido de tamaño y se cuele demasiado en el encaje. La solución será poner rellenos en las paredes interiores del encaje. Si con esto no es suficiente, tomar nuevas medidas y confeccionar un encaje nuevo. Dolor en la ingle En los amputados femorales, la ingle es la zona donde con más frecuencia van a referir sus molestias al colocarse la prótesis. Las causas pueden ser varias: • Cuando en el ángulo anterointerno del encaje no existe © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. un hueco para alojar los músculos aductores. Será necesario modificar esta zona del encaje. • Cuando el borde superointerno del encaje está muy elevado. Este borde debe quedar a la misma altura de la meseta isquiática o con una ligera tendencia descendente hacia delante. • Borde superointerno del encaje mal acabado. Biselar y/o almohadillar este borde. • Borde superointerno del encaje muy bajo. Subir altura o hacer encaje nuevo. • Diámetro mediolateral del encaje reducido. Hacer encaje nuevo. PROBLEMAS DÉRMICOS EN EL MUÑÓN Los problemas dérmicos del muñón son frecuentes en los amputados de miembro inferior que utilizan prótesis. Estos problemas aparecen porque la piel del muñón está expuesta a unas condiciones no habituales, como rozamientos, aumentos de presión, aumento de la humedad y contacto con materiales sintéticos que se utilizan en la fabricación de los encajes. No existen en la bibliografía científica muchos estudios donde se hable de la prevalencia de este problema, únicamente aparece un estudio [9] que dice que la prevalencia de problemas dérmicos en los amputados de más de 65 años se cifra en el 16%. Acroangiodermatitis Clínicamente se caracteriza por máculas o placas de violáceas a marrones, que generalmente están causadas por una insuficiencia venosa crónica, pero cuando aparecen en la piel del muñón son debidas a la succión que provocan las válvulas de los encajes que crean una presión negativa entre el fondo del encaje y el muñón (v. figura 16-1). Esto crea una alteración en la circulación y una proliferación de pequeños vasos. Dolor en el abdomen bajo al sentarse Dermatitis alérgica de contacto Cuando el paciente amputado es muy obeso y con un abdomen péndulo, al sentarse le va a molestar el borde superior de la pared anterior del encaje. Es difícil solucionar este problema porque si se baja altura de este borde el encaje se va a descolgar y será necesario poner un medio de suspensión extraordinario con fajas especiales o correajes. Habrá que pensar en esta posibilidad cuando aparece una lesión dérmica en la piel del muñón acompañada de picor al colocar el primer encaje o con el cambio de encaje. Las lesiones dérmicas consisten en ampollas de pequeño tamaño rodeadas de un halo eritematoso. Antiguamente, cuando los encajes estaban fabricados en madera o en pieles naturales, este tipo de dermatitis eran raras; más tarde, con la aparición de los plásticos, aumentaron espectacularmente este tipo de complicaciones. Últimamente, con la aparición de los encajes de silicona, se pensó que disminuirían estas complicaciones, por las características no alérgicas de la silicona, pero se han descrito dermatitis de contacto con encajes de silicona tipo ICEROSS porque llevan algún componente que produce esta reacción [10]. El tratamiento consistirá primeramente en identificar el material que ha provocado la dermatitis para retirarlo de la prótesis y en segundo lugar curar la dermatitis con tratamiento tópico a base de corticoides. Dolor en isquion En los pacientes delgados pueden aparecer molestias en el isquion durante la marcha con la prótesis. Para solucionarlo se puede poner un almohadillado en la meseta isquiática. Dolor en la zona anterodistal del muñón Igual que ocurría en los amputados tibiales, esta es una zona donde aparecen molestias con mucha frecuencia. Las causas pueden ser: • Por una técnica quirúrgica deficiente que no ha conseguido un buen almohadillado de la extremidad 133 16 alineado con excesiva flexión o el pie está alineado en talo se ocasiona un aumento de las presiones en la zona anterodistal del muñón. La solución en estos casos será cambiar la alineación protésica. Seguimiento del amputado protetizado de miembro inferior • Mala alineación de la prótesis. Cuando el encaje está Figura 16-1 Acroangiodermatitis. Prótesis, ortesis y ayudas técnicas Penfigoide ampolloso El penfigoide ampolloso es una enfermedad de patogenia autoinmune caracterizada por la aparición de lesiones ampollosas subepidérmicas (v. figura 16-2). En estos pacientes se da la presencia de autoanticuerpos contra el antígeno del penfigoide ampolloso, que es un componente de la membrana basal epidérmica. Dichos anticuerpos son capaces de activar la vía del complemento, que es un elemento esencial en la fisiopatología del penfigoide ampolloso. La localización en el muñón puede ser inducida por el fenómeno Köbner, que consiste en el desarrollo de estas lesiones en piel previamente normal que ha estado sometida a algún traumatismo; en el muñón, este traumatismo serían las fuerzas ejercidas por el encaje de la prótesis. El diagnóstico se hará con biopsia del borde de la ampolla [11]. Hiperplasia epidérmica Existen varios tipos de hiperplasia epidérmica: • Hiperplasia verrugosa: muestra múltiples pápulas verrucosas de forma irregular (v. figura 16-3). Se cree que la hiperplasia verrucosa está producida por un edema crónico del muñón que puede ocurrir cuando la porción distal del muñón no apoya en el encaje. También hay autores que la asocian a un virus, aunque esta patogenia parece menos probable. • Quiste epidermoide: aparece con mucha frecuencia en los amputados. Las localizaciones típicas son la ingle en los amputados femorales y el hueco poplíteo en los amputados tibiales. La causa parece ser una invaginación de la queratina de la epidermis. Las fuerzas de fricción y de presión parecen jugar un papel importante en el origen de estos quistes. El tratamiento se realiza con lociones de urea al 10% para rebajar la capa de queratina. Al originarse no suelen estar infectados, pero posteriormente se suelen colonizar con estafilococos o estreptococos, dando lugar a una foliculitis o forúnculos. Foliculitis o forúnculos Se dan con más frecuencia en los varones por tener la piel grasa y abundantes folículos pilosos. Se localizan con más frecuencia en las zonas donde el muñón está sometido a roces con el borde del encaje (ingle y hueco poplíteo). Para evitarlos se recomienda una higiene cuidadosa diaria tanto del muñón como del encaje, utilizando jabones bactericidas. El tratamiento se hace con antibióticos: mupirocina en forma tópica o amoxicilina mas ácido clavulánico por vía oral. Úlceras en el muñón La mayoría de las amputaciones de miembro inferior tienen una causa vascular, y una gran parte de ellas están asociadas a diabetes, lo que provoca una disminución del trofismo de la piel. Si a esto le añadimos las presiones que tiene que soportar la piel durante la deambulación con la prótesis, se entiende que esta es una de las complicaciones que se presenta con más frecuencia en el amputado. Suele aparecer en zonas cercanas a la cicatriz por tratarse de una piel más debilitada o coincidiendo con los bordes del encaje (v. figura 16-4). Cuando aparecen habrá que revisar en primer lugar el encaje, que en la mayoría de las ocasiones es el causante de la aparición de las úlceras. Además de modificar el encaje será necesario dejar de utilizar el encaje durante unos días y realizar lavados con agua y jabón y aplicar, después del secado, povidona yodada dos veces al día. FRACTURAS EN AMPUTADOS DE MIEMBRO INFERIOR Las caídas en los amputados ocurren con bastante frecuencia por distintas razones. En un estudio realizado por Figura 16-2 Penfigoide ampolloso. 134 16 © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Kulkarni y cols. [12] se encontró que el 58% de los pacientes con amputación unilateral y el 27% de los pacientes con amputación bilateral recordaban al menos una caída en los últimos 12 meses. El riesgo mas grande al sufrir una caída es la presentación de una fractura. Es una complicación que puede tener cierta complejidad al resolverla. Las fracturas se producen por caídas en el 80% y un 20% por accidentes de trafico (las fracturas se producen la mayoría de las veces por caídas cuando los pacientes no están utilizado la prótesis). La osteoporosis más o menos intensa presente en los muñones óseos tiene una gran influencia en la presentación de estas fracturas. También interviene el brazo de palanca, que se crea en una caída entre el muñón óseo y el encaje. La fabricación de encajes tibiales con articulaciones metálicas en rodilla unidas a corselete de muslo no parece influir en que el riesgo de fractura disminuya. Entre el 80% y el 100% de las fracturas de muslo son tratadas con métodos conservadores, mientras que entre el 70% al 90% de las fracturas de cadera se tratan con cirugía. Después de la formación del callo de fractura el 97% de los pacientes con amputación tibial y el 82% de los pacientes con amputación femoral pueden volver a utilizar la prótesis [13]. ARTROSIS DE RODILLA EN EL MIEMBRO CONSERVADO La mayoría de los amputados traumáticos terminan deambulando con una prótesis colocada durante muchos años. Esta marcha no puede ser nunca similar a la fisiológica y siempre van a tener algunas desviaciones de la normalidad, como aumento del gasto energético, disminución de la velocidad de marcha, aumento del tiempo de apoyo y aumento de la carga en el miembro sano [15]. Está demos- LA SEXUALIDAD EN EL AMPUTADO DE MIEMBRO INFERIOR Cada vez se le concede más importancia a la sexualidad en los discapacitados. En un estudio [14] realizado sobre 60 amputados de miembro inferior (39 hombres y 21 mujeres) después de darles el alta y conseguir la independencia en la marcha con la prótesis, encontraron que entre los hombres el 77% disminuyó la frecuencia de su actividad sexual, mientras que en las mujeres esto solamente ocurrió en el 38%. En los hombres, la disminución de la frecuencia fue más intensa en los hombres solteros que en los casados y también fue mayor en los amputados femorales que en los tibiales. No hubo diferencias significativas en otros aspectos de la sexualidad. Figura 16-4 Muñón ulcerado. 135 Seguimiento del amputado protetizado de miembro inferior Figura 16-3 Hiperplasia verrucosa. Prótesis, ortesis y ayudas técnicas trado que el aumento de la carga en las articulaciones puede contribuir al desarrollo de artrosis en adultos de mediana edad [16]. Por tanto, parece lógico pensar –y así lo confirman algunos estudios [17]– que en el miembro conservado de los amputados de miembro inferior pueden aparecer síntomas de artrosis de forma precoz. Además, el riesgo de artrosis depende del nivel de amputación; así, se ha observado que el 63% de los amputados femorales presentan signos de artrosis en la rodilla conservada comparado con el 41% de los amputados tibiales y el 21% en el grupo control. OSTEOMAS EN MUÑÓN La osificación heterotópica en el muñón se produce con más frecuencia en las amputaciones traumáticas. Muchas de estas osificaciones son asintomáticas. Cuando provocan molestias en el muñón se pueden tratar con descargas puntuales de la zona o con modificaciones del encaje. Cuando no es posible aliviar las molestias será necesaria una revisión quirúrgica del muñón. BURSITIS DE MUÑÓN Las bursitis son debidas a la inflamación de cavidades llenas de líquido ubicadas cerca de las articulaciones en donde los tendones o los músculos pasan por encima de las protuberancias óseas. En los amputados de miembro inferior las localizaciones más frecuentes son la cabeza del peroné, la rótula, la meseta tibial y las extremidades distales de la tibia y el peroné. Generalmente se producen por la presión y el roce que provocan encajes mal adaptados sobre estas zonas. En caso de duda diagnóstica se puede recurrir a la ECO o a la RNM para más seguridad. Para su tratamiento suele ser suficiente dejar de utilizar la prótesis durante unos días y modificar el encaje para evitar el roce en la zona afectada. BIBLIOGRAFÍA 1. Gallagher P, Allen D, Maclachlan M. Phantom limb pain and residual limb pain following lower limb amputation: a descriptive analysis. Disabil Rehabil. 2001; 23(12): 522-30. 136 2. Melzack R, Wall PD. Pain mechanisms: a new theory. Science 1965; 150 (699): 971-9. 3. Jensen MP. Robinson LR, Czerniecki JM, Ehde DM, Edwards WT, Judish DA, Goldberg ML, Campbell KM, Smith DG. Trial of amitriptyline for relief of pain in amputees: results of a randomized controlled study. Arch Phys Med Rehabil 2004; 85(1):1-6. 4. Nikolajsen L, Finnerup NB, Kramp S, Vimtrup AS, Keller J, Jensen TS. A randomized study of the effects of gabapentin on postamputation pain. Anesthesiology 2006; 105(5):1008-15. 5. Maier C, Dertwinkel R, Mansourian N, Hosbach I, Schwenkreis P, Senne I, Skipka G, Zenz M, Tegenthoff M. Efficacy of the NMDA-receptor antagonist memantine in patients with chronic phantom limb pain--results of a randomized double-blinded, placebo-controlled trial. Pain 2003; 103(3):277-83. 6. Hill SC, Baker AR, Barton NW, Wexler LH, Scott LJ. Sciatic nerve: paradoxic hypertrophy after amputation in young patients. Radiology1997;205(2):559-62. 7. Martinet N, Foisneau-Lottin A, Henrot P, Paysant J, Blum A, André JM. [MRI and leg stump neuroma]. Ann Readapt Med Phys 2001;44(9):600-7. 8. Barberá J, Albert-Pampló R. Centrocentral anastomosis of the proximal nerve stump in the treatment of painful amputation neuromas of major nerves. J Neurosurg. 1993;79(3):331-4. 9. Chan KM, Tan ES. Use of lower limb prosthesis among elderly amputees. Ann Acad Med Singapore 1990;19(6):811-6. 10. Baptista A, Barros MA, Azenha A. Allergic contact dermatitis on an amputation stump. Contact Dermatitis 1992;26(2):140-1. 11. Brodell RT, Korman NJ. Stump pemphigoid Cutis. 1996; 57(4):245-6. 12. Kulkarni JR. Mobility after lower-limb amputation.Br J Surg. 1996; 83(1):134. 13. Bowker JH, Rills BM, Ledbetter CA, Hunter GA, Holliday P. Fractures in lower limbs with prior amputation. A study of ninety cases.J Bone Joint Surg Am. 1981;63(6):915-20. 14. Reinstein L, Ashley J, Miller KH. Sexual adjustment after lower extremity amputation.Arch Phys Med Rehabil. 1978; 59(11):501-4. 15. Czerniecki JM. Rehabilitation in limb deficiency. 1. Gait and motion analysis.Arch Phys Med Rehabil. 1996; 77(3 Suppl):S3-8. 16. Robbins S, Waked E, Krouglicof N. Vertical impact increase in middle age may explain idiopathic weight-bearing joint osteoarthritis. Arch Phys Med Rehabil. 2001; 82(12):1673-7. 17. Kulkarni J, Adams J, Thomas E, Silman A. Association between amputation, arthritis and osteopenia in British male war veterans with major lower limb amputations. Clin Rehabil. 1998; 12(4):348-53. 17 Introducción a las prótesis de miembro superior Ángel Fernández González © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. INTRODUCCIÓN El miembro superior es una unidad anatómico-funcional compleja en la que la mano ejecuta sus múltiples funciones en cualquier punto del espacio que tenga a su alcance. Además, la gran variedad y amplitud de movimientos del antebrazo y del brazo –que recuerda al de una grúa– complementan de manera especial la prensión y las funciones sensoriales que caracterizan a la mano. La importancia de la mano en la evolución humana es extraordinaria y se considera como la herramienta más perfecta y versátil de la naturaleza (v. figura 17-1). Desde el momento en que los homínidos desarrollaron la marcha bípeda, las manos se liberaron de las tareas de la locomoción y se fueron especializando en las de manipulación. Para poder conseguirlo, el tamaño de la palma y la de los dedos se redujo y el dedo pulgar se hizo oponible a todos y cada uno de ellos. La mano se convirtió así en un instrumento de alta precisión, capaz de coger con suavidad determinados objetos, agarrar con fuerza otros y fabricar herramientas cada vez más complejas. La adquisición de esa mano plurifuncional influyó ciertamente en el desarrollo y en la evolución del cerebro, pues contribuyó a que se crearan muchas interconexiones nerviosas que sirvieron a su vez para poder ejecutar otras actividades manuales de mayor grado de dificultad; según los antropólogos, así se explicaría la relación que existe entre el tamaño y la complejidad del cerebro humano y la actividad realizada con las manos en los primeros períodos de la evolución del homo sapiens [1,2]. Las funciones básicas de la mano son tres: función motora, sensitiva y comunicativa. Gracias a la función motora disponemos de una pinza muy eficaz para agarrar objetos con una amplia variabilidad de posibilidades dependiendo de la velocidad y de la fuerza de movimiento que se ejecute. Figura 17-1 La mano humana es una herramienta perfecta y versátil. 137 Prótesis, ortesis y ayudas técnicas Esta función de prensión no solamente contempla la posibilidad de agarrar objetos, sino que abarca otros aspectos importantes, como la capacidad de alcanzarlos, de transportarlos y de poder soltarlos en cualquier momento. La función sensitiva de la mano nos permite relacionarnos con el entorno que nos rodea, ya que gracias al sentido del tacto recibimos información tanto de la textura como de la temperatura y de otras características de los objetos que manipulamos. Por último, la función comunicativa es una herramienta básica en la forma de interactuar con nuestros semejantes. En la comunicación humana, los movimientos de nuestras manos constituyen una parte esencial del leguaje no verbal y acompañan a nuestras palabras para enfatizar la expresión verbal. Incluso, en algunas ocasiones, el movimiento de las manos puede sustituir a las palabras, como por ejemplo en el caso del lenguaje manual de los sordos. Además, a través de las manos, el ser humano es capaz de expresar sus diferentes sentimientos, pudiendo transmitir actitudes de bondad, de cariño, de coraje, de ira, de autoridad, etc. Por tanto, se puede decir que las manos sienten, mandan, temen, sufren, se alegran, se entristecen según el estado anímico del ser humano y nos permiten realizar la gran mayoría de las principales actividades que nos distinguen de las otras especies animales [3]. La amputación de miembro superior representa aproximadamente entre un 5%-10% del total de las amputaciones de extremidades y la mayoría de ellas se deben a una etiología traumática por accidente de tráfico o por accidente laboral. Otras causas menos frecuentes son por deformidad congénita, por enfermedad tumoral o, más raramente, por infecciones o quemaduras graves. Si tenemos en cuenta el papel tan exquisito de la mano, es fácil entender que su pérdida no solamente tiene una repercusión física evidente, sino también unas consecuencias psicológicas que en algunos casos pueden llegar a ser incluso más importantes. La gran implicación emocional se debe a que se afecta la propia imagen del individuo tanto en su proyección interna (cómo se ve el propio paciente) como en su proyección externa, es decir, en el entorno social que le rodea (cómo lo ven los demás). Por tanto, las prótesis de miembro superior van a intentar disminuir en lo posible el daño o la discapacidad provocada por la amputación. Sin embargo, es tan difícil «copiar» técnicamente el brazo de una persona, que existirá siempre una discrepancia entre lo que el amputado desea y lo que realmente le ofrece la prótesis. Esta diferencia es más evidente en los amputados de miembro superior que en los de miembro inferior, y es mayor cuanto más alto es el nivel de amputación [1,3]. son alcanzables al 100% y será cada paciente quien establezca su propia meta [3]. De acuerdo a su estructura se distinguen dos sistemas de prótesis: el sistema exoesquéletico, cuyos elementos tienen una estructura externa, y el endoesquéletico, formado por unos elementos o módulos fácilmente intercambiables que se cubren con una espuma blanda que hace el papel de funda cosmética (v. figuras 17-2 y 17-3). Desde el punto de vista de la función, las prótesis de miembro superior se clasifican en dos tipos: prótesis pasivas y prótesis activas (v. tabla 17-1). Las primeras no realizan, de forma activa, ningún tipo de movimiento, mientras que las prótesis activas son capaces de realizar un movimiento de pinza para agarrar y soltar objetos. El principal papel de la prótesis pasiva es restaurar la apariencia estética del segmento ausente, aunque sin excluir algún papel más funcional o instrumental, como poder apoyar o sujetar objetos. Estas prótesis se fabrican en distintos materiales como silicona, PVC (cloruro de polivinilo) y uretano. Actualmente existen en el mercado productos que copian con extraordinaria precisión detalles como venas, pecas u otras manchas de la piel que consiguen imitar fielmente el aspecto de la extremidad sana. A la hora de elegir el material también es importante conocer determinadas características, como la conservación, la calidad, el realismo y el precio, que varía según las casas comerciales. Por norma general son muy bien aceptadas por el paciente, aunque es preciso renovarlas periódicamente debido al deterioro que sufren con el uso y el paso del tiempo. Las prótesis activas son las que realizan un movimiento distal en forma de prensión para poder agarrar o soltar un objeto. Según sea la fuente de energía empleada para que este movimiento se active, se distinguen tres tipos: las prótesis mecánicas o cinemáticas, las prótesis mioeléctricas y las prótesis híbridas. Las primeras utilizan un movimiento corporal y las segundas un control eléctrico, mientras que las prótesis híbridas combinan ambos aspectos y se utilizan en las amputaciones por encima del codo en las que el codo protésico se activa mecánicamente y el dispositivo terminal se activa por medio del control eléctrico [3]. TIPOS DE PRÓTESIS Las prótesis de miembro superior tienen un doble objetivo: por una parte sustituir la función perdida (prensión) y por otra conseguir una buena apariencia estética. Aunque son muy claros estos objetivos, no siempre en la práctica 138 Figura 17-2 Prótesis modular de miembro superior. (Por cortesía de Otto Bock.) Figura 17-3 Prótesis modular con funda cosmética acabada. Componentes © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Los componentes principales de una prótesis de miembro superior son el encaje, el sistema de suspensión, la fuente de energía-sistema de control, la articulación intermedia y el dispositivo terminal [3,4]. Encaje Es el componente más importante de una prótesis ya que está en contacto directo con el muñón y debe estar perfectamente adaptado a la forma del mismo. Esto implica que tiene que ser bien tolerado por el paciente y que no debe impedir o dificultar la movilidad de la articulación correspondiente. Entre el muñón y el encaje puede existir un contacto total o parcial y su forma varía según el nivel de amputación. Tabla 17-1 Tipos de prótesis de miembro superior Pasivas Estéticas Instrumentales Activas Mecánicas o cinemáticas Mioeléctricas Híbridas Fuente de energía-sistema de control Este sistema es el encargado de activar la prótesis y puede hacerse a través de un movimiento corporal o por medio de un sistema eléctrico. Ambos sistemas pueden mover tanto el codo como el dispositivo terminal. Las prótesis mecánicas (body-powered, en la bibliografía inglesa) utilizan como fuente de energía la muscular del propio paciente. Llevan unos arneses o correas para la sujeción de la misma de forma que, al realizar un movimiento corporal (normalmente se trata de la antepulsión del hombro), el amputado provoca la tracción de un cable que es el que consigue abrir el dispositivo terminal. Si se deja de tensionar este cable (al cesar el movimiento corporal) entonces el dispositivo terminal se cierra. En los casos de los codos protésicos activos, para las amputaciones por encima de codo, se utiliza un cable distinto y un movimiento corporal también distinto. Las prótesis de control eléctrico incorporan unos electrodos alojados en la pared interna del encaje protésico que están en contacto directo con la piel del muñón. Estos sensores son los encargados de recoger una señal muscular, obtenida mediante la contracción muscular del muñón, y transformarla en una señal eléctrica que activa un pequeño motor responsable de abrir la mano o la pinza de la prótesis. Por su propio diseño, este sistema no requiere el uso de correajes externos, lo que supone una ventaja considerable a la hora de analizar la comodidad de las prótesis. Para las amputaciones de brazo, el funcionamiento de los codos eléctricos se hace con unos sensores distintos a los que activan la mano. La existencia de estos dos sistemas básicos no necesariamente representa una dicotomía, pues hay suficiente número de personas que usan y prefieren uno o ambos tipos, que respaldan perfectamente la idoneidad de ambos diseños protésicos. Las características diferenciales de los dos sistemas se recogen en la tabla 17-2. 139 17 Introducción a las prótesis de miembro superior Sistemas de suspensión Sirven para sujetar la prótesis al cuerpo y son un factor clave en la biomecánica y en la función de las prótesis de miembro superior. Con una buena suspensión, el amputado de miembro superior puede moverse libremente y puede sostener un peso sin miedo a «perder» la prótesis. Existen dos formas de suspensión: interna o autosuspensión o endosuspensión y externa o exosuspensión. El sistema de la autosuspensión está garantizado, por el propio encaje: unas veces porque el encaje se moldea perfectamente alrededor de la anatomía ósea del muñón y otras porque se utilizan unos materiales o dispositivos que consiguen esa buena adherencia entre el muñón y el encaje (sistema 3S: socket-supension-silicone). La otra forma de suspensión o exosuspensión es la que utiliza medios externos, como los correajes o los arneses de distinto diseño. Una condición necesaria para cualquier tipo de suspensión es que debe resultar cómoda para el paciente o al menos tolerable, pues de lo contrario el paciente abandonará tarde o temprano la prótesis. Prótesis, ortesis y ayudas técnicas Tabla 17-2 Características de las prótesis activas de miembro superior Tipo de prótesis Ventajas Desventajas Prótesis mecánicas Peso reducido No dependencia a energía exógena Fabricación sencilla Escasas averías Mantiene el tono muscular Buen feed-back No existe movilidad en muñeca Incomodidad con arneses Prótesis mioeléctricas Buena potencia prensora Fácil manejo Dependen de energía exógena Mal feed-back Peso más elevado Revisiones periódicas Precio caro; no financiadas por Seguridad Social en casos de afectación unilateral Articulación intermedia El nivel de amputación determina el número de articulaciones interpuestas (hombro, codo, muñeca). Pueden ser articulaciones pasivas que se mueven y se fijan en una posición determinada con ayuda de la otra extremidad o bien activas que se mueven gracias a un mecanismo mecánico o eléctrico. Dispositivo terminal Es el componente que reemplaza la función de la mano. Los hay pasivos o activos (v. figuras 17-4 y 17-5). Los dispositivos pasivos pueden tener forma de mano –con un papel fundamentalmente estético– o bien pueden ser una pieza inerte, normalmente hecha de distintas formas (aro, semiaro, martillo…), que utiliza el amputado para ayudarse a llevar a cabo determinadas actividades manuales. Los dispositivos activos son los utilizados tanto en las prótesis mecánicas como en las mioeléctricas y tienen la forma de mano o de pinza-gancho. Las manos de ambos sistemas son muy parecidas tanto en el aspecto cosmético como en el funcional, pues las dos son capaces de realizar la pinza tridigital (entre el dedo pulgar, el índice y el dedo medio). Sin embargo, la pinza-gancho, en su aspecto externo, se diferencia perfectamente según sea la de una prótesis cinemática o la de una mioeléctrica. En las prótesis mecánicas la pinza es de tipo terminolateral y consta de dos piezas aceradas curvadas –en forma de gancho–, una de las cuales es fija y la otra móvil, que se accionan gracias a la tensión de un cable. En la pinza eléctrica los dos «dedos» en forma de pinza son simétricos y forman una pinza terminoterminal. Aceptación versus abandono de las prótesis de miembro superior La mayor o menor aceptación, incluido el rechazo, en las prótesis de miembro superior se debe a distintas causas, que varían con cada paciente. No existe un listado de variables que hagan predecir, con cierta seguridad, el grado de aceptación que tienen estos tratamientos. Sin embargo, se 140 sabe que entre los factores que incentivan el uso de la prótesis están el logro de la independencia en las actividades cotidianas, la posibilidad de volver al trabajo o la de practicar las aficiones que realizaba antes de la amputación o porque el amputado consiguiera una mejoría estética. Por el contrario, entre los factores que interfieren o influyen negativamente en la aceptación protésica destaca el que el paciente tenga unas expectativas muy altas con los resultados al pretender que la prótesis sustituya casi al 100% a su extremidad perdida [5-7]. Presente y futuro En los últimos años han aparecido novedades que incorporan los avances realizados en el campo de la tecnología de los materiales. Los materiales flexibles (derivados de la silicona) han hecho posible nuevos diseños de encaje que consiguen adaptarse mejor al muñón y por tanto aumentar la comodidad y la suspensión de las prótesis. Si antes estos materiales eran de uso exclusivo para el sistema cinemática, actualmente también pueden emplearse con las prótesis bioeléctricas, al contar con electrodos especiales que pueden fijarse a la silicona [8-9]. Para mejorar la integración de la prótesis en el cuerpo nace la técnica de la oseointegración, que consiste en la inserción de un tornillo de titanio en el extremo óseo del muñón para permitir una perfecta unión con la prótesis. Es una técnica bien desarrollada en la extremidad inferior, pero todavía no está exenta de riesgos. Otra técnica que sirve para mejorar la suspensión de las prótesis por encima del codo es el implante subfascial en forma de T (SISA: subfascical implant supported attachment), que consiste en colocar a nivel de la sección del húmero unos cóndilos artificiales que sirven para sujetar la prótesis y cuyo objetivo es similar al empleado hace años con la técnica de osteotomía anguladora de Marquardt. El trasplante de mano ha sido un sueño del hombre desde hace mucho tiempo y ha cobrado actualidad en tiempos recientes. El primer trasplante de mano fue realizado en Francia en 1998, aunque 2 años después el paciente pidió a Figura 17-5 Dispositivo terminal tipo pinza-gancho. (Por cortesía de Otto Bock.) los médicos que se la retiraran. Debido al tipo de intervención se deben establecer muy bien los criterios para su realización, pues además de la obligación de tomar fármacos inmunodepresores durante toda la vida se añade el impacto psicológico que conlleva al verse y funcionar con «algo extraño» perteneciente a otra persona. Sin embargo, si se elige bien el candidato, puede abrir en el presente unas esperazas enormes. El primer trasplante llevado a cabo en España fue el de dos manos y lo realizó el doctor Pedro Cavadas en Valencia a finales de 2006 a una mujer de 46 años que había sufrido la amputación traumática de ambos antebrazos en su juventud. Un año y medio después los resultados son satisfactorios y el mismo cirujano ha tenido la ocasión de realizar otros dos trasplantes. Recientemente han aparecido manos bioeléctricas con cinco dedos que se mueven y se doblan de forma autónoma, imitando el movimiento natural de la mano humana, y pueden agarrar cualquier objeto independientemente de su textura, forma o volumen. El mejor conocimiento del sistema nervioso y de las tecnologías de la información y de la comunicación junto con los de la robótica ha abierto la esperanza de poder alcanzar en un futuro cercano la solución a los problemas planteados por la pérdida de la extremidad superior. En junio de 2005 el Instituto de Rehabilitación de Chicago (EE. UU.) presentó el brazo biónico. La idea, que se aplicó en un amputado llamado Jesse Sullivan, consiste en una prótesis de brazo que se controla con los músculos del pecho y se activa con los nervios transferidos desde el muñón a la zona pectoral al estar en contacto con unos sensores o electrodos del brazo biónico. Cuando el amputado piensa en cerrar la mano, el nervio encargado de este movimiento provoca una contracción en su pecho que es recogida por los sensores que se encargan de dar la orden a la mano protésica. Ya no tiene que contraer un determinado músculo para dirigir la prótesis, ahora sólo tiene que pensar en agarrar un vaso y lo agarra: es el sueño de la integración total del hombre y la máquina. BIBLIOGRAFÍA 1. Baumgartner RF. Upper extremity amputation and prosthetics. J Rehabil Res Dev 2001; 38: vii-x. 2. Esquenazi A. Amputation rehabilitation and prosthetic restoration. From surgery to community reintegration. Disabil Rehabil 2004; 26: 831-6. 3. Prat J. Guía de uso y prescripción de productos ortoprotésicos a medida. Valencia, Instituto Biomecánico de Valencia, 1999. 4. Escuela Médica de Posgraduados. Protésica de la extremidad superior. Universidad de Nueva York. 1973. 5. Biddiss EA, Chau TT. Upper limb prosthesis use and abandonment: a survey of the last 25 years. Prosthet Orthot Int 2007; 31: 236-57. 6. Datta D, Selvarajah K, Davey N. Functional outcome of patients with proximal upper limb deficiency-acquired and congenital. Clin Rehabil 2004; 18: 172-7. 7. Dudkiewicz I, Gabrielov R, Seiv-Ner I, Zelig G, Heim M. Evaluation of prosthetic usage in upper limb amputees. Disabil Rehabil 2004; 26: 60-3. 8. Light CM, Chappell PH, Hudgins B, Engelhart K. Intelligent multifunction myoelectric control of hand prostheses. J Med Eng Technol 2002; 26: 139-46. 9. Supan TJ. Active functional prostheses. Hand Clin 2003; 19: 185-9. Para consultar en Internet http://www.emedicine.com/pmr/prosthetics.htm http://www.medschool.northwestern.edu/depts/repoc/ http://www.oandp.org/jpo/ http://www.amputee-coalition.org/ 141 Introducción a las prótesis de miembro superior 17 © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Figura 17-4 Dispositivo terminal tipo mano. (Por cortesía de Otto Bock.) 18 Prótesis en amputaciones de mano y antebrazo © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Ángel Fernández González La amputación del miembro superior origina una discapacidad funcional y de índole psicológico que la rehabilitación protésica trata de disminuir en lo posible (v. figura 18-1). Para prescribir una prótesis de miembro superior es muy importante realizar previamente una buena valoración que nos permita conocer las expectativas del paciente y poder dar así una información realista acerca de las distintas opciones terapéuticas existentes [1,2]. Los resultados para cada paciente dependen, en primer lugar, del nivel o de la extensión de la amputación y, en segundo lugar, del tipo de prótesis que haya elegido, bien sea una prótesis de tipo funcional o bien se trate de una prótesis estética. En términos generales, y desde el punto de vista funcional, existe cierta relación entre la opción de no utilizar prótesis y el nivel de amputación más distal. También puede ocurrir esto en algún caso de deficiencia congénita en la que el amputado ha compensado esa discapacidad desarrollando otras habilidades u otras capacidades residuales con el muñón, las cuales le hacen prescindir de la ayuda de una prótesis. Si el amputado prefiere una solución cosmética, hoy en día se dispone de manos y dedos con un extraordinario parecido a la extremidad contralateral que se fabrican con elastómeros de silicona que se colorean y copian fielmente el tono de la piel [3]. PRÓTESIS EN AMPUTACIÓN PARCIAL DE MANO Para la construcción de una prótesis funcional en la amputación parcial de mano se aplican normalmente principios básicos de la ortésica y de la protésica. Dependiendo del nivel de amputación se elige una ayuda que cubra las necesidades del amputado, pero teniendo en cuenta que nunca será de manera absoluta o permanente. A continuación se exponen los siguientes niveles y sus soluciones ortoproté- Figura 18-1 Muñón de antebrazo. 143 sicas: amputación exclusiva del dedo pulgar, la amputación de los dedos conservando el pulgar y la amputación transmetacarpiana o carpiana [4,5]. Prótesis, ortesis y ayudas técnicas Amputación del dedo pulgar Afortunadamente, la amputación del pulgar es rara (v. figura 18-2). Si falta todo el pulgar, la solución protésica pasa por la confección de un encaje en resina que abraza la parte dorsal y palmar de la mano y que se sujeta convenientemente por medio de unas correas o cintas de velcro alrededor de la palma. Sobre el encaje se añade un dedo cosmético semirrígido en forma de pulgar. Si la amputación es parcial, la conservación de un muñón falángico no suele plantear problemas de función. Amputación de dedos conservando el dedo pulgar Si se elige la opción funcional se deberá confeccionar una ortoprótesis especial, que consiste en un encaje en material termoplástico o en resina que se prolonga en forma de pala para que el movimiento del dedo pulgar al oponerse a dicha pala pueda realizar una pinza eficaz (v. figura 18-3). Otras veces este dispositivo ortésico se diseña de manera especial e individualizada para que el amputado pueda llevar a cabo alguna tarea concreta de trabajo, de ocio o deportiva. La solución estética se suele hacer con un guante que cubre toda la mano (v. figura 18-4), aunque si se conserva parte de las falanges proximales se pueden adaptar unos dedos cosméticos, a modo de dedales, que van unidos a estos muñones digitales gracias a unos adhesivos especiales o a la interposición de anillos u otros adornos que los fijan [3]. Amputación transmetacarpiana o carpiana La conservación de una paleta metacarpiana o carpiana deja una mano con una aceptable superficie táctil. Normalmente el amputado suele sacar mucho partido a la articulación de la muñeca, que le sirve, por ejemplo, para transportar bolsas o ayudarse en otras tareas más complejas. Por este motivo en alguno de estos casos no se suele emplear prótesis (v. figura 18-5). La solución funcional que se aplica varía dependiendo de si se conserva o no el dedo pulgar. Si hay dedo pulgar, Figura 18-2 Amputación única y completa del dedo pulgar. 144 Figura 18-3 Solución protésica funcional en la amputación total de dedos pero conservando el dedo pulgar. se confecciona una ortesis especial con un diseño parecido al utilizado en los casos de la amputación de los cuatro últimos dedos. Si se cuenta con parte de las falanges proximales se pueden aprovechar estos pequeños muñones para poder adaptar sendos dediles en material termoplástico que sirven para hacer la pinza (v. figura 18-6). Si no se conserva el pulgar, la prótesis funcional da resultados muy pobres debido a que la confección del encaje provoca un alargamiento excesivo y antiestético de la mano. Además, para conseguir que el encaje se sujete bien es habitual que se recurra a ampliarlo por encima de la muñeca, lo que representa aún más inconvenientes. La solución cosmética, como en los casos anteriormente descritos, es muy adecuada y consiste básicamente en un guante cosmético con los dedos rellenados por dentro. Figura 18-4 Solución protésica estética en un caso similar al de la figura 18.3. Figura 18-5 Muñón carpiano de origen congénito que utiliza los esbozos digitales y la flexión de muñeca para la ejecución de actividades. PRÓTESIS EN AMPUTACIÓN DE ANTEBRAZO Y MUÑECA Técnicas quirúrgicas Como principio general en las amputaciones de la extremidad superior se debe intentar conservar la mayor longitud posible de la extremidad, pues existe una relación significativa entre los niveles de amputación más proximales y una función más deficitaria [6]. Amputación transmetacarpiana Se forma un colgajo cutáneo palmar largo y dorsal corto de tal manera que la cicatriz quede en el plano dorsal y a continuación se disecan en dirección proximal hasta el nivel de sección ósea. Una vez identificados los tendones de los músculos flexores y de los extensores de la muñeca se liberan sus inserciones, se cortan y se dejan retraídos en el antebrazo. Posteriormente se visualizan los nervios media- Desarticulación transcarpiana Se forma un colgajo cutáneo palmar largo y otro dorsal corto y se levantan los colgajos cutáneos, el tejido subcutáneo y la fascia en dirección proximal a la articulación radiocarpiana. Una vez identificados los nervios mediano, cubital y radial, se estiran suavemente en dirección distal para luego cortarlos. A nivel proximal se cortan los tendones para permitir que se retraigan hasta el antebrazo. Amputaciones del antebrazo Con vistas a conseguir una mejor cicatrización del muñón se prefiere que la amputación se realice en la unión del tercio medio con el tercio proximal. Se forman dos colgajos cutáneos simétricos anterior y posterior (la longitud de cada uno debe ser más o menos igual a la mitad del diámetro del antebrazo) para luego replegarlos junto al tejido subcutáneo y a la fascia profunda proximal, próximos a la sección del hueso. A continuación se pinzan y se ligan las arterias radial y cubital antes de cortarlas y, una vez identificados los nervios radial, cubital y mediano, se estiran suavemente y se cortan para que se retraigan lejos del extremo del muñón. Se seccionan transversalmente los músculos un poco por debajo del nivel óseo, cuyos bordes se liman para evitar irritaciones. Se cierra la fascia profunda con suturas reabsorbibles finas y con sutura no reabsorbible se cierran los bordes de la piel y se deja un drenaje por debajo de la fascia. © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Aspectos históricos Figura 18-6 Prótesis digitales para hacer pinza adaptadas en muñones falángicos de una desarticulación metacarpofalángica. A lo largo de la historia, el ser humano ha estado expuesto a sufrir distintas mutilaciones a causa de accidentes, de enfermedades, por deformidades de nacimiento o por conflictos bélicos que ha compensado con las prótesis para intentar restituir la función y la apariencia de la extremidad ausente [7]. Es muy difícil determinar la evidencia más antigua que se tiene sobre las amputaciones de mano o de las distintas prótesis, pues en muchos casos es necesario acudir a la paleoantropología o a las represtaciones en pinturas rupestres. A este respecto, han aparecido manos mutiladas en España, Francia o México con una antigüedad de más de 35.000 años. La primera mención de una prótesis de mano fue hecha por Plinio el Viejo, que escribió acerca de Marcus Sergius, un general romano que participó en la 2.ª Guerra Púnica, que había sufrido una amputación de su mano derecha y utilizaba una mano de hierro. 145 18 Prótesis en amputaciones de mano y antebrazo no y cubital y los finos filamentos del nervio radial, que una vez estirados se cortan al nivel más proximal que se pueda. En cuanto a los vasos, se realiza la sección y la ligadura de la arteria radial y de la cubital proximal al nivel deseado. A continuación se cortan los huesos con una sierra, se liman los bordes rugosos para finalmente cerrar el tejido subcutáneo y la piel del extremo del muñón con puntos sueltos de material no reabsorbible y opcionalmente se coloca un drenaje. Prótesis, ortesis y ayudas técnicas La Edad Media representa una época anodina en cuanto a los avances médicos, a pesar de que en esta época los efectos de las guerras y de las enfermedades fueron muy devastadores. Con el Renacimiento, las distintas prótesis tenían la apariencia de la armadura y, aunque eran muy pesadas, servían para sujetar una espada o una lanza. Un ejemplo bien conocido fue el del caballero imperial franco Götz von Berlichingen (1480-1562), que había perdido la mano por un tiro de cañón y utilizaba una mano artificial de hierro, con la que continuó luchando y que hoy podemos contemplar en el Museo de Hornberg en Alemania (v. figura 18-7). También ha quedado registrado que el almirante otomano Barbarroja, que luchó contra los españoles durante el reinado de Carlos I, tenía una mano protésica de hierro. El peso de estas manos de hierro variaba entre 500 y 850 gramos, y el control de los movimientos dependía de la otra mano. Normalmente el dedo pulgar era rígido y los dedos estaban soldados a un cilindro metálico que giraba sobre un eje transversal para permitir la flexión de los mismos. La gran contribución a la cirugía de la amputación y al mundo de la técnica protésica se debe a Ambrosio Paré (1510-1590), que fue un barbero-cirujano del ejército francés que, entre otras tareas, se encargaba de hacer sangrías y cirugías menores. Reintrodujo la técnica de la ligadura de grandes vasos, lo que permitió que se abandonara la cauterización directa de la herida quirúrgica con aceite hirviendo o con hierro candente. Fue el primer autor que se preocupó de dar un contenido científico a la amputación al elegir el mejor nivel posible de amputación y se le considera como el fundador de los principios modernos de la amputación. A él se debe la primera desarticulación de Figura 18-7 Mano de hierro que perteneció al caballero imperial Götz. 146 codo. El interés que mostraba en el seguimiento de los pacientes a los que realizaba alguna amputación le llevó a dirigir la construcción de las primeras prótesis tanto del miembro superior como del inferior. En los siglos XVII y XVIII la mayoría de las prótesis seguían siendo pesadas, pero gradualmente su función mejoraba. Hacia el final del siglo XVIII Gavin Wilson, en Edimburgo, fabricó una mano capaz de sujetar un cuchillo o un tenedor y que con un aditamento especial podía sujetar una pluma. Es en el siglo XIX cuando aparecen las manos de cuero, que tratan de combinar por primera vez un papel funcional con una mejor apariencia estética. A finales del siglo XIX se introdujo la técnica de la cineplastia. Esta idea fue concebida por Vanghetti para los mutilados de la guerra de Italia y Abisinia en 1897. En las amputaciones de mano procedía a despegar parte del músculo bíceps para formar un «túnel» por el que pasaba el sistema de control de la prótesis cinemática y de esta forma se transmitía directamente la fuerza que movía la prótesis. Años después de la I Guerra Mundial esta intervención alcanzó una gran difusión gracias a las novedades quirúrgicas introducidas por Sauerbruch en Alemania. Con la llegada del siglo XX el problema de la amputación y de la prótesis fue abordado bajo una perspectiva diferente. El valor funcional del muñón alcanzó más protagonismo e interés y se introducen mejores procedimientos para tratar el periostio, para dejar menos tejidos blandos en la parte distal del muñón, y en general hubo un significativo avance en la técnica quirúrgica. La I Guerra Mundial trajo tras de sí un gran número de soldados amputados, y por primera vez los gobiernos se preocuparon de asistir a estos combatientes una vez acabada la guerra. El primer centro de rehabilitación dedicado exclusivamente a amputados se creó en Roehampton (Gran Bretaña) en 1915 y en este país se aseguró que todos los amputados tuvieran dos prótesis y que el mantenimiento y la renovación de las mismas corriera a cargo del estado durante toda la vida del amputado. Pronto llegaría la gran depresión económica, que repercutió muy negativamente en la industria protésica, en la que no hubo un nuevo impulso hasta después de la II Guerra Mundial. Más adelante se desarrolla la llamada intervención de Krukemberg, que consiste en la «falangización» del cúbito y del radio para conseguir la prensión (v. figura 18-8) al separar quirúrgicamente estos dos huesos. Se utilizó mucho en Europa después de la II Guerra Mundial entre los pacientes ciegos y con ella se conseguía una pinza muy eficaz. En EE. UU., ya después de la última contienda mundial, se reconoce la importancia del problema planteado por los amputados y se crean varios centros asistenciales dedicados a ellos donde se hace de manera integral la cirugía, la rehabilitación y el diseño y desarrollo de las prótesis. Un hecho muy relevante a partir de 1960 fue la aparición de un gran número de malformaciones y amputaciones congénitas debidas a la talidomida, lo que significó un nuevo acicate para el desarrollo de las prótesis. Es el tiem- 18 suspensión. Esta buena suspensión y estabilización dentro del encaje permite realizar el movimiento de pronosupinación de manera segura, lo cual es sin duda un aspecto funcional muy positivo. Otras veces, para evitar que el «ensanchamiento» distal del muñón dificulte su introducción en el encaje, se abre una ventana de expansión en la pared que facilita su colocación y después se cierra con la ayuda de correas o de cintas de velcro (v. figura 18-9). Figura 18-8 Pinza ósea de la intervención de Krukemberg. po de las prótesis movidas por energía externa (neumática, eléctrica, hidráulicas, sonoras) que han significado un importante avance en el caso de las prótesis mioeléctricas y que han conseguido una gran funcionalidad y aceptación por parte de los amputados a la espera de las innovaciones que aporten los nuevos diseños biónicos. Componentes protésicos Las prótesis por debajo del codo se componen de: encaje, sistemas de suspensión, fuente de energía-sistema de control, articulación de muñeca y dispositivo terminal [5,8]. © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Encaje Es el elemento capital de la prótesis, por el que se une al muñón. Ha de estar bien diseñado y debe adaptarse perfectamente a la anatomía del muñón sin causar rozaduras o restricciones a la movilidad de la articulación situada por encima. Si no es así, además de resultar incómodo y mal tolerado, restará eficacia a la función de la prótesis. Su forma varía según el nivel de amputación [9,10]. El tipo de encaje más indicado es el llamado tipo Khun o tipo Münster. Los doctores Hepp y Khun, de la Universidad de Münster (Alemania), fueron los primeros en introducir el concepto de endosuspensión o autosuspensión en los encajes para la prótesis por debajo del codo a mediados de los años cincuenta. La forma especial del encaje hace que se mantenga perfectamente unido al muñón del antebrazo sin la necesidad de utilizar arneses o correajes externos. El encaje se coloca en una flexión aproximada de 20º-30º y rodea al olécranon y a los epicóndilos humerales. La pared anterior tiene una ligera escotadura para liberar el tendón del bíceps braquial y así permitir una flexión del codo suficiente para poder acercar la prótesis a la boca (v. figura 18-10). Con alguna variación, este diseño es el que sigue en vigor actualmente. En todo caso, es importante recordar que la prótesis debe estar sujeta de manera segura, pero a la vez ha de llevarse confortablemente y nunca se deberá maximizar o priorizar la movilidad residual del codo a expensas de disminuir el principio de una buena suspensión. Para los casos con muñón muy corto se utiliza un encaje partido o doble en el que el encaje interior rodea al muñón y el encaje exterior sirve para acoplar la articulación de muñeca y el dispositivo terminal. Desarticulación de muñeca y muñones largos de antebrazo Sistemas de suspensión La suspensión es el elemento que asegura que el muñón y la prótesis estén perfectamente unidos. Existen dos tipos: endosuspensión y exosuspensión [5,8]. Este es un nivel de amputación que crea un muñón muy largo, por lo que cuando se adapta la prótesis se provoca obligatoriamente un aumento de longitud antiestética en comparación con la extremidad sana, algo que, en algunos casos, puede ser un motivo suficiente para que el amputado rechace la prótesis. Sin embargo, la ventaja que presentan estos muñones largos es la facilidad para su estabilización dentro del encaje y que permiten que la parte proximal del encaje no tenga que superar la articulación del codo, con lo que no se produce ningún tipo de limitación a su movilidad. Otro aspecto positivo a tener en cuenta es que se conserva el movimiento de pronosupinación, que, dada su importancia funcional, será necesario preservar a la hora de construir la prótesis. En el caso de la desarticulación de muñeca, el muñón es largo y más ancho en su extremo distal al resaltar la apófisis estiloides del radio. Al confeccionar el encaje se debe moldear cuidadosamente en su parte distal y aprovechar este relieve óseo como punto de referencia para sujetar firmemente la prótesis al muñón, lo que representa un plus de Figura 18-9 Prótesis mecánica con encaje por debajo del codo con ventana y mano funcional para la desarticulación de muñeca. 147 Prótesis en amputaciones de mano y antebrazo Nivel transradial Prótesis, ortesis y ayudas técnicas Figura 18-10 Detalle de la pared anterior del encaje tipo Khun o Münster con el brazalete. Figura 18-11 Articulaciones externas en prótesis mecánicas con gancho en un paciente con amputación bilateral de antebrazos. La primera, también llamada autosuspensión, es la que se hace gracias al propio encaje sin necesidad de recurrir a los correajes, los arneses u otros medios auxiliares externos. Y se logra gracias a la forma especial del encaje (caso del tipo Khun) ya descrito anteriormente o por distintos mecanismos de succión, como son las válvulas de succión o las fundas de silicona y dispositivos de cierre como es el sistema 3S (suspensión-succión-silicona), que tanto éxito tiene entre los amputados de miembro inferior. La suspensión externa o exosuspensión, además de sujetar la prótesis, sirve también como sistema del control muscular en las prótesis cinemáticas. Para sujetar se emplean articulaciones externas y para dirigir el control muscular, los arneses. Las articulaciones unen el encaje a un brazalete tricipital y pueden ser de material flexible o rígido. Las articulaciones flexibles (a modo de tiras de cuero o metal ligero) se utilizan en caso de que los muñones sean largos, con la finalidad de proporcionar una mayor estabilidad al conjunto muñón-prótesis, sobre todo cuando se hacen movimientos de pronosupinación. Por el contrario, en los muñones cortos, que tienen una capacidad prácticamente nula de pronosupinación, se opta por las articulaciones rígidas para dar una mayor estabilidad a la prótesis. Estas articulaciones rígidas que están fabricadas en metal pueden ser monocéntricas o policéntricas dependiendo de si el punto de rotación es único o variable (v. figura 18-11). También existen otras articulaciones especiales, que son las llamadas «multiplicadoras», que se usan con los encajes partidos o dobles empleados en los casos de muñones cortos que tienen limitación para la flexión del codo. Los arneses se dirigen al hombro contralateral y rodean a la axila en forma de lazo, y no solamente actúan como sistema de suspensión, sino que sirven además para sujetar el cable que va a activar el mecanismo de las prótesis cinemáticas. Existen varios sistemas de arneses; por su frecuencia, destacan el que tiene forma de ocho, el arnés con banda torácica y el arnés en forma de nueve. El arnés en forma de ocho es el más utilizado y se une directamente al encaje en la parte anterior por medio de una correa en Y invertida y por detrás por medio de un brazalete tricipital de cuero situado en el brazo. Este arnés sube por la cara anterior y por encima del hombro del lado de la amputación, cruza la espalda y rodea como un lazo al hombro contralateral para terminar otra vez en el brazalete en su cara posterior (v. figura 18-12). Este cruce del arnés en la espalda no debe apoyarse sobre la nuca, sino más cerca de la columna torácica, para no provocar incomodidad al paciente. El arnés con banda torácica se indica principalmente en los amputados que trabajan con pesos superiores a 20 kg y a los que queremos asegurar una buena suspensión de la prótesis para que esta no se desplace cada vez que tenga que cargar un peso. Consta de un brazalete tricipital y una hombrera del lado amputado a la que se une la correa o banda torácica que rodea todo el tronco. El arnés en forma de nueve consiste en un lazo que rodea al hombro contrario y se ancla en el encaje sin necesidad del brazalete o de la almohadilla tricipital, y aunque la suspensión no es del todo buena, su aplicación es más cómoda. 148 Fuente de energía-sistema de control La fuente de energía empleada para activar una prótesis varía según se trate de una prótesis mecánica o eléctrica [5,8]. Las prótesis mecánicas o cinemáticas utilizan como fuente de energía la producida por un movimiento articular, lo que en la bibliografía inglesa se conoce con el nombre de body-powered. Requieren del uso de correas o de arneses para sujetarse. A través de un movimiento corporal (normalmente se trata de la antepulsión del hombro o de la separación escapular) se tensiona un cable de acero inoxidable, que es el que consigue abrir el dispositivo terminal. Si se deja de tensionar este cable (al cesar el movimiento corporal) entonces el dispositivo terminal se cierra. Un extremo del cable se ancla en el arnés y el otro en el dispositivo terminal. Va dentro de un tubo flexible, por el que se desliza y que también le sirve de guía o canal para la transmisión de la fuerza. Este sistema de control, basado en el principio Bowden, hace posible la transmisión de © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Articulación de muñeca La articulación de muñeca sirve para acoplar el dispositivo terminal en la prótesis y para poder orientarlo en la posi- Figura 18-12 Sistemas de suspensión en forma de ocho. 18 Figura 18-13 Localización de los electrodos en la pared interior del encaje de las prótesis mioeléctricas. ción que convenga para realizar cualquier actividad. Gracias a la articulación de muñeca el amputado puede también intercambiar el tipo de dispositivo terminal que desee, pues muchos utilizan una pinza o una mano indistintamente y es muy conveniente que la muñeca permita intercambiarlos rápida y cómodamente. En el caso de las prótesis bioeléctricas, el movimiento de pronosupinación se origina en los mismos electrodos que abren y cierran la mano pero gracias a una contracción muscular distinta. En las prótesis mecánicas existen mecanismos de muñeca con una rotación pasiva de fricción que o bien el amputado mueve con la otra mano o bien se gira pasivamente al quedar el dispositivo terminal fijado contra una superficie dura o entre sus propios muslos. Otras muñecas disponen de un sistema de bloqueo que coloca al dispositivo distal en una posición fija elegida para trabajar y que resulta muy útil para prevenir las rotaciones inadvertidas a la hora de agarrar o transportar objetos. En casos de amputados bilaterales se dispone de articulaciones con un cierto grado de flexión para mejorar la autonomía de estos pacientes [5,8] Dispositivo terminal Su función básica es la prensión y su indicación depende de las necesidades o situaciones donde se desenvuelve cada paciente (laborales, domésticas o de ocio). Se distinguen tres categorías: la mano, la pinza-gancho y los dispositivos especiales. La mano, a su vez, puede ser inerte o pasiva o la que posee movilidad activa en los tres primeros dedos [5,8]. La mano pasiva es eminentemente estética y puede tener los dedos rígidos en semiflexión o bien los dedos flexibles que se pueden abrir o cerrar según la conveniencia del paciente con ayuda de la otra mano. Existen distintos modelos y tallas para los niños, las señoras o los caballeros, y su interior suele ser de espuma reforzada con un hilo acerado en los dedos. Externamente se cubre con un guante estético fabricado en PVC (cloruro de polivinilo) o en silicona con diferentes tonalidades de color para que se parezca lo más aproximadamente posible a la otra extremidad (incluso con venas o manchas o pecas). Aunque su 149 Prótesis en amputaciones de mano y antebrazo la fuerza desde el cuerpo del paciente hacia el dispositivo terminal, independientemente del ángulo de flexión en que se encuentra el codo. Este tubo flexible, que queda fijado entre el encaje y el brazalete tricipital, evita que el cable se deforme o se desplace durante los movimientos habituales del codo y hace que conserve la eficacia de la transmisión de la fuerza. Las prótesis mioeléctricas incorporan unos electrodos alojados en la pared interna del encaje protésico que entran en contacto directo con la piel del muñón (v. figura 18-13). Estos sensores se encargan de recoger una señal muscular que se obtiene por la contracción muscular del muñón y de transformarla en una señal eléctrica que, al activar un pequeño motor, hace que la mano o la pinza de la prótesis se abra o se cierre. Para abrirla se contrae un grupo muscular (p. ej., los extensores de muñeca) y para cerrarla se contraen los antagonistas. Esta fuente de energía no requiere el uso de correajes externos, lo que representa una buena ventaja en términos de comodidad de las prótesis [11,12]. Prótesis, ortesis y ayudas técnicas función principal es la estética-pasiva, el paciente puede utilizarla como sujeción o de apoyo en caso necesario (apoyo del papel durante la escritura, sujeción del paraguas, etc). Otras manos pasivas pueden fabricarse en fieltro, cuero o madera y a pesar de que son muy antiguas podemos, hoy en día, verlas todavía en nuestras consultas. Las manos activas, de acuerdo a la fuente de energía que empleen, pueden ser mecánicas o mioeléctricas. Ambos tipos tienen una apariencia externa similar muy estética y realizan una pinza tridigital (con el dedo pulgar, el índice y el medio) capaz de agarrar tanto objetos de forma cilíndrica como de pequeño tamaño. La pinza-gancho, aunque de aspecto estético bastante menos satisfactorio, es una herramienta muy funcional, pues permite una pinza lateral muy eficaz y de mucha fuerza. La pinza mecánica es de tipo terminolateral y consta de dos piezas aceradas curvadas –en forma de gancho–, una fija y otra móvil, que se recubren en su extremo de una goma o neopreno para sujetar mejor el objeto prendido. En la versión eléctrica los dos «dedos» en forma de pinza son simétricos y hacen una pinza terminoterminal. Otros dispositivos terminales especiales se fabrican específicamente para alguna actividad concreta que desee el amputado. Su forma es especial y pueden tener forma de gancho, de anillo o de semiaro o bien ser el utensilio doméstico que elija el amputado (cubiertos de comida, peine, cepillo de dientes). Ciertamente son muy útiles, pero su desventaja es que sólo sirven para cuando se ejecuta la actividad para la que fueron fabricados. Prescripción protésica. Ejemplos prácticos Para la indicación de las prótesis de miembro superior se ha de realizar una valoración previa en la que se tendrán en cuenta varios factores (v. tabla 18-1). Teniendo presente estos factores, y de acuerdo con el paciente, el médico prescriptor indicará la mejor solución protésica posible sin que la elección de una de las opciones anule a las otras, ya que el amputado puede utilizar un sistema diferente para cada actividad diferente. Las opciones protésicas van desde no usar la prótesis hasta preferir una prótesis estética-pasiva o bien a la de utilizar una prótesis activa o funcional (mecánica o mioeléctrica). Algunos amputados, bien sea por el nivel de amputación o por los problemas de adaptación con la prótesis, deciden Tabla 18-1 Factores determinantes en la prescripción de prótesis de miembro superior Nivel de amputación Estado del muñón Expectativas del paciente con la prótesis Condiciones laborales o aficiones del paciente Motivación y nivel cultural 150 no usarlas. En los primeros casos es recomendable aconsejar su uso de forma parcial para que el amputado se acostumbre poco a poco y vaya descubriendo su utilidad; si por el contrario, después de un tiempo, el paciente decide no proseguir con el tratamiento, no se deberá insistir. En las prótesis mecánicas los problemas de intolerancia suelen deberse al arnés de suspensión y al cable, por lo que ha de revisarse cuidadosamente este aspecto para asegurar una buena adaptación. Las prótesis eléctricas son las más avanzadas desde el punto de vista tecnológico. Los últimos modelos de manos son muy eficientes. Su prescripción en España está muy restringida debido a que el sistema público de prestaciones ortopédicas las contempla exclusivamente para aquellos casos que tengan amputadas ambas extremidades superiores. Como la prótesis eléctrica lleva un mecanismo ciertamente más complejo que el de las prótesis mecánicas, exige que el amputado debe tener la suficiente destreza y habilidad para su manejo, debe mantenerla en buen estado de conservación (pues precisa revisiones periódicas del motor y de las conexiones eléctricas) y debe alejarla de ambientes húmedos o con mucho polvo o suciedad. Casos clínicos Caso 1 Paciente de 52 años con una amputación de los cuatro últimos dedos de la mano derecha por traumatismo en accidente laboral que conserva el dedo pulgar. Profesión: albañil; hábito manual: diestro. Prescripción: prótesis estética realizada con un guante cosmético con cremallera al que se le rellenan los dedos con material esponjoso y lleva apertura para introducir el dedo pulgar. Para la ejecución de determinadas actividades y con fines funcionales también se le adaptó un encaje laminado de muñeca con paleta que permitía, gracias al movimiento de oposición del pulgar, hacer una pinza muy eficaz. En el seguimiento posterior el paciente estaba tramitando la jubilación y continuaba usando la prótesis estética, pero había abandonado la funcional (v. figura 18-4). Caso 2 Mujer de 19 años con una amputación parcial de mano izquierda (desarticulación carpo-metacarpiana) secundaria a una malformación congénita. Profesión: estudiante. Hábito manual: diestra. La paciente nunca ha llevado ningún tipo de prótesis. Los resultados funcionales son excelentes gracias al movimiento de flexión de la muñeca y del feed-back sensorial excelente de la paleta carpiana que conserva. Es autónoma para las actividades básicas de la vida diaria (v. figura 18-5). Caso 3 Mujer de 23 años con una amputación parcial de la mano izquierda (desarticulación carpo-metacarpiana) secundaria a malformación congénita. Profesión: cajera en grandes almacenes. Hábito manual: diestro. Prescripción: prótesis 18 estética consistente en un guante estético con relleno esponjoso de dedos. La paciente se muestra muy satisfecha con los resultados, aunque su utilización es parcial y discontinua en el tiempo tanto en las actividades laborales como de ocio. positivo terminal tipo mano estético-funcional o pinzagancho que el paciente intercambiaba según su preferencia. En el seguimiento ulterior se comprobó que había abandonado la mano estético-funcional y en su trabajo utilizaba la pinza-gancho a pleno rendimiento dada la eficacia y fuerza de la prensión que conseguía. Caso 4 Varón de 20 años con una amputación del antebrazo izquierdo (nivel de tercio proximal) debida a malformación congénita. Ha conseguido una buena adaptación y es capaz de desenvolverse sin prótesis con buenos resultados. Visto por primera vez en nuestra consulta de prótesis a la edad de 8 años, cuando su madre solicitó que se le adaptara una prótesis con motivo de su primera comunión. Prescripción: prótesis pasiva con encaje tipo Khun y mano estética. En el seguimiento posterior se constató que el niño desistió de seguir usando la prótesis. © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Caso 5 Varón de 63 años con amputación bilateral de ambos antebrazos (nivel de tercio medio) secundaria a un traumatismo por electrocución a la edad de 21 años; profesión actual: jubilado. Prescripción: prótesis mecánica con encaje por debajo de codo, pinza-gancho y sistema de suspensión en ocho. El encaje es partido y entre las dos partes se intercala una corona metálica o rodamiento que sirve para transmitir eficazmente el movimiento de pronosupinación al dispositivo terminal. Este encaje, que no supera la articulación de codo, se une por articulaciones flexibles a un brazalete tricipital (v. figura 18-14). Caso 6 Varón de 26 años con una amputación del antebrazo izquierdo por traumatismo en accidente de tráfico. Profesión: operario en granja avícola. Prescripción: prótesis mecánica con encaje tipo Khun, suspensión en ocho y dis- Caso 7 Varón de 37 años con una amputación bilateral traumática de ambos miembros superiores tras un accidente con maquinaria agrícola a la edad de 18 años. Nivel de amputación: desarticulación de hombro derecho y amputación transradial proximal izquierda. Profesión: maestro. Prescripción: prótesis híbrida en brazo derecho (codo mecánico y mano eléctrica) y prótesis mioeléctrica en antebrazo izquierdo con dos dispositivos terminales para intercambiar (mano y pinza Greifer). Después de varios años de evolución ha abandonado el uso de la prótesis funcional en el brazo derecho y de la pinza Greifer eléctrica. Actualmente utiliza prótesis estética en la extremidad derecha y el sistema mioeléctrico para la izquierda con gran satisfacción. Chequeo de las prótesis El chequeo de la prótesis del miembro superior sirve, entre otras cosas, para medir el grado de eficacia y de aceptación por parte del paciente. Una vez que nos aseguramos de que la prótesis indicada es la que vamos a chequear debemos analizar los distintos componentes para comprobar su buen funcionamiento [8]. Longitud y acabado estético La longitud de la prótesis es algo más corta. Con el codo flexionado a 90º, la parte más distal del dispositivo terminal caerá a la altura del dedo pulgar de la otra mano. El acabado estético se conseguirá gracias al color del guante 151 Prótesis en amputaciones de mano y antebrazo Figura 18-14 Prótesis con encaje partido e interposición de rodamiento para conseguir pronosupinación activa. Prótesis, ortesis y ayudas técnicas cosmético, que tiene que ser casi igual que el de la piel de la mano sana. Encaje El encaje ha de ser suficientemente estable y confortable para no provocar lesiones o irritaciones en el muñón. Para medir el grado de estabilidad hacemos que el amputado mantenga el codo extendido y con la prótesis hacia abajo aplicaremos una ligera fuerza que intente deslizar la prótesis hacia abajo o hacemos que el amputado cargue con un peso de entre 5-15 kg con el codo extendido. En ambos casos, el encaje se desplazará escasamente y no producirá heridas u otras incomodidades en la piel. En otra posición, con el codo flexionado a 90º, el examinador realiza un movimiento de flexión humeral y de flexión del muñón del antebrazo sin que este movimiento cause incomodidad o dolor al paciente. Por último, el encaje ha de permitir la suficiente flexión del codo para que pueda llevar o acercar el dispositivo terminal a la boca. Sistema de suspensión El aspecto clave es que el paciente debe llevarlo de manera cómoda, pues de lo contrario puede ser motivo suficiente, y por lo general el más frecuente, para que el amputado rechace la prótesis. Nos fijaremos en que el lazo axilar que rodea al hombro contralateral esté bien ajustado y al mismo tiempo bien acolchado para evitar molestias. Hay que tener en cuenta además que en el arnés en forma de ocho el cruce posterior no debe originar una excesiva presión y ha de quedar por debajo de la séptima vértebra cervical. El punto de unión entre el arnés y el cable de control ha de situarse por debajo de la mitad de la escápula cerca del ángulo inferior. Fuente de energía-sistema de control Para su correcto funcionamiento, el cable de control ha de tener una longitud adecuada, es decir, ni demasiado flojo ni demasiado tenso, de forma que permita no solamente actuar eficazmente con el dispositivo terminal, sino que además el amputado pueda mover el codo con total libertad sin ninguna restricción debida al cable. Si este es muy largo pueden ocurrir dos cosas: que el paciente recurra a ampliar exageradamente el rango de movimiento en el hombro o que el cable no experimente ningún grado de tensión y no sea capaz de activar el dispositivo terminal. Si, por el contrario, el cable es muy corto, el amputado tiene que hacer un gran esfuerzo debido a la tensión excesiva del cable. En el caso de las prótesis mioeléctricas se ha de comprobar que los electrodos están bien colocados y en contacto con el muñón, así como confirmar el buen funcionamiento de los demás componentes eléctricos. Dispositivo terminal El dispositivo terminal debe cumplir con la función encomendada en la prescripción y debemos asegurarnos de que tanto el dispositivo terminal como la articulación de muñeca funcionan adecuadamente; si es el caso, el amputado 152 debe saber intercambiar los distintos dispositivos terminales. En la pinza-gancho deben contactar las palas y en la mano los pulpejos de los tres primeros dedos. Seguimiento Una vez finalizada la adaptación de la prótesis, y antes de que el amputado sea dado de alta, es necesario darle ciertas instrucciones o recomendaciones para un mejor uso de la prótesis. No debe utilizar la prótesis como martillo u otra herramienta de trabajo para la que no fue creada y, por otra parte, el paciente procurará estar alejado de ambientes húmedos o especialmente polvorientos o sucios que puedan causar averías, sobre todo en los componentes eléctricos [5]. La limpieza de muñón y de la prótesis (encaje y arnés) se realizará todos los días con un paño humedecido con agua y jabón neutro. Es recomendable llevar una camiseta interior para disminuir las áreas de presión e irritación especiales, como la zona axilar. Después del alta, el paciente será revisado de manera periódica tanto para evaluar los resultados como para comprobar los defectos u otros problemas debidos al uso protésico. Es en estos casos cuando será preciso modificar o reajustar aquellos elementos que provocan esa disfunción. En lo que respecta al mantenimiento normal de estos sistemas, por regla general, en las prótesis mecánicas, se cambia el sistema de suspensión cada 1 o 2 años aproximadamente, mientras que la renovación total de la prótesis suele hacerse cada 3 o 4 años. Los guantes cosméticos, por el contrario, al estar más expuestos a ensuciarse, se suelen cambiar entre 6 meses y 1 año. Para las prótesis mioeléctricas se recomienda una revisión de sus componentes eléctricos una vez al año, el cambio de la batería entre 1 y 2 años y la totalidad de la prótesis cada 3 o 5 años aproximadamente. BIBLIOGRAFÍA 1. Baumgartner RF. Upper extremity amputation and prosthetics. J Rehabil Res Dev 2001; 38: vii-x. 2. Esquenazi A. Amputation rehabilitation and prosthetic restoration. From surgery to community reintegration. Disabil Rehabil 2004; 26: 831-6. 3. Leow ME, Pho RW, Pereira BP. Esthetic prostheses in minor and major upper limb amputations. Hand Clin 2001;17: 489-97. 4. Burger H, Maver T, Marincek C. Partial hand amputation and work. Disabil Rehabil 2007; 29: 1317-21. 5. Prat J. Guía de uso y prescripción de productos ortoprotésicos a medida. Valencia, Instituto Biomecánico de Valencia, 1999. 6. Maurer P. Amputations et désarticulations du membre supérieur. Encycl Med Chir (Techniques ChirurgicalesOrthopédie) ; 44110 : 37-46. 7. American Academy of Orthopaedic Surgeons. Orthopaedic Appliances Atlas (Volume 2). Artficial Limbs. Michigan. Edwards Brothers, 1960. 8. Escuela Médica de Posgraduados. Protésica de la extremidad superior. Universidad de Nueva York. 1973. Para consultar en Internet http://www.emedicine.com/pmr/prosthetics.htm http://www.medschool.northwestern.edu/depts/repoc/ http://www.oandp.org/jpo/ 18 http://www.amputee-coalition.org/ © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Prótesis en amputaciones de mano y antebrazo 9. Daly W. Upper extremity socket design options. Phys Med Rehabil Clin N Am 2000; 11: 627-38. 10. Gaber TA, Gardner cm, Kirker SG. Silicone roll-on suspension for upper limb prostheses: users’ views. Prosthet Orthot Int 2001; 25: 113-8. 11. Pylatiuk C, Schulz S, Döderlein L. Results of an Internet survey of myoelectric prosthetic hand users. Prosthet Orthot Int 2007; 31: 362-70. 12. Uellendahl JE. Upper extremity myoelectric prosthetics. Phys Med Rehabil Clin N Am 2000; 11: 639-52. 153 19 Prótesis en desarticulación de codo, brazo y hombro © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Felip Salinas Castro El miembro superior, a través de las articulaciones del hombro y del codo, tiene una misión esencial, que es posicionar a la mano en el lugar adecuado del espacio para permitir que esta realice sus múltiples funciones. Por tanto, cuando se produce una amputación a nivel del brazo o del hombro, se afectan las funciones propias asignadas al segmento en cuestión, pero, a pesar de la protetización, también se pierde parcialmente la funcionalidad de la mano. La prótesis del miembro superior tiene tres objetivos fundamentales: la mejora funcional, la restitución estética y la recuperación psicológica. La protetización se centra en restaurar diez funciones motoras básicas: la abducción/aducción y la flexoextensión del hombro, la flexo-extensión del codo, la pronosupinación del antebrazo y la aperturacierre de la mano (que incluye la pinza del pulgar). El objetivo de la cirugía de amputación es obtener un muñón firme, esto es, carente de escaras sensibles, con el hueso bien almohadillado en toda su extensión y con el extremo cubierto con fascias y pieles sanas, no adherentes. La piel sana es esencial para que el muñón resista el uso que se pretende hacer del mismo con la prótesis. No hay que olvidar los aspectos psicológicos que acompañan todo el proceso de la amputación, especialmente en la de extremidad superior, cuyo tratamiento es decisivo para obtener un resultado óptimo, en el tratamiento ortopédico y de rehabilitación del paciente. Causas de la amputación En nuestro ámbito, las circunstancias más frecuentes que desencadenan la amputación [1] son: • Enfermedad vascular periférica (la causa más frecuente). • Traumatismo (es la segunda de las causas en PRÓTESIS EN DESARTICULACIÓN DE CODO Y AMPUTACIONES DEL BRAZO La amputación es uno de los procedimientos quirúrgicos más antiguos. Con el paso del tiempo se han ideado técnicas quirúrgicas más fisiológicas y se ha estimulado la investigación de las funciones biológicas y biomecánicas del muñón. La interacción muñón-encaje es fundamental para el mejor funcionamiento de la prótesis. frecuencia. Comprende también las quemaduras eléctricas, térmicas o por congelación). • Infección (es cada vez menos frecuente en los países desarrollados). • Tumores malignos. • Lesiones nerviosas (presencia de úlceras tróficas, lesiones graves del plexo braquial, etc.). • Anomalías congénitas (tras una valoración profunda de su indicación). 155 Niveles de amputación y técnicas quirúrgicas (v. figura 19-1) Prótesis, ortesis y ayudas técnicas Para que el muñón del brazo resulte funcional es esencial conservar las inserciones del músculo deltoides y de los rotadores externos e internos. Si se pierden estas inserciones musculares, el muñón queda con una movilidad reducida en la articulación del hombro, y ya sólo es posible lograr una movilidad de la prótesis con ayuda del músculo pectoral mayor. Amputaciones en el tercio proximal o diafisarias altas Deberán respetarse en lo posible el troquíter y el troquín con sus músculos insertos. Desde el punto de vista estético y funcional, esta amputación es superior a la desarticulación escapulohumeral, pues conserva el relieve del hombro y un muñón que permite confeccionar parte del encaje y colocar sensores de superficie para su uso en las prótesis mioeléctricas. Técnica quirúrgica La incisión se inicia verticalmente partiendo de la clavícula, un poco por fuera de la apófisis coracoides, y desciende luego a lo largo del surco deltopectoral, desde donde se incurva hacia fuera y abajo. A continuación se inclina hacia arriba, cruzando la cara posterior del brazo en dirección al pliegue axilar posterior. Luego se continúa la incisión primitiva por la cara interna del brazo, uniendo el pliegue axilar posterior con el anterior; una vez llegado a este, por un camino oblicuamente ascendente, la incisión termina en el mango de raqueta. Se invierte la porción vertical de la incisión desprendiendo los labios cutáneo de 2 a 3 cm. Disecada la piel, se expone el surco deltopectoral y se liga la vena cefálica. Se abre el surco aislando el pectoral del deltoides. El pectoral mayor es aislado hasta el húmero y sec- cionado; se invierte hacia dentro, dejando expuestos el bíceps y el músculo coracobraquial, que, después de ser cuidadosamente aislados, son cortados. Quedan así a la vista los elementos del haz vasculonervioso. Se identifican los troncos nerviosos que contornean la arteria: el cubital y el braquial cutáneo interno, junto con su accesorio, se disponen hacia dentro y por detrás de ella; el mediano y el músculo cutáneo hacia delante y fuera; el radial y el circunflejo hacia atrás. Bordeando la arteria se encuentran las dos venas axilares. Identificados todos los elementos, se ligan los vasos, teniendo cuidado de comenzar siempre por la arteria. Se aíslan los nervios y se seccionan a un nivel más elevado. Aparecen los tendones del redondo mayor y del dorsal ancho, que son seccionados junto a la corredera bicipital. Esta sección no debe ser total, pues es preciso conservar la acción de estos músculos para que no se verifique la abducción del muñón por la acción de los supraespinosos e infraespinosos. Se pasa enseguida al aislamiento de los bordes anterior y posterior del deltoides, seccionándolo de atrás adelante a nivel de la retracción de la piel e invirtiéndolo hacia arriba, exponiendo así todo el cuello quirúrgico del húmero. La maniobra deja ver igualmente el tríceps largo, que se secciona mientras se practica un movimiento de rotación interna del brazo, para mejor exposición del campo. Se secciona el húmero 5 o 6 cm por debajo de la punta del acromion, teniendo el mayor cuidado en no lesionar la arteria y el nervio circunflejos. La extremidad del hueso se trata por métodos aperióstico y amedular. Los planos musculares son suturados de modo que recubran la extremidad ósea, uniendo el bíceps y el músculo coracobraquial al tríceps largo. Por encima de estos puntos se sutura el colgajo del deltoides. La piel se une por puntos separados, y se obtiene una cicatriz inferior y medial. Amputación en el tercio medio (v. figura 19-2) En este caso se puede realizar una sección circular en varios tiempos, o aplicar la técnica de los dos colgajos. El Figura 19-1 Niveles de amputación del brazo (excepto las desarticulaciones). 156 Figura 19-2 Sección a nivel del tercio medio del brazo. método circular tiene a su favor la ventaja de ser una intervención muy rápida. Cuando no se exige una operación de gran urgencia, es preferible utilizar el método de los dos colgajos, ya que se obtienen mejores resultados estéticos (v. figura 19-3). Amputaciones en el tercio distal (supracondíleas) En los muñones de amputación demasiado largos conviene resecar el hueso un poco más arriba de las eminencias óseas. © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Técnica quirúrgica Es importante obtener colgajos cutáneos adecuados, que cubran el muñón sin tensión. Se trazan un colgajo anterior y otro posterior, con los externos proximales interno y externo de la incisión a un nivel igual al propuesto para la amputación del hueso (a 4 cm de la articulación del codo). Se localiza el paquete neurovascular en la cara interna del brazo. Se hace una ligadura doble en la arteria humeral y se secciona. Se seccionan cuidadosa e individualmente los nervios mediano, cubital y radial, para que sus cabos se retraigan hasta un nivel proximal al extremo del muñón. Los músculos del compartimento anterior se seccionan de 1 a 2 cm distales a nivel de la amputación prevista del hueso, de manera que al suturarlos se consiga un buen cierre del muñón. En la cara posterior del brazo se inciden la piel y el tejido celular, siguiendo el trazado del colgajo posterior. Se separa la parte distal de la herida para poder seccionar el tendón del tríceps a un nivel más distal hacia su inserción en el olécranon. Se secciona el húmero transversalmente en el nivel previsto, después de haber seccionado todos los Figura 19-3 Técnica de los dos colgajos. músculos y haber incidido circunferencialmente el periostio. Se sutura la aponeurosis del tríceps a la fascia que cubre anteriormente los músculos. Si es necesario se deja un drenaje por debajo de la fascia. Se cierran por planos, con puntos separados, la fascia, el tejido celular y la piel. Se aplica un vendaje compresivo liviano. Si por determinadas circunstancias no se considera adecuada la amputación del tercio distal, se puede practicar una desarticulación del codo. Prótesis para la desarticulación del codo Las desarticulaciones del codo son poco frecuentes. Debido al largo total del muñón y a la configuración anatómica de la parte distal del húmero, por lo general no se han desarrollado articulaciones protésicas de codo endoesqueléticas (que alargan en exceso la longitud de la prótesis); las articulaciones son habitualmente de tipo exoesquelético (v. figura 19-4), es decir, que se sitúan por fuera del encaje protésico. Las articulaciones de codo mecánicas exoesqueléticas suelen ser libres, con la posibilidad de bloquearse en diferentes posiciones, a partir del uso del cable de tracción. Algunos autores [4] sugieren que reseccionar por encima de los cóndilos femorales permite obtener mejores resultados funcionales en la protetización. Prótesis estética Se utilizan en pacientes que rehúsan una prótesis funcional o que la utilizan como complemento de la misma. Este tipo de prótesis es ligera y de fácil uso, aunque con una función pasiva y muy limitada (v. figura 19-5). El guante estético de látex imita en tamaño y color la mano sana del paciente. Hoy en día se pueden realizar encajes a medida con silicona, que permiten no utilizar un encaje rígido, puesto que quedan adheridos por succión a la superficie del muñón. Asimismo, el guante de silicona permite una mayor semejanza a la textura y color de la mano, y es más fácil de limpiar. Prótesis para la desarticulación de codo accionada por tracción Es funcional y útil, especialmente si no se puede colocar una prótesis mioeléctrica o híbrida. También es una prótesis ligera, aunque el correaje necesario para accionar el codo y la mano requiere una buena movilidad de la cintura escapular y un cierto entrenamiento. Habitualmente se utiliza un sistema de tracción por cable de tiro que se conecta 157 Prótesis en desarticulación de codo, brazo y hombro Se tallan dos colgajos cutáneos iguales, uno anterior y otro posterior, que se inician por encima del lugar propuesto para la sección ósea, y de una longitud algo mayor que la mitad del diámetro que tiene el brazo en ese lugar. Previa doble ligadura, se cortan por encima del nivel óseo elegido la arteria y la vena humeral, así como los nervios principales, de tal manera que, al retraerse, sus cabos permanezcan alejados del extremo del muñón. Luego se inciden los músculos del compartimento anterior del brazo, a 12 mm, así como el tríceps, de 35 a 45 mm por debajo del punto óseo establecido, y se desplaza este en sentido proximal. Se seccionan el periostio y el hueso y se alisa el extremo óseo. Se bisela ahora el músculo tríceps para formar un colgajo delgado, que se lleva hacia delante de modo que cubra el extremo del muñón, y, finalmente, se sutura a la fascia de los músculos de la cara anterior. Se coloca por debajo de dicho colgajo un drenaje por succión y se cierra la fascia. Se recortan los colgajos para facilitar su coaptación y se aproximan sus bordes con puntos separados no absorbibles. Hoy en día, los tejidos de la parte amputada se pueden utilizar de forma efectiva para la reconstrucción de zonas dañadas debido a un tumor o a un accidente traumático [2,3]. 19 Técnica quirúrgica Prótesis, ortesis y ayudas técnicas seguir el mismo objetivo practicando una ventana en la zona más estrecha del encaje que, una vez introducido el muñón, se cierra mediante una tapa (v. figura 19-6A), que se fija con un sistema de cierre rápido. En este tipo de prótesis, por lo general, el encaje no necesita ninguna fijación en el hombro; por tanto, puede realizar movimientos de abducción, anteversión, retropulsión y rotación del hombro sin ninguna limitación. La pieza correspondiente al antebrazo puede ser prefabricada o construirse a medida, según el sistema de unión al codo protésico externo. Los dispositivos terminales se eligen según las necesidades del paciente (v. figura 19-6B). Figura 19-4 Articulación exoesquelética para la desarticulación del codo. Prótesis híbrida para la desarticulación del codo. Combina el uso de la fuerza propia o tracción cinemática (habitualmente para la articulación del codo) con el de una fuerza externa o sistema mioeléctrico (en general para la mano). El sistema mioeléctrico requiere que el paciente posea la suficiente potencia muscular para el control de la mano eléctrica; funciona a partir de unos sensores de superficie en la cara interna del encaje que se conectan con un micromotor que aumenta esta potencia para accionar la mano. La fuente de energía es una batería de ión-litio que se inserta en la estructura exoesquelética de la prótesis. Prótesis para la amputación del brazo Su diseño, a nivel del encaje, variará según el nivel de la amputación [1]. Cuanto más proximal sea, mayor debe ser el anclaje sobre el hombro y mayor seguridad debe ofrecer el sistema de suspensión. La cirugía debe evitar en lo posible la amputación excesiva de los huesos y partes blandas, pues la longitud del muñón es decisiva para la adaptación de la prótesis e influirá como brazo de palanca en la sujeción y control de la misma. Se consideran: • Muñones largos-medios los que se encuentran entre el Figura 19-5 Prótesis cosmética para la desarticulación del codo, con articulaciones externas exoesqueléticas (disimuladas en el laminado del encaje) y cubiertas por el guante. al arnés de la prótesis. Mediante la flexión del muñón y la antepulsión del hombro contralateral se controla la abertura-cierre del terminal y la flexión-extensión-bloqueo del codo [5]. Para el encaje externo de las prótesis de extremidad superior se utilizan las resinas acrílicas; actualmente, para los encajes internos, además de estas resinas también se utilizan materiales como la silicona o los termoplásticos. El encaje debe tener un diseño que tenga en cuenta la forma ensanchada de los cóndilos humerales. Para que se pueda introducir el muñón dentro del encaje, este posee una pared interna elástica que, al ceder, permite la introducción de la porción más ancha del muñón. Se puede con- 158 80% y el 50% de la longitud residual del húmero. • Muñones medios-cortos los que se encuentran entre el 50% y el 30%. • Muñones muy cortos los que no alcanzan el 30%. Los codos protésicos tienen aproximadamente una longitud de 6-8 cm. Es importante que el cirujano lo tenga en cuenta en el momento de realizar una amputación de brazo y evite que los muñones sean excesivamente largos. Sin embargo, si esto sucede, la solución protésica consiste en construir un antebrazo de menor longitud que iguale la longitud total de la extremidad contralateral. La flexoextensión del codo y la abertura cierre de los terminales se puede realizar [6] mediante un sistema cinemático (a partir de la tracción de cables metálicos de control), un sistema mioeléctrico (a partir de sensores de superficie en la cara interna del encaje que se conectan con un micromotor que amplifica este potencial para accionar la mano y/o el codo) o un sistema híbrido (combinación de los dos anteriores). 19 B Figura 19-6 A. Tapa que cierra con velcros el encaje protésico. B. Terminal en forma de gancho o pinza. La prótesis estética para la amputación del brazo Es la solución más ligera y cosmética; se suele fabricar con componentes modulares endoesqueléticos, pero dispone de una función pasiva y muy limitada. © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. La prótesis de brazo accionada por sistema de tracción Es una prótesis funcional de prehensión activa. Es un sistema útil en los casos en los que no se puede utilizar una prótesis mioeléctrica. La abertura y el cierre de los dispositivos terminales y la flexoextensión del codo se realizan mediante un sistema cinemático (a partir de la tracción del correaje). Los codos mecánicos suelen ser endoesqueléticos. Los más utilizados son los de fricción continua, que pueden ser libres o bloquearse en distintas posiciones. Mediante el uso del correaje se acciona el bloqueo y desbloqueo de la articulación protética en los diferentes grados de flexión. Los encajes varían en función de la longitud del muñón: • En los muñones largos-medios, el borde del encaje sólo cubre el hombro lateralmente y permite movimientos parciales de abducción, antepulsión, retropulsión y rotación. El arnés, en forma similar al «ocho de guarismo», controla la suspensión de la prótesis. • En los muñones medios-cortos, la parte proximal del encaje presenta una mayor superficie de contacto con el hombro, sobre el que se extiende no sólo en el plano lateral sino también por las partes anterior y posterior (v. figura 19-7). La movilidad del hombro se halla más limitada, por el sistema de encaje-suspensión, que en el caso de la prótesis anterior. El arnés, en este caso, adopta una forma de fijación más compleja, tanto para ayudar a la suspensión de la prótesis como para controlar los movimientos de los terminales del codo y de la mano. • En los muñones muy cortos, la región proximal del encaje todavía cubre una mayor superficie del hombro y los alerones anterior y posterior son de mayor Figura 19-7 Prueba de prótesis de brazo accionada por tracción. tamaño para controlar mejor la rotación. El arnés será más completo y serán necesarios, en el sistema cinemático, por lo menos tres cables para gobernar los movimientos de los terminales y del codo y para elevar el antebrazo protésico. Para el terminal se puede elegir entre manos con recubrimiento cosmético o pinzas de trabajo. Ambas se accionan con el sistema de tracción del correaje y realizan una función de apertura y cierre. Se conectan con el antebrazo a través de una articulación de muñeca mecánica y pasiva. En este tipo de muñones se debe procurar colocar el menor peso posible en los dispositivos terminales, especialmente si el paciente tiene un muñón corto o poca fuerza para el control de la prótesis. La prótesis de brazo accionada por sistema mioeléctrico Es un sistema de protetización apto para la amputación del brazo a diferentes niveles. Utiliza una articulación de codo y un dispositivo terminal eléctrico. Requiere un potencial muscular suficiente y una buena discriminación a nivel del brazo para activar electrónicamente el control de la mano y de la articulación del codo. Los electrodos de superficie (v. figura 19-8) se sitúan en el interior del encaje rígido para captar las señales del bíceps y del tríceps. Estas señales se 159 Prótesis en desarticulación de codo, brazo y hombro A Prótesis, ortesis y ayudas técnicas cuente de amputación del hombro. Son muy pocas las indicaciones de este tipo de amputación en infecciones, por profundas que sean, por lesiones nerviosas o por malformaciones congénitas. También se lleva a cabo en los arrancamientos del miembro superior en accidentes de trabajo. En tiempos pasados, las desarticulaciones del hombro sólo se cubrían con prótesis estéticas; hoy se implantan prótesis con una funcionalidad aceptable, gracias a los avances biomecánicos y ortoprotésicos en esta materia. A nivel cosmético, en la desarticulación del hombro es importante conservar la cabeza humeral para mantener la forma del hombro; así, el paciente puede usar ropa con una estética aceptable. Sin embargo, en la desarticulación con extirpación total del húmero, el resultado estético no es tan bueno. Por tanto, siempre que sea posible hay que conservar la cabeza humeral. Con una amputación a nivel del cuello quirúrgico del húmero (de unos 5 cm de longitud ósea), gracias a las nuevas técnicas se podría tratar como una prótesis de brazo; sin embargo, debido a la escasa longitud ósea, en la práctica, el nulo brazo de palanca hace muy difícil usar la prótesis, por lo que el paciente se protetiza como si de una desarticulación de hombro se tratase. Niveles de amputación y técnica quirúrgica Figura 19-8 Prótesis de brazo accionada por sistema mioeléctrico. transforman en la unidad de control en cuatro canales de accionamiento para movilizar la articulación del codo y del dispositivo terminal. El sistema de correaje se necesita para la suspensión del encaje y varía en función del largo del muñón. Varios autores [7] ofrecen buenos resultados en el uso de prótesis mioeléctricas en niños entre 2-5 años siguiendo un programa de entrenamiento y rehabilitación ocupacional. La prótesis híbrida para la amputación de brazo Es una prótesis en la que habitualmente utilizamos el mecanismo del cable por tracción con correaje para accionar la flexión-extensión y bloqueo del codo, y el sistema mioeléctrico para la apertura-cierre y pronosupinación de la mano. Amputación a nivel del cuello quirúrgico del húmero (v. figura 19-9) Técnica quirúrgica La técnica quirúrgica se realiza bajo anestesia general, con el paciente en decúbito supino y el hombro elevado unos 45º sobre la mesa de operaciones. La incisión comienza por delante de la fosa infraclavicular, sigue el surco deltopectoral y acaba en la inserción deltoidea. Luego se curvará hacia arriba en dirección al pliegue axilar posterior, siguiendo el borde interno de la parte posterior del deltoides. La incisión se hace con el brazo en abducción. El colgajo de piel será del tamaño que exija el muñón óseo. Se secciona el músculo deltoides muy cerca de su inserción y, al levantarlo, aparece el nervio circunflejo. Se seccionan el tríceps y el manguito rotador posterior a este PRÓTESIS EN DESARTICULACIÓN DEL HOMBRO E INTERESCAPULOTORÁCICA En la amputación del miembro superior, y más en la desarticulación, la persona afectada sufre un gran trauma físico y psíquico. No se debería hacer una desarticulación si no existe una buena colaboración entre un equipo multidisciplinar que englobe la cirugía, la rehabilitación, la psicología y la protésica. La pérdida irreparable de irrigación sanguínea es una indicación absoluta de amputación. Por tanto, las enfermedades vasculares pueden ser una indicación, pero son raras en el hombro. Los tumores malignos son la causa más fre- 160 Figura 19-9 Amputación a nivel del cuello quirúrgico del húmero. Desarticulación del hombro (v. figura 19-10) Técnica quirúrgica En la desarticulación, los tiempos de incisión cutánea, sección de músculos y tendones son similares a la amputación anterior, así como la preparación cuidadosa del paquete vasculo-nervioso o plexo braquial, que se secciona alto y se deja que se retraiga. Una vez extirpada la cabeza humeral, se introducen los cabos seccionados de todos los músculos y tendones dentro de la cavidad glenoidea, y allí se suturan para rellenar el hueco que ha quedado al retirar la cabeza humeral; para que el húmero resulte más redondeado se secciona el acromion. Se acaba con sutura plano-subcutánea, sutura de la piel y aplicación de redones. Amputación interescapulotorácica (v. figura 19-11) Técnica quirúrgica Además de toda la extremidad superior, se extirpa la cintura escapular. Este procedimiento se practica en las neoplasias que se propagan a la cintura escapular. Con las técnicas modernas de fabricación de prótesis, se han abandonado algunos de los viejos conceptos sobre niveles de amputación que no permitían la protetización. © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Prótesis para la desarticulación del hombro En este tipo de prótesis de miembro superior se incorpora una nueva articulación protésica, la del hombro, que supone una mayor dificultad para obtener una funcionalidad Figura 19-10 Desarticulación del hombro. 19 Figura 19-11 Amputación interescapulotorácica. adecuada del hombro y para conseguir una correcta fijación entre la prótesis y el «muñón». La articulación protésica de hombro es pasiva, policéntrica y de fricción, y puede colocarse en distintas posiciones, por ejemplo: en abducción, antepulsión, retropulsión y rotación. El sistema de anclaje cubre ampliamente la parte superior del hombro; por delante, abarca parte de la zona pectoral y, posteriormente, la práctica totalidad de la escápula. El arnés está dispuesto de tal forma que fija y ancla la prótesis al hombro contralateral. En ocasiones se extiende hasta la cintura para completar el control de los cables cinemáticos. Prótesis para la amputación interescapulotorácica (v. figura 19-12) Similares a las anteriores, en este caso debe realizarse un relleno que compense la pérdida de sustancia corporal, sobre el que se adapta el encaje. La fijación de la prótesis es más difícil, por lo que es necesario que la pieza torácica adopte la forma de hemichaleco (v. figura 19-13) y su base en ocasiones se debe apoyar sobre la cintura pélvica. Cada vez con mayor frecuencia, las prótesis convencionales se ayudan de fuerzas externas. En las prótesis de extremidad superior estos mecanismos motorizados se denominan sistemas mioeléctricos. Cuanto más alto es el nivel de amputación, a pesar de ser más difícil de utilizar, más útil resulta el sistema mioeléctrico, por la menor fuerza del amputado. Además, están plenamente indicadas en amputaciones bilaterales. Figura 19-12 Prótesis para la amputación interescapulotorácica. 161 Prótesis en desarticulación de codo, brazo y hombro nivel. El pectoral mayor se secciona también cerca de su inserción y se ligan los dos nervios. El coracobraquial y el bíceps se seccionan un poco más largos que la longitud ósea. El dorsal ancho y el redondo mayor se seccionan cerca de sus inserciones respectivas. Sólo resta cortar el húmero por el cuello quirúrgico y, con una lima raspadora, alisar los bordes óseos. Luego se realiza la sutura de los cabos tendinosos y musculares, para confeccionar un muñón redondo y bien contorneado. El cirujano debe colocar los puntos subcutáneos bien enfrentados, para que la cicatriz sea lineal y bonita. Prótesis, ortesis y ayudas técnicas humeral. Está regulada electrónicamente y accionada de forma electromotriz. Dispone de unos sensores que transmiten la información 100 veces por segundo al sistema electrónico de control. La velocidad, aceleración y fuerza se adaptan automáticamente a la actividad del paciente. Tiene una gran velocidad de posicionamiento y permite elevar un peso de hasta 6 kg. La ayuda de flexión regulada electrónicamente AFB (Automatic Forearm Balance) reduce la energía de consumo del sistema y la oscilación del antebrazo, lo que contribuye a un movimiento de la extremidad más natural. CHEQUEO DE LAS PRÓTESIS Y SEGUIMIENTO Figura 19-13 Hemichaleco y sistema de correaje en la amputación interescapulotorácica. Las prótesis de extremidad superior mediante el sistema mioeléctrico pueden controlar el movimiento de apertura y cierre del terminal (mano, pinza o gancho), la pronosupinación de la muñeca y la flexoextensión del codo. Por lo general, la articulación del hombro es pasiva. Cuanto mayor sea el número de movimientos bajo control, más se requerirá un sistema sofisticado de electrodos y una correcta combinación de los mismos con los sistemas musculares que los ponen en acción. Para la apertura y cierre del terminal y para la pronosupinación de la muñeca, los sistemas mioeléctricos son los mismos que los explicados para las prótesis de antebrazo. Los codos eléctricos se pueden accionar mediante una microllave. El cable en el que se conecta la microllave se une al arnés para que el movimiento elegido sirva para poner en marcha el micromotor del codo. El codo eléctrico Utah Desarrollada en el estado de Utah por L. C. Jacobsen, es una articulación protética con un sistema de control muy funcional para amputados por encima del codo. El control de los movimientos se realiza mediante las señales eléctricas procedentes de los músculos del brazo o del hombro. Los sensores de superficie que se sitúan en el interior del encaje captan las contracciones musculares y amplifican las señales. El codo eléctrico se acompaña de una batería que aporta la energía necesaria para permitir unas 2500 flexiones del codo. El eje de la articulación del codo eléctrico permite la flexo-extensión hasta situar el terminal de la mano a la altura de la boca. El codo se puede bloquear y desbloquear automáticamente, usando las mismas señales musculares que controlan la flexión. El codo electrónico Dynamic Arm Desde nuestra experiencia, en la actualidad es la articulación protética de codo más funcional para una amputación 162 Para obtener los mejores resultados posibles del uso de la prótesis de extremidad superior, debemos instruir al paciente en los siguientes aspectos [6]: • Colocación y retirada de la prótesis. • Medidas de higiene del muñón (no usar cremas ni polvos en exceso que reblandezcan la piel, asegurarse de que la piel esté lo más seca posible, quitarse la prótesis 1-2 veces al día para secar y limpiar adecuadamente el muñón). • No golpear la prótesis, no mojarla, no acercarla a fuentes de calor, evitar ambientes con exceso de polvo y sobre todo revisarla con el técnico ortoprotesista regularmente. En caso de una mala utilización o de no acudir a las revisiones periódicas con los especialistas del equipo terapéutico podemos encontrar: • Lesiones cutáneas por roce entre el encaje y el muñón. • Problemas alérgicos por contacto con algún tipo de material. • Edema distal por un exceso de presión. • Lesiones cutáneas por aumento de sudoración del muñón. • Problemas mecánicos o eléctricos. BIBLIOGRAFÍA 1. Viladot R, Cohí O, Clavell S. Ortesis y prótesis del aparato locomotor. Extremidad Superior. Masson 1992, Barcelona. 2. Küntscher MV, Erdmann D, Homann HH, Steinau HU, Levin SL, Germann G. The concept of fillet flaps: classification, indications and analysis of their clinical value. Plast Reconstr Surg 2001 Sep 15;108(4):885-96. 3. Baek RM, Eun SC, Heo CY, Baek SM. Amputation stump salvage using a free forearm flap from the amputated part. J Plast Reconstr Aesthet Surg. 2008 Jul 18. 4. Luccia N, Marino HL. Fitting of electronic elbow on an elbow disarticulated patient by means of a new surgical technique. Prosthet Orthot Int 2000 Dec; 24(3):247-51. 7. Egermann M, Kasten P, Thomsen M. Myoelectric hand prostheses in very young children. Int Orthop. 2008 Jul 18. © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Prótesis en desarticulación de codo, brazo y hombro 19 5. Näder M. Otto-Bock compendio de prótesis. Prótesis para las extremidades superiores. Schiele & Schön, 1994, Berlín. 6. Viosca E, et al. Guía de uso y prescripción de productos ortoprotésicos a medida. Publicaciones IBV, 1999, Valencia. 163 20 Terapia ocupacional en el amputado de miembro superior Ángela López del Río © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. INTRODUCCIÓN «La mano es el instrumento de todos los instrumentos», Aristóteles. La pérdida de una mano, una parte o la totalidad de un miembro superior, o de ambos miembros, va a suponer una grave limitación, mucho mayor si el miembro amputado es el dominante y si el desarrollo motor ha terminado, limitación que va a ser percibida en los actos más básicos de la persona como son las AVD (actividades de la vida diaria), ya que se perderá la capacidad automática para realizarlas, y por lo tanto la persona amputada se sentirá dependiente, además de «sentirse incompleta», y también verá alterado su nivel funcional. Ante esta situación traumática, el terapeuta ocupacional (TO), desde su formación holística, debe intervenir para afrontar el reto de tratar el problema en todos sus aspectos (físico, psicológico y social), es decir, se ordenarán de forma sucesiva las etapas del proceso de rehabilitación de la persona amputada, tales como la evaluación, cambio de lateralidad cuando corresponda, entrenamiento preprotésico, entrenamiento protésico y las estrategias para lograr la integración social, familiar y laboral, para lograr integrar al amputado, tras su intervención, en su vida familiar, social y laboral de la forma más completa y satisfactoria para sí mismo. El TO trabajará desde los marcos de referencia: biomecánico, rehabilitador, compensatorio y conductual, según en las fases de la intervención en que se encuentre, y los aspectos en los que esté interviniendo. En este capítulo vamos a intentar ofrecer una sinopsis de cómo debe ser esta intervención, basándonos sobre todo en nuestra larga experiencia con este tipo de pacientes. No es tarea fácil. El paciente (si la pérdida es de un solo miembro), una vez pasada la etapa de duelo, es capaz de volver a ser independiente adaptándose a las capacidades residuales; por tanto, parte del éxito dependerá de una inmediata resolución protésica para conservar la bilateralidad. La intervención descrita será para el amputado adulto. Por último, hay que resaltar la importancia de una buena coordinación entre el médico rehabilitador, el técnico de ortopedia y el terapeuta ocupacional, para que la adaptación de la prótesis sea perfecta y cumpla todos los requisitos posibles para que el paciente se sienta bien con ella y la utilice. INTERVENCIÓN POSTOPERATORIA Preparación del muñón La fase preparatoria del muñón es importante para la posterior protetización, ya que un buen muñón (que es lo que vamos a intentar conseguir en esta fase) será la clave de una buena adaptación de la prótesis y por lo tanto de su mejor integración y posterior utilización. 165 Prótesis, ortesis y ayudas técnicas Como se ha dicho anteriormente, el muñón es esencial para una buena dinámica de la prótesis; por lo tanto, debemos tener como objetivo fundamental lograr un muñón con un balance articular lo más amplio posible, libre de déficits articulares y con una musculatura potente y equilibrada, indoloro y con un buen círculo sensitivo-motriz. Intentaremos conseguir un buen muñón mediante las siguientes intervenciones: Tratamiento postural. Con un buen tratamiento postural tras la amputación conseguiremos un muñón libre de rigideces articulares, contracturas y retracciones musculares. El posicionamiento terapéutico será el siguiente: • Para los muñones de brazo: ◗ Abducción de hombro de 70º y posición neutra con respecto a las rotaciones, evitando o por lo menos paliando la tendencia del muñón a colocarse en aducción y rotación interna por el predominio de los músculos aductores y rotadores internos, y de forma muy especial del pectoral mayor. Para los muñones de antebrazo: • ◗ El codo se colocará en flexión de 70º aproximadamente. El antebrazo: • ◗ Supinado para muñones largos. ◗ Pronado para muñones cortos. Vendaje apropiado. Ante un muñón edematoso lo primero a realizar será reducir el edema, mediante un vendaje adecuado elástico de distal a proximal y de compresión decreciente (v. figura 20-1), es decir, que la presión disminuya gradualmente de distal a proximal, y sin mucha presión, ya que puede provocar más edema en el extremo distal del muñón, ni con poca presión, puesto que no hará el efecto deseado y no se mantendrán en su sito, vendaje que retirará para las movilizaciones. Este vendaje, además de ayudar a reducir el edema, estimula el metabolismo del muñón y lo modela. Es importante que el propio paciente y sus familiares aprendan a realizarlo, ya que debe cambiarse 3 o 4 veces al día. Masaje. Para favorecer la circulación sanguínea, evacuación de líquidos, evitar contracturas, etc. INTERVENCIÓN PREPROTÉSICA Una vez el paciente dado de alta en el hospital con la cicatriz en buen estado y cerrada, sin retracciones ni limitaciones articulares, será remitido a la unidad de TO, donde se atenderá al estado general del paciente para ser protetizado. Valoración Se realizará una entrevista estructurada, con valoraciones muscular, articular y neurológica, y también se realizará una entrevista no estructurada, con la que podremos conocer el estado emotivo y psicológico en el que se encuentra el paciente, qué actitud tiene ante la protetización y, sobre todo, qué piensa que le puede aportar la prótesis, dato que nos será muy válido para nuestra posterior intervención en la fase protésica. Entrevistaremos a la familia para así conocer también la actitud ante el trauma sufrido por su familiar, el medio en el que el paciente se encuentra y sobre todo si dispone de apoyo familiar. Combinando ambas entrevistas podríamos utilizar la siguiente tabla de valoración [1]: • Nombre. • Fecha de nacimiento. • Domicilio. • Actividad. • Estudios. • Trabajo. • Dominancia. • Tipo de amputación. • Causa de amputación y fecha. • Estado del muñón. • Edema. • Cicatrices. • Cianosis. • Sensibilidad Hiperestesia. Hipoestesia. ◗ Desestesia. • Sensación de miembro fantasma. • Dolor. • Movimientos. • Actitud perceptible del enfermo en cuanto a: ◗ La amputación. ◗ Protetización. ◗ Manejo. ◗ Funcionalidad. Características del entorno familiar: • ◗ Apoyo. ◗ Abandono. ◗ Estímulos. Aspecto simétrico del protetizado: • ◗ Estático. ◗ Dinámico. ◗ ◗ Figura 20-1 Vendaje de muñón largo de hombro. El muñón debe quedar totalmente cubierto por la venda; por lo tanto, se darán cuantas vueltas sean necesarias. 166 Adaptación psicológica Movilizaciones El TO debe conocer las reacciones psicológicas del amputado a su nueva situación, y así le podrá ayudar a adaptarse a su situación y motivarle para realizar las AVD con el miembro sano si este es el dominante; si no lo es, el paciente puede presentar incoordinación y se le propondrán actividades para mejorar esta incoordinación; además, en esta fase preprotésica, se preparará al paciente psicológicamente para la futura colocación de la prótesis. Lo primero que se debe conseguir es establecer una buena relación con el paciente, ganarnos sus confianza, ya que durante el tratamiento preprotésico y protésico habrá una estrecha colaboración; deberemos conocer sus gustos, aficiones, preferencias, etc., y, sobre todo, qué expectativas tiene ante su futura protetización. Las articulaciones proximales a la amputación se ven a menudo limitadas en su amplitud articular. Las movilizaciones en todos los ejes de movimiento de las articulaciones proximales al muñón suelen paliar este problema. Aun así, las limitaciones articulares instauradas suelen ir relacionadas con la longitud del muñón, es decir, que cuanto más largo sea el muñón, más recorrido articular conservará la articulación proximal. Podemos aprovechar las actividades técnico-terapéuticas para que el paciente las realice en esta etapa. Con estas actividades cumplimos con dos objetivos: la movilización y la integración del muñón en el esquema corporal, así como su integración también en actividades bimanuales, reforzando así lo expuesto en el apartado anterior. Es muy útil para la integración del muñón en el esquema corporal, y para facilitar su movilización, el confeccionar abrazaderas donde insertemos los utensilios, por ejemplo de la comida o para el aseo personal, y que el paciente los utilice (v. figuras 20-2 y 20-3). Desensibilización, reeducación sensorial y maniobras de endurecimiento Un muñón doloroso o hipersensible dificulta la utilización de la prótesis y la adquisición de una nueva sensibilidad distal. Para desensibilizar la extremidad distal del muñón utilizaremos baños de diferentes texturas, y tras superar esta etapa haremos que el paciente toque con el muñón objetos cotidianos donde lo importante no son ya las texturas, sino la temperatura, el grado de humedad, la forma, interviniendo así en la recomposición del circuito sensitivo-sensorial. Para el endurecimiento de la extremidad distal del muñón realizaremos martillero con saquitos de arena. Entrenamiento muscular Debemos luchar contra la amiotrofia manteniendo un buen tono muscular y lograr que el amputado tenga una buena musculatura de la cintura escapular, sobre todo en las prótesis de tracción mecánica, cuando vaya a ser protetizado. Para ello adaptaremos herramientas para que el paciente las utilice con su muñón, como lijas, por ejemplo. Pueden utilizarse también cintas elásticas de distinta resistencia, etc. Integración del muñón en las AVD © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Simetría El esquema corporal del paciente tras la amputación está desorganizado. Por una parte existe una pérdida de peso importante (según nivel de amputación) en un hemicuerpo (en el caso de los amputados unilaterales), que, por la búsqueda del equilibrio, puede ocasionar molestias, contracturas e incluso escoliosis, aparte de que el paciente intenta compensar el déficit funcional con el lado sano, provocando una situación de «olvido» del hemicuerpo donde ha tenido lugar la amputación; en casos extremos incluso se puede presentar una heminegligencia por desuso. Para corregir y mejorar esta situación, o para prevenirla, debemos trabajar delante del espejo con el paciente, recomendándole que corrija su postura, sobre todo la tendencia al encogimiento del hombro del lado amputado, dorso curvo o actitud escoliótica, alineando los hombros y colocándolos a la misma altura, primero, como hemos dicho antes, delante del espejo y después sin visión. Para que sea capaz de mantener una buena posición erecta con el centro de gravedad equilibrado, etc., se deben realizar ejercicios con ambos miembros (lado sano y muñón), ejercicios propio- Lo primero que haremos será el cambio de dominancia. Si la amputación se ha realizado en el lado dominante, insta- Figura 20-2 Abrazadera con el cepillo de peinado adaptado, para la movilización global del muñón y su integración en el esquema corporal. 167 20 ceptivos; es decir, intentaremos que la postura del paciente sea la mejor posible tanto dinámica como estáticamente, corrigiendo la mecánica corporal defectuosa y desarrollando patrones de sustitución que brinden al paciente amplitud articular y fuerza suficiente para el manejo protésico Terapia ocupacional en el amputado de miembro superior Una vez valorado el paciente, con los datos obtenidos planificaremos el proceso de preparación del paciente de forma integral para el momento de ser protetizado, y lo haremos evidentemente interviniendo en diversos aspectos del paciente y por lo tanto con distintos enfoques. • Llevar a cabo contracciones isométricas en la musculatura del muñón, moviendo el miembro fantasma en todas direcciones. Todos estos ejercicios se facilitan si se realizan simultáneamente en el miembro sano. Prótesis, ortesis y ayudas técnicas AUTOCUIDADOS DEL MUÑÓN Y DE LA PRÓTESIS Figura 20-3 Diversas adaptaciones para la alimentación, que se pueden colocar en el muñón remos también al paciente a que utilice el muñón como ayuda o apoyo para realizar las AVD y, apoyándonos en un marco compensatorio, dotaremos al paciente de todas las ayudas técnicas necesarias para que el grado de dependencia sea el menor posible. Sin embargo, hay que protetizar lo más rápidamente posible, pues aunque esta actividad es buena, porque ayuda a integrar el muñón en el esquema corporal, y a la independencia personal, tiene el inconveniente de que si el paciente se acostumbra y se hace independiente sin prótesis, luego será muy laboriosa la integración de la prótesis, e incluso puede llegar a rechazarla. Hay que enseñar al paciente a cuidarse su muñón. Para ello le indicaremos que el muñón debe lavarse diariamente y utilizar alguna crema para su protección. En cuanto a la prótesis, una higiene deficitaria de la misma provocará en el muñón descamaciones, que, junto al sudor, se almacenarán en los poros del encaje protésico, creando así un medio muy propenso al desarrollo de bacterias y provocando posibles infecciones del muñón. Por lo tanto, el encaje protésico debe ser lavado diariamente con agua jabonosa seguido de un perfecto secado. Asimismo, se deberá lavar la media de colocación de la prótesis y la de protección del muñón. Los correajes (prótesis de tracción mecánica) y los elementos articulares de la prótesis también deben cuidarse. El hook y la mano se lavarán varias veces al día. COLOCACIÓN Y RETIRADA DE LA PRÓTESIS COMPLICACIONES DOLOROSAS El miembro fantasma Es una sensación fisiológicamente natural que presentan los pacientes con frecuencia, como consecuencia de la pérdida de una zona anatómica, y consiste en que el paciente sigue percibiendo el miembro o segmento amputado debido a su representación cerebral. Esta percepción se va perdiendo con el tiempo y es variable en su extensión, de forma que en algunos casos se manifiesta como una sensación vaga que aparece solamente al realizar algún esfuerzo. Hay que distinguirlo del miembro fantasma doloroso, que es una sensación álgida que experimenta el amputado en la zona amputada, como quemadura, parestesias, arrancamiento, calambres en los dedos, dolores musculares de gran intensidad. Indicaremos algunas medidas para paliar la sensación del miembro fantasma. • No mencionar nunca la palabra dolor cuando hablemos con el paciente respecto a esta sensación, y debemos comunicarle que esta sensación es pasajera. • Realizar ejercicios contra resistencia del miembro sano, hasta que consiga la misma posición del miembro fantasma, realizando, en esta posición, contracción isométrica para relajarla a continuación. 168 Pondremos como ejemplo la colocación y retirada de una prótesis de tracción mecánica de brazo por ser la más complicada de colocar. Enseñaremos al paciente y practicaremos con él el siguiente orden de colocación de la prótesis: • Bloqueo en semiflexión de la articulación del codo, para aflojar los tirantes, evitando que el codo se flexione inesperadamente. • Ordenar los tirantes, para evitar que estos se enreden en la espalda al pasar el brazo sano a través del lazo axilar. • Calzar el muñón con una media de punto, mejorando el anclaje del muñón a la prótesis. • Para muñones largos, introducir el muñón en el encaje y luego colocar los correajes; en muñones cortos se podrá realizar esta acción a la inversa. • La acción de retirada de la prótesis se realizará a la inversa de como se colocó. INTERVENCIÓN EN LA FASE PROTÉSICA Para la presentación de esta fase, cómo actuar y qué pasos hay que dar, vamos a tomar como ejemplo estándar de entrenamiento el de un amputado de brazo, con prótesis de tracción mecánica de tres tirantes, puesto que, aunque esta no sea la definitiva, y luego se le coloque una prótesis mioeléctrica, el entrenamiento es más eficiente hacerlo con la de tracción mecánica. • Articulación del codo. • Articulación de la muñeca. • Mano: Estética. Funcional. Tracción mecánica. • Mioeléctrica. • • Grados de máxima movilidad: ◗ Codo. ◗ Muñeca. ◗ Pinza. • Adaptación. • Estabilidad. ◗ Tracción. ◗ Presión. ◗ Rotación. ◗ © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. ◗ Al inicio del entrenamiento, una vez el paciente sabe colocarse y quitarse la prótesis, le enseñaremos el cambio del órgano prensor (hook, mano). Durante las primeras sesiones vigilaremos estrechamente el muñón, por si hubiese roces con el encaje protésico, y la zona axilar, por si el lazo que pasa por ella hiciese alguna rozadura; también se tendrá muy en cuenta el tiempo de cada sesión, se respetará el cansancio del paciente y el tiempo de la sesión irá aumentando progresivamente. El entrenamiento comenzará realizando todas las actividades delante de un espejo, para que el paciente aprenda a observar y controlar su postura, si la mímica es exagerada, etc. Lo más importante es que se acostumbrará desde el principio a no mirar continuamente su prótesis cuando la utiliza, y aprenderá a hacerlo sólo a través de los tirantes. Secuencia de aprendizaje de movimientos protésicos Tras colocar como terminal el hook, se procederá al aprendizaje de movimientos protésicos: Flexoextensión de codo Este movimiento se realiza moviendo el muñón hacia delante. Durante la flexoextensión de codo el hook no debe abrirse, pues esto significaría que el movimiento de adelantamiento del hombro no se ha realizado de forma pura, es decir, se ha combinado con otro movimiento no necesario. Para conseguir un perfecto movimiento se le coloca al paciente en el hook una hoja de papel y, si se cae, el movimiento se debe corregir. Apertura y cierre del hook Este movimiento se consigue haciendo una antepulsión del hombro sano, se iniciará el aprendizaje con el codo bloqueado en flexión de 90º y luego lo aprenderá a realizar con el codo sin bloquear y abriendo y cerrando el hook en las posiciones de sedestación y bipedestación. Se le colocará al paciente un vaso de agua en la mano sana para controlar el excesivo movimiento del brazo sano. La función de bloqueo y desbloqueo del codo, puesto que aún no la hemos enseñado, la realizará el TO. No la debe hacer él para no acostumbrarse a realizarla con la mano sana. A continuación colocaremos al paciente a realizar actividades finas sentado ante una mesa, cuya altura idónea para los amputados de brazo será de entre 7 y 16 cm por debajo de la articulación del codo y para los portadores de prótesis de antebrazo entre 6 cm por debajo de la mesa a 3 cm por encima de la articulación del codo. Para estas actividades el codo estará bloqueado a 90º y es importante enseñar al paciente a que aborde los objetos por el lado fijo del hook. Introduciremos también actividades bimanuales, cruzando ambos miembros superiores, al tiempo que enseñaremos a corregir la posición de las piezas mal cogidas, ayudándose con el borde de la mesa. Después iniciaremos al paciente en la apertura y cierre del hook tanto en flexión como en extensión de codo, así como la combinación de movimientos de flexoextensión de codo con apertura y cierre del hook. Una vez conseguido el dominio de la apertura y cierre del hook en distintas posiciones en el espacio será el momento de enseñarle el funcionamiento del tirante de bloqueo. Bloqueo Se acciona con un movimiento de mandíbula hacia delante, al mismo tiempo que se realiza un movimiento de descenso de la prótesis. Si con esto no es suficiente, se le añadirá un tercer movimiento de retropulsión de la prótesis. El paciente practicará esta acción, sin que actúe en el tirante prensor (apertura y cierre del hook), entrenará tres funciones básicas, extensión, flexión de 90º y máxima flexión de codo, para que el tirante de apertura no intervenga primero ensayará con un objeto en el hook que le permita una máxima apertura, y se irá disminuyendo el tamaño de este objeto hasta llegar a una hoja de papel. Durante todas las sesiones de entrenamiento es importante que el paciente realice descansos y movilice las articulaciones proximales, cuello, etc., con objeto de evitar contracturas y algias. Marcha Debemos enseñar al paciente a caminar de la forma lo más natural posible, alineado, simétrico, con la prótesis balanceándose (sin estar bloqueada) y sincronizada con el brazo sano. 169 20 Debe describirse qué características tiene, qué articulaciones incluye, qué tipo de prótesis. En este momento de la intervención el TO debe trabajar muy estrechamente con el técnico ortopédico, para que este regule y realice todos los ajustes necesarios de todos los elementos protésicos en los que el TO perciba a lo largo del entrenamiento protésico que pueden mejorar el funcionamiento/aprovechamiento de la prótesis, favoreciendo así la integración pacienteprótesis. Características de la prótesis [1]: Terapia ocupacional en el amputado de miembro superior Evaluación de la prótesis ENTRENAMIENTO FUNCIONAL Prótesis, ortesis y ayudas técnicas Control de motricidad El entrenamiento será analítico y unilateral. El paciente aprenderá a coger/soltar objetos en distintas alturas en los tres planos de movimiento (sagital, frontal y horizontal); en la combinación de estos, se comenzará por el plano horizontal y se irá aumentando la altura así como la dificultad del movimiento (v. figuras 20-4 y 20-5). Se harán actividades bimanuales, que al principio serán cambios de una mano a otra (de la mano sana a la protésica y viceversa), después se iniciarán actividades simétricas (ensamblar piezas) (v. figura 20-6) y por último actividades asimétricas (ensartar bolas, romper papel), es decir, actividades en las que los miembros superiores realizan distintas acciones. La velocidad de ejecución será importante, por lo que, una vez conseguidas las acciones, se repetirán hasta realizarlas con rapidez suficiente. Los movimientos de la cintura escapular deben ser lo más fluidos y suaves posible. Figura 20-5 Tras coger objetos a distintas alturas, los suelta, trabajando en los distintos planos de movimiento. Entrenamiento de la sensibilidad táctil y propioceptiva El objetivo será despertar, desarrollar y explotar las sensibilidades táctiles y propioceptivas del muñón y de la cintura escapular para integrar las informaciones recogidas y transmitidas a través de materiales inertes (prótesis). Para conseguirlo intentaremos que el paciente sea capaz de identificar de la forma más rápida posible diferentes formas (cuadrados, círculos, polígonos, etc.) y materias (algodón, cuero, metal, etc.) y finalmente distinga los mismos objetos de diferentes materias (p. e., cubos de 3 ⫻ 3 cm de distintos materiales, plástico, metal, gomaespuma, etc.). Este entrenamiento lo realizará el paciente sin visión y con la mano sana excluida, y palpará la materia tanteando las variaciones de presión creadas por contacto simple y cambios sucesivos (tocando uno y otro). En cuanto a la sensibilidad propioceptiva, el paciente la percibirá en la tensión musculotendinosa ejercida en la proximidad o a distancia directamente o por medio de los cables de tracción. Podemos utilizar un balón o pelota que Figura 20-6 Paciente con biamputación de mano realizando ejercicios bimanuales de encaje que cruzan la línea media del cuerpo. el paciente moverá controlando y percibiendo el movimiento (v. figura 20-7). Integración de la prótesis Automatismos El automatismo funcional de la prótesis va unido a la integración espacial del miembro amputado y al restablecimiento del círculo sensitivo motriz, la reeducación del círculo sensitivo-motriz dará como resultado final una buena utilización de la prótesis con destreza, precisión y economía de fuerza. Debemos conseguir eliminar las sincinesias y compensaciones disarmónicas. Esta reeducación permite al amputado restablecer sus percepciones y, tras algunas semanas, efectuar movimientos y gestos con simplicidad, economía y suficientemente automatizados para liberar las funciones superiores y de un control permanente. Figura 20-4 La paciente coge y coloca piezas en distintas alturas. 170 Integración espacial corporal y extratemporal Realizaremos actividades lúdicas que requieran trabajo en grupo y precisen coger objetos inmóviles con rapidez y 20 precisión (prensión de objetos de distintas formas y materiales, llevándolos de un lugar a otro, a diferentes alturas, etc.), prensar objetos en movimiento con destreza y rapidez (lanzar o recibir un balón, lanzar aros, juego del pañuelo, etc.) y realizar actividades técnico-terapéuticas que normalmente requieren acciones bimanuales (v. figura 20-8), así como las AVD. Todas estas actividades motivan, distraen y estimulan al paciente a participar en ellas. Seguidamente haremos una referencia específica a las AVD y las actividades técnico-terapéuticas. AVD Evaluación funcional de la independencia en el amputado de miembro superior Se realizará primero sin prótesis y luego con prótesis [1]. Con prótesis: • Aseo: Afeitarse. Maquillarse. ◗ Cortarse las uñas. ◗ Peinarse. • Indumentaria: ◗ Vestirse. ◗ Desvestirse. ◗ Gemelos. ◗ Zapatos (ponerlos, quitarlos, abrocharlos). ◗ Anudar corbata. ◗ Abrochar cinturón. • Comida: ◗ Cortar carne. ◗ Pelar fruta. ◗ Llevarse el pan a la boca. ◗ Cortar y untar pan. • Cocina: ◗ Sujetar platos. ◗ Fregar platos. ◗ Sujetar mango de utensilios. ◗ © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. ◗ Figura 20-8 Actividades bimanuales, intercambiando un objeto de una mano a otra. • Tareas domésticas: Barrer. Utilizar fregona. ◗ Tender la ropa. ◗ Planchar. ◗ Hacer camas. • Actividades diversas: ◗ Escribir. ◗ Coser. ◗ Sostener un libro. ◗ Transportar paquetes grandes. ◗ Conducir. ◗ Manejo del portamonedas. ◗ Poner y quitar el reloj. ◗ Jugar a las cartas. • Paquete de cigarrillos: ◗ Abrirlo. ◗ Sacar un cigarrillo. • Grifos: ◗ Abrirlos. ◗ Llenar un vaso de agua. ◗ ◗ El paciente amputado unilateral es capaz de realizar las actividades básicas de la vida diaria (ABVD) sin la prótesis. La labor del TO será mostrarle toda la gama de dispositivos terminales para la prótesis y ayudas técnicas y cómo utilizarlos para que le puedan ayudar a realizar estas actividades, y lograr así la máxima independencia. Desde mi experiencia puedo afirmar que al paciente le es más fácil realizar, si no todas, casi todas las ABVD sin la prótesis; pero esto no significa que hayamos fracasado en el reentrenamiento protésico, sino, simplemente, que el paciente elige esa opción, que es totalmente comprensible, la de ABVD sin prótesis. El TO desde los marcos de referencia compensatorio y rehabilitador, adiestrará al paciente para estas tareas. A continuación se exponen algunos ejemplos de directrices a dar al paciente en sus AVD. Para el baño, el proble- 171 Terapia ocupacional en el amputado de miembro superior Figura 20-7 Reeducación propioceptiva con balón con prótesis mioeléctrica definitiva. Prótesis, ortesis y ayudas técnicas ma puede estar en el aseo del brazo sano. Si el muñón es largo (amputación de antebrazo), se colocará una manopla en el muñón y así se realizará el aseo del brazo sano. Si es un amputado de brazo, la manopla se sujetará entre los muslos y restregará el brazo sano en ella. Las axilas se lavan fácilmente con una sola mano, y para el jabón es mejor colocar un dispensador adosado a la pared. La mano se lavará con una esponja o cepillo adosado al lavabo con una ventosa o cualquier otro sistema de fijación. En el vestido recomendaremos introducir primero la prótesis en su correspondiente manga con el codo bloqueado, y para el desvestido, la manga del lado protésico será la última en sacarse. Para la comida, se instruirá al paciente para que la prótesis sea de ayuda y apoyo, y no actúe nunca como mano principal en estas actividades. Las prótesis de tracción mecánica tienen el problema en el dispositivo prensor; el hook tiene fuerza prensora suficiente para ser apoyo, pero la mano no. Esto no ocurre en las prótesis bioeléctricas (que son las que más se usan actualmente), en las que la mano protésica dispone de gran fuerza de prensión. Los alimentos serán llevados a la boca con la mano sana. Para cortar carne, el cuchillo estará en la mano sana y el tenedor en la prótesis como elemento de sujeción. Pelar fruta es complicado y requiere una gran destreza y dominio de la prótesis. Para partirla se elegirá la mejor opción entre sujetar la pieza de fruta con la prótesis y el cuchillo con la mano sana o viceversa, pero esta acción dependerá de lo que antes comentábamos sobre la fuerza de los dispositivos terminales; por lo tanto, será distinto si el paciente es portador de una prótesis de tracción muscular o mioeléctrica. La acción de beber se realizará con la mano sana evidentemente. ACTIVIDADES TÉCNICO-TERAPÉUTICAS El manejo de la prótesis A través de las múltiples posibilidades de manejo y del nuevo y constante estímulo de utilización y nuevas actividades, el amputado aprende a aprovechar correctamente las funciones de su prótesis. Las actividades técnico-terapéuticas, propias de terapia ocupacional, ofrecen un amplio abanico de posibilidades para el adiestramiento en el uso de la prótesis. Han de tenerse en cuenta la correcta altura del lugar de trabajo y una correcta selección de técnicas en concordancia con las posibilidades de cada prótesis. A continuación se describirán algunas de estas actividades técnico-terapéuticas utilizadas para el entrenamiento protésico del amputado de miembro superior: Carpintería Serrar: el brazo sano sujetará el serrucho, y la prótesis fijará el tablón de madera. Tanto en el cepillado de madera como en el lijado, la mano sana será la encargada de conducir el instrumento 172 que se utiliza para la actividad (lima, garlopa, etc.), y el miembro protetizado se utilizará como ayuda (en el caso de los amputados de brazo; los amputados de antebrazo podrán utilizar la prótesis como brazo activo, ya que las articulaciones de codo y hombro las conservan). Para clavar clavos, la prótesis los sujetará y la mano sana utilizará el martillo; es importante que el gancho del hook esté hacia arriba. Cestería La prótesis se utilizará para sujetar, se colocará en el hook un lápiz u otro utensilio similar, con el que sujetará los montantes y «planchará» el tejido, realizando este último con la mano sana. PRÓTESIS MIOELÉCTRICAS Este tipo de prótesis es más común para las prótesis de antebrazo, es decir, para amputaciones por debajo del codo. Las ventajas son notables, con respecto a las prótesis de tracción mecánica, y destacan las manos mioeléctricas, debido a que su función se asemeja más a la humana por su rendimiento y fuerza. La fuente de energía utilizada por las prótesis bioeléctricas son pilas recargables. Los sistemas de control mioeléctrico son complejos y caros. La señal mioeléctrica será captada mediante estímulos eléctricos de las masas musculares que, amplificados, accionan la prótesis, es decir, la tensión que se crea durante la contracción del músculo mediante el sistema de amplificación, acciona el movimiento de la prótesis. La sensibilidad de los amplificadores puede ser modificada mediante reguladores. Para el fin de accionar la prótesis mioeléctrica (el ejemplo que pondremos será una prótesis de antebrazo, por lo que las acciones a realizar serán sólo de apertura y cierre del dispositivo terminal), normalmente se requieren dos sitios de electrodo, que se localizan generalmente sobre pares de grupos musculares antagonistas (la contracción del músculo agonista abre el dispositivo terminal y la contracción del músculo antagonista lo cierra, o a la inversa). Antes de la protetización con prótesis mioeléctrica, por lo tanto, el paciente debe ser entrenado para la mejor ubicación de los electrodos que posteriormente van a mover dicha prótesis. Para ello realizaremos un exhaustivo entrenamiento con un «entrenador mioeléctrico», consistente en un programa instalado en un PC, donde el paciente aprende a utilizar dos músculos (agonistas y antagonistas), cuya elección dependerá del nivel de amputación y tipo de prótesis, y que mediante su contracción van a realizar la apertura y cierre de la mano, flexoextensión de codo pronosupinación. El entrenamiento consistirá en conectar dos electrodos a los músculos elegidos (tendremos que hacer varios ensayos hasta encontrar el punto de máxima potencia muscular) y las prótesis de tracción mecánica. Algunos autores recomiendan que se realice primero el entrenamiento protésico con prótesis de tracción mecánica, aunque la prótesis definitiva sea mioeléctrica. 1. Trebes G, Wolf U, Röttgen H, Groth I. Prótesis del miembro superior. Entrenamiento fisioterapéutico del amputado. Barcelona: Toray; 1973. 20 BIBLIOGRAFÍA © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Terapia ocupacional en el amputado de miembro superior mediante su contracción ir aprendiendo a modular y controlar las contracciones, según el movimiento que se quiera realizar. Los electrodos están conectados a un programa de PC, y en la pantalla, mediante dos gráficos (rojo y azul para los músculos agonista y antagonista, o simplemente el dibujo de la mano mioeléctrica que abre o cierra), el paciente podrá ver gráficamente si su contracción es efectiva o no. Una vez acabada la prótesis y realizado el entrenamiento, para la buena utilización de los electrodos, el amputado realizará el mismo entrenamiento que hemos descrito para 173 21 Malformaciones y ortoprótesis Jesús Salcedo Luengo © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. MALFORMACIONES CONGÉNITAS DE LA EXTREMIDAD INFERIOR Y ORTOPRÓTESIS Una malformación congénita es un defecto en el desarrollo morfológico de un blastema o primordio de una extremidad, que se inició durante la vida fetal y está presente en el nacimiento. La incidencia de malformaciones congénitas de las extremidades, incluyendo diferentes grados de afectación, puede situarse alrededor del 0,21 por 1000 nacidos vivos según las cifras de la OMS [1]. Numerosos factores extrínsecos, como drogas, infecciones virales, isquemia focal, trauma, irradiación, cambios hormonales y tóxicos de tipo químico se han postulado como posibles etiologías, pero solamente la talidomida ingerida por la madre entre la 4.ª y 8.ª semanas de gestación se ha confirmado como causa definitiva. Así que un 60% de estas malformaciones son de origen desconocido. Es posible que más de un agente teratológico pueda producir la lesión final. También un solo agente, actuando en diferentes momentos del desarrollo embriogenético, puede dar lugar a lesiones de menor o mayor gravedad. Factores múltiples genéticos, ambientales y metabólicos pueden contribuir al desarrollo de alguna malformación [2,3,4]. NOMENCLATURA INTERNACIONAL PARA LA CLASIFICACIÓN DE DEFICIENCIAS ESQUELÉTICAS DE LAS EXTREMIDADES Todas las malformaciones congénitas se dividen en transversas (T) y longitudinales (L) [6,7]. En las transversas, la extremidad se desarrolla normalmente en una dirección proximodistal hasta un nivel en el que se detiene el desarrollo y no hay por lo tanto elementos esqueléticos distales. Estas malformaciones se parecen a muñones quirúrgicos estándar y por eso en la bibliografía también se las denomina amputaciones congénitas. Para diferenciarlas se debe recordar que los muñones congénitos tienen en su extremo pequeños mamelones, pequeños dedos o umbilicaciones que no afectan a su inclusión en esta categoría. A la denominación de malformación congénita transversa debe añadirse el nivel en el que termina la extremidad, utilizando las zonas anatómicas hombro o pelvis, brazo o muslo, antebrazo o pierna, carpal o tarsal, metacarpal o metatarsal y falangeal, junto con una cuantificación en tercios, para indicar el nivel de terminación dentro del segmento citado. En las longitudinales se debe nombrar todos los huesos ausentes, junto con una descripción secundaria para especificar si tal hueso está ausente total o parcialmente en tercios (v. figura 21-1). 175 Prótesis, ortesis y ayudas técnicas Figura 21-1 MCT total de muslo derecha y MCL femoral total izquierda. MALFORMACIONES CONGÉNITAS TRANSVERSAS (MCT) Sintomatología En estas malformaciones el resto de extremidad presente se asemeja a un muñón de amputación quirúrgico infantil, y como tal se comporta durante el crecimiento óseo. Las malformaciones congénitas transversas de muslo o antebrazo crecen poco en longitud y volumen, debido a la falta de las epífisis distales del fémur, del radio y del cúbito. Estas, como es sabido, son responsables casi en el 70% del crecimiento de los huesos citados [9] (v. figura 21-2). Por el contrario, las malformaciones congénitas de brazo o pierna tienen tendencia a sufrir hipercrecimientos en los extremos distales de los huesos húmero, tibia y peroné [10,11]. La malformación congénita transversa total de pierna se asemeja a una desarticulación de rodilla, con posibilidad de apoyo distal. El hecho de conservar ambas epífisis de crecimiento del fémur permitirá que el muslo crezca igual que el sano. Las malformaciones congénitas transversas de pierna suelen presentar un muñón ligeramente curvado internamente, acentuado a veces por una cabeza de peroné más prominente. Las malformaciones congénitas totales de metatarso o parciales de tarso, parecidas a las desarticulaciones de Chopart o Lisfranc, tendrán como norma un retropié en equino, por desequilibrio muscular (v. figura 21-3). Tratamiento Desde el punto de vista protésico, estas malformaciones congénitas transversas serán tratadas igual que las amputaciones quirúrgicas o las amputaciones de conversión de una malformación congénita longitudinal. Se debe realizar una valoración temprana del problema, para conseguir una correcta orientación familiar, Figura 21-2 Hipercrecimientos óseos en MCT de 1/3 medio de brazos. 176 © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Figura 21-3 MCT parcial de tarso con el resto de pie en equino. Figura 21-4 MCT parcial de tarso con prótesis de plástico laminado. 177 21 Malformaciones y ortoprótesis cuya colaboración será parte fundamental en el éxito del tratamiento [12]. El momento ideal para iniciar la rehabilitación y adaptación protésica será cuando el niño intente ponerse de pie. Si la deficiencia es unilateral, aproximadamente a los 12-14 meses, y si es bilateral, un poco más tarde, a los 16-18 meses [13]. La malformación transversa de falanges no requiere prótesis, y es suficiente con cualquier relleno del calzado. Si el nivel es más proximal en la zona transmetatarsal, lo sencillo sigue siendo lo mejor. La llamada plantilla protésica en cuero o plástico con relleno de puntera es suficiente para deambular. Cuando la malformación es todavía más proximal, el resto del pie es insuficiente para mantener la prótesis. Es necesario entonces prolongarla por encima de los maléolos, realizando un botín completo al que se añadirá una puntera elástica y algún refuerzo en la planta para evitar que se deforme (v. figura 21-4). Actualmente se tiende a realizar las mismas prótesis en plástico laminado flexible, o en silicona, mucho más estéticas. También se puede utilizar un antiequino Rancho los Amigos con su correspondiente puntera elástica [8]. La malformación congénita transversa total de metatarso o parcial del tarso se asemeja a las desarticulaciones de Lisfranc y Chopart. La prótesis más funcional que conocemos debe estar manufacturada en plástico laminado con refuerzo de fibra de carbono. Prótesis, ortesis y ayudas técnicas Para la malformación congénita transversa total del tarso se empleará una prótesis canadiense para amputación de Syme. En la malformación congénita transversa parcial de tibia es válida la clásica PTB con correa supracondilar y suspensión auxiliar a la cintura. El peligro de que el niño pierda la prótesis en sus juegos es real, si no se extreman los medios de suspensión, y en algunos casos es casi obligatorio adaptar barras articuladas en rodilla y corselete de muslo, además de cinturón y correa de suspensión. En algún momento del desarrollo del niño nos encontraremos con un hipercrecimiento óseo del extremo distal de la tibia, que obligará a extirparlo quirúrgicamente. Se han intentado diversos métodos para prevenir los hipercrecimientos sucesivos. De todos ellos, el que mejor resultado ha proporcionado es el recubrimiento del extremo con un casquete óseo cartilaginoso según técnica de Marquardt [15]. Las malformaciones congénitas transversas de muslo en los diversos niveles se protetizan en principio con prótesis endoesqueleticas, unidades de rodilla de bloqueo manual y pie SACH. Los encajes serán de contacto total cuadrilaterales sin succión y suspensión con cinturón silesiano modificado. Existen componentes modulares miniaturizados que constan de articulaciones especiales dirigidas a las necesidades infantiles, con posibilidad de aplicarlas a cualquier nivel de amputación en niños de 2 a 12 años. Algunas unidades de rodilla son de control hidráulico, para niños mayores [16]. Nuestra experiencia nos dice que la rodilla con bloqueo manual resulta más útil a los niños que comienzan a andar. Las rodillas libres posteriormente pueden probarse y proceder con arreglo al gusto del niño. En algunos casos de muñones transfemorales cortos se puede intentar un alargamiento óseo del muñón. Esta técnica se lleva a cabo mediante una osteotomía en el fémur y sujeción de ambos fragmentos a un distractor externo Ortho-fix [11,17]. En la malformación congénita transversa total de muslo se utilizará una prótesis canadiense para desarticulación de cadera. Difiere poco de la prótesis de adulto: encaje en plástico laminado que abarque la pelvis completa y resto de componentes endoesqueléticos (v. figura 21-5). MALFORMACIONES CONGÉNITAS LONGITUDINALES (MCL) Sintomatología La deficiencia longitudinal presenta acortamiento de la extremidad, deformidad con mala alineación y defectos en el pie, junto con articulaciones inestables. Normalmente hay un acortamiento importante, y puede incluso encontrarse el pie del lado afecto a nivel de la rodilla contralateral. En caso de ausencia de fémur, tibia y peroné, el pie se articula con la pelvis. Esta desproporción va a ser constante durante el crecimiento del niño, por lo que se puede predecir el acortamiento final. Existen diversos métodos ortoprotésicos para compensar el acortamiento (v. figura 21-6). Un alza sobre el calzado permite paliar el problema durante cierto tiempo. Cuando el acortamiento es aún mayor, se debe recurrir a las prótesis que McKenzie llama de extensión [34] y Marquardt llama ortoprótesis [15]. El objetivo principal de este sistema técnico es conseguir que el niño discapacitado pueda mantenerse de pie y andar con arreglo a su crecimiento somático. Esto comporta que las ortoprótesis pue- Figura 21-5 MCT bilateral: total de muslo derecho y parcial de muslo izquierdo que sufrió alargamiento óseo. 178 © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Figura 21-6 Esquemas de ortoprótesis. dan ser modificadas en función del crecimiento corporal del niño, para lo cual deben ser resistentes, fáciles de reparar y alargar. Las ortoprótesis más actuales incorporan la pantorrilla y el pie dentro de un encaje de plástico con cuero interior moldeado. El bloque de extensión y el pie SACH correspondiente completan el dispositivo (ortoprótesis por debajo de la rodilla). Otras veces toda la extremidad afectada se incluirá dentro de un encaje de plástico laminado (en el argot americano, «encaje tipo tubo de ventilación de barco»), que se continuará con el bloqueo extensor y el pie. Si el acortamiento hace coincidir en altura el pie afecto con la pantorrilla contraria, se puede intentar introducir el pie dentro de la pantorrilla de la prótesis. Si el pie de la malformación queda a la altura de la rodilla contralateral, se introducirá toda la extremidad dentro de un encaje de plástico con una articulación mecánica por debajo del extremo, asemejando la ortoprótesis a una desarticulación de rodilla. Puede que la rodilla mecánica quede a distinta altura, pero este desequilibrio tiene poca importancia desde el punto de vista funcional. En aquella malformación congénita longitudinal femoro-tibio-peroneal en la que sólo queda el pie puede utilizarse como un muñón de muslo y protetizarle como una amputación femoral con rodilla de bloqueo manual y banda pélvica con cadera. Hay criterios dispares al respecto, pues, mientras algunos autores afirman que el pie tiene poco valor como brazo de palanca para manejar la prótesis, por lo que es preferible extirparle quirúrgicamente; otros, entre los que nos encontramos nosotros, prefieren conservar el pie, que con el tiempo se estabiliza y adquiere mayor fortaleza y movilidad para manejar la prótesis anteriormente descrita. A veces, el acortamiento da margen para realizar una osteotomía de rotación de 180º según técnica de Van Ness, con artrodesis de rodilla. El pie se convierte en una especie de muñón y el tobillo en la articulación de rodilla. La ortoprótesis que se adapta a esta situación es parecida a una prótesis que se coloca debajo de la rodilla con barras articuladas y corselete de muslo. Dentro de las malformaciones longitudinales existen tres de particular importancia: • Tipo I. Se presenta unilateralmente. El extremo proximal del peroné no se ha desarrollado y la tibia es normal, con poca o ninguna incurvación. Al nacer, la dismetría es mínima y, según Wood [19], el acortamiento al final del crecimiento suele ser menor de 7,5 cm. Hay poca o ninguna deformidad del pie y no hay anomalías asociadas en otras partes del cuerpo. • Tipo II. Es también unilateral. Como dice Kruger [20], cuando se ve esta malformación, impresiona como una deficiencia de toda la extremidad inferior. El arqueamiento de la tibia es marcado y anterior (cifosis), habitualmente la epífisis distal es anormal. Habrá un acortamiento marcado de la tibia y en menor cuantía del fémur. El peroné está ausente. Existe hipotrofia de músculos, tendones y nervios y una umbilicación de la piel en el ápex de la cifosis de la tibia. El pie se encuentra en equino-valgo y hay ausencia total de los radios 4-5 y parcial de los huesos tarsales. La discrepancia en longitud es muy marcada y constituye el problema más importante. En un porcentaje relativamente alto hay agenesia de los ligamentos cruzados, lo que hace más inestable la rodilla [21]. Con el crecimiento se puede acentuar el valgo de rodilla. • Tipo III. Son casos del tipo I o II asociados a otras malformaciones óseas o malformaciones bilaterales del peroné. En un 60% se asocia con PFFD (Proximal Femoral Focal Deficiency). Tratamiento En el tipo I hay varias opciones: • Si la discrepancia longitudinal es mínima, un alza en el zapato suele ser suficiente y no habrá problemas estéticos. • La posibilidad de compensar la discrepancia mediante alargamiento óseo con pocas complicaciones es un hecho, en acortamientos entre 3,5 cm a 8,5 cm. En algunos casos, una epifisiodesis de la epífisis tibial contralateral puede colaborar al éxito final de los alargamientos óseos [22]. En el tipo II el tratamiento conservador con una ortoprótesis por debajo de rodilla puede ser una opción válida (v. figura 21-7). El tratamiento clásico que han venido preconizando los autores americanos [20] ha sido la desarticulación 179 Malformaciones y ortoprótesis Sintomatología El primer trabajo publicado sobre esta malformación con rigor científico se debe a Coventry y Johnson en 1952 [18]. La sintomatología fue muy bien descrita por dichos autores, que, basándose en ella, establecieron una clasificación que todavía no ha perdido vigencia. 21 1.ª Malformación congénita longitudinal peroneal Prótesis, ortesis y ayudas técnicas Figura 21-7 MCL peroneal total protetizado con ortoprótesis para debajo de la rodilla. tibio-peroneal astragalina (desarticulación de tobillo) de Syme. Desde nuestro punto de vista, la desarticulación de Syme tiene el inconveniente de que la piel del talón se retrae hacia arriba y atrás a medida que crece la tibia, por lo que la ventaja del apoyo distal se pierde al quedar al descubierto el extremo tibial (v. figura 21-8). Consideramos que en las malformaciones congénitas, en las que siempre va a estar presente un acortamiento, es mejor la desarticulación de Boyd. Hace años nos ilusionaron las ideas de Ilizarov [24] de hacer pequeños alargamientos alternativos tanto de tibia como de fémur para conseguir igualar la longitud de las extremidades al final del tratamiento. En el tipo II nuestros resultados fueron malos y las complicaciones muy frecuentes y al final todos los pacientes terminaron con calzado ortopédico especial en el mejor de los casos y con complicaciones graves en los peores. Los alargamientos en estas malformaciones dependen no sólo de la cuantía del acortamiento, sino también de Figura 21-8 MCL peroneal intervenida con desarticulación de tobillo (Syme) y protetizado con prótesis PTB. 180 21 Malformaciones y ortoprótesis Figura 21-9 MCL bilateral peroneal con buen apoyo podálico. © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Figura 21-10 MCL tibial total bilateral. Figura 21-11 MCL tibial total que utilizó en los primeros años una ortoprótesis muy defi ciente. La desarticulación de rodilla permitió una prótesis sencilla para iniciar la rehabilitación. 181 Prótesis, ortesis y ayudas técnicas si el pie es suficiente para el apoyo en el presente y si lo será en el futuro. En la malformación congénita longitudinal peroneal bilateral, con fémures normales y pies suficientes para el apoyo, el mejor tratamiento es no hacer nada. Si hubiera una discrepancia en longitud entre ambas extremidades, se compensará con un alza. Si en un futuro la discrepancia no fuera grande se puede intentar un alargamiento óseo de tibia, para igualar altura (v. figura 21-9). En los casos de deficiencias peroneales con tres radios en pies equino-valgos que van a requerir intervenciones quirúrgicas complejas, para situar el pie en posición plantígrada, pueden ser subsidiarios de desarticulaciones tibioperonea-astragalina con técnica de Boyd. Si se decidiera un tratamiento conservador, el paciente necesitará durante toda su vida ortoprótesis con barras articuladas y corselete de muslo, a fin de mantener alineadas las rodillas, que suelen ser inestables y con deformidad en genu valgum [25]. En una deficiencia longitudinal peroneal bilateral, cuando las tibias en el nacimiento son desproporcionadamente cortas comparadas con los fémures, se puede asegurar que habrá un acortamiento de tibias progresivo, que será muy grande al final del crecimiento óseo. En estos casos está indicada la desarticulación de Boyd y prótesis PTB o similares, que compensen la talla del paciente. 2.ª Malformación congénita longitudinal de tibia Total Esta malformación puede ser unilateral o bilateral. Es fácilmente diagnosticable en el nacimiento. La extremidad afecta se presenta con una rodilla inestable, con contractura en flexión, el peroné luxado proximalmente y desplazado lateralmente. El pie está en varo exagerado y la planta del pie mira hacia la rodilla contraria o está tocando la cara interna del muslo. Hay una gran discrepancia, debido a la ausencia de la tibia, con toda la extremidad desalineada y en posición bizarra. No existe rodilla y a la palpación se notará el extremo distal del fémur hipoplásico. En algunos casos existe polidactilia [8,26] (v. figura 21-10). Tratamiento Lo mejor es la desarticulación de rodilla, que se llevará a cabo cuando el niño intente ponerse de pie, sobre los 12-18 meses [27] (v. figura 21-11). En 1965 Brown [28] publicó su experiencia de reconstrucción de la articulación de rodilla en este tipo de malformación. Implantaba el extremo proximal del peroné debajo del cóndilo femoral y el distal en el hueso del tarso más propicio, astrágalo o calcáneo. Conver- Figura 21-12 Reconstrucción de rodilla según Brown. Figura 21-13 MCL parcial de tibia. 182 21 tía así lo que hubiera sido una desarticulación de rodilla en una extremidad de apoyo distal, con un tobillo y rodilla insuficientes que requerían ortesis [29] (v. figura 21-12). Según Kalanchi, existen tres diferentes clases de agenesia: I) ausencia total (tratada anteriormente); II) agenesia parcial, y III) displasia de la tibia distal [30,31]. Malformaciones y ortoprótesis Parcial La extremidad afecta tiene una gran incurvación y el pie, a veces con polidactilia, mira hacia la propia rodilla, pudiendo estar los dos extremos del peroné luxados. La osificación del extremo proximal de la tibia puede tardar hasta 2 años en producirse, así que merece la pena realizar una resonancia nuclear magnética que nos aclare la existencia de rodilla y la longitud del fragmento tibial (v. figura 21-13). Tratamiento Mientras se averigua si existe rodilla y la longitud del fragmento proximal de tibia, debemos aconsejar el tratamiento ortésico. Si el fragmento proximal es un tercio o mitad de tibia, el tratamiento ideal es la sinostosis tibioperonea y desarticulación del tobillo según técnica de Boyd encajando el extremo del peroné en el calcáneo [32] (v. figura 21-14). En dos pacientes nuestros con malformación congénita longitudinal parcial (tipo II) se realizó una sinostosis tibioperoneal, alargando a continuación la masa ósea de la fusión. Se consiguieron alargamientos de 7,5 y 12 cm, pero con tal cantidad de complicaciones, que al final los padres renunciaron a seguir alargando. Ambos utilizan ortoprótesis por debajo de rodilla con barras metálicas articuladas y corselete de muslo, para controlar la inestabilidad mediolateral [33] (v. figura 21-15). © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Displasia distal La displasia de la tibia distal trae como consecuencia una diastasis de la sindesmosis tibiofibular, con un pie en equino-varo y con ausencia de algunos radios y huesos tarsales. El astrágalo suele estar subluxado. Figura 21-14 Desarticulación de tobillo en una MCL parcial de tibia. Obsérvese el buen muñón que origina la técnica de Boyd. Tratamiento Las reconstrucciones del tobillo en nuestros casos han estado condenadas al fracaso [27]. Figura 21-15 Tratamiento ortoprotésico en una MCL tibial parcial con alargamientos óseos fallidos después de una sinostosis tibioperonea. 183 Prótesis, ortesis y ayudas técnicas Bien es cierto que se puede hacer un tratamiento paliativo, artrodesando el tobillo, y tratar el resultado con una ortoprótesis. Podría aplicarse en las malformaciones congénitas longitudinales la famosa regla de McKenzie de «es mejor una amputación cuyos resultados son conocidos a varias intervenciones paliativas cuyos resultados finales son inciertos» [34]. Creemos que la solución definitiva es una desarticulación a lo Boyd, artrodesando el calcáneo al extremo de la tibia [35,36]. Debe evitarse la tentación de artrodesar también el extremo del peroné al calcáneo, pues el crecimiento de este hueso incurva el muñón en varo, aparte de luxar el extremo superior del peroné. 3.ª Malformación congénita longitudinal parcial del tercio proximal femoral A lo largo del tiempo esta entidad ha recibido distintas denominaciones, entre las cuales ha prevalecido la de Proximal Femoral Focal Deficiency (PFFD, de la terminología anglosajona). Sintomatología La disgenesia de la parte proximal del fémur o PFFD es una malformación congénita que afecta a la extremidad proximal del fémur y a la cadera (v. figura 21-16). Clínicamente, al nacer se manifiesta por unos signos muy característicos. • Acortamiento de la extremidad a expensas del fémur en la mayoría de los casos. Teniendo en cuenta que puede, en un 60% de los casos, asociarse a la malformación congénita longitudinal peroneal del mismo lado, el conjunto de ambas entidades dará por resultado una extremidad con gran acortamiento. • Contractura en flexión, abducción y rotación externa de la cadera. • Inadecuada musculatura de la cadera. • Inestabilidad de cadera. Figura 21-16 PFFD clase A tratada con artrodesis de rodilla y amputación transtibial. Desde el punto de vista radiológico, Aitken [37] clasificó la entidad en cuatro clases: A, B, C y D. Amstutz [38] en 1969 la completó añadiendo a la anterior el «fémur corto congénito incurvado con coxa vara», estableciendo así cinco tipos, de los cuales los cuatro últimos se corresponden con los de Aitken. • Tipo I. Fémur corto congénito incurvado, con esclerosis de cortexi femoral medial, coxa vara y acetábulo normal. • Tipo II. Fémur corto con seudoartrosis subtrocantérica, coxa vara progresiva y acetábulo normal. • Tipo III. Fémur corto con seudoartrosis y extremo femoral proximal bulboso. El acetábulo está presente y es ligeramente displásico. • Tipo IV. Segmento femoral corto con la extremidad proximal puntiaguda y afilada. Existe displasia acetabular. 184 Figura 21-17 PFFD clase A con ortoprótesis para debajo de rodilla, con el pie incorporado dentro de la pantorrilla epífisis femoral distal. No hay evidencias del componente femoral proximal ni del acetábulo. Tratamiento © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Malformaciones y ortoprótesis Gillespie y Torode [39,40] demostraron que todas las PFFD a efectos de tratamiento pueden clasificarse en dos grupos. Grupo I. Los signos clínicos se manifiestan por una discrepancia en longitud de la extremidad que no sobrepasa el 20%-30%, rodilla en valgo y laxitud anterior de la rodilla con deformidad en flexión no rígida, encontrándose el pie en el nivel medio de la tibia contraria. Su rodilla y cadera afecta cumplen los criterios de estabilidad y el pie es plantígrado. En estos casos la discrepancia en longitud es com- 21 • Tipo V. Un pequeño fragmento óseo representa la Figura 21-18 PFFD clase D tratada con desarticulación de Syme 185 Prótesis, ortesis y ayudas técnicas Figura 21-19 PFFD con plastia de rotación de Van Ness. Figura 21-20 PFFD clase B con neocotilo y ortoprótesis para debajo de rodilla. 186 © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. PFFD BILATERAL Son un problema difícil de resolver ortopédicamente. En un porcentaje muy alto, el 90% son de clase D y se asocian a malformaciones congénitas de las extremidades superiores y malformaciones congénitas longitudinales peroneales. En general, un paciente con PFFD bilateral, si tiene pies plantígrados y las extremidades son de igual longitud, deambulará razonablemente bien y podrá desenvolverse en el interior de su casa. Su talla desproporcionadamente corta representa un problema de tipo estético, que podrá solucionarse adaptando ortoprótesis femorales con encajes según la morfología de las extremidades situando las rodillas protésicas inmediatamente debajo de ellos. Si existe una discrepancia en longitud de las extremidades, en principio se protetizará la más corta, dejando la contraria libre de prótesis. Posteriormente se dará altura al paciente, protetizando la extremidad larga como si fuera una desarticulación de rodilla, y la corta como si fuera una amputación femoral [44,45]. Según nuestra experiencia, en aquellos pacientes con malformaciones congénitas de ambas extremidades superiores no deben hacerse nunca amputaciones de conversión. Los pies deben conservarse, para que ayuden en las actividades de la vida diaria a las extremidades superiores deficientes. Figura 21-21 PFFD clase D: ortoprótesis femoral. Obsérvese la estabilidad del fragmento distal de fémur a pesar del gran peso del niño. 187 21 En este grupo de malformaciones, uno de los problemas presentes es la inestabilidad de la cadera como consecuencia del mal desarrollo del cotilo y de la cabeza femoral. En la clase C de Aitken el extremo proximal del fémur puede estar muy afilado, lo cual permite su desplazamiento proximalmente, siendo palpable por debajo de la piel adyacente al ala ilíaca. En ese punto, muy frecuentemente, se habrá desarrollado una neoarticulación y la migración del fémur se habrá detenido (v. figura 21-20). En la clase D el fragmento distal permanece estable junto al cartílago triradiado del cotilo ausente (v. figura 21-21). Malformaciones y ortoprótesis pensable quirúrgicamente mediante alargamientos óseos sucesivos y, si es necesario, frenando el crecimiento de la extremidad sana mediante epifisiodesis. Koman situaba el límite de acortamiento compensable en 17 cm [41]. Estos pacientes se corresponden con la clase A de Aitken o los tipos I y II de Amstutz. En un trabajo publicado por nosotros [33], nuestros compañeros cirujanos ortopédicos infantiles consiguieron igualar las extremidades de tres fémures cortos congénitos, con discrepancias de 5, 6 y 8 cm, en un solo procedimiento quirúrgico. Sin embargo, en tres PFFD clase A fracasaron rotundamente, por las complicaciones graves que obligaron a abandonar los alargamientos. Está claro que deben evaluarse muy detenidamente los pros y los contras de cada paciente, antes de iniciar la aventura de los alargamientos óseos sucesivos. En estos casos, muchos autores aconsejan como solución la desarticulación de tobillo y ortrodesis de rodilla, que da como resultado predecible un muñón semejante al fémur contralateral con un extremo bulboso por la desarticulación de Syme, que permite protetizarle como una desarticulación de rodilla [42]. Mientras llega el tiempo de la amputación de conversión, el paciente puede servirse de la ortoprótesis más adecuada (v. figura 21-17). Grupo II. Sus signos clínicos se manifiestan por un fémur muy corto, con una discrepancia en longitud de la extremidad que varía de un 35%-50% en relación a la extremidad sana. La cadera y la rodilla están contracturadas en flexión y el tobillo se sitúa a nivel de la rodilla contralateral. Las clases B, C y D de Aitken se incluyen en el grupo. Las alternativas quirúrgicas son: una desarticulación de tobillo para convertir la extremidad en un muñón femoral tibial (v. figura 21-18) o la plastia de rotación de 180º de Van Ness para convertir el tobillo en una seudorrodilla que maneje una prótesis. Ambas técnicas habitualmente irán acompañadas de artrodesis de la rodilla, para mejorar la morfología del muslo, alterada por la flexión de la cadera y rodilla [43] (v. figura 21-19). Prótesis, ortesis y ayudas técnicas BIBLIOGRAFÍA 1. Congenital malformations. Bull WHO vol. 34 suppl. 1966 2. Schinzel A A.G. L, Smith D W, Miller JR. Monozygotic Twinning and structural defects. J. pediatric 1979; 95; 921-930. 3. Evans D.G.R. Taken, Domai D. «Heredity and dysmorphic syndromes in congenital limb deficiencies». Prosth and Orth Int. 1991; 15; 2: 70-77 4. Millen J. W. (1962). Thalidomide and limb deformities. Lancet II 5 99-600 5. Calhan, SQ: A review of teratogenics agents and human congenital. En Shipyard C.A. Limb development and deformity: Problems of revaluation and rehabilitation. Spring field. III. Charles C.Thomas Publisher pp 161-170, 1969 6. Kay Hector W.: A proposed International terminology for the classification of congenital limb deficiencies ICIB. 1975 Vol XIV nº 2 Feb. 7. Kay Hector W.: A clinical application of the New International Terminology for the Classification ofCongenital Limb deficiencies ICIB 1975 vol. XIV nº 3 . 8. Kruger Leon M. Lower Limb deficiencies Chapter 38 en Atlas of Limb Prosthetics the C.V. Mosby Company. St Louis, 1981. 9. Aitken G.T, Pellicore R.J. Introduction to the Child amputee Chapter 36 en Atlas of Limb Prosthetics. The C V Mosby Company St. Louis 1981. 10. Pellicore RJ, Sciora J, Lambert C.N. Incidence of bone overgrowth in the juvenile amputee population. ICIB 1974 13(15), 1-8. 11. Salcedo J., Amaya S. Amputaciones en la infancia. Características y protetización. En Viladot R. Cohi O, Clavell S.; «Ortesis y prótesis del aparato locomotor, 2–2. Extremidad inferior». Ed. Masson S.A. Barcelona, 1989. 12. Kruger L.M. Surgical management of Lower Limb deficiencies, Amputation Surgery and Lower Limb Prosthetics. Ed G. Murdoch; Blackwell Scientific Publications, Oxford 1988. 13. Jain S. Rehabilitation in limb deficiencies. The paediatric Amputee. Arch Phys Med Rehab 1996 Vol 77; 9-13. 14. Kruger L.M, Hayes R. Lower limb Prosthetic management Chapter 40, section II. The juvenile amputee; Atlas of limb Prosthetics. The C.V. Mosby Company St Louis 1981. 15. Marquard Ernst.The multiple limb deficient children chapter 41 en Atlas of limb prosthetics. The C.V. Mosby Company St. Louis 1981. 16. Näder M., Näder HG. Compendio de prótesis. Prótesis para extremidad inferior. Otto Bock. Schiele y Schön Duderstandt 1993. 17. Alarcón J. Alargamiento de un muñón corto por malformación. Técnica Ortopédica Internacional 12/1990. 17-21. 18. Coventry M. B., Johnson E. W.: Congenital Absent of the Fibula 1952 J.B.J.S. Vol. 34A nº 4 pp 941-955. 19. Wood WL, Zlots N, Westin G. W. Congenital absent of the fibula J. Bone Joint Surg. 1965-47A; 1159-1169. 20. Kruger LM, Talbott RD. Amputation and Prosthetics as definitive treatment in Congenital absent of the fibula J. Bone Joint Surg. 1961; 43A; 625-642. 21. Florez MT, Conejero JA, Salcedo J. Agenesia parcial proximal del fémur. Conceptos actuales en su tratamiento. Comunicación personal en el Congreso Nacional de Rehabilitación. Valencia 1988. 188 22. Hootnick D. Boyd NA, Fixsen JA, H, Lloyd. Roberts GC: The natural history and management of congenital Short Tibia with displasia or absent of the fibula. J. Bone Joint surg 1977; 59; 13: 267-271. 23. Crandall RC: Complete longitudinal deficiency of the fibula. Comparation of foot ablation to retention in long term follow-up. J-Ass child. Prosth. Orth. Clin 1987; 22: 73-78. 24. Ilizarov G.A, Mukushin. V. D: Compression and distraction osteosynthesis in the treatment of congenital malformations of the lower limbs. In material of the XIX congress of Traumatologists and Orthopaedist of the Ukrainian SSR. Kiev: Zdorovje 1977: 115-118. 25. Marín Urrutia F, Salcedo Luengo J, Amaya Alarcón J. Nuestra experiencia en el tratamiento de la deficiencia longitudinal de peroné. TOI, 9/1990 pp. 26-32. 26. Fernandez Palaza F. Beudeham J, Rivas S, Congenital deficiency of the tibia: report on 22 cases. Pediatric Orth, Part B, 1998, 7: 298-302. 27. Marín Urrutia F, Ramiro Ramiro A, Arzoz Lezaun F, Salcedo Luengo J, Amaya Alarcón S. Deficiencia congénita longitudinal de tibia. Nuestra experiencia en 10 años. Rehabilitación, 1990; 24:3, 185–193. 28. Brown FW, Construction of a Knee Joint in congenital total absent of the tibia (paraxial hemimelia tibia), J. Bone Joint Surg (AM) 1965. 47:695-704. 29. Simmond E.D. Jr.; Guisburg Glen M.; Hall J.E.; Brown’s procedure for congenital absence of the tibia revisited. J. of Pediatric Orthopaedics. 16; 85-89. 1996. 30. Kalanchi A., Dawe RV. Congenital deficiency of the tibia. J. Bone Joint Surg 1985-67B:581-584. 31. Jones D., Barnes J, and Lloyd Roberts GC. Congenital aplasia and displasia of the tibia with intact fibula; classification and management J. Bone Joint Surg 1978, 60B: 31-39. 32. Loder RT, Herring JA: Fibular transfer for congenital absence of the tibia. A reassessment, J. Pediatrict Orthop. 1987, 7: 135-138. 33. Conejero Casares J.A., Flores García MT, Salcedo Luengo J. Amaya Alarcón S. Alargamientos óseos en malformaciones congénitas de miembros inferiores. An. Esp. Pediatric. 1991. 34 (4), 293-298. 34. Mc Kenzie D. The prosthetic management of congenital deformities of the extremities J. Bone Joint Surg. 39B; 2, May 1957. 35. Blum C. E., Kalamchi A.; Boyd amputations in children Clin. Orthop. 1982, 165, 138-143. 36. Boyd H. B. Amputation of the foot with calcaneo tibial arthrodesis. J. Bone Joint Surg. 1939, (21),997-1000. 37. Aitken G.T. Proximal Femoral Focal Deficiency, Definition, classification and management. De un Symposium celebrado en Washington D.C. June 13, 1968. Ed National Academy of Sciences 1969. 38. Amstutz Harlan C.; The morphology. Natural History and Treatment of PFFD. De un Symposium celebrado en Washington D.C. June 13 1968. Ed. National Academy of Sciencies 1969. Washington D.C. 39. Gillespie R, Torode I. P. Classification and management of congenital anomalies of the femur. J. Bone Joint Surg: 1983. 65B; 557-568. 40. Torode IP, And Gillespie R. The Classification and Treatment of Proximal Femoral Prosthetics and Orthetic. International 1991, 15, 117-126. 41. Koman LA. Meyer L.C, and Warren F.A. PPFD: a 50 years experience. Devel Med and Child Neurol, 1962 24: 334-335. 21 44. García Pérez F, Florez García MT, Conejero Casares J.A, Miriam Marques L, Salcedo Luengo J. Malformaciones congénitas de las cuatro extremidades. Rev. Esp. Pediatric. 1991; 47:(4 ), 332-338. 45. Salcedo Luengo J. «Protetización de grandes amputados». Comunicación personal al I Symposium de Técnica Ortopédica. Octubre 1989. Andorra. © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Malformaciones y ortoprótesis 42. Salcedo Luengo J. Nuevos aspectos etiopatogénicos, rehabilitadores y quirúrgicos de la displasia femoral focal proximal. Tesis doctoral. Departamento de Medicina Física y Rehabilitación. Facultad de Medicina. Universidad Complutense de Madrid. Diciembre 1994. 43. Torode IP, Gillespie R. Rotation plasty of the lower limb for congenital defects of the fémur. J. Bone Joint Surg. 1983; 65B; 5; 569-573. 189 22 Osteointegración en amputados Ramón Zambudio Periago © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. INTRODUCCIÓN La osteointegración es una técnica para el tratamiento de los amputados que consiste en la fijación directa de la prótesis al muñón eliminando el encaje. En 1952, Per-Ingar Brånemark [1], de la Universidad de Lun en Suecia, descubrió de forma casual el fenómeno de la osteointegración cuando realizaba su tesis doctoral. Utilizando un implante de titanio para estudiar el flujo sanguíneo en los huesos del conejo observó que el implante no podía retirarse al final del experimento, al haberse quedado adherido al hueso; esta unión era tan fuerte que la única forma de separarlo era rompiendo el hueso o el implante [2]. Así nació la osteointegración. Por tanto, la osteointegración es un fenómeno biofísico que produce una unión a nivel molecular de un material metálico: el titanio, con un material orgánico: el hueso. El primer implante en hueso humano se realizó en 1960. Los primeros intentos fracasaron por la formación de tejido fibroso entre el implante y el hueso [3]. Esta técnica en un principio fue utilizada a partir de los años sesenta por Per-Ingar Brånemark en la implantación protésica de piezas dentales [4] y faciales y ha sido sobre todo en los implantes dentales donde esta técnica ha avanzado más rápido, extendiéndose su uti- lización a todo el mundo y siendo en la actualidad una técnica habitual en cualquier clínica dental. Las investigaciones fueron seguidas posteriormente por su hijo Richard Brånemark en el Hospital Universitario de Goteborg y llevaron por primera vez en 1990 a la utilización de esta técnica en una paciente amputada de miembro inferior. DÓNDE SE REALIZA ESTA TÉCNICA EN AMPUTADOS Esta técnica se ha extendido poco y existen pocos cirujanos con experiencia en el mundo [5]. En el Hospital Universitario de Goteborg, en Suecia, se han realizado la mayoría de estas intervenciones. En este hospital se han practicado más de 100 intervenciones, gracias a Richard Brånemark y su equipo. También se está utilizando en el Hospital Queen Mary de Roehampton, en Inglaterra, desde 1997. En Melbourne (Australia), en asociación con la Universidad de Monash, se han ejecutado algunas intervenciones y existe un grupo de investigación que se dedica al estudio de la biomecánica de los implantes de titanio [6]. En el resto de Europa (fuera de Suecia e Inglaterra) se han realizado casos aislados de intervenciones quirúrgicas, la mayoría bajo la supervisión de Richard Brånemark. 191 Prótesis, ortesis y ayudas técnicas TÉCNICA QUIRÚRGICA En primer lugar es necesario colocar un anclaje dentro del canal medular del muñón óseo. Para la colocación de este anclaje son necesarias dos intervenciones quirúrgicas; después de cada una de ellas el paciente suele pasar 1 semana en el hospital. Estas intervenciones se pueden realizar con anestesia general o espinal. En la primera intervención se coloca la base del implante, que consiste en un tornillo hueco de titanio roscado en su interior dentro del canal medular del hueso del muñón. El titanio es un material biocompatible e inerte que no provoca rechazo en el paciente; a continuación se cierra la herida y se esperan 6 meses para que se produzca la unión entre el implante y el hueso (v. figura 22-1). En una segunda intervención se coloca un tornillo roscado macizo de titanio que se fija a la base de titanio que se colocó en la intervención anterior. Después de esta segunda intervención la porción distal del implante queda fuera de la piel (v. figura 22-2). En esta zona exterior del implante es donde posteriormente se sujetará la prótesis ortopédica. Pero será necesario esperar 2 meses más antes de comenzar con las cargas sobre el implante. CAMBIOS MOLECULARES Aunque la base científica de la osteointegración todavía no se comprende en su totalidad, parece que el titanio puro provoca una activación de los osteoblastos y osteoclastos que ayudan a remodelar el hueso y a conseguir una unión firme entre el hueso y el titanio. A nivel molecular, sobre el titanio se forma una capa de óxido de titanio que es inerte a la corrosión. Sobre esta capa se forma otra de peróxido de titanio que desactiva las células inflamatorias y reduce la reacción a cuerpos extraños, consiguiendo la osteointegración [7]. Las células inflamatorias, especialmente los macrófagos, pueden contribuir al desarrollo de esta capa de óxido, secretando enzimas proteolíticas, citoquinas e iones de superóxidos de titanio hidratado formando una matriz de peróxido de titanio hidratado [8,9,10]. Se utilizan algunos medios para acelerar la osteointegración. Los medios farmacológicos están en fase de estudio y se están comenzando a usar proteínas morfogénicas de hueso y células madre autólogas tras cultivo. Tanto los medios físicos como la aplicación de campos magnéticos y las cargas progresivas se utilizan habitualmente durante la rehabilitación posterior. VENTAJAS E INCONVENIENTES La osteointegración es una técnica revolucionaria en el campo de los amputados que aporta soluciones nuevas, pero no está exenta de inconvenientes que están retrasando su aceptación a nivel mundial. 192 Figura 22-1 Base del implante colocada. Tomado de Richard Brånemark (con autorización). Las ventajas principales son: • Fijación estable de la prótesis al muñón. En una prótesis convencional el muñón se aloja dentro del encaje. Este se compone de una estructura ósea (muñón óseo) rodeada de partes blandas formada por la musculatura residual del muñón. En los muñones femorales, esta masa blanda que rodea al muñón dificulta que el movimiento ejercido por el muñón óseo se aplique correctamente al encaje. Es decir, intentamos realizar la fijación entre dos objetos con material semiblando, lo cual es imposible. Por tanto, siempre van a existir pequeños movimientos entre el encaje y el muñón que crean inseguridad durante la marcha al amputado. En la osteointegración este problema desaparece, puesto que el implante de titanio que está fijado al hueso se une directamente al © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. conector metálico o pieza intermedia, lo que nos va permitir unir la prótesis ortopédica al implante. • Se solventan totalmente los problemas de suspensión de la prótesis. Al existir una fijación directa de la prótesis al muñón, no se necesitan ni válvulas ni cinturones para fijar la prótesis y sobre todo se elimina el movimiento de «pistoneo» tan molesto durante la marcha que produce las molestias y rozaduras tan frecuentes en todos los amputados de miembro inferior. • Al no ser necesario encaje, los cambios de volumen del muñón tampoco afectarán la adaptación de la prótesis. También se evitan los cambios periódicos del encaje y las molestias que esto supone durante el período de adaptación al nuevo encaje. • La prótesis se quita y se coloca con más facilidad que cuando hay que introducir el muñón en el encaje. • La sedestación con la prótesis colocada en el paciente osteointegrado es mucho más cómoda, las zonas de apoyo son las mismas que en la persona no amputada. Al no existir encaje, el apoyo se hace sobre la cara posterior del muslo y región glútea, mientras que cuando se porta una prótesis femoral al sentarse se hace sobre una superficie dura, como es el encaje, que ocasiona molestias en períodos prolongados de sedestación. • Mejora la osteopercepción del usuario, las presiones y fuerzas que se producen en el pie protésico se transmiten directamente al hueso y esto permite un aumento de la información sensitiva que recibe el usuario. Los inconvenientes no son tan numerosos, pero sí de gran importancia: • Riesgo de infecciones: el implante de titanio permite la existencia de una solución de continuidad entre el interior y el exterior del muñón. A pesar de que a todos los pacientes se les aconseja una higiene rigurosa, son relativamente frecuentes las infecciones; la mayoría de ellas son superficiales, pero también pueden ocurrir infecciones profundas que son mucho más difíciles de controlar. INDICACIONES DE LA OSTEOINTEGRACIÓN Según Brånemark, en la actualidad y debido a los inconvenientes descritos anteriormente, las indicaciones de la osteointegración se limitan a los pacientes amputados con complicaciones serias que le dificultan la adaptación a una prótesis convencional. Las complicaciones que pueden llevar a una indicación de esta técnica son: infecciones recurrentes en la piel, muñones sensibles y dolorosos, ulceraciones de repetición en las zonas de contacto con el encaje, cambios frecuentes de volumen del muñón y piel del muñón de mala calidad que no tolera presiones. CONTRAINDICACIONES DE LA OSTEOINTEGRACIÓN Está totalmente contraindicada: • En los casos de anatomía atípica del esqueleto por la dificultad que supone la correcta colocación del implante. • En niños, por el problema que supone la adaptación del anclaje cuando el hueso sigue creciendo. • En osteoporosis del muñón óseo. • En enfermedades sistémicas, tales como diabetes o patología vascular periférica, que pueden comprometer la cicatrización. • En pacientes inseguros o psicológicamente débiles. REHABILITACIÓN Para evitar la formación de tejido fibroso entre el hueso y el implante –que haría fracasar la intervención quirúrgica–, la clave es realizar un cuidadoso proceso de rehabilitación con cargas progresivas donde el dolor va a servir de guía sobre la progresión de la carga y un fortalecimiento muscular progresivo del muñón y del resto de la musculatura. La rehabilitación suele durar un promedio de 10 meses. 193 Osteointegración en amputados Figura 22-2 Implante colocado. Tomado de Richard Brånemark (con autorización). prótesis va a repercutir directamente al hueso donde está sujeto el implante, con el consiguiente riesgo de fractura. • El proceso de la osteointegración suele durar por término medio 18 meses debido a las dos intervenciones quirúrgicas y la posterior rehabilitación. Esta tardanza es una de las quejas más frecuentes de los pacientes que han seguido esta terapia. • El paciente portador de prótesis osteointegrada necesita una higiene meticulosa del muñón y no son aconsejables los baños en lugares públicos. • El coste de este tratamiento en la actualidad se encuentra en torno a los 70.000 euros. 22 • Riesgo de fracturas: una caída o un golpe sobre la Prótesis, ortesis y ayudas técnicas Cuando se comienza a cargar sobre la prótesis se coloca un dispositivo conector que une el implante a la prótesis durante el período que se va a realizar la carga. Para evitar una lesión en el caso de una caída, existe un mecanismo de seguridad que consigue desconectar los dos elementos (v. figura 22-3). Las cargas comienzan 2 meses después del segundo estadio de cirugía, es decir, 2 meses después de la colocación del implante que sobresale por la piel. Al principio se adapta una prótesis corta de aprendizaje y se van añadiendo 10 kg de carga a la semana. El paciente controla la carga en una banqueta o mesita y va aumentando gradualmente esta. Para medir las cargas se utiliza una báscula donde se apoya el pilón. Los primeros 2 meses se reducen a carga axial directa usando un pilón corto. A los 2 meses de estar realizando cargas progresivas con la prótesis corta se comienzan a hacer cargas parciales con la prótesis completa (con longitud definitiva) en paralelas. Más adelante se pasará a cargar con dos bastones, un bastón, etc. Y así se continúa 2 o 3 meses más. Aproximadamente 6 meses después del inicio de la rehabilitación se consigue cargar todo el peso del cuerpo sobre la prótesis (v. figura 22-4). OSTEOPERCEPCIÓN La osteopercepción se define como la habilidad de los pacientes sometidos a osteointegración para identificar las sensaciones táctiles transmitidas a través de la prótesis [11]. Algunos investigadores sugieren que esto es debido al crecimiento nervioso en el hueso remodelado [12]. El paciente rápidamente aprende a distinguir distintas sensaciones que le llegan a través de la prótesis. Esto le ayuda a realizar la marcha de una forma más natural y segura. RESULTADOS DE LA OSTEOINTEGRACIÓN No son muchos los estudios realizados sobre osteointegración en amputados. En 1994, P.I. Bränemark [13] presentó Figura 22-3 Conector entre el implante y la prótesis. Tomado de Richard Brånemark (con autorización). 194 Figura 22-4 Carga completa sobre la prótesis. (Por cortesía de Otto Bock.) en una conferencia internacional sobre avances en prótesis los resultados de 16 amputados femorales que habían recibido un implante y con un seguimiento de 3 años. Durante este tiempo observaron cinco complicaciones mecánicas, dos fallos del implante, un fallo de la base del implante y otro combinado después de una caída. La infección fue la complicación más frecuente: 14 infecciones superficiales y 7 infecciones profundas. Todas las infecciones cedieron con antibióticos, menos una, que requirió una amputación más alta. Otro desarrolló una infección crónica y cinco perdieron la fijación. Tres de estas últimas complicaciones fueron resueltas con nuevas reamputaciones. De los 16 amputados osteointegrados, 13 usaban la prótesis a los 3 años, aunque dos seguían con infecciones crónicas. En 1996, G. Lundborg [14] publicó los resultados de tres pacientes con amputación traumática del pulgar a los que se colocó un dedo sujeto mediante un implante. Después de un seguimiento de 3 años no describen problemas posteriores. El estudio más completo publicado hasta hoy es el realizado en Roehampton (Inglaterra) en un programa experimental realizado entre 1997 y 2003 en amputados femorales por Sullivan y cols. [15]. Se seleccionaron 11 pacientes de 56 ateniéndose a los siguientes criterios: todos habían tenido problemas con la adaptación a la prótesis convencional, eran adultos menores de 70 años y con una aproximación geográfica de alre- © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. CONCLUSIONES Se han descrito los orígenes de la osteointegración, sus efectos a nivel molecular, la técnica quirúrgica, la rehabilitación posterior a la osteintegración en amputados de miembros y los resultados publicados en la bibliografía. Esta técnica se encuentra en proceso de desarrollo y todavía no está justificada su aplicación en todos los amputados de miembros, por los inconvenientes que acarrea. En la actualidad únicamente estaría indicada su aplicación en amputados que han tenido problemas insalvables con las prótesis convencionales. 1. Brånemark P-I. Vital microscopy of bone marrow in rabbit. Scand J Clin Lab Invest 1959; 11 Suppl 38: 1-82. 2. Brånemark P-I. Osseointegration and its experimental studies. J Prosthetic Dentistry 1983;50:399-410. 3. Southam JC, Selwyn R. Structural changes around screws used in the treatment of fractured human mandibles. Br J Oral Surg 1971;8:211-21. 4. Adell R, Ericksson B, Kekholm U, Brånemark PI, Jemt T. Long-term follow-up study of osseointegrated implants in the treatment of totally endentulous jaws. Int J Oral Maxillofac Implants 1990;5:347-59. 5. Zambudio R. Osteointegración en amputados de miembros. Rehabilitación 2007; 41(4): 180-84. 6. Frossard L, Lee Gow D, Contoyannis B, Ewins D. Loanding Applied to the implant of transfemoral amputees fitted with a direct skeletal fixation during walking in a straight line and around a circle. In proceedings International Society of Biomechanical XIXth Congress. 2003 pag. 114-114. 7. Sundgren JE, Bodö P, Lundström I. Auger electronspectroscopic studies of the interface between human tissue and implants of titanium and stainless steel. J Coll Int Sci 1986;110:9-20. 8. Richard Brånemark, MD, PhD; P-I Brånemark, MD, PhD; Robert R. Myers, PhD. Osseointegration in skeletal reconstruction and rehabilitation. J Rehabil Res Dev 2001;2:175-81. 9. Bjursten LM. The bone-implant interface in osseointegration. In: Rydevik B, Brånemark P-I, Skalak R, editors. International Workshop on Osseointegration in Skeletal Reconstruction and Joint Replacement. Göteborg: The Institute for Applied Biotechnology; Sweden, 1991; p. 25-31. 10. Ysander M, Brånemark R, Olmarker K, Myers RR. Intramedullary osseointegration. Development of a rodent model and study of histology and neuropeptide changes around titanium implants. J Rehabil Res Dev 2001;38:183-90. 11. Dahlström L. A summary of the work of Torgny Haraldson. In: Williams E, Rydevik B, Johns R, Brånemark PI, editors. Osseoperception and musculo-skeletal function. The Institute for Applied Biotechnology, 1999; p.68-85. 12. Jacobs R, Brånemark R, Olmarker K, Rydevik R, Van Steenberghe D, Brånemark P-I. Evaluation of the psychophysical detection threshold level for vibrotactile and pressure stimulation of prosthetic limbs using bone anchorage or soft tissue support. Prosthet Orthot Int 2000;4:133-42. 13. Brånemark P-I. Osseointegration in orthopaedic surgery. Proceedings of First World Congress of Osseointegration. 1994; pag. 17-8. 14. Lundborg G, Brånemark PI, Rosen B. Osseointegrated thumb prostheses: a concept for fixation of digit prosthetic devices J Hand Surg [Am] 1996;2:216-21. 15. Sullivan J, Uden M, Robinson KP, Sooriakumaran S. Rehabilitation of the trans-femoral amputee with an osseointegrated prosthesis: the United Kingdom experience. Prosthet Orthot Int 2003;2:114-20. 16. Hagberg K, Haggstrom E, Uden M, Brånemark R. Socket versus bone-anchored trans-femoral prostheses: hip range of motion and sitting comfort. Prosthet Orthot Int 2005;2:153-63. 195 22 BIBLIOGRAFÍA Osteointegración en amputados dedor de 150 millas para los cuidados de la amputación y posterior rehabilitación. Se descartaron los pacientes con: osteoporosis, diabetes, etiología vascular, peso superior a 100 kg, flexo de muñón, artrosis de cadera del lado amputado, muñón femoral muy corto, razones psicológicas o sociales, riesgo para ser sometido a intervenciones, pacientes que no querían asumir el protocolo de tratamiento. El tratamiento duró 18 meses desde el comienzo hasta la carga completa con la prótesis y precisaron una media de 46 visitas ambulatorias después del segundo estadio de la cirugía. Al finalizar el estudio, de los 11 pacientes a los que se les practicó la osteointegración: nueve utilizaban la prótesis diariamente a todas horas, tres sufrieron osteomielitis (28%), dos requirieron una retirada del implante y uno tomaba permanentemente antibióticos. Se analizaron las consecuencias psicosociales después de la osteointegración y se encontró: de 11 pacientes, cuatro se divorciaron, aparentemente no hubo mejoría en la marcha, movilidad y calidad de vida de los pacientes; cinco pacientes precisaron el cambio de su implante debido a deformaciones mecánicas por caídas y en dos casos se rompió el implante. Se utilizó un cuestionario para conocer la valoración de los propios pacientes. Se encontraron como aspectos negativos: el tiempo transcurrido durante todo el proceso, que fue más largo de lo que ellos esperaban, las numerosas visitas al hospital, frustración por la lentitud del programa de rehabilitación y limitaciones en: natación, correr, saltar, realizar trabajos manuales pesados por el riesgo de un fallo mecánico. Como aspectos positivos se destacaron: la mejora de la propiocepción en términos de conocer la posición de la prótesis y el pie, mejora de la percepción sensitiva (osteopercepción) y la sensación de ser capaces de andar más tiempo y hacer más cosas que con la prótesis antigua. En un estudio más reciente K. Hagberg [16], comparando el grado de movilidad de la cadera entre amputados femorales que usan prótesis con encaje y con osteointegración, encontró que la flexión media del muñón con los portadores de encaje es de 97º y en los osteointegrados de 127º. En el movimiento de abducción/aducción las diferencias fueron menores: con encaje, 45º y osteointegrados, 48º. 23 Aparatos de marcha Miguel Ángel González Viejo y Alba Gómez Garrido © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. INTRODUCCIÓN El término ortesis es la traducción del término orthosis, procedente del griego, y significa poner recto. Durante muchas décadas, las ortesis han sido aparatos que sólo se han utilizado para colocar rectas las extremidades y la columna, pero desde hace un tiempo han comenzado a utilizarse con objetivos preventivos de las deformidades, como ocurre en los traumatismos craneoencefálicos (TCE); también para mantener una función, como sucede en las miopatías de Duchenne, y, finalmente, con objetivo funcional, que es el uso que tienen los reciprocadores en el mielomeningocele o en las paraplejías. El problema principal que existe con la aplicación y uso de las ortesis es que deben ser fabricadas a medida, y no existen estándares adecuados, especialmente en nuestro medio, por falta de formación específica de los técnicos ortoprotésicos. Las ortesis son más efectivas y beneficiosas si los objetivos funcionales por las que se colocan están perfectamente definidos y son asumidos por la totalidad del equipo, porque el tipo de ortesis depende de las necesidades biomecánicas y de los objetivos funcionales para cada individuo [1]. La prescripción ortésica debe reunir una serie de indicaciones, como ocurre con las indicaciones farmacéuticas, y deben incluir el nombre y apellidos del usuario, diagnóstico, descripción y diseño de la misma, objetivo de uso y forma de aplicación. La terminología de las ortesis no se ha desarrollado suficientemente en lengua española, por lo que muchas siguen denominándose con nombre propio, cuando lo correcto es agruparlas como parte de grupos terapéuticos. Actualmente se utiliza la terminología que se estandarizó a partir de 1970 en EE. UU. [2], porque hasta ese momento eran identificadas por nombres propios o epónimos derivados de su lugar de origen o desarrollo. Hay varios ejemplos de esta situación como: Klenzack, Scottish Rite, etc., pero el problema es que no identificaban claramente los objetivos terapéuticos. Harris [3] fue el que realizó el primer informe, en 1973, para la Task Force on Standardization of Prosthetic-Orthotic Terminology, para la unificación de la terminología ortésica. El objetivo primario de su trabajo fue desarrollar términos basados en sistemas lógicos, que sirvieran para comunicar las funciones deseadas. Un objetivo secundario fue proveer a los médicos, terapeutas y técnicos ortoprotésicos de un lenguaje común. Se definieron a partir de entonces las ortesis como un aparato médico aplicado en o alrededor de un segmento corporal, que reduce deficiencias o alteraciones funcionales. Es decir, las ortesis suplen funciones. La Task Force recomendó utilizar las articulaciones mayores como elemento de definición de las ortesis, de forma que combinando las iniciales de las letras de las articulaciones se crean los acrónimos. Por ejemplo, las ortesis largas de la extremidad inferior, que abarcan desde la rodilla (knee) hasta el tobillo (ankle) y el pie (foot), se denomi- 197 nará KAFO, que corresponde a Knee-Ankle-Foot-Orthosis. A pesar de esto, desgraciadamente, en la práctica clínica habitual el uso de epónimos no ha desaparecido. Hoy, la American Academy of Orthopedic Surgeons, el Committee on Prosthetics-Orthotics Education on National Academy of Sciences y la American Orthotics and Prosthetics denominan a las ortesis según los siguientes acrónimos: Prótesis, ortesis y ayudas técnicas • FO. Ortesis de pie. Son ortesis para controlar el pie y la articulación subastragalina. • AFO. Ortesis de tobillo y pie. Son ortesis que sirven para controlar el pie y la articulación del tobillo y de forma indirecta la rodilla. • KAFO. Ortesis de rodilla, tobillo y pie. Son ortesis para el control del pie y las articulaciones de tobillo y rodilla. • HKAFO. Ortesis de control de las articulaciones de cadera, rodilla, tobillo y pie. • RGO. Reciprocating Gait Orthoses. Ortesis reciprocadoras de marcha. Un elemento importante en la terminología se refiere a los sistemas de control de las articulaciones, que son los elementos que se interponen en las mismas, para dar funcionalidad al sistema. Pueden actuar de diferentes formas, libres cuando no controlan el movimiento, asistidas cuando ayudan al movimiento, con movimiento restringido o fijas. En la prescripción debe indicarse qué tipo de articulación se coloca, y si es restringida debe especificarse en qué rango articular se produce la limitación del movimiento. OBJETIVOS DE LAS ORTESIS DE EXTREMIDAD INFERIOR El primer objetivo en el diseño de las ortesis es adecuarse a las necesidades biomecánicas del paciente, para sustituir las funciones articulares o las deficiencias musculares. El segundo es conseguir alinear la extremidad y reducir las desaxaciones o evitarlas. La construcción de una ortesis debe cumplir una serie de requisitos: • Individualizarla para cada paciente. • Confeccionarla a través de un molde tomado directamente sobre el paciente. • Usar material de poco peso y gran confortabilidad. • Aspecto cosmético, que permita la aceptación y uso por el usuario de la misma. EVALUACIÓN DEL PACIENTE Antes de prescribir una ortesis es preciso realizar una evaluación correcta del paciente, que debe incluir una serie de análisis [1]: • Balance articular. • Balance muscular. 198 • Sensibilidad. • Cambios de volumen de la extremidad. • Alineación estática. • Marcha. Balance articular de las extremidades inferiores Si se encuentra limitado en las articulaciones incursas en la ortesis, es preciso corregirlo previamente, porque, por ejemplo, una contractura en flexión plantar del tobillo, asociada con una rotación interna del fémur y de la tibia, se compensa con una eversión del calcáneo y pronación mediotarsal. En el individuo con este tipo de contractura, al colocar el pie en el suelo, las articulaciones distales a la subastragalina deben sustituir el déficit de rango articular de aquella, lo que a la larga creará deformidades, con inestabilidad en dicha articulación y en la mediotarsiana, que serán irreparables. Balance muscular La determinación del balance muscular [4] y de la espasticidad permite conocer los controles biomecánicos que son necesarios para que la ortesis provoque un movimiento estable en la deambulación. Debe conseguirse con la colocación de la ortesis una interacción entre el tobillo, rodilla, cadera, pelvis y tronco, tanto durante la fase de apoyo como durante la oscilación de la extremidad. Por ejemplo, una ortesis puede diseñarse para sustituir una inadecuada fuerza del tibial anterior y de los extensores de los dedos y que controle el grado de plantiflexión durante la fase de oscilación, pero la pregunta siguiente sería: ¿qué impacto tiene esto sobre el despegue de la extremidad, al reducir la plantiflexión? La contracción excéntrica de los dorsiflexores también controla la flexión plantar y en este sujeto estaría reducida o desaparecida, pero colocando el tobillo en dorsiflexión, mediante la AFO, se elimina este control de la plantiflexión y se crea un momento flexor en la rodilla al iniciarse la carga e inmediatamente después de la misma. Cuando el sujeto tiene el psoas y el cuádriceps con un balance muscular a 4 o superior no provoca ningún problema, pero cuando el balance muscular es 3 o 3+, aunque potencialmente existe esa posibilidad, depende de otros factores, como el peso de la persona y de la propiocepción que presente, pudiendo en algunos casos presentar la claudicación de la rodilla, por no haber contemplado de forma adecuada el balance muscular. Cuando tengamos que prescribir una ortesis es preciso realizar un test muscular adecuado, evaluando la estabilidad de las articulaciones en los planos sagital y coronal, y predecir las posibles deformidades patomecánicas. El test muscular debe contemplar siempre cada articulación, valorando la simetría entre agonistas y antagonistas. Así, por ejemplo, cuando el tibial anterior es potente a 4 sobre 5, pero los perineos son deficitarios, la articulación subastragalina y el calcáneo colocan al pie en inversión. También si los gemelos y el sóleo son débiles a 2 sobre 5, el pie se coloca en dorsiflexión e inversión y aunque el sujeto pueda flexión plantar del pie, por espasticidad de los gemelos y sóleo, podemos ver un gran número de compensaciones, de forma que a la flexión plantar talo crural se añade una eversión subtalar, una pronación mediotarsal y una abducción del antepié y proximalmente puede observarse una hiperextensión de rodilla, rotación interna de tibia y fémur, así como la retracción de la pelvis e inclinación anterior de la misma. La alineación estática es importante, porque una vez se ha colocado la ortesis, podemos observar las modificaciones que se producen en la misma. 23 ser capaz de levantar el pie del suelo durante la oscilación, la posición en dorsiflexión e inversión creará a la larga una deformidad que se estructurará, mucho más si el paciente está en crecimiento, como sucede a los niños con mielomeningocele o con parálisis cerebral o miopatía. En resumen, no debemos olvidar que el estudio del balance muscular no es sólo una prueba para conocer el estado actual de los músculos, sino que también sirve para prever futuras deformidades que se estructurarán. La propiocepción del tobillo es vital para el control de la rodilla. Si un individuo no sabe el lugar donde tiene colocada su rodilla en relación con el tobillo, la cadera y el tronco, tendrá graves dificultades para la estabilidad y para la alineación correcta, de forma que puede usar como compensación una extensión incontrolada de la rodilla, más allá del límite del arco articular, en hiperextensión, con el objeto de evitar la flexión de la rodilla. También es necesario conocer si hay alteración de la sensibilidad superficial, no inhabitual en diabéticos, con polineuropatía, porque hay que prever la posibilidad de úlceras por presión debido al roce con la ortesis. Volumen de la extremidad Debe valorarse si es posible que existan cambios volumétricos de la extremidad a lo largo del día, porque no es infrecuente que los pacientes que precisen una ortesis tengan parálisis muscular y, por ende, dificultades para la movilización de la columna hidrostática sanguínea. En otras ocasiones se presenta lipedema o linfedema, que pueden modificar el volumen y ser la causa de presiones de la ortesis en algunos puntos a lo largo del día. © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Alineación estática La determinación de la alineación estática de la extremidad sin ortesis, es decir, el cuadrilátero que forman las espinas ilíacas anterosuperiores y la línea que pasa por las caderas, rodillas y articulaciones tibioastragalinas (v. figura 23-1), es fundamental para conocer el equilibrio entre el tronco y las extremidades y servirá para saber el efecto que tiene sobre una articulación, sobre la movilidad articular, la alineación y la marcha. Por ejemplo, si observamos la alineación en un paciente con una contractura en Evaluación de la marcha Siempre que sea posible es necesario evaluar la marcha sin ortesis, porque nos permite comparar el test del balance muscular con la actividad muscular durante la marcha, y también porque sirve para observar la diferencia que existe entre la espasticidad estática, en decúbito y/o bipedestación con la dinámica, que aparece al interaccionar la acción muscular con la gravedad en el momento de la deambulación, porque en ocasiones la espasticidad se incrementa de forma notable durante la marcha, como sucede en las afecciones de origen neurológico central: TCE, AVC o en las lesiones medulares incompletas. En la evaluación de la marcha debe analizarse, igualmente, cómo influyen las alteraciones del balance muscular, articular, de la alineación y de la espasticidad en los determinantes de la misma [6], es decir, en la rotación pélvica, inclinación pélvica, flexión de rodilla, movimiento del pie y de la rodilla y desplazamiento lateral de la pelvis. Las ortesis deben controlar la alineación del pie, la articulación subastragalina, en el plano frontal, es decir, cómo se comporta mediolateralmente el calcáneo, cómo rota en valgo o varo, dónde se coloca el balance articular de las articulaciones, la alineación de la extremidad y los determinantes de la marcha. ORTESIS DE LA EXTREMIDAD INFERIOR Ortesis para el control de la articulación del tobillo AFO Las AFO son ortesis que sirven para controlar el pie y la articulación del tobillo y de forma indirecta la rodilla. Su función consiste en restringir la flexión plantar provocada por Figura 23-1 Técnica Johns Hopkins Hospital para determinar la desaxación de extremidades inferiores. A. Alineación normal. B. Alineación normal pero con deformidad de la extremidad. C. Alineación anómala con una articulación fuera del eje. D. Alineación anómala con dos articulaciones fuera del eje. 199 Aparatos de marcha Sensibilidad Prótesis, ortesis y ayudas técnicas el peso y la gravedad y controlar la fuerza de reacción del suelo en el inicio del apoyo y en la toma de contacto y evitar el apoyo del antepié o la caída brusca de la punta del pie, remedando el efecto que hacen los músculos dorsiflexores, permitiendo el aterrizaje suave del pie en el suelo. Durante la fase de oscilación tiene como misión contrarrestar la fuerza de la gravedad que llevaría el pie hacia una flexión exagerada, así como impedir la hiperflexión de la cadera y rodilla, es decir, actuar sobre las anormalidades de la marcha. Las principales anormalidades de la marcha en las que pueden utilizarse las AFO son [7]: Inadecuada dorsiflexión en la oscilación de la extremidad En la marcha normal, el tobillo dorsiflexiona aproximadamente 10º durante las tres fases de la oscilación. La inadecuada dorsiflexión, durante la transición del paso entre la fase media y terminal de la oscilación, puede provocar un arrastre del pie, principalmente del antepié. Esto puede atribuirse a varios factores, en primer lugar sería debido a la debilidad de la musculatura dorsiflexora, causada por una lesión del SNC por lesión cerebral o por una lesión del nervio periférico, del nervio común peroneal. Otra causa sería la incapacidad para contrarrestar el aumento de la actividad del tríceps sural por hipertonía, espasticidad o clonus. Además, la disminución de la dorsiflexión del pie durante la oscilación también puede estar causada por fuerzas más proximales, como alteraciones en el tronco y en la extremidad inferior por encima de la base de apoyo [8]. Las alteraciones causadas por desequilibrios musculares y compensaciones en movimiento pueden ocurrir después de una lesión cerebral. Biomecánicamente, cuando la pelvis gira, el fémur y la tibia rotan hacia el exterior y a su vez, a nivel plantar, se produce una flexión del tobillo y una supinación del pie. Esto coloca al tobillo y al pie en posición de equinovaro. Es necesaria una evaluación de los grupos musculares de la zona distal y proximal para determinar la causa proximal del equinovaro postural. La única alteración de la marcha en la que estaría indicada una AFO de plástico ligera y flexible es cuando exista una inadecuada dorsiflexión sin que el tono muscular esté aumentado. La ventaja de este modelo es que permite una flexión plantar normal durante la carga del peso del cuerpo; si además existe una dorsiflexión insuficiente, por exceso de actividad del tríceps sural, podría estar indicada una AFO rígida. Inadecuada dorsiflexión durante la fase de apoyo La dorsiflexión inadecuada del pie crea un problema en la progresión e inercia del cuerpo, cuando debe iniciarse el contacto del talón con el suelo. En un paciente que carece de dorsiflexión activa, cuando el pie contacta con el suelo, lo hace en la parte media del mismo o en la anterior, y esto puede conducir a una disminución de la absorción del choque, que termina repercutiendo en la rodilla, limitando su flexión para dar estabilidad a la carga [9]. Para hacer fren200 te a esta desviación, la colocación de una AFO que mantenga al tobillo en posición neutra durante la oscilación permite que el primer contacto inicial se realice con el talón y no aparezca la compensación en la rodilla. Las modificaciones del zapato también pueden lograr disminuir las fuerzas de carga y atenuar las exigencias que se producen sobre el cuádriceps, para contrarrestar la flexión de rodilla en ese momento. Inestabilidad mediolateral del tobillo y el pie Las desviaciones del tobillo y el pie, como el varo, excesiva inversión, y el valgo, excesiva eversión, pueden observarse a lo largo del ciclo de la marcha. La desviación más común en el pie es en varo, que puede ser leve, cuando es flexible y se corrige con peso de la carga, o severa, cuando no es flexible y no se corrige en esa circunstancia. En el pie varo se realiza la carga, durante la toma de contacto, en el borde lateral del pie y actúa como una base rígida e inestable durante la aceptación del peso. Clínicamente, los pacientes con un varo leve, pero persistente, pueden beneficiarse de las ortesis dinámicas. Las AFO dinámicas se construyen para facilitar la eversión e inhibir la inversión. Los pacientes con un fuerte componente varo requieren una AFO rígida con máximo apoyo. Cuando el varo es severo e insuficientemente controlado por la AFO rígida, pueden añadirse modificaciones en el zapato, aumentando la base de apoyo que reducirá la tendencia del pie al desplazamiento lateral durante el varo postural [10]. En los pacientes en los que persiste un varo severo, pese a la ortesis rígida, la corrección del zapato suele ser necesaria, así como una nueva evaluación para determinar la causa principal de dicho varo postural, y esta puede encontrarse en una zona más proximal, por alteraciones del tronco o la pelvis. Inestabilidad de la tibia durante la fase de apoyo El insuficiente control de la tibia durante la marcha se puede manifestar de dos formas. Un paciente con falta de control de la tibia por debilidad del tríceps sural presenta una marcha con flexión de rodilla y dorsiflexión de tobillo durante la fase de apoyo y podría beneficiarse de una AFO rígida, con el objetivo de mantener la tibia vertical y evitar así el colapso que provoca una dorsiflexión excesiva. Una desviación secundaria, asociada a la falta de control de la tibia se produce cuando el paciente recurva la rodilla y hace una excesiva flexión plantar del tobillo, para lograr un pie plantígrado durante el apoyo. Esta desviación puede deberse a la debilidad del tríceps sural, combinada con una contractura en flexión plantar, a una rotación de la pelvis hacia atrás o una debilidad del cuádriceps. Una AFO que mantenga rígida la articulación tibioperoneoastragalina puede utilizarse para mantener la tibia vertical respecto el suelo y así evitar que la rodilla empuje en recurvatum, porque la AFO también actúa sobre la rodilla, debido a la relación existente desde el punto de vista biomecánico entre la tibia y el fémur. Por tanto, no es necesario que la ortesis cruce la articulación de la rodilla para que influya en su movimiento. El control de las ortesis se basa en el sistema de aplicación de fuerza a través de tres puntos (v. figura 23-2). La fuerza de corrección se aplica siempre sobre el lado convexo de la curva, colocándose dos fuerzas en el lado contralateral. Si se incrementa la distancia de las fuerzas de contrarreacción, también se incrementa la efectividad. Según el principio de que la presión ejercida es el resultado del cociente de la fuerza total aplicada, dividida por el área de la fuerza de aplicación, el objetivo es distribuir las fuerzas sobre una superficie amplia, para reducir el resultado de la presión. Las ortesis deben evitar las prominencias óseas, para que la efectividad de la fuerza de tres puntos sea adecuada y consiga sus objetivos. Para llegar a obtener una estabilidad adecuada mediolateral de la articulación subastragalina y un control de la eversión subtalar, la fuerza de tres puntos debe colocarse proximalmente al maléolo interno y al sustentaculum tali. La presión no debe aplicarse directamente sobre el maléolo, si no por encima y debajo del mismo. El sustentaculum Bloqueo de la flexión plantar Un bloqueo de la flexión plantar o stop posterior se coloca para sustituir una inadecuada fuerza de los dorsiflexores, incluyendo el tibial anterior, extensor hallucis longus y extensor digitorum longus, durante la fase de oscilación. Este stop es efectivo para limitar la plantiflexión de la articulación subastragalina. El sistema de fuerzas de tres puntos tiene una fuerza en la articulación del tobillo y dos contrafuerzas, una situada a nivel de la superficie plantar y la segunda en la parte posterior de la pantorrilla. Es muy importante evaluar el ángulo que forman la tibia y el suelo; este se define como la bisectriz que forma la tibia en el plano sagital (v. figura 23-3) con el suelo. Debe medirse con el calzado y puede modificarse cambiando la altura del tacón del zapato. Cuando se coloca en relativa dorsiflexión, el tacón del zapato provoca un momento flexor de rodilla en el momento de la carga y puede reducir la moderada o media hiperextensión durante la media estancia. © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Bloqueo de la dorsiflexión Se utiliza un stop anterior en las AFO para simular el despegue y sustituir la debilidad de los gemelos y sóleo. El stop limita el avance de la tibia durante la media estancia y da estabilidad en el plano sagital, limitando la dorsiflexión de la articulación talocalcánea. La limitación de la dorsiflexión, desde la posición neutra a una ligera plantiflexión, influye en la estabilidad de la rodilla y asiste al cuádriceps cuando su balance es inferior a 3, de forma que el centro de masas se mueve por delante del eje de la rodilla, a causa del vector de fuerza generado por la reacción del suelo, y así se crea una ligera extensión de rodilla o recurvatum, que da estabilidad a la marcha. Asistencia a la dorsiflexión Figura 23-2 Sistema de aplicación de fuerza a través de tres puntos en las ortesis. a, calcáneo; b, maléolo tibial; c, sustentaculum tali; d, zona proximal pierna (lado lateral). Se puede conseguir a través de la memoria del material del que esté construida la ortesis o también a través de una articulación, de esta forma hace que la articulación subastragalina provoque una dorsiflexión, para elevar el pie del suelo durante la fase de oscilación y consiguiendo una plantiflexión en el momento de la carga, que provoca una disminución del momento flexor plantar y que puede desestabilizar la rodilla [5]. Cuando se ejecuta a través de la memoria del material de la ortesis, es decir, de su flexibilidad, dependerá de la 201 23 Sistema de tres puntos tali se localiza en la parte final del calcáneo y si se estabiliza correctamente, por medio de una almohadilla, es un punto muy adecuado para sostener al calcáneo [5]. Las dos fuerzas de contrarreacción deben colocarse por encima y debajo de la articulación, tan lejos como sea posible, para incrementar el brazo de palanca. La inversión subtalar, debido a una fuerza no opuesta al tibial anterior, puede controlarse a través de una fuerza situada proximalmente al maléolo peroneal, sobre el cuboides, porque no es posible aplicar la fuerza directamente sobre el maléolo perineal. Las dos fuerzas de contrarreacción deben colocarse en la parte distal interna del calcáneo y en la parte proximal de la tibia. Aparatos de marcha BIOMECÁNICA PARA EL CONTROL DE LAS AFO Prótesis, ortesis y ayudas técnicas La abrazadera es el sistema por el que se sujeta la ortesis al extremo proximal de la pierna; siempre debe estar situada 2 cm más abajo de la cabeza perineal, para evitar la compresión del nervio CPE (ciático poplíteo externo), y una vez cerrada debe permitir introducir un dedo entre la parte interna de la misma y la piel. Generalmente se confeccionan en cuero o en material de plástico blando, forrado internamente de tepefoam, para que sea más agradable al contacto con la piel. El control de la articulación subastragalina depende, fundamentalmente, de la integridad del calzado; por eso, cuando este pierde rigidez, la ortesis también pierde el control de la articulación. Los tutores son el método que sirve para anclar el sistema, que se ejecuta a través del estribo, situado en la parte inferior y que se coloca por dentro del tacón del calzado, sujeto al cambrillón del calzado. Pueden ser unilaterales o bilaterales, pero es preferible el uso de un sistema bilateral, porque de esta forma se habilitan dos articulaciones para el control y la asistencia a la articulación del tobillo. Los tutores pueden estar confeccionados en duraluminio –sería el clásico bitutor corto (v. figura 23-5) en la terminología habitual en nuestro medio– o en cuerda de piano, que es el sistema que forma parte de la ortesis denominada Codivilla (v. figura 23-6). Las articulaciones deben colocarse en la misma posición en la que están situados los dos maléolos, es decir, la interna, la que corresponde al maléolo tibial, relativamente más adelantada que la externa, correspondiente al maléolo peroneal. Dentro del bitutor corto existen diversas posibilidades respecto a la articulación del tobillo: Figura 23-3 Ángulo que forman la tibia y el suelo. • Articulación libre en flexión dorsal con bloqueo de la longitud, tamaño y duración de la ortesis y al menos debe tener una fuerza de 1 a 3 dinas. Tipos AFO Existen diferentes tipos, dependiendo de su diseño. AFO convencionales Las AFO convencionales están compuestas por calzado, abrazadera, tutores con estribo y articulaciones que se unen al calzado (v. figura 23-4). A 202 B C flexión plantar, que se utiliza frecuentemente en pacientes con secuelas de AVC. • Articulación con asistencia a la flexión dorsal y bloqueo de la flexión plantar. La asistencia a la flexión dorsal se realiza a través de un sistema de muelles y generalmente se utiliza en las parálisis fláccidas periféricas y centrales, y entonces es cuando se denomina al bitutor tipo Klenzac. • Doble articulación (BiCAAL), cuando se asiste tanto la flexión plantar como la dorsal. Consiste en dos Figura 23-4 Diferencias de los componentes de las AFO. A. Plástico/fibra de carbono con articulación Tamarac. B. Mixtas (Jousto). C. Convencionales (bitutor corto). Figura 23-5 AFO convencional. Bitutor corto con calzado deportivo y calzado ortopédico. muelles a compresión que movilizan la articulación en flexión dorsal o plantar, según sea el momento de la marcha, la oscilación o el despegue. © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. El uso de uno u otro sistema dependerá de los músculos que estén deficitarios, pero hay que tener claro que no deben utilizarse sistemas asistidos cuando haya espasticidad con clonus, por el riesgo de desencadenarlo, y que entonces es preferible usar topes al movimiento. Este tipo de AFO están indicadas durante el período inicial de la recuperación de la lesión, ya que puede variar- Figura 23-6 AFO convencional. Ortesis de Codivilla. AFO de plástico o fibra de carbono Han supuesto un avance importante en la ortetización, ya que son más cosméticas, menos pesadas y más funcionales. La modificación respecto a las AFO convencionales viene determinada porque, aunque disponen de abrazadera, los tutores y el estribo se sustituyen por plástico, generalmente polipropileno, fibra de carbono, carbón unilateral, dyneema o aramida. El uso de los plásticos u otro material dependerá de que se opte por resistencia y rigidez o por flexibilidad. Todo ello estará en relación con la forma en que estén construidas las fibras del material; así, cuando el cruce entre ellas sea de 45º, tendrán gran resistencia a la torsión con doblamiento flexible; por el contrario, si el cruce es a 90º, tendrán torsión flexible y doblamiento rígido. La fibra de carbono dispone de ventajas –aunque su uso todavía no está muy extendido por su elevado coste–, como alta rigidez y resistencia en comparación con el peso y volumen, facilidad para el corte, facilidad de lijado y recepción de fuerza bidimensional. La fibra de carbono unidireccional tiene las mismas características, excepto que la recepción de la fuerza sólo puede ser en una dirección. La aramida tiene mucha resistencia a la tracción y a los golpes, baja rigidez, flexibilidad, pero dificultad para el corte y lijado. La dyneema tiene como características mucho más resistencia a la tracción, flexibilidad, dificultad para el corte y lijado y baja densidad, <1 g/dm3. Dadas las diferentes características de los materiales, no todas se utilizan con igual profusión, aunque cada vez más se opta por la fibra de carbono (v. figura 23-7), por las ventajas que aporta, o por lo menos aplicar nervios o zonas de fibra de carbono en los puntos donde la AFO necesitará más resistencia. Las funciones biomecánicas de las AFO de plástico o de fibra de carbono vienen definidas por las líneas de cruce de las fibras, que reflejan su rigidez en relación con el grado de movilidad que permiten a la articulación subastragalina. Dentro de este modelo de AFO existen dos tipos: no articuladas o rígidas y articuladas. Las AFO de plástico no articuladas o rígidas no permiten ningún grado de movilidad a la articulación subastragalina y tampoco a la articulación tibioperoneoastragalina. Se utilizan cuando hay una disminución de la fuerza de los 203 23 Aparatos de marcha se la amplitud de movimiento, según la progresión que vaya haciendo el paciente. También se recomienda utilizarlas después de la cirugía del pie. En los pacientes que no deambulan puede bloquearse tanto la flexión dorsal como la plantar, para proporcionar una base de sustentación más estable y disminuir la asistencia necesaria para las transferencias y evitar contracturas en el tobillo. Este tipo de AFO tiene ventajas cuando el paciente presenta edema o cambios en el perímetro de las extremidades inferiores (EEII), ya que no es probable que compriman la extremidad. Prótesis, ortesis y ayudas técnicas El ángulo que forma la tibia con el suelo es el determinante crítico de la estabilidad de la rodilla. La estabilidad se consigue con el tobillo a 90º del suelo o ligeramente inclinado posteriormente, de modo que la longitud del paso puede extenderse hasta el final de los dedos, incrementando el momento extensor. Este tipo de ortesis también están indicadas cuando, además, hay un cuádriceps deficitario con un balance muscular inferior a 3. Estas ortesis se utilizan de forma profusa, porque permiten en el plano sagital un stop de la plantiflexión y un control en los planos coronal y transverso, debido al contacto total en su diseño. Clínicamente se ha objetivado que la incorporación de una articulación en el tobillo disminuye el ascenso de los planos transverso y coronal, debido a la flexibilidad añadida al sistema por la articulación. Las articulaciones más utilizadas son la de Tamarac (v. figura 23-8A), que es de plástico; la de Gaffney (v. figura 23-8B), que es metálica, y la de Oklahoma (v. figura 23-8C), que tiene la característica de ser elíptica y poder utilizarse con diferentes grados de libertad articular, determinados por las diferentes formas elípticas de las articulaciones. Estas sólo deben usarse en unión de un sistema de stop de la plantiflexión. Existen otros sistemas que permiten utilizar articulaciones seleccionadas que pueden dar lugar a la asistencia en dorsiflexión y con stop de la plantiflexión. Figura 23-7 Ortesis de fibra de carbono y con componentes mixtos, fibra de carbono y polipropileno. dorsiflexores y plantiflexores. Sirve para dar estabilidad en los planos sagital, coronal y transverso a las articulaciones tibioperoneoastragalina, subastragalina y mediotarsiana, colocando a las articulaciones en posición fija, para maximizar el efecto del mecanismo de los tres puntos. La flexibilidad de la ortesis consigue la dorsiflexión durante la fase final de la media estancia de apoyo del pie en el suelo. La función principal de este tipo de AFO es limitar la plantiflexión durante la fase de oscilación, en individuos con debilidad de los dorsiflexores del tobillo, como sucede en las parálisis del CPE, en las lesiones medulares con nivel L3 conservado, parálisis fláccidas por AVC o polio. Desgraciadamente, la flexibilidad del material puede dar lugar a que el control de la excesiva inversión de la articulación subastragalina, de la pronación mediotarsiana y de la abducción del antepié, se consiga en contra del objetivo propuesto, provocando una migración de la ortesis durante la flexión plantar y dorsiflexión, y produciendo roces o úlceras en la piel. Las AFO de plástico articuladas tienen como objeto trasladar la fuerza de reacción del suelo que se produce en la toma de contacto del pie, provocando un momento extensor de la rodilla desde la media estancia hasta el final del apoyo del pie, bien a través de un stop o tope a la dorsiflexión o de un stop o tope anterior que limita la misma. En esta situación, el centro de masa del individuo avanza hacia delante y el movimiento tibial se ve limitado por la AFO, creándose un momento extensor de rodilla. 204 AFO híbridas Se trata de un sistema mixto que combina una abrazadera y uno o varios tutores, que en vez de estar anclados a un estribo lo están a una plantilla de plástico o fibra de carbono, contando o no con articulaciones. El sistema está indicado en pacientes que utilizan diferentes modelos de calzado. El uso de las barras metálicas y de las articulaciones consigue un efectivo control y una parada de la dorsiflexión, que es más difícil de conseguir con los sistemas de plástico. El uso de la valva posterior de plástico y de la plantilla del mismo material, generalmente polipropileno o fibra de carbono, mejora la efectividad del sistema de tres puntos de fuerza. KAFO. Ortesis de rodilla, tobillo y pie Son ortesis para el control del pie y de las articulaciones de tobillo y rodilla. Están indicadas cuando hay: • Inestabilidad de rodilla en el plano sagital, como sucede en la debilidad de cuádriceps, sea cual sea su origen, y en el genu recurvatum. • Inestabilidad mediolateral, varo o valgo de la rodilla, o desaxación institucionalizada de la extremidad. Controles biomecánicos para las KAFO Hay tres tipos de articulaciones disponibles con diferentes cierres. La primera es una articulación libre, que se bloquea para la bipedestación a través de un sistema conectado a la misma mediante cables o un aro, que permite el bloqueo/ B 23 Figura 23-8 Diferentes articulaciones de tobillo de las AFO. A. Asistida flexión dorsal. Articulación Gaffney. B. Doble articulación. Asistencia a la flexión dorsal y plantar. (Por cortesía de Otto Bock.) C. Diferentes grados de libertad de la articulación de tobillo de las AFO. Articulación Oklahoma. C © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. desbloqueo para la sedestación y bipedestación (v. figura 23-9A). Este sistema está recomendado en sujetos que utilizan KAFO en ambas extremidades, pero tiene el inconveniente de que es poco cosmética debido a la profusión de los cables o del aro. El segundo sistema es cuando la articulación es libre, pero se bloquea por medio de anillas (v. figura 23-9B), que sirven para mantener la articulación en extensión completa de rodilla, mejorando la estabilidad. Es un sistema cosmético, pero que requiere de buena función manual para su manejo. A B El tercer sistema es el de articulación libre pero retrasada (v. figura 23-9C), de forma que la articulación se encuentra por detrás del eje anatómico y, por tanto, también de las barras que unen la articulación, lo que permite que en la bipedestación el centro de masa pase por la articulación anatómica del sujeto. Cuando el sujeto tenga una afectación unilateral del cuádriceps, puede utilizarse este sistema, usado en unión de una articulación en el tobillo que permita 10º de flexión plantar. Las ventajas de utilizar este sistema es que reduce el consumo energético, para permitir el paso del Figura 23-9 A. KAFO. B. Articulaciones de rodilla de las KAFO. a, libre; b, bloqueada mediante anillas; c, articulación retrasada. 205 Aparatos de marcha A Prótesis, ortesis y ayudas técnicas centro de masa durante la fase de oscilación, facilitar la transferencia de sedestación a bipedestación y a la inversa y mejorar la cosmética de la marcha. Las desventajas son la inestabilidad cuando el paciente se echa hacia atrás o circula por terrenos irregulares. Para estabilizar la pelvis, el sujeto debe colocar su centro de masa posterior al eje anatómico de la cadera. En resumen, para que la deambulación sea estable el usuario debe colocar el centro de masa por delante de la rodilla, para lo que se requiere propiocepción y habilidad para mantener la posición del cuerpo mientras se deambula, con la rodilla siempre extendida. Los principios de alineación de las KAFO están en relación con la presencia o no de deformidades esqueléticas que desalineen o no la extremidad. La articulación bloqueada de la rodilla está indicada cuando los extensores de cadera tienen un balance muscular igual o inferior a 2 y la persona es incapaz para balancear el tronco sobre las extremidades o hay contracturas en flexión de la cadera y/o rodillas. Diseño de las KAFO La KAFO, al igual que las AFO, puede tener un diseño convencional cuando está compuesta por un calzado, abrazadera a nivel de muslo y de tercio superior de la pierna, tiras suprapatelar e infrapatelar, dos tutores unidos mediante un estribo y articulaciones a nivel de rodilla y de tobillo. La forma más convencional de articulación de tobillo es con bloqueo de esta, para dar más estabilidad, aunque lo habitual es permitir 10º de flexión dorsal y bloqueando la flexión plantar, porque permite un mejor desplazamiento del centro de masa y un menor consumo energético. Las abrazaderas del muslo y de la pierna sirven para controlar en el plano sagital, pero no contribuyen en absoluto al control en el plano transversal o coronal. Las KAFO de plástico utilizan el mismo tipo de articulaciones que las convencionales, pero las abrazaderas del muslo y pierna se sustituyen por material plástico, que permite mayor control en los planos sagital y coronal. La parte del tobillo suele ser una AFO sólida. Las desventajas de estos modelos es que una vez construidos no puede modificarse el mecanismo A 206 B de control del tobillo, si cambian las necesidades biomecánicas del paciente y también las dificultades para modificar los plásticos si el paciente cambia de altura, complexión o peso. Debido a esto es frecuente utilizar las KAFO híbridas, en las que los tutores permiten alargar la ortesis si el paciente crece y adecuar así la posición de las articulaciones. Además, el uso de laminados permite mejorar el control en los planos sagital y coronal. Por el contrario, las dificultades provienen de que se precisa tiempo y experiencia para su confección y que tampoco permite modificaciones si cambia el volumen del paciente, con lo que el coste es más elevado. HKAFO. Ortesis para el control de cadera, rodilla, tobillo y pie Son ortesis para el control de las articulaciones de cadera, rodilla, tobillo y pie, que pueden asimilarse a las KAFO, pero a las que se añade un corsé de tronco, generalmente de polipropileno, anteriormente confeccionado en laminado, unido mediante dos tutores y unas articulaciones unicéntricas, que se bloquean y desbloquean mediante anillas para permitir la sedestación y bipedestación Dentro de este grupo estaría las RGO o Reciprocating Gait Orthoses (v. figura 23-10), que en terminología española podrían denominarse ortesis reciprocadoras de marcha. Son ortesis que tienen la característica de estabilizar la cadera, rodilla y tobillo en individuos con debilidad de ambas extremidades inferiores, por ausencia de control de la musculatura de estas. El sistema permite deambular con un patrón de marcha recíproco, en compás, a cadencia fija, que provoca una flexión inicial de la cadera con el cambio de carga, acompañado de la extensión del tronco contralateral. El sistema dinámico da lugar a que la unión de las dos caderas, por medio de un sistema articulado, provoque simultáneamente la flexión de una cadera y la extensión de la contralateral, permitiendo al sujeto más estabilidad en bipedestación, superior al obtenido con el uso de dos KAFO. Para poder utilizar este tipo de ortesis es necesario disponer de una buena funcionalidad y fuerza en las extremidades superiores, sin las cuales sería imposible la progresión. Figura 23-10 Reciprocating Gait Orthoses (RGO). A. LSURGO. B. ARGO. ORTESIS EN EL SÍNDROME POSPOLIO La ortetización en los pacientes con síndrome pospolio puede verse complicada por diferentes motivos, por un lado debido al trastorno producido por la parálisis motora fláccida, que favorece la inestabilidad articular, y por otro por la existencia de una hipersensibilidad que lo dificulta [11]. La clínica del paciente con síndrome pospolio varía según su historia médica y quirúrgica; por tanto, las generalizaciones son difíciles, pero se deben conocer las directrices que deben tenerse en cuenta para prescribir y diseñar cualquier sistema ortésico. Complejo pie-tobillo La superficie plantar del pie deber ser examinada con detalle para evitar lugares donde se produzcan hiperpresiones y también conocer adecuadamente la biomecánica del pie. Debe usarse una interfase viscoelástica de termoplástico en la parte interna del pie, que puede mejorar la comodidad y la aplicación de las fuerzas biomecánicas para permitir más tolerancia. Esta interfase obtiene resultados similares a los bitutores [11]. © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. AFO Si las articulaciones de la cadera y tobillo son estables y no existe dolor, ni deformidad, las AFO pueden utilizarse con éxito. El objetivo de las AFO cuando al paciente se le practica una triple artrodesis del pie es conseguir la absorción de la fuerza de reacción del suelo y de este modo proteger las articulaciones artrodesadas, evitando la aparición de seudoartrosis en el tarso medio y evitar las deformidades del pie. Las AFO termoplásticas pueden conseguir el control medio lateral del pie gracias a la colocación de forma estratégica de fuerzas que abarquen una amplia zona. Cuando la movilidad talocrural está presente, es útil preservarla en el diseño de la AFO, para conseguir la máxima eficiencia en la marcha, para lo cual disponemos de diversas articulaciones de tobillo, libres, asistidas, etc. A la hora de elegir la AFO debe tenerse en cuenta la amplitud de movimiento, la durabilidad, la ajustabilidad de la misma, pero también la implicación biomecánica de la articulación de la rodilla o del eje o alineación de la extremidad, puesto que puede, o no, existir desaxación en la misma y encontrarse esta fuera del eje de carga, en varo o –generalmente– en valgo. La debilidad de los músculos pretibiales provocará problemas en la fase inicial de la oscilación y en la carga inicial del pie. Control de rodilla El recurvatum de rodilla, secundario a la debilidad de cuádriceps, es común en este grupo de pacientes y sirve para poder mantener estable la bipedestación. La rodilla se convierte a menudo en dolorosa y la función se ve comprometida debido al mayor rango articular que muestra, y que se requiere para lograr levantar el pie del suelo durante la fase de oscilación. Las KAFO son, entonces, las ortesis necesarias para el control de la fase final de la extensión de la rodilla. Puede lograrse a través de medios mecánicos o de una correa no elástica posterior. En los pacientes con una adecuada musculatura de cadera, pero con un cuádriceps débil, la colocación de la extremidad durante y después de media estancia es predecible y permite más seguridad cuando el recurvatum se reduce. Siempre que sea posible, es conveniente incorporar una articulación de rodilla retrasada (v. figura 23-11B) para compensar que el eje de esta se encuentre por detrás del eje de carga y ayudar a asegurar la estabilidad de la rodilla en el apoyo completo; esto permite, al mismo tiempo, la flexión libre de la rodilla durante la marcha [11]. 207 23 Las personas que no son portadoras de ortesis pueden compensar este déficit con una desviación en la marcha en recurvatum o hiperflexión de la rodilla o de la cadera, provocando un riesgo de caída y un importante incremento del consumo energético. En este caso sería útil la colocación de una AFO con un tope posterior, que permita variar el rango de flexión plantar del pie y evitar el recurvatum de la rodilla [12,13]. La inestabilidad en el tobillo en la dorsiflexión, durante la fase de media estancia, en el apoyo completo del pie, debe abordarse a través de la aplicación de un AFO que controle el movimiento y evite el colapso dorsiflexor durante la carga completa. Una AFO rígida, de termoplástico, en posición neutra del tobillo, puede proporcionar en la fase de media estancia estabilidad en todos los ejes de la articulación del tobillo. Es importante seleccionar adecuadamente los materiales y refuerzos necesarios para que el paciente pueda tolerarlo y resista los movimientos del plano sagital, tanto la flexión dorsal como plantar. Cuando no existe un problema en la fase de oscilación, es recomendable una AFO con una prolongación en la zona del empeine, que choque contra la parte anterior de la estructura (v. figura 23-11A), que impide la caída hacia delante de la tibia, la dorsiflexión del tobillo y permite la máxima resistencia a la dorsiflexión, con una flexión plantar activa en la fase final del apoyo. Cuando existen gemelos débiles, con o sin debilidad del cuádriceps, puede provocarse inestabilidad en la rodilla en la fase de apoyo. Si la rodilla está libre en el plano transversal y existe un recurvatum, la AFO con una estructura anterior puede ser suficiente. Si hay una deformidad fija en flexión de la rodilla, superior a 20º, la fuerza de reacción no puede pasar por delante del eje anatómico en la media estancia del pie, porque se reduce la fuerza de extensión de la rodilla en ese momento y se produce una claudicación en flexión [11]. Aparatos de marcha El modelo que se prescribe con más frecuencia es el Isocentric RGO, debido a su perfil bajo, fácil fabricación y duración. Incluye un estándar AFO, con un sistema de articulación de rodilla libre, pero bloqueable mediante cierre suizo, con dos valvas amplias posteriores a nivel del muslo, confeccionadas en plástico laminado, sin apoyo isquiático y unidas a una ortesis de tronco con una valva posterior de laminado, que se cierra con una parte anterior elástica. Prótesis, ortesis y ayudas técnicas A B Articulaciones de rodilla Cuando exista una grave debilidad del cuádriceps, con un balance muscular menor o igual a 2, debe colocarse una KAFO con bloqueo de rodilla. Puede efectuarse a través de un anillo de bloqueo tradicional (v. figura 23-12A). Tiene el problema de que, a pesar de proporcionar estabilidad, existe una dificultad para la oscilación de la extremidad, debido a que no puede acortarse la misma, por falta de flexión de la rodilla, por lo que puede añadirse un sistema de bloqueo positivo. Si se añade un mecanismo de muelle lateral en la rodilla, se elimina la necesidad de la flexión de cadera y se provoca un bloqueo automático en la máxima extensión de rodilla. Una alternativa sería el bloqueo CAM o BAIL (v. figura 23-12B), que son un tipo de cierre vertical/horizontal A 208 B Figura 23-11 A. AFO con tope anterior. B. AFO con tope posterior. que activa unas palancas que permiten el desbloqueo de la rodilla mediante una conexión de dos palancas que facilita el funcionamiento en una acción única, desbloquea la dos articulaciones y permite la sedestación del paciente. Las deformidades en el plano coronal de la rodilla son comunes en este grupo de pacientes debido a la debilidad muscular de la cadera, lo que ocasiona un patrón de marcha en Trendelenburg, con claudicación de Duchenne. El valgo es más común y mucho más difícil de controlar con las ortesis. Cuando esto sucede se añade un refuerzo en la KAFO, a nivel de la zona interna de la tibia (v. figura 23-13), para que haga de punto de apoyo y provoque una palanca que evite el desplazamiento tibial en valgo y además sirva para soportar el peso. Figura 23-12 Métodos de bloqueo de la articulación de rodilla. A. Cierrre mediante aro. B. Cierre vertical/horizontal. El principal uso de las ortesis en las EEII en los pacientes LM es el tratamiento de la espasticidad o el de las paresias de los grupos musculares. © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Figura 23-13 KAFO con control del valgo a nivel de la zona interna de la tibia. Adicionalmente se puede añadir en el talón de la AFO una zona medial, para aumentar la longitud del brazo de palanca. Existen dos diseños de KAFO termoplásticas que pueden ayudar a maximizar la función residual que tenga el paciente. Uno es en la parte del muslo en la ortesis y consiste en provocar una compresión anteroposterior, con una alineación discretamente retrasada del elemento femoral, respecto al tibial, que ayude a la hiperextensión de la cadera. Otro es la compresión femoral en el triángulo de Scarpa, que ofrece al elemento femoral de la KAFO la máxima eficacia en el inicio de la estancia media, aprovechando el movimiento de la pelvis y la flexión de cadera. Pero la prioridad cambia cuando necesitamos facilitar la transferencia lateral del peso, para aumentar la base de sustentación. En este caso, la compresión mediolateral a lo largo de la longitud del fémur ayuda a conseguir la estabilidad deseada en el plano coronal. Si todos los músculos de la cadera están igualmente afectados, el diseño cuadrilateral del elemento femoral debe prevalecer sobre los diseños que intenten remedar los sistemas CAT-CAM de las prótesis, en los que el diámetro sagital es igual al frontal [11]. ORTESIS EN LA LESIÓN MEDULAR El manejo de la ortetización de las extremidades inferiores en los pacientes lesionados medulares (LM) es muy parecida a la de los pacientes con lesión cerebral traumática. HKAFO Los pacientes parapléjicos pueden conseguir la bipestación y la deambulación con las HKAFO convencionales, añadiendo una banda pélvica para mejorar el equilibrio, sobre todo en los espásticos. Clínicamente es evidente que los pacientes adultos con LM rara vez usan HKAFO, ya que existe poca evidencia que la marcha mejore significativamente. El beneficio del control de la cadera y del movimiento de la pelvis, para permitir la deambulación, debe sopesarse, frente a los problemas relacionados con la restricción de la circulación, debido a la sobrecarga hidrostática de las extremidades, que puede ser importante en el individuo paralizado y que no aporta más independencia que el desplazamiento en silla de ruedas [14]. Ortesis para la marcha recíproca Hip Guidance Orthosis o Parawalker (HGO) Las características esenciales de este tipo de ortesis son: • Un cuerpo rígido, que ayuda a mantener controladas las extremidades inferiores durante el ciclo de la marcha. • Un conjunto en la cadera con la flexión/extensión limitada con diferentes fricciones. • Con esta ortesis, la deambulación sería posible en los parapléjicos con estabilización de las rodillas, según los siguientes criterios [15]. • La cadera debe ser colocada por delante de los pies. El pie debe elevarse desde el suelo por una combinación de: • Presión hacia abajo por el brazo ipsilateral y la muleta. • Dominio del lado contralateral. • Colocación de una cuña en el zapato contralateral. La HGO permite al paciente parapléjico caminar de forma independiente, con reciprocidad en la marcha, pero con un 209 Aparatos de marcha KAFO Las KAFO deben ser bilaterales, para proporcionar estabilidad a las rodillas y tobillos. Pueden usarse en pacientes con debilidad en la cadera y el tronco y lograr una bipedestación estable, modificando el centro de gravedad, gracias a una hiperlordosis lumbar. El paciente consigue la marcha con bastones mediante el balanceo, pero precisa una importante cantidad de energía, y además la velocidad de marcha es muy lenta y por tanto poco útil para los desplazamientos extradomiciliarios [6]. 23 Ortesis para control de la oscilación durante la marcha pendular Prótesis, ortesis y ayudas técnicas menor coste energético para la deambulación que con las KAFO, ya que no tiene que levantar el peso corporal del suelo en la fase de oscilación. Esta ortesis puede ser útil en los lesionados medulares dorsales para conseguir una marcha terapéutica [16]. Louisiana State University Reciprocating Gait Orthosis (LSURGO) LSURGO (v. figura 23-10A) es una ortesis de estructura ligera, que da apoyo a la parte inferior del tronco y de las extremidades inferiores y permite, a través de un cable situado en la zona lumbar, un buen movimiento de la articulación coxofemoral durante la marcha. Está diseñada de tal forma que cuando una pierna está en flexión, la otra está en extensión. Este tipo de ortesis se ha utilizado principalmente en los niños con mielodisplasia [17]. Steeper Advance Reciprocating Gait Orthoses (ARGO) Es una ortesis (v. figura 23-10B) con un sistema de cable único, que se usa para conectar entre sí las articulaciones de las caderas y que sirve para mejorar la eficiencia del movimiento, ya que transfiere un efecto mecánico que mejora el rendimiento. La mejora más importante de este tipo es facilitar el paso de sedestación a bipedestación más fácilmente, ya que tiene una articulación neumática a nivel de la rodilla. Isocentric Reciprocating Gait Orthosis (IRGG) Es una modificación de la LSURGO en la que unos cables cruzados se sustituyen por una barra central pivotante, por lo que se consigue una ortesis mucho más rígida pero con baja fricción en el mecanismo de acoplamiento mecánico de las articulaciones de cadera del conjunto. Functional Electrical or Neuromuscular Stimulation (FES) La mayoría de los medios actuales que ofrecen una postura recta y recíproca durante la marcha de los pacientes parapléjicos se realiza a través de la estimulación eléctrica o neuromuscular funcional [18]. El uso de los FES para permitir a los parapléjicos ponerse de pie no es una idea nueva ni difícil de utilizar, pero deben superarse unos problemas importantes, como la seguridad para utilizarlos sin supervisión y los elevados costes. Se están desarrollando nuevos software, que permitirán un circuito cerrado controlado para que los pacientes con una lesión dorsal de nivel medio puedan utilizarlos, ponerse de pie y sentarse sin supervisión [19]. La marcha con los FES es una alternativa a las KAFO bilaterales, pero los principales problemas fisiológicos asociados a los FES son la atrofia y la fatiga muscular y los principales problemas técnicos se presentan por una inadecuada estimulación eléctrica, que hace necesario el desarrollo de sistemas de control sensibles que protejan al paciente cuando falla el sistema o el suministro eléctrico. Aunque los FES pueden resultar ser el mejor sistema de todos, se requiere una mayor investigación para que pueda considerarse como una alternativa práctica. 210 Functional Electrical Stimulation and Hybrid Systems Estos sistemas son utilizados en pacientes parapléjicos traumáticos, que tienen intacta la motoneurona inferior. Tanto el HGO como el RGO de LSU se han utilizado unidos al FES, ya que se cree que existe una mejoría de la eficiencia energética en la marcha. A largo plazo sus efectos fisiológicos podrían tener efecto consiguiendo el aumento del umbral aeróbico-anaeróbico de la persona, mediante el reclutamiento de los grandes músculos, como el glúteo máximo y el medio, aumentando el rendimiento sostenido en una actividad como caminar [20]. El enfoque híbrido muestra su mayor potencial en la utilización de estos dispositivos y puede mejorar la marcha y aumentar el uso de las ortesis en este tipo de pacientes, que no las utilizan habitualmente por el esfuerzo energético que provocan y la escasa eficacia mecánica de las mismas, especialmente en los pacientes con LM torácica media o alta. El control de la estimulación puede ser diferente, para unos un simple control automático, como sucedería en los niveles dorsales medios y altos, y una ayuda en los niveles dorsales inferiores o lumbares superiores. BIBLIOGRAFÍA 1. Yamane A. Lower limb orthoses and rehabilitation. En: Spinal Cord Medicine. Principles and Practice. Lin VW ed. Demos Medical Publishing. 2003:675-689. 2. Cary JM, Lusskinn R, Thompson RG. Prescription principles. En: Atlas of Orthotics: Biomechanical principles and applications. St Louis. CV Mosby. 1975. 3. Harris EE. A new orthotic terminoly: a guide to its use for prescription and fee schedules. Orthot Prosth 1973;27:6-9. 4. Hislop JH, Montgomery J. Muscle testing, techniques and manual examination. 6th ed. Ed. Saunders. Philadelphia 1995;2-6. 5. Carlsen MJ, Berglund G. An effective orthotic design for controlling the instable subtalar joint. Orthot Prosth 1979;33:31-41. 6. Perry J. Gait analysis. Normal and pathological function. 1st. Ed. Thorafar, NJ. Slack Inc 1992;60-63 7. Waters ROL, Garland DE, Montgomery J. Orthotic prescription for stroke and head injury. En: AAOS. Atlas of Orthotics. St. Louis. CV Mosby. 1985. 8. Fisher B, Yakura J. Movement analysis: A different perspective. Orthop Phys Ther Clin North Am 1993:2; 1-14. 9. Perry J, Waters RL, Perrin T. Electromyographic analysis of equinovarus following stroke. Clin Orthop Rel Res 1978; 131: 47-53. 10. Utley J, Thomas C. Orthotics course-lecture and lab material. Neurodevelopmental techniques (NDT) Rancho Los Amigos Medical Center. Downey, CA. 1989. 11. Goldberg B, Hsu JD. Atlas of Orthoses and Assistive Devices. Mosby. 1996. 455-463. 12. Cashman N, et al. Postpolio syndrome. An overview. Clin Prosthet Orthot 1987;11: 74. 13. Clark DR, Perry J, Lunsford TR. Case studies –orthotic management of the adult post polio patient. Orthot Prosthet 1986;40: 43-50. 14. Warren CG, Lehmann JF, Lateur BJ. Pelvic band use in orthotics for adult paraplegic patients. Arch Phys Med Rehabil 1975;73: 99-100 23 19. Edwins DJ, et al. Practical low cost stand/Sit system for midthoracic paraplegics. J Biomed Eng. 1988. 10: 184-188 20. Hirowaka S, et al. Energy consumption in paraplegic ambulation using the reciprocating gait orthosis and electrical stimulation of the thigh muscles. Arch Phys Med Rehabil. 1990. 71: 687-690. © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Aparatos de marcha 15. Rose GK. The principles and practice of hip guidance articulations. Prosthet Orth Int 1979. 3: 37-43 16. Watkins EM, Edwardas DE, Patrick JH. Parawalker paraplegic walking. Physiotherapy. 1987. 99-100 17. Yngve Da, Roberts JM, Douglas R. The reciprocating gait orthosis in myelomeningocele. J Pediatr Orthop 1984. 4: 304-310 18. Kralj A, Bajd T, Turk R. Enhacement of gait restoration in Spinal injured Patients by functional electrical stimulation. Clin Orthop Rel 1988. 233_ 34-43 211 24 Ortesis de cadera Manuel Rodríguez-Piñero Durán y Carmen Echevarría Ruiz de Vargas © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. INTRODUCCIÓN Se denominan ortesis de caderas aquel grupo de ortesis que, bien situadas alrededor de la articulación de la cadera o situadas a distancia, van a ejercer su acción terapéutica sobre dicha articulación. A este grupo de dispositivos ortopédicos se les conoce por las siglas HO (Hip Orthosis) [1]; cuando la ortesis de cadera presenta una prolongación hacia el tronco, habitualmente con el fin de estabilizar la pelvis, se les ha denominado THO (Trunk Hip Orthosis). Su uso, al estar mucho más limitadas sus indicaciones, es menor que el de otras ortesis del miembro inferior, aunque en la edad pediátrica son utilizadas con cierta frecuencia, debido al uso que de ellas se hace en patología que afecta en la infancia. ORTESIS EN EL TRATAMIENTO DE LA DISPLASIA DE DESARROLLO DE CADERA El término displasia de desarrollo de la cadera (DDC) ha sustituido actualmente al término clásico de luxación congénita de cadera, ya que describe mejor el amplio espectro de anormalidades que afectan a la cadera inmadura. Estas anormalidades se refieren a la forma, tamaño, orientación u organización de la cabeza femoral, el acetábulo o ambos. En la cadera subluxada, la cabeza femoral se encuentra des- plazada de su localización habitual, pero aún guarda contacto con el acetábulo. En la cadera luxada ya se ha perdido el contacto entre el acetábulo y la cabeza femoral. Se habla de cadera inestable cuando, aun permaneciendo en el interior del acetábulo, la cabeza femoral puede ser luxada o subluxada [2]. El tratamiento ortésico de la DDC tiene como objetivo mantener la cabeza femoral reducida en el acetábulo mediante un dispositivo ortopédico externo. La subluxación de la cadera tras el nacimiento a menudo se soluciona espontáneamente, por lo que no debe iniciarse tratamiento durante las 2 o 3 primeras semanas de vida. La técnica del doble o triple pañal, que teóricamente prevendría la aducción de las caderas, no se ha demostrado más eficaz que no hacer nada. Si los signos de displasia persisten más allá de la 2.ª o 3.ª semana está indicado iniciar el tratamiento. La mayoría de los autores piensa que entre los seis e incluso nueve primeros meses de vida el tratamiento inicial es la colocación de una ortesis abductora de cadera. Estos dispositivos presentan un alto porcentaje de buenos resultados con baja incidencia de complicaciones. Las ortesis abductoras de cadera intentan colocar la cadera en 100º-110º de flexión y 30º-60º de abducción; en esta posición la cabeza femoral adopta una posición concéntrica en relación al acetábulo, lo cual es la condición necesaria básica para el normal desarrollo de la cadera [3]. El uso temprano de estos dispositivos ortopédicos merece la pena y produce resultados satisfactorios a largo plazo [4]. 213 Prótesis, ortesis y ayudas técnicas Probablemente el dispositivo ortopédico más utilizado en la DDC es el arnés de Pavlik [5] (v. figura 24-1); este dispositivo fue diseñado por Arnold Pavlik, como método de tratamiento funcional de la DDC [6] que obviara la complicación de la necrosis avascular (NAV) de la cabeza femoral [7]. La colocación del arnés debe ser progresiva y la reducción de la cabeza se obtiene mediante la flexión progresiva de los muslos, penetrando la cabeza en el acetábulo desde el suelo hacia el techo [8]. El arnés de Pavlik se ha mostrado como un método eficaz y seguro en el tratamiento de la DDC, incluso en los casos severos, si se eluden sus complicaciones [9]. De hecho, un trabajo reciente, en relación a los resultados a corto plazo logrados con un tratamiento precoz mediante este dispositivo, tanto en caderas reductibles como en las que no lo eran, obtenía un 97,7% de éxitos sin aumento del porcentaje de complicaciones [10]. Igualmente, un trabajo también reciente publicaba buenos resultados a largo plazo obtenidos con este dispositivo [11]. Respecto al tiempo de uso, se recomienda su uso durante un período de 2-3 meses en función de la gravedad de la displasia, ya que un uso más prolongado no parece mejorar los resultados [12]. Durante el período inicial el arnés debe ser utilizado durante 24 horas, y posteriormente se debe ir retirando su uso de una forma progresiva, cuando se objetiva ecográficamente la corrección [13]. Aunque no todos los autores encuentran factores predictores de malos resultados con el uso del arnés, Inoue y cols. [14] publican que ángulos acetabulares superiores a 36º, inicio de tratamiento a partir de los 4 meses de vida, y distancia de Yamamuro-A, distancia entre el punto medio de la metáfisis femoral proximal y la línea de Hilgenreimer [15], Figura 24-1 Arnés de Pavlik. Consta de una correa pectoral, bajo las mamilas, sujeta a los hombros mediante dos correas que se cruzan en la espalda. Posee un estribo de talón que se fija a cada pie. Desde la zona dorsal de la correa pectoral salen dos correas hacia cada estribo que se fijan a este por la cara lateral del estribo, y del lado ventral de la correa pectoral salen otras dos correas que se fijan al estribo por la cara interna. La regulación de la longitud de las correas externa e interna sitúa la cadera en la flexión y abducción requerida. 214 inferior a 7 mm, se asocian a fracasos en la reducción de la cadera mediante esta ortesis. Asociadas al uso del arnés de Pavlik se han descrito diversas complicaciones; la principal probablemente sea el fracaso en la reducción de la cadera [16]; este fracaso se relaciona con un uso inadecuado de la ortesis; además, mantener una cadera no reducida en flexión y abducción potencia la displasia y dificulta la reducción cerrada posterior [17]. La NAV de la cabeza femoral es la más temida, aunque el arnés de Pavlik parece presentar una menor incidencia de este problema que las ortesis rígidas [18]; en cualquier caso, esta complicación se asocia a la severidad de la displasia [19] y al tiempo de duración del tratamiento [20]. Otras complicaciones descritas por el uso del arnés son la contractura iliotibial [21], la parálisis transitoria del plexo braquial [22] y la luxación del obturador [23]. Un medio de monitorizar los resultados del arnés es realizar un seguimiento ecográfico durante el uso del mismo [24], de forma que la ausencia de reducción de la cabeza femoral en las primeras 3 semanas de tratamiento podría llevarnos a desaconsejar continuar con su uso y optar por otra alternativa terapéutica. Una de estas alternativas sería el uso de una ortesis abductora rígida, y finalmente, tras el fracaso de esta, recurrir a la reducción cerrada y colocación de yeso inmovilizador en abducción. La mayoría de los autores coinciden en que el uso del arnés de Pavlik está indicado en los primeros 6 meses, aunque algunos prolongan este período hasta los 9 meses de vida [25]. Otras ortesis de cadera utilizadas habitualmente en el tratamiento de la DDC son la almohadilla de Frejka (v. figura 24-2), la férula de Von Rosen (v. figura 24-3) y la férula de Koszla (v. figura 24-4). El uso precoz del calzón Frejka ha demostrado la eficacia correctora del dispositivo en seguimiento por ultrasonido en niños con caderas displásicas [26]. El dispositivo ha demostrado que proporciona buenos resultados a largo plazo con escasas complicacio- Figura 24-2 Calzón de Frejka. Consta de una almohadilla rectangular semirrígida y acolchada colocada entre los muslos del paciente, y está soportado por un arnés en forma de calzón que se fija mediante unos tirantes a los hombros. Mantiene la cadera aproximadamente en unos 90º de flexión y unos 90º de abducción. © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Figura 24-4 Arnés de Koszla. Consta de dos correas de hombro, paralelas por delante y que se entrecruzan por detrás, unidas a una barra semirrígida acolchada que acomoda los muslos colocándolos en abducción. nes, y, para los padres, su manejo resulta más fácil que el del arnés de Pavlik [27]. Un estudio que compara ambos dispositivos [28] encuentra un menor porcentaje de fallos en la reducción, con un mayor porcentaje de NAV pero sin diferencias significativas, concluyendo que ambas ortesis ORTESIS EN LA CADERA ESPÁSTICA INFANTIL La cadera displásica espástica es un trastorno común en pacientes afectos de parálisis cerebral (PC). En estas caderas no existe una cadera displásica al nacimiento que provoca una inestabilidad, sino que la displasia e inestabilidad se desarrolla con el paso del tiempo y es debida a la hipertonía de determinados músculos situados en la vecindad de la articulación de la cadera, fundamentalmente aductores e isquiotibiales. La posición en aducción de la cadera provoca inicialmente subluxación y posteriormente luxación de la cadera, pudiendo originar dolor, pérdida de función, dificultades para el aseo perineal y alteraciones en la sedestación, y una basculación pélvica que favorece el desarrollo de deformidades vertebrales. En la prevención del desarrollo de esta deformidad se han utilizado ortesis abductoras de caderas con sujeción en el tronco, las denominadas THO, bajo el convencimiento biomecánico que el mantenimiento de la posición en abducción de la cadera frenaría la luxación progresiva de la cabeza femoral. En la actualidad, el uso de estas ortesis se ha asociado a la infiltración periódica de toxina botulínica, y dos ensayos clínicos demuestran la capacidad de ambos procedimientos asociados para producir mejorías en el estado funcional de estos niños [35] y detener la progresión de la luxación de la cadera [36], aunque los efectos son tan pequeños que no permiten recomendar un uso generalizado de estas técnicas. Una ortesis abductora, específicamente desarrollada para niños con PC, es la ortesis SWASH (Sitting Walking and Standing Hip Orthosis) (v. figura 24-5), que fue desarrollada por el Dr. Paul Meyer en 1984 y cuya comercialización se inició en 1992. Los objetivos que persigue la ortesis [37] son conseguir una mayor abducción y estirar los aductores para conseguir una mejor alineación de la cadera, prevenir la abducción excesiva durante la sedesta- 215 24 Ortesis de cadera Figura 24-3 Férula de Von Rosen. Consta de una estructura en forma de H, dos tiras longitudinales que convergen hacia el centro y divergen hacia los extremos y una tira transversal en posición central, construidas en material maleable y forradas en material blando para proteger la piel. Su colocación se realiza con el paciente en supino sobre la ortesis; se doblan las puntas inferiores de las tiras longitudinales de forma que rodeen los muslos separándolos, las puntas superiores se doblan sobre los hombros para fijarlas a estos y la tira transversal se dobla en sus extremos para fijarla a la cintura. son iguales de eficaces y seguras. Otro estudio [29] concluye que a pesar de colocar las caderas en una posición menos adecuada, la ortesis de Frejka produce mejores resultados en pacientes tratados a partir de los 6 meses de vida. La férula de Von Rosen comenzó a usarse por este autor en Suecia en 1956 [30]; es una ortesis muy popular en el tratamiento de la DDC en los países escandinavos. Un estudio reciente refiere que un tratamiento con esta ortesis durante 6 semanas es suficiente para prevenir casi todos los casos de caderas displásicas [31]. Algunos estudios que lo comparan con el Frejka no encuentran grandes diferencias en cuanto a resultados [32], mientras otros lo encuentran más eficaz, aunque un elevado porcentaje de irritaciones de la piel obliga a cambiarlo, en ocasiones, por otros dispositivos [33]. Un trabajo que compara la férula de Von Rosen con el arnés de Pavlik concluye que este dispositivo produce una mejor apariencia de la cadera ultrasónica y radiográficamente a corto plazo [34]. Prótesis, ortesis y ayudas técnicas Figura 24-5 Ortesis SWASH. Consta de una banda pélvica y dos bandas de muslos, unidas mediante dos tutores metálicos, derecho e izquierdo, que desde la zona posterior y rígida de la banda pélvica se dirigen a la zona lateral y rígida de las bandas de muslo. Los tutores que permiten ajustar el grado de abducción y flexión de las caderas presentan una curva de convexidad posterior y deben quedar lo más ajustados posible a los trocánteres sin contactar con estos durante la flexión de la cadera. Las bandas de muslo, que deben colocarse ajustadas pero no excesivamente prietas, se deslizan sobre los tutores para colocarse lo más distales posible sin llegar a contactar con el hueco poplíteo durante la flexión de rodilla. Los principios del tratamiento son descargar la articulación, mantener la movilidad y mantener la contención de la cabeza en el interior del acetábulo para asegurar la esfericidad de la misma durante el proceso de remodelación. Es fundamentalmente para este último objetivo para lo que se han usado las ortesis en esta patología, aunque el tratamiento ortésico de contención de la cabeza femoral en abducción no ha demostrado mejores resultados que otros tratamientos [41]. La ortesis de Atlanta o del Hospital Scottish Rite es la más utilizada [42] (v. figura 24-6). Otras ortesis utilizadas clásicamente en el tratamiento de esta enfermedad son la ortesis trilateral y la de Toronto, aunque en la actualidad han caído en desuso debido a que son pesadas e incómodas de llevar. La ortesis trilateral, también conocida como la férula de Tadchjan, consta de un encaje cuadrilateral al que se elimina la pared lateral, para suprimir el momento de fuerza aductor, y de un tutor interno, con una articulación de rodilla de cierre de anillo y un muelle telescópico, que se ancla al calzado que mantiene la cadera en abducción y rotación externa, minimizando la carga que pasa por la articulación de la cadera. Esta ortesis, frente a la de Atlanta descarga la cadera y la sitúa en rotación interna además de en abducción. Con ortesis de descarga con muelle telescópico se han comunicado resultados similares a los obtenidos con otros tratamientos conservadores [43]. ción, la bipedestación y la marcha, mejorar la postura de sedestación y bipedestación y conseguir una transición armónica de la posición de la cadera entre estas diferentes posturas. ORTESIS EN LA ENFERMEDAD DE LEGG-CALVÉ-PERTHES La enfermedad de Legg-Calvé-Perthes (ELCP) es un proceso que afecta la epífisis de la cabeza femoral inmadura durante la niñez, que provoca diversos grados de necrosis avascular de la cabeza femoral por causas desconocidas. El proceso es autolimitado, pero puede provocar una limitación de la movilidad de la cadera y supone un riesgo de futuros cambios artrósicos. El tratamiento de la ELCP sigue siendo controvertido y no hay un acuerdo unánime con respecto a los beneficios entre los tipos de tratamiento conservador y quirúrgico; un ensayo clínico no encuentra diferencias respecto a los resultados entre ambos [38]. Los factores pronósticos más importantes son la edad y los hallazgos radiológicos según la clasificación de Herring. De manera que en niños menores de 6 años y en estadios A de Herring tendrían buen pronóstico, y niños entre 4-6 años con estadios B/C o C de Herring tendrían un peor pronóstico [39]. En niños mayores de 6 años en estadios B y C los resultados son peores y se beneficiarían de tratamiento quirúrgico. Los estadios C de Herring a cualquier edad también implicarían peor pronóstico y probablemente su tratamiento deba ser quirúrgico [40]. 216 Figura 24-6 Ortesis de Atlanta. Consta de una banda pélvica, dos articulaciones de cadera y dos corseletes de muslo unidos por una barra telescópica extensible. ORTESIS DESROTADORAS DE CADERAS El uso de las ortesis abductoras posquirúrgicas de cadera (v. figura 24-9) se ha centrado fundamentalmente en la Figura 24-7 Barra de Denis-Brown. Consiste en una barra de longitud variable con unas plataformas para fijar el calzado en sus extremos, que permiten separar los miembros y colocarlos en los grados de rotación interna o externa requeridos. Figura 24-9 Ortesis posquirúrgica de cadera. Consta de una pieza en termoplástico que se ajusta a la cintura y pelvis del paciente, y una banda de termoplástico, más o menos extensa, que se fija al muslo, unidas mediante una articulación de cadera que coloca la cadera intervenida en diversos grados de abducción, hasta un máximo de 25º, limitando también la flexión y extensión. prevención de la luxación de las prótesis totales de caderas, ya que han demostrado su capacidad para restringir los movimientos en aducción y rotación de cadera [44], aunque el uso generalizado de estos dispositivos no puede ser recomendado en todos los pacientes, ya que la restricción de movimientos que provoca podría empobrecer los resultados funcionales de la prótesis [45]; estaría indicado su uso en aquellos pacientes con especial riesgo: debilidad muscular, laxitud de tejidos blandos, malposición protésica, o en la prevención de la reluxación protésica [46], aunque algunos trabajos concluyan que estas ortesis no son efectivas en relación a estos objetivos [47]. © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. BIBLIOGRAFÍA Figura 24-8 Twister. Consiste en un tutor flexible de alambre trenzado, unido proximalmente mediante una articulación de cadera a una banda pélvica, y distalmente al calzado o a una férula tipo AFO. La tensión del alambre se usa para aplicar una fuerza desrotadora al segmento distal de la extremidad. Un tornillo permite regular la tensión del alambre y por tanto la intensidad de la fuerza desrotadora. 1. Harris EE. A new orthotic terminology: a guide for its use for prescription and fee schedules. Orthot Prosth Int. 1973; 27: 6-9. 2. Storer SK, Skaggs DL. Developmental dysplasia of the hip. Am Fam Physician. 2006; 74: 1310-6. 3. Kocon H, Komor A, Struzik S. Orthotic treatment of developmental hip dysplasia. Ortop Traumatol Rehabil. 2004; 6:825-9. 4. Long-term outcome of early treatment of developmental hip dysplasia using an abduction splint. Ortop Traumatol Rehabil. 2006; 8:31-3. 5. Santos M, Filipe G. Treatment of congenital hip dislocation using Pavlik’s harness. Long term results. Rev Chir Orthop Reparatrice Appar Mot. 1997; 83:41-50. 6. Pavlik A. Stirrups as an aid in the treatment of congenital dysplasias of the hip in children. By Arnold Pavlik, 1950. J Pediatr Orthop. 1989; 9:157-9. 7. Kokavec M, Makai F, Olos M, Bialik V. Pavlik’s method: a retrospective study. Arch Orthop Trauma Surg. 2006; 126:73-6. 8. Touzet P, Chaumien JP, Rigault P, Padovani JP. Pavlik’s harness in congenital hip dislocation before the first birthday. Acta Orthop Belg. 1990;56(1 Pt A):141-7. 217 Ortesis de cadera ORTESIS POSQUIRÚRGICAS DE CADERAS 24 Las ortesis desrotadoras de caderas han visto disminuido su uso en la actualidad. Esto se debe en parte a que se ha relativizado la importancia de las alteraciones rotacionales de los miembros inferiores que acontecen de forma idiopática en la infancia, y se ha cuestionado su capacidad para influir en el curso natural de estos procesos. La ortesis más utilizada con este fin es la barra de Denis-Brown (v. figura 24-7). Otra ortesis desrotadora muy popular es el denominado Twister (v. figura 24-8), utilizado frecuentemente en niños con alteraciones neuromusculares que condicionan intrarrotaciones o extrarrotaciones de los miembros. Prótesis, ortesis y ayudas técnicas 9. Uçar DH, Iiklar ZU, Kandemir U, Tümer Y. Treatment of developmental dysplasia of the hip with Pavlik harness: prospective study in Graf type IIc or more severe hips. J Pediatr Orthop B. 2004 ; 13:70-4. 10. Lefevre Y, Laville JM, Salmeron F.Early short-term treatment of neonatal hip instability with the Pavlik harness. Rev Chir Orthop Reparatrice Appar Mot. 2007; 93:150-6. 11. Nakamura J, Kamegaya M, Saisu T, Someya M, Koizumi W, Moriya H. Treatment for developmental dysplasia of the hip using the Pavlik harness: long-term results.J Bone Joint Surg Br. 2007; 89:230-5. 12. Morino T, Miyake Y, Matsushita T, Itadera E. Pavlik harness applications for congenital dislocation of the hip. How short can they be made? Arch Orthop Trauma Surg. 1998; 117:89-91. 13. Márquez Navarro J, Fernández Torrico JM, Martínez Llanos R. Tratamiento de la enfermedad laxante de cadera con el arnés de Pavlik. Rehabilitación (Madr) 2000;34:164-70. 14. Inoue T, Naito M, Nomiyama H.Treatment of developmental dysplasia of the hip with the Pavlik harness: factors for predicting unsuccessful reduction. J Pediatr Orthop B. 2001 Jul;10(3):186-91. 15. Boniforti FG, Fujii G, Angliss RD, Benson KD. The reliability of measurements of pelvic Radiographs in infants. J Bone Joint Surg [Br] 1997;79-B:570-5. 16. Mubarak S, Garfin S, Vance R, McKinnon B, Sutherland D. Pitfalls in the use of the Pavlik harness for treatment of congenital dysplasia, subluxation, and dislocation of the hip. J Bone Joint Surg Am. 1981; 63:1239-48. 17. Jones GT, Schoenecker PL, Dias LS. Developmental hip dysplasia potentiated by inappropriate use of the Pavlikh arness. J Pediatr Orthop. 1992; 12: 722-6. 18. Kokavec M, Makai F, Olos M, Bialik V. Pavlik’s method: a retrospective study. Arch Orthop Trauma Surg. 2006; 126:73-6. 19. Suzuki S, Kashiwagi N, Kasahara Y, Seto Y, Futami T. Avascular necrosis and the Pavlik harness. The incidence of avascular necrosis in three types of congenital dislocation of the hip as classified by ultrasound. J Bone Joint Surg Br. 1996; 78:631-5. 20. Pap K, Kiss S, Shisha T, Marton-Szücs G, Szöke G. The incidence of avascular necrosis of the healthy, contralateral femoral head at the end of the use of Pavlik harness in unilateral hip dysplasia Int Orthop. 2006; 30:348-51. 21. Glover SD, Benson MK. Iliotibial band contracture after using the Pavlik harness. J Bone Joint Surg Br. 1989; 71:535. 22. Mooney JF 3rd, Kasser JR. Brachial plexus palsy as a complication of Pavlik harness use. J Pediatr Orthop. 1994; 14:677-9. 23. Fernández González J, Albiñana Cilveti J. Obturator dislocation in developmental dislocation of the hip: a complication during treatment. J Pediatr Orthop B. 1996; 5:129-31. 24. Harding MG, Harcke HT, Bowen JR, Guille JT, Glutting J. Management of dislocated hips with Pavlik harness treatment and ultrasound monitoring. J Pediatr Orthop. 1997; 17:189-98. 25. Touzet P, Chaumien JP, Rigault P, Padovani JP. Pavlik’s harness in congenital hip dislocation before the first birthday. Acta Orthop Belg. 1990; 56:141-7. 26. Blom HC, Heldaas O, Manoharan P, Andersen BD, Søia L. Ultrasound screening for hip dysplasia in newborns and treatment with Frejka Pillow. Tidsskr Nor Laegeforen. 2005; 125:1998-2001. 218 27. Tegnander A, Holen KJ, Anda S, Terjesen T. Good results after treatment with the Frejka pillow for hip dysplasia in newborns: a 3-year to 6-year follow-up study. J Pediatr Orthop B. 2001; 10:173-9. 28. Atar D, Lehman WB, Tenenbaum Y, Grant AD. Pavlik harness versus Frejka splint in treatment of developmental dysplasia of the hip: bicenter study. J Pediatr Orthop. 1993; 13:311-3. 29. Czubak J, Piontek T, Niciejewski K, Magnowski P, Majek M, Pło—czak M. Retrospective analysis of the non-surgical treatment of developmental dysplasia of the hip using Pavlik harness and Frejka pillow: comparison of both methods. Ortop Traumatol Rehabil. 2004; 6:9-13. 30. Von Rosen S. further experience with congenital dislocation of the hip in the newborn. J Bone Joint Surg Br. 1968; 50: 538-41 31. Lauge-Pedersen1 H, Gustafsson2 J, Hägglund G. 16 weeks with the von Rosen splint is sufficient for treatment of neonatal hip instability. Acta Orthopaedica 2006; 77: 257–61. 32. Hinderaker T, Rygh M, Udén A.The von Rosen splint compared with the Frejka pillow. A study of 408 neonatally unstable hips. Acta Orthop Scand. 1992; 63:389-92. 33. Heikkilä E. Comparison of the Frejka pillow and the von Rosen splint in treatment of congenital dislocation of the hip. J Pediatr Orthop. 1988 Jan-Feb;8(1):20-1. 34. Wilkinson AG, Sherlock DA, Murray GD.The efficacy of the Pavlik harness, the Craig splint and the von Rosen splint in the management of neonatal dysplasia of the hip. A comparative study. J Bone Joint Surg Br. 2002; 84:716-9. 35. Boyd RN, Dobson F, Parrott J, Love S, Oates J, Larson A, Burchall G, Chondros P, Carlin J, Nattrass G, Graham HK. The effect of botulinum toxin type A and a variable hip abduction orthosis on gross motor function: a randomized controlled trial. Eur J Neurol. 2001; 8 (Suppl 5):109-19. 36. Graham HK, Boyd R, Carlin JB, Dobson F, Lowe K, Nattrass G, Thomason P, Wolfe R, Reddihough D. Does botulinum toxin a combined with bracing prevent hip displacement in children with cerebral palsy and “hips at risk”? A randomized, controlled trial. J Bone Joint Surg Am. 2008; 90: 23-33. 37. SWASH Clinical Manual. En http://www.allardusa.com/ pdf/swashclin.pdf consulta realizada 26/03/2008. 38. Fulford GE, Lunn PG, Macnicol MF. A prospective study of nonoperative and operative management for Perthes’disease. J Pediatr Orthop. 1993;13:281-5. 39. Rosenfeld SB, Herring JA, Chao JC. Legg-Calve-Perthes disease: a review of cases with onset before six years of age. J Bone Joint Surg Am. 2007;89:2712-22. 40. Herring JA, Kim HT, Browne R.Legg-Calve-Perthes disease. Part II: Prospective multicenter study of the effect of treatment on outcome. J Bone Joint Surg Am. 2004; 86-A:2121-34. 41. Grzegorzewski A, Bowen JR, Guille JT, Glutting J. Treatment of the collapsed femoral head by containment in Legg-Calve-Perthes disease. J Pediatr Orthop. 2003; 23: 15-9. 42. Meehan PL, Angel D, Nelson JM. The Scottish Rite abduction orthosis for the treatment of Legg-Perthes disease. A radiographic analysis. J Bone Joint Surg Am. 1992; 74: 2-12. 43. Kim WC, Hosokawa M, Tsuchida Y, Kawamoto K, Chang K, Tokunaga D, Mikami Y, Kusakabe T, Kubo T. Outcomes of new pogo-stick brace for Legg-Calve-Perthes’ disease. J Pediatr Orthop B. 2006;15: 98-103. 24 46. Patel PD, Potts A, Froimson MI. The dislocating hip arthroplasty: prevention and treatment. J Arthroplasty. 2007; 22 (Suppl 1): 86-90. 47. Dewal H, Maurer SL, Tsai P, Su E, Hiebert R, Di Cesare PE. Efficacy of abduction bracing in the management of total hip arthroplasty dislocation. J Arthroplasty. 2004;19: 733-8. © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Ortesis de cadera 44. Irie S, Iida H, Nishimatsu H, Hayashi C, Nakamura T. A test model of hip brace for prevention of dislocation after total hip arthroplasty (Zetton Band). Prosthet Orthot Int. 2002; 26: 253-6. 45. Peak EL, Parvizi J, Ciminiello M, Purtill JJ, Sharkey PF, Hozack WJ, Rothman RH. The role of patient restrictions in reducing the prevalence of early dislocation following total hip arthroplasty. A randomized,prospective study. J Bone Joint Surg Am. 2005; 87: 247-53. 219 25 Ortesis de rodilla Manuel Rodríguez-Piñero Durán y Carmen Echevarría Ruiz de Vargas © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. INTRODUCCIÓN Entendemos por ortesis de rodilla cualquier dispositivo ortopédico que, colocado sobre la rodilla, intenta ejercer un efecto terapéutico o preventivo sobre la articulación. Las ortesis de rodilla más usadas son las rodilleras debido a la popularización de la práctica deportiva. Sus finalidades son descargar, proteger y estabilizar la rodilla, aunque su capacidad para conseguir estos fines no esté claramente apoyada por pruebas científicas. La habilidad de seleccionar la rodillera más adecuada a la patología que presenta el paciente requiere un adecuado conocimiento de la anatomía y biomecánica de la rodilla, objetivo este que supera al del capítulo. EFECTOS FISIOLÓGICOS DE LAS RODILLERAS Los efectos fisiológicos de las rodilleras son diversos, algunos de ellos obvios, otros menos evidentes. Las rodilleras, como otras ortesis, tienen un efecto protector sobre el segmento que engloban, hecho que las hace ser muy utilizadas como protección frente a lesiones en deportes de contacto. Además, algunas rodilleras, las confeccionadas con neopreno, poseen un efecto térmico, y son capa- ces de elevar localmente la temperatura, manteniendo los incrementos de temperatura que se producen en el músculo durante y tras la realización del ejercicio [1]. Uno de los efectos menos conocidos de las rodilleras es su efecto propioceptivo, de manera que mejorarían la propiocepción en sujetos sanos [2], y en pacientes con determinadas patologías como artrosis [3] y lesiones ligamentosas de la rodilla [4,5], aunque las mejoras propioceptivas encontradas son pequeñas y los hallazgos de laboratorio aportados por los diversos estudios no tienen una clara traducción clínica. Las rodilleras también parecen tener un efecto sobre la activación muscular de la rodilla, incrementando la activación de la musculatura extensora [6] y disminuyendo la activación de la musculatura flexora en sujetos sanos [7]. Estas mejoras de la activación muscular extensora y de la propiocepción se han postulado como las responsables del efecto sobre el control motor y la estabilidad que se obtiene con las rodilleras en la realización de diversas tareas en pacientes con patología de rodilla [8,9]. Algunos estudios sugieren que las rodilleras también tendrían un efecto estabilizador y del control del movimiento, al ser capaces de limitar los movimientos de traslación y rotación de la rodilla [10], y que también podrían limitar la laxitud anterior de la rodilla [11], aunque otros estudios dudan de su capacidad para controlar la hiperextensión de la rodilla [12]; a este efecto estabilizador sobre la articulación, se ha postulado, contribuyen 221 Prótesis, ortesis y ayudas técnicas los efectos de las rodilleras sobre la propiocepción y la activación muscular. Finalmente, las rodilleras tendrían un efecto de descarga al modificar los momentos de fuerza que deben soportar los compartimentos articulares de la rodilla. Así, rodilleras diseñadas para ello podrían descargar el compartimento medial de la rodilla durante el apoyo [13], protegiéndola de las fuerzas varizantes que actúan sobre ella [14]. CLASIFICACIÓN, DESCRIPCIÓN E INDICACIONES Las rodilleras se han clasificado según su función. En 1984 la Academia Americana de Cirujanos Ortopédicos propuso una clasificación [15], distinguiendo entre: rodilleras profilácticas, rodilleras rehabilitadoras y rodilleras funcionales. Esta distinción se centra exclusivamente en las lesiones ligamentosas de rodilla. France y Paulos [16], en 1994, distinguen cuatro tipos de rodilleras: las profilácticas, las rehabilitadoras, las funcionales y las femoropatelares. Chew y cols. [17], en el año 2007, distinguen entre rodilleras de descarga, rodilleras profilácticas, rodilleras femoropatelares y rodilleras funcionales. Otra posibilidad es clasificar las rodilleras en articuladas y no articuladas, que más que una distinción entre tipos de rodilleras hace referencia a una opción de diseño. Estas articulaciones pueden ir desde articulaciones monoaxiales simples a una policéntrica de cuatro ejes mucho más compleja. La mayoría de las rodilleras disponibles en el mercado entrarían, en relación a su articulación, en una de estas cuatro categorías: aumentan la temperatura, proporcionan compresión, pudiendo mejorar la propiocepción y proporcionar una sensación de soporte de la rodilla [18] (v. figura 25-1). A estas rodilleras se les puede añadir una zona almohadillada de distintas formas y tamaños que protegería las estructuras de la cara anterior de la rodilla, especialmente la rótula; también se les añaden correas, que permiten una mayor compresión, en la región suprapatelar para casos de tendinosis cuadricipital o en la región infrapatelar para tratar la tendinosis rotuliana o la enfermedad de OsgoodSchlater [19]. RODILLERAS FEMOROPATELARES El síndrome de dolor femoropatelar (SDFP) es uno de los desórdenes más comunes de la rodilla, siendo más frecuente en mujeres y en deportistas. En su patogenia se han implicado tres mecanismos: daño por trauma directo sobre el cartílago articular, microtraumatismos por sobreuso y tracción anormal sobre la rótula. La rodillera femoropatelar está diseñada para resistir los desplazamientos laterales de la rótula manteniendo su normal alineación. Generalmente se fabrican de material tensoelástico, como el neopreno, y se les añaden refuerzos o correas que ayudan a estabilizar la rótula (v. figura 25-2). • Rodilleras no articuladas. • Rodilleras de eje simple o monoaxial. • Rodilleras de articulación de eje retrasado. • Rodilleras policéntricas. Las rodilleras de eje simple actúan como una bisagra con la función de facilitar la movilidad articular. Las rodilleras de eje retrasado intentan mejorar la congruencia entre el eje anatómico y ortésico. En el período del doble apoyo inicial de la marcha esta posición retrasada de la articulación, al pasar el eje de carga por delante de la articulación, contrarrestaría el momento flexor de la rodilla, que se mantiene al avanzar el cuerpo hacia delante ayudando a mantener la estabilidad de la rodilla durante el apoyo monopodal. Los diseños policéntricos, al menos teóricamente, serían más apropiados para mantener la congruencia de los ejes anatómicos y ortésico durante el recorrido articular. RODILLERAS SIMPLES O TENSOELÁSTICAS Las rodilleras tensoelásticas son dispositivos de tejido ajustable, habitualmente neopreno cubierto de nailon, que 222 Figura 25-1 Rodillera tensoelástica de neopreno cubierto de nailon. © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Figura 25-2 Rodillera femoroparelar en neopreno con anillo de silicona para control de rótulas y cinchas superior e inferior para asegurar su fijación. Los mecanismos de acción de estas rodilleras son diversos. Podrían actuar disminuyendo las fuerzas de tracción y mejorando la alineación rotuliana, aunque los resultados son contradictorios, pues mientras hay trabajos que apoyan esta hipótesis [20], otros la refutan [21], cambiando la posición de la rótula y área de contacto femoropatelar [22,23], descargando el sistema extensor de la rodilla [24] o simplemente mejorando la propiocepción o aumentando la temperatura local. En relación a la efectividad clínica de las rodilleras femoropatelares, una revisión de la Cochrane [25] del año 2002 encontraba una evidencia excesivamente limitada como para sacar conclusiones sobre su efectividad; pero un ensayo clínico [26] del 2005 sí encontró pruebas de la efectividad clínica de las rodilleras. Lo que sí parece hallar más consenso es su efectividad en la prevención del desarrollo del SDFP [27,28]. Se ha postulado la existencia de un subgrupo de pacientes con SDFP que serían más propensos a beneficiarse del uso de estas rodilleras: los que presentasen subluxación, mala alineación o mal posicionamiento rotuliano obvio [29]. Las rodilleras femoropatelares, por los mecanismos de acción que se le atribuyen, también se han utilizado en el tratamiento de la artrosis femoropatelar, aunque las dudas planteadas sobre su efectividad son similares a las surgidas en el SDFP [30]. Figura 25-3 Rodillera profiláctica con tutor externo articulado que protege la rodilla de fuerzas valguizantes y articulación con tope que permite protegerla de la hiperextensión. 223 Ortesis de rodilla Son rodilleras diseñadas para proteger la rodilla de posibles lesiones o al menos disminuir los efectos de un impacto sobre la rodilla en individuos que realizan deportes de alto riesgo de lesión o en aquellos con lesiones previas en la rodilla. La mayoría de estas rodilleras están diseñadas para proteger la integridad de las estructuras mediales de la rodilla frente a fuerzas laterales directas, utilizando para ello un tutor externo rígido y articulado (v. figura 25-3). Esta articulación puede ser simple o policéntrica. Algunos diseños incorporan un tope a la hiperextensión para proteger la rodilla del deportista de fuerzas extensoras [31]. La forma de actuación de estas rodilleras pasa por repartir las fuerzas valguizantes que actúen sobre la rodilla por la superficie más extensa posible, alejándola del ligamento lateral interno (LLI), para lo cual es importante que la articulación de la rodilla forme un puente sobre la interlínea articular, dejando un espacio entre la piel y la ortesis a este nivel y contactando de nuevo con ella al nivel más proximal del fémur y distal de la tibia posible. Si existiese contacto entre la articulación de la ortesis y la rodilla se crearía un sistema de momentos de fuerza en tres puntos, que sobrecargaría al LLI. En este sentido, la rigidez de los materiales en los que se fabrica el tutor es importante para la consecución de su objetivo [32]. 25 RODILLERAS PROFILÁCTICAS Prótesis, ortesis y ayudas técnicas La eficacia de estas rodilleras es incierta, y no ha quedado demostrada por la investigación clínica. La mayoría de las investigaciones sobre los efectos biomecánicos de estas rodilleras se han llevado a cabo sobre cadáveres, y los resultados obtenidos en los estudios, en relación a la capacidad para proteger el LLI y el ligamento cruzado anterior (LCA), son inconsistentes [33] o poco importantes [34]. Además, la incidencia de lesiones de rodilla en deportistas que practican deportes de riesgo, aunque disminuye, no lo hace de forma significativa con el uso de estas ortesis [35,36]. Una preocupación de los investigadores y técnicos deportivos ha sido si el uso de estos dispositivos, a la vez que protegían la rodilla, pudiera incrementar el riesgo de lesiones en otras articulaciones de las extremidades inferiores. Tampoco este punto ha quedado claramente establecido, ya que mientras un estudio así lo afirma [37], otro lo refuta [38]. A la hora de aconsejar su uso es importante señalar que estas rodilleras no parecen afectar la dinámica de la carrera [39], la velocidad y agilidad [40], ni al equilibrio [41] de los deportistas que las utilizan. Dadas las incertidumbres sobre la eficacia real de este tipo de rodilleras, su uso no debe aconsejarse de forma rutinaria a individuos que practiquen deportes de contacto, reservándolas quizás para aquellos deportistas con especial riesgo. RODILLERAS REHABILITADORAS Las ortesis usadas en el postoperatorio o la rehabilitación inicial de los pacientes intervenidos de lesiones ligamentosas de rodilla están diseñadas para controlar la movilidad de la rodilla minimizando los efectos de la tracción excesiva sobre los tejidos blandos en curación (v. figura 25-4). La rodillera debe ser ajustable para acomodarse a los cambios de volumen secundarios al edema o la atrofia muscular. Idealmente debería ser cómoda de llevar, fácil de colocar y retirar, duradera y económica. Generalmente se utilizan articulaciones que permiten limitar el rango de movilidad que se va incrementando paulatinamente según mejora el paciente. Esta capacidad para limitar y controlar el rango de movilidad de la rodilla pretende proporcionar resistencia ligamentaria y minimizar el riesgo de formación de cicatrices en el surco intercondilar que se asocian a contractura en flexión de la rodilla. Un ECA [46] que compara una inmovilización con yeso frente al uso de una rodilla y movilización precoz tras reconstrucción del LCA no encuentra diferencias a largo plazo en relación a la fuerza y movilidad alcanzadas. Otro ECA [47] concluye que las rodilleras rehabilitadoras no son necesarias tras la reconstrucción del LCA. RODILLERAS DE DESCARGA En la gonartrosis, el compartimento medial de la rodilla se afecta más precozmente y con mayor frecuencia; la artrosis del compartimento medial de la rodilla se asocia frecuentemente con una deformidad en varo de la misma, lo cual contribuye a su progreso. Mejorar la alineación de la rodilla y descargar el compartimento medial tiene un papel importante en el desarrollo de la enfermedad, y es el objetivo que persiguen estas ortesis. Para ello, las rodilleras de descarga están diseñadas para aplicar un momento de fuerza valguizante sobre el compartimento medial de la rodilla. La efectividad mecánica de la ortesis para conseguir descargar el compartimento medial de la rodilla ha sido puesta de manifiesto en distintos estudios [42,43]. La efectividad clínica de la ortesis ha sido evaluada en diversos trabajos. Kirley y cols. [44], en un ensayo clínico aleatorizado (ECA), comparan una rodillera valguizante frente a una rodillera de neopreno y frente a un grupo control, encontrando mejorías significativas en ambos grupos de rodilleras frente a los controles, y entre las rodilleras valguizantes y las tensoelásticas a favor de las primeras. Concluyen que las rodilleras valguizantes son superiores a las de neopreno, y ambas superiores a la ausencia de soporte ortésico para conseguir mejorías en el dolor, la rigidez y la función. Basándose en este trabajo, una revisión de la Cochrane [45] concluye que existe evidencia limitada de la efectividad de las rodilleras en el tratamiento de la artrosis del compartimento medial de la rodilla. 224 Figura 25-4 Rodillera rehabilitadora; sus componentes incluyen: 1. Unas bandas abiertas de espuma blanda para muslo y pierna, 2. Un sistema de tiras no elásticas con velcro para cerrar y ajustar la ortesis. 3. Barras laterales de bajo peso, en metal o material plástico. 4. Articulaciones mono o poliaxiales, bloqueables, limitadoras de la movilidad. © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. La desalineación en varo o en valgo de las rodillas durante la infancia es uno de los motivos más comunes de consulta dentro de las alteraciones ortopédicas infantiles [59]. Cuando valoremos a un niño por este problema debemos recordar que existe una etapa varoide desde el nacimiento hasta los 2 años, seguida de una etapa valgoide entre los 2 y 7 años, edad en la que se obtiene una alineación de la rodilla en el plano frontal similar al adulto. Clásicamente, la ortesis correctora se ha indicado cuando existe un ángulo femorotibial en varo igual o superior a 25º durante la primera etapa, o un valgo superior a 15º durante la segunda [60]. En la actualidad, el tratamiento ortésico del genu varum y genu valgum fisiológico es controvertido y diversos autores abogan por la abstención terapéutica [61]. Consideración distinta merece la tibia vara o enfermedad de Blount. Aquí, aunque no existen trabajos de alta calidad metodológica, si nos referimos fundamentalmente a trabajos de baja calidad o a la opinión de expertos, sí existe cierto consenso sobre el uso de la ortesis para el genu varum. Davids y cols. [62] aconsejan tratar a niños menores de 3 años con signos radiológicos indirectos de enfermedad de Blount (ángulo metafisodiafisario mayor a 10º y angulo epifisometafisario mayor a 20º); en general, el tratamiento parece ser más efectivo: • Menores de 4 años (forma temprana) [63]. • Estadios radiológicos I-II de Langenskiold [62]. • Casos unilaterales [61]. Las férulas habitualmente utilizadas son férulas nocturnas cuya finalidad es corregir y realinear la desviación en varo o valgo de la rodilla, así como la tibia vara. La ortesis realiza la corrección siguiendo el principio de aplicación de fuerza en tres puntos y consta de (v. figura 25-5): • Barra de aluminio lateral o medial (según la desviación sea en valgo o en varo). • Apoyo superior con sistema de cierre. • Cincha graduable a nivel de rodilla. • Botín. FÉRULA POSTURAL DE MIEMBRO INFERIOR La férula postural pasiva del miembro inferior es una ortesis postural utilizada para mantener las articulaciones de rodilla y tobillo en una determinada posición, habitualmente en posición funcional, con el fin de protegerla y prevenir el desarrollo de deformidades durante la inmovilización. Se utiliza en pacientes con lesiones de dichas articulaciones, parálisis del miembro o procesos que conllevan inmovilidad. Se trata de una ortesis postural perteneciente al grupo de las KAFO, realizada en termoplástico conformado y 225 25 Las rodilleras funcionales están diseñadas para dotar de estabilidad a las rodillas inestables a consecuencia de lesiones del LCA. Se utilizan también para proteger la plastia del LCA tras la cirugía reconstructiva, y también pueden ser usadas en lesiones ligamentosas laterales [21]. Esta ortesis debe ser hecha a medida o fijada y adaptada de forma muy precisa para poder realizar su función; las fuerzas estabilizadoras ejercidas por la ortesis son una fuerza en sentido anteroposterior a nivel proximal de muslo, una fuerza posteroanterior a nivel distal de muslo, una fuerza anteroposterior a nivel proximal de la pierna y una fuerza posteroanterior a nivel distal de pierna. Beynnon y cols. [48] han investigado el efecto de las rodilleras funcionales sobre el LCA mediante la implantación artroscópica de un transductor sobre dicho ligamento para medir su comportamiento frente a la tensión, encontrando incrementos significativos de la tensión que soportan las rodillas no ortetizadas cuando se aplican cargas lesionales tanto en situaciones de carga como de descarga. Estas rodilleras disminuyen significativamente la tensión provocada sobre el LCA, las fuerzas anteroposteriores y las torsionales tanto externa como interna. Fleming y cols. [49] afirman que la rodillera reduce la tensión provocada por cargas anteroposteriores y de torsión interna, mientras que no encuentran estos beneficios cuando las fuerzas de torsión son externas o lateromediales tanto en carga como en descarga. En relación a la efectividad de estas rodilleras funcionales tras la cirugía de reconstrucción del LCA mediante un HTH (hueso-tendón-hueso) en población joven y activa, un ECA [50], que compara un grupo que utiliza una rodillera funcional durante 1 año tras la cirugía, para la realización de ciertas actividades de riesgo, no encuentra diferencias en resultados clínicos a los 2 años de seguimiento. Otro ECA [51] no encuentra que las rodilleras proporcionen una mayor estabilidad ni durante la rehabilitación tras la cirugía ni a largo plazo. Otro ECA [52] encuentra que las rodilleras proporcionan menor dolor e incidencias de complicaciones tras la cirugía, sin encontrar diferencias en relación a la laxitud o función. Otro estudio aleatorizado [53] refiere mayores grados de atrofia en el grupo que utilizó estas rodilleras tras la cirugía. Igualmente, dos revisiones sistemáticas [54,55] sobre este tema no encuentran ventajas en el uso, tras cirugía de LCA, de estas rodilleras, y desaconsejan su uso. En relación al uso de estas rodilleras en lesiones del LCA no intervenidas, un ECA [56] encuentra una mejoría en parámetros subjetivos (sensación de estabilidad y desarrollo de la rehabilitación) en los pacientes ortetizados, pero sin diferencias en los parámetros objetivos estudiados. Otro ECA [57] encuentra mejorías significativas en relación a la estabilidad y disminución de la atrofia muscular en los pacientes ortetizados. Un estudio de alta calidad metodológica [58] no encuentra diferencias entre los efectos producidos por una ortesis de este tipo hecha a medida y otra fabricada en serie, en estos pacientes. ORTESIS PARA GENU VALGUM Y GENU VARUM INFANTIL Ortesis de rodilla RODILLERAS FUNCIONALES Prótesis, ortesis y ayudas técnicas Figura 25-5 Ortesis anti-genu varo, que consta de barra de aluminio lateral o medial (según la desviación sea en valgo o en varo), apoyo superior con sistema de cierre, cincha graduable a nivel de rodilla y botín. adaptada al miembro al que va destinada por la cara posterior del mismo, desde la región superior del muslo hasta los dedos, con cinchas de sujeción a nivel de muslo, rodilla y tobillo. También se utiliza una ortesis de rodilla para inmovilizar la rodilla en extensión (v. figura 25-6), fabricada en textil y con tutores semirrígidos con cierres de velcro, que se extiende desde la mitad del muslo hasta la mitad de la pierna e inmoviliza y previene el desarrollo de flexo de rodilla. Es una ortesis ligera y cómoda, muy utilizada en procesos que precisan inmovilizar la articulación de una forma no muy expeditiva. BIBLIOGRAFÍA 1. Miller AA, Knight KL, Feland JB, Draper DO. Neoprene thigh sleeves and muscle cooling after exercise. J Athl Train. 2005; 40: 264-70. 2. McNair PJ, Stanley SN, Strauss GR. Knee bracing: effects of proprioception. Arch Phys Med Rehabil. 1996; 77: 287-9. 3. Birmingham TB, Kramer JF, Kirkley A, Inglis JT, Spaulding SJ, Vandervoort AA. Knee bracing for medial compartment osteoarthritis: effects on proprioception and postural control. Rheumatology (Oxford). 2001; 40: 285-9. 4. Birmingham TB, Kramer JF, Kirkley A, Inglis JT, Spaulding SJ, Vandervoort AA. Knee bracing after ACL 226 Figura 25-6 Ortesis de rodilla en material textil con tutores semirrígidos y cierre por velcro, para inmovilización de la rodilla. 5. 6. 7. 8. 9. 10. 11. 12. reconstruction: effects on postural control and proprioception. Med Sci Sports Exerc. 2001; 33: 1253-8. Wu GK, Ng GY, Mak AF.Effects of knee bracing on the sensorimotor function of subjects with anterior cruciate ligament reconstruction. Am J Sports Med. 2001; 29: 641-5. Diaz GY, Averett DH, Soderberg GL. Electromyographic analysis of selected lower extremity musculature in normal subjects during ambulation with and without a Protonics knee brace. J Orthop Sports Phys Ther. 1997; 26: 292-8. Ramsey DK, Wretenberg PF, Lamontagne M, Németh G. Electromyographic and biomechanic analysis of anterior cruciate ligament deficiency and functional knee bracing. Clin Biomech (Bristol, Avon). 2003; 18: 28-34. Chuang SH, Huang MH, Chen TW, Weng MC, Liu CW, Chen CH.Effect of knee sleeve on static and dynamic balance in patients with knee osteoarthritis. Kaohsiung J Med Sci. 2007; 23: 405-11. Kuster MS, Grob K, Kuster M, Wood GA, Gächter A.The benefits of wearing a compression sleeve after ACL reconstruction. Med Sci Sports Exerc. 1999; 31: 368-71. Anderson KJ, Wojtys EM, Loubert PV, Miller RE. A biomechanical evaluation of taping and bracing in reducing knee joint traslation and rotation. Am J Sports Med 1992; 20: 416-21. Mishra DK, Daniel DM, Stone ML. The use of functional knee braces in the control of pathologic anterior knee laxity. Clin Orthop 1989; 241: 213-20. Mikkelsen C, Cerulli G, Lorenzini M, Bergstrand G, Werner S. Can a post-operative brace in slight hyperextension prevent extension deficit after anterior cruciate ligament reconstruction? A prospective randomized study. Knee Surg Sports Traumatol Arthrosc. 2003; 11: 318-21. © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. 227 25 32. Patrick E. Patterson. Jay Eason. The Effects of Prophylactic Brace Construction Materials on the Reactive Responses of the MCL During Repetitive Impacts J Athl Train. 1996; 31: 329-33. 33. Erickson AR, Yasuda K, Beynnon B, Johnson R, Pope M. An in vitro dynamic evaluation of prophylactic knee braces during lateral impact loading. Am J Sports Med. 1993; 21: 26-35. 34. France EP, Paulos LE. In vitro assessment of prophylactic knee brace function. Clin Sports Med. 1990; 9: 823-41. 35. Najibi S, Albright JP.The use of knee braces, part 1: Prophylactic knee braces in contact sports. Am J Sports Med. 2005; 33: 602-11. 36. Albright JP, Powell JW, Smith W, Martindale A, Crowley E, Monroe J, et al. Medial collateral ligament knee sprains in college football. Effectiveness of preventive braces. Am J Sports Med. 1994; 22: 12-8. 37. Grace TG, Skipper BJ, Newberry JC, Nelson MA, Sweetser ER, Rothman ML. Prophylactic knee braces and injury to the lower extremity. J Bone Joint Surg Am. 1988; 70: 422-7. 38. Sitler M, Ryan J, Hopkinson W, Wheeler J, Santomier J, Kolb R, et al. The efficacy of a prophylactic knee brace to reduce knee injuries in football. A prospective, randomized study at West Point. Am J Sports Med. 1990; 18: 310-5. 39. Liggett CL, Tandy RD, Young JC.The Effects of Prophylactic Knee Bracing on Running Gait.J Athl Train. 1995; 30: 159-161. 40. Greene DL, Hamson KR, Bay RC, Bryce CD. Effects of protective knee bracing on speed and agility. Am J Sports Med. 2000; 28: 453-9. 41. Kaminski TW, Perrin DH. Effect of Prophylactic Knee Bracing on Balance and Joint Position Sense. J Athl Train. 1996; 31: 131-136. 42. Self BP, Greenwald RM, Pflaster DS. A biomechanical analysis of medial unloading brace for osteoarthritis in the knee. Arthritis care Res 2000; 13: 191-7. 43. Pollo FE, Otis JC, Backus SI, Warren RF, Wickiewicz TL. Reduction of medial compartment loads with valgus bracing of the osteoarthritic knee. Am J Sports Med 2002; 30: 414-21. 44. Kirley A, Webster-Bogaert S, Litchfield R et al. The effect of bracing on varus gonarthrosis. J Bone Joint Surg Am 1999; 81: 539-48. 45. Brouwer RW, Jakma TS, Verhagen AP, Verhaar JA, BiermaZeinstra SM Braces and orthoses for treating osteoarthritis of the knee. Cochrane Database Syst Rev. 2005 Jan 25;(1):CD004020. 46. Henriksson M, Rockborn P, Good L.Range of motion training in brace vs. plaster immobilization after anterior cruciate ligament reconstruction: a prospective randomized comparison with a 2-year follow-up. Scand J Med Sci Sports. 2002; 12: 73-80. 47. Harilainen A, Sandelin J.Post-operative use of knee brace in bone-tendon-bone patellar tendon anterior cruciate ligament reconstruction: 5-year follow-up results of a randomized prospective study. Scand J Med Sci Sports. 2006; 16: 14-8. 48. Beynnon BD, Johnson RJ, Fleming BC, Peura GD, Renstrom PA, Nichols CE, et al.The effect of functional knee bracing on the anterior cruciate ligament in the weightbearing and nonweightbearing knee.Am J Sports Med. 1997; 25: 353-9. 49. Fleming BC, Renstrom PA, Beynnon BD, Engstrom B, Peura G. The influence of functional knee bracing on the anterior cruciate ligament strain biomechanics in weightbearing and nonweightbearing knees.Am J Sports Med. 2000; 28: 815-24. Ortesis de rodilla 13. Self BP, Greenwald RM, Pflaster DS. A biomechanical analysis of a medial unloading brace for osteoarthritis in the knee. Arthritis Care Res. 2000; 13: 191-7. 14. France EP, Paulos LE, Jayaraman G, Rosenberg TD. The biomechanics of lateral knee bracing. Part II: Impact response of the braced knee. Am J Sports Med 1987; 15: 430-8. 15. Drez D, DeHaven K, D´Ambrosia R. Knee Brace Seminar Report. Chicago: American Academy of Orthopaedic Surgeons, 1984. 16. France EP, Paulos LE. Knee Bracing. J Am Acad Orthop Surg. 1994; 2: 281-287. 17. Chew KT, Lew HL, Date E, Fredericson M. Current evidence and clinical applications of therapeutic knee braces. Am J Phys Med Rehabil. 2007; 86: 678-86. 18. Paluska SA, McKeag DB, Roberts WO. Using patellofemoral braces for anterior knee pain. Phys Sportsmed. 1999; 27: 81–82. 19. Martin TJ; Committee on Sports Medicine and Fitness. American Academy of Pediatrics: Technical report: knee brace use in the young athlete. Pediatrics. 2001; 108: 503-7. 20. Shellock FG.Effect of a patella-stabilizing brace on lateral subluxation of the patella: assessment using kinematic MRI. Am J Knee Surg. 2000; 13: 137-42. 21. Muhle C, Brinkmann G, Skaf A, Heller M, Resnick D. Effect of a patellar realignment brace on patients with patellar subluxation and dislocation. Evaluation with kinematic magnetic resonance imaging. Am J Sports Med. 1999; 27: 350-3. 22. Powers CM, Ward SR, Chan LD, Chen YJ, Terk MR. The effect of bracing on patella alignment and patellofemoral joint contact area.Med Sci Sports Exerc. 2004; 36: 1226-32. 23. Powers CM, Shellock FG, Beering TV, Garrido DE, Goldbach RM, Molnar T. Effect of bracing on patellar kinematics in patients with patellofemoral joint pain.Med Sci Sports Exerc. 1999; 31: 1714-20. 24. Earl JE, Piazza SJ, Hertel J. The Protonics Knee Brace Unloads the Quadriceps Muscles in Healthy Subjects. J Athl Train. 2004; 39: 44-49. 25. D’hondt NE, Struijs PA, Kerkhoffs GM, Verheul C, Lysens R, Aufdemkampe G, et al. Orthotic devices for treating patellofemoral pain syndrome. Cochrane Database Syst Rev. 2002; (2): CD002267. 26. Lun VM, Wiley JP, Meeuwisse WH, Yanagawa TL. Effectiveness of patellar bracing for treatment of patellofemoral pain syndrome. Clin J Sport Med. 2005; 15: 235-40. 27. Yeung EW, Yeung SS. Interventions for preventing lower limb soft-tissue injuries in runners.Cochrane Database Syst Rev. 2001; (3): CD001256. 28. Van Tiggelen D, Witvrouw E, Roget P, Cambier D, Danneels L, Verdonk R. Effect of bracing on the prevention of anterior knee pain –a prospective randomized study. Knee Surg Sports Traumatol Arthrosc. 2004; 12: 434-9. 29. Lesher JD, Sutlive TG, Miller GA, Chine NJ, Garber MB, Wainner RS. Development of a clinical prediction rule for classifying patients with patellofemoral pain syndrome who respond to patellar taping. J Orthop Sports Phys Ther. 2006; 36: 854-66. 30. Warden SJ, Hinman RS, Watson MA Jr, Avin KG, Bialocerkowski AE, Crossley KM. Patellar taping and bracing for the treatment of chronic knee pain: a systematic review and meta-analysis.Arthritis Rheum. 2008; 59: 73-83. 31. Albright JP, Saterbak A, Stokes J. Use of knee braces in sport. Current recommendations.Sports Med. 1995; 20: 281-301. Prótesis, ortesis y ayudas técnicas 50. McDevitt ER, Taylor DC, Miller MD, Gerber JP, Ziemke G, Hinkin D, et al. Functional bracing after anterior cruciate ligament reconstruction: a prospective, randomized, multicenter study. Am J Sports Med. 2004; 32: 1887-92. 51. Möller E, Forssblad M, Hansson L, Wange P, Weidenhielm L. Bracing versus nonbracing in rehabilitation after anterior cruciate ligament reconstruction: a randomized prospective study with 2-year follow-up. Knee Surg Sports Traumatol Arthrosc. 2001; 9: 102-8. 52. Brandsson S, Faxén E, Kartus J, Eriksson BI, Karlsson J. Is a knee brace advantageous after anterior cruciate ligament surgery? A prospective, randomised study with a two-year follow-up.Scand J Med Sci Sports. 2001; 11: 110-4. 53. Risberg MA, Holm I, Steen H, Eriksson J, Ekeland A.The effect of knee bracing after anterior cruciate ligament reconstruction. A prospective, randomized study with two years’ follow-up. Am J Sports Med. 1999; 27: 76-83. 54. Wright RW, Fetzer GB. Bracing after ACL reconstruction: a systematic review. Clin Orthop Relat Res. 2007; 455: 162-8. 55. Martinek V, Friederich NF.To brace or not to brace? How effective are knee braces in rehabilitation? Orthopade. 1999; 28: 565-70. 228 56. Swirtun LR, Jansson A, Renström P.The effects of a functional knee brace during early treatment of patients with a nonoperated acute anterior cruciate ligament tear: a prospective randomized study. Clin J Sport Med. 2005; 15: 299-304. 57. Reer R, Nagel V, Paul B, Edelmann H, Braumann KM.The application of external knee stabilizers – Influence on mechanical stabilization and physical performance. Sportverletz Sportschaden. 2001; 15: 62-7. 58. Wojtys EM, Huston LJ.”Custom-fit” versus “off-the-shelf” ACL functional braces.Am J Knee Surg. 2001; 14: 157-62. 59. Bleck EE. Developmental orthopaedics. III: Toddlers. Dev Med Child Neurol 1982; 24: 533-55. 60. Viladot R, Cohi O, Clavell S. Ortesis para la corrección del genu varum y genu valgum. En: Viladot R, Cohi O, Clavell S. Ortesis y prótesis del aparato locomotor. Extremidad inferior. Barcelona, Masson, 1987; 143-51. 61. Zayer M. Long term results after physiological genu varum. J Pediatr Orthop B 2000; 9: 271-7. 62. Davids JR, Blackhurst DW, Allen BL Jr. Radiographic evaluation of bowed legs in children. J Pediatr Orthop. 2001; 21: 257-63. 63. Zionts LE, Shean CJ. Brace treatment of early infantile tibia vara. J Pediatric Orthop 1998; 18: 102-9. 26 Ortesis plantares. Plantillas ortopédicas © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Ramón Viladot Pericé, Felip Salinas Castro y Oriol Cohí Riambau INTRODUCCIÓN PRESCRIPCIÓN Las ortesis plantares o soportes plantares, foot orthosis (FO), son conocidos por lo general con el nombre de plantillas ortopédicas. La palabra plantilla deriva de la palabra latina lamella y puede ser traducida como «pequeña lámina». Son ortesis que se colocan dentro del calzado por debajo de la planta del pie y encima de la suela interna del zapato. Su misión es compensar o corregir una alteración biomecánica del pie, como un varo o un valgo del retropié, y descargar zonas de hiperpresión como en las metatarsalgias o en un mal perforante plantar. En otros casos se utilizan para inmovilizar el pie después de la cirugía y también para conseguir un mayor confort en personas de edad avanzada o mejorar el rendimiento durante la práctica deportiva, etc. El objetivo de este capítulo es estudiar las indicaciones de las plantillas ortopédicas según las diferentes patologías. También vamos a referirnos a los métodos de fabricación de los soportes plantares: toma de medidas, molde negativo, positivo y plantilla definitiva. Una correcta prescripción es fundamental para facilitar el trabajo del técnico ortopédico. Existen una gran variedad de soportes plantares en función de la indicación, materiales, diseño, toma de medidas, etc. Vamos a referirnos en este capítulo a las que habitualmente utilizamos y sobre las que tenemos una mayor experiencia [1]. Es fundamental para conseguir una buena ortesis que sea útil para el paciente. El técnico ortopédico debe disponer de información para confeccionar una plantilla correcta y eficaz. En la prescripción debe constar: • Diagnóstico clínico. • Deformidades del pie, tanto a nivel del retropié como del antepié. • Carácter reductible o irreductible de las deformidades. • Puntos dolorosos, hiperqueratosis, úlceras. El técnico ortopédico debe conocer lo que busca el médico con la ortesis: prevenir, corregir deformidades o sólo aliviar el dolor. El tipo de material utilizado estará relacionado, lógicamente, con los objetivos de la plantilla. TIPOS DE PLANTILLAS Vamos a clasificar las plantillas según dos parámetros: el objetivo que pretendemos con su utilización y el tipo de material utilizado para su confección. 229 Objetivos de los soportes plantares En función del objetivo distinguimos tres tipos de ortesis: Prótesis, ortesis y ayudas técnicas • Ortesis preventivas. Son útiles ante la presencia de riesgos potenciales, como pies neuropáticos (diabetes), reumatismos, inflamatorios y práctica deportiva como indicaciones más frecuentes. Evitan zonas de sobrecarga y realizan un reparto más armonioso de las presiones. • Ortesis correctoras. Están indicadas para las deformidades reductibles del pie. Es probablemente la indicación más frecuente de las plantillas ortopédicas, como: el pie plano y cavo infantil, el pie plano por disfunción del tendón tibial posterior en el estadio II, los reumatismos inflamatorios, etc. • Ortesis de compensación o inmovilización. Están indicadas en las deformidades irreductibles. Tienen como objetivo aliviar el dolor y descargar puntos de presión y zonas ulceradas. Se indican en pies muy deformados por la artritis reumatoide, la diabetes, etc. con una dureza Shore A entre 20 y 40, o un conglomerado de corcho y látex. Es una solución para tratar patologías en las que necesitamos un material que presente un poco más de consistencia que el que poseen las plantillas de amortiguación, y que sea un poco más blando que el utilizado en las plantillas rígidas. Mixtas. Combinan la densidad rígida en el soporte • con la blanda en la superficie de contacto con el pie. El material rígido inmoviliza las articulaciones dolorosas, buscando un efecto de contención sin corrección. Al disminuir la movilidad, alivia el dolor. El material blando descarga las zonas de hiperpresión y evita la aparición de hiperqueratosis y úlceras (v. figura 26-3). Una segunda clasificación estaría en relación con el tipo de material con el que se han confeccionado las plantillas. En general podemos clasificar las plantillas en cuatro tipos: • Blandas. Los materiales más utilizados son el poliuretano y el látex. Se utilizan habitualmente para redistribuir las presiones plantares. Disminuyen los puntos de sobrecarga y las fuerzas de cizallamiento, amortiguando la fuerza de reacción del suelo durante el apoyo del pie (v. figura 26-1). Rígidas. En nuestra experiencia, los materiales más • utilizados en la construcción de este tipo de plantillas son el polipropileno, la fibra de carbono, las resinas rígidas y, cada vez menos, el duraluminio. Tienen una función correctora en las deformidades reductibles del pie y de inmovilización cuando son deformidades establecidas (v. figura 26-2). Semirrígidas. Constituyen un tipo de plantilla • fabricada con un material que podríamos definir como no blando y no rígido. El material utilizado puede ser un polímero termoplástico tipo EVA (etileno vinil acetato) Figura 26-2 Plantilla rígida con barra retrocapital. Figura 26-3 Plantilla mixta. Figura 26-1 Plantilla blanda. 230 CONFECCIÓN DE LAS PLANTILLAS Las ortesis plantares las construye el técnico ortopédico a partir de la prescripción del especialista. El técnico ortopédico hace una toma del molde del pie en función de: 26 • El objetivo de la plantilla. • El tipo de material. • Las características individuales de cada pie. La toma de molde la realizamos con espumas fenólicas, orthesine o vendas de escayola. El pie se orienta en la posición más funcional posible. Si hay un punto de dolor selectivo, como en el espolón calcáneo o en una metatarsalgia, a la hora de tomar el molde se realiza una marca para aislar la zona en la plantilla. Una vez tenemos el molde adecuado, lo rellenamos con escayola líquida o edilón y modelamos el positivo. A continuación se vierte el material de resinas elásticas combinadas de poliuretano y se moldea la plantilla siguiendo la forma que hemos orientado en la toma del molde (v. figura 26-4). Plantillas rígidas © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. En el pie plano laxo infantil la toma de molde la realizamos pronando el antepié y supinando el retropié, para colocarlo en una posición funcional (v. figura 26-5). En un pie con una deformidad establecida se toma el molde sin forzar la posición. La metodología de fabricación una vez tenemos el molde positivo es muy diversa, pues depende del tipo de material que vamos a utilizar. El polipropileno y las resinas rígidas se introducen durante unos segundos en un horno a 140º-160º y cuando tienen una consistencia dúctil se moldean al vacío sobre el positivo. Cuando se hayan enfriado se recortan, se pulen, se colocan las descargas necesarias y finalmente se guarnecen con el forro más apropiado para cada caso. No hemos encontrado útil la fabricación de plantillas rígidas por sistemas CAD-CAM para este tipo de materiales. Figura 26-5 Toma de molde con corrección helicoidal del pie. RECOMENDACIONES DE USO Una vez entregadas las plantillas al paciente, es importante darle algunas normas o consejos sobre su utilización. Las plantillas deben lavarse de manera periódica; para ello el material o funda que las recubre debe ser el adecuado. En algunos casos se recomienda que las utilicen de manera progresiva. Si no las toleran a los 15-21 días deben acudir al técnico ortopédico o podólogo para su revisión. Es útil sacar la plantilla que lleva incorporado el calzado y colocar en su lugar la plantilla ortopédica. Cuando el paciente se compre unos zapatos debe llevar las plantillas para que se adapten al calzado. Cada 6 meses es recomendable mirar el estado de las plantillas y visitar al técnico ortopédico o podólogo. Aproximadamente al cabo de 1 año hay que renovarlas. INDICACIONES Plantillas semirrígidas Pie plano infantil La toma del molde la realizamos a partir de una espuma fenólica o de vendas de escayola. Se coloca el pie en posición funcional según la reductibilidad o irreductibilidad del mismo. El concepto clásico de Paparella [2] de comparar el pie con una hélice fue durante muchos años utilizado para realizar los soportes plantares para los pies planos en la infancia. En el momento de realizar el molde negativo con yeso se supinaba el retropié y se pronaba el antepié, y se volvía a dar al pie una configuración normal. Se rehacía la hélice. Ello también se conseguía con las plantillas propuestas por Lelièvre [3], mediante una cuña supinadora en la parte Plantillas mixtas La toma de molde se realiza respetando la posición del pie, sin forzar la corrección. A continuación, el proceso de fabricaciones es similar a la de las plantillas rígidas. Figura 26-4 Toma de molde con ortesine. 231 Ortesis plantares. Plantillas ortopédicas Plantillas blandas Prótesis, ortesis y ayudas técnicas posterior para corregir el valgo de talón, y una cuña pronadora anterior para controlar la supinación del antepié. Para algunas escuelas, como la Universidad de California [4], lo fundamental es corregir el valgo de talón, manteniendo el calcáneo en posición correcta. Con este objetivo, la plantilla ortopédica puede quedar limitada a una simple talonera de material plástico. Las ortesis propioceptivas para tratar el pie plano infantil introdujeron una nueva filosofía. La idea es que los elementos colocados en la plantilla favorecen la contracción muscular y se va formando progresivamente la bóveda plantar. Una de las ortesis plantares más clásicas, siguiendo esta concepción, fue la plantilla de Spitzy [5], con una simple prominencia en la parte medial de la plantilla debajo del escafoides. En muchos casos era mal tolerada por los niños. Sin embargo, las plantillas para pie plano laxo infantil, que fueron muy utilizadas hasta hace unos años, tienen en la actualidad una indicación más discutida y selectiva. Ello es debido a que han aparecido diferentes publicaciones en las que se demuestra que las ortesis plantares no cambian el curso natural de la evolución del pie plano infantil. Señalemos como los más significativos el trabajo de Staheli [6] realizado sobre 41 niños normales. El autor concluye que el arco interno del pie se desarrolla durante el crecimiento y que la grasa subcutánea tiende a desaparecer. La laxitud fisiológica que presentan estos niños disminuye de manera progresiva. Por otra parte, el autor concluye que no hay ninguna evidencia científica de que el pie plano laxo infantil produzca un trastorno funcional. Wenger [7] estudió 129 niños con pies planos a los que realizó un seguimiento clínico y radiológico durante 3 años. Dividió su estudio en cuatro grupos: un primer grupo en el que no se realizó ningún tratamiento, un segundo grupo en el que se colocó a los niños un calzado ortopédico, un tercer grupo en el que se utilizaron taloneras y finalmente un último grupo al que se prescribieron plantillas ortopédicas. Wenger [7] no encontró en su trabajo ninguna diferencia entre los niños a los que se había aplicado alguna de las medidas ortopédicas antes citadas y el grupo de niños a los que no se había hecho ningún tratamiento. Insiste el autor en las conclusiones del trabajo sobre el abuso de las indicaciones inútiles y los costos económicos del tratamiento ortésico. En España hace unos años M.ª Dolors Coll [8] realizó su tesis doctoral comparando un grupo central (80 niños) afectos de pie plano sin tratamiento, un segundo grupo (81 niños) tratado con zapatos ortopédicos y cuñas internas y finalmente otro grupo (81 niños) tratado con ortesis plantares. Su conclusión es que en la mayor parte de casos la bóveda plantar se va formando progresivamente en los tres grupos. En trabajos posteriores se comprobó que en niños que presentaban un pie plano en estática, dicho pie plano se corregía en dinámica, es decir, durante la marcha [9]. ¿No debemos, pues, tratar con plantillas ortopédicas a los niños afectos de pie plano infantil? En nuestra opinión [10,11], la mayor parte de casos no precisan ningún tipo de tratamiento. Sin embargo, en los 232 casos en los que se asocia al pie plano una escafoiditis tarsiana o enfermedad de Köhler I, en pies planos severos, cuando el niño se cansa con facilidad o la marcha se realiza en marcada rotación externa, las plantillas ortopédicas pueden ser útiles para normalizar la deambulación, evitar las molestias y favorecer que el escafoides se desarrolle de una manera normal. Es necesario hablar con los padres para aliviarles la angustia, generalmente exagerada, por un problema ortopédico menor en la mayor parte de los casos e insistir en la importancia de una fisioterapia «casera» y sencilla, como caminar durante un rato de puntillas y talones y coger objetos del suelo con los dedos del pie, como una toalla, lápices, etc. En nuestro país, hasta hace unos años, el costo de las plantillas ortopédicas corría a cargo de la Sanidad Pública. En la actualidad, dicha cobertura económica se ha suprimido, lo que puede explicar que las ortesis plantares sean utilizadas por los niños mucho menos que antes. Enfermedad de Sever Un porcentaje elevado de niños, entre los 8-10 años de edad, presentan dolor en la parte posterior del talón, en relación con una apofisitis posterior de crecimiento denominada enfermedad de Sever. Las molestias pueden ser relativamente importantes y condicionan algunas actividades, especialmente la práctica deportiva. Un soporte plantar adecuado puede ayudar a mejorar la situación. El objetivo ideal de las plantillas es disminuir las fuerzas de tensión y mejorar la amortiguación [12]. En el momento de realizar la ortesis debe valorarse, lógicamente, el morfotipo de pie. Recomendamos que en su parte posterior la plantilla sea blanda para conseguir una buena amortiguación. Algunos autores recomiendan que la plantilla sea más alta en la parte posterior para aliviar las fuerzas de tensión del tendón de Aquiles. Nosotros esto sólo lo indicamos en algún caso excepcional. Si el niño presenta un pie cavo se coloca en la plantilla una barra retrocapital; si, por el contrario, el pie es plano, se intenta corregir la deformidad, al realizar el molde negativo, supinando el retropié y pronando el antepié. Sinostosis ósea El dolor que se presenta en la pubertad por una sinostosis ósea, y que provoca un pie en valgo, con contractura de los tendones peroneos, puede aliviarse con la utilización de una plantilla ortopédica, en principio rígida [13]. El objetivo será inmovilizar el pie, sin modificar su forma, y aliviar así las molestias. Pie cavo En el niño, el objetivo de los soportes plantares es corregir el varo del talón y supinar el antepié. Por lo general se coloca una barra de descarga retrocapital. Se utilizan cuando se intenta evitar o demorar al máximo una intervención quirúrgica. En general, las deformidades son poco reductibles. Con la plantilla buscamos la máxima corrección posible y son de utilidad las cuñas pronadoras incorporadas a la plantilla para corregir el varo de talón. En este tipo de pies colocamos casi siempre una descarga retrocapital para evitar la sobrecarga sobre las cabezas metatarsianas. Pero, por lo general, poca o ninguna corrección se obtienen con los soportes plantares, y las plantillas tienen como objetivo descargar las zonas de hiperpronación, una buena distribución de las cargas y estabilizar e inmovilizar el pie. Ortesis plantares en las alteraciones estáticas del adulto En este apartado nos vamos a referir al pie plano y el pie cavo del adulto. Cuando la deformidad sea reductible, el objetivo de la plantilla será corregir o compensar la deformidad. En los casos en que la deformidad sea totalmente irreductible, la ortesis plantar buscará inmovilizar el pie y descargar las zonas de hiperpresión. Pie plano del adulto © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Puede ser producido por diferentes causas, pero la etiología más frecuente es la disfunción del tendón tibial posterior. Los soportes plantares estarán indicados con carácter preventivo en el estadio I de la enfermedad cuando nos encontramos con una lesión tendinosa, pero aún no existen alteraciones óseas. En el estadio II las deformidades óseas son reductibles y las plantillas pueden servir de gran utilidad. Interesa buscar una hipercorrección de la bóveda plantar y las cuñas de base interna de la parte posterior y media de la plantilla pueden ayudar a la corrección del valgo. En este estadio algunos autores recomiendan la utilización de un bitutor corto asociado a la plantilla, con buenos resultados [14] (v. figura 26-6). Metatarsalgias La metatarsalgia constituye uno de los motivos más frecuentes de indicación de una plantilla ortopédica. Para el tratamiento de las metatarsalgias, la mayoría debidas a alteraciones de carácter biomecánico, es sumamente útil el uso del podómetro electrónico porque nos da una información dinámica de las presiones del antepié. Esto permite colocar descargas selectivas en las zonas de hiperpresión (v. figuras 26-1 y 26-2). Hay que observar que, si para las alteraciones de la bóveda plantar (generalmente de carácter estático) la orientación del molde puede ser suficiente para compensarlas con las plantillas, no ocurre lo mismo en el antepié, ya que, si no se descarga convenientemente, subsiste la sobrecarga durante la marcha (momento dinámico). Existe una gran variedad de posibles descargas para las diversas patologías que entrañan las metatarsalgias. En la insuficiencia del primer metatarsiano, se compensan el acortamiento y el varismo, procurando la descarga de los metatarsianos centrales con un apoyo retrocapital normal para todas las cabezas y con una prolongación anterior blanda bajo la cabeza del primero; con ello se logra una discreta prolongación de este metatarsiano. Figura 26-6 Pie plano del adulto. Ortesis tipo AAFO (Articulated Ankle of Foot Orthosis). 233 26 Pie cavo del adulto En los acortamientos pequeños de 1-1,5 cm de las extremidades inferiores, cuando el pie sea más corto que el contralateral, en las aplasias de los dedos del pie, o en situaciones similares con las que nos podamos encontrar en la práctica clínica, las plantillas ortopédicas pueden ser de gran utilidad. En estos casos particulares, la colaboración entre el médico especialista y el técnico ortopédico es de gran ayuda para solucionar el problema del paciente. Ortesis plantares. Plantillas ortopédicas Malformaciones congénitas Prótesis, ortesis y ayudas técnicas Cuando existe una sobrecarga del primer y quinto metatarsianos es porque los centrales están más elevados. En este caso, se aplica una plantilla semirrígida de fibra de carbono con la barra retrocapital prolongada hacia delante y más elevada en su parte central para que los metatarsianos centrales tengan también apoyo. En el tratamiento de la enfermedad de Köhler II, se aplica una plantilla semiflexible de fibra de carbono con una barra discreta retrocapital y con una prolongación blanda bajo la cabeza del metatarsiano afectado. El mismo tipo de plantilla se usa para el tratamiento de la enfermedad de Morton. Plantillas para las talalgias. Espolón calcáneo y fascitis plantar La talalgia es un problema frecuente en nuestro medio, y en la mayoría de los casos se debe a una entesopatía de la fascia plantar, asociada o no a la presencia de un espolón calcáneo 15]. Las publicaciones refieren que existe un 10%-30% de población asintomática con espolones calcáneos [16] y que sólo un 50% de la población con dolor plantar presenta un espolón calcáneo, lo que pone de manifiesto que el espolón no es la causa primaria del dolor. La talalgia mecánica es más frecuente en determinados morfotipos de pies (hiperpronadores, pies planos) y Labib relaciona la fascitis plantar con una disfunción del tibial posterior y un síndrome del canal tarsiano, en lo que denomina la tríada del dolor en el talón (HPT) [17]. Otra causa a considerar es el microtraumatismo repetido en relación con la práctica deportiva, en individuos jóvenes que presentan, por lo general, un morfotipo de pie cavo. El tratamiento con ortesis plantares asociado a las infiltraciones con anestésicos y corticoesteroides constituye la primera etapa en el tratamiento de las talalgias. Preferimos las plantillas ortopédicas a las taloneras viscoelásticas. Los soportes plantares han de tener un arco interno elevado con el fin de distender la aponeurosis plantar, no someterla a tensión como puede suceder al utilizar una talonera. En los casos de pies pronados, es importante que la plantilla corrija el exceso de pronación del pie y la marcha en rotación externa; por este motivo la plantilla ha de ser rígida o semirrígida [18]. Cuando la fascitis plantar se asocia a un espolón es recomendable que la parte posterior de la plantilla sea blanda, para buscar un mejor efecto de amortiguación. Ortesis plantares en los reumatismos inflamatorios Por lo general, los reumatismos inflamatorios provocan en el retropié una deformidad en valgo y a nivel del antepié, hallux valgus, luxaciones metatarsofalángicas y dedos en garra. Las alteraciones y deformidades óseas tienen un carácter progresivo y provocan zonas de hiperpresión, que se traducen por hiperqueratosis y que en los casos más severos pueden ulcerarse. 234 Por eso, como afirma Tillmann [19], las ortesis blandas no están indicadas en este tipo de patología, ya que pueden proporcionar una mejoría pasajera, pero no frenan la agravación de las deformidades de origen inflamatorio. Las plantillas blandas tipo Denis o similares sólo están indicadas cuando el problema fundamental sea la metatarsalgia [20]. En los pies reumáticos sobre la base rígida de la plantilla, cuyo negativo debe realizarse corrigiendo las deformidades del pie, siempre que sea posible, debemos colocar elementos blandos de amortiguación para evitar zonas de hiperpresión y conseguir una mejor distribución de las cargas, y que además estos suplementos colocados en la plantilla también sean útiles para ayudar a la corrección de las deformidades del pie. Los soportes plantares para pies reumáticos deben ser rígidos en su parte inferior, que contacta con la suela interna del pie, y blandos en su parte superior a nivel de la planta del pie. Eulry [21] distingue tres tipos de soportes plantares en función del estadio evolutivo del proceso inflamatorio: plantillas preventivas, correctoras y paliativas. En el primer y segundo grupo predominan los elementos rígidos en la confección de la plantilla. Cuando el pie ya esté totalmente desestructurado y las deformidades sean rígidas, los elementos blandos en la confección de la plantilla son fundamentales para descargar los puntos dolorosos. En el tratamiento ortésico deben también tenerse en cuenta el calzado y los dispositivos de silicona para las deformidades de los dedos. Soportes plantares para pies neuropáticos Lo que hemos comentado para los pies afectos de un reumatismo inflamatorio puede aplicarse a este apartado. Por su frecuencia, el prototipo de pie neuropático es el pie diabético. Debe prevenirse el agravamiento de la deformidad, pero además la falta de sensibilidad condiciona la aparición de úlceras, que deben prevenirse y tratarse con las correspondientes descargas y que constituyen un síntoma de mal pronóstico en estos pacientes, y que con relativa frecuencia pueden terminar en una amputación de la extremidad. Abouknat [22] en los pies diabéticos distingue dos tipos de soportes plantares: los preventivos, cuando no hay todavía ninguna úlcera, y con la plantilla se intenta una correcta distribución de las cargas, y la plantilla que se recomienda cuando hay una úlcera plantar establecida, en cuyo caso el objetivo del soporte plantar es descargar la zona de la úlcera, para facilitar su curación. Un calzado adecuado tiene también aquí un papel fundamental. Plantillas y práctica deportiva ¿Debe corregirse una alteración mecánica del pie en un deportista de elite? ¿Mejorará su rendimiento deportivo si le colocamos unas plantillas? En nuestra opinión, en la mayoría de casos no debe hacerse nada. Dos experiencias personales: visité hace CONCLUSIONES Las plantillas ortopédicas constituyen las ortesis más utilizadas en cirugía ortopédica y traumatología, reumatología, rehabilitación y podología. La prescripción es fundamental para confeccionar una buena plantilla ortopédica. Existen numerosos tipos, en función de las distintas patologías, materiales utilizados, métodos de fabricación o confección, objetivos, etc. En general constituyen una ayuda eficaz para aliviar el dolor y facilitar una correcta deambulación. © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. BIBLIOGRAFÍA 1. Viladot R, Cohí O, Clavell S. Ortesis y prótesis del aparato locomotor. 2-2. Extremidad inferior: Masson, Barcelona, 1989. 2. Paparella R. Il Piede Dell´Uomo. Roma. Verduci Editore; 1977. 3. Lelièvre J, Lelièvre JF. Patología del pie. París: Masson, 1987. 4. Mereday C, Dolan CME, Lusskin R (1972). Evaluation of the University of California Biomehanics Laboratory Shoe insert in «flexible» pes planus. Clin Orthop 82: 45-58. 235 26 5. Spitzy H. Der pes planus? Z Orthop 12:777-797, 1904. 6. Staheli L, Chew D, Corbet M. The longitunidal arch. J. Bone Jt Surg: 1987; 69 A: 426-428. 7. Wenger D, Mauldin D, Speck G, Morgan D. Corrective shoes and inserts as treatment for flexive flatfoot. J. Bone Jt Surg. 1989 ; 71A: 802-809. 8. Coll MD. Estudio evolutivo del pie plano flexible del niño (tesis doctoral). Barcelona, Universidad de Barcelona, 1998. 9. Coll MD, Viladot A, Suso A. Estudio evolutivo del pie plano infantil. Ev Ortop Traumatol, 43; 213-220, 1999. 10. González Trapote L, Viladot R. El pie de niño. Pediatría práctica. JR Editores. 5-26. 1995. 11. Viladot R, Viladot A, Álvarez Goenaga F. Pie plano laxo infantil. En: Herrera A. Actualizaciones SECOT 2. Barcelona. Masson. 2001, pp. 229-237. 12. Poussou A, Chrestian P. Approches podologiques adaptées pour la maladie de Sever. En: Hérisson C, Aboukrat P, Simon L, editor. Les orthèses plantaires. Montpellier: Sauramps Médical ; 1996. p. 94-97. 13. Dimeglio A. Ortopedia Pediatrica Cotidiana. MassonBarcelona. Sauramps Médical-Montpellier. 1991. 14. Johnny L, Balbas J, Richardson E. Results of Non-Surgical Treatment of Stage II Posterior Tibial Tendon Dysfunction: A 7- to 10- Year Followup. Foot Ank. Int. August 2008, vol 29, N.° 8. pp. 781-786. 15. Viladot R, Cohí O. Las ortesis en la mal llamada enfermedad de «espolón calcáneo». Rev. Técnica Ortopédica. Nº 2 vol. 3, pp. 53-55. Valencia, 1980. 16. Bartold SJ. Fascitis plantar. La fascia como fuente de dolor: biomecánica, manifestaciones clínicas y tratamiento. EMC, 2005. 17. Labib SA, Gould JS, Rodríguez del Río FA, Lyman S. Heel pain triad (HPT): the combination of plantar fascitis, posterior tibial tendon dysfunction and tarsal túnel síndrome. Foot Ankle Int 2002; 23(3):212-20. 18. Martínez-Catasús A, Escolà A, Viladot R. Cirugía en el síndrome de espolón calcáneo: Estudio retrospectivo. Rev Pie y Tobillo. Diciembre 2007; T XXI, n.° 2; 68-72. 19. Tillmann K. Point de vue sur la chirurgie du pied rhumatoïde. En: Bouysset M, editor. Le pied en rhumatologie. Paris: Springer-Verlag; 1998. pp. 151-156. 20. Viladot R, Cohí O. La semelle antalgique de «Denis». Ses indications dans le pied rhumatoïde. Méd. Et Chirurgie du Pied. Nº 4, 2. pp. 67-69. 21. Eulry F, Lechevalier D. Les Orthèses plantaires en pathologie articulaire inflammatoire. En: Hérisson C, Aboukrat P, Simon L, editor. Les orthèses plantaires. Montpellier: Sauramps Médical; 1996. p. 69-72. 22. Aboukrat P. Place des orthèses plantaires chez le diabétique. En: Hérisson C, Aboukrat P, Simon L, editor. Les orthèses plantaires. Montpellier: Sauramps Médical; 1996. p. 79-81. 23. Boissinot P, Pierre F, Bonnoit J. Orthèses plantaires et practique sportive. En: Hérisson C, Aboukrat P, Simon L, editor. Les orthèses plantaires. Montpellier: Sauramps Médical; 1996. pp. 85-91. Ortesis plantares. Plantillas ortopédicas unos años a una corredora de elite especialista en los 100 metros libres. Consultaba por una metatarsalgia bilateral y presentaba unos severos pies cavos. Indicamos unas plantillas blandas con barra retrocapital. Fue un fracaso, le molestaban las plantillas para la carrera y sus tiempos en la competición empeoraron. Me limité a prescribir las plantillas para la vida diaria. En el INEFC prescribimos a 30 estudiantes plantillas blandas, semirrígidas y rígidas, y registramos sus tiempos en carreras de corta, media y larga distancia con cada uno de los tres tipos de plantillas. En todos los casos los tiempos de competición fueron peores. Las plantillas rígidas fueron mejor en las carreras de corta distancia y las blandas en la larga distancia. En conclusión, los soportes plantares no mejoran el rendimiento deportivo. Pueden estar indicados con carácter preventivo, como en metatarsalgias mecánicas o en la enfermedad de Morton, por ejemplo, y también para estabilizar las articulaciones del mediopié y del retropié, cuando nos encontremos con una inestabilidad que provoque dolor [23]. Se deben utilizar durante los entrenamientos y se retiran en el momento de la competición. Deben ser realizados con materiales semirrígidos o blandos que permitan la práctica deportiva. 27 Calzado ortopédico Felip Salinas Castro, Oriol Cohí Riambau y Ramón Viladot Pericé © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. INTRODUCCIÓN El calzado tiene la función primordial de proteger al pie contra los agentes externos que lo pueden lesionar. Si el calzado se ajusta bien y es confortable, facilitará la correcta función del pie; pero si es inadecuado puede producir lesiones cutáneas o deformidades. Al elegir un calzado en ocasiones se prioriza el diseño o la moda, pero conviene recordar que es el calzado el que se debe adaptar a la forma del pie, y no al contrario. El calzado construido con el fin de corregir o compensar alteraciones del pie se le denomina calzado ortopédico [1]. HORMA Lengüeta Abertura Centro de la pala CAÑA Puntera Talón o talonera PALA COMPONENTES DEL CALZADO Los principales componentes son: horma, corte, suela, tacón, puntera y talón (v. figura 27-1). Horma La horma es un molde positivo tridimensional con la forma del pie, de plástico inyectado o madera, sobre el cual se fabrica el calzado (v. figura 27-2). Sobre ella se montan el resto de componentes que forman el calzado. Existen unas tablas para la construcción de las hormas en serie, donde se expresan para cada número las siguien- CORTE Figura 27-1 Componentes del calzado. tes medidas: el perímetro a nivel metatarsofalángico, el perímetro del empeine, el perímetro que pasa por el talón y por la cara anterior del tobillo (entrada de horma) y el perímetro horizontal medido por encima de los maléolos. Estas medidas determinan los anchos de pie: normal, ancho y estrecho. Los fabricantes que trabajan con un solo ancho hacen que los pies estrechos queden holgados dentro del zapato de su medida y que en los pies anchos 237 se le saca material, por lo que pierde el equilibrio que debe conservar las proporciones del perfil. Si en la siguiente temporada viene la moda de punteras puntiagudas, se vuelve a retocar, añadiendo esta vez material y estrechando la punta para volver a dejarla puntiaguda; así se obtiene una horma deformada con una pala desproporcionada. Prótesis, ortesis y ayudas técnicas Corte Figura 27-2 Horma. se use un calzado que para tener la anchura adecuada sea demasiado largo [2]. Diseño de la horma La horma, tanto en planta como en alzada, se dibuja y luego se construye partiendo de las medidas tomadas al pie. Con ellas se hacen los cálculos y se transforman en figuras geométricas, que determinan el tamaño y el perfil de dicha horma. De estos dibujos debemos destacar los siguientes puntos: • De la longitud anteroposterior de la horma, el tacón ocupa una cuarta parte del largo total. • La parte más posterior de la «pala» (parte delantera de la suela que apoya en el suelo) nunca será menor de un tercio del largo de la horma, pero puede ser más larga. • La horma se prolonga entre 1-1,5 cm de la línea de puntos teórica donde llega el dedo más largo del pie, para que quede un espacio vacío entre el dedo más largo y la puntera del calzado. • El perfil de la horma (quiebre) se diseña en función de la altura del tacón que se piensa colocar. Esto supone que el zapato que se construya con la horma calculada para un tacón de 1,5 cm de altura quedará desequilibrado si se monta con un tacón de diferente altura. • En el perfil en alzada se dibuja el contrafuerte del talón. La forma del contrafuerte se adapta a la mayoría de pies y sujeta el retropié al zapato, de manera que, al andar, el talón no se escapa por detrás y su borde superior no molesta. Existen tres tipos básicos de punteras: la normal, la plana y la puntiaguda (v. figura 27-3). Las hormas para seguir los cambios de la moda y por razones económicas se retocan, de una a otra temporada, pero no suelen tenerse en cuenta los aspectos biomecánicos del pie a la hora de hacerlas. A una horma con puntera original normal, cuando llega una moda de puntera plana, 238 Es la parte superior del calzado que recubre todo el pie. Suele ser de piel o de material textil y se fija en la suela. El zapato debe quedar sujeto al pie entre el contrafuerte del talón y el empeine, para que sea cómodo y no moleste. Los zapatos tipo «salón», que no cubren el empeine y sólo se sujetan por la puntera, generan callos, helomas, hallux valgus, etc. Para abrochar los zapatos, además de usar los cordones, se puede hacer con hebillas, velcro o sistemas elásticos. Se aconseja el cierre con cordones pues facilita la regulación del ajuste del calzado a los diferentes volúmenes que a lo largo del día presentan los pies. Las principales zonas del corte son: • Lengüeta: es una tira de cuero o material textil que recubre el empeine. • Empeine: cubre la parte media y arqueada del dorso del pie. • Pala: parte superior del zapato. Suela Parte del calzado que está en contacto con el suelo. La suela no se encuentra totalmente plana sobre el suelo, se eleva ligeramente en la puntera para favorecer el despegue de los dedos. La suela debe ser flexible para permitir la dorsiflexión de las articulaciones metatarsofalángicas. Un buen material para la suela de los zapatos es el cuero natural, aunque actualmente existen materiales sintéticos A B C Figura 27-3 Imágenes de punteras básicas. A. Normal. B. Plana y C. Puntiaguda. Tacón Parte posterior del calzado unido a la suela externa. Debe quedar totalmente plano sobre el suelo, para que el pie esté equilibrado. La altura correcta es de unos 2-4 cm. La excesiva elevación de los tacones puede provocar metatarsalgias, caderas en semiflexión o una excesiva lordosis de la columna lumbar [4]. El tacón de Thomas se usa para corregir desviaciones axiales, mediales o laterales del pie. Su largo ideal es el de 4/9 del largo de la suela del calzado. Si sobrepasa dicha medida, dificulta que el calzado se doble a nivel de las articulaciones metatarsofalángicas y puede ser perjudicial. © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Puntera Es la zona más anterior del calzado. Para favorecer el paso, existe un pequeño espacio por debajo de ella que hace que no contacte con el suelo, llamada «elevación de la punta». Si la suela es muy flexible, el espacio puede ser menor; si es muy rígida puede ser mayor. La punta fuerte de la puntera es lo que protege los dedos contra los golpes, pisotones y otros agentes traumatizantes. Este elemento es de especial importancia en el calzado laboral como un elemento de protección y seguridad del pie. Se abre bien el calzado, se quitan los cordones (si tiene), se coloca el talón del pie del niño en el fondo del talón del calzado. Entonces se comprueba si entre la puntera útil del calzado y el dedo más largo del niño bien estirado y de pie cabe el grueso de un través de dedo. 27 CÓMO ESCOGER EL LARGO DEL CALZADO EN EL NIÑO DEFORMACIONES EN EL CALZADO Las desviaciones del pie deforman el calzado con el uso. Las desviaciones más frecuentes son: la externa y la posterointerna. La «deformación externa» consiste en la tendencia a desviar el antepié hacia fuera, tanto en posición de pie como andando. El corte deforma hacia el lado externo cubriendo la costura o soldadura externa y descubriendo la interna. Se levanta ligeramente la suela del lado interno que no toca al suelo y que no sufre desgaste, mientras que este se acusa en exceso en la parte externa. La deformación «posterointerna» es la clásica desviación del pie plano valgo: desvía el contrafuerte del talón hacia el lado interno, desgasta el tacón del lado interno y el escafoides y la cabeza astragalina impulsan el zapato hacia dentro (v. figura 27-4). TIPOS DE DESGASTE DEL CALZADO Desgaste a nivel del lado posteroexterno del tacón. Producido por el choque con el suelo en el momento del ataque del talón al final de la fase de balanceo del paso. El retropié contacta con el suelo por su lado externo en posición de varo, por lo que el tacón del zapato sufre un mayor desgaste, y el contrafuerte del talón se desvía lateralmente [2]. • Desgaste del tacón por el lado posterointerno. Con Talón o contrafuerte desviación medial del contrafuerte del talón. Es típico del pie plano. Desgaste de la puntera. Ocurre en niños y en • ancianos porque rozan la puntera con el suelo durante la fase de balanceo. Es la parte posterior del calzado que rodea el talón. Su función es estabilizarlo. Se prolonga hacia delante por el lado interno y externo. A veces puede llegar hasta 1 cm por detrás de la cabeza del primer o del quinto metatarsiano para ayudar a contener de forma estable un talón inestable mediolateralmente. El pie debe poder controlar el calzado cuando el antepié apoyado en el suelo y el talón levantado se desplazan sobre un centro de giro situado en este punto hacia el lado externo o el interno. El contrafuerte del talón ayuda a esta función, lo que explica la incomodidad a la hora de girar andando con zapatillas sin contrafuerte. Figura 27-4 Deformación habitual del calzado en el pie planovalgo. 239 Calzado ortopédico que lo suplen satisfactoriamente. Para la práctica deportiva y para otros usos se utilizan materiales blandos, como pueden ser el poliuretano o los elástomeros de características parecidas [3]. Con una regla aplicada en el borde interno de la suela, la parte correspondiente al dedo gordo forma con el resto de dicha suela un ángulo que oscila entre 5º y 13º, en el calzado del niño, o de 15º en el del adulto. Si se quiere que los zapatos sean cómodos es preferible que estos ángulos sean menores. La mayoría de modelos puntiagudos sobrepasan en mucho dicho límite. Pero, por interés comercial, el fabricante sigue vendiendo zapatos para que entren por la vista, y no para la comodidad de los pies. El enfranque o cambrillón es la zona del zapato entre el tacón y la parte más ancha del pie; se refuerza con materiales rígidos para evitar la deformación del zapato. Prótesis, ortesis y ayudas técnicas • Desgaste en el centro de la suela. Corresponde a las cabezas metatarsianas centrales del pie. Puede producirse debajo de una de dos, o de las tres cabezas centrales, y puede deberse a una sobrecarga en esta zona del antepié. El desgaste de la suela que corresponde a la zona del dedo gordo hace sospechar un antepié pronado. El desgaste de la suela por debajo de la quinta zona correspondiente a la quinta cabeza metatarsiana hace pensar en un antepié supinado. Deformación del corte por un dedo en martillo y/o • un hallux valgus. Produce una prominencia como la que se observa en la figura. CALZADO ORTOPÉDICO A MEDIDA En caso de importantes trastornos morfológicos y/o funcionales de la estática y la dinámica del pie, el calzado ortopédico a medida es un tratamiento muy útil de la técnica ortopédica. Siguiendo la prescripción y los detalles facilitados por el médico especialista, el zapatero ortopédico lo fabrica de manera artesana. El médico especialista debe controlar el buen resultado del tratamiento. El calzado ortopédico tiene por objeto disminuir el dolor y mejorar el funcionamiento del aparato locomotor, haciendo posible la marcha. Para cada caso particular deberán aplicarse determinados principios ortopédicos, entre los que destacan: • La descarga, en zonas de sobrecargas, la regularización del apoyo y la corrección de las desviaciones reductibles. • La compensación de las desigualdades de longitud entre una y otra extremidad inferior. • La inmovilización de articulaciones inestables. • La amortiguación de los impactos. • Posibilitar o mejorar la marcha. Las técnicas y los materiales actuales permiten hacer un trabajo más preciso, con mejores resultados que anteriormente. Sin embargo, la prescripción de un calzado ortopédico debe limitarse a los casos en que no se puede conseguir un resultado similar mediante adaptaciones realizadas a un calzado de serie o bien con la ayuda de plantillas ortopédicas. La construcción artesanal del calzado ortopédico a medida es individual para cada paciente y para cada pie. Se empieza por obtener unos moldes negativos de cada pie realizados con vendas de escayolas y generalmente con el paciente en carga cuando es posible sobre sus pies y con un alza debajo del talón de la misma altura que tendrá el tacón del zapato (v. figura 27-5). Previamente, con lápiz dermográfico se habrán marcado sobre la superficie del pie todas las prominencias óseas y los puntos dolorosos, que posteriormente se realzarán sobre el molde positivo para evitar cualquier presión del calzado sobre los mismos. 240 Figura 27-5 Toma de molde de calzado ortopédico a medida. Rellenando y modificando el molde positivo se obtiene una horma de «pedilón» sobre la que se procede a la construcción del calzado en sí. Actualmente el uso de sistemas CAD-CAM (Computer Aided Design-Computer Aided Manufacturing) permite obtener virtualmente el molde negativo del pie mediante un sistema de escáner con láser y verificar también virtualmente el positivo a través de un programa CAD específico. Posteriormente una fresadora numérica permite obtener la horma positiva de poliuretano. El resto del proceso sigue siendo el que se ha realizado hasta ahora de manera tradicional (v. figura 27-6). El corte envuelve el dorso del pie, y es preferible moldearlo directamente sobre la horma, para evitar en lo posible el empleo de costuras que podrían producir roces sobre las zonas dolorosas del mismo. El material con el que se confecciona es una piel suave y flexible que se adapta a las irregularidades producidas por las deformaciones del antepié. El objetivo del contrafuerte del talón es mantener el talón en posición vertical y evitar su desviación en valgo o en varo; el borde superior debe estar situado por debajo de las prominencias que forman los maléolos tibial y peroneal, y unos milímetros por debajo del borde posterior del corte. En el caso de ser necesaria una plantilla para descargar las partes dolorosas del antepié, se confecciona a partir de algún material termoconformable blando o semirrígido moldeado sobre un molde correspondiente a la planta del pie. La suela en el antepié es de material flexible y rígida en el retropié, para facilitar el normal desarrollo del paso. Calzado de prueba En pies con deformidades importantes es recomendable usar un calzado de prueba montado sobre la horma modificada. Para ello se utiliza un «corte» de polietileno muy fino y transparente que permite examinar el pie dentro del calzado. Un calzado para una prueba dinámica sólo es posible si se realiza con piel y cuero, y al menos debería utilizarse durante algunos días antes de terminarlo definitivamente. Ortesis tipo botín El botín es una ortesis intermediaria entre el pie deformado y el zapato. Como elemento ortopédico, el botín representa una solución moderna, estética y, a largo plazo, económica. En muchas ocasiones permite alojarlo dentro de un calzado normal de serie, circunstancia apreciada por los pacientes porque pueden cambiar de modelo de zapato. Zapato postoperatorio El zapato postoperatorio tiene por objeto permitir la movilización rápida mientras dura el período de tratamiento. Está indicado después de los traumatismos, en el postoperatorio y en el tratamiento de los males perforantes plantares. Deja espacio suficiente para los vendajes y se adapta a los cambios volumétricos del pie. Está fabricado en material plástico, en cuero o en loneta de tipo económico y se usa únicamente, como hemos dicho, durante el período de tratamiento. Objetivos del calzado ortopédico a medida © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Descarga y apoyo, contención y corrección Descarga y apoyo. Por su plantilla ortopédica y su corte adaptado a las necesidades individuales del pie del paciente, el calzado ortopédico pretende repartir las presiones de Alzas de compensación de dismetrías Una compensación total de las dismetrías de los miembros inferiores raramente es necesaria. En caso de movilidad articular limitada, como por ejemplo en las artrodesis, una compensación está contraindicada. Compensación hasta 5 cm La compensación empleando realces en el talón están limitadas a dismetrías entre 1-1,5 cm, y dependen de la capacidad, la calidad y modelo del calzado. Para compensar dismetrías entre 1-1,5 cm y 5 cm, en un calzado de serie, sólo es posible igualar la longitud, empleando los siguientes procedimientos: Figura 27-6 Confección artesanal del calzado ortopédico a medida. 241 27 El calzado ortopédico a medida debe responder no sólo a las exigencias ortopédicas, sino también a las del paciente, especialmente en relación a sus actividades profesionales y sociales, a sus ideas sobre la estética y la moda y a sus posibilidades económicas. manera que las zonas sensibles estén descargadas, a expensas de las zonas que pueden soportar un apoyo más importante. Por ejemplo: la aplicación de apoyos retrocapitales para la descarga de las cabezas metatarsianas. En caso de inestabilidad articular o de desviación axial, un refuerzo adicional del contrafuerte del talón y un ensanchamiento lateral del tacón y la cuña intentan evitar la progresión de las consecuencias de la deformidad. Por ejemplo el apoyo lateral que se aplica en el caso del varo del pie o de la rodilla. Contención y corrección. Sólo se pueden reducir con una ortesis las posiciones viciosas del pie, si estas se pueden corregir manualmente y sin gran esfuerzo (deformidades reductibles). Por ejemplo, un pie valgo del adulto sólo se puede reducir en ausencia de contracturas. En caso de deformidades irreductibles el calzado debe respetarlas y buscar sólo el apoyo horizontal con el suelo de la base del calzado para hacer posible la marcha; por ejemplo, un pie equino varo irreductible. Calzado ortopédico Requisitos finales del calzado ortopédico a medida Prótesis, ortesis y ayudas técnicas • Elevación del tacón del lado acortado. • Descenso del tacón del lado sano. • Cuña de compensación en el grosor del tacón. • Suela engrosada en balancín. Compensación de 5 a 12 cm En dismetrías que sobrepasan los 5 cm, la compensación por lo general no se hace en el zapato. Se aplica una ortesis formada por un botín con el alza correspondiente que se aloja dentro del calzado normal de serie, como se ha comentado anteriormente. Se puede lograr el mismo objetivo con un calzado ortopédico con una elevación externa del talón y la suela en horma de balancín, pero con un resultado poco estético (v. figura 27-7). Compensación de más de 12 cm Esta diferencia de longitud se compensa mejor con una ortoprótesis. Sin embargo, en los casos que no es posible realizarla y se aplica un calzado ortopédico, la base del talón del pie debe estar siempre horizontal al suelo y aplicar la fórmula del quiebre como en el caso de la horma femenina para zapatos con tacón de 15 a 20 cm, para prevenir el deslizamiento del pie hacia delante y evitar compresiones de los dedos. Longitud desigual de los pies La diferencia longitudinal de los pies se puede compensar usando números diferentes de un mismo modelo de un calzado de serie, pero a menudo las diferentes proporciones patológicas de los pies hacen necesaria la prescripción de un calzado ortopédico. El arte del zapatero consiste en fabricar calzados que externamente tengan igual longitud aunque alojen pies longitudinalmente diferentes. Amputaciones parciales del pie Todos los muñones del pie pueden ser protetizados por medio de un zapato ortopédico. Sin embargo, una prótesis alojada dentro de un calzado de serie, provista de diversos elementos ortopédicos (prolongaciones en tacón, tacón americano, suela en balancín), suele ser la solución más habitual, porque con ello el paciente puede cambiar de zapatos cuando le apetece. DISPOSITIVOS CORRECTORES EN LA SUELA DEL CALZADO NORMAL Para compensar defectos de posición o de funcionalidad del pie existen algunas modificaciones en la suela y en el tacón del calzado que son de gran utilidad: Suela en balancín (v. figura 27-8) Es una sobresuela de forma convexa (en forma de «papel secante»). Existen varios tipos dependiendo de la localización de su vértice. El balancín metatarsiano es el más conocido. Su vértice se halla bajo la bóveda plantar, compensando así la pérdida de la función dorsoflexora debida a la rigidez del tarso y del tobillo, a la vez que descarga las cabezas metatarsianas. El balancín a nivel de los dedos aumenta la estabilidad del desarrollo del paso. Está especialmente indicada en casos de inestabilidad de la rodilla o de paresia del cuádriceps. Barra metatarsal Se coloca debajo de la suela, siguiendo la línea retrocapital de las cabezas metatarsianas. Se utiliza en metatarsalgias rebeldes cuando es insuficiente el tratamiento con soportes plantares. Barra en forma de «U» (suela en mariposa) Se coloca una sobresuela en el antepié con forma de barra retrocapital prolongada en «U» hacia delante. Se utiliza para la descarga de las cabezas metatarsianas centrales (v. figura 27-9). Modificación del tacón El tacón determina un adelantamiento del centro de gravedad en el sentido de la progresión y, en consecuencia, una incidencia favorable en el desarrollo del paso. El tacón estabilizador realizado en caucho poroso es un medio excelente para mejorar el desarrollo del paso y para amortiguar los choques axiales. Está indicado en los casos de artrosis de las articulaciones de los miembros inferiores o de la columna vertebral. • Tacón SACH o amortiguador: puede colocarse en Figura 27-7 Compensación de dismetría de 9 cm. Plantilla con alza interna de 5 cm y alza de 4 cm en la suela del calzado. 242 prácticamente cualquier tipo de tacón. Es una cuña de material elástico que se sitúa en la parte posterior del tacón. No debe ser demasiado blando, para que el paciente no tenga la sensación de que se hunde al apoyar el talón. Suple la falta total o parcial de la flexión del pie (v. figura 27-10). 27 Calzado ortopédico Figura 27-8 Acción de la suela en balancín. Figura 27-10 Tacón amortiguador o tipo SACH. Figura 27-9 Barra en forma de «U» o en «mariposa». BIBLIOGRAFÍA extensión anteromedial para mejorar el soporte del arco longitudinal y conseguir una rotación interna. Esta extensión puede ser de longitud variable, dependiendo del soporte que se quiera obtener. Normalmente es una prolongación de 1 cm, que lo ubica debajo del escafoides. • Tacón de Thomas inverso: similar al anterior, pero es la prolongación anterolateral para proporcionar un soporte adecuado a un débil arco longitudinal lateral del pie y conseguir una rotación externa. Su prolongación queda por debajo de la prominencia externa del 5.º metatarsiano. 1. Cohí O, Ximeno Ll. Actualizaciones en técnica ortopédica. Barcelona: Masson, 2001. 2. Viladot R, Cohí O, Clavell S. Ortesis y prótesis del aparato locomotor. 2.2. Extremidad inferior. Barcelona: Masson, 1989. 3. Baumgartner R, Stinus Hartmut. Tratamiento ortésicoprotésico del pie. Amputación y tratamiento con prótesis. Barcelona: Masson, 1997. 4. Viladot A. Quince lecciones sobre patología del pie. Barcelona: Springer, 2000. 5. Viosca E. Guía de uso y prescripción de productos ortoprotésicos a medida. Valencia: IBV, 1999. © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. • Tacón de Thomas: es un tacón que se dispone con una 243 28 Ortesis de hombro y codo © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Carmen Echevarría Ruiz de Vargas y Manuel Rodríguez-Piñero Durán ORTESIS DEL MIEMBRO SUPERIOR Concepto y clasificación El miembro superior con sus distintos segmentos forma una cadena cinemática con una gran movilidad y capacidad de prensión. Las funciones del miembro superior son diversas [1]: alcanzar objetos, manipularlos, defensa y equilibrio. Todas estas funciones deben ser respetadas y/o facilitadas por las ortesis que se construyan. Una ortesis es un dispositivo externo que, aplicado sobre el cuerpo humano, se utiliza para modificar las características estructurales o funcionales del sistema musculoesquelético [2]. Las ortesis están clasificadas según el segmento anatómico que abarcan (v. tabla 28-1) [3], pero para completar su descripción hay que especificar su mecanismo de acción y sus objetivos terapéuticos. Tabla 28-1 Clasificación de las ortesis de miembro superior según los segmentos anatómicos que abarcan FO Finger Orthosis Ortesis de dedos TO Thumb Orthosis Ortesis del pulgar HO Hand Orthosis Ortesis de mano WO Wrist Orthosis Ortesis de muñeca EO Elbow Orthosis Ortesis de codo SO Shoulder Orthosis Ortesis de hombro WHO Wrist-Hand Orthosis Ortesis de muñeca-mano EWHO Elbow-Wrist-Hand Orthosis Ortesis de codo-muñeca-mano SEWHO Shoulder-Elbow-Wrist-Hand Orthosis Ortesis de hombro-codo-muñeca-mano 245 Objetivos de las ortesis del miembro superior Ortesis estáticas de soporte e inmovilización del hombro Los objetivos fundamentales que conducen a la colocación de las ortesis de miembro superior son [4]: prevenir o corregir deformidades, inmovilizar y proteger el miembro lesionado, asistir una función, conectarse a otros dispositivos de ayuda. En ocasiones, una ortesis combina varias de estas funciones. Las ortesis de soporte o inmovilización de hombro se han usado tradicionalmente en una amplia variedad de patologías que afectaban dicha articulación, como fracturas proximales de húmero, luxaciones recidivantes, la parálisis braquial y la subluxación glenohumeral que aparece en el hemipléjico. Estas ortesis, genéricamente denominadas slings (v. figura 28-1), se fabrican en un material blando y flexible que engloba la región proximal del húmero y mediante bandas anteriores y posteriores lo suspenden de la axila contralateral. Prótesis, ortesis y ayudas técnicas Principios biomecánicos En la ortésica del miembro superior existen cinco conceptos primordiales que deben ser comprendidos adecuadamente para lograr un correcto diseño y fabricación [5]: el diseño de control en tres puntos, optimizar la tolerancia a las fuerzas de presión, mecánica de las palancas y momentos de fuerza, selección adecuada de materiales, control estático frente a control dinámico. Prescripción ortésica Una adecuada prescripción ortésica requiere un buen conocimiento de la anatomía y función del miembro superior, de la terminología para una correcta definición de la ortesis y una anamnesis y exploración clínica que ayude a determinar el objetivo de la ortesis. Debe considerarse, además, la voluntad del paciente para usar la ortesis y la necesidad de recibir un entrenamiento en su uso. Otro aspecto a considerar, antes de su prescripción, es el coste económico y su rentabilidad. Medida de los resultados funcionales La valoración de los resultados funcionales de una intervención terapéutica realizada sobre la extremidad superior debe contemplar costes, complicaciones, satisfacción del médico y/o el paciente, función, calidad de vida o estado general de salud [6]. Existen numerosos cuestionarios estandarizados –la mayoría autocumplimentados– para medir la funcionalidad del miembro superior y su repercusión en la vida cotidiana. La escala de discapacidad de brazo, hombro y mano (DASH) [7] está validada al castellano y se ha publicado la edición reducida denominada QUIK-DASH. La escala de Constant, que valora dolor, actividad de la vida diaria, movilidad y fuerza, es una de las escalas de hombro más utilizada [8]. Una de las escalas utilizadas en la valoración del codo [9] es la Mayo Elbow Performance Store [10]. Cuestionarios utilizados para la muñeca y mano son el Patient-Rated Wrist Evaluation (PRWE) y el Michigan Hand Outcomes Questionnaire (MHQ) [11]. La férula de abducción de hombro (ortesis en aeroplano) Es una ortesis hombro-codo-muñeca-mano que mantiene el hombro en abducción de 90º, sin permitir la movilidad glenohumeral, y el codo en flexión de 90º; se ha empleado el manejo de la parálisis braquial alta con el objetivo de mantener el brazo abducido y externamente rotado, pero en la actualidad no se recomienda su uso con este fin, sino que se emplea en las quemaduras de miembro superior para tratar de evitar retracciones (v. figura 28-2). Ortesis balanceada de antebrazo (soporte móvil del brazo) Está indicada cuando existe una parálisis severa proximal del miembro superior. Puede incrementar el uso y mejorar la función de la extremidad superior cuando el paciente está sentado (adaptándose la ortesis a una mesa o a la silla de ruedas); en pacientes deambulantes puede adaptarse a un «body jacket», descansando en la cresta ilíaca. El paciente debe tener una fuerza muscular de 2+/5 o superior en la musculatura del cuello, tronco, hombro o codo. Esta ortesis no es útil a menos que exista una adecuada función en la mano. La ortesis es muy complicada y generalmente necesita un entrenamiento previo y motivación por parte del paciente para realizar un adecuado uso de la misma. Posee dos componentes distintos que soportan el miembro, el proximal del brazo y el distal del brazo, facilitando este último los movimientos necesarios para que la mano realice su función. ORTESIS EN PARÁLISIS BRAQUIAL TRAUMÁTICA El objetivo de las ortesis en esta patología es la prevención de contracturas, el mantenimiento de las articulaciones en una posición funcional o neutra, la reducción del edema y la mejora de la funcionalidad del paciente. 246 Figura 28-1 Ortesis de soporte del hombro. Ortesis funcional de brazo (dinámica) Se trata de una ortesis hombro-codo que puede emplearse temporalmente. Es útil en las lesiones del plexo braquial que afectan severamente a nivel proximal (hombro y codo), siempre que los músculos de la muñeca y mano se encuentren respetados o al menos preserven cierta capacidad funcional. Puede ser utilizada también en pacientes con lesión del SNC por accidente cerebrovascular (ACV) o traumatismo craneoencefálico. Tiene como objetivo sustituir la musculatura ausente o débil del hombro y codo y facilitar las actividades de la vida diaria (AVD). Consiste en dos manguitos (en húmero y en antebrazo), suspendidos por una correa o cable del hombro y con una bisagra en codo. Proporciona un soporte proximal que previene la subluxación del hombro y permite el balanceo del brazo. Puede añadirse una ortesis de antebrazo-muñeca cuando la extensión de la muñeca es débil o ayudas elásticas para los flexores débiles. © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Ortesis «flail arm» Slings u ortesis de suspensión del brazo Aunque existen diversos modelos de slings, no existe consenso sobre si deben utilizarse, en qué momento y cuál es el tipo más adecuado. Han sido desaconsejados por algunas escuelas del neurodesarrollo que pretenden normalizar el tono inhibiendo los patrones reflejos primitivos, al considerar que estos dispositivos pueden favorecer la aparición del patrón de sinergia flexora y favorecer la aparición de contracturas. Lo que sí parece lógico considerar es que el uso de esta ortesis no debe interferir la función y crear nuevos problemas tales como edema en la mano dependiente, estimular patrones reflejos o llevar al húmero fuera de la fosa glenoidea. Uno de los más utilizados es el sling de soporte de antebrazo, que inmoviliza el brazo y restringe el movimiento activo colocando el húmero en aducción y rotación interna y el codo en flexión, suspendiendo el miembro desde el antebrazo. Algunos autores critican que la posición en la que coloca la extremidad podría reforzar el patrón reflejo, Existe una ortesis funcional de hombro-codo-muñecamano articulada que copia el funcionamiento de las prótesis del miembro superior (v. figura 28-3). Se emplea en pacientes sin ningún movimiento en la extremidad superior (parálisis braquial traumática total). Mediante un sistema de cables controlados desde un arnés de hombro, permite posicionar el codo y activar un mecanismo de prensión en la mano o una pinza protésica que se activa por un cable que va por la ortesis, pasa detrás de la espalda y se une al hombro sano. La abducción del hombro sano abrirá el garfio, mientras que se cerrará de forma automática por una banda de goma cuando el hombro se relaja. ORTESIS EN EL MIEMBRO SUPERIOR HEMIPLÉJICO El ACV y otras lesiones cerebrales no progresivas pueden causar anomalía del tono muscular del miembro superior, Figura 28-3 Ortesis funcional de hombro-codo-muñeca y mano. 247 28 Ortesis de hombro y codo Figura 28-2 Ortesis de inmovilización del hombro en abducción. que se suele asociar a un patrón motor flexor característico (aducción del hombro, flexión de codo y muñeca con los dedos flexionados y dentro de la palma) y debilidad muscular. La combinación de debilidad y espasticidad lleva a contracturas y cambios posturales, que impactan la funcionalidad del miembro y terminan abocando a deformidades permanentes. La hipotonía muscular provoca el desplazamiento inferior de articulación glenohumeral, denominada subluxación del hombro, provocando dolor y estiramiento de las estructuras blandas periarticulares. Una de las estrategias para manejar las anormalidades posturales resultantes de las alteraciones del tono y la debilidad es el uso de ortesis. Las ortesis de miembro superior se recomiendan, en estos pacientes, generalmente con los objetivos de prevenir complicaciones y corregir o compensar deformidades [12]. Además, se está introduciendo el uso de nuevas tecnologías para mejorar la funcionalidad. Prótesis, ortesis y ayudas técnicas aunque puede ser útil como soporte temporal durante el comienzo de la reeducación de la marcha. Los slings de soporte de brazo o tipo Roylan (v. figura 28-1) dejan al brazo libre para la función, intentando copiar la acción del deltoides tirando la cabeza humeral hacia arriba. La ortesis en ocho de guarismo, utilizada habitualmente en el tratamiento de las fracturas claviculares, también se ha utilizado como sistema de soporte humeral en el hombro del hemipléjico. El sling o rodillo axilar de Bobath consiste en una cubierta de gomaespuma colocada bajo la axila sobre la que se suspende y abduce el hombro. Originalmente se usó en pacientes con espasticidad en aducción del brazo y posteriormente como soporte del hombro subluxado. Actualmente se ha dejado de utilizar al observarse que no sólo fracasa al corregir la subluxación, sino que produce un desplazamiento lateral de la cabeza humeral. Sistemas de soporte de brazo A menudo se prefieren al uso de swing. Se componen de una tabla de brazo (armboard) que se une generalmente al reposabrazos de la silla de ruedas o de sistemas elevadores de antebrazo, como el sistema de soporte modular de Otto Bock. Estos dispositivos deben elevar y rotar externamente la escápula, mientras mantienen alineada la articulación glenohumeral, evitando la subluxación y reduciendo el edema, al aproximar la cabeza humeral a la fosa glenoidea en un ángulo más natural y mantener elevado el antebrazo y la mano. Una alternativa a la tabla de brazo es el uso de una bandeja de sobremesa (lapboard), que puede usarse cuando el paciente tiene un control de tronco disminuido o necesita una superficie de trabajo sobre la que apoyarse. Férulas reductoras del tono Se ha pensado que las férulas inflables de aire (air splint) ayudan a reducir el tono flexor, mejorando el patrón de sinergia flexora. La manga circunferencial inflable se extiende desde los dedos a la axila y antes de inflarla se coloca el brazo en una posición de leve rotación externa y aducción, con el antebrazo supinado a 45º y el codo extendido. Con el mismo fin y para reducir el edema se han utilizado prendas de compresión circunferencial de intensidad baja a moderada (10-15 mm Hg); también se han utilizado prendas de licra reforzadas con bandas que intentan corregir el patrón espástico flexor, actuando como si fueran férulas dinámicas. En la National Clinical Guidelines for Stroke [13], el Royal Collage of Physicians da dos recomendaciones sobre el manejo del dolor de hombro, el uso profiláctico de soporte de hombro y la inyección intraarticular de esteroides. Además apoya la utilización de un soporte bajo el brazo para el mantenimiento del miembro superior en la posición adecuada. En el hombro del hemipléjico distinguimos dos etapas, una fláccida, donde el hombro está expuesto a la subluxación y daño de los tejidos, y una espástica, donde los movimientos pueden estar severamente limitados, en la que el enfoque terapéutico es diferente. Una revisión no sistemática [14] concluye que los soportes axilares tipo Bobath son 248 inefectivos en el control del hombro de estos pacientes, mientras que los soportes humerales tipo Roylan producen cierta reducción de la subluxación de la cabeza humeral. En pacientes en silla de ruedas la utilización de soporte de brazo o bandeja de rodilla proporciona soporte para un brazo fláccido y produce una reducción efectiva de la subluxación, mientras permite actividades bilaterales de los miembros superiores. Su peligro radica en la sobrecorrección de la subluxación que se produce si el paciente está situado excesivamente bajo en la silla, por lo que se debe tener cuidado al elegir la altura del asiento y vigilar su posición en la silla. La evidencia sugiere que existen diferente soportes que se adaptan al individuo en los distintos estadios de recuperación, por lo que es necesaria una cuidadosa evaluación de todos los factores antes de su prescripción. Dado que el sling o el soporte, de un modo u otro, pueden reducir la subluxación, parece práctico aconsejar su uso, aunque las evidencias existentes sean limitadas. Una reciente revisión sistemática [15] apoya la efectividad de un tipo de sling en la corrección de la subluxación radiológica sin producir sobrecorrección. Otra revisión [16] aconseja, cuando el paciente está sentado, el uso de ortesis para mantener la posición, aunque apunta la necesidad de evaluar programas globales de prevención y tratamiento del dolor de hombro. Una revisión de la Cochrane [17] y otra revisión sistemática [18] no encuentran suficiente evidencia para afirmar que los slings disminuyan el dolor, prevengan la subluxación o mejoren la funcionalidad. Una revisión no sistemática [19] sí encuentra evidencia de la utilidad de alguno de estos dispositivos en la fase hipotónica del hombro del hemipléjico. Una revisión no sistemática [20] no encuentra que las férulas inflables del miembro superior produzcan ninguna mejoría en la función de la mano; por el contrario, un ensayo controlado y aleatorizado (ECA) [21] sí encuentra que las prendas de licra pueden ser de ayuda en pacientes severamente afectados con miembro superior espástico tras ACV de más de 3 meses de evolución. ORTESIS DE MIEMBRO SUPERIOR EN LA LESIÓN MEDULAR Ortesis de suspensión del brazo (ortesis suspendida por encima de la cabeza) Posiciona el brazo para permitir el empleo de la mano cuando la fuerza de la musculatura proximal no vence la gravedad. Requiere alguna función C5 para colocar el miembro y se emplea primariamente para ejercicios terapéuticos (v. figura 28-4). Ortesis suspendida del antebrazo (soportes móviles del brazo) Ortesis dinámica que ayuda a la musculatura proximal débil para permitir usar la mano. La ortesis soporta el peso del brazo, permitiendo movimientos controlados de la mano; para esto estabiliza el miembro superior en una 28 que, de las ortesis de muñeca, sólo la de diseño en circunferencial genera una disminución significativa en la actividad de la musculatura extensora. Un ECA [26] concluye que la efectividad de la ortesis, a corto plazo, es superior cuando se combina con terapia física. Figura 28-4 Ortesis de suspensión de brazo. posición neutra (mantiene el antebrazo en posición de 45º de flexión en la horizontal con el hombro en 45º de abducción). Se emplea a menudo en la tetraplejía C5-C6 y se adapta a la silla de ruedas. © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. ORTESIS PARA EPICONDILITIS La abrazadera o cincha epicondilar (v. figura 28-5) es una banda elástica que se coloca en el antebrazo, intentando comprimir el músculo o tendón para disminuir la tensión sobre epicóndilo o epitróclea. En el tratamiento de las epicondilitis y epitrocleítis también se han usado ortesis estáticas de muñeca-mano, que colocarían la muñeca en flexión o extensión, reduciendo la tensión de los flexores o extensores de muñeca, respectivamente. La cincha de antebrazo afecta a la propiocepción de la muñeca y aumenta el umbral de dolor a la extensión pasiva de la misma en pacientes con epicondilitis, pero no tiene efecto sobre la fuerza de extensor de muñeca [22]. Un análisis de la regresión lineal múltiple concluye que la ortesis de muñeca-mano no es más eficaz que la cincha del codo como un tratamiento para la epicondilitis [23]. La revisión sistemática de la Cochrane [24], referida a la utilización de ortesis en la epicondilitis, concluye que la diversidad de ortesis y de la población estudiada hace difícil extraer conclusiones acerca de su eficacia. Otra revisión sistemática [25] concluye que la cincha de antebrazo disminuye el dolor y la carga a nivel del epicóndilo, mientras ORTESIS EN LESIONES TRAUMÁTICAS DEL CODO Las ortesis dinámicas de codo se utilizan frecuentemente para tratar las contracturas en flexión. También se usan ortesis dinámicas de codo con resortes de ayuda para la flexoextensión en pacientes con debilidad muscular, empleándose ocasionalmente trinquetes de retención que permiten bloquear la articulación en una determinada posición funcional y que suplen la debilidad de un grupo muscular. Las ortesis circunferenciales (brace) articuladas a nivel de codo se utilizan en el tratamiento de fracturas de codo: inicialmente la articulación se mantiene bloqueada y, según avanza el proceso de curación, se van permitiendo rangos de movilidad. Cuando la fractura afecta al cúbito y al radio, la ortesis se prolonga a la mano para controlar la pronosupinación. BIBLIOGRAFÍA 1. Toledo Gonzalez Miguel. Patomecánica de la parálisis cerebral. Sevilla: Ed. I.D.E.O; 2000. 2. Prat J, Coordinador. Guía de uso y prescripción de productos ortoprotésicos a medida. Valencia: Publicaciones IBV; 1999. 3. Harris EE. A new orthotic terminology: a guide to its use for prescription and fee schedules. Orth Prosth Int. 1973; 27: 6-9. Prat J, Coordinador. Guía de uso y prescripción de productos ortoprotésicos a medida. Valencia: Publicaciones IBV; 1999. 4. Mc Gregor SA. Principles of Splinting for the hand. En: Lusardi MM, Nielsen CC, editors. Orthotics and Prosthetics in Rehabilitation. Woburn, MA: Butterworth-Heinemann; 2000. p. 271-89. 5. Uustal H. Upper extremity orthotics. En: DeLisa JA, Gangs BM, Walsh NE, editores. Physical Medicine and 249 Ortesis de hombro y codo Figura 28-5 Cincha epicondilar. 6. 7. 8. Prótesis, ortesis y ayudas técnicas 9. 10. 11. 12. 13. 14. 15. 16. Rehabilitation: principles and practice. Philadelphia, PA: Lippincott Williams and Wilkins; 2005. pp. 1367-76. Rodríguez Piñero Durán M, Rodríguez Burgos C, CardenasClemente J, Echevarria Ruiz de Vargas C. Artroplastias de hombro. Rehabilitación (Madr) 2007; 41(6):248-257. Escala DASH en castellano. Disponible en www.dash.iwh. on.ca/assets/images/pdfs/SpanishDASH.pdf. Consulta realizada 29 de mayo 2008. Rodríguez Piñero Durán M, Bringas Grande A, Molina Crespo L, Benito Caparrós M, De Pablos Rioboo R. Rehabilitación y valoración funcional de la artroplastia de hombro. Rehabilitación (Madr) 2000; 34:153-158. Miranda-Mayordomo M, de Miguel Jimeno JM, ChaparroRecio M. Artroplastia de cocdo. 2007; 41:258-265. Mayo Elbow Performance Store Scale. Disponible en www. secec.org/fileviewer.aspx?fileid. Consulta realizada 29 de mayo 2008. Arteaga Domínguez A, Zarco Periñán MJ, García González C. Dolor de muñeca y mano. En Sánchez I, Ferrero A, Aguilar JJ, Climent JM, Conejero JA, Flórez MT, Peña A, Zambudio R. Manual SERMEF de Rehabilitación y Medicina Física. Editorial Médica Panamericana S.A. 2006. p. 421-425. Conejero Casares JA. Prescripción de ortesis y otro material de adaptación en pacientes con hemiparesia. Rehabilitación (Madr) 2000; 34:438-445. Royal College of Physicians. National clinical guidelines for stroke, 2nd edition. Prepared by the Intercollegiate Stroke Working Party. London: RCP, 2004. Turner-Stokes L, Jackson D. Shoulder pain after stroke: a review of the evidence base to inform the development of an integrated care pathway. Clinical Rehabil 2002; 16: 276-298. Dieruf K, Poole JL, Gregory C, Rodriguez EJ, Spizman C. Comparative effectiveness of the GivMohr sling in subjects with flaccid upper limbs on subluxation through radiologic analysis. Arch Phys Med Rehabil. 2005; 86:2324-9. Bender L, McKenna K. Hemiplegic shoulder. Disabil Rehabil 2001; 23: 698-705. 250 17. Ada L, Foongchomcheay A, Canning C. Supportive devices for preventing and treating subluxation of the shoulder after stroke. Cochrane Database Syst Rev. 2005 Jan 25; (1):CD003863. 18. Van Peppen RP, Kwakkel G, Wood-Dauphinee S, Hendriks HJ, Van der Wees PJ, Dekker J. The impact of physical therapy on functional outcomes after stroke: what’s the evidence? Clin Rehabil 2004; 18:833-62. 19. Turner-Stokes L, Jackson D. Shoulder pain after stroke: a review of the evidence base to inform the development of an integrated care pathway. Clinical Rehabil 2002; 16: 276-298. 20. Lannin NA, Herbert RD: Is hand splinting effective for adult following stroke? A systematic review and metodological critique of Publisher research. Clin Rehabil 2003; 17: 807. 21. Gracies JM, Marosszeky JE, Renton R, Sandanam J, Gandevia SC, Burke D. Short-term effects of dynamic lycra splints on upper limb in hemiplegic patients. Arch Phys Med Rehabil 2000; 81:1547-55. 22. Ng GY, Chan HL. The immediate effects of tension of counterforce forearm brace on neuromuscular performance of wrist extensor muscles in subjects with lateral humeral epicondylosis. J Orthop Sports Phys Ther. 2004; 34:72-8. 23. Van De Streek MD, Van Der Schans CP, De Greef MH, Postema K. The effect of a forearm/hand splint compared with an elbow band as a treatment for lateral epicondylitis. Prosthet Orthot Int. 2004; 28:183-9. 24. Struijs PA, Smidt N, Arola H, Dijk CN, Buchbinder R, Assendelft WJ. Orthotic devices for the treatment of tennis elbow. Cochrane Database Syst Rev 2002;(1):CD001821. 25. Borkholder CD, Hill VA, Fess EE. The efficacy of splinting for lateral epicondylitis: a systematic review. J Hand Ther 2004; 17:181-99. 26. Struijs PA, Kerkhoffs GM, Assendelft WJ, Van Dijk CN. Conservative treatment of lateral epicondylitis: brace versus physical therapy or a combination of both-a randomized clinical trial. Am J Sports Med 2004; 32:462-9. 30 Ortesis para las deformidades torácicas. Escoliosis y cifosis © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Miguel Ángel González Viejo y Judith Sánchez Raya El diagnóstico de las escoliosis ha sufrido cambios notables en los últimos años. Los avances biomecánicos y las posibilidades que ofrece la informática han permitido comprender mejor la realidad tridimensional de la deformidad [1,2]. Los estudios de cribado de la población pediátrica han permitido detectar curvas de menor valor angular y, junto al conocimiento más profundo de la historia natural de todas las formas de escoliosis, infantil, juvenil y del adolescente, ha posibilitado actuar dentro de la mejor evidencia científica disponible. En el área terapéutica se han producido cambios notables, tanto en la vertiente conservadora, mediante ortesis, como en la quirúrgica [3]. El tratamiento ortésico ha pasado de un extremo del péndulo, de ser poco aceptado, especialmente en los países anglosajones, en donde la máxima era observar y esperar a que la curva tuviera indicación quirúrgica, al otro extremo, en los países mediterráneos, donde se hacía un uso excesivo de los mismos. A partir de 1995, cuando Nachemson y Peterson [4] demostraron que el tratamiento ortésico era efectivo y modificaba la historia natural de la enfermedad, empezó a centrarse el tratamiento y a utilizarse las ortesis con un sentido clínico más juicioso. Debido al número importante de ortesis existentes, con aparición de nuevos diseños, con el intento de reducir el impacto psicológico y la merma de calidad de vida que producen, es preciso conocer la efectividad inmediata y a largo plazo de las mismas, para utilizar sólo aquellas que realmente sean efectivas. El tratamiento conservador de la escoliosis y de la cifosis mediante ortesis presenta tres cuestiones relevantes que debemos conocer [1,5]: 1. ¿Qué tipo de deformidad estamos tratando? 2. ¿Por qué debemos tratarla? 3. ¿Cuándo debemos hacerlo? QUÉ TIPO DE DEFORMIDAD ESTAMOS TRATANDO Aunque la escoliosis idiopática se describe, frecuentemente, como la desviación lateral de la columna asociada a un fenómeno rotacional [6,7], en realidad se trata de una alteración tridimensional. Desde el punto de vista biomecánico, mientras la cifosis es una deformidad uniplanar, en el plano sagital la escoliosis es una deformidad tridimensional cuyos elementos fundamentales son la deformidad lateral, la rotación-torsión y la traslación [1], representadas estas últimas por la lordosis y la gibosidad. Esta anormalidad del tronco se acompaña de una deformidad de la caja torácica [8], que provoca una alteración estética importante y es una de las causas habituales de consulta médica. El complejo biomecánico formado por la 259 Prótesis, ortesis y ayudas técnicas columna y la caja torácica está íntimamente relacionado, pero pobremente explicado en la bibliografía científica [9,10]. Muchos estudios han encontrado una alta correlación entre la rotación vertebral, a nivel del axis de la escoliosis, la rotación de la superficie del dorso del tórax y la rotación de la caja torácica [7,11,12]. Sin embargo, otros autores, como Thulbourne y Gillispie [8], no han hallado una relación lineal clara entre la rotación vertebral y el valor de la gibosidad, sugiriendo que esta no es únicamente el resultado directo de la rotación vertebral, aunque técnicas como la topografía de superficie, utilizada para investigar la relación entre el tórax y la columna, ha mostrado que sí existe tal relación [13,14]. La Scoliosis Research Society (SRS) define la escoliosis como una desviación lateral del raquis superior a 10º de valor angular (VA). La prevalencia en adolescentes, al finalizar el crecimiento, es de un 2%-3%. Mucho más frecuentes son las asimetrías de tórax, actitudes escolióticas o pequeñas curvas. Estos defectos habitualmente son irrelevantes y no requieren ningún tratamiento. En la escoliosis idiopática la biomecánica tiene que responder a tres preguntas. La primera: ¿en qué situación mecánica articular se coloca el raquis escoliótico?; la segunda: ¿cómo se produce la progresión de la curva?, y la tercera: ¿cuáles son los elementos mecánicos que permiten la progresión de la escoliosis? De forma muy esquemática se habla de la escoliosis como la desviación lateral, en oposición a las desviaciones anteroposteriores, que son la cifosis y la lordosis; pero esto es una simplificación, porque en la escoliosis no se produce una desviación lateral simple, sino que es una deformidad tridimensional. Decimos que es una deformidad tridimensional porque se produce a través de tres movimientos: en primer lugar hay una inflexión lateral en el plano frontal –la inclinación–, después un movimiento en el plano horizontal –la rotación– y más tarde se produce la traslación. Todo esto se traduce en una modificación espacial del tronco, que alcanza a las curvas sagitales, de forma que hay una reducción o desaparición de la cifosis dorsal fisiológica y de la lordosis lumbar [15]. Si pudiéramos observar la columna desde arriba, veríamos que se produce una torsión sobre la base de la pelvis, porque la suma de un giro (rotación) más una traslación da como resultado una torsión [16]. Es muy importante tener claro este concepto, porque las fuerzas necesarias para corregir, mantener o detener la evolución de una escoliosis mediante una ortesis [17] deben contemplar esta visión tridimensional de la deformidad. La inclinación lateral no existe de forma aislada, siempre se asocia a un grado de traslación lateral del cuerpo vertebral y a una rotación entre los cuerpos, motivo por el cual debe medirse siempre la posición de los pedículos y de la apófisis espinosa para determinar la rotación. Es necesario, igualmente, medir la desviación de la vértebra ápex con respecto al eje occipitosacro, o eje que va desde la apófisis espinosa de la séptima vértebra cervical al centro de la 260 base del sacro, y así poder evaluar el desequilibrio estático que provoca la escoliosis. El desequilibrio generado por la torsión de la columna modifica las cualidades estáticas y dinámicas de la misma y entraña una alteración en su capacidad de carga, de forma que en los extremos de la curva, en las denominadas vértebras límite, se produce una compensación que tiende a mantener la curva en equilibrio. Esto tiene importancia en el tratamiento, ya sea conservador o quirúrgico, y una mala interpretación ha llevado a muchos errores terapéuticos. La región lordótica del ápex de la curva es inestable desde el punto de vista biomecánico e intenta irse del plano sagital, situación que podemos evaluar clínicamente a través del test de inclinación hacia delante, o test de Adams, y que se expresa en forma de gibosidad. Mientras la deformidad contraria a la escoliosis, la cifosis, se produce en un solo plano, es estable desde el punto de vista rotacional y progresa sólo en el plano sagital, la escoliosis es multiplanar, inestable rotacionalmente y progresa en todos los planos del espacio, por lo cual en su tratamiento debe contemplarse esta concepción multiplanar de la escoliosis. Últimamente está aflorando un nuevo concepto, muy llamativo, es la denominada cuarta dimensión de la escoliosis [18]. Según el autor que lo preconiza, el crecimiento del tórax forma parte del crecimiento de la columna y es un elemento dentro de la deformidad. En condiciones normales, el perímetro torácico crece de forma exponencial entre el nacimiento y los 5 años. Entre los 5 y los 10 años lo hace de forma lenta, acelerándose, a partir de este momento, hasta los 18 años, especialmente durante la pubertad, obteniéndose antes de la madurez ósea el 96% de la talla final sentado. La cuarta dimensión de la escoliosis sería, entonces, la falta de desarrollo torácico debido a la deformidad vertebral. En el tratamiento ortésico hay que tener en cuenta que la pubertad se caracteriza por tres picos de crecimiento: primero crecen los miembros inferiores, después el tronco y finalmente el tórax, por lo que no debe considerarse solamente el test de Risser para evaluar el crecimiento, sino que además deben medirse, como factores indicativos del crecimiento del sujeto, la talla de pie, la talla sentado, el perímetro torácico y el test de desarrollo madurativo de Tanner. Esta cuarta dimensión es el resultado de la ley de Hueter-Volkman [19,20], de tal forma que las vértebras que son bloques rectangulares, al movilizarse en el plano sagital, comienzan a deformarse progresivamente en los tres planos del espacio, debido a la inclinación, rotación y traslación, y obviamente la ortesis debe actuar claramente en este sentido, para evitar la deformación torsional. Debido a esto, las ortesis que no contemplen de forma correcta la deformidad, fracasarán y su índice de efectividad se verá reducido [21]. En principio, las ortesis cuyo molde negativo se realice en bipedestación, contemplando sólo la desviación lateral, tendrán un efecto muy pequeño sobre la escoliosis. © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. POR QUÉ TRATARLA En las décadas de los años setenta y ochenta se decía, de forma empírica, que debía impedirse que las curvas torácicas o dorsales evolucionaran más allá de 60º, por el riesgo de incrementar la morbilidad y mortalidad, derivada de los problemas respiratorios que podían presentarse en el futuro [23,24]. También se afirmaba que los jóvenes con escoliosis tenían un futuro precario. Estas presunciones se hicieron entonces, sin evidencia científica suficiente, porque no se valoraron dos datos, la edad y la magnitud de la curva. Hoy sabemos que no son ciertas. Los niños al nacer tienen un árbol bronquial y unos alvéolos hipoplásicos, que tienden a reduplicarse hasta que alcanzan los 6 a 8 años de edad. Este desarrollo puede verse afectado por la presencia de una deformidad torácica progresiva [25], y aunque Branthwaite [26] indicó que no había un detrimento de la salud de estos pacientes, hoy debemos reconocer que puede producir una deformidad de la caja torácica, que contribuye a la ineficacia mecánica de la misma y a la discapacidad pulmonar [27]. El tratamiento de la escoliosis debe hacerse, no sólo por razones sociales, psicológicas y cosméticas, sino también CUÁNDO DEBEMOS TRATARLA Existen tres parámetros que no admiten discusión cuando se discute acerca del tratamiento en medicina: uno es el tiempo, otro el sentido común y el tercero la evidencia científica disponible. En la escoliosis sucede lo mismo, porque en caso contrario se ortetizarán más pacientes de los necesarios, con lo que esto supondrá para el desarrollo psicológico de los mismos [5,29-31]. En primer lugar, las curvas menores de 20º no deben ortetizarse, y las superiores a este valor angular deben cumplir una serie de requisitos. Estos requisitos son que tengan más de 25º, que hayan evolucionado más de 5º desde el último control y que el sujeto esté en crecimiento, es decir, que sus cartílagos vertebrales sean fértiles. Hemos de contar también con el cumplimiento del paciente, porque existen diversos estudios que indican que el uso del corsé no se adecua al tiempo prescrito, ni a lo que dicen los pacientes ni sus familias [32,33]. Otro asunto importante es la calidad de vida, en relación con el cumplimiento de la prescripción ortésica. Hasta ahora los estudios clínicos han mostrado unos resultados pobres [34], por lo cual es fácil el rechazo del uso del corsé, por lo que debemos insistir en el mismo y, si es necesario, plantear un apoyo psicológico. En resumen, aunque podemos influir sobre la historia natural de la escoliosis, es necesario contemplar todos los elementos anteriormente descritos [4] para tomar una decisión juiciosa, basada en el sentido común y en la evidencia científica, para prescribir una ortesis en estas deformidades. El objetivo del tratamiento ortésico de la escoliosis idiopática es evitar la progresión de las curvas y que los resultados se mantengan tras la retirada del corsé [1,5]. Existen varios criterios para valorar los resultados de la ortetización. Uno de los métodos más utilizados para valorar estos es comparar el valor angular medio de las curvas antes de colocar el corsé, con el que se obtiene tras un período razonable después de haberlo retirado y definir la diferencia de valor angular existente. Este método tiene el inconveniente de que cuando existe una gran dispersión de los datos de la muestra (es decir, cuando no sigue una distribución normal), no resulta representativo de los valores extremos de la misma y no refleja las variaciones individuales de cada curva, pues no tiene la misma importancia clínica, ni pronóstica, una curva que evoluciona de 20º a 35º de valor angular, que otra que pasa de tener 30º inicia- 261 30 para evitar la discapacidad que produce, por lo cual debe informarse correctamente, indicando que es para evitar llegar a 60º de valor angular, porque a partir de este, los movimientos torácicos son limitados y poco eficientes y hay riesgo de discapacidad de origen pulmonar [28]. También debemos tratarla porque, a la luz de los conocimientos actuales, puede modificarse la historia natural mediante la ortetización [4], impidiendo su progresión y que tenga, a largo plazo, que intervenirse quirúrgicamente. Ortesis para las deformidades torácicas. Escoliosis y cifosis Se dice que las curvas de gran valor angular son rígidas, porque no se estiran bajo tracción o inclinación lateral, pero esta definición es semánticamente incorrecta. La realidad es que no hay un acortamiento mayor de los tejidos blandos en las curvas de más valor angular, lo que hay es una asimetría debida a la deformidad de las vértebras que participan en la curva y, consecuentemente, dificultan el enderezamiento de la misma. La palabra correcta para definir esta situación debe ser amontonamiento o reunión desordenada de las vértebras [22]. El mayor problema a la hora de tratar las escoliosis de gran magnitud es contemplar la deformidad sólo en el plano frontal, generalmente medida a través del ángulo de Cobb, pero este no tiene un valor lineal, de forma que el valor angular 60º no muestra clínicamente más deformidad que dos veces 30º; por tanto, no debemos tomar sólo como indicativo el ángulo de Cobb, porque no es un valor matemático absoluto, a pesar de que se acepta como el método más universal para medir la deformidad desde el punto de vista radiológico. Es preciso recordar que no deben hacerse intervalos del ángulo de Cobb, como por ejemplo catalogar las mejorías entre 5º-10º, porque es evidente que no significa lo mismo el intervalo situado entre 11º-15º que entre 41º-45º o 61º-65º, pues aunque son de la misma cuantía significan cosas diferentes, por eso muchos estudios han podido llevar a conclusiones erróneas y poco relevantes [21]. Para abordar la escoliosis desde el punto de vista ortésico, debemos contemplarla desde la rotación, inclinación y traslación e intentar corregir o minimizar estas alteraciones, y no pensar de forma simplista que con el sistema de los tres puntos podemos actuar sobre una deformidad tridimensional. Prótesis, ortesis y ayudas técnicas les a 45º a fin de seguimiento, a pesar de que ambas han incrementado su valor angular en 15º. Otra forma de evaluar los resultados es a través de la inferencia estadística. Según esta, encontrar diferencias estadísticamente significativas sólo indica que el azar no explica la discrepancia entre la hipótesis alterna y la hipótesis nula, pero no permite afirmar de forma categórica si los resultados obtenidos son debidos al tratamiento aplicado o a la propia historia natural de la enfermedad. Este punto tiene especial importancia en la escoliosis idiopática, pues aunque la etiopatogenia sigue siendo desconocida, sabemos que su historia natural no es aleatoria y que la progresión de las curvas viene determinada por unos factores concretos, como la edad, el sexo, el valor angular en el momento del diagnóstico, la madurez ósea y la edad de presentación de la menarquía [29,30]. Estos factores condicionarán el éxito o fracaso del tratamiento ortésico [35,36], además de una indicación correcta del corsé, de un uso continuado del mismo y de una retirada en el momento oportuno. Finalmente, una manera de evaluar los resultados es a través del índice de efectividad, que puede determinarse a su vez de dos formas, una como el índice de efectividad inmediato (IEI), indicado por Kehl y Morrissy [29], y que es la capacidad para reducir el valor angular de la curva en la primera aplicación de la ortesis. Según estos autores, toda ortesis debe conseguir en la primera aplicación una reducción del valor angular superior al 30%. Otro criterio es el de la evaluación del índice de efectividad (IE) de la ortesis al final del tratamiento. El IE es el resultado de sumar las curvas que permanecen estables y las que mejoran y dividirlas entre el número total de curvas analizadas, incluidas las que empeoran. Para establecer los criterios cualitativos de progresión de las curvas [4,37,38] se considera que una curva progresa si su valor angular final ha aumentado en 6º o más respecto al inicial, mejora si disminuye 6º o más, y permanece estable si la variación se sitúa entre ⫾5º. Con estos intervalos quedan incluidos los errores intra e interobservador que se producen en las mediciones. TIPOS DE CORSÉS El objetivo desde el punto de vista biomecánico de la aplicación de los corsés (v. tabla 30-1), para el tratamiento de la escoliosis, es forzar al sujeto que presenta una escoliosis a adoptar una postura contraria a la que tiene. Actúan por el efecto que ejercen tres momentos de fuerza [39,40], la principal lo más cerca del ápex y en sentido contrario a la convexidad de la curva y las otras dos distales en el lado opuesto a esta, a nivel de axilar y pélvico. Ortesis para escoliosis infantiles Lecho de reclinación de Dennis Brown Se usa para tratar las escoliosis del lactante, tanto las de origen congénito como las de origen idiopático. Está construido 262 Tabla 30-1 Indicaciones de las diferentes ortesis en las escoliosis Tipo escoliosis Ortesis Lactante Lecho reclinación Dennis- Brown Infantil menos 3 años Lecho reclinación Dennis-Brown, Boston Soft, Charleston Infantil más 3 años Milwaukee, CCR, Wilmington, Chêneau, Boston Soft, Charleston Juvenil y adolescente Milwaukee VLS encima D4 CCR, Chêneau, Wilmington, Boston VLS debajo D4 Supraestructura, Wilmington, VLS debajo D8 CCR, Chêneau, Boston, SpineCor, Providence, TriaC Wilmington, SpineCor, Providence, TriaC Lumbares Michel, Michel-ITO, Boston, SpineCor, Providence VLS, vértebra límite superior. en material rígido y translúcido a los rayos X. Tiene forma de media luna, la parte lateral corresponde a la concavidad de la curva escoliótica que contacta con una pared de unos 15 cm de altura, con una abertura a nivel del brazo, para pasarlo a través de ella, que obliga al niño a inclinarse en sentido contrario a la concavidad de la curva escoliótica (v. figura 30-1). Una cincha o faja de cuero de presión regulable, que tiene su origen en el borde interno de la pared lateral del lecho, pasa por debajo de la región lumbotorácica y ventralmente por la parte inferior del tórax para insertarse en la parte superior de la pared lateral, con objeto de incidir sobre el ápex de la convexidad de la curva y corregirla durante el tiempo que el niño permanece en el lecho. Todo el interior del lecho va forrado de una capa gruesa de gomaespuma con el fin de evitar decúbitos. La gomaespuma va recubierta de escay o plástico similar para impermeabilizarla y facilitar su higiene. Arnés de Kalabis Es una ortesis que se emplea a partir de los 11 meses, cuando el niño empieza a incorporarse y camina y que se puede utilizar hasta los 2 años, cuando se puede cambiar por una ortesis toraco-lumbo-sacra (OTLS) de polipropileno. Tiene las mismas indicaciones que el lecho de Denis Brown. Está formado por un arnés que consta de una anilla y dos bandas, construidas en su parte externa con cuero flexible y forrado en su parte interna con material blando. La parte que está en contacto con el cuerpo está cubierta con piel de guante muy suave. La anilla se sitúa alrededor del hombro y existe una banda a nivel de la cadera, por debajo del ala ilíaca y por encima del trocánter mayor, en el lado de la 30 Corsés para la escoliosis juvenil puberal y del adolescente Se utilizan a partir de los 3 años y pueden usarse hasta el fin del crecimiento óseo. Existen dos formas básicas de corsés: simétricos y asimétricos. Los corsés simétricos son los que, divididos por un plano sagital, muestran dos mitades iguales, mientras que los corsés asimétricos son los que, divididos por un plano sagital, muestran dos mitades desiguales. Tanto unos como otros pueden construirse por el sistema clásico de toma de molde de escayola o por el sistema CAD-CAM. Corsés simétricos Figura 30-1 Lecho de reclinación de Dennis Brown. © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. concavidad de la curva, y otra en la parte contralateral correspondiente a la convexidad de la curva, a un nivel situado sobre la parte inferior de la parrilla costal. Las tres piezas se unen en sentido diagonal mediante correas regulables que permiten conectar tanto la parte anterior como la posterior. El sistema se complementa con una banda inguinal que pasa por debajo de la nalga que se inicia y termina en la pieza pélvica (v. figura 30-2). Arnés de Moe Es una variante propuesta por Moe que elimina el efecto de las fuerzas verticales sobre el cuerpo incorporando una barra metálica rígida, que une la anilla del hombro y la banda pélvica, con lo que estas fuerzas son absorbidas por dicha barra (v. figura 30-3). Arnés de ITO El Instituto Técnico Ortopédico (ITO) de Barcelona modificó el corsé de MOE aplicando una barra metálica flexible, de curvatura inversa a la curva escoliótica, con un soporte axilar en su parte superior y otro pélvico en la inferior y una sola banda central. Con la deformación de la barra flexible se producen fuerzas verticales de elongación que colaboran con las fuerzas horizontales a la corrección de la curva. Corsé de Milwaukee (MW) Los primeros prototipos fueron diseñados y experimentados por Blount y Schmidt en 1945 y su empleo clínico se inició 5 años más tarde (v. figura 30-4). Ha sido el corsé más utilizado hasta hace pocos años, pero actualmente se ha sustituido por las ortesis de efecto tridimensional, más por su falta de aceptación entre los pacientes, especialmente las adolescentes, por su aparatosidad que por su efectividad, que ha sido universalmente reconocida. Es el prototipo de corsé activo/pasivo, que asocia a un sistema de extensión y desrotación activa, que realiza el paciente al intentar escapar del corsé, con un sistema de presión mediante placas a nivel del ápex de la curva. La subestructura es una cesta pélvica, que originalmente estaba confeccionada en cuero y ahora en polietileno. La supraestructura son tres barras verticales y un aro metálico occipitomentoniano. La cesta pélvica es simétrica, con un cierre posterior mediante bandas de velcro y que se apoya sobre la pelvis. Se considera como la base o subestructura del corsé, donde se montan las dos barras posteriores, paralelas, que van desde la cesta al apoyo occipital y que producen el efecto de extensión. El corsé se construye sobre un molde tomado sobre el paciente en bipedestación, con la lordosis ligeramente corregida, nunca hipercorregida. Desde la cara anterior de la cesta pélvica parte una barra que termina en su 263 Ortesis para las deformidades torácicas. Escoliosis y cifosis Figura 30-2 Corsé de Kalabis. Prótesis, ortesis y ayudas técnicas Figura 30-3 Arnés de Moe. extremo superior en un apoyo preglótico, que se une por un aro cervical a los apoyos occipitales, donde un cierre posterior del aro cervical fija el corsé en esta región. En las barras posteriores se colocan las almohadillas de presión sobre las gibosidades. En la barra anterior se coloca un vástago metálico de protección torácica para evitar la presión de las cinchas sobre las costillas o la mama. Corsé de Boston Diseñado por J. E. Hall y cols. en el Children’s Hospital de Boston en 1973. Es un corsé modular de polipropileno (v. figura 30-5A), del que existen distintas tallas prefabricadas de forma modular y que se aplica en función de las medidas del paciente. También puede realizarse sobre molde obtenido del paciente o con un protocolo de medidas y realizarlo en CAD-CAM. El corsé debe respetar la lordosis fisiológica lumbar de 15º. Se colocan unas almohadillas de presión sobre los arcos costales que corresponden a las vértebras ápex y en la zona posterior y lateral, y en el lado contrario a estos puntos se abren ventanas de expansión. En su parte anterior se realiza presión abdominal ligera hasta el apéndice xifoides del esternón. Este es el modelo clásico para las escoliosis que tienen su vértebra límite superior por debajo de T8; pero cuando esta se encuentra por encima de este nivel se añade una estructura, y pasa a denominarse corsé de Boston con supraestructura. Existe una modificación (v. figura 30-5B) para las escoliosis neuromusculares: es el denominado Boston Soft, que es semirrígida pero flexible, fabricada en aliplasto-polietileno y con refuerzos de la estructura rígidos Figura 30-4 Corsé Milwaukee. 264 30 B Figura 30-5 Corsé Boston. A. Corsé Boston clásico. B. Corsé Boston Soft. o semirrígidos, que permite una más fácil aplicación, menor limitación de la expansión torácica y una reducción de presiones sobre la piel, que además permite en estas curvas neuromusculares una correcta estabilidad y alineación del tronco en la silla de ruedas y usarse con todo tipo de sillas, y está indicado porque produce un posicionamiento postural, corrige la escoliosis, mejora la posición sedente, previene y corrige deformidades, alivia el dolor y permite utilizarse después de la cirugía de la escoliosis. © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Corsé lionés También conocido como corsé de Stagnara, fue presentado en Lyon en el año 1950 por A. Bouillant y R. Pedriolle bajo la dirección de Stagnara (v. figura 30-6). Se trata de un corsé pasivo, cuyo principio de aplicación es la acción ejercida por la aplicación de tres puntos de fuerza, con unas fuerzas laterales secundarias a nivel de las vértebras neutras y otra principal en dirección contraria a las secundarias, sobre la vértebra ápex. Las placas que presenta en su interior también ejercen unas fuerzas en sentido desrotador. La placa dorsal empuja la gibosidad de atrás hacia adelante. La placa del hemitórax opuesto empuja a este de adelante hacia atrás. Este corsé forma parte de un sistema de tratamiento que incluye la realización de unos yesos previos de corrección, realizados en la mesa de Cotrel en elongación, desrotación de columna y flexión de caderas. El corsé está formado por una cesta pélvica constituida por dos valvas y dos placas: una dorsal, una lumbar y un contraapoyo axilar. En ocasiones se coloca una cincha de equilibración en el lado opuesto al apoyo axilar. Figura 30-6 Corsé lionés. 265 Ortesis para las deformidades torácicas. Escoliosis y cifosis A El material de las placas antes era de plexidur termoconformable y las barras o arbotantes de acero o duraluminio, hoy se realiza de polipropileno. El molde negativo se efectúa en tracción cervical. Sobre el positivo se rebajan las gibosidades y se moldea el termoplástico. Es imprescindible probar el corsé al paciente antes de terminarlo para regular las presiones y las alturas de las valvas sobre las barras. Prótesis, ortesis y ayudas técnicas Corsé Olympia Inspirado en el corsé lionés y en el de Saint Etienne, comprende una cesta pélvica de plexidur termoconformable, con unas bandas elásticas lumbar y torácica, un apoyo axilar termoconformado y una contención esternal que controla la cifosis torácica (v. figura 30-7). Todo el conjunto lo unen dos barras de duraluminio, una anterior y otra posterior. Se construye a partir de un molde obtenido en discreta tracción cervical. Su objeto es la corrección propioceptiva del raquis en curvas de poca entidad. Corsés asimétricos Corsé de Chêneau Inspirándose en los yesos de elongación y de desrotación, Chêneau ha ido desarrollando y perfeccionando un corsé, que en principio se denominó CTM (Chêneau-ToulouseMünster) y que puede considerarse como uno de los prototipos de acción tridimensional (v. figura 30-8). Actúa a través de los principios de la hipercorrección tridimensional desrotadora. Se trata de un corsé activo, que utiliza la autocorrección a través de la respiración con la ocupación de zonas de expansión y presión sobre las Figura 30-7 Corsé Olympia. Figura 30-8 Corsé Chêneau. 266 Corsé Michel (3 valvas)–Corsé Michel-ITO Este corsé de tres valvas fue desarrollado en el centro de Massues en Lyon por Michel, Allegre y Lecante (v. figura 30-10). El original se fabricaba con tres valvas de plexidur unidas por barras de duraluminio anterior y posterior. Las valvas se regulaban gracias a la sujeción mediante tor- © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Figura 30-9 Corsé Chêneau, vista interna y posterior. Figura 30-10 Corsé Michel. 267 30 Las zonas de expansión no pueden estar nunca en contacto con el cuerpo, por lo que debe añadirse volumen en el momento de confeccionar el molde positivo. A veces en la zona de máxima expansión pueden haber 3 y 4 cm de distancia entre la piel y el corsé en situación de espiración, de aquí la asimetría del corsé (v. figura 30-9). No hay que confundir la zona de expansión con una ventana. Los orificios de las ventanas ayudan simplemente a visualizar el cuerpo y las reacciones del mismo en los movimientos respiratorios, que realizan una corrección y traslación activa. El punto de máxima expansión debe distar como mínimo 7 cm de cualquier zona de presión. Su actuación es mixta, pasiva y activa, corrigiéndose la gibosidad a través del efecto que producen los movimientos de expansión torácica durante la inspiración. Ortesis para las deformidades torácicas. Escoliosis y cifosis zonas de gibosidad. Está realizado en politeno de alta densidad, en una sola pieza, y se construye por la modificación de un molde positivo, que requiere el conocimiento de las teorías de Chêneau sobre la escoliosis. El autor cita 48 zonas del cuerpo que están interrelacionadas, 12 de las cuales forman el anillo pelviano y fijan y estabilizan la pelvis. Cada zona es un apoyo, una pieza de enlace o una zona de expansión. No hay ninguna zona neutra sobre el cuerpo escoliótico. El tamaño y la localización de las zonas son distintos en cada corsé, porque dependen del tipo y número de curvas. La zona número 1 corresponde a la presión de la gibosidad provocada por la curva primaria, la 2 a la gibosidad secundaria. A cada una le corresponderá una zona de expansión en diagonal hacia el lado contrario y en la cara anterior, y así sucesivamente. Las fuerzas de presión se efectúan directamente sobre la gibosidad, con la máxima presión en la vértebra ápex, en una dirección de 45º sobre el eje longitudinal del cuerpo, en sentido de abajo hacia arriba y de atrás hacia adelante. Las zonas de presión tienen forma convexa y ovalada y a partir de un punto central decrece la presión en todas direcciones. Prótesis, ortesis y ayudas técnicas nillos con las barras que tienen diferentes agujeros, tanto en el plano frontal, como horizontalmente y en altura. Su acción se ejecuta al aplicar tres fuerzas para enderezar una curva, incorporando la pelvis como parte integrante de dicha curva. La fuerza lateral, que es la principal para la corrección, se aplica sobre la base de la columna y en menor grado sobre las últimas costillas, mediante la placa ileolumbar, con lo que se provoca la traslación y horizontalización de las vértebras. La base de la placa siempre se halla en la misma posición, con independencia de dónde esté situado el ápex de la curva lumbar, lo que varía es la altura o tamaño de dicha placa, para presionar o no sobre algunas costillas. Esta placa realiza además una presión sobre la cresta ilíaca superior, para estabilizar el corsé y la pelvis, evitando que se inclinen, y ejerce también presión en sentido posteroanterior sobre la gibosidad lumbar para conseguir desrotar la columna. Las dos fuerzas de reacción lateral se aplican sobre la pieza contralateral, la inferior sobre la pelvis y la superior sobre el tórax, además la parte inferior estabiliza la pelvis en el sentido anteroposterior, para contrarrestar las fuerzas desrotadoras de la placa ileolumbar. En general, no debe presionarse sobre la parte anterior del tórax con la placa ileolumbar para mejorar el efecto desrotador del corsé sobre una curva lumbar, pero en cambio la parte anterosuperior de la pieza contralateral sí debe presionar sobre la zona de las costillas. El modelo Michel-ITO está construido tanto en plexidur como en polipropileno y se realiza en dos piezas: la contralateral, que sustituye la placa pélvica, la placa torácica, la barra posterior y los arbotantes, dejando una amplia ventana para permitir la expansión torácica, y la ileolumbar, que se prolonga posteriormente hacia abajo, para mejorar su efecto desrotador y que por detrás se une a la pieza contralateral con una bisagra y por delante con unos cierres de velcro. El corsé Michel-ITO (v. figura 30-11) también puede realizarse en polipropileno moldeado al vacío, reforzando los contornos, tanto de la pieza contralateral como de la placa ileolumbar, con dos nervios: uno en el borde interno y otro en el borde externo. Corsé de Can Ruti (CCR) Inspirado en los yesos correctores de Abbot, es una ortesis de acción tridimensional, diseñada por González Viejo en el Servicio de Rehabilitación del Hospital Germans Trias i Pujol (Can Ruti) de Badalona. El molde del corsé se realiza con el paciente en el marco de Cotrel (v. figura 30-12). Para ello previamente se colocan dos camisetas de algodón en las que se señalan como puntos de referencia el borde superior del manubrio esternal, el ombligo, las gibosidades, el borde inferior de los arcos costales y el surco submamario en las mujeres. Se sitúa, entonces, al paciente en la mesa de Cotrel en decúbito supino, en flexión de caderas, y se realiza una tracción longitudinal al menos 10 minutos, mediante un barbuquejo mentooccipital y unas cinchas ancladas a nivel de las crestas ilíacas. Posteriormente se colocan unas cinchas largas de loneta de algodón, que se insertan en la zona media del bastidor de la mesa, en el lado de la concavidad de la curva, que pasan por debajo del paciente y se insertan en el bastidor superior en el lado de la convexidad de la curva, adoptando la forma de L (v. figura 30-12). Con este sistema se ejerce presión en la vértebra ápex de la o las convexidades de la escoliosis, a través de la parrilla costal en las curvas dorsales y de la masa muscular de la fosa lumbar en las lumbares, creando una fuerza de desrotación. Una cincha adicional de tres cabos que rodea al tórax, que pasa por debajo de las axilas y el cinturón escapular y que sirve de contratracción a la cincha dorsal, mantiene el equilibrio del tronco en el plano coronal. La corrección se obtiene ajustando la tracción y la Figura 30-11 Corsé Michel-ITO. 268 tensión de las cinchas por medio de fiadores y poleas. Con el paciente en esta situación se confecciona un yeso que incluye desde los hombros hasta por debajo del pliegue glúteo inferior. Este molde se considera el negativo y una vez fraguado se retira. A partir del mismo se construye un molde positivo del que se obtendrá el corsé definitivo. El corsé CCR es una ortesis monovalva (v. figura 30-13), fabricada en polipropileno, sin tutores, que presenta en su cara anterior una abertura longitudinal con cierres ajustables no radioopacos, una zona de expansión mamaria regulable mediante un cierre a través de las prolongaciones deltopectorales que siguen hasta la zona medial, con un apoyo preesternal a nivel del manubrio. En la parte interna presenta una placa de plastazote en la zona costal de la convexidad de la curva que presiona sobre la gibosidad, dejando libre la escápula y progresando hasta el espacio comprendido entre la línea axilar media y anterior y una placa a nivel lumbar, en la zona de la gibosidad de esta curva, que progresa también hasta el mismo límite anterior. En ambas zonas dorsal y lumbar, y en el lado opuesto a las placas, se sitúan las ventanas de expansión. En pacientes con notable tejido celular subcutáneo, en lugar de la placa lumbar se realiza una reducción en el molde positivo para aumentar la presión, sin que la misma se disipe en dicho tejido. El ajuste debe ser perfecto en las crestas ilíacas, para evitar rotaciones que puedan provocar roces. Su actuación es mixta, tanto pasiva como activa, dinámica, corrigiendo la gibosidad a través del efecto de la reconstrucción de la asimetría, durante los movimientos de expansión torácica durante la inspiración. Body Jacket de Wilmington Figura 30-13 Corsé CCR. Vista anterior e interna. Figura 30-14 Corsé Charleston. Es un corsé asimétrico para la contención del raquis que se construye sobre un molde obtenido con el enfermo colocado en la mesa de Abbot, después de ejercer correcciones adecuadas a través de lateralización, elongación y desrotación de las curvas. Se retoca el positivo aumentando la presión sobre las gibosidades y liberando las zonas correspondientes a las ventanas de expansión. Existe un apoyo tipo Jewett sobre manubrio esternal para control anteroposterior de la zona dorsal. Corsé Charleston Está realizado en politeno de alta densidad y de una sola pieza (v. figura 30-14); su mecanismo de actuación se efec- 269 Ortesis para las deformidades torácicas. Escoliosis y cifosis 30 © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Figura 30-12 Toma de molde del corsé CCR en el marco de Cotrel. túa a través de la inclinación lateral, en el sentido de la convexidad. Tiene escasas indicaciones, sólo para escoliosis de escaso valor angular entre 20º-30º y en uso nocturno. Prótesis, ortesis y ayudas técnicas Corsé Spinecor Está compuesto por dos elementos. El primero es una base pélvica consistente en unas bandas situadas en la zona perineal y alrededor del muslo, cuya función es servir de anclaje y soporte a las bandas elásticas del tronco. Cuando la base pélvica es estable puede moverse sin limitación, anclándose entonces las bandas elásticas correctoras que tienen como misión aplicar fuerzas dinámicas. El segundo elemento son las bandas laterales elásticas lumbar y torácica (v. figura 30-15), diferentes según la localización, número de curvas y lateralidad de las mismas, con una contención axilar única o doble o preesternal, que se anclan sobre la base pélvica. La toma de medida se hace a través de ordenador y no por un molde enyesado y actúa a través del mecanismo de propiocepción, pues las pacientes tienden a ir en sentido contrario a las bandas elásticas. Su indicación es para escoliosis dorsales, dobles o dorsolumbares con vértebra límite superior por debajo de la octava vértebra dorsal, en curvas con un valor angular de 15º-50º, con un Risser 0-2, y debe utilizarse en períodos de más 20 horas diarias hasta la madurez ósea. Corsé Providence Este corsé se desarrolló utilizando un marco acrílico que sirve para aplicar fuerzas correctoras, inicialmente con el paciente en posición decúbito supino, para demostrar la flexibilidad de la curva preoperatoria. Este marco sirvió para aplicar fuerzas directas, controladas, en dirección lateral y rotacional sobre el tronco. Para su confección, el paciente se coloca en un marco de policarbamato y, a través de unos vástagos que terminan en unas placas, se ejerce presión sobre las curvas, estabilizando la columna en la línea media. Posteriormente se desarrolló un sistema CAD-CAM para la fabricación del mismo, en el que unos travesaños de delrin sirven como punto de presión en el ápex de las curvas, efectuándose el control de la rotación a través de dos métodos. En las curvas lumbares la presión se realiza entre la cresta ilíaca y la duodécima costilla, creando una presión lateral. En la zona dorsal la desrotación se consigue a través del modelo diseñado por el sistema CAD-CAM. Este método puede utilizarse en el 95% de los casos. Últimamente se ha desarrollado el Providence Brace CFR, o corsé con refuerzos de fibra de carbono, que permite reducir diferentes áreas del corsé, manteniéndolo igual de reforzado y rígido, pero permitiendo más refrigeración en la piel. Ambos son de uso nocturno. Corsé TriaC Confeccionado y producido en Holanda, se diseñó en 1997 por Veldhuizen y cols. y se presentó por primera vez en la bibliografía en 2002 [41]. Toma su nombre de un acrónimo formado por tres C: confort, control y cosmética. Lo característico de esta ortesis es que está formada por dos piezas separadas, una dorsal y otra lumbar, que se unen a través de un mecanismo flexible que está colocado en la parte contraria de la placa de presión de la convexidad de la curva dorsal. Esta parte flexible permite que el paciente se mueva en flexión, extensión e inclinación lateral del tronco. La almohadilla de presión torácica, localizada en el ápex de la curva de esta localización, se encuentra por debajo del hombro y aplica una fuerza en sentido lateral anterior. La almohadilla de presión lumbar está colocada en la zona pélvica, por debajo de las costillas, actuando sobre los músculos lumbares en sentido lateral. Existe una tercera fuerza, situada en la cadera, que asegura el equilibrio de la ortesis respecto al plano horizontal. El mecanismo flexible de unión de ambos elementos, dorsal y lumbar, determina un patrón único de fuerza. Esta ortesis sirve para cualquier curva, excepto aquellas que tienen el ápex situado en la duodécima dorsal o en la primera lumbar. En este caso la almohadilla lumbar debería colocarse en el lugar donde iría el mecanismo flexible de unión y, al no ser esto posible, no puede utilizarse en este modelo de curvas. Figura 30-15 Corsé Spinecor. 270 © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Controles específicos de los corsés NORMAS DE SEGUIMIENTO DE LOS CORSÉS Cada corsé tiene unas características especiales que deben controlarse. Una vez aplicada la ortesis es necesario realizar un control y seguimiento de la misma. No puede asumirse, si no se evalúa, que el corsé está actuando de forma correcta; además, el corsé es un elemento estático, mientras que la escoliosis y el paciente son dinámicos y tienden a incrementar su valor angular y a crecer, mientras que el corsé no modifica sus medidas, lo que provocará fácilmente desajustes. Una vez el paciente se adapte a la ortesis deberá efectuarse el primer control cuando sea portador de la misma 7 días a tiempo completo. El control incluirá una exploración clínica y radiológica convencional. La exploración clínica valorará el tamaño del corsé, donde se observará la concordancia entre las presiones y gibosidades, si las zonas de expansión están situadas en la zona contralateral a las de presión y si los apoyos axilares, submamarios, la apertura anterior y las zonas de presión y expansión son correctas. En todos los corsés es necesario determinar si hay problemas en la piel, con zonas de presión, úlceras o eccemas de contacto, si los bordes del mismo son agudos o romos y si las cintas y hebillas sufren deterioros que impidan un correcto ajuste. La exploración radiológica se realizará mediante dos placas, una anteroposterior y otra lateral en bipedestación, donde se evaluará la incidencia que tiene el corsé sobre el valor angular, y el porcentaje de reducción del mismo. Al menos debe reducir este un 30% según Kehl y Morrisy [29]. Como norma general, en todos los corsés se determinarán las rotaciones y el porcentaje de reducción de las mismas, el test de Risser y el ángulo de inclinación pélvica. Debe contemplarse la actitud personal del paciente hacia el uso de la ortesis, su aceptación o rechazo, reacción catastrófica, simulación o engaño en su utilización, para arbitrar las medidas necesarias, desde el punto de vista familiar o psicológico, para corregirlas. Es importante, también, determinar la actitud familiar, en concreto el apoyo a su uso, inhibición o confrontación, para implementar medidas para que el paciente utilice a tiempo completo la ortesis. Si es necesario, se mantendrán reuniones con la familia y la paciente, para explicar la necesidad de utilizar correctamente la ortesis. Milwaukee Debe determinarse que la cesta pélvica del corsé es simétrica y se apoya correctamente en las crestas, que mantiene a estas niveladas y que las espinas ilíacas anterosuperiores y posterosuperiores quedan libres y sin molestias. La barra anterior debe ser perpendicular al suelo, centrada sobre la parte anterior de la cesta pélvica, y las barras posteriores estarán paralelas entre sí, a la misma distancia de las prominencias de las apófisis espinosas y suficientemente separadas del tórax, para que en la inspiración no contacten con este. Las costillas y esternón deben estar libres de presión. El apoyo preglótico estará correctamente situado, de forma que no provoque compresión en la glotis, y colocado a dos traveses de dedo de la base del mentón. Las almohadillas occipitales deben tener una inclinación suficiente, conservando la inclinación de la lámina del occipital del paciente. Es necesario determinar si la almohadilla dorsal y la placa lumbar están bien situadas efectuando la presión en el ápex de la curva. Finalmente, es necesario comprobar si los tornillos están ajustados y si estos y las barras metálicas están cubiertos. Controles generales de todos los corsés Chenêau La cesta pélvica del corsé es asimétrica, se apoyará correctamente en las crestas permitiendo su equilibrio El borde inferior de la parte posterior de la cesta del corsé debe situarse a 2,5 cm a 3 cm por encima del isquion, de CCR La cesta pélvica del corsé debe ser simétrica y apoyarse correctamente en las crestas, de forma que nivele las mismas, sin que en las espinas ilíacas anterosuperior y anteroposterior se provoquen molestias y queden libres de presión. La ventana de expansión torácica permitirá la libertad de las mamas, sin que presione en las mismas. La placa deltopectoral debe estar situada apoyada en el manubrio esternal, sin que haya más de dos traveses de dedo entre el inicio del mismo y el borde superior del apoyo deltopectoral. Las almohadillas de apoyo se situarán en el ápex de las curvas y en la parte anterior de la misma deberá alcanzar la línea axilar anterior y la posterior la línea que prolonga el vértice inferior de la escápula. Las ventanas de expansión estarán situadas en la parte opuesta a las almohadillas de apoyo de las curvas y serán lo suficientemente amplias para permitir la expansión del tórax durante la inspiración. 271 30 forma que al sentarse el paciente la cesta quede al menos dos traveses de dedos, por encima del plano de sedestación. El plano lateral de la misma debe estar situado por encima del trocánter. El borde inferior del plano anterior estará situado al menos 2,5 cm por encima de la sínfisis púbica, permitiendo la sedestación con una flexión de caderas de 90º. Ortesis para las deformidades torácicas. Escoliosis y cifosis Se define como ortesis dinámica porque cuando el paciente se mueve en flexión, extensión o inclinación lateral, las fuerzas ejercidas por la ortesis se mantienen constantes, porque se desplazan las almohadillas de presión con el paciente, situación que no ocurre con las ortesis rígidas, en las que las almohadillas de presión no siguen al paciente, sino que se mantiene su presión en un punto de forma constante. Prótesis, ortesis y ayudas técnicas coronal, sin que las espinas ilíacas anterosuperiores y posterosuperiores sufran presiones. Las zonas de apoyo deben situarse en el ápex de las curvas, con las ventanas de expansión en la parte opuesta, y han de ser lo bastante amplias para permitir la expansión del tórax en la inspiración. El corsé en la parte anterior se sitúa por debajo de las mamas, sin que exista apoyo deltopectoral. Boston La cesta pélvica del corsé se apoyará correctamente en las crestas, será simétrica y permitirá que estén niveladas, sin que las espinas ilíacas anterosuperiores y posterosuperiores sufran presiones. La zona de apoyo presionará en el ápex de la curva y la ventana de expansión situada en la parte opuesta debe tener la suficiente amplitud para permitir la expansión de la zona dorso, lumbar. Michel La cesta pélvica del corsé es asimétrica y se apoyará correctamente en las crestas, permitiendo que estén niveladas sin que las espinas ilíacas anterosuperiores y posterosuperiores sufran presiones. La parte superior de la zona contralateral a la curva escoliótica es más alta que la zona de apoyo situada sobre el ápex de la curva. La ventana de expansión también se situará en la parte opuesta a la curva y debe tener una amplitud suficiente para permitir la expansión de la zona lumbar. Providence Colocando al paciente en posición de decúbito supino se evaluará que no provoca presión sobre las costillas ni las crestas ilíacas, que las zonas de presión coinciden con las convexidades de las curvas y que en el lado contralateral existen ventanas de expansión suficientes y localizadas a la misma altura que las zonas de presión. La parte anterosuperior no debe presionar sobre las mamas y la zona posteroinferior no debe alcanzar el pliegue glúteo inferior. Charleston Colocando al paciente en posición de decúbito supino se evaluará que no provoca presión sobre las costillas ni las crestas ilíacas, que la zona de inclinación coincide con la convexidad de la curva, que en la parte anterosuperior no presiona sobre las mamas y que la zona posteroinferior no llega alcanzar el pliegue glúteo inferior. TriaC Se objetivará que la almohadilla de presión torácica se sitúa en el ápex de la curva dorsal, que se encuentra por debajo del hombro y está provocando una fuerza en sentido lateral anterior. También que la almohadilla de presión lumbar está colocada en la zona pélvica, justo por debajo de las costillas, y 272 que actúa sobre los músculos lumbares en sentido lateral y que la tercera fuerza está situada sobre la cadera, que asegura el equilibrio de la ortesis respecto al plano horizontal, de forma que la paciente tiene un equilibrio estático del eje occipitosacro. Finalmente, el mecanismo flexible deberá estar colocado en la parte contraria a la placa que ejerce presión sobre la convexidad de la curva dorsal. CONTROLES POSTERIORES Deben efectuarse controles rutinarios a los 3 meses del primer control y posteriormente cada 6 a 9 meses hasta el fin de crecimiento. Es muy importante efectuar un control 2 años después de haber finalizado el crecimiento y haber retirado la ortesis, para conocer la efectividad real del mismo. Asimismo, es necesario evaluar la calidad de vida del paciente en relación con su deformidad con los cuestionarios específicos, diseñados y validados en castellano: SRS 22 y el Cavidra [42-44]. ÍNDICE DE EFECTIVIDAD DE LOS CORSÉS Un criterio para evaluar los corsés, como ya hemos indicado antes, es conocer su índice de efectividad (IE) [1,4,21] al finalizar el tratamiento. El IE es el resultado de sumar las curvas que permanecen estables y las que mejoran y dividirlas entre el número total de curvas analizadas, incluidas las que empeoran y las pérdidas de seguimiento. Para establecer los criterios cualitativos de progresión de las curvas se considera que una curva progresa si su valor angular final ha aumentado en 6º o más respecto al valor inicial, mejora si disminuye 6º o más, y permanece estable si la variación se sitúa entre ⫾5º. Con estos intervalos quedan incluidos los errores intra e interobservador que se producen en las mediciones. Los índices de efectividad (IE) de los diversos corsés se observan en la tabla 30-2. Gardner y cols. [45] publicaron en 1986 los resultados de 70 pacientes tratados con corsé de Boston y muestran un IE de 0,67, aunque no puede saberse qué patrones de curvas analizan. Otros autores [46] que también han utilizado como tratamiento el corsé de Boston en 280 pacientes y que estimaron un criterio de progresión de las curvas de 6º o más, indican un IE global de 0,90, que era de 0,97 en las escoliosis con doble curva y de 0,75 en las triples, aunque sólo tuvieron en cuenta la curva de mayor valor angular. En este estudio, un 43% de los pacientes fueron tratados con corsé de Boston con superestructura, lo que provoca un sesgo de los resultados, por no haber utilizado el corsé en su versión original. Para este mismo corsé [47] también se ha obtenido un IE de 0,76, muy pobre a pesar de usar un criterio de progresión demasiado laxo, como es la variación del valor angular de 10º o más. N.º casos IE Wilmington 48 0,90 Gardner Boston 70 0,67 1986 Emans Boston 295 0,90 1986 Basset Wilmington 79 0,71 1988 Hanks Wilmington 100 0,81 1988 Durand Milwaukee 477 0,88 1990 Boulot Chêneau 64 0,90 1993 Willers Boston 25 0,76 1995 Nachemson OTLS 111 0,80 1996 Salanova Milwaukee 761 0,79 1996 Guibal Wilmington 69 0,81 1997 Rowe OTLS/23 horas Año Autor Corsé 1980 Bunnell 1986 Milwaukee/ 0,91 1459 0,99 23 horas OTLS/16 horas 0,62 Charleston/ 0,65 Tabla 30-3 Índice de efectividad (IE) del tratamiento según el número de estudio © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. 8 horas 1998 Charlopain Lionés 237 0,70 1999 González Viejo CCR 25 0,88 2001 Katz Boston 55 0,61 2001 D’Amato Providence 102 0,74 2001 Triverdi Charleston 42 0,60 2002 Rigo Chêneau 37 0,83 2004 Gabos Wilmington 91 0,71 2005 Weiss SpineCor 12 0,08 2007 Janicki Providence TLSO 35 48 0,31 0,15 Tipo corsé N.º Estudios N.º casos IE Rango IE Milwaukee 4 1248 0,88 0,79 - 0,99 Wilmington 5 387 0,71 0,71 - 0,90 Boston 5 444 0,68 0,61 - 0,90 OTLS 3 159 0,75 0,15 - 0,91 Charleston 3 98 0,60 0,45 - 0,85 CCR 1 25 0,88 Chêneau 2 101 0,86 Lionés 1 237 0,70 0,83 - 0,88 2007 Coillard SpineCor 170 0,59 Providence 2 137 0,52 0,31 - 0,74 2007 Yrjönen Boston 51 0,68 SpineCor 2 182 0,33 0,08 - 0,59 2008 Bulthuis TriaC 63 0,76 TriaC 1 63 0,76 273 30 Tabla 30-2 Índice de efectividad (IE) del tratamiento de los diferentes corsés que en las mujeres, por el menor uso del corsé que hacen aquellos (v. tabla 30-3). Con el corsé de Wilmington, un autor [50] ofrece un IE global de 0,90, pero no desglosa el patrón de curva y no puede saberse cuál es el de las distintas localizaciones. Con este mismo corsé, otro autor [35] obtiene un IE global en las escoliosis combinadas de 0,71, que corresponde a 0,62 para el componente dorsal y 0,81 para el lumbar. Hanks y cols. [51] encuentran un IE de 0,83 para este patrón de escoliosis con este corsé, aunque el criterio de progresión que utilizan es de 10º o más y el 25% de los pacientes se trataron en régimen de tiempo parcial. Otro estudio con el corsé de Wilmington [52] obtiene un IE de 0,81, aunque en él no se ha incluido ninguna escoliosis combinada. Es preciso destacar que los resultados se han obtenido a fin de crecimiento y por tanto analizan el verdadero efecto de esta ortesis. Finalmente, Gabos [53] con este corsé obtuvo con 91 pacientes un IE de 0,77. El corsé MW [54] ha sido durante muchos años el patrón de referencia en el tratamiento conservador de la escoliosis idiopática y autores como Durand [55] han alcanzado un IE de 0,88 a fin de crecimiento, mientras que Salanova y cols. [56] sólo han conseguido un IE de 0,79, aunque ninguno de ellos especifica los resultados en función del patrón de curva. En el metaanálisis de Rowe [38], el IE del corsé MW se eleva a 0,99. Estas diferencias pueden deberse a que no están incluidos en el resultado las pérdidas de seguimiento, ni los casos que terminan siendo intervenidos quirúrgicamente y que en nuestro criterio, y el de otros autores [4], deberían incluirse como fallos terapéuticos. Ortesis para las deformidades torácicas. Escoliosis y cifosis En 2001, Katz [48], en un estudio realizado con 55 pacientes, objetivó un IE de 0,61 para el corsé de Boston, que es inferior a los obtenidos en los años noventa, siendo menor el IE de efectividad en los varones [49] Prótesis, ortesis y ayudas técnicas Para las ortesis toracolumbosacras (OTLS) [38] utilizadas en régimen de tratamiento de 23 horas/día, se obtiene un IE de 0,91, mucho más alto que el 0,80 que indican Nachemson y cols. [4]. Esta discrepancia se debe a que este [4] sí incluye las pérdidas de seguimiento. En relación con la ortesis de Charleston [57], diseñada para utilizarse 8 horas/día, u otras OTLS que sólo se usan 16 horas /día, sus IE son muy bajos, entre 0,65 [57] y 0,61 [58], aunque ya había quedado demostrado que las ortesis no son efectivas como forma de tratamiento de la escoliosis idiopática cuando se usan menos de 22 horas al día [4,38]. Respecto a otras ortesis que se usan con profusión en nuestro medio, como el corsé lionés y el Chêneau-Toulouse-Münster (CTM), los únicos estudios que ofrecen resultados comparativos, como el de Boulot y cols. [59,60], tienen dificultades para efectuar un análisis adecuado porque utilizan criterios de ortetización muy poco difundidos a nivel mundial, ya que aplican el corsé CTM a pacientes con valores angulares inferiores a 20º y no queda claro si los resultados los obtienen durante el tiempo de ortetización, al finalizar el tratamiento o tras un período de seguimiento sin corsé, lo que incapacita para obtener un IE real. Existe un estudio del año 2002 de Rigo [61] que obtiene resultados muy prometedores con este corsé en 37 pacientes, alcanzando un IE de 0,83 y además, según un estudio reciente de 2008 [62], parece que no tiene influencia sobre la calidad de vida de este grupo poblacional. Con el corsé lionés [63] se ha obtenido un IE global de 0,70, que asciende a 0,91 en las dobles curvas mayores. Aunque los resultados son buenos, la utilización de vendajes enyesados previos al corsé definitivo supone importantes incomodidades para el paciente y no queda justificado su uso a la luz de estos resultados. El corsé CCR ha mostrado en un número limitado de pacientes su eficacia y efectividad tanto en el período inmediato [64] como 2 años después de su colocación y 2 años después de finalizado el tratamiento [65]. El IE al finalizar el tratamiento es igual con el CCR que el que se obtiene con el corsé MW. El corsé Providence tiene un solo estudio del que se puedan extraer los datos del IE [66], pudiendo concluirse, en 35 pacientes, un IE bajo de 0,35. El corsé TriaC ha demostrado en un estudio realizado en 2008 [67] con 63 en pacientes, con un Risser 0-1, es decir, inmaduros esqueléticamente y con curvas de 20º-40º, un IE de 0,76 al finalizar el crecimiento. No se sabe aún cuál es el IE mínimo que puede aceptarse para mantener un corsé dentro del arsenal terapéutico, pero basándonos en el metaanálisis de Rowe y cols. [37] el IE para las OTLS debería ser al menos de 0,80, es decir, que debería mostrar su efectividad en el 80% de los pacientes. Otro punto a tener en cuenta es saber cómo influye el corsé en la rotación vertebral. Hasta el momento sólo se ha evaluado este índice con el CCR y con el corsé de Boston. El CCR [65] muestra un IE para la rotación del componen- 274 te dorsal de 0,68, y de 0,96 para el lumbar, siendo el IE global de 0,82. Con el corsé de Boston, en un estudio realizado con 295 pacientes [47], el IE en la rotación es de 0,88 para la globalidad de las escoliosis. Una crítica a este último estudio es que utilizan para medir la rotación el método de Nash y Moe, y este método, al ser cualitativo, da lugar a mayores errores, intra e interobservador [68], que el método de Perdriolle, utilizado en la valoración del CCR y más reconocido internacionalmente para medir la rotación, lo que lleva a cuestionarnos el IE que refieren estos últimos autores. Sin despreciar los análisis del valor angular pensamos que debería prestarse mayor atención a la rotación y a la traslación del eje occipitosacro en la escoliosis idiopática, para comprobar si los corsés son efectivos en su control, porque la rotación vertebral es el factor preponderante en la alteración estética y estática del tronco escoliótico, ya que condiciona la gibosidad y es una de las mayores preocupaciones de los pacientes, habiéndose demostrado que existe correlación entre esta y la velocidad de progresión de la escoliosis [69]. Hoy tenemos claro que las ortesis, cuando están bien diseñadas, aplicadas y controladas, pueden servir para evitar la progresión del valor angular de la curva en la escoliosis [70,71], aunque algunos autores [72] indican que, basados en la evidencia disponible, no puede recomendarse el tratamiento con corsé frente a la observación; como método para prevenir la cirugía en la escoliosis, hay que indicar que este análisis presenta muchas deficiencias metodológicas. Por ello es necesario realizar estudios homogéneos, usando los criterios estrictos definidos por las Scoliosis Research Society (SRS) y Spinal Orthopaedic and Rehabilitation Treatment (SOSORT) [73]. En cualquier caso es necesario, en el futuro, evaluar la incidencia que tienen sobre la calidad de vida [74-76] de estas pacientes, que tienen que ser portadoras de la misma durante largo tiempo. HIPERCIFOSIS La enfermedad de Scheuermann u osteocondrosis vertebral es una patología del desarrollo de la infancia y adolescencia. Es la causa más frecuente de cifosis estructural en la adolescencia. Fue definida en 1910 por Schanz como el desequilibro de la columna en el sagital, aunque posteriormente, en 1920, Scheuermann [77] la definió como una deformidad vertebral y describió todas las alteraciones radiológicas. Más tarde, en 1964, Sorensen [78] definió a la misma como una cifosis estructural con acuñamiento vertebral anterior de 5° en tres o más vértebras torácicas adyacentes. Así se diferencia de la actitud hipercifótica en donde no existirá la deformidad vertebral. La incidencia va del 0,4% al 8,3% de la población. Hay discrepancia entre los distintos autores que citan un predo- © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. CUÁNDO TRATAR LA CIFOSIS La cifosis menor de 45º no causa alteraciones estéticas o funcionales; sobre los 60º puede producir alteraciones, que tienden a progresar hasta la maduración esquelética en un porcentaje todavía no determinado, ya que la evolución natural de la enfermedad no está bien definida. El diagnóstico precoz y la flexibilidad de la curva son los factores que sirven para obtener los mejores resultados con el tratamiento. El tratamiento con corsé puede ser considerado como el gold standard en curvaturas con >45º, si el diagnóstico se realiza antes de la maduración esquelética. Si la deformación 30 progresa entre 60º-80º en la curva torácica o mayor de 65º en la curva toracolumbar, debe realizarse estabilización quirúrgica para evitar complicaciones cardiopulmonares [85]. Las indicaciones para el tratamiento quirúrgico son similares al resto de las deformidades del raquis: progresión de la deformidad con pérdida del balance sagital, dolor refractario, compromiso neurológico y/o alteración cosmética [86-88]. TIPOS DE ORTESIS PARA LA CIFOSIS Los únicos que aportan referencias sobre su evidencia en el tratamiento de la enfermedad de Sheuermann son el Milwaukee y el corsé Boston, aunque muchos clínicos manejan con experiencia otros tipos de ortesis toracolumbares (TLSO), aunque no se ha demostrado su efectividad en la bibliografía. Citaremos los más relevantes: Milwaukee Descrito en el apartado anterior, para el tratamiento de la escoliosis, tiene las mismas características y está indicado en curvas con ápex superior a D8. Además de reducir la cifosis dorsal puede corregir la hiperlordosis lumbar. Debe ser usado permanentemente durante el día, por un período mínimo aproximado de 6 meses, para impedir la progresión del acuñamiento vertebral y después realizar una retirada parcial del corsé con control radiográfico permanente [89-92], para ver si es factible la retirada completa. Boston Descrito en el tratamiento de la escoliosis, cumple las mismas características, y se caracteriza porque se añade una placa descifosante en el ápex de la curva cifótica [93-94]. Perricone Es una ortesis bivalva, de cuya parte anterior sale una pletina en duraluminio o acero que alcanza el manubrio esternal y actúa como contrapresión de la placa situada sobre el ápex de la curva cifótica. Maguelone Es una modificación del Milwaukee, donde cambia la cesta pélvica y las placas de apoyo, que pueden ser planas o curvas, y el collarín, que se sitúa más bajo y no se apoya ni en mentón ni occipucio. Swain Ortesis bivalva (v. figura 30-16), con una valva posterior que va desde los glúteos hasta situada por debajo del ápex de la curva, mientras que la valva anterior va de pubis a esternón. Está fabricada en termoplástico rígido, sobre molde de escayola positivo obtenido del paciente, con cierres metálicos mediante bisagras, progresivos laterales o posteriores. El apoyo posterior se realiza en la apófisis espinosa inferior a la vértebra ápex de la curva y el apoyo anterior se lleva a cabo a nivel del manubrio esternal y permite incorporar aditamentos de los hombros. Lleva añadida una 275 Ortesis para las deformidades torácicas. Escoliosis y cifosis minio del sexo masculino (3:1) [78], otros defienden 2,2:1 [79] y algunos [80] otros igualan el ratio a 1:1. La clínica suele presentarse entre los 10 y 15 años, y la queja principal de los pacientes es la deformidad de la espalda y el dolor que suele localizarse en el ápex de la curvatura en la séptima u octava vértebra dorsal en el 20%-60% de casos, ocasionalmente en la charnela toracolumbar. Tiene la característica de ser intermitente, sin irradiaciones y no incapacita para las actividades diarias ni físicas. La sintomatología se exacerba a medida que va produciéndose la maduración esquelética de la columna dorsolumbar [81,82]. Clínicamente se presenta como aumento de la cifosis dorsal y la lordosis lumbar, con aumento de la distancia de la plomada, en el plano sagital, a los puntos de referencia y con la maniobra de hiperextensión la cifosis dorsal no desaparece por completo. El examen neurológico es normal y fundamental para excluir otras etiologías de hipercifosis secundarias. Deben realizarse radiografías de columna de frente y perfil ortostáticas, con los brazos extendidos a 90º de antepulsión. En la radiografía posteroanterior se evidencia escoliosis asociada en el 20%-30 % de casos. En la radiografía de perfil deben valorarse los ángulos de la cifosis y lordosis. La cifosis torácica se mide entre los segmentos D4 a D12, y el acuñamiento vertebral debe ser medido en las vértebras ápex de la deformidad. Lo más frecuente es entre D7-D9. Además, debe realizarse un estudio radiográfico con apoyo en el vértice de la curvatura en posición de decúbito dorsal para valorar la flexibilidad de la deformación. Los criterios radiológicos para su diagnóstico son [83]: cifosis de más de 50º en la columna torácica calculada con método de Cobb, acuñamiento anterior de 5º o más en tres vértebras adyacentes, irregularidad de los platillos vertebrales, disminución de la altura de los discos intervertebrales y nódulos de Shmorl. Iemolo [84] propuso recientemente, para un mejor manejo práctico de las diferentes variantes clínicas que pueden encontrarse en los pacientes con hipercifosis, siete criterios: cuatro clínicos: edad, nivel (clásico o atípico), dolor y rigidez vertebral, y tres radiológicos: valor angular Cobb, irregularidad vertebral y acuñamientos. Prótesis, ortesis y ayudas técnicas Figura 30-16 Corsé de Swaim. Figura 30-17 Corsé de Maria Adelaida. articulación de Rolando adaptada a ambos lados de la zona de apoyo del manubrio esternal Maria Adelaida Diseñado en el Instituto Maria Adelaida de Torino (v. figura 30-17). Se trata de una ortesis con una cesta pélvica que consigue el control de la lordosis y la anteversión pélvica, que en su parte posterior llega hasta el ápex de la cifosis, mientras que la pieza anterior y el marco pectoral anterior son regulables para corregir la hipercifosis y descargar la porción anterior del cuerpo vertebral. Es un corsé más ligero y bien aceptado por los adolescentes [95]. Hay diferencias en el manejo ortopédico de la escoliosis y de la hipercifosis [96]. En la escoliosis para obtener un resultado exitoso debe actuarse mientras está activa la maduración ósea, mientras que en la enfermedad de Sheuermann sólo se requiere actuar cuando está activo el crecimiento de los cuerpos vertebrales, e incluso es efectivo actuar después del cese del crecimiento vertical. No hay estudios que demuestren más eficacia por el uso a tiempo completo, pero se prescribe el tratamiento durante 23 horas al día. En pacientes con acuñamientos uniformes la corrección se consigue rápidamente en un período entre 9 y 18 meses, y puede retirarse en intervalos de 2-4 horas. Mantenida la corrección, el cumplimiento se logra en un tiempo medio aproximado de 9 meses. En pacientes con acuñamientos apicales excesivos, >8º de valor angular, se requiere un período más largo de tratamiento, que incluso alcanza los 34 meses. En esta situación, la retirada se iniciará cuando el acuñamiento conseguido sea igual o inferior a 5º [97]. La evidencia de la necesidad de tratar a los pacientes con enfermedad de Sheuermann es todavía débil en térmi- 276 nos de rentabilidad y riesgo [97]. Mientras en la escoliosis se requiere llevar una ortesis en la preadolescencia y en la adolescencia, con el impacto psicosocial que conlleva, con los objetivos de mejorar su alteración estética y tratar el dolor, debemos preguntarnos: ¿por qué algunos empeoran de todos modos? A diferencia de la escoliosis, no se conocen las secuelas que conlleva el no tratarlas y la evolución a la historia natural del proceso, por eso se necesitan ensayos clínicos prospectivos para demostrar la eficacia del tratamiento con TLSO en la enfermedad de Sheuerman. BIBLIOGRAFÍA 1. González Viejo MA, Cohí Riambau O, Salinas Castro F. Escoliosis: realidad tridimensional. Ed Masson 2001. Barcelona. ISBN 84-458-1020-0. 2. Weiss HR. La rehabilitación de las escoliosis. Control de calidad y tratamiento de los pacientes. Ed. Paidotribo 2003. ISBN 84-8019-730-7. 3. King HA. Escoliosis idiopática. En: La Columna. Vol.1. Rothaman-Simeone. Ed. Herkowitz HN, Garfin SR, Eismon FJ, Bell GR, Balderston RA. Elsevier Saunders. 2007. p. 515-534. 4. Nachemson L, Peterson LE and Members of the Brace Study Group of the Scoliosis Research Society. Effectiveness of the treatment with a brace in girls who have adolescent idiopathic scoliosis. J Bone Joint Surg 1995;77A: 815-822. 5. Diméglio A, Hérisson Ch, Simon L. La Scoliose idiopathique. Ed. Masson. Paris 1996:169-250 6. Keim HA. The adolescent spine. New York. Grune and Straton. 1976. 7. Stokes IAF. Axial rotation component of thoracic scoliosis. J Orthop Res 1989;7:702-708. © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. 277 30 29. Bunnell WP. The natural history of idiopathic scoliosis. Clin Orthop 1988; 229: 20-25. 30. Weinstein SL. Idiopathic scoliosis. Natural History. Spine 1986;11: 780-783. 31. Houghton GR, McInerny A, Tew A. Brace compliance in adolescent idiopathic scoliosis. J Bone Joint Surg 1987;69B:852. 32. Poussa M, Härkönene M, Mellin G. Spinal mobility in adolescent girls with idiopathic scoliosis and structurally normal controls. Spine 1989;14:217-219. 33. Saunders C, Egger M, Donovan J, Tallon D, Frankel S. Reporting on quality of life randomised controlled trials: bibliographic study. BMJ 1998;317:1191-1194. 34. Bunnell WP, MacEwen GD, Jayakumar S. The use of plastic jackets in the non-operative treatment of idiopathic scoliosis. J Bone Joint Surg 1980;62A: 31-38. 35. Gardner ADH, Burwell RG, Wozniak AP, MacPherson IS, Denn PG, Pursell LM, Pursell AG. Some beneficial effects of bracing and a search for prognostic indicators in idiopathic scoliosis. Spine 1986;11: 779. 36. Yamauchi Y, Yamauchi T, Asaka Y. Prediction of curves progression in idiopathic scoliosis based on initial roentgenograms: A proposal of equation. Spine 1988;13:1258-1261. 37. Rowe DE, Bernstein SM, Riddick MF, Adler F, Emans JB, Gardner-Boneau D. A meta-analysis of the efficacy of nonoperative treatment of idiopathic scoliosis. J Bone Joint Surg 1997;79A: 664-674. 38. Gavin TM, Patwardhan AG, Bunch WH, Gavin DQ, Levine PD, Fenwick L. Principles and components of spinal orthoses. En: Atlas of orthoses and assistive devices. Golberg B, Hsu JD. Chapter 9. Mosby 1997. pp. 155-181. 39. Bunnell WP, MacEwen GD, Jayakumar S. The use of plastic jackets in the non-operative treatment of idiopathic scoliosis. J Bone Joint Surg 1980;62A: 31-38. 40. Veldhuizen AG, Cheung J, Bulthuis GJ, Nijenbanning G. A new orthotic device in the non-operative treatment of idiopathic scoliosis. Med Eng Phys 2002;24:209-218. 41. Climent JM, Reig A, Sánchez J, Roda C. Construction and validation of a specific quality of life instrument for adolescents with spine deformities. Spine 1995; 20(18):2006-11. 42. Climent JM, Bago J, Ey A, Perez-Grueso FJ, Izquierdo E. Validity of the Spanish version of the Scoliosis Research Society-22 (SRS-22) Patient Questionnaire. Spine 2005; 15; 30(6):705-9. 43. Bago J, Climent JM, Ey A, Perez-Grueso FJ, Izquierdo E. The Spanish Version of the SRS-22 Patient Questionnaire for idiopathic scoliosis. Spine 2004; 29(15):1676-80. 44. Gardner ADH, Burwell RG, Wozniak AP, MacPherson IS, Denn PG, Pursell LM, Pursell AG. Some beneficial effects of bracing and a search for prognostic indicators in idiopathic scoliosis. Spine 1986;11: 779. 45. Emans JB, Kaelin A, Bancel P, Hall JE, Miller ME. The Boston bracing system for idiopathic scoliosis. Follow-up results in 295 patients. Spine 1986; 11: 792-801. 46. Willers U, Normelli H, Aaro S, Suensson O, Hedlund R. Long-term results of Boston brace on vertebral rotation in idiopathic scoliosis. Spine 1993;18: 432-435. 47. Katz D E , Durrani A A. Factors That Influence Outcome in Bracing Large Curves in Patients With Adolescent Idiopathic Scoliosis. Spine 2001;6:2354-2361. 48. Yrjönen T, Ylikoski M, Schlenzka D, Poussa M. Results of brace treatment of adolescent idiopathic scoliosis in Ortesis para las deformidades torácicas. Escoliosis y cifosis 8. Thulbourne T, Gillispie R. The rib hump in idiopathic scoliosis. Measurement, analysis and response to treatment. J Bone Joint Surg 1976;58B:64-71. 9. Aubin CE, Dansereau J, de Guise JA, Labelle H. Rib cage-spine coupling patterns involved in brace treatament of adolescent idiopathic scoliosis. Spine 1997;6:629-635. 10. Dikson RA. Conservative treatment for idiopathic scoliosis. J Bone Joint Surg 1985;67B:176-181. 11. Agostini S, Tagliavoro G, Fabris D, Morumano S, Ferraro C. Relationship between rib hump deformity and vertebral rotatio in idiopathic scoliosis. Ital J Orthop Traumatol 1983;9:387-395. 12. Perdriolle R, Vidal J. Morphology of scoliosis: ThreeDimensional evolution. Orthopedics 1987;10:909-915. 13. Stokes IAF, Moreland MS, Pope MH, Cobb LC, Armstrong JG. Correlation of back surface tomography with 3-D shape in scoliosis. Proceeding of the 2nd International Conference of Biomechanical measurement in Orthopaedic practice. Oxford 1983. 14. Negrini S, Negrini A, Rainero G, Sibilla P, Santambrogio C. Correlation between gibbosity and the spinal torsion measurement by the AUSCAN system. En: Threedimensional analysis of spinal deformities. D’Amico M, Mefolly A, Santambrogio GR, Eds. IOS Press Amsterdam 1995:279-283. 15. Perdriolle R, Vidal. Etude de la courbure scoliotique. Importance de l’extension et de la rotation vertèbrale. Rev Chir Orthop 1981;67:25-34. 16. Gignac D, Aubin CE, Dansereau J, Poulin F, labelle H. Étude biomécanique de noveaux concepts de traitement orthotique pour la correction 3D de la scoliose. Ann Chir 1998;52:795-800. 17. Chase AP, Bader DL, Houghton GR. The biomechanical effectiveness of the Boston brace in the management of Adolescent idiopathic scoliosis. Spine 1984;14:636-642. 18. Diméglio A. La croissance du thorax. La quatrième dimension. En: La scoliose idiopathique. Diméglio A, Hérisson Ch, Simon L Eds. Masson. París 1996:34-36. 19. Dickson RA. Spinal deformity. Adolescent idiopathic scoliosis. Non operative treatment. Spine 1999;5:362-273. 20. Castro FP Jr. Adolescent idiophatic scoliosis, bracing and the Hueter-Volkman principle. Spine 2003;3:180-185. 21. González Viejo MA, Catalán Esparducer MJ. Índice de efectividad del tratamiento de la escoliosis idiopática mediante el protocolo de ortetización de un servicio de rehabilitación. TOI (Barc) 1999;12:83-98. 22. Dickson RA, Miller PA. Idiopathic scoliosis: Biomechanics and biology. Eur Spine J 1996;5:362-273. 23. Nachemson A. Long term follow-up study of non-treated scoliosis. Acta Orthop Scand 1968;39:466-476. 24. Nilssone U, Lundgren KD. Long term prognosis in idiopathic scoliosis. Acta Orthop Scand 1968;39:456-465. 25. Reid L. Autopsy study of lungs in kyphoescoliosis. En: Proceedings of a Symposium of scoliosis Action for the Crippled Child Monography. Zorab PA Ed. London. Academic Press 1965:71-77. 26. Branthwaite MA. Cardio-respiratory consequences of unfused idiopathic scoliosis. Br J Disease of the Chest 1996;80:360-369. 27. Leong JCY, Lu WW, Luk KDK, Karlberg EM. Kinematics of the chest cage and spine during breathing in healthy individuals and in patients with adolescent idiophatic scoliosis. Spine 1999;24:1310-1315. 28. Kehl DK, Morrissy RT. Brace treatment in adolescent idiopathic scoliosis. An update on concepts and technique. Clin Orthop 1988; 229: 34-43. 49. 50. Prótesis, ortesis y ayudas técnicas 51. 52. 53. 54. 55. 56. 57. 58. 59. 60. 61. 62. 63. 64. 65. boys compared with girls: a retrospective study of 102 patients treated with the Boston brace. Eur Spine J. 2007;16:393-7. Bassett GS, Bunnell WP, MacEwen GD. Treatment of idiopathic scoliosis with the Wilmington brace. J Bone Joint Surg 1986; 68A: 602-605. Hanks GA, Zinner B, Nogi J. TLSO treatment of idiopathic scoliosis. An analysis of the Wilmington jacket. Spine 1988;13: 626-629. Guibal G, Pous JG. Le body jacket de Wilmington dans le traitement des scolioses idiopathiques. En: La scoliose idiopathique. Dimeglio A, Hérisson Ch, Simon L Ed. Masson. Paris 1996:208-213. Gabos PG, Bojescul JA, Bowen JR, Keeler K, Rich L.Longterm follow-up of female patients with idiopathic scoliosis treated with the Wilmington orthosis. J Bone Joint Surg Am. 2004;86-A:1891-9. Blount W, Moe J. The Milwaukee Brace. Ed Williams and Wilkins. Baltimore 1980. Durand H. Faut-il abandonner le traitement orthopédique de la scoliose ?. Tesis doctoral. Toulouse 1988. Salanova C, Celle Pouey M, Moreno P, Boulot J. Les résultats lointains du corset de Milwaukee dans la scoliose idiopathique. En: La scoliose idiopathique. Dimeglio A, Hérisson Ch, Simon L.Ed. Masson. Paris 1996:226-233. Katz DE, Richards S, Browne R, Herring JA. A comparison between the Boston brace and the Charleston Bending brace in adolescent idiopathic scoliosis. Spine 1997;2:21302-1312. Trivedi JM, Thomson JD. Results of Charleston bracing in skeletally immature patients with idiopathic scoliosis. J Pediatr Orthop. 2001 May-Jun;21(3):277-80. Comment in: J Pediatr Orthop. 2002 Jul-Aug;22(4):555; author reply 555. Boulot J, Cahuzac JP, Clément JL, Gaubert J. Corset CTM. Étude préliminaire. Résultats et indications thérapeutiques. Ann Réadaptation Med Phys 1990;33: 291-301. Rigo M. 3D Correction of trunk deformity in patients with idiopathic scoliosis using Chêneau brace. En: Stokes I ed. Research into Spinal deformities 2. Ed Amsterdam. IOS Press 1999: 362-365. Rigo M, Quera-Salvá G, Puigdevall N, Martínez M. Retrospective results in immature idiopathic scoliotic patients treated with a Chêneau brace. Stud Health Technol Inform. 2002;88:241-245. Pham VM, Houlliez A, Carpentier A, Herbaux B, Schill A, Thevenon A. Determination of the influence of the Chêneau brace on quality of life for adolescent with idiopathic scoliosis. Ann Readapt Med Phys 2008;51:3-8. Charlopain P, Biot B, Fauchet R. Le traitement orthopédique Lyonnais: résultats à long terme (237 patients). Ann Réadaptation Med Phys 1998;41: 147- 153. González-Viejo MA, Dominguez M, Fernandez C, Tinoco J. Tratamiento de las escoliosis combinadas mediante la ortesis CCR. Estudio inicial. Rehab Fis 1991;2: 17-23. González-Viejo MA, Perramón A, Domínguez M. Eficiencia a medio plazo de un nuevo corsé (CCR) en el tratamiento de las escoliosis idiopáticas. Rehabilitación (Madr) 1998; 32: 25-33. Janicki JA, Poe-Kochert C, Armstrong DG, Thompson GH. A comparison of the thoracolumbosacral orthoses and Providence orthosis in the treatment of adolescent idiopathic scoliosis: results using the new SRS inclusion and assessment criteria for bracing studies. J Pediatr Orthop. 2007;27:369-374. 278 66. Bulthuis GJ, Veldhuizen AG, Nijenbanning G. Clinical effect of continuous corrective force delivery in the nonoperative treatment of idiopathic scoliosis: a prospective cohort study of the TriaC-brace. Eur Spine J 2008;17:231–239. 67. Gunzburg R, Gunzburg J, Wagner J, Fraser RD. Radiologic interpretation of lumbar vertebral rotation. Spine 1991;16: 660-664. 68. Duval-Beaupére G. Rib hump and supine angle as a pronostic factor for mild scoliosis. Spine 1992; 17:103-107. 69. Lenssinck MLB, Frijlink AC, Berger MJ, Sita MA BiermaZeinstra SMA, Verkerk K, and Arianne P Verhagen AP. Effect of Bracing and Other Conservative Interventions in the Treatment of Idiopathic Scoliosis in Adolescents: A Systematic Review of Clinical Trials. Phys Ther. 2005; 85:1329-39. 70. Weiss HR .Is there a body of evidence for the treatment of patients with Adolescent Idiopathic Scoliosis (AIS)?. Scoliosis 2007, 2:19. 71. Dolan LA, Weinstein SL. Surgical rates after observation and bracing for adolescent idiopathic scoliosis: an evidence-based review. Spine 2007 Sep 1;32(19 Suppl):S91-S100. 72. Richards BS, Bernstein RM, D’Amato CR, Thompson GH. Standardization of criteria for adolescent idiopathic scoliosis brace studies: SRS Committee on Bracing and nonoperative Management. Spine 2005 Sep 15; 30(18):2068-75; discussion 2076-7. 73. Climent JM, Sanchez J. Impact of the type of brace on the quality of life of adolescents with spine deformities. Spine 1999; 24:1903-1908. 74. Vasiliadis E, Grivas TB, Gkoltsiou K. Development and preliminary validation of Brace Questionnaire (BrQ): a new instrument for measuring quality of life of brace treated scoliotics. Scoliosis. 2006; May 20;1:7. 75. Danielsson A. What impact does Spinal deformity correction for adolescent idiopathic scoliosis make on quality of life? Spine 2007; 32(19)suppl: S101-S108). 76. Scheuermann H.W: Kyphosis dorsalis juvenilis. UgeskrLaeger 1920; 82:385-93. 77. Sorensen KH: Scheuermann’s Juvenile Kyphosis: Clinical appearances, radiography, aetiology and prognosis. Copenhagen: Munsksgaard; 1964. 78. Murray PM, Weinstein SL, Spratt KF. The natural history and long-term follow-up of Scheuermann kyphosis. J Bone Joint Surg [Am] 1993;75: 236-48. 79. Winter R. The treatment of spinal kyphosis. Int Orthop 1991;15:265-71. 80. Epps HR, Salter RB. Trastornos ortopédicos de la columna cervical y el hombro. Edición Española Clin Pediatr N Am. 1996; 4: 857-67. 81. Leroux MA, Zabjek K, Simard G, Badeaux J, Coillard C,Rivard Ch H. A non invasive Anthropometric technique formeasuring kyphosis and lordosis. An application foridiopathic scoliosis. Spine 2000; 25.13: 1689-94. 82. Bradford D. Vertebral osteochondrosis (Scheuermann’s kyphosis). Clin Orthop 1980; 122:83-90. 83. Iemolo B. Seven criteria to treat Scheuermann’s disease. Scoliosis 2007;2 (1S):S39. 84. Lowe TG. Sheuermann’s kyphosis. Neurosurg Clin N Am 2007;18(2):305-15. 85. Tribus CB. Scheuermann’s kyphosis in adolescents and adults: diagnosis and management. J Am Acad Orthop Surg 1998; 6:36-43. 279 30 Ortesis para las deformidades torácicas. Escoliosis y cifosis 92. Labelle H, Dansereau J, Bellefleur C, Poitras B. Threedimensional effect of the Boston brace on the thoracic spine and rib cage. Spine 1996; 21(1):59-64. Erratum in: Spine 1996 Apr 1; 21(7):890. 93. Gutowki WT, Renshaw TS.Orthotic results in adolescent kyphosis. Spine 1988;13(5):485-9. 94. Cohí Riambau O, Ximeno L. En: Actualizaciones en técnica ortopédica. Ed. Masson-Barcelona. 2001. 95. Lonstein JE. Orthotic treatment of spinal deformities. En: American Academy of Orthopaedic Surgeons, Ed. Atlas of Orthotics: CV Mosby. St. Louis; 1985; pp. 371-385. 96. Bradford DS, Moe JH, Montalvo FJ, et al. Scheuermann’s kyphosis and roundback deformity: results of Milwaukee brace treatment. J Bone Joint Surg [Am] 1974; 56:740-58. 97. Gavin T. The Etiology and Natural History of Scheuermann’s Kyphosis. J Am Acad Orthop Surg 2003; 15 (4S):11-14. © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. 86. Schwend RM, Geiger J. Ortopedia ambulatoria: padecimientos frecuentes e importantes. Edición Española. Clin Pediatr N Am. 1998; 4:933-64. 87. Tachdjian MO. En:Ortopedia Pediátrica. Ed: Interamericana. México. 1987. p. 446. 88. Bradford DS, Moe JH, Montalvo FJ, Winter RB. Scheuermann’s kyphosis and round back deformity -results of Milwaukee brace treatment. J Bone Joint Surg 1947; 56: 740-758. 89. Sachs B, Bradford D, Winter R, Lonstein J, Moe J, Willson S. Sheuermann kyphosis. Follow up of Milwakee-brace treatment. J Bones and Joint Surg 1987; 69(1):50-7. 90. Elias N, Gameiron VS, Enokibara RT, Gouveia BVF. Cifosede Scheuermann: resultados precoces com o uso docolete de Milwaukee. Rev. Brás Ortop 1990; 25: 229-234. 91. Montgomery SP, Erwin WE: Scheuermann’s kyphosis. Long term results of Milwaukee brace treatment. Spine. 1981 ;6: 5-8. 31 Ortesis cervicales Ramón Zambudio Periago Las ortesis de columna se denominan según la zona de la columna donde van a actuar. Algunas de estas ortesis tienen también nombre propio. Siguiendo la nomenclatura anglosajona, que es la más utilizada en la bibliografía, las ortesis de columna se pueden clasificar en: tiene una gran movilidad flexoextensora, estando más limitada la flexión lateral y la rotación. Entre la primera y la segunda vértebras cervicales se desarrolla el 50% de la rotación en la columna cervical. Entre la segunda y la cuarta vértebras se producen los movimientos de flexión lateral y rotación y entre la quinta y la sexta vértebras cervicales es donde ocurre la mayor parte del movimiento de flexión y extensión. • Ortesis cervical: CO (Cervical Orthotics). • Ortesis craneocervical: HCO (Head Cervical ORTESIS DE COLUMNA CERVICAL © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. CLASIFICACIÓN Orthotics). • Ortesis cervicotorácica: CTO (Cervical Thoracic Orthotics). • Ortesis dorsolumbar: TLO (Thoraco Lumbar Orthotics). • Ortesis dorsolumbosacra: TLSO (Thoraco Lumbosacral Orthotics). • Ortesis lumbosacra: LSO (Lumbosacral Orthotics). • Ortesis cervicotoracolumbosacra: CTLSO (Cervical Thoracic Lumbosacral Orthotics). • Halo: HD (Halo Device). La columna cervical es el segmento de mayor flexibilidad de toda la columna. En el movimiento de la cabeza intervienen todas las vértebras de la columna cervical. La charnela formada por el occipital y la primera vértebra cervical La función fundamental de las ortesis de columna cervical es restringir la movilidad (v. tabla 31-1) y disminuir la presión sobre los discos intervertebrales al liberar parcialmente el peso cefálico [1]. La columna cervical está rodeada de estructuras blandas (vasos, esófago y tráquea), lo cual dificulta la obtención de una buena inmovilización al no poder ejercer presiones fuertes que podrían lastimarlas. Por otra parte, la gran movilidad de todos los segmentos de la columna cervical dificulta la restricción del movimiento. Collarín blando Está fabricado en espuma de poliuretano recubierto de una funda de algodón y cerrado con un velcro posterior (v. figura 31-1A). Existen varias tallas que se aplicarán dependiendo del tamaño del cuello del paciente. Proporciona escaso 281 Prótesis, ortesis y ayudas técnicas Tabla 31-1 Inmovilización de las ortesis de columna cervical Ortesis Flexoextensión Lateralización Rotación Promedio Sin ortesis 100 100 100 100 Collarín blando 85 90 85 86 Collarín semirrígido 70 90 85 81 Collarín Filadelfia 35 45 50 43 Collarín Miami 35 35 45 38 Collarín Aspen 35 45 50 43 Minerva Miami 15 35 25 25 Minerva Aspen 15 40 30 28 Ortesis 4 barras 20 30 35 28 Somi 25 60 40 40 Minerva con corsé 14 15 15 14 Halo 8 7 2 6 A B soporte mecánico, da una sensación agradable de calor y actúa como recuerdo para el paciente limitando muy poco la movilidad (23): flexión (5%-15%), lateralización (5%-10 %), rotación (10%-17%). Está indicado en el dolor cervical acompañado de contractura y en el síndrome del latigazo cervical, aunque no existe una evidencia clara sobre la efectividad de estos tratamientos [2]. Tampoco se conoce con certeza cuál es el tiempo idóneo de utilización de los collarines blandos. En un estudio realizado sobre pacientes con síndrome de latigazo cervical [3], a un grupo se le prescribió el collarín durante dos días y a otro duran- 282 Figura 31-1 Ortesis cervicales. A. Collarín blando. (Por cortesía de Otto Bock.) B. Collarín semirrígido. (Por cortesía de EMO.) te 10 días; en los resultados finales no se encontraron diferencias en los resultados obtenidos. Collarín semirrígido sin apoyos Está fabricado en polipropileno y formado por dos piezas regulables en altura con velcro (v. figura 31-1B). Los bordes superior e inferior están almohadillados. El cierre es posterior con velcro. Consigue una limitación de la flexoextensión en un 10%-15%. Está indicado en el dolor cervical acompañado de contractura, en el síndrome del latigazo cervical y tras usar collarín rígido [1,4,5], como paso previo a el cuello libre. Es una ortesis que se utiliza para lesiones más graves de la columna cervical: Ortesis craneocervicotorácicas • Fusión cervical anterior. • Discectomía anterior [5]. • Fractura de la segunda vértebra cervical tipo 1. • Cuando existe sospecha de traumatismo cervical en un paciente inconsciente. • En las fracturas de cuerpo vertebral estables. • En casos graves de síndrome de latigazo cervical [1]. • Después de la retirada de un halo de inmovilización. • En las lesiones estables de los cuerpos vertebrales o del aparato ligamentario que las rodea. © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. El collarín rígido consigue un grado de inmovilización muy superior a los anteriores al disponer de apoyos suplementarios en manubrio esternal, base del mentón, base del occipital y base posterior del cuello. Uno de los modelos más utilizados es el collarín de Filadelfia (v. figura 31-2A). Este collarín está confeccionado en dos piezas de material plástico blando (una anterior y otra posterior) unidas por un velcro, con refuerzos anteriores y posteriores de plástico rígido para proporcionarle más firmeza. Para lavar el collarín se utiliza detergente suave y agua fría. Para secarlo se debe colocar al aire sobre una toalla. Modelos de collarín similares a este, en cuanto a la forma y función, son: el collarín de Miami, el collarín de Malibú y el collarín de Aspen. En la tabla 31-2 puede verse A B También llamadas minervas, consiguen superar a los anteriores en grado de inmovilización [1]. Las más conocidas son: la minerva tipo SOMI (Sternal-Occipital-MandibularInmobilizer) (v. figura 31-2B), el minerva de cuatro barras y el collarín de Filadelfia con estabilizador de tronco. El minerva tipo SOMI es una ortesis prefabricada disponible en varias tallas, que se adapta individualmente a cada paciente. Está fabricado en aluminio maleable para adaptarlo al paciente y forrado de material blando en las zonas que contacta con la piel, con una placa anterior de una forma especial para que pueda adaptarse a pacientes de distinto sexo y que apoya sobre el esternón, y de la que salen: • Dos varillas metálicas que sujetan la placa de apoyo occipital. • Una pletina que sujeta el apoyo mandibular. Tabla 31-2 Inmovilización de los collarines rígidos Inmovilización Filadelfia Miami, Malibú, Aspen Flexoextensión 65%-70% 50%-75% Rotación 60%-65% 70% Lateral 30%-35% 60% Figura 31-2 Ortesis cervicales. A. Collarín de Filadelfia. (Por cortesía de Otto Bock.) B. Minerva SOMI. (Por cortesía de EMO.) 283 31 Collarín rígido un estudio comparativo sobre el grado de inmovilización que consigue cada uno de ellos. El collarín de Miami se compone de una estructura de dos piezas fabricadas en polietileno con un almohadillado en la zona de contacto con el cuello. La pieza anterior tiene una abertura por si fuera necesaria una traqueotomía. Se le puede añadir una extensión torácica para inmovilizar lesiones situadas entre C6 y D2. Está disponible en varias tallas y la estructura de polietileno se puede moldear con calor para conseguir una mejor adaptación al paciente. Está fabricado en polipropileno y consta de dos piezas regulables en altura mediante alargaderas metálicas y un apoyo suplementario en mentón y opcional en base del occipital. Los bordes superior e inferior están almohadillados. El cierre es posterior con velcro. Inmoviliza la flexoextensión un 15%-25%. Está indicado en el dolor cervical acompañado de contractura, y después de utilizar collarín rígido [1,4,5]. Ortesis cervicales Collarín semirrígido con apoyos Prótesis, ortesis y ayudas técnicas Tabla 31-3 Inmovilización de las ortesis craneocervicotorácicas Inmovilización Somi 4 barras Collarín con prolongación Flexoextensión 70%-75% 80% 85% Lateralidad 35% 55%-80% 60% Rotación 60%-65% 70% 70%-75% • Dos tirantes metálicos que pasan por encima de los hombros y se unen a unas cinchas que a su vez se anclan en la placa esternal. Los dos apoyos, esternal y occipital, se pueden regular y además se les puede añadir un dispositivo de apoyo frontal para retirar el apoyo mentoniano en el momento de la comida para que pueda realizar la masticación sin dificultad. El minerva de Filadelfia consiste en un collarín de Filadelfia al que se le añaden dos prolongaciones a nivel esternal y dorsal, consiguiendo así aumentar la inmovilización. Los minervas controlan muy bien la flexión en C1-C2 y C2-C3. Un estudio comparativo sobre la inmovilización que consiguen los distintos tipos de minervas se puede observar en la tabla 31-3 [6]. Las indicaciones de los minervas son: inestabilidad atloaxoidea en la artritis reumatoide, fracturas estables de cuerpos vertebrales cervicales y dorsales altos y fractura del arco neural en C2. Halo Es una ortesis que consigue una inmovilidad de la columna cervical casi completa [2,5]. La flexoextensión queda limitada en un 90%-96%; la lateralización, en un 92%-96%, y la rotación, en un 98%-99%. Se compone de un soporte adaptado a los hombros y al tórax, del que parten cuatro tornillos distractores fabricados en carbono para ser compatible con la exploración con resonancia magnética (RM). La fijación en el cráneo se realiza con anillo que portan cuatro tornillos de fijación a la calota craneal. Antes de su colocación es necesaria una pequeña intervención quirúrgica para fijar los tornillos en el cráneo en las zonas frontal y parietooccipital. En los niños, al ser más fina la calota craneal, no se pueden poner los tornillos de fijación, por lo que existe un halo especial pediátrico (Lerman noninvasive pediatric halo system) que sujeta el cráneo mediante un dispositivo especial. 284 El halo está indicado en: • Fracturas tipo I y II de la 2.ª vértebra cervical. • Fracturas del atlas con ruptura del ligamento transverso. • Fracturas del arco neural en la 2.ª vértebra cervical. • Después de la artrodesis cervical. • Después de una resección tumoral con inestabilidad de columna. • Después de una lesión medular cervical con fractura inestable. • Fracturas inestables de columna cervical hasta D3. • Inicialmente en fracturas de odontoides. Su uso se prolongará durante 3 meses, que es el tiempo que transcurre hasta la formación del callo óseo. BIBLIOGRAFÍA 1. Salvador S, Juan J, Montoto A, Figueroa J. et all. Ortesis en los traumatismos cervicales: clasificación y aspectos prácticos. Médula espinal 1995;4:275-82. 2. Benzel EC, Hadden TA, Saulsbery CM. A comparison of the Minerva and halo jacket for stabilization of the cervical spine. J Neurosurg 1989;70:411-414. 3. Dehner C, Hartwig E, Strobel P, Scheich M, Schneider F, Elbel M, Kinzl L, Kramer M. Comparison of the relative benefits of 2 versus 10 days of soft collar cervical immobilization after acute whiplash injury. Arch Phys Med Rehabil 2006; 87:1423-7. 4. Person L, Carlsson CA, Carlsson J. Long-lasting cervical radicular pain management with surgery, physiotherapy or a cervical collar. Spine 1997;22:751-58. 5. Johson RM, Owen JR, Hart Dl, Callahan RA. Cervical orthoses. Clinical orthopaedics and Related Research 1981;154:34-45. 6. Zambudio R. Manual SERMEF de rehabilitación y medicina física. En: Sánchez I, Ferrero A, Aguilar JJ, Climent JM, Conejero JA, Flórez MT et al. Madrid, Panamericana, 2006; 191-197. 32 Ortesis dorsolumbares © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Ramón Zambudio Periago La columna es una estructura compuesta por una serie de elementos óseos rígidos (vértebras) y elementos flexibles (discos intervertebrales, ligamentos y músculos). A efectos anatómicos se divide en tres secciones: cervical, dorsal y lumbar. La columna debe ser a su vez resistente y elástica. La sección correspondiente a la columna dorsal es la menos móvil, tiene tres componentes de movilidad: flexoextensión, rotación y movimiento lateral. El movimiento de flexión es mucho más amplio que el de extensión, y el movimiento lateral aumenta al ir descendiendo en altura, al contrario de lo que ocurre con el movimiento de rotación. La columna lumbar tiene muy poco movimiento de rotación, y los movimientos de flexión y extensión son mucho más amplios. FUNCIÓN DE LAS ORTESIS DORSOLUMBARES Las funciones que tienen las ortesis dorsolumbares son: • Control del movimiento más o menos intenso dependiendo de la ortesis que utilicemos. Con esto conseguiremos disminuir el dolor y favorecer la cicatrización de las estructuras lesionadas. • Mejorar la alineación de la columna, intentando mantener siempre la cifosis fisiológica dorsal y la lordosis lumbar. • Reducir las presiones sobre los discos intervertebrales. • Corrección de las deformidades del raquis. El tratamiento con ortesis siempre va a ser temporal y acompañado de otro tipo de terapia: fisioterapia, medicación o cirugía. Ninguna ortesis consigue una inmovilización completa del raquis debido a que no podemos actuar directamente sobre la columna, sino que las ortesis presionan sobre estructuras adyacentes, generalmente partes blandas. Las ortesis de tronco pueden tener efectos secundarios: molestias al utilizarlas, osteopenia secundaria, atrofia muscular cuando se utilizan mucho tiempo, disminución de la capacidad pulmonar, aumento del gasto energético con la marcha, a veces lesiones en la piel, compresiones nerviosas, dificultad para ponerlas y quitarlas, dependencia física y psicológica. Las ortesis dorsolumbares pueden ser prefabricadas o confeccionadas a medida. Las prefabricadas existen en distintas tallas y se debe intentar buscar la más cercana a las medidas del paciente. Cuando la morfología del paciente se sale de las normas estándar será necesario fabricarla a medida. Algunas ortesis, por sus propias características, han de fabricarse siempre a medida. 285 Prótesis, ortesis y ayudas técnicas Las ortesis dorsolumbares actúan sobre la zona lumbar, dorsal baja y sacroilíaca. Atendiendo a su biomecánica, las podemos clasificar en: ortesis flexibles (también llamadas fajas), ortesis semirrígidas (que tienen algún refuerzo posterior o lateral) y ortesis rígidas (lumbostatos y corsés). Aunque la gran mayoría de pacientes sienten alivio de sus molestias de espalda al colocarse una ortesis [1,2,3], se desconoce con precisión el mecanismo de acción de las mismas. en la Clínica Mayo se pudo comprobar que en las lumbalgias aumenta el error de reposición y que este mejora al colocar una ortesis [8]. Esta podría ser la explicación de por qué los pacientes que padecen dolor de espalda se sienten mucho más seguros al colocarse una ortesis lumbar: al mejorar la propiocepción consiguen un mejor control de sus movimientos. MECANISMO DE ACCIÓN DE LAS ORTESIS DORSOLUMBARES • Atrofia muscular producida por la limitación de la Existen diversas teorías para explicar cómo actúan las ortesis dorsolumbares. La teoría más antigua lo explica por el aumento de presión abdominal que se produce al llevar una ortesis dorsolumbar. Este aumento de presión ocasiona a nivel abdominal el mismo efecto que si inflamos un cilindro neumático, es decir, aumenta su rigidez y limita parcialmente la movilidad de la columna. Este aumento de presión produce una fuerza distractora que actúa a nivel de la columna, al presionar por un lado sobre el suelo pélvico inferiormente y por otro sobre la cara inferior del diafragma a nivel superior. Con este efecto distractor parece que se consigue disminuir la presión que soportan los discos intervertebrales [3,4]. Una segunda teoría se basa en la limitación de la movilidad [6,7] que producen estas ortesis. Esta restricción, dependiendo del modelo, puede variar entre un 30% y un 50%. Con esta limitación se sustituye en parte la función de los músculos extensores del tronco, consiguiendo secundariamente una relajación de los mismos. Al relajarse los músculos erectores del tronco se produce una disminución de las fuerzas de compresión a nivel de columna lumbar y, secundariamente, una disminución de la presión intradiscal. Todo esto logra disminuir el espasmo muscular provocado para proteger la zona dañada de la columna. Otros efectos beneficiosos de las ortesis dorsolumbares son debidos al aumento de la temperatura en la zona y, posiblemente, al efecto placebo que producen estas ortesis y un dudoso efecto de micromasaje. Más recientemente existe una teoría nueva para explicar el efecto beneficioso de las ortesis lumbares: el aumento de la sensibilidad propioceptiva [7]. En la actualidad, muchos programas de rehabilitación de la espalda van encaminados a mejorar la propiocepción por la idea de que la sensibilidad propioceptiva está disminuida en el dolor de espalda. Es conocido que las vías propioceptivas informan de la posición y del movimiento en el espacio del sistema musculoesquelético. Se dice que existe un «error de reposición» cuando existe dificultad para reconocer la orientación del cuerpo en el espacio. En la actualidad existen aparatos que nos miden el «error de reposición» que se produce con los movimientos de columna. En una investigación realizada 286 EFECTOS NEGATIVOS DE LAS ORTESIS LUMBARES actividad muscular del tronco [9,10], aunque algunos autores no están de acuerdo con esta afirmación [3]. • En ocasiones, lesiones de la piel por el roce o reacciones alérgicas. • A veces cierta dependencia psicológica. ORTESIS DORSOLUMBARES FLEXIBLES Ortesis sacroilíaca Consiste en una pequeña faja que rodea la pelvis. Posteriormente presiona sobre el sacro y ambas zonas glúteas, lateralmente pasa entre las espinas ilíacas anterosuperior y anteroinferior, y ventralmente presiona sobre la zona suprapúbica. Actúa disminuyendo la movilidad de las articulaciones sacroilíacas. Está indicada en las sacroileítis dolorosas. Faja lumbosacra Actúa sobre el segmento (L1-S1). Existen distintos modelos prefabricados disponibles en varias tallas. Abarca dorsalmente la región lumbosacra y por la parte anterior el abdomen bajo desde las últimas costillas flotantes hasta la sínfisis del pubis. El cierre es anterior con sistema autoadhesivo tipo velcro. En función del material con el que están fabricadas producen un efecto inmovilizador más o menos intenso. • Faja tubular: es la más ligera, está fabricada en material elástico sin cierre anterior. • Faja lumbosacra elástica (v. figura 32-1A): es un poco más consistente, tiene una abertura anterior cerrada con velcro y está fabricada en material elástico, a veces con refuerzos para darle más consistencia. • Faja semirrígida (v. figura 32-1B): está reforzada en la zona lumbosacra con varillas metálicas moldeables o con una placa rígida de plástico moldeable para darle más capacidad de inmovilización; es posible quitarle los refuerzos posteriores para que pase a ser una faja elástica. • Cinturón dorsolumbar: también llamado lumbostato laboral; puede estar fabricado en tela o en cuero resistente; actúa sobre los últimos discos lumbares y la charnela lumbosacra. Al ser más corto que las fajas anteriores, no limita tanto la movilidad y permite así 32 Figura 32-1 Fajas: A. Faja lumbosacra fl exible. (Por cortesía de Otto Bock.) B. Faja lumbosacra semirrígida. (Por cortesía de Otto Bock.) C. Faja dorsolumbar flexible. (Por cortesía de Orliman.) D. Faja dorsolumbar semirrígida. (Por cortesía de Orliman.) C realizar trabajos pesados y actividades deportivas. Actúa sobre todo aumentando la presión abdominal e indirectamente disminuye las presiones intradiscales. Faja dorsolumbar © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. B Ortesis dorsolumbares A Actúa sobre el segmento D8-L5. Esta faja cubre una zona más amplia de la columna, llegando hasta los ángulos inferiores de las escápulas posteriormente y cubriendo las últimas costillas anteriormente; se complementa con dos cinchas que abrazan los dos hombros, continuando por debajo de las axilas, permitiendo una pequeña fijación de los mismos en extensión, ayudando de esta forma a controlar el movimiento en la región dorsal alta. Igualmente se dispone de la faja dorsolumbar elástica (v. figura 32-1C) y la semirrígida reforzada posteriormente por varillas metálicas o de plástico (v. figura 32-1D). D columna lumbosacra. Existen estudios clínicos contradictorios sobre la efectividad de las ortesis lumbares en el dolor de espalda. Un ensayo clínico realizado por Oleske [11] concluye que los trabajadores que sufren dolor lumbar, si utilizan fajas consiguen una reincorporación más rápida al trabajo. Hasta la fecha actual no existe evidencia científica que soporte esta terapia [12,13]. ORTESIS DORSOLUMBARES RÍGIDAS Las ortesis dorsolumbares rígidas están fabricadas en tela o lona reforzadas con materiales más rígidos, como el plástico o el metal. Limitan la movilidad más que las fajas y existen dos modelos, los lumbostatos y los corsés. Lumbostato Knigh Normas de utilización de las fajas Es conveniente llevar debajo de la faja una camiseta de algodón para absorber el sudor y evitar posibles reacciones alérgicas. El lavado de la faja debe hacerse a mano con agua fría y jabones neutros. Deben retirarse en posición de decúbito. Es conveniente realizar algunos ejercicios de potenciación lumboabdominal para evitar atrofia muscular. Se compone de una estructura rígida posterior y otra flexible anterior o peto que realiza la presión abdominal. La estructura rígida se compone de: • Dos barras horizontales situadas una inferior a nivel Indicaciones de las fajas del sacro y otra superior a nivel dorsal bajo (2 cm por debajo del ángulo de la escápula). • Dos barras verticales paralelas situadas a ambos lados de la columna lumbar. • Dos barras laterales verticales situadas a nivel de la línea media axilar. Las fajas se prescriben en las lumbalgias y lumbociáticas que no ceden con reposo y/o tratamiento médico y en la profilaxis en profesiones o deportes que sobrecargan la Esta estructura rígida puede estar fabricada en plástico o metal. 287 Prótesis, ortesis y ayudas técnicas fracturas de cuerpos vertebrales. En estos pacientes se utilizarían al principio el modelo lumbostato y después se quitarían algunos elementos para dejarla más flexible como una faja. Esta ortesis tiene la ventaja de que no son necesarias dos prescripciones de lumbostato y faja. El lumbostato Chairbak es muy similar, la única diferencia es que en este último faltan las dos barras laterales situadas en la línea axilar media. La restricción del movimiento se realiza en el segmento vertebral L1-L4 , actuando parcialmente sobre la flexoextensión y el movimiento lateral, pero no limita los movimientos de rotación a nivel lumbar. Al faltarle las barras laterales, el lumbostato Chairbak no limita los movimientos laterales. Las indicaciones más comunes son: en la inmovilización después de laminectomia lumbar y cuando existe dolor lumbar resistente a las fajas semirrígidas. Marco de Jewett Está construido en aluminio forrado con material blando. La parte anterior forma una especie de marco (por eso su nombre) con una zona superior que se apoya en el manubrio esternal, una zona inferior que se apoya en la zona suprapúbica y dos barras laterales que descienden lateralmente por la línea axilar media. Dorsalmente consiste en una placa almohadillada que va unida con una pieza graduable a las dos barras verticales. El borde superior de esta placa queda aproximadamente a 2-3 cm de las escápulas y el borde inferior alcanza la zona lumbar (v. figura 32-2C). El marco de Jewett limita el movimiento de flexión de la columna entre D6 y L1 y parcialmente el movimiento lateral, pero no actúa sobre los movimientos de extensión y de rotación. Tampoco actúa sobre las vértebras lumbares por debajo de L1. Está indicado en las fracturas por aplastamiento (no osteoporóticas) [15,16,17,18,19] y en la inmovilización después de la estabilización quirúrgica de fracturas en columna dorsolumbar. Está contraindicada por no conseguir una inmovilización suficiente en las fracturas de columna que afectan a los tres pilares: anterior, medio y posterior, y en las fracturas por aplastamiento superiores a D6. Lumbostato Taylor Esta ortesis es más alta, alcanzando la columna dorsal mediante la prolongación de las dos barras posteriores del lumbostato Knigh y dos cintas que rodean la cara anterior de los hombros y las axilas. En cambio, no dispone de las barras laterales. Por tanto, esta ortesis consigue limitar la movilidad de flexoextensión a nivel lumbar y dorsal mientras la movilidad lateral y la rotación están limitadas. Lumbostato Knigh-Taylor Este lumbostato es una fusión de los dos anteriores (v. figura 32-2A), consiguiendo controlar el movimiento de la columna dorsal y lumbar. Controla parcialmente la flexión, extensión y flexión lateral. Controla muy poco la rotación. Está indicado en las fracturas de cuerpos vertebrales lumbares y torácicos [14] por debajo de D6. Lumbostato Williams Corsé de extensión en tres puntos o cruciforme Se utiliza poco en la práctica clínica. Limita la extensión pero no la flexión mediante las articulaciones situadas en las barras laterales. Realiza una acción deslordosante mediante la presión de una cincha abdominal. Está indicado en: espondilolistesis y espondilólisis y en aquellas circunstancias en las que necesitemos deslosar la columna lumbar. No se debe utilizar nunca en las fracturas vertebrales. Es parecido al anterior. Se compone de un apoyo en manubrio esternal unido a un apoyo suprapúbico mediante una pletina graduable en longitud y una placa posterior que se une a la pletina anterior por unas correas graduables (v. figura 32-2B). Biomecánicamente este corsé actúa mediante un sistema de tres fuerzas que actúan en sentido opuesto y provocan una hiperextensión de la columna. Estas fuerzas operan a nivel del manubrio esternal, pubis y zona dorsal media. El corsé cruciforme limita la flexión entre D6 y L1. No limita las rotaciones ni el movimiento lateral. Está indicado en las fracturas del cuerpo vertebral lumbar entre D6 y L1 y Ortesis dorsolumbosacras mixtas Son unas ortesis modulares de aparición más reciente que permiten la adaptación de más o menos elementos dependiendo del grado de inmovilización que se pretenda. Pueden ejercer el efecto de un lumbostato o una faja dependiendo de los módulos que coloquemos. Están indicados en A 288 B C Figura 32-2 Ortesis dorsolumbares rígidas. (Por cortesía de EMO.) A. Lumbostato Knigh-Taylor. B. Corsé cruciforme. C. Marco de Jewett. Esta ortesis tiene por objetivo estabilizar y realinear la columna lumbosacra. Su fabricación requiere la toma de un molde de escayola y posterior rectificación del positivo obtenido. Se fabrica en material termoplástico de 4 mm (polietileno, alkatene), con un forro interior blando de plastazote, y la abertura suele hacerse por delante con cierres de velcro. Limita todos los movimientos de la columna mucho más que los corsés vistos anteriormente [20]. El borde inferior llega hasta la sínfisis del pubis (se debe vigilar que en la posición sedente no moleste en la cara anterior de los muslos). El borde superior se queda a 2 cm de las escápulas. Este es un corsé de contacto total, sobre todo el tronco, aplicando fuerzas sobre toda la superficie de contacto, limitando la movilidad de la columna lumbar en los planos frontal y sagital. La limitación de la flexoextensión se consigue mediante un sistema combinado de fuerzas en tres puntos: zona glútea, espalda (debajo de las escápulas) y zona abdominal. Este último apoyo en la zona abdominal consigue aumentar la presión abdominal descargando los discos intervertebrales lumbares. Aunque parcialmente, también limita los movimientos de rotación a nivel lumbar. Está indicado en: • Los aplastamientos vertebrales por osteoporosis o © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. metástasis. • Después de la cirugía de columna. • En las fracturas inestables en el tramo de columna comprendido entre D3 y L3. • Escoliosis lumbares dolorosas. • Espondilitis infecciosas. • Escoliosis paralíticas. Normas de utilización de las ortesis dorsolumbares rígidas Con estos corsés se intenta evitar fundamentalmente el movimiento de flexión de la columna. Dependiendo de la gravedad de la lesión, será conveniente utilizarlos también en la cama. En cualquier caso, las ortesis se deben de poner antes de colocarse en bipedestación. Cuando están fabricadas en material termoplástico deben lavarse diariamente con agua y jabón. No se deben utilizar cremas o lociones debajo del corsé porque podrían producir una maceración de la piel. Se debe utilizar una camiseta de algodón debajo de la ortesis. Se debe aflojar la presión abdominal después de comer para facilitar la digestión. 1. Ahlgren SA, Hansen T. The use of lumbosacral corsets prescribed for low back pain. Prosthet Orthot Int 1978;2:101-4. 2. Alaranta H, Hurri H, Compliance and subjetive relief by corset treatment in chronic low back pain. Scand J Rehabil Med 1988;20:133-6. 3. Van Poppel MN, De Looze MP, koes BW et al. Mechanisms of action of lumbar supports: a systematic review. Spine 2000;25:2103-13. 4. Rohlmann A, Bergmann G, Graichen F, Neff G. Braces do not reduce loads on internal spinal fixation devices. Clin Biomech 1999;14:97-102. 5. Axelsson P, Jonson R, Stromquist B. Effect of lumbar orthosis on intervertebral mobility. A Roentgen stereophotogrammetric analysis. Spine 1992;17:678-81. 6. Tuong NH, Dansereau J, Maurais G, Herrera R. Threedimensional evaluation of lumbar orthosis effects on spinal behavior. J Rehabil Res Dev 1998;35:34-42. 7. McNair PJ, Heine PJ, Trunk propioception: enhancement trough lumbar bracing. Arch Phys Med Rehabil 1999;80:96-9. 8. Newcomer K, Laskowski E, Yu B, Larson D, An K. Repositioning Error in Low Back Pain: Comparing Trunk Repositioning Error in Subjects With Chronic Low Back Pain and Control. Spine 2000;25:245-50. 9. Cholewicki J, Juluru K, Radebold A, et al. Lumbar spine stability can be augmented with an abdominal belt and/or increased intrabdominal pressure. Eur Spine J 1999;8:388-95. 10. Lavender SA, Shakeel K, Andersson GB, Thomas JS. Effects of a lifting belt on spine moments and muscle recruitmens alter unexpected sudden loading. Spine 2000;25:1569-78. 11. Oleske DM, Lavender SA, Andersson GB, Kwasny MM. Are back supports plus education more effective than education alone in promoting recovery from low back pain? Results from a randomized clinical trial. Spine 2007; 32:2050-7. 12. Pope M, Phyllips R, Haugh L, Hsich CH, Mac Donald L, Haselman S. A prospective randomized three-week trial of spinal manipulation, transcutaneous muscle stimulation, massage and corset in the treatment of subacute low back pain. Spine 1994;22:2571-77. 13. Jellena P, Tulder M, Poppel M, Nachemson A, Bouter L. Lumbar supports for prevention and treatment of low back pain. Spine 2001;26:377-78. 14. Knight RQ, Stornelli DP, Chan DP, Devanny JR. Comparison of operative versus nonoperative treatment of lumbar burst fractures. Clin Othop 1993;293:112-21. 15. Chow GH, Nelson BJ, Gebhard JS, Brugman JL. Funtional outcome of thoracolumbar burst fractures managed with hiperextension casting or bracing and earling mobilization. Spine 1996;21:2170-5. 16. Cantor JB, Lebwohl NH, Garvey T, Eismont FJ. Nonoperative management of stable thoracolumbar burst fractures with early ambulation and bracing. Spine 1993;18:971-6. 17. Mumford, J Weinstein JN, Spratt KF, Goel VK. Thoracolumbar Bursa fractures. The clinical efficacy and outcome of nonoperative management. Spine 1993;18:955-70. 289 32 Ortesis dorsolumbosacra rígida: corsé de sostén, body jacket, TLSO BIBLIOGRAFÍA Ortesis dorsolumbares en cifosis de pacientes con osteoporosis [14,15,16,17,18,19]. Está contraindicado en las fracturas que afectan a los tres pilares de la columna y en las fracturas por compresión en pacientes osteoporóticos. Prótesis, ortesis y ayudas técnicas 18. Reid DC, Hu R, Davis LA, Saboe LA. The nonoperative treatment of burst fractures of thoracolumbar juntion. J Trauma 1988;28:1188-94. 19. Shen WJ, Shen YS. Nonsurgical treatment of three.column thoracolumbar junction Bursa fractures without neurologic déficit. Spine 1999;24:412-5. 290 20. Zambudio R. Manual SERMEF de rehabilitación y medicina física. En: Sánchez I, Ferrero A, Aguilar JJ, Climent JM, Conejero JA, Florez MT et al. Madrid, Panamericana, 2006; 191-197. 33 Ortesis para deformidades craneales © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Jesús Salcedo Luengo INTRODUCCIÓN ANATOMÍA DEL CRÁNEO DEL RECIÉN NACIDO Una deformidad craneal es una alteración morfológica que se produce en algunos bebés que han sufrido o sufren sobre su cráneo la acción mecánica de una fuerza externa. Se denomina deformidad craneal posicional o postural. Existe otro tipo de deformidad craneofacial de origen congénito, conocida como craneoestenosis, consecuencia del cierre prematuro, o sinostosis, de una o varias suturas de la bóveda craneal, la base del cráneo y la cara. La incidencia de la craneoestenosis es del 1 por 20003000 recién nacidos, mientras que la plagiocefalia posicional se manifiesta en el 12%-13% de recién nacidos [1,2,3]. Costa [4] propone la siguiente clasificación de las deformidades craneales. La estructura craneal del feto se origina a partir de una membrana fibrosa que se va osificando en diversos puntos para formar los huesos que constituirán el cráneo. Estos están unidos por conexiones fibrosas no osificadas que reciben el nombre de suturas [5]. Permiten al cráneo del feto comprimirse cuando atraviesa el canal del parto y crecer cuando el cerebro se desarrolla y la presión intracraneal aumenta. El cráneo del bebé está formado por nueve huesos: dos frontales, dos parietales, un occipital, dos temporales y un esfenoides (v. figura 33-1). Las suturas más importantes son: la sagital, situada en la línea media, entre los huesos parietales; la sutura coronal, entre el hueso frontal y los huesos parietales; la sutura lamboidea, entre los huesos parietales y el occipital; la sutura metódica, entre los dos huesos frontales en la parte anterior y media del cráneo. Al no estar terminada la osificación en el recién nacido, las zonas blandas donde convergen varios huesos reciben el nombre de fontanelas, cuyo número normalmente es de seis. En la línea media se encuentra la fontanela mayor o bregmática, donde convergen los dos huesos frontales y los dos parietales. En el recién nacido tiene forma romboidea, • Posicional. • Estenótica no sindrómica, que a su vez se subdivide: en simple y compleja. • En la simple se incluyen: escafocefalia, plagiocefalia coronal, trigonocefalia y plagiocefalia lambdoidea. • Estenótica sindrómica, en la que se incluyen algunos síndromes como el de Apert, Crouzon, etc. • Secundarias: mucopolisacaridosis, trastornos del metabolismo del Ca, hematológicos, farmacológicos, etc. 291 Cráneo del recién nacido 7 1 2 8 9 3 Prótesis, ortesis y ayudas técnicas 10 4 Figura 33-2 Escafocefalia. 5 6 11 Figura 33-1 1. Hueso frontal. 2. Fontanela mayor. 3. Sutura temporoparietal. 4. Sutura sagital. 5. Fontanela menor. 6. Occipital. 7. Sutura metópica. 8. Sutura coronal. 9. Parietal. 10. Temporal. 11. Sutura lambdoidea. midiendo de delante atrás 4-5 cm y transversalmente 2,5-4 cm. Se cierra a los 2 años de edad. La fontanela posterior, llamada fontanela menor o lambdoidea, corresponde al punto de unión de los parietales con el occipital. Es un pequeño espacio triangular, que al nacimiento o en unos meses posteriores se oblitera. Las funciones del cráneo son proteger el cerebro, los ojos y los oídos. También proporciona inserciones a los diversos músculos que mueven los ojos, la mandíbula y la cabeza. CRANEOESTENOSIS El cierre prematuro (craneosinostosis) de una sutura da origen a una deformidad característica. Para comprender la patogenia de la craneoestenosis, se debe recordar que los huesos craneales crecen perpendiculares a las suturas que forman. Cuando una sutura se cierra prematuramente, los huesos pasan a crecer paralelos a ella, siguiendo la ley de Virchow [6]. El ejemplo más claro que describiera por primera vez este autor es la sinostosis de la sutura parietal, que da lugar a un cráneo alargado anteroposteriormente (v. figura 33-2). Figura 33-3 Trigonocefalia. Escafocefalia La sinostosis de la sutura sagital da lugar a un cráneo alargado y estrecho. Es la más frecuente de las estenosis y en un 6% puede ser familiar. No produce hipertensión intracraneal y es, por tanto, un problema estético. Craneoestenosis simples Braquicefalia Se produce por el cierre de toda la sutura coronal en ambos lados. El cráneo no puede crecer en el sentido anteroposterior y queda acortado. La frente está aplanada y ensanchada y las órbitas tienen el aspecto de «órbitas de arlequín». Trigonocefalia La sinostosis de la sutura metópica origina una frente estrecha y triangular (v. figura 33-3). Plagiocefalia Se origina por el cierre de la sutura coronal en un lado. Es una craneoestenosis asimétrica, apreciándose aplanamien- 292 Craneoestenosis complejas El cierre de varias suturas da lugar a la oxicefalia. La cabeza es muy alargada y de forma cónica. En la turricefalia, la cabeza crece con forma de torre por predominio de fusión de la sutura coronal. Ambas formas son situaciones graves en las que no hay compensación del crecimiento craneal, provocándose una situación de serio compromiso del desarrollo cerebral. Craneoestenosis sindrómicas Agrupan una serie de síndromes poliformativos, conocidos algunos de ellos como acrocefalosindactilias y otros como acrocefalias. El síndrome de Apert se caracteriza por un cierre prematuro de la sutura coronal, lo que da lugar a una braquicefalia. Se asocia a malformaciones de manos y pies, fundamentalmente sindactilias (unión de los dedos). Cursa con hipertensión intracraneal, hipertelorismo y retraso psicomotor (v. figura 33-5). Existen otras acrocefalosindactilias, como el síndrome de Crouzon (disostosis craneofacial), que presenta sinostosis de varias suturas, lo que origina una braquicefalia o una turricefalia. Se asocia con hipertelorismo, exoftalmos, frente prominente y nariz ganchuda, protusión mandibular, sordera de transmisión y nasofaringe de pequeño tamaño. Diagnóstico © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. El diagnóstico precoz es fundamental para poder realizar un tratamiento exitoso. Algunas deformidades craneales son evidentes al nacer y un pediatra con experiencia realizará un diagnóstico pre- Figura 33-4 Esquema de plagiocefalia posicional con forma romboidal (izquierda). Esquema de una plagiocefalia anterior estenótica de forma trapezoidal (derecha). Tratamiento El tratamiento de la craneoestenosis es quirúrgico, a realizar entre los 3 y 6 meses de edad en pacientes con sinostosis metópica, coronal o lambdoidea. Debe realizarse antes de los 3 meses si la sinostosis es sagital, y muy precozmente, en las dos primeras semanas de la vida, cuando el bebé padece una craneoestenosis sindrómica con cierre múltiple de suturas [7]. Dos principios conforman el tratamiento: el primero es corregir los defectos estéticos y el segundo permitir el desarrollo normal del cerebro y las estructuras faciales [8]. Las técnicas quirúrgicas pueden ser suturectomías, craneoplastias o craneostomías entre otras, acompañadas de reposicionamientos óseos de otras zonas del cráneo [9]. Para conseguir una morfología lo más normal posible, en ocasiones se colocan microplacas u otros sistemas de fijación para evitar que se desplacen los huesos cortados [6,7]. Figura 33-5 Síndrome de Apert, intervenido quirúrgicamente, protegido el cráneo por un casco protector (año 1982). 293 33 ciso y diferencial entre una craneoestenosis o una plagiocefalia posicional. Hay cabezas deformadas en el nacimiento que no son el resultado de una sinostosis, sino de una posición fetal anormal, como veremos más adelante. En un lactante, cuando en vez de palpar las suturas como pequeñas depresiones se encuentran elevaciones más o menos claras (crestas) y no se palpan, o se palpan de tamaño muy reducido, las fontanelas, el pediatra debe sospechar. Aparte de una historia clínica lo más completa posible, la cabeza del niño debe examinarse desde todos los ángulos y deben medirse los parámetros antropométricos para evaluar la gravedad de la deformidad. Debe examinarse también la orientación y alineamiento de los pabellones auriculares, la simetría de la cara y el control y posicionamiento de la cabeza. El TAC (tomografía axial computarizada) es el método más fiable para diagnosticar la fusión prematura de una sutura (v. figura 33-6). Una vez establecido el diagnóstico de craneoestenosis, o ante la duda, el niño debe pasar lo antes posible a manos de un neurocirujano pediátrico, que decidirá las pruebas diagnosticas pertinentes y la intervención quirúrgica a realizar. Ortesis para deformidades craneales to del lado afecto y abombamiento de la frente en el lado sano. Se acompaña a veces de alteraciones faciales. Es la verdadera plagiocefalia anterior (v. figura 33-4). El cierre de una hemisutura lambdoidea da lugar a un aplanamiento occipital y frontal de ese lado, junto con una protrusión occipitomastoidea y un desplazamiento posterior del pabellón auricular. En el lado sano se produce un abombamiento frontal y occipital. Esta es la plagiocefalia posterior, muy rara de ver. Prótesis, ortesis y ayudas técnicas El problema actual consiste en que en un plazo de tiempo relativamente breve, de unos 15 años, las deformidades craneales posicionales, principalmente el aplanamiento posterior o plagiocefalia, han aumentado exponencialmente [12]. La Academia Americana de Pediatría relacionó este aumento con la prevención postural en decúbito supino, del síndrome de la muerte súbita del lactante que se producía en los bebés que dormían boca abajo. La iniciación del programa Back to Sleep, recomendando que los niños durmieran de espaldas o de lado, hizo disminuir rápidamente las muertes en un 40%, mientras que las deformidades craneales aumentaron proporcionalmente [13,14,15]. La posición citada, el tiempo diurno que los niños permanecen en «carritos», «cochecitos» o «sillitas», e incluso los juegos de los papás con los niños en decúbito supino exponen al bebé a desarrollar una plagiocefalia posicional [16]. Tipos de deformidad craneal posicional Figura 33-6 TAC craneal en el que se ve claramente la desaparición de la hemisutura coronal derecha y las modificaciones del cráneo, en especial la órbita derecha. Las técnicas endoscópicas en los niños menores de 3 meses, acompañadas de una ortesis craneal protectora o incluso correctora, se muestran muy eficaces [10] (v. figura 33-7). Nunca se deben utilizar ortesis craneales antes de la cirugía. El término plagiocefalia se refiere a la cabeza con un aplanamiento unilateral del occipital, un adelantamiento del pabellón auricular y un abultamiento de la frente del mismo lado. Puede coexistir con grados diversos de asimetría facial. La continua presión en la zona occipital obliga a todos los huesos del mismo lado a trasladarse hacia delante, creando un cráneo en forma de rombo (v. figura 33-8). El término braquicefalia posicional se refiere a una cabeza corta y ancha, con la zona posterior aplanada. La frente se encuentra abombada y la bóveda craneal posterior está incrementada en altura (v. figura 33-9). La escafocefalia se refiere a un cráneo alargado y estrecho. Los niños prematuros que por su estado hipotónico tienden a estar de lado en la incubadora, desarrollan fácilmente este tipo de deformidad. Son los niños que los pediatras americanos denominan «NICU babies» (Neonatal Intensive Care Unit). Etiología de las deformidades craneales posicionales DEFORMIDADES CRANEALES POSICIONALES Las deformidades craneales han existido siempre y en muchos casos se han producido intencionadamente con resultados predecibles [11]. Ya hemos dicho que la causa de las deformidades craneales de este tipo se encuentra en fuerzas externas que actúan sobre el cráneo en crecimiento. Estas fuerzas pueden producirse antes y después del parto. Las deformidades prenatales se producen por la acción del útero sobre el feto o por la acción de la pelvis sobre la Figura 33-7 Escafocefalia intervenida con técnica endoscópica y tratada con ortesis craneal activa. Resultado excelente. 294 © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Figura 33-9 Braquicefalia posicional, gran altura de la bóveda craneal e índice craneal por encima del 78%. cabeza del feto. La disminución del espacio intrauterino en el embarazo múltiple o gemelar es frecuente [17]. Fetos grandes (macrosomía), cabeza grande del feto o pelvis pequeña de la madre no son más que un problema entre continente y contenido. Posiciones anormales durante el embarazo, como la presentación de cara y frente o posición transversa, pueden dar lugar a deformidades de la cara y el cráneo. En algunos niños en presentación de nalgas pueden originar una escafocefalia. En estos casos, la constricción uterina impide que el feto pueda adoptar la posición fetal. El oligohidramnios (líquido amniótico disminuido) puede hacer que el útero presione excesivamente sobre el tórax con hipoplasia pulmonar, compresión de cara y cráneo e incluso metatarsus adductus. El encajamiento prematuro con expulsión prolongada durante el parto, puede dar lugar a un gran hematoma y aplastamiento craneal que afortunadamente se resuelven bien, en un par de semanas, después del parto. Malformaciones de la columna cervical tales como el síndrome de Klippel-Feil o escoliosis congénitas se acompañan de asimetrías faciales y deformidades craneales. Las plagiocefalias posnatales son mucho más frecuentes que las anteriores, debidas a causas muy constantes. Ya hemos señalado anteriormente que el decúbito supino con apoyo del occipucio hacia un lado conduce al aplanamiento craneal [15]. Clínica Cuando una deformidad se presenta en el nacimiento como consecuencia de una constricción prenatal o de un parto prolongado, el bebé se acostumbrará a dormir sobre la zona aplanada, y resistirá cualquier cambio postural que se intente realizar, por lo cual muchos de ellos, a pesar de los esfuerzos de los padres, continuarán con su asimetría craneal e incluso la aumentarán [21]. En la mayoría de los casos, los bebés nacen con buena morfología craneal, pero la posición «boca arriba» mientras duermen, como recomiendan los programas «back to sleep», originan aplanamiento posterior del cráneo. Si el bebé tiene tendencia a dormir apoyando la cabeza en oblicuo, se establecerá un aplanamiento occipital lateral. El uso y abuso de sillas y cochecitos infantiles, tan cómodos que los bebés permanecen en ellos la mayor parte del día, son una importante ayuda en la formación de la plagiocefalia [22]. Figura 33-10 Tortícolis congénito ligero. 295 33 Ortesis para deformidades craneales Figura 33-8 Plagiocefalia posicional derecha con aplanamiento del occipucio y adelantamiento del pabellón auricular con abombamiento de la frente en el mismo lado. El tortícolis congénito está presente en el 70%-85% de las plagiocefalias [18] y tiene lugar en el parto o hasta los 2 meses de edad. Se teoriza también sobre la posibilidad que las restricciones intrauterinas puedan producir un acortamiento del músculo esternocleidomastoideo [16] (v. figura 33-10). Los casos de tortícolis con tumor o contractura fibrosa en el esternocleidomastoideo inician y agravan la plagiocefalia [19]. En la mayoría de las plagiocefalias asociadas a tortícolis congénitos tienen un músculo blando, suave no tirante y libre de masas. Desconocemos si la limitación de giro y lateralidad en estos casos es previa o secundaria a la deformidad [20]. Prótesis, ortesis y ayudas técnicas Diagnóstico La historia clínica, la inspección y palpación del cráneo y cara buscando cualquier asimetría, las medidas antropométricas correspondientes, junto con las pruebas de imagen, nos conducirán al diagnóstico (v. tabla 33-1). Teniendo en cuenta la frecuencia con que el tortícolis congénito acompaña a la plagiocefalia posicional, concederemos mucha atención a la exploración del cuello. Se observará que estos bebés tienen limitación de la rotación activa de la cabeza hacia el lado contrario del occipucio aplanado. Los movimientos laterales serán desiguales en cada lado [23]. Es importante el análisis de la situación de las órbitas, de los arcos ciliares y de la región cigomática. Cualquier alteración de la simetría del cráneo y de la cara debe ser valorada cuando se explora la cabeza, de frente, desde atrás, desde los lados y sobre todo desde arriba. Es importante realizar las fotografías correspondientes con soporte digital. Al menos se tomarán cinco medidas antropométricas para documentar la forma de la cabeza y el grado de asimetría (v. figura 33-11). • Circunferencia de la cabeza obtenida en el ecuador por encima de las cejas y paralela al suelo. • Medida diagonal derecha. Distancia de la diagonal desde el arco frontocigomático derecho al área parietooccipital contralateral. • Medida diagonal izquierda. Distancia diagonal desde el arco frontocigomático izquierdo al área parieto occipital contralateral. • Anchura craneal. Medida en la zona más ancha del cráneo en los puntos más próximos al oído (punto eurión a punto eurión). • Longitud craneal. Medida en la zona más larga del cráneo desde el punto intermedio entre las cejas al occipital. El índice craneal se establece dividiendo la anchura craneal por la longitud craneal y multiplicando por 100. La medida normal es de 78%-80%. Los parámetros a valorar son la edad del niño y el grado de deformidad leve, moderada o grave según las medidas adaptadas por las diversas publicaciones y que se evalúan en milímetros para los casos de plagiocefalia (diferencia entre las medidas de la diagonal mayor y menor y medidas del índice craneal establecidas para el resto de las deformidades [4]. Tratamiento Se iniciará el tratamiento inmediatamente de establecer el diagnóstico y se prolongará durante los 3 o 4 primeros meses de la vida del bebé. Lo primero que se debe intentar es la corrección del tortícolis para prevenir que el bebé continúe descansando sobre la zona de aplanamiento craneal. Para ello se realizarán estiramientos del músculo esternocleidomastoideo afecto. Se enseñará a los padres los dos ejercicios principales [24]. Lo normal es realizar los estiramientos, 15 veces por sesión, coincidiendo con el cambio de pañales [22]. Junto con los ejercicios se debe acostumbrar al bebé a dormir en la posición correcta, en la cuna y en el cochecito de paseo, evitando en lo posible toda presión sobre la zona aplanada. Es necesario posicionar la cabeza hacia el lado contrario al habitual del niño mientras duerme. Si es una braquiocefalia, el niño tendrá que dormir con la cabeza una vez hacia un lado y otra hacia el lado contrario [16]. Cuando el bebé está despierto, se le situará en decúbito prono y se le estimulará con ruidos, juguetes o luces para que extienda la cabeza y la gire de un lado hacia el otro. No siempre es fácil que los bebés acepten los cambios de posición al dormir, incluso cuando están boca abajo. Los padres deben armarse de paciencia y resistir a los llantos de queja. Tabla 33-1 Evaluación de las deformidades craneales Diagnóstico Leve Moderado Grave Plagiocefalia 0-10 mm 10-20 mm +20 mm Escafocefalia 70%-80% 60%-70% –60% Braquiocefalia 80%-90% 90%-100% +100% Figura 33-11 Medidas de la circunferencia del cráneo y anteroposterior. 296 CLASES DE ORTESIS CRANEALES Ortesis pasivas o estáticas Diseñadas para proteger el cráneo, se asemejan al primitivo casco de Clarren. Suelen estar manufacturadas en serie, aunque las protectoras posquirúrgicas se manufacturan según medidas individuales y aun en ellas se pueden aplicar los principios correctores biomecánicos. Ortesis activas © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Son las que se manufacturan especialmente para cada paciente, aplicando en ellas los principios biomecánicos expuestos anteriormente. Habitualmente, estas ortesis Figura 33-12 Ortesis activa. Obsérvese el grosor del foam y las prolongaciones anterolaterales contactando sin presionar. Figura 33-13 El borde anterior desciende hasta las cejas. La zona suboccipital debe estar perfectamente moldeada. 297 33 dejan sin cubrir la parte superior del cráneo, por lo que también reciben el nombre de «bandas». Hay empresas especializadas en la manufactura de ortesis craneales, según las medidas y dirección de un técnico ortésico preparado y capacitado por dichas casas. Una ortesis bien hecha no es sinónimo de buen resultado. La ortesis craneal es dinámica y hay que reformarla según avanza el tratamiento, para lo cual se requiere un técnico con experiencia, práctica y capacitación. La ortesis craneal consta de una almohadilla interior de foam de polietileno de 12 mm de grosor y una capa exterior de copolímero de 4 mm. Para una mejor adaptación va abierto a un lado con un cierre de velcro (v. figura 33-12). La zona superior puede ir más o menos abierta, pero nunca más allá del 50% de las medidas AP y ML (v. figura 33-12). Por delante llega hasta las cejas y por detrás hasta la zona proximal del cuello, estando perfectamente adaptado a la zona suboccipital (v. figura 33-13). Ortesis para deformidades craneales Si pasados 3 o 4 meses no se ha obtenido el resultado esperado, se hará una reevaluación de la deformidad craneal. Si esta es moderada o grave y no es una craneosinostosis, se procederá a prescribir una ortesis craneal correctora. Se puede afirmar que si las cosas se hacen bien en estos primeros meses, la posibilidad de prescribir una ortesis craneal no llega al 10% de todas las deformidades craneales [4]. El tratamiento ortésico de la plagiocefalia posicional fue introducido por el cirujano Sterling Clarren [25], que en 1979 publicó el primer trabajo al respecto. Sentó la hipótesis de que si una presión plana sobre un cráneo en crecimiento deformaba y aplanaba la zona de apoyo, de la misma forma, el apoyo de un cráneo aplanado sobre una superficie cóncava haría que la presión intracraneal y el crecimiento del cerebro empujaran la colota craneal hacia la superficie cóncava remodelando así el cráneo. Los principios biomecánicos de las ortesis craneales actuales se basan en que estas crean espacios para permitir el crecimiento de las partes deprimidas, mientras que el contacto con las zonas abombadas impide su crecimiento. La simetría de las ortesis conduce a la simetría del cráneo. En suma, la ortesis craneal no altera el crecimiento craneal, sino su dirección, aprovechando el crecimiento expansivo del cerebro del niño y la presión intracraneal. Prótesis, ortesis y ayudas técnicas Figura 33-14 Resultado normal, cuando el tratamiento ortésico se inicia no más allá de los 4 meses. Figura 33-15 Caso grave de braquicefalia bien resuelto. Se ajustará alrededor de los pabellones auditivos, a los que protegerá pero no rozará, y las extensiones antero y posterolaterales contactarán sin presionar [26]. Para controlar el desarrollo del cráneo se deben tomar todas las medidas antropométricas en cada revisión. RESULTADOS INDICACIONES Y USO DE LAS ORTESIS CRANEALES Las ortesis están indicadas en niños de 4 a 9 meses, tiempo en que el crecimiento craneal es más rápido. Cuanto mayor es el niño, menos posibilidades tiene de corregirse la deformidad. Tanto es así que más allá de los 18 meses es poco útil su uso. Las ortesis, como ya hemos avanzado, no están indicadas en las craneoestenosis no intervenidas quirúrgicamente, ni en los cráneos con hipertensión intracraneal. Por último, y como recordatorio, nunca se adaptará una ortesis a un niño menor de 3 meses de edad. La primera semana debe ser de acostumbramiento, empezando por horas alternas y llegando al final de la semana a 23 horas. En este período el casco no tiene que estar muy ajustado. Al principio de la segunda semana, el técnico ortésico revisará la adaptación de la ortesis y los puntos de presión, si los hubiere. A partir de la tercera semana se puede revisar cada 2 o 3 semanas y de urgencia si se producen sobre el cráneo presiones indebidas. En cada revisión debe observarse la cabeza del niño y comprobar que no hay erosiones en las zonas de contacto, ni falta de pelo, que nos dará una idea de la presión, tanto en las zonas prominentes como en las aplanadas. Si se produce erosión se rebajará el foam en la zona correspondiente de la ortesis para darle más amplitud. En algunos casos será necesario hacer rellenos de foam dentro de la ortesis. 298 La utilidad tanto de los métodos profilácticos antes de los 4 meses de edad, como de las ortesis craneales, está suficientemente demostrada en la bibliografía consultada tanto para las deformidades craneales posicionales, como para complementar los resultados de la cirugía en la craneoestenosis [18,19,20,22,24,25]. El 80% de estas deformidades craneales pueden ser mejoradas, si se utilizan los medios ortésicos apropiados, en el momento adecuado [16] (v. figuras 33-14 y 33-15). Posiblemente estas cifras puedan mejorarse en un futuro próximo. Se requerirá una unificación de criterios entre los pediatras de asistencia primaria respecto al tratamiento de la plagiocefalia postural. Es indispensable un diagnóstico lo más precoz posible y remitir de urgencia el bebé al especialista más adecuado (neurocirujano infantil) salvando listas de espera prolongadas [27]. BIBLIOGRAFÍA 1. Panero A Hernández A, Dorado MJ, García C. Plagiocefalia sin sinostosis y posición durante el sueño. Rev. Ped Aten Prim. 1999; 1 (4): 553-559. 2. Peitsh WK, Keefer CH, La Brie RA, Mulliken Jb. Incidence of cranial asymetry in the newborns. Pediatric. 2002; 11(6): 72 3. Boere-BooneKamp MM, Van Der Kinden Kuiper LT. Positional preference in infants and follow-up after two years. Pediatrics 2001; 107:339-343 4. Costa JM. Craneoestenosis y plagiocefalias. Incidencia y clasificación de las anomalías craneofaciales. Comunicación 7. 8. 9. 10. 11. 12. 13. 14. © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. 15. 299 33 6. 16. Deanna Fish M S, C P O, Dulcey LIMA Co, OTR/L. An Overview of Positional Plagiocephaly and Cranial remolding Orthoses. J P O, 2003; 15:2:37-45. 17. Littlefield TR, Kelly KM, Pomato JK, Manwaring KH, Beals SP. Multiple-birth infanth at higher risk for development of deformational plagioceplaly/ Pediatrics 1999; 103: 565-569 18. Clarren SK. Plagiocephaly and torticolis: etiology, natural history and helmet treatment J. Pediatry 1981; 98; 91-95. 19. Binder H. Eng G. Gaiser J F, Koch B. Congenital muscular torticolis: results of of conservative management with longterm, follow-up in 85 cases. Arch. Phys. Medical Rehab. 1987; 68:222-225. 20. Pinyot. M.D. Plagiocefalia. Com: http:www.Plagiocefalia. com 21. Pollak IF, LoskenHW, Fasick P. Diagnosis and management of posterior plagiocephaly: Pediatrics. 1997; 99: 180-185. 22. Lima D. Ortesis craneal correctora. Ponencia EfmoOrthomerica. WWW. Orthomerica.com. 23. Cheng JCY, Tang SP, Cen TMK, Wong MWN, Wong EMC. The clinical presentation and out come of treatment of congenital muscular torticollis in infants. A study of 1086 cases J. Pediatric. Surg. 2000; 35: 1091-1096. 24. Emery C. The determinants of treatment duration for congenital muscular torticollis. Phys ther 1994; 74:921-929. 25. Clarren S, Smith D, Hanson J. Helmet treatment for plagiocephaly and congenital muscular tortícolis.J Pediatric 1979; 94(1):43-46. 26. Sorensen Aaron J, Phillips Melody R. Obtaining a Positive Model for cranio facial Deformities. An Empire Review of Casting Procedures JPO. 2004, 16, (45) P. 39-42. 27. Costa JM. Informe de la Jornada de Consenso sobre deformidades craneales, 20 de octubre 2006. Hospital de San Joan de Deu. Barcelona. Ortesis para deformidades craneales 5. personal. Jornadas de consenso sobre Deformidades craneofaciales. Aula de Pediatría del Hospital San Juan de Deu. Universidad de Barcelona, 20 de octubre 2006. Testut L., LaTarjet A. Tratado de Anatomía Humana. Tomo I. Salvat Editores, 1951. Virchow. Locus citatum. Guerrero. Fernández J, Guerrero Vázquez J., «Craneosinostosis». http://aeped.es// infofamilia//temas//cranenosinostosis. Htm. Texas Pediatric Surgical Associates. Craneosinostosis. http:// www.pedisurg.com/spanish Pedisug/sp-Craneosinostosis.htm Neurosg. Información al paciente. Malformaciones craneofaciales. http:www.neurorgs.com/inf/Pediatric/malfor. Craneo, asp Mulliken JB,Wander Woude DL, Hansen M, La Brie RA, Scott RM. An analysis of Posterior Plagiocephaly: Deformational versus Synostotic. Plastic y Reconstructive Surgery 1999; 103(2)371-380(1990). David F. Jiménez, MD, Constance M. Barone, M.D. Endoscopy-Asisted Wide Vertex Craniotomy, Barral-Sleve Osteotomies, and Postoperative Helmet Molding Therapy in the Early Management of Sagittal Suture Craneosinostosis. Neurosurg. Focus 9 (3) 2000. Gerszten PC, Gerszten E. Intentional craneal deformation. A disappearing fom of self-mutilation. Neurosurgery. Sept. 1995;37(3):374-381. Kane AA. Mitchell LE, Craven KP, Marsh JL. Observations on a recent increase in plagiocephaly without synostosis. Pediatrics; 1996; 97:877-885. AAP Task Force on Infant Positioning and SIDS. Paediatrics 1992; 89:1120-1126 AAP Task Force on Infant Sleep Position and sudden Infant Death Syndrome: Implication for Infant Sleeping. Environment and Sleep Position. Pediatrics: 105(3) 650-656. Davis BE, Moon RY, Sach HC, Ottoleni MC. Effects of sleep position on infant motor development. Pediatrics 1998; 102: 1135-1140. 34 Ayudas para la marcha © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Ramón Zambudio Periago Su uso se describe por primera vez en la historia en el año 2380 a. C. en una imagen donde aparece representada una persona que utiliza un bastón con apoyo en la axila. Las ayudas para la marcha son necesarias cuando una persona no puede realizar la marcha sin ayuda debido a la presencia de dolor, falta de equilibrio, inestabilidad o parálisis. Esta ayuda puede ser, a veces, una persona cercana, familiar o amigo. Para no tener que depender de otra persona se prescriben las ayudas técnicas para la marcha. La pérdida parcial o total de la utilización de uno o ambos miembros inferiores obliga a la persona afecta a recurrir a los miembros superiores. Se puede decir que la función principal que tienen las ayudas para la marcha es prolongar los miembros superiores hasta el suelo, con lo que se consigue aliviar la carga soportada por uno o los dos miembros inferiores de forma parcial o completa [1,2]. Al mismo tiempo, las ayudas para la marcha aumentan la información sensitiva que recibe el paciente, al conseguir dos, tres o cuatro puntos de contacto con el suelo, y mejorando sensiblemente el equilibrio y la seguridad en la marcha. Por último, también tienen una función de propulsión y freno durante la marcha. ¿QUÉ MUSCULOS INTERVIENEN EN EL CONTROL DE LAS AYUDAS PARA LA MARCHA? Es importante conocer los músculos que participan en el control de las ayudas para la marcha, para potenciarlos, en el caso de que sean deficitarios, en los pacientes que van a necesitar este tipo de ayuda. Los más importantes son: • Flexores de dedos. Se utilizan para sujetar bien la empuñadura. Extensores de muñeca. Son importantes para • mantener la muñeca estable cuando las manos soportan el peso del cuerpo. Extensores de codo (tríceps braquial). En las muletas • axilares, pero sobre todo en los bastones canadienses, ejercen la función de soporte del peso corporal. Sin tríceps es imposible realizar la marcha con bastones canadienses o muletas axilares. Pectoral mayor y menor. Tienen una función • importante, sobre todo en las muletas axilares, para mantener la muleta pegada al tórax. Dorsal ancho. Cuando se realiza la marcha pendular • en lesiones medulares de nivel superior a D12 va a ser este el músculo que tira del tronco y extremidades inferiores para elevarlos del suelo. 301 CLASIFICACIÓN DE LAS AYUDAS PARA LA MARCHA Las ayudas de marcha se pueden clasificar en fijas y móviles. Dentro de las fijas están los pasamanos y las barras paralelas, y como móviles (v. figura 34-1) disponemos de andadores, muletas axilares, bastones canadienses y bastones de mano. Prótesis, ortesis y ayudas técnicas Pasamanos Son barras de apoyo sujetas a una pared o al suelo. Se suelen utilizar en escaleras, rampas o en lugares públicos cuando existe algún obstáculo en el suelo que puede provocar una caída a los viandantes. Barras paralelas Se componen de cuatro barras verticales sobre las que se colocan dos pasamanos. Pueden ser de madera o metálicas. Según su estructura, las barras paralelas podemos clasificarlas en: fijas, móviles, plegables y regulables en altura y anchura. La ventaja más importante es que proporcionan una gran seguridad y, por tanto, facilitan el control del equilibrio; sin embargo, tienen el inconveniente de que ocupan mucho espacio. Está indicada su utilización en pacientes ancianos o con gran minusvalía física y al comienzo de la marcha en pacientes con necesidad de prótesis o grandes aparatos de marcha. Andadores Tienen cuatro pies de apoyo o patas y dos empuñaduras que deben quedar aproximadamente a la altura del trocánter mayor. La estructura puede ser de acero, aluminio o hierro. Proporcionan una amplia base de sustentación, aportando una gran seguridad a sus usuarios. Clasificación Se pueden clasificar en: fijos o plegables; articulados o no, con ruedas o sin ruedas. Andador sin ruedas. Son ligeros de peso, con la posibilidad de regular la altura. Para su utilización es necesario que el usuario tenga la suficiente fuerza en miembros superiores para levantarlo y desplazarlo. A 302 B C D Andador plegable. Es igual que el anterior pero con la ventaja de que se puede plegar cuando no se utiliza para que ocupe menos espacio en la casa. Andador con ruedas. El apoyo sobre el suelo lo hace por medio de dos o cuatro ruedas. Los de cuatro ruedas son más inestables y se requiere un buen control para su utilización. Generalmente se usan con dos ruedas delanteras y dos apoyos traseros en forma de contera; para realizar el desplazamiento los apoyos traseros resbalan sobre el suelo. Andador articulado. Este modelo está articulado en los soportes anteriores y permite ejecutar un modelo de marcha más fisiológico al facilitar el avance con el miembro inferior y el superior contralateral al mismo tiempo. Andador con apoyo en antebrazo y con ruedas. Está indicado en pacientes que no son capaces de soportar la carga sobre sus manos por dolor (mano reumática), por falta de fuerza para realizar el agarre o en los que tienen un flexo de codo superior a 30º. En estos casos tenemos que recurrir a los antebrazos como zona de soporte de la carga, quedando los codos con un ángulo de 90º. Andador con apoyo axilar y con ruedas. Como en el caso anterior, se utiliza en manos debilitadas o dolorosas y cuando queremos conseguir un mejor control del equilibrio ya que este modelo arropa mucho mejor al paciente. Andador con asiento (v. figura 34-1D). Es un complemento que llevan algunos andadores para permitir sentarse cuando el paciente se encuentra cansado. Este modelo proporciona un radio de acción mucho más amplio al usuario. Andadores con frenos. Algunos andadores que se utilizan para salir fuera del domicilio por superficies con pendientes deben llevar frenos para un mejor control. Los frenos son parecidos a los de una bicicleta y están situados en ambas empuñaduras. Andadores infantiles. En los niños los andadores tienen unas características similares a los adultos, solamente cambia el tamaño. Existe un modelo de andador infantil sin retroceso (v. figura 34-2), con una estructura cerrada por detrás y abierta por delante. Las ruedas traseras tienen un dispositivo que permite el avance del andador, pero no el retroceso, para evitar caídas. Figura 34-1 Ayudas para la marcha. A. Bastón canadiense. B. Muletas axilares. C. Bastón de mano. D. Andador con asiento. Las ventajas de la muleta axilar son: Las indicaciones son las mismas de los bastones canadienses. Figura 34-2 Andador infantil sin retroceso. © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Ventajas e inconvenientes de los andadores Tienen como ventajas: una amplia base de sustentación que proporciona una gran estabilidad [3]; el permitir la descarga de hasta el 50% del peso corporal, y la posibilidad de sentarse. Los inconvenientes más importantes son: un uso limitado casi exclusivamente al interior de la casa, la dificultad para su utilización en escaleras, terreno irregular o espacios estrechos, la adquisición de un esquema de marcha anómalo que es difícil modificar después y, por último, que su uso requiere igualdad motriz en miembros superiores. Bastón canadiense Al bastón canadiense (v. figura 34-1A) se le conoce también como bastón inglés, bastón de codo o bastón de Lofstrad. Puede fabricarse en aluminio, acero o carbono. Se compone de los siguientes elementos: Indicaciones de los andadores Pacientes con equilibrio deficiente y marcha insegura. Poliartrosis. Edad avanzada. En niños ortetizados o protetizados que comienzan la marcha. Debilidad muscular acompañada de insuficiencia cardiorrespiratoria. Parkinson. Ataxia. Muleta axilar Permiten realizar la marcha repartiendo el apoyo entre las axilas, el tronco y las manos (v. figura 34-1B). Pueden estar fabricados de aluminio, acero o madera. Los más utilizados son los de aluminio al ser más ligeros de peso. Se componen de: un apoyo axilar, que debe estar bien almohadillado para evitar compresiones nerviosas a nivel de la axila; el ancho del apoyo axilar debe ser entre 15 a 20 cm. El resto de los componentes son una empuñadura, dos tubos de soporte que en la parte inferior finalizan en uno, con un sistema telescópico para ajustar la longitud. Figura 34-3 Marcha con muletas axilares. 303 Ayudas para la marcha cercana al 80%. • La estabilidad y el control del tronco para el paciente también es más fácil porque, además del apoyo axilar, tiene un apoyo en ambos lados del tórax (v. figura 34-3) y el agarre que le da una sensación de seguridad superior a las otras ayudas de marcha al tener tres puntos de contacto con el cuerpo [4]. • Es posible tener las manos libres durante la bipedestacion permitiendo realizar actividades manuales sin soltar las muletas. • La marcha pendular se realiza con más facilidad que con los bastones canadienses. Sin embargo, tiene también grandes inconvenientes. El más importante es la posibilidad de que aparezcan lesiones nerviosas en el plexo braquial y de que aparezcan también lesiones vasculares al mismo nivel [5,6], y son mas pesados que los bastones y menos estéticos que los bastones canadienses. 34 • Permiten una mayor descarga del peso corporal Prótesis, ortesis y ayudas técnicas • Abrazadera de antebrazo. Sirve para ayudar a la descarga y a la propulsión y da estabilidad a la muñeca. En algunos modelos tiene una articulación basculante hacia atrás para poder soltar los bastones cuando se necesitan las dos manos, quedando estos sujetos a los antebrazos por las abrazaderas. • Brazo. Es la porción que une la abrazadera con la empuñadura. En algunos modelos tiene la longitud regulable. Tiene un ángulo de inclinación de 30º sobre la vertical. • Empuñadura. Es la zona de agarre con la mano del bastón. Puede ser de forma cilíndrica o anatómica para adaptarse mejor a la mano. Existen protectores blandos que se pueden acoplar a la empuñadura para hacer la marcha más confortable, sobre todo a los que usan los bastones durante gran parte del día. Caña. Sirve para transmitir la carga que soporta el • bastón al suelo. Puede ser fija o regulable en longitud para adaptar la altura del bastón a la altura del paciente o en el caso de los niños para ir alargando conforme va creciendo en altura. • Contera. Consiste en un elemento de caucho colocado al final de la caña que sirve para amortiguar el impacto sobre el suelo del bastón y como sistema antideslizante. Existen conteras especiales que se adhieren mejor al suelo para evitar caídas; otras conteras con una superficie de apoyo más amplia sirven para caminar con bastones por la arena de la playa y otras con clavos para utilizarlos por la nieve. Ventajas e inconvenientes. Consiguen una descarga • máxima del 40%-50% del peso corporal; la ambulación es fácil y segura; son menos pesados que las muletas. Los inconvenientes son: la posibilidad, aunque más remota que en las muletas, de que aparezcan lesiones nerviosas como la neuropraxia del cúbito [7,8]. Para su uso se requiere un buen control del tronco. da se puede ajustar cortando la longitud; en algunos modelos se puede regular con un sistema de doble tubo telescópico. Son más ligeros de peso y más estéticos que el resto de las ayudas para la marcha; pero su principal inconveniente es que únicamente permiten el apoyo manual, mientras que las muletas y los bastones tienen dos apoyos. El máximo apoyo manual confortable es del 25% del peso corporal, cuando se aplican pesos superiores al 20%-25% resultan inestables y cuando se usan mucho tiempo aparecen molestias en la mano. Están indicados cuando existen trastornos leves del equilibrio y cuando se necesitan pequeñas descargas de peso en las articulaciones de los miembros inferiores. Es importante señalar que su utilización ayuda a prevenir caídas en ancianos y pacientes con neuropatías periféricas. En estos últimos existe un déficit de aferencias sensitivas que podemos completar con las aferencias recibidas a través del contacto del bastón con el suelo. Una variante del bastón de mano es el bastón multipodal o trípode, que consigue una mayor seguridad del paciente, aunque a expensas de una disminución de la longitud del paso, haciendo más lenta la marcha. Pueden estar indicados en hemipléjicos y pacientes ancianos con deficiente equilibrio. Bastón con asiento Es parecido a un bastón de mano pero permite desplegar un asiento que tiene incorporado cuando el paciente lo desea. Es muy útil para pacientes que no pueden esperar mucho tiempo de pie en una cola o simplemente necesitan sentarse de forma periódica (v. figura 34-4). Soportes Son una alternativa a los bastones (v. figura 34-5). El peso es soportado por la rodilla del miembro inferior afecto, permiten tener mayor libertad de movimientos con las manos y son fáciles de utilizar en interiores. Su indicación sería cuando es necesaria una descarga total de uno de los Bastón de apoyo en antebrazo Este bastón consta de un soporte de antebrazo y una empuñadura vertical de tal forma que el codo está en flexión de 90º al utilizarlo. Están indicados cuando la mano no puede soportar el peso del cuerpo, como ocurre en las artritis de mano, cuando existe un flexo de codo de más de 40º que imposibilita para utilizar un bastón canadiense, cuando existe una parálisis del tríceps o en el caso de debilidad en los flexores de mano. Los inconvenientes son que al utilizarlos la marcha se hace con una ligera inclinación hacia delante y es más difícil dirigirlos. Bastón de mano En el bastón de mano (v. figura 34-1C) las variantes corresponden al material con el que está fabricado (madera, plástico, aluminio, acero, carbono) y al tipo de empuñadura. La empuñadura sirve para sujetar el bastón; existen diversas formas: curvas (la típica garrota), en T o la empuñadura anatómica con depresiones para facilitar el agarre. La caña del bastón generalmente tiene una longitud de 50 cm. Esta medi- 304 Figura 34-4 Bastón con asiento. Regulación del bastón de mano • El codo debe estar flexionado (15º-20º). • La empuñadura a la altura del trocánter mayor (v. figura 34-6). Influencia de la longitud de los bastones en la marcha Si los bastones son cortos y se utilizan dos, la marcha se hace con inclinación hacia delante y los codos en extensión. Al estar los codos en extensión se disminuye la capacidad de impulso y amortiguación que se puede ejercer con los bastones. En cambio, si los bastones son largos la marcha se hará con excesiva flexión de codos, disminuyendo así la potencia del tríceps. Figura 34-5 Soporte. Tipos de marcha con bastones miembros inferiores por un problema situado debajo del nivel de rodilla. Marcha en cuatro puntos Es una marcha muy lenta pero a la vez muy segura para el paciente por tener siempre sobre el suelo tres puntos de apoyo. Esto le da mucha estabilidad. Sin embargo, tiene los inconvenientes de que, además de ser lenta, no se descarga completamente ninguno de los miembros inferio- Regulación en altura de las ayudas para la marcha © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Para que las ayudas para la marcha consigan una máxima eficacia desde el punto de vista funcional y biomecánico, deben adaptarse a la altura de cada paciente [9]. La obligación de esta adaptación la tiene el técnico ortopédico que entrega los bastones, pero es también obligación del médico y del fisioterapeuta controlar que este ajuste esté bien realizado. Regulación de bastón canadiense • El borde superior de la abrazadera de antebrazo debe quedar a 3-5 cm del olécranon. • El ángulo de flexión del codo debe estar entre 20º-30º [3]. • La empuñadura debe estar a la altura del trocánter mayor [10]. Regulación de la muleta axilar • El ángulo de flexión de codo debe ser igual que en los bastones canadienses (20º-30º). • La empuñadura debe quedar a la altura de los trocánteres. • En posición de bipedestación la axila debe quedar a 3-5 cm de distancia de la superficie de apoyo. • El paciente debe ser capaz de elevarse del suelo 2 a 4 cm al extender los codos. Figura 34-6 Regulación en altura del bastón de mano. 305 Ayudas para la marcha la distancia desde el borde anterior de la axila a un punto situado 15 cm lateral al 5.° dedo con el paciente en bipedestación o con las fórmulas siguientes: ◗ Altura del paciente multiplicado por 0,77. Válido para niños y adultos. ◗ Altura del paciente menos 40,6. Válido sólo para adultos. 34 • Se puede calcular la longitud de la muleta midiendo res y el aprendizaje es difícil para pacientes de edad avanzada. La secuencia de marcha se compone de los siguientes pasos: Prótesis, ortesis y ayudas técnicas • Avance con bastón derecho. • Avance con pie izquierdo. • Avance con bastón izquierdo. • Avance con pie derecho. Está indicada en: paraplejías con nivel inferior a D12, pacientes con debilidad o dolor en los cuatro miembros y pacientes con déficit de coordinación (ataxia). Marcha en tres puntos Se utiliza cuando interesa descargar uno de los dos miembros inferiores de forma parcial por presencia de dolor, pérdida de fuerza o intervención quirúrgica reciente. Es muy fácil de aprender. Está indicada especialmente en secuelas traumáticas o quirúrgicas de un miembro inferior y en amputados unilaterales que requieren la ayuda de bastones para caminar. La secuencia de marcha es la siguiente: • Avance a la misma vez con los dos bastones y el miembro inferior afecto. • Una vez que están apoyados en el suelo el miembro afecto y los dos bastones, se avanza con el miembro inferior sano. Se puede regular la cantidad de carga sobre miembro afecto graduando la carga que ejecutamos sobre los bastones. Marcha en dos puntos Está indicada cuando es necesaria una descarga parcial en ambos miembros inferiores. Por ejemplo, en una artrosis bilateral de rodilla o caderas, en un amputado bilateral, etc. Su principal virtud es que consigue una velocidad de progresión de la marcha normal. El inconveniente es que, al existir solamente dos puntos de apoyo, es necesario un mejor equilibrio. La secuencia de la marcha es: • Avance simultáneo con MI izquierdo y MS derecho. • Avance con el MI derecho y el MS izquierdo. Marcha pendular unilateral Con este tipo de marcha se consigue una descarga completa del miembro afecto. Para poder realizarla es imprescindible que los brazos sean capaces de poder soportar todo el peso del cuerpo. Se avanza a la misma vez con el miembro normal y los dos bastones. El miembro afecto es necesario llevarlo con una ligera flexión de rodilla para que no roce con el suelo o poner un alza de 2 cm en la suela del zapato del miembro sano para evitar el apoyo o el roce con el suelo. Está indicada en amputados unilaterales antes de colocarle la prótesis (esta es la única posibilidad que tienen 306 para hacer la marcha) y en lesiones graves de un miembro inferior que precisan de una descarga completa. Marcha pendular bilateral Este tipo de marcha supone un coste energético muy alto, se utiliza solamente para desplazamientos cortos. Requiere unos miembros superiores muy potentes porque van a ser los motores del desplazamiento. Para realizarla se avanza con los miembros inferiores a la vez pivotando sobre los bastones. Está indicada en lesionados medulares con nivel superior a D12 y en amputaciones dobles a nivel de desarticulación de caderas protetizados. Marcha con un bastón Cuando se utiliza solamente un bastón, este en la mayoría de las ocasiones irá situado en el lado contralateral al miembro afecto por varias razones: • Se aumenta la base de sustentación [10]. Si lo llevamos en el mismo, la base de apoyo es más reducida, generando más inestabilidad en la marcha. • La marcha es más fisiológica al avanzar con el bastón y el miembro opuesto a la vez siguiendo con la cadencia fisiológica en el movimiento de los miembros superiores e inferiores. • Disminuye la actividad muscular a nivel de cadera del miembro afecto evitando sobrecargas de esta articulación [11,12]. Cuando el glúteo mediano está afectado evitaremos la marcha en Trendelenburg al suplir el bastón en parte la función que tiene este músculo para estabilizar la pelvis durante el apoyo unilateral. BIBLIOGRAFÍA 1. Brand RA, Crowninshield RD. The effect of cane use on hip contact force. Clin Orthop 1980;47:181-4. 2. Engel J, Amir A, Messer E, Caspi I. Walking cane designed to assist partial weight bearing. Arch Phys Med Rehábil 1983;64:386-8. 3. Ministerio de Trabajo y Asuntos Sociales. Catálogo valorado de ayudas para caminar I. Instituto de Biomecánica de Valencia, 1998. 4. Hartmann M, McManus J. E-medicine. Crutches function. (Accedido en Marzo de 2005). Disponible en URL: www.emedicinehealth.com 5. Platt H. Occlusion of the axillary artery due to pressure by a crutch. Arch Surg 1930;20:314-6. 6. Rudin LN, Levine L. Bilateral compression of the radial nerve. Phys Ther Rev 1951;31:229-31. 7. Waring W, Werner R. Clinical management of carpal tunnel syndrome in patients with long-term sequelae of poliomyelitis. J Hand Surg 1989;14A:865-9. 8. Malkan D. Bilateral ulnar neuroapraxia: a complication of elbow crutches. Injury 1992;23:426-9. 9. Simpson C, Pirrie L. Walking sticks: a survey of suitability and supply. Physiother 1991; 77:231-4. 10. Joyce BM. Canes, crutches and walkers. Am Fam Physician 1991:535-42. 12. Neumann D. Hip abductor muscle activity as subjets with hip prostheses walk with different methods of using cane. Phys Ther Rev 1998; 78:490-501. © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Ayudas para la marcha 34 11. Neumann D, Krebs D, McGibbon C, Fagerson L.: An electromyographic study of the hip abductor muscles as subjects with a hip prosthesis walked with different methods of using a cane and carrying a load. Phys Ther Rev 1999; 79:1163-71. 307 35 Sillas de ruedas Carlos Sotos Portalés © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. INTRODUCCIÓN Es bien conocido que, a lo largo de su historia, el ser humano ha sabido idear y construir una gran variedad de elementos, más o menos sofisticados, con los cuales ha podido hacerse un entorno más confortable, superando así infinidad de barreras. En el campo de la salud y del bienestar de aquellas personas aquejadas por diferentes enfermedades y dolencias, también ha desarrollado una gran variedad de utensilios y dispositivos con los cuales ayudarles, compensando sus carencias o deficiencias y contribuyendo de este modo a la normalización de sus vidas, dotándolas de una mayor calidad. La silla de ruedas (en adelante SR) es uno de estos dispositivos, de orígenes inciertos pero con un claro objetivo: permitir la movilidad y el desplazamiento a aquellas personas incapaces de llevarlo a cabo por sí mismas debido a sus mermas funcionales u orgánicas [1]. No sabemos a ciencia cierta cuándo surgió la primera SR, pero sí podemos constatar la espectacular evolución que han experimentado estos dispositivos a lo largo de su historia, en especial durante las últimas décadas, en las cuales la aparición y utilización de nuevos materiales en su fabricación, así como la aplicación de rigurosos estudios biomecánicos, sobre sedestación y rendimiento de los diferentes componentes, han hecho que el uso de las SR actuales sea mucho más eficaz y confortable. Otro aspecto importante de las SR en la actualidad es su especificidad en función del usuario y la deficiencia que este padezca; este hecho ha dado lugar al desarrollo de modelos concretos para cubrir necesidades concretas; del mismo modo estos dispositivos llevados al mundo del deporte han originado una amplia gama de SR con características muy diferentes en función de la disciplina deportiva que vaya a practicarse, siendo muy importante, en ocasiones, pequeños detalles que pueden llegan a influir de manera decisiva en el rendimiento y obtención de marcas durante el desarrollo de la competición. Así pues, y ante tanta variedad de modelos, componentes y materiales existentes, se hace preciso un conocimiento y puesta al día periódica, que nos permita saber con qué dispositivos contamos para cubrir las necesidades de nuestros pacientes y así poder realizar una prescripción con garantías de éxito, pero siendo concientes de que muchas veces habrá que realizar modificaciones sobre la marcha, ante necesidades concretas que puedan ir apareciendo durante el proceso de adaptación al dispositivo. COMPONENTES Y ASPECTOS BIOMECÁNICOS Se dice de la silla de ruedas que es una prolongación del usuario que la utiliza [2], la cual le permite desplazarse por 309 Prótesis, ortesis y ayudas técnicas el entorno, ocupando un rol dentro de la sociedad y favoreciendo de esta forma la participación e integración en la misma. Así pues, si consideramos a las SR como las «piernas» de quienes las utilizan, para que estas funcionen correctamente y resulten eficaces debemos prestar atención a la correcta elección y adaptación de sus principales componentes; esto nos permitirá conseguir en el usuario una postura adecuada y confortable, lo cual redundará en una mayor eficacia durante los desplazamientos, tanto si el usuario impulsa por sí mismo la silla como si es empujado por un asistente. Tomando como base de estudio la estructura plegable, normalmente fabricada con tubo de acero o aluminio, de una SR convencional (v. figura 35-1) y aunque se hagan referencias puntuales a otros modelos, repasaremos a continuación todos sus componentes, prestando una atención especial en aquellos que puedan requerir con más frecuencia una adaptación personalizada al usuario final; del mismo modo se realizará una valoración de las diferentes opciones existentes en el mercado de algunas de ellas y cómo pueden estas repercutir, para bien o para mal, en el rendimiento final del dispositivo con las repercusiones correspondientes sobre el usuario. En principio, la correcta sedestación del usuario se conseguirá –salvo que por sus características precise de algún accesorio especial– mediante las adecuadas dimensiones del asiento y el respaldo, así como la adaptación en altura de los reposapiés [1] en la cual habrá que tener en cuenta varios factores que más adelante serán revisados. El respaldo Tiene por misión aportar un soporte posterior al tronco; la altura del mismo puede ser variable y vendrá determi- Figura 35-1 Silla plegable por cruceta en tubo de acero, modelo Atlas, con reposabrazos cortos. Este modelo y similares son los más extendidos entre los usuarios de sillas de ruedas. Con pequeñas variaciones se puede adaptar para patologías concretas, como pacientes amputados o hemipléjicos. 310 nada por la capacidad de control y equilibrio del usuario; así pues, el tipo de patología y el grado de recuperación si lo hubiese (p. ej. una lesión medular), influirán en las dimensiones de este elemento que algunas veces deberá ser modificado, a medida que el usuario vaya adquiriendo tono muscular en su tronco. Por norma general se recomiendan los respaldos cuyo borde superior quede unos 2,5 cm por debajo de las escápulas [3], pues de esta manera se facilitará la movilidad del brazo y cintura escapular durante la impulsión de la SR; no obstante, en ocasiones la altura requerida puede ser mucho mayor e incluso puede que se necesite un prolongador de respaldo o reposacabezas, para dar soporte a esta última cuando el control muscular sea precario o esté anulado. En otras ocasiones el respaldo puede ser más reducido, dando tan sólo soporte a la región lumbar, como ocurre en muchas sillas activas o las utilizadas para prácticas deportivas. Las dimensiones en anchura de los respaldos deben ajustarse a las características del tronco al que van a dar soporte; un respaldo demasiado ancho hará que este se abombe en sentido posterior, de forma similar al efecto hamaca que tiene lugar en los asientos, y como consecuencia el ocupante se hundirá hacia atrás adoptando una mala postura, que en ocasiones, y si se prolonga a lo largo del tiempo, puede llegar a forzar hacia dentro los extremos superiores de los tubos del chasis sobre los que va fijado el respaldo; hoy en día esto se evita en muchas SR mediante la colocación de una barra metálica horizontal en algún punto del tercio superior de la estructura tubular, actuando a modo de tensor de este último. En relación con estas últimas consideraciones es importante llamar la atención sobre dos aspectos a tener en cuenta; hay veces que un respaldo ligeramente cedido será más confortable para el usuario. Si además este no posee un buen equilibrio de tronco, los tubos a ambos lados entre los que irá «encajado» el tronco pueden servirle como soportes laterales ayudándole a controlar la inclinación en ese sentido. Por otro lado, también es cierto que tapizados de respaldo muy tensos pueden llegar a dar la sensación subjetiva en muchos usuarios de «empuje» en sentido anterior, por lo cual obligan a estos a estar constantemente haciendo fuerza contra el respaldo para evitar caer hacia delante, con la consecuente falta de confort y seguridad; esta situación es más frecuente en usuarios con un precario equilibrio de tronco. Si la estructura tubular sobre la que se fija el respaldo es totalmente vertical (ángulo respaldo-asiento a 90º) también puede dar esa sensación de «empuje» antes comentada; para evitarla, algunos fabricantes diseñan esta parte del chasis con una ligera angulación posterior que consigue una sedestación más confortable para muchos usuarios. Otros modelos, sobre todo en SR de gama alta, ya poseen entre sus opciones un sistema para poder regular el grado de inclinación del respaldo ajustándolo de esta forma a las necesidades de cada usuario; una excepción a estas SR de gama alta son algunas sillas © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. El asiento Su función es aportar soporte al tronco a través de los glúteos y la cara posterior de los muslos, procurando que la presión se distribuya por la mayor superficie posible de estas estructuras. Este elemento, junto con el visto anteriormente, son básicos para el mantenimiento de una postura correcta; una mala adaptación de ambos puede llevarnos a desarrollar desviaciones importantes o a un agravamiento de las ya existentes si las hubiera. Al igual que con el respaldo, debemos atender a una serie de medidas a la hora de la adaptación al usuario final: anchura, profundidad e inclinación. La anchura del asiento marca en cierta forma las medidas de la silla. Los fabricantes suelen guiarse por esta medida para catalogar los tamaños de sus diferentes modelos. Así pues, las dimensiones más usuales son 38, 40, 42 y 44 cm, que no equivalen al ancho total de la silla, sino sólo al ancho de asiento. Algunos fabricantes disponen de tallas especiales para cuando las medidas del usuario así lo requieran. 311 35 El ancho del asiento debe adaptarse a las dimensiones pélvicas, teniendo en cuenta que ha de existir un espacio a cada lado (2-2,5 cm) que evite la compresión con los elementos laterales de la SR, lo cual podría crear roces o incluso UPP en las zonas del troncánter. Si el ancho es excesivo o el tapizado ya está cedido por el uso, se creará el citado efecto hamaca, con el cual se impedirá un apoyo equilibrado de ambas nalgas y una desigual concentración de presiones en las tuberosidades isquiáticas, cuya consecuencia directa será nuevamente un mayor riesgo de desarrollar UPP o la adquisición de hábitos posturales inadecuados debido a la oblicuidad pélvica [4] que puede desarrollarse. Del mismo modo, un asiento excesivamente ancho favorecerá la desviación lateral de muslos incluso una rotación pélvica, induciendo al roce en la cara interna de las rodillas y hasta produciendo un aumento de la espasticidad, si la hubiera, debido todo ello a la falta de soporte lateral por parte de los elementos correspondientes de la SR. En cuanto a la profundidad del asiento, esta debe valorarse teniendo el usuario bien apoyado en el respaldo su tronco y en especial la región lumbar, debiendo quedar el borde anterior a una distancia mínima de 2,5 cm. del hueco poplíteo [1], evitándose de esta forma posibles roces o dificultades circulatorias en la cara posterior de las rodillas. La profundidad debe ser la adecuada para dar soporte, al menos, a los dos tercios proximales de los muslos, favoreciéndose así un reparto uniforme de presiones por una amplia superficie de sus caras posteriores. En caso de asientos excesivamente profundos, el usuario suele tender a resbalarse sobre ellos para evitar el roce en la cara posterior de sus rodillas, lo que dará lugar a un aumento de las fuerzas de cizallamiento en las nalgas y a la adopción de posturas incorrectas con un mal apoyo lumbar sobre el respaldo. El tercer parámetro a considerar es la inclinación del asiento. Esta suele utilizarse para ayudar a estabilizar el tronco contra el respaldo ayudando a evitar deslizamientos hacia delante. Esta inclinación posterior del asiento suele estar alrededor de los 5º, y no debe nunca superar los 10º, pues en este caso se crearía una zona de hiperpresión a nivel sacro [1]. Normalmente, la mayoría de SR estándares no presentan inclinación en el asiento, estando ambos extremos prácticamente a la misma altura; por el contrario, las SR activas y ligeras todas llevan como mínimo sus 5º de inclinación o incluso en ocasiones más. Muchos de estos modelos permiten regular este parámetro para ajustarlo y así buscar una mayor comodidad en su usuario. Los modelos convencionales de SR suelen presentar escasas posibilidades de configuración, por lo cual, en caso de precisarse una cierta inclinación en el asiento, esta podría conseguirse mediante la colocación de una cuña que puede hacer las veces de almohadón o algún tipo de cojín postural con la forma deseada. Dado que algunos usuarios de SR presentan problemas de incontinencia, es importante que los materiales con que Sillas de ruedas geriátricas y modelos convencionales provistos de respaldos altos, a veces con prolongador para la cabeza, que por la precariedad de equilibrio de sus usuarios van siempre provistas de respaldos regulables en inclinación, unas veces por medio de palancas en la base del respaldo y otras por medio de empuñaduras provistas de palancas similares a los frenos de las bicicletas, que ayudan a desbloquear el respaldo e inclinarlo hasta el punto deseado. Es importante tener en cuenta que una excesiva inclinación del respaldo (>110º) mantenida en el tiempo puede ser peligrosa, pues esto hará que aumenten las fuerzas de cizallamiento a nivel de las nalgas al favorecer el deslizamiento de estas sobre el asiento [3], con el consiguiente riesgo de desarrollar úlceras por presión (UPP). Está claro que, con el uso, los tapizados irán cediendo y abombándose hasta llegar el momento de tener que ser sustituidos; algunos fabricantes dotan a sus respaldos de un sistema de tensores consistente en una serie de cinchas horizontales regulables y dispuestas a lo largo de toda la altura del respaldo, de esta forma el usuario puede darle más o menos tensión a su respaldo ajustando cada una de estas cinchas de manera independiente, hasta encontrar el punto de tensión más confortable. Cuando se precise evitar las inclinaciones laterales del usuario, bien sean estas por falta de tono muscular o debidas a desviaciones de índole variada en el tronco, la estructura tubular del respaldo puede servirnos de base para adaptar soportes laterales en el lugar y a la altura que nos convenga. De esta forma crearemos un punto de apoyo que ayudará a mantener una postura correcta o, si ya hay desviación, evitará que esta empeore. En cuanto a los materiales utilizados en la fabricación tanto de respaldos como de asientos, estos pueden ser muy variados, aunque predominan los tejidos plastificados; durante mucho tiempo se utilizaron tejidos con un recubrimiento de escay, pero en la actualidad suele utilizarse el nailon, más transpirable e ignífugo [1]. se fabriquen los tapizados, aun siendo los mismos de los respaldos, añadan propiedades de impermeabilidad y fácil limpieza. En muchas ocasiones será conveniente la incorporación de un cojín: unas veces ayudará a mejorar la postura, en otras proporcionará mayor comodidad y, según qué patologías, protegerá del posible desarrollo de úlceras por decúbito. Prótesis, ortesis y ayudas técnicas Reposapiés Este elemento está destinado a dar soporte a casi el 20% del peso corporal a través de los pies [3], los cuales descansarán sobre las paletas destinadas a tal fin con un reparto uniforme de las presiones a este nivel. En los modelos convencionales las paletas son independientes para cada pie. En prácticamente todas las sillas, el conjunto del reposapiés es extraíble, lo que en ocasiones puede llegar a ser una ventaja en caso de necesitar reducir el largo total de la SR (ascensores, vehículos…). Otras veces, en cambio, van fijos al resto del armazón de la silla. Los modelos de SR con chasis fijo, así como muchas sillas activas y toda la gama de sillas deportivas, montan una paleta única de reposapiés; en ocasiones esta paleta tan sólo está representada por dos tubos paralelos que cierran la estructura del chasis a este nivel dándole robustez al conjunto. Este tipo de sillas ya no suelen ser plegables. Un mal apoyo de los pies en estos elementos puede tener diversas consecuencias como un aumento de presiones en algún punto del pie, una mayor facilidad para desencadenar crisis espásticas o repercutir en mayor o menor medida sobre la correcta sedestación [5] como a continuación se explica. Un individuo correctamente sentado en su SR deberá presentar ángulos articulares en sus caderas y rodillas de 90º o muy próximos a esta medida; para lograr estos parámetros influye de manera decisiva la altura a la que ajustemos los reposapiés a la hora de realizar su adaptación. Unos reposapiés excesivamente bajos tenderán a crear una mayor presión en la cara posterior de los muslos, en especial a nivel del borde anterior del asiento, al favorecer que el usuario se resbale hacia delante en el asiento buscando el apoyo de los pies; por el contrario, si estos componentes están demasiado altos repercutirá en el correcto apoyo de los muslos, los cuales estarán elevados en su parte media-distal sin hacer contacto con el asiento y, por tanto, se trasladará la carga hacia las nalgas produciéndose un aumento de la concentración de presión en las tuberosidades isquiáticas [3] (v. figura 35-2); el resultado de esta situación es un mayor riesgo de desarrollar lesiones dérmicas por hiperpresión. A la hora de llevar a cabo la adaptación en altura de los reposapiés y teniendo en cuenta el ángulo que deben conservar caderas y rodillas, se medirá la distancia entre la parte más alta de la cara posterior de la rodilla y el talón con el zapato puesto. Dicha distancia es utilizada al encargar la silla para que esta venga ya con la medida adecuada. Aquí también deben tenerse en cuenta dos factores que influirán en la posición final: por un lado, la altura del cojín 312 Figura 35-2 Efectos de una incorrecta adaptación en altura de los reposapiés en una silla de ruedas. Altura elevada implica mayor concentración de presiones en zonas isquiáticas con riesgo de UPP; el reposapiés bajo implica una tendencia a resbalar sobre el asiento buscando el apoyo con mayor presión a nivel del borde anterior del asiento. utilizado, que hará al usuario estar más alto y que por tanto obligará a subir en una medida equivalente a los reposapiés (muchos fabricantes requieren esta distancia o tipo de cojín en sus hojas de medida); en caso de no tenerse en cuenta, nos encontraremos los inconvenientes de unos reposapiés bajos; por otro lado, el cambio de calzado, sobre todo si aumenta el grosor de la suela (p. ej., algunos calzados deportivos), hará subir la pierna reduciendo el ángulo de rodilla y aumentando la carga en sentido posterior a lo largo de los muslos y nalgas, y el efecto será equivalente al de unos reposapiés altos. En cuanto al ángulo pie-tobillo, 90º o algo menos será lo adecuado, lo que conseguiremos mediante la inclinación de las paletas, que suelen ser regulables en muchos modelos; estas nunca serán horizontales y paralelas al suelo, pues en estos casos es fácil que la mayor flexión plantar favorezca el desplazamiento anterior del pie mientras circulamos con la SR por las posibles irregularidades del terreno. En caso de necesitar asegurar el pie a la paleta, podemos contar con cinchas de antepié fijadas al soporte donde apoya, que nos aseguren una posición correcta y limiten el movimiento; normalmente la cincha que cruza por detrás de las pantorrillas o las de tipo talonera bloquean este desplazamiento en sentido posterior. Apoyabrazos y elementos relacionados Este componente en principio está destinado a dar soporte al brazo [3] en su conjunto por medio del apoyo del codo y antebrazo, además es utilizado como punto de agarre por muchos usuarios para realizar tanto las pulsiones a la hora de llevar a cabo los cambios posturales, como las transferencias hacia o desde la silla. Para que este elemento cumpla su función de manera eficaz debe tener la altura adecuada, que será aquella que con el antebrazo totalmente apoyado mantiene un ángulo de 90º en el codo; de esta forma no sólo reposa el antebrazo, sino que también lo hace el brazo y, a través de él, las estructuras del hombro, que se verán liberadas de las tensiones generadas por el propio peso del miembro superior. Esto es especialmente significativo en usuarios que, por sus patologías, presentan debilidad muscular en cintura esca- © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Ruedas, rozamiento y estabilidad Las ruedas son el componente que permite el desplazamiento a la SR, pero su función va más allá de esta acción, de manera que el tipo de ruedas, su posición, el reparto del peso sobre las mismas o la distancia entre ejes son algunos de los factores que pueden influir de manera decisiva en que este desplazamiento resulte eficaz, seguro y confortable. Según el tipo de cubierta que monte la rueda podemos diferenciar dos grupos: neumáticas o macizas; ambos presentarán ventajas e inconvenientes y su elección en principio debería estar en función del terreno por el que se vaya a circular. Las ruedas neumáticas presentan un mayor rozamiento, ofreciendo más resistencia y por tanto requieren un mayor esfuerzo de impulsión por parte del usuario, sobre todo si las ruedas no tienen la presión adecuada; por otro lado requieren de un mayor mantenimiento; no obstante, su uso hace más confortable el desplazamiento al tener un papel amortiguador sobre las irregularidades del terreno. Por su parte, las ruedas macizas están libres de Figura 35-3 Silla Spazz G con ruedas Y-360 de diseño novedoso; este modelo de chasis rígido ultracorto es muy eficaz en los giros; puede ir dotado de sistema de amortiguación en ruedas delanteras, reduciendo en gran medida la sensación displacentera al circular por terrenos irregulares. 313 35 mantenimiento, tan sólo habría que sustituirlas cuando su estado de deterioro así lo precise, pero hacen que el usuario perciba las irregularidades del terreno al ser más duras y no adaptarse a él, situación que muchas veces resulta molesta. Además, en caso de que este, por su patología, posea cierta espasticidad, la continua vibración al circular puede hacer que esta se dispare, con riesgo de caída si no se va bien sujeto. Las ruedas macizas son más cómodas en terrenos duros y lisos, por eso son las más adecuadas para interiores e instalaciones deportivas, pero a pesar de ello lo más común es que las SR lleven macizas las ruedas delanteras y neumáticas las traseras, salvo que el usuario solicite las cuatro ruedas en el mimo formato. En los últimos años han aparecido en el mercado un tipo de cubiertas denominadas «antipinchazos», que, aun siendo neumáticas, poseen un mayor grosor en la capa de caucho que contacta con el suelo, admitiendo que se clave una chincheta sin llegar a perforar la cámara interior; están teniendo una gran aceptación entre los usuarios y algunos fabricantes ya las montan en algunos de sus modelos de gama media-alta de serie. El otro componente básico de las ruedas es la llanta sobre la que va montada la cubierta; especialmente en las ruedas grandes, estas han experimentado grandes avances, tanto en diseños como en los materiales utilizados en su fabricación. Dado que la rueda en su conjunto es uno de los elementos más visibles de las SR, era lógico pensar que la tendencia a personalizarlas llegaría tarde o temprano (v. figura 35-3); si bien las sillas convencionales han seguido utilizando la clásica llanta de radios acerados o como mucho han dado el salto a las llantas de materiales plásticos fabricadas por inyección, la mayoría de sillas de gama alta cuentan entre sus opciones de configuración con una gran variedad de llantas. Las hay con un número variable de radios de calibre superior a los convencionales, elaborados con carbono o kevlar y con la posibilidad de elegir entre varios colores; las podemos encontrar con Sillas de ruedas pular siendo propensos a dolores crónicos, contracturas… a este nivel (hemipléjicos, tetrapléjicos, etc.). Por otro lado, si el apoyo se realiza demasiado bajo, además de crear las citadas tensiones, el codo para buscar el reposabrazos obliga a inclinar lateralmente al tronco, motivo por el cual podría desarrollarse un mal hábito postural con repercusiones en la columna [1]. Existen diferentes modelos de reposabrazos, pero los más clásicos y utilizados en las sillas convencionales son los largos, que cubren toda la profundidad del asiento aportando apoyo al antebrazo en su totalidad; los cortos o de escritorio, en donde el apoyo queda reducido a la mitad posterior de su longitud total, estando la parte anterior más baja, lo cual permite una aproximación a las mesas al quedar este segmento por debajo de ellas; en tercer lugar, y mucho menos difundido, contamos con el graduable en altura, normalmente de uso temporal; aquí podemos variar el rango de elevación por medio de un tornillo o pasador y ajustarlo a las necesidades de cada momento. En ocasiones este tipo de reposabrazos puede servirnos como un soporte lateral, ayudando a evitar inclinaciones laterales. En la actualidad y ante tanta variedad de SR, sobre todo entre las de gama media y alta, han aparecido reposabrazos con mil y una formas; el más extendido entre ellos es el de forma tubular sujeto tan sólo por un pasador trasero a nivel del chasis, en donde se fija el respaldo; no obstante, son muchos los usuarios que prefieren prescindir de este componente y lo limitan a un salvarropas (placa lateral de forma más o menos triangular) con o sin antisalpicadura la diferencia entre ambos está en que mientras el primero, se limita a una simple placa de materiales plásticos, metales como el aluminio o fibra de carbono, el segundo en su borde superior se curva cubriendo en parte la cubierta de la rueda, evitando así las posibles salpicaduras de las ruedas al circular. Prótesis, ortesis y ayudas técnicas trenzados especiales de sus radios, normalmente de aluminio, o alineaciones diversas de estos (Twister, Ambrosio, Camel); las de tipo araña en aluminio o aleaciones de metales ligeros; con tres vástagos bien de titanio, molibdeno o fibra de carbono (Karma, Y-360 o X-Core) por citar algunos ejemplos. Fijados a las llantas, en sus laterales, van a ir montados los aros impulsores; a través de ellos el usuario dirigirá su silla, utilizándolos también junto con las ruedas en muchas ocasiones, como punto de apoyo para realizar las regulares pulsiones en los cambios posturales. Los materiales utilizados son muy diversos, si bien aluminio o acero son los más comunes. En ocasiones estos aros impulsores pueden ir engomados para favorecer la adherencia a la mano, lo cual es útil en usuarios con problemas de agarre; antiguamente en estos casos el problema se resolvía mediante la colocación sobre los aros de unas prolongaciones sobre las que era apoyada la mano a la hora de impulsar la silla; los problemas de anchura que generaban sobre todo los inclinados a 45º, hicieron optar por otras soluciones; a pesar de ello aún pueden verse en algunos hospitales. El tamaño de las ruedas puede llegar a ser muy variable. Normalmente en la SR estándar las ruedas traseras son de 600 mm y las delanteras de 200 mm. Estas últimas son las que más variaciones presentan en los diferentes modelos de SR, y las sillas activas y deportivas son las que más reducen el tamaño de este componente, a veces de forma considerable. Por su parte, las sillas geriátricas de interior suelen utilizar las cuatro ruedas de 125 mm. El último componente íntimamente relacionado con las ruedas son los elementos de frenado, que aseguran que la SR no vaya a desplazarse en terrenos con pendiente o en el momento de realizar las transferencias. Existen variantes de este componente, pero las más comunes son los de «palanca con zapata», que algún fabricante consigue últimamente que sea escamoteable (se pliega hacia atrás) para evitar interferencias durante las transferencias; también contamos con el modelo «de tijera», que puede ser doble o monofreno, sólo en un lado, pero que al accionarlo actúa sobre ambas ruedas, y que normalmente van colocados debajo del asiento; otro tipo es el freno de «tambor», en cuyo caso el mecanismo será accionado por el acompañante de modo similar a los frenos de bicicleta. La distancia entre los ejes de las ruedas delanteras y traseras influirá en la maniobrabilidad de la silla. Así pues, una distancia corta, además de reducir la longitud total de la silla, la hará más fácil de manejar, algo que se notará especialmente en los giros; por el contrario, si esta distancia es larga, ayudará a mantener la dirección en largas distancias de manera eficaz [3]. Estas características se notan de manera especial en los modelos de sillas activas y deportivas; la de baloncesto sería un claro ejemplo de lo que ocurre en el primer caso y las utilizadas en maratón u otras carreras del segundo, al ser estas sillas más alargadas. 314 Normalmente, la mayor parte de las SR montan las ruedas grandes en posición trasera y las pequeñas delante; en alguna ocasión esta disposición puede invertirse. Los modelos de SR convencionales suelen llevar una angulación neutra en las ruedas traseras (paralelas a la silla); sin embargo, los modelos activos y sobre todo las sillas para el deporte llevan una angulación positiva (más separadas en la base), a veces muy acusada; de esta forma se consigue que sean más estables y mantengan mejor la dirección al ser impulsadas; como inconveniente está el que las hace más anchas, con los problemas que esto puede acarrear; por este motivo en las SR activas y ligeras suele estar alrededor de los 3º, dejando mayores ángulos para las sillas utilizadas en la práctica deportiva. Otro aspecto importante y que influye de manera especial en la estabilidad de las sillas es el reparto del peso entre ruedas delanteras y traseras. Muchos usuarios, cuando cambian de una silla convencional de acero a otra activa mucho más ligera, refieren la facilidad con la que se les levantan las ruedas delanteras, y algunos llegan incluso a caerse de espaldas. Contrariamente a como suele pensarse, esta situación se debe básicamente a la distribución del peso [6], no al material con el que está fabricada la silla, aunque este también tenga su parte de influencia. En las SR convencionales la distribución del peso sobre las ruedas suele estar equilibrado entre las traseras y delanteras; a medida que el peso se desplace hacia estas últimas se irá aumentando el rozamiento, pero también se ganará estabilidad; en las sillas activas, que suelen tener amplias posibilidades de configuración, este peso está desplazado hacia las ruedas traseras a veces hasta en una proporción de 80%-20%, y esto hace que su desplazamiento sea más suave y eficaz pero con una menor estabilidad [3]. SILLAS DE RUEDAS: VARIANTES MÁS COMUNES Si bien la SR convencional es la más extendida, siendo sus principales usuarios personas de edad avanzada, existen variantes de esta destinadas a necesidades concretas resultado de ciertos procesos patológicos. El paciente hemipléjico puede ver notablemente mejorada su movilidad, al menos en recorridos largos, con el uso de una silla dotada de un sistema de impulsión situado en el lado indemne de su cuerpo; clásicamente contamos con dos opciones, el doble aro impulsor homolateral y el de palanca. El primero de ellos monta ambos aros en el lado útil del paciente. Cada aro controla y hace rodar una rueda mediante un sistema de transmisión que las une; los aros están superpuestos, siendo de menor diámetro el que controla la rueda del lado afecto. Según el aro sobre el que actuemos giraremos a izquierda o derecha. Si actuamos sobre ambos a la vez nos desplazaremos en línea recta. Respecto al sistema de palanca, aquí el usuario no actúa sobre los aros, sino sobre un brazo metálico acaba- © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. 35 Sillas de ruedas do en una empuñadura, que se articula con un conjunto de flejes y engranajes que movilizan la rueda trasera del lado en el que vaya montado el sistema; el usuario sujeta la empuñadura y bracea (como si remara) adelante y hacia atrás, con lo que la silla avanza o retrocede según la posición en la que coloque un resorte con tal fin; la dirección del desplazamiento se controla girando la empuñadura a izquierdas o derechas ya que la base de la palanca se une mediante un tornillo-espárrago a la rueda directriz. El esfuerzo requerido es menor con el sistema de palanca que con el de doble aro, motivo por el cual la eficacia de los desplazamientos es apreciada por los usuarios, que se fatigan menos y pueden desplazarse a mayores distancias; esto les ayuda a mejorar su autoestima, cosa importante teniendo en cuenta su mermado estado físico. Otra variante de la SR convencional es la destinada a pacientes amputados de miembro inferior, normalmente de etiología vascular. Estas sillas llevan retrasado el eje de las ruedas traseras para compensar la falta de peso anterior del paciente producto de su amputación; de esta forma trasladamos el centro de gravedad del mismo en sentido posterior, evitando así que la silla vuelque hacia atrás debido al erróneo reparto del peso. En este apartado de variantes de la SR convencional cabría añadir la típica silla geriátrica, diseñada para interiores. Consta de cuatro ruedas de pequeñas dimensiones, respaldo y asiento almohadillados. El asiento lleva incorporada una cubeta inodoro sujeta a unas guías por las que se facilita su extracción. Podemos encontrar modelos con el respaldo fijo o regulable en inclinación, lo cual favorece el descanso del usuario evitándole la necesidad de transferirse a la cama. Normalmente esta variante de SR es desmontable, pero no plegable, como el resto de las sillas convencionales, dado que, como suele utilizarse en residencias o dentro del domicilio, la necesidad de reducir su tamaño para su transporte no es tan importante. A partir de las SR convencionales y basándose en ellas, surgieron las llamadas sillas ligeras o activas, con una configuración inicial similar a sus antecesoras; estos modelos tienen como primera característica diferencial el tipo de materiales utilizados en la fabricación tanto del chasis como de muchos de sus componentes. El resultado conseguido es una considerable reducción del peso global de la silla, que puede llegar a un tercio del mismo en relación a las SR de acero. Los materiales empleados para conseguirlo son el aluminio como principal representante debido a su difusión; pero también el titanio, la fibra de carbono o el molibdeno; estos últimos materiales encarecen notablemente el precio final de la silla; por lo que suelen ser utilizados en los modelos de gama alta (v. figura 35-4). Si hasta hace relativamente poco tiempo predominaba el chasis plegable en este tipo de sillas, las últimas tendencias están llevando a un progresivo aumento del chasis rígido, lo cual las hace más compactas y resistentes y al mismo tiempo hace que el usuario logre un mejor aprovechamiento de la energía empleada en la propulsión [3], Figura 35-4 Silla Küschall Champion de carbono, modelo plegable sin cruceta y con respaldo abatible sobre asiento; ruedas traseras extraíbles mediante sistema quick release, lo que la hace adquirir unas reducidas dimensiones una vez plegada y facilita su transporte. Por sus características es una silla ligera para usuarios con una vida activa. que puede llegar a ser del doble que con una de chasis plegable, haciéndola más eficaz. Esto es debido a que en una silla plegable, todas las juntas y articulaciones del armazón son puntos de fuga de la energía utilizada para desplazarse, cosa que no ocurre en los chasis rígidos, por tener mucha menos holgura en su estructura y desplazarse como un bloque compacto. Otro grupo de sillas con una importante relevancia son las que incorporan un motor eléctrico para propulsarse; alimentadas por baterías con diferente autonomía, estos modelos dan una gran independencia a los usuarios que las precisan. Para su conducción se puede utilizar cualquier resto funcional del individuo. En caso de importante restricción de la movilidad, el joystick a la mano o al mentón es lo más frecuente. Existen sillas básicamente para exteriores, dado su gran tamaño, o modelos mixtos que pueden funcionar por cualquier entorno; algunos de ellos pueden modificar eléctricamente la posición del respaldo, asiento o reposapiés y están dotados con una gran variedad de prestaciones, entre las que cabe destacar asientos elevables, giratorios 360º, sistema de iluminación (v. figura 35-5). Al calor de estas sillas han surgido una gran variedad de vehículos eléctricos de tres o cuatro ruedas comúnmente conocidos como «scooters», los cuales suelen ser utilizados por gente con una deambulación precaria en sus recorridos por exteriores. Provistos de asientos confortables y envolventes, equipados con sistema de iluminación y cestas portaobjetos, eliminan la fatiga que puede aparecer al 315 Prótesis, ortesis y ayudas técnicas Figura 35-6 Silla anfibia modelo Playa. Las características de sus ruedas le permiten desplazarse sobre la arena, a la vez que actúan como flotadores una vez se encuentra dentro del agua; puede ir provista de tres tipos de ruedas con diferentes dimensiones según el tipo de terreno por el que vaya a circular. Figura 35-5 Silla eléctrica de exterior B600, provista de un chasis telescópico que le permite un posicionamiento personalizado del centro de gravedad del cuerpo. Sistema de basculación del conjunto asiento-respaldo que puede accionarse a través del joystick o por medio de un display LCD que a su vez controla hasta nueve motores con opciones de control del entorno. (Por cortesía de Otto Bock.) caminar y que muchas veces imposibilita a estos usuarios los desplazamientos. Un paso más en la ampliación de horizontes para las personas con movilidad reducida se consiguió con la aparición de las sillas anfibias; esta variante de SR permite desplazarse por la arena gracias al tipo de ruedas que utilizan, e introducirse en el mar y flotar mediante unos componentes laterales que actúan a modo de boyas. El usuario se reencuentra con un medio que hasta hace pocos años le estaba vetado por sus características orográficas (v. figura 35-6). Por último, y sin entrar en detalles, hay que destacar la amplia gama de sillas deportivas, que cuentan con numerosas características diferentes en función del tipo de deporte que vaya a practicarse. Su estudio detenido nos llevaría muchas páginas y sería motivo de un monográfico sobre el tema. PRESCRIPCIÓN DE SILLAS DE RUEDAS Es frecuente encontrarnos con pacientes o familiares de estos, que llegan a la consulta o sobre todo a la ortopedia y exponen la necesidad de una silla en la que el afectado vaya cómodo y holgado pero que «les pase por las puertas de casa». Como digo, esta situación es muy común, pero debemos centrarnos en el paciente y no dejarnos influir por los posibles problemas arquitectónicos que pueda tener en la vivienda, pues no es esta nuestra competencia. No obstante, y como es lógico, siempre que se pueda se intentará 316 compaginar ambas cosas, pero siempre siendo coherentes con el límite hasta el que podemos llegar. Ante todo una SR debe adaptarse a las medidas antropométricas del usuario y cubrir al máximo todas las necesidades que este pueda presentar, para lo cual, muchas veces deberemos contar con accesorios que no incluye el modelo básico (apoyacabezas, cinturones, apoyos especiales, etc.). Al margen del tipo de patología que presente el usuario, que normalmente nos va a dar el modelo básico de silla a prescribir, es importante conocer el pronóstico que puede tener el cuadro clínico, pues conocer la evolución del proceso, si la hubiera, puede permitirnos incorporar algún elemento que nos haga anticiparnos a la aparición de nuevas necesidades, evitando de esta forma nuevos gastos futuros. Es, por tanto, conveniente tener un conocimiento lo más amplio posible de los modelos de SR más utilizados en cada caso o situación, así como de sus características, al mismo tiempo que contamos con un buen asesoramiento por parte del técnico ortopédico y/o terapeuta ocupacional, que son los encargados de la adaptación final del dispositivo al usuario y, si fuera preciso, los responsables del adiestramiento en el uso del mismo. BIBLIOGRAFÍA 1. Sotos C. Sillas de ruedas. En: Manual SERMEF de medicina física y rehabilitación. Madrid, Panamericana, 2006; 245-252. 2. Hale G. ¿Minusválidos o impedidos? En: Hale G. Manual para minusválidos. Madrid, H Blume Ediciones, 1980; 8-41. 3. Sunrise Medical. Consideraciones biomecánicas en la silla de ruedas manual. [Acc. 2008 abril 25] Disponible en: URL: http://www.imagina.org/archivos/biomecanica.htm 4. Bea M, Gil A, Sotos C. Adaptación de una silla de ruedas convencional al adulto discapacitado. Rehabilitación (Madrid) 1995; 29: 455-464. 6. Portell E. Sillas de ruedas y asientos. En: Portell E. Ayudas técnicas en la discapacidad física. Barcelona, Fundació Institut Guttmann, 1996; 15-72. © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Sillas de ruedas 35 5. Poveda R, Lafuente R, Sánchez J, Romanach J, Soler C, Belda J. M. et al. ¿Cómo adaptar la silla de ruedas a las necesidades del usuario? En: Guía de selección y uso de sillas de ruedas. Madrid, Ministerio de Trabajo y Asuntos Sociales, 1998; 57-90. 317 36 Ayudas técnicas versus productos de apoyo Felipe Pascual Gómez CONCEPTO Y CLASIFICACIÓN © ELSEVIER. Es una publicación MASSON. Fotocopiar sin autorización es un delito. Estas dos denominaciones pueden parecer similares en su contenido. Y en cierto modo lo son, pero conviene que aclaremos la razón por la que ambas abren este apartado, matizando, en lo posible, sus diferencias. La UNE-EN ISO 9999, en su edición de 2003, define una ayuda técnica como «cualquier producto, instrumento, equipo o sistema técnico, utilizado por personas con discapacidad, fabricado especialmente o disponible en el mercado para prevenir, compensar, mitigar o neutralizar la deficiencia, discapacidad o minusvalía». AYUDAS TÉCNICAS DE LAS «AYUDAS TÉCNICAS» A LOS «PRODUCTOS DE APOYO» En su acepción más general, puede considerarse ayuda técnica a todo dispositivo o producto que permite o facilita, a cualquier persona, realizar ciertas actividades con mayor comodidad. Todos usamos ayudas técnicas en nuestra vida diaria de la forma más natural (mando a distancia, teléfono, etc.). Desde la perspectiva de la rehabilitación, las ayudas técnicas se relacionan con la discapacidad. Son, por tanto, todos aquellos dispositivos, aparatos o equipos utilizados por personas discapacitadas que sirven para tener un mayor grado de independencia en las actividades de la vida diaria y proporcionan una mayor calidad de vida. Para un discapacitado, acciones como subir una escalera, marcar un teléfono, levantarse de la cama, desplazarse, leer un libro, etc., pueden suponer un gran problema. Para ayudar a vencer estas dificultades existen las ayudas técnicas. En el concepto de ayuda técnica se marca el punto de máximo interés en neutralizar la discapacidad y la minusvalía. Esta terminología, que entendemos bien desde el punto de vista médico y rehabilitador, no es plenamente aceptada por todos, y tampoco se corresponde con el sentir de la última Clasificación Internacional del Funcionamiento, de la Discapacidad y de la Salud, en donde se hace más insistencia en la limitación de la actividad y en la restricción en la participación, evitando el concepto de discapacidad o minusvalía, para centrarse más en el de diversidad funcional. El cambio no ha sido caprichoso. Las ayudas técnicas se iniciaron en el campo de la rehabilitación médica, como ayudas para la salud. Hace unos años se hablaba de «tecnología de la rehabilitación». Con el desarrollo de los conceptos de autodeterminación y plena participación, se han ido acercando a otros ambientes más cotidianos y generalistas. 319 Prótesis, ortesis y ayudas técnicas Ahora se habla más de «productos de apoyo». Estos productos sirven para conseguir metas personales. El usuario ya no es, o no es sólo, un paciente. Es también un consumidor. Con ello se ha pasado de bienes para la salud a herramientas para la vida. La UNE-EN ISO 9999, en su 4.ª edición de 2007, deja de referirse a estos productos como «ayudas técnicas» y lo hace como «productos de apoyo» «Productos de apoyo» «cualquier producto (incluyendo aparatos, equipos, instrumentos, tecnología y software) producido especialmente o disponible en el mercado, para prevenir, compensar, controlar, aliviar o neutralizar deficiencias, limitaciones en la actividad y restricciones en la participación». CLASIFICACIÓN DE LAS AYUDAS TÉCNICAS/PRODUCTOS DE APOYO La UNE-EN ISO 9999, en su 4.ª edición (BOE 30 octubre 2007), que reemplaza a anterior sobre ayudas técnicas, hace la siguiente clasificación. Productos de apoyo para personas con discapacidad: • 04 Productos de apoyo para tratamientos médicos personalizados. • 05 Productos de apoyo para el entrenamiento en habilidades. • 06 Ortesis y prótesis. • 09 Productos de apoyo para el cuidado y protección personal. • 12 Productos de apoyo para la movilidad personal. • 15 Productos de apoyo para tareas domésticas. • 18 Mobiliario, adaptaciones de vivienda y de otros establecimientos. • 22 Productos de apoyo para la comunicación e información. • 24 Productos de apoyo para manejar objetos y aparatos. • 27 Productos de apoyo para mejorar el entorno, herramientas y máquinas. • 30 Productos de apoyo para la recreación. En la clasificación existen tres niveles jerárquicos: • Clase. ◗ Subclase. - División. Ejemplo: • 09 Productos de apoyo para el cuidado y protección personal. ◗ 09 33 Productos de apoyo para lavarse, bañarse y ducharse. - 09 33 03 Sillas para baño/ducha (con o sin ruedas), taburetes, respaldos y asientos. Dispositivos para mantenerse sentado durante el baño o la ducha. 320 Los objetivos de la clasificación ISO 9999 son: • Facilitar la búsqueda y elección de los diversos productos. • Disponer de una terminología uniforme que favorezca la comunicación. • Facilitar la confección de guías, catálogos, etc. • Proporcionar uniformidad en los documentos oficiales. Como puede verse en la clasificación, los productos de apoyo, derivados del desarrollo tecnológico, van desde las prótesis y las ortesis hasta un sinfín de productos desarrollados especialmente o puestos a disposición del discapacitado para facilitarle las actividades de la vida diaria. La prescripción de productos de apoyo o ayudas técnicas debe ser individualizada, teniendo en cuenta las limitaciones, posibilidades de recuperación y/o capacidades residuales del sujeto que será beneficiario. Su aplicación específica supone también el estudio del medio o entorno, ya que este puede determinar la elección. CATALOGACIÓN DE LOS PRODUCTOS DE APOYO/AYUDAS TÉCNICAS El intento de catalogación de estos productos, que se inició en la Unión Europea con el proyecto Handinet en 1990, ha experimentado un extraordinario desarrollo, hasta culminar en nuestros días con las posibilidades de acceso a innumerables catálogos a través de Internet. Hay disponible información científica, información comercial, información por parte de las instituciones e información por parte de las asociaciones. Para movernos en este campo, en España es referencia obligada el catálogo de ayudas técnicas desarrollado por el CEAPAT (Centro Estatal de Autonomía Personal y Ayudas Técnicas) (www.ceapat.org/catalogo). La información incluye características técnicas, fotografías, datos sobre fabricantes, distribuidores, etc. En este ámbito, el CEAPAT no ha caminado solo. Su conexión permanente con grupos europeos con las mismas inquietudes ha dado como resultado la información que podemos obtener de EASTIN (la European Assistive Technology Information Network), que se puede considerar como la red a nivel europeo para la información sobre las tecnologías para la autonomía en la discapacidad (www.eastin.info). A través de este portal podemos acceder a una orientación muy útil sobre los productos tecnológicos para las personas con discapacida