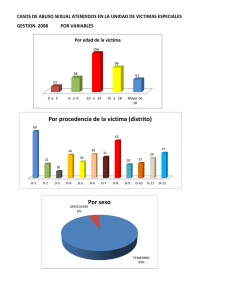
MANUAL PRIMER RESPONDIENTE Temario 1. Introducción a STCONAPRA y Cruz Roja 1.1 Principios fundamentales 2. Importancia de la capacitación como primer respondiente 2.1 Principios generales de la atención inmediata de urgencias médicas 2.2 Importancia de un primer respondiente 2.3 Normas de actuación 3. Evaluación de la escena 3.1 Definición 3.2 Seguridad personal 4. Activación del Sistema Médico de Urgencias 5. Evaluación primaria del paciente 6. Soporte vital básico 6.1 Definición 6.2 Importancia de la anatomía y fisiología básica del aparato respiratorio 6.3 Cadena de supervivencia 6.4 Paro cardiorrespiratorio 6.4.1 Adulto 6.4.2 Niño 6.4.3 Lactante 6.5 Uso del desfibrilador automático externo 7. Obstrucción de la vía aérea por cuerpo extraño 7.1 Definición 7.2 Obstrucción parcial 7.3 Obstrucción total 7.4 Obstrucción parcial en el lactante 7.5 Obstrucción total en el lactante 8. Heridas 8.1 Definición 8.2 Clasificación de heridas 8.3 Atención y manejo de heridas 8.4 Heridas que ponen en riesgo la vida 9. Hemorragias 9.1 Definición 9.2 Clasificación de hemorragias 9.3 Atención y manejo de hemorragias 10. Quemaduras 10.1 Definición MANUAL PRIMER RESPONDIENTE 10.2 Clasificación de quemaduras 10.3 Atención y manejo de quemaduras 11. Fracturas 11.1 Definición 11.2 Clasificación de fracturas 11.3 Atención y manejo de fracturas 12. Emergencias por frío y calor 12.1 Emergencias por frío 12.2 Emergencias por calor 13. Intoxicaciones 13.1 Definición 13.2 Clasificación de intoxicaciones 13.3 Atención y manejo de intoxicaciones 14. Estados de choque 14.1 Definición 14.2 Clasificación de los estados de choque 15. Movilización y transporte de lesionados 15.1 Definición 15.2 Movilización con métodos manuales y mecánicos MANUAL PRIMER RESPONDIENTE 2. Importancia de la capacitación como primer respondiente Un accidente puede ocurrir en cualquier momento y en cualquier lugar. ¿Has pensado cómo actuar si ocurre? ¿Sabes cómo auxiliar a las personas heridas o gravemente heridas de un accidente o una caída? ¿Estás preparado para ello? ¿Cuándo es una emergencia y cuando una urgencia? Diariamente estamos expuestos a situaciones que pueden afectar nuestra salud y no siempre estamos conscientes de ello. Pensamos que puede ocurrirle a los demás pero no a nosotros; sin embargo, es necesario promover un conjunto de actitudes y creencias positivas sobre la salud, riesgos, accidentes, enfermedades y medidas preventivas a través de las cuales estemos protegidos. Estas prácticas son desconocidas por muchos de nosotros y no les damos la importancia que deberíamos. En la actualidad, saber cómo hacer frente a la emergencia que llegue a presentarse, es elemental para que adoptemos criterios bien definidos y estructurados para la identificación, la evaluación y el control de los riesgos. México, al igual que otros países en vías de desarrollo, enfrenta complejos problemas de salud pública ante la creciente demanda de atención de servicios de urgencia, originados por lesiones de causa externa, enfermedades y la discapacidad pueden disminuirse mediante la intervención oportuna y adecuada de personas capacitadas. La atención inmediata de una emergencia es parte fundamental del Servicio Médico de Urgencias debido a que el tiempo entre una lesión u/o enfermedad y su tratamiento inicial es vital para preservar la vida o la función de los órganos afectados. La práctica de los primeros auxilios se vuelve necesaria sobre todo cuando se presenta un paro cardiorrespiratorio, el cual consiste en la interrupción brusca e inesperada de la respiración y la circulación espontánea. Por lo anterior, todos deberíamos ser capaces de proporcionar los primeros auxilios. El primer eslabón en la cadena de atención lo representan la víctima, sus acompañantes y personas como usted, que activan el Servicio Médico de Urgencias y brindan con recursos mínimos, los cuidados prioritarios a la víctima hasta el arribo de la ambulancia. MANUAL PRIMER RESPONDIENTE La capacitación de la sociedad civil tiene el propósito de formar primeros respondientes en primeros auxilios para que adquieran los conocimientos, habilidades, destrezas y, sobre todo, sentido común para brindar ayuda a las personas que han sufrido un accidente o una enfermedad repentina (Secretaría de Salud, 2013-2018). Recordemos que la cultura de prevención está compuesta por factores que nos permitirán llevar una vida más tranquila y segura como herramienta para tener una mejor calidad de vida. Desde el punto de vista sanitario, los conceptos de emergencia y de urgencia son similares, equiparándose la primera a la urgencia vital (grado mayor de urgencia). La urgencia médica se define en el Artículo 72 del Reglamento de la Ley General de Salud como todo problema médico-quirúrgico agudo que ponga en peligro la vida, la pérdida de un órgano o una función y que requiera atención inmediata. También podemos definirla como toda aquella patología cuya evolución es lenta y no necesariamente mortal, pero que obligatoriamente su atención no debe retrasarse más de seis horas. De acuerdo a la Organización Mundial de la Salud (OMS), la emergencia es el servicio inicial de la atención médica, para el paciente que presenta daños a la salud, que pone en riesgo la función orgánica, psicológica o la vida y que por ello requiere atención médica inmediata y habitualmente es multidisciplinaria. 2.1 Principios generales de la atención inmediata de urgencias médicas La Norma Oficial Mexicana NOM-034-SSA3-2013 define al primer respondiente como el personal auxiliar de la salud, capacitado y autorizado por la autoridad sanitaria para coadyuvar en la prestación de Servicios de Atención Médica Prehospitalaria, que acude espontáneamente para proporcionar los primeros auxilios a la persona que presenta una alteración en su estado de salud o en su integridad física, mediante Soporte Básico de Vida y que, en caso necesario, solicita el tipo de apoyo requerido al Centro Regulador de Urgencias Médicas o su equivalente. Los primeros auxilios se definen como los cuidados o la asistencia inmediata que se le brinda a una persona que ha sufrido un accidente, una enfermedad súbita o una enfermedad crónica agudizada; utilizando para tal fin, los materiales que se tienen a la mano, hasta la llegada de los Servicios Médicos de Urgencia, que continuarán con la atención desde el sitio de la emergencia, durante el traslado y hasta su entrega en una unidad médica para el tratamiento definitivo (Garibay, Peláez y Cano, 2006). MANUAL PRIMER RESPONDIENTE Su participación se concreta en: 1. Reconocer una Emergencia Médica. 2. Activar el Servicio Médico de Urgencias (solicitar vía telefónica los servicios de ambulancia). 3. Iniciar el Soporte Vital Básico. Teniendo como prioridades fundamentales: Preservar la vida Promover la recuperación Evitar las complicaciones físicas y psicológicas Asegurar el traslado de los enfermos o lesionados a una unidad médica 2.2 Importancia de un primer respondiente La información que brinde el primer respondiente es valiosa para salvar una vida ya que de la rapidez con la que el paciente reciba una atención adecuada dependerá la magnitud del daño y el pronóstico de supervivencia o secuelas. Entre las tareas del primer respondiente se encuentran: Actuar Exige que una persona proporcione primeros auxilios cuando no existe un deber legal. El deber actuar puede aplicarse en las siguientes situaciones: Cuando un empleo lo requiere. Si tu empleador te designa como responsable de proporcionar primeros auxilios y te solicita acudir en un caso de una urgencia debes prestarlos. Recuerda que para hacerlo de la manera correcta tienes que cursar una capacitación previa y constante en primeros auxilios. Ocupaciones que implican un deber de actuar. Incluyen oficiales de policía, guardias de parques nacionales y de diversión, taxistas, transportistas, entrenadores de atletas, líderes comunitarios, salvavidas, trabajadores motivados y maestros del sector público o privado. Cuando hay una responsabilidad previa. Cuando existe una relación que demande la responsabilidad de ayudar (padre, madre, hijo). Compromiso moral. Cuando una persona requiere de una atención en primeros auxilios. MANUAL PRIMER RESPONDIENTE Solicitar consentimiento Cuando se proporcionan los primeros auxilios se debe actuar con el consentimiento de una persona lesionada o enferma consciente (que responde) antes de brindarle los primeros auxilios. La víctima puede dar su permiso de forma verbal o con un movimiento de cabeza (consentimiento expresado). Cuando la víctima no responde (está inmóvil), es un adulto con alguna enfermedad, discapacidad o alteración en su estado mental, o es menor de edad con un problema que amenaza su vida, se debe buscar el consentimiento del padre, tutor o responsable para brindarle los primeros auxilios. Si la víctima no está acompañada, el primer respondiente debe actuar inmediatamente (consentimiento implícito). No abandonar Una vez iniciados los primeros auxilios no dejes a la víctima hasta que otra persona capacitada se haga cargo. Asimismo, si necesitas llamar a alguien o solicitar una ambulancia dile a alguien más que lo haga: nunca abandones a la víctima ya que dejarla sin atención se conoce como abandono y puede traer consecuencias legales, de acuerdo con el Capítulo VII, Artículos 335 y 340 del Código Penal Federal. Lee los artículos antes mencionados para conocer más. Artículo 335. .- Al que abandone a un niño incapaz de cuidarse a sí mismo o a una persona enferma, teniendo obligación de cuidarlos, se le aplicarán de un mes a cuatro años de prisión, sí no resultare daño alguno, privándolo, además, de la patria potestad o de la tutela, si el delincuente fuere ascendiente o tutor del ofendido. Artículo 340. .- Al que encuentre abandonado en cualquier sitio a un menor incapaz de cuidarse a sí mismo o a una persona herida, inválida o amenazada de un peligro cualquiera, se le impondrán de diez a sesenta jornadas de trabajo en favor de la comunidad si no diere aviso inmediato a la autoridad u omitiera prestarles el auxilio necesario cuando pudiere hacerlo sin riesgo personal. Errores e implicaciones legales Ante una situación de emergencia cualquier ciudadano tiene la obligación de hacer lo posible por ayudar a una persona en desgracia. Sin embargo, si un profesional de la salud (médico, enfermera y técnico en atención prehospitalaria, etc.) se niega a brindar los primeros auxilios y socorrer al accidentado y como consecuencia de esa decisión su situación se agrava, se habla de impericia. Por otro lado, si a consecuencia de una mala actuación del profesional de la salud la víctima se agrava o se causa una lesión mayor hablamos de negligencia. MANUAL PRIMER RESPONDIENTE Revisa estos conceptos a continuación. Negligencia Ocurre cuando una víctima sufre lesiones o daño debido a que los cuidados aplicados por profesionales no cumplen con los estándares esperados. Implica: a) Tener el deber de actuar, pero no hacerlo o hacerlo de forma incorrecta. b) Causar mayores lesiones y daños. Prácticas de prevención c) Exceder su nivel de capacitación. Impericia Falta de sabiduría en sus acciones y habilidades en la ejecución de su profesión que perjudican directamente a la víctima. Los accidentes no se producen por casualidad, sino que son la consecuencia predecible de una combinación de factores humanos y ambientales. Lo importante es conocer las causas que los provocan para prevenirlos y así dejar el mínimo margen a la casualidad (Centro Nacional para la Prevención de Accidentes, 2009). Las prácticas preventivas pueden reducir muertes, lesiones y enfermedades. Estas incluyen tres áreas de intervención: Educación: es mejor prevenir una lesión o enfermedad que tratarla. Implica sugerencias educativas o persuasivas diseñadas para motivar en las personas cambios de conducta que las ponen en peligro. Aplicación de la ley y reglamentos para disuasión de cometer conductas de riesgo. Diseñar cambios en productos y en el medio para que proporcionen protección automática ante una lesión. 2.3 Normas de actuación Las normas de actuación del primer respondiente representan el conjunto de procedimientos encaminados a proteger la integridad física de la víctima. Los pasos a realizar a utilizar durante la atención y son: 1. Mantener la calma Permanece tranquilo aun en las situaciones más desesperadas y estresantes, actuando de manera rápida. La tranquilidad que demuestres da confianza a la víctima y a aquellos que se encuentren alrededor. MANUAL PRIMER RESPONDIENTE 2. Evaluar la situación Realiza una revisión rápida del lugar antes de acercarte al accidente o sitio donde se encuentra la víctima. Observa cuántas víctimas se encuentran e identifica los riesgos a los que puede enfrentarse. 3. Determinar los riesgos Localiza los posibles peligros e identifica las fuentes de éstos en el lugar del accidente o lugar donde se encuentre la víctima. Mantente alerta y utiliza tus sentidos (observa, huele, escucha, toca). 4. Evitar movimientos innecesarios Mueve a la víctima del sitio del accidente o del lugar donde se encuentra solo para: a) Evitar agravar sus heridas o lesiones. b) Protegerla de un riesgo presente. 5. Evaluación primaria Consiste en: a) Presentación y consentimiento. b) Verificación del estado de conciencia. c) Revisar si está ventilando. e) Revisar si sangra o presenta alguna fractura o quemadura. MANUAL PRIMER RESPONDIENTE 6. Valorar la movilidad y asistencia a la víctima Si la víctima está consciente y no presenta molestias, sangrado o fracturas pide que mueva cada una de sus cuatro extremidades para determinar si lo hace de manera adecuada. De acuerdo a tus conocimientos, posibilidades y equipo, asiste a la víctima sin perder tiempo. 7. Cubrir a la víctima Cubre para mantener su temperatura corporal estable. Evita generar calor excesivo con las mantas o frazadas. 9. No administrar alimentos ni bebidas No administres líquidos ni alimentos a una víctima inconsciente ya que podrían ingresar a la vía aérea. Recuerda NO: a) Auto medicar b) Recurrir a remedios caseros como pasta de dientes, cebolla, telarañas, clara de huevo, oler alcohol, etc. 3. Evaluación de la escena Competencia específica Determinar las medidas de seguridad para establecer la integridad del primer respondiente y las personas que se encuentran en el área, a través de la identificación de riesgos de la escena. Existen reglas básicas al momento de atender una urgencia. Estas tienen la finalidad de llevar a cabo una asistencia exitosa mediante procedimientos seguros tanto para el primer respondiente como para la víctima. En este capítulo encontraras medidas enfocadas para cuidar tu seguridad y la de la victima, que van desde una inspección general del lugar, la situación y apariencia de la MANUAL PRIMER RESPONDIENTE victima, hasta el tipo de materiales que debes utilizar como una barrera ante diversas sustancias. El tener una escena segura durante un accidente te permitirá mantener tu seguridad y ayudar a la víctima. 3.1 Definición La evaluación de la escena está constituida por todos los datos relacionados con el accidente o la víctima de los que el primer respondiente se percata. La apariencia de la escena crea una impresión que influye en toda valoración; por lo tanto, es crucial una evaluación correcta de la escena. Una gran cantidad de información se obtiene tan solo al observar, escuchar y catalogar la mayor cantidad de información posible incluidos los mecanismos de lesión, la situación presente y el nivel general de la seguridad. A continuación, se presentan los diferentes puntos desglosados que debes valorar al estar presente en una escena. Seguridad La consideración principal al aproximarse a una escena es tu seguridad. No debes comenzar la evaluación de la víctima o acercarte a un escenario de riesgo a menos que estés capacitado para hacerlo. Recuerda: ¡No debes convertirte en una víctima más! Las amenazas para la seguridad son: tránsito vehicular, fuego, cables con corriente eléctrica, explosivos, materiales peligrosos, corrientes de agua, armas, circunstancias ambientales como lluvia, nieve, temperaturas extremas, etc. Debes determinar si los familiares de la víctima u otros espectadores presentes en la escena corren peligro o pueden haber sido los causantes de la lesión. Los servicios profesionales recomiendan a su personal, que no actúe en un accidente en que estén presentes materiales peligrosos a no ser que cuente con capacitación para hacerlo, disponga del equipo adecuado y el personal suficiente para garantizar la seguridad del escenario. MANUAL PRIMER RESPONDIENTE Recuerda… DETENTE: analiza la situación. Pregúntate cuál es la causa de la lesión y si existe algún peligro. Observa si hay posibles peligros como fugas de gases, productos químicos, radiación, líneas eléctricas caídas, fuego, armas de fuego, la posibilidad de una explosión, agotamiento del oxígeno, etc. Escena. Corresponde a cualquier lugar donde se encuentre una persona enferma o lesionada. Esto puede ser una tarea realmente sencilla o extremadamente complicada. Por ejemplo, puede consistir en una habitación segura y aclimatada con una persona quejándose de un fuerte dolor de pecho o bien, una víctima atrapada en un derrumbe con fuga de gas y cables eléctricos alrededor. Durante esta etapa consideramos primero la seguridad y luego las fuentes de información. Situación. Esta se puede poner en claro en tres etapas, que son: 1. Cuál es la situación: en esta etapa se identifica exactamente qué está sucediendo y cuáles son los detalles que presenta el escenario. Responde a lo siguiente: ¿Qué ocurrió realmente? ¿Cuál es el mecanismo de lesión, las fuerzas y energías que han provocado ¿Puedes acercarte de manera segura? Considera la manera de acercarte. Mantente alerta a los posibles peligros, por ejemplo: el tráfico que pase por la zona. PIENSA: elabora un acción seguro. plan de ¿Puedes mantenerte seguro mientras ayudas? No olvides que tu seguridad debe ser prioritaria. Sé consciente de tus limitaciones. ¿Qué atención se requiere? ¿Cómo puedes activar el Servicio Médico de Urgencias? Aplica tus conocimientos y mantén la calma. ACTÚA: proporciona la atención. Sigue las pautas de atención de la emergencia. Ten en cuenta tu seguridad mientras proporcionas los primeros auxilios. MANUAL PRIMER RESPONDIENTE lesiones? ¿Cuántas personas están involucradas y de qué edad? 2. Cómo puede evolucionar la situación: aquí se busca prever las posibilidades de evolución de la situación. Un análisis inadecuado en el punto anterior puede inducir a un error fatal. Responde a lo siguiente: ¿Existió un problema de salud como causante del traumatismo? Por ejemplo: desmayo, convulsiones, ataque cardíaco. 3. Qué recursos se deben organizar o solicitar: Este análisis permite completar una primera etapa fundamental antes de iniciar el manejo de las víctimas. Responde a lo siguiente: ¿Qué tipo de recursos son necesarios? La rapidez y precisión con que algunos primeros respondientes realizan esta actividad son fruto de su capacitación, su experiencia y la evaluación constante de los resultados que obtuvieron en los accidentes o enfermedades que atendieron en el pasado. Materiales peligrosos Un primer respondiente debe identificar la presencia de materiales peligrosos (cualquier sustancia líquida, sólida o gaseosa capaz de causar daño a la salud y al medio ambiente) con la finalidad de evitar incidentes que puedan convertirte en una víctima más. Si es el caso, haz lo siguiente: Mantente alejado Activa el Servicio Médico de Urgencias Una vez determinado que la escena involucra este tipo de materiales, los proveedores de Atención Médica Prehospitalaria son los responsables de asegurar la escena y solicitar la ayuda apropiada para aislar el área involucrada con seguridad, separar y descontaminar a los pacientes e individuos expuestos al material peligroso. La regla del proveedor de la Atención Médica Prehospitalaria es simple: MANUAL PRIMER RESPONDIENTE “Si la escena no es segura, hay que hacerla segura”. 3.2 Seguridad personal Para brindar una buena atención es importante que estés libre de riesgos, por tal motivo debes llevar a cabo las diversas medidas para evaluar la escena donde ocurrió el accidente. Después de asegurarte de tomar las medidas universales (ASC), debes valorar tres puntos importantes dentro de la emergencia antes de atender a la víctima. Mediante la estimación del escenario se evalúan la seguridad, la escena y la situación. Tu primera acción es mantener y garantizar tu integridad física mediante el uso de Equipo de Protección Personal (EPP) y Aislamiento de Sustancias Corporales (ASC). Ejemplo: Guantes Úsalos al tocar sangre, fluidos orgánicos, secreciones, excreciones, mucosas o piel lesionada. Cámbialos entre tareas y procedimientos en el mismo paciente después del contacto con material potencialmente contaminado. Retíralos después del uso, antes de tocar elementos y superficies no contaminadas, y antes de atender a otra víctima. Realiza higiene de manos inmediatamente después de quitártelos. Protección facial Usa cubre bocas y gafas protectoras para proteger los ojos, la nariz y la boca durante actividades que puedan generar salpicaduras o líquidos pulverizables de sangre, fluidos orgánicos, secreciones o excreciones. Las precauciones estándares tienen por objetivo reducir el riesgo de transmisión de agentes patógenos a través de la sangre y otro tipo de fuentes reconocidas, así como no reconocidas. MANUAL PRIMER RESPONDIENTE 4. Activación del Servicio Médico de Urgencias Competencia específica Llevar a cabo la activación del Servicio Médico de Urgencias identificando la situación de riesgo mediante una evaluación de la escena y del paciente. El trabajo en equipo es la clave para lograr el éxito, tú como primer respondiente debes priorizar este punto que le ayudará a la víctima a recibir una mejor atención. La activación del Servicio Médico de Urgencias es prioritario para que la víctima reciba una atención especializada y definitiva, convirtiéndote tú en la primera pieza del equipo en la atención misma que culmina con la valoración de un especialista. En este capítulo encontraras la forma correcta para la activación del Servicio Médico de Urgencias acción fundamental en tu actuar como primer respondiente. MANUAL PRIMER RESPONDIENTE Como primer respondiente es de vital importancia activar con rapidez el Servicio Médico de Urgencias de tu localidad aprovechando la ventaja de los dispositivos móviles. Una vez que como primer respondiente identificas una situación de emergencia es necesario que pidas ayuda. Es posible que se requiera de un profesional de la salud o servicios de urgencia especializados (bomberos, policías, personal de protección civil etc.) Como primer respondiente deberás proporcionar los primeros auxilios, pedir ayuda y asegurar el traslado adecuado, en caso de ser necesario. En nuestro país, los números emergencia son el 065 y el 911, donde un radio operador direcciona tu llamada a el centro de atención médica o con la central de despacho de ambulancias más cercana. Pasos para la activación del Servicio Médico de Urgencias Evalúa la seguridad de la escena. Evalúa el estado de conciencia Marca el 065 o 911 desde tu teléfono móvil. Es gratuito. Recuerda: • Identifícate y proporciona el número de teléfono del cual estás llamando. • Indica el tipo de emergencia. • Proporciona la ubicación exacta de la emergencia y da referencias significativas. • Precisa si se requieren servicios de urgencia especializados (bomberos, policía, protección civil, etc.). • Determina el número de víctimas. • Sigue las instrucciones del telefonista o radio operador. ¡NO CUELGUES HASTA QUE EL RADIO 5. Evaluación primaria la víctima Competencia específica Priorizar la atención del paciente identificando las lesiones o enfermedad que ponen en riesgo la vida mediante la evaluación integral. Una vez que la escena es segura, detectaste necesidades y activaste el Servicio Médico de Urgencias, iniciarás la evaluación de la víctima, para ello se te presenta el siguiente capítulo donde encontraras los pasos a seguir para una víctima que se encuentra consciente o inconsciente. La comprensión de este capítulo te permitirá brindar una atención y respuesta más rápida y efectiva. MANUAL PRIMER RESPONDIENTE La evaluación es la piedra angular para la atención de las personas que ha sufrido un traumatismo y/o enfermedad. Es el fundamento sobre el que se basan todas las decisiones acerca del manejo y transporte, la primera meta de la evaluación es determinar la condición actual de la víctima. Al hacerlo, se obtiene la impresión general de estado de la víctima y se establecen los valores base del estado de los sistemas respiratorio, circulatorio y neurológico. Una vez que se han identificado las condiciones que amenazan la vida se da inicio a la intervención urgente y la reanimación. CASO: Vas caminando por la calle y una persona desesperada grita pidiendo ayuda y diciendo: -Ayuda por favor, mi pareja se desmayó. Atiendes el llamado, te presentas y haces de su conocimiento que eres primer respondiente y puedes ayudar. Si la víctima esta inconsciente podrás tener dos situaciones: 1.-La víctima que Si presenta una respiración adecuada en este caso procede a implementar el protocolo ABC donde se prioriza la vía aérea (trayecto por donde pasa el aire que va desde la nariz o boca hasta los pulmones) con la finalidad que el paciente siga respirando de una manera adecuada. 2.-La víctima No presenta signos de estar respirando entonces inicias el protocolo CAB, donde lo prioritario es dar compresiones torácicas ya que el corazón de la víctima puede estar parado y no fluye sangre a su cerebro. MANUAL PRIMER RESPONDIENTE Atención de los primeros auxilios. Protocolo Cruz Roja Mexicana 2016 Diagrama CAB – ABC Fuente: Cruz Roja Mexicana I.A.P MANUAL PRIMER RESPONDIENTE CAB 1. Evalúa la escena. 2. Activa el SMU y solicita un DEA. 3. Comprueba si la víctima respira y responde. Toma a la víctima y da palmadas en el hombro y pregunta: “¿Se encuentra bien?” No tardes más de 10 segundos en esta acción. 4. Si la víctima no responde y tampoco respira, o no lo hace con normalidad, es decir, solo jadea, solicita ayuda. 5. Inicia RCP. ABC 1. Evalúa la escena. 2. Activa el SMU. 3. Comprueba si la víctima respira y responde. Toma a la víctima y da palmadas en el hombro y pregunta: “¿Se encuentra bien?” No tardes más de 10 segundos en esta acción. 4. Si respira, verifica que no se encuentren sólidos o líquidos en la cavidad oral del paciente 5. Si hay sólidos o líquidos, coloca al paciente en posición lateral, sobre un costado. 6. Verifica si las respiraciones son rápidas, lentas, irregulares y/o superficiales. 7. Brinda los primeros auxilios. (AHA, 2015) (AHA, 2015, PHTLS, 2016 y ATLS, 2012). MANUAL PRIMER RESPONDIENTE 6. Soporte Vital Básico Competencia especifica Identificar el sistema respiratorio y circulatorio para conocer las partes y el funcionamiento e cada uno mediante la anatomía y fisiología. Reconocer la cadena de supervivencia, identificar los pasos de cada eslabón, así como su significado mediante su estructura y secuencia. Aplicar los protocolos de reanimación cardiopulmonar para un paciente adulto, niño y neonato. En el capítulo anterior se mencionó que podías encontrar a una persona inconsciente que no respiraba y su corazón podría dejar de latir. Ahora aprenderás que debes hacer en esta situación, para dar el Soporte Vital Básico lo antes posible. También aprenderás las maniobras a seguir cuando una persona se está asfixiando por la obstrucción de las vías respiratorias por cuerpos extraños. Este capítulo es de suma prioridad porque las intervenciones que realices de manera correcta, efectiva y rápida pueden ser la diferencia entra la vida y la muerte de una persona. MANUAL PRIMER RESPONDIENTE 6.1 Definición Soporte Vital Básico: Es el conjunto de conocimientos y habilidades que aplica un primer respondiente para salvar una vida en situación de parada cardíaca1, algunas de estas habilidades son: la Reanimación Cardio Pulmonar (RCP), para víctimas de todas las edades, el uso de un Desfibrilador Externo Automático (DEA) y liberar una obstrucción de la vía aérea2. 6.2 Importancia del funcionamiento de los aparatos circulatorio y respiratorio Aparato circulatorio El sistema circulatorio es un conjunto de estructuras, fundamentalmente el corazón y los vasos sanguíneos, que bombean y conducen la sangre a través del cuerpo. Incluye miles de vasos, capilares y vénulas. Es vital para mantener el equilibrio metabólico y está sujeto a numerosos mecanismos de control que asegura la llegada de la sangre en cantidad adecuada a los órganos. Además, conduce los desechos a los órganos excretores (riñones e intestino). 1 Mosby. (2014). Diccionario de Medicina. Barcelona España: Océano. 2 Manual SVB/BLS para profesionales de la salud (AHA, 2010, p. 1) MANUAL PRIMER RESPONDIENTE Aparato Respiratorio El aparato respiratorio es el conjunto de estructuras encargadas de llevar el aire dentro y fuera de nuestro cuerpo, donde las estructuras van desde las fosas nasales y boca hasta los pulmones donde se realiza un intercambio de gases y permiten oxigenar la sangre. La respiración es el proceso por el cual obtenemos oxígeno del aire y exhalamos dióxido de carbono. El oxígeno es esencial para las funciones celulares. Un ser vivo puede estar varias horas sin comer, dormir o tomar agua, pero no sin oxígeno, ya que puede ser mortal. Los sistemas circulatorio y respiratorio funcionan estrechamente para asegurar que los tejidos reciban el oxígeno suficiente. De esa forma, ambos sistemas trabajan para remover el dióxido de carbono del organismo. La sangre circula gracias al corazón, el cual bombea la sangre oxigenada por los pulmones al resto del cuerpo. El transporte de oxígeno en la sangre es realizado por los glóbulos rojos (eritrocitos) encargados de llevarlo a cada célula del organismo; para lo cual, se dispersa desde los alveolos a los capilares. El dióxido de carbono se mueve en la dirección opuesta, para que sea exhalado durante la expiración (PTHLS 2016). 6.3 Cadena de supervivencia La Reanimación Cardio Pulmonar (RCP) es un procedimiento básico de emergencia para mantener la vida de un paciente que comprende respiración artificial y compresiones torácicas. Una manera de describir la secuencia ideal de cuidados que deben aplicarse cuando ocurre un paro cardíaco es pensar en los eslabones de una cadena. Cada eslabón depende del otro para tener fuerza y éxito. De esta manera, los eslabones forman una Cadena de Supervivencia del Paro Cardiaco Extra Hospitalario. Fuente: American Heart Asociation, 2015 MANUAL PRIMER RESPONDIENTE Los cinco eslabones que deben ocurrir rápidamente y de forma integrada durante el paro cardíaco son: 1. Reconocimiento y activación del Servicio Urgencias Médicas. Reconocer los signos tempranos de advertencia del paro cardiaco y llamar de inmediato al 065, 911 para activar el Servicio Médico de Urgencias (SMU). 2. RCP de calidad inmediata secuencia CAB. Las compresiones torácicas que se aplican durante la reanimación cardiopulmonar (RCP) hacen circular la sangre hacia el corazón y el cerebro. Las compresiones eficaces del corazón son críticas para ganar tiempo hasta que esté disponible un Desfibrilador Automático Externo y el SMU. 3. Desfibrilación rápida. La aplicación de una descarga eléctrica al corazón puede restaurar el latido cardíaco en algunas víctimas. El tiempo es un factor vital. Entre más pronto se aplique la descarga, mayor es la probabilidad de supervivencia. 4. Servicios de emergencia básicos y avanzados. Los Técnicos en Atención Medica Prehospitalaria proporcionan soporte cardíaco básico y avanzado a las víctimas de paro cardíaco repentino. Esto incluye proporcionar fluidos intravenosos, medicamentos parenterales (intramusculares o intravenosos), dispositivos avanzados para la vía aérea y transporte rápido hasta el hospital adecuado. 5. Atención posterior al paro. El hospital proporciona medicamentos, procedimientos quirúrgicos y atención médica avanzada para permitir que las víctimas de paro cardíaco repentino sobrevivan y se recuperen. MANUAL PRIMER RESPONDIENTE 6.4 Paro cardiorrespiratorio Hume, E., Manual Curso Primer Respondiente, 2015. Cuando el corazón de una víctima deja de latir, este requiere RCP, desfibrilación y atención por parte de profesionales del SMU rápidamente. La RCP consiste en suplir las funciones tanto cardíacas como respiratorias, es decir mover la sangre hacia el corazón y el cerebro, mediante compresiones torácicas y ventilaciones periódicas para llenar de oxígeno a los pulmones de la víctima. Las técnicas de la RCP son similares para lactantes (cero al primer año de edad) niños (de cero a ocho años) y adultos (de ocho años en adelante) con algunas variaciones basadas en el tamaño y peso de la víctima. A continuación, se dan los puntos clave para lograr un RCP de Alta Calidad: RCP DE alta calidad consiste en: Hacer énfasis en que las compresiones sean efectivas. Comprimir fuerte y rápido de 100 a 120 compresiones por minuto. Permite que se expanda el tórax. Minimiza las interrupciones no más de 10 segundos. Duración de las ventilaciones de un segundo. Evita la ventilación excesiva. MANUAL PRIMER RESPONDIENTE 6.4.1 Adulto Un domingo por la mañana sales a caminar con tu familia, mientras te encuentras en el parque vez como un hombre de aproximadamente 60 años se acerca trotando a donde están ustedes, luego se detiene agitado pálido sudoroso con una mano en el pecho y con cara de dolor, inmediatamente después cae al piso. Reanimación Cardio Pulmonar En el caso anterior una vez que valoraste y determinaste que el lugar es seguro puedes iniciar la atención a la víctima. Coloca una mano a la altura de su cabeza y coméntale: “Hola, mi nombre es Juan. ¿Me permite ayudarle?, soy primer respondiente y sé de primeros auxilios. No se mueva, estoy aquí para ayudarle”. Si no responde, ponte a un costado en posición de seguridad. Si la víctima se encuentra tendida en el suelo, arrodíllate a la altura de sus hombros y dale palmadas suavemente mientras le preguntas lo siguiente: • ¿Se encuentra bien? • ¿Me escucha? Observa a la víctima buscando movimientos en el tórax que indiquen que está respirando o no. Trata de identificar si la respiración es normal o anormal (solo jadea o boquea); si la víctima no responde y no respira, inicia la atención de la emergencia enfocando tu prioridad CAB. Si te encuentras solo activa el SMU a través de un dispositivo móvil, solicita un Desfibrilador Externo Automático y equipo para urgencias; si te encuentras acompañado solicita que activen el SMU y que consigan un Desfibrilador Externo Automático. Dar las compresiones Torácicas Para realizar las compresiones torácicas debes: 1. Coloca a la víctima boca arriba y sobre una superficie plana y rígida. 2. Arrodíllate en posición de seguridad a un lado del paciente y descubre el tórax. El punto de compresión es en el centro del tórax. 3. Coloca el talón de una mano sobre el punto de compresión y la otra mano encima, entrelazando los dedos. MANUAL PRIMER RESPONDIENTE 4. Comprime fuerte y rápido procurando hundir el tórax de la víctima entre cinco y seis centímetros con cada compresión y a un ritmo de 100 a 120 compresiones por minuto. 5. Permite que el tórax se expanda completamente para producir un flujo sanguíneo adecuado. Realizar la apertura de la vía aérea Posterior al ciclo de compresiones puedes realizar la apertura de la vía aérea Esta se lleva a cabo con el método de inclinación de cabeza, levantamiento de barbilla (extensión de la cabeza, elevación del mentón), una mano en la frente y la otra mano con el dedo índice y medio sobre el borde óseo de la barbilla. Recuerda: Revisar que la cavidad oral no se encuentre obstruida (líquidos y sólidos). Dar Respiraciones Una vez que se ha realizado la apertura de la vía aérea, inmediatamente se procede con la ventilación. 1. 2. 3. 4. 5. 6. Coloca la barrera de protección haciendo un buen sellado de boca-nariz-mentón. Realiza una ventilación normal (no profunda) con una duración de un segundo. Observa cómo se eleva el tórax durante la ventilación. Si el tórax no se eleva, repita la extensión de la cabeza y elevación del mentón. Realiza una segunda ventilación. Si no consigues ventilar a la víctima después de estos dos intentos reanuda rápidamente las compresiones torácicas hasta que llegue el SMU. Si la víctima respira, colócala en posición de recuperación y evalúa su respiración cada dos minutos. “Es conveniente traer algún dispositivo de barrera para evitar el contacto directo con la víctima con el fin de prevenir alguna infección”. MANUAL PRIMER RESPONDIENTE Getty Images, 2016. 6.4.2 Niño Te invitan al cumpleaños de un niño de 8 años, estando en la fiesta vez como uno de los niños se encuentra en el suelo aparentemente sin moverse y los demás asistentes se empiezan acercar para ver que sucedió. Te acercas diciendo: soy primer respondiente y puedo ayudar. Una vez que valoraste y determinaste que el lugar es seguro puedes iniciar la atención a la víctima. Coloca una mano a la altura de su cabeza y coméntale: “Hola, mi nombre es Lupita. ¿Puedo ayudarte?, soy primer respondiente y sé de primeros auxilios. No te muevas, estoy aquí para ayudarte”. Si no responde, ponte a un costado en posición de seguridad. Si la víctima se encuentra tendida en el suelo, arrodíllate a la altura de sus hombros y dale palmadas suavemente mientras le preguntas lo siguiente: • ¿Te encuentras bien? • ¿Me escuchas? MANUAL PRIMER RESPONDIENTE Observa a la víctima buscando movimientos en el tórax que indiquen que está respirando o no. Trata de identificar si la respiración es normal o anormal (solo jadea o boquea); si la víctima no responde y no respira, inicia la atención de la emergencia enfocando tu prioridad CAB. Si te encuentras solo activa el SMU a través de un dispositivo móvil, solicita un Desfibrilador Externo Automático y equipo para urgencias; si te encuentras acompañado solicita que activen el SMU y que consigan un Desfibrilador Externo Automático. Cuando se ha comprobado que la víctima se encuentra inconsciente y no hay presencia de respiraciones o estas son anormales (jadeo o boqueo), debes: Realizar compresiones torácicas 1. Las compresiones torácicas en el niño menor de ochos años se realizan en el centro del pecho con una sola mano, teniendo la precaución de no comprimir el apéndice xifoides. Levanta tus dedos para no ejercer presión sobre las costillas del niño. 2. Presiona el tórax aproximadamente cinco centímetros y no más de seis; después de cada compresión disminuye la presión y deja que el tórax recupere su posición normal pero no despegues las manos de la superficie del pecho. 3. Las compresiones torácicas se realizarán en un ritmo de 100-120 por minuto. Realizar la apertura de la vía aérea Esta se realiza con el método de inclinación de cabeza, levantamiento de barbilla (extensión de la cabeza, elevación del mentón), una mano en la frente y la otra mano con el dedo índice y medio, sobre el borde óseo de la barbilla. Recuerda: Revisar que la cavidad oral no se encuentre obstruida (líquidos y sólidos). Dar Ventilaciones Una vez que se ha realizado la apertura de la vía aérea, inmediatamente se procede con la ventilación. 1. 2. 3. 4. 5. Coloca la barrera de protección haciendo un buen sellado de boca-nariz-mentón. Realiza una ventilación normal (no profunda) con una duración de un segundo. Observa cómo se eleva el tórax durante la ventilación. Si el tórax no se eleva, repita la extensión de la cabeza y elevación del mentón. Realiza una segunda ventilación. MANUAL PRIMER RESPONDIENTE 6. Si no consigues ventilar a la víctima después de estos dos intentos reanuda rápidamente las compresiones torácicas hasta que llegue el SMU. Si la víctima SI respira, colócala en posición de recuperación y evalúa su respiración cada dos minutos Getty Images, 2016. 6.4.3 Lactante Al encontrarte en casa de tus familiares, observas al bebe de 7 meses de edad recostado boca abajo en su cuna, sin movimiento alguno, inmediatamente lo mueves y detectas flacidez generalizada y cambios de coloración en su piel. Una vez que valoraste y determinaste que el lugar es seguro, puedes iniciar la atención a la víctima. Si la víctima se encuentra acompañado de un tutor o familiar debes solicitar el consentimiento para ayudarlo. Da pequeñas palmadas en el pie y analiza el estado de respuesta. Si no responde, coloca a la víctima en una superficie plana y rígida. MANUAL PRIMER RESPONDIENTE Observa a la víctima buscando movimientos en tórax que indiquen que está respirando o no. Trata de identificar si la respiración es normal o anormal (solo jadea, boquea) y si la víctima no responde y no respira, inicia la atención de la emergencia enfocando tu prioridad CAB. Si te encuentras solo activa el SMU a través de un dispositivo móvil, solicita un Desfibrilador Externo Automático y equipo para urgencias; si te encuentras acompañado solicita que activen el SMU y que consigan un Desfibrilador Externo Automático. A continuación, deberás realizar la Reanimación Cardiopulmonar 1. Las compresiones se realizan en el centro del tórax trazando una línea sobre las tetillas y el cruce del esternón a mitad del pecho con dos dedos, teniendo la precaución de no comprimir la zona abdominal. 2. Presiona el tórax aproximadamente un tercio del diámetro anteroposterior. Después de cada compresión disminuye la presión y deja que el tórax recupere su posición normal, pero no despegues los dedos de la superficie del pecho. 3. Las compresiones torácicas se realizarán en un rango de 100 a 120 compresiones por minuto. Realizar la apertura de la vía aérea Coloca una almohadilla por debajo de los omoplatos de la víctima (por debajo de hombros) Recuerda: Revisar que la cavidad oral no se encuentre obstruida (líquidos y sólidos). MANUAL PRIMER RESPONDIENTE Dar Ventilaciones Una vez que se ha realizado la apertura de la vía aérea, inmediatamente se procede con la ventilación. 1. Coloca la barrera de protección haciendo un buen sellado de boca- nariz. 2. Realiza una ventilación superficial (no profunda), con una duración de un segundo. 3. Observa cómo se eleva el tórax durante la ventilación. Recuerda retirar tu boca del dispositivo de barrera entre cada ventilación. 4. Si el tórax no se eleva, repita la extensión de la cabeza y elevación del mentón. 5. Realiza una segunda ventilación. 6. Si no consigues ventilar a la víctima después de estos dos intentos reanuda rápidamente las compresiones torácicas hasta que llegue el SMU. Si la víctima respira, colócala en posición de recuperación en el regazo de sus padres o tutores y evalúa su respiración cada dos minutos. RCP en bebés Hume, E. Manual Curso Primer Respondiente, 2015. MANUAL PRIMER RESPONDIENTE 6.5 Uso del Desfibrilador Externo Automático El desfibrilador externo automático es un dispositivo alimentado por batería que incorpora un sistema de análisis del ritmo cardíaco y un sistema de aviso de descarga eléctrica. Los dispositivos DEA están diseñados para los primeros respondientes como tú. ¿Cómo se hace? 1. Enciende el DEA (algunos encienden automáticamente al quitar la tapa). 2. Pegar los parches al pecho desnudo de la víctima. 3. Conectar los parches al DEA, según los dibujos que se indiquen. 4. Una vez conectados los parches el DEA, comenzará a analizar el ritmo. 5. Aparta a los primeros respondientes y a otras personas asegurándote de que nadie toque a la víctima. Verifica también que no hay ningún objeto metálico o agua en contacto con el paciente. Si es necesario, retira al paciente a un área segura y seca su pecho. 6. Indica “¡Apártense todos!” “¡Nadie toque al paciente!”. 7. Descarga si el DEA lo autoriza, reanuda las compresiones torácicas inmediatamente. En caso del mensaje de no descarga, reanuda las compresiones torácicas 3 inmediatamente . Coloca las almohadillas del desfibrilador Aparta a los primeros respondientes y espectadores Suministra el choque 3 American Heart Association. AHA Guidelines for CPR & ECC, 2015. MANUAL PRIMER RESPONDIENTE Si hay más de un primer respondiente presente, continúa haciendo RCP mientras se enciende el DEA y se colocan los parches en el paciente. El desfibrilador analiza automáticamente el ritmo cardíaco y detecta el momento en que se necesita una descarga para restablecer un ritmo cardíaco normal. Protégete tú y protege al paciente contra la transmisión de enfermedades: usa guantes y barreras de ventilación. No retrases la atención de emergencia si no hay barreras disponibles. Nunca coloques los parches del DEA sobre un marcapasos, colócalas a una distancia de dos centímetros. No coloques los parches del DEA directamente sobre parches de medicación transdérmicos, retíralos. Sigue siempre las normas de seguridad señaladas por el fabricante del DEA. Mantén los parches de desfibrilación alejadas de superficies húmedas o conductivas. 7. Obstrucción de la vía aérea por cuerpo extraño Competencia específica Aplicar la técnica de desobstrucción de la vía aérea, para brindar apoyo a la víctima, identificando los síntomas de obstrucción parcial y total. Has aprendido que hacer cuando una persona no responde y no presenta respiración. Un caso que puede llevar a la persona a tener un paro cardioespiratorio si no se le brinda la atención oportuna es, la obstrucción de la vía aérea. Durante este capítulo aprenderás cuales son los signos y síntomas que se presentan en la obstrucción de la vía aérea en adulto, niño y lactante, lo que te permitirá aplicar las técnicas correctas para revertir esa obstrucción y así evitar que la víctima caiga inconsciente y su corazón deje de latir. Presta atención y a las técnicas empleadas según lo grupos de edad y empléalas si te encuentras en una situación donde se requieran. MANUAL PRIMER RESPONDIENTE 7.1 Definición La obstrucción de la vía aérea se produce cuando el conducto que transporta el aire a los pulmones queda bloqueado por un impedimento mecánico. El atragantamiento parcial o total es una emergencia que puede causar la muerte en pocos minutos si no se actúa rápido, el reconocimiento temprano del atragantamiento hace la diferencia. Es importante distinguir esta emergencia de un desmayo, una embolia, un infarto, convulsiones, sobredosis de drogas y otros problemas que causen una repentina dificultad para respirar, ya que cada uno de ellos se atiende de forma distinta. 7.2 Obstrucción parcial En una obstrucción parcial la víctima es capaz de inhalar y exhalar el aire. Se caracteriza porque la víctima tose fuertemente y su voz puede ser escuchada a pesar de que tose. Te encuentras en la mesa a la hora de la comida, de pronto uno de los asistentes se levanta abruptamente de la silla y empieza a toser, notas que se lleva las manos al cuello y la piel de su cara se empieza a enrojecer. Los signos de las personas con atragantamiento parcial son: Intercambio adecuado de aire Ansiedad o desesperación Tosen fuertemente Se escuchan silbidos y ronquidos en la respiración Imposibilidad de hablar o respirar adecuadamente Lo primero que debes hacer es identificarte con la víctima y los testigos brindándoles la seguridad de que estás preparado para atender su emergencia; de inmediato le pedirás su consentimiento para auxiliarla. Tu voz tiene que ser firme, mostrar que estás seguro de lo que haces y de lo que sabes. MANUAL PRIMER RESPONDIENTE Revisa los siguientes ejemplos que te indican cómo actuar ante esta emergencia. Mi nombre es Pedro. Estoy capacitado para ayudarte, ¿puedo auxiliarte? Una vez que la víctima haya aceptado tu ayuda, colócate a un lado de ella y solicita que continúe tosiendo hasta que arroje el objeto o se le obstruyan totalmente las vías respiratorias. “Tose, ¡sigue tosiendo!, hazlo con fuerza, jala aire por la nariz y sácalo por la boca, no te preocupes: estoy ayudándote”. No interfieras con la víctima ya que él debe arrojar el objeto por sí mismo; solo hay que permanecer junto a él y vigilar en qué condición se encuentra. Si el atragantamiento parcial continúa o la víctima pierde conciencia es preciso activar el Servicio Médico de Urgencias. En caso de que la víctima pierda la conciencia inicie el protocolo de RCP (ve el capítulo 6). 7.3 Obstrucción total A las víctimas con atragantamiento total se les distingue inmediatamente porque son incapaces de hablar, ventilar o toser, y el signo universal de obstrucción es que se llevan las manos al cuello y lo sujetan alrededor con sus dedos pulgar e índice. A pesar de que realizaste correctamente la intervención para una víctima con obstrucción parcial, ves que la víctima deja de toser y emitir sonidos, su piel comienza a cambiar de un color rojo a morado principalmente en los labios. Los signos de las personas con atragantamiento total son: Ausencia total de tos Ausencia de ventilación No pueden hablar, quejarse, toser ni llorar Ausencia de sonidos ventilatorios y movimientos torácicos (Intercambio de aire insuficiente o inexistente) Posible cianosis (piel azul o morada) MANUAL PRIMER RESPONDIENTE En caso de que observes a la víctima con los signos anteriores, deberás preguntarle: ¿Te estás atragantando? Si solo afirma con la cabeza y observas el signo universal de obstrucción (las manos sobre el cuello), la víctima está sufriendo una obstrucción total y debes actuar inmediatamente. El siguiente paso, después de identificar la obstrucción total en la víctima, es desalojar el objeto por medio de la maniobra de Heimlich. Maniobra de desobstrucción en adulto o un niño consciente La maniobra de desobstrucción es una serie de compresiones abdominales bajo el diafragma. Crea una presión que empuja (sube) el diafragma hacia la cavidad torácica, con lo cual aumenta la presión en los pulmones favoreciendo la expulsión del objeto. Para realizar dicha maniobra debes hacer lo siguiente: 1. Lleva a la víctima a un lugar seguro y amplio, donde puedas moverte con libertad y en caso de que la víctima quede inconsciente tengas espacio en el suelo para iniciar la RCP. 2. Colócate de pie por detrás de la víctima en posición de seguridad, tu cuerpo debe estar de lado con relación a la espalda de la víctima. Se recomienda que tus pies se encuentren separados, rebasando un poco el ancho de tus hombros. Una de tus piernas debe colocarse entre las piernas de la víctima, esto te proporcionará una mejor base de apoyo y estabilidad en caso de que la víctima quede inconsciente. Si se trata de niños, deberás estar arrodillado. 3. Rodea a la víctima con tus brazos a la altura de la cintura. Es importante que mantengas sus codos separados de las costillas para no lastimarlo. Con una de tus Manos localiza el ombligo; dos dedos arriba de este se coloca el puño de la mano, 4. procurando que el dedo pulgar quede sobre la línea media del abdomen por arriba del ombligo. MANUAL PRIMER RESPONDIENTE 5. Cubre el puño con la otra mano, la que empleaste para buscar el ombligo y presiónalo hacia el abdomen de la víctima con rápidas compresiones hacia adentro y hacia arriba. 6. Repite las compresiones hasta que la víctima tosa, arroje el objeto y empiece a ventilar o hasta que quede inconsciente, en cuyo caso habrá de seguir los procedimientos correspondientes a la Reanimación Cardiopulmonar (RCP). 7. Si la víctima es un adulto o niño, cada vez que abra la vía área para realizar ventilaciones, abra por completo la boca de la víctima y busque el cuerpo extraño. Si observa algún objeto que se pueda retirar, retírelo con las manos (maniobra de gancho). Si no ve un objeto continúe con el RCP. Después de cinco ciclos o dos minutos de RCP, es preciso activar el Servicio Médico de Urgencias si no lo ha realizado otro primer respondiente. Maniobra de Heimlich en obesos y embarazadas Cuando se trata de víctimas con obstrucción de vía aérea que tienen un abdomen prominente que no es posible rodear con tus brazos como el de las embarazadas en los últimos meses o las personas muy obesas, colócate por detrás de la víctima y rodéala con tus brazos, pero esta vez por debajo de las axilas, de manera que tus manos se encuentren sobre el pecho y realiza lo siguiente. 1. Coloca tu puño en el centro del pecho, cúbrelo con la otra mano y coloca el dedo pulgar del puño justamente sobre los dedos de tu primera mano (la que llegó en medio del pecho). El puño debe hallarse aproximadamente en la parte media del pecho. 2. Aprieta tu puño con la otra mano y oprime el pecho. 3. Repite las compresiones hasta que la víctima tosa, arroje el objeto, empiece a ventilar o hasta que quede inconsciente, en cuyo caso habrá de seguir los procedimientos correspondientes a la reanimación cardiopulmonar (RCP). MANUAL PRIMER RESPONDIENTE 7.4 Obstrucción parcial en el lactante La obstrucción parcial de la vía área ocurre cuando hay algo de aire de reserva en los pulmones que puede pasar a través de la obstrucción, aunque el intercambio este disminuido. El reconocimiento temprano de obstrucción parcial de la vía área del bebé debe mantener un alto índice de sospecha ya que los infantes regularme se llevan objetos a la boca. Estas en casa y tu niña de 4 meses se encuentra cerca de ti jugando, en un instante empiezas a escuchar una tos fuerte poco común de la niña, te diriges hacia ella y ves como uno de los juguetes le hace falta un pequeño pedazo, la niña inicia con un esfuerzo para respirar muy aparente. El primer respondiente debe reconocer los signos en los bebés de obstrucción parcial de la vía aérea por cuerpo extraño, como son: • Tos enérgica • Aleteo nasal • Ruidos ventilatorios, con estridor o graznido • Retracciones xifoideas en la inspiración • Membranas mucosas y lechos ungueales de color rosado • Víctima en estado de alerta • Llanto Si observas los anteriores signos y síntomas deberás: 1. Observar si hay dificultad respiratoria, si el infante puede llorar (¿es débil?) o toser (¿la tos es efectiva?), observa la coloración del infante para percibir si están morados sus labios, lengua, o uñas. Si se determina la presencia de una obstrucción parcial de la vía aérea por cuerpo extraño activa el Servicio Médico de Urgencias e inicia el auxilio con las maniobras de golpes en la espalda y compresión torácica. 2. Para ejecutar esta maniobra debes estar de pie o sentado, sostener la cabeza y el cuello del infante con una mano, asegurando firmemente su mandíbula y cuello entre el dedo pulgar y los dedos opuestos; recuéstalo boca abajo sobre tu antebrazo y sobre la palma de tu mano, con la cabeza más abajo que el tronco; descansa el antebrazo sobre tu muslo. Con el talón de tu otra mano, aplica cinco golpes separados con fuerza, entre la espalda y los omóplatos. 3. Con la misma maniobra gira nuevamente al bebé ahora hasta llevarlo boca arriba en el antebrazo contrario, si es necesario recarga el antebrazo en tu muslo para sostener mejor el peso del bebe. MANUAL PRIMER RESPONDIENTE 4. Acto seguido, realiza compresiones torácicas a la mitad de su pecho; para localizar esta área anatómica ubica tres dedos sobre el esternón. Coloca los dedos anular, medio e índice de la mano que no se encuentra apoyando la cabeza del infante sobre el esternón. Levanta el dedo anular. En estos momentos los dedos medio e índice deben hallarse en adecuada posición para iniciar las compresiones torácicas. Aplica cinco compresiones torácicas. Para prevenir la posibilidad de lesionar órganos internos, ten mucho cuidado para no ejercer presión sobre la parte final del esternón. La profundidad de la compresión debe ser aproximadamente de cuatro centímetros o un tercio del diámetro anteroposterior con la intensión de que el bebé expulse el cuerpo extraño. Si el bebé expulsa el cuerpo extraño y comienza a ventilar con naturalidad, es necesario mantener la vía respiratoria abierta revisando la ventilación; si el bebé expulsa el cuerpo extraño y no ventila espontáneamente, al igual que en el adulto y el niño, debes iniciar las maniobras de ventilación de rescate. 7.5 Obstrucción total en el lactante En la obstrucción total en bebés no hay intercambio de aire. A pesar de haber seguido los pasos correctos para desobstruir la vía aérea de un lactante, observas como repentinamente se dejan de escuchar sonidos, la tos cesa y la piel de la niña comienza a tornarse azulada principalmente en los labios. El primer respondiente debe reconocer los signos de obstrucción total de la vía aérea por cuerpo extraño, como son: Signos y síntomas: • No hay llanto ni voz • Dificultad respiratoria que empeora • La tos se convierte en débil e ineficaz • Alteración del estado mental inconciencia • Cianosis (piel azul o morada) Si observas los anteriores signos y síntomas deberás: 1. Si se determina la presencia de una obstrucción total de la vía aérea por cuerpo extraño, activa el Servicio Médico de Urgencias e inicia el auxilio con las maniobras de RCP. MANUAL PRIMER RESPONDIENTE 2. Cada vez que abra la vía área, busca el cuerpo extraño causante de la obstrucción en la parte posterior de la garganta. Si observas un objeto retíralo con la maniobra de gancho. NOTA: si la víctima cae inconsciente aplica el protocolo de RCP (Capitulo 6) 8. Heridas Competencia específica Identificar y atender las heridas que ponen en peligro la vida de la víctima de acuerdo al protocolo indicado. Al momento ya has aprendido técnicas que puede ayudar a salvar una vida en cuestiones sumamente graves como la obstrucción de la vía aérea y un paro cardiaco. Ahora aprenderás cuestiones más cotidianas que seguramente has vivido en alguna etapa de tu vida. La identificación y tratamiento de heridas es de suma importancia para que puedas decidir qué acciones realizar según el caso. Dentro del capítulo podrás encontrar desde el manejo de heridas que no ponen en riesgo la vida, hasta heridas que de no ser atendidas oportunamente pueden ocasionar la muerte o secuelas importantes en la víctima. 8.1 Definición Las heridas son la perdida de continuidad de la piel o mucosa producida por algún agente físico o químico. MANUAL PRIMER RESPONDIENTE 8.2 Clasificación de heridas Atendiendo al agente externo que las produce, las heridas pueden ser: Heridas penetrantes: causadas por objetos (cuchillos o balas) que perforan la superficie del cuerpo dañando tejidos y órganos internos. 8.3 Atención y manejo de heridas La atención de las heridas debe realizarse en un ambiente lo más limpio posible. Los siguientes pasos favorecen tu seguridad y la de la persona lesionada, evitando que la víctima tenga una infección y/o alguna otra complicación a futuro. Recuerda portar aislamiento de sustancias corporales (ASC). 1. Primero identifica el tipo de herida. 2. Identifica la presencia de hemorragia, en caso de suscitarse cohíbe la hemorragia. 3. Una vez identificado la gravedad de la lesión, determina si la víctima requiere de la atención de un profesional de la salud, de ser así, activa el Servicio Médico de Urgencias. 4. En caso de que la herida no sea de gravedad debes de realizar asepsia (se realiza de manera inmediata con agua y con jabón una vez cohibida la hemorragia) y antisepsia. MANUAL PRIMER RESPONDIENTE El material mínimo necesario para realizar una limpieza es: Agua limpia o solución estéril. Antiséptico local (jabón neutro) (solo para dermoabrasiones con sangrado capilar y que no sean mayores a diez centímetros). Gasas, apósitos o trapos limpios. Cinta adhesiva. Existen tres técnicas para realizar la limpieza de una herida: Vertical: con una gasa o apósito previamente humedecidos en agua limpia o solución estéril, realiza un barrido de arriba hacia abajo, siempre en una sola dirección, por los bordes de la herida y sobre ella sin regresar. Horizontal: con una gasa o apósito previamente humedecidos en agua limpia o solución estéril, realiza un barrido de derecha a izquierda o de izquierda a derecha, siempre en una sola dirección, por los bordes de la herida y sobre ella sin regresar. Circular: con una gasa o apósito previamente humedecidos en agua limpia o solución estéril, realiza un barrido en forma circular, de adentro hacia afuera, por los bordes de la herida y sobre ella sin regresar Recuerda girar la gasa, apósito o trapo limpio para que siempre sea un área limpia la que remueva tierra, piel dañada y bacterias. 5. Cubre la herida con una gasa o apósito estéril y fíjala en los bordes para cubrirla. 8.4 Heridas que ponen en riesgo la vida Heridas penetrantes en tórax Son aquellas lesiones que penetran en la cavidad torácica y que pueden alterar el funcionamiento del sistema respiratorio y/o del sistema cardiovascular, sobre todo cuando el paciente presenta mecanismo de lesión significativo, dificultad respiratoria, salida de aire y/o sangre de la herida. En caso de encontrar un traumatismo penetrante en la pared torácica con succión, aplique un apósito oclusivo sobre la herida con sello en tres lados. Puede utilizarse material plástico (un guante, una bolsa o papel celofán) o gasas en forma cuadrada y fijarlo con tela adhesiva en todos sus lados; también pueden fijarse tres lados (solo con material plástico) quedando un lado libre que funcionará como válvula, la cual, MANUAL PRIMER RESPONDIENTE en el momento en que el paciente inhale, se adherirá a la herida y cuando exhale permitirá la salida del aire (PHTLS, 2014). Si es necesario, coloca al lesionado en posición semisentado (Semi Fowler), para que mejore su ventilación siempre y cuando no se tenga sospecha de lesión en la columna. Recuerda: en este tipo de lesiones no demores el traslado de la víctima. Vigila que continúe ventilando y no olvides siempre garantizar la apertura de su vía aérea. Heridas penetrantes en abdomen Son aquellas en las que penetra un objeto a la cavidad abdominal y son particularmente peligrosas por el riesgo de lesiones en los órganos internos y por hemorragia interna. Se pueden presentar con o sin exposición de vísceras. Sin exposición de vísceras Dependiendo de la gravedad de la lesión, la víctima puede estar consciente o inconsciente, con dolor o datos de estado de choque. Este tipo de heridas son graves y pueden presentar riesgo de hemorragia interna. Es urgente el traslado. Recuerda la apertura de la vía aérea para que continúe ventilando y cubre al paciente para mantener su temperatura (ARC, 2014). Con exposición de vísceras Al igual que la anterior, presenta los mismos riesgos; además de la exposición de vísceras, por lo que tendrás que realizar los siguientes pasos: 1. Aplicar apósitos mojados sobre las vísceras, humedecidos con una solución estéril o agua limpia (embotellada), también pueden cubrirse con plástico o papel aluminio (lo más limpios que puedas) para mantener su temperatura, y humedad para evitar también una mayor contaminación. Colocar a la víctima en una posición donde sienta menos dolor y que esté lo más cómodo posible (ARC, 2014). MANUAL PRIMER RESPONDIENTE Consideraciones especiales No introducir las vísceras a la cavidad abdominal. No darle de beber agua o ningún tipo de líquidos. Si existiera un cuerpo extraño, por ejemplo, un arma u objeto punzocortante: no lo extraigas. Fíjalo para que no se mueva y provoque más lesiones (ERC, 2015). Amputación Es la separación total o parcial de un miembro o segmento del cuerpo. Avulsión La avulsión es un tipo de amputación parcial que se presenta como un desgarramiento o arrancamiento de la piel y tejido. Manejo amputación parcial 1. 2. 3. 4. No desprendas el segmento afectado. Aplica presión directa e indirecta para detener la hemorragia. Inmoviliza el miembro o segmento afectado No olvides mantener permeable la vía área. Manejo amputación total 1. Realiza presión directa sobre la lesión para detener la hemorragia. 2. Coloca un vendaje compresivo. 3. Activa inmediatamente el SMU. (Deberá transportarse a la víctima junto con el segmento amputado lo más pronto posible al hospital más cercano). El segmento amputado deberá envolverse con gasas húmedas en solución estéril e introducirse en una bolsa de plástico y sellarla perfectamente sacando la mayor cantidad de aire de la bolsa. Este paquete se introducirá en otra bolsa con hielo y agua, verifica que sea transportada junto con la víctima (evita el contacto directo del segmento amputado con el hielo). Es importante rotular la bolsa con el segmento amputado, anotando los datos de la víctima y la hora de recuperación del segmento desprendido. (NICE, 2016 MANUAL PRIMER RESPONDIENTE Heridas que requieren valoración por el SMU Cabeza, cara, cuello y genitales. Tórax y abdomen. Espalda y extremidades. Heridas que requieren traslado inmediato Sangrado sin control o grave. Incisiones profundas, laceraciones o avulsiones que se extiendan al músculo o hueso; localizadas sobre una articulación del brazo o pierna; heridas muy abiertas; heridas con mucha suciedad y/o residuos. Heridas graves en manos o pies. Heridas por punción grandes o profundas. Objetos empalados grandes o profundos. Mordeduras por animales y humanos. Heridas en los párpados con ruptura en el borde del párpado. Heridas infectadas. Amputaciones y fracturas (AAOS, 2016). 9. Hemorragias Competencia específica Identificar la severidad de la hemorragia y el evento que lo ocasionó, para su contención e inmovilización del objeto causante, aplicando la técnica correcta según el tipo de hemorragia. Es claro que las heridas llegan a ocasionar hemorragias, por ello la importancia de que aprendas a identificar los diferentes tipos de hemorragias y de cómo realizar una buena técnica para la contención de las mismas. Dentro de este capítulo aprenderás la clasificación y correcta atención de las hemorragias que puedes realizar como primer respondiente. Recuerda que todas las acciones que realices correctamente ayudarán a generar una mejor calidad de vida de la persona. MANUAL PRIMER RESPONDIENTE 9.1 Definición Hemorragia se definen como la pérdida de sangre de los vasos sanguíneos hacia los tejidos cercanos o al exterior (American Red Cross, 2014). 9.2 Clasificación de las hemorragias Las hemorragias se clasifican en externas e internas, siendo las internas muy peligrosas debido a su localización en áreas como en la cabeza y abdomen. Las hemorragias externas se ocasionan por desgarros, amputación, fractura, traumatismo por aplastamiento, etc. La hemorragia interna puede producir estado de choque (hipovolémico), volumen de sangre en el cuerpo disminuye. por que el Cuando hay una lesión traumática, el sangrado interno puede no ser aparente en forma inmediata; sin embargo, dados los riesgos del sangrado interno, hay que sospecharlo al observar los siguientes datos: 1. Sangrado de los oídos, la nariz, el recto o la vagina, vómitos de sangre o flemas con sangre. 2. Contusión del cuello, el tórax o el abdomen. 3. Heridas que han penetrado en el cráneo, en el pecho o en el abdomen. 4. Tumefacción o dolor abdominal, a menudo acompañado de espasmo de los músculos abdominales. Clasificación por sangrado • Capilar. Se presenta de color rojo ladrillo y sale lentamente, pues solo se rompen algunos vasos sanguíneos superficiales. Sus características son: escasa salida de sangre (gotas en puntilleo) y enrojecimiento de la piel, comúnmente se presenta en los raspones. • Venosa. La sangre sale en forma constante y uniforme; su característica principal es su color rojo oscuro. • Arterial. El color de esta sangre es rojo brillante. Sale en forma intermitente en sincronía con los latidos del corazón. • Mixta. Se observa en las heridas en que fueron lesionadas tanto las arterias como las venas y los vasos capilares. MANUAL PRIMER RESPONDIENTE Heridas y hemorragias. Cruz Roja Mexicana (Hernández, Abundes), 2016. 9.3 Atención y manejo de hemorragias La hemorragia puede ser interna y oculta o externa y obvia, cualquiera de ellas es potencialmente peligrosa; causando debilidad en primer lugar y si no se atiende y maneja a tiempo progresa al estado de choque. Antes de iniciar la atención a la víctima deberás: 1. Evaluar la escena 2. Portar tu equipo de aislamiento de sustancias corporales. 3. Evaluar la condición de la víctima. (ABC-CAB). Activar el Servicio Médico de Urgencias en los siguientes casos: A. Si la víctima esta inconsciente. B. Si la hemorragia es abundante. C. Difícil control de la hemorragia activa. D. La víctima presenta datos de un estado de choque. E. Si sospechas de lesión en cabeza, cuello y columna. MANUAL PRIMER RESPONDIENTE Método de contención de hemorragias externas Para contener una hemorragia externa aplica los siguientes pasos: a) Coloca una gasa de forma inicial para favorecer la coagulación y evitar mayor pérdida de sangre. b) Ejerce presión directa con la palma de la mano con un apósito o gasa estéril. c) Coloca más gasas sobre la inicial y después fíjalas con una venda. Vendaje compresivo: para complementar la presión directa, se coloca una venda sobre la extremidad lesionada y se fija. La presión debe ser la suficiente para evitar el sangrado, pero no tanta como para lesionar a la víctima. Torniquetes: su uso se indica para profesionales de la salud, como primer respondiente debes únicamente aplicar presión directa y el vendaje compresivo (AHA, 2015; ERC, 2015 y NICE, 2016). Manejo de hemorragias internas En caso de sospechar que la víctima tiene una hemorragia interna deberás: A. Activa el Servicio Médico de Urgencia. Conserva la temperatura de la víctima, cubriéndola con una manta. 10. Quemaduras Competencia específica Aplicar el manejo de la quemadura identificando el agente, el grado de quemadura y mecanismo de lesión. En este capítulo podrás encontrar la definición de las quemaduras, así como diversas clasificaciones, unas por agente causal, otras por profundidad y también por extensión. Es necesario que identifiques el tipo de quemadura y lo que como primer respondiente puedes hacer, así como el momento oportuno activar el apoyo de los Servicios de Urgencias Médicas. MANUAL PRIMER RESPONDIENTE 10.1 Definición Una quemadura es la agresión que sufre el organismo por la exposición a energía térmica trasmitida por radiación, productos químicos o contacto eléctrico. Cualquiera de estos factores puede causar daño a la piel, los tejidos, el sistema circulatorio, los órganos vitales y, en algunos casos, a todo el cuerpo (Instituto Nacional de Ciencias Médicas y Nutrición Salvador Zubirán, 2012). La gravedad de la lesión que sufre el organismo por la exposición de fuentes térmicas depende de dos factores: 1. El tiempo que el organismo haya sido expuesto a una fuente de calor. 2. La temperatura de esa fuente de calor. 3. Por el tipo de compuesto químico. 10.2 Clasificación de quemaduras Tipos de quemaduras por agente causal Quemaduras térmicas. Las más frecuentes son las ocasionadas por llamas, líquidos y objetos o gases en temperaturas extremas, que entran en contacto con los tejidos. Quemaduras por radiación. Son consecuencia de una exposición prolongada a la radiación ultravioleta (quemadura solar, lámparas de bronceado), fuentes de rayos X entre otras. Quemaduras químicas. Son ocasionadas por ácidos o bases fuertes y compuestos que producen una destrucción de los tejidos, que puede extenderse lentamente en el organismo durante varias horas. Quemaduras eléctricas. Son el resultado de la generación de calor de una fuente eléctrica (alcanza los 5000ºC), debido a que la mayor parte de la resistencia a la corriente se localiza en el punto donde el conductor hace contacto con la piel. Suelen afectar la piel y los tejidos subyacentes. Pueden ocasionar paro respiratorio inmediato, alteraciones cardiacas, que a su vez, pueden llevar al paro cardiorrespiratorio (ARC, 2014). MANUAL PRIMER RESPONDIENTE Las lesiones eléctricas son devastadoras y en muchos casos la extensión del daño al tejido visible no refleja la dimensión de la lesión, ya que la mayoría del daño ocurre internamente conforme a la electricidad es conducida a través de la víctima. Esta presentará quemaduras externas en los puntos de contacto con la fuente eléctrica, así como en los puntos de conexión a tierra. Tipos de quemaduras por grado Primer grado. Implica solo la epidermis (capa superior de la piel). Signos clínicos: Piel enrojecida y seca. Descamación superficial o enrojecimiento. Dolor tipo ardor (urente). Inflamación moderada en el lugar de la lesión. No causa ampollas Segundo grado. Implica la epidermis y alguna porción de la dermis. Signos clínicos Pueden producir ampollas o no. La base de las ampollas puede ser eritematosa o blanquecina y son muy dolorosas. Generalmente, la piel está moteada de rojo y la superficie está húmeda y con gran sensibilidad. Las quemaduras de segundo grado se dividen a su vez en: Superficiales: este tipo de quemadura implica la primera capa y parte de la segunda capa. No se presenta daño en las capas más profundas, ni en las glándulas sudoríparas o productoras de grasa. Hay dolor y presencia de flictenas o ampollas. Profunda: este tipo de quemadura implica daños en la capa media y en las glándulas de sudor o las glándulas productoras de grasa. Puede haber pérdida de piel. Tercer grado. Se extiende a todas las capas de la piel, pueden incluir capas del tejido subcutáneo, músculo, huesos u órganos internos. MANUAL PRIMER RESPONDIENTE Signos clínicos No suelen producir ampollas; La superficie de la quemadura puede estar blanca y flexible, negra, calcinada y cariácea o de color rojo brillante por la fijación de sangre en la piel. No suelen producir dolor ya que las terminaciones nerviosas quedan destruidas. Unas quemaduras de tercer grado suelen ir acompañadas de quemaduras de segundo y primer grado, que son las causantes de dolor en la víctima. Tipos de quemaduras por extensión Con base en su extensión, las quemaduras se clasifican en porcentajes. Leves: cuando la superficie corporal no rebasa del 10% de la superficie total del cuerpo. Moderadas: cuando la superficie lesionada esta entre un 10-20% de la superficie total del cuerpo. Severas: cuando la superficie total dañada rebasa el 20%. Basándonos en su extensión, se aplica la regla de Pulasky y Tennison, mejor conocida como la Regla de los Nueve. Es una manera rápida de calcular la superficie corporal quemada aplicada en adultos o niños (PHTLS, 2014 y ATLS, 2012). 10.3 Atención y manejo de quemaduras Atender el ABC (garantizar la apertura de la vía aérea, ventilación y circulación de la víctima): Retirar inmediatamente a la víctima del agente agresor. Quitarle prendas de la zona quemada; siempre y cuando no este adherida a la piel. Quitarle cuidadosamente los anillos, relojes, cinturones o prendas ajustadas que compriman la zona quemada, antes de que se inflame. Colocar a la víctima en una posición cómoda, evitando que la quemadura tenga contacto con el piso o algún objeto. Colocar la quemadura bajo el grifo del agua, solo si son menores al 10% de la superficie corporal total. Cubrir el área quemada con un apósito estéril y seco o con un lienzo limpio libre de pelusas y fíjalo con un vendaje. Inmoviliza las extremidades gravemente lesionadas. MANUAL PRIMER RESPONDIENTE Quemaduras que requieren activación del Servicio Médico de Urgencias Quemaduras de 2° y 3° grado que afectan más de 10% de la superficie corporal total. Quemaduras que afectan la cara, manos, pies, genitales, y articulaciones como hombros, codos, caderas y rodilla. Quemaduras de tercer grado en cualquier grupo de edad. Quemaduras eléctricas. Quemaduras químicas. Lesión por inhalación. Quemaduras en pacientes con enfermedades preexistentes complicadas (diabetes, hipertensión, etc.) (ATLS, 2012). A continuación, se presenta la tabla de quemaduras donde se muestra de forma sintetizada la atención que deberás brindar en las quemaduras según sea el caso. QUEMADURAS Lesión ocasionada por agentes físicos o químicos en alguna región del cuerpo Primer grado Segundo grado Tercer grado Superficiales Profundas Colocar la quemadura bajo el grifo del agua, Cubrir la quemadura con solo si son menores al 10% de la superficie un apósito seco y estéril o corporal total. limpio. En caso de que sean mayores al 10%, Activa el Servicio Médico manejarlo con apósitos secos, estériles o de Urgencia. limpios. Verifica la clasificación, extensión y zona de quemadura. Recuerda las intervenciones que no debes de realizar. Identifica quemaduras que requieren atención médica inmediata. Evita la pérdida de calor del paciente. Retira joyería y ropa alrededor de la quemadura. No rompas las ámpulas por ningún motivo. Controla las lesiones acompañantes, según el caso. Fuente: Cruz Roja Mexicana I.A.P. 2016 MANUAL PRIMER RESPONDIENTE 11. Fracturas Competencia específica Utilizar las técnicas de inmovilización con férulas, para brindar atención a la víctima; mediante la identificación del tipo de fractura, signos, síntomas y mecanismo de lesión. Gracias a los conocimientos que has adquirido puedes realizar acciones tendientes a la ayuda de otras personas. Dentro de este capítulo seguirás adquiriendo más conocimientos y habilidades en tu actuar como primer respondiente, en esta ocasión enfocado a la identificación y dar atención inicial a fracturas y/o lesiones musculo esqueléticas. Siempre recuerda que las acciones que lleves a cabo de manera correcta y eficiente ayudan a la víctima a evitar mayores secuelas y tener una mejor calidad de vida 11.1 Definición Fractura es la interrupción o pérdida de la continuidad del tejido óseo, es decir la ruptura de un hueso. El esqueleto tiene gran importancia en el desempeño de varias funciones en el cuerpo, como: El soporte El movimiento La estructura La protección La producción de glóbulos rojos Las lesiones en el sistema músculo esquelético implican daños que se presentan en huesos, articulaciones y músculos. La gran mayoría son causados por traumatismos directos. Las principales lesiones del sistema músculo esquelético son las fracturas, luxaciones y esguinces. MANUAL PRIMER RESPONDIENTE 11.2 Clasificación de fracturas Las fracturas se clasifican en: Cerrada Es aquella en la que existen signos evidentes de fractura, pero no es posible observar el tejido óseo; se presenta dolor, deformidad, incapacidad funcional, inflamación y crepitación ósea. Expuesta Es aquella en donde el tejido óseo tiene contacto con el medio externo lesionando piel, músculos e incluso el paquete neurovascular (arterias, venas y nervios) (Mosby, 2014). Localización anatómica de las fracturas Cráneo Las más peligrosas son las que ocurren en la base del cráneo, en algunos casos las podremos identificar por el sangrado que aparece en los ojos, nariz y boca, así como por el amoratamiento de los párpados. También encontraremos náuseas y/o vómito e inconsciencia. Tórax Son causadas por fuertes traumatismos sobre las costillas. El principal peligro de estas fracturas es la perforación que pueden causar en la pleura y los pulmones. Pelvis Son causadas por una lesión por impacto de traumatismo severo sobre esta región ya que los huesos que forman la pelvis tienen bastante resistencia. Columna vertebral Son causadas por traumatismo directo o indirecto (las más frecuentes por caída y choque automovilístico). Se debe actuar con mucha precaución, más aún si no se está seguro de que exista fractura. Preferentemente no muevas a la persona si no es necesario; se deberá aumentar el índice de sospecha y manejar al paciente como si existiera lesión de columna hasta que se determine lo contrario. MANUAL PRIMER RESPONDIENTE Miembros torácicos Son frecuentes las fracturas en miembros superiores. Un gran porcentaje afecta a los niños, ya que son provocadas durante el juego. Las más comunes ocurren en el antebrazo. Miembros pélvicos Son muy frecuentes e incapacitantes tanto en los niños como en los adultos, sobre todo en la época productiva como resultado de acciones inseguras y accidentes laborales. Otro tipo de lesiones músculo esqueléticas Luxaciones Estas se producen cuando las articulaciones se desplazan de su lugar y no vuelven al mismo. Síntomas y signos: • • • Dolor intenso en la articulación Deformidad en la articulación Imposibilidad de movimiento Esguince Se presentan cuando los ligamentos (parte de los músculos que unen las articulaciones) se rompen o alargan por un movimiento anormal. También se le conoce como torcedura. Síntomas y signos: • • • Dolor intenso Inflamación de la articulación Movilidad limitada de la articulación Las fracturas, esguinces y luxaciones pueden presentar datos similares de lesión ósea, por lo que se recomienda atenderlas como fractura hasta que se demuestre lo contrario, mediante un estudio radiológico en un centro hospitalario. MANUAL PRIMER RESPONDIENTE 11.3 Atención y manejo de fracturas Como primer respondiente debes realizar una correcta inmovilización evitando afectar más la fractura y la funcionalidad de la extremidad; de ahí que en toda lesión que se sospeche que exista fractura, se inmovilizará la parte afectada en la posición en que se encuentre. Cuidado de las fracturas abiertas y cerradas: Activar el Servicio Médico de Urgencias. Evaluar ABC. En caso de hemorragia, lo principal es la presión directa sobre la herida para prevenir un estado de choque. Inmovilizar la extremidad lo cual tiene el beneficio adicional de aliviar el dolor. INMOVILIZACIÓN Para realizar una correcta inmovilización debes hacer lo siguiente: 1. Eliminar el movimiento de las dos articulaciones más cercanas a la fractura procurando mover lo menos posible la parte afectada de cómo se encuentra 2. Para eliminar el movimiento puedes utilizar una férula. Algunas ya son pre fabricadas para dicho fin y otras tendrás que improvisar con los materiales que tengas a tu alcance como cartón, palos, cintos, agujetas etc. 3. Antes de colocar la férula deber medirla en la extremidad que se encuentra sana. Esto se realiza tomando en cuenta las dos articulaciones más cercanas a la parte del cuerpo homologa a la lesionada, es decir que la lesión debe quedar inmovilizada desde la articulación que se tiene más próxima al cuerpo y la más lejana con referencia al sitio de la lesión 4. Valorar la sensibilidad, movimiento y circulación de la extremidad que vas a inmovilizar 5. Una vez medida con la ayuda de otra persona colocas la férula en la víctima y la fija con un vendaje o lo que tengas al alcance 6. Ya con férula colocada revalorar la sensibilidad, movimiento y circulación distal de la extremidad NOTA: Recuerda que este procedimiento lo vas a realizar como último recurso ya que es preferible lo lleve a cabo personal entrenado en atención Prehospitalaria, para lo cual debes pedir ayuda al SMU y permanecer con el paciente. MANUAL PRIMER RESPONDIENTE 12. Emergencias por frío y calor Competencia específica Aplicar la atención inicial de las emergencias en víctimas por hipotermia y golpe de calor. Las emergencias por frío y calor afectan a la población durante los picos de los meses de verano e invierno, y muestran un incremento anual en el número de casos reportados como consecuencia del cambio climático. Dentro de la población, encontramos grupos que son más susceptibles a las emergencias por temperaturas naturales extremas, entre los que encontramos a los menores de cinco años y adultos mayores, personas que habitan en las zonas rurales y urbanas, pacientes con enfermedades crónicas, consumidores crónicos de bebidas alcohólicas y personas que toman ciertos medicamentos. En eso radica la importancia de este tema y que aprendas a identificar signos y síntomas de estas emergencias, para que des la atención correcta y apoyo en el momento en el que ocurre. 12.1 Emergencias por frío Las emergencias por frio para este capítulo serán entendidas como aquellas que se presentan por la exposición a bajas temperaturas, entre las cuales encontraras: deshidratación, lesiones locales como la congelación y lesiones generalizadas como hipotermia. Deshidratación A pesar de que se crea lo contrario, la deshidratación por frío se puede presentar con mucha facilidad en particular cuando se realiza actividad física en el medio ambiente que presenta descenso de temperatura. Esto sucede por tres cosas: 1) Evaporación del sudor. 2) Aumento de la pérdida de calor y líquido producida por la sequedad del aire frío. 3) Aumento en la producción de la orina inducida por el frío. La hidratación con líquidos mientras se trabaja en un ambiente frío, es necesario para reducir la deshidratación y el cansancio, así como lo cambios físicos y en el nivel de respuesta. La exposición prolongada al frío sin protección adecuada puede ocasionar dos tipos fundamentales de agresión: MANUAL PRIMER RESPONDIENTE Lesiones locales o congelación. Lesión que se produce por la acción de temperaturas bajas sobre regiones susceptibles como la nariz, las orejas, los dedos de manos y pies. Se manifiesta con la piel fría, con hormigueos, dolor, entumecimiento y cambios en la coloración de la piel que puede tornarse blanca o blanca ceniza. Cuando el tejido de la piel muere, es posible que una de las partes sea amputada. Como primer respondiente las medidas que puedes aplicar en estos casos son las siguientes: Quitar inmediatamente a la víctima del frío. Utilizar agua tibia para descongelar. La sensibilidad de la parte afectada debe regresar en 30 minutos y se presentará roja, hinchada y con dolor. Cubrir la parte afectada para aumentar la temperatura de la región. No frotar la parte dañada, la fricción origina más afectaciones. Evitar que la víctima movilice la región afectada. Se recomienda evitar que camine. Lesión sistémica o hipotermia. Cuando la termogénesis es rápidamente superada, los efectos del frío se sienten en todo el organismo y se produce el estado patológico denominado hipotermia. La hipotermia es la pérdida de la temperatura corporal por debajo de los 35°C que puede ser causa de diversos daños físicos incluyendo la muerte. Este proceso puede desarrollarse con rapidez (inmersión en agua fría) o de forma paulatina (exposición prolongada a un medio frío) y durar de horas a días. La temperatura no tiene que estar bajo cero para que se presente la hipotermia. El cuadro general se manifiesta con: Temblor en el cuerpo (empieza con un brazo o una pierna, luego es incontrolable e incluye el castañeo de dientes). Incapacidad de seguir una conversación. Movimientos torpes de manos o piernas. Inhabilidad de pensar con claridad. Sensación de agotamiento. Alucinaciones y comportamiento agresivo. MANUAL PRIMER RESPONDIENTE ¿Qué hacer ante la hipotermia? 1. Lleva a la víctima a un lugar donde haya una fuente calor. 2. En caso de que la víctima porte prendas mojadas retíralas y cubre con ropa y cobijas secas. 3. Dar bebidas calientes si la víctima está consciente. Nunca le suministres bebidas alcohólicas. 4. Pide ayuda lo antes posible. 12.2 Emergencias por calor Las emergencias por calor serán entendidas como aquellas emergencias ocasionas por la exposición a temperaturas superiores a las que el organismo pueda mantener un equilibrio, pudiendo ser externas como la exposición prolongada al sol o internas al presentar cuadros de fiebre por alguna patología de base. Es importante destacar que cualquier situación en la que la producción de calor exceda la capacidad corporal para eliminarlo puede resultar en una lesión por calor. Factores de riesgo Consumo de alcohol Consumo de medicamentos y/o drogas Deshidratación Obesidad Vestimenta inapropiada Mala condición física Extremos de la edad Enfermedad cardiovascular Actividad física durante las horas más calurosas del día. MANUAL PRIMER RESPONDIENTE A continuación, se presenta una tabla en la cual se muestran los principales trastornos ocasionados por aumento de la temperatura, así como las posibles causas, signos y síntomas Trastornos ocasionados por altas temperaturas. Trastorno Causa / problema Signos / síntomas Tratamiento Espasmos musculares (calor) Falla para reemplazar el sodio perdido con el sudor Espasmos musculares dolorosos, usualmente en las piernas y abdomen Moverse a un lugar fresco. Sed, náusea Reemplazar la pérdida de sudor con líquidos ligeramente salados Problemas con los electrolitos y músculos Deshidratación Falla para reemplazar la pérdida de sudor con líquidos Fatiga excesiva cefalea Hipovolemia Capacidad física y mental reducida Masaje/estirar los músculos. Hidratar con bebidas o líquidos con sodio. Descansar en un lugar fresco hasta que se recuperen las pérdidas de peso y agua corporal. En algunas víctimas rehidratación. Agotamiento por calor Se produce cuando se realiza actividad física con calor y se presenta sudación excesiva. Sudor Fatiga extrema Cefalea Mareo Náusea Vómitos Retira de la fuente de calor y colocar a la víctima en un sitio más fresco Enfriar el cuerpo con agua y ventilador Beber líquidos ligeramente salados Calambres musculares Desvanecimiento Insolación Exposición prolongada y excesiva a al calor, sobrepasando la capacidad del organismo para reducir la temperatura Cambios en el estado mental; conducta irracional o delirio Sumerja a la víctima en agua a temperatura ambiente, o rocía agua fresca. Posible temblor Activa de inmediato al Servicio Médico de Urgencias. Respiración rápida y MANUAL PRIMER RESPONDIENTE corporal. superficial Piel seca o húmeda, caliente Pérdida del estado de alerta Crisis convulsivas y coma Tomado de: PHTLS. Primera respuesta al trauma, 2014 13. Intoxicaciones Competencia específica Identificación de una víctima por intoxicación a través de la interpretación de los signos y síntomas. Las causas de las intoxicaciones pueden ser muy variadas, por ejemplo: dosis altas de medicamentos, drogas, almacenamiento inadecuado de medicamentos o sustancias químicas, utilización inadecuada de insecticidas y plaguicidas, así como derivados del petróleo, pinturas, soluciones de limpieza, cosméticos, inhalación de gases tóxicos, consumo de alimentos descompuestos o productos enlatados que estén golpeados o con caducidad vencida, manipulación o consumo de plantas venenosas e ingestión alta de bebidas alcohólicas. Sin duda es una situación que si bien no se te ha presentado existen grandes posibilidades llegues a presenciar por la gran cantidad de productos que hoy existen en el mercado, por eso se te invita a aprender el siguiente capítulo donde encontrarás diversas clasificaciones de tóxicos, sus vías de entrada y el tratamiento que como primer respondiente puedes iniciar, sin olvidar pedir ayuda al SMU. MANUAL PRIMER RESPONDIENTE 13.1 Definición Una intoxicación es la entrada de sustancias toxicas al organismo y se puede producir por: exposición, ingesta, inyección o inhalación que puede causar una lesión, enfermedad, e incluso la muerte (Rodríguez, 2011). La identificación del agente tóxico es fundamental para el diagnóstico y tratamiento rápido. Un tóxico es cualquier sustancia sólida, gaseosa o liquida que en concentración determinada puede dañar a los seres vivos. El grado de toxicidad varía según: la edad, el estado nutricional, la vía de absorción y la concentración del tóxico. Los tóxicos se pueden encontrar en las plantas, animales (insectos, serpientes, peces, etc.), gases naturales o artificiales, sustancias químicas y medicamentos (Rodríguez, 2011). 13.2 Clasificación de intoxicaciones Los tóxicos se clasifican por su origen en: Animal: productos lácteos, de mar y carnes en malas condiciones o por sensibilidad a estos productos. Vegetal: hongos, plantas y semillas silvestres. Mineral: fósforo, cianuro, plomo, arsénico, carbón, plaguicidas, insecticidas y derivados del petróleo, Etc. Otras: muchas sustancias que no son venenosas en pequeñas cantidades, pueden serlo en cantidades mayores. El uso inadecuado y el abuso de ciertos fármacos y medicamentos como las pastillas para dormir, los tranquilizantes y el alcohol, también pueden causar intoxicación o envenenamientos. Los tóxicos se clasifican por su consistencia en: Sólidos Líquidos Gaseosos MANUAL PRIMER RESPONDIENTE Vías de intoxicación. Ingestión: ocurre cuando el tóxico entra al organismo a través de la boca y se absorbe por el sistema digestivo. Inhalación: ocurre cuando el tóxico entra al organismo por medio de la boca o nariz y es absorbido por las mucosas y el sistema respiratorio. Inyección/Inoculación: ocurre cuando el tóxico entra a través de la piel lesionada y pasa al sistema circulatorio, por ejemplo, la mordedura de una víbora y el uso intencional de agujas hipodérmicas para administrar el tóxico (Pollak, 2011). 13.3 Atención y manejo de intoxicaciones Para la atención y manejo de intoxicaciones es necesario la identificación de signos y síntomas: Signos y síntomas de una intoxicación Alteración del estado de alerta (inconciencia, alucinaciones, convulsiones) Dificultad para respirar Vómito y diarrea Mal aliento en el caso de ingestión de sustancias minerales Pupilas dilatadas o contraídas Trastornos de la visión (borrosa, doble o ceguera) Temperatura corporal alta o baja Salivación Excesiva o boca seca. Atención general de las intoxicaciones Como parte de tu actuación como primer respondiente si sospechas que alguien está intoxicado, realiza lo siguiente: Activa el Servicio Médico de Urgencias Averigua el tipo de tóxico, la vía de exposición y el tiempo al que estuvo expuesto. Evalúa el estado de conciencia CAB y ABC. Si la víctima está consciente, pregúntale qué fue lo que le pasó. MANUAL PRIMER RESPONDIENTE Revisa el lugar donde está la víctima en busca de pistas para saber qué es lo que le ocurrió y evitar más riesgos. Aleja a la víctima de la fuente de intoxicación, solo si es posible. Afloja la ropa de la víctima si es que está apretada. Si la víctima está vomitando gira su cabeza de lado o gira hacia uno de sus costados para evitar que aspire hacia sus pulmones el vómito. Mantén la vía aérea libre de secreciones. Para el manejo específico de acuerdo a la vía de intoxicación, revisa la siguiente tabla: Atención específica de las intoxicaciones Vía respiratoria Siempre que sea posible cierra la fuente que produjo la intoxicación. Ventilar el lugar si es necesario. Quítale a la víctima la ropa impregnada con el tóxico y abrígala con ropa y frazadas limpias. Activa el SMU. Vía dérmica Vía digestiva Con la mano protegida con el guante, retira las sustancias solidas o tóxicos adheridos a la piel. Coloca debajo del grifo de agua la parte afectada de la víctima, aun con ropa. Evita que tu piel tenga contacto con la ropa de la víctima y usa guantes de látex ya que puedes resultar intoxicado. Retira la ropa mojada y continua bañándola con abundante agua y jabón. Si observas lesión en la piel trátala como quemadura. Mantén la vía aérea permeable. Activa el SMU. NOTA: deben revisarse las especificaciones técnicas de seguridad del material para conocer la reacción química y la toxicidad. No des a ingerir nada por vía oral. Activa el SMU. MANUAL PRIMER RESPONDIENTE Vía circulatoria Evalúa la CAB. Activa el SMU lo más pronto posible. Vía ocular Separa suavemente los párpados y lava con abundante agua durante 15 minutos. Activa el SMU. Algunos de las intoxicaciones más comunes que puedes encontrarte, así como sus síntomas y primera atención son: Intoxicaciones más comunes Intoxicación por insecticidas Los insecticidas que más causan intoxicaciones son los órganos fosforados, ya sea por consumo de frutas y verduras sin lavar, y en las personas que aplican este tipo de sustancias sin protección ya que pueden hacer contacto con la piel o inhalarlas. Síntomas Intoxicación alcohólica aguda Las bebidas destiladas son las que mayor concentración de alcohol contienen y la intoxicación depende de la concentración de esta en la sangre. Es absorbido Diarrea Salivación excesiva Vómito Temblor Paro ventilatorio en casos muy graves Atención inicial Síntomas Efectos sobre el sistema nervioso central, en el habla, reflejos, marcha y alteraciones de la conciencia Mareos y vómito Paso de la euforia a estado Evalúa y cuida su ABC Si la piel es la que ha estado en contacto, deberá lavarse con agua y jabón, además de enjuagar boca y ojos Activa el Servicio Médico de Urgencias Atención inicial Evaluar y cuidar el ABC Cuida la temperatura de la víctima (cubrir) Coloca a la víctima en posición de recuperación, en caso de que vomite, MANUAL PRIMER RESPONDIENTE rápidamente en el tubo digestivo. de confusión y culmina con la pérdida de sensibilidad y reflejos (coma) Intoxicación por monóxido Síntomas eso protegerá su vía aérea evitando que bronco aspire Activa el Servicio Médico de Urgencias. Atención inicial de carbono El monóxido de carbono es un gas incoloro e insípido. Se produce por la combustión interna de gases. La intoxicación se produce por su inhalación en lugares cerrados. Disminución de los reflejos musculares Dolor de cabeza intenso Vómito Evalúa y cuida el ABC Lleva a la víctima al aire libre si es posible Activa el Servicio Médico de Urgencias 14. Estado de choque Competencia específica Identificar los tipos y causas que conducen al estado de choque para referir a la víctima al SMU a través de los signos que presenta. Si bien el estado de choque es un tema extenso y un padecimiento que se le dará atención definitiva a nivel hospitalario, es verdaderamente importante que aprendas la definición, signos y síntomas para que con esas bases pidas ayuda en el momento indicado logrando que esa víctima reciba la atención indicada lo antes posible. En este capítulo encontraras fundamentos básicos que te permiten conocer sobre el estado de choque y los principales síntomas. Se ten invita a leer con atención la información. MANUAL PRIMER RESPONDIENTE 14.1 Definición El estado de choque la deficiencia circulatoria generalizada en todos los tejidos ocasionado por diversos factores como traumatismo, enfermedades cardíacas, reacciones alérgicas, infecciones severas y por hemorragias (Instituto Nacional de Ciencias Médicas y Nutrición Salvador Zubirán, 2012). El origen del estado de choque se da por: falla en el corazón, falla en la función de los vasos sanguíneos y/o falla en la función de la sangre. TRIÁNGULO DE PERFUSIÓN MANUAL PRIMER RESPONDIENTE 14.2 Clasificación de los estados de choque Los estados de choque se clasifican en: Choque hipovolémico. Obedece a la pérdida de líquidos como sangre y agua. Una disminución en el volumen sanguíneo significa que no hay sangre suficiente para llevar al sistema por lo que la circulación falla y se provoca el estado de choque. Choque anafiláctico. Se produce cuando una persona tiene contacto con alguna sustancia a la que es alérgica en extremo como medicamentos, comida o venenos de animales provocando una reacción violenta en el organismo. Choque neurogénico. Lo provoca la pérdida de control del sistema nervioso cuando la médula espinal es lesionada en un accidente; las vías nerviosas que conectan al cerebro con los músculos se interrumpen en el sitio de la lesión, de esta forma los músculos controlados por los nervios se paralizan temporal o permanentemente; la parálisis incluye a los músculos que se localizan en las paredes de los vasos sanguíneos. Choque séptico. Ocurre en caso de infección grave cuando las toxinas que se incorporan a la corriente sanguínea producen un efecto tóxico en los vasos afectando la circulación. Presentan dos tipos de trastornos: el sistema no se llena debido a la dilatación de los vasos y el volumen de sangre no alcanza para perfundir el sistema. Choque cardiogénico. Se produce como consecuencia del funcionamiento inadecuado del corazón. La circulación apropiada de la sangre depende de la actividad continua y eficiente de este, pero algunas enfermedades y algunos trastornos debilitan el músculo cardíaco y disminuyen su rendimiento, por ejemplo: la presencia y desarrollo de un infarto. MANUAL PRIMER RESPONDIENTE Los signos y síntomas que puedes identificar en un estado de choque son: Signos y síntomas Ventilación rápida y superficial Piel pálida, húmeda y fría Sudoración fría y pegajosa Vómito Somnolencia Angustia Las acciones que debes llevar en eventos de estado de choque son: Atenciòn Activar el SMU. Atender el ABC -CAB (garantizar la apertura de la vía aérea y que se encuentra ventilando). Investigar lo que ocasionó el estado de choque y de ser posible trata la causa. Mantener la temperatura corporal impidiendo que la víctima pierda su calor (hipotermia); abrígala, evitando que el calor sea excesivo y presente datos de deshidratación, pues esto podría agravar el estado de la víctima. Coloca a la víctima en sobre un cobertor o cobija. Mantén consciente a la víctima haciéndole preguntas sobre sus datos generales. Mantén la calma en la víctima. Complicaciones El estado de choque en la víctima puede resultar en: Incosciencia Paro respiratorio Paro cardiorrespiratorio MANUAL PRIMER RESPONDIENTE 15. Movilización y transporte de lesionados Competencia específica Determinar el tipo de movilización que se realizará a la víctima en situación de riesgo mediante el análisis y control de la escena. En este capítulo se te brindan técnicas específicas para la movilización y transporte de lesionados, con la finalidad de que tengas herramientas en el caso que las debas usar como por ejemplo situaciones que pongan en peligro la vida del paciente de no ser movilizado, situaciones donde no existe el acceso a los SMU o bien cuando por su bajo índice de complicaciones o gravedad de la víctima pueda ser trasladado por un primer respondiente. 15.1 Definición La movilización y transporte de lesionados es un conjunto de maniobras y técnicas que puede usar un primer respondiente con la finalidad de movilizar a una persona lesionada o víctima de una enfermedad súbita de un escenario inseguro hacia uno seguro, para proporcionarle los cuidados inmediatos en las urgencias médicas (Dotte, 1992). Estas maniobras son conocidas específicamente como levantamientos, movilizaciones y arrastres, y se clasifican en: Manuales: donde se emplean técnicas y procedimientos que dependen de la habilidad y destreza del primer respondiente. Mecánicos: se usan dispositivos específicos como son camillas y equipos especiales. El primer dilema al que se enfrenta el primer respondiente es el mover a la víctima de un accidente o a un enfermo grave, situación que si no efectúa con las técnicas adecuadas puede convertirse en una nueva agresión para la víctima, poner en peligro su vida, función y estética, o incluso producir lesiones en quien está intentando ayudar a la víctima. Es preferible proporcionar la atención inmediata a la víctima y esperar la ayuda especializada, a menos que se detecte un peligro inminente para la víctima y el primer respondiente. El traslado y movilización innecesarios de las víctimas puede generar graves consecuencias. MANUAL PRIMER RESPONDIENTE Una vez tomada la decisión de movilizar a la víctima debes considerar las siguientes normas de seguridad: No olvides activar el Servicio Médico de Urgencias. No te sujetes de la ropa, relojes y alhajas, tanto de la víctima como de los compañeros. Haz los movimientos únicamente si tienes la seguridad de poder con el peso del lesionado. No corras con la víctima a menos que sea absolutamente necesario. Nunca camines hacia atrás y en caso necesario hazlo auxiliado por otra persona. Ten cuidado con escaleras o declives. Ajusta tu cinturón o usa una faja si está a tu disposición antes de cargar. Antes de movilizar a una víctima verifica que se proporcionaron los cuidados inmediatos, evalúa a la víctima para determinar qué tipo de lesión tiene con la finalidad de adecuar los movimientos al tipo de lesión (Rodrigo, 1988). Considerar los siguientes aspectos: Haz los movimientos exclusivamente necesarios. Explica a las personas que te van a ayudar claramente lo que deben hacer. Aclara que deben seguir tus indicaciones en todo momento. Dirige los movimientos colocándote a la cabeza de la víctima. No inicies la movilización hasta que estés complemente seguro de que las personas que te ayudan han comprendido perfectamente lo que harán. Existen reglas que deben tomarse en cuenta cuando se levanta o baja a una persona, estas están relacionadas con la mecánica corporal y son indispensables para que el primer respondiente y la víctima no resulten dañados en el procedimiento. Consideraciones para mover de lugar a una víctima 1. Mueve a la víctima solo cuando existan condiciones de peligro inminente que amenacen tanto a la víctima como a ti, estas pueden ser entre otras: Incendios Explosiones MANUAL PRIMER RESPONDIENTE Derrumbes Presencia de sustancias químicas Riesgo eléctrico Que se encuentre boca abajo y eso no le permita la ventilación Reglas para la movilización Colócate delante o detrás de la víctima de acuerdo a la maniobra a realizar. Ponte en posición de seguridad con los pies separados, verificando tu estabilidad y balanceo. Tu espalda debe estar recta y tus rodillas flexionadas ligeramente. Asegúrate de que empleas toda la mano para sujetar a la víctima. Cuando los levantes debes usar los músculos más fuertes (los brazos, los muslos y la cadera). Mantén el peso que estás levantando lo más cerca posible de ti, sin estar sobre la víctima. Incorpórate sin hacer esfuerzo con la espalda y sin dejar de sujetar a la víctima. Si notas que se pierde el balance o la sujeción, avisa inmediatamente a quienes apoyan el movimiento, bájenlo y ajusten la posición para reanudar el levantamiento o movilización. 15.2 Movilización con métodos manuales A continuación, se presentan diversos métodos para la movilización del lesionado, sin embargo, se sugiere evitar mover a la víctima a menos que su vida esté en riesgo. Posición de recuperación o de seguridad Una vez terminada la evaluación de la víctima y después de proporcionarle la atención inmediata; es importante colocarla en una posición estable y segura que permita su recuperación y que evite la obstrucción de la vía aérea en caso de que se presente el vómito (American Heart Association, 2015). MANUAL PRIMER RESPONDIENTE Esta movilización debe hacerse cuando estés completamente seguro de que no hay una lesión cervical o en columna. Colócate a un costado de la víctima con las rodillas en el piso lo más próximo a su cuerpo. Flexiona la rodilla de la víctima, de la pierna contraria al que te encuentras, formando un ángulo. Sube el brazo de la víctima que se encuentre próximo a ti, poniendo la palma de su mano detrás de su nuca. Aproxímate a la víctima poniendo tus manos en el hombro y la cadera del lado contrario al que te encuentras arrodillado. Jala lentamente el cuerpo de la víctima hacia ti hasta dejarlo en posición lateral. Verifica que la cabeza de la víctima quede recargada sobre su brazo. En esta posición lateral, la cabeza se inclina hacia atrás evitando que la lengua bloquee la vía aérea. Como la cabeza queda más baja que el cuerpo, la sangre, el vómito y las mucosidades pueden fluir hacia fuera; debajo de la cabeza no debe colocarse ningún tipo de almohadilla. Las víctimas inconscientes deben ser reevaluados constantemente para verificar que estén ventilando. A continuación, se presentan técnicas para mover a un paciente de un lugar a otro entre las cuales encontrarás las siguientes: Muleta Humana. Maniobra agarre mano con mano. Línea de vida. Levantamiento de cuna. Levantamiento de fardo. A caballo. Silla de 3 y 4 manos. Movilización de lesionados con un primer respondiente (muleta humana) Esta es una técnica para movilizar preferentemente pacientes que presentan lesión en solo una de las piernas. Colócate del lado afectado de la víctima. Pon el brazo de la víctima alrededor de su cuello y sostén todo el tiempo su mano, con firmeza, pero gentilmente. Sujeta a la persona por la cintura con el brazo que te queda libre. MANUAL PRIMER RESPONDIENTE Inicia el movimiento comenzando con el pie que esta junto a la víctima. De pasos cortos manteniéndose siempre junto a la víctima, al ritmo que ella pueda seguir. Brinda seguridad y apoyo a la víctima durante el trayecto. Maniobra de agarre mano con mano Esta es una técnica que puedes utilizar si ocupas movilizar a una persona rápidamente de un lugar, donde la víctima puede estar inconsciente o bien no puede incorporarse para caminar. Agáchate y colócate en la parte posterior de la víctima por el lado de la cabeza. Tómalo por los hombros e incorpóralo a una posición sentado. Recarga su espalda en tus piernas. Sin dejar de sujetarla flexiona tus rodillas hasta quedar en cuclillas. Con tu mano izquierda tómale la mano derecha y con tu mano derecha toma su mano izquierda, por debajo de las axilas haciendo un cruce con los brazos. Incorpórate sin dejar de sujetar al lesionado, sin perder la posición de seguridad, tira o arrastra hacia atrás o hacia un lado, hasta llegar al lugar seguro. Si estuviera vestida con abrigo, chamarra o ropa gruesa y resistente se puede realizar la técnica, desabrocha los botones superiores o baja el cierre de la prenda para evitar el ahorcamiento. Levanta y jala la prenda arrastrando hacia atrás tirando de ella. Línea de vida Es similar a la anterior para el mismo fin, siendo en este caso la sábana lo que te brinda el soporte para realizar el arrastre. Es una variante del arrastre de lesionados pero auxiliado por una manta o una sábana (Edlich, Rodeheaver y Morgan, 1988). Enrolla la sábana haciendo con ella una línea firme, dóblala a la mitad. Coloca la línea media de la sábana frente del lesionado justo sobre su pecho. Pasando los cabos por debajo de las axilas. Une los cabos en la nuca de la víctima. Tira de ellos arrastrando hacia atrás o un lado hasta llevar a la víctima a un lugar seguro. Ya se tuviste la oportunidad de ver diversos tipos de arrastres, a continuación, se presentan técnicas para el levantamiento de víctimas. MANUAL PRIMER RESPONDIENTE Levantamiento de cuna Este debe realizarse solo cuando el peso de la víctima es menor al peso del primer respondiente. Pon el brazo de la víctima sobre el cuello del primer respondiente. Coloca tu brazo por debajo de sus rodillas inclinándote hacia ella. Levántala como si fueras a cargar a un niño pequeño y retírala de la escena. Levantamiento de fardo Este levantamiento se hace con víctimas que deben ser retirados rápidamente del lugar. Párate frente a los pies de la víctima. Cruza sus pies. Pon tu pierna más fuerte entre ellas. Inclínate hacia ella para sujetar ambas manos. Jala hacia ti de forma firme y fuerte hasta que quede sentada. Inclínate ligeramente deslizando su cuerpo sobre tu espalda. Introduce tu mano entre las piernas del lesionado rodeando la pierna que queda cerca de tu pecho. Busca la mano del lesionado que queda libre del otro lado y sujétala firmemente. Incorpórate llevando a cuestas al lesionado hasta llegar a un lugar seguro. A caballo Este levantamiento se emplea con lesionados conscientes que no pueden caminar. Colócate dando la espalda a la víctima. Pídele que cruce sus brazos alrededor de tu cuello. Agáchate para sujetar sus piernas por detrás de las rodillas. Deja que caiga su cuerpo sobre tu espalda e incorpórate lentamente usando la fuerza de tus piernas. Camina hacia el frente llevando a la víctima a cuestas hasta a una zona segura. Los levantamientos con la técnica de sillas regularmente se utilizan en pacientes conscientes, a continuación, se te presentan dos opciones. MANUAL PRIMER RESPONDIENTE Silla de tres manos con respaldo Los dos primeros respondientes deben colocarse frente a frente detrás del lesionado. Uno de los primeros respondientes debe colocar su mano en el hombro del otro. Ambos deben entrelazar sus antebrazos colocando la palma de la mano por arriba de la muñeca, sujetándose firmemente. Se agachan ligeramente, pidiéndole al lesionado sentarse sobre sus antebrazos y sujetarse de ambos, pasando sus brazos sobre la espalda y cuello de cada respondiente. Caminar hacia el frente retirando a la víctima de la escena. Silla de cuatro manos La diferencia de la anterior es que en esta no existe la parte del respaldo, pero da mayor soporte y distribución del peso al momento de realizar el levantamiento. Los dos primeros respondientes deben colocarse frente a frente detrás de la víctima. Entrelazar sus antebrazos sujetándose por encima de la muñeca formando un cuadrado. Se agachan ligeramente, pidiéndole al lesionado sentarse sobre sus antebrazos y sujetarse de ambos, pasando sus brazos sobre la espalda y cuello de cada respondiente. Caminar hacia el frente retirando a la víctima de la escena. A veces es necesario solo levantar un poco a la víctima para ponerla sobre una camilla para su traslado y no es necesario movilizarla cierta distancia con alguna técnica manual, por ello se te presentan a continuación el levantamiento en línea y de puente, los cuales te permiten levantar a la víctima y emplear una camilla para su movilización. Levantamiento en línea También se conoce como bloque o camilla humana. Esta maniobra se emplea cuando se tiene acceso a la víctima por un solo lado y debe retirarse de la escena. Se realiza con tres personas. El peso de la víctima se debe repartir de acuerdo a la condición física de cada primer respondiente. Una persona se coloca sujetando la cabeza y la parte alta de la espalda. MANUAL PRIMER RESPONDIENTE La segunda sujeta la parte baja de la espalda y los muslos. La tercera sujeta las piernas por debajo de las rodillas. Se colocan en posición de seguridad a un lado de la víctima, abren el compás de sus rodillas e introducen sus manos por debajo. Una vez colocados y posicionados, a la cuenta de tres levantan a la víctima descansando el peso sobre su pierna. Reposicionan las manos y, a la cuenta de tres, se incorporan replegando a la víctima hacia su pecho. A la cuenta de tres inician el movimiento hacia el frente con el pie izquierdo, uniendo inmediatamente después el derecho, así sucesivamente hasta llevar a la víctima a un lugar seguro. Si el movimiento es hacia un lado iniciarán la movilización pegando el pie derecho al pie izquierdo de su compañero abriendo un poco el compás. Posteriormente, se cierra el compás juntando los pies dando el primer paso, el movimiento se repite hasta llevar a la víctima al lugar seguro. Para bajar a la víctima se bajan los brazos, la rodilla se coloca en el piso descansando el peso sobre la pierna flexionada, se abre el compás de la pierna flexionada y se baja a la víctima al piso o la tabla y se retiran los brazos. Todos los movimientos se hacen a la cuenta de tres de quien está en la cabeza. Levantamiento de puente Es útil en lugares sumamente estrechos donde es imposible que los primeros respondientes se coloquen a los lados, pero que existe la posibilidad de desplazar una camilla o una tabla que facilite la movilización de la víctima. Se distribuye el peso de acuerdo a la condición de cada uno de los primeros respondientes. Uno debe colocarse a la altura de cabeza, el segundo a la altura de tórax, el tercero a la altura de cadera de la víctima. El cuarto sujeta las piernas por debajo de las rodillas. Quien está a la cabeza, dirige la maniobra y da las indicaciones a la cuenta de tres. Se forman a los pies de la víctima. Abren el compás de las piernas caminando hacia la cabeza, quedando la víctima en medio de sus pies. Flexionan las rodillas agachándose y metiendo sus manos a los costados de la víctima. A la cuenta de tres del que está a la cabeza, levantan a la víctima despegándolo del suelo entre diez y quince centímetros aproximadamente. Una quinta persona desliza una camilla o una tabla debajo de la víctima. M MANUAL PRIMER RESPONDIENTE Las técnicas que ya aprendiste son indispensables para el movimiento de una víctima a un lugar seguro, sin embargo, existen condiciones especiales donde los espacios son reducidos y la forma de extraer a la víctima es mediante arrastres. A continuación, se te presentan el arrastre de metralla y de cangrejo para que logres mayores conocimientos en la movilización de lesionados. Arrastre de metralla Este arrastre se usa cuando la víctima se encuentra en un espacio reducido con dos primeros respondientes. Los primeros respondientes deben arrastrarse pecho tierra hasta llegar a la víctima. Colocarse uno a cado lado. Poner el brazo que está al lado de la víctima pasándolo por debajo de la axila hasta quedar al nivel de la nuca. Entrelazar su mano con la mano de su compañero detrás de la nuca de la víctima. Apoyarse en el brazo libre en el piso. Doblar la pierna del lado de la víctima. Impulsándose sobre la pierna y el brazo avanzar hacia el frente arrastrando a la víctima hasta un lugar seguro. Arrastre de cangrejo Este arrastre se usa cuando los espacios están reducidos y no permiten estar de pie frente al paciente. Arrástrate hasta llegar a la víctima. Siéntate por la parte posterior de la víctima. Incorpórala sentándola entre tus piernas. Coloca su cabeza a la altura de tu pecho. Abre sus brazos de tal forma que sus axilas se posicionen sobre tus muslos. Pon tus manos al piso detrás de su espalda con las palmas abiertas. Apoyado en la palma de tus manos y planta de tus pies, levanta su cadera y desplázate hacia atrás. Realiza este movimiento hasta retirar a la víctima del espacio reducido o llegar a una zona segura. MANUAL PRIMER RESPONDIENTE Para saber más… 1. Mordeduras y picaduras Las mordeduras y las picaduras son problemas comunes en un espacio natural. El tipo exacto de mordedura o piquete en un área o espacio natural, posiblemente dependa de sitio específico. La picadura de mayor distribución, así como más frecuente o fatal es de la abeja común. Picaduras La picadura de una abeja, una avispa, un abejorro o una hormiga pueden causar una reacción alérgica grave. Sin embargo, la mayoría de las personas solo presentarán los efectos leves de una picadura de insecto. Cómo reconocer una picadura de insecto Una regla práctica es que entre más pronto se desarrollen los síntomas después de una picadura más grave será la reacción. Los siguientes son signos comunes de una picadura de insecto: Dolor repentino Comezón Inflamación Calor localizado Para cuidar de una picadura de insecto Si el aguijón está clavado, retíralo lo más pronto posible mediante cualquier método (por ejemplo: gasa). No uses pinzas. Lava el área con agua y jabón. Observa a la víctima en busca de signos de alguna reacción alérgica grave. Si esta se presenta, activa el Servicio Médico de Urgencias. Picadura de alacrán Los alacranes parecen langostas en miniatura y poseen unas tenazas semejantes a las de las langostas y una cola larga y curvada hacia arriba con un aguijón venenoso. Los niños pequeños y las personas mayores son los que presentan mayor riesgo de sufrir complicaciones graves o la muerte. MANUAL PRIMER RESPONDIENTE El signo más frecuente de una picadura de alacrán en una víctima adulta, es un dolor local e inmediato y ardor alrededor del sitio de la picadura, más adelante, se presenta adormecimiento u hormigueo. Cuidado de una picadura de alacrán Lava con cuidado el sitio de la picadura con agua y jabón Observa a la víctima y activa el Servicio Médico de Urgencias Mordeduras Mordedura de víbora En México hay 116 especies de víboras de importancia médica, destacando cuatro especies como las principales causantes de mordidas (accidente ofídico), que son: Crotalus sp, Sistrurus sp, Bothrops sp Micrurus sp. Las tres primeras pertenecen al grupo de los vipéridos (Crotalus y Sistrurus son las víboras de cascabel y Bothrops, la víbora Nauyaca), y el último grupo pertenece al de los elápidos (coralillo). Los accidentes ofídicos, en su mayoría, son por especies del grupo de los vipéridos (Gil, 2011). Los signos de una mordedura de serpiente venenosa son: Dolor intenso, con ardor en la zona de picadura Heridas por punción separadas de 1.25 a 4.00 cm (1/2 a 1 1/2”) Inflamación Decoloración y ampollas llenas de sangre que se desarrollan horas después de la mordida Náuseas, dolor de cabeza, sensación de desmayo MANUAL PRIMER RESPONDIENTE Cuidado de las mordeduras de serpiente venenosa Aleja a la víctima de cualquier peligro Mantén a la víctima tranquila y limita sus movimientos Lava con cuidado el área de la mordida con agua y jabón No intentes atrapar ni matar a la serpiente Observa a la víctima y activa el Servicio Médico de Urgencias Mordedura de araña En México, es raro que se produzca la muerte y esta solo se debe a mordeduras de araña reclusa (violinista). La mordedura de una araña es difícil de diagnosticar, en especial cuando la araña no se vio ni se recuperó (CENAPRECE, 2013). Cómo reconocer una mordedura de araña viuda negra Las arañas llamadas viuda negra tienen el abdomen redondeado de colores que van desde el gris hasta el café o el negro, dependiendo de la especie. La hembra de viuda negra con frecuencia tiene el abdomen negro brillante con una mancha roja o amarilla comúnmente en forma de reloj de arena. Características: 1. La víctima suele sentir un piquete agudo como de alfiler cuando la araña muerde, pero algunas víctimas no se dan cuenta. En lapso de 15 minutos, se desarrolla un dolor sordo y adormecimiento en el área mordida. 2. Es probable que se observen dos pequeñas marcas de los colmillos con el aspecto de diminutos puntos rojos. 3. Se desarrolla dolor abdominal grave (una mordida en el brazo puede causar dolor agudo en el pecho semejante al de un ataque cardíaco). 4. A continuación, aparecen dolor de cabeza, escalofríos, fiebre, sudoración abundante, mareo, náuseas y vómito (estado de choque). Existe un anti veneno para la mordedura de viuda negra que puede proporcionar alivio dentro del lapso de unas horas. Los niños pequeños y los ancianos frágiles son los que se encuentran más propensos para sufrir complicaciones graves. MANUAL PRIMER RESPONDIENTE Cómo reconocer una mordedura de araña “reclusa café”. Las arañas reclusa café también se conocen como arañas violinistas. Tienen sobre el dorso una figura en forma de violín (existen otras especies de arañas con una configuración semejante en sus dorsos). El color varía desde el café rojizo hasta el café oscuro, con patas aún más oscuras. Características: 1. Por lo general, se presenta una reacción local dentro de un lapso de varias horas, con dolor leve a grave y comezón. 2. Es común que se desarrolle una ampolla varios días después, la cual se tornará de color rojo y se reventará. 3. Durante las primeras etapas, es frecuente que el área afectada tome una apariencia de ojo de toro, con un área blanca central rodeada por una región roja, circundada a su vez por un borde blanco o azul. 4. Se formará una costra que se cae en unos días y deja una úlcera de gran tamaño. Este proceso de destrucción tisular lenta puede continuar por semanas o meses. La úlcera en ocasiones requiere injertos de piel. 5. Puede incluir dolor de cabeza, fiebre, debilidad, náuseas y vómito como otros síntomas. Cuidado para todas las mordeduras de araña. Si es posible, atrapa a la araña para confirmar su especie. Lava el área de la mordedura con agua y jabón. Activa el SMU. MANUAL PRIMER RESPONDIENTE Mordeduras de garrapata La mayoría de las mordeduras de garrapata son inocuas, aunque algunas de ellas son portadoras de enfermedades graves. Si una garrapata es portadora de una enfermedad, entre mayor es el tiempo que permanece incrustada, mayor es la probabilidad de que la enfermedad se transmita. Dado que sus mordeduras no causan dolor, una garrapata puede permanecer adherida a la piel por días sin que la víctima se dé cuenta. Hay dos tipos de garrapatas que pueden transmitir enfermedades: Las garrapatas de venado que son pequeñas, casi del tamaño de una cabeza de alfiler. Las garrapatas de bosque son mayores y miden cerca de 0.5 cm. Cuidado de las mordeduras de garrapata Retira la garrapata con pinzas o un instrumento especializado para retirarlas. Toma la garrapata de donde se encuentre lo más cercano posible a la piel y levántala con suficiente fuerza para que la piel se estire. Sostén en esa posición hasta que la garrapata se suelte. Lava el área con agua y jabón, y usa un antiséptico. Busca atención médica si la garrapata permaneció unida por varias horas, si aparece una erupción o si detectas otros signos de la enfermedad transmitida por garrapatas, como fiebre, dolor muscular o articular y debilidad. 2. Envenenamiento por animales marinos Anualmente, con motivo de la temporada vacacional, las costas de nuestro país son visitadas por miles de turistas que disfrutan de las actividades propias de la playa pero que se exponen a la agresión de la fauna marina. Estas últimas pueden producir efectos en la salud que requieran atención inmediata de las urgencias médicas. En algunos casos, la fauna marina que vive en nuestros litorales posee mecanismos de defensa o para la caza que causan lesiones en los humanos al contacto accidental con ellos. A continuación hacemos una breve exposición de los signos de alarma y manejo inicial de las lesiones ocasionadas por la fauna marina más comunes. La mayoría de los animales marinos muerden o pican en defensa propia más que como ataque. Las lesiones pueden incluir heridas y reacciones alérgicas. MANUAL PRIMER RESPONDIENTE Picadura de medusas Uno de los accidentes más comunes a los que están expuestos los bañistas en la playa es la picadura de medusa (SEUP-AEP, 2010). Las medusas son animales marinos que viven en alta mar y que en las épocas de primavera se propulsan a la costa; por lo general, no molestan a nadie, simplemente flotan y tienen una apariencia extraña, a veces la corriente las lleva a la playa. Los tentáculos de las medusas tienen un aguijón (nematocisto) que las ayuda a capturar a otras criaturas marinas para alimentarse. Este aguijón puede causar lesiones cuando los bañistas las tocan o son rozados por ellas, o cuando las pisan accidentalmente, aun cuando ya están muertas en la orilla de la playa. Cuando una persona entra en contacto con una medusa se produce una lesión en la piel que denominamos urticante, es decir que se caracteriza como la urticaria: hinchazón, dolor e intenso picor y que, en algunos casos de hipersensibilidad, puede complicarse con una reacción alérgica o anafiláctica grave. En ocasiones, el contacto con la medusa ocurre dentro del mar causando al bañista un dolor tan intenso que puede causar el ahogamiento. Signos y síntomas de la lesión por contacto por medusas En la zona afectada pueden apreciarse la forma y trayecto de los tentáculos de la medusa, la primera manifestación de la lesión es el dolor intenso, seguido de enrojecimiento e inflamación de la piel en la zona afectada, acompañado de dolor de cabeza y náuseas (SEUP-AEP, 2010). Cuidado de la picadura por medusa El primer paso es evitar el ahogamiento de la víctima, tomando las medidas de rescate necesarias si la agresión ocurrió dentro del mar. Una vez que la víctima fue rescatada y se encuentra en un lugar seguro, retira los tentáculos cuidadosamente para evitar que se liberen más aguijones (nematocistos). Usa guantes e irriga el área de la lesión con abundante agua de mar. No uses agua dulce, alcohol u otra solución ya que estas causan la liberación de los aguijones Otro método para retirar los aguijones es aplicar crema de afeitar o espuma de jabón sobre el área lesionada, retirándola cuidadosamente con un rastrillo o el filo de una navaja. Después, se debe enjuagar con agua de mar. Un baño de vinagre diluido (3-5% ácido acético) completa el manejo inicial (Vera, 2004). MANUAL PRIMER RESPONDIENTE aumentando el dolor el lesionado. No fricciones la lesión con arena, toallas, tierra o cualquier cosa hasta que no se hayan retirado los aguijones y aplicado la solución diluida de vinagre que inactiva el efecto urticante del nematocisto. Es indispensable activar el Sistema Médico de Urgencias cuando la lesión se presenta en los ojos o la boca. Lesiones por erizo de mar Los erizos de mar son seres acuáticos recubiertos de púas que a simple vista parecen inofensivos y suelen despertar la curiosidad de los bañistas. Tienen púas muy fuertes, afiladas y quebradizas con las que es muy fácil pincharse o causarse una herida (Margones, 2010). Las espinas están recubiertas por un caparazón endurecido por placas de cristales de calcio. Causan lesiones en las personas cuando accidentalmente son pisados al caminar descalzos en las rocas o en la playa causando heridas muy dolorosas y extensas, que se pueden complicar con infecciones debido a que las púas o espinas se quedan dentro de la herida porque se rompen con mucha facilidad al intentar sacarlas. Signos y síntomas de la lesión por erizo de mar Los síntomas de penetración de espinas de erizos de mar incluyen dolor quemante y temprano que aumenta de intensidad y persiste por horas y a veces por meses. Síntomas más serios como adormecimiento y parálisis han sido reportados, así como infecciones frecuentes de la herida. Manejo inicial de la lesión Activa el Servicio de Médico de Urgencias. Conserva la calma, proporcionando apoyo a la víctima, retíralo de la orilla de la playa y llévalo a un lugar seguro. Enjuaga la zona de la lesión con agua de mar. Visualiza las espinas e intenta retirarlas cuidadosamente con una pinza de depilar. En algunas regiones de la costa, se tiene la idea de golpear la zona de la lesión para que se rompan las espinas y se pulvericen solas, este remedio puede agravar la lesión y exacerbar los síntomas. MANUAL PRIMER RESPONDIENTE Se recomienda aplicar calor por medio de baños de agua caliente con sal, lo que contribuye a disminuir el dolor, ya que la sal ayuda al proceso inflamatorio y el calor atenúa el efecto de las toxinas (Burnett, 1992). Lesiones por rayas Es uno de los animales marinos que puede causar lesiones graves ya que viven enterrados en la arena cerca de la costa. No son agresivos por naturaleza, pero pueden causar lesiones si son pisados accidentalmente (Cortazare, 2009). Muchas lesiones ocurren cuando la víctima pisa una raya que descansa en la arena inadvertidamente; como acto reflejo, el animal clava las espinas en el agente agresor. La espina, al penetrar la piel de su víctima, desgarra una capa tegumentaria protectora que la cubre y se libera el veneno depositado en los surcos. Los bordes aserrados de las espinas producen desgarros severos al salir. Es común que fragmentos de la misma puedan encontrarse en las heridas. Signos y síntomas Dolor persistente Laceraciones con hemorragia en la zona de la lesión, que puede presentar inflamación, palidez y edema Calambres musculares, temblor y parálisis A causa de los efectos del veneno, pueden presentarse nauseas, vómito, diarrea e inapetencia Manejo inicial Retira a la víctima a una zona segura, activa el Servicio Médico de Urgencias y evalúa la lesión. Lava con agua de mar la herida para retirar las espinas y restos de la piel que cubre la espina. Sumerge la extremidad afectada en agua caliente añadiendo más temperatura a medida que el lesionado lo tolere, el calor inactiva parte del veneno. Cuidando no ocasionar una quemadura. Verifica y reevalúa a la víctima hasta que llegue la ayuda especializada o lleguen al servicio médico más cercano. Transfiere el cuidado de la víctima al Servicio Médico de Urgencias indicando que fue lo que pasó, cómo ocurrió, los cuidados que proporcionaste y los cambios en la víctima. MANUAL PRIMER RESPONDIENTE Peces con espinas punzantes o aguijones Además de las rayas, existen gran cantidad de peces con espinas punzantes; éstos, generalmente se encuentran en los arrecifes y formaciones rocosas. No es común que los bañistas tengan contacto con ellos, sin embargo existen una gran cantidad de deportes y actividades acuáticas que pueden ocasionar un contacto accidental con estos peces. Difícilmente podemos identificar al pez agresor por lo que es importante reconocer signos de intoxicación. Signos y síntomas Producen una picadura muy dolorosa y de intensidad rápidamente creciente hasta que gradualmente se va calmando el dolor que puede persistir hasta varios días en algunas ocasiones. El área que rodea la herida se presenta adormecida y cianótica con la apariencia de una severa reacción inflamatoria. Algunas especies muy venenosas de arrecifes pueden ocasionar los siguientes signos y síntomas: Dolor local que se incrementa Heridas punzantes Adormecimiento en el sitio de la lesión Inflamación local Cianosis Dolor generalizado Fiebre Náuseas Vómito Sudoración Manejo inicial de lesiones Conserva la calma; activa el Servicio Médico de Urgencias; lleva a la víctima a un lugar seguro; efectúa la evaluación inicial y proporciona los cuidados a las heridas lacerantes; lava la zona y retira los cuerpos extraños o materia contaminante. Muchos de los venenos de peces marinos son lábiles al calor por lo que es recomendable colocar paños calientes en la zona de la lesión, teniendo cuidado de no producir quemaduras. Por ningún motivo apliques ligaduras, torniquetes o vendajes compresivos sobre el área de la lesión. MANUAL PRIMER RESPONDIENTE Alivia el dolor por inmersión de la parte lesionada del cuerpo en agua caliente en tanto llegan el SMU (el agua caliente ayuda a neutralizar el veneno). Lava la herida con agua y jabón. Enjuaga el área con agua a presión para eliminar la mayor cantidad posible de toxina y de material extraño, en la medida de lo posible. Pez león, barracuda, anguila morena Al igual que los peces con espinas, los animales marinos que pueden morder a los bañistas. No se encuentran cerca de las playas, sin embargo, muchas de las actividades acuáticas deportivas y recreacionales implican adentrarse en áreas profundas en donde se puede tener contacto con fauna marina que puede morder a las personas (Cortazare, 2009). Algunas de las heridas punzantes descritas anteriormente pueden tener características de laceración. Existen pocos animales marinos capaces de causar laceraciones mayores, incluyendo corales afilados y cortantes, y peces predadores de arrecifes. Los peces de aguas profundas y algunos habitantes de las zonas de arrecifes pueden producir avulsiones y amputaciones como los tiburones y morenas (Cortazare, 2009). Aun cuando es muy raro que estos animales se acerquen a las costas, se han reportado ataques a bañistas. Manejo inicial Conserva la calma Activa el Servicio Médico de Urgencias Retira a la víctima del agua Evalúa su condición de acuerdo a la prioridad de sus lesiones Proporciona los cuidados a la herida Evalúa la condición de la víctima cada cinco minutos Seca y cubre a la víctima con una manta seca Siempre que se acuda a una playa se debe de preguntar cuál es la fauna marina común de la región y evitar las acciones temerarias. MANUAL PRIMER RESPONDIENTE 3. Enfermedades que ponen en peligro la vida Diabetes mellitus La diabetes es una enfermedad crónica que aparece cuando el páncreas no produce insulina suficiente o cuando el organismo no utiliza eficazmente la insulina que produce. Diabetes “a través de”, Mellitus “miel”, por lo tanto Diabetes Mellitus: exceso de orina con sabor a miel (Mosby, 2006). Tipos de diabetes Diabetes tipo 1 (también llamada insulinodependiente, juvenil o de inicio en la infancia). Se caracteriza por una producción deficiente de insulina y que requiere la administración diaria de esta hormona. Diabetes tipo 2 (también llamada no insulinodependiente o de inicio en la edad adulta). Se debe a una utilización ineficaz de la insulina. Este tipo representa el 90% de los casos mundiales y se debe en gran medida a un peso corporal excesivo y la inactividad física. Diabetes gestacional. Se caracteriza por la elevación de glucosa en la sangre durante el embarazo y alcanza valores que, pese a ser superiores a los normales, son inferiores a los establecidos para diagnosticar diabetes. Las mujeres con diabetes gestacional corren mayor riesgo de sufrir complicaciones durante el embarazo y el parto, y de padecer diabetes tipo 2 en el futuro (WHO, 2006). Medidas de prevención de la diabetes Se ha demostrado que medidas simples relacionadas con el estilo de vida son eficaces para prevenir la diabetes tipo 2 o retrasar su aparición en una edad joven. Las medidas pueden ser: Alcanzar y mantener peso corporal saludable. Mantenerse activo físicamente al menos 30 minutos de actividad regular de intensidad moderada. Consumir una dieta saludable que contenga entre tres y cinco raciones diarias de frutas y hortalizas, y una cantidad reducida de azúcar y grasas saturadas. Evitar el consumo de tabaco. MANUAL PRIMER RESPONDIENTE Síntomas de la diabetes mellitus Polidipsia (necesidad exagerada y urgente de beber agua) Poliuria (aumento de la frecuencia de orinar) Polifagia (sensación imperiosa e incontenible de hambre) Baja de pesos. Mitos y realidades Existen muchos mitos sobre la diabetes que hacen más difícil que la gente acepte la realidad sobre la enfermedad, omitiendo el hecho que la diabetes es una enfermedad grave y mortal. A continuación, hacemos un recuento sobre los mitos y las realidades de la diabetes mellitus: Mito: Si padeces diabetes de la “mala” o de la “buena” Realidad: no existe la clasificación de diabetes por mala o buena, actualmente se considera una enfermedad mortal si no se trata a tiempo. La diabetes causa más muertes al año que el cáncer de mama o el SIDA juntos. Mito: Las personas obesas o con sobrepeso van a tener diabetes tipo 2 Realidad: El sobrepeso es un factor de riesgo para tener esta enfermedad, pero otros factores de riesgo también influyen como los antecedentes familiares, la raza y edad. Desafortunadamente, muchas personas no prestan importancia a los otros factores de riesgo y piensan que el peso es el único factor de importancia para padecer diabetes tipo 2. Mito: Las personas con diabetes no pueden comer dulces ni chocolate Realidad: Las personas con diabetes pueden comer dulces y postres, si lo comen como parte de un plan de alimentación saludable o en combinación con ejercicio. Estos alimentos no están prohibidos para las personas con o sin diabetes. La clave es comer una porción muy pequeña de dulces y reservarlos para ocasiones especiales, de modo que las comidas se enfoquen en alimentos saludables. Mito: La diabetes es contagiosa MANUAL PRIMER RESPONDIENTE Realidad: No. La diabetes no es contagiosa. No se contagia como un resfriado o gripe, existen factores genéticos en la diabetes, especialmente en la tipo 1, el estilo de vida cumple una función primordial para padecerla. Mito: Las personas con diabetes tienden a enfermarse y resfriarse Realidad: Las personas con diabetes no son propensas a enfermarse o resfriarse que los demás; se recomienda que las personas con diabetes se pongan la vacuna contra la influenza. Esto se debe a que cualquier enfermedad puede dificultar el control de la diabetes y las personas con diabetes que se resfrían tienen una mayor probabilidad que los demás de tener complicaciones serias. Mito: El paciente con diabetes tipo 2 que necesita iniciar terapia con insulina, significa que no está cuidándose correctamente y que se quedará ciego. Realidad: Para la mayoría de personas, la diabetes tipo 2 es una enfermedad progresiva, pueden mantener la glucosa en niveles normales con medicamentos orales, pero, con el tiempo, los medicamentos orales no bastan para mantener la glucosa dentro de los niveles normales. El uso de insulina para mantener la glucosa en sangre en un nivel saludable es positivo, no algo negativo, ya que reemplaza la función normal del páncreas. Cuando una persona pierde la vista y es diabética, habla de un pobre control y apego a su tratamiento, por esa razón se exhorta a que acudan a su médico y tomen sus medicamentos, sigan la dieta y realicen ejercicio. Hipertensión arterial “Hiper”: sobre, encima; “Tensus”: Tenso; “Ción”: acción y efecto; “Arterial”: relacionado a las arterias (Mosby. 2006). ¿Qué es la hipertensión arterial? La hipertensión, también conocida como tensión arterial alta o elevada, es un trastorno en que los vasos sanguíneos tienen una tensión persistentemente alta. Los vasos sanguíneos llevan la sangre desde el corazón a todas las partes del cuerpo. Cada vez que el corazón late, bombea sangre a los vasos. La tensión arterial es la fuerza que ejerce la sangre contra las paredes de los vasos (arterias) al ser bombeada por el corazón. Cuanta más alta es la tensión, más esfuerzo tiene que realizar el corazón para bombear. La tensión arterial normal en adultos es de 120 mm Hg cuando el corazón late (tensión sistólica) y de 80 mm Hg cuando el corazón se relaja (tensión diastólica). La hipertensión arterial es un aumento crónico de la presión arterial a más de 140/90mmHg (SSA, 2009). MANUAL PRIMER RESPONDIENTE ¿Qué causa la hipertensión arterial? Diversos estudios han identificado factores que contribuyen a la aparición de la enfermedad como la edad, una alta ingesta de sodio, dietas elevadas en grasas saturadas, el tabaquismo, estilo de vida sedentario y la presencia de enfermedades crónicas como obesidad, dislipidemias y diabetes entre otros factores (Harrison, 2014). Síntomas En ocasiones, la hipertensión causa síntomas como: Dolor de cabeza Dificultad para respirar Mareo Dolor de pecho Palpitaciones del corazón Hemorragias nasales Sin embargo, la mayoría de los hipertensos no presentan síntomas. Peligros Cuanta más alta es la tensión arterial, mayor es el riesgo de daño al corazón y a los vasos sanguíneos de órganos principales como el cerebro y los riñones. Si no se controla, puede provocar: Infarto al miocardio Ensanchamiento del corazón y, a la larga, insuficiencia cardíaca Los vasos sanguíneos pueden desarrollar protuberancias (aneurismas) y zonas débiles que los hacen más susceptibles de obstruirse y romperse. La tensión arterial puede ocasionar que la sangre se riegue en el cerebro y provoque un accidente cerebrovascular. La hipertensión también puede provocar, en su fase crónica, insuficiencia renal, ceguera y deterioro cognitivo. Las complicaciones de la hipertensión arterial se relacionan directamente con la magnitud del aumento de la tensión arterial y el tiempo de evolución. MANUAL PRIMER RESPONDIENTE No hay duda de que, en general, el tratamiento temprano de la hipertensión arterial tiene importantes beneficios. Prevención A algunas personas les basta con modificar su modo de vida para controlar la tensión arterial, como abandonar el consumo de tabaco, adoptar una dieta saludable, hacer ejercicio con frecuencia y evitar el uso nocivo del alcohol. La reducción de la ingesta de sal también puede ayudar. A otras personas, estos cambios les resultan insuficientes y necesitan tomar medicamentos con prescripción médica. Los adultos pueden contribuir al tratamiento tomando la medicación prescrita y vigilando su salud. Las personas con hipertensión que también tienen un alto nivel de glucosa en sangre o hipercolesterolemia corren un riesgo incluso mayor de sufrir un infarto de miocardio o un accidente cerebrovascular. Por tanto, es importante hacerse revisiones periódicas de la cantidad de glucosa y de colesterol en sangre. Todos podemos adoptar cinco medidas para minimizar las probabilidades de padecer hipertensión y sus consecuencias adversas: 1. Dieta saludable Promover un modo de vida saludable, haciendo hincapié en una nutrición adecuada de niños y jóvenes. Reducir la ingesta de sal a menos de 5 g al día (menos de una cuchara cafetera al día). Comer cinco porciones de fruta y verdura al día. Reducir la ingesta total de grasas, en especial las saturadas. 2. Evitar el uso nocivo del alcohol. 3. Actividad física Realizar actividad física de forma regular, y promover la actividad física entre los niños y los jóvenes (al menos 30 minutos al día). Mantener un peso normal: cada pérdida de 5 kg de exceso de peso puede reducir la tensión arterial sistólica entre 2 y 10 MM / HG H 4. Abandonar el consumo de tabaco y la exposición a los productos de tabaco. MANUAL PRIMER RESPONDIENTE 5. Gestionar el estrés de una forma saludable, por ejemplo, mediante meditación, ejercicio físico adecuado y relaciones sociales positivas (JNC-8, 2014). Mitos y realidades La hipertensión arterial está rodeada por una gran cantidad de mitos, aquí te revelamos la verdad sobre algunos de ellos. Mito: Mi Hipertensión es nerviosa Realidad: Aunque el estrés aumenta las probabilidades de desarrollar la enfermedad, el nerviosismo no es una causa de hipertensión. No todas las personas nerviosas son hipertensas y viceversa, por lo que esta aseveración es un mito, cuida tu alimentación, disminuye tu ingesta de sal, haz ejercicio y evita el estrés. Mito: Mi hipertensión está controlada por que no me he sentido mal Realidad: La única manera de conocer el control adecuado de la enfermedad es mediante la toma de tensión arterial ya que este padecimiento puede no presentar síntomas a pesar de estar fuera de los estándares normales. Mito: Esta enfermedad solo la padecen las personas mayores Realidad: Debido a la falta de actividad física, dietas poco saludables, el aumento de peso y otros factores, la hipertensión se presenta cada vez más en personas jóvenes. Mito: Si mis papás son hipertensos, yo también lo seré Realidad: Es cierto que la hipertensión arterial tiene un componente genético muy importante, sin embargo, al tomar medidas de prevención y llevar un estilo de vida saludable puede evitar el desarrollo de la enfermedad. Mito: No puedo tener hipertensión ya que en mi familia nunca se ha visto Realidad: Similar al mito anterior, a pesar de no tener carga hereditaria para esta enfermedad, una persona puede desarrollar hipertensión si no lleva un estilo de vida saludable. Mito: La hipertensión es curable Realidad: La hipertensión arterial se padece de por vida, pero gracias a un estilo de vida sano y al manejo adecuado de medicamentos, un paciente hipertenso puede mantener una vida completamente normal. MANUAL PRIMER RESPONDIENTE Mito: Tomar café y agua en exceso sube la tensión Realidad: Una adecuada hidratación es de hecho benéfica para el control de la tensión arterial. Hasta la fecha, no se ha demostrado que el consumo moderado de café tenga repercusiones sobre la tensión arterial. Evento vascular cerebral El EVC, conocido comúnmente como embolia y derrame cerebral es una enfermedad del aparato circulatorio que involucra al cerebro, siendo una enfermedad de gran importancia médica en nuestra población. Existen dos tipos de EVC, los cuales son: EVC hemorrágico (derrame cerebral): la característica es que la víctima refiere que tiene un dolor de cabeza que lo describe como el peor de su vida, antes de caer inconsciente. Sucede por una ruptura de un vaso en el cerebro, el cual hace que la presión dentro del cráneo se eleve y comprima el cerebro y otros tejidos importantes. El pronóstico es malo ya que tiene el 75% de mortalidad. EVC Isquémico (embolia cerebral): es el más común que ocurre, el flujo sanguíneo al cerebro se interrumpe por un émbolo o un trombo. La víctima presenta datos específicos que pueden ser destacados por la escala – mnemotecnia FAST o de Cincinnati. Recuerda que el paciente tiene un evento que pone en peligro su vida, mantén el tratamiento CAB, identifica el EVC con la mnemotecnia FAST y refiere al SMU los datos obtenidos (AHA 2015, ERC 2015). Mnemotecnia FAST Face (caída facial) Normal: ambos lados de la cara se mueven por igual. Anormal: un lado de la cara no se mueve en absoluto. Arm (debilidad de mover los brazos). Se le pide a la víctima que cierre los ojos y levante los brazos de frente. Normal: ambos lados se mueven por igual. Anormal: un brazo queda más abajo respecto al otro. Speech (habla) Normal: la víctima utiliza correctamente las palabras. Anormal: la víctima articula mal las palabras o las utiliza de un modo confuso o no habla. Time (tiempo) El tiempo desde que la persona comenzó con las molestias. (AHA, 2015) MANUAL PRIMER RESPONDIENTE Urgencias respiratorias El asma es una de las enfermedades crónicas más frecuentes a nivel mundial. Los casos se presentan desde el 1% hasta el 30% en niños, sobre en todo en países subdesarrollados. El asma es un trastorno crónico inflamatorio de las vías aéreas. Como respuesta de esta inflamación crónica, las vías aéreas desarrollan algo conocido como hiperreactividad bronquial. Se caracteriza por obstrucción en el flujo de aire (tapones de moco e inflamación que tapan a los bronquios) cuando se ponen en contacto con algún factor de riesgo. Los factores de riesgo para el desarrollo del asma son la exposición a sustancias que causan alergias (polvo, pelo y caspa de animales, cucarachas, ácaros y polen), humo, infecciones respiratorias, ejercicio, irritantes químicos y algunos medicamentos. Los síntomas son sibilancias (silbidos al respirar), dificultad para respirar, opresión en el pecho y tos de predominio nocturno. Los ataques de asma son los síntomas clásicos, pero presentados de forma súbita y que causan gran alarma. Muchos pacientes requieren medicamentos para el control diario de los síntomas del asma, y así puedan mantener su vida de manera normal. Algunas veces, se requieren esos medicamentos para controlar los ataques de asma. Es aquí donde el primer respondiente tiene la posibilidad de ayudar a una persona que tenga un ataque de asma, conociendo la técnica en la que puede asistir a una persona que necesita apoyo para usar sus medicamentos (AHA, 2015 y GINA, 2016). MANUAL PRIMER RESPONDIENTE Glosario Avulsión: Separación por desgarro de cualquier porción orgánica del resto del cuerpo. Amputación: Extirpación quirúrgica de una parte del cuerpo o de un miembro o parte de él, ya sea para tratar infecciones recurrentes o gangrena secundaria a una enfermedad vascular periférica. Amputación primaria: Amputación realizada a causa de un traumatismo grave una vez que el paciente se ha recuperado del choque y antes de que se inicie la infección. Angustia: Reacción aguda psicobiológica que se manifiesta por ansiedad intensa y pánico. Bradicardia: Disminución de la frecuencia cardíaca por debajo de 60 latidos por minuto. Cefalea: Síntoma que se refiere generalmente como dolor que, semánticamente, debería englobar a todos los dolores localizados en la cabeza pero que en la práctica se restringe a molestias originadas en la bóveda craneana, de características e intensidad variables dependiendo de la causa que las origina. Cianosis: Coloración azul de la piel y mucosa debido a una mala oxigenación de la sangre. Convulsión: Descarga eléctrica no sincrónica del cerebro que puede producir contracciones musculares involuntarias de los músculos voluntarios. Contención de hemorragia: Limitación o supresión de la salida de sangre a través de una solución de continuidad de un vaso. Consciente: Despierto, alerta, capaz de percibir su propio entorno. Capaz de responder a estímulos sensoriales. Crepitación ósea: Sensación de roce o crujido, ruido causado por los extremos de los huesos fracturados o las articulaciones que se rozan mutuamente. Deshidratación: Proceso que se da cuando un organismo pierde una excesiva cantidad de sus líquidos naturales como consecuencia de factores externos e internos. Desfibrilación: Interrupción de la fibrilación auricular o ventricular que por lo general se realiza aplicando un choque eléctrico directo en la zona precordial del paciente. Desfibrilador: Dispositivo que sirve para aplicar un choque eléctrico a un voltaje preestablecido sobre el miocardio a través de la pared del tórax. MANUAL PRIMER RESPONDIENTE Descamación: Proceso normal por el cual el estrato corneo de la epidermis se va exfoliando en finas escamas. Determinadas enfermedades, lesiones y medicamentos aceleran la descamación. Diabetes: Trastorno caracterizado por la excesiva excreción de orina. El exceso puede deberse a una deficiencia de hormona antidiurética (ADH) como es el caso de la diabetes insípida o puede estar condicionada con la hiperglucemia. Diaforesis: Término médico para referirse a la sudoración excesiva y profusa, la cual puede ser resultado del ejercicio físico, de una temperatura ambiental alta o de una respuesta emocional intensa. Dolor: Sensación desagradable causada por una estimulación de carácter nocivo de las terminaciones nerviosas sensoriales. Dolor urente: Dolor que provoca una sensación de quemazón. Edema: Acumulación de una cantidad anormalmente elevada de líquido en el espacio intercelular, es decir en los tejidos del cuerpo, provocando un aumento de volumen de la estructura afectada. Equimosis: Cambio de color de un área cutánea o mucosa debido a extravasación de sangre hacia el tejido celular subcutáneo por traumatismo o fragilidad de los vasos sanguíneos subyacentes. Estado asmático: Crisis asmática aguda, grave y prolongada que se caracteriza porque el broncoespasmo no responde a la medicación oral. A veces se acompaña de hipoxia, cianosis y pérdida de la conciencia. Fenoles: Compuestos químicos llamados aromáticos. Las sustancias provienen de alcoholes aromáticos. Flictena: Acumulación de líquidos bajo la piel debido a pequeñas lesiones. Hemorragia: Pérdida de una gran cantidad de sangre en un periodo de tiempo corto de manera externa o internamente. Puede ser arterial, venosa o capilar. Hemorragia cerebral: Hemorragia de un vaso sanguíneo del cerebro. Para su clasificación se emplean tres criterios: su localización, el tipo de vaso afectado y su origen. Hematoma: Colección de sangre extravasada incluida en los tejidos de la piel o en un órgano; se forma como consecuencia de un traumatismo o una hemostasis incompleta tras una intervención quirúrgica. MANUAL PRIMER RESPONDIENTE Hemostasis: Interrupción de la hemorragia por medios mecánicos o químicos o por el complejo proceso de la coagulación. Hiperglucemia: Elevación de la cantidad de glucosa en sangre por encima de lo normal. Hipertensión: Trastorno muy frecuente, a menudo asintomático, caracterizado por elevación mantenida de la tensión arterial por encima de 140/90mmhg. Herida: Lesión física caracterizada por un desgarramiento de la piel y que, por lo general, es el resultado de un accidente o traumatismo más que de una enfermedad. Infarto: Área delimitada de necrosis en un tejido, vaso, órgano o región como resultado de la interrupción del aporte sanguíneo a la zona o con menor frecuencia o por estasis debido a la obstrucción del drenaje venoso. Inconsciencia: Estado de ausencia total o parcial de contacto con el mundo exterior en que no existe respuesta a los estímulos sensoriales. Puede deberse a traumatismo, choque, enfermedad o excesiva ingesta de alcohol, sobredosis de narcóticos, intoxicación e insolación. Inconsciente: Insensible e incapaz de responder a estímulos sensoriales. Persona desconectada del medio ambiente. Metabólico: Suma de todas las modificaciones químicas y físicas que tienen lugar en el organismo. Toda la energía y transformaciones de materiales que ocurren en el interior de las células vivas. Miocardio: Capa media y más gruesa de la pared del corazón, formada por músculo cardíaco. A menudo se utiliza como término general para referirse a todos los músculos del corazón. Negligencia: Acto que una persona prudente no habría realizado u omisión de una tarea que una persona prudente habría realizado resultando una lesión o daño a otra persona. Parada cardíaca: Interrupción brusca del gasto cardíaco y la circulación eficaz, casi siempre causada por fibrilación ventricular y en algunos casos por asistolia. Pleura: Membrana fina que rodea y protege a los pulmones y tapiza la cavidad torácica. Parálisis: Proceso anormal caracterizado por la pérdida de función muscular o de sensibilidad, relacionada en algunos casos con la inflamación o lesión de los nervios. Perfundir: Paso de un líquido a través de un órgano o área determinada del cuerpo. MANUAL PRIMER RESPONDIENTE Quemadura: Lesión de los tejidos del cuerpo producida por calor, electricidad, sustancias químicas o gases, cuya extensión viene determinada por el grado de exposición de las células al agente y por la naturaleza de este. Rabia: Enfermedad vírica habitualmente mortal que afecta al sistema nervioso central y se transmite de los animales a las personas a través de la sangre o de tejidos infectados por medio de la saliva. Respiración: Proceso de intercambio molecular de oxígeno y dióxido de carbono en el sistema pulmonar. Reanimación: Proceso de mantenimiento de las funciones vitales de una persona en insuficiencia respiratoria o cardíaca. Reanimación cardiopulmonar: Procedimiento básico de emergencia para mantener la vida de un paciente que comprende respiración artificial y masaje cardíaco manual y externo. Urticaria: Erupción cutánea con prurito caracterizada por anillos de tamaño y forma variables, eritematosos en los bordes y pálidos en el centro. Suele ser de origen alérgico. Síncope: Pérdida súbita y momentánea del estado de alerta como consecuencia de una disminución en la cantidad de sangre que llega al cerebro Somnolencia: Estado de sueño y adormecimiento. Taquicardia: Aceleración del ritmo cardíaco por encima de 100 latidos por minuto. Torniquete: Aparato utilizado en el control de hemorragia. Consiste en una ancha banda constrictora aplicada en el extremo proximal de la zona de hemorragia. Su uso es una medida drástica y solo debe recurrirse al mismo en el caso de hemorragias que comprometen la vida. Toxinas: Sustancia, generalmente de naturaleza albuminoidea, elaborada por los seres vivos, en especial por los microbios y que obra como veneno aun en pequeñísimas proporciones. Transdérmicos: Vía de administración de medicamentos con efecto sistémico a través de la piel. Trombo: Agregación de plaquetas, fibrina, factores de coagulación y elementos celulares de la sangre en el interior de una vena o arteria que a veces produce oclusión de la luz vascular. Ventilación: Proceso por el cual los gases entran y salen de los pulmones. MANUAL PRIMER RESPONDIENTE BRADICARDIA: disminución de la frecuencia cardiaca por debajo de 60 por minuto CEFALEA: signo clínico relacionado al dolor de cabeza, puede ser localizado o difuso. CIANOSIS: coloración azul de la piel y mucosa, debido a una mala oxigenación de la sangre. CONVULSIÓN: descarga eléctrica no sincrónica del cerebro que puede producir contracciones musculares involuntarias de los músculos voluntarios DIAFORESIS: Término médico para referirse a la sudoración excesiva y profusa, la cual puede ser resultado del ejercicio físico, de una temperatura ambiental alta, de una respuesta emocional intensa, etc. DESHIDRATACION: proceso que se da cuando un organismo pierde una excesiva cantidad de sus líquidos naturales como consecuencia de factores externos (como por ejemplo la realización de una actividad física específica, la exposición a temperaturas ambientales extremas, etc.) como internos (la presencia de virus o bacterias y la consiguiente adquisición de temperatura corporal). EDEMA: acumulación de una cantidad anormalmente elevada de líquido en el espacio intercelular, es decir, en los tejidos del cuerpo, provocando un aumento de volumen de la estructura afectada SÍNCOPE: pérdida súbita y momentánea del estado de alerta, como consecuencia de una disminución en la cantidad de sangre que llega al cerebro TAQUICARDIA: aceleración del ritmo cardiaco por encima de 100 latidos por minuto. MANUAL PRIMER RESPONDIENTE Bibliografía American College of Surgeons. (2012). Advanced Trauma Life Support (ATLS). EUA: Editorial ACS. American Heart Association. (2015). Aspectos destacados de la actualización de las guías de la AHA para RCP y ACE de 2015. EUA. American Heart Association. American Red Cross. (2014). First Aid/CPR/AED Participant’s Manual. USA. American Red Cross. American Academy of Orthopaedic Surgeons. (2016). Primeros Auxilios en Lugares Remotos. EUA: Editorial Jones & Bartlett Learning. Baranosky, S. y Ayello, E. (2012). Wound Care Essentials. USA: Editorial Wolters Kluwer-Lippincott Williams & Wilkins. Burnett, J. (1992). Human injuries following jellyfih and sea urchin, echinus stings. Aquí falta el lugar de edición y la casa editorial. Fiel, J. (2009), Picadura por mantarraya. Aquí falta el lugar de edición y la casa editorial. Diccionario de medicina océano Mosby. (2014). Barcelona: Océano. Gil, G., Sanchez, M. y Reynoso, V. (2011). Tratamiento prehospitalario del accidente ofídico:revisión, actualización y problemática actual. Gaceta Médica de México. Vol.147:195-208 Guía de práctica clínica sobre hipertensión arterial resumen. (2008). Aquí falta el lugar de edición y la casa editorial. Vitoria-Gasteiz: Osakidetza. (fecha). Prevention and control of noncommunicable diseases guidelines for primary health care in low resource settings. Aquí falta el lugar de edición y la casa editorial. Harrison, inicial del autor. (2014). Principios de medicina interna. México: McGraw-Hill. Instituto Nacional de Ciencias Médicas y Nutrición Salvador Zubirán. (2012). Manual de Terapéutica Médica y procedimientos de urgencia. México: McGraw-Hill. MANUAL PRIMER RESPONDIENTE Secretaría de Salud. (2012). Guía de Práctica Clínica: Prevención y diagnóstico del Golpe de Calor en pacientes de 19 a 59 años en el primer nivel de atención. México: Secretaría de Salud. Global Initiative For Asthma. (2016). A Pocket Guide For Health Professionals Updated 2016. Disponible en: www.ginaasthma.com Kumar, V., Abbas, A., Fausto, N. y Mitchell, R. (2014). Patología humana. México: Editorial Elsevier. Margones, F. (2010). 20. Mordeduras y Picaduras de animales. En SEUP-AEP, Protocolos diagnósticoterapeuticos de Urgencias Pediatricas (págs. 84-111). Barcelona: casa editora National Association of Emergency Medical Technicians (2016). Prehospital Trauma Life Support (PHTLS). EUA: Editorial Jones & Bartlett Learning National Institute for Health & Care Excelence. (2016). Major trauma: assessment and initial management. NICE Guidelines. United Kingdom: National Institute for Health & Care Excelence. Disponible en: nice.org.uk/guidance/ng39 Norma Oficial Mexicana NOM-034-SSA3-2013. (año) Regulación de los servicios de salud. Atención médica prehospitalaria. ¿En que DOF se publicó? Norma Oficial Mexicana NOM-017-STPS-2008. Equipo de protección personal-selección, uso y manejo en los centros de trabajo. ¿En que DOF se publicó? Norma Oficial Mexicana NOM-030-SSA2-2009. Para la prevención, tratamiento y control de la hipertensión arterial. ¿En que DOF se publicó? Patitó, J. (2000). Medicina legal. Argentina: Ediciones Centro Norte. Zubirán, S. (2006). Manual de terapéutica médica y procedimientos de urgencias. México: McGrawHill/interna (medicina). MANUAL PRIMER RESPONDIENTE Secretaría de Salud. (2016). Aspectos generales y medidas de prevención de la mordedura de la araña violinista (Loxosceles). SEGOB. Recuperado de: https://www.gob.mx/cms/uploads/attachment/file/93965/ Aspectos_generales_y_medidas_de_Prevenci_n_de_la__mordedura_de_la_Ara_a_violinista__Loxosceles_ _CENAPRECE.pdf Secretaría de Salud. (2013). Diagnóstico y tratamiento del ASMA en menores de 18 años de edad en el primer y segundo nivel de atención. Recuperado de: http://www.cenetec.salud.gob.mx/ contenidos/gpc/catalogoMaestroGPC.html SECTUR. (21 de junio de 2000). Estudio de Gran Vision del Turismo en México: Perspectiva 2020. Recuperado de: http://sistemanacionaldecapacitacionturismo.stps.gob.mx/sncst/pdf/6_estudio_gran_vision_del_turismo_en_mexico_perspectiva_2020.pdf SEUP-AEP. (21 de junio de 2010). Protocolos diagnóstico-terapéuticos de urgencias pediátricas. Obtenido de Asociación Española de Pediatría. Disponible en: http://www.aeped.es/documentos/protocolos-urgenciaspediatricas Singletary, E. y et.al. (2015) First Aid: 2015 American Heart Association and American Red Cross Guidelines Update for First Aid. Circulation.132(suppl 2): S574–S589. Sinz, E. y Navarro, K. (2012). Soporte Vital Cardiovascular Avanzado (ACLS) Manual del Participante. EUA: American Heart Association. The John Hopkins University Website. (2015). Amputation. USA. The John Hopkins University. Disponible en:http://www.hopkinsmedicine.org/healthlibrary/conditions/adult/physical_medicine_and_rehabilitation/ampu tation_85,p01141/ World Health Organization. (2007). Precauciones estándares en la atención de la salud. Disponible en: http://www.who.int/csr/resources/publications/standardprecautions/es/ Zideman, D. y et.al. (2015) European Resuscitation Council Guidelines for Resuscitation. Disponible en: http://dx.doi.org/10.1016/j.resuscitation.2015.07.031 Vera, K. y et.al. (2004). Picaduras de medusa: actualización. Revista Médica de Chile, 132:233-241