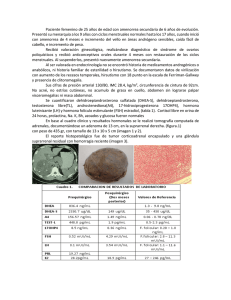
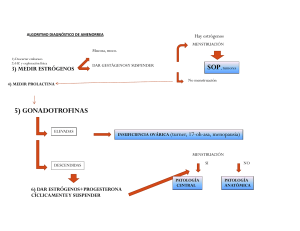
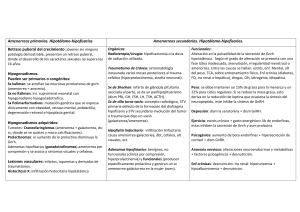
FICHA DE IDENTIFICACIÓN DE TRABAJO Título INFECCIONES VAGINALES Autor Nombres y Apellidos Int. Karen Candia Aguilera Fecha 20-03-24 Carrera Rotación Evaluador/ra Hospital Reg. CRIDAI 2011 Medicina Ginecología y Obstetricia Dra. Andrea Guaristi CNS Materno Infantil Copyright © (2024) por (Oros Justiniano Karen Candia Aguilera). Todos los derechos reservados. Contenido DEFINICIÓN.................................................................................................................................... 3 FISIOPATOLOGÍA DE LA AMENORREA ........................................................................................... 3 CICLO MENSTRUAL NORMAL ........................................................................................................ 4 ETIOLOGÍA DE LA AMENORREA .................................................................................................... 5 Amenorrea debida a disfunción ovulatoria............................................................................... 5 El eje sistema nervioso central -hipotálamo-hipofisario-gonadal y órganos diana .................. 6 Amenorrea debida a anomalías del tracto reproductivo .......................................................... 8 EVALUACIÓN DE LA AMENORREA ............................................................................................... 10 Anamnesis ............................................................................................................................... 10 Examen físico........................................................................................................................... 12 Signos de alarma ..................................................................................................................... 13 Perlas y errores ....................................................................................................................... 13 Interpretación de los hallazgos ............................................................................................... 13 Estudios complementarios ...................................................................................................... 17 EVALUACIÓN DE LA AMENORREA PRIMARIA [A] ........................................................................ 18 EVALUACIÓN DE LA AMENORREA SECUNDARIA*....................................................................... 20 TRATAMIENTO DE LA AMENORREA ............................................................................................ 22 Bibliografía .................................................................................................................................. 23 INTRODUCCION La menstruación está provocada por una serie de señales que produce nuestro organismo a través de conexiones hormonales que hay entre el cerebro y los ovarios, a las que llamamos eje hipotálamo-hipófisis-ovario. En numerosas ocasiones, las mujeres en edad reproductiva visitan las consultas de ginecología debido a la ausencia o cese anormal del sangrado menstrual. Esto es lo que se conoce como amenorrea y puede estar provocada por diferentes factores. DEFINICIÓN La amenorrea (ausencia de menstruación) puede ser primaria o secundaria. La amenorrea primaria es la falta de la menstruación a los 15 años en pacientes con crecimiento normal y características sexuales secundarias. Sin embargo, la ausencia de menarca y cierto desarrollo mamario a los 13 años debe instar a una evaluación inmediata de la amenorrea primaria. La amenorrea secundaria es la ausencia de menstruaciones durante 3 meses en pacientes con ciclos menstruales regulares o durante ≥ 6 meses en pacientes con menstruaciones irregulares (1). FISIOPATOLOGÍA DE LA AMENORREA Normalmente, el hipotálamo genera pulsos de la hormona liberadora de gonadotropina (GnRH). La GnRH estimula a la hipófisis para producir gonadotropinas (hormona foliculoestimulante [FSH] y hormona luteinizante [LH]— que son liberadas al torrente sanguíneo. Las gonadotropinas estimulan a los ovarios para que produzcan estrógenos (principalmente, estradiol), andrógenos (principalmente, testosterona) y progesterona. Estas hormonas tienen las siguientes acciones: La hormona foliculoestimulante activa la aromatasa en las células de la granulosa del ovario que rodean a los ovocitos en desarrollo para convertir los andrógenos en estradiol. La hormona luteinizante experimenta un amento máximo (pico) durante el ciclo menstrual; este pico promueve la maduración del ovocito dominante, la liberación del ovocito, y la formación del cuerpo lúteo (que produce progesterona). Los estrógenos estimulan el endometrio y hacen que prolifere. La progesterona transforma el endometrio en una estructura secretora y lo prepara para la implantación del huevo (decidualización endometrial). Si se produce un embarazo, la producción de estrógenos y progesterona disminuye, y el endometrio se necrosa y se esfacela durante la menstruación. La menstruación se produce 14 días después de la ovulación en ciclos típicos. CICLO MENSTRUAL NORMAL Esta figura muestra los cambios cíclicos idealizados de las gonadotropinas hipofisarias, el estradiol (E2), la progesterona (P) y el endometrio uterino durante un ciclo menstrual normal. Cuando parte de este sistema funciona mal, se produce una disfunción ovulatoria; el ciclo de la producción de estrógenos estimulados por la gonadotropina y los cambios endometriales está alterado, produciendo una anovulación y el flujo menstrual podría no ocurrir. La disfunción ovulatoria es la causa más frecuente de amenorrea, en particular amenorrea secundaria. Sin embargo, la amenorrea puede ocurrir con una ovulación normal, como en las anomalías anatómicas genitales (p. ej., anomalías congénitas que producen obstrucción del flujo, adherencias intrauterinas [síndrome de Asherman]), en las cuales el flujo menstrual está impedido a pesar de una estimulación hormonal normal. ETIOLOGÍA DE LA AMENORREA La amenorrea se puede clasificar en función de una serie de criterios diferentes, como Primaria o secundaria Disgenesia gonadal, anatómica o endocrinológica La disgenesia gonadal y las anomalías congénitas del aparato reproductor causan amenorrea primaria. La amenorrea secundaria puede ser causada por anomalías anatómicas adquiridas del tracto reproductor que interfieren con la función menstrual u obstruyen el flujo menstrual. La amenorrea primaria o secundaria puede deberse a trastornos endocrinológicos. La disgenesia gonadal debida a anomalías genéticas o cromosómicas (que pueden causar insuficiencia ovárica primaria) comprende: Síndrome de Turner Disgenesia gonadal 46,XY Las causas anatómicas de amenorrea incluyen Anomalías congénitas del tracto reproductor femenino (p. ej., agenesia vaginal, himen imperforado) Anomalías adquiridas (p. ej., síndrome de Asherman o estenosis cervical) Las causas endocrinológicas frecuentes son: Retraso constitucional de la pubertad Embarazo (la causa más común en las mujeres en edad reproductiva) Síndrome del ovario poliquístico Hiperprolactinemia (p. ej., debido a adenoma hipofisario, amenorrea de la lactancia durante el amamantamiento o uso de antipsicóticos) Amenorrea funcional hipotalámica (p. ej., debida a ejercicio excesivo, trastornos alimentarios o estrés [ 1]) Insuficiencia ovárica primaria (falla ovárica prematura) Medicamentos hormonales (p. ej., anticonceptivos orales, medroxiprogesterona de depósito) Los anticonceptivos solo de progestágeno a menudo causan amenorrea. Los anticonceptivos combinados de estrógeno/progestágeno pueden causar amenorrea si se usan de manera continua (sin píldoras placebo o suspensión de la medicación cada pocas semanas) o durante un período prolongado (si el endometrio se atrofia). Otras causas endocrinológicas son los trastornos de receptores o enzimas (p. ej., síndrome de insensibilidad completa a andrógenos, deficiencia de 5-alfa-reductasa). Amenorrea debida a disfunción ovulatoria La amenorrea debida a disfunción ovulatoria suele ser secundaria, pero puede ser primaria si la ovulación nunca comienza, por ejemplo debido a un trastorno genético. Si la ovulación nunca comienza, suele haber pubertad retrasada, y el desarrollo de los caracteres sexuales secundarios es anormal. Los trastornos genéticos que confieren un cromosoma Y aumentan el riesgo de cáncer de ovario de células germinales. Las causas de disfunción ovulatoria más frecuentes implican una alteración del eje hipotálamohipófiso-ovárico. Las causas incluyen : Disfunción hipotalámica (particularmente, amenorrea funcional hipotalámica), Disfunción hipofisaria Insuficiencia ovárica primaria (falla ovárica prematura), Trastornos endocrinos que causan exceso de andrógenos (particularmente, el síndrome del ovario poliquístico) La disfunción hipotalámica puede disminuir la producción de GnRH, lo que a su vez puede reducir la producción de gonadotropinas. Una causa frecuente es la ingesta energética insuficiente debido a restricción dietética o a ejercicio extenuante. Las mujeres con amenorrea por disfunción hipotalámica tienen niveles más bajos de leptina sérica (una hormona anoréxica producida por las células grasas); niveles más bajos pueden contribuir a la disminución de la producción de gonadotropinas (3). El eje sistema nervioso central -hipotálamo-hipofisario-gonadal y órganos diana Las hormonas ováricas tienen efectos directos e indirectos sobre los tejidos (p. ej., huesos, piel, músculo). FSH = hormona foliculoestimulante; GnRH = hormona liberadora de gonadotrofinas; LH = hormona luteinizante. TABLA Algunas causas de disfunción ovulatoria Causa Ejemplos Disfunción hipotalámica estructural Trastornos genéticos (p. ej., deficiencia congénita de la hormona liberadora de gonadotropinas, mutaciones del gen del receptor a GnRH que resultan en bajos niveles de FSH y estradiol y aumento de LH, síndrome de PraderWilli) Trastornos infiltrativos del hipotálamo (p. ej., histiocitosis de células de Langerhans, linfoma, sarcoidosis, tuberculosis) Irradiación del hipotálamo Traumatismo craneoencefálico Tumores del hipotálamo Disfunción hipotalámica funcional Caquexia Trastorno crónico, particularmente respiratorio, digestivo, hemático, renal o hepático (p. ej., enfermedad de Crohn, fibrosis quística, anemia falciforme, talasemia mayor, cirrosis, enfermedad renal crónica que requiere hemodiálisis), trastornos convulsivos Dieta estricta y prolongada Abuso de drogas (p. ej., de alcohol, cocaína, marihuana u opiáceos) Trastornos de la alimentación (p. ej., anorexia nerviosa, bulimia, ortorexia*) Ejercicio, si la energía requerida excede la ingesta energética Infecciones (p. ej., infección por HIV, tuberculosis, encefalitis, sífilis) Inmunodeficiencia Seudociesis (embarazo falso) Trastornos psiquiátricos (p. ej., estrés, depresión, trastorno obsesivocompulsivo, esquizofrenia) Medicamentos psicoactivos Desnutrición Disfunción hipofisaria Aneurismas de la hipófisis Hiperprolactinemia† Hipogonadismo hipogonadotrófico idiopático Trastornos infiltrativos de la hipófisis (p. ej., hemocromatosis, granulomatosis de células de Langerhans, sarcoidosis, tuberculosis) Deficiencia gonadotrófica aislada Síndrome de Kallmann (hipogonadismo hipogonadotrófico con anosmia) Necrosis hipofisaria posparto (síndrome de Sheehan) Traumatismo craneoencefálico Tumores cerebrales (p. ej., meningioma, craniofaringioma, gliomas) Tumores de la hipófisis (p. ej., microadenoma, carcinoma metastásico, tumor del seno endodérmico, otros tumores hipofisarios que secretan hormonas [p. ej., ACTH, hormona tiroideoestimulante, hormona de crecimiento, FSH, LH]) Lesiones ocupantes de espacio (p. ej., silla turca vacía, aneurisma de la arteria cerebral) Disfunción ovárica Trastornos autoinmitarios (p. ej., ooforitis autoimmunitaria, como puede ocurrir en la miastenia gravis, la tiroiditis o el vitiligo) Quimioterapia (p. ej., altas dosis de agentes alcalinizantes) Anomalías genéticas, incluidas las anomalías cromosómicas (p. ej., aplasia congénita tímica, síndrome del X frágil, síndrome de Turner [45,X], atresia folicular ovárica acelerada idiopática) Disgenesia gonadal (desarrollo incompleto del ovario, a veces secundario a trastornos genéticos) Irradiación de la pelvis Trastornos metabólicos (p. ej., enfermedad de Addison, diabetes mellitus, galactosemia [‡]) Tumores ováricos (p. ej., tumores de células de la granulosa-teca, tumores de Brenner, teratomas, cistadenomas mucinosos o serosos, tumores de Krukenberg, carcinoma metastásico) Causa Ejemplos Infecciones virales (p. ej., paperas) Otras disfunciones endocrinas Síndrome de insensibilidad de andrógenos (feminización testicular) Virilismo suprarrenal congénito (hiperplasia suprarrenal congénita, p. ej., debida a una deficiencia de 17-hidroxilasa o de 17,20-liasa) o virilismo suprarrenal de inicio en el adulto§ Síndrome de Cushing§,¶ Virilización inducida por fármacos (p. ej., por andrógenos, antidepresivos, danazol o progestágenos a altas dosis)§ Hipertiroidismo Hipotiroidismo Obesidad (que causa un exceso de producción extraglandular de estrógenos) Síndrome del ovario poliquístico Hermafroditismo verdadero§ Tumores productores de andrógenos (en general, ováricos o suprarrenales)§¶ Tumores que producen estrógenos o tumores productores de gonadotropina coriónica humana (enfermedad trofoblástica gestacional) *La ortorexia se caracteriza por la obsesión por comer alimentos saludables u orgánicos; se asocia con comportamientos restrictivos que pueden causar limitación de la ingesta de nutrientes y calorías que inducen amenorrea. † La hiperprolactinemia debida a otros trastornos (p. ej., hipotiroidismo, uso de ciertos fármacos) también puede causar amenorrea. ‡ Based on Berry GT: Galactosemia and amenorrhea in the adolescent. § Las mujeres con estos trastornos pueden tener virilización o genitales ambiguos. ¶ La virilización puede aparecer en el síndrome de Cushing secundario a un tumor suprarrenal. ACTH = adrenocorticotropic hormone; FSH = hormona foliculoestimulante; GnRH = hormona liberadora de gonadotrofinas; LH = hormona luteinizante. Amenorrea debida a anomalías del tracto reproductivo Asimismo, puede desarrollarse amenorrea si las pacientes presentan alteraciones que afectan la función menstrual u obstruyen el flujo menstrual. Muchas pacientes con estos cuadros tienen función endocrina reproductiva normal y pueden tener ciclos menstruales ovulatorios. Las causas más frecuentes de amenorrea por anomalías del tracto reproductor son: Anomalías anatómicas genitales congénitas que obstruyen el flujo menstrual Anomalías adquiridas del tracto reproductor femenino (p. ej., síndrome de Asherman, estenosis cervical) TABLA ALGUNAS CAUSAS DE AMENORREA PRIMARIAS A ANOMALÍAS DEL APARATO REPRODUCTOR Algunas causas de amenorrea secundaria a anomalías del aparato reproductor TABLA Algunas causas de amenorrea secundaria a anomalías del aparato reproductor Causa Ejemplos Anomalías congénitas genitales Himen imperforado Seudohermafroditismo Tabique vaginal transversal Agenesia o aplasia vaginal, cervical o uterina (p. ej., agenesia de Müller) Anomalías adquiridas uterinas Síndrome de Asherman Estenosis cervical uterina Fibrosis y pólipos obstructivos Tuberculosis endometrial Las anomalías obstructivas causan amenorrea primaria y suelen acompañarse de función hormonal normal. Esta obstrucción puede provocar Hematocolpos (acumulación de sangre menstrual en la vagina), que puede hacer que la vagina sea prominente Hematometra (acumulación de sangre en el útero), que puede causar una distensión del útero, que puede observarse como una masa pélvica o un abombamiento del cuello uterino Como la función ovárica es normal, los órganos genitales externos y otros caracteres sexuales secundarios se desarrollan normalmente. Algunos trastornos congénitos (p. ej., aquellos que acompañan la aplasia o un tabique vaginales) también provocan anomalías esqueléticas o del tracto urinario. Algunas anomalías anatómicas adquiridas, como la cicatrización endometrial después de la instrumentación uterina (síndrome de Asherman), causan amenorrea ovulatoria secundaria. EVALUACIÓN DE LA AMENORREA Las niñas se someten a las pruebas específicas para la amenorrea primaria si la menarca no se ha producido y se identifica alguna de las siguientes pautas: A los 13 años no presentan signos de pubertad (p. ej., desarrollo de las mamas, crecimiento acelerado). Tres años después de la telarca (inicio del desarrollo mamario) A los 15 años (en pacientes con crecimiento y desarrollo de los caracteres sexuales secundarios normales) Las niñas y las mujeres en edad reproductiva deben ser evaluadas para detectar amenorrea secundaria si previamente han estado menstruando y tienen Falta de ciclos menstruales durante ≥ 3 meses si previamente tuvieron ciclos menstruales regulares o ≥ 6 meses si previamente tuvieron ciclos menstruales irregulares (1) < 9 menstruaciones por año o duración del ciclo > 38 días (oligomenorrea) Un cambio nuevo y persistente del patrón menstrual (frecuencia, volumen, duración) Anamnesis Los antecedentes de la enfermedad actual incluyen preguntas sobre la función menstrual (véase tabla Parámetros menstruales normales [ 3]): Fecha del primer día del último período menstrual Frecuencia del ciclo Regularidad del ciclo en los últimos 3 a 12 meses y si los períodos alguna vez han sido regulares Duración del sangrado Volumen de sangrado TABLA Parámetros menstruales normales* Parámetros Valores normales Notas Frecuencia ≥ 24 a ≤ 38 días La duración del ciclo se define como el número de días desde el primer día de un período menstrual hasta el primer día del siguiente. Regularidad ≤ 7 a 9 días Regularidad se define como la variación de la frecuencia de los ciclos entre los ciclos más cortos y los más largos. Duración ≤ 8 días de sangrado por ciclo — < 80 mL Clínicamente, descripción del sangrado por parte de la paciente como de volumen normal Clínicamente, la evaluación del volumen de sangrado se basa en la descripción de la paciente (leve, normal, abundante). En ocasiones, los médicos realizan una estimación preguntando cuántas compresas o tampones debió cambiar durante cierto tiempo (es probable que el sangrado sea abundante si las pacientes debieron cambiar una compresa o un tampón por hora durante más de 2 horas y/o si eliminan coágulos de sangre). Volumen de sangrado * Based on Munro MG, Critchley HOD, Fraser IS for the FIGO (International Federation of Gynecology and Obstetrics) Menstrual Disorders Committee): The two FIGO systems for normal and abnormal uterine bleeding symptoms and classification of causes of abnormal uterine bleeding in the reproductive years. Las preguntas sobre síntomas o factores asociados incluyen ¿Las menstruaciones se acompañan de molestias significativas? (Rara vez, el malestar indica anomalías estructurales). ¿La paciente tiene hipersensibilidad mamaria a la palpación y cambios del estado de ánimo cíclicos (síntomas moliminales) que, si están ausentes, pueden indicar sangrado uterino anormal, no menstruaciones cíclicas? ¿Cuáles son los hábitos dietéticos y de ejercicio del paciente? En los adolescentes y algunos pacientes jóvenes, se deben incluir preguntas acerca del desarrollo puberal: ¿Se ha producido la menarca (para distinguir la amenorrea primaria de la secundaria) y, de ser así, a qué edad ocurrió la menarca? ¿A qué edades se alcanzaron las pautas de crecimiento y desarrollo? ¿Han aparecido los cambios de la pubertad (p. ej., desarrollo mamario, brote de crecimiento, presencia de vello axilar y púbico)? La revisión por aparatos y sistemas debería abarcar los síntomas que sugieran una causa posible, entre los cuales se encuentran: Galactorrea, cefaleas, hipoacusia y defectos del campo visual: Trastornos hipofisarios Fatiga, aumento de peso, intolerancia al frío: hipotiroidismo Palpitaciones, nerviosismo, temblores e intolerancia al calor: hipertiroidismo Palpitaciones: anorexia nerviosa con anomalías electrolíticas (p. ej., hipocalemia, hipomagnesemia) Acné, hirsutismo y agravamiento de la voz: exceso de andrógenos Para los pacientes con amenorrea secundaria, sofocos, sequedad vaginal, alteraciones del sueño, fracturas por fragilidad, y disminución de la libido: Insuficiencia ovárica Los antecedentes médicos deben señalar factores de riesgo para los siguientes: Amenorrea hipotalámica funcional, como estrés; enfermedad crónica; nuevos medicamentos; cambio reciente del peso, la dieta o la intensidad del ejercicio; y antecedentes o síntomas actuales de trastornos alimentarios Cicatrización endometrial (síndrome de Asherman), como puede ocurrir en pacientes con antecedentes de dilatación y legrado (en particular, si también tenían una infección uterina), ablación endometrial, endometritis, lesión obstétrica, cirugía uterina Los antecedentes medicamentosos deben incluir preguntas específicas sobre el uso de fármacos, como los siguientes: Fármacos que afectan la dopamina (p. ej., los antihipertensivos, los antipsicóticos, los opioides, los antidepresivos tricíclicos, antiepilépticos) Quimioterapia contra el cáncer (p. ej., agentes alquilantes, como bendamustina, ciclofosfamida e ifosfamida; busulfán; clorambucilo) Hormonas que pueden causar virilización (p. ej., andrógenos, progestágenos androgénicos en altas dosis, esteroides anabólicos de venta libre) Anticonceptivos hormonales Corticosteroides sistémicos Productos y suplementos de venta libre, algunos de los cuales contienen hormonas bovinas Abuso de sustancias, incluido abuso de opioides, que puede afectar la secreción de hormonas hipofisarias y provocar oligomenorrea o amenorrea Los antecedentes familiares deben incluir cualquier caso de retraso de la pubertad o trastornos genéticosa, incluso el síndrome del X frágil. Examen físico Los médicos deben registrar los signos vitales y calcular el índice de masa corporal (IMC). Si el desarrollo puberal puede ser anormal, los caracteres sexuales secundarios deben evaluarse; se establecen el desarrollo mamario y del vello pubiano usando el método de Tanner. Si hay vello axilar y pubiano, ha ocurrido la adrenarca. Se debe hacer un examen mamario para detectar galactorrea (secreción mamaria no asociada temporariamente con la lactancia); puede distinguirse de otros tipos de secreción por el pezón por el hallazgo de glóbulos de grasa en el líquido mediante un microscopio de baja potencia. El examen pelviano se realiza para identificar un aumento del tamaño del útero (posiblemente debido a un embarazo o un tumor), los ovarios y el clítoris (clitoromegalia). Los hallazgos del examen pelviano también ayudan a determinar si el nivel de estrógenos ha sido deficiente. En las mujeres en edad reproductiva, la presencia de moco cervical elástico (semejante a una cuerda que puede estirarse) suele indicar una concentración adecuada de estrógenos; una mucosa vaginal delgada y pálida, sin pliegues y pH > 6,0 indica deficiencia de estrógenos. En las niñas o algunas mujeres jóvenes, el examen puede detectar anomalías genitales anatómicas (p. ej., himen imperforado, tabique vaginal, aplasia vaginal, cervical o uterina). Un himen protruyente puede ser causado por un hematocolpos, que sugiere la obstrucción de flujo genital. El examen general se enfoca en la búsqueda de signos de virilización, incluidos hirsutismo, calvicie temporal, acné, profundización de la voz, aumento de la masa muscular, y desfeminización (una disminución de los caracteres sexuales secundarios previamente normales, como una reducción del tamaño de las mamas y atrofia vaginal). La virilización es el resultado del aumento de la producción de andrógenos por las glándulas suprarrenales o los ovarios. La hipertricosis (crecimiento excesivo de vello en las extremidades, la cabeza y la espalda), que es común en algunas familias, se diferencia del hirsutismo verdadero, que se caracteriza por el exceso de pelo en el labio superior o el mentón y entre las mamas. El hallazgo de parches negros en la piel secundarios a acantosis nigricans es un posible signo de síndrome de ovario poliquístico (SOP) o diabetes. Los médicos deben controlar la presencia de hipotermia, bradicardia, hipotensión y reducción de la grasa subcutánea, que sugieren anorexia nerviosa, y de erosión dental, lesiones palatinas, reducción del reflejo nauseoso, hemorragia subconjuntival y cambios sutiles en las manos con callos en los dorsos de las manos (debido a vómitos frecuentes), que sugieren bulimia. Signos de alarma Los siguientes hallazgos se consideran signos de alerta en pacientes con amenorrea: Retraso de la pubertad Virilización Defectos en el campo visual Deterioro del sentido del olfato (anosmia) Secreción lactescente espontánea del pezón Aumento o disminución significativa del peso Perlas y errores Si la amenorrea se produce en niñas con caracteres sexuales secundarios normales o en mujeres en edad reproductiva, se debe solicitar una prueba de embarazo antes de continuar con la evaluación adicional. Interpretación de los hallazgos La anamnesis y los hallazgos de la exploración física pueden sugerir la etiología de la amenorrea, aun antes de las pruebas de laboratorio. En la amenorrea primaria, la presencia de caracteres sexuales secundarios normales en general refleja una función ovulatoria normal y típicamente se debe a una obstrucción anatómica congénita del tracto genital. La amenorrea primaria acompañada de caracteres sexuales secundarios anormales suele ser causada por disfunción ovulatoria (p. ej., debida a un trastorno genético). En la amenorrea secundaria, los signos y síntomas a veces sugieren un mecanismo: La galactorrea sugiere hiperprolactinemia (p. ej., disfunción hipofisaria, uso de ciertos medicamentos); si también hay defectos en el campo visual y cefaleas, debe considerarse un tumor hipofisario. Los signos y síntomas de deficiencia de estrógenos (p. ej., sofocos, sudores nocturnos, sequedad y atrofia vaginal) sugieren una insuficiencia ovárica primaria (insuficiencia ovárica prematura) o una amenorrea funcional hipotalámica (p. ej., debida a una práctica excesiva de ejercicio, un peso corporal bajo o un contenido de grasa corporal bajo) La virilización y la clitoromegalia sugieren un exceso de andrógenos (p. ej., síndrome de ovario poliquístico, tumores secretores de estrógenos, síndrome de Cushing, uso de ciertos fármacos). Si las pacientes tienen un IMC elevado o una acantosis nigricans, es probable un síndrome del ovario poliquístico. TABLA Antecedentes o hallazgos que sugieren causas de amenorrea Antecedentes o hallazgos Posibles antecedentes hallazgos asociados o Posible causa Uso de ciertos fármacos Los fármacos y los productos que afectan la secreción de dopamina (que ayuda a regular la secreción de prolactina): Antihipertensivos (p. ej., metildopa, reserpina, verapamilo) Antipsicóticos de segunda generación (p. ej., molindona, olanzapina, risperidona) Antipsicóticos convencionales (p. ej., haloperidol, fenotiazinas, pimozida) Cocaína Estrógenos Fármacos digestivos (p. ej., cimetidina, metoclopramida) Alucinógenos Opiáceos (p. ej., codeína, morfina) Antidepresivos tricíclicos (p. ej., clomipramina, desipramina) Galactorrea Hiperprolactinemia Hormonas y ciertos fármacos que afectan el balance de los efectos estrogénicos y androgénicos: Andrógenos Anticonvulsivos (p. ej., carbamazepina, fenitoína, valproato) Antidepresivos Danazol Altas dosis de progestágenos Virilización Virilización inducida por fármacos IMC elevado (p. ej., > 30 kg/m2) Virilización Síndrome del ovario poliquístico IMC balo (p. ej., < 18,5 kg/m2) Enfermedad ejercicio excesivo Hábito corporal crónica, Amenorrea funcional hipotalámica Antecedentes o hallazgos Posibles antecedentes hallazgos asociados o Posible causa Hipotermia, bradicardia, otras arritmias y/o palpitaciones, hipotensión Amenorrea funcional hipotalámica debida a anorexia nerviosa o inanición, posiblemente con desequilibrios electrolíticos (p. ej., hipopotasemia, hipomagnesemia) Reducción del reflejo del vómito, lesiones palatinas, hemorragias subconjuntivales Amenorrea funcional hipotalámica debida a bulimia con vómitos frecuentes Amenorrea primaria, cuello corto y grueso, pezones muy separados Síndrome de Turner Piel caliente y húmeda Taquicardias, temblores Hipertiroidismo Piel gruesa; pérdida de vello en las cejas Bradicardia, reflejos tendinosos profundos enlentecidos, aumento de peso, estreñimiento Hipotiroidismo Acné Hirsutismo o virilización Exceso de andrógenos debido a Síndrome del ovario poliquístico Un tumor secretor de andrógenos Síndrome de Cushing Virilización suprarrenal Fármacos (p. ej., andrógenos, antidepresivos, danazol, progestágenos a altas dosis) Estrías Cara de luna llena, joroba de búfalo, obesidad en el tronco, extremidades delgadas, virilización, hipertensión Síndrome de Cushing Acantosis nigricans Obesidad, virilización Síndrome del ovario poliquístico Vitiligo o hiperpigmentación de las palmas Hipotensión ortostática Enfermedad de Addison Talla baja Anomalías de la piel Hallazgos generales sugestivos de anomalías androgénicas o estrogénicas Síntomas de deficiencia de estrógenos (p. ej., sofocos, sudores nocturnos, particularmente con sequedad o atrofia vaginal) Hirsutismo o virilización Factores de riesgo, como quimioterapia, irradiación pélvica o un trastorno autoinmunitario Insuficiencia ovárica primaria Amenorrea funcional hipotalámica Tumores primarios ― Exceso de andrógenos debido a Síndrome del ovario poliquístico Un tumor secretor de andrógenos Síndrome de Cushing Virilización suprarrenal Antecedentes o hallazgos Posibles antecedentes hallazgos asociados o Posible causa Fármacos (p. ej., andrógenos, antidepresivos, danazol, progestágenos a altas dosis) Amenorrea primaria Exceso de andrógenos debido a Hermafroditismo verdadero Seudohermafroditismo Un tumor secretor de andrógenos Virilización suprarrenal Disgenesia gonadal Un trastorno genético Ovarios agrandados Exceso de andrógenos debido a Deficiencia de 17-hidroxilasa Síndrome del ovario poliquístico Un tumor ovárico secretor andrógenos de Anomalías genitales y mamarias — Hiperprolactinemia Cefaleas nocturnas, defectos del campo visual Tumor hipofisario Adrenarca normal Amenorrea primaria causada por disfunción ovulatoria debida a insuficiencia ovárica aislada Ausencia de adrenarca Amenorrea primaria causada por disfunción ovulatoria secundaria a disfunción hipotálamo-hipofisaria Ausencia de adrenarca con deterioro del sentido del olfato Síndrome de Kallmann Retraso en el desarrollo de las mamas y los caracteres sexuales secundarios Antecedentes familiares de retraso de la menarca Retraso constitucional del crecimiento y la pubertad Desarrollo normal de las mamas y los caracteres sexuales secundarios con amenorrea primaria Dolor abdominal cíclico, tumoración en la vagina, distensión uterina Obstrucción del flujo genital Genitales ambiguos Virilización Hermafroditismo verdadero Seudohermafroditismo Labios fusionados, agrandamiento clitoridiano al momento del nacimiento ― Exposición a andrógenos durante el primer trimestre, lo que puede indicar Virilismo suprarrenal congénito Hermafroditismo verdadero Virilización inducida por fármacos Agrandamiento clitoridiano después del nacimiento Virilización Tumores que secretan andrógenos (en general, ovarios) Virilización suprarrenal Galactorrea Ausencia o desarrollo incompleto de las mamas (y de los caracteres sexuales secundarios) Antecedentes o hallazgos Posibles antecedentes hallazgos asociados o Posible causa Uso de esteroides anabólicos Genitales externos normales con caracteres sexuales secundarios incompletamente desarrollados (a veces con desarrollo mamario pero mínima cantidad de vello pubiano) Aparente ausencia de cuello uterino y útero Síndrome de andrógenos Agrandamiento ovárico (bilateral) Síntomas de de estrógenos Insuficiencia ovárica primaria debida a ooforitis autoimnunitaria deficiencia insensibilidad a los Estudios complementarios La anamnesis y el examen físico ayudan a dirigir los estudios complementarios. El abordaje de la amenorrea primaria (véase algoritmo Evaluación de la amenorrea primaria) difiere del de la amenorrea secundaria (véase algoritmo Evaluación de la amenorrea secundaria), aunque no hay abordajes y algoritmos específicos generales universalmente aceptados. Si las pacientes tienen amenorrea primaria y caracteres sexuales secundarios normales, la evaluación debe comenzar con una ecografía pelviana para buscar una obstrucción anatómica congénita del tracto genital. La RM puede ser necesaria si se identifican anomalías. Se requiere una prueba de embarazo, incluso antes de la menarca si es posible que haya comenzado la ovulación. No debe descartarse el embarazo sobre la base de los antecedentes sexuales o menstruales. La subunidad beta de la gonadotropina coriónica humana debe medirse con pruebas urinarias de alta sensibilidad o pruebas en suero. Usualmente, los resultados de las pruebas de orina son precisos varios días antes de la ausencia del período menstrual y a menudo unos pocos días después de la concepción. Algunas pruebas de venta libre son menos sensibles y precisas. EVALUACIÓN DE LA AMENORREA PRIMARIA [A] Los valores normales son DHEAS: 250–300 ng/dL (0,7-0,8 mcmol/L) FSH: 5-20 UI/L LH: 5-40 UI/L Cariotipo (hembra): 46 XX Prolactina: 50 ng/mL (véase más abajo) Testosterone: 20–80 ng/dL (0,7–2,8 nmol/L) Aunque estos valores son representativos, los intervalos normales pueden variar entre los laboratorios. La prolactina 50-100 ng/mL se considera levemente elevada y esto generalmente se debe al uso de un medicamento. La prolactina > 100 ng/mL se considera elevada y es más probable que se deba a un tumor. [b] Algunos médicos miden los niveles de LH cuando miden FSH o cuando los niveles de FSH son ambiguos. [c] Si las pacientes tienen amenorrea primaria y caracteres sexuales secundarios normales, la evaluación debe comenzar con un examen y una ecografía de la pelvis para investigar una obstrucción anatómica congénita del tracto genital. [d] Es posible un retraso constitucional del crecimiento y la pubertad. [e] Los diagnósticos posibles incluyen la anovulación funcional hipotalámica crónica y los trastornos genéticos (p. ej., deficiencia congénita de la hormona liberadora de gonadotropinas, síndrome de Prader-Willi). [f] Los diagnósticos posibles incluyen el síndrome de Cushing, los andrógenos exógenos, el virilismo suprarrenal congénito y el síndrome de ovario poliquístico. [g] Los diagnósticos posibles incluyen el síndrome de Turner y los trastornos caracterizados por la presencia de material del cromosoma Y. [h] El vello púbico puede ser escaso. DHEAS = sulfato de dehidroepiandrosterona; FSH = hormona foliculoestimulante; LH = hormona luteinizante. EVALUACIÓN DE LA AMENORREA SECUNDARIA* * Los valores normales son DHEAS: 250–300 ng/dL (0,7-0,8 mcmol/L) FSH: 5-20 UI/L Cariotipo (hembra): 46 XX Prolactina: 50 ng/mL (véase más abajo) Testosterone: 20–80 ng/dL (0,7–2,8 nmol/L) Aunque estos valores son representativos, los intervalos normales pueden variar entre los laboratorios. Un nivel de prolactina de 50-100 ng/mL se considera levemente elevado y generalmente se debe a un efecto adverso del fármaco. La prolactina > 100 ng/mL se considera elevada y es más probable que se deba a un tumor. † Algunos médicos miden simultáneamente los niveles de FSH y LH. ‡ Los médicos deben comprobar la presencia del cromosoma Y y el síndrome de X frágil (premutación para el gen FMR1). DHEAS = sulfato de dehidroepiandrosterona; FSH = hormona foliculoestimulante; LH = hormona luteinizante; SOP = síndrome de ovario poliquístico; TSH = tirotrofina. Los análisis de sangre adicionales que suelen realizarse (para descartar etiologías específicas) incluyen Hormona foliculoestimulante (insuficiencia ovárica); si la concentración es alta, debe volver a medirse al menos dos veces en el mes Hormona tiroideoestimulante (enfermedad tiroidea) Prolactina (si la concentración es alta [hiperprolactinemia], se debe repetir la determinación) Concentración sérica de testosterona total o sulfato de dehidroepiandrosterona (SOP u otras causas de hirsutismo o virilización) La amenorrea con altas concentraciones de hormona foliculoestimulante (FSH) (hipogonadismo hipergonadotrópico) hace pensar en una disfunción ovárica. La amenorrea con bajas concentraciones de FSH (hipogonadismo hipogonadotrópico) hace pensar en una disfunción hipotalámica o hipofisaria. Los niveles levemente elevados de testosterona o DHEAS sugieren la presencia de un síndrome del ovario poliquístico, pero estos niveles pueden estar elevados en mujeres con una disfunción hipotalámica o hipofisaria, y a veces son normales en aquellas con hirsutismo y un síndrome del ovario poliquístico. La causa de los niveles elevados a veces puede determinarse midiendo la hormona luteinizante (LH) sérica. En el síndrome del ovario poliquístico, los niveles de LH circulantes a menudo están elevados, lo que incrementa la relación LH/FSH. Si los signos o los síntomas sugieren un trastorno subyacente, pueden estar indicadas pruebas específicas. Por ejemplo, en las pacientes con estrías abdominales, cara de luna llena, giba dorsal, obesidad troncal y miembros delgados debe buscarse un síndrome de Cushing. Los pacientes con cefaleas y defectos del campo visual o evidencia de disfunción hipofisaria requieren una RM de cerebro. Si la evaluación clínica sugiere una enfermedad crónica, deben realizarse estudios de función hepática y renal, y determinarse la eritrosedimentación. Prueba de provocación con progestágeno Si las pacientes tienen amenorrea secundaria con concentraciones normales de prolactina y FSH, función tiroidea normal y no presentan virilización, se puede realizar una prueba con un progestágeno para intentar evaluar el estado de estrógenos. Si la concentración de estrógenos es suficiente, un curso de tratamiento con un progestágeno debe estimular el sangrado por privación una vez suspendido (prueba de provocación con progestágeno; denominada también prueba de privación de progestágeno). La prueba de desafío con progesterona comienza con la administración de medroxiprogesterona 5 a 10 mg por vía oral 1 vez al día u otro progestágeno durante 7 a 10 días. Después de la última dosis. Si el sangrado se produce en el término de unos pocos días, la concentración de estrógenos es suficiente, y es probable que la amenorrea se deba a disfunción hipotálamo-hipofisaria, insuficiencia ovárica o exceso de estrógenos. Si no se produce sangrado, se realiza una prueba de provocación con estrógenos/progestágenos. Prueba de provocación con estrógenos/progestágenos La prueba de provocación con estrógeno/progestágeno consiste en administrar un estrógeno (p. ej., estrógeno equino conjugado en dosis de 1,25 mg, estradiol en dosis de 2 mg) por vía oral una vez al día, durante 21 días, seguido de medroxiprogesterona en dosis de 10 mg por vía oral una vez al día u otro progestágeno, durante 7 a 10 días. Si después de la última dosis de progestágeno no sobreviene sangrado, las pacientes pueden tener una lesión endometrial (p. ej., síndrome de Asherman) u obstrucción del tracto de salida (p. ej., estenosis cervical). Sin embargo, puede no producirse el sangrado en pacientes que no tienen estas anomalías porque el útero es insensible al estrógeno debido al uso prolongado de anticonceptivos de estrógeno/progestágeno o a trastornos endocrinologicos raros (síndrome de insensibilidad a los estrógenos, resistencia a los estrógenos). Por lo tanto, se puede repetir el estudio utilizando estrógeno y progestágeno para obtener confirmación. Como esta prueba demanda varias semanas y sus resultados pueden ser imprecisos, el diagnóstico de algunos trastornos graves puede retrasarse significativamente; por consiguiente, corresponde considerar una RM cerebral antes de la prueba o durante esta si se sospecha una lesión hipofisaria u otra lesión encefálica. TRATAMIENTO DE LA AMENORREA El tratamiento está dirigido al trastorno subyacente; con tratamiento, a veces las menstruaciones comienzan nuevamente. Algunas anomalías que obstruyen el tracto de salida genital pueden repararse quirúrgicamente. Si hay un cromosma Y presente, se recomienda la ooforectomía bilareral por el aumento del riesgo de cáncer de células ováricas germinales. Algunos problemas frecuentes asociados con la amenorrea también pueden requerir tratamiento, como por ejemplo En caso de infertilidad, si se desea un embarazo, se induce la ovulación Tratamiento de los síntomas y los efectos de la deficiencia a largo plazo de estrógenos (p. ej., osteoporosis, trastornos cardiovasculares, atrofia vaginal) Tratamiento de los síntomas y manejo de los efectos a largo plazo del exceso de estrógenos (p. ej., sangrado prolongado, dolor persistente o marcado a la palpación mamaria, riesgo de hiperplasia endometrial y cáncer) Reducción del hirsutismo y efectos a largo plazo del exceso de andrógenos (p. ej., trastornos cardiovasculares, hipertensión) BIBLIOGRAFÍA 1. RICARDO SCHWARCZ, SILVESTRE SALA, CARLOS DUVERGES. OBSTETRICIA. 7th ed. S.A. GI, editor. BUENOS AIRES: ATENEO; 2022. 2. GORDON CM AK,BSEA. FUNCTIONAL HYPOTHALAMIC AMENORREA: AN ENDOCRINE SOCIETY CLINICAL PRACTICE GUIDELINE. CLINICAL ENDOCRINOL METAB. 2017 Jan; 102(5): p. 14131439. 3. CS BEPNM. CIRCULATING PROFILE OF ACTIVIN-FOLLISTATIN -INHIBIN AXIS IN WOMEN WITH HYPOTHALAMIC AMENORREA IN RESPONSE TO LEPTIN TREATMENT. METABOLISM. 2020 Oct 10; 113(154392). 4. R. R. EVALUATION OF AMENORRHEA, ANOVULACION , AND ABNORMAL BLEEDING. 2000th ed. KR FEINGOID BA,ABEA, editor. SOUTH DARTMOUNT: IN ENDOTEX; ACTUALIZADO 2018. 5. MUNRO MG , CRITCHLEY HOD, FRASER IS. THE TWO FIGO SYSTEMS FOR NORMAL AND ABNORMAL UTERINE BLEEDING SYMPTOMS AND CLASSIFICATION OF CAUSES OF ABNORMAL BLEEDING IN THE REPRODUCTIVE YEARS. FIGO. 2018; 143(3): p. 393-408.