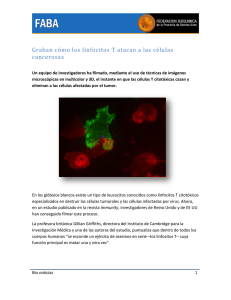
CURSO DE HEMATOLOGIA SERIE BLANCA QBP PEDRO SALGADO SALES Todos los elementos celulares de la sangre surgen a partir de células primordiales hematopoyéticas pluripotenciales en la médula ósea. Se dividen y producen 2 tipos de células primordiales. Un progenitor linfoide común da lugar a la línea linfoide de leucocitos, los linfocitos citolíticos naturales (NK) y los linfocitos T y B. Un progenitor mieloide común da lugar a la línea mieloide que comprende el resto de los leucocitos, los eritrocitos y megacariocitos que producen plaquetas. SERIE GRANULOCITICA NORMAL MIELOBLASTO • Los mieloblastos son las células mas inmaduras morfológicamente identificables como precursores de neutrófilos, eosinófilos y basófilos. Características morfológicas: - Cromatina fina - Presencia de nucleolos - Citoplasma basófilo - Lo que indica una síntesis proteica activa de enzimas y proteínas secretoras. - La mieloperoxidasa caracteriza a estas líneas celulares, así como la proteína de membrana CD13. SERIE GRANULOCITICA NORMAL PROMIELOCITO • En la etapa de promielocito aparecen gránulos azurófilos o primarios (lisosomas) de color rojo , en su citoplasma. • Los gránulos azurófilos poseen: • Glucosaminoglicanos • Mieloperoxidasa • Diversas enzimas lisosomales: • Fosfatasa ácida • Cloroacetato SERIE GRANULOCITICA NORMAL MIELOCITO • En la etapa de mielocito ya es posible definir morfológicamente hacia que línea se dirige la célula. • Ya se observan en esta etapa gránulos: neutrófilos, eosinófilos o basófilos. • El núcleo esta achatado en el polo dirigido hacia el centro de la célula. • El citoplasma todavía muestra zonas basófilas y gránulos azurófilos. SERIE GRANULOCITICA NORMAL MIELOCITO NEUTROFILO • Los gránulos neutrófilos corresponden a una nueva población de lisosomas. • Contienen algunas enzimas que son comunes con los azurófilos como la lisozima y algunas particulares como la lactoferrina. • No poseen mieloperoxidasa, ni fosfatasa ácida. SERIE GRANULOCITICA NORMAL METAMIELOCITO, BANDA NEUTROFILO • Los metamielocitos tienen un núcleo reniforme u oval y en su citoplasma se observan gránulos de color gris o café claro (gránulos neutrófilos). • El neutrófilo en banda es similar, aunque con la cromatina mas condensada y el núcleo mas alargado. • Durante la maduración de los neutrófilos desaparece la azurofilia de los gránulos primarios pero estos no se pierden. SERIE GRANULOCITICA NORMAL METAMIELOCITO, BANDA NEUTROFILO • Los gránulos azurófilos desaparecen aparentemente, aunque las enzimas: mieloperoxidasa, cloroacetato esterasa y fosfatasa ácida están presentes en ellos. • Probablemente durante la maduración se vierten en los gránulos, vesículas provenientes del aparato de golgi. • Estas contienen mucopolisacaridasas (aril sulfatasa B) que degradan los mucopolisacáridos (glucosaminoglicanos). SERIE GRANULOCITICA NORMAL NEUTROFILO SEGMENTADO • En la etapa de metamielocito, la cromatina se sigue condensando y el núcleo adopta una forma alargada. • Aparecen posteriormente zonas de segmentación en los núcleos en los que se forman entre 2 y 5 lóbulos. • Los neutrófilos maduros son células móviles y su función en los tejidos es la fagocitosis y destrucción de bacterias piógenas. • Los neutrófilos constituyen el 90 % de los PMN, responden a una amplia variedad de agentes quimiotácticos; como proteínas del complemento (C5a), factores del sistema fibrinolítico, así como productos liberados por otro leucocitos y algunas bacterias. • Los neutrófilos son capaces de fagocitar y destruir directamente diversos patógenos como bacterias, virus y hongos. • También pueden liberar el contenido de sus gránulos al exterior celular inflamación. • El reconocimiento de los µorganismos por los receptores endocíticos lleva a su internalización en fagosomas, que se fusionan con los lisosomas, en cuyo interior son destruidos los µorganismos. MOSTRAR VIDEOS INMUNIDAD INNATA • La fagocitosis induce la captación de oxígeno por neutrófilos y macrófagos fenómeno que se conoce como estallido respiratorio. • La fagocitosis activa el complejo enzimático de la NADPH oxidasa que transforma el O2 molecular en intermediarios reactivos de O2 como el radical hidroxilo (OH) y el peroxido de hidrógeno (H2O2). • Los neutrófilos, poseen una enzima la mieloperoxidasa (MPO) que cataliza halogenaciones de los microorganismos. • Los macrófagos poseen otro complejo enzimático, la sintetasa del oxido nítrico inducible (NOS) que cataliza la generación de oxido nítrico El reconocimiento de los patógenos por la inmunidad innata (sistema de complemento y de las cininas, macrófagos, mastocitos) produce una serie de mediadores inflamatorios que actúan como quimioatrayentes de neutrófilos y monocitos al lugar de la infección. Los neutrófilos responden rápidamente abandonando los vasos sanguíneos mediante adhesión a las células endoteliales y extravasación por diapedesis. SERIE GRANULOCITICA NORMAL EOSINOFILO • Los cambios de los gránulos de color rojo violeta a naranja en el mielocito eosinófilo se debe a 2 fenómenos simultáneos: • Pérdida progresiva de mucopolisacáridos que son degradados por mucopolisacaridasas (aril sulfatasa B) y que se manifiesta con pérdida de la azurofilia. • Incorporación progresiva de una proteína muy alcalina, la proteína básica de los eosinófilos, que fija fuertemente a la eosina y que produce el color naranja. EOSINÓFILOS • Los eosinófilos constituyen del 2-5 % de los leucocitos sanguíneos en personas sanas, aunque son células eminentemente tisulares. • Su concentración en sangre aumenta enormemente bajo determinadas circunstancias como: procesos alérgicos y parasitosis. • Responden a agentes quimiotacticos y liberan al exterior el contenido de sus gránulos en respuesta a parásitos que no pueden fagocitarse. • Los gránlos se tiñen con colorantes ácidos, como la eosina lo que les da el nombre. Libera mediadores preformados como la histamina SERIE GRANULOCITICA NORMAL BASOFILO • Los gránulos azurófilos de los promielocitos basófilos pierden glusosaminoglicanos por la acción de mucopolisacaridasas que se incorporan al gránulo durante la maduración. • A estos gránulos también se incorporan vesículas con histamina y heparina. • La heparina es un mucopolisacárido ácido que fija azur de metileno, tiñendose metacromaticamente de violeta oscuro. • Los gránulos basófilos y eosinófilos son positivos a mieloperoxidasa. • Los gránulos aumentan de tamaño de manera homogénea. SUSTANCIAS SECRETADAS POR MACROFAGOS Y GRANULOCITOS Y SUS FUNCIONES CELULARES SERIE DE MONOCITOS MONOBLASTO I y II • El monoblasto I se ha descrito como una célula mas grande que el mieloblasto, con citoplasma mas abundante, frecuentemente con pseudópodos. • El núcleo tiene una cromatina fina, aterciopelada y nucleolos muy evidentes. • Poseen la proteína CD14 Y CD68 y fosfatasa ácida. • Un monoblasto mas maduro (II) donde aparecen gránulos azurófilos muy finos identificables con la tinción de Wright y positivos a α-naftil butirato esterasa y α-naftil acetato esterasa. MONOCITOS SANGUINEOS • Tiene citoplasma de color azul claro, todavía poseen membranas de RE donde están sintetizando enzimas lisosomales. • El núcleo es característico: reniforme, su cromatina es fina y filamentosa. • En el citoplasma se observan gránulos muy finos (lisosomas). • Son intensamente positivos a αnaftil butirato esterasa y α-naftil acetato esterasa. LOS FAGOCITOS • Los fagocitos se clasifican en mononucleares y polimorfonucleares. • Los fagocitos mononucleares se encuentran en la sangre donde se denominan monocitos. • A los 3 días de vida los monocitos abandonan el torrente circulatorio y se dirigen hacia los órganos y tejidos. • En los tejidos los fagocitos mononucleares sufren procesos de maduración aumentando su tamaño y adquiriendo un aparato de Golgi prominente y numerosos lisosomas y se denominan entonces macrofagos. LOS FAGOCITOS POLIMORFONUCLEARES • En conjunto los macrofagos forman una red denominada sistema mononuclear fagocitico. • Los polimorfonucleares están presentes en el torrente circulatorio, donde tienen un periodo de vida muy corto (menor de 48 horas) por lo que se encuentran en continua producción. • A diferencia de los monocitos, los PMN no abandonan el torrente circulatorio a no ser que se produzca una inflamación. • Cuando se produce una respuesta inflamatoria se liberan moléculas quimiotácticas que producen su extravasación a los tejidos. • Solo los neutrófilos son fagocitos profesionales. • • • • • Los macrófagos se distribuyen por todos los órganos y tejidos. Se localizan de manera estratégica por donde el μorganismo puede penetrar. Los macrófagos se concentran en sinusoides hepáticos (B). En los senos esplénicos del bazo (C). Debajo de la piel y mucosas (D). Cuando los macrófagos encuentran bacterias u otros tipos de µorganismos en los tejidos liberan citocinas que aumentan la permeabilidad de los vasos sanguíneos, lo que permite el paso de líquido y proteínas a los tejidos. También quimiocinas que dirigen la migración de neutrófilos hacia el sitio de infección, aparecen primero neutrofilos y después monocitos que entran al tejido desde un vaso sanguíneo. La acumulación de líquido y células en el sitio de infección, causa el enrojecimiento, la tumefacción, el calor y el dolor que se conocen en conjunto como inflamación. TRASTORNOS DE LOS LEUCOCITOS CIRCULANTES Y DE LA MÉDULA ÓSEA Las causas principales de neutropenia son: 1. Anomalías generalizadas de función de la médula ósea (asociadas con desordenes de eritrocitos y plaquetas. 2. Hipoplasia de la médula ósea que se adquiere por lo común a causa de radiación terapéutica o quimioterapia deficiencia de B12 o folato e infecciones severas en la biopsia de médula se observa celularidad reducida. 3. Destrucción anormal de neutrófilos (inducida por fármacos, autoinmunitaria e hiperesplenismo) en MO aumentan los precursores. FACTORES QUE AFECTAN LA CONCENTRACION DE NEUTROFILOS EN SANGRE PERIFERICA 1. Producción y liberación de la médula ósea. 2. Tasa de salida a los tejidos o tiempo de supervivencia en la sangre. 3. Proporción entre los neutrófilos marginales y los circulantes en la sangre periférica. NEUTROFILOS VARIACIONES CUANTITATIVAS • • • • Neutrofilia inmediata o pseudoneutrofilia Puede producirse sin lesión tisular u otro estímulo patológico. Es producida probablemente por una simple redistribución del fondo común de granulocitos marginales. El aumento de neutrófilos es inmediato pero transitorio con una duración de 20 a 30 minutos. Parece ser independiente de la producción de la médula y de la salida de los tejidos. NEUTROFILOS VARIACIONES CUANTITATIVAS • • • • • • NEUTROFILIA AGUDA Se produce en un plazo de 4 a 5 horas después de un estímulo patológico (infección bacteriana, toxina). Este tipo de neutrofilia resulta de un aumento en el flujo de neutrófilos del fondo común de almacenamiento de la médula ósea hacia la sangre. Es posible que aumente la proporción de neutrófilos inmaduros. Si la demanda tisular de neutrófilos crea una rápida disminución de segmentados en el fondo común de almacenamiento aumentan las formas en banda. La demanda continuada puede dar lugar a la liberación de metamielocitos y mielocitos. Al aumentar la producción en la MO y recuperarse el fondo común de almacenamiento, la proporción entre bandas y segmentados retorna a la normalidad. NEUTROFILOS VARIACIONES CUANTITATIVAS • • • • NEUTROFILIA CRONICA Si el estímulo para la liberación de neutrófilos del fondo común de almacenamiento mas de unos cuantos días, el fondo se agota. El fondo común mitótico aumenta la producción en un intento de cubrir la demanda de neutrófilos. La médula ósea muestra un mayor número de precursores tempranos del neutrófilo: mieloblastos, promielocitos y mielocitos. La sangre tiene entonces mayores cantidades de formas en banda, metamielocitos y mielocitos y muy raramente promielocitos . NEUTROFILOS VARIACIONES CUANTITATIVAS REACCION LEUCEMOIDE O LEUCOBLASTOSIS • La reacción leucemoide es una reacción neutrofílica extrema a las infecciones intensas o al tejido necrotizado. • Es una proliferación benigna de leucocitos caracterizada por leucocitosis (>30,000 /μl). • La reacción leucemoide neutrofílica contiene muchas formas en banda, metamielocitos y mielocitos, rara vez promielocitos y blastos. • También puede ser linfocitica especialmente en las infecciones virales. • La reacción leucemoide puede producir un cuadro sanguíneo indistinguible de la leucemia granulocitica crónica. ENFERMEDADES INFECCIOSAS ALTERACIONES MORFOLOGICAS GRANULACION TOXICA EVIDENCIA DE PRODUCCION ACELERADA DE NEUTROFILOS • Cuando se requieren neutrófilos para fagocitar bacterias o células necróticas en los tejidos: 1. Los primeros que salen son los que están adheridos al endotelio de las vénulas. 2. Después salen los neutrófilos circulantes. 3. Si no son suficientes salen los segmentados, en banda y metamielocitos que se encuentran en el “compartimiento” de maduración almacén de la médula ósea. GRANULACION TOXICA EVIDENCIA DE PRODUCCION ACELERADA DE NEUTROFILOS 4. Si estas células son insuficientes como en infecciones severas por piógenos, lesión tisular extensa; el compartimiento mitótico (mieloblastos, promielocitos y mielocitos), acelera su producción. 5. El resultado es que el tiempo de maduración se acorta y las mucopolisacaridasas no tienen tiempo para actuar. 6. Los mucopolisacaridos de los gránulos no son degraddos y la azurofilia persiste. 7. La presencia de azurofilia en estos gránulos se le llama granulación tóxica. GRANULACION TOXICA CUERPOS DE DÖHLE • Son pequeños cuerpos débilmente basófilos que corresponden a retículo endoplásmico rugoso. • Se encuentran cuando la neutrofilopoyesis esta acelerada. • Como consecuencia de infecciones severas por piógenos o de necrosis tisular extensa. • Corresponden a restos de RER que no se ha perdido totalmente por la disminución en el tiempo de maduración. CUERPOS DE DÖHLE VACUOLIZACION DEL CITOPLASMA • La presencia de vacuolas en el citoplasma de los neutrófilos casi siempre traduce endotoxemia. • En infecciones severas por piógenos, los macrófagos producen interleucina I, que activa la endocitosis en los neutrófilos. • Los macrófagos no pueden fagocitar en la sangre a causa de la gran turbulencia que existe en la circulación, dichas vacuolas solo contienen plasma. VACUOLIZACION DEL CITOPLASMA CARIORRESIS (APOPTOSIS) DE LOS NEUTROFILOS • Los neutrófilos tienen un núcleo totalmente picnótico (cromatina sin estructura) y fragmentado. • Este cambio morfológico es una manifestación de muerte celular (apoptosis). • Se observa en pacientes con aumento en la producción de neutrófilos, como infecciones severas por piógenos. CARIORRESIS (APOPTOSIS) DE LOS NEUTROFILOS NEUTROFILOS CIRCULANTES CON BACTERIAS FAGOCITADAS • Los neutrófilos no pueden fagocitar en la circulación pues el fenómeno requiere de un contacto mas o menos prolongado entre ellos y los microorganismos. • Los fagocitos fagocitan en los tejidos y mueren durante el proceso, no pudiendo regresar a la sangre. • En ocasiones pueden reingresar a la sangre después de haber fagocitado en el seno de una masa de fibrina adherida a la pared endocárdica o vascular. • Se observa en pacientes con endocarditis bacteriana, trombos vasculares infectados o catéteres infectados. NEUTROFILOS CIRCULANTES CON BACTERIAS FAGOCITADAS ENFERMEDADES NEOPLÁSICAS DE LOS LEUCOCITOS Las neoplasias de los leucocitos se dividen en cuatro grupos principales: 1. Los linfomas malignos son enfermedades basadas en tejidos y linfocitos ganglionares. 2. Las leucemias y los trastornos mieloproliferativos son neoplasias malignas derivadas de células de la médula ósea. Las células neoplásicas pueden circular en la sangre, colonizando secundariamente otros tejidos. 3. Los tumores de células plasmáticas son neoplasias derivadas de células B diferenciadas terminalmente, derivadas de la médula ósea. 4. La histiocitosis son neoplasias de células histiocíticas (macrofágicas), sobre todo células de Langerhans. Leucemias mieloides agudas Son enfermedades derivadas de las células mieloides, monociticas, eritrocíticas y megacariocíticas que se agrupan como leucemias mieloides agudas (LMA). • En la leucemia aguda el reemplazo de la médula con blastos causa anemia por perdida de eritrocitos, susceptibilidad a infecciones por pérdida de leucocitos normales y susceptibilidad a la hemorragia por pérdida de plaquetas. • Los pacientes presentan fiebre, malestar general, hemorragias (hemorragias petequiales) y úlceras en la boca provocadas por infecciones. Leucemias mieloides agudas • La sangre periférica exhibe una cuenta de leucocitos aumentada (incluyendo blastos) en aproximadamente el 50% de los casos. • Un hecho importante es que, en algunos casos la cuenta puede ser normal o reducida. • El diagnóstico de leucemia aguda se basa en un aspirado de médula ósea. CLASIFICACIÓN DE LA FAB DE LAS LEUCEMIA MIELOBLÁSTICA M1 M0 M2 M3 M4 M5 M6 M7 LEUCEMIA PROMIELOCITICA M3 LA PROTEINA PML/RARα BLOQUEA LA DIFERENCIACION DE PROMIELOCITOS A GRANULOCITOS Leucemia mieloide (granulocítica) crónica (LMC) • Es considerado como un trastorno mieloproliferativo y es mas común en adultos entre 30 y 40 años de edad. Es responsable de cerca del 20% de los casos de leucemia. • Los pacientes afectados presentan hepatoesplenomegalia, con crecimiento masivo del bazo. • La sangre periférica muestra una leucocitosis con exceso de neutrófilos, mielocitos y metamielocitos, frecuentemente la anemia es moderada y la trombocitopenia no es manifiesta. LEUCEMIA GRANULOCITICA CRONICA • Los datos característicos que sirven para establecer el diagnóstico so los siguientes: - Leucocitosis generalmente por arriba de 50,000 leucocitos totales. - En mas de 70% de los casos por arriba de 100,000 leucocitos totales. - Presencia de granulocitos en todas las etapas de maduración: mieloblastos hasta neutrófilos, eosinófilos y basófilos maduros. - Eosinofilia y sobre todo basofilia absolutas. - Presencia de eritroblastos en ocasiones abundantes. - Anemia generalmente moderada o ausencia de esta. - Plaqueta normales o aumentadas. - Fosfatasa alcalina en leucocitos disminuida. Cambios citogenéticos en la leucemia mieloide crónica • Los pacientes con LMC tiene por lo común un cromosoma anormal en las células leucémicas llamado cromosoma Filadelfia (Ph1). • Se trata de una traslocación reciproca entre los brazos largos del cromosoma 9 y 22 t(9;22) (q34;q11), que dá por resultado la formación del gen de fusión bcr-abl que produce una proteína con actividad de cinasa de tirosina implicada en la transformación celular como parte del fenotipo neoplásico. Leucemia mieloide crónica • Casi el 90 % de los casos de LMC están asociados a Ph1 positivos. • La evolución natural de la enfermedad consiste en que el trastorno tratado permanezca estable por cerca de 5 años (fase crónica) seguida por su transformación a fase aguda con abundante blastos (fase avanzada). • Un fármaco el imatinib actua como inhibidor de la cinasa de tirosina específico de abl y puede ser eficaz en esta enfermedad. El progenitor linfoide común en la médula ósea da lugar a los linfocitos específicos para antígeno y a un tipo de linfocito que responde a la presencia de infección pero que no es especifico para antígeno y se considera que forma parte del sistema inmunitario innato. Los linfocitos que aun no se han activado por medio de antígeno se conocen como linfocitos vírgenes; los que han encontrado su antígeno, se han activado y se han diferenciado hacia linfocitos funcionales y se conocen como linfocitos efectores. Una vez completada la maduración los linfocitos T y B entran al torrente sanguíneo como linfocitos vírgenes maduros. Circulan a través de los tejidos linfoides periféricos en los cuales se inicia una respuesta inmunitaria adaptativa si encuentra su antígeno correspondiente. LINFOCITOS • Órganos linfoides: a) Órganos linfoides centrales o primarios donde se generan los linfocitos como la médula ósea y el timo b) Órganos linfoides periféricos o secundarios donde se mantienen los linfocitos vírgenes y se inician respuestas innatas adaptativas. Los órganos linfoides periféricos comprenden: • Ganglios linfáticos • Bazo • Tejidos linfoides de la mucosa del intestino, nasales y respiratorias Distribución de los tejidos linfoides en el cuerpo ORGANIZACIÓN DE UN GANGLIO LINFÁTICO TEJIDOS LINFOIDES DEL BAZO Los linfocitos NK de manera innata lisan a células infectadas que han perdido las moléculas MHC de clase I, complementando a los linfocitos Tc. Ambos respetan a las células no infectadas porque no las reconocen (Tc) o por inhibición (NK). La presencia de inmunoglobulinas puede activar a los NK. ACTIVACIÓN DE LINFOCITOS Todas las respuestas de linfocitos a antígenos requieren, no solo la señal que se produce por unión del antígeno a receptores del linfocito, se requiere una segunda señal para quedar activados. Para las células T esta segunda señal es suministrada mediante una célula presentadora de antígeno como la célula dendritica. Para las células B la segunda señal es proporcionada por una célula T activada que reconoce péptidos antigénicos captados, procesados y presentados por la célula B sobre su superficie. SELECCIÓN CLONAL Cada progenitor linfoide da lugar a un número grande de linfocitos, cada uno de los cuales porta un receptor de antígeno distinto. Los linfocitos con receptores que se unen a antígenos propios son eliminados antes de que maduren por completo lo que asegura tolerancia a esos antígenos propios. SELECCIÓN CLONAL Cuando un antígeno extraño interactúa con el receptor de un linfocito virgen maduro, esa célula es activada y empieza a dividirse. Da lugar a una clona de progenie idéntica; todos los receptores de la misma se unen al mismo antígeno. SELECCIÓN CLONAL De este modo, se mantiene la especificidad para ese antígeno conforme la progenie prolifera y se diferencia hacia células efectoras. Una vez que las células efectoras han eliminado al antígeno, la respuesta inmunitaria cesa, aunque se retienen algunos linfocitos para mediar memoria inmunitaria LOS CUATRO PRINCIPIOS BÁSICOS DE LA SELECCIÓN CLONAL ¿ De que manera un número finito de genes codifica receptores de antígeno con un rango de especificidades casi infinito? En 1976 Susumo Tonegawa descubrió que los genes que codifican regiones variables de inmunoglobulina (Ig) se heredan como juegos de segmentos de gen, cada uno de los cuales codifica una parte de la región variable de una de las cadenas polipeptídicas de Ig. Durante el desarrollo de la célula B en la médula ósea estos segmentos de gen se unen de manera irreversible mediante recombinación de DNA y forman un tramo de DNA que codifica una región variable completa. Considerando que hay muchos segmentos de gen diferentes en cada juego y diferentes segmentos de gen se unen entre si en diferentes células, cada célula genera genes singulares para las regiones variables de las cadenas pesadas y ligeras de la molécula de Ig. Una vez que estos eventos de recombinación han tenido éxito en la producción de un receptor funcional, se impide un reordenamiento adicional. De esta manera, cada linfocito solo expresa una especificidad de receptor. CONSECUENCIAS IMPORTANTES DEL REORDENAMIENTO 1. Permite a un número limitado de segmentos de gen generar un vasto número de proteínas diferentes. 2. Dado que cada célula ensambla un juego diferentes de gen, cada célula expresa una especificidad de receptor singular. 3. Puesto que el reordenamiento de segmento de gen comprende un cambio irreversible de DNA de una célula , toda la progenie de esa célula que codifican la misma especificidad del receptor. De este modo 1000 cadenas diferentes de cada tipo podrían generar 10,000,000 de receptores de antígeno distintos por medio de esta diversidad de combinaciones. Aunque solo un subgrupo de especificidades de receptor sobrevive a los procesos selectivos que forman el repertorio de linfocitos periféricos. Un se humano tiene linfocitos de al menos 1000,000,000 de especificidades diferentes. Estas proporcionan la materia prima sobre la cual actúa la selección clonal. Los antígenos son las moléculas reconocidas por la respuesta inmunitaria, mientras que los epítopos, son sitios dentro de antígenos a los cuales se unen los receptores de antígenos ESTRUCTURA ESQUEMÁTICA DE RECEPTORES DE ANTÍGENO Tres formas en que los anticuerpos pueden participar en la defensa del hospedador Un anticuerpo se une a un antígeno de modo directo, mientras que un receptor de célula T se une a un complejo de fragmento de antígeno y molécula propia LINFOCITOS VARIACIONES CUANTITATIVAS CAUSAS DE LINFOCITOSIS 1. 2. 3. 4. 5. 6. • 1. 2. 3. 4. Infecciosas (VIRUS) Varicela Tosferina Mononucleosis infecciosa Hepatitis Parotiditis Rubeola Por otros agentes infecciosos Tuberculosis Brucelosis Sífilis Toxoplasmosis Otras causas: 1. Leucemia linfocitica crónica 2. Tirotoxicosis 3. Neutropenia con linfocitosis relativa LINFOCITOS PLASMOCITOIDES • Son linfocitos con citoplasma mas abundante y basófilo que lo normal. • Estos linfocitos plasmocitoides se observan en las fases iniciales de la respuesta inmune humoral. • Son frecuentes en infecciones virales exantemáticas de la infancia como rubeola y sarampión. • Las células son CD20 positivas, lo que las identifica como perteneciente a la línea de linfocitos B. LINFOCITOS “IRRITATIVOS”, “VIROCITOS” Y “LINFOCITOS ATIPICOS”. • Son linfocitos de gran tamaño, con citoplasma abundante, contorno poligonal, bordes rectos y basofilia que se intensifica en las orillas. • Corresponden a linfocitos CD8+ (citotoxicos) maduros o activados. • La función de los linfocitos citotoxicos es la destrucción de células infectadas con virus y de células infectadas con virus. LINFOCITOS “IRRITATIVOS”, “VIROCITOS” Y “LINFOCITOS ATIPICOS”. • El prototipo de los procesos en los que se encuentran estas células es el síndrome de mononucleosis infecciosa. • Clínicamente presenta linfadenomegalia generalizada. • Desde el punto de vista de laboratorio por linfocitosis con gran cantidad de linfocitos grandes granulares y/o basófilos. • Los pacientes con el síndrome tienen 1 de estos 3 procesos: - Infección de virus de Epstein.Barr - Infección por citomegalovirus - Infección por toxoplasma LINFOCITOS “IRRITATIVOS”, “VIROCITOS” Y “LINFOCITOS ATIPICOS”. MONONUCLEOSIS INFECCIOSA LINFOCITOS EN NEUMONIA VIRAL ENFERMEMEDADES NEOPLÁSICAS DE LOS LINFOCITOS Leucemias derivadas de células linfoides Leucemia linfoblástica aguda o La leucemia linfoblástica aguda (LLA) afecta a los niños y solo en ocasiones a los adultos jóvenes el pronóstico esta relacionado con el tipo de leucemia o Clasificación: La LLA se clasifica por morfología en 3 grupos L1, L2 y L3, con el uso de inmunohistoquímica puede definirse de manera adicional la naturaleza de las células, lo que se relaciona con el pronóstico. Los pacientes con morfología L3, cuenta alta de leucocitos y el tipo de célula B madura, tienen el peor pronóstico Tipo FAB L1 Citología Fenotipo Células linfoides pequeñas LLA de célula nula(célula B Temprana) % Pronóstico 12 intermedio • Los blastos son muy pequeños. • Con muy escaso citoplasma sin gránulos. • Con pocas o sin ninguna vacuola. • El núcleo ocupa la mayor parte de la superficie. • La cromatina es moderadamente fina, pero no tan granular. • Las células son homogéneas en tamaño y densidad cromatínica. Tipo FAB L2 Citología Células linfoides grandes Fenotipo % LLA común 75 Célula Pre-B LLA de célula T 12 Pronóstico Bueno Intermedio Las células proliferantes son muy variables en tamaño ( tamaño heterogéneo). Las mas grandes tienen cromatina fina y nucleolos bien demarcados. Las de tamaño intermedio tienen cromatina un poco mas gruesa. Las mas pequeñas tienen cromatina condensada. Es frecuente encontrar núcleos con múltiples indentaciones (“cerebriformes”). El citoplasma es mas abundante que en las L1. Generalmente no tienen gránulos y con pocas o ninguna vacuola. Tipo FAB L3 Citología Fenotipo Células linfoides grandes LLA de Células B con citoplasma vacuolado maduras Las células tienen citoplasma muy basófilo repleto de vacuolas claras, que contienen lípidos neutros. Los núcleos tienen cromatina fina granular y enormes nucleolos. En todos los caso las células tienen marcadores B. La morfología y el inmuno fenotipo es indistinguible de las que proliferan en el linfoma de Burkitt. Pronóstico % 1 Malo Linfoma de Burkitt Leucemia linfocítica crónica(LCC) • La LCC se presenta en especial en personas mayores de 50 años. • Se caracteriza por proliferación neoplásica de linfocitos maduros pequeños. • La gran mayoría de los casos de LLC son de tipo de célula B y solo el 5% de casos de célula T. LEUCEMIA LINFOCITICA CRONICA EN MEDULA OSEA Etapas clínicas en la LLC. Pronóstico adverso con supervivencia aproximada de 2 años; se asocia con Hb baja ˂ 11 g/dl o cuenta de plaquetas ˂ 100, 000 1. 2. LEUCEMIA LINFOIDE CRONICA SANGRE PERIFERICA Morfológicamente existen 2 datos que sugieren que la linfocitosis, no es reactiva sino neoplásica: Presencia de núcleos destruidos ya que las células son muy lábiles. Cromatina “segmentada” como “rebanadas de pastel” que no se encuentran en las linfocitosis reactiva. LEUCEMIA DE CÉLULAS PELUDAS La leucemia de células peludas es una forma de leucemia de células B, en la cual las células tienen muchas proyecciones superficiales finas La LCP se presenta con esplenomegalia sin linfadenomegalia y con anemia o pancitopenia. Las células son pequeñas con citoplasma muy pálido y con numerosas microvellosidades citoplásmicas filiformes. Los núcleos son pequeños, la cromatina no es tan densa y reniforme. Las células son positivas para CD19 y CD20 también para CD11c y CD25. LINFOMAS • Los linfomas son neoplasias malignas de linfocitos, inicialmente localizados en los ganglios linfáticos, el bazo o la piel. • Pueden extenderse e infiltrar otros órganos. • Si esto sucede pueden salir a la circulación. • Cuando las células neoplásicas salen a la sangre, el aspecto es muy característico: - Los núcleos tienen una muesca muy profunda que en ocasiones los divide en 2 partes. - La células son positivos a Cd19 y CD20. - Uno de los casos característico es el linfoma con linfocitos pequeños y núcleo hendido. MUCHAS GRACIAS