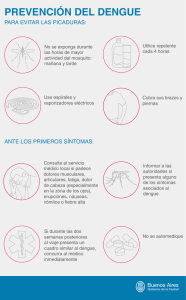
INTRODUCCIÓN El dengue, chikungunya y zika son enfermedades del grupo de las arbovirosis, transmitidas por los mosquitos Aedes aegypti y Aedes albopictus. Su lugar de emplazamiento corresponde a las zonas tropicales y subtropicales de América.(1) Las tres arbovirosis pueden producir un cuadro clínico muy similar, principalmente durante la fase aguda, dificultando así el diagnóstico clínico por parte del personal de salud y por consiguiente, creando problemas para su manejo apropiado y en ocasiones desencadenando eventos fatales.(2) En ocasiones el diagnóstico serológico del virus dengue y del Virus Zika constituye una dificultad debido a la reacción cruzada entre los anticuerpos IgM/IgG, complicando la confirmación por laboratorio y comprometiendo de esta manera la vigilancia epidemiológica.(3) El avance de estas enfermedades alcanza elevados niveles de morbimortalidad en una situación epidemiológica sumamente compleja, determinada por la diversidad de causas simultáneas y concomitantes que la contextualizan; como son la variabilidad de las condiciones ambientales, los elementos demográficos y socioeconómicos que favorecen su presencia.(4) El deterioro de los programas de control del vector, la urbanización no planificada, el crecimiento acelerado de la población, el incremento del tráfico aéreo y la existencia de una infraestructura de salud deficiente en la mayoría de los países ha permitido que proliferen estas enfermedades a gran escala.(5) Por otra parte, para que la enfermedad se desarrolle es necesaria la presencia de determinados factores de riesgo que faciliten su proliferación. Estudios revisados revelan que el sexo femenino predomina en los contagios de dengue, por ser la mujer la que permanece mayor tiempo en el hogar. Respecto a este misma arbovirosis, otro factor de riesgo reportado es el color de la piel, ya que las personas de raza blanca son más propensas a contagiarse. También el bajo nivel escolar predispone a la enfermedad porque es un factor indirecto relacionándolo con estilos de vida inadecuados debido a la falta de conocimiento.( MATERIALES Y MÉTODOS De enero del 2016 a mayo del 2017, se realizó una búsqueda bibliográfica sobre aspectos básicos del dengue, chikungunya y zika en las bases de datos Medline Completo y Ebsco, Pubmed Central, Hinari, y SciELO. Se tomaron los últimos cinco años en idioma español, inglés, francés y portugués. Se utilizaron los descriptores: dengue, chikungunya, zika, Aedes aegypti y determinantes sociales con los operadores booleanos correspondientes. Se consultaron un total de 199 artículos científicos y se seleccionaron 50. La información fue resumida utilizando el paquete de programas Microsoft Office, versión 2013. DISCUSIÓN Las enfermedades causadas por arbovirus (enfermedades víricas transmitidas por artrópodos), transmitidas por Aedes aegypti como son: el Dengue (Flaviviridae: Flavivirus; DENV-1, DENV-2, DENV-3, DENV-4), el chikungunya (Togaviridae: Alphavirus, CHIKV) y la fiebre por zika (Flaviviridae: Flavivirus; ZIKV) se incrementaron tanto en incidencia como en distribución geográfica.(1) La incidencia del dengue ha aumentado 30 veces en los últimos 50 años, con cientos de millones de casos anuales.(7) A partir del 2004, el chikungunya se esparció activamente desde África hasta el océano Índico, Asia, el sudeste asiático, Oceanía y Europa, donde se infestaron millones de casos. El chikungunya llegó a la región americana en el 2013, se esparció rápidamente y se contabilizaron cerca de dos millones de pacientes infectados.(8) El Virus del Zika se diseminó de África hacia el sudeste asiático y las islas del Pacifico y en el continente americano se ha disgregado rápidamente.(9) Producto a que el principal vector urbano de estos arbovirus es el Aedes aegypti, constituye una posibilidad real la la presencia de hasta seis virus distintos circulando simultáneamente, en Aedes aegypti y en humanos residentes en los grandes centros urbanos de América tropical.(10) El dengue/dengue hemorrágico es una enfermedad infecciosa emergente de gran importancia en la salud pública a nivel mundial, principalmente en zonas tropicales y subtropicales. En la actualidad se estima que se encuentran en riesgo de adquirir la infección dos quintas partes de la población mundial. Es endémica en más de 100 países y se contempla una proyección anual de unos 50 100 millones de casos nuevos por año.(7,10) El dengue está presente durante todo el año con una mayor incidencia en los meses de lluvia.(5,7) La Fiebre Chikungunya y el Virus de Zika tienen síntomas similares y comparten además métodos de prevención por lo que resulta clave la vigilancia epidemiológica, la atención clínica, el control de vectores, la prevención de secuelas y la disminución del impacto económico y social.(11,12) Dada la ausencia de agentes antivirales o vacunas para curar o prevenir estas enfermedades, la única opción disponible de prevención es el control de Aedes aegypti, principalmente el de especímenes inmaduros (reducción de fuentes de cría, aplicación de larvicidas) y de adultos (fumigación con insecticidas).(13) 123 Determinados elementos limitan el éxito en el control del virus del dengue y otros arbovirus, tales como: 1- La ausencia y precariedad de programas de control del vector, ya que muchas veces carecen de objetivos claros, presupuestos adecuados o personal calificado en entomología y control de vectores. 2- Producto a que la mortalidad por dengue y chikungunya es muy inferior a la de otras enfermedades, los programas de control de estos arbovirus no siempre tienen la prioridad requerida. 3- Existen cuatro serotipos de dengue que no causan inmunidad o protección cruzada, de modo que pueden circular de forma simultánea o secuencial en áreas urbanas sin agotar los huéspedes vulnerables. 4- Hay una gran frecuencia de “reintroducción” o intercambio de virus debido a la circulación de personas entre vecindarios y países por lo que la transmisión de los virus es alta y diseminada. El aumento en el acceso al transporte aéreo también ha facilitado la importación de los virus en personas infectadas provenientes de lugares muy distantes. 5- El crecimiento acelerado de la población humana y su concentración en áreas urbanas sin servicios públicos adecuados, con la consecuente proliferación de recipientes que acumulan agua y sirven de criadero de Aedes aegypti en áreas privadas a las cuales los inspectores de salud no tienen acceso.(14,15) Otro aspecto importante es el incremento de temperaturas (estimada en 1,4–5,8 ºC, en el período 1990–2100) relacionadas también con la generación de eventos climáticos extremos como: huracanes, ciclones, y largos periodos de sequías. También el aumento exponencial de precipitaciones que provocan desbordes de ríos e inundaciones de barrios bajos, entre otras consecuencias que todas conllevan a cambios de comportamientos epidemiológicos extremos; como son el avance de las fronteras del dengue, la malaria, el cólera y actualmente el chikungunya y el zika. El cambio climático y las nuevas formas de enfermarse es la ecuación que explica la configuración de la actual situación en la que se vive en la región.(16) La presencia de nuevos casos de zika representa un fenómeno nuevo y un reto para la ciencia. Hasta ahora se presentaba como una versión menor y poco alarmante del dengue, los infectados sentían una leve picazón, salpullido, fiebre y dolor articular, pero la presencia del genoma del virus en líquido amniótico de dos mujeres embarazadas cuyos fetos tenían microcefalia desató la alarma, y posteriormente en el laboratorio nacional de referencia para las arbovirosis de Brasil, se confirmó por primera vez tres muertes asociadas a este virus.(17-19) Los interrogantes no dejan de crecer y lo hacen mucho más rápido que las respuestas. La situación en Latinoamérica es bastante particular. En Brasil hay dengue y fiebre amarilla transmitida por el mismo mosquito que provoca el zika, existe un gran potencial de infección, una alta densidad de población y mucha gente sin inmunidad frente al virus por lo que se puede expandir rápidamente.(20) Es posible que exista un factor geográfico para la especial virulencia del zika en Brasil. También puede deberse a la interacción con ciertos medicamentos o que el impacto del dengue en la zona haya dañado el sistema inmunológico de quienes lo sufrieron y provoque que el Zika traspase la frontera entre el feto y la madre.(21,22) 124 Resulta crucial mejorar el diagnóstico diferenciado del Dengue, del zika y del chikungunya que presentan síntomas similares. Además es vital la inversión en investigación lo que proporcionaría señales tempranas para detectar a tiempo, los patógenos de reciente aparición y evitar su propagación. El hecho de que los virus compartan el mismo mosquito como vector de transmisión deberá aprovecharse para generar beneficios en la salud pública, a través de una estrategia de control coordinada y concertada. (23-25) Por otra parte la problemática del cambio climático debe ser un punto importante en la agenda de los gobiernos y especialmente del sector salud, por las implicaciones que tienen sus consecuencias sobre los sistemas de salud y sobre el estado de salud de las poblaciones, específicamente los grupos poblacionales más vulnerables.(26) Los Determinantes de Sistemas de Salud se definen como el conjunto de factores sociales, políticos, económicos, ambientales, biológicos y culturales que ejercen influencia en el estado de salud de las personas.(27) En este contexto el uso del enfoque de estas determinantes ofrece una excelente oportunidad para el diseño de estrategias de acción que puedan atenuar estos efectos negativos del cambio climático. Ante el avance de las enfermedades arbovirales cuyo principal vector es Aedes aegypty es imprescindible la revisión de los objetivos y la estructura de los programas de control, profundizar en el conocimiento entomológico para entender mejor la complejidad o la heterogeneidad de los ciclos de transmisión. Además la vigilancia y el control del mosquito debe ser una actividad local que cuente con personal idóneo para reconocer y mantener las medidas de control más adecuadas e incorporar nuevas herramientas de vigilancia entomológica que permitan evaluar su efectividad puntual y estratégica.(28) Es necesario el fortalecimiento de los programas de investigación sobre la fisiopatología de las infecciones producidas por Aedes aegypty, el incremento de la educación sanitaria, la promoción de prácticas de higiene y la formación de una conciencia con la capacidad de acción de la comunidad.(29) La solución que plantea la Organización Mundial de la Salud para la prevención y control de las arbovirosis es integral con un abordaje desde las determinantes sociales de la salud, que incluyan estrategias interprogramáticas y acciones intersectoriales con educación, vivienda, desarrollo, agua, saneamiento básico, medioambiente, agricultura y ganadería; necesarias para modificar los determinantes sociales y ambientales de estas enfermedades.(30,31) La gobernanza global para la salud debe basarse en compromisos de solidaridad mundial y de responsabilidad compartida, el desarrollo sostenible y saludable para todos requiere de un sistema económico y político global que sirva a una comunidad mundial de personas saludables en un mundo saludable. CONCLUSIONES El dengue, el chikungunya y el zika son enfermedades del grupo de las arbovirosis que constituyen expresión inequívoca de las desigualdades e inequidades sociales, por lo que debe abordarse el problema desde el marco teórico de los determinantes sociales. Se deben focalizar acciones que fortalezcan los programas 125 para reducir la densidad de vectores y la transmisión de las enfermedades producidas por el Aedes aegypty, así como incrementar la capacidad de diagnóstico y la vigilancia clínica y epidemiológica, fortalecer la investigación y mejorar la educación comunitaria para incrementar el accionar de cada uno de sus miembros. INTRODUCCIÓN El dengue es una enfermedad transmitida por mosquitos que ocurre en zonas tropicales y subtropicales del mundo, es una enfermedad viral aguda que puede afectar a personas de cualquier edad, especialmente niños y adultos mayores. El dengue leve ocasiona fiebre alta, erupción cutánea, y dolor muscular y articular. Algunas veces, el dengue se convierte en fiebre hemorrágica por dengue, que causa sangrado en la nariz, las encías o debajo de la piel. También puede convertirse en síndrome de shock por dengue que causa sangrado masivo y shock. Estas formas de dengue ponen la vida en peligro. Millones de casos de infección por dengue ocurren anualmente en todo el mundo. El dengue es más frecuente en el sudeste asiático y las islas del Pacífico occidental. Hoy en día, afecta a la mayor parte de los países de Asia y América Latina y se ha convertido en una de las causas principales de hospitalización y muerte en los niños y adultos de dichas regiones. TRANSMISIÓN Los virus del dengue se transmiten a las personas por medio de las picaduras de mosquitos de la especie Aedes infectados (Ae. aegypti o Ae. albopictus). Estos son los mismos tipos de mosquitos que transmiten los virus del Zika y del chikunguña. Estos mosquitos generalmente ponen huevos cerca del agua estancada en recipientes como baldes, tazones, recipientes para los animales, macetas y floreros. Estos mosquitos prefieren picar a las personas y viven tanto en interiores como en exteriores cerca de la gente. Los mosquitos se infectan cuando pican a una persona que ya está infectada por el virus. Después, los mosquitos infectados pueden transmitir el virus a otras personas al picarlas. VECTORES VECTORES... DE MADRE A HIJO Las mujeres embarazadas ya infectadas con dengue pueden pasarle el virus al feto durante el embarazo o alrededor del momento del parto. El dengue puede tener efectos dañinos que incluyen la muerte del feto, un bajo peso al nacer y el nacimiento prematuro. Ha habido una notificación documentada de transmisión del dengue por medio de la leche materna. Debido a los beneficios de la lactancia materna, se recomienda que las madres amamanten a sus bebés aunque estén en áreas con riesgo de dengue. Proteja su embarazo Si es posible, evite viajar a áreas con riesgo de dengue durante el embarazo. El dengue es común en más de 100 países, incluidos los que se encuentran en los trópicos. Averigüe si en el país que va a visitar hay dengue. Hable con su proveedor de atención médica antes de viajar. Protéjase de las picaduras de mosquitos Si usted vive en un área con riesgo de dengue o va a viajar a una zona con ese riesgo: Use un repelente de insectos registrado en la Agencia de Protección Ambiental (EPA). Use camisas de manga larga y pantalones largos. Quédese en un hotel o alojamiento con mallas o telas metálicas (escrines) en las puertas y ventanas. Si hay aire acondicionado, úselo. Tome medidas para controlar los mosquitos dentro y alrededor de su casa. ¿CHIKUNGUÑA, DENGUE O ZIKA? El Dengue, Chikungunya y Zika son enfermedades virales provocadas por la picadura de un mosquito o vector infectado por un virus. Las tres enfermedades tienen síntomas en común como fiebre, dolor de cabeza, dolor muscular y de articulaciones; y malestar general. Sin embargo se diferencian por: Dengue: - Manchas rojas en la piel. - Dolor de ojos. Chikungunya: - Dolor articular severo. - Naúseas. - Salpullido. - Una característica relevante es que la persona se “dobla” de dolor. Zika: - Salpullido - Conjuntivitis (aparece entre 3 a 12 días después de la picadura) Evita el zika, chikungunya y dengue GOBIERNO DE MÉXICO SÍNTOMAS Muchas personas, especialmente los niños y los adolescentes, pueden tener signos o síntomas durante un caso leve de dengue. Cuando los síntomas se presentan, por lo general, comienzan entre cuatro y siete días después de la picadura de un mosquito infectado. El dengue provoca fiebre alta, de 104 °F (40 °C), y, por lo menos, dos de los síntomas que se indican a continuación: Dolor de cabeza Dolor en los músculos, los huesos y las articulaciones Náuseas Vómitos Dolor detrás de los ojos Glándulas inflamadas Erupción cutánea SINTOMAS CENTROS PARA EL CONTROL Y LA PREVENCIÓN DE ENFERMEDADES La mayoría de las personas se recuperan en aproximadamente una semana. En algunos casos, los síntomas empeoran y pueden ser potencialmente mortales. Los vasos sanguíneos a menudo se dañan y pierden sangre. Y disminuye la cantidad de células formadoras de coágulos (plaquetas) en el torrente sanguíneo. Los signos y síntomas de la fiebre hemorrágica del dengue o dengue grave, que representa una urgencia que puede poner en riesgo la vida, comprenden: Dolor abdominal intenso Vómitos constantes Sangrado de encías o nariz Sangre en la orina, las heces o el vómito Sangrado debajo de la piel, que podría tener el aspecto de un moretón Dificultad para respirar o respiración rápida Piel fría o húmeda (choque) Fatiga Irritabilidad o desasosiego DIAGNÓSTICO Diagnosticar el dengue puede ser difícil debido a que los signos y síntomas pueden confundirse fácilmente con aquellos de otras enfermedades, como malaria, leptospirosis y fiebre tifoidea. El médico probablemente te preguntará acerca de tus antecedentes clínicos y de viajes. Asegúrate de describir los viajes internacionales en detalle, incluso los países que visitaste y las fechas, así como también cualquier contacto con mosquitos que puedas haber tenido. Existen varios exámenes que se pueden hacer para confirmar el diagnóstico de esta enfermedad, como un examen de laboratorio para medir el nivel de anticuerpos a través de una muestra de sangre, un hemograma completo o pruebas de la función hepática. Pero, aunque el diagnóstico definitivo se hace en el laboratorio, la detección inicial de las personas infectadas depende de la evaluación clínica de los síntomas que presenten. Determinados análisis de laboratorio detectan evidencia de los virus del dengue, pero los resultados de los análisis generalmente llegan demasiado tarde para ayudar a orientar las decisiones de tratamiento. TRATAMIENTO Los expertos afirman que no hay tratamiento específico para el dengue. No obstante, es esencial la asistencia por parte de los médicos y enfermeras que tienen experiencia con los efectos y la evolución de la enfermedad, para salvar vidas y reducir las tasas de mortalidad. Durante la recuperación del dengue, presta atención a los signos y síntomas de deshidratación. Llama al médico de inmediato si presentas alguno de los siguientes: Menor cantidad de orina Pocas lágrimas o ausencia total de ellas Sequedad de boca o labios Letargo o confusión Extremidades frías o húmedas Si tienes un cuadro grave de dengue, es posible que necesites: Atención complementaria en un hospital Líquidos intravenosos (i.v.) y reemplazo de electrolitos Control de la presión arterial Transfusión para reemplazar la pérdida de sangre PREVENCIÓN Y FACTORES DE RIESGO Para prevenir el dengue se deben evitar los depósitos de agua que sirven de criadero para los mosquitos con el fin de disminuir la reproducción de los mismos. Para esto se debe: Cambiar frecuentemente el agua de los bebederos de animales y de los floreros. Tapar los recipientes con agua, eliminar la basura acumulada en patios y áreas al aire libre, eliminar llantas o almacenamiento en sitios cerrados. Utilizar repelentes en las áreas del cuerpo que están descubiertas Usar ropa adecuada camisas de manga larga y pantalones largos Usar mosquiteros o toldillos en las camas, sobre todo cuando hay pacientes enfermos para evitar que infecten nuevos mosquitos o en los lugares donde duermen los niños. Lavar y cepillar tanques y albercas Perforar las llantas ubicadas en los parques infantiles que pueden contener aguas estancadas en episodios de lluvia. Rellenar con tierra tanques sépticos en desuso, desagües y letrinas abandonadas. Recoger basuras y residuos sólidos en predios y lotes baldíos, mantener el patio limpio y participar en jornadas comunitarias de recolección de inservibles con actividades comunitarias e intersectoriales. Una vacuna contra el dengue, Dengvaxia, está aprobada para su uso en las personas de 9 a 45 años de edad que viven en zonas con alta incidencia de dengue. La vacuna se administra en tres dosis a lo largo de 12 meses. La vacuna Dengvaxia previene las infecciones de dengue en poco más que la mitad de las veces. La vacuna está aprobada únicamente para niños mayores porque los niños más pequeños que la reciben parecen tener un mayor riesgo de presentar dengue grave y requerir hospitalización dos años después de recibir la vacuna. La Organización Mundial de la Salud (World Health Organization) hace hincapié en que la vacuna no es una herramienta efectiva, por sí sola, para reducir el dengue en las zonas en donde la enfermedad es frecuente. Controlar las poblaciones de mosquitos y la exposición de los seres humanos sigue siendo la medida de prevención más importante. LOS FACTORES QUE AUMENTAN EL RIESGO Vivir o viajar en regiones tropicales. Estar en regiones tropicales y subtropicales aumenta el riesgo de exposición al virus que causa el dengue. Las regiones de alto riesgo son, en particular, el sudeste asiático, las islas del Pacífico occidental, América Latina y el Caribe. Una infección anterior por un virus del dengue. Una infección anterior por un virus del dengue aumenta el riesgo de padecer síntomas graves si vuelves a infectarte. CONCLUSIÓN El dengue es una infección vírica transmitida por la picadura de las hembras infectadas de mosquitos del género Aedes. Los síntomas aparecen 3–14 días (promedio de 4–7 días) después de la picadura infectiva. El dengue es una enfermedad similar a la gripe que afecta a lactantes, niños pequeños y adultos. No hay ningún tratamiento específico contra el dengue. El dengue grave es una complicación potencialmente mortal, pero su diagnóstico clínico precoz y una atención clínica cuidadosa por personal médico y de enfermería experimentado suele salvar la vida de los pacientes. Más del 70% de la carga de morbilidad por esta enfermedad se concentra en Asia Sudoriental y en el Pacífico Occidental. En los últimos años, la incidencia y la gravedad de la enfermedad han aumentado rápidamente en Latinoamérica y el Caribe. En las regiones de África y el Mediterráneo Oriental también se han registrado más brotes de dengue en los últimos 10 años. Desde 2010, también se ha notificado la transmisión indígena del dengue en Europa. Al aumento mundial del dengue han contribuido la urbanización, los movimientos rápidos de personas y bienes, las condiciones climáticas favorables y la falta de personal capacitado. Desde la OMS afirman que la única manera para controlar o prevenir la transmisión del virus del dengue consiste en luchar contra los mosquitos vectores: Es fundamental mantener el ordenamiento del medio ambiente para evitar que los mosquitos encuentren lugares donde depositar sus huevos. Eliminar correctamente los desechos sólidos y los posibles hábitats artificiales. Limpiar y vaciar cada semana los recipientes en los que se almacena agua para el uso doméstico. Además, aplicar insecticidas adecuados a los depósitos en los que guarda agua a la intemperie. Por otro lado, en las zonas más afectadas por los mosquitos transmisores se deben utilizar mosquiteras en las ventanas y usar ropa de manga larga. Fumigaciones biológicas de zonas estancables y de los productos susceptibles de traer mosquitos (maderas y neumáticos, por ejemplo). REFERÊNCIAS CENTROS PARA EL CONTROL Y LA PREVENCIÓN DE ENFERMEDADES. Disponível em: https://www.cdc.gov/dengue/es/symptoms/index.html. Acesso em: 30 Mar. 2020. DENGUE. Disponível em: https://medlineplus.gov/spanish/dengue.html. Acesso em: 30 Mar. 2020. GOBIERNO DE MÉXICO. Evita el zika, chikungunya y dengue. Disponível em: https://www.gob.mx/chikungunya-dengue. Acesso em: 30 Mar. 2020. ORGANIZACIÓN MUNDIAL DE SALUD. Dengue y dengue grave. Disponível em: https://www.who.int/es/news-room/fact-sheets/detail/dengue-and-severe-dengue. Acesso em: 30 Mar. 2020. VECTORES. Disponível em: https://www.paho.org/world-health-day-2014/wpcontent/uploads/2014/03/WHD2014_Infographic_Spanish.pdf. Acesso em: 30 Mar. 2020. Virus dengue Ir a la navegaciónIr a la búsqueda Virus del dengue Micrografía de microscopio electrónico mostrando el virus causante de la fiebre hemorrágica del dengue Clasificación de los virus Dominio: Riboviria Grupo: IV (Virus ARN monocatenario positivo) Reino: Orthornavirae Filo: Kitrinoviricota Familia: Flaviviridae Género: Flavivirus Especie: Virus del Dengue [editar datos en Wikidata] El virus del dengue (DENV, acrónimo oficial) es un arbovirus del género Flavivirus de la familia Flaviviridae. Posee cuatro serotipos inmunológicos: DENV-1, DENV-2, DENV-3, y DENV4 causantes del dengue1. Existe documentación de un posible quinto serotipo, DEN-5, el cual no ha sido aceptado ni comprobado dentro de la comunidad científica como un causante del dengue 2. Este virus es uno de los más mórbidos del mundo, con más de 100 millones de casos cada año, de su enfermedad en la forma benigna. Esta alta incidencia de casos ha favorecido la investigación para comprender el ciclo de vida del virus, y los medios de replicación de este virus son muy importantes para crear una vacuna. Índice 1Naturaleza 2Tipos de virus 3Véase también 4Referencias 5Enlaces externos Naturaleza[editar] El virus del dengue es la causa de dos enfermedades que difieren en su severidad. Existe un serotipo que apareció hace unos 200 años y que provoca una fiebre leve (DEN-1). También existe un serotipo más grave de la enfermedad que causa la fiebre hemorrágica y fue identificado después de la Segunda Guerra Mundial. El virus del dengue se encuentra en Asia, África, Centro América y América del Sur y es transmitido por mosquitos de la familia Aedes. Este mosquito está muy extendido en los bosques y zonas húmedas, ya que estas áreas son favorables para la reproducción. El virus del dengue es responsable de más de 100 millones de casos de fiebre leve, y más de 500,000 casos de fiebre hemorrágica al año. De esta cifra, alrededor de 25.000 personas mueren. Tipos de virus[editar] El virus del dengue pertenece a la familia de los Flavivirus, y se puede dividir en cinco diferentes serotipos DEN-1, DEN-2, DEN-3, DEN-4 y DEN-5. El quinto serotipo DEN-5 se ha aislado en octubre de 2013, este serotipo sigue un ciclo selvático, a diferencia de los otros cuatro serotipos que siguen el ciclo humano2. Estos cuatro primeros serotipos tienen diferencias en la composición de su genoma y sus antígenos en la superficie. Una persona infectada por uno de estos virus es inmune de por vida contra él, pero no está protegida contra los otros tres serotipos. La investigación reciente ha demostrado que cada serotipo se puede dividir en genotipos dependiendo de dónde se encuentra el virus en el mundo y cada genotipo podría subdividirse en intra-genotipos de acuerdo con las diferencias en la composición del genoma. Dengue El dengue se transmite a través de la picadura de un mosquito infectado. Es una enfermedad que afecta personas de todas las edades, con síntomas que varían entre una fiebre leve a una fiebre incapacitante, acompañado de dolor intenso de cabeza, dolor detrás de los ojos, dolor en músculos y articulaciones, y eritema. La enfermedad puede progresar a formas graves, caracterizada principalmente por choque, dificultad respiratoria y/o daño grave de órganos. El dengue tiene un comportamiento estacionario, es decir, en el hemisferio Sur la mayoría de los casos ocurren durante la primera mitad del año, en cambio, en el hemisferio Norte, los casos ocurren mayormente en la segunda mitad. Este patrón de comportamiento corresponde a los meses más cálidos y lluviosos. En las Américas, el vector principal responsable de la trasmisión del dengue es el mosquito Aedes aegypti. Datos clave Cerca de 500 millones de personas en las Américas están actualmente en riesgo de contraer dengue. El número de caso de dengue en las Américas se ha incrementado en las últimas cuatro décadas, en tanto pasó de 1.5 millones de casos acumulados en la década del 80, a 16.2 millones en la década del 20102019 En 2013, un año epidémico para la región, se registraron por primera vez más de 2 millones de casos, y una incidencia de 430.8 cada 100 mil habitantes. Se registraron también 37.692 casos de dengue grave y 1.280 muertes en el continente. En 2019 se registraron un poco más de 3.1 millones de casos, 28 mil graves y, 1.534 muertes Los cuatro serotipos de dengue (DENV-1, DENV-2, DENV-3 y DEN-V 4) circulan a lo largo de las Américas y en algunos casos circulan simultáneamente. La infección por un serotipo, seguida por otra infección con un serotipo diferente aumenta el riesgo de una persona de padecer dengue grave y hasta morir. En las Américas, el Aedes aegypti es el mosquito vector para el dengue, y está ampliamente distribuido en todo el territorio, sólo Canadá y Chile continental están libres de dengue y del vector. Uruguay no tiene casos de dengue, pero tiene el mosquito Ae. aegypti. Hoja informativa Sobre el Dengue... Se transmite por la picadura de un mosquito infectado con uno de los cuatro serotipos del virus del dengue. Es una enfermedad febril que afecta a lactantes, niños y adultos. La infección puede ser asintomática, o cursar con síntomas que van desde una fiebre moderada a una fiebre alta incapacitante, con dolor de cabeza intenso, dolor detrás de los ojos, dolor muscular y en las articulaciones, y sarpullidos. La enfermedad puede evolucionar a un dengue grave, caracterizado por choque, dificultad para respirar, sangrado grave y/o complicaciones graves de los órganos. No hay medicina específica para tratar el dengue. La enfermedad tiene un patrón acorde con las estaciones: la mayoría de los casos en el hemisferio sur ocurren en la primera parte del año, y la mayoría de los casos en el hemisferio norte ocurren en la segunda mitad. La prevención y el control del dengue debe ser intersectorial e involucrar a la familia y la comunidad. Sobre el Aedes aegypti... Hábitat El Aedes aegypti es el vector que presenta el mayor riesgo de transmisión de arbovirus en las Américas y está presente en casi todos los países del hemisferio (excepto Canadá y Chile continental). Es un mosquito doméstico (que vive en y cerca de las casas) que se reproduce en cualquier recipiente artificial o natural que contenga agua. Ciclo de vida El mosquito puede completar su ciclo de vida, desde el huevo hasta el adulto, en 7-10 días; los mosquitos adultos generalmente viven de 4 a 6 semanas. La hembra Aedes aegypti es responsable de la transmisión de enfermedades porque necesita sangre humana para el desarrollo de sus óvulos y para su metabolismo. El macho no se alimenta de sangre. Actividad El mosquito es más activo temprano en la mañana y al anochecer, por lo que estos son los períodos de mayor riesgo de picaduras. Sin embargo, las hembras, que necesitan continuar alimentándose, buscarán una fuente de sangre en otros momentos. La hembra Aedes aegypti se alimenta cada 3-4 días; sin embargo, si no pueden extraer suficiente sangre, continúan alimentándose cada momento que pueden. ¿Cómo eliminarlos? El Aedes aegypti prefiere poner sus huevos en recipientes artificiales que contengan agua (tambores, barriles y llantas, principalmente) dentro y alrededor de las casas, escuelas y lugares de trabajo. Los huevos de Aedes aegypti pueden resistir las condiciones ambientales secas durante más de un año: de hecho, esta es una de las estrategias más importantes que la especie emplea para sobrevivir y propagarse. Para eliminar los mosquitos, se recomiendan las siguientes acciones: evitar la recolección de agua en recipientes al aire libre (macetas, botellas u otros recipientes que puedan recolectar agua) para que no se conviertan en lugares de reproducción de mosquitos; cubrir adecuadamente los tanques y depósitos de agua para mantener alejados a los mosquitos; evitar acumular basura, tirar la basura en bolsas de plástico cerradas. Lo que la OPS hace La OPS/OMS brinda asesoramiento y apoyo técnico para la prevención y el control del dengue sobre la base de una estrategia regional, adoptada por los Estados miembros de la OPS/OMS en 2016, denominada "Estrategia para la Prevención y Control de las Enfermedades Arbovirales" (CD55.R6). En 2008, los Estados Miembros de la OPS/OMS establecieron una Red de Laboratorios del Dengue de las Américas (RELDA) para fortalecer las capacidades técnicas de diagnóstico del dengue. Actualmente, la RELDA ha sido ampliada para incluir el chikungunya y la fiebre de Zika y hoy está integrada por 32 laboratorios en 26 países de la Región. La OPS/OMS está apoyando el desarrollo de un modelo de sistema integrado de vigilancia del dengue en el contexto de la circulación de otras arbovirosis para generar información estandarizada para todas las Américas. En el 2010 la OPS/OMS adaptó las guías clínicas 2009 de la OMS sobre el manejo de pacientes con dengue para su uso en las Américas. Después de su implementación, la tasa de letalidad en casos de dengue disminuyó de 0.07% a 0.05% en el 2019, es decir una reducción del 30%. Una segunda edición de esta guía fue publicada en 2015, incorporando nuevos elementos, incluido el dengue durante el embarazo, dengue en recién nacidos, dengue en ancianos y preparación y respuesta ante brotes de dengue. En 2016 se publicó un instrumento para el diagnóstico y la atención a pacientes con sospecha de arbovirosis (dengue, chikungunya y Zika). Actualmente se trabaja en el desarrollo de la primera guía clínica de arbovirosis siguiendo la metodología GRADE. Esta guía será publicada en el 2020. Datos/Estadísticas: PLISA - Plataforma de Información en Salud para las Américas Casos más recientes reportados de dengue Plataforma PLISA (casos reportados de dengue en las Américas) "Serotipos del dengue en las Américas, por año y países/territorios, 1994 - 2020" Mapa del dengue - www.healthmap.org (sólo en inglés) .. Información al detalle Fases de la enfermedad Fase febril Los pacientes desarrollan fiebre alta y repentina. Esta fase febril aguda dura de 2 a 7 días y suele acompañarse de enrojecimiento facial, eritema, dolor corporal generalizado, mialgias, artralgias, cefalea y dolor retro-ocular. Pueden presentarse manifestaciones hemorrágicas menores, como petequias y equimosis en la piel. Los pacientes que mejoran después de que baja la fiebre, se consideran casos de dengue sin signos de alarma. Problemas que pueden presentarse en la fase febril: deshidratación; la fiebre alta puede asociarse a trastornos neurológicos, y convulsiones en los niños pequeños. Fase crítica Cerca de la desaparición de la fiebre, cuando la temperatura desciende a 37,5 grados centígrados o menos y se mantiene por debajo de este nivel, por lo general, en los primeros 3 a 7 días de la enfermedad, puede aumentar la permeabilidad capilar paralelamente con los niveles del hematocrito. Esto marca el comienzo de la fase crítica. Los pacientes que empeoran con la caída de la fiebre y presentan signos de alarma, son casos de dengue con signos de alarma. Problemas que pueden presentarse en la fase crítica: choque por la extravasación de plasma; hemorragias graves, compromiso serio de órganos. Fase de recuperación Cuando el paciente sobrevive a la fase crítica (la cual no excede las 48 a 72 horas), pasa a la fase de recuperación. Hay una mejoría del estado general, se recupera el apetito, mejoran los síntomas gastrointestinales se estabiliza el estado hemodinámico, y se incrementa la diuresis. Problemas que pueden presentarse en la fase de recuperación: hipervolemia (si la terapia intravenosa de fluidos ha sido excesiva o se ha extendido en este período). Clasificación revisada del dengue La clasificación recomendada por la Organización Mundial de la Salud en el 2009, es la llamada clasificación revisada, la cual surgió a partir de los resultados DENCO, que incluyo casi 2.000 casos confirmados de dengue de ocho países y dos continentes y establece dos formas de la enfermedad dengue y dengue grave. Diagrama de clasificación revisada del dengue. El llamado dengue con signos de alarma es parte de la forma dengue pero, se le describe aparte por ser de extrema importancia su conocimiento para decidir conductas terapéuticas y hacer prevención -en lo posible- del dengue grave. Dengue sin signos de alarma: La enfermedad puede manifestarse como un "síndrome febril inespecífico". La presencia de otros casos confirmados en el medio al cual pertenece el paciente, es determinante para sospechar el diagnóstico clínico de dengue. Dengue con signos de alarma: El paciente puede presentar: dolor abdominal intenso y continuo, vómito persistente, acumulación de líquidos, sangrado de mucosas, alteración del estado de conciencia, hepatomegalia y aumento progresivo del hematocrito. Dengue grave: Las formas graves de dengue se definen por uno o más de los siguientes: (i) choque por extravasación del plasma, acumulación de líquido con dificultad respiratoria, o ambas; (ii) sangrado profuso que sea considerado clínicamente importante por los médicos tratantes, o (iii) compromiso grave de órganos. hígado: AST o ALT ≥ 1000; SNC: alteración de la conciencia, y que incluye el corazón y otros órganos. Diagnóstico Diagnóstico diferencial Al hacer el diagnostico, se debe tener presente que algunas molestias pueden confundirse con las de otras enfermedades como por ejemplo malaria, rubéola, sarampión, fiebre tifoidea, meningitis y la gripe o influenza. En el dengue no hay rinorrea (secreción de moco por la nariz) ni congestión nasal. Diagnóstico de laboratorio El diagnóstico definitivo de infección por dengue, se hace en el laboratorio y depende de la detección de anticuerpos específicos en el suero del paciente, de la detección del antígeno viral o el RNA viral en el suero o tejido o el aislamiento viral. Una muestra sanguínea en la fase aguda debe tomarse, tan pronto sea posible luego del inicio de la enfermedad febril. Una muestra sanguínea en la fase de convalecencia, idealmente debe ser tomada de 2-3 semanas después. 1. Diagnóstico serológico: Puede hacerse por: prueba de inmunocaptura enzimática de la inmunoglobulina M (MAC-ELISA) e inmunoglobulina indirecta G (ELISA). inhibición-hemaglutinación (IH), fijación de complemento (FC), neutralización (NT) y detección de antígeno de proteína no estructural del dengue (NS1 ELISA). 2. Aislamiento viral: Cuatro sistemas de aislamiento viral han sido usados para el virus dengue, inoculación intracerebral en ratones de 1-3 días de edad, cultivos de células de mamíferos (LLC-MK2), inoculación intratorácica de mosquitos adultos y el uso de cultivos de células de mosquito. 3. Identificación Viral: El método de elección para la notificación del virus del dengue es IFA; anticuerpos monoclonales seroespecíficos, producidos en cultivos tisulares o líquido ascítico de ratones e IgG conjugada fluoresceína-isotiocianato. 4. RT-PCR (Reacción de cadena de polimerasa-transcriptasa reversa): Es un método rápido, sensible, simple y reproducible con los adecuados controles. Es usado para detectar el RNA viral en muestras clínicas de humanos, tejido de autopsia y mosquitos. Tiene una sensibilidad similar al aislamiento viral con la ventaja de que problemas en el manipuleo, almacenaje y la presencia de anticuerpos no influyen en su resultado. Sin embargo, debe enfatizarse que la PCR no sustituye el aislamiento viral. 5. Inmunihistoquímica: Con los métodos de inmunohistoquímica, es posible detectar el antígeno viral en una gran variedad de tejidos. Estos métodos involucran la conjugación enzimática con fosfatasas y peroxidasas en conjunto con anticuerpos mono y policlonales. 6. Pruebas rápidas: Las características clínicas del dengue son a menudo poco específicas y por lo tanto requieren la confirmación del laboratorio. Los métodos exactos pero sofisticados como el aislamiento o la reacción en cadena de polimerasa (RTPCR) del virus requieren equipo y la infraestructura avanzados. Los análisis serológicos están ampliamente disponibles y pueden proporcionar una alternativa para apoyar el diagnóstico. Las infecciones primarias (nuevas) de DENV tienen típicamente una respuesta más fuerte y más específica de IgM; las infecciones (secundarias) subsecuentes demuestran una respuesta más débil de IgM pero una respuesta fuerte de IgG. Estos patrones de diferenciación de la respuesta de IgM a la infección subrayan la necesidad de evaluar la sensibilidad y la especificidad de pruebas disponibles en el comercio, especialmente para el diagnóstico de las infecciones secundarias de DENV. WHO/TDR y la Iniciativa de la Vacuna pediátrica para el dengue (PDVI) colaboraron para evaluar pruebas de diagnóstico IgM anti-DENV disponibles en el comercio. Una red de siete laboratorios en Asia y América Latina fue establecida para realizar el trabajo. El informe, Evaluation of Commercially Available Anti-Dengue virus Immunoglobulin M Tests, WHO 2009 describe los resultados de una evaluación de nueve pruebas IgM anti-DENV disponibles en el comercio usando un panel de los especímenes bien caracterizados, con suero de pacientes con infecciones confirmadas de DENV y de pacientes con otras infecciones y condiciones potencialmente de la confusión. La NS1 es una prueba rápida de reciente introducción en el mercado que posee una alta especificidad para el diagnóstico del dengue (90 al 100%), pero una baja sensibilidad (52 - 62%), indicando que un resultado negativo de esta prueba no descarta la infección por dengue y haciendo necesario una prueba complementaria para la confirmación del dengue. 7. Pruebas complementarias: 1. El hemograma completo con recuento leucocitario y plaquetario. 2. Examen de líquido cefalorraquídeo, siempre y cuando no exista riesgo de sangrado. 3. En casos de shock se deben determinar los gases arteriales, electrolitos, pruebas de función hepática y renal. 4. Exámenes de gabinete como el ultrasonido, la placa de tórax y la tomografía axial computarizada. Tratamiento Una buena atención primaria no sólo reduce el número de hospitalizaciones innecesarias, sino que también salva la vida de los pacientes con dengue. La notificación temprana de los casos de dengue atendidos en atención primaria y secundaria, es crucial para la identificación de los brotes y el inicio de la respuesta oportuna. ¿Qué hacer si se tiene síntomas de dengue? Consulte a su médico. Vigile los signos de alarma. No se automedique, no use aspirina, debido a que su efecto puede provocar hemorragias. No use antibióticos porque el dengue es producido por un virus y los antibióticos solo atacan a las bacterias. Avances en la vacuna del dengue Respecto a la vacuna contra el dengue disponible en el mercado (Dengvaxia CYD-TDV) y considerando las condiciones para el uso esta vacuna y la falta de evidencias en algunos aspectos de seguridad y efectividad, el Grupo Técnico Asesor de Inmunizaciones (GTA) de la OPS reitera su recomendación (realizada en julio del 2015) que no se recomienda la introducción aún de la vacuna contra dengue en los programas nacionales de inmunización a nivel de país. Los países de las Américas deben continuar las actividades de fortalecimiento de la vigilancia con el fin de mejorar el conocimiento sobre la carga de enfermedad de dengue. Las actividades de vigilancia fortalecidas son altamente importantes en el contexto de brotes de otras enfermedades trasmitidas por vectores, incluyendo Zika y Chikungunya. Para más información favor consultar el 23 GTA Informe final (2015) y 01 GTA Ad-hoc informe Final (2016). Son virus diferentes, aunque el vector (mosquito Aedes Aegypti) es el mismo. Zika es una enfermedad viral provocada por la picadura de un mosquito o vector. Autor gob.mx Fecha de publicación 02 de febrero de 2016 El Dengue, Chikungunya y Zika son enfermedades virales provocadas por la picadura de un mosquito o vector infectado por un virus. Las tres enfermedades tienen síntomas en común como fiebre, dolor de cabeza, dolor muscular y de articulaciones; y malestar general. Sin embargo se diferencian por: Dengue: - Manchas rojas en la piel. - Dolor de ojos. Chikungunya: - Dolor articular severo. - Naúseas. - Salpullido. - Una característica relevante es que la persona se “dobla” de dolor. Zika: - Salpullido - Conjuntivitis (aparece entre 3 a 12 días después de la picadura) Es muy importante que ante la presencia de estos síntomas, se acuda de inmediato a la unidad de salud más cercana. Enfermedad por el virus de Zika Datos y cifras La enfermedad por el virus de Zika es causada por un virus transmitido principalmente por mosquitos del género Aedes, que pican durante el día. Los síntomas, generalmente leves y de 2 a 7 días de duración, consisten en fiebre, erupciones cutáneas, conjuntivitis, dolores musculares y articulares, malestar y cefaleas. La mayoría de las personas infectadas son asintomáticas. La infección el virus de Zika durante el embarazo puede causar microcefalia y otras malformaciones congénitas, que constituyen el síndrome congénito por el virus de Zika. La infección también se asocia a otras complicaciones del embarazo, como el parto prematuro y el aborto espontáneo. La infección se asocia en niños y adultos a un aumento del riesgo de complicaciones neurológicas, como el síndrome de Guillain-Barré, la neuropatía y la mielitis. El virus de Zika es un flavivirus transmitido por mosquitos que se identificó por vez primera en macacos (Uganda, 1947). Posteriormente, en 1952, se identificó en el ser humano en Uganda y la República Unida de Tanzanía. Se han registrado brotes de enfermedad por este virus en África, Las Américas, Asia y el Pacífico. Entre los años sesenta y los ochenta se detectaron infecciones humanas esporádicas raras en África y Asia, generalmente acompañadas de enfermedad leve. El primer brote registrado ocurrió en la Isla de Yap (Estados Federados de Micronesia) en 2007. Le siguió en 2013 un gran brote en la Polinesia Francesa y en otros países y territorios del Pacífico. En marzo de 2015 Brasil notificó un gran brote de enfermedad exantematosa que rápidamente se identificó como consecuencia de la infección por el virus de Zika, y en julio del mismo año se describió en ese país su asociación al síndrome de Guillain-Barré. En octubre de 2015, también se describió en Brasil la asociación entre la infección y la microcefalia. Pronto aparecieron brotes y pruebas de la transmisión en Las Américas, África y otras regiones del mundo. Hasta la fecha, 86 países y territorios han notificado casos de infección por el virus de Zika transmitida por mosquitos. Más información sobre la historia del virus de Zika - en inglés Signos y síntomas El periodo de incubación (tiempo transcurrido entre la exposición y la aparición de los síntomas) estimado de la enfermedad por el virus de Zika es de 3 a 14 días. La mayoría de las personas infectadas son asintomáticas. Los síntomas, generalmente leves y de 2 a 7 días de duración, consisten en fiebre, erupciones cutáneas, conjuntivitis, dolores musculares y articulares, malestar y cefaleas. Complicaciones de la enfermedad La infección durante el embarazo es causa de microcefalia y otras malformaciones congénitas. Asimismo, se asocia a complicaciones del embarazo, como el parto prematuro, el aborto espontáneo y la muerte intrauterina. La infección también es un desencadenante de síndrome de Guillain-Barré, neuropatía y mielitis, sobre todo en adultos y niños mayores. Se siguen investigando las estrategias de prevención y control, así como los efectos de la infección en el embarazo y en otros trastornos neurológicos en niños y adultos. Preguntas y respuestas sobre el virus de Zika y sus complicaciones Transmisión El virus de Zika se transmite a las personas principalmente a través de la picadura de mosquitos infectados del género Aedes, y sobre todo de Aedes aegypti en las regiones tropicales. Los mosquitos Aedes suelen picar durante el día, sobre todo al amanecer y al anochecer, y son los mismos que transmiten el dengue, la fiebre chikungunya y la fiebre amarilla. Además, el virus puede transmitirse de la madre al feto durante el embarazo, y también por contacto sexual, transfusiones de sangre y productos sanguíneos, y trasplantes de órganos. Diagnóstico La infección puede sospecharse a partir de los síntomas en personas que residan o viajen a zonas donde haya transmisión del virus y/o mosquitos vectores (Aedes). Sin embargo, el diagnóstico solo se puede confirmar mediante pruebas de laboratorio en muestras de sangre o de otros líquidos corporales, como la orina o el semen. Pruebas de laboratorio para la infección por el virus de Zika Tratamiento No hay tratamiento para la infección por el virus de Zika ni para las enfermedades a las que se asocia. Los síntomas de la infección suelen ser leves. Los pacientes con síntomas como fiebre, erupciones cutáneas o artralgias deben estar en reposo, beber líquidos suficientes y tomar medicamentos comunes para el dolor y la fiebre. Si los síntomas empeoran deben consultar al médico. Las embarazadas residentes en zonas donde haya transmisión del virus o que presenten síntomas compatibles con la infección deben consultar al médico para hacerse pruebas de laboratorio y recibir atención clínica. Prevención Picaduras de mosquitos La protección contra las picaduras de mosquitos durante el día y al anochecer es fundamental para prevenir la infección por. Se debe prestar especial atención a la prevención de las picaduras de mosquitos entre las embarazadas, las mujeres en edad fecunda y los niños pequeños. Las medidas de protección personal consisten en usar ropa (preferiblemente de colores claros) que cubra al máximo el cuerpo, instalar barreras físicas (mosquiteros) en los edificios, mantener puertas y ventanas cerradas, y utilizar repelentes de insectos que contengan DEET, IR3535 o icaridina, siguiendo las instrucciones de la ficha técnica del producto. Los niños pequeños y las embarazadas deben dormir bajo mosquiteros de cama durante el día y el anochecer. Los residentes en zonas afectadas y quienes viajen a ellas deben tomar las mismas precauciones ya descritas para protegerse de las picaduras de mosquitos. Los mosquitos del género Aedes se crían en pequeñas acumulaciones de agua alrededor de las casas, escuelas y lugares de trabajo. Es importante eliminar estos criaderos cubriendo los depósitos de agua, eliminando el agua residual de floreros y macetas y eliminando la basura y los neumáticos usados. Las iniciativas de la comunidad son esenciales para ayudar a los gobiernos locales y a los programas de salud pública a reducir los criaderos de mosquitos. Las autoridades sanitarias también pueden recomendar el uso de larvicidas e insecticidas para reducir las poblaciones de mosquitos y la propagación de la enfermedad. Marco para las operaciones de control de vectores contra el virus de Zika - en inglés Aunque es un tema que se sigue investigando activamente, todavía no hay vacunas para prevenir ni tratar la infección por el virus de Zika. Transmisión en el embarazo El virus se puede transmitir de la madre al feto y producir microcefalia (cabeza de tamaño inferior al normal) y otras malformaciones congénitas, que constituyen el síndrome congénito por el virus de Zika. La microcefalia se debe a la pérdida de tejido cerebral o a un desarrollo cerebral anormal. Sus consecuencias dependen de la magnitud del daño cerebral. El síndrome congénito por el virus de Zika incluye otras malformaciones, como contracturas de los miembros, hipertonía muscular, alteraciones oculares y sordera. Sigue sin conocerse el riesgo de malformaciones congénitas tras la infección en el embarazo, pero se estima que un 5–15% de los lactantes hijos de mujeres infectadas durante el embarazo presentan complicaciones relacionadas con el virus. Las malformaciones congénitas pueden aparecer tras infecciones sintomáticas o asintomáticas. Transmisión sexual El virus de Zika puede transmitirse en el curso de una relación sexual, hecho que resulta preocupante porque hay una asociación entre la infección y los desenlaces gestacionales y fetales adversos. En zonas donde haya transmisión activa del virus, todas las personas infectadas y sus parejas sexuales (en particular las embarazadas) deben recibir información sobre los riesgos de transmisión del virus por vía sexual. La OMS recomienda que a todas las personas sexualmente activas de ambos sexos se les preste un asesoramiento correcto y se les proponga toda la panoplia de métodos anticonceptivos para que puedan elegir con conocimiento de causa si desean concebir o no, y en qué momento, a fin de prevenir posibles desenlaces gestacionales y fetales adversos. Las mujeres que tengan relaciones sexuales sin protección y no deseen el embarazo por temor a la infección por este virus deben tener fácil acceso a servicios anticonceptivos de urgencia y asesoramiento. Las embarazadas deben tener prácticas sexuales seguras (en particular utilizando correcta y sistemáticamente preservativos) o abstenerse de tener relaciones sexuales, al menos mientras dure el embarazo. En zonas donde no haya transmisión activa del virus, la OMS recomienda que los hombres y mujeres de vuelta de zonas donde se sepa que hay transmisión del virus adopten prácticas sexuales seguras o se abstengan de mantener relaciones sexuales al menos durante los 6 meses posteriores a su retorno para evitar la transmisión sexual del virus. A las parejas sexuales de embarazadas que estén de vuelta de zonas donde haya transmisión local del virus se les recomienda que adopten prácticas sexuales seguras o se abstengan de mantener relaciones sexuales al menos mientras dure el embarazo. Respuesta de la OMS La OMS colabora con los países para controlar la enfermedad por el virus de Zika mediante la adopción de las medidas definidas en el Marco de respuesta estratégica al zika: Avanzar el la investigación de la prevención, vigilancia y control de la infección y sus complicaciones. Crear, reforzar y poner en marcha sistemas integrados de vigilancia de la infección y sus complicaciones. Reforzar la capacidad de los laboratorios de todo el mundo para realizar pruebas de detección del virus de Zika. Respaldar los esfuerzos mundiales por aplicar y monitorear estrategias de control de vectores destinadas a reducir las poblaciones de Aedes. Reforzar la atención y el apoyo a los niños afectados por las complicaciones de la infección por el virus de Zika y a sus familias. Es importante distinguir entre virus que se trasmiten sexualmente (como el VIH, en el que el contacto sexual en una de las principales vía de transmisión, además de la sangre contaminada), de virus sexualmente transmisibles. Estos últimos son virus que en determinadas circunstancias puede ser transmisibles vía sexual, pero que normalmente se extienden de forma mucho más eficaz por otra ruta. El virus Zika es de estos últimos, y se transmite entre personas a través de los mosquitos. Si ocurre transmisión sexual, es un evento muy raro, muy poco frecuente, teniendo en cuenta los millones de casos de infecciones del Zika vía mosquitos. La transmisión por mosquitos es la autopista por la que se extiende el virus Zika, mientras que la transmisión sexual es un atajo o sendero ocasional. Existen solo tres indicios de la transmisión sexual del Zika. El primero es el caso de un investigador que trabajaba con mosquitos en Senegal en 2008 y que al volver a su casa en Colorado (EE.UU.) desarrolló unos síntomas de infección que incluía cansancio, dolor de cabeza y sarpullido. Unos días después su mujer, que no había viajado a África, mostró los mismos síntomas. Los análisis demostraron que ambos tenían anticuerpos contra el virus Zika. Los autores de este trabajo no concluían que la transmisión fuera sexual, aunque lo sugerían: con sus datos no se podía probar si la transmisión fue vía sexual. Más recientemente, durante el brote de Zika en la Polinesia Francesa, se detectó el virus en una muestra de semen de un hombre que se recuperó de la enfermedad, pero no hubo datos sobre si esta persona transmitió la infección a otro. Y ahora el CDC ha anunciado que el virus Zika ha sido transmitido a una persona en Texas que mantuvo relaciones sexuales con otra persona que acababa de volver de Venezuela. La detección del virus se realiza mediante la prueba de la PCR (reacción en cadena de la polimerasa) que amplifica de forma específica el genoma del virus. Para demostrar que el virus se ha transmitido por vía sexual no basta con detectarlo en el semen. El virus también se ha detectado en otros fluidos biológicos, como orina y saliva, pero eso no quiere decir que se transmitan por esa vía. Para eso, el virus debe estar activo, en suficiente cantidad y que por esa vía acceda a las células diana donde se replique en el nuevo huésped. Para demostrar que ha habido transmisión vía sexual del virus, además de descartar otras posibles rutas, habría que aislar el virus de ambos pacientes y demostrar que el genoma de ambos virus es idéntico, que se trata exactamente de la misma variante del virus. Si la secuencia del virus fuera diferente implicaría que la fuente de infección no era la misma. La transmisión por mosquitos del virus Zika es lo que explica su rápida extensión en Latinoamérica. El CDC recuerda que, aunque la transmisión del Zika vía sexual es posible, el mosquito sigue siendo la principal y más importante vía de transmisión, y la mejor forma de evitar la infección del virus Zika es prevenir las picaduras de mosquitos. En resumen, sabemos que el virus Zika está presente en el semen y que puede transmitirse vía sexual de un hombre a su pareja sexual. Pero no sabemos cuánto tiempo el virus está presente en el semen de un hombre con Zika, no sabemos si un hombre infectado con el virus Zika y que nunca ha tenido síntomas de la enfermedad puede tener el virus en su semen ni si puede transmitir el virus vía sexual, y no sabemos si una mujer puede transmitir el virus Zika a su pareja sexual.