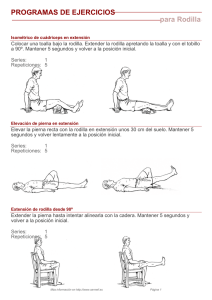
UNIVERSIDAD DE SONORA DIVISIÓN DE CIENCIAS BIOLÓGICAS Y DE LA SALUD DEPARTAMENTO DE ENFERMERÍA Ciclo escolar 2021 – 2 Fisioterapeuta. Erika Badilla Lara - MANUAL FINAL- Grupo: N03 ELEN. Carbajal Gómez Blanca Berenice ELEN. Gutiérrez Santiago Marilí Azucena ELEN. Huerta Mendoza Gerardo ELEN. Paz Bujanda Maxi Jazmín 26 de Noviembre del 2021 Hermosillo, Sonora. INDICE Contenido INDICE .............................................................................................................................. 2 Lesiones Ortopédicas y Deportivas.................................................................................... 4 LUMBALGIA ...................................................................................................................... 5 TENDINOPATÍA DEL MANGUITO ROTADOR ................................................................ 10 EPICONDILITIS ............................................................................................................... 15 FRACTURA DE CADERA................................................................................................ 17 ESGUINCE CERVICAL ................................................................................................... 20 HERNIA DISCAL ............................................................................................................. 23 AMPUTACION ................................................................................................................. 27 MENISCOPATIA.............................................................................................................. 30 ESGUINCE DE RODILLA. ............................................................................................... 33 PUBALGIA....................................................................................................................... 36 DESGARRO MUSCULAR ............................................................................................... 39 PINZAMIENTO FEMOROACETABULAR ........................................................................ 42 FX. DE TOBILLO ............................................................................................................. 45 CAPSULITIS ADHESIVA ................................................................................................. 48 PINZAMIENTO SUBACROMIAL...................................................................................... 51 Rehabilitación Neurológica .............................................................................................. 54 TCE ................................................................................................................................. 55 EVC ................................................................................................................................. 58 GUILLIAN BARRE ........................................................................................................... 60 ESCLEROSIS MULTIPLE ............................................................................................... 62 ESCLEROSIS LATERAL AMIOTRÓFICA (ELA).............................................................. 65 SINDROME DE DOWN ................................................................................................... 68 PARÁLISIS CEREBRAL INFANTIL PCI........................................................................... 72 DEFECTO DEL TUBO NEURAL/ ESPINA BIFIDA .......................................................... 75 LESION MEDULAR ......................................................................................................... 78 LABIO LEPORINO ........................................................................................................... 81 LESION DE PLEXO BRAQUIAL ...................................................................................... 83 Rehabilitación Cardio - Pulmonar..................................................................................... 86 EPOC .............................................................................................................................. 87 2 ASMA .............................................................................................................................. 93 FIBROSIS QUISTICAS .................................................................................................... 97 CANCER EN PULMON ´ ............................................................................................... 101 NEUMONIA ................................................................................................................... 103 ABCESO PULMONAR................................................................................................... 106 COVID 19 ...................................................................................................................... 109 INFARTO AGUDO AL MIOCARDIO .............................................................................. 112 INSUFICIENCIA CARDIACA ......................................................................................... 115 POST. QX...................................................................................................................... 118 ARTERIOPATIAS PERIFERICAS.................................................................................. 121 Rehabilitación Genitourinaria ......................................................................................... 124 INCONTINENCIA URINARIA......................................................................................... 125 POST PARTO................................................................................................................ 127 DESGARRO DE PERINEO ........................................................................................... 129 EPISIOTOMÍA ............................................................................................................... 132 BIBLIOGRAFIA .............................................................................................................. 135 3 Lesiones Ortopédicas y Deportivas 4 LUMBALGIA Definición La lumbalgia es la presencia de dolor en la región lumbar, es decir, en la espalda y cintura, que con frecuencia se recurre a los glúteos y muslos; generalmente se presenta después de realizar un gran esfuerzo con una postura inadecuada, como por ejemplo, después de cargar cosas muy pesadas sin protección de la columna o después de una caída o golpe muy fuerte. Anatomía Segmento lumbar (columna lumbar): El término 'columna lumbar' hace referencia a la parte más baja de la espalda, donde la columna se curva hacia el abdomen. La vértebra que se encuentra más abajo en la columna vertebral, es la que más peso debe soportar. Las cinco vértebras de la columna lumbar (L1-L5) son las vértebras no fusionadas más grandes de la columna vertebral, lo que les permite soportar el peso de todo el torso. Los dos segmentos vertebrales que están en la parte más baja de la columna lumbar, L4-L5 y L5-S1, que incluyen vértebras y discos, soportan la mayor cantidad de peso y, por lo tanto, son los más propensos a degradarse y sufrir daño. Cada una de las vértebras tiene dos articulaciones detrás de los discos. Las articulaciones se llaman articulaciones facetarias. Las facetas de un cuerpo vertebral descansan sobre las facetas del cuerpo vertebral situado debajo, formando una articulación. Las articulaciones facetarias y, por lo tanto, la columna vertebral, están estabilizadas por ligamentos y músculos, que comprenden los siguientes: ● Los dos músculos psoas-ilíacos, que discurren a ambos lados de la columna vertebral ● Los dos músculos erectores espinales, que se localizan por detrás de la columna en toda su longitud ● Múltiples músculos paravertebrales cortos, que se extienden entre las vértebras Músculo Piriforme (Sx del Piramidal) 5 El músculo Piriforme se deriva del latín pirum (pera) y tiene su origen medialmente en la superficie anterior (interna) del sacro. Algunas fibras pueden insertarse en el borde del agujero ciático, en la cápsula de la articulación sacro iliaca y en el ligamento sacroespinoso. El músculo piramidal es uno de los 6 rotadores cortos. Su función principal es rotación externa de cadera. También ayuda a la separación de cadera cuando ésta se encuentra en flexión de 90º, y desde esta posición funciona como rotador interno. Está inervado por el nervio ciático (S1-S2). Etiología La lumbalgia está producida por alteraciones en los ligamentos, los músculos, los discos vertebrales y vértebras localizados en esa zona de la espalda. En ocasiones incluso “puede extenderse desde la zona lumbar a las piernas o miembros inferiores, es lo que llamamos dolor lumbar irradiado”. Son numerosas y muy variadas las causas que pueden provocar episodios de lumbalgia, desde una mala postura mantenida durante largo tiempo, un esfuerzo no acostumbrado o movimientos rápidos e incontrolados de columna, hasta orígenes más subjetivos como puede ser el aumento de estrés. Clasificación Podemos clasificar las lumbalgias según el tiempo de evolución: - Lumbalgia aguda: 2.3 semanas. - Lumbaligia subaguda: 3 semanas a 3 meses. - Lumbalgia crónica: por encima de 3 meses. Objetivos del tratamiento ● Eliminar los factores que favorecen que se produzca este síndrome en el día a día del paciente. ● Resolver la causa de la lumbalgia, devolviendo el correcto funcionamiento a todo nuestro cuerpo. 6 ● Controlar el dolor y recuperar la movilidad para que la biomecánica de la columna lumbar sea la adecuada. Plan de neurorrehabilitación (intervención enfermería) ● Recomendar un reposo relativo, evitando los mecanismos lesionales y esfuerzos. Se debe huir de inmovilizaciones prolongadas y uso de fajas lo que provoca atrofia muscular que retrasa el proceso de recuperación. ● La reeducación de la musculatura profunda estabilizadora así como la corrección en los gestos lesionales es fundamental para evitar recidivas. ● Agentes físicos (termoterapia, ultrasonido, onda corta, crioterapia…). ● Electroestimulación o uso de TENS. ● Educación y gimnasia postural. ● Ejercicios de fortalecimiento de los músculos lumbares. ● Ejercicios de flexibilización de la región lumbosacra. ● Ejercicios de potenciación del Core. ● Terapia manual. ● Manipulación vertebral. ● Técnicas de relajación miofascial. ● Técnicas de relajación según Jacobson. 7 Plan de ejercicios Flexión hacia • Párese con los pies separados al mismo ancho de la cadera, con los dedos apuntados hacia adelante. No trabe las rodillas. • Colóquese las manos en la espalda y las palmas en la cintura. • Estire la columna vertebral hasta la coronilla de la cabeza. • Manteniendo rectas las piernas, inclínese hacia atrás a la altura de las manos, sin arquear el cuello. • Sostenga la posición de 1 a 2 segundos. • Regrese a la posición original. Repita de 3 a 10 veces. atrás Puente Ejercicio rodillas pecho de Acuéstese boca arriba con las rodillas dobladas y los pies sobre el piso. Debe tener las rodillas flexionadas a aproximadamente 90 grados. Encuentre la posición neutral de la columna vertebral. La mantendrá durante el ejercicio. La espalda neutral es el nombre de la postura que mantiene las tres curvas normales de la columna. Contraiga los músculos del abdomen llevando el ombligo hacia la columna vertebral. Luego, empuje los talones contra el piso, contraiga los glúteos y levante las caderas del piso hasta tener los hombros, las caderas y las rodillas alineados. Mantenga la posición por alrededor de 6 segundos. Acuérdese de respirar con normalidad. Baje las caderas lentamente al piso y descanse por hasta 10 segundos. Repita el ejercicio entre 8 y 12 veces. No haga el ejercicio de rodillas al pecho si le causa o le incrementa el dolor en la espalda o en la pierna. al • Descanse sobre su espalda con las rodillas dobladas y sus pies colocados planos sobre el piso. • Lleve una rodilla hacia el pecho, manteniendo el otro pie apoyado en el suelo (o la otra pierna recta, como lo sienta mejor en la parte baja de la espalda). Mantenga la parte baja de la espalda presionada contra el suelo. Mantenga la posición al menos 15 a 30 segundos. • Relájese y regrese la rodilla a la posición inicial. Repita el ejercicio con la otra pierna. • Repita de 2 a 4 veces con cada pierna. 8 Abdominales • Para lograr mayor estiramiento, deje la otra pierna apoyada en el suelo mientras se jala la rodilla hacia el pecho. • Acuéstese en el suelo boca arriba, con las rodillas dobladas en un ángulo de 90 grados. Los pies deben estar apoyados en el suelo, a unas 12 pulgadas (30 cm) de las nalgas. Cruce los brazos sobre el pecho. Si esto le causa molestias en el cuello, pruebe a poner las manos detrás del cuello (no de la cabeza), con los codos abiertos. Contraiga lentamente los músculos del abdomen y eleve los omóplatos del suelo. Mantenga la cabeza alineada con el cuerpo; no presione la barbilla hacia el pecho. Sostenga esta posición por 1 o 2 segundos y después baje lentamente de nuevo hacia el suelo. Repita de 8 a 12 veces. • • • • Balanceo • pélvico de pie Párese en una posición cómoda y neutral con las manos en las caderas. • Mueva suavemente la parte superior de las caderas hacia atrás, enderezando la espalda. Los pulgares girarán ligeramente hacia abajo. • Vuelva a la posición neutral. • Ahora mueva suavemente la parte superior de las caderas hacia adelante, arqueando la espalda. Los pulgares girarán ligeramente hacia arriba. • Vuelva a la posición neutral. • Repita este movimiento de balanceo suave de 8 a 12 veces. 9 TENDINOPATÍA DEL MANGUITO ROTADOR Definición de la patología Es un conjunto robusto de músculos y tendones conectores. Estos músculos y tendones forman la unión entre el brazo y el omóplato, es decir, la cabeza del húmero dentro de la cavidad glenoidea de la escápula. Permite mover el brazo en todas las direcciones para realizar actividades como alcanzar, lanzar, jalar, empujar o alzar objetos. Proporciona al hombro la fortaleza, flexibilidad y control necesarios. El manguito de rotadores también facilita los movimientos del músculo deltoides que recubre el hombro. Anatomía Conformado por 4 tendones que permiten hacer movimientos de rotación del hombro los cuales se encuentran entre la cabeza humeral y la cápsula articular por abajo y una prominencia ósea de la escápula denominada Acromión (por arriba), es decir, está ubicado entre dos superficies óseas, lo que lo hace más susceptible a sufrir pinzamientos. Etiología Los músculos del manguito rotador están irrigados por seis arterias, pero existe un área hipovascularizada que corresponde a la zona del manguito, donde surge la mayor parte de las lesiones. La posición del brazo y la contracción de los músculos comprimen los vasos y, por lo tanto, parte del día la zona se encuentra isquémica; ésta se denomina zona crítica. Cuando existe dolor en el manguito de los rotadores se altera la funcionalidad de la glenohumeral, se inflama la bolsa serosa subacromiodeltoidea y entonces la tendinitis acompaña a la bursitis. Hay diversas lesiones del manguito rotador siendo las principales las roturas parciales y completas; las cuales ocurren con mayor frecuencia en mayores de 50 años. Siempre se debe pensar en distintos diagnósticos diferenciales así como tendinitis, bursitis, osteoartrosis, capsulitis adhesiva, entre otros. Se han vuelto 10 muy comunes en gente joven debido a sus labores, asociadas a acciones repetitivas por encima del hombro o también por ejercicios realizados como levantamiento de pesas, baseball, entre otros. Clasificación Tipo I o calcificación dura: Con contorno liso y bien definido, con una línea hiperecogénica superior bien marcada, y con una sombra acústica muy definida que borra las estructuras situadas en profundidad, incluida la cortical del húmero. Estas calcificaciones no suelen acompañarse de una gran expresión clínica y a menudo son hallazgos casuales aunque en ocasiones pueden doler al pasar por debajo del acromion. -Tipo II o intermedias: Tienen características mixtas entre el tipo I y III. Habitualmente, son ovaladas con una cortical algo menos definida. Poseen sombra acústica, pero esta es más sutil pues borra de manera solo parcial la cortical del húmero; suelen ser más sintomáticas que el tipo I. -Tipo III o blandas: Son de aspecto grumoso pastoso, menos hiperecogénicas y peor definidas y sin sombra acústica. Su contenido es más heterogéneo. Se suelen relacionar con la fase resortiva de la calcificación y muchas veces se acompañan de una importante clínica, con dolor, incluso nocturno, e impotencia funcional Objetivos del tratamiento ● Aliviar el dolor ● Promover la curación ● Disminuir los espasmos musculares ● Aumentar el arco de la articulación y fortalecer los músculos debilitados. ● Prevenir y tratar el deterioro funcional. Plan de neurorrehabilitación (intervención enfermería) La tendinopatía en el manguito de los rotadores es la causa más común de hombro doloroso y el tratamiento depende de la fase en que se encuentre. La primera línea de abordaje y más común para el tratamiento de la tendinitis en la fase aguda consiste en el reposo relativo y aplicación de crioterapia. La inmovilización de 11 un tendón en acortamiento produce una disminución a nivel enzimático, con la consecuente disminución de la eficacia del mecanismo regenerador. Por todo ello establecen de no inmovilizar la estructura tendinosa salvo casos excepcionales. Primera fase 1. Incremento gradual del rango pasivo de movimiento, disminución del dolor y la inflamación, y también prevención de la inhibición muscular. 2. Del día 4 al 8 se realizarán ejercicios pendulares de flexión y circulares, ejercicios pasivos de flexión, abducción, rotación externa, rotación interna de hombro, y flexor de codo. A esto se le puede sumar crioterapia de 15 a 20 minutos. 3. Del día 7 al 10 se continuará con los ejercicios pendulares, habrá una progresión de arcos de movimiento pasivo según la tolerancia del paciente, se comenzará con ejercicios de movilidad activo-asistidos con una barra; continuar con ejercicios isométricos submáximos; realizar flexión de hombro con el codo en flexión, extensión de hombro con el codo en flexión, abducción con el codo en flexión, rotación interna y externa en el plano de la escápula y continuar con el uso de hielo para el control del dolor. Segunda fase 4. Del día 11 hasta la semana 6: permitir curación del tejido blando, no someter a exceso de tensión al tejido reparado, restaurar la movilidad pasiva completa entre la cuarta y quinta semana, restablecer la estabilidad dinámica del hombro y disminuir el dolor y la inflamación. 5. Se continúa con la movilidad pasiva, la movilidad activa-asistida según tolerancia, con las contracciones isométricas y continuar con el uso de crioterapia en el caso de que sea necesario. 6. Iniciar fortalecimiento de rotadores internos y externos, iniciar resistencia manual de rotación externa en decúbito supino en el plano de la escápula, inicio de ejercicios de remo en prono hasta hombro en posición neutra, iniciar ejercicios isotónicos de codo, continuar con el uso de hielo si es necesario y puede usarse calor antes de los ejercicios de movilidad. 12 Tercera fase 7. Entre las semanas 7 y 14, las metas serán lograr movilidad activa completa entre la semana 8 y 10, mantener la movilidad completa pasiva, estabilidad dinámica del hombro, restauración gradual de la fuerza y potencia de hombro y restauración gradual de las actividades funcionales. 8. En la semana 7, continuar con elongaciones y la movilidad, ambas necesarias para mantener el rango de movimiento completo, continuar con los ejercicios de estabilización dinámica, tirar polea hacia la rotación interna y externa, rotación externa en decúbito lateral, levantamientos laterales, movilidad completa en el plano de la escápula, ejercicios de remo en prono y abducción horizontal en prono. 9. En la semana 14 continuar con todos los ejercicios anteriores y progresión hacia el programa de ejercicios independientes en el hogar, fundamentalmente ejercicios de hombro. Cuarta fase 10. Mantener movilidad completa indolora, mejorar el uso funcional de la extremidad superior, mejorar la fuerza y la potencia muscular y retorno gradual a las actividades funcionales. 11. Finalizado el tratamiento continuar en la casa con los ejercicios fundamentales de hombro, al menos cuatro veces a la semana, continuar con las elongaciones si el movimiento es limitado. Plan de ejercicios Ejercicio péndulo del Este ejercicio estira la cápsula articular de la articulación del hombro para prevenir que ésta se vuelva rígida. Evite este ejercicio si tiene dolor de espalda. 13 Es un ejercicio que extiende o estira la parte Estiramiento subiendo las manos anterior o frontal del hombro. por la espalda Rotación con banda externa El ejercicio de rotación externa fortalece o tonifica los músculos que intervienen en la rotación del hombro hacia afuera, es decir, alejándose del tronco. Flexiones contra la Son ejercicios que estiran los músculos y la pared cápsula articular de la articulación del hombro. 14 EPICONDILITIS Definición de la patología Es un trastorno que afecta a las personas que realizan de forma frecuente y continuada movimientos de hiperextensión del codo. En la mayor parte de las ocasiones se trata de una enfermedad provocada por microtraumatismos de tracción repetidos en el punto de inserción de los músculos extensores de la mano y la muñeca. Anatomía Los epicondíleos son un grupo de músculos que se localizan en el antebrazo, con el objetivo de realizar movimientos en la muñeca. ● pronator teres ● flexor carpi radialis ● palmaris longus ● flexor digitorum superficialis ● flexor carpi ulnaris. Etiología La epicondilitis es la afección más común del codo y produce un dolor localizado en la zona de inflamación que puede irradiarse hacia la parte externa del brazo o antebrazo. Es común en las personas que practican deportes como el tenis, el squash... (al efectuar golpes de revés), realizan actividades como manejo de destornilladores, taladros, martillos neumáticos, o incluso por el uso reiterado del ratón del ordenador, por llevar pesos..., ya que su etiología es traumática o por estrés (microtraumatismos repetitivos). Clasificación Tendinitis de inserción entesopatias: La tensión o el gesto repetitivo de la contracción del tendón común de los epicondileos va produciendo progresivamente irritación sobre el punto de inserción en el epicóndilo. Tendinitis: Es la propia inflamación del tendón. De origen articular: Es decir, que haya algún tipo de afectación de la articulación humero-radial. 15 Objetivos del tratamiento Los objetivos del tratamiento físico-rehabilitador son: ● Proteger la articulación ● Disminuir la inflamación. ● Disminuir el dolor ● Fortalecer los músculos y tendones Plan de neurorehabilitacion (intervención enfermería) Crioterapia: por su efecto analgésico y anti inflamatorio en zonas que lo requieran; se aplica entre 10 y 15 minutos mediante el empleo de bolsas de hielo, bolsas de gel, toallas o compresas frías y masaje con hielo. Quinesioterapia: ejercicios de estiramiento y fortalecimiento de la musculatura de miembros superiores. Masajes: Puede aplicarse una crema antiinflamatoria con masaje circular o siguiendo la dirección tendinosa. Plan de ejercicios Ejercicios de Extienda firmemente la muñeca con el brazo estirado y manténgala así durante 5-6 estiramiento segundos. Repítalo 5 veces. -Luego flexione firmemente la muñeca con el brazo estirado y manténgala así durante 5-6 segundos. Repítalo 5 veces. Después de realizar los ejercicios finalice aplicando hielo sobre la zona afectada del codo. Ejercicios de -Realizar flexiones y extensiones de la muñeca fortalecimiento (rápido hacia arriba, lentamente hacia abajo), cogiendo un peso con la mano. -Hacer dos tandas con 20 ó 30 repeticiones cada una. (Pueden añadirse ejercicios de prensión apretando una pelota de goma, pero limitándolos a 20 repeticiones). Importante: Estos últimos ejercicios deben realizarse únicamente cuando se ha recuperado la flexibilidad mediante los estiramientos 16 FRACTURA DE CADERA Definición La fractura de cadera es una ruptura en los huesos de la cadera (extremo proximal del fémur, donde esté se une a la pelvis). Es una de las patologías graves más comunes en el anciano y la causa más frecuente de ingreso hospitalario en las unidades de traumatología y ortopedia. Estructuras involucradas Fracturas intracapsulares Fracturas de cabeza femoral: La cabeza femoral es una zona resistente (“núcleo duro”), por tanto es difícil que haya fracturas a este nivel. Si las hay, es en el contexto de traumatismos violentos de alta energía y siempre asociada a una luxación Fractura subcapital del cuello femoral: Estas fracturas se localizan inmediatamente por debajo de la cabeza del fémur. Fractura transcervical del cuello femoral: La fractura compromete la parte media del cuerpo del cuello femoral. Fractura basicervical del cuello femoral: Tiene lugar en la base del cuello del fémur Fracturas extracapsulares Fractura intertrocantérica: Fractura en la que la línea de rotura ósea está entre el trocánter mayor y el menor, a lo largo de la línea intertrocantérica. Fractura subtrocantérica: El trazo fracturario se encuentra entre el trocánter menor y los 5 cm distales a éste Fractura del trocánter mayor Fractura del trocánter menor Etiología/ mecanismo de lesión Baja Energía: Comúnmente son las caídas desde la propia altura, donde suelen romperse las ramas, sin que se produzca rotura del anillo pélvico. Alta energía: Más frecuente en jóvenes, son causados por accidente de tráfico (50%), atropellos (20%) y la precipitación (5-20%). Suele romperse el anillo pélvico Clasificación/ tipos No desplazadas: • tipo 1: fx incompleta o impactada en valgo • tipo 2: fx completa, no desplazada Desplazadas 17 • tipo 3: fx completa, desplazamiento parcial • tipo 4:fx con desplazamiento total Objetivos del tx • Aumentar la fuerza y evitar la atrofia del lado afectado. • Disminuir el edema • Reducir el dolor • Normalizar el movimiento, fuerza y la función sensitiva y motora. • lograr la misma función sensitiva y motora y la misma movilidad que tenía el individuo antes de la lesión • Reducir el riesgo de recidiva Plan de neurorehabilitacion (intervención enfermería) Corto: (horas- 1 semana): Lograr sentarse en una silla al cabo de unas horas de la operación. Lograr la deambulación al cabo de 4-8 días post operatorio. Control del dolor con termoterapia profunda con compresas Mediano: (1-4 semanas) entrenamiento con banda caminadora con cambios en ritmo y dirección y retorno a actividades de la vida diaria Largo: Rehabilitación en casa y realizar actividades que requieran de gran esfuerzo ● Recomendaciones Terapia física y funcional a tolerancia realizar estiramientos que requieran equilibrio por sí mismo sin apoyo ● material a utilizar Silla, compresas y banda caminadora. 18 Plan de ejercicios Colocar una pequeña almohada bajo las rodillas y presionar hacia abajo contrayendo el cuádriceps durante cuatro segundos y luego relajar. Hacer tres series de 10 repeticiones con ambas extremidades y de forma alterna. Contracciones del cuadriceps Potenciación la de Aquí pretendemos que despegues tu pelvis del colchón durante tres segundos. Elevar musculatura discretamente la pelvis y contraer los glúteos durante tres segundos y luego bajar lentamente. Se recomiendan cuatro series de 10 repeticiones. glútea Trabajo de Es muy fácil. Apretar las rodillas durante 3 segundos. Puedes interponer una pelota de goma abductores de la semielástica, si te resulta más cómodo. Hacer cadera Fortalecimiento de los músculos posteriores de la cuatro series de 10 repeticiones repeticiones. Sujetar una banda elástica con fa punta del pie y coger las puntas con las manos. Aguantar la pierna elevada y recta durante 10 segundos. Cuatro series de 10. extremidad 19 ESGUINCE CERVICAL Definición Es el resultado de una lesión combinada entre extensión/flexión de los tejidos blandos de la columna cervical que ocasiona lesión de ligamentos con estiramiento de los músculos de la columna cervical debido a mecanismo de aceleración y desaceleración de energía transmitida al cuello. Anatomía Articulaciones: temporomandibular, nervio simpático cervical Músculos: el esternocleidomastoideo, trapecio superior y esplenio de la cabeza principalmente, debiendo prestar mucha atención a los músculos escalenos. Ligamentos: son el ligamento nucal o cervical posterior. El más potencialmente dañino, más que el Ligamento Longitudinal Cervical Anterior. Clasificación Existen tres clases de esguince, según la gravedad: • Esguince de grado 1: hay distensión de los ligamentos sin llegar a una rotura de los mismos. • Esguince de grado 2: existe rotura parcial del tejido ligamentoso. • Esguince de grado 3: hay una rotura completa de la porción ligamentosa. Mecanismo de lesión Debido al mecanismo de aceleración y desaceleración de energía transmitida al cuello, que provoca un movimiento repentino de la cabeza hacia atrás (hiperextensión) y hacia delante (hiperflexión). Plan de neurorehabilitacion (intervención enfermería) Grado I o II ● Indicar ejercicios activos comedidos para mantener la movilidad del cuello. ● Frío las primeras 72 horas. ● Calor superficial local después de las 72 horas. ● Recomendaciones posturales. 20 ● Incremento progresivo de actividades físicas. Grado III ● Collarín rígido hasta por 3 semanas con retiro gradual. ● Rehabilitación supervisada al retiro del collarín con calor local profundo con ultrasonido o magnetoterapia; ● Electroestimulaciones con TENS o corrientes interferenciales, ● Masoterapia ● Movilizaciones pasivas, ● Ejercicios de relajación a cuello y cintura escapular ● Higiene de columna ● Reintegración a actividades cotidianas dependiendo de la evolución. Plan de Tratamiento Aproximación – separación de cadera en bipedestación De pie apoyado en la pared. -Cogemos aire por la nariz - Soltamos el aire por la boca y separamos la pierna del cuerpo -Mantenemos 5 segundos arriba y bajamos lentamente - Se realizarán 15 repeticiones con cada pierna - Realizaremos lo mismo hacia dentro (hacia la pared) - De pie apoyado en la pared. Flexión - Cogemos aire por la nariz extensión de - Soltamos el aire por la boca y llevamos la pierna cadera en - Mantenemos 5 segundos arriba y bajamos bipedestación hacia delante lentamente - Se realizarán 15 repeticiones con cada pierna - Realizaremos lo mismo hacia atrás 21 Flexión de De pie apoyado en la pared. - Cogemos aire por la nariz rodilla y cadera - Subimos el pie a una silla, mantenemos 5 segundos arriba y bajamos lentamente - Se realizarán 15 repeticiones con cada pierna en bipedestación Flexión de Tumbados boca arriba con una rodilla flexionada y cadera en - decúbito la otra extendida. Cogemos aire por la nariz - Soltamos el aire por la boca y llevamos la pierna extendida hacia arriba - Mantenemos 5 segundos arriba y bajamos lentamente - Se realizarán 15 repeticiones con cada pierna Extensión de Tumbados boca abajo. cadera en - Soltamos el aire por la boca y llevamos la pierna decúbito - Cogemos aire por la nariz extendida hacia arriba - Mantenemos 5 segundos arriba y bajamos lentamente - Se realizarán 15 repeticiones con cada pierna Elevación de Tumbado de lado con la almohada bajo la cabeza, pierna en extendida. con la pierna de apoyo flexionada y la otra - Cogemos aire por la nariz decúbito lateral - Soltamos el aire por la boca y llevamos la pierna estirada unos 40cm. - Mantenemos 5 segundos arriba y bajamos lentamente - Se realizarán 15 repeticiones con cada pierna 22 HERNIA DISCAL Definición. Afección caracterizada por un problema en el disco cartilaginoso ubicado entre los huesos de la columna vertebral, protrusión o salida del contenido discal dentro del canal raquídeo o del agujero de conjunción, Consecuencia de la pérdida de la elasticidad que caracteriza al disco intervertebral. Anatomía. Estructuras afectadas: ● Vértebras ● Discos ● Nervio ciático ● Región lumbar L3-L4: genera dolor/hormigueo en la cara anterior de la rodilla, cara interna de la pierna y en tobillo o maléolo interno. L4-l5: genera dolor/hormigueo en la cara exterior de la pierna, el dorso del pie, la planta del pie, el borde interior del pie y el dedo gordo. L5-S1: genera dolor/hormigueo en cara posterior de la pierna, borde exterior del pie, tobillo o maléolo externo y dedo pequeño o meñique. Etiología. Las hernias de disco se producen con mucha frecuencia en la región lumbar. Esto se debe a que la región lumbar de la columna carga con la mayor parte del peso del cuerpo. Algunas veces la hernia puede presionar un nervio, causando un dolor que se esparce o se irradia a otras partes del cuerpo. La cantidad de dolor asociada con la ruptura de una hernia de disco depende muchas veces de la cantidad de material que atraviese el ángulo fibroso, y de si se comprime un nervio o no. Clasificación. Dependiendo de la presión ejercida sobre el anillo fibroso, dicho anillo puede: - Desgarrarse (fisura), - Abombarse (protrusión), - Partirse (hernia). 23 Objetivos de tratamiento. Generales ● Fortalecer cadenas musculares. ● Manejar y Controlar el dolor. ● Evitar lesiones secundarias al reposo prolongado. Específicos Corto plazo: ● Manejar y Controlar dolor lumbar y ciático. ● Activar cadenas musculares. ● Evitar alteraciones musculares. ● Evitar úlceras por presión. Mediano plazo: ● Manejar y Controlar dolor lumbar y ciático. ● Mantener la función articular. ● Promover la movilización de la cadera. ● Fortalecer músculos de la espalda. ● Movilizar extremidades inferiores. Largo plazo: ● Aumentar resistencia muscular. ● Fortalecer músculos de la espalda. ● Fortalecer los músculos de las extremidades inferiores. 24 Plan de neurorehabilitacion (intervención enfermería) sesión de termoterapia: Esta terapia se trata de una herramienta terapéutica que produce un efecto relajante y alivia el dolor de una zona en concreto. Consiste en la aplicación de calor en determinadas zonas durante sesiones comprendidas entre diez minutos y media hora, aproximadamente. Efectos: Vasodilatador Disminución de la T/A Sedante. Sesión de hidroterapia: Terapia de rehabilitación cuyas técnicas, abordajes y ejercicios son desarrollados por un especialista dentro del agua, con el fin de prevenir, tratar, o recuperar determinadas patologías. Efecto relajante Efecto analgésico Reduce el impacto de los movimientos Sesión de crioterapia: Intervención terapéutica en la cual se utiliza el frío para producir beneficios en lesiones donde existe inflamación, dolor, paresias de origen central, etc. Generalmente se busca conseguir efectos a nivel de la circulación, la conducción de los nervios, el tejido, la contracción muscular y sobre la espasticidad. Efecto antiinflamatorio Efecto analgésico Aumenta la viscosidad sanguínea Disminuyendo el dolor Plan de ejercicios. Flexibilidad de la columna lumbar en rotación y lordosis Para este ejercicio nos posicionaremos boca arriba sobre una superficie plana con los brazos a los lados de nuestro cuerpo. Realizaremos una flexión de cadera acompañada con una flexión de rodilla y dejaremos caer nuestras piernas a un lado y al otro suave y controladamente. 25 Reprogramación lumbar en cuadrupedia Este ejercicio lo realizaremos sobre una superficie plana y nos posicionaremos en cuadrupedia. Una vez en esta posición, procederemos a elevar brazo derecho y pierna izquierda, mantenemos unos segundos y realizamos el mismo procedimiento, pero esta vez, brazo izquierdo con pierna derecha. Ejercicios de Core para lumbares Para este ejercicio necesitaremos un balón fit. Nos colocaremos de rodillas en el suelo frente apoyaremos al balón nuestros y codos flexionados sobre él, dejándolo rodar suavemente hacia adelante hasta quedar con las rodillas ligeramente flexionadas y los codos extendidos sobre el balón. Estiramientos de glúteos y piramidal Boca arriba sobre una superficie plana, realizaremos una flexión de cadera y de rodillas y llevaremos una de nuestras piernas hasta apoyarla por encima de la otra, con nuestra mano contraria, empujaremos la rodilla en dirección diagonal hacia nosotros para provocar el estiramiento. Procederemos de la misma manera con la pierna contraria 26 AMPUTACION Definición. La amputación es el procedimiento quirúrgico que consiste en la remoción, extirpación o resección de una parte o la totalidad de una extremidad a través de una o más estructuras óseas. Anatomía. Extremidades superiores: ● Dedos de la mano. ● Parcial de la mano. ● Desarticulación de la muñeca. ● Transradial. ● Desarticulación del codo. ● Desarticulación del hombro Interescápulo-torácica. Miembros inferiores: ● Dedos del pie. ● Parcial del pie. ● Desarticulación del tobillo o de Syme. ● Transtibial. ● Desarticulación de rodilla. ● Transfemoral. Desarticulación de cadera. ● Hemipelvectomía: Se trata de una amputación de la extremidad inferior, incluyendo la articulación de la cadera y la hemipelvis correspondiente. Etiología. Enfermedades vasculares: La falta de circulación en un miembro constituye una indicación absoluta para amputación, diabetes mellitus puede llegar a la necrosis Traumatismos severos: Accidentes de trabajo, tránsito, como recurso para salvar la vida, en la que hay pérdida completa del sistema neuromuscular, con aplastamiento grave, compromiso vascular y deterioro marcado de la piel. 27 Clasificación. - Amputación primaria o traumática: producida por un agente traumático. - Amputación secundaria o quirúrgica electiva o programada para ser realizada por medio de un acto quirúrgico. Objetivos de tratamiento. Objetivos generales. - La independencia funcional con respecto al autocuidado y la movilización sin prótesis. - Preparar al paciente y al miembro para el uso de una prótesis. - Mejorar la estética del muñón y minimizar el impacto de la imagen corporal. Objetivos específicos. - Evitar complicaciones que puedan presentarse en el muñón, como edema y contracturas, aumentar la fuerza muscular para facilitar la adaptación y manejo de la prótesis. - Aumentar autoestima y aceptar la nueva imagen corporal - Maximizar la independencia funcional Plan de rehabilitación. Fase prequirúrgica: Se hace hincapié en la preparación psicológica del paciente al ser un proceso complejo. La fisioterapia aquí busca fortalecer los sistemas musculares generales. Fase quirúrgica: En el posoperatorio inmediato se busca evitar rigidez muscular y articular, actitudes viciosas, especialmente en flexión de cadera y rodilla. Se aplica fisioterapia respiratoria moderada. Fase postquirúrgica o preprotésico Ejercicios de deambulación y fortalecimiento de los miembros inferiores y superiores, así como el tronco Mecanoterapia Fase protésica ● Ejercicios fortalecedores del muñón. 28 ● Ejercicios para ampliar y conservar el arco articular. ● Golpeteo del muñón en saco de arena. ● Mecanoterapia: mesa de poleoterapia. Plan de ejercicios. Entre las paralelas - Apoyo alternado en cada extremidad y reducir la ayuda de las manos hasta anularla. - Flexionar el tronco hacia adelante y realizar extensiones lentas del mismo. Elevar la pelvis - Uno y otro lado, despegando el pie correspondiente del suelo. Andar de lado con - Sobre la extremidad indemne. pequeños pasos - Transferir el peso sobre la flexionando prótesis y adelantar el pie sano. ligeramente la prótesis. 29 MENISCOPATIA Definición. La Meniscopatía es el conjunto de lesiones a los meniscos de la rodilla como la inflamación, el desgaste, la alteración degenerativa o la rotura (parcial o completa). Anatomía. Los Meniscos son fibrocartílagos en forma de semiluna que rellenan los espacios comprendidos entre superficies articulares del cuerpo. Absorben el impacto de choque entre las superficies articulares. Son estructuras de consistencia dura y flexible que tienen las principales funciones de: ● Amortiguar la energía ● Darle estabilidad a la rodilla ● Distribuir el peso homogéneamente ● Ayudar con la lubricación de la rodilla ● Mejorar la congruencia de la ● Y proveer de mayor propiocepción articulación Etiología. Las lesiones de meniscos obedecen generalmente a un mecanismo rotacional de la rodilla cuando el miembro en apoyo se encuentra en semiflexión. Este tipo de lesiones representan una de las más frecuentes en la práctica deportiva y, en particular, en jugadores de fútbol y esquiadores. las razones más comunes de la aparición de esta lesión son las siguientes: ● Giros bruscos en la rotación de la rodilla. ● Sobrecarga de ejercicio. ● Levantamiento abrupto de peso. ● Cambios degenerativos en la calidad del menisco. ● Traumatismos. 30 Clasificación. Grados: - Meniscopatía grado 1: Cuando la lesión es menor y se localiza bien el foco lesionado. - Meniscopatía grado 2: Cuando la lesión es mayor y existe una zona más afectada del menisco. - Meniscopatía grado 3: Cuando hay una rotura completa del menisco, en dos o más fragmentos. Objetivos de tratamiento. Controlar el dolor y la inflamación • Restablecer la movilidad articular y la flexibilidad, así como la fuerza y resistencia muscular. • Aumentar la fuerza y resistencia muscular • Reeducar la marcha • Restablecer la sensibilidad propioceptiva • Recuperar el nivel físico previo a la lesión. Plan de rehabilitación Los ejercicios que podrían indicarse para la rehabilitación se mencionan aquí. Colabore con su médico y con su fisioterapeuta para diseñar un programa que le ayude a alcanzar mejor sus metas de rehabilitación. Puntos clave - Un programa coordinado de fisioterapia y de ejercicios en el hogar puede ayudar a sanar la rodilla y ayudarle a reanudar las actividades que disfruta. - Aumentar la fuerza y la flexibilidad en la rodilla y en las piernas le podría ayudar a prevenir una futura degeneración en la rodilla. Plan de ejercicios. 31 Ejercicios de - Siéntese en el suelo con la pierna Cuádriceps lesionada estirada hacia adelante. - Contraiga los músculos que están en la parte superior del muslo presionando la parte trasera de la rodilla contra el suelo. - Mantenga esta posición aproximadamente 6 segundos, luego descanse hasta 10 segundos. Elevaciones de pierna - Mientras mantiene firmes los músculos estirada del muslo, levante la pierna lesionada de manera que el talón esté a aproximadamente 12 pulgadas (30 cm) del suelo. Mantenga esta posición durante 5 segundos, luego baje la pierna lentamente. Flexión y extensión de La flexión y extensión de los isquiotibiales los isquiotibiales. fortalece los músculos que se encuentran en la parte trasera del muslo. Haga de 8 a 12 repeticiones. Elevaciones de talones Las elevaciones del talón fortalecen los músculos de las pantorrillas. Haga de 8 a 12 repeticiones varias veces durante el día. 32 ESGUINCE DE RODILLA. Definición. El esguince de rodilla se produce cuando uno de los cuatro ligamentos que sujetan la articulación sufre un súbito estiramiento o se desgarra parcial o totalmente. Puede deberse a un golpe directo en cualquier punto de la rodilla o a un movimiento anormal y violento. Anatomía. Formada por el extremo distal del fémur, la rótula o patela y el segmento proximal de la tibia, los cuales se mantienen entre sí conectados, gracias a la balanceada integración de cartílagos, músculos, tendones y ligamentos, proporcionando estabilidad durante el movimiento. Estructuras: ● Capsula articular ● Ligamentos anteriores: rotuliano y retináculo lateral y medial ● Ligamentos posteriores: Poplíteo oblicuo y arqueado. ● Meniscos ● Ligamentos colaterales: tibial y de peroné. ● Ligamentos cruzados: anterior y posterior. Etiología. El mecanismo del esguince de rodilla se produce tras un bloqueo del pie en el suelo, éste se queda clavado y la pierna ligeramente doblada se gira sobre sí. El peso del cuerpo hace que el ligamento se lesione (parcial o totalmente). Dado que la rodilla se encuentra asegurada por ligamentos, es indiscutible que estas estructuras tienen más probabilidades de dañarse en caso de movimientos y estiramientos excesivos, situaciones de estrés y fuerzas o impactos desde el exterior, asociados principalmente a actividades deportivas. 33 Clasificación. ● Grado l: desgarro microscópico. ● Grado ll: desgarro parcial. ● Grado lll: desgarro o rotura total. ● Esguince de Ligamento lateral interno (LLI) ● Esguince de Ligamento lateral externo (LLE) ● Esguince del ligamento cruzado posterior ● Esguince del ligamento cruzado anterior Objetivos de tratamiento. ● Lograr una fuerza muscular bilateral equilibrada de los músculos antagonistas. ● Restaurar la función muscular en la mayor medida posible en el plazo más breve. ● Ausencia de signos de inflamación. ● Articulación estable. ● Buen rango articular. ● Trofismo muscular óptimo. ● Aumentar la potencia y la resistencia muscular. Plan de rehabilitación. La aplicación de hielo produce una disminución del ritmo metabólico y por tanto disminuye las necesidades de las células de oxígeno y nutrientes. La compresión puede llevarse a cabo con cintas, vedas, mangas de compresión, ejercicio, masaje o compresión intermitente. El propósito de la compresión es mejorar el retorno venoso y linfático, normalizar la presión osmótica y minimizar la acumulación de líquidos en el espacio intracelular y de este modo minimizar el edema en el lugar de la lesión. Las aplicaciones calientes y frías, diatermia y ultrasonido, iontoforesis, electroestimulación y compresión neumática son modalidades que pueden utilizarse para lograr objetivos a corto plazo. 34 Plan de Ejercicios Flexión de rodilla 90° Tumbado en el suelo, en postura relajada, sujetamos un elástico con las manos y lo hacemos pasar por la planta del pie. Comenzamos con la extremidad inferior a trabajar en flexión de cadera y rodilla (no superar 90º de flexión de rodilla). Desde esta posición realizamos una extensión completa de la extremidad, tras lo cual volvemos lentamente a la posición inicial. Repetir 10 veces con cada pierna. Media sentadilla con apoyo monopodal la pierna contraria apoyada sobre el fitball y la estiramos atrás al flexionar la pierna apoyada en el suelo. Repetimos el proceso 10 veces y cambiamos de pierna. Step up o subidas a banco Empezamos con un pie apoyado sobre un banco de altura variable de forma que la pierna que da perpendicular al banco de apoyo y el peso del cuerpo recae sobre este pie. EL cuerpo está erguido y relajado y el otro pie está con la punta de los dedos apoyada en el suelo cerca del banco. 35 PUBALGIA Definición. Presencia de dolor en el pubis causado por procesos inflamatorios en la zona de inserción de la musculatura que se encuentra en esta área (musculatura abdominal y aductora). Anatomía. El estiramiento de los ligamentos del pubis provoca un bloqueo de la rama pubiana en superioridad, tensión de los aductores: este estrés puede deteriorar los ligamentos o las inserciones musculares que se realizan en el pubis. Inserción del músculo aductor largo en la sínfisis del pubis, lesión de la inserción del músculo recto abdominal en el hueso pélvico. Etiología. Biomecánicamente, la sínfisis púbica es la zona donde confluyen todos los vectores de fuerza descendentes y ascendentes, además es la zona de inserción de importantes grupos musculares. Esto hace que se señale como causa de pubalgia patologías que se asientan sobre el pubis y fuera del mismo. ● Osteítis púbica. ● Hernias inguinales. ● Espondilo artropatías. ● Compresiones nerviosas. ● Patologías genitourinarias. ● Fracturas por estrés o avulsión de la pelvis. Clasificación. ● Pubalgia traumática. Aparece como consecuencia de una agresión en la sínfisis del pubis. ● Pubalgia crónica. Presenta un pubis “víctima” de un esquema funcional alterado. El pubis no representa la causa de la pubalgia, sino que las cadenas musculares del tronco y de los miembros inferiores se encuentran afectadas. 36 Objetivos de tratamiento. ● ● ● Corto plazo. - Disminuir el dolor en la región del pubis. - Disminuir la inflamación. - Mantener o recuperar la movilidad. - Aumentar la resistencia. - Aumentar la flexibilidad del área afectada Mediano plazo. - Realizar al menos 2 AVD que involucren el área afectada. - Fortalecimiento de músculo afectado Largo plazo. - Recuperar el control de la musculatura afectada. - Volver a realizar las AVD sin problemas. - Aumentar el músculo afectado. - Mantener un entrenamiento de baja intensidad Plan de rehabilitación. ● Corto plazo. - Crioterapia. - Ejercicios isométricos. - Estiramiento de los rotadores internos de la cadera. ● Mediano plazo. - Estiramiento de aductores, isquiotibiales e iliolumbares. - Ejercicios en bicicleta estática o elíptica. ● Largo plazo. - Ejercicios con peso. - Ejercicios en el campo 37 Plan de ejercicios Estiramiento de Con el rodillo de espuma cuádriceps con colocado en la parte interna del rodillo de espuma muslo, muévete lentamente hacia adelante y hacia atrás ayudándote de los codos y las rodillas. Hazlo rodar desde la rodilla hasta la zona de la ingle durante 30 segundos. Haz tres series con cada lado. Estiramiento del Comienza en posición de zancada flexor de la cadera con una rodilla en el suelo y la otra (arrodillado) pierna flexionada delante de ti y con el pie apoyado en el suelo. Gira el tronco hacia el mismo lado que la pierna adelantada. Contrae el glúteo de la pierna trasera para estirar más el flexor de la cadera y los músculos del pubis. Si no notas cómo se estiran, inclínate suavemente hacia adelante. Mantén la postura durante 15 segundos. Descansa 60 segundos. Repite el ejercicio de cuatro a seis veces por lado. Estiramiento de Sentada con las piernas abiertas y aductores, la espalda recta, inclina poco a isquiotibiales e poco el tronco hacia delante hasta iliolumbares tocar con las manos los dedos de los pies. Mantén la postura durante 30 segundos. Descansa otros 30 segundos. Haz de tres a cinco series. 38 DESGARRO MUSCULAR Definición Las roturas de fibras musculares, también conocida como desgarro muscular, es una lesión del músculo en donde las fibras que componen al músculo se rompen. El desgarro muscular provoca un dolor muy intenso que obliga a la persona que la padece a suspender la actividad que realiza, ya que al contraer el músculo se pone en tensión el área lesionada. ANATOMÍA/ESTRUCTURAS INVOLUCRADAS La unidad estructural básica del músculo es la fibra muscular estriada esquelética o rabdomiocito. En las fibras musculares encontramos filamentos de actina y miosina. Las fibras pueden ser ●Tipo I o blancas (contracción lenta, metabolismo aeróbico y muy resistentes a la fatiga) ●Tipo II o rojas (contracción rápida, muy fatigables). ETIOLOGÍA/MECANISMOS DE LESIÓN El desgarro muscular se produce por mecanismos de contusión o de distensión. Habitualmente, cuando se produce por contusión, es decir, por un golpe en la masa muscular, se provoca una rotura irregular en el músculo, que puede darse en segmentos distintos y de diferentes tamaños. CLASIFICACIÓN/TIPOS 1.- Desgarro miofacial: comprende dos elementos anatómicos; la fascia o aponeurosis y las fibras musculares periféricas 2.- Desgarro fibrilar: Es una lesión de tipo lineal muy fina, con una longitud variable, pero con un grosor que no debería exceder los 2 mm. 3.-Desgarro multifibrilar: Estas lesiones se ven indistintamente en deportistas entrenados y aficionados. Probablemente el sitio de ocurrencia más común es el músculo recto anterior de los cuádriceps. 39 4.- Desgarro fascicular: Es de mayor trascendencia, puede ocurrir en el espesor del músculo o en su periferia, donde se acompañan de compromiso fascial, con colección hemática asociada de variable cuantía y, clínicamente aparición de equimosis. 5.- Desgarro total: Son todas lesiones graves que dejaran algún grado de pérdida de la función, desbalances musculares y grandes cicatrices. Comprenden desde un grueso segmento hasta todo el espesor del músculo. 6.- Adherenciolisis: Se refiere a la apertura de la cicatriz, o desgarro, generalmente parcial y que ocurre siempre en la zona periférica del desgarro. Puede ocurrir durante el período de cicatrización al no respetarse los tiempos de reposo, caso en el cual la lesión puede ser de una magnitud incluso mayor que la original. OBJETIVOS TX 1.- fase aguda: 0/24 hrs Control del hematoma e inflamación. 2.- fase regenerativa: 2/14 días incrementar la vascularización y estimulación de la actividad muscular, trabajar la movilidad en tolerancia del umbral del dolor 3.- fase fibrogénica: Favorecer la regeneración e inhibir la fibrogénesis: para mejorar el pronóstico del tratamiento de la rotura muscular, y así evitar recaídas o mala cicatrización del músculo. 4.- Return to play: Se considera que cuando el paciente alcanza el 80/90% de su fuerza y flexibilidad, ya está capacitado para volver a su vida cotidiana. PLAN DE NEUROREHABILITACIÓN (intervención de enfermería) • Reposo con miembro elevado para favorecer el retorno venoso y reducir el edema. • Aplicación de frío intermitente 20 minutos cada 3 o 4 horas. Cuidado de no poner directo a la piel, ya que puede producir quemaduras. • Vendaje compresivo para controlar la hemorragia posterior y evitar la tumefacción. • Administración de analgésicos de tipo antiinflamatorios no esteroideos. 40 • Si el esguince es de tercer grado necesitará una inmovilización con venda de escayola o incluso cirugía para reparar el ligamento roto. Plan de tratamiento Termoterapia Podemos aplicar calor local y suave sobre la zona. En esta fase queremos mejorar e incentivar los procesos de curación del desgarro muscular: el calor en la zona mejorará y activará la circulación local. Movilización A partir del día 4 o 5 es recomendable empezar a activar la zona dañada mediante movimiento suave. En la fase de recuperación el músculo se verá beneficiado de una movilización y contracción activa del mismo activa Masaje drenante Vendaje compresivo Hidroterapia Aplicar masaje sobre la musculatura, con el objetivo de estimular la circulación sanguínea y evacuar los residuos producidos por el proceso de reparación, así como relajar el tono muscular. Realizar un vendaje ligeramente compresivo en la zona, previo al ejercicio de carrera suave o al ejercicio de activación del músculo lesionado. Ejercicios suaves en el agua, para ayudar a la estimulación muscular y evitar sobrecarga en este. 41 PINZAMIENTO FEMOROACETABULAR Definición El pinzamiento de cadera es una condición en la cual el hueso del reborde de la pelvis (acetábulo) entra en contacto con la cabeza o cuello del fémur. El SPFA es un factor causal relacionado con el dolor y la osteoartritis de la cadera. Anatomía/ estructuras involucradas Las estructuras que conforman este síndrome son el acetábulo, la cabeza femoral, los ligamentos y la cápsula articular y el fémur. Etiología/ mecanismos de lesión Acetábulo: Su principal función es ser el receptor óseo de la cabeza del fémur. Con lo cual, contribuye activamente a la creación de la articulación de la cadera. Cabeza femoral: Se conecta con el cuello anatómico del fémur y permite los clásicos movimientos del hueso. Ligamentos y cápsula articular: Se encarga de asegurar el contacto entre las superficies articulares. La misma se inserta en el hueso, en la cercanía del revestimiento del cartílago articular. Fémur: Es el único hueso del muslo, sirve como un punto de fijación para todos los músculos que ejercen su fuerza sobre las articulaciones de la cadera y de la rodilla. Clasificación/ tipos Cam: Es causado por el atrapamiento de la cabeza femoral anormal con un radio en aumento en movimiento extremo, especialmente la flexión. Pincer: Sobre crecimiento del borde acetabular que provoca el roce contra la cabeza del fémur y su cartílago al flexionar y rotar la cadera. Mixto: Se compone de las dos lesiones anteriores. OBJETIVOS TX Conservar: Efectuar un manejo que permita la recuperación completa del foco de fractura. 42 Quirúrgico: El objetivo de devolver la funcionalidad al miembro afectado y mejorar la calidad de vida del paciente, e incluso la reinserción en la práctica deportiva. Fisioterapia: El objetivo es mantener un buen tono muscular, principalmente de musculatura aductora y abductora y de los pelvitrocantéreos, que producen coaptación de la articulación. Artroscopia: Visualizar directamente las lesiones, realizar una valoración completa de las mismas y permitir su tratamiento causando el menor daño posible a la articulación, sin tener que abrirla para poder realizar la reparación. Plan de neurorehabilitación Cirugía a cielo abierto. La sobrecobertura local o global de la ceja acetabular, defecto tipo pincer, será tratada mediante osteoplastia del excesivo reborde acetabular o por reorientación del acetábulo mediante una osteotomía periacetabular. Osteoplastia acetabular: En casos de sobrecobertura anterior, se debe realizar una osteoplastia del reborde acetabular anterior, para ello el labrum acetabular debe ser previamente movilizado. Una vez que el labrum ha sido desinsertado del hueso en el borde anterosuperior del acetábulo, mediante un escoplo se retira el hueso sobrante del acetábulo causante del pinzamiento femoroacetabular. Artroscopia: Se realizan los mismos procedimientos tanto a nivel acetabular como del cuello femoral (sea el tipo de pinzamiento), incluyendo la reinserción del labrum. Tratamiento conservador: consiste en la restricción de la actividad deportiva y de aquellos movimientos forzados de la cadera, así como los tratamientos habituales con medicamentos analgésicos-antiinflamatorios, relajantes musculares, regeneradores del cartílago articular. 43 Plan de ejercicio Retroversión de Colocar una pierna en retroversión con la rodilla cadera flexionada y la otra pierna apoyada sobre el banco. Realizar el gesto de retroversión de la cadera intentando que la zona lumbar permanezca en contacto con el banco. Semi "split" De rodillas, con una pierna bien atrasada, evitar que la zona lumbar se arquee en exceso, para ello es necesario contraer el abdomen. Apoyo rodillas supino Tumbado, sujetar un pie con la mano contraria al tiempo que acercamos la otra rodilla hacia el hombro ayudándonos con la mano contraria. 44 FX. DE TOBILLO Definición Es la rotura de alguno de los huesos del tobillo, ya sea de forma parcial o completa. En el tobillo, las fracturas afectan los extremos lejanos o distales de la tibia, el peroné o ambos huesos. Anatomía/ estructuras involucradas La articulación del tobillo está formada por 3 huesos, el peroné, la tibia y el astrágalo. Los dos primeros conforman una bóveda en la que encaja la cúpula del tercero. Permite, sobre todo, movimiento de giro, hacia delante y hacia atrás, que son movimientos flexibles de extensión de pie. Ligamento lateral externo: se divide en 3 fascículos (peroné, astragalo y calcaneo) Ligamento deltoideo: en la parte contraria(parte interna del pie), este ligamento parte de la punta del maléolo interno y sujeta la cara interna del tobillo. Ligamento sindesmal: amarra la porción más distal en la tibia y el peroné para mantenerlos unidos en esa función de la bóveda que presenta su superficie articular en la cúpula del astrágalo. Etiología/ mecanismos de lesión Directa: puede ser desencadenado por un mecanismo directo por un choque sobre la articulación, que separa temporalmente las superficies articulares. Indirecta: Con mayor frecuencia es desencadenado por mecanismo indirecto (caída, paso en falso, movimientos bruscos de aducción o abducción). Clasificación/tipos Clasificación de Pott Primer grado: está fracturado o solo maléolo. Segundo grado: están fracturados los dos maléolos Tercer grado: hay fractura bimaleolar y fractura de la porción posterior de la superficie articular inferior de la tibia denominado como el tercer maléolo. 45 Objetivos tx Aplicar un plan de intervención de fisioterapia para recuperar la funcionalidad de la articulación de tobillo para que la paciente recupere su vida diaria. Objetivos específicos Corto plazo: disminuir el edema, el dolor, evitar la aparición de las adherencias Medio/ largo plazo: aumentar la movilidad, aumentar la fuerza muscular, poner en carga, reeducar la marcha, aumentar el control motor y mejorar la propiocepción. Plan de neurorehabilitación (intervención de enfermería) El tratamiento puede ser conservador o quirúrgico, con el objetivo de reducir los fragmentos óseos desplazados. En el tratamiento conservador se aplica una bota de yeso durante 6 u 8 semanas con el pie en 90º. Cuando requiere de una reducción se lleva a cabo una reducción ortopédica por un médico especialista en ello y se queda hospitalizado con vigilancia por posibles problemas de compresión por el yeso, que se cambiará a los 7 o 10 días, repitiendo la reducción, y se vuelve a introducir una bota de yeso por 3 o 4 semanas sin posibilidad de apoyar. Se tienen que pasar varios controles radiológicos para comprobar que la reducción ha tenido efecto. Plan de ejercicio Estiramiento de la pantorrilla (rodilla estirada) 1. Siéntese con la pierna afectada estirada y apoyada en el piso. La otra pierna debe estar flexionada, con ese pie apoyado en el piso. 2. Coloque una toalla alrededor del pie afectado justo debajo de los dedos del pie. 3. Sujete un extremo de la toalla con cada mano, con las manos por encima de las rodillas. 4. Tire suavemente hacia atrás con la toalla para que el pie se estire hacia usted. 5. Mantenga la posición por lo menos de 15 a 30 segundos. 6. Repita de 2 a 4 veces por sesión, hasta 5 sesiones al día. 46 Estiramiento de la pantorrilla (rodilla flexionada) Flexión plantar del tobillo Dorsiflexión del tobillo Flexión plantar del tobillo con resistencia 1. Siéntese con la pierna afectada estirada y apoyada en el piso. La otra pierna debe estar flexionada, con ese pie apoyado en el piso. 2. Coloque una almohada o rodillo de espuma debajo de la pierna afectada. 3. Coloque una toalla alrededor del pie afectado justo debajo de los dedos del pie. 4. Sujete un extremo de la toalla con cada mano, con las manos por encima de las rodillas. 5. Tire suavemente hacia atrás con la toalla para que el pie se estire hacia usted. 6. Mantenga la posición por lo menos de 15 a 30 segundos. 7. Repita de 2 a 4 veces por sesión, hasta 5 sesiones al día. 1. Siéntese con la pierna afectada estirada y apoyada en el piso. La otra pierna debe estar flexionada, con ese pie apoyado en el piso. 2. Manteniendo derecha la pierna afectada, flexione suavemente el pie hacia abajo de manera que los dedos de ese pie apunten hacia afuera del cuerpo. Luego, relaje lentamente el pie a la posición inicial. 3. Repita de 8 a 12 veces. 1. Siéntese con la pierna afectada estirada y apoyada en el piso. La otra pierna debe estar flexionada, con ese pie apoyado en el piso. 2. Con la pierna afectada estirada, flexione suavemente el pie hacia su cuerpo para que los dedos apunten hacia arriba. Luego, relaje lentamente el pie a la posición inicial. 3. Repita de 8 a 12 veces. -Siéntese con la pierna afectada estirada y apoyada en el piso. La otra pierna debe estar flexionada, con ese pie apoyado en el piso. -Coloque una banda elástica alrededor del pie afectado justo debajo de los dedos del pie. -Sujete cada extremo de la banda con cada mano, con las manos por encima de las rodillas. -Manteniendo derecha la pierna afectada, flexione suavemente el pie hacia abajo de manera que los dedos de ese pie apunten hacia afuera de su cuerpo. Luego, relaje lentamente el pie a la posición inicial. Repita de 8 a 12 veces. 47 CAPSULITIS ADHESIVA Definición La capsulitis adhesiva se define como la pérdida progresiva de la movilidad pasiva del hombro y se acompaña de dolor difuso que predomina en la región anterolateral del hombro. Varios autores han descrito posibles etiologías y cambios patológicos que ocurren en la cápsula articular glenohumeral y tejidos circundantes. Anatomía/ estructuras involucradas El hombro comprende las articulaciones esternoclavicular, acromioclavicular y glenohumeral, consideradas como verdaderas, y las articulaciones escapulotorácica y subacromial, como funcionales. La articulación glenohumeral permite los movimientos de flexión, extensión, abducción, aducción y rotaciones interna y externa. Por su conformación, es la articulación con mayor rango de movilidad y, por lo tanto, la más inestable. Etiología/ mecanismo de lesión Varios autores han sugerido que la etiología de la capsulitis adhesiva es autoinmune; sin embargo, las pruebas serológicas no confirman esta teoría. Otros sugieren que es una variante de una distrofia simpática refleja. Esto no ha sido del todo aceptado, ya que, al tratar la distrofia, la capsulitis no mejora. Las causas de falta de movilidad escapulohumeral incluyen tenosinovitis bicipital, tendinitis calcárea, contusiones o fracturas, cicatrices capsulares secundarias a lesiones o procedimientos quirúrgicos. La inactividad produce atrofia muscular, seguida de disminución en la circulación linfática y venosa; estos cambios generan procesos metabólicos más lentos, saturación de exudados y depósitos de fibrina que, finalmente producen adherencias. Clasificación/ tipos Fase inicial inflamatoria (2 a 9 meses): dolor difuso, intenso – especialmente por la noche. Más dolor que rigidez; Fase intermedia o de (4 a 12 meses): rigidez y 48 restricción importante del rango articular con disminución del dolor (más rigidez que dolor); Fase de “deshielo” (thawing), o de resolución: retorno gradual del rango articular y resolución del dolor, siendo la duración media del proceso total de 30 meses. Objetivos • Crear un protocolo amplio que abarque a las diversas patologías que se engloban en el diagnóstico de hombro doloroso, y que a su vez pueda ser aplicado por la mayoría de fisioterapeutas. • Potenciar una higiene postural que evite nuevas recidivas. • Fomentar el ejercicio físico al terminar la rehabilitación como medida de educación sanitaria, teniendo en cuenta las diferentes esferas sociales. Plan de neurorrehabilitación (intervención de enfermería) Fase aguda: Reposo articular relativo (evitar forzar el miembro superior). Electroterapia analgésica. TENS durante 30 minutos en la región cervical y en el hombro con la intención de disminuir el dolor. Crioterapia: Buscando un efecto vasodilatador y antiálgico, podemos aplicar 4-5 minutos de hielo y tras una pausa de 3 minutos para buscar el efecto rebote de la crioterapia, aplicar el US. Pauta farmacológica por el médico. Movilizaciones pasivas de flexión en el plano de la escápula para no provocar el impigment, así facilitamos el trabajo del deltoides y protegemos el manguito de los rotadores. Es conveniente de coaptar mientras se moviliza como efecto analgésico. Técnicas de músculo-energía. Contracción contra resistencia manual y aumentar ligeros grados de recorrido articular. Posicionando de nuevo en el espacio. 49 Plan de tratamiento Primera fase o Ejercicios decoaptadores activos y pasivos. Ejercicios pendulares. fase aguda Segunda fase o Estiramientos en un inicio pasivos de los fase subaguda: músculos Deltoides, Trapecio, Pectoral. bíceps, tríceps, Trabajar el tejido blando con técnicas miofasciales. Tercera fase fase reforzamiento muscular: o Posturas y estabilización del omóplato: El objetivo es fortalecer los fijadores del de omóplato evitando la cifosis. Depresores de la cabeza humeral: Paciente en SD con flexión de 30º en el plano de la escápula. Trabajamos los depresores largos (dorsal ancho y pectoral mayor) y/o los depresores cortos (manguito de los rotadores). La evolución de este ejercicio consiste en variar los grados de flexión y rotación. Su finalidad es ampliar el espacio subacromial. Usuario en SD en una camilla con la palma de la mano apoyada sobre una pelota situada encima de la camilla, codo en extensión. Usuario en cuadrupedia con una mano apoyada sobre un plano inestable 50 PINZAMIENTO SUBACROMIAL Definición El Pinzamiento Subacromial del Manguito Rotador, corresponde al pellizcamiento de los tendones del manguito rotador, a raíz de un estrechamiento del espacio que hay entre éste y el acromion. Este espacio se puede alterar porque aumenta el contenido (tendones y/o bursa) o el continente (estructuras óseas o articulares). Es decir, cuando alguna de las estructuras que se encuentren en este espacio aumenta de volumen o se produce una disminución de este espacio por crecimiento de alguna de las estructuras óseas que rodean este espacio. Como la bursa está entremedio, normalmente también se pellizca, por lo tanto, habitualmente se acompaña de bursitis Anatomía/ estructuras involucradas Conformado por 4 tendones que permiten hacer movimientos de rotación del hombro los cuales se encuentran entre la cabeza humeral y la cápsula articular por abajo y una prominencia ósea de la escápula denominada Acromion (por arriba), es decir, está ubicado entre dos superficies óseas, lo que lo hace más susceptible a sufrir pinzamientos. (Subescapular, infraespinoso, supraespinoso y redondo menor) Etiología/ mecanismo de lesión Los músculos del manguito rotador están irrigados por seis arterias, pero existe un área hipervascularizada que corresponde a la zona del manguito, donde surge la mayor parte de las lesiones. La posición del brazo y la contracción de los músculos comprimen los vasos y, por lo tanto, parte del día la zona se encuentra isquémica; ésta se denomina zona crítica. Cuando existe dolor en el manguito de los rotadores se altera la funcionalidad de la glenohumeral, se inflama la bolsa serosa subacromiodeltoidea y entonces la tendinitis acompaña a la bursitis. Se han vuelto muy comunes en gente joven debido a sus labores, 51 asociadas a acciones repetitivas por encima del hombro o también por ejercicios realizados como levantamiento de pesas, baseball, entre otros. Clasificación/ tipos: Estadio I. Edema y hemorragia. Ocurre principalmente en pacientes menores de 25 años de edad. Es reversible y responde a tratamiento conservador. Estadio II. Existe fibrosis y tendinitis. Por lo general se presenta en pacientes entre los 25 y 40 años de edad. Si no responde a tratamiento conservador se debe pensar en descompresión subacromial y desbridación. Estadio II. Se caracteriza por una lesión parcial o total del mango rotador. Su mayor incidencia es en pacientes mayores de 40 años y su tratamiento será la reparación abierta o artroscópica. Objetivos Tx: • Aliviar el dolor • Promover la curación • Disminuir los espasmos musculares • Aumentar el arco de la articulación y fortalecer los músculos debilitados. • Prevenir y tratar el deterioro funcional. Plan de neurorrehabilitación (intervención de enfermería) La inmovilización de un tendón en acortamiento produce una disminución a nivel enzimático, con la consecuente disminución de la eficacia del mecanismo regenerador. Por todo ello establecen de no inmovilizar la estructura tendinosa salvo casos excepcionales. Si no hay recuperación se piensa en un tratamiento qx. 52 Plan de ejercicio Estiramiento capsular anterior Estiramiento capsular posterior Isométricos rotadores externos Isométricos rotadores internos Colocarse frente a un rincón, con las palmas de las manos sobre ambas paredes a la altura de los hombros. Aproximar el pecho al rincón hasta notar tirantez en el pecho y la cara anterior del hombro. Repeticiones: 4. Mantener la posición 20-30 segundos. Colocar la mano del lado afectado sobre el hombro sano. Con la mano del lado sano, empujar el codo hacia atrás. Repeticiones: 4. Mantener 20-30 segundos. de Colocarse pegado una pared del lado afectado, con el codo flexionado 90º. Empujar la pared con el dorso de la mano. Repeticiones: 10. Mantener 3-5 segundos. de Colocar una toalla entre el cuerpo y el brazo del lado afectado y flexionar el codo a 90º. La mano contraria sujeta la muñeca. Empujar hacia adentro con el brazo afectado, impidiendo el movimiento con la mano del lado sano. Repeticiones: 10 Mantener 3-5 segundos. Pulsiones en silla Sentado en una silla, apoyar los pies en el suelo y las manos en los reposabrazos. Elevar el cuerpo lentamente estirando los codos. Mantener en la posición no dolorosa aunque no se hayan despegado las nalgas de la silla Repeticiones: 10 Mantener 3 segundos y volver a la posición inicial. 53 Rehabilitación Neurológica 54 TCE Definición. Una afectación del cerebro causado por una fuerza externa que puede producir una disminución o disfunción del nivel de conciencia y que conlleva una alteración de las habilidades cognitivas, físicas y/o emocionales del individuo. Anatomía. Durante el desplazamiento craneal interviene la acción de una fuerza centrífuga dando lugar a que el encéfalo se golpee contra los polos anteriores y posteriores del hueso causando múltiples lesiones tanto contusiónales como difusas. Este tipo de lesión genera un impacto en un área concreta del cráneo y/o encéfalo Etiología. Causada por una fuerza externa que puede producir una disminución o disfunción del nivel de conciencia y conlleva una alteración de las habilidades cognitivas, físicas y/o emocionales del individuo. Los accidentes de tráfico representan la causa más importante, alrededor del 73%, seguido por las caídas (20%) y las lesiones deportivas (5%). Otras posibles causas son los accidentes laborales o domésticos, los atropellos, las agresiones y las precipitaciones. Clasificación. En función de la gravedad de dicha disfunción los TCE suelen clasificarse en: • Traumatismo craneoencefálico leve – TCE: Leve o conmoción cerebral son los más frecuentes y representan por tanto el mayor número de traumatismos que se producen en nuestro país. • Traumatismo craneoencefálico moderado – TCE: Moderado en este tipo de traumatismos, el periodo de pérdida de conocimiento es mayor a 30 minutos, pero no sobrepasa un día y el periodo en el que el paciente que lo sufre tiene dificultades para aprender información nueva (periodo de amnesia postraumática) es inferior a una semana). • Traumatismo craneoencefálico grave – TCE: Grave en este tipo de traumatismos, el periodo de pérdida de conocimiento es mayor a un día y/o el periodo en el que el paciente que lo sufre tiene dificultades para aprender 55 información nueva (periodo de amnesia postraumática) es mayor de una semana. Objetivos de tratamiento. Los objetivos primordiales de la rehabilitación son la recuperación de la autonomía del paciente, en las áreas física, emocional y cognitiva. • Alivio del dolor. • Corregir las alteraciones posturales y conseguir la mejor alineación articular posible. • Evitar complicaciones neuromúsculo-esqueléticas. • Normalización del tono postural. • Facilitación de reacciones de enderezamiento, apoyo y equilibrio en sedestación y bipedestación. • Facilitación del paso a bipedestación y transferencias de cargas. • Reeducación de la marcha. • Reeducación de las Actividades de la Vida Diaria y educación sanitaria a los familiares. Plan de neurorrehabilitación. • Masoterapia manual y mecánica (intrabucal). (56 sesiones de 15 minutos). • Ejercicios prearticulatorios para motricidad labial, lingual y velar (56 sesiones de 10 minutos). • Ejercicios de respiración y soplo espiratorio (56 sesiones de 10 minutos). • Trabajo con el componente impresivo y expresivo del lenguaje con apoyo auditivo y verbal (56 sesiones de 25 minutos) que incluyen ejes temáticos variados y secuencias lógicas, generalización y exclusión de elementos, actividades de fluidez fonológica y semántica, repetición de frases, rimas y adivinanzas, memorización de canciones infantiles, completamiento y elaboración de frases partiendo de un texto leído, descripción de objetos (con reconocimiento táctil). 56 Plan de ejercicios Reeducación El diafragma es el músculo respiratorio por diafragmática excelencia y, especialmente en pacientes con TCE, su movilidad se encuentra reducida; este ejercicio, podemos realizarlo con el paciente boca arriba o en posición lateral. Ejercicios de Se realiza una inspiración, durante la cual el expansión aire entra en las zonas libres, seguidamente torácica se mantiene, para que se distribuya por todo el pulmón durante 5 segundos. Por último, se lleva a cabo la espiración, que moviliza las secreciones a su salida. Espirometría La espirometría incentivada es un incentiva componente de la terapia de limpieza bronquial. Está diseñada para estimular al paciente a realizar inspiraciones prolongadas, lentas y profundas, mediante la utilización de dispositivos que proporcionan al paciente un feedback visual sobre su ejecución permitiéndole observar sus movimientos inspiratorios y/o espiratorios mediante la subida y bajada de las bolitas que se ven en la imagen, lo que le incita a mantener sus esfuerzos. 57 EVC Definición. Todo trastorno en el cual un área del encéfalo se afecta de forma transitoria o permanente por una isquemia o hemorragia, estando uno o más vasos sanguíneos cerebrales afectados por un proceso patológico. Anatomía. La pérdida de fuerza (debilidad) y pérdida del movimiento (parálisis), generalmente en un lado del cuerpo, son comunes después de un accidente cerebrovascular. Posiblemente usted escuche los términos médicos hemiparesia (para debilidad) o hemiplejía (para parálisis) para describir estos efectos unilaterales. A veces pueden producir el “abandono” de un solo lado, que es cuando se ignora o se olvida uno de los lados de su cuerpo. La dificultad para tragar (disfagia) también es común. Etiología. La oclusión aterotrombótica de arterias grandes; la embolia cerebral (infarto embólico); la oclusión no trombótica de las arterias cerebrales pequeñas y profundas (infarto lacunar) y la estenosis arterial proximal con hipotensión que disminuye el flujo sanguíneo cerebral en las zonas arteriales limítrofes (accidente cerebrovascular hemodinámico). Clasificación. ● Isquémico. ● Hemorrágico. Objetivos de tratamiento. ● Instruir al paciente y cuidador. ● Optimizar el funcionamiento de los músculos respiratorios. ● Reducir el dolor en rodillas bilateral. ● Mantener la movilidad articular generalizada. ● Mejorar equilibrio y propiocepción de la paciente. ● Reeducar marcha. ● Mejorar la capacidad aeróbica de la paciente. 58 Plan de neurorrehabilitación • Hacer un interrogatorio breve al paciente si su estado lo permite o al familiar. • Colocar el paciente con la cabeza elevada a 30 grados. • Proceder a realizar examen físico y examen neurológico. • Medición de signos vitales, si parámetro está alterado avisar al médico y anotar en hoja de parámetros vitales. • Colocar oxímetro de pulso y monitor cardiorrespiratorio. Y anotar cifras en hoja de parámetros vitales y avisar si hay alteración o algún cambio que se esté produciendo en el paciente. • Realizar examen neurológico y avisar al médico cualquier cambio que se esté produciendo. Plan de Ejercicios Extensiones Sentado en una silla, extienda la pierna de rodilla izquierda hasta que esté paralela al piso. Evite tensar su rodilla. Luego, baje lentamente el pie hacia el suelo. Repita con la pierna derecha, alternando una y otra vez cada pierna para un total de 20 repeticiones (10 con cada pierna). Marchando Sentado en una silla, levante la pierna sentado afectada hacia su pecho, haciendo todo lo posible por mantener un movimiento controlado. Luego coloque su pie nuevamente en el suelo. Repita con la otra pierna, alternando pierna derecha e izquierda para un total de 10 repeticiones. Rodilla al Acostado cómodamente, lleve la pierna pecho derecha a su pecho y ahí apriete su torso, luego baje la pierna. Concéntrese en trabajar su torso para hacer este movimiento, y no su pierna. Repita 10 veces con cada pierna. 59 GUILLIAN BARRE Definición. Trastorno poco frecuente en el cual el sistema inmunitario del organismo ataca los nervios. Polirradiculoneuritis inflamatoria aguda con desmielinización de la fibra nerviosa que produce afectación predominantemente motora de evolución ascendente, y que presenta hiperalbuminosis y aumento del nivel total de proteínas en el líquido cefalorraquídeo. Anatomía. El daño puede ser global o predominante en las raíces o en los extremos de los miembros afectados. Cuando el trastorno alcanza los nervios craneales cursa con parestesias trigeminales y parálisis facial bilateral. A veces se encuentra afectación del músculo cardíaco y de las funciones automáticas, lo que puede provocar arritmia sinusal y alteración de la presión sanguínea. Etiología. La causa exacta del síndrome de Guillain-Barré se desconoce. Sin embargo, dos tercios de los pacientes aseguran haber tenido síntomas de infección en las seis semanas anteriores. Estas pueden ser infecciones respiratorias o gastrointestinales, o el virus de Zika. Clasificación. Se presenta en varias formas. Los tipos principales son: ● Polirradiculoneuropatía desmielinizante inflamatoria aguda, la forma más común en América del Norte y Europa. El signo más común de la Polirradiculoneuropatía desmielinizante inflamatoria aguda es la debilidad muscular que comienza en la parte inferior del cuerpo y se extiende hacia arriba. ● Síndrome de Miller Fisher, en el cual la parálisis comienza en los ojos. El síndrome de Miller Fisher también se asocia con una marcha inestable. ● La neuropatía axonal motora aguda y la neuropatía axonal sensorial motora aguda. 60 Objetivos de tratamiento. ● Prevención de las complicaciones secundarias de la enfermedad. ● Favorecer la recuperación funcional y de la autonomía personal. ● Compensación de las discapacidades. Plan de neurorrehabilitación. • Monitorizar la SatO2 • Vigilar patrón respiratorio • Mantener a la persona en posición semifowler • Toma de gasometría Plan de ejercicio. Respiración Tomar aire por la nariz, diafragmática hinchado el abdomen y sin elevar los hombros; expulsamos el aire lentamente por la boca Movilizaciones Se realizarán los movimientos para propios de cada articulación en miembros dependencia al grado de inferiores amplitud articular que presente el paciente. Movilizaciones Se realizarán los movimientos para propios de cada articulación en miembros dependencia al grado de superiores amplitud articular que presente el paciente. 61 ESCLEROSIS MULTIPLE Definición La EM es una enfermedad desmielinizante, crónica, autoinmune e inflamatoria que afecta a todo el sistema nervioso central. Constituye la principal causa de discapacidad neurológica no traumática entre los adultos jóvenes Anatomía/ estructuras involucradas Con la esclerosis múltiple, el sistema inmunitario ataca la vaina protectora (mielina) que recubre las fibras nerviosas y causa problemas de comunicación entre el cerebro y el resto del cuerpo. Con el tiempo, la enfermedad puede causar el deterioro o daño permanente de los nervios. Etiología/ mecanismo de lesión La etiología de la enfermedad y los factores que determinan su evolución permanecen desconocidos. Se han discutido diferentes hipótesis etiológicas: se habla de una estrecha interrelación entre factores genéticos predisponentes y factores ambientales disímiles, capaces de desencadenar la respuesta autoinmune a nivel del SNC. El desarrollo de la EM ha sido asociado a múltiples factores, desde estímulos ambientales hasta desajustes inmunes, a pesar de su variada gama etiológica la patología clásica consiste en 3 aspectos: inflamación perivenosa, desmielinización y gliosis. Por otra parte, entre los factores ambientales que pudieran desencadenar la respuesta autoinmune se encuentran las infecciones, especialmente por virus. Clasificación/ tipos: Remitente-recurrente: cerca del 85% de los pacientes debutan con esta forma, se caracteriza por cuadros agudos de síntomas neurológicos con recuperación. Secundariamente progresiva: aparece 10-20 años después de la instalación de la forma remitente recurrente, las remisiones se vuelven infrecuentes y por lo general son reemplazadas por un empeoramiento gradual de los síntomas neurológicos a 62 lo largo de meses a años, suelen quedar secuelas neurológicas y se considera la progresión de las lesiones tempranas. Primariamente progresiva: sólo 15% de los pacientes con EM se presentan con síntomas neurológicos progresivos y graduales sin remisiones desde el inicio. Generalmente los síntomas son mielopáticos. Progresiva-recurrente: es un subtipo de la forma primaria progresiva que puede tener recaídas raras sobreimpuestas a una progresión lenta. A diferencia de la forma remitente-recurrente, este subtipo tiene escasez de lesiones cerebrales y espinales en la resonancia magnética, también difiere patológica, inmunológica y clínicamente Objetivos Tx: • Prevenir el desarrollo de limitaciones osteoarticulares. • Incrementar las capacidades físicas generales y la capacidad funcional de la marcha de los pacientes • Corregir o compensar las limitaciones motoras relacionadas a trastornos de posturas, equilibrio y marcha. Plan de neurorrehabilitación (intervención de enfermería) El manejo actual de la esclerosis múltiple no se concibe sin el tratamiento por un equipo interdisciplinario efectivo en el cual se otorgue tratamiento integral que abarque desde el aspecto clínico, rehabilitador, psicológico y social. Plan de ejercicios Hacer el puente Posición inicial: Estirado con las rodillas dobladas y los pies apoyados en el suelo/cama a una distancia aproximada entre los dos pies de 30 cm. Paso 1: Tensar los glúteos. Después, levantarlos del suelo para formar un puente. Aguantar en esta posición. Paso 2: Bajar lentamente. Repetir 3-5 veces. Asegurarse de subir y bajar de manera recta, siempre tratando de no vacilar. 63 Estiramiento de piernas Equilibrio con los pies juntos Equilibrio con una pierna Posición inicial: Arrodillado a cuatro patas, con el peso bien distribuido entre las cuatro extremidades. Paso 1: Levantar una pierna recta hacia atrás y mantener la posición. Paso 2: Bajar lentamente. Repetir con la otra pierna. Si no se puede levantar la pierna del suelo, realizar el ejercicio deslizando la pierna hacia atrás, manteniendo los dedos de los pies en contacto con el suelo. Repetir 3-5 veces con cada pierna. Estar arrodillado puede suponer un cansancio importante; por ello, uno debe asegurarse de que después podrá descansar y de que es capaz de levantarse del suelo por sí solo. Si no está convencido de sus propias capacidades, siempre es recomendable que haya alguna persona en casa cuando se hagan este tipo de ejercicios. Posición inicial: De pie, con los pies lo más cerca posible el uno del otro. Si es necesario, ayudarse con la pica de la cocina o el respaldo de una silla para llegar a esta posición. Paso 1: Cuando se consiga estabilidad, soltar el apoyo y mantener el equilibrio. Contar el número de segundos en equilibrio, con el objetivo de llegar a los 20 segundos si es posible. Paso 2: Si se puede, probar a mantener el equilibrio con los ojos cerrados, siempre con mucho cuidado. Es posible que no se pueda llegar a los 20 segundos sugeridos, pero siempre se puede trabajar con el objetivo de ir aumentando el tiempo en equilibrio. Posición inicial: De pie, con los pies un poco separados. Realizar el ejercicio enfrente de un objeto que permita apoyarnos (silla o pica de la cocina). Paso 1: Intentar levantar una pierna del suelo y mantener el equilibrio. Bajarla y probar con la otra pierna. Contar los segundos, con el objetivo de llegar a los 15 segundos si es posible. Paso 2: Si uno se ve con suficiente coraje, probar a mantener el equilibrio con los ojos cerrados, pero siempre con mucho cuidado y agarrándose a algún objeto estable. Si no se puede llegar a la cifra de segundos sugerida, trabajar con el objetivo de ir aumentando el tiempo en equilibrio. 64 ESCLEROSIS LATERAL AMIOTRÓFICA (ELA) Definición Es la forma más frecuente de afección progresiva degenerativa que altera las neuronas motoras de la corteza cerebral, lesionando la vía piramidal, con pérdida de las neuronas del asta anterior de la médula espinal y en los núcleos motores de los pares craneanos inferiores. Afecta a neuronas motoras centrales y periféricas a la vez, considerándose la forma más devastadora de todos los trastornos neurodegenerativos. Anatomía/Estructuras involucradas Se ven afectadas 2 clases de neuronas: las motoras inferiores (células de la asta anterior <de la médula espinal y sus homólogas en el tallo cerebral) y las motoras superiores o corticoespinales (o células de Betz, localizadas en la quinta capa de la corteza motora cerebral y cuyas prolongaciones descienden por la vía piramidal para hacer sinapsis con las neuronas motoras inferiores). En el tallo cerebral la degeneración ocurre en las neuronas de los núcleos motores de los pares craneales III, V, VII, X y XII y en los axones que descienden en la vía corticoespinal y corticobulbar. En las regiones de pérdida neuronal, se hace evidentes grados variables de gliosis astrocítica. Se puede apreciar que hay una retracción neural con afectación precoz del citoesqueleto, lo cual conlleva a la muerte neuronal. Esto produce la denervación y la consiguiente atrofia de las fibras musculares correspondientes. A medida que avanza este proceso, se hace más evidente la atrofia muscular, éste es el motivo del término de amiotrofia, que aparece en el curso de la enfermedad. Etiología/Mecanismo de Lesión Se desconoce la etiología de la enfermedad. Se acuñan varios factores de riesgo: traumatismos previos, exposición a tóxicos (plomo, mercurio, arsénico, manganeso, orina), intervenciones quirúrgicas previas. 65 Clasificación/Tipos ELA esporádica, que es aquella en la que no se conoce el origen de la enfermedad. Esta forma de ELA agrupa a alrededor del 90% de los enfermos. ELA familiar: su origen es genético y de naturaleza hereditaria. Justifica el 10% de los casos de ELA. El patrón de herencia suele ser autosómico dominante, es decir, basta con que un descendiente herede la mutación de un progenitor para manifestar la enfermedad. Objetivos La finalidad de la Fisioterapia será mantener al paciente en el mejor estado de salud posible. Así pues, los objetivos específicos de la Fisioterapia serán: • Corregir postura. • Abordar el dolor. • Disminuir rigidez muscular. • Promover independencia funcional. • Labor específica en función respiratoria. • Educación al cuidador. Plan de Neurorrehabilitación (intervención de enfermería) El objetivo principal del programa de Fisioterapia es que el propio paciente y sus cuidadores asuman el proceso de enfermedad adoptando una actitud activa dentro de sus posibilidades, lo que contribuye a mejorar su calidad de vida y bienestar. Plan de ejercicio Cinesiterapia Las movilizaciones consisten en hacer recorrer a las estructuras afectadas del paciente, un arco de movimiento determinado mediante fuerzas externas (fisioterapeuta, máquinas) o internas (musculatura del paciente). Así, las movilizaciones se clasifican en activas, si las realiza el paciente; pasivas, si las realiza el 66 fisioterapeuta; activo-asistidas, cuando el paciente realiza el movimiento ayudado por el fisioterapeuta dado que su musculatura no le permite realizar el arco completo de movimiento por sí mismo. Masoterapia Amasamientos, fricciones, percusiones estiramientos locales del tejido a tratar y Cualquier actuación debe seguir estos objetivos primordiales para el paciente de ELA: 1. Mantenimiento de las amplitudes articulares y la elasticidad de las partes blandas, evitando las deformaciones. 2. Mantenimiento de la prensión en las extremidades superiores y de la marcha en las extremidades inferiores. Ejercitar la musculatura respiratoria para mantener los volúmenes pulmonares adecuados y evitar un desarrollo precoz de un patrón restrictivo Ejercicio Actividad Física. y El ejercicio físico regular es necesario con la finalidad de evitar el acortamiento muscular y tendinoso, la rigidez articular y mantener la máxima fuerza muscular el mayor tiempo posible. Si un paciente de ELA pasa por un periodo de inmovilidad forzada, por cualquier razón, es posible que no recobre cualquier grado de independencia y movilidad que hubiera perdido por su estado de reposo. 67 SINDROME DE DOWN Definición Es una genopatía que se caracteriza por una alteración en el número de cromosomas del ser humano, mejor conocido como Trisomía del par 21, es decir, posee un cromosoma 21 extras por lo que da a lugar a 47 cromosomas en vez de 46 que es lo normal. Anatomía/Estructuras involucradas. Estructuras óseas ● Los huesos nasales y maxilar superior tienen menor tamaño provocando hipernasalidad y un habla inteligible. ● La mandíbula se desarrolla menos y por lo tanto la cavidad bucal es más pequeña favoreciendo la protrusión lingual (sacar la lengua espontáneamente) ● Las piezas dentales salen más tarde y al no tener suficiente espacio dificulta la colocación de las piezas definitivas, algunas no llegan nunca a brotar. ● El paladar duro suele tener formas ojival, estrecho y alto lo que se condiciona negativamente a una correcta disposición de los dientes y articulación de los fonemas palatales. Etiología/Mecanismo de Lesión En la mayoría de los casos de síndrome de Down es causado por un error aleatorio en la división celular que ocurre durante la formación del óvulo de la madre o del espermatozoide del padre. Debido a este error, cuando la fecundación ocurre, el embrión tiene un tercer cromosoma 21 adicional, o trisomía 21. En más del 90% de los casos, la copia extra del cromosoma 21 viene del óvulo de la madre; En aproximadamente el 4% de los casos es el padre el que provee la copia extra del cromosoma 21 a través del espermatozoide. En el resto de los casos, el error ocurre luego de la fertilización, mientras el embrión crece. 68 Está demostrado que el riesgo de tener un hijo con Síndrome de Down se incrementa con la edad materna avanzada, en especial, después de los 35 años. Además, los médicos han reconocido la necesidad de determinar los riesgos genéticos y ambientales que amenazan cada gestación y la necesidad de conocer los servicios de diagnóstico prenatal disponibles. Clasificación/Tipos Síndrome de Down por translocación: Este tipo representa a un pequeño porcentaje de las personas con síndrome de Down. Esto ocurre cuando hay una parte o un cromosoma 21 entero extra presente, pero ligado o “translocado” a un cromosoma distinto en lugar de estar en un cromosoma 21 separado. Síndrome de Down con mosaicismo: Mosaico significa mezcla o combinación. Para los niños con síndrome de Down con mosaicismo, algunas de las células tienen 3 copias del cromosoma 21, pero otras tienen las típicas dos copias del cromosoma 21. Los niños con síndrome de Down con mosaicismo pueden tener las mismas características que otros niños con síndrome de Down. Sin embargo, pueden tener menos características de la afección debido a la presencia de algunas (o muchas) células con la cantidad normal de cromosomas. Objetivos Se realizan una serie de medidas de carácter rehabilitador, que les permita una inserción a la sociedad, introduciéndonos a la individualidad y autocuidado, ofreciendo consiguientemente una mejor calidad de vida. Específicamente, los fisioterapeutas trabajan con niños con síndrome de Down para mejorar la fuerza muscular, el equilibrio, la coordinación y las habilidades de movimiento para mejorar la independencia con las actividades diarias y la calidad de vida antes mencionada. La intervención temprana de un fisioterapeuta ayuda a un niño con síndrome de Down a desarrollar su máximo potencial. 69 Plan de Neurorrehabilitación (intervención de enfermería) ● Se debe realizar una evaluación donde se identifique la etapa del desarrollo psicomotor en la que se encuentra, patologías y alteraciones de postura que presenta, destrezas, habilidades, debilidades, etc. ● Un mayor número de experiencias variadas que les motive realizar las actividades que les permita mostrar interés y aprender más rápido. ● Las sesiones serán cortas y progresivamente se les irá aumentado ● Las actividades deben ir relacionada con estímulos que les divierta por medio de la ludoterapia, musicoterapia, etc. ● Habrá que orientarlos, brindarles apoyo y guiarlos a la hora de realizar las actividades e ir eliminando esto a medida que vaya ganando autonomía. ● Se debe repetir las tareas en el momento y diariamente para estimular la memoria a corto y largo plazo por lo que se debe explicar cómo se hacen y para qué sirven. ● Se debe planificar bien las tareas y respetar el orden en el desarrollo psicomotor al que corresponde su edad. ● Motivarlos a que exploren situaciones nuevas ● Ofrecerles la oportunidad de éxito, no adelantarles las respuestas o soluciones. Plan de ejercicios Técnica de Bobath Los niños con SD conservan reflejos primitivos que interfieren en el control de movimientos voluntarios. Esta técnica mejora esto estimulando el movimiento opuesto, además mejora el tono muscular, el equilibrio y propicia los movimientos activos. 70 Técnica de Votja: Evalúa y estimula las respuestas reflejas de los músculos, presionando lugares específicos del cuerpo donde se encuentran terminaciones nerviosas que permiten tales repuestas automáticas. En ellas se reproduce las respuestas motoras normales del desarrollado psicomotor por medio de contra resistencias que se propaguen por el resto del cuerpo. Hidroterapia utilización del agua como agente terapéutico, el cual posee múltiples efectos fisiológicos: permite que el niño realice ejercicios con el menor impacto y dolor posible, disminuye la ansiedad, el estrés, resiste el movimiento mejorando la fuerza muscular, ayuda al equilibrio, propiocepción, coordinación, mejora la marcha, la circulación sanguínea y es analgésico. Hay que tener precauciones con los niños con: problemas del corazón como insuficiencia cardíaca, infección y heridas de piel. 71 PARÁLISIS CEREBRAL INFANTIL PCI Definición de la patología Es un grupo de trastornos que afectan la capacidad de una persona para moverse y mantener el equilibrio y la postura. Es la discapacidad motora más frecuente en la niñez. Cerebral significa que tiene relación con el cerebro. Parálisis (palsy, en inglés) significa debilidad o problemas con el uso de los músculos. Anatomía Parálisis cerebral espástica ● Lesión en la corteza motora, vía piramidal: es una región cerebral que en los seres humanos se encuentra en el sector posterior del lóbulo frontal. Trabaja conjuntamente con las áreas premotoras para planificar y ejecutar los movimientos. Parálisis cerebral infantil discinética ● La lesión se encuentra en los ganglios basales: estas son cuerpo estriado, amígdala cerebral o núcleo amigdalino y el claustro. Estos desempeñan un papel importante en el control de la postura y el movimiento voluntario. Clasificación Cuando se afecta llama monoparesia. una sola extremidad se Si la parálisis es de ambas piernas decimos que hay una paraparesia o una diplejia espástica. Cuando afecta a las extremidades de un solo lado del cuerpo, hablamos de hemiplejía. Si se afectan las 4 extremidades, se trata de una tetraplejia. Etiología La parálisis cerebral infantil (PCI) es causada por el desarrollo anormal del cerebro o daño al cerebro en desarrollo que afecta la capacidad del niño para controlar sus músculos. Hay varias causas posibles del desarrollo anormal o del daño al cerebro. 72 Antes se pensaba que la causa principal cerebral era falta de oxígeno durante el proceso de parto. Pero ahora los científicos creen que esto causa solo una pequeña cantidad de los casos. El daño al cerebro que provoca parálisis cerebral infantil puede ocurrir antes del nacimiento, durante el parto, dentro del primer mes de vida o durante los primeros años de vida del niño, cuando su cerebro todavía se está desarrollando. Objetivos del tratamiento • Reducir los efectos de la PCI sobre el neurodesarrollo global. • Dirigir los esfuerzos a mejorar el curso del neurodesarrollo. • Usar las terapias y herramientas adecuadas para compensar los déficits y eliminar barreras. • Evitar o reducir la aparición de complicaciones secundarias o asociadas a la PCI. • Atender y cubrir las necesidades de la familia y el entorno del niño • Implicar al niño en la intervención. Plan de tratamiento Es necesario enseñar ejercicios respiratorios y percusión pulmonar con la familia. Los ejercicios deben ser agradables para el niño, por ejemplo: soplar burbujas de jabón, soplar y jugar con bombas de aire. Estos ejercicios deberán hacerse cada mañana, especialmente antes de los alimentos y le ayudaran a movilizar secreciones. Es necesario para algunos pacientes con Hipoacusia bilateral el uso de audífonos y terapias de lenguaje para lograr una comunicación apropiada. La enfermera deberá enseñar a la familia y al paciente la importancia del uso de este tipo de aparatos de ortóptica para que de esta manera el niño logre buena comunicación, e independencia. 73 Recordar a la familia y a los profesores en la escuela, la importancia de dar los medicamentos con horario y mantener en la sangre los niveles, administrando las dosis exactas que le hayan formulado. Enseñar a la familia sobre el inmediato tratamiento durante la crisis convulsiva. Plan de ejercicios Bipedestación standing. en Manteníamos todos los días a la niña entre unos 5-15 minutos en el standing (a casi 40º de abducción), mientras jugaba con ella a lanzarnos una pelota, para así, al mismo tiempo trabajar miembros superiores y el control de tronco. A la vez, mejoramos su propiocepción y el alineamiento de los segmentos. Reeducación de la Guiábamos a la niña en la marcha en paralelas. Le hacíamos apoyar ambos pies correctamente, marcha en paralelas colocándole una serie de barreras para que el control de miembros inferiores fuese mayor. En esta marcha, observábamos desde un plano lateral, la hiper-extensión de rodilla que presenta la niña. Esta es debida al todavía presente, acortamiento de gemelos. Desarrollo de Con este ejercicio pretendemos desarrollar reacciones de equilibrio en la niña, a través de equilibrio en pelota volteos de supino a prono, y viceversa, encima Bobath del balón de Bobath más grande, solamente dándole nuestro contacto en miembros superiores, debiendo la niña de sincronizar su tronco y sus miembros inferiores para realizar los volteos. 74 DEFECTO DEL TUBO NEURAL/ ESPINA BIFIDA Definición Los defectos del tubo neural (NTD, por sus siglas en inglés) son defectos de nacimiento del cerebro y la médula espinal. Los defectos de nacimiento son condiciones de salud que están presentes cuando el bebé nace. Esos defectos cambian la forma o la función de una o más partes del cuerpo. Los defectos de nacimiento pueden causar problemas en la salud en general, y en el desarrollo o funcionamiento del cuerpo. Anatomía El tubo neural de un bebé normalmente comienza como una cinta pequeña y chata que se transforma en un tubo para el final del primer mes de embarazo. Si el tubo no se cierra completamente, ocurre un defecto del tubo neural desde el cual se desarrollan el cerebro y la médula espinal comienza en el embrión humano aproximadamente a los 21 días de gestación (y generalmente se completa antes de los 28 días de gestación), A lo largo del eje del embrión, se forma una bisagra medial en la placa neural y el neuroectodermo se eleva lateralmente formando las paredes neurales laterales y el surco neural medial. Estas paredes se elevan, abrazan el surco neural y eventualmente se fusionan dorsalmente, dando lugar al tubo neural, comenzado en la región cervical y extendiéndose craneal y caudalmente. Etiología/ Mecanismo de lesión Ocurren alrededor de 3,000 embarazos todos los años en los Estados Unidos. Las mujeres hispanas corren más riesgo que las mujeres no hispanas de tener un bebé con un defecto del tubo neural. Los defectos de cierre de las áreas cervical y torácica superior resultan en una incefalia, con anomalías de las vértebras asociadas, retroflexión de la espina dorsal superior, defectos de la caja torácica y anomalías en el desarrollo del diafragma, los pulmones y el corazón. El fracaso de la fusión en el extremo caudal del tubo neural produce anormalidades en el extremo inferior de la columna vertebral 75 Clasificación / Tipos Espina bífida; los huesos diminutos de la columna vertebral no se cierran por completo, y una parte de la médula espinal sale por la columna vertebral. Los niños con espina bífida puedan tener parálisis de las piernas y problemas de control de la vejiga e intestinos. Las formas más leves de espina bífida pueden causar menos problemas para los niños. Anencefalia se produce cuando la parte superior del tubo neural que forma el cerebro no se cierra por completo. A los bebés con este problema les faltan partes importantes del cerebro, cráneo y cuero cabelludo. No sobreviven mucho tiempo después del nacimiento; por lo general unas pocas horas. Es 3 veces más probable que las niñas tengan anencefalia que los varones. Objetivos de tratamiento ● Mejorar de la capacidad cardio respiratoria, la disminución de la sensación de fatiga (disnea), aumento de la velocidad de la marcha en niños ambulantes ● Mejorar el control motor ● Ayudar a distinguir distintas texturas, temperaturas etc. Plan de Neurorrehabilitación (intervención de enfermería) • Conservar los glúteos y genitales del niño limpios y secos. • Evitar colocar pañales si el defecto se encuentra en la parte baja de la columna. • De colocarse un apósito evitar que este se adhiera al saco y lo lesione. • Valorar signos de infección. • Utilizar el método credé para vaciar la vejiga. • Conservar al niño en decúbito abdominal con las piernas ligeramente flexionadas para disminuir la tensión sobre el saco. • Realizar cambios de posición constante. • Realizar masajes con cremas protectoras en especial tobillos y rodillas. 76 • Hacer ejercicios pasivos en el límite de la movilidad con los músculos y articulaciones que el niño no usa de forma espontánea. • Proporcionarle a los familiares información básica sobre el tratamiento y responder sus dudas. • Animar a los padres a que participen en los cuidados de los niños desde el inicio. Plan de ejercicio Ejercicio aeróbico Nadar, Ejercicios con pelota Entrenamiento de Uso de las nuevas tecnologías como la plataforma vibratoria fuerza muscular Hipersensibilidad e Hiposensibilidad táctil: Trabajo de aspectos de desagrado frente a cambios de temperatura o texturas sensibilidad Hidroterapia Comenzando con marcha y aumentar de intensidad agregando lastres a la marcha. 77 LESION MEDULAR Definición de la patología todo proceso sección), patológico (conmoción, contusión, laceración, compresión o de cualquier etiología (traumática y no traumática), que afecta la médula espinal, y puede originar alteraciones de la función neurológica por debajo de la lesión: motoras, sensitivas y autonómicas Anatomía La médula espinal es una columna de tejido nervioso que se extiende hacia abajo desde la base del cráneo hasta el centro de la espalda. Está cubierta por tres capas delgadas de tejido de protección que se llaman membranas. La médula espinal y las membranas están rodeadas por las vértebras, Los nervios de la médula espinal transportan mensajes entre el cerebro y el resto del cuerpo. Etiología / mecanismo de lesión Los traumatismos constituyen aproximadamente el 60% de los casos de lesión medular en países desarrollados y cerca del 80% en países en vía de desarrollo Clasificación / Tipos De acuerdo con la extensión de la lesión, éstas pueden considerarse como transversales y longitudinales ● La extensión transversal de la metámera, produciendo secciones completas o incompletas donde el compromiso de las distintas vías descendentes y ascendentes determina el cuadro clínico del paciente. ● La extensión longitudinal se refiere a la lesión en los planos verticales y se determina por el número de metámeras lesionadas por el proceso patológico; el cuadro clínico del paciente se manifiesta principalmente por el compromiso de sustancia blanca o gris Las lesiones medulares se pueden clasificar según el nivel de la columna vertebral donde asienta, hablándose de: 78 ● cervicales (C1 a C8) ● torácicas altas (T1 a T6), ● torácicas bajas (T7 a T12), ● lumbosacras (L1 a S1) ● sacro coccígeas (en el cono medular). Objetivos de tratamiento ● Tratar de evitar o reducir al máximo posible las complicaciones por posturas poco ergonómicas. ● Prevenir contracturas, conservar recorridos articulares y aumentar la extensibilidad articular ● Estimular los músculos que son espásticos y consecuentemente reducir los espasmos al agotamiento producido ● Evitar la aparición de rigideces o deformidades en la musculatura y articulaciones afectadas y aumentar la fuerza y la resistencia Plan de Neurorrehabilitación (intervención de enfermería) • Signos motores. Debilidad o parálisis de las extremidades. • Signos sensitivos. Ausencia o alteración de la sensibilidad del tronco o extremidades. • Pérdida del control de los esfínteres anal y/o vesical. • Signos superficiales. Laceraciones o deformidades de la columna, cuello o cabeza, dolor, defensa a la palpación o al movimiento de la columna o del cuello. Todo paciente inconsciente debe ser manejado como si tuviera un trauma de columna. Plan de ejercicios Cinesiterapia movilizaciones pasivas articulares y activoasistidas Movilizaciones pasivas articulares para miembros inferiores y activo asistidas para miembros superiores • Repeticiones: 10 • Descanso: 1minuto • Se recomienda a familiares realizas de 2 a 3 veces al día 79 Hidroterapia La inmersión en el agua reduce el tono de los músculos antigravitatorios debido a la activación de los receptores propioceptivos musculares y a la reducción de la actividad del sistema vestibuloespinal. Crioterapia utilizar sprays, inmersión en agua fría, aplicación del hielo o bolsas de frío 80 LABIO LEPORINO Definición Es una afección congénita con fisura parcial o completa del labio superior, puede ser unilateral o bilateral, y puede asociarse a la hendidura de la encía. Anatomía estructuras involucradas Las anomalías involucran a todos los componentes de la nariz: la capa cutánea, el esqueleto óseo cartilaginoso y la capa vestibular Etiología/ mecanismo de lesión Esta malformación congénita entre la semana 5 y 7 ausencia de fusión de los procesos frontales y entre la semana 7 y 12 por la ausencia de fusión de los procesos palatinos; o por formación inadecuada de tejido estructural. Clasificación/ tipos Fisura labial uni o bilateral Fisura palatina uni o bilateral Fisura labiopalatina uni o bilateral Objetivos del tx: • Conseguir la normalización de las funciones de respiración, deglución y fonación. • Potenciar el desarrollo lingüístico y comunicativo del niño. Plan de Neurorrehabilitación (intervención de enfermería) Una de las tareas más importantes de la enfermería es ofrecer instrucciones detalladas acerca de cómo alimentar al niño y apoyar a los padres de niños con fisuras. Los recién nacidos con fisura de labiopalatina unilateral, se benefician al alimentarlos con la mama dirigida hacia el lado no fisurado. Después de la alimentación es necesaria una higiene estricta para evitar infecciones y que se queden acumulados restos de comida. Después de las cirugías para 81 reparar la fisura palatina, el bebé necesita estar totalmente alejado de los biberones ya que pueden rozar los puntos de sutura y romperlos. Plan de ejercicios Silvar -Frunce tus labios como cuando vas a enviar un beso. -Deja una pequeña abertura entre ellos. -Evita apoyar la boca en los dientes, estirándose un poco. -Respira y expulsa el aire por esa abertura y notarás cómo se produce el sonido. Hacer burbujas -Juntas los labios frunciendo -Soplar lentamente 82 LESION DE PLEXO BRAQUIAL Definición Las lesiones del plexo braquial pueden ser resultado de un trauma (accidente de tráfico, lesiones deportivas, cirugías, lesiones con armas de fuego) tumores o inflamaciones en el hombro. A veces, ocurren durante el parto cuando se quedan atascados los hombros del bebe y hay un desgarro o estiramiento nervioso. Anatomía/Estructuras involucradas El plexo braquial lo forman el conjunto de ramas nerviosas cervicales ventrales de C5-C6-C7-C8 y D1 que dan lugar a los movimientos mayoritarios del brazo. ● C5 inerva deltoides y romboides (abducción de hombro y flexión de codo) y la sensibilidad de la cara lateral del brazo. ● C6 inerva Bíceps braquial, Braquial anterior, Coracobraquial, flexión de codo, supinación de antebrazo, extensión de muñeca y de la sensibilidad de la cara lateral del antebrazo y primer y segundo dedo de la mano. ● C7 inerva al Tríceps, Ancóneo, extensores del antebrazo, extensión del codo y de los dedos, sensibilidad del dedo medio. ● C8 inerva la flexión de los dedos, la sensibilidad de la cara medial del antebrazo y IV y V dedo de la mano. ● D1 inerva los lumbricales e interóseos (juntar y separar los dedos). Etiología/ Mecanismo de Lesión Las causas pueden ser de dos tipos: traumática en el momento del parto y la producida intraútero. La traumática es debida normalmente por partos distócicos por mala presentación, fetos macrosómicos, partos instrumentados, produciéndose una distensión forzada entre la cabeza y el hombro. Las intraútero se relacionan con bandas amnióticas o factores que lesionen el plexo, procesos infecciosos por virus, isquémicos, mal posición intraútero. Clasificación/Tipos Según los nervios afectados se puede clasificar en: 83 ● Parálisis de brazo superior o Duchenne- Erb: Lesión de C5-C6 y ocasionalmente C7 ● Parálisis de tipo brazo inferior o Dejerine- Klumpke: lesión de C8-D1. ● Parálisis de brazo total: lesión de C5-D1. Objetivos ● Prevención de las complicaciones secundarias a la lesión. ● Adaptación de las diferentes técnicas de terapia física posibles a la localización de la lesión nerviosa y estado de recuperación motora y sensitiva. ● Restablecimiento de la correcta función, en espera de reinervación ● Conservar el trofismo de la musculatura afectada ● Mantener la musculatura evitando el desequilibrio. Plan de Neurorrehabilitación (intervención de enfermería) Estiramiento analítico: la duración no debe de ser inferior a 30 segundos en pasivo y si es activo puede ser de 10-15 segundos Estiramiento con Aerosol frío: La estimulación cutánea del frío bloquea la sensación dolorosa, produciendo una inhibición del reflejo miotático. Técnicas de compresión de la musculatura del bíceps y tríceps, mediante presión con pulgares o en forma de palpación en pinza. Siempre sin causar dolor excesivo. La técnica se aplica entre 20 segundos y un minuto y después de presión mantenida, la molestia disminuye por lo que se puede repetir el proceso 3 veces. Masoterapia: amasamientos circulares sobre la musculatura del brazo. Técnica de relajación post-isométrica: se coloca el musculo en estiramiento confortable, solicitando en esta posición una contracción isométrica de 5 segundos o siete segundos, seguida de una fase de relajación de 2 segundos, tras la cual se gana en estiramiento. El proceso se puede repetir 3 o 5 veces. 84 Plan de ejercicio Tratamiento postural Delante del espejo realizar ejercicios de corrección postural y mantener una buena alineación en el pupitre. Buscar asimetría en ambos hombros y evitar la cifosis dorsal acentuada. Ejercicio propioceptivo Ayudan a mejorar la fuerza, coordinación, equilibrio y estabilidad, con ellos mejorará el tiempo de reacción ante determinadas situaciones, como por ejemplo, permitir recuperar la postura correcta tras tropezar de manera inesperada. Ejercicio de Kabat Movimientos que implican giros, espirales, rotaciones y extensiones de grupos de músculos. 85 Rehabilitación Cardio - Pulmonar 86 EPOC Definición Enfermedad pulmonar obstructiva crónica, es la limitación del flujo de aire no reversible de forma progresiva, se relaciona con una respuesta inflamatoria anormal de los pulmones a partículas o gases nocivos. Anatomía/ estructuras relacionadas El infiltrado inflamatorio característico de la EPOC está constituido principalmente por macrófagos, neutrófilos y linfocitos T citotóxicos (CD8+) y se acompaña de cambios estructurales que producen estrechamiento de la luz en las vías aéreas y las arterias y enfisema en el parénquima pulmonar. Los cambios inflamatorios pueden persistir tras el abandono del tabaco, por lo que otros factores, posiblemente de susceptibilidad genética o inmunológica, pueden contribuir a su patogenia. Etiología/ mecanismo de lesión Hay 2 causas principales de enfermedad pulmonar obstructiva crónica: ● Tabaquismo (y con menor frecuencia, a exposiciones por inhalación) ● Factores genéticos Varios factores causan la limitación al flujo de aire y otras complicaciones de la enfermedad pulmonar obstructiva crónica. Inflamación: Las exposiciones inhalatorias pueden desencadenar una respuesta inflamatoria en las vías aéreas y los alvéolos que lleva a la enfermedad en personas genéticamente susceptibles. Se considera que este proceso está mediado por el aumento de la actividad de proteasa y una disminución de la actividad de anti proteasa. Las proteasas pulmonares, como la elastasa de los neutrófilos, las metaloproteinasas de la matriz y las catepsinas, degradan la elastina y el tejido conectivo en el proceso normal de reparación tisular. Su actividad está normalmente contrarrestada por las antiproteasas, como la alfa-1 antitripsina, el inhibidor de la leucoproteinasa derivada del epiteilo de la vía aérea, la elafina y el inhibidor tisular de la metaloproteinasa de la matriz. En pacientes con enfermedad pulmonar obstructiva crónica, los neutrófilos activados y otras células inflamatorias liberan 87 proteasas como parte del proceso inflamatorio; la actividad de proteasa excede la actividad de antiproteasa y esto da por resultado la destrucción y la hipersecreción de moco. Infección: Las bacterias, sobre todo el Haemophilus influenzae, colonizan las vías aéreas inferiores en cerca del 30% de los pacientes con enfermedad pulmonar obstructiva crónica. En aquellos afectados en forma más grave, es frecuente la colonización con Pseudomonas aeruginosa u otras bacterias gramnegativas. El tabaquismo y la obstrucción del flujo de aire pueden llevar al deterioro de la eliminación del moco en las vías aéreas inferiores, que predispone a la infección. Los episodios repetidos de infección aumenta la magnitud de la inflamación que acelera la progresión de la enfermedad. Limitación del flujo del aire: El estrechamiento y la obstrucción de las vías aéreas son causados por la hipersecreción de moco mediada por la inflamación, la formación de tapones mucosos, el edema de la mucosa, el broncoespasmo, la fibrosis peribronquial y remodelación de las vías aéreas pequeñas, o una combinación de estos mecanismos. Los tabiques alveolares son destruidos, lo que reduce las adherencias del parénquima a las vías aéreas y facilita de ese modo el cierre de la vía aérea durante la espiración. Clasificación/ tipos Clasificación de limitación de flujo de aire en EPOC Estadio Todos pacientes FEV1/FVC < 0.7 GOLD 1 GOLD 2 GOLD 3 GOLD 4 Severidad FEV 1 (porcentaje predicho) Leve ≥80 Moderada Severa Muy severa 50-79 30-49 <30 con Objetivos de tx El objetivo principal del tratamiento de la EPOC es reducir la mortalidad y aumentar la supervivencia; otros objetivos son prevenir la progresión de la enfermedad, aliviar los síntomas, mejorar la tolerancia al ejercicio y el estado general de salud, y prevenir y tratar las complicaciones y exacerbaciones. Para conseguir dichos 88 objetivos disponemos de tres herramientas complementarias entre sí: educación, farmacoterapia y tratamiento no farmacológico. Es importante reseñar que hasta el día de hoy sólo dos medidas han demostrado ser capaces de modificar la supervivencia de estos pacientes: el cese del hábito del tabaquismo y la oxigenoterapia crónica ambulatoria en pacientes con insuficiencia respiratoria crónica. Plan de neurorehabilitacion (intervención enfermería) ● Manejo de la energía ● Determinar sus limitaciones para realizar las AIVD (escala de Lawton y Brody). ● Facilitar la alternancia de periodos de reposo y actividad. ● Ayuda con los autocuidados ● Determinar la autonomía de la persona para realizar las AVD (índice de Barthel). ● Proporcionarle ayuda cuando no sea totalmente capaz de asumir los autocuidados en pacientes hospitalizados/as o instruir a la persona y familiares en técnicas de manejo de la energía. ● Oxigenoterapia ● Mantener la permeabilidad de las vías aéreas. ● Instruir al paciente y a la familia en el uso del oxígeno en casa. Plan de ejercicios Estiramientos Haga todos los estiramientos gradualmente. No empuje ni "rebote" el estiramiento. Usted debe sentir un estiramiento, no dolor. Respire normalmente mientras se estira. No contenga la respiración. Si quiere sincronizar la respiración con el ejercicio, puede exhalar al estirarse, inhalar y exhalar normalmente 2 o 3 veces mientras mantiene la posición, y después relajarse. Esto significa que 89 cada estiramiento le lleva de 15 a 30 segundos Extensiones rodillas Subir escalones de Comience los ejercicios lenta y gradualmente. Lleve un registro de cuánto tiempo puede hacerlos o cuente la cantidad de veces que puede hacerlos antes de sentir una leve falta de aliento. Luego descanse y pase al siguiente ejercicio. Cada semana, aumente la cantidad de tiempo que pasa haciendo los ejercicios y la cantidad de ejercicios que hace. ● Siéntese en una silla con los pies levemente separados. ● Exhale a medida que endereza la rodilla y eleva la pierna. ● Inspire a medida que dobla la rodilla y regresa el pie al piso Comience los ejercicios lenta y gradualmente. Lleve un registro de cuánto tiempo puede hacerlos o cuente la cantidad de veces que puede hacerlos antes de sentir una leve falta de aliento. Luego descanse y pase al siguiente ejercicio. Cada semana, aumente la cantidad de tiempo que pasa haciendo los ejercicios y la cantidad de ejercicios que hace. ● ● ● Comience en un tramo de las escaleras con una baranda para sostenerse. Exhale a medida que sube un escalón. Inspire cuando baja el escalón. Levantamiento de Comience los ejercicios lenta y gradualmente. Lleve un registro de piernas cuánto tiempo puede hacerlos o cuente la cantidad de veces que puede hacerlos antes de sentir una leve falta de aliento. Luego descanse y pase al siguiente ejercicio. Cada semana, aumente la cantidad de tiempo que pasa haciendo los ejercicios y la cantidad de ejercicios que hace. 90 ● ● ● Extensiones brazos Siéntese en una silla con sus pies levemente separados. Exhale a medida que levanta una pierna en línea recta, de manera que la rodilla se eleve hacia el hombro. Inspire mientras regresa el pie al piso. de Comience los ejercicios lenta y gradualmente. Lleve un registro de cuánto tiempo puede hacerlos o cuente la cantidad de veces que puede hacerlos antes de sentir una leve falta de aliento. Luego descanse y pase al siguiente ejercicio. Cada semana, aumente la cantidad de tiempo que pasa haciendo los ejercicios o la cantidad de ejercicios que hace. ● ● ● Comience con los brazos a los costados. Exhale a medida que eleva un brazo a la altura del hombro, manteniendo el brazo recto y apuntando al costado. Inspire mientras regresa el brazo al costado. Círculos con los Comience los ejercicios lenta y gradualmente. Lleve un registro de codos cuánto tiempo puede hacerlos o cuente la cantidad de veces que puede hacerlos antes de sentir una leve falta de aliento. Luego descanse y pase al siguiente ejercicio. Cada semana, aumente la cantidad de tiempo que pasa haciendo los ejercicios y la cantidad de ejercicios que hace. ● Siéntese o póngase de pie con los pies levemente separados. ● Coloque las manos sobre los hombros con los codos al nivel del hombro y apuntando hacia afuera. ● Lentamente, haga un círculo con los codos. ● Exhale a medida que comienza el círculo e inspire a medida que completa el círculo. 91 Respiración los codos con Comience a hacer un ejercicio lentamente y en forma gradual. Lleve un registro de cuánto tiempo puede hacerlos o cuente la cantidad de veces que puede hacerlos antes de sentir una leve falta de aliento. Luego descanse y pase al siguiente ejercicio. Cada semana, aumente el tiempo que pasa haciendo cada ejercicio o la cantidad de veces que hace cada uno. Siga estos pasos para hacer el ejercicio de respiración con los codos: ● ● ● ● Siéntese con los pies levemente separados. Eleve los codos al nivel de los hombros y tóquese las puntas de los dedos en frente del pecho. Inspire a medida que empuja los codos hacia atrás, de manera que las puntas de los dedos se separen. Exhale a medida que regresa los codos y los dedos a su posición original 92 ASMA Definición Enfermedad inflamatoria crónica de las vías respiratorias en cuya patogenia intervienen diversas células y mediadores de la inflamación, condicionada en parte por factores genéticos y que cursa con episodios recurrentes de hiperrespuesta bronquial y una obstrucción variable al flujo aéreo, total o parcialmente reversible, ya sea por la acción medicamentosa o espontáneamente. Anatomía/ estructuras relacionadas Afecta al aparato respiratorio. Este está formado por las fosas nasales, la laringe, la tráquea y los alvéolos, donde ocurre el intercambio gaseoso del oxígeno y el dióxido de carbono con la sangre. La tráquea se ramifica en los bronquios principales que, a su vez, se ramifican en bronquios de menor calibre, los llamados bronquiolos. Etiología/ mecanismo de lesión La afectación del asma se da, principalmente, en los bronquios y en los bronquiolos que tienen la función de conducir el aire hacia dentro y hacia fuera del pulmón (inspiración y espiración). En el asma lo que ocurre es que la pared de los bronquios se inflama y se hace más gruesa, hay mayor producción de moco, que es viscoso y difícil de eliminar, y el músculo que rodea las paredes de los bronquios se contrae haciendo que la luz se estreche y dificulte la respiración. Clasificación etiológica: Asma extrínseca: se presenta en edades tempranas, con carga familiar de atopia, con pruebas cutáneas (PC) positivas a múltiples alergenos e IgE total elevada. Asma intrínseca: se presenta en su mayoría después de los 35 años de edad, no hay carga familiar de atopia, con PC negativas e IgE total normal. Se presenta como consecuencia de infecciones, por ejercicio, cambios hormonales, estímulos psicológicos, etc. Asma mixta: combinación de características de ambas. Sin embargo, esta clasificación se ve limitada por la existencia de pacientes asmáticos, en quienes el ambiente no tiene causa identificada. De todas formas, en todo paciente asmático es necesario identificar exacerbantes ambientales como 93 parte inicial de la investigación clínica, ya que esto ayudará posteriormente en la estrategia terapéutica. Clasificación/ tipos Asma alérgica: Ocurre en relación con la exposición a sustancias alérgicas que están en el ambiente (neumoalérgenos) como el polen, los ácaros del polvo, el pelo de animales, los hongos, entre otros. Dependiendo del tipo de alérgeno, los síntomas pueden aparecer en determinadas estaciones del año. Asma no alérgica: No está relacionada con las alergias y los síntomas pueden aparecer por cambios bruscos de temperatura, infecciones respiratorias virales o bacterianas o exposición a sustancias irritantes. Asma inducida por el ejercicio: Los síntomas aparecen durante la realización de ejercicio físico o poco tiempo después de finalizar la actividad. Asma ocupacional: Los síntomas aparecen por la exposición a sustancias propias del lugar de trabajo (como polvo de madera, harinas, metales, resinas plásticas, entre otros.) Objetivos de tx ● Evitar la aparición de síntomas y mantener la función pulmonar lo más normal posible y para conseguirlo hay que evitar la inflamación de los bronquios de una forma continuada. ● Elevar la condición física de los adolescentes asmáticos portadores de retraso mental teniendo en cuenta sus necesidades educativas especiales, para contribuir a mejorar su calidad de vida. ● Colaborar en la reducción del consumo de medicamentos. ● Mejorar la calidad de los movimientos respiratorios. ● Fortalecer la musculatura respiratoria. ● Mejorar la coordinación del ritmo respiratorio. ● Alargar el tiempo intercrisis. Plan de neurorehabilitacion (intervención enfermería) ● Vigilar la frecuencia, ritmo, profundidad y esfuerzo de las respiraciones. 94 ● Monitorizar el esquema de respiración: bradipnea, taquipnea, hiperventilación, respiraciones Kussmaul, respiraciones Cheyne – Stokes, respiración amneustica, esquemas atáxicos, etc. ● Auscultar sonidos respiratorios, observando las áreas de disminución o ausencia de ventilación y la presencia de sonidos adventicios (sibilancias, estertores). ● Valorar la capacidad del paciente para toser eficazmente. ● Observar si aumenta la intranquilidad, ansiedad o falta de aire. ● Anotar aparición, características y duración de la tos. ● Monitorizar las características de las secreciones bronquiales del paciente. ● Instalar tratamientos de terapia respiratoria como nebulizador. ● Enseñarle a oxigenar haciendo ejercicios respiratorios soplando con popotes, Inflando globos, etc. Plan de ejercicios Respiración diafragmática Expansión torácica Este ejercicio representa una ampliación de la respiración diafragmática normal. El paciente realiza una inspiración lenta y profunda por la nariz, tratando rítmicamente de elevar el abdomen; a continuación espira con los labios entreabiertos, comprobando como va descendiendo el abdomen. Estos ejercicios pueden hacerse contra resistencia, o sin ella, en distintas posturas. Localizados en distintas partes, aplicando presión en áreas apropiadas de la pared del tórax y utilizando estímulos propioceptivos para obtener una expansión más eficiente de estas áreas. Al inicio de la inspiración se aplica la mano en la zona a tratar y ya en plena inspiración se relaja la presión; durante la espiración se dirige el movimiento 95 Ejercicios cinturón con Son variaciones de los ejercicios de expansión torácica que el paciente puede realizar solo. Drenaje bronquial toda una serie de técnicas encaminadas a eliminar las secreciones del árbol bronquial Soplido Espiración violenta con la glotis abierta (en la tos la glotis está cerrada) que favorece la expectoración. Después de una inspiración diafragmática, el paciente intenta una fuerte y rápida espiración, al mismo tiempo que abre la boca y emite una especie de suspiro Entrenamiento físico general Caminar por terreno llano una hora al día o pedalear en bicicleta ergométrica 15 minutos al día. 96 FIBROSIS QUISTICAS Definición Enfermedad hereditaria frecuente en la que las glándulas exocrinas (secretoras) producen moco demasiado espeso. Este moco puede causar problemas de digestión, de respiración y de enfriamiento del cuerpo. Anatomía/ estructuras relacionadas En la FQ se afecta el sistema respiratorio, las secreciones son más difíciles de eliminar, ya que el moco se vuelve más viscoso y elástico, el aumento de viscosidad en las secreciones forja un medio para las complicaciones. La consecuencia de este trastorno es la presencia de una cantidad insuficiente de agua en la superficie de las vías respiratorias para formar la capa líquida periciliar e hidratar las secreciones, logrando obstrucción de la vías respiratorias, la cual causa las infecciones crónicas. También provoca desecamiento del moco y de las secreciones pancreáticas y biliares. Etiología/ mecanismo de lesión Se trata de un trastorno autonómico recesivo limitante más frecuente en raza blanca. Según los estudios la mutación se localiza en un único locus del brazo largo del cromosoma 7. Este gen codifica una proteína denominada regulador de la conductancia transmembrana de la fibrosis quística, el cual interviene en la producción de sudor. Se han realizado estudios que muestra la relación estrecha que ejerce sobre los canales iónicos, además tiene un factor inhibitorio sobre el canal de sodio, con un mecanismo aún no determinado. El RTFQ está caracterizado como regulador central de transporte de agua y sal atreves de diversos epitelios. En la FQ esta proteína funciona al mínimo o no funciona en lo absoluto, este inconveniente da lugar a que se desarrolle la cascada fisiopatología que origina la enfermedad. La mutación f508 se encuentra en aproximadamente en 70% de los cromosomas, los casos restantes se explican por más de 700 mutaciones, ninguna de las cuales explica más de 2% de los casos. 97 Clasificación/ tipos Objetivos de tx ● Prevenir y controlar las infecciones que se producen en los pulmones ● Extraer y aflojar la mucosidad de los pulmones ● Tratar y prevenir la obstrucción intestinal ● Lograr una nutrición adecuada Plan de neurorehabilitacion ● Mantener permeables las vías respiratorias. ● Auscultar tórax para comprobar características de los ruidos respiratorios y presencia de secreciones. ● Evitar comidas copiosas y alimentos que puedan provocar distensión abdominal. ● Observar reacciones adversas de medicamentos indicados para favorecer la respiración. ● Aspirar secreciones siempre que sea necesario. ● Colocar al paciente en posición semisentado. 98 ● Ayudar al paciente a expectorar proporcionándole nebulizaciones adecuadas. ● Asegurar la ingestión adecuada de líquidos. ● Proporcionar atmósfera húmeda. ● Estimular la tos. ● Valorar densidad de secreciones y la capacidad del paciente para expulsarlas. Plan de ejercicios Tos controlada Drenaje postural ● Siéntese en el borde de una silla y apoye los pies en el piso. ● Inclínese un poco hacia adelante y relájese. ● Inhale lentamente por la nariz y cruce los brazos sobre el abdomen. ● A medida que exhala, inclínese hacia adelante. Presione los brazos contra el abdomen. ● Tosa 2 o 3 veces mientras exhala con la boca ligeramente abierta. Haga que la tos sea corta y fuerte. Presione el abdomen con los brazos mientras tose. La primera tos lleva la mucosidad a través de las vías respiratorias de los pulmones. La siguiente vez que tose hace que esa mucosidad suba y sea expulsada. ● Inhale una vez más, pero hágalo lenta y suavemente por la nariz. No tome inspiraciones rápidas o profundas por la boca. Puede bloquear la mucosidad que sale de los pulmones. También puede causar tos incontrolada. ● Descanse y repítalo, si es necesario. - Recuéstese en una cama o en el piso. Use almohadas para ayudarse con diferentes posiciones. - Recuéstese boca arriba. Asegúrese de que el tórax se encuentre en una posición más baja que las caderas. Coloque dos almohadas bajo las caderas. Use una almohada pequeña debajo de la cabeza. Mantenga los brazos a los lados. 99 - Luego, siga estas instrucciones para respirar: Con una mano sobre el abdomen y la otra en el pecho, inhale. Saque el abdomen todo lo que pueda. Debe poder sentir cómo se mueve hacia fuera la mano sobre el abdomen, mientras que la mano sobre el pecho no debe moverse. Cuando exhala, debe poder sentir que la mano sobre el abdomen se mueve hacia adentro. Esto se llama respiración abdominal o respiración diafragmática. Usará también este método de respiración en las demás posiciones de drenaje. Percusión del tórax Oxigenoterapia La percusión del tórax significa dar golpes suaves en el tórax y en la espalda. Los golpes suaves aflojan la mucosidad de los pulmones. Siga estos pasos para realizar la percusión del tórax: ● Ahueque la mano y golpéese suavemente el tórax y la espalda. ● Pregúntele a su médico cuáles son los mejores lugares donde debe golpear. Evite la columna vertebral y el esternón. ● Podría ser más fácil contar con una persona que le dé los golpecitos. Si el nivel de oxígeno en la sangre disminuye, el médico puede recomendarte que respires oxígeno puro para evitar que haya presión arterial alta en los pulmones (hipertensión pulmonar). 100 CANCER EN PULMON ´ Definición El cáncer de pulmón es un cáncer que se forma en los tejidos del pulmón, generalmente en las células que recubren los conductos de aire. Es la principal causa de muerte por cáncer tanto en hombres como mujeres. Hay dos tipos principales, cáncer de pulmón de células pequeñas y cáncer de pulmón de células no pequeñas. Estos dos tipos crecen de manera diferente y se tratan de manera diferente. El cáncer de pulmón de células no pequeñas es el tipo más común. Anatomía estructuras involucradas Los pulmones humanos son dos órganos esponjosos ubicados a cada lado del corazón. Durante la inhalación, el aire fluye desde la nariz o la boca a través de la faringe (garganta) y la laringe (que contienen las cuerdas vocales) hacia la tráquea. La tráquea se divide en dos bronquios, que dirigen el aire hacia los pulmones derecho e izquierdo. Dentro de los pulmones, los bronquios se dividen en varios bronquiolos más pequeños. El aire fluye desde los bronquiolos hacia pequeños sacos de aire, llamados alvéolos. Un grupo de alvéolos se conoce como lóbulo. Los lóbulos, a su vez, se agrupan. El pulmón izquierdo contiene dos lóbulos, mientras que el derecho contiene tres. Etiología/ mecanismo de lesión Se origina en estructuras del árbol respiratorio así como son la tráquea, los bronquios, los bronquiolos o los alvéolos. Tabaquismo, y algunos factores ambientales como: Radón, Asbesto, Arsénico, Cromo, Níquel. Clasificación/ tipos ● Cáncer de pulmón de células pequeñas. Se presenta casi exclusivamente en los fumadores empedernidos y es menos frecuente que el cáncer de pulmón de células no pequeñas. 101 ● Cáncer de pulmón de células no pequeñas. Los tipos de cáncer de pulmón de células no pequeñas comprenden el carcinoma epidermoide, el adenocarcinoma y el carcinoma de células grandes. Objetivos del tx Mejorar la función respiratoria del organismo, el bienestar físico y la calidad de vida del paciente. ● Optimizar la función pulmonar. ● Mejorar la capacidad de realizar ejercicio. ● Aumentar la independencia en las AVD. Plan de rehabilitación 1) Fisioterapia Tradicional: Drenaje postural, Percusión/Vibración: - Clapping Equipos percusores, EDIC (expansión costal), Respiración diafragmática 2) Modulación del flujo espiratorio: Técnica espiratorias rápidas: Técnica de espiración forzada (T.E.F): HUFF COUGHING Posición sedestación 1 o 2 espiraciones forzadas con glotis abierta, a partir de VP medio para llegar a VP bajo. Ciclo Activo de Técnicas Respiratorias (C.A.T.R): Respiración controlada + expansiones torácicas + espiración forzada. Técnicas espiratorias lentas: Drenaje autógeno Plan de ejercicios Expansión costal -Toma aire por la nariz y levanta los brazos de forma horizontal -Sacando aire y bajando los brazos al mismo tiempo Respiración abdominal Metiendo el aire por la nariz lentamente al mismo tiempo ‘’inflando el abdomen’’ -Sacar el aire lo más lento posible ‘’desinflando el abdomen’’ 102 NEUMONIA Definición de la patología Infección que inflama los sacos aéreos de uno o ambos pulmones. Los sacos aéreos se pueden llenar de líquido o pus (material purulento), lo que provoca tos con flema o pus, fiebre, escalofríos y dificultad para respirar. Diversos microorganismos, como bacterias, virus y hongos, pueden provocar neumonía. Anatomía Los pulmones son nuestros órganos respiratorios. Están ubicados lateralmente dentro de las cavidades pleurales del tórax. El árbol bronquial conduce el aire hacia dentro y fuera de los pulmones. Los alvéolos son las unidades terminales del árbol respiratorio. Los alvéolos pueden describirse como finas bolsas ubicadas en las paredes de los bronquiolos respiratorios, especializados en el intercambio gaseoso. Etología El tipo de inmunodepresión, su intensidad y su duración, influyen en las principales etiologías a considerar, el diagnóstico diferencial, el pronóstico y el manejo diagnóstico y terapéutico aconsejable, La inmunodeficiencia humoral hace más proclive al paciente a neumonías por S. pneumoniae, S. aureus o H. influenza. La neutropenia predispone a neumonía por S. aureus, bacilos Gram negativos entéricos, Pseudomonas spp y por hongos (particularmente Aspergillus spp, Mucor o Candida). La inmunodeficiencia celular específica, como en la infección VIH avanzada, tratamientos inmunosupresores o pacientes trasplantados, predispone a neumonía bacteriana con mucho mayor espectro bacteriano que en los inmunocompetentes incluyendo P. aeruginosa y S. aureus Clasificación/ Tipos Neumonía adquirida en la comunidad, que se desarrolla en las personas que viven en la comunidad Neumonías intrahospitalarias, que son infecciones contraídas en el hospital 103 Neumonía por aspiración; que se produce cuando se aspiran grandes volúmenes de partículas (por ejemplo, la saliva, los alimentos o el vómito) y no son eliminadas de los pulmones. La neumonía por aspiración puede ocurrir en personas con dificultades para tragar, como las personas que han tenido accidentes cerebrovasculares, y en las personas con disminución del nivel de consciencia debido a los fármacos sedantes, alcohol u otras razones. Neumonía obstructiva; que se produce cuando una obstrucción de las vías respiratorias en los pulmones (como un tumor) hace que las bacterias se acumulen por detrás de la obstrucción Objetivos de Tratamiento ● Eliminar la mucosidad y las secreciones de los pulmones ● Desalojar mecánicamente las secreciones espesas adheridas a las paredes bronquiales. ● Disminuir el trabajo respiratorio, mejorar la oxigenación y aumentar la función respiratoria. Plan de neurorehabilitacion (intervención enfermería) • Auscultar los pulmones para comprobar si las vías aéreas se encuentran obstruidas por secreciones. • Colocar al paciente en una posición adecuada y ayudarlo a andar para ayudar a movilizar las secreciones. • Realizar Rx de tórax, gasometría y hemograma. • Valorar el estado de hidratación del paciente y cubrir las necesidades si hubiese. • Administración de antibióticos según prescripción médica si fuese necesario. • Tomar la temperatura corporal. • Ayudar a consolidar el sueño si hubiera problemas para evitar el cansancio. • Valorar el nivel de ansiedad, con el fin de realizar intervenciones para reducirlas e informar sobre la enfermedad. • 104 Plan de ejercicios Respiración lenta y prolongada con técnica de labios fruncidos -Respiralentamente por la nariz -frunce los labios como si dieran un beso -Expulsa el aire con los labios fruncidos tratando de que la exhalación tome el doble o triple de tiempo de la inhalación Respiración diafragmática Sentado frente al espejo, coloca una mano en el pecho y otra por arriba del ombligo sin hacer presión -Inhala por la nariz la mayor cantidad de aire que puedas -Exhala con los labios fruncidos, como si dieras un beso Respiración costo basal -Coloca las palmas debajo de las costillas, inhala por la nariz lentamente como si llevaras el aire hacia tus manos . -Exhala con labios fruncidos, mientras presionas el abdomen suave con las manos -Intenta que la exhalación sea más lenta que la inhalación. 105 ABCESO PULMONAR Definición de la patología Es una infección pulmonar supurada que provoca la destrucción del parénquima pulmonar, habitualmente con un nivel hidroaéreo. La formación de múltiples abscesos de menor tamaño, constituyen la neumonía necrotizante. Ambos, son manifestaciones de un mismo proceso patogénico. Anatomía Abscesos piógenos: se caracterizan por la ausencia inicial de fetidez en la expectoración, por ser mono-microbianos, o mejor aún a predominio de un microbio (neuma, estrepto, entero-cocos, etc.) por su evolución espontánea hacia la curación o con el auxilio del tratamiento médico. Se subdividen los abscesos a piógenos en tres categorías: • Sépticos: se originan por un infarto creado por una obliteración vascular, mediante un émbolo séptico y, por otra parte, un proceso inflamatorio desencadenado por el germen que aquél vehiculaba. • Neumónicos: asociados a neumonías neumocócicas se originan por la destrucción de los tabiques alveolares e interlobulillares, constituyéndose una colección purulenta. Clasificación Tiempo de evolución Aguda: menos de 6 semanas. Crónica: mayor de 6 semanas. Según condiciones asociadas Primario: pacientes previamente sanos, o con riesgo de aspiración y neumonia. Secundario: pacientes con cancer broncogenico, inmunodeprimidos (VIH, transplante), infecciones extrapulmonares o sepsis. 106 Etiología • Aspiración de secreciones bucales (más frecuente) • Obstrucción endobronquial • Siembra hematógena de los pulmones (menos frecuente) La mayoría de los abscesos pulmonares aparecen después de la aspiración de secreciones bucales en pacientes con gingivitis o mala higiene bucal. En general, los pacientes tienen alteraciones de la conciencia como consecuencia de la intoxicación por alcohol, drogas ilegales, anestesia, sedante u opiácea. También están en riesgo los pacientes de edad avanzada y aquellos que no pueden manejar sus secreciones bucales, a menudo debido a una enfermedad neurológica. Los abscesos pulmonares también pueden desarrollarse como resultado de la obstrucción endobronquial. Objetivos del tratamiento ● Restaurar la función respiratoria del paciente. ● Disminuir las molestias y el dolor al paciente. Plan de neurorehabilitacion (intervención enfermería) • Realizar drenaje postural: Las posiciones por asumir dependen de la localización segmentaria del absceso. • Realizar percusión, tos y ejercicios respiratorios. • Preparar al paciente para broncoscopia terapéutica, con objeto de drenar el absceso. • Administrar los antimicrobianos adecuados basándose en el cultivo y los estudios de sensibilidad de los microorganismos: es común que haya infecciones mixtas y quizá se necesiten varios antibióticos. • Dar dieta hiperprotéica o hipercalórica: las infecciones crónicas se acompañan de un estado catabólico que requiere calorías. • Administrar analgésicos prescritos por el médico. 107 Plan de ejercicio Respiración con labios fruncidos -Ponga los labios como para apagar una vela o silbar -Inspire lentamente a través de la nariz con la boca cerrada -Espire lentamente a través de los labios semicerrados -La espiración debe durar el doble de la inspiración Respiración diafragmática -Sentado, con las rodillas flexionadas, colocar las manos sobre el abdomen. -Inspirar profundamente a través de la nariz manteniendo la boca cerrada. Al inspirar, el abdomen se distiende elevando las manos. -Colocar los labios como si fuese a silbar y espirar lenta y suavemente de forma pasiva, haciendo un sonido silbante sin hinchar los carrillos. Al ir expulsando el aire, los músculos abdominales se hunden, volviendo a la posición original. 108 COVID 19 Definición. La enfermedad por coronavirus (COVID-19) es una enfermedad infecciosa causada por el virus SARS-CoV-2. La mayoría de las personas infectadas por el virus experimentarán una enfermedad respiratoria de leve a moderada y se recuperarán sin requerir un tratamiento especial. Anatomía. El SARS-CoV-2 infecta al huésped utilizando el receptor de la enzima convertidora de angiotensina 2 humana (ACE2h), que se expresa en distintos órganos de la economía (pulmones, corazón, riñones, intestino, entre otros). Los receptores ACE2h, además de las células epiteliales, también son particularmente expresados por las células endoteliales. Los ACE2h participan en múltiples procesos fisiopatológicos, incluidos los cambios patológicos de tipo lesión pulmonar aguda y trombo inflamación, si bien también poseen un rol en la absorción de aminoácidos neutros por el intestino (transportadores de aminoácidos), por lo que no sólo actúan como receptor abriendo la puerta al coronavirus, sino que también protegen al cuerpo de importantes cambios patológicos. Etiología. El virus que causa COVID-19 se propaga fácilmente entre las personas, y con el tiempo se sigue descubriendo más acerca de su propagación. Según los datos, se contagia principalmente de persona a persona entre quienes están en contacto cercano (dentro de una distancia aproximada de 6 pies o 2 metros). El virus se propaga por las gotitas respiratorias que se liberan cuando una persona que tiene el virus tose estornuda, respira, canta o habla. Los que están cerca pueden inhalar estas gotitas, o estas pueden caerles en la boca, los ojos o la nariz. Clasificación. Los coronavirus pertenecen al orden de los Nidovirales, a la familia Coronaviridae y se clasifican según sus características genéticas preponderantes, que se localizan dentro de la poliproteína replicasa ORF1ab (pp1ab). Las características más distintivas de los coronavirus son: 109 1. El tamaño del genoma de alrededor de 30 000 pares de bases, los coronavirus son los virus de ácido ribonucleico con los genomas más grandes. Esta capacidad de codificación expansiva parece proporcionar y necesitar una gran cantidad de estrategias de expresión génica. 2. Expresión de muchos genes no estructurales por desplazamiento del marco ribosómico. 3. Varias actividades enzimáticas únicas o inusuales codificadas dentro de la gran poliproteína replicasa-transcriptasa. 4. Expresión de genes downstream por síntesis de ácido ribonucleico mensajero subgenómico anidado en 3', confiriéndole un gran parecido al ácido ribonucleico mensajero del hospedador. Objetivos de tratamiento. Los objetivos generales del abordaje en fisioterapia respiratoria son: - Mejorar la sensación de disnea - Reducir las complicaciones - Preservar la función pulmonar - Prevenir y mejorar la disfunción y la discapacidad - Mejorar la calidad de vida, ansiedad y depresión Plan de neurorrehabilitación. Se promoverá mantenerse activo el mayor tiempo posible. Las recomendaciones generales son: - Evitar largos períodos de sedestación o inmovilidad - Realizar ejercicio físico a diario (la intensidad y el volumen dependerán de la sensación de disnea, y estará contraindicado si el paciente tiene fiebre) - Coordinar la respiración con los ejercicios realizados - Favorecer una buena hidratación - Posicionamiento 110 Plan de ejercicios. Respiración labios fruncidos Respiración abdominal o diafragmática Soplar de manera sostenida con ayuda de una botella con presión positiva al exhalar - Ayuda a reducir la sensación de dificultad para respirar. - Inspirar lentamente por la nariz. - Aguantar el aire 2-3 segundos, si se puede. - Soplar lentamente por la boca formando una U con los labios. - Acostado con piernas semiflexionadas (se puede poner un cojín debajo de estas) o sentado en una silla. - Manos en el abdomen para notar como aumenta al tomar aire (inspirar) y se disminuye al sacar el aire (espirar). - Tomar aire por la nariz (el máximo que se pueda) y sacarlo lentamente por la boca con los labios fruncidos. - Realizar por la mañana y por la tarde, 10-15 respiraciones. - Ayuda a mover flemas que puedan estar en las partes profundas de los pulmones hacia la zona más cercana a la boca, y después expulsarlas al toser. - Se realiza al soplar a través de una pajilla o tubo de plástico conectado a una botella de agua haciendo burbujas, durante 5-10 minutos, dos veces al día. 111 INFARTO AGUDO AL MIOCARDIO Definición Es un síndrome coronario agudo. Se caracteriza por la aparición brusca de un cuadro de sufrimiento isquémico (falta de riego) a una parte del músculo del corazón producido por la obstrucción aguda y total de una de las arterias coronarias que lo alimentan. Anatomía El infarto de miocardio afecta sobre todo el ventrículo izquierdo, pero la lesión puede extenderse al ventrículo derecho o las aurículas. Etiología. El miocardio, puede sufrir un infarto cuando existe una enfermedad coronaria avanzada. En general, se produce cuando una placa de ateroma que se encuentra en el interior de una arteria coronaria se obstruye dificultando o impidiendo el flujo sanguíneo. De este modo, se compromete en mayor o menor grado el flujo de oxígeno y nutrientes que llegan al corazón. Las consecuencias son variables, desde una angina de pecho (cuando la interrupción del flujo de sangre al corazón es temporal) a un infarto de miocardio (cuando es permanente e irreversible). Por esto, un infarto suele estar precedido por antecedentes de angina inestable. Clasificación Según su localización: ● Infarto del ventrículo derecho: Suele deberse a la obstrucción de la arteria coronaria derecha o de una arteria circunfleja izquierda dominante y se caracteriza por el aumento de la presión de llenado del ventrículo derecho, a menudo asociado con una insuficiencia tricúspidea grave y una reducción del gasto cardíaco. ● Infarto anteroposterior: causa cierto grado de disfunción del ventrículo derecho en aproximadamente el 50% de los pacientes y causa trastornos hemodinámicos en el 10 al 15% de los casos. 112 ● Infartos anteriores: tienden a ser más grandes y a presentar peor pronóstico que los anteroposteriores. En general, se deben a una obstrucción de la arteria coronaria izquierda, en especial de la arteria descendente anterior. Según su extensión: ● Transmural: comprometen todo el espesor del miocardio, desde el epicardio hasta el endocardio, y suelen caracterizarse por ondas Q anormales en el ECG. ● No transmural: no se extienden a través de toda la pared ventricular y sólo causan alteraciones del segmento ST y la onda T (ST-T). Objetivos de tratamiento. ● Restablecer la óptima función del músculo cardíaco, con el propósito de evitar posibles recidivas de la enfermedad. ● Recuperar la confianza tras el trauma, ya que, tras sufrir un infarto agudo de miocardio, este tipo de paciente sufre un miedo importante a una posible recaída y le cuesta retomar sus actividades de la vida diaria (AVD). ● Controlar los síntomas cardíacos, secundarios al infarto, como por ejemplo arritmias. ● Mejorar la capacidad funcional. ● Disminuir los efectos psicológicos y fisiológicos, la progresión de la aterosclerosis, el riesgo de muerte súbita y el riesgo de recidiva. Plan de neurorrehabilitación. 1. La primera etapa consiste en rehabilitación intrahospitalaria en la unidad de cuidados intensivos. 2. La segunda etapa dura entre 4 y 12 semanas y comprende la rehabilitación en el hospital, rehabilitación ambulatoria temprana, o rehabilitación en casa. 113 3. La etapa final consiste en una rehabilitación ambulatoria durante toda la vida para permitir una mejora adicional de la capacidad de ejercicio, mantener los efectos del tratamiento y rehabilitaciones anteriores, y reducir el riesgo de posibles recidivas, mejorando así la salud. 4. Plan de ejercicios Lateralización - Con el tronco, hombro y cuello de Tronco alineado. - Inclinar el tronco hacia un lado cogiendo aire y, volver a la posición inicial echando el aire. - Repetir hacia el lado contrario. - Hacer 1 serie de 5 veces a cada lado. - Realizar el ejercicio 1 vez al día. Sentadilla - De pie con las piernas separadas alineadas con el ancho de caderas. - Realizar una flexión y extensión de piernas como si fuéramos a sentarnos y levantarnos de una silla. - Hacer 1 serie de 5 veces. - Realizar el ejercicio 1 vez al día. Marcha ciclismo y Realizar ejercicios aeróbicos de intensidad moderada, un mínimo de 45-60 minutos de duración, cinco días a la semana. 114 INSUFICIENCIA CARDIACA Definición Condición en la que existe un desequilibrio entre la capacidad del corazón para bombear sangre y las necesidades del organismo. Anatomía Dependiendo de la clasificación en la que la insuficiencia cardiaca se encuentre, puede afectar a las siguientes estructuras: aurícula derecha, aurícula izquierda, ventrículo derecho, ventrículo izquierdo, vena cava superior, vena cava inferior, aorta, venas pulmonares, válvulas y miocardio. Etiología Suele manifestarse después de que otros trastornos han dañado o debilitado el corazón. Sin embargo, la insuficiencia cardíaca puede ocurrir si el corazón se vuelve demasiado rígido. En el caso de la insuficiencia cardíaca, las cavidades de bombeo principales del corazón (ventrículos) pueden volverse rígidas y no llenarse de manera adecuada entre los latidos. En algunas personas, el músculo cardíaco puede dañarse y debilitarse. Los ventrículos se pueden estirar tanto que el corazón no puede bombear suficiente sangre a través del cuerpo. Con el tiempo, el corazón ya no puede mantener las demandas normales para bombear sangre al resto del cuerpo. Clasificación • IC Izquierda y Derecha: depende de si predominan los signos y síntomas de hipertensión de aurícula izquierda (congestión pulmonar) o derecha (congestión visceral). Se habla de Insuficiencia Cardíaca Global cuando hay participación equivalente. • IC Compensada o Descompensada: grado de alteración del débito cardíaco o de la hipertensión venocapilar. • IC Aguda y Crónica: se refiere al tiempo de evolución y a la velocidad de progresión de las manifestaciones de IC, lo que se acompaña de fenómenos fisiopatológicos y clínicos propios. • IC congestiva: presencia de signos congestivos pulmonares o viscerales. 115 • Insuficiencia circulatoria aguda: Falla del sistema circulatorio con causas tan variadas como hipovolemia grave, shock séptico o falla cardíaca aguda. Objetivos de tratamiento. • Disminuir la mortalidad • Disminuir el riesgo de presentar nuevos episodios y posibles descompensaciones y reingresos hospitalarios. • Mejorar la sintomatología del paciente, basado principalmente en mejorar la tolerancia al ejercicio. • Lograr que el paciente recupere la confianza en sí mismo y en sus posibilidades y así reanudar su actividad familiar, social y laboral. • Fomentar el apego al tratamiento, así como a un nuevo estilo de vida más saludable. Dar los conocimientos necesarios sobre el control y manejo de los factores de riesgo cardiovasculares. • Prevenir el síndrome de desacondicionamiento físico. Plan de neurorrehabilitación. Fase I: Comprende desde el ingreso del paciente hasta que se produce el alta hospitalaria. Debe suponer una intervención lo más temprana posible que asegure la movilización precoz y el comienzo del proceso educativo. Fase II: Ambulatoria. Constituye el período donde se realizarán las actividades más intensas desde todos los aspectos que determinarán los cambios de nuevos hábitos de vida del paciente con una duración comprendida entre 3 a 6 meses aproximadamente. Fase III o de mantenimiento. Comprende el resto de la vida del paciente, y tiene como objetivo principal el mantenimiento de hábitos saludables, control de factores de riesgo, práctica habitual de actividad física y reincorporación a su realidad sociolaboral. 116 Plan de ejercicios. Ejercicio Respiratorio - Coger el aire por la nariz hinchando el vientre y soplar por la boca deshinchando el vientre. - 20 veces Ejercicios extremidades - Levantar primero un superiores brazo y después el otro. 10 veces - Levantar los dos brazos a la vez: tanto por delante como por los lados con las rodillas flexionadas.10 veces. Ejercicios - Levantarse y extremidades sentarse en una silla inferiores durante 1 minuto. Descansar 2 minutos. - Repetir la acción3 veces 117 POST. QX Definición Es el período que transcurre entre el final de una operación y la completa recuperación del paciente, o la recuperación parcial del mismo, con secuelas. Pudiendo, en caso de fracasar la terapéutica finalizar con la muerte. Anatomía En este caso la anatomía dependerá del tipo de cirugía realizada y el motivo por el cual está realizo siendo principalmente fracturas, lesión del ligamento de la rodilla, tendinitis, fractura de rótula, cirugía de hombro o rodilla, hernias discales vertebrales o lumbares, lesión del manguito de los rotadores o fractura de cadera; además de esto también se pueden presentar afectaciones ligamentosas, atrofias musculares o la rigidez e inestabilidad articulares por inmovilización. Etiología Por lo general las operaciones y lesiones que requieren de una cirugía y posterior rehabilitación fisioterapéutica son lesiones traumatológicas (producto de un golpe o accidente) donde existe ruptura de articulaciones o tejidos blandos, puede que haya que recurrir a la reparación quirúrgica. Tal es el caso de muchos esguinces de tercer grado y desgarros de los tendones. Clasificación. Operaciones y lesiones que requieren rehabilitación con fisioterapia. ● Lesión del ligamento de la rodilla. ● Rodilla del corredor (o síndrome de la cintilla iliotibial) ● Tendinosis o tendinitis de rodilla, hombro o muñeca. ● Postoperatorio tras fractura de rótula. ● Postoperatorio tras cirugía de hombro o rodilla. ● Hernias discales vertebrales o lumbares. ● Lesión del manguito de los rotadores. 118 Objetivos de tratamiento 1. Favorecer la consolidación de las fracturas mediante técnicas físicas o terapéuticas como irrigación, compresión, inmovilización o magnetoterapia. 2. Tratar las afectaciones a las partes blandas al promover el riego sanguíneo. 3. Evitar otras afectaciones que limiten la movilidad como adherencias o contracciones de tendones. 4. Trabajar la movilidad y la flexibilidad durante el periodo de inmovilización, evitando la atrofia muscular, rigidez articular y pérdida de propioceptividad alrededor de la zona intervenida. 5. Calmar el dolor postoperatorio. 6. Evitar complicaciones y prevenir futuras lesiones primero con medidas pasivas y luego con entrenamiento activo. 7. Promover la recuperación total de la zona afectada en términos de balance articular, muscular y recuperación propioceptiva. Plan de rehabilitación Fase 1. Se centra en el entrenamiento del movimiento temprano/básico. Comienza después de la cirugía y se extiende desde 2 hasta 4 semanas después. Fase 2. Se basa en la fuerza básica y la propiocepción. Toma entre 3 y 5 semanas alcanzar los objetivos de esta fase y empieza tras terminar la primera. Fase 3. En esta fase se busca recuperar la fuerza dinámica neuromotora, coordinación y resistencia. Fase 4. Se busca una la mejora atlética y el regreso a la actividad física normal. 119 Plan de ejercicio. Mantenerse en reposo durante los primeros dos días después de la cirugía con el fin de recuperarse de la anestesia o del catéter posterior y controlar la inflamación postoperatoria. Comenzar con las movilizaciones el 2º-3er día una vez que el dolor es más controlable, y en el cuerpo se activan los mecanismos de cicatrización. Estos no sólo van a ocurrir en la piel y el tejido subcutáneo. Comenzar con movimientos suaves de flexo-extensión a las 48 horas. A partir del 4º-5º día intensificamos estos movimientos, trabajando más intensamente la flexión o la extensión. ● Flexión: Realizar flexión de la extremidad al estar tumbados con movimientos asistidos. ● Extensión: Una de las formas más eficaces para ganar extensión consiste en empujar la parte distal de la extremidad hacia abajo mientras apoyamos la mano o el talón en un taburete o mesa baja mientras estamos sentados con movimientos suaves y repetitivos. Primeras 4 semanas: Esta segunda fase va a consistir en contracciones isométricas suaves. Durante el segundo mes: Deberá trabajarse en evitar y reducir el dolor con ejercicios de cadena cinética cerrada. Del mes 3 al mes 4: ejercicios de propiocepción. El regreso al ejercicio habitual deberá ser progresivo y solaparse con ejercicios de salto y propiocepción avanzados para evitar lesiones. Se puede comenzar a trabajar con ejercicios pliométricos dónde vamos a combinar fuerza, movilidad articular y propiocepción. 120 ARTERIOPATIAS PERIFERICAS Definición Se define como la "obstrucción del flujo de sangre en cualquier territorio arterial, excluyendo el coronario y cerebral". Aunque puede afectar a la aorta abdominal, las arterias renales y mesentéricas, se refiere más específicamente a las extremidades inferiores. Produce una disminución del flujo sanguíneo en las arterias del tronco, de los brazos y de las piernas. Anatomía Las arterias que se ven con mayor frecuencia afectadas ante esta condición son la arteria carótida, arteria subclavia, aorta, arteria renal, arteria ilíaca, arteria femoral, arteria poplítea, arteria tibial. Los principales miembros afectados son piernas, pies, brazos, y manos. Etiología Las causas de la arteriopatía periférica son la aterosclerosis, procesos inflamatorios estenosantes, una embolia o la formación de un trombo. La acumulación de placa, formada por colesterol, depósitos grasos, calcio y otras sustancias en la sangre, provoca un estrechamiento de las arterias, cuyo resultado es la arteriopatía periférica. El bloqueo de las arterias obstaculiza el acceso de la sangre oxigenada a los músculos y esta falta de oxígeno produce dolor. Clasificación • Arteriopatía periférica oclusiva: Se debe a una constricción o un bloqueo físicos de las arterias. La causa más común es la aterosclerosis. • Arteriopatía periférica funcional: El flujo de sangre se reduce porque las arterias no funcionan correctamente. Por lo general, la disfunción implica una contracción anómala y repentina de los músculos (espasmo) del interior de las paredes de los vasos sanguíneos. El espasmo provoca una constricción temporal que reduce el flujo sanguíneo. Con menor frecuencia, la afección se debe a la relajación anómala de los músculos del interior de las paredes de los vasos sanguíneos, lo que conlleva un ensanchamiento (vasodilatación) de las arterias. 121 Objetivos de tratamiento. - Mejorar la redistribución del flujo sanguíneo y utilización periférica de oxígeno. - Mejorar la técnica de la caminata. - Modificaciones en la percepción del dolor. - Disminución del riesgo cardiovascular por control de factores de riesgo. - Contribución a la disminución del estrés, la ansiedad, la depresión, y a elevar la autoconfianza del enfermo. - Mejorar la capacidad funcional, la calidad de vida y disminuir la morbilidad y la mortalidad cardiovascular. Plan de neurorrehabilitación Fase I: Comprende desde el ingreso del paciente hasta que se produce el alta hospitalaria. Debe suponer una intervención lo más temprana posible que asegure la movilización precoz y el comienzo del proceso educativo. Fase II: Ambulatoria. Constituye el período donde se realizarán las actividades más intensas desde todos los aspectos que determinarán los cambios de nuevos hábitos de vida del paciente con una duración comprendida entre 3 a 6 meses aproximadamente. Fase III o de mantenimiento. Comprende el resto de la vida del paciente, y tiene como objetivo principal el mantenimiento de hábitos saludables, control de factores de riesgo, práctica habitual de actividad física y reincorporación a su realidad sociolaboral. 122 Plan de ejercicios. Decúbito - Posición inicial: Decúbito supino, supino piernas piernas estiradas, manos detrás de la estiradas. cabeza. - Movimientos: 1. Doblar al máximo la rodilla y la cadera. 2. Estirar la pierna. 3 y 4. Bajar la pierna manteniéndola estirada. - Duración: El ejercicio se efectúa cambiando de pierna a un ritmo moderadamente lento de 15 a 20 veces. Decúbito a) Posición inicial: Decúbito supino, supino, piernas piernas elevadas. elevadas b) Movimiento: Mover los dedos de los pies lo más rápida y enérgicamente posible, encogerlos y volver a estirarlos. c) Duración: 30 s Decúbito a) Posición inicial: Decúbito supino, supino, piernas piernas elevadas. elevadas. b) Movimiento: Las piernas cruzadas y el dorso de los pies presionando uno contra otro y aumentando lentamente la presión. c) Duración: De 4 a 5 veces durante 30 s. Contraer y relajar con lentitud 4 s respectivamente 123 Rehabilitación Genitourinaria 124 INCONTINENCIA URINARIA Definición La incontinencia urinaria, pérdida del control de la vejiga, es un problema frecuente y que a menudo causa vergüenza. La intensidad abarca desde perder orina ocasionalmente cuando toses o estornudas hasta tener una necesidad de orinar tan repentina y fuerte que no llegas al baño a tiempo. Anatomía Incontinencia urinaria sensitiva, que se debe a impulsos sensitivos muy potentes enviados desde receptores de tensión/presión de la pared vesical. • Incontinencia urinaria motora, cuyo origen es un fallo en la inhibición motora del reflejo de la micción; suele estar asociada a malos hábitos miccionales que someten al detrusor a largos y continuos aumentos de presión, hasta que se produce su claudicación y se comporta como si estuviera lleno con pequeñas cantidades de orina en su interior. Etiología Origen desconocido o idiopático, en cuyo caso no hay una causa subyacente; suele deberse a patrones de evacuación alterados. • Trastornos neurológicos (esclerosis múltiple, enfermedad de Alzheimer, accidente cerebral, enfermedad de Parkinson, diabetes y alteraciones medulares que dificulten la inhibición motora del reflejo miccional). La incontinencia debida a un trastorno neurológico se conoce también como hiperreflexia vesical o hiperreflexia del detrusor. • Secundaria a alteraciones del urotelio vesical: patologías inflamatorias o irritativas vesicales (infección urinaria, carcinoma urotelial in situ, litiasis, etc.) • Secundaria a fármacos y otros compuestos: diuréticos, sedantes, hipnóticos, alcohol, cafeína,... • Secundaria a cirugía de la incontinencia urinaria de esfuerzo. Clasificación Incontinencia urinaria de esfuerzo Es la pérdida involuntaria de orina asociada a un esfuerzo físico que provoca un aumento de la presión intra abdominal (toser, reír, correr e incluso andar), teniendo poca relación con la actividad del detrusor. 125 Incontinencia urinaria de urgencia Es la pérdida involuntaria de orina asociada a un fuerte deseo de orinar, que se denomina «urgencia» o «micción imperiosa». La incontinencia urinaria de urgencia puede ser de dos tipos: • Incontinencia urinaria sensitiva, que se debe a impulsos sensitivos muy potentes enviados desde receptores de tensión/presión de la pared vesical. • Incontinencia urinaria motora, cuyo origen es un fallo en la inhibición motora del reflejo de la micción; suele estar asociada a malos hábitos miccionales que someten al detrusor a largos y continuos aumentos de presión, hasta que se produce su claudicación y se comporta como si estuviera lleno con pequeñas cantidades de orina en su interior. Objetivos El objetivo fundamental del tratamiento debe ser siempre mejorar la calidad de vida de las pacientes, por lo que es prioritario conocer sus preferencias, el tipo de vida que llevan y sus circunstancias personales. En todos los casos deben analizarse con las pacientes las ventajas e inconvenientes que conlleva cada una de las opciones terapéuticas. Plan de neurorehabilitación Las posibilidades terapéuticas ante la incontinencia femenina incluyen básicamente farmacoterapia, ejercicios de rehabilitación del suelo pélvico, tratamiento paliativo (absorbentes) y tratamiento quirúrgico. Plan ejercicios Ejercicio de Kegel -Cerciórese de que la vejiga esté vacía, luego siéntese o acuéstese. -Apriete los músculos del piso pélvico. Mantenerlos apretados y cuente hasta 3 a 5 segundos. -Relaje los músculos y cuente hasta 3 a 5 segundos. -Repita 10 veces, 3 veces al día (mañana, tarde y noche) 126 POST PARTO Definición En la fisiología humana, el puerperio es el período que inmediatamente sigue al parto y que se extiende el tiempo necesario para que el cuerpo materno incluyendo las hormonas y el aparato reproductor femenino vuelva a las condiciones pregestacionales, aminorando las características adquiridas durante el embarazo Anatomía Se denomina puerperio o cuarentena al periodo que va desde el momento inmediatamente posterior al parto hasta los 35-40 días y que es el tiempo que necesita el organismo de la madre para recuperar progresivamente las características que tenía antes de iniciarse el embarazo. Etiología El riesgo general de morir de una complicación relacionada con el embarazo es bajo. Pero las mujeres con enfermedades crónicas, como enfermedades cardíacas, obesidad o presión arterial alta, tienen un mayor riesgo de morir o estar cerca de la muerte por complicaciones relacionadas con el embarazo. Si tienes estos factores de riesgo, el control de tu salud posparto es particularmente importante. Clasificación Puerperio inmediato: son las primeras 24 horas después del parto. Puerperio mediato: abarca desde las 24 horas a los primeros 10 días luego de dar a luz. Puerperio alejado: se extiende hasta el día 40 posterior al parto. Puerperio tardío: es un período que se extiende hasta los 364 días después del parto. Objetivos Proveer una atención segura del puerperio a fin de prevenir detectar y controlar complicaciones del parto como la hemorragia posparto, la retención de restos y la infección puerperal. Brindar Información y asesoría en métodos anticonceptivos de acuerdo con criterios médicos de elegibilidad y a enfoque de derechos. Plan de neurorehabilitación Comienza con algo sencillo y de bajo impacto, como una caminata diaria. Si estás buscando camaradería, intenta encontrar una clase de ejercicio posparto en un gimnasio local o en un centro comunitario. Plan ejercicios 127 Inclinación pélvica. Prueba la inclinación pélvica varias veces al día para fortalecer los músculos abdominales. Acuéstate boca arriba en el suelo con las rodillas flexionada Ejercicio de Usa este ejercicio para tonificar los Kegel. músculos del suelo pélvico, que sostienen el útero, la vejiga, el intestino delgado y el recto. Cuando se practican regularmente, los ejercicios de Kegel pueden ayudar a reducir la incontinencia urinaria y anal. 128 DESGARRO DE PERINEO Definición. Desgarros perineales, suceden cuando la cabeza del bebé que sale de la abertura vaginal es demasiado grande para que la vagina se estire o es de un tamaño normal, pero la vagina no se estira con facilidad. Los desgarros que implican solamente la piel alrededor de la vagina suelen curarse por sí solos en algunas semanas. Algunos desgarros son más extensos y requieren tratamiento. Anatomía. ● Traumatismo anterior: labios, cara anterior de la vagina o clítoris. Generalmente se asocia a poca morbilidad. ● Traumatismo posterior: cara posterior de la vagina, piel y músculos perineales o esfínter anal. Etiología. Durante el parto, si la cabeza del bebe es demasiado grande, al pujar se produce un sobre estiramiento de la piel y mucosa del tracto vaginal que puede producir una rotura del tejido para aumentar el espacio y lograr que el bebe sea expulsado. Sin embargo, el daño por el desgarro puede ser mayor o menor, condicionando una flacidez o hipertonía de los músculos circundantes o incluso llegar al esfínter anal, provocando incontinencia intestinal. Clasificación. ● Desgarro de tipo 1: Daño del periné y/o epitelio vaginal. ● Desgarro de tipo 2: El daño alcanza la musculatura del periné, sin afectar el esfínter anal. ● Desgarro de tipo 3: El daño alcanza el esfínter anal sin rotura completa. 129 ● Desgarro de tipo 4: El daño alcanza el esfínter anal con rotura completa y año de la mucosa rectal. Objetivos de tratamiento. Fortalecer y mantener la musculatura perineal y del piso pélvico para prevenir la debilitación de este, buscando prevenir prolapsos uterinos y vesicales, así como incontinencia vesical e intestinal. Plan de neurorrehabilitación. ● Iniciar los ejercicios de Kegel tras 48 horas tras el parto, aumentando la intensidad y repeticiones a medida que se progresa en tiempo y se recupera la herida. ● Biofeedback utilizando conos o bolas chinas para el entrenamiento propioceptivo de los músculos perineales mediante la toma de conciencia de los músculos elevadores, lo que genera un aumento del tono muscular. ● Electroestimulación consiste en la aplicación de una corriente rectangular bifásica simétrica, lo cual ayuda a la vascularización, el tono y la disminución de la fatiga de la musculatura del perineo, así como un efecto analgésico. Plan de ejercicios Ejercicio ● Inhale por la nariz profundamente, de Kegel permitiendo que el abdomen se eleve mientras se llena de aire. ● Mantenga los músculos del suelo pélvico relajados mientras inhala. ● Exhale lenta y suavemente por la boca mientras contrae suavemente los músculos de suelo pélvico. ● Contraiga los músculos del suelo pélvico durante 3 a 6 segundos (hasta que los músculos se cansen) mientras exhala. Esto se conoce como contracción. 130 ● Inhale nuevamente y libere la contracción. Esto relaja los músculos. ● Relaje los músculos por completo durante 6 a 10 segundos. Es muy importante que se relaje completamente entre cada contracción y no aguante la respiración. Siempre dedique la misma cantidad de tiempo o más para relajar sus músculos que para contraerlos. ● Repita este ejercicio 10 veces por sesión 131 EPISIOTOMÍA Definición. Se entiende por episiotomía la realización de una incisión quirúrgica en la zona del perineo femenino, que comprende piel, plano muscular y mucosa vaginal, cuya finalidad es la de ampliar el canal "blando" para abreviar el parto y apresurar la salida del feto. Se realiza con tijeras o bisturí y requiere sutura. Anatomía. Piel, vulva, musculo transverso superficial y profundo del perineo, la musculatura bulboesponjosa de la base de la vagina y la mucosa vaginal. Si es vertical puede afectar incluso el esfínter anal y la mucosa rectal. Etiología. Es una técnica quirúrgica que pretende facilitar y acelerar el proceso del parto proporcionando una vía más espaciosa para la expulsión del bebe. Al hacer la incisión, se crea una menor resistencia del tejido externo del canal vaginal, lo que permite la salida de la cabeza del bebe, sin embargo, el riesgo de desgarro es alto, resultando en ocasiones en una agravante y mala praxis, que un procedimiento necesario y únicamente de emergencia. Clasificación. Se clasifican en dependencia de la orientación de la incisión. ● Vertical, siguiendo la línea media del peritoneo hacia el ano. ● Media lateral, siguiendo una línea diagonal hacia la parte baja del peritoneo, entre el lateral y la línea media. Objetivos de tratamiento. Recuperar la integridad del área dañada por la episiotomía durante la recuperación del posparto, minimizar la incidencia de infecciones, el esfuerzo para evitar 132 separación en la herida y el fortalecimiento de la musculatura del suelo pélvico previniendo complicaciones. Plan de neurorrehabilitación. A corto plazo, la episiotomía presenta riesgo de sangrados, edema, hematoma, infecciones y cicatrización dolorosa o molesta. En ocasiones, las molestias asociadas a la cicatriz se mantienen a medio e, incluso, a largo plazo, dificultando las relaciones sexuales. Por lo que debe haber un enfoque terapéutico que busque fortalecer la musculatura del perineo sin herir la zona dañada ni exponerla a posibles infecciones o sangrados, así como posteriormente intervenir en casos de dolor subsecuente a la recuperación de la episiotomía. Plan de ejercicios. Inclinación Prueba la inclinación pélvica varias pélvica. veces al día para fortalecer los músculos abdominales. Acuéstate boca arriba en el suelo con las rodillas flexionadas. Apoya completamente la espalda contra el suelo, contrae los músculos abdominales y dobla la pelvis un poco hacia arriba. Mantén esa posición por un máximo de 10 segundos. Repite el ejercicio cinco veces. Postura de Los músculos pélvicos pueden yoga del tensarse y doler después del parto. bebé feliz Acuéstate boca arriba y lleva las rodillas hacia el pecho. Abre las rodillas un poco más que el ancho de tus caderas. Manteniendo los brazos en el lado interior de las rodillas, usa las manos para sujetar la parte exterior de los pies o tobillos.. 133 Concéntrate en relajar los músculos pélvicos mientras intentas mantener esta postura durante unos 90 segundos. Ejercicio de Usa este ejercicio para tonificar los Kegel músculos del suelo pélvico, que sostienen el útero, la vejiga, el intestino delgado y el recto. Mantén los músculos contraídos por hasta 10 segundos y suéltalos; relájalos por 10 segundos entre cada contracción. Ten como objetivo hacer al menos tres series de 10 repeticiones por día. 134 BIBLIOGRAFIA • • • • • • • • Barrios González, I. (Mayo - Junio de 2000). SCIELO . Obtenido de Rehabilitación respiratoria en pacientes asmáticos: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1025-02552000000300006 Blanca Estela del Río-Navarro, E. M.-C.-M. (Febrero de 2009). Boletín médico del Hospital Infantil de México. Obtenido de ASMA: http://www.scielo.org.mx/scielo.php?script=sci_arttext&pid=S166511462009000100002 Healthwise. (06 de Julio de 2021). CIGNA. Obtenido de EPOC: Cómo usar el ejercicio para sentirse mejor: https://www.cigna.com/es-us/individuals-families/healthwellness/hw/temas-de-salud/epocug2684#:~:text=Estos%20ejercicios%20incluyen%20caminar%2C%20usar,ejercicio %20aer%C3%B3bico%20en%20el%20agua. Madrigal, R. . (2017). Generalidades de Trauma Cráneo Encefálico en Medicina Legal. Noviembre, 2021, de Medicina Legal de Costa Rica Sitio web: https://www.scielo.sa.cr/scielo.php?script=sci_arttext&pid=S140900152017000100147 Mayo Clinic. (29 de Julio de 2021). Obtenido de Fibrosis quística: https://www.mayoclinic.org/es-es/diseases-conditions/cystic-fibrosis/diagnosistreatment/drc-20353706 ORTIGOSA, L. (Enero - Marzo de 2007). Obtenido de Fibrosis quística. Aspectos diagnósticos: http://www.scielo.org.co/pdf/cm/v38n1s1/v38n1s1a06.pdf Sánchez, A. (28 de Marzo de 2018). ELSEVIER . Obtenido de ¿Cómo se clasifica la Enfermedad pulmonar obstructiva crónica (EPOC)?: https://www.elsevier.com/eses/connect/medicina/como-se-clasifica-la-enfermedad-pulmonar-obstructivacronica-epoc Wise, R. (Junio de 2020). Enfermedad pulmonar obstructiva crónica. Obtenido de https://www.msdmanuals.com/es-mx/professional/trastornos-pulmonares/enfermedadpulmonar-obstructiva-cr%C3%B3nica-y-trastornos-relacionados/enfermedad-pulmonarobstructiva-cr%C3%B3nica-epoc 135