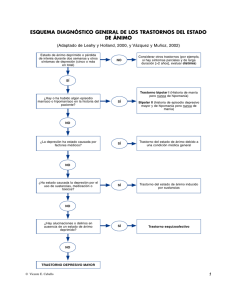
ESQUEMA DE PLAN DE TRATAMIENTO I.DATOS DE FILIACIÓN: NOMBRES Y APELLIDOS : Pilar Morales Cardenas EDAD : 18 años SEXO : Femenino FECHA DE NACIMIENTO : 15/07/2002 LUGAR DE NACIMIENTO : Chiclayo GRADO DE INSTRUCCIÓN: Secundaria completa OCUPACIÓN ACTUAL : Estudiante ESTADO CIVIL : Soltera DOMICILIO : Sarmiento de gamboa 814 FECHA ACTUAL :06/12/2021 DOMICILIO : Cava Casas Rober Delgado Samaniego Diana II.MOTIVO DE CONSULTA: La paciente comenta “Me siento decaída, triste y no tengo ganas de nada, siento que estoy muy mal físicamente y pienso de manera constante en eso, me preocupa estar así, llevo bastante tiempo sintiéndome mal conmigo mismo” III.PROBLEMA ACTUAL La paciente refiere, que la situación empieza cuando tenía 18 años de edad, con falta de energía, desganada, se sentía insuficiente, lloraba casi todos los días, se encerraba en su cuarto, y no dormía, asocia el incia del problema con la carga emocional que pasaba con su familia, ya que las peleas entre sus padres eran constantes, y su hermana había abandonado su carrera, lo cual siempre eran gritos. En cuanto a su educación, disminuyó significativamente su rendimiento escolar, y sus padres recibieron bastantes quejas por parte de sus maestros, a lo que ella tendía a llorar y sentir culpa. En ese entonces, se sentía abrumada, no sabía cómo poder ayudarse, los síntomas era cada vez más persistentes, que a los 6 meses aproximadamente pide ayuda a sus padres, ellos la llevaron con un psicólogo particular, donde empieza su tratamiento con terapias, por episodios depresivos, pero solo asistió en 4 ocasiones, por el hecho que no se sentía agusto con el psicólogo y sus padres siempre la hacían sentir mal. Posteriormente, a inicios de la pandemia, sintió bajones de ánimo, con pensamientos de minusvalía, que le impidieron estudiar algo, porque no sé podía concentrar, la secundaria para ella fue bastante difícil, refiere “terminar con las justas, no estaba lista para decidir estudiar algo”, lo cual era algo que ya no podía controlar y decide retomar sus terapias, vía telefónica, le resultó favorable, siendo además derivada al servicio de psiquiatría. Actualmente está medicada y asegura que se siente mejor, está tranquila y tiene ganas de hacer las cosas bien, sin embargo, si no toma su medicamento se siente bajoneada y desmotivada, pero está poniendo de su parte para que no recaiga. IV. ANTECEDENTES: La paciente, manifiesta que su abuela, ha sufrido de depresión desde muy joven, siendo diagnosticada con depresión mayor, lo cual es controlada con terapias y medicación. V.EVALUACIÓN PSICOLÓGICA: TECNICAS UTIL.IZADAS Entrevista psicológica Observación psicológica INSTRUMENTOS UTILIZADOS Cuestionario Factorial de la Personalidad 16 PF-5 Test de matrices progresivas de raven. Inventario clínico Multiaxial de Millon-III. PRESENTACIÓN Y ANALISIS DE RESULTADOS En el área de personalidad, la evaluada percibe mucha presión de su entorno, lo cual le genera angustia y ansiedad. Así mismo, necesita de apoyo frente a las situaciones estresantes. Sin embargo, ante esto muestra disposición para afrontar y asumir las exigencias de los que la rodean. Al no recibir el apoyo que necesita tiende a desalentarse e inhibirse, presentando así sentimientos de inadecuación e inferioridad con el exterior, lo cual se hace evidente en las conductas autoagresivas y en la dificultad para realizar sus actividades. También, muestra problemas para enfrentarse ante situaciones nuevas, evidenciado en la falta de toma de decisiones e inseguridad para alcanzar sus metas. A pesar de ello, es una persona conciliadora, sencilla, afectiva, sensible y armoniosa, que lucha constantemente con todo lo que la agobia. Por otro lado,en el área de inteligencia se realizó la aplicación del Test de Matrices Progresivas de Raven que consta de 5 dimensiones y cada uno con 12 ítems, el tiempo dado para realizar el test fue de 25 minutos, el cual tuvo objetivo del instrumento es medir el nivel de inteligencia. La evaluada de 18 años de edad, obtuvo un puntaje directo de 52, que la ubica en el Percentil 75, rango II, con una capacidad mental “Superior al término medio”. En la evaluación, se evidenció discrepancias en sus resultados lo cual refleja que existe presencia de indicadores emocionales que han interferido en su desenvolvimiento cognitivo. Además, se le observó reflexiva y lenta al momento de la ejecución de tareas. Así también, se realizó la evaluación del Inventario Multiaxial de Millon, donde la paciente obtuvo un puntaje de 84, posicionándose en un nivel leve del Trastorno Distímico, este se caracteriza porque la evaluada se ha visto afectada por un período de dos o más años con sentimientos de desánimo o culpabilidad, una carencia de iniciativa y apatía en el comportamiento, baja autoestima y con frecuencia expresiones de inutilidad y comentarios autodesvalorativos. Además, de haber llantos, ideas suicidas, sentimientos pesimistas hacia el futuro, alejamiento social, escaso apetito, agotamiento, pobre concentración, pérdida de interés por actividades lúdicas y una disminución de la eficacia en cumplir tareas ordinarias y rutinarias de la vida. VI. PRESUNCIÓN DIAGNÓSTICA: FUNDAMENTADA CON DSM V O CIE 10 300.4 (F34.1) Trastorno depresivo persistente (distimia) A. Estado de ánimo deprimido durante la mayor parte del día, presente más días que los que está ausente, según se desprende de la información subjetiva o de la observación por parte de otras personas, durante un mínimo de dos años. B. Presencia, durante la depresión, de dos (o más) de los síntomas siguientes: 1. Poco apetito o sobrealimentación. 2. Insomnio o hipersomnia. 3. Poca energía o fatiga. 4. Baja autoestima. 5. Falta de concentración o dificultad para tomar decisiones. 6. Sentimientos de desesperanza. C. Durante el período de dos años (un año en niños y adolescentes) de la alteración, el individuo nunca ha estado sin los síntomas de los Criterios A y B durante más de dos meses seguidos. D. Los criterios para un trastorno de depresión mayor pueden estar continuamente presentes durante dos años. E. Nunca ha habido un episodio maníaco o un episodio hipomaníaco, y nunca se han cumplido los criterios para el trastorno ciclotímico. F. La alteración no se explica mejor por un trastorno esquizoafectivo persistente, esquizofrenia, un trastorno delirante, u otro trastorno especificado o no especificado del espectro de la esquizofrenia y otro trastorno psicótico. G. Los síntomas no se pueden atribuir a los efectos fisiológicos de una sustancia (p. ej., una droga, un medicamento) o a otra afección médica (p. ej., hipotiroidismo). H. Los síntomas causan malestar clínicamente significativo o deterioro en lo social, laboral u otras áreas importantes del funcionamiento. Especificar si: Inicio temprano: Si el inicio a los 15 años Especificar la gravedad actual: leve VII. ABORDAJE TEÓRICO DEL TEMA Y FUNDAMENTACIÓN TERAPÉUTICA Marco teórico La depresión es una de las patologías psíquicas de mayor diagnóstico, quienes la padecen tienden a sufrir esta enfermedad de forma crónica, y requieren un tratamiento a largo plazo. Según datos de orden epidemiológico, la depresión se encuentra en un 8 y 12% de la población general." (Botto, 2014) (como se citó en Cabana,2018). Además, es uno de los trastornos mentales con mayor prevalencia en diversos contextos del mundo según, Murray, (2012). Por otro lado, el trastorno depresivo es una enfermedad que afecta fundamentalmente el estado de ánimo (humor), por lo que también se le conoce como trastorno del humor o trastorno afectivo. (Mazzetti; Del Carmen y Bustamante,2005) Tipos de depresión El DSM-IV clasifica los trastornos depresivos en básicamente el trastorno depresivo mayor , trastorno depresivo mayor no melancólico, el trastorno distímico. El trastorno depresivo mayor es un trastorno del humor heterogéneo clínicamente, cuyo diagnóstico se basa en criterios puramente descriptivos sin implicaciones etiológicas. Dentro de los episodios depresivos con que cursa el trastorno depresivo mayor, encontramos un grupo que no es mayoritario pero que, a diferencia del resto, tiene unas características muy específicas que lo dotan de una mayor estabilidad diagnóstica. Se trata de la depresión melancólica, conocida también como depresión endógena, que viene definida como una cualidad del estado de ánimo distinta de la tristeza que experimentamos habitualmente, falta de reactividad del humor, anhedonia, empeoramiento matutino, despertar precoz, anorexia o pérdida de peso significativas, sentimientos de culpa inapropiados y buena respuesta a los tratamientos biológicos (antidepresivos y TEC), así como nula respuesta al placebo. En general, la depresión melancólica es de mayor gravedad que la no melancólica. Las depresiones más graves pueden complicarse con síntomas psicóticos dando lugar a la depresión psicótica, que constituye un diagnóstico muy consistente en el tiempo, pues las recaídas suelen ser también psicóticas e incluso las ideas delirantes tienden a tener el mismo contenido, habitualmente de culpa, ruina e hipocondría. Estas depresiones más graves pueden también complicarse con síntomas catatónicos como son la akinesia, el mutismo, la catalepsia, la flexibilidad cérea, o el negativismo. (Terroso; eat ,2010). La depresión mayor no melancólica constituye el grupo mayoritario de los episodios depresivos mayores y es probablemente indistinguible de la distimia en términos cualitativos. Muchos pacientes con depresión mayor no melancólica sufren otros trastornos mentales del eje I del DSM-IV o trastornos de la personalidad comórbidos. Dentro de este grupo, clínicamente y quizás etiopatogénica mente heterogéneo, se dio el calificativo de depresión atípica a la presentada por pacientes que tenían una mala respuesta a los ATC (Antidepresivos tricíclicos) se caracteriza por síntomas como humor reactivo, cansancio tipo pesadez de brazos y piernas, aumento de apetito o de peso significativos, hipersomnia, hipersensibilidad al rechazo interpersonal y buena respuesta a los IMAO. A pesar de su nombre, no es una depresión atípica en el entorno ambulatorio. El DSM-IV permite realizar una serie de especificaciones para el trastorno depresivo mayor que hacen referencia a la gravedad del episodio actual (grave, moderado, leve, en remisión parcial, en remisión total), sus características (con síntomas atípicos, con síntomas melancólicos, con síntomas catatónicos, con síntomas psicóticos) y el curso del trastorno (con o sin recuperación interepisódica) (Terroso; eat ,2010) El trastorno distímico o distimia es el término que el DSM-IV y la CIE-10 utilizan como prototipo de depresión crónica. Las diferencias con la depresión mayor son de intensidad y duración más que categoriales, siendo práctica habitual el doble diagnóstico en un mismo paciente. Se estima que el 20- 30 % de los pacientes con trastorno depresivo mayor también cumple los criterios de trastorno distímico, una combinación que se denomina depresión doble. De igual modo, un 40 % de los pacientes con trastorno distímico podrían cumplir criterios de depresión mayor en algún momento de la evolución. (Terroso; eat ,2010) Según Vásquez, J., González, M., & Goncalves, F. et. al. (2008), la depresión se manifiesta a través de síntomas afectivos, cognitivos y conductuales. Síntomas afectivos de la depresión En esta dimensión se muestra tristeza patológica que es uno de los síntomas nucleares de la depresión, aunque puede no evidenciarse al quedar oculta por otros síntomas, suele manifestarse como pérdida de ilusión, desesperanza, pesimismo intenso. La anhedonia que también es de los síntomas nucleares de la depresión que consiste en la imposibilidad de experimentar placer en situaciones en las que antes el paciente era capaz de disfrutar. Asimismo, también está la disforia que es la situación habitualmente mal expresada por el paciente y que comporta malestar general con sentimientos de contenido negativo. Ansiedad: Muy frecuentemente asociada a los síntomas anteriores, manifestada en forma de miedo intenso, e injustificado, a las consecuencias del proceso vital que le acontece. Puede provocar un estado de alerta y angustia permanente que determine la necesidad de solicitar ayuda Síntomas cognitivos de la depresión Alteraciones del curso y del contenido del pensamiento, con bradipsiquia, contenidos negativos, pérdida de confianza en sí mismo, sentimientos de minusvalía e inferioridad. En ocasiones ideas delirantes de ruina, de muerte o autolíticas. Trastornos atencionales que, secundariamente, pueden provocar fallos amnésicos e incluso provocan alteraciones de memoria reciente, desorientación y otros trastornos intelectuales. Síntomas conductuales de la depresión Inhibición, apatía, tendencia al aislamiento social. Fatigabilidad extrema. Abandono de las actividades habituales de la vida diaria. La ideación delirante agresiva puede ser hetero o autolítica, y puede conllevar la realización de dichas conductas. VIII.PLAN DE INTERVENCIÓN OBJETIVOS ESPECIFICOS Sesión o Informar al paciente acerca de causa, síntomas del trastorno de depresión o Aprender a identificar y controlar los pensamientos dañinos/desadaptativos. o Modificar mediante un autor registro los pensamientos automáticos que estén generando conductas depresivas en el área personal o Plantear estrategias mediante el modelo ABCD para la identificación de emociones del paciente en situaciones cotidianas. o Ofrecer al paciente la oportunidad de ensayar nuevas conductas adaptativas o Lograr el control de emociones en el paciente mediante la respiración profunda. o Prevenir la aparición de conductas depresivas en el paciente. Objetivo Actividad (inicio, desarrollo, cierre) Estrategia Tiempo Materiales 45 min Ninguno 1 Informar al paciente acerca de causa, síntomas del trastorno de depresión. Inicio: entrevista inicial, en donde se presentará el adolescente y sus padres, posteriormente se establecerá un tiempo de duración para la sesión y se le explicara de forma general, el propósito del tratamiento. Desarrollo: Se darán instrucciones para la posterior aplicación del pre-test del inventario de Beck. Cierre: Se responderán todas las dudas que presente el paciente o sus padres en relación a las sesiones. Además se le otorgarán tareas graduales, empezaremos por una actividad simple Técnica psicoeducativ a como el salir a caminar por las mañanas. 2 Aprender a identificar y controlar los pensamiento s dañinos/desa daptativos. Inicio: Se le preguntará acerca de los pensamientos positivos que algunas veces siente, para así realizar un listado. Posterior a esto se procederá a preguntarle: Técnica de reestructuraci ón cognitiva 45 min Ficha de termómetro del estado de ánimo Presentación en power point ¿Cuáles son algunos de los pensamientos que tuviste durante la semana? Hoja de listado de pensamiento positivos. Desarrollo: Se introducirá el tema sobre los pensamientos que afectan el estado de ánimo. (Ppt) Aprendiendo a identificar diferentes tipos de pensamiento. Cierre: Se le asignará una tarea en la cual, el paciente deberá evaluar diariamente su estado de ánimo, con el formato denominado “Termómetro del estado de ánimo”. 3 Modificar mediante un autorregistr o los pensamient os automáticos que estén generando conductas depresivas en el área personal. Inicio: Se hará un breve resumen de los conceptos discutidos en la sesión anterior, de igual manera, se revisará la tarea del “Termómetro del estado del ánimo” y se le preguntará: ¿Cómo te sentiste llenándolo cada día? Desarrollo: Se empezará indicando al participante en qué consiste la técnica presentada, en la cuál tendrá que registrar cuidadosamente los pensamientos automáticos, dándole la capacidad de corregirla, siendo el terapeuta quien Técnica de reestructuraci ón cognitiva 45 min Hoja de termómetro del estado del ánimo Lapicero Hoja de autorregistro Hoja bond con el cuento. empezará una demostración de cómo aplicarlo. Cierre: Se le pedirá que mencione si tiene alguna duda, y el terapeuta hará un resumen de la sesión, rescatando lo más importante. Se le asignará una actividad llamada “vida cotidiana” , en el cual se le dará una hoja con una historia, dejando preguntas que tendrán que responder en la siguiente sesión. Asimismo se le pedirá que registre actividades agradables que puede tener en su semana. 4 Plantear estrategias mediante el modelo ABCD para la identificació n de emociones del paciente en situaciones cotidianas. Inicio: Hacer un breve resumen de los conceptos discutidos en la sesión anterior, revisar y realizarle preguntas: ¿Cómo te sentiste al registrar tus actividades agradables?¿Cuántas actividades agradables hiciste durante la semana? Desarrollo: Se informará verbalmente al participante acerca de qué son las emociones negativas, posteriormente se explicará sobre la técnica a trabajar , en el cuál tiene que identificar las emociones que están afectando su día a día. Cierre: Se le pedirá que mencione si tiene alguna duda, y el terapeuta hará un resumen de la sesión, rescatando lo más importante. Se le asignará desarrollar el método ABCD de manera honesta, cuando se encuentre en situaciones de conflicto. Terapia racional emotiva conductual de ellis (TREC) 45 min Registro de actividades Lapicero Hoja de método ABC. 5 Ofrecer al paciente la oportunidad de ensayar nuevas conductas adaptativas Inicio: Se hará retroalimentación de la sesión anterior, empleando preguntas sobre el tema. Se revisará la tarea dejada en la sesión anterior. 45 min Entrenamient o en habilidades sociales: Técnica de ensayo conductual Desarrollo: Se informará al participante acerca de la técnica empleada, el cual es un ensayo de situaciones inventadas. Posteriormente, se ensayarán las conductas apropiadas todas las veces que sean necesarias hasta tener la destreza suficiente. Cierre: Se le pedirá que mencione si tiene alguna duda, y el terapeuta hará un resumen de la sesión, rescatando lo más importante. Se le asignará que realice la técnica las veces que sean necesarias, asimismo, que averigüe en qué consiste la respiración profunda. 6 Lograr el control de emociones en el paciente mediante la respiración profunda. Inicio: Se hará retroalimentación de la sesión anterior, empleando preguntas sobre el tema. Se realizará una lluvia de ideas sobre la respiración profunda. Desarrollo: Se informará textualmente al participante acerca de los pasos para la técnica planteada. Posteriormente, practicaremos el ejercicio de respiración para una buena utilización en el enfrentamiento de las situaciones Tecnica de respiracion profunda 45 min Hoja informativa sobre respiración profunda emocionalmente intensas. Cierre: Se le pedirá que mencione si tiene alguna duda, y el terapeuta hará un resumen de la sesión, rescatando lo más importante. Se le asignará que practique la respiración profunda en situaciones que lo requieran. 7 Prevenir la aparición de conductas depresivas en el paciente. Inicio: Se hará retroalimentación de la sesión anterior, empleando preguntas sobre el tema. 45 min Técnica de psicoeduc ación Desarrollo: Se explicará a los padres y al paciente que en el transcurso pueden haber recaídas y se les brindará recomendaciones para el apoyo en estas situaciones. Cierre:Finalmente, se le brindará a los padres un informe de las áreas que ha mejorado y de las que aún le faltan por mejorar. Se aplica el post test del inventario de beck IX. CONCLUSIONES: La paciente de 18 años presenta Trastorno depresivo persistente (distimia), lo cual inició a los 15 años de edad, y persiste hasta la actualidad, además se cumplen los criterios diagnósticos según el DSM-V, confirmando la presencia de dicho trastorno. Por lo que se mantiene un pronóstico favorable en cuanto al plan de intervención que se tiene previsto realizar en beneficio de la paciente, una vez recolectada la información necesaria y obtenido los resultados de la evaluación a la paciente. X.RECOMENDACIONES: Se recomienda que la paciente asista con regularidad a las terapias psicológicas. Así mismo, se sugiere llevar la terapia cognitivo-conductual, para trabajar diversas áreas que afectan a la paciente, además que este enfoque cuenta con las técnicas necesarias para llevar una intervención en beneficio a la paciente, como la psicoeducación, relajación, entrenamiento en habilidades sociales, la terapia racional emotiva. Así mismo, se recomienda la terapia familiar, por el inicio del problema, y lo cual será favorable para la adherencia hacia el tratamiento. Y por último, implementar uso de otras técnicas según la evolución de la paciente y realizar un trabajo multidisciplinario en conjunto con su psiquiatra y otras derivaciones que la paciente requiera. XI.ANEXOS: EVIDENCIAS DE ENTREVISTA Y EVALUACIÓN PSICOLÓGICA(FOTOS,ZOOM) CONSENTIMIENTO INFORMADO Sr(a), por favor lea atentamente el siguiente documento que tiene como objetivo explicarle el uso y confidencialidad de sus datos, así como sus derechos y compromisos con respecto aI proceso de atención psicológica. Si tiene cualquier duda consultelas con el suscrito. 1. USO Y CONFIDENCIALIDAD DE LOS DATOS Toda la información concerniente a su evaluación. Incluyendo cualquier grabación de audio video o repone escrito. Son confidenciales y no serán divulgadas ni entregadas a ninguna otra institución o individuo sin su consentimiento expreso 2. REV OCACION DEL CONSENTIMIENTO Las decisiones sobre la continuidad o suspensión de las actividades programadas por el/ estudiante de psicología para la evaluación de la problemática abordada son tomadas por usted El proceso de atención psicológica refriere de su compromiso de asistencia, puntualidad y participación 3. DECLARACIÓN DE CONSENTIMIENTO YO: Pilar cárdenas morales Identificado(a) con DNI -75882670...................... Domiciliado en.... Sarmiento de gamboa 814 ........................................................ , Manifiesto: Mi aceptación del proceso de evaluación ofrecido por el estudiante de psicología de la Universidad Señor de Sipan y que me ha sido explicado y en\tendido por mi y cuyas ccndiciones generales me la explicado el estudiante Que la información que Ie brindo at estudiante es verdad y corresponde a m› realidad, ya que sobre dicha información se plantearan futuras propuestas de intervención Que he leído y comprendido íntegramente este documento y en consecuencia acepto su contenido y las consecuencias que de él se deriven y accedo a Io anteriormente mencionado } 26/04/2021 Firma Fecha ANEXOS Inventario clínico Multiaxial de Millon-III. HOJA DE RESPUESTAS TEST DE MATRICES PROGRESIVAS ESCALA GENERAL,DE RAVEN. Nombre:_____________________ Pilar Morales Cardenas _______________________________________ Fecha de nacimiento: _15/07/202___________________ Edad : ______18_________ Sexo: ( ) Masculino. ( X) Femenino. Puntaje:52 Rango:II discrepación: 0 percentil: 72 Categoria : “Superior al término medio REFERENCIAS Botto,A,Acuña,J.&Jimenez, J. p. (2014). La depresión como un diagnóstico complejo: Implicancias para el desarrollo de recomendaciones clinicas.Revista médica de chile,142(10), 1297-1305. https://doi.org/10.4067/s0034-98872014001000010 G, S. (2020c). https://medwinpublishers.com/NNOA/NNOA16000183.pdf. Nanomedicine & Nanotechnology Open Access, 5(2). https://doi.org/10.23880/nnoa-16000183 Tortoriello, J., Perez-Garcia, M. D., Zamilpa, A., Diaz-Garcia, E. R., & Romero-Cerecero, O. (2020). Isolation and identification of anti-obesity and anti-adipogenic compounds from Thevetia peruviana. Boletin Latinoamericano y del Caribe de Plantas Medicinales y Aromaticas, 19(4), 363–375. https://doi.org/10.37360/blacpma.20.19.4.24