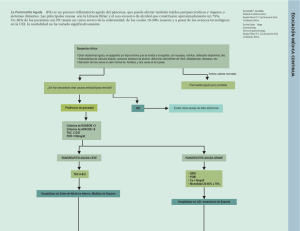
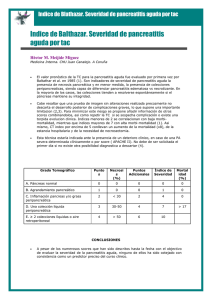
PANCREATITIS AGUDA R3 MI Samay Lili Neuta Dizu R2 MI Francisco Javier Ramírez Almaraz AGENDA OBJETIVOS DEFINICIÓN EPIDEMIOLOGÍA ETIOLOGÍA FISIOPATOLOGÍA MANIFESTACIONES CLÍNICAS DIAGNÓSTICO: BIOMARCADORES PREDICTORES DE SEVERIDAD TRATAMIENTO COMPLICACIONES KAHOOT OBJETIVOS Conocer la definición, epidemiología, etiología y fisiopatología de la pancreatitis aguda. Identificar las manifestaciones clínicas de la pancreatitis aguda, y la especificidad y sensibilidad de las mismas. Conocer los métodos diagnósticos de la pancreatitis aguda, así como la sensibilidad y especificidad de las herramientas diagnósticas. Conocer el tratamiento de la pancreatitis aguda de acuerdo a su severidad. Identificar el pronóstico y complicaciones de la pancreatitis aguda. DEFINICIÓN La pancreatitis aguda (PA) es un estado de inflamación del páncreas, que puede causar daño local, síndrome de respuesta inflamatoria sistémica y falla orgánica. Gastroenterology 2018; 154 (4): 1096-1101 EPIDEMIOLOGÍA A NIVEL MUNDIAL La PA es una condición gastrointestinal común que está asociada con sufrimiento, morbilidad y costos sustanciales de los sistemas de cuidados de la salud. Su incidencia se ha ido incrementando. 34/100 000 personas-año. En EUA es una de las causas más comunes de hospitalización debido a trastornos intestinales. En EUA > 275 000 pacientes hospitalizados por PA anualmente. Disminución en mortalidad: 1.6 % - 0.8%. Gastroenterology, 2018; 154 (4): 1096-1101 Nature reviews gastroenterology and hepatology, 2019; 16 (8): 479-496 Xiao, a. global incidence and mortality of pancreatic diseases: a systematic review, meta-analysis, and meta-regression of population-based cohort studies. the lancet gastroenterology & hepatology, 2016. EPIDEMIOLOGÍA EN MÉXICO Representa ~ 2% de los ingresos a hospitales generales. Incidencia de 10-46 casos por 100 mil habitantes por año. Instituto Nacional de estadística en 1999. La PA constituyó la causa # 20 de muerte. 0.5 % de muertes en el país. Revista mexicana de cirugía del aparato digestivo, 2012; 1 (1) 13-17 Revista de gastroenterología de méxico, 2012; 77 (4): 167-173 EPIDEMIOLOGÍA EN MÉXICO En 2001 fue la décima séptima causa de mortalidad. Con una prevalencia de 3%. PA leve en 80% de casos y PA grave en el 20 % restante. Mortalidad de PA leve 5-15%. Mortalidad en PA grave 25-30%. Mortalidad asociada con necrosis pancreática: Estéril: 10%. Infectada: 25%. Archivos de salud pública, 2010; 1 (1): 24-30 CARACTERÍSTICAS CLÍNICAS Y DEMOGRÁFICAS DE LOS PACIENTES CON PANCREATITIS AGUDA Variable n (%) Edad (promedio) Hombre, n (%) Mujer, n (%) Estancia hospitalaria, días, promedio IMC ICC DM, n (%) Embarazo, n Clasificación de Balthazar, n Biliar 403 (66.60) 41.9 ± 14 101 (25.00) 302 (75.00) 12.4 ± 11.5 Alcohólica 96 (15.90) 35.7 ± 19.8 95 (98.90) 1 (1.10) 12.4 ± 20.95 Triglicéridos 47 (7.20) 36.6 ±12.8 31 (65.90) 16 (34.10) 11.1 ± 19 Idiopática 44 (7.20) 47 ± 17.74 19 (43.00) 24 (56.80) 8 ± 7.11 CPRE 13 (2.10) 40.9 ± 16.2 2 (15.30) 11 (84.60) 12.25 ± 12.24 28.8 ± 6.03 0.91 ± 0.13 25 (6.20) 10 26.6 ± 4.83 0.97 ± 0.11 6 (6.20) 0 28.8 ± 5.56 0.96 ± 1.23 20 (42.50) 0 25.9 ± 8.01 0.90 ± 0.08 5 (15.30) 0 24.9 ± 2.93 0.84 ± 0.05 0 0 A 13 6 0 6 1 B 30 4 2 8 3 C 20 14 9 4 0 D 18 7 6 0 2 22 226 (56.00) 136 (33.70) 53 39 9 34 (35.40) 5 (5.20) 0 24 2 16 (34.00) 0 0 5 2 9 (20.00) 3 (6.80) 0 1 0 9 (69.00) 13 (100) 3 1 E Antibióticos, n (%) CPRE, (%) Coledocolitiasis, n Punción pancreática, n Revista de gastroenterología de México, 2012; 77 (4): 167-173 CAUSAS DE MUERTE EN PANCREATITIS AGUDA Causa de muerte Sepsis Choque no especificado Síndrome de insuficiencia respiratoria del adulto (SIRA) Tromboembolismo pulmonar Neumotórax a tensión Obstrución de la traqueostomía Insuficiencia renal aguda Falla multiorgánica Número 12 3 2 2 1 1 1 8 Revista de gastroenterología de México, 2012; 77 (4): 167-173 ETIOLOGÍA Causa Frecuencia aproximada Causas de pancreatitis aguda (*) Pistas de diagnóstico Comentarios Cálculo biliar 40 % Litos o lodo en la vesícula biliar, niveles anormales de enzimas hepáticas. El ultrasonido endoscópico puede revelar litos muy pequeños en la vesícula biliar o en los ductos. Alcohol 30 % Brotes agudos superpuestos a la pancreatitis crónica subyacente. El diagnóstico se basa en la historia clínica, obtenido con preguntas CAGE. Hipertrigliceridem ia Causas genéticas 2-5 % Triglicéridos en ayuno > 1000 mg/dl (11.3 mmol/L). Desconocida Pancreatitis aguda recurrente y pancreatitis crónica. Drogas Causas autoinmunitarias CPRE <5% <1% 5-10 % (entre pacientes sometidos a CPRE) Trauma <1% Infección <1% Complicaciones quirúrgicas Obstrucción Condiciones asociadas Otra evidencia de alergia a drogas (ejemplo: rash) sólo en casos raros. La condición es idiosincrática y a menudo leve. Tipo 1: ictericia obstructiva, niveles elevados de IgG4, responde a glucocorticoides; Tipo 1 es una enfermedad sistémica que afecta el tipo 2: pancreatitis aguda como posible presentación; ocurre en pacientes jóvenes; sin páncreas; en el tipo 2 sólo el páncreas está afectado. elevación de IgG4, responde a glucocorticoides. Los síntomas pueden disminuirse con AINES rectales (diclofenaco o indometacina) o colocación temporal de un stent en el conducto pancreático. Trauma cerrado o penetrante, particularmente en la parte media del páncreas cuando cruza la columna. Virus: CMV, parotiditis y VEB son los más comunes; parásitos: áscaris y clonorchis. 5 -10 % (entre La condición es probablemente debida a isquemia pacientes sometidos a pancreática; la pancreatitis puede ser grave. bypass cardiopulmonar) Raro Enfermedad celiaca y enfermedad de Crohn, pancreas divisum (controversial), y En raras ocasiones, se observa una obstrucción maligna disfunción del esfínter de Oddi (muy controversial). del conducto pancreático o ampular. Frecuente Diabetes, obesidad y tabaquismo. The New England Journal of Medicine, 2016; 375 (20): 1972-1981 ETIOLOGÍAS FRECUENTES Y POCO FRECUENTES DE PANCREATITIS AGUDA (* ) Etiología Litiasis biliar Ejemplos NA Alcohol Trauma NA • • • • • Condiciones premalignas y malignas • Metabólica Genética CPRE USE con AAF Cirugía aórtica Resección pancreática Neoplasia mucinosa papilar intraductal Adenocarcinoma ductal • Hipertrigliceridemia • Hipercalcemia PRSS1, SPINK1, CFTR, CASR, CTRC Pancreatitis autoinmune Drogas NA Mesalamina, furosemida, azatioprina, losartán Infecciones Virales, bacterianas y parasitarias Idiopático NA Datos clínicos sugestivos Coledocolitiasis; ALT mayor de dos veces el límite superior normal, el cual es variable en cada laboratorio; colelitiasis cuanto otras causas han sido descartadas. Historia de alcoholismo > 35 bebidas estándar por semana por > 5 años. Pancreatitis posterior a uno de los procedimientos enlistados. Quiste preexistente con episodios idiopáticos recurrentes, conducto pancreático dilatado en un paciente sin historia previa de pancreatitis crónica. o Tumoración con dilatación del conducto; pérdida de peso, diagnóstico de diabetes. o Niveles de triglicéridos > 1000 mg/dl. o Niveles de calcio elevados cuando no hay otras causas aparentes. Historia familiar en primer grado de pancreatitis o cáncer pancreático; inicio de la pancreatitis < 35 años. Los criterios diagnósticos han sido publicados en otros lugares. Cuando otras causas han sido descartadas, si el paciente está tomando un medicamento de clase I y es factible una relación temporal entre la exposición y la pancreatitis aguda. Cuando la pancreatitis ocurre en el contexto de otras características clínicas de infección. Cuando todas las otras causas han sido descartadas. o Nature reviews gastroenterology and hepatology, 2019; 16 (8): 479-496 EFECTO COMBINADO DE LOS FACTORES DE RIESGO DE PANCREATITIS AGUDA EN EL FINNGEN CONSORTIUM Y EL UK BIOBANK STUDY. (1) Estudio de aleatorización Mendeliana de 2 muestras. UK Biobank 1292 casos y 359902 no casos. FinnGen Consortium 1762 casos y 121, 348 no casos. Nature partner journals genomic medicine, 2021; 6 (27) EFECTO COMBINADO DE LOS FACTORES DE RIESGO DE PANCREATITIS AGUDA EN EL FINNGEN CONSORTIUM Y EL UK BIOBANK STUDY. (2) Nature partner journals genomic medicine, 2021; 6 (27) EFECTO COMBINADO DE LOS FACTORES DE RIESGO DE PANCREATITIS AGUDA EN EL FINNGEN CONSORTIUM Y EL UK BIOBANK STUDY. (3) Nature partner journals genomic medicine, 2021; 6 (27) EFECTO COMBINADO DE LOS FACTORES DE RIESGO DE PANCREATITIS AGUDA EN EL FINNGEN CONSORTIUM Y EL UK BIOBANK STUDY. (4) Nature partner journals genomic medicine, 2021; 6 (27) FISIOPATOLOGÍA Fisiología humana un enfoque integrado. silverthorn, 8ª edición. editorial médica panamericana, 2019. FISIOPATOLOGÍA Puntos clave: Activación prematura del tripsinógeno. Señalización disfuncional del calcio. Autofagia alterada. Estrés del retículo endoplasmático. Respuesta de la proteína desplegada. Disfunción mitocondrial. Muerte celular acinar y disfunción de orgánulos. Nature reviews gastroenterology and hepatology, 2019; 16 (8): 479-496 DISFUNCIÓN MITOCONDRIAL MEDIADA POR CALCIO Y MUERTE CELULAR EN PANCREATITIS AGUDA Nature reviews gastroenterology and hepatology, 2019; 16 (8): 479-496 ACTIVACIÓN PREMATURA DEL TRIPSINÓGENO EN PANCREATITIS AGUDA Nature reviews gastroenterology and hepatology, 2019; 16 (8): 479-496 ESTRÉS DEL RETÍCULO ENDOPLASMÁTICO, RESPUESTA PROTEICA DESPLEGADA Y AUTOFAGIA EN PANCREATITIS AGUDA. Nature reviews gastroenterology and hepatology, 2019; 16 (8): 479-496 RESPUESTA INMUNITARIA A LA LESIÓN Y NECROSIS DE LAS CÉLULAS ACINARES EN LA PANCREATITIS AGUDA Nature reviews gastroenterology and hepatology, 2019; 16 (8): 479-496 FISIOPATOLOGÍA DE LA PANCREATITIS AGUDA Lancet. 2008; 371(9607): 143-152 LOS SUB-PRODUCTOS DEL METABOLISMO DEL ETANOL PROVOCAN UNA SERIE DE CAMBIOS EN EL PÁNCREAS Metabolismo del etanol Activación de factores de transcripción clave NF-κβ AP-1 Metabolismo no oxidativo Metabolismo oxidativo FAEE Acetaldehído Incremento sostenido del calcio intracelular Inhibición de las proteínas de la matriz extracelular Activación de células estrelladas pancreáticas Expresión incrementada de citocinas proinflamatorias Disminución de la relación NAD+/NADH World journal of gastrointestinal pathophysiology, 2016; 7(1): 48–58 CONSECUENCIAS DEL INCREMENTO INTRACELULAR SOSTENIDO DE CALCIO EN LOS ACINOS PANCREÁTICOS (*) Incremento sostenido de los niveles de calcio intracelular Activación del tripsinógeno Alteraciones en el ambiente intraluminal del RE Activación de MPTP Depleción de ATP y necrosis celular World journal of gastrointestinal pathophysiology, 2016; 7(1): 48–58 MANIFESTACIONES CLÍNICAS Dolor: intenso, grave, postrante, transfixiante , se presenta en epigastrio, irradiado en forma de cinturón hacia el dorso. Náuseas y vómito de contenido gástrico, biliar. No alivian el dolor. Signos abdominales. Alteraciones sistémicas extrapancreáticas. Argente, h. a., & álvarez, m. e. (2013). semiología médica: fisiopatología, semiotecnia y propedéutica, enseñanza basada en el paciente. buenos aires: médica panamericana. SIGNOS ABDOMINALES A) Zona pancreaticocoledociana Chauffard y Rivet (ZPC) de B) Punto pancreático de Desjardins (PP) C) Zona pancreática de Orlowski (ZP) Surós batlló, a., & surós batlló, j. (2001). semiología médica y técnica exploratoria (8a ed.). barcelona: masson. SIGNOS ABDOMINALES El signo de Cullen y el signo de Turner ocurre en ~ 3% de los pacientes con PA. Se asocian con una mortalidad del 37 %. Se describen con mayor frecuencia en la pancreatitis hemorrágica. Lancet. 2008; 371(9607): 143-152 The new england journal of medicine, 2005; 353 (13): 1386 ALTERACIONES SISTÉMICAS EXTRAPANCREÁTICAS Manifestaciones sistémicas de la pancreatitis aguda grave Pulmonares Sistema nervioso central Pleuritis Confusión Atelectasia Desorientación Síndrome de distrés respiratorio agudo Renales Oliguria Anuria Hepáticas Ictericia, insuficiencia hepática Cardíacas Hipotensión arterial, shock Coma Gastrointestinales Peritonitis Íleo Hematológicos Coagulación intravascular diseminada Trombosis, tromboembolismo Metabólicas Cambios en el ECG que sugieren isquemia Hipocalcemia Arritmias Hiperglucemia Argente, h. a., & álvarez, m. e. (2013). semiología médica: fisiopatología, semiotecnia y propedéutica, enseñanza basada en el paciente. buenos aires: médica panamericana. TIPOS • 80-90% de los casos. • Usualmente resuelven los síntomas en la primera semana. • Edema o liquido peri-pancreático con realce homogéneo en tomografía. Pancreatitis necrosante • 5-10% de los casos. Pancreatitis intersticial edematosa Necrosis pancreática estéril o infectada • • • < 2% de los casos. Requerimiento de antibiótico Evidencia de gas extraluminal o del tejido peri-pancreático Petrov, m. s., shanbhag, s., chakraborty, m., phillips, a. r. j., & windsor, j. a. (2010). organ failure and infection of pancreatic necrosis as determinants of mortality in patients with acute pancreatitis. gastroenterology, La presencia de IPN se asoció con un riesgo significativamente mayor de muerte en pacientes hospitalizados con OF (RR 1.94; IC del 95%: 1.32 2.85; P .0007) CLASIFICACIÓN: CRITERIOS REVISADOS DE ATLANTA Leve Moderadamente severa • No hay lesión de órgano blanco • No hay complicaciones locales o sistémicas • Falla de órgano blanco que resuelve en menos de 48hr (Falla transitoria) • Complicaciones locales o sistémica sin falla orgánica persistente Severa • Falla orgánica persistente (>48 horas) • Un solo órgano o multiorgánica Clasificación Revisada de Atlanta • • • Clasificación basada en determinantes de la Pancreatitis Aguda Leve.a) Sin Falla orgánica b) Sin complicaciones • Leve: Moderadamente Severa,. a) Falla orgánica transitoria y /o complicaciones locales o sistémicas o exacerbación de comorbilidades preexitentes • Moderada Severa.a) Falla orgánica persistente simple o múltiple • Severa Persistente > a 48hrs Transitoria < a 48 hrs Falla orgánica y complicaciones sistémicas: • Respiratorio (PaO2/FiO2 menor igual a 300 • CVC (Presion arterial sistolica <90mmHg , no respuesta a fluidos o pH<7.3 • Renal (Cr mayor o igual a 1.9mg/dl o >1 179mmol/L) Complicaciones Locales: • Colecciones agudas peripancreaticas • Pseuodquiste pancreatico • Colecciones necroticas • Necrosis encapsulada Exacerbaciones de comorbilidades: • Enfermedad coronaria arterial , ICC, EPOC, Diabetes e Insuficiencia hepática a) Sin falla organica b) Sin necrosis peripancreatica Necrosis pancreatica o peripancreatica esteril y/o Falla organica transitoria necrosis pancreatica o peripancreatica infectada o Falla organica persistente • Critica necrosis pancreatica o peripancreatica infectada y Falla organica persistente DIAGNÓSTICO Requiere: Dolor abdominal: Inicio aguda, severo, epigastrio e irradiado a la espalda (Banda) Enzimas pancreáticas elevadas: 3 veces el limite superior del laboratorio Hallazgos imagenológicos: TAC, RMN o USG ENZIMAS PANCREÁTICAS: DIAGNOSTICO Lipasa: Elevación de tres a 6 horas. Pico 24hr, elevación persistente por 2 semanas Amilasa: Pico a las tres horas. Vida media de diez a doce horas y una elevación persistente durante tres a cinco días Amilasa Lipasa Tripsinógeno REFERENCIA ESCALAS PRONOSTICAS APACHE II RANSON BISAP GLASGOW IMRIE SCORE PARAMETROS INDIVIDUALES: PCR y hematocrito APACHE II Alta tasa de precisión para severidad en PA > 8 puntos → Pancreatitis severa Sensibilidad: 65 – 83% Especificidad: 87 – 91% VPP 23 -69% VPN 86 -99% Complejo / 15 parámetros diferentes Glasgow (1985 y1997) Sensibilidad 72%, especificidad 84%. predicen la severidad de la pancreatitis pero 48 horas después de la admisión, y una puntuación ≥ 3 puntos predice pancreatitis aguda severa CRITERIOS DE RANSON 1974 A la admisión A las 48 horas 11 parámetros Edad mayor de 55 años Reducción del HCTO >10% Realizada al momento la admisión y 48 horas después. Conteo dede leucocitos mayor de Incremento del BUN mayor de 5mg/dL a 16.000/mm3 pesar de líquidos Glucosa sérica mayor de 200mg/dL Calcio < 8 mg/dL La estimación antes 48 horas → Mala LDH >de 300las U/dL PO2 > 60 mmHg AST > 250 U/L Validada en pancreatitis biliar. Déficit de Base > 4 MEq/L Sensibilidad: 83.9 Especificidad: 78% Déficit estimado de líquidos > 6 litros Rango de edad de aproximadamente 30 a 75 años. Como resultado, los criterios de Ranson no se pueden usar para una población pediátrica o adolescente. ➢ ➢ - 3 puntos → Pancreatitis grave Mortalidad: < 3 puntos: < 5% 3 – 5 puntos: 10 -20% > 6 puntos: 50% BISAP Más preciso Contempla 5 parámetros Sensibilidad: 68.7% Especificidad: 76.2% BUN >25 mg/dL Alteraciones del estado mental > 2 criterios de SIRS Edad mayor de 60 años Presencia de derrame pleural Score de 0 puntos → Elevada mortalidad: Severidad Indice de Severidad Tomográfico Se encuentra mayor morbilidad y mortalidad con ≥ 7 puntos. A E TAC ¿Se hace TAC de RMN control? Tiempo optimo para TAC es 72–96 h después del inicio de los síntomas(1C). • Pacientes quienes en 48-72hr no mejoran → (dolor persistente, fiebre, náuseas, incapacidad para comenzar la alimentación oral). • Evaluar las complicaciones locales como la necrosis pancreática → NO existe diferencia significativa entre ambas • S y E similar Biomarcadores en PA PCR >150 mg/L al tercer día del cuadro factor de mal pronostico y severidad (2A) > 2 ng / ml es 100% sensible y 100% específico para predecir PAS y un punto de cohorte >0.5ng/ml mayor necesidad de antibioticos PILARES DEL TRATAMIENTO Manejo de LEV Nutrición Analgesia Antieméticos Tratamiento antibiótico REANIMACIÓN: LÍQUIDOS ENDOVENOSOS Líquidos isotónicos -500ml/primera hora 5-10ml/kg/hora Objetivos . FC <120, PAM 65-86 mmHg, uresis >50 ml/hr Precaución. Pacientes >55 años o con falla orgánica preexistente • Iniciar infusión continua 3 ml/kg/hr Ajustar terapia hídrica en los próximas 6 horas de acuerdo al BUN • Objetivo. BUN <20 mg/dl • Si. Mantener líquidos a 1.5 ml/kg/hr • No. Bolo de 5-10 ml/kg/hr e infusión 3 ml/kg/hr -Estrategia basada en la hemodiálisis → Rápida versus moderada. La hemodilución rápida puede aumentar la incidencia de sepsis en 28 días y la mortalidad hospitalaria. El hematocrito debe mantenerse entre 30% y 40% en la etapa de respuesta aguda. 2018 ANTIBIOTICOTERAPIA - Diferenciación entre inflamación e infección - Ensayo clínico unicéntrico, aleatorizado, controlado, un solo ciego y 2 brazos - No inferioridad - Un brazo con uso de antibiótico estándar y otro con el uso de antibiótico basado en procalcitonina. - Objetivo primario → Días de antibiótico REFERENCIA ANTIBIOTIC THERAPY FOR PROPHYLAXIS AGAINST INFECTION OF PANCREATIC NECROSIS IN ACUTE PANCREATITIS (REVIEW) VILLATORO E, MULLA M, LARVIN M 7 estudios, 404 pacientes Intervención → Antimicrobiano en los primeros 7 días, para prevenir infección de necrosis pancreática y disminuir mortalidad Objetivo primario. Infección de necrosis pancreática y mortalidad Mortalidad. 8.4% VS control 14.4%, Infección de necrosis pancreática: 19.7% VS control 24.4%. Cochrane Database Syst Rev. 2010 May 12;(5):CD002941 El uso de N. enteral ha demostrado que disminuye mortalidad y complicaciones infecciosas en comparación con N. parenteral. Única estrategia terapéutica que ha demostrado efectos benéficos en mortalidad. No se sabe el momento ideal para iniciar la N. enteral (Nutrición temprana dentro de 48-72 hrs = segura y bien tolerada). [PYTHON Trial Trials. 2011 Mar 10;12:73] ¿Gástrico o Yeyunal? 3 estudios = No hay diferencia en mortalidad, días de estancia, infecciones o tolerabilidad. [Individualizar] Tipo de fórmula = Inmunonutricion mejor que nutrición estándar. [mejoro mortalidad, pero no influyo en SIRS, infección, FOM] SOPORTE NUTRICIONAL Dejar al paciente en AYUNO para mantener el páncreas en “REPOSO” Scott Tenner et al. American College of Gastroenterology Guideline: Management of Acute Pancreatitis. Am J Gastroenterol 2013; 108:1400–1415 SOPORTE NUTRICIONAL En PA leve, puede iniciarse la alimentación VO inmediatamente si no existe náusea o vómito, y el dolor abdominal se ha resuelto. PA Leve; Aporte calórico de 25-30 kcal/kg/día, con 0 aporte de lípidos, sin sobrepasar 4 g/kg/día de CH y un aporte proteico de 1-1,8 g/kg/día. En PA Grave, se prefiere N. enteral que parenteral. La nutrición con sonda NSG y NSY, son eficaces y seguras. Se debe proporcionar apoyo nutricional a los pacientes que probablemente no puedan comer durante más de 7 días REFERENCIA ¿DIETA POR SNG VS SNY? • La SNG es tan efectiva como la SNJ para la alimentación de pacientes con pancreatitis severa, sin embargo la SNG es mas económica y mas sencilla para su colocación. • 31 pacientes, • 15 con SNG y 16 con SNJ. • La dieta es igualmente tolerada por ambas rutas, ninguna produjo recurrencia o exacerbación del dolor. 1. ¿Usamos analgésicos? 2. ¿Qué tipo de analgésico? 3. ¿le doy antiemético a mi paciente? REFERENCIA GRACIAS.