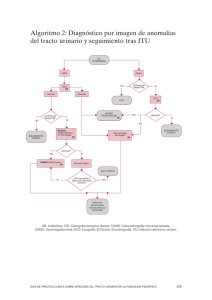
Enfoque diagnostico y terapéutico del primer episodio de infección del tracto urinario en pediatría
Anuncio

Enfoque diagnóstico y terapéutico del primer E t n e f o q u e r a p é u t d i a i c o g n ó s d e l t i c o p r i y m e r episodio de infección del e p i s o d i o d e i n f e c c i ó n d e l tracto urinario en pediatría t r a c t o u r i n a r i o e n p e d i a t r í a Jorge A. Mendoza Pertuz, Pertuz, MD Pediatra Director Departamento de Pediatría Hospital Universidad del Norte Adriana Colmenares Colmenares Martínez, MD Residente segundo año de pediatría Universidad del Norte Ana Elvira Montero Montero Carvajalino, MD Residente primer año de pediatría Universidad del Norte Introducción La infección del tracto urinario urin ario (ITU) representa la tercera causa de las patologías infecciosas más frecuentes en pediatría, luego de las infecciones del tracto respiratorio y del tracto gastrointestinal, afectando aproximadamente al 2% de los varones y al 8% de las niñas ni ñas menores de siete años. La ITU en pediatría pediatr ía cura dejando cicatrices cicatrice s que deterioran la función renal a largo plazo, por lo cual debe considerarse la motivación justificada del equipo de salud tratante para la búsqueda activa de posibles anormalidades anatómicas y funcionales de la vía urinaria. En aras de facilitar el debido abordaje, se ha intentado en las últimas décadas protocolizar 58 ■ Precop SCP el uso racional de los estudios imagi nológicos; nológicos; sin embargo, son tan variados los escenarios clínicos, la epidemiología y el contexto social de los individuos en nuestro medio, que, a pesar de que se tiene t iene un conocimiento amplio en la materia, no se ha logrado consensuar un esquema uniforme de las indicaciones precisas requeridas para la evaluación sistemática de niñas y niños, lo cual incide directamente en la disparidad de criterios que soportan las decisiones terapéuticas, profilácticas y de seguimiento seguim iento tomadas en el paciente con ITU. En consideración a lo expuesto, expues to, el objetivo objetivo de este artículo, partiendo de la revisión actualizada de nociones básicas del tema, es recordar a los Jorge A. Mendoza Pertuz, Adriana Colmenares Martínez, Ana Elvira Montero Carvajalino lectores conceptos sobre enfoque integral del primer episodio de IT U febril y proponer una secuencia de estudio imaginológico, según el soporte que brinda la literatura, aunado a variables importantes como son el grupo etario, el cuadro clínico y la evolución presentada de cada caso, que nos permita unificar criterios, establecer diagnósticos precoces y emplear tratamientos inmediatos y oportunos que eviten finalmente las temibles secuelas renales a corto, mediano y/o largo plazo en nuestros pacientes pediátricos. Para tal efecto, en el presente artículo, se tratar án los siguientes aspectos: definiciones, epidemiología, factores de riesgo, fisiopatología, manifestaciones clí nicas, diagnóstico paraclínico y radiológico, tratamiento, seguimiento, así como sus respectivas conclusiones. Definiciones La infección del tracto urinario (ITU) se define como la invasión, colonización y proliferación bacteriana del tracto urinario, que puede comprometer desde la vejiga hasta el parénquima renal. L a presentación clínica puede ser definida según s u localización y evolución, compromiso estructural y recurrencia. 1. Localización y evolución • Cistitis o ITU baja: infección limitada a la vejiga y a la uretra, más frecuente en niñas mayores de dos años. Los pacientes reeren síntomas limitados a inamación local como disuria, poliaquiuria, urgencia miccional, orina turbia y molestias abdominales bajas. • Pielonefritis aguda o ITU alta: infección que compromete el parénquima renal. Es la forma más grave de ITU en niños. Los paci entes generalmente presentan síntomas sistémicos como ebre alta, compromiso del estado general, decaimiento, dolor abdominal, dolor lumbar y, frecuentemente, vómitos, acompañados de inadecuada tolerancia a la vía oral. Los dos elementos clínicos que sugieren pielonefritis o ITU alta son ebre mayor de 38,5°C y dolor abdominal en ancos y/o en región lumbar. • ITU grave o atípica: ITU alta que evoluciona en forma tórpida. Se caracteriza por la presencia de otros signos clínicos que sugieren alteraciones anatómicas o funcionales de la vía urinaria, tales como: – Chorro urinario débil. – Masa abdominal o vesical. – Aumento de creatinina. – Septicemia. – Falla de respuesta al tratamiento antibiótico a las 48 horas. – Infección por germen diferente a Escherichia coli. 2. Compromiso estructural • Complicada: alteración en la estructura o función de las vías urinarias demostrada por las imágenes. • No complicada: sin alteración en la estructura o función de las vías urinarias demostrada por las imágenes. 3. Recurrencia • ITU recurrente: denida como 3 o más ITU bajas, 2 o más pielonefritis o 1 pielonefritis más 1 ITU baja en un período de un año. • Recaída: recurrencia de la ITU por el mismo microorganismo con una separación en el tiempo inferior a seis semanas. • Reinfección: ITU recurrente por un microorganismo diferente o el mismo con una separación superior a seis semanas. Ahora bien, además de las definiciones anteriormente mencionadas, la literatura contempla otro concepto igual de relevante y que, por ende, es necesario traer a colación, habida cuenta la disociación clínico/paraclínica que representa: • Bacteriuria asintomática: presencia de urocultivo positivo y ausencia de marcadores inamatorios en el examen de orina completo (OC) en pacientes sin sintomatología clínica. Habitualmente es un hallazgo en urocultivos tomados en seguimientos. Estudios realizados a largo plazo no recomiendan indicar tratamiento antibiótico, ya que no han mostrado benecios en los grupos tratados. CCAP Volumen 12 Número 3 ■ 59 Enfoque diagnóstico y terapéutico del primer episodio de infección del tracto urinario en pediatría Epidemiología La ITU es la más común de las infecciones bacterianas de la infancia, su origen se asocia con frecuencia a la existencia de anormalidades anatómicas de base que podrían desencadenar en importantes complicaciones renales; no obstante, cuando se acompaña de un estado febril, la probabilidad de dicha afectación se aumenta, pudiendo incluso derivar en el desarrollo de cicatrices renales y, por consiguiente, en otras consecuencias que genera a largo plazo esta condición. En el caso de las ITU febriles, se observa una alta incidencia durante el primer año de vida en ambos sexos, mientras que las no febriles son más usuales en las niñas mayores de tres años. En cuanto a la etiología de las infecciones urinarias, el germen causal más frecuente de ITU es la E. coli en aproximadamente el 80% de los episodios, seguido de otros gérmenes como Klebsiella, Proteus y Staphylococcus spp., los cuales se asociarán en menor o mayor medida según los factores de riesgo de cada paciente (tabla 1). edad, mientras que el restante (64%) representó a los mayores de un año (pacientes entre 1 y 18 años), siendo en este último grupo más de las dos terceras partes (70,5%) menores de cinco años, con un promedio de tres años de edad (figura 1). El género más frecuente del total de pacientes fue el femenino en un 68,5% de los casos (figura 2). En cuanto a la etiología, el germen más usual también fue E. coli, con un 77,7% de los casos; seguido de Proteus mirabilis y Klebsiella pneumoniae, con un 8,5 y 7,43%, respectivamente (figura 3). En relación con la distribución de los agentes etiológicos por sexo, la E. coli fue más frecuente en ambos géneros; sin embargo, se observa una mayor distribución de gérmenes atípicos (diferentes a E. coli) en el grupo de los varones. Figura 1. Edad de presentación de primer episodio de ITU febril en pacientes consultantes al Hospital Universidad del Norte, Soledad (Atlántico) < 1 año > 1 año < 1 año 36% Tabla 1. Frecuencia de agentes etiológicos de ITU en pediatría Germen Escherichia coli Klebsiella Proteus Staphylococcus spp. Pseudomonas Enterobacterias Enterococos Serratia % (76-90) (0,5-8) (0,5-6) (1-5) (2) (0,8-5) (8) (0,8) Fuente: Anales de pediatría. En nuestro medio, la situación epidemiológica es extrapolable respecto de las estadísticas mundiales. Así, un estudio de la incidencia de ITU en la población pediátrica consultante a nuestra institución, Hospital Universidad del Norte en el municipio Soledad (Atlántico), muestra que el 36% de nuestros pacientes fueron menores de un año, con un promedio de seis meses de 60 ■ Precop SCP > 1 año 64% Fuente: elaborada por los autores. Figura 2. Distribución de ITU por sexo en pacientes consultantes al Hospital Universidad del Norte, Soledad (Atlántico) Femenino Masculino Masculino 31,43% Femenino 68,57% Fuente: elaborada por los autores. Jorge A. Mendoza Pertuz, Adriana Colmenares Martínez, Ana Elvira Montero Carvajalino Figura 3. Frecuencia gérmenes aislados causales de ITU en pacientes consultantes al Hospital Universidad del Norte, Soledad (Atlántico) 90 80 70 60 50 40 30 20 10 0 Bacterias Citrobacter freundii Enterobacter cloacae Escherichia coli Klebsiella pneumoniae Proteus mirabilis Pseudomona aeruginosa 2,29 0,57 77,71 7,43 8,57 2,29 Fuente: elaborada por los autores. Factores de riesgo Se han descr ito diversos factores de riesgo que aumentan la probabilidad de presentar una ITU durante la infancia (tabla 2). Tradicionalmente, se ha enfatizado en identificar rigurosamente el elemento desencadenante del episodio de ITU, pues, más allá de tratar la infección aguda, siempre es deber del equipo médico, en conjunto con la atención y seguimiento de los cuidadores, la resolución de la causa subyacente. Contrario a lo que comúnmente se cree, según Pediatrics in Review, en su artículo publicado en el año 2011 acerca de ITU y reflujo vesicoureteral (RVU) en lactante s y niños, no hay evidencia sobre el incremento de riesgo de desarrollar una ITU en la infancia por falta de higiene, por el uso de baños de burbujas, por el cal ibre uretral ni por el tipo de ropa interior usada, por lo que, si bien estas siguen siendo recomendaciones necesarias para el cuidado de todo niño y su vigilancia, no constituyen reales factores de riesgo de la ITU, lo cual obliga a ser mucho más exhaustivos en la investigación de la verdadera causa desencadenante de la enfermedad. Tabla 2. Factores de riesgo de ITU en la infancia Raza blanca para ambos sexos. Ausencia de lactancia materna exclusiva. Sexo masculino en el primer año de vida. Constipación. Disfunción miccional. Diagnóstico antenatal de anomalía renal. Reflujo vesicoureteral (RVU) o enfermedad renal. Hipertensión arterial. Fallo de medro. ITU previa en los últimos seis meses. Lesión espinal. Sinequia de labios (en niñas). * Fimosis patológica (después de los tres años de edad y que se relacione como único factor de riesgo para la ITU). Cateterismo intermitente o persistente. Relaciones sexuales recientes. Historia familiar de ITU/RVU. * No se recomienda la circuncisión rutinaria. Fuente: Pedia tr Rev 2010;31(11):451-63. CCAP Volumen 12 Número 3 ■ 61 Enfoque diagnóstico y terapéutico del primer episodio de infección del tracto urinario en pediatría Es importante anotar que, dependiendo de los antecedentes y otros datos que puedan ser recolectados en la historia clínica, será posible sospechar de ciertos microorganismos bacterianos como agentes causales probables de la ITU mucho antes de conocer el aislamiento del germen en el urocultivo; es así como una ITU con historia de litiasis renal se relaciona con Proteus mirabilis; cateterismo invasivo, con Pseudomonas aeruginosa; actividad sexual, con Staphylococcus spp., entre otros ejemplos, lo cual resulta relevante desde el punto de vista terapéutico con respecto a la elección de la terapia empírica inicial para cada paciente en particular. Fisiopatología Existen dos vías de acceso hacia el tracto urinario, la vía ascendente y la vía hematógena. La ascendente es la ruta más usual de infección, ya que la colonización de la región perineal por bacterias con potencial patogénico a nivel del tracto urinario es habitual. La E. coli, por ser el germen más frecuente en la etiología de la infección del tracto urinario, es el modelo de referencia para est udio de los factores de virulencia, dentro de los cuales, los más relevantes son las fimbrias (filamentos proteínicos y glúcidos) tipo I y tipo P, que permiten mayor adherencia al uroepitelio, el cual se encuentra recubierto de moco rico en residuos glúcidos que se unen a estas. Luego del ascenso y adhesión al uroepitelio, inducen una respuesta inf lamatoria mediada por la respuesta inmune innata, generando activación y migración de neutrófilos al sitio de ataque, con la producción de citoquinas proinflamatoria s que, dependiendo del lugar y los factores de virulencia bacterianos, van a desencadenar una respuesta sistémica y, por ende, mayores secuelas. As í mi smo, se ha n det ecta do factore s protectores del huésped, como lo son el flujo de orina en sentido descendente , que permite el aclaramiento de las bacterias a nivel dis62 ■ Precop SCP tal; el pH urinario ácido, la isostenuria y el alto contenido de urea en la orina , que impiden el crecimiento bacteriano; la presencia de proteína de Tamm-Horsfall, la cual se une fuertemente a las fimbrias, impidiendo la adhesión de las bacterias al uroepitelio, y la aparición de inmunoglobulina A secretora . La disregulación de estos factores es, entonces, otra de las causas facilitadoras que contribuyen al ascenso, colonización e infección bacteriana. Manifestaciones clínicas Las manifestaciones clínicas en la infancia son muy variadas y dependen en gran medida de la edad del paciente y la local ización (alta o baja) de la infección. A continuación, se resumen los posibles signos y síntomas que acompañan a la ITU según el grupo etario del paciente (tabla 3). Tabla 3. Manifestaciones clínicas según la edad Neonatos y lactantes Fiebre Irritabilidad Pobre ganancia de peso Vómitos o rechazo a la vía oral Ictericia Diarrea Cambio en las características de la orina Preescolares, escolares y adolescentes Fiebre Malestar general Disuria y poliaquiuria Incontinencia urinaria Tenesmo vesical Dolor abdominal o en región lumbar Cambio en las características de la orina Fuente: elaborada por los autores. Diagnóstico Frente a pacientes de diversas edades pediátricas, con clínica en ocasiones poco específica, la sospecha de IT U se establece con un reporte de examen de orina (uroanálisis) patológico. Se conoce que el gold standard para el diagnóstico de ITU es el urocultivo, el cual confirmará toda sospecha infecciosa Jorge A. Mendoza Pertuz, Adriana Colmenares Martínez, Ana Elvira Montero Carvajalino del tracto urinario conforme con el conteo de las unidades formadoras de colonias aisladas en relación con el método de recolección de la orina utilizado en cada paciente. Una vez se ha definido el diagnóstico y establecido el tratamiento, el equipo médico tratante, tanto ambulatorio como intrahospitalario (dependiendo del manejo que la condición clínica del paciente requiera), puede presentar dudas de cuáles deberían ser los estudios subsiguientes por realizar en el propósito de efectuar la investigación más completa y oportuna posible, generándose controversias en los manejos adoptados a partir de la variedad de los cursos clínicos y los gr upos etarios enfrentados, razón por la que responderemos algunas de las preguntas más frecuentes relacionadas con el diagnóstico de ITU. ¿Qué sensibilidad y especificidad arrojan los parámetros evaluados en el uroanálisis? (Tabla 4) ¿Qué paraclínicos solicitar en caso de sospecha de ITU? ¿Cuál debe ser la técnica de recolección de orina de primera elección para la muestra en lactantes y niños mayores? • • • • Parcial de orina. Gram de orina sin centrifugar. Urocultivo más antibiograma. Cuadro hemático completo más extendido de sangre periférica (ESP). • Proteína C reactiva (PCR). • Pruebas de función renal: BUN y creatinina (hallar tasa de filtración glomerular) (pruebas para paciente hospitalizado o en caso de manejo con aminoglucósido). Procesada la muestra de orina, cuyo tiempo no debe exceder los 30 minutos posteriores a su recolección, se analizarán los reportes obtenidos. Se puede considerar un uroanálisis sospechoso de ITU ante las siguientes situaciones: • • • • • • • pH alcalino. Disminución de la concentración. ≥ 5 leucocitos/campo en orina no centrifugada y ≥ 10 leucocitos/campo en orina centrifugada. Bacteriuria ++. Nitritos positivos. Estereasa leucocitaria. Gram de orina sin centrifugar positivo. Tabla 4. Sensibilidad y especificidad de los parámetros evaluados en el uroanálisis para ITU Prueba Estereasa Nitritos Leucocitos Bacterias Nitritos Estereasa o nitritos o microscopia Gram de orina sin centrifugar Sensibilidad 83% 53% 78% 81% 93% Especificidad 78% 98% 81% 83% 72% 99% 70% 90,3% 93,5% Fuente: Pe diatr Rev 2010;31(11);451-63. En el lactante y el niño incontinente, debe emplearse una técnica de recolección estéril: cateterismo vesical o punción suprapúbica. El cateterismo vesical sería la técnica por considerar como primera opción (aunque no excluye cierto riesgo de contaminación), salvo en varones menores de un mes o niños con fimosis importante, en quienes se recomienda la punción suprapúbica. Actualmente, no se aconseja la bolsa recolectora, pues estudios observacionales estiman alto riesgo de contaminación y bajo valor predictivo positivo de los urocultivos recogidos mediante la bolsa perineal (nivel III) y en la opinión de expertos (nivel IV). Grado de recomendación propuesto: C. En el niño mayor continente (mayor de dos años), se sugiere recoger orina limpia de la mitad del chorro miccional. Este método presenta unos indicadores de validez aceptables en relación con la punción suprapúbica, pero su utilización implica la asunción de cierto riesgo de error, aunque no justificaría en principio CCAP Volumen 12 Número 3 ■ 63 Enfoque diagnóstico y terapéutico del primer episodio de infección del tracto urinario en pediatría el empleo de técnicas más invasivas. Para su realización, el encargado de la recolección de la muestra debe asegurarse de la limpieza aséptica y antiséptica de los genitales externos; en los varones, la orina debe recogerse con el prepucio lo más posiblemente retirado. Importante: verificar y confirmar, previamente a la recolección de la muestra, que el material por utilizar, incluyendo el recipiente, sea estéril. ¿Cómo confirmar la ITU con urocultivo según el método de recolección de la orina? (Tabla 5) Tabla 5. Criterios de confirmación de ITU según el método de recolección de la orina Método de recolección Punción suprapúbica Sondeo transuretral Segundo chorro Recolector Nº de organismos 1 1 1 1 Nº de colonias por ml >1 > 10.000 > 100.000 > 100.000 Fuente: Rev Chil Pediatr 2012;83(3):269-78. ¿Cómo sospechar la localización de una ITU según clínica y reactantes de fase aguda? Depende del tipo de estructura del tracto urinario que se encuentre afectado: alta o baja. 1. ITU alta • Pielonefritis: presenta fiebre > 38,5°C, asociada a signos biológicos de inflamación, por ejemplo, la proteína C reactiva (PCR), la procalcitonina o la velocidad de sedimentación globular (VSG) aumentadas. Comporta un riesgo potencial de lesión renal con aparición de cicatrices corticales. Criterios de pielonefritis clínica A pesar de que la literatura recomienda la gammagrafía con DMSA (ácido dimercaptosuccínico) 64 ■ Precop SCP como método diagnóstico de la pielonefritis aguda (PNA), nuevas revisiones y consensos de organizaciones internacionales contemplan que a un paciente en quien s e evidencie fiebre mayor de 38,5°C más dolor abdominal o a nivel de región lumbar se le considerará con diagnóstico de pielonefritis clínica (PC), dada la alta sensibilidad de los síntomas; no obstante, las manifestaciones clínicas de los neonatos, lactantes y preescolares pueden resultar inespecíficas e imprecisas, por lo que difícilmente podemos identificar en la mayoría de los casos la presencia de dolor abdominal o lumbar, razón por la cual, en e stos casos, se podrán emplear ayudas paraclínicas (anteriormente utilizadas como criterios de Jodal para sospecha de pielonefritis), con las que actualmente se sabe se incrementa la sensibilidad para confirmación del diagnóstico ‘clínico’ de la pielonefritis, sin que haya nece sidad de recurrir inmediatamente a la radiación propia de la DMSA. Lo a nterior en concordancia con estudios que han confirmado que, al realizarse DMSA en los pacientes con PC, las gammagra fías resultarán positivas en un alto porcentaje (80%) de los casos en menores de ci nco años con picos promedio entre 1 y 2 años de edad (veremos su indicación más adelante, en el estudio radiológico de la IT U). En este orden de ideas, para la PC, se requiere la presencia obligatoria de fiebre mayor o igual a 38,5°C más el dolor abdominal /lumbar, y/o dos de los criterios que se detallan en la tabla 6. Tabla 6. Criterios paraclínicos complementarios para diagnóstico de pielonefritis clínica Fiebre > 38,5°C + dos de los siguientes criterios: Leucocituria > 25 en varones y > 50 en mujeres Densidad urinaria < 1.010 Leucocitosis mayor de 20.000 VSG > 25 mm PCR > 20 mg/l Retención de nitrogenados Fuente: elaborada por los autores. Jorge A. Mendoza Pertuz, Adriana Colmenares Martínez, Ana Elvira Montero Carvajalino 2. ITU baja • Cistitis: puede presentar fiebre, usualmente < 38,5°C, con presencia de síntomas miccionales y ausencia de dolor lumbar. No comporta riesgo de lesión del parénquima renal. ¿Cuáles son las pruebas radiológicas empleadas en el estudio de pacientes con ITU confirmada? • Ecografía renal y de vías urinarias: sensibilidad del 77-80% y especificidad del 97-99%: – Indicada en todo paciente con ITU febril o afebril. – Método rápido, no invasivo, sin emisión de radiación y de menor costo. – Permite definir anatomía y tamaño renal. – No descarta reflujo vesico-ureteral (RVU), pielonefritis ni cicatrices renales. • Gammagrafía renal con DMSA: sensibilidad del 85% y especificidad del 95%. – Indicada en el caso de pielonefritis clínica, anormalidades en ecografía renal, ITU grave/atípica o ITU recurrente según especificaciones del grupo etario. – Evalúa extensión del compromiso y la función renal. La radioisotópica reduce la irradiación, pero no permite clasificar el RVU ni proporciona información anatómica de la rodilla. Se utiliza para seguimiento. • Tomografía renal computarizada con contraste: es sensible en el diagnóstico de pielonefritis; sin embargo, debido a su radiación (mayor RRL), se debe realizar de forma selectiva en los casos en los que se sospecha de complicaciones como absceso renal o pielonefritis xantogranulomatosa. • Resonancia magnética: el American College of Radiology reporta que una pequeña serie de casos demostró que la resonancia magnética (RM) tiene una alta sensibilidad para la detección de pielonefritis, comparable con DMSA, pero el papel de la RM en la predic ción de la presencia de RVU de alto grado o riesgo de desarrollo de cicatrices renales es desconocido. La RM tiene una ventaja sobre la ecografía renal y DMSA en la demostración de las malformaciones congénitas y la displasia renal; no obstante, la resonancia magnética no se utiliza de forma rutinaria en la evaluación de los niños con ITU debido a su alto costo, baja disponibilidad y la necesidad de sedación en los pacientes más pequeños. – Es el patrón de oro para detectar pielonefritis aguda y cicatrices renales. – Alto nivel de radiación relativa (relative rate level, RRL). – En las últimas décadas, realizada en el tiempo 0 ¿Cuáles son las pruebas radiológicas que se deben llevar a cabo en un paciente con ITU según el grupo etario? de la ITU para ‘confirmar diagnóstico’ de pielonefritis aguda y repetida entre los 4-6 meses subsiguientes para evaluación de cicatrices renales (se han revaluado las indicaciones mencionadas por el RRL. Ver tabla 7 e indicaciones de los tests imaginológicos en la actualidad). • Cistouretrografía miccional: las pruebas ideales para detectar RVU son la cistouretrografía mic cional convencional con contraste y la cistouretrografía radioisotópica. La primera permite demostrar y clasificar el RVU, y establecer la presencia de uretroceles, divertículos vesicales o valvas de la uretra posterior, por lo que es de elección para el estudio inicial del síndrome de eliminación disfuncional (SED). En el año 2012, se publican en la European Urology las guías clínicas para la evaluación de la ITU febril en niños, según las diferentes organizaciones internacionales: European Association of Urology (EAU), European Society for Pediatric Urology (ESPU), American Acade my of Ped iactrics (A AP), European Society of Pediatric Radiology (ESPR) y National Institute for Health and Clinical Excellence (NICE). A continuación, se describen las indicaciones radiológicas para estudio de ITU febril según cada una de ellas y dependiendo del grupo etario de cada paciente (tabla 7): CCAP Volumen 12 Número 3 ■ 65 Enfoque diagnóstico y terapéutico del primer episodio de infección del tracto urinario en pediatría Tabla 7. Guías clínicas para la evaluación de la ITU febril en niños Organización Pruebas imaginológicas iniciales Indicaciones para cistouretrografía Indicaciones para miccional gammagrafía con DMSA* PC, ITU afebril (niños antes del año de PC edad), ITU recurrente en niñas. ITU recurrente, hidrouréter, No recomendado excepto hidronefrosis, cicatriz renal. para estudio de PC. EAU/ESPU US y CM o DMSA AAP US ESPR US y DMSA Evidencia de compromiso renal en DMSA. NICE US • < 6 meses: ITU recurrente o atípica. • 6 meses y 3 años: ITU recurrente o atípica y: – Hidrouréter – Hidronefrosis PC • < 3 años: ITU recurrente o atípica. • > 3 años: ITU recurrente solamente. – Historia familiar de RVU • > 3 años: ninguna. US: ultrasonido (renal y de vías urinaria). CM: cistouretrografía miccional. DMSA: gammagrafía con DMSA. PC: pielonefritis clínica (interpretada según el artículo como ITU febril). ITU: infección del tracto urinario. * Diferida. Fuente: tomada de European Urology 2012;61:773-82. Teniendo en cuenta lo anterior, resumimos a continuación las indicaciones de los tests imaginológicos utilizados en el estudio de ITU: • • Ecografía renal y de vías urinarias: todo paciente con antecedente de anomalía renal o de la vía urinaria detectada en ecografía obstétrica materna o primer episodio de ITU confirmada en el paciente. Gammagrafía con DMSA: de acuerdo con lo comentado en relación con el diagnóstico clínico de la pielonefritis, organizaciones y asociaciones a nivel mundial han concluido que es de mayor utilidad y beneficio para el paciente en términos de disminución de la radiación la realización de la DMSA diferida entre 4 a 6 meses posterior al evento infeccioso, con el fin de identificar cicatrices renales, resultando redundante y perjudicial para el paciente en contraste su indicación inmediata, ya que el 80% de los casos de pielonefritis clínica en menores de cinco años con picos promedio entre 1 y 2 años de edad tendrán DMSA positivas, por lo que no tiene sentido someter al paciente al tercer nivel más alto de radiación relativa solo para confirmar lo que clínicamente ya se ha diagnosticado y que, por lo tanto, no modificará decisiones en 66 ■ Precop SCP • la conducta asumida; sin defecto del seguimiento obligatorio que debe efectuarse entre las 16 y 24 semanas después de la pielonefritis, conforme lo publica el American College of Radiology en su artículo “ACR appropriateness criteria”, en el 2012. En cuanto al grupo etario, se recomienda la DMSA después de los tres años de edad, solo en caso de presentar ITU recurrente debido al riesgo de cicatrices renales múltiples e insuficiencia renal secundaria. Cistouretrografía miccional: aconsejada en las ITU recurrentes o atípicas en menores de tres años de edad, PC, ITU afebril (niños antes del año de edad), ITU recurrente en niñas, malformaciones renales y de la vía urinaria, como hidrouréter, hidronefrosis o antecedentes familiares de RVU. No se recomienda después de los tres años de edad, en el entendido que es muy poco probable que la causa a esta edad de un primer episodio de ITU sea secundaria a RVU, pues en este período los RVU grado I, II y III asintomáticos han debido resolverse espontáneamente y, en caso de presentarlo en mayor grado, la sintomatología infecciosa ha de manifestarse en rangos de edades inferiores. Jorge A. Mendoza Pertuz, Adriana Colmenares Martínez, Ana Elvira Montero Carvajalino Tabla 8. Indicaciones de estudios imaginológicos en pacientes con primer episodio de ITU confirmado según grupo etario, situación clínica y tipo de evolución Grupo etario Menor de 6 meses Estudio radiológico Ecografía Menor de 6 meses DMSA diferida Menor de 6 meses CUMS** De 6 meses a 3 años Ecografía De 6 meses a 3 años DMSA diferida De 6 meses a 3 años CUMS** Mayor de 3 años Ecografía Mayor de 3 años Mayor de 3 años Buena evolución Sí PC o anormalidad en ecografía. ITU grave/atípica Sí ITU recurrente Sí Sí Sí Sí Sí Sí Sí Sí Sí Sí Sí Sí Sí Sí DMSA No Opcional Sí CUMS** No No No PC, ITU afebril (niños antes del año de edad). Sí PC o anormalidad en ecografía. PC, ITU afebril (niños antes del año de edad), DMSA patológica, hidrouréter, hidronefrosis, historia familiar de RVU. Opcional: se considera en casos de pielonefritis clínica o anormalidades de la ecografía renal en primer episodio de ITU. ** Para realización de CUMS, debe encontrarse paciente con ITU tratada (urocultivo negativo). Solicitar con placa posmiccional. Fuente: elaborada por los autores. Se presentan, adicionalmente, en la tabla 8, las indicaciones de los estudios en mención de acuerdo con las situaciones clínicas de cada paciente ya descritas, grupo etario y tipo de evolución del proceso infeccioso del tracto urinario. Tratamiento Criterios de hospitalización (tabla 9). Tabla 9. Criterios de hospitalización del paciente con ITU Paciente menor de tres meses Intolerancia a la vía oral/deshidratación Estado tóxico Pielonefritis clínica Anomalías en las vías urinarias Reconsulta con ITU activa/falla terapéutica ambulatoria Fuente: elaborada por los autores. Terapia antibiótica empírica inicial Se debe tener en cuenta que la terapia antibiótica empírica inicial que se adoptará como manejo del paciente obedecerá a la epidemiología de cada institución de salud, donde necesariamente debe tenerse amplio conocimiento estadístico sobre los comportamientos de las infecciones y su respuesta a los grupos antibióticos disponibles e indicados para cada una de las situaciones clínicas. Debe compartirse y difundirse esta información a través de comités científicos para el control de infecciones, en un tiempo regular y establecido por cada centro; esto con el fin de evaluar la resistencia bacteriana y proposición de medidas de impacto que busquen erradicarla en caso de que existiese. Entendido lo anterior, nos remitiremos a los esquemas terapéuticos de primera elección indicados en la literatura para el manejo de CCAP Volumen 12 Número 3 ■ 67 Enfoque diagnóstico y terapéutico del primer episodio de infección del tracto urinario en pediatría ITU en concordancia con el cuadro clínico y el grupo etario de cada paciente, en quien debe evaluarse clínicamente su evolución y respuesta al tratamiento, definiendo, posteriormente, con el reporte de antibiograma, la necesidad de rotación antibiótica o no, según sea el caso. • ITU no complicada: se considera a partir de los cuatro meses con las descripciones ya mencionadas. Monoterapia. Tratamiento 5-7 días/ nivel de evidencia B (tabla 10). la prescripción de las dosis de medicamentos en neonatos, se debe consultar al vademécum neonatal Neofax, ya que varían de acuerdo con la edad gestacional y posnatal. Para los pacientes entre 1 y 4 meses de edad, se puede recurrir a monoterapia dependiendo del estado general del paciente; sin embargo, se h a descrito la Listeria monocytogenes como germen asociado a procesos infecciosos en este grupo etario, por lo que la ampicilina es una buena elección para indicar en terapia biconjugada. Tabla 10. Antibióticos de primera línea enterales para manejo de ITU no complicada Antibiótico Cefalexina Ácido nalidíxico Nitrofurantoína Mayor de cuatro meses (tabla 12) Dosis 50 mg/kg/día 55 mg/kg/día 5-7 mg/kg/día Tabla 12. Antibióticos disponibles para manejo de ITU complicada en el mayor de cuatro meses Antibiótico Ampicilina Amikacina Gentamicina Cefalotina Cefradina Cefotaxime Ceftriaxona Fuente: elaborada por los autores. • ITU complicada: tratamiento 7-14 días/nivel de evidencia A. Recién nacido y menor de cuatro meses Los siguientes son los antibióticos disponibles para su indicación (tabla 11). Tabla 11. Antibióticos disponibles para manejo de ITU complicada en RN y menor de cuatro meses Antibiótico Ampicilina Amikacina Gentamicina Cefalotina Cefotaxime Ceftriaxona Dosis 75-100 mg/kg/día 15 mg/kg/día 4-7 mg/kg/día 150 mg/kg/día 100-150 mg/kg/día 75 mg/kg/día Dosis 75-100 mg/kg/día 15 mg/kg/día 4-7 mg/kg/día 80-160 mg/kg/día 50-100 mg/kg/día 100-150 mg/kg/día 75 mg/kg/día Fuente: elaborada por los autores. Es importante anotar que la administración de antibióticos orales a las dosis y horarios indicados tiene igual eficacia que los antibióticos administrados de forma intravenosa. Recordar ajustar tratamiento de acuerdo con evolución clínica y reporte de antibiograma. ¿Qué pacientes con ITU confirmada requieren terapia antibiótica profiláctica? Fuente: elaborada por los autores. No en todos los pacientes debe realizarse, sino solamente si: En caso de neonato con sepsis temprana por ITU, se sugiere terapia biconjugada con ampicilina/aminoglucósido; en caso de sepsis tardía, ampicilina/cefalosporina de segunda o tercera generación (la ceftriaxona en neonatos ha de evitarse por el r iesgo de ictericia neonatal). Para • 68 ■ Precop SCP • • Hay presencia de ectasias pielocaliciales severas sin ITU o leves/moderadas/severas con ITU (hasta resolución de la ectasia, seguimiento ecográfico). Es menor de dos años con ITU febril, hasta completar estudio de imágenes. RVU G III o mayor hasta cistouretrografía normales Jorge A. Mendoza Pertuz, Adriana Colmenares Martínez, Ana Elvira Montero Carvajalino por un año, ya que pacientes con grados menores de reflujo tienen baja posibilidad de presentar una nueva ITU febril. • Se presenta vejiga neurógena/inestable hasta control de esfínter urinario diurno/nocturno mínimo por un año. • Son niños que poseen cálculos infecciosos. • Hay ITU recurrente (individualizar el caso y detectar la causa). • Se maniesta pielonefritis unilateral o bilateral (individualizar el caso y detectar la causa). Es esencial recordar que la profilaxis antibiótica será siempre independiente de los reportes de sensibilidad de los antibiogramas correspondientes a urocultivos positivos para ITU, pues esta no va dirigida a la bacteria en particular desencadenante de la última infección, sino al grupo de posibles agentes causales de próximas ITU, según los factores de riesgo identificados en cada paciente. ¿Cuáles antibióticos utilizar para la profilaxis? Se recomienda su uso continuado hasta que se hayan concluido los estudios tendientes a esclarecer la causa de la ITU. Se detallarán más adelante las situaciones especiales que requieren indicación de profilaxis. Tabla 13. Antibióticos disponibles para profilaxis de ITU no complicada según grupo etario Amoxicilina Menores de cuatro meses Cefalexina 15-25 mg/kg/día Amoxicilinaclavulanato Fuente: elaborada por los autores. Un artículo publicado en el año 2005 en la Revista Chilena de Infectología Práctica acerca de infección urinaria en la infancia señaló que el uso de sustancias acidificantes de la orina no han mostrado una gran utilidad para evitar la ITU, a excepción del jugo de arándano ( cranberry), que pareciera tener una especial utilidad en este sentido. Aún deben continuarse desarrollando estudios que tengan significancia estadística en pediatría. Seguimiento ¿Cómo definir curación de ITU? • • • Urocultivo intratratamiento a las 72 horas negativo. Urocultivo 48-72 horas postratamiento negativo. Dos urocultivos 30 y 60 días postratamiento negativo. ¿Cómo realizar seguimiento apropiado a pacientes con ITU? La elección del antibiótico para profilaxis en ITU depende del grupo etario tratado. En general, se acepta brindar el 30% de la dosis terapéutica del medicamento elegido como dosis profiláctica y su administración en horario nocturno (tabla 13). Neonatos Terapia adyuvante Mayores de cuatro meses Cefalexina 1525 mg/kg/día Ac. nalidíxico 30 mg/kg/día Nitrofurantoína 1-3 mg/kg/día TMS 2 mg/kg/día • • • Control mensual de urocultivo por tres meses (para el caso de único episodio de ITU). Para el caso de ITU recurrente, si resultan negativos, continuar con un urocultivo cada 3 meses por 6 meses. Si persisten negativos, se hace control pediátrico anual. ¿Cuándo referir al nefrólogo pediatra? Se deberá referir al nefrólogo pediatra a los niños con ITU y alteraciones anatómicas o funcionales del aparato urinario, PNA confirmada, ITU recurrente y los que van a ser o han sido sometidos a procedimientos urológicos. Algunas situaciones clínicas ejemplares son: • • • • • Paciente con vejiga neurogénica. Anormalidad anatómica de tracto urinario. RVU grado IV o V. Evidencia de cicatrices renales. Alteración de la función renal o HTA. CCAP Volumen 12 Número 3 ■ 69 Enfoque diagnóstico y terapéutico del primer episodio de infección del tracto urinario en pediatría Conclusiones • • • • Los conceptos generales de la historia natural de la ITU no han variado en gran magnitud; sin embargo, el enfoque diagnóstico, más aún que el terapéutico, sigue siendo motivo de controversias en la actualidad. A todo paciente con ITU conrmada se le debe realizar una ecografía renal y de vías urinarias. La gammagrafía con DMSA sigue siendo el gold standard para diagnóstico de PNA; no obstante, es posible disminuir la radiación a nuestros pacientes pediátricos aplicando criterios para diagnóstico de PC, limitando así la realización de esta prueba a un solo momento (seguimiento) a los 4-6 meses posteriores al episodio de ITU alta, con el fin de investigar presencia de cicatrices renales que modifiquen decisiones en el plan de manejo por seguir. La incidencia de RVU disminuye con la edad, por lo que imágenes como la cistouretrografía miccional son cada vez más restringidas a partir de la edad preescolar, en las que no son requeridas para orientación del tratamiento de estos pacientes. 70 ■ Precop SCP • • • • El tratamiento de cada paciente se basará, en primer lugar, en la epidemiología de la comunidad donde se presente el episodio de ITU; en segundo lugar, en la evolución clínica; y, en tercer lugar, en el reporte final del antibiograma. La prolaxis antibiótica se encuentra cada vez más restringida a situaciones especiales de la ITU. La mejor conducta terapéutica y proláctica es la detección y resolución de la causa subyacente de la ITU. Existen conceptos y guías de manejo aportadas recientemente por las diferentes organizaciones internacionales que orientan a criterios en consenso para el estudio radiológico de los pacientes pediátricos, teniendo en cuenta el grupo etario y la situación clínica particular de cada uno de ellos, todas con el fin de disminuir perjuicios para nuestros niños e, indirectamente, evitar el abuso y despilfarro de recursos. Sin embargo, no debemos olvidar que las guías de atención clínica son orientadoras de nuestras conductas, mas no camisas de fuerza para la toma de las decisiones. Jorge A. Mendoza Pertuz, Adriana Colmenares Martínez, Ana Elvira Montero Carvajalino Algoritmo 1. Abordaje del paciente con sospecha de ITU Anamnesis/examen físico completo y detallado con búsqueda de posibles factores de riesgo de la probable ITU Sospecha de ITU afebril Sospecha de ITU febril Solicitar estudios paraclínicos Cuadro hemático completo más ESP PCR - VSG Parcial de orina* Gram de orina sin centrifugar* BUN y creatinina (hallar TFG para paciente hospitalizado o en caso de manejo con aminoglucósido) Parcial de orina* Gram de orina sin centrifugar Resultados patológicios Sospecha de ITU febril Resultados patológicios Sospecha de ITU afebril UROCULTIVO MÁS ANTIBIOGRAMA* Positivo ITU Febril confirmada/pielonefritis clínica (según criterios) ITU afebril confirmada Definir tratamiento ambulatorio vs. hospitalario (ver criterios de hospitalización) Iniciar terapia antibiótica empírica inicial de acuerdo a epidemiología institucional y de la comunidad. Reajustar tratamiento antibiótico según evolución clínica y antibiograma Iniciar estudios imaginológicos (ver algoritmo 2) Confirmada *Recolección de muestra: para lactantes menores de dos años y niños incontinentes por sondaje vesical. Para mayores recurrir a la técnica del chorro medio previa asepsia y antiasepsia en ambos casos. Nota: en caso de urocultivo negativo se descarta la sospecha de ITU. Paciente continuará con vigilancia clínica y seguimiento por pediatría ambulatoriamente. Fuente: elaborado por los autores. CCAP Volumen 12 Número 3 ■ 71 Enfoque diagnóstico y terapéutico del primer episodio de infección del tracto urinario en pediatría Algoritmo 2. Abordaje imaginológico del paciente con primer episodio de ITU confirmada ITU confirmada ITU afebril ITU febril/pielonefritis clínica Solicitar estudios radiológicos Cistouretrografía con placa posmiccional*** Gammagrafía renal con DMSA diferida** Ecografía renal y de vías urinarias Para todos los grupos etarios independiente de la evolución clínica* <3 años + evolución A: si presenta PC o anormalidad en ecografía <3 años + evolución B o C >3 años + evolución B: si presenta PC o anormalidad en ecografía >3 años + evolución C No se recomienda en >3 años + evolución A < 3 años + evolución A: PC, ITU afebril (niños antes del año de edad), ITU recurrente, DMSA patológica, hi drouréter, hidronefrosis, historia familiar de RVU, ITU grave/atípica. No se recomienda en >3 años + evolución tipo A, B ni C. Hallazgos patológicos presentes Tratar el episodio de ITU Iniciar profilaxis antibiótica según su indicación**** Tratar la causa con equipo multidisciplinario pediátrico: nefrólogo/urológo/cirugía Continuar programa de seguimiento hasta resolver causa subyacente y considerar curación *Evolución clínica A. Buena evolución con respuesta al tratamiento B. ITU grave / atípica C. ITU recurrente **Diferida: 4 a 6 meses posterior al episodio de ITU ***Se realiza con episodio de ITU ya resuelto. ****Indicaciones de profilaxis -Presencia de ectasias pielocaliciales severas sin ITU o leves / moderadas / severas con ITU (Hasta resolución de la ectasia - seguimiento ecográfico) - Menor de 2 años con ITU febril, hasta completar estudio de imágenes -RVU G III o mayor hasta cistouretrografía normales por un año -Vejiga neurógena/inestable hasta control de esfínter urinario diurno nocturno mínimo por un año -Niños con cálculos infecciosos -ITU recurrente (individualizar el caso y detectar la causa) -Pielonefritis unilateral o bilateral (individualizar el caso y detectar la causa) Fuente: elaborado por los autores. 72 ■ Precop SCP Jorge A. Mendoza Pertuz, Adriana Colmenares Martínez, Ana Elvira Montero Carvajalino Lecturas recomendadas 1. Subcommittee on Urinary Tract Infection, Steering Committee on Quality Improvement and Management, Roberts KB. Urinary tract infection: clinical practice guideline for the diagnosis and management of the initial UTI in febrile infants and children 2 to 24 m onths. Pediatrics 2011;128(3):595-610. 2. Feld LG, Mattoo TK. Urinary tract infections and vesicoureteral reflux in infants and children. Pediatr Rev 2010;31(11);451-63. 3. Finnell SM, Carroll AE, Downs SM; Subcommittee on Urinary Tract Infection. Technical report--Diagnosis and management of an initial UTI in febrile infants and young children. Pediatrics 2011;128(3):e749-70. 4. Rahul GB, Tamara AK, Frederick CP. Pediatric urinary tract infections. Emerg Med Clin N Am 2011;29:637-53. 5. Riley Hospital for Children, Indiana. Urinary tract infection child. ACR appropriateness criteria. University, Indianapolis, Indiana. 6. White B. Diagnosis and treatment of urinary tract infections in children. Am Fam Physician 2011;83(4):40915. 7. Salas P, Barrera P, González C, et ál. Actual ización en el diagnóstico y manejo de la infección urinaria en pediatría. Rev Chil Pediatr 2012;83(3):269-78. 8. Shaikh N, Ewing AL, Bhatnagar S, Hoberman A. Risk of renal scarring in children with a first urinary tract infection: a systematic review. Pediatrics 2010;126(6);1084-91. 9. Prasad MM, Cheng EY. Radiographic evaluation of children with febrile urinary tract infection: bottom-up, top-down, or none of the above? Adv Urol 2012;2012:716739. 10. Tullus K. A review of guidelines for urinary tract infections in children younger than 2 years. Pediatr Ann 2013;42(3):52-6. CCAP Volumen 12 Número 3 ■ 73 Enfoque diagnóstico y terapéutico del primer episodio de infección del tracto urinario en pediatría o d a tl u s n o c n e m a x e 24. Se define la bacteriuria asintomática como: A. tres o más ITU bajas en un período de un año B. presencia de fiebre y dolor lumbar con uroanálisis patológico C. falla de respuesta al antibiótico a las 48 horas D. urocultivo positivo en ausencia de marcadores inflamatorios en el uroanálisis en pacientes sin síntomas clínicos 25. En cuanto a la infección de vías urinarias, es cierto que: A. es poco frecuente en la infancia B. tiene alta incidencia en la edad escolar, sobre todo en varones C. el germen más frecuentemente involucrado es la Pseudomonas aeruginosa D. la presencia de fiebre en el contexto de una infección de vías urinarias aumenta la probabilidad de compromiso renal 26. Se constituyen factores de riesgo para infección de vías urinarias: A. hipoxia neonatal, preeclampsia materna y cardiopatía congénita B. constipación, fallo de medro, sexo masculino en el primer año de vida C. cefalea recurrente, dolor abdominal agudo, reflujo gastroesofágico D. ser niña en el primer año de vida, historia familiar de talla baja, fiebre sin foco 74 ■ Precop SCP Jorge A. Mendoza Pertuz, Adriana Colmenares Martínez, Ana Elvira Montero Carvajalino o d a tl u s n o c n e m a x e 27. Son signos y síntomas característicos sugestivos de infección de vías urinarias durante el primer año de vida: 28. ¿Cuál de las siguientes pruebas no forma parte de los estudios radiológicos del paciente con ITU febril? 29. En el estudio de ITU febril, la gammagrafía diferida con el fin de investigar cicatrices renales debe realizarse en el siguiente intervalo de tiempo posterior al evento: 30. Mencione el criterio para realización de cistouretrografía miccional en el paciente mayor de tres años de edad: 31. ¿Cuál de las siguientes no es una indicación de profilaxis antibiótica en el paciente con ITU? A. disuria, coluria y dolor abdominal B. irritabilidad, fiebre, pobre ganancia de peso C. ictericia, congestión nasal, vómitos frecuentes D. sed, poliuria, coluria A. radiografía de abdomen B. ecografía C. gammagrafía con DMSA D. cistouretrografía miccional A. 1-3 meses B. 4-6 meses C. 6 meses y 1 año D. después del año A. ITU baja B. ITU grave o atípica C. ITU recurrente D. ninguna de las anteriores A. vejiga neurógena B. RVU G I, II C. RVU G III, IV, V D. ITU recurrente CCAP Volumen 12 Número 3 ■ 75 s ta s e u p s e r 76 ■ Precop SCP Clave de respuestas Volumen 12 Número 2 1: A 7: C 10 : E 16 : D 22 : C 27 : E 2: C 8 : A-V 11 : C 17 : A 23 : C 28 : A 3:D B-F 12 : B 18 : B 23A: C 4: C C-V 13 : C 19 : C 24 : B 5: A D-F 14 : B 20 : D 25 : D 15 : B 21 : B 26 : A 6: E 9: A