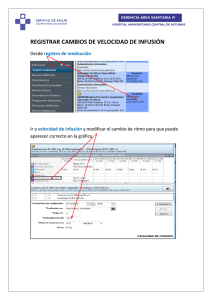
Manual de Cuidados de Enfermería en: • • • • • Drogas vasoactivas Sedación y analgesia Bloqueo neuromuscular Fármacos de alto riesgo Electrólitos EU. Renato Gómez B. EU. Natalia Flores C. EU. Ricardo Pérez A. Autor: EU. Renato D. Gómez Bascuñan Enfermero, Universidad de Chile Enfermero Clínico, Unidad de Cuidados Intensivos, Hospital Clínico de la Universidad de Chile. Diplomado en Educación en Ciencias de la Salud, Universidad de Chile. Diplomado en Enfermería en Cuidados Intensivo del Adulto y Senescente, Universidad de Chile. © Master de Cuidados Especializados de Enfermería de Urgencias, Área de Pacientes Críticos y Postanestesia, Universidad de Valencia, España. Docente, Departamento de Enfermería, Facultad de Medicina, Universidad de Chile. Colaboradores: EU. Natalia A. Flores Cortes Enfermera, Universidad de Chile Enfermera Clínica, Unidad de Cuidados Intensivos, Hospital Clínico de la Universidad de Chile. Especialista en Enfermería en Cuidados Intensivo del Adulto y Senescente de la Universidad de Chile. © Diploma en Farmacología Clínica, Pontificia Universidad Católica de Chile. EU. Ricardo H. Pérez Abarca Enfermero, Pontificia Universidad Católica de Chile Enfermero Clínico, Unidad de Cuidados Intensivos, Hospital Clínico de la Universidad de Chile. Diploma Académico en Enfermería en Salud Mental y Psiquiatría, Pontificia Universidad Católica de Chile © Magister de Enfermería, Pontificia Universidad Católica de Chile Docente, Departamento de Enfermería, Facultad de Medicina, Universidad de Chile. Autor: EU. Renato D. Gómez Bascuñan Colaboradores: EU. Natalia A. Flores Cortes - EU. Ricardo H. Pérez Abarca 2016 2 Índice 1.- Índice 2.- Introducción 3.- Fórmulas de administración 4.- Fórmula de conversión 5.- Preparación de soluciones 6.- Drogas vasoactivas 6.1.- Adrenalina 6.2.- Noradrenalina 6.3.- Dobutamina 6.4.- Milrinona 6.5.- Dopamina 6.6- Amiodarona 6.7.- Isoproterenol 6.8.- Nitroglicerina 6.9.- Nitroprusiato de Sodio 6.10.- Labetalol 7.- Sedación y Analgesia 7.1.- Fentanilo 7.2.- Midazolam 7.2.- Dexmetomedina 7.3.- Propofol 7.4.- Lorazepam 7.5.- Morfina 7.6.- Diazepam 7.7.- Ketamina 8.- Relajantes Musculares 8.1.- Bromuro de Rocuronio 8.2.- Cisatracurio Besilato 9.- Fármacos de alto riesgo 9.1.- Heparina 9.2.- Insulina 9.3.- Furosemida 9.4.- Metamizol 10.- Electrólitos 10.1.- Cloruro de Potasio 10.2.- Cloruro de Sodio 10.3.- Sulfato de Magnesio 10.4.- Cloruro de Calcio 10.5.- Gluconato de Calcio 10.6.- Bifosfato de Potasio 11.- Referencias 12.- Anexos 12.1.- Escala visual análoga (EVA) 12.2.- Escala de Campbell 12.3.- Escala conductual del dolor (ECD) 12.4.- Sedation-Agitation Scale (SAS) 12.5.- Richmond Agitation-Sedation Scale (RASS) 12.6.- Escala de Sedación de Ramsay 12.7.- Indice Biespectral (BIS) 12.8.- Monitorización neuromuscular (MNM) en el uso de los bloqueantes neuromusculares Pág. 3 4 4 4 5 6 7 8 9 10 11 12 13 14 15 16 17 17 18 19 20 21 22 23 24 25 26 27 28 29 30 31 33 34 36 37 38 39 40 41 41 41 42 42 43 43 44 44 Autor: EU. Renato D. Gómez Bascuñan Colaboradores: EU. Natalia A. Flores Cortes - EU. Ricardo H. Pérez Abarca 2016 3 1.- Introducción La mayoría de los usuarios que requieren estar en unidades de cuidados críticos se les administrará drogas vasoactivas, de sedación y/o analgesia u otras de alto riesgo, como parte de la recuperación y tratamiento. Su uso está estrechamente relacionado con la patología que los aqueja y la necesidad de elementos invasivos pueden provocar dolor y/o malestar a los clientes. La administración de estos fármacos en las unidades de cuidados intensivos es de responsabilidad de los profesionales de enfermería, quienes deben velar por su correcta preparación, administración, monitorización, evaluación e identificar a tiempo las posibles Reacciones Adversas a Medicamentos (RAM). Esta revisión hace referencia a las drogas vasoactivas, de sedación y analgesia, bloqueo neuromuscular, otros fármacos de alto riesgo y electrólitos de mayor uso en las dichas unidades. Por ello, se hace necesario tener en claro algunos conceptos para poder realizar los diferentes cálculos de drogas. 2.- Fórmulas de Administración µg /kg/min µg /min 𝑰𝒏𝒅𝒊𝒄𝒂𝒄𝒊ó𝒏 𝒙 𝒑𝒆𝒔𝒐 𝒙 𝟔𝟎 𝒙 𝑽𝒕𝒐𝒕𝒂𝒍 𝑰𝒏𝒅𝒊𝒄𝒂𝒄𝒊ó𝒏 𝒙 𝟔𝟎 𝒙 𝑽𝒕𝒐𝒕𝒂𝒍 = 𝒎𝒍/𝒉𝒓 = 𝒎𝒍/𝒉𝒓 𝐓𝐨𝐭𝐚𝐥 𝐝𝐞 𝝁𝒈 𝐓𝐨𝐭𝐚𝐥 𝐝𝐞 𝝁𝒈 µg /kg/hr mg/kg/hr 𝑰𝒏𝒅𝒊𝒄𝒂𝒄𝒊ó𝒏 𝒙 𝒑𝒆𝒔𝒐 𝒙 𝟏 𝒙 𝑽𝒕𝒐𝒕𝒂𝒍 𝑰𝒏𝒅𝒊𝒄𝒂𝒄𝒊ó𝒏 𝒙 𝒑𝒆𝒔𝒐 𝒙 𝟏 𝒙 𝑽𝒕𝒐𝒕𝒂𝒍 = 𝒎𝒍/𝒉𝒓 = 𝒎𝒍/𝒉𝒓 𝐓𝐨𝐭𝐚𝐥 𝐝𝐞 𝝁𝒈 𝐓𝐨𝐭𝐚𝐥 𝐝𝐞 𝐦𝐠 mg/hr UI/hr 𝑰𝒏𝒅𝒊𝒄𝒂𝒄𝒊ó𝒏 𝒙 𝟏 𝒙 𝑽𝒕𝒐𝒕𝒂𝒍 𝑰𝒏𝒅𝒊𝒄𝒂𝒄𝒊ó𝒏 𝒙 𝟏 𝒙 𝑽𝒕𝒐𝒕𝒂𝒍 = 𝒎𝒍/𝒉𝒓 = 𝒎𝒍/𝒉𝒓 𝐓𝐨𝐭𝐚𝐥 𝐝𝐞 𝐦𝐠 𝐓𝐨𝐭𝐚𝐥 𝐝𝐞 𝐔𝐈 3.- Fórmulas de conversión 1 gramo = 1000 miligramos 1 miligramo = 1000 microgramo = 1000 µg 1 mcg = 1µg Ejemplo: Una ampolla de norepinefrina es de 4mg en 4ml lo que significa que la ampolla posee 4000mcg en los 4ml o también se puede decir 4000 gamas(µg) en 4ml Autor: EU. Renato D. Gómez Bascuñan Colaboradores: EU. Natalia A. Flores Cortes - EU. Ricardo H. Pérez Abarca 2016 4 4.- Preparación de soluciones Para preparar una solución se sugiere considerar el volumen que se presenta el fármaco y en cuánto volumen total se va a preparar. Ejemplo: Preparación de norepinefrina 16mg/250ml Se requiere considerar que cada ampolla posee 4mg en 4ml y para 16mg se va a usar 16ml en total. Si se usa un viáflex de NaCl 0,9% de 250 ml se debe extraer 16ml antes de introducir los 16ml de norepinefrina para que la solución quede en una concentración exacta de 16mg en 250ml. IMPORTANTE: Se recomienda preparar soluciones para 24 horas, puesto que, la mayoría de los estudios de estabilidad, concluyen, cambiar la solución a las 24 horas siempre que se encuentre a temperatura ambiente (no más de 25ºC). Al preparar una infusión usted debe considerar el tipo de envase en el cual viene la solución que va usar ya que algunos matraz tienen un excedente del 10% el cual hay que retirar antes de preparar la solución. La preparación sugerida en este apunte es solo una guía, por ello, es muy importante que cada centro de salud tenga protocolizado, la forma en que se va a preparar los diferentes fármacos, con el objetivo de disminuir los errores de dosificación en la administración y, además, se adapten a las necesidades de la persona. Otro punto importante a considerar es la osmolaridad en la administración de infusiones por VVP no debe superar los 800-900 mOsm/L y el pH debe estar entre 6-7,4. The European Society for Clinical Nutrition and Metabolism (ESPEN) recomienda no superar 850 mOsm/L. y la American Society For Parenteral And Enteral Nutrition (ASPEN) recomienda una osmolaridad menor a 900 mOsm/L). La Infusion Nurses Society (INS de EEUU) recomienda una osmolaridad menor de 600 mOsm/L). Autor: EU. Renato D. Gómez Bascuñan Colaboradores: EU. Natalia A. Flores Cortes - EU. Ricardo H. Pérez Abarca 2016 5 6.- DROGAS VASOACTIVAS Las drogas vasoactivas más utilizadas son los agentes adrenérgicos que actúan mediante la activación de los receptores α adrenérgicos, β adrenérgicos y dopaminoadrenérgicos. Estos agentes se denominan como vasopresores, y tienen relación, con el aumento de la Presión Arterial (PA); y otros, conocidos como inotrópicos, caracterizados por mejorar la función miocárdica. Fisiología de los receptores Para poder comprender el mecanismo de acción de las drogas vasoactivas es necesario conocer sobre cuáles receptores actúan: -Alfadrenérgicos: α Acción en paredes vasculares aumentando la vasoconstricción -Betadrenérgicos: β β 1 = actúan en el corazón como cronotropo, inotropo y dromotropo β 2 = actúan en vasos sanguíneos aumentando la vasodilatación y relajación muscular bronquial. -Dopaminérgicos: Actúan en la relajación de territorios vasculares de lecho renal, esplácnico, coronario y cerebral. Tabla de actividad en receptores adrenérgicos Droga Noradrenalina Adrenalina Dobutamina Dopamina 0,5-2 µg/kg/min 2-10 µg/kg/min 10-30 µg/kg/min α +++ +++ + β1 +++ +++ +++ β2 ++ ++ D - + ++ +++ + ++ +++ ++ +++ ++ ++ Intervenciones y actividades de enfermerías relacionadas con el uso de drogas vasoactivas • • • • • Administración del fármaco: 6 correctos- 4 yo Monitorización continua de los signos vitales Evaluación continua de la función cardíaca y gasto cardíaco Evaluación continua de la perfusión Cuidados en la prevención y detección a tiempo de las RAM Autor: EU. Renato D. Gómez Bascuñan Colaboradores: EU. Natalia A. Flores Cortes - EU. Ricardo H. Pérez Abarca 2016 6 6.1.- Adrenalina, Epinefrina Presentación: 1 ampolla posee 1mg = 1ml Mecanismo de acción: Estimula el Sistema Nervioso Simpático (receptores alfa y ß). Su efecto alfa, cronotropo e inotropo positivo por lo que aumenta la Frecuencia Cardíaca (FC), Gasto Cardíaco (GC) y Circulación Coronaria (CC). Mediante su acción sobre los receptores ß de la musculatura lisa bronquial, la adrenalina provoca una relajación de ella, de esta manera, alivia sibilancias y disnea. Indicaciones: Espasmo de las vías aéreas en ataques agudos de asma. Alivio rápido de reacciones alérgicas. Tratamiento de emergencia del shock anafiláctico. Es la droga de primera elección para la Reanimación Cardiopulmonar Avanzada en un Paro Cardiorespiratorio. Los autoinyectables están indicados en el tratamiento de emergencia de un shock anafiláctico grave o reacción alérgica a alérgenos, entre ellos, mordeduras o picaduras de insectos, alimentos o medicamentos. Contraindicaciones: Hipersensibilidad a epinefrina, o a simpaticomiméticos; insuficiencia o dilatación cardíaca, insuficiencia coronaria y arritmias cardiacas; hipertiroidismo; Hipertensión Arterial (HTA) grave; feocromocitoma; lesiones orgánicas cerebrales como arteriosclerosis cerebral; glaucoma de ángulo cerrado; parto; durante el último mes de gestación y en el momento del parto. Evitar concomitancia con anestesia de hidrocarburos halogenados (cloroformo, tricloroetileno) o ciclopropano. Reacciones adversas: Angina, arritmias, taquicardia, palpitaciones, palidez, elevación (discreta) de la presión arterial, miedo, ansiedad, cefalea pulsante, disnea, sudoración, náuseas, vómitos, temblores, mareos, retención aguda de orina. Sobredosificación: Se debe utilizar un Bloqueador alfa adrenérgico de acción rápida como fentolamina. Cuidados de enfermería en: Administración: Vía aérea nebulizada 0,5 ml + 3 -3,5ml de NaCl 0,9% en mascarilla nebulizadora, por un periodo de 10 minutos Vía subcutánea de 0,3-0,5 mg en bronco-constricción Vía Intramuscular de 0.2-0,5 mg en anafilaxia Vía intravenosa: bolo sin diluir en emergencias (PCR), infusión continua. Si se usa en infusión continua se recomienda que sea por acceso vascular central. La indicación para infusión continua debe ser en µg /kg/min y la fórmula de cálculo es la siguiente: 𝝁𝒈 𝒙 𝒌𝒈 𝒙 𝟔𝟎 𝒙 𝑽𝒕𝒐𝒕𝒂𝒍 = 𝒎𝒍/𝒉𝒓 𝑻𝒐𝒕𝒂𝒍 𝒅𝒆 𝝁𝒈 Preparación: En NaCl 0,9% o SG5%. Ejemplo: 16mg en 250ml Estabilidad: Se recomienda 24 horas a temperatura ambiente Autor: EU. Renato D. Gómez Bascuñan Colaboradores: EU. Natalia A. Flores Cortes - EU. Ricardo H. Pérez Abarca 2016 7 6.2.- Noradrenalina, Norepinefrina (Levophed, Adine) Presentación: Ampolla de 4mg = 4ml Mecanismo de acción: Catecolamina precursora de la adrenalina con efecto vasoconstrictor e inotrópico positivo. A dosis bajas, acción β-1 adrenérgico aumentando el inotropismos y cronotropismo; y, a dosis medias o elevadas, efecto α adrenérgico produciendo vasoconstricción sobre todos los lechos vasculares. Aumenta la presión arterial sistólica y diastólica, aumentando la Presión Arterial Media (PAM), pero sin modificar el GC; en dosis elevadas, relacionada con el aumento de las resistencias vasculares periféricas puede reducir el GC ligeramente. Indicaciones: Estados de hipotensión aguda que no responde a volumen, como en el shock séptico, después de una feocromocitomía, simpatectomía, poliomielitis, anestesia espinal, Infarto Agudo al Miocardio (IAM), transfusiones y reacciones a fármacos. Coadyuvante temporal en el tratamiento de paro cardiaco y de hipotensión aguda. Contraindicaciones: Hipersensibilidad; no usar como terapia única en hipotensos debido a la hipovolemia excepto como medida de emergencia para mantener perfusión arterial coronaria y cerebral hasta completar terapia de reposición de la volemia; evitar administración en venas de miembros inferiores de ancianos y con enfermedades oclusivas; en anestesia con sustancias que sensibilizan el tejido automático del corazón (halotano, ciclopropano); evitar en pacientes que no toleren sulfitos; úlceras o sangrados gastrointestinales. Reacciones adversas: Necrosis, bradicardia. Uso prolongado disminución del GC, depleción del volumen plasmático, vasoconstricción periférica y visceral severa. Sobredosificación: Suspender medicación; terapia adecuada de reposición de líquidos y electrólitos; administración IV de bloqueante alfa adrenérgico con 5-10 mg de fentolamina para los efectos hipertensivos. Cuidados de enfermería en: Administración: Solo en infusión continua y por vía venosa central. La indicación para infusión continua es en µg /kg/min, la fórmula de cálculo es: 𝝁𝒈 𝒙 𝒌𝒈 𝒙 𝟔𝟎 𝒙 𝑽𝒕𝒐𝒕𝒂𝒍 = 𝒎𝒍/𝒉𝒓 𝑻𝒐𝒕𝒂𝒍 𝒅𝒆 𝝁𝒈 Preparación: En NaCl 0,9% o SG5%. Ejemplo: 16mg en 250ml Estabilidad: Se recomienda 24 horas a temperatura ambiente Intervenciones y actividades de enfermerías relacionadas con el uso de este fármaco • • • • • Administración del fármaco: 6 correctos 4 yo Monitorización continua de los signos vitales Evaluación continua de la función cardiaca Evaluación continua de la perfusión Cuidados en la prevención y detección a tiempo de las RAM Nota: Si por emergencia se necesita iniciar norepinefrina por VVP, se recomienda que sea por un acceso vascular exclusivo que este en óptimas condiciones, ideal, catéter periférico que este in-situ en una vena de grueso calibre, además, que la droga debe prepararse lo menos concentrada posible (4mg en 250 cc); y, ser cambiado a un CVC lo antes posible, por el alto riesgo de producir necrosis. Autor: EU. Renato D. Gómez Bascuñan Colaboradores: EU. Natalia A. Flores Cortes - EU. Ricardo H. Pérez Abarca 2016 8 6.3.- Dobutamina Presentación: ampolla de 250 mg en 5ml Mecanismo de acción: Amina simpaticomimética para administración IV. Es una mezcla racémica 50:50 de isómeros dextro y levo. La forma dextro tiene un potente efecto agonista ß1 y ß2 y es un agente bloqueante competitivo de los receptores alfa1 . La forma levo es un agonista selectivo y potente de los receptores alfa1 . El efecto global de dobutamina se debe a la unión de ambos isómeros a los receptores adrenérgicos. Indicaciones: Soporte inotrópico del miocardio en el tratamiento de insuficiencia cardiaca aguda, cirugía cardiaca abierta y shock cardiogénico o séptico. Aumento o mantenimiento del gasto cardiaco durante ventilación asistida con presión positiva espiratoria final. Pruebas de esfuerzo cardiaco en pacientes en los que las pruebas de ejercicio no sean practicables. Contraindicaciones: Miocardiopatía obstructiva, estenosis de válvula aórtica hipertrófica, pericarditis constrictiva, hipersensibilidad. Reacciones adversas: Náuseas, dolor de cabeza, palpitaciones, disnea, dolor torácico y aumento de presión arterial. Durante la prueba de esfuerzo se ha notificado casos aislados de ruptura cardiaca. Cuidados de enfermería en: Administración: Solo en infusión continua y por vía venosa central (VVC). La indicación para infusión continua es en µg /kg/min, la fórmula de cálculo es: 𝝁𝒈 𝒙 𝒌𝒈 𝒙 𝟔𝟎 𝒙 𝑽𝒕𝒐𝒕𝒂𝒍 = 𝒎𝒍/𝒉𝒓 𝑻𝒐𝒕𝒂𝒍 𝒅𝒆 𝝁𝒈 Preparación: en NaCl 0,9% o SG5%. Ejemplo: 500mg en 250ml o más concentrada 500mg en 125ml. Estabilidad: Se recomienda 24 horas a temperatura ambiente Intervenciones y actividades de enfermerías relacionadas con el uso de este fármaco • • • • • • Administración del fármaco: 6 correctos 4 yo Monitorización continua de los signos vitales Evaluación continua de la función cardiaca Evaluación del gasto cardiaco Evaluación continua de la perfusión Cuidados en la prevención y detección a tiempo de las RAM Autor: EU. Renato D. Gómez Bascuñan Colaboradores: EU. Natalia A. Flores Cortes - EU. Ricardo H. Pérez Abarca 2016 9 6.4.- Milrinona Presentación: ampolla de 10mg en 10ml. Mecanismo de acción: Aumenta la fuerza de la contracción del músculo cardiaco (actividad inotrópica positiva), al incrementar los niveles de AMPc por inhibición de la fosfodiesterasa. Indicaciones: Tratamiento a corto plazo de la insuficiencia cardiaca aguda. En niños: tratamiento a corto plazo (hasta 35 h) de insuficiencia cardiaca congestiva grave que no responde al tratamiento convencional (glicósidos, diuréticos, vasodilatadores y/o IECA), y para el tratamiento a corto plazo (hasta 35 h) de insuficiencia cardiaca aguda, incluyendo estados de bajo gasto después de cirugía cardiaca. Contraindicaciones: Hipersensibilidad, hipovolemia grave, valvulopatía aórtica o pulmonar grave. Reacciones adversas: Actividad ventricular ectópica, taquicardia ventricular (sostenida o no sostenida), arritmia supraventricular, hipotensión; cefaleas; reacciones en el lugar de la perfusión. Cuidados de enfermería en: Administración: Solo en infusión continua y por VVC. La indicación para infusión continua se sugiere en µg /kg/min, la fórmula de cálculo es: 𝝁𝒈 𝒙 𝒌𝒈 𝒙 𝟔𝟎 𝒙 𝑽𝒕𝒐𝒕𝒂𝒍 = 𝒎𝒍/𝒉𝒓 𝑻𝒐𝒕𝒂𝒍 𝒅𝒆 𝝁𝒈 Preparación: en NaCl 0,9% o SG5%. Ejemplo: 20mg en 250ml o más concentrada 20mg en 125ml. Estabilidad: Se recomienda 24 horas a temperatura ambiente Intervenciones y actividades de enfermerías relacionadas con el uso de este fármaco están enfocados a: • • • • • • Administración del fármaco: 6 correctos 4 yo Monitorización continua de los signos vitales Evaluación continua de la función cardiaca Evaluación del GC Evaluación continua de la perfusión Cuidados en la prevención y detección a tiempo de las RAM Autor: EU. Renato D. Gómez Bascuñan Colaboradores: EU. Natalia A. Flores Cortes - EU. Ricardo H. Pérez Abarca10 2016 6.5.- Dopamina Presentación: ampolla de 200mg en 5 ml Mecanismo de acción: Acción inotrópica positiva sobre el corazón. Dilata los vasos sanguíneos renales. Estimula los receptores adrenérgicos y dopaminérgicos. Efectos según Dosis: 0,5 a 2 µg /kg/min = Actúa sobre los receptores dopaminérgicos produciendo vasodilatación en los lechos vasculares mesentéricos, coronarios, intracerebrales y renales con mayor filtración glomerular, débito urinario y excreción de potasio. 2 a 10 µg /kg/min = Efecto inotrópico positivo a nivel miocárdico, por acción sobre los receptores 1 e indirectamente por liberación de Noradrenalina, aumentando el Débito Cardiaco (DC) y PA. Mayor a 10 µg /kg/min = Actúa sobre los receptores alfadrenérgicos, con disminución de la resistencia vascular sistémica (RVS) y vasoconstricción renal. Indicaciones: Shock tras infarto de miocardio, postoperatorio, hipovolémico, endotoxémico, o consecutivos a I.R. o ICC. Contraindicaciones: fibrilación auricular. Hipersensibilidad a sulfitos, feocromocitoma, taquiarritmias cardiacas y Reacciones adversas: Náuseas, vómitos, taquicardia, latidos ectópicos, dolor precordial, disnea, cefaleas, vasoconstricción con hipertensión. Cuidados de enfermería en: Administración: Solo en infusión continua, por vía venosa central y por VVP. La indicación para infusión continua es en µg /kg/min, la fórmula de cálculo es: 𝝁𝒈 𝒙 𝒌𝒈 𝒙 𝟔𝟎 𝒙 𝑽𝒕𝒐𝒕𝒂𝒍 = 𝒎𝒍/𝒉𝒓 𝑻𝒐𝒕𝒂𝒍 𝒅𝒆 𝝁𝒈 Preparación: En NaCl 0,9% o SG5%. Ejemplo: 400mg en 250ml o más concentrada 400mg en 125ml. Estabilidad: Se recomienda 24 horas a temperatura ambiente. Intervenciones y actividades de enfermerías relacionadas con el uso de este fármaco están enfocados a: • • • • • Administración del fármaco: 6 correctos 4 yo Monitorización continua de los signos vitales Evaluación continua de la función cardiaca Evaluación continua de la perfusión Cuidados en la prevención y detección a tiempo de las RAM Autor: EU. Renato D. Gómez Bascuñan Colaboradores: EU. Natalia A. Flores Cortes - EU. Ricardo H. Pérez Abarca11 2016 6.6.- Amiodarona Presentación: ampollas de 150mg en 3ml. Mecanismo de acción: Antiarrítmico clase III. Acción directa sobre el miocardio, retrasando la despolarización y aumentando la duración del potencial de acción. Inhibe de forma no competitiva los receptores alfa y ß y posee propiedades vagolíticas y bloqueantes del Ca. Indicaciones: Tratamiento de arritmias graves (cuando no respondan a otros antiarrítmicos o fármacos alternativos no se toleren): taquiarritmias asociadas con Síndrome de Wolff-ParkinsonWhite. Prevención de la recidiva de fibrilación y "flutter" auricular. Todos los tipos de taquiarritmias de naturaleza paroxística incluyendo: taquicardias supraventricular, nodal y ventricular, fibrilación ventricular. Contraindicaciones: Hipersensibilidad al yodo, yodina o a amiodarona; bradicardia sinusal, bloqueo sino-auricular; bloqueo auriculoventricular, enfermedad del seno sin implantar marcapasos (riesgo de paro); alteraciones graves de conducción auriculo-ventricular en pacientes sin marcapasos en UCI y bajo monitorización ECG; trastornos de función tiroidea; asociación con fármacos que inducen torsades de pointes; embarazo (excepto en circunstancias especiales); lactancia. Además puede provocar hipotensión arterial grave, colapso cardiovascular, hipotensión, insuficiencia respiratoria grave, miocardiopatía o insuficiencia cardiaca. Reacciones adversas: Bradicardia; hipo o hipertiroidismo; micro-depósitos cornéales; náuseas, vómitos, alteraciones del gusto; elevación de transaminasas al inicio del tratamiento, alteraciones hepáticas agudas con hipertransaminasemia y/o ictericia; temblor extrapiramidal, pesadillas, alteraciones del sueño; toxicidad pulmonar; fotosensibilización, pigmentaciones cutáneas, reacciones en lugar de inyección como: dolor, eritema, edema, necrosis, extravasación, infiltración, inflamación, induración, tromboflebitis, flebitis, celulitis, infección, cambios de pigmentación; disminución de la presión sanguínea. Cuidados de enfermería en: Administración: En bolo de 50, 100 o 150 mg el cual debe administrarse en un periodo mínimo 10 a 15 minutos diluido en 10 a 20 ml o matraz de 50 ml. Infusión continua por VVC o VVP, la indicación para infusión continua es total de mg a pasar en 24 horas, ejemplo 600mg en 24 horas. Concentraciones mayor a 2mg/ml administrar solo por VVC, la concentración máxima permitida por VVC es de 6mg/ml Preparación: En NaCl 0,9% o SG5%. Ejemplo: 400mg en 250ml, la cual depende de la indicación. Estabilidad: Se recomienda 24 horas a temperatura ambiente si se prepara en viaflex libres de látex y de PVC. Por lo contrario se recomienda cambiar cada 6 horas, puesto que se adhiere a las paredes. Intervenciones y actividades de enfermerías relacionadas con el uso de este fármaco están enfocados a: • • • • • Administración del fármaco: 6 correctos 4 yo Monitorización continua de los signos vitales Evaluación continua de la función cardiaca Evaluación continua de la perfusión Cuidados en la prevención y detección a tiempo de las RAM Autor: EU. Renato D. Gómez Bascuñan Colaboradores: EU. Natalia A. Flores Cortes - EU. Ricardo H. Pérez Abarca12 2016 6.7.- Isoproterenol (Isuprel) Presentación: ampolla de 1mg en 5ml Mecanismo de acción: Actúa en receptores β-1 y 2 adrenérgicos, agente inotrópico y cronotópico, excelente broncodilatador, por lo que se ha usado también en el estado Asmático Agudo Grave. Produce vasodilatación en el músculo esquelético, riñón, mesenterio, útero y bronquios. Se metaboliza principalmente en el hígado. La vida media es corta 1,5 minuto. β-1: Incrementa la FC (cronotrópico positivo) y la fuerza de contracción del miocardio (inotrópico positivo). Aumenta la velocidad de conducción y disminuye el período refractario del nódulo auriculo-ventricular. β-2: Dilata los vasos sanguíneos periféricos. La acción sobre los receptores β adrenérgicos del pulmón revierte el broncoespasmo. Indicaciones: Shock Cardiogénico o postoperatorio de cirugía cardiaca, Crisis de Morgagni Stockes - Adams, Bradicardia severa por betabloqueadores. También indicado en el Paro Cardiorespiratorio con bradicardia que no responde a la atropina. Para mantener la frecuencia cardiaca en el Bloqueo Cardiaco de tercer grado. Se administra en forma temporal en espera de marcapaso. Contraindicaciones: Hipersensibilidad al fármaco, Hipertiroidismos, Hipertensión arterial grave, antecedentes de Fibrilación Auricular o Taquicardia. Debido a que aumenta los requerimientos de oxígeno del miocardio, debe evitarse en pacientes con Cardiopatía Isquémica. Reacciones adversas: Palpitaciones, taquicardia, arritmias (incluyendo TV y FV), cefalea, rubor, angina, nauseas, temblor, mareos y debilidad muscular. No usar en hipertiroidismo, Diabetes Mellitus, embarazo y lactancia. Cuidados de enfermería en: Administración: Solo en infusión continua y por VVC. La indicación para infusión continua es en µg /min, la fórmula de cálculo es: 𝝁𝒈 𝒙 𝟔𝟎 𝒙 𝑽𝒕𝒐𝒕𝒂𝒍 = 𝒎𝒍/𝒉𝒓 𝑻𝒐𝒕𝒂𝒍 𝒅𝒆 𝝁𝒈 Preparación: En NaCl 0,9% y SG5%. Ejemplo: 1mg en 250ml. Hay proveedores que recomiendan solo en SG5%. Estabilidad: Se recomienda 24 horas a temperatura ambiente, producto fotosensible. Intervenciones y actividades de enfermerías relacionadas con el uso de este fármaco están enfocados a: • • • • • Administración del fármaco: 6 correctos 4 yo Monitorización continua de los signos vitales Evaluación continua de la función cardiaca Evaluación continua de la perfusión Cuidados en la prevención y detección a tiempo de las RAM Autor: EU. Renato D. Gómez Bascuñan Colaboradores: EU. Natalia A. Flores Cortes - EU. Ricardo H. Pérez Abarca13 2016 6.8.- Nitroglicerina Presentación: Comprimidos, frasco liofilizado de 50mg, ampolla de 50mg en 5ml, frasco solución de 50mg en 250ml. Mecanismo de acción: Vasodilatador potente del músculo liso vascular mediado por el óxido nítrico. El efecto sobre las venas predomina sobre las arterias, conduciendo a una disminución de la precarga cardiaca. Indicaciones: Sublingual: dilatador coronario de urgencia en crisis dolorosa de ángor pectoris, estenocardia y dolor precordial, determinado por isquemia miocárdica. Profiláctico en ángor de esfuerzo, de estrés y ángor nocturno. Rápida evolución y recuperación de las zonas miocárdicas lesionadas, después de infarto. Insuficiencia ventricular izquierda congestiva. Endovenoso en Infarto de miocardio en fase aguda. Estenocardia rebelde o resistente. Insuficiencia ventricular izquierda congestiva. Edema pulmonar. Control rápido de HTA durante procedimientos quirúrgicos, Tratamiento isquemia miocárdica previa a intervención quirúrgica, Insuficiencia cardiaca congestiva asociada a infarto de miocardio agudo, angina de pecho en pacientes que no responden a terapia convencional. Contraindicaciones: Hipersensibilidad a nitroglicerina y nitratos orgánicos; anemia grave; insuficiencia circulatoria aguda asociada a marcada hipotensión (shock); situaciones asociadas a presión intracraneal elevada; insuficiencia cardíaca debida a obstrucción, como en caso de estenosis aórtica o mitral, o pericarditis constrictiva; tratamiento con medicamentos inhibidores de la 5 fosfodiesterasa tales como sildenafilo, vardenafilo, tadalafilo u otros fármacos de acción similar para la disfunción eréctil; hipovolemia no corregida o hipotensión severa; cardiomiopatía hipertrófica obstructiva; taponamiento cardiaco; incremento de Presión Intracraneana; infarto agudo de miocardio inferior con afectación ventricular derecha. Reacciones adversas: Cefalea transitoria, ruborización, náuseas, vértigos, hipotensión arterial y taquicardia. Cuidados de enfermería en: Administración: Solo en infusión continua por VVC o VVP. La indicación para infusión continua es en µg /min, la fórmula de cálculo es: 𝝁𝒈 𝒙 𝟔𝟎 𝒙 𝑽𝒕𝒐𝒕𝒂𝒍 = 𝒎𝒍/𝒉𝒓 𝑻𝒐𝒕𝒂𝒍 𝒅𝒆 𝝁𝒈 Preparación: En NaCl 0,9% o SG5%. Ejemplo: 50mg en 250ml, se debe considerar las recomendaciones del fabricante ya que hay productos que solo se pueden diluir en SG5% y son fotosensibles. Estabilidad: Depende del producto que usted tenga en su centro, existe un fármaco que es estable 24 horas a temperatura ambiente y otros como el frasco de 50mg/250ml que puede ser estable hasta que se acabe o se recomienda eliminar a las 72 horas, cuando se deba desechar la bajada de infusión por normas de Infecciones Asociadas a la Atención en Salud (IAAS). Intervenciones y actividades de enfermerías relacionadas con el uso de este fármaco están enfocados a: • Administración del fármaco: 6 correctos 4 yo • Monitorización continua de los signos vitales • Evaluación continua de la función cardiaca • Cuidados en la prevención y detección a tiempo de las RAM Autor: EU. Renato D. Gómez Bascuñan Colaboradores: EU. Natalia A. Flores Cortes - EU. Ricardo H. Pérez Abarca14 2016 6.9.- Nitroprusiato de sodio (Nipride) Presentación: Frasco liofilizado de 50mg, ampolla de 50mg en 5ml. Mecanismo de acción: Vasodilatador del musculo liso arterial y en menor medida del venoso mediado por el óxido nítrico, Causa disminución de la resistencia vascular periférica y un marcado descenso de la presión arterial. Indicaciones: Crisis hipertensivas y HTA maligna. Feocromocitoma. Hipotensión controlada en cirugía. Insuficiencia cardiaca izquierda. y shock cardiogénico. Periodo de recuperación tras IAM. Aneurismas disecantes. Intoxicación por cornezuelo de centeno. Contraindicaciones: Hipersensibilidad, hipertensiones compensatorias como las derivaciones arteriovenosas o la coartación de la aorta, hipovolemia. Reacciones adversas: Náuseas, vómitos, cefalea, mareos, sudoración, palpitaciones, dolor antianginoso, dolor abdominal y calambres musculares. Cuidados de enfermería en: Administración: Solo en infusión continua por VVC o VVP. La indicación para infusión continua es en µg /kg/min, la fórmula de cálculo es: 𝝁𝒈 𝒙 𝒌𝒈 𝒙 𝟔𝟎 𝒙 𝑽𝒕𝒐𝒕𝒂𝒍 = 𝒎𝒍/𝒉𝒓 𝑻𝒐𝒕𝒂𝒍 𝒅𝒆 𝝁𝒈 Preparación: En SG5%. Ejemplo: 50mg en 250ml. Estabilidad: Se debe considerar las recomendaciones del fabricante ya que hay productos que su estabilidad es de 4, 12 y otros de 24 horas. Fotosensible. Intervenciones y actividades de enfermerías relacionadas con el uso de este fármaco están enfocados a: • Administración del fármaco: 6 correctos 4 yo • Monitorización continua de los signos vitales • Evaluación continua de la función cardiaca • Cuidados en la prevención y detección a tiempo de las RAM Autor: EU. Renato D. Gómez Bascuñan Colaboradores: EU. Natalia A. Flores Cortes - EU. Ricardo H. Pérez Abarca15 2016 6.10.- Labetalol Presentación: ampolla de 100mg en 20ml Mecanismo de acción: Disminuye la presión arterial por bloqueo de receptores alfa-adrenérgicos arteriales periféricos y bloqueo concurrente de receptores ß-adrenérgicos, protege el corazón de una respuesta simpática refleja. Indicaciones: Hipertensión grave (emergencia hipertensiva que no responde a otros fármacos), HTA en el embarazo, Eclampsia, disección aórtica. Nota: en niños: no se ha establecido eficacia y seguridad. er Contraindicaciones: Bloqueo A-V de 2º o 3 grado, shock cardiogénico y otros estados asociados a hipotensión prolongada y grave o bradicardia grave, asma o historia de obstrucción de vías respiratorias, hipersensibilidad; control de episodios hipertensivos tras IAM, con vasoconstricción periférica. Reacciones adversas: Oral: dolor de cabeza; cansancio; vértigo; depresión y letargia; congestión nasal; sudoración; hipotensión postural a dosis muy altas o inicial demasiado alta o si se incrementan las dosis demasiado rápidamente; temblores; retención aguda de orina; dificultad en la micción; fracaso eyaculatorio; dolor epigástrico; náuseas y vómitos. IV: hipotensión postural, congestión nasal. Cuidados de enfermería en: Administración: En bolo directo o en infusión continua por VVC o VVP. La indicación para infusión continua es en mg/min, la fórmula de cálculo es: 𝒎𝒈 𝒙 𝒎𝒊𝒏 𝒙 𝑽𝒕𝒐𝒕𝒂𝒍 = 𝒎𝒍/𝒉𝒓 𝑻𝒐𝒕𝒂𝒍 𝒅𝒆 𝒎𝒈 Preparación: Sin diluir 500mg en 100ml o se puede diluir en SG5%. Ejemplo: 500mg en 250ml. Estabilidad: Se recomienda 24 horas a temperatura ambiente. Intervenciones y actividades de enfermerías relacionadas con el uso de este fármaco están enfocados a: • Administración del fármaco: 5 correctos 4 yo • Monitorización continua de los signos vitales • Evaluación continua de la función cardiaca • Cuidados en la prevención y detección a tiempo de las RAM Autor: EU. Renato D. Gómez Bascuñan Colaboradores: EU. Natalia A. Flores Cortes - EU. Ricardo H. Pérez Abarca16 2016 7.- SEDACIÓN Y ANALGESIA 7.1.- Fentanilo Es un opioide sintético agonista relacionado con las fenilpiperidinas con el nombre químico de N(1-fenetil-4-piperidil) propionanilide citrato (1:1) y una fórmula química de C22H28N20 C6H8O7 y un peso molecular de 528.60. El citrato de fentanil es un potente narcótico analgésico de 75-125 veces más potente que la morfina. Presentación: existen ampollas de 0,1mg en 1ml y de 0,5mg (500mcg) en 10ml Mecanismo de acción: Agonista de receptores opioides del subtipo m. Se puede usar por vía intratecal, epidural y transdérmica es uno de los agonistas con menor actividad sobre el sistema cardiovascular. Es una sustancia muy lipofílica, penetra al SNC 156 veces más que la morfina, efecto máximo a los 4-5 min. Por lo tanto, su acción es breve. Se une entre un 60-80 % a las proteínas plasmáticas .Metabolismo hepático y excreción renal. Indicaciones: Analgésico de corta duración en períodos anestésicos (premedicación) y en el postoperatorio inmediato. Junto a un neuroléptico, como medicación para inducción de la anestesia y como coadyuvante en el mantenimiento de anestesia general y regional. Contraindicaciones: Depresión respiratoria. Enfermedad pulmonar obstructiva. Embarazo. Reacciones adversas: Depresión respiratoria, apnea, rigidez muscular, bradicardia, vértigo, visión borrosa, cambios de humor, náuseas, vómitos, laringoespasmos, diaforesis, espasmo del esfínter de Oddi, hipotensión. Cuidados de enfermería en: Administración: en bolo para inducir la sedo-analgesia o en infusión continua por vía venosa central o vía venosa periférica. La indicación para infusión continua es en µg/kg/hr , la formula de calculo es: 𝝁𝒈 𝒙 𝒌𝒈 𝒙 𝒉𝒓 𝒙 𝑽𝒕𝒐𝒕𝒂𝒍 = 𝒎𝒍/𝒉𝒓 𝑻𝒐𝒕𝒂𝒍 𝒅𝒆 𝝁𝒈 Preparación: en NaCl 0,9% o SG5%. Ejemplo: 4000µg en 200ml o concentrado sin diluir 5000µg en 100ml Estabilidad: Se recomienda 24 horas a temperatura ambiente. Sobredosificación: Efectos revertidos por naloxona. Intervenciones y actividades de enfermerías relacionadas con el uso de este fármaco están enfocados a: • Administración del fármaco: 6 correctos 4 yo • Monitorización continua de los signos vitales • Monitorización respiratoria • Monitorización neurológica • Cuidados en la prevención y detección a tiempo de las RAM Autor: EU. Renato D. Gómez Bascuñan Colaboradores: EU. Natalia A. Flores Cortes - EU. Ricardo H. Pérez Abarca17 2016 7.2- Midazolam Es una benzodiazepina que se utiliza normalmente por vía intravenosa para la sedación. El nombre químico es la 8-cloro-6-(2- fluorofenil)-1 metil- 4H- imidizo [1,5- a] [1,4] hidrocloridrato benzodiazepina; la fórmula en la ampolla con un Ph de 3 tiene el anillo de la benzodiazepina abierto y la molécula es soluble en agua. Al alcanzar en la sangre un pH de 7.4 el anillo se cierra y es entonces liposoluble. Presentación: Ampollas de 5mg en 1ml, 5mg en 5ml, 15mg en 3ml y de 50mg en 10ml. Mecanismo de acción: Es un depresor de acción corta del sistema nervioso central; es ansiolítico, hipnótico sedante, actúa en el sistema nervioso central sobre los receptores GABA. Indicaciones: Sedación, Anticonvulsivante, premedicación de la inducción y mantenimiento de la anestesia, hipnosis, amnesia y anestesia. Se utiliza en forma intravenosa para la sedación consciente previo a procedimientos quirúrgicos breves, para la sedación en unidades de cuidado intensivo y para la inducción de anestesia antes de la administración de otros agentes anestésicos, e intramuscularmente para la sedación previa a una intervención. Contraindicaciones: La relación riesgo - beneficio debe evaluarse en presencia de intoxicación etílica aguda, coma, shock, glaucoma de ángulo cerrado y agudo; insuficiencia cardíaca congestiva, insuficiencia renal crónica, disfunción hepática, miastenia gravis y en embarazo. Reacciones adversas: Sedación, somnolencia, disminución del nivel de conciencia, depresión respiratoria, hipotensión, amnesia, náuseas y vómitos. Cuidados de enfermería en: Administración: En bolo para inducir la sedación o en infusión continua por vía venosa central o vía venosa periférica. La indicación para infusión continua es en mg/kg/hr o mg/hr, las fórmulas de cálculos son: 𝒎𝒈 𝒙 𝒌𝒈 𝒙 𝒉𝒓 𝒙 𝑽𝒕𝒐𝒕𝒂𝒍 𝒎𝒈 𝒙 𝒉𝒓 𝒙 𝑽𝒕𝒐𝒕𝒂𝒍 = 𝒎𝒍/𝒉𝒓 = 𝒎𝒍/𝒉𝒓 𝑻𝒐𝒕𝒂𝒍 𝒅𝒆 𝒎𝒈 𝑻𝒐𝒕𝒂𝒍 𝒅𝒆 𝒎𝒈 Preparación: En NaCl 0,9% o SG5%. Ejemplo: 100mg en 100ml, o se puede concentrar si se requiere en una relación de 1:2 Estabilidad: se recomienda 24 horas a temperatura ambiente Sobredosificación: Antídoto flumazenilo. Intervenciones y actividades de enfermerías relacionadas con el uso de este fármaco están enfocados a: • Administración del fármaco: 5 correctos 4 yo • Monitorización continua de los signos vitales • Monitorización respiratoria • Monitorización neurológica • Cuidados en la prevención y detección a tiempo de las RAM Autor: EU. Renato D. Gómez Bascuñan Colaboradores: EU. Natalia A. Flores Cortes - EU. Ricardo H. Pérez Abarca18 2016 7.3- Dexmedetomidina (Precedex ®) Dexmedetomidina HCl 100µg/mL. Como base Clorhidrato de Dexmedetomidina para infusión intravenosa previa dilución. Clorhidrato de Dexmedetomidina 118µg (equivalente a 100µg de Dexmedetomidina base) Presentación: Frasco de 200mcg en 2ml, 200mcg en 50ml y de 400mcg en 100ml. Mecanismo de acción: Es un potente y altamente selectivo agonista de los adrenorreceptores alfa2 con una gran cantidad de propiedades farmacológicas como son sedación y analgesia. Proporciona sedación y analgesia, sin depresión respiratoria, ante esto los pacientes pueden responder y cooperar. Indicaciones: Para la sedación de pacientes inicialmente intubados y con ventilación mecánica asistida durante el tratamiento en unidades de cuidados intensivos, debe administrarse mediante infusión continua durante no más de 24 horas. Contraindicaciones: El Clorhidrato de Dexmedetomidina está contraindicado en pacientes con hipersensibilidad conocida a la Dexmedetomidina. Alergia a los componentes de la fórmula. Abuso y dependencia de drogas. Reacciones adversas: Hipotensión, hipertensión arterial, bradicardia, boca seca y náuseas. Cuidados de enfermería en: Administración: En infusión continua por VVC o VVP. La indicación para infusión continua es en µg/kg/hr y la fórmula de cálculo es: 𝝁𝒈 𝒙 𝒌𝒈 𝒙 𝒉𝒓 𝒙 𝑽𝒕𝒐𝒕𝒂𝒍 = 𝒎𝒍/𝒉𝒓 𝑻𝒐𝒕𝒂𝒍 𝒅𝒆 𝝁𝒈 Preparación: En NaCl 0,9% de preferencia o SG5%. Ejemplo: 400mcg en 100ml, o se puede concentrar si se requiere. Estabilidad: Se recomienda 24 horas a temperatura ambiente. Las soluciones que ya vienen preparadas, se deben desechar a lo que se acaben o al cumplir 72 horas. Sobredosificación: Se recomienda monitoreo electrocardiográfico (ECG) durante la administración, ya que en sujetos que alcanzaron las concentraciones plasmáticas más elevadas pueden presentar bloqueo AV de primer grado y bloqueo cardíaco de segundo grado, debe utilizarse con precaución en pacientes con bloqueo auriculoventricular completo. Intervenciones y actividades de enfermerías relacionadas con el uso de este fármaco están enfocados a: • Administración del fármaco: 6 correctos 4 yo • Monitorización continua de los signos vitales • Monitorización neurológica • Cuidados en la prevención y detección a tiempo de las RAM Autor: EU. Renato D. Gómez Bascuñan Colaboradores: EU. Natalia A. Flores Cortes - EU. Ricardo H. Pérez Abarca19 2016 7.4.- Propofol al 1% y 2% Es el último agente hipnótico intravenoso con propiedades farmacocinéticas muy rápidas, que se usa para procedimientos de corta y larga duración. El propofol fue introducido para uso clínico en 1977. Presentación: Ampollas de 200mg en 20 ml, frasco de 1000mg en 100ml (1%) y frasco de 1000 mg en 50ml (2%). Mecanismo de acción: Es un agente anestésico intravenoso, utilizado para la inducción (20-40 segundos) y mantención de la anestesia general y para la sedación de pacientes artificialmente ventilados en la Unidad de Cuidados Intensivos. El mecanismo de acción de Propofol no se conoce con exactitud. Una de las ventajas de Propofol en comparación con otros agentes anestésicos, es la de poseer una rápida recuperación del estado de lucidez, incluso después de una infusión prolongada. Indicaciones: Inducción y mantención de la anestesia general, sedación de pacientes artificialmente ventilados en la Unidad de Cuidados Intensivos (UCI), sedación durante procedimientos quirúrgicos y de diagnostico, además de ser empleado en asociación para anestesia espinal y epidural. Contraindicaciones: Propofol no está indicado para sedación de niños de 16 años y menores, no debe ser administrado a pacientes con hipersensibilidad a Propofol o a cualquiera de los excipientes de la emulsión. Precaución en personas con problemas cardiacos, respiratorios, falla hepática y renal, mujeres embarazadas o periodo de lactancia ya que cruza la barrera placentaria. Reacciones adversas: Hipotensión ,depresión respiratoria y/o obstrucción de la vía aérea. Existe riesgo de convulsiones cuando el Propofol es administrado a pacientes epilépticos. Dolor en el sitio de inyección es uno de los efectos adversos más frecuentes, especialmente cuando la droga es administrada en pequeñas venas por VVP, por lo cual se recomienda de preferencia VVC. Cuidados de enfermería en: Administración: En bolo para inducir la sedación por VVP o VVC, en infusión continua se recomienda de preferencia VVC por las base lipídicas. La indicación para infusión continua es en mg/kg/hr o mg/hr. Las fórmulas de cálculo son: 𝒎𝒈 𝒙 𝒌𝒈 𝒙 𝒉𝒓 𝒙 𝑽𝒕𝒐𝒕𝒂𝒍 𝒎𝒈 𝒙 𝒉𝒓 𝒙 𝑽𝒕𝒐𝒕𝒂𝒍 = 𝒎𝒍/𝒉𝒓 = 𝒎𝒍/𝒉𝒓 𝑻𝒐𝒕𝒂𝒍 𝒅𝒆 𝒎𝒈 𝑻𝒐𝒕𝒂𝒍 𝒅𝒆 𝒎𝒈 Preparación: No requiere, presentación lista en concentración del 1% y 2% Estabilidad: Se recomienda 24 horas a temperatura ambiente una vez abierto y cambiar el perfus cada 24 horas, por el riesgo de contaminación relacionado a los lípidos. Sobredosificación: Se recomienda monitorización del estado de sedación, hemodinámico, niveles de triglicéridos y acido láctico. Puede producir el síndrome de infusión del propofol que se caracteriza por una falla multiorgánica, rabdomiólisis, acidosis metabólica, hiperpotasemia, arritmias y muerte cardíaca súbita. Puede aparecer después de las 48 horas de la infusión continua a dosis altas (4mg/kg/hr). NOTA: Propofol al 1% se puede administrar por VVP, pero alto riesgo de flebitis Propofol al 2% NUNCA pasar por VVP solo por VVC. Autor: EU. Renato D. Gómez Bascuñan Colaboradores: EU. Natalia A. Flores Cortes - EU. Ricardo H. Pérez Abarca20 2016 7.5.- Lorazepam Es un fármaco perteneciente al grupo de las benzodiazepinas de alta potencia que tienen las cinco propiedades intríncicas: Ansiolítico, Amnésico, Sedante e hipnótico, Anticonvulsivo y Relajante muscular. Presentación: ampollas de 4mg en 1ml Mecanismo de acción: Ansiolítico - Sedante-hipnótico - Amnésico - Anticonvulsivo y antiemético en la quimioterapia del cáncer. Es una benzodiacepina que actúan en general como depresores del SNC, produciendo, desde una leve sedación hasta hipnosis o coma, dependiendo de la dosis. Aún cuando el mecanismo de acción no está completamente establecido, se cree que las benzodiacepinas, potencian o facilitan la acción inhibidora del ácido gamma-aminobutírico (GABA), que es uno de los mayores neurotransmisores inhibidores del SNC, haciendo que este ácido se una mas firmemente a los receptores GABA tipo A.- Se ha descrito que las benzodiacepinas actúan como agonistas de los receptores de las benzodiacepinas, que se ha demostrado forman parte de una unidad supramolecular funcional conocida como complejo receptor de benzodiacepinas y GABA- y cloruro ionóforo. Indicaciones: Está indicado para el control de los trastornos de ansiedad o para el alivio a corto plazo de los síntomas de la ansiedad. El lorazepam intramuscular está indicado en el tratamiento de la aprensión y ansiedad pre operatoria. Como medicación preanestésica en adultos para producir sedación, alivio de la ansiedad y amnesia anterógrada. Se usa en crisis convulsivas y status epilépticos. Contraindicaciones: Se recomienda evaluar el riesgo beneficio en las personas que presentan intoxicación alcohólica, compromiso de la hemodinamia, es un potente depresor del SNC, por lo que hay que considerar la depresión respiratoria. Reacciones adversas: depresión respiratoria, compromiso de conciencia, hipotensión, bradicardia, puede llegar a la parada cardiaca principalmente en pacientes geriátricos, usos prolongado produce debilidad muscular. Cuidados de enfermería en: Administración: Se puede administrar IM (casos especiales) y VVC o VVP, en bolo o infusión continua. La indicación para infusión continua es en mg/kg/hr. La fórmula de cálculo es: 𝒎𝒈 𝒙 𝒌𝒈 𝒙 𝒉𝒓 𝒙 𝑽𝒕𝒐𝒕𝒂𝒍 = 𝒎𝒍/𝒉𝒓 𝑻𝒐𝒕𝒂𝒍 𝒅𝒆 𝒎𝒈 Preparación: En bolo en una relación de 1:1 en NaCl 0,9% o SG5%, para infusión continua 100mg en 100ml, se puede concentrar en una relación 2:1. Estabilidad: Se recomienda 24 horas a temperatura ambiente. Sobredosificación: El paciente puede presentar confusión continua; reflejos disminuidos; somnolencia intensa; temblores; latidos cardiacos lentos, sensación de falta de aire o respiración dificultosa; habla balbuceante continua; tambaleo; debilidad grave. Se puede administrar para revertir los efectos flumazenil, antagonista específico a los receptores de benzodiacepinas. Autor: EU. Renato D. Gómez Bascuñan Colaboradores: EU. Natalia A. Flores Cortes - EU. Ricardo H. Pérez Abarca21 2016 7.6.- Morfina La morfina es un alcaloide fenantreno del opio siendo preparado el sulfato por neutralización con ácido sulfúrico. La morfina, es una sustancia controlada, opioide agonista utilizada en premedicación, anestesia, analgesia, tratamiento del dolor asociado a la isquemia miocárdica y para la disnea asociada al fracaso ventricular izquierdo agudo y edema pulmonar. Presentación: Ampolla de 10mg en 1ml o de 20mg en 1ml. Mecanismo de acción: El preciso mecanismo de acción de la morfina y otros opioides no es conocido, aunque se cree que esta relacionado con la existencia de receptores estéreo específicos opioides presinápticos y postsinápticos en el SNC y otros tejidos. Los opioides imitan la acción de las endorfinas produciendo una inhibición de la actividad de la adenilciclasa. Esto se manifiesta por una hiperpolarización neuronal con supresión de la descarga espontánea y respuestas evocadas. Los opioides también interfieren en el transporte transmembrana de iones calcio y actúa en la membrana presináptica, interfiriendo en la liberación del neurotransmisor. Indicaciones: Morfina está indicada en el manejo del dolor severo refractario a analgésicos no narcóticos. Contraindicaciones: Está contraindicada en pacientes con hipersensibilidad a los narcóticos, en niños menores de un año de edad, incluso bebés prematuros o durante el trabajo de parto o el parto de bebés prematuros, después de una cirugía del tracto biliar o anastomosis quirúrgica, íleo paralítico, en pacientes que están tomando o han tomado inhibidores de la MAO en los últimos catorce días. La morfina está contraindicada en depresión respiratoria, especialmente, cuando hay cianosis y secreción bronquial excesiva. Se debe utilizar con precaución en pacientes con disminución de la reserva respiratoria. Reacciones adversas: Náuseas, vómitos, constipación, somnolencia, embotamiento mental, hipotensión arterial, bradicardia e hipertensión intracraneal, insomnio, agitación, disfonía y miosis. Ocasionalmente reacciones alérgicas. Depresión respiratoria, apnea. Cuidados de enfermería en: Administración: Puede administrarse subcutáneo o intramuscular (casos especiales) y por VVC o VVP, en bolo o infusión intermitente o continua. La indicación para infusión continua es en mg/kg/hr o mg/hr. Las fórmulas de cálculo son: 𝒎𝒈 𝒙 𝒌𝒈 𝒙 𝒉𝒓 𝒙 𝑽𝒕𝒐𝒕𝒂𝒍 𝒎𝒈 𝒙 𝒉𝒓 𝒙 𝑽𝒕𝒐𝒕𝒂𝒍 = 𝒎𝒍/𝒉𝒓 = 𝒎𝒍/𝒉𝒓 𝑻𝒐𝒕𝒂𝒍 𝒅𝒆 𝒎𝒈 𝑻𝒐𝒕𝒂𝒍 𝒅𝒆 𝒎𝒈 Preparación: En una relación de 1:1; en NaCl 0,9% o GG5%. En infusión continua se puede preparar 100mg en 100ml o se puede concentrar en una relación de 2:1. Sobredosificación: La sobredosis grave con morfina está caracterizada por depresión respiratoria (disminución de la frecuencia respiratoria o del volumen tidal, respiración de Cheyne-Stokes, cianosis), somnolencia extrema que avanza hacia el estado estupor o coma, flacidez de la musculatura esquelética, piel fría o pegajosa y, a veces, hipotensión y bradicardia y miosis (pupilas dilatadas si la hipoxia es grave). La sobredosis grave puede producir apnea, colapso circulatorio, paro cardíaco y la muerte. NOTA: La sobredosis es revertida con Naloxona. Autor: EU. Renato D. Gómez Bascuñan Colaboradores: EU. Natalia A. Flores Cortes - EU. Ricardo H. Pérez Abarca22 2016 7.7.- Diazepam El diazepam es una bezodiazepina, inicialmente formulado como diazepán glicol propilénico causando dolor a la inyección y tromboflebitis. Ahora esta disponible como una emulsión en soyabean protein/fosfátido de huevo que es indolora y no produce flebitis a la inyección intravenosa. Presentación: Ampolla de 2mg en 1ml. Mecanismo de acción: Potencian el efecto inhibitorio del ácido gamma aminobutírico (GABA) sobre las neuronas del SNC por unión a los receptores de las benzodiazepinas. Estos receptores se localizan cerca de los receptores GABA en los canales del cloro dentro de la membrana celular neuronal. La combinación GABA ligando/receptor mantiene un canal abierto de cloro produciendo hiperpolarización de la membrana quedando la neurona resistente a la excitación. Indicaciones: En personas con desórdenes de ansiedad y de pánico, actividad anticonvulsivante, sedación preoperatoria, desintoxicación alcohólica, delirium tremens, y relajación del músculo esquelético. Contraindicaciones: Contraindicado en Insuficiencia Hepática severa por riesgo de encefalopatía. Reacciones adversas: Somnolencia, sedación, debilidad muscular, ataxia. Depresión del SNC, vértigo, cefalea, confusión, dificultad del habla, alteraciones de la libido, temblor, trastornos visuales, retención e incontinencia urinaria, trastornos gastrointestinales, cambios en la salivación y amnesia. Depresión respiratoria e hipotensión a dosis elevadas. Cuidados de enfermería en: Administración: Por vía intramuscular, o intravenosa en bolo o en infusión intermitente o continua por VVC o VVP. La indicación para infusión continua es en mg/hr, la fórmula de cálculo es: 𝒎𝒈 𝒙 𝒉𝒓 𝒙 𝑽𝒕𝒐𝒕𝒂𝒍 = 𝒎𝒍/𝒉𝒓 𝑻𝒐𝒕𝒂𝒍 𝒅𝒆 𝒎𝒈 Preparación: En una concentración de 1:1 no más ya que puede precipitar. En NaCl 0,9% o SG5%. Ejemplo: Se puede preparar 100mg en 100ml. Estabilidad: Se sugiere 24 horas a temperatura ambiente si se usa viáflex libre de PVC y látex, en otro tipo de envase desechar a las 6 horas porque se adhiere a las paredes. Sobredosificación: Flumazenil invierte el efecto de las benzodiacepinas en caso de sobredosis. Autor: EU. Renato D. Gómez Bascuñan Colaboradores: EU. Natalia A. Flores Cortes - EU. Ricardo H. Pérez Abarca23 2016 7.8.- Ketamina La ketamina es un agente anestésico no volátil que se introdujo en la práctica clínica en el año 1970. Hoy se utiliza frecuentemente como agente de inducción en pacientes pediátricos. La ketamina es un derivado liposoluble de la fenciclidina. Presentación: Ampolla 500mg en 10ml (concentración de 50mg en 1ml) Mecanismo de acción: Los mecanismos de acción de la ketamina a nivel molecular permanecen desconocidos. La ketamina parece deprimir selectivamente la función normal de asociación del córtex y tálamo, mientras aumenta la actividad del sistema límbico. Se sugiere un mecanismo que involucra a los receptores opiáceos por la reversión de los efectos de la ketamina por la naloxona. También pueden estar involucrados los receptores de la serotonina, noradrenalina, y muscarínicos de la acetilcolina. Indicaciones: Inducción y mantención de la anestesia general. Analgesia y sedación, para procedimientos de diagnóstico, o intervenciones quirúrgicas breves, que no requieren de relajación muscular, para la inducción de la anestesia mantenida por otros fármacos, y como complemento de la anestesia. Contraindicaciones: En pacientes en los que el aumento de la tensión arterial representaría un riesgo grave, como los hipertensos o aquellos con antecedentes de accidente vascular cerebral. Reacciones adversas: Disminución del rendimiento cardíaco y pulmonar en pacientes en estado grave y también arritmias. Confusión, sueños desagradables, alucinaciones y conducta irracional. La inyección IV rápida o las dosis altas, pueden producir depresión respiratoria. Náuseas, vómitos. Tras una dosis inicial de 1mg/kg, seguida de una infusión continua, como una solución al 0,1%, se detectaron cambios de las concentraciones séricas de las enzimas hepáticas. Cuidados de enfermería en: Administración: En bolo o en infusión continua por VVC o VVP. La indicación para infusión continua es en mg/hr. La fórmula de cálculo es: 𝒎𝒈 𝒙 𝒉𝒓 𝒙 𝑽𝒕𝒐𝒕𝒂𝒍 = 𝒎𝒍/𝒉𝒓 𝑻𝒐𝒕𝒂𝒍 𝒅𝒆 𝒎𝒈 Preparación: En NaCl 0,9% o SG5%. Ejemplo: 500mg en 100ml. Estabilidad: Se recomienda 24 horas a temperatura ambiente, protegida de la luz. Autor: EU. Renato D. Gómez Bascuñan Colaboradores: EU. Natalia A. Flores Cortes - EU. Ricardo H. Pérez Abarca24 2016 8.- RELAJANTES MUSCULARES 8.1.- Bromuro de Rocuronio (Esmeron ®) Presentación: Frasco ampolla de 50mg en 5 ml o de 100mg en 10ml Mecanismo de acción: Relajante muscular no despolarizante del grupo de los aminoesteroides. Compite por los receptores colinérgicos nicotínicos de la placa motora terminal con la acetilcolina, con vida media intermedia, comienzo de acción rápida. Coadyuvante de la anestesia general para facilitar la intubación traqueal y en la inducción de secuencia rápida, así como conseguir la relajación de la musculatura esquelética en cirugía. Asimismo, está indicado como coadyuvante en la UCI para facilitar la intubación traqueal y la ventilación mecánica. Indicaciones: Coadyuvante de la anestesia general para facilitar la intubación traqueal tanto en rutina y en la inducción de secuencia rápida, así como conseguir la relajación de la musculatura esquelética en cirugía. Contraindicaciones: Hipersensibilidad al rocuronio o al ión bromuro. Reacciones adversas: Taquicardia, elevación de la presión arterial. Reacciones anafiláctica, por liberación de histaminas, a nivel local y a nivel sistémico Cuidados de enfermería en: Administración: Se puede administrar por VVC o VVP en bolo e infusión continua. Para infusión intermitente o continua se recomienda preferir VVC por ser altamente irritativo y provocar flebitis. La indicación para infusión continua es en mg/kg/hr o mg/hr. Las fórmulas de cálculo son: 𝒎𝒈 𝒙 𝒌𝒈 𝒙 𝒉𝒓 𝒙 𝑽𝒕𝒐𝒕𝒂𝒍 𝒎𝒈 𝒙 𝒉𝒓 𝒙 𝑽𝒕𝒐𝒕𝒂𝒍 = 𝒎𝒍/𝒉𝒓 = 𝒎𝒍/𝒉𝒓 𝑻𝒐𝒕𝒂𝒍 𝒅𝒆 𝒎𝒈 𝑻𝒐𝒕𝒂𝒍 𝒅𝒆 𝒎𝒈 Preparación: En NaCl 0,9% o SG5% en una relación de 1:1. Ejemplo: 100mg en 100ml. Estabilidad: Se recomienda 24 horas a temperatura ambiente. Sobredosificación: Neostigmina: Revierte el bloqueo neuromuscular. Nota: No mesclar en sitio Y con propofol o tiopental . Autor: EU. Renato D. Gómez Bascuñan Colaboradores: EU. Natalia A. Flores Cortes - EU. Ricardo H. Pérez Abarca25 2016 8.2.- Cisatracurio Besilato (Nimbex ®) El cisatracurio es uno de los isómeros del atracurio. Pertenece a las benzoquinolonas. Produce menos histaminoliberación que el atracurio, por tanto este relajante produce menos efectos secundarios hemodinámicos a dosis elevadas. Es un miorrelajante, bloqueante neuromuscular. Presentación: Ampolla de 20mg en 10ml. Mecanismo de acción: Se une a receptores colinérgicos de placa motora terminal para antagonizar la acción de la acetilcolina, dando lugar a un bloqueo competitivo de la transmisión neuromuscular. Esta acción revierte fácilmente por agentes anticolinesterásicos como neostigmina o edrofonio. Indicaciones: Para facilitar la intubación endotraqueal y proporcionar relajación del músculo esquelético durante la cirugía o la ventilación mecánica en los pacientes en UCI. Contraindicaciones: Hipersensibilidad a cisatracurio, atracurio o ácido bencenosulfónico. Reacciones adversas: compromiso hemodinámico, hipoventilación, anafilaxia, reacciones alérgicas, hipotensión, bradicardia, broncoespasmo. Cuidados de enfermería en: Administración: Se puede administrar por vía venosa central o periférica en bolo. Para infusión continua se recomienda VVC por ser altamente irritativo y provocar flebitis . La indicación para infusión continua es en mg/kg/hr o mg/hr. La fórmula de cálculo es: 𝒎𝒈 𝒙 𝒌𝒈 𝒙 𝒉𝒓 𝒙 𝑽𝒕𝒐𝒕𝒂𝒍 𝒎𝒈 𝒙 𝒉𝒓 𝒙 𝑽𝒕𝒐𝒕𝒂𝒍 = 𝒎𝒍/𝒉𝒓 = 𝒎𝒍/𝒉𝒓 𝑻𝒐𝒕𝒂𝒍 𝒅𝒆 𝒎𝒈 𝑻𝒐𝒕𝒂𝒍 𝒅𝒆 𝒎𝒈 Preparación: Sin diluir ( 100mg en 50ml) o en NaCl 0,9% o SG5% en una relación de 1:1; 100mg en 100ml. Estabilidad: Se recomienda 24 horas a temperatura ambiente. Sobredosificación: Neostigmina: Revierte el bloqueo neuromuscular. NOTA: No mezclar en sitio Y con propofol o tiopental. Autor: EU. Renato D. Gómez Bascuñan Colaboradores: EU. Natalia A. Flores Cortes - EU. Ricardo H. Pérez Abarca26 2016 9.- FARMACOS DE ALTO RIESGO 9.1.- Heparina Presentación: Frasco de 25000UI en 5ml (5000 UI por ml) Mecanismo de acción: Inhibe la coagulación de la sangre potenciando el efecto inhibitorio de la antitrombina III, que se halla en el plasma e inhibe la actividad de los factores de la coagulación, incluyendo la trombina (factor IIa) y el factor activado X (factor Xa). Indicaciones: Con la aparición de las heparinas de bajo peso molecular (HBPM), la heparina sódica se ha visto limitada su indicación a situaciones donde se requiere una anticoagulación de rápido inicio de acción y fácil de monitorizar (con el TTPA), en donde las HBPM están contraindicadas. Se usa en la trombosis venosa profunda (TVP), tromboembolismo pulmonar (TEP), tromboembolismo arterial periférico, enfermedad coronaria: angina inestable e infarto de miocardio, Trombosis en la coagulación intravascular diseminada (CID), prevención de trombosis en el circuito de circulación extracorpórea de cirugía cardiaca, hemodiálisis, asistencia cardiaca y/o respiratoria. Contraindicaciones: Hipersensibilidad. Hemorragia activa o incremento del riesgo hemorrágico. Trombocitopenia inducida por heparina o antecedentes. Endocarditis bacteriana aguda. Intervenciones quirúrgicas recientes en SNC, ojos u oídos. Lesiones orgánicas susceptibles de sangrar (p. ej., úlcera péptica activa, aneurismas, ACV o neoplasias cerebrales). Anestesia regional, cuando la heparina se usa como tratamiento. (no como profilaxis). Reacciones adversas: Hemorragias, trombocitopenia. Hipersensibilidad, irritaciones locales y hematomas. Cuidados de enfermería en: Administración: Subcutánea, en bolo intravenoso para iniciar terapia o en infusión continua por vía venosa central o periférica, debe realizarse por lumen exclusivo. La indicación para infusión continua es en UI/hr. La fórmula de cálculo es: 𝑼𝑰 𝒙 𝒉𝒓 𝒙 𝑽𝒕𝒐𝒕𝒂𝒍 = 𝒎𝒍/𝒉𝒓 𝑻𝒐𝒕𝒂𝒍 𝒅𝒆 𝑼𝑰 Preparación: En NaCl 0,9% 25000UI en 250ml Estabilidad: Se recomienda 24 horas a temperatura ambiente en solución. Sobredosificación: 1 mg protamina neutraliza 100 UI de heparina. Nota: Contiene Alcohol bencílico, por lo tanto no debe administrarse en lactantes y/o niños prematuros. Intervenciones y actividades de enfermerías relacionadas con el uso de este fármaco están enfocados a: • Administración del fármaco: 6 correctos 4 yo • Monitorización continua de los signos vitales • Cuidados en la prevención y detección a tiempo de las RAM Autor: EU. Renato D. Gómez Bascuñan Colaboradores: EU. Natalia A. Flores Cortes - EU. Ricardo H. Pérez Abarca27 2016 9.2.- Insulina Cristalina La insulina es una hormona pequeña con un peso molecular en humanos de 5808 daltons. Contiene 51 aminoácidos dispuestos en dos cadenas. Presentación: La concentración es de 100UI por 1ml, hay frasco de 1000UI en 10 ml, 5000UI en 5ml. Mecanismo de acción: Incrementa el transporte de glucosa y potasio al intracelular, induce la formación de glucógeno en el hígado y mejora la utilización de piruvato. Inhibe la glucogenólisis, la gluconeogénesis y la secreción de glucagó, incrementa la lipogénesis en hígado y tejido adiposo e inhibe la lipólisis. Además promueve la captación de aminoácidos por las células y la síntesis de proteínas. Indicaciones: Indicada en el tratamiento de pacientes con diabetes mellitus descompensada (cetoacidosis diabética); estado hiperglucémico hiperosmolar; para el mantenimiento del equilibrio normal de la glucemia. También está indicada para la estabilización inicial del paciente con diabetes mellitus, en pacientes que están cursando con un cuadro séptico y debutan con hiperglicemias; en los usuarios de altas dosis de corticoides como en el caso de los pacientes inmunosuprimidos y la hiperpotasemia. Contraindicaciones: Hipersensibilidad Reacciones adversas: Hipoglucemia, hipopotasemia Cuidados de enfermería en: Administración: Subcutánea según esquemas o por vía venosa en infusión continua por acceso central o periférico. La indicación para infusión continua es en UI/hr, la fórmula de cálculo es: 𝑼𝑰 𝒙 𝒉𝒓 𝒙 𝑽𝒕𝒐𝒕𝒂𝒍 = 𝒎𝒍/𝒉𝒓 𝑻𝒐𝒕𝒂𝒍 𝒅𝒆 𝑼𝑰 Preparación: En NaCl 0,9% 100UI en 100ml. Estabilidad: Se recomienda 12 horas a temperatura ambiente en solución. Sobredosificación: Para revertir la hipoglucemia se usa ampollas de SG30% o al 20%, se recomienda el control seriado de la glucemia capilar cada 1 hora hasta lograr la estabilidad y posteriormente mantener un control como máximo cada dos horas. Los pacientes con infusiones continuas de Insulina deben tener aporte continuo por vía parenteral ( SG10%, SG20% o NPTC) o por vía enteral, por el alto riesgo de hipoglucemia. Intervenciones y actividades de enfermerías relacionadas con el uso de este fármaco están enfocados a: • Administración del fármaco: 6 correctos 4 yo • Monitorización continua de los signos vitales • Monitorización continua de la glucemia • Manejo y control de los electrolitos plasmáticos • Cuidados en la prevención y detección a tiempo de las RAM Autor: EU. Renato D. Gómez Bascuñan Colaboradores: EU. Natalia A. Flores Cortes - EU. Ricardo H. Pérez Abarca28 2016 9.3.- Furosemida Diurético y antihipertensivo. Presentación: Ampolla de 20mg en 1ml. Mecanismo de acción: Inhibe la reabsorción de sodio y agua en la rama ascendente del Asa de + + Henle interfiriendo los sitios de unión del sistema de transporte de Na , K y Cl . La droga también aumenta la velocidad de suministro de líquido y electrólitos del túbulo a los sitios distales de secreción de iones hidrógeno y potasio, mientras que la contracción del volumen plasmático aumenta la producción de aldosterona. El aumento de la distribución y niveles de aldosterona favorecen la reabsorción de sodio en los túbulos distales y con ello aumenta la pérdida de iones potasio e hidrógeno. Por otro lado, produce dilatación venosa como consecuencia de la liberación de prostaglandinas. Indicaciones: Se emplea en el tratamiento del edema asociado a insuficiencia cardíaca, incluido edema pulmonar, y con trastornos renales o hepáticos. En urgencias hipertensivas, en pacientes que no responden a los diuréticos tiazídicos, tratamiento de la oliguria debida a insuficiencia o a falla renal, hipercalcemia. Contraindicaciones: Aumenta la excreción renal del calcio, lo que representa un peligro en pacientes con hipoparatiroideos, debe emplearse con precaución durante el embarazo y la lactancia, debido a que atraviesa la barrera placentaria. No administrar en anuria o insuficiencia renal causada por fármacos nefrotóxicos o hepatotóxicos ni en insuficiencia renal asociada a coma hepático. Reacciones adversas: Desequilibrio de líquidos y electrolitos, incluidas hipokalemia, hiponatremia, y alcalosis hipoclorémica, después de dosis elevadas o administración prolongada. Puede provocar hiperglucemia y glicosuria, pero en menor grado que los diuréticos tiazídicos. Los signos de desequilibrio electrolítico incluyen cefalea, hipotensión, calambres musculares, sed, debilidad, letargia, somnolencia. Cuidados de enfermería en: Administración: En bolo intravenoso o en infusión continua por vía venosa periférica o central. La indicación para infusión continua es en mg/hr; la fórmula de cálculo es: 𝒎𝒈 𝒙 𝒉𝒓 𝒙 𝑽𝒕𝒐𝒕𝒂𝒍 = 𝒎𝒍/𝒉𝒓 𝑻𝒐𝒕𝒂𝒍 𝒅𝒆 𝒎𝒈 Preparación: En NaCl 0,9% o SG5% ideal en una concentración de 100mg en 100ml. Estabilidad: Se recomienda 24 horas a temperatura ambiente en solución. Sobredosificación: Suelen ocurrir los mismos síntomas presentados como efectos adversos. El tratamiento consiste primeramente en suspender la administración de la droga y reponer el volumen plasmático. La hipokalemia y la hiponatremia debe ser tratada con administración adecuada de Potasio y Sodio. Intervenciones y actividades de enfermerías relacionadas con el uso de este fármaco están enfocados a: • Administración del fármaco: 6 correctos 4 yo • Monitorización continua de los signos vitales • Manejo y control de los electrólitos plasmáticos • Cuidados en la prevención y detección a tiempo de las RAM Autor: EU. Renato D. Gómez Bascuñan Colaboradores: EU. Natalia A. Flores Cortes - EU. Ricardo H. Pérez Abarca29 2016 9.4.- Metamizol Analgésico. Antipirético. Antiinflamatorio, derivado pirazolónico; es el sulfonato de sodio de la amidopirina. Su vida media en el organismo es de 7 horas y se excreta por vía urinaria como 4metilaminoantipirina, 4-aminoantipirina y 4-acetilaminoantipirina. Presentación: Ampolla de 1 gramo en 2ml. Mecanismo de acción: Tiene propiedades analgésicas, antipiréticas y antiinflamatorias. Sobre el dolor, actúa por mecanismos periféricos y centrales, tanto el efecto antipirético y analgésico, parecen estar relacionados con su capacidad de inhibición de la síntesis de prostaglandinas F2. Indicaciones: En dolores intensos y agudos, y dolor severo asociado a espasmos del músculo liso. Para reducir la fiebre cuando otras medidas no ha demostrado ser eficaz. Contraindicaciones: Pacientes con hipersensibilidad a las pirazolonas y AINE, y en presencia de determinadas enfermedades: Porfiria aguda, déficit congénito de glucosa-6-fosfato deshidrogenasa, anemia aplásica, neutropenia. Reacciones adversas: Al ser un derivado pirazolónico, las reacciones más comunes son las de hipersensibilidad, que pueden llegar a producir trastornos hemáticos por mecanismos inmunes, siendo de mayor significación la agranulocitosis. Cuidados de enfermería en: Administración: En infusión intermitente ( 1 gramo en 30 minutos como máximo) o continua por vía venosa central o periférica. La indicación para infusión continua puede ser por total de gramos a pasar en 24 horas o en mg/hr; la fórmula de cálculo es: 𝒎𝒈 𝒙 𝒉𝒓 𝒙 𝑽𝒕𝒐𝒕𝒂𝒍 = 𝒎𝒍/𝒉𝒓 𝑻𝒐𝒕𝒂𝒍 𝒅𝒆 𝒎𝒈 Dosis máxima recomendada para el adulto es de 3 a 4 gramos al día. Preparación: En NaCl 0,9% o SG5% 1 gramo en 50 o 100ml o en infusión continua 4 gramos en 250ml. Estabilidad: Se recomienda 24 horas a temperatura ambiente en solución. Sobredosificación: Los síntomas de sobredosis son exacerbaciones de las reacciones adversas. El tratamiento consiste en la suspensión inmediata de la droga y aplicar las medidas terapéuticas de apoyo y corrección adecuadas. Intervenciones y actividades de enfermerías relacionadas con el uso de este fármaco están enfocados a: • Administración del fármaco: 6 correctos 4 yo • Monitorización continua de los signos vitales (Tº) • Monitorización de la percepción de dolor • Cuidados en la prevención y detección a tiempo de las RAM Autor: EU. Renato D. Gómez Bascuñan Colaboradores: EU. Natalia A. Flores Cortes - EU. Ricardo H. Pérez Abarca30 2016 10.- Electrólitos La preparación y administración de soluciones de electrólitos, en la actualidad sigue siendo responsabilidad de los profesionales de enfermería en los centros de salud de nuestro país, si bien, el mercado ha dispuesto de soluciones de electrólitos preparadas, solo están al alcance de un porcentaje muy pequeño de los centros de salud. Además, los electrólitos son considerados de alto riesgo, puesto que un pequeño error en su preparación y/o administración pueden provocar reacciones adversas muy peligrosas para los pacientes e incluso provocar la muerte. Antes de analizar los electrólitos de uso más frecuente, es necesario responder algunas interrogantes: ¿Que significa tener una solución al X% de un electrólito? Tener una solución al X% de un electrólito, significa que por cada 100ml de solución hay X gramo de ese electrólito en 100ml. Ejemplos: • NaCl 0.9%: significa que por cada 100ml de solución se tiene 0.9g de NaCl • NaCl 10%: significa que por cada 100ml de solución se tiene 10g de NaCl Ampollas de electrólitos más comunes disponibles: • Una ampolla de NaCl 10% de 20ml contiene 2 gramos de sodio. • Una ampolla de KCl 10 % de 10ml contiene 1 gramo de potasio (lo que corresponde a 13.41 meq de potasio). • Una ampolla de Sulfato de Magnesio al 25% de 5ml contiene 1.25 gramos de magnesio. • Una ampolla de Bifosfato de potasio al 15% de 10ml contiene 1.5 gramos de Bifosfato de potasio ( lo que corresponde a 11.4 meq de potasio y 11.4 meq de bifosfato). • Una ampolla de cloruro de calcio al 10% de 10ml contiene 1g de cloruro de calcio dihidrato (lo que corresponde a 13.6 meq de Calcio y 13.6 meq de Cloruro) • Una ampolla de Gluconato de Calcio al 10% de 10 ml contiene 1g de Gluconato de calcio (lo que corresponde a 4.65 meq de calcio) ¿Qué es un Miliequivalente? Un mEq = al peso anatómico de un elemento dividido por la valencia de este multiplicado por 1000, el resultado se expresa en gramos. mEq = AW / (V x 1000) Considerando que las unidades de medidas más conocidas son los gramos y mg, se debe tener en cuenta cómo calcular los mEq de cada electrólito. • • • • • Lo primero es utilizar la fórmula mEq = AW / (V x 1000) para calcular la miliequivalencia. AW = peso atómico (g) y V = valencia. Segundo, se selecciona el elemento y se identifica su peso atómico (AW) y su valencia (V). Para ilustrarlo, ejemplo el potasio (K) tiene AW = 39,0983 g y V = 1. Posteriormente, se insertan los valores en la fórmula mEq = AW / (V x 1000) y se calcula. Para el potasio: mEq = 39,0983 g / (1 x 1000), así que 1 mEq K = 0,0390983 g K. Para los compuestos se calcula el peso atómico total (AW) y se identifica el nivel de valencia (V) menor. Por ejemplo, el cloruro potásico (KCl), que consta de dos elementos: el potasio (K), que tiene un AW = 39,0983g y una V = 1; y el cloro (Cl), que tiene un AW = 35,4532 y una V = 5. En este ejemplo, el nivel de valencia más bajo sería el del potasio (V=1). Autor: EU. Renato D. Gómez Bascuñan Colaboradores: EU. Natalia A. Flores Cortes - EU. Ricardo H. Pérez Abarca31 2016 Se Insertan los valores en la fórmula: mEq = Total AW / (V x 1.000) Se realiza el cálculo. Siguiendo el ejemplo del cloruro de potasio. mEq = (KAW + ClAW) / (V x 1.000) Al reemplazar los valores, tenemos: mEq = (39,0983 g + 35,453 g)/ (1 x 1.000) 1 mEq KCl = 0,0745513 g KCl. 1 mEq KCl = 74,5513 mg KCl. En conclusión: Una ampolla de KCl al 10% de 10 ml contiene 1 gramo de KCL = 1000 mg KCl = 13.41 meq KCL. Autor: EU. Renato D. Gómez Bascuñan Colaboradores: EU. Natalia A. Flores Cortes - EU. Ricardo H. Pérez Abarca32 2016 10.1.- Cloruro de Potasio Presentación: Ampollas al 10% de 10ml, Ampollas al 20% de 10 ml, soluciones preparadas de 40mEq en 100ml o de 40mEq en 1000ml. Una ampolla de KCl 10 % de 10ml contiene 1 gramo de potasio (lo que corresponde a 13.41 mEq de potasio). Concentración plasmática normal: 3,5 – 5,0 mEq/L (3,5 - 5,0 mmol/L) Mecanismo de acción: El potasio interviene en la excitabilidad nerviosa y muscular y en el mantenimiento del equilibrio ácido-base. Es el principal electrólito intracelular que participa en diversos procesos bioquímicos, especialmente, en aquellos ligados a la permeabilidad y polaridad de las membranas. Indicaciones: En tratamiento y profilaxis de hipopotasemia. Tratamiento de hipopotasemia (potasio inferior 3,5 mEq/litro; por cada mEq/litro de descenso del potasio sérico, existe un déficit aproximado de 200-400 mEq en el organismo). Arritmias cardiacas causadas por digital. Trastornos de la conducción cardiaca que impliquen un riesgo vital. Indicado en el tratamiento y prevención de la hipopotasemia como puede ocurrir por dieta inadecuada, tratamiento concomitante con diuréticos (tiazidas y de alto techo), entre otras. Contraindicaciones: Pacientes con concentración de KCL mayor a los normal: Hiperpotasemia (potasio superior 4,5 mEq/litro), salvo en cetoacidosis diabética, pacientes con insuficiencia renal grave (valorar la creatinina), deshidratación severa. Reacciones adversas: Necrosis en los tejidos, hiperpotasemia lo que puede provocar arritmias e incluso una parada cardiaca. Cuidados de enfermería en: Administración: Por vía venosa periférica o central, NUNCA en bolo La cantidad de cloruro de potasio por vía venosa periférica no debe superara los 0,5 gramos hora en una concentración de 40 mEq por 1000ml, es decir 3 gramos por 1000ml de solución. El aporte de KCl recomendado por CVC no debe ser mayor a 1 gramo hora en una concentración máxima de 40 mEq por 100ml, es de 3 gramos por 100ml de solución. Se puede administrar como máximo 1,5 gramos de KCl hora en hipokalemias severas pero por un tiempo no mayor a 3 horas siempre cuando el paciente se encuentre monitorizado y se realice control seriado de electrolitos plasmáticos y no tenga ninguna contra indicación. NOTA: • Se recomienda que el aporte de KCL mayor o igual a 0.5 gramos por vía EV, el paciente debe estar monitorizado. Preparación: En NaCl 0,9% o SG5% Concentración máxima recomendada por VVP 40 mEq por 1000ml. Concentración máxima recomendada por VVC 40 mEq por 100ml. Estabilidad: Se recomienda 24 horas a temperatura ambiente en solución. Autor: EU. Renato D. Gómez Bascuñan Colaboradores: EU. Natalia A. Flores Cortes - EU. Ricardo H. Pérez Abarca33 2016 10.2.- Cloruro de Sodio Presentación: Ampollas al 20% de 10ml (poco común en el uso hospitalario) Ampollas al 10% de 10ml Ampollas al 0,9% de 5-10-20 ml y matraz o viáflex desde 50 -100-250-500-1L etc. Concentración plasmática normal: 135 – 145 mEq/L (135 - 145 mmol/L) Mecanismo de acción: Es uno de los principales electrolitos, ya que controla la distribución de agua en el organismo y el equilibrio osmótico. Indicaciones: La concentración de 0.9% se una en la reposición de volumen y en la preparación de casi la mayoría de los fármacos. La concentración mayores a 0.9% se una en la reposición de sodio cuando existe el cuadro clínico de hiponatremias o hipocloremias, también se utiliza en el manejo del paciente neurocrítico en la prevención de la hipertensión intracraneana. Concentración menor a 0.9%, es decir, NaCl al 0,45% se utiliza en la deshidratación hipertónica. Contraindicaciones: Pacientes con hipernatremia o hipercloremia. Reacciones adversas: Las principales RAM´s están asociadas a la hipernatremia y la hipercloremia, y a la sobrecarga de volumen. Cuidados de enfermería en: Administración: Por vía venosa periférica y central. Concentraciones de NaCl menores a 1.5% se pueden pasar por VVP, concentraciones mayores a esta se recomienda administrar por VVC, excepto en emergencias cuando hay hipertensión intracraneana donde se debe administrar bolos de NaCl al 3 o 10%. Preparación: Las diferentes concentraciones de NaCl se pueden preparar usando las ampollas de NaCl 10% con agua bidestilada o con soluciones de NaCl 0,9%. Estabilidad: Se recomienda 24 horas a temperatura ambiente A continuación, se muestran las tablas que muestran la preparación de esta solución a diferentes concentraciones: En agua Bidestilada Volumen total de 1000cc NaCl % Cantidad de Agua Bidestilada 7% 300cc. 5% 500cc. 3% 700cc. 1.5% 850cc. 0.45% 955cc. Cantidad de NaCL10% 700cc. 500cc. 300cc. 150cc. 45cc. Total de gramos NaCl en 1000cc 70g 50g 30g 15g 4,5g Autor: EU. Renato D. Gómez Bascuñan Colaboradores: EU. Natalia A. Flores Cortes - EU. Ricardo H. Pérez Abarca34 2016 Volumen total de 500cc NaCl % Cantidad de Agua Bidestilada 7% 150cc. 5% 250cc. 3% 350cc. 1.5% 425cc. 0.45% 477,5cc. Cantidad de NaCL10% 350cc. 250cc. 150cc. 75cc. 22,5cc. Total de gramos NaCl en 500cc 35g 25g 15g 7,5g 2,25g Volumen total de 250cc NaCl % Cantidad de Agua Bidestilada 7% 75cc. 5% 125cc. 3% 175cc. 1.5% 212,5cc. 0.45% 238,75cc. Cantidad de NaCL10% 175cc. 125cc. 75cc. 37,5cc. 11,25cc. Total de gramos NaCl en 250cc 17,5g 12,5g 7,5g 3,75g 1,125g Cantidad de NaCL10% 670cc. 450cc. 230cc. 65cc 500cc de agua bidestilada Total de gramos NaCl en 1000cc 69.9g 49.9g 29.9g 14.9g 4.5g En NaCl 0.9% Volumen total de 1000cc NaCl % Cantidad NaCl al 0.9% 7% 330cc. 5% 550cc. 3% 770cc. 1.5% 935cc. 0.45% 500cc Volumen total de 500cc NaCl % Cantidad NaCl al 0.9% 7% 165cc. 5% 275cc. 3% 385cc. 1.5% 467cc. 0.45% 250cc Volumen total de 250cc NaCl % Cantidad NaCl al 0.9% 7% 82cc. 5% 137cc. 3% 192cc. 1.5% 233,5cc. 0.45% 125cc Cantidad de NaCL10% 335cc. 225cc. 115cc. 33cc 250cc de agua bidestilada Total de gramos NaCl en 500cc 34.98g 24.97g 14,96g 7.5g 2,25g Cantidad de NaCL10% 168cc. 113cc. 58cc. 16,5cc 125cc de agua Total de gramos NaCl en 250cc 17,53g 12,53g 7,52g 3,75g 1,125g Autor: EU. Renato D. Gómez Bascuñan Colaboradores: EU. Natalia A. Flores Cortes - EU. Ricardo H. Pérez Abarca35 2016 10.3.- Sulfato de Magnesio Presentación: Ampollas al 25% de 5ml que contiene 1.25 gramos de magnesio. Ampolla al 20% de 10 ml que contienen 2 gramos Concentración plasmática normal: 1,5 - 2,3 mg/dL (0,62 - 0,95 mmol/L) Mecanismo de acción: Posee acciones Anticonvulsivante: Eclampsia y preeclampsia, Antiarrítmico, Deprime el sistema nervioso central, la musculatura lisa, esquelética y cardiaca. Posee un efecto suave diurético y vasodilatador. Indicaciones: Tratamiento y prevención de hipomagnesemia. Tratamiento de torsades de pointes, arritmias atribuidas a hipomagnesemia. Se utiliza como anticonvulsivante (no está muy claro su mecanismo de acción). Se utiliza como coadyuvante broncodilatador en asma. También se usa en la prevención del vasoespasmo en el paciente neurocrítico. Contraindicaciones: En hipermagnesemia, Bloqueo cardiaco, Insuficiencia renal. Hay que tener precauciones con los pacientes ancianos, pacientes digitalizados, con miastenia gravis o con función renal alterada. Reacciones adversas: Hipotensión (más frecuente), en la administración IV rápida (en 1-2 min). Otros signos de hipermagnesemia: vasodilatación facial, sudación, depresión del SNC, hiporeflexia, parálisis flácida, depresión de la función cardiaca, prolongación de intervalos PR, QRS y QT, colapso circulatorio, hipotermia y parálisis respiratoria. Puede ser letal. NOTA: Administración IV rápida, puede producir hipotensión, bloqueo o PCR. Cuidados de enfermería en: Administración: Por vía venosa periférica o central, en bolo, infusión intermitente o continua. Bolo solo en emergencia asociada a una hipomagnasemia severa, en un tiempo de 1 a 5 minutos. Infusión intermitente: en 10 a 20 minutos, no mas de 1 ampolla por vez. Infusión continua de 0,1 a 1 g/hr idealmente. Preparación: Recomendado en NaCl al 0,9% Para VVP no más de 1 gramo por 20ml Para VVC la concentración máxima es de 1 gramo por 10ml Ejemplo de preparación por VVC Para preparar una solución de magnesio en una concentración de 1:10 necesitamos 20 ampollas de magnesio al 25% de 5 ml y un matraz de Suero fisiológico de 250ml. Al matraz se debe sacar 100ml y agregarle las 20 ampollas de magnesio (100ml). Como resultado, se tiene 25 gramos de magnesio en 250 cc de SF. Estabilidad: Se recomienda 24 horas a temperatura ambiente en solución. NOTA: El sulfato de magnesio Potencia el efecto de relajantes musculares (despolarizantes y no despolarizantes). Además, potencia a anestésicos, hipnóticos, opiáceos y sedantes. Autor: EU. Renato D. Gómez Bascuñan Colaboradores: EU. Natalia A. Flores Cortes - EU. Ricardo H. Pérez Abarca36 2016 10.4.- Gluconato de Calcio Presentación: Ampolla al 10% de 10ml contiene 1g de Gluconato de calcio ( lo que corresponde a 4.65 mEq de calcio) Concentración plasmática normal: Calcemia: 8,5 - 10,5 mg/dL Calcio I: 2,24 – 2,64 mEq/L Mecanismo de acción: El calcio es el Ión con papel fundamental en la transmisión del impulso eléctrico y la contractilidad miocárdica. Inicio: menor 30 segundos. Efecto máximo: menor 1 min. Duración: 10-20 min (inotropismo). Aumenta pues la contractilidad miocárdica y efecto inotrópico positivo sobre las resistencias vasculares sistémicas. Indicaciones: Hiperpotasemia. Hipermagnesemia. Hipocalcemia. Hipotensión arterial Depresión cardiaca tras beta bloqueantes, bloqueantes del calcio y halogenados. PCR asociada a hiperpotasemia severa, hipocalcemia severa y en casos de intoxicación por bloqueantes de los canales del calcio. Transfusiones (el citrato se une al calcio). Contraindicaciones: Insuficiencia renal severa. Hipercalcemia. Reacciones adversas: Bradiarritmias. Efecto vagal sobre todo en niños. Arritmias (incluso FV) sobre todo en pacientes que toman digitálicos. Irritación venosa. Reacciones adversas: Necrosis de los capilares Cuidados de enfermería en: Administración: por vía venosa periférica o central, en bolo, infusión intermitente o continua. En bolo, se recomienda que el gluconato de calcio se administran por vía intravenosa lenta 3 a 5 minutos, para evitar que una elevada concentración plasmática de calcio alcance el miocardio y pueda provocar un síncope cardiaco. Infusión continua o intermitente de 0.1 a 2,5 gramo de gluconato de calcio. NOTA: Pasar por vía exclusiva, no se puede mesclar en Y con ninguna otra solución por riesgo de precipitar. Preparación: En NaCl 0,9% y SG5% 1 ampolla en 50 a 100ml. Bolo: en 20 a 50ml. Infusión continua o intermitente por VVP concentración máxima de 1 gramo por 50ml. VVC concentración máxima 1 gramo por 20ml. Estabilidad: Se recomienda 24 horas a temperatura ambiente en solución. Autor: EU. Renato D. Gómez Bascuñan Colaboradores: EU. Natalia A. Flores Cortes - EU. Ricardo H. Pérez Abarca37 2016 10.5.- Cloruro de Calcio Presentación: Ampolla al 10% contiene 1g de cloruro de calcio dihidrato (lo que corresponde a 13.6 mEq de Calcio y 13.6 mEq de Cloruro) Concentración plasmática normal: Calcemia: 8,5 - 10,5 mg/dL Calcio I: 2,24 – 2,64 mEq/L Mecanismo de acción: calcio, Ión con papel fundamental en la transmisión del impulso eléctrico y la contractilidad miocárdica. Inicio: menor 30 seg. Efecto máximo: menor 1 min. Duración: 10-20 min (inotropismo). Aumenta pues la contractilidad miocárdica y efecto inotrópico positivo sobre las resistencias vasculares sistémicas. Indicaciones: Hiperpotasemia. Hipermagnesemia. Hipocalcemia. Hipotensión arterial Depresión cardiaca tras beta bloqueantes, bloqueantes del calcio y halogenados. PCR asociada a hiperpotasemia severa, hipocalcemia severa y en casos de intoxicación por bloqueantes de los canales del calcio. Transfusiones (el citrato se une al calcio). Contraindicaciones: Insuficiencia renal severa. Hipercalcemia. Reacciones adversas: Bradiarritmias. Efecto vagal sobre todo en niños. Arritmias (incluso FV) sobre todo en pacientes que toman digitálicos. Irritación venosa. Cuidados de enfermería en: Administración: En bolo NUNCA, infusión continua o intermitente. SOLO por vía venosa central ya que por su alta concentración de calcio provoca necrosis a nivel periférico, por vía exclusiva y no se puede mesclar en Y con ninguna otra solución. Infusión intermitente 1 gramo de cloruro de calcio en 15 a 30 minutos. Infusión continua de 0.1 a 1 gramo hora. NOTA: Para el tratamiento y prevención de hipocalcemia (cuando se usa citrato en terapias como Himodialisis, plasmaferis), usar de preferencia soluciones con gluconato de calcio. Para emergencia donde se asocia a una hipocalcemia usar gluconato de calcio para administración en bolo por los altos riesgo del calcio. Preparación: En NaCl 0,9% o SG5% en 50 a 100ml o sin diluir. Infusión continua o intermitente máximo 1 gramo en 50 ml. Estabilidad: Se recomienda 24 horas a temperatura ambiente en solución. Autor: EU. Renato D. Gómez Bascuñan Colaboradores: EU. Natalia A. Flores Cortes - EU. Ricardo H. Pérez Abarca38 2016 10.6.- Fosfato Monopotasico 15% / Bifosfato de Potasio al 15% Presentación: Ampolla de fosfato monopotasico al 15% de 10ml (Potasio 11.02mEq; Fosfato 11.02mEq). Ampolla bifosfato de potasio al 15% de 10ml (Potasio 11,4mEq de potasio y Bifosfato11,4mEq). Concentración plasmática normal de fósforo: 2.5 - 4.5 mg/dL Mecanismo de acción: El fosfato sódico libera en el organismo fosfato y sodio. Las consecuencias teóricas de la depleción de fosfatos incluyen alteración de la curva de disociación de la hemoglobina a la izquierda con descenso en la liberación de oxígeno a los tejidos, alteración del funcionamiento normal del S.N.C. y del músculo miocárdico y resistencia a la insulina. La perfusión de fosfato monosódico corrige estas alteraciones, hace disminuir la calciuria y mejora el balance mineral. Indicaciones: Reposición de fosfatos en situaciones clínicas de hipofosfatemia. Contraindicaciones: Debe evitarse su administración en las siguientes situaciones: insuficiencia renal grave, hiperfosfatemia de cualquier etiología, urolitiasis por fosfatos de amonio y magnesio, con infección, infecciones urinarias por microorganismos que hidrolizan la urea. No debe administrarse en pacientes con dietas de restricción de sodio. Reacciones adversas: Hipoparatiroidismo, enfermedad renal crónica, rabdomiólisis; osteomalacia, pancreatitis aguda, raquitismo. Insuficiencia cardiaca, cirrosis o hepatopatía grave, edema periférico o pulmonar, HTA, disfunción renal y toxemia del embarazo. Concomitante con glucocorticoides, mineralcorticoides, corticotropina, esteroides anabolizantes o andrógenos, origina edema debido al sodio que contienen. Con medicamentos que contienen calcio, aumenta riesgo de depósitos de calcio en tejidos blandos. Cuidados de enfermería en: Administración: Por vía venosa periférica o central, de forma continua o intermitente, NUNCA en bolo. Vía venosa periférica máximo 0,5 gramos de bifosfato de potasio por hora. Vía venosa central máximo 1 gramo de bifosfato de potasio por hora. Preparación: En NaCl al 0,9% o SG5%. Vía venosa periférica 1 ampolla en 250 ml. Vía venosa central 3 ampolla en 100ml. Estabilidad: Se recomienda 24 horas a temperatura ambiente en solución. Intervenciones y actividades de enfermerías relacionadas con el uso de electrolitos están enfocados a: • Administración del fármaco: 6 correctos 4 yo • Monitorización continua de los signos vitales (Tº) • Monitorización y evaluación de concentración plasmática de los electrolitos • Cuidados en la prevención y detección a tiempo de las RAM Autor: EU. Renato D. Gómez Bascuñan Colaboradores: EU. Natalia A. Flores Cortes - EU. Ricardo H. Pérez Abarca39 2016 11.- Bibliografía 1. Gordon, Q., de Borja, F., Gómez Ferrero, O., Aguilar Cordero, M. J., Nacimiento Tamez, R., Sánchez Manzanera, R., & Zamora Pasadas, M. (2004). Monitorización en anestesia, cuidados críticos y medicina de urgencias: Madrid España: Elsevier. 2. Herdman, T. H. (2012). NANDA International Nursing Diagnoses: Definitions & Classification 2012-2014: Wiley-Blackwell Ames, IA. 3. NANDA International. (2015). NANDA International, DIAGNÓSTICOS ENFERMEROS: Definiciones y Clasificación, 2015-2017. Elsevier España 4. Nicolás, J. M., Ruiz, J., Jimenez, X., & Net, A. (2011). Enfermo crítico y emergencias: Elsevier. 5. Ochagavía, A., Baigorri, F., Mesquida, J., Ayuela, J., Ferrándiz, A., García, X., . . . ClauTerré, F. (2014). Monitorización hemodinámica en el paciente crítico. Recomendaciones del Grupo de Trabajo de Cuidados Intensivos Cardiológicos y RCP de la Sociedad Española de Medicina Intensiva, Crítica y Unidades Coronarias. Medicina Intensiva, 38(3), 154-169. 6. Palencia Herrejón, E., & Bueno García, B. (2013). Nuevas guías de práctica clínica de la «Campaña sobrevivir a la sepsis»: lectura crítica. Medicina Intensiva, 37(9), 600-604. 7. Barr, J., Fraser, G. L., Puntillo, K., Ely, E. W., Gélinas, C., Dasta, J. F., . . . Joffe, A. M. (2013). Clinical practice guidelines for the management of pain, agitation, and delirium in adult patients in the intensive care unit. Critical care medicine, 41(1), 263-306. 8. Gutiérrez-García, A., & Sánchez-Ocampo, E. M. (2016). Uso de las principales drogas inotrópicas, vasoactivas y vasodilatadoras en el perioperatorio. Revista Mexicana de Anestesiología, 39(S1), 218-222. 9. Marino, P. L., Sutin, K. M., & del Sol Jaquolot, M. J. (2008). El libro de la UCI: Wolters Kluwer/Lippincot Williams & Wilkins. 10. Ochagavía A, Baigorri F, Mesquida J, Ayuela J, Ferrándiz A, García X, et al. Monitorización hemodinámica en el paciente crítico. Recomendaciones del Grupo de Trabajo de Cuidados Intensivos Cardiológicos y RCP de la Sociedad Española de Medicina Intensiva, Crítica y Unidades Coronarias. Medicina Intensiva. 2014;38(3):154-69. 11. Romero P C, Hernández P G. Actualización del bundle de reanimación inicial y monitorización integral de la perfusión tisular en la sepsis severa. Revista médica de Chile. 2013;141:1173-81. 12. Saez E, Araya I. Guías chilenas de manejo de la sepsis grave y el shock séptico. Revista Chilena de MediCina intensiva. 2013;28(3):161-70. 13. Villagómez-Ortiz A, Medellín R, Trujillo N, Méndez R, Guzmán R, Rosas V, et al. Uso de proteína C activada en el tratamiento de sepsis grave o choque séptico. Rev Asoc Mex Med Crit y Ter Int. 2013;27(3):153-71. 14. Mateu Campos ML, Ferrándiz Sellés A, Gruartmoner de Vera G, Mesquida Febrer J, Sabatier Cloarec C, Poveda Hernández Y, et al. Técnicas disponibles de monitorización hemodinámica: Ventajas y limitaciones. Medicina Intensiva. 2012;36:434-44. 15. Ochagavía A, Baigorri F. Introducción de la serie «Puesta al día»: Monitorización hemodinámica en el paciente crítico. Medicina Intensiva. 2011;35:497-8. 16. Palencia Herrejón E, Bueno García B. Nuevas guías de práctica clínica de la «Campaña sobrevivir a la sepsis»: lectura crítica. Medicina Intensiva. 2013;37(9):600-4. Autor: EU. Renato D. Gómez Bascuñan Colaboradores: EU. Natalia A. Flores Cortes - EU. Ricardo H. Pérez Abarca40 2016 11.- Anexos Escalas de Evaluación del Dolor Escala Visual Análoga (EVA) Se puede aplicar en pacientes que no presentan alteración de la conciencia, y que pueden responder a preguntas, se aplicará la escala visual análoga (EVA), ya sea verbalizando el número relacionado al dolor que sienten o indicando con un dedo la cara más relacionada a su estado actual. En presencia de vía aérea artificial o en pacientes que no pueden verbalizar dolor es necesaria la aplicación de otras escalas, las más recomendadas son las escalas de Campbell o la Escala Conductual del Dolor, siendo esta última la más avalada, sin embargo se debe tener especial cuidado puesto que dicha escala solo se puede aplicar a pacientes en ventilación mecánica, no en aquellos que presentan vía aérea artificial pero que ventilan espontáneamente, ya sea a través de traqueostomía o tubo T. Escala de Campbell Autor: EU. Renato D. Gómez Bascuñan Colaboradores: EU. Natalia A. Flores Cortes - EU. Ricardo H. Pérez Abarca41 2016 Escala Conductual del Dolor (ECD) ECD Descripción Expresión facial Relajada 1 Algo tensa 2 Muy tensa 3 Muecas de dolor 4 Sin movimiento 1 Parcialmente flectadas 2 Completamente flectadas incluyendo dedos 3 Parmanentemente retraídas 4 Tolera los movimientos 1 Tose ocasionalmente, pero tolerando VM la mayor parte del tiempo 2 Luchando con el ventilador 3 Incapaz de permanecer en ventilación controlada 4 Extremidades Superiores Interacción con el ventilador Puntaje Escalas para la evaluación de la sedación y agitación Las escalas más estudiadas y avaladas en la evaluación de la sedación, son las escalas SAS y RASS, por lo que en cualquier protocolo de evaluación de sedación deben tratar de ser +Model incorporadas, esto dependiendo de las preferencias de cada centro y del nivel de capacitación que MEDIN-588; No. of Pages 56 se posea los profesionales. ARTICLE IN PRESS Guía de práctica clínica basada en la evidencia para el manejo de la sedoanalgesia 7 Sedation-Agitation Scale (SAS) Tabla 4 Sedation-Agitation Scale (SAS) Puntuación Nivel de sedación Respuesta 7 Agitación peligrosa 6 5 4 3 Muy agitado Agitado Calmado y cooperador Sedado 2 Muy sedado 1 No despertable Intenta la retirada del tubo endotraqueal y de los catéteres; intenta salirse de la cama, arremete contra el personal No se calma al hablarle, muerde el tubo, necesita contención física Ansioso o con agitación moderada, intenta sentarse, pero se calma al estimulo verbal Calmado o fácilmente despertable, obedece órdenes Difícil de despertar, se despierta con estímulos verbales o con movimientos suaves, pero se vuelve a dormir enseguida. Obedece órdenes sencillas Puede despertar con estimulo físico, pero no se comunica, ni obedece órdenes. Puede moverse espontáneamente Puede moverse o gesticular levemente con estímulos dolorosos, pero no se comunica ni obedece órdenes Adaptada de Riker et al.15 . Tabla 5 Richmond Agitation Sedation Scale (RASS) Puntuación Denominación Descripción Exploración +4 Combativo Combativo, violento, con peligro inmediato para el personal Observar al paciente +3 Muy agitado Agresivo, intenta retirarse los tubos o catéteres +2 Agitado Movimientos frecuentes y sin propósito; «lucha» con el Autor: EU. Renato D. Gómez Bascuñan Colaboradores: EU. Natalia A. Flores Cortes - EU. Ricardo H. Pérez Abarca42 ventilador 2016 +1 Inquieto Ansioso, pero sin movimientos agresivos o vigorosos 0 Alerta y calmado -1 Somnoliento No está plenamente alerta, pero se mantiene (≥ 10 s) Llamar al enfermo por su despierto (apertura de ojos y seguimiento con la mirada) a nombre y decirle «abra los 2 Muy sedado 1 No despertable pero se vuelve a dormir enseguida. Obedece órdenes sencillas Puede despertar con estimulo físico, pero no se comunica, ni obedece órdenes. Puede moverse espontáneamente Puede moverse o gesticular levemente con estímulos dolorosos, pero no se comunica ni obedece órdenes Adaptada de Riker et al.15 . Richmond Agitation-Sedation Scale (RASS) Tabla 5 Richmond Agitation Sedation Scale (RASS) Puntuación Denominación Descripción Exploración +4 +3 +2 Combativo Muy agitado Agitado Observar al paciente +1 0 -1 Inquieto Alerta y calmado Somnoliento Combativo, violento, con peligro inmediato para el personal Agresivo, intenta retirarse los tubos o catéteres Movimientos frecuentes y sin propósito; «lucha» con el ventilador Ansioso, pero sin movimientos agresivos o vigorosos Llamar al enfermo por su nombre y decirle «abra los ojos y míreme» -2 Sedación leve -3 Sedación moderada -4 Sedación profunda No está plenamente alerta, pero se mantiene (≥ 10 s) despierto (apertura de ojos y seguimiento con la mirada) a la llamada Despierta brevemente (< 10 s) a la llamada con seguimiento con la mirada Movimiento o apertura ocular a la llamada (pero sin seguimiento con la mirada) Sin respuesta a la llamada, pero movimiento o apertura ocular al estimulo físico -5 Sin respuesta Estimular al enfermo sacudiendo su hombro o frotando sobre la región esternal Sin respuesta a la voz ni al estímulo físico ARTICLE IN PRESS Si el valor de la RASS es igual a -4 o -5, deténgase y revalúe al paciente posteriormente. Si el valor de la RASS es superior a -4 (-3 a +4), entonces proceda, si está indicado, a la valoración del delirium. Adaptada de Ely et al.17 . E. Celis-Rodríguez et al 3. De origen endógeno. Psicosis esquizofrénica, Se puede definir la sedación consciente o Escala depsicosis SedaciónJustificación: de Ramsay maniacodepresiva. cooperativa como la depresión mínima del nivel de conque permite al paciente mantener su vía aérea Tabla 3 Escala de sedación deciencia Ramsay permeable. Desde un enfoque más operacional (al lado de la ¿En qué situaciones está indicada la sedación consciente cama del enfermo), es aquella en la que el paciente preserva o cooperativa? Nivel Descripción guías son solo una herrauna respuesta apropiada a la estimulación verbal o táctil, A3. Se recomienda la sedación consciente o cooperaecisiones médicas, y aquellos que pacientes con mantenimiento de los reflejos de la vía aérea y ventiva en en los que no sea necesaria una Despierto tilación espontánea adecuada. Habitualmente la situación profunda y especialmente en los pacientes que cuenta el criteriosedación médico, Condeansiedad agitación o seinquieto mantiene estable23---25 . necesiten una valoración 1 periódica de su estado concien- y cardiovascular e los pacientes, ycialadebido dispoSe ha utilizado para reducir la duración de la VM26---31 y el a una enfermedad procedimiento orientado y tranquilo 2 crítica o a unCooperador, tiempo desde el inicio del «destete» a la extubación28 , acorcomo durante el acoplamiento a la VM no invaambién convienecomplejo recordar 3 Somnoliento. Responde a estímulos tar la estancia en la UCI26,28,31,32 y en el hospital30 , disminuir siva, la adaptación a las modalidades espontáneas de VM estigación clínica pueden normales la frecuencia de traqueostomías33 , y reducir la incidencia invasiva, o durante el proceso de retiradaverbales del tubo endode los trastornos psicológicos durante la hospitalización o que hagan necesario camtraqueal, especialmente en los que puedan complicarse tras el alta32 , como el delirium29 , y el síndrome de estrés Dormido gravemente con síntomas neurológicos. s de que estas guías sean postraumático27 . La menor incidencia del delirium se asocia Grado de recomendación: de evidencia: 1 fuerte. NivelRespuesta rápida a ruidos fuertes o a la a una mayor supervivencia29,30 . moderado (1 B). e evidencia y percusión leve en el entrecejo Celis-Rodríguez E, et perezosa al. Guía aderuidos práctica clínicao a basada Cómo citar este artículo: 2 Respuesta fuertes la en la evidencia para el manejo de la sedoanalgesia en el paciente adulto críticamente enfermo. Med Intensiva. 2013. percusión leve en el entrecejo http://dx.doi.org/10.1016/j.medin.2013.04.001 lista de recomendaciones ccionado. 3 Ausencia de respuesta a ruidos fuertes o a la percusión leve en el entrecejo Adaptada de Ramsay et al.13 . En los últimos años se han desarrollado escalas más eficaces para valorar la agitación. Entre las que han mostrado mayor validez y fiabilidad están: la Motor Activity Assessment Scale (MAAS)14 , la SAS (tabla 4)15,16 y la RASS (tabla en derecho a un adecuado 5)17 . Las escalas RASS y SAS son fáciles de usar y recordar, siten lo que favorece la aceptación por el personal de la UCI17,18 . erte. Nivel de evidencia: La actigrafía, que mide movimientos registrados por un acelerómetro fijo a una extremidad, se correlaciona bien con cambios en el estado neurológico medido Autor: EU. Renato D. Gómez Bascuñan Colaboradores: EU. Natalia A. Flores Cortespor - EU.escalas Ricardo H. Pérez Abarca43 2016 de sedación y dolor, y podría ser útil para la identificación sedación consciente precoz de la agitación y su manejo19 . ¿Cuáles son los factores que contribuyen a la aparición Indice Biespectral (BIS) Indice Biespectral (BIS) Ante la necesidad de utilizar bloqueo reuromuscular, la evaluación de Ante la necesidad de utilizar bloqueo reuromuscular, la evaluación de sedación mediante sedación mediante escala SAS o RASS por lo queformas es escala SAS o RASS pierde especificidad, por lo pierde que esespecificidad, necesario utilizar otras de necesario utilizar otras formas de monitorización de la sedación anexas, en monitorización de la sedación, en estos casos se recomienda utilizar BIS. Mediante BIS estos casos se utilizará además que BIS.nos Mediante BISsaber monitorizaremos monitorizaremos ciertas ondas cerebrales permitirán si el paciente ciertas se encuentra correctamente “dormido” o no. ondas cerebrales que nos permitirán saber si el paciente se encuentra correctamente “dormido” o no. Monitorización neuromuscular (MNM) en el uso de los bloqueantes neuromusculares Monitorización cuantitativa en el músculo adductor pollicis (AP); los electrodos estimulan el nervio cubital, con el electrodo negativo negro distal y el transductor de aceleración fijado con cinta adhesiva en la cara interna distal del dedo pulgar. La MNM es una buena guía cuando es preciso administrar un bloqueante neuromuscular, pues mejora significativamente la calidad de la intubación y disminuye las lesiones en la vía aérea. También es útil para mantener un bloqueo neuromuscular adecuado. Autor: EU. Renato D. Gómez Bascuñan Colaboradores: EU. Natalia A. Flores Cortes - EU. Ricardo H. Pérez Abarca44 2016