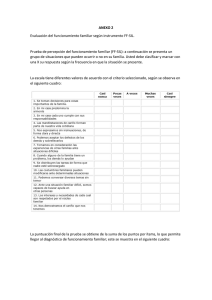
Estudio de caso: 1) Diagnóstico presuntivo: Trastorno de depresión mayor (esp. moderado) DSM V 296.32 CIE 10 F33.1 Se cumplen la mayoría de los criterios del diagnóstico diferencial: A. Cinco (o más) de los síntomas siguientes han estado presentes durante el mismo período de dos semanas y representan un cambio del funcionamiento previo; al menos uno de los síntomas es (1) estado de ánimo deprimido o (2) pérdida de interés o de placer. 1. Estado de ánimo deprimido la mayor parte del día, casi todos los días, según se desprende de la información subjetiva (p. ej., se siente triste, vacío, sin esperanza) o de la observación por parte de otras personas (p. ej., se le ve lloroso). (Nota: En niños y adolescentes, el estado de ánimo puede ser irritable.) 2. Disminución importante del interés o el placer por todas o casi todas las actividades la mayor parte del día, casi todos los días (como se desprende de la información subjetiva o de la observación). 3. Pérdida importante de peso sin hacer dieta o aumento de peso (p. ej., modificación de más del 5% del peso corporal en un mes) o disminución o aumento del apetito casi todos los días. (Nota: En los niños, considerar el fracaso para el aumento de peso esperado.) 4. Insomnio o hipersomnia casi todos los días. 5. Agitación o retraso psicomotor casi todos los días (observable por parte de otros; no simplemente la sensación subjetiva de inquietud o de enlentecimiento). 6. Fatiga o pérdida de energía casi todos los días. 7. Sentimiento de inutilidad o culpabilidad excesiva o inapropiada (que puede ser delirante) casi todos los días (no simplemente el autorreproche o culpa por estar enfermo). 8. Disminución de la capacidad para pensar o concentrarse, o para tomar decisiones, casi todos los días (a partir de la información subjetiva o de la observación por parte de otras personas). 9. Pensamientos de muerte recurrentes (no sólo miedo a morir), ideas suicidas recurrentes sin un plan determinado, intento de suicidio o un plan específico para llevarlo a cabo. B. Los síntomas causan malestar clínicamente significativo o deterioro en lo social, laboral u otras áreas importantes del funcionamiento. C. El episodio no se puede atribuir a los efectos fisiológicos de una sustancia o de otra afección médica. D. El episodio de depresión mayor no se explica mejor por un trastorno esquizoafectivo, esquizofrenia, un trastorno esquizofreniforme, trastorno delirante, u otro trastorno especificado o no especificado del espectro de la esquizofrenia y otros trastornos psicóticos. E. Nunca ha habido un episodio maníaco o hipomaníaco. 2) Pruebas para confirmar diagnóstico. a. Inventario de depresión de Beck: Es una escala de autoevaluación que valora fundamentalmente los síntomas clínicos de melancolía y los pensamientos intrusivos presentes en la depresión. Es la que mayor porcentaje de síntomas cognitivos presenta, destacando además la ausencia de síntomas motores y de ansiedad. Se utiliza habitualmente para evaluar la gravedad de la enfermedad. La versión original de 1961 consta de 21 ítems, publicándose posteriormente dos revisiones, la BDI-IA en 1979 y la BDI-II en 1996. Esta escala fue adaptada y validada en castellano en 1975. La versión original se basa en las descripciones del paciente sobre diferentes ítems: ánimo, pesimismo, sensación de fracaso, insatisfacción, culpa, irritabilidad, ideas suicidas, llanto, aislamiento social, indecisión, cambios en el aspecto físico, dificultad en el trabajo, insomnio, fatigabilidad, pérdida de apetito, pérdida de peso, preocupación somática y perdida de la libido. En la versión II se reemplazan la valoración del aspecto físico, la pérdida de peso, la preocupación somática y la dificultad para trabajar por agitación, dificultad de concentración, perdida de energía y sentimientos de inutilidad1. En la mayoría de ensayos clínicos incluidos en la guía de NICE se emplea la primera versión. b. Escala de Hamilton para la depresión: La HAM-D o Hamilton Rating Scale for Depression, es una escala heteroaplicada, diseñada para medir la intensidad o gravedad de la depresión, siendo una de las más empleadas para monitorizar la evolución de los síntomas en la práctica clínica y en la investigación. El marco temporal de la evaluación se corresponde al momento en el que se aplican, excepto para algunos ítems, como los del sueño, en que se refi ren a los 2 días previos. La versión original está formada por 21 ítems y fue publicada en 1960. Existe una versión reducida realizada por el mismo autor de 17 ítems, otra versión de 24 ítems y una de 6 ítems constituida por los ítems de humor deprimido, sentimientos de culpa, trabajo y actividades, inhibición, ansiedad psíquica y síntomas somáticos de la versión 17. La validación de la versión española de la escala fue realizada en 1986 y posteriormente se realizó la evaluación psicométrica comparativa de las versiones 6, 17 y 21. Los ítems incluyen ánimo depresivo, sentimientos de culpa, suicidio, insomnio precoz, medio y tardío, trabajo y actividades, inhibición, agitación, ansiedad psíquica y ansiedad somática, síntomas somáticos gastrointestinales, síntomas somáticos generales, síntomas sexuales (disfunción sexual y alteraciones de la menstruación), hipocondría, pérdida de peso y capacidad de entendimiento. Los ítems adicionales en la versión de 21 son variación diurna, despersonalización y desrealización, síntomas paranoides y síntomas obsesivos y compulsivos. Esta escala es de difícil administración a enfermos físicos por el excesivo peso de los síntomas de ansiedad y síntomas somáticos. c. Escala de depresión Montgomery Asberg: La MADRS es una escala heteroaplicada publicada en 1979 que consta de 10 ítems que evalúan los síntomas y la gravedad de la depresión y obtenidos a partir de la Escala de psicopatología comprehensiva. La escala debe ser administrada por un clínico y existen versiones autoaplicadas. Los ítems incluyen tristeza aparente, tristeza referida, tensión interna, disminución de sueño, disminución de apetito, dificultades de concentración, laxitud, incapacidad para sentir, pensamientos pesimistas y pensamientos suicidas. La puntuación en cada ítem oscila entre 0 y 6 puntos y para asignar la puntuación, el clínico puede utilizar la información de fuentes distintas al paciente. Presenta la ventaja frente a la HAM-D de no estar contaminada por ítems que evalúan ansiedad, aunque sigue manteniendo varios ítems somáticos o vegetativos que dificultan su administración en pacientes con sintomatología física predominante. El marco temporal de la evaluación se corresponde a la última semana o a los tres últimos días y la validación de las versiones en español fue realizada en 2002. 3) Protocolo de tratamiento Fase inicial: Una vez detectado el problema se deben realizar intervenciones que permitan la eliminación de cada síntoma. o Inicio del proceso de duelo rumbo a la aceptación: Facilitar la expresión emocional mediante logoterapia para que la paciente vaya buscando su propio sentido de existencia. o Generar redes de apoyo con familiares y amigos cercanos. Fase media: o Trabajar pensamientos irracionales: Se aprecia visión catastrófica, personalización y generalización. Atacar estos pensamientos irracionales con confrontación cognitiva mediante el debate racional, generar alternativas racionales y crear alternativas conductuales. o Trabajar conflictos no resuelto con figuras paternas: Se aprecian circunstancias pasadas que marcaron el inicio del problema y en las cuales la figura materna tuvo participación. Será necesaria una regresión en la que el paciente pueda hablar a sí mismo en su etapa infantil-adolescente y trabajar conflictos no resueltos. Trabajar la figura materna interiorizada también ayudaría a mejorar la interacción con figuras de sexo opuesto, lo cual brindaría mayor confianza. o Reestructuración de las actividades diarias: La paciente debe adaptar su estilo de vida a uno que le permita poco a poco reinsertarse en la sociedad. Dándole responsabilidades pequeñas que poco a poco se van complejizando, la paciente va ganando iniciativa y autoestima. o Técnicas de aumento de autoestima: Convertir los supuestos “errores” en oportunidades de cambio o de mejora. Fortalecer la autoimagen, aceptación del propio ser. De este modo se genera resistencia ante los malos comentarios y pensamientos negativos. o Técnicas psicodramáticas: Mediante cartas, silla vacía y mirada al interior se puede llegar a sanar la sensación de vacío que deja la ruptura. Del mismo modo se pueden ver los errores que tuvo la paciente durante la relación para que esta no pudiera mantenerse. Fase final: o Evaluación final: Repetir las pruebas aplicadas al principio para observar cambios y mejorías. Si no se aprecian cambios, continuar el proceso. o Pensar en un proyecto de vida: Una vez que la paciente conoce sus herramientas, puede diseñar un proyecto de vida que sirva de patrón y genere estabilidad. o Aceptación de la propia realidad y del fin de la relación. o Reinserción a la sociedad.