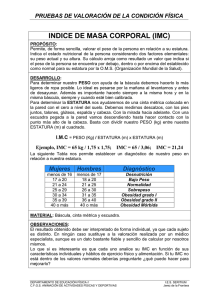
Tomado de Educación Permanante en Salud número 1 Estado nutricional y antropometría Dr. Rafael González Guzmán La alimentación y la nutrición son importantes elementos que determinan la salud y la enfermedad. Por esto, cuando atendemos a un paciente o trabajamos con una población, necesitamos conocer cuál es su estado de nutrición, pues ello nos permitirá tomar las medidas necesarias para promover la salud, prevenir enfermedades e incluso para tratarlas y evitar complicaciones. Para resolver la necesidad de evaluar el estado nutricional se han elaborado varios métodos, cada uno de ellos con sus ventajas y limitaciones. A continuación se exponen en resumen algunos de estos métodos para, posteriormente, centrarnos en la antropometría. 1.- Encuesta dietética: Este método lo usamos para conocer las características de la dieta de una persona o de una población. Nos permite identificar alteraciones de la dieta antes de la aparición de signos clínicos de déficit o exceso, y también para correlacionar patrones dietéticos con alteraciones patológicas ya observadas en individuos o poblaciones. Para la aplicación de este método existen diversas técnicas: Recordatorio de 24 horas: es útil para el estudio de poblaciones; tienen que registrarse, mediante recordatorio del sujeto, todos los alimentos ingeridos en el día especificando medidas, mostrándole platos o cucharas para que precise el tamaño de las raciones ingeridas. Tiene desventajas tales como que se requiere de mucha capacitación para ser aplicada, no permite establecer variaciones semanales o estacionales y puede sesgarse por lo que el paciente considera que son alimentos “buenos” o “malos”. Registro directo de consumo: en esta técnica el sujeto registra todo lo que va consumiendo a lo largo del día y en qué cantidades, en un plazo de 3 a 7 días. Es más precisa que la anterior. No útil en niños, ancianos o personas analfabetas; presenta además el problema de que la persona, al estar registrando sus alimentos, tiende a modificar tipos y cantidades de lo que le es habitual. Registro directo de pesos y medidas: en este caso el investigador cuantifica el peso y volumen de los distintos alimentos ingeridos en la casa del sujeto entre uno y siete días. Resulta más precisa la medición que en los casos anteriores, pero no puede aplicarse a personas que comen algunos alimentos fuera de su casa además de que la persona puede modificar sus hábitos en función de la presencia del investigador en su casa. Frecuencia de consumo: sirve para obtener información cualitativa sobre patrones de consumo de alimentos particulares predefinidos de los cuales se examinará la frecuencia con que se consumen por ejemplo en una semana. Puede asociar el consumo habitual de alimentos con algunos problemas de salud. Tiene las mismas desventajas que el recordatorio de 24 horas. 2.- Evaluación bioquímica: Mediante la determinación de las concentraciones de diversas sustancias es posible inferir la existencia de problemas nutricionales. Este tipo de evaluaciones se realizan cuando existe la sospecha de una deficiencia nutrimental y pueden ser más precisas que la información obtenida por otros métodos. Para la desnutrición proteíno energética, Waterlow señala que, la determinación de albúmina sérica como un elemento predictor de si el individuo presenta ya déficit (aunque no manifiesto clínica o antropométricamente), tiene muy baja precisión, por lo que no Tomado de Educación Permanante en Salud número 1 es recomendable su uso para este fin. A parecer la determinación de transferrina ayuda un poco más en este sentido, como también es de utilidad la relación entre nitrógeno ureico / creatinina en la orina pues se correlaciona con las ingestas proteicas de los niños. En cuanto al pronóstico, la determinación de albúmina en niños ya claramente clasificados como desnutridos, clínica y antropométricamente, si proporciona datos que orientan el pronóstico: en niños desnutridos, entre más bajo sea el nivel de albúmina mayor será su riesgo de muerte. Para la detección de deficiencias específicas contamos con determinaciones de algunas sustancias como el hierro plasmático y las concentraciones de vitamina A y C aunque su uso es caro y su interpretación no es fácil. Adicionalmente tenemos determinaciones que nos podrían indicar trastornos posiblemente derivados de excesos en la alimentación tales como las mediciones de colesterol, triglicéridos y la glicemia (su análisis escapa del objetivo de estas notas). 3.- Evaluación clínica: Los problemas en el estado nutricional pueden ser detectados también clínicamente. Tiene la ventaja de que es de bajo costo, rápida y no invasiva, sin embargo, es en parte subjetiva, da una limitada certeza diagnóstica pues muchos pacientes desnutridos presentan signos clínicos solo hasta etapas muy avanzadas y los signos encontrados no son muy específicos (por ejemplo las encías sangrantes pueden deberse a una carencia de vitamina C o a una infección parodontal, la piel seca puede deberse a exposición ambiental a temperaturas altas, con poca humedad y mucho viento). Algunos de los signos clínicos y los nutrimentos a cuya carencia están asociados se presentan en la tabla 1. Tabla 1. Signos clínicos de deficiencia y exceso de nutrimentos. Signo clínico Nutrimento Signo clínico Deficiencia Conjuntivas pálidas Exceso Hierro, ácido fólico o Vitamina B12 Manchas de Bitot (grises o blancuzcas en regiones laterales de la córnea) Vitamina A Estomatitis angular (tiene que ser bilateral) Riboflavina Encías esponjosas y sangrantes Vitamina C Crecimiento tiroideo (puede deberse a otras causas) Edema Crecimiento epifisiario en ambas muñecas Nutrimento Yodo Energía y proteínas Vitamina D Manchado de esmalte de los dientes Caries dental Flúor Hidratos de carbono refinados Tomado de Educación Permanante en Salud número 1 4.- Evaluación biofísica: Estos métodos, por su elevado costo no son de aplicación amplia. Se dirigen principalmente a estimar la composición corporal, en especial la proporción de masa magra y grasa. Entre ellos tenemos la medición de la densidad corporal, el recuento de potasio, la tomografía axial computarizada, la resonancia magnética, los estudios de impedancia y conductividad eléctrica, etc. Cada uno de ellos tiene aplicaciones específicas y diversos grados de precisión. 5.- Antropometría: Este método, ampliamente usado nos permite contar con información muy valiosa para detectar problemas por déficit o por exceso en el balance energético y de proteínas. Sus técnicas son relativamente baratas, rápidas y no invasivas y nos dan información sobre la presencia de desnutrición energético proteínica de reciente y larga evolución así como sobre obesidad y sobrepeso. Se basan en la medición del peso corporal, la estatura (o longitud si la medición se hace en decúbito dorsal), varios perímetros, en especial el cefálico, el de la cintura y la cadera y el braquial y varios pliegues. Con algunas de estas medidas pueden construirse índices, en especial, el Índice de Masa Corporal y el Índice Cintura Cadera (ver más abajo). Las mediciones de peso, talla y perímetros por sí mismas no nos dicen nada sobre el estado nutricional. Cobran sentido solo cuando se les compara con el promedio que tienen los individuos de su misma edad y su mismo sexo. Si nosotros comparamos el peso, la estatura o algún perímetro de una persona con el promedio que tienen los individuos de su misma edad y sexo y obtenemos que, por ejemplo está 25% por debajo de éste, tendremos un índice. Si nosotros establecemos un punto de corte que establezca que todos aquellos individuos con índice de peso para la estatura por debajo del 20 % del de la población los consideraremos como desnutrido moderado, tendremos así un indicador, esto es, algo que nos señala que puede existir un problema nutricional. Veamos pues los principales índices e indicadores antropométricos de la situación nutricional así como las poblaciones usadas como referencia y los puntos de corte sugeridos para indicar alteración nutricional: Peso para la talla: El peso de una persona representa la masa total que tienen todos sus tejidos. Cuando comparamos el peso de una persona (hombre o mujer) con el promedio de peso de la población que tiene la misma estatura y sexo que la persona que estamos analizando, obtenemos qué tanto su peso difiere de ese promedio. Si el déficit es mayor al establecido en ciertos puntos de corte, podemos ubicarla como “emaciado” (en distintos grados); si el exceso es mayor al establecido en otros puntos de corte la ubicaremos como con sobrepeso o con obesidad; mientras que, si la diferencia por arriba o por abajo del promedio es pequeña, lo consideraremos normal. En el caso de la emaciación, es decir diferencias grandes por abajo del promedio, nos estará indicando problemas en la nutrición reciente del individuo. Estatura para la edad: La estatura para la edad es el resultado de todo el proceso de crecimiento del individuo hasta que la registramos. Está determinado en parte por su “potencial genético”, por su nutrición y por la presencia de otros elementos como infecciones o stress físico o psicosocial. Cuando comparamos la estatura de una persona (hombre o mujer) con el promedio de estatura de la población que tiene su misma edad y sexo, obtenemos qué tanto esa estatura difiere del promedio. De manera análoga al caso anterior, si la diferencia es muy grande por abajo del promedio lo consideraremos como con “desmedro”, que quiere decir déficit en el crecimiento. El desmedro (si es que su origen está en problemas nutricionales) nos estará indicando problemas en la nutri- Tomado de Educación Permanante en Salud número 1 ción de largo plazo en el individuo ya que solo puede producirse un retraso en el crecimiento longitudinal de origen nutricional si el déficit de energía y proteínas es crónico por ser el crecimiento un proceso lento. Peso para la edad: El peso para la edad es la resultante de los dos indicadores antes señalados, pues depende tanto del crecimiento longitudinal como de la masa corporal total. Cuando comparamos el peso de una persona de una edad y sexo con el de la población de esa edad y sexo obtendremos también qué tanto ese peso difiere del promedio. Si la diferencia es muy grande por abajo del promedio hablaremos de que la persona presenta desnutrición. En este caso, el hallazgo de bajo peso para la edad podrá ser producto de una baja estatura para la edad (desnutrición crónica o pasada), a un bajo peso para la estatura (desnutrición de origen reciente) o a ambas. No se puede determinar si la persona presenta sobrepeso u obesidad con este indicador pues si la persona tiene una estatura mayor al promedio de su edad y sexo, el peso para la edad aunque esté por arriba del promedio no indicará obesidad. Indice de Masa Corporal (IMC): Mediante este índice es posible comparar cuántos kilogramos pesa una persona por unidad cuadrada de su estatura. Se calcula dividiendo el peso en kilogramos entre la estatura en metros al cuadrado. Para realizar el cálculo fácilmente en una calculadora basta dividir el peso en kilogramos entre la estatura en metros y volver a dividir el resultado entre la estatura en metros. Cuando un adulto (hombre o mujer) tiene un IMC menor o igual a 18.5 lo consideramos desnutrido, si está entre 18.6 y 25 lo consideraremos normal, si está entre 25 y 29.9 lo consideraremos con sobrepeso y si su IMC es igual o mayor de 30 lo consideraremos obeso. En el caso de los menores de 20 años recientemente el CDC de EU ha publicado datos sobre el promedio y los percentiles (ver abajo) del IMC de niños y niñas a distintas edades entre 2 y 20 años. En este caso, si el IMC de una persona de una edad menor a 20 años está por debajo del percentil 3 del IMC para su edad y sexo la consideraremos desnutrida, si esta por arriba de ese promedio la podremos considerar con sobrepeso (percentil 85) u obesa (percentil 95). El IMC en menores de 20 años es un índice que nos arrojará información semejante al indicador peso para la estatura, sin embargo, dado que las tablas de peso para la estatura solo llegan a valores de 120 centímetros, los niños mayores y los adolescentes no pueden ser ubicados en dichas tablas. El IMC, así nos permite evaluar el peso para la talla en la detección de desnutrición y/o anorexia, así como de sobrepeso y obesidad. Indice cintura cadera: Este índice resulta de dividir el perímetro de la cintura en aquella altura en donde sea la mayor circunferencia y dividirlo entre el perímetro a la altura de la articulación de la cadera. La relación entre ambos mide la presencia de obesidad llamada “central”, misma que se ha mostrado en varios estudios estar asociada con un mayor riesgo de desarrollar hipertensión arterial y diabetes mellitus. Los puntos de corte establecidos son: menor a 0.73, riesgo bajo; entre 0.73 y 0.80 riesgo medio y mayor de 0.80 riesgo alto. Recientemente algunos trabajos señalan que podría clasificarse a una persona como de riesgo alto si su perímetro de la cintura es de mayor de 102 centímetros en hombres y mayor de 88 centímetros en mujeres. El uso de estos indicadores presupone una comparación con la población, esto es, estamos estableciendo qué tan por abajo o por arriba del promedio de peso o estatura está una persona, un subgrupo de la población e incluso otra población. Esto implica que debemos disponer de tablas en donde se nos presenten los datos de la población sobre peso para la talla, estatura (o Tomado de Educación Permanante en Salud número 1 longitud) para la edad, peso para la edad, IMC por edad y circunferencia cefálica para la edad (entre otras). Pero esto nos conduce a dos problemas que deben ser examinados cuidadosamente. El primero es qué población debe usarse como referencia y el segundo es cómo debe interpretarse el resultado en casos particulares. Tablas de referencia de valores antropométricos. El primer problema, el de que población usar como referencia, ha suscitado mucha discusión, aunque estudios recientes parecen haber dado una solución satisfactoria al problema. Veamos: desde un punto de vista teórico, las tablas que usemos deberían ser elaboradas a partir de una muestra tomada de la población a la que pertenecen los sujetos garantizando que se estaría comparando entre composiciones étnicas iguales. Sin embargo, si esta población presenta una prevalencia alta de emaciación o desmedro, los promedios y valores de los puntos de corte serán bajos. Unas tablas así tenderán a subestimar la prevalencia de desnutrición al estudiar un grupo y a su vez su uso podrá conducirnos a no detectar a algunos pacientes que si presentan desnutrición. Al usar tablas de una población con mejor alimentación y por tanto con un mejor estado nutricional los valores promedio de peso y estatura serán mayores y el uso de estas tablas será entonces más sensible para detectar el número real de personas que están desnutridas en un grupo, así como para detectar mejor como desnutridos a pacientes que realmente lo son. Su desventaja es que la composición étnica de la población de referencia frecuentemente no será semejante a la que estamos estudiando y las variaciones étnicas no quedarán bien contempladas. Este problema se ha resuelto parcialmente con estudios que han mostrado que las diferencias étnicas parecen no ser tan importantes como se pensaba. Así, se ha encontrado que personas de etnias distintas que vivían en lugares con mala alimentación logran pesos y estaturas muy parecidas a las de otras etnias aparentemente más altas cuando cuentan con una alimentación adecuada. Así, por ejemplo la estatura de población china que parecía étnicamente menor a la caucásica, se vuelve igual a la caucásica cuando los niños son mejor alimentados desde su nacimiento. Por estas razones es cada vez más difundido el uso de tablas de referencia elaboradas en poblaciones mejor alimentadas. En el caso de México tenemos 3 opciones posibles de tablas: 1.- Las elaboradas por el Dr. Rafael Ramos Galván y publicadas por él en 1975. Estas tablas fueron hechas con niños en su mayoría de la clase media de la C. de México, la mayoría formaba parte de familias de profesionistas y su domicilio se encontraba en zonas residenciales. Estas tablas, aunque hechas en México, no reflejan la diversidad étnica, pero sí a una población teóricamente con acceso a una alimentación adecuada. Fueron usadas ampliamente hasta que progresivamente fueron reemplazadas por las tablas del Nacional Center of Health Services (NCHS) de EU. 2.- Las tablas del NHCS fueron publicadas en 1978 y comprendieron una amplia muestra de niños de ese país. Su uso fue volviéndose cada vez más amplio en todo el mundo y la Organización Mundial de la Salud las recomendó como referencia a ser usada en todos los países. En México, la Secretaría de Salud y el Instituto Nacional de la Nutrición adoptaron su uso tanto clínico cono en las dos últimas encuestas nacionales de nutrición. Estas tablas presentan valores promedio y una variación semejante a las del Dr. Ramos Galván y de hecho son ligeramente menos exigentes, esto es, un niño cerca de los límites de talla baja podría resultar clasificado como desnutrido por las tablas del Dr. Ramos Galván y saldría a la vez ligeramente por arriba del límite en las del NCHS. Sin embargo las tablas del NHCS presentan algunos problemas. Entre ellos están que tenían como fuente principal niños de clase media de Ohio; usaban datos de 1929 a 1975; casi todos los niños fueron alimentados con fórmula y había variaciones demasiado grandes en las mediciones entre longitud acostado y estatura de pie. Por ello, el CDC de EU elaboró unas nuevas tablas que fueron publicadas en el año 2000. Tomado de Educación Permanante en Salud número 1 3.- Tablas del CDC 2000. Estas tablas fueron elaboradas con una metodología mas rigurosa, incluyendo diversas etnias y una proporción mucho mas alta de niños alimentados al seno materno, a la vez que precisaron la medición de la longitud y estatura obteniendo menores diferencias. A su vez incluyeron tablas de referencia del Índice de Masa Corporal por edad de gran utilidad para la detección de problemas de sobrepeso, obesidad y desnutrición en adolescentes para los cuales no había tablas adecuadas. Uso clínico de las tablas. El segundo problema mencionado arriba, es el de cómo interpretar un resultado en casos particulares. Al encontrar a un niño con índices de peso para la edad, peso para la estatura o estatura para la edad con valores establecidos como bajos (ver más adelante) el clí- nico tendrá un dato que lo orientará a pensar que el estado nutricional del menor es malo, es decir que presenta desnutrición. Este dato será muy sensible, es decir casi todos los niños que tengan desnutrición tendrán un peso o una estatura bajos o ambos bajos. Sin embargo, no será del todo específico, es decir, no todos los niños con bajo peso pero sobre todo con baja estatura, los tienen bajos debido a desnutrición. Hay otras posibles causas de ello (problemas cromosómicos, stress intenso y crónico, herencia) que deben ser considerados por el médico. Sólo mediante el método clínico y recabando información sobre los antecedentes patológicos y no patológicos así como usando otros métodos de estudio del estado nutricional (como los apuntados arriba) es que el clínico podrá separar aquellos que presentan desnutrición proteíno energética de aquellos cuyos indicadores resulten bajos por otros problemas.1 Esto nos lleva a un último problema, ¿qué puntos de corte nos indican desmedro o emaciación? Tabla 2. Clasificación de Waterlow Estatura para la edad normal Peso para la estatura bajo normal baja NORMAL DESMEDRO EMACIACIÓN EMACIACIÓN Y DESMEDRO Tomado de Educación Permanante en Salud número 1 Puntos de corte indicadores de desmedro o emaciación, sobrepeso y obesidad. El Dr. Federico Gómez, en México, fue el primero en proponer una clasificación de los menores basándose en los siguientes puntos de corte para el peso para la estatura y la estatura para la edad: déficit de entre 10% y 19% del promedio: desnutrición leve; déficit de entre 20 y 40% con respecto al promedio, desnutrición moderada y déficit de más de 40% desnutrición severa. Estos puntos de corte fueron aceptados ampliamente. Sin embargo, por razones de tipo estadístico para comparación de una población con la de las tablas de referencia se introdujeron otras dos formas que ya están presentes en las tablas del Dr. Ramos Galván: por unidades de desviación estándar y por percentiles. De esta manera, se estableció que se consideraría a un niño desnutrido si su peso estaba más de dos desviaciones estándar por debajo del promedio (moderada y severa) o bien si se encontraba por debajo del percentil 3. En el caso de la clasificación por percentiles se ha establecido que entre el percentil 3 y el 5 (o el 10) el menor se encontrará con desnutrición leve o “en riesgo de desnutrición”. Cabe señalar que, si bien los valores de peso y estatura en los puntos de corte establecidos en percentiles no son idénticos a los obtenidos con porcentajes por debajo del promedio establecidos por Gómez, si son bastante cercanos. En el caso del peso para la talla y el IMC por edad se considera con sobrepeso a aquellos entre el percentil 85 y el 95 y con obesidad a aquellos que estén por arriba del percentil 95. (ver nota al final sobre distribución percentilar). En el caso del estudio individual de un paciente, el clínico deberá considerar su situación en la distribución percentilar, pero a la vez deberá considerar la evolución en dichos indicadores, tomando en cuenta que, en especial el crecimiento en la estatura es un proceso lento y que no es regular, sino que cursa con etapas alternadas de lento y rápido crecimiento. Importará entonces, no sólo la “fotografía” que se tome en un momento, sino también su evolución a lo largo del tiempo. Se recomienda, por todo lo anterior, al estudiar a todo menor en consultorio medir y anotar su peso y su estatura, registrar su edad y sexo y consultar en tablas su situación en los indicadores de peso para la estatura, estatura para la edad, peso para la edad y circunferencia cefálica, anotando también por debajo de cual percentil están (en el caso que estén por bajo del promedio) o por arriba de que percentil están (en caso de que estén por arriba del promedio) en cada uno de los tres indicadores. Esto nos puede permitir establecer en qué categoría se encuentran de una útil clasificación elaborada por Waterlow (ver tabla 2), llevándonos a un diagnóstico nutricional. En visitas posteriores se podrá así valorar la evolución en función de los cambios en la calificación percentilar. En el caso de los adolescentes se recomienda registrar peso y estatura y usar las tablas del IMC anotando el percentil en el cual se encuentran, detectando así desnutrición, sobrepeso u obesidad. En el caso de todos los adultos, muy en especial en aquellos con diabetes mellitus o hipertensión se recomienda anotar el peso, la estatura y calcular el índice de masa corporal, así como la medición del perímetro de la cintura (en aquella altura en que sea mayor) y el de la cadera, calculando el índice cintura cadera, así como su cambio en visitas subsecuentes. En carpeta anexa se pueden encontrar las tablas para los indicadores antes señalados. Tomado de Educación Permanante en Salud número 1 Notas 1. La presencia en la familia de otros miembros con baja estatura no necesariamente indica herencia genética, pues una mala alimentación por varias generaciones podría ser el origen de una baja estatura (desmedro) en todos ellos. 2. ¿Qué son los percentiles? La mediana y los percentiles son medidas usadas para describir los valores de una serie de casos. Si por ejemplo tenemos una serie de 1001 casos ordenada de mayor a menor, el caso 501 partirá la serie en dos mitades iguales hacia arriba o abajo (con 500 datos cada una). El valor que tenga registrado ese caso será la mediana. Si nosotros partimos la serie en 10 partes iguales tendremos una distribución por deciles. En el ejemplo que estamos usando, el decil 1 será el valor que tenga el caso 100, el decil 9 será el valor que tenga el caso 900, etc. Si partimos nuestra serie de 1001 casos en 100 partes iguales, tendremos una distribución en percentiles El valor del caso número 100 será el percentil 10, el valor del caso 50 será el percentil 5, el valor del caso 30 será el percentil 3, etc. Si lo que estamos midiendo fue el peso de niños con la misma estatura, entonces, el percentil 3 será el valor del peso del niño que quedó ubicado en el lugar 30 de una serie de 1000 niños ordenados de menor a mayor peso. Los percentiles, así, al igual que el porcentaje por debajo del promedio de peso o estatura son una medida de qué tanto se aleja un caso de la mediana de toda la serie de datos. Fuentes: Rafael Ramos Galván, Somatometría pediátrica. Estudio semilongitudinal en niños de la Ciudad de México, Archivos de Investigación Médica Vol 6 Suplemento 1, 1975 Encuesta Nacional de Nutrición, 1999 Ávila R. Héctor, Tejero B. Elizabeth, “Evaluación del estado de nutrición” en Nutriología médica, FUNSALUD, Ed. Médica Panamericana, pp 594-620 Waterlow, JC Malnutrición proteico energética. OPS, Publicación científica No. 555, 1996. González G. Rafael, Peso para la edad en preescolares: ¿Un buen indicador de desnutrición proteíno energética? Práctica Pediátrica V4 N4 pp 26-8 abril de 1995. Centro de Control de Enfermedades, EUA, página web sobre tablas antropométricas CDC 2000.