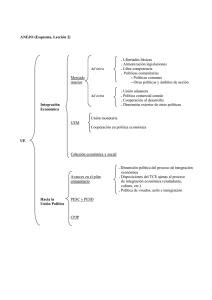
1. Introducción 2. Alteraciones de los procesos cognitivos tras un
Anuncio

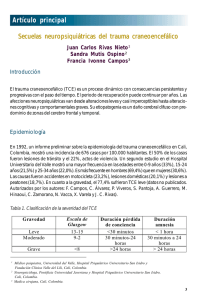
REVISTA ELECTRÓNICA DE PSICOLOGÍA Vol. 2, No. 2, Julio 1998 ISSN 1137-8492 La intervención neuropsicológica en los niños con TCE. F. García Vaz*, J. M. Muñoz Céspedes** * FUENCAP. Centro de Atención Psicológica Infantil. Ayuntamiento de Fuenlabrada. ** Profesor Departamento de Psicología Básica. Facultad de Psicología. Universidad Complutense de Madrid. Correspondencia: Dr. Juan Manuel Muñoz Céspedes Dpto. de Psicología Básica (Procesos Cognitivos) Facultad de Psicología. Universidad Complutense de Madrid Campus de Somosaguas. 28223 Madrid (España) E-mail: [email protected] ARTÍCULO ESPECIAL [Resumen] [Abstract] 1. Introducción 2. Alteraciones de los procesos cognitivos tras un TCE. 3. Alteraciones comportamentales y emocionales tras un TCE. 4. Incorporación a las actividades de la vida cotidiana. 5. Conclusión El alto grado de incidencia de los TCE durante la etapa escolar y las secuelas que se producen como consecuencia del impacto, hacen especialmente relevante su estudio dentro del ámbito de la neuropsicología. Este artículo pretende profundizar en el conocimiento de las alteraciones cognitivas, del comportamiento y de las secuelas emocionales tras el daño cerebral traumático, y cómo se produce la readaptación de estos niños a las actividades de la vida cotidiana. 1. Introducción Los TCE constituyen la primera causa de muerte y una de las causas más comunes de discapacidad adquirida durante la infancia (Cattelani, Lombardi, Brianti, y Mazzucchi, 1998). Diferentes autores (Ponsford, 1995; Mateer, Kerns, y Eso, 1996) señalan como su causa principal los accidentes de tráfico, en los que el niño se ve envuelto en muchas ocasiones como peatón y no como pasajero. No obstante, durante la etapa preescolar predominan las caídas dentro del hogar y los abusos por parte de adultos, mientras que en los niños escolarizados los accidentes suelen producirse fuera de la vivienda y son causados principalmente por caídas durante la realización de actividades recreativas, y en menor medida por accidentes de tráfico. Se ha visto que los varones tienen dos veces más posibilidades de sufrir un TCE y que éstos son más severos, con un índice de mortalidad de 4:1 respecto a las niñas (Goldstein y Levin, 1987; Kraus, 1995; Papazian y Alfonso, 1996). 2. Alteraciones de los procesos cognitivos tras un TCE. El daño cerebral adquirido puede traer consigo un deterioro de las habilidades primarias y por tanto dificultar o impedir la adquisición de habilidades superiores. En muchos casos, los niños parecen haberse recuperado inicialmente del impacto, y no sufrir déficit residuales, sin embargo, con el paso del tiempo se pone de manifiesto la existencia de dificultades de cognitivas o emocionales. Los problemas aparecen cuando aumentan las demandas sociales y/o académicas que requieren el funcionamiento de procesos y sistemas neurales que han sido dañados (Mateer, Kerns, y Eso, 1996). Por tanto, se hace necesario conocer las funciones cognitivas alteradas tras un TCE, así como los métodos de valoración más utilizados durante la exploración neuropsicológica. 2.1. Procesos Atencionales Tras una lesión cerebral, los problemas que persisten son generalmente aquellos en los que están implicados los niveles más complejos del procesamiento atencional. Podemos encontrar que se halla afectada la orientación a los estímulos relevantes y que con frecuencia aumenta la sensibilidad a la fatiga, lo que impide al niño sostener la atención en una determinada actividad durante un periodo largo de tiempo. A menudo se produce también un enlentecimiento del procesamiento de la información y de la rapidez de respuesta. Cuando están implicadas las áreas frontales es posible que se produzca una diminución de la memoria operativa, que aumente la distractibilidad y que disminuya la capacidad para inhibir respuestas automáticas. Con frecuencia se produce además una disminución de la flexibilidad cognitiva y comportamental (Mateer, Kerns, y Eso, 1996). Los instrumentos de evaluación neuropsicológica más utilizados que permiten la exploración de los mecanismos atencionales en la infancia son: El Test de Ejecución Continua (CPT), el Test de Stroop, el Trail Making Test (forma B), y el Tercer Factor del WISC-R. 2.2. Procesos Mnésicos. Las alteraciones mnésicas son las secuelas neuropsicológicas más persistentes y devastadoras y aparecen con frecuencia tras un TCE en niños. En la revisión realizada por Ponsford (1995), esta autora señala que seis meses después de haber sufrido el accidente, los niños con traumatismos moderados y severos seguían teniendo problemas para recuperar la información verbal a largo plazo, y en menor medida, la información visual. Los déficit mnésicos estaban frecuentemente asociados a las limitaciones atencionales, y no constituían en la mayoría de los casos, un problema aislado. En este sentido, Jaffe et al. (1992), encontraron una disminución de la capacidad de aprendizaje verbal a medida que aumentaba la severidad del TCE. A la luz de estas investigaciones podemos se hace necesario señalar que las alteraciones mnésicas afectan a la capacidad de acceder a la información previamente aprendida, al recuerdo de acontecimientos recientes y a las posibilidades de establecer nuevos aprendizajes. Influyen tanto en la vida académica como en las relaciones sociales del niño, y aunque a menudo los problemas se ven después del accidente, el verdadero alcance de la lesión no se conoce hasta algunos años después. Los instrumentos utilizados para la evaluación del aprendizaje y la memoria son: La Figura Compleja de Rey, Wechsler Memory Scale-R, Test of Memory and Learning (TOMAL), California Learning Test-Children´s version (CVLT-ch). 2.3. Ejecución Motora Los problemas en la coordinación motora, espasticidad y alteraciones de la articulación del habla son comunes en los niños tras un TCE, sin embargo, la función motora suele ser la primera y más rápida en recuperarse, lo que en ocasiones trae consigo que la familia forme expectativas poco realistas con respecto a la recuperación de las otras funciones en los niños (Clark, 1996). Sin embargo, la habilidad para realizar movimientos voluntarios con éxito y conseguir el objetivo planteado queda a menudo afectada, y algunos niños tienen dificultades para iniciar los movimientos. La disminución de la velocidad y coordinación motrices, pueden afectar tanto a tareas de motricidad gruesa como a la destreza grafomotora, lo cual tiene fuertes implicaciones educacionales, ya que puede ser necesaria la realización de actividades de aprendizaje asistidas por ordenador en sustitución del trabajo clásico en lápiz y papel. Los niños que tienen problemas de coordinación pueden encontrar de forma añadida dificultades en la realización de tareas sencillas, como son las orientadas al propio cuidado personal. Est revela una falta de autonomía que se acompaña con frecuencia de una mayor dificultad para la participación en juegos y deportes. Las consecuencias de este problema no se limitan exclusivamente a la actividad motora, sino que afectan al tipo de relaciones que el niño mantiene con sus compañeros, pues dificulta el establecimiento de nuevos contactos, e incluso en ocasiones la posibilidad de mantener aquellos que tenía antes del sufrir el traumatismo. (Jaffe et al., 1992; Chaplin, Deitz, y Jaffe, 1993; Farmer, Clippard, Luehr-Wiemann, Wright, y Owings, 1996; Denkla, 1997). Entre los instrumentos de evaluación de la ejecución motora señalaremos, entre otros, el Finger Tapping Test, los Test de Destreza Manual (Purdue, Pegboard...), y el Trail Making Test (Forma A). 2.4. Lenguaje y Comunicación. El daño cerebral traumático es la principal causa de afasia adquirida durante la infancia. Frente a lo que sucede en los adultos, es frecuente que los niños que han sufrido un TCE muestren una gran variedad de síntomas afásicos, apareciendo a menudo mutismo y una disminución de la emisión verbal durante la etapa aguda de recuperación. Las consecuencias a largo plazo, son tanto académicas como sociales, ya que aunque muchos de los síntomas afásicos desaparecen con el paso del tiempo, las habilidades lingüísticas que se recuperan tras un TCE son aquellas que están sobreaprendidas y automatizadas como son los aspectos fonológicos, morfológicos y sintácticos. Sin embargo las habilidades comunicativas a menudo quedan afectadas. Entre los problemas que persisten tras el daño cerebral adquirido destacan la anomia, la falta de fluidez verbal, las dificultades en la comprensión de frases complejas debido a la disminución de la atención y a un enlentecimiento del procesamiento de la información, las dificultades para la adquisición de habilidades lingüísticas adecuadas para su edad debido en parte a las alteraciones mnésicas, las dificultades para expresar información compleja y organizar la información verbal y escrita, un discurso caracterizado por la presencia de confabulaciones, dificultades para utilizar el lenguaje como un medio de comunicación social, los problemas para usar y comprender el lenguaje ambiguo o el sarcasmo, las limitaciones para iniciar una conversación adecuada para el contexto social en que se encuentra o los problemas para comprender la comunicación no verbal implícita en los procesos de interacción entre las personas. (Michaud, Duhaime, y Batshaw, 1993; Farmer et al., 1996; Dennis, 1997). Algunas pruebas específicas que permiten valorar los procesos implicados en el lenguaje infantil son: El Test de Vocabulario de Boston, El Test de Boston para el Diagnóstico de la Afasia, El Token Test de Comprensión Verbal, El Test Illinois de Aptitudes Lingüísticas (ITPA), las tareas de fluidez verbal con consigna fonética y semántica y el TALE para la evaluación del lenguaje escrito. 2.5. Solución de problemas La capacidad de organizar y secuenciar la realización de tareas, la habilidad para generar alternativas diferentes de respuesta, el razonamiento abstracto, la capacidad de solución de problemas y facilidad para adaptarse a nuevas situaciones, pueden verse afectadas tras un impacto traumático. La gravedad del traumatismo y la localización frontal de la lesión, están estrechamente relacionadas con estas alteraciones (Muñoz Céspedes, J.M., y García Vaz, F. , 1997). En la práctica clínica las pruebas utilizadas para evaluar estas funciones son: el Wisconsin Card Sorting Test (WCST), el Test de Formación de Conceptos de Vigotsky, el Test de las Torres y el Test de Categorías. 2.6. Funcionamiento Intelectual En la mayoría de los casos, la evaluación intelectual es un elemento central en el diagnóstico de las dificultades de aprendizaje. Sin embargo, en el caso de las personas con TCE, la medida a través del CI no siempre constituye un buen indicador diagnóstico del daño cerebral, como ya ha sido señalado en otro lugar (Muñoz Céspedes, y García Vaz, 1998). Muchos de los tests utilizados como pruebas de inteligencia valoran en gran parte el conocimiento ya adquirido y el desarrollo de las habilidades lingüísticas. Por el contrario, los estudios realizados con niños con daño cerebral adquirido, muestran que las puntuaciones más afectadas son las relativas a habilidades perceptivo-motoras, espaciales y mnésicas. A pesar de lo anterior, las habilidades verbales son posiblemente las más relevantes en el proceso de educación, y las que mejor van a predecir el éxito académico cuando el niño se incorpore de nuevo a sus actividades escolares (Jaffe et al., 1992). Es necesario señalar que los tests y pruebas estandarizados están diseñados para optimizar el rendimiento del alumno, ya que se realizan durante situaciones controladas, y en situaciones de uno a uno junto al evaluador. Este hecho puede enmascarar las verdaderas consecuencias del traumatismo, como son la incapacidad para seleccionar los aspectos más relevantes de la información, planificar un método de respuesta, o integrar la información nueva en los conocimientos ya adquiridos. En una situación menos controlada como es una clase escolar, estos alumnos se muestran a menudo incapaces de asimilar la nueva información recibida, y sin la capacidad para escoger alternativas de forma espontánea que les permita remediar esa situación (D'Amato, y Rothlisberg, 1996). Por lo tanto, es necesario la realización de una evaluación más ecológica que ponga de manifiesto el verdadero alcance de la lesión y permita conocer la evolución de los procesos cognitivos implicados en situaciones de la vida real (Ponsford, 1995; Muñoz Céspedes, y García Vaz, 1997). Desde una aproximación neuropsicológica, se hace necesaria la utilización de pruebas que permitan clarificar los puntos fuertes y débiles del desarrollo cognitivo de los niños, e integrar esos resultados con los obtenidos en la evaluación de los procesos intelectuales (Farmer, Clippard, Luehr-Wiemann, Wright, y Owings, 1996). Entre las pruebas que permiten la evaluación del funcionamiento intelectual podemos citar las Escalas de McCarthy y las de Standford-Binet. Sin embargo, en la práctica clínica y educativa el WISC-R constituye, sin duda, el principal instrumento de evaluación de la capacidad intelectual en la infancia. Se trata de una prueba que ha sido diseñada como una medición de la inteligencia general, si se utiliza dentro de la evaluación neuropsicológica conviene interpretar las puntuaciones desde la propuesta de Kaufman, quien puso de manifiesto la existencia de tres factores: Competencia Verbal, Organización Perceptiva e Independencia a la Distracción; que añaden una información de mayor interés neuropsicológico a los resultados del WISC-R (Muñoz-Céspedes, y García Vaz, 1998). Esta estructura de tres factores aparece en la tabla anexa (ver Tabla 1). Tabla 1 Estructura de tres factores del WISC PRIMER FACTOR Competencia Verbal SEGUNDO FACTOR Organización Perceptiva TERCER FACTOR Independencia a la Distracción Semejanzas Figuras Incompletas Aritmética Comprensión Cubos Dígitos Vocabulario Rompecabezas Claves 3. Alteraciones comportamentales y emocionales tras un TCE. El daño cerebral traumático no afecta exclusivamente a los procesos cognitivos y al funcionamiento intelectual, sino que también puede originar problemas emocionales y comportamentales que afectan tanto a la vida académica como a las actividades sociales del individuo. En la revisión realizada por Clark (1996), este autor encuentra que para las familias resultan más problemáticas las alteraciones del comportamiento y los problemas de personalidad que las dificultades intelectuales. La investigación muestra que tras un TCE los niños, tienen tres veces más posibilidades que la población general de desarrollar serios problemas del comportamiento (Michaud, Rivara, Jaffe, Fay, y Dailey, 1993). Las secuelas más comunes son la agresividad, el pobre control de impulsos, la baja tolerancia a la frustración, la desinhibición y la hiperactividad. También podemos encontrar síntomas de ansiedad, depresión, labilidad emocional, somatizaciones y aislamiento social (Filley, Cranberg, Alexander, y Hart, 1987; Prigatano, O'Brien, y Klonoff, 1993; Clark, 1996; Muñoz Céspedes, y García Vaz, 1998). Son varias las variables estudiadas en pacientes pediátricos con daño cerebral traumático en relación con las secuelas emocionales y comportamentales, como se recoje en la tabla anexa (ver Tabla 2), y se explica a continuación. Tabla 2 Variables estudiadas en niños con daño cerebral traumático en relación con las alteraciones emocionales y del comportamiento FACTORES PREVIOS AL TCE GRAVEDAD DEL TRAUMATISMO LOCALIZACIÓN DE LA LESIÓN EFECTO DE LOS DÉFICIT COGNITIVOS Existencia Previa de Problemas Emocionales y de Conducta Inestabilidad Familiar Otros Problemas de Carácter Psicosocial TCE Leve TCE Moderado TCE Grave Lesión Difusa Áreas Frontales Áreas Temporales Limitaciones de los Procesos Atencionales Alteraciones de las Funciones Ejecutivas Déficit en la Adquisición de Nuevos Aprendizajes 3.1. Factores previos al TCE Diversos estudios señalan la existencia de alteraciones emocionales y del comportamiento previas al accidente, así como la mayor frecuencia de TCE en niños que proceden de familias con alteraciones de carácter psicosocial. Distintos autores (Rivara, Fay, Jaffe, Polissar, Shurtleff, y Martin, 1992, 1993; Ponsford, 1995) sugieren que las alteraciones del comportamiento tras la lesión cerebral, frecuentemente magnifican dificultades ya existentes con anterioridad. Para estos autores, los problemas acaecidos después del daño cerebral traumático constituyen un buen indicador del nivel de competencia social, y reflejan en gran medida el funcionamiento previo del niño y de la familia, y no sólo la gravedad de la lesión. Así por ejemplo, un reciente estudio de Cattelani, et al. (1998), encuentra en el 40% de los casos con alteraciones del comportamiento, problemas anteriores de carácter social. Mientras que, otras variables como el rendimiento académico o la existencia de problemas médicos no resultaron significativos. Sin embargo, aunque la mayoría de los trabajos señalan la existencia de una historia previa de bajo ajuste social, otros autores (Donders, 1992; Kehle, Clark, y Jenson, 1996), cuestionan que el número de niños con una historia previa de desórdenes del comportamiento sea tan significativo. Esta discrepancia de la información refleja la necesidad de un mayor número de investigaciones en esta área. En cualquiera de los casos, lo que sí podemos afirmar es que cuando existen problemas previos, ya sea a nivel del desarrollo evolutivo del niño, ya sea en el ámbito social, el pronóstico tiende a ser peor que en los casos en los que no existe historia previa de alteraciones psicosociales. 3.2. Gravedad de la lesión Los principales índices de severidad de la lesión son la presencia o ausencia de estado de coma, la duración del mismo y el periodo de amnesia post-traumática (Muñoz Céspedes, y García Vaz; 1998). Sin embargo, en la clínica diaria es la valoración del índice de conciencia inicial a través de la Escala de Coma de Glasgow (GCS), el que nos va a permitir conocer la severidad inicial del TCE. Una puntuación en el GCS entre 1315 puntos refleja la existencia de un traumatismo leve; una puntuación entre 9-12, moderado; e inferior a 8 indica que se trata de un traumatismo grave. Parece obvio señalar que cuánto mayor sea la gravedad de la lesión, mayores posibilidades tiene el niño de sufrir secuelas comportamentales, y que una vez que aparecen este tipo de problemas tienden a mantenerse en el tiempo (Jaffe et al. 1993; Papero, Prigatano, Snyder, y Johnson, 1993; Fay et al., 1994; Clark, 1996; Kehle, et al.,1996). Los estudios realizados por Fay et al. (1994), mostraron que los niños con TCE moderado y severo continuaban teniendo secuelas comportamentales después de tres años. Papero et al. (1993), realizaron un seguimiento de 1 a 3 años después de haberse producido un traumatismo moderado o grave, encontrando resultados similares y destacando mayores dificultades en la competencia social y en la adaptación al entorno en varones que en niñas. En relación con los TCE leves no parece existir una evidencia clara de alteraciones comportamentales como consecuencia del impacto. Ponsford (1995), afirma que no existe una relación estricta entre la severidad de la lesión y las alteraciones del comportamiento, apuntando a la influencia de otros factores como son el comportamiento previo, el nivel cognitivo y las circunstancias psicosociales en la situación definitiva. En la misma línea, se encuentran los hallazgos del estudio realizado por Andrews, Roset, y Johnson (1998), quienes no encuentran diferencias significativas entre los tres grados de severidad del traumatismo, respecto a conductas desadaptativas o comportamiento disruptivo. Para estos autores, los problemas comportamentales y de ajuste social se mantienen cuando: los niños se tornan más conscientes de lo que ha sucedido, y se rebelan ante las consecuencias del accidente; cuando el comportamiento de la familia interfiere en la rehabilitación del menor; y cuando se generan en el ambiente familiar expectativas poco realistas en relación con la conducta de sus hijos tras el TCE. 3.3. Localización de la lesión cerebral Parece lógico asumir que la existencia de daño cerebral, ya sea focal o difuso, afectará a los sistemas reguladores de la emoción y del comportamiento y puede originar alteraciones en la conducta del individuo (McAllister, 1992). Galski, Plasz, Bruno, y Walker (1994), encontraron que los pacientes que muestran mayor grado de conductas agresivas, son aquellos que presentan un deterioro neurológico de naturaleza más difusa. Al examinar la naturaleza del comportamiento de individuos con lesión cerebral hay que hacer referencia al denominado síndrome frontal, caracterizado por impulsividad, hiperactividad, comportamiento hiperquinético, labilidad emocional y desinhibición social. En estos casos aparecen con frecuencia conductas agresivas caracterizadas por reacciones desmesuradas ante algún acontecimiento externo que provoca irritación en el sujeto. La fuerte respuesta de enfado es consecuencia de los déficit en el control emocional. Por contra, el tipo de agresividad que caracteriza el daño en el lóbulo temporal se diferencia de la anterior en que es impulsiva y no provocada, debida a un episodio de descontrol y que se manifiesta por una explosión de violencia más destructiva (Mapou, 1992; Kehle et al., 1996). 3.4. Funciones cognitivas alteradas Los problemas atencionales reducen la capacidad del individuo para comprender lo que ocurre en su entorno, y traen consigo importantes dificultades de aprendizaje, que pueden originar la aparición de conductas disruptivas. Las dificultades en el procesamiento de la información que se presenta en situaciones sociales, origina dificultades para comprender y cumplir con las reglas sociales, y por tanto impide una adecuada integración del sujeto en su entorno. Los déficit cognitivos que afectan el funcionamiento de las funciones ejecutivas, no permiten un adecuado control del propio comportamiento, y alteran la capacidad de planificación, iniciativa, y realización de conductas orientadas a un fin. La capacidad de juicio y de asimilación de nuevas experiencias se ve afectada, y con ello la aparición de respuestas conductuales inapropiadas a la situación, como olvidar pedir las cosas por favor, guardar secretos, no realizar preguntas embarazosas -conductas todas ellas relacionadas con la impulsividad y falta de autocontrol-. Las dificultades para el aprendizaje de nueva información cuando los compañeros avanzan a un ritmo más rápido, y la disminución de la capacidad para aprender de las propias experiencias, pueden traer consigo problemas en la autoestima y conducir al niño a la larga a la depresión. 3.5. Instrumentos de Evaluación Algunos instrumentos más utilizados en la evaluación de los trastornos de conducta son: The Vineland Adaptative Behavior Scales, que evalúan la capacidad de comunicación; la socialización y habilidades sociales; la coordinación motora y la realización de actividades de la vida cotidiana a través de una entrevista para padres. La Child Behavior Checklist (CBCL) por su parte, tiene la ventaja adicional de recoger información tanto de los padres como de los profesores de niños y adolescentes de edades comprendidas entre los 4 y 18 años. 4. Incorporación a las actividades de la vida cotidiana. Para facilitar y apoyar la vuelta del niño a su ritmo de vida, es necesario planificar una intervención desde el mismo hospital, que incluya el trabajo con la familia, y la reeducación de las habilidades cognitivo-conductuales que se han visto afectadas tras el TCE. En este sentido, ver la propuesta de Clark en la tabla anexa (ver Tabla 3). Tabla 3 Función del colegio después de haber sufrido un TCE (adaptado de Clark, 1996) Inmediatamente después del TCE Obtener información de los padres y del hospital sobre el estado del niño. Informar a los responsables de la recuperación de la situación escolar del niño previa al TCE. Informar a todos los profesores del menor sobre el estado de éste. Obtener información de los Tras la estabilidad médica Inmediatamente después del alta Cuando se incorpora al colegio Después de algún tiempo de clases padres y del hospital sobre la evolución del niño. Hablar con el personal médico y neuropsicológico y obtener copias de las evaluaciones realizadas. Informarse sobre las consecuencias del TCE en la conducta del menor. Conocer el tipo de rehabilitación que seguirá el niño y cuando volverá al centro escolar. Informarse de las condiciones especiales que puede necesitar (ambulatorias...) Con la información recogida elaborar un plan para su vuelta al colegio. Asignar una persona que oriente a padres y profesores. Modificar las condiciones del aula en caso de que sea necesario. Facilitar la integración con los compañeros. Valorar el plan de estudios elaborado y modificarlo en caso de que sea necesario. Mantener informados a los padres y al claustro de profesores. Sugerir el tipo de intervención necesaria fuera del centro escolar en caso de necesidad. Diversos estudios han señalado las beneficiosas consecuencias a largo plazo que trae consigo empezar a trabajar de forma precoz con el paciente (Mackay, Bernstein, Chapman, Morgan, y Milazzo, 1992; Malec, y Basford, 1996). Es necesario ser muy realista con los objetivos a plantearse, ya que el pronóstico de recuperación de un TCE grave con un periodo largo de coma no siempre es bueno, y generar expectativas irreales puede ser negativo a largo plazo. La atención al paciente hospitalario debe realizarse por un equipo de rehabilitación multidisciplinar de forma que se pueda asegurar una estabilidad médica, enfatizar la rehabilitación física e iniciar la reeducación cognitvo-conductual. Una vez que el paciente tenga el alta hospitalaria, y reinicie su ritmo de vida normal, el papel de la familia cobrará aún una mayor importancia, y será necesario el planteamiento de una escolaridad alternativa en muchos de los casos. 4.1. La vuelta al colegio Aunque no todos los alumnos requieren una escolarización especial tras un TCE, la mayoría de los niños con traumatismos moderados a severos, requerirán una asistencia educativa especial (Clark, 1996). Dependiendo del grado y la naturaleza de los déficit, será necesario que el niño se incorpore a un tipo de escolaridad de acuerdo con sus capacidades, o bien que reciba apoyos extras al horario escolar. Cuando el niño llega al colegio, inicialmente tiende a verse a sí mismo como era y no como es en la actualidad. La llegada a las clases le enfrenta con sus déficit, lo que en ocasiones causa un grado considerable de frustración. En ese momento el papel del educador es ayudarle a marcarse objetivos a corto y medio plazo, en concordancia con los resultados de la evaluación neuropsicológica que pone de manifiesto cuáles son las habilidades preservadas y alteradas, y por tanto, contribuye a definir mejor las necesidades educativas del alumno. Los resultados obtenidos en estudios realizados con adultos que habían sufrido un TCE durante su infancia, demuestran que el desarrollo intelectual vio negativamente afectado tras la ocurrencia del traumatismo. Las puntuaciones de la Escala de Inteligencia Wechsler para Adultos (WAIS), eran inferiores a los límites normales, y presentaban además desviaciones típicas más altas que la población que no ha sufrido un impacto traumático. (Cattelani et al., 1998). Sin embargo, y como se ha puesto de manifiesto con anterioridad, la afectación cognitiva del niño tras un TCE no repercute de modo exclusivo sobre el funcionamiento intelectual. Dentro del aula, los déficit de atención, de organización de la información y de planificación de estrategias de resolución de problemas entre otros, pueden dificultar el seguimiento del ritmo escolar. La organización de la clase por parte del profesor, su grado de control y tolerancia, y el conocimiento de las consecuencias del TCE, son factores fundamentales para permitir una adaptación adecuada del niño al aula (D'Amato, y Rothlisberg, 1996). La falta de estudios de seguimiento de estos niños hasta hace relativamente poco tiempo explica la ausencia de programas educativos especiales que tengan en cuenta las dificultades y necesidades de estos niños. En la actualidad, el Ministerio de Educación y Ciencia tiene funcionando un plan para integrar a los alumnos con necesidades educativas especiales con alumnos que siguen una escolaridad ordinaria. La integración de estos niños, se ve como algo dinámico cuyo objetivo central es la combinación de circunstancias para que el estudiante desarrolle al máximo su potencial. Los profesionales (psicólogos, pedagogos y logopedas), trabajan dentro del centro escolar apoyando a los profesores en sus tareas educativas. La realización de este trabajo en colaboración con los padres y los profesionales médicos que atienden al niño, crearía una situación muy favorable de atención al niño en sus necesidades. 4.2. La importancia de la familia La mayoría de los niños con daño cerebral traumático e historia de situaciones familiares difíciles en el ámbito psicológico y social, tienen muchas más posibilidades de recibir tratamiento psiquiátrico que aquellos niños con familias sin este tipo de problemas. Los factores familiares y la severidad del daño explican hasta el 39% de la variabilidad en relación con el funcionamiento del niño, su competencia social y la adaptación al medio un año después de haber sufrido el TCE (Rivara et al., 1994a, 1994b). Tompkins, Holland, Ratcliff, Costello, Leahy, y Cowell (1990), realizaron un estudio longitudinal con niños y adolescentes con daño cerebral adquirido, concluyendo que en traumatismos moderados el predictor de recuperación fundamental en los niños más pequeños era la situación conyugal. Los niños con una situación familiar estable se recuperaban significativamente mejor que aquellos cuyos padres estaban separados, viudos o divorciados. Junto a la importancia de la situación familiar para la recuperación del niño, hay que tomar en consideración el impacto que supone el TCE de un hijo en el ambiente familiar. Wade, Taylor, Drotar, Stancin, y Yeates (1996), realizaron un estudio con familias de los niños con daño cerebral adquirido, y encontraron que los padres de estos niños experimentaban de forma significativa un nivel mayor de estrés que las de otros grupos hospitalizados. Las mayores necesidades económicas a raíz del TCE, y el cambio de rol en las actividades cotidianas provoca el deterioro de las relaciones con otros miembros de la familia y la ruptura de los hábitos adquiridos en el medio familiar. El estudio de Conoley, y Sheridan (1996), puso de manifiesto la importancia del trabajo con los familiares con el objetivo de preservar la propia salud mental, y beneficiar así al niño que ha sufrido el traumatismo. La intervención con las familias ha de tener en cuenta la necesidad de ayudarles a asumir el dolor y la frustración, reacciones normales en los miembros de la familia tras una experiencia de daño cerebral; fomentar el mantenimiento de un estilo de vida saludable y la atención al resto de los miembros de la familia; informales de las expectativas reales de recuperación del niño, y de la colaboración que se espera de ellos; orientarles a tomar decisiones sobre los cambios necesarios en el ritmo de vida; e informarles de las necesidades y ayudas legales existentes para la educación y atención del niño con TCE. Todo ellos sin olvidar la importancia que tienen los grupos de autoayuda formados por personas que están pasando por las mismas circunstancias y que se apoyan en la resolución de conflictos y superación de problemas. 5. Conclusión. Sin duda, la necesidad más evidente para el paciente pediátrico con daño cerebral adquirido es la adaptación a su medio. El nivel de ajuste se fundamente de forma significativa en el apoyo familiar y en el desarrollo de habilidades sociales adecuadas. Los pacientes con déficit residuales ven reducidas sus habilidades de comunicación y socialización, y en los casos con problemas motores, no pueden recurrir a la participación en equipos deportivos como medio de relacionarse. Por estos motivos, los pacientes se aíslan, haciéndose aún más dependientes del medio familiar. De ahí concluimos la importancia de que en los programas de intervención neuropsicológica con niños con daño cerebral, se preste una especial atención no sólo a la intervención sobre los déficit cognitivos, sino también al tratamiento de los problemas de conducta, a la reeducación de las habilidades sociales, y muy especialmente, al apoyo a las familias de los niños afectados. Referencias Andrews, T. K., Rose, F. D., y Johnson, D. A. (1998). Social and behavioral effects of traumatic brain injury in children. Brain Injury, 12(2), 133-138. Cattelani, R., Lombardi, F., Brianti, R., y Mazzucchi, A. (1998). Traumatic Brain Injury in childhood: intellectual, behavioural and social outcome into adulthood. Brain Injury, 12(4), 283-296. Chaplin, D., Deitz, J., y Jaffe, K. M. (1993). Motor performance in children after TBI. Archives of Physical and Medical Rehabilitation, 74, 161-164. Clark, E. (1996). Children and adolescents with traumatic brain injury: reintegration challenges in Educational settings. Journal Of Learning Disabilities, 29, 549-560. Conoley, J. C., y Sheridan, S. M. (1996). Pediatric traumatic brain injury: challenges and interventions for families. Journal Of Learning Disabilities, 29, 662-669. D'Amato, R. C., y Rothlisberg, B.A. (1996). How education should respond to students with traumatic brain injury. Journal Of Learning Disabilities, 29, 670683. Denckla, M. B. (1997). The neurobehavioral examination in children. In Behavioral Neurology and Neuropsichology. Ed. by Feinberg, T.E. and Farah, M.J. Mc Graw-Hill. Dennis, M. (1997). Acquired disorders of language in children. In Behavioral Neurology and Neuropsichology. Ed. by Feinberg, T.E. and Farah, M.J. Mc Graw-Hill. Donders, J. (1992). Premorbid behavioral and psychosocial adjustment of children with traumatic brain injury. J of Abnormal Child Psychology, 20, 233246. Farmer, J. E., Clippard, D. S., Luehr-Wiemann, Y., Wright, E., y Owings, S. (1996). Assessing children with traumatic brain injury during rehabilitation: promoting school and community reentry. Journal Of Learning Disabilities, 29, 532-548. Fay, G. C., Jaffe, K. M., Polissar, N. L., Liao, S, Martin, K. M., Shurtleff, H. A., Rivara, J. M., y Winn, H. R. (1994). Mild pediatric brain injury: a cohort study. Archives of Physical and Medical Rehabilitation, 74, 895-901. Filley, C. M., Cranberg, L. D., Alexander, M. P., Hart, E. J. (1987). Neurobehavioral outcome after closed head injury in childhood and adolescence. Archives of Neurology, 44, 194-198. Galski, T, Palasz, J., Bruno, R. L., y Walker, J. E. (1994). Predicting physical and verbal agression on a brain truma unit. Arch phys med rehabil, 75, 380-383. Goldstein, F. C., y Levin, H. S. (1987). Epidemiology of pediatric closed head injury: incidence, clinical characteristics, and risk factors. Journal Of Learning Disabilities, 20, 518-525. Jaffe, K. M:, Fay, G. C., Polissar, N. L:, Martin, K. M., Shurtleff, H., Rivara, J. B., y Win, H. R. (1992). Severity of pediatric traumatic brain injury and early neurobehavioral outcome: A cohort study. Archives of Physical Medicine and Rehabilitation, 73, 540-547. Jaffe, K. M., Fay, G. C., Polissar, N. L:, Martin, K. M., Shurtleff, H., Rivara, J. B., y Win, H. R. (1993). Severity of pediatric traumatic brain injury and early neurobehavioral recovery at one year - A cohort study. Archives of Physical Medicine and Rehabilitation, 74, 587-595. Kehle, T. J., Clark, E, Jenson, y W. R. (1996). Interventions for students with traumatic brain injury: managing behavioral disturbances. Journal Of Learning Disabilities, 29, 633-642. Kraus, J. F. (1995). Epidemiological features of brain injury in children: ocurrence, children at risk, causes and manner of injury, severity, and outcomes. En S. H. Broman, y M. E. Michel (Eds.), Traumatic head injury in children. New York: Oxford University Press. Mackay, L. E., Bernstein, B. A., Chapman, P. E., Morgan, A. S., y Milazzo, L. S. (1992). Early intervention in severe head injury: long-term benefits of formalzed program. Archives of Physical and Medical Rehabilitation, 73, 635641. Malec, J. F., y Basford, J. S. (1996). Postacute brain injury rehabilitation. Archives of Physical and Medical Rehabilitation, 77, 198-207. Mapou, R. L. (1992). Neuropathology and neuropsichology of behavioral disturbance following traumatic brain injury. En C. L. Long, y L. K. Ross (Eds.), Handbook of head trauma: Acute care to recovery (pp. 75-90). N.Y.: Plenum. Mateer, C. A., Kerns, K. A., y Eso, K. L. (1996). Management of attention and memory disorders following traumatic brain injury. Journal Of Learning Disabilities, 29 (6), 618-632. McAllister, T. W. (1992). Neuropsychiatric sequelae of head injuries. Psychiatric Clinics of North America, 15, 522-534. Michaud, L. J., Duhaime, A. C., y Batshaw, M. L. (1993). Traumatic brain injury in children. Pediatric Clinics of North America, 40, 553-565. Michaud, L. J., Rivara, F. P., Jaffe, K. M., Fay, G., y Dailey, J. L. (1993). Traumatic brain injury as a risk factor for behavioral disorders in children. Archives Of Phusical And Medical Rehabilitation, 74, 368-375. Muñoz Céspedes, J. M., y García Vaz, F. (1997). Traumatismos craneoencefálicos en niños y adolescentes (I): Epidemiología y Consecuencias. Polibea, 45, 35-39. Muñoz Céspedes, J. M., y García Vaz, F. (1998). Traumatismos craneoencefálicos en niños y adolescentes (II): Evaluación Neuropsicológica. Polibea, 46, 39-45. Papazian, O., y Alfonso, I. (1996). Traumatismos craneoencefálicos en niños y adolescentes. Epidemiología y Prevención. Revista de Neurología, 24, 13981407. Papero, P. H., Prigatano, G. P., Snyder, H. M., y Johnson, D. L. (1993). Children´s adaptative behavioral competence after head injury. Neuropychological Rehabilitation, 3, 321-340. Ponsford, J. (1995). Traumatic Brain Injury in children. En Ponsford, J., Sloan, S., y Snow, P. (Eds), Rehabilitation for everyday adaptative living. East Sussex: Lawrence Erlbaum Associates. Prigatano, G. P., O´Brien, K. P., y Klonoff, P. S. (1993). Neuropsichological rehabilitation of young adults who suffer brain injury in childhood: Clinical observations. Neuropsychological Rehabilitation, 3, 411-421. Rivara, J. B., Fay, G. C., Jaffe, K. M., Polissar, N. L., Shurtleff, H. A., y Martin, K. M. (1992). Predictors of family functioning one year following traumatic brain injury. Archives Of Physical And Rehabilitation, 73, 899-910. Rivara, J. B., Jaffe, K. M., Fay, G. C., Polissar, N. L., Martin, K. M. Shurtleff, H. A., y Liao, S (1993). Family functioning and injury severity as predictors of child functioning one year following traumatic brain injury. Archives Of Physical And Rehabilitation, 74, 1047-1055. Rivara, J. B., Jaffe, K. M., Polissar, N. L., Fay, G. C., Martin, K. M. Shurtleff, H. A., y Liao, S. (1994a). Brain injury. Archives Of Physical And Rehabilitation, 75, 369-379. Rivara, J. B., Jaffe, K. M., Polissar, N. L., Fay, G. C., Martin, K. M. Shurtleff, H. A., y Liao, S. (1994b). Family functioning and children´s academic performance and behavior problems one year following traumatic brain injury. Archives Of Physical And Rehabilitation, 75, 269-279. Tompkins, C. A., Holland, A. L., Ratcliff, G., Costello, A., Leahy, L. F., y Cowell, V. (1990). Predicting Cognitive recovery from closed head injury in children and adolescents. Brain and Cognition, 13, 86-97. Wade, S. L., Taylor, H. G., Drotar, D., Stancin, T., y Yeates, K. O. (1996). Childhood traumatic brain injury: initial impact on the family. Journal Of Learning Disabilities, 29 (6), 652-661. Referencia a este artículo según el estilo de la APA: García Vaz, F., Muñoz Céspedes, J. M. (1998). La intervención neuropsicológica en los niños con TCE. Psicologia.COM [Online], 2 (2), 36 párrafos. Disponible en: http://www.psiquiatria.com/psicologia/vol2num2/art_6.htm [1 Agosto 1998] NOTA: la fecha indicada entre corchetes será la del día que se haya visualizado este artículo. [email protected] Sumario Principio de página Página principal © INTERSALUD, 1998. Reservados todos los derechos. Ninguna parte de esta publicación puede ser reproducida sin la autorización por escrito del titular del copyright.