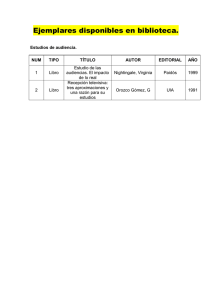
SALUD MENTAL Aproximaciones Teorico
Anuncio

SALUD MENTAL Aproximaciones Teorico-­‐Prácticas Observatorio de Salud Urbana – Guatemala 2013 SALUD MENTAL : Aproximaciones Teorico-Prácticas 1 SALUD MENTAL : Aproximaciones Teorico-Prácticas 2 SALUD MENTAL : Aproximaciones Teorico-Prácticas 3 SALUD MENTAL : Aproximaciones Teorico-Prácticas Compilación y Redacción: Lic. Silvia Moino Cárdenas, M.Ed. Psicóloga Programas Salud Mental Dirección de Salud y Bienestar de la Muncipalidad de Guatemala Revisión: Dr. Ángel Fulladolsa Director, Dirección de Salud y Bienestar de la Municipalidad de Guatemala Dr. Ernesto Velásquez Coordinador General, Observatorio Salud Urbana Dirección de Salud y Bienestar de la Muncipalidad de Guatemala Licda. Ana Lucia Galindo, M.A. Coordinadora Programa Salud Mental Dirección de Salud y Bienestar de la Municipalidad de Guatemala Dr. Dorian Ramírez Director, Centro de Investigaciones de las Ciencias de la Salud CICS, Facultad Ciencias Médicas, USAC Dra. Magda Velásquez Docente Investigadora, Centro de Investigación de las Ciencias de la Salud CICS, Facultad Ciencias Médicas, USAC Licda. Silvia Barreno Investigadora Fundación Myrna Mack Licda. María Elena Ponce Jefa Bienestar Estudiantil USAC Licda. Irma Alvarado de Velásquez, M.A. Psicóloga Proyecto Génesis ONG Lic. Manuel Antonio Velásquez Alvarado Director General Ejecutivo, DevenirOrg Psicoanalista Foro Psicoanalitico de Guatemala Dra. Aida Guadalupe Barrera Pérez Docente Investigadora, Unidad de trabajos de Graduación Dirección de Investigación - Facultad Ciencias Médicas, USAC 4 SALUD MENTAL : Aproximaciones Teorico-Prácticas 5 : Aproximaciones Teorico-Prácticas SALUD MENTAL Presentación 7 Introducción 12 CAPÍTULO I 11 Caracterización de la salud mental 18 1.1 Antecedentes de la salud mental 18 1.2 Definición de Salud Mental 34 1.2.1 La salud mental según la Organización Mundial de la Salud 42 1.2.2 Concepto de salud mental de la Federación Mundial de Salud Mental44 1.2.3 La salud mental individual y colectiva 45 1.1.4 La salud mental comunitaria y psicología política 47 1.1.5 Determinantes y condicionantes de la Salud Mental 48 1.5.6 Factores Protectores de la salud mental 69 1.1.6 Factores de Riesgo de la Salud Mental 72 CAPÍTULO II 76 Las intervenciones en salud mental 76 2.1 La Salud mental en el contexto urbano 76 2.2 Promoción de la salud mental dentro del contexto urbano 84 2.3 Programas de salud mental 94 2.3.1 Los programas de Salud Mental Comunitaria 95 2.3.2 Los programas de intervención psicosocial 98 2.3.3 Modelos de Programas de Salud Mental 101 6 SALUD MENTAL : Aproximaciones Teorico-Prácticas CAPÍTULO III 113 La Salud mental en Guatemala 113 3.1 Desarrollo de la salud mental 113 3.1.2 Los inicios del trabajo en la salud mental 114 3.1.3 De los Acuerdos de Paz a la actualidad 116 3.1.4 La política Nacional de Salud Mental 123 3.1.5 El Programa Nacional de Salud Mental 126 3.1.6 El Hospital Nacional de Salud Mental 128 3.1.7 Experiencias de intervención en Salud Mental en Guatemala 132 Conclusiones IV. Referencias Bibliográficas 148 154 7 SALUD MENTAL : Aproximaciones Teorico-Prácticas Presentación Este trabajo tuvo como objetivo describir los elementos teóricos y prácticos que caracterizan el trabajo en salud mental en los diferentes contextos sociales. Como tal, constituye una reflexión alrededor del significante “salud mental”, en tanto un significante hegemónico que articula una práctica desde la dimensión del discurso político; este, amarra una serie de dispositivos enfocados en el desarrollo del bienestar social de la persona y su comunidad. El trabajo fundamental de esta reflexión conllevó un ejercicio teórico complejo, debido al entrecruzamiento de los diferentes discursos que agrupan las prácticas en salud mental y la diversidad de representaciones sociales que hay sobre la enfermedad mental. La revisión de la literatura que se realizó, evidenció lo impreciso de su componente epistemológico. Esto se convirtió en un obstáculo para la formulación de una teoría de la salud mental y, por lo tanto, la integración de un modelo único que oriente su ejercicio práctico. Sin embargo, se pudo identificar que esta dificultad le da la ventaja de poder acceder a una multiplicidad práctica, que le permite tomar en cuenta diversos modelos de acción para explicar, desarrollar e implementar las intervenciones de promoción de la salud mental, así como de la prevención y el tratamiento de la misma. El elemento común que se encontró en las metodologías consultadas, es el enfoque en la Psicología Positiva. Esta promueve acciones que se dirigen hacia el desarrollo de una experiencia positiva en el individuo, que le permita mejorar su calidad de vida. Para contextualizar y darle consistencia al tema, el texto se inició con la caracterización de la salud mental. Este capítulo despliega, de una forma sintetizada, algunos de los elementos teóricos, que, de la mano con la política, 8 SALUD MENTAL : Aproximaciones Teorico-Prácticas han permitido el desarrollo de una serie de acciones enfocadas en la generación de propuestas que promueven la necesidad de abordar la salud mental en las personas. En la parte de los antecedentes se describe lo que se podría constituir en la historia de la salud mental. Se abordan los aportes la filosofía griega, hasta la ciencia actual; se resumen los diferentes enfoques que de una manera u otra abordan la salud mental y su importancia en el desarrollo integral del individuo. Estas perspectivas fluctúan desde los estudios precursores de la psiquiatría, que fortalecen la hipótesis biológica de la enfermedad mental, y por lo tanto apoyan tratamientos eminentemente farmacológicos, hasta las teorías psicológicas y los tratamientos individuales, que se enfocan en la subjetividad del individuo. Se incluye también, el abordaje psicosocial, que la entiende desde la perspectiva del bienestar intersubjetivo, la autonomía y el potencial emocional que fortalece el desarrollo de la comunidad. Ya, dentro de un criterio que enmarca teóricamente el trabajo en salud mental, se desarrolló la definición desde diferentes perspectivas; luego se abordan sus determinantes y condicionantes, los factores protectores y los factores riesgo tal como han sido formulados por la Organización Mundial de la Salud. Desde la perspectiva sociopolítica, estos son los elementos primordiales para poder desarrollar un trabajo acorde a la realidad social de cada comunidad y cada país. El segundo capítulo se inició con una síntesis que explica los efectos de la vida urbana en la salud mental de las personas y las estrategias que se consideran importantes para el trabajo en la promoción y prevención de la misma. Luego se desarrollan los tipos de programas de intervención, a saber: programas de salud 9 SALUD MENTAL : Aproximaciones Teorico-Prácticas mental comunitaria y los programas de intervención psicosocial. Luego se abordaron los componentes básicos de un programa comunitarios de salud mental: el desarrollo de políticas de estado, de programas de intervención y de procesos de investigación. La última parte del capítulo describe tres modelos que se utilizan en las intervenciones de salud mental. El primero, según lo sugiere la Organización Mundial de Salud; luego el de la Federación Mundial de Salud Mental y finalmente el modelo de intervención comunitaria como lo propuso Mori Sanchez (2008). El capítulo tres se tituló, salud mental en Guatemala. En su primera parte se realizó un recorrido histórico del trabajo en salud mental en el país. Dentro de estas temáticas se puntualiza en el estado actual de la Política Nacional de Salud Mental, el Programa Nacional de Salud Mental y la descripción de una de las instituciones del estado que proporciona los servicios en salud mental más grande a nivel nacional: el Hospital Nacional de Salud Mental “Federico Mora”. Para concluir se describieron algunas de las experiencias en salud mental que actualmente se realizan en la ciudad de Guatemala y en algunos departamentos. Como instituciones, están dirigidas a prestar servicios de consulta psiquiátrica, psicológica, psicosocial y de autoayuda a una gran cantidad de ciudadanos. Entre ellas se mencionaron la Oficina de Derechos Humanos del Arzobispado de Guatemala, la Liga de Higiene Mental, el Centro de Atención Integral de Salud Mental del Instituto Guatemalteco de Seguridad Social y el Programa de Salud Mental de la Municipalidad. 10 SALUD MENTAL : Aproximaciones Teorico-Prácticas En la parte final del texto se presentan una serie de conclusiones sobre la temática abordada y las referencias bibliográficas. 11 SALUD MENTAL : Aproximaciones Teorico-Prácticas Introducción En la actualidad, el enfoque de la salud mental que prevalece hace referencia a un estado de equilibrio entre la persona y su ambiente social y cultural (Organización Panamericana de la Salud, 2007). Denominada desde la política, esta perspectiva de la salud mental se convierte en un eje importante de los programas de salud pública, que buscan promover el bienestar social de la vida de una persona durante todas las etapas del desarrollo. Así, una buena salud mental permite al individuo enfrentarse a las situaciones cotidianas de una forma productiva. El efecto contrario se puede observar en la generación de sintomatologías somáticas y afectivas que obstaculizan el desempeño de una persona (Witmer & Sweeny, 1992; Weare, 2000). Para Witmer & Sweeny (1992), la salud mental es una construcción cultural tratada fundamentalmente desde un orden sociopolítico y cada vez más enfocada desde un modelo holístico que incluye diferentes enfoques de las ciencias sociales: la antropología, la religión, la educación y la sociología, para mencionar algunos. En esta área de trabajo, la política y la gestión de la salud mental han unificado sus criterios y acciones, lo que ha permitido la construcción del discurso predominante en el tema en cuestión. Este discurso incluye los principios interdisciplinarios, interinstitucionales e intersectoriales que orientan el trabajo. El enfoque holístico se refiere a la consideración de todas las dimensiones que 12 SALUD MENTAL : Aproximaciones Teorico-Prácticas afectan la vida de una persona: física, intelectual, social, emocional y espiritual y religiosa. Según Gonzáles (1999), la hegemonía de lo sociopolítico en la gestión de la salud mental es una limitación para el trabajo, ya que divide y empobrece el campo teórico en que pretende basarse. En lugar de consolidarlo, lo empuja hacia un eclecticismo pragmático, generador de prácticas simplistas, supuestamente eficaces, usualmente poco contextualizadas a la realidad cultural en la que se aplica. Enfocada así, la práctica en salud mental termina reducida a las acciones preventivas e intervenciones psicosociales centradas en temáticas como autoestima, motivación, autocontrol, valores, confianza en sí mismo, entre otras, sin tomar en cuenta las realidades simbólicas y culturales construidas históricamente en el proceso de interacción social por las personas y las comunidades. Como movimiento político, el tema de la salud mental surgió a partir de la estrategia de desarrollo de una salud para todos (O.M.S., 1986), en la búsqueda de la Organización Mundial de la Salud de abordar la dimensión del trastorno mental como un componente del sistema de servicios de salud pública. Aunque, en la actualidad como política de estado no es prioritaria, debido a que la mayoría de países en desarrollo adjudican una mínima parte de su presupuesto a acciones relacionadas con este campo de la salud, la temática de salud mental se ha integrado poco a poco dentro de los programas para la salud de los países en desarrollo. Estos han generado espacios para discutir y planificar acciones que promueven su promoción, prevención, diagnóstico y tratamiento a través de la 13 SALUD MENTAL : Aproximaciones Teorico-Prácticas creación de instituciones orientadas a dirigir y coordinar el desarrollo de políticas y programas que permitan una práctica coordinada. Según la misma O.M.S. (2004), el impulso de este movimiento planteó los elementos necesarios para planificar e implementar programas que arrancaran con la promoción de la salud, de estilos de vida saludables como un medio para mejorar la calidad de vida de las personas y de las comunidades a través del desarrollo de ambientes más saludables. Así mismo, abrió un campo de trabajo, investigación y aplicación que se ha constituido como parte fundamental del área de la salud, no solo en los países en vías de desarrollo, sino también en países desarrollados. El fortalecimiento de la salud mental como estrategia política se concreta con la Declaración de Alma-Ata en Kazajistan, antigua Rusia (Panamerican Health Organization, 1978) en donde se da paso a la participación de nuevos actores y se invita al sector privado como parte de la estrategia misma. En esta reunión, se señalaron los requisitos y condiciones para alcanzar las metas de salud durante el fin del milenio; también se hizo énfasis en que el fomento a la salud mental debía ser un componente fundamental de la Atención Primaria a la Salud. Las condiciones de salud del milenio que fueron establecidas en esta declaración son: la paz, la vivienda, la educación, la seguridad, el ingreso, el empoderamiento de la mujer, un ecosistema estable, los derechos humanos y la equidad. Así mismo se indicó que las acciones a realizar deben estar enfocadas hacia la atención a la salud integral de los individuos y no limitarse a los individuos con trastornos mentales; esto incluye la detección oportuna de los riesgos de salud a 14 SALUD MENTAL : Aproximaciones Teorico-Prácticas los que se enfrentan cotidianamente, el desarrollando programas preventivos y de promoción de la salud. Es, a partir de estos movimientos que se incluye la salud mental como parte integral del desarrollo humano y de los sistemas de salud pública (Torres Ferman, y otros, 2013). Su enfoque se prioriza hacia poblaciones vulnerables que han sido estigmatizadas y objeto de exclusión y discriminación. Desde este momento, el trabajo en salud mental, ha sido abordado por el estado y por instituciones privadas, por las Organizaciones no Gubernamentales (ONG). Las oenegés son instituciones no lucrativas, enfocadas en el servicio y dedicadas a la asistencia social. Según Velásquez (2008), estas instituciones fueron reconocidas por el Sistema de Naciones Unidas como organismos ajenos a los gobiernos, pero que actúan dentro de la jurisdicción de los estados. Estas tienen a su cargo la implementación de la mayor parte de intervenciones en salud mental y en otros temas sociales. Entre las características básicas de las oenegés está la vocación como la base de la institución y su campo de acción está relacionado con todos los fenómenos que puedan afectar la acción humana. Las condiciones sociales y la pobreza de los grupos han propiciado el surgimiento de toda una red de organismos, quienes utilizan las donaciones de instituciones nacionales e internacionales y se dedican a generar e implementar proyectos que en alguna medida promueven y desarrollan acciones en diferentes campos, entre ellos, el de la salud mental. Morales (2006) mencionó que la cantidad de oenegés en los países pobres de América Latina se incrementó en las últimas décadas del Siglo XX, debido las necesidades de la población en todas sus áreas y al crecimiento de las donaciones de las diferentes organizaciones internacionales. 15 SALUD MENTAL : Aproximaciones Teorico-Prácticas Según el informe sobre el proyecto de política de la salud mental de la O.M.S. (Organización Mundial de la Salud, 2001, pág. 8) “casi 450 millones de personas padecen trastornos mentales y del comportamiento”. Los datos refirieron que la falta de salud mental se encuentra entre las causas principales de invalidez a nivel mundial. Esto afecta a todos los grupos sociales y a todos los países, sin importar si son pobres o ricos. El informe mencionado anteriormente indicó que en una encuesta reciente se encontró que más del 40% de los países del mundo carecen de una política en salud mental; más del 30% carecen de un programa de salud mental; más del 25% de los países carecen de la medicación psiquiátrica y que el 70% de la población mundial tiene acceso a menos de un psiquiatra por 100,000 habitantes. Palacio Muñoz (s. f.) mencionó que una mala salud mental puede ser causa y consecuencia de la pobreza, una educación deficiente, la desigualdad entre los géneros, violencia y otros problemas mundiales. Otro factor a considerar es el impacto económico de los trastornos mentales en las personas, las familias y las comunidades. El autor indicó que este se caracteriza por ser amplio, duradero y de gran magnitud. Los gastos en los que incurre un individuo, su familia o la comunidad de una persona con trastornos mentales implican una serie de costos adicionales. Parte de esta carga económica es medible, pero hay otra parte que es imposible de medir. Entre los indicadores medibles de este gasto se encuentran las necesidades de servicios de asistencia sanitaria y social, la pérdida de empleo y el descenso de la productividad, el impacto sobre las familias y los cuidadores, los niveles de delincuencia e inseguridad pública y la relación que 16 SALUD MENTAL : Aproximaciones Teorico-Prácticas tiene con la mortalidad prematura. Lo más difícil de medir está relacionado con las limitaciones que produce en las personas, en su relación consigo mismas y con los demás; es decir la imposibilidad de trabajar en forma productiva, de alcanzar su potencial creador y de aportar al desarrollo de la comunidad. Estas características le dan a la salud mental un lugar primordial en el abordaje de la calidad de vida de las personas. Así se constituye como uno de los programas de Estado más importantes de los servicios de salud pública. 17 SALUD MENTAL : Aproximaciones Teorico-Prácticas CAPÍTULO I Caracterización de la salud mental 1.1 Antecedentes de la salud mental Es importante determinar que el campo de la salud mental es diferente al campo de la psiquiatría, sin embargo no se puede negar el dominio de esta última en el quehacer de la primera. A pesar de las diferencias entre ambos campos de acción, es necesario considerar que el inicio del estudio, comprensión, diagnóstico y tratamiento de la salud mental implica abordarla desde la perspectiva biológica y situarla desde los conocimientos que esta desarrolla en el marco de la psiquiatría y la psicofarmacología. Conforme se delimitaban las áreas de trabajo de la psicología clínica, social, comunitaria y educativa, también se fueron enmarcando de acciones, que, separadas de la biología proponen una serie de intervenciones dirigidas a mejorar la calidad de vida de las personas. Estas a su vez, promueven una serie de investigaciones encaminadas a dejar de lado la propuesta de lo orgánico y buscan hacerle un lugar al enfoque psicosocial. Los enfoques diferentes a la psiquiatría tradicional permiten considerar las diferencias entre salud y enfermedad mental. Los enfoques antropológicos y sociales organizan los contextos culturales, sociales, familiares y personales de las diferentes comunidades en donde se realizan las intervenciones. Estos estudios, aunque no excluyen la terapia individual formulada desde la psicología y sus diversas teorías, buscan analizar las causas sociales del deterioro psicológico y enfatizan en los aspectos de intervención relacionados más con el cambio social 18 SALUD MENTAL : Aproximaciones Teorico-Prácticas que con el cambio individual (Colectivo Ararteko, 2010; Blanco & Valera, 2007; Fierro, 2004; Salgado, abril, 1996). Desde esta perspectiva, el trabajo técnico y las intervenciones “in situ”, son realizados por antropólogos, sociólogos, psicólogos clínicos, psicopedagogos, psicólogos sociales y comunitarios y profesionales, promotores en salud mental. Estos formados desde los distintos enfoques teóricos (sociales y comunitarios) se encargan de desarrollar e implementar los programas de promoción y prevención en salud mental a través de las estrategias que se fundamentan en modelos enfocados en la persona como parte de un conglomerado social y no en la biología o en temáticas psicológicas aisladas de la realidad cultural (Blanco & Valera, 2007; Barrón de Roda, 2001). Sin embargo, para fundamentar teóricamente el tema de la salud mental, se hace necesario desarrollar los momentos históricos que le dan una cierta solidez al trabajo. Determinar este recorrido como una historia de la salud mental puede ser una osadía, pero éste evidencia la importancia que la temática ha tenido desde los inicios de la civilización occidental. Para iniciar el recorrido histórico, se tomó como punto de partida el enfoque de salud - enfermedad que hasta hoy rige las concepciones científicas, sin dejar por un lado los aspectos religiosos y cualitativos que enmarcan el tema en cuestión. Así, históricamente el tema de la salud mental siempre ha sido un motivo de preocupación en la civilización. Esta preocupación propició, en diferentes momentos, el desarrollo de investigaciones que permitieran explicar el origen de los trastornos mentales. Con respecto al tema, Salaverry (2012) indicó que los primeros informes sobre problemas de salud mental se encuentran en la literatura hebrea sagrada, específicamente en el libro 19 SALUD MENTAL : Aproximaciones Teorico-Prácticas de Daniel del Antiguo Testamento y del Tanaj. El autor refirió que en esta época (entre 167 y 164 a.C.) la locura era atribuida a los dioses, demonios o fuerzas sobrenaturales. El tratamiento utilizado eran las trepanaciones craneales y se realizaba con el objetivo de dejar salir los demonios que provocaban el sufrimiento. Luego, con el desarrollo del pensamiento filosófico en la Antigua Grecia (hacia el siglo V a.C.) se inicia la percepción naturalista de la enfermedad mental. Esta perspectiva se denominó Teoría Humoral y ubica el origen del trastorno mental en los cuatro fluidos o humores del cuerpo que son: la bilis negra, la bilis amarilla, la flema o pituita y la sangre. El lugar del desequilibrio se concentraba en el cerebro (Mora, 1985). Un personaje de esta época que dedicó una parte de su obra a la Salud Mental fue Galeno (Siglo II d.C.). El médico, no solo sistematizó la medicina griega, también clasificó las enfermedades mentales en dos tipos: manía y melancolía. Esta clasificación basada en la teoría humoral permaneció hasta el Imperio Romano. Con la difusión del cristianismo establecida por Constantino (S.III d.C.), las propuestas organicistas se perdieron. Los profesionales le dieron a la enfermedad mental un lugar dentro del dogma cristiano. Así, esta tenía su origen de un designio divino. Se representaba como la lucha del alma humana entre el bien y el mal. Desde esta perspectiva la enfermedad mental no era entendida como una dolencia sino como una posesión sobrenatural, demoníaca, tratada por los sacerdotes (Salaverry, 2012). Es en esta época en que surgen los hospitales como centros de atención y apoyo espiritual y físico a los enfermos. 20 SALUD MENTAL : Aproximaciones Teorico-Prácticas Las concepciones religiosas permanecieron durante la época medieval (Siglo V Siglo XV). Aquí la representación de la salud mental se relacionó con la brujería y la posesión diabólica. Estas creencias demonológicas no surgieron del vacío. Para Gonzáles de Rivera (1998) son el resultado de la evolución a través de los siglos de numerosas tradiciones, sobre todo la religión judaica de los siglos II – I a. C., de las creencias precristianas, las creencias de religiones greco-romanas y de ciertos aspectos del idealismo platónico, con la pretensión de eliminar la concepción orgánica de la enfermedad. Estos dogmas se mantuvieron hasta el finales del Siglo XVII que se inicia el movimiento de la Ilustración. Selesnick (1966) describió este período de la civilización (finales del siglo XVII hasta los primeros años del Siglo XIX), como un retorno a la descripción mecanicista de la enfermedad. El autor refirió que es, a partir del trabajo de Descartes, que la comprensión de la enfermedad mental inició un proceso de cambio. En “El tratado de las pasiones del alma” que publicó en 1646, el enfoque de los trastornos mentales se modificó. En éste, Descartes explicó que el origen del alma era la glándula pineal y en esta, la sangre se convertía en espíritus animales que luego formaban el sistema nervioso. De esta forma, Descartes fundamentó “el dualismo cartesiano” que explicó la división del ser humano en un componente material (cuerpo - res extensa) y otro racional (mente - res cogitans). Así, el pensamiento cartesiano determinó que la génesis del trastorno mental se ubicaba en la substancia que constituye la esencia del individuo y de la que dependen todas las funciones de la mente: la “res cogitans”. Como tal, es radicalmente distinta al cuerpo y en ella se establecen los diferentes modos de pensar: la imaginación, el sentimiento, recuerdos y la voluntad. Pensar, en este 21 SALUD MENTAL : Aproximaciones Teorico-Prácticas sentido, hace referencia a “ser consciente de” y a todos los procesos que le dan forma a la consciencia. Es así como se designó que el lugar de las ideas innatas es la mente y esta es propiedad exclusiva de los seres humanos. Con este trabajo, los esfuerzos de determinar el origen de la enfermedad mental en el cuerpo entran en contradicción, ya que el cogito cartesiano favorece a los elementos fuera del mundo material como su génesis. Esta contradicción permitió que el trabajo del recién creado pensamiento científico, se convierta entonces en la búsqueda de la relación entre la mente y el cuerpo. En este contexto de pensamiento surgen las primeras teorías precursoras de la psiquiatría, que plantearon el origen nervioso de la enfermedad mental y la descripción de las estructuras cerebrales e intracraneales y sus funciones, para lograr ubicar allí, la formación de la enfermedad mental. Sin saberlo, los médicos del siglo XVII crearon las bases de la neurología moderna y le dieron un nuevo concepto al origen de la conducta del ser humano. Con esto, las propuestas terapéuticas ante las enfermedades metales como la manía, la melancolía, la histeria y la hipocondría cambiaron y se enfocaron en el tratamiento del cuerpo y del sistema nervioso. El médico más connotado de la época fue Philippe Pinel, quien ha sido considerado el primer psiquiatra de la civilización (Selesnick, 1966). A este médico se le adjudica el cambio de actitud de la sociedad hacia los enfermos mentales. Entre los aportes más importantes está su libro titulado "Tratado Médico Filosófico de la Alienación Mental" (1801). Aquí Pinel, no solo clasificó las enfermedades mentales en cuatro tipos: manía, melancolía, idiocia y demencia. 22 SALUD MENTAL : Aproximaciones Teorico-Prácticas También explicó su origen físico (cerebral o simpático) hereditario, las influencias ambientales y las influencias morales de la enfermedad mental. Finalmente descartó como posible tratamiento las sangrías y planteó usar las palabras y el razonamiento como alternativas. Sus propuestas permitieron avanzar en el conocimiento y tratamiento de la enfermedad mental en los siglos siguientes (Mora, 1985). El momento fundamental de la historia de la civilización para la consolidación de la psiquiatría y la comprensión de la enfermedad mental se determinó en el siglo XIX. Shorter (1997), indicó que durante este siglo se generaron las escuelas de pensamiento que buscaron explicar la etiología de la enfermedad mental a través de hipótesis y supuestos empíricos. Desde la doctrina del magnetismo animal de Mesmer, la frenología de Gall, los aportes de Magendie en 1822 y Bernard en 1858 sobre las fibras nerviosas y el tratado de fisología nerviosa respectivamente, las escuelas buscan explicar la enfermedad mental a través de un origen nervioso o cerebral. El empuje científico se enfocó en generar evidencia para sostener que la enfermedad mental tiene un origen orgánico. Desde la psicología, se consolidaron los primeros esfuerzos del siglo orientados a darle a esta la estructura de una ciencia. El trabajo estuvo a cargo de Wilhelm Wundt, quien en 1879 crea el primer laboratorio de psicología experimental (Selesnick, 1966). También hay que destacar el trabajo clínico de Jean M. Charcot, Pierre Janet y Jospeh Breurer, quienes elaboraron estudios sobre la histeria, los automatismos y otras enfermedades mentales que sirvieron como punto de partida para el 23 SALUD MENTAL : Aproximaciones Teorico-Prácticas trabajo de Sigmund Freud. Freud parte de los conocimentos de la psiquiatría y la neurofisiología para tratar de comprender las enfermedades mentales. Sin embargo, en el proceso de desarrollo de su teoría debió romper epistemológicamente con su formación médico científica, para fundamentar su propia hipótesis que determinó el origen psíquico e inconsciente de las enfermedades mentales o nerviosas, como él las denominó. El Siglo XX se caracterizó por ser el momento histórico en que la psiquiatría alcanzó su máximo desarrollo. El trabajo del suizo Eugene Bleuler sobre la esquizofrenia en 1911 facultó el desarrollo de una descripción sintomatológica más específica de la misma. Por otro lado, el enfoque fenomenológico de Karl Jaspers permitió el desarrollo de la psicopatología y la psicoterapia. En alemania, Ernest Kretschmer describió los tipos corporales, los cuales vinculó con la esquizofrenia y la psicosis maniaco-depresiva. En América, especificamente en los Estados Unidos, Adolf Meyer desarrolló el concepto psicobiológico de la psiquiatría. Su objetivo principal fue intregrar la biología y la psicología en el tratamiento de los trastornos mentales. De la misma forma, el siglo XX trajo consigo las clasificaciones internacionales, el Manual de Diagnóstico y Estadístico de los Trastornos Mentales (DSM, por sus siglas en inglés) de la American Psychiatric Asociation (A.P.A.) y la Clasificación Internacional de las Enfermedades (C.I.E.) de la O.M.S., que hasta hoy son determinantes en el diagnóstico y tratamiento de las enfermedades mentales desde la orientación biológica. Otro desarrollo importante del Siglo XX fue la creación de los diferentes enfoques teóricos de la psicología que permitieron la 24 SALUD MENTAL : Aproximaciones Teorico-Prácticas elaboración de los diferentes modelos de psicoterapia. Estos, no solo amplian y diversifican el campo de trabajo de la psicología; también permiten el desarrollo de escuelas como la Psicología del yo, el Humanismo, el Existencialismo, el Conductismo, la Terapia Gestaltica, la Psicología Congnitiva, la Psicología Integrativa y el Constructivismo y la Psicología Positiva. Respecto a esto último, Cuadra y Florenzano (2003), mencionaron la importancia del trabajo de la Psicología Positiva en las últimas décadas del siglo XX. Esta es una teoría de la psicología que tiene como objetivo comprender los procesos que subyacen a las cualidades y emociones positivas del ser humano. El tema se aborda a través del método científico y busca evidenciar todas aquellas características psicológicas que las otras teorías han ignorado. El objetivo es aportar nuevos conocimientos acerca de la psique humana para ayudar a resolver los problemas de salud mental que sufren los individuos y generar herramientas para desarrollar una mejor calidad de vida y bienestar (Seligman, 1990). Finalmente, al desarrollo de la psiquiatría y de la psicología se sumó el desarrollo de los fármacos. Shorter (1997), refirió que a inicios del siglo XX sólo se conocían cinco fármacos con propiedades sedantes: bromuro (introducido en 1853), hidrato de cloral, paraldehído, uretano y sulfonal. En 1912, con la aparición del fenobarbital se desarrolló la la síntesis de 2500 barbitúricos, de los cuales 50 se utilizaron comercialmente. En 1949, el psiquiatra australiano John Cade (Perales, 2003), describió los efectos del litio para el tratamiento de pacientes maníacos. Su uso fue aprobado por la FDA hasta 1970, debido a su toxicidad. En 1957 se 25 SALUD MENTAL : Aproximaciones Teorico-Prácticas sintetizó el clordiazepóxido. Durante la década de los años 60, los barbitúricos fueron desplazados por las benzodiacepinas. Shorter (1997), indicó que en 1952 se da la Cuarta Revolución Psiquiátrica y con ella aparece la psicofarmacología. El autor mencionó a Jean Delay y Pierre Deniker, como los psiquiatras franceses que demostraron las propiedades antipsicóticas de la clorpromazina, lo que significó el primer tratamiento contra la esquizofrenia. En los siguientes años, debido al incremento de los estudios de las compañias farmacéuticas, aparecieron nuevos antipsicóticos, los fenotiazínicos. En 1960 se sintetizó la clozapina, el primero de los denominados antipsicóticos atípicos. En 1957 el psiquiatra suizo Roland Kuhn y el psiquiatra norteamericano Nathanial Kline, demostraron respectivamente los efectos antidepresivos de la imipramina (del grupo de los tricíclicos) y de la fenelzina (del grupo de los inhibidores de la monoaminooxidasa). En 1987 se introdujo la fluoxetina, el primer inhibidor selectivo de la recaptación de la serotonina. La aparición de los psicofármacos ha significado la mayor revolución en el campo de la psiquiatría, llegando a convertirse en parte imprescindible del tratamiento de muchas enfermedades mentales, como la esquizofrenia, los trastornos afectivos mayores, el trastorno obsesivo-compulsivo y otros trastornos de ansiedad. Actualmente, existe una gran variedad de psicofármacos, que buscan cada vez mayor eficacia y selectividad de acción, con menos efectos colaterales. Desde los enfoques psiquiátricos, impregnados de la concepción biologista, hasta los enfoques actuales, en trabajo comunitario y participativo, existe una tendencia a ubicar y favorecer el origen orgánico o desequilibrio químico de la 26 SALUD MENTAL : Aproximaciones Teorico-Prácticas enfermedad mental. Con esto, en las últimas décadas se ha dado un incremento del uso de la terapia farmacológica para tratar las enfermedades mentales. El interés en fortalecer el lazo biológico con los trastornos mentales incide en el desarrollo de procesos de investigación de la segunda mitad del Siglo XX. Aquí, se fortalecieron los estudios para determinar la conexión entre, la enfermedad mental de un paciente y los signos o síntomas físicos que también estaban presentes. Las evidencias encontradas llevaron a los médicos a descubrir las sustancias químicas del cerebro llamadas “neurotransmisores”. Los hallazgos determinaron que los neurotransmisores controlan y crean señales en el cerebro y permiten la comunicación entre las neuronas. Su conexión con la salud mental fue establecida cuando se encontró que algunos de estos están relacionados los problemas emocionales o psiquiátricos, como la serotonina. Hasta hoy, la investigación neurológica ha identificado más de cincuenta (50) neurotransmisores del cerebro. Los que podrían relacionarse con los problemas mentales son la Dopamina, Serotonina, Norepinefrina y el Ácido Gama Aminobutirico (GABA). Según los resultados de los estudiosos en neurociencia, una alta concentración o una baja cantidad de estos neurotransmisores produce enfermedades psiquiátricas como la esquizofrenia, la depresión, el trastorno bipolar, el trastorno obsesivo compulsivo y el trastorno de déficit de atención con o sin hiperactividad (Gonzáles de Rivera, 1998). Con base en está teoría, se ha fortalecido el campo de la psicofarmacología. Las grandes compañías farmacéuticas han creado medicamentos para elevar o disminuir los niveles de estos neurotransmisores en el cerebro, al tomar como 27 SALUD MENTAL : Aproximaciones Teorico-Prácticas base la idea de que el desequilibrio químico debe corregirse. Esto reconoce y justifica el fundamento de que, la enfermedad mental es un problema médico y debe tratarse con medicamentos. En la actualidad, el exceso de prescripciones médicas y el uso indebido de los psicofármacos se ha transformado en un problema más de la salud mental. Por otro lado, la publicación en inglés de la nueva edición del Manual Estadístico de Diagnóstico de los Trastornos Mentales (DSM-V por sus siglas en inglés) que está amarrado al uso de los psicofármacos, generó una serie de movimientos que han propuesto una revisión del paradigma dominante de la salud mental (Angell, 2011 y Carlat, 2010). Autores como Vicente, Berdullas & Cristina, (2012) indicaron que la nueva versión del Manual de Diagnóstico de la Asociación Psiquiátrica Americana, ha puesto en cuestión el modelo biologista que fundamenta este paradigma. Este cuestionamiento ha desarrollado un incremento en los estudios que indican la falta de evidencia científica que respalde la teoría de la disfunción de los sistemas neurotransmisores. Asimismo han demostrado que la alianza de la psiquiatría con las compañías farmaceúticas solo ha influido en el poderío que éstas han adquirido y el efecto que éste ha tenido en el aumento mundial del consumo de los diferentes psicofámacos. Para Carlat (2010) y Angell (2011), el incremento de la prescripción de psicofámacos en niños y adolescentes se debe a que la industria farmacéutica influye en los psiquiatras para que estos se receten. Incluso a los pacientes con síntomas a corto plazo, aunque los estudios indican que los medicamentos no son seguros y eficaces, por los riesgos tan graves que implica su uso. Esto, sin tomar encuenta la automedicación, que hace a los 28 SALUD MENTAL : Aproximaciones Teorico-Prácticas psicotrópicos la tercera droga de más consumo, después del tabaco y el alcohol en muchos paises del mundo. Entre las instituciones que promueven este replanteamiento teórico, estan el Colegio de Psiquiatras del Reino Unido y y el National Institute of Mental Health de Estados Unidos. Por un lado, el Colegio de Psiquiatras del Reino Unido (Royal College of Psychiatrists, 2013), ha solicitado la abolición de los sistemas de clasificación diagnóstica (CIE y DSM) debido a la poca validez que estos demuestran. Los profesionales ingleses indican que en todos estos años, la investigación médica y bioquímica no ha podido establecer ningún marcador biológico para ningún diagnóstico psiquiátrico. Esta falta de hallazgos científicos, pone en cuestión el uso del tratamiento farmacológico que finalmente ocasiona graves prejuicios para las personas tratadas, es riesgoso y poco eficaz y empeora el pronóstico de las personas diagnosticadas. Por otro lado, el National Institute of Mental Health, publicó a través de los medios de comunicación su total desaprobación de la quinta versión del DSM, y la decisión de no usar el Manual de Diagnóstico y Estadístico de los Trastornos Mentales (DSM-V). El NIMH, es una agencia de investigación biómedica y la mayor proveedora de fondos para la investigación en salud mental. La institución indicó que el apoyo financiero se dará a los proyectos de investigación que consideren ampliamente las categorías tradicionales de los tratornos mentales y que esten enfocados en la atención a los estados de ánimo clínicos en lugar de los criterios del DSM y del CIE. A través de su Director, Thomas Insel, el NIMH cuestionó la validez científica del Manual y propuso un nuevo proyecto titulado 29 SALUD MENTAL : Aproximaciones Teorico-Prácticas Research Domain Criteria (RDoC). El RDoC es un proceso de investigación de los signos objetivos de las funciones cognitivas y de sus circuitos objetivables, en los tres dominios esenciales: cognición, emoción y conductas. Su objetivo es establecer la cartografía (mapping) del conjunto de estos aspectos, a través de la continuidad del campo. De esta foma, ignora las diferentes etiquetas, categorías y subgrupos del DSM. Laurent (2013) refirió que estos movimientos se están convirtiendo en “la nueva brújula fundamental” para establecer otro tipo de diagnósticos en psiquiatría y psicología. Una transformación que dejará por una lado la época de los manuales de diagnóstico y abrirá paso a criterios psicológicos y sociales. Otros aspectos que evidencian los estudios realizados por un grupo de psiquiatras (Angell, 2011; Carlat, 2010; de Vicente, Berdullas, & Cristina, 2012) ha permitido llegar a las siguientes conclusiones: • El uso de la taxonomias clínicas evidencia un incremento en la estigmatización de las personas con algún padecimiento mental. • El uso de los diagnósticos psiquiátricos no ayuda a la decisión sobre el tratamiento a elegir. • El pronóstico a largo plazo de los problemas de salud mental ha empeorado. • Estas clasificaciones diagnósticas son impositivas en otras culturas. Todo este material es un indicador de la poca validez de los criterios diagnósticos psiquiátricos y de la necesidad de hacer un espacio a modelos alternativos, 30 SALUD MENTAL : Aproximaciones Teorico-Prácticas basados en la evidencia clínica, que pueden proporcionar una atención eficaz y eficiente en salud mental. Este movimiento que recién inicia, pone en evidencia que el modelo tradicional (biologista y farmacológico); lo deja como un modelo obsoleto para comprender la salud mental. Los expertos lo ven como una oportunidad para revisar este paradigma de salud mental y desarrollar otro que se adapte mejor a la realidad de la enfermedad mental. Las instituciones mencionadas proponen la implementación de nuevos modelos que se basen en evidencia y sean desarrollados en conjunto con otros profesionales, psicólogos, psicoanalistas, filósofos y médicos. Sugieren, entre otras cosas, enfocarse en la relación estrecha entre las situaciones traumáticas, la infancia y la adolescencia como factor etiológico básico. También sugieren poner atención más a los servicios de psicoterapia, los servicios comunitarios de salud mental en todas las áreas, como parte de los tratamientos efectivos de los trastornos de salud mental. Otro aspecto fundamental en el trabajo de la salud mental en el Siglo XX es la reforma psiquiátrica de los años 60. Esta se desarrolló en Europa y desplazó el eje de asistencia en el hospital psiquiátrico, para dar un espacio a la creación de los dispositivos de salud mental. Según Gonzáles (1999), estos dispositivos estaban enfocados en cubrir prioritariamente tres tipos de demandas: a. Las relacionadas con el desviamiento del comportamiento social normativo (psicóticos, alcohólicos, toxicómanos, psicópatas); 31 SALUD MENTAL : Aproximaciones Teorico-Prácticas b. Las relacionadas con el fracaso en la adaptación social (neuróticos, depresivos, deficientes mentales educables); c. Las relacionadas con los grupos que presentaban mayor riesgo de enfermar (personas en situaciones críticas, grupos de edad avanzada). La reforma de la psiquiatría, generó entre otros, el movimiento creación de la disciplina de la salud mental. Galende (1990) mencionó que desde el inicio a su formación, la nueva disciplina abrió sus puertas a otros expertos y buscó la integración de saberes diversos y la superación de distintas profesiones, para lograr un nuevo orden disciplinar de prácticas diferenciadas. Esto la llevó a la formación de una transdisciplina. Desde este enfoque, las prácticas comunitarias en salud mental no tienen un modelo único, se reactualizan constantemente de acuerdo con los contextos socioculturales en donde se implementan. Los equipos de salud mental, son formados por equipos transdiciplinarios, que operan sobre diferentes conjuntos sociales. Lo han hecho con intervenciones enfocadas en reforzar el compromiso comunitario y la solidaridad grupal, sin descuidar la asistencia técnica a los más afectados (Gonzáles, 1999). Desde la faceta de la psicología política y comunitaria, la salud mental ha buscado asumir la interculturalidad a partir de un trabajo que permita el encuentro terapéutico y el aprendizaje de otras formas de tratamiento (Neira Riquelme & Escribens Pareja, 2010). Los resultados de las intervenciones no siempre evidencian el eje intercultural o los aspectos sociales de las poblaciones con las que se trabaja, por lo que se corre el riesgo de que las intervenciones pueden quedarse en meros ejercicios de relajación y distracción que están lejos 32 SALUD MENTAL : Aproximaciones Teorico-Prácticas de relacionarse con la salud mental y con el objetivo de mejorar la calidad de vida de las personas. Autores como Pedersen, Huayllasco, & Errázuriz (2007) mencionaron la importancia de tomar en cuenta la cultura popular en la práctica de la salud mental. Este enfoque hace referencia a la manera particular a la que un individuo o grupo manifiesta estar y sentirse bien. Desde esta perspectiva, el concepto de salud mental” se construye en forma particular y única en cada cultura y para los diversos sectores sociales” (Pedersen, Huayllasco, & Errázuriz, 2007, pág. 8). Para su elaboración se debe tomar en cuenta los valores, las tradiciones y creencias de cada cultura y grupo social que conforma una comunidad. Esto permite que las intervenciones en salud mental se construyan a partir de la particularidad social y cultural en el grupo en que se desarrolla la enfermedad. A estos conceptos se suma el referido por Moreno-Jiménez, Garrosa Hernandez, & Glavez Herrer (2005). Los autores mencionaron la necesidad de desarrollar una definición de salud mental más operativa y adecuada para el trabajo en comunidades o grupos sociales específicos. También especificaron que, desde esta perspectiva, se entiende que el componente general de la salud es la facultad que el ser humano tiene para adaptarse al medio ambiente o la capacidad del organismo a ajustarse a su medio. Esta definición se desarrolló desde una concepción holística de salud en donde se parte de las construcciones sociales de la comunidad y de la idea de que un individuo, no busca estar enfermo; además, lucha por encontrar un sentido de felicidad y bienestar que está relacionado con otros factores tales como la familia, la educación y la calidad de 33 SALUD MENTAL : Aproximaciones Teorico-Prácticas vida. Es decir, que ser feliz implica darle sentido a su experiencia de vida dentro de su contexto histórico personal, social y cultural. Ambas concepciones apuntan a la dificultad de generar una práctica única que integre acciones homogenizadas. Al contrario, promueven un ejercicio de la promoción de la salud mental acorde a la particularidad de cada comunidad. Esto implica la posibilidad de generar procesos de intervención que, en sí mismos, se convierten en investigaciones que construyen los marcos teóricos que fortalecen los objetivos de las acciones en salud mental. Con las experiencias diversas de la psiquiatría, la diversidad de modelos teóricos de la psicología y los efectos de las diferentes guerras de la primera mitad del Siglo XX en las poblaciones afectadas, se inició el primer movimiento para realizar intervenciones en salud mental. Para superar la dificultad teórica-práctica del desarrollo de un modelo único para el abordaje de la salud mental la O.M.S. determinó el marco de acción y prioriza las temáticas a diversidad de modelos que se utilizan es evidente. Esto tratar, aunque la permite que la implementación de experiencias en salud mental se organice en comunidades de diferentes países. 1.2 Definición de Salud Mental Como se indicó anteriormente, el término salud mental forma parte integral del concepto de salud pública y se nutre de los enfoques de otras ciencias como la psiquiatría, la psicología, la antropología. En el estudio sobre las raíces del concepto Bertolote (2008) indicó que no hay ninguna referencia de su uso hasta 34 SALUD MENTAL : Aproximaciones Teorico-Prácticas 1946; época que se caracterizó por vivir los conflictos sociales, económicos y políticos de la post guerra (Segunda Guerra Mundial) y el inicio de la Guerra Fría. El autor mencionó que fue en la International Health Conference, celebrada en Nueva York donde por primera vez se hizo referencia al término salud mental. En esta conferencia, también se decidió establecer la Organización Mundial de la Salud (OMS). Luego, en Londres en el mismo año se creó la Mental Health Association y se desarrolló el primer Congreso Internacional de Salud Mental. Antes de esta fecha, para hacer referencia a la salud mental se utilizaba el término higiene mental. Esta se definía como el desarrollo físico y mental sano del ciudadano y era enfocado como un objetivo de la salud pública. En 1950, luego del primer congreso, que se realizó en Génova, se llevó a cabo la segunda sesión del Comité de Expertos de la OMS en Salud Mental. En esta sesión, se definieron los términos de salud mental e higiene mental de la siguiente forma: “La higiene mental se refiere a todas las actividades y técnicas que fomentan y mantienen la salud mental. La salud mental es una condición, sometida a fluctuaciones debido a factores biológicos y sociales, que permite al individuo alcanzar una síntesis satisfactoria de sus propios instintos, potencialmente conflictivos; formar y mantener relaciones armónicas con terceros, y participar en cambios constructivos en su entorno social y físico” (Bertolote, 2008, pág. 113). Hasta 1960 se dio un uso indistinto a los términos higiene mental y salud mental. Dentro de este movimiento, la Organización Mundial de la Salud (2013) no solo definió la salud mental como “un estado de bienestar en el cual el individuo es consciente de sus propias capacidades, puede afrontar las tensiones normales de 35 SALUD MENTAL : Aproximaciones Teorico-Prácticas la vida, puede trabajar de forma productiva y fructífera y es capaz de hacer una contribución a su comunidad”. También inició un proceso político para que los estados abrieran un espacio para considerar ésta temática dentro de sus políticas públicas. En la definición propuesta, se destacó claramente una dimensión positiva de la salud mental que figura en la Constitución de la OMS: “La salud es un estado de completo bienestar físico, mental y social, y no solamente la ausencia de afecciones o enfermedades” (Organización Mundial de la Salud (O.M.S.), 2004). Aquí es importante evidenciar tres aspectos: el primero, vinculado al desarrollo de la idea que salud mental y trastornos mentales no son términos intercambiables, aunque tampoco son mutuamente excluyentes; el segundo, el énfasis que hizo este enfoque en que la salud mental es un estado y no a un dominio o disciplina específica, aunque con el tiempo se ha convertido en una disciplina; el tercero, la dimensión positiva (Psicología Positiva) como base del funcionamiento efectivo de un individuo y su comunidad (Organización Panamericana de la Salud (OPS), 2010; Organización Mundial de la Salud; Centro de Investigación de Prevención de las Universidades de Nijmegen y Maastricht, 2004). Estos aspectos, repercutirán luego en las acciones que se realizarán con las diferentes poblaciones del mundo. Entonces, referirse a salud mental desde esta perspectiva, implica hacer mención a un estado de equilibrio entre la persona y su entorno socio-cultural. Este estado puede garantizar la participación laboral, intelectual y el desarrollo de relaciones 36 SALUD MENTAL : Aproximaciones Teorico-Prácticas interpersonales de un individuo para que le permitan alcanzar un bienestar total y calidad de vida alta. En sus inicios, el concepto estuvo relacionado con la diferencia que hace la medicina de “salud física o el estado físico”. Sin embargo, conforme se va dando la especificación de la práctica, ambos conceptos se separan. El punto en común en el cual coinciden los teóricos es que “salud mental” y “enfermedades mentales” no son dos conceptos opuestos, es decir, la ausencia de un reconocido desorden mental no indica necesariamente que se tenga salud mental. Al contrario, sufrir un determinado trastorno mental no constituye un impedimento para disfrutar de una salud mental razonablemente buena. El punto de separación es el desarrollo epistemológico que se realiza al sistematizar las experiencias en salud mental y la consideración de la subjetividad del individuo como una construcción en la que intervienen las experiencias de vida infantil y de la adolescencia, así como los factores sociales y culturales del ambiente en que vive. Granados (2001) citó a Glen Doyal, experto en teorías sociales, quien en 1994 postuló que la salud física y a la salud mental son las dos necesidades fundamentales de todos los seres humanos en cualquier lugar y en cualquier tiempo. Doyal indicó que para poder definir lo factores determinantes para la salud mental, es necesario incluir los factores interaccionales, que denominó como la perspectiva histórico-social del individuo. Este autor incluyó la salud mental dentro del campo de la subjetividad. Indicó que el sufrimiento psíquico está inmerso dentro de una historia y se inscribe en un sujeto construido socialmente. Así, la enfermedad mental se expresa a través de la subjetividad y 37 SALUD MENTAL : Aproximaciones Teorico-Prácticas se encuentra determinada por los recursos que socialmente le han sido dispuestos para la satisfacción del deseo. Desde esta perspectiva, la salud mental se puede entender en términos de la capacidad que tiene un sujeto de significar la experiencia, para diseñar objetivos y proyectos de vida, así como de la capacidad de propiciar los recursos necesarios para la consecución de tales proyectos. Según el autor, esto no se logra sin una plena participación del sujeto en la sociedad. Por otro lado, la salud mental puede comprenderse como un estado sujeto a fluctuaciones que provienen de factores biológicos y sociales, en donde el individuo se encuentra. Se considera también como salud mental, la capacidad del individuo de alcanzar una integración satisfactoria de sus tendencias humanas, la capacidad de establecer y mantener relaciones equilibradas con los demás y contribuir constructivamente en los cambios de la sociedad en la que vive ( Brody, 2013). Para Torres Ferman y otros (2013), la salud mental puede ser abordada como un estado funcional del individuo. Este se evidencia conductas habilidades a través de una serie de como la capacidad intelectual, las relaciones interpersonales y las personales que permiten la adaptación a las influencias socioambientales y estructuras sociales en las que vive la persona. Por otro lado, Vasquez Canesco (2006) refirió que la salud mental va mas allá de identificar y diagnosticar patologías mentales. El autor indicó que el trabajo en salud mental se enfoca en generar en las personas factores como la autoestima, la fuerza 38 SALUD MENTAL : Aproximaciones Teorico-Prácticas motivacional, la capacidad de disfrute, la capacidad de reestructurar objetivos, la aptitud para amar y desarrollar lazos afectivos profundos. Entonces, hablar de salud mental no se circuscribe al campo médico y sus variables biológicas. Al respecto Jahoda (1999) mencionó que utilizar los criterios epididemiológicos como base para establecer la normalidad en el campo de la salud mental es un riesgo. Estos criterios la definen bajo el paradigma dominante de normalidad y se determinan porque los comportamientos se ajustan a la mayoría de personas. Para Martínez, Terrones, Vasquez, & Hernández (2009), es necesario alejarse de esta perspectiva y abordar el trabajo de la salud mental a partir de las características que determinen si una persona o grupo social está enferma o no. Este es un ejercicio que parte, en primer lugar, de una deconstrucción del paradigma científico dominante de cada cultura. Luego, se considera un contexto que contemple los factores sociales, psicológicos y biológicos que, al relacionarse con los conflictos entre el desarrollo personal, la transformación colectiva y el cambio social, permiten la conformación de una personalidad estable que genera el desarrollo potencial de la persona; finalmente se evalúan las habilidades mentales (cognitivas, relacionales y afectivas). También Jahoda (1999), en su trabajo sobre el desarrollo del concepto de salud mental positivo, también apoyó la necesidad de separar el campo biológico del trabajo en salud mental. Indicó que ésta es un asunto humano con un estatuto ecológico, interdisciplinario e integral y no médico, biológico. Para el autor, investigar y promocionar la salud mental está relacionado con el desarrollo potencial de la persona y los elementos que ésta tiene para vislumbrar la felicidad 39 SALUD MENTAL : Aproximaciones Teorico-Prácticas como horizonte de significado. Este es un campo que se construye a partir de una nueva forma de hacer investigación y de una práctica política humanizada (Weinstein, 1990). En este sentido Jahoda (1999) describió la salud mental como la interacción dialéctica de seis criterios básicos que configuran el funcionamiento unificado de un ser humano. El autor los denominó, criterios de la salud mental positiva y los describió como las actitudes hacia sí mismo, crecimiento y autoactualización, integración, autonomía, percepción de la realidad y dominio del entorno. Estos, relacionados con el ambiente, las condiciones sociales, las instituciones y estructuras sociales, las demandas de un papel específico contribuyen al mantenimiento de la salud mental. En relación al tema, Ginsberg (1990), describió lo que él denominó como las características de un individuo mentalmente sano: a. El adulto poseedor de una buena salud mental trabajará por el mejoramiento del ser humano, pero aceptará también a las personas y situaciones en la medida que se las encuentre. b. Se sentirá elemento constitutivo del grupo al que pertenece y medirá sus satisfacciones por lo que es capaz de dar a los demás y no por su palabra egoísta. c. Tendrá conocimiento de su relación con el universo y su vida estará orientada hacia la última realidad. d. Conocerá sus propias limitaciones, pero poseerá una dosis equitativa de confianza en sí mismo. 40 SALUD MENTAL : Aproximaciones Teorico-Prácticas e. No se sentirá deshecho por conflictos interiores, sino que su personalidad estará integrada como totalidad. f. Enfrentará los problemas con sentido real y constructivo, no confundiendo evasión con solución. g. Dirigirá la vista hacia delante, mirando al futuro y no al pasado, con intereses vivos y crecientes que lo muevan. Solamente pensando que lo mejor de la vida está por venir podrá considerarse poseedor de una perfecta salud mental. De acuerdo a Buendía, Coy, & Esteban (1984), Fierro (2004) y Jahoda (1999) la observación del comportamiento de una persona en su vida diaria es el principal modo de conocer el estado de su salud mental. Los autores también coinciden en mencionar que la evaluación de aspectos como, el manejo de sus temores y capacidades, sus competencias y responsabilidades, la manutención de sus propias necesidades, la forma en que afronta sus propias tensiones, sus relaciones interpersonales y la manera en que dirige una vida independiente, son indicadores de la calidad de salud mental que tiene una persona. A estos se suman, el comportamiento que tiene frente a situaciones difíciles, la modalidad de resolver problemas y la superación de momentos traumáticos. Todos estos criterios permiten valorar cualitativamente el nivel de salud mental de los individuos. En síntesis, comprender la salud mental implica estudiarla más allá de su factor epidemiológico. Es necesario considerar ese sentimiento de bienestar subjetivo 41 SALUD MENTAL : Aproximaciones Teorico-Prácticas que subyace en los mecanismos psicológicos que afectan positiva o negativamente en la preservación o recuperación de la misma. 1.2.1 La salud mental según la Organización Mundial de la Salud Según la Organización Mundial de la Salud (OMS, 2013) no existe una definición “oficial” sobre salud mental. La institución indicó que cualquier definición estará siempre influenciada por diferencias culturales, suposiciones, disputas entre teorías profesionales, la forma en que las personas relacionan su entorno con la realidad. Sin embargo, varios de los documentos escritos por esta organización denominan la salud mental “como un estado de bienestar en el cual el individuo es consciente de sus propias capacidades, puede afrontar las tensiones normales de la vida, puede trabajar de forma productiva y fructífera y es capaz de hacer una contribución a su comunidad” (Organización Mundial de la Salud (O.M.S.), 2004). Por otro lado, Barraza (2013) mencionó que debido a la dificultad que implica desarrollar una definición que aborde todos los factores que deben considerarse para comprender el enfoque en salud mental, la O.M.S., por medio de su comité de expertos, desarrolló la siguiente definición: “La salud mental es un estado sujeto a fluctuaciones provenientes de factores biológicos y sociales, en el que el individuo se encuentra en condiciones de conseguir una síntesis satisfactoria de sus tendencias instintivas potencialmente antagónicas, así como de formar y mantener relaciones armoniosas con los demás y participar constructivamente en los cambios que puedan introducirse en su medio ambiente físico y social”. 42 SALUD MENTAL : Aproximaciones Teorico-Prácticas En estos términos, el ideal de individuo sano en la cultura occidental de finales del siglo XX describe a una persona que puede alcanzar un equilibrio entre los factores biológicos y sociales; así como la posibilidad de adaptación al medio en que se desarrolla. Operativamente, el ideal de salud mental considera a una persona que ha de ser sociable, extravertido, estable desde el punto de vista emocional, responsable en el trabajo, no demasiado complejo cognitivamente, capaz de manejar su imagen sin buscar la aprobación de los demás, con pocas diferencias entre cómo se ve a sí mismo y cómo le gustaría ser, adaptable, diestro en realizar elecciones adecuadas e incluso, con la habilidad de distorsionar un poco la realidad para mantener una visión positiva de sí mismo. Ha de ser animoso y alegre. La resistencia al estrés y la tolerancia a la frustración, son aspectos fundamentales en el perfil de la persona sana y 'feliz' de hoy. Así como la autonomía en diferentes áreas, la competencia profesional y personal y la habilidad para establecer relaciones satisfactorias (Vasquez, 2011). De acuerdo con Brody (2013), estas características de la una persona con salud mental están ampliamente vinculadas con la percepción subjetiva de bienestar del sujeto, y relacionadas teóricamente a la Psicología Positiva de Seligman. Si se toma como punto de partida el concepto de “bienestar” de la Real Academia de la Lengua (RAE, 2013) está se refiere, entre otras cosas, al “estado de la persona en el que se le hace sensible el buen funcionamiento de su actividad somática y psíquica”. Entonces, se entiende que el estado de salud mental está vinculado a actividades conscientes que promuevan esta percepción. En términos de instancias psíquicas, esta percepción se origina del yo. Este como órgano psíquico a cargo de las funciones de pensamiento, debe generar la sensación de que es 43 SALUD MENTAL : Aproximaciones Teorico-Prácticas posible alcanzar el equilibrio ante la diversidad de tensiones a las que se está expuesto. Este equilibrio debe permitir vivir una vida feliz y satisfactoria. Por otro lado, comprender la frase “estar consciente de sus propias capacidades” implica la acción del individuo de conocerse a sí mismo, sus fortalezas y debilidades y ponerlas en juego adecuadamente en su diario vivir. Otra característica importante en este concepto es el enfoque en el trabajo. Esto lo evidencia la promoción de acciones que generen un estado emocional que le permita al individuo “vivir de una forma productiva y fructífera” (Gonzáles, 1999). 1.2.2 Concepto de salud mental de la Federación Mundial de Salud Mental La Federación Mundial de la Salud Mental es una es una organización internacional de membresía, fundada en 1948 para promover, entre todos los pueblos y naciones, la prevención de los trastornos mentales y emocionales, el tratamiento adecuado y el cuidado de las personas con estos trastornos. Esta se enfoca en una comprensión de los trastornos mentales y emocionales desde una perspectiva transcultural. En este sentido, le da importancia a factores como la migración, la diversidad cultural, las diferentes creencias religiosas, entre otras, como elementos que ejercen una influencia directa sobre la conducta de la persona y su salud. Desde esta particularidad buscan implementar en los sistemas públicos de salud modelos de servicio adecuados, efectivos y auto sostenibles (World Federation of Mental Health, 2007). 44 SALUD MENTAL : Aproximaciones Teorico-Prácticas Desde el enfoque de la Federación Mundial de la Salud Mental, ésta también se entiende como la percepción de bienestar emocional y mental de un individuo o grupo social. La Federación considera como factores relacionados a la salud mental, la influencia que la cultura ejerce sobre el individuo, los valores, las creencias, las costumbres de su contexto social. Al tomar en cuenta estos factores, el cuidado de la salud mental debe comprenderse de acuerdo con el grupo o sociedad en particular y cómo el sujeto la entiende y la denomina; la función que ésta tiene dentro de las dinámicas intersubjetivas, determina como el grupo explica los trastornos mentales, como utiliza las herramientas emocionales que posee y como responde a los diferentes tratamientos que el sistema ofrece. Asimismo, la institución considera el abordaje y estudio de aspectos como la comunicación, la forma particular en que los individuos manifiestan sus síntomas, los estilos sociales, tanto familiares como comunitarios relacionados a los síntomas y el interés de la persona y la comunidad de buscar tratamiento para los diferentes trastornos. También aborda la cuestión de la salud mental desde el sistema de servicios de salud y su distribución, la cultura del médico, las formas de diagnóstico y tratamiento y sobre todo los patrones de uso del servicio (World Federation of Mental Health, 2013). 1.2.3 La salud mental individual y colectiva Desde el sentido positivo, la salud mental es el fundamento del bienestar individual y del funcionamiento eficaz de una persona dentro de la comunidad en 45 SALUD MENTAL : Aproximaciones Teorico-Prácticas que vive. La perspectiva del individuo en cuanto a la salud mental apunta hacia el desarrollo de ambientes y acciones que promuevan su bienestar. Este bienestar se expresa en la ejecución de las actividades que realiza, en las capacidades que tiene para hacer frente a las dificultades de la vida y en la posibilidad que tiene de trabajar de forma productiva y de contribuir a su comunidad. De esta manera, el bienestar individual se organiza alrededor de la percepción personal y subjetiva, que se origina de las condiciones de la vida, (comodidades, seguridad, nivel económico, salud física) (Cuadra & Florenzano, 2003). Se relaciona con el bienestar subjetivo y la satisfacción con la vida (Vasquez Canesco, 2006). También se asocia con la experiencia de ser feliz o vivir feliz. Estas características se pueden observar a través de las condiciones de vida, el padecimiento de enfermedades, limitaciones funcionales, el grado de satisfacción con el empleo, la familia y la salud. Desde este enfoque, promover la salud mental a nivel individual, consiste en la implementación de acciones que introduzcan entornos y condiciones de vida favorables, que permitan a las personas sostener una actitud positiva ante la adversidad y adoptar y mantener modos de vida saludables. Las acciones y estrategias para promover la salud mental se orientan hacia el empoderamiento, la participación social y la posibilidad de los individuos de elegir. A nivel colectivo las acciones se enfocan en fortalecer los factores protectores y disminuir los factores de riesgo. La base del trabajo serán los modelos con ejes interculturales y psicosociales y transdisciplinarios. 46 SALUD MENTAL : Aproximaciones Teorico-Prácticas 1.1.4 La salud mental comunitaria y psicología política El enfoque de salud mental comunitaria se construyó a partir de la experiencia de los equipos comunitarios que han trabajado en las diferentes poblaciones de Latinoamérica y otros países del mundo. Su abordaje se centra alrededor de los valores y la calidad de vida de las comunidades en las que se trabaja. Pedersen, Huayllasco, & Errázuriz (2007) consideraron que cada comunidad desarrolla su percepción particular e integral de la salud. Como ejemplo, los autores indicaron que en algunos pueblos suramericanos situados en Perú y Bolivia, ésta es entendida como un estado de equilibrio; y la enfermedad, como un estado de desequilibrio. Desde esta perspectiva, el enfoque del trabajo en salud mental es abordado como un hecho dinámico, que cambia, se recrea y se transforma constantemente por las interacciones del individuo y su entorno familiar y social. El modelo comunitario de atención en salud mental se orienta a la inclusión social, a la participación activa en la comunidad y al fortalecimiento de las redes de apoyo social. Este tiene como objetivo mejorar la calidad de vida y las relaciones interpersonales de los grupos. Es un modelo que se encauza hacia la participación social. Tiene como condiciones indispensables las respuestas individualizadas, la continuidad de los cuidados y la corresponsabilidad del trabajo (Colectivo Ararteko, 2010). Las experiencias de salud mental comunitaria se entienden como, un conjunto de acciones orientadas a mejorar las condiciones de la comunidad desde la perspectiva particular que ésta tiene de su cultura y de su sociedad. Abordar los problemas de salud y sus determinantes se hace de una 47 SALUD MENTAL : Aproximaciones Teorico-Prácticas manera integral (Pedersen, Huayllasco, & Errázuriz, 2007) y se favorece el uso de metodologías participativas. En la misma línea, el trabajo en salud mental comunitaria se sustenta principalmente en un enfoque psicosocial y en los principios de derechos humanos, equidad de género e interculturalidad (Neira Riquelme & Escribens Pareja, 2010). Las acciones se orientan hacia el desarrollo del empoderamiento y la participación activa de la comunidad. Utiliza como técnica, la creación de espacios de reflexión que buscan identificar las fortalezas y debilidades relevantes en torno a la salud mental de las personas. Las estrategias que se crean a partir de los equipos de trabajo, tienen como objetivo implementar, de manera conjunta, las actividades de promoción protección e intervención clínica comunitaria; asimismo, se enfocan en la prevención de problemas y en la recuperación y reparación de los vínculos personales, familiares y comunales. Este abordaje no se da de manera aislada. Además de las técnicas mencionadas, se utilizan los grupos focales, intervenciones grupales, grupos de autoayuda, diálogos y entrevistas que permiten establecer las acciones prioritarias de acuerdo a las necesidades de la comunidad (Pedersen, Huayllasco, & Errázuriz, 2007; Neira Riquelme & Escribens Pareja, 2010 y Perales, 2003). 1.1.5 Determinantes y condicionantes de la Salud Mental Para desarrollar los factores que determinan y condicionan la salud mental, la O.M.S. (Organización Mundial de la Salud (O.M.S.), 2013) tomó en cuenta los 48 SALUD MENTAL : Aproximaciones Teorico-Prácticas indicadores de pobreza, el nivel educativo de las personas y las comunidades. Los datos que presentaron indicaron que los riesgos más evidentes para la salud mental en el mundo contemporáneo están relacionados sobre todo, con las presiones socioeconómicas. Los factores determinantes están vinculados a las condiciones sociales, psicológicas y biológicas en que los individuos se desarrollan. Desde este enfoque, los problemas de salud mental de un individuo o de un grupo se relacionan con una experiencia cotidiana que se percibe como inestable, amenazadora y violenta. En el mundo contemporáneo, la convivencia a nivel grupal o comunitario genera factores sociales que están altamente relacionados con los problemas de salud mental. Entre las experiencias que se asocian a los problemas en salud mental o pueden desencadenar un trastorno se encuentran los cambios sociales rápidos, las condiciones de trabajo, el acoso laboral, la discriminación de género, la exclusión social, los modos de vida poco saludables, los riesgos de violencia, la mala salud física y a las violaciones de los derechos humanos (Barrón de Roda, 2001). Los factores psicológicos que evidencian las características individuales de vulnerabilidad y riesgo, se encuentran vinculados a la personalidad y las características psicológicas específicas de la persona. Finalmente, desde la perspectiva médica, se determina que los trastornos mentales se originan de las características biológicas, específicamente las relacionadas al funcionamiento del sistema nervioso. Estas, explican su origen a través de factores genéticos o de desequilibrios bioquímicos cerebrales. 49 SALUD MENTAL : Aproximaciones Teorico-Prácticas A. Factores sociales Según Gonzáles & Velarde (2013), los determinantes sociales de la salud mental están relacionados con todos aquellos factores que, desde un marco multidimensional, afectan la salud mental de las personas y las comunidades. Esto se evidencia en los hallazgos de los autores mencionados, con un grupo de niños y adolescentes que provienen de ambientes caracterizados por la conflictividad social, económica y por la pobreza. El estudio demostró que los niños que provienen de ambientes con estas características se mostraron más afectados en su la salud física y mental, que los niños y adolescentes de clases sociales pudientes. Así, los determinantes sociales de la salud mental se constituyen a partir de las características sociales y culturales de cada comunidad; de los valores, los estilos de vida y las formas particulares que cada grupo social tiene para construir su experiencia en comunidad (Pedersen, Huayllasco, & Errázuriz, 2007). La característica principal de estos factores, es que pueden mejorar o empeorar el estado de salud mental de una población en un determinado momento y lugar. Los indicadores que más evidencian el efecto de estos, son: a. Bajo ingreso económico (pobreza): La pobreza se define como una situación social y económica que se caracteriza por una carencia marcada en la satisfacción de las necesidades básicas. Se da en un grupo social particular que tiene 50 SALUD MENTAL : Aproximaciones Teorico-Prácticas dificultades para el acceso a recursos como la educación, la vivienda, el agua potable y la asistencia médica, entre otros (Montecinos, s.f.). Estas dificultades afectan directamente la calidad de vida de las personas. Para Spicker (2013), la pobreza es “mucho más que tener un ingreso relativamente bajo” (pág. 12). Se origina de condiciones sociales, económicas y materiales, que relacionadas entre sí, afectan la calidad de vida de una persona o una comunidad. Diversos estudios (López, Moreno, Patiño, & Pereira, 2003; Perales, 2003; Pedersen, Huayllasco, & Errázuriz, 2007) mostraron que la pobreza es un problema social complejo que se relaciona con la falta de satisfacción de las necesidades básicas de las personas, incrementa el riesgo de enfermar y de morir y limita el desarrollo de los pueblos. El impacto de este fenómeno social afecta también, las características físicas de la población, como sucede en la desnutrición y la vida en ambientes contaminados, hasta las limitaciones que provoca en el acceso de los productos básicos. La vida pobre se asocia a una condición solitaria de desesperanza, baja autoestima y abatimiento. Estos problemas generan la presencia de trastornos de la salud mental como tristeza, dolor de cabeza, dolor de espalda, enfermedades de la piel e infecciones. Por otro lado, las personas que se encuentran en pobreza o extrema pobreza, son marginadas o socialmente excluidas, no tienen acceso a servicios básicos como educación, agua y vivienda sana, no pueden comprar la mitad de los alimentos básicos que componen la canasta 51 SALUD MENTAL : Aproximaciones Teorico-Prácticas familiar, ni acceder a servicios médicos y medicamentos. Laboralmente, son mal pagados o sobre-explotados en trabajos eventuales, lo que se transforma en un círculo vicioso que les impide salir de la pobreza en que viven (Pedersen, Huayllasco, & Errázuriz, 2007). Para la Organizacion Panamericana de la Salud (2007), enfrentar la pobreza no solo requiere del esfuerzo individual y de la acción colectiva para el ejercicio pleno de los deberes y derechos como ciudadanos. También requiere del cumplimiento de la responsabilidad del Estado con el desarrollo de la comunidad y la provisión de servicios de salud y educación. b. Exclusión social Rivas Guerrero (2011), refirió que el término exclusión social hace alusión a la situación final de un proceso que se caracteriza por la ruptura con los tres principales sistemas de apoyo social: la familia, como el principal sistema de apoyo emocional y económico; los mercados de trabajo y de alojamiento; los servicios públicos y los sistemas de seguridad social. La población más vulnerable a una situación de exclusión social corresponde a las personas sin hogar, los inmigrantes y las personas que viven en situación de precariedad. Estas características de riesgo se incremetan en diferentes grupos sociales, como aquellos formados por 52 SALUD MENTAL : Aproximaciones Teorico-Prácticas personas con adicciones, personas encarceladas, en especial menores de edad, que padecen algún trastorno mental o están en riesgo de padecerlo. Rivas Guerrero (2011) indicó que estos colectivos tienen en común la dificultad para poder hacer uso de sus derechos de ciudadanía. También tienen problemas para acceder a los servicios médicos y de salud mental o la atención que reciben no se adapta a sus necesidades. Para el colectivo Ararteko (2010), los problemas en salud mental son causa y consecuencia de exclusión. Desde esta perspectiva, favorecer la salud mental es trabajar por la integración social y por la promoción de la misma. En muchas ocasiones la enfemedad o trastorno mental puede afectar la vida social, educativa y profesional de las persona, ya que la enfermedad mental genera aislamiento, soledad, sufrimiento y marginación. c. Inequidad de género El problema de la equidad del género abre una brecha en los servicios de salud y sobre todo en lo que respecta a las mujeres. A este respecto, la salud mental es uno de los componentes del derecho a la salud más descuidados en los países en desarrollo. En el contexto sociopolítico, económico y cultural la Organización Panamericana de la Salud (2005) indicó que las mujeres tienen menos acceso a los servicios de salud, salud mental y salud reproductiva. El estudio mencionado adjudicó esta 53 SALUD MENTAL : Aproximaciones Teorico-Prácticas dificultad, a un estancamiento de la pobreza y a la baja capacidad de ingresos en las familias, que en su mayoría están a cargo de las mujeres; solo ellas se ocupan de las labores domésticas y del cuidado de los niños, por lo que están expuestas a las tensiones y las dificultades que genera la vida familiar y la vida en pareja. Con respecto al uso del poder dentro de la familia, las normas culturales sobre los roles de género están basadas en una distribución desigual de poder entre los hombres y las mujeres. Esto se evidencia en el incremento de la violencia física, psicológica, sexual y patrimonial contra las mujeres en las familias, en las relaciones de pareja, así como en el ámbito público y laboral. experiencias traumáticas especialmente los niños Estas características aumentan las entre los miembros de la familia, y generan tanto, trastornos de ansiedad, angustia como trastorno de estrés postraumático. Con respecto al tratamiento de la salud mental, en su mayoría los servicios de salud brindan un abordaje asistencialista. El modelo de atención que se utiliza está basado en las concepciones y prácticas que corresponden con un modelo biomédico, farmacológico y paternalista. Este se basa en la atención de la enfermedad y su abordaje preventivo se centra básicamente en la identificación precoz de los factores de riesgo (Tajer, y otros, 2013). 54 SALUD MENTAL : Aproximaciones Teorico-Prácticas Por otro lado, las políticas públicas en salud dirigidas a enfrentar las inequidades de género son reducidas, debido a que este enfoque no es un tema prioritario en las políticas de Estado. Según Benavente (2013) el trabajo en salud mental y equidad de género está más visible y mejor abordado desde el impacto que tiene la violencia política y los desastres naturales. Sin embargo, la autora mencionó, que no ha pasado lo mismo con problemáticas cotidianas como la violencia contra la mujer y la discriminación, cuya cotidianeidad no las hace menos graves. Entre los múltiples temas no abordados adecuadamente están la violencia contra la mujer, la violencia sexual, la violencia psicológica, el incesto, el ejercicio de la sexualidad en condiciones de coerción y riesgo, el embarazo en la niñez y/o adolescencia y el acceso a realizarse un aborto en condiciones de seguridad. No digamos en aquellos temas relacionados con trastornos como la depresión, la baja autoestima, entre otros. d. Migración y desplazamiento forzado El problema de la migración y la salud mental se ha incrementado en la última década. El movimiento migratorio de personas del sur al norte de América y de África a Europa ha aumentado debido a la polarización socioeconómica entre países y al empobrecimiento extremo de los países en desarrollo (Vilar Peyry & Eibenschutz, 2007). A pesar de este 55 SALUD MENTAL : Aproximaciones Teorico-Prácticas fenómeno, se ha trabajado poco en las consecuencias en la salud mental de los desplazados, refugiados y migrantes. Los estudios realizados han demostrado que la migración tiene efectos devastadores, no solo económicos, políticos y culturales; también afectivos, emocionales. Autores como Benavente (2013), Neira Riquelme & Escribens Pareja (2010), Vilar Peyry & Eibenschutz (2007) indicaron que entre los estresores más frecuentes en las personas que migran están la soledad, el duelo por el fracaso del proyecto migratorio, la lucha por la sobrevivencia y el miedo. También mencionó el desarrollo de patologías mentales debidas al desempleo, la inseguridad en el trabajo y la degradación de éste. Los efectos más evidentes de estas experiencias se observan en la sintomatología depresiva, las rupturas familiares, el maltrato infantil, la violencia doméstica y el comportamiento antisocial (Petras, 2002). Desde el enfoque de los estudios migratorios, Salgado (abril, 1996) investigó los problemas psicosociales de la migración internacional. La autora concluyó que la migración internacional, además de ser una movilización geográfica, es un fenómeno complejo que afecta los ámbitos psicológicos y sociales de aquellos que participan en la migración directamente. También, Vilar Peyry & Eibenschutz (2007) mencionaron en su estudio que la migración en sí misma no causa directamente un deterioro en la 56 SALUD MENTAL : Aproximaciones Teorico-Prácticas salud mental; lo que si impacta el psiquismo de la persona es la situación social a la que se enfrenta. Usualmente esta situación se caracteriza por falta de empleo, malas condiciones de vivienda y las experiencias traumáticas antes, durante y después de la migración. Autores como Achotegui & Catelló (2001) indicaron que es evidente una sintomatología particular en la personas que emigran. A esta psicopatología los autores la clasifican desde tres criterios: 1. Según los cuadros psicopatológicos, en donde predomina la tríada depresión paranoia y somatización, que incluye los cuadros de hipocondría. 2. Según el momento de aparición de los síntomas, se pueden clasificar en efectos primarios, secundarios y terciarios. Los efectos primarios se evidencian al inicio del movimiento migratorio. Los secundarios a los pocos años y los efectos terciarios, hasta después 20 años que se produjo la migración. 3. Según la evolución, los cuadros se clasifican en agudos o crónicos. Los cuadros de tipo agudo suelen ser de buen pronóstico y suelen acontecer al poco de producirse el hecho migratorio. 57 SALUD MENTAL : Aproximaciones Teorico-Prácticas e. Debilidad o ausencia de las redes de apoyo social Se les conoce también como sistemas de apoyo comunitario. Para Barrón de Roda (2001), las redes de apoyo social grupales de intervención son estrategias en salud mental en contextos grupales y comunitarios, que funcionan a través de la creación de grupos de apoyo y autoayuda. La red de apoyo social más importante es la familia. Lin, Ensel, Simeone & Kuo (citados por Fernández Peña, 2005) en 1979, definieron el apoyo social como provisiones instrumentales o expresivas, reales o percibidas, aportadas por la comunidad, las redes sociales y los amigos íntimos. Esta definición establece la importancia de tomar en cuenta los tres niveles en cualquier intervención que considere el apoyo social como su estrategia de trabajo. Las redes de apoyo social surgen a partir del reconocimiento del ambiente social en determinadas situaciones relacionadas con los procesos de salud-enfermedad (Fernández Peña, 2005). El interés teórico en este tema surgió a partir del trabajo de Durkheim, quien en estudios sobre el suicidio demostró cómo los hechos sociales pueden ser utilizados para explicar los patrones cambiantes de la tendencia hacia el suicidio. Estos estudios, más los de Bowly (citado por Jahoda, 1999) sobre el apego, en los que relaciona el medio ambiente y la patología con el origen de la neurosis, permitieron establecer la 58 SALUD MENTAL : Aproximaciones Teorico-Prácticas necesidad humana de vínculos afectivos. Estos, durante la infancia forman la base emocional para la vida adulta, además de proporcionar los patrones psíquicos para las relaciones sociales posteriores. En los años 70 se incrementó el interés hacia las dimensiones de salud y su conexión con las relaciones sociales; los estudios realizados por Lin, Ensel, Simeone & Kuo (citados por Fernández Peña, 2005), se enfocaron en determinar cómo los cambios en el ambiente social pueden influir en el desarrollo de las enfermedades. En este aspecto destacó la importancia de las redes de apoyo emocional. De acuerdo con estos estudios, la ausencia o debilidad de las redes de apoyo repercute en la salud de un individuo, grupo o comunidad, debido a la motivación y la percepción que estos tienen de sí mismos. Asimismo, los autores indicaron que el apoyo proviene en gran medida de las personas que conforman la red social del enfermo. El apoyo social también permite el mantenimiento de la salud mental y física a través de la generación de actividades que contribuyan al mantenimiento de la autoestima y la autoidentidad, a reducir el estrés y a proporcionar métodos que permitan manejar la situación amenazante. Otros determinantes sociales de la salud mental están relacionados con la educación, los derechos humanos, las condiciones de vida de las comunidades, las condiciones de trabajo, la discriminación, la exclusión y los diferentes tipos de violencia a los que las personas se exponen cotidianamente. 59 SALUD MENTAL : Aproximaciones Teorico-Prácticas B. Factores psicológicos Los factores psicológicos se entienden como aquellos rasgos o características intrínsecas a un individuo, que determinan la conducta consigo mismo y con los demás. Desde esta perspectiva, pareciera que salud mental y psicología son campos homogéneos de aplicación. En realidad son dos campos de trabajo que en ocasiones se complementan o se alejan. El campo de la salud mental está enfocado desde abordajes de la psicología social y la psicología comunitaria, que buscan dar herramientas que permitan a los individuos no solo lidiar con las circunstancias cotidianas, sino crear herramientas que les permita mejorar su calidad de vida. La psicologia, como parte de su trabajo apoya en el desarrollo de teorías y técnicas para comprender el abordaje de constructos como la personalidad, la inteligencia y el aprendizaje. En sí, genera directrices para el manejo de procesos y mecanismos de la realidad social. Finalmente, sus modelos teóricos son utilizados para entender adecuadamente los factores y procesos de la enfermedad psíquica. Esto permite a los equipos de salud mental contar con los elementos para lograr un acercamiento a la realidad desde una perspectiva diferente. Según Buendía, Coy, & Esteban (1984), los psicólogos pueden ser parte de los equipos de salud mental. Estos se han formado y desarrollado capacidades que les permite acompañar a los grupos sociales en la tranformación de la realidad. También, tienen acceso a la comprensión de la dinámica conductual de las personas con los grupos sociales y sus interacciones. Por otro lado, a través del 60 SALUD MENTAL : Aproximaciones Teorico-Prácticas conocimiento de las técnicas de investigación, pueden producir datos para aproximarse a la realidad individual y social, desde donde se origina la enfermedad mental. a. Personalidad La personalidad es un constructo que se utiliza para referirse a las características que determinan la manera singular con la que una persona se relaciona con el mundo. Como estructura se caracteriza por ser dinámico, variable y oscilante, lo que establece la gama de respuestas que una persona puede dar ante una situación en particular. Del mismo modo, está integrada por elementos físicos, psíquicos y socioculturales de un individuo que, relacionados entre sí, dan al comportamiento del sujeto una forma de responder a situaciones y circunstancias del entorno. Fierro (2004) mencionó a Jahoda, quien en 1955 indicó los tres rasgos típicos de la personalidad de un individuo con salud mental son: 1) Un ajuste activo, tratando de alcanzar algún control de su entorno; 2) una percepción realista de sí misma y de su mundo; 3) cierta unidad e integración estable personal. 61 SALUD MENTAL : Aproximaciones Teorico-Prácticas Esta propuesta sigue siendo actual, aunque algunos autores incluyen en la relación con el bienestar emocional, el sufrimiento psíquico o moral asociado al conflicto que se vive. Moreno-Jiménez, Garrosa Hernandez, & Glavez Herrer (2005) indicaron que para el abordaje de la personalidad desde las acciones enfocadas en prevención e intervención, esta se entiende como un proceso dinámico que define el desarrollo del individuo. Este enfoque permite tomar en cuenta las variables individuales, ambientales y sociales. Las variables mencionadas determinan la vulnerabilidad y resistencia del sujeto ante las circunstancias que enfrenta diariamente. Por lo tanto, una variable como la personalidad determina las prácticas saludables o conductas de riesgo. Las conductas de riesgo o las conductas saludables serían específicamente expresión y manifestación de la personalidad, de su estructura y de sus procesos. Dentro de los factores psicológicos que están relacionados con la salud mental y la personalidad se han identificado algunos que son determinantes en la salud mental. Estos son: • El estado de ánimo 62 SALUD MENTAL : Aproximaciones Teorico-Prácticas • El deseo de práctica de ejercicio físico o del sedentarismo • La alimentación saludable o sus excesos. • Las conductas de riesgo como el tabaquismo, la adicción a las drogas, el alcoholismo. • Las acciones inseguras en los contextos laborales o de prácticas seguras en el trabajo. b. Actitudes Para la psicología, uno de los elementos más importantes en la relación del individuo con el mundo son sus actitudes. Se entiende como actitud, a la predisposición que tiene una persona a responder de una manera determinada frente a un estímulo (Cuadra & Florenzano, 2003). Esta respuesta del individuo es aprendida en el contexto de la familia, la escuela y las otras instituciones en donde la persona se ha desarrollado durante su infancia y su adolescencia. Según Buendía, Coy & Esteban (1984), la salud mental está relacionada con las actitudes que la persona tiene en su relación con el mundo. Los autores mencionados indicaron que el desarrollo de actividades permanentes de programas que abordan actitudes positivas en el manejo del estrés, la planificación familiar, la educación sexual y el manejo de las 63 SALUD MENTAL : Aproximaciones Teorico-Prácticas emociones permite a la población manejar y modificar las actitudes sociales negativas que generan un malestar mental. c. Configuración familiar y modelos de crianza Los problemas típicos de la salud mental durante la vida adulta son la depresión, la agresividad, la baja autoestima y la ansiedad. Estos trastornos están determinados por la experiencia que una persona tiene de sí mismo, las experiencias infantiles y los modelos de crianza utilizados en la infancia y durante el proceso educativo. Para autores como Cuervo Martínez (2009), tanto la dinámica familiar como los modelos de crianza son importantes para facilitar el desarrollo de conductas prosociales y de autoregulación emocional, que pueden ser el punto de partida de la prevención de la salud mental en la infancia. Oliva, Montero, & Gutierrez (2006) y Parra, Sanchez, & Lopez (2007) estudiaron las relaciones entre los estilos parentales y el ajuste social de los adolescentes y destacaron las relaciones con los padres con el desarrollo equilibrado de los hijos. Aspectos como el apoyo, el afecto, la comunicación y la promoción de la autonomía son características de las familias que promueven la salud mental dentro de la educación de sus hijos. Los rasgos de los padres y de los cuidadores, también estan relacionados con las modalidades de salud mental de los adolescentes. Las 64 SALUD MENTAL : Aproximaciones Teorico-Prácticas prácticas educativas, los estilos de crianza y las interacciones familiares son fundamentales en el desarrollo emocional de los niños. Actividades como el castigo frecuente, la baja satisfacción de los padres y la percepción negativa del niño se convierten en factores de riesgo, no solo vinculados a la salud mental del niño sino al maltrato y a otras alteraciones emocionales. Cuervo Martínez (2009) indicó que las relaciones agresivas, la deprivación afectiva, la desaprobación de los padres y las problemáticas familiares se relacionan con problemas de conducta en los niños. Estos se evidencian en la percepción que el niño tiene de sí mismo y la forma en que se vinculan con otros niños o adultos. La autora mencionada indicó que las condiciones de vida familiar estan relacionadas con una alta incidencia de psicopatología infantil y modelos de vida poco saludables. C. Factores biológicos Desde la perspectiva médica, el aspecto biológico es muy importante para explicar el origen de las enfermedades mentales. La medicina ubica como órgano de lo psíquico al cerebro, por lo que toda alteración psíquica implica alguna anormalidad evidente o no evidente en éste órgano. Las alteraciones o anormalidades que se encuentran más frecuentemente en las personas con trastornos mentales se relacionan con dificultades en la comunicación neuronal, 65 SALUD MENTAL : Aproximaciones Teorico-Prácticas en determinados circuitos. Estos cambios neuronales pueden causar alteraciones histopatológicas detectables a escala, tanto celular como tisular, en forma macroscópica. En el caso de la depresión no se han encontrado anomalías anatómicas características, sin embargo, Berke y Hyman en el año 2000 demostraron que el riesgo de adquirir esta enfermedad puede deberse a cambios en la reactividad de los circuitos neuronales. Los estudios buscan implicar cambios en la estructura, en la ubicación o en los niveles de expresión de proteínas, que son las que garantizan su funcionamiento normal. También, algunos autores (Brody, 2013; Carlat, 2010) señalaron que en ciertas enfermedades psíquicas como las toxicomanías, se ha demostrado una anormalidad en la plasticidad sináptica. Esta anormalidad se refiere a una alteración en las conexiones neuronales (sinapsis) debido al uso de tóxicos. Estas alteraciones afectan el pensamiento, las emociones y el comportamiento. a. Factores genéticos y hereditarios A pesar de los intentos de las neurociencias para evidenciar lo contrario, no se ha logrado establecer patrones hereditarios claros que determinen los trastornos psiquiátricos. Usualmente, se clasifican como trastornos genéticos complejos. Este componente genético en los trastornos mentales, es más evidente en enfermedades psiquiátricas graves, aunque no en todos los casos. Según Palacio Muñoz (s. f.), los estudios multigeneracionales realizados en familias, han comparado el riesgo de un trastorno mental en gemelos monocigóticos (idénticos) y dicigóticos. Estos han concluido que en algunos casos, los trastornos 66 SALUD MENTAL : Aproximaciones Teorico-Prácticas mentales y del comportamiento se deben esencialmente a la interacción de múltiples genes de riesgo asociado a factores ambientales, en especial, de tipo social. Este es un indicador importante que determina que los estresores sociales desencadenan enfermedades mentales en personas que tienen alguna predisposición genética. Según Manes (2013), director del Instituto De Neurología Cognitiva (INECO) y del Instituto de Neurociencias, Fundación Favaloro de Buenos Aires, el papel de los genes en las enfermedades psiquiátricas es tema de gran discusión científica actual. Según el autor, en las enfermedades mentales el factor genético no es suficiente para explicar su desarrollo. Los genes determinan una predisposición. Pero para que la enfermedad se desarrolle, estos deben interactuar con algún factor o estresor ambiental. Varela (2013), mencionó los estudios realizados el Centro de Biología Molecular y Celular (CIBMC), de la Universidad de Costa Rica (UCR), y el Hospital Nacional de Niños (HNN). Estos han mostrado que, en la mayoría de los casos si existe un familiar directo con algún desorden mental grave, como esquizofrenia o enfermedad bipolar. Este es un indicador que determina que existe un 10% de probabilidades del riesgo de que los hijos o hermanos la desarrollen eventualmente. Según la autora, en Costa Rica las investigaciones, que han sido lideradas desde esta institución, han descrito que el estudio genético 67 SALUD MENTAL : Aproximaciones Teorico-Prácticas de las enfermedades mentales es caro, intrincado, y consume muchos años, a veces sin ni siquiera llegar a resultados concluyentes. Los hallazgos hasta ahora indican que además de la genética, hay otros factores involucrados como los aspectos ambientales y psicológicos que pueden desencadenar un desorden mental. b. Factores congénitos Se denominan factores congénitos a todas las deformaciones que ocurren durante el proceso de gestación (Varela, 2013), sobre todo en los primeros tres meses del embarazo. Los estudios evidencian que la salud mental se afecta en un gran porcentaje en las madres y los niños con defectos congénitos. En algunos casos, el retraso mental es severo y en otros, los niños presentan dificultades en el aprendizaje, en el desarrollo psicosocial y en el desarrollo físico. Según la Organización Mundial de la Salud (2013), las causas que originan este tipo de problemáticas estan relacionadas con factores directos o indirectos. Entre los determinantes indirectos se encuentra la situación socioeconómica de la familia y los factores ambientales. Los estudios indican que las anomalías son mas frecuentes en familias y países que viven en pobreza o pobreza extrema o con ingresos bajos y medios. La vulnerabilidad se evidencia en la malnutrición de las madres, la exposición a factores que aumenta la incidencia del desarrollo prenatal anormal, las infecciones y el consumo de drogas como el alcohol y la marihuana. Asimismo, la edad materna avanzada aumenta el riesgo en 68 SALUD MENTAL : Aproximaciones Teorico-Prácticas el niño de alteraciones cromosómicas como el Síndrome de Down. Otros factores indirectos están conectados con el estado nutricional de la madre y los factores ambientales. La falta de folato y yodo, el sobrepeso y las enfermedades como la diabetes mellitus, también pueden relacionarse con algunos trastornos congénitos. Con respecto a los factores ambientales, la exposición de la madre a radiación, pesticidas, fármacos , drogas, alcohol, tabaco, productos químicos y dosis altas de vitamina incrementan el riesgo de las enfermedades congénitas. Los factores directos estan relacionados con causas genéticas o infecciones. La O.M.S. (2013) mencionó la consanguinidad como uno de los factores que se relacionan directamente con un trastorno congénito y retraso mental. Este se vincula, no solo a la muerte neonatal o infantil, sino también al desarrollo de discapacidad intelectual y anomalías graves del pensamiento. Las infecciones vividas por la madre antes o durante el embarazo, como la sífilis y la rubeola, causan defectos de nacimiento . 1.5.6 Factores Protectores de la salud mental En epidemiología, los factores de protección son todas aquellas características o variables que logran que un individuo tenga menor probabilidad de padecer un trastorno que la población general (Tizón J. , 2006). En salud mental, los factores 69 SALUD MENTAL : Aproximaciones Teorico-Prácticas protectores están relacionados con aquellos recursos personales, sociales, institucionales y del ambiente (biológico, psicológico y sociocultural) que funcionan a favor del desarrollo psíquico humano. Su función es evitar o impedir que se genere un malestar emocional. Su presencia, también fortalece la capacidad de adaptarse y de enfrentar las demandas del medio, los conflictos diarios y la posibilidad de sobreponerse a los mismos. Los profesionales en salud mental han enfatizado que la promoción de los factores protectores previene la aparición de la patología psíquica. Los estudios actuales determinan que los factores protectores que fortalecen el bienestar psicológico son el optimismo y la esperanza. Otros autores también indicaron que la autoestima, los valores y la inteligencia emocional son factores protectores (Góngora & Casullo, 2009). La O.M.S. (2004) mencionó que los factores de protección hacen referencia a las condiciones que mejoran la resistencia de las personas a los factores de riesgo y trastornos. Rutter, (citado por la O.M.S., 2004), en 1976 estableció que estos factores modifican, aminoran o alteran la respuesta de una persona ante algunos peligros ambientales que predisponen a una inadaptación. El autor hizo referencia a ciertos factores individuales de protección, como la autoestima, la fortaleza emocional, el pensamiento positivo, las destrezas sociales, la capacidad para resolver problemas, las habilidades para manejar el estrés y el control sobre la propia vida como determinantes de una salud mental positiva. Desde esta perspectiva, las intervenciones en salud mental se enfocan en el fortalecimiento de factores de protección personales y familiares. Los factores personales están relacionados con una personalidad creativa y con la percepción de sí mismo. Esta se fundamenta en el desarrollo de la confianza en sí mismo, de 70 SALUD MENTAL : Aproximaciones Teorico-Prácticas habilidades sociales y de comunicación. Fortalecer estos rasgos promueve la experiencia personal de una salud mental positiva (Seligman, 1990). Con respecto a los factores de protección familiar, estos se caracterizan por estar organizados alrededor de un sistema de relaciones fundamentadas en la afectividad, la expresión de sentimientos y los vínculos positivos, así como el desarrollo personal y la autonomía. Al ser la familia un círculo social que genera cariño y seguridad, ésta se convierte en el mayor generador de protección para todos sus miembros. Es importante destacar que, además de lo mencionado anteriormente, la transmisión de valores y de límites claros a través de las normas, genera estilos de vida que permiten afrontar la cotidianeidad de una forma más saludable. Además de los factores mencionados anteriormente, Peñagaricano (s.f) mencionó otros factores protectores: • El disfrutar de una buena salud física y la realización de una adecuada actividad. • La sensación de estar capacitado para enfrentarse a los diferentes retos de la vida (sentimientos de seguridad y control) y la capacidad de resolución de problemas. • Contar con un nivel educativo y económico suficiente para lograr lo anterior. • Contar con una buena red de apoyo social y familiar. • Contar con una autoestima positiva. 71 SALUD MENTAL : Aproximaciones Teorico-Prácticas • Tener una adecuada capacidad de comunicación. • Disfrutar de habilidades sociales. • Ser capaz de manejar el estrés. • Sentirse integrado y comprometido a nivel sociocultural. • Tener actividades de ocio y tiempo libre. El trabajo de los profesionales de la salud mental se ha enfocado en identificar los factores protectores para prevenir o minimizar posibles trastornos. También se hacen cargo de promocionar la salud mental a través de capacitaciones a las personas para que manejen adecuadamente su salud mental, la mejoran y con esto generen una mejor calidad de vida. 1.1.6 Factores de Riesgo de la Salud Mental Tizón (2006) definió como factores de riesgo, las características, variables o contingencias que, si se presentan en un individuo o población, generan mayores probabilidades de desarrollar un trastorno, que la población general. Para la O.M.S. (Organización Mundial de la Salud; Centro de Investigación de Prevención de las Universidades de Nijmegen y Maastricht, 2004) los factores de riesgo, son todos aquellos elementos que se asocian a una mayor probabilidad de aparición de la enfermedad, mayor gravedad y mayor duración de los principales problemas de salud. También pueden originarse en el contexto de la persona. Desde esta perspectiva, se denominan individuales, familiares, sociales, económicos, sociales y ambientales. Se caracterizan por ser dinámicos y se 72 SALUD MENTAL : Aproximaciones Teorico-Prácticas relacionan con el desarrollo del individuo, los conflictos que vive, los estresores, las pérdidas afectivas de la vida (Tizón J. , 2006). Con respecto a los factores de riesgo social, comunitario y ambiental, se puede mencionar el acceso a drogas y alcohol, el estrés laboral, el desempleo, la violencia y la delincuencia, la pobreza, la falta de educación, transporte y vivienda, el aislamiento y enajenamiento, las circunstancias sociales, la guerra, entre otros. Tizón y otros (2003) también mencionaron entre los factores de riesgo social, la falta de apoyo o de redes sociales, las dificultades culturales y los diversos tipos de exposición a tensiones innecesarias. Asimismo, entre los factores comunitarios, se mencionaron la marginación o disgregación social, la escolaridad inadecuada o interrumpida, las catástrofes sociales, la falta de solidaridad social, las situaciones sociales que son vividas con incapacidad de cambiarlas (Torrey, Faris y Dunham, Wilkinson citados por Tizón J. , 2006). Por otro lado, los factores de riesgo familiares pueden ser biológicos, emocionales, cognitivos, conductuales, interpersonales o relacionados con el contexto familiar. También algunos autores indicaron que las desavenencias conyugales graves, minusvalía, marginación social, hacinamiento, criminalidad, uso de drogas en los padres, trastorno mental materno e institucionalización en la infancia, son factores de riesgo. Estos pueden tener impacto en la vida de la persona durante períodos específicos, a lo largo de la vida y también pueden tener un impacto transgeneracional (OMS, 2004; Cuervo Martínez, 2009). 73 SALUD MENTAL : Aproximaciones Teorico-Prácticas Entre los factores inespecíficos se han descrito aspectos como los déficits neurofisiológicos, las dificultades temperamentales, las enfermedades físicas crónicas, la inteligencia por debajo de la media (Torrey, Faris y Dunham, Wilkinson citados por Tizón J. , 2006). Según otros autores (Montecinos, s.f.; Fernández Peña, 2005; O.M.S., 2004), muchos factores de riesgo están relacionados con historias de conducta conflictivas y con episodios depresivos tempranos. Además, los trastornos de ansiedad, incrementan el riesgo a padecer de depresión y la depresión está altamente relacionada con enfermedades cardiovasculares. También existen estudios que indicaron que el diagnóstico temprano del trastorno de déficit de atención, la conducta conflictiva en la niñez y los trastornos de conducta en la adolescencia tiende a producir en la vida adulta trastornos relacionados con la depresión. Los resultados de las diferentes intervenciones (Unión Europea; Observatorio de Salud y Medio Ambiente de Andalucía; Junta de Andalucía, 2011) han demostrado que el apoyo social a través de un tratamiento psicológico profesional, ya sea individual o colectivo, produce bienestar psicológico, mejora el sentimiento de pertenencia, seguridad y reconocimiento, lo que influye directamente en la calidad de vida de las personas. En el mismo tema, Tizón (2006) también indicó que los programas de apoyo más eficientes son los que están centrados en el uso de las psicoterapias y los abordajes grupales y psicosociales, ya que estos inciden en la disminución del riesgo de desarrollar el trastorno. Con respecto al abordaje psicofarmacológico, el mismo autor (Tizón, 74 SALUD MENTAL : Aproximaciones Teorico-Prácticas 2006) mencionó que no existe ninguna evidencia, ni a mediano o largo plazo que este tipo de tratamiento proporcione una mejoría duradera. Aun así, el uso de este tipo de medicamentos debe hacerse monitoreado por profesionales especializados. 75 SALUD MENTAL : Aproximaciones Teorico-Prácticas CAPÍTULO II Las intervenciones en salud mental 2.1 La Salud mental en el contexto urbano Hoy en día las ciudades se han convertido en los lugares con mayor densidad de población en el mundo. El impacto en las zonas urbanas sobre la salud y la calidad de vida de las personas es cada vez más evidente, debido a la serie de problemas ambientales que las zonas urbanas comparten entre sí (Unión Europea; Observatorio de Salud y Medio Ambiente de Andalucía; Junta de Andalucía, 2011). Entre estos problemas, el consumo de energía mundial, la generación de desechos, incluidas las emisiones de gases de efecto invernadero, congestión, contaminación, ruido se originan de las ciudades. La repercusión de estos problemas sobre las áreas naturales y los recursos ambientales, los ambientes rurales, la salud y la calidad de vida, así como el impacto socioeconómico (Organización de las Naciones Unidas., 2009) afectan la salud de las personas. Las zonas urbanas también generan problemas sociales como, la generación de carencia y exclusión social, la desorganización social, la disponibilidad de recursos sociales y la segregación. El informe sobre urbanismo, medio ambiente y salud (Unión Europea; Observatorio de Salud y Medio Ambiente de Andalucía; Junta de Andalucía, 2011) indicó que el impacto del crecimiento urbano, sobre la salud de los habitantes de las ciudades y el proceso de expansión urbanística tiene efectos negativos. Las grandes infraestructuras de transporte, el consumo de combustibles, la cantidad de vehículos y el tiempo de desplazamiento de un lugar 76 SALUD MENTAL : Aproximaciones Teorico-Prácticas a otro generan un alto riesgo para adquirir enfermedades respiratorias como asma y bronquitis, alergias, enfermedades cardiovasculares, cáncer, obesidad, hipertensión, perturbaciones del sueño y trastornos en la salud mental relacionados con la ansiedad, el estrés y la depresión. La expansión urbana a través de la construcción de edificios, genera mayor consumo energético para calefacción y el aire acondicionado; asimismo, propicia baja calidad de aire interior y poca disponibilidad de áreas verdes. Con este tipo de características, el efecto sobre el ambiente es devastador. No solo genera emisión de contaminantes, del aire y gases de efecto invernadero; también afecta el consumo de agua, produce islas de calor, pérdida de biodiversidad, desconfort térmico y ruido. Los efectos sobre la salud de los habitantes se evidencian en un incremento de enfermedades respiratorias (asma, bronquitis), alergias, enfermedades cardiovasculares, cáncer, obesidad y trastornos de la salud mental como depresión, trastorno depresivo, aislamiento. Por otro lado, el cambio en el uso del suelo y el consumo en el recurso suelo causa deforestación, contaminación, presión sobre áreas naturales, sellado del suelo, pérdida de biodiversidad y cambio en la dinámica hidrológica. Esto provoca reducción de la protección frente a daños materiales y humanos inducidos por eventos climáticos extremos y enfermedades vectoriales. La temática de salud mental urbana forma parte de campo de estudio de la Ecología Urbana. Según Montenegro (2000), esta es una disciplina cuyo objeto de estudio son las múltiples interrelaciones entre los habitantes de una aglomeración 77 SALUD MENTAL : Aproximaciones Teorico-Prácticas urbana y sus interacciones con el ambiente. Su uso, en el ámbito internacional, se da a partir de la conferencia de la Organización de Las Naciones Unidas dedicada al medio ambiente, que se realizó en Estocolmo, del 5 al 16 de junio de 1972 (La Nación, 2011). Los principales aportes de esta conferencia se centraron en el planteamiento de acciones para proteger y mejorar el medio ambiente, como una cuestión fundamental del bienestar físico y mental de los pueblos y del desarrollo económico del mundo entero (Naciones Unidas, 1972). A partir de esta Conferencia en Estocolmo, la Organización Mundial de la Salud (OMS, 2000) y otros autores (Brody, 2013; Fernández Peña, 2005; Ginsberg, 1990), consideraron a la ciudad como un ecosistema diferente. Este se caracteriza por la unión de procesos sociales, culturales, económicos y biológicos que definen las diferentes áreas como sistemas integrados. adquiriendo rasgos que Cada sistema va están en constante cambio. Una de sus principales características es la diversidad de la población urbana. Hacia el centro de la ciudad tienden a vivir personas solas y en la periferia se ubican las familias. Los niveles educativos tienden a ser más altos, aunque el desempleo, la exclusión social y la pobreza están más concentrados (Unión Europea; Observatorio de Salud y Medio Ambiente de Andalucía; Junta de Andalucía, 2011). Desde esta perspectiva, el contexto urbano y su influencia sobre la salud mental de sus habitantes son evidentes en la cotidianidad de la vida. Las características urbanas que tienen un efecto directo en la salud mental de las personas están relacionadas con el tipo de vivienda, el hacinamiento, el ruido, la calidad de aire interior y la disponibilidad de luz natural. A esto se suma el efecto indirecto sobre 78 SALUD MENTAL : Aproximaciones Teorico-Prácticas los procesos psicosociales de la cantidad del ambiente construido, la falta de espacios abiertos y recreativos, zonas verdes, paisajes y zonas protegidas. Estas últimas tienden a producir trastornos mentales, como depresión, aislamiento, problemas del sueño, fatiga cognitiva, estrés, entre otros. Salvia & Brenlla (s.f.) analizaron el efecto en la salud mental de los individuos que viven en zonas urbanas de Buenos Aires. Encontraron que los factores individuales, como ciertos roles, funciones o situaciones sociales generan más vulnerabilidad. La dinámica familiar, caracterizada por violencia, exclusión o desestructuración tiende a expulsar rápidamente a los miembros de la familia, quienes se exponen a la vida en la calle, a experiencias de pareja prematuras, a la delincuencia y al abuso de otras personas que buscan sostener el poder. Estas experiencias pueden generar trastornos en la salud mental. De igual forma, el estudio evidenció las personas divorciadas, separadas y viudas tienden a presentar una mayor propensión al malestar psicológico que quienes estaban casados, unidos y solteros. En relación al género, las mujeres presentaron mayor riesgo de malestar psicológico que los hombres. Desde esta perspectiva el indicador “jefe de hogar” presentó una probabilidad más alta de malestar psicológico comparado con “no ser jefe de hogar”. Por otro lado, los niveles de competitividad en las grandes urbes, asociados a las características de las ciudades actuales, cargadas de ruidos, problemas de aglomeración, los tropiezos de la circulación, la estridencia de los conflictos, la falta de espacios verdes y las tensiones, afectan la salud mental de los ciudadanos (La Nación, 2011). La experiencia de vivir en una ciudad, con 79 SALUD MENTAL : Aproximaciones Teorico-Prácticas frecuencia tiende a elevar el nivel de aislamiento social y problemas en el vínculo, aunque la persona viva rodeado por una multitud. Las personas tienden a ser evasivas, ansiosas, reservadas y con poca intención de establecer algún vínculo con el otro. También, en las áreas urbanas se puede observar que hay una tendencia hacia una conducta individualista, centrada en sí mismo y con poco interés en el otro, más evidente que en las áreas rurales. Los estudios realizados han demostrado que a mayor densidad de población las tasas de las patologías mentales crecen en una proporción superior que alcanza al 77% sobre las áreas de menor densidad (Lellis, 2007; Kubzansky, Sabramanian, Kawachyl, Soobader, & Bekerman, 2005; Kirkbride, y otros, 2007). El informe sobre urbanismo, medio ambiente y salud (Unión Europea; Observatorio de Salud y Medio Ambiente de Andalucía; Junta de Andalucía, 2011) también indicó que los trastornos de la salud mental y salud física de los habitantes urbanos están altamente relacionados con la dinámica del cambio urbano y con contextos poco saludables. Estos contextos poco saludables se caracterizan por la falta de acceso a salud, servicios y educación, la falta de alternativas para pasar el tiempo libre y actividades gratuitas. También están asociados a las características cotidianas de la ciudad, como lo son: el ruido, el sonido, los trabajos de demolición y construcción, las plagas de roedores y el polvo ponen en riesgo la salud mental, y afectan la calidad de vida a personas. La Organización Mundial de la Salud (2004), mencionó que las estadísticas sobre enfermedades como el asma, alergias, enfermedades transmitidas por animales, obesidad, diabetes, enfermedades del corazón, depresión, suicidio y otras 80 SALUD MENTAL : Aproximaciones Teorico-Prácticas enfermedades mentales son más altas en ambientes urbanos que en ambientes rurales. Otros factores que se han estudiado son la planificación urbanística y el tipo de vivienda de los habitantes de la ciudad. Se encontró que estas dos variables influyen en la salud mental de una población urbana (Unión Europea; Observatorio de Salud y Medio Ambiente de Andalucía; Junta de Andalucía, 2011). Los estudios realizados por diversas instituciones han demostrado que la relación de la planificación urbanística asociada a las características del barrio o colonia en el que las personas viven, también son un predictor estadísticamente significativo de la salud mental; aunque estos datos varían dependiendo de las características sociodemográficas y el ambiente físico (Truoung K., 2006). Con respecto a la vivienda, la condición de ésta influye sobre el bienestar de las personas que en ella habitan. Entre las características más importantes de ésta, se encontró que el clima interior, luz y número y calidad de zonas verdes, influyen sobre el bienestar de las personas. La carencia de estos se relaciona con problemas de salud, como la fatiga y la hipertensión arterial. Por otro lado, las buenas condiciones del ambiente exterior e interior, la disponibilidad de comodidades modernas y el entorno en que el individuo se desenvuelve también contribuyen al bienestar emocional de las personas. mobiliario urbano, las áreas verdes El y de recreación, zonas de comunicación adecuadas, espacios abiertos que permitan la interrelación entre los diferentes grupos sociales que conviven entre sí, fortalece el desarrollo de conductas sociales y actividades recreativas que impactan favorablemente en la salud 81 SALUD MENTAL : Aproximaciones Teorico-Prácticas mental. También se ha demostrado que en las ciudades grandes en donde el traslado del hogar al trabajo implica grandes distancias y la necesidad de pasar largo tiempo en el vehículo o el transporte utilizado incrementa los síntomas de estrés en los habitantes (Caracci, 2008 y Gottholmseder, Nowotny, Pruckner, & Theurl, 2009; Tizón J. , 2006). Con respecto a los factores de riesgo del barrio y su relación con la salud mental, específicamente con el desarrollo de la esquizofrenia, no se encontraron determinantes causales (Kirkbride, y otros, 2007); sin embargo, en los estudios sobre el incremento del riesgo de adquirir síntomas depresivos en adultos mayores, demostraron que si hay una relación significativa con los factores de riesgo de vivir en un barrio pobre. Incluso se mencionó que la presencia de servicios de salud no evidenció ningún cambio en los síntomas depresivos que padecían los vecinos (Kubzansky, Sabramanian, Kawachyl, Soobader, & Bekerman, 2005). Esto se debe a que los centros de apoyo o clínicas comunitarias son instituciones que brindan servicios a personas o grupos con problemas emocionales o mentales, pero no inciden en la cultura de violencia que actualmente se vive dentro de las ciudad o en la periferia de la misma (Kirkbride, y otros, 2007). En el estudio sobre la salud mental realizado por Salvia & Brenlla (s.f.), se encontró que en sectores urbanos de la Argentina los factores que se convierten en un riesgo potencial de malestar psicológico en los habitantes de ciudades grandes son el espacio de residencia, el nivel socioeconómico, la educación y la violencia. Contrario a lo que se esperaba, se evidenció una relación débil entre los 82 SALUD MENTAL : Aproximaciones Teorico-Prácticas ambientes de pobreza o pobreza extrema y la salud mental. Esto indicó que es posible que las personas que habitan los espacios de pobreza generan más factores de riesgo que las personas que habitan espacios de no pobreza. El estudio también evidenció como elemento protector a la educación. Entre los hallazgos importantes, los autores mencionados encontraron que los habitantes de espacios socioeconómicos de pobreza con bajo nivel de instrucción son más propensos a padecer malestar psicológico, comparados con las personas con el mismo nivel educativo, pero que habitan espacios de no pobreza. En cambio, si el nivel educacional es alto, los que residen en zonas de pobreza tienen mucho menos riesgo de sufrir trastornos mentales, comunes en sus pares del grupo control con escolaridad alta. Los resultados indicaron que el nivel académico puede favorecer el desarrollo de la creatividad y de la imaginación, aunque siempre se deben considerar los factores biológicos y psicosociales. Finalmente, encontraron que los niveles de delincuencia y violencia tienen una relación positiva con el malestar psicológico. Esto coincide con otros estudios, como el que realizaron Patel & Kleinman (2003) que determinaron que la experiencia crónica de inseguridad y de desesperanza y el riesgo de violencia pueden explicar, en parte, la mayor vulnerabilidad de los pobres a los trastornos mentales comunes. En síntesis, los estudios mencionados refieren que la vida urbana incide en la salud mental de las personas. Desde los aspectos ambientales, la cultura de la ciudad, fortalece el individualismo y la conducta centrada en sí mismo. El efecto sobre la personalidad se traduce en conductas evasivas, ansiosas, reservadas y 83 SALUD MENTAL : Aproximaciones Teorico-Prácticas con poca intención de establecer algún vínculo con el otro. Es fundamental evidenciar que la delincuencia y las diferentes expresiones de violencia que se viven cotidianamente en las ciudades, están relacionados con el desarrollo de trastornos mentales y emocionales. 2.2 Promoción de la salud mental dentro del contexto urbano Para Miller, citado por Blanco & Valera (2007) el campo de trabajo de la promoción y prevención de la salud mental está delimitado por las ciencias sociales. Este se enfoca desde la perspectiva de una psicología que busca asumir la búsqueda del desarrollo personal y social de los grupos y comunidades urbanas en el cambio de nuevos y mejores escenarios que creen las condiciones individuales, sociales y culturales que favorezcan el bienestar de las personas. Para Larbam Vera (2009), la atención y el control en acciones de salud mental debe ser responsabilidad del ámbito público. Al ser comunitaria, la planificación y gestión de los recursos y dispositivos asistenciales se debe programar a partir de la participación de la comunidad, a través de las asociaciones o grupos de vecinos y sus familiares. Esto permite darle un enfoque integral que responda a las necesidades de los usuarios y no a una oferta de servicios específica. El trabajo se concreta en la creación de una red de dispositivos con un modelo de prevención y un modelo de atención y rehabilitación que incluye atención individual para los grupos vulnerables, atención domiciliaria en situaciones en crisis; y atención grupal con actividades terapéuticas para manejo del tiempo libre. Y el desarrollo de procesos de investigación que permitan el desarrollo del saber local para la toma de decisiones. 84 SALUD MENTAL : Aproximaciones Teorico-Prácticas El punto de partida del trabajo comunitario en la promoción de la salud mental es esencialmente sociopolítico y los agentes claves en su desarrollo son los políticos, educadores y miembros de las organizaciones no gubernamentales. Este se sitúa dentro del campo de la salud pública, pero su marco de trabajo va más allá de la salud. En este sentido, son los programas en salud mental los que abordan temáticas como la paz y la justicia social, condiciones de vivienda aceptable y empleo. También se incluye la promoción de estilos de vida saludables, a través del fortalecimiento de los indicadores que han demostrado incidir en la salud mental: pobreza, exclusión social, inequidad de género, entre otros; y la prevención de los trastornos mentales, tratamiento y rehabilitación de las enfermedades mentales discapacidades (OMS 2004). Los estudios realizados (Ararteko, 2010; Fierro, 2004; Granados, 2001; Montecinos, s.f.; Penagaricano, s.f.) demostraron que los riesgos de adquirir enfermedades mentales están asociados a los determinantes y condicionantes de la salud. Los que más inciden son, el poco acceso a la educación, la inseguridad y la desesperanza. Estos también se ven afectados por los cambios sociales, ambientales y personales constantes. Ante esta dinámica, los expertos aconsejan que las condiciones sociales en las que viven las personas se evalúen y monitoreen constantemente, para así determinar el estado de cada uno de los indicadores mencionados anteriormente. Con estos datos, se debe priorizar el desarrollo de programas promoción en salud mental con aquellos indicadores de desarrollo que evidencien más conflicto. Es determinante tomar en cuenta los elementos que han sido exitosos en otros programas que ya se encuentran 85 SALUD MENTAL : Aproximaciones Teorico-Prácticas sistematizados y se descartan aquellos que no evidencian algún impacto en la calidad de vida de las personas y las comunidades (World Federation of Mental Health, 2013). El componente principal de los programas de prevención y promoción de salud mental debe enfocase en actividades dirigidas al desarrollo de políticas que permitan un estilo de vida digna y saludable. El estado y sus instituciones, deben trabajar en reducir el desempleo, la violencia en todas sus expresiones, mejorar la escolarización y la vivienda, disminuir la violencia, el estigma y la discriminación. Los cambios en estos ámbitos impactarán positivamente en la salud mental de las personas y sus comunidades (Blanco & Valera, 2007; Buendía, Coy, & Esteban, 1984). El componente secundario del trabajo en promoción de la salud mental se refiere a la intervención directa de los profesionales, desde la creación y aplicación de programas de atención primaria, a partir de las particularidades del contexto urbano-comunitario. En el campo de trabajo ambos componentes se interrelacionan. El impacto de las acciones que se realicen desde el componente secundario será más efectivo, si existen políticas y programas a nivel nacional que fortalezcan las condiciones de vida de las personas. Según las conclusiones del Congreso Mundial de la Federación Mundial de Salud Mental realizado en Chile el año 1999, hay que tomar en cuenta que la promoción y prevención en salud mental conforman un ámbito de acumulación de experiencia en pleno desarrollo (World Federation of Mental Health, 2007). Para la 86 SALUD MENTAL : Aproximaciones Teorico-Prácticas Organización Mundial de la Salud y el Centro de Investigación de Prevención de las Universidades de Nijmegen y Maastricht (2004), el campo de promoción abarca contextos que van más allá de la salud y la salud pública. Aunque el trabajo de promoción de la salud mental y prevención de los trastornos mentales es distinto, tiene puntos de entrecruzamiento. Es en estos puntos en donde se pueden integrar programas que permitan acciones de promoción que fortalezcan la salud de las personas y sus comunidades. En este campo de trabajo, el movimiento de instituciones como la O.M.S. y la Cruz Roja Internacional, ha permitido generar evidencia sistemática de las intervenciones realizadas, ya que el material conceptual y metodológico es amplio y está en un proceso constante de creación y reformulación. Dentro de este contexto, el material que se ha desarrollado organiza e integra la información para actuar y analizar las condiciones sociales que más afectan la salud y calidad de vida de una población. Las intervenciones buscan, en primer lugar fundamentar la compresión de las formas particulares y culturales que las personas y los grupos sociales tienen de su ámbito social y su experiencia de vida. En segundo lugar, se enfoca en desarrollar las estrategias que favorecen la calidad de la vida de las personas. Estas, orientadas a fortalecer el vínculo social, familiar y comunitario, promueven la participación en redes de apoyo social desde el inicio de la escolaridad. El objetivo es generar ambientes sociales y laborales positivos, así como estimular los procesos creativos para confrontar y resolver problemas. 87 SALUD MENTAL : Aproximaciones Teorico-Prácticas Las acciones tienen como meta última convocar a la sociedad en su conjunto, especialmente a los planificadores de políticas de salud y profesionales de salud pública, a generar e implementar políticas, planes y programas de acción e incidir así, en un desarrollo humano y social más equitativo (Organización Panamericana de la Salud (OPS), 2010; Organización Mundial de la Salud, 2008). Los estudios realizados en varios países (Caracci, 2008; Fierro, 2004; Ruiz Moreno, 2013; Patel & Kleinman, 2003) reportaron que los modelos de intervención más efectivos son aquellos que combinan la atención psicosocial que puede ser individual y colectiva, las intervenciones nutricionales y médicas enfocadas a reducir el riesgo y la vulnerabilidad de adquirir un trastorno mental. Los indicadores que se relacionan significativamente con acciones efectivas en salud mental colectivas son, el acceso a la educación, el uso y abuso de sustancias adictivas, la prevención de la violencia y las intervenciones inmediatas después de momentos de catástrofes. Con respecto a la promoción de la salud mental que se realiza de forma individual, diferentes autores (Caracci, 2008; Weare, 2000; Witmer & Sweeny, 1992; Truoung K., 2006) indicaron que la priorización debe ser enfocada hacia los grupos que evidencian mayor riesgo y vulnerabilidad. Entre estos: • Lactantes y pre escolares que viven en condiciones de vida difíciles por pobreza y aislamiento, conflictos familiares y/o condiciones de violencia intrafamiliar • Escolares con dificultad de adaptarse. • Adolescentes con fracaso escolar o deserción escolar. 88 SALUD MENTAL : Aproximaciones Teorico-Prácticas • Adolescentes expuestos a la violencia, al consumo de drogas y alcohol. • Mujeres adolescentes y adultas con experiencia de violencia intrafamiliar, con muchos hijos, con enfermedades crónicas, en condiciones pobreza y aislamiento. • Hombres y mujeres adultos con enfermedades crónicas, adicciones, desempleo, estrés laboral. • Adultos mayores sin apoyo familiar y sin cobertura social. Las acciones en promoción de la salud mental comunitaria que la O.M.S. (Organización Mundial de la Salud; Centro de Investigación de Prevención de las Universidades de Nijmegen y Maastricht, 2004) mencionó como básicas deben estar enfocadas en: 1. Intervenciones durante las primeras etapas de la vida. 2. Intervenciones educativas y psicosociales para preescolares. 3. Intervenciones enfocadas en la reducción de la violencia y en la creación de ambientes escolares que mejoren el bienestar emocional en el entorno escolar. 4. Intervenciones en salud mental en las escuelas. 5. Intervenciones en ecología escolar. 6. Intervenciones con población adulta enfocadas a reducir la tensión del desempleo. 7. Programas de prevención del estrés en los lugares de trabajo. 89 SALUD MENTAL : Aproximaciones Teorico-Prácticas 8. Intervenciones en salud mental con ancianos. En comunidades donde la infraestructura no está bien desarrollada, con escasos recursos humanos y materiales, sin respeto a los derechos humanos los programas se enfocan en abogacía, empoderamiento y apoyo social. La meta de estos programas, más allá de mejorar la salud mental de los individuos y sus comunidades, debe ser el desarrollo y el fortalecimiento de las políticas públicas para que estas tengan un estatus y una dirección estratégica exitosa. Esto permite darle un sentido más organizativo al trabajo en salud mental y dan más oportunidades para el involucramiento de los diferentes sectores sociales (O.M.S., 2008). Para establecer la efectividad de las acciones para la promoción y prevención de la salud mental es necesario implementar programas de monitoreo y evaluación que determinen el impacto que las acciones tienen en los individuos y sus comunidades. Esta actividad debe orientarse en indicadores que logren verificar la coherencia de los contenidos y de las acciones, la pertinencia de la intervención y la forma en que las acciones se integran a la vida cotidiana de los usuarios. Asimismo, se deben desarrollar procesos de sistematización de las intervenciones para formalizarlas y generar herramientas que permitan el desarrollo de investigación que ayudará a establecer los determinantes y condicionantes de la salud para cada sector con el que se trabaja. El fin último de estas acciones en generar información que permita la construcción y definición de políticas de salud mental en el país (Zanini, 2009) y describir, sistematizar y evaluar la efectividad de los dispositivos que brindan salud mental en la actualidad. 90 SALUD MENTAL : Aproximaciones Teorico-Prácticas La O.M.S. (Organización Mundial de la Salud; Centro de Investigación de Prevención de las Universidades de Nijmegen y Maastricht, 2004) recomendó que la promoción de la salud mental esté fundamentada en procesos de investigación basada en la comunidad, privilegiando los métodos cualitativos sobre los cuantitativos. Esto permite conocer cómo funcionan los vínculos sociales de la comunidad para luego desarrollar proyectos desde supuestos más confiables. Este último componente favorece la formulación de las estrategias fundamentales para determinar la orientación de los programas y sus prioridades (Escandón Carrillo, 2000). Al respecto Kornblit (2004) indicó que la investigación, también propicia un espacio que genera cuestionamientos sobre la problemática de la salud y la enfermedad como una construcción social y cultural del ser humano. Este cuestionamiento implica una movilización de los estudios epidemiológicos hacia modelos de investigación cualitativos y mixtos, que facultan la articulación de los procesos culturales, sociales, psicológicos, económicos, políticos, ideológicos. Las metodologías mencionadas permiten conocer las realidades múltiples del individuo, responden simultáneamente preguntas explicativas y confirmativas; analizan un fenómeno desde procedimientos estadísticos, para luego explorar las razones de los resultados a través de técnicas propias de la investigación cualitativa, como, la investigación de campo, estudios de casos o encuestas (Pole, 2009). Este tipo de análisis prioriza el estudio de indicadores que permiten, no solo comprender la producción de la enfermedad mental en contextos familiares y barriales; también van más allá de la estructura sanitaria y 91 SALUD MENTAL : Aproximaciones Teorico-Prácticas propician la coordinación interdisciplinaria y la construcción conjunta, entre la psicología y la antropología y otras ciencias, de nuevas estrategias metodológicas para el abordaje de la salud mental (de León, Rial, & Davyt, 1998). Así, aplicada al campo de la salud mental, el modelo de investigación mixta recopila información de la enfermedad mental, no son solo como una modalidad de respuesta de un organismo enfermo; también como una producción simbólica del individuo cuando éste le asigna el significado de síntoma a una experiencia dolorosa. Para autores como de León, Rial, & Davyt (1998) es determinante realizar estudios desde esta perspectiva, ya que la asignación simbólica establece la forma particular de sufrimiento de una persona y está determinada por cultura y las experiencias infantiles. Como tal, delimita y expresa los valores de la salud/enfermedad mental implícitos y explícitos en la cotidianeidad. Entonces, programar procesos de investigación en el área de salud mental, no solo genera información para ampliar el conocimiento sobre el tema; construye los elementos teóricos que le dan validez y credibilidad a la problemática, en las condiciones particulares de cada país. También, permiten conocer y describir los aspectos relevantes de la realidad particular de las comunidades o grupos sociales, con respecto a sus creencias, costumbres, marco social y laboral, que podrían determinar las modalidades trastorno mental. Finalmente, la investigación es, también útil para generar espacios de discusión y teorización interdisciplinaria que cuestione los programas actuales y sus técnicas de intervención 92 SALUD MENTAL : Aproximaciones Teorico-Prácticas Desde esta perspectiva, autores como de León, Rial, & Davyt (1998) indicaron que en los procesos de investigación en salud mental es necesaria la articulación de la Psicología con la Antropología. Desde la visión antropológica se podrán describir las prácticas cotidianas y comportamientos de actores sociales en contextos específicos. Para los autores, el objetivo se centrará en captar la pluralidad de los discursos del paciente y del profesional, sus universos socioculturales, sus comportamientos y actitudes, para luego reconstruir la visión particular que posibilite la recuperación de los saberes y las prácticas de los colectivos sociales. El estudio de esta diversidad del discurso también permite identificar la inscripción de cada sujeto en la estructura sociocultural, y como cada uno interpreta y reelabora las significaciones que tiene el mundo en que vivimos. Entre los temas directrices de los procesos de investigacion, Escandón Carrillo (2000) mencionó el desarrollo infantil, los vínculos familiares, de pareja y sociales, las funciones de los padres, las modalidades del colectivo para disfrutar la vida en todas sus manifestaciones, la capacidad de adaptación social, las relaciones interpersonales, los aspectos laborales relacionados con la salud mental, la capacidad de expresar emociones, los índices de seguridad pública, la relación de la deserción escolar, el bajo rendimiento académico con la salud mental, entre otros. Otras temáticas relevantes para implementar procesos de investigación están relacionadas con la descripción de los factores protectores o de vulnerabilidad de salud mental en la población; la validación y construcción de instrumentos que 93 SALUD MENTAL : Aproximaciones Teorico-Prácticas permitan conocer qué pasa en las comunidades; las políticas públicas en salud mental; el impacto de las intervenciones para la formulación de las políticas; la formación del recurso humano y las nuevas tendencias en la atención de la salud mental. También es importante caracterizar e identificar procesos, rutas de abordaje, de tratamiento y solución de las poblaciones vulnerables, las personas menores de edad, jefas de familia y adolescentes embarazadas (Fierro, 2004). 2.3 Programas de salud mental Los programas de salud mental deben formar parte del sistema de salud pública. La generación de programas dentro de este sistema, está regido por las políticas de salud pública. Estas definen las normas que lo orientan y regulan. Desde esta perspectiva, los programas se forman de un conjunto de acciones implementadas por un gobierno o institución particular, con el objetivo de mejorar las condiciones sanitarias de la población. Estos se organizan a través de la promoción de campañas de prevención. Tiene como garantía particular, el acceso democrático y masivo a los centros de atención (Zanini, 2009). Para la Organización Mundial de la Salud (O.M.S.), 2004), el programa de salud es un instrumento primordial, ya que permite operacionalizar las políticas de salud a través de un ejercicio riguroso que requiere la planeación, ejecución y evaluación de las acciones que se realizarán. Estas pueden ser de promoción, prevención, tratamiento y recuperación de la salud. 94 SALUD MENTAL : Aproximaciones Teorico-Prácticas 2.3.1 Los programas de Salud Mental Comunitaria Los programas de salud mental comunitaria son intervenciones que generan una serie de acciones que están destinadas a promover la participación activa de la comunidad en la transformación de su propia realidad, a través de la autogestión y el desarrollo de la capacidad de decisión y de acción (Mori Sanchez, 2008). Están basados en modelos integrales y dinámicos que responden a la realidad social en la que se trabaja. Esta característica particular obstaculiza el desarrollo de un modelo único y descriptivo de las intervenciones y propone la realización de acciones participativas que promueven la movilización de los diferentes grupos organizados en una comunidad. Desde esta perspectiva, este tipo de intervenciones busca actuar sobre un contexto social de forma interdisciplinaria y comprometida con el cambio de la realidad social. Para esto se enfoca en la participación de la población y fortalece los mecanismos de decisiones colectivas, para que se desarrollen procesos de cambio sobre el problema o conflicto, el contexto y las causas que lo generan. Larban Vera (2009) mencionó que un modelo de salud mental comunitaria debe ser público y con la participación de la comunidad, a través de sus asociaciones o agrupaciones sociales específicas. Debe responder a las necesidades de los usuarios y no a la función de una oferta de servicios. En términos de atención, se basa en el trabajo de equipos multiprofesionales e interdiciplinarios que organizan la experiencia desde una perspectiva de atención integral. El autor, también indicó que es recomendable que los servicios estén coordinados con dispositivos o redes asistenciales que permiten la continuidad del trabajo y el seguimiento de 95 SALUD MENTAL : Aproximaciones Teorico-Prácticas las acciones, con profesionales que no pueden involucrarse directamente con el proyecto. Para Montero (2003), el enfoque comunitario se debe abordar desde cinco dimensiones fundamentales: 1) Dimensión epistemológica. Esta representa la conexión compleja en la cual los sujetos cognoscentes objetos de conocimiento producen conocimiento, mediante relaciones que establecen. 2) Dimensión ética. Principalmente refiere a refiere a la definición del otro y la forma en que este se incluye en la relación de su producción de conocimiento; al respeto a ese otro y a su participación en la autoría y propiedad del conocimiento producido. 3) Dimensión metodológica. Abarca los modos empleados para producir el conocimiento, que en la psicología comunitaria tienden a ser predominantemente participativos, si bien no se excluyen otras vías. 4) Dimensión ontológica. Concierne a la naturaleza y la definición del sujeto cognoscente, que en la psicología comunitaria implica tanto a los agentes externos, investigadores, psicólogos, como también a los miembros de las comunidades, cuyo carácter productor de conocimientos es reconocido. 96 SALUD MENTAL : Aproximaciones Teorico-Prácticas 5) Dimensión política. Atañe al carácter y finalidad del conocimiento producido, así como a su ámbito de aplicación y efectos sociales, esto es, al carácter político de la acción comunitaria y la posibilidad que toda que toda persona tiene de expresarse y hacer oír su voz en el espacio público. La interrelación de estas dimensiones le da a la intervención comunitaria la formalidad y la seriedad que ésta debe tener, para poder abordar los problemas de la salud mental y así mismo generar procesos que puedan ser utilizados para estructurar la intervención de acuerdo a las características de cada población. Larban Vera (2009) recomendó que estos documentos estén elaborados con base en evidencia de estudios realizados y con el apoyo de expertos en normativas técnicas internacionales. De estos procesos de investigación y sistematización se generan luego los objetivos que fundamentan los programas. Neira Riquelme & Escribens Pareja (2010) indicaron enfocarlos en cuatro temáticas: • El desarrollo de factores protectores de la salud mental. • La prevención o retraso de la aparición de las enfermedades mentales. • La detección y tratamiento de los trastornos o conflictos presentes en la comunidad y en las personas. • La promoción de acciones que mejoren la calidad de vida de la comunidad, familias y de las personas. 97 SALUD MENTAL : Aproximaciones Teorico-Prácticas La función del psicólogo dentro de este modelo es de facilitador de los procesos comunitarios. Dentro de este rol, su meta es comprender los problemas individuales desde una perspectiva psicosocial y como una construcción sociohistórica. Montero López (s.f) indicó que el psicólogo dentro del contexto comunitario funciona como un catalizador. Este, no solo comprende los problemas desde una perspectiva psicosocial; también se enfoca en temas como formación de conciencia, construcción de identidad, representaciones sociales, solidaridad, entre otras. Utiliza las técnicas psicológicas que conoce, y propicia la creación de nuevas formas de comprender la realidad. Fomenta la reflexión y la sistematización; busca construir nuevos instrumentos y nuevas relaciones de producción de conocimientos y de intervención. 2.3.2 Los programas de intervención psicosocial El enfoque psicosocial como alternativa a los tratamientos clínicos psicológicos y psiquiátricos se desarrolla a partir de la búsqueda de herramientas que comprender al ser humano como sujeto multidimensional, para conocer la dinámica de sus relaciones interpersonales, sociales, culturales y políticas; así mismo, para identificar los cambios que se producen en su entorno familiar, laboral y comunitario. La estructura teórica de este enfoque, parte del estudio de tres escuelas de psicología que han influido en el desarrollo del conocimiento de la conducta humana: la Teoría General de Sistemas o Teoría Sistémica, la Teoría Psicoanalítica 98 SALUD MENTAL : Aproximaciones Teorico-Prácticas y el Funcionalismo. Abello Londoño (s.f), indicó que las tres teorías tienen algo que aportar a la construcción del enfoque psicosocial. La autora mencionó que la teoría sistémica abre el espacio para el cuestionamiento por el sujeto en crisis; permite la reflexión sobre el vínculo en las relaciones complejas y dinámicas de interacción que lo determinan y caracterizan. Por otro lado, desde sus aportes la teoría psicoanalítica, genera conocimientos para profundizar en el estudio del psiquismo del sujeto, su estructura y su relación con la cultura; finalmente, el funcionalismo, que a partir de sus procesos de investigación, describe condición funcional y social del individuo. Estos tres abordajes teóricos permiten generar las bases para construir el campo de lo psicosocial y las diferentes aproximaciones que hoy día lo forman. La experiencia en campo, los procesos de sistematización y las investigaciones realizadas han permitido que se generen nuevos espacios teóricos y prácticos que consolidan el ejercicio de lo psicosocial, y toman en cuenta las particularidades de la población en que se implementa. Una intervención psicosocial se define como el conjunto de acciones que busca mitigar o desaparecer los riesgos y procesos sociales problemáticos para un individuo y su grupo social, ya sea éste, la familia, la comunidad, o el grupo de trabajo. Esto se realiza a través de actividades de carácter preventivo o terapéutico que buscan mejorar la calidad de vida y el bienestar, tanto individual como colectivo (Paniagua & González, 2005). El trabajo psicosocial también hace referencia a un proceso de acompañamiento profesional a nivel personal, familiar y comunitario con enfoques que permitan reestablecer la integridad emocional de las personas y de sus redes sociales. Las 99 SALUD MENTAL : Aproximaciones Teorico-Prácticas acciones que se realizan están dirigidas hacia los contextos intersubjetivos de las personas. Se interesan en conocer, describir y mitigar los riesgos y procesos sociales problemáticos para un individuo y su grupo social. Esto se realiza a través de actividades de carácter preventivo o terapéutico que buscan mejorar la calidad de vida y el bienestar, tanto a nivel individual como colectivo. El proceso de intervención terapéutica en las experiencias psicosociales realizadas se desarrolla dentro del marco de la ayuda humanitaria y los derechos humanos, en contextos sociales que han sido objeto de la violencia social y/o política. Aunque no hay enfoques o modelos estándar para el planteamiento de este tipo de intervención, se han identificado cinco modelos básicos: intervención preventiva, intervención asistencial, intervención rehabilitadora, intervención dinamizadora e intervención de cambio. Para Blanco y Rodríguez (Blanco & Valera, 2007), indicaron que las intervenciones psicosociales son dirigidas a la solución de problemas desde un enfoque no asistencial, que necesita la participación activa y constructiva de los usuarios. Su objetivo es desarrollar y promover procesos de solución a los diferentes conflictos que puedan ocurrir en los diferentes sectores sociales de una comunidad. Está enmarcada dentro de la acción de los derechos humanos y sociales enfocada en el desarrollo de la participación, empoderamiento y la toma de decisiones de los usuarios para desarrollar las capacidades y potencialidades de las personas y generar así los cambios necesarios. 100 SALUD MENTAL : Aproximaciones Teorico-Prácticas El trabajo psicosocial en Latinoamérica se enfoca sobre todo en acciones psicoeducativas, programas de apoyo y supervisión a profesionales que participan en los diferentes proyectos; trabajo con familias, niños, mujeres en riesgo y con experiencias de fortalecimiento o reconstrucción social en comunidades afectadas por la guerra o la violencia (Bello, 2009; Lellis & Di Nella, 2007; Organización Panamericana de la Salud, 2007). 2.3.3 Modelos de Programas de Salud Mental Establecer un modelo de programa en salud mental para un grupo social en particular requiere un ejercicio práctico fundamentado en primer lugar en las condiciones políticas del país; en segundo lugar, en la identificación de las características particulares de la población en la que se piensa implementar. Dentro del contexto mundial se conocen tres modelos particulares: Organización Mundial de la Salud (O.M.S.) Es el organismo de la Organización de las Naciones Unidas que se especializa en gestionar políticas de prevención, promoción e intervención a nivel mundial. Como organización tuvo su primera reunión en Ginebra en 1948. Está compuesta de 197 Estados Miembros. Está formada por un Comité Regional formado por los jefes de los servicios de salud de los países que constituyen la región. El objetivo del Comité Regional está enfocado a fijar las pautas para la puesta en práctica de todas las políticas sanitarias y las otras políticas adoptadas por la Asamblea 101 SALUD MENTAL : Aproximaciones Teorico-Prácticas Mundial dentro de su región (Organización Mundial de la Salud (O.M.S.), 2013). Entre sus actividades se encuentra la necesidad de articular una respuesta integral y coordinada del sector de la salud y los sectores sociopolíticos en los países miembros, motivar la asignación recursos necesarios a la salud mental y promover el desarrollo de un plan de acción integral sobre salud mental. Dentro de sus aportes la O.M.S. desarrolló un modelo que denominó “Programa de acción para superar las brechas en salud mental (Organización Mundial de la Salud, 2008)”. El objetivo de éste es integrar la salud mental a los sistemas de atención de salud de todo el mundo. El modelo se desarrolla a partir de los argumentos que buscan mejorar el compromiso político de los gobiernos, las organizaciones internacionales y otras instituciones interesadas. De igual forma, identifica las estrategias para aumentar la cobertura de las intervenciones claves en aspectos de salud mental prioritarios en entornos con recursos limitados. A continuación se presenta una síntesis del programa. En este se identifican dos marcos de acción; el primero se enfoca a nivel nacional, involucrando a los gobiernos, los legisladores y las instituciones gubernamentales. Asimismo se describen las acciones necesarias para crear y fortalecer las políticas en salud mental. El segundo marco de acción se enfoca en las instituciones que pueden apoyar a los gobiernos en el financiamiento, implementación y evaluación de los programas en salud mental. 102 SALUD MENTAL : Aproximaciones Teorico-Prácticas • Marco de Acción Nacional Compromiso político Objetivos Actores -Lograr el compromiso -Legisladores y creadores de político al más alto nivel y políticas. en la adquisición de los -Directores de programas de áreas recursos humanos y relevantes económicos necesarios. -Expertos en comunicación -Establecer un grupo -Expertos en desarrollo de la central de interesados comunidad y sistemas de salud. directos claves que cuenten -Profesionales de la salud de los con experiencia campos de la psiquiatría, la multidisciplinaria para neurología y la atención primaria. orientar el proceso. -Profesionales de las ciencias sociales. -Evaluar los mecanismos -Economistas de salud. existentes para reunir a los -Colaboradores multilaterales y interesados directos bilaterales clave. Pertinentes. -Organizaciones no gubernamentales (ONGs). -Usuarios de los servicios. 103 SALUD MENTAL : Aproximaciones Teorico-Prácticas Evaluación de necesidades y recursos -Análisis de la situación -Expertos en comunicación debe proporcionar un -Expertos en desarrollo de la conocimiento profundo de comunidad y sistemas de salud. las necesidades -Profesionales de la salud de los relacionadas con los campos de la psiquiatría, la problemas de salud mental. neurología y la atención primaria. -Orientar la asignación -Profesionales de las ciencias sociales. efectiva de prioridades y el -Economistas de salud. escalonamiento de las -Colaboradores multilaterales y intervenciones, bilaterales clave. fortaleciendo su -Organizaciones no gubernamentales implementación. (ONGs). -Recopilar la información usando las fuentes existentes. 104 SALUD MENTAL : Aproximaciones Teorico-Prácticas • Marco de Acción Institucional Formulación de una política y una infraestructur a legislativa -Definen una visión de la salud futura de la Población. -Especifican el marco que debe implantarse para tratar y prevenir los trastornos prioritarios. -Las políticas deben basarse en los principios de respeto a los derechos humano s y de cumplimiento, promoción y protección de esos derechos. Implementació n del paquete de intervenciones Fortalecimient o de los recursos humanos Movilización de recursos financieros Seguimient oy evaluación Implica tomar decisiones acerca de cuál es la mejor manera de ejecutar las intervenciones elegidas a nivel de establecimient os de salud y a nivel comunitario y doméstico. -Son fundamentales para asegurar que las mismas alcancen un mayor impacto, alta calidad y cobertura equitativa. -Tomar en cuenta la capacidad de -Contar con recursos humanos con capacitación adecuada y apropiada para ampliar y mejorar todas las intervenciones en salud. -Crear actividades para el desarrollo y fortalecimiento de los recursos humanos. -Desarrollar programas de estudios basados en las necesidades y ajustados a los objetivos. -Desarrollar -Designar recursos financieros para la mejora y ampliación de los servicios de salud mental. - Utilizar la herramienta elaborada por la OMS para calcular los costos financieros que implica el logro de un nivel definido de cobertura mediante un conjunto de intervenciones integradas. - Enfocarse en el financiamiento de los gobiernos para - Incorporar en el proceso la selección de indicadores y la identificació n de las herramienta s y los métodos para la medición. -Estos indicadores son particulares a cada país -Determinar la finalidad, dónde y cuándo medirlos, cómo hacerlo y qué fuentes 105 SALUD MENTAL : Aproximaciones Teorico-Prácticas los servicios de salud, de los recursos financieros, humanos y materiales disponibles y del contexto comunitario. • procesos supervisión y de apoyo a los profesionales. -Crear las herramientas simplificadas de diagnóstico y tratamiento. prestar servicios. -Asegurar la inversión y los recursos gubernamental es continuos para esta área. -Buscar los recursos para la prestación de servicios de datos deben usarse. - Marco de Acción Interinstitucional 106 SALUD MENTAL : Aproximaciones Teorico-Prácticas Construyendo alianzas Organismos Ministerios Donantes ONG´s y de las Gubernamental centros Naciones es colaboradores Unidas de la OMS -La -El gobierno de -Desarrollar -Buscar la mejora y cada país debe acciones para alianza ampliación asumir la que la salud estratégica con de los responsabilidad mental sea las ONGs que servicios en la incluida operan a nivel requiere planificación y la dentro de la local, nacional asociaciones puesta en lista de e internacional. o alianzas práctica de su prioridades -Propiciar las entre plan de los relaciones diferentes estratégico de donantes en interistitucional organismos a incluir la salud los países con es que fin de que mental. ingresos permitan los escasos - Utilizar los bajos y apoyar en recursos recursos de la medios. diferentes financieros OMS como una -Desarrollar aspectos de sean organización acciones para la ejecución de asignados de multinacional, para programa. manera para reunir a los proporcionar -Incluir como justa. países que un socio -La OMS comparten aumento importante creo la Red vínculos sustancial de involucrado en de Salud geográficos, la asignación la puesta en Mental de sociales y de recursos práctica de las Islas del culturales, y que para estos este programa Pacífico para también tienen trastornos. a la red de trabajar en problemas o -Generar centros colaboración dificultades estrategias de colaboradores con otros similares con el verificación de la OMS. países y objetivo de unir para que los aprender de esfuerzos y recursos sean las aprender de las distribuidos Sociedad Civil - La sociedad civil formada por los usuarios de servicios, los cuidadores y los miembros de familia son colaboradore s claves para mejorar los servicios. - Extender la atención a social y de salud de los usuarios o pacientes y sus cuidadores es un aspecto importante de la atención y del tratamiento. -Buscar recursos 107 SALUD MENTAL : Aproximaciones Teorico-Prácticas experiencias, conocimient os y recursos colectivos para promover y desarrollar sistemas para la salud mental. experiencias de los demás. de modo equitativo y sean usados eficientement e. -Propiciar que las instancias públicas y otros grupos de profesionales se transformen en socios activos y así generar las estrategias de verificación. locales y generar recursos externos según sea necesario. -Tomar en cuenta la participación de los usuarios de los servicios y sus familias en la planificación y la prestación de los servicios. -Trabajar en campañas de opinión con los usuarios y propiciar los cambios de actitud hacia los que sufren estas enfermedade s. 108 SALUD MENTAL : Aproximaciones Teorico-Prácticas Federación Mundial de Salud Mental (WFMH) La Federación Mundial de Salud Mental, (W.F.M.H., por sus siglas en inglés) es una organización internacional fundada en 1948 para promocionar, prevenir y tratar los desórdenes mentales y emocionales de las personas desde un enfoque transcultural (World Federation of Mental Health, 2013). A través del Centro de Salud Mental Transcultural, la misión de la W.F.M.H. es promover en todo el mundo el desarrollo de la conciencia de la salud mental, la prevención de los trastornos mentales, la promoción y las mejores prácticas de recuperación de las intervenciones en este campo de acción. Sus acciones están centradas en temas relacionados con la necesidad de desarrollar sistemas de salud mental culturalmente sensibles en los países y comunidades de todo el mundo. También generan acciones que promuevan el desarrollo de políticas públicas y programas que tengan un impacto en la salud mental de los individuos. Esto lo hacen con el apoyo de dos compañías farmacéuticas (Eli Lilly and Company y Boehringer Ingelheim). Los temas centrales de estudio son la depresión, el uso de medicamentos antidepresivos, el cuidado de pacientes depresivos y como apoyarlos. También cubren aspectos multiculturales en temas de salud emocional durante el embarazo, ansiedad, trastorno bipolar, desórdenes de personalidad, esquizofrenia y suicido en países asiáticos, árabes y europeos. 109 SALUD MENTAL : Aproximaciones Teorico-Prácticas En síntesis, esta institución promueve un ejercicio de salud mental que, no solo implique hacer uso de los criterios psiquiátricos que nutren a la psiquiatría o a la psicología; este también debe incluir un cuestionamiento constante de la forma en que las ciencias abordan los trastornos mentales desde metodologías científicas. Ambos enfoques generan información sobre la temática desde una perspectiva individual y personal. También fortalecen la necesidad de generar componentes teóricos y técnicos que apunten a una comprensión de la salud mental desde las modalidades de vínculo entre las personas, la cultura, los colectivos que le dan forma a la configuración de las relaciones sociales, la subjetividad, la intersubjetividad, representada en las acciones, el sentir y el pensamiento de una población (González, s.f.). Modelo de intervención Comunitaria Luego de tener la estructura política necesaria para priorizar la salud mental y con el apoyo multisectorial, se hace posible empezar el desarrollo e implementación de programas y proyectos. Como se mencionó anteriormente los abordajes comunitarios y psicosociales se fundamentan en procesos de investigación cualitativos; estos permiten describir las particularidades da los grupos o comunidades que evidencian tener una mayor incidencia en los problemas de la salud mental. Mori Sanchez (2008) propuso un proceso de intervención comunitaria que tiene como base el diseño, desarrollo y evaluación de las acciones tomando como punto de partida la propia comunidad. La primera parte del proceso se realiza con el apoyo de un facilitador e involucra a todos los actores del escenario social desde este momento. Como característica 110 SALUD MENTAL : Aproximaciones Teorico-Prácticas fundamental, se fortalece el uso de técnicas cuantitativas y participativas que permiten garantizar la participación de los miembros de la comunidad de manera secuencial y detallada. La experiencia ha indicado que el proceso de intervención comunitaria debe plantear objetivos y técnicas que delimitarán la forma en que se obtendrán los resultados y la forma en que se analizarán con confiabilidad y validez. Los pasos son los siguientes (Mori Sanchez, 2008): Fases 1. Diagnóstico de la comunidad Etapa 1 de •Análisis de los Evaluación preliminar datos •Revisión de archivos •Mapeo y lotización •Construcción del instrumento • Aplicación de la entrevista Etapa 2 Diagnóstico • Sensibilización Participativo • Taller participativo 2. Características del Grupo Técnicas 1. Técnicas cualitativas de recolección de datos: Revisión de archivos, observación, entrevista, reporte anecdótico. 2. Técnicas cualitativas de análisis de datos: Análisis de contenido, Análisis crítico 3. Técnicas participativas de análisis: árbol de problemas 1. Técnicas cualitativas de recolección de datos: Revisión de archivos, Observación, entrevista, reporte anecdótico 2. Técnicas cualitativas de análisis de datos: Análisis de contenido, Análisis crítico 111 SALUD MENTAL : Aproximaciones Teorico-Prácticas 3. Evaluación de las necesidades del grupo 1. Técnicas cualitativas de recolección de datos: Observación, Reporte anecdótico 2. Técnicas cualitativas de análisis de datos: Análisis crítico 3. Técnicas participativas de análisis: árbol de problemas 4. Diseño y planificación de la intervención 5.Evaluación Inicial 1. Técnicas cualitativas de recolección de datos: Observación participante, entrevista, reporte anecdótico 2. Técnicas cualitativas de análisis de datos: Análisis de contenido, análisis crítico 3. Técnicas participativas Tomado de (Mori Sanchez, 2008 Una propuesta metodológica de intervención comunitaria) 112 SALUD MENTAL : Aproximaciones Teorico-Prácticas CAPÍTULO III La Salud mental en Guatemala 3.1 Desarrollo de la salud mental Los problemas sociales, económicos, la impunidad, la violencia y la pobreza caracterizan la sociedad guatemalteca desde hace mucho tiempo. A esto se suma la violencia estructural, acompañada de la inequidad, la exclusión, la discriminación, impunidad, y violencia política. Todos estos factores convergen para generar en la sociedad guatemalteca conflictividad social, pobreza, miseria. Los efectos directos e indirectos de estas problemáticas son evidentes en cada una de las personas, hecho que exige generar acciones que de una manera u otra buscan frenarlos. En el caso de la salud mental, la situación no es ni tan evidente ni tan prioritaria. A pesar de los efectos directos, las acciones del estado en este tema en particular, no son prioritarias y tienen poco presupuesto asignado (Organización Mundial de la Salud; Organización Panamericana de la Salud; Ministerio de Salud Publica de Guatemala, 2011). Según González (s.f.), esto ocurre a pesar de que hay evidencia que la salud mental se ha convertido en un problema social y esto afecta a otros factores de la vida social del país, y se convierte en un componente pendiente dentro de los programas de Estado, debido a que las personas con problemas de salud mental evidentes, son objeto de estigma y exclusión. 113 SALUD MENTAL : Aproximaciones Teorico-Prácticas 3.1.2 Los inicios del trabajo en la salud mental El primer hospital psiquiátrico en Guatemala se fundó en 1840 durante el la jefatura política de Antonio Ponce Valdéz. Fue construido 20 años después, en la parte sur de lo que era en ese momento el Hospital General San Juan de Dios. Funcionó en este lugar hasta el año de 1960, cuando fue consumido por un incendio que además tuvo entre sus víctimas a varios de los pacientes internados. Durante este tiempo tuvo varias denominaciones, desde Asilo para Dementes hasta el último nombre designado que fue Hospital Neuropsiquiátrico (Miranda, 2004). Dentro de este contexto histórico, el interés por darle un lugar a la salud mental en Guatemala, surgió a mediados del siglo XX. Los pioneros de la salud mental son el Dr. Miguel Fernando Molina (1891-1966) y el Dr. Carlos Federico Mora (1889-1972). El primero fue internista, médico general y neurólogo. Uno de sus aportes más importantes lo desarrolló a través de los estudios que realizó en el cerebro del violador Miculax Bux denominado “el monstruo de Guatemala”. En 1946, este hombre violó y asesinó a varios niños. Fue sentenciado y fusilado 3 meses después de su captura. El Dr. Mora, otro de los pioneros de la salud mental, fue el primer psiquiatra de Guatemala. Además de tener estudios en psiquiatría, medicina forense y neurología, era un connotado académico. En 1922 fue director del Hospital Nacional Psiquiátrico, fue Ministro de Educación durante la presidencia de Lázaro Chacón y durante el gobierno de Jorge Ubico impartió la clase de Medicina 114 SALUD MENTAL : Aproximaciones Teorico-Prácticas Legal en la Facultad de Ciencias Jurídicas y Sociales. También fundó la primera cátedra de psiquiatría y en 1944 fue Rector de la Universidad de San Carlos de Guatemala. El trabajo de estos hombres permitió que en la primera mitad del Siglo XX se desarrollaran estudios que fortalecieran el quehacer de la psiquiatría en Guatemala. Además de estos profesionales, los señores Luis Asturias Pavón, Rafael Angulo y Urruela, filántropos y preocupados por brindar servicios de salud de calidad a los habitantes de Guatemala, apoyaron el desarrollo de la salud mental y propiciaron un espacio para los cuidados de los “enfermos mentales” (Miranda, 2004). Entre sus obras sociales, se describe la donación de espacios para construir hospitales y ayudar a todas aquellas personas que en esa época sufrían de algún tipo de trastorno mental. Estos movimientos propiciaron la creación del Hospital Neuropsiquiátrico (1912-1922) que fue construido en la finca nacional “La Palma”. El Hospital abrió su funcionamiento dando tratamientos con cardiazol, una modalidad de terapia electro convulsiva. En 1933 utilizaron shocks hipoglicémicos con insulina para el tratamiento de la esquizofrenia; en 1944 se inició el uso de los electroshocks, como un medio terapéutico para las esquizofrenias. Entre 1946 y 1948 se trabajó con electroencefalografías y prefrontal. Entre 1951 neumoencefalogramas, en y se realizó la primera lobotomía 1956 se implementó donde se usó la el método acetilcolina como llamado droga anticonvulsiva. El 1960 el Hospital Neuropsiquiátrico de Guatemala fue consumido por un incendio en donde fallecen más de 200 enfermos institucionalizados. A partir de esta experiencia, el Ministerio de Salud y Asistencia Social diseñó la creación de la Dirección de Salud Mental de Guatemala. Su función sería organizar y dirigir las acciones en salud mental con el objetivo de 115 SALUD MENTAL : Aproximaciones Teorico-Prácticas construir otro hospital. Con el apoyo de O.P.S la acción se concretó en 1970 al planificar la creación de un hospital tipo granja. Éste se inauguró en 1974 y se le dio el nombre del ilustre profesor Dr. Federico Mora. 3.1.3 De los Acuerdos de Paz a la actualidad El otro momento fundamental en la historia de la salud mental en Guatemala, fue el que surgió luego de los 30 años de conflicto armado que vivió la sociedad guatemalteca. La firma de los Acuerdos de Paz suscritos por el Gobierno de la República de Guatemala y la Unidad Revolucionaria Guatemalteca, impuso la tarea de implementar una Paz firme y duradera (García, s.f.). La búsqueda de soluciones pacíficas generó el contexto adecuado para que surgieran las primeras intervenciones en salud mental y la instalación de equipos transdiciplinarios que inmediatamente iniciaron el trabajo de reparación psicosocial para el desarrollo de una Cultura de Paz. El enfoque, fundamentalmente comunitario y con experiencias previas en Chile, Colombia y El Salvador, buscó favorecer un trabajo que permitiera reconstruir las redes sociales afectadas, desde la perspectiva individual y grupal. El fundamento de la intervención fueron las recomendaciones de la Comisión de Esclarecimiento Histórico que se refieren a las "Medidas de Reparación", en el numeral 9, inciso C, que dice textualmente: “Medidas de rehabilitación y reparación psicosocial que incluyan, entre otros, la atención médica y de Salud Mental Comunitaria, así como la prestación de servicios jurídicos y sociales”. 116 SALUD MENTAL : Aproximaciones Teorico-Prácticas Ibañez Rojo (2003), mencionó que en condiciones de guerra civil, la frecuencia con que se viven situaciones traumáticas es repetitiva y sistemática. Esta experiencia introduce en la vida diaria de la población afectada, no solo temor; también, la necesidad de crear respuestas para sobrevivir. Esta necesidad tiene un efecto en las respuestas psicológicas de los individuos, que afecta, no solo el marco de la convivencia de los miembros de la comunidad involucrada, sino la particularidad con que cada individuo se confronta a su plan de vida personal y sus expectativas. Para Colussi (1999), las secuelas que dejó la guerra en la población, se relaciona con aspectos psicológicos, psicosociales y culturales. En el aspecto psicológico, el traumatismo de la experiencia cotidiana de la guerra generó afecciones que van del miedo a los ataques de pánico, desconfianza, trastornos en el cuerpo y conductas adictivas relacionadas con el alcohol y el consumo de drogas. Desde la perspectiva psicosocial, el efecto está relacionado con la deshumanización y la ruptura de las redes sociales de la comunidad que produce un trauma psicosocial que se evidencia en la herida provocada en las raíces de la sociedad afectada y en la relación del individuo con sus semejantes (Martín Baró, 1990). Colussi (1999) también indicó que en la experiencia de Guatemala, intervención en salud mental se realizó y se realiza en la actualidad la sin instrumentos legales que la regulen; como ya se mencionó anteriormente, el autor refirió que en diciembre de 1996 se creó un proyecto de ley a favor de la necesidad de atender las heridas psicosociales de la población; fue presentado en ese momento y luego en 1998, pero nunca fue aprobado. 117 SALUD MENTAL : Aproximaciones Teorico-Prácticas Dentro de este contexto, el trabajo en salud mental se enfocó desde la perspectiva psicosocial-comunitaria y se agrupó en dos sectores; el primero en la atención directa de las secuelas psicológicas de la guerra y la violencia; el segundo, sobre la cultura de la violencia, consecuencia de la historia vivida. Las técnicas de abordaje desarrolladas por las instituciones a cargo de las intervenciones fueron diversas. Las actividades realizadas por una diversidad de instituciones buscaron propiciar procesos de descarga emocional, evitar la patologización y la estigmatización de los problemas. Entre los modelos del enfoque psicosocial se utilizó el de Reparación Psicosocial. Este modelo propone un esquema de cambio denominado grupos de reflexión entre la población que fue víctima, su red social y los acompañantes (Bello, 2009; Martín-Baró, 1990). Tiene como objetivo la superación de los efectos sociales y emocionales de la violencia a través de la resignificación de la identidad y del reconocimiento de los recursos personales y sociales. Está basado en tres niveles relacionados entre sí: sanación comunitaria, empoderamiento comunitario y desarrollo comunitario. Según González (Oficina de Derechos Humanos del Arzobispado de Guatemala (ODHAG), 2008), este representa la idea de relación lineal entre sanación, fortalecimiento y desarrollo. Las técnicas utilizadas fueron, los grupos de sanación, los grupos de autoayuda, atención individual y finalmente grupos de formación y grupos alternativos. Como modelo de intervención fue utilizado con comunidades de Colombia y El Salvador. 118 SALUD MENTAL : Aproximaciones Teorico-Prácticas Las instituciones que se hicieron cargo del trabajo en salud mental fueron el Estado de Guatemala, a través del Programa Nacional de Salud Mental (del Ministerio de Salud Pública y Acción Social), y del Programa de Asistencia a Víctimas de Violaciones a los Derechos Humanos (de la Secretaría de la Paz y el Fondo Nacional para la Paz), que poseía un componente puntual de atención Psicosocial (Salud Mental Comunitaria); la Iglesia Católica, a través de sus servicios pastorales y la Oficina de Derechos Humanos del Arzobispado de Guatemala (ODHAG); a este trabajo se sumaron varias de las organizaciones no gubernamentales ligadas al ámbito de la salud, la educación, los derechos humanos, la niñez y el desarrollo comunitario. Las intervenciones de Reparación Psicosocial se enfocaron en la atención directa a las víctimas sobrevivientes de la guerra y al trabajo de promoción del afianzamiento del proceso de paz. Esto, a través de una serie de iniciativas dirigidas al trabajo preventivo con niños, la comunicación por medios masivos, el fomento de la justicia y de una cultura que la promueva la resolución de conflictos (Colussi, 1999). Años después, en el informe sobre la violencia en Guatemala Matute Rodriquez & García Santiago (2007) indicaron que la firma de los Acuerdos de Paz en 1996 creó en Guatemala, la esperanza en de avanzar hacia una sociedad más justa, en que las personas pudieran desarrollar su vida con tranquilidad. Sin embargo, a pesar del establecimiento formal de la paz, no ha sido posible en el país, alcanzar niveles significativamente mayores de desarrollo humano y la situación de 119 SALUD MENTAL : Aproximaciones Teorico-Prácticas inseguridad en que vive la población se ha visto agravada luego de una mejoría inicial. Nueve años más tarde, en 2001, se realizó un informe de la salud mental en Guatemala. El trabajo fue coordinado por la Organización Mundial de la Salud (OMS) y por la Organización Panamericana de la Salud (OPS). Este informe refirió que la organización de los servicios de salud mental en Guatemala está a cargo del Programa Nacional de Salud Mental (PNSM), que se encuentra dentro del Ministerio de Salud y Asistencia Social. El PNSM contaba en ese momento con tres plazas de tiempo completo y era el organismo que se encargaba de la planificación y ordenamiento de los servicios; sin embargo, hasta ese momento, no tenía ninguna relación con el manejo, coordinación y servicios de salud mental. monitoreo de los Según los resultados de la investigación realizada sobre la salud mental en Guatemala, se evidenció que la atención primaria es una tarea pendiente de cumplir, ya que su abordaje es objeto de estigma y exclusión. Por otro lado se encontró que el acceso y disponibilidad de psicofármacos es limitado para la mayoría de la población. Con respecto a la formación de recursos humanos en salud mental se indicó que uno de los avances más importantes en ese momento fue el aumento del entrenamiento en salud mental en los programas de formación de médicos generales; luego de este entrenamiento, los médicos generales pueden evaluar y diagnosticar y dar tratamiento cuando sea necesario. De acuerdo a los datos presentados también se evidenció un avance con respecto a la disponibilidad de psiquiatras en el interior del país. Actualmente se cuenta con un 9% (8 120 SALUD MENTAL : Aproximaciones Teorico-Prácticas especialistas) que desempeñan su práctica, pública o privada, fuera de la ciudad capital. Con respecto a los establecimientos que brindan servicios de salud mental, se mencionó que existen 40 instituciones ambulatorias que brindan atención a aproximadamente 363 usuarios por cada 100,000 habitantes de la población general. “La mayoría de los usuarios son atendidos en establecimientos ambulatorios y en establecimientos de tratamiento diurno, en tanto que la tasa de usuarios atendidos en unidades psiquiátricas en hospitales generales y unidades forenses es menor” (Organización Mundial de la Salud; Organización Panamericana de la Salud; Ministerio de Salud Publica de Guatemala, 2011, pág. 5). Sobre las instituciones que proporcionan salud mental, el informe indicó que existe una unidad de tratamiento diurno (UTD) disponible en el país, que atiende exclusivamente a población adulta, en donde el 62% son mujeres. Así mismo, el informe mencionó que en Guatemala hay dos unidades psiquiátricas en hospitales generales que proporcionan un 33% de las camas disponibles. Hay tres hospitales psiquiátricos disponibles, primordialmente ambulatorios; estos atienden adultos, hombres y mujeres y no cuentan con espacios para niños y adolescentes. Con respecto a los establecimientos forenses y otros establecimientos se encuentra la unidad hospitalaria forense del Hospital Nacional de Salud Mental con 36 camas. Adicionalmente, existen 220 camas en establecimientos residenciales para personas con retardo mental y 200 camas en establecimientos de desintoxicación. Según el Informe sobre el sistema Nacional de Salud Mental en Guatemala (2011), en las unidades hospitalarias forenses, el 42% de los pacientes pasaron menos de 121 SALUD MENTAL : Aproximaciones Teorico-Prácticas 1 año, 56% pasaron de 1-4 años, y 3% de los pacientes pasaron 5-10 años hospitalizados. Con respecto al tipo de diagnósticos realizados, estos varían de acuerdo con el establecimiento o institución en el que se realizan. El informe indicó que “en los establecimientos ambulatorios los trastornos neuróticos y la esquizofrenia eran más prevalentes. En las unidades psiquiátricas de hospitales generales, los diagnósticos de esquizofrenia y trastornos afectivos eran los más frecuentes y en los hospitales psiquiátricos los diagnósticos de esquizofrenia y trastornos afectivos. El grupo de otros diagnósticos comprende una amplia variedad de categorías lo que abulta su porcentaje” (pág. 6). El informe mencionado concluyó que la salud mental en Guatemala es todavía una materia pendiente. Los servicios llegan a una minoría de las personas, quienes luego tienen dificultad para adquirir los tratamientos necesarios. Por otro lado, también se mencionó poco estímulo gubernamental para involucrar usuarios y sus familiares. Esto se evidenció en el poco impacto que han tenido algunas de las campañas de educación pública, ya que sigue existiendo una ausencia de esfuerzos coordinados y sistemáticos para desarrollar la conciencia de la relevancia del tema para la población en general. Un aspecto es que se han abierto espacios de vinculación con otros sectores de la sociedad, principalmente con el sector justicia. 122 SALUD MENTAL : Aproximaciones Teorico-Prácticas 3.1.4 La política Nacional de Salud Mental En Guatemala no existe ninguna legislación sobre salud mental. Las acciones que se dedican a promoverla y prevenirla están a cargo de iniciativas civiles. A nivel del estado, para el año 2011 el gasto en salud mental era menos del 1% del presupuesto de atención del Ministerio de Salud. De este, un 96% del presupuesto se derivaba al gasto de los hospitales psiquiátricos y el 4% restante en acciones de prevención, promoción y rehabilitación (Organización Mundial de la Salud; Organización Panamericana de la Salud; Ministerio de Salud Publica de Guatemala, 2011). La política nacional de salud mental 2007-2015 fue presentada, revisada y publicada en enero del 2008. Su elaboración estuvo a cargo del Ministerio de Salud y Asistencia Social. El Ministro de turno era el Licenciado Luis Alfredo Privado. Dentro de sus funcionarios se desempeñaba como Coordinadora del Programa Nacional de Salud Mental, la Dra. Alejandra Flores Gularte. Apoyaron en el proceso de realización, la Organización Panamericana de la Salud (OPS), el Ministerio de Cultura y Deportes, el Programa de Desarrollo de las Naciones Unidas (PNUD), el programa de “Dignificación y Atención Psicosocial a Víctimas del enfrentamiento Armado” (DIGAP) y la Cooperación Internacional Alemana para el Desarrollo (GTZ) (Ministerio de Salud Pública y Asistencia Social, 2008). En el documento que describe la Política de Salud Mental (Ministerio de Salud Pública y Asistencia Social, 2008) se encontró que el Marco Legal sobre el cual la política está construida está constituido por lo siguiente: Artículo 51. Protección 123 SALUD MENTAL : Aproximaciones Teorico-Prácticas a menores y ancianos. Este indica que el Estado protegerá la salud física, mental y moral de los menores de edad y de los ancianos; los Acuerdos de Paz sobre Aspectos Socioeconómicos y Situación Agraria, que indican que el gasto público en salud para el año 2000, en relación con el Producto Interno Bruto debe presupuestar por lo menos 50% del mismo en atención preventiva”; la Ley y Reglamento de Descentralización (Decreto No. 14-2002) (Acuerdo Gubernativo No. 312-2002); la Ley para Prevenir, Sancionar y Erradicar la Violencia Intrafamiliar (Decreto No. 97-96); y el Código de Salud, en sus artículos 1 (Derecho a la Salud), 2 (Definición), 4 (Obligatoriedad del Estado), 6 (Información y servicios) y capítulo II, artículo 40 sobre Salud Mental. Para su validación la política fue presentada a la Red Nacional de Salud Mental que en ese momento contaba con las siguientes instituciones: i. La Red Nacional de Salud Mental ii. El Programa Nacional de Salud Mental iii. Departamento de Regulación de los Programas de Atención a las Personas (Programas DRPAP) iv. El Sistema Integral de Atención en Salud (SIAS) v. Asociación Utzkaslemal vi. Programa Nacional de Resarcimiento (PNR) vii. Ministerio de Cultura y Deportes viii. Asociación Médicos Descalzos ix. Diplomado de Promotores en Salud x. Asociación Médicos del Mundo xi. Comisión Nacional para la Erradicación de Armas Ilegales 124 SALUD MENTAL : Aproximaciones Teorico-Prácticas xii. Unidad de Atención a la Víctima, Procuradoría de Derechos Humanos (PDH) xiii. ECAP xiv. Secretaría para la Paz (SEPAZ) xv. PCON-GTZ xvi. Organización Panamericana de la Salud (OPS) xvii. Procuraduría de Derechos Humanos (PDH) xviii. Programa de Naciones Unidas para el Desarrollo (PNUD) xix. Universidad del Valle de Guatemala xx. Escuela de Ciencias Psicológicas de la Universidad de San Carlos de Guatemala xxi. Facultad de Ciencias Médicas de la Universidad de San Carlos de Guatemala En el documento se describió el contenido de la política, con una referencia al marco conceptual y filosófico. En este aspecto se mencionaron como fundamento, las orientaciones derivadas de la Declaración de Caracas de 1999 y la Declaración de Brasilia de 2005, que en conjunto muestran los consensos logrados en materia de salud mental en la región hasta ese momento. Asimismo, se detallaron los elementos del abordaje integral que se relacionan con una orientación de salud mental comunitaria, un enfoque de promoción y prevención, la disminución de los hospitales de salud mental y el desarrollo del componente de salud mental en la atención primaria de salud. También se abordaron aspectos relacionados con 125 SALUD MENTAL : Aproximaciones Teorico-Prácticas recursos humanos, promoción, equidad del acceso de los diferentes grupos a servicios de salud mental y el mejoramiento de la calidad. El equipo conformado por participantes y los funcionarios del estado, las universidades las organizaciones no gubernamentales, estableció como ejes transversales el enfoque de género, la multi-Interculturalidad y la participación social. Finalmente, en el documento se describen los lineamientos estratégicos, las funciones básicas de los niveles del sistema de salud para abordar la salud mental y lo intersectorial. Según el informe del Sistema Nacional de Salud Mental (Organización Mundial de la Salud; Organización Panamericana de la Salud; Ministerio de Salud Publica de Guatemala, 2011) éste documento fue revisado en el año 2008, pero no ha sido ratificado por el Ministerio de Salud Pública. Los componentes de la política incluyen la organización de servicios (desarrollo de servicios de salud mental comunitaria, disminución de los grandes hospitales mentales así como el desarrollo del componente de salud mental en la atención primaria de salud), desarrollo y formación de recursos humanos, promoción en salud mental, equidad de acceso de los diferentes grupos a servicios de salud mental y mejoramiento de la calidad. 3.1.5 El Programa Nacional de Salud Mental En referencia al Programa Nacional de Salud Mental, el Ministerio de Salud de Guatemala desarrolló el Plan Estratégico Nacional para el fomento de la Salud 126 SALUD MENTAL : Aproximaciones Teorico-Prácticas Mental en Guatemala 2007-2020. Este fue elaborado por el Licenciado Alfredo Antonio Privado, Ministro de Salud Pública y Asistencia Social del momento. El documento no refiere ninguna fecha en particular. Según el documento mencionado (Ministerio de Salud Pública y Asistencia Social, s.f.), el propósito del plan estratégico se enfocó en garantizar que las acciones de promoción, prevención y rehabilitación psicosocial estén articuladas al enfoque estratégico en la atención de salud integral, de los diferentes niveles de atención. Este plan estratégico está elaborado a partir de una misión y visión consensuada, que permitía en ese momento, implementar los lineamientos de la Política Nacional de Salud Mental. Describe cinco objetivos estratégicos tomados textualmente del documento: 1. Fortalecer la red de servicios de salud incorporando el componente de salud mental en el marco del modelo integral de la salud. 2. Desarrollar capacidades técnicas locales para el abordaje de la salud mental. 3. Movilizar actores sociales para intervenir sobre los determinantes sociales de la situación de salud mental, que garantice participación social. 4. Fomentar estilos de vida saludables. 5. Investigar, vigilar e intervenir sobre procesos epidemiológicos de salud mental (Ministerio de Salud Pública y Asistencia Social, 2008, pág. 11). 127 SALUD MENTAL : Aproximaciones Teorico-Prácticas Para cada los objetivos estratégico, están descritos los lineamientos estratégicos. Finalmente hay una descripción de los servicios de salud que se brindan en el país y los profesionales asignados a cada uno, hasta ese momento. Dentro de sus funciones, el PNSM debe proporcionar asesoría al gobierno sobre políticas y legislación de salud mental. Debe, también involucrarse en la planificación de los servicios que se brinda a nivel nacional. Sin embargo, no se especificó nada relacionado con el manejo, coordinación y monitoreo de los servicios de salud mental. El otro aspecto que se mencionó, es que la limitada asignación de recursos coarta las acciones del PNSM. En términos concretos, hasta ese momento, el funcionamiento de la institución se traducía en la contratación de tres profesionales a tiempo completo. 3.1.6 El Hospital Nacional de Salud Mental El Hospital Nacional de Salud Mental “Dr. Federico Mora”, es una dependencia del Ministerio de Salud Pública y Asistencia Social, ubicado en la ciudad de Guatemala. Tiene como visión principal brindar rehabilitación psicosocial al paciente con discapacidad mental para reinsertarlo a la comunidad. En el país, es la única institución pública que brinda servicios de hospitalización a los ciudadanos guatemaltecos de los diferentes departamentos, excluyendo aquellos que tienen cobertura del Instituto Guatemalteco de Seguridad Social. Como institución, se estableció en el año 1983, tras la fusión de dos entidades que atendían pacientes con trastornos mentales; una, el Hospital 128 SALUD MENTAL : Aproximaciones Teorico-Prácticas Neuropsiquiátrico, que era una institución tipo reclusorio de 113 años; la otra de puertas abiertas, tipo granja (no se menciona el nombre en el documento de referencia) con 31 años de funcionamiento (Miranda, 2004). La fusión de ambas representó una buena cantidad de pacientes crónicos, abandonados por sus familias y otro grupo de pacientes agudos que ingresan y egresan constantemente desde la emergencia, la consulta externa y el intensivo. Con respecto al modelo de atención, desde sus inicios buscó romper el enfoque tradicional, que es el modelo manicomial. Sin embargo, romper el sistema hospitalario bajo el cual funciona no ha sido posible, debido a la falta de recursos económicos y apoyo político (Miranda, 2004). En la actualidad, el hospital brinda servicios de consulta externa a un promedio anual de 900 pacientes. También dispone de 360 camas para los servicios de urgencias psiquiátricas, hospital de día, rehabilitación psicosocial. Además de estos servicos, da atención psiquiátrica de enlace en el Hospital Roosevelt y coordina los programas de psicología comunitaria en los centros de salud de la ciudad. Sobre los servicios del hospital, el informe sobre el funcionamiento del sistema nacional de salud mental en Guatemala (Organización Mundial de la Salud; Organización Panamericana de la Salud; Ministerio de Salud Publica de Guatemala, 2011) indicó que este atiende exclusivamente a población adulta. El informe anterior también mencionó que el establecimiento atendía 3.21 usuarios por cada 100,000 habitantes de la población general. De esta población, el 62% son mujeres atendidas en los servicios diurnos. 129 SALUD MENTAL : Aproximaciones Teorico-Prácticas Las conclusiones de Miranda (2004) indicaron que el tema de la salud mental ha sido una problemática que no ha generado el interés de los programas de salud pública desde 1890, que se creó el primer asilo de dementes. Desde su apertura, el Hospital Nacional de Salud Mental ha tenido pocos avances debido a lo reducido del presupuesto asignado. Por el contrario la cantidad de pacientes se incrementa año con año. En los últimos años, el hospital cuenta con pacientes con problemas legales (reos). Esto se ha convertido en una de las principales problemáticas, ya que este no tiene las condiciones adecuadas, ni fue creado con este objetivo. Otro problema que evidencia es la centralización de sus servicios. Hasta el año 2011, solamente el el 8% de los profesionales especializados en psiquiatría prestan servicio en los hospitales regionales y centros de salud. Por otro lado, también es importante hacer notar que ni el Hospital Nacional de Salud Mental y ni el Instituto Guatemalteco de Seguridad Social, cuentan con un registro y reporte nacional de pacientes atendidos en esta área (Organización Mundial de la Salud; Organización Panamericana de la Salud; Ministerio de Salud Publica de Guatemala, 2011). En un reportaje en el periódico Siglo21 (España, 2012), se indicó que el Hospital Nacional de Salud Mental se encontraba completamente desatendido. Los problemas más evidentes hasta ese momento, estaban relacionados con el servicio irregular de agua potable, que afectaba la limpieza y la higiene del lugar. A parte de esto, los seis pabellones tenian una filtración de agua de lluvia y estaban sucios por falta de limpieza. Uno de los pabellones se encuetra 130 SALUD MENTAL : Aproximaciones Teorico-Prácticas abandonado porque los drenajes del edificio colapasaron debido a las raíces de los árboles. En marzo de 2013 el periódico Prensa Libre refirió que un grupo de profesionales de los Estados Unidos visitó el hospital y recomendó cerrarlo y traladar a los pacientes a una casa hogar. Sin embargo el Ministro de Salud Pública y Asistencia Social del momento, Dr. Jorge Villavicencio, indicó que no lo cerraría, a pesar “del desorden y la falta de voluntad del personal” (Orozco, 2013). En su columna de opinión del Periódico Prensa Libre, la periodista Marielos Monzón (Monzon, 2013) reportó el estado de calamindad en que actualmente se encuentra el Hospital Nacional de Salud Mental. Indicó que a pasar de ser una institución que vela por la salud de las personas, en este predominan serias condiciones antihigiénicas e insalubres, con el sistema eléctrico totalmente colapsado; no cuentan con agua caliente, cuenta con pocos artículos de higiene personal y limpieza, no hay pañales para adultos, ni toallas sanitarias para las mujeres. Las personas recluidas mantienen sus uniformes sucios, carecen de zapatos; debido a las goteras en el techo los colchones están húmedos o con los resortes de fuera por lo que algunos de los pacientes duermen en el suelo. Pero los problemas prioritarios que denuncia Monzón (2013) tienen que ver con la alta incidencia de abusos sexuales a las mujeres recluídas dentro de las instalaciones del hospital. Esto ha generado, no solo embarazos no deseados sino enfermedades como VIH y de transmisión sexual. La Fundación Dysability Rights International (2013), hizo una visita al hospital y encontró que es una 131 SALUD MENTAL : Aproximaciones Teorico-Prácticas institución peligrosa, por el estado de abandono en condiciones inhumanas y degradantes. 3.1.7 Experiencias de intervención en Salud Mental en Guatemala A continuación se describen algunas de las experiencias institucionales que prestan sus servicios en el ámbito de la salud mental desde diferentes perspectivas o enfoques. Algunas de ellas brindan servicios directos dentro de la ciudad y otras cubren algunos departamentos del país. Oficina de Derechos Humanos del Arzobispado (ODHAG) La Oficina de Derechos Humanos del Arzobispado de Guatemala (Oficina de Derechos Humanos del Arzobispado de Guatemaa (ODHAG), 2004) tiene como objetivo quinquenal generar y fortalecer procesos de empoderamiento, promoción y defensa de los DDHH, para contribuir a la construcción de una sociedad menos excluyente. Su rol en el contexto guatemalteco se fundamenta en acompañar, promover y defender los derechos humanos. Como institución está construida sobre cuatro principios institucionales que son: • Solidaridad • Reconciliación • Integralidad • Cultura de paz 132 SALUD MENTAL : Aproximaciones Teorico-Prácticas El trabajo que realizan se fundamenta en valores institucionales y actitudes personales de convivencia laboral. Estos son: Valores Institucionales Vida Paz Fe Igualdad Verdad Libertad Amor Los campos de intervención Actitudes personales de convivencia laboral Tolerancia Honestidad Empatía Liderazgo Coherencia en la ODHAG se ubican de preferencia en la Arquidiócesis de Guatemala. Sin embargo, han realizado proyectos en toda la República de Guatemala. Estas intervenciones tienen como meta el trabajo con personas, grupos, comunidades y grupos sociales en general, que han sido directa o indirectamente afectados por el Conflicto Armado Interno, por la violencia en el país o porque sus derechos humanos son violados actualmente. La Oficina de Derechos Humanos del Arzobispado cuenta con tres áreas de trabajo, cultura de paz, defensa de la dignidad humana, de recolección y el Departamento Administrativo Financiero. El objetivo estratégico del área de Cultura de Paz es “impulsar la generación de procesos de reflexión comunitaria que contribuyen en la formulación de nuevas actitudes pacíficas de convivencia, mediante la facilitación de insumos humanos, técnicos y didácticos a los diferentes actores sociales, a través de la investigación, educación y promoción de procesos de abordaje en los campos de la recuperación de la memoria histórica, 133 SALUD MENTAL : Aproximaciones Teorico-Prácticas derechos humanos, derechos de la niñez y juventud, y la transformación pacífica de los conflictos, así como otros temas relacionados a la educación para la paz”. Sus componentes son: • Memoria Histórica • Promoción de los Derechos Humanos • Poder Local y empoderamiento En el área de Defensa de la Dignidad Humana, el objetivo estratégico es, “generar procesos de denuncia, litigio estratégico, incidencia y participación en redes, contribuyendo al empoderamiento de los actores con quienes se accione; para la defensa de los derechos humanos en un país con relaciones sociales menos excluyentes. Con respecto al área de Reconciliación el objetivo estratégico es trabajar en concordancia con el mandato eclesial y universal de los Derechos Humanos, facilitando procesos de reconciliación individual, familiar y grupal. El trabajo se realiza en conjunto con otras propuestas colectivas existentes en Guatemala, que construyen y fortalecen procesos de atención a los daños ocasionados a la población por el conflicto armado interno y/o por otras violaciones a los derechos humanos en Guatemala, dentro del marco de la exclusión social. Los componentes de ésta área son: • Salud Mental • Exhumaciones 134 SALUD MENTAL : Aproximaciones Teorico-Prácticas • Búsqueda de Niñez Desaparecida • Mediación de Conflictos En este aspecto, los servicios de salud mental de la ODHAG están basados en un enfoque ecléctico fundamentalmente enfocado en teorías Humanistas, Sistémicas y las Existenciales, así como, la Arte-terapia, la bioenergética, los Grupos de Autoayuda, el desarrollo del testimonio, el sociodrama. El tratamiento busca favorecer no solo, el apoyo social y la integración comunitaria, sino la generación de capacidad local para atender de una manera básica, las problemáticas psicosociales propias de las comunidades en que se trabaja. El enfoque institucional entiende el proceso de atención clínica como “un proceso de concientización, un proceso que devuelva la palabra a las personas, no solo como individuos, sino como parte de un pueblo” (pág. 8). En este sentido, la psicoterapia se dirige hacia la identificación de la identidad social formada por los “prototipos del opresor y el oprimido”. Para realizar su labor capacitan recurso humano local o trabajan con estudiantes de la práctica psicológica de la Universidad de San Carlos; ellos desarrollan actividades relacionadas con atención individual y grupal con los diferentes colectivos que buscan apoyo en la institución. Las acciones que realizan los profesionales buscan generar nueva identidad, que permita sentirse miembro de la comunidad responsable de su historia. una y ser En este aspecto, la ODHAG, denomina a este proceso, psicoterapia concientizadora. Esta se enfoca en constituir y afirmar la identidad personal y social colectiva y nacional y así desarrollar la responsabilidad por la propia historia. 135 SALUD MENTAL : Aproximaciones Teorico-Prácticas Las metodologías utilizadas tanto para la Atención Clínica (individual o familiar) como para la Atención Grupal no están predeterminadas, sino que se organizan a partir de un enfoque ecléctico que sirva a los objetivos y tareas que en ese momento se presenten. Los profesionales que abordan la problemática comunitaria valoran especialmente las corrientes Humanistas, las Sistémicas y las Existenciales, así como, la arteterapia, la bioenergética, los grupos de autoayuda, el desarrollo del testimonio, el sociodrama. Dentro del trabajo la ODHAG también buscan la generación de un trabajo en Salud Mental, en donde las causas de la salud mental se explican desde un enfoque político y social, por lo tanto la prevención y el tratamiento es actividad política. una Otro aspecto importante en el que trabajan es la desmitificación de la idea de que la psicología social es directa o preventiva. Finalmente el Departamento Administrativo Financiero, tiene como objetivo estratégico brindar servicios administrativos-financieros de forma confiable y oportuna, logrando así la satisfacción de las personas internas y externas de la oficina. Los componentes son: • Contadores de Proyectos • Informática • Biblioteca • Servicios Administrativos 136 SALUD MENTAL : Aproximaciones Teorico-Prácticas Liga de Higiene Mental1 La Liga de Higiene Mental es una institución privada no lucrativa, de carácter social, cuyo interés es trabajar por el bienestar psicosocial de las y los guatemaltecos. Fue fundada en 1952 y se le considera una las instituciones pioneras en el trabajo de promoción de la salud mental en Guatemala. El trabajo que desarrolla está enfocado en seis áreas de intervención, las cuales que se fundamentan teóricamente en los principios de Salud Mental. Las áreas de intervención son las siguientes: Salud Mental Comunitaria, Atención Clínica, Comunicación Social, Investigación, Capacitación y de Salud Mental y Violencia. El Programa denominado Todos por el Reencuentro se enfoca en la búsqueda y reencuentro de casos de niñez desaparecida durante la guerra en Guatemala. El componente de salud mental se ocupa de dar acompañamiento a todas las personas que han iniciado un proceso de investigación para encontrar a sus hijos o hijas desaparecidos o dados en adopción durante el conflicto armado. El proceso implica la generación de un seguimiento en las diferentes fases del proceso de búsqueda. Es decir, que a partir de que se genera la esperanza de encontrar a los familiares desaparecidos y al momento en que las personas expresan el deseo de sanar los daños sufridos en el momento de la desaparición el equipo inicia sus procesos de investigación. El equipo de salud mental se fundamenta en lo que ellos llaman “Informalidad Terapéutica”. Durante el proceso de reencuentro el terapeuta-investigador se encarga de privilegiar el 1 http://ligadehigienemental.org/index.php?option=com_content&view=frontpage 137 SALUD MENTAL : Aproximaciones Teorico-Prácticas espacio en que la familia busca expresar la alegría y el sufrimiento que esto implica. Otro aspecto que aborda la Liga de Higiene Mental es la atención clínica. Este servicio tiene como objetivo, identificar las necesidades psicosociales presentadas por la población para brindar una asistencia integral, a través de técnicas, procedimientos, métodos e instrumentos que permitan abordar las diferentes problemáticas presentadas. Así mismo, se caracteriza por tener costos negociables para los consultantes. Se atienden niños, adolescentes y adultos de lunes a viernes de 8:00 a.m. a 5:00 p.m. Fuera del área urbana, la Liga de Higiene Mental cuenta en el Municipio de Chimaltenango con el Centro de Salud Mental Comunitaria. Está ubicado en el Lote 546 del Parcelamiento La Alameda. Este reinició sus funciones en el año 2000 y desde ese momento ha generado diferentes proyectos en temas de salud mental y educación. Entre ellos desarrollan una diversidad de talleres en educación sexual, autoestima, relación padre e hijos y reforzamiento escolar. También presta servicio de atención clínica gratuita a todas aquellas personas que lo soliciten, con el apoyo de estudiantes de último año de la Universidad Mariano Gálvez y de la Universidad Panamericana. Finalmente cuentan con Programa de Capacitaciones permanentes en el área de salud mental enfocada al fortalecimiento de las relaciones sanas y constructivas entre los diversos sectores de la población guatemalteca, que promueva procesos de desarrollo a nivel individual, familiar, escolar, laboral y comunitario. Para esto 138 SALUD MENTAL : Aproximaciones Teorico-Prácticas utilizan metodología participativa y educación popular que fundamentan los talleres desde la propia experiencia de los participantes y con la apertura a construir nuevos conocimientos, conductas y actitudes, que permitan la comprensión de sí mismo y la del otro. Equipo de Estudios Comunitarios y Acción Psicosocial (ECAP) La Asociación Equipo de Estudios Comunitarios y Acción Psicosocial (ECAP) es una institución de carácter multidisciplinario e integral, que desarrolla procesos de acción psicosocial y salud mental con víctimas de la violencia política que causó daños sociales, culturales y psíquicos en individuos, grupos sociales y comunidades de Guatemala y graves violaciones a los Derechos Humanos. Con este enfoque, a partir de la firma de la paz, el ECAP inició un trabajo en salud mental con las víctimas del conflicto armado y la violencia dirigido al fortalecimiento del tejido social comunitario de las zonas más afectadas por el enfrentamiento interno. Las metas estratégicas del ECAP han incluido el trabajo en aspectos como la opresión de género, los efectos psicosociales de la violencia, el fortalecimiento de la lucha contra la impunidad y el sistema de justicia para consolidar la democracia y la justicia social en Guatemala. En un inicio, estas actividades estuvieron enfocadas en programas que brindan apoyo psicosocial para recuperar la memoria colectiva, para víctimas de tortura y víctimas de violación sexual. Actualmente el componente de salud mental el ECAP lo enfoca al desarrollo de mecanismos de supervisión psicosocial y atención 139 SALUD MENTAL : Aproximaciones Teorico-Prácticas en crisis en cooperación organizaciones de derechos humanos. Con esto busca fortalecer la población al nivel local para la participación en el desarrollo y la promoción de los Derechos Humanos. La metodología utilizada para realizar el proceso de reparación psicosocial es participativa e incluye la generación de espacios de reflexión y acción para intentar la reestructuración de los aspectos más significativos de la vida e identidad comunitaria (organizativos, religiosos, culturales, etc.), desde la cosmovisión de los afectados. A nivel académico ECAP, en conjunto con la Universidad de San Carlos de Guatemala desarrolló la maestría en psicología social y violencia política y un diplomado en salud mental comunitaria. El equipo está conformado por 7 psicólogos, 1 antropólogo, 1 promotor de salud. Los componentes sobre los cuales fundamentan su trabajo son cuatro: • Investigación-acción • Capacitación/formación • Acción psicosocial • Promoción/divulgación de la salud mental y de los derechos humanos Otro aspecto importante es la generación de publicaciones e investigación que el ECAP ha propiciado en los últimos años. Con respecto a las publicaciones, ha elaborado tres guías para promotores de salud mental comunitaria: "Técnicas de 140 SALUD MENTAL : Aproximaciones Teorico-Prácticas Escucha Responsable", "El Sistema de Vigilancia de la Salud Mental Comunitaria" y "Nuestras Molestias: técnicas participativas de apoyo psicosocial". También publicó dos libros sobre el primer y segundo encuentro de trabajadores de salud mental en Guatemala y un libro de texto para la maestría en psicología social y violencia política. Otras publicaciones las constituyen las ponencias del Encuentro Sudáfrica-Guatemala: Sociedades en Transición, Experiencias en Salud Mental, Niñez, Violencia y Post Conflicto, de varios autores (compilado por ECAP); Cultura de Paz y Consolidación de la Democracia, 1er Seminario, 26-27 de octubre 2000 Guatemala. Un libro para niños titulado "Rabinal Achí". En el área de investigación han desarrollado los siguientes estudios: • Los Linchamientos en Guatemala (una aproximación posible); • La Cultura Maya ante la Muerte -daño y duelo en la comunidad Achí de Rabinal; • Salud Sexual de las Jóvenes de Población Desarraigada Finalmente ha participado en la Red para la Paz; que reúne instituciones a nivel nacional que trabajan en diferentes áreas del país con personas afectadas por el conflicto armado. 141 SALUD MENTAL : Aproximaciones Teorico-Prácticas Centro de Atención Integral de Salud Mental del Instituto Guatemalteco de Seguridad Social El servicio en salud mental del IGGS inició en 1968, como parte del servicio en medicina psiquiátrica que proporcionaba el Hospital General de Enfermedades de la zona 9. Como parte del mejoramiento de la imagen institucional, la modernización, sistematización eficiente, integral y de calidad, en el año 2001 mediante el acuerdo 1084 de la Junta Directiva del IGGS, fue creado el CAISM. El propósito de la institución es procurar el bienestar psíquico, biológico y social de la población protegida por el IGGS a través de la oferta de un mejor servicio y disposición de mejores condiciones de trabajo para los colaboradores institucionales. Su objetivo es reinsertar al enfermo favorablemente en su entorno social, laboral y familiar luego de superar el problema que lo condujo a solicitar la consulta (Instituto Guatemalteco de Seguridad Social, 2010). El CAISM brinda atención en salud mental a la población afiliada y beneficiada en el plano preventivo y curativo a través de un equipo de psiquiatras psicólogos, trabajadores sociales, terapistas ocupacionales y enfermeras. Cuenta con cuatro programas, consulta externa, emergencia, hospital de día y encamamiento y brinda dos tipos de servicio, el de psicoterapia y el de terapia ocupacional y recreativa. Para el año 2008, el equipo multidisciplinario en el año 2008 reportó un total de 20 mil terapias, entre ellas: relajación, charlas motivacionales, biodanza, terapia familiar, terapia de pareja, talleres ocupacionales, jardinería y tai-chí (Instituto Guatemalteco de Seguridad Social, 2008). 142 SALUD MENTAL : Aproximaciones Teorico-Prácticas El servicio se caracteriza por la atención a personas que con trastornos emocionales que no ameritan hospitalización pero que tampoco pueden controlar sus problemas por sí mismos y solicitan la intervención de profesionales en salud mental. A partir de esta solicitud se inicia un proceso de atención que implica la elaboración de un diagnóstico y un tratamiento de acuerdo a las particularidades de cada caso. El programa tiene una capacidad de atención de 30 personas al día. Según el Boletín Informativo del IGGS en el año 2008 se atendieron 32,773 personas con diagnósticos como depresión, ataques de pánico, paranoia, depresión, ansiedad y estrés, en los programas de emergencia, hospital de día y hospitalización bajo criterios terapéuticos o farmacológicos. Los diagnósticos son producto de situaciones de duelo, violencia intrafamiliar y violencia social, entre otros. Programa de Práctica de la Escuela de Psicología, Universidad de San Carlos de Guatemala Este programa representa uno de los proyectos más grandes que aborda la salud mental de la población, tanto de la ciudad como de algunos departamentos del país. González (s.f.) indicó que según el Departamento de Práctica de la Escuela de Psicología hay un promedio anual de 1,000 estudiantes que hacen su practica anualmente en 70 centros de atención. Las estudiantes brindan atención individual y colectiva en áreas como psicología comunitaria, clínica, grupal. Los datos presentados por el Departamento de Práctica de la USAC en los últimos 4 143 SALUD MENTAL : Aproximaciones Teorico-Prácticas años se han atendido 34, 846 personas; con un promedio anual de 8,712. La mayor parte de instituciones se encuentra dentro del área urbana, lo que representa un pocentaje alto, aunque este no se puede precisar debido a la falta de datos. La Unidad Popular de Servicios Psicológicos (UP) que funciona en el Centro Univeristario Metropolitano (CUM) de la zona 11, fundado en 1976. En el período 2003-2011 había atendido a 4, 300 personas, entre niños, adultos y ancianos (González, s.f.). Entre los grupos sociales que mayor demanda tienen estan los niños y las mujeres. Con respecto a los niños la queja se ha centrado en los grados de actividad y de agresión que estos expresan y en las niñas el nivel de reatrimiento y “depresión”. Estos datos son un indicador que demuestra el impacto que podría tener el trabajo de los estudiantes en el área de la salud mental si se lograra establecer procesos de sistematización y seguimiento necesarios. Es importante mencionar que las universidades privadas que se encuentran en la ciudad y tienen entre sus programas académicos la Licenciatura en Psicología también prestan un servicio social dando atención psicológica a aquellas personas que lo soliciten. No se encontraron datos específicos de estos servicios; sin embargo como parte de sus actividades académicas, los estudiantes realizan actividades en salud mental, atención clínica psicológica y escuelas para padres, talleres y atención psicosocial. 144 SALUD MENTAL : Aproximaciones Teorico-Prácticas Programa de Salud Mental de la Municipalidad de Guatemala El Programa de Salud Mental se ubica dentro de la Dirección de Salud y Bienestar Municipal de la Municipalidad de Guatemala. Fue creado en septiembre del 2007 como parte de los programas de atención en salud. Éste se fundamenta en el enfoque de Promoción de la Salud y Prevención de enfermedades en el contexto de la Salud Urbana. Las acciones se dirigen a la población del municipio de Guatemala a través de tres componentes: prevención, promoción y atención. El grupo meta son niños, adolescentes, adultos mayores y mujeres en general, que están en condición de vulnerabilidad y riesgo. El componente de prevención se fundamenta en la premisa en salud mental que indica que las intervenciones tempranas pueden prevenir problemas posteriores de comportamiento, violencia, fracaso académico, deserción escolar y otras conductas de riesgo. Este componente incluye dos tipos de acciones. En primer lugar, las acciones enfocadas en el trabajo grupal que están dirigidas a padres de familia y niños con bajo rendimiento académico y problemas de conducta. En segundo lugar, se brinda atención individual a niños recién nacidos. Esta acción se enfoca en el monitoreo del desarrollo de los niños y niñas de cero a siete años. El objetivo es identificar oportunamente los factores de riesgo en el desarrollo e intervenir sobre ellos, a través de la estimulación temprana. Esto se realiza en sesiones de orientación con los padres de familia para indicarles la importancia de estimular a sus hijos (as). 145 SALUD MENTAL : Aproximaciones Teorico-Prácticas El componente de promoción, tiene como objetivo proporcionar herramientas individuales para contribuir a la prevención de enfermedades, la nutrición y promoción de la salud mental. Este objetivo se cumple a través de diversas actividades que se promueven en la población usuaria para generar actitudes y herramientas individuales, familiares y escolares, que permiten mejorar la salud mental y la calidad de vida. Se utiliza metodología participativa y se involucra en el trabajo a niños, padres y maestros de distintos centros educativos. Por otro lado, se utiliza como estrategia de comunicación el espacio radial que ofrece Radio Universidad y el programa Aula Médica. A través de este espacio se abordan temas relacionados con salud mental, salud física y nutrición. Entre las actividades de promoción con enfoque comunitario se realiza la Feria de la Salud. Esta tiene como objetivo transmitir información sobre temas de salud integral y fomentar el autocuidado de la salud a través de stands informativos y actividades recreativas. Cada año se organizan dos ferias y en ellas se exponen materiales informativos que hacen referencia a los temas mencionados. También se incluyen conferencias, pláticas, dinámicas grupales y actividades orientadas a la prevención de la salud. Dentro de esa misma línea, se encuentran las actividades de IEC (información, educación y comunicación). Éstas se llevan a cabo diariamente en la sala de espera del Centro de Promoción Integral de la Salud y en las visitas que se hacen a los Centros Educativos y grupos comunitarios organizados. Este componente también incluye los talleres de promoción de salud mental que se llevan a cabo en diversos centros educativos de preprimaria y primaria. 146 SALUD MENTAL : Aproximaciones Teorico-Prácticas Otro aspecto que aborda el programa dentro del componente de promoción de la salud mental es el trabajo con adultos mayores. Su objetivo es proporcionar a los usuarios que asisten, herramientas para reducir las conductas que pueden incidir negativamente en el estado de salud física, nutricional y emocional. Los talleres se enfocan en el fortalecimiento de las capacidades para mejorar su calidad de vida y reducir el deterioro cognitivo. Estos se realizan a través de un club dirigido a personas de la tercera edad, con actividades de cocina nutritiva, manualidades, conferencias, celebraciones sociales y ejercicios de autoayuda. Finalmente en el componente de atención, el programa brinda servicios de orientación, consejería y terapia psicológica en la modalidad individual o de pareja según sea el caso. Para esto cuenta con cinco clínicas que son atendidas por dos psicólogas y las estudiantes de psicología de la Universidad de San Carlos de Guatemala que están en proceso de práctica. Este servicio se brinda en el Centro de Promoción Integral de la Salud, avenida Centroamérica 18-56 zona 1, de lunes a viernes de 9:00 a 17:00 horas. 147 SALUD MENTAL : Aproximaciones Teorico-Prácticas Conclusiones • El trabajo de salud mental ha sido liderado por la Organización Mundial de la Salud, a partir del interés en mejorar la calidad de vida de las personas. Esto le ha valido al tema, un lugar en los servicios de salud pública de los diferentes estados. La O.M.S., a través de su consejo de consultores ha desarrollado procesos para la elaboración de manuales, investigaciones y evaluaciones que determinan las acciones a realizar para promover y promocionar un estado de salud que posibilite al ser humano, llevar una vida armónica y en equilibrio para alcanzar la satisfacción y la motivación personal. • Para comprender la salud mental es importante conocer que ésta es resultado de un proceso complejo en donde interactúan factores biológicos, económicos, sociales y ambientales. Estas variables se relacionan entre sí, para permitir el desarrollo de las capacidades y potencialidades emocionales del ser humano, como ser individual y social para lidiar con las experiencias cotidianas en el contexto en que vive. • La dificultad que implica la definir el concepto de salud mental, parte del origen sociopolítico del movimiento que generó su creación. Sin embargo, su historia se amarra al desarrollo de la psiquiatría y la psicología, que como campos científicos que le pueden dar consistencia. Su metodología 148 SALUD MENTAL : Aproximaciones Teorico-Prácticas es variable, ya que se nutre de conceptualizaciones teóricas diversas, todas del campo de las ciencias sociales. • La visión predominante de la salud mental se encuentra del lado de la psiquiatría y la medicina, y se fundamenta en la concepción orgánica de la enfermedad. Como tal, este enfoque tiende a reducir la enfermedad mental al ámbito de biológico, farmacológico y epidemiológicos como base para comprender el origen de la enfermedad y establecer los criterios de normalidad. Esto la deja enmarcada dentro de un paradigma médico científico, que actualmente es cuestionado por los profesionales de la salud mental. Este cuestionamiento se origina de los datos de la investigación médica y bioquímica, que no ha podido establecer ningún marcador biológico para ningún diagnóstico psiquiátrico. • La teoría psicológica que apoya el modelo de trabajo de salud mental como lo plantea la O.M.S es la teoría que se denomina Psicología Positiva de Martin Seligman. Esta focaliza su atención en el estudio de las cualidades, características positivas humanas y el máximo desarrollo de las virtudes personales. • El contexto urbano está formado por un conjunto de sistemas diferenciados que están en constante cambio, que influye en la salud mental de las personas. Las características de la vida urbana como, el tipo de vivienda, el hacinamiento, el ruido, la calidad de aire interior y la disponibilidad de luz natural influyen sobre la conducta de los habitantes 149 SALUD MENTAL : Aproximaciones Teorico-Prácticas de la ciudad. A esto se suma el efecto indirecto de los procesos psicosociales, la cantidad del ambiente construido, la falta de espacios abiertos y recreativos, la falta de zonas verdes, paisajes y zonas protegidas. Estas características tienden a incrementar el índice de los trastornos mentales, como depresión, aislamiento, problemas del sueño, fatiga cognitiva, estrés, entre otros. Se recomienda que la dinámica de la vida urbana se evalúe y monitoree contantemente, para determinar es estado de cada uno de los indicadores mencionados anteriormente. Con estos datos, se debe priorizar el desarrollo de programas promoción en salud mental interviniendo sobre aquellos indicadores de desarrollo que evidencien más conflicto. • Los informes de los procesos de monitoreo y sistematización de las diversas instituciones que trabajan en salud mental, organizan e integran la información necesaria para actuar y analizar las condiciones sociales que más afectan la salud y calidad de vida de una población. Así mismo, proporcionan la información necesaria para determinar la orientación de los programas de salud mental. • El enfoque del trabajo en salud mental no es epidemiológico. Este se enmarca dentro del campo psicosocial comunitario. Como tal, prioriza la compresión de las formas particulares y culturales que las personas y los grupos sociales tienen de su ámbito social y su experiencia de vida. Esta información es fundamental para orientar el desarrollo de las estrategias que se explicitan en los programas de salud mental. Las acciones deben 150 SALUD MENTAL : Aproximaciones Teorico-Prácticas estar orientadas a fortalecer el vínculo social, familiar y comunitario a través de la participación en redes de apoyo social desde el inicio de la escolaridad. • El objetivo de la intervención en salud mental es generar ambientes sociales y laborales positivos, así como estimular la activación los procesos creativos en las personas como una herramienta para confrontar y resolver los problemas cotidianos. Estas acciones tienen como meta principal, convocar a la sociedad en su conjunto, especialmente a los planificadores de políticas de salud y profesionales de salud pública, a generar e implementar políticas, planes y programas de acción e incidir así, en un desarrollo humano y social más equitativo. • Para establecer la efectividad de la promoción y prevención de la salud mental es necesario implementar programas de monitoreo y evaluación que determinen el impacto que estas tienen en los individuos y sus comunidades. Esta actividad debe orientarse con indicadores que logren verificar la coherencia de los contenidos y de las acciones, la pertinencia de la intervención y la forma en que las acciones se integran a la vida cotidiana de los usuarios. • Se considera importante llevar a cabo procesos de sistematización de las intervenciones de salud mental, para formalizarlas y generar herramientas que permitan el desarrollo de investigación que ayudará a establecer los determinantes y condicionantes de la salud para cada sector con el que se 151 SALUD MENTAL : Aproximaciones Teorico-Prácticas trabaja. El fin último de estas acciones es recolectar información que permita la construcción y definición de políticas de salud mental en el país. • La promoción de la salud mental tienen tres componentes fundamentales. El primero, como ya se mencionó anteriormente, se enfoca en el desarrollo de actividades dirigidas a la creación de políticas y programas a nivel nacional que fortalezcan las condiciones de vida de las personas y que permitan un estilo de vida digna y saludable. El componente secundario se enfoca en generación de programas que propicien la intervención directa de los profesionales en salud mental, desde la formulación, implementación, evaluación y monitoreo de programas de atención primaria, a partir de las particularidades del contexto urbanocomunitario. Finalmente, el último componente a considerar en los programas de salud mental es la investigación. La implementación de procesos de investigación cualitativos y mixtos, favorece la formulación de las estrategias fundamentales que determinaran la orientación de los programas y sus prioridades; asimismo, propicia un espacio que formule cuestionamientos sobre la problemática de la salud y la enfermedad como una construcción social y cultural del ser humano. 152 SALUD MENTAL : Aproximaciones Teorico-Prácticas 153 SALUD MENTAL : Aproximaciones Teorico-Prácticas IV. Referencias Bibliográficas Abello Londoño, M. (s.f). Lo psicosocial en relación al trabajo social. Recuperado el 8 de octubre de 2013, de sitio wub de la Universidad de Antioquia: www.udea.edu.co/portal/page/portal/ Achotegui, J., & Catelló, M. (2001). Emigración y salud mental. Revista Información(24), 5-8. Angell, M. (23 de June de 2011). The Epidemic of Mental Illness: Why? Recuperado el 10 de septiembre de 2013, de sitio web The New York Review of Books: http://www.nybooks.com/articles/archives/2011/jun/23/epidemic-mentalillness-why/ Anónimo. (2000). Interiores de la persona. Recuperado el 30 de agosto de 2013, de http://interiores0.tripod.com: http://interiores0.tripod.com/interiores/frms/fr_emo.html Barraza, C. (27 de mayo de 2013). La dimensión ética de la salud mental. Obtenido de http://www.tribunadequeretaro.com: http://www.tribunadequeretaro.com/index.php?option=com_content&view =article&id=2744:la-dimension-etica-de-la-saludmental&catid=36:opinion&Itemid=55 Barrón de Roda, A. (2001). Estructura social, apoyo social y salud mental. Psicothema, 13(1), 17 a 23. Bello, M. (2009). Violencia Política en Colombia y trabajo psicosocial. En L. Arévalo, M. Penagos, & E. Martínez, Acompañamiento Psicosocial en contextos de violencia política. Bogotá: Corporación Vínculos. Benavente, F. (3 de septiembre de 2013). Salud mental y equidad de género. Obtenido de Sitio we de Grupo Editoral Bajo la Lupa: http://www.bajolalupa.org/index.php?option=com_content&view=article&i 154 SALUD MENTAL : Aproximaciones Teorico-Prácticas d=2828:salud-mental-y-equidad-de-genero&catid=470:fiorellabenavente&Itemid=162 Bertolote, J. M. (Septiembre de 2008). Políiticas de Salud Mental. Raíces del concepto de salud mental. Obtenido de http://www.ampweb.org.ar: http://www.ampweb.org.ar/documentos/Raices%20del%20concepto%20d e%20salud%20mental%20JOSE%20M.%20BERTOLOTE.pdf Blanco, A., & Valera, S. (2007). Los fundamentos de la intervención psicosocial. En A. Blanco, & J. Rodríguez Marín, Intervención Psicosocial (pág. 606). Madrid: Prentice Hall. Brody, E. (14 de agosto de 2013). The Search for Mental Health: A story and memoir of World Federation of Mental Health 1948 a 1997. Obtenido de Historical Information: World Federation of Metal Health: http://www.wfmh.com/PDF/DrB'sbook.pdf Buendía, J., Coy, E., & Esteban, M. (Diciembre de 1984). El psicólogo y la salud mental. Obtenido de www.papeles del psicólgo.es: http://www.papelesdelpsicologo.es/vernumero.asp?id=205 Caracci, G. (2008). General Concepts of the relationship between urban areas and mental health. CurrOpin Psychiatry, 21(4), 385-39. Carlat, D. (2010). Unhinged: The Trouble with Psychiatry - A Doctor Revelations About a Profession in Crisis. . New York: Free Press. Colectivo Ararteko. (23 de octubre de 2010). Salud mental y exclusión social: estado de la cuestión. Obtenido de http://www.ararteko.net: http://www.ararteko.net/RecursosWeb/DOCUMENTOS/1/0_2062_1.pdf Colussi, M. (1999). Informe sobre Instituciones prestadoras de servicios en el área de salud mental comunitaria. Secretaría de la Paz (SEPAZ, Guatemala) Unión Europea (UE), Guatemala. 155 SALUD MENTAL : Aproximaciones Teorico-Prácticas Cuadra, H., & Florenzano, R. (2003). El bienestar subjetivo: hacia una Psicología Positiva. Revista de Psicología de la Universidad de Chile, 12(1), 83-96. Cuervo Martínez, Á. (3 de septiembre de 2009). Pautas de crianza y desarrollo socioafectivo en la infancia. Obtenido de http://www.usta.edu.co: http://www.usta.edu.co/otraspaginas/diversitas/doc_pdf/diversitas_10/vol.6 no.1/articulo_8.pdf de León, N., Rial, V., & Davyt, F. (1998). Crónica de un proceso de investigación: una experiencia interdisciplinaria. Recuperado el agosto de 14 de 2013, de Revista de Psicología Querencia: http://www.querencia.psico.edu.uy/revista_nro3/nelson_de_leon_y_otros.ht m de Vicente, A., Berdullas, S., & Cristina, C. (abril-junio de 2012). Se cuestiona el modelo biologista de la salud mental. Recuperado el 19 de septiembre de 2013, de sitio web del Consejo General de Colegios Oficiales de Psicólogos, España: http://www.cop.es/infocop/pdf/2066.pdf Disability Right International. (enero de 2013). Disability Right International. Recuperado el 9 de septiembre de 2013, de http://www.disabylityrightintl.org Escandón Carrillo, R. (2000). ¿Qué es salud mental? En M. Castillo Nechar, Salud mental, sociedad contemporánea. México: Universidad Autónoma del Estado de México. España, M. (7 de 09 de 2012). El hospital psiquiátrico está en total abandono. Recuperado el 17 de septiembre de 2013, de sitio web de periódico Siglo21, Guatemala: http://www.s21.com.gt/nacionales/2012/09/07/hospital-psiquiatrico-estatotal-abandono 156 SALUD MENTAL : Aproximaciones Teorico-Prácticas Fernández Peña, R. (Diciembre de 2005). Revista de recerca i investigació en antropologia. Recuperado el 6 de septiembre de 2013, de www.periferia.name: www.periferia.name Fierro, A. (3 al 5 de Septiembre de 2004). Salud mental, personalidad sana, madurez personal. Ponencia en el Congreso Internacional de Psicología "¿Hacia dónde va la Psicología? Recuperado el 9 de septiembre de 2013, de www.uma.es: http://www.uma.es/psicologia/docs/eudemon/analisis/salud_mental_perso nalidad_sana_madurez_personal.pdf Foucault, M. (1984). Enfermendad mental y personalidad. Barcelona: Paidos. Galende, E. (1990). Psicoanálisis y Salud Mental. Buenos Aires: Paidós. García, S. (s.f.). Los acuerdos de paz. Guatemala: Presidencia de la Repúbica de Guatemala. Guatemala. Ginsberg, E. (1990). Normalidad, conflicto psíquico, control social. México: Herder. Góngora, V., & Casullo, M. (2009). Factores protectores de la salud mental: un estudio comparativo sobre valores, autoestima, e inteligencia emocional en población clínica y población general. Recuperado el 10 de septiembre de 2013, de Redalyc.org: http://www.redalyc.org/articulo.oa?id=18011827002# Gonzáles de Rivera, J. L. (1998). Evolución histórica de la Psiquiatría. Recuperado el 13 de agosto de 2013, de Sitio web de Revista Psiquis.: http://www.psicoter.es/_arts/98_A155_02.pdf Gonzáles, E. (abril de 1999). La crisis de la salud mental. Obtenido de http://www.sindominio.net: http://www.sindominio.net/versus/paginas/textos/textos_00/crisis_salud.ht m 157 SALUD MENTAL : Aproximaciones Teorico-Prácticas Gonzales, M., & Velarde, C. (20 de marzo de 2013). Evidencias en pediatría. Obtenido de http://www.evidenciasenpediatria.es: http://www.evidenciasenpediatria.es/files/41-11883-RUTA/024AVC.pdf González, M. (s.f.). El trauma nuestro de cada día. Salud Mental y psicotatología en Guatemala. Revista de Análisis de la Realidad Nacional, 38 a 52. Gottholmseder, G., Nowotny, K., Pruckner, G., & Theurl, E. (2009). Stress perception and commuting. Health Econ., 559-55-76. Granados, J. A. (junio-diciembre de 2001). Identidad y género: aportes para el análisis de la distribución diferenciada de los trastornos mentales. Salud Problema, 6, 37-44. Ibañez Rojo, V. (2003). Consecuencias psicológicas y psiquiátricas de la guerra. Recuperado el 9 de septiembre de 2013, de sitio web de El medico Interactivo : http://www.elmedicointeractivo.com/ Instituto Guatemalteco de Seguridad Social. (Febrero de 2008). Boletín Informativo Comunicación Social y Relaciones Públicas. Recuperado el 31 de octubre de 2013, de Sitio web Instituto Guatemalteco de Seguridad Social: http://www.igssgt.org/prensa/boletines_febrero/boletin_logros_caism.pdf Instituto Guatemalteco de Seguridad Social. (abril de 2010). Boletin informativo, Comunicación Social y Relaciones Públicas. Obtenido de sitio web de IGGS: http://www.igssgt.org/prensa/boletines_abril/hospital_dedia_caism.pdf Jahoda, M. (1999). Current concepts of positive mental health. Monograph series. Commission on Mental Illness and Health. (Vol. 1). New York: Basic Book. Kirkbride, J., Morgan, C., Fearon, P., Dazzan, P., Murray, J., & Jones, P. (2007). Neighborhood slever effects on psychoses:re-examining the role of context. PsycolMed, 1413-1425. 158 SALUD MENTAL : Aproximaciones Teorico-Prácticas Kornblit, A. L. (2004). Historias y relatos de vida: una herramienta clave en metodologías cualitativas. En A. (. Kornblit, Metodología cualitativa en ciencias sociales. Modos y procesamiento de análisis. Buenos Aires: Biblos. Kubzansky, L., Sabramanian, S., Kawachyl, F., Soobader, M., & Bekerman, L. (2005). Neighborhood contextual influences on depressive symptoms in elderly. Epidemiol, 253-260. La Nación. (28 de febrero de 2011). Urbanismo y Salud Mental. Recuperado el 10 de septiembre de 2013, de sitio web de La Nación: http://www.lanacion.com.ar/1353537-urbanismo-y-salud-mental Larban Vera, J. (octubre de 2009). El modelo de atención a la salud mental, continente y contenido. Obtenido de sitio web de la Sociedad Española de Psiquiatría y Psicoterapia del Niño y del Adolescente. Laurent, E. (junio de 2013). Fin de una época. Recuperado el 17 de septiembre de 2013, de Sitio Web Revista Consecuencias: http://www.revconsecuencias.com.ar/ediciones/010/template.asp?arts/Alca nces/Fin-de-una-epoca.html Lellis, L., & Di Nella, Y. (junio de 2007). Cátedra I de Salud Pública y Salud Mental Facultad de Psicologia, Universidad de Buenos Aires. Obtenido de www.psi.uba.ar: http://www.psi.uba.ar/academica/carrerasdegrado/psicologia/sitios_catedr as/obligatorias/065_salud1/material/archivos/fichas/derechos_humanos.pdf López, R., Moreno, D., Patiño, A., & Pereira, J. y. (2003). http://www.monografias.com. Obtenido de Salud Mental: http://www.monografias.com/trabajos19/salud-mental/salud-mental.shtml Manes, F. (06 de 09 de 2013). El Clarin. Obtenido de http://www.clarin.com: http://www.clarin.com/zona/genetica-trastornosmentales_0_867513343.html 159 SALUD MENTAL : Aproximaciones Teorico-Prácticas Martín Baró, I. (1990). Guerra y Salud Mental. En E. S. Universidad Centro Americana de San Salvador (Ed.), Psicología Social de la Guerra. Trauma y Terapia. San Salvadorr, El Salvador. Martín-Baró, I. (1990). La violencia y la guerra como causas del trauma psicosocial en El Salvador. El Salvador: UCA Editores. Martínez, P., Terrones, A., Vasquez, E., & Hernández, M. (diciembre de 2009). Reflexiones sobre el concepto de salud mental positiva. Revista Enlaces Académicos. Recuperado el 14 de agosto de 2013, de Sitio web de Centro de Investigación en Alimentos y Nutrición: http://cianujed.com/1599/pdf/5.Reflexiones%20sobre%20el%20concepto%20de%20Salud%20Mental%20P ositiva.pdf Matute Rodriquez, A., & García Santiago, I. (2007). Informe estadístico de la violencia en Guatemala. Programa de las Naciones Unidas Para el Desarrollo en Guatemala, Guatemala. Ministerio de Salud Pública y Asistencia Social. (enero de 2008). Política Nacional de Salud Mental. Recuperado el 9 de septiembre de 2013, de www.paho.org. Ministerio de Salud Pública y Asistencia Social. (s.f.). Programa Nacional de Salud Mental. Plan Estratégico Nacional para el Fomento de la Salud Mental en Guatemala 2007-2020. Recuperado el 9 de septiembre de 2013, de sitio web del Ministerio de Salud Pública y Asistencia Social: http://www.mspas.gob.gt/files/Descargas/ProtecciondelaSalud/progrmaSal udMental/Plan%20estrategico.pdf Miranda, H. V. (febrero de 2004). Historia del Hospital Nacional de Salud Mental. Recuperado el 18 de septiembre de 2013, de sitio web de Biblioteca de la Universidad de San Carlos de Guatemala: http://biblioteca.usac.edu.gt/tesis/07/07_0001.pdf 160 SALUD MENTAL : Aproximaciones Teorico-Prácticas Montecinos, G. (s.f.). Salud Mental: Factores de riesgo y resiliencia. Recuperado el 10 de septiembre de 2013, de www.u-cursos.cl: https://www.ucursos.cl/medicina/2011/1/MPSIQUI5/2/material_docente/bajar?id_materia l=341501 Montenegro, R. (2000). Ecología de los sistemas urbanos. Mar del Plata: Facultad de Arquitectura, Urbanismo y Diseño. Universidad Nacional de Mar del Plata. Montero López, V. (s.f). Nuevos enfoques de Psicología Comunitaria para el Desarrollo. Recuperado el 15 de octubre de 2013, de sitio web de la Universidad Central de Venezuela: http://www.ucv.ve/uploads/media/Montero-Psicologia_comunitaria.pdf Montero, M. (2003). Teoría y Práctica de la Psicología Comunitaria. La tension entre comunidad y sociedad. Buenos Aires: Paidos. Monzon, M. (25 de junio de 2013). Punto de Encuentro. Hospital Federico Mora. Recuperado el 10 de septiembre de 2013, de sitio web de Prensa Libre, Guatemala: http://www.prensalibre.com/opinion/Hospital-FedericoMora_0_944305616.html Mora, G. (1985). Historia de la Psiquiatría. En H. Kaplan, & B. Sadok, Comprehensive text book of psychiatry (págs. 2034-2054). Baltimore. Morales, J., Vargas, J., Blanco, F., Olvera, N., Pelaez, D., Santiago, C., & Hernández, M. d. (2006). Salud Mental y Organizaciones no gubernamentales en México, número 2.Pág.51-55. Obtenido de www.conductitlan.net/ongs.html: http://www.conductitlan.net/notas_boletin_investigacion/14salud_mental_y _ongs.pdf Moreno-Jiménez, B., Garrosa Hernández, E., & Galvez Herrer, M. (2005). Personalidad positiva y salud. Psicología de la Salud. Temas actuales de investigación en Latinoamérica., 59 a 76. 161 SALUD MENTAL : Aproximaciones Teorico-Prácticas Mori Sanchez, M. d. (agosto de 2008). Una propuesta metodológica para la intervención comunitaria. Recuperado el 8 de octubre de 2013, de sitio web del INSTITUTO TECNOLOGICO SUPERIOR DE CALKINI EN EL ESTADO DE CAMPECHE: http://www.itescam.edu.mx/principal/sylabus/fpdb/recursos/r88514.PDF Neira Riquelme, E., & Escribens Pareja, P. (Octubre de 2010). Salud mental comunitaria. Una experiencia de psicología política en una comunidad afectada por la violencia. Obtenido de http://www.demus.org.pe: http://www.demus.org.pe/publicacion/b4c_saludmental_expsicolog.pdf Oficina de Derechos Humanos del Arzobispado de Guatemaa (ODHAG). (23 de septiembre de 2004). Marco teórico de los componentes del área de reconciliación. Obtenido de sitio web de la ODHAG: http://www.odhag,org,gt Oficina de Derechos Humanos del Arzobispado de Guatemala (ODHAG). (2008). Caminar en Grupos. Experiencias de trabajo psicosocial con grupos de reflexion. Guatemala. Oliva, L., Montero, J., & Gutierrez, M. (2006). Relación entre el estrés parental y la del niño preescolar. Psicología y Salud, 171-178. Organización de las Naciones Unidas. (16 de junio de 1972). Declaración de la Conferencia de Naciones Unidas sobre el medio humano. Recuperado el 10 de septiembre de 2013, de sitio web de Naciones Unidas: http://www.un.org/es/documents/ Organización de las Naciones Unidas. (2009). Por un mejor futuro Urbano. Informe Mundial sobre asentamientos humanos. Recuperado el 19 de agosto de 2013, de sitio web ONUHabitat: http://www.unhabitat.org/documents/grhs09/k0952834s.pdf Organización Mundial de la Salud (O.M.S.). (2004). Promoción de la Salud Mental. Conceptos, evidencia emergente, práctica. Obtenido de 162 SALUD MENTAL : Aproximaciones Teorico-Prácticas http://www.who.int/mental_health/evidence/promocion_de_la_salud_ment al.pdf Organización Mundial de la Salud (O.M.S.). (13 de agosto de 2013). Organización Mundial de la Salud . Obtenido de http://www.who.int/features/factfiles/mental_health/es/ Organización Mundial de la Salud. (1986). Carta de Ottowa para la promoción de la Salud. Obtenido de http://www.inta.cl/promosalud/conferencias/ottowa.pdf Organización Mundial de la Salud. (2000). Transport, environment and health. Obtenido de www.oms.org Organización Mundial de la Salud. (2001). Proyecto de Política de Salud Mental. Obtenido de http://www.who.int/mental_health: http://www.who.int/mental_health/media/en/49.pdf Organización Mundial de la Salud. (2008). MHgap Programa de acción para superar las brechas en salud mental. Mejora y ampliación de la atención de los trastornos mentales, neurológicos y por abuso de sustancias. Recuperado el 10 de octubre de 2013, de sitio web de la Organización Mundial de la Salud: http://www.who.int/es/ Organización Mundial de la Salud. (2013). Organización Mundial de la Salud. Obtenido de http://www.who.int/features/factfiles/mental_health/es/ Organización Mundial de la Salud; Centro de Investigación de Prevención de las Universidades de Nijmegen y Maastricht. (2004). Prevención de los Trastornos Mentales. Intervenciones efectivas y opciones políticas. Informe Compendiado. Recuperado el 8 de septiembre de 2013, de www.who.int: http://www.who.int/mental_health/evidence/Prevention_of_mental_disorde rs_spanish_version.pdf Organización Mundial de la Salud; Organización Panamericana de la Salud; Ministerio de Salud Publica de Guatemala. (2011). Informe del Sistema 163 SALUD MENTAL : Aproximaciones Teorico-Prácticas Nacional de Salud Mental en Guatemala. la Organización Panamericana de la Salud, con el apoyo del Equipo de Evidencias e Investigación del Departamento de Salud Mental y Abuso de Sustancias de la OMS (sede central de Ginebra, Suiza). Organización Panamericana de la Salud (OPS). (1990). Declaración de Caracas. Obtenido de Al.An Consultoría en Salud Mental: http://www.alansaludmental.com/pol%C3%ADticas-ensm/pol%C3%ADtica-en-sm-de-la-ops/ Organización Panamericana de la Salud (OPS). (2010). Apoyo a la Ejecución de las Políticas de Salud Mental en las Américas: Un Enfoque Basado en los Derechos Humanos. Obtenido de Al.An Consultoría en Salud Mental: Apoyo a la Ejecución de las Políticas de Salud Mental en las Américas: Un Enfoque Basado en los Derechos Humanos Organización Panamericana de la Salud. (noviembre de 2005). Por 20 millones de mujeres. Equidad de género y salud en centroamérica. Obtenido de http://bdigital.binal.ac.pa: http://bdigital.binal.ac.pa/bdp/veinte%20millones%20de%20mujeres.pdf Organización Panamericana de la Salud. (2007). La Salud Mental en las Américas: nuevos retos al comienzo del milenio. Obtenido de Al. An Consultoría en Salud Mental: http://www.alansaludmental.com/pol%C3%ADticas-ensm/pol%C3%ADtica-en-sm-de-la-ops/ Orozco, A. (13 de abril de 2013). Postergan cierre del Hospital de Salud Mental. Recuperado el 13 de septiembre de 2013, de sitio web de Prensa Libre, Guatemala: http://www.prensalibre.com.gt/noticias/comunitario/Postergancierre-Hospital-Salud-Mental_0_899910237.html Palacio Muñoz, V. (s. f.). Realidad social, alienación y psicopatologías. El papel de la conciencia en la logoterapia. Recuperado el 6 de septiembre de 2013, de http://www.psicologia-online.com: http://www.psicologiaonline.com/ebooks/logoterapia/comportamiento_psicologico.shtml 164 SALUD MENTAL : Aproximaciones Teorico-Prácticas Panamerican Health Organization. (6-12 de septiembre de 1978). Declaración de Alma Ata. Conferencia Internacional sobre Atención Primaria de Salud. Recuperado el 10 de septiembre de 2013, de http://www1.paho.org/spanish/dd/pin/alma-ata_declaracion.htm Paniagua, E., & González, M. (2005). Sistematización de las experiencias actuales de intervención psicosocial en seis zonas del municipio de Medellin. Medellin: en prensa. Parra, A., Sanchez, I., & Lopez, F. (2007). Estilos Educativos materno y paterno: evaluación y relación con el ajuste del adolescente. Anales de Psicología, 49-56. Patel, V., & Kleinman, A. (2003). Poverty and common mental disorders in developing countries. Bulletin of the World Health Organization, 81(8), 609615. Pedersen, D., Huayllasco, E., & Errázuriz, C. (diciembre de 2007). Salud Mental en la comunidad. Obtenido de http://www.mcgill.ca: http://www.mcgill.ca/files/trauma-globalhealth/Modulo_01.pdf Penagaricano, S. (s.f.). Los factores protectores de la salud mental. Recuperado el 10 de septiembre de 2013, de Centros ISEP CLINIC: http://www.isepclinic.es/index.php Perales, A. S. (2003). Estudio Comparativo de Salud Mental en estudiantes de medicina de dos universidades estatales peruanas. Anales Facultad de Medicina [online], vol.64, n.4, pp.239-246. Petras, J. (20 de diciembre de 2002). Los perversos efectos psicológicos del capitalismo salvaje. Obtenido de Página web rebelión: http://www.rebelion.com. Pole, K. (marzo-agosto de 2009). Diseño de metodologías mixtas. Una revisión de las estrategias para combinar metodologías cuantitativas y cualitativas. 165 SALUD MENTAL : Aproximaciones Teorico-Prácticas Recuperado el 18 de septiembre de 2013, de sitio web de la ITESO, Guadalajara. Real Academia de la Lengua Española. (21 de agosto de 2013). Real Academia de la Lengua. Obtenido de http://lema.rae.es/drae/?val=bienestar Rivas Guerrero, J. (1 de febrero de 2011). Programa de intervención en salud mental y exclusión social. Obtenido de UNIDAD DE GESTIÓN CLÍNICA DE SALUD MENTAL DEL HOSPITAL CARLOS HAYA: http://www.carloshaya.net/chchaya/UGC/Salud_Mental/Estrategias/Interve ncion_y_Exclusion_Social.pdf Royal College of Psychiatrists. (2013). sitio web Royal College of Psychiatrists. Recuperado el 18 de agosto de 2013, de http://www.rcpsych.ac.uk/ Ruiz Moreno, M. d. (3 de septiembre de 2013). La salud mental en Mexico: un problema de género. Obtenido de RevistaJjurídica Jalisciense, núm. 43, 44, 45: http://148.202.18.157/sitios/publicacionesite/pperiod/jurjal/jurjal01/93.pdf Salaverry, O. (2012). La piedra de la locura: inicios históricos de la Salud Mental. Revista Peruana de Medicina y de Salud Pública, 143 a 148. Salgado, N. (abril, 1996). Problemas psicosociales de la migración internacional. Salud Mental (Suplemento), 53-59. Salvia, A., & Brenlla, M. E. (s.f.). Salud mental en sectores urbanos de la Argentina. Recuperado el 3 de septiembre de 2013, de http://www.catedras.fsoc.uba.ar: http://www.catedras.fsoc.uba.ar/salvia/programa/biblioteca/bolsa/p6_05.p df Selesnick, A. (1966). Historia de la Psiquiatría. Barcelona: Espaxs. Seligman, M. (1990). Learned Optimism. New York: Knopf. 166 SALUD MENTAL : Aproximaciones Teorico-Prácticas Seligman, M. (1993). What you can change and what you cant: the complete guide to successful self-improvement. New York: Knopf. Shorter, E. (1997). A History of Psychiatry: from de era of the asylum to the age of prozac. New York: John Wiley. Spicker, P. (1 de septiembre de 2013). Definiciones de pobreza: doce grupos de significados. Obtenido de http://biblioteca.clacso.edu.ar: http://biblioteca.clacso.edu.ar/ar/libros/clacso/crop/glosario/06spicker.pdf Szasz, T. (1973). El mito de la enfermedad mental. Buenos Aires: Amorrortu. Szasz, T. (1976). Ideología y enfermedad mental. Buenos Aires: Amorrortu. Tajer, D. J., Gaba, M., Russo, A., Fontenla, M., Reid, G., Attardo, C., . . . Straschnoy, M. (3 de septiembre de 2013). Ruta crítica de la salud de las mujeres: integralidad y equidad de género en las prácticas de salud de las mujeres en la ciudad de Buenos Aires. Obtenido de http://www.psico.unlp.edu.ar: http://www.psico.unlp.edu.ar/segundocongreso/pdf/ejes/estudios_de_gen ero/020.pdf Tizón, J. (enero-marzo de 2006). Salud Mental, Ciudades y Urbanismo. Sobre psicosomática y psicodinámica de la vida urbana. Recuperado el 13 de septiembre de 2013, de Página web de la Asociación Española de Neuropsiquiatría: www.revistaaen.es/index.php/aen/article/download/15951/15810 Tizón, J. L. (2004). Terapias combinadas en la esquizofrenia: ¿Agregamos, mezclamos y confundimos o bien de-construimos y combinamos? Revista de la Asociación Española de Neuropsiquiatría, 23(90), 97-131. Tizón, J., Buitrago, F., Ciurana, R., Chocron, L., Fernandez, C., García-Campayo, J., . . . M.J., R. (2003). Prevención de los trastornos de la salud mental desde la atención primaria de la salud. El programa PAPPS y SEMFC, versión 2003. Atención Primaria 32 (Supl.2), 77-101. 167 SALUD MENTAL : Aproximaciones Teorico-Prácticas Torres Ferman, I., Beltrán Guzmán, F., Saldívar Gonzáles, A., Lin Ochoa, D., Barrientos, M., Pérez Monsiváos, H., & Navarro Hernandez, A. (enero-abril de 2013). La Salud Mental, una aproximación a su estudio en poblaciones vulnerables. Recuperado el 14 de agosto de 2013, de Sitio Web de Revista Electrónica Medicina, Salud y Sociedad. Truoung K., M. (2006). A systematic review or relations between neighborhoods and mental health. J. Mental Health Policy Econ., 137-154. Unión Europea; Observatorio de Salud y Medio Ambiente de Andalucía; Junta de Andalucía. (2011). Urbanismo, medio ambiente y salud. Recuperado el 10 de septiembre de 2013, de sitio web de Observatorio de Salud y Medio Amibiente de Andalucía: http://www.osman.es/contenido/profesionales/urban_ma_salud_osman.pdf Varela, I. (28 de agosto de 2013). La mayoría de los males mentales tiene un componente genético. Obtenido de Periódico La Nacion, Costa Rica: http://www.nacion.com/nacional/Mayoria-males-mentales-componentegenetico_0_1362663745.html Vasquez Canesco, J. A. (2006). La salud mental en la comunidad universitaria. México: Teseo. Vasquez, A. (2011). Antipsiquiatría. Deconstrucción del concepto de salud mental y crítica a "la razón psiquiátrica". NÓMADAS. Revista Crítica de Ciencias Sociales y Jurídicas. Universidad Complutense de Madrid. Velásquez, H. (27 de marzo de 2008). ¿Para qué sirven las ONG? Obtenido de sitio web de El Periódico, Guatemala: http://www.elperiodico.com.gt/es/20080327/opinion/51057 Vilar Peyry, E., & Eibenschutz, C. (2007). Migración y salud mental: un problema emergente de salud pública. Obtenido de Scielo Organization: <http://www.scielo.org.co/scielo.php?script=sci_arttext&pid=S165770272007000200002&lng=en&nrm=iso>. ISSN 1657-7027. 168 SALUD MENTAL : Aproximaciones Teorico-Prácticas Weare, K. (2000). Promoting mental, emocional and social health: A whole school approach. Londres: RoutledgeFalmer. Weinstein, L. (No. 3 de 1990). Reflexiones acerca del concepto de salud mental. Recuperado el 10 de agosto de 2013, de Sitio web del Instituto de Desarrollo Psicológico: http://www.indepsi.cl/indepsi/correos/Correo3/reflexiones3.htm Witmer, J., & Sweeny, T. (1992). A holistic model for wellnes and prevention over lifespan. Journal of Counseling and Development, 71, 140-148. World Federation of Mental Health. (2007). World Federation of Mental Health News Letter. Obtenido de http://www.wfmh.com/NEWS/News07/NWSLTRIssue12007.pdf World Federation of Mental Health. (26 de agosto de 2013). Home:World Federation of Mental Health. Obtenido de http://www.wfmh.com/00about.htm Zanini, A. (diciembre de 2009). Evaluación de programas de promoción de salud. Propuesta de un instrumento para la evaluación y auditorías de programas de promoción de salud. Recuperado el 17 de agosto de 2013, de Sitio web de la Revista de la Maestría en Salud Pública: http://msp.rec.uba.ar/revista/docs/014zanini14.pdf Versión y edición digital: Entre-Dichos Editores Dibujo de portada: Obvido Cartagena [email protected] 169