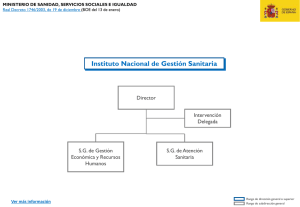
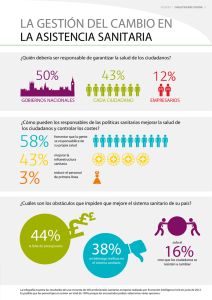
Comunidad de Madrid
Anuncio

Comunidad de Madrid I No está permitida la reproducción total o parcial de este libro, su tratamiento informático, la transmisión de ningún otro formato o por cualquier medio, ya sea electrónico, mecánico, por fotocopia, por registro y otros medios, sin el permiso previo de los titulares del copyright. © CTO EDITORIAL, S.L. C/Nuñez de Balboa, 115; 28806 Madrid Tfno: 91 782 43 30 Fax: 91 782 43 43 E-mail: [email protected] Página Web: www.ctomedicina.com ISBN de la obra completa: 978-84-96361-96-6 ISBN: 978-84-96361-95-9 II Autores COORDINACIÓN DE LA OBRA AUTORES AMPARO BRAVO MALO Doctora en Medicina y Cirugía Diploma en Salud Pública por la Universidad de Montreal. Canadá. Fellow en Epidemiología por la Universidad de Texas. EEUU. Especialista en Medicina Familiar y Comunitaria Centro de Salud Gregorio Marañón. Área 8. Madrid. AMPARO BRAVO MALO Doctora en Medicina y Cirugía Diploma en Salud Pública por la Universidad de Montreal. Canadá. Fellow en Epidemiología por la Universidad de Texas. EEUU. Especialista en Medicina Familiar y Comunitaria Centro de Salud Gregorio Marañón. Área 8. Madrid. JUAN JOSÉ PÉREZ BADOS Doctor en Medicina y Cirugía Especialista en Medicina Familiar y Comunitaria Centro de Salud de Chapinería. Madrid BEGOÑA ZAFRA DE GEA Licenciada en Medicina y Cirugía por la Facultad de Medicina de la U.A.M. Máster en Epidemiología y Salud Pública por la Facultad de Medicina de la Universidad Complutense de Madrid. III IV Índice 1. Estatuto de Autonomía de la Comunidad de Madrid: Aspectos relacionados con la sanidad. Ley 12/2001, de 21 de diciembre, de Ordenación Sanitaria de la Comunidad de Madrid (LOSCAM) 1 2. Prestación farmacéutica en la Comunidad de Madrid 9 3. Catálogo de pruebas diagnósticas desde Atención Primaria en la Comunidad de Madrid 14 4. Calendario de vacunaciones de la Comunidad de Madrid 18 5. Atención al anciano en la Comunidad de Madrid. Valoración. Programa de atención al anciano polimedicado 19 Plan Integral de cuidados paliativos de la Comunidad de Madrid (2005-2008) 23 7. La Cartera de Servicios en el Servicio Madrileño de Salud 30 8. Las condiciones laborales. Ámbitos de negociación laboral sanitaria en la Comunidad de Madrid. Las organizaciones sindicales 34 6. V VI 1.1 El Estatuto de Autonomía de la Comunidad de Madrid. Ley Orgánica 3/1983, de 25 de febrero Consta de un título preliminar, 6 títulos, unas disposiciones adicionales, disposiciones transitorias y una disposición final. A continuación detallamos su índice: • Título preliminar • Título I. De la Organización Institucional de la Comunidad de Madrid - Capítulo I. De la Asamblea de Madrid - Capítulo II. Del Presidente - Capítulo III. Del Gobierno • Título II. De las competencias de la Comunidad • Título III. Del régimen jurídico - Capítulo I. Disposiciones generales - Capítulo II. De la administración - Capítulo III. Del control de la Comunidad de Madrid • Título IV. De la organización judicial • Título V. Economía y Hacienda • Título VI. Reforma del Estatuto • Disposiciones adicionales • Disposiciones transitorias • Disposición final Título preliminar Artículo 1 1. Madrid, en expresión del interés nacional y de sus peculiares características sociales, económicas, históricas y administrativas, en el ejercicio del derecho a la autonomía que la Constitución Española reconoce y garantiza, es una Comunidad Autónoma que organiza su autogobierno de conformidad con la Constitución Española y con el presente Estatuto, que es su norma institucional básica. 2. La Comunidad Autónoma de Madrid se denomina Comunidad de Madrid. 3. La Comunidad de Madrid, al facilitar la más plena participación de los ciudadanos en la vida política, económica, cultural y social, aspira a hacer realidad los principios de libertad, justicia e igualdad para todos los madrileños, de conformidad con el principio de solidaridad entre todas las nacionalidades y regiones de España. Artículo 2 El territorio de la Comunidad de Madrid es el comprendido dentro de los límites de la provincia de Madrid. Artículo 3 1. La Comunidad de Madrid se organiza territorialmente en municipios, que gozan de plena personalidad jurídica y autonomía para la gestión de los intereses que le son propios. 2. Los municipios podrán agruparse con carácter voluntario para la gestión de servicios comunes. Artículo 4 1. La bandera de la Comunidad de Madrid es roja carmesí, con siete estrellas en blanco, de cinco puntas, colocadas cuatro y tres en el centro del lienzo. 2. El escudo de la Comunidad de Madrid se establece por ley de la Asamblea. 3. La Comunidad de Madrid tiene himno propio, siendo éste establecido por ley de la Asamblea. 4. Se declara fiesta de la Comunidad de Madrid el día 2 de mayo. Artículo 7 1. Los derechos y deberes fundamentales de los ciudadanos de la Comunidad de Madrid son los establecidos en la Constitución. 2. Son ciudadanos de la Comunidad los españoles que, de acuerdo con las leyes generales del Estado, tengan vecindad administrativa en cualquiera de sus municipios. 3. Como madrileños, gozan de los derechos políticos definidos en este Estatuto los ciudadanos españoles residentes en el extranjero que hayan tenido su última vecindad administrativa en la Comunidad de Madrid y acrediten esta condición en el correspondiente Consulado de España. Gozarán también de estos derechos sus descendientes inscritos como españoles, si así lo solicitan, en la forma que determine la ley del Estado. 1 Estatuto de Autonomía de la Comunidad de Madrid: Aspectos relacionados con la sanidad Ley 12/2001, de 21 de diciembre, de Ordenación Sanitaria de la Comunidad de Madrid (LOSCAM) Amparo Bravo Malo Manual CTO Atención Primaria Preparación de Oposiciones Título I. De la organización institucional de la Comunidad de Madrid Artículo 8 1. Los poderes de la Comunidad de Madrid se ejercen a través de sus instituciones de autogobierno: La Asamblea, el Gobierno y el Presidente de la Comunidad. Capítulo I. De la Asamblea de Madrid Artículo 9 La Asamblea representa al pueblo de Madrid, y según el artículo 25 del presente Estatuto, ejerce la potestad legislativa de la Comunidad, aprueba y controla el Presupuesto de la Comunidad, impulsa, orienta y controla la acción del Gobierno y ejerce las demás competencias que le atribuyen la Constitución, el presente Estatuto y el resto del ordenamiento jurídico. Artículo 10 1. La Asamblea de Madrid es elegida por cuatro años mediante sufragio universal, libre, igual, directo y secreto, atendiendo a criterios de representación proporcional. 2. La Asamblea estará compuesta por un Diputado por cada 50.000 habitantes o fracción superior a 25.000. El mandato de los Diputados termina cuatro años después de su elección o el día de la disolución de la Cámara en los supuestos previstos en este Estatuto. Índice 1.1 El Estatuto de Autonomía de la Comunidad de Madrid. Ley Orgánica 3/1983, de 25 febrero 1.2 Ley 12/2001 de 21 de diciembre de ordenación sanitaria de la Comunidad de Madrid 1 Manual CTO Atención Primaria 3. Los Diputados no estarán ligados por mandato imperativo alguno. 4. Una ley de la Asamblea regulará las elecciones, que serán convocadas por el Presidente de la Comunidad, de conformidad con lo dispuesto en este Estatuto. 5. La circunscripción electoral es la provincia. 6. Para la distribución de escaños sólo serán tenidas en cuenta las listas que hubieran obtenido, al menos, el 5 % de los sufragios válidamente emitidos. 7. Las elecciones tendrán lugar el cuarto domingo de mayo de cada cuatro años, en los términos previstos en la Ley Orgánica que regule el Régimen Electoral General. La sesión constitutiva de la Asamblea tendrá lugar dentro de los veinticinco días siguientes a la proclamación de los resultados electorales. 8. Serán electores y elegibles todos los madrileños mayores de dieciocho años de edad que estén en pleno goce de sus derechos políticos. Artículo 11 1. La adquisición de la condición plena de Diputado requerirá, en todo caso, la prestación de la promesa o juramento de acatamiento de la Constitución. 2. Los Diputados percibirán una asignación, que será fijada por la Asamblea. 3. La Asamblea determinará por ley las causas de inelegibilidad e incompatibilidad de los Diputados. 4. Los Diputados gozarán, aun después de haber cesado en su mandato, de inviolabilidad por las opiniones manifestadas en el ejercicio de sus funciones. 5. Durante su mandato los miembros de la Asamblea no podrán ser detenidos ni retenidos por actos delictivos cometidos en el territorio de la Comunidad, sino en caso de flagrante delito, correspondiendo decidir, en todo caso, sobre su inculpación, prisión, procesamiento y juicio al Tribunal Superior de Justicia de Madrid. Fuera de dicho territorio, la responsabilidad penal será exigible en los mismos términos ante la Sala de lo Penal del Tribunal Supremo. Artículo 12 1. La Asamblea se dotará de su propio Reglamento, cuya aprobación y reforma serán sometidas a una votación final sobre su totalidad, que requerirá el voto afirmativo de la mayoría absoluta de los Diputados. 2. El Reglamento determinará: a. Las relaciones entre la Asamblea y el Gobierno. b. El número mínimo de Diputados necesario para la formación de los Grupos Parlamentarios. c. La composición y funciones de la Mesa, las Comisiones y la Diputación Permanente, de manera que los Grupos Parlamentarios participen en estos órganos en proporción al número de sus miembros. 2 d. Las funciones de la Junta de Portavoces. e. La publicidad de las sesiones y el quorum y las mayorías necesarias. f. El procedimiento legislativo común y los procedimientos legislativos que, en su caso, se establezcan. g. El procedimiento de elección de los Senadores representantes de la Comunidad de Madrid. Artículo 13 1. La Asamblea elegirá de entre sus miembros al Presidente, a la Mesa y a la Diputación Permanente. 2. Los Diputados de la Asamblea se constituirán en Grupos Parlamentarios, cuyos portavoces integrarán la Junta de Portavoces, que se reunirá bajo la presidencia del Presidente de la Asamblea. 3. La Asamblea funcionará en Pleno y por Comisiones. Artículo 14 1. La Asamblea se reunirá en sesiones ordinarias y extraordinarias. Los periodos ordinarios de sesiones serán dos al año: El primero de septiembre a diciembre y el segundo de febrero a junio. 2. Las sesiones extraordinarias habrán de ser convocadas por el Presidente de la Asamblea a petición del Gobierno, de la Diputación Permanente, de una cuarta parte de los Diputados o del número de Grupos Parlamentarios que el Reglamento determine. 3. Para deliberar y adoptar acuerdos la Asamblea habrá de estar reunida reglamentariamente y con asistencia de la mayoría de sus miembros. Los acuerdos deberán ser aprobados por la mayoría de los miembros presentes, salvo en aquellos supuestos para los que el Estatuto, el Reglamento o las leyes exijan mayorías especiales. Artículo 16 La Asamblea elige, entre sus miembros, al Presidente de la Comunidad de Madrid y controla la acción del Gobierno y de su Presidente. 1. Corresponde a la Asamblea: a. La aprobación y el control de los Presupuestos de la Comunidad, y el examen y aprobación de sus cuentas. b. El conocimiento y control de los planes económicos. c. Acordar operaciones de crédito y deuda pública. d. La ordenación básica de los órganos y servicios de la Comunidad. e. El control de los medios de comunicación social dependientes de la Comunidad. f. La potestad de establecer y exigir tributos. g. La interposición del recurso de inconstitucionalidad y la personación ante el Tribunal Constitucional, en los supuestos y términos previstos en la Constitución y en la Ley Orgánica del Tribunal Constitucional. h. La solicitud al Gobierno de la Nación de la adopción de proyectos de Ley y la remisión a la Mesa del Congreso de los Diputados de proposiciones de Ley. i. La designación de los Senadores que han de representar a la Comunidad, se hará en proporción al número de miembros de los grupos políticos representados en la Asamblea. j. La ratificación de los convenios que la Comunidad de Madrid concluya con otras Comunidades Autónomas, para la gestión y prestación de servicios. Estos convenios serán comunicados de inmediato a las Cortes Generales. k. La recepción de la información que facilitará el Gobierno de la Nación sobre tratados y convenios internacionales y proyectos de normativa aduanera en cuanto se refirieran a materias de específico interés para la Comunidad de Madrid. l. La fijación de las previsiones de índole política, social y económica que, de acuerdo con el artículo 131.2 de la Constitución, haya de suministrar la Comunidad de Madrid al Gobierno de la Nación para la elaboración de proyecto de planificación. m. La aprobación de planes generales de fomento relativos al desarrollo económico de la Comunidad de Madrid, en el marco de los objetivos señalados por la política económica nacional. Capítulo II. Del presidente Artículo 17 1. El Presidente de la Comunidad de Madrid ostenta la suprema representación de la Comunidad Autónoma y la ordinaria del Estado en la misma, preside y dirige la actividad del Gobierno, designa y separa a los Vicepresidentes y Consejeros y coordina la Administración. 2. El Presidente podrá delegar funciones ejecutivas y de representación propias en los Vicepresidentes y demás miembros del Gobierno. 3. El Presidente es políticamente responsable ante la Asamblea. Artículo 19 1. El Presidente de la Comunidad de Madrid, previa deliberación del Gobierno, puede plantear ante la Asamblea la cuestión de confianza sobre su programa o una declaración de política general. La confianza se entenderá otorgada cuando vote a favor de la misma la mayoría simple de los Diputados. 2. Si la Asamblea negara su confianza, el Presidente de la Comunidad de Madrid presentará su dimisión ante la Asamblea, cuyo Presidente convocará en el plazo máximo de quince días la sesión plenaria para la elección de nuevo Presidente de la Comunidad de Madrid, de acuerdo con el procedimiento del artículo 18. Preparación de Oposiciones de Atención Primaria Artículo 20 1. La Asamblea puede exigir la responsabilidad política del Presidente o del Gobierno mediante la adopción por mayoría absoluta de la moción de censura. Esta habrá de ser propuesta, al menos, por un 15 % de los Diputados y habrá de incluir un candidato a la Presidencia de la Comunidad de Madrid. 2. La moción de censura no podrá ser votada hasta que concurran cinco días desde su presentación. Si la moción de censura no fuese aprobada por la Asamblea, sus signatarios no podrán presentar otra durante el mismo periodo de sesiones. 3. Si la Asamblea adoptara una moción de censura, el Presidente junto con su Gobierno cesará, y el candidato incluido en aquélla se entenderá investido de la confianza de la Cámara. El Rey le nombrará Presidente de la Comunidad de Madrid. Artículo 21 1. El Presidente de la Comunidad de Madrid, previa deliberación del Gobierno y bajo su exclusiva responsabilidad, podrá acordar la disolución de la Asamblea con anticipación al término natural de la legislatura. La disolución se formalizará por Decreto, en el que se convocarán a su vez elecciones, conteniéndose en el mismo los requisitos que exija la legislación electoral aplicable. 2. El Presidente no podrá acordar la disolución de la Asamblea durante el primer periodo de sesiones de la legislatura, cuando reste menos de un año para la terminación de la legislatura, cuando se encuentre en tramitación una moción de censura o cuando esté convocado un proceso electoral estatal. No procederá nueva disolución de la Asamblea antes de que transcurra un año desde la anterior. 3. En todo caso, la nueva Cámara que resulte de la convocatoria electoral tendrá un mandato limitado por el término natural de la legislatura originaria. Capítulo III. Del gobierno Artículo 22 1. El Gobierno de la Comunidad de Madrid es el órgano colegiado que dirige la política de la Comunidad de Madrid, correspondiéndole las funciones ejecutivas y administrativas, así como el ejercicio de la potestad reglamentaria en materias no reservadas en este Estatuto a la Asamblea. 2. El Gobierno estará compuesto por el Presidente, el o los Vicepresidentes, en su caso, y los Consejeros. Los miembros del Gobierno serán nombrados y cesados por el Presidente. Para ser Vicepresidente o Consejero no será necesaria la condición de Diputado. Artículo 23 1. Los miembros del Gobierno no podrán ejercer otras actividades laborales, profesionales o empresariales que las derivadas del ejercicio de su cargo. El régimen jurídico y administrativo del Gobierno y el Estatuto de sus miembros será regulado por Ley de la Asamblea. 2. El Gobierno responde políticamente ante la Asamblea de forma solidaria, sin perjuicio de la responsabilidad directa de cada Consejero por su gestión. Artículo 24 1. El Gobierno cesa tras la celebración de elecciones a la Asamblea, en los casos de pérdida de confianza parlamentaria previstos en este Estatuto y en caso de dimisión, incapacidad o fallecimiento del Presidente. 2. El Gobierno cesante continuará en funciones hasta la toma de posesión del nuevo Gobierno. Artículo 25 1. La responsabilidad penal del Presidente de Gobierno, Vicepresidentes y de los Consejeros será exigible ante la Sala de lo Penal del Tribunal Supremo. No obstante, la de los Vicepresidentes y Consejeros para los delitos cometidos en el ámbito territorial de su jurisdicción será exigible ante el Tribunal Superior de Justicia de Madrid. 2. Ante las Salas correspondientes de los mismos Tribunales, respectivamente, será exigible la responsabilidad civil en que dichas personas hubieran incurrido con ocasión del ejercicio de sus cargos. 1.2 Ley 12/2001 de 21 de diciembre de ordenación sanitaria de la Comunidad de Madrid Esta Ley incluye 13 títulos junto con disposiciones adicionales, transitorias, derogatorias y finales. Título I. Disposiciones generales Artículo 1. Objeto La presente Ley tiene por objeto la ordenación sanitaria en la Comunidad de Madrid, así como la regulación general de todas las acciones que permitan hacer efectivo el derecho a la protección de la salud previsto en el artículo 43 de la Constitución Española, en su ámbito territorial y en el marco de las competencias que le atribuyen los artículos 27 y 28 de su Estatuto de Autonomía. Artículo 2. Principios Rectores 1. La creación del Sistema Sanitario de la Comunidad de Madrid se realiza bajo el principio de vertebración del Sistema Nacional de Salud, con el objeto de consolidar la universalidad, la equidad y la igualdad efectiva en el acceso a sus prestaciones. 2. La protección de la salud, la ordenación y la organización del Sistema Sanitario de la Comunidad de Madrid, se ajustarán a los siguientes principios, en los términos previstos en la presente Ley: a. Orientación del Sistema a los ciudadanos, estableciendo los instrumentos necesarios para el ejercicio de sus derechos, reconocidos en esta Ley, especialmente, la equidad en el acceso y la libre elección. b. Concepción integral de nuestro Sistema Sanitario, incluyendo la promoción de la salud, la educación sanitaria, la prevención, la asistencia en caso de enfermedad, la rehabilitación, la investigación y la formación sanitaria. c. Concepción integrada del Sistema Sanitario de la Comunidad de Madrid, incluyendo todos los dispositivos sanitarios con independencia de su titularidad. d. Universalización de los servicios sanitarios de carácter individual o colectivo para las personas residentes en la Comunidad de Madrid, así como para los transeúntes, en la forma y condiciones previstas en la legislación general que resulte de aplicación, atendiendo a los principios de igualdad y solidaridad y equidad en el acceso. e. Equidad en las condiciones de acceso a la Red Sanitaria Unica de Utilización Pública del Sistema Sanitario de la Comunidad de Madrid. f. Adecuación de las prestaciones sanitarias públicas ofertadas por nuestro Sistema Sanitario a las establecidas en cada momento para el Sistema Nacional de Salud. g. Promoción e impulso de la cooperación y la coordinación entre el Sistema Sanitario de la Comunidad de Madrid y las Administraciones Sanitarias del resto de las Comunidades Autónomas. h. Promoción del interés individual, familiar y colectivo por la salud, mediante todas aquellas acciones encaminadas a introducir hábitos de vida saludables. i. Promoción del medio ambiente saludable. j. Descentralización, autonomía y responsabilidad en la gestión de los Servicios. k. Separación de las funciones de autoridad, aseguramiento, compra y provisión de servicios sanitarios. l. Racionalización, eficacia, simplificación, eficiencia y humanización de la organización sanitaria. m. Promoción y garantía de la calidad y la seguridad de los servicios sanitarios. n. Participación de la sociedad civil en la formulación de la política sanitaria. o. Participación de los profesionales sanitarios en las decisiones de organización, planificación y gestión de los recursos. 4. Las directrices de política sanitaria del Gobierno de la Comunidad y sus objetivos de salud, se ajustarán a dichos principios, con el fin de adecuar la planificación de las actuaciones y de los recursos a las necesidades de salud de la población. 3 Manual CTO Atención Primaria Título II. Sistema sanitario de la Comunidad de Madrid Capítulo I. Disposiciones generales Artículo 3. Disposiciones generales 1. El Sistema Sanitario de la Comunidad de Madrid es el conjunto de recursos, normas, medios organizativos y acciones, orientados a satisfacer el derecho a la protección de la salud. 2. La Comunidad de Madrid asumirá la tutela y control de todo el ámbito sanitario dentro de su territorio, sea este público o privado. Capítulo II. Ordenación del sistema Artículo 4. Las Areas Sanitarias 1. El Sistema Sanitario de la Comunidad de Madrid se organiza funcional y territorialmente en Areas Sanitarias. A estas Areas Sanitarias que se delimitarán atendiendo a factores geográficos, socioeconómicos y otros que se determinen se referirán las funciones de autoridad sanitaria, Salud Pública, asistencia sanitaria y cualesquiera otras que comprenda nuestro Sistema Sanitario. 2. La planificación sanitaria tendrá como base principal de ordenación territorial las Areas Sanitarias. Su acción se orientará a la mejor organización y distribución de los recursos dirigidos a la protección de la salud del ciudadano, con el objeto de asegurar la continuidad de la atención sanitaria en cualquiera de sus niveles y la accesibilidad del usuario a los servicios. 3. Las Areas Sanitarias deberán contemplar las necesidades de la población comprendida dentro de su respectivo territorio, sin perjuicio de la posibilidad de elección por parte de los ciudadanos en la forma prevista en esta Ley. Artículo 5. Red Sanitaria Única de Utilización Pública 2. La Red Sanitaria Única de Utilización Pública estará integrada por todos los proveedores sanitarios públicos dependientes de la Comunidad de Madrid y por aquellos privados o públicos que previa acreditación y concertación puedan prestar servicios al Sistema Público, según se establezca reglamentariamente. Artículo 6. Constituyen principios de organización y funcionamiento del Sistema Sanitario de la Comunidad de Madrid a. La consideración de la persona como sujeto de derecho del Sistema Nacional de Salud, propiciando su capacidad de elección y el acceso a los servicios sanitarios en condiciones de igualdad. b. La concepción integral del Sistema en la planificación de actuaciones y en su orientación de vigilancia, protección, promoción, prevención, asistencia y rehabilitación. c. La participación de la sociedad civil y de los profesionales sanitarios, tanto en la formu- 4 d. e. f. g. h. lación de los planes y objetivos generales, como en el seguimiento y evaluación final de los resultados de su ejecución. La separación de las funciones de autoridad sanitaria, aseguramiento, compra y provisión de servicios sanitarios. El respeto a la autonomía organizativa y de gestión, a las peculiaridades de los centros y a su identidad profesional. El incremento de los niveles de cooperación y competencia regulada entre los centros, con observancia de los principios de gestión eficiente y calidad. La suficiencia del marco de financiación con relación al catálogo de prestaciones del Sistema Nacional de Salud. La evaluación continua de los componentes de la Red Sanitaria Única de Utilización Pública. Artículo 7. Actividades del Sistema a. Realización de los estudios de salud y epidemiológicos. b. Creación de los sistemas de información. c. Adopción de medidas para la promoción de la calidad. d. Articulación de un sistema de auditoría interna y externa y de acreditación para medir la calidad técnica de los recursos disponibles. Artículo 8. Consejo de Gobierno Competencias: a. La aprobación de la estructura orgánica de la Consejería de Sanidad. b. La aprobación de la estructura orgánica del Servicio Madrileño de Salud y de su proyecto de presupuesto. c. La aprobación de la estructura orgánica del Instituto Madrileño de la Salud y de su proyecto de presupuesto. d. La aprobación de la estructura orgánica del Instituto de Salud Pública de la Comunidad de Madrid y de su proyecto de presupuesto. e. La aprobación de la estructura orgánica de la Agencia de Formación, Investigación y Estudios Sanitarios de la Comunidad de Madrid y su proyecto de presupuesto. f. El nombramiento y cese del Director General del Servicio Madrileño de Salud. g. El nombramiento y cese del Director General del Instituto Madrileño de la Salud. h. El nombramiento y cese del Director General del Instituto de Salud Pública de la Comunidad de Madrid. i. El nombramiento y cese del Director General de la Agencia de Formación, Investigación y Estudios Sanitarios de la Comunidad de Madrid. Artículo 9. Consejería de Sanidad Competencias con carácter general: a. El ejercicio de la Autoridad Sanitaria. b. La determinación de los criterios, directrices y prioridades de la Política Sanitaria. c. El establecimiento de los criterios de Planificación Sanitaria. d. La aprobación del Plan de Salud. e. La aprobación del Informe del Estado de Salud de la Comunidad de Madrid. f. La aprobación del Plan de Servicios propuesto por el Servicio Madrileño de Salud. g. La aprobación del Programa de Asignación por Objetivos Sanitarios del Servicio Madrileño de Salud. h. El establecimiento de normas y criterios de actuación en cuanto a la acreditación de centros y servicios. i. La dirección de los servicios propios, la elaboración de los planes de emergencia sanitaria y la coordinación operativa de los dispositivos de asistencia sanitaria a las emergencias, catástrofes y urgencias en la Comunidad de Madrid, sea cual fuera su titularidad, así como la coordinación con los similares de la Administración Central del Estado y del resto de Comunidades Autónomas, sin perjuicio de lo dispuesto en la Ley 25/1997, de 26 de diciembre, de Regulación del Servicio de Atención de Urgencias 112. j. La gestión de las prestaciones sanitarias, incluida la farmacéutica, así como la supervisión, inspección y evaluación de las mismas. k. La definición y gestión del sistema de información y análisis de los factores que, por repercutir sobre la salud, puedan requerir acciones de la Autoridad Sanitaria. l. La gestión del aseguramiento sanitario y la garantía del servicio a través de la estructura orgánica y funcional que establece la presente Ley. Capítulo III. Dirección y financiación del sistema sanitario Artículo 10. Dirección, planificación y programación 1. La dirección, planificación y programación del Sistema Sanitario, es competencia del Gobierno de la Comunidad de Madrid y se ejecuta a través de la Consejería de Sanidad. 2. La Consejería de Sanidad desarrollará las siguientes funciones: a. Las actuaciones necesarias que impliquen ejercicio de Autoridad. b. La ordenación de las relaciones con el ciudadano, en relación con las prestaciones sanitarias de cobertura pública. c. La fijación de los objetivos de salud así como de actividad, calidad y financiación con cargo a los créditos presupuestarios. d. La definición estratégica de los recursos sanitarios de titularidad pública con que cuenta el Sistema, según las necesidades de salud de la población y de las previsiones marcadas en el Plan de Salud de la Comunidad de Madrid. Artículo 11. Financiación 1. El dispositivo sanitario público y las prestaciones sanitarias derivadas del Sistema Nacional de Salud se financiarán con cargo lo Preparación de Oposiciones de Atención Primaria que corresponda por la participación de la Comunidad de Madrid en los Presupuestos Generales del Estado, al igual que ingresos extraordinarios. 2. Asimismo, constituyen fuentes de financiación del Sistema Sanitario Público de la Comunidad de Madrid las partidas consignadas en los presupuestos de los Ayuntamientos de la Comunidad de Madrid. Capítulo IV. Las actuaciones de la Administración Sanitaria Sección I. Autoridad sanitaria Artículo 12. Autoridad Sanitaria La Consejería de Sanidad de la Comunidad de Madrid ejerce la función de Autoridad Sanitaria de acuerdo con lo dispuesto en esta Ley. Artículo 13. Coordinación sanitaria 1. Le corresponde a la Autoridad Sanitaria de la Comunidad de Madrid, la coordinación sanitaria cuyo propósito es el de vertebrar el Sistema Sanitario, integrando la diversidad de actuaciones de la sociedad civil y las distintas administraciones sanitarias, en relación con los objetivos de salud. Artículo 14. Acreditación y evaluación sanitaria La Administración Sanitaria de la Comunidad de Madrid, establecerá medidas para garantizar la calidad y seguridad de los servicios sanitarios. Artículo 15. Salud Pública a. Adopción sistemática de acciones para la educación sanitaria como elemento primordial para la mejora de la salud individual y colectiva. b. Los programas de atención a grupos de población de mayor riesgo. c. Saneamiento de aguas, tratamiento de residuos y vigilancia sanitaria. d. Los programas de orientación en el campo de la planificación familiar. e. La protección, promoción y mejora de la salud laboral. f. El control de la calidad, higiene y seguridad de los productos alimenticios. g. La promoción y mejora de las actividades de Veterinaria de Salud Pública. h. La vigilancia en Salud Pública y la difusión de la información epidemiológica general y específica. i. La mejora de formación del personal al servicio de la organización sanitaria en materia de Salud Pública. j. El fomento de la investigación científica en el campo específico de los problemas de salud. c. La asistencia sanitaria a las emergencias, catástrofes y urgencias en la Comunidad de Madrid. d. La prestación de la asistencia farmacéutica. e. Mejora de la calidad de la asistencia sanitaria en todos sus niveles. f. La mejora de la formación del personal al servicio del Sistema Sanitario. g. El fomento de las actividades de investigación en el campo de las ciencias de la salud e innovación tecnológica. Artículo 25. Vertebración de las organizaciones sanitarias privadas a. Armonización de los sistemas de información. b. Colaboración con las actividades de Salud Pública. c. Colaboración con las iniciativas de calidad total. d. Colaboración con los programas de formación e investigación. Sección III. Salud laboral Artículo 26. Principios generales 1. Derecho a la intimidad y a la protección de los datos de carácter personal. 2. Todos los ciudadanos serán objeto de la misma consideración y respeto y respetarán a su vez las reglas establecidas en sus relaciones con el Sistema Sanitario. 3. Los derechos se llevarán a cabo según las Declaraciones Internacionales de Bioética y supervisión por los Comités de Ética en la Investigación Clínica. 4. Canalización de las reclamaciones de los ciudadanos en relación con los servicios sanitarios, y promoverán de forma activa el conocimiento de los derechos y deberes de los ciudadanos en sus relaciones con el Sistema Sanitario de la Comunidad de Madrid. Artículo 17. Salud Laboral a. La promoción general de la salud integral de la población incluida la relacionada con el ámbito laboral. b. La realización de estudios epidemiológicos para la identificación y prevención de patologías que se puedan ver producidas o agravadas por las condiciones de trabajo. c. El desarrollo en la Comunidad de Madrid, de los sistemas de información sanitaria para determinar la morbilidad y mortalidad por patologías profesionales. d. La participación de los trabajadores y empresarios en los planes, programas y actuaciones sanitarias en el ámbito de la salud laboral. e. La supervisión de la formación del personal sanitario de los servicios de prevención autorizados. f. La inspección, supervisión y registro de los aspectos sanitarios de los servicios ajenos de prevención autorizados. Sección IV. De las administraciones locales Artículo 18. Corporaciones Locales 1. Las Corporaciones Locales de la Comunidad de Madrid, en los términos previstos en la presente Ley, ejercerán las competencias que en materia de control sanitario y salubridad les atribuye el Ordenamiento Jurídico. 2. En el desarrollo de sus competencias, se observará la coordinación necesaria con la Administración de la Comunidad de Madrid. Título III. De la iniciativa privada sanitaria Artículo 23. Definición 1. Se considera organización sanitaria privada, la que con dicha titularidad, y con independencia de la forma jurídica de la entidad que la lleve a cabo, realiza una actividad sistemática de provisión de servicios sanitarios cuyo propósito es el de satisfacer las necesidades sanitarias de un grupo de personas o de la población en general, de acuerdo con unas condiciones preestablecidas. Sección II. Asistencia sanitaria Artículo 16. Asistencia Sanitaria a. La atención integral de la salud en todos los ámbitos asistenciales. b. La atención integrada de salud mental. Artículo 24. Autorización previa 1. La organización de servicios sanitarios privados estará sometida a la autorización sanitaria reglada y previa. Título IV. Derechos y deberes de los ciudadanos Artículo 27. Derechos de los ciudadanos en relación con el sistema sanitario Además de los derechos regulados en la Ley General de Sanidad, se reconocen como derechos de los ciudadanos en relación con el Sistema Sanitario de la Comunidad de Madrid: 1. El ciudadano tiene derecho a ser verazmente informado, para poder tomar una decisión realmente autónoma. Este derecho incluye el respeto a la decisión de no querer ser informado. 2. En situaciones de riesgo vital o incapacidad para poder tomar decisiones sobre su salud, se arbitrarán los mecanismos necesarios para cada circunstancia que mejor protejan los derechos de cada ciudadano. 3. El ciudadano tiene derecho a mantener su privacidad y a que se garantice la confidencialidad de sus datos sanitarios, de acuerdo a lo establecido en la legislación vigente. 4. El ciudadano como paciente tiene derecho a conocer la identidad de su médico o facultativo, quien será responsable de proporcionarle toda la información necesaria que requiera. 5. El ciudadano como paciente tiene derecho a conocer si el procedimiento, diagnóstico o terapéutico que le sea dispensado será empleado en un proyecto docente o en una investigación clínica, a efectos de poder otorgar su consentimiento. 6. El paciente, por decisión propia, podrá requerir que la información sea proporcionada a sus familiares, allegados u otros, y que sean estos quienes otorguen el consentimiento por sustitución. 5 Manual CTO Atención Primaria 7. El derecho a la información sobre la propia salud incluye el acceso a la información escrita en la historia clínica, resultados de pruebas complementarias, informes de alta, certificados médicos, y cualquier otro documento clínico que contenga datos sanitarios propios. El grado de confidencialidad de los mismos debe ser decidido por el paciente. 8. El ciudadano tiene derecho a ser informado de los riesgos para su salud en términos comprensibles y ciertos, para poder tomar las medidas necesarias y colaborar con las autoridades sanitarias en el control de dichos riesgos. 9. Los ciudadanos tienen derecho a la libre elección de médico y centro sanitario, así como a una segunda opinión. 10. El ciudadano tiene derecho a que las prestaciones sanitarias le sean dispensadas dentro de unos plazos previamente definidos y conocidos. Artículo 30. Deberes de los ciudadanos 1. Cumplir las prescripciones generales en materia de salud comunes a toda la población, así como las específicas determinadas por los servicios sanitarios. 2. Utilizar las instalaciones de forma adecuada a fin de que las mismas se mantengan en todo momento en condiciones de habitabilidad. 3. Responsabilizarse del uso adecuado de los recursos, ofrecidos por el Sistema Sanitario, fundamentalmente en lo que se refiere a la utilización de los servicios, procedimientos de incapacidad laboral y prestaciones. 4. Cumplir las normas y procedimientos de uso y acceso a los derechos que se otorgan a través de la presente Ley. 5. Mantener el debido respeto a las normas establecidas en cada centro, así como al personal que preste servicios en los mismos. 6. Firmar, en caso de negarse a las actuaciones sanitarias, el documento pertinente, en el que quedará expresado con claridad que el paciente ha quedado suficientemente informado y rechaza el procedimiento sugerido. Capítulo II. Agencias sanitarias Artículo 31. Objeto 1. Se crea la Agencia Sanitaria, cuyo objetivo es aproximar y facilitar al ciudadano la gestión de los trámites administrativo-sanitarios referidos a la Red Sanitaria Única de Utilización Pública de la Comunidad de Madrid. 2. La Agencia Sanitaria se constituye como garante de los derechos de los ciudadanos en relación con las prestaciones sanitarias. A tal fin, se establecerá una red de Agencias en las distintas Areas Sanitarias de la Comunidad de Madrid cuyas funciones son: a. Tutela del derecho de asistencia sanitaria. b. Tutela de los derechos sanitarios de los usuarios del Sistema Sanitario de la Comunidad de Madrid. 6 c. Gestión del acceso a la Red Sanitaria Única de Utilización pública de los ciudadanos en el territorio de la Comunidad de Madrid. d. Información al ciudadano sobre las posibilidades que le ofrece el Sistema Sanitario de la Comunidad de Madrid. e. Tramitación de los procedimientos de carácter administrativo necesarios para la efectividad de los derechos reflejados en la presente Ley. f. Emisión de la Tarjeta Individual Sanitaria. g. Emisión y gestión de las certificaciones de derecho a la asistencia sanitaria en el extranjero. h. Información sobre sistemas de acceso a programas de salud diseñados para colectivos específicos. i. Tramitación de las prescripciones en las que reglamentariamente se prevea la intervención de la inspección sanitaria. j. Proponer la resolución de quejas y reclamaciones. Artículo 35. Organización 1. En cada Área Sanitaria habrá al menos una Agencia Sanitaria. Capítulo III. Del defensor del paciente Artículo 36. Objeto y naturaleza 1. El Defensor del Paciente, en el Sistema Sanitario de la Comunidad de Madrid, es un órgano de la Administración Sanitaria encargado de gestionar las quejas, reclamaciones y sugerencias respecto a las cuestiones relativas a derechos y obligaciones de los pacientes, en concordancia con lo establecido en el artículo 43 y 51 de la Constitución Española y con el artículo 28 de la Ley de Consumidores y Usuarios. Todo ello sin perjuicio del derecho del interesado a utilizar las vías de recurso que tenga atribuidas por Ley. 2. El desempeño de las funciones de Defensor de Paciente se desarrollará en régimen de dedicación exclusiva y a su titular le será aplicable la Ley 14/1995, de 21 de abril, de Incompatibilidades de Altos Cargos de la Comunidad de Madrid. 3. El Defensor del Paciente será nombrado y cesado por el Presidente de la Comunidad de Madrid a propuesta del Consejero de Sanidad. Título V. De la participación social, institucional y civil Artículo 40. Participación en general 1. De acuerdo con lo dispuesto en los artículos 9.2 y 129.1 de la Constitución Española y en los artículos 5 y 53 de la Ley General de Sanidad, los ciudadanos de la Comunidad de Madrid tendrán derecho a participar en la política sanitaria y en la actividad de los organismos públicos cuya función afecta directamente a la calidad de la vida o al bienestar general. Capítulo II. De la participación ciudadana Artículo 41. Participación ciudadana 1. Al objeto de posibilitar la participación ciudadana dentro del Sistema Sanitario de la Comunidad de Madrid, se crea el Consejo de Salud de la Comunidad de Madrid y en el ámbito de cada Área Sanitaria, los correspondientes Consejos de Salud de Área y, en su caso de Distrito. 2. Dichos órganos de Participación Ciudadana en sus respectivos ámbitos territoriales tendrán facultades consultivas y de asesoramiento en la formulación de planes y objetivos generales del Sistema, así como en el seguimiento y evaluación final de los resultados de ejecución. Capítulo III. El consejo de salud de la Comunidad de Madrid Artículo 43. Composición 1. Participarán en su composición, al menos, las siguientes instituciones: a. Administración de la Comunidad de Madrid. b. Ayuntamientos de la Comunidad de Madrid. c. Las organizaciones sindicales más representativas en el ámbito territorial y sectorial sanitario de la Comunidad de Madrid. d. Las organizaciones empresariales más representativas en el ámbito territorial de la Comunidad de Madrid. e. Las asociaciones de consumidores y usuarios y de pacientes más representativas en el ámbito territorial de la Comunidad de Madrid. f. Las corporaciones profesionales sanitarias de la Comunidad de Madrid. g. Los partidos políticos con representación parlamentaria en la Asamblea de Madrid. h. Las Universidades de la Comunidad de Madrid. i. Las Entidades científicas de la Comunidad de Madrid. j. Los Consejos de Salud de Área. Artículo 44. Funciones a. Asesorar y formular propuestas al Consejero de Sanidad de la Comunidad de Madrid en los asuntos relacionados con la protección de la salud y la atención sanitaria en su territorio. b. Verificar que las actuaciones en materia Sanitaria se adecuen a la normativa. c. Promover la participación de la sociedad civil en los centros sanitarios. d. Conocer las líneas generales de los Proyectos de Ley elaborados por la Consejería de Sanidad. e. Conocer las líneas generales del Plan de Servicios y el Programa de Asignación por Objetivos del Servicio Madrileño de Salud. f. Conocer las líneas generales del proyecto de presupuestos de la Consejería de Sanidad. g. Conocer la Memoria anual de la Consejería de Sanidad. h. Cualesquiera otras que le sean atribuidas legal o reglamentariamente. Preparación de Oposiciones de Atención Primaria La Administración Sanitaria de la Comunidad de Madrid deberá facilitar al Consejo de Salud, la documentación y los medios necesarios para el cumplimiento de las funciones encomendadas. Capítulo IV. De los consejos de salud de las Areas Sanitarias Artículo 46. Naturaleza El Consejo de Salud del Área Sanitaria es el órgano colegiado que permite la participación ciudadana por medio de sus representantes, en las actividades relacionadas con la salud en el Área Sanitaria. Artículo 47. Composición, régimen de funcionamiento y funciones 1. Reglamentariamente se determinará la composición, régimen de funcionamiento y funciones de los Consejos de Salud de Área Sanitaria, según lo dispuesto en la Ley General de Sanidad. 2. Los miembros del Consejo de Salud del Área Sanitaria serán nombrados y cesados por el Consejero de Sanidad, a propuesta de las Instituciones representadas. El nombramiento se hará por un periodo máximo de cuatro años, sin perjuicio de que los interesados puedan ser reelegidos sucesivamente, siempre que gocen de la representación requerida. Título VI. Salud Pública Artículo 54. Objeto 1. El objeto de la Salud Pública es la adopción de todas las medidas necesarias para la protección de la salud colectiva de la población. Todos los profesionales y centro sanitarios del Sistema Sanitario de la Comunidad de Madrid, órganos de la Administración y la población en su conjunto, están obligados a colaborar con la autoridad sanitaria para el normal desarrollo de las funciones de Salud Pública y ante aquellas situaciones de alerta sanitaria en que sea necesaria la adopción de medidas especiales de Salud Pública. 2. La elaboración del Informe del Estado de Salud de la Población de la Comunidad de Madrid. 3. La promoción de la salud como actividad fundamental del Sistema. 4. La promoción del interés individual, familiar y social por la salud mediante la educación sanitaria de la población, y de promoción de la educación para la salud, como método, en la relación profesional sanitario-paciente. 5. La promoción de la vigilancia epidemiológica tanto de las enfermedades transmisibles como no transmisibles, y de todos los determinantes del proceso salud-enfermedad relacionados con la interacción del individuo con el medio. 6. La aprobación de los programas de prevención de enfermedades elaborados por el Instituto de Salud Pública de la Comunidad de Madrid. 7. La Veterinaria de Salud Pública en relación con el control de la higiene, la tecnología y la seguridad alimentaria, así como la prevención y lucha contra las zoonosis. 8. La adecuación del medio ambiente a la salud en todos los ámbitos de la vida. 9. La promoción y mejora de la salud laboral. 10. La promoción de la mejora de la formación del personal al servicio de la organización sanitaria, y de fomento de la investigación científica. 11. La colaboración con el sector privado de servicios de salud que desarrolle programas o actividades de prevención primaria o secundaria. Título VII. Del Servicio Madrileño de Salud Artículo 58. Objeto 1. Se crea el Servicio Madrileño de Salud para llevar a cabo, en el ámbito de la Comunidad de Madrid, una adecuada configuración y asignación del presupuesto para la asistencia sanitaria de la población con derecho a cobertura asistencial en función de las necesidades estimadas y que permita, a su vez, una adecuada organización y ordenación del Sistema Sanitario de la Comunidad de Madrid. Artículo 67. Actividades de compra y provisión de servicios sanitarios a la Red Sanitaria Única de Utilización Pública Sección I. Compra de servicios sanitarios Artículo 68. Actividad de asignación presupuestaria o función de compra de servicios sanitarios 1. El Servicio Madrileño de Salud es responsable de ejercer la función de Compra de servicios sanitarios para cubrir, la atención sanitaria de toda la población protegida en su territorio de acción. 2. Se realizará basándose en la población a la que hay que prestar la asistencia sanitaria, a través de la información que soporta la Tarjeta Individual Sanitaria. 3. Para la previsión, seguimiento y evaluación de los servicios sanitarios contará con un Plan de Servicios a cuatro años. 4. Para la correcta distribución de los recursos, el Servicio Madrileño de Salud elaborará antes del día 30 de junio de cada año en curso, el Programa de Asignación por Objetivos Sanitarios del año siguiente. 5. El Servicio Madrileño de Salud realizará la planificación de la compra de servicios y para ello elaborará un catálogo de servicios. Artículo 69. El Contrato Sanitario 1. A los efectos de esta Ley, el Contrato Sanitario constituye el instrumento jurídico de compra de servicios mediante el cual se articulan de manera directa las relaciones entre el Servicio Madrileño de Salud y la Red Sanitaria Única de Utilización Pública. Título VIII. Del Instituto Madrileño de la Salud Artículo 78. Objeto 1. El Instituto Madrileño de la Salud se crea como una Entidad de derecho público, de naturaleza jurídica y con plena capacidad de obrar para el cumplimiento de sus fines. Capítulo II. Fines y funciones Artículo 80. Fines a. La organización integral de las funciones de promoción y protección de la salud, prevención de la enfermedad, asistencia sanitaria, y rehabilitación. b. La potenciación del trabajo en equipo en el marco de la asistencia sanitaria. c. La adecuada continuidad entre la atención primaria y la atención especializada. d. La adecuada coordinación con las Agencias Sanitarias. e. El acercamiento y la accesibilidad de los servicios a la población. Artículo 81. Funciones a. Gestión de los centros, servicios y establecimientos sanitarios integrados en el Instituto Madrileño de la Salud. b. Propuesta de creación de cualesquiera entidades admitidas en derecho. c. Gestión y ejecución de las actuaciones y programas institucionales en materia de promoción y protección de la salud, prevención de la enfermedad, asistencia sanitaria y rehabilitación, de acuerdo con el Plan de Servicios y el Programa de Asignación por Objetivos Sanitarios del Servicio Madrileño de Salud. d. Gestión de los servicios y prestaciones de asistencia sanitaria en sus centros y servicios asistenciales. e. Gestión de los recursos humanos, materiales y financieros que le sean asignados para el desarrollo de sus funciones. f. Gestión de los acuerdos, convenios y conciertos suscritos para la prestación de los servicios. g. Supervisión y control de la gestión económica y financiera de los centros, servicios y establecimientos sanitarios adscritos. Título IX. Instituto de Salud Pública de la Comunidad de Madrid Artículo 96. Objeto Se le atribuye personalidad jurídica propia y plena capacidad de obrar para el cumplimiento de sus fines. Artículo 98. Fines y funciones 1. Al Instituto de Salud Pública de la Comunidad de Madrid le corresponden las actuaciones en materia de Salud Pública, tendentes a conocer la medida de la carga de enfermedad soportada por la población de la Comunidad de Madrid, el diseño de actuaciones 7 Manual CTO Atención Primaria coherentes con los derechos constitucionales de los ciudadanos, derivadas del mejor conocimiento científico de los determinantes del proceso salud/enfermedad en dicha población, así como cualquier otra función que reglamentariamente se le encomiende. Título X. Formación e investigación sanitaria Artículo 113. Principios generales 1. Los recursos de la Red Sanitaria Única de Utilización Pública de la Comunidad de Madrid estarán a disposición de la formación de pregrado, postgrado y continuada. 2. El Consejo de Gobierno deberá velar por la actuación coordinada de sus departamentos. 3. Los Centros de Formación e Investigación en Ciencias de la Salud podrán establecer los correspondientes conciertos 4. El Sistema Sanitario de la Comunidad de Madrid deberá fomentar la investigación científica y la innovación tecnológica en el campo específico de las ciencias de la salud. Capítulo II. De la agencia de formación, investigación y estudios sanitarios de la Comunidad de Madrid Artículo 116. Fines a. Unificar los elementos fundamentales para canalizar la actuación en el área de la formación y la investigación sanitaria con la presencia de las Consejerías y la Administración Sanitaria, la participación de la comunidad y la asesoría de los agentes científicos. b. Elaborar y ejecutar de forma coordinada planes de actuación que racionalicen inversiones públicas en este campo. c. Hacer efectivo el principio de calidad y excelencia en el ámbito de la formación y la investigación sanitaria. d. Velar por el principio de equidad en el acceso a los recursos para la formación y la investigación sanitaria de todos los profesionales de la Comunidad de Madrid. e. Establecer relaciones de coordinación entre las iniciativas de formación e investigación sanitaria que se produzcan en la Comunidad de Madrid y con otras administraciones e instituciones. f. Identificar, conservar y proteger los recursos científico-sanitarios y de formación en la Comunidad de Madrid. Artículo 117. Funciones a. Elaborar Planes de Actuación para la formación e investigación sanitaria en la Comunidad de Madrid. b. Coordinar las diversas actuaciones en las distintas áreas de la formación y la investigación sanitaria que se promuevan por las Administraciones Públicas o las entidades privadas. c. Desarrollar las actividades de acreditación de la formación y la investigación sanitaria. 8 d. Emisión de informes de evaluación. e. La prestación y gestión de programas en el ámbito de la formación y la investigación sanitaria que sean delegados a la Agencia de Formación, Investigación y Estudios Sanitarios de la Comunidad de Madrid por la Consejería de Sanidad. f. Prestar colaboración especializada y asesoramiento técnico en materia sanitaria. 2. Para el desarrollo de estas funciones, los Ayuntamientos podrán mancomunarse, establecer consorcios o solicitar el apoyo técnico del personal y medios de las Areas Sanitarias. Título XI. Actuación en materia de drogodependencias En materia de participación y gestión sanitaria, los municipios podrán: a. Participar en los órganos de gobierno. b. Colaborar en la construcción, remodelación y/o equipamiento de centros y servicios sanitarios, así como en su conservación y mantenimiento. c. Establecer con la Administración Sanitaria de la Comunidad de Madrid convenios específicos o consorcios para la gestión. d. Participar en la gestión de centros, servicios y establecimientos sanitarios de cualquier otra titularidad. e. Participar, en la forma en que se determine reglamentariamente, en la elaboración de los Planes de Servicios de su ámbito. Artículo 133. Competencia Corresponde a la Consejería de Sanidad el diseño, planificación, dirección, ejecución y evaluación de la política de la Comunidad de Madrid en materia de drogodependencias y otros trastornos adictivos, conforme a las atribuciones recogidas en su Estatuto de Autonomía. Artículo 134. Naturaleza La ejecución de la política en materia de drogodependencias se ejercerá por la Agencia Antidroga dependiente de la Consejería de Sanidad. Artículo 135. Objeto de la Agencia Antidroga La prevención, asistencia, rehabilitación, reinserción, investigación y formación en drogodependencias. Título XII. Competencias de las corporaciones locales Artículo 137. Competencias 1. Las corporaciones locales ejercerán las competencias en materia sanitaria que tienen atribuidas en la legislación de régimen local. Además tendrán las siguientes responsabilidades: a. Control sanitario del medio ambiente: Contaminación atmosférica, ruidos y vibraciones, abastecimiento y saneamiento de aguas, residuos urbanos e industriales. b. Control sanitario de industrias, actividades, servicios y transportes. c. Control sanitario de edificios y lugares de vivienda y convivencia humana, especialmente de los centros de alimentación, peluquerías, saunas y centros de higiene personal, hoteles y centros residenciales, escuelas y campamentos turísticos y áreas de actividad física, deportiva y de recreo. d. Control sanitario de la distribución y suministro de alimentos, bebidas y demás productos relacionados con el uso o consumo humano, así como los medios de su transporte. e. Control sanitario de los cementerios y policía sanitaria mortuoria. f. Desarrollo de programas de promoción de la salud, educación sanitaria y protección de grupos sociales con riesgos específicos. Artículo 138. Participación Los Ayuntamientos participarán en los órganos del Sistema Sanitario de la Comunidad de Madrid de la manera prevista en la presente Ley. Título XIII. Régimen sancionador Artículo 140. Inspección 1. El personal al servicio de las Administraciones públicas que desarrolle las funciones de inspección podrá: a. Entrar libremente en cualquier dependencia del centro o establecimiento sujeto a esta Ley, sin necesidad de previa notificación. b. Proceder a las pruebas, investigaciones o exámenes necesarios para comprobar el cumplimiento de lo previsto en esta Ley. c. Adoptar aquellas medidas cautelares que legalmente les sean atribuidas, para asegurar la efectividad en la protección de la salud. Artículo 149. Prescripción 1. Las infracciones y sanciones tipificadas en la presente Ley como leves prescriben al año, las graves a los dos años y las muy graves a los cinco años. Bibliografía • Ley Orgánica 3/1983, de 25 de febrero, de Estatuto de Autonomía de la Comunidad de Madrid. • Ley 12/2001, de 21 de diciembre, de Ordenación Sanitaria de la Comunidad de Madrid (LOSCAM). 2.1 Descripción La Subdirección General de la Prestación Farmacéutica (C/ Recoletos, 1, 3ª planta, 28001 Madrid, [email protected]) de la Dirección General de Farmacia y Productos Sanitarios es competente para: • Gestión de la prestación farmacéutica a través de receta médica. La Consejería de Sanidad distribuye a los médicos autorizados de la Red Sanitaria Única de Utilización Pública (RSUUP) los talonarios de recetas médicas oficiales para la prescripción de medicamentos y productos sanitarios financiados. • Control e inspección de la prestación farmacéutica. • Tramitación y control de la factura farmacéutica emitida mensualmente por el Colegio Oficial de Farmacéuticos de Madrid. • Información y en su caso resolución de incidencias en materia de prestación farmacéutica (productos financiados, condiciones de financiación,...). 2.2 Modelos de receta • • • • Modelo P.3 (Verde): Para pacientes activos y Síndrome Tóxico (en este caso con la leyenda Síndrome Tóxico; exento de aportación). Modelo P.3/1 (Rojo): Para pacientes pensionistas. Exentos de aportación. Modelo P.3/6 (Azul): Para trabajadores en caso de accidente de trabajo y enfermedad profesional. Exentos de aportación. La Consejería de Sanidad está trabajando para posibilitar en un futuro la dispensación por procedimiento electrónico, con el fin de avanzar en la calidad de los servicios ofertados al ciudadano. 2.3 Reintegro de gastos de medicamentos y productos farmacéuticos Modelo normalizado de solicitud para, entre otros, los siguientes supuestos: • Devolución de la aportación en los medicamentos prescritos al pensionista o sus beneficiarios durante la tramitación de la jubilación. • Medicamentos prescritos en urgencias y adquiridos por el paciente antes de poder obtener la receta oficial. 2.4 Tramitación de la prestación • Los medicamentos y productos sanitarios incluidos en la prestación farmacéutica se adquieren de forma general en las oficinas de farmacia legalmente establecidas, mediante la correspondiente receta oficial prescrita por el médico autorizado para ello. • Los productos dietoterápicos, determinados medicamentos, efectos y accesorios y vacunas individualizadas antialérgicas y bacterianas, entre otros, requieren el visado de inspección o la validación sanitaria de la receta oficial previo a la dispensación. 2 Prestación farmacéutica en la Comunidad de Madrid 2.5 Prestaciones Productos financiados: (Apdo. 1 del Anexo V y Anexo VII del Real Decreto 1030/2006 de cartera de servicios comunes del Sistema Nacional de Salud). • Medicamentos de uso humano elaborados industrialmente. Todos los incluidos en el Nomenclátor Oficial y provistos de cupón precinto. • Efectos y accesorios. Los incluidos en el Nomenclátor Oficial y provistos de cupón precinto. • Fórmulas magistrales y preparados oficinales elaborados con los principios activos que cumplan los requisitos establecidos en la normativa vigente, contenidos en el listado de principios activos del Concierto entre la Consejería de Sanidad y Consumo y el Colegio Oficial de Farmacéuticos de Madrid (Anexo 2 “Formulas magistrales incluidas en la prestación farmacéutica” del Concierto). • Vacunas individualizadas antialérgicas y vacunas individualizadas bacterianas elaboradas por laboratorios farmacéuticos registrados y autorizados para esta actividad (epígrafe “Formulas magistrales incluidas en la prestación farmacéutica” del Concierto). • Productos dietoterápicos incluidos en la prestación del Sistema Nacional de Salud (anexo 5 “Productos dietoterápicos” del Concierto y Anexo VII del Real Decreto 1030/2006 sobre cartera de servicios comunes del SNS ). • Los medicamentos y productos sanitarios que precisen Visado de Inspección de servicios sanitarios o validación sanitaria según la normativa vigente, serán únicamente dispensados cuando presenten la correspondiente autorización. Aportación: (Apdo. 3 del Anexo V del Real Decreto 1030/2006 sobre cartera de servicios comunes del SNS). • Normal. 40% sobre PVP. • Reducida. 10% sobre PVP hasta un máximo de 2,64 €. Determinados medicamentos incluidos en los grupos ATC de aportación reducida del Real Decreto 1348/ 2003, de 31 de octubre (anexo III). • Exentos de aportación: Dietoterápicos. Colectivos exentos o con aportación especial: • Pensionistas, Síndrome Tóxico, minusválidos titulares de la tarjeta sanitaria, accidente de trabajo y enfermedad profesional. Exentos de aportación. • Pacientes VIH. Aportación reducida. Amparo Bravo Malo Manual CTO Atención Primaria Preparación de Oposiciones Índice 2.1 Descripción 2.2 Modelos de receta 2.3 Reintegro de gastos de medicamentos y productos farmacéuticos 2.4 Tramitación de la prestación 2.5 Prestaciones 2.6 Medicamentos extranjeros 2.7 Normativa 2.8 Ley del medicamento 2.9 Indicadores de calidad de prescripción en Atención Primaria 9 Manual CTO Atención Primaria • • Pacientes con hipercolesterolemia familiar heterocigota. Aportación reducida en las prescripciones del grupo terapéutico “C10AA”, Inhibidores de la HMG CoA (estatinas). Tratamiento con calcitonina en pacientes con enfermedad de Paget. Aportación reducida. En los Centros de Salud En los Centros de Salud se materializa la prestación farmacéutica en las consultas, con la prescripción en recetas oficiales de los medicamentos que el médico de Atención Primaria considera necesarios para el tratamiento de los pacientes. Con estas recetas se puede acudir a cualquier oficina de farmacia a recoger la medicación pagando, en su caso, la aportación económica que proceda, salvo en aquellos casos en los que, por la propia naturaleza del producto recetado, sea necesario el visado previo de la Inspección. Con independencia de esto, en los Centros de Salud también se proporcionan directamente productos como: • Tiras reactivas para la determinación de glucosa en orina y sangre. • Jeringuillas para la administración de insulina en diabéticos. • Absorbentes de incontinencia de orina para enfermos que viven en centros sociosanitarios públicos (residencias de tercera edad, etc.). • Vacunas para su administración en los propios centros. En los Hospitales En los Hospitales se proporciona atención farmacéutica a los siguientes pacientes: • Pacientes internos: Todos los medicamentos y productos necesarios durante su estancia, mediante las órdenes médicas correspondientes. • Pacientes externos (no ingresados): - Tratamientos con Medicamentos de Uso Hospitalario: Son los que deben ser prescritos por un médico adscrito a los servicios de un Hospital y dispensados por el servicio de farmacia del mismo. - Tratamientos con Medicamentos de Diagnóstico Hospitalario y Dispensación Hospitalaria: Su dispensación mediante los servicios de farmacia hospitalarios se establece por la Dirección General de Farmacia y Productos Sanitarios del Ministerio de Sanidad y Consumo, cuando se incluyen en la prestación. - Tratamientos con Medicamentos de Uso Compasivo: Con carácter excepcional y bajo la exclusiva responsabilidad del médico, podrá utilizarse un medicamento para indicaciones o condiciones de uso distintas de las autorizadas. Para ello se requiere el consentimiento informado del paciente, el informe justificativo del facultativo, la conformidad del director del centro y la autorización de la Dirección General de Farmacia y Productos Sanitarios 10 • del Ministerio de Sanidad y Consumo. Se proporcionan a través del servicio de farmacia del Hospital. - Tratamientos para pacientes con patologías concretas como fibrosis quística, hemofílicos o VIH. Son dispensados por el servicio de farmacia del Hospital. Pacientes ambulantes: Mediante el servicio de farmacia del centro se les proporciona toda la medicación para su administración en algunas unidades clínicas como urgencias, hemodiálisis, radiología, hemodinámica, hospital oncológico de día, etc. A los pacientes que se atienden en urgencias, si no son ingresados, se les debe proporcionar la medicación necesaria hasta poder acudir a su centro de salud a por las correspondientes recetas oficiales. En el caso excepcional de tener que adquirirla en la oficina de farmacia, tiene derecho a solicitar el reintegro del gasto ocasionado por el pago del producto en su Centro de Salud o Agencia Sanitaria. En las oficinas de Farmacia En las oficinas de farmacia se dispensan las recetas oficiales y se proporcionan los medicamentos y productos farmacéuticos prescritos en ellas en virtud del Concierto entre la Consejería de Sanidad y Consumo y el Colegio Oficial de Farmacéuticos de Madrid por el que se fijan las condiciones para la colaboración de las oficinas de farmacia con el Sistema Sanitario de la Comunidad de Madrid. El Concierto incluye el proceso de dispensación convencional (con receta física) y el de procedimiento electrónico (punto 4.3.1 del Concierto), conforme al plan de implantación de la receta electrónica que se establezca por la Consejería de Sanidad. Igualmente recoge que las oficinas de farmacia podrán ofrecer a los pacientes su participación en programas específicos de atención farmacéutica y seguimiento farmacoterapéutico (punto 4.2.4 del Concierto). 2.6 Medicamentos extranjeros En la Comunidad de Madrid los medicamentos extranjeros que son necesarios para el tratamiento o prevención de ciertas patologías en pacientes ambulatorios o viajeros y para los cuales no hay alternativa terapéutica en España, se solicitan y suministran por medio de la Consejería de Sanidad previa autorización de importación de la Agencia Española de Medicamentos y Productos Sanitarios, organismo adscrito al Ministerio de Sanidad y Consumo. También se tramitan solicitudes de Clínicas sin Servicio de Farmacia. Requisitos La solicitud se realiza en unos impresos normalizados, llamados A2 y A3, cumplimentados por el médico especialista, que reflejarán los datos clínicos del paciente, los datos profesionales del médico, así como la dosis y pauta posológica prescrita del medicamento extranjero solicitado. Es imprescindible señalar, asimismo, algún teléfono y dirección de contacto tanto del médico como del paciente. La solicitud se puede entregar personalmente, o por fax o por correo, en la Consejería de Sanidad. Desde aquí se remite a la Agencia Española de Medicamentos y Productos Sanitarios (AEMPS) para su evaluación y autorización, si procede. No todos los medicamentos extranjeros que se solicitan se autorizan; sólo aquellos que la AEMPS considera que, siendo la indicación aprobada en el país de origen, no hay otra alternativa terapéutica en España para el paciente en cuestión. Una vez autorizado el medicamento y recibido en la Consejería de Sanidad, la Sección responsable del suministro de medicamentos extranjeros se pone en contacto con el paciente o su familia para que pueda recogerlo inmediatamente. Si la AEMPS deniega la solicitud de suministro, esta decisión se comunica al paciente y al médico prescriptor, quien valorará y podrá reiniciar la solicitud, enviando alegaciones, informes complementarios, etc., si procede. Excepcionalmente, el suministro de los medicamentos para la quimioprofilaxis de la malaria sólo requiere la receta médica correspondiente. Tratamientos crónicos En el caso de tratamientos crónicos o que deben continuar, la AEMPS, por lo general, autoriza un número de envases suficiente para cubrir tres meses de tratamiento en función de la dosis prescrita. Poco antes de finalizar este periodo se solicitará nuevamente el medicamento a la AEMPS para continuar el tratamiento. El informe médico inicial, si no ha habido variación de dosis, normalmente tiene una validez de un año para los tratamientos crónicos. Pacientes pertenecientes al Sistema Nacional de Salud (SNS) Además de los impresos A2 y A3, para que el medicamento autorizado pueda ser financiado con cargo al Sistema deberán aportar, al menos al recogerlo, un informe del médico especialista del Servicio Madrileño de Salud donde se indique expresamente el tratamiento con el medicamento extranjero solicitado, diagnóstico, datos del paciente y del médico. Además deberán aportar las correspondientes recetas del Sistema Nacional de Salud. La aportación de los pacientes en régimen activo (recetas verdes) será del 40% o del 10% para los medicamentos clasificados de aportación reducida según la legislación vigente. Los pensionistas (recetas rojas) y los afectados del Síndrome Tóxico están exentos de aportación. Es conveniente que las recetas no sean prescritas hasta tener la seguridad de que el medicamento está disponible. Preparación de Oposiciones de Atención Primaria Pacientes no pertenecientes al SNS, de otras sociedades médicas En estos pacientes el trámite para solicitar un medicamento extranjero es igual (ver apartado 1), pero una vez que ha sido autorizado, al recogerlo deberán abonar el importe íntegro del mismo. Este precio es el que cobra el laboratorio ya que la Consejería de Sanidad no añade por su parte ningún coste adicional. En cualquier caso, el paciente recibirá un ticket o justificante de pago para gestionar con su sociedad, si lo considera oportuno, los trámites de reembolso. • • • Pacientes de otras Comunidades Autónomas Existe la posibilidad de solicitar medicamentos extranjeros en otras Comunidades Autónomas, para lo cual deberán dirigirse al Departamento de Sanidad correspondiente de cada Comunidad. Sección de suministro de medicamentos extranjeros Servicio de Ordenación Farmacéutica. Dirección General de Farmacia y Productos Sanitarios C/ Recoletos nº 1, planta primera. 28001 Madrid Teléfonos: 91.426.90.54/92.24 Fax: 91.426.92.15 Horario de atención al público: de 9 a 14 de lunes a viernes. 2.7 Normativa • • • • • • • • • • • Ley 19/1998, de 25 de noviembre, de Ordenación y Atención Farmacéutica de la Comunidad de Madrid. Ley 29/2006, de 26 de julio, de Garantías y Uso Racional de los Medicamentos y Productos Sanitarios. Ley 16/2003, de 28 de mayo, de Cohesión y Calidad del Sistema Nacional de Salud. Orden SCO/3997/2006, de 28 de diciembre, por la que se determinan los Conjuntos de Medicamentos y sus Precios de Referencia. Real Decreto 1348/2003, de 31 de octubre, por el que se adapta la Clasificación Anatómica de Medicamentos al Sistema de Clasificación ATC. Real Decreto 1328/2003, de 24 de octubre, sobre Márgenes de Dispensación de Especialidades Farmacéuticas. Orden 1130/2003, de 21 de noviembre, sobre Comité Asesor para la utilización de la Hormona de Crecimiento en la Comunidad de Madrid. Real Decreto 223/2004, de 6 de febrero, sobre Ensayos Clínicos de Medicamentos. Orden 710/2004, de 12 de marzo, sobre financiación de determinados Efectos y Accesorios (bombas de insulina). Decreto 6/2006, de 19 de enero, sobre Medidas para la Mejora de la Prestación Farmacéutica a Pacientes Crónicos. Orden 114/2006, de 20 de enero, sobre Actualización de la Clasificación ATC de Medicamentos. • Concierto entre la Consejería de Sanidad y Consumo y el Colegio Oficial de Farmacéuticos de Madrid por el que se fijan las condiciones para la colaboración de las oficinas de farmacia con el Sistema Sanitario de la Comunidad de Madrid (noviembre 2004). Real Decreto 1030/2006, de 15 de septiembre, por el que se establece la cartera de servicios comunes del Sistema Nacional de Salud y el procedimiento para su actualización. Resolución 15/03 de la Dirección General de Farmacia y Productos Sanitarios de la Comunidad de Madrid, por la que se establece el procedimiento de validación sanitaria de las prescripciones de medicamentos del grupo C10AA a pacientes con hipercolesterolemia familiar heterocigota. Orden 852/2006, de 7 de abril, sobre autovisado de antipsicóticos de segunda generación a mayores de 75 años. La prestación farmacéutica comprende los medicamentos y productos sanitarios y el conjunto de actuaciones encaminadas a que los pacientes los reciban de forma adecuada a sus necesidades clínicas, en las dosis precisas según sus requerimientos individuales, durante el periodo de tiempo adecuado y al menor coste posible para ellos y para la comunidad. Están excluidos de la prestación farmacéutica: • Los productos de utilización cosmética, dietéticos, aguas minerales, elixires, dentífricos y otros productos similares. • Los medicamentos calificados como publicitarios. • Los medicamentos adscritos a los grupos o subgrupos excluidos de la financiación por la normativa vigente. • Los medicamentos homeopáticos. • Los efectos y accesorios de los que se realice publicidad dirigida al público en general. 2.8 Ley del medicamento La Ley 25/1990, de 20 de diciembre, del Medicamento pretendía dotar a la sociedad española de un instrumento institucional para que los problemas relativos a los medicamentos fueran abordados por la industria farmacéutica, los profesionales sanitarios, los poderes públicos y los propios ciudadanos. Los 15 años transcurridos desde la aprobación de dicha Ley permiten afirmar que se ha alcanzado en gran parte el objetivo pretendido consagrándose la prestación farmacéutica como una prestación universal. La prestación farmacéutica comprende los medicamentos y productos sanitarios y el conjunto de actuaciones encaminadas a que los pacientes los reciban y utilicen de forma adecuada a sus necesidades clínicas, en las dosis precisas, durante el periodo de tiempo adecuado y al menor coste posible. La descentralización de la asistencia sanitaria, prevista en la Ley General de Sanidad de 1986, comenzó en 2002 cuando todas las Comunida- des Autónomas asumieron las funciones y los servicios que prestaba el Instituto Nacional de Salud incluyendo la prestación farmacéutica. La figura central en las estrategias de impulso de la calidad en la prestación farmacéutica es el médico, dado su papel en el cuidado de la salud del paciente. El trabajo que los farmacéuticos también tiene una importancia esencial ya que asegura la accesibilidad al medicamento ofreciendo, en coordinación con el médico, consejo sanitario, seguimiento farmacoterapéutico y apoyo profesional a los pacientes. Es necesario que nuestro Sistema garantice a los profesionales sanitarios que la información, la formación y la promoción comercial de los medicamentos tengan como elementos centrales de su desarrollo el rigor científico, la transparencia y la ética en la práctica de estas actividades. Aunque los medicamentos han contribuido decisivamente a la mejora de la esperanza y al aumento de la calidad de vida, en ocasiones plantean problemas de efectividad y de seguridad que han de ser conocidos por los profesionales por lo que cobra especial relevancia el protagonismo que esta Ley otorga al sistema español de farmacovigilancia del Sistema Nacional de Salud, con un enfoque más innovador, que incorpora el concepto de farmacoepidemiología y gestión de los riesgos, y la garantía de seguimiento continuado del balance beneficio/riesgo de los medicamentos autorizados. El crecimiento sostenido de las necesidades en materia de prestación farmacéutica se enmarca en estrategias de uso racional de los medicamentos y de control del gasto farmacéutico, para que permitan seguir asegurando una prestación universal de calidad contribuyendo a la sostenibilidad del Sistema Nacional de Salud. En este sentido, la Ley considera necesario que la financiación selectiva y no indiscriminada de medicamentos se realice en función de la utilidad terapéutica de los mismos y de su necesidad para mejorar la salud de los ciudadanos. Se modifica también en esta Ley el sistema de precios de referencia para posibilitar los necesarios ahorros al Sistema Nacional de Salud y asegurar la previsibilidad, la estabilidad y la gradualidad en el impacto para la industria farmacéutica. La aparición en estos años de los medicamentos genéricos, productos de eficacia clínica demostrada y más económicos al haber expirado el periodo de exclusividad de datos del medicamento original, asegura idénticas condiciones de calidad, seguridad y eficacia a menor precio. Como reconoce la Directiva 2001/83/CE, no debe permitirse otorgar, ofrecer o prometer a las personas facultadas para prescribir o dispensar medicamentos y en el marco de la promoción de los mismos frente a dichas personas, primas, ventajas pecuniarias o ventajas en especie. El solicitante de un producto genérico puede presentar la solicitud de autorización transcurridos 8 años como mínimo desde que se autorizó el medicamento de referencia en cualquier Estado miembro de la Unión Europea. No podrá comercializar el medicamento hasta transcurridos 10 años. 11 Manual CTO Atención Primaria Es importante también la incorporación del concepto de autocuidado de la salud relacionado con la calificación de medicamentos no sujetos a prescripción médica. Debe ser realizada en el marco de un uso racional del medicamento, a cuyos fines es imprescindible el papel del farmacéutico en todo lo relacionado con una automedicación responsable. De las garantías de seguimiento de la relación beneficio/riesgo en los medicamentos Artículo 53. Farmacovigilancia y obligación de declarar 1. La Farmacovigilancia es la actividad de salud pública que tiene por objetivo la identificación, cuantificación, evaluación y prevención de los riesgos del uso de los medicamentos una vez comercializados, permitiendo así el seguimiento de los posibles efectos adversos de los medicamentos. 2. Los profesionales sanitarios tienen el deber de comunicar con celeridad a los órganos competentes en materia de farmacovigilancia de cada Comunidad Autónoma las sospechas de reacciones adversas de las que tengan conocimiento y que pudieran haber sido causadas por medicamentos. 3. Los titulares de la autorización también están obligados a comunicar a las autoridades sanitarias de las Comunidades Autónomas las sospechas de reacciones adversas de las que tengan conocimiento y que pudieran haber sido causadas por los medicamentos que fabrican o comercializan, de conformidad con las buenas prácticas de farmacovigilancia. Asimismo, estarán obligados a la actualización permanente de la información de seguridad del producto, a la ejecución de los planes de farmacovigilancia y programas de gestión de riesgos y a la realización de una evaluación continuada de la relación beneficio/riesgo del medicamento. Cuando las autoridades sanitarias consideren que dicha información sobre seguridad interesa de forma relevante a la Salud Pública, garantizarán el acceso público a la misma. 4. Las Comunidades Autónomas trasladarán la información recibida a la Agencia Española de Medicamentos y Productos Sanitarios. Artículo 54. Sistema Español de Farmacovigilancia 1. La Agencia Española de Medicamentos y Productos Sanitarios evaluará la información recibida del Sistema Español de Farmacovigilancia así como de otras fuentes de información. Los datos de reacciones adversas detectadas en España se integrarán en las redes europeas e internacionales de farmacovigilancia, de las que España forme parte, con la garantía de protección de los datos de carácter personal exigida por la normativa vigente. 12 2. En el Sistema Español de Farmacovigilancia están obligados a colaborar todos los profesionales sanitarios. Artículo 55. Farmacoepidemiología y gestión de los riesgos La Agencia Española de Medicamentos y Productos Sanitarios promoverá la realización de los estudios de farmacoepidemiología necesarios para evaluar la seguridad de los medicamentos autorizados e inscritos en condiciones reales de uso. Artículo 80. Utilización racional de los medicamentos en el deporte La importación, exportación, distribución, comercialización, prescripción y dispensación de medicamentos legalmente reconocidos no tendrán por finalidad aumentar las capacidades físicas de los deportistas o modificar los resultados de las competiciones en las que participan, debiendo ajustarse en su desarrollo y objetivos a la normativa de aplicación en la materia. Del uso racional de medicamentos en la Atención Primaria a la salud Artículo 81. Estructuras de soporte para el uso racional de medicamentos y productos sanitarios en Atención Primaria 1. Las estructuras de gestión de Atención Primaria deberán disponer de servicios o unidades de farmacia de Atención Primaria. 2. Para contribuir al uso racional de los medicamentos las unidades o servicios de farmacia de Atención Primaria realizarán las siguientes funciones: a) Garantizar y asumir la responsabilidad técnica de la adquisición, calidad, correcta conservación, cobertura de las necesidades, custodia, preparación de fórmulas magistrales o preparados oficinales y dispensación de los medicamentos para ser aplicados dentro de los centros de Atención Primaria. b) Establecer un sistema eficaz y seguro de distribución de medicamentos y productos sanitarios en los centros y estructuras a su cargo. c) Establecer sistemas de información sobre gestión de la farmacoterapia que incluya aspectos clínicos, de efectividad, seguridad y eficiencia de la utilización de los medicamentos y proporcionar una correcta información y formación sobre medicamentos a los profesionales sanitarios. d) Desarrollar protocolos y guías farmacoterapéuticas. e) Impulsar la coordinación en farmacoterapia entre diferentes estructuras sanitarias y niveles asistenciales. Promover una investigación clínica en farmacoterapia. f ) Establecer un sistema para el seguimiento de los tratamientos a los pacientes que contribuya a garantizar el cumplimiento te- rapéutico así como programas que potencien un uso seguro de los medicamentos. g) Impulsar y participar en programas de educación de la población sobre medicamentos, su empleo racional y la prevención de su abuso y formar parte de las comisiones relacionadas con el uso racional de medicamentos y productos sanitarios. Del uso racional de los medicamentos en la atención hospitalaria y especializada Artículo 82. Estructuras de soporte para el uso racional de los medicamentos en los Hospitales 1. Los Hospitales deberán disponer de servicios o unidades de Farmacia y los del más alto nivel también tendrán servicio de Farmacología Clínica. 2. Para contribuir al uso racional de los medicamentos las unidades o servicios de farmacia hospitalaria realizarán las siguientes funciones: a) Garantizar y asumir la responsabilidad técnica de la adquisición, calidad, correcta conservación, cobertura de las necesidades, custodia, preparación de fórmulas magistrales y dispensación de los medicamentos precisos para las actividades intrahospitalarias y de aquellos otros, para tratamientos extrahospitalarios, que requieran una particular vigilancia, supervisión y control. b) Establecer un sistema eficaz y seguro de distribución de medicamentos, tomar las medidas para garantizar su correcta administración, custodiar y dispensar los productos en fase de investigación clínica y velar por el cumplimiento de la legislación sobre medicamentos de sustancias psicoactivas o de cualquier otro medicamento que requiera un control especial. c) Formar parte de las comisiones hospitalarias en que puedan ser útiles sus conocimientos para la selección y evaluación científica de los medicamentos y de su empleo. d) Establecer un servicio de información de medicamentos para todo el personal del Hospital, un sistema de farmacovigilancia intrahospitalario, estudios sistemáticos de utilización de medicamentos y actividades de farmacocinética clínica. e) Llevar a cabo actividades educativas sobre cuestiones de su competencia dirigidas al personal sanitario del Hospital y a los pacientes. f ) Efectuar trabajos de investigación propios y participar en los ensayos clínicos con medicamentos. g) Colaborar con las estructuras de Atención Primaria y especializada de la zona. h) Participar y coordinar la gestión de las compras de medicamentos y productos sanitarios del Hospital a efectos de asegurar la eficiencia de la misma. Preparación de Oposiciones de Atención Primaria Del uso racional de medicamentos en las oficinas de farmacia Artículo 84. Oficinas de farmacia 1. En las oficinas de farmacia, los farmacéuticos, como responsables de la dispensación de medicamentos a los ciudadanos, velarán por el cumplimiento de las pautas establecidas por el médico responsable del paciente. Asimismo participarán en la utilización racional de los medicamentos, en particular mediante la dispensación informada al paciente. 2. Las Administraciones sanitarias realizarán la ordenación de las oficinas de farmacia, siguiendo estos criterios: a) Planificación general de las oficinas de farmacia en orden a garantizar la adecuada asistencia farmacéutica. b) La presencia y actuación profesional del farmacéutico como condición y requisito inexcusable para la dispensación al público de medicamentos. c) Las exigencias mínimas materiales, técnicas y de medios, incluida la accesibilidad para personas con discapacidad, que establezca el Gobierno con carácter básico. 3. Las oficinas de farmacia vienen obligadas a dispensar los medicamentos que se les demanden tanto por los particulares como por el Sistema Nacional de Salud en las condiciones reglamentarias establecidas. 4. Por razones de emergencia y lejanía de la oficina de farmacia u otras circunstancias especiales que concurran, en ciertos establecimientos podrá autorizarse, excepcionalmente, la creación de botiquines en las condiciones que reglamentariamente se determinen con carácter básico. 5. Las Administraciones públicas velarán por la formación continuada de los farmacéuticos y la adecuada titulación y formación de los auxiliares y ayudantes técnicos de farmacia. 6. Las oficinas de farmacia tienen la consideración de establecimientos sanitarios privados de interés público. Artículo 85. Prescripción por principio activo Las Administraciones sanitarias fomentarán la prescripción de los medicamentos identificados por su principio activo en la receta médica. En los casos en los que el prescriptor indique en la receta simplemente un principio activo, el farmacéutico dispensará el medicamento que tenga menor precio y, en caso de igualdad de precio, el genérico, si lo hubiere. Artículo 86. Sustitución por el farmacéutico 1. El farmacéutico dispensará el medicamento prescrito por el médico. 2. Con carácter excepcional, cuando por causa de desabastecimiento no se disponga en la oficina de farmacia del medicamento prescrito o concurran razones de urgente necesidad en su dispensación, el farmacéutico podrá sustituirlo por el de menor precio. 3. Quedarán exceptuados de esta posibilidad de sustitución aquellos medicamentos que, por razón de sus características de biodisponibilidad y estrecho rango terapéutico, determine el Ministerio de Sanidad y Consumo. Artículo 93. El Sistema de Precios de Referencia 1. Se entiende por conjunto la totalidad de las presentaciones de medicamentos financiadas que tengan el mismo principio activo e idéntica vía de administración entre las que existirá, al menos, una presentación de medicamento genérico. El precio de referencia será, para cada conjunto, la media aritmética de los tres costes/tratamiento/día menores de las presentaciones de medicamentos en él agrupadas por cada vía de administración, calculados según la dosis diaria definida. El Ministerio de Sanidad y Consumo establecerá cuanto resulte necesario a efectos de la aplicación de la citada fórmula de cálculo. 2. Los medicamentos genéricos no podrán superar el precio de referencia del conjunto correspondiente. 3. La dispensación de productos afectados por el sistema de precios de referencia se realizará conforme a los siguientes criterios: a) Cuando se prescriba un medicamento que forme parte de un conjunto y que tenga un precio igual o inferior al de referencia no procederá la sustitución, salvo lo previsto en el artículo 86.2. b) Cuando se prescriba un medicamento que forme parte de un conjunto y que tenga un precio superior al de referencia, el farmacéutico deberá sustituirlo por el de menor precio e idéntica composición cualitativa y cuantitativa en principios activos, forma farmacéutica, vía de administración, dosificación y presentación que el medicamento prescrito y, en caso de igualdad de precio, por el medicamento genérico. c) Cuando la prescripción se efectúe por principio activo sometido a precio de referencia, el farmacéutico dispensará el medicamento de menor precio y, en caso de igualdad de precio, un genérico. 4. Cuando por la aplicación de los cálculos del sistema de precios de referencia, el precio industrial de un producto se vea afectado en más de un 30%, el laboratorio farmacéutico podrá optar, por asumir toda la rebaja en un año o hacerlo en mínimos de un treinta por ciento al año hasta alcanzar el precio de referencia. 5. Los medicamentos respecto de los que no exista genérico autorizado en España transcurridos 10 años desde la fecha en que se hubiese adoptado la decisión de financiar con fondos públicos, reducirán su precio vigente en un 20% siempre que se hubiese autorizado en cualquier Estado miembro de la Unión Europea. 6. Los medicamentos de uso hospitalario para los que transcurridos 10 años desde la fecha en que se hubiese adoptado la decisión de financiar con fondos públicos, no exista gené- rico, reducirán su precio vigente en un 20% siempre que se hubiese autorizado en cualquier Estado miembro de la Unión Europea. 2.9 Indicadores de calidad de prescripción en Atención Primaria Dentro de los objetivos que cada Equipo de Atención Primaria firma anualmente con la Gerencia de su Área está la calidad de la prescripción y el ahorro en farmacia. Por medio del sistema informatizado y cruzando los datos del número de CIAS de cada médico con las facturas emitidas por el Colegio de Farmacéuticos, se puede obtener una información relativa al importe y calidad de la prescripción de cada facultativo. Estos informes se elaboran de manera mensual o trimestral y es proporcionada por cada médico del equipo de Atención Primaria, por todo el EAP y también da información comparativa entre los médicos de cada EAP. Los datos de facturación se proporcionan a través de los siguientes indicadores: • Indicadores cuantitativos, como es el gasto farmacéutico en forma de: - Importe total. - Importe/Receta. - Importe/Habitante. • Indicadores cualitativos generales (información dad como nº de envases prescritos de): - % Fármacos prescritos de eficacia reconocida. - % Fármacos de genéricos. - % Nuevos fármacos. • Indicadores cualitativos específicos: Su unidad de medida es la DHD. Información dada por grupos farmacológicos: Antihipertensivos, antiulcerosos, hipolipemiantes, etc. - Cálculo del consumo en DHD: › DHD = Nº DDD (dosis diaria definida) por 1000 habitantes y día. › DHD = mg fármacos consumidos en 1 año x 1000 › DDD (mg) x 365 días x nº habitantes - Ejemplo: Cálculo del consumo de DHD. DDD de omeprazol es 20 mg. Población: 25.000 habitantes. Consumo 150.000.000 comprimidos de 20 mg de omeprazol en 1 año. DHD = 150.000.000 x 20 mg/comp x 1000 20 mg x 365 días x 25.000 • Indicadores de precio de referencia. Bibliografía • Ley 19/1998, de 25 de noviembre, de Ordenación y Atención Farmacéutica de la Comunidad de Madrid. 13 3 Catálogo de pruebas diagnósticas desde Atención Primaria en la Comunidad de Madrid Amparo Bravo Malo Manual CTO Atención Primaria Preparación de Oposiciones El Real Decreto 63/1995, de 20 de enero, sobre ordenación de prestaciones sanitarias del Sistema Nacional de Salud, definió los derechos de los usuarios del Sistema Sanitario a la protección de la salud al regular, de forma genérica, las prestaciones facilitadas por el Sistema Sanitario Público. Por su parte, la Ley 16/2003, de 28 de mayo, de cohesión y calidad del Sistema Nacional de Salud, en su artículo 7.1 establece que el catálogo de prestaciones del Sistema Nacional de Salud. Una vez realizadas las transferencias en materia de Sanidad. El Servicio Madrileño de Salud crea una serie de líneas prioritarias, entre las que se encuentra la implantación del Plan de Mejora de Atención Primaria 2006 - 2009 y el Plan de Mejora de Consultas Externas y Pruebas Diagnósticas. Algunas de las estrategias de ambos planes están relacionadas con la Continuidad Asistencial entre ambos niveles asistenciales, siendo una de las fundamentales el incremento de la capacidad de resolución de problemas de salud en Atención Primaria. Uno de los objetivos fue la Revisión y Actualización del Catálogo de Pruebas Diagnósticas disponibles desde Atención Primaria. La actualización se llevó a cabo con la colaboración de las Sociedades Científicas de Médicos de Familia y Pediatras de Atención Primaria y expertos de ambos niveles asistenciales. Índice 3.1 Listado de pruebas. Nivel A 3.2 Listado de pruebas. Nivel A con recomendaciones 3.3 Listado de pruebas. Nivel B 14 Con ello se pretende lograr una mayor resolución de los problemas más prevalentes y demandados en el primer nivel asistencial y a homogeneizar la oferta en todas las Áreas Sanitarias, se ha incrementado en un 46% la disponibilidad de pruebas desde Atención Primaria. El objetivo fundamental del Catálogo de Pruebas Diagnósticas es poner a disposición de los especialistas de Atención Primaria las pruebas complementarias necesarias para resolver los procesos asistenciales que pueden ser atendidos y resueltos por ellos, aumentando la efectividad del Sistema Sanitario, lo que proporcionará una mayor satisfacción tanto de los ciudadanos como de los profesionales, al mejorar y agilizar el diagnóstico y tratamiento de numerosos procesos clínicos. Además, repercutirá positivamente en el Plan de Mejora de Consultas Externas, evitando desplazamientos innecesarios de los ciudadanos y dando una mayor calidad en las derivaciones que se originen. Los resultados de las pruebas incluidas en el catálogo deben estar disponibles y ser accesibles a otros especialistas de ambos niveles asistenciales, para evitar duplicidades en la realización de las mismas. En la elaboración del Catálogo han participado las Sociedades Científicas de Aten- ción Primaria y expertos de ambos niveles asistenciales. Se proponen diferentes niveles de acceso a las pruebas diagnósticas del Catálogo: • Nivel A: Acceso libre desde Atención Primaria, en función de la valoración de la información disponible sobre su impacto en la resolución clínica. En el Catálogo se incluyen, para cada prueba, las principales indicaciones para su solicitud. Se recomienda, en determinadas pruebas, que las diferentes Áreas Sanitarias organicen los circuitos administrativos de acceso a las mismas, adecuándolos a las indicaciones que se definen en cada ficha que incluye, en el apartado indicación en Atención Primaria, las situaciones clínicas en las que cada prueba debe ser prescrita. • Nivel B: Acceso planificado desde Atención Primaria, fundamentado en la existencia de un protocolo vigente o en la necesidad de establecerlo como condición necesaria para el mejor uso racional de la prueba y su mayor eficacia en la indicación desde Atención Primaria. En éste último caso, se requiere previamente la elaboración de un estudio que se realizaran de manera centralizada desde el Servicio Madrileño de Salud. El Catálogo está formado por fichas descriptivas de cada una de las pruebas incluidas, en las que figuran los siguientes apartados: • Nombre de la prueba (se ha elegido el nombre que se utiliza con mayor frecuencia). • Sinónimos de la prueba. • Especialidad que realiza la prueba. • Categoría de acceso a la prueba: Nivel A o B. • Recomendaciones, si proceden. • Concepto: Descripción del fundamento de la prueba. • Indicación en Atención Primaria: Situación o situaciones clínicas en las que más frecuentemente se debe solicitar la prueba. • Interpretación de resultados. • Observaciones. • Preparación del paciente y/o de la extracción de la muestra. • Si procede, muestra sobre la que se realiza la determinación. 3.1 Listado de pruebas. Nivel A Pruebas de acceso libre desde Atención Primaria • • • • • • • Ácido fólico Ácido úrico Ácido valproico, niveles de Ácido úrico en orina de 24 horas Aclaramiento de creatinina Actividad de protrombina Alaninoaminotransferasa Preparación de Oposiciones de Atención Primaria • • • • • • • • • • • • • • • • • • • • • • • • • • • • • • • • • • • • • • • • • • • • • • • • • • • • • • • • • • • • • • Albúmina Amilasa Anormales y sedimento Anticuerpos anti-VIH Aspartatoaminotransferasa Bilirrubina directa Bilirrubina total Calcio Calcio en orina de 24 horas Cálculo urinario Carbamacepina, niveles de Citología vaginal Colesterol HDL Colesterol LDL Colesterol total Coprocultivo Creatinínfosfoquinasa Creatinina Creatinina en orina de 24 horas Cultivo de exudado de la cavidad oral Cultivo de exudado conjuntival Cultivo de exudado endocervical Cultivo de exudado faringo-amigdalar Cultivo de exudado ótico Cultivo de exudado purulento de heridas, abscesos, úlceras,… Cultivo de exudado perianal Cultivo de exudado uretral Cultivo de exudado vaginal Cultivo de hongos de exudados/Muestras de piel y anejos Cultivo faríngeo de Neisseria gonorrhoeae Cultivo de micobacterias en orina y en esputo Digoxina, niveles de Drogas de abuso Examen Anatomopatológico Factor reumatoide Fenitoína, niveles de Fenobarbital, niveles de Ferritina Fibrinógeno Fosfatasa alcalina Fósforo Gamma-glutamiltransferasa Gasometría Glucosa Hemoglobina glicada Hemograma Hierro Índice albúmina/creatinina Índice calcio/creatinina en orina de 24 horas o en 1ª micción Iones en orina de 24 horas - Iones en sangre Lactato deshidrogenasa Litio, niveles de Microalbuminuria Osmolaridad calculada O’Sullivan, test de Oxiuros en heces Parásitos en heces Proteína C reactiva total Proteínas totales Proteínas totales en orina de 24 horas Proteinograma Radiología de tórax • • • • • • • • • • • • • • • • • • • • • • Radiología ósea Radiología simple de abdomen - Reticulocitos Saturación de transferrina Serología de Brucella Serología de Citomegalovirus - Serología de Hepatitis A Serología de Hepatitis B Serología de Hepatitis C Serología de hidatidosis Serología de mononucleosis Serología de rubéola Serología de sífilis Serología de toxoplasmosis Sobrecarga oral de glucosa Teofilina, niveles de Tiempo de tromboplastina parcial activada Toxina de Clostridium difficile - Transferrina Triglicéridos Urea Urea en orina Urocultivo Vitamina B12 Velocidad de sedimentación globular 3.2 Listado de pruebas. Nivel A con recomendaciones Pruebas de acceso libre desde Atención Primaria siguiendo las recomendaciones de las indicaciones en Atención Primaria • • • • • • • • • • • • • • • • • • • • • • • • • • • • • • • 17-Hidroxiprogesterona Ácido 5-hidroxiindolacético Aldosterona Alfafetoproteína Androstendiona Anticuerpos antimitocondria Anticuerpos antinucleares Anticuerpos antitiroideos Antígeno carcinoembrionario Antígeno prostático específico - Audiometría Catecolaminas en orina Cistografía isotópica Cistografía miccional seriada - Colonoscopia Cortisol en orina de 24 horas - Cultivo de esputo Cultivo de exudado nasal Cultivo de semen Dehidroepiandrosterona Detección de Streptococcus agalactiae Detección de virus en heces Ecografía abdominal Ecografía de cadera Ecografía craneal Ecografía musculoesquelética - Ecografía prostática Ecografía testicular Ecografía tiroidea Ecografía urológica Endoscopia digestiva alta Enema opaco Espermiograma Estradiol Estudio de infecciones de transmisión sexual • • • • • • • • • • • • • • • • • • • • • • • • • • • • • • • • • • • • • • • • Estudio de parásitos hemáticos Estudio de digestión de grasas en heces Estudio de inmunidad celular C4/C8 Estudio esófagogastroduodenal - Estudio microbiológico de prostatitis Fondo de ojo Gammagrafía cortical Gonadotropina coriónica humana, subunidad Beta Grupo sanguíneo y Rh Hormona estimulante del tiroides Hormona folículo estimulante Hormona luteinizante Inmunoglobulina E Inmunoglobulina E específica frente a Anisakis Inmunoglobulina E específica frente a neumoalergenos Inmunoglobulinas totales e IgG, IgM e IgA Monitorización ambulatoria de la presión arterial Ortopantomografía Parathormona intacta Perfil tiroideo pHmetría Piridinolinas en orina Prick test para proteínas vacunas, leche y huevo Progesterona Prolactina Proteína S Rectosigmoidoscopia Renina Sangre oculta en heces Serología fiebre Q Serología Micoplasma pneumoniae Serología de Rickettsia Serología de sarampión Serología de varicela Telerradiografía de columna Telerradiografía de miembros inferiores Test de Coombs indirecto Test del aliento H2 Test de aliento de Helicobacter pylori Test del sudor Testosterona Tiroxina libre 3.3 Listado de pruebas. Nivel B Pruebas disponibles bajo protocolo centralizado • • • • • • • • Anticuerpos IgA anti-transglutaminasa humana tisular humana Control del Tratamiento de Anticoagulación Oral Ecografía de mama Mamografía Densitometría Ergometría Holter Tomografía digital A continuación vamos a dar algunos ejemplos del catálogo: 15 Manual CTO Atención Primaria 3 / Figura 1. Aclaramiento de Creatinina NOMBRE DE LA PRUEBA Aclaramiento de Creatinina SINÓNIMOS Clearance de creatinina Tasa de aclaramiento de creatinina ESPECIALIDAD Análisis clínicos / Bioquímica - Orinas CATEGORÍA Nivel A La creatinina es un producto terminal del metabolismo proteico, que se excreta por la orina dependiendo de la tasa de filtración glomerular, siendo sus niveles proporcionales a la masa muscular del individuo. El índice entre niveles de creatinina en suero y en orina es el mejor índice para valorar la función renal, principalmente la filtración glomerular, aunque una pequeña proporción depende la secreción tubular. CONCEPTO La fórmula de cálculo del aclaramiento de creatinina (Clcr) es la siguiente: Clcr (ml/min) = CrO mg/dl x VO ml-12 o 24 horas / CrS mg/dl x tiempo en minutos siendo CrO ó S, creatinina en orina o en sangre y VO, volumen de orina en el tiempo considerado (considerar peso y talla). INDICACIÓN EN ATENCIÓN PRIMARIA Valoración del estado de la función renal. INTERPRETACIÓN DE RESULTADOS La disminución de los valores habituales del aclaramiento de creatinina indica un deterioro de la función renal, por alteraciones en la filtración glomerular. La determinación seriada de este índice, refleja la evolución del mismo. OBSERVACIÓN Los valores varían con la edad (disminución progresiva a partir de los 20 años) y el sexo (menores en la mujer). PREPARACIÓN DEL PACIENTE Y/O DE LA EXTRACCIÓN Evitar la carne cocinada, café o té el día de la prueba. Si es posible, suspender, al menos una semana antes de la prueba: cefalosporinas, salicilatos, antiinflamatorios no esteroideos. Evitar el exceso de ejercicio los días previos a la prueba, así como el exceso de carne de la dieta. Recomendar al paciente que beba agua y mantenga un buen estado de hidratación. MUESTRA Suero (sangre sin anticoagulante) y orina de 12 o 24 horas (Es fundamental conocer el tiempo de recogida de orina). 3 / Figura 2. NOMBRE DE LA PRUEBA Colesterol LDL SINÓNIMOS LDL colesterol; LDL; Colesterol de la lipoproteína de baja densidad ESPECIALIDAD Análisis clínicos / Bioquímica CATEGORÍA Nivel A CONCEPTO La subfracción LDL del colesterol incluye las lipoproteínas de baja densidad que transportan el colesterol desde el hígado a las células: el 70% del colesterol circulante se encuentra unido a las LDL y es la fracción más aterogénica, pues se deposita en vasos sanguíneos, provocando la formación de la placa de ateroma. INDICACIÓN EN ATENCIÓN PRIMARIA Estudio y seguimiento del riesgo cardiovascular. La cifra normal de colesterol-LDL es de 70-190 mg/dl en el varón y de 70-170 en la mujer. Los valores normales de colesterol y de sus subfracciones se establecen regularmente en documentos de consenso internacional. INTERPRETACIÓN DE RESULTADOS La Guía Europea de Prevención Cardiovascular establece los siguientes objetivos: La colesterolemia debe ser menor de 200 mg/dl, el colesterol LDL menor de 130 mg/dl y el HDL mayor de 60 mg/dl, aunque en pacientes con enfermedad cardiovascular o diabetes se deben perseguir niveles inferiores a 175 total y 100 mg/dl LDL,respectivamente. OBSERVACIÓN Debe solicitarse como estudio del perfil lipídico, conjuntamente con el colesterol total y el HDL. PREPARACIÓN DEL PACIENTE Y/O DE LA EXTRACCIÓN Ayuno de 14 horas. Dieta estable durante dos semanas antes de la extracción. MUESTRA Suero (sangre sin anticoagulante). 3 / Figura 3. 16 Colesterol LDL Hemoglobina glicada NOMBRE DE LA PRUEBA Hemoglobina glicada SINÓNIMOS Hemoglobina glicosilada; Glicohemoglobina; HbA1c; GHB ESPECIALIDAD Análisis clínicos / Bioquímica CATEGORÍA Nivel A CONCEPTO La glucosa se une a la hemoglobina en un porcentaje determinado y de manera casi irreversible durante toda la vida del hematíe, siendo la concentración de HbA1c proporcional a la concentración plasmática media de glucosa durante ese período de tiempo (6-12 semanas previas). Habitualmente, su valor está entre el 4 y el 7%. Su aplicación clínica principal es la monitorización de la glucemia del paciente diabético y sirve de guía al tratamiento, ya que predice la progresión de las complicaciones: Cuando la HbA1c es 1,7 veces mayor que el límite superior, aproximadamente el 12%, se producen complicaciones en la mayoría de los casos. INDICACIÓN EN ATENCIÓN PRIMARIA Seguimiento de la glucemia en el paciente diabético: La monitorización periódica (6 meses en pacientes tratados con dieta y/o fármacos orales y 3-4 meses en pacientes con insulina), permite realizar un seguimiento para intentar mantener las cifras de glucemia lo más cercanas posible a la normalidad. INTERPRETACIÓN DE RESULTADOS Un valor superior al 7% en 2 determinaciones consecutivas debe conducir a un cambio en la estrategia del tratamiento del paciente diabético. Los valores pueden estar incrementados en: Presencia de hemoglobina F >0,5%. Insuficiencia renal crónica con o sin hemodiálisis. Anemia ferropénica, esplenectomía, policitemia (por alargamiento de la vida media de los hematíes), hipertrigliceridemia, ingesta importante de alcohol, toxicidad por plomo y por opiáceos, tratamiento con salicilatos a altas dosis. Los niveles pueden disminuir en: Presencia de hemoglobinas S, C y D. Anemia hemolítica (acortamiento de la vida media de los hematíes). Pérdida hemática aguda o crónica. Embarazo. Ingesta muy incrementada de vitaminas C y E. PREPARACIÓN DEL PACIENTE Y/O DE LA EXTRACCIÓN No MUESTRA Sangre (sangre con EDTA K3). Preparación de Oposiciones de Atención Primaria 3 / Figura 4. Ecografía de mama NOMBRE DE LA PRUEBA Ecografía de mama ESPECIALIDAD Radiodiagnóstico CATEGORÍA Nivel B, protocolo del programa de detección precoz del cáncer de mama CONCEPTO La Ecografía es una técnica de diagnóstico médico, en la que las imágenes se forman por el uso de ultrasonidos. Los ultrasonidos, al atravesar las diferentes estructuras devuelven “ecos” de diferentes amplitudes según sean los órganos atravesados, generando imágenes que permiten analizar su tamaño, forma, contenido, función,... Tumores reciente aparición. Mastalgia crónica o recurrente, en mujeres jóvenes. INDICACIÓN EN ATENCIÓN PRIMARIA Diferenciación de tumoraciones mamarias. Abscesos, mastitis, calcificaciones. Estudio de galactorrea. INTERPRETACIÓN DE RESULTADOS Según informe del especialista. OBSERVACIÓN Como la ecografía no se sirve de la radiación ionizante es difícil no acceder a una petición de ecografía, con lo que se corre el riesgo de sobrecargar los servicios de ecografía con peticiones que se encuentran en el límite de lo que es apropiado. Todo ello quiere decir que los médicos siguen teniendo la obligación de sopesar cuidadosamente si todas sus solicitudes de ecografía están justificadas, y si el resultado tendrá repercusiones en la actitud a seguir. Bibliografía • Catálogo de pruebas diagnósticas disponibles desde Atención Primaria 2006. Dirección General del Servicio Madrileño de Salud, noviembre 2006. Comunidad de Madrid. 17 En el Manual de Atención Primaria de CTO se puede estudiar el tema general relativo a las vacunaciones del niño y del adulto. 4 Calendario de vacunaciones de la Comunidad de Madrid Aquí detallamos el calendario de vacunación que se está siguiendo en la Comunidad de Madrid. (Telf: 91 586 71 41) (Calendario vigente a partir de 1 de noviembre de 2006) * Manual CTO Atención Primaria Preparación de Oposiciones 4 / Figura 1. Bibliografía • Boletín Oficial de la Comunidad de Madrid. B.O.C.M. Número 253. Martes 24 de octubre 2006. Orden 1869/2006, de 10 de octubre, del Consejero de Sanidad y Consumo, por la que se actualiza el calendario de vacunaciones sistemáticas infantiles de la Comunidad de Madrid. ** Esquema de vacunación para niños nacidos de madres HbsAG negativo. En hijos de madre portadora de HbsAG se administrará la pauta 0-1-6 más gammaglobulina y, en caso de screening no realizado, la 0-1-6 sin gammaglobulina. Actualmente no es necesaria la revacunación en población inmunocompetente, si se ha recibido tres dosis de hepatitis B, ni realizar anticuerpos postvacunales. Calendario de vacunaciones EDAD TÉTANOS DIFTERIA TOS FERINA HAEMOPHILUS INFLUENZAE TIPO B POLIOMELITIS VPO (VACUNA ANTIPOLIOMELÍTICA ORAL) TRIPLE VÍRICA* HEPATITIS B** VARICELA*** NEUMOCOCO CONJUGADA MENINGITIS C 18 En niños en riesgo se puede adelantar la primera dosis a los 12 meses. *** La dosis a los 11 años se mantiene para aquellas personas que refieran no haber pasado la enfermedad ni haber sido vacunadas con anterioridad. 0 MESES 2 MESES 4 MESES 6 MESES 15 MESES 18 MESES 4 AÑOS 11 AÑOS 14 AÑOS La atención al anciano y su valoración puede estudiarse en el tema correspondiente del Manual CTO de Atención Primaria. A continuación vamos a detallar el Programa de atención al mayor polimedicado en la Comunidad de Madrid, para la mejora en la utilización de los medicamentos. de forma correcta. En patologías crónicas, el cumplimiento terapéutico se sitúa en torno al 30-50%. Cuando se utilizan 10 fármacos el riesgo de sufrir una RAM llega casi al 100% y el 5-17% de los ingresos hospitalarios en ancianos se deben a problemas relacionados con el uso de medicamentos. Se puede descargar todo el Programa con sus Anexos, en formato PDF en la siguiente dirección: http://www.madrid.org (dentro de la sección de Sanidad, pulsando la pestaña de Profesional). Problemas observados: • Falta de adherencia, 26% • Necesidad de terapia adicional, 22% • Utilización de un fármaco erróneo, 13% • RAM (reacciones adversas), 11% • Infradosificación, 9% • Dosis excesivamente elevadas, 5% Una de las prioridades asistenciales de la Consejería de Sanidad y Consumo de la Comunidad de Madrid es la mejora de la atención sanitaria a las personas mayores que está apoyada por el Decreto 6/2006, de 19 de enero, del Consejo de Gobierno, por el que se aprueban medidas para la mejora de la prestación farmacéutica a los pacientes crónicos. Una de cuyas líneas de trabajo es la realización de un programa específico orientado a mejorar la salud y la calidad de vida de los mayores polimedicados, fomentando el uso correcto de los medicamentos. En la Comunidad de Madrid hay más de 400.000 personas mayores de 75 años, más de 75.000 utilizan, de forma habitual, seis o más fármacos. 5 Atención al anciano en la Comunidad de Madrid Valoración Programa de atención al anciano polimedicado En un estudio de patología cardiovascular se observó que la educación sanitaria, por parte del farmacéutico, disminuyó en un 41% las visitas no programadas al Centro de Salud; redujo en un 14% la utilización de los servicios de urgencias por parte de estos pacientes y en un 4% los ingresos hospitalarios. Amparo Bravo Malo 5.2 Objetivos del Programa Manual CTO Atención Primaria Objetivo general Preparación de Oposiciones Con el objeto de mejorar la utilización de los medicamentos se ha puesto en marcha en la Comunidad de Madrid el Programa de Atención al Mayor Polimedicado en colaboración con el Colegio Oficial de Farmacéuticos. 5 / Figura 1. Mejorar la salud y la calidad de vida de la población mayor de 75 años polimedicada. Objetivos específicos • Objetivo: Detectar y resolver problemas en la utilización de los medicamentos. Actividad: Revisión de tratamientos y revisión de uso de los medicamentos. • Objetivo: Incrementar el conocimiento y mejorar las actitudes que tienen los pacientes respecto al manejo de su medicación. Actividad: Educación sanitaria dirigida a la población. • Objetivo: Mejorar el cumplimiento terapéutico de los pacientes polimedicados. Actividad: Entrega de materiales para la mejora del cumplimiento terapéutico y adiestramiento en el uso de los mismos. Programa de atención al mayor polimedicado 5.1 Introducción Los ancianos son una población con una mayor morbilidad que motiva la utilización de múltiples fármacos y por sus condiciones fisiopatológicas son más probables las reacciones adversas (RAM), interacciones farmacológicas, olvidos y confusiones. Una parte de esas reacciones adversas producen caídas que desembocan en fracturas de cadera y un grado elevado de dependencia. Sólo el 35% de los mayores de 65 años que consumen 8 fármacos son capaces de recordar las instrucciones del médico y sólo el 20% los toman Profesionales participantes Todos los profesionales sanitarios del Servicio Madrileño de Salud y los farmacéuticos comunitarios que se adhieran voluntariamente al programa. 5.3 Población diana Índice 5.1 Introducción 5.2 Objetivos del Programa 5.3 Población diana 5.4 Captación 5.5 Formación de los profesionales sanitarios que participan en el Programa 5.6 Gestión de calidad 5.7 Difusión del Programa Población mayor de 75 años residentes en la Comunidad de Madrid y que tomen seis o más principios activos diferentes. Según Farm@drid (sistema de información y análisis de la prestación y prescripción farmacéutica) con datos de 2005 y extrapolándolos al 19 Manual CTO Atención Primaria 2006 tendríamos una población diana de 66.238 pacientes, el 16% de los mayores de 75 años, que supone un seguimiento de 20-25 pacientes al año por cada profesional sanitario. Criterios de inclusión de pacientes Pacientes mayores de 75 años que tomen seis o más fármacos en los últimos tres meses. 5.4 Captación Será realizada desde el Centro de Salud (mediante las consultas programadas, demandadas o en domicilio) y desde las oficinas de farmacia (cuando acudan a retirar, en receta oficial de pensionista, seis o más fármacos). También se realizará una captación pasiva con campañas en los medios de comunicación. Valoración del paciente. Revisión de tratamientos En el momento de la captación, se le entregará al paciente la Bolsa del Programa para que incluya en la misma toda la medicación, fitoterapia, etc.) y se le indicará que pida cita con su enfermera. La enfermera comprobará si los medicamentos de la bolsa coinciden con los recogidos en la historia clínica. Valorará el grado de cumplimiento 5 / Figura 2. 1. ¿Se olvida alguna vez de tomar los medicamentos? 2. ¿Toma los fármacos a la hora indicada? 3. Cuando se encuentra bien. ¿Deja alguna vez de tomarlos? 4. Si alguna vez le sientan mal. ¿Deja de tomar la medicación? Valoración: Para considerar un buen cumplimiento la respuesta de TODAS las preguntas han de ser ADECUADAS (no, si, no, si). El médico debe realizar una revisión de tratamientos y facilitar al paciente la Hoja de Medicación con los fármacos prescritos y su posología junto con la fecha de inicio y finalización de cada tratamiento. Esta hoja deberá tenerla accesible cuando necesite acudir a urgencias o a la consulta de otros profesionales. El paciente incluirá esta Hoja en la Carpeta del Programa, junto con el resto de folletos e información. Coordinación entre el Centro de Salud y las Oficinas de farmacia El paciente puede seguir el programa desde el Centro de Salud o desde las oficinas de farmacia. Se le facilitará al paciente información acerca de las farmacias adheridas al programa más próximas a su domicilio. Habrá una comunicación fluida entre los profesionales sanitarios y los farmacéuticos, incluyendo el correo electrónico o vía telefónica. Bolsa del programa Actividades de seguimiento • • • Entrevista sistematizada para detectar las necesidades del paciente y detectar sus problemas con el uso de los medicamentos. Educación sanitaria. Seguimiento de la adherencia terapéutica. Revisión de la preparación del sistema personalizado de dosificación y preparación del mismo si procede. Entrevista sistematizada para detectar las necesidades del paciente y detectar sus problemas con el uso de los medicamentos y registrará los problemas detectados como falta de adherencia, duplicidades terapéuticas, sospecha de RAM, etc. También realizará una valoración cognitiva y social del paciente y su entorno, para detectar si el paciente requiere etiquetas identificativas, sistemas personificados de dosificación reciclables (SPD) o SPD blister. Para valorar el grado de dependencia se utilizará el cuestionario de Barber y para valorar la capacidad cognitiva el test de Pfeiffer. Otras pruebas que pueden utilizarse son la Escala de Lawton y Brody, Minimental, Katz, etc.). La adherencia al tratamiento se valorará mediante el test de Morisky-Green-Levine. 20 Cuando en la entrevista se detecten problemas como duplicidades, interacciones, sospechas de RAM, falta de adherencia, se pondrán en conocimiento del médico mediante la historia clínica de OMI-AP o un formulario de comunicación con el 5 / Figura 3. farmacéutico. El médico podrá contestar en esa misma hoja o en una nueva Hoja de Medicación. Educación sanitaria sobre medicamentos Es el pilar fundamental del programa. La educación recibida por el paciente mediante los distintos profesionales colaboradores, ha de ser homogénea con el objeto de unificar y reforzar los mensajes. Para ello, se ha diseñado un material de apoyo que refuerza el mensaje verbal. Esta educación deberá hacerse de forma reiterativa preferentemente en el momento de la revisión de los sistemas de dosificación. A su vez, se evaluará el grado de conocimiento que tienen los pacientes sobre su tratamiento al inicio y a los tres meses de seguimiento del programa. Seguimiento de la adherencia terapéutica. Revisión de la preparación del sistema personalizado de dosificación (SPD) y preparación del mismo si procede En el tratamiento de patologías crónicas se estima que sólo el 50% de los pacientes presentan buena adherencia al mismo entendida esta como el hecho de tomar el medicamento prescrito en la dosis y el momento apropiado al menos un 80% de las veces. Factores que influyen en la adherencia: • Sociodemográficos. • Efectos adversos de los fármacos. • Complejidad del régimen terapéutico. • Influencia de los fármacos en la calidad de vida del paciente. • Conocimientos, creencias y actitudes del paciente. • Accesibilidad y percepción por parte del paciente del sistema sanitario. • Depresión. Para valorar el grado de cumplimiento se pasará el test de Morisky-Green-Levine al inicio y a los 3 meses. Como herramientas para mejorar la adherencia al tratamiento se encuentran los SPD. Los SPD son sistemas preparados por el paciente, cuidador o profesional sanitario. Para ello, el paciente deberá aportar los medicamentos y la Hoja de Medicación: • Sistema de etiquetas identificativas más pauta posológica (para pacientes con adherencia al tratamiento). Sistema de etiquetas identificativas más pauta posológica Preparación de Oposiciones de Atención Primaria 5 / Figura 4. Sistema personalizado de dosificación reutilizable (Pastillero) • • En segundo lugar a los responsables del Programa de los diferentes equipos de cada Área. En la tercera fase, estos formadores realizarán un curso (de cinco horas) para los profesionales de su Centro de Salud y farmacéuticos de su zona básica que se hayan adherido al Programa (requisito imprescindible para acreditar a las oficinas de farmacia para que puedan poner un distintivo adhesivo en la entrada). 5.6 Gestión de calidad • • • • • • • • • Sistema personalizado de dosificación reutilizable (explicar cómo preparar el pastillero).Los medicamentos que no se deben incluir en este sistema son los sobres, jarabes, supositorios, parches, colirios, inhaladores. Los medicamentos deberán mantenerse en su blister original, en la medida de lo posible. La medicación se prepara una vez para toda la semana. Posteriormente el paciente por la mañana, extraerá el compartimento correspondiente a ese día y lo colocará en un sitio visible desde el cuál pueda vigilar las tomas. Cuando tome los fármacos del desayuno, deberá dejar ese compartimento levantado para verificar si lo ha tomado correctamente. Sistema personalizado de dosificación de un solo uso. Para utilizar este sistema, se necesita una justificación específica por paciente que será estudiada en la Subdirección General de Prestación Farmacéutica. Registros para realizar el seguimiento del Programa Los registros mínimos requeridos para el seguimiento del Programa son unas hojas con los datos de filiación, posología, nombre del Equipo de Atención Primaria, de la oficina de farmacia, que será remitida por fax o e-mail a la Subdirección General de Prestación Farmacéutica y ella a su vez a la Agencia de Protección de Datos de la Comunidad de Madrid. Los registros también sirven como justificante para la reposición de SPD reutilizables. Los responsables de la custodia de la información son los profesionales sanitarios. • Periodicidad de realización de las actividades de seguimiento Una vez captado el paciente se le realizará un seguimiento y una revaluación a los tres meses del inicio, para ver si ha mejorado los conocimientos acerca de su medicación y ver su adherencia al tratamiento. El médico deberá revisar los tratamientos cada seis meses, mientras que las enfermeras y los farmacéuticos lo harán cuando estimen oportuno y como mínimo cada tres meses. Para que el Programa tenga éxito debe haber una participación activa de todos los profesionales sanitarios. Establecer un foro en el que todos los participantes puedan analizar los resultados y los problemas. Establecer claramente el procedimiento de trabajo, la información a recabar, la comunicación y coordinación entre profesionales. Debe existir un programa de formación específico para los profesionales sanitarios. Información y difusión del proyecto entre las distintas Áreas de Salud y farmacéuticos comunitarios. Evaluación continua del Programa por una Comisión de seguimiento con la participación de representantes de la Dirección General de Farmacia, Servicio Madrileño de Salud y Colegio Oficial de Farmacéuticos de Madrid. La Dirección General de Farmacia hará una evaluación general del Programa cada tres meses y otras específicas. Analizará los beneficios obtenidos por el paciente y los recursos empleados. Detectará las deficiencias o aspectos mejorables mediante encuestas. Se monitorizará el seguimiento del Programa con unos indicadores de cobertura y de satisfacción. 5 / Figura 5. Indicadores de cobertura COBERTURA DE PACIENTES INCLUIDOS EN EL PROGRAMA Nº de pacientes incluidos en el programa Estimación del nº de pacientes polimedicados existentes en el mismo periodo COBERTURA DE OFICINAS DE FARMACIA Nº de farmacias adheridas al programa Nº promedio de farmacias en la Comunidad de Madrid 5.5 Formación de los profesionales sanitarios que participan en el Programa PARTICIPACIÓN POR ÁREA SANITARIA Nº de Equipos Atención Primaria (EAP) + Nº de farmacias que han comunicado la inclusión de algún paciente en el programa Nº total EAP + Farmacias en ese área En el Programa participarán todos los Centros de Salud del Servicio Madrileño de Salud y las oficinas de farmacia que deseen colaborar de forma voluntaria. Habrá cursos de formación gratuitos para los farmacéuticos elaborados por la Agencia Laín Entralgo. La formación se contempla en cuatro fases, por medio de la formación de formadores. • En primer lugar a los equipos directivos de las Gerencias de Atención Primaria. Nº de Equipos Atención Primaria que comunican la inclusión de algún paciente en el programa Nº de Equipos del Área Nº de Farmacias que comunican la inclusión de algún paciente en el programa Nº de Farmacias del Área TIEMPO PROMEDIO QUE SIGUEN LOS PACIENTES EL PROGRAMA ∑ (Nº pacientes incluidos x Nº meses seguidos) Nº pacientes 21 Manual CTO Atención Primaria 5 / Figura 6. Indicadores intermedios de actividad DESCRIPCIÓN DE LAS CARACTERÍSTICAS DE EDAD, SEXO, Nº Y GRUPO DE MEDICAMENTOS QUE LLEVAN LOS PACIENTES QUE SE HAN INCLUIDO EN EL PROGRAMA Se obtendrá el registro de pacientes en el protocolo de OMIAP cruzándolo con datos de la aplicación de farm@drid Nº PROMEDIO DE MEDICAMENTOS POR PACIENTES AL INICIO Y AL AÑO DEL PROGRAMA ∑ Nº medicamentos ∑ Nº pacientes MEJORA EN EL CUMPLIMIENTO TERAPÉUTICO % cumplimiento según test Morisky a los tres meses programa - % cumplimiento inicial MEJORA DE LOS CONOCIMIENTOS DEL PACIENTE Grado de conocimiento que tiene el paciente sobre su medicación a los 3 meses de seguimiento en el programa, respecto a sus conocimientos iniciales 5 / Figura 7. Indicadores de satisfacción con el Programa GRADO DE SATISFACCIÓN DE LOS USUARIOS DEL PROGRAMA DE ATENCIÓN SANITARIA AL PACIENTE POLIMEDICADO EN LA COMUNIDAD DE MADRID Se evaluará mediante encuesta telefónica realizada por la Dirección General de Farmacia sobre un muestreo aleatorio de pacientes. Para ello se usará una encuesta telefónica que se realizará a los pacientes que lleven tres meses en seguimiento GRADO DE SATISFACCIÓN DE LOS PROFESIONALES CON EL PROGRAMA DE ATENCIÓN SANITARIA AL PACIENTE POLIMEDICADO EN LA COMUNIDAD DE MADRID. PRINCIPALES DIFICULTADES OBSERVADAS Se evaluará mediante encuesta telefónica realizada por la Dirección General de Farmacia sobre un muestreo aleatorio de enfermeras, médicos y de farmacéuticos comunitarios. Para ello se usará una encuesta telefónica que se realizará a los profesionales cuando el programa lleve tres meses de funcionamiento 5.7 Difusión del Programa La Dirección General de Farmacia proporcionará una presentación tipo para la difusión del Programa. Esta presentación se podrá descargar libremente desde la página de la Consejería de Sanidad y Consumo. El material docente elaborado se pondrá a disposición de los profesionales sanitarios. El Programa también se difundirá a: • Consejería de Familia y Asuntos Sociales. • IMSERSO. • Colegio Oficial de Farmacéuticos de la Comunidad de Madrid. • Colegio Oficial de Enfermería de la Comunidad de Madrid. • Colegio Oficial de Médicos de la Comunidad de Madrid. • Principales Sociedades Científicas. • Soportes: Televisión, radio, páginas web, etc. Bibliografía • 22 Comunidad de Madrid, Consejería de Sanidad, SERCAM. Programa de Atención al Mayor Polimedicado. Comunidad de Madrid. 2007. 6.1 Presentación El desarrollo de los Servicios Sanitarios y el continuo avance de las Ciencias de la Salud hacen posible hoy en día el tratamiento de muchas enfermedades, que hace poco tiempo eran de una rápida evolución, prolongando de esta forma la supervivencia de las personas afectadas por procesos de tipo neoplásico o por otras enfermedades, como el SIDA, las patologías cardiovasculares, respiratorias, hepáticas o renales, entre otras. Por tanto, cada vez es mayor el número de personas que pueden verse afectadas por una enfermedad en situación terminal, cuyos efectos trascienden del propio paciente, afectando a todo el núcleo familiar. Los pacientes con enfermedad en situación terminal tienen unas necesidades específicas, que incluyen la correcta valoración y tratamiento de una amplia sintomatología, en ocasiones compleja, unido a aspectos de carácter psicológico y de comunicación sobre su enfermedad. Por otra parte, en las últimas décadas, el proceso de muerte se ha desplazado desde la familia y el hogar hacia los hospitales, aunque estos últimos no son el lugar deseado por los pacientes. Este proceso ha estado relacionado, en gran medida, con las dificultades para poder prestar en el propio domicilio una atención adecuada, y de la máxima calidad, a pacientes terminales. La mejora en la atención a estos pacientes y el apoyo, la información y la formación, tanto al enfermo terminal como a sus familiares, son los elementos esenciales de los denominados cuidados paliativos, cuya finalidad es lograr la mejor calidad y confort posible al propio paciente y a su familia, sin pretender alargar su supervivencia, atendiendo sus necesidades físicas, psicológicas, espirituales y sociales. Con el objetivo de dar respuesta a estas necesidades se ha elaborado este Plan Integral de Cuidados Paliativos de la Comunidad de Madrid, resultado del diálogo, la colaboración y el consenso con las diferentes asociaciones, sociedades científicas y entidades relacionadas con la atención a estos pacientes y que, sin duda, marcará un punto de referencia en nuestra Comunidad. El Plan Integral de Cuidados Paliativos de la Comunidad de Madrid es una iniciativa abierta, dinámica y flexible, cuyas evaluaciones permitirán progresivas adaptaciones a la evolución que experimente, tanto la población de la Comunidad de Madrid como el propio desarrollo científico. Marco legal La atención a los pacientes con enfermedad en situación terminal está recogida en la normativa sanitaria, tanto a nivel estatal como en la promulgada en la Comunidad de Madrid. El ámbito estatal está regulada por las siguientes normas: • Ley 14/1986, de 25 de abril, General de Sanidad: La Ley General de Sanidad regula, con carácter general y con la condición de norma básica, todas las acciones que han de permitir hacer efectivo el derecho a la protección de la salud reconocido en el artículo 43 y concordantes de la Constitución. • Ley Orgánica 15/1999, de 13 de diciembre, de Protección de datos de carácter personal: En ella se consideran los datos de salud dentro de los especialmente protegidos y se establece un régimen riguroso para su obtención, custodia y eventual cesión, reforzando de esta forma la confidencialidad de los mismos. • Ley 41/2002, de 14 de noviembre, básica reguladora de la Autonomía del paciente y de derechos y obligaciones en materia de información y documentación clínica: El paciente o usuario tiene derecho a decidir libremente, después de recibir la información adecuada, entre las opciones clínicas disponibles. Y entiende por libre elección: La facultad del paciente o usuario de optar, libre y voluntariamente, entre dos o más alternativas asistenciales, entre varios facultativos o entre centros asistenciales, en los términos y condiciones que establezcan los Servicios de Salud competentes, en cada caso. • Ley 16/2003, de 28 de mayo, de Cohesión y calidad del Sistema Nacional de Salud: Este texto normativo establece, en su artículo 7, el Catálogo de Prestaciones del Sistema Nacional de Salud con la finalidad de garantizar las prestaciones básicas y comunes para una atención integral, continuada y en el nivel adecuado de atención. A estos efectos, considera prestaciones de atención sanitaria del Sistema Nacional de Salud: ...los servicios o conjunto de servicios preventivos, diagnósticos, terapéuticos, rehabilitadores y de promoción y mantenimiento de la salud dirigidos a los ciudadanos. En este contexto, la Ley de Cohesión y calidad contempla la atención paliativa a enfermos terminales comprendida, de forma expresa, entre las prestaciones de Atención Primaria y Especializada. Así, en su artículo 12, dispone: 1. La Atención Primaria es el nivel básico e inicial de atención, que garantiza la globalidad y continuidad de la atención a lo largo de toda la vida del paciente,... 2. La Atención Primaria comprenderá: La atención paliativa a enfermos terminales. 6 Plan integral de cuidados paliativos de la Comunidad de Madrid (2005-2008) Begoña Zafra de Gea Manual CTO Atención Primaria Preparación de Oposiciones Índice 6.1 Presentación 6.2 PICP 2005-2008 Y en su artículo 13: 1. La Atención Especializada comprende actividades asistenciales, diagnósticas, terapéuticas y de rehabilitación y cuidados, así como aquéllas de promoción de la salud, educación sanitaria y prevención de la enfermedad, cuya naturaleza aconseja que 23 Manual CTO Atención Primaria se realicen en este nivel. La Atención Especializada garantizará la continuidad de la atención integral al paciente,... 2. La Atención sanitaria Especializada comprenderá: La atención paliativa a enfermos terminales. En el ámbito de la Comunidad de Madrid: • Ley 21/2001, de 21 de diciembre, de Ordenación Sanitaria de la Comunidad de Madrid (LOSCAM): Es la primera ley de la Comunidad de Madrid que, en el marco de las competencias que le atribuyen los artículos 27 y 28 de su Estatuto de Autonomía, aborda la ordenación sanitaria en su ámbito territorial, junto con la regulación, mediante la creación del Sistema Sanitario de la Comunidad de Madrid, de todas las acciones que permitan hacer efectivo el derecho a la protección de la salud. • La Ley de Instrucciones Previas: Esta ley, aprobada en mayo de 2005 en la Asamblea de Madrid regula, entre otros aspectos, las instrucciones que los madrileños podrán manifestar por escrito sobre la atención sanitaria que desean recibir en caso de llegar a situacio- 6 / Figura 1. Pirámide poblacional nes irreversibles, en las que no puedan expresarlas personalmente. Incluye la posibilidad de dejar constancia de las medidas paliativas que desean recibir para evitar sufrimiento, en situaciones terminales. El texto prevé la creación del Registro Madrileño de Instrucciones Previas, que custodiará y conservará los documentos emitidos en la Región. 6.2 PICP 2005-2008 Análisis de la situación Datos demográficos y epidemiológicos La Comunidad de Madrid tenía 5.804.829 habitantes, en enero de 2004, (según datos del padrón municipal). Del que el 48,32% eran hombres y el 51,68%, mujeres. Este volumen de población es el tercero dentro del conjunto nacional y presenta una dinámica de crecimiento gracias, entre otras cosas, al aumento de la natalidad y a la inmigración. En la pirámide poblacional en 2003 el grupo de 0 a 14 años representaba el 14,32 % mientras que el grupo de 65 años y más representaba el 14,54 del total y dentro de este grupo se estimó que en 2006 más del 26% superarían los 80 años. Según información extraída de la base de datos de la Tarjeta Sanitaria Individual en septiembre de 2004, la media de población en el grupo de 65 años y más era del 15,2% para toda la Comunidad. Las Áreas I, IV, V, VII y XI tenían un porcentaje superior a esta media. La esperanza de vida en los últimos 20 años ha mostrado una clara tendencia ascendente, superior a la observada en el conjunto de España y una de las mayores a nivel mundial. En 2001 era de 84,20 años para la mujer y 77,25 años para el hombre. La tasa bruta de mortalidad estaba en 2004 estancada en torno al 7 por mil. Las principales causas de muerte la constituyen las enfermedades cardiovasculares, aunque con una tasa del 2,19 fallecidos por mil habitantes, en 2002, inferior a la media nacional, de 3,41. Le siguen los tumores con una tasa de 2,03, frente a la media nacional de 2,65. Tomando en consideración los datos del Registro Básico de Datos (CMBD), es posible estimar que los fallecimientos por cáncer, en Hospitales Públicos y Privados se sitúa en torno al 66% del total de fallecidos por esta causa. Recursos y actividad La atención a pacientes en situación de enfermedad terminal es una prestación que se oferta tanto desde Atención Primaria como desde Atención Especializada. En Atención Primaria, en lo referente a los cuidados paliativos en domicilio, existen diferentes modelos organizativos en las distintas Áreas Sanitarias: Programas exclusivamente sustentados por los Equipos de Atención Primaria (EAP) o Programas con apoyo a los EAP por parte de las Unidades de Cuidados Paliativos Domiciliarios de la Asociación Española contra el Cáncer, (AECC) y/o Equipos de Soporte de Atención Domiciliaria (ESAD), dependientes de las Gerencias de Atención Primaria. Estos últimos apoyan a los EAP tanto en procesos terminales como en enfermos inmovilizados. Las Unidades de Cuidados Paliativos hospitalarias, tanto de agudos como de media y larga estancia, tienen como finalidad atender a pacientes con sintomatología compleja, o dar respuesta a necesidades que no pueden ser atendidas en Atención Primaria. El número de camas específicas del Sistema Sanitario público dedicadas a enfermos terminales es de 91. Además, existen conciertos con centros privados que suponen otras 90 camas. En total, 181 camas disponibles que representan 30,84 camas por millón de habitantes. 24 Preparación de Oposiciones de Atención Primaria Justificación Desde el año 1990, ha ido poniéndose en marcha en la Comunidad de Madrid un dispositivo asistencial orientado a la prestación de cuidados paliativos. No obstante, la evolución demográfica así como los diversos modelos organizativos existentes en las distintas Áreas de Salud y la falta de un desarrollo homogéneo en esta atención aconsejan la conveniencia de establecer un Plan de Cuidados Paliativos para la Región que cumpla los siguiente requisitos: • Definir un modelo organizativo básico, acorde con los principios establecidos por las Leyes. • Facilitar una atención sanitaria integral, continuada y coordinada. • Mejorar los niveles de cobertura actuales, garantizando la universalidad y equitatividad. • Ofrecer a los profesionales sanitarios la formación específica adecuada que impulse la investigación en este área. • Asegurar el respeto a los derechos del paciente (sobretodo el de autonomía). • Fomentar la información y la formación tanto del paciente como de sus familiares de la manera más eficaz y humana posible. • Apoyar a la familia, como cuidadora del paciente y el domicilio como el lugar más apropiado para su atención en fase terminal. • Dada la gran sensibilidad actual ante los conflictos bioéticos que pueden surgir al final de la vida, este Plan debe proporcionar un marco que refuerce las garantías de respeto a los derechos tanto de pacientes como de los profesionales sanitarios. Desde estos planteamientos surge este Plan Integral de Cuidados Paliativos de la Comunidad de Madrid 2005-2008. En el año 2002, la OMS, redefine el concepto de cuidados paliativos: Un enfoque, por el cual se intenta mejorar la calidad de vida de los pacientes y familia enfrentados a la enfermedad terminal, mediante la prevención y el alivio del sufrimiento por medio de la correcta valoración y tratamiento del dolor y de otros problemas físicos, psicológicos y espirituales. Muchos de los cuidados paliativos han de ser empleados en estadios más precoces de la enfermedad, en combinación con tratamientos más activos. Principios del Plan El Plan responde a los siguientes principios: • Universalidad. • Equidad. • Calidad. • Atención Domiciliaria. • Coordinación. • Continuidad asistencial. Integral. • Autonomía del paciente: Para ello se asegura al paciente su libertad de elección tanto en lo relativo al lugar donde quiere recibir los cuidados, lugar donde quiere que ocurra su fallecimiento así como su derecho a ser o no ser informado sobre su enfermedad, etc. • Individualidad. Objetivos del plan Objetivo general Mejorar la atención y la calidad de vida de los pacientes, en situación de enfermedad terminal, y la de sus familias, de forma integral e individualizada, garantizando el respeto a su dignidad y el derecho a su autonomía. Objetivos específicos • Marco conceptual • Conceptos básicos • • Situación de enfermedad Terminal: Aquella en la que existe una enfermedad avanzada, incurable, progresiva, sin posibilidades razonables de respuesta al tratamiento específico, que provoca problemas como la presencia de síntomas multifactoriales, intensos y cambiantes junto con la existencia de un gran impacto emocional en enfermos, familiares y equipos y con un pronóstico de vida generalmente inferior a los seis meses. Cuidados paliativos: Consisten en la asistencia total, activa y continuada de los pacientes y sus familias por un equipo multiprofesional cuando la expectativa médica no es la curación. La meta fundamental es dar calidad de vida al paciente y su familia sin intentar alargar la supervivencia. Debe cubrir las necesidades físicas, psicológicas, espirituales y sociales del paciente y sus familiares. Si fuera necesario el apoyo debe prever el proceso de duelo (Subcomité Europeo de Cuidados Paliativos de la CEE). • • • • • Mejorar la organización de la atención paliativa en la Comunidad de Madrid. Adecuar la dotación de recursos específicos de cuidados paliativos a las necesidades de este tipo de atención. Asegurar la calidad de la atención a los pacientes y sus familias en todos los niveles del Sistema Sanitario. Proporcionar apoyo, información y formación sanitaria a la familia de acuerdo con las necesidades de cuidados del paciente. Impulsar la coordinación con otros sectores implicados. Favorecer la formación de los profesionales sanitarios Promover la investigación en cuidados paliativos. Población incluida Cualquier paciente con enfermedad terminal que lo demande, así como las personas a él vinculadas por razones familiares o de hecho (Guía de criterios de calidad en cuidados paliativos. Ministerio de Sanidad. 2002), independientemente de la patología que lo origine. Serán susceptibles de atención los siguientes pacientes: • Pacientes oncológicos terminales, con enfermedad documentada, progresiva, avanzada e incurable, con múltiples síntomas intensos, continuos y cambiantes y escasa o nula respuesta al tratamiento específico. • Pacientes terminales con enfermedad crónica no oncológica, en fase avanzada y con limitación funcional severa no reversible, con síntomas intensos, complejos y cambiantes: Pacientes con SIDA, enfermedades respiratorias, cardiocirculatorias, hepáticas y renales de cualquier etiología. Así como pacientes con enfermedades del sistema nervioso central de cualquier etiología (degenerativas, demencias, enfermedad de Parkinson, accidente cerebrovascular agudo, etc.). Líneas generales de actuación Para la consecución de los objetivos del Plan se proponen las líneas generales de actuación, que en cada caso se indican, de acuerdo con los objetivos específicos. Mejorar la organización de la atención paliativa en la Comunidad de Madrid Modelo de organización Está basado en la actuación coordinada de los diferentes recursos asistenciales y en la continuidad de la atención y se articula en torno a la Atención Primaria, como gestor de la atención al paciente y regulador de los flujos de derivación a nivel especializado. El lugar más adecuado para proporcionar los cuidados paliativos en cada momento estará determinado por el nivel de complejidad del enfermo, la posibilidad de apoyos familiares adecuados y la elección del paciente y su familia, entre otras variables. La atención en el domicilio es la alternativa de elección para la mayoría de los enfermos terminales. Para apoyar y colaborar con los EAP se dispone de los Equipos de Soporte de Atención Domiciliaria (ESAD), las Unidades de Cuidados Paliativos Domiciliario (UCPD) de la Asociación Española Contra el Cáncer, (AECC). En estas áreas se deberá efectuar una sectorización de las Zonas Básicas de Salud, entre los ESAD y las UCPD. Para la atención al paciente oncológico terminal. En las franjas horarias en las que cesa la actividad de los anteriores, la atención la presta el SUMMA 112. Cuando es necesario derivar al paciente al nivel de asistencia especializada, se prestará esta atención en áreas específicas, Unidades de Cuidados Paliativos de Agudos (UCPA), Equipos de Soporte Hospitalario (ESH). La hospitalización en estas unidades se prolongará sólo lo necesario hasta que sea posible que el paciente se reintegre al nivel de Atención Primaria o se derive a una Unidad de Cuidados Paliativos de Media y Larga Estancia (UCPMLE). 25 Manual CTO Atención Primaria 6 / Figura 2. › Modelo de organización - - Para facilitar la derivación al nivel especializado se designará un responsable de Atención Primaria, función que recaerá en el coordinador del ESAD. Por otra parte, se designará también un responsable de Cuidados Paliativos de Atención Especializada. Esta función recaerá en el responsable de la UCPA o en el médico del ESH. La estructura y dotación de recursos serán acordes con la demanda y con los indicadores de morbimortalidad de las patologías susceptibles de cuidados paliativos. Las actividades incluidas dentro de la atención a los pacientes terminales deberían constituir una continuación de la atención iniciada en la fase de diagnóstico y tratamiento tanto en el nivel de Atención Especializada como en el de Atención Primaria; por consiguiente, no debe concebirse ni desarrollarse como una actuación singular, desconectada del proceso asistencial inicial y al margen de los profesionales que han intervenido a lo largo de todo el proceso. La atención a niños con enfermedad terminal no se incluye dentro del modelo descrito debido a las connotaciones especiales que tienen los cuidados paliativos en la población infantil. Dicha atención recae fundamentalmente en el servicio o unidad especializada que atiende al niño desde su diagnóstico, así como en el servicio de anestesia, entre los más destacados por razones obvias. • 26 Recursos asistenciales: Características y funciones: - Equipo de Atención Primaria (EAP): Equipo multidisciplinar, integrado por médicos, enfermeros, auxiliares de enfermería y auxiliares administrativos. Es el gestor y coordinador de la atención y proporciona continuidad y longitudinalidad en estos cuidados. Sus funciones incluyen: › La valoración de síntomas y/o signos físicos, psíquicos y sociales. › › - El alivio de síntomas y sufrimiento. El acompañamiento psicoafectivo y soporte espiritual. › La atención en el domicilio. › La atención en el proceso de morir, incluido el duelo. › La educación sanitaria al paciente. › El apoyo mediante actividades de información y formación sanitaria, sobre todo para los cuidadores principales. › La participación en programas de formación específica. › El desarrollo en líneas de investigación en cuidados paliativos. Equipo de Soporte de Atención Domiciliaria (ESAD): Equipo multidisciplinar, cuya misión básica es colaborar con los EAP en la atención a pacientes terminales e inmovilizados complejos o que presentan limitación funcional. Adscritos a las Gerencias de Atención Primaria, además de contar con médicos, enfermeros, etc., contarán con la colaboración de psicólogos y trabajadores sociales. Sus funciones incluyen: › La valoración conjunta con el Equipo de Atención Primaria, y a petición de éste, de los pacientes susceptibles de atención. › El apoyo y asesoría a los profesionales del EAP. › La intervención asistencial directa cuando así lo requiera el Equipo. › Promover y facilitar la coordinación entre el Hospital de referencia y la Atención Primaria. › La información y educación sanitaria de los pacientes así como de cuidadores y familiares para mejorar la adaptación a la situación, prevenir la claudicación familiar y el duelo complicado. - La gestión de las derivaciones adecuadas a cada situación. › La participación en programas de formación específica. › El desarrollo de líneas de investigación en cuidados paliativos. Unidad de Cuidados Paliativos Domiciliarios (UCPD), de la Asociación Española Contra el Cáncer, además de con un equipo multidisciplinar de profesionales cuenta con voluntarios. Actúan de acuerdo con lo establecido en el vigente convenio de colaboración, en coordinación con los EAP y ESAD. La coordinación con los equipos especializados se realizará a través del Responsable de Cuidados Paliativos de Atención Primaria. Sus funciones son las mismas que las de los ESAD excepto la de derivar a los pacientes. Unidad de Cuidados Paliativos de Agudos (UCPA): Equipo multidisciplinar que presta asistencia a enfermos terminales complejos y se coordinan con los servicios asistenciales especializados. En función de la demanda y complejidad, los médicos de la unidad serán especialistas en oncología, geriatría, medicina interna u otros profesionales con la formación y experiencia adecuadas. El responsable de la Unidad se designará en función de criterios asistenciales. Sus características básicas son las siguientes: › Es la unidad de referencia de una o más Áreas de Salud, en función de las características demográficas y el patrón de morbimortalidad de las mismas. › Presta atención sanitaria a pacientes de máxima complejidad. › Se sitúa en el Hospital de referencia que debe disponer de los servicios de oncología médica, oncología radioterápica, radiología intervencionista, nutrición, cirugía, traumatología, unidad de dolor, medicina nuclear, etc. › Dispone de camas específicas de paliativos, con garantías de intimidad y confort del paciente y la presencia permanente de la familia. › La estancia media de la Unidad es de 15 días, no superando los 18 días. › Puede disponer de consultas externas y de hospital de día. Equipo de Soporte Hospitalario (ESH): › Integrado como mínimo por médicos y auxiliares administrativos. › Constituyen un elemento o unidad de apoyo y coordinación en el hospital de agudos del Área de Salud. › Desarrolla sus actividades en coordinación con los servicios hospitalarios del centro y con las unidades domiciliarias, facilitando la gestión y el acceso rápido a pruebas diagnósticas, terapias y en caso necesario, el ingreso hospitalario del paciente. Preparación de Oposiciones de Atención Primaria › - • Puede disponer de consultas externas. La Gerencia establecerá el apoyo preciso para las mismas. › Sus funciones incluyen la atención directa a pacientes con distintos niveles de complejidad, dependiendo de los recursos del centro. Y la realización de interconsultas. › Se coordina con los servicios hospitalarios del centro, el ESAD y con la UCPA de referencia. › Los Hospitales de área dotados con ESH dispondrán de camas para la atención específica de cuidados paliativos. Unidad de Cuidados Paliativos de Media y Larga Estancia (UCPMLE): Equipo multidisciplinar y Unidad de referencia para una o más Áreas de Salud. Sus características básicas son: › Prestan cuidados paliativos a pacientes con enfermedad terminal de complejidad baja o media y cuando las circunstancias del entorno familiar imposibilitan su atención domiciliaria. › Están ubicadas en Hospitales de media y larga estancia y en centros residenciales. › Disponen de camas específicas para pacientes terminales. › La estancia media en la unidad es superior a 18-20 días. › No tiene consultas externas. › No realiza interconsultas. Coordinación asistencial: Requiere la eliminación de las barreras físicas y funcionales que pudieran existir entre los distintos dispositivos asistenciales y entre los profesionales, para garantizar la imprescindible continuidad de cuidados y homogeneización de las actuaciones. Líneas de actuación para conseguir este objetivo: - Implantar de forma progresiva, homogénea y evaluada el modelo organizativo de cuidados paliativos. - Designar Responsables de Cuidados Paliativos en todas las Áreas y en los dos niveles. - Con la finalidad de facilitar el seguimiento del paciente desde los distintos niveles de atención, revisar y, en caso necesario, modificar el sistema de información clínico-asistencial actual. - Con el objetivo de reforzar la necesaria coordinación con la Atención Primaria revisar e introducir las modificaciones necesarias en los procedimientos de gestión de los Hospitales de área. En particular, se potenciará la participación de los profesionales de Atención Primaria en el seguimiento de los pacientes cuando se les preste asistencia especializada. Se asegurará que las altas hospitalarias de personas susceptibles de cuidados domiciliarios se produzcan previo aviso - - y en coordinación con el EAP y el ESAD. Asimismo, se establecerá un sistema ágil para peticiones desde Atención Primaria de ingresos, interconsultas, pruebas diagnósticas y tratamientos. Asegurar la continuidad en la atención de los pacientes domiciliarios, mediante el diseño e implantación de la Historia Clínica Domiciliaria. Establecer procedimientos de coordinación eficaces entre el SUMMA 112 y los EAP. En el caso de fallecimiento del paciente, los facultativos del SUMMA 112, cumplimentarán el correspondiente certificado y notificarán al EAP y al ESAD, el deceso. Adecuar la dotación de recursos específicos de cuidados paliativos a las necesidades de este tipo de atención Criterios para la dotación de recursos de cuidados paliativos La Comunidad de Madrid cuenta con una dotación de recursos específicos de cuidados paliativos, de calidad contrastada, aunque con una distribución poco homogénea. Por ello, y de acuerdo con el modelo organizativo propuesto, se enumeran los criterios iniciales de recursos específicos de cuidados paliativos que se indican a continuación: • Un Equipo de Soporte de Atención Domiciliaria en cada una de las Áreas de Salud. La dotación de recursos humanos se establecerá en función de las características y de la demanda potencial de cada Área. • Tres Unidades de Cuidados Paliativos de Agudos de referencia para la Comunidad de Madrid, ubicadas en hospitales de las zonas Noroeste, Centro-este y Sur de la Región. • Seis Unidades de Cuidados Paliativos de Media y Larga Estancia, con un número adecuado de camas en función de la demanda existente. Líneas de actuación Para lograr el objetivo establecido se propone incrementar los recursos humanos específicos tanto en Atención Primaria como en la Asistencia Especializada. Incorporación de un psicólogo clínico a un ESAD para desarrollar una experiencia piloto. Revisión y adaptación de los recursos propuestos en la medida en que en el futuro se produzcan variaciones en el mapa sanitario. Asegurar la calidad de la atención a los pacientes y sus familias en todos los niveles del Sistema Sanitario Instrumentos de mejora de la calidad en los cuidados paliativos La calidad de la atención debe estar basada tanto en el cumplimiento de criterios y estándares, en el respeto a la autonomía del paciente y a sus decisiones así como en establecer criterios y procedimientos ágiles y coordinados entre los dos niveles asistenciales. Con la finalidad de disminuir la variabilidad clínica y facilitar a los pacientes una atención basada en la mejor evidencia científica disponible, se propone la elaboración de guías clínicas como elemento de referencia así como la protocolización de todo el proceso. Líneas de actuación Se propone elaborar y difundir guías clínicas de cuidados paliativos y control de síntomas, que serán revisadas anualmente. De acuerdo con estas guías clínicas se propone elaborar e implantar Programas Coordinados que deberán tener en cuenta al menos los siguientes aspectos: • Admisión de pacientes en el programa y priorización de la asistencia. • Valoración de la situación del paciente y del entorno familiar. • Objetivos asistenciales. • Protocolos clínicos sobre: - Sintomatología más frecuente. - Atención a la agonía - Atención domiciliaria. • Atención y soporte específico a los aspectos sociales, psicológicos, emocionales y espirituales para afrontar la enfermedad, incluido el acompañamiento en el duelo. • Actuaciones preventivas tales como urgencias, posible claudicación,... • Mecanismos de acceso a las Unidades/ Equipos,... • Derivación a otros recursos. • Criterios de intervención ante situaciones urgentes. También se propone elaborar y desarrollar para cada paciente un Plan de Cuidados Personalizado. Una copia se incluirá en la Historia Clínica Domiciliaria; establecer, con el apoyo de las Unidades de Salud Mental, procedimientos para valoración y atención psicológica a los pacientes; implantar en el Hospital, Consultas de Alta Resolución para los pacientes de cuidados paliativos; facilitar a los profesionales información accesible, continua y actualizada sobre los recursos sanitarios y sociales del área; facilitar información a los pacientes sobre las instrucciones previas y el apoyo para la cumplimentación de los documentos de las mismas; facilitar el acceso de los profesionales al Registro Madrileño de Instrucciones Previas; promover un sistema de rotación de los profesionales que participen en cuidados paliativos, con la finalidad de prevenir las posibles situaciones de claudicación. Proporcionar apoyo, información y formación sanitaria a la familia de acuerdo con las necesidades de cuidados del paciente Apoyar y cuidar a la familia con paciente terminal El domicilio es el lugar más apropiado para recibir los cuidados y la familia, sobre todo el cuidador o cuidadores principales, desarrollan una labor esencial. 27 Manual CTO Atención Primaria Líneas de actuación Para prestar el apoyo preciso a la familia se propone: • Desarrollar protocolos de información y formación dirigidos a las familias y cuidadores principales basados en las necesidades de cuidados del paciente. • Evaluar y establecer en el Plan de Cuidados Personalizado estas necesidades de información y formación tanto del paciente como de la familia. • Elaboración de guías sobre cuidados del cuidador. • Establecer procedimientos y medidas eficaces para que la familia pueda encontrar respuesta ante sus dudas y dificultades como por ejemplo, facilitar e incluir en la Historia Clínica Domiciliaria una relación de los Servicios y Unidades sanitarias y sociales del área en la que se detalle, horario, dirección y teléfono y atender, desde el 112, las dudas que se pueda plantear, protocolizando la información a facilitar. • Facilitar a las familias, en caso necesario, alternativas asistenciales de descanso como centros de día, ingresos de respiro o fin de semana en centros con camas de Cuidados Paliativos (en Unidades de Media y Larga Estancia). • Establecer apoyo psicológico a las familias para la prevención del duelo complicado y de los trastornos adaptativos. • Facilitar que los equipos asistenciales cuenten con las necesarias habilidades para la comunicación con el paciente y sus familiares. • Establecer cauces eficaces que permitan conocer la actitud de las familias para poder adaptar las actuaciones. Impulsar la coordinación con otros sectores implicados Establecer procedimientos para atender las necesidades de carácter sociosanitario de los pacientes terminales Básicamente son los servicios sociales o de carácter comunitario, como Organizaciones No Gubernamentales para el Desarrollo (ONGD), los que dan el apoyo a las tareas domésticas, higiene del paciente y/o acompañamiento. Líneas de actuación Se propone: • Impulsar desde las Gerencias de Área, en coordinación con la Consejería de Familia y Asuntos Sociales, la creación y desarrollo de comisiones sociosanitarias de Área, para optimizar la coordinación y colaboración entre el dispositivo asistencial y los recursos sociales. • Establecer acuerdos de colaboración en los que se podrá tener en cuenta los circuitos de derivación y valoración de los pacientes, criterios de uso y adjudicación de recursos. • Establecer convenios de colaboración con ONGD, voluntariado y otros agentes sociales. 28 Favorecer la formación de los profesionales sanitarios Facilitar e impulsar la formación específica en cuidados paliativos Las actuaciones formativas irán dirigidas a todos los profesionales que desarrollen su actividad en el marco del PICP. Se podrían identificar tres niveles de formación: • Nivel básico: Aspectos generales sobre cuidados paliativos y sobre las necesidades de los pacientes y sus familiares cuidadores. Este nivel debería formar parte de la formación de pregrado en las ciencias de la salud. • Nivel intermedio: Cubriría aspectos específicos que capacitarían para resolver los problemas y necesidades más habituales. • Nivel avanzado: Habilitaría para resolver situaciones complejas y por tanto iría dirigido a los profesionales con dedicación específica a los enfermos terminales. En el ámbito de la formación en cuidados paliativos deberá propiciarse la colaboración y coordinación entre la Consejería de Sanidad, (Agencia Pedro Laín Entralgo, Dirección Gral. de Recursos Humanos, Servicio Madrileño de Salud, Dirección Gral. de Farmacia y Productos Sanitarios, así como Comisiones de Área de Cuidados Paliativos) y otras Consejerías y Administraciones, además de Universidades, Sociedades Científicas y Colegios Profesionales. Líneas de actuación • Elaborar un Programa de Formación en Cuidados Paliativos que se incluirá en el Plan de Formación de la Agencia Pedro Laín Entralgo dirigido a todos los profesionales del Servicio Madrileño de Salud y que incluya los tres niveles. • Impulsar desde la Administración Sanitaria la introducción en los estudios universitarios de ciencias de la salud de áreas específicas sobre cuidados paliativos. Promover la investigación en cuidados paliativos • • Impulsar y facilitar la investigación sobre cuidados paliativos. Factor clave que favorecerá junto con el impulso en la formación la mejora en la calidad de los servicios. La investigación debería dirigirse tanto hacia los aspectos asistenciales y epidemiológicos como a los psicológicos y sociales. Líneas de actuación Para esto se proponen varias medidas como que se priorice la realización de estudios multicéntricos y la constitución de grupos cooperativos. Dar ayudas a la investigación en este campo e impulsar la publicación de revistas especializadas y comunicaciones a Congresos. Seguimiento y evaluación Tanto para el seguimiento de la implantación del Plan y su posterior desarrollo así como para su evaluación periódica y final se constituirán las siguientes Comisiones: • Comisión de Cuidados Paliativos de Área: Es un órgano de participación profesional, análisis y consulta y un instrumento básico para la implantación, impulso, seguimiento y evaluación del Plan a nivel de las diferentes Áreas Sanitarias. Estarán vinculadas a la Gerencia del Área y formarán parte de ella representantes de los EAP, ESAD, UCPD, UCPA/ ESH y servicios de atención especializada del hospital de área (oncología, geriatría, medicina interna,...). Es también, un órgano de coordinación entre los dos niveles. Tendrá las siguientes funciones: - Elaborar el Programa Coordinado de Atención Paliativa de Área. Este Programa se remitirá para su validación a la Comisión Regional de Cuidados Paliativos. - Efectuar el seguimiento permanente de la implantación y desarrollo. Hacer las correcciones oportunas. - Difundir el contenido del programa entre los EAP y los Especialistas. - Revisar y, en su caso, proponer las modificaciones necesarias en el sistema de información clínico asistencial así como en los procedimientos de gestión del hospital del Área. - Evaluación anual del cumplimiento de objetivos. Actuaciones correctoras si es necesario. - Evaluación final. - Colaborar en el Programa de Formación. - Establecer los mecanismos de colaboración con los Comités de Ética Asistencial. • Comisión Regional de Cuidados Paliativos: Es un órgano colegiado, de carácter técnico, directamente vinculado al SERMAS, a la Dirección General de Recursos Humanos y a la Agencia de Formación, Investigación y Estudios Sanitarios Pedro Laín Entralgo. Contará también entre otras con la colaboración de la Dirección de Farmacia. Sus funciones serán: - Asegurar la implementación homogénea y sincrónica del Plan. - Impulsar la elaboración de guías de cuidados paliativos y control de síntomas. - Validar los Programas Coordinados. - Aprobar la propuesta de Programa de Formación. - Proponer los acuerdos necesarios para la mejor coordinación de las actividades. - Diseñar el sistema de evaluación del Plan. - Evaluar la implantación y desarrollo del Plan. - Aprobar las evaluaciones anuales elaboradas por las Comisiones de Área y proponer medidas correctoras, en caso necesario. - Aprobar la evaluación final del Plan y proponer la estrategia 2009-2013. Esta Comisión contará con el asesoramiento y apoyo de una Comisión Científico-Técnica de Cuidados Paliativos, con representantes de sociedades y asociaciones científicas y la AECC. Preparación de Oposiciones de Atención Primaria • Evaluación y sistema de información: Compete fundamentalmente al Comité Regional de Cuidados Paliativos la evaluación y seguimiento de la implantación y desarrollo del Plan, mientras que las Comisiones de Cuidados Paliativos de Área se ocupan de la evaluación y seguimiento del Plan en las Áreas. El sistema de evaluación tendrá en cuenta los siguientes aspectos a través de sus respectivos indicadores. - La mejora de la calidad de vida y confort de los pacientes y sus familias. - La adecuación de los recursos asignados y las mejoras organizativas. - La mejora de la calidad en la atención paliativa. La evaluación final del Plan incluirá, además, revisión de la cobertura y las observaciones y las recomendaciones oportunas para el diseño de la estrategia en cuidados paliativos 2009-2013. Cronograma de implantación Se propone un cronograma de implantación detallado para los años 2005, 2006, 2007 y 2008. Para este año 2008 se propone lo siguiente: • Continuación del Programa de Formación de Cuidados Paliativos. • Evaluación final del Plan. • Elaboración de la estrategia 2009-2013. Coste y financiación del PICP de la Comunidad de Madrid Coste del Plan Se prevé un coste total para los cuatro años de 17.061.023,34 Euros. Se detalla por años y capítulos. No se incluyen los incrementos anuales retributivos ni el posible coste de suplencias para formación. Financiación del Plan La financiación de los costes derivados del incremento de recursos previsto en el Plan se efectuará con cargo a los presupuestos de la Consejería de Sanidad y Consumo de la Comunidad de Madrid, desde el Programa 781, Atención Primaria de Salud y desde el Programa 782, Atención Especializada. Los costes de formación se financiarán con cargo al programa 702, “Ordenación Sanitaria y Salud Pública”, concepto 4426. Para más información sobre el tema, puede consultar la página web www.madrid.org (dentro de la Sección Sanidad, pulsando la pestaña de Profesional). Bibliografía • Comunidad de Madrid. Servicio Madrileño de Salud. Plan Integral de Cuidados Paliativos de la Comunidad de Madrid, 2005-2008. 29 7 La Cartera de Servicios en el Servicio Madrileño de Salud Amparo Bravo Malo Manual CTO Atención Primaria Preparación de Oposiciones Como novedad, la nueva Cartera de Servicios del Servicio Madrileño de Salud está orientada a servicios de especial seguimiento, estableciendo estándares de calidad, tanto para los indicadores de cobertura, como para los criterios de buena atención. Por ello, la Cartera que se presenta se denomina Cartera de Servicios Estandarizados de Atención Primaria. Asimismo, por primera vez, se han establecido servicios y criterios llave, de tal manera que el cumplimiento de ciertos servicios o criterios está condicionado al cumplimiento de otros. 7.1 Introducción La Cartera de Servicios de Atención Primaria responde al catálogo de prestaciones a los ciudadanos del Sistema Nacional de Salud y está desarrollado en función de los problemas de salud y de las necesidades sentidas por la población. En ella se priorizan las actuaciones preventivas y de promoción de la salud (pilares fundamentales de la Atención Primaria), y la atención a problemas de salud de alta prevalencia y susceptibles de ser atendidos por el primer nivel asistencial. Destacan como logros de la Cartera de Servicios los siguientes aspectos: • Oferta homogénea de los servicios con indicadores de cobertura. • Criterios de inclusión y normas técnicas (criterios explícitos de buena atención). • Claridad en la oferta preferente de servicios a los ciudadanos. • Desarrollo de cultura de evaluación con una metodología que permite la comparación entre Áreas Sanitarias y entre Unidades Asistenciales. • Utilidad como herramienta de calidad mediante el ciclo evaluativo (evaluación - implantación de medidas de mejora de la calidad -reevaluación). Índice 7.1 Introducción 7.2 Cartera de Servicios Estandarizados: Definición, características, estructura y contenido 7.3 Ejemplo de Servicios Por otro lado, la Ley 16/2003 de cohesión y calidad del Sistema Nacional de Salud define la prestación de Atención Sanitaria del Sistema Nacional de Salud como los servicios o conjunto de servicios preventivos, diagnósticos, terapéuticos, rehabilitadores y de promoción y mantenimiento de la salud dirigidos a los ciudadanos y la Cartera de Servicios como el conjunto de técnicas, tecnologías o procedimientos, entendiendo por tales cada uno de los métodos, actividades y recursos basados en el conocimiento y experimentación científica, mediante los que se hacen efectivas las prestaciones sanitarias. El Servicio Madrileño de Salud es el responsable de la coordinación del Plan de Mejora de Atención Primaria (2006-2009), en cuyas líneas estratégicas se establece como prioridad la revisión y actualización de la Cartera de Servicios con la participación de las Sociedades Científicas. 30 Por último, el 16 de septiembre de 2006, se publicó en el BOE el Real Decreto 1030/2006, de 15 de septiembre, por el que se establece la Cartera de Servicios comunes del Sistema Nacional de Salud y el procedimiento para su actualización. Asimismo, la primera evaluación que se realizará en el último trimestre de 2008, será esencial para la revisión de los servicios, tanto en cobertura y criterios de buena atención, como en los estándares establecidos que ahora se definen. Con el fin de aclarar la nueva orientación de la Cartera, se ha establecido el Decálogo que se desarrolla a continuación. Decálogo de la Cartera de Servicios Estandarizados de Atención Primaria de la Comunidad de Madrid • • • • • • • • • La Cartera de Servicios Estandarizados recoge parte de toda la actividad asistencial. No es exhaustiva ni pretende ser exclusiva, en el sentido de que algunos de estos servicios son realizados conjuntamente por Atención Primaria y Atención Especializada. La Cartera de Servicios Estandarizados recoge las intervenciones relevantes que se establecen de especial seguimiento. La Cartera de Servicios Estandarizados se sustenta en Guías Clínicas o Protocolos; por tanto, no es lo único que se debe realizar. Se debe trabajar en función de las Guías o Protocolos y ello conllevará el cumplimiento de la Cartera de Servicios. Aspectos como distribución de competencias (medicina/enfermería), criterios de derivación a Atención Especializada, objetivos terapéuticos, estrategias de captación, etc., no son incluidos en la Cartera de Servicios Estandarizados, por lo que se hace necesaria la realización e implementación de dichas Guías Clínicas, en particular, o de programas, en general. El cumplimiento de Cartera de Servicios Estandarizados se basa fundamentalmente en la historia clínica. Una historia clínica de calidad reflejará prácticamente el cumplimiento de los criterios de buena atención de los Servicios de Cartera. La Cartera de Servicios Estandarizados es actividad asistencial, es decir proceso y su metodología de evaluación obedece a una evaluación de proceso. Por tanto, no puede evaluar resultados en salud tanto intermedios como de impacto en salud. La Cartera de Servicios Estandarizados cumple una doble finalidad como herramienta de calidad (ciclo evaluativo y detección de correcta realización del servicio) y de gestión (medida del índice sintético de compromiso y cumplimiento). La Cartera de Servicios Estandarizados no mide la competencia profesional individual. La evaluación de la Cartera de Servicios Estandarizados mide la actuación del Equipo Preparación de Oposiciones de Atención Primaria • de Atención Primaria y de las Unidades de Apoyo y no la de un colectivo o grupo profesional. La responsabilidad en los Servicios de Cartera es compartida y es difícil asignar un resultado de cartera de manera exclusiva a un estamento profesional. La Cartera de Servicios Estandarizados es representativa de todo el Equipo de Atención Primaria y de las Unidades de Apoyo. En este sentido, el trabajo de los miembros de la Unidad Administrativa (UNAD), trabajadores sociales, celadores, aunque no esté representado de manera directa, repercute como agente facilitador, en la consecución de muchos de los objetivos de cartera. • • Apartados de la Cartera de Servicios Estandarizados • • • • Descripción de la Cartera y de los Servicios de los que consta. Se definen el indicador de cobertura, los criterios de inclusión y los criterios de buena atención para cada Servicio. Definición de los estándares de calidad y los servicios y criterios llave de buena atención. Descripción del índice sintético, tanto para el compromiso como para la evaluación en los contratos de gestión. Definición de la metodología de evaluación con los requisitos y criterios necesarios para el desarrollo en la aplicación informática. Criterios para la elaboración de los Servicios que constituyen la Cartera • 7. 2. Cartera de Servicios Estandarizados: Definición, características, estructura y contenido La Cartera de Servicios Estandarizados de Atención Primaria de la Comunidad de Madrid se define como la oferta de prestaciones y servicios a los ciudadanos de especial seguimiento, priorizados en función de los problemas de salud relevantes y necesidades sentidas por la población madrileña, que son susceptibles de ser atendidos en el primer nivel asistencial y en los que mediante el establecimiento de estándares se tiene como finalidad garantizar la calidad de la atención. Se define Servicio Estandarizado como conjunto de actividades, técnicas, tecnologías y/o procedimientos que desarrollan los profesionales de Atención Primaria para prevenir o atender un problema de salud o una demanda asistencial y en los que, mediante el establecimiento, de estándares se tiene como finalidad garantizar la calidad de la atención. Criterios para la selección de los Servicios Estandarizados que constituyen la Cartera • El Servicio debe estar contemplado en los objetivos de la Consejería de Sanidad y Consumo y específicamente en los del Servicio Madrileño de Salud y sujeto al marco referencial de prestaciones y Cartera de Servicios de la Ley 16/2003 de Cohesión y Calidad del Sistema Nacional de Salud y del Real Decreto 1030/2006, por el que se establece la Cartera de Servicios comunes del Sistema Nacional de Salud y el procedimiento para su actualización. El Servicio es priorizado tomando como base la atención de un problema de salud, con especial relevancia en la población en función de su magnitud (alta prevalencia y/o incidencia) y/o su gravedad, o a una demanda de la población madrileña. El Servicio tiene la finalidad de abordar la prevención o atención de un problema de salud susceptible de ser atendido desde Atención Primaria mediante actuaciones técnicas, tecnologías y/o procedimientos basados en el conocimiento y en la experimentación científica. • • El servicio debe estar definido cuantitativa y cualitativamente: - Cuantitativamente: Mediante un indicador de cobertura cuyo numerador es el criterio de inclusión en dicho Servicio y el denominador, la población diana claramente especificada. Si no se dispone de un método fiable para cuantificar la población diana, la cobertura se establece mediante un ratio en el que el denominador es el número de profesionales susceptibles de realizar la actividad. - Cualitativamente: Basado en criterios de buena atención que cumplan los siguientes requisitos: Ser objetivables, ser fácilmente medibles, gozar de evidencia científica, o al menos de consenso científico, poderse utilizar para una evaluación retrospectiva y ser verificables. El Servicio debe ser factible en función de la organización actual y de los recursos disponibles, o de los cambios organizativos y/o de la viabilidad en la adquisición de nuevos recursos. El Servicio ha de ser evaluable cuantitativa y cualitativamente con los sistemas de información y registro disponibles en la actualidad. El registro por excelencia para la cuantificación de la cobertura de los Servicios está basado fundamentalmente en la aplicación informática disponible en los Centros de Atención Primaria. El registro por excelencia para los criterios de buena atención de los Servicios es la historia clínica, excepto para aquellos que vayan dirigidos a grupos de personas en los que resulta preciso crear un registro específico. Los servicios de la Cartera se sustentarán en Guías Clínicas o Protocolos de la Comunidad de Madrid. De esta manera, la Cartera recoge dos tipos de Servicios: • Servicios de base poblacional: Servicios relacionados directamente con problemas de salud reales o potenciales mediante conjunto de actividades de prevención primaria y/o secundaria, diagnósticas, terapéuticas y/o rehabilitadoras, cuya cobertura se construye en función de la población susceptible de ser incluida según edad y sexo. • Servicios de base profesional: Conjunto de procedimientos, técnicas y tecnologías útiles para varios Servicios poblacionales que son necesarios implantar o potenciar en la actualidad, dadas las necesidades y demandas de la población madrileña. La cobertura se construye en función de la actividad realizada por profesional implicado en su ejecución (intervenciones, visitas, sesiones,...). Metodología de trabajo La metodología de trabajo para la actualización de la Cartera de Servicos se ha basado en la participación y el consenso de los profesionales de Atención Primaria, mediante representación tanto de los profesionales asistenciales como de los gestores y Sociedades Científicas de Atención Primaria. Con este fin se constituyeron grupos nominales de seis a ocho personas para la realización de propuestas de un grupo de servicios similares. Las personas designadas fueron representativas de los profesionales involucrados en el desarrollo de las actuaciones. En este sentido, se planteó la constitución de Grupos de trabajo formados por los siguientes individuos: • Responsables de Cartera de Servicios de las Gerencias de Atención Primaria. • Miembros del Grupo Clínico Asesor de Atención Primaria o profesionales designados por las Sociedades Científicas representadas en dicho grupo. • Profesionales del Servicio de Programas Asistenciales de la Dirección General del extinto Instituto Madrileño de la Salud y actualmente Dirección General del Servicio Madrileño de Salud. • Profesionales que formaron parte del Grupo de Trabajo de Cartera de Servicios del extinto INSALUD. • En los Servicios en los que se estimó pertinente, se incorporaron profesionales de la Dirección General de Salud Pública. Los grupos hicieron una propuesta de cada Servicio en los siguientes términos: • Indicador cuantitativo: En los Servicios de base poblacional se definió el indicador de cobertura en función de la población susceptible de ser incluida en el Servicio según edad y sexo y a los criterios de inclusión; en 31 Manual CTO Atención Primaria • los Servicios de base profesional, se especificó los profesionales involucrados en la realización de la actividad. La propuesta se argumentó por la efectividad demostrada o, en su defecto, por el consenso científico de los expertos, especificando la bibliografía y documentación científica consultada. Criterios de buena atención: Según los requisitos comentados más arriba, la propuesta se argumentó por la efectividad demostrada o, en su defecto, por el consenso científico de los expertos, especificando la bibliografía y documentación científica consultada. Servicios que componen la Cartera A continuación se relacionan los cuarenta y dos Servicios que componen la Cartera de Servicios Estandarizados, de los cuales treinta y dos son de base Poblacional y diez de base Profesional. Todos los Servicios que se detallan seguidamente son de base Poblacional y los de base profesional están en itálica y son impartidos por médicos más enfermeras, o todo el EAP, como es el caso de la educación para la salud en grupos o por fisioterapeutas, como en el caso del Servicio Fisioterapia. Denominación del Servicio • • • • • • • • • • • • • • • • • • • • • • • • • • 32 Promoción en la infancia de hábitos saludables. Seguimiento del desarrollo en la infancia. Vacunaciones sistemáticas en la infancia. Detección precoz de problemas en la infancia. Atención a Niños con Asma Activa. Atención a Niños con Obesidad. Atención Bucodental en la Infancia. Promoción de la Salud en la Adolescencia. Atención a la Mujer Embarazada. Preparación para el Parto y la Maternidad. Visita Puerperal. Información de Métodos Anticonceptivos. Seguimiento de Métodos Anticonceptivos Hormonales. Atención a la Mujer en el Climaterio. Detección Precoz de Cáncer de Cérvix. Detección Precoz de Cáncer de Mama. Vacunación Antigripal. Vacunaciones en el Adulto. Promoción de Estilos de Vida Saludable en el Adulto. Detección de Problemas de Salud Prevalentes en el Adulto. Valoración de Riesgo Cardiovascular en el Adulto. Atención a Pacientes Adultos con Hipertensión Arterial. Atención a Pacientes Adultos con Diabetes Mellitus. Atención a Pacientes Adultos con Hipercolesterolemia. Atención a Pacientes Adultos con Obesidad. Atención a Pacientes Adultos con Cardiopatía Isquémica. • • • • • • • • • • • • • • • • Atención a Pacientes Adultos con Insuficiencia Cardiaca. Seguimiento de Pacientes Adultos con Anticoagulación Oral. Atención a Pacientes Adultos con Asma. Atención a Pacientes Adultos con Enfermedad Pulmonar Obstructiva Crónica. Atención al Consumo de Tabaco en el Adulto. Atención al Consumo de Alcohol en el Adulto. Prevención y Detección de Problemas en Personas Mayores. Atención a la Persona Mayor Frágil. Atención al Paciente con Demencia. Atención Domiciliaria a Pacientes Inmovilizados. Atención en Cuidados Paliativos. Educación para la Salud en Centros Educativos. Educación para la Salud con Grupos. Cirugía Menor. Fisioterapia. Detección de Riesgo de Maltrato Familiar • vicio sanitario que lo acredite o en tratamiento con fármacos antihipertensivos. Criterios de buena atención: En las personas incluidas en el Servicio constará: - CBA 1: Valoración inicial de: › Antecedentes familiares de enfermedad cardiovascular precoz: Infarto de miocardio o muerte súbita en progenitores o familiares de primer grado varones <55 años y/o mujeres <65 años. › Antecedentes personales: Diabetes, dislipemias y enfermedad cardiovascular. Consumo de tabaco y alcohol. › Anamnesis o valoración funcional de la percepción de la salud, nutrición y ejercicio que incluya, al menos, presencia/ausencia de interés y conocimiento de conductas saludables, número de comidas diarias, consumo diario de frutas, verduras, grasas y azúcares, tipo e intensidad de ejercicio. › Clasificación según niveles de tensión arterial (TA) y fase de repercusión visceral. › Aclaración: Se considera cumplido el criterio de clasificación de HTA según el grado de repercusión visceral, si consta dicha fase o los diagnósticos correspondientes. › Excepción: Clasificación de HTA en el momento del diagnóstico o en el año previo en pacientes con diagnóstico previo de HTA. - CBA 2: Una exploración física en los dos últimos años que incluya al menos: › IMC. › Auscultación cardiaca. › Presencia/ausencia de edemas en miembros inferiores. › Excepción: IMC en pacientes inmovilizados en domicilio. - CBA 3: Tener realizado, al menos en una ocasión desde el diagnóstico de la enfermedad o en el año previo, y con la periodicidad que en cada caso se especifica, las siguientes pruebas complementarias: Bienal: › Glucemia. › Creatinina. › Perfil lipídico. › Sodio y potasio. › Ácido úrico. › Sistemático de orina. Quinquenal: › Electrocardiograma (ECG) informado. Excepciones: › Analítica y ECG en el momento del diagnóstico o en el año previo en pacientes con diagnóstico previo de HTA. › Iones, ácido úrico y orina en el seguimiento. › ECG en pacientes inmovilizados. El formato para la descripción de cada uno de los Servicios que integran la Cartera es el siguiente: • Indicador de cobertura y criterio de inclusión y las aclaraciones pertinentes. • Criterios de buena atención (CBA), que incluyen: - El enunciado del criterio. - El enunciado de los ítems que lo integran en los casos de criterios desagregados. - Las aclaraciones y excepciones en los casos que proceden. Para todos los criterios de buena atención se ha definido un estándar de cumplimiento. En el documento aparece el símbolo ? en el enunciado de cada uno los ítems que lleva asociado el correspondiente estándar, y el símbolo (-) en el enunciado de las condiciones definitorias del propio criterio de buena atención. 7. 3. Ejemplos de Servicios A continuación vamos a poner algunos ejemplos de Servicios y criterios de buena atención. Servicio 406: Servicio de Atención a pacientes adultos con Hipertensión Arterial (HTA) • • Indicador de cobertura: - Numerador: Nº de personas mayores de 14 años que cumplen el criterio de inclusión. - Denominador: 20% de personas mayores de 14 años. Criterio de inclusión: Se contarán las personas mayores de 14 años que cumplan uno de los siguientes criterios: - Haber sido diagnosticado mediante tres tomas de TA separadas en un periodo máximo de tres meses, cuyo promedio sea TAS ≥140 mmHg y/o TAD ≥90 mmHg. - Pacientes con HTA severa: TAS ≥180 y/o TAD ≥110 mmHg en una toma. Se incluirán también a los pacientes con diagnóstico previo de HTA con informe de un ser- Preparación de Oposiciones de Atención Primaria - CBA 4: Al menos dos veces al año, un control que incluya: › Medición de tensión arterial. › Valoración de la adherencia al plan terapéutico. › Revisión del tratamiento farmacológico. › Revisión del plan de cuidados. › Consejo/información sobre consumo de tabaco y de alcohol. › Aclaración: La adherencia al plan terapéutico incluye la valoración del cumplimiento del paciente del plan de cuidados y del tratamiento farmacológico pautado. Servicio 412. Seguimiento de pacientes adultos con anticoagulación oral • • • Indicador de cobertura: Número de personas que cumplen el criterio de inclusión. Criterio de inclusión: Se contarán las personas mayores de 14 años en tratamiento con anticoagulantes orales (TAO). Criterios de buena atención: En las personas incluidas en el Servicio constará: - CBA 1: Valoración inicial de: › Fecha de inicio del TAO. › Patología que ha originado la indicación del TAO. › Rango terapéutico recomendado del INR. › Duración prevista del TAO. › Tipo de anticoagulante oral utilizado. › Medicamentos y enfermedades concomitantes. - CBA 2: Un control con periodicidad mínima bimestral que incluya: › Resultado de INR. › Valoración de la adherencia al tratamiento. › Dosis de TAO hasta el siguiente control. › Efectos adversos, signos de alarma y medidas especiales aplicadas. › Fecha de próxima visita. › Aclaración: La adherencia al plan terapéutico incluye la valoración del cumplimiento del paciente del plan de cuidados y del tratamiento farmacológico pautado. Bibliografía • Comunidad de Madrid. Servicio Madrileño de Salud. Cartera de Servicios Estandarizados de Atención Primaria. Comunidad de Madrid. 2006. • Ministerio de Sanidad y Consumo. BOE n. 222 de 16/9/2006. Real Decreto 1030/2006, de 15 de septiembre, por el que se establece la cartera de servicios comunes del Sistema Nacional de Salud y el procedimiento para su actualización. 33 8 Las condiciones laborales Ámbitos de negociación laboral sanitaria en la Comunidad de Madrid Las organizaciones sindicales Juan José Pérez Bados Manual CTO Atención Primaria Preparación de Oposiciones La actividad que desarrolla el médico de Atención Primaria tiene dos componentes íntimamente relacionados, el clínico-asistencial y el laboral. El desarrollo del primero en términos aceptables de calidad no sería posible o estaría muy dificultado si las condiciones laborales no fueran las adecuadas. Y, de forma inversa, unas condiciones laborales óptimas no permiten una asistencia de calidad, si no se dispone de profesionales adecuadamente capacitados para el desarrollo de esas funciones. La interrelación de ambos componentes y la importancia de tomarlos como conjunto para la prestación de una asistencia sanitaria de calidad ha quedado claramente reflejada en el Plan de Calidad Integral de los Servicios Sanitarios de la Comunidad de Madrid y en el Plan de Mejora de la Atención Primaria de la Comunidad de Madrid 2006-2009. A pesar de esta evidencia, la práctica diaria muestra que el profesional sobrevalora el componente clínico-asistencial, en detrimento de la vertiente laboral, situación que dificulta una evaluación realista de la carga laboral que se asume y que puede favorecer el desgaste profesional (burn out). Por ello, el objetivo planteado en el desarrollo de este tema es divulgar la importancia del componente laboral de la actividad asistencial en la prestación de una asistencia sanitaria de calidad y en la satisfacción profesional para que el profesional disponga de herramientas que faciliten la toma de decisiones en esta materia. 8.1 Las condiciones laborales Índice 8.1 Las condiciones laborales 8.2 Ámbitos de negociación laboral sanitaria en la Comunidad de Madrid 8.3 Sistema de elección de los representantes sindicales en Junta de Personal, Mesa Sectorial y Mesa General de Negociación 8.4 34 Las Organizaciones Sindicales Las condiciones laborales influyen en la calidad asistencial y en la satisfacción profesional. Dentro del término condiciones laborales se engloban multitud de facetas, relacionadas tanto con el puesto de trabajo y su propia denominación, como con la índole en que se desarrollan las funciones relativas a dicho puesto. Las facetas que son susceptibles de negociación con la Administración están contempladas en la Ley 55/2003, de 16 de diciembre, del Estatuto Marco del Personal Estatutario de los Servicios de Salud y en la Ley 7/2007, de 12 de abril, del Estatuto Básico del Empleado Público (EBEP). Ambas normas tienen el carácter de Ley Básica, por lo que al regular, en ocasiones, sobre el mismo aspecto pueden crearse problemas jurídicos de interpretación. La expresión funcionario, salvo que se haga mención expresa en sentido contrario o se delimite de forma específica, incluye al personal estatutario. Como primera delimitación, se establece que, en general, y tal como recoge el Estatuto del Empleado Público en su Título I, Objeto y ámbito de aplicación, artículo 2, punto 3: ...el personal estatutario de los Servicios de Salud se regirá por la legislación específica dictada por el Estado y por las Comunidades Autónomas en el ámbito de sus respectivas competencias y por lo previsto en el presente Estatuto, excepto el Capítulo II del Título III, salvo el artículo 20, y los artículos 22.3, 24 y 84. El Capítulo II hace referencia a la carrera profesional, cuya regulación se adaptará a lo dispuesto en el Estatuto Marco, salvo en lo relativo a su artículo 20, sobre evaluación del desempeño, donde se aplicará lo dispuesto en la Ley del Empleado Público, sujetándose también el Estatuto Marco en los artículos 20 y 24 de esta Ley para las retribuciones complementarias que remuneran las características de los puestos de trabajo, la carrera profesional o el desempeño, rendimiento o resultados alcanzados. Tampoco se aplicará la Ley del Empleado Público para los procedimientos de movilidad voluntaria (traslados, artículo 84), sino el Estatuto Marco. El artículo 37 del Estatuto del Empleado Público, recoge como materias objeto de negociación en la Mesa General de Negociación, entre otras: 1. La aplicación del incremento de las retribuciones del personal al servicio de las Administraciones Públicas que se establezca en la Ley de Presupuestos Generales del Estado y de las Comunidades Autónomas. 2. La determinación y aplicación de las retribuciones complementarias de los funcionarios. 3. Las normas que fijen los criterios generales en materia de acceso, carrera, provisión, sistemas de clasificación de puestos de trabajo y planes e instrumentos de planificación de recursos humanos. 4. Las propuestas sobre derechos sindicales y de participación. 5. Las que afecten a las condiciones de trabajo y a las retribuciones de los funcionarios, cuya regulación exija norma con rango de Ley. 6. Los criterios generales sobre ofertas de empleo público. 7. Las referidas a calendario laboral, horarios, jornadas, vacaciones, permisos, movilidad funcional y geográfica, así como los criterios generales sobre la planificación estratégica de los recursos humanos, en aquellos aspectos que afecten a condiciones de trabajo de los empleados públicos. El Estatuto del Empleado Público, al referirse a Pactos y Acuerdos en su artículo 38.9, establece que: Los Pactos y Acuerdos en sus respectivos ámbitos y en relación con las competencias de cada Administración Pública, podrán establecer la estructura de la negociación colectiva así como fijar las reglas que han de resolver los conflictos de concurrencia entre las negociaciones de distinto Preparación de Oposiciones de Atención Primaria ámbito y los criterios de primacía y complementariedad entre las diferentes unidades negociadoras. Los Pactos se celebrarán sobre materias que se correspondan estrictamente con el medio competencial del órgano administrativo que lo suscriba y se aplicarán directamente al personal del ámbito correspondiente. Los Acuerdos versarán sobre materias competencia de los órganos de gobierno de las Administraciones Públicas. Para su validez y eficacia será necesaria su aprobación expresa y formal por estos órganos. Cuando tales Acuerdos hayan sido ratificados y afecten a temas que pueden ser decididos de forma definitiva por los órganos de gobierno, el contenido de los mismos será directamente aplicable al personal incluido en su ámbito de aplicación, sin perjuicio de que a efectos formales se requiera la modificación o derogación, en su caso, de la normativa reglamentaria correspondiente. Los Pactos celebrados y los Acuerdos, una vez ratificados, deberán ser remitidos a la Oficina Pública que cada Administración competente determine y la Autoridad respectiva ordenará su publicación en el Boletín Oficial que corresponda en función del ámbito territorial. El Capítulo XIV del Estatuto Marco, relativo a Representación, participación y negociación colectiva, establece en su artículo 80, sobre Pactos y acuerdos, punto 2, que: Deberán ser objeto de negociación, en los términos previstos en el capítulo III de la Ley 9/1987, de 12 de junio, las siguientes materias: a. La determinación y aplicación de las retribuciones del personal estatutario. b. Los planes y fondos de formación. c. Los planes de acción social. d. Las materias relativas a la selección de personal estatutario y a la provisión de plazas, incluyendo la oferta global de empleo del servicio de salud. e. La regulación de la jornada laboral, tiempo de trabajo y régimen de descansos. f. El régimen de permisos y licencias. g. Los planes de ordenación de recursos humanos. h. Los sistemas de carrera profesional. i. Las materias relativas a la prevención de riesgos laborales. j. Las propuestas sobre la aplicación de los derechos sindicales y de participación. k. En general, cuantas materias afecten a las condiciones de trabajo y al ámbito de relaciones del personal estatutario y sus organizaciones sindicales con la Administración pública o el Servicio de Salud. En lo relativo a Pactos y Acuerdos, la redacción recogida en el Estatuto Marco no difiere de la establecida en la Ley del Estatuto del Empleado Público, por lo que no es previsible que existan diferencias de interpretación. 8.2 Ámbitos de negociación laboral sanitaria en la Comunidad de Madrid El artículo 103.3 de la Constitución establece la obligación de regular mediante ley el ejercicio del derecho de sindicación de los funcionarios públicos. La Ley Orgánica 11/1985, de 2 de agosto, de Libertad Sindical (LOLS) desarrolló este derecho, al incluir en su ámbito de aplicación a los funcionarios públicos. Dicha Ley legisla en materia de libertad sindical, régimen jurídico sindical, representatividad sindical, acción sindical, tutela de la libertad sindical y sanción de las conductas antisindicales. Tras al promulgación de la LOLS se plantea la necesidad de desarrollar para los funcionarios públicos y su régimen estatutario un texto legal similar al Estatuto de los Trabajadores, donde se desarrolle lo establecido en el artículo 149.1.18 de la Constitución y que contemple lo ratificado por España en la firma de los convenios 151 y 154 de la Organización Internacional del Trabajo, sobre la Protección del Derecho de Sindicación y los Procedimientos para determinar las Condiciones de Empleo en la Administración Pública, y sobre el fomento de la negociación colectiva, respectivamente. Acerca de estos fundamentos se elaboró la Ley 9/1987, de 12 de junio, de Órganos de Representación, Determinación de las Condiciones de Trabajo y Participación del Personal al Servicio de las Administraciones Públicas (LORAP). La Ley 9/1987 establece que los órganos específicos de representación de los funcionarios públicos son los delegados de personal y las Juntas de Personal, y que para la participación en la determinación de las condiciones de trabajo se crearán Mesas Generales de Negociación y Mesas Sectoriales. La LORAP fue modificada posteriormente por la Ley 7/1990, de 19 de julio, sobre funcionarios públicos, negociación colectiva y participación en la determinación de las condiciones de trabajo. Y por la Ley 18/1994, de 30 de junio, por la que se modifica la normativa de elecciones a los órganos de representación del personal al servicio de las administraciones públicas. Asimismo, también fue cambiada por la Ley 21/2006, de 20 de junio, por la que se modifica la Ley 9/1987, de 12 de junio, de órganos de representación, determinación de las condiciones de trabajo y participación del personal al servicio de las Administraciones Públicas y, finalmente y de forma amplia, por la Ley 7/2007, del Estatuto Básico del Empleado Público. El órgano específico de representación de los trabajadores sigue siendo la Junta de Personal. Las funciones de la Junta de Personal, recogidas en la Ley 7/2007, son: 1. Recibir información, sobre la política de personal, así como sobre los datos referentes a la evolución de las retribuciones, evolución probable del empleo en el ámbito correspondiente y programas de mejora del rendimiento. 2. Emitir informe, a solicitud de la Administración Pública correspondiente, sobre el traslado total o parcial de las instalaciones e implantación o revisión de sus sistemas de organización y métodos de trabajo. 3. Ser informados de todas las sanciones impuestas por faltas muy graves. 4. Tener conocimiento y ser oídos en el establecimiento de la jornada laboral y horario de trabajo, así como en el régimen de vacaciones y permisos. 5. Vigilar el cumplimiento de las normas vigentes en materia de condiciones de trabajo, prevención de riesgos laborales, Seguridad Social y empleo y ejercer, en su caso, las acciones legales oportunas ante los organismos competentes. 6. Colaborar con la Administración correspondiente para conseguir el establecimiento de cuantas medidas procuren el mantenimiento e incremento de la productividad. Además, las Juntas de Personal, colegiadamente, por decisión mayoritaria de sus miembros, estarán legitimadas para iniciar, como interesados, los correspondientes procedimientos administrativos y ejercitar las acciones en vía administrativa o judicial en todo lo relativo al ámbito de sus funciones. La Junta de Personal es un órgano de representación y tiene escasa capacidad de negociación. Los ámbitos de negociación están estructurados en diversos niveles, en función, primero, del número de Administraciones Públicas que intervienen y, ya dentro de cada Administración, de los colectivos afectados. Aunque otros ámbitos de negociación son posibles, los principales son la Mesa General de Negociación del conjunto de las Administraciones Públicas, la Mesa General de Negociación de cada Administración Pública y las Mesas Sectoriales. La Mesa General de Negociación de las Administraciones Públicas engloba al conjunto de las Administraciones Públicas. En esta Mesa las Administraciones están representadas de forma unitaria y está presidida por la Administración General del Estado, contando con representantes de las Comunidades Autónomas, de las Ciudades de Ceuta y Melilla y de la Federación Española de Municipios y Provincias, en función de las materias a negociar. En ella las Organizaciones Sindicales podrán estar representadas de acuerdo con lo dispuesto en los artículos 6 y 7 de la LOLS, esto es, siempre que hubieran obtenido el 10% de los representantes a personal funcionario o laboral a nivel nacional. 35 Manual CTO Atención Primaria Por debajo de esta Mesa General, y según determina el artículo 36.3 del Estatuto del Empleado Público, se constituirá en la Administración General del Estado, en cada una de las Comunidades Autónomas, en las Ciudades de Ceuta y Melilla y en las Entidades Locales una Mesa General de Negociación de cada Administración Pública, en la que se pactarán todas aquellas materias y condiciones de trabajo comunes al personal funcionario, estatutario y laboral de la respectiva Administración Pública. Este hecho supone una modificación sobre la legislación previa, al establecer mecanismos de negociación conjunta para personal sujeto a diferente régimen jurídico. En esta Mesa General de cada Administración Pública, las Organizaciones Sindicales estarán representadas siempre que hubieran obtenido el 10% de los representantes a personal funcionario o laboral en el ámbito territorial correspondiente. Supeditadas a la Mesa General de cada Administración Pública se sitúan las Mesas Sectoriales, para la negociación de todas aquellas materias y condiciones de trabajo comunes al personal funcionario, estatutario y laboral de cada sector de una determinada Administración Pública. En las Mesas Sectoriales de cada Administración Pública las Organizaciones Sindicales estarán representadas siempre que hubieran obtenido el 10% de los representantes a personal funcionario o laboral en el sector correspondiente de esa Administración Pública. En relación a la Comunidad Autónoma de Madrid y a su sector sanitario, los ámbitos de negociación sobre materia laboral relativa al personal estatutario que presta sus servicios en el sector sanitario público de la Comunidad de Madrid son la Mesa General de Negociación de los Empleados Públicos de la Administración de la Comunidad de Madrid y la Mesa Sectorial de Sanidad. La Mesa General de Negociación de los Empleados Públicos de la Administración de la Comunidad de Madrid se constituyó el 20 de febrero de 2008, siendo de su competencia la negociación de aquellas materias previstas en el artículo 37 del Estatuto del Empleado Público que sean comunes a todo el personal incluido en su ámbito, de acuerdo con su naturaleza y en coherencia con el contenido de la “Declaración para la reforma de la función pública de la Administración de la Comunidad de Madrid” de 3 de septiembre de 2007. Asimismo, le corresponderá a esta mesa el ejercicio de las funciones contempladas en el artículo 38.9 del citado Estatuto. Por otro lado, el Estatuto del Empleado Público recoge en su artículo 34 que, dependiendo de esta Mesa General de Negociación, y por acuerdo dentro de la misma, podrán constituirse Mesas Sectoriales, en atención a las condiciones específicas de trabajo de las organizaciones ad- 36 ministrativas afectadas o a las peculiaridades de sectores concretos de funcionarios públicos y a su número. Asimismo, establece que la competencia de las Mesas Sectoriales se extenderá a los temas comunes a los funcionarios del sector que no hayan sido objeto de decisión por parte de la Mesa General respectiva o a los que ésta explícitamente les reenvíe o delegue. La redacción de las competencias de la Mesa Sectorial en el Estatuto del Empleado Público se modifica respecto a la LORAP, donde se recogía que constituida la Mesa General, se constituirán Mesas Sectoriales para la negociación colectiva y la determinación de las condiciones de trabajo en los sectores específicos que a continuación se relacionan: ..., citándose al personal al servicio de las Instituciones sanitarias públicas, como sector específico y, con ello, con Mesa Sectorial reconocida, la Mesa Sectorial de Sanidad. Cambio que podría tener implicaciones en la negociación de las condiciones laborales del personal sanitario de la Comunidad de Madrid. 8.3 Sistema de elección de los representantes sindicales en Junta de Personal, Mesa Sectorial y Mesa General de Negociación En el caso de la Sanidad Pública madrileña y en relación al personal estatutario, se constituye una Junta de Personal a nivel de cada área sanitaria. La elección de los componentes de la Junta de Personal, denominados delegados, se realiza mediante sufragio personal, directo, libre y secreto en cada área sanitaria. El voto se emitirá hacia una lista cerrada presentada por las Organizaciones Sindicales legalmente constituidas, por coaliciones de estas o por grupos de electores de una misma unidad electoral (área sanitaria), tal como recoge el artículo 44 del Estatuto del Empleado Público. Para obtener representación en Junta de Personal es necesario obtener, al menos, el 5% de los votos del área sanitaria (artículo 18 de la Ley 9/1987, que no ha sido derogado), contabilizando de forma global los votos de Atención Primaria y Atención Especializada. Las Organizaciones Sindicales que actualmente componen las Juntas de Personal varían de una a otra área sanitaria, en función del diferente grado de representación conseguido. Cuando exista personal laboral, se constituirán Comités de Empresa, siendo la dinámica de organización de las elecciones a Comité de Empresa y el sistema de elección de los componentes igual al descrito para la Junta de Personal. Aquellas Organizaciones Sindicales que hayan obtenido al menos un 10% de delegados en las elecciones para Junta de Personal y, donde proceda, Comité de Empresa, estarán presentes en la Mesa Sectorial de Sanidad. Los componentes de la Mesa Sectorial de Sanidad no son elegidos por sufragio directo de los profesionales, sino mediante designación directa por la Organizaciones Sindicales que han obtenido suficiente nivel de representación en las elecciones a Juntas de Personal y Comités de Empresa en el sector de Sanidad. Los componentes designados por las Organizaciones Sindicales para la Mesa Sectorial de Sanidad tienen capacidad de negociación sobre todos los temas que se aborden en la Mesa Sectorial, independientemente de su categoría profesional y de la categoría profesional a la que afecte el tema sobre el que se negocia. Las Organizaciones Sindicales que actualmente componen la Mesa Sectorial de Sanidad son SATSE (63 delegados), FEMYTS (55), CCOO (50), UGT (42), CSIT-UP (37) y USAE (32). Por último, aquellas Organizaciones Sindicales que hayan obtenido al menos un 10% de los delegados en las elecciones para Delegados de Personal, Junta de Personal y Comités de Empresa del conjunto de sectores de la Administración Pública de la Comunidad de Madrid (Sanidad, Justicia, Educación, etc.) estarán presentes en la Mesa General de Negociación de los Empleados Públicos de la Administración de la Comunidad de Madrid. Al igual que ocurría con la Mesa Sectorial de Sanidad, los componentes de la Mesa General de Negociación no son elegidos por sufragio directo de los profesionales, sino mediante designación directa por la Organizaciones Sindicales que han obtenido suficiente nivel de representación en las elecciones a Junta de Personal y Comités de Empresa de las distintas Administraciones Públicas de la Comunidad de Madrid. Los componentes designados por las Organizaciones Sindicales para la Mesa General de Negociación tienen capacidad de negociación sobre todos los temas que se aborden en ella, independientemente de su categoría profesional, del sector de la Administración Pública del que procedan y de la categoría profesional y sector al que afecte el tema sobre el que se negocia. Las Organizaciones Sindicales que actualmente componen la Mesa General de Negociación de los Empleados Públicos de la Administración de la Comunidad de Madrid son UGT, CCOO, CSITUP y SATSE. 8.4 Las Organizaciones Sindicales Diversas Organizaciones Sindicales tienen representación en las Mesas donde se negocian las condiciones en que se va a desarrollar la actividad laboral de los facultativos. Entre los denominados sindicatos de clase, UGT (Unión General de Trabajadores), CCOO (Comisio- Preparación de Oposiciones de Atención Primaria nes Obreras) y CSIT-UP (Coalición Sindical Independiente de Trabajadores – Unión Profesional) han obtenido el suficiente grado de representatividad para estar presentes en la Comunidad de Madrid tanto en la Mesa Sectorial de Sanidad como en la Mesa General de Negociación de los Empleados Públicos de la Administración de la Comunidad de Madrid. rio tengan una mayor productividad en cuanto a número de acuerdos y pactos firmados en la Comunidad de Madrid, y no sólo para las categorías profesionales a las que representan, sino también de forma global para el resto. Otras Organizaciones sindicales, como CSIF (Central sindical Independiente y de funcionarios), CGT (Confederación General del Trabajo), etc., no alcanzaron el porcentaje de votos necesario para estar en alguna de las Mesas citadas. Los sindicatos de clase tienen afiliados de todas las categorías profesionales. Bibliografía De los denominados sindicatos profesionales, FEMYTS (Federación de Médicos y Titulados Superiores), SATSE (Sindicato de Enfermería) y USAE (Unión Sindical y Auxiliares de Enfermería) han obtenido en las últimas elecciones sindicales el suficiente porcentaje de votos para estar presentes en la Mesa Sectorial de Sanidad, siendo además la primera vez que un sindicato profesional del sector sanitario, SATSE, consigue un porcentaje que le permite estar en la Mesa General de Negociación de los Empleados Públicos de la Administración de la Comunidad de Madrid, a pesar de que su masa de votantes pertenece sólo a un colectivo. • • • • • • • Los sindicatos profesionales tienen afiliados de una determinada categoría profesional, sobre la que definen prioritariamente toda su política de negociación en las Mesas y foros en los que tienen representación. • En los últimos años se observa en el sector de la Sanidad madrileña un auge de los sindicatos profesionales, que han incrementado de forma clara su representatividad en la Mesa Sectorial de Sanidad, donde ya son mayoría, con 150 delegados. Aunque son muchas las causas que han podido intervenir en el incremento de voto hacia los sindicatos profesionales, parece evidenciarse que la crisis que atraviesa la Atención Primaria en la Comunidad de Madrid (y en el conjunto del Estado español) no afecta por igual a las condiciones laborales de los diferentes estamentos, o no es sentida con la misma intensidad por ellos. En esta situación, los profesionales más afectados pueden interiorizar la necesidad de hacer que su colectivo sea visible, como vía lógica para dar respuesta a sus demandas, y a la vez manifestar con su voto su deseo de asegurarse de que las personas que vayan a participar en las negociaciones de los temas que les afectan pertenezcan a su misma categoría profesional. • • • Plan de Calidad Integral de los Servicios Sanitarios de la Comunidad de Madrid http://w w w.cesm.org/nueva/madrid/ DOCUMENTOS%20PRINCIPAL/Plandecalidad.pdf. Plan de Mejora de la Atención Primaria de la Comunidad de Madrid 2006-2009. Consejería de Sanidad y Consumo. Madrid 2006. Ley 55/2003, de 16 de diciembre, del Estatuto Marco del Personal Estatutario de los Servicios de Salud. BOE 301, de 17 de diciembre de 2003, pág. 44.742-44.763. Ley 7/2007, de 12 de abril, del Estatuto Básico del Empleado Público. BOE 89, de 13 de abril de 2007, pág. 16.270-16.299. Constitución Española de 1978. Ley Orgánica 11/1985, de 2 de agosto, de Libertad Sindical. BOE 189, de 8 de agosto de 1985, pág. 25.119-25.123. Ley 9/1987, de 12 de junio, de Órganos de Representación, Determinación de las Condiciones de Trabajo y Participación del Personal al Servicio de las Administraciones Públicas. BOE 144, de 17 de junio de 1987, pág. 18.28418.290. Corrección el 18 de junio de 1987. Ley 7/1990, de 19 de julio, sobre funcionarios públicos, negociación colectiva y participación en la determinación de las condiciones de trabajo. BOE 173, de 20 de julio de 1990, pág. 21.195-21.196. Ley 18/1994, de 30 de junio, por la que se modifica la normativa de elecciones a los órganos de representación del Personal al servicio de las Administraciones Públicas. BOE 156, de 1 de julio de 1994, pág. 21.106-21.112. 10.- Ley 21/2006, de 20 de junio, por la que se modifica la Ley 9/1987, de 12 de junio, de Órganos de representación, determinación de las condiciones de trabajo y participación del Personal al servicio de las Administraciones Públicas. BOE 147, de 21 de junio de 2006, pág. 23.385-23.387. Acuerdo sobre constitución de la Mesa General de Negociación de los Empleados Públicos de la Administración de la Comunidad de Madrid. Madrid, febrero 2008. http://www.medicoscam.com/Femyts/Mesa%20sectorial/ 20.02acuerdomesageneral2.pdf. También podría ser un factor relevante el que los sindicatos profesionales del ámbito sanita- 37