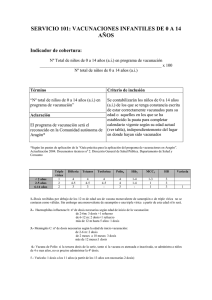
Vacuna frente a la Varicela VACUNA DE LA VARICELA
Anuncio

Vacuna frente a la Varicela VACUNA DE LA VARICELA-ZOSTER Introducción. La enfermedad La varicela es una enfermedad altamente transmisible causada por el virus varicela-zoster (VVZ). Entre los niños la varicela es, generalmente, una enfermedad de curación espontánea, de 4 ó 5 días de evolución, caracterizada por fiebre, malestar y un exantema vesicular generalizado de 250-500 lesiones. La gravedad de la enfermedad y de sus complicaciones, es progresivamente mayor en adolescentes, adultos y personas inmunodeprimidas. Tras la primoinfección, el VVZ permanece en estado latente en los ganglios dorsales o craneales de los nervios sensoriales. El herpes zoster es consecuencia de la reactivación de esta infección latente. Se manifiesta como una erupción vesicular dolorosa en el dermatoma inervado por una o dos raíces sensitivas. El herpes zoster afecta generalmente a personas de mediana o avanzada edad, así como a aquellas con deficiencias en la inmunidad celular. Manifestaciones clínicas Generalmente la infección primaria por VVZ da lugar a varicela, caracterizada clínicamente por un exantema vesicular, fiebre moderada, malestar y prurito. La gravedad de la enfermedad y de sus complicaciones, aumenta con la edad y el grado de deficiencia inmunitaria. Entre la complicaciones de mayor relieve cabe destacar: infecciones bacterianas de piel y tejidos blandos, trombocitopenia, artritis, hepatitis, encefalitis, meningitis, glomerulonefritis, neumonía por el propio virus y síndrome de Reye (salicilatos). La infección intrauterina durante la primera mitad de la gestación, puede ser causa de varicela congénita, con grave afectación neurológica, ocular, de extremidades y otras anomalías. La aparición de varicela materna durante los 5 días anteriores o los 2 días posteriores al parto da lugar a varicela neonatal, con infección sistémica generalizada y alta letalidad. Las formas clínicas de zoster tienen habitualmente buen pronóstico, aunque las lesiones vesiculares de los dermatoma sensoriales afectados son muy dolorosas. En los pacientes más gravemente inmunodeprimidos, la recurrencia de la infección puede tener graves consecuencias, generalizándose a otros dermatomas con complicaciones oculares, pulmonares, y de otros órganos. Diagnóstico serológico Las principales pruebas diagnosticas empleadas actualmente son: enzimoinmunoanálisis (ELISA), aglutinación por látex (LA), inmunofuorescencia indirecta (IFA), y anticuerpos fluorescentes frente al antígeno de membrana (FAMA). La sensibilidad de las pruebas ELISA comercialmente disponibles, para detectar anticuerpos inducidos por exposición al virus salvaje es de 86%-97%, con una especificidad de 82%-99%. La detección de anticuerpos vacunales, requiere pruebas más sensibles como la gpELISA, que emplea glicoproteinas virales como antígeno. La vacuna de la varicela-zoster Aunque la disponibilidad de vacunas frente al VVZ en nuestro país es todavía muy limitada, en algunos países, como Japón y Corea del Sur se viene utilizando desde hace años. La primera vacuna fue desarrollada por Takahashi en 1974 a partir de una cepa atenuada (cepa OKA), derivada de una cepa salvaje mediante sucesivos pases en cultivos de diferentes tipos de células humanas y de cobaya. En 1984 fue registrada en varios países europeos para su uso en pacientes inmnunodeprimidos en riesgo. Aunque la vacuna demostró ser segura y eficaz, su extraordinaria termolabilidad (debía ser conservada a -20ºC) dificultaba su uso generalizado, iniciado en 1989 en Japón y Corea. En 1995, se consiguió desarrollar (SmithKline Beecham) una vacuna cuyas exigencias de conservación son las habituales (entre +2ºC y +8ºC) de otras vacunas. Esta vacuna ha sido registrada en varios países, entre ellos el nuestro. Inmunogenicidad La inmunogenicidad de las distintas variantes de la cepa OKA (SK-Bio, Merck, Biken) ha sido evaluada en diferentes estudios. La mejor respuesta se da entre niños sanos. Los adolescentes, los adultos y las personas inmunodeprimidas, responden progresivamente peor. La excelente respuesta de los niños pequeños no parece ser interferida por la eventual persistencia de anticuerpos maternos. El 97% de los niños sanos (1-12 años de edad) seroconvierten (gpELISA > 0,3 U) después de una dosis de vacuna, alcanzando el 76% de ellos títulos ³ 5 U. Estudios realizados en Japón, demostraron que a los 7-10 años de la vacunación, el 97% de los niños vacunados mostraba anticuerpos con títulos similares a los observados al cabo del mismo periodo de tiempo, en niños que habían padecido la infección por virus salvaje. Veinte años después de la vacunación, los títulos de los vacunados habían aumentado, hecho presumiblemente relacionado con exposiciones ulteriores a virus salvajes. Por encima de los 13 años de edad, la tasa de seroconversión después de una dosis de vacuna es de 78%-82%, llegando al 99% cuando se administran dos dosis separadas por un intervalo de 4-8 semanas. La inmunogenicidad de la vacuna en niños inmunodeprimidos en USA y Canadá, ha demostrado ser buena en el 95% de los casos, después de dos dosis de vacuna. Eficacia protectora Aunque la eficacia protectora de la vacuna es hasta cierto punto dosisdependiente, varios ensayos clínicos han demostrado su capacidad para prevenir la varicela durante periodos superiores a los 10 años. Se acepta que la vacuna previene el 70%-90% de las infecciones por VVZ, y hasta el 95% de las infecciones graves, durante los 7-10 años siguientes a la vacunación. La atenuación de las manifestaciones clínicas: menor número de lesiones (15-32, de media), menor intensidad y duración de la fiebre y rápida recuperación; permite suponer una consecuente disminución en la gravedad de las complicaciones (pe. infecciones bacterianas de la piel, neumonía y encefalitis) tanto en niños como en adultos. En los adultos la eficacia de la vacunación parece ser menor que en los niños, lo cual podría estar relacionado con el peor comportamiento de la inmunidad celular. Existe cierta controversia sobre la eficacia de la vacuna en niños inmunodeprimidos (leucémicos), desde resultados similares a los obtenidos en niños sanos en estudios en Japón, hasta los ligeramente peores hallados en USA y Canadá. Eficiencia Los estudios de eficiencia incluyen los aspectos económicos de la enfermedad (costes directos y costes indirectos) y los comparan con los costes de la vacunación. Varios estudios han demostrado que los beneficios económicos de la vacunación sistemática de la población infantil (a los 15 meses de edad) superan a los costes de la enfermedad, sólo cuando se incluyen los costes indirectos de la misma. La razón beneficio /coste de la vacunación oscila aproximadamente entre 2 y 7. No se ha evaluado la repercusión a medio y largo plazo de la vacunación sistemática sobre la incidencia de zoster, ni sobre la previsible reducción en la circulación de virus salvajes. Seguridad La vacuna de la varicela-zoster es bien tolerada por niños y por adultos, tanto sanos como inmunodeprimidos. Los efectos secundarios son poco frecuentes, y se resuelven espontáneamente en pocos días. Consisten en fiebre leve o moderada, leve exantema (5 lesiones) y síntomas locales en el punto de inoculación; manifestaciones todas ellas ligeramente más frecuentes en adolescente y adultos que en niños. En pacientes inmunodeprimidos el exantema vacunal puede ser más intenso y evolucionar en más tiempo (1 mes), con un mayor riesgo potencial de transmisión del virus vacunal a los contactos susceptibles. Este riesgo, es mínimo cuando se vacuna a sujetos sanos. La incidencia de zoster en niños, a consecuencia de la vacunación se ha estimado en 18 casos por cada 100.000 personas-año frente a 77 casos por cada 100.000 personas-año en niños que sufrieron la infección natural. Indicaciones de la vacunación anti varicela-zoster Recomendaciones de los Centers for Disease Control La vacunación anti varicela-zoster ha sido recomendada en las siguientes situaciones: a) Personas menores de 13 años de edad Los menores de 13 años de edad (y mayores de 1 año) sin antecedentes de padecimiento de la enfermedad deben ser considerados susceptibles y recibir una dosis de vacuna de 0,5 mL, vía subcutánea. La vacunación se realizará de modo sistemático a la edad de 12-18 meses. Puede administrarse simultáneamente a DTP, DTPa, polio o Hib. Puede administrarse simultáneamente, o con 30 ó más días de separación de SRP (triple vírica). b) Personas de 13 ó más años de edad Las personas de 13 ó más años de edad sin antecedentes de padecimiento de la enfermedad deben ser considerados susceptibles y recibir dos dosis de vacuna de 0,5 mL, vía subcutánea, con un intervalo de 4-8 semanas. Dado que el 71%-93% de los adultos sin antecedentes conocidos de varicela están ya inmunizados, se recomienda el cribado previo de anticuerpos antes de iniciar la vacunación de adolescentes y adultos. Es prioritaria la vacunación de los siguientes grupos: Personas en contacto con personas de alto riesgo de complicaciones, como: personal sanitario y contactos familiares de pacientes inmunodeprimidos. Personas con alto riesgo de exposición al VVZ, como: personas en contacto con niños pequeños (guarderías). Mujeres en edad fértil no embarazadas. El embarazo debe ser evitado en el mes siguiente a cada dosis de vacuna. Viajeros internacionales sin evidencia de inmunidad al VVZ, especialmente cuando se prevea estrecho contacto con la población local. Indicaciones de la vacuna registrada en España En España, únicamente está registrada la vacuna de SmithKline Beecham (VarilrixÒ ). Esta vacuna está autorizada desde 1998 con unas condiciones que limitan considerablemente su uso (especialidad farmacéutica de uso hospitalario) . En nuestro país la vacunación anti varicela-zoster está indicada para la prevención de la varicela en personas susceptibles (cribado serológico previo), en situaciones de alto riesgo. Son las siguientes: 1. Pacientes con leucemia linfoblástica aguda en remisión hematológica de ³ 12 meses, con > 1.200 linfocitos/ mm3 en sangre periférica en las 24 horas previas a la vacunación, y sin tratamiento quimioterápico una semana antes y una semana después de la fecha de vacunación. 2. Pacientes con tumores sólidos en las mismas circunstancias del punto anterior. 3. Pacientes con enfermedades crónicas (metabólicas, pulmonares, etc) sin afectación inmunitaria por la enfermedad o el tratamiento (ver dosis de corticoides en contraindicaciones). 4. Pacientes en los que se prevea una futura situación de inmunocompromiso (pe. trasplante de órgano). 5. Personas susceptibles en contacto con personas de alto riesgo de complicaciones (personal sanitario y contactos familiares de inmunodeprimidos). Hasta que la vacunación frente a la varicela-zoster tenga un carácter generalizado como ya ha sido recomendado en algunos países, es preciso desarrollar estrategias encaminadas a fomentar el empleo de la vacuna en las situaciones antes expuestas. Entre ellas, el control de la varicela nosocomial debe incluir la identificación del personal sanitario susceptible y la inmunización, especialmente de aquellos que trabajen en áreas de asistencia a pacientes con alto riesgo de complicaciones por esta infección. Por otro lado la futura combinación con otros antígenos vacunales, singularmente con los del sarampión, rubéola y parotiditis en forma de vacuna cuádruple vírica (SRPV) favorecerá en el futuro el uso universal de esta vacuna. Contraindicaciones y precauciones Además de las contraindicaciones generales de todas las vacunas, la vacuna de la varicela está contraindicada en las siguientes situaciones: • Inmunodeficiencia celular congénita o adquirida (excepto las señaladas en indicaciones). • Tratamiento prolongados con altas dosis de corticoides sistémicos ( ³ 2 mg/Kg/día de prednisona en niños, o 20 mg/día cuando se superen los 10 Kg de peso). Cuando se han administrado durante > 2 semanas, la vacunación ha de diferirse al menos 1 mes, y la corticoterapia no debe reanudarse hasta al menos 2 semanas después. • Linfopenia inferior a 1.200 linfocitos/ mm3. • Embarazo y durante los tres meses anteriores. • Administración de inmunoglobulinas o productos que las contengan durante los 5 meses anteriores a la vacunación. Pautas y vías de administración. Conservación. La vacuna se administra por vía subcutánea inmediatamente después de su reconstitución (se presenta en forma liofilizada). Cada dosis de 0,5 mL de la vacuna registrada en España (VarilrixÒ ). contiene al menos 1.350 UFP del VVZ, cepa Oka propagada en células diploides humanas, y un máximo de 25 m g de neomicina. Las condiciones de conservación de ésta vacuna son las habituales, entre +2ºC y +8ºC. El disolvente no precisa refrigeración. La congelación no afecta a la estabilidad de la vacuna liofilizada.