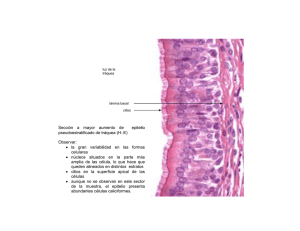
9 Organización y diversidad de la biosfera
Anuncio

67 CUELLO DE ÚTERO. VAGINA. CICLO VAGINAL. GENITALES EXTERNOS FEMENINOS ESTRUCTURA DEL TEMA: 67.1. Útero. 67.2. Vagina. 67.3. Genitales externos. 67.1. ÚTERO El útero está recubierto por una mucosa denominada endometrio que en mujeres, desde que tienen la menarquia hasta que tienen la menopausia, se desprende cíclicamente. Además, esta mucosa se modifica, a veces, en ciclos anovulatorios, donde hay una fase proliferativa, pero como no hay formación de cuerpo lúteo, no hay progesterona, lo que hace que no haya secreción. Antes de la menarquia el endometrio es una capa muy delgada, formada por un epitelio cúbico simple, no prismático y glándulas, que son pequeñas invaginaciones rudimentarias. El estroma de esta mucosa es bastante laxo. También, en la mujer menopaúsica, el epitelio es más cúbico y las glándulas también son como invaginaciones quísticas, no ramificadas, pero el estroma es más compacto. ISTMO El istmo es una pequeña región (1 cm) donde la mucosa es algo diferente de la del cuerpo. El epitelio es más fino y no se desprende durante los ciclos. No aparecen arterias helicoidales tan manifiestas. Esta porción es importante ya que en el embarazo toma las mismas características que el endometrio del resto del cuerpo. Este istmo da lugar al revestimiento del conducto cervical, de 3 cm de longitud, al que se accede a través del orificio cervical interno; presenta una dilatación central, y se continúa con el orificio cervical externo. El conducto cervical está revestido por el epitelio endocervical. CÉRVIX El conducto cervical forma parte del cuello. El epitelio que reviste el endocérvix, a pocos aumentos, va a tener múltiples invaginaciones que tienen direcciones oblicuas, longitudinales, transversales... que llamaremos glándulas endocervicales, pero son falsas glándulas, también llamados pliegues en palma (plicae palmatae). El epitelio es cilíndrico de células secretoras de moco y células ciliadas. Estas células van a sufrir cambios en relación con el ciclo hormonal. Habitualmente cambian su morfología las células secretoras en función del ciclo hormonal. En la fase proliferativa, son células prismáticas bajas con un núcleo en la base y segregan un tipo de moco fluido. De hecho, en la fase de la ovulación, esta secreción va a ser la secreción más fluida de toda la que se segregue en el ciclo. Esta secreción es glucoproteica, lo que permite a los espermatozoides poder llegar al útero. Justo en la fase de ovulación, cuando ese moco se seca adopta morfología en helecho. Este moco es tan fluido que esa organización, al pasar los espermatozoides, con el movimiento de las colas hace que se alineen y que sea permeable. Por el contrario, en la fase secretora, las células se hacen más - 331 - altas, el núcleo se hace central, el citoplasma se hace eosinófilo y el moco se hace viscoso, teóricamente impermeable a los espermatozoides, o por lo menos, más difícil de penetrar. Este moco forma el tampón mucoso que va a obstruir el conducto cervical. En una mujer nulípara, el conducto cervical externo tiene un cambio brusco de epitelio: unión escamocolumnar (unión entre endocérvix y exocérvix), que resulta ser un punto conflictivo para el organismo, donde se inician las neoplasias de cuello de útero. El epitelio prismático pasa a ser epitelio estratificado plano no queratinizado. El paso del endocérvix al exocérvix es un paso de un epitelio columnar a un epitelio escamoso. En el endocérvix pueden formarse quistes por la inflamación de los plicae palmatae, que consisten en el cierre de alguna glándula. La superficie del exocérvix es una superficie lisa que va a revestir todo el exocérvix y se continuará con el revestimiento de la vagina, que va a ser semejante. En las mujeres que ya han dado a luz, el epitelio exocervical protruye e incluso es frecuente la aparición de metaplasma (≈ úlceras), que son zonas en el exocérvix donde hay áreas de epitelio cilíndrico simple (por cambio del tejido). Aparece así una mayor secreción de moco. El tejido conjuntivo del cérvix es un tejido fibroso denso que únicamente en la porción superior del cuello va a presentar un 15% de células musculares lisas. Toda la gran capa de músculo del cuerpo y el fundus, en el cérvix se queda reducida a tejido fibroso denso con algunas pocas células musculares lisas en su porción superior. El cérvix hace protusión en la vagina. CICLO UTERINO Comienza la fase proliferativa y el endometrio comienza a crecer. Pasa de poseer 1 mm de grosor hasta tener 4 mm aproximadamente en el día 14 del ciclo. El aumento de grosor se da por múltiples motivos: - Gran número de mitosis: estas mitosis se dan en las glándulas y en el estroma uterino. - Las glándulas crecen en altura: son glándulas con luz estrecha todavía porque no hay secreción, aunque cerca del día 14 la morfología se hace algo más tortuosa. - 332 - Las arterias espirales van a aumentar su longitud, no llegan a la superficie y únicamente empiezan a hacerse tortuosas cuando se acerca el día 14. El estroma va a ser muy metacromático y laxo, con mucha sustancia fundamental. El día 14 comienza la fase intermedia. Se produce entre los días 14 y 16 la ovulación. Las células secretoras que hasta ahora no estaban activas van a mostrar una acumulación de secreción infranuclear. Rápidamente, en 24 horas, la vacuola subnuclear rica en glucoproteínas se hace supranuclear y comienza a segregar su contenido. Las glándulas tubulares empiezan a hacerse más anchas y contorneadas. (El cambio posicional de la vacuola marca el día 15-16) El día 17 empieza la fase secretora que se caracteriza porque las glándulas se hacen muy tortuosas, anchas y dilatadas ya que contienen el producto de la secreción. El grosor de la mucosa deja de aumentar, habiendo alcanzado unos 4-5 mm. No se observan mitosis y el estroma se va empezar a compactar sobre todo en la zona superficial originando una predecidualización por si hay embarazo. Las arterias espirales van a llegar a la zona superficial del epitelio siendo muy helicoidales. Hay secreción y edematización del estroma El día 27 – 28 las arterias espirales se contraen y dilatan, originando isquemia en la mucosa, hasta que el día 28 se produce una contracción y el tejido, ya lesionado anteriormente en las isquemias anteriores, y el tejido se desprende originando la menstruación, pero no se desprende toda la mucosa, solo el estrato funcional (2/3 superficiales). En el estrato basal que no se desprende se empieza a reparar el epitelio. 67.2. VAGINA Es un tubo fibromuscular que tiene una longitud de unos 8 – 9 cm. Va desde el cuello del útero, presenta unos fondos de saco vaginales (fórnices) y llega hasta el introito vaginal. Macroscópicamente es aplanada anteroposteriormente. Tiene unos pliegues transversales y está constituida por mucosa, muscular y adventicia. La mucosa, a su vez está constituida por un epitelio de revestimiento y una lámina propia. El epitelio es pluriestratificado plano no queratinizado. Este epitelio es influido por el ciclo hormonal. De hecho, en la fase proliferativa es más alto (unas 40 – 45 capas de células) y en la fase secretora, cuando se produce desprendimiento, es más bajo (unas 30 capas de células). Hay una zona más superficial del epitelio en donde las células van a ser aplanadas, intensamente eosinófilas y el núcleo se hace más pignótico progresivamente. Hay una zona intermedia donde hay unas células de tamaños variables (grandes, de núcleo laxo y tinción mixta; pequeñas, de núcleo laxo y citoplasma basófilo). Estas células, cuando se descaman se denominan células naviculares. Las células de la zona basal no se desprenden. Recordar que hay más tipos de células, como la capa parabasal, entre la intermedia y la basal, de células basófilas y cúbicas. Este epitelio tiene muchas células de Langerhans, leucocitos en tránsito, terminaciones sensoriales libres... Por debajo de la membrana basal hay una lámina propia de tejido conjuntivo laxo que como característica diferencial es un tejido muy vascularizado. De hecho, en la excitación sexual, la secreción vaginal no se da en ninguna glándula, sino que se da por el trasudado de plasma y por la secreción de las glándulas endocervicales y de las glándulas del introito. Por fuera de la lámina propia hay una capa de tejido muscular formado por 2 estratos: circular interno, longitudinal externo. Por último se encuentra la adventicia. A la vagina se desprende: o Epitelio vaginal o Epitelio del exocérvix o Epitelio del endocérvix e incluso alguna célula uterina. Existe la técnica de papanicolau que es una tinción que se realiza en la exfoliación del epitelio. Se obtiene epitelio del cuello y del fórnix vaginal, con los que se realiza una extensión. - 333 - CITOLOGÍA VAGINAL - Fase proliferativa: Inicialmente, el epitelio empieza a proliferar. Encontramos células basófilas que no tienen la morfología navicular. Son células más grandes y más aplanadas. Tienen una tinción mixta. Pueden aparecer algunas células basófilas pequeñas. Tardíamente existe una mezcla de células eosinófilas, con un núcleo no tan pignótico, junto con células de tinción mixta. Ocupan el 5% del volumen. - Fase ovulatoria: El epitelio se hace más grueso conforme ha transcurrido la fase folicular. En esta fase ovulatoria, se desprenden células más aplanadas, más eosinófilas y con mayor pignosis. Se tiene el índice de eosinofília. Estas células van a tener mucho glucógeno, por lo que va a ser “alimento” de unos bacilos. - Fase secretora: Inicialmente el epitelio se está desprendiendo y con las células eosinófilas que son mínimas, aparecen células naviculares grandes intermedias de núcleo laxo. Se denominan naviculares porque los bordes de estas células están ligeramente plegados y forman verdaderas naves. Junto con ellas hay una gran cantidad de bacilos de Döderlein, que son muy abundantes en esta fase luteínica inicial. Tardíamente se observan las células más basófilas de núcleos laxos que forman placas porque esta zona más profunda aun tiene varios desmosomas que hacen más fuerte a este estrato que a los más superficiales. Puede aparecer también alguna célula navicular. - Fase menstrual: encontramos núcleos desnudos, una gran cantidad de eritrocitos y alguna célula ciliada, prismática... endometrial. - 334 - 67.3. GENITALES EXTERNOS INTROITO Los labios mayores y menores van a delimitar el introito, donde vamos a encontrar el clítoris en su porción superior, la uretra por debajo, la salida de la vagina y el ano. En el introito, en relación con el clítoris y la salida de la uretra, hay unas glándulas: las glándulas de Littrée. CLÍTORIS El clítoris está constituido por dos cuerpos cavernosos, similares a los cuerpos del pene, de material esponjoso. Es un tejido conjuntivo laxo con grandes cisuras vasculares cuando no está eréctil y que se llenan de sangre con la excitación. Los dos cuerpos cavernosos están unidos por tejido conjuntivo fibroso denso: albugínea. Está revestido por un epitelio plano no queratinizado con una gran riqueza de terminaciones nerviosas libres. Por debajo, hay una lámina propia con una gran cantidad de receptores sensoriales (Paccini, Meissner, Ruffini...). El clítoris se encuentra parcialmente revestido por el capuchón del clítoris, que está formado por un epitelio pluriestratificado plano no queratinizado. LABIOS MAYORES Y LABIOS MENORES Los labios mayores y labios menores delimitan el introito vaginal. Los labios menores está revestidos por un epitelio pluriestratificado plano no queratinizado sin folículos pilosos, al igual que la cara interna de los labios mayores. Por debajo del epitelio hay una gran riqueza de fibras elásticas y plexos sanguíneos. Se ingurgitan durante la excitación sexual. Los labios mayores tienen el borde interno lampiño (sin folículos pilosos) y su borde externo tiene folículos pilosos. Estos folículos tienen una dirección muy oblicua con respecto a la epidermis. Estos labios mayores, al igual que el monte de Venus, tienen un panículo adiposo importante y tiene glándulas sebáceas y sudoríparas. - 335 - URETRA La uretra femenina es más corta que la masculina, tiene 3 – 4 cm. Está revestida por un epitelio pluriestratificado plano no queratinizado, aunque a veces puede ser pseudoestratificado cilíndrico. A nivel final tiene unas invaginaciones glandulares con secreción mucosa: glándulas de Littrée. Algo más abajo, entre la uretra y la salida de la vagina se encuentran las dos glándulas de Bartholino. Tienen un tamaño de un haba, son túbulo alveolares de secreción mucosa. Estas glándulas de Bartholino drenan a los bordes de los labios menores y pueden inflamarse (bartholinitis), requiriendo intervención quirúrgica. Estas glándulas son muy importantes en la excitación sexual por la lubricación que llevan a cabo. - 336 -