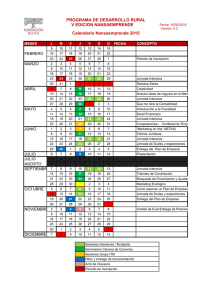
normativa de organización y funcionamiento
Anuncio

COMPLEJO HOSPITALARIO DE TOLEDO Avda. Barber, 30. 45004. Toledo. Teléfono 925 269152 Marzo 2012 NORMATIVA DE ORGANIZACIÓN Y FUNCIONAMIENTO SERVICIO DE MEDICINA INTENSIVA DEL COMPLEJO HOSPITALARIO DE TOLEDO ÍNDICE 1 Introducción 1 2 Historia del Servicio de Medicina Intensiva 1 3 Descripción del Servicio de Medicina Intensiva: 2 3.1 Dotación Técnica y de aparataje 4 4 El organigrama de la UCI: 4.1 Personal médico del servicio de Medicina Intensiva 7 7 4.2 Personal de Enfermería 11 15 4.3 Personal no sanitario 5 Cartera de Servicios: 17 5.1 Grupos de patologías más prevalentes atendidas en el SMI 19 5.2 Criterios de ingreso y de alta en UCI 33 6 Actividad Asistencial: 6.1 Servicio de Medicina Intensiva Extendido 43 43 6.2 Análisis de los últimos 10 años 45 6.3 Atención ordinaria 48 6.4 Atención continuada 51 7 Actividad docente e investigadora 51 7.1 Actividad docente 51 7.2 Actividad investigadora 54 7.3 Publicaciones 62 8 Participación Institucional 66 9 Calidad en el Servicio de Medicina Intensiva 69 1 INTRODUCCIÓN El R.D. 1277/2003, por el que se establecen las bases generales sobre autorización de centros, servicios y establecimientos sanitarios define y relaciona los centros, servicios y establecimientos sanitarios para los que se deben establecer requisitos de autorización que garanticen su calidad y seguridad. La unidad 37 Medicina intensiva, de la oferta asistencial incorporada en la citada norma, se define como una unidad asistencial en la que un médico especialista en medicina intensiva es responsable de que se preste la atención sanitaria precisa, continua e inmediata, a pacientes con alteraciones fisiopatológicas que han alcanzado un nivel de gravedad tal que representan una amenaza actual o potencial para su vida y, al mismo tiempo, son susceptibles de recuperación. Se entiende por intensivista, un profesional médico que tiene una especialidad en atención al paciente crítico y las competencias profesionales para desarrollarla. Se propone definir la Unidad de Cuidados Intensivos (UCI) como una organización de profesionales sanitarios que ofrece asistencia multidisciplinar en un espacio específico del hospital, que cumple unos requisitos funcionales, estructurales y organizativos, de forma que garantiza las condiciones de seguridad, calidad y eficiencia adecuadas para atender pacientes que, siendo susceptibles de recuperación, requieren soporte respiratorio o que precisan soporte respiratorio básico junto con soporte de, al menos, dos órganos o sistemas; así como todos los pacientes complejos que requieran soporte por fallo multiorgánico, La UCI puede atender a pacientes que requieren un menor nivel de cuidados. 2 HISTORIA DEL SERVICIO DE MEDICINA INTENSIVA En el año 1975, se creó, de modo formal, la Unidad de Cuidados Intensivos como unidad autónoma. A principios de 1976 se instaló la unidad en su ubicación actual. Desde entonces ha pasado por muchas vicisitudes a lo largo de su dilatada historia. Se construyó con un planteamiento inicial de 24 camas, evidentemente exagerado para aquel momento. Desde el primer momento, una de las salas se utilizó como almacén, cuya función y su correspondiente espacio no se habían previsto. Se inauguró utilizando sólo una sala de 7 camas. En años sucesivos se fueron habilitando funcionalmente otra sala de 7 camas y, posteriormente, una unidad de 3 camas semiaisladas conocida como “coronarios”. Así, con 17 camas estuvo funcionando durante años y, con altibajos, como es habitual en un Hospital con alta Normativa de Organización y Funcionamiento 1 presión de urgencias, se dio respuesta a la demanda, tanto del Servicio de Urgencias como de quirófano y de planta. En aquellos momentos era rara la demanda de otros hospitales. Con motivo de una importante remodelación de los espacios en la primera planta, se cerró el módulo de “coronarios” y la UCI continuó dando servicio al Hospital durante unos años con 14 camas, manteniendo, e incluso aumentando, el número de ingresos, con la consiguiente disminución de la estancia media. Sin embargo, a partir de finales de 1998, se inician unos años complicados. La implantación en el Hospital del Servicio de Neurocirugía con carácter, además, de referente regional, bloqueó las camas de intensivos del hospital, que no habían sido ampliadas de modo proporcional al aumento de las necesidades (se abrieron las 3 camas del módulo de “coronarios”) y esto generó muchas dificultades para responder a la demanda del propio Hospital (Urgencias, Quirófanos, Plantas). Esta situación condicionó que, en distintas ocasiones, hubiera que trasladar a pacientes críticos a otros hospitales, suspender partes quirúrgicos, dar altas precoces o ser muy estrictos en la selección de pacientes. A partir de la ampliación del SMI en 6 camas más en el año 2003 (se suprime el módulo de 3 camas y en su lugar, aumentando la superficie, se crea un nuevo módulo de 9) se mejoró ostensiblemente la gestión de la demanda, aunque con la presencia de picos que no se podían atender dado el elevado índice promedio de ocupación de camas. Este déficit, aunque reducido con respecto a años anteriores, afectó específicamente a la demanda de camas por parte de la cirugía programada de alto riesgo, lo que repercutió en la suspensión de actos quirúrgicos, con el consiguiente impacto negativo que esto supuso. Ante la presencia de un problema tan sensible, se adopta la decisión de crear una unidad de 3 camas en el espacio dedicado a almacén (que vuelve a recuperar parcialmente su función inicial) con un funcionamiento específico, de lunes a viernes, de acogida a los pacientes procedentes de quirófano por cirugía programada de alto riesgo, con el compromiso de distribuirlos diariamente, bien a sus camas de origen en planta, o a una cama de UCI si las circunstancias lo exigen. Este modelo exige una gestión específica y de ello se ha encargado un Jefe de Sección del SMI que, junto con un FEA en turno de tarde, deben garantizar el flujo de pacientes. Con este modelo, se ha mejorado la respuesta a las necesidades de camas de UCI generadas desde quirófanos. 3 DESCRIPCIÓN DEL SERVICIO DE MEDICINA INTENSIVA El Servicio de Medicina Intensiva (SMI), por medio de sus profesionales y con los medios técnicos de que dispone, tiene como misión, dentro del hospital: Normativa de Organización y Funcionamiento 2 1. La asistencia a los enfermos críticos o potencialmente críticos, independientemente del lugar donde se encuentren. 2. La colaboración con el resto de Servicios del hospital, en el ejercicio de las competencias que le son propias. 3. La Gestión de la calidad total en la atención al paciente crítico: calidad técnica (efectividad), rentabilidad (eficiencia), respeto a los principios éticos y calidad percibida. Nuestro servicio no es un ente aislado. Se encuentra dentro del Hospital Virgen de la Salud, ubicado en la ciudad de Toledo, y presta atención al Área Sanitaria de Toledo. Conocer las características del medio en el que desarrollamos nuestro trabajo, es decir, saber analizar nuestra realidad, es importante a la hora de prestar una buena asistencia. La provincia de Toledo pertenece a la Comunidad Autónoma de Castilla la Mancha, ocupa una superficie total de 15.368 Km2 y tiene una población de 670.203 habitantes (INE 2008), con una densidad de 43,6 hab/km2. Dentro de la provincia, el área sanitaria subsidiaria del Hospital Virgen de la Salud engloba a una población protegida que supera los 450.000 habitantes (68 % de la provincia), distribuida en una superficie de 10.393 Km2 (67.6% de la superficie total de la provincia). Aproximadamente la mitad de la población del área vive a más de 31 Km. de la Capital. El Complejo Hospitalario de Toledo es un Hospital General con acreditación para la docencia posgraduada que presta atención especializada al Área sanitaria de Toledo. El CHT se ha convertido en centro de referencia para la Comunidad de Castilla La Mancha. El Complejo dispone de un equipo de Atención continuada que cubre prácticamente todas las especialidades médicas y quirúrgicas. Con las últimas incorporaciones a la actividad hospitalaria, el Complejo Hospitalario de Toledo sólo presenta dependencia funcional con otros hospitales en la atención de pacientes quemados, trasplante cardiaco, pulmonar y hepático. El Servicio de Medicina Intensiva es el responsable, en el Complejo Hospitalario de Toledo, de la atención a los enfermos en situación crítica o con riesgo inminente de deterioro crítico con patologías recuperables independientemente del lugar donde se encuentren. Asimismo, y desde su constitución, presta servicios de consultoría médica a todos los profesionales y servicios del hospital que se enfrentan a enfermos en situaciones potencialmente deletéreas, desplazándose a la cabecera del enfermo en Urgencias u hospitalización de cualquier tipo. Normativa de Organización y Funcionamiento 3 En el momento actual, el Servicio de Medicina Intensiva está ubicado en la primera planta del Hospital, contiguo a los quirófanos y a la sala de despertar postanestésica de la misma planta, con la que está comunicada. Se encuentra relativamente próxima al Servicio de Urgencias, al Servicio de Radiología y a los quirófanos y sala de despertar postanestésica, todos ellos ubicados en la planta baja. Es decir, que cumple los criterios generalmente aceptados en cuanto a su localización física. Se trata de un SMI polivalente con 26 camas divididas en cuatro salas: - Una de 9 camas donde prioritariamente se ingresan pacientes politraumatizados o neurocríticos. - Una de 7 camas con pacientes postoperados complicados, urgentes o tras cirugía programada que se han complicado. - Una de 7 camas con pacientes médicos polivalentes. - Una de 3 camas para pacientes postquirúrgicos de alta complejidad programados, funcionando de lunes a viernes. - Una Consulta de Marcapasos. - Un quirófano para la implantación de marcapasos provisionales y definitivos. 3.1 DOTACIÓN TÉCNICA Y DE APARATAJE Dotación estructural El aporte de energía eléctrica es común al resto del hospital. Se dispone de un generador autónomo no exclusivo de la Unidad. El aire acondicionado permite presión positiva, su regulación se comparte en algunas zonas con quirófano y UCCC (Unidad de Críticos de Cirugía Cardiaca). Tomas de gases En cada cabecera de cama de los módulos antiguos existen: - Dos tomas de oxígeno con 6 Kg/cm2 de presión. - Dos tomas de aire con 6 Kg/cm2 de presión. - Una toma de vacío con 350-600 mm Hg de presión. En cada cabecera de cama del módulo nuevo existen: - Cuatro tomas de todos los elementos anteriores (oxígeno, aire y vacío) Normativa de Organización y Funcionamiento 4 Tomas de energía Existen 10 enchufes por cama en los módulos antiguos y 14 en torre y 8 en pared en el módulo nuevo. El ideal al que habría que tender para las tomas de energía sería el de las torres colgantes del techo para evitar el cableado por el suelo Iluminación La iluminación en la zona antigua adolece de la falta de luz natural, y por otra parte la iluminación artificial tampoco es la adecuada. Consta de tubos fluorescentes sobre el techo de cada cama, que es un tipo de iluminación no recomendado y que no permite una graduación adecuada. Hay, además, en cada cabecera dos tubos más para proporcionar luz indirecta. El ideal para la iluminación artificial es la que pueda graduarse desde una intensidad de penumbra para descanso hasta una luz apropiada para exploraciones y prácticas quirúrgicas a pie de cama sin necesidad de utilizar lámparas auxiliares. Además tratarán de evitarse lámparas fluorescentes porque artefactúan los colores y crean campos magnéticos que pueden interferir con la monitorización. En la zona nueva tiene luz natural y la luz artificial es adecuada. Dotación material - 26 Monitores de cabecera (18 Philips Viridia, 5 Siemens Sirecust y 3 Philips Intellviu) ECG, FC y Respiración en todos ellos Presiones Invasivas: 37 Presiones no invasivas: 18 Pulsioximetría: 19 Temperatura central: 5 Gasto cardíaco: 6 EEG: 1 Capnografía: 5 BIS: 6 - Gasto cardíaco continuo: 3 - Presión intracraneal: 6 Normativa de Organización y Funcionamiento 5 - Monitor de PtiO2: 2 - 3 Centrales de monitorización con recogida de registro en papel. - 1 Ecocardio - 1 Sonda de ultrasonidos para la inserción de catéteres venosos centrales. - Respiradores: 3 Puritan Bennett 7200 6 Puritan Bennet 840 5 Siemens (Servo 300) 4 Draeger Evita 4 3 Draeger Evita 4 (UCPQ) 1 Draeger Evita XL 3 Servo-i (Phillips-Maquet) 3 BIPAP VISION 1 BIPAP V60 - 5 Monitores/Desfibriladores - 2 Cardiocompresores - 2 Monitores de transporte intrahospitalario - 2 Respiradores de transporte intrahospitalario - 3 Bombas de Hemofiltración - 7 Baterías de Marcapasos Temporales (Uno, bicameral) - 1 Intensificador de Imágenes - 1 Broncofibroscopio flexible - 2 Ecodoppler transcraneal - 2 Calentadores de fluidos - 126 Bombas de infusión - 16 Bombas de infusión enteral - 1 Electro bisturí Normativa de Organización y Funcionamiento 6 - 6 Colchones anti-escaras - 1 Grúa - Ordenadores: 1 Servidor de red 23 PC de mesa La Unidad de Cuidados Intensivos debe disponer del equipamiento técnico necesario, que se mantendrá y renovará periódicamente, para ofrecer la cartera de servicios. 4 EL ORGANIGRAMA DE LA UCI 4.1 PERSONAL MÉDICO DEL SERVICIO DE MEDICINA INTENSIVA: Responsable del Servicio de Medicina Intensiva: Dra. Mª Ángeles Arrese Cosculluela, especialista en Medicina Intensiva con más de treinta años de experiencia. Funciones: a. Capacidad para tomar decisiones clínicas, administrativas y docentes en el servicio. b. Implicación en el desarrollo e implantación de las políticas de admisión y alta de los pacientes y relaciones con los familiares. c. Implicada habitualmente en la asistencia del paciente del servicio. d. Con la tarea de gestionar la unidad, que incluye los protocolos diagnósticos y terapéuticos. e. Con la responsabilidad de organizar el servicio y garantizar la calidad de la asistencia que presta. f. Participa en programas de formación continuada sobre Medicina Intensiva e incentiva la investigación. g. Capacidad de verificar la correcta utilización de los recursos del Servicio de Medicina Intensiva en el hospital. h. Sirve de enlace con los responsables de velar por los aspectos éticos y sociales relacionados con la medicina intensiva. i. Dedicación a tiempo completo al Servicio de Medicina Intensiva Normativa de Organización y Funcionamiento 7 j. Está disponible para resolver problemas administrativos y clínicos del Servicio de Medicina Intensiva las 24 horas del día durante los siete días de la semana (o en su defecto proporcionar una alternativa igualmente cualificada). Facultativos especialistas de área Jefe de Sección: Dr. Rafael Barrientos Vega (encargado de la UCPQ desde su creación) Médicos Adjuntos (13,5): Dr. José Maria Díaz Borrego Dra. Mª del Mar Cruz Acquaroni Dra. Mª José Pérez-Pedrero Sánchez-Belmonte Dr. Alfonso Canabal Berlanga Dr. Marcelino Sánchez Casado Dra. Mª José Sánchez Carretero (compatibiliza su jornada con la Coordinación regional de Trasplantes) Dr. Luis Carlos Marina Martínez Dr. Alfonso Velasco Ramos Dra. Victoria Merlo Dr. Ismael López de Toro Martín-Consuegra Dra. Pilar López-Reina Torrijos Dra. Pilar Sánchez Rodríguez Dra. Ana Raigal Caño Dra. Henar Cabezas Martín Dra. Victoria Andrea Hortiguela Martín Médico contratado para guardias (1): Ana Pedrosa Médicos residentes (7): Médicos residentes de 4º año (1): Dr. Carlos Marco Schulke Médicos residentes de 3º año (2): Dr. José Antonio Marqued Alonso Dra. Elisa Fernandez Elias Médico Residente de 2º año (2): Dra. Gadea Alonso Dr. Flavio Mauricio Aguilera Serna Normativa de Organización y Funcionamiento 8 Médicos Residentes de 1º año (2): Dra. Laura Colinas Dra. María Ángela Magro Martín Funciones de los FEA: a. Desarrollar la labor asistencial directa b. Participar en todas las actividades conjuntas del Servicio c. Proponer objetivos y cumplir los establecidos d. Supervisar al personal a su cargo e. Realizar las labores docentes y de investigación que tengan asignadas f. Todos ellos están especializados en medicina intensiva g. Tienen la responsabilidad sobre el tratamiento, que debe estar actualizado, de los pacientes críticos dentro de un sistema de atención continuada las 24 horas del día. h. Son responsables de realizar las pruebas diagnósticas o terapéuticas necesarias en el curso de la enfermedad. Son múltiples los procedimientos tanto médicos como quirúrgicos que se desarrollan en una UCI, desde la simple colocación de una vía central o arterial, a la monitorización hemodinámica con catéteres de Swan-Ganz o PICCO, la implantación de marcapasos provisionales o definitivos endocavitarios, realización de traqueotomías quirúrgicas o percutáneas, monitorización neurológica con catéteres de PIC o PtiO2, tubos de drenaje torácico, abdominal, pericardio, etc. i. Son los responsables de llevar a cabo los criterios de admisión y de alta j. Implicación en la gestión del Servicio, cuyo objetivo es responsabilizarse de los medios y resultados del servicio o de la actividad personal. Es importante que el médico se implique en la gestión de los procesos asistenciales porque tiene en sus manos buena parte de la capacidad de decisión. k. Estar disponibles de forma inmediata l. Mantener un sistema formalizado de intercambio de información entre los profesionales implicados en la atención de cada paciente durante los cambios de turno. m. Se encargarán de realizar el informe de alta de los pacientes, donde conste: evolución y complicaciones durante su ingreso, resultados más reseñables de las pruebas diagnósticas, diagnóstico y tratamiento. Normativa de Organización y Funcionamiento 9 n. Colaborarán en la protocolización de la actividad médica de los procesos y procedimientos más frecuentemente atendidos / realizados en la UCI. o. Velarán por el cumplimiento de los estándares de seguridad del paciente y atención a los derechos de los pacientes. p. Información de pacientes y familiares. q. Participación en Comités hospitalarios r. Deben potenciar la formación continuada de todo el personal que trabaja en la unidad, imprescindible para mantener los conocimientos y habilidades e incrementar la competencia de los profesionales que en ella trabajan. La función docente abarca los siguientes aspectos: i. Docencia médica postgraduada (MIR) ii. Docencia de enfermería iii. Formación continuada del propio personal La función de investigación, al igual que la de docencia, se debe fortalecer desarrollando el interés por participar en los distintos proyectos nacionales en marcha y fomentar los ensayos clínicos que se puedan realizar en la unidad. Así entre las funciones de un intensivista, está la posibilidad de diseño, elaboración y presentación de trabajos de investigación. Esto supone tener conocimientos, a parte de los exclusivamente médicos, de bioestadística. También debe estar capacitado para la preparación y presentación de conferencias científicas, tanto a nivel local en las Sociedades científicas regionales, como en los Congresos Nacionales de la SEMICYUC, e incluso internacionales como el de la European Society of Intensive Care Medicine, o su homóloga americana, Society of Critical Care Medicine. Se deben desarrollar conocimientos para la realización de lectura crítica de las principales revistas médicas nacionales de la especialidad (Medicina Intensiva) o generales (Revista Española de MI, Revista española de Cardiología...) e internacionales, tanto de ámbito general como el The New England Journal of Medicine, The Lancet, JAMA o Chest (estas dos últimas con secciones específicas de Medicina Intensiva), o específicas de cuidados intensivos, como el Critical Care Medicine, Intensive Care Medicine, Critical Care Clinics, Journal of Trauma, JACC etc. Normativa de Organización y Funcionamiento 10 4.2 PERSONAL DE ENFERMERÍA: Supervisora de Enfermería: Dña. Yolanda Pintado Juez Es la responsable de la coordinación de los profesionales de enfermería asignados a la unidad teniendo, entre otras, las siguientes funciones: 1. Organizar toda la operativa diaria para garantizar los cuidados de enfermería. 2. Asegurar la formación del personal de nueva incorporación, y la formación continuada de las enfermeras y personal auxiliar. 3. Promover el estudio y la investigación de enfermería. 4. Participar en la discusión y confección de protocolos, guías clínicas y asegurar su cumplimentación. 5. Elaborar junto con las enfermeras los protocolos de los planes de cuidados y de los procedimientos más frecuentes en UCI. 6. Evaluar la calidad de los cuidados y realizar el seguimiento de los incidentes críticos. 7. Colaborar con gestión de pacientes para que el circuito de ingresos, altas o traslados de pacientes sea más efectivo. 8. Asegurar que el paciente y familia tengan la formación e información que precisen. 9. Colaborar con la dirección de enfermería en: decisiones de planificación y cobertura del personal; evaluación del personal fijo y suplente; programación de la formación de los profesionales; seguimiento de los objetivos; evaluación de los resultados. Enfermeras (59) (La relación paciente/enfermera dependerá del mix de complejidad de los pacientes atendidos en la unidad): - En las salas de UCI la proporción enfermera / paciente es de 1/2 - En la UCPQ la proporción enfermera / paciente es 1/3 Funciones: La función de las enfermeras es valorar, planificar y proporcionar cuidados de enfermería a los pacientes ingresados en la UCI, así como evaluar sus respuestas. Es necesaria la asignación de una enfermera responsable de la atención al paciente, por turno. Las funciones asistenciales que desarrollan las enfermeras, con la colaboración del personal auxiliar de enfermería, en la UCI son: a. Identificar problemas y necesidades reales y potenciales del paciente y la familia. Normativa de Organización y Funcionamiento 11 b. Realizar diagnósticos de enfermería y planificar los cuidados según objetivos y prioridades. c. Realizar los cuidados y procedimientos siguiendo los protocolos específicos de la unidad para garantizar la seguridad del paciente. d. Pasar visita a los pacientes junto con el equipo multidisciplinar e. Ayudar a satisfacer las necesidades del paciente. f. Administración de los tratamientos prescritos. g. Crear un clima que favorezca y consolide la relación enfermero-paciente y permita un conocimiento más profundo e integral de la persona enferma. h. Proveer medidas de alivio y confort, contribuyendo al bienestar del paciente. i. Preservar la dignidad de la persona frente al sufrimiento. j. Permanecer al lado del paciente estableciendo una relación de ayuda a través del acompañamiento. k. Alentar al máximo la participación del enfermo en el proceso de atención, fomentando el autocuidado y la autoestima. l. Realizar la evaluación del dolor u otros síntomas, identificando causas, mecanismo fisiopatológico y poner en práctica las medidas adecuadas para aliviar el sufrimiento. m. Detectar síntomas molestos y asegurar un control adecuado a través de tratamiento farmacológico y no farmacológico. n. Observación, registro y comunicación al resto del equipo sobre los cambios en el estado del paciente. o. Prevención de complicaciones y situaciones de crisis. p. Alentar la comunicación a través del tacto y otras medidas no verbales. q. Brindar soporte e información a la familia. r. Orientar el apoyo emocional del paciente y sugerir alternativas de ayuda de otros profesionales. s. Registrar sistemáticamente en la historia clínica los parámetros clínicos del paciente y todos los datos referentes al proceso de atención de enfermería. t. Preparar al paciente y acompañarle durante el traslado para la realización de exploraciones fuera de la Unidad (escáner, resonancia…). Normativa de Organización y Funcionamiento 12 u. Comunicar los incidentes críticos y eventos adversos detectados para su posterior análisis, con el fin de introducir acciones de mejora. v. La enfermera debe cumplimentar el Alta de Enfermería cuando el paciente se traslada a otra unidad u hospital. En él se debe reflejar un breve resumen del plan de cuidados aplicado al paciente durante su estancia en la UCI y la situación del paciente en el momento del alta. w. En el registro de pacientes atendidos se harán constar los datos necesarios para la identificación inequívoca del paciente. El personal de enfermería que presta servicio en la UCI debe tener formación específica en cuidados críticos que le aporte un profundo conocimiento científico de los procesos fisiopatológicos de los pacientes y de las respuestas del paciente a la enfermedad. Las enfermeras de la UCI deben estar familiarizadas con una amplia gama de técnicas y procedimientos, así como deben estar capacitadas para la valoración y planificación de los cuidados para pacientes en situación crítica, por lo que es recomendable que, como sucede en otros países, se promueva una especialización de enfermería en cuidados críticos. Auxiliares de Enfermería (46) - La proporción adecuada auxiliar/paciente 1/3-4 Funciones: La auxiliar de enfermería como miembro de un equipo multidisciplinar colabora en la planificación y ejecución de un programa global, ya sea para el mejoramiento de la salud, el restablecimiento del paciente o para evitarle sufrimientos a la hora de la muerte. a. Colaborará en los cuidados de los pacientes junto con el personal de enfermería. b. Atención al ingreso del paciente: recibirá al paciente y le proporcionará los cuidados inmediatos necesarios. c. Informará al paciente de los procedimientos a realizar y solicitará su colaboración. d. Practicará la monitorización continua de ECG, TA no invasiva, temperatura y pulsioximetría. e. Recibirá a la familia y le proporcionará la información y cuidados que precisen. f. Revisará el equipamiento completo de la habitación g. Llamará al Servicio de Admisión para dar de alta a los pacientes a su ingreso en la UCI. Normativa de Organización y Funcionamiento 13 h. Realizará la higiene del enfermo y aseo de la cama i. Control de diuresis y registro en la gráfica para balance hídrico. j. Alimentación oral: revisar la dieta y preparar al enfermo para la comida y si fuera necesario ayudarle. k. Preparación de analítica. l. Ayudará a la enfermera en las técnicas necesarias, preparando al paciente para su realización y el material necesario. m. Colaborará en los cambios posturales cada dos o tres horas con el personal necesario y en la hidratación de la piel, si no hay contraindicación. n. Levantará al enfermo si está indicado y le acostará cuando se precise. o. Realizará la limpieza y reposición del quirófano p. Hará los pedidos de cocina. q. Revisión y reposición del carro de vías después de su utilización. r. Revisión y reposición del carro de parada después de su utilización. s. Mantenimiento de los aspiradores de pared y de los aspiradores gástricos portátiles, comprobando siempre su correcto funcionamiento t. Ayudará en la aplicación de la Descontaminación Digestiva Selectiva (DDS). u. Llevar al laboratorio de microbiología muestras u otras muestras biológicas al laboratorio correspondiente. v. Tendrá especial cuidado en la identificación del paciente y de las muestras correspondientes, solicitudes de pruebas, transfusiones, etc. w. Colocará y mantendrá ordenadas las carpetas de Historia Clínica del paciente, comprobando, de manera habitual, que los documentos guardados en las historias clínicas se corresponden con el enfermo al que se han adjudicado. x. Atención a las necesidades de los familiares durante los periodos de visita a los pacientes. y. Revisión y reposición del carro de vías, así como la cumplimentación del registro. z. Reposición del material, farmacia y almacén del módulo. aa. Ordenar y limpiar lencería. Normativa de Organización y Funcionamiento 14 bb. Limpieza y desinfección del fibrobroncoscopio (según protocolo). cc. Limpieza después de su uso de: Hemofiltros, VAC... dd. Retirada de respiradores cuando el paciente no lo requiera, así como limpieza, desinfección, esterilización y montaje del mismo (anotando la fecha). ee. Limpieza y desinfección del material para esterilizar, así como la cumplimentación de la hoja de esterilización. ff. Revisar el carro de parada. gg. Sacar la medicación oral. hh. Realización de ECG si fuera preciso. ii. Gestión y traslado del enfermo a la planta, asegurándose que lleva consigo todas sus pertenencias y adjuntando todo el Historial Clínico del paciente, revisando los documentos para evitar confusiones. jj. Control de drenajes registrando el débito en la gráfica del paciente. kk. Limpieza, organización y revisión del box tras el alta y/o éxitus. 4.3 PERSONAL NO SANITARIO: 2 Limpiadoras en turno de mañana y 1 en turno de tarde 1 Auxiliar Administrativa 12 Celadores: Funciones de los Celadores: Los celadores destinados en esta Unidad, por las características especiales de los pacientes críticos, deben estar muy bien preparados en la movilización de los mismos. Estos enfermos tienen múltiples dispositivos (catéteres, tubos endotraqueales, drenajes, sistemas de monitorización invasiva, etc,…), que hace necesario tener presente a la hora de su movilización. Por otro lado, se presenta con frecuencia situaciones especiales en los cuales los celadores tienen que tener conocimientos necesarios para su movilización, como son: lesionados medulares agudos, politraumas, Síndrome de Distrés Respiratorio que necesitan decúbito prono. a. Colaborarán con el personal sanitario en las movilizaciones e inmovilizaciones de los pacientes Normativa de Organización y Funcionamiento 15 b. Llevarán las muestras de sangre al laboratorio c. Preparación de la visita de los familiares a los pacientes ingresados en los módulos d. Traslados de pacientes de alta de la Unidad hacia la hospitalización. e. Ayudar al personal sanitario en la higiene del paciente. f. Ayudar al personal sanitario en las curas y en las técnicas que se precise (punción lumbar, colocación de férulas…). g. Ayudar al personal sanitario en los cambios posturales y a levantar a los pacientes h. Ayudar al personal sanitario en la contención de pacientes agitados hasta la colocación de contenciones mecánicas si precisase o sedación. i. Acompañar al personal sanitario al servicio de lencería (sábanas, mantas, almohadas…) j. Traslado de pedidos a farmacia. k. Peticiones de nutrición a farmacia y recogida de las mismas. l. Recogida de paquetes de almacén. m. Localización de familiares tanto para ser informados por el médico como cuando se traslada el enfermo a planta. n. Traslado de volantes de inter-consulta a los diferentes departamentos del hospital. o. Traslado de peticiones de pruebas a los diferentes servicios del hospital. p. Colaboración con el equipo de radiología en la colocación placas. q. Traslados de pacientes de forma interna: UCPQ-UCI; UCI-QUIROFANILLO r. Traslado de pacientes de forma externa para cualquier exploración diagnóstica o terapéutica que precise el enfermo. s. Traslado a túmulos de los pacientes fallecidos. La UCI de este hospital se configura como “cerrada”, con una plantilla fija de especialistas en Medicina Intensiva, y de enfermeras y personal auxiliar, que tengan una permanencia estable para adquirir conocimientos y desarrollar destrezas. La plena dedicación al enfermo crítico y el conocimiento específico de la especialidad han mostrado ser, fuera de cualquier duda, los elementos más eficaces y eficientes en la atención de los pacientes críticos, y así es reconocido unánimemente en todo el mundo. Normativa de Organización y Funcionamiento 16 Sin embargo, la UCI pretende también ser “abierta”, en el sentido de colaborar con el resto de las especialidades, estableciendo acuerdos y alianzas estratégicas y trabajando en objetivos comunes con planes e instrumentos consensuados. El SMI brinda su apoyo y colaboración a la Dirección del hospital y a todas las especialidades, y al mismo tiempo necesita su apoyo para poder desempeñar su actividad en beneficio del paciente. Dentro de la UCI, es imprescindible una perfecta sintonía entre todos sus profesionales, médicos, enfermeras y personal auxiliar y administrativo, y se desarrollan instrumentos para asegurar este objetivo. La coordinación del trabajo entre los miembros del Servicio mejora el rendimiento si se realiza en un clima de estabilidad profesional y de cordiales relaciones interpersonales. 5 CARTERA DE SERVICIOS La cartera de servicios es amplia: RCP básica y avanzada y asistencia avanzada post-paro cardiorrespiratorio Hipotermia inducida en la protección neuronal Transporte secundario intrahospitalario asistido Monitorización cardiaca y hemodinámica avanzada Asistencia circulatoria mecánica Cardioversión sincronizada Gabinete de electroestimulación cardiaca (Marcapasos). Implantación de marcapasos provisional Implantación de marcapasos definitivo y holter implantable Tratamiento de la cardiopatía isquémica Monitorización de los trastornos del ritmo cardíaco Control y tratamiento de la arritmia grave Ecocardiografía paciente crítico Cateterización venosa y arterial y su mantenimiento Soporte hemodinámico farmacológico Monitorización de la función de intercambio gaseoso Normativa de Organización y Funcionamiento 17 Instauración y mantenimiento de vía aérea artificial Soporte ventilatorio artificial, breve o prolongado Fibrobroncoscopia terapéutica Monitorización de mecánica ventilatoria Implantación y mantenimiento de drenajes pleurales, pericárdicos, abdominales o de nefrostomía Monitorización Presión intraabdominal. Control y mantenimiento de soporte nutricional artificial: enteral y parenteral. Atención y control de las descompensaciones del equilibrio ácido – base e hidroeléctrolítico Técnicas de depuración extrarrenal continua Asistencia inmediata y avanzada al politraumatizado Asistencia y control del postoperatorio de riesgo Asistencia inicial y avanzada al neurotrauma Neuromonitorización (EEG, PIC, PtiO2, DTC) Asistencia al postoperado neuroquirúrgico Asistencia avanzada a la disfunción multisistémica y fallo multiorgánico. Asistencia al paciente coronario agudo Mantenimiento del donante potencial de órganos Mantenimiento del trasplante de órganos de alto riesgo Acceso al transporte asistido avanzado intercentros Soporte ventilatorio no invasivo Técnicas de depuración extracorpórea hepática (MARS). Programa de atención extra-UCI como apoyo al resto de Servicios del Hospital en ubicaciones fuera de nuestra Unidad. Asistencia y control de pacientes cuya necesidad de atención, con independencia de su patología y ubicación, supere la ofertada por las unidades de hospitalización convencional del centro, incluidas plantas, salas de despertar y de observación de Urgencias, tanto en lo referente a niveles de equipamiento como a la disponibilidad de personal. Normativa de Organización y Funcionamiento 18 Formación de especialistas en Medicina Intensiva Formación básica en Medicina Intensiva Formación pregraduada e introducción a la Medicina Intensiva, en Hospitales universitarios o asociados a Universidad. Investigación, estudios observacionales y ensayos clínicos aleatorizados. Estudios clínicos instrumentales y que exijan tecnologías avanzadas Programas de mejora de calidad y utilización de indicadores de calidad percibida, efectividad y eficiencia, en la asistencia al paciente crítico. Participación en Comités hospitalarios (Calidad, Mortalidad, Infecciones, Trasplantes, Farmacia, Tecnología, Docencia, Ética e Investigación clínica, Ética asistencial, etc.). Programa de seguridad clínica del paciente crítico. Participación en proyectos de prevención de la infección nosocomial. Uso racional del medicamento con atención especial a Política antibiótica. 5.1 GRUPOS DE PATOLOGÍAS MÁS PREVALENTES ATENDIDAS EN EL SMI EL ENFERMO POSTQUIRÚRGICO El postoperatorio de riesgo o complicado requiere después de la intervención quirúrgica el ingreso en la Unidad de Cuidados Intensivos. Es importante acordar con los Servicios de Anestesiología y Cirugía la distribución de enfermos que pueden requerir vigilancia postoperatoria breve en salas de despertar a cargo del Servicio de Anestesiología, o bien el ingreso en la Unidad de Cuidados Postquirúrgicos, más allá de las primeras horas del postoperatorio, a cargo del SMI. Nº DE INGRESOS POSTQUIRÚRGICOS/AÑO 700 600 nº de ingresos 500 400 300 200 100 0 Ingresos 2001 2002 2003 2004 2005 2006 2007 2008 2009 2010 2011 199 197 238 302 331 376 372 403 476 606 527 Normativa de Organización y Funcionamiento 19 Este aumento significativo de ingresos es debido a la creación de la Unidad de Cuidados Postquirúrgicos (UCPQ) en el año 2006, que supuso una gestión más eficiente de las camas dedicadas exclusivamente a cirugía programada, evitando la suspensión de actos quirúrgicos. El 25% de los ingresos corresponden a cirugía urgente aproximadamente, el resto es cirugía programada. El Servicio de Medicina Intensiva se ocupa de gestionar los diferentes niveles asistenciales de los pacientes postquirúrgicos desde su creación en el año 1975. El Servicio de Medicina Intensiva servirá de apoyo en íntima coordinación, UCI y UCCPQ, para garantizar el drenaje de pacientes que, tras su periodo de vigilancia de 24h-48h en las UCPQ, no alcancen un estado de estabilidad clínica suficiente para su paso a hospitalización en planta. La eficiencia de este módulo concreto (UCPQ Agudos + UCPQ programados) está condicionada a la unidad funcional y de gestión que permite la fluidez de traslado entre los enfermos de corta y/o larga estancia dentro de la misma Unidad y que a lo largo de estos años de funcionamiento ha demostrado su eficacia. Si un determinado porcentaje de estos enfermos van a terminar precisando cuidados intensivos en una cama de UCI, es preferible que desde el primer momento estén controlados por los profesionales que van a terminar ocupándose de ellos. La existencia de profesionales dedicados en forma exclusiva al cuidado de pacientes críticos, con características muy comunes, sea cual sea la naturaleza de su patología, está demostrada como una fórmula idónea que reduce la mortalidad, morbilidad y estancias de estos pacientes. EL ENFERMO NEUROCRÍTICO Los enfermos neurocríticos, aquéllos cuya situación neurológica aguda supone un riesgo vital o funcional actual o potencial, deben ser atendidos por el SMI, y, en muchos casos, requieren ingreso en UCI. La atención integral del enfermo neurocrítico requiere una atención multidisciplinar en la que se encuentran implicadas varias especialidades, principalmente: Medicina Intensiva, Neurología, Neurocirugía, Neurorradiología, Neurofisiología Clínica y Rehabilitación. Es necesario por tanto desarrollar conjuntamente vías clínicas y protocolos para asegurar su correcta asistencia. Las principales enfermedades neurológicas que requieren Cuidados Intensivos son las encefalopatías tóxicas y metabólicas (incluyendo la encefalopatía postanóxica), el estado (“status”) epiléptico, el traumatismo craneoencefálico moderado/grave, el ictus isquémico agudo, la hemorragia intracraneal, incluyendo la hemorragia subaracnoidea, y las enfermedades neuromusculares graves. Normativa de Organización y Funcionamiento 20 El enfermo neurocrítico requiere tratamiento intensivo en UCI tanto general como específico. Entre los principales medios de monitorización específicos del enfermo neurocrítico se incluyen la monitorización continua de la actividad eléctrica cerebral, la monitorización de la presión intracraneal (PIC), presión tisular de oxigeno (PtiO2), saturación de oxígeno del bulbo de la yugular y el doppler transcraneal, técnicas todas ellas propias de la UCI. La necesidad de practicar estudios neurofisiológicos, tales como EEG, EMG, potenciales evocados o estudios de conducción nerviosa, que en muchos casos pueden ser de gran importancia para la valoración del paciente (por ejemplo, en el enfermo con estado epiléptico, en la parálisis aguda de causa neuromuscular, en la encefalopatía anóxica, etc.), hace que se establezcan protocolos de actuación consensuados con el Servicio de Neurofisiología. - La enfermedad vascular cerebral aguda (ictus) es una de las patologías más frecuentes en la población y una de sus principales causas de mortalidad; solo un número pequeño de pacientes con ictus agudo requieren la intervención del SMI, que son los que requieren fibrinolisis intravenosa y los que presentan deterioro grave del nivel de conciencia, estado epiléptico, o complicaciones respiratorias o circulatorias. La fibrinolisis intravenosa está indicada en un pequeño porcentaje de pacientes con ictus isquémico agudo, en las cuatro primeras horas de evolución y en ausencia de contraindicaciones. En nuestro hospital es administrado por neurólogos con el debido entrenamiento, sin embargo las complicaciones que pueden sobrevenir al tratamiento hace necesaria una estrecha colaboración con el Servicio de Medicina Intensiva ante la necesidad de continuar su tratamiento en la UCI. La trombectomía mecánica es un procedimiento que se realiza en un pequeño número de pacientes que han sufrido un Ictus isquémico, que están fuera de plazo para realizar la Fibrinolisis intravenosa y por los estudios de imagen realizados existe la posibilidad de recuperación de territorio cerebral dañado. Este procedimiento precisa una estrecha colaboración entre Neurólogos, Neuroradiólogos e Intensivistas. En nuestro Hospital se ha comenzado a realizar este procedimiento en mayo de 2011, habiéndose realizado dicha técnica en 10 pacientes hasta final del año, con excelentes resultados en 7 de ellos. Se ha consensuado un protocolo entre los especialistas implicados en dicha patología, neurólogos, neuroradiólogos e intensivistas. En pacientes seleccionados con “ictus maligno de la arteria cerebral media”, que cursan con la aparición rápida de edema cerebral e hipertensión intracraneal, la craniectomía descompresiva puede ser la única posibilidad terapéutica y exige una estrecha colaboración con Neurocirugía a la hora de tomar la decisión. Normativa de Organización y Funcionamiento 21 - La hemorragia intracraneal espontanea (HICE) con deterioro del nivel de conciencia requiere ingreso en la UCI si se considera susceptible de recuperación; en estos casos requiere a menudo ventilación mecánica, monitorización de la presión intracraneal (PIC) y, en algunos casos, la realización de intervenciones neuroquirúrgicas, como la colocación de drenaje ventricular, la evacuación del hematoma o la craniectomía descompresiva. La indicación y oportunidad de estos tratamientos debe ser valorada conjuntamente por el intensivista y el neurocirujano en función del estado del enfermo y las pruebas de imagen. En nuestro Hospital se protocolizó la actuación en esta patología en el 2007 con los Servicios implicados en su tratamiento. - Los pacientes con Hemorragia Subaracnoidea no traumática (HSA) requieren la práctica de un angio-TAC o una arteriografía diagnóstica urgente para identificar la causa del sangrado, que la mayoría de las veces es un aneurisma cerebral. En los casos en que se confirma esta etiología es necesario el tratamiento del aneurisma, mediante cierre endovascular o clipaje quirúrgico, la mayoría de las veces en las primeras 48 o 72 horas de evolución. Aparte del tratamiento del aneurisma, algunas complicaciones precisan tratamiento intervencionista, como la hidrocefalia, que requiere la colocación de drenaje ventricular, o algunos casos de vasoespasmo. Esta patología requiere una colaboración estrecha entre Medicina Intensiva, Neuroradiología y Neurocirugía para protocolizar el tratamiento más adecuado para el paciente en cada momento, lo que supone un mejor pronóstico en una patología que afecta a personas jóvenes y que conlleva una alta morbi-mortalidad. En la actualidad el único hospital del Servicio de Salud de Castilla La Mancha que dispone de la capacidad para realizar un diagnóstico y tratamiento completo del paciente con HSA espontánea los 365 días del año es el Hospital Virgen de la Salud de Toledo. En el Hospital Virgen de la Salud se atienden de forma anual una media de unos 35-50 pacientes con el diagnóstico de HSA espontánea (no traumática) que ingresan inicialmente en el Servicio de Medicina Intensiva, siendo diagnosticados, prácticamente desde el ingreso, del origen del sangrado mediante AngioTC, para posteriormente proceder a la exclusión del aneurisma mediante embolización, si está indicado. En la mayoría de los casos esta primera fase crucial del tratamiento se realiza en las primeras 24 horas de ingreso hospitalario. En el año 2007 se inicio un protocolo conjunto con Neuroradiología, Neurocirugía y Medicina Intensiva para el tratamiento multidisciplinar de la HSA. Esta actuación contribuyó a un cambio radical tanto en el manejo de estos pacientes como en los mejores resultados finales, siendo la técnica endovascular la solución terapéutica más frecuente. Normativa de Organización y Funcionamiento 22 TRATAMIENTO Arteriografía terapéutica 65,8% de los aneurismas Cirugía 15% de los aneurismas Conservador 15% de los aneurismas MORTALIDAD SEGÚN WFNS 2004-2006 2007-2009 2010 40 pacientes 2011 49 pacientes I 12,5% 8,3% 9,5% 10,5% II 10% 17,6% 0% 9% III 60% 40% 50% 0% IV-V 78% 60% 62,5% 51% GOS 2004-2006 2007-2009 2010 2011 33,78 % 31% 32,5% 18,4% 5,4% 3% 0% 8,2% 3 INCAPACIDAD GRAVE 14,86% 6% 7,5% 16,3% 4 y 5 BUEN RESULTADO 41,89% 60% 60% 57,1% 1 MUERTE 2 E.V.P Se requiere de una alta especialización de los servicios implicados para realizar un tratamiento global de este tipo de pacientes, y para ello es importante el número de pacientes atendidos con esta patología. En nuestra Unidad de Neurocríticos se atienden en los últimos años entre 40 y 50 pacientes/año. Normativa de Organización y Funcionamiento 23 EL ENFERMO TRAUMATIZADO GRAVE La importancia del enfermo politraumatizado hay que analizarla desde una triple perspectiva. Es una enfermedad con una alta prevalencia, siendo en España la quinta causa de mortalidad general y la más frecuente entre la población más joven de 40 años. Conlleva una repercusión económica elevada, con costes directos e indirectos (cuidados sanitarios, pérdida productiva). Tiene una amplia repercusión social, con un importante número de muertes prematuras (alto número de años totales de pérdida potencial de vida) y discapacidades. La enfermedad traumática tiene una notable relevancia en el mapa sanitario de la atención a la población, con un perfil temporal de mortalidad definido. Esto hace que se necesiten una gran cantidad de recursos y la intervención de múltiples servicios implicados en su asistencia: Emergencias extrahospitalarias, Urgencias, Servicios de Medicina Intensiva, Servicio de Cirugía, Servicio de Neurocirugía, Servicio de Traumatología y Servicio de Rehabilitación. Además para conocer mejor los perfiles epidemiológicos de lesión es imprescindible contar con registros de trauma, tanto a nivel europeo y nacional como a nivel local, que recojan datos para poder analizar los patrones lesiónales y planificar políticas sanitarias amplias. Al mismo tiempo, deben servir para hacer un análisis crítico, no sólo de nuestra actuación, sino de nuestro sistema global de atención al trauma, que nos permita buscar puntos de mejora. Para que estos registros sean eficaces tienen que recoger los cuidados del paciente con trauma a lo largo de toda su asistencia, desde el entorno prehospitalario hasta más allá del hospitalario. Castilla La Mancha tiene una de las tasas mayores de mortalidad y de accidentes de tráfico en España. Se trata de una Comunidad de gran extensión geográfica por la que transcurren 4 de las 6 autovías radiales del país y una importante red de carreteras, tanto nacionales como secundarias, necesarias para atender a una población dispersa y eminentemente rural. Utilizando los datos del registro de los pacientes atendidos en nuestro servicio desde el año 2001, muestro a continuación la actividad asistencial relacionada con el trauma grave: 1.- Ingresos anuales: Normativa de Organización y Funcionamiento 24 2.- Ingresos por diagnóstico principal Valores absolutos 2001 2002 2003 2004 2005 2006 2007 2008 2009 2010 2011 TCE 63 76 86 78 77 76 88 114 95 83 86 Trauma torácico 15 21 25 22 24 15 14 14 16 23 13 Trauma abdominal 14 4 7 7 16 15 11 6 13 9 10 Trauma ortopédico 4 3 2 3 5 5 3 9 5 6 7 Trauma maxilofacial 2 2 1 3 2 4 2 6 4 6 5 Trauma raquídeo 9 9 9 5 5 6 5 14 7 9 12 Trauma externo 1 0 0 0 0 0 0 0 0 2 1 Valores en porcentaje 2001 2002 2003 2004 2005 2006 2007 2008 2009 2010 2011 TCE 57,80% 50,33% 66,15% 66,10% 59,69% 62,81% 71,54% 69,84% 67,38% 60,14% 64,18% Trauma torácico 13,76% 13,91% 19,23% 18,64% 18,60% 12,40% 11,38% 8,59% 11,35% 16,67% 9,70% Trauma abdominal 12,84% 9,27% 5,38% 5,93% 12,40% 12,40% 8,94% 3,68% 9,22% 6,52% 7,46% Trauma ortopédico 3,67% 2,65% 1,54% 2,54% 3,88% 4,13% 2,44% 5,12% 3,55% 4,35% 5,22% Trauma maxilofacial 1,83% 1,32% 0,77% 2,54% 1,55% 3,31% 1,63% 3,68% 2,84% 4,53% 3,73% Trauma raquídeo 8,26% 5,96% 6,92% 4,24% 3,88% 4,96% 4,07% 8,59% 4,96% 6,52% 8,96% Trauma externo 0,92% 0,00% 0,00% 0,00% 0,00% 0,00% 0,00% 0,00% 0,00% 1,45% 0,75% Normativa de Organización y Funcionamiento 25 3.- Edad media 2001 2002 2003 2004 2005 2006 2007 2008 2009 2010 2011 40,3 42,73 38,12 38,91 36,81 40,36 39,98 47,22 45,78 51,48 50,53 Mujeres 40,52 47,97 43,54 43,24 43,96 44,13 52,06 59,64 55,8 57,44 51 Hombres 40,25 41,02 36,59 37,97 27,82 29,42 32,36 43,81 43,3 50,03 48,98 Total 4.- Destino alta UCI: Valores absolutos 140 120 100 80 60 40 20 0 132 106 96 90 109 96 107 100 104 93 100 Exitus 30 11 8 15 22 12 13 9 12 8 26 17 4 22 4 26 9 22 8 12 Planta 24 10 2001 2002 2003 2004 2005 2006 2007 2008 2009 2010 2011 2001 2002 2003 2004 2005 2006 2007 2008 2009 2010 2011 Exitus 11 30 22 13 12 17 26 22 26 22 24 Planta 90 106 96 96 109 100 93 132 107 104 100 8 15 12 9 8 4 4 9 8 12 10 Otro Hospital Porcentaje 100,00% 80,00% Exitus 60,00% Planta 40,00% Otro Hospital 20,00% 0,00% 2001 2002 2003 2004 2005 2006 Normativa de Organización y Funcionamiento 2007 2008 2009 2010 2011 26 2001 2002 2003 2004 2005 2006 2007 2008 2009 2010 2011 Exitus 7,34% 19,48% 16,92% 11,01% 9,30% 13,71% 21,14% 13,50% 18,44% 15,95% 17,91% Planta 80,73% 68,83% 73,85% 81,36% 84,50% 80,63% 75,61% 80,98% 75,89% 75,36% 74,63% Otro Hospital 12,84% 9,74% 9,23% 7,63% 6,20% 3,23% 3,25% 5,52% 4,67% 8,70% 7,66% 5.- Estancia media UCI 6.- Mortalidad por trauma principal 2001 2002 2003 2004 2005 2006 2007 2008 2009 2010 2011 TCE grave 9 19 21 12 11 16 22 24 23 18 19 Trauma torácico grave 1 4 1 1 0 0 1 2 1 2 1 Trauma abdominal grave 1 0 0 0 1 0 2 0 1 0 1 Trauma ortopédico grave 0 1 0 0 0 1 1 2 1 1 1 Trauma raquídeo grave 0 1 0 0 0 0 0 1 0 0 2 Normativa de Organización y Funcionamiento 27 7.- ISS (Injury Severity score) 8.- GOS (Glasgow Outcome Scale) al alta de UCI: Valores absolutos Porcentaje Un análisis de los pacientes traumatizados atendidos en el SMI de Toledo en los 11 últimos años observa: Un incremento progresivo del número de pacientes traumatizados. Un aumento significativo de la edad media. Un aumento de TCE, siendo este paciente el predominante, seguido por el trauma torácico, abdominal y raquídeo. Una importancia fundamental de la patología neurológica en la mortalidad, causando el 79% de todos los fallecimientos en UCI por trauma, aunque con una ligera tendencia a disminuir. Un incremento del índice de lesión ISS en los 2 últimos años. Normativa de Organización y Funcionamiento 28 La asistencia inicial al paciente traumatizado grave, que presenta lesiones con riesgo vital, requiere un abordaje multidisciplinar en el que están implicados cirujanos, radiólogos, traumatólogos, anestesiólogos, urgenciólogos e intensivistas, entre otros especialistas. Tanto en la fase inicial de la asistencia como en fases posteriores es fundamental la figura del coordinador, o médico responsable, encargado de priorizar y marcar el orden y los tiempos en que se deben realizar los distintos procedimientos diagnósticos y terapéuticos. El profesional mejor posicionado para desempeñar esa labor es en muchas ocasiones el intensivista. Los protocolos de actuación, vías clínicas y procedimientos operativos estandarizados deben ser consensuados por los distintos especialistas implicados. EL DONANTE POTENCIAL DE ÓRGANOS En este apartado se incluye el enfermo no recuperable con muerte encefálica o muerte encefálica inminente, candidato a donación de órganos para trasplante, cuya estancia en UCI se justifica por la necesidad de mantener la viabilidad de los órganos durante un periodo que habitualmente es de horas. El enfermo neurológico no recuperable no es paciente de UCI, salvo que se contemple la donación de órganos a corto plazo por existir muerte encefálica, o ser ésta inminente, en ausencia de contraindicaciones para la donación y una vez obtenido el consentimiento de la familia. El coordinador de trasplantes del hospital será el encargado de gestionar los distintos aspectos relacionados con el manejo del donante potencial de órganos. El coordinador de trasplantes es especialista en Medicina Intensiva, al ser el que mejor se adecúa a la necesidad de gestionar de manera óptima aspectos tan dispares como el manejo de la enfermedad que conduce a la muerte encefálica, el diagnóstico de la muerte encefálica, el mantenimiento del donante y la valoración de la idoneidad de los distintos órganos, así como la interacción con los distintos especialistas implicados, médicos y quirúrgicos, antes, durante y después de la extracción. En este proceso se implican diversos médicos y enfermeras del SMI. La actividad extractora en el Hospital Virgen de la Salud se ha cuadriplicado en la última década, debido entre otros motivos al impulso desde la Coordinación Autonómica, cuya responsable es una médico intensivista miembro de nuestro Servicio. Además la protocolización de los procedimientos y la formación específica de un grupo de médicos del SMI ha contribuido notablemente a la eficacia de los trasplantes. Para ilustrar esta actividad se muestran las gráficas de evolución de la efectividad, entendiendo este índice como la relación entre donantes reales y muertes encefálicas, y de negativas familiares. Normativa de Organización y Funcionamiento 29 Tipos de Donación: Normativa de Organización y Funcionamiento 30 EL ENFERMO CON TRASTORNOS DEL RITMO Estos pacientes requieren una monitorización y vigilancia estrecha, con necesidad en ocasiones de colocación de marcapasos transitorio para corregir la situación inestable que pudieran presentar. Posteriormente pueden ser candidatos a la colocación de marcapasos definitivo, que se realizará en nuestro SMI, al igual que su seguimiento en consultas externas. La Unidad de electroestimulación cardiaca del SMI cuenta con unos recursos propios para desarrollar su actividad: Recursos humanos: o Facultativos que dentro de las actividades propias del Servicio prestan una mayor dedicación a esta actividad. o Enfermero/a quirófano: itinerante del Servicio Medicina Intensiva. o Técnico de Radiodiagnóstico quirófano: itinerante del Servicio de Radiodiagnóstico. o Auxiliar Clínica asignada a la Sección de Marcapasos. Actividad consultas marcapasos: 2009 2010 2011 60 55 51 Revisiones 907 910 862 Revisión de puntos y herida 123 114 112 36 24 29 19 12 1119 1098 1061 Marcapasos Provisionales Revisión tras-telefónica Curas heridas Total Actividad quirófano marcapasos: Actividad Quirúrgica Marcapasos 2010 2011 Primo implantes 66 66 Recambios de batería 39 27 Implante-explante 7 7 Recolocaciones por complicaciones precoces 2 12 Curetajes por patología bolsa marcapasos sin explante 5 9 119 121 Total Normativa de Organización y Funcionamiento 31 Modo estimulación: MODO ESTIMULACION 2009 2010 2011 MODO ESTIMULACION Total Total Total DDDR0 36 36 29 DDDRD 7 11 13 DDDRP 1 1 16 VDDR0 19 18 3 VVIR0 43 50 39 Total general 106 116 100 EL ENFERMO RESPIRATORIO CRÓNICO La EPOC es una de las enfermedades más prevalentes, siendo la cuarta causa de mortalidad y una de los principales motivos de consulta en urgencias y de hospitalización. Llega a colapsar en períodos invernales los servicios de urgencias y desplaza por número de ingresos la asistencia programada a otro tipo de enfermos generalmente quirúrgicos. Por ello constituye un importante problema de salud, por comorbilidad y por el gran consumo de recursos sanitarios y económicos que genera. Se sabe que el 14% de los pacientes que ingresan en el hospital por agudización de EPOC fallece dentro de los tres meses siguientes al alta. Gran parte de esta problemática viene dada por la falta de un diagnóstico precoz y el mal manejo de la EPOC (estudio IBERPOC). En el ámbito hospitalario se hace necesario tomar medidas para optimizar los ingresos y la estancia media, sin deterioro de la calidad asistencial de estos pacientes. En el Complejo Hospitalario se ha realizado un plan asistencial multidisciplinar que permita adecuar los recursos con el máximo de eficacia/efectividad, según las normativas clínicas vigentes y el mejor conocimiento científico disponible. Presentado en abril de 2004 como “Optimización de la asistencia en la exacerbación de la enfermedad pulmonar obstructiva crónica (EPOC)”, en él han colaborado junto a la Dra. M. Cruz y al Dr. L. Marina del SMI, profesionales de la Sección de Neumología, de Urgencias, del Servicio de Medicina Interna, de la Unidad de Corta Estancia, del Servicio de Geriatría y del Servicio de Rehabilitación. Normativa de Organización y Funcionamiento 32 En este plan se recoge, entre otras, las indicaciones de: Ingreso en UCI: - EPOC que precise vigilancia intensiva por fracaso ventilatorio agudo inminente que requiera IOT (intubación orotraqueal): hipoxemia refractaria o acidosis respiratoria pH < 7,25. - Disminución del nivel de conciencia. - Inestabilidad hemodinámica. Ventilación Mecánica No Invasiva (VMNI) en el tratamiento del EPOC reagudizado: - En Urgencias: paciente con insuficiencia respiratoria hipercápnica y acidosis respiratoria: pH 7,25-7,35 que no mejora tras unas dos horas de tratamiento médico. Tras el inicio de la VMNI el enfermo se trasladará a UCI si cumple los criterios anteriores o a planta de Neumología. - En UCI: tras valoración del paciente en Urgencias por Medicina Intensiva, en caso de acudir con fracaso ventilatorio inminente: acidosis grave pH < 7,20 o depresión del nivel de conciencia. 5.2 CRITERIOS DE INGRESO Y DE ALTA EN UCI Criterios de ingreso de UCI La percepción de todos los profesionales implicados en el manejo de enfermos críticos es que el número de camas de UCI es en general en nuestro país escaso. Teniendo en cuenta esta circunstancia, el coste de oportunidad obliga a realizar una cuidadosa selección de los enfermos en los que se valora el ingreso en UCI, pues no todos se pueden beneficiar de los recursos disponibles, y en todo caso, no todos se pueden beneficiar por igual. El ingreso en UCI significa la admisión a una Unidad hospitalaria con unos recursos materiales determinados, y unos recursos humanos consistentes en médicos especialistas en Medicina Intensiva, enfermería con suficientes conocimientos y entrenamiento en las técnicas de UCI, y personal auxiliar con la formación suficiente. En términos generales los pacientes en los que se plantea el ingreso en el Servicio de Medicina Intensiva pueden clasificarse en: Los criterios de ingreso están basados en los de American College of Critical Care Society of Critical Care Medicine, que siguen diferentes categorías o modelos: Normativa de Organización y Funcionamiento 33 Modelo de prioridades 1.- Pacientes que precisan tratamiento activo específico de UCI; también denominados “de alta dependencia”; p. ej.: el fallo multiorgánico, el shock, la insuficiencia respiratoria aguda grave. 2.- Pacientes que precisan monitorización y cuidados de menor dependencia, que no se pueden aplicar en una planta de hospitalización convencional, y que pueden precisar tratamiento activo específico de UCI; p. ej.: crisis asmática grave. Su ingreso en la UCI supone una ventaja competitiva, ofreciéndoles un tratamiento de más calidad en un entorno más seguro, lo que supone en muchos casos una más rápida recuperación. Estos pacientes serían subsidiarios de una Unidad de Cuidados Intermedios en caso de existir. 3.- Pacientes de alta dependencia, que por su gravedad no pueden recibir tratamiento activo fuera de la UCI, que presentan enfermedades de dudosa recuperabilidad y en los que se plantea la disyuntiva entre la limitación del esfuerzo terapéutico y la instauración de medidas extraordinarias de soporte vital; los avances en el tratamiento de soporte y la existencia de nuevas opciones terapéuticas de los últimos años permiten albergar una pequeña, pero significativa, probabilidad de sobrevivir, que los usuarios demandan cada vez más; p. ej.: la insuficiencia respiratoria aguda en pacientes oncológicos con enfermedad de base no controlada, el infarto cerebral masivo en individuos de edad no avanzada, la parada cardíaca recuperada sin recuperación de conciencia, y otras muchas situaciones. Estos pacientes son subsidiarios, siempre que sea posible después de una decisión consensuada, informada e individualizada, del “ingreso condicional” en la UCI, con una limitación en el tiempo y en los recursos a aplicar; habitualmente transcurrido un plazo de tiempo de pocos días se reevalúa la respuesta terapéutica obtenida, se establece un pronóstico y se decide continuar o limitar el tratamiento. La UCI no tiene en ningún caso como objetivo la prolongación de la vida sin perspectivas razonables de futuro, y es cada vez mayor la presión que recibe por parte de profesionales y usuarios para instaurar medidas extraordinarias de soporte vital, como la ventilación mecánica o los fármacos vasoactivos, y continuar con ellas indefinidamente en pacientes con pocas expectativas razonables de recuperación. El intensivista está acreditado para no aplicar tratamientos cuando tiene la certeza razonable de su ineficacia, tanto en la vertiente de no ofrecer determinados recursos como en la de limitar los ya instaurados. Por otra parte, en la mayoría de los ingresos considerados opcionales, la estancia en UCI supone una ventaja competitiva frente a la hospitalización en otras áreas del hospital, y los pacientes pueden recibir una asistencia más segura y de mayor calidad, lo que conduce a una más rápida estabilización, menor morbilidad y estancias hospitalarias finales más cortas. Normativa de Organización y Funcionamiento 34 Los factores que se tienen en cuenta para decidir el ingreso de un paciente en el SMI son gravedad, recuperabilidad y autonomía. Modelo de parámetros objetivos 1. Alteraciones de la vía aérea 1.1. Obstrucción 1.1.1. Estridor 1.1.2. Disminución del nivel de conciencia y otras alteraciones neurológicas que afecten a la protección y/o la permeabilidad de la vía aérea 2. Alteraciones respiratorias 2.1. Parada respiratoria 2.2. Frecuencia respiratoria elevada (> 40 x’) o muy baja (< 8 x’) 2.3. Hipoxemia (paO2 < 60 mmHg o SatO2 < 90% con FiO2 > 50%) 2.4. Hipercapnia (pCO2 > 50 mmHg) con acidosis respiratoria 3. Alteraciones cardiocirculatorias 3.1. Parada cardiaca 3.2. Frecuencia cardiaca elevada (> 140 X’) o muy baja (< 40 X’) 3.3. Shock (Tensión arterial sistólica < 90 mmHg) 3.4. Síndrome coronario agudo (infarto agudo de miocardio y anginas inestables) complicado 3.5. Arritmias graves 4. Alteraciones Neurológicas 4.1. Convulsiones repetidas y prolongadas 4.2. Disminución del nivel de conciencia (puntuación de Glasgow para el coma inferior a 12 o disminución de 2 puntos o mayor) 4.3. Ictus que requieren intervención (fibrinólisis, trombectomía) 5. Alteraciones renales y metabólicas 5.1. Insuficiencia renal aguda oligúrica Normativa de Organización y Funcionamiento 35 5.2. Hiperpotasemia 5.3. Alteraciones iónicas o de la glucemia que precisen corrección importante o que conlleven un alto riesgo 5.4. Acidosis metabólica con pH < 7,20 Modelo diagnóstico 1.- Sistema cardiovascular - IAM complicado de cualquier tiempo de evolución. - Angina inestable, con arritmias, inestabilidad hemodinámica o dolor torácico persistente. - Shock cardiogénico. - Arritmias complejas que requieran monitorización y tratamiento inmediato. - Insuficiencia cardiaca congestiva grave, que requiera soporte hemodinámico o respiratorio. - Bloqueo A-V que precise la implantación de marcapasos temporal. - Emergencias hipertensivas. - Síndrome Aórtico Agudo: Disección aórtica, Aneurisma Aórtico roto, Hematoma mural. - Taponamiento pericárdico. - Tras parada cardiaca. 2.- Sistema respiratorio - Insuficiencia respiratoria aguda o crónica agudizada que requiera medidas de soporte ventilatorio (ventilación mecánica invasiva o no invasiva). - Pacientes con patología respiratoria que presenten deterioro de su función respiratoria de forma progresiva, aunque inicialmente no precisen soporte ventilatorio. - Embolia pulmonar masiva (con inestabilidad hemodinámica). - Hemoptisis grave. - Neumonías con criterios de gravedad, como: infiltrado multilobar o bilateral, frecuencia respiratoria superior a 35 por minuto, hipoxemia, leucocitosis importante o leucopenia, o disfunción orgánica (sepsis grave o shock séptico). - Asma grave. Normativa de Organización y Funcionamiento 36 - EPOC reagudizada con acidosis respiratoria, deterioro del nivel de conciencia y fatiga muscular progresiva. - EPOC reagudizada para tratamiento con ventilación mecánica no invasiva asociado a tratamiento convencional (condicionado a disponibilidad de camas). 3.- Alteraciones neurológicas: - Ictus isquémico con alteración de conciencia. - Ictus isquémico para fibrinólisis. - Hemorragia cerebral con alteración de conciencia. - Hemorragia subaracnoidea. - Coma de cualquier etiología. - Meningitis con deterioro del nivel de conciencia. - Encefalitis. - Estado epiléptico. - Enfermedad neuromuscular con compromiso de la función respiratoria. - Muerte encefálica inminente o presente en paciente potencial donante de órganos. - Traumatismo craneoencefálico grave o de riesgo. 4.- Intoxicaciones: - Intoxicaciones con afectación de uno o más órganos vitales. - Inestabilidad hemodinámica tras la ingesta del tóxico. - Presencia de convulsiones tras la ingesta del toxico. - Alteración importante o progresiva del nivel de conciencia. - Nula o escasa respuesta al tratamiento convencional. - Necesidad de depuración extrarrenal del tóxico. - Necesidad de ventilación mecánica. - Ingesta de productos con afectación grave retardada y potencial disfunción de órganos: organofosforados, paracetamol, etc. Normativa de Organización y Funcionamiento 37 5.- Alteraciones del aparato digestivo: - Hemorragia digestiva grave, activa, con compromiso hemodinámico o asociadas a factores de comorbilidad (paciente con patología coronaria previa, etc.). - Fallo hepático agudo fulminante. - Pancreatitis aguda grave definida como presencia de 3 o más criterios de Ranson, o APACHE II mayor de 11, o TAC abdominal con hallazgos C, D o E - Perforación esofágica 6.- Alteraciones endocrinas: - Cetoacidosis diabética o coma hiperosmolar, complicados con inestabilidad hemodinámica, o acidosis grave (pH < 7,20), o alteración del nivel de conciencia, o afectación respiratoria. - Coma tirotóxico o mixedematoso. - Insuficiencia suprarrenal aguda. - Hipercalcemia grave con alteración de conciencia o inestabilidad hemodinámica. - Trastornos del sodio con convulsiones o deterioro de la conciencia. - Alteraciones del magnesio con compromiso hemodinámico o presencia de arritmias. - Alteraciones del potasio y presencia de arritmias o debilidad muscular. - Hipofosfatemia grave con debilidad muscular. 7.- Pacientes quirúrgicos - Pacientes postoperados que requieren monitorización hemodinámica, soporte ventilatorio o que precisen grandes cuidados de enfermería. - Pacientes con obesidad mórbida. - Pacientes con patología cardiaca previa (cardiopatía isquémica no controlada, insuficiencia cardiaca en grado funcional III ó IV). - Pacientes EPOC con FEV1 bajo. - Esofagectomía - Duodenopancreatectomía - Hepatectomía parcial Normativa de Organización y Funcionamiento 38 - Resección feocromocitoma - Resección pared torácica - Resecciones pulmonares mayores (neumectomía, lobectomía..) - Resección mediastínica o esternotomía - Cirugía de troncos supraaórticos - Cirugía de aorta abdominal - Cirugía torácica endovascular: endoprotesis en aneurismas o en disección crónica - Cirugía maxilofacial oncológica - Neurocirugía: craniotomía, columna cervical, hipófisis, etc - Intervenciones con potencial compromiso de la vía aérea - Cistectomía radical 8.- Pacientes traumatizados - Politraumatizados - Traumatismo torácico mayor (con contusión pulmonar extensa, tórax inestable, rotura diafragmática, neumotórax o hemotórax con compromiso funcional serio, contusión cardiaca). - Traumatismo abdominal que no requiera inicialmente intervención quirúrgica y precise observación. - Traumatismo abdominal en periodo postoperatorio. - Traumatismo medular. - Traumatismo craneoencefálico con patología intracraneal demostrada por TAC. - Pacientes con puntuación de Glasgow para el coma inferior a 12. - Postoperatorio de craneotomía. - Necesidad de monitorización de la presión intracraneal (PIC). 9.- Patología renal - Rabdomiolisis. - Insuficiencia renal aguda, asociada a disfunción de otros órganos y que requiera depuración extrarrenal. Normativa de Organización y Funcionamiento 39 10.- Quemaduras - Quemaduras faciales, con o sin lesión por inhalación. - Quemaduras de más del 25% de la superficie corporal en adultos y del 20% en niños. - Quemaduras de tercer grado en una extensión superior al 10% de la superficie corporal. 11.- Alteraciones de la hemostasia - Purpura trombótica trombocitopénica. - Coagulación intravascular diseminada. - Síndrome hemolítico-urémico. - Hiperfibrinolisis primaria. 12.- Patología obstétrica - Preeclampsia. - Eclampsia. - Coagulopatías y hemorragias obstétricas 13.- Miscelánea - Shock séptico. - Sepsis grave con disfunción multiorgánica. - Necesidad de monitorización hemodinámica. - Lesiones ambientales producidas por diferentes agentes: hipotermia, hipertermia, ahogados, descompresiones, electrocución. - Lesiones provocadas por picaduras y mordeduras de animales venenosos. - Monitorización y control en tratamientos de alto riesgo (Desensibilizaciones). Modelo de parámetros biológico-analíticos objetivos Determinados parámetros objetivos biológicos, datos analíticos y de otra índole, permiten una aproximación acertada de la gravedad de los pacientes, así como su necesidad de cuidados y tratamientos, y pueden emplearse como signos de alarma para señalar la necesidad de una valoración cuidadosa. 1.- Signos vitales: - Frecuencia cardiaca mayor de 150 x’ ó menor de 40 x’. Normativa de Organización y Funcionamiento 40 - Tensión arterial diastólica superior a 120 mmHg. - Hipotensión arterial: sistólica inferior a 80 mmHg, o descenso de 20-25 mmHg de la tensión habitual, o presión arterial media inferior a 60 mmHg. - Frecuencia Respiratoria superior a 35 x’ o inferior a 8 x’. - Oliguria (menos de 0,5 ml/Kg/h.). - Temperatura inferior a 35º C o superior a 40º C. - Depresión del nivel de conciencia: puntuación de Glasgow inferior a 12. 2.- Alteraciones bioquímicas: - Hipoxemia (pO2 menor de 50 mmHg con FiO2 de 0,5 o mayor). - Hipercapnia (pCO2 superior a 50 mmHg con pH inferior a 7,3). - pH inferior a 7,20 ó superior a 7,60. - Sodio inferior a 120 mEq ó superior a 160 mEq. - Potasio inferior a 2 mEq ó superior a 6 mEq. - Glucemia superior a 800 mg/dl. - Calcio superior a 15 mg/dl. - Niveles tóxicos de drogas o de sustancias químicas con compromiso neurológico o hemodinámico. 3.- Alteraciones detectadas mediante técnicas de imagen - Hemorragia cerebral - Hemorragia subaracnoidea - Contusión parenquimatosa cerebral - Rotura de víscera ( vejiga, hígado, bazo, esófago, etc.) con inestabilidad hemodinámica - Disección aórtica 4.- Electrocardiograma: - Infarto Agudo de Miocardio. - Taquiarritmias supraventriculares refractarias al tratamiento convencional. - Taquicardia ventricular sostenida. Normativa de Organización y Funcionamiento 41 - Fibrilación ventricular. - Bloqueo A-V completo con inestabilidad hemodinámica. 5.- Signos físicos de presentación aguda: - Anisocoria en paciente inconsciente. - Obstrucción de la vía aérea. - Coma. - Convulsiones sostenidas o recurrentes. - Anuria. - Cianosis. - Livideces generalizadas. - Taponamiento cardiaco. - Fatiga muscular respiratoria. Criterios de alta de UCI Los siguientes criterios pueden ser útiles para ayudar en la decisión del alta: 1. Ausencia de necesidad de monitorización invasiva. 2. Estabilidad hemodinámica. 3. No requerimiento de apoyo inotrópico. 4. Diuresis conservada (al menos 0,5 ml/kg/h). 5. Correcta ventilación espontánea, sin signos de insuficiencia respiratoria aguda. 6. Mecanismo de la tos eficaz. 7. Vía aérea permeable. 8. Respiración adecuada sin signos de fatiga muscular. 9. Pacientes en los que han fracasado las medidas terapéuticas y no se van a beneficiar de su estancia en UCI (tras acuerdo con el paciente o sus familiares más directos). El proceso del ingreso en el SMI desde el punto de vista administrativo es el siguiente: el médico responsable del paciente en el Servicio correspondiente, con conocimiento de su estado, considera la conveniencia de un tratamiento más intensivo, y plantea el ingreso al médico del SMI. Normativa de Organización y Funcionamiento 42 Ambos valoran conjuntamente la conveniencia del ingreso en el SMI, en función de los factores anteriormente enumerados, y alcanzan una decisión consensuada. Raras veces ese consenso no se produce, en cuyo caso el ingreso o no ingreso del paciente lo decide razonadamente el médico del SMI. En determinadas situaciones de urgencia se pueden alterar los tiempos y las formas, pero no la esencia de ese proceso. La existencia de protocolos, vías clínicas y procedimientos estandarizados, diseñados y consensuados por el Servicio de Medicina Intensiva con el resto de áreas hospitalarias implicadas en cada tipo de patología, reducirán al mínimo las discrepancias y diferencias de criterio, que por otra parte siempre podrán producirse. Los criterios empleados para la decisión son necesariamente ambiguos, y las decisiones tienen en ocasiones un cierto grado de arbitrariedad aparente, que se trata de minimizar todo lo posible; sin embargo, no siempre es posible alcanzar una buena concordancia entre los que deciden. Incluso, aunque no es frecuente, ocurre que enfermos rechazados para ingreso un día puedan ser aceptados por otro médico del SMI en días posteriores, este hecho en muchos casos indica que el estado del paciente ha variado, o el diagnóstico se ha modificado o ha aparecido alguna alternativa terapéutica, o el motivo de ingreso es distinto aun tratándose del mismo paciente. 6 ACTIVIDAD ASISTENCIAL La actividad del SMI se centra en el paciente crítico allá donde se encuentre, no en una ubicación particular. El modelo del SMI encerrado dentro de las paredes de la UCI está obsoleto, y en los últimos años se ha puesto de manifiesto que la mejor atención del paciente crítico incluye fases que por fuerza se han de desarrollar fuera de la UCI, como son la detección precoz de las situaciones de riesgo y el inicio precoz del tratamiento; estos aspectos cruciales son realizados con un mayor nivel de competencia y efectividad por los profesionales especializados en el enfermo crítico. 6.1 SERVICIO DE MEDICINA INTENSIVA EXTENDIDO La actividad del SMI fuera de la UCI incluye aspectos diversos, de gran importancia para el funcionamiento del hospital, entre los que destacamos los siguientes: 1. La valoración de pacientes críticos o potencialmente críticos en los Servicios de Urgencias y en las plantas de hospitalización, tanto médica como quirúrgica, en forma de interconsultas urgentes o programadas. 2. El transporte intrahospitalario del enfermo crítico. 3. La asistencia al paro cardiorrespiratorio (equipo de parada). Normativa de Organización y Funcionamiento 43 4. El equipo de respuesta rápida para atender las situaciones de peligro vital potencial (su composición y estructura puede coincidir con la del equipo de parada). 5. La atención inicial y la coordinación de la asistencia al paciente politraumatizado. 6. La valoración, estabilización inicial en urgencias de los pacientes críticos, semicríticos y potencialmente críticos. 7. El seguimiento posterior al alta de los pacientes de UCI que lo requieran. 8. La canulación venosa central para nutrición parenteral, de pacientes ingresados en planta. 9. La asistencia en las Unidades de Cuidados Intermedios. El proyecto de una Unidad de Cuidados Intermedios, presentado en el año 2009, donde podrían ser atendidos pacientes que presentan una situación fisiopatológica estable, pero que a su llegada al hospital o durante su estancia en planta se beneficiarían, por una serie de circunstancias, de una monitorización sencilla y de unos cuidados de enfermería especializados mayores que en una sala de hospitalización, como ocurre con el Ictus, la Insuficiencia respiratoria que requiere VMNI (ventilación mecánica no invasiva), crisis asmáticas, cetoacidosis diabética, etc, no se ha consolidado. La asistencia a este tipo de enfermos tiene como finalidad la observación de la evolución y la prestación de cuidados de enfermería “intensivos” (valoración, vigilancia, monitorización, determinaciones analíticas frecuentes, etc.) ya que presentan riesgo de padecer complicaciones que deben ser reconocidas y tratadas con rapidez. El nivel de estos cuidados rebasa las posibilidades de una planta convencional, pero su prestación en el nivel intensivo de asistencia consumiría recursos de una manera desproporcionada. Constituye un número de enfermos elevado, hasta el punto de que en algunos estudios se ha estimado que en EEUU representa aproximadamente el 60% del total de ingresos. En estos momentos en que la necesidad de racionalizar, optimizar y contener los gastos de una especialidad que consume elevados recursos sanitarios es mayor, se debería volver a valorar la creación de esta Unidad de Cuidados Intermedios en nuestro hospital. Supone una medida eficiente en el tratamiento del paciente crítico al conseguir efectividad con menor consumo de recursos y, por lo tanto, con menor coste. Disminuye la estancia media del Servicio de Medicina Intensiva sin incrementar la estancia media hospitalaria y sin provocar un impacto negativo en la evolución clínica de los pacientes. Disminuye la mortalidad hospitalaria global, lo que se demuestra en estudios de mortalidad oculta en diferentes hospitales. Por otro lado, la función tanto del equipo de parada como del equipo de respuesta rápida en nuestro hospital esta realizada por el personal médico de guardia del Servicio. Normativa de Organización y Funcionamiento 44 6.2 ANÁLISIS DE LOS ÚLTIMOS DIEZ AÑOS Los pacientes que precisan ingreso en UCI se intentan agrupar, siempre que hay camas disponibles, en espacios específicos para distintas patologías y se dota a estas subunidades por grupos de patologías de los recursos necesarios para que puedan desarrollar su labor de la manera más autónoma posible. Esto conlleva algunas ventajas: - Facilita la gestión clínica diaria de un número elevado de pacientes. - Permite la dedicación a una patología más reducida lo que favorece una mayor especialización, protocolización de procedimientos y una puesta al día continua que redunda en una mayor calidad asistencial, minimizando la variabilidad de la práctica médica. Esta división no es rígida, por un lado porque es imprescindible la formación de todo el equipo en la amplia cartera de servicios que tenemos y así cubrir la atención continuada con un alto nivel de cuidados. Por otra parte, la gestión de camas hace imposible evitar los ingresos de pacientes en un módulo aunque no sea el correspondiente a su patología, si no hay camas disponibles en su módulo. Según los ingresos habidos en el SMI durante los últimos años y las estancias que han generado y, por tanto, la media del número diario de camas ocupadas, se pueden establecer cuatro grandes grupos de pacientes según su patología: Unidad de Polivalentes Médicos y Críticos Cardiológicos Unidad de Politrauma y Neurocirugía Unidad de Críticos Postquirúrgicos agudos y programados Consulta de Electroestimulación Indicadores de actividad en los 10 últimos años: Nº INGRESOS/AÑO 1600 1400 nº ingresos 1200 1000 800 600 400 200 0 Ingresos 2001 2002 2003 2004 2005 2006 2007 2008 2009 2010 2011 1030 920 1104 1120 1140 1190 1056 1125 1204 1350 1233 Normativa de Organización y Funcionamiento 45 DISTRIBUCIÓN DEL MOTIVO DE INGRESO 45 40 35 Porcentaje 30 25 20 15 10 5 0 2001 2002 2003 2004 2005 2006 2007 2008 2009 2010 2011 Cardiopatía isquémica 30,7 20,8 27,2 22,9 20 19,3 1,6 1,7 1,8 2 2,3 Traumatismo 12,1 17,4 17,4 12,8 11,5 10,9 11,5 12,9 12,1 12 12 Insuficiencia respiratoria 8,4 5,6 4,9 8,1 7,9 7,4 10,9 8 8,2 8,5 7 Postoperatorio 20,1 22,4 21,6 27 27,9 31,5 35,2 35,8 36,5 39,7 37,4 PROCEDENCIA INGRESOS 60 50 Porcentaje 40 30 20 10 0 2001 2002 2003 2004 2005 2006 2007 2008 2009 2010 2011 Urgencias 49,2 46,5 48,7 52 44,6 40,8 38 32 31,4 31 32,8 Quirófano 23,5 24,6 24,3 27 31,7 35 38,4 39,9 41,5 44,8 42,7 Otro Hospital 10,9 13,2 12,9 10 9,8 9,75 8,04 11,3 9,8 9 8,2 El motivo principal de ingreso, recogido en grandes grupos de patologías o de problemas, refleja algunas peculiaridades: La disminución porcentual de los pacientes que ingresan por Cardiopatía Isquémica que, de representar el 27,86% de los ingresos en 2000 ha pasado a ser residual, tras la apertura de la Unidad Coronaria Es también significativo el cambio referido a ingresos por postoperatorios que ha pasado de 20,51% a 37,4%. Otro dato significativo es el dado por la procedencia de los ingresos; mientras que en el año 2000 y anteriores los orígenes más frecuentes de nuestros pacientes eran de Urgencias, sin embargo estos han disminuido radicalmente para dar paso a los procedentes de Quirófanos. Normativa de Organización y Funcionamiento 46 ÍNDICE DE OCUPACIÓN 120 100 Porcentaje 80 60 40 20 0 Índice ocupación 2001 2002 2003 2004 2005 2006 2007 2008 2009 2010 2011 98,43 109,9 82,7 86 77,3 68,96 72 75,6 74,3 80 81 ESTANCIA MEDIA 8 7 Días de estancia media 6 5 4 3 2 1 0 Estancia media 2001 2002 2003 2004 2005 2006 2007 2008 2009 2010 2011 5,93 7,41 6,29 6,43 5,9 5,5 6,32 6,32 5,46 5,27 6 MORTALIDAD 20 18 16 Porcentaje 14 12 10 8 6 4 2 0 Mortalidad 2001 2002 2003 2004 2005 2006 2007 2008 2009 2010 2011 14,4 13,66 11,4 12 11,7 10,5 18,3 14,22 14 13,76 13,6 El índice de ocupación y la estancia media se mantienen en cifras adecuadas, adaptándose a las continuas variaciones de la cartera de servicios de la Unidad. Normativa de Organización y Funcionamiento 47 6.3 ATENCIÓN ORDINARIA La actividad se desarrolla diariamente de la siguiente manera: Hospitalización: La actividad asistencial normal comienza a las 8,00 horas, con una evaluación rápida de los pacientes por parte de sus médicos. A las 8,15 horas se realiza una reunión de un médico saliente de guardia con un/a enfermero/a de cada módulo, la supervisora y la jefa del servicio para comentar brevemente incidencias durante la guardia, problemas con los ingresos, con aparataje, disponibilidad de fungibles, altas probables, todo lo que tenga que ver con la organización del servicio y debamos conocer la supervisora y la jefe para intentar solucionarlo en la mañana. 8,30 horas pase de visita de los médicos salientes de guardia con el equipo médico de mañana, donde se comentan los ingresos nuevos y las incidencias de los pacientes ingresados. 9,00-9,30 horas sesión clínica: caso clínico presentado por un residente/semanal; bibliográfica/semanal; anatomo-clínica junto con el servicio de A. Patológica/mensual; microbiológica junto con el servicio de Microbiología/trimestral; presentación y discusión de nuevos protocolos; discusión de casos complejos/problemáticos ingresados en la Unidad para la toma de decisiones diagnostico-terapéuticas; toma de decisiones de LET, etc. 9,30-13,00 horas pase de visita de los enfermos en sala: Exploración física de los pacientes, evaluación de pruebas complementarias, analíticas y radiológicas. Realización de técnicas diagnósticas y terapéuticas: Canalización de vías venosa centrales, arteriales. Monitorización hemodinámica (catéter de Swanz-Ganz, PICCO). Monitorización neurológica (catéter de PIC, PtiO2, Sat. del bulbo de la yugular, Ecodoppler trascraneal). Monitorización Presión intraabdominal. HFVVC, HDFVVC en Fracaso Renal Agudo, Intoxicaciones, etc. Técnicas de depuración extracorpórea hepática (MARS): para fracaso hepático agudo potencialmente reversible. Normativa de Organización y Funcionamiento 48 Plasmaféresis: en situaciones clínicas especiales en las que tales técnicas están indicadas y se realizan en UCI por el cuadro clínico del paciente. Paracentesis Drenaje torácico Drenaje pericárdico Punción lumbar Asistencia circulatoria mecánica Cardioversión sincronizada Implantación de marcapasos provisional Ecocardiografía paciente crítico Soporte ventilatorio artificial, breve o prolongado Fibrobroncoscopia terapéutica Monitorización de mecánica ventilatoria Soporte ventilatorio no invasivo Traqueostomía percutánea/quirúrgica Control y mantenimiento de soporte nutricional artificial: enteral y parenteral Transporte secundario intrahospitalario asistido para la realización de pruebas diagnósticas o terapéuticas fuera de la UCI, como TAC, angioTAC, RMN, angio-RMN, arteriografía, Trombectomía mecánica, cateterismo coronario. Atención extra-UCI como apoyo al resto de Servicios del Hospital. Asistencia y control de pacientes cuya necesidad de atención, con independencia de su patología y ubicación, supere la ofertada por las unidades de hospitalización convencional del centro, tanto en lo referente a niveles de equipamiento como a la disponibilidad de personal. Atención post-alta de UCI de los pacientes dados de alta tras ingresos prolongados, situación neurológica precaria, traqueostomizados, recuperándose de fracasos orgánicos, etc, en las 24-48 horas tras el alta. Formación de especialistas en Medicina Intensiva y de otras especialidades. Normativa de Organización y Funcionamiento 49 Comentarios y evolutivos en eDOCs informatizados. Órdenes de tratamiento Comunicación y puesta en común con la enfermería de los objetivos diarios que se quieren obtener con el paciente. Información a pacientes y familiares diariamente de 12,30 a 14,30 horas y siempre que los cambios en la situación clínica del paciente lo aconseje. Realización de los informes de alta y comunicación al equipo de planta del traslado del paciente. Solicitud de pruebas analíticas, pruebas radiológicas a lo largo de la guardia y para el día siguiente. Mantenimiento del programa de seguridad clínica del paciente crítico: prevención de la infección nosocomial. uso racional del medicamento con atención especial a Política antibiótica. Canalización vías venosas centrales de pacientes hospitalizados en planta Mantenimiento del donante potencial de órganos 13,00-14,00 horas: Pase de visita por los módulos del equipo médico junto con el personal de enfermería y los médicos de guardia. 14,00-15,00 horas: Finalización de las tareas que hayan quedado pendientes: informes, solicitud de analíticas, registros, etc. Consulta de electroestimulación cardiaca (Marcapasos) - martes y jueves de 8,30 a 14 horas. Quirófano - lunes, miércoles y viernes de 8,30 a 15 horas: implantación de marcapasos definitivo, recambio de baterías, curetajes y holter implantable. Normativa de Organización y Funcionamiento 50 6.4 ATENCIÓN CONTINUADA - Es llevada a cabo por 2 FEA y 1 MIR (no siempre de la especialidad) desde las 15,00 horas hasta las 8,00 horas en días laborables y desde las 8,00 horas a las 8,00 horas en sábados, domingos y festivos. Estos especialistas son los encargados de la asistencia de los pacientes ingresados en la UCI; de atender todas las llamadas que procedan del personal sanitario que atiende al resto de pacientes ingresados en el hospital o que acuden a Urgencias, valorándolos y decidiendo ingreso o no en UCI. - Sí el paciente ingresa en UCI se realiza historia clínica, pruebas diagnósticas necesarias y tratamiento adecuado. Informando al paciente y familiares de la situación del paciente y del diagnóstico y de las posibilidades terapéuticas. En periodos de vacaciones y/o días libres de los FEA, la actividad descrita no se interrumpe ni disminuye y es cubierta por el resto de FEA del Servicio. 7 ACTIVIDAD DOCENTE E INVESTIGADORA 7.1 ACTIVIDAD DOCENTE La formación continuada, la docencia y la investigación forman parte irrenunciable de la labor que debe desempeñar el clínico en los hospitales modernos, y son inseparables de la actividad asistencial con la que se encuentran estrechamente relacionadas. La formación del futuro especialista en Medicina Intensiva, así como la formación continuada del personal de plantilla, se basan en el modelo de aprendizaje basado en las competencias, propuesto y desarrollado por la Sociedad Europea de Medicina Intensiva en el proyecto COBATRICE, y en España por la SEMICYUC y la Fundación IAVANTE. La función docente en la UCI se concreta en: Apoyo a la asistencia y participación en congresos nacionales e internacionales, cursos, seminarios, etc., y en todo aquello que redunda en la mejora de la formación del personal. Realización periódica de sesiones clínicas: bibliográficas, mortalidad, etc. Diseño y ejecución de programas de formación dirigidos no sólo a los médicos residentes, sino también a la enfermería. La formación además de atender a los conocimientos científicos y tecnológicos no debe descuidar los aspectos humanos. Normativa de Organización y Funcionamiento 51 Estimular y facilitar que los MIR puedan hacer los cursos de doctorado y, al menos, iniciar durante la residencia un proyecto de tesis doctoral. La formación de los MIR íntimamente ligada a la actividad tutelada con asunción progresiva de responsabilidad. El desarrollo de un programa de formación continuada en Medicina Intensiva y Cuidados Intensivos para el personal propio (médicos, enfermería, auxiliares de clínica y celadores) diseñado a medida de cada estamento. Dicho programa incluirá sesiones clínicas temáticas desde el prisma de la medicina basada en la evidencia, sesiones bibliográficas (de lectura crítica), sesiones anatomoclínicas, discusión de casos clínicos y revisión de historias. Se realizarán asimismo cursos y talleres teórico-prácticos para mejorar la formación de todo el personal del Servicio, centrándose en el dominio de las técnicas e instrumentos de diagnóstico y tratamiento propios de la UCI. La participación en Cursos de formación y actualización impartidos en el propio hospital, entre otros destacamos: Medicina basada en la evidencia (MBE). Soporte vital básico y avanzado. Curso de atención inicial al paciente traumatizado. Cursos de Urgencias, antibióticos, radiología. Curso de Electrocardiografía. Búsqueda y análisis crítico de literatura científica. Introducción a la metodología de investigación. Informática. Prevención de bacteriemia relacionada con catéter Prevención de neumonía relacionada con ventilación mecánica Establecer un programa básico de formación de alumnas de enfermería y de enfermeras recién graduadas con el fin de crear una cantera de posibles candidatas a trabajar en UCI. En la organización de reuniones científicas regionales y nacionales. En la participación activa, no solo con su asistencia sino también con su propia aportación, en las sesiones científicas y formativas hospitalarias generales. Normativa de Organización y Funcionamiento 52 Para mayor información del programa de formación de residentes de la especialidad consultar “Protocolo de supervisión y responsabilidad progresiva de los residentes de Medicina Intensiva del Complejo Hospitalario de Toledo”. Respecto a la actividad investigadora, el SMI se centra en la investigación clínica, con participación en proyectos multicéntricos, tanto en ensayos clínicos financiados por la industria como en proyectos, financiados o no, promovidos por los grupos de trabajo de la SEMICYUC, redes de investigación o de iniciativa propia, para la que se cuenta con la participación de otros centros y/o de otros servicios del hospital, y la financiación por medio de becas FIS. Analizar nuestra casuística y nuestros resultados, no sólo como mecanismo de control de calidad, sino como fuente de conocimiento y en su caso publicable en ponencias y comunicaciones a congresos y en revistas especializadas. Los residentes participan activamente en todos los congresos regionales, nacionales e internacionales y cursos de la especialidad con comunicaciones en poster y orales. El Servicio cuenta para llevar a cabo los distintos proyectos de investigación con la Comisión de Investigación del Hospital y el Comité Ético de Investigación Clínica, que definen la conducta científica del hospital y controlan el desarrollo de los distintos proyectos. Es miembro activo de esta Comisión el Dr. Marcelino Sánchez Casado. Actualmente están en marcha una serie de proyectos, en distinto grado de desarrollo, en los que están implicados un número importante de médicos de nuestro Servicio: Proyectos de Investigación en BioMedicina y Ciencias de la Salud, proyectos de investigación becado por el FISCAM. Registro de datos en el Trauma grave en la provincia de Toledo. Prevención de la bacteriemia asociada a catéteres venosos centrales. Inserción de catéteres venosos centrales guiada por ultrasonidos para prevención de complicaciones asociadas a la técnica. Prevención de las Neumonías relacionadas con ventilación mecánica Registro ENVIN (Estudio nacional de vigilancia de la infección nosocomial). Estudio de utilización de transfusión de hemoderivados e intervención educativa Diversos trabajos que sirven de base para la elaboración de diferentes tesis doctorales. En la actualidad están pendiente de lectura de su tesis doctoral 4 médicos del Servicio. Normativa de Organización y Funcionamiento 53 7.2 ACTIVIDAD INVESTIGADORA Doctores del Servicio colaboran activamente en los comités científicos de diferentes publicaciones: EDITOR EXTERNO DE LA REVISTA Medicina Intensiva. Dr. Alfonso Canabal Berlanga. REVISOR CIENTÍFICO. Dr. Marcelino Sánchez Casado: - Medicación intravenosa en Cuidados críticos y anestesia. Sancho Rodríguez Villar. Publishing company: Editorial Marbán S.L. Date of publication 2011. I.S.B.N. 978-84-7101-798-7. - Protocolos en Cuidados Críticos. Sancho Rodríguez Villar. Publishing company: Editorial Marbán S.L. Date of publication Marzo 2011. I.S.B.N: 978- 84- 7101-7970. Legal Deposit: M-3295-2011. Asesor de contenidos en el presente libro: Capitulo 95. Estatus epiléptico y Capitulo 108. BIS (índice biespectral) y sedación. Dr. Marcelino Sánchez Casado. REVISOR DE REVISTAS INDEXADAS. Dr. Marcelino Sánchez Casado - Medicina intensiva. Factor de impacto 1,496. - International Journal of Diabetes Mellitus. Como ejemplo de esta actividad investigadora adjunto la memoria del último año 2011: Proyectos de Investigación Participación Estudio ABISS-EDUSEPSIS, 1ª fase. Dra. V. Hortigüela Martín Efecto del desinflado del neumotaponamiento de las traqueotomías en el tiempo de destete ventilatorio. Investigador principal: Cruz Acquaroni, Maria del Mar. FISCAM. Código de Expediente: PI-2009/71. N 2009 Investigador principal del proyecto “Influencia de los simbióticos sobre el pronóstico en la disfunción multiorgánica”, becado por el FISCAM, número de expediente PI2007/13 (D.O.C.M. nº 23 de 31 de Enero, pág. 2575). Dr. I. López de Toro MartínConsuegra. Coordinador de 2 proyectos de Investigación, a través de la convocatoria de Subvenciones del MSPSI 2010-11, encuadrados dentro de Estrategia de Seguridad de Pacientes, Dr. I. López de Toro Martín-Consuegra: - “Prevención de la bacteriemia asociada a catéteres venosos centrales”. - “Inserción de catéteres venosos centrales guiada por ultrasonidos para prevención de complicaciones asociadas a la técnica”. Normativa de Organización y Funcionamiento 54 Coordinadora del Proyecto “Prevención de las Neumonías relacionadas con ventilación mecánica. Protocolo Neumonía Zero en el Servicio de Medicina Intensiva del Hospital Virgen de la Salud de Toledo. Dra. Pilar López-Reina Torrijos. Coordinadora del Proyecto “Prevención de las Neumonías relacionadas con ventilación mecánica en las UCIs españolas” en Castilla La Mancha. Proyecto promovido por el Plan de Calidad del Ministerio de Sanidad, Política Social e Igualdad y liderado técnicamente por la SEMICYUC. Dra. M.A. Arrese Cosculluela Proyecto Código Sepsis. 2011. En colaboración con Servicio de Urgencias, Medicina Interna y Atención Extrahospitalaria del Complejo Hospitalario de Toledo. Dra. Ana Pedrosa Guerrero. Dra. Mª del Mar Cruz Acquaroni Estudio de utilización de transfusión de hemoderivados e intervención educativa. Jesús Frías y Manuel Quintana. Co-Investigadores: Alberto M. Borobia y Sara Fabra. Co-Investigadores Externos: Manuel Muñoz; José Antonio García Erce y Marcelino Sánchez Casado. Código: EC10-215. Convocatoria: Fomento para la Investigación Clínica Independiente. Dirección General de Farmacia y Productos Sanitarios. Ministerio de Sanidad y Política Social (Orden: SAS/2377/2010). Cantidad concedida: 50.000 euros. Tesis Doctorales Vocal del tribunal de la Tesis titulada: "Influencia y valor pronóstico de los parámetros corpusculares del hemograma en la evolución de los síndromes coronarios agudos". Tesis doctoral de D. Mario Ballesteros García. Departamento de Cirugía. Facultad de Medicina. Universidad autónoma. Abril 2011. Dr. Marcelino Sánchez Casado. Tesis Doctoral “Factores relacionados con la mortalidad en los pacientes con FMO que ingresan en UCI”. Pendiente de presentación en 2012. Dra. Victoria Hortiguela Tesis Doctoral “Trombocitopenia en pacientes con disfunción multiorgánica”. Desde junio 2009 a la actualidad. Dirigida por el Dr. Marcelino Sánchez Casado, dentro de un proyecto más amplio sobre Disfunción Multiorgánica. Dr. C. Marco Schulke Tesis Doctoral “Influencia de los simbióticos sobre el pronóstico en la disfunción multiorgánica”. Pendiente de presentación en 2012. Dr. I. López de Toro Martín-Consuegra Comunicaciones en Congresos y Cursos Tipo Poster ▪ Necesidad de intensivistas fuera de la Unidad: evaluación y seguimiento de los Normativa de Organización y Funcionamiento 55 pacientes tras el alta de UCI. Hortigüela Martín VA, Canabal Berlanga A, Sánchez Rodríguez P, López de Toro Martín-consuegra I, López-Reina Torrijos P, Arrese Cosculluela MA, Barrientos Vega R, Velasco Ramos A, Pérez-Pedrero SánchezBelmonte MJ. Hospital Virgen Salud Toledo. XLVI Congreso Nacional de la SEMICYUC. Bilbao, 2011. ▪ Mortalidad posthospitalaria en pacientes de UCI con disfunción multiorgánica: factores pronósticos al ingreso en UCI. Hortigüela Martín VA, Sánchez Casado M, Marco Schulke CM, Cabezas Martín H, Rodríguez Villar S, Quintana Díaz M, Barrientos Vega R, Arrese Cosculluela MA. Hospital Virgen Salud Toledo. XLVI, Congreso Nacional de la SEMICYUC. Bilbao, 2011. ▪ Mortalidad y morbilidad durante el primer año post-implante de marcapasos definitivo en pacientes mayores de 85 años. Sánchez Rodríguez P, Raigal Caño A, Canabal Berlanga A, Hortigüela Martín VA, Díaz Borrego JM, De la Torre Muñoz AM, Palacios Castañeda DJ, Marco Schulke CM. Hospital Virgen Salud Toledo. XLVI, Congreso Nacional de la SEMICYUC. Bilbao, 2011. ▪ Pacientes quirúrgicos con disfunción multiorgánica: características diferenciales con los médicos. Hortigüela Martín VA, Sánchez Casado M, Marco Schulke CM, Cabezas Martín H, Quintana Díaz M, Arrese Cosculluela MA. Hospital Virgen Salud Toledo. XLVI Congreso Nacional de la SEMICYUC. Bilbao 2011. ▪ Evolución de la actividad extraUCI de un Servicio de Medicina Intensiva en el primer año tras la puesta en funcionamiento de su registro sistemático. Canabal Berlanga A., Hortigüela Martín V., Raigal Caño A., Sánchez Rodríguez P., López de Toro I., Cabezas Martín H., López Reina P., de la Torre Muñoz A., Sánchez Casado M., Arrese Cosculluela M.A., en el XLVI Congreso Nacional de la SEMICYUC, celebrado en Bilbao del 12-15 Junio 2011 ▪ Necesidad de intensivistas fuera de la Unidad: evaluación y seguimiento de los pacientes tras el alta de UCI. Hortigüela Martín VA, Canabal Berlanga A, Sánchez Rodríguez P, López de Toro Martín-Consuegra I, López-Reina Torrijos P, Arrese Cosculluela MA, Barrientos Vega R, Velasco Ramos A, Pérez-Pedrero SánchezBelmonte MJ. Hospital Virgen Salud Toledo. Congreso Nacional de la SEMICYUC. Bilbao 2011. ▪ Variación esperable de los parámetros en el implante de electrodos de fijación activa en marcapasos definitivos. Dra. Raigal, Dr. Alfonso Canabal, Dra. V. Normativa de Organización y Funcionamiento 56 Hortigüela, P. Sánchez, M. Sánchez, C. Marco, E. Fernández y J.A. Márquez. XLVI Congreso Nacional de la SEMICYUC. Bilbao, 2011. ▪ Resultados en la evolución clínica tras la implantación de un protocolo multidisciplinar de manejo de la HSA espontánea en una Unidad de Neurocríticos”. Póster presentado en el XLVI Congreso Nacional de la SEMICYUC. Junio de 2011. Sánchez Carretero MJ, Marina Martínez LC, Raigal Caño A, Sánchez Casado M, De la Torre Muñoz A, Palacios Castañeda D, Marco Schulke C. ▪ Uso de la ecografía transcraneal en una Unidad de Medicina Intensiva con Neurocríticos. Presentado en el XLVI Congreso de la SEMICYUC, Bilbao. Pedrosa Guerrero Ana, Fernández Elías E, Marco Schulke C, Palacios Castañeda D, De la Torre Muñoz A, Marina Martínez L. ▪ Estudio del perfil epidemiológico y evolución de los pacientes anticoagulados con hemorragia intracraneal espontánea. Presentado en XLVI Congreso de la SEMICYUC, Bilbao. Marco Schulke C, Palacios Castañeda D, De la Torre Muñoz A, Pedrosa Guerrero Ana, Márquez José, Fernández Elías E, López de Toro MartínConsuegra. ▪ Estudio prospectivo comparativo no randomizado sobre el uso de fibrobroncoscopio en la traqueostomía percutánea. Presentado en el XLVI Congreso de la SEMICYUC, Bilbao. Palacios Castañeda D, Pedrosa Guerrero Ana, De la Torre Muñoz A, Marco Schulke C, Fernández Elías E, Ortiz R. ▪ Estudio comparativo de perfil epidemiológico y evolución de los pacientes con hemorragia intracraneal espontánea de ganglios basales en dos periodos temporales. XLVI Congreso de la SEMICYUC, Bilbao. De la Torre Muñoz A, Marco Schulke C, Pedrosa Guerrero Ana, Palacios Castañeda D, Márquez Alonso J, Fernández Elías E, Hortigüela Martín V. ▪ Transfusión de sangre alogénica (TSA) en situaciones de urgencias, ¿Lo hacemos bien? Resultados de un estudio piloto. XLVI Congreso Nacional de la Sociedad Española de Medicina Intensiva, Crítica y Unidades Coronarias. Bilbao 15-20 Junio 2011. S Fabra, A Borobia, P Millán, MC Guallar, I Pozuelo, M Sánchez Casado y M Quintana. ▪ Protocolo de manejo del aumento del volumen del residuo gástrico en pacientes críticos con nutrición enteral poster presentado en el XI Congreso Castellano Manchego de Medicina y Enfermería Intensiva, Crítica y unidades Coronarias Normativa de Organización y Funcionamiento 57 (SOMIUCAM) celebrado en Ciudad Real del 7 al 9 de Abril de 2011. Dr. Alfonso Velasco Ramos. ▪ Características sanguíneas de los donantes en Castilla-La Mancha, póster presentado en la “XXVI Reunión Nacional de Coordinadores de Trasplantes, celebrada en Santander los días 11,12 y 13 de mayo de 2011. Dra. Mª José Sánchez Carretero. Dr. José María Díaz Borrego y Carmina Mas Agrafojo. ▪ Detección de posibles donantes fuera de las unidades de críticos. Póster presentado en la XXVI Reunión Nacional de Coordinadores de Trasplantes, celebrada en Santander los días 11,12 y 13 de mayo de 2011. Dra. Mª José Sánchez Carretero, Dr. José María Díaz Borrego, Carmina Mas Agrafojo. ▪ “Un Simple Dolorcillo de Tripa”. XXIII Congreso Nacional de Urgencias y Emergencias. Murcia, 15 – 17 de junio de 2011. Dr. José Márquez Alonso ▪ “Hombro Doloroso”. III Jornada de Infecciones en Urgencias. Toledo, los días 28 y 29 de enero de 2011. Dr. José Márquez Alonso ▪ Determinig factors in the onset of severe thrombocytopenia on admission in critical patients with multi-organ failure. C. Marco-Schulke, M. Sánchez-Casado, V.A. Hortigüela Martín, M. Quintana-Díaz, H. Cabezas Martín, S. Rodríguez-Villar, M.A. Arrese-Cosculluela. 24th ESICM Congress. Berlin, 1-5 Octubre 2011. ▪ Severe thrombocytopenia in multi-organ failure: prognostic implication or morbidity marker. C Marco-Schulke, M. Sánchez-Casado, V.A. Hortigüela-Martín, M. Quintana-Díaz, H. Cabezas Martín, S. Rodríguez-Villar, M.A. Arrese-Cosculluela. 24th ESICM Congress Berlin, 1-5 October 2011. ▪ Active fixation electrodes for permanent endocardial pacing: threshold and impedance evolution in the first 6 months. P. Sánchez Rodríguez, A. Canabal Berlanga, V. Hortigüela Martín, A. Raigal Caño, M. Sánchez Casado, C. Marco Schulke. 24th ESICM Congress Berlin, 1-5 October 2011. ▪ Mortality post-discharge in ICU patients with multi-organ failure: prognostic factors on admission to intensive care unit. V. Hortigüela Martín, M. Sánchez Casado, C. Marco Shulke, M. Quintana Díaz, H. Cabezas Martín, S. Rodríguez Villar, MA Arrese Cosculluela, FO Akerström. 24th ESICM Congress Berlin, 1-5 October 2011. ▪ The underlying cause of multiorgan dysfunction affects mortality in intensive care unit. V. Hortigüela Martín, M. Sánchez Casado, C. Marco Shulke, M. Quintana Díaz, H. Normativa de Organización y Funcionamiento 58 Cabezas Martín, S. Rodríguez Villar, MA Arrese Cosculluela, FO Akerström. 24th ESICM Congress Berlin, 1-5 October 2011. ▪ Symbiotic drink in Multi-Organ Failure: Reduction in late inflammatory response. I. López de Toro Martín-Consuegra, M. Sánchez Casado, P. López-Reina Torrijos, P. Sánchez Rodríguez, A. Raigal Caño, MJ. Pérez- Pedrero, S. Rodríguez Villar, M. Quintana Díaz, A. Pedrosa, MA. Arrese Cosculluela. Congreso Europeo de Medicina Intensiva, ESICM 2011. Berlín 1-5 de Octubre 2011. ▪ Prognosis of elderly patients mechanically ventilated in the ICU. E. González Higueras, J.M. Añón, V. Gómez Tello, M. Quintana, A. García de Lorenzo, V. Córcoles, J.J. Oñoro, F. Gordo, C. Martín Delgado, A. García Fernández, L. Marina Martínez, G. Choperena, R. Díaz Alersi, J.C. Montejo, J. López Martínez. 24th Annual Congress ESICM, Berlin–Germany, 1–5 October 2011. ▪ Prognosis of mechanically ventilated patients who require a tracheotomy. E. González Higueras, J.M. Añón, V. Gómez Tello, M. Quintana, A. García de Lorenzo, V. Córcoles, J.J. Oñoro, F. Gordo, C. Martın Delgado, A. García Fernández, L. Marina Martínez, G. Choperena, R. Díaz Alersi, J.C. Montejo, J. López Martínez. 24th Annual Congress ESICM, Berlin–Germany, 1–5 October 2011. ▪ The acenocoumarol overdose is INR independent and illness severity dependent: the choice of therapy. M Quintana Díaz, A Borobia, S Fabra, R Rodiles, M Sánchez Casado, AM Martínez Virto. 24th Annual Congress ESICM, Berlin–Germany, 1–5 October 2011. ▪ Studies used as tool to reduce the iatrogenic: the case of transfusion. M Quintana, F Sara, A Borobia, R Begoña, M Sánchez Casado, AM Martínez Virto. 24th Annual Congress ESICM, Berlin–Germany, 1–5 October 2011 ▪ Alllogeneic blood transfusion in emergency room are we doing well? M Quintana, A Borobia, F Sara, R Reche, M Sánchez Casado, AM Martínez Virto. 24th Annual Congress ESICM, Berlin–Germany, 1–5 october 2011 ▪ Reactantes de fase aguda y morbimortalidad en la hemorragia cerebral aguda espontánea. ¿Marcadores pronósticos?. IX Congreso Panamericano e Ibérico de Medicina Crítica y Cuidato Intensivo. 29 Noviembre-3 Diciembre 2011. Cartagena de Indias. Colombia. Manuel Quintana; Roswell Rnrtque Rodiles, Sara Fabra; Alberto Borobia; Ana María Martínez Virto; Marcelino Sánchez Casado Normativa de Organización y Funcionamiento 59 ▪ Optimización de las políticas transfusionales: importancia de las intervenciones educativas. IX Congreso Panamericano e Ibérico de Medicina Crítica y Cuidato Intensivo. 29 Noviembre-3 Diciembre 2011. Cartagena de Indias. Colombia. Manuel Quintana; Sara Fabra; Alberto Borobia; Begoña Reche; Marcelino Sánchez Casado; José Antonio García Erce. ▪ Traumatismo craneoencefálico leve: ¿es peor estar antiagregado o anticoagulado?. IX Congreso Panamericano e Ibérico de Medicina Crítica y Cuidato Intensivo. 29 Noviembre-3 Diciembre 2011. Cartagena de Indias. Colombia. Manuel Quintana; Roswell Rnrtque Rodiles, Sara Fabra; Alberto Borobia; Ana María Martínez Virto; Marcelino Sánchez Casado. ▪ Transfusion de dérivés sanguins réalisés dans un service d'urgences. Sont-elles justifiées? Société Française de Médecine d´Urgence. 8, 9 y 10 juin 2011. Paris. S. Fabra, M. Quintana, A. Borobia, A. Martínez Virto, M. Sánchez Casado, MR. Capilla. ▪ Necesidad de formar en las indicaciones transfusionales para optimizar recursos. Quintana M, Fabra S, Borobia A, Rodiles RE, Martínez AM, Sánchez Casado M. XXII Congreso Internacional del Grupo Cooperativo Latinoamericano de Hemostasia y Trombosis. 1-3 September 2011. Montevideo. Uruguay. ▪ Allogenic blood transfusion in Emergency room: are we doing well? Pilot study results. Fabra S, Quintana M, Borobia A, Reche B, Sánchez Casado M, Garcia Erce JA 12th Annual Symposium NATA (Network for Advancement of Transfusion Alternatives). April 7-8, 2011. Dublín, Ireland. Comunicaciones orales ▪ The influence on mortality of the symbiotic preparation Symbiotic Drink. I. López de Toro, M. Sánchez Casado, P. López-Reina Torrijos, P. Sánchez Rodríguez, A. Raigal Caño, MJ. Pérez- Pedrero, S. Rodríguez Villar, M. Quintana Díaz, A. Pedrosa, MA. Arrese Cosculluela, comunicación oral presentada en el Congreso Europeo de Medicina Intensiva, ESICM 2011. Berlín 1-5 de Octubre 2011. ▪ Nutrición en el enfermo traumatizado ¿vale la pena?. Participación como ponente en el III Foro de Residentes de Castilla La Mancha organizado por la SOMIUCAM, celebrado en Talavera de la Reina del 4 al 5 de Febrero de 2001, con la ponencia Dr. Alfonso Velasco Ramos. ▪ Nutrición en el SDRA. Participación como ponente en el XI Congreso Castellano Normativa de Organización y Funcionamiento 60 Manchego de Medicina y Enfermería Intensiva, Crítica y Unidades Coronarias (SOMIUCAM), celebrado en Ciudad Real del 7 al 9 de Abril de 2011, con la ponencia. Dr. Alfonso Velasco Ramos. ▪ Tratamiento médico en la HSA espontánea: estrategias para mejorar el diagnóstico. Comunicación oral presentada en el XI Congreso Castellano-Manchego de Medicina y Enfermería Intensiva, Crítica y Unidades Coronarias, en Ciudad Real los días 7,8 y 9 de abril de 2011. Dra. Mª José Sánchez Carretero. ▪ Hemorragias cerebrales. Un reto para el intensivista. Ponencia en la I Jornada “Asistencia integral al paciente traumático y neurocrítico”, celebrada en la sede central del SESCAM el día 18 de mayo de 2011. Jornada acreditada. Dra. Mª José Sánchez Carretero. ▪ Proyecto Bacteriemia-Zero. Resultados del pilotaje y retos de futuro. Participación como ponente en la “III Jornadas de Seguridad del Paciente en el SESCAM. Compartiendo experiencias y prácticas seguras” celebradas en Albacete los días 5 y 6 de mayo de 2011. Dra. M.A. Arrese Cosculluela. ▪ La importancia de la asistencia integral al paciente traumático y neurocrítico. Ponencia en la “I Jornada Asistencia integral al paciente traumático y neurocrítico”, celebrada en la sede central del SESCAM el día 18 de mayo en Toledo. Dra. M.A. Arrese Cosculluela. ▪ Asistencia Respiratoria Extracorpórea. Participación como ponente en el XI Congreso Castellano Manchego de Medicina y Enfermería Intensiva, Crítica y Unidades Coronarias (SOMIUCAM), celebrado en Ciudad Real del 7 al 9 de Abril de 2011. Dra. Mº del Mar Cruz Acquaroni. ▪ Atención especializada al paciente traumatizado. Actualización en la monitorización neurocrítica”. Ponente en el “III Foro Regional de Residentes de Medicina Intensiva”, celebrado del 4 al 5 de febrero de 2011en Toledo. Dr. Luis Marina Martínez. ▪ Resucitación. Control de daños. Participación como ponente en el XI Congreso Castellano Manchego de Medicina y Enfermería Intensiva, Crítica y Unidades Coronarias (SOMIUCAM), celebrado en Ciudad Real del 7 al 9 de Abril de 2011. Dr. Luis Marina Martínez. ▪ Los traumatismos craneoencefálicos cada vez menos frecuentes. ¿Requieren Unidades de Trauma?. Participación como ponente en las I Jornadas de Atención al Paciente Neurocrítico y Politrauma, celebrada en la sede central del SESCAM el día 18 de mayo en Toledo. Dr. Luis Carlos Marina Martínez. Normativa de Organización y Funcionamiento 61 ▪ Evaluación de los pacientes con hemorragia cerebral espontánea como posibles donantes. Comunicación Oral presentada en la “XXVI Reunión Nacional de Coordinadores de Trasplantes, celebrada en Santander los días 11,12 y 13 de mayo de 2011. Dra. Mª José Sánchez Carretero, Dr. José María Díaz Borrego. ▪ I Jornada de Atención integral al paciente traumático y neurocrítico, organizada por la Unidad de Trauma y Neurocríticos del S. de Medicina Intensiva del Complejo Hospitalario de Toledo, celebrada en el SESCAM el 18 Mayo 2011. Moderador de la mesa debate “Situación actual de atención a los pacientes neurocríticos”. Dr. I. López de Toro Martín-Consuegra. Dra. Pilar López-Reina Torrijos. ▪ Experiencia de una Unidad de Trauma. Control de daños. I Jornada de Atención Integral al paciente traumático y neurocrítico. Participación como ponente en las I Jornadas de Atención al Paciente Neurocrítico y Politrauma, celebrada en la sede central del SESCAM el día 18 de mayo en Toledo. Dra. Ana Raigal Caño. ▪ I Jornadas de Atención Integral al paciente traumático y neurocrítico. Moderador de la mesa debate “Traumatismo pélvico”. Dr. Luis Marina Martínez. ▪ Un “diagnóstico atípico en un paciente con debut clínico de shock séptico”. XXIII Congreso Nacional SEMES. Murcia, 15-17 de Junio 2011. S. Rodríguez Villar, A. Prez Mat, V. Artiles Valles, M. Sánchez Casado, J. Aguilar Florit, S.A. Martín Lescano. 7.3 PUBLICACIONES - Libro Electrónico de Medicina Intensiva. Sección 21, Neurointensivismo. Capítulo 6, Síndrome de Reye. 1ª Ed, 2008. Publicado en Mayo 2011. Dra. Ana Raigal Caño. - Alteraciones de la Coagulación y Hemostasia. Quintana M; Sánchez Casado M; Chico M. En: Monografías en Medicina Crítica práctica. El Paciente anciano en situación Crítica. Editorial EdikaMed (Aceptado y en proceso publicación). - Fallo enmascarado de captura ventricular en paciente portador de marcapasos bicameral. Medicina Intensiva, Volumen 35, Issue 2, March 2011, pag. 136-137. Canabal Berlanga, A.; Sánchez-Rodríguez, P.; Raigal-Caño, A. - Investigadores y colaboradores del grupo de trabajo de SEMICYUC del H1N1 con las siguientes publicaciones en 2011, Dr. Alfonso Canabal Berlanga, Dr. Luis Marina Martínez: First influenza season after the 2009 pandemic influenza: report of the first 300 ICU admissions in Spain. Rodríguez A, Martin-Loeches I, Bonastre J, Olaechea P, Normativa de Organización y Funcionamiento 62 Alvarez-Lerma F, Zaragoza R, Guerrero J, Blanco J, Gordo F, Pozo F, Lorente J, Carratalá J, Cordero M, Rello J, Esteban A, León C; SEMICYUC-CIBERES-REIPI working group. Med Intensiva. 2011 May; 35(4):208-16. Epub 2011 Apr 14. Impact of early oseltamivir treatment on outcome in critically ill patients with 2009 pandemic influenza. A. Rodríguez A, Díaz E, Martín-Loeches I, Sandiumenge A, Canadell L, Díaz JJ, Figueira JC, Marques A, Alvarez-Lerma F, Vallés J, Baladín B, García-López F, Suberviola B, Zaragoza R, Trefler S, Bonastre J, Blanquer J, Rello J; H1N1 SEMICYUC Working Group. J Antimicrob Chemother. 2011 May; 66(5):1140-9. Epub 2011 Jan 7. Acute kidney injury in critical ill patients affected by influenza A (H1N1) virus infection. Martin-Loeches I, Papiol E, Rodríguez A, Díaz E, Zaragoza R, Granada RM, Socias L, Bonastre J, Valverdú M, Pozo JC, Luque P, Juliá-Narváez JA, Cordero L, Albaya A, Serón D, Rello J; H1N1 SEMICYUC Working Group. Crit Care. 2011 Feb 22; 15(1):R66. Severe 2009 A/H1N1v influenza in pregnant women in Spain. Maraví-Poma E, Martin-Loeches I, Regidor E, Laplaza C, Cambra K, Aldunate S, Guerrero JE, LozaVázquez A, Arnau E, Almirall J, Lorente L, Arenzana A, Magret M, Reig Valero R, Márquez E, González N, Bermejo-Martin JF, Rello J; Grupo Español de Trabajo de Gripe Grave A (SEMICYUC). Crit Care Med. 2011 May; 39(5):945-51. Severe pandemic (H1N1)v influenza A infection: report on the first deaths in Spain. Martin-Loeches I, Rodríguez A, Bonastre J, Zaragoza R, Sierra R, Marques A, JuliáNarváez J, Díaz E, Rello J; H1N1 SEMICYUC Working Group. Respirology. 2011 Jan;16(1):78-85. doi: 10.1111/j.1440-1843.2010.01874.x. Community-acquired respiratory coinfection in critically ill patients with pandemic 2009 influenza A(H1N1) virus. Martín-Loeches I, Sánchez-Corral A, Díaz E, Granada RM, Zaragoza R, Villavicencio C, Albaya A, Cerdá E, Catalán RM, Luque P, Paredes A, Navarrete I, Rello J, Rodríguez A; H1N1 SEMICYUC Working Group. Chest. 2011 Mar;139(3):555-62. Epub 2010 Oct 7. Impact of obesity in patients infected with 2009 influenza A(H1N1). Díaz E, Rodríguez A, Martin-Loeches I, Lorente L, del Mar Martín M, Pozo JC, Montejo JC, Estella A, Arenzana A, Rello J; H1N1 SEMICYUC Working Group. Chest. 2011 Feb; 139(2):382-6. Epub 2010 Aug 5. Normativa de Organización y Funcionamiento 63 - Investigador colaborador en los siguientes artículos, Dr. Alfonso Canabal Berlanga: Heart rupture predictors in Spanish myocardial infarction patients: evaluation using propensity score analysis. Ruiz-Bailén M, Expósito-Ruiz M, Castillo-Rivera AM, Rucabado-Aguilar L, Ruiz-García MI, Ramos-Cuadra JA, Ruiz-Valverde A, Gómez-Jiménez J, Benítez-Parejo JL, Cuñat de la Hoz J, Abat FF, Valenzuela JP; ARIAM Group.Med Sci Monit. 2010 May; 16(5):PH49-56. Sustained ventricular arrhythmias in unstable angina patients: results of the ARIAM database. Ruiz-Bailén M, Gallego de Guzmán MD, Rucabado-Aguilar L, Expósito-Ruiz M, Aguayo de Hoyos E, Castillo-Rivera AM, Quirós-Barrera R, GalindoRodríguez S, Torres-Ruiz JM, Vázquez-García R, Ramos-Cuadra JA, Issa-Khozouz Z; ARIAM Group. Med Sci Monit. 2009 Jun;15(6):CR280-9. - “Validación del Registro ENVIN: diagnóstico de la neumonía o bacteriemia intraUCI”, M. López Pueyo, P.Olaechea Astirraga, M. Palomar Martínez, F. Álvarez Lerma, J. Insausti Ordeñana, M. Carrasco, J. Murcia Payá, JR. Iruretagoyena Amiano, M. Freire Aragón, P. López Reina, I. López de Toro Martín-Consuegra, F. Callejo Torre, M. Catalán, MA. Marta, AI. Ezpeleta Galindo y Grupo ENVIN, en Enfermedades Infecciosas y Microbiología Clínica 2011; 9 (Supl.): 297. - “Utilización de la colistina nebulizada en la colonización e infección respiratoria por Acinetobacter baumanni en pacientes críticos”. M.J. Pérez-Pedrero, M. Sánchez-Casado y S Rodríguez Villar. Medicina Intensiva; 35, 226-231. - “Situación en Castilla-La Mancha”. Capítulo del libro “Proceso de donación de órganos y tejidos” editado por SESCAM. 2011. Dra. Mª José Sánchez Carretero - “Donante a corazón parado”. Capítulo del libro “Proceso de donación de órganos y tejidos” editado por SESCAM. 2011. Dra. Mª José Sánchez Carretero - Coordinadora del libro: “Proceso de donación de órganos y tejidos” editado por SESCAM. 2011. Dra. Mª José Sánchez Carretero. - Coautor libro “Planificación Anticipada de la Asistencia Médica”. Historia de Valores; Instrucciones previas; Decisiones de Representación. Guías de ética en la Práctica Médica. Fundación de Ciencias de la Salud. Ed. Ergon 2011. Alfonso Canabal Berlanga, Miguel Casares Fernández Alves, Miguel Melguizo, José Luis Monzón, Beatriz Ogando Díaz Fernando Prados Roa, José Antonio Seoane y Diego Gracia. Normativa de Organización y Funcionamiento 64 - Secuencia de inducción rápida (SIR). Sancho Rodríguez Villar, Marcelino Sánchez Casado, Alfonso Canabal Berlanga. En Cuidados Críticos, Sancho Rodríguez Villar ed. Marban libros. 2011: 69-74. - Intubación Fibroóptica. Sancho Rodríguez Villar, Marcelino Sánchez Casado, Alfonso Canabal Berlanga. En Cuidados Críticos, Sancho Rodríguez Villar ed. Marban libros. 2011: 79-84. - Foreseeable variation in parameters measured at implant and follow-up of permanent pacemaker active fixation electrodes. Canabal A, Hortigüela V, Raigal A, Sánchez P, Sánchez M, Marco C, Fernández E, Márquez JA. Med Intensiva. 2011 Dec 20. [Epub ahead of print] English, Spanish. - Relationship between the alveolar-arterial oxygen gradient and PaO2/FiO2introducing peep into the model. Sánchez Casado M, Quintana Díaz M, Palacios D, Hortigüela V, Marco Schulke C, García J, Canabal A, Pérez Pedrero MJ, Velasco Ramos A, Arrese MA. Med Intensiva. 2011 Dec 6. [Epub ahead of print] English, Spanish. - Estado actual de la Neuroética. Alfonso Canabal. En prensa en Cuadernos de Bioética. 2011. - Trombocitopenia grave al ingreso en una unidad de cuidados intensivos en pacientes con disfunción multiorgánica. Marco Schulke C, Sánchez Casado M, Hortigüela Martín V, Quintana Díaz M, Rodríguez Villar S, Pérez Pedrero MJ, Velasco Ramos A, Canabal Berlanga A, Arrese Cosculluela MA. Pendiente de publicación, aceptado el 27 de septiembre de 2011. Med Intensiva. 2011. - Mortality post-discharge in ICU patients with multi-organ failure: prognostic factors on admission to ICU. V. Hortigüela Martín, M. Sánchez Casado, C. Marco Shulke, M. Quintana Díaz, H. Cabezas Martín, S. Rodríguez Villar, MA Arrese Cosculluela, FO Akerström. Intensive Care Medicine, Septiembre 2011/volumen 37, suplemento 1; S145. - The influence of the cause of multi-organ dysfunction on mortality in ICU. V. Hortigüela Martín, M. Sánchez Casado, C. Marco Shulke, M. Quintana Díaz, H. Cabezas Martín, S. Rodríguez Villar, MA Arrese Cosculluela, FO Akerström. Intensive Care Medicine, Septiembre 2011/volumen 37, suplemento 1; S145. - Determining factors in the onset of severe thrombocytopenia on admission in critical patients with multi-organ failure. C. Marco-Schulke, M. Sánchez-Casado, V.A. Hortigüela Martín, M. Quintana-Díaz, H. Cabezas Martín, S. Rodríguez-Villar, M.A. Arrese Cosculluela Intensive Care Medicine, Septiembre 2011/volumen 37, suplemento 1; S43. Normativa de Organización y Funcionamiento 65 - Severe thrombocytopenia in multi-organ failure: prognostic implication or morbidity marker. C Marco-Schulke, M. Sánchez-Casado, V.A. Hortigüela-Martín, M. QuintanaDíaz, H. Cabezas Martín, S. Rodríguez-Villar, M.A. Arrese Cosculluela. Intensive Care Medicine, Septiembre 2011/volumen 37, suplemento1;S43 - Active fixation electrodes for permanent endocardial pacing: threshold and impedance evolution in the first 6 months. P. Sánchez Rodríguez, A. Canabal Berlanga, V. Hortigüela Martín, A. Raigal Caño, M. Sánchez Casado, C. Marco Schulke. Intensive Care Medicine, Septiembre 2011/volumen 37, suplemento 1; S51. - Uso de la ecografía transcraneal en una unidad de medicina intensiva con neurocriticos. A. Pedrosa, E. Fernández, CM Marco, DJ, Palacios, AM de la Torre, JA Márquez, LC. Marina. Revista de Medicina Intensiva Vol. 35. Especial congreso, Junio 2011. ISSN 0210-5691. - Estudio comparativo del perfil epidemiológico y evolución de los pacientes con hemorragia intracraneal espontánea de ganglios basales en 2 periodos temporales. AM de la Torre, CM Marco, A Pedrosa, DJ Palacios, JA Márquez, E Fernández, VA Hortigüela. Revista de Medicina Intensiva Vol. 35. Especial congreso, Junio 2011. ISSN 0210-5691. - Estudio del perfil epidemiológico y evolución de los pacientes anticoagulados con hemorragia intracraneal espontánea. CM Marco, DJ Palacios, AM de la Torre, A Pedrosa, JA Márquez, E Fernández, I López de Toro. Revista de Medicina Intensiva Vol. 35. Especial congreso, Junio 2011. ISSN 0210-5691. - Estudio prospectivo comparativo no aleatorizado sobre el uso de fibrobroncoscopio en la traqueostomía percutanea. DJ Palacios, A Pedrosa, AM de la Torre, R Ortiz, CM Marco, E Fernández, JA Márquez. Revista de Medicina Intensiva Vol. 35. Especial congreso, Junio 2011. ISSN 0210-5691. - Prolonged Grief Disorder in the next of kin of adult patients who die during or after admission to intensive care. Rodríguez Villar, Sancho; Sánchez Casado, Marcelino; Prigerson, Holly; Rodríguez Villar, María; Mesa García, Silvia; Marco Schulke, Carlos; Hortigüela Martín, Victoria; Barrientos Vega, Rafael; Quintana, Manolo. 1-2 year follow up. Chest 2012 (aceptado para publicar; in press) - Radiología urgente: Lo que el clínico espera del radiólogo. Quintana M y Sánchez Casado M. Radiología. 2011;53(1):3--6 Normativa de Organización y Funcionamiento 66 8 PARTICIPACIÓN INSTITUCIONAL Comisiones Hospitalarias - Secretaria de la “Comisión de Transfusiones del CHT” desde Diciembre 2010. Dra. Victoria Hortigüela Martín - Vocal de la Comisión de Hemoterapia de CHT y participante en el desarrollo del Protocolo de Trasfusión Masiva del CHT. Dr. Luis Marina Martínez - Secretario de la Comisión de Historias Clínicas del CHT. Dr. Luis Marina Martínez - Miembro del grupo de revisión de consentimientos informados del CHT. Dr. Luis Marina Martínez. - Vocal de la Comisión hospitalaria de Infecciones. Dra. M.A. Arrese Cosculluela. - Vocal de la Comisión de Trasplantes del HVS: Dra. M.A. Arrese Cosculluela. Dra. Mª José Sánchez Carretero. - Presidente de la Comisión de Trasplantes del HVS. Dr. José María Díaz Borrego. - Vocal de la Comisión de Farmacia del HVS: Dra. Mª del Mar Cruz Acquaroni - Vocal de la Comisión hospitalaria de la Biblioteca. Dra. Pilar López-Reina Torrijos. - Vocal de la Comisión hospitalaria de Nutrición. Dr. Alfonso Velasco Ramos - Vocal de la Comisión de Transfusiones del Complejo Hospitalario de Toledo. Dra. Henar Cabezas Martín. - Vocal de la Comisión de Mortalidad del Complejo Hospitalario de Toledo. Dra. M.J. PérezPedrero Sánchez-Belmonte. - Presidente de la Comisión de Mortalidad del Complejo Hospitalario de Toledo. Dr. Rafael Barrientos Vega. - Vocal de la Comisión de Seguridad de Paciente del Complejo Hospitalario de Toledo. Dra. M.J. Pérez-Pedrero Sánchez-Belmonte. - Miembro del “Grupo de Trabajo Alertas Clínicas” de la Comisión de Seguridad de Paciente del Complejo Hospitalario de Toledo. Dra. M.J. Pérez-Pedrero Sánchez-Belmonte. - Miembro asistente del Comité de Bioética del Hospital Virgen de la Salud de Toledo desde 2009. Dr. Alfonso Canabal Berlanga. - Miembro del Comité de investigación del Hospital Virgen de la Salud. Dr. Marcelino Sánchez Casado. Normativa de Organización y Funcionamiento 67 Grupos de Trabajo y Sociedades Científicas: - Miembro del Grupo de Neurocríticos y Politrauma de la SEMICYUC desde Junio 2010. Dra. Victoria Hortigüela Martín. - Secretario de la Sociedad Castellano Manchega de Medicina Intensiva y Unidades Coronarias de Castilla La Mancha (SOMIUCAM) desde Abril 2011. Dr. Luis Marina Martínez - Grupo de trabajo en Patología Cerebrovascular del Complejo Hospitalario de Toledo. (Grupo formado el 30 de junio de 2011). Dra. Mª José Sánchez Carretero, Dr. Luis Marina Martínez, Dra. Pilar López-Reina Torrijos, Dr. I. López de Toro Martín-Consuegra, Dra. Ana Raigal Caño. - Grupo de trabajo de Donación en asistolia en el Complejo Hospitalario de Toledo. Dra. Mª José Sánchez Carretero. Dr. José María Díaz Borrego. - Miembro del grupo de trabajo de Cuidados Intensivos Cardiológicos y Resucitación cardiopulmonar de la SEMICYUC. Dr. Alfonso Canabal Berlanga - Miembro del grupo de trabajo de Planificación, Gestión y Organización de la SEMICYUC. Dr. Alfonso Canabal Berlanga, Dr. Rafael Barrientos Vega - Miembro de la Comisión de Ética y Deontología Médica del Colegio Oficial de Médicos de Toledo desde septiembre del 2009. Dr. Alfonso Canabal Berlanga. - Miembro del grupo de trabajo de enfermedades infecciosas (G.T.E.I.) de la SEMICYUC. Dra. Pilar López-Reina Torrijos, Dr. I. López de Toro Martín-Consuegra, Dra. M.A. Arrese Cosculluela - Miembro del Grupo de Trabajo de Metabolismo y Nutrición de la SEMICYUC. Dr. Alfonso Velasco Ramos. - Asesor estadístico GRUPO ARIAM (registro Análisis del Retraso en el Infarto Agudo de Miocardio) de la SEMICYUC. Coordinado por el Doctor Latour. Dr. Marcelino Sánchez Casado. - Grupo de trabajo Grupo de Hemoderivados y Alternativas Transfusionales de la SEMICYUC (Sociedad Español de Unidades Coronaria y Medicina intensiva). Secretario: Dr. Marcelino Sánchez Casado. Otras actividades - Coordinación del “Proyecto Bacteriemia-zero” a nivel autonómico, a cargo de la Dra. M.A. Arrese Cosculluela. Normativa de Organización y Funcionamiento 68 - Coordinación del “Proyecto Bacteriemia-zero” a nivel hospitalario, a cargo del Dr. I. López de toro Martín-Consuegra. - Coordinación del “Proyecto Neumonía-zero” a nivel hospitalario, a cargo de la Dra. Pilar López-Reina Torrijos - Coordinación autonómica de trasplantes: Dra. M.J. Sánchez Carretero - Coordinación hospitalaria de trasplantes: Dr. J.M. Díaz Borrego. - Coordinadora de RCP del Plan Nacional de la SEMICYUC: Dra. Mª del Mar Cruz Acquaroni - Tutores de Residentes: Dr. Luis Marina (hasta junio 2011), Dr. Alfonso Velasco, Dra. Pilar López-Reina Torrijos (desde julio 2011). 9 CALIDAD EN EL SERVICIO DE MEDICINA INTENSIVA La misión, visión y valores de los Servicios de Medicina Intensiva deben orientarse a asegurar la mejor atención posible, según el conocimiento científico actual, garantizando la seguridad de los pacientes. Uno de los ejes de la calidad de la asistencia sanitaria es asegurar que los tratamientos y los cuidados que reciben los pacientes no les supongan daños, lesiones o complicaciones más allá de los derivados de la evolución natural de la propia enfermedad que padezcan, y de los necesarios y justificados para el adecuado manejo diagnóstico, terapéutico o paliativo del proceso de enfermedad. Pero la complejidad cada vez más creciente de la asistencia sanitaria, lleva aparejada una actividad que implica riesgos derivados de la interacción entre factores dependientes de la organización, de los profesionales y de los pacientes implicados en la misma. Los daños y los costes que los efectos adversos (EA), derivados de estos riesgos, suponen tanto para las personas como para el sistema sanitario hacen necesario un cambio de cultura donde la información y la formación se configuran como elementos clave en la mejora de la calidad asistencial. Se precisa un cambio cultural sobre cuestiones como la gestión adecuada de los riesgos asistenciales, la aplicación de la mejor evidencia disponible sobre prácticas seguras y la comunicación y diálogo sobre el riesgo clínico con los pacientes y entre los profesionales involucrados en el proceso de atención sanitaria. Ciertas Unidades, como las de pacientes críticos, son más propicias a errores por la multitud de fármacos y procedimientos, así como por la imposibilidad de participación de los pacientes por su estado inconsciente. Normativa de Organización y Funcionamiento 69 Por todo ello, en el Servicio se ha impulsado la formación continuada sobre Seguridad del paciente del personal sanitario que trabaja en la UCI para: A. Crear una cultura de seguridad, animando a la discusión y a la comunicación de aquellas situaciones y circunstancias que puedan suponer una amenaza para la seguridad de los pacientes; y que vea en la aparición de errores y sucesos adversos una oportunidad de mejora. B. Favorecer la transmisión de la información y la comunicación. C. Asegurar la aplicación de la mejor evidencia disponible sobre prácticas seguras. Se estandarizan los procedimientos y protocolizan las actividades más frecuentes para minimizar la variabilidad de la práctica médica y ayudar en su tarea a los médicos en formación. Entre otros protocolos tenemos: Prevención de la infección asociada a catéter venoso central. Prevención de la infección asociada a sonda urinaria. Prevención de la neumonía asociada a ventilación mecánica. Prevención de las úlceras por presión. Prevención del tromboembolismo venoso. Protocolo de Descontaminación Digestiva Selectiva (DDS). Protocolo de inserción y manejo de los dispositivos ventriculares externos (DVE). Prevención y tratamiento empírico de las ventriculitis. Protocolo de hipotermia terapéutica tras PCR. Protocolo de cateterización vía venosa central en pacientes hospitalizados en planta. Protocolo anticoagulación con heparina sódica. Recomendaciones para la estimulación cardiaca temporal. Selección del modo de estimulación-marcapasos. Guía para la práctica de la Limitación del esfuerzo terapéutico en pacientes críticos. Guía de alarmas en UVI Protocolo de tratamiento y manejo del delirio en pacientes críticos. Proceso asistencial de atención a la sepsis grave y shock séptico en colaboración con los servicios de Emergencias, Urgencias y Medicina Interna. Protocolo para el manejo de pacientes portadores de drenaje biliar en el perioperatorio de cirugía pancreática y vía biliar. Protocolo del manejo de la HSA espontánea. Normativa de Organización y Funcionamiento 70 Protocolo de tratamiento de la Hemorragia cerebral espontánea (HICE). Protocolo de la desconexión de la ventilación mecánica (destete). Protocolo de Ventilación Mecánica No Invasiva (VMNI). Protocolo de RCP del Complejo Hospitalario de Toledo. Protocolo de inserción y mantenimiento de catéteres venosos centrales Protocolo para la Prevención de la nefropatía por contraste. Protocolo de Fibrinólisis intraventricular Monitorización de antimicrobianos en la unidad de cuidados intensivos Tratamiento empírico de la neumonía asociada a ventilación mecánica En nuestro Servicio desde hace tiempo estamos preocupados por la seguridad de nuestros pacientes, como ya he comentado, realizando prácticas clínicas seguras a través de protocolizar los procedimientos de acuerdo con la mayor evidencia científica disponible, revisándolos periódicamente, vigilando su cumplimiento y analizando nuestros resultados para podernos comparar con los estándares. Desde el año 2009 estamos comprometidos en el “Proyecto Bacteriemia-zero” y actualmente también con el “Proyecto Neumonía-zero”, auspiciados por el MSC y nuestra Sociedad Científica (SEMICYUC), respaldado por la OMS y puesto en marcha en las UCIs españolas con la colaboración de las CCAA. Se han desarrollado distintas acciones para implantar los proyectos en nuestra UVI, destacando: La formación de los profesionales sanitarios sobre las medidas para la prevención de la infección relacionada con catéter venoso central y para la prevención de la neumonía asociada a la ventilación mecánica, a través de cursos presenciales de 8 horas de duración y de cursos on-line. La colocación de un buzón para comunicar eventos adversos, facilitando la comunicación anónima de los errores y animando al personal a la notificación de los mismos y así poner en marcha las medidas de mejora necesarias. La creación de un Grupo de trabajo multidisciplinar de Seguridad Clínica, en la UCI, que analice los problemas que se vayan detectando en nuestro Servicio relacionados con la seguridad de los pacientes. La implicación de la Comisión de Seguridad Clínica hospitalaria. Reuniones trimestrales de seguimiento de los Proyectos y análisis de problemas detectados. La asistencia al Curso de Seguridad del paciente dirigido al personal de UCI, de varios miembros del Servicio. Normativa de Organización y Funcionamiento 71 Uno de los principales instrumentos para la evaluación y mejora de la calidad asistencial lo constituyen los “sistemas de monitorización”, que permiten medir de forma periódica y planificada aspectos relevantes de la asistencia mediante el uso de indicadores de calidad, que conforman la unidad básica de un sistema de monitorización. Por otra parte esta monitorización nos permite comparar (benchmarking) los resultados con los aceptados como estándar y con otros Servicios semejantes al nuestro. Su medición es necesaria y en ocasiones imprescindible para determinar el nivel de calidad de la práctica asistencial y son una herramienta que nos ayuda a aplicar mejoras en los puntos débiles más necesarios y seleccionar las acciones más efectivas. Un ejemplo de ello son los resultados del Proyecto Bacteriemia-zero y Neumonía-zero en nuestro Servicio y la comparación de los mismos con los resultados nacionales: [ Densidad de Incidencia (DI) = Nº de casos / 1000 días de catéter o ventilación mecánica ] Normativa de Organización y Funcionamiento 72 Otras prácticas seguras puestas en marcha son: A. Desinfección de las manos utilizando soluciones alcohólicas o lavándoselas con un jabón antiséptico, tras estar en contacto con el paciente o los objetos que le rodean. B. Utilización de tubos de aspiración subglótica en la prevención de la neumonía asociada a ventilación mecánica. C. Utilización de profilaxis adecuada de la trombosis venosa profunda y del tromboembolismo pulmonar. D. Uso de los medios adecuados para la Prevención de las úlceras por presión en pacientes en riesgo, con colchones antiescaras. E. Uso de ultrasonidos como guía durante la inserción de líneas centrales. F. Aporte nutricional adecuado, fundamentalmente nutrición enteral. G. Monitorización de la presión intracraneal (PIC) en el TCE grave con TAC patológico. H. Realización de la totalidad de los “Informes Clínicos al alta”. I. Implantación y aplicación correcta del consentimiento informado en determinadas actuaciones, así como el cumplimiento de las últimas voluntades expresadas previamente por los pacientes. Dra. Mª Ángeles Arrese Cosculluela Jefe de Servicio de Medicina Intensiva Toledo, marzo de 2012 Normativa de Organización y Funcionamiento 73