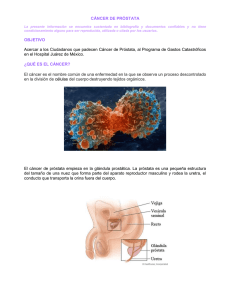
terapia osea en cancer de prostata resistente a la castracion
Anuncio

“TERAPIA OSEA EN CANCER DE PROSTATA RESISTENTE A LA CASTRACION” ABRIL RIVERA JUAN ANDRES SEDE: HOSPITAL MILSTEIN HOSPITAL COSME ARGERICH Tutor Dr. Pablo Contreras Junio 2015 Terapia Ósea en Cáncer de Próstata Resistente a la Castración INTRODUCCIÓN El carcinoma de próstata (CaP) es uno de los problemas de salud pública mundial que más profundamente afectan a la población masculina en la edad adulta (> 40 años). La capacidad de esta neoplasia para diseminarse y generar afectación de la calidad de vida e inclusive situaciones invalidantes está en íntima relación con el desarrollo de metástasis óseas proximales y distales. La deprivación androgénica continúa siendo en la actualidad el principal tratamiento de los pacientes con enfermedad metastásica. Aunque esta maniobra hormonal conduce a una mejoría y control de la enfermedad en el 80% de los pacientes, prácticamente todos los pacientes terminarán alcanzando una situación de hormono resistencia, con progresión de la enfermedad, a lo que se denomina cáncer de próstata resistente a la castración (CaPRC) En el contexto clínico del CaPRC, de deja en manifiesto una progresión bioquímica y radiológica. Las metástasis y el resto de efectos deletéreos sobre el hueso del CaP, generan resorción, osteoporosis, dolor, fracturas provocadas por procesos osteolíticos y osteoblásticos), y caben en el concepto del daño óseo producido por cáncer, considerándose como “eventos relacionados con el esqueleto” (ERE), de los cuales la fractura patológica, la necesidad de radioterapia o cirugía dirigida, y la compresión medular son los eventos considerados a la hora de protocolos y estudios. Los varones con CaP suelen presentar un daño mixto provocado por osteoclastos y osteoblastos, que combina la destrucción de tejido óseo debida a osteoclastos, con la formación de tejido óseo de mala calidad, por parte de los osteoblastos. Este proceso mixto de daño óseo impacta sustancialmente su calidad de vida, y su atención requiere, en muchas ocasiones, de mayores recursos que los requeridos por el tratamiento oncológico específico, ya que los problemas óseos generan discapacidad y dolor en niveles significativos, mismos que requieren atención por medio de estudios de imagen, radioterapia, cirugía, administración de analgesia, etc. 2 Terapia Ósea en Cáncer de Próstata Resistente a la Castración Los investigadores sugieren que las fracturas en pacientes con CaP son un factor predictivo adverso e independiente para la sobrevida. Esto demuestra cuán importante es atender oportuna y adecuadamente el proceso del daño esquelético asociado a este tumor. La enfermedad ósea debe y afortunadamente puede revertirse, o controlarse, con el uso de fármacos y protocolos eficaces, que están siendo cada vez más y mejores dentro de las posibilidades terapéuticas. 3 Terapia Ósea en Cáncer de Próstata Resistente a la Castración GENERALIDADES El cáncer de próstata metastásico resulta aún una enfermedad incurable mediante los procedimientos terapéuticos actuales, y representa la segunda causa de muerte por cáncer en EEUU.1 En Argentina, en el año 2012 el cáncer de próstata representó el cáncer con mayor incidencia en hombres y la quinta causa de mortalidad por cáncer según estadísticas del Instituto Nacional del Cáncer dependiente del Ministerio de Salud de la Nación. 2 La primera línea de tratamiento en la actualidad para los pacientes con enfermedad metastásica es la deprivación androgénica. En la mayoría se presenta una respuesta favorable inicial pero en la historia natural de la enfermedad la presencia de resistencia a las maniobras hormonales es un hecho. El cáncer de próstata es un tumor cuyo crecimiento es altamente dependiente de andrógenos. Esta dependencia es conocida hace más de 70 años cuando Huggins y Hodges observaron regresión de las metástasis en individuos con cáncer de próstata que fueron sometidos a castración o tratamiento con suministro de estrógenos. 3 A pesar de la mejoría clínica obtenida con terapia de deprivación androgénica en cáncer de próstata avanzado, la supresión androgénica no resulta curativa y todos los hombres desarrollaran eventualmente progresión de la enfermedad a pesar de mantener niveles séricos de castración de testosterona (inferior a 50 ng/ml). Inicialmente se utilizó el término cáncer de próstata andrógeno independiente u hormono independiente como descripción de una progresión que ocurría por vías independientes a la señalización de andrógeno. Sin embargo, a la luz de trabajos recientes, se demostró que el receptor de andrógenos (RA) es transcripcionalmente activo en el CaP independiente de andrógenos y puede incrementar la proliferación celular aún con niveles circulantes bajos de andrógenos como los reportados en hombres castrados. Por lo tanto ha ido variando la denominación hacia cáncer de próstata resistente a la castración (CaPRC) u hormono resistente para definir un estadio clínico, más que biológico. El termino CaPRC se utiliza para definir una situación clínica en la cual 4 Terapia Ósea en Cáncer de Próstata Resistente a la Castración se observa progresión bioquímica o clínico radiológica de la enfermedad en aquellos pacientes bajo tratamiento hormonal y con niveles séricos de testosterona en un rango de castración. 5 Terapia Ósea en Cáncer de Próstata Resistente a la Castración 6 ENFERMEDAD CLINICA Un completo espectro del proceso de enfermedad cáncer de próstata desde el diagnóstico hasta la muerte fue propuesto por Scher y Heller en el 2000 como una serie de estados clínicos 4 Los pacientes se clasifican en función de la extensión de la enfermedad, el estado hormonal, y la ausencia o presencia de metástasis en los estudios por imágenes. Cada estado representa un hito clínicamente significativo en el continuo de la enfermedad, reconocido fácilmente por los pacientes y los médicos, para lo cual los objetivos terapéuticos difieren. En la clínica, los pacientes pueden pasar de un estado a otro, pero no puede moverse hacia atrás. De ello se desprende que el mantenimiento de un paciente en un estado con enfermedad persistente, pero sin síntomas y sin progresión, tales como el estado de un aumento del PSA sin evidencia de enfermedad metastásica, puede ser equivalente a curar. (ver figura 1) Muerte por otras causas Muerte por enfermedad FIGURA 1. Modelo de progresión del cáncer de próstata por estados clínicos. Flechas de líneas discontinuas indican las vías de un estado clínico a una mortalidad no relacionada con el cáncer prostático; flechas de líneas continuas indican las vías de un estado clínico a una mortalidad relacionada con el cáncer de próstata. 4 Terapia Ósea en Cáncer de Próstata Resistente a la Castración La deprivación de andrógenos, ya sea quirúrgica o médicamente, al producir un estado de castración, es el tratamiento estándar de primera línea en el cáncer de próstata avanzado, esto inicia una respuesta apoptótica en una proporción de células dentro de la masa tumoral que es seguido por una disminución del PSA; una mejora en los síntomas relacionados con la enfermedad, si están presentes; y la reducción del tumor. Cabe destacar que este enfoque no agota totalmente los andrógenos dentro del propio tumor, ni afecta a la síntesis de andrógenos suprarrenales. Lo que sigue es un período de estabilidad durante el cual el tumor no prolifera y los niveles de PSA no cambian. Por desgracia, después de un período variable de tiempo, se produce la reactivación del RA, los niveles de PSA aumentan, y la proliferación tumoral se reanuda. Varios términos diferentes se han utilizado para describir el cáncer de próstata (CaP) que reincide después de la terapia de ablación hormonal inicial, incluyendo el CaP hormono-refractario, cáncer andrógeno-independiente y cánceres hormona independiente. En los últimos años, el término cáncer de próstata resistente a la castración (CaPRC) se ha vuelto más frecuente que CaP hormono refractaria o CaP andrógenos independiente. Esto se basa principalmente en los hallazgos recientes que sugieren que el avance del CaP no es refractario uniformemente a una mayor manipulación hormonal y que los andrógenos y la progresión de la enfermedad dependen con frecuencia de las interacciones de los receptores de andrógenos. Este fenotipo resistente a la castración se asocia con una serie de cambios oncogénicos en el RA y su señalización, incluyendo la regulación positiva de la maquinaria biosintética de andrógenos en el mismo tumor, la sobreexpresión del RA o su reactivación por diferentes vías como veremos más adelante. Varios grupos han publicado recomendaciones prácticas para definir CaPRC. 5,6 La Asociación Europea de Urología en la guía de cáncer de próstata 2014, 7 propone los principales factores para definir CaPRC, a saber: Niveles de Testosterona sérica de castración (<50 ng/dL o 1,7 nmol/L) más cualquiera de: 7 Terapia Ósea en Cáncer de Próstata Resistente a la Castración Progresión bioquímica definido como tres incrementos consecutivos de PSA, con 1 semana de diferencia, obteniendo en dos aumento del 50% sobre el nadir con PSA> 2 ng/mL., o Progresión radiológica: consistente en la aparición de dos o más lesiones óseas en la gammagrafía ósea o ampliación de una lesión de tejidos blandos utilizando Criterios de evaluación de respuesta en tumores sólidos (RECIST) La guía para el manejo del CaPRC de la Asociación Americana de Urología (AUA) propone seis escenarios clínicos más comunes que se encuentran en la práctica clínica.8 Estos pacientes índice fueron creados basándose en la presencia o ausencia de enfermedad metastásica, el grado de los síntomas, el estado funcional de los pacientes (como se define por la escala ECOG) y el tratamiento previo con quimioterapia basada en docetaxel. A saber: 1. CaPRC asintomático no metastásico 2. CaPRC metastásico (CaPRCm) asintomática o mínimamente sintomática, sin quimioterapia docetaxel 3. CaPRCm sintomático, con buen estado general y sin quimioterapia docetaxel 4. CaPRCm sintomático, con un pobre estado funcional y sin quimioterapia docetaxel previa 5. CaPRCm sintomático, con buen estado general y quimioterapia previa con docetaxel 6. CaPRCm sintomático, con un pobre estado funcional y quimioterapia previa docetaxel. 8 Terapia Ósea en Cáncer de Próstata Resistente a la Castración MECANISMO DE RESISTENCIA La mayoría de los pacientes que reciben terapia de deprivación androgénica como tratamiento de cáncer de próstata avanzado presentan una mejoría, sin embargo, el efecto de la terapia hormonal es temporal y el cáncer, que en un principio era dependiente de andrógenos, se hace al menos clínicamente independiente de éstos, reapareciendo la enfermedad de forma más agresiva y difícil de tratar. Así, la progresión de un cáncer dependiente de andrógenos a uno que es independiente de éstos, es un paso crítico para la progresión de esta enfermedad. A pesar de ello, el mecanismo por el cual ocurre esto es poco conocido. El espectro de tumores de próstata que progresan en esta etapa incluye aquellos con diversidad tanto de la duración de la respuesta al tratamiento hormonal primario como de manifestaciones clínicas y actualmente, se proponen varios mecanismos utilizados por las células tumorales que permiten la reactivación de la señalización a partir del receptor de andrógenos (RA), aún con concentraciones sub-fisiológicas de los mismos o en presencia de moléculas que funcionan como antagonistas Para comprender los mecanismos por los que las células prostáticas cancerígenas pueden sobrevivir a las terapias de supresión hormonal es preciso mencionar primero el efecto general que tienen las hormonas masculinas en la próstata. El principal andrógeno masculino, la testosterona (T) estimula la proliferación e inhibe la muerte por apoptosis de las células prostáticas. Al penetrar en la célula prostática la testosterona es convertida por acción de la enzima 5 a reductasa en un metabolito más potente, la dihidrotestosterona (DHT). Los dos, la testosterona y la dihidrotestosterona se pueden unir al receptor de andrógenos (la DHT lo hace con mayor afinidad), e inducir su disociación de la proteína chaperona HSP90 y su fosforilación. Como homodímero, el RA es capaz de unirse a secuencias específicas en la región promotora del ADN y reclutar proteínas co-reguladoras, que pueden ser co-activadoras o co-represoras, formando el complejo activo que interactúa con la maquinaria transcripcional de la célula, estimulando o inhibiendo la transcripción de los genes blanco como el del PSA y otros relacionados con la proliferación y la sobrevida. 9 Varios estudios han 9 Terapia Ósea en Cáncer de Próstata Resistente a la Castración demostrado que la mayoría de los tumores prostáticos continúan expresando el receptor de andrógenos, sugiriendo que la vía de señalización se mantiene intacta y su regulación es lo que se altera.10 Existen varios mecanismos que podrían explicar la proliferación de las células tumorales a pesar de que haya concentraciones muy bajas de testosterona circulante. 1. La sobre expresión/amplificación del RA Varios estudios demostraron la amplificación del gen RA en aproximadamente el 30 % de los pacientes con cáncer de próstata recurrente tratados con terapia de supresión hormonal.11-13 Sin embargo, en un trabajo diferente fue interesante la observación de que en un grupo de pacientes que desarrollaron CPRC, aquellos que tenían amplificación del RA tuvieron una sobrevida mayor que aquellos pacientes que no tenían el gen RA amplificado 14. La explicación a este hallazgo podría ser que quizás estos tumores eran más diferenciados y por lo tanto menos agresivos. Los mayores niveles de RA pueden estar dados, no sólo por la amplificación de su gen, sino también por el aumento de su transcripción o de la estabilidad del ARNm o de la proteína y por una mayor localización nuclear.15 2. Mutaciones en el RA El gen del RA es el que más muta de entre los receptores de esteroides reportándose hasta ahora más de 600 mutaciones.16 Las mutaciones en el RA pueden generar: A. un receptor hipersensible, B. una especificidad ampliada a otros ligandos no androgénicos y C. polimorfismos que modifiquen la respuesta al andrógeno. Estas mutaciones son raras en las etapas iniciales de la carcinogénesis pero aumentan en los tumores avanzados o en los recurrentes. 17 La mutación más conocida de este tipo en el RA ocurre en el dominio de unión al ligando y consiste en la sustitución del aminoácido treonina en la posición 877 por la alanina (T877A). Como consecuencia el RA adquiere una ganancia de función y puede responder a otras hormonas como la progestina, los estrógenos e incluso a 10 Terapia Ósea en Cáncer de Próstata Resistente a la Castración los antiandrógenos como la flutamida.18-20 Esta mutación podría explicar algo que observamos frecuentemente en el tratamiento de nuestros pacientes, «el síndrome de retirada de la flutamida». La medición de los valores del PSA a lo largo del tratamiento de estos pacientes con flutamida muestra, que a partir de cierto momento los valores de PSA aumentan y algunos síntomas clínicos empeoran, pero si se descontinúa el tratamiento, los valores de PSA disminuyen y los pacientes mejoran, por lo tanto, la flutamida actúa como agonista en lugar de antagonista.21 Es de resaltar que los pacientes con estas mutaciones sí responden a otros antiandrógenos como la bicalutamida.9 3. Producción localmente aumentada del andrógeno por las células tumorales Durante mucho tiempo existieron dudas sobre si las concentraciones locales de testosterona y DHT en el tumor de próstata recurrente eran iguales o diferían de las encontradas en la hiperplasia benigna de próstata o en el cáncer de próstata virgen de tratamiento. Hace 18 años se propuso que había una conversión intra-prostática de precursores suprarrenales en andrógenos.22 Ya se conocía que la castración no afecta la síntesis de estos precursores y que los andrógenos producidos de esta manera podían unirse al RA generando una señal que es independiente de los niveles de castración de los andrógenos circulantes. Posteriormente en el 2004, se hizo un trabajo que generó la primera evidencia de que el CPRC tenía niveles de testosterona y DHT similares a los encontrados en la hiperplasia y más bajos que en cáncer de próstata sin tratamiento. Los niveles más bajos de DHT fueron suficientes para la transactivación del RA. 23 La cuestión entonces fue saber de donde provenían estas cantidades de DHT en el tejido si los niveles de testosterona circulantes estaban por debajo del valor de castración. La respuesta surgió al realizar estudios de la expresión de ARN comparando las muestras de tumores prostáticos estimulados con andrógenos con tumores resistentes a castración. La expresión de la mayoría de las enzimas de la vía metabólica androgénica adrenal a la testicular estaba aumentada, sugiriendo que los andrógenos adrenales androstenediona y dehidroepiandrosterona (DHEA), pudieran ser utilizados como sustratos por las enzimas presentes en las células de los tumores resistentes a castración para producir testosterona y DHT en los propios tejidos.24 Igualmente, se demostró que los valores medios de testosterona 11 Terapia Ósea en Cáncer de Próstata Resistente a la Castración en las metástasis de pacientes castrados eran 3 veces superiores que los niveles en los tumores de próstata primarios. Los autores mostraron de manera convincente que se inducían los niveles de enzimas esteroidogénicas incluyendo a FASN, CYP17A1, HSD3B1, HSD17B3, CYP19A1 y UGT2B17. 25 Poco tiempo después, se encontró que tanto en la línea celular LNCaP, dependiente de andrógenos como en xenotransplantes, se podía producir testosterona utilizando colesterol como sustrato.26 De esta manera surge el concepto de que, siendo el cáncer de próstata tan dependiente de la testosterona y la DHT para la sobrevivencia y la proliferación, si se le suprime la testosterona circulante al cáncer de próstata recurrente, entonces estas células modificarán su maquinaria metabólica para crear andrógenos a partir de cualquier sustrato disponible, ya sean andrógenos adrenales como primera opción o incluso el colesterol si fuera necesario. 4. Activación del RA por ligandos no esteroides La activación de diferentes vías de transducción de señales en el CPRC puede aumentar la actividad del RA en presencia de bajos niveles o incluso en ausencia de andrógenos. Ejemplos son las vías activadas por factores de crecimiento como el factor de crecimiento epidérmico (EGF) o el factor de crecimiento semejante a la insulina (IGF-I); por citocinas como la IL-6 y la IL-8; por neuropéptidos como el liberador de gastrina (GRP) y neurotensina; y también otras vías como la inducida por Wnt/B-catenina o la N-cadherina.27-31 Igualmente, se reportó la inducción de la señalización independiente de andrógenos iniciada por los neuropéptidos derivados de las células neuroendocrinas que aumentan como consecuencia de la terapia de supresión hormonal.32 Además, se sabe que al haber receptores para neurotensina e IL-6 en las células tumorales prostáticas, estas moléculas pueden funcionar como factores paracrinos que estimulen la proliferación tumoral independientemente de los andrógenos.33 Por otra parte, las citocinas IL-6 e IL-8 son mediadoras de la respuesta inflamatoria lo que hace pensar en la posibilidad de que el sistema inmune tenga participación en la proliferación del tumor. Este último aspecto resalta la importancia que tiene la interacción tumor-microambiente en la progresión del tumor a la etapa de resistencia a la castración. En este sentido, recientemente se publicaron resultados mostrando que la respuesta adaptativa de las células tumorales 12 Terapia Ósea en Cáncer de Próstata Resistente a la Castración prostáticas expuestas 13 a condiciones adversas dentro del microambiente, específicamente la castración hormonal, protege a las mismas y promueve el desarrollo de un fenotipo resistente. Esta respuesta está asociada a la inducción de la expresión de la proteína GRP78 (glucose-related protein, en inglés), proteína con función de chaperona en el retículo endoplásmico y con propiedades anti-apoptóticas y que por lo tanto desempeña un rol esencial como factor de supervivencia en el desarrollo de la célula tumoral.34 Esta sobre-expresión se asoció con inducción de los receptores HER2, HER3 y RA y la proteína quinasa AKT.35 Los efectos descritos de la sobre expresión de HER2 en líneas celulares son muy interesantes y se corresponden con los observados en el CPRC donde las células pueden proliferar en presencia del RA pero no del ligando. Estos efectos son: A. estabilización del RA, B. aumento de la activación de genes dependientes del mismo y C. conversión de las células dependientes en andrógeno independientes.36,37 Ya se sabía que, en ausencia de andrógenos, el RA es una proteína con una vida media corta que se degrada por el sistema de la ubiquitinaproteosoma.38 Lo interesante es que recientemente se demostró -utilizando inhibidores de HER2 como AG825 y el anticuerpo monoclonal Herceptin en una línea celular de cáncer prostático que es independiente de andrógenos- que la señalización a partir de HER2 promueve la fosforilación y estabilización del RA, así como, incrementa su interacción con las regiones promotoras en el ADN 37 . Adicionalmente, las fosforilaciones en algunos residuos de tirosina en el RA se correlacionaron con un grado Gleason elevado y con el paso a la etapa de resistencia a la castración.39 5. expresión aberrante de co activadores o co represores Se conocen más de 130 proteínas que potencialmente son co-reguladoras del RA y que pueden ser agrupadas en: A. chaperonas, B. histonas y modificadoras de la cromatina y Terapia Ósea en Cáncer de Próstata Resistente a la Castración C. proteínas que facilitan la unión entre el RA y la maquinaria transcripcional.40 Alteraciones en ellas contribuyen al desarrollo de los tumores resistentes a la castración. Por ejemplo, un análisis de muestras de pacientes en esta etapa mostró que la sobre expresión de las proteínas co activadoras SRC-1, TIF2 y Hic5/ARA55 fue mayor en tejido tumoral que en tejido no tumoral y está asociada con menor tiempo de sobrevida.41 Por otra parte, el RA unido a antagonistas como la bicalutamida recluta a moléculas co represoras como NCoR o SMRT que se unen con las desacetilasas de las histonas (HDAC) y reprimen la expresión génica.42 Adicionalmente, el papel de las HDAC fue evaluado en modelos animales con CPRC donde el uso de tricostatina A, un inhibidor de HDAC, afecta el ensamblaje del complejo transcripcional activo formado por RNA polimerasaII/co activador después de que el RA se une al promotor de los genes blanco e inhibiendo de manera significativa la actividad transcripcional y por lo tanto, la progresión tumoral dependiente de RA.43 6. el procesamiento proteolítico del RA para generar una isoforma que es andrógeno independiente Existen evidencias de que el ARN del RA puede ser procesado de manera aberrante en el CPRC, generando variantes del RA truncadas en el extremo carboxilo que carecen de la zona de unión al ligando pero que permanecen activas de forma constitutiva. Por ejemplo, mediante estudios in silico, se descubrieron 7 variantes del transcripto del RA que carecen del dominio de unión al ligando, de ellas 2 están sobre expresadas más de 20 veces en el CPRC con respecto al CaP virgen de tratamiento. Estas variantes mantienen la capacidad de activar constitutivamente la transcripción de los genes blanco y por lo tanto la progresión tumoral con niveles de castración de andrógenos.44,45 El descubrimiento de estas variantes truncadas añade otro elemento a los mecanismos moleculares de desarrollo del CPRC y abren el camino para nuevas opciones de tratamiento. 7. el efecto de los microARNs Los microARNs (miR) son pequeños ARNs no codificantes que tienen funciones importantes en el desarrollo, la diferenciación celular, la regulación del 14 Terapia Ósea en Cáncer de Próstata Resistente a la Castración ciclo celular y la apoptosis. Además, pueden tener propiedades como oncogenes (denominados oncomirs) o como genes supresores de tumores. Estudios recientes demostraron que la sobreexpresión de miR221/miR222 en células prostáticas tumorales estimula su proliferación y genera una señal de sobrevivencia al acelerar la transición de la fase G1 del ciclo celular a la S, y esto permite el desarrollo y mantenimiento del CPRC. También se encontró que se expresaron diferencialmente otros miRs, miR-15a, -16-1, -203, -23b y -27b, pero hasta ahora no se sabe el efecto que provocan los mismos.46 Al mismo tiempo, otro grupo demostró que la sobre expresión de miR-21 es suficiente para que los tumores prostáticos dependientes de andrógenos sobrevivan en condiciones de castración. Un detalle interesante de estos resultados es que miR-21 es inducido por el propio RA de forma independiente a la presencia del andrógeno, probablemente por el efecto de la IL-6.47 De esta manera el RA juega un papel importante no sólo en el desarrollo del cáncer dependiente de andrógenos, sino también en aquel que es independiente de andrógenos. 15 Terapia Ósea en Cáncer de Próstata Resistente a la Castración METÁSTASIS ÓSEAS Sabemos que en el contexto de enfermedad tumoral maligna, el hueso es el sitio de metástasis más común asociado a las neoplasias más frecuentes, especialmente en mieloma múltiple, mama, próstata y pulmón, y de estos el CaP ocupa el segundo lugar en frecuencia luego del mieloma múltiple, más del 90% de pacientes con CaP metastásico tendrán metástasis óseas y casi todos estos tendrán un evento relacionado con el esqueleto (ERE) antes de morir. Los ERE considerados culpables del impacto en la calidad de vida e inclusive en la sobrevida de los pacientes con CaP, son la fractura patológica, la necesidad de radioterapia o cirugía ósea y la compresión medular A pesar de que el diagnóstico de metástasis ósea generalmente significa que la enfermedad es incurable, estos pacientes podrían sobrevivir por largos periodos de tiempo con riesgo de desarrollar ERE, de los cuales la fractura patológica es uno de los objetivos a tener en cuenta a la hora de reducir el impacto que puede tener en la calidad de vida del paciente 48 Las metástasis óseas tradicionalmente pueden ser líticas, blásticas o mixtas, de acuerdo a su aparición radiológica y que explica su fisiopatología, en donde la resorción ósea predomina, con una pequeña formación de hueso nuevo, produciendo una destrucción focal del hueso dando lugar a la lesión. En el CaP vemos principalmente lesiones blásticas El mecanismo se origina en la célula del tumor primario, la cual una gran variedad de citoquinas que ocasionan separación, angiogénesis y migración o quimiotaxis, generando las células metastásicas que al instaurarse en el hueso ocasionan, nuevamente mediado por una serie de citoquinas y marcadores biológicos, factores osteolíticos (PTHrP, TGF-β, IL-11) y factores osteoblásticos (VEGF, PDGF, ET-1) los que producen una sobreactivación de los osteoclastos y una acelerada maduración de los osteoblastos, respectivamente. Y estos dos procesos a su vez retroalimentan con factores de crecimiento a la célula metastásica. (ver figura 2) 16 Terapia Ósea en Cáncer de Próstata Resistente a la Castración FIGURA 2. Modelo de retroalimentación de citoquinas que generan las metástasis óseas y la célula tumoral El desarrollo de marcadores bioquímicos específicos de metabolismo óseo ha permitido analizar de forma objetiva los efectos generales del cáncer en la función de la célula ósea, y plantearse algunas consideración pronóstica en función de ellos, en sangre tenemos la fosfatasa alcalina y la fosfatasa alcalina hueso específica, y en orina tenemos Calcio, productos de degradación del colágeno como Hidroxiprolina, Piridinolina (Pir), Deoxipiridinolina (Dpir), Telopéptido C-terminal del colágeno tipo I (ICTP), Telopéptido N-terminal del colágeno tipo I (NTX), Telopéptido Carboxi-terminal del colágeno tipo I (CTX). 49 El impacto sobre el pronóstico y su importancia fueron publicados en 2014, de una serie de mas de 1900 pacientes en donde se analizaron múltiples variables demostrando que muchas de ellas se asociaron a una sobrevida global superior (ver tabla 1) 50 17 Terapia Ósea en Cáncer de Próstata Resistente a la Castración TABLA 1. Variables y valores de referencia de biomarcadores óseos asociados a mejoría en la sobrevida global 50 Revisado el proceso por el cual esta enfermedad progresa a un estadío independiente de los andrógenos y las modificaciones bioquímicas y celulares que se producen para que esto ocurra, y las generalidades sobre las metástasis óseas en estos pacientes, a continuación revisaremos las nuevas drogas y líneas terapéuticas para este estadío avanzado, y más concretamente, centramos la atención en la terapia más adecuada para contrarrestar los efectos de las metástasis en hueso de este grupo de pacientes, tenemos varios grupos de medicamentos que a lo largo de los últimos años se han venido estudiando y utilizando. 18 Terapia Ósea en Cáncer de Próstata Resistente a la Castración BIFOSFONATOS Los bisfosfonatos son análogos sintéticos del pirofosfato que actúan como potentes reguladores del recambio óseo. Han sido estudiados en procesos tumorales, como carcinoma de mama y de próstata 51 , su mecanismo de acción incluye la inhibición de la adhesión de las células tumorales a la matriz osteoblástica extracelular de una forma dosis dependiente y sin afectar a la unión de los fibroblastos a la misma. Por ello, disminuyen la reabsorción ósea sin afectar a la mineralización del hueso. Adicionalmente producen inhibición de la activación o reclutamiento de los osteoclastos mediado por PTH, PTHrp, calcitriol, prostaglandinas y citocinas (IL-1, TNF) Desde el punto de 52,53 . vista farmacológico, son compuestos que se caracterizan por una baja absorción intestinal (1%-5% de la dosis), pero con una altamente selectiva captación y retención a nivel óseo. Se estima que aproximadamente el 80% es eliminado por el riñón y el 20% captado por el hueso. Su vida media plasmática es de sólo una hora, pero su permanencia, una vez captado por el hueso es de años. Son fármacos que inhiben la resorción ósea y que contienen dos grupos fosfonados unidos a un átomo de carbón, en una estructura «P-C-P» (en vez de oxígeno, como ocurre en el pirofosfato). Su mecanismo de acción fue inicialmente relacionado con sus efectos fisicoquímicos sobre los cristales de hidroxiapatita, pero en los últimos años se han confirmado efectos a nivel celular de gran trascendencia.52 Numerosos estudios clínicos54-56 con clodronato y pamidronato han demostrado su eficacia en el tratamiento de enfermos con metástasis osteolíticas por cáncer de mama o mieloma múltiple, obteniéndose resultados favorables en el control del dolor y en la mejoría de la calidad de vida. Pero estos no tuvieron resultados favorables en cáncer de próstata. Su biodisponibilidad por vía oral es de 1-2%, lo que unido a sus efectos adversos sobre el tracto digestivo (sobre todo irritación esofágica), lleva a que su utilidad por esa vía sea escasa en el campo de la oncología 57,58 . 19 Terapia Ósea en Cáncer de Próstata Resistente a la Castración Los bifosfonatos fuera del mundo de la oncología se emplean en el tratamiento de la enfermedad de Paget, en el tratamiento y prevención de la osteoporosis y en otras situaciones como en la prevención de la enfermedad ósea tras el trasplante de órganos 59,60 , osteogénesis imperfecta y enfermedad de McCune-Albright. En el campo de la oncología los bifosfonatos se emplean en el tratamiento de la hipercalcemia tumoral 61 , en la prevención y tratamiento de los eventos esqueléticos asociados a la metástasis ósea 62 y en la prevención de la osteoporosis asociada al cáncer de mama. Los bifosfonatos son considerados por la Food and Drug Administration (FDA) como los fármacos de elección en el tratamiento de la hipercalcemia tumoral, siendo aceptados para dicha indicación el pamidronato y zolendronato por vía intravenosa 63 . La indicación del tratamiento con bifosfonatos intravenosos, es marcada por unas cifras de calcemia superior a 12 mg/dl y/o la presencia de síntomas. El zolendronato proporciona una disminución más rápida y efectiva del calcio sérico que el pamidronato y una respuesta de mayor duración, por lo que se puede considerar el tratamiento de elección de la hipercalcemia tumoral 64 . Los bifosfonatos tienen un beneficio modesto en el control del dolor óseo causado por metástasis 65 , lo que añadido a su efecto analgésico tardío (inicio de efecto en 3 días), hacen que no se puedan considerar como analgésicos de primera línea. Sólo se debería considerar su uso ante el fracaso de los analgésicos según la escala de la Organización Mundial de la Salud (OMS) y otros procedimientos como la radioterapia antiálgica o la cirugía. Además los bifosfonatos tienen efecto en las células tumorales del cáncer de próstata, y disminuyen la capacidad de adhesión e invasión de las células tumorales PC3. 66-68 Existen otros dentro de este grupo como el ibandronato y alendronato que junto al pamidronato se han dejado a un lado en la terapia para cáncer de próstata. Y el único que ha demostrado efectividad en tumores de próstata es el zolendronato 64 El ácido zoledrónico, es un bifosfonato de tercera generación y del grupo de los nitrogenados, cuyas características bioquímicas se basan en que inhibe la resorción ósea mediada por los osteoclastos. La absorción del fármaco por parte 20 Terapia Ósea en Cáncer de Próstata Resistente a la Castración de estas células, genera la inhibición de la enzima farnesil pirofosfato sintetasa, necesaria para la actividad biológica de los osteoclastos. Destaca por que en su estructura química presenta un anillo heterocíclico imidazólico con 2 átomos de nitrógeno, que potencia la acción antiresortiva ósea frente a otros bifosfonatos. 69 Su aprobación fue en 2002, mediada por el estudio fase III en donde se compararon Acido Zoledrónico en 2 grupos, de 4 y 8 mg versus placebo, con un objetivo primario la prevención de ERE, y el alivio del dolor como objetivo secundario. De los 643 pacientes incluidos con CaPRC y metástasis óseas, los que recibían 8 mg presentaron nefrotoxicidad importante, por lo que se consideraron los 422 restantes, y se demostró que el grupo de 4 mg redujo la aparición de ERE en un 25% versus el placebo, (ver figura 3) y los índices de dolor también fueron significativamente menores en el grupo de tratamiento (ver figura 4). 70 . Estos resultados iniciales fueron tras 15 meses de seguimiento y posteriormente se publicaron nuevos resultados luego de 24 meses, en donde además de los efectos ya descritos, se ponía en evidencia la mejoría de estos pacientes tratados con 4mg de acido zoledrónico, en cuanto a la necesidad de radioterapia ósea, la presencia de fracturas, de compresión medular, la necesidad de cirugía ósea, o el cambio de la terapia antineoplásica 71 . Es el bifosfonato más utilizado para el tratamiento de las metástasis óseas. Está aprobado para la prevención de complicaciones óseas en pacientes con neoplasias avanzadas que afectan al hueso: mieloma múltiple, cáncer de próstata, cáncer de mama, cáncer pulmonar y otros tipos de tumores sólidos. 21 Terapia Ósea en Cáncer de Próstata Resistente a la Castración FIGURA 3. Curva que analiza mayor porcentaje de pacientes sin ERE con acido zoledrónico versus placebo 70 La principal ventaja del ácido zoledrónico sobre el pamidronato reside en su mayor potencia antirresortiva. De los diversos bifosfonatos estudiados, el ácido zoledrónico es el que ha mostrado una mayor potencia en los modelos preclínicos de la resorción ósea por osteoclastos. Según los estudios clínicos el pamidronato tiene una potencia 4-20 veces superior al etidronato y el ácido zoledrónico tiene una potencia antirresortiva 100-850 veces superior a la del pamidronato. 72,73 Se han realizado múltiples estudios in Vitro que ponen de manifiesto la actividad antitumoral del ácido zoledrónico. Corey y colaboradores estudiaron el efecto del ácido zoledrónico sobre metástasis óseas en ratas, llegando a la conclusión de que el ácido zoledrónico no afectaba al crecimiento del tumor prostático, pero si inhibía el crecimiento de las metástasis osteoblásticas y osteolíticas, presentando un efecto antitumoral tanto in vitro como in vivo 74 . 22 Terapia Ósea en Cáncer de Próstata Resistente a la Castración FIGURA 4. Índices de dolor modificados entre pacientes con acido zoledrónico 4 y 8 mg versus placebo 70 Es muy importante mencionar que el efecto del acido zoledrónico en pacientes con CaP hormono sensible fue analizado en 645 pacientes en 2 grupos, uno con 4 mg del bifosfonato versus placebo, y sus resultados concluyeron que no presenta diferencia en el tiempo de aparición de los ERE, la sobrevida global fue similar en los 2 grupos, al igual que la tasa de efectos adversos. 75 Además de estos efectos ya bien estudiados y definidos, el futuro de la aplicación de los bifosfonatos, en especial del acido zoledrónico es amplio y se han puesto en marcha varios estudios de otros efectos asociados a la terapia de cáncer de próstata metastásico. Uno de estos plantea que el acido zoledrónico puede tener efectos de protección sobre el hueso, tal es así, que estudios más recientes evalúan la administración de una dosis única de ácido zoledrónico a modo “profiláctico” en pacientes sin metástasis ósea, para detener la disminución de la densidad ósea asociada al bloqueo androgénico a largo plazo 76 23 Terapia Ósea en Cáncer de Próstata Resistente a la Castración Un reciente estudio del Medical Oncology Clinic de Turquía, afirma que existe un efecto citotóxico incrementado al asociar acido zoledrónico con esquemas de docetaxel, independiente de que los grupos a tratar sean sensibles o no a este taxano De acuerdo a los resultados, la combinación es sinérgicamente mas citotóxica y apoptótica, tanto en las células PC-3, como en las docetaxel-resistente PC-3R, en comparación con cualquier agente solo; concluye que la combinación con acido zoledrónico puede ser un enfoque terapéutico eficaz para el tratamiento de pacientes con CPRH. 77 24 Terapia Ósea en Cáncer de Próstata Resistente a la Castración INHIBIDOR DEL LIGANDO RANK Como vemos las metástasis óseas y los eventos relacionados a estas, representan un problema muy relevante en oncología, particularmente en cáncer de mama y próstata. Además del deterioro funcional y el dolor, estas metástasis producen complicaciones locales irreversibles que condicionan gran morbilidad e impactan en la supervivencia de los pacientes. Por esta razón, la prevención de estos eventos esqueléticos conseguirá que los pacientes con CaP vivan mejor tanto desde un punto de vista físico, como emocional, funcional y social. Las metástasis en el CaP desde el punto de vista histológico, son predominantemente osteoblásticas, en donde un exceso de actividad de los osteoclastos deriva en la reabsorción ósea marcada en estas lesiones. 78,79 Durante las últimas dos décadas, los esfuerzos para conseguir una terapia ósea adecuada han sido dirigidos al objetivo de ponerle fin a los eventos óseos relacionados, sea fractura patológica, compresión medular, o la necesidad de cirugía o radioterapia para manejo del dolor. Y hasta hace poco los bifosfonatos habían representado la opción terapéutica para prevenir estas complicaciones esqueléticas derivadas de las metástasis óseas. Sin embargo, los bifosfonatos precisan una infusión mínima de 15 minutos, son potencialmente nefrotóxicos, pueden producir reacciones infusionales y a pesar de su eficacia, la mitad de los pacientes van a presentar finalmente un complicación esquelética irreversible. Por estas razones precisábamos nuevos tratamientos procedentes del mayor conocimiento de los mecanismos de formación y reabsorción del hueso. RANK-L es el ligando del receptor transmembrana activador del factor nuclear NFkB, principal mediador de la formación, función y sobrevida de los osteoclastos, además en estudios In Vitro se demostró que al juntar células de CaP con osteoblastos se produce un aumento en la regulación del RANKL y una disminución de osteoprotegerina que es un inhibidor endógeno del RANKL. 80,81 Cuando las células tumorales invaden el hueso secretan factores de crecimiento que estimulan la producción de RANKL y favorecen la reabsorción ósea. RANKL es una diana terapéutica en las enfermedades asociadas a reabsorción ósea. Denosumab es un anticuerpo monoclonal totalmente humano 25 Terapia Ósea en Cáncer de Próstata Resistente a la Castración diseñado con el objetivo de unirse y neutralizar la actividad de RANKL, inhibiendo así la destrucción ósea mediada por los osteoclastos y presenta buenos resultados, inclusive como prevención de estas metástasis. 82 Después de un desarrollo preclínico y clínico donde se documentó la eficacia y seguridad de denosumab, se realizaron varios estudios fase III que compararon denosumab con ácido zoledrónico para prevenir y retrasar las complicaciones esqueléticas irreversibles en pacientes con metástasis óseas en CaP En un estudio multicéntrico entre 2006 y 2008 se analizaron 1901 pacientes, y se demostró que el denosumab versus el acido zoledrónico, prolonga el tiempo de aparición de un primer ERE con una diferencia de 3.6 meses, lo que significa una reducción del riesgo de un 18% (ver figura 5), también mejora el tiempo entre el primer y subsiguientes ERE (ver figura 6). Mientras que la sobrevida global y la progresión de la enfermedad no tuvieron una diferencia significativa. Los efectos adversos fueron similares para ambos grupos, siendo lo más frecuente anemia, dolor lumbar, falta de apetito, náusea, constipación y fatiga. 176 pacientes presentaron hipocalcemia a los 6 meses de tratamiento, por lo que se recomienda suplemento de calcio (≥500 mg) y vitamina D (≥400 IU). 83 Además, no deja de ser un tema menor, las limitaciones e inconvenientes que tiene la administración de acido zoledrónico, ya que se necesita un acceso venoso, monitoreo de la función renal, con ajuste de dosis y suspensión en caso de deterioro, y el manejo de las reacciones agudas, similares a un síndrome gripal que se presentan luego de la primera dosis 84 ; estas limitaciones no aplican al denosumab, su administración subcutánea no tiene repercusión sobre la función renal ni necesita de su monitoreo, y no ha sido asociada a ningún síntoma de fase aguda. 85,86 Dentro de las complicaciones, la necrosis del hueso maxilar fue de las más estudiadas, se realizó un análisis de 3 estudios fase III, en pacientes con metástasis óseas y terapia de anti resorción ósea. De los 5723 pacientes el 1,6% (89) presentó esta complicación, el 1,3% (37) en el grupo con zoledrónico y el 26 Terapia Ósea en Cáncer de Próstata Resistente a la Castración 1.8% (52) del grupo denosumab. La extracción dental fue reportada en el 61,8% de los pacientes con osteonecrosis del maxilar, el 95% recibieron un manejo conservador y un poco más de un tercio evolucionaron hacia una recuperación satisfactoria. Concluyendo que es una complicación infrecuente y recomendando la realización de control de salud bucal mientras dura la terapia. 87 FIGURA 5. Curva que analiza el efecto positivo del denosumab para prolongar la aparición del primer evento relacionado con el esqueleto. 83 Otro estudio reciente comparó denosumab con placebo en pacientes con CaPRC no metastásico pero con factores de alto riesgo para desarrollarla, como PSA ≥ 8 ng/mL o PSADT ≤ 10 meses, demostrando una mejoría en la sobrevida libre de metástasis ósea, y prolongando el tiempo de aparición del primer ERE, una vez más sin demostrar mejoría en la sobrevida libre de enfermedad o en la global. 88 27 Terapia Ósea en Cáncer de Próstata Resistente a la Castración FIGURA 6. Curva que presenta la disminución de eventos óseos subsiguientes en pacientes con denosumab versus acido zoledrónico. 83 El mismo autor en otro estudio comparó grupos de pacientes con CaPRC en función de PSADT (tiempo de duplicación de PSA). En donde demostró que aquellos con peor pronóstico presentaban mayores ventajas a la terapia con denosumab, así el grupo con PSADT ≤ 10 meses, tuvo 6.0 meses más sin metástasis reduciendo su riesgo en un 16%, en el grupo con PSADT ≤ 6 meses, mejoró por 7.2 meses el tiempo sin metástasis y disminuyó su riesgo en un 23% y por último el grupo con PSADT ≤ 4 meses prolongó en 7.5 meses su sobrevida libre de metástasis, reduciendo su riesgo en un 29%, quedando en evidencia la efectividad del denosumab para retrasar la aparición de manifestaciones de las metástasis óseas. 89 sin embargo hasta el momento este anticuerpo monoclonal no ha recibido la aprobación, ni en América ni en Europa, para su uso como profiláctico de metástasis en CaP. 90,91 Al analizar este anticuerpo monoclonal y su eficacia frente a los eventos óseos sintomáticos también demostró mejoría al prolongar su tiempo de aparición tanto en primer episodio como en subsiguientes. 92 28 Terapia Ósea en Cáncer de Próstata Resistente a la Castración Investigadores de la Universidad de Pensilvania realizaron un análisis combinado de 3 estudios modelo con alrededor de 6.000 pacientes, y el denosumab fue más eficaz que el ácido zoledrónico en lo que se refiere a retrasar significativamente el riesgo del primer y los sucesivos eventos esqueléticos. El tiempo mediano de aparición de la primera complicación esquelética fue de 27 meses con denosumab y 19 meses con ácido zoledrónico. No se encontraron diferencias en la supervivencia global, excepto en el subgrupo de pacientes con cáncer de pulmón: la supervivencia global fue estadísticamente superior a favor de Denosumab (9,5 vs 8,0 meses). 93 En resumen, el inhibidor de RANKL Denosumab presento una mejor respuesta para reducir el tiempo libre de progresión de las metástasis óseas de los pacientes con cáncer. Todavía estos datos deben ser manejados con cuidado pues hace falta seguimiento a largo plazo para la administración y uso de nuevas drogas y nuevos esquemas de tratamiento, es así que mientras las guías de la EAU están a favor del denosumab, pues plantea su superioridad frente al acido zoledrónico en pacientes CaPRC.94 con La última actualización de las guías interdisciplinarias S3 en Alemania de 2014 no muestra una preferencia y plantea que tanto el denosumab como el acido zoledrónico deben ser ofrecidos. 95 Recientemente presentaron una advertencia oficial acerca de efectos adversos potencialmente severos como vasculitis e hipocalcemia asociados al creciente uso de denosumab en ese país. 96 Así mismo recomiendan aparte del suplemento oral de calcio y vitamina D, una evaluación dental pre tratamiento para eliminar factores de riesgo dental y mejorar la higiene bucal para prevenir la necrosis de maxilar. 95 29 Terapia Ósea en Cáncer de Próstata Resistente a la Castración RADIOFARMACOS Continuando esta revisión de la terapia para eventos óseos relacionados con metástasis, debemos mencionar la utilización de los radiofármacos, asociados o no, a inmunoterapia. En terapia nuclear, se vienen publicando continuos adelantos en los sistemas detectores y de procesamientos de las señales para obtener imágenes, en esta innovación es esencial la utilización de radiofármacos apropiados. La elevada afinidad y especificidad de los anticuerpos monoclonales por antígenos tumor-asociados, o estructuras del entorno del tumor ha sido la base para el desarrollo sistemático de radiofármacos, acoplando el anticuerpo monoclonal a los radionúclidos correspondientes, ya sea para radioinmunodiagnóstico, o para radioinmunoterapia. 97,98 El proceso de diseño de radiofármacos para ambas aplicaciones comprende la selección del anticuerpo y el radionúclido, el procedimiento de marcaje, el estudio de la conducta, tanto in vitro como in vivo, en particular la captación por el tumor y los tejidos normales, el tiempo de vida media en el organismo y la evaluación de dosis. Esta asociación de anticuerpo monoclonal y radiofármaco ha mostrado eficacia clínica en linfoma no-Hodgkin (NHL) y otros cánceres sanguíneos, aprobados por la Radiomarcados, FDA de EE.UU. como los anticuerpos - ibritumobab tiuxetan (Sedalina) en el 2002 y anti CD-20 -tositumobab (Bexxar) en el 2003. Pero no ha sido aún exitosa en tumores sólidos, ya que el anticuerpo monoclonal debe atravesar la vasculatura del tumor antes de llegar a la célula tumoral y sus coeficientes de permeabilidad a través de la pared capilar son bajos, por lo que se requieren grandes concentraciones para asegurar suficiente penetración tumoral. Se han desarrollado una serie de ensayos clínicos en distintos grados de avance en cáncer de próstata, melanoma metastásico, cáncer de ovario, glioma cerebral de alto grado y cáncer colorectal metastásico. 99,100 En pacientes con CaPRC y lesiones metastásicas múltiples, los radioisótopos con afinidad por el hueso constituyen una opción terapéutica que permite el tratamiento simultáneo de varias localizaciones metastásicas óseas de una manera efectiva y con una relación coste-efectividad apropiada. Su toxicidad, además, es reducida ya que presenta una absorción limitada en los tejidos sanos. 30 Terapia Ósea en Cáncer de Próstata Resistente a la Castración En EE.UU y Europa los utilizados con una trayectoria mayor son el estroncio-89 (Sr89 o metastrón) y el samario- 153 (Sm153 o lexidronam). Ambos han demostrado en numerosos estudios randomizados y prospectivos 101,102 que reducen de forma significativa el dolor y los requerimientos de analgésicos, mejorando la calidad de vida y disminuyendo el uso de radioterapia externa, enlenteciendo la progresión de las lesiones metastásicas dolorosas. El retratamiento es posible, eficaz y con pocos efectos secundarios. Por otra parte, algunos autores apuntan la posibilidad de administrar estos fármacos de manera concomitante con la radioterapia externa para el tratamiento, no sólo de las lesiones sintomáticas sino también de las metástasis ocultas asintomáticas. Las contraindicaciones absolutas más comunes para la terapia ósea con radionúclidos son la mielosupresión, la insuficiencia renal, el embarazo y la lactancia. Deben considerarse el riesgo de fractura patológica y la posibilidad de compresión aguda de la médula espinal como situaciones de emergencia quirúrgica o de radioterapia, y por lo tanto no deben recurrirse solamente a la terapia con radionúclidos. La incontinencia urinaria implica el riesgo de contaminación del medio ambiente, y en tal caso debe colocarse sonda vesical antes de administrar el radiofármaco. El estroncio (Sr89) es un isótopo radiactivo de la familia del calcio, con una acción similar a éste, se fija en los lugares de producción del hueso y, por lo tanto, se deposita en las metástasis blásticas. Se trata de un emisor β; casi puro, por lo cual su acción alcanza a pocos milímetros alrededor del lugar donde se deposita. Su principal inconveniente es que no tiene acción sobre las metástasis líticas, por lo que su utilidad está muy limitada en la mayoría de los procesos neoplásicos, no así en el cáncer de próstata en el que predominan las metástasis de carácter blástico. Los estudios publicados demuestran una paliación eficaz del dolor hasta en el 75% de los casos tras administrar de 1,11 a 1,48 mBq/kg del fármaco, así como efectos superiores en los pacientes tratados con estroncio-89 frente a placebo y a estroncio frío. 103-105 El Sr89 puede administrarse nuevamente si existe reaparición del dolor tras un mínimo de doce semanas del primer tratamiento. Su principal toxicidad limitante de dosis es la plaquetopenia, aunque suele recuperarse de forma completa pasadas unas semanas de la 31 Terapia Ósea en Cáncer de Próstata Resistente a la Castración administración. No existen datos publicados sobre su efecto sobre los niveles de PSA. Otro estudio publicado en 2003, exploraba la utilidad de usar Sr89 administrado junto al inicio de radioterapia externa en pacientes con metástasis ósea, pero luego de 95 pacientes y tras 6 meses de seguimiento no se observó ninguna mejoría, presentando inclusive progresiones subjetivas, la única mejoría observada se atribuye al impacto en la calidad de vida de la radioterapia. 106 En ese mismo año se publica otro estudio fase III comparando al radiofármaco con radioterapia local paliativa, presentando una diferencia mínimamente significativa en la sobrevida global a favor del grupo que recibió radioterapia, mientras que la tasa de progresión, el tiempo de progresión, la respuesta bioquímica y la toxicidad no presentaron diferencias. 107 El Sm-153-EDTMP (samarium153 etileno diamina tetrametileno fosfonato) es un bisfosfonato marcado que se caracteriza por una emisión gamma en pequeña proporción y β en su mayor parte, la cual es la responsable del efecto terapéutico. El bisfosfonato es el causante de la fijación del fármaco en el hueso. Su vida media es de 1,9 días. En todos los estudios publicados se consiguen mejorías del dolor en pacientes con metástasis óseas secundarias a diferentes tumores primarios hasta en un 84% de los casos. 108-110 La principal toxicidad observada es la neutropenia y la plaquetopenia, reversibles en todos los casos. La dosis empleada es una dosis única de 0,5 mCi/Kg (18,5 mBq/Kg) o de 1,0 mCi/Kg (37 mBq/Kg) así que su limitante, al igual que en el anterior, es la mielotoxicidad. 109,110 En un estudio fase III presentado en 2004, se analizaron 152 pacientes con CaPRC y dolor óseo, demostrando efectos positivos en la medición de alivio del dolor con rangos de 1 a 2 semanas mejor que el placebo, se redujo el consumo de analgésicos opioides, y como efecto secundario presentaron una leve supresión de medula ósea, que se recupero en aproximadamente 8 semanas, concluyendo que la dosis de 1 mCi/kg es segura y efectiva para este grupo de pacientes. 111 El Re-186-HEDP (rhenium186[Tin] hidroxietilideno difosfonato) es, al igual que el samario, un bisfosfonato marcado que emite radiación β y radiación γ. Ésta 32 Terapia Ósea en Cáncer de Próstata Resistente a la Castración última les confiere ventaja sobre el estroncio ya que facilita los cálculos dosimétricos. Estudios fase II en pacientes con CaPRC a los que se administró renio, en dosis que variaron entre 1251 y 4336 mBq (33,8-117,2 mCi), demostraron que la radiación al cuerpo entero, a la vejiga y al riñón era bien tolerada. No obstante, se provocó neutropenia y plaquetopenia grado III en los grupos que recibieron dosis más elevadas y, en algunos casos, estas alteraciones fueron irreversibles. 112,113 Otros efectos secundarios son neuropatía periférica y un efecto "llamarada" con incremento del dolor a los 3-6 días de la administración. Se han publicado algunos casos de neuropatía cerebral transitoria en enfermos con cáncer de próstata tratados con renio. 114 En el estudio del MSKCC 113 se evaluó también la repercusión sobre los niveles de PSA, objetivándose disminución del 50% o más de aquellos en sólo tres de los 27 pacientes, respuesta que no se mantuvo. A pesar de todo, el renio se muestra como un fármaco prometedor en el tratamiento de las metástasis dolorosas del cáncer de próstata, con un efecto analgésico más prolongado que el estroncio. Son necesarios estudios fase III para determinar la dosis y las indicaciones de este radiofármaco. Actualmente, se están planteando diversas estrategias para aumentar la eficacia de estos fármacos mediante la administración de dosis más altas, radiosensibilizantes que inhiban la reparación del daño subletal y combinaciones con quimioterápicos. En estudios más recientes, tenemos el Radio 223 (Alpharadin®), es un isótopo de radio con un tiempo de semivida de 11,4 días, en contraste con el isótopo más común del radio, el Radio226, descubierto por los esposos Curie, que tiene una vida media de 1.601 años. El uso principal de Radio223, como un producto radiofarmacéutico para el tratamiento de cánceres metastásicos en el hueso, se aprovecha de su similitud química con calcio, y el corto alcance de la radiación alfa que emite. El Radio223 ha sido desarrollado y se distribuye como una solución que contiene cloruro de Radio223 (1.000 Bq / ml), cloruro de sodio, y otros ingredientes para inyección intravenosa. El régimen recomendado es de seis tratamientos de 50 kBq / kg (1,3 Ci por kg), que se repite a intervalos de 4 33 Terapia Ósea en Cáncer de Próstata Resistente a la Castración semanas. 115 Al ser un radiofármaco con la particularidad de ser emisor de partículas α, que tienen una alta transferencia lineal de energía con poca profundidad, que lo hace ideal para las metástasis óseas, ya que al imitar al calcio, forma complejos con la hidroxiapatita en áreas con aumento de recambio óseo, la alta transferencia lineal de energía actúa directamente rompiendo de manera letal, la doble cadena de ADN en el núcleo de la célula tumoral, cambio difícil de reparar, y en el de las células adyacentes generando una apoptosis programada, lo que genera el efecto anti tumoral. El rango de acción de la partícula alfa del Ra223 es menor a 100 micras, lo que limita su penetración hacia la medula ósea, limitando así también los efectos colaterales y su toxicidad. 116 El pico de captación esquelética se alcanza una hora después de su inyección, sin redistribución posterior, a diferencia de la mayoría de los demás radiofármacos con afinidad ósea, la excreción es intestinal, con menos del 10% de depuración renal. 116 El uso terapéutico del Ra223 ha sido demostrado en el estudio fase III ALSYMPCA (ALpharadin in SYMptomatic Prostate CAncer) analizando 921 pacientes con CaPRC con 2 o más metástasis óseas pero sin metástasis viscerales, y que hayan recibido, o no fueron elegibles para recibir, o rechazaron recibir docetaxel, el Radio223 utilizado a una dosis de 50 kBq/kg administrado endovenoso 6 ciclos a intervalos de 4 semanas; demostró su objetivo primario, una mejoría en la sobrevida global 14,9 meses versus 11,3 del placebo. Siendo mucho mejor en el grupo de pacientes que no habían recibido docetaxel previo (16,1 vs 11,3 meses a favor de Ra 223) el tiempo de aparición del primer evento sintomático fue de 12,2 vs 6,7 meses también a favor del Ra 223 con un impacto en la calidad de vida positivo porque además se asocia a un favorable perfil de toxicidad, presentando neutropenia grado 3-4 en 2,2% versus 0,7% del grupo placebo y trombocitopenia 6,3% versus 2,0%. 117 Las guías alemanas interdisciplinarias S3 desde el 2014 recomiendan ofrecer la terapia con Radio 223 como primera línea o segunda en aquellos que recibieron docetaxel previamente, inclusive en aquellos que no tengan un estado físico óptimo puede ser considerado una opción. 95 Mientras que las guías europeas 2014 son más reacias a esta recomendación, sí afirman que un uso temprano de tratamiento paliativo para el dolor de los ERE, incluyendo radionucleotidos, está 34 Terapia Ósea en Cáncer de Próstata Resistente a la Castración recomendado, otorgando una recomendación especial para este fármaco debido a que fue el único que demostró una ventaja en la sobrevida con menor toxicidad.94 Como vemos, los resultados son bastante alentadores a favor de este radiofármaco, lo que nos lleva a una serie de interrogantes sobre el futuro de esta terapia, entre otras, la dosis ideal, la duración del tratamiento, el uso de forma temprana en pacientes asintomáticos, su seguridad para retratamientos o para uso posterior de quimioterapia 35 Terapia Ósea en Cáncer de Próstata Resistente a la Castración RADIOTERAPIA Dentro de los pacientes con metástasis óseas, el dolor es el síntoma más incapacitante y con mayor impacto sobre la calidad de vida. Aquí es en donde la radioterapia externa juega un papel fundamental a la hora de paliar esos síntomas. Alcanzando niveles de mejoría sintomática superiores al 80% y un completo control del dolor en un tercio de los pacientes. 118 Dependiendo del número de lesiones sintomáticas el tratamiento puede ser unifocal, multifocal o hemicorporal. Existen varios esquemas de fraccionamiento de dosis, en las revisiones los más estudiados incluyen esquemas de 30 Gy en 10 fracciones, 24 Gy en 6 fracciones, 20 Gy en 5 fracciones u 8 Gy en una sola fracción, y todos han demostrado conseguir alivio en el dolor con toxicidad mínima. 118 Inclusive en casos de dolor recurrente asociado a estas metástasis se puede usar la radioterapia externa como tratamiento paliativo, en esta situación estudios randomizados han demostrado que el tratamiento de 8 Gy en una fracción sola, no es inferior y es menos toxico comparado con 20 Gy en fracciones múltiples. 119 Las lesiones con riesgo de producir una fractura ósea se tratan mediante radioterapia externa y fijación interna o externa, según las condiciones del paciente, para prevenir la rotura, y si ésta ya está establecida, el tratamiento consistirá en la estabilización quirúrgica seguida de radioterapia, dependiendo de la esperanza de vida del paciente, con o sin terapia sistémica. En la enfermedad metastásica con múltiples localizaciones sintomáticas resulta más adecuado realizar una irradiación hemicorporal que un tratamiento multifocal que puede llegar a ser impracticable. La irradiación hemicorporal logra no sólo un adecuado control del dolor sino que es capaz de retrasar la aparición de síntomas en lesiones ya existentes así como el desarrollo de nuevas lesiones. La presencia de oligometástasis secundaria a un 120,121 tumor solido, tradicionalmente ha sido tratada como una enfermedad sistémica y dentro de esto se han ensayado múltiples terapias paliativas, en los últimos años el uso de la 36 Terapia Ósea en Cáncer de Próstata Resistente a la Castración radioterapia esterotáxica se ha vuelto más común, logrando como objetivos principales la prevención de síntomas locales y la progresión de las oligometástasis, y si bien consigue curarlas en casos muy específicos, las tasas de control satisfactorio se acercan al 80%. 122 La compresión nerviosa, secundaria al crecimiento de las metástasis del cuerpo vertebral dentro del canal medular o por extensión a través del foramen de tumores paravertebrales, es relativamente frecuente en los pacientes con CaP ya que el lugar más frecuente de metastatización es vertebral, especialmente la región lumbosacra a través del plexo venoso de Batson. 123 La compresión medular es una urgencia que debe ser tratada de forma inmediata, bien mediante la descompresión quirúrgica bien con radioterapia, en función de la supervivencia estimada del paciente y del tiempo de instauración del cuadro neurológico. La cirugía puede oscilar desde la laminectomía hasta la cimentación con metil metacrilato, siempre con el objetivo de descomprimir la médula espinal y estabilizar el raquis. El tratamiento con radioterapia se realiza mediante un campo posterior directo o mediante dos campos laterales y opuestos, dependiendo del nivel de la compresión, que incluyan toda la extensión de médula afecta más un cuerpo vertebral superior y otro inferior, dosificados a plano medio en el caso de dos campos o a la profundidad de la médula medida con TAC o RNM en el caso de un campo único. El fraccionamiento empleado con más frecuencia es el de 5 fracciones de 400 cGy/día. El tratamiento radioterápico debe ser complementado siempre con la administración endovenosa de dexametasona a dosis de 20 mg iniciales seguidos de 4 mg/6 horas. Los efectos secundarios agudos incluyen toxicidad gastrointestinal, que puede evitarse premedicando a los pacientes con antieméticos, corticoides y prehidratación, e hipoplasia medular, la cual afecta a la mayoría de los pacientes al cabo de unas semanas tras la irradiación y en ocasiones requiere soporte transfusional. La toxicidad más grave es la neumonitis intersticial y debe prevenirse limitando la dosis pulmonar a 6 Gy. 121 En la actualidad varios trabajos se encuentran en marcha con el fin de determinar si el control óptimo de las oligometástasis influye en el curso de la 37 Terapia Ósea en Cáncer de Próstata Resistente a la Castración enfermedad y si la radioterapia esterotáxica es capaz de mejorar la sobrevida global o libre de progresión. Sin embrago la evidencia todavía es escasa en este tema por lo que la Asociación Europea de Urología (EAU) en su actualización 2014 incluye la recomendación, apenas para el manejo de metástasis secundarias al carcinoma renal. 124 En el cáncer de próstata sin embrago, las actuales guías de manejo no tienen ninguna recomendación sobre el tratamiento de las oligometástasis, a pesar de haber datos a favor de la radioterapia convencional para el control efectivo del dolor y para prevenir las fracturas patológicas, todavía no se llega a un consenso acerca de su uso y de si tiene una indicación, tanto la radioterapia convencional como esterotáxica, para mejorar la sobrevida de estos pacientes. 125-127 38 Terapia Ósea en Cáncer de Próstata Resistente a la Castración CABOZANTINIB Es una molécula nueva, pequeña, que actúa como inhibidor múltiple de receptores de tirosin-kinasa MET, de administración oral, con actividad frente al receptor del factor de crecimiento del hepatocito (HGF), el receptor 2 del factor de crecimiento del endotelio vascular (VEGFR2) y el receptor de proto-oncogen (RET), entre otros. 128 El patrón de señalamiento mediado por MET y HGF es importante porque impacta en la célula fomentando su crecimiento y sobrevida, mientras que su motilidad y funcionalidad están ligadas a la acción del VEGF, ampliamente reconocido como un efector clave para la angiogénesis y la progresión de la enfermedad maligna. Una disregulación del complejo MET/ VEGF, está asociado con la tumorigénesis y se encuentra en múltiples enfermedades malignas. Además en el caso especifico del cáncer de próstata la deprivación androgénica es otro factor desencadenante para una alteración en el complejo MET/HGF. El cabozantinib inhibe estos complejos provocando un impacto en la biología celular del tumor, ocasionando la disminución de su tamaño y disminuye la proliferación de células endoteliales, sumado al incremento en la apoptosis. Estos datos observados en vitro y en modelos animales sugieren que este medicamento puede ser un factor determinante sobre la evolución de la enfermedad tumoral. 129,130 En un estudio fase II publicado en 2013 se analiza la actividad de cabozantinib, 171 pacientes incluidos en el estudio presentaron a las 12 semanas un 75% permanecieron con enfermedad estable, un 5% presento respuesta favorable parcial y 11% tuvieron progresión. Además el 72% demostraron reducción en lesiones tumorales de tejidos blandos. El principal objetivo del estudio era la sobrevida libre de progresión en donde se vio una diferencia bastante amplia con 23,9 semanas para el cabozantinib versus 5,9 semanas del placebo (ver figura 7) 39 Terapia Ósea en Cáncer de Próstata Resistente a la Castración FIGURA 7. Curva en donde el cabozantinib es superior por amplio margen, al placebo en la sobrevida libre de progresión. 131 Así mismo se comparó este grupo de pacientes que recibieron el cabozantinib solo sin docetaxel previo, con el grupo que recibió previamente docetaxel como terapia base, también se demostró superioridad 29,7 semanas versus 23,9, obviamente no con tanto margen. (ver figura 8) FIGURA 8. Curva comparativa de la administración de cabozantinib en pacientes que recibieron docetaxel previo o no, es superior en la sobrevida libre de progresión. 131 40 Terapia Ósea en Cáncer de Próstata Resistente a la Castración El efecto sobre el centellograma óseo fue positivo en 116 pacientes, con resolución completa en el 12%, resolución parcial en el 56%, enfermedad estable en el 28% y progresión en el 3%, en la figura se pueden ver algunos de los estudios que presentaron mejoría. (ver figura 9) FIGURA 9. Imágenes de centellograma óseo basal y a las 12 semanas de terapia con cabozantinib. 131 Al inicio del estudio 92 pacientes presentaban dolor relacionado y 71 usaban analgésicos para su control, en los resultados se demostró una mejoría en el 67% y mas de la mitad, el 56% descontinuaron el uso de analgésicos. En cuanto a efectos adversos se menciona que todos los pacientes tuvieron al menos uno, y la mayoría de ellos experimentaron más de uno, siendo los más comunes una mezcla de fatiga, disminución del apetito, alteración en el gusto, nausea, diarrea, con pérdida de peso y eritrodisestesia palmar-plantar, en el 62% de los pacientes se debió reducir la dosis, con lo cual la mayoría respondieron favorablemente. Efectos adversos de gravedad con embolia pulmonar o casos severos de deshidratación y vomito fueron de alrededor de 5%.131 41 Terapia Ósea en Cáncer de Próstata Resistente a la Castración Del análisis de varios estudios fase II, y de la observación de los efectos de este medicamento en los más de 300 pacientes estudiados en diferentes modelos podemos concluir que los resultados son favorables y conclusiones en cuanto a Efectos óseos: altas tasas de mejoría en estudios óseos, y reducción de sus biomarcadores 131,132 Efectos en tejidos blandos: respuesta objetiva y significante con un beneficio en la sobrevida libre de progresión 131 Mejoría en el manejo del dolor con una reducción importante en el uso de analgésicos 133 Reducción del número de células tumorales circulantes 132 Actividad demostrada en pacientes que recibieron previamente terapia con docetaxel, abiraterona y/o enzalutamida Dosis más baja efectiva de 40 mg/día. 132,133 134 Los estudios de fase III se han puesto en marcha, el COMET-1 y COMET2, con claros objetivos primarios a demostrar, la sobrevida global y la respuesta confirmada al dolor, respectivamente. Se han incluido pacientes con CaPRC con progresión luego de docetaxel, o luego de abiraterona y/o enzalutamida, sin límite de tratamientos previos, y con metástasis óseas, ya sean acompañadas de dolor o no. En el COMET-1 se han incluido 960 pacientes randomizados en 2 grupos, con cabozantinib 60 mg versus prednisona 5 mg, el principal punto clave planteado es mejorar la sobrevida global, y dentro de los secundarios están parámetros como la respuesta al estudio óseo, la aparición de ERE, las células tumorales circulantes y los marcadores bioquímicos de enfermedad ósea. 135 La sobrevida libre de progresión fue superior, con una media de 5,6 meses para el cabozantinib versus 2,8 meses para la prednisona. La tasa de probabilidad para presentar un ERE sintomático fue ligeramente superior en la rama del cabozantinib (14% versus 21%). Probablemente la respuesta más significativa presentada en este estudio, como ya se había anunciado en la fase II, es la tasa de respuesta en estudios óseos que fue del 42% para el cabozantinib frente al 3% de la rama prednisona. 42 Terapia Ósea en Cáncer de Próstata Resistente a la Castración Pero desgraciadamente el objetivo primario, la sobrevida global no presentó una diferencia estadísticamente significativa, con una media de 11,0 meses versus 9,8 meses para cabozantinib y prednisona respectivamente, con un valor de p=0.213. 135 En cuanto a la seguridad del medicamento, la rama con cabozantinib, lo recibió por 4,6 meses en promedio y en el 60% de los pacientes fue necesaria una o más reducción de dosis. Estas cifras en la rama con prednisona fueron algo mejor, con una media de 2,8 meses de tratamiento solo el 13% requirió modificar su dosis (ver tabla 2). Tabla 2. Seguridad del cabozantinib en estudio COMET-1. 135 Entre los efectos adversos mas observados están en orden decreciente de frecuencia: hipertensión, fatiga, anemia, astenia, disminución del apetito, deterioro del estado general, diarrea, nausea, síndrome mano-pie, vomito y dolor óseo. Este perfil de seguridad es consistente con estudios previos sobre la seguridad de este medicamento. 135 43 Terapia Ósea en Cáncer de Próstata Resistente a la Castración CONCLUSIONES El cáncer de próstata resistente a la castración y el manejo de sus metástasis óseas ha tenido, en los últimos años, grandes avances en cuanto a terapias de mas fácil administración, mayor seguridad, mayor efectividad, pero como todo gran salto se debe tomar con precaución y seguir de cerca el desarrollo de estos nuevos tratamientos en cuanto a su seguridad en seguimientos a largo plazo sobretodo. Tradicionalmente los bifosfonatos y dentro de estos, el zolendronato, fueron los más utilizados y con los que más experiencia se cuenta a la hora de hacer frente a las metástasis óseas en esta patología, y se tiene una visión bastante certera en cuanto a sus dosis, expectativa de resultados y sobretodo efectos adversos y contraindicaciones. La nueva generación en terapia antiresortiva, con los inhibidores del ligando RANK se encuentran en desarrollo y por ahora han demostrado ser superiores en cuanto a dosis, efectividad, via de administración y en los próximos años los seguimientos a largo plazo van a aportar más datos en cuanto a su seguridad o no. El uso de radiofármacos se revolucionó de la misma manera al dar un salto desde el uso de isotopos de radiación beta y su asociación a bifosfonatos para alcanzar el objetivo terapéutico, con una pobre seguridad para la medula ósea y sus elementos, hacia el uso del Radium223 como terapia de radiación alfa, cuya similitud en cuanto al metabolismo lo hace alcanzar al hueso y tener mejores resultados con una toxicidad aceptable. En el uso de la radioterapia en los esquemas paliativos ya tiene su base fisiológica y eficacias demostradas, pero en la actualidad se van modificando dosis y esquemas de fraccionamiento para alcanzar mejor efectividad con menores efectos adversos, también con resultados prometedores que van de la mano de los avances en la tecnología de los equipos de radioterapia. Y tenemos el futuro en marcha, con drogas prometedoras, algunas ya aprobadas, otras en fase III con resultados impactantes y explorando nuevas vías 44 Terapia Ósea en Cáncer de Próstata Resistente a la Castración para revertir, o hasta prevenir las metástasis óseas, que es la mira de los investigadores a corto plazo. Los inhibidores de la tirosin kinasa (cabozantinib) es de los nuevos tratamientos con mayor expectativa en cuanto a efectividad, nuevos alcances en la fisiopatología del tumor prostático y cuyos estudios fase III ya se encuentran en marcha. Esperemos que tengan la seguridad necesaria que acompañe a esos resultados observados en cuanto a la regresión de las metástasis y del tumor prostático de la misma manera. 45 Terapia Ósea en Cáncer de Próstata Resistente a la Castración BIBLIOGRAFIA 1. Grupo de Trabajo sobre Estadísticas de Cáncer de los EE. UU. Estadísticas de cáncer en los Estados Unidos. Informe electrónico sobre incidencia y mortalidad 1999–2011. Atlanta (GA): Departamento de Salud y Servicios Humanos, Centros para el Control y la Prevención de Enfermedades e Instituto Nacional del Cáncer; 2014. Disponible en: http://www.cdc.gov/uscs 2. http://www.msal.gov.ar/inc/index.php/acerca -del-cancer/estadisticas 3. Huggins C, Hodges CV. Studies on prostatic cancer: I. The effect of castration, of estrogen and of androgen injection on serum phosphatases in metastatic carcinoma of the prostate. 1941. J Urol. 2002;168:9-12. 4. Scher HI, Heller G. Clinical states in prostate cancer: toward a dynamic model of disease progression. Urology. 2000;55:323-7. 5. Scher HI, Halabi S, Tannock I, et al. Prostate Cancer Clinical Trials Working Group. Design and end points of clinical trials for patients with progressive prostate cancer and castrate levels of testosterone: recommendations of the Prostate Cancer Clinical Trials Working Group. J Clin Oncol 2008 Mar;26(7):1148-59. 6. Heidenreich A, von Knobloch R, Hofmann R. Current status of cytotoxic chemotherapy in hormone refractory prostate cancer. Eur Urol 2001 Feb;39(2):121-30. 7. Mottet N. (chair), Bastian P.J., Bolla M. et al. Guidelines on Prostate Cancer. castration-resistant PCa (CRPC):154-169 8. Cookson MS, Roth BJ, Kibel AS, et al. Castration-resistant prostate cancer: AUA GUIDELINE. 2014. 9. Feldmann B.J, Feldmann D. The development of androgenindependent prostate cancer. Nat Rev Cancer. 2001;1(1):34-45. 10. Steinkamp MP, O'Mahony OA, Brogley M, Rehman H, Lapensee EW, Dhanasekaran S et al. Treatment-dependent androgen receptor mutations in prostate cancer exploit multiple 46 Terapia Ósea en Cáncer de Próstata Resistente a la Castración mechanisms to evade therapy. Cancer Res. 2009;69(10):44344442. 11. Visakorpi T, Hyytinen E, Koivisto P, Tanner M, Keinänen R, Palmberg C, Palotie A, Tammela T, Isola J, Kallioniemi OP. In vivo amplification of the androgen receptor gene and progression of human prostate cancer. Nature Genetics 1995;9(4):401-406. 12. Ford OH III, Gregory CW, Kim D, Smitherman AB, Mohler JL. Androgen receptor gene amplification and protein expression in recurrent prostate cancer. J. Urol. 2003;170:1817-21. 13. Linja MJ, Savinainen KJ, Saramaki OR, Tammela TLJ, Vessella RL, Visakorpi T. Amplification and overexpression of androgen receptor gene in hormone-refractory prostate cancer. Cancer Res. 2001;61(9):3550-3555. 14. Koivisto P, Kononen J, Palmberg C, Tammela T, Hyytinen E, Isola J et al. Androgen receptor gene amplification: a possible molecular mechanism for androgen deprivation therapy failure in prostate cancer. Cancer Res. 1997;57(2):314-319. 15. Donkena KV, Yuan H, Young CY. Recent advances in understanding hormonal therapy resistant prostate cancer. Curr Cancer Drug Targets. 2010;10(4):402-10. 16. Gottlieb B, Beitel LK, Wu JH, Trifiro M. The androgen receptor gene mutations database (ARDB): 2004 update. Hum Mutat. 2004;23:527-33. 17. Linja MJ, Visakorpi T. Alterations in AR and prostate cancer.J Steroid Biochem Mol Biol. 2004;92:255-264. 18. Culig Z, Hobisch A, Cronauer MV, Cato AC, Hittmair A. Mutant androgen receptor detected in an advanced-stage prostatic carcinoma is activated by adrenal androgens and progesterone. Mol Endocrinol.1993;7:1541-1550. 19. Veldscholte J, Ris-Stalpers C, Kuiper GG, Jenster G, Berrevoets C, Claassen E. et al. A mutation in the ligand binding domain of the androgen 47 Terapia Ósea en Cáncer de Próstata Resistente a la Castración receptor of human LNCaP cells affects steroid binding characteristics and response to anti-androgens. Biochem. Biophys. Res. Commun. 1990;173:534-540. 20. Yoshida T, Kinoshita H, Segawa T. Antiandrogen bicalutamide promotes tumor growth in a novel androgen-dependent prostate cancer xenograft model derived from a bicalutamide-treated patient. Cancer Res, 2005; 65(21):9611-9616. 21. Taplin ME, Bubley GJ, Ko YJ, Small EJ, Upton M, Rajeshkumar B, Balk SP. Selection for androgen receptor mutations in prostate cancers treated with androgen antagonist. Cancer Res. 1999; 59(11):2511-2515. 22. Labrie F, Bélanger A, Dupont A, Luu-The V, Simard J, Labrie C. Science behind total androgen blockade: from gene to combination therapy. Clin Invest Med. 1993;16(6):475-492. 23. Mohler JL, Gregory CW, Ford OH 3rd, Kim D, Weaver CM, Petrusz P, Wilson EM, French FS. The androgen axis in recurrent prostate cancer. Clin Cancer Res. 2004;10(2):440-448. 24. Stanbrough M, Bubley GJ, Ross K, Golub TR, Rubin MA, Penning TM et al. Increased expression of genes converting adrenal androgens to testosterone in androgenindependent prostate cancer. Cancer Res 2006;66:2815. 25. Montgomery RB, Mostaghel EA, Vessella R, Hess DL, Kalhorn TF, Higano CS et al. Maintenance of intratumoral androgens in metastatic prostate cancer: a mechanism for castration-resistant tumor growth. Cancer Res. 2008;68(11):4447-4454. 26. Locke JA, Guns ES, Lubik AA, Adomat HH, Hendy SC, Wood CA et al. Androgen steroidogenesis levels during increase by progression intratumoral of de novo castration-resistant prostate cancer. Cancer Res 2008;68:6407. 27. Culig, Z. Cytokine disbalance in common human cancers. Biochim Biophys Acta. 2011;1813(2):308-314. 48 Terapia Ósea en Cáncer de Próstata Resistente a la Castración 28. Tanaka H, Kono E, Tran CP, Miyazaki H, Yamashiro J, Shimomura T. Monoclonal antibody targeting of N-cadherin inhibits prostate cancer growth, metastasis and castration resistance. Nat Med. 2010;16(12):14141420. 29. Hernes E, Fossa SD, Berner A, Otnes B, Nesland JM. Expression of the EGFR family in prostate carcinoma before and during androgen- independence. Br J Cancer 2004; 90:449-54. 30. Bartlett JM, Brawley D, Grigor K, Munro AF, Dunne B, Edwards J. Type I receptor tyrosine kinases are associated with hormone escape in prostate cancer. J Pathol 2005; 205:522-529. 31. Schweizer L, Rizzo CA, Spires TE, Platero JS, Wu Q, Lin TA. et al. The androgen receptor can signal through Wnt/â-Catenin in prostate cancer cells as an adaptation mechanism to castration levels of androgens. BMC Cell Biol 2008;9:4. 32. Hirano D, Okada Y, Minei S, Takimoto Y, Nemoto N. Neuroendocrine differentiation in hormone refractory prostate cancer following androgen deprivation therapy, European Urology. 2004;45:586-592. 33. Amorino GP y Parsons SJ. Neuroendocrine cells in prostate cancer. Critical Reviews in Eukaryotic Gene Expression. 2004;14:287-300. 34. Bennett HL, Fleming JT, O'Prey J, Ryan KM, Leung HY. Androgens modulate autophagy and cell death via regulation of the endoplasmic reticulum chaperone glucose-regulated protein 78/BiP in prostate cancer cells. Cell Death Dis. 2010;1(9):e72. 35. Tan SS, Ahmad I, Bennett HL, Singh L, Nixon C, Seywright M et al. GRP78 up-regulation is associated with androgen receptor status, Hsp70-Hsp90 client proteins and castrate-resistant prostate cancer. J Pathol. 2011;223(1):81-87. 36. Craft, N., Shostak, Y., Carey, M. & Sawyers, C. L. A mechanism for hormone-independent prostate cancer through modulation of androgen 49 Terapia Ósea en Cáncer de Próstata Resistente a la Castración receptor signaling by the HER-2/neu tyrosine kinase. Nature Med. 1999;5:280-285. 37. Hsu FN, Yang MS, Lin E, Tseng CF, Lin H. The significance of Her2 on androgen receptor protein stability in the transition of androgen requirement in prostate cancer cells. American Journal of Physiology-Endocrinology And Metabolism. 2011;300(5):E902-E908. 38. Mellinghoff IK, Vivanco I, Kwon A, Tran C, Wongvipat J, and Sawyers CL. HER2/neu kinase-dependent modulation of androgen receptor function through effects on DNA binding and stability. Cancer Cell. 2004;6:517-527. 39. Guo Z, Dai B, Jiang T, Xu K, Xie Y, Kim O. Regulation of androgen receptor activity by tyrosine phosphorylation. Cancer Cell. 2006;10(4):309-319 40. Chmelar R, Buchanan G, Need EF, Tilley W, Greenberg NM. Androgen receptor coregulators and their involvement in the development and progression of prostate cancer. Int J Cancer. 2007;120(4):719-33. 41. Yuan X, Balk SP. Mechanisms mediating androgen receptor reactivation after castration. Urol Oncol. 2009;27(1):36-41. 42. Rosenfeld MG, Lunyak VV, Glass CK. Sensors and signals: a coactivator/corepressor/epigenetic code for integrating signal-dependent programs of transcriptional response. Genes Dev 2006;20(11):1405-28. 43. Welsbie DS, Xu J, Chen Y, Borsu L, Scher HI, Rosen N, Sawyers CL. Histone deacetylases are required for androgen receptor function in hormone-sensitive and castrate-resistant prostate cancer. Cancer Res. 2009;69(3):958-966. 44. Dehm SM, Schmidt LJ, Heemers HV, Vessella RL, Tindall DJ. Splicing of a novel androgen receptor exon generates a constitutively active androgen receptor that mediates prostate cancer therapy resistance. Cancer Res. 2008;68(13):5469-77. 50 Terapia Ósea en Cáncer de Próstata Resistente a la Castración 45. Hu R, Dunn TA, Wei S, Isharwal S, Veltri RW, Humphreys E et al. Ligandindependent androgen receptor variants derived from splicing of cryptic exons signify hormone-refractory prostate cancer. Cancer Res. 2009;69(1):16-22. 46. Sun T, Wang Q, Balk S, Brown M, Gwo-Shu ML, Kantoff P. Sun T, Wang Q, Balk S, Brown M, Gwo-Shu ML, Kantoff P. The role of microRNA-221 and -222 in Androgen-independent Prostate Cancer Cell lines. Cancer Res. 2009;69(8):3356-3363. 47. Ribas J, Ni X, Haffner M, Wentzel EA, Hassanzadeh Salmasi A, Chowdhury WH. miR-21: An Androgen ReceptorRegulated MicroRNA that Promotes Hormone-Dependent and Hormone-Independent Prostate Cancer Growth. Cancer Res. 2009;69(18):7165-7169. 48. Saad F, Lipton A, Cook R, et al. Pathologic fractures correlate with reduced survival in patients with malignant bone disease. Cancer. 2007 Oct 15;110(8):1860-7. 49. Coleman, R. Skeletal complications of malignancy. Cancer 1997; 80:158894 50. Fizazi K, Massard C, Smith M, et al. Bone-related Parameters are the Main Prognostic Factors for Overall Survival in Men with Bone Metastases from Castration-resistant Prostate Cancer. Eur Urol. 2014 Oct 29. pii: S03022838(14)01009-4. doi: 10.1016/j.eururo.2014.10.001. 51. BOISIER S, MAGNETTO S, FRAPPART L et al.: Bisphosphonates inhibit prostate cancer and breast carcinoma cell adhesion to unmineralized and mineralized bone extracellular matrices. Cancer Res 1997 sep 15; 57 (18): 3890-3894. 52. Fleisch H. Biphosphonates: mechanisms of action. Endocr Rev 1998; 19: 80-100. 53. Cheer SM, Noble S. Zolendronic acid. Drugs 2001; 61: 799-805. 54. COLEMAN RE, WOLL PJ, MILES M et al.: Treatment of bone metastases from breast cancer with 3-amino-1, 1 hydroxypropylidene bisphosphonate (APD). Br J Cancer 1988; 56: 465-469 51 Terapia Ósea en Cáncer de Próstata Resistente a la Castración 55. MORTON AR, CANTRILL JA, PILLAI GV, McMAHON A, ANDERSON DC, HOWELL A.: Sclerosis of lytic bone metastases after disodium aminohydroxypropylidene bisphosphonate (APD) in patients with breast cancer. Br Med J 1988; 297: 772-773. 56. VAN HOLTEN-VERZANTVOORT AT, KROON HM et al.: Palliative bone treatment in patients with bone metastases from breast cancer. J Clin Oncol 1993; 11: 491- 498. 57. Cyer B, Bauer DC. Oral biphosphonates and upper gastrointestinal tract problems: what is the evidence? Mayo Clin Proc 2002; 77: 1031-43. 58. Pelayo M, Agra Y. Bifosfonatos en la prevención de la osteoporosis de mujeres posmenopáusicas con baja masa ósea. Med Clin (Barc) 2004; 122: 304-10. 59. Watts NB. Treatment of osteoporosis with biphosphonates. Rheum Dis Clin North Am 2001; 27: 197-214. 60. Rodino MA, Shane E. Osteoporosis after organ transplantation. Am J Med 1998; 104: 459-69 61. Berenson JR. Treatment of hypercalcemia of malignancy with biphosphonates. Semin Oncol 2002; 29: 12-8. 62. Coleman RE. Biphosphonates for the prevention of bone metastases. Semin Oncol 2002; 29: 43-9. 63. Stewart AF. Hypercalcemia associated with Cancer. N Engl J Med 2005;352: 373-379. 64. Major P, Lortholary A, Hon J. Zolendronic acid is superior to pamidronate in the treatment of hypercalcemia of malignancy: a pooled analysis of two randomized controlled clinical trials. J Clin Oncol 2001; 19: 558-67. 65. Wong R, Wiffen PJ. Biphosphonates for the relief of pain secondary to bone metastases. Cochrane Database Syst Rev 2002; 2: CD002068. 66. Boissier S, Ferreras M, Peyruchaud O, et al. Bisphosphonates inhibit breast and prostate carcinoma cell invasion, an early event in the formation of bone metastases. Cancer Res. 2000 Jun 1;60(11):2949-54. 52 Terapia Ósea en Cáncer de Próstata Resistente a la Castración 67. Virtanen SS, Väänänen HK, Härkönen PL, et al. Alendronate inhibits invasion of PC-3 prostate cancer cells by affecting the mevalonate pathway. Cancer Res. 2002 May 1;62(9):2708-14. 68. Boissier S, Magnetto S, Frappart L, et al. Bisphosphonates inhibit prostate and breast carcinoma cell adhesion to unmineralized and mineralized bone extracellular matrices. Cancer Res. 1997 Sep 15;57(18):3890-4. 69. Benford HL, Frith JC, Aureola S, et al. Farnesol and geranyl geraniol prevent activation of caspases by aminobisphosphonates: biochemical evidence for two distinct pharcological classes of bisphosphonates drugs. Mol Pharmacol. 1999; 56: 131-140. 70. Saad F, Gleason DM, Murray R, et al; Zoledronic Acid Prostate Cancer Study Group. A randomized, placebo-controlled trial of zoledronic acid in patients with hormone-refractory metastatic prostate carcinoma. J Natl Cancer Inst. 2002 Oct 2;94(19):1458-68. 71. Saad F, Gleason DM, Murray R, et al; Zoledronic Acid Prostate Cancer Study Group. Long-term efficacy of zoledronic acid for the prevention of skeletal complications in patients with metastatic hormone-refractory prostate cancer. J Natl Cancer Inst. 2004 Jun 2;96(11):879-82. 72. Shinoda H, Adamek G, Felix R, et al. Structure-activity relationships of various bisphosphonates. Calcif Tissue Int 1983; 35: 87-99. 73. Schenk R, Eggli P, Fleisch H, et al. Quantitative morphometric evaluation of the inhibitory activity of new aminobisphosphonates on bone resorption in the rat. Calcif Tissue Int. 1986; 38: 342-349. 74. Corey E, Brown LG, Quinn JE, et al. Zoledronic acid exhibits inhibitory effects on osteoblastic and osteolytic metastases of prostate cancer. Clin Cancer Res 2003; 9: 295-306. 75. Smith MR, Halabi S, Ryan CJ, et al. Randomized controlled trial of early zoledronic acid in men with castration-sensitive prostate cancer and bone metastases: results of CALGB 90202 (alliance). J Clin Oncol. 2014 Apr 10;32(11):1143-50. 53 Terapia Ósea en Cáncer de Próstata Resistente a la Castración 76. Nishizawa S, Inagaki T, Iba A, et al. Zoledronic acid prevents decreases in bone mineral density in patients with prostate cancer undergoing combined androgen blockade. Springerplus. 2014 Oct 8;3:586. 77. Varol U, Degirmenci cytotoxicity by M, Karaca inducing B, et apoptosis al. in Zoledronic acid hormone and increases docetaxel- resistant prostate cancercell lines. Tumour Biol. 2015 Feb;36(2):779-86. 78. Roudier MP, Morrissey C, True LD, et al. Histopathological assessment of prostate cancer bone osteoblastic metastases. J Urol. 2008;180:1154– 1160. 79. Percival RC, Urwin GH, Harris S, et al. Biochemical and histological evidence that carcinoma of the prostate is associated with increased bone resorption. Eur J Surg Oncol. 1987;13:41–49. 80. Boyle WJ, Simonet WS, Lacey DL. Osteoclast differentiation and activation. Nature. 2003;423:337–342. 81. Fizazi K, Yang J, Peleg S, et al. Prostate cancer cells-osteoblast interaction shifts expression of growth/survival-related genes in prostate cancer and reduces expression of osteoprotegerin in osteoblasts. Clin Cancer Res. 2003;9:2587–2597. 82. Fizazi K, Lipton A, Mariette X, et al. Randomized phase II trial of denosumab in patients with bone metastases from prostate cancer, breast cancer, or other neoplasms after intravenous bisphosphonates. J Clin Oncol. 2009;27:1564–1571. 83. Fizazi K, Carducci M, Smith M, et al. Denosumab versus zoledronic acid for treatment of bone metastases in men with castration-resistant prostate cancer: a randomised, double-blind study. Lancet. 2011 Mar 5; 377(9768): 813-22. 84. Olson K, Van Poznak C. Significance and impact of bisphosphonateinduced acute phase responses. J Oncol Pharm Pract. 2007;13:223–229. 85. Smith MR, Egerdie B, Hernádez Toriz N, et al. Denosumab in men receiving androgen-deprivation therapy for prostate cancer. N Engl J Med. 2009;361:745–755. 54 Terapia Ósea en Cáncer de Próstata Resistente a la Castración 86. Henry DH, Costa L, Goldwasser F, et al. Randomized, double-blind study of denosumab versus zoledronic acid in the treatment of bone metastases in patients with advanced cancer (excluding breast and prostate cancer) or multiple myeloma. J Clin Oncol. 2011 Mar 20; 29(9): 1125-32. 87. Saad F, Brown JE, Van Poznak C, Ibrahim T, et al. Incidence, risk factors, and outcomes of osteonecrosis of the jaw: integrated analysis from three blinded active-controlled phase III trials in cancer patients with bone metastases. Ann Oncol. 2012 May;23(5):1341-7. 88. Smith MR, Saad F, Coleman R, et al. (2012) Denosumab and bone- metastasis-free survival in men with castration-resistant prostate cancer: Results of a phase 3, randomised, placebo-controlled trial. Lancet 2012, 379:39–46. 89. Smith MR., Saad F, Oudard S, Et al. Denosumab and Bone Metastasis– Free Survival in Men With Nonmetastatic Resistant Prostate Cancer: Exploratory Analyses Castration- by Baseline Prostate- Specific Antigen Doubling Time. JCO Oct 20, 2013; 3800-3806 90. European Medicines Agency (EMA): Questions and answers on the outcome of an application for Xgeva to be used in patients with castrationresistant prostate cancer at high risk of spreading to the bones. http://www.ema.europa.eu/docs/en_GB/document_library/Summary_of_opi nion/ human/002173/WC500153128.pdf (visited May 1, 2014). 91. -Food and Drug Administration (FDA): FDA ODAC Briefing Document. February 8, 2012. BLA 125320/28: Denosumab (Xgeva™), Amgen Inc. http://www.fda.gov/downloads/AdvisoryCommittees/CommitteesMeetingMa terials/Drugs/OncologicDrugsAdvisoryCommittee/UCM290400.pdf (visited May 1, 2014). 92. Smith MR, Coleman RE, Klotz L, et al. Denosumab for the prevention of skeletal complications in metastatic castration-resistant prostate cancer: comparison of skeletal-related events and symptomatic skeletal events. Ann Oncol. 2015 Feb;26(2):368-74. 93. Lipton A, Fizazi K, Stopeck AT, et al. Superiority of denosumab to zoledronic acid for prevention of skeletal-related events: a combined 55 Terapia Ósea en Cáncer de Próstata Resistente a la Castración analysis of 3 pivotal, randomised, phase 3 trials. Eur J Cancer. 2012 Nov; 48(16): 3082-92. 94. Heidenreich A, Bastian PJ, Bellmunt J, et al. EAU guidelines on prostate cancer. Update 2014. http://www.uroweb.org/gls/pdf/09_Prostate_Cancer_LR.pdf (May 1, 2014). 95. Deutsche Gesellschaft für Urologie e. V.: Konsultationsfassung 2014. Interdisziplinäre Leitlinie der Qualität S3 zur Früherkennung, Diagnose und Therapie der verschiedenen Stadien des Prostatakarzinoms. AWMFRegister-Nummer (034/022OL) Version 2.2 - 2. Aktualisierung 2014. http://www.dgu.de/fileadmin/MDB/PDF/konsultationsfassung-leitlinieprostatakarzinom.pdf (visited May 1, 2014). 96. Arzneimittelkommission der deutschen Ärzteschaft: Sicherheitsaspekte bei der Anwendung von Denosumab (Prolia®, Xgeva®): Fälle von Vaskulitis und Risiko für schwere Hypokalzämien. Dtsch Arztebl 2014;111:472-473. 97. Eckelman WC, Paik CH, Steigman J. Three approach to radio labeling antibodies with 99mTc. Nucl. Med. Biol. 1989; 16(2): 171-176. 98. Boswell CA, Brechbiel MW. Development of radioimmunotherapeutic and diagnostic antibodies: an inside-out view. Nucl. Med. Biol. 2007; 34(7):757778. 99. Smith-Jones PM. Radioimmunotherapy of prostate cancer. Q J Nucl Med Mol Imaging. 2004; 48(4): 297-304. 100. Zalutsky MR, Pozzi OR. Radioimmunotherapy with alpha-particle emitting radionuclides. Q J Nucl Med Mol Imaging. 2004; 48(4): 289-96. 101. Ben-Josef E, Porter AT.: Radioisotopes in the treatment of bone metastases. Ann Med 1997 feb; 29 (1): 31-35. 102. Mcewan AJ.: Use of radionuclides for the palliation of bone metastases. Semin Radiat Oncol 2000 apr; 10 (2): 103-114. 103. Robinson RG, Blake GM, Preston DF et al.: Stromtium-89: treatment results and kinetics in patients with painful metastatic prostate and breast cancer in bone. Radiographics 1989; 9: 271. 104. Lewington VJ, Mcewan AJ, Ackery DM et al.: A prospective, randomised double-blind crossover study to examine the efficacy of stromtium-89 in 56 Terapia Ósea en Cáncer de Próstata Resistente a la Castración pain palliation in patients with advanced prostate cancer metastatic to bone. Eur J Cancer 1991; 27: 954. 105. Carroll PR, Sugimura K, Cohen MB et al.: Detection and staging of prostate carcinoma after transurethral resection or open enucleation of the prostate: accuracy magnetic resonance imaging. J Urol 1992; 147: 402. 106. Smeland S, Erikstein B, Aas M, et al. Role of strontium-89 as adjuvant to palliative external beam radiotherapy is questionable: results of a doubleblind randomized study. Int J Radiat Oncol Biol Phys. 2003 Aug 1;56(5):1397-404. 107. Oosterhof GO, Roberts JT, de Reijke TM, et al. Strontium(89) chloride versus palliative local field radiotherapy in patients with hormonal escaped prostate cancer: a phase III study of the European Organisation for Research and Treatment of Cancer, Genitourinary Group. Eur Urol. 2003 Nov;44(5):519-26. 108. Lamb HM, Faulds D.: Samarium 153sm lexidronam. Drugs Aging 1997 nov; 11 (5): 413-418. 109. Serafini AN, Houston SJ, Resche I et al.: Palliation of pain associated with metastatic bone cancer using samarium-153 lexidronam: a double-blind placebo-controlled clinical trial. J Clin Oncol 1998 apr; 16 (4): 1574-1581 110. Tian JH, Zhang JM, Hou QT et al.: Multicentre trial on the efficacy and toxicity of single-dose samarium- 153-ethylene diamine tetramethylene phosphonate as a palliative treatment for painful skeletal metastases in china. Eur J Nucl Med 1999 jan; 26 (1): 2-7. 111. Sartor O, Reid RH, Hoskin PJ, et al; Quadramet 424Sm10/11 Study Group. Samarium-153-Lexidronam metastases in complex hormone-refractory for treatment prostate of cancer. painful bone Urology. 2004 May;63(5):940-5. 112. Limouris G, Shukla SK, Manetou A et al. Rhenium-186-HEDP palliative treatment in disseminated bone metastases due to prostate cancer. Anticancer Res 1997 may-jun; 17 (3B): 1699-1704 113. Graham MC, Scher HI, Liu GB et al. Rhenium- 186-labeled hydroxyethylidene diphosphonate dosimetry and dosing guidelines for the 57 Terapia Ósea en Cáncer de Próstata Resistente a la Castración palliation of skeletal metastases from androgen-independent prostate cancer. Clin Cancer Res 1999 jun; 5 (6): 1307-1318. 114. De Klerk JM, Zonnenberg BA, Krouwer HG et al.: Transient cranial neuropathy in prostatic cancer with bone metastases after rhenium-186HEDP treatment. J Nucl Med 1996 mar; 37 (3): 465-467. 115. FDA Access Data on Xofigo., Radium-223 dichloride., <http://www.accessdata.fda.gov/drugsatfda_docs/label/2013/203971lbl.pdf > Consultado el 10 de marzo de 2014. 116. Henriksen, G., et al., Targeting of osseous sites with alpha-emitting 223Ra: comparison with the -emitter 89Sr in mice., Nucl. Med. 2003, 44, 252-259 117. Parker C, Nilsson S, Heinrich D, et al; ALSYMPCA Investigators: Alpha emitter radium-223 and survival in metastatic prostate cancer. N Engl J Med 2013;369:213-223. 118. Lutz S, Berk L, Chang E, et al. American Society for Radiation Oncology (ASTRO): Palliative radiotherapy for bone metastases: an ASTRO evidence-based guideline. Int J Radiat Oncol Biol Phys 2011;79:965-976. 119. Chow E, van der Linden YM, Roos D, et al. Single versus multiple fractions of repeat radiation for painful bone metastases: a randomised, controlled, non-inferiority trial. Lancet Oncol 2014;15:164-171. 120. Hazra TA, Giri S.: Prophylactic pelvic girdle irradiation in the treatment of prostatic carcinoma. Int J Radiat Oncol Biol Phys 1981; 7: 817. 121. Poulter CA, Cosmato D, Rubin P.: A report of RTOG 8206: a phase III study of whether the addition of single dose hemibody irradiation to standard fractionated local field irradiation is more effective than local field irradiation alone in the treatment of symptomatic osseous metastasis. Int J Radiat Oncol Biol Phys 1992; 23: 207. 122. Tree AC, Khoo VS, Eeles RA, et al. Stereotactic body radiotherapy for oligometastases. Lancet Oncol 2013;14:e28-e37. 123. Geldof AA.: Models for cancer skeletal metastases: a reappraisal of batson’s plexus. Anticancer Res 1997 may-jun; 17 (3): 1535-1539. 124. Ljungberg B, Bensalah K, Bex A, et al. Guidelines on renal cell carcinoma. Update 2014. 58 Terapia Ósea en Cáncer de Próstata Resistente a la Castración http://www.uroweb.org/gls/pdf/10%20Renal%20Cell%20Carcinoma_LR.pdf (visited May 1, 2014). 125. Tabata K, Niibe Y, Satoh T, et al. Radiotherapy for oligometastases and oligo-recurrence of bone in prostate cancer. Pulm Med 2012;2012:541656. 126. Cathomas R, Bajory Z, Bouzid M, et al. Management of bone metastases in patients with castration-resistant prostate cancer. Urol Int 2014;92:377-386. 127. Bhattasali O, Chen LN, Tong M, et al. Rationale for stereotactic body radiation therapy in treating patients with oligometastatic hormone-naïve prostate cancer. Front Oncol 2013;3:293. 128. Bowles DW, Kessler ER, Jimeno A. Multi-targeted tyrosine kinase inhibitors in clinical development: focus on XL-184 (cabozantinib). Drugs Today (Barc). 2011 Nov;47(11):857-68. 129. Yakes FM, Chen J, Tan J, et al. Cabozantinib (XL184), a novel MET and VEGFR2 inhibitor, simultaneously suppresses metastasis, angiogenesis, and tumor growth. Mol Cancer Ther 2011, 10:2298–2308 130. Graham TJ, Box G, Tunariu N, et al. Preclinical evaluation of imaging biomarkers for prostate cancer bone metastasis and response to cabozantinib. J Natl Cancer Inst. 2014 Apr;106(4):dju033 131. Smith DC, Smith MR, Sweeney C, et al. Cabozantinib in patients with advanced prostate cancer: results of a phase II randomized discontinuation trial. J Clin Oncol. 2013 Feb 1;31(4):412-9. 132. Smith MR, Sweeney CJ, Corn PG, et al. Cabozantinib in chemotherapy- pretreated metastatic castration-resistant prostate cancer: results of a phase II nonrandomized expansion study. J Clin Oncol. 2014 Oct 20;32(30):3391-9. 133. Basch E, Autio KA, Smith MR, et al. Effects of cabozantinib on pain and narcotic use in patients with castration-resistant prostate cancer: results from a phase 2 nonrandomized expansion cohort. Eur Urol. 2015 Feb;67(2):310-8. 134. Lee RJ, Saylor PJ, Michaelson MD, et al. A dose-ranging study of cabozantinib in men with castration-resistant prostate cancer and bone metastases. Clin Cancer Res. 2013 Jun 1;19(11):3088-94. 59 Terapia Ósea en Cáncer de Próstata Resistente a la Castración 135. Smith MR, de Bono JS, Sternberg CN, et al. Final Analysis of COMET-1: Cabozantinib versus prednisone in metastatic castration-resistant prostate cancer (mCRPC) patients previously treated with docetaxel and abiraterone and/or enzalutemide. Press release 2014 60