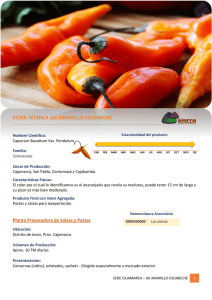
Diagnóstico de la Brecha de Recursos Humanos
Anuncio

Brecha de Recursos Humanos Propuesta de Políticas y Estrategias CONSULTOR: MANUEL L. NÚÑEZ VERGARA 13 de abil de 2012 Brecha de Recursos Humanos Propuesta de Políticas y Estrategias Resumen Ejecutivo La presente Consultoría se realiza por encargo de la Organización Panamericana de la Salud (OPS), y tiene por objetivo establecer el diagnóstico de la brecha de recursos humanos en salud (profesionales de medicina, enfermería y obstetricia) en el ámbito de las Direcciones Regionales de Salud de Cajamarca (Redes de Salud de Cajamarca y Jaén) y Loreto (Redes de Salud Maynas Ciudad y Datem del Marañón), con base en lo cual se formula una propuesta de políticas y estrategias para afrontar el déficit identificado, materia del presente Informe. El Diagnóstico en su versión extensa fue presentado en el Segundo Informe de esta Consultoría. En este Informe se desarrollaron metodologías de diagnóstico que incorporaron variables de oferta y demanda para el análisis. Una mirada amplia del escenario muestra que la migración interna y externa de personal de salud, las aun formas precarias existentes en las relaciones laborales, los bajos sueldos, la ausencia de incentivos, la violencia social, la sobrecarga laboral, las dificultades en el acceso, son factores, entre otros, que dificultan el esfuerzo del sistema de salud por brindar cobertura a amplias poblaciones rurales y excluidas. Esto se ve agravado por personal de salud formado con una visión hospitalocéntrica, altamente tecnológica y desenfocada de una visión de derecho a la salud. Desde un punto de vista conceptual y operacional, el ámbito de las propuestas tiene como referente el campo de los recursos humanos, incluyendo por lo tanto intervenciones particularmente en el espacio de la formación. Asimismo se resalta el rol que le cabe a la autoridad nacional en salud, que con el marco regulatorio que es capaz de promover, los recursos que puede movilizar y la asistencia técnica que puede prestar, puede constituirse en un valioso coprotagonista del desarrollo e implementación de las políticas regionales propuestas. El ámbito de las intervenciones desde un punto de vista geográfico, si bien abarca a las regiones de Loreto y Cajamarca, se enfoca en las redes de salud de Jaén y Cajamarca de la DIRESA Cajamarca y las redes de Maynas Ciudad y Datem del Marañón de la DIRESA Loreto. Así se combinan escenarios urbanos y rurales, especialmente en el caso de Loreto con fuerte presencia de comunidades nativas, que obligan a una visión integral de la atención y la provisión de recursos humanos. Estas áreas de intervención se caracterizan, como hemos visto previamente, por un grave déficit de recursos humanos, resultante de factores socioeconómico históricos. 1 El horizonte temporal propuesto es 2012 - 2021 en la medida en que es en este tiempo en que las intervenciones, particularmente en la formación, pueden brindar plenos resultados, y a la vez, la magnitud del déficit identificado hace prácticamente inviable el alcanzar las metas recomendadas por la Organización Mundial de la Salud en un menor plazo. Los principios en los que se basa esta propuesta son los de equidad en salud, pertinencia, solidaridad, integridad, trabajo decente, ciudadanía y participación ciudadana, interculturalidad, ética y transparencia. Así, la equidad en salud emerge como el principio fundamental porqué se trata en última instancia de incorporar la agenda de recursos humanos como parte de la agenda más amplia que es la atención primaria de salud renovada, y esta a su vez dentro de una perspectiva aun más amplia que es la de equidad y desarrollo humano. Esta forma de afrontar el tema dota de orientación estratégica a las intervenciones en recursos humanos y alinea al conjunto de las intervenciones como parte de la construcción del derecho a la salud para todos los ciudadanos. Los criterios empleados para definir una propuesta de políticas y estrategias se han desarrollado adaptando la metodología propuesta por la Organización Mundial de la Salud (WHO 2010). Estos criterios (relevancia, aceptabilidad, eficiencia y viabilidad financiera, y resultados e impacto) han de constituirse a la vez en elementos para el monitoreo del proceso indispensable de implementación y evaluación a desarrollar, permitiendo los ajustes que se requiriesen. Se analiza el proceso de construcción requerido para estas políticas y estrategias en salud, enfatizándose que como en todos los procesos sociales de construcción, tan o más importante que las políticas per se es como se construyen, debiendo involucrar al conjunto de los actores, haciéndolos coprotagonistas del diseño, elaboración, implementación, monitoreo y evaluación de las políticas y estrategias en recursos humanos. Más aún, desde un punto de vista práctico la magnitud de los problemas identificados, marcan desafíos imposibles de asumir tan solo desde la Dirección de Recursos Humanos; estos requieren comprometer al conjunto de la Dirección Regional de Salud, con el liderazgo del propio Director Regional y la autoridad política de la región. Así, esta propuesta se sustenta en la necesidad de compromisos políticos, institucionales y financieros del conjunto de actores, inclusive más allá del campo propiamente de los recursos humanos, abarcando a formuladores de políticas en salud, economía, trabajo y servicio público (SERVIR), gestores, líderes del espacio educativo y de la sociedad civil, representantes de los colegios profesionales, gremios laborales, organizaciones no gubernamentales y agencias cooperantes, entre otros. Las políticas y estrategias son organizadas en 5 categorías, íntimamente vinculadas y relacionadas, pero necesariamente esquematizadas así, con el fin de clarificar las responsabilidades, los ámbitos de intervención y los procesos de implementación: 1. Autoridad Sanitaria y construcción de legitimidad 2 2. 3. 4. 5. Educación y Desarrollo de Capacidades Acciones regulatorias Incentivos financieros y no Financieros – Soporte Personal y Profesional Participación Comunitaria El informe desarrolla las propuestas de políticas, estrategias para cada categoría y aplica los criterios antes señalados: relevancia, aceptabilidad, eficiencia y viabilidad financiera, y resultados e impacto), para cada una de las estrategias, discutiendo los aspectos centrales de política en cada caso. Esta es una propuesta, requiere ser validada, y sobre todo hecha suya por los actores involucrados. Este es un requisito indispensable para dotar de legitimidad a cualquier propuesta técnica, pero una vez hecha suya por los actores, con el liderazgo de la autoridad sanitaria y el compromiso del gobierno regional, puede marcar el curso de acción que articule voluntades, esfuerzos, expectativas y justos reclamos, tras objetivos comunes. La dimensión de los problemas identificados hacen de esto una obligación que debe comprometer al conjunto de instituciones, y personas que quieren construir un porvenir, más justo, equitativo y saludable, para todos los peruanos. 3 Brecha de Recursos Humanos Propuesta de Políticas y Estrategias ÍNDICE Resumen Ejecutivo ...................................................................................................... 1 Índice ........................................................................................................................... 4 Diagnóstico de la Brecha de Recursos Humanos........................................................ 5 Elementos para Contextualizar conceptualmente el abordaje .................................. 9 Actores y Ámbito de las Políticas y Estrategias propuestas ..................................... 13 Principios en los que se basan las Políticas y Estrategias propuestas ...................... 14 Criterio para definir Políticas y Estrategias ............................................................... 17 Proceso de Construcción de las Políticas y Estrategias en Recursos Humanos............................................................................................... 19 Organización Sistemática de las Intervenciones ...................................................... 20 1. Autoridad Sanitaria y construcción de legitimidad ....................................... 23 2. Educación y Desarrollo de Capacidades ........................................................ 27 3. Acciones regulatorias ..................................................................................... 32 4. Incentivos financieros y no Financieros – Soporte Personal y Profesional ................................................................................... 35 5. Participación Comunitaria ............................................................................. 40 Bibliografía ................................................................................................................ 42 4 Diagnóstico de la Brecha de Recursos Humanos La presente Consultoría se realiza por encargo de la Organización Panamericana de la Salud (OPS), y tiene por objetivo establecer el diagnóstico de la brecha de recursos humanos en salud (profesionales de medicina, enfermería y obstetricia) en el ámbito de las Direcciones Regionales de Salud de Cajamarca (Redes de Salud de Cajamarca y Jaén) y Loreto (Redes de Salud Maynas Ciudad y Datem del Marañón), con base en lo cual se formule una propuesta de políticas y estrategias para afrontar el déficit identificado. El Diagnóstico en su versión extensa fue presentado en el Segundo Informe de esta Consultoría, desagregado en dos partes, en cada una de las dos regiones en estudio, Cajamarca y Loreto: a) Análisis en el ámbito regional: este nivel se desagrega a su vez en dos subniveles: a1) Análisis de oferta a nivel formativo en pregrado, así como la dotación actual existente (profesionales de medicina, enfermería y obstetricia), de acuerdo a la información proporcionada por la Dirección Regional de Salud y el Observatorio Nacional de Recursos Humanos, teniendo como indicador de demanda la densidad de recursos humanos requerida, según definición de la Organización Mundial de la Salud1. La brecha regional es identificada a partir de esta diferencia, y es desagregada por provincias. Se realiza una proyección 2012 – 2021 de este déficit y se incorpora las modificaciones que deberían producirse en la oferta para alcanzar la Densidad de Recursos Humanos mínimamente recomendada. a2) Análisis de oferta y demanda a nivel de médicos especialistas. La oferta es recogida a partir de la formación existente de estos médicos a nivel regional (Loreto) y a nivel nacional (Cajamarca y Loreto), proporcionada por el Comité Nacional de Residentado Médico, las Direcciones Regionales de Salud y las facultades de medicina de la Universidad Nacional de Cajamarca y la Universidad Nacional de la Amazonía Peruana. El análisis se centra en los médicos ingresantes y egresados en el 2011 por la modalidad cautiva en el Sistema Nacional de Residentado Médico. La demanda es analizada empleando, por separado y comparativamente, dos referentes: el primero constituido por el perfil epidemiológico de la región, la demanda existente y la organización de acuerdo al nivel de resolución, incluyendo el 1 La Densidad de Recursos Humanos es definida como el número de médicos, enfermeras y obstetras por 10,000 hab. El mínimo recomendado es 25 profesionales por 10,000 hab. Los países desarrollados y varios latinoamericanos presentan cifras superiores a 50 por 10,000 hab. 5 tecnológico requerido (Nigenda, y otros 2010); Para ello Se emplean como referentes los datos reportados en anteriores estudios (Zeballos 2011) y (Carrasco, Lozano Salazar y Velásquez Pancca 2007). El segundo referente es la dotación requerida de acuerdo a la norma técnica de categorización de establecimientos de salud del Ministerio de Salud, correspondiente a los establecimientos I-4, II-1, II-2 y III-1 (Ministerio de Salud 2011), existentes en el ámbito de las regiones en estudio. Estos datos, correspondientes al personal y los establecimientos de salud ámbito de las Direcciones Regionales de Salud, se complementan con aquellos de la Seguridad Social – EsSalud, mostrando la dotación y déficit existente. b) Análisis en el ámbito de las redes de salud, teniendo como foco de la presente consultoría las redes de Cajamarca y Jaén en Cajamarca, y Maynas Ciudad y Datem del Marañón en Loreto). La oferta considerará la dotación existente de acuerdo a la información proporcionada por la Dirección Regional de Salud y el Observatorio Nacional de Recursos Humanos. En cuanto a la demanda, se emplea como indicador la densidad de recursos humanos requerida, según definición de la Organización Mundial de la Salud. La brecha a nivel de la Red es identificada a partir de esta diferencia, y es desagregada por distritos. Los resultados encontrados mostraron: a) En el caso de Cajamarca, una Densidad de Recursos Humanos que fluctúa entre 8.1 y 14.7 profesionales por 10,000 hab. dependiendo del escenario de análisis (población de referencia, nivel de complejidad incorporado, ámbito de análisis, nivel de complejidad, año de referencia, etc.). Esta cifra expresa un déficit que fluctúa entre 976 y 1,206 médicos, 551 y 771 profesionales de enfermería, y 273 y 367 profesionales de obstetricia. Así el déficit encontrado es del 75% en el caso de los médicos, 46% en el caso de enfermeras, y 18% en el caso de obstetras. Sin embargo, cuando estas cifras se desagregan, el déficit en la mayoría de las provincias aumenta significativamente. Más grave aún: la proyección realizada muestra que la razón de médicos lejos de mejorar, disminuirá en los próximos 10 años. El alcanzar la densidad mínima recomendada de recursos humanos implicaría la incorporación de 1,425 médicos hasta el año 2021. Se discute las implicancias de esta cifra para el sistema de formación en Cajamarca. En el análisis de la brecha de recursos humanos en las Redes de Salud, se identifica en la Red de Salud de Cajamarca un déficit de 172 médicos y 75 profesionales de enfermería,; y en la Red de Salud de Jaén 112 médicos y 62 enfermeras. El análisis de la brecha de especialistas para la región muestra un déficit que fluctúa entre 85% (referente Demanda según UPS) y 89% (referente Norma de Categorización). Este déficit se muestra particularmente grave en especialidades críticas como anestesiología (90% de déficit), en donde ningún establecimiento alcanza la dotación necesaria para garantizar la cobertura las 24 horas del día (5 a 7 especialistas), 6 comprometiendo operacionalmente a su vez al conjunto de especialidades quirúrgicas y los servicios de emergencia. De manera similar, existe un alto déficit de especialistas en Cirugía General, Ginecología y Obstetricia, Medicina Interna, Pediatría, Médicos de Familia, entre otras. Más aún, se muestra la ausencia completa de especialistas en 17 especialidades requeridas: Cirugía Oncológica, Cirugía Pediátrica, Cirugía de Tórax y Cardiovascular, Medicina de Enfermedades Infecciosas y Tropicales. Geriatría, Medicina Física y Rehabilitación, Medicina Intensiva, Nefrología, Neonatología, Neumología, Neurocirugía, Oncología Médica. Psiquiatría, Reumatología, Gestión en Salud y Médicos de Familia. b) En el caso de Loreto, una Densidad de Recursos Humanos de 10.49 profesionales por 10,000 hab. Esta cifra expresa un déficit de 589 médicos, 444 profesionales de enfermería, 296 obstetras. Así el déficit encontrado es del 69% en el caso de los médicos, 52% en el caso de enfermeras, y 58% en el caso de obstetras. Al desagregar estas cifras, el déficit en la mayoría de las provincias se incrementa significativamente, pudiendo llegar al 90% en el caso de los médicos, 79% de los profesionales de enfermería, y 58% en el caso de obstetricia. La proyección realizada muestra que la Densidad de Recursos Humanos con los parámetros antes señalados no se modificará significativamente en los próximos 10 años en la Región Loreto (de 4.18 a 4.46 profesionales por 10,000 habitantes). Revertir esta tendencia, alcanzando en el año 2021 el mínimo recomendado de 25 profesionales por 10,000 habitantes, implicaría la incorporación de 964 médicos, cifra muy por encima de la capacidad de formación actual de la Facultad de Medicina Humana UNAP. En el análisis de la brecha de recursos humanos en las Redes de Salud, se identifica un déficit de 212 médicos, 123 profesionales de enfermería y 120 profesionales de obstetricia, en la Red de Salud de Maynas Ciudad; y 46 médicos, 36 enfermeras y 22 obstetras en la Red de Salud de Jaén. El análisis de la brecha de especialistas para la región muestra un déficit que fluctúa entre 81% (referente Demanda según UPS) y 82% (referente Norma de Categorización). Nuevamente se encuentra un déficit de 90% en anestesiología, con un muy alto déficit en Cirugía General, Ginecología y Obstetricia, Hematología, Medicina Interna, Medicina Intensiva, Ortopedia y Traumatología, Pediatría, Reumatología, Neonatología y Médicos de Familia, entre otros. Más aún, se muestra la ausencia completa de especialistas en: cirugía de cabeza y cuello, cirugía oncológica, cirugía pediátrica, cirugía de tórax y cardiovascular, Medicina de Emergencias y Desastres, Gastroenterología, Hematología, cirugía plástica, Medicina de Enfermedades Infecciosas y Tropicales, Medicina Física y Rehabilitación, Medicina Intensiva, Oncología Médica, Psiquiatría, Reumatología, Urología, Gestión en Salud y Medicina de Familia. En ambas regiones encontramos práctica ausencia de especialistas en los establecimientos I4. 7 El grave déficit de recursos humanos y la inadecuada distribución de los pocos encontrados son problemas estructurales que expresan resultantes históricas y se constituyen en la mejor evidencia que los actuales marcos de planificación, regulación y provisión de servicios de salud no brindan los resultados requeridos, a pesar de los importantes esfuerzos desplegados, en particular en los últimos años. En estas regiones, como en prácticamente todo el Perú, inclusive en la mayoría de aquellas ciudades con mayor desarrollo, se afrontan cualitativamente los mismos problemas: elevada concentración de profesionales en el tercer nivel y escaso en el primero, escasez de personal en forma general, y limitada presencia en zonas pobres y excluidas, desencuentro entre las instituciones formadoras y prestadoras, presencia de importantes segmentos de la fuerza laboral en condiciones precarias de empleo. Así, si quisiéramos señalar un desafío central en las regiones que son foco de la presente consultoría, diríamos que el principal no es el del déficit (por supuesto muy grave), sino la ausencia de planificación estratégica que articule desde el nivel regional una respuesta del conjunto de actores a esta situación, incluyendo los nacionales, tras estrategias comunes. No de otra manera podrán abordarse problemas tan difíciles y complejos como los encontrados. El presente informe es así, el diagnóstico de una situación grave, y la evidencia para una respuesta que requiere comprometer a las máximas instancias nacionales y regionales, con decisiones que permitan estructurar políticas y estrategias, para garantizar, en última instancia el derecho a la salud para todos los ciudadanos. 8 Elementos para Contextualizar conceptualmente el abordaje El Informe Nº 2 asumió el reto de centrar algunos elementos conceptuales a considerar en el contexto propio del sector salud. Así se revisó aspectos referidos a la atención primaria, las redes integradas de servicios de salud, el enfoque intercultural, así como la situación, desafíos y políticas en recursos humanos. De esta manera, en los esfuerzos en curso, encaminados a hacer realidad el derecho a la salud, un factor clave es el contar con los recursos humanos en cantidad suficiente, adecuadamente distribuidos, competentes, motivados y comprometidos con los objetivos sanitarios (Organización Mundial de la Salud 2006). Sin embargo, como hemos visto, particularmente en cuanto a disponibilidad, hoy las poblaciones más pobres de Cajamarca y Loreto, afrontan graves déficits de personal de salud (ver sección previa). Esto cobra trascendencia en la medida en que diferentes reportes y la propia experiencia en estas regiones, reafirman persistentemente la importancia y el rol fundamental que tiene el personal de salud para alcanzar los objetivos sanitarios (Naciones Unidas 2011). Así, la inequitativa distribución en los recursos humanos es a la vez consecuencia y expresión de la inequidad que las poblaciones tienen en el acceso a los sistemas de salud y al desarrollo social, siendo finalmente la resultante histórica de procesos políticos y sociales. Por ello, es necesario reconocer que un desarrollo socioeconómico más equitativo será la base para el éxito de estas estrategias. Es importante considerar que a la situación de pobreza, en tanto causa y consecuencia, se superpone con escenarios de débil o prácticamente nula presencia del Estado, como se evidencia en la siguiente figura, cuando se considera el parámetro Índice de Densidad del Estado. Así no solamente están ausentes los recursos humanos, sino también en gran medida, especialmente en las zonas más pobres, el conjunto del Estado y sus instituciones. Como señaláramos en el Informe Nº 2, diversos métodos han sido empleado para el análisis de la distribución y dotación de recursos humanos y la consiguiente planificación, desde una perspectiva que los vincula en relación a la población (demanda potencial en uno de sus enfoques específicos), hasta otros que determinan estos en función de referentes estándar según la dotación de servicios de salud (Roberfroid, Leonard y Stordeur 2009) (Mable y Marriott 2002), (Mable y Marriott 2002). Así se han desarrollado aproximaciones desde la oferta, desde la demanda o desde ambos. El análisis desarrollado en el Informe 2 empleó ambas perspectivas, según el objeto de estudio. Sin embargo es necesario reconocer que estos métodos, aun cuando sumamente útiles para una aproximación diagnóstica, afrontan dificultades cuando se abordan desde el punto de vista de las estrategias posibles, como las de competencias compartidas o la sustitución entre los profesionales de la salud. Un 9 enfoque integral en la organización, gestión y desarrollo de los servicios requiere considerar estas dificultades (Dreesch, y otros 2005). Más aún, metodológicamente aún está pendiente en nuestros países el desarrollo de una métrica que permita analizar con mayor profundidad, las dimensiones complejas que tiene el campo de los recursos humanos (Nigenda Jr, y otros 2011), así como la selección de las propias fuentes y aproximaciones analíticas (Diallo, y otros 2003) a pesar de importantes recursos que se han elaborado en estos años (Hall y Goubarev 2000). Un tema que requiere un análisis también en profundidad, particularmente para el diseño de políticas y estrategias y la consiguiente planificación de los recursos, es el de los conceptos de equidad y paridad, especialmente en escenarios como los nuestros con importantes problemas de desigualdad. Reseñamos en el Informe Nº 2, el estudio de Álvarez que mostraba el impacto que tiene la ruralidad en el desempeño de los servicios, y en particular en el rendimiento del personal de salud, estimándose un Indicador de Ajuste del Rendimiento. En la misma línea de preocupación, Schofield describe que las personas que residen en las zonas rurales de Australia, asociadas a mayores niveles de pobreza, deberían recibir 18% más de visitas de médicos generales, para tener el mismo acceso a la atención que aquella población que reside en las grandes ciudades, producto de una diferencia en la demanda de servicios a partir de diferencias en la situación económica, social y de salud existente (Schofield, Shrestha y Callander 2012). Se retoma de esta manera plenamente al concepto de equidad orientada a remediar las injustas desigualdades entre las personas, y las lecciones de Amartya Sen que con su enfoque de capacidades, señala que los grupos pobres y desfavorecidos, inclusive las personas con discapacidades mentales o físicas, necesitan tener mayor acceso a bienes y servicios públicos para lograr igualdad de capacidades (PNUD 2011) Pero finalmente, la ausencia de personal de salud en áreas rurales, termina repercutiendo especialmente en la salud de estas poblaciones, lo que se expresa en mortalidad de niños y madres, en partos no atendidos, en niños desprotegidos por no haber sido vacunados. Estas cifras normalmente no son mostradas (Crowe, y otros 2012) y el mensurarlas y presentarlas directamente en toda su magnitud debería formar parte de la estrategia política de la Autoridad Sanitaria para posicionar el déficit de personal de salud como un problema grave para afrontar estos problemas sanitarios, que más allá de estadísticas, representan el dolor y sufrimiento concreto de los pobres y excluidos. El grave déficit existente, el cual se presenta a nivel mundial (Organización Mundial de la Salud 2006) y nacional (Ministerio de Salud 2005), ha generado importantes esfuerzos. En este Informe se resumen algunas de estas experiencias como las reseñadas por Wibulpolprasert y Willis-Shattuck, extrayendo de ellas aquellas lecciones aprendidas, relevantes para la toma de decisiones (Wibulpolprasert y Pengpaibon 2003) y (WillisShattuck, y otros 2008). Sobre esta base, la migración interna y externa de personal de salud, las aun formas precarias existentes en las relaciones laborales, los bajos sueldos, la ausencia de incentivos, 10 la violencia social, la sobrecarga laboral, las dificultades en el acceso, son factores, entre otros, que dificultan el esfuerzo del sistema de salud por brindar cobertura a amplias poblaciones rurales y excluidas. Esto se ve agravado por personal de salud formado con una visión hospitalo-céntrica, altamente tecnológica, desenfocada de una visión de derecho a la salud. La forma de enfocar la atracción y retención del personal de salud ha sido diversa, dependiendo de la disciplina y escuela de referencia, desde la teoría neoclásica de salarios, que enfatizan en una motivación fundamentalmente financiera a la base de estos procesos hasta las teorías del comportamiento, que enfatizan en la satisfacción laboral (Lehmann, Dieleman y Martineau 2008). El presente informe procura incorporar los mejores aportes de estos enfoques. En el campo de las políticas, y especialmente las estrategias de recursos humanos, los estudios de migración interna y externa han aportado un aporte de manera importante en términos de factores atractores y expulsores (pull y push) Estos factores son organizados en diferentes niveles: Diferentes ambientes impactando en la atracción y retención del personal de salud Internacional Nacional Local (Social y Familiar) Ambiente Laboral Individual Fuente: Lehmann, Dieleman y Martineau, 2008 Aun cuando no es foco del presente Informe, particular relevancia tiene para este el de los factores individuales, muchas veces no considerados en el desarrollo de las estrategias, y que incluyen la edad, el género y el estado civil, entre otros. Entre estos temas, uno que particularmente no suele tener visibilidad cuando se analiza los problemas de escasez y maldistribución de personal de salud es el de género, por diferentes razones, incluyendo el que no suele ser asumido por ningún actor cuando se discuten estos temas (Daniels, Clarke y Ringsberg 2012). Sin embargo, los resultados de los procesos de adjudicación de plazas en el Programa SERUMS muestran por ejemplo de antemano, que el mayor número de plazas sin ocupar se ha presentado en aquellas profesiones con mayor tasa de profesionales con sexo 11 femenino (enfermería y obstetricia) y las mayores dificultades de adjudicación en medicina en aquellas zonas rurales especialmente alejadas han sido para este género2. Así el presente Informe parte del diagnóstico realizado, de los esfuerzos y experiencias desplegadas en el país y en el extranjero, especialmente en estos últimos años y genera un esquema de propuestas de políticas y estrategias que procuran enfrentar la grave situación existente. Índice de Densidad del Estado departamental. Perú, 2007 Fuente: Programa de las Naciones Unidas para el Desarrollo - Perú 2009. 2 Información no publicada, comunicada verbalmente por el equipo de conducción del Programa SERUMS. 12 Actores y Ámbito de las Políticas y Estrategias propuestas Personal competente y motivado, en número suficiente, en los lugares y momentos correctos son críticos para brindar servicios de salud efectivos y mejorar los resultados sanitarios (WHO 2010). Los resultados mostrados en el Informe Nº 2, resumidos en la primera parte de este Tercer informe, dan cuenta del importante déficit existente de personal (profesionales de medicina, enfermería y obstetricia) haciendo inviables en gran medida el avance en los objetivos sanitarios trazados. Desde un punto de vista conceptual y operacional, el ámbito de las intervenciones tiene que tener como referente al campo de los recursos humanos, incluyendo por lo tanto intervenciones particularmente en el espacio de la formación, especialmente en escenarios como los estudiados en donde el déficit puede explicarse en mayor o menor medida y requiere enfrentarse en este espacio. Un particular espacio le cabe a la autoridad nacional en salud, que con el marco regulatorio que es capaz de promover, los recursos que puede movilizar, la asistencia técnica que puede prestar, puede constituirse en un valioso coprotagonista del desarrollo e implementación de las políticas propuestas. Sin embargo, la propuesta presentada no pretende abarcar el conjunto de temas pendientes en el campo de los recursos humanos, centrándose en las estrategias para aumentar la disponibilidad y mejorar la distribución de los profesionales de salud. Por supuesto otros temas pueden ser igualmente relevantes, particularmente aquellos vinculados a organización de los servicios y las barreras de acceso existentes (WHO 2010). Específicamente las recomendaciones más adelante presentadas se centran en los profesionales de medicina, enfermería y obstetricia, que laboran o se requiere que laboren en los establecimientos de salud del gobierno regional, foco de la presente consultoría, pero en gran medida tienen aplicación también para otros profesionales de la salud, así como personal técnico. Así, necesario incorporar, aun cuando no es motivo de este estudio, en estos análisis al personal administrativo y gestor, contingentes cruciales para hacer funcionar la función de producción en salud. El ámbito de las intervenciones desde un punto de vista geográfico, si bien abarca a las regiones de Loreto y Cajamarca, se enfoca en las redes de salud de Jaén y Cajamarca de la DIRESA Cajamarca y las redes de Maynas Ciudad y Datem del Marañón de la DIRESA Loreto. Así se combinan escenarios urbanos y rurales, especialmente en el caso de Loreto con fuerte presencia de comunidades nativas, que obligan a una visión integral de la atención y la provisión de recursos humanos. Estas áreas de intervención se caracterizan, como hemos visto previamente, por un grave déficit de recursos humanos, resultante de factores socioeconómico históricos. 13 Principios en los que se basan las Políticas y Estrategias propuestas Equidad en salud: El Acceso universal a servicios de salud y seguridad social es una política de Estado aprobada por el Acuerdo Nacional y en el marco del Plan Bicentenario se ha establecido como estrategia el “Asegurar el acceso de las poblaciones pobres y en pobreza extrema a los servicios básicos de educación, salud, agua y electricidad”, como parte del objetivo de Reducción de las inequidades y de la pobreza y la pobreza extrema. Más aun en el mismo documento se establece como acción estratégica el “Dotar de personal a los establecimientos de salud de acuerdo con sus necesidades y capacidad resolutiva, en una lógica de red” (CEPLAN 2011). Así la equidad en salud emerge como un principio fundamental. Se trata en última instancia de incorporar la agenda de recursos humanos como parte de la agenda más amplia que es la atención primaria de salud renovada, y esta a su vez dentro de una perspectiva más amplia que es la de equidad y desarrollo humano. Esta forma de afrontar el tema dota de orientación estratégica a las intervenciones en recursos humanos y alinea al conjunto de las intervenciones como parte de la construcción del derecho a la salud para todos los ciudadanos. Pertinencia Es necesario el vincular esta propuesta como parte de un plan regional de salud (WHO 2010), que le asegure pertinencia y éxito. Una propuesta en recursos humanos, que se enfoque en la equidad como principio fundamental, no puede caminar desarticulada de una propuesta mayor que involucre a la vez la gestión de los servicios y sistemas de referencia y contra-referencia como parte de la implementación de redes funcionales y la estrategia de atención primaria, que impulse la apertura de espacios de participación de la sociedad civil, que tenga una mirada intersectorial, y sobre todo el liderazgo de la autoridad sanitaria. Solidaridad: Que permite articular conjuntamente con la equidad, otros principios como los de universalidad e integridad (Ministerio de Salud 2005). Este principio, permite converger al conjunto de actores, tras objetivos comunes, reconociendo que es el esfuerzo común, condición sine qua non para lograr la atención particularmente de las poblaciones más pobres y excluidas. 14 Integridad: Reconociendo la necesidad de comprender al trabajador en todas sus dimensiones, incluyendo aquellas de persona y ciudadano. Esto ha de permitir la convergencia del desarrollo personal y profesional, el desempeño laboral y los objetivos sanitarios. Así, las dimensiones a comprender finalmente en la decisión de acudir, permanecer o emigrar de un área rural, son multidimensionales, como se muestra en el siguiente gráfico: Remuneracio nes Oportunidad es de Desarrollo Profesional Acompañami ento y supervisión Órigen, Valores y formación Personal Reclutamiento y Retención del Personal de Salud Aspectos Familiares Capacidad de Reclutamietn o del SERUMS Beneficios e Incentivos Condiciones de trabajo y Vivienda Factores que afectan la capacidad de reclutamiento y retención de los trabajadores de salud. Modificado a partir de Henderson y Tulloch 2008. 15 Trabajo Decente: Particularmente en escenarios en donde se hereda grandes niveles de precariedad laboral, este principio es fundamental. Se articula directamente con el anterior principio, y expresa el reconocimiento de que un trabajador en un escenario de respeto y dignidad, se constituye en un recurso invalorable para lograr calidad y calidez en la atención. Ciudadanía y Participación Ciudadana: La gestión, y en particular la planificación estratégica de recursos humanos, requiere de la participación del conjunto de los actores, no tan solo como invitados, sino como corresponsables de las decisiones que finalmente han de involucrarlos. Esto dota de legitimidad, viabilidad y sostenibilidad a las intervenciones, pero además potencia el conjunto de los recursos disponibles, con el involucramiento de los líderes, autoridades y organizaciones de la sociedad civil. Interculturalidad: Reconociendo en la diversidad de culturas, creencias, valores y costumbres, un capital a respetar, preservar y promover. La acción sanitaria, para ser efectiva e integral, tiene que recoger este enfoque e integrarlo, particularmente en escenarios como el de Loreto, pero por supuesto también en Cajamarca, en que se constituye una barrera en el acceso a los servicios de salud. Esto choca diametralmente con una formación, en la gran mayoría de los casos, que no reconoce estas prácticas y saberes. Ética y transparencia Que expresa un respeto irrestricto a la vida, la dignidad y los derechos humanos, sin distinción de edad, raza, estado socio-económico, diversidad cultural, o de otra índole, pero a la vez y concordante con esto un pleno compromiso con los valores de la institución y de rendición de cuentas con la sociedad (Ministerio de Salud 2005). 16 Criterio para definir Políticas y Estrategias El horizonte temporal para esta propuesta de políticas y estrategias es 2012 - 2021 en la medida en que es en este tiempo en que las intervenciones, particularmente en la formación, pueden brindar plenos resultados, y a la vez, la magnitud del déficit identificado hace prácticamente inviable el alcanzar las metas recomendadas por la Organización Mundial de la Salud en un menor plazo. Esto reafirma la necesidad de una mirada estratégica para afrontar el déficit identificado. Los criterios empleados para definir una propuesta de políticas y estrategias se han desarrollado adaptando la metodología propuesta por la Organización Mundial de la Salud (WHO 2010). Estos criterios han de constituirse a la vez en elementos para el monitoreo del proceso indispensable de implementación y evaluación a desarrollar, permitiendo los ajustes que se requiriesen. a. Relevancia: evaluando en qué medida las intervenciones propuestas se articulan con las prioridades regionales y nacionales por un lado, así como a las expectativas de los propios trabajadores y las comunidades nativas y rurales involucradas. Este es un punto fundamental, porque las perspectivas y el peso específico de las preocupaciones pueden ser diferentes. Así el trabajador procurará, legítimamente y de manera prioritaria, mejores condiciones de trabajo, incluyendo los aspectos remunerativos; el gestor busca el logro de objetivos sanitarios concretos con los recursos disponibles, con eficiencia y eficacia; y el usuario de los servicios un trato con respeto y calidez que lo reconozca como ciudadano con plenos derechos. Este abanico de perspectivas aun cuando no son excluyentes, marcan importantes desafíos a los formuladores de políticas. b. Aceptabilidad: las intervenciones son políticamente aceptables y con el apoyo la mayoría de las partes interesadas? Las intervenciones no solamente deben ser racionales, técnica y científicamente sustentadas, sino viables y aceptadas políticamente por los actores. En escenarios en donde las instituciones son débiles, este criterio cobra mayor relevancia, dado que las decisiones se dan en en medio de escenarios inestables de negociación. Este criterio involucra no únicamente a los actores propiamente del campo de los recursos humanos, sino también y en muchos casos de manera crítica a otros actores, tales como el Ministerio de Economía y Finanzas y las autoridades nacionales y regionales, entre otros c. Eficiencia y viabilidad financiera: Siempre las inversiones necesarias serán mayores a la disponibilidad de recursos económicos y financieros, por lo que esta inversión requiere ser racional. La viabilidad financiera implica la capacidad de encontrar los espacios para avanzar y sostener esta inversión. 17 d. Resultados e Impacto: la inversión en recursos humanos es efectivamente eso: una inversión. Por ello debe tener claramente sustentada los resultados y el retorno en términos sociales que ha de alcanzar. Sólo así será factible hacer una evaluación de la inversión realizada. A la vez es necesario prever el horizonte temporal en que se alcanzarán resultados y se podrá percibir el impacto de las intervenciones. 18 Proceso de Construcción de las Políticas y Estrategias en Recursos Humanos En salud, como en todos los procesos sociales de construcción, tan o más importante que las políticas per se es como se construyen estas, debiendo involucrar al conjunto de los actores, haciéndolos coprotagonistas del diseño, elaboración, implementación, monitoreo y evaluación de las políticas y estrategias en recursos humanos. Más aún, desde un punto de vista práctico la magnitud de los problemas identificados, marcan desafíos imposibles de asumir tan solo desde la Dirección de Recursos Humanos; estos requieren comprometer al conjunto de la Dirección Regional de Salud, con el liderazgo del propio Director Regional y la autoridad política de la región. No hay prácticamente experiencia exitosa, nacional o internacional, en este tema que no haya tenido este nivel de alcance y compromiso. Así, esta propuesta se sustenta en la necesidad de compromisos políticos, institucionales y financieros del conjunto de actores, inclusive más allá del campo propiamente de los recursos humanos, abarcando a formuladores de políticas en salud, economía, trabajo y servicio público (SERVIR3), gestores, líderes del espacio educativo y de la sociedad civil, representantes de los colegios profesionales, gremios laborales, organizaciones no gubernamentales y agencias cooperantes, entre otros. Un espacio particular de encuentro es el nivel político, al que los partidos y las opciones de poder requieren ser convocadas. El Acuerdo Nacional, con todas sus limitaciones, enseña el camino a recorrer, y muestra la capacidad de encontrar consensos concretos. Esto cobra mayor relevancia, como hemos señalado anteriormente, en escenarios con debilidad de las instituciones, lo que somete con dañina frecuencia a los vaivenes de los vientos políticos, la sostenibilidad de políticas que por su propia naturaleza tienen alcance estratégico. Así es necesario un acuerdo político que permita hacer sostenibles los esfuerzos concordados, que trascienda a los tiempos políticos, y que se sustente en condiciones financieras que doten de viabilidad a las decisiones adoptadas. Las experiencias desarrolladas en otras regiones, han mostrado que esto es posible, y Loreto ha dado pasos importantes en este camino, que es necesario retomar y fortalecer. Finalmente, es necesario un sistema de monitoreo continuo de los esfuerzos concordados, que permitan los ajustes y reajustes necesarios. 3 SERVIR: Autoridad Nacional del Servicio Civil 19 Organización Sistemática de las Intervenciones Las políticas y estrategias son organizadas en 5 categorías, íntimamente vinculadas y relacionadas, pero necesariamente esquematizadas así, con el fin de clarificar las responsabilidades, los ámbitos de intervención y los procesos de implementación: 1. Autoridad Sanitaria y construcción de legitimidad 2. Educación y Desarrollo de Capacidades 3. Acciones regulatorias 4. Incentivos financieros y no Financieros – Soporte Personal y Profesional 5. Participación Comunitaria De esta manera las intervenciones, políticas y estrategias recomendadas son organizadas de la siguiente manera Categoría Autoridad Sanitaria y construcción de legitimidad Política A. Fortalecimiento de la Autoridad Sanitaria en el campo de los recursos humanos, técnica y políticamente. Estrategia A.1. Constitución de un Comité de Gestión de Crisis en Recursos Humanos. A.2. Diagnóstico de brechas y elaboración de un Plan Estratégico de Recursos Humanos A.3. Fortalecimiento técnico de la Unidad de Recursos Humanos de la DIRESA. A.4. Construcción del Observatorio Regional de Recursos Humanos como un sistema de información de alcance sectorial Educación y Desarrollo de Capacidades B. Formación de Recursos Humanos con pertinencia y alineada a las necesidades regionales B.1. Expansión de la formación en pregrado, especialmente en medicina B.2. Reclutamiento local en instituciones universitarias y técnicas B.3. Promoción de la apertura de escuelas profesionales en capitales provinciales en coordinación o alianza con universidades regionales B.4. Reorientación curricular del 20 pregrado con énfasis en escenarios rurales e integralidad en la formación B.5. Plan de inserción de profesionales egresados en las instituciones públicas. B.6. Plan de Educación Continua para profesionales en las zonas rurales, incluyendo el desarrollo de pasantías. B.7. Plan de Expansión de la formación en Residentado médico y coordinación regional y nacional (sedes de Lima) sobre la base de las prioridades establecidas. Acciones regulatorias C. Articulación de recursos y programas en función de las prioridades establecidas en el Plan Estratégico de Recursos Humanos C.1. Revisión de Prioridades en el reclutamiento de recursos humanos C.2. Plan Regional (con alcance nacional) de reclutamiento de profesionales C.3. Revisión de la programación de plazas y desarrollo de un sistema de monitoreo y supervisión en SERUMS C.4. Revisión de la programación de las Brigadas AISPED y desarrollo de un sistema de monitoreo y supervisión. C.5. Revisión de la programación de plazas en internado, enfatizando en la rotación en espacios periurbanos y rurales adecuados. C.6. Definición de competencias para el primer nivel de atención, incluyendo aquellas propias de todo el equipo de salud y aquellas a considerar en situaciones de grave escasez de personal. C.7. Acuerdos de complementación de prestaciones para el personal de salud y entre instituciones prestadoras. C.8. Monitoreo del retorno de profesionales formados por las modalidades destaque y cautivas, de acuerdo a prioridades y necesidades de los servicios C.9. Establecimiento de retorno en plazas de Residentado médico por modalidad libre. 21 Incentivos Financieros y no Financieros – Soporte Personal y Profesional D. Estructuración de un Plan de Incentivos Financieros enfocados en el reclutamiento, retención, y reconocimiento al esfuerzo y desempeño del personal de salud D.1. Revisión de la escala de remuneraciones CAS que considere incentivos por resultados (incluyendo años de servicio, resultados propiamente y ubicación, entre otros) D.2. Estructuración de una propuesta de escala salarial para personal nombrado que considere incentivos por resultados (incluyendo años de servicio, resultados propiamente y ubicación, entre otros) D.3. Estructuración de incentivos financieros complementarios que incluya becas educativas (para los profesionales y familiares directos), préstamos, entre otros E. Estructuración de un Plan de Incentivos no Financieros enfocados en el desarrollo personal y profesional del personal de salud E.1. Estructuración de incentivos no financieros, incluyendo regímenes laborales flexibles, facilidades de transporte y vivienda E.2. Reconocimiento social de los médicos rurales. E.3. Programa de Telemedicina, incluyendo telediagnóstico, telemonitoreo, teleconsulta y teleeducación. E.4. Gestión de riesgos y seguridad laboral. E.4. Generación de condiciones de trabajo adecuadas Participación comunitaria F. Articulación con las autoridades locales y las organizaciones de la sociedad civil para el involucramiento en las estrategias diseñadas F.1. Plan regional – municipal de reclutamiento y retención en zonas rurales F.2. Realineación del Plan de Incentivos a la Mejora de la Gestión Municipal al reclutamiento y retención de los recursos humanos. F.3. Valoración y fortalecimiento de los agentes comunitarios, como pieza fundamental en la salud y desarrollo de la comunidad. 22 1. Autoridad Sanitaria y construcción de legitimidad Política: A. Fortalecimiento de la Autoridad Sanitaria en el campo de los recursos humanos, técnica y políticamente. Estrategias: A.1. Constitución de un Comité de Gestión de Crisis en Recursos Humanos. a. Relevancia: Alta b. Aceptabilidad: Alta c. Viabilidad financiera: Alta d. Resultados e Impacto: Corto, mediano y largo plazo A.2. Diagnóstico de brechas y elaboración de un Plan Estratégico de Recursos Humanos. a. Relevancia: Alta b. Aceptabilidad: Alta c. Viabilidad financiera: Alta d. Resultados e Impacto: Mediano y largo plazo A.3. Fortalecimiento técnico de la Unidad de Recursos Humanos de la DIRESA. a. Relevancia: Alta b. Aceptabilidad: Media c. Viabilidad financiera: Media d. Resultados e Impacto: Mediano y largo plazo A.4. Construcción del Observatorio Regional de Recursos Humanos como un sistema de información de alcance sectorial. a. Relevancia: Alta b. Aceptabilidad: Media c. Viabilidad financiera: Alta d. Resultados e Impacto: Mediano y largo plazo 23 Comentario Hemos comentado antes la importancia del liderazgo y el compromiso político para hacer realidad cualquier propuesta de políticas y estrategias. Esto requiere involucrar al propio gobierno regional, que como parte de las funciones transferidas en el marco del proceso de descentralización, asume plenamente la responsabilidad de la conducción estratégica, táctica y operativa de los recursos humanos en su ámbito. La propuesta de constituir un Comité de Crisis, presidido por el Gobierno Regional no es sino la respuesta coherente a un grave situación, que no ha mejorado significativamente en los últimos años, a pesar de los esfuerzos desplegados, y que inviabiliza cualquier anhelo de desarrollo regional, al menos en términos sociales. Más aún, el desarrollo de adecuadas estrategias requiere el entendimiento de los factores que influencian en la decisión de aceptar y/o permanecer en áreas remotas. En todo caso diversos estudios reafirman la necesidad de que para mejorar la retención del personal de salud se requiere la colaboración multisectorial dentro y fuera del gobierno regional (Lehmann, Dieleman y Martineau 2008). En este marco, un tema que adquiere importancia es la necesidad de comprometer y hacer participes de las decisiones a los propios involucrados, particularmente profesionales y usuarios de los servicios, y no meramente sujetos de decisiones finalmente administrativas. Esto es un reclamo justo en todos los escenarios donde este tema se ha analizado, y ha mostrado ser en muchos casos fuente de conflictos y determinante en el momento de evaluar la viabilidad de varias de las estrategias a desarrollar (Hurst, y otros 2007). Más aún la dimensión de los cambios requeridos hace indispensable este abordaje. Lehmann sugiere que debido a la compleja interacción de factores que influyen en la atracción y la retención del personal de salud en las zonas rurales y remotas, la evidencia actual argumenta a favor de la necesidad de estructurar paquetes de intervenciones que incluyen la atención a los ambientes de vida, condiciones y ambientes laborales de trabajo y oportunidades de desarrollo. Pero a la vez, el éxito de las estrategias dentro de un sector de la salud también dependerá del contexto socio-económico, político e institucional y en el mercado laboral de la salud de la: disponibilidad de recursos, la capacidad de gestión, las influencias ejercidas por las partes interesadas, la voluntad política, e incluso por los interesados insatisfechos pueden desempeñar un papel decisivo en el éxito o fracaso de estrategias. (Lehmann, Dieleman y Martineau 2008). Esto no hace sino reforzar la necesidad de una mirada estratégica en el abordaje y un Plan Estratégico que articule, sino es posible a todos, a la gran mayoría de los actores. Parte inherente a este Plan es el articular las diversas fuentes posibles de financiamiento (PPR, SIS, EUROPAN, recursos ordinarios, transferencia extraordinaria de recursos del gobierno nacional, Plan de Incentivos a la Mejora de la Gestión Municipal, etc.) para la dotación racional de recursos humanos, técnicamente sustentada y políticamente legitimada 24 Es indudable que la situación en Loreto y Cajamarca ha mejorado en los últimos años, particularmente merced al incremento de profesionales por el Programa SERUMS y la contratación con recursos provenientes del SIS y el Presupuesto por Resultados. Sin embargo, la aún visión fragmentada del problema a afrontar, la débil coordinación entre las instancias del sector, entre el nivel nacional y regional, y entre los subsectores involucrados, resulta en un sistema que difícilmente puede atraer y retener a los profesionales. Ante esto, las experiencias muestran la importancia de armar estrategias estructuradas en paquetes, integrales y coherentes, con un sistema de monitoreo y evaluación continuo, y un fuerte liderazgo político y apoyo social (Lehmann, Dieleman y Martineau 2008). Hemos de detenernos en la necesidad de constituir y fortalecer una Unidad de Conducción Estratégica de los Recursos Humanos. Esta medida responde en primer lugar al reconocimiento de la centralidad de los recursos humanos en los Sistemas y Servicios de Salud, en que representan en gran medida los referentes que tiene la población del desempeño de los Servicios de la Salud, constituyen una inversión proporcionalmente muy elevada del presupuesto regional de salud, y el campo en el que se desenvuelven involucra un elevado nivel de complejidad que incluye una mirada intrasectorial e intersectorial, así como una perspectiva estratégica, que rebase el horizonte administrativo – operativo. Esta Unidad debe trabajar por un lado como un órgano de línea formulando y conduciendo políticas y estrategias, en estrecha vinculación con la máxima instancia de la DIRESA, y por otro lado se constituye en Secretaría Técnica del Comité de Crisis antes formulado. Un espacio que también es de su competencia es la conducción del Observatorio Regional de Recursos Humanos. Así asume responsabilidades en la planificación de los recursos humanos (dotación, distribución, articulación de capacidades y competencias para el logro de objetivos sanitarios), el Desarrollo de la fuerza de trabajo con énfasis en los ámbitos de educación, formación y desarrollo de capacidades, para lo que se articula con las universidades e institutos de formación de técnicos en salud, con respeto a la autonomía universitaria. Asimismo asume responsabilidades en la gestión de los recursos humanos, incluyendo las Relaciones laborales y administrativas (OPS 2009). Una responsabilidad central de esta Unidad, en trabajo conjunto con el Observatorio Regional de Recursos Humanos, es el realizar un diagnóstico en profundidad de la brecha existente, requiriendo una proyección temporal para el mediano y largo plazo de los requerimientos, desagregada por redes de salud y unidades hospitalarias. En este aspecto los referentes a utilizar pueden ser diferentes: oferta, demanda potencial, demanda efectiva, demanda real, con las distintas variantes señaladas anteriormente (ver Informe 2 de esta Consultoría). Es condición a su vez para acometer este desafío, el contar con la suficiente información (carga de enfermedad, estimación de las demandas, formación, migración, capacidad de reclutamiento, variables demográficas, cambios en el perfil epidemiológico, previsión de cambios en la infraestructura y soporte tecnológico, etc.), lo que 25 lamentablemente no siempre es posible. Al respecto, un elemento que emerge como necesario, y que ha sido invocado es el de tener una aproximación realista a los tipos de personal requerido, basado en un cuidado análisis de la carga de enfermedad, más que en esquemas preconcebidos o ideales del cuidado de la salud, permitiendo un adecuado balance de la fuerza de trabajo (Padarath, y otros 2004). 26 2. Educación y Desarrollo de Capacidades Política: B. Formación de Recursos Humanos con pertinencia y alineada a las necesidades regionales Estrategias: B.1. Expansión de la formación en pregrado, especialmente en medicina. a. Relevancia: Alta b. Aceptabilidad: Media c. Viabilidad financiera: Baja d. Resultados e Impacto: Largo plazo B.2. Reclutamiento local en instituciones universitarias y técnicas a. Relevancia: Alta b. Aceptabilidad: Baja c. Viabilidad financiera: Media d. Resultados e Impacto: Mediano y largo plazo B.3. Promoción de apertura de escuelas profesionales en capitales provinciales en coordinación o alianza con universidades regionales. a. Relevancia: Alta b. Aceptabilidad: Media c. Viabilidad financiera: Baja d. Resultados e Impacto: Mediano y largo plazo B.4. Reorientación curricular del pregrado con énfasis en escenarios rurales e integralidad en la formación a. Relevancia: Alta b. Aceptabilidad: Baja c. Viabilidad financiera: Media d. Resultados e Impacto: Largo plazo B.5. Plan de inserción de profesionales egresados en las instituciones públicas. a. Relevancia: Media b. Aceptabilidad: Media c. Viabilidad financiera: Media d. Resultados e Impacto: Corto, Mediano y largo plazo 27 B.6. Plan de Educación Continua para profesionales en las zonas rurales, incluyendo el desarrollo de pasantías a. Relevancia: Alta b. Aceptabilidad: Alta c. Viabilidad financiera: Media d. Resultados e Impacto: Corto, Mediano y largo plazo B.7. Plan de Expansión de la formación en Residentado médico y coordinación regional y nacional (sedes de Lima) sobre la base de las prioridades establecidas. a. Relevancia: Media b. Aceptabilidad: Media c. Viabilidad financiera: Media d. Resultados e Impacto: Mediano y largo plazo Comentario Es importante construir una visión compartida con las instituciones formadoras, que permita concordar estrategias, condiciones y acciones para afrontar la brecha identificada. Particular relevancia tienen los tiempos en que los resultados podrán ser visibilizados: 3 años (especialistas en medicina), 5 años (formación de pregrado en enfermería y obstetricia) y 7 años (formación de pregrado en medicina). Con estos tiempos, en la mayoría de los casos, las autoridades del gobierno regional, la Dirección Regional y las universidades cambiarán, en mayor o menor medida. Cobra así mayor importancia la necesidad de incorporar un enfoque estratégico en los acuerdos adoptados. Una experiencia que es interesante analizar es aquella desarrollada en 1994 con el Collaborative Project to Increase Production of Rural Doctors (CPIRD) que planteó la formación de 300 médicos reclutados específicamente para las áreas rurales, con los 3 primeros años en escuelas médicas centrales y regionales y los siguientes tres años en 12 hospitales regionales con redes con hospitales distritales. La experiencia mostró que estos médicos tendían a permanecer por más tiempo en las áreas rurales (Wibulpolprasert y Pengpaibon 2003). En nuestro país, no ha habido experiencias de esta naturaleza, al menos sistemáticamente analizadas, que permitan una evaluación. Sin embargo, la experiencia en Residentado médico desarrollada en otras regiones, ha mostrado que esta formación y expansión de la misma se constituye en un valioso factor de retención del personal formado regionalmente. Sin embargo, el incremento de la oferta formativa por sí misma no es suficiente (Lehmann, Dieleman y Martineau 2008) y por el contrario podría generar una sobreproducción con desempleo y precarización (Frenk, y otros 1991), especialmente en el caso de las regiones estudiadas en profesiones no médicas, y sobre todo si no va acompañada de una expansión en la incorporación a los servicios públicos de salud. 28 El reclutamiento local para las instituciones formadoras, la formación en centros de salud rurales, la asignación laboral en puestos de pueblos rurales natales luego de la graduación son factores que contribuyen a un mejor proceso de distribución y retención de enfermeras graduadas, matronas, técnicos de saneamiento y otros trabajadores de salud, constituyéndose en la columna vertebral de la fuerza de trabajo de los centros rurales de salud y hospitales distritales en algunos países que afrontan grave escasez de personal4. Esta incorporación de cuotas para asegurar que la mayoría de áreas rurales se encuentren representadas en la población de estudiantes de ciencias de la salud en varias de estas experiencias este personal es altamente subvencionado en su formación, incluidos las tasas académicas, vestuario, alimentación, hospedaje, y material de enseñanza. La formación práctica se suele llevar a cabo principalmente en los hospitales rurales provinciales y de distrito y centros de salud rurales, donde los estudiantes trabajarán después de graduarse. La mayoría de ellos, a excepción de las enfermeras y obstetras, no adquiere una licencia para que puedan practicar en privado, esto último inviable en nuestro país (Chomitz, y otros 1998). Es importante señalar que en las regiones motivo de la presente Consultoría, aun cuando se ha identificado una brecha grave de recursos humanos, la expansión en la formación requiere ser acometida con mecanismos que garanticen la calidad del proceso formativo. Entre estas condiciones, particular relevancia tienen aquellas vinculadas a infraestructura (aulas y laboratorios), pero también un reajuste en el perfil de formación de estos profesionales. Este último aspecto cobra particular relevancia, en escenarios profundamente rurales (Cajamarca en alrededor del 70%) y con una fuerte necesidad de incorporar un enfoque intercultural (Loreto). Al respecto, una condición ineludible de cualquier reorientación de la formación es el de incorporar escenarios de formación en el primer nivel de atención, tanto en espacios urbanos como rurales. En este punto, la contribución de la Dirección Regional de Salud cobra mayor importancia, convergiendo con la Universidad en identificar estas sedes, dotándolas de las condiciones adecuadas, y sobre todo incorporando condiciones de gestión que se enfoquen en una atención integral de la salud. En última instancia se trate de que los estudiantes de ciencias de la salud sean más sensibles a los problemas sociales y de salud de la región, por ello se requiere enfatizar en asumir la carrera en ciencias de la salud como una vocación, y no como una opción de lucro o prestigio. Esto incidirá a la vez, para que la desilusión no sea un factor de migración (Padarath, y otros 2004). Posiblemente este represente el mayor desafío: el avanzar en una reforma de la educación de los profesionales de las ciencias de la salud. Con diversos matices, las bases de esta reforma han sido: buena competencia clínica, enfoque en la atención primaria de la salud, y buena capacidad de gestión. Esto generalmente ha implicado que las escuelas, en coordinación con los servicios, desarrollen escenarios de formación en espacios rurales y periurbanos (Wibulpolprasert y Pengpaibon 2003). 4 Chomitz precisa en la fuente, que la estrategia se muestra más efectiva cuando el reclutamiento se centra en aquellos que crecen en las áreas rurales, en vez de aquellos que llegan recientemente a estas áreas. 29 Un tema que tiene relevancia es el del reconocimiento de habilidades y habilitación para el desarrollo de determinadas tareas. Este punto, requiere ser abordado cuidadosamente, por las implicancias legales que conlleva, pero a la vez, con la inteligencia que requiere la situación existente. Así, al interior de una misma profesión, el entrenamiento en algunas funciones que son preponderantes del especialista (problemas de salud mental severos, ecografía y Cirugía de urgencia, por citar algunos temas urgentes, en el caso de los médicos), así como entre profesiones (prescripción regulada en el caso de enfermería, habilitación en ecografía en obstetricia, conducción de estrategias en el caso de técnicos, etc.) son en muchos casos formalizar lo existente, abriendo un campo al entrenamiento supervisado y a una atención a condiciones, frecuentemente críticas para los usuarios de los servicios de salud, que muy difícilmente se podrán afrontar con los profesionales directamente responsables en los próximos años. Más aún, en varios casos podría verificarse que el compartir algunas de estas acciones, permitiría al profesional de la salud ocuparse en actividades que requieren un mayor nivel de complejidad y exigen un mayor grado de habilidad y entrenamiento (Huddart y Picazo 2003). Un tema que tiene capacidad de convocar voluntades y generar rápidamente consensos de la mayoría de los actores es la Titulación por Competencias. Este programa, aprobado por las facultades de medicina, está enfocado en aquellos profesionales que tienen una amplia experiencia en el desarrollo de la especialidad (dice la norma aprobada para el efecto por las facultades que está debe consistir al menos de 5 años). El programa, aun cuando se da por la modalidad no escolarizada, consiste en una evaluación de competencias específicas de la especialidad (definidas en los perfiles aprobados por el Comité Nacional de Residentado Médico – CONAREME), las que si son satisfechas en un porcentaje determinado (normalmente el 80%), dan curso a un programa complementario ad-hoc, que permite al término del mismo, si son logradas las competencias, la expedición del título correspondiente. Esta Titulación ha sido desarrollada hasta el momento por varias universidades a partir de la particular iniciativa de los médicos involucrados, y no como parte de un proceso impulsado por la autoridad sanitaria, con excepción de una experiencia frustrada en el caso de Loreto, que involucrando a médicos de esta región, desarrolló una experiencia, con serios contratiempos, con una facultad de medicina de Lima. Una estrategia que varios países han implementado en estos años es el de la expansión de la formación de médicos especialistas (Wibulpolprasert y Pengpaibon 2003). En esta línea es importante señalar que se han dado importantes avances en el proceso de ampliación de la formación de especialistas para estas 2 regiones, especialmente aquella consistente en abrir programas de formación tanto en Cajamarca como en Iquitos, como se señaló en el Informe Nº 2, lo que permite enfrentar el déficit existente. Pero a a la vez estos nuevos programas mejoran la capacidad de retención de este personal médico, que como se mostró en el estudio realizado en el año 2009 con médicos en Iquitos y Requena, el costo y la ubicación son los factores más importantes que impiden a los médicos el acceder a programas de formación de especialistas en Lima. En este estudio el 83% de los los médicos entrevistados 30 identificó a uno de estos o a ambos factores como los obstáculos existentes, de tal manera que la formación en Iquitos, y por extensión en Cajamarca, es en gran medida una respuesta a estas barreras (Newman y Shapiro 2010). La siguiente tabla de estos autores puede ilustrar mejor esta percepción de los propios médicos: PARTICIPANTES n (%) FACTORES Estudiaron en UNAP No estudiaron en UNAP 2 (6.1) 4 (28.6) Costo 18 (54.1) 4 (28.6) Localización 16 (48.5) 8 (57.1) Personales / Familiares 17 (51.1) 5 (35.7) No pasar el examen UNAP: Universidad Nacional de la Amazonía Peruana Fuente: Modificado a partir de (N EWMAN Y S HAPIRO 2010) Sin embargo la experiencia internacional ha validado que una ampliación de la formación es necesaria pero no es suficiente, sino debe ser acompañada con medidas que permitan abordar la pérdida de este personal, así como aspectos de gestión y productividad (Ferrinho, y otros 2010). Finalmente, un aspecto a considerar de particular relevancia es el de la educación continua, particularmente en el contexto que nos ocupa empleando métodos de educación a distancia (Padarath, y otros 2004). Esto contribuye a disminuir la sensación de exclusión y aislamiento profesional. Diversas experiencias han mostrado que aquellas que involucran capacitación en servicio tienden a producir los mejores resultados e impactos. Una línea de desarrollo en esta estrategia es el de los Centros de Desarrollo de Competencias, que el Proyecto AMARES y el Instituto de Desarrollo de Recursos Humanos (IDREH) validaron como exitosas en su momento. Este elemento, como otros, a la vez representa incentivos a la retención del personal y serán complementados más adelante, incluyendo aquellos aspectos referidos al empleo de las tecnologías para la capacitación del personal de salud. 31 3. Acciones Regulatorias Política: C. Articulación de recursos y programas en función de las prioridades establecidas en el Plan Estratégico de Recursos Humanos Estrategias: C.1. Revisión de Prioridades en el reclutamiento de recursos humanos. a. Relevancia: Alta b. Aceptabilidad: Media c. Viabilidad financiera: Media d. Resultados e Impacto: Corto, mediano y largo plazo C.2. Plan Regional (con alcance nacional) de reclutamiento de profesionales a. Relevancia: Alta b. Aceptabilidad: Media c. Viabilidad financiera: Media d. Resultados e Impacto: Corto, Mediano y largo plazo C.3. Revisión de la programación de plazas y desarrollo de un sistema de monitoreo y supervisión en SERUMS. a. Relevancia: Alta b. Aceptabilidad: Media c. Viabilidad financiera: Media d. Resultados e Impacto: Corto, Mediano y largo plazo C.4. Revisión de la programación de las Brigadas AISPED y desarrollo de un sistema de monitoreo y supervisión. a. Relevancia: Alta b. Aceptabilidad: Media c. Viabilidad financiera: Media d. Resultados e Impacto: Corto, Mediano y largo plazo C.5. Revisión de la programación de plazas en internado, enfatizando en la rotación en espacios periurbanos y rurales adecuados. a. Relevancia: Media b. Aceptabilidad: Baja c. Viabilidad financiera: Media 32 d. Resultados e Impacto: Mediano y largo plazo C.6. Definición de competencias para el primer nivel de atención, incluyendo aquellas propias de todo el equipo de salud y aquellas a considerar en situaciones de grave escasez de personal. a. Relevancia: Alta b. Aceptabilidad: Media c. Viabilidad financiera: Alta d. Resultados e Impacto: Mediano y largo plazo C.7. Acuerdos de complementación de prestaciones para el personal de salud y entre instituciones prestadoras. a. Relevancia: Alta b. Aceptabilidad: Media c. Viabilidad financiera: Media d. Resultados e Impacto: Corto, Mediano y largo plazo C.8. Monitoreo del retorno de profesionales formados por las modalidades destaque y cautivas, de acuerdo a prioridades y necesidades de los servicios. a. Relevancia: Media b. Aceptabilidad: Alta c. Viabilidad financiera: Alta d. Resultados e Impacto: Corto, Mediano y largo plazo C.9. Establecimiento de retorno en plazas de Residentado médico por modalidad libre. a. Relevancia: Alta b. Aceptabilidad: Media c. Viabilidad financiera: Media d. Resultados e Impacto: Mediano y largo plazo Comentario Es importante señalar que la autoridad sanitaria regional tiene espacios para avanzar significativamente en aspectos de regulación, aun cuando en otros requiere generar un enlace con la autoridad nacional. Un ejemplo de este último caso es de las prestaciones complementarias, importante iniciativa del Ministerio de Salud que permitió evitar temporalmente en el año 2008 la restricción de doble percepción, a través de la Ley 29242 (Congreso de la República de Perú 2008). Estas prestaciones complementarias, permitirían la programación de horas laborales adicionales, y el intercambio de profesionales entre instituciones prestadoras con particular relevancia en las ciudades de las regiones al abrir la la posibilidad de laborar, no solo para los servicios de salud del gobierno regional, sino 33 también para la seguridad social, lo que no solo permite ampliar la fuerza laboral, sino se constituye en un valioso incentivo para trabajar en estos espacios. Una variante de estas prestaciones complementarias es la incorporación de los cesantes y jubilados (que estén en capacidad de prestar los servicios). Esto no es nuevo, y no hace sino responder a un grave escenario de escasez de personal. (Wibulpolprasert y Pengpaibon 2003). Cabe anotar que este personal reúne no solo capacidades para prestar servicios asistenciales, producto de la experiencia obtenida, sino en muchos casos, reúne competencias en gestión y docencia, que pueden ser sumamente valiosos en servicios hospitalarios que adolecen de estas fortalezas. La experiencia internacional ha validado el servicio social como una estrategia muy importante especialmente en escenarios de grave escasez de personal, contribuyendo a incrementar la razón de profesionales por habitante, lo que cuando se ve potenciado por el fortalecimiento de la infraestructura de los servicios de salud rurales, contribuye con mayor eficacia a la acción sanitaria. Sin embargo, el Servicio Social en el Perú, denominado SERUMS, ha llegado al límite de sus posibilidades con el marco legal que lo sostiene: El número de postulantes que decide optar por una plaza empata con el número de vacantes. Dos alternativas que se han analizado con mayor o menor intensidad en el Ministerio de Salud, han sido el de extender el programa a un segundo año voluntario, lo que requiere una inversión financiera, no siempre aceptada por la autoridad competente. Otra alternativa es el incorporar a los profesionales técnicos en este servicio, con la remuneración correspondiente, especialmente en las zonas urbanas y peri-urbanas. Está pendiente en este caso un análisis de la pertinencia, impacto, viabilidad y eficacia de una medida de esta naturaleza. Sin embargo, se ha observado que muchos de aquellos profesionales que realizan el SERUMS permanecerán en las áreas rurales, o al menos disminuirán su desconfianza en practicar en estos escenarios, lo cual se vería potenciado con la presencia de condiciones que efectivamente incentiven esta permanencia, más allá del periodo obligatorio. Otro aspecto a abordar, no exento de dificultades, es el definir las competencias básicas del equipo de salud, en el primer nivel de atención. Esto tiene que ser parte, como hemos señalado anteriormente, de un plan regional de salud, que re-posicione a la atención primaria como estrategia de organización y provisión de los servicios, y construcción coletiva de la salud, con la comunidad. En este marco es que el equipo de salud asume el protagonismo de la prestación de los servicios, y las competencias se complementan y potencian, abriéndose la discusión para el desarrollo de competencias compartidas en las profesiones (Wibulpolprasert y Pengpaibon 2003), como señaláramos en la sección anterior. 34 4. Incentivos Financieros y no Financieros Soporte Personal y Profesión Política: D. Estructuración de un Plan de Incentivos Financieros enfocados en el reclutamiento, retención, y reconocimiento al esfuerzo y desempeño del personal de salud Estrategias: D.1. Revisión de la escala de remuneraciones CAS que considere incentivos por resultados (incluyendo años de servicio, resultados propiamente y ubicación, entre otros). a. Relevancia: Alta b. Aceptabilidad: Alta c. Viabilidad financiera: Media d. Resultados e Impacto: Corto, mediano y largo plazo D.2. Estructuración de una propuesta de escala salarial para personal nombrado que considere incentivos por resultados (incluyendo años de servicio, resultados propiamente y ubicación, entre otros). a. Relevancia: Alta b. Aceptabilidad: Alta c. Viabilidad financiera: Baja d. Resultados e Impacto: Mediano y largo plazo D.3. Estructuración de incentivos financieros complementarios que incluya becas educativas (para los profesionales y familiares directos), préstamos, entre otros. a. Relevancia: Media b. Aceptabilidad: Alta c. Viabilidad financiera: Baja d. Resultados e Impacto: Mediano y largo plazo 35 Política: E. Estructuración de un Plan de Incentivos no Financieros enfocados en el desarrollo personal y profesional del personal de salud. Estrategias: E.1. Estructuración de incentivos no financieros, incluyendo regímenes laborales flexibles, facilidades de transporte y vivienda. a. Relevancia: Alta b. Aceptabilidad: Media c. Viabilidad financiera: Baja d. Resultados e Impacto: Mediano y largo plazo E.2. Reconocimiento social de los médicos rurales. a. Relevancia: Alta b. Aceptabilidad: Alta c. Viabilidad financiera: Alta d. Resultados e Impacto: Corto, Mediano y largo plazo E.3. Programa de Telemedicina, incluyendo telediagnóstico, telemonitoreo, teleconsulta y tele-educación. a. Relevancia: Alta b. Aceptabilidad: Media c. Viabilidad financiera: Media d. Resultados e Impacto: Corto, Mediano y largo plazo E.4. Generación de condiciones de trabajo adecuadas. a. Relevancia: Alta b. Aceptabilidad: Media c. Viabilidad financiera: Media d. Resultados e Impacto: Mediano y largo plazo Comentario Kotzee y Coupper analizan cualitativamente el peso de diversas intervenciones, propuestas por los propios médicos en varios países. Un aprendizaje de las experiencias desarrolladas en estos países, es que generalmente se incorpora los incentivos financieros como una, o la única estrategia de reclutamiento y retención. Sin embargo, estos requieren ser integrados con otros incentivos, constatándose que cuando son generados aisladamente no logran evitar la migración de los profesionales (Willis-Shattuck, y otros 2008). Por supuesto bajos 36 salarios son altamente desmotivadores, lo que conlleva a la búsqueda de un segundo trabajo, particularmente en algunas profesiones y en las ciudades, lo que agregará una complicación adicional al incorporar una sobrecarga laboral en el profesional, y en muchos casos adicionales problemas personales y familiares (Kotzee y Couper 2006), Bennet desarrolla un estudio comparativo sobre personal de salud en dos países social, cultural y políticamente muy diferentes (Jordania y Georgia). Una lección que emerge del análisis es que a pesar de estas diferencias se encontró muchas similitudes entre los determinantes críticos a nivel motivacional. Así, aunque los elementos financieros fueron críticos para la satisfacción laboral, intervenciones no financieras pueden inclusive más efectivas para mejorar la satisfacción laboral (Bennet, y otros 2004) Más aún, cuando este tema ha sido analizado en contextos internacionales de migración de recursos humanos, las diferencias salariales entre países de origen y destino son tan grandes que pequeños incrementos en los salarios de los profesionales de la salud en los países de origen probablemente no afectarían de manera significativa el proceso migratorio; por el contrario se ha encontrado que incentivos no salariales podrían ser más eficaces (Vujicic, y otros 2004). Por otro lado, para distribuir el personal de salud a las áreas rurales es necesario desarrollar la infraestructura de salud. Esto se constituye por sí mismo en un poderos incentivo. En particular el nuevo Hospital Regional de Cajamarca, con la infraestructura y equipamiento sumamente modernos que tiene, puede constituirse en un poderoso atractor de especialistas. Esto mismo, aun cuando con mayores dificultades, puede acontecer en centros de salud, mejor construidos e implementados. Así, las condiciones de trabajo ayudan por sí mismas a retener al personal de salud como se demostró en Tailandia, donde primeramente como parte de un proyecto de desarrollo nacional rural, se fortaleció la infraestructura de los establecimientos de salud rurales (1982-1986) con un desplazamiento de recursos de las ciudades a los distritos rurales, lo que fue de la mano con condiciones de habilitabilidad e incentivos para el personal de salud (Wibulpolprasert y Pengpaibon 2003). Una forma de abordar el tema ha sido el del establecimiento de distinciones honoríficas a médicos que desempeñen una labor destacada en los ámbitos rurales. Esto en algunos casos va de la mano con las escuelas médicas que establecen reconocimientos especiales a aquellos alumnos que desarrollan labores destacadas en los ámbitos rurales. Muchos profesionales son invitados como conferencistas en las universidades, constituyéndose en conferencistas a tiempo completo o tiempo parcial de los departamentos de medicina comunitaria, principalmente. En una investigación cualitativa, Dieleman estableció que los principales factores motivadores son apreciación por colegas, gestores y comunidad, un trabajo estable, ingresos y entrenamiento. Los autores llaman la atención en particular a estos reconocimientos no financieros, en el momento de estructurar un plan de incentivos (Dieleman, y otros 2003). 37 Un estudio con particular relevancia en nuestro país es el desarrollado por Luis Huicho y cols., quienes identifican los principales incentivos para atraer y retener a los trabajadores de salud en las áreas rurales y remotas de Ayacucho. El estudio tuvo carácter cualitativo a través de entrevistas a los propios trabajadores y los gestores. Así se identifico que los principales incentivos fueron las remuneraciones, las oportunidades para posterior entrenamiento, contratos estables-permanentes, mejoras en la infraestructura y el equipamiento, y un mayor personal. Los autores también recogen las condiciones de vivienda y alimentación, las oportunidades de estar cerca de la familia, así como el reconocimiento por el trabajo desempeñado como elementos importantes. Más aún los autores enfatizan en que una estrategia de atracción y retención no puede basarse únicamente en incentivos financieros, pues las demandas también incluyen temas como necesidades de capacitación y desarrollo profesional, estabilidad laboral y condiciones en que se vive y desarrolla la labor (Huicho, y otros 2012). Un concepto que surge, y es necesario incorporar en esta política de incentivos para la retención en áreas especialmente difíciles, es el de trabajo decente el cual incorpora (Organización Panamericana de la Salud 2012) los siguientes elementos: • Trabajo productivo y seguro. • Con respeto por los derechos laborales. • Con ingresos adecuados. • Con protección social. • Con diálogo social, libertad sindical, negociación colectiva y participación. Por otra parte, las distancias son grandes y desde las perspectivas de los usuarios muy diferentes para efectos del acceso a los servicios de salud. De esta manera, mientras que en Ica, Tumbes o Lima Metropolitana el acceso de un usuario a un establecimiento de salud le demanda en promedio entre 11 y 14 minutos, en Puno le toma un promedio de 54 minutos y en Loreto una hora 8 minutos (CEPLAN 2011). Por esto y por otras muchas razones (desarraigo y sensación de exclusión y postración profesional, alejamiento de la familia, etc.) se requiere esquemas flexibles laborales (por ejemplo 2 o 3 semanas de labor, con lo restante del mes de descanso, fuera del territorio de trabajo), experiencia desarrollada en varios escenarios regionales. Es importante señalar aquí que un esquema flexible, en ningún caso debe dar pie a esquemas precarios de trabajo. El concepto que emerge en estas circunstancias es que cuando más difícil son las condiciones de trabajo, se requieren esquemas más flexibles pero sobre todo menos precarios. Asimismo, es importante el contexto de una reformulación del modelo, con equipos de trabajo, o mejor aun equipos de salud familiar, que permitan asumir colectivamente las responsabilidades, mejorar condiciones para afrontar mejor los problemas, y sobre todo mejorar la sensación gregaria de pertenencia a la institución y enfrentar la sensación de desarraigo y abandono. 38 Se han descrito y evaluado en muchos casos de manera positiva experiencias de generación de incentivos a las parejas de los profesionales, y soporte educativo a los hijos de los profesionales (Padarath, y otros 2004). Esto requiere un abordaje intersectorial. Un factor que se ha mostrado particularmente útil es la estructuración de un sistema de incentivos para la consiguiente formación profesional como especialistas. Esta experiencia ha sido desarrollada con particular éxito, vinculando el puntaje obtenido por la labor del SERUMS en aquellas zonas de más difícil acceso con los concursos para los exámenes de residencia médica. En otros países la diferencia ha sido igualmente notoria en los puntajes asignados, llegando a ser 5 veces la diferencia en oportunidades de acceso (Chomitz, y otros 1998). Algunos países han encontrado dentro de los esquemas de incentivos, y ante la incapacidad de poder competir en remuneraciones con otros proveedores (nacionales o extranjeros), alternativamente esquemas de incentivos no financieros en que se contemplan ofertas atractivas vinculadas a planes subvencionados para adquirir vivienda, adquisición de vehículos, etc. (Martineau, Decker y Bundred 2002). Oro aspecto a comentar es la exitosa experiencia desarrollada y generalmente asumida por los propios médicos, de la formación de las Sociedades de Médicos Rurales o su equivalente. Estas Sociedades han desarrollado importantes iniciativas de capacitación y entrenamiento, difusión, reconocimientos al desempeño, visitas a hospitales distritales por médicos seniors, vigilancia, apoyo moral, generando sentido de pertenencia y orgullo por la labor desempeñada. Más aún, en varios casos estas sociedades se han constituido en un importante actor en los espacios del colectivo médico y la formación profesional, la política de salud, y desempeñado el papel de celosos guardianes de la transparencia y la buena gestión (Wibulpolprasert y Pengpaibon 2003). 39 5. Participación comunitaria Política: F. Articulación con las autoridades locales y las organizaciones de la sociedad civil para el involucramiento en las estrategias diseñadas Estrategias: F.1. Plan regional – municipal de reclutamiento y retención en zonas rurales. a. Relevancia: Alta b. Aceptabilidad: Alta c. Viabilidad financiera: Alta d. Resultados e Impacto: Corto, mediano y largo plazo F.2. Realineación del Plan de Incentivos a la Mejora de la Gestión Municipal al reclutamiento y retención de los recursos humanos. a. Relevancia: Alta b. Aceptabilidad: Alta c. Viabilidad financiera: Alta d. Resultados e Impacto: Mediano y largo plazo F.3. Valoración y fortalecimiento de los agentes comunitarios, como pieza fundamental en la salud y desarrollo de la comunidad. a. Relevancia: Alta b. Aceptabilidad: Media c. Viabilidad financiera: Media d. Resultados e Impacto: Mediano y largo plazo Comentario De otro lado, como se ha descrito por Ugarte y Marroquín, existen recursos humanos (promotores y parteras tradicionales) e infraestructura pertenecientes a la comunidad que requieren ser empleados adecuadamente. Por ello, es indispensable que los establecimientos de salud coordinen acciones con la propia comunidad, a través de los líderes de la comunidad y las organizaciones locales. Esta estrategia es particularmente importante en el seguimiento de gestantes (Ugarte Ubilluz y Marroquín Osorio 2006). Por otra parte, la salud es un constructo social, y para ser coherentes con la atención primaria, los directamente involucrados tienen que ser protagonistas. Una experiencia que guarda especial importancia es aquella desarrollada en San Lorenzo, Capital del Datem del 40 marañon en la formación de técnicos sanitarios con enfoque intercultural, promovido por AIDESEP. En estos casos los participantes fueron seleccionados por la propia comunidad, incorporaron su riqueza cultural, a su práctica sanitaria, y se reincorporaron en gran medida a sus propias comunidades. La experiencia requiere un análisis en profundidad para extraer las mejores lecciones, pero señala una línea concreta en que la comunidad participa activamente en la solución de sus problemas. En este escenario cobre particular relevancia la valoración y fortalecimiento de los agentes comunitarios, como pieza fundamental en la salud y desarrollo de la comunidad. Estos requieren constituirse en parte esencial de los equipos de salud, mucho más porque pueden permitir amainar las barreras culturales existentes. Un actor que requiere ser involucrado en mayor medida es la autoridad local. El Plan de Incentivos a la Mejora en la Gestión Municipal (Congreso de la República 2010) distribuyó entre los años 2010 y 2011 más de 1,400 millones de soles para para promover mejoras en la modernización y gestión municipal en el marco del Presupuesto por Resultados (PPR), transferencia de recursos sujeta al cumplimiento de metas progresivas, acompañada de un programa de asistencia técnica para las municipalidades con menores capacidades. Particularmente las metas referidas a CRED y afiliación al SIS pueden representar una oportunidad a explorar. Un factor que se ha mostrado potencialmente valioso es el generar una alianza con la autoridad local para proveer de facilidades de alojamiento y alimentación al personal de salud. Más aun en algunos casos ha sido posible el desarrollo de pagos complementarios o contratación directa de personal. Sin embargo, otro tema a abordar en esta relación es la necesidad de racionalizar la creación de establecimientos de salud, para los cuales no se puede garantizar personal, y en muchos casos por razones de densidad poblacional, condiciones de referencia, o acceso geográfico no se justifica. 41 Bibliografía Álvarez, Carmela. «Informe de Consultoría.» Determinación de la probabilidad de uso de servicios de salud y estimacion del paciente-hora de la diresa san martin segun densidad poblacional asi como el establecimiento de las bases conceptuales y metodologicas del índice de ajuste del tiempo necesario. Lima: Dirección General de Gestión de Políticas de Recursos Humanos - Ministerio de Salud; Políticas de Salud - USAID, 2011. Bennet, S, LM Franco, R Kanfer, y P Stubblebine. «Determinants and consequences of health worker motivation in hospitals in Jordan and Georgia.» Soc Sci Med, 2004: Jan;58(2):343-55. Carrasco, Víctor, Elías Lozano Salazar, y Edgar Velásquez Pancca. Análisis actual y prospectivo de la oferta, demanda y necesidad de médicos en el Perú 2005 - 2010. LIma: Colegio Médico del Perú, 2007. CEPLAN. Plan Bicentenario - El Perú Hacia el 2021. Lima: Centro Nacional de Planeamiento Estratégico, 2011. Chomitz, K M, G Setiadi, A Azwar, N Ismail, y N Widiyarti. What do doctors want? Developing incentives for doctors to serve in Indonesia's rural and remote areas. Washington, DC: Development Research Group, 1998. Congreso de la República de Perú. «Ley N° 29242.» Ley que permite prestaciones complementarias de médicos yfo médicos especialistas de la salud en el ámbito nacional entre entidades dei sector público para la ampliación de cobertura de los servicios de. Lima, 2008. Congreso de la República. «Ley No 29332.» Ley que crea el Plan de Incentivos a la Mejora de la Gestión Municipal. LIma, 2010. Crowe, Sonya, Martin Utley, Anthony Costello, y Christina Pagel. «How many births in subSaharan Africa and South Asia will not be attended by a skilled birth attendant between 2011 and 2015?» BMC Pregnancy and Childbirth, 2012: 12:4. Daniels, Karen, Marina Clarke, y Karin C Ringsberg. «Developing lay health worker policy in South Africa: a qualitative study.» Health Research Policy and Systems, 2012: 10:8. Diallo, Khassoum, Pascal Zurn, Neeru Gupta, y Mario Dal Poz. «Monitoring and evaluation of human resources for health: an international perspective.» Human Resources for Health, 2003: 1:3. Dieleman, Marjolein, Pham Viet Cuong, Le Vu Anh, y Tim Martineau. «Identifying factors for job motivation of rural health workers in.» Human Resources for Health, 2003: 1:10. 42 Dreesch, Norbert, y otros. «An approach to estimating human resource requirements to achieve the Millennium Development Goals.» Health Policy and Planning, 2005: 20 (5): 267276. Ferrinho, Paulo, Seter Siziya, Fastone Goma, y Gilles Dussault. «The human resource for health situation in Zambia: deficit and maldistribution.» Human Resources for Health, 2010: 9:30. Frenk, j, y otros. «Patterns of medical employment: a survey of imbalances in urban Mexico.» Am J Public Health, 1991: Jan;81(1):23-9. Hall, Thomas L, y Alexandre Goubarev. «Information Technology and Human Resources Development: The World Health Organization’s HRD ToolKit.» Human Resources for Health Development Journal (HRDJ), 2000: 4:43. Henderson, Lyn N, y Jim Tulloch. «Incentives for retaining and motivating health workers in Pacific.» Human Resources for Health, 2008: 6:18. Huddart, j, y O A Picazo. The Health Sector Human Resource Crisis in Africa: An Issues Paper. Washington, DC: United States Agency for International Development, Bureau for Africa, Office of Sustainable Development, 2003. Huicho, Luis, Francisco Díez Canseco, Claudia Lema, J. Jaime Miranda, y Andrés G Lescano. «Incentivos para atraer y retener personal de salud de zonas rurales del Perú: un estudio cualitativo.» Cad. Saúde Pública, Rio de Janeiro, 2012: 28(4):729-739. Hurst, Samia A, y otros. «Physicians' views on resource availability and equity in four European health care systems.» BMC Health Services Research, 2007: 7:137. Kotzee, T, y ID Couper. «What interventions do South African qualified doctors think will retain them in rural hospitals of the Limpopo province of South Africa?» Rural and Remote Health, 2006: 6: 581. Lehmann, Uta, Marjolein Dieleman, y Tim Martineau. «Staffing remote rural areas in middleand low-income countries: A literature review of attraction and retention.» BMC 8 (2008): 19. Mable, Ann L, y John Marriott. Steady State - Finding a Sustainable Balance Point. International Review of Health Workforce Planning, Ontario: Minister of Public Works and Government Services Canada, 2002. Martineau, Tim, Karola Decker, y Peter Bundred. Briefing note on international migration of health professionals: Levelling the playing field for developing health systems. Liverpool: International Health Division School of Tropical Medicine, 2002. 43 Ministerio de Salud. «Lineamientos de Política Nacional para el Desarrollo de los Recurso Humanos de Salud.» Resolución Ministerial Nº 1007-2005/MINSA. Lima, 30 de diciembre de 2005. —. «Resolución Ministerial Nº 546-2011/MINSA.» Norma Técnica en Salud Nº 021MINSA/DGSP-V.03 “Categorías de Establecimientos del Sector Salud”. Lima, 2011. Naciones Unidas. «Objetivos de Desarrollo del Milenio - Informe 2011.» Nueva York, 2011. Newman, DE, y MC Shapiro. «Obstacles faced by general practitioners in Loreto Department, Peru in pursuing residency training.» Rural and Remote Health, 2010: 10: 1256 (online). Nigenda Jr, Gustavo G, Maria H Machado, Fernando F Ruiz, Victor V Carrasco, Patricia P Moliné, y Sabado S Girardi. «Towards the construction of health workforce metrics for Latin America and the Caribbean.» Human Resources for Health, 2011: 9:24. Nigenda, Gustavo, y otros. Formación,empleo y regulación de los recursos humanos para la salud. Bases para su planeación estratégica. Cuernavaca: Instituto Nacional de Salud Pública, 2010. OPS. «Propuesta para una Unidad de Recursos Humanos.» 2009. http://www.observarh.org/fulltext/propuestaUnidadRHUS.pdf (último acceso: 07 de Enero de 2012). Organización Mundial de la Salud. «Informe Mundial de la Salud.» 2006. http://www.who.int/whr/2006/whr06_es.pdf (último acceso: 30 de octubre de 2011). Organización Panamericana de la Salud. Estudio comparativo de las condiciones de trabajo y salud de los trabajadores de la salud en Argentina, Brasil, Costa Rica y Perú. Washington, D. C.: OPS, 2012. Padarath, Ashnie, Charlotte Chamberlain, David McCoy, Antoinette Ntuli, Mike Rowson, y Rene Loewenson. Health Personnel in Southern Africa: Confronting maldistribution and brain drain. EQUINET Discussion Paper 3, International Development Research Centre (Canada), 2004. PNUD. Informes sobre Desarrollo Humano mundiales, regionales y nacionales 2011. Sostenibilidad y equidad: Un mejor futuro para todos. Nueva York: Programa de las Naciones Unidas para el Desarrollo (PNUD), 2011. Programa de las Naciones Unidas para el Desarrollo - Perú. «Informe sobre Desarrollo Humano Perú 2009: Por una densidad del Estado al servicio de la gente .» 2009. http://www.pnud.org.pe/frmPubDetail.aspx?id=156 (último acceso: 6 de enero de 2012). Roberfroid, Dominique, Christian Leonard, y Sabine Stordeur. «Physician supply forecast: better than peering in a crystal ball?» Human Resources for Health (BioMed Central) 7, nº 10 (2009). 44 Schofield, Deborah J, Rupendra N Shrestha, y Emily J Callander. «Access to general practitioner services amongst underserved Australians: a microsimulation study.» Human Resources for Health, 2012: 10:1. Ugarte Ubilluz, Oscar, y Enrique Marroquín Osorio. Cajamarca: Lineamientos para una política regional de salud. Vol. 5, de Contribuciones para una visión del desarrollo de Cajamarca, editado por Francisco Guerra García. Cajamarca: Asociación Los Andes de Cajamarca, 2006. Vujicic, Marko, Pascal Zurn, Khassoum Diallo, Orvill Adams, y Mario Dal Poz. «The role of wages in the migration of health care professionals from developing countries.» Human Resources for Health, 2004: 2:3. WHO. Increasing access to health workers in remote and rural areas through improved retention - Global policy recommendations. Geneva: World Health Organizatio, 2010. Wibulpolprasert, Suwit, y Paichit Pengpaibon. «Integrated strategies to tackle the inequitable distribution of doctors in Thailand: four decades of experience.» Human Resources for Health, 2003: 1:12. Willis-Shattuck, Mischa, Posy Bidwell, Steve Thomas, Laura Wyness, Duane Blaauw, y Prudence Ditlopo. «Motivation and retention of health workers in developing countries:.» BMC Health Services Research, 2008: 8:247. Zeballos, Leslie. «Necesidades de Médicos Especialistas en Establecimientos de Salud del Ministerio de Salud y Gobiernos Regionales, año 2010.» En Necesidades de Médicos Especialistas en Establecimientos de Salud del Sector Salud, de Serie Bibliográfica Recursos Humanos en Salud Nº 12. Dirección General de Gestión del Desarrollo de Recursos Humnanos - Observatorio Nacional de Recursos Humanos en Salud, 2011. 45