BOLETÍN DE INFORMACIÓN TERAPÉUTICA
Anuncio

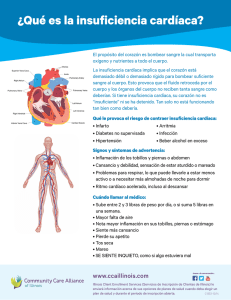
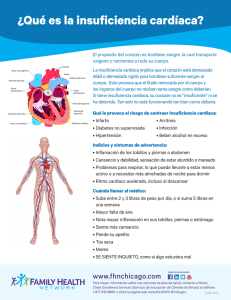
BOLETÍN DE INFORMACIÓN TERAPÉUTICA Año 10 Vol. I N.º 1 2003 BETABLOQUEANTES EN INSUFICIENCIA CARDÍACA Casañal Quintana, G. Médico EAP Morata. Lallana Álvarez, M. J. Farmacéutica AP Área 3 Sumario: Introducción . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . Eficacia clínica . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . Bisoprolol . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . Bucindolol. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . Carvedilol . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . Metoprolol . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . De los ensayos clínicos a la práctica asistencial. . . . . Inicio de tratamiento y titulación de dosis . . . . . . . . Contraindicaciones y precauciones . . . . . . . . . . . . . Aspectos no dilucidados . . . . . . . . . . . . . . . . . . . . . . Disfunción ventricular asintomática . . . . . . . . . . . . . Insuficiencia cardíaca diastólica . . . . . . . . . . . . . . . Insuficiencia cardíaca severa . . . . . . . . . . . . . . . . . Pacientes ancianos. . . . . . . . . . . . . . . . . . . . . . . . . ¿Qué betabloqueante debemos utilizar? . . . . . . . . . Conclusiones . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . Bibliografía . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 1 1 1 1 2 2 2 2 2 2 2 3 3 3 3 3 3 INTRODUCCIÓN La insuficiencia cardíaca (IC) es uno de los mayores problemas de salud pública de las sociedades occidentales. Su tasa de incidencia creciente, relacionada con el envejecimiento de la población, ha hecho que se la califique como una verdadera epidemia. De forma general se estima en Europa una incidencia de 1,3 casos por 1.000 habitantes y año en la población de más de 25 años de edad, llegando a 11,6 por 1.000 en los mayores de 85 años(1). Se trata de un síndrome complejo, caracterizado no sólo por una anomalía en la función sistólica sino por un problema de regulación neurohormonal con una activación del sistema adrenérgico(2). En un primer momento la activación adrenérgica es un mecanismo compensador que mantiene la actividad cardíaca incluso en los pacientes asintomáticos, pero la activación crónica causa un deterioro en el corazón aumentando la demanda de oxígeno del miocardio, provocando isquemia, hipertrofia, arritmias y apoptosis de las células cardíacas(3). El tratamiento apropiado de la IC debe prevenir su progresión y disminuir la morbilidad y mortalidad. Aunque los betabloqueantes eran considerados hace años peligrosos para los pacientes con IC, su utilización en aquellos que tienen una disfunción sistólica ha demostrado reducir la morbilidad y mortalidad en estos pacientes. El beneficio de los betabloqueantes se debe, entre otros factores, a la reducción de la sobreactivación simpática, y de este modo consiguen proteger al miocardio. Sus efectos son: aumento en la fracción de eyección, disminución de la presión diastólica en el ventrículo izquierdo, disminución de la frecuencia car-díaca, de la hipertrofia y de las arritmias(2). EFICACIA CLÍNICA Los betabloqueantes han sido evaluados en más de 10.000 pacientes con insuficiencia cardíaca dentro de ensayos clínicos controlados(2,4). Un metaanálisis seleccionó un total de 22 ensayos clínicos que probaron estos fármacos (asociados a diuréticos e IECA) frente a placebo para el tratamiento de insuficiencia cardíaca en 10.135 pacientes. A pesar de las variaciones en el diseño, en los criterios de inclusión y exclusión se observó una reducción de la mortalidad y hospitalizaciones en los pacientes tratados con dichos fármacos(4). Se estima en 3,8 vidas salvadas, con un intervalo de confianza de (2,1-5,3) y se evitan 4 hospitalizaciones por cada 100 pacientes tratados durante el primer año con betabloqueantes(4). Los betabloqueantes más evaluados para el tratamiento de la insuficiencia cardíaca han sido bisoprolol, bucindolol, carvedilol y metoprolol. BISOPROLOL El estudio CIBIS quería determinar si la terapia con bisoprolol se asociaba con un aumento en la supervivencia de pacientes con insuficiencia moderada que ya estaban recibiendo tratamiento con IECAs y diuréticos. El tratamiento con bisoprolol redujo el riesgo de hospitalizaciones por IC descompensada pero no demostró disminución de la mortalidad(5). En 1999 se publicó el CIBIS-II con mayor poder estadístico que su predecesor. Se incluyeron 2.647 pacientes. El tratamiento con bisoprolol se asoció con una reducción del 34 % de la mortalidad global que determinó la terminación precoz del ensayo. Se observó una disminución significativa de la mortalidad cardiovascular, de la muerte súbita y de las hospitalizaciones. Los efectos del tratamiento eran independientes de la severidad o la causa de la IC(6). La diferencia de resultados entre los dos estudios probablemente se deba a que el CIBIS-II es más grande y a que se utilizó una dosis de bisoprolol mayor (hasta 10 mg/día). BUCINDOLOL Aunque no está comercializado en España, es interesante que aparezca en esta revisión ya que recientemente se evaluó en un importante ensayo clínico (2.708 pacientes en el estudio BOLETÍN DE INFORMACIÓN TERAPÉUTICA pág. 1 BEST). A pesar de que la mortalidad global fue similar en ambos grupos, el bucindolol redujo significativamente la muerte por causa cardiovascular y las hospitalizaciones por IC(7). Al principio la ausencia de beneficio en la mortalidad global se atribuyó a que los pacientes presentaban grados más avanzados de la enfermedad, pero la eficacia demostrada por los betabloqueantes en enfermos en grado IV de la NYHA descarta esta hipótesis y se plantea que los resultados pueden deberse a ciertas propiedades farmacológicas de bucindolol más que a las características de la población evaluada(3,7). CARVEDILOL En 1996 se publicaron los resultados de un programa que incluyó cuatro estudios aleatorios en pacientes con diversos grados de insuficiencia cardíaca. Se observó una reducción de la mortalidad del 65 % y también en las hospitalizaciones por causa cardiovascular (27 %)(8). Estos beneficios fueron inicialmente cuestionados ya que la mortalidad no era un criterio definido para ser evaluado y el seguimiento fue corto (media de 6,5 meses), además los cuatro protocolos tenían diferentes criterios de inclusión, medían parámetros diferentes y tenían una discutible fase inicial abierta (“run in”) que seleccionaba a los pacientes que respondían adecuadamente al fármaco antes de entrar en el estudio(3) por lo que el efecto del tratamiento aparecería a las primeras semanas de iniciarlo . En el estudio ANZ(9), se evaluaban los efectos del tratamiento con carvedilol sobre la fracción de eyección ventricular, y se observó en esta variable un incremento del 5 %. También se obtuvo una reducción del 26 % de la variable secundaria definida como muerte u hospitalización, aunque la mortalidad analizada de forma aislada fue similar en ambos grupos. El estudio COPERNICUS evaluó a pacientes con insuficiencia cardíaca de grado IV. El ensayo debió interrumpirse tempranamente al observar en el grupo de carvedilol una disminución del 35 % del riesgo de muerte. Este estudio demostró la seguridad de estos fármacos en pacientes con una insuficiencia cardíaca avanzada(10). Además, al analizar los datos del estudio observaron que la relación beneficio-riesgo al inicio del tratamiento (en las primeras 8 semanas) era similar a la que encontraban al finalizar el estudio(11). Generalmente los pacientes con un IAM reciente eran excluidos de los ensayos clínicos con betabloqueantes. Para estudiar a este grupo de pacientes se realizó el estudio CAPRICORN, en el que 1959 enfermos con evidencia documentada de disfunción ventricular izquierda (con insuficiencia cardíaca o sin ella) fueron asignados a recibir carvedilol o placebo tras haber sufrido un IAM. Durante el seguimiento medio de 15 meses no se consiguió una diferencia estadísticamente significativa en el resultado combinado de hospitalización por causa cardiovascular o muerte. A pesar de ello, se observó una reducción de la mortalidad de un 23 % en el grupo tratado con carvedilol que sí alcanzó significación estadística(12). METOPROLOL Uno de los primeros estudios que puso de manifiesto la ventaja del tratamiento con betabloqueantes en IC fue el MDC(12). Se valoraba mortalidad o progresión de la enfermedad hasta necesitar un trasplante cardíaco. Aunque la mejora conseguida con el fármaco se debía a una disminución en los trasplantes cardíacos sin que hubiera diferencias significativas respecto a mortalidad entre los dos grupos de tratamiento, los resultados de este ensayo abrieron las puertas a la terapia con betabloqueantes en IC(13). Tras el MDC, metoprolol fue evaluado en el estudio MERIT- HF. El estudio debió interrumpirse al observar una reducción del riesgo relativo de mortalidad global del 34 % en el grupo tratado con metoprolol. El número de pacientes que debían ser tratados con metoprolol durante un año para evitar una muerte era de 27(14). La dosis promedio de metoprolol fue pág. 2 mayor que en el estudio MDC (el 64 % de los pacientes estaban recibiendo una dosis de 200 mg de metoprolol al día) y también fue mayor el tamaño de la muestra lo que podría explicar la disparidad de resultados entre ambos ensayos. DE LOS ENSAYOS CLÍNICOS A LA PRÁCTICA ASISTENCIAL Las recomendaciones europeas sobre el tratamiento de la insuficiencia cardíaca dicen que: Todos los pacientes con insuficiencia cardíaca por disfunción ventricular sistólica, estables en grado II a IV, sin evidencias clínicas de congestión, deben recibir un betabloqueante a menos que tengan contraindicaciones para su utilización o si no lo toleran. Ese fármaco debe añadirse al tratamiento preexistente con diuréticos e IECA(15). Debe advertirse a los enfermos que la mejoría sintomática suele manifestarse después de 2 ó 3 meses de iniciado el tratamiento. INICIO DE TRATAMIENTO Y TITULACIÓN DE DOSIS Al inicio del tratamiento, los beta-bloqueantes pueden provocar efectos adversos (hipotensión...), incluso un empeoramiento de la IC, sobre todo en los pacientes con una enfermedad más avanzada, por lo que los pacientes en condiciones de comenzar el tratamiento deben encontrarse clínicamente estables, tomando las dosis adecuadas de IECA y diuréticos y sin variaciones de peso en las últimas 4 semanas. El tratamiento debe iniciarse con dosis muy bajas seguidas de un incremento gradual, cada 2 - 4 semanas de acuerdo con la tolerancia (Tabla III). Hay que mantener la dosis máxima tolerada para cada paciente. Cuando se efectúa una selección adecuada de pacientes y se emplea una estrategia de titulación de dosis, los betabloqueantes pueden ser tolerados por la mayoría de la población con insuficiencia cardíaca estable. En el caso de que el paciente en el que ya está instaurado el tratamiento con un betabloqueante sufra un empeoramiento clínico o un episodio de reagudización de la IC es aconsejable continuar con el fármaco mientras sea posible. Se corregirá el episodio de descompensación mediante el incremento de las dosis de diuréticos, y salvo que sea imprescindible no se suspenderá el betabloqueante, aceptándose una reducción temporal de la dosis. Una vez instaurada la terapéutica con betabloqueantes, su duración debe considerarse indefinida(3,15). CONTRAINDICACIONES Y PRECAUCIONES Deben considerarse contraindicaciones para el uso de betabloqueantes las siguientes: hipotensión arterial, bradicardia sintomática, bloqueo AV de II y III grado, arteriopatía periférica sintomática, broncopatía crónica obstructiva severa y diabetes mellitus de difícil control(15). Los pacientes con insuficiencia renal están poco representados en los ensayos clínicos que se han realizado con betabloqueantes, pero el efecto beneficioso de estos fármacos en IC probablemente no difiere en base a la función renal. Sería necesario disponer de estudios que confirmen su seguridad en este grupo de pacientes(16). ASPECTOS NO DILUCIDADOS DISFUNCIÓN VENTRICULAR ASINTOMÁTICA El reconocimiento de los efectos favorables del antagonismo adrenérgico sobre la función cardíaca y el remodelado ventricular genera la hipótesis de que el empleo de los betabloqueantes puede potenciar el beneficio de los IECA, que prolongan el tiempo de aparición de los síntomas en pacien- BOLETÍN DE INFORMACIÓN TERAPÉUTICA tes con disfunción ventricular asintomática. Aunque no existen datos concluyentes con este tipo de pacientes, se han obtenido buenos resultados en enfermos postinfarto en el estudio CAPRICORN que apoyarían su utilización(12,15). INSUFICIENCIA CARDÍACA DIASTÓLICA Existen pocos estudios sobre cómo tratar la IC con disfunción diastólica, y pocos datos sobre cuál es la prevalencia de esta patología ya que normalmente se asocia a cierto grado de disfunción sistólica. El tratamiento incluye diuréticos, IECA, y betabloqueantes. Los betabloqueantes se utilizan para disminuir la frecuencia cardíaca y prolongar el período de diástole(15). INSUFICIENCIA CARDÍACA SEVERA En pacientes en clase funcional IV, aunque no existen estudios definitivos, ya que la mayoría incluyeron un pequeño porcentaje de pacientes de ese grupo, los buenos resultados del estudio COPERNICUS, hacen recomendable la indicación en la población de pacientes con IC de peor pronóstico(10,15). PACIENTES ANCIANOS La IC es una enfermedad de personas ancianas (la mitad de los pacientes tienen más de 75 años) pero la información disponible sobre el tratamiento en pacientes mayores de 75 años es muy limitada. La media de edad de los pacientes en los estudios realizados con betabloqueantes era de 60 a 65 años y es difícil extrapolar los resultados de los estudios a otros grupos de edad(17). A pesar de ello, cuando se realizan análisis de subgrupos en los ensayos clínicos realizados con beta-bloqueantes se concluye que los pacientes ancianos conseguirían un beneficio similar a los pacientes más jóvenes. Aunque no hay unas recomendaciones claras sobre las dosis a utilizar, hay que iniciar el tratamiento en pacientes estables, realizando una titulación de dosis cuidadosa(17). Hay que tener en cuenta que los ancianos pueden no tolerar las dosis máximas recomendadas y pueden presentar una bradicardia exagerada, incluso a dosis bajas de betabloqueantes. Pero en general si se excluyen pacientes con contraindicaciones (bloqueo AV, EPOC...) los betabloqueantes suelen ser bien tolerados en ancianos(15, 17). ¿QUÉ BETABLOQUEANTE DEBEMOS UTILIZAR? Aunque todos los betabloqueantes pueden bloquear los receptores ß1, existen diversas propiedades que confieren diferentes perfiles farmacológicos a estos fármacos. Podemos dividirlos en 3 categorías: los de primera generación (p. ej. Propranolol) no son selectivos en el bloqueo beta. Los de segunda generación (metoprolol y bisoprolol) son ß1 selectivos pero no tienen propiedades vasodilatadoras. Los de tercera generación (carvedilol, bucindolol y labetalol) son betabloqueantes no selectivos con propiedades vasodilatadoras(3). Algunos autores creen que los agentes de tercera generación serían de elección al conseguir una interferencia adrenérgica mayor y también debido a sus propiedades vasodilatadoras y antioxidantes(18). Pero esta hipótesis es inconsistente con los resultados de mortalidad observados en los estudios MERIT-HF y CIBIS-II, por lo que en base a estos estudios podría recomendarse el tratamiento tanto con metoprolol succinato, carvedilol o bisoprolol(6,14). En España, sólo carvedilol tiene aprobada la indicación de tratamiento en insuficiencia cardíaca. Es difícil asegurar que un betabloqueante es mejor que otro en términos de supervivencia porque no existen comparaciones directas entre ellos y los ensayos clínicos realizados con cada uno de ellos no son siempre comparables. En breve se publicarán los resultados del estudio COMET que compara metoprolol y carvedilol y podrá resolver algunas dudas a este respecto(3). CONCLUSIONES • Todos los enfermos con insuficiencia cardíaca por disfunción ventricular sistólica, medicados con diuréticos e IECA y clínicamente estables deben recibir un betabloqueante a menos que tengan contraindicaciones para su utilización o no lo toleren. • Una selección rigurosa de pacientes, y una titulación lenta y gradual de las dosis consigue una buena tolerancia a estos fármacos. • Se han realizado ensayos clínicos en pacientes con insuficiencia cardíaca con buenos resultados con bisoprolol, carvedilol y metoprolol succinato. BIBLIOGRAFÍA 1. Alonso-Pulpón L. La “epidemia” de insuficiencia cardíaca: ¿son todos los que están y están todos los que son? Rev Esp Cardiol 2002; 55(3):211-4. 2. Foody JM, Farrell MH, Krumholz HM. Beta-blocker therapy in heart failure. JAMA 2002;287:883-8. 3. Kukin ML.ß-blockers in chronic heart failure: considerations for selecting an agent. Mayo Clin Proc 2002;77:1199-206. 4. Brophy JM, Joseph L, Rouleau JL. ß-blockers in congestive heart failure Ann Intern Med 2001; 134: 550-60. 5. CIBIS Investigators and Committees. A randomised trial of ßblockade in heart failure. The Cardiac Insufficiency Bisoprolol Study (CIBIS). Circulation 1994;90:1765-73. 6. The Cardiac Insufficiency Bisoprolol Study II (CIBIS II). A randomised trial. Lancet 1999;353:9-13. 7. A trial of the beta-blocker bucindolol in patients with advanced chronic heart failure. N Engl Med J 2001; 344:1659-67. 8. Australia-New Zealand Heart Failure Research Collaborative Group. Effects of Carvedilol, a vasodilatador beta blocker in patients with congestive heart failure due to ischemic heart disease. Circulation 1995; 92:212-18. 9. Packer M, Bristow MR, Cohn JN, Colucci WS, Fowler M, Gilbert E et al (The US carvedilol heart failure study group). The effect of carvedilol on morbidity and mortality in patients with chronic heart failure. N Engl Med J 1996;334:1349-55. 10. Packer M, Coats AJ, Fowler MB, Katus HA, Krum H, Mohacsi P 11. 12. 13. 14. 15. 16. 17. 18. et al. Effect of carvedilol on survival in severe chronic heart failure. Nengl Med J 2001:344: 1651-58. Krum H, Roecker EB, Mohacsi P, Rouleau JL, Tendera M, Cotas AJ et al. Effects of initiating carvedilol in patients with severe chronic heart failure. Results from the COPERNICUS study. JAMA 2003;289:712-17. The Capricorn Investigators. Effect of carvedilol on outcome after myocardial infarction in patients with left ventricular dysfunction: the CAPRICORN randomised trial. Lancet 2001;357:1385-90. Waagstein F, Bristow MR, Swedberg K, Camerini F, Fowler MB, Silver M et al. Beneficial effects of metoprolol in idiopathic dilated cardiomyopathy (MDC). Lancet 1993; 342: 1441-46. MERIT-HF Study Group. Effect of metoprolol CR/XL in chronic heart failure: Metoprolol CR/XL randomised intervention trial in congestive heart failure (MERIT-HF) Lancet 1999; 353:2001-7. Guidelines for the diagnosis and treatment of chronic heart failure. European Heart Journal 2001;22: 1527-60. Shlipak MG. Pharmacotherapy for heart failure in patients with renal insufficiency. Ann Intern Med 2003;138:917-24. Owen A. Optimising the use of ß-blockers in older patients with heart failure. Drugs Aging 2002;19:671-84. Bonet S, Agusti A, Arnau J, Vidal X, Diogene E, Galve E et al. Beta- adrenergic blocking agents in heart failure: benefits of vasodilating and nonvasodilating agents according to patients characteristics: a meta-analysis of clinical trials. Arch Intern Med 2000;160:621-7. BOLETÍN DE INFORMACIÓN TERAPÉUTICA pág. 3 TABLA I: ENSAYOS COMPARATIVOS CON BETABLOQUEANTES EN INSUFICIENCIA CARDÍACA Tratamiento* (Dosis) Duración (meses) Población Criterios de inclusión Ensayo Año MDC(13) 383 pacientes 189 placebo 194 metoprolol H/M: 70/30 Edad: 49 años 94 % NYHA II-III 1993 CIBIS-I(5) 1994 US Trials(8) 1996 Australia Nueva Zelanda Heart Failure(9) 1997 CIBIS-II(6) 1999 MERIT-HF(14) 1999 BEST(7) 2001 COPERNICUS(10) 2001 CAPRICORN(12) 2001 Metoprolol 10 mg/día - 50 mg/8 h. 18 meses Resultados evaluados Mortalidad: disminución no significativa Muerte o necesidad de trasplante cardíaco: reducción del 34 %. OR 1,07 (0,61-1,88) NS. 641 pacientes 321 placebo 320 bisoprolol H/M:83/17 Edad: 60 años 95 % NYHA III y 5 % NYHA IV Bisoprolol 1,25 mg - 5 mg/día 1.094 pacientes 398 placebo 696 carvedilol H/M 77/23 Edad: 58 52 % NYHA II y 44 % NYHA III Carvedilol 6,25/12 h. - 50 mg/12 15 meses 6,5 de media Mortalidad: disminución del 65 % RR 0,35 (0,20-0,61) 415 pacientes 207 carvedilol 208 placebo H/M: 80/20 Edad: 67 años NYHA I 29 % NYHA II 59 % y NYHA III 11 % Carvedilol 6,25 día - 25 mg/12 h. Fracción de eyección ventricular: aumento del 5 % 2.647 pacientes 1.320 placebo 1.327 bisoprolol H/M 80/20 Edad: 61 años NYHA III 83 % NYHA IV 17 % Bisoprolol 1,25 mg - 10 mg/día 3.991 pacientes 2.001 placebo 1.990 metoprolol H/M 77/23 Edad: 64 años NYHA II y III 96 % NYHA IV 4 % 2.708 pacientes 1.354 placebo 1.354 bucindolol H/M 79/21 Edad: 60 años NYHA III 92 % NYHA IV 8 % 2.289 pacientes 1.133 placebo 1.156 carvedilol H/M: 80/20 Edad: 63 años NYHA IV 100 % 1.959 pacientes 984 placebo 975 carvedilol H/M 79/21 Edad: 63 años IAM ocurrido 3-21 días antes y disfunción ventricular Metoprolol 12,5-200 mg/día 23 meses Mortalidad: disminución del 20 % no significativa. RR 0,80 (0,56-1,15) Reducción de hospitalización por insuficiencia cardíaca descompensada 19 meses Disminución del 38 % del riesgo combinado de hospitalización o muerte Muerte u hospitalización: disminución del 26 %. RR 0,74 (0,57-0,95) Mortalidad similar en ambos grupos 15 meses Mortalidad: reducción del 34 % RR 0,66 (0,54-0,81) Hospitalización por cualquier causa: disminución del 20 % Mortalidad: reducción del 34 % RR 0,66 (0,53-0,81) 12 meses Bucindolol 50 mg/12 h. - 100 mg/12 h. Mortalidad global similar en los 2 grupos RR 0,90 (0,78-1,02) NS 24 meses Reducción significativa de muerte cardiovascular y hospitalizaciones por IC Mortalidad global: reducción del 35 % RR 0,65 (0,52-0,81) Carvedilol 3,125 mg/12 h. - 25 mg/12 h. 10,4 meses Carvedilol 6,25 mg - 25 mg/12 h. Riesgo combinado de muerte y hospitalización: reducción del 24 % Mortalidad por cualquier causa y hospitalización por causa cardiovascular reducción del 18 %. RR 0,92 (0,80-1,07) NS 15 meses Mortalidad: reducción del 23 % H/M: Hombres / Mujeres - OR: Odds Ratio. RR: riesgo relativo. NS: diferencia estadística No Significativa *El tratamiento betabloqueante siempre va asociado a tratamiento diurético y a IECA Tabla II. Clasificación de la IC según la New York Heart Association (NYHA) Clase funcional I (NYHA I) Actividad ordinaria sin síntomas. No hay limitación de la actividad física. Clase funcional II (NYHA II) El paciente tolera la actividad ordinaria, pero existe una ligera limitación de la actividad física, apareciendo disnea con esfuerzos intensos. Clase funcional III (NYHA III) La actividad física que el paciente puede realizar es inferior a la ordinaria, está notablemente limitado por la disnea. Clase funcional IV (NYHA IV) El paciente tiene disnea al menor esfuerzo o en reposo, y es incapaz de realizar cualquier actividad física. Tabla III. Titulación de dosis de los betabloqueantes utilizados en Insuficiencia cardíaca Inicio Incrementos Dósis máxima mg/día Bisoprolol 1,25 mg 2,5 - 3,75 — 5 - 7,5 - 10 10 Carvedilol 3.125 mg/12 h. 12,5 — 25 — 50 50 Metoprolol 6,25 mg/ 12 h.* 25 — 50 — 100 — 200 200 * En España no está comercializada una dosis de metoprolol que nos permita iniciar el tratamiento a dosis de 6,25 mg/12 h. Edita: Servicio Aragonés de Salud. Gerencias de Atención Primaria - Áreas 1, 2, 3, 4 y 5 ISSN: 1575-8087 - D. L.: HU. 462/1999 COMITÉ EDITORIAL: Lourdes Asensio Asensio, médico EAP: Mercedes Aza Pascual-Salcedo, farmacéutica AP; M.ª José Buisán Giral, farmacéutica AP; Gonzalo Casañal Quintana, médico EAP: M.ª Concepción Celaya Lecea, farmacéutica AP; Francisco José Domínguez Sanz, médico EAP; María Elfau Mairal, farmacéutica AP; Javier Garjón Parra, farmacéutico AP; Carmen Labarta Mancho, farmacéutica AP; María Jesús Lallana Álvarez, farmacéutica AP; Jesús Manuel Ubalde Sainz, médico EAP; Javier Valdepérez Torrubia, director médico AP. Para consultas, sugerencias y aportaciones, diríjanse al farmacéutico de su Área. La información, así como la valoración, que aquí se presenta es la disponible hasta el momento y es susceptible de modificaciones futuras en función de los avances científicos que se produzcan. pág. 4 BOLETÍN DE INFORMACIÓN TERAPÉUTICA