Informe Final
Anuncio

FONDO DE MODERNIZACIÓN
DE LA GESTIÓN PÚBLICA
INFORME FINAL
“Mejoramiento de la Gestión de Asignación de Recursos
Hospitalarios utilizando Tecnologías inteligentes de
Optimización y Clasificación Automática para Reducir
Tiempos de Espera”.
ELABORADA POR
UNIVERSIDAD DE CONCEPCIÓN
INSTITUCION VINCULADA
HOSPITAL CLÍNICO REGIONAL
DE CONCEPCIÓN
“DR. GUILLERMO GRANT BENAVENTE”
2009
1. Resumen Ejecutivo
1.1. Nombre de la Propuesta:
Mejoramiento de la Gestión de Asignación de Recursos Hospitalarios utilizando
Tecnologías inteligentes de Optimización y Clasificación Automática para Reducir
Tiempos de Espera.
1.2. Institución(es) Ejecutora(s):
Universidad de Concepción
1.3. Monto requerido para implementar la propuesta:
Monto estimado del proyecto: M$350.000 para año 2010, el cual corresponde a la
etapa de Diseño y Desarrollo y M$23.000 para año 2011, el cual corresponde a
M$2.000 para la etapa de Transferencia y M$21.000 para etapa de Régimen.
1.4. Descripción de él o los Procesos de Gestión que involucra la propuesta.
Los Procesos de Gestión que involucra la propuesta son la gestión de recursos
hospitalarios y la administración de interconsultas en el Hospital Clínico Regional Dr.
Guillermo Grant Benavente.
La descripción de dichos procesos, depende de la dinámica interna de cada
establecimiento, del servicio que se entrega y la patología asociada. De ahí que estos
procedimientos se pueden agrupar según el tipo de servicio que proporcionan:
Interconsultas (IC) de especialidades, intervenciones quirúrgicas e IC para procedimientos
médicos. Por lo tanto, las etapas de los procesos de gestión que se analizan en este
proyecto, son las siguientes:
Para IC de especialidades: Recepción de solicitudes, Agendamiento de
pacientes, Atención de pacientes ambulatorios
Para Intervención quirúrgica: Pre-admisión, Hospitalización, Agendamiento de
la intervención, Intervenciones quirúrgicas de pacientes
Para IC de procedimientos: Recepción de solicitudes, Agendamiento de
recursos y pacientes, Atención de pacientes para procedimientos
El HCGB recibió 121.289 solicitudes de servicios en el año 2008 y resolvió 1 120.874.
De éstas, se resolvieron mediante atención 76.109 (62%) y las restantes 44.765 (37%) si
bien se catalogan como resueltas, no fueron atendidas por razones tales como: no
presentación del paciente, solicitud de interconsultas rechazadas y otras causas
administrativas (duplicación de horas, prestaciones ya realizadas, ausencia del
especialista, etc.). La lista de espera del HGGB se incrementó en virtud de las 415
solicitudes no resultas el 2008, alcanzando un total acumulado de 16.387 solicitudes 2.
Cabe señalar que para los años anteriores al 2008, los datos sobre listas de espera son
poco confiables. Esto se debe principalmente al hecho de que los antecedentes se
comenzaron a preparar recién el año 2007.
1
Una solicitud se considera resuelta si: el paciente es atendido, se rechaza la solicitud de interconsulta, se rechaza la
pre admisión del paciente, si el paciente no se presenta, si el paciente fue atendido en otra instancia, si el paciente
falleció o si se descubren casos duplicados.
2
Del total de solicitudes de la lista de espera, 12.969 corresponden a IC de especialidad, 1.768 a Intervenciones
quirúrgicas y 1.650 a IC de procedimientos.
i
Los tiempos de permanencia en la a la lista de espera es la suma de: los tiempos de
gestión de la IC (envío de solicitudes al hospital de destino, evaluación de pertinencia
administrativa y clínica, y asignación de hora de atención) y el tiempo de espera hasta el
momento de la atención. No obstante, estos tiempos no consideran los tiempos asociados
al reingreso de solicitudes rechazadas.
1.5. Problema Identificado a Resolver con la Propuesta de Mejoramiento de
Gestión:
1.5.1.
Principales brechas o debilidades identificadas.
El diagnóstico de esta propuesta ha detectado brechas de gestión, tecnológicas y de
recursos que originan múltiples retardos en los diferentes procesos. Estos se originan por
falta de automatización de procesos, carencia de digitalización de información clínica,
problemas en la asignación de recursos internos, falta de protocolos bien establecidos
respecto a los procedimientos administrativos, etc. Según personal del SOME del HGGB
todo lo anterior efectivamente dificulta la atención médica de pacientes en tiempos
adecuados y con ello la existencia y crecimiento de listas de espera en los hospitales
públicos.
Otras dificultades se producen por la baja digitalización de documentos y procesos.
Por ejemplo, en más del 95% de los casos, las solicitudes de IC de especialidad, IC para
procedimientos médicos e intervenciones quirúrgicas se envían en papel, lo que hace muy
costoso o imposible realizar búsquedas de antecedentes.. Esto hace que los tiempos de
respuesta para corregir errores mínimos, sean demasiado elevados comparados con los
tiempos que un proceso digitalizado pudiera entregar. Por ejemplo ante la existencia de
un rechazo administrativo en la solicitud de la IC (sin RUT, nombre no coincide con el
RUT, falta de datos demográficos, etc.) lo cual obliga a devolver la solicitud a su
establecimiento de origen, sin poder continuar el flujo de revisión. Aquí, una solicitud se
devuelve al centro de salud respectivo para que sea corregido, lo cual puede generar
retrasos que van desde semanas hasta meses.
Al realizar un análisis detallado de cada uno de los procedimientos identificados, se
pueden encontrar una serie de problemas que incluyen:
1) Para IC de especialidad: errores (inconsistencias, no pertinencias, etc.) en
solicitudes de IC de especialidad, no disponibilidad de agendas médicas,
atenciones agendadas pero no realizadas, etc.
2) Para Intervenciones Quirúrgicas: errores en solicitudes de intervención (no
cumplimiento de norma, no disponibilidad de camas, etc.), hospitalización pero
sin realización de intervención agendada, no disponibilidad de recursos,
intervenciones agendadas pero no realizadas, etc.
3) Para IC de Procedimientos: errores en solicitudes de IC para procedimientos
(inconsistencia en datos administrativos), no disponibilidad de agendas,
atenciones no realizadas (no presentación de pacientes, ausencia del
especialista, infraestructura no disponible), etc.
1.5.2.
Dimensión de los efectos de los problemas identificados en los
beneficiarios
Los principales problemas detectados, para los servicios de IC (especialidad,
quirúrgicos y procedimientos), se pueden resumir en:
ii
Problema
Rechazo Solicitud
(administrativo y/o clínico)
No atención del paciente(no
notificado y/o no se presentó)
No disponibilidad de recursos
(agendas, pabellones, camas,
etc.)
IC Especialidad
8% de 98.157 solicitudes
recibidas.
18% de 97.136 atenciones
agendadas
20% de 2.187 agendas
creadas
IC quirúrgico
8% de 7.232 solicitudes
recibidas
4% de 3.114 intervenciones
agendadas
7% de 3.114 intervenciones
agendadas
IC Procedimientos
6% de 15.894 solicitudes
recibidas.
5% de 10.657 procedimientos
agendados
15% de 762 agendas creadas
1.5.3.
Caracterización y cuantificación de población afectada.
El Público objetivo, al cual apunta la propuesta de mejoramiento de la Gestión
Pública en hospitales de Chile, corresponde a los usuarios de los servicios de: IC de
especialidades, Intervenciones Quirúrgicas e IC de procedimientos a nivel nacional. Sin
embargo, debido a la complejidad y características del Servicio de Salud de Concepción,
y en particular el HGGB, se utilizará este centro asistencial como foco piloto del
diagnóstico y desarrollo posterior, debido a su envergadura y significancia muestral. La
población de las comunas cubiertas en el Servicio de Salud Concepción asciende a
631.290 personas, donde 66,9%3 es beneficiario FONASA. Si a esto se le agrega la
población de los otros Servicios de Salud de la región (Talcahuano, Arauco, Ñuble, BíoBío), el hospital por su calidad de centro de referencia regional, debe cubrir las
necesidades de salud de más de 1.500.000 personas beneficiario FONASA en la región.
El HGGB atiende además las necesidades de la provincia de Arauco y en algunas
prestaciones muy complejas atiende a los otros tres servicios de salud de la región del Bío
Bío, teniendo así un área de influencia con una población total de 2.022.995 al presente
año, de la cual el 77,4%, es beneficiaria de FONASA
En términos de los tres procesos en estudio, las solicitudes de servicios recibidas
por el HGGB en los años 2007 y 2008 se muestran en la siguiente tabla:
IC de especialidades
Intervenciones Quirúrgicas
IC de procedimientos
Total
2007
94.819
6.031
17.318
118.168
2008
98.157
7.238
15.894
121.289
1.6. Estrategia de Solución o Propuesta de Mejoramiento
1.6.1.
Objetivo general y específicos.
Objetivo General:
Mejorar la gestión de recursos hospitalarios y administración de IC (de especialidad,
intervenciones quirúrgicas y procedimientos) para reducir los tiempos de espera en los
servicios de atención de salud del HGGB, utilizando técnicas de inteligencia artificial.
Objetivos Específicos:
1.- Mejorar la eficiencia en la asignación y/o agendamiento de horas y recursos para
atención de pacientes (IC de especialidad, intervenciones quirúrgicas y
procedimientos), utilizando técnicas de optimización inteligente.
2.- Aumentar la eficiencia en la determinación de la pertinencia clínica de las
solicitudes de IC, utilizando métodos automáticos de clasificación.
3.- Mejorar el flujo de información administrativa y hospitalaria de IC, a través de la
redefinición de los procedimientos de gestión de solicitudes de IC.
3
Fuente: FONASA, Estadísticas Demográficas: Estimación de Población beneficiaria del Fondo Nacional de
Salud y proyección censal- INE a Diciembre de 2007.
iii
1.6.2.
Descripción de la propuesta.
El enfoque general de esta propuesta para resolver el problema planteado,
contempla el desarrollo de tres sistemas modulares interdependientes los cuales serán
diseñados en base a los distintos requerimientos identificados. Estos sistemas
corresponden a: Sistema de Gestión de Recursos Hospitalarios, Sistema de Clasificación
de Solicitudes de IC y Sistema de Gestión de IC.
Para el caso del problema de asignación se utilizará métodos de optimización
automática basados en técnicas de Inteligencia Artificial (Scheduling apoyado por
paradigmas de aprendizaje automático). En el caso de la clasificación de solicitudes, el
sistema empleará
técnicas de clasificación automática basadas en métodos de
aprendizaje automático. Esto requerirá el uso de información histórica de diagnósticos
clínicos, protocolos y criterios establecidos por los profesionales contralores. Esta
información permitirá “entrenar” el sistema para una posterior clasificación de solicitudes
de IC. Los diagnósticos serán procesados según taxonomías estándares propuestas por
la OMS, tales como CIE-10.
Finalmente, el sistema de administración de procedimientos mejorará los procesos
actuales apoyándose fuertemente en tecnologías de información modernas, interviniendo
cinco procesos: Ingreso de Pacientes, Atención de Pacientes con IC, Revisión de
Pertinencia Clínica, Confirmación de hora asignada, Registro de Asistencia a la IC,
1.6.3.
Etapas propuestas.
Diseño y desarrollo
del sistema
Diseñar sistema informático que apoye la
clasificación de solicitudes de IC
Objetivo(s)
Diseñar sistemas informáticos que apoyan
la gestión de recursos hospitalarios
Diseñar y desarrollar plataforma de
Sistema de Gestión de IC y digitalización
de Información Clínico-Administrativa
Realizar levantamiento de requerimientos
Desarrollar sistema de Gestión de
Recursos Hospitalarios
Desarrollar Sistema de Clasificación de
solicitudes de IC
Actividad(s) Desarrollar sistema de Información para
apoyo a la gestión de solicitudes de IC
Generar documentación del sistema en
desarrollo
Generar proyecciones de impacto
Toma de muestras de indicadores base.
Simulación de Gestión de IC
Definición Protocolo de gestión de IC
Producto(s)
y/o Metas
duración
Transferencia Tecnológica
y Marcha Blanca
Régimen
Validar que plataformas
tecnológicas funcionen en forma
adecuada
Evaluar impactos esperados
Determinar posibles requerimientos
adicionales de sistema
Determinar proyecciones de
uso
Estimar impactos de sistema en
régimen
Evaluar costos de
sustentabilidad
Capacitar a usuarios involucrados
Realizar evaluación de
impactos según métricas
establecidas
Tomar muestras para evaluación
de impacto
Evaluar proyecciones
Realizar pruebas del software
Evaluar costos
Incorporar cambios sugeridos al
sistema
Sistema de Gestión y Administración de
Solicitudes de IC versión preliminar
Sistema de Gestión y
Administración de Solicitudes de IC
versión final
Informes de impacto del
sistema implementado
Simulador de Gestión de IC
Informes para evaluación en
régimen
Informes de evaluación de
costos y sustentabilidad
Protocolo de Gestión de IC
Usuarios capacitados
12 meses
6 meses
6+ meses
iv
1.6.4.
Recursos Financieros requeridos.
Requerimientos (En miles de $ 2009)
Item
Desarrollo de Sistema de Gestión y
Administración de Solicitudes de IC
Capacitación del personal
Equipos Computacionales
TOTAL
2010
Etapa I
(Diseño y desarrollo del
sistema)
2011
Etapa II (Transferencia
Tecnológica y Marcha
Blanca)
Etapa III
(Régimen)
350.000
2.000
350.000
21.000
21.000
2.000
1.7. Factores Críticos de Riesgo y de Éxito de la Implementación de la Propuesta
(Internos [FI] y externos [FE]
Riesgo
Descripción
Reticencia a la automatización de procedimientos por parte de personal
clínico [FI].
Baja consistencia y/o inexistencia de datos clínicos e información histórica
necesaria para el desarrollo de la solución propuesta [FI].
Éxito
Normativas que entren en conflicto con procedimiento propuesto [FE].
Descripción
Apoyo de establecimientos de salud involucrados para generar soluciones
que resuelvan el actual problema de listas de espera [FI].
Existencia de tecnologías y recursos humanos calificados para el
cumplimiento de la propuesta [FE].
Existencia de infraestructura adecuada para la comunicación e integración
de los diferentes procedimientos y sistemas propuestos [FI].
Plan Contingencia
Inducción, capacitación y
socialización de las ventajas de
solución.
Especialistas trabajaran en las
definiciones iniciales de los
protocolos.
No Disponible
Ocurrencia
Media
Alta
Baja
Impacto
No aplica
Alto
No aplica
Alto
No aplica
Alto
1.8. Otros Antecedentes
1.8.1.
Ganancias Inmediatas
Tradicionalmente, el foco para enfrentar el problema de las listas de espera se
orientaba principalmente a suplir la baja oferta de los establecimientos de salud, a
través de la inyección de recursos tales como personal, infraestructura, etc.
Por lo anterior, una ganancia inmediata lograda con el diagnóstico y propuesta
de este proyecto, es la demostración que el problema identificado se puede
abordar con una visión de mejoramiento logístico. Esto involucra mejoras tanto en
los procesos de gestión y asignación de recursos, como en la aplicación de
tecnologías emergentes para toma de decisiones automatizada.
1.8.2.
Pertinencia de Acciones Inmediatas
No existen acciones pertinentes debido a que la solución al problema que se
plantea requiere de una intervención en los procedimientos de gestión los cuales
dependen del desarrollo de la tecnología propuesta.
1.8.3.
Grado de Apropiación por parte de Servicio(s) Público(s) Vinculado(s).
El grado de apropiación es alto puesto que toda la propuesta de mejoramiento se
realizó con el apoyo directo de personal de las instituciones de salud involucradas,
algunos de los cuales (hospital) participaron periódicamente en la coordinación y
avance del proyecto.
v
Índice
I.
Antecedentes e Información General ....................................................................... 4
1. Nombre de la propuesta. ............................................................................................ 4
2. Responsable de la elaboración de la propuesta de mejoramiento de la gestión. ....... 4
3. Instituciones públicas vinculadas. ............................................................................... 4
4. Descripción de los procesos en su situación actual. ................................................... 4
a. Marco normativo de los procesos de gestión sujetos de mejoramiento. ..................... 5
b. Localización en la estructura estatal de los procesos de gestión públicos bajo
análisis. ........................................................................................................................... 5
c. Caracterización de recursos y capacidades institucionales asociadas a los procesos
bajo estudio ..................................................................................................................... 7
d. Flujograma actual de los procesos de gestión bajo análisis. .................................... 12
e. Usuarios finales de los servicios asociados a los procesos bajo análisis. ................ 14
II.
Principales Aspectos Metodológicos Utilizados. ..................................................... 17
1. Metodología utilizada en la elaboración del diagnóstico del problema. .................... 17
2. Procedimientos Metodológicos para el procesamiento y análisis de la información. 17
III.
Diagnóstico del Problema a Resolver con la Propuesta de Mejoramiento de la
Gestión. ............................................................................................................................. 18
1. Análisis de problemas y causas de los procesos en estudio. ................................... 18
2. Descripción de usuarios afectados por los problemas de los procesos en estudio. . 24
IV.
Análisis de Alternativas de Solución. ...................................................................... 27
1. Objetivos de la propuesta. ........................................................................................ 27
2. Benchmark de iniciativas que han contribuido a la solución de él o los problemas
similares identificados en el punto IV. ........................................................................... 27
3. Alternativas de solución de los problemas identificados en los procesos de gestión
que aborda esta propuesta. .......................................................................................... 31
4. Hipótesis de solución. ............................................................................................... 32
V.
Estrategia de Solución de Propuesta de Mejoramiento .......................................... 33
1. Objetivo general y específicos de la estrategia de solución. ..................................... 33
2. Descripción de la propuesta de mejoramiento .......................................................... 33
3. Cartas Gantt.............................................................................................................. 44
4. Recursos asociados a la implementación de la estrategia de solución. ................... 45
VI.
Factores Críticos de Riesgo y de Éxito de la Implementación de la Propuesta. ..... 47
VII. Resultados y Metas Esperadas. ............................................................................. 48
VIII. Sistema de Seguimiento y Evaluación. ................................................................... 49
IX.
Anexos. ................................................................................................................... 50
1. Flujogramas de procedimientos actuales. ................................................................ 50
2. Normas Internas de Atención de Pacientes del HGGB ............................................. 53
3. Tipología de Hospitales ............................................................................................ 56
4. Extracto Manual de Organización y Funciones SOME, HGGB, mayo de 2007 ........ 57
5. Reportaje Diario El Mercurio sobre Listas de esperas a nivel nacional. ................... 84
6. Extracto Estudio “Listas de Espera Auge y No Auge en Servicios de Salud a nivel
Nacional”, Consultora Altura Management. .................................................................. 85
7. Plan 90 días, Ministerio de Salud.............................................................................. 90
8. Resumen de Pacientes INGRESADOS a Lista de Espera en el HGGB, años 2007 y
2008. ........................................................................................................................... 104
9. Resumen de Pacientes EGRESADOS a Lista de Espera en el HGGB, años 2007 y
2008. ........................................................................................................................... 106
10. Período de Permanencia en Lista de Espera antes de EGRESAR año 2007. ... 109
11. Período de Permanencia en Lista de Espera antes de EGRESAR año 2008. ... 112
12. Definición de Procesos considerados en la propuesta de Mejoramiento. .......... 116
13. Desglose de Costos de Desarrollo Plataformas Informáticas ............................ 118
2
Glosario
1.HGGB: Hospital Clínico Regional Dr. Guillermo Grant Benavente.
2.POA: Programa de Oportunidad de Atención.
3.AUGE: Acceso Universal con Garantías Explícitas.
4.IC: Interconsultas.
5.GES: Garantías Explícitas en Salud.
6.S.O.M.E.: Servicio de Orientación Médica y Estadística.
7.SAMU: Sistema de Atención Médica de Urgencia.
8.PCE: Programa de Conectividad del Estado.
9.SIGFE: Sistema financiero del estado.
10. SIGGES: Sistema de Información de Gestión de Garantías Explícitas en Salud.
11. SIRH: Sistema de recursos humanos del Ministerio de Salud.
12. RIS/PACS: Radiology Information System/Picture Archive and Communication
System.
13. ADT: Admission Discharge and Transfer (admisión, transferencia y alta de
pacientes).
14. FONASA: Fondo Nacional de Salud.
15. INE: Instituto Nacional de Estadísticas.
16. DEIS: Departamento de Estadística e Información de la Salud.
17. SOCHIOF: Sociedad Chilena de Oftalmología.
3
I. Antecedentes e Información General
1.
Nombre de la propuesta.
Mejoramiento de la Gestión de Asignación de Recursos Hospitalarios utilizando
Tecnologías inteligentes de Optimización y Clasificación Automática para
Reducir Tiempos de Espera.
2.
Responsable de la elaboración de la propuesta de mejoramiento de la gestión.
Universidad de Concepción
3.
Instituciones públicas vinculadas.
Hospital Clínico Regional Dr. Guillermo Grant Benavente (HGGB).
4.
Descripción de los procesos en su situación actual.
Los servicios clínicos involucrados en la atención de pacientes que entregan los
hospitales públicos y la red de servicios de salud en general (hospitales, consultorios y
postas, ver diagrama n°1) cuentan con diversos procesos de gestión o protocolos. Estos
dependen de la dinámica interna de cada establecimiento, del servicio que se entrega y la
patología asociada.
Sin embargo, estos procedimientos se pueden agrupar según el tipo de servicio que
proporcionan: Interconsultas (IC) de especialidades, intervenciones quirúrgicas e IC para
procedimientos médicos4. Por lo tanto, las etapas de los procesos de gestión que se
analizan en este proyecto, son las siguientes:
Para IC de especialidades:
o Recepción de solicitudes
o Agendamiento de pacientes
o Atención de pacientes ambulatorios
Para Intervención quirúrgica:
o Pre-admisión
o Hospitalización
o Intervenciones quirúrgicas de pacientes
Para IC de procedimientos:
o Recepción de solicitudes
o Agendamiento de recursos y pacientes
o Atención de pacientes para procedimientos
Respecto de los tiempos asociados a estos servicios, la normativa establecida en el
Programa de Oportunidad de Atención (POA)5 señala que es prioritario que el tiempo de
4
Las Solicitudes de IC de Especialidades se realizan para obtener una Hora de Atención Ambulatoria de
Médico Especialista, las Solicitudes de Procedimientos buscan la realización de un Procedimiento Médico o
Examen Complejo, y los requerimientos de Intervenciones Quirúrgicas son para obtener una Hora de
Hospitalización para la realización de Cirugía.
5
Fuente: FONASA
4
espera para una intervención quirúrgica, no sea mayor a tres meses desde el momento
que el médico recomienda dicha intervención. Pero en el caso de los cánceres, la solución
debe ser inmediata, o a lo más en el plazo de un mes. Además, la Ley AUGE (Acceso
Universal con Garantías Explícitas), que incluye 56 patologías, establece tiempos de
satisfacción concretos.
a. Marco normativo de los procesos de gestión sujetos de mejoramiento.
El marco legal que regula la atención de pacientes en toda la red de salud tiene
varios niveles. Primero, la ley 18.469 asegura el acceso libre e igualitario a las acciones
de promoción, protección y recuperación de la salud y a aquellas que estén destinadas a
la rehabilitación del individuo. En un segundo nivel, se regulan las atenciones y patologías
AUGE a través de la ley 19.966, la cual establece tiempos máximos para entregar una
atención y respuesta a un total de 56 patologías (hasta abril de 2009). Finalmente, en un
tercer nivel se encuentran aquellas normas internas de cada recinto hospitalario y/o
servicio de salud, el cual regula ciertos procedimientos administrativos (ver anexo 1)
b. Localización en la estructura estatal de los procesos de gestión públicos bajo
análisis.
Los procesos de gestión bajo análisis se enmarcan en la red de salud pública a nivel
de Servicios de Salud de todo el país. Un buen estudio del caso puede ser realizado en la
8va región. Cada región y cada institución de salud pública, cuentan con sus normas y
reglas internas en el proceso de administración y gestión asistencial tales como:
compromisos de atención, articulación de la Red de Atención, organización de agendas
profesionales y de recursos, etc. Sin embargo también existen características que son
transversales y que involucran a todo el país: obligatoriedad de atención a pacientes
beneficiarios, garantías de atención para casos GES6, cumplimiento de Compromisos de
Gestión Ministeriales (por ejemplo: Listas de Espera, Vigilancia Epidemiológicas), etc.
Los organismos que interactúan en cada uno de los procesos orientados a entregar
atención de salud a pacientes, se pueden visualizar en el diagrama 1.
6
Garantías Explicitas de Salud
5
Citaciones
Internas
Entrada
Atención
Primaria
Atención Terciaria
Refe
renc
ia
Policlínico (2)
S.O.M.E. (1)
Referencia
Contrarreferencia
Con
trar
refe
renc
ia
Hospitalización
(3)
cia
feren
rarre
Cont
rencia
Refe
Atención
Secundaria
Citaciones
Internas
Diagrama 1: Organismos involucrados en los procesos de gestión bajo análisis
Aquí se identifican diferentes tipos de organismos de acuerdo a su complejidad:
Atención Primaria: es la entrada al sistema de salud público y corresponde a
consultorios, postas, centros de salud familiar (públicos y privados),
instituciones de salud privadas y organizaciones comunitarias.
Atención Secundaria: incluye los centros de salud general (públicos y privados)
y hospitales comunales tipo III y IV7.
Atención Terciaria: corresponde a los hospitales tipo I (por ejemplo, el Hospital
Guillermo Grant Benavente de Concepción [HGGB] y II, clínicas privadas,
centros de salud especializados, centros de rehabilitación infantil e instituciones
públicas especializadas.
Todos los organismos anteriores pueden realizar, entre ellos, referencias (o
derivaciones) y contrarreferencias. Además, los Hospitales con nivel de complejidad
terciaria son los encargados de proveer servicios asistenciales a todos los pacientes con
necesidad de atención especialista compleja, y por ende son los responsables de
administrar los recursos disponibles y ejecutar las acciones tendientes a dar el mejor
servicio posible.
7
La tipología de hospitales tiene relación con la complejidad de los servicios que proveen ( ver anexo 2)
6
Para los centros de Atención Terciaria, se pueden identificar 3 entidades principales:
- (1) S.O.M.E.: es el Servicio de Orientación Médica y Estadística, responsable de la
comunicación bidireccional con el resto de los establecimientos de salud. Este recibe las
Solicitudes de Atención (Referencia), coordinando el aviso de Horas de citación al origen
de la solicitud, y derivando a los pacientes nuevamente a sus Establecimientos de origen
cuando la atención integral ha concluido (Contrarreferencia). Esta unidad debe además
derivar el caso al policlínico de especialidad correspondiente (exámenes y
procedimientos), y éste a su vez a hospitalización (exámenes, procedimientos e
intervenciones quirúrgicas).
- (2) Policlínicos de Especialidades: entidades que realizan las Consultas Médicas
- (3) Los Servicios de Hospitalización
c. Caracterización de recursos y capacidades institucionales asociadas a los
procesos bajo estudio
i) Recursos humanos
El HGGB cuenta con una dotación de personal formada por 2.828 funcionarios,
desglosados de la siguiente manera:
- 621 Profesionales Médicos, Químicos, Bioquímicos y Odontólogos.
- 2207 Profesionales no Médicos, Técnicos Paramédicos, Administrativos
y Auxiliares.
El 76% de ellos son Mujeres, y el 24% restante Hombres.
ii) Infraestructura
En las instalaciones del HGGB se encuentran emplazadas:
-
-
8
16 Servicios Clínicos: Pediatría, Obstetricia y Ginecología, Medicina, Cirugía,
Neurocirugía, Neurología, Dermatología, Urología, Otorrinolaringología,
Oftalmología, Dental, Oncología, Psiquiatría, Quemados, Cirugía Infantil,
Pensionado.
8 unidades de apoyo clínico terapéutico: 3 unidades de paciente crítico,
pabellón y anestesia, Consultorio adosado de especialidades, Unidad de
Emergencias, Unidad de Diálisis, SAMU8, 6 unidades de apoyo clínico al
diagnóstico: Laboratorio clínico, Imagenología, Anatomía Patología, Medicina
Nuclear, Medicina Física, Unidad de Medicina Transfusional.
Sistema de Atención Médica de Urgencia
7
Por otro lado, la superficie con la cuenta el HGGB es de:
1.- 40.000 mt2 en Mono-Block, los cuales están destinados en un 70% para
atención Cerrada (Hospitalización), y el 30% restante para atención Abierta
(Policínico).
2.- 11.000 mt2 en Torre, los cuales están destinados a atención cerrada y
asistencia pública.
3.- Futuros 21.000 mt2, en los cuales a corto plazo, se emplazará un Centro de
Diagnóstico Terapéutico.
iii) Equipamiento
El HGGB es un establecimiento de alta complejidad, que para cubrir sus
solicitudes y necesidades de atención posee 2.320 equipos electrónicos de apoyo
clínico (electrocardiógrafos, monitores, radiología, etc.), de los cuales1.315 son
críticos, ya que son utilizados en pacientes con riesgo vital.
Además, el HGGB cuenta con 820 computadores, de los cuales 40 son
utilizados en apoyo a la Gestión Administrativa de S.O.M.E. No existe a nivel local
un estándar respecto de la cantidad de equipos computacionales utilizados en esta
área, asociada al tamaño/complejidad del hospital o al número de
solicitudes/atenciones procesadas.
Los equipos computacionales del SOME son utilizados para distintas tareas, ya
sea para gestionar horas y recursos de pacientes nuevos (solicitudes nuevas de
IC), gestionar horas y recursos para controles de pacientes, gestionar
notificaciones y reasignar recursos y horas perdidas.
8
iv) Redes y sistemas de información
Actualmente, la plataforma informática del HGGB se encuentra dividida en dos
ámbitos: la plataforma extrahospitalaria y la plataforma intrahospitalaria, tal como se ve en
el diagrama 2. Ambos ámbitos están conectados por la Ruta 5D (Red MINSAL), que
corresponde al Programa de Conectividad del Estado (PCE). De forma externa, el HGGB
interactúa con el sistema financiero del estado (SIGFE), Chilecompra (para el
abastecimiento de recursos), SIGGES (para el control de GES) y el sistema de recursos
humanos del Ministerio de Salud (SIRH).
Plataforma Extrahospitalaria (Sistemas Gubernamentales y Transversales)
Chilecompra
SIGFE
SIGGES
SIRH
Ruta 5D
Sistema
Hospitalario
RIS/PACS
Categorización
Camas
Motor de
Integración
Registro Clínico
Electrónico
"Hospital
Amigo"
Resultados
Laboratorio
Plataforma Intrahospitalaria (Intranet y Sistemas Propietarios)
Diagrama 2: Sistemas de Información actuales del HGGB
Por otro lado, el núcleo interno de la plataforma informática del HGGB posee un
Sistema Informático Hospitalario desde 1995, para control de estadísticas y
administración del hospital (ej. facturación mensual). Este posee actualmente información
de más de 1.600.000 pacientes, sus atenciones y prestaciones; y es en él donde son
administradas actualmente las agendas y listas de espera.
Además, se encuentra en desarrollo un proyecto de Registro Clínico Electrónico
(para digitalizar y almacenar los datos clínicos de las atenciones hospitalarias). La
diferencia entre ambas plataformas es que el Sistema Hospitalario maneja la información
9
netamente administrativa de las atenciones realizadas, en cambio el Registro Clínico
Electrónico contendrá toda la información clínica asociada a estas atenciones.
Por otra parte, se cuenta con una plataforma RIS/PACS9 (para gestión de
Imagenología Digital) y un Sistema para gestión de resultados de laboratorio, que permite
la búsqueda de exámenes e impresión de resultados.
La Intranet del HGGB también posee un Sistema de Categorización de Camas
(para determinar la carga de trabajo de enfermería), y un Sistema que administra el plan
“Hospital Amigo” (plan de gobierno para aumentar las horas de visita a pacientes).
Además, existe un Motor de integración de Sistemas que posibilita la
interoperabilidad de distintas plataformas tecnológicas dentro del Hospital. Es así como:
las admisiones de pacientes ingresadas en el ADT10 de Urgencia, los antecedentes
históricos almacenados en el Sistema Hospitalario, las solicitudes/imágenes/informes de
la plataforma RIS/PACS, y los resultados de exámenes de Laboratorio, se encuentran hoy
integrados en el Módulo de atención en Box de Urgencia dentro del Registro Clínico
Electrónico.
En términos del flujo del proceso asistencial, el trabajo compartido con los sistemas
anteriores intenta gestionar y controlar eficientemente el tránsito de los pacientes por el
hospital desde su ingreso hasta su salida, mediante el registro y administración de la
información generada en cada uno de las acciones asistenciales.
v) Gastos relevantes en la provisión de servicios vinculados a los procesos de
gestión descritos y sujetos de mejoramiento.
Los procesos de gestión en la atención de usuarios involucran principalmente
recursos humanos. Sin embargo, los servicios de: consulta de especialidades,
intervenciones quirúrgicas y procedimientos que resultan de éstos, engloban los costos
asociados a todo el proceso de pre-admisión y admisión del paciente.
De acuerdo a esto, los servicios que egresan del HGGB que representan los
mayores gastos11 son los de intervenciones quirúrgicas, ya que en ellos se consideran los
costos del proceso de diagnóstico, intervenciones quirúrgicas, días cama, exámenes,
procedimientos, fármacos, insumos, y pabellón, entre otros.
Por ejemplo, durante el año 2008, la atención cerrada12 y la resolución de los 20
principales diagnósticos quirúrgicos de adultos significó para el HGGB un gasto
aproximado de M$ 2.413 de pesos (ver tabla 1), sobre un presupuesto total de
M$
47.280.
9
Radiology Information System/Picture Archive and Communication System
Admission Discharge and Transfer (admisión, transferencia y alta de pacientes)
11
El gasto estimado para los egresos de diagnóstico de intervenciones quirúrgicas son los gastos directos
de este tipo de servicio.
12
Aquella atención que proviene de los pacientes que están hospitalizados.
10
10
Tabla 1: Costo promedio por Enfermedad del servicio de Intervenciones Quirúrgicas
(actualizado en moneda del año 2009).
Esta tabla muestra una aproximación de los gastos directos y sólo a los 20
Diagnósticos Quirúrgicos más frecuentes. Además, se debe considerar que no es posible
determinar el presupuesto correspondiente solo a IC de especialidades, Intervenciones
quirúrgicas y procedimientos descontando los servicios de emergencias. Esto se debe a
que existen otros costos asociados a Tratamientos (por ej. oncológicos), otras consultas
ambulatorias (matronas, nutricionistas, kinesiólogos), exámenes ambulatorios,
hospitalizaciones no quirúrgicas, etc.
11
d. Flujograma actual de los procesos de gestión bajo análisis.
Los flujogramas13 que se presentan en el diagrama no. 1, 2 y 3 del anexo 1, muestran
las etapas que se requieren para cada uno de los procesos bajo análisis, descritos en la
sección I.4. En ellos se pueden apreciar los distintos entes involucrados, los cuales
interactúan en las diversas partes del proceso, ya sea enviando y recibiendo
referencias/contrarreferencias, determinando pertinencias clínicas y administrativas,
coordinando la asignación de recursos y dación de horas e informando a los pacientes de
dicha asignación.
En los diagramas, aparecen los siguientes elementos:
Vía externa: son aquellos establecimientos de menor complejidad (postas,
consultorios, hospitales primarios y secundarios) que solicitan un determinado
servicio.
Servicio Clínico: servicio hospitalario interno que solicita una atención para un
determinado paciente.
SOME: encargado de coordinar horas y recursos (si corresponde) para las
distintas prestaciones.
Pertinencia Clínica: etapa que determina si la solicitud es clínicamente
correcta. Este análisis lo realiza personal especializado del área
correspondiente, según normas pre-establecidas.
Pertinencia Administrativa: etapa que valida la solicitud, para que contenga
todos los antecedentes administrativos necesarios y que estos sean
consistentes. Esta validación es realizada por personal técnico-administrativo.
El proceso para entregar una atención de IC de especialidad (Diagrama 1, anexo
1), se inicia cuando un servicio externo o interno genera una solicitud. Esta solicitud se
envía por medio de estafetas o vía fax al hospital de destino, donde la Oficina de
Coordinación (unidad dependiente de SOME) y los médicos de especialidad analizan la
pertinencia administrativa y clínica (cuando corresponda). Si la solicitud no logra ser
aprobada, clínica o administrativamente, se devuelve al servicio de origen para que sea
corregida o cancelada. Aquellas solicitudes que son pertinentes, proceden a registrarse
como Interconsultas Pendientes en el Sistema Informático Hospitalario de destino y el
paciente queda en espera de que se le asigne una hora. Cuando se ha realizado la
asignación, esta es notificada al servicio de origen para que sea informada al paciente.
Finalmente, para la fecha en que se ha asignado la hora, se verifica si el paciente
se presentó. Si no se presenta, es sacado de la lista de espera (la cual se genera en la
medida que las Solicitudes de IC van siendo recepcionadas y que también es
administrada en el Sistema Informático Hospitalario) en forma inmediata y se elimina del
sistema la respectiva solicitud. Si el paciente se presenta en la fecha señalada, se verifica
si pudo ser atendido. Si el servicio fue finalmente entregado, el paciente se elimina de la
lista de espera. Si por algún motivo ajeno a la responsabilidad del paciente, este no puede
13
Fuente: Manual de Organización y Funciones HGGB, mayo de 2007
12
ser atendido, se procede a asignar una nueva hora y el proceso se repite. Después de la
primera atención (tipo Nueva), las sucesivas atenciones son todas marcadas como
Control, y no son administradas por la Oficina de Coordinación sino directamente por las
personas encargadas de dar citaciones de control. Ahora, si se origina la necesidad de
Interconsulta interna a otra especialidad, el conducto regular es el mismo que se ha
descrito antes para el resto de las Solicitudes de IC (por lo tanto, esta nueva solicitud
entra también a lista de espera).
Por otra parte, el proceso para realizar una solicitud de hospitalización para
intervención quirúrgica (Diagrama 2, anexo 1), comienza en el servicio clínico respectivo
luego de haber sido atendido el paciente de manera ambulatoria, el cual envía la solicitud
al SOME del hospital HGGB, en donde se validan aspectos clínicos. Si la solicitud cumple
con las normas respectivas, se verifica si ésta viene con una fecha asignada. Si la fecha
ha sido asignada, se encarga al servicio clínico que gestione los recursos necesarios para
la intervención (pabellones, camas, profesionales, etc.) y se procede a dar aviso al
paciente. De lo contrario, se verifica si existe una agenda14 disponible.
Posteriormente, se verifica si existe una agenda y hora disponible, y se procede a
realizar la coordinación de recursos y el aviso respectivo al paciente. De lo contrario, se
debe esperar que estén disponibles nuevas agendas, para luego entregar la hora
respectiva. Finalmente, se verifica si el paciente se presenta en la fecha asignada para la
intervención. Al igual que para el caso de las IC de especialidad, si el paciente no se
presenta, se procede a eliminarlo de la lista de espera, así como su respectiva solicitud. Si
el paciente se presenta y finalmente es atendido, se registra la intervención y se elimina el
paciente de la lista de espera. Si por razones ajenas al paciente, éste no puede ser
atendido, se asigna una nueva hora y el paciente sigue en la lista de espera.
Ahora, las etapas asociadas a los flujos de IC (Diagrama 1, anexo 1) y
procedimientos médicos (Diagrama 3, anexo 1) son similares en muchos aspectos. La
diferencia se produce en que los recursos que deben administrar cada una de ellas,
varían considerablemente. Para el caso de las IC de especialidades, una vez que se han
realizado las validaciones correspondientes (pertinencia clínica y administrativa), se
procede a asignar una hora. Esta asignación depende de dos factores: que exista una
agenda en el sistema y que en dicha agenda exista una hora disponible. Por otro lado, los
procedimientos médicos no sólo requieren de que exista una agenda y una hora
disponible, sino que también exista disponibilidad de equipamiento, camas (para
procedimientos que la requieran), etc.
Para el caso de las intervenciones quirúrgicas, se requiere de una mayor
coordinación de recursos, ya que se requiere gestionar horas de distintos profesionales,
de equipamiento, pabellones, camas, exámenes, etc.
Por otro lado, el dinamismo de los procesos no permite establecer claramente los
tiempos involucrados en cada una de las etapas. Estos tiempos se rigen principalmente
14
Se entiende por agenda al horario determinado por un médico en una especialidad y por un tiempo
definido.
13
por el tipo de patología asociada (en el caso de las patologías AUGE), por el nivel de
demanda de cada especialidad, por programas especiales (Plan 90 días del MINSAL) y
por otros factores administrativos internos (vacaciones, días administrativos, licencias). La
única etapa que tiene un tiempo establecido, y que es relativamente similar para cada
patología, es la revisión de pertinencia clínica y administrativa, tiempo que en conjunto no
debe superar los dos días hábiles. Este tiempo promedio se cumple en un 90% de los
casos, en el restante, el análisis de pertinencia clínica debe tardar un máximo de 5 días
hábiles.
El paciente se considera dentro de la Lista de Espera15, desde el momento en que
se produce la “necesidad de atención” (en el centro de salud de origen), luego si no
cumple con pertinencia clínica o administrativa, es eliminado de ella.
Si el paciente no se presenta, debe salir de la Lista de Espera. Este efecto
administrativo implica que el paciente debe ser reingresado al sistema de atención (iniciar
nuevamente el flujo).
e. Usuarios finales de los servicios asociados a los procesos bajo análisis.
Público Objetivo.
El Público objetivo, al cual apunta la propuesta de mejoramiento de la Gestión
Pública en hospitales de Chile, corresponde a los usuarios de los servicios de: IC de
especialidades, Intervenciones Quirúrgicas e IC de procedimientos a nivel nacional. Sin
embargo, debido a la complejidad y características del Servicio de Salud de Concepción,
y en particular el HGGB, se utilizará este centro asistencial como foco piloto del
diagnóstico y desarrollo posterior, debido a su envergadura y significancia muestral. Por
ejemplo, la población de las comunas cubiertas en el Servicio de Salud Concepción
asciende a 631.290 personas, donde 66,9%16 es Beneficiario FONASA. Si a esto se le
agrega la población de los otros Servicios de Salud de la región (Talcahuano, Arauco,
Ñuble, Bío-Bío), el hospital por su calidad de centro de referencia regional, debe cubrir las
necesidades de salud de más de 1.500.000 personas.
Por la naturaleza de los servicios que un hospital debe entregar, todas ellas son
potenciales usuarios. Además, el 40% de la población de la región se encuentra
desfavorecida social, cultural y económicamente; por ende son beneficiarios del sistema
de salud público.
El HGGB atiende además las necesidades de la provincia de Arauco y en algunas
prestaciones muy complejas atiende a los otros tres servicios de salud de la región del Bío
Bío, teniendo así un área de influencia con una población total de 2.022.995 al presente
15
Existen 3 Listas de Espera: para Consulta de Especialidad, para Procedimiento, y para Intervención
Quirúrgica.
16
Fuente: FONASA, Estadísticas Demográficas: Estimación de Población beneficiaria del Fondo Nacional
de Salud y proyección censal- INE a Diciembre de 2007.
14
año (ver tabla 2), de las cuales el 77,4%, correspondientes a 1.561.55617 es beneficiaria
FONASA.
Población
Región del BíoBío
Total
Hombres
Mujeres
2007
1.996.099
984.392
1.011.707
2008
2009
2.009.549
990.847
1.018.702
2.022.995
997.291
1.025.704
Tabla 2: Población Beneficiaria del HGGB (fuente: Departamento de
Estadísticas e Información de Salud).
En términos de los tres procesos en estudio, las solicitudes de servicios recibidas18
por el HGGB en los años 2007 y 2008 se muestran en la tabla 3.
IC de especialidades
Intervenciones Quirúrgicas
IC de procedimientos
Total
2007
94.819
6.031
17.318
118.168
2008
98.157
7.238
15.894
121.289
Tabla 3: Demanda de Servicios al HGGB
La resolución de esta demanda pasa por la revisión de la pertinencia clínica y
administrativa de las solicitudes, y la realización de las atenciones cuando corresponda.
En la tabla 4 se muestra el número de solicitudes que fueron “resueltas” (salen de la lista
de espera ya sea porque la atención del paciente se efectuó o por otras causas, por
ejemplo no se presento, IC devuelta, etc.) en los años citados, así como también las
atenciones efectivamente realizadas. Las atenciones “No Resueltas” son aquellas que
permanecen en Lista de Espera y a las cuales no se ha podido asignar el recurso
solicitado.
Año
2007
Estado Servicio
IC de especialidades
Intervenciones Quirúrg.
IC de procedimientos
TOTALES
Total
80.594
5.327
16.275
102.196
2008
Resueltas
Atendidas Res Sin At
52.687
27.907
3.314
2.013
5.295
10.980
61.296
Total
99.413
6.174
15.287
40.900 120.874
Resueltas
Atendidas Res Sin At
62.898
36.515
2.851
3.323
10.360
4.927
76.109
44.765
Tabla 4: Servicios Resueltos para los años 2007 y 2008 del HGGB
Esta distribución para el año 2007 muestra que se procesaron 102.198 solicitudes
de servicios, de las cuales el 60% corresponde a servicios atendidos y un 40% a no
17
18
Fuente: Estadísticas demográficas disponibles en sitio web FONASA
fuente: Sistemas de Información HGGB.
15
atendidos. Por otro lado, durante el año 2008, de 120.874 solicitudes de servicios, el
porcentaje de servicios atendidos aumento a un 63%.
Considerando la demanda de la tabla 3 y las atenciones resueltas de la tabla 4, se
pueden generar los indicadores mostrados en las tablas 5 y 6.
Solicitudes
Resueltas
Servicio
Total
Lista de Espera
Cantidad
Atendidas Sin Atención
IC de especialidades
94.819
56%
29%
15%
14223
Intervenciones
Quirúrg.
6.031
55%
33%
12%
724
IC de procedimientos 17.318
31%
63%
6%
1039
Promedio (%)
52%
34%
14%
Tabla 5: Estado de las solicitudes de servicios en el HGGB el año 2007
Solicitudes
Resueltas
Total
Atendidas Sin Atención
112.382
56%
32%
Servicio
Lista de Espera
Cantidad
IC de especialidades
12%
13486
Intervenciones
Quirúrg.
7.942
36%
42%
22%
1747
IC de procedimientos
16.937
61%
29%
10%
1694
Promedio (%)
55%
32%
12%
Tabla 6: Estado de las solicitudes de servicios en el HGGB el año 2008
En estas tablas el total representa la suma de los ingresos de solicitudes de ese año
y la lista de espera acumulada al mismo año. Las solicitudes resueltas sin atención (42%
y 34% para los años 2007 y 2008 respectivamente) se producen por diversas causas,
tales como: No Presentación de Paciente, solicitud de IC rechazada por pertinencia y
otras causas administrativas (duplicación de horas, prestaciones ya realizadas, ausencia
de especialista, etc.).
16
II. Principales Aspectos Metodológicos Utilizados.
1. Metodología utilizada en la elaboración del diagnóstico del problema.
Debido a la complejidad del problema de las listas de espera, este estudio se realizará
en forma piloto en el Hospital Clínico Regional Dr. Guillermo Grant Benavente (HGGB)
para luego realizarlo en la red asistencial del Servicio de Salud de Concepción,
Los procedimientos utilizados para identificar los procesos a mejorar fueron:
- Recolección de información de la proyección poblacional por servicio salud y
comuna de Concepción años 2007- 2009 de la Base de datos del Departamento de
Estadística e Información de la Salud (DEIS).
- Visitas a diversos centros hospitalarios en las regiones del Biobío y Metropolitana y
reuniones con personal involucrado en los diferentes procesos operativos y
administrativos
- Levantamiento de información a través de reuniones con fuentes de información
primaria, con respecto a las áreas y procesos involucrados en el procesamiento de
las capacidades médicas, técnicas, de infraestructura y equipamiento para la
planificación de los servicios de consultas médicas, intervenciones quirúrgicas y
procedimientos. Estas reuniones contaron con la participación de las siguientes
personas pertenecientes al Hospital Clínico Regional Dr. Guillermo Grant
Benavente: Sr. Carlos Villagrán C; Ingeniero Informático; Sr. Héctor Meza; Médico
y Gerente de Informática y la Sra. Elizabeth Parra; Jefa de SOME.
- Recolección de información del Sistema Hospitalario SIGGES con respecto a
egresos de servicios al año, consultas perdidas y causas, correspondientes al
Hospital Clínico Regional Dr. Guillermo Grant Benavente (años 2007 y 2008).
- Revisión y extracción de información del estudio “Listas de Espera Auge y No Auge
en Servicios de Salud a nivel Nacional” de Altura Management, año 2007.
- Evaluación y diagnóstico de la situación actual de los procesos bajo estudio.
2.
Procedimientos Metodológicos para el procesamiento y análisis de la información.
La metodología utilizada para el procesamiento y análisis de la información considera
las siguientes etapas:
- Análisis individual por parte de cada integrante del equipo de trabajo del proyecto
sobre la información obtenida para después analizarla y generar posibles
diagnósticos.
- Generación de indicadores para evaluar el flujo de atención hospitalaria y gestión de
Listas de Espera (información generada en las tablas 5 y 6).
- Análisis global de información recopilada.
17
III.
Diagnóstico del Problema a Resolver con la Propuesta de Mejoramiento de la
Gestión.
1. Análisis de problemas y causas de los procesos en estudio.
En base a los antecedentes expuestos hasta el momento, es importante destacar
que las listas de espera que se informan en la actualidad, están compuestas por todos
aquellos pacientes cuyas solicitudes de IC (especialidad, quirúrgica o procedimientos)
aun no han sido resueltas. Estos pacientes son catalogados como “nuevos” en el
sistema hospitalario y deben “competir” con aquellos pacientes que requieren de
controles. Por esta razón, se puede distinguir entre pacientes “tipo N” y pacientes “tipo
C”, los cuales en el sistema de atención deben por norma19 estar en una relación de
40/60, es decir, del total de atenciones que se realizan en los distintos servicios
clínicos en estudio, los pacientes tipo N deben ser un 40% y los tipo C un 60%.
Actualmente esta proporción se encuentra alrededor de 25% tipo N y 75% tipo C.
Además, las listas de espera aumentan cada vez que se genera una solicitud de
IC en el hospital de origen (solicitud que es ingresada al sistema SIGGES) y
disminuyen cada vez que un paciente es atendido por primera vez, la solicitud es
rechazada (administrativa o clínicamente) o el paciente no se presenta el día de la
atención. En estas listas de espera no se incluyen los pacientes que requieren de
controles.
Por otra parte, los tiempos asociados a la lista de espera están compuestos por los
tiempos de gestión de la IC y el tiempo natural de espera una vez que la hora ha sido
asignada. En el tiempo de gestión de la IC, se incluyen los tiempos de envío de
solicitudes (en papel desde el origen al destino), tiempo de evaluación de pertinencia
administrativa y clínica, y el tiempo que tarda en asignarse el recurso (hora de
atención). Estos tiempos gestión de IC, dependiendo del servicio y la patología (GES,
no GES), puede extenderse desde semanas hasta meses.
En este contexto en el análisis de las cifras de demanda/resolución, el estudio de
los flujos de actividades administrativas/clínicas, y visitas al HGGB, realizados en esta
propuesta muestran que existen diversos problemas, entre los cuales destacan:
Falta de automatización de procesos: envío y recepción de solicitudes de IC,
clasificación por especialidad, aviso de hora otorgada, búsqueda y asignación
de hora de atención, etc. Esto produce retardos tanto en la gestión como en la
resolución de las atenciones médicas.
Escasa digitalización de información clínico-administrativa: se tiene que,
por ejemplo, en más del 95% de los casos, las solicitudes de IC de
especialidad, Procedimientos Médicos e Intervenciones Quirúrgicas, se envían
manualmente por estafetas. El efecto producido es la eventual existencia de un
rechazo administrativo en la solicitud de la IC (sin RUT, nombre no coincide con
19
Fuente: Manual de Organización y Funciones HGGB, mayo de 2007
18
el RUT, falta de datos demográficos, etc.) lo cual obliga a devolver la solicitud a
su establecimiento de origen, sin poder continuar el flujo de revisión. Este
rechazo puede generar retrasos que van desde semanas hasta meses. El
retraso producido por un rechazo de este tipo no se ve reflejado en las
estadísticas actuales, ya que la solicitud de IC se elimina del sistema (queda
como resuelta), sin embargo el paciente sigue esperando por una atención.
Dificultades en la asignación de recursos hospitalarios: se producen por la
alta demanda, escasez de recursos y alto dinamismo de la asignación de los
mismos. Por ejemplo, en el HGGB se reciben 300 solicitudes de IC diarias, las
cuales se clasifican y se remiten a las respectivas especialidades. Además,
existen alrededor de 16.000 solicitudes que aún requieren de alguna asignación
(están en lista de espera). Cabe destacar que las solicitudes que están en lista
de espera actualmente pueden utilizar sólo el 25% de los recursos disponibles,
el resto es utilizado en los pacientes que requieren de controles.
Además de lo anterior, al realizar un análisis detallado de cada uno de los
procedimientos de gestión bajo estudio, se pueden encontrar una serie de problemas.
Para cada uno de estos, las tablas 7, 8 y 9 identifican aquellas dificultades más comunes,
sus causas, tasas de ocurrencia20 y los efectos asociados.
20
Tasas de ocurrencia estimadas por personal del HGGB.
19
Problema
Error en solicitud de IC
de especialidad.
No disponibilidad
Agenda
Atenciones
agendadas
realizadas
y
de
Nuevas
no
Causa
Inconsistencia
administrativos
Tasa
2%
(de 98.157
solicitudes)
6%
(de 98.157
solicitudes)
Efecto
Retardo
derivación
20%
(de 2.187
agendas
creadas)
Imposibilidad de
hora
en
un
determinado
El paciente no se presentó,
más del 10% de las
citaciones
13,5%
(97.136
agendadas
)
Pérdida de hora y no
reutilización de cupo (el
paciente no asiste a su cita
y por tanto no es posible
reasignar dicho cupo)
Falta
de
clínicos
2%
(de
97.136)
5%
(de
97.136)
1%
(de
97.136)
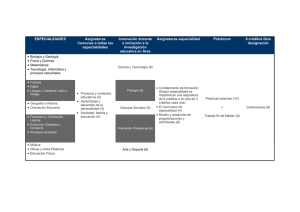
3%
(de 98.157
solicitudes)
Necesidad de re- programar
nueva hora.
en
datos
IC no es pertinente (por ej.
No
se
acompañan
exámenes
previos
necesarios)
Las agendas de atención no
son programadas/generadas
adecuadamente
por
el
especialista responsable .
antecedentes
Paciente no notificado
Ausencia del profesional no
notificada
Pacientes
con
necesidad de Consulta
Médica que acuden a
Servicio de Emergencia
Incapacidad del sistema
para atender al paciente en
un tiempo determinado
en
correcta
Retardo en dación de horas
asignar
tiempo
Retraso en la atención del
paciente.
Pérdida
de
horas
y
necesidad
de
reprogramación.
Sobrecarga del Servicio de
Emergencia
Tabla 7: Problemas Identificados para solicitud de IC de especialidad
20
Problema
Error en solicitud de
intervención
Causa
No se cumple norma o
no es pertinente.
Hospitalización y no
realización
de
Intervención
agendada
No disponibilidad de
camas
en
unidad
respectiva.
Paciente
no
se
encuentra
en
condiciones de salud
mínimas
para
ser
internado/intervenido
No disponibilidad de
pabellones
Tasa
8%
(de
7.238
solicitudes)
2%
(de 3.114
atenciones
agendadas)
1%
(de 3.114
atenciones
agendadas)
Efecto
Tiempo
utilizado.
administrativo
mal
Retraso en la atención
Pérdida de hora y de recursos ya
asignados
(pabellón,
profesionales, etc.) y mala
utilización de camas. La pérdida
de recursos asignados es total,
pues
es
muy
difícil
reprogramarlos.
Retraso en la atención y
sobreutilización de camas.
2%
(de 3.114
atenciones
agendadas)
No disponibilidad de Recursos
no 2%
Paciente no puede ser atendido
recursos ( cama, disponibles
en
el (de 3.114 en forma oportuna
pabellón )
hospital.
atenciones
agendadas)
Intervención
No disponibilidad de 1%
Retraso en la atención
agendadas y
no camas
(de 3.114
realizadas
atenciones
agendadas)
Paciente no llego el día 2%
Pérdida de hora y de recursos ya
de la citación.
(de 3.114 asignados
atenciones
agendadas)
Paciente no pudo ser 2%
Pérdida de hora y retraso en la
notificado
(de 3.114 intervención
atenciones
agendadas)
Tabla 8: Problemas Identificados para solicitud de Intervenciones Quirúrgicas
21
Tasa
Efecto
2%
(de Retardo en correcta derivación
15.894
solicitudes)
Procedimiento no es 4%
Retardo en dación de horas
pertinente
(de 15.894
solicitudes)
No disponibilidad de Las agendas de los 15%
Imposibilidad de asignar hora de
Agenda
recursos
no
son (de
762 un recurso en un tiempo
programadas
agendas
determinado
adecuadamente
creadas)
Atenciones
El paciente no se 2%
Pérdida de hora y no liberación
agendadas
y
no presentó
(de 10.657 de cupo
realizadas
atenciones
agendadas)
Paciente no notificado 3%
Retraso en la atención del
(de 10.657 paciente.
atenciones
agendadas)
Ausencia
de 1%
Pérdida de horas y necesidad de
profesional
(de 10.657 reprogramación.
atenciones
agendadas)
Recursos (máquinas) 2%
Pérdida de horas y necesidad de
no disponibles
(de 10.657 reprogramación
atenciones
agendadas)
Tabla 9: Problemas Identificados para solicitud de IC para Procedimientos
Problema
Error en solicitud de
IC
para
Procedimiento
Causa
Inconsistencia
en
datos administrativos
Como se puede apreciar en las causalidades y efectos anteriores, una de las
problemáticas comunes para los procesos de solicitud de IC de especialidad,
procedimientos médicos e intervenciones quirúrgicas corresponde a los rechazos
administrativos o clínicos. El efecto de este retardo en términos de magnitud para los
años 2007 y 2008 en el Hospital HGGB, se puede ver en fila “rechazo de IC” de las tabla
10 y 11.
Otro problema común para cada uno de los servicios, es la ausencia del paciente
(consultas perdidas). Esto es especialmente relevante para el caso de las IC de
especialidad, en las cuales hubo una subutilización de recursos, en aproximadamente
trece mil casos en los años 2007 y 2008 (tabla 10 y 11). Debido a la inexistencia de un
registro, es difícil determinar las causas exactas de este problema y cuantificarlas. Sin
embargo, se estima que las causas más comunes incluyen el no aviso al paciente de su
hora asignada, ausencia del paciente debido a incapacidad (estado de salud) o
imposibilidad (transporte, trabajo, etc.) Si se analiza este factor a nivel nacional para el
caso de las IC de especialidad, en el año 2008 se perdieron más de un millón21 de
consultas.
21
fuente: Departamento de Estadísticas e Información de Salud
22
Para las otras dificultades mencionadas en las tablas 7, 8 y 9, y en base a los
antecedentes entregados por el SOME del HGGB, las causas más relevantes son las
siguientes:
Agendas que no son programadas en forma oportuna (IC de especialidad y
procedimientos). Esto se debe a que las agendas no son ingresadas al sistema
hospitalario que las administra.
No disponibilidad de camas (IC de procedimientos e intervenciones quirúrgicas).
No disponibilidad de pabellones (intervenciones quirúrgicas)
Estas causas generan un efecto importante en el aumento de los tiempos de espera
requeridos para que los pacientes sean atendidos. En este contexto, son múltiples los
ejemplos recientes que dan cuenta de la problemática que supone la administración y
gestión de recursos hospitalarios. Uno de estos, corresponde a un estudio sobre las listas
de espera en los servicios de salud público a nivel nacional22 con información del segundo
semestre del año 2007. Este reveló que para las patologías NO GES (Garantías Explícitas
en Salud) casi 50.000 usuarios esperaron más de 60 días para ser atendidos. Para
patologías GES, sobre una muestra del 48% de los servicios de salud a nivel nacional,
alrededor de 5.000 casos no cumplieron el tiempo máximo para la entrega de
prestaciones garantizadas.
Por otra parte, el Ministro de Salud, Sr. Álvaro Erazo, dio a conocer las cifras de las
listas de espera a nivel nacional de cirugías y consultas médicas23. Estas muestran que
casi 48 mil pacientes han esperado más de un año para acceder a una cirugía en el
sistema público, así como 292 mil pacientes que llevan más de 4 meses para poder ser
atendidos por un médico especialista. Para el caso del Servicio de Salud Concepción,
estos corresponden a 574 pacientes que esperan cirugía por más de un año, y 2.328
pacientes por más de 4 meses para consulta de especialista.
Anexo 2 Extracto Estudio “Listas de Espera Auge y No Auge en Servicios de Salud a nivel Nacional”,
Consultora Altura Management.
23
fuente: El Mercurio, 1 de febrero de 2009
22
23
2. Descripción de usuarios afectados por los problemas de los procesos en estudio.
Como se mencionó en el punto IV.4.e, el HGGB resolvió 120.874 solicitudes
servicios en el año 2008. De estos, solo se realizaron efectivamente 76.109, por lo que,
en consecuencia, el 37% de los servicios demandados por los usuarios no fueron
efectuados.
En las tablas 10 y 11, se muestran las causas de las solicitudes resueltas sin
atención en el HGGB durante los años 2007 y 2008, respectivamente.
IC de
IC de
Intervenciones
especialidades procedimientos Quirúrgicas
Total
8.501
7.399
499
603
736
0
83
653
13.414
13.172
41
201
0
0
0
0
18.249
7.336
10.357
556
Rechazo de IC
24
Rechazo de Preadmisión
No se presento
Unidad no Corresponde
Otras
Total
27.907
10.980
2.013
40.900
Tabla 10: Causas de las solicitudes resueltas sin atención de servicios en el HGGB año 2007
La causalidad “Otras” incluye los siguientes motivos: Pacientes ya atendidos,
Fallecidos, Duplicados, Mal Ingresados por personal de admisión e incapacidad del
Sistema Informático para controlar Inconsistencias (lo que lleva a eliminación de registros
en las bases de datos). En particular para las IC de Procedimientos del año 2007, se
produjo un gran número de “egresos administrativos” de la Lista de Espera debido al
análisis detallado de pacientes que ya tenían el Procedimiento realizado y continuaban
como pendientes o pacientes que habían solicitado atención pero no existía registro de
haberla recibido.
IC de
IC de
Intervenciones
especialidades procedimientos Quirúrgicas
Total
7.636
169
563
8.368
Rechazo de IC
0
960
158
1.118
Rechazo de Preadmisión
13.135
297
263
13.695
No se presento
25
4.448
0
18
4.466
UPS no Corresponde
11.296
1.897
3.925
17.218
Otras
36.515
3.323
4.927
44.765
Total
Tabla 11: Causas de las solicitudes resueltas sin atención de servicios en el HGGB año 2008
Las tablas muestran que las causas de la no realización de servicios son variadas
siendo las más frecuentes para ambos años, la no presentación del paciente, otras y el
rechazo de IC (no se tiene pertinencia administrativa ó clínica).
24
25
Corresponde al rechazo de la solicitud de hospitalización.
Unidad Prestadora de Servicios asociada a una especialidad en particular
24
Este análisis también permite inferir (sobre todo para el caso de los Citados a
Hospitalizarse e Intervenirse) que existen recursos del hospital que no se utilizaron (ej:
camas, pabellones, horas profesionales), debido a que no se efectuaron los servicios
planificados.
En términos de los tiempos de espera promedio26 para los pacientes por tipo de
servicio, los datos de las tablas 12 y 13 indican que durante el año 2007, el 87%
corresponde a usuarios egresados de las listas de espera en un intervalo de 2 meses
como máximo. Por otro lado, en el año 2008 y en el mismo período de tiempo, egresó el
79% de los usuarios (ver tablas 12 y 13). Note sin embargo, que estos egresos de las
listas de espera son solicitudes resueltas, que corresponden a las realizadas y las no
realizadas. Esto significa que no necesariamente son usuarios atendidos ya que existe un
40% durante el año 2007 y un 37% en el 2008 de los egresados de las listas que no
recibieron servicio alguno.
Espera en meses para EGRESO
Tipo de
Egresados
Servicio
2007
0-2
2-4
4-6
6-8
8 - 10
10 - 12
IC de
especialidades
80.594
80%
15%
4%
1%
0%
0%
Intervenciones
Quirúrgicas
5.329
88%
7%
3%
1%
0%
0%
IC de
procedimientos
16.275
94%
3%
2%
1%
1%
0%
Promedio
102.198
87%
8%
3%
1%
0%
0%
Tabla 12: Usuarios egresados el año 2007 de listas de espera según tiempo de espera
Espera en meses para EGRESO
Tipo de
Egresados
Servicio
2008
0-2
2-4
4-6
6-8
8 - 10
10 - 12
IC de
especialidades
99.413
75%
16%
4%
1%
1%
0%
Intervenciones
Quirúrgicas
6.174
73%
15%
6%
1%
1%
1%
IC de
procedimientos
15.287
89%
7%
1%
1%
1%
1%
Promedio
120.874
79%
13%
4%
1%
1%
1%
Tabla 13: Usuarios egresados el año 2008 de listas de espera según tiempo de espera
> 12
0%
0%
0%
0%
> 12
2%
3%
1%
2%
En resumen, el análisis de las causas de las solicitudes resueltas sin estado de
atención y los tiempos promedio de espera deja de manifiesto la falta de un mecanismo o
procedimiento de asignación y reasignación de horas de atención, confirmación de horas
dadas y control de los tiempos de espera. Esta subutilización, a su vez, afecta al tiempo
que deben esperar los usuarios para la realización de los servicios que demandan. Por
ejemplo, de las tablas anteriores se puede estimar que en promedio el 16%, 11% y el 5%
de los usuarios esperan entre 2 a 4 meses por consulta médica, intervención quirúrgica y
procedimientos, respectivamente. Esta espera puede significar a su vez, el diagnóstico
26
Los tiempos de espera para patologías no GES, no deberían superar los 60 días desde el momento en
que se solicita la atención. Para las patologías GES, los plazos son definidos por protocolos individuales.
25
tardío de una patología que involucre un riesgo vital ó que el diagnóstico inicial empeore,
lo que se traducirá en un escenario de salud crítico para el paciente.
En esta misma línea de análisis, es posible cuantificar la “Lista de Espera” al 1 de
Enero del 2009, para las solicitudes recibidas a esa fecha y no “resueltas” durante el año
2008 (tabla 14). Estas cifras son la sumatoria de los ingresos a Lista de Espera los años
2007 y 2008 (solicitudes, ver tabla 3), de la cual se restan los egresos (solicitudes
resueltas, ver tabla 4) también de ambos años.
Tamaño
12.969
1.768
1.650
16.387
IC de especialidades
Intervenciones Quirúrgicas
IC de procedimientos
Total
Tabla 14: Listas de espera en el HGGB
Por otra parte, la evolución de las listas de espera a contar del año en que se cuenta
con los registros respectivos (2007), se aprecia en la tabla 15.
Evolución listas de
espera
IC de especialidades
Intervenciones Quirúrg.
IC de procedimientos
TOTAL
Lista de
Espera
2007
14.225
704
1.043
15.972
∆ Lista de Lista de
Espera
Espera
2008
2008
-1.256
1.064
607
415
12.969
1.768
1.650
16.387
Tabla 15: Evolución listas de espera.
26
IV. Análisis de Alternativas de Solución.
1.Objetivos de la propuesta.
Esta propuesta busca mejorar la gestión de recursos hospitalarios y
administración de IC (especialidades, procedimientos intervenciones) para reducir los
tiempos de espera en los servicios de atención de salud, utilizando técnicas de
inteligencia artificial.
Por lo anterior, la innovación de esta propuesta consiste en la concepción,
desarrollo e implementación de un sistema informático que utilice técnicas de
inteligencia artificial para la asignación y optimización automática de recursos
hospitalarios. Se espera que esto reduzca significativamente los tiempos de espera,
producto del análisis inteligente de gran cantidad de variables, recursos y restricciones
de los procesos de gestión bajo estudio.
En consecuencia, los objetivos específicos a cumplir llevar a cabo son los
siguientes:
1.- Mejorar la eficiencia en la asignación y/o agendamiento de horas y
recursos para atención de pacientes (IC de especialidad, intervenciones quirúrgicas y
procedimientos), utilizando técnicas de optimización inteligente.
2.- Aumentar la eficiencia en la determinación de la pertinencia clínica de las
solicitudes de IC, utilizando métodos automáticos de clasificación.
3.- Mejorar el flujo de información administrativa y hospitalaria de IC, a
través de la redefinición de los procedimientos de gestión de solicitudes de IC.
2. Benchmark de iniciativas que han contribuido a la solución de él o los problemas
similares identificados en el punto IV.
En los recientes años, se ha intentado abordar el problema de las listas de
espera desde tres grandes perspectivas: incorporando recursos adicionales en los
procedimientos de atención, mejorando los procedimientos administrativos actuales y/o
automatizando algunos procesos.
a) Mejoramiento Vía Aumento de Recursos
Este tipo de mejora corresponde a aquellas soluciones adoptadas en las
cuales el incremento de los recursos disponibles, con el fin de reducir la brecha entre la
oferta y la demanda de atenciones de salud, ha tenido algún efecto en la reducción de los
tiempos de atención.
Por ejemplo, en Marzo de 2008, FONASA realizó un convenio con el
Hospital Clínico de la Fuerza Aérea “Gral. Dr. Raúl Yazigi Jáuregui”, para disminuir la lista
27
de espera no AUGE en cardiocirugías, en el Hospital de Talca (fuente: Comunicaciones
FONASA). Este convenio permite derivar pacientes desde el Hospital de Talca hacia el
Hospital Clínico de la FACH, siendo 18 pacientes los inicialmente derivados.
De forma similar, en Febrero de 2009, las escuelas de Tecnología Médica y
Fonoaudiología de la Universidad Austral de Chile sede Puerto Montt iniciaron un trabajo
coordinado con el área otorrinolaringología del Hospital Base de Puerto Montt, donde
estudiantes pueden hacer la práctica profesional (fuente: Extensión y Difusión UACh).
Esto permite suplir la demanda de recursos humanos para así reducir algunos tiempos de
atención. Algunas listas de espera fueron reducidas de 2 meses a aproximadamente 2
semanas.
Por otro lado, el Hospital Naval “Almirante Nef” de Viña del Mar, en Abril de
2008 organizó un operativo para apoyar las prestaciones médicas ofrecidas por el mismo
Hospital (fuente: Armada de Chile). Para lo anterior, se contó con apoyo de empresas
externas en lo referente a equipamiento médico para desarrollar exámenes. Esto permitió
que pacientes pudieran adelantar estos procedimientos y reducir la lista de espera,
atendiendo a 109 familias de la región.
Otra actividad similar la realizó la Sociedad Chilena de Oftalmología
(SOCHIOF), a partir de Febrero de 2009 (fuente: Diario La Nación). En esta, oftalmólogos
de todo el país trabajan en conjunto con el sistema público para atender 16.000 pacientes
al 31 de Marzo de 2009. Para lo anterior, los médicos se desplegaron por comunas
vulnerables y apartadas, con el objetivo de reducir a cero la lista de espera de patologías
del área.
El Ministerio de Salud en Julio del 2008 también intentó incrementar
recursos hospitalarios para mejorar los servicios mediante la incorporación de 300 camas
al Sistema Nacional de Servicios de Salud. Además, en Agosto del mismo año, se puso
en marcha el Plan 500 que consistió en la contratación de 500 médicos especialistas con
jornada completa a lo largo del sistema nacional de servicios de salud (fuente: MINSAL).
Por otra parte, en la misma línea del aumento de recursos, se pueden incluir
acá los planes de emergencia que realizan los servicios de salud respectivos o el
Ministerio de Salud, como por ejemplo, el plan 90 días del MINSAL (ejecutado entre Enero
y Marzo del 2009) o programas de visitas ambulatorios a hospitales de menor
complejidad.
b) Iniciativas de Mejoramiento de Procedimientos Administrativos
Este tipo de mejora corresponde a aquellas soluciones adoptadas, en las cuales SIN
aumentar necesariamente los recursos disponibles, pero modificando procesos de
operación o administración (con o sin uso de tecnologías de información), se optimiza la
asignación de recursos con el fin de reducir retardos en la provisión de servicios.
En este contexto, se ha intentado reducir tiempos de espera en consultas en centros
médicos ambulatorios tales como el hospital “Padre Hurtado” (zona sur de Santiago). El
28
enfoque para ello utiliza métodos de secuenciamiento de pacientes ambulatorios, o sea,
optimiza la agenda de pacientes ambulatorios para las especialidades con mayores listas
de espera. Investigaciones sugieren también que una alta variabilidad de los tiempos de
consulta puede afectar los tiempos de espera de los pacientes y los tiempos ociosos de
los médicos. También se estudian los retrasos y las interrupciones de los médicos, como
también la disciplina y prioridad de las colas en los mismos centros.
Algunas aproximaciones al problema han aplicado estos enfoques pero modificando la
regla del sistema de citas, por ejemplo, citando cuatro pacientes al comienzo de cada
hora en lugar de citar un paciente cada quince minutos como se hace actualmente. La
tasa de ausencias podría ser disminuida de esta forma, ya que se genera una especie de
“stock” de pacientes al comienzo de cada hora que tiende a reducir los tiempos ociosos
del médico y por lo tanto se tiene la posibilidad de atender más pacientes durante la
jornada. Los resultados obtenidos de las simulaciones para este tipo de estrategias
muestran un aumento en el número de pacientes atendidos (aproximadamente 7%).
c) Iniciativas vía Automatización
Este tipo de mejora corresponde a aquellas soluciones adoptadas, en las cuales se
utilizan sistemas computacionales para almacenar y procesar información que permita
apoyar el proceso de toma de decisiones en la asignación de recursos.
Por ejemplo, se ha tratado el problema de agendamiento de pacientes utilizando
software especializado. Tal es el caso de un proyecto piloto implementado en el Centro de
Referencia de Salud Cordillera Oriente de Peñalolén (CRS Oriente), en el cual se
incorporó el software TrakCare para la gestión de 200.000 fichas clínicas de pacientes
(fuente: STG Chile e InterSystems). Este sistema extrae información demográfica de los
pacientes para relacionarla con las fichas físicas, así como su seguimiento dentro del
establecimiento. El software no se centra en la gestión administrativa del paciente, sino
que en los historiales médicos (registro clínico) del mismo.
Finalmente, se han llevado a cabo distintas iniciativas de tecnologías de información
en el Ministerio de Salud, que se resumen en la Tabla 16.
Sistema
Intranet Sectorial (Salunet)
Descripción
Habilita un espacio virtual de trabajo
accesible a todos los organismos y
establecimientos integrados en la Red
Minsal, permitiendo difundir información
relevante para el desempeño del
sector, intercambiar documentación,
establecer
grupos
de
trabajo
colaborativo en torno a temas
específicos, y desarrollar programas de
capacitación a distancia, entre otros
aspectos relevantes.
Tipo de solución
Distribución
información
de
29
Sistema
Plataforma de Integración
Registro
Clínico
Electrónico
para
la
Atención
Primaria
de
Salud (APS)
Sistema de Información
para la Red Asistencial
(SIRA)
Sistema de Indicadores de
Calidad de Atención y
Resultados
Sanitarios
(SICARS)
SinetSur
Descripción
Es un producto de software que inicia
su operación en Julio 2007 y que
permite simplificar la creación y gestión
de interfaces entre aplicaciones y
sistemas. La implementación de esta
plataforma es el hito inicial y
fundamental sobre la cual descansan
otros proyectos del sector salud
(SIVEP,
SICARS,
Referencia
y
Contrarreferencia y otros).
Sistema de información que permite:
Accesibilidad permanente, junto con
Seguridad y Confidencialidad de la
Información
Clínica,
permitiendo
mejorar la calidad de los procesos
asistenciales y la distribución de los
recursos, al contar con información en
línea del Estado de Salud de la
Población.
Este sistema de información (disponible
actualmente) se define como un
ecosistema de aplicaciones, de alcance
nacional, flexible y adaptable a la
operación de las redes asistenciales y a
sus procesos de atención; definiendo
previamente estándares de información
y tecnología. Se estructura bajo un
criterio
inclusivo,
que
permitirá
complementar y hacer interoperables
diferentes soluciones tecnológicas,
siendo, por tanto, aplicable a toda la
Red.
Aplicación que contribuye a mejorar la
calidad de los actuales Sistemas de
Vigilancia
de
Infecciones
Intrahospitalarias. Para lo anterior, se
instala un sistema de Tecnología de la
Información y Comunicación (TIC), que
incluye inicialmente las Infecciones
Intra-Hospitalarias,
Reacciones
Adversas, Indicadores de Resultado y
Calidad de Información del Sistema de
Vigilancia y Salud del Personal.
Tipo de solución
Integración de sistemas
Gestión de la información
Clínica
Gestión y distribución de
la información
Generación
información
de
Corresponde a una solución base, Distribución
de
desarrollada por profesionales del información y gestión de
Servicio de Salud Araucanía Sur, en la información
ambiente Web. Actualmente cuenta con
aplicaciones para: Agenda, Farmacia,
Urgencia,
Abastecimiento,
Cardiovascular y la Interfaz con el
Sistema de Gestión de las Garantías
Explícitas de Salud.
Tabla 16: Iniciativas de tecnologías de información en marcha (fuente: MINSAL)
30
3.Alternativas de solución de los problemas identificados en los procesos de gestión
que aborda esta propuesta.
i) Proponer alternativas de solución que pueden ser implementadas en el marco
legislativo actual si existen.
Considerando el diagnóstico llevado a cabo, se vislumbran cuatro grandes
alternativas de solución:
1) Aumento de recursos: bajo el mismo modelo de procedimientos actuales, solo se debería
aumentar la cantidad de recursos: especialistas, camas, etc.
2) Mejora Procedimiento Manual: se estudia y aplica a partir de criterios de asignación de citas o
algún “modelo” generado en los mismos recintos hospitalarios, o bien se establecen nuevos
procedimientos de atención (ej. reglas de agendamiento).
3) Procedimiento Semi-automático: se utiliza tecnologías de información tradicionales para
apoyar la toma de decisiones hospitalarias de modo de lograr mayor eficiencia (ej. Sistemas de
seguimiento de pacientes). Hasta la fecha, no se ha mostrado un impacto en ello.
4) Procedimiento Automático: Sistema informático toma el control total para apoyo a la toma de
decisiones automatizada en los procesos involucrados, tales como asignación dinámica de
recursos (pabellones, camas, equipamiento médico, horas IC, etc.), clasificación de patologías,
y análisis de pertinencias administrativas y clínicas.
ii) Matriz de las alternativas propuestas.
En la tabla 17, se sintetizan las distintas alternativas de solución. Las métricas
que se utilizaron para su comparación y valoración, fueron definidas en conjunto
con personal del HGGB y son las siguientes:
Costo implementación: presupuesto necesario para poner en marcha y
mantener la alternativa.
Complejidad de implementación: recursos técnicos y humanos necesarios
para desarrollar la alternativa.
Impacto: efecto que genera la alternativa sobre la población beneficiaria.
Sustentabilidad: capacidad de la alternativa para mantenerse en el tiempo.
Relación impacto/costo: ganancia esperada respecto al impacto producido
por la alternativa versus la inversión realizada.
Tipo solución
Aumento recursos
Mejora Procedimiento
Manual
Procedimiento Semi
Automático
Procedimiento
Automático
Costo
Implementación
Complejidad de
implementación
Impacto
Sustentabilidad
Relación
impacto/costo
Alto
Bajo
Medio/Alto
Bajo
Bajo
Bajo
Medio
Bajo
Medio/Bajo
Bajo
Medio
Alto
Bajo
Medio
Bajo
Medio/Bajo
Medio
Alto
Alto
Alto
Tabla 17: Evaluación de alternativas de solución
31
4.Hipótesis de solución.
Las hipótesis que se plantean en esta propuesta, relativas a los problemas y objetivos
del punto (1) son las siguientes:
a) Utilizando sistemas de clasificación automática para determinar pertinencia y
recursos asociados a solicitudes de interconsultas se puede reducir los retardos para
ingresar al sistema de atención hospitalaria mejor que con los procesos manuales
actuales de solicitud y creación de interconsultas.
b) A través de un proceso de optimización automática inteligente se pueden asignar
recursos hospitalarios sin intervención humana logrando una reducción en tiempos de
espera mucho mejor que los procedimientos actualmente en operación.
32
V. Estrategia de Solución de Propuesta de Mejoramiento
1.
Objetivo general y específicos de la estrategia de solución.
Objetivo General
Mejorar la gestión de recursos hospitalarios y administración de IC para reducir
los tiempos de espera en los servicios de atención de salud del HGGB, utilizando
técnicas de inteligencia artificial.
Objetivos Específicos.
1.- Mejorar la eficiencia en la asignación y/o agendamiento de horas y
recursos para atención de pacientes (IC de especialidad, intervenciones quirúrgicas y
procedimientos), utilizando técnicas de optimización inteligente.
2.- Aumentar la eficiencia en la determinación de la pertinencia clínica de las
solicitudes de IC, utilizando métodos automáticos de clasificación.
Para garantizar el cumplimiento de los objetivos anteriores, la propuesta
considera un tercer objetivo específico:
3.- Mejorar el flujo de información administrativa y hospitalaria de IC, a
través de la redefinición de los procedimientos de gestión de solicitudes de IC.
2. Descripción de la propuesta de mejoramiento
El enfoque general de esta propuesta contempla en el desarrollo de tres sistemas
modulares interdependientes, los cuales serán diseñados en base a los distintos
requerimientos identificados. El funcionamiento en conjunto de estos sistemas ayudará a
reducir los tiempos de espera y calidad de atención. Esto se debe a que, por ejemplo, los
pacientes conocerían su hora de atención en el mismo instante en que se solicita la IC.
Los sistemas propuestos corresponden a: Sistema de Gestión de Recursos
Hospitalarios (GRH), Sistema de Clasificación de Solicitudes de IC (CSIC), Sistema de
Gestión de Solicitudes de IC (GSIC). El diagrama 3 muestra la arquitectura general de la
solución propuesta que involucra dichos sistemas.
33
Sistema de Gestión de IC
SIC
(Paciente, Síntomas, etc.)
Sistema de
Clasificación de SIC
Patologías
Agendas
SIC pendientes
Sistema de Gestión de
Recursos Hospitalarios
Aceptada
Rechazada
Paciente/Patología
Contrarreferencia
Hora Asignada
(con recursos)
Diagrama 3: Arquitectura de la solución propuesta
La solución considera el desarrollo de un Sistema de Gestión de Solicitudes IC, el
cual es apoyado por un sistema de Clasificación de IC y de un sistema de Gestión de
Recursos Hospitalarios. La arquitectura propuesta organiza estos sistemas de la siguiente
forma: Las Solicitudes de IC (SIC) provenientes de un establecimiento de origen
contienen información del paciente, sus síntomas, etc. Estos datos, junto con una base de
conocimiento de patologías, se utilizan en el sistema de Clasificación de SIC, para decidir
si la solicitud es aceptada o rechazada clínicamente en el establecimiento de destino.
Por otra parte, las solicitudes aceptadas y/o pendientes ingresan al Sistema de
Gestión de Recursos Hospitalarios, el cual considera la patología/paciente específica y las
agendas de recursos, especialistas y procedimientos para asignar una hora y recursos
para atención.
Para el caso del problema de asignación de recursos hospitalarios, se utilizarán
métodos de optimización automática basados en técnicas de Inteligencia Artificial
(Scheduling apoyado por paradigmas de aprendizaje automático). En el caso de la
clasificación de solicitudes de IC, el sistema empleará técnicas de clasificación automática
basadas en métodos de aprendizaje automático. Esto requerirá el uso de información
histórica de diagnósticos clínicos, protocolos y criterios establecidos por los profesionales
contralores. Los diagnósticos serán procesados según taxonomías estándares propuestas
por la OMS, tales como CIE-10. Cabe destacar que los datos de entrenamiento se
obtendrán de los sistemas de información que actualmente funcionan en el HGGB.
Además, el desarrollo de los componentes de esta arquitectura se realizará en paralelo,
34
garantizando la obtención de resultados a corto plazo (ver tabla de resultados y metas
sección VII).
2.1) Sistema de Gestión de Recursos Hospitalarios
Actualmente, las solicitudes de IC son revisadas por los contralores y son derivadas
a los servicios clínicos respectivos para tramitar las atenciones. En esta etapa se
producen retrasos debido a que se requiere coordinar cada una de las solicitudes,
verificando que los recursos estén disponibles (horas de consulta, pabellones, hora de
exámenes, etc.). En algunos casos, la planificación de actividades y asignación de
recursos (scheduling) puede ser relativamente rápida; en otros, la no disponibilidad de
recursos y restricciones administrativas (agendas no entregadas a tiempo, manejo
inapropiado de las solicitudes), retrasa la asignación de los mismos.
El número de solicitudes de IC recibidas por un establecimiento de destino es alta
(por ejemplo, 300 diarias para el HGGB), por lo que la coordinación y administración de
solicitudes se torna demasiado compleja. Esto también impide determinar con antelación
si es necesario realizar una compra de servicios o programas de contingencia (atenciones
en terreno, extensión horaria, etc.).
Debido a lo anterior, se propone el diseño y construcción de un sistema que se
encargue de asignar en forma automática los recursos necesarios para que un paciente
sea atendido en el hospital de destino. Para ello, es necesario identificar, en base a la
dupla paciente/patología, los recursos que se requerirá asignar. Para lograr identificar
dicha relación, durante el primer semestre de desarrollo de este sistema, se creará un
módulo especial el cual identificará en forma automática los recursos requeridos por el par
paciente/patología.
La complejidad del problema de asignación no permite utilizar mecanismos
tradicionales eficientes para su resolución. Por ello, este sistema utilizará métodos de
optimización automática basados en técnicas de Inteligencia Artificial (Scheduling
apoyado por paradigmas de aprendizaje automático).
En particular, la importancia del recurso cama; debido a la alta demanda, limitada
oferta y dinámica de asignación justifica su tratamiento a través de un mecanismo que
apoye la gestión de dicho recurso.
Otro de los problemas de asignación de recursos identificados tiene relación con la
pérdida de horas asignadas (ausencia de los especialistas, ausencia del paciente).
Actualmente, estos casos (entre un 10% y 20% de las atenciones) provocan una serie de
dificultades, tanto en la reasignación de horas, como en la pérdida de las mismas.
35
Agendas
de Camas
Horas Perdidas
Agendas de
Especialistas
Agendas de
Pabellones
Sistema de Gestión
de Recursos
Hospitalarios
Hora Asignada
Agendas de
Exámenes y Proced.
Paciente y Patología
Diagrama 4: Modelo conceptual del sistema de asignación de horas
Esta problemática será enfrentada con la creación de un subsistema que gestione
en forma reactiva (una vez que se han perdido las horas) aquellas atenciones que no se
realizaron (diagrama 4). Con este fin, se suministrarán los datos necesarios al gestor de
recursos para que asigne nuevamente las respectivas prestaciones. Las notificaciones de
la atención se harán en forma electrónica al establecimiento de origen para que se
informe a los pacientes.
En los casos en que se determine que es probable que el paciente no se presente
a recibir la prestación (ubicación geográfica, atención realizada por otros medios, etc.), se
activará un procedimiento de confirmación de asistencia que permita ratificar o liberar los
recursos asignados.
2.2) Sistema de Clasificación de Solicitudes de IC
Actualmente, las solicitudes de IC deben ser revisadas en su totalidad por personal
de SOME que verifica que los datos administrativos sean consistentes para luego agrupar
dichas solicitudes por especialidad. Algunas solicitudes son rechazadas por problemas
administrativos, otras se envían directamente a los servicios clínicos para que se
gestionen las atenciones respectivas. El resto de las solicitudes deben ser revisadas por
profesionales contralores (para pertinencia Clínica). Aquellas solicitudes que son
finalmente aceptadas ya presentan un retraso debido al proceso de revisión (por ejemplo,
2 días en el HGGB).
36
Solicitud de IC
Sistema de
Clasificación de
Solicitudes de IC
1) Paciente y Patología
2) Contrarreferencia
Patologías
Diagrama 5: Modelo conceptual del sistema de Clasificación de IC
Esta tarea de clasificación de pertinencia clínica (diagrama 5) puede ser mejorada al
incorporar un sistema que apoye la clasificación de dichas solicitudes. En este se
validarán en forma automática aquellas solicitudes de IC que cumplan con los requisitos
clínicos (establecidos en base a criterios, normas o datos históricos). Los especialistas
contralores revisarán aquellas solicitudes que el sistema no pueda validar. El
procedimiento propuesto ayudará a reducir los tiempos de revisión y los días de espera de
aquellas solicitudes que no requieran una revisión (la espera se reduciría en por lo menos
dos días para todas aquellas solicitudes que son clínicamente pertinentes).
Para llevar a cabo esta tarea, el sistema utilizará técnicas de clasificación automática
basadas en métodos de aprendizaje automático. Esto requerirá el uso de información
histórica de diagnósticos clínicos, protocolos y criterios establecidos por los profesionales
contralores (actualmente disponible en el HGGB). Esta información permitirá “entrenar” el
sistema para una posterior clasificación de solicitudes de IC. Los diagnósticos serán
procesados según taxonomías estándares propuestas por la OMS, tales como CIE-10.
Una ventaja adicional que genera el sistema de clasificación es que, posibilitará la
asignación automática de exámenes y procedimientos necesarios para el paciente, de
modo que todas las horas estén disponibles cuando se realice la primera consulta (en la
cual se podrán confirmarán o rechazaran dichas solicitudes).
Finalmente, la clasificación automática de pertinencia, en conjunto con el sistema
de gestión de recursos, permitirá además que el paciente conozca su fecha de atención
en el mismo instante en que el especialista en el establecimiento de origen solicite la IC.
2.3) Sistema de Gestión de Solicitudes de IC
Actualmente, la gestión de las IC (solicitudes, referencias, contrarreferencias,
notificaciones, etc.) se realiza en base al flujo de información a través de medios físicos
(formularios en papel), electrónicos (fax, teléfono) y humanos (estafetas). Esto produce
una serie de complicaciones que comprenden errores de transcripción, pérdida de
antecedentes, retrasos en el envío de documentos, etc. Como resultado, se producen
retardos en la atención de los pacientes de IC.
37
Esta gestión puede ser mejorada a través del desarrollo de un sistema que
considere la digitalización de la información correspondiente a recursos hospitalarios
relacionados a la atención de IC, digitalización de formularios de IC, módulos de
información para la notificación de horas, historial clínico de pacientes, etc.
La disponibilidad de este sistema de gestión permitirá tener un mejor control de los
tiempos de desarrollo y evaluación incremental de las diferentes estrategias de solución
propuesta. Además, ante la eventualidad de que en algunos servicios de salud no se
tenga acceso a plataformas de gestión, el desarrollo propuesto generará una alternativa
de disponibilidad inmediata, la cual estará garantizada puesto que su acceso será viable a
través de la red MINSAL que dispondrán todos los centros de salud.
Además este sistema interopera con los sistemas de gestión de recursos hospitalarios
y de Clasificación de Solicitudes de IC, mejorando los procesos de gestión actuales. Los
procesos que se optimizan son: Ingreso de Pacientes, Atención de Pacientes con IC,
Revisión de Pertinencia Clínica, Confirmación de hora asignada y Registro de Asistencia a
la IC. El desarrollo de este sistema incluye la digitalización de todos los documentos
involucrados en el proceso de IC, los cuales estarán disponibles a contar del segundo
semestre de implementación.
a) Ingreso de Paciente
El paciente se presenta a establecimiento de atención de salud, como se muestra
en el diagrama 6. El primer paso es la validación de sus datos (incluyendo correcciones
de ser necesarias), quedando luego en espera para ingresar a la consulta médica.
Establecimiento de Origen
Recepcionista:
Toma de datos del paciente
Establecimiento de Destino
Paciente
Paciente llega a organismo
de atención hospitalaria
(proceso
automático)
Aceptada
Pertinencia
administrativa
Rechazada
Recepcionista:
Corrección administrativa
Paciente espera atención
(transcurre tiempo de espera para atención)
(transcurre tiempo de espera para atención)
Diagrama 6: Proceso de Ingreso de Paciente
38
b) Atención de Paciente que requiere IC
Si se determina, una vez diagnosticado, que el paciente requiere de IC, el
especialista genera una solicitud de IC, enviada electrónicamente al establecimiento de
destino (Diagrama 7). Esta contiene información del registro clínico del paciente, junto con
los síntomas que presenta.
Establecimiento de Origen
Establecimiento de Destino
Especialista genera
solicitud de interconsulta (IC)
Paciente ingresa a consulta
para ser diagnosticado
Envío electrónico de
solicitud de IC (referencia)
Recepción de solicitud de IC
(proceso
automático)
Pertinencia
clínica
A
Recepción de respuesta
Paciente
Rechazada
Aceptada
(si el paciente se había
retirado previamente del
establecimiento de origen)
Envío electrónico de
respuesta: aceptación
Paciente asiste nuevamente
al establecimiento de origen
Asignación de horas
candidatas para el paciente
Paciente debe seleccionar
una hora candidata
Recepción de la hora
aceptada por el paciente
Paciente se retira y en la hora
asignada asiste a la IC
Entrega formal de hora
asignada al paciente
Encolamiento de la
solicitud para revisión
Recepción de respuesta
Envío electrónico de
respuesta: pendiente
Paciente debe esperar
resolución de pertinencia
(transcurre tiempo de espera para revisiones)
Paciente se retira y será
contactado posteriormente
Diagrama 7: Proceso de Atención de Paciente que requiere IC
39
Cuando se recibe la solicitud en el establecimiento de destino, se realiza un análisis
de pertinencia clínica (en forma automática). Si se considera que la solicitud no es
pertinente, se deriva a una lista que será revisada manualmente por un especialista. En
este caso, el paciente queda a la espera de una respuesta.
c) Revisión de Pertinencia Clínica
Un especialista revisa manualmente la lista de solicitudes no aceptadas, para luego
decidir la aceptación o rechazo de la solicitud (Diagrama 8). Si es aceptada, se toma el
flujo normal de asignación de hora (este proceso varia de acuerdo al tipo de IC que se
solicita) descrito en el punto b) (solicitud pertinente). Si es rechazada, se envía una
contrarreferencia al establecimiento de origen para la resolución local del problema
(nueva solicitud, consideración de contrarreferencia, etc.).
Establecimiento de Origen
Establecimiento de Destino
Paciente
Especialista revisa cola de
solicitudes pendientes
(por cada
solicitud encolada)
(proceso
manual)
Pertinencia
clínica
Aceptada
Rechazada
Recepción contrarreferencia
Médico resuelve localmente
según contrarreferencia
Envío electrónico de
contrarreferencia
(con o sin observaciones)
A
Diagrama 8: Proceso de revisión de Pertinencia Clínica
La notificación de pertinencia requiere que el paciente se encuentre en el
establecimiento de origen. Una vez asignada la hora, el paciente se retira del
establecimiento.
40
d) Confirmación de hora asignada
Para aquellos pacientes que presentan riesgo de inasistencia, se debe confirmar
con anticipación (teléfono, visita a domicilio, otro) esta eventualidad. Esto posibilita
agendar nuevamente la IC, considerando la liberación de recursos asociados, si
corresponde (diagrama 9).
Establecimiento de Origen
Establecimiento de Destino
Paciente
Selección de pacientes que
probablemente faltarán
Paciente
Confirmado
Solicitud de confirmación
a paciente por algún medio
Paciente
confirma
SI
NO
Se libera hora asignada
y se re-agenda según caso
Diagrama 9: Proceso de confirmación de hora asignada
e) Registro de asistencia a la IC
El paciente se presenta a la IC, donde el especialista genera una contrarreferencia
al término de la prestación. Esta respuesta se envía electrónicamente al establecimiento
de origen para que el paciente continúe su tratamiento en dicho establecimiento
(diagrama 10).
Establecimiento de Origen
Establecimiento de Destino
Paciente
Especialista atiende al
paciente según la IC
Paciente asiste a la IC
Generación de
contrarreferencia
Recepción contrarreferencia
Médico continua tratamiento
del paciente
Envío electrónico de
contrarreferencia
Paciente se retira y vuelve al
establecimiento de origen
Diagrama 10: Proceso de registro de asistencia a la IC
41
Los flujos asociados a los sistemas descritos y su operación funcional se puede
apreciar en el diagrama 11.
(8) Confirmación de
horas asignadas
Entrega
de Hora de IC
(1) Paciente
nuevo
(2) Validación
Administrativa
(3) Solicitud electrónica de IC (Referencia)
(7) Horas seleccionadas por pacientes
(5) Asignación de Recursos:
Horas, camas,
pabellones, etc.
(9) Paciente asiste
a Interconsulta
(4) Pertinencia Clínica:
Automática y/o Manual
Establecimiento de
Origen
(11) Paciente continua
con su tratamiento
Respuestas electrónicas:
(6) Horas candidatas o pertinencia pendiente
(10) Contrarreferencia
Establecimiento de
Destino
Diagrama 11: Diagrama general de la solución propuesta
Aquí se muestra el esquema completo propuesto para la modificación de la forma
en que se gestionan las solicitudes de IC, ya sean IC de especialidad, quirúrgicas o de
procedimientos. Los distintos pasos del procedimiento de gestión de IC son los siguientes:
1) El proceso de IC se inicia cuando un paciente nuevo llega al establecimiento de
origen.
2) El paciente es validado administrativamente (datos de contacto correctos, datos
de afiliación, etc.) antes de ser atendido.
3) Se genera una solicitud electrónica de IC (SIC) hacia un establecimiento de
destino (referencia).
4) En el establecimiento de destino se revisa la Pertinencia Clínica de la SIC (de
forma automática y, de ser necesario, en forma manual).
a. Si la SIC es aceptada clínicamente, se sigue a partir del paso 5.
b. Si la SIC queda en espera para revisión manual, se sigue al paso 6.
c. Si la SIC es rechazada clínicamente, se sigue al paso 10.
5) El establecimiento de destino intenta realizar la asignación de recursos
necesarios para atender la SIC aceptada. Se generan distintas horas
candidatas para el paciente.
6) Si existen horas disponibles, se envían al establecimiento de origen para que el
paciente seleccione la conveniente. En caso de que la SIC quede pendiente de
revisión clínica, se notifica esta situación al establecimiento de origen.
7) Cuando el paciente elige una hora para la IC, se comunica la elección al
establecimiento de destino para confirmar y agendar formalmente la atención.
8) Cuando se acerca el día de la IC, el establecimiento de origen se comunica con
el paciente para confirmar su asistencia.
9) En el día asignado, el paciente asiste a la IC y es atendido.
42
10) El establecimiento de destino genera una contrarreferencia con la resolución de
la IC. Esta respuesta clínica se envía al establecimiento de origen para que el
paciente continúe su tratamiento.
11) El paciente vuelve al establecimiento de origen, donde continúa su tratamiento.
En términos de la solución propuesta, los sistemas previamente descritos persiguen
cumplir los objetivos y actividades organizadas según las etapas detalladas en la tabla
18.
Objetivo(s)
Actividad(s)
Diseño y desarrollo
del sistema
Transferencia Tecnológica
y Marcha Blanca
Diseñar sistema informático
que apoye la clasificación de
solicitudes de IC
Diseñar sistemas informáticos
que apoyan la gestión de
recursos hospitalarios
Diseñar y desarrollar
plataforma de Sistema de
Gestión de IC y digitalización
de Información ClínicoAdministrativa
Obtención de resultados
preliminares del desempeño de
la solución propuesta.
Realizar levantamiento de
requerimientos
Validar que plataformas tecnológicas
funcionen en forma adecuada
Evaluar impactos esperados
Determinar posibles requerimientos
adicionales de sistema
Determinar proyecciones de uso
Estimar impactos de sistema en
régimen
Evaluar costos de sustentabilidad
Capacitar a usuarios involucrados
Realizar evaluación de impactos
según métricas establecidas
Desarrollar sistema de Gestión
de Recursos Hospitalarios
Desarrollar Sistema de
Clasificación de solicitudes de
IC
Desarrollar sistema de
Información para apoyo a la
gestión de solicitudes de IC
Generar documentación del
sistema en desarrollo
Generar proyecciones de
impacto
Definición de protocolo de
gestión de IC
Toma de muestras de
indicadores base.
Tomar muestras para evaluación de
impacto
Evaluar proyecciones
Realizar pruebas del software
Evaluar costos
Simulación de Gestión de IC27
Sistema de Gestión y
Administración de Solicitudes
de IC versión preliminar
Producto(s) y/o
Metas
Tiempo de
duración
Simulador de Gestión de IC
Régimen
Incorporar cambios sugeridos al
sistema
Sistema de Gestión y Administración
de Solicitudes de IC versión final
Informes para evaluación en régimen
Protocolo de gestión de IC.
Usuarios capacitados
12 meses
6 meses
Informes de impacto del sistema
implementado
Informes de evaluación de costos
y sustentabilidad
6+ meses
Tabla 18: Etapas de la propuesta de mejoramiento
27
Esta actividad obtiene resultados preliminares del funcionamiento de los sistemas en base a datos reales.
43
Cabe destacar que un factor importante dentro de esta propuesta, es el diseño de un
protocolo de gestión de IC, el cual es apoyado por las tecnologías detalladas
anteriormente. Este diseño requiere de un trabajo mancomunado entre personal clínico y
desarrolladores de los sistemas. Este protocolo de gestión asegurará por ejemplo, que el
paciente conozca su hora de atención en el mismo instante en que el profesional médico
solicita la IC. La definición de dicho protocolo se realizará durante la etapa inicial del
proyecto (año 1).
3. Cartas Gantt.
Etapas
1-2
3-4
5-6
7-8
9-10
11-12
13-14
15-16
17-18
19-20
21-22
23-24
17-18
19-20
21-22
23-24
Diseño y desarrollo
del sistema
Transferencia Tecnológica
y Marcha Blanca
Régimen
Carta Gantt 1: Etapas del proyecto
Actividades
1-2
3-4
5-6
7-8
9-10
11-12
13-14
15-16
Normalización de datos
Diseño y programación Scheduling
Diseño modulo Gestión Camas
Pruebas y Monitoreo terreno
Integración de módulos
Monitoreo etapa implantación
Carta Gantt 2: Actividades del Sistema de Gestión de Recursos Hospitalarios
Actividades
1-2
3-4
5-6
7-8
9-10
11-12
13-14
15-16
17-18
19-20
21-22
23-24
Levantamiento de datos
Mapeo Patología/recursos
Diseño y programación
Clasificadores
Pruebas y Monitoreo terreno
Integración de módulos
Monitoreo etapa implantación
Carta Gantt 3: Actividades del Sistema de Clasificación de solicitudes de IC
Actividades
1-2
3-4
5-6
7-8
9-10
11-12
13-14
15-16
17-18
19-20
21-22
23-24
Levantamiento de requerimientos
Diseño y programación de interfaces
Pruebas y Monitoreo terreno
Integración de módulos
Monitoreo etapa implantación
Carta Gantt 4: Actividades del Sistema de Gestión de IC
44
4. Recursos asociados a la implementación de la estrategia de solución.
Para la etapa 1 (Diseño y Desarrollo de Sistemas) de la propuesta, el desglose de
recursos requeridos se muestra en la siguiente tabla:
Tipo de Recursos
Personal
Disponibilidad actual en la
institución(es)
Liberados producto de la
implementación de la
propuesta.
Adicionales necesarios para
logro de la etapa
21-01
Personal Encargado área
Informática
Funcionarios SOME
Jefes de Servicio
Bienes y Servicios
Adquisición Activos No
Financieros
29-07-002
Desarrollo de Software
Iniciativas de Inversión
Otros
Los recursos cuantificados para la etapa 2 (Transferencia Tecnológica y Marcha
blanca) se consideran en la siguiente tabla:
Tipo de Recursos
Personal
Bienes y Servicios
Adquisición Activos No
Financieros
Disponibilidad actual en la
institución(es)
21-01
Personal Encargado área
Informática
Funcionarios SOME
Profesionales de Salud
Liberados producto de la
implementación de la
propuesta.
Adicionales necesarios para
logro de la etapa
21-03-999
Personal para capacitación
06-001
Equipos computacionales y
Periféricos
Iniciativas de Inversión
Otros
45
Finalmente, para la etapa 3 (Régimen), los recursos cuantificados se muestran a
continuación:
Tipo de Recursos
Personal
Disponibilidad actual en la
institución(es)
21-01
Funcionarios SOME
Profesionales de Salud
Bienes y Servicios
Adquisición Activos No
Financieros
Liberados producto de la
implementación de la
propuesta.
Adicionales necesarios para
logro de la etapa
Horas profesionales uso
alternativo
06-001
Equipos computacionales y
Periféricos
06-001
Equipos
computacionales
Periféricos
y
Iniciativas de Inversión
Otros
Propuesta Uso de Recursos Financieros (miles de $ al año 2009)
Etapa I
(Diseño y desarrollo
del sistema)
Item
Disponible
Personal
21-01
Funcionarios de Planta
Requerimiento
2010
Etapa II
(Transferencia Tecnológica y
Marcha Blanca)
Requerimiento
Disponible
adicional año
2011
10.000 (a)
Disponible
Requerimiento
adicional año
2011
10.000(a)
Personal de planta que
utiliza sistema en Marcha
blanca.
20.000(b)
21-03-999
Personal para capacitación
Bienes y Servicios
2.000
Adquisición Activos No
Financieros
Equipos Computacionales
50.000(c)
Sistemas de Información28
Iniciativas de Inversión
Transferencias de Capital
Otros
TOTAL
Etapa III
(Régimen)
105.000(c)
21.000 (c)
115.000
21.000
350.000
10.000
350.000
70.000
2.000
Donde
a: Costo estimado para personal que apoyará el diseño (requerimientos) del sistema
informático propuesto (etapa I) y apoyarán las evaluaciones de impacto en etapa III.
b: Costo estimado para personal de planta que trabajará con el sistema informático en
etapa de marcha blanca
28
Ver desglose de los montos en anexo 12.
46
c: Costo estimado de equipos computacionales necesarios para realizar marcha blanca.
Esta estimación se hizo en base a un porcentaje del total de equipos computacionales
(500 aprox.) que apoyaran el área médica el año 2009.
Cabe hacer notar que debido al efecto replicador que se desea lograr con la
propuesta de solución, los costos de Diseño y Desarrollo del Sistema (etapa I), se verán
significativamente reducidos en el caso de implementar la solución en el resto del país. En
este caso, solo se consideran costos de adaptación de los sistemas y los procedimientos
asociados, considerando que la versión prototipo ya ha sido desarrollada y evaluada.
VI. Factores Críticos de Riesgo y de Éxito de la Implementación de la Propuesta.
En esta propuesta se han identificado tanto factores de riesgo (aquellos que podrían
afectar el cumplimiento de objetivos y desarrollo de la propuesta), como factores de éxito
(aquellos que aseguran el cumplimiento de las metas y la solución planteada). Además de
lo anterior, se clasifican los factores críticos en factores que son internos (FI) al organismo
que implementa la solución y en factores que son externos (FE) al mismo. Estos factores
se muestran en siguiente tabla.
Descripción
Riesgo
Reticencia a la automatización de procedimientos por parte de personal
clínico [FI].
Baja consistencia y/o inexistencia de datos clínicos e información
histórica necesaria para el desarrollo de la solución propuesta [FI].
Normativas que entren en conflicto con procedimiento propuesto [FE].
Plan
Contingencia
Inducción,
capacitación
y
socialización
de
las ventajas de
solución.
Especialistas
trabajaran en las
definiciones
iniciales de los
protocolos.
Ocurrencia
Media
Alta
No Disponible
Baja
Éxito
Descripción
Impacto
Apoyo de establecimientos de salud involucrados para generar soluciones
que resuelvan el actual problema de listas de espera [FI].
No aplica
Existencia de tecnologías y recursos humanos calificados para el
cumplimiento de la propuesta [FE].
No aplica
Existencia de infraestructura adecuada para la comunicación e integración
de los diferentes procedimientos y sistemas propuestos [FI].
No aplica
Alto
Alto
Alto
47
VII. Resultados y Metas Esperadas.
Institucional.
1.- Mejora en la eficiencia de la atención de IC.
(Asociado a indicadores I1, I2, I3, I4,I5,I6).
2.- Mejora de la eficiencia en la asignación de recursos (horas, pabellones, etc.)
(Asociado a indicadores I2, I3, I5,I6)
3.- Mejora de los tiempos administrativos para analizar solicitudes, lo que permite
reasignar tiempos en otras actividades.
(Asociado a indicadores I2, I4,I6)
Usuarios.
1.- Mejoramiento de los tiempos de atención para los pacientes de IC.
(Asociado a indicador I1, I2, I3, I4,I5, I6)
2.- Disminución de los tiempos de permanencia del paciente dentro del proceso de
(Asociado a indicador I1, I2, I3, I4,I5, I6)
IC
N°
Indicador
Variable
clave
identificada
Nombre del
Indicador
I1
Digitalización
de Solicitudes
de IC
Solicitudes
de IC
Tasa de
Solicitudes
de IC
digitalizadas
I2
Reducción de
la lista de
espera de IC
Número de
pacientes en
espera de
atención
Horas
perdidas por
NSP
I3
I4
I5
I6
Resultado
Disminución
de horas
perdidas por
no
presentación
del paciente
(NSP)
Reducción
cantidad de
solicitudes de
IC revisadas
por
contralores
Aumento en
las horas para
pacientes
nuevos (tipo
N) asignadas
Dimensión y
ámbito de
medición
Año
cumplimiento
Período(s)
de
Medición
Fórmula del
indicador
Meta(s)
Razón de
solicitudes
recibidas en
formato digital
# solicitudes de IC
Digitales
# Solicitudes de IC
recibidas
50%
solicitudes
de IC
digitalizad
as
2010
Semestral
durante 12
meses
Pacientes
en espera
de atención
Razón de
pacientes en
espera de
atención
# IC Aceptadas - #
IC Resueltas
# IC Aceptadas
10%
disminució 2011
n
Trimestral
durante 24
meses
Horas NSP
Número de
Horas perdidas
por NSP
# Horas perdidas
por NSP
Horas Totales
disponibles
30%
disminució 2011
n
Trimestral
durante 24
meses
Revisiones
N° de
de
solicitudes de
Solicitudes
IC revisadas
de IC
Solicitud de IC
revisadas en
establecimiento
de destino
# solicitudes de IC
revisadas por
contralores
N° total de SIC
recibidas
Horas tipo N
Horas tipo N
Número de
Horas tipo N
asignadas
Solicitudes
de IC con
asignación
instantánea
de recurso
Solicitud de IC
recibidas en
establecimiento
de destino
Disminución
en los tiempos
Solicitudes
de gestión de
de IC
las solicitudes
de IC
# Horas tipo N
Dadas
Horas Totales
Dadas
30%
disminució 2011
n
25%
aumento
# Solicitudes de IC
con Asignación
Instantánea de
25%
Recurso
# Solicitudes de
IC recibidas
Trimestral
durante 24
meses
2011
Trimestral
durante 24
meses
2011
Trimestral
durante mes
15 y 24
48
VIII. Sistema de Seguimiento y Evaluación.
El sistema de seguimiento se basará en la medición periódica de los indicadores
tanto para el sistema propuesto como para los procedimientos actualmente en operación
en el establecimiento de salud.
Para lo anterior, el sistema propuesto administrará y almacenará automáticamente la
información estadística de dación de horas, registro de horas perdidas por NSP y
estadísticas de revisión de solicitudes de IC, junto con información de las atenciones
resueltas.
Para generar las muestras basales, se recolectarán los valores de los indicadores,
desde el inicio de la etapa de desarrollo de la solución. Estas muestras se utilizarán
posteriormente para efectuar las comparaciones pertinentes y verificar el cumplimiento de
las metas respectivas.
Todos los indicadores propuestos se medirán con una periodicidad trimestral,
durante el desarrollo de la propuesta. Esto permitirá realizar comparaciones parciales que
consideran implícitamente comportamientos estacionales, es decir, se podrán comparar
periodos que pueden verse afectados por aumentos o disminuciones en la demanda de
atenciones (por ejemplo, Invierno y Verano).
Cabe destacar que para realizar una proyección del comportamiento del sistema
propuesto una vez que éste entre en régimen (a contar del mes 18), se realizará una
simulación con datos reales durante el primer año. Esta simulación permitirá evaluar el
comportamiento de los sistemas y poder realizar ajustes antes de la puesta en marcha
definitiva.
49
IX. Anexos.
1. Flujogramas de procedimientos actuales.
Vía Externa
S.O.M.E.
Serv. Clínicos
Inicio
Inicio
Solicitud de
Interconsulta
Solicitud de
Interconsulta
Lista de Espera
Ingreso a
Lista de Espera
¿Pertinencia
administrativa?
NO
NO
SI
Devolución a
entidad de origen
Rechazo de solicitud
de interconsulta
NO
¿Requiere
pertinencia
clínica?
¿Pertinencia
clínica?
SI
NO
Salida de
Lista de Espera
Fin
SI
¿Existe hora
disponible?
A
NO
SI
Informar la citación
Dación de hora
y aviso
Informar la citación
(transcurre tiem po hasta el día de la citación)
¿Paciente se
presentó?
NO
SI
¿Paciente
atendido?
SI
Salida de
Lista de Espera
NO
Fin
A
Diagrama 1: Flujograma para IC de especialidad.
50
S.O.M.E.
Serv. Clínicos
Lista de Espera
Inicio
Solicitud de
Interconsulta
Ingreso a
Lista de Espera
¿Cumple
normativas?
NO
Rechazo de solicitud
de Interconsulta
Salida de
Lista de Espera
SI
Fin
SI
¿Viene con
fecha dada?
NO
¿Fecha
disponible?
A
NO
SI
Coordinación de
recursos
Dación de hora
y aviso
Informar la citación
(transcurre tiem po hasta el día de la citación)
¿Paciente se
presentó?
NO
SI
¿Paciente
atendido?
SI
Salida de
Lista de Espera
NO
Fin
A
Diagrama 2: Flujograma para Intervenciones Quirúrgicas
51
Vía Externa
S.O.M.E.
Serv. Clínicos
Inicio
Inicio
Solicitud de
procedimiento
Solicitud de
procedimiento
Lista de Espera
Ingreso a
Lista de Espera
¿Pertinencia
administrativa?
NO
NO
SI
Rechazo de solicitud
de procedimiento
Rechazo de solicitud
de procedimiento
NO
¿Requiere
pertinencia
clínica?
Salida de
Lista de Espera
¿Pertinencia
clínica?
SI
NO
Fin
SI
¿Recursos
disponibles?
A
NO
SI
Informar la citación
Dación de hora
y aviso
Informar la citación
(transcurre tiem po hasta el día de la citación)
¿Paciente se
presentó?
NO
SI
¿Paciente
atendido?
SI
Salida de
Lista de Espera
NO
Fin
A
Diagrama 3: Flujograma para IC de Procedimientos Médicos
52
2. Normas Internas de Atención de Pacientes del HGGB
NORMAS GENERALES DE PROCEDIMIENTOS ADMISION ATENCION ABIERTA
1.- INFORMACIONES
- Informar acerca de: horario, lugares de atención, documentación necesaria, sistema
de atención ambulatoria y de derivación
- Orientar a los usuarios acerca de los beneficios a que tienen derecho en atención a
su calidad de afiliado o beneficiario prestaciones que se otorgan, ubicación del libro
de Sugerencias y Reclamos y resolver cualquier otra consulta en beneficio de una
atención expedita
- Indicar a los consultantes la secuencia de atención vigente, facilitándoles los trámites
que deben realizarla atención que desean obtener.
2.- CITACIÓN DE PACIENTES
- Recepcionar copia de agenda de horas profesionales destinada a atención abierta
existiendo en sistema informático calendario actualizado de su disponibilidad para
distribuir la citación de pacientes.
- Computarizar hoja de Admisión- Recaudación de registro de citación y control en el
que Se consigne: Unidad atención, recurso, tipo de atención, tipo de citación, ficha
clínica, modalidad atención, tipo de interconsulta, establecimiento y observación
- Atender a las peticiones de reserva de horas de acuerdo a lo indicado en el
formulario
- "Hoja de interconsulta", las que pueden ser solicitadas a través de los siguientes
conductos;
o Coordinación
o Paciente nuevo interno que demanda citación directamente
o Paciente en control que Solicita hora directamente
o Pacientes egresados de hospitalización
o Pacientes citados para medicina del personal Según el conducto de solicitud
procederá a adjuntar citación con la hoja de interconsulta o carne de alta y/o
citación de Control.
o Indicar al paciente que el día señalado de su citación debe acreditar su calidad
provisional en caso que no este actualizado, o deba cancelar en Recaudación
o Llevar un registro diario de interconsultas recibidas por Coordinación
o Llevar registro mensual de rechazos de SIC a través de sistema informático
hospitalario
53
3.- INSCRIPCION
- Solicitar formulario de interconsulta o carné de alta y citación según corresponda y
constatar indicaciones de fecha factible
- Solicitar la documentación que acredite su clasificación previsional de salud y
comprobar Su vigencia y modificar en el sistema computacional en caso de no
estar actualizado.
- Timbrar la sección recaudación las citaciones y/o solicitudes de exámenes en los
pacientes clasificados en grupos A y B, obviando su paso por Recaudación
(cuando corresponda)
- AI confeccionar este documento se pueden presentar las siguientes situaciones;
a). Inscripción de pacientes nuevos
- Si el paciente no posee ficha clínica derivar a kardex para su Apertura
- Si el paciente no acredita previsión, revisar Verificador Fonasa, o proceder según
normativa de situaciones provisionales
NORMA DE INGRESO DE SOLICITUD DE INTERCONSULTAS Y PROCEDIMIENTOS
• Toda Solicitud de Interconsulta y de Procedimientos debe Ser ingresada por el menú de
Coordinación
•Toda Solicitud de Interconsulta debe traer folio SIGGES
•Toda SIC de Cardiología debe Ser entregada en poli Correspondiente para citación de
hora
•Toda SIC interna Recepcionada a través de oficina Adulto Mayor y Ventanilla debe
actualizar los datos correspondientes a admisión
•Toda SIC debe Ser llenado como campo obligatorio:
- Funcionario SI O NO
- Tipo interconsulta 1APS
2 Urgencia
3 Interna
- Diagnóstico Codificación
- Folio GES Solo para SIC GES
- Grupo Trazador
- Causa de Rechazo
NORMAS GENERALES PARA HOSPITALIZACIÓN
- Todo paciente debe hacer su Pre-admisión con Rut y su previsión al día
- Verificar previsión en sistema Fonasa
- Pacientes que cancela (ambulatorio) se hace preadmisión, es decir, se grava en el
sistema, se hace hoja provisional con todos los datos para luego enviar al paciente
a recaudación junto con la solicitud de hospitalización para su presupuesto.
- Actualizar los datos en sistema y registrar en la solicitud de hospitalización Rut,
Domicilio. N° teléfono, edad y previsión.
54
SOLICITUD DE HOSPITALIZACION
Ambulatoria si cancela se lleva la solicitud de hospitalización con la ficha previsional
a Recaudación para su presupuesto
Las solicitudes de hospitalización no ambulatoria quedan todas en preadmisión
La solicitud de hospitalización espontánea debe venir con cama asignada para
realizar la hospitalización y la ambulatoria también debe venir con fecha dada.
La Solicitud de hospitalización programada S debe enviar listado de paciente citados
a hospitalizarse el día anterior a encargada de gestionar las camas al fono 4129539098693568 y para asignar la disponibilidad de cama
Encargada de gestión de cama avisará a admisora de Pieza 12 las camas
disponibles
Admisora de Pieza 12 avisará N" de pacientes que s presentarán a hospitalizarse.
Admisoras ingresaran causal de rechazo de hospitalización según esta establecido
en sistema informático,
55
3. Tipología de Hospitales
- Hospital Tipo I: Son los hospitales que cuentan con las 4 especialidades básicas de
la medicina (medicina, cirugía, pediatría y obstetricia) y además cuenta con la
totalidad de las sub especialidades. Es un hospital de alta complejidad.
- Hospital Tipo II: Son los hospitales que cuentan con las 4 especialidades básicas
de la medicina y sólo con algunas de las sub especialidades. Es un hospital de alta
complejidad.
- Hospital Tipo III: Son los hospitales que cuentan sólo con las 4 especialidades
básicas. Son establecimientos de mediana complejidad.
- Hospital Tipo IV: Son los que tienen sólo camas indiferenciadas para adultos y
niños. Son de baja complejidad.
56
4. Extracto Manual de Organización y Funciones SOME, HGGB, mayo de 2007
3.1. a.- SECRETARIA DE S.O.M.E.
IDENTIFICACION DEL CARGO: SECRETARIA DE S.O.M.E.
SERVICIO O UNIDAD: S.O.M.E.
DEPENDENCIA: JEFE DE S.O.M.E.
FUNCIÓN DEL CARGO
Dar a conocer a jefe de S.O.M.E. la correspondencia recibida diariamente y registraría
Distribuir la correspondencia de acuerdo a instrucciones entregadas
ACTIVIDADES
• Atención de público
• Contestar consultas telefónicas internas y externas de usuarios
• Solucionar problemas de usuarios
• Recibir correspondencia de diferentes servicios clínicos, unidades de apoyo y oficina de
partes.
• Entregar correspondencia a jefe de S.O.M.E. con su debida recepción
• Despacho de correspondencia con V° B° de jefatura y ser distribuida en diferentes
partes
• Despachar memos, ordinarios, Fax y otros documentos dentro y fuera del
establecimiento
• Realizar estadística mensual de accidentes Laborales y escolares, enviándolos a
Comercialización, para su revisión y devolución, se envía esta estadística a computación
para tramitación correspondiente.
• Recibir listas de espera mensual de Intervenciones quirúrgica, separarlas por servicio
clínico en carpetas, entregarlas a Jefatura y enviarlas a todos los servicios clínicos.
• Recepcionar del Compin (Servicio Salud) los peritajes para Pediatría
• Se revisa si tienen ficha, Sino la- tienen se les confecciona, Se le da la consulta para el
especialista de acuerdo a disponibilidad de horas, se entrega consulta en policlínico de
Pediatría y se avisa a secretaria de Pediatría para que den aviso de las horas a pacientes,
al Compin.
• Recepción y redistribución de fax e interconsultas• Ordenar y archivar correspondencia.
• Confeccionar nóminas mensuales de turnos del personal de Admisión, para Sábados,
Domingos y festivos.
• Entrega material de trabajo para personal de S.O.M.E.
• Solicitar a oficina de personal tarjetas de colación para personal de S.0.M.E. que
efectúan turnos
• Atender público que viene a colocar Reclamos, Felicitaciones y sugerencias.
• Solicitar historias clínicas de Auditoría de Fonasa.
• Reemplazar a Secretaria de Admisión en caso de ausencia
• Llevar cuaderno de registro de reemplazantes para Ser llamados en caso de ausencias
de personal titular y confeccionar los respaldos respectivos.
57
3.1. d.- AUXILIAR SERVICIO S.O.M.E.
IDENTIFICACIÓN DEL CARGO: AUXILIAR SERVICIO S.O.M.E.
SERVICIO O UNIDAD: S.O.M.E.
DEPENDENCIA: JEFE DE S.0.M.E.
FUNCIONES DEL CARGO
Efectuar mensajería de las diferentes oficinas de la sección (Secretaria Jefe de S.O.M.E.,
Secretaria Admisión, Coordinación GES, Kardex, Informes Legales)
Efectuar aseo Cuando Sea necesario y Se le Solicite.
ACTIVIDADES
• Efectuar aseo oficina Jefe y secretaria de S.O-NI.E- (08:00 a 08:10 hrs.)
• Retirar diariamente.
- Historias clínicas desde archivo para entregar a regularización,
- Llevar copias de egreso desde regularización alrededor de las 11:00 hrs. para ser
llevadas a estadística.
- Fichas clínicas desde regularización para ser entregadas a las admisoras del
2°,3°,4° y 5º Piso, Urgencia según carpetas. Esto alrededor de las 13:30 hrs. o
según cuando estén listas.
• Retirar diariamente fichas clínicas desde preadmisión de pacientes inscritos para
hospitalizarse y entregarlas en Admisión hospitalizados alrededor de las 15 a 15:30 hrs.
• Despacho mensual de pedidos de formularios y aseo.
• Efectuar otras actividades encomendadas por su jefe directo.
DESCRIPCION Y ANALISIS DE CARGOS ADMISION ATENCION ABIERTA
A.-JEFE ADMISIÓN ATENCIÓN ABIERTA
IDENTIFICACIÓN DEL CARGO: JEFE ADMISIÓN ATENCIÓN ABIERTA
SERVICIO O UNIDAD: S.0.M.E.
DEPENDENCIA DIRECTA: JEFE DE S.O.M.E.
FUNCION DEL CARGO
- Coordinar y supervisar las actividades de la admisión de pacientes en la atención
abierta
- Mantener una Coordinación de cantidad con la Red Asistencia! para la expedita
referencia de nuestros usuarios
- Solucionar problemas diarios respecto a la admisión atención abierta de nuestros
usuarios
- Mantener informado al persona! respecto al cambio de las normativas establecidas o
de nuevas instrucciones de los procesos de admisión
58
- Redistribuir diariamente el personal de admisión atención abierta en caso de
ausencias de este
- Encargada de Gestionar las SIC de los funcionarios de tos diferentes
establecimientos de la RED
ACTIVIDADES
• Atención diaria de público derivado de cada sección para solucionar problemas
derivados de su citación
• Solucionar problemas derivados de la citación diaria del público
• Supervisar directamente trabajo en Kárdex, consulta atención ambulatoria y
Coordinación
• Revisar agendas médicas enviadas por jefes de servicios clínicos en sistema informático
hospitalario
• Revisar que los bloqueos solicitados estén registrados en sistema informático
hospitalario
• Programar cada año el calendario de vacaciones del personal de Admisión
• Informar al jefe de S.O.M.E. disponibilidad de las agendas médicas de policlínico y de la
demanda existente mensualmente
• Participar en reuniones programadas por Jefe de S.O.M.E. u otras
• Mantener reuniones con el personal para dar a conocer información administrativa
recibida.
• Realizar calificaciones del personal cada 4 meses
• Solucionar problemas originados por ausencia del personal, ya sea por licencias
médicas, permisos, etc. Problemas que son muy frecuentes lo que origina cambios en los
puestos de trabajo del personal
• Revisar y firmar diariamente todas las solicitudes y documentos a enviar a los distintos
establecimientos
• informar a Jefe de S.O.M.E. los problemas existentes en Admisión S.O.M.E.
• Coordinar nuevos programas de atención que se presenten
• Supervisar los traslados de pacientes al Área Metropolitana
• Recibir peticiones telefónicas de otro S.O.M.E., de los establecimientos que requieren
orientación para envió de pacientes con prioridad.
• Codificar interconsultas recibidas en Coordinación. según diagnóstico y establecer
prioridad de atención. Cirugía bilio digestiva
• Analizar Compromiso de gestión N°4 para limpiar la información
• Asignar cupos a consultorios del Servicio de Salud de especialidades Trazadoras
• Monitorear el envío de Ínterconsultas de especialidades Trazadoras
• Subrogar al jefe de S.O.M.E. en su ausencia.
• Realizar otras funciones asignadas por la jefatura de gestión no programada
• Entregar capacitaciones a su personal según corresponda
59
B.- SECRETARIA DE ADMISION
IDENTIFICACIÓN DEL CARGO: SECRETARIA DE ADMISION
SERVICIO O UNIDAD: SOME ― ADMISION
DEPENDENCIA DIRECTA: JEFE DE ADMISIÓN
SUBORDINACIÓN A SU CARGO: NO TIENE.
FUNCIONES DEL CARGO
- Recibir la Correspondencia que llega a la oficina de admisión y distribuir a quien
corresponda archivando lo necesario previa revisión de cada documento por
jefatura
- Coordinación de traslado de pacientes no críticos al área Metropolitana
- Proporcionar atención al usuario; entregando información necesaria según
requerimiento, cautelando la correcta atención y o derivación correspondiente
- Mantener contacto permanente con jefatura respecto a actualizaciones y/o
modificaciones necesarias para el buen funcionamiento y cumplimientos de las
normas establecidas
- Mantener informada a la Jefatura correspondiente acerca de problemas y/o
soluciones técnico- administrativas relevantes que emergen de las diferentes subunidades que conforman la unidad de admisión de atención abierta
- Reorganizar el recurso humano de admisión en caso de ausencia de la Jefa de
Admisión
- Entregar información a las diferentes unidades de atención del establecimiento u a
los centros de atención de la Red por las diferentes vías de comunicación
existentes
- Solicitar y distribuir el material de escritorio y aseo a los funcionarios del SOME
- Elaboración de documento solicitados por la Jefatura del SOME o Jefaturas Directa y
distribución de estos según corresponda
- Asumir funciones de Secretaria de Jefe de SOME en caso de ausencia Justificada
de esta.
ACTIVIDADES
• Atención de Público
• Contestar consultas telefónicas de; Pacientes, Médicos, Enfermeras• Solucionar problemas de Consultas médicas a pacientes
• Solicitar Fichas Clínicas
• Confeccionar solicitud de hora via fax a Santiago para pacientes Nuevos y
Controles
• Confeccionar formulario solicitud de pasajes
• Enviar documentos a servicio social para solicitud pago de pasajes
• Despacho de correspondencia con V° B° de jefatura y ser distribuida en diferentes
partes
• Avisar hora medicas telefónicamente.
• Redistribuir horas médicas a pacientes (por ausencia de médicos)
60
• Entregar documentación a pacientes bajo firma y Rut. de quien recibe estos. Par luego
ser cobrados en Contabilidad- Para viaje a Santiago
• Devolver fichas clínicas bajo firma de funcionario que decepciona estas.
• Confeccionar en computador pedido mensual de material de escritorio, aseo y
formularios, para el funcionamiento de la unidad.
• Entregar material de trabajo a todo el personal de la unidad admisión.
• Revisar y redistribuir los distintos fax que se reciben en secretarias para las distintas
oficinas de admisión.
• Redistribuir el personal en caso de ausencia de alguno de ellos dentro de la misma
unidad previa autorización de jefatura.
• Archivar correspondencia
• Revisar diariamente documentos que están en espera de tramitación de pasajes
• Estar pendiente de que el material de trabajo no falte. ( hojas dación hora, Hojas de
Egreso, cintas de impresora etc.)
• Optimizar la atención de un paciente que no tenga claro donde debe dirigirse, o
presentarse
• Confeccionar nómina de turno de funcionarios en caso de ausencia de la secretaria
titular
• Confeccionar, memos de permisos administrativos, feriados etc. Del personal de
admisión.
• Coordinar llamados con médicos de los distintos hospitales de referencia de traslados
para reserva de camas para pacientes críticos ( no de extrema urgencia ) hospitalizados.
• Confeccionar y enviar nómina de pacientes con N° de historias Clínicas que es
necesario refundir por vía e —maiI semanalmente a Jefe de Informática
C. — OFICIAL ADMINISTRATIVO ADMISIÓN CONSULTA AMBULATORIA
IDENTIFICACIÓN DEL CARGO: OFICIAL ADMINISTRATIVO ADMISIÓN CONSULTA
AMBULATORIA
SERVICIO O UNIDAD: SOME —ADMISION
DEPENDENCIA DIRECTA: JEFE DE ADMISION
SUBORDINACIÓN A SU CARGO: NO TIENE.
FUNCIONES DEL CARGO
- Recepcionar al usuario para la dación de horas de controles de las diferentes
especialidades
- Recepcionar los formularios de citación a controles de los siguientes especialidades:
Endocrino — Dermatología ― Urología — Nefrología y verificar que tengan los
datos requeridos; Si no es así deben completara los datos y dar citación Según
apertura de AGENDA y fecha de recepción,
- Dar hora de citación a Control de especialidades o procedimientos según
disponibilidad en agenda.
- lmprimir y entregar el comprobante de citación al usuario solicitante
- Recepcionar las SIC internas que tos usuarios traen: llenando los datos personales
requeridos cuando las solicitudes vienen incompletas y verificando que estos Sean
61
actualizados, identificar en el extremo Superior derecho el nombre el responsable
de la recepción del documento
- Actualizar los datos de os usuarios en el sistema informático computacional sí se
requiere al momento de otorgar la Consulta
- Informar y orientar a los usuarios respecto a las dudas que estos puedan presentar y
derivarlos a las diferentes unidades sólo si es estrictamente necesario; es decir; Si
no es posible solucionar su requerimiento en la ventanilla de Consulta se Colaborar
con los otros oficiales administrativos cuando Sea necesario
ACTIVIDADES
• Recepción del usuario en ventanilla
• Preguntar al usuario que solicita y de acuerdo a su respuesta realizar las siguientes
actividades respondiendo con claridad las consultas que este realiza y orientándole en lo
que fuese necesario.
• Si el usuario acude a solicitar hora para control y/o procedimiento:
1.- Revisar en agenda hospitalaria disponibilidad de hora para la especialidad requerida
según código de atención
2.- Si hay horas disponibles registrar la hora de citación para la especialidad en código
correspondiente como primera disponible en horas por SOM E.
Si la solicitud de control viene con fecha dada; es decir; si fue dada por cuaderno por el
profesional responsable, registrar la hora de citación como fecha dada; siempre que en el
sistema computacional aparezca como horas por cuaderno u horas visadas.{o en el caso
de medicina NucIear.SMN)
3.- Comprobar en forma eficiente:
o Nombre Complete
o N° de historia clínica
o Unidad de atención
o Nombre del recurso
o Fecha de citación
o horario de atención
4.- Comprobar Si los datos personales del paciente son los mismos que aparecen en
pantalla, actualizarlos según necesidad.
5.- ldentificar e ingresar la calidad del paciente:
N: nuevo; C: control U: urgencia; R: receta
6.- Ingresar modalidad de atención que corresponda:
AES—Accidente escolar
ATS―Accidente trabajo
ATM ―Accidente trabajo afiliado a mutual
FER—Convenio ferrocarriles
lNS— lnstitucional
LEL—Libre elección
PAC― Particular con convenio
PAI—Particular lsapre
62
PAR―Particular Sin previsión
7.-Continuar ingresando todos los datos requeridos en pantalla
8.-Consultar a Jefe de Admisión ante cualquier duda
9.-Imprimir hoja de Admisión-Recaudación de usuario Solicitante. Comprobando datos
antes de entregar.
10.-Tirnbrar hoja de Admisión- Recaudación de usuario tramo A y B de FONASA si se
registra vigente su calidad provisional y también si el usuario es adulto mayor.
11--Enviar a usuario a verificador de FONASA si es necesario actualizar su previsión
12.-Enviar a Recaudación (ventanilla 7} a usuarios que deban cancelar prestaciones; es
decir; tramos C y D de FONASA, Isapres, Particulares, Convenios, Accidentes de Tránsito
13.-Enviar a Recaudación (ventanilla 7) a usuarios que tienen tramo B y los otros
solicitantes de atenciones dentales
14.-Entregar consulta impresa al usuario, indicando verbalmente hora y fecha de citación
verificando que la hora que Se dio corresponde a la solicitud que se hizo, ya sea Control o
procedimiento.
• Si no hay horas disponibles en agenda hospitalaria Solicitar al usuario que regrese
cuando se abra la próxima agenda médica de la especialidad
• Recepcionar los formularios de citación a control de las siguientes especialidades;
Endocrino, Urología, Nefrología. Dermatología y dejar retenidos en ventanilla ordenados
por fecha de recepción; estos formularios deben ser completados con los datos
necesarios para dar la citación v poder enviarlos a la APS, los datos son: nombre y
apellidos, N° de Historia clínica, Rut, Centro de atención de salud al cual pertenece,
teléfono.
• Anotar en un extremo del formulario de solicitud las iníciales del responsable de
decepcionar el documento
• Dar hora a estas solicitudes según disponibilidad al abrir la agenda priorizando las
recibidas con anterioridad
• Recepcíonar las SIC, completar los datos que corresponden a la unidad de admisión y
actualizar los que ya fueron completados, registrar las iníciales del responsable de la
recepción del documento
• Registrar las SIC en cuaderno y entregar a Coordinación al término de la Jornada
Laboral
D.- OFICIAL ADMINISTRATIVO ADMISIÓN CONSULTA ANIBULATORIA ADULTO
MAYOR
IDENTIFICACIÓN DEL CARGO: OFICIAL ADMINISTRATIVO ADMISIÓN CONSULTA
AMBULATORIA ADULTO MAYOR
SERVICIO O UNIDAD: SONIE —ADMISIÓN
DEPENDENCIA DIRECTA: JEFE DE ADMISION
SUBORDINACIÓN A SU CARGO: NO TIENEFUNCIONES DEL CARGO
- Recepcionar al usuario para la citación de horas de controles de las diferentes
especialidades
63
- Recepcionar los formularios de citación a controles de los siguientes especialidades:
Endocrino — Dermatología -— Urología ― Nefrología y verificar que tengan los
datos requeridos; si no es así deben completara ICS datos y dar citación según
apertura de AGENDA y fecha de recepción.
- Dar hora de citación a control de especialidades o procedimientos según
disponibilidad en agenda.
- Imprimir y entregar el comprobante de citación al usuario solicitante
- Recepcíonar las SIC internas que los usuarios traen: llenando los datos personales
requeridos cuando las solicitudes vienen incompletas y verificando que estos Sean
actualizados, identificar en el extremo superior derecho el nombre el responsable
de la recepción del documento.
- Actualizar los datos de os usuarios en el sistema informático computacional si se
requiere al momento de otorgar la consulta
- Informar y orientar a los usuarios respecto a las dudas que estos puedan presentar
y derivados a las diferentes unidades solo si es estrictamente necesario; es decir;
si no es posible solucionar su requerimiento en la ventanilla de consulta
- Informar al usuario acerca de las SIC derivadas del CAE y de otros establecimientos
- Entrega de SIC con horas de citación médicas, citadas por la oficina de coordinación
- Llevar registro de SIC recibidas con los datos correspondientes del usuario: nombre,
establecimiento de origen y especialidad a la que es derivado; para entregar en
oficina de coordinación.
- Avisar telefónicamente a los usuarios a los que se les ha gestionado una solicitud de
Carácter urgente
- Colaborar con los otros oficiales administrativos cuando sea necesario
Entregar las SIC con causal de rechazo (CAE) por ejemplo:
-No cumple requisito
-No corresponde a este establecimiento
ACTIVIDADES
• Recepción del usuario en ventanilla
• Preguntar ai usuario que solicita y de acuerdo a su respuesta realizar las siguientes
actividades respondiendo con claridad las consultas que este realiza y orientándole en lo
que fuese necesario.
• Si el usuario acude a solicitar hora para Control y/o procedimiento:
1.-Revisar en agenda hospitalaria disponibilidad de hora para la especialidad requerida
según código de atención
2.-Si hay horas disponibles registrar la hora de citación para la especialidad en código
correspondiente como primera disponible en horas por SOM E.
Si la solicitud de control viene con fecha dada; es decir: Si fue dada por cuaderno por el
profesional responsable, registrar la hora de citación como fecha dada; siempre que en el
sistema computacional aparezca como horas por cuaderno u horas visadas.(o en el caso
de medicina Nuclear.
3.-Comprobar en forma eficiente:
o Nombre Completo
64
o N° de historia clínica
o Unidad de atención
o Nombre del recurso
o Fecha de citación
o horario de atención
4.-Comprobar si los datos personales del paciente son los mismos que aparecen en
pantalla, actualizarlos según necesidad.
5.-Identificar e ingresar la calidad del paciente:
N: nuevo; C: control U: urgencia; R: receta
6.- Ingresar modalidad de atención que corresponda:
AES—Accidente escolar
ATS―Accidente trabajo
ATM ―Accidente trabajo afiliado a mutual
FER—Convenio ferrocarriles
lNS— lnstitucional
LEL—Libre elección
PAC― Particular con convenio
PAI—Particular lsapre
PAR―Particular Sin previsión
7.-Continuar ingresando todos los datos requeridos en pantalla
8.-Consultar a Jefe de Admisión ante cualquier duda
9.-lmprimir hoja de Admisión—Recaudación de usuario solicitante, comprobando datos
antes de entregar.
10.-Timbrar hoja de Admisión—Recaudación de usuario tramo A y B de FONASA si se
registra vigente su calidad provisional y también si el usuario es adulto mayor.
11.-EnvÍar a usuario a verificador de F ONASA si es necesario actualizar su previsión
12.-Enviar a Recaudación (ventanilla 7) a usuarios que deban cancelar prestaciones; es
decir; tramos C y D de FONASA, lsapres, Particulares, Convenios, Accidentes de
Tránsito.
3.-Enviar a Recaudación (ventanilla 7 } a usuarios que tienen tramo B y los otros
solicitantes de atenciones dentales
l4.-Entregar consulta impresa al usuario, indicando verbalmente hora y fecha de citación
verificando que la hora que se dio corresponde a la solicitud que se hizo, ya sea control o
procedimiento.
• Si no hay horas disponibles en agenda hospitalaria solicitar al usuario que regrese
cuando se abra la próxima agenda médica de la especialidad
• Decepcionar los formularios de citación a control de las siguientes especialidades;
Endocrino, Urología, Nefrología, Dermatología y dejar retenidos en ventanilla ordenados
por fecha de recepción; estos formularios deben ser completados con los datos
necesarios para dar la citación y poder enviarlos a la APS, los datos son: nombre y
apellidos, N° de Historia clínica, Rut, Centro de atención de salud al cual pertenece,
teléfono.
• Anotar en un extremo del formulario de solicitud las iníciales del responsable de
decepcionar el documento
65
• Dar hora a estas solicitudes según disponibilidad al abrir la agenda priorizando las
recibidas con anterioridad
• Recepclonar las SIC completar los datos que corresponden a la unidad de admisión y
actualizar los que ya fueron completados, registrar las iniciales del responsable de la
recepción del documento
• Registrar las SIC en cuaderno y entregar a Coordinación al término de la Jornada
Laboral
• Informar al usuario acerca de las SIC derivadas del CAE y de otros establecimientos
• Entrega de SIC con horas de citación médicas, citadas por la oficina de coordinación
• Llevar registro de SIC recibidas con los datos correspondientes del Usuario: nombre,
establecimiento de origen y especialidad a la que es derivado; para entregar en oficina de
coordinación.
• Avisar telefónicamente a los usuarios a los que Se les ha gestionado una Solicitud de
carácter urgente
• Entregar las SIC con causal de rechazo (CAE) por ejemplo:
-No Cumple requisito
-No Corresponde a este establecimiento
D.OFICIAL
ADMINISTRATIVO
ADMISOR
AMBULATORIA OTORRINO Y NEUROLOGIA
―RECAUDADOR
CONSULTA
IDENTIFICACIÓN
DEL
CARGO:
OFICIAL
ADMINISTRATIVO
ADMlSORRECAUDADOR CONSULTA AMBULATORIA OTORRINO Y NEUROLOGÍA
SERVICIO O UNIDAD: SOME —ADMISION
DEPENDENCIA DIRECTA: JEFE DE ADMISION
SUBORDINACIÓN A SU CARGO; NO TIENE.
FUNCIONES DEL CARGO
- Recepcionar al usuario para La dación de horas de controles y procedimientos de
las especialidades de Otorrino y Neurología
- Imprimir y entregar Ei comprobante de citación al Usuario Solicitante
- Recepcionar las SIC internas que los usuarios traen: llenando los datos personales
requeridos cuando las Solicitudes vienen incompletas y verificando que estos sean
actualizados, identificar en el extremo superior derecho el nombre el responsable
de la recepción del documento.
- Actualizar los datos de los usuarios en el sistema informático computacional Si se
requiere al momento de otorgar la consulta e· Informar y orientar a los usuarios
respecto a las dudas que estos puedan presentar y derivarlos a las diferentes
unidades solo si es estrictamente necesario; es decir; si no es posible solucionar su
requerimiento en la ventanilla de Consulta
- Solicitar apertura de historia clínica vía telefónica a Kardex
- Timbrar y solicitar apertura de Historia clínica PRAIS
- Coordinar con Kardex para la verificación de FONASA y consulta de situación
provisional de usuarios
66
- Recaudar diariamente por concepto de consultas, procedimientos y recetas, con
emisión de boletas respectivas
- Rendir a Jefe de recaudación semanalmente los días Jueves y entregar documentos
adjuntos (bonos DIPRECA)
- Colaborar con los otros oficiales administrativos cuando sea necesario
ACTIVIDADES
• Recepción del usuario en ventanilla
• Preguntar al usuario que Solicita y de acuerdo a su respuesta realizar las siguientes
actividades respondiendo con claridad las consultas que este realiza y orientándole en Io
que fuese necesario
• Si el usuario acude a solicitar hora para control y/o procedimiento:
1.-Revisar en agenda hospitalaria disponibilidad de hora para la especialidad requerida
según código de atención
2.-Si hay horas disponibles registrar la hora de citación para la especialidad en código
correspondiente como primera disponible en horas por SDNIE.
Si la solicitud de control viene con fecha dada; es decir; si fue dada por cuaderno por el
profesional responsable, registrar la hora de citación como fecha dada; Siempre que en el
sistema computacional aparezca como horas por cuaderno u horas visadas.(o en el caso
de medicina Nuclear. SNIN)
3.-Comprobar en forma eficiente:
o Nombre Completo
o N° de historia clínica
o Unidad de atención
o Nombre del recurso
o Fecha de citación
o horario de atención
4.-Comprobar Si los datos personales del paciente son los mismos que aparecen en
pantalla, actualizarlos según necesidad.
5.-Identificar e ingresar la calidad del paciente:
N: nuevo; C: control U: urgencia; R: receta
6.- Ingresar modalidad de atención que corresponda:
AES—Accidente escolar
ATS―Accidente trabajo
ATM ―Accidente trabajo afiliado a mutual
FER—Convenio ferrocarriles
lNS— institucional
LEL—Libre elección
PAC― Particular con convenio
PAI—Particular isapre
PAR―Particular Sin previsión
7.-Continuar ingresando todos los datos requeridos en pantalla
67
8.-ConsuItar a Jefe de Admisión ante Cualquier duda
9.-Imprimir hoja de Admisión-Recaudación de usuario solicitante, comprobando datos
antes de entregar.
10.-Timbrar hoja de Admisión—Recaudación de usuario con tramo correspondiente dando
gratuidad al tramo A Y B y adulto mayor.
11.-Emitir boleta de recaudación de pacientes C y D, Convenios, isapres, etc. Y realizar
cobro correspondiente
• Hacer caja diaria de recaudación
• Registrar boletas emitidas diariamente a libro de recaudación
• Confeccionar planilla de recaudación.
• Rendir cuentas a jefe de Recaudación en forma semanal
• Timbrar talonarios de caja
• Preparar material de recaudación
• Si no hay horas disponibles en agenda hospitalaria Solicitar al usuario que regrese
cuando se abra la próxima agenda médica de la especialidad
• Recepcionar las SIC, Completar los datos que Corresponden a la unidad de admisión y
actualizar los que ya fueron completados, registrar las iníciales del responsable de la
recepción del documento
• Registrar las SIC en cuaderno y entregar a Coordinación en forma semanal
F.- OFICIAL ADMINISTRATIVO ADMISIÓN CONSULTA AMBULATORIA PEDIATRIA
IDENTIFICACIÓN DEL CARGO: OFICIAL ADMINISTRATIVO ADMISIÓN CONSULTA
AMBULATORIA PEDIATRIA
SERVICIO O UNIDAD: SOME — ADMISIÓN
DEPENDENCIA DIRECTA: JEFE DE ADMISION
SUBORDINACION A SU CARGO: NO TIENE.
FUNCIONES DEL CARGO
- Recepcionar al usuario para la citación de horas de controles de las diferentes
especialidades
- Recepcionar los formularios de citación a controles de los siguientes especialidades:
Endocrino ― Dermatología ­ Urología — Nefrología y verificar que tengan los datos
requeridos; Si no es así deben completara los datos y dar citación Según apertura
de AGENDA y fecha de recepción,
- Dar hora de citación a Control de especialidades o procedimientos según
disponibilidad en agenda
- Imprimir y entregar el comprobante de citación al usuario solicitante
- Recepciónar las SlC internas que los usuarios traen: llenando los datos personales
requeridos cuando las solicitudes vienen incompletas y verificando que estos Sean
actualizados, identificar en el extremo superior derecho el nombre el responsable
de la recepción del documento.
- Actualizar los datos de os usuarios en el sistema informático computacional si se
requiere al momento de otorgar la consulta e informar y orientar a los usuarios
respecto a las dudas que estos puedan presentar y derivarles a las diferentes
68
unidades solo si es estrictamente necesario; es decir; si no es posible solucionar su
requerimiento en la ventanilla de consulta
- Colaborar con los otros oficiales administrativos cuando sea necesario
ACTIVIDADES
• Recepción del usuario en ventanilla
• Preguntar al usuario que Solicita y de acuerdo a su respuesta realizar las siguientes
actividades respondiendo con claridad las consultas que este realiza y orientándole en lo
que fuese necesario.
• Si el usuario acude a solicitar hora para control y/o procedimiento;
1.-Revisar en agenda hospitalaria disponibilidad de hora para la especialidad requerida
según código de atención
2.-Si hay horas disponibles registrar la hora de citación para la especialidad en código
correspondiente como primera disponible en horas por SOME.
Si la solicitud de Control viene con fecha dada; es decir; si fue dada por cuaderno por el
profesional responsable, registrar la hora de citación como fecha dada; siempre que en el
sistema computacional aparezca como horas por cuaderno u horas visadas o en el caso
de medicina Nuclear
3.-Comprobar en forma eficiente:
o Nombre Completo
o N° de historia clínica
o Unidad de atención
o Nombre del recurso
o Fecha de citación
o horario de atención
4.-Comprobar Si los datos personales del paciente son los mismos que aparecen en
pantalla, actualizarlos según necesidad.
5.-Identificar e ingresar la calidad del paciente:
N: nuevo; C: control U: urgencia; R: receta
6.- Ingresar modalidad de atención que corresponda:
AES—Accidente escolar
ATS―Accidente trabajo
ATM ―Accidente trabajo afiliado a mutual
FER—Convenio ferrocarriles
lNS— institucional
LEL—Libre elección
PAC― Particular con convenio
PAI—Particular isapre
PAR―Particular Sin previsión
7.-Continuar ingresando todos los datos requeridos en pantalla
8.-Consuitar a Jefe de Admisión ante cualquier duda
69
9.-lmprin'iir hoja de Admisión-Recaudación de usuario solicitante, comprobando datos
antes de entregar.
10.-Tirnbrar hoja de Admisión recaudación de usuario tramo A y B de FONASA si Se
registra vigente su calidad provisional y también Si el usuario es adulto mayor.
11.—Enviar a usuario a verificador de FONASA si es necesario actualizar su previsión
12.-Enviar a Recaudación (ventanilla 7) a usuarios que deban cancelar prestaciones; es
decir: tramos C y D de F ONASA, lsapres. Particulares, Convenios. Accidentes de
Tránsito.
13.-Enviar a Recaudación (ventanilla 7 ) a usuarios que tienen tramo B y los otros
solicitantes de atenciones dentales
14.-Entregar consulta impresa al usuario, indicando verbalmente hora y fecha de citación
verificando que la hora que se dio corresponde a la solicitud que se hizo. Ya Sea control o
procedimiento.
• Si no hay horas disponibles en agenda hospitalaria Solicitar al usuario que regrese
Cuando se abra la próxima agenda médica de la especialidad
• Recepcionar los formularios de citación a Control de las siguientes especialidades:
Endocrino, Urología, Nefrología, Dermatología y dejar retenidos en ventanilla ordenados
por fecha de recepción; estos formularios deben Ser completados con los datos
necesarios para dar la citación y poder enviarlos a Ia APS, los datos son: nombre y
apellidos, N° de Historia clínica, Rut, Centro de atención de Salud al cual pertenece,
teléfono.
• Anotar en un extremo del formulario de Solicitud las iníciales del responsable de
decepcionar el documento
• Dar hora a estas Solicitudes Según disponibilidad al abrir la agenda priorizando las
recibidas con anterioridad
• Recepcionar las SIC, completar los datos que corresponden a la unidad de admisión y
actualizar los que ya fueron completados, registrar las iníciales del responsable de Ia
recepción del documento
• Registrar las SIC en Cuaderno y entregar a Coordinación al termino de la Jornada
Laboral
G.OFICIAL
OFTALMOLOGIA
ADMINISTRATIVO
ADMISIÓN
CONSULTA
AMBULATORIA
IDENTIFICACIÓN DEL CARGO: OFICIAL ADMINISTRATIVO ADMISION CONSULTA
AMBULATORIA OFTALMOLOGIA
SERVICIO O UNIDAD: SOME ―ADMISION
DEPENDENCIA DIRECTA: JEFE DE ADMISION
SUBORDINACION A SU CARGO: NO TIENE.
FUNCIONES DEL CARGO
- Recepcionar al usuario para Ia dación de horas de controles de la especialidad
- Dar hora de citación a control de especialidad o procedimientos según disponibilidad
en agenda.
- Imprimir y entregar el comprobante de citación al usuario Solicitante
70
- Recepcionar las SIC internas que los usuarios traen: llenando los datos personales
requeridos cuando las solicitudes vienen incompletas y verificando que estos sean
actualizados, identificar en el extremo superior derecho el nombre el responsable
de la recepción del documento.
- Actualizar los datos de os usuarios en el sistema informático computacional
- Si se requiere al momento de otorgar la consulta
- Informar y orientar a los usuarios respecto a las dudas que estos puedan presentar y
derivarlos a las diferentes unidades Solo si es estrictamente necesario; es decir; Si
no es posible solucionar su requerimiento en la ventanilla de consulta
- Apertura de Historias clínicas previa solicitud de N° de Folio para Historias a la
ventanilla de Kardex
- Colaborar con los otros oficiales administrativos cuando sea necesario
ACTIVIDADES
• Recepción del usuario en ventanilla
• Preguntar al usuario que solicita y de acuerdo a su respuesta realizar las siguientes
actividades respondiendo con claridad las consultas que este realiza y orientándole en lo
que fuese necesario.
• Si el usuario acude a solicitar hora para control y/o procedimiento:
1.-Revisar en agenda hospitalaria disponibilidad de hora para la especialidad requerida
según código de atención.
2.-Si hay horas disponibles registrar la hora de citación para la especialidad en código
correspondiente como primera disponible en horas por SOIVIE.
Si la solicitud de control viene con fecha dada; es decir; si fue dada por cuaderno por el
profesional responsable, registrar la hora de citación como fecha dada: siempre que en el
sistema computacional aparezca como horas por cuaderno u horas visadas.(o en el caso
de medicina Nuciear.SMN)
3.-Comprobar en forma eficiente:
o Nombre Completo
o N° de historia clínica
o Unidad de atención
o Nombre del recurso
o Fecha de citación
o horario de atención
4.-Comprobar Si los datos personales del paciente son los mismos que aparecen en
pantalla, actualizarlos según necesidad.
5.-Identificar e ingresar la calidad del paciente:
N: nuevo; C: control U: urgencia; R: receta
6.- Ingresar modalidad de atención que corresponda:
AES—Accidente escolar
ATS―Accidente trabajo
ATM ―Accidente trabajo afiliado a mutual
71
FER—Convenio ferrocarriles
lNS— institucional
LEL—Libre elección
PAC― Particular con convenio
PAI—Particular isapre
PAR―Particular Sin previsión
7.-Continuar ingresando todos los datos requeridas en pantalla
8.-ConsuItar a Jefe de Admisión ante cualquier duda
9.-imprimir hoja de Admisión-Recaudación de usuario solicitante, comprobando datos
antes de entregar
10.-Timbrar hoja de Admisión—Recaudación de usuario tramo A y B de FONASA si se
registra vigente su calidad provisional y también si el usuario es adulto mayor.
11-Enviar a usuario a verificador de FONASA si es necesario actualizar su previsión
12.-Enviar a Recaudación (ventanilla 7) a usuarios que deban cancelar prestaciones; ES
decir; tramos C y D de FONASA, Isapres, Particulares, Convenios, Accidentes de
Tránsito.
13.-Enviar a Recaudación (ventanilla 7) a usuarios que tienen tramo B y los otros
solicitantes de atenciones dentales
14.-Entregar consulta impresa al usuario, indicando verbalmente hora y fecha de citación
verificando que la hora que se dio corresponde a la solicitud que se hizo, ya sea control o
procedimiento.
• Si no hay horas disponibles en agenda hospitalaria solicitar al usuario que regrese
cuando Se abra la próxima agenda médica de la especialidad
• Recepcionar las SIC completar los datos que corresponden a la unidad de admisión y
actualizar los que ya fueron completados, registrar las iníciales del responsable de la
recepción del documento
• Registrar las SIC en cuaderno y entregar a Coordinación al término de la Jornada
Laboral
• Recibir solicitud de apertura de historia Clínica
• Buscar datos del paciente en el sistema informático computacional verificando que no
posea historia clínica anterior
• Confeccionar histeria Clínica con ICS siguientes datos:
-
n° de histeria Clínica-Rut- apellidos- nombres
nombre padre y madre
Se×o
fecha de nacimiento
dirección
teléfono
Comuna
Actividad
Si es o no funcionario
lugar de trabajo
religión
estado Civil
72
- nombre del Cónyuge
- dirección temporal
- responsable del paciente
•Solicitar a Kardex impresión de carátula de Historias Clínicas
H.- OFICIAL ADMINISTRATIVO ADMISIÓN CONSULTA CONTROLES DE ALTA Y
MEDICINA PERSONAL
IDENTIFICACIÓN DEL CARGO: OFICIAL ADMINISTRATIVO ADMISIÓN CONSULTA
CONTROLES DE ALTA Y MEDICINA PERSONAL
SERVICIO O UNIDAD: SOME —ADMINSION
DEPENDENCIA DIRECTA: JEFE DE ADMISIÓN
SUBORDINACIÒN A SU CARGO: NO TIENE.
FUNCIONES DEL CARGO
- Recepcionar al usuario interno para la dación de horas de los funcionarios que
concurren a medicina de Personal
- Recepcionar los controles de alta de los diferentes servicios clínicos y otorgar la
citación correspondiente
- Colaborar con los otros oficiales administrativos cuando Sea necesario
ACTIVIDADES
• Recepción del usuario en ventanilla
• Preguntar al usuario que solicita y de acuerdo a su respuesta realizarlas siguientes
actividades respondiendo con claridad las consultas que este realiza y orientándole en lo
que fuese necesario
• Si el usuario acude a solicitar hora para control y/o procedimiento:
1-Revisar en agenda hospitalaria disponibilidad de hora para la especialidad requerida
según Código de atención
2.-Si hay horas disponibles registrar la hora de citación para la especialidad en código
correspondiente como primera disponible en horas por SOME.
Si la solicitud de control viene con fecha dada; es decir; si fue dada por cuaderno por el
profesional responsable, registrar la hora de citación como fecha dada; siempre que en el
sistema computacional aparezca como horas por cuaderno u horas visadas.(o en el caso
de medicina Nuclear.SMN)
3.-Comprobar en forma eficiente:
o Nombre Completo
o N° de historia clínica
o Unidad de atención
o Nombre del recurso
o Fecha de citación
o horario de atención
73
4.-Comprobar Si los datos personales del paciente son los mismos que aparecen en
pantalla, actualizarlos según necesidad.
5.-Identificar e ingresar la calidad del paciente:
N: nuevo; C: control U: urgencia; R: receta
6.- Ingresar modalidad de atención que corresponda:
AES—Accidente escolar
ATS―Accidente trabajo
ATM ―Accidente trabajo afiliado a mutual
FER—Convenio ferrocarriles
lNS— institucional
LEL—Libre elección
PAC― Particular con convenio
PAI—Particular isapre
PAR―Particular Sin previsión
7.-Continuar ingresando todos los datos requeridos en pantalla
B.-Consultar a Jefe de Admisión ante cualquier duda
9.-Imprimir hoja de Admisión-Recaudación de usuario solicitante, comprobando datos
antes de entregar.
10.-Timbrar hoja de Admisión— Recaudación de usuario tramo A y B de FONASA si Se
registra vigente su calidad provisional y también si el usuario es adulto mayor.
11.-Enviar a usuario a verificador de FONASA si es necesario actualizar su previsión
12.-Enviar a Recaudación (ventanilla 7) a usuarios que deban cancelar prestaciones; es
decir; tramos C y D de FONASA, Isapres, Particulares, Convenios, Accidentes de
Tránsito.
13.-EnvÏar a Recaudación (ventanilla 7) a usuarios que tienen tramo B y tos otros
solicitantes de atenciones dentales
-14--Entregar Consulta impresa al usuario, indicando verbalmente hora y fecha de citación
verificando que la hora que se dio corresponde a la Solicitud que se hizo, ya sea control o
procedimiento.
• Si no hay horas disponibles en agenda hospitalaria Solicitar al usuario que regrese
cuando se abra la próxima agenda médica de ia especialidad
• Cooperar con la Admisora de Servicio Clínico (5° piso) en las altas de los pacientes,
verificando previsión; retirar hoja de egreso 0 enviarlas a recaudación y entregarla
autorización de alta .etc.
I.- OFICIAL ADMINISTRATIVO VENTANILLA KARDEX
IDENTIFICACIÓN DEL CARGO: OFICIAL ADMINISTRATIVO VENTANILLA KARDEX
SERVICIO O UNIDAD : SOME-ADMISION
DEPENDENCIA DIRECTA: JEFE DE ADMISION
SUEIORDINACION A SU CARGO: NO TIENEFUNCIONES DEL CARGO
74
- Apertura de la Historia Clínica otorgando número Correspondiente al usuario que
requiere ser atendido en el HGGB
- Otorgar número para historia Clínica a otros oficiales administrativos que realizan
apertura de historias Clínicas en forma independiente en los diferentes puestos de
trabajo como en policlínica de Oftalmología.
- Llevar registro detallado de los números designados para Historias Clínicas
ocupados y disponibles
- Realizar apertura de historia clínica mediante comunicación telefónica con Oficiales
Administrativos de Admisión Consulta Otorrino y Neurología
- Informar y orientar a los usuarios respecto a las dudas que estos puedan presentar y
derivarlos a las diferentes unidades solo si es estrictamente necesario; es decir; Si
no es posible solucionar su requerimiento en esa ventanilla.
- Colaborar con las ventanillas de atención ambulatoria cundo se requiera.
- Colaborar con los otros oficiales administrativos cuando sea necesario
ACTIVIDADES
• Recibir solicitud de pacientes que requieran número de historia clínica, carné de
identidad, credencial de salud, nombre del padre, madre, fecha de nacimiento.
• Recibir solicitud de apertura de historia clínica
• Buscar datos del paciente en el sistema informático computacional verificando que no
posea historia clínica anterior
• Confeccionar historia clínica con tos siguientes datos:
-n° de historia clínica
-Rut
-apellidos
-nombres
-nombre padre y madre
-Sexo
-fecha de nacimiento
-dirección
-teléfono
-comuna
-actividad
-si es o no funcionario
-lugar de trabajo
- religión
-estado Civil
-nombre del cónyuge
-dirección temporal
-responsable del paciente
• Imprimir caratula y enviar a archivo en registro correspondiente
• Llevar un folio correlativo de N° de historias clínicas, tarjando el n° que se va asignando
en ei momento
• Confeccionar Historias clínicas de :
- SIC recibidas por Coordinación
- SIC recibidas por ventanillas de admisión
75
- programas especiales (Junaeb, Operativos. Compra de Servicios. POD. Etc.)
- Por teléfono al Policlínico de Neurología a-Otorrino
- Confeccionar y buscar N° de historia clínica a pacientes hospitalizados en e! servicio
de Psiquiatría
• Actualizar datos de historia Clínica de los pacientes
• Aclarar situación provisional de:
- Pacientes sin aclarar
- Pacientes con dualidad provisional
- Pacientes con tramos provisionales diferentes
• Solicitar a Unidad de informática refundir N° de historia clínica cuando exista doble
historia en un mismo paciente, quedando vigente en ese caso el N° de historia menor,
eliminando el Otro N° computacionalmente y asignando tal N° a una nueva historia
Clínica, llevando registro correspondiente.
• Timbrar Consultas médicas A Y B del día ya aclaradas y verificadas, derivar a
Recaudación Según corresponda tramos C y D. lsapres. Convenios y Particulares
• Corregir datos personales erróneos de usuario con documentación correspondiente,
previa consulta a Jefe de Admisión y emitir nueva Caratula de Historia clínica y enviar a
archivo llevando registro correspondiente
• Mantener estadística mensual de lista de espera de las diferentes especialidades
• Enviar nómina de las SIC de especialidades y procedimientos rechazadas por no
pertinentes a los diferentes establecimientos previo registro en el sistema informático
hospitalario
J.- OFICIAL ADMINISTRATIVO VERIFICADOR DE FONASA Y CERTIFICACION DE
ASISTENCIA
IDENTIFICACIÓN DEL CARGO: OFICIAL ADMINISTRATIVO VERIFICADOR DE F
ONASA Y CERTIFICACION DE ASISTENCIA
SERVICIO O UNIDAD: SOME —ADMISIÒN
DEPENDENCIA DIRECTA: JEFE DE ADMISION
SUBORDINACION A SU CARGO: NO TIENE.
FUNCIONES DEL CARGO
- Verificación tramo FONASA a los usuarios que Solicitan atención y no tienen
previsión aclarada.
- Extender Certificado de asistencia a los usuarios de la RED asistencial, ya Sea para
devolución de pasajes en Su establecimiento de origen u otra razón. es Apoyar las
funciones de KARDEX en caso necesario
- Velar por la ética en la entrega de certificados y asumir la responsabilidad en la
emisión de la hoja de Admisión —Recaudación comprobando que el certificado se
da al paciente correcto
- Colaborar con los otros oficiales administrativos cuando sea necesario
ACTIVIDADES
76
• Solicitar al usuario tarjeta provisional
• Revisión en sistema FONASA mediante RUT
• Actualización de datos y entrega a personal de Kardex para ingreso y modificación en
sistema informático hospitalario
• Comprobar la concurrencia del usuario mediante la copia de la hoja de atención a
policlínico
• Si dicha copia ha sido utilizada en Farmacia por despacho de medicamento, el policlínico
certificara con otro documento la concurrencia del paciente
• Extender el Certificado respectivo colocando el motivo por el cual se extiende, ya Sea
trabajo, colegio ETC
• Cada certificado ira con la firma del funcionario responsable y timbre de SOME
• Registrar en libro diario fecha, nombre del paciente, N° de historia clínica,
establecimiento y el motivo por el cual se otorga el certificado; N° correlativo en caso de
que este Sea para devolución de pasajes (adulto mayor con acompañante)
• Registrar los certificados en el libro con N° correlativo
K.- OFICIAL ADMINISTRATIVO OFICINA DE COORDINACION
IDENTIFICACIÓN DEL CARGO; OFICIAL
COORDINACION
SERVICIO O UNIDAD: SOME — ADMISIÓN
DEPENDENCIA DIRECTA; JEFE DE ADMISION
SUBORDINACIÓN A SU CARGO: NO TIENE
FUNCIONES DEL CARGO
ADMINISTRATIVO
OFICINA
DE
- Recepcionar todas las SIC que vienen desde La APS y los diferentes
- Servicios de Salud de Ios cuales somos Centro de Referencia; verificando que
traigan folio SIGGES.
- Separar las SIC por especialidad de destino.
- Entregar SIC a oficial administrativo a cargo del ingreso de SIC al Sistema
informático hospitalario.
- Derivar las SIC a tas Especialidades con Médicos visadores de SiC para dar
respuesta a la solicitud según criterio médico
- Dar hora como nuevo según cupo disponible en agenda por menú de coordinación.
- Remitir y/o avisar a hospitales y Centros de APS las citaciones de horas a
policlínicos de especialidades de consulta médica y I O procedimientos se Llevar
un registro mensual de SIC en lista de espera de las diferentes especialidades
- Devolver todas las SIC rechazadas por diferentes causales a los establecimientos
correspondientes
- Entregar información via telefónica a los diferentes unidades de Coordinación de la
RED y a los usuarios que soliciten información referente a la SIC
- Revisar periódicamente las agendas médicas en el Sistema Informático Hospitalario
para dar horas a las SIC apenas este disponible la agenda
- Colaborar con los otros oficiales administrativos cuando sea necesario
77
ACTIVIDADES
• Recepción de SIC desde los diferentes establecimientos de la RED por medio de
estafetas y las internas decepcionadas en la ventanilla de Admisión
• Revisar que cada una de las SIC de los establecimientos de la RED tengan folio
SIGGES: devolver si carecen de este con nota adjunta.
• Timbrar las SIC con fecha de recepción y timbre de Coordinación
• Separar SIC según especialidad a la cual es derivada.
• Entregar SIC derivadas de los diferentes establecimientos de la RED a oficial
administrativo responsable de ingreso de SIC al Sistema Informático Hospitalario
• Entregar y decepcionar SIC de las diferentes especialidades que tienen medico visador
de SIC
• Llevar registro de todas las SIC entregadas para visación con fecha de entrega y
recepción y el nombre del médico responsable.
• Dar hora según disponibilidad de agenda de las diferentes especialidades utilizando los
criterios establecidos: medico y fecha de recepción.
• Coordinar horas con servicios clínicos que efectúan procedimientos, Ej: Scanner,
medicina Nuclear, Gastroenterología, Cirugía endoscópica.
• Encasillar las SIC con las citaciones adjuntas en los casilleros designados para cada
Establecimiento
• Enviar SIC con citaciones a los diferentes Establecimientos por medio de estafetas
• Recepcionar SIC del Policlínico de Mamas recibidas por vía fax (en su policlínico) para
Computarizar las horas y confeccionar Historia Clínica sino se tiene, devolver las SIC con
hora al Policlínico de mama ya que ellos avisan a sus pacientes las citaciones
correspondientes
• Llamar a pacientes cuando la hora Se ha gestionado como prioridad y la atención se
hará efectiva en un periodo corto de tiempo
• Coordinar citación de Cirugía endoscópica, Coronariografia y cirugía vascular que son
solicitadas para su trámite de hospitalización posterior
• Mantener estadística mensual de lista de espera de las diferentes especialidades
• Enviar nómina de las SIC de especialidades y procedimientos rechazadas por no
pertinentes a los diferentes establecimientos previo registro en el sistema informático
hospitalario
L.- OFICIAL ADMINISTRATIVO
INFORMATICO HOSPITALARIO
DIGITADOR
INGRESO
SIC
AL
SISTEMA
IDENTIFICACIÓN DEL CARGO: OFICIAL ADMINISTRATIVO DIGITADOR INGRESO AL
SISTEMA INFORMATICO HOSPITALARIO
SERVICIO O UNIDAD: SOME — ADMISION
DEPENDENCIA DIRECTA: JEFE DE ADMISION
SUBORDINACION A SU CARGO: NO TIENE.
FUNCIONES DEL CARGO
78
- Recibir todas las SIC que vienen desde la APS y los diferentes Servicios de Salud de
los cuales Somos Centro de Referencia con la fecha y timbre de coordinación
- Codificar SIC según especialidad y diagnóstico ·e ingresar las SIC al sistema
informático hospitalario por menú de coordinación
- Colaborar con los otros oficiales administrativos cuando sea necesario
ACTIVIDADES
• Recepción de SIC desde Coordinación, con timbre de la unidad y fecha del DIA
• Codificar las SIC por especialidad a la que es derivada y diagnóstico
• Consultar a Jefe de Admisión ante cualquier duda respecto a la codificación de las SIC
• Revisar en sistema SIGGES SIC que han sido derivadas al HGGB de los diferentes
establecimientos de la red fecha de ingreso en el Sistema SIGGES y fecha real de envió,
si esta S tienen más de 4 días de desfase se devolverán con nota adjunta
• ingresar las SIC al sistema informático hospitalario por menú de coordinación, utilizando
el Rut. todas las SIC que son grabadas en el sistema deben levar N° de historia clínica
• Si el usuario de la SIC no posee n° de historia clínica se debe entregar a Kardex para la
apertura de esta y posterior a esto Se debe ingresar la SIC en el sistema hospitalario
• Verificar las SIC de las especialidades de otorrino y neurología Si han tenido controles
en el transcurso dei año, a los pacientes que registran controles se les debe grabar causal
de rechazo de SIC en el sistema hospitalario como paciente en Control y anotar en
cuaderno de controles y posteriormente dejar esta SIC en casillero de neurología
• Entregar SIC ya ingresadas al Sistema informático hospitalario a los oficiales
administrativos de Coordinación para la dación de horas respectivas
• Llevar estadística de total de SIC con N° de Historia Clínica; total de SIC sin N° de
historia clínica: total de SIC en control y total de SIC devueltas
• Clasificar todas las SIC con el grupo trazador correspondiente.
M.- OFICIAL ADMINISTRATIVO COORDINACIÓN SIGGES
IDENTIFICACIÓN DEL CARGO: OFICIAL ADMINISTRATIVO COORDINACIÓN SIGGES
SERVICIO O UNIDAD: SOME ―ADMISION
DEPENDENCIA DIRECTA: JEFE DE ADMISION
SUBORDINACION A SU CARGO: NO TIENE.
FUNCIONES DEL CARGO
- Recibir todas las SIC internas desde la oficina de Coordinación o las diferentes
ventanillas de admisión e ingresar las SIC internas al SIGGES, derivando en el
sistema a la especialidad correspondiente
- Anotar el folio Sigges en las SIC e ingresar citaciones al SlGGES cuando la ocasión
Io amerita a ingresar las SIC internas al Sistema informático hospitalario por menú
de Coordinación
- Colaborar con los otros oficiales administrativos cuando sea necesario
79
ACTIVIDADES
• Recepción de SIC desde Coordinación, con timbre de la unidad y fecha del DIA
• Separar SIC a consulta especialidades y procedimientos para la estadística diaria y
mensual
• Ingreso de SIC Internas al SIGGES
• ingresar las SIC al sistema informático hospitalario por menú de coordinación.
• Consultar a Jefe de Admisión ante cualquier duda respecto al ingreso de información al
SIGGES
• Revisar en sistema SIGGES si el paciente tiene ingresada una anterior SIC a la misma
especialidad; en ese caso no ingresar la nueva SIC al Sígges sino adjuntarle a Ia anterior
y mantener el folio inicial ,es decir el de la primera SIC derivada a la especialidad
• Recepción de SIC de pacientes GES derivadas a otras especialidades para cargar en
SIGGES y para obtención de folio correspondiente
• Atención a usuarios que solicitan ingreso inmediato de la SIC al Sigges
• Cargar citaciones que vengan adjuntas a SIC; es decir horas con fecha dada.
A.-JEFE ADMISIÓN ATENCIÓN CERRADA
IDENTIFICACIÓN DEL CARGO: JEFE ADMISIÓN ATENCIÓN CERRADA
SERVICIO O UNIDAD: S.O.M.E.
DEPENDENCIA DIRECTA: JEFE DE S.O.M.E.
FUNCIÓN DEL CARGO
- Velar por el funcionamiento de las normativas vigentes y de la realización de los
procedimientos administrativos que requieren Ia admisión de atención Cenada
ACTIVIDADES
• informarse diariamente de las novedades presentadas en turnos de Asistencia Pública
• Recepcionar listado de pacientes hospitalizados en el establecimiento
• Ordenar listado de pacientes por especialidad y piso de ubicación
• Evaluar información del listado considerando:
o Pacientes ingresados sin previsión aclarada
o Pacientes particulares ( lsapres, Convenios) por hojas de insumo
o Trámite de Pre-cuenta en hospitalizaciones mayores de 30dias.
• Pesquisar los pacientes GES para regularizar sus procesos
• Realizar auditoria de historias clínicas d pacientes dados de alta, que deben cancelar
• Realizar ronda por piso visitando a cada una de las admisoras e interiorizándose de su
quehacer laboral.
• Revisar historias clínicas en sala de pacientes particulares o Convenios comprobando
los registros de;
o Calidad provisional aclarada del paciente
o Presencia de hoja de insumo
80
o Trámite pre—cuenta en hospitalizaciones mayores de 30 días
• Verificar traspaso de insumo a cuenta corriente de paciente particular o de convenio
realizada por Farmacia
• Supervisar la entrega oportuna de historias clínicas por admísoras al Servicio respectivo.
• Confeccionar calendario de feriados legales de personal de atención cerrada
• informar al público de documentación necesaria para requerir atención hospitalaria
• Recoger inquietudes de admisoras y proponer soluciones posibles
• Estudiar y actualizar cuando sea necesario el sistema de admisión de atención cenada
• Proporcionar información requerida por la jefatura
• Subrogar a jefe Admisión Abierta durante ausencias
• Realizar otras funciones asignadas por la jefatura de gestión no programada
• Entregar capacitaciones a su personal según corresponda
B.- ADMISIÓN PREADMISION
IDENTIFICACIÓN DEL CARGO: ADMISIÓN PREADMISIÓN
SERVICIO O UNIDAD: SOME ADMISION ATENCIÓN CERRADA
DEPENDENCIA DIRECTA: JEFE DE S.O.M.E.
FUNCIONES DEL CARGO
Realizar ingreso de solicitud de hospitalización de sistema informático hospitalario
extendido por el médico tratante.
ACTIVIDADES
• Recepcionar solicitud e hospitalización cuya atención sea posterior a 72 horas
• Verificar en documentos los siguientes antecedentes
o N° de historia clínica
o Nombre completo
o Médico solicitante de hospitalización
o Diagnóstico
o Exámenes realizados
o Necesidad de hospitalización
o Firma médico
• Hacer la preadmisión incorporando la información del paciente al sistema computacional
según datos consignados en pantalla y diagnostico intervención, lista de espera
Compromiso 4 Cerrado.
• Otorgar la citación para hospitalizar dada por los siguientes servicios:
o Urología Adultos
o Medicina
o Cirugía ambulatoria
o Cirugía infantil
o Otorrinolaringología
o Oftalmología
o Cirugía Mayor ambulatoria
o Cirugía Endoscópica
81
o Ginecología
o Pediatría
o Cirugía General
• Solicitar documentación:
o Carnet de identidad
o Previsión vigente
• Revisar en sistema Fonasa calidad previsional de todos los pacientes con Solicitud de
hospitalización
• Entregar al paciente citación de hospitalización consignando los datos requeridos:
o Nombre
o Diagnóstico
o Edad
o N° historia Clínica
o Fecha y hora de la citación
o Servicio en que se hospitaliza
•indicar al paciente ta hora y lugar de presentación
• Recepcionar listado clínico de pacientes citados con 48 horas de anticipación
• Desarchivar y Ordenar por N° de historia en forma ascendente las solicitudes de
hospitalización
• Recibir y revisar ficha clínica anexando las solicitudes de hospitalización y hoja
previsional con datos completos del paciente a hospitalizarse el día subsiguiente (48 hrs.
De anticipación)
• Enviar fichas clínicas a admisora de hospitalización, Sala común para preparar el
ingreso del paciente
• Recitar a paciente no hospitalizado en el servicio el día de su citación e ingresar causa
de rechazo en el sistema informático según causal
• Solicitar al archivo historias clínicas pendientes
• Recepcionar solicitud e hospitalización de pacientes que no Se presentan
• Archivar por orden alfabético y enfermedad las solicitudes de pacientes que no se
presentaron
• Archivar diariamente solicitudes de hospitalización de pacientes ausentes
• Entregar información al usuario que lo requiera
• Participar en reuniones con su jefatura
C.-ADMISOR HOSPITALIZACIÓN SALA COMÚN
IDENTIFICACIÓN DEL CARGO: ADMISOR HOSPITALIZACIÓN SALA COMÚN
SERVICIO O UNIDAD: S.0.M.E.
DEPENDENCIA DIRECTA: JEFE DE S.O.M.E.
FUNCION DEL CARGO
Realizar hospitalizaciones de pacientes al sistema informático hospitalario con Solicitud
de cama.
ACTIVIDADES
82
• Recibir diariamente las citaciones de las hospitalizaciones de pacientes
• Verificar situación previsional del documento presentado (credencial de Salud)
• Confeccionar en forma manual Ficha previsional con los siguientes datos:
o Nombre completo
o Edad
o Domicilio
o Rut
o Fono
o Calidad previsional con comprobante de certificador Fonasa
o Timbre previsional
• Incluir y registrar N° de hojas de insumos tramos C—D y Convenio
• Verificar en sistema informático si hay preadmisión de pacientes para realizar la
hospitalización
• Emitir hoja de egreso hospitalario y enviar a recaudación según calidad provisional
• Llevar a paciente con historia clínica a su respectivo servicio clínico de hospitalización
(Estafeta)
• Hacer trámite de paciente que no tenga pradmisión en el sistema hospitalario (Pedir
historia clínica a archivo. hacer hoja previsional, verificar calidad previsional, regularizar
datos de historia clínica j
• Realizar ingreso en sistema informático de hospitalización del paciente que no tiene
preadmision.
• Informar de la disponibilidad de camas para ser asignadas a pacientes hospitalizados
• Realizar causal de rechazo en sistema computación al según causal establecida
• Enviar a Admisión de Urgencia a todos los pacientes con calidad previsional lsapre, para
realizar el ingreso por urgencia.
• Enviar copias de egreso a estadística diariamente
• Preparar historia clínica con ingreso de paciente ambulatorio con un día de anticipación
para envío al servicio clínico
• Confeccionar acuse de historia cínica de paciente ingresado diariamente según listado
para entregar a archivo
• Devolver historias Clínicas de pacientes no ingresados por no existir disponibilidad de
camas.
• Llamar pacientes telefónicamente que están en lista de espera de Cirugía (Vesículas y
hernias), para que se vengan a hospitalizar Según camas asignada por ei cirujano
• Llamar a pacientes telefónicamente con patologías GES (Ca. Gástrico) que gestiona su
cumplimiento de garantía de hospitalización
• Entregar información al usuario que lo necesite en relación a hospitalización
• Participar en reuniones que su jefatura Solicite.
83
5. Reportaje Diario El Mercurio sobre Listas de esperas a nivel nacional.
84
6. Extracto Estudio “Listas de Espera Auge y No Auge en Servicios de Salud a nivel
Nacional”, Consultora Altura Management.
Introducción
A tres años de la Reforrna Auge en el sistema de salud chileno y luego de haberse
incorporado ya 56 patologías al plan, se intentará evaluar el cumplimiento de garantías
contenidas en un grupo de 14 patologías, con el objetivo de visualizar los desafíos que la
nueva ley ha incorporado al sistema de prestadores públicos.
Este análisis tiene por objetivo central comprobar el cumplimiento en materia de Acceso y
Oportunidad de las prestaciones, tal como lo expresa la ley Auge mediante el decreto N°
44 del 9 de enero 2007, el cuál regirá las garantías explícitas por tres años.
Objetivo específicos del estudio consisten en:
Evaluar el grado de acceso y transparencia de la información por parte de servicios
de salud y prestadores públicos.
Evaluar listas de espera No GES y la existencia de una relación correlacional entre
inclusión GES y aumento de tiempos de espera y/o cantidad de pacientes en
espera.
Evaluar Listas de Espera de Imagenología en Servicios de Salud a nivel Nacional
LISTADO DE PATOLOGÍAS GES A EVALUAR
Diabetes Mellitus 1
Escoliosis
Cáncer de Testiculo
Marcapasos
Equizofrenia
Cáncer de Próstata
Hiperplasia de Próstata
Endoprótesis de Cadera
Cáncer Gástrico
Retinopatía Diabética
Ortesis Adulto Mayor
Cáncer de Mama
Colecistectomía
Cataratas
85
LISTADO DE PATOLOGÍAS NO GES A EVALUAR
Endoprótesis de Rodilla
HNP
Hernias
Reemplazo Multivalvular
Angioplastía
Adenoidectomía
Colostomía
Hallus Valgus
Hemorroidectomía
Histerectomía
Litiasis Renal
Tiroidectomía
Varices
Colecistectomía
METODOLOGÍA PARA CAPTAR, AGRUPAR Y EXPRESAR LOS DATOS:
Los datos fueron informados por los Servicios de Salud, mediante su respuesta al oficio
N° 743 del 8 de agosto 2007;envíado con la colaboración de la diputada doctora Karla
Rubilar.
La información contenida en este informe corresponde a la transcripción y clasificación de
los datos declarados por cada Servicio de Salud. Es así como, los resultados por cantidad
de pacientes y tiempos de espera, ya sean expresados en días máximos de espera o
promedios de días de espera, corresponden en un 100% a la forma en la cuál cada
servicio de salud entregó su información.
Cada patología GES fue estudiada por tipo de intervención sanitaria: Diagnóstico,
Tratamiento y Seguimiento. Cada servicio de salud recibió consultas referentes a sus
listas de espera según dichos criterios; fueran estas prestaciones afectas a garantía
explícitas o no.
Para analizar y concluir respecto a la Garantía de Oportunidad de cada una de las 14
patología GES elegidas, se comparó los tiempos declarados por los Servicios de Salud
con las garantías contenidas en el decreto N° 44 de Enero 2007; se cotejó la
interpretación de dicho decreto con el Scanner Auge de la Superintendencia de Salud.
86
FECHAS QUE COMPRENDE EL ESTUDIO:
El estudio se inició en agosto 2007, la información contenida en el informe comprende
periodo de listas de espera segundo semestre 2007, siendo la última lista de espera
informada el día 6 de marzo 2008. (Servicio de Salud Aconcagua).
RESULTADOS DE CAPTACIÓN DE INFORMACION
28 servicios de salud
19 entregaron información GES
9 no informaron
17
Informan parcialmente (algunas patologías)
2 Información agregada
100%
66%
34%
59%
7%
Con respecto a Información No Auge:
5 Servicios de Salud no entregaron tiempos de espera
8 entregaron información completa
6 no entregaron información
CARACTERÍSTICAS DE LA INFORMACIÓN RECOPILADA
La información recibida de los distintos servicios de salud dista de tener un formato único,
de fácil comparación y análisis.
De los 19 servicios de salud que entregaron información 14 informaron en el formato
solicitado. Sin embargo, un alto porcentaje no informó una variable, ya sea pacientes en
espera o tiempos de espera.
Hubo 2 Servicios de Salud que informaron en forma desagregada, lo que permitió un
análisis más profundo de la investigación. (Coquimbo y Araucania Norte) 4 mantuvieron
el estándar SIGGES informando sus tiempos de espera en rangos de menos de 30 días
hasta más de 60 días servicios de salud y 2 Servicios de Salud (Arica y Maule) que a
pesar de haber informado, los datos no podían ser analizado.
Específicamente en el caso del Servicio de Salud del Maule la información no fue útil
para Listas de Espera Auge pero sí lo fue en el caso de especialidades e IQ no Auge.
En el caso de Arica, este Servicio de Salud sólo informó número de pacientes y no
tiempos de espera.
87
Cuadro Resumen Lista de Espera GES
Listas de Espera y Evaluación del Cumplimiento de Garantías
Patologías GES Seleccionadas
Patologías *
Diabetes Mellitus Tipo 1
Escoliosis
Cáncer de Testículo
Marcapasos
Esquizofrenia
Cáncer de Próstata
Hiperplasia de la Próstata
Endoprotesis de Cadera
Cáncer Gástrico
Retinopatía Diabética
Órtesis Adulto Mayor
Cáncer de Mama
Colecistectomía
Catarátas
Total
Número de
Días Máximos
Etapa de la Patología
Pacientes en
Espera Informados
Lista de Espera
(días)
APS a Especilaista
90
216
Intervención Quirúrgica
174
180
APS a Especilaista
211
Intervención Quirúrgica
264
231
Radioterapia
389
Quimioterapia
241
APS a Especilaista
272
166
APS a Especilaista
207
554
Tratamiento de Prueba
179
Intervención Quirúrgica
184
671
Radioterapia
21
Intervención Quirúrgica
793
200
Intervención Quirúrgica
981
278
APS a Especilaista
63
1.035
Ecotomografía Abdominal
45
Intervención Quirurgica
198
APS a Especilaista
200
1.481
Intervención Quirúrgica
131
Entrega Consultorio
150
2.668
Entrega hospital-crs o cdt
126
Intervención Quirúrgica
95
3.304
Radioterapia
60
APS a Especilaista
67
4.934
Ecotomografía abdominal
184
Intervención Quirúrgica
475
APS a Especilaista
191
11.906
Intervención Quirúrgica 1º ojo
206
Intervención Quirúrgica 2º ojo
351
29.094
Tiempo
Garantizado
Cumplimiento
Garantía
3 Días
365 Días
60 Días
15 Días
15 Días
15 Días
30 Días
20 Días
0 Días
180 Días
180 Días
180 Días
240 días
45 Días
30 Días
30 Días
90 Días
60 Días
20 Días
90 Días
30 Días
30 Días
60 Días
60 Días
90 Días
180 Días
180 Días
180 Días
No cumple
Si cumple
No cumple
No cumple
No cumple
No cumple
No cumple
No cumple
No cumple
No cumple
Si cumple
No cumple
No cumple
No cumple
No cumple
No cumple
No cumple
No cumple
No cumple
No cumple
No cumple
No cumple
No cumple
No cumple
No cumple
No Cumple
No cumple
No cumple
Número de
Pacientes
Incumplimiento
68
0
92
22
10
23
132
428
88
2
0
1
35
359
182
59
607
82
191
183
179
8
506
248
110
731
486
79
Fuente: Altura Management basado en Información de 19 Servicios de Salud (de un total de 28 Servicios)
* La Representatividad de la muestra es de un 48% y la estimación de lista de espera es de 60.645 personas (se estimo linealmente).
88
Cuadro Resumen Lista de Espera NO GES
Estimación del Número de Pacientes en Lista de Espera Patologías No GES
Octubre - 2007
Número de
Nº de Pacientes en
Estimación Listas
Representatividad de Estimación Listas de
Pacientes en Lista Lista de Espera Más
de Espera Más de
Patología
la Muestra (%)
Espera Total
de Espera
de 60 días
60 Días
Artrosis de rodilla
785
43,7%
1.796
318
1.357
Hernia del nucleo pulposa
596
38,5%
1.548
294
1.018
Hernia
7.552
46,2%
16.346
5.077
14.471
Colelitiasis
2.106
23,0%
9.157
644
6.841
Cardiopatia (Remplazo Multivalvular)
112
28,1%
399
55
343
Cardiopatia (Angioplastia)
91
23,2%
392
60
261
Cardiopatia (Stent)
2
18,2%
11
2
11
Adenoidectomia
3.072
37,3%
8.236
2.427
7.258
Colostomia
40
35,1%
114
11
55
Hallus Valgus
719
37,3%
1.928
420
1.626
Hemorroidectomia
509
38,5%
1.322
190
835
Histerectomia
512
37,3%
1.373
161
798
Litiasis Renal
514
33,2%
1.548
237
963
Tirodectomia
359
35,1%
1.023
229
881
Varices
6.767
46,1%
14.679
2.682
13.368
23.736
39,5%
59.871
50.084
Total
12.807
Fuente: Altura Management basado en Información de 16 Servicios de Salud (de un total de 28 Servicios)
Notas: (1) Extrapolación del Número de Pacientes en Listas de Espera a Nivel Nacional.
(2) Estimación del Número de Pacientes en Listas de Espera por más de 60 días. ( la muestra representa un 25,6% del país).
(3) Estimación del Tiempo de Espera Máximo basado en el Número Relativo de Pacientes con más de 60 días de Espera.
89
7. Plan 90 días, Ministerio de Salud.
91
92
93
94
95
96
97
98
99
100
101
102
103
8. Resumen de Pacientes INGRESADOS a Lista de Espera en el HGGB, años
2007 y 2008.
Tipo de Lista
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Grupo Especialidades/Prestaciones
ALIVIO DEL DOLOR
BRONCOPULMONAR ADULTO
BRONCOPULMONAR INFANTIL
CARDIOCIRUGIA
CARDIOLOGIA ADULTO
CARDIOLOGIA INFANTIL
CIRUGIA ABDOMINAL
CIRUGIA ADULTO
CIRUGIA DE MAMAS
CIRUGIA INFANTIL
CIRUGIA MAXILO FACIAL
CIRUGIA PLASTICA ADULTO
CIRUGIA PLASTICA INFANTIL
CIRUGIA PROCTOLOGICA
CIRUGIA TORAX
CIRUGIA VASCULAR PERIFERICA
DERMATOLOGIA
ENDOCRINOLOGIA ADULTO
ENDODONCIA
ENDOINFANTIL
ENFERMEDADES TRASMISION
SEXUAL
GASTROENTEROLOGIA ADULTO
GASTROENTEROLOGIA INFANTIL
GENETICA
GINECOLOGIA
HEMATOLOGIA ADULTO
HEMATOLOGIA INFANTIL
INFECTOLOGIA
MEDICINA FAMILIAR
MEDICINA FISICA ADULTO
MEDICINA FISICA INFANTIL
MEDICINA INTERNA
NEFROLOGIA ADULTO
NEFROLOGIA INFANTIL
NEONATOLOGIA
NEUROCIRUGIA
NEUROLOGIA ADULTO
NEUROLOGIA INFANTIL
NUTRICION
NUTRICION ADULTO FUNCIONARIO
OBSTETRICIA
OFTALMOLOGIA
2007
0
1.807
1.205
130
3.258
1.012
670
1.877
874
5.134
6.022
1.153
0
865
154
2.270
5.356
2.931
15
0
2008
21
1.495
829
120
3.495
1.024
1.375
1.417
1.034
4.631
7.127
1.094
88
921
167
2.275
4.690
2.517
134
350
1
2.344
530
558
4.794
630
239
260
7
3.002
131
851
1.361
618
21
1.647
4.759
2.650
277
3
1.199
8.149
0
2.706
478
528
4.826
590
209
62
3
2.451
618
641
1.138
638
39
1.794
4.291
2.462
345
7
1.737
9.878
104
Tipo de Lista
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Intervenciones Quirurg.
Intervenciones Quirurg.
Intervenciones Quirurg.
Intervenciones Quirurg.
Intervenciones Quirurg.
Intervenciones Quirurg.
Intervenciones Quirurg.
Intervenciones Quirurg.
Intervenciones Quirurg.
Intervenciones Quirurg.
Intervenciones Quirurg.
Intervenciones Quirurg.
Intervenciones Quirurg.
Intervenciones Quirurg.
Intervenciones Quirurg.
Intervenciones Quirurg.
Intervenciones Quirurg.
Intervenciones Quirurg.
Intervenciones Quirurg.
Intervenciones Quirurg.
Procedimientos
Procedimientos
Procedimientos
Procedimientos
Procedimientos
Procedimientos
Procedimientos
Procedimientos
Procedimientos
Procedimientos
Procedimientos
Procedimientos
Procedimientos
Grupo Especialidades/Prestaciones
ONCOLOGIA
ORTODONCIA
OTORRINOLARINGOLOGIA
PEDIATRIA
PERIODONCIA
PSIQUIATRIA ADULTO
PSIQUIATRIA INFANTIL
QUEMADOS ADULTOS-INFANTIL
REUMATOLOGIA
SALUD OCUPACIONAL
TRAUMATOLOGIA INFANTIL
UROLOGIA
UROLOGIA INFANTIL
ADENOMA DE PROSTATA
CABEZA Y CUELLO
CARDIOLOGIA-TORAX
CIRUGIA ABDOMINAL
CIRUGIA MAMAS
CIRUGIA PLASTICA Y REPARADORA
COLELITIASIS
GASTROENTEROLOGIA
GINECOLOGIA Y OBSTETRICIA
HERNIAS
NEUROCIRUGIA
NEUROLOGIA Y NEUROCIRUGIA
NEUROQUIRURGICO
ODONTOLOGIA
OFTALMOLOGIA
OTORRINOLARINGOLOGIA
PROCTOLOGICA
TRAUMATOLOGIA
UROLOGIA Y NEFROLOGIA
VASCULAR PERIFERICO
ANGIOGRAFIA DE RETINA
BIOPSIA PROSTATICA
CINECORONARIOGRAFIA
COLONOSCOPIA
COLPOSCOPIA
ECOCARDIOGRAMA ADULTO
ECOTOMOGRAFIA ABDOMINAL
ECOTOMOGRAFIA MAMARIA
ELECTROENCEFALOGRAMA
ENDOSCOPIA ORAL
ENDOSCOPIA ORAL INFANTIL
ESPIROMETRIA BASAL Y CON
BRONCODILA
LARINGOTRAQUEOBRONCOSCOPIA
CON FI
2007
1.427
41
14.005
396
597
2.254
428
2
3.218
38
1
3.648
0
142
17
417
0
1
210
630
0
946
605
0
0
0
0
1.486
1.224
1
0
190
162
1.221
131
634
672
685
1.337
1.242
344
1.533
2.654
0
2008
1.962
260
12.104
577
1.729
3.378
477
30
2.304
3
1.387
3.663
38
85
14
215
62
250
119
672
7
1.329
587
43
21
36
1
2.023
1.107
116
1
348
202
275
94
519
375
1.400
1.206
1.849
595
1.183
1.417
37
1.244
1.010
31
1
105
Tipo de Lista
Procedimientos
Procedimientos
Procedimientos
Grupo Especialidades/Prestaciones
MAMOGRAFIA
TAC CEREBRO
URETROCISTOSCOPIA
TOTAL
9.
2007
3.381
1.771
438
2008
4.531
979
423
118.168
121.289
Resumen de Pacientes EGRESADOS a Lista de Espera en el HGGB,
años 2007 y 2008.
Tipo de Lista
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Grupo Especialidades/Prestaciones
ALIVIO DEL DOLOR
BRONCOPULMONAR ADULTO
BRONCOPULMONAR INFANTIL
CARDIOCIRUGIA
CARDIOLOGIA ADULTO
CARDIOLOGIA INFANTIL
CIRUGIA ABDOMINAL
CIRUGIA ADULTO
CIRUGIA DE MAMAS
CIRUGIA INFANTIL
CIRUGIA MAXILO FACIAL
CIRUGIA PLASTICA ADULTO
CIRUGIA PLASTICA INFANTIL
CIRUGIA PROCTOLOGICA
CIRUGIA TORAX
CIRUGIA VASCULAR PERIFERICA
DERMATOLOGIA
ENDOCRINOLOGIA ADULTO
ENDODONCIA
ENDOINFANTIL
ENFERMEDADES TRASMISION
SEXUAL
GASTROENTEROLOGIA ADULTO
GASTROENTEROLOGIA INFANTIL
GENETICA
GINECOLOGIA
HEMATOLOGIA ADULTO
HEMATOLOGIA INFANTIL
INFECTOLOGIA
MEDICINA FAMILIAR
MEDICINA FISICA ADULTO
MEDICINA FISICA INFANTIL
MEDICINA INTERNA
NEFROLOGIA ADULTO
NEFROLOGIA INFANTIL
NEONATOLOGIA
2007
0
1.692
1.173
114
2.921
908
637
1.487
771
4.418
5.507
358
0
509
127
1.410
3.809
2.258
15
0
2008
17
1.528
838
116
3.406
1.046
745
1.744
1.039
5.188
7.355
1.034
79
940
177
1.932
4.745
3.016
133
296
0
1.441
510
511
4.365
556
232
240
3
2.586
130
728
1.268
550
21
1
3.101
413
550
4.779
585
206
82
7
2.392
536
618
1.119
617
36
106
Tipo de Lista
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Consulta Especialidades
Intervenciones Quirurg.
Intervenciones Quirurg.
Intervenciones Quirurg.
Intervenciones Quirurg.
Intervenciones Quirurg.
Intervenciones Quirurg.
Intervenciones Quirurg.
Intervenciones Quirurg.
Intervenciones Quirurg.
Intervenciones Quirurg.
Intervenciones Quirurg.
Intervenciones Quirurg.
Intervenciones Quirurg.
Intervenciones Quirurg.
Intervenciones Quirurg.
Intervenciones Quirurg.
Intervenciones Quirurg.
Intervenciones Quirurg.
Intervenciones Quirurg.
Procedimientos
Procedimientos
Procedimientos
Procedimientos
Procedimientos
Procedimientos
Procedimientos
Procedimientos
Procedimientos
Grupo Especialidades/Prestaciones
NEUROCIRUGIA
NEUROLOGIA ADULTO
NEUROLOGIA INFANTIL
NUTRICION
NUTRICION ADULTO FUNCIONARIO
OBSTETRICIA
OFTALMOLOGIA
ONCOLOGIA
ORTODONCIA
OTORRINOLARINGOLOGIA
PEDIATRIA
PERIODONCIA
PSIQUIATRIA ADULTO
PSIQUIATRIA INFANTIL
QUEMADOS ADULTOS-INFANTIL
REUMATOLOGIA
SALUD OCUPACIONAL
TRAUMATOLOGIA INFANTIL
UROLOGIA
UROLOGIA INFANTIL
ADENOMA DE PROSTATA
CABEZA Y CUELLO
CARDIOLOGIA-TORAX
CIRUGIA ABDOMINAL
CIRUGIA MAMAS
CIRUGIA PLASTICA Y REPARADORA
COLELITIASIS
GASTROENTEROLOGIA
GINECOLOGIA Y OBSTETRICIA
HERNIAS
NEUROCIRUGIA
NEUROLOGIA Y NEUROCIRUGIA
NEUROQUIRURGICO
OFTALMOLOGIA
OTORRINOLARINGOLOGIA
PROCTOLOGICA
TRAUMATOLOGIA
UROLOGIA Y NEFROLOGIA
VASCULAR PERIFERICO
ANGIOGRAFIA DE RETINA
BIOPSIA PROSTATICA
CINECORONARIOGRAFIA
COLONOSCOPIA
COLPOSCOPIA
ECOCARDIOGRAMA ADULTO
ECOTOMOGRAFIA ABDOMINAL
ECOTOMOGRAFIA MAMARIA
ELECTROENCEFALOGRAMA
2007
1.411
4.275
2.541
218
1
1.188
6.578
1.365
39
12.419
386
585
1.899
321
0
3.036
37
0
3.040
0
128
17
390
0
0
183
494
0
885
451
0
0
0
1.375
1.117
0
0
169
118
1.194
126
560
606
577
1.183
1.175
333
1.434
2008
1.760
4.319
2.300
344
7
1.732
10.441
1.959
230
12.349
561
1.612
3.301
449
28
2.394
4
1.222
3.967
18
81
5
197
33
174
87
631
1
1.106
394
26
9
10
1.827
1.039
68
1
301
184
296
64
501
394
1.398
1.185
1.581
545
1.238
107
Tipo de Lista
Procedimientos
Procedimientos
Procedimientos
Procedimientos
Procedimientos
Procedimientos
Procedimientos
Grupo Especialidades/Prestaciones
ENDOSCOPIA ORAL
ENDOSCOPIA ORAL INFANTIL
ESPIROMETRIA BASAL Y CON
BRONCODILA
LARINGOTRAQUEOBRONCOSCOPIA
CON FI
MAMOGRAFIA
TAC CEREBRO
URETROCISTOSCOPIA
TOTAL
2007
2.424
0
2008
1.484
10
1.195
1.016
31
3.347
1.711
379
1
4.196
974
404
102.196
120.874
108
10. Período de Permanencia en Lista de Espera antes de EGRESAR año
2007.
Espera en meses para EGRESO
Grupo Especialidades/
Tipo de Lista Prestaciones
Consulta
BRONCOPULMONAR
Especialidades ADULTO
Consulta
BRONCOPULMONAR
Especialidades INFANTIL
Consulta
Especialidades CARDIOCIRUGIA
Consulta
Especialidades CARDIOLOGIA ADULTO
Consulta
Especialidades CARDIOLOGIA INFANTIL
Consulta
Especialidades CIRUGIA ABDOMINAL
Consulta
Especialidades CIRUGIA ADULTO
Consulta
Especialidades CIRUGIA DE MAMAS
Consulta
Especialidades CIRUGIA INFANTIL
Consulta
Especialidades CIRUGIA MAXILO FACIAL
Consulta
CIRUGIA PLASTICA
Especialidades ADULTO
Consulta
Especialidades CIRUGIA PROCTOLOGICA
Consulta
Especialidades CIRUGIA TORAX
Consulta
CIRUGIA VASCULAR
Especialidades PERIFERICA
Consulta
Especialidades DERMATOLOGIA
Consulta
ENDOCRINOLOGIA
Especialidades ADULTO
Consulta
Especialidades ENDODONCIA
Consulta
GASTROENTEROLOGIA
Especialidades ADULTO
Consulta
GASTROENTEROLOGIA
Especialidades INFANTIL
Consulta
Especialidades GENETICA
Consulta
Especialidades GINECOLOGIA
Consulta
Especialidades HEMATOLOGIA ADULTO
Consulta
Especialidades HEMATOLOGIA INFANTIL
Consulta
Especialidades INFECTOLOGIA
Egresos
0-2
2-4
4-6
6-8
8 - 10
10 - 12
más
12
1.692
1.649
34
5
4
0
0
0
1.173
1.146
22
4
1
0
0
0
114
111
3
0
0
0
0
0
2.921
2.706
200
12
3
0
0
0
908
768
138
2
0
0
0
0
637
392
212
24
5
4
0
0
1.487
799
667
16
5
0
0
0
771
616
94
51
7
2
1
0
4.418
3.742
530
104
33
8
1
0
5.507
5.349
125
24
5
3
1
0
358
207
113
22
9
7
0
0
509
403
87
11
8
0
0
0
127
91
35
1
0
0
0
0
1.410
1.317
65
14
7
6
1
0
3.809
1.079
1.771
769
175
15
0
0
2.258
1.257
693
239
67
2
0
0
15
14
1
0
0
0
0
0
1.441
734
205
256
215
26
5
0
510
351
106
36
17
0
0
0
511
506
4
1
0
0
0
0
4.365
4.191
155
15
3
1
0
0
556
437
107
9
2
1
0
0
232
229
2
0
1
0
0
0
240
181
57
2
0
0
0
0
109
Espera en meses para EGRESO
Tipo de Lista
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Intervenciones
Quirurg.
Intervenciones
Quirurg.
Grupo Especialidades/
Prestaciones
Egresos
0-2
2-4
4-6
6-8
8 - 10
10 - 12
más
12
3
3
0
0
0
0
0
0
2.586
2.318
239
24
5
0
0
0
130
128
2
0
0
0
0
0
728
528
200
0
0
0
0
0
1.268
1.181
64
8
15
0
0
0
550
545
3
1
1
0
0
0
NEONATOLOGIA
21
20
1
0
0
0
0
0
NEUROCIRUGIA
1.411
1.139
249
14
6
2
1
0
NEUROLOGIA ADULTO
4.275
4.096
150
19
10
0
0
0
NEUROLOGIA INFANTIL
2.541
2.452
76
8
4
1
0
0
218
206
10
1
0
1
0
0
1
1
0
0
0
0
0
0
OBSTETRICIA
1.188
1.186
1
1
0
0
0
0
OFTALMOLOGIA
6.578
5.329
827
269
139
13
1
0
ONCOLOGIA
1.365
1.340
17
3
4
1
0
0
39
36
1
1
1
0
0
0
12.419
9.225
2.797
309
71
17
0
0
PEDIATRIA
386
346
37
3
0
0
0
0
PERIODONCIA
585
565
14
5
1
0
0
0
1.899
1.437
258
110
69
25
0
0
321
216
56
34
12
3
0
0
3.036
2.433
450
146
5
2
0
0
37
37
0
0
0
0
0
0
3.040
1.495
1.182
349
11
3
0
0
128
59
38
31
0
0
0
0
17
14
1
2
0
0
0
0
MEDICINA FAMILIAR
MEDICINA FISICA ADULTO
MEDICINA FISICA
INFANTIL
MEDICINA INTERNA
NEFROLOGIA ADULTO
NEFROLOGIA INFANTIL
NUTRICION
NUTRICION ADULTO
FUNCIONARIO
ORTODONCIA
OTORRINOLARINGOLOGIA
PSIQUIATRIA ADULTO
PSIQUIATRIA INFANTIL
REUMATOLOGIA
SALUD OCUPACIONAL
UROLOGIA
ADENOMA DE PROSTATA
CABEZA Y CUELLO
110
Espera en meses para EGRESO
Tipo de Lista
Intervenciones
Quirurg.
Intervenciones
Quirurg.
Intervenciones
Quirurg.
Intervenciones
Quirurg.
Intervenciones
Quirurg.
Intervenciones
Quirurg.
Intervenciones
Quirurg.
Intervenciones
Quirurg.
Intervenciones
Quirurg.
Procedimientos
Procedimientos
Procedimientos
Procedimientos
Procedimientos
Procedimientos
Procedimientos
Procedimientos
Procedimientos
Procedimientos
Procedimientos
Procedimientos
Procedimientos
Procedimientos
Procedimientos
Grupo Especialidades/
Prestaciones
Egresos
0-2
2-4
4-6
6-8
8 - 10
10 - 12
más
12
CARDIOLOGIA-TORAX
CIRUGIA PLASTICA Y
REPARADORA
390
357
22
4
5
2
0
0
183
177
4
2
0
0
0
0
COLELITIASIS
GINECOLOGIA Y
OBSTETRICIA
494
401
56
22
10
4
1
0
885
851
28
3
2
1
0
0
HERNIAS
453
379
50
16
6
1
1
0
OFTALMOLOGIA
1.375
1.308
44
12
7
4
0
0
OTORRINOLARINGOLOGIA
UROLOGIA Y
NEFROLOGIA
1.117
959
116
25
15
2
0
0
169
102
20
46
1
0
0
0
VASCULAR PERIFERICO
ANGIOGRAFIA DE RETINA
BIOPSIA PROSTATICA
CINECORONARIOGRAFIA
COLONOSCOPIA
COLPOSCOPIA
ECOCARDIOGRAMA
ADULTO
ECOTOMOGRAFIA
ABDOMINAL
ECOTOMOGRAFIA
MAMARIA
ELECTROENCEFA
LOGRAMA
ENDOSCOPIA ORAL
ESPIROMETRIA BASAL Y
CON BRONCODILA
LARINGOTRAQUEO
BRONCOSCOPIA CON FI
MAMOGRAFIA
TAC CEREBRO
URETROCISTOSCOPIA
TOTAL
118
1.194
126
560
604
577
93
1.115
126
544
569
544
20
38
0
8
15
26
4
21
0
5
15
6
1
19
0
2
2
1
0
1
0
1
3
0
0
0
0
0
0
0
0
0
0
0
0
0
1.183
1.148
30
3
1
1
0
0
1.175
979
63
44
33
56
0
0
333
333
0
0
0
0
0
0
1.434
2.424
1.409
2.177
15
83
4
121
5
35
1
8
0
0
0
0
1.195
1.176
14
3
1
1
0
0
31
28
3
0
0
3.347 3.286
54
5
1
1.711 1.494
132
32
15
379
356
14
3
5
102.196 84.521 12.954 3.351 1.088
0
1
38
1
269
0
0
0
0
13
0
0
0
0
0
111
11. Período de Permanencia en Lista de Espera antes de EGRESAR año
2008.
Espera en meses para EGRESO
Tipo de Lista
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Grupo
Especialidades/Prestaciones Egresos
10 - 12
más
12
0
0
0
8
2
0
0
3
3
1
0
1
4
2
0
0
0
1
2.770
570
39
9
8
5
5
1.046
994
44
3
1
2
1
1
745
617
89
23
2
2
1
11
CIRUGIA ADULTO
1.744
731
567
383
58
0
0
5
CIRUGIA DE MAMAS
1.039
807
96
62
22
17
17
18
CIRUGIA INFANTIL
5.188
4.376
476
201
45
35
18
37
CIRUGIA MAXILO FACIAL
7.355
6.968
320
29
13
8
5
12
CIRUGIA PLASTICA ADULTO
CIRUGIA PLASTICA
INFANTIL
CIRUGIA PROCTO
LOGICA
1.034
188
148
138
93
88
70
309
79
75
4
0
0
0
0
0
940
570
133
30
12
7
22
166
177
142
25
6
4
0
0
0
1.932
739
698
63
34
23
37
338
4.745
1.193
1.397 1.876
132
106
11
30
3.016
1.950
638
209
146
34
17
22
ENDODONCIA
133
126
7
0
0
0
0
0
ENDOINFANTIL
ENFERMEDADES
TRASMISION SEXUAL
GASTROENTEROLOGIA
ADULTO
GASTROENTEROLOGIA
INFANTIL
296
238
57
1
0
0
0
0
1
0
1
0
0
0
0
0
3.101
1.701
526
342
189
172
77
94
413
147
255
4
2
1
0
4
550
542
3
3
0
0
2
0
0-2
2-4
4-6
17
16
1
0
0
1.528
1.487
20
11
838
823
7
116
109
CARDIOLOGIA ADULTO
3.406
CARDIOLOGIA INFANTIL
ALIVIO DEL DOLOR
BRONCOPULMONAR
ADULTO
BRONCOPULMONAR
INFANTIL
CARDIOCIRUGIA
CIRUGIA ABDOMINAL
CIRUGIA TORAX
CIRUGIA VASCULAR
PERIFERICA
DERMATOLOGIA
ENDOCRINOLOGIA
ADULTO
GENETICA
6 - 8 8 - 10
112
Espera en meses para EGRESO
Tipo de Lista
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Grupo
Especialidades/Prestaciones Egresos
10 - 12
más
12
9
2
12
6
1
1
0
6
2
0
0
0
3
0
0
0
0
0
2
4
1
0
0
0
0
2.392
1.570
558
188
70
4
1
1
MEDICINA FISICA INFANTIL
536
522
9
4
1
0
0
0
MEDICINA INTERNA
618
256
176
178
3
0
3
2
1.119
1.062
33
8
6
1
2
7
617
594
19
2
2
0
0
0
NEONATOLOGIA
36
36
0
0
0
0
0
0
NEUROCIRUGIA
1.760
1.345
373
19
11
4
3
5
NEUROLOGIA ADULTO
4.319
4.082
214
11
7
2
1
2
NEUROLOGIA INFANTIL
2.300
2.267
24
5
1
1
2
0
344
171
136
26
11
0
0
0
7
4
2
1
0
0
0
0
1.732
1.720
10
0
1
0
0
1
10.441
8.458
1.355
281
190
70
45
42
1.959
1.933
17
2
5
0
1
1
230
222
8
0
0
0
0
0
12.349 10.506
1.533
124
89
55
25
17
0-2
2-4
4-6
4.779
4.070
602
76
8
HEMATOLOGIA ADULTO
585
407
154
16
HEMATOLOGIA INFANTIL
206
166
32
82
79
7
GINECOLOGIA
INFECTOLOGIA
MEDICINA FAMILIAR
MEDICINA FISICA ADULTO
NEFROLOGIA ADULTO
NEFROLOGIA INFANTIL
NUTRICION
NUTRICION ADULTO
FUNCIONARIO
OBSTETRICIA
OFTALMOLOGIA
ONCOLOGIA
ORTODONCIA
OTORRINOLARINGO
LOGIA
PEDIATRIA
6 - 8 8 - 10
561
539
18
2
1
0
0
1
PERIODONCIA
1.612
1.582
30
0
0
0
0
0
PSIQUIATRIA ADULTO
3.301
2.760
397
49
33
17
21
24
449
213
152
52
11
5
6
10
28
11
1
6
6
2
0
2
PSIQUIATRIA INFANTIL
QUEMADOS ADULTOSINFANTIL
113
Espera en meses para EGRESO
Tipo de Lista
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Consulta
Especialidades
Intervenciones
Quirurg.
Intervenciones
Quirurg.
Intervenciones
Quirurg.
Intervenciones
Quirurg.
Intervenciones
Quirurg.
Intervenciones
Quirurg.
Intervenciones
Quirurg.
Intervenciones
Quirurg.
Intervenciones
Quirurg.
Intervenciones
Quirurg.
Intervenciones
Quirurg.
Intervenciones
Quirurg.
Intervenciones
Quirurg.
Intervenciones
Quirurg.
Intervenciones
Quirurg.
Intervenciones
Quirurg.
Intervenciones
Quirurg.
Intervenciones
Quirurg.
Intervenciones
Quirurg.
Grupo
Especialidades/Prestaciones Egresos
REUMATOLOGIA
0-2
2-4
4-6
2.394
2.195
127
27
11
10 - 12
más
12
10
6
18
6 - 8 8 - 10
SALUD OCUPACIONAL
TRAUMATOLOGIA
INFANTIL
4
0
3
0
0
1
0
0
1.222
1.178
43
0
0
0
0
1
UROLOGIA
3.967
2.812
1.051
55
17
13
11
8
UROLOGIA INFANTIL
18
18
0
0
0
0
0
0
ADENOMA DE PROSTATA
81
25
50
4
0
1
0
1
5
3
1
0
0
0
0
1
CARDIOLOGIA-TORAX
197
161
9
1
2
4
4
16
CIRUGIA ABDOMINAL
33
27
4
2
0
0
0
0
CIRUGIA MAMAS
CIRUGIA PLASTICA Y
REPARADORA
174
170
3
0
0
0
0
1
87
61
4
2
3
5
2
10
COLELITIASIS
631
479
33
16
17
18
16
52
1
1
0
0
0
0
0
0
1.106
854
160
43
23
12
8
6
394
316
29
11
7
8
12
11
NEUROCIRUGIA
NEUROLOGIA Y
NEUROCIRUGIA
26
20
6
0
0
0
0
0
9
3
0
6
0
0
0
0
NEUROQUIRURGICO
10
5
4
1
0
0
0
0
OFTALMOLOGIA
OTORRINOLARINGO
LOGIA
1.827
1.567
132
45
24
24
19
16
1.039
792
129
41
34
16
14
13
68
65
2
0
0
0
0
1
1
1
0
0
0
0
0
0
301
170
111
9
7
2
0
2
184
102
39
13
8
5
2
15
296
64
266
53
16
9
1
2
1
0
1
0
3
0
8
0
CABEZA Y CUELLO
GASTROENTEROLOGIA
GINECOLOGIA Y
OBSTETRICIA
HERNIAS
PROCTOLOGICA
TRAUMATOLOGIA
UROLOGIA Y NEFRO
LOGIA
VASCULAR PERIFERICO
ANGIOGRAFIA DE
Procedimientos RETINA
Procedimientos BIOPSIA PROSTATICA
114
Tipo de Lista
Procedimientos
Procedimientos
Procedimientos
Procedimientos
Procedimientos
Procedimientos
Procedimientos
Procedimientos
Procedimientos
Procedimientos
Procedimientos
Procedimientos
Procedimientos
Procedimientos
Espera en meses para EGRESO
Grupo
más
Especialidades/Prestaciones Egresos
0-2
2 - 4 4 - 6 6 - 8 8 - 10 10 - 12
12
CINECORONARIOGRAFIA
501
416
11
9
11
15
14
25
COLONOSCOPIA
394
334
16
5
7
16
9
7
COLPOSCOPIA
1.398 1.255
105
23
10
4
1
0
ECOCARDIOGRAMA
ADULTO
1.185
981
176
10
5
5
1
7
ECOTOMOGRAFIA
ABDOMINAL
1.581 1.417
106
27
18
5
4
4
ECOTOMOGRAFIA
MAMARIA
545
464
58
9
7
1
3
3
ELECTROENCEFA
LOGRAMA
1.238 1.087
101
9
12
10
4
15
ENDOSCOPIA ORAL
1.484 1.222
107
49
38
33
15
20
ENDOSCOPIA ORAL
INFANTIL
10
10
0
0
0
0
0
0
ESPIROMETRIA BASAL Y
CON BRONCODILA
1.016
975
22
4
3
4
4
4
LARINGOTRAQUEO
BRONCOSCOPIA CON FI
1
1
0
0
0
0
0
0
MAMOGRAFIA
4.196 3.825
285
30
21
11
6
18
TAC CEREBRO
974
928
34
4
3
3
1
1
URETROCISTOSCOPIA
404
310
73
18
0
0
3
0
TOTAL
120.874 96.455 15.005 4.961 1.526
904
558 1.465
115
12. Definición de Procesos considerados en la propuesta de Mejoramiento.
1.- Programación de Agendas: El establecimiento de salud de destino debe
suministrar al sistema la programación de agendas de cada especialista, por un
cierto número de meses. Además, la próxima agenda deberá ser confeccionada
con anticipación, de manera de contar con una holgura de tiempo adecuada para
planificar y reaccionar ante cambios de agenda imprevistos.
2.- Ingreso de solicitudes de IC: Los especialistas de centros asistenciales de
origen de la IC (Consultorios, hospitales, etc.) así como también los pertenecientes
al establecimiento de destino, generan en el sistema la ficha de solicitud de IC
(especialidad y procedimiento).
3.- Verificación de Pertinencia Clínica: el sistema verifica la pertinencia clínica
de la solicitud de IC en el establecimiento de destino. En caso de que la solicitud
sea aceptada, se continúa con el procedimiento para la asignación de los
recursos. De lo contrario, se genera una contrareferencia al hospital de origen
para que sea evaluada.
4.- Asignación de recursos: de acuerdo a los requerimientos de la solicitud de IC
de especialidad, se asignan automáticamente los recursos necesarios (horas,
exámenes, etc.) en el establecimiento de destino.
5.- Notificación de Hora: El especialista solicitante notifica la hora asignada para
el paciente en el mismo instante que se genera la IC. Si por algún motivo no se
pudo asignar la hora, el paciente debe esperar por una notificación posterior desde
el establecimiento de origen.
6.- Validación Administrativa: Se comprueba que la información administrativa
del paciente (RUT, previsión, etc.) sea correcta, completa y consistente en el
establecimiento de salud que solicita la IC.
8.- Confirmación de Hora: Para aquellos casos que presenten una alta
probabilidad de no asistencia (fallecimiento, ubicación geográfica, etc.), se
procede a solicitar confirmación antes de la fecha de atención asignada, en base a
los procedimientos establecidos.
PROCESOS IC DE PROCEDIMIENTOS E INTERVENCIONES QUIRURGICAS.
Programación de Recursos: Para las IC e intervenciones quirúrgicas, se
requiere que el organismo de atención terciaria posea la agenda de pabellones,
disponibilidad de camas, inventarios de insumos médicos, fármacos, horas de
especialistas y personal necesario para las actividades requeridas.
116
Atingencia de Recursos: El hospital donde se implementa el sistema, debe
mantener una base de P patologías, junto con los respectivos requerimientos de
recursos e insumos para cada una de ellas.
Solicitud de procedimiento o intervención quirúrgica: A través del RUT del
paciente, se obtiene el diagnóstico de la IC y todos los datos respectivos del
paciente. Se cuenta con dos líneas de acción: procedimientos e intervención
quirúrgica. Para el caso de la solicitud de intervención quirúrgica, se escoge el tipo
de cirugía a efectuar y se envía la solicitud. Los controles posteriores a la primera
visita del paciente, se tratan de forma similar a la solicitud de una IC (es decir, se
asigna hora al paciente), pero no se pasa por la validación.
Asignación: se analiza la disponibilidad de recursos para una asignación óptima,
de acuerdo al procedimiento o intervención quirúrgica a realizar. Posteriormente
se programa una hora para el procedimiento o intervención, y se notifica al
especialista para ser impresa y otorgada al paciente.
Confirmación de hora: además de la planificación de horas, hay un
procedimiento de confirmación de las mismas con el paciente. Un tiempo T antes
de la llegada de la citación, se notifica a personal del organismo de salud para que
se comunique con los pacientes respectivos, de manera de predecir si se
presentará a la hora dada. De no asistir, la hora podrá ser reasignada a otros
pacientes, como medida reactiva a la no confirmación de asistencia.
117
13. Desglose de Costos de Desarrollo Plataformas Informáticas
Sistema Clasificación de Solicitudes de IC
etapa
levantamiento de datos
Mapeo Patología/recursos
Diseño Sistema Clasificación
Desarrollo y Programación de Tec.
Clasificación
Pruebas y monitoreo en terreno
Integración plataformas
monitoreo etapa implantación
Encargado de área
Reserva para eventualidades
costo unitario
mensual
cantidad profesionales tiempo (meses)
1111111
2
1111111
2
1444444
2
1444444
1444444
1444444
888888
1666666
4666692
2
2
1
1
1
1
total
3
3
2
6666666
6666666
5777776
4
4
2
4
16
1
11555552
11555552
2888888
3555552
26666656
4666692
80000000
TOTAL
Sistema de Gestión Recursos Hospitalarios
etapa
Normalización de datos
Diseño sistema Scheduling
Programación sistema de Scheduling
Diseño modulo gestión camas
Programación modulo gestión camas
Pruebas y monitoreo en terreno
Integración plataformas
monitoreo etapa implantación
Encargado de área
Reserva para eventualidades
Desarrollo de Interfaces
costo unitario
mensual
1111111
1444444
1444444
1444444
1444444
1444444
1444444
888888
1666666
4000030
cantidad profesionales tiempo (meses)
2
2
2
2
2
2
1
1
1
1
TOTAL
total
3
2
4
3
3
4
2
4
16
1
6666666
5777776
11555552
8666664
8666664
11555552
2888888
3555552
26666656
4000030
90000000
etapa
Levantamiento de requerimientos
Diseño de sistema
Programación de módulos e interfaces
Pruebas y Monitoreo en Terreno
Integración Módulos
Monitoreo etapa implantación
Encargado área
Reserva para eventualidades
costo unitario
mensual
1111111
1111111
1111111
1111111
1111111
1111111
1444444
2555568
cantidad profesionales tiempo (meses)
3
3
5
2
2
2
1
1
TOTAL
1111111
1111111
888888
1444444
3666676
cantidad profesionales tiempo (meses)
2
2
1
1
1
TOTAL
total
4
2
4
3
2
4
14
1
13333332
6666666
22222220
6666666
4444444
8888888
20222216
2555568
85000000
Integración de Plataformas Existentes
etapa
Levantamiento de requerimientos
Integración de Plataformas
Monitoreo Etapa Implantación
Encargado área
Reserva para eventualidades
Recursos Transversales
Jefe Proyecto
servidor desarrollo y respaldo
equipos computacionales
gastos administración
insumos (fungibles)
costo unitario
mensual
Costo unitario
mensual
2000000
2000000
600000
15000000
10000000
cantidad
total
4
6
2
12
1
tiempo (meses)
1
1
16
1
1
8888888
13333332
1777776
17333328
3666676
45000000
total
16
1
1
32000000
2000000
9600000
15000000
10000000
119
Pasajes y Viáticos
Licencias
Gastos Capacitación/uso plataformas
Costos Estudio (sustentabilidad, medición de
resultados, etc.)
Gastos transversales no considerados
300000
5000000
500000
1
1
1
16
1
3
4800000
5000000
1500000
1000000
5100000
1
1
1
1
1000000
5100000
95000000
TOTAL
TOTAL IMPLEMENTACION SISTEMA IA
350000000
120