PARÁLISIS FACIAL
Anuncio

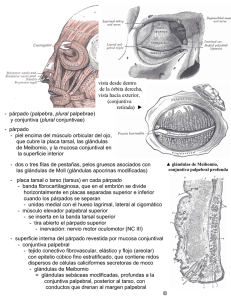
CAPÍTULO 3 PARÁLISIS FACIAL 1. ANATOMÍA 2. ETIOLOGÍA CLÍNICA 3. EXPLORACIÓN CLÍNICA 4. TRATAMIENTO MÉDICO Y MEDIDAS CONSERVADORAS 4.1. Implantes adhesivos de Tantalio 4.2. Toxina botulínica 5. TRATAMIENTO QUIRÚRGICO 5.1. 5.2. 5.3. 5.4. 5.5. Tarsorrafías Procedimientos de reinervación Implantes de oro Manejo del párpado inferior Manejo de la ceja Capítulo 3 PARÁLISIS FACIAL Enrique España Gregori, Manuel Cervera Taulet La consecuencia de la parálisis facial a nivel oftalmológico consiste en la pérdida de la secreción lagrimal (no en todos los casos) y de la función de los párpados, como elementos de protección ocular y especialmente corneal. Así pues la protección de la córnea se convierte en factor fundamental, pero también existe una vertiente estética muy importante que preocupa a los pacientes. No hay que olvidar además la función de los párpados como elementos fundamentales en la fisiología del drenaje lagrimal, pues del buen funcionamiento de la bomba canalículo-palpebral, así como de la correcta posición de ambos párpados depende este drenaje. 1. ANATOMÍA El control de los movimientos voluntarios faciales está situado en la corteza del lóbulo frontal. Las fibras que controlan la parte superior de la cara se dirigen a ambos núcleos faciales situados en el troncoencéfalo, mientras que las de la parte inferior de la cara van al núcleo del facial contralateral. Esto tiene como consecuencia que una lesión cortical respetará el cierre ocular y el movimiento de la frente. El parpadeo periódico y el emocional tienen un control extrapiramidal en conexión con los ganglios de la base. La enfermedad de Parkinson reduce el parpadeo periódico en gran medida. Los núcleos motores faciales se encuentran, como hemos anticipado, en el troncoencéfalo, en concreto en la protuberancia. Las fibras motoras describen un bucle alrededor del núcleo del nervio motor ocular externo (VI par craneal) y a ellas se les une el nervio intermediario de Wrisberg, que lleva fibras procedentes del parasimpático, lagrimales y salivares, y fibras sensitivas gustativas de los dos tercios anteriores de la lengua. El nervio así constituido entra junto al estatoacústico (VIII par) en el conducto auditivo interno, donde se separan del VIII par. Al llegar al ganglio genicula- do se separan las fibras lagrimales, que irán al ganglio esfenopalatino, y de ahí a la glándula lagrimal (a través de la rama maxilar del trigémino y el nervio lagrimal). A partir de aquí se irán separando ramas, al músculo del estribo y la cuerda del tímpano (donde van las fibras parasimpáticas a las glándulas submandibular y submaxilar y las sensitivas gustativas). A partir de aquí el facial sale del cráneo a través del agujero estilomastoideo y atraviesa la parótida, dando las ramas cervicofacial y temporofacial. Las ramas terminales son bastante variables, pero en general las ramas temporales y las cigomáticas se encargan de la inervación de la porción superior e inferior del orbicular de los párpados respectivamente. El orbicular de los párpados es el músculo que se encargará del cierre de los párpados. Por ello, lo que nos va a interesar desde el punto de vista oftalmológico son las lesiones a partir de la protuberancia, que suelen ocasionar monoplejía facial. 2. ETIOLOGÍA DE LA PARÁLISIS FACIAL Aunque son múltiples las causas que pueden afectar al nervio facial a lo largo de su recorrido, destacan como más importantes la parálisis de Bell (53%) y los traumatismos (21%). Otras causas son el herpes zoster oftálmico (Sdr. de Ramsay-Hunt), infecciones (mononucleosis, enfermedad de Lyme, infecciones otomastoideas), las parálisis congénitas y los tumores (meningioma, neurinoma del acústico), aunque en un porcentaje mucho menor. La parálisis idiopática de Bell, si bien es con mucho la más frecuente, en un porcentaje elevado de casos tiene una resolución espontánea (84%), y basta con el tratamiento médico paliativo hasta esperar a que mejore, lo que suele ocurrir a las 3 semanas y es completa a los 2-3 meses. Sin embargo las parálisis traumáticas, especialmente las iatrogénicas, suelen tener un peor pronós- 58 tico, especialmente las secundarias a la cirugía en el ángulo pontocerebeloso, concretamente para la extirpación de neurinomas del acústico. Estas con frecuencia son más severas y requieren un tratamiento de urgencia, que en un porcentaje elevado de casos será quirúrgico. 3. EXPLORACIÓN CLÍNICA Vista la anatomía es fácil suponer que en la exploración de la parálisis facial será muy importante para su clasificación topográfica el conocimiento del estado de la audición (nervio estatoacústico), la sensibilidad gustativa, el estado de secreción lagrimal y el aspecto motor del facial, así como de la integridad de los pares craneales que hay a su alrededor (VI y trigémino o V) o cualquier otra lesión del troncoencéfalo y cerebelo, causa de vértigo o nistagmus. Nos centraremos en la exploración oftalmológica y en los aspectos que van a influir tanto en la cirugía como en el tratamiento médico, así como en el pronóstico visual. Así dividiremos la exploración en: 1. Exploración de la función palpebral. • Párpado superior. • Párpado inferior. • Cierre palpebral. • Drenaje lagrimal. 2. Exploración de la secreción lagrimal. 3. Exploración del estado y sensibilidad corneal. 4. Posición de la ceja. • Hipertonía post-reinervación o reinervación anómala. 3.1. Exploración de la función palpebral 3.1.1. Exploración del párpado superior El párpado superior se encuentra habitualmente retraído, por predominio del músculo elevador del párpado superior sobre el orbicular hipofuncionante. En ocasiones esto no es evidente si no lo comparamos con el lado sano. En otras ocasiones el peso de la ceja, por hipofunción del músculo frontal, que causa ptosis de la misma, contrarresta la retracción palpebral. Es conveniente además observar el grado de atrofia de la piel y del músculo orbicular, que en ocasiones están muy adelgazados. 3. Parálisis facial 3.1.2. Exploración del párpado inferior En primer lugar debemos observar la posición del borde libre palpebral, pues la parálisis facial suele asociarse a un ectropión. Esta eversión del borde libre palpebral se deberá tanto a la atonía del orbicular como a la laxitud de los tendones cantales. Nos servirán para confirmar la laxitud del párpado inferior las pruebas del snap-back y el test de tracción. En muchas ocasiones más que un verdadero ectropión, lo que aparece es un descenso del borde libre del párpado inferior, por la atonía muscular y la laxitud de los tendones que origina el peso de la musculatura facial por acción de la gravedad. La laxitud del tendón cantal medial se demuestra traccionando desde la porción lateral del párpado hacia fuera o dando un pellizco en la porción lateral del párpado inferior. Así apreciamos que el punto lagrimal se desplaza, en estos casos, hasta casi el limbo inferior corneal. Observaremos también la posición espontánea del punto lagrimal, que puede presentar una ligera eversión, perdiendo la conexión con el lago lagrimal. 3.1.3. Exploración del cierre palpebral La parálisis facial se caracteriza por el cierre incompleto de la hendidura palpebral. Por ello, tras observar la posición espontánea de los párpados con los ojos abiertos, pediremos al paciente que los cierre suavemente, «como si estuviera durmiendo». Observaremos así el cierre palpebral no forzado. En las parálisis faciales apreciamos que no contactan los párpados. Tras esto pediremos que realice un cierre forzado y lo volveremos a observar. En ambos casos debemos apreciar si el paciente tiene un buen fenómeno de Bell, que es un mecanismo de protección corneal, que se observa sobre todo indicando un cierre forzado, con lo que se produce una supraducción del globo ocular que deja protegida la córnea. Esta maniobra en pacientes normales exige que el explorador abra los párpados mientras se le pide al paciente el cierre forzado. En el caso de la parálisis facial no es necesario, pues la hipofunción del orbicular nos muestra fácilmente la protección corneal incluso con grados severos de parálisis facial. Este es un signo de buen pronóstico, pues nos permite una actitud menos urgente que en los casos en que no aparece o es débil (figs. 1 y 2). 3. Parálisis facial 59 Figs. 1 y 2. Paciente con parálisis facial y lagoftalmos. Cierre incompleto de la hendidura palpebral. Apreciamos un buen fenómeno de Bell como mecanismo protector de la córnea en estos casos. 3.1.4. Drenaje lagrimal La afectación facial, al influir sobre el músculo orbicular de los párpados y el músculo de Horner disminuye la función de la bomba canalículo-palpebral y con ello altera un mecanismo esencial en la fisiología del drenaje lagrimal. Además, la malposición del borde libre palpebral dificulta la circulación de la lágrima hacia los puntos lagrimales. Se puede apreciar esta malfunción del drenaje lagrimal al observar la epífora, un lago lagrimal lleno o instilando fluoresceína y viendo que no aclara, y permanece en la superficie del ojo durante largo tiempo (fig. 3). De todos modos, la aparición de epífora dependerá de la afectación o no del parasimpático lagrimal, que puede causar hiposecreción lagrimal. Debemos advertir a los pacientes, tanto si son sometidos a intervención quirúrgica como si no, que la bomba canalículo-palpebral es lo último que se recupera, y que en ocasiones, tras una evolución muy favorable, persiste algo la epífora. Es por tanto, aunque sin implicaciones visuales, el factor sobre el que podemos actuar en menor medida. Del mismo modo un déficit de lágrima puede deberse a una hipoestesia corneal, más que a una lesión destructiva sobre el parasimpático lagrimal. Debemos observar el tiempo de ruptura de la película lagrima (BUT). Las tiras del test de Schirmer, deben introducirse en el fondo de saco conjuntival inferior, comenzando sobre el ojo sano y esperando unos momentos antes de introducirla en el ojo con la parálisis, para evitar que el mecanismo reflejo sobre el ojo sano influya sobre el resultado. Debemos tomar la precaución de secar el lago lagrimal previamente a la prueba. Si humedece menos de 5 mm a los 5 minutos se considera que existe hiposecreción lagrimal. En un 10% de los pacientes con parálisis de Bell hay un cierto grado de hipoestesia. En estos pacientes conviene hacer el test de Schirmer bajo anestésico, para evitar la influencia del ojo sano. 3.2. Exploración de la secreción lagrimal La exploración por simple apreciación externa puede llevarnos a engaños, pues una epífora se puede deber a una función deficiente del sistema de drenaje lagrimal o al simple mecanismo reflejo frente a la exposición corneal, y con menor frecuencia a una lesión irritativa del parasimpático lagrimal (nervio petroso superficial mayor). Fig. 3. Tras la resolución espontánea de la parálisis facial observamos el mal funcionamiento de la bomba canalículo-palpebral que se manifiesta por una persistencia de la fluoresceína en los fondos de saco conjuntivales durante un tiempo prolongado. 60 3. Parálisis facial Figs. 4 y 5. Contractura del orbicular tras parálisis facial. Se aprecia un buen cierre palpebral tras la recuperación de la función. 3.3. Exploración del estado y sensibilidad corneal El nervio trigémino en algunos casos puede estar afectado, especialmente en tumores del ángulo pontocerebeloso. Además, como hemos comentado, en casos con ectropión y parálisis facial puede haber una cierta hipoestesia como mecanismo de adaptación a la exposicón crónica. La aparición de hipoestesia corneal, empobrece el pronóstico de las parálisis faciales, pues altera el trofismo de la superficie ocular. Por si sola puede alterar la producción lagrimal. También disminuye el parpadeo reflejo que pudiera haber. Se puede explorar con una torunda de algodón sobre la córnea, sabiendo que la mala función del orbicular, además de la hipoestesia que conlleva la exposición crónica pueden disminuir el reflejo. que si bien conserva un funcionamiento apropiado de la dinámica palpebral, muestra una hendidura palpebral disminuida y un defecto estético que preocupan al paciente (figs. 4 y 5). En otros casos la reinervación lleva a movimientos faciales aberrantes, sinquinéticos, con inervación muscular por ramas que no corresponden al grupo muscular afecto. Por ejemplo, si los nervios que se encargan de la musculatura oral (orbicular de la boca) inervan el orbicular de los párpados, cuando se produzca un movimiento de estos, se acompañará del cierre de los párpados. Sólo afecta a la musculatura del nervio facial, por lo que no debe ser considerada un fenómeno como el de Marcus-Gunn, que afecta a nervios trigeminales. 4. TRATAMIENTO MÉDICO Y MEDIDAS CONSERVADORAS 3.4. Posición de la ceja En los casos en que se afecta el músculo frontal la parálisis se acompaña de una ptosis de la ceja. Este aspecto no tiene repercusión funcional, aunque sí estética (causa gran asimetría facial). Si planteamos su corrección quirúrgica debemos considerar que en muchas ocasiones actúa como mecanismo protector, pues el peso de la ceja contrarresta la retracción del párpado superior y facilita el cierre de la hendidura palpebral. 3.5. Hipertonía post-reinervación o reinervación anómala Algunos casos con resolución espontánea muestran una contractura excesiva del músculo orbicular, La utilización de lubricantes oculares es la medida utilizada con más frecuencia. Tanto si existe hiposecreción como si no, como siempre hay un cierto grado de exposición ocular, por muy leve que sea la parálisis, los lubricantes oculares, bien en forma de pomadas o de colirios, van a ser útiles. El que utilicemos medios más o menos viscosos dependerá del grado de exposición palpebral y de la hiposecreción que le acompañe. La oclusión ocular, especialmente nocturna, se utiliza con frecuencia. Se puede realizar con gasas, con los oclusores utlizados en oftalmología habitualmente o con tiras adhesivas (steri-strip). Debemos llevar especial cuidado al indicar una oclusión con gasas, pues en parálisis severas se abre el ojo a pesar de la oclusión, y las propias gasas pueden erosionar la superficie ocular. Por ello es conveniente instruir 3. Parálisis facial 61 al paciente o familiar para que realice la oclusión presionando levemente sobre el párpado superior, con el fin de que este no se abra. Las tiras adhesivas presentan el problema de que se humedecen por el frecuente lagrimeo de los pacientes y pierden su eficacia. Por ello no debemos confiar en exceso en la oclusión y cuando se realiza debemos insistir en utilizar abundante ungüento lubricante, tanto para prevenir la reapertura ocular como el roce del dispositivo de oclusión. Las tiras adhesivas pueden tener otros usos. Se pueden utilizar para disminuir el ectropión paralítico. Se coloca en mitad del párpado inferior un extremo, y tirando hacia arriba y lateralmente, plegando la piel por debajo, se anclan en el reborde orbitario externo, superando en altura el tendón cantal lateral. También se pueden utilizar para disminuir la retracción del párpado superior colocando tiras adhesivas en forma de media luna por encima del pliegue palpebral superior. También se puede utilizar la toxina botulínica en el tratamiento de la contractura secundaria a la reinervación espontánea. 4.1. Implantes adhesivos de tantalio 5. TRATAMIENTO QUIRÚRGICO En los casos en que está prevista una mejoría precoz de la parálisis o en los casos en que queremos evitar una tarsorrafia, se puede colocar una prótesis palpebral externa que se ancla a la piel del párpado con tiras adhesivas. Existen ya comercializadas unas pesas de tantalio sobre las que se coloca una tira adhesiva, de las que hay varias tonalidades, para parecerse a la piel del paciente y disimular su efecto antiestético (fig. 6). Estas presentan el problema de que con el uso la tira se despega, pero se puede volver a colocar una nueva en su lugar. 5.1. Tarsorrafias Fig. 6. Implantes de tantalio para utilizar en casos temporales mediante tiras adhesivas. Se aprecian en la tapa los colores de las tiras adhesivas para asemejarse a la piel del paciente (MedDev, FCI, Equipsa. Madrid). En los casos en que no se puede mantener la integridad ocular, por la imposibilidad de conseguir un cierre ocular suficiente, pueden indicarse las tarsorrafias, que en nuestra opinión no deben considerarse en principio como medidas definitivas, sino provisionales. La tarsorrafia produce un defecto estético al alterar la morfología normal de la hendidura palpebral (fig. 7). Además no es una solución fisiológica, por lo que se debe tener como reserva en el tratamiento quirúrgico del lagoftalmos. 4.2. Toxina botulínica En casos severos, como medida temporal y para evitar la lesión corneal, se puede inyectar toxina botulínica, con el fin de provocar una ptosis del párpado superior, mientras esperamos a la resolución espontánea de la parálisis. Se recomienda la inyección de 2,5 UI/mL. Como inconveniente la ptosis puede ocluir el eje visual, con el problema que conlleva la visión monocular. Además la toxina botulínica puede disminuir la secreción lagrimal. Si difunde y afecta al recto superior (o el oblicuo mayor), da lugar a un estrabismo vertical, que habitualmente es pasajero. Fig. 7. Tarsorrafia lateral en paciente que presenta además una exotropia. 62 Fig. 8. Tarsorrafia lateral provisional. Sí serán de interés las tarsorrafias temporales que se utilizarán como procedimiento de urgencia, a la espera de realizar una corrección definitiva o de que se resuelva espontáneamente la parálisis. Se puede realizar en una sala de curas o a pie de cama con las medidas de esterilidad que se emplean para cualquier cirugía menor. Nosotros habitualmente realizamos una tarsorrafia lateral con un punto en U mediante una sutura no reabsorbible (prolene 5-0) que se anuda sobre un fragmento de silicona sobre cada párpado, con lo que se aumenta la efectividad de la tarsorrafia y se evita las lesiones que el material de sutura pueda ocasionar en el párpado si lo mantenemos durante un tiempo largo. En ocasiones se puede utilizar un fragmento de protector de cánula (o de una aguja para inyección) o la esponja en la que va colocada la sutura (fig. 8). Tarsorrafia definitiva. En algunas situaciones es aconsejable realizar tarsorrafias definitivas. Cuando el resto de medidas médicas y quirúrgicas han fraca- 3. Parálisis facial sado. Pero debemos siempre mantener la posibilidad de la temporalidad. Nuestra técnica consiste en realizar una división del borde libre palpebral en sus láminas anterior y posterior por la línea gris. Después realizaremos un pelado de la porción posterior (no consiste en crear mediante raspado una superficie cruenta), resecando la mucosa y una mínima parte de la porción del tarso más próxima al borde libre palpebral. Debemos quitar una porción del borde libre tanto en el párpado superior como inferior, aproximadamente de una longitud equivalente a la tercera parte del borde libre, para suturarlos con material reabsorbible (6-0 aguja espatulada). El punto debe pasarse desde la cara anterior hacia el borde libre en el primer tarso y desde borde libre hacia cara anterior en el segundo tarso, con el fin de que el nudo quede en la porción anterior del tarso, por detrás de la lámina anterior. Con ello conseguimos que la lámina anterior mantenga la estética palpebral, así como, en caso de querer revertir el efecto, no quede antiestético al separar la tarsorrafia. La piel se suturará con un material no reabsorbible de 60. La sutura de piel se retira entre 5-7 días de la intervención (fig. 9). 5.2. Procedimientos de reinervación Algunos procedimientos quirúrgicos han sido utilizados para el tratamiento de la parálisis facial. Así se ha preconizado la anastomosis facial-hipogloso, pero parece que esta técnica, si bien puede tener resultados favorables en la musculatura de la cara, no consigue los mismos resultados a nivel del orbicular de los párpados. También se han realizado transposiciones del músculo temporal a la zona del facial, especialmente a la musculatura inferior. 5.3. Implante de oro Fig. 9. Tarsorrafia lateral utilizando la lámina interna palpebral. La colocación de un implante de oro en el párpado superior es la técnica más utilizada para la rehabilitación de la función del párpado superior. Se basa en el efecto que ejerce por acción de la gravedad, pues obliga a descender al párpado superior cuando deja de actuar el músculo elevador. El implante de oro es una de las técnicas más sencillas de realizar, es reversible y tiene muy pocas complicaciones serias. El oro es un material relativamente inerte y tiene una buena relación volumen-peso. 3. Parálisis facial Tiene una contraindicación relativa en pacientes con una piel delgada y gran atrofia del orbicular, por el defecto estético que ocasiona y por la mayor posibilidad de extrusión. Para algunos autores una córnea anestésica es una contraindicación absoluta para su implantación. Los implantes de oro están comercializados por varias empresas (FCI-Equipsa, Labtician-Bloss, o AJLOphthalmics). Tienen un espesor de 1 mm (los hay de 0,6 mm), una anchura de 4,5 mm y una longitud que varía según el peso utilizado. Este peso abarca desde 0,6 gr hasta 1,8 gr en pasos de 0,2 gr (algunas casas comerciales llegan a 2 gr). Como hemos dicho anteriormente son de oro, que es un material inerte y no magnético. En la resonancia magnética aparece dando un silencio (se ve oscuro donde está), artefacto que sólo altera la imagen localmente. Esto es importante porque permite realizar RM en estos pacientes, que en ocasiones las requieren con una cierta periodicidad, como puede ser el caso de los neurinomas. Los implantes tienen 3 agujeros para su fijación al tarso, dos en la parte que quedará abajo y uno que quedará en la parte superior. Si bien los primeros diseños tenían bordes en ángulo recto romos, los últimos diseños disponen de un perfil en ángulo agudo para disminuir la deformidad estética (fig. 10). 63 Fig. 10 A y B. Esquema de la prótesis de oro con vista de su porción lateral. Vista de la prótesis de frente con los orificios. Elegiremos el implante que permita un cierre adecuado con la mínima ptosis posible. Es frecuente que elijamos la medida siguiente a la que nos ha parecido la adecuada, pues ocurre que sobre la piel hace algo más de efecto que en el interior del párpado. El implante seleccionado con mayor frecuencia es el de 1,2 g, pues tiene un peso suficiente para las parálisis leves a moderadas y el tamaño se adapta muy bien a la morfología y dimensiones del párpado. 5.3.1. Técnica quirúrgica Preparación de la prótesis a implantar. La selección de la prótesis a implantar se realiza en el antequirófano o el día previo en la consulta. La elección del peso se hará colocando unas prótesis de plata sujetas con tiras adhesivas (que van en pasos de 0,2 gr desde 0,6-1,6 g) o con las prótesis de tantalio para implantes temporales externos que hemos comentado anteriormente (figs. 11 y 12). Hay cirujanos que prefieren hacer la prueba con los mismos implantes que se van a colocar, esterilizándolos tras la medida. Esta preferencia se debe a que los implantes de materiales diferentes, aunque con el mismo peso, no tienen el mismo tamaño, y por lo tanto no tendrán exactamente la misma dinámica. Una vez colocado el implante de prueba debemos esperar de 10-15 minutos, pues es frecuente que pierda algo de eficacia. En primer lugar lo probaremos con el paciente sentado, y posteriormente en decúbito supino, para comprobar que el paciente es capaz de cerrar los párpados. Fig. 11. Implantes de prueba, ordenados por pesos (FCI, Equipsa, Madrid). Fig. 12. Con una tira adhesiva se coloca la prótesis y se comprueba la función del párpado superior y la posición del mismo con los ojos abiertos. 64 3. Parálisis facial Antes de comenzar la cirugía, especialmente en cirujanos poco habituados a la cirugía del párpado, es conveniente dibujar la zona de la incisión. Nosotros preferimos el pliegue supratarsal, porque así evitamos que la parte superior del implante coincida con la incisión. Hay otros cirujanos que prefieren hacer una incisión algo más baja para evitar la aponeurosis del elevador. La cirugía comienza con la infiltración de anestésico en el párpado superior en la zona por debajo del orbicular (bupivacaína al 0,5% con adrenalina al 1/100.000, lidocaína al 2% con vasoconstrictor, o una mezcla de ambos). Mediante masaje redistribuimos el anestésico y recuperamos la anatomía normal del párpado. Realizamos la incisión, solo piel en el pliegue supratarsal (fig. 13). Una vez hecha la incisión realizamos un pequeño ojal en el orbicular hasta ver las estructuras subyacentes y ampliamos la incisión al orbicular en el sentido de las fibras musculares. Con esto reducimos mucho el sangrado. Esta apertura del orbicular será algo menor que la longitud total de la pesa de oro. Así creamos un bolsillo donde se alojará la pesa. Esta maniobra dificulta algo la cirugía pero evitará que los ángulos superiores del implante sobresalgan a través de la incisión, disminuyendo la posibilidad de extrusión. La disección por debajo del orbicular tiene que ser amplia, dejando desnudo el tarso. Posteriormente se ancla con material no reabsorbible (mersilene 8-0, otros utilizan 6-7-0) al tarso. Nosotros aconsejamos precolocar las dos suturas inferiores antes de introducir la pesa, lo que hacemos tras enhebrar la sutura por los agujeros de la prótesis (fig. 14). Una vez colocada la pesa, fijamos el último punto al tarso a través de la perforación superior. (fig. 15) Otros autores anclan el implante por debajo del elevador, de su aponeurosis, pero siempre en el tarso, y algunos lo hacen por encima del la aponeurosis del elevador, en una posición más alta, con lo Fig. 13. Incisión en el pliegue supratarsal. Fig. 14. Tras precolocar las suturas inferiores se enhebra por los orificios de la prótesis y se introduce en el bolsillo creado por debajo del orbicular. 3. Parálisis facial 65 que el implante a colocar deberá ser algo mayor a lo medido en el preoperatorio, pues la acción que realiza es menor. Cierre por planos. Orbicular con reabsorbible 6-0 y la piel con no reabsorbible, sutura contínua 6-0. 5.3.2. Cuidados postoperatorios Si realizamos una cirugía cuidadosa, con cauterio suficiente, podemos reducir el sangrado y la inflamación al mínimo. Nosotros recomendamos un tratamiento antibiótico por vía oral (amoxicilina-clavulánico 500 mg 3 veces al día durante una semana). El primer día la utilización de compresas frías, así como dormir con la cabeza algo elevada, puede ayudar a disminuir el edema, que suele ser muy pequeño. La retirada de puntos se realiza entre los 5-7 días (figs. 16 y 17). Los primeros días recomendamos el uso de lágrimas artificiales durante el día y pomada lubricante por la noche. Debemos advertir al paciente que el parpadeo espontáneo no se recupera tras la intervención si no lo tenía. Además, dado que el efecto de la prótesis es gravitacional, la eficacia disminuye mucho en decúbito, por lo que muchos pacientes deberán utilizar tratamiento lubricante ocular al menos en el descanso nocturno. Fig. 15. Una vez introducida la prótesis bajo el orbicular se anudan las suturas inferiores y se procede a anclar la prótesis al tarso por el orificio superior. 5.3.3. Complicaciones La principal complicación de los implantes de oro es su tendencia a la migración. Esto se evita en parte con la fijación del implante a través de las perforacio- nes que posee la prótesis. De todos modos, el proceso de cicatrización puede en ocasiones con las suturas. Consecuencia de lo anteriormente señalado es la exposición o extrusión del implante. Con la téc- Figs. 16 y 17. Tras 5 días de la cirugía apreciamos una abertura palpebral simétrica y un cierre adecuado de la hendidura palpebral tras implantar una prótesis de oro en el párpado superior izquierdo. 66 3. Parálisis facial Fig. 20. Deformidad estética por protrusión, debido a la atrofia del orbicular. Fig. 18. Exposición del implante en su porción inferior, a través de la piel y el músculo orbicular. Fig. 19. Ptosis secundaria al implante se oro. Se puede apreciar además un estrabismo paralítico en ese ojo. nica descrita nunca nos ocurre a través de la incisión por donde se introdujo la prótesis, sino por el extremo inferior, el más próximo al borde libre (fig. 18). Esto se ve facilitado en los pacientes que tienen un grado de atrofia severo y en los que se coloca un implante más grande, lo que suele coincidir con frecuencia. La extrusión, aunque teóricamente aumenta el riesgo de infección y de otras complicaciones, suele ser bien tolerada por el paciente. Debemos tranquilizarlo y saber de que disponemos de tiempo para resolverlo, aunque esto no debe suponer una demora en la cirugía. Ptosis. Es casi más un efecto secundario que una complicación. La dificultad está en conseguir el equilibrio entre un buen cierre ocular gracias al peso del implante y una abertura suficiente. Con frecuen- cia el tributo pagado para un buen cierre es una ligera ptosis, que en casos severos nos obliga a que sea más marcada (fig. 19). Deformidad estética. Aunque hemos hablado de que los implantes tienen una buena relación volumen/peso, con frecuencia la prótesis es visible, aunque en planos profundos, por el relieve que ocasiona sobre la piel (fig. 20). Si se coloca bien en plano suborbicular, o incluso por debajo de la aponeurosis del elevador, el riesgo de que sea visible es menor. Intolerancia. En raras ocasiones se ha apreciado un edema intermitente o persistente tras el implante de la prótesis. Se duda si se trata en estos casos de una intolerancia al oro o al material de sutura. Aunque raro, existen casos de intolerancia al oro como material extraño. 5.4. Manejo del párpado inferior En el manejo del párpado inferior debemos observar, como hemos indicado anteriormente, si existe laxitud cantal lateral, medial, la situación del punto lagrimal, y si existe eversión de la porción central del párpado inferior. 5.4.1. Laxitud cantal lateral La laxitud cantal lateral la resolveremos mediante la técnica de la tira tarsal. Es importante advertir que con el tiempo puede perder eficacia, y que en decúbito no influye el peso de los músculos y piel de la región geniana, por lo que es aconsejable hipercorregir, anclando en altura por encima de la porción del reborde orbitario del canto lateral. También debemos advertir que el punto en U debe darse por 3. Parálisis facial 67 Figs. 21 y 22. Tira tarsal con anclaje al periostio del reborde orbitario. la cara interna del reborde, para evitar que el borde libre quede separado del globo ocular, lo que agravaría la mala función palpebral. Algunos autores utilizan material no reabsorbible, pero nosotros pensamos que con el reabsorbible también se consiguen buenos resultados (figs. 21 y 22). Si el ectropión paralítico no es muy marcado puede ser suficiente con esta técnica para solucionar el problema. Si además existe eversión de la porción medial a pesar de la tira tarsal, se puede actuar sobre los retractores del párpado inferior, acortándolos un poco. 5.4.2. Laxitud cantal medial En casos en que se asocie una laxitud del canto medio, se puede realizar una plicatura o plegamiento del tendón cantal anclando el tarso al periostio pasando la sutura por debajo del tendón del orbicu- lar hasta una altura superior a la inserción de dicho tendón. Esto se puede realizar con un prolene de 5-0. Debemos advertir que esta técnica en ocasiones pierde función, pero es sencilla de realizar y se puede repetir. Es conveniente tutorizar la vía con una sonda lagrimal mientras realizamos el procedimiento, con el fin de no lesionar la vía lagrimal (fig. 23). Si además percibimos un ectropión del punto lagrimal se puede resecar un diamante tarso-conjuntival por debajo del punto lagrimal o acortar los retractores del párpado inferior anclándolos al tarso por debajo del punto lagrimal. Podemos también realizar la técnica de resección cantal medial de Sullivan y Collin, que consiste en realizar una cuña de todo el espesor del párpado en su porción medial, y a través del espacio subconjuntival por detrás de la plica semilunar, tangencial al globo ocular, realizar un anclaje de la porción posterior del tarso a la cresta lagrimal posterior. La vía lagrimal seccionada se marsupializa a la superficie conjuntival anclándola al tarso (fig. 24). 68 Fig. 23. Anclaje desde la porción inferomedial del tarso al periostio o planos profundos por encima del nivel del tendón cantal medial, con tutorización de la vía lagrimal para prevenir su lesión. Fig. 24. Resección cantal medial. Se aprecia la vista frontal de la porción de tarso a resecar. Posteriormente desde una sección axial podemos apreciar como se marsupializa el canalículo restante y los anclajes, del tarso a la cresta lagrimal posterior, y de la piel a la correspondiente porción medial. 5.4.3. Casos severos En los casos más severos, con gran descolgamiento se aconseja añadir el uso de espaciadores de párpado inferior (fig. 25). Se han utilizado diferentes materiales, entre los que destacan los autólogos, como el cartílago auricular, el paladar duro y en algunos casos más leves el tarso proveniente del párpado superior. Estos materiales tienen el inconveniente de que 3. Parálisis facial Fig. 26. Aspecto de un espaciador de polietileno poroso para el párpado inferior izquierdo. necesitan la colaboración de otro especialista o el entrenamiento del cirujano en otros campos diferentes del territorio ocular. Tienen a favor una muy buena tolerancia y un bajo número de complicaciones. Como material sintético tenemos los espaciadores de polietileno poroso (medpor AJL-Ophthalmics) (fig. 26), que tienen como ventaja la facilidad de su manejo y como inconveniente la posibilidad de exposición del implante, lo que obliga a su extracción. Vienen preparados para cada párpado y pueden recortarse según las necesidades. Se pueden introducir por vía conjuntival o por vía externa. Siempre se debe colocar por encima de los retractores del párpado inferior. Se puede o no suturar al tarso, dejando el borde inferior de la prótesis libre. Si utilizamos la vía conjuntival la conjuntiva se sutura con material reabsorbible. Si utilizamos la vía anterior debemos abrir el septum y suturar al tarso el implante (sutura no reabsorbible 6-0) (figs. 27 y 28). Se puede añadir un punto de Frost en los 2-3 primeros días tras la cirugía. También existen comercializados espaciadores de PTFE expandido, que también es un material poroso (FCI, Equipsa). Se ha sugerido, en casos severos, anclar la grasa y la musculatura facial al periostio en la zona cercana al reborde orbitario inferior, como modo de evitar la recurrencia del ectropión por el efecto mecánico que ejerce el peso de la parte inferior de la cara secundaria a la parálisis. 5.5. Manejo de la ceja Fig. 25. Paciente con parálisis facial que afecta al párpado inferior provocando ectropión paralítico. Como ya hemos comentado anteriormente la ptosis de la ceja puede actuar como mecanismo protector, por lo que si actuamos sobre la ceja debemos 3. Parálisis facial 69 Fig. 28. El mismo paciente de la figura 25 tras la intervención. Fig. 27. Espaciador suturado al borde inferior del tarso tras abrir el septum orbitario. En su parte inferior se deja sin suturar. prever que la pesa de oro puede quedar hipofuncionante si no la calculamos bien. Podríamos resumir que las indicaciones para la elevación quirúrgica de la ceja son el defecto estético por asimetría facial y la amputación del campo visual que ocasiona. Todos los métodos se basan en la elevación de una de las láminas o capas que existen en la ceja y región frontal: la piel, la grasa subceja y el periostio y fascia temporal. La altura de la fijación se realizará a tres posibles niveles: zona superciliar, línea de crecimiento del pelo o zona coronal (sutura coronal). La técnica más sencilla consiste en la resección de una semiluna de piel por encima de la ceja. El punto de máxima elevación debe estar desplazado lateralmente, y la cuña habitualmente sólo abarca los dos tercios externos de la región superciliar. La resección de la piel debe acompañarse de la del tejido celular subcutáneo. Se puede asociar un anclaje con material no reabsorbible del borde inferior quirúrgico al periostio en una posición elevada para corregir la posición de la ceja. Existe una técnica sencilla, pero que puede perder funcionalidad con el tiempo que consiste en realizar un anclaje de los planos profundos musculares de la ceja al periostio en una posición alta, con material no reabsorbible (polipropileno 4-0 ó 5-0) (fig. 29). Otra técnica consiste en crear un colgajo con la fascia de la grasa subceja que se ancla entre las aponeurosis superficial y profunda del músculo temporal. Se realiza a través de una incisión por el pliegue palpebral para preparar el colgajo y se recupera a través de una pequeña incisión en la zona temporal que se tuneliza hasta la incisión palpebral. Puede perder eficacia si los tejidos no son fuertes. La técnica más reciente consiste en realizar una suspensión por vía endoscópica de la ceja, a través Fig. 29. Paciente a la que se le ha realizado una suspensión de la ceja con anclaje de planos profundos, además de una corrección de la posición del párpado inferior. de un abordaje por detrás de la línea de crecimiento del pelo. Se utiliza fascia lata liofilizada y se ancla, por debajo del frontal, al periostio. BIBLIOGRAFÍA — — — — — — — Bartley GB. Ectropion and Lagophtalmos. In: 49-64. Dortzbach RK. Ophthalmic Plastic Surgery. Prevention and managenent of complications. Raven Press. New York. 1994. Gómez de Liaño R. Aplicación de la toxina botulínica en oftalmología. Doménech Pujades SL. Barcelona 1997. Galetta S, May M. The Facial Nerve. Tassman W, Jaeger EA. Duane´s Clinical Ophhalmology. Lippincott, Williams and Wilkins.Philadelphia. 2004; 8: 1-39. Slamovits TL. American Academy of Ophthalmology. Basic and Clinical Science Course. Neuro-Ophthalmology. 1993-1994. Sullivan TJ, Collin JRO. Medial canthal resection: an effective long term cure for medial ectropion. Br J Ophthalmol 1991; 75: 288-291. Toledano Fernández N. Manejo de la parálisis facial en oftalmología. Digi-Art. 2001. Tse DT. Oculoplastic Surgery. In: Wright KV. Color atlas of ophthalmic surgery. Lippincott. Philadelphia. 1992.