DE LA PARTERÍA A LA OBSTETRICIA
Anuncio

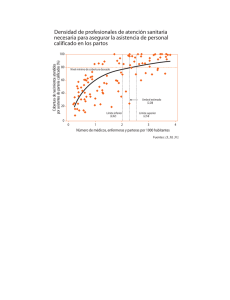
DE LA PARTERÍA A LA OBSTETRICIA, ¿UN CONFLICTO DEL PASADO? Por Hilda E. Argüello Avendaño y Ana Mª Mateo González “el médico sabe más que mí, ya que él ha estudiado muchos libros, aunque yo sé cosas que el médico no sabe. A veces enviaba algunas parturientas para probar la calidad del doctor y saber cuánto conocía él”. Doña Catalina, partera tradicional de Santa Fe, Honduras1 El ámbito de la asistencia a la reproducción (embarazo, parto y puerperio) por parte de la llamada medicina occidental o biomedicina es relativamente reciente, debido a que el parto no era considerado un evento patológico y se relegaba a un plano “natural” y de mujeres. La “comadre o partera” era la encargada de asistir y ayudar a parir. En la historia, las mujeres usualmente han sido quienes atienden a otras mujeres, tanto en la asistencia al parto, como aconsejándolas en cuanto a las funciones y desórdenes propios de su cuerpo, o atendiendo a los recién nacidos. Mientras que el nacimiento era considerado “normal”, y no como un proceso patológico, no se concebía como parte de la medicina. Desde el periodo neolítico, las llamadas “mujeres experimentadas” se encargaron de esa labor excluyendo a los hombres durante los 10.000 años siguientes. En un primer momento del florecimiento de la escuela médica en el siglo IX, las mujeres podían estudiar en la universidad. Entre el siglo XIII al XVII el número de médicos era reducido, y el papel de sanadoras adquirió importancia ante las necesidad de la población de personal sanitario. Durante este periodo las mujeres practicaban como médicas, cirujanas, hueseras, sanadoras de mal de ojo, y parteras. Es en el Siglo XVIII cuando, la hasta entonces hegemonía de las parteras, se pone sistemáticamente en cuestión desde el poder político, intelectual y religioso y es sustituida de forma progresiva por la de los cirujanos comadrones. Esta transición, de una partería femenina a una obstetricia masculina, es un proceso inconcluso que se encuentra vigente aún en nuestros días. Y es que, a pesar de vivir inmersos en una tendencia a un parto cada vez más medicalizado, sólo 62% de los partos en 2005 fueron atendidos por personal cualificado. El resto recibió atención de las parteras tradicionales, familiares o vecinos o no recibió ninguna atención. Este porcentaje disminuye a 32% en el caso de los países menos adelantados. En los últimos diez años se está viviendo una transformación en el discurso de los organismos internacionales con respecto al papel que deben jugar las parteras tradicionales en la asistencia a la reproducción. En los años setenta se optó por la formación de las parteras tradicionales para mejorar los servicios obstétricos allá dónde no hubiera personal sanitario profesional. Esto suponía trabajar en pro de su inclusión o, al menos, su acercamiento al sistema sanitario. Hoy en día, esta estrategia se encuentra desprestigiada y cobra fuerza la tendencia a posicionar a las parteras tradicionales como figuras externas al sistema sanitario. El discurso que se va configurando nos muestra imágenes en espejo de lo sucedido siglos antes en Europa y Estados Unidos, en el momento en que la práctica médica se consolidaba como profesión y ciencia universal y oficial, cuya legitimación requería de estudios universitarios y licencia para ser ejercida. 1 Extraído de OPS/OMS (2002), Promoción de la Medicina y Terapias Indígenas en la Atención Primaria de Salud: El Caso de los Garífunas de Honduras. 1 Lo que pretendemos con este trabajo es mostrar que, en el actual conflicto entre el papel de las parteras y el sistema sanitario oficial en la asistencia a la reproducción, encontramos paralelismos históricos con el momento en que la partería dejó de ser un oficio de mujeres para convertirse en una especialidad médica eminentemente masculina. Para ello empezaremos mostrando las inconsistencias entre el discurso y la práctica de la todavía baja atención del parto por parte de personal cualificado a nivel mundial. Continuaremos con un repaso del proceso de medicalización del parto a través de la historia de las mujeres como sanadoras y parteras. Para finalizar analizando la transformación del discurso desde principios de los noventa de los organismos internacionales que dictan las normas referentes a la salud reproductiva (UNFPA y OMS2). ¿Un mundo de parto medicalizado? Hablar de parteras o comadronas tradicionales3 puede parecer algo anecdótico en un mundo cada vez más medicalizado y en el que la tecnología en el parto pretende ser la norma. Lo cierto es que, según UNFPA y UNICEF4, en el año 20055-6 sólo 62% de los partos fueron atendidos por personal cualificado7. El resto recibió atención de las parteras tradicionales, familiares o vecinos o no recibió ninguna atención. Evidentemente este dato no nos dice mucho sobre las enormes diferencias entre las distintas regiones, países o al interior de un mismo país entre sus zonas rurales y urbanas, grupos étnicos, etcétera. 2 UNFPA: Fondo de las Naciones Unidas para la Población; OMS: Organización Mundial de la Salud En adelante utilizaremos el término de partera tradicional para distinguirlas de las parteras profesionales que son usualmente enfermeras especializadas en la atención del parto. Aunque no lo consideremos el término idóneo, es el que se emplea en los documentos oficiales y cuando se refieren simplemente a partera, están hablando de personal con formación médica. 4 Fondo de Naciones Unidas para la Infancia 5 UNFPA (2005), p. 111 con base en datos de UNICEF, 2005, The State of World's Children 2005: Childhood Under Threat. Nueva York: UNICEF. Los datos son las estimaciones más recientes de que se dispone, posteriores a 1995. 6 “Este indicador se basa en los informes nacionales sobre la proporción de partos atendidos por personal de salud capacitado o personal auxiliar capacitado: médicos (especialistas o no especializados) y/o personas con conocimientos sobre atención del parto que pueden diagnosticar y tratar complicaciones obstétricas, además de atender partos normales”. UNFPA, (2005), www.unfpa.org 7 “Profesional cualificado es un trabajador de la salud con formación médica y conocimientos sobre atención del parto (partera, enfermera diplomada o médico), que posee las aptitudes profesionales necesarias para atender partos normales y encargarse del diagnóstico, el tratamiento o la remisión a otros establecimientos de los casos de complicación obstétrica” UNFPA (2004), p. 7 3 2 Porcentaje de partos atendidos por personal cualificado 100 90 80 70 60 50 40 30 20 10 0 1997 Total mundial 1998 1999 2000 Regiones más desarrolladas 2001 2002 2003 Regiones menos desarrolladas 2004 2005 Países menos adelantados Elaboración: Ana Mateo, en base a datos de UNFPA, Estado de la población mundial 1996-2005 Cómo vemos en la gráfica, mientras en las regiones más desarrolladas8 99%9 de los partos recibieron atención por personal cualificado, este porcentaje baja a 58%10 si nos referimos a las regiones menos desarrolladas11 y a 32%12 en el caso de los países menos adelantados13. Aunque esta es la panorámica que nos muestran los datos oficiales, en realidad, es difícil saber realmente cuántos partos son atendidos por personal cualificado. Hay varios factores que nos hacen dudar de la confiabilidad de los datos. En primer lugar, tan sólo unos cuantos países disponen de sistemas de registro civil y, en la mayoría de los que cuentan con él, tan sólo se registra la cuarta parte de los nacidos vivos14. Los partos atendidos en los hospitales, centros de salud o en domicilio por personal cualificado son registrados y forman parte de los informes mensuales de atenciones de los que se nutren las estadísticas nacionales. Esto no ocurre así con los partos que son atendidos fuera del sistema de salud. Sólo una minoría de las parteras tradicionales reporta los partos que atiende a los centros de salud. Por ello, habitualmente se trabaja con estimaciones basadas en los partos esperados para una determinada región, siendo los partos no atendidos por personal cualificado el resultado de restar a los partos esperados, los partos atendidos por personal cualificado. Por otra parte, el término personal cualificado tal vez no refleje con claridad en qué medida las mujeres disponen efectivamente de acceso a la debida atención, particularmente cuando surgen 8 9 Norte América, Japón, Europa, Australia y Nueva Zelanda UNFPA, (1996a), p. 76 UNFPA (2002a), p. 73 10 UNFPA (2002a), p. 73 11 África, Latinoamérica y el Caribe, Asia (exceptuando Japón), Melanesia, Micronesia y Polinesia. UNFPA (1996a), p. 76 12 UNFPA (2005), p. 111 con base en datos de UNICEF (2005), The State of World's Children 2005: Childhood Under Threat. Nueva York: UNICEF. 13 Afganistán, Angola, Bangladesh, Benin, Bhután, Burkina Faso, Burundi, Cabo Verde, Camboya, Chad, Comoras, Djibouti, Eritrea, Etiopía, Gambia, Guinea, Guinea Ecuatorial, Guinea-Bissau, Haití, Islas Salomón, Kiribati, Lesotho, Liberia, Madagascar, Malawi, Mauritania, Malí, Mozambique, Myanmar, Nepal, Níger, Republica Centroafricana, República Democrática del Congo, República Democrática Popular de Lao, República Unida de Tanzania, Rwanda, Samoa, Santo Tomé y Puerto Príncipe, Somalia, Sudán, Togo, Uganda, Vanuatu, Yemen y Zambia, www.cinu.org, Naciones Unidas - Centro de información México, Cuba y República Dominicana 14 http://www.unicef.org 3 complicaciones. Uno de los principales problemas es determinar qué se entiende por personal cualificado. Aun cuando se ha tratado de dar una definición uniforme de médico, enfermera, partera y partera auxiliar es probable que muchos profesionales de la salud que se clasifican como “cualificados” no cumplan los criterios aceptados internacionalmente15. No es extraño que existan dificultades para la clasificación de personal como cualificado o no. El concepto ha sufrido modificaciones en los últimos tiempos que coinciden con el cambio de paradigma que, desde la década de los noventa, va abandonando la capacitación de parteras tradicionales como estrategia para reducir la mortalidad materna. Para empezar, el propio término de personal cualificado es reciente y ha sustituido al de personal capacitado que se utilizaba anteriormente. Asimismo se han ido modificando los criterios de inclusión o exclusión haciendo más hincapié en la formación médica del personal. Así, en el documento de UNFPA sobre Mortalidad Materna del 2002, se utiliza el concepto de personal capacitado: El concepto de atención por personal capacitado denota la existencia de agentes de salud que han recibido formación profesional y adquirido los conocimientos prácticos necesarios para atender un parto normal y diagnosticar las complicaciones obstétricas o remitir esas pacientes a establecimientos de mayor capacidad. Esos agentes de salud son por lo general médicos, parteras o enfermeras. […] No se incluyen en esta categoría las comadronas y parteras tradicionales, hayan o no recibido capacitación16. Dos años más tarde, el término utilizado es ya el de personal cualificado que se define como un trabajador de la salud con formación médica y conocimientos sobre atención del parto (partera, enfermera diplomada o médico), que posee las aptitudes profesionales necesarias para atender partos normales y encargarse del diagnóstico, el tratamiento o la remisión a otros establecimientos de los casos de complicación obstétrica17. Otro factor que influye en que la atención del parto por personal cualificado esté sobredimensionada, es la presión por el cumplimiento de metas que se ejerce sobre el personal de salud en los países en desarrollo. El parto atendido por personal cualificado figura como indicador utilizado para medir la reducción de la mortalidad materna en la Conferencia Internacional sobre la Población y el Desarrollo de El Cairo18, los Objetivos del Milenio19 o en la iniciativa HIPC del Banco Mundial y del Fondo Monetario Internacional para medir el progreso para la condonación de la deuda para los Países Pobres Altamente Endeudados20. Estas presiones pueden haber ejercido sobre el personal de salud, cuyo trabajo es evaluado por el cumplimiento de estos indicadores, como “incentivo perverso” que promueve la sobrestimación de partos atendidos por personal cualificado. Medicalización del parto 15 UNFPA (2004), p.13 Declaración conjunta para la reducción de la mortalidad materna de 1999 de OMS, UNFPA, UNICEF y BANCO MUNDIAL: citado en UNFPA (2002a), p. 9 (las negritas son nuestras) 17 UNFPA (2004), p. 7 (las negritas son nuestras) 18 Párrafo 8.22: “Todos los nacimientos deberían contar con la asistencia de personas capacitadas, de preferencia enfermeras y parteras, pero al menos comadronas capacitadas” Naciones Unidas (1995), p. 54 19 Naciones Unidas, Objetivos del Milenio, Objetivo 5, meta 6, indicador 17. 20 La iniciativa HIPC tuvo por finalidad reducir las cargas excesivas de la deuda que afectaba los países más pobres del mundo. La iniciativa comprendió tres etapas distintas. En la tercera y última etapa, los países tuvieron que elaborar un DLEP (“Documento estratégico de lucha contra la pobreza”) completo, en base a consultas con la sociedad civil. Esta iniciativa supuso una alternativa a los desprestigiados créditos del Servicio Reforzado de Ajuste Estructural (SRAE) que pasan a nombrarse Servicio de Crecimiento y Reducción de la pobreza. Los SRAE se criticaban por su alta condicionalidad en materia de política económica. Esta obligación es la que se llama condicionalidad macroeconómica. La novedad más importante radica en el hecho que se pretende que las políticas de lucha contra la pobreza, pasen a ser el centro de la estrategia económica del país. En la mayoría de los DELP la atención de parto por personal cualificado figura como uno de los indicadores que verifican el cumplimiento de los objetivos. Oxfam, (2005); Colom, Artur, (2003). 16 4 21 El ámbito de la asistencia a la reproducción (embarazo, parto y puerperio) por parte de la llamada medicina occidental o biomedicina es relativamente reciente (Siglo XVIII) 22, debido a que el parto no era considerado un evento patológico y se relegaba a un plano “natural” y de mujeres. Así como la cirugía, que solía estar en manos de los barberos, se convirtió en especialidad médica lo mismo sucedió con el arte de partear o la partería, que además tiene el matiz de haberse transformado de “partería femenina a obstetricia masculina”, tratándose de una “transición” inconclusa, compleja, poco esclarecida y vigente. Si bien, como hemos visto anteriormente, la atención del parto mundial dista de estar en manos de la medicina occidental (62%), y pese a las diferencias entre los países, se puede afirmar que cerca de 40% de los mismos son atendidos por personas consideradas fuera de ese campo. Reconocemos que no todos esos partos son atendidos por las llamadas parteras tradicionales, sin embargo, el que actualmente se les posicione como figuras externas al sistema sanitario, muestra imágenes en espejo de lo sucedido siglos antes en Europa y Estados Unidos, en el momento en que la práctica médica se consolidaba como profesión y ciencia universal y oficial, cuya legitimación requería de estudios universitarios y licencia para ser ejercida. ¿Quiénes son las parteras? Martínez y Pardo23 señalan que en el Diccionario de Autoridades, el primero de los publicados por la Academia Española, se define a la “comadre o partera”, y no así al “partero o comadrón”, como el oficio encargado de “asistir y ayudar a parir”, por otro lado, apuntan que la voz de “partero” se popularizó en castellano en las primeras décadas del siglo XVIII. En el mismo diccionario se le diferencia de la partera definiéndolo como “el cirujano que asiste a los partos”. En la actualidad encontramos que el concepto de partera es polisémico, pues se les nombra “parteras empíricas”, “parteras tradicionales”, “comadronas”, “comadres” o “matronas” y los significados de cada uno pueden ser diferentes dependiendo de quién lo utilice. Así, los organismos internacionales de salud cronológicamente han transformado la manera de nombrarlas, sin explicitar las razones del cambio conceptual24. 21 Usandizaga M., (1944), p. XXI, CX Reich W. (ed.), (1995) p. 2579 23 Martínez A. - Pardo J., (2001), p. 5 24 Ver documentos de la OMS 1966, UNFPA 2002 22 5 El papel de partera en la historia El nacimiento de la figura de la partera tiene que ver, según Towler y Bramall en su estudio sobre la historia de las comadronas, con el asentamiento de los antiguos pueblos nómadas durante el periodo neolítico, que trajo consigo cambios en su organización social, entre los cuales, el que las mujeres pertenecientes a la familia y luego a la comunidad sustituyeran a los hombres en la atención del parto. Las llamadas “mujeres experimentadas” se encargaron de esa labor excluyendo a los hombres durante los 10.000 años siguientes25. En el transcurso de la historia podemos encontrar registros bíblicos sobre las comadronas en tres historias del Viejo Testamento, en dos de ellas son consideradas como “diestras y valiosas profesionales”26. En la era egipcia la ocupación de matrona era reconocida y solían atender los nacimientos normales incluidos los de la realeza27. En el periodo griego existen pocas contribuciones a la obstetricia, sin embargo, en la época de Hipócrates y Sócrates (año 500 a. de J.C.) se les reconocía socialmente y recibían honores, incluso estaban especializadas en dos grados, las de mayor experiencia y habilidad que eran consultadas para los partos complicados, y las que atendían únicamente partos normales28. La era romana acuna los conocimientos y prácticas heredadas de los egipcios a los griegos y de los griegos a los romanos, pero se sabe poco de las comadronas romanas, aunque se supone que al llegar a la era cristiana fue una profesión establecida y que requería personas educadas para su práctica.29 Durante el periodo romano el médico Sorano (Soranus30) es el autor del primer libro de texto para las comadronas llamado De morbis mulierum escrito en griego. En él Sorano caracteriza la figura ideal de la comadrona, que debía: saber leer y escribir para comprender el arte a través de la teoría, tener buena memoria y moral para inspirar confianza y confidencialidad31, ser paciente, sana y de constitución fuerte, así como dueña de dedos largos y delicados con uñas cortas. Contemplaba además, que no sólo debían tener entrenamiento teórico, sino también práctico y ser expertas en las distintas ramas de la medicina, tanto farmacológicas, como quirúrgicas y dietéticas. Entre las funciones de las comadronas estarían las de atender tanto los partos complicados como los no complicados. La primera traducción al latín de este libro la realizó Mosquión (o Mosquio) en el siglo VI d. de J. C. y fue esta copia latina la que sirvió de original para las traducciones que efectuaron escritores alemanes, franceses e ingleses en el siglo XVI32. El Impero Romano desaparece en el siglo VII, y tras su caída la enseñanza de la medicina se encontraba principalmente en manos del Islam33, la otra vertiente de la medicina fue la monástica34. Usandizaga en su obra Historia de la obstetricia y ginecología en España, considera indiscutible que la obstetricia entre los musulmanes estuviera en manos de las mujeres, porque lo análogo sucedía en el mundo simultáneamente, además, el Alcorán prohibía a una mujer acercarse a un hombre que no fuera su esposo. Al respecto, Usandizaga cita el ejemplo de la hija y la esposa de un médico árabe español que eran comadronas, y que durante algún parto él permanecía en la habitación contigua, donde de vez en cuando ellas acudían a consultarle las incidencias del mismo.35 25 Towler J. - Bramall J. (1997), p. 6 Towler J. - Bramall J. (1997), p. 7 27 Towler J. - Bramall J. (1997), p. 10 28 Towler J. - Bramall J. (1997), p. 14-15 29 Towler J. - Bramall J. (1997), p. 17 30 En Reich W.(ed.), (1995), p. 2577, lo nombran como Soranus de Ephesus. 31 Reich W. (ed.) (1995), p. 2577 32 Towler J. - Bramall J. (1997), p. 17-20 33 Towler J. - Bramall J. (1997), p. 21 34 Reich W. (ed.) (1995), p. 2578 35 Usandizaga M. (1944), p. 22-23 26 6 En España, en 1541, se publica la obra titulada Libro del Arte de las comadres o madrinas y del Regimiento de las preñadas y paridas y de los niños, escrita por Damián Carbón. Esta era considerada “la obra didáctica más antigua escrita en una lengua moderna sobre la especialidad [gíneco-obstericia]”, con lo cual, Usandizaga no está de acuerdo y cita el libro de Eucharius Roesslin titulado Der Swangern Fraden und Hebaen Rossgarten, publicado en alemán en 1513, antes del de Carbón. Infiere que Damián Carbón no debió conocer esta obra, no obstante, reflexiona que la obra del español “es la primera obra exclusivamente sobre obstetricia publicada en castellano y seguramente la segunda que se imprimió en el mundo”36. Usandizaga considera, aunque no con seguridad, que Carbón no ejercía la obstetricia, ya que por la época era probable que no tuviera “ninguna participación en la asistencia de los partos y que su libro lo escribiese de una manera puramente teórica, sin apoyarse en la práctica”37. A propósito, Usandizaga cuenta lo que le sucedió al Dr. Wertt, de Hamburgo, contemporáneo de Carbón, el que, deseando estudiar el parto natural cuando no era permitido que los hombres entrasen en la habitación de una parturienta, se disfrazó de mujer, lo que le valió ser quemado vivo en 152238. La obra de Carbón, según Usandizaga, habla de “la necesidad de la comadre y de su oficio, de su arte y ejercicio, y de las condiciones que ha de reunir para ser buena y suficiente”39. En otras palabras, el papel protagónico de la comadrona en la atención del parto es evidente, aunque algunas veces se complementaba con la participación del cirujano, no del médico, para la extracción del feto a pedazos40. Entre las características que Carbón describió se encuentran las siguientes: ser muy experta (esta es la primera); ser ingeniosa ante las complicaciones o distocias; que sea moderada, de buenas costumbres, que posea una buena complexión física y bien formada, empática, honrada y “honestísima en el arte”, que sea buena cristiana y tenga temor de dios y se deje de “sortilegios ni supersticiones y agüeros, ni cosas semejantes porque lo aborrece la Iglesia Santa”41. Usandizaga no asegura que la profesión de las parteras tuviera reconocimiento oficial, pero por los testimonios sobre ellas de las referencias de las Cortes de Valladolid de 1523, infiere que debían tener cierta importancia social, aunque no las reconocieran legalmente. Por otra parte, en 1548 se promulga una ley para examinar a médicos, cirujanos, barberos y boticarios, y se prohíbe dicho examen a ensalmadores, parteras, especieros y drogueros. Las tentativas de mejorar el ejercicio profesional médico, dice el autor, se referían exclusivamente a médicos y cirujanos. Historia de mujeres sanadoras El apartado de las mujeres como profesionales de la salud en la Enciclopedia de Bioética, destaca que en el cuidado de la salud, las mujeres han tenido primordialmente el papel de cuidadoras. No obstante, es indudable que las mujeres han sido tanto cuidadoras como sanadoras. Cuando se organizaron y estructuraron más formalmente los roles de los “sanadores” y se volvió una actividad lucrativa, fue entonces que las mujeres encontraron resistencias para ser incluidas. Esto frecuentemente se basó en el miedo, sospecha y desconfianza en sus capacidades y a que se apartaran de los roles tradicionalmente asignados, así como la posibilidad de que pudieran ser competitivas con los hombres42 . 36 Usandizaga M. (1944), p. 109 Usandizaga M. (1944), p. 109 38 Usandizaga M. 1944), p. 109 cita a Graham. 39 Usandizaga M. (1944), p.109 40 Usandizaga M. (1944), p.109 41 Usandizaga M. (1944), p. 111 42 Reich W. (ed.) (1995) p. 2577, libre traducción. La palabra sanadores está entrecomillada para enfatizar la traducción del inglés healing roles. 37 7 La historia de las mujeres como sanadoras43 no dista mucho de la recién descrita al respecto de las parteras. Ya en el antiguo Egipto se encuentra evidencia de una mujer médica en jefe 1.500 años a. de J.C., las mujeres podían estudiar en la escuela médica de Heliópolis. En China también hay registros 1.000 años a. de J.C. de médicas que desempeñaban otras actividades además de las tradicionales de partería o recolección de hierbas. El rol médico también era accesible para las mujeres de las civilizaciones Griega y Romana. En Roma, los médicos generalmente eran esclavos o esclavos liberados, es probable que muchas fueran mujeres. Si bien, las mujeres que entraron a la esfera médica frecuentemente pertenecían a familias médicas y practicaban junto a otros miembros de la familia44. En la historia las mujeres usualmente han sido quienes atienden a otras mujeres, tanto en la asistencia al parto, como aconsejándolas en cuanto a las funciones y desórdenes propios de su cuerpo, o atendiendo a los recién nacidos. Mientras que el nacimiento era considerado “normal”, y no como un proceso patológico, no se concebía como parte de la medicina45. El florecimiento de la escuela médica ocurre en el siglo IX en la Universidad de Salerno en Italia y continuó todo el X y el XI. En ese tiempo aparentemente las mujeres podían estudiar en la universidad. De hecho, existen registros del siglo XI de la existencia de Trotula, una mujer miembro de la Universidad de Salerno, de quien se dice que escribió importantes textos sobre obstetricia y ginecología y dirigía un departamento de enfermedades de la mujer46.En cooperación con las “Damas de Salerno”, un grupo de mujeres médicas, estableció el primer centro de medicina que no estaba bajo el control de la iglesia47. El primer título de médico aparentemente lo obtuvo un hombre en 1180. En ese mismo siglo destaca una figura notable, Hildegard of Bingen, científica, abadesa, escritora, compositora, consejera política de reyes y del papa, autora de dos textos que presumiblemente fueron utilizados por las enfermeras a cargo de las enfermerías de los monasterios benedictinos. Durante el periodo medieval las mujeres con solvencia económica fueron las que permanecieron activas en la medicina, particularmente en Italia, donde las universidades eran accesibles para ellas48, sin embargo, la mayoría pertenecían a familias de médicos, cuestión que pudo facilitar su ingreso a este campo. Entre el siglo XIII al XVII el número de médicos era reducido, y el papel de sanadoras adquiere importancia ante la necesidad de la población de personal sanitario. Durante este periodo las mujeres practicaban como médicas, cirujanas, hueseras, sanadoras de mal de ojo, y parteras49. Inicio del desplazamiento de las mujeres como sanadoras A pesar de que en los siglos XV y XVI las mujeres continúan presentando tesis médicas y realizan importantes contribuciones, ya desde el siglo XIII (1220) la Universidad de Paris prohíbe la entrada de las mujeres a la escuela de medicina. En el Siglo XIV la licencia médica estaba bien establecida, pero pocas mujeres accedían a ella. En 1322 hubo un sonado juicio hacia una médica, Felicie de Almania en Francia, acusada de practicar sin el entrenamiento “apropiado” y sin licencia poniendo en peligro la vida de los pacientes, a pesar de que estos testificaran lo contrario. En ese tiempo, las mujeres que ejercían sin la licencia adecuada, como el caso de muchas parteras que a su vez se desempeñaban como 43 Entendemos por sanadoras aquellas que no sólo se dedican a la atención del parto, como las parteras, sino que podían desempeñar otras actividades en el cuidado de la salud. 44 Reich W. (ed.) (1995), p. 2577 45 Reich W. (ed.) (1995), p. 2577 46 Reich W. (ed.) (1995), p. 2578 47 Reich W. (ed.) (1995), p. 2578 48 Reich W. (ed.) (1995), p. 2578 49 Reich W. (ed.) (1995), p. 2578 8 médicas, también fueron condenadas50. En 1485 Carlos VIII de Francia decreta que las mujeres no pueden trabajar como cirujanas. No podemos dejar de lado el mencionar que el periodo de la cacería de brujas (entre el siglo XIV al XVII) tuvo mucho que ver con la prohibición a las mujeres para ejercer como sanadoras (considerado un crimen, ergo una de razones válidas para ser enviadas a la hoguera). Al respecto Ehrenreich e English afirman: Las brujas sanadoras a menudo eran las únicas personas que prestaban asistencia médica a la gente del pueblo que no poseía médicos ni hospitales y vivía pobremente bajo el yugo de la miseria y la enfermedad. Particularmente clara era la asociación entre la bruja y la comadrona: «Nadie causa mayores daños a la Iglesia católica que las comadronas», escribieron los inquisidores Kramer y Sprenger51. Según estas autoras, las clases dominantes tenían sus propios sanadores, los médicos formados en las universidades52, aunque la partería aún era un espacio de las comadronas, incluso entre las clases acomodadas. A finales del siglo XV, la medicina se volvió una disciplina académica y una profesión establecida, con lo cual la exclusión de las mujeres se agudizó. Este movimiento coincidió con la ideología misógina circulante; en 1486 se publica el tratado The Malleus Maleficarum de Heinrich Kraemer y James Sprenger, el cual versaba sobre cómo identificar y qué hacer con las brujas, la persecución se capitalizó con la creencia generalizada en la inferioridad mental y espiritual de las mujeres, creencia que fue alimentada por la iglesia53. La exigencia de formación universitaria fue el vehículo para la exclusión legal de las mujeres de su práctica54. La descalificación de los profesionales médicos con respecto a las mujeres sanadoras tuvo como primer blanco a sus pares, las médicas, posteriormente el arte de partear, en manos de las parteras por un par de siglos más (XVIII), sería otro campo fagocitado por la medicina oficial. Por otra parte, Estados Unidos de América tiene una historia diferente, puesto que al haber relativamente pocos médicos universitarios en las colonias, las mujeres tuvieron un papel importante como sanadoras, asumiendo el rol de médicas durante el siglo XVII. Sin embargo, algunas de ellas fueron denunciadas como brujas. En el siglo XVIII, el país no tenía un concepto unificado de atención médica, puesto que había diversas escuelas con enfoques diferentes, que quedó de relieve en el reporte Flexner encargado por la fundación Carnegie para evaluar la calidad de los programas de medicina y acreditar a unas cuantas. Varias universidades excluidas eran las que aceptaban a mujeres y afroamericanos. En 1765 se pone en marcha la primera escuela de medicina en la Universidad de Pennsylvania, pero no acepta estudiantes mujeres. En el siglo XIX algunas mujeres, en casos excepcionales fueron admitidas como estudiantes de medicina, pero se encontraban posteriormente con la dificultad para poder ejercer, desde no ser admitidas para practicar o trabajar en los hospitales, o ser rechazadas por las asociaciones médicas, lo cual les impedía el reconocimiento legal para ejercer. No es sino a partir de la segunda mitad del siglo XIX que se aprueba oficialmente la educación en medicina a las mujeres55. Desplazamiento de la partería o arte de partear al ámbito masculino Antes del siglo XVI no era posible que un hombre fuera “partero”. Como la medicina y la cirugía aún se diferenciaban en los siglos XV y XVI, algunos barberos cirujanos empezaron a practicar el arte de partear. Si bien en un principio, el partero o comadrón era “el cirujano que 50 Reich W. (ed.) (1995), p. 2578 Ehrenreich B. – English D. (1988), p. 16 52 Ehrenreich B. – English D. (1988), p. 17 53 Reich W. (ed.) (1995), p. 2579 54 Ehrenreich B. – English D. (1988), p. 19 55 Reich W. (ed.) (1995), p. 2579-2581 51 9 asiste a partos” para extraer a un feto fallecido, detener un flujo copioso de sangre, o practicar una cesárea después de morir la madre56, en el siglo XVII se autoriza a los cirujanos en París, a asistir a los partos normales. Usandizaga a pesar de estar complacido con el cambio, pues lo considera una suerte para la especialidad obstétrica, señala que esto “no tuvo lugar sin sufrir una guerra implacable”57. Martínez y Pardo exponen que, en el siglo XVIII, la hasta entonces hegemonía de las parteras se pone sistemáticamente en cuestión “desde el poder político, intelectual y religioso, y [es] sustituida de forma progresiva por la de los cirujanos comadrones”58. Los autores exponen que intervinieron diversos factores, entre ellos “los juicios que médicos, cirujanos y clérigos formularon sobre la incapacidad de las matronas”, denunciando casos de fallecimiento de madres y niños por iatrogenia; esgrimidos quizás con fines poblacionistas, o humanitaristas. A propósito Tomás Piferrer en su Compendio del arte de partear: Compuesto para el uso de los Reales Colegios de Cirugía en 1765, apuntó: Entregada hasta el presente el Arte de partear a la poca instrucción de nuestras Comadres, es constante, que no ha recibido aumento, ni perfección. La ignorancia, inaplicación, y pocos medios, que han tenido para adelantarse, fueron la causa de tan lamentable atraso. Son generalmente las Parteras de una esfera, que haciéndoles emprender la dificultosa práctica de su facultad con poquísimas luces, que las dispongan, hace también que sean muy cortas las que les dan sus Maestras: Son vulgo, y como tales no recapacitan, porque les faltan principios, y si notan algo de extraordinario, más presto admiran el prodigio que buscan la razón, o el motivo de su rareza59. También el benedictino Benito Jerónimo Feijoo a pesar de “su posición muy singular, pues sólo él defendió la hegemonía de las matronas, basándose en el convencimiento de la capacidad intelectual ilimitada de la mujer”60 coincidía en la crítica a los errores cometidos por las parteras: Las mugeres son ignorantíssimas de el Arte, que para él se requiere. Mil lamentables casos están descubriendo cada día sus errores; y lo que mas los descubre es la enmienda de essos mismos errores, que muchas veces se vé executar por un hombre habil, después que la partera, ó puso, ó por lo menos dexó à las puertas de la muerte à la que se entregó à sus manos61. Martínez y Pardo agregan, que los clérigos “acabaron alineándose con los intereses de los cirujanos” porque garantizaban satisfacer la preocupación de los moralistas católicos: la administración del sacramento del bautismo a los recién nacidos62. El discurso médico argumentó a favor de los cirujanos parteros el que además de su habilidad manual, contaban con instrumental que sólo ellos poseían y sabían usar63. Otro impulso social hacia los parteros fue concedido por la élite, quienes incluso importan comadrones de Francia64. El siguiente paso es la sanción legal, en 1750 el protomedicato instaura el examen para todas las parteras 65, arguyendo “muchos malos sucesos en los partos, provenidos de la impericia de las mugeres llamadas parteras”66. En la misma ley se regula la asistencia de los cirujanos a los partos, designando que debían ser ellos quienes ejercieran el oficio de parteros, por ser parte de la cirugía. Desde entonces en España, el campo de los cirujanos abarca los partos normales, esta es la parte sustancial de esa ley, el desplazamiento de las mujeres, no el examen per se, puesto que 56 Usandizaga M. (1944), p.217 Usandizaga M. (1944), p. 213 58 Martínez A. – Pardo (2001), p. 5 59 Piferrer T. (1765), p. II, III 60 Martínez A. – Pardo J. (2001), p. 19 61 Feijoo B., (1745), p. 267-268 62 Martínez A. – Pardo J. (2001), p. 6 63 Martínez A. – Pardo J. (2001), p. 8 64 Martínez A. – Pardo J. (2001), p. 9 65 Martínez A. – Pardo J. (2001), p. 10, Usandizaga M., (1944), p. 216 66 Usandizaga M., (1944), p. 216 57 10 en otras partes de España, como Cataluña o Navarra ya estaba instaurada la práctica de examinar a las parteras. Otra cuestión que no puede dejarse de lado es la económica. Señalada también por Martínez y Pardo67, puesto que la partería era además un campo lucrativo. Ehrenreich y English señalan que en Estados Unidos, “en 1910 cerca del 50% de los niños nacían con ayuda de una comadrona”68, con lo que se “desperdiciaban” “casos de estudio” para la obstetricia, además de que “las mujeres pobres gastaban cerca de 5 millones de dólares anuales en comadronas, 5 millones que hubiesen ido a parar en cambio a los bolsillos de los «profesionales»”69. Martínez y Pardo remarcan que este proceso “de subordinación y pérdida de hegemonía de las matronas”70 fue lento y complejo. Entre las razones para ello mencionan “los mecanismos de solidaridad femenina inherentes a la relación de las mujeres con la matrona, […] la escasez de cirujanos parteros, la incapacidad de abarcar todo el territorio, la imposibilidad de la mayoría de pagarse un cirujano [o] la inaccesibilidad del mundo rural”71. En nuestra opinión, estas razones no son parte del pasado sino que forman parte del presente de muchos países, principalmente en aquellas regiones más empobrecidas del planeta, por lo que nos encontramos como ya mencionamos ante una “transición” (de la partería femenina a la obstetricia masculina) inconclusa y vigente. El parto atendido por parteras no es una realidad anecdótica o residual en nuestros días. La cuestión es qué papel asignan los organismos internacionales a estos recursos de salud “extraoficiales”. Transformación del discurso respecto a las parteras, desde los organismos internacionales de salud Hablábamos del cambio de paradigma que a partir de los noventa no considera la capacitación de las parteras tradicionales como una estrategia adecuada para disminuir la mortalidad materna. Esto se va develando en la misma definición de partera tradicional. Para empezar, la partera tradicional es definida desde lo negativo, desde lo que no son o lo que desconocen: Las parteras tradicionales no tienen instrucción suficiente ni los conocimientos necesarios para atender complicaciones obstétricas o remitir esos casos a establecimientos adecuados. Por lo general, las parteras tradicionales no pertenecen al cuerpo de profesionales del sistema de salud ni reciben un sueldo72. Las parteras tradicionales carecen de capacitación médica académica, aun cuando algunas han recibido capacitación para evitar prácticas peligrosas o contaminantes 73. La carencia de conocimientos es tan intrínseca a su condición que, por definición, se les considera incapaces de adquirirlos: Las parteras tradicionales, hayan o no recibido capacitación, carecen de los conocimientos necesarios para atender problemas que amenazan la vida de la embarazada 74. En ocasiones, no se distingue entre partera tradicional y otras personas que puedan atender ocasionalmente un parto, negándose de esta forma, sus conocimientos y experiencia.75 67 Martínez A. – Pardo J. (2001), p. 22 Ehrenreich B. – English D., (1988), p. 30 69 Ehrenreich B. – English D., (1988), p. 30 70 Martínez A. – Pardo J. (2001), p. 13 71 Martínez A. – Pardo J. (2001), p. 12-13 72 UNFPA (2004), p. 7 73 UNFPA (2002b), p. 22 74 UNFPA (2002a), p. 12 68 11 En algunos casos, la partera tradicional tiene una tarea claramente definida; en otros casos, es sólo una parienta que ayuda a los miembros de la familia76. Una partera tradicional (TBA) es una persona que vive en la comunidad y atiende el embarazo y el parto77. Asimismo, el UNFPA proporciona botiquines para el parto aséptico que pueden ser utilizados por parteras, miembros de la familia o incluso parteras tradicionales en situaciones de emergencia, a fin de minimizar el riesgo de infección78. Hay acuerdo, en los últimos años, en que la prioridad es procurar atención por personal cualificado a todas las embarazadas y que en este concepto no se incluye a las parteras tradicionales. El motivo principal para ello es el abandono del “enfoque de concentración en el riesgo” que promovía la atención prenatal para detectar los embarazos de alto riesgo y asegurar su atención especializada; para dar lugar a un “enfoque basado en los derechos humanos” en el que se considera que, en realidad, todas las embarazadas corren riesgos y tienen derecho al acceso a una atención de su parto por parte de personal cualificado. El problema es que, por múltiples causas, un parto atendido por personal cualificado, aún no es una posibilidad real para la mayoría de las mujeres en los países en desarrollo y que un alto porcentaje de ellas dan a luz atendidas por parteras tradicionales: La experiencia del decenio revela que la manera más eficaz de reducir el número de defunciones derivadas de la maternidad es contar con un profesional de la salud dotado de los conocimientos necesarios para atender un parto normal y también para hacer frente a cualesquiera complicaciones que se presenten durante el parto. Sin embargo, hay una escasez crónica de ese tipo de profesionales en las comunidades pobres y rurales de los países en desarrollo 79. Pese a las abrumadoras pruebas de que la atención del parto por médicos, parteras y enfermeras es un factor de importancia crucial en la reducción de la mortalidad materna, sólo un 58% de todos los partos ocurren en presencia de personal capacitado. Hay muchas causas de esta situación. Una es simplemente la escasez de agentes de salud profesionalmente capacitados. Otro factor es la deficiente distribución geográfica de ese personal, pues los profesionales, en su mayoría, prefieren permanecer en zonas urbanas80. Durante años la opción fue capacitar a las parteras como estrategia para reducir la mortalidad materna. En los años setenta se generalizó la formación de las parteras tradicionales con el propósito de mejorar los servicios obstétricos en los ámbitos en los que faltara personal sanitario profesional para dispensar asistencia de maternidad, y allí donde los hospitales no dispusieran de camas o de personal suficiente para que todas las mujeres pudieran dar a luz en ellos. Estas parteras ya existían y atendían a las parturientas (generalmente en zonas rurales), eran accesibles y aceptables desde el punto de vista cultural, e influían en las decisiones de las mujeres respecto al uso de los servicios de salud. Se consideró que formarlas en los métodos modernos de alumbramiento era una nueva forma de progresar81. Esta actitud partía de una definición de la partera tradicional algo diferente en la que se reconocía sus conocimientos y experiencia y su papel como elemento fundamental dentro de la comunidad. En numerosos países, muchas mujeres dan a luz sólo con la asistencia de comadronas tradicionales. Son estas personas a veces iletradas y que con frecuencia carecen de toda instrucción obstétrica 75 En este sentido es curioso que el término partera empírica haya desaparecido de los documentos de los organismos internacionales para pasar a ser denominadas parteras tradicionales. 76 UNFPA (2002b), p. 22 77 UNFPA (2004), p. 7 78 UNFPA (2002a), p. 13 (las negritas son nuestras) 79 UNFPA (1998), p. 12 80 UNFPA (2002a), p. 14 81 OMS (2005), p. 74 12 pero que conocen bien las costumbres populares en cuanto se refiere a los cuidados que han de darse a la madre y al niño, y suelen ser uno de los miembros más respetados de la colectividad 82. El discurso se mantuvo sin demasiadas variaciones hasta finales de los años noventa. Durante este tiempo se realizaron diversas investigaciones y estudios para evaluar la eficacia de estas intervenciones83. En el informe de la 25ª conferencia sanitaria panamericana de 1998 de la Organización Panamericana de la Salud (OPS) se seguía defendiendo la eficacia de esta estrategia: En Guatemala, un programa patrocinado por el Ministerio de Salud y el Instituto de Nutrición de Centro América y Panamá (INCAP) se propuso específicamente reducir la mortalidad materna y neonatal. […] Las metas eran mejorar los conocimientos y el desempeño de las parteras tradicionales, recurso al alcance de las 500.000 personas de la población interesada, y humanizar el trato de estas parteras y de sus pacientes en el hospital y los centros de salud, a fin de establecer un vínculo entre los elementos formal y no formal del sistema. […] Los resultados son notables. […] Hoy día, 10 años después de haberse instaurado, el modelo sigue dando resultados pues otros donantes lo están adoptando, y su alcance se ha ampliado de modo que cubre a más de dos millones de personas a las que a menudo es difícil atender84. En la siguiente conferencia de la OPS, en el año 2002, a pesar del cambio de paradigma y de considerar la atención del parto por personal cualificado como la estrategia fundamental, aún no se descarta el continuar capacitando a las parteras tradicionales. Las críticas se dirigen no a la pertinencia de la estrategia sino a los fallos en su puesta en práctica que no tienen que ver con capacidad de la propia partera, sino con su articulación con el sistema: Sin embargo, hay todavía algunas zonas en las que los servicios no están cerca de las comunidades, y que no disponen de personal capacitado. En estos casos tendrán que continuar las intervenciones con vistas a partos higiénicos y seguros, como el adiestramiento de parteras tradicionales y de los miembros de la familia. Sin embargo, debe recalcarse que el adiestramiento de parteras tradicionales, por sí solo, a falta de un sistema eficaz de referencia de pacientes y del apoyo adecuado de personal capacitado, no es eficaz para reducir la mortalidad materna. Cuando se emprende el adiestramiento de parteras tradicionales, éste tiene que formar parte de una infraestructura integral que incluya un sistema de referencia de pacientes, de supervisión y de evaluación.85. Por su parte UNFPA decía algo similar en su informe de 1998: Ahora se reconoce que las parteras tradicionales no pueden, por sí solas, reducir sustancialmente la mortalidad derivada de la maternidad. Si se quiere que participen en la atención médica de la madre, es preciso crear o reforzar los vínculos entre ellas y el sistema de servicios públicos de salud86. En virtud de esto se hace una redefinición de las funciones que puede desempeñar sin riesgo la partera tradicional, como el seguimiento de nacimientos, muertes y embarazos en la comunidad; la promoción de los servicios de salud, el apoyo a la familia mientras la mujer está ausente para dar a luz y hacer de nexo entre los servicios de salud y la comunidad87. En cambio, la crítica a la capacitación de parteras tradicionales que hace la OMS en el Informe sobre la salud en el mundo 2005 cuestiona la propia estrategia en sí: Los datos demostraron que la formación de las parteras tradicionales había repercutido poco en la mortalidad materna. […] En la mayoría de los ámbitos es poco realista suponer que un curso de formación pueda tener algún efecto en la mortalidad materna. […] Se está generalizando la impresión de que la estrategia ha sido un fracaso. Habremos tardado más de 20 años en darnos 82 OMS (1966), p. 17 Ver como ejemplos Mangay-Manglacas M. – Pizurki H. (1981), Araujo G. (1984), O´Rourke K. (1995). 84 OPS (1998), p.17 85 OPS (2002), p. 9 (las negritas son nuestras) 86 UNFPA (1998), p. 28-29 87 UNFPA (2004), p. 22 83 13 cuenta de ello y, a la postre, quién sabe si el dinero gastado no se habría empleado mejor en formar a parteras profesionales88. Como vemos el discurso se ha convertido paulatinamente en más contrario a la capacitación de parteras tradicionales y los últimos documentos abogan por el abandono de la estrategia. Varios son los argumentos que se esgrimen para calificar dicha estrategia como un fracaso. En primer lugar se cuestionan los contenidos de los programas de capacitación. En nuestra opinión, esto no supone una objeción a la estrategia en sí sino a la forma en que se ha materializado, aplicando fórmulas generales y sin adaptarlas a la realidad de cada contexto. La función, los conocimientos y la experiencia de las parteras tradicionales varía mucho de unas regiones a otras, e incluso dentro de un mismo país. No es, pues, técnicamente válido elaborar una estrategia general de formación sin tener en cuenta estas diferencias. […] Un segundo problema es cualitativo: no está claro qué se les debería enseñar a las parteras tradicionales. Para modificar su forma de actuar es necesario comprenderla, algo que raras veces se ha sugerido. Aun cuando fuera posible cambiar algunos de los componentes de los conocimientos tradicionales, ello podría «desestabilizar» el conjunto89. Por otro lado, se objeta la conveniencia de aumentar la supervisión y el apoyo a las parteras por la escasez de tiempo y recursos del personal sanitario. A nuestro entender, este reconocimiento de la falta de profesionales sanitarios, contrasta con la apuesta de promover la atención por personal cualificado que supone, obviamente, aumentar los recursos humanos en las zonas más alejadas. Las parteras tradicionales necesitan mucha más supervisión que los especialistas en obstetricia o las comadronas profesionales, por lo que dicha supervisión no sería sostenible en situaciones en las que los profesionales sanitarios no disponen ni de tiempo ni de recursos para llevarla a cabo90. Otro de los argumentos es la gran distancia del paradigma universalista biomédico propio del personal de salud frente a las culturas locales de las parteras tradicionales: El rol social de las parteras tradicionales, como el de los curanderos, está profundamente enraizado en la cultura local. No se reduce a dispensar asistencia para una afección determinada: lo abarca todo y reinterpreta el padecimiento de la paciente en su contexto cultural. Los defensores de la estrategia de formación de las parteras tradicionales no han tenido presente la enorme brecha cultural que separa a los métodos asistenciales modernos de las actividades de las parteras tradicionales91. Es curioso que el enraizamiento de las parteras en la cultura local sea utilizado como argumento en contra de la eficacia de la capacitación de parteras tradicionales, cuando ha sido uno de los argumentos frecuentemente esgrimidos a favor de la necesidad de trabajar con ellas: Algunos programas realizados más recientemente han tratado de promover el papel de las parteras tradicionales, dotadas de sensibilidad cultural, para que establezcan vínculos entre el sistema de salud y la comunidad. Los procedimientos médicos y la administración de medicamentos deben estar a cargo de profesionales de la salud capacitados. Por otra parte, muchas parteras y muchos médicos no han recibido formación en cuanto a los sistemas de creencias, la comunicación y la organización de las comunidades y en este aspecto, las parteras (o comadronas) tradicionales pueden ser más eficaces92. Muchas mujeres comunican que los profesionales del sistema de salud oficial no son amables, ni comprenden sus valores y creencias culturales. En consecuencia, muchas mujeres acuden a miembros de su familia o a parteras tradicionales para la atención prenatal, del parto y del puerperio93. 88 OMS (2005), p. 74 OMS (2005), p. 74 90 OMS (2005), p. 74 91 OMS (2005), p. 74 92 UNFPA (2002a), p. 12 93 OPS (2002), p. 18 89 14 En cambio, en el mencionado informe sobre la salud del 2005, la OMS sostiene que son los profesionales capacitados los más apropiados para brindar una atención del parto culturalmente adecuada: Los rituales que rodean al parto tienen su valor, así como el hecho de mantenerlos como un elemento básico de la vida familiar. Es lógico, pues, que se necesite y se demande una atención cercana a los hogares y las formas de vida de las personas, y cercana también a sus costumbres en lo relativo al alumbramiento […] Estas intervenciones sólo pueden dispensarlas profesionales en posesión de una serie de conocimientos prácticos y competencias integrados y a quienes se denomina de forma abreviada «asistentes de partería calificados»94. A pesar de todo, no se ofrece una explicación de qué es lo que ha cambiado para considerar que los médicos y parteras profesionales estén ahora dotados de mayor sensibilidad cultural, de forma que ya no sea necesario fomentar el papel de la partera tradicional como vínculo entre el sistema de salud y la comunidad. Uno de los principales argumentos a favor de la estrategia de capacitación de parteras tradicionales era su autoridad dentro de la comunidad. La capacitación en el reconocimiento de los signos de peligro en el embarazo, parto y puerperio junto con su integración o fortalecimiento de sus vínculos con el sistema de salud, suponía una oportunidad para convencer a las mujeres a acudir a los hospitales cuando se presentaran complicaciones: En lugares donde las mujeres normalmente dan a luz en casa con ayuda de una partera, los investigadores recomiendan ahora capacitar a esta última para que sepa reconocer las complicaciones mortales y remitir a las mujeres a recibir atención urgente de proveedores capacitados95. El Fondo apoya a las parteras tradicionales para que tengan un papel de enlace entre las comunidades y el personal de salud capacitado. Las parteras tradicionales pueden motivar a las mujeres a que utilicen servicios prenatales y de planificación de la familia y cuando surgen complicaciones, pueden destacar la necesidad de que las mujeres obtengan Atención Obstétrica de Emergencia en los hospitales y otros establecimientos de salud96. La opinión generalizada es que las parteras tradicionales pueden ser paladines de la atención por personal calificado y alentar a las mujeres a que acudan a los servicios de salud que cuentan con la debida capacitación médica. […] Ahora bien, es preciso apoyar la función de las parteras tradicionales como un nexo entre las mujeres y el sistema de atención de la salud. Cuando se necesite una remisión a un establecimiento mejor preparado, las parteras tradicionales deberían acompañar a las mujeres hasta dicho establecimiento y ser bien recibidas allí por los profesionales de la salud97. Pero, a juzgar por el último informe de la OMS, tampoco la estrategia ha sido eficaz en este sentido, aunque cabe preguntarse si el abandono de ésta mejorará la actitud de las parteras tradicionales con respecto al sistema oficial de salud. Por último, mientras que algunos especialistas confían en que las parteras tradicionales ayuden al menos a persuadir a las mujeres con complicaciones para que acudan a los hospitales, otros señalan exactamente lo contrario, es decir, que las parteras tienden a demorar la partida al hospital e incluso a disuadir deliberadamente a las mujeres de acudir a él 98. Las parteras tradicionales estarán en condiciones de cumplir eficazmente esta función [nexo entre el sistema de salud y la comunidad] sólo cuando existan buenas relaciones de trabajo entre ellas, el personal calificado y el personal de los establecimientos mejor preparados a los que se remiten los casos con complicaciones99. 94 OMS (2005), p. 75 - 76 Ransom E. – Yinger N. (2002), p. 11 96 UNFPA (2002a), p. 13 97 UNFPA (2004), p. 21 98 OMS (2005), p. 74 99 UNFPA (2004), p. 21 95 15 Con todo, parece que los organismos internacionales no acaban de definir cuál es la estrategia o qué papel es el de las parteras tradicionales en este cambio de paradigma. La pregunta no es tanto por qué se hace una apuesta por la atención por personal cualificado como la opción más eficaz (hecho que nunca había sido puesto en duda) sino por qué se decide que no es necesario realizar un trabajo paralelo con las parteras tradicionales como posibles aliadas estratégicas del sistema de salud, sobre todo allá dónde se muestra incapaz de alcanzar a toda la población. Esta postura es la que lleva a minimizar la importancia de las parteras, de sus conocimientos, de sus acciones y de su influencia sobre las decisiones de salud en la población, de igual forma que se hace con otros agentes sanitarios externos al sistema oficial. Es indiscutible la relación entre reducción de mortalidad materna y atención del parto por personal cualificado y que los países en los que las parturientas reciben atención profesional competente, con los equipos, medicamentos y demás suministros necesarios para tratar de forma eficaz y oportuna las complicaciones, tanto la mortalidad materna como la neonatal son bajas100. Pero también es cierto que hay otros factores que pueden influir en la misma medida en esta mortalidad y que, en su mayoría, los países que han conseguido alcanzar mejores cifras en el parto atendido por personal cualificado, también cuentan con mejores condiciones higiénicosanitarias en general y con un mejor estado nutricional y de salud de las madres. Esto se expresa en las diferencias que se pueden observar en las tasas de mortalidad materna entre países con similares cifras de parto atendido por personal institucional. Este es el caso por ejemplo de Honduras y Malawi que en el año 2003 marcaban ambas 55% de atención del parto por personal cualificado y una mortalidad materna de 108 y 1.936 mujeres muertas por 100.000 nacidos vivos respectivamente, o de Guatemala y Kenya con cifras de atención por personal cualificado en torno a 40% (41% y 44% respectivamente) y mortalidad materna de 270 y 889, o de Bangladesh (10%) y Etiopía (13%) en atención cualificada del parto y una mortalidad de 377 y 1.193. Es interesante señalar que Honduras, Guatemala y Bangladesh cuentan con algunas de las experiencias más exitosas en el trabajo de capacitación e integración de parteras tradicionales en los sistemas de salud101. 100 OMS (2005), p. 70 Al respecto ver Ransom E. – Yinger N. (2002); OPS (1998) ; Begum J. - Kabir I. (1990), citado en O´Rourke (1995). 101 16 2003 2000 Malawi 1800 Kenya Mortalidad materna 1600 1400 Etiopia 1200 1000 800 600 400 Banglades h Guatemala 200 Honduras 0 0% 20% 40% 60% 80% 100% % Parto personal capacitado Elaboración Ana Mateo, con base en datos de UNFPA, Estado de la población mundial 2003 Un argumento que se esgrimía a favor de la estrategia de formación de las parteras tradicionales en sus inicios era el económico: las parteras tradicionales reciben su remuneración de las mujeres y sus familias, y por esa razón no pesan sobre el presupuesto público102. El auge de los programas de capacitación de parteras tradicionales se da en los años setenta, la década de Alma Ata y del lema “Salud para todos en el año 2000”. En un momento en que el objetivo de los estados debía ser asegurar la prestación de atenciones de salud básicas a toda la población, “liberar” de peso al presupuesto público, podía ser visto con buenos ojos. Pero, tal vez, en nuestro tiempo de políticas de salud de recuperación de costes y paulatina privatización de los servicios de salud, las antiguas aliadas pueden convertirse en competidoras por el mercado del parto. Como nos muestra la historia, no sería la primera vez que las mujeres son apartadas de una tarea cuando empieza a vislumbrarse como lucrativa. Conclusiones A pesar de la evolución del discurso de los organismos internaciones que dictan las políticas sanitarias respecto a la salud reproductiva (UNFPA y OMS), desde la década de los noventa, una constante es considerar que las parteras no pueden llegar a ser “profesionales de la salud”, aunque tengan las habilidades y conocimientos para ser consideradas como “capacitadas”. Esto ocasiona la reconfiguración de las posiciones en cuanto a la delimitación de funciones tanto de la partera, y su relación con el sistema de salud, como del llamado personal cualificado. El discurso se ha ido radicalizando hacia la colocación de las parteras como figuras externas al sistema de salud. 102 UNFPA (2002b), p. 22 17 Si bien, en la actualidad estamos en un tiempo de corrección política en el lenguaje, el paralelismo en los discursos de descalificación de la partera en el siglo XVIII y la actualidad es evidente. Sorprende la persistencia en considerarlas incapaces de aprender las habilidades necesarias a pesar de que se les “instruya”. Podemos observar en los cambios de discurso un proceso que aún está en marcha y que revela las diferencias de visiones al interior de los organismos de salud y entre ellos: No es exactamente igual lo que dice la OMS con lo que proclama OPS o UNFPA. Estas divergencias revelan lo caótico del proceso, lo confuso que resulta enfrentar sus conflictos, y lo podemos constatar, por ejemplo, en la polisemia de términos para nombrar tanto a las parteras como al personal “profesional” de la partería. En la Ilustración se evidencia el desplazamiento progresivo de la partera por el cirujano obstetra, en una secuencia que se inicia a través de la intervención del barbero cirujano encargado de los partos “contranaturales”. Esta puerta de entrada se amplia con la atención de una amplia variedad de complicaciones hasta conseguir abarcar los partos eutócicos. De forma similar, en el discurso de los organismos internacionales, se comenzó por cuestionar a la partera como el personal adecuado para atender las complicaciones, se continúa poniendo en tela de juicio su capacidad para atender aquellos que no las tienen, y se termina por excluirlas, incluso, de su papel de puente con el sistema sanitario en virtud de ser personas significativas socialmente en la comunidad. Asimismo, es innegable que en este proceso histórico de desplazamiento de la partería, por encima de justificaciones sobre la “(in)capacidad” de las parteras, se libró una lucha por un espacio laboral, económico y de reconocimiento social entre una profesión antigua y una emergente. En el siglo XVIII hubo razones económicas y no sólo técnicas, planteamos nuestra duda de si algo similar podría estar ocurriendo actualmente. 18 Bibliografía Araujo, Galba, et. al., (1984), Parteras tradicionales en la atención obstétrica del noreste de Brasil, Bol Of Sanit Panam 96(2), p. 147-159 Colom Artur, (2003), ¿El retorno de los elefantes blancos? África, deuda, y pobreza, Revista de economía crítica, ISSN 1696-0866, Nº. 1, p. 175-187 Ehrenreich, Bárbara – English, Deirdre, (1988), Brujas, comadronas y enfermeras. Historia de las sanadoras. Dolencias y trastornos. Política sexual de la enfermedad, 3ª edición, La Sal edicions de las Dones, Barcelona. Feijoó, Benito Jerónimo, (1745), Cartas eruditas y curiosas, Tomo II Carta 17, 5ª edición conjunta, Blas Román, Madrid, 1781, p.267-272. Goodburn, Elizabeht, et. al, (2000), Training traditional birth attendants in clean delivery does not prevent postpartum infection, en Health Policy and planning, 15(4), p.394-399. http://www.cinu.org.mx/temas/desarrollo/dessocial/ldc/paisesmadel.htm http://www.unfpa.org/swp/2005/espanol/indicators/page3.htm http://www.unicef.org/spanish/specialsession/about/sgreportpdf/09_MaternalMortality_D7341Insert_Spanish.pdf Mangay-Manglacas, A. – Pizurki, H. (ed.), (1981), La Partera tradicional en siete países. Estrategias para su adiestramiento, Organización Mundial de la Salud, Ginebra. Martínez, Alvar – Pardo, José, (2001), Un conflicto profesional, un conflicto moral y un conflicto de género: los debates en torno a la atención al parto en tiempos de Josefa Amar y Borbón, en Cronos, 4, 3-27. Naciones Unidas, (1995), Informe de la Conferencia Internacional sobre la Población y el Desarrollo, Naciones Unidas, Nueva York. OMS, (1966), Comité de expertos de la OMS sobre la función de la partera en la asistencia a la madre, Organización Mundial de la Salud, Ginebra. ______, (2005), Informe sobre la salud en el mundo 2005, Organización Mundial de la Salud, Ginebra. OPS, (1998), 25.a Conferencia Sanitaria Panamericana. 50.a sesión del comité regional, Washington. OPS, (2002), 26.a Conferencia Sanitaria Panamericana. 54.a sesión del comité regional, Washington. OPS/OMS (2002), Promoción de la Medicina y Terapias Indígenas en la Atención Primaria de Salud: El Caso de los Garífunas de Honduras. O´Rourke, Kathleen, (1995), Evaluación de un programa de capacitación de parteras tradicionales en Quetzaltenango, Guatemala, en Bol Of Sanit Panam 119 (6), 503-514. Oxfam, (2005), Más allá de la Iniciativa HIPC, Documento informativo de Oxfam, 19 Piferrer, Tomás, (1765), Compendio en el arte de partear: Compuesto para el uso de los Reales Colegios de Cirugía, Barcelona. Ransom, Elisabeth – Yinger, Nancy, (2002), Por una maternidad sin riesgos. Cómo superar los obstáculos en la atención a la salud materna, Population Reference Bureau, Washington. Reich, Warren Thomas (ed.), (1995), Encyclopedia of Bioethics, Revised edition, Simon & Schuster Macmillan, New York, 1340-1342, 1543-1549, 2577-2584. Towler, Jean – Bramall, Joan, (1997), Comadronas en la historia y en sociedad, Masson, Barcelona. Usandizaga, Manuel, (1944), Historia de la obstetricia y la ginecología en España, Aldus, Santander. UNFPA, (1996a), Estado de la población mundial 1996, New York. UNFPA, (1996b, 1997, 1998, 1999, 2001, 2002, 2003, 2004, 2005), Informe Anual, Fondo de Población de las Naciones Unidas, New York. UNFPA, (2002a), Mortalidad materna. Actualización 2002, Fondo de Población de las Naciones Unidas, New York. UNFPA, (2002b), Para entender las causas de la mortalidad materna, Fondo de Población de las Naciones Unidas, New York. UNFPA, (2004), Mortalidad materna – actualización 2004. El parto en buenas manos, Fondo de Población de las Naciones Unidas, New York. 20