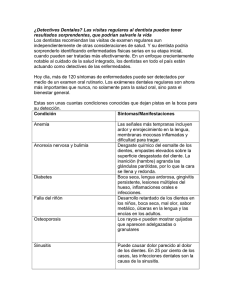
Get cached
Anuncio

UNIVERSIDAD VERACRUZANA FACULTAD DE ODONTOLOGIA Región Poza Rica-Tuxpan CARRERA CIRUJANO DENTISTA Academia del área terminal Experiencia Recepcional. ASPECTOS GENERALES EN RELACION AL ESTUDIO DE LAS CELULAS MADRE DENTALES. Que para obtener el Título de CIRUJANO DENTISTA Presenta: MAYRA NOEMI GONZALEZ ESPINOZA Director: C.D.M.P. Magali Janeth García Vásquez Asesor Metodológico: C.D.M.O. Alma Luz San Martin López POZA RICA VER. 2011 RESUMEN ABSTRAC ÍNDICE CAPITULO I 1. Introducción 2. Planteamiento del problema 3. Justificación 4. Objetivos CAPITULO II 2.1 Marco teórico 2.2 La célula y sus funciones 2.3 Estructura física de la célula 2.3.1 Estructura membranosa de la célula 2.3.2 Citoplasma y sus orgánulos 2.3.3 Núcleo 2.3.4 Membrana nuclear 2.3.5 Nucléolos y formación de ribosomas. 2.4 Generalidades de las células 2.5 Tipos de células 2.6 Estructura de las células del organismo 2.7 Actividad funcional y estructural de las células 3. Células madres 3.1 Terapias con células madres. 3. 1.1 Enfermedades y condiciones 4. Células del cordón umbilical 4.1 Diferencias entre las células madres del cordón umbilical y las células dentales 4.2 Tipos de células dentales 5. Células madres dentales 5.1 Dientes relacionados con las células dentales 5.2 Descubrimiento de las células madres en los dientes 5.3 Avances en México sobre células madres 5.4 Avances de las células madres dentales para tratar enfermedades bucales y creación de nuevos dientes. 6. Bancos de células madres dentales 6.1 Utilización de las células dentales 6.2Almacenamiento de las células dentales 6.3 Preservación de las células 6.4 Proceso de afiliación con un banco de células madres dentales 7. Método de recolección de dientes. CAPITULO III 3. Metodología. CAPITULO IV 4. Conclusiones. RESUMEN En los últimos años se ha producido un extraordinario avance en los conocimientos relacionados con diferentes ramas biomédicas, entre ellas la biología celular. Esto ha dado un notable impulso a una nueva rama de la medicina denominada medicina regenerativa. Esta disciplina médica se ha basado fundamentalmente en los nuevos conocimientos sobre las células madre y en su capacidad de convertirse en células de diferentes tejidos. Las células madre se clasifican en embrionarias y somáticas o adultas. Durante varios años se consideró que la célula madre hematopoyética era la única célula en la médula ósea con capacidad generativa. Sin embargo, estudios recientes han mostrado que la composición de la médula ósea es más compleja, pues en ella se ha identificado un grupo heterogéneo de células madre adultas, entre las que se encuentran las: hematopoyéticas, mesenquimales (estromales), población lateral, células progenitoras adultas multipotentes (MAPC). Varios estudios han sugerido que la potencialidad de algunos tipos de células madre adultas es mayor de lo esperado, pues han mostrado en determinadas condiciones capacidad para diferenciarse en células de diferentes tipos, lo que las acercan a la potencialidad de las células embrionarias. Esto ha creado nuevas perspectivas para el tratamiento de diferentes enfermedades con células madre adultas, lo que inicialmente se pensaba solo podía hacerse con las embrionarias. En los últimos años se ha producido un extraordinario avance en los conocimientos relacionados con diferentes ramas biomédicas, entre ellas la biología celular. Esto ha dado un notable impulso a una nueva rama de la medicina denominada medicina regenerativa. Esta disciplina médica se ha basado fundamentalmente en los nuevos conocimientos sobre las células madre y en su capacidad de convertirse en células de diferentes tejidos. Palabras clave: medicina regenerativa, células madre, odontología. ABSTRACT In recent years there has been an extraordinary advance inknowledge related to different branches of biomedical, includingcell biology. This has given a strong impetus to a new branch ofmedicine called regenerative medicine. This medical disciplinehas been based on new knowledge about stem cells and their ability to become cells of different tissues. Stem cells are classified into embryonic and somatic or adult.For several years it was considered that the hematopoietic stem cell was the only cell in the bone marrow generative capacity.However, recent studies have shown that the composition of the bone marrow is more complex because it has identified aheterogeneous group of adult stem cells, among which are the:hematopoietic, mesenchymal (stromal) side population cells,multipotent adult progenitor (MAPC). Several studies have suggested that the potential of some types of adult stem cells ishigher than expected, because under certain conditions have shown the capacity to differentiate into different cell types, making them closer to the potential of embryonic cells. This has created new perspectives for the treatment of different diseases with adult stem cells, which were initially thought could only be done with embryonic stem cells. In recent years there has been an extraordinary advance inknowledge related to different branches of biomedical, includingcell biology. This has given a strong impetus to a new branch ofmedicine called regenerative medicine. This medical disciplinehas been based on new knowledge about stem cells and their ability to become cells of different tissues. Keywords: regenerative medicine, stem cells, dentistry. CAPITULO 1 1.1 INTRODUCCIÓN Durante el año 2006, se descubrió que las células madre mesenquimatosas (MSC)equivalente a las células madre de la médula ósea son capaces de regenerar el tejidos dañados tales como el corazón, el hígado, cerebro y piel. En el 2008, se comenzó a utilizar las células madre mesenquimatosas (MSC) derivadas de 11los dientes permanentes para el tratamiento de enfermedades hepáticas en modelos animales. A partir de esto se descubrió que las MSC provenientes de los terceros molares (muelas del juicio) son capaces de formar las células del hígado, de prevenir la progresión de la fibrosis hepática, además de suprimir la inflamación del hígado y mejorar la función hepática general. Gracias a estos importantes avances, los investigadores y especialistas comenzaron a trabajar en investigaciones similares pero ahora con las células madre provenientes de dientes temporales (de leche), dando como resultado que estas últimas son superiores a las de las muelas de juicio. Esto los convierte en una fuente muy importante para la terapia regenerativa, contando con una capacidad regenerativa para prevenir la fibrosis hepática, suprimir la inflamación del hígado e incluso para formar células hepáticas, brindando así múltiples alternativas para miles de pacientes en todo el mundo. En México, ya es posible conservar y cultivar las células madre mesenquimatosas extraídas de los dientes temporales (de leche) y de los terceros molares (muelas del juicio) a través de un banco de células dentales, ubicado en Inglaterra y Texas, Estas células se han convertido en el seguro biológico para enfermedades como el Accidente Cerebral Vascular, la Esclerosis Múltiple y lesiones maxilofaciales, sobre las cuales se encuentran ya en proceso de preparación diversos protocolos de investigación en nuestro país. La terapia regenerativa con células madre dentales surge como una forma nueva y revolucionaria para tratar enfermedades y lesiones con un amplio margen de beneficios médicos. Actualmente, miles de padres en todo el mundo han optado por la preservación de las células dentales, ya que existen cientos de beneficios potenciales para la salud a cambio de simplemente preservar las células dentales de sus hijos. Los dientes de leche de los niños, son una importante fuente de células madre mesenquimatosas, la cuales sirven para tratar enfermedades relacionadas con los órganos y enfermedades nerviosas, por lo que su preservación se convierte en un seguro de vida el cual brinda las posibilidades de cumplir con las posibles necesidades biológicas del niño en un futuro. El proceso para la críopreservación de las células dentales es fácil, simple, efectivo y noinvasivo, además garantiza que si las células madre de su hijo se necesitan en el futuro, ya sea para tratar una enfermedad o para reparar una lesión, ellas estarán listas para ser usadas. 1.2 PLANTEAMIENTO DEL PROBLEMA La terapia de células madre dentales trata enfermedades reemplazando disfuncionalmente células enfermas por células saludables, que sean funcionales. Éstas células pueden ofrecer un remedio a condiciones tales como: Mal de Parkinson y Alzhéimer, diabetes juvenil, lesiones de la columna espinal, MS (Múltiple Esclerosis), ALS (Esclerosis Lateral Amiotrófica), ciertas formas de cáncer y enfermedades del corazón. Se pueden usar en odontología para reemplazar tejido craneofacial, tratar glándulas salivales defectuosas, entre otras. Actualmente, se podría concretar el papel de las células madre en Odontología en dos grandes campos: la cirugía, destacando la implantología; y la endodoncia, en tratamientos de apicoformación. En base al análisis de lo anterior se plantean las siguientes preguntas de investigación: 1.- ¿Qué son las células madre? 2.- ¿Dónde se encuentran las células madres dentales? 3.- ¿Qué beneficios nos brindan las células madre dentales en la regeneración de los tejidos del cuerpo? 1.3 JUSTIFICACION: Las células madre dentales son consideradas como un futuro prometedor en la medicina y la odontología. Actualmente se están haciendo diversas investigaciones para su estudio y para determinar las aplicaciones de estas células en beneficio para la odontología y la medicina. El objetivo principal de esta revisión bibliográfica es actualizar el conocimiento en la población odontológica acerca de los temas más actuales en relación a las células madre de origen dentario y dar a conocer cómo es que estas células actúan en la regeneración dentaria y estudiar las diferentes aplicaciones clínicas. Las células madre dentales son de gran ayuda porque pueden ser utilizadas por el paciente sin problemas de rechazo en el tratamiento de diversas enfermedades. Es por esto que se realiza el siguiente trabajo con el fin de dar a conocer los beneficios que ofrecen las células madre tanto en el ámbito de la medicina como en la odontología. La terapia regenerativa con células madre se ha convertido en uno de los avances más importantes de la medicina tal como lo fueron la aparición de los antibióticos, las vacunas, las transfusiones sanguíneas y el control natal, los cuales en su inicio causaron confusión y duda respecto a su eficacia, y hoy en día son esenciales en nuestras vidas. La constante investigación con células madre dentales es uno de los proyectos más importantes para la medicina regenerativa en México. Prueba de ello es que la utilización de células madre dentales se posicionó dentro de los 5 grandes avances de la medicina en el año 2010. 1.4 OBJETIVOS OBJETIVO GENERAL Dar a Conocer los aspectos generales en relación al estudio de las células madre dentales. OBJETIVOS ESPECÍFICOS Mencionar que son las células madre. Dar a conocer donde se encuentran las células madre dentales. Explicar Cuáles son los beneficios que nos brindan las células madres dentales en la regeneración de los tejidos del cuerpo. CAPITULO II MARCO TEORICO ANTECEDENTES HISTORICOS A mediados de la década de 1980, los científicos comprendieron que las células eran los elementos fundamentales y básicos que mantenían el buen funcionamiento del organismo, y que dichas células se encargaban de generar otras células. Este descubrimiento fue continuado en los primeros años de la década de 1990 gracias a la comprensión de que algunas células también se encargaban de generar células sanguíneas. En el año 1999 se llevó a cabo otro impresionante descubrimiento científico; cuando un grupo de científicos manipularon por primera vez células de ratón para poder generar células especiales, proceso conocido con el nombre de diferenciación. Songtao Shi en 2003,l Dr. Japonés investigador del National Institute of Healt (NIH) descubrió las células madre en los dientes primarios. Utilizando los dientes de leche de su hija de seis años de edad, el Dr. Shi pudo aislar y reproducir estas células y preservarlas para que en un futuro se pueda utilizar su potencial regenerativo. Algunos científicos han reportado que los dientes temporales que los niños comienzan a perder alrededor de los 6 años, contienen en la pulpa dental, una fuente rica en células madre. Los investigadores dicen que este descubrimiento podría tener implicaciones importantes porque las células madre se mantienen vivas dentro del diente por un corto tiempo luego de que se cae. 2.1 LAS CELULA Y SUS FUNCIONES Célula es la unidad morfológica y funcional de todo ser vivo. De hecho, la célula es el elemento de menor tamaño que puede considerarse vivo. De este modo, puede clasificarse a los organismos vivos según el número de células que posean: si sólo tienen una, se les denomina unicelulares (como pueden ser los protozoos o las bacterias, organismos microscópicos); si poseen más, se les llama pluricelulares. Cada una de los 100 billones de células de un ser humano es una estructura viva que puede sobrevivir durante meses o incluso muchos años, siempre que los líquidos de su entorno contengan los nutrientes apropiados. Para entender la función de los órganos y otras estructuras del organismo es esencial conocer la organización básica de la célula y las funciones de sus componentes. Fig.1.Imagen de la Célula humana. Imagen tomada de: http://elcuerpohumanoen.blogspot.com/2009/09/la-celulahumana. 2.2ORGANIZACIÓN DE LA CELULA: Sus dos partes más importantes son el núcleo y el citoplasma, que están separados entre sí por una membrana nuclear, mientras que el citoplasma está separado de los líquidos circundantes por una membrana celular que también se conoce como membrana plasmática diferentes sustancias que componen la célula se conocen como protoplasma. El protoplasma está compuesto principalmente por cinco sustancias: agua, electrolitos, proteínas, lípidos e hidratos de carbono. AGUA: este es el principal medio liquido de la célula, que está presente en la mayoría de las células, excepto en los adipocitos, muchos de los componentes químicos de la célula están disueltos en el agua, mientras que otros están en suspensión como macropartículas sólidas. IONES: los iones más importantes de la célula son el potasio, el magnesio, el fosfato, el sulfato, el bicarbonato, y cantidades más pequeñas de sodio, cloruro y calcio. Los iones son los productos químicos inorgánicos de las reacciones celulares y son necesarios para el funcionamiento de algunos de los mecanismos de control celulares. Por ejemplo, los iones que actúan en la membrana celular son necesarios para la transmisión de los impulsos electroquímicos en el musculo y las fibras nerviosas. PROTEINAS: después del agua, las sustancias más abundantes en la mayoría de las células son las proteínas. Son de dos tipos, proteínas estructurales y proteínas funcionales. Las proteínas estructurales están presentes en la célula principalmente en forma de filamentos largos que son polímeros de muchas moléculas proteicas individuales. Un uso importante de este tipo de filamentos intracelulares es la formación de microtubulos que proporcionan los citoesqueletos de organelas celulares como os cilios, axones nerviosos, husos mitóticos, de las células en mitosis y masas arremolinadas de túbulos filamentosos finos que mantiene unidas las partes del citoplasma y nucleoplasma en sus compartimientos respectivos. En el compartimiento extracelular las proteínas fibrilares se encuentran especialmente en las fibras de colágeno y elastina del tejido conjuntivo y en las paredes de los vasos sanguíneos, tendones, ligamentos, etc. Las proteínas funcionales, son un tipo de proteína totalmente diferente, compuesto habitualmente por combinaciones de pocas moléculas en un formato tubular-globular. Estas proteínas son principalmente las enzimas de la célula y al contrario de las proteínas fibrilares, a menudo son móviles dentro del líquido celular. Además muchas de ellas están adheridas a las estructuras membranosas dentro de la célula. Las enzimas entran en contacto directo con otras sustancias del líquido celular y, por tanto, catalizan reacciones químicas intracelulares específicas. Por ejemplo, todas las reacciones químicas que dividen la glucosa en sus componentes y después los combinan con el oxígeno para formar dióxido de carbono y agua, mientras se proporciona simultáneamente energía para las funciones celulares, están catalizadas por una serie de enzimas proteicas. LIPIDOS: son varios tipos de sustancias que se agrupan porque tienen una propiedad común de ser solubles en disolventes grasos. Los lípidos más importantes son los fosfolípidos y el colesterol, que juntos forman el 2% de la masa total de la célula. Su mayor importancia es que son insolubles en agua, se usan para formar las barreras de la membrana celular y de la membrana intracelular que separan los distintos compartimientos celulares. Además de los fosfolípidos y el colesterol, hay algunas sustancias que contiene n granes cantidades de triglicéridos, que se conocen también como grasas neutras. HIDRATOS DE CARBONO: estos tienen escasas funciones estructurales en la célula, ya que forman parte de las moléculas glucoproteicas, peo si tienen un papel muy importante en la nutrición celular. La mayoría de las células del ser humano no mantiene grandes reservas de hidratos de carbono, no obstante, los hidratos de carbono siempre están presentes en forma de glucosa disuelta en el líquido extracelular circundante, de forma que es fácilmente accesible a la célula. Además, prácticamente siempre se almacena una pequeña cantidad de hidratos de carbono en las células en forma de glucógeno, que es un polímero insoluble de glucosa que se puede despolimerizar y usar rápidamente para aportar la energía que necesitan las células. 2.3 ESTRUCTURA FISICA DE LA CELULA: No es una simple bolsa de líquido, enzimas y productos químicos, también contiene estructuras físicas muy organizadas que se denominan orgánulos intracelulares. La naturaleza física de cada orgánulo es tan importante como lo son los componentes químicos para las funciones de la célula. Por ejemplo, si uno de los orgánulos, la mitocondria, más del 95% de la energía de la célula que se libera de los nutrientes desaparecería inmediatamente. 2.3.1 ESTRUCTURAS MEMBRANOSAS DE LA CELULA: La mayoría de las organelas de la célula están compuestas principalmente por lípidos y proteínas. Estas membranas son la membrana celular, la membrana nuclear, la membrana del retículo endoplásmico y las membranas de la mitocondria, los lisosomas y el aparato de Golgi. Los lípidos de las membranas proporcionan una barrera que impide el movimiento de agua y sustancias hidrosolubles desde un compartimiento celular a otro, porque el agua no es soluble en lípidos. No obstante las moléculas proteicas de la membrana suelen atravesar toda la membrana proporcionando vías especializadas que a menudo se organizan en poros auténticos para el paso de sustancias específicas a través de la membrana. Además muchas otras proteínas de la membrana son enzimas que catalizan multitud de reacciones químicas diferentes. Membrana celular: también denominada membrana plasmática, esta cubre la célula y es una estructura elástica, fina y flexible que tiene un grosor de 7.5 a 10 nanómetros. Está formada casi totalmente por proteínas y lípidos, con una composición aproximada de un 55% de proteínas, un 25% de fosfolípidos, un 13% de colesterol, un 4% de otros lípidos y un 3% de hidratos de carbono. Fig. 2. Imagen de la membrana celular o membrana plasmática. Imagen tomada de: http://deconceptos.com/cienciasnaturales/membrana&docid=f4pxULifkNAnlM&imgurl=http://de conceptos.com/wp- Hidratos de carbono de la membrana: <<glucocáliz>> celular. Los hidratos de carbono de la membrana se presentan casi invariablemente combinados con proteínas o lípidos en forma de glucoproteínas o glucolípidos. La mayoría de las proteínas integrales son de glucoproteínas y aproximadamente la décima parte de las moléculas lipídicas de la membrana son glucolípidos. Las porciones <<gluco>> de etas moléculas hacen casi siempre la protrusión hacia el exterior de la célula, colgando hacia fuera e la superficie celular. Hay muchos otros compuestos de hidratos de carbono, que se denominan proteoglicanos y son principalmente hidratos de carbono unidos a núcleos de proteínas pequeñas, que también se unen laxamente a loa superficie externa de la pared celular, es decir toda la superficie externa de la célula a menudo contiene un recubrimiento débil de hidratos de carbono que se conoce como glucocáliz. Las estructuras de hidratos de carbono unidas a la superficie exterior de la célula tienen varias funciones importantes: 1.- muchas de ellas tienen una carga eléctrica negativa que proporciona a la mayoría de las células una carga negativa a toda la superficie que repele a otros objetos negativos. 2.- el glucocáliz de algunas células se une al glucocáliz de otras, con lo que une las células entre sí. 3.- muchos de los hidratos de carbono actúan como componentes del receptor para la unión de hormonas, como la insulina; cuando se unen, esta combinación activa las proteínas internas unidas que, a su vez, activan una cascada de enzimas intracelulares. 4.- algunas estructuras de hidratos de carbono participan en reacciones inmunitarias. Fig. 3. Imagen del citoplasma y sus partes Imagen tomada de: http://biologiaelunico.blogspot.com/2007/08/cromosoma.htmll 2.3.2 CITOPLASMA Y SUS ORGÁNULOS. El citoplasma está lleno de partículas diminutas y grandes y orgánulos dispersos. La porción de líquido del citoplasma en el que se dispersan las partículas se denomina citosol. Y contiene principalmente proteínas, electrolitos y glucosa disueltos. En el citoplasma se encuentran dispersos glóbulos de grasa neutra, gránulos de glucógeno, ribosomas, vesículas secretoras y cinco orgánulos especialmente importantes: el retículo endoplásmico, el aparato de Golgi, las mitocondrias, los lisosomas y los peroxisomas. 1.- Retículo endoplásmico: Es una red interconectada de tubos aplanados y sáculos comunicados entre sí, que intervienen en funciones relacionadas con la síntesis proteica, metabolismo de lípidos y algunos esteroides, así como el transporte intracelular. Se encuentra en la célula animal y vegetal pero no en la célula procariota. Es un orgánulo encargado de la síntesis y el transporte de las proteínas. Las sustancias que se forman en algunas partes de la célula entran en el espacio del retículo endoplásmico y después son conducidas a otras partes de la célula. Además la enorme superficie de este retículo y los muchos sistemas enzimáticos unidos a su membrana constituyen la maquinaria responsable de una gran parte de las funciones metabólicas de la célula. Ribosomas y retículo endoplásmico rugoso: unida a la superficie exterior de muchas partes del retículo endoplásmico nos encontramos una gran cantidad de partículas granulares diminutas que se conocen como ribosomas. Cuando están presentes, el retículo se denomina retículo endoplásmico rugoso. Los ribosomas están formados por una mezcla de ARN y proteínas, y su función consiste en sintetizar nuevas moléculas proteicas en la célula. Retículo endoplásmico agranular: parte del retículo endoplásmico no tiene ribosomas, es lo que se conoce como retículo endoplásmico agranular, o liso. Este retículo agranular actúa en la síntesis de sustancias lipídicas y en otros procesos de las células que son promovidas por las enzimas intrarreticulares. fig.4. Diagrama del retículo endoplásmico. Imagen tomada de: http://rafaeles07.webnode.es/fotogaleria/reticulo-endoplasmatico-rugoso-rer- 2.- Aparato de Golgi: Es un orgánulo presente en todas las células eucariotas excepto los glóbulos rojos y las células epidérmicas. Pertenece al sistema de fosfolípidos del cloroplasto celular. Está formado por unos 80 dictiosomas (dependiendo del tipo de célula), y estos dictiosomas están compuestos por 4 o 6 cisternas (sáculos) aplanadas rodeados de membrana que se encuentran apilados unos encima de otros, y cuya función es completar la fabricación de algunas proteínas. Funciona como una planta empaquetadora, modificando vesículas del retículo endoplasmático rugoso. El material nuevo de las membranas se forma en varias cisternas del Golgi. Dentro de las funciones que posee el aparato de Golgi se encuentran la glicosilación de proteínas, selección, destinación, glicosilación de lípidos, almacenamiento y distribución de lisosomas y la síntesis de polisacáridos de la matriz extracelular Fig. 5 Estructura del aparato de Golgi Imagen tomada de: http://biolucena.wikispaces.com/file/view/GolgiAparato.jpg 3.- Lisosomas: Son orgánulos relativamente grandes, formados por el retículo endoplasmático rugoso (RER) y luego empaquetadas por el complejo de Golgi, que contienen enzimas hidrolíticas y proteolíticas que sirven para digerir los materiales de origen externo (heterofagia) o interno (autofagia) que llegan a ellos. Es decir, se encargan de la digestión celular. Fig. 6 Lisosomas Imagen tomada de: http://elmundodelabiologa.blogspot.com/2008/05/los-lisosomas-su-estructura-funciones- 4.- Peroxisomas: son similares físicamente a los lisosomas, pero son distintos en dos aspectos importantes. En primer lugar, se cree que están formados por autorreplicación(o quizás, haciendo protrusión desde el retículo endoplásmico liso) en lugar de proceder del aparato de Golgi. En segundo lugar, contiene oxidasas en lugar de hidrolasas. Varias de estas oxidasas son capaces de combinar el oxígeno con los iones de hidrogeno derivados de distintos productos químicos intracelulares para formar peróxido de hidrogeno. El peróxido de hidrogeno es una sustancia muy oxidante que se utiliza junto a una catalasa, otra enzima oxidasa que se encuentra en grandes cantidades en los peroxisomas para oxidar muchas sustancias que, de lo contrario, serian venenosas para la célula. Por ejemplo, aproximadamente la mitad del alcohol que ingiere una persona se desintoxica en los peroxisomas de los hepatocitos siguiendo este procedimiento. 5.- Vesículas secretoras: una de las funciones de muchas células es la secreción de sustancias químicas especiales. Casi todas las sustancias secretoras se forman en el sistema retículo-endoplásmico-aparato de Golgi y después de liberan desde el aparato de Golgi hacia el citoplasma en forma de vesículas de almacenamiento que se conocen como vesículas secretoras o gránulos secretores. 6.- Mitocondrias: las mitocondrias se encuentran en todas las zonas del citoplasma de la célula, pero su número total en cada célula varia de menos de cien hasta varios miles, dependiendo de la cantidad de energía que requiere la célula. Fig. 7 Estructura interna de la Mitocondria. Imagen tomada de: http://www.javeriana.edu.co/Facultades/Ciencias/neurobioquimica/libros/celular/mitocondria.ht 7.- Estructuras filamentosas y tubulares de la célula: las proteínas fibrilares de la célula se organizan habitualmente en filamentos o túbulos que se originan como moléculas proteicas precursoras sintetizadas por los ribosomas en el citoplasma. Las moléculas precursoras polimerizan después para formar filamentos, por ejemplo, es frecuente que haya grandes cantidades de filamentos de actina en la zona exterior del citoplasma, que se conoce como ectoplasma, para formar un soporte elástico para la membrana celular. Además los filamentos de actina y misiona se originan en los miocitos, formando una maquina contráctil especial que es la base de la contracción muscular. Todas las células usan un tipo especial de filamento rígido formado por polímeros de tubulina para construir estructuras tubulares muy fuertes, los microtubulos. Fig.8 Imagen del núcleo celular. Imagen tomada de: http://biologia.laguia2000.com/biologia/la-celula-eucariota&docid=uXXS- 2.3.3 NÚCLEO: El núcleo es el centro de control de la célula. Brevemente contiene, grandes cantidades de ADN, es decir, los genes que son los que determinan las características de las proteínas celulares, como las proteínas estructurales y también las enzimas intracelulares que controlan las actividades citoplasmáticas y nucleares. Los genes también controlan y promueven la reproducción de la célula. Los genes se reproducen primero para obtener dos juegos idénticos de genes y después se divide la célula utilizando un proceso especial, que se conoce como mitosis, para formar dos células hijas, cada una de la cuales recibe uno de los dos juegos de genes de ADN. 2.3.4 Membrana nuclear: también conocida como cubierta nuclear, consiste realmente en dos membranas bicapa separadas, una dentro de la otra. La membrana externa es una continuación del retículo endoplásmico del citoplasma celular y el espacio que queda entre las dos membranas nucleares también es una continuación con el espacio del interior del retículo endoplásmico. Varios miles de poros nucleares atraviesan la membrana nuclear. En los bordes de estos poros hay unidos grandes complejos de moléculas proteicas, de forma que la zona central de cada poro mide solo unos 9 nanómetros en diámetro, tamaño suficientemente grande como para permitir que moléculas de un peso molecular de hasta 44000 la atraviesen con una facilidad razonable. 2.3.5 NUCLEOLOS Y FORMACION DE RIBOSOMAS: Los núcleos de la mayoría de las células contienen una o más estructuras que se tiñen intensamente y se denominan nucléolos. Estos nucléolos, a diferencia de la mayoría de los orgánulos, no tienen una membrana limitante, si no que consisten en una acumulación simple de grandes cantidades de ARN y proteínas de los tipos encontrados en los ribosomas. El nucléolo aumenta de tamaño considerablemente cuando la célula está sintetizando proteínas activamente. La formación de los nucléolos (y de los ribosomas del citoplasma fuera del núcleo) comienza en el núcleo. Primero, los genes específicos de ADN de los cromosomas dan lugar a la síntesis de ARN, parte del cual se almacena en los nucléolos, aunque la mayoría se transporta hacia fuera, a través de los poros nucleares, hacia el citoplasma donde se usan junto a proteínas específicas para ensamblar los ribosomas “maduros” que tienen un papel esencial en la formación de las proteínas del citoplasma. 2.4 GENERALIDADES DE LAS CELULAS La célula es la unidad mínima y más esencial de un organismo; es además la estructura funcional fundamental de la materia viva y capaz de actuar de forma autónoma para mantenerse viva. También pueden duplicarse por sí solas y todos los seres vivos están compuestos -Forma y por tamaño de ellas. células humanas. El cuerpo humano consiste de trillones de células, incluyendo unos 200 tipos diferentes que varían en gran manera en tamaño, forma y función, siendo las células humanas las más pequeñas. Las células espermatozoides, tienen unos pocos micrómetros de ancho (1/12,000 de una pulgada) mientras que las células de las neuronas son las más largas en forma de tentáculos, la silueta de esta está adaptada a su función. Las neuronas que corren desde la punta del dedo gordo del pie hasta la columna vertebral, son de más de un metro de largo en un adulto promedio. Mientras que, las células de las capas más superficiales de la piel son planas, y las células musculares son largas y delgadas. También existen varios tipos de vasos sanguíneos atendiendo a su calibre. Las funciones y estructura de cada tipo de vaso son diferentes. Los capilares sanguíneos tienen un diámetro entre 7 y 9 micras. La función de estos es permitir el intercambio de sustancias entre la sangre y las células de los tejidos. -Longevidad de las células humanas. En el cuerpo humano las células tienen diferente duración o tiempo de vida. Las células espermatozoides, de dos a tres días, las de la piel entre 19 y 34 días; los glóbulos rojos, 120 días (4 meses), y las células de los huesos de 30 a 40 años, mientras que las del estómago pueden llegar a sobrevivir dos días. 2.5 TIPOS DE CELULAS DENTALES: Las células madre mesenquimatosas o conocidas también como multipotenciales se encuentran en la pulpa dental. Estas células se diferencian en distintos tipos y desempeñan diferente funciones en todo el cuerpo. Ejemplos de estas células son: Los condrocitos: generan cartílago y funcionan en el tratamiento de la artritis y en las articulaciones lesionadas. Los osteoblastos: regeneran hueso y destrucciones óseas por cáncer o por algún accidente. También tiene la capacidad de regenerar órganos dentarios. Los adipocitos: reparan el tejido que se daña después de haber ocurrido un infarto o ataque cardiaco. También son útiles para tratar problemas ortopédicos y de columna vertebral, insuficiencia cardiaca congestiva. Generan tejido adiposo con una importante función en cirugía plástica y de reconstrucción. Los miocitos: sirven para reparar tejido muscular y lesiones de los músculos. Células nerviosas: tienen la capacidad de tratar enfermedades neuronales degenerativas como por ejemplo, parálisis cerebral, Alzheimer y Parkinson. Células mesenquimatosas: estas células tienen el potencial de reparar lesiones en la medula espinal y devuelven la movilidad y sensibilidad a pacientes con parálisis. Estas células son las que encontramos en los dientes y se conocen como: CELULAS MADRE MESENQUIMATOSAS INDIFERENCIADAS. 2.6 ESTRUCTURA DE LAS CELULAS DEL ORGANISMO: Las células madre pueden dividirse para mantener su autorenovación con producción de más células madre parecidas a ella y generar células hijas que se diferencian en diversos tipos de células especializadas no solo de morfología sino también de función. Además tienen dos propiedades funcionales: La capacidad de implantación que persiste tanto en tejido sano como en dañado. De acuerdo con su evolución, las células madre se dividen en embrionarias y somáticas o adultas. CELULA MADRE EMBRIONARIA: Se deriva del embrión cuando está en la etapa de blastocito y tiene la capacidad de generar cualquier célula diferenciada en el organismo. Después de que el espermatozoide ha penetrado, el ovulo fecundado pasa a ser cigoto, en el que durante su recorrido por la trompa de Falopio se va produciendo la división celular que aumenta el número de sus células, estas reciben el nombre de blastómeros. A los tres días aproximadamente, el embrión toma aspecto de una esfera que se llama mórula, y contiene de 12 a 16 blastómeros. Al pasar 4 días llega al útero y sobre los 5 días se introduce un líquido para formar una cavidad: esto es el blastocele. En esta etapa el cigoto se llama blastocito y tiene en uno de sus polos un grupo de células que se llaman: de masa celular interna o embrioblasto que forma una elevación dentro del blastocele. Las células que lo integran dan origen a todos los tipos de células, tejidos, y órganos del individuo en formación. El blastocito tiene una capa de células que recubre la cavidad de este mismo y la parte externa del embrioblasto. Esta se conoce como masa celular externa o trofoblasto que da lugar a la placenta. Al final de la primera semana de desarrollo, el blastocito comienza a anidarse en la mucosa del útero. Las células de la masa interna no tiene la capacidad de generar cualquier tipo de célula ya que éstas se diferencian en el progreso de la fase intrauterina del desarrollo. Pero cuando estas células se extraen y se cultivan in vitro, son capaces de proliferar y mantener un grande potencial para generar células capaces de diferenciarse de otras células del organismo. En esta fase es cuando se dice que son células madre embrionarias. Fig.9 esquema simplificado de generación de células madre embrionarias y somáticas. Imagen tomada de: http://bvs.sld.cu/revistas/hih/vol20_3_04/hih01304. A pesar de que las células madre embrionarias de ratón se venían estudiando desde los inicios de los años 80 del siglo pasado, fue en 1998 cuando se obtuvieron las primeras células madre embrionarias humanas, lo que dio paso a una nueva investigación y las posibilidades de llevarlo a la práctica. El término de célula madre embrionaria se dio en 1981 para distinguir las células embrionarias que estaban en la masa celular interna de aquellas derivadas de teratocarcinomas y también tiene la capacidad de diferenciarse de otras células. Para que puedan crecer y mantener su estado indiferenciado, las células madre se cultivan con una capa alimentadora formada por fibroblastos embrionarios de ratón y un suplemento de factor inhibidor de leucemia, para aprovechar su actividad bloqueadora de la diferenciación. Las células embrionarias comienzan a diferenciarse espontáneamente cuando se extraen de estas condiciones. La diferenciación espontanea que ocurre en los cultivos de células embrionarias puede acelerarse en determinadas condiciones. En el ratón, el método más empleado es la formación de cuerpos embrioídes y su forma más simple es hacer el cultivo celular en suspensión en ausencia de la capa alimentadora. Así, se genera un agregado celular llamado cuerpo embrioíde, en el que se forman 2 capas: una externa que tiene las propiedades del endodermo extraembrionario, y otra interior que representa el tejido embrionario con capacidad generativa de las diferentes líneas celulares. El cultivo de estos cuerpos embrioídes bajo diferentes condiciones ambientales puede dar origen a diversos tipos de células diferenciadas. Los cuerpos embrioídes también se han podido obtener a partir de células madre embrionarias humanas. las células madre embrionarias han resultado un gran aporte científico que ha despertado un gran interés no solo en el campo de la biología del desarrollo, sino también en el de la medicina regenerativa en particular, por las expectativas que se han creado para su aplicación terapéutica en múltiples enfermedades humanas. Existen varios aspectos que aún no son bien conocidos, entre ellos uno fundamental: no se conoce bien cómo hacer que la célula embrionaria humana se diferencie en una célula específica y cuáles son los factores y señales que lo harían posible. El trasplante de las células madre embrionarias puede formar teratomas o teratocarcinomas. CELULA MADRE SOMATICA O ADULTA. Esta célula se ha definido como especializada dentro de la organización de las células de un tejido especifico de un organismo ya formado y es capaz de generar células del tejido que representa, a las que debe recambiar de forma natural. En los últimos años, se han realizado varios estudios que han aportado resultados sorprendentes, pues sugieren que la potencialidad de algunos tipos de células madre adultas es mayor de lo esperado, ya que han mostrado en determinadas condiciones capacidad para diferenciarse en células de diferentes tipos. Las células madre hematopoyéticas son capaces de diferenciarse de los tejidos, como del endotelio, músculo cardíaco, músculo estriado, hepatocitos, neuronas, piel e intestino. Se ha señalado que existen diversos tipos de células madre en todo el organismo como por ejemplo médula ósea, sangre periférica, sangre del cordón umbilical, cerebro, médula espinal, grasa, pulpa dentaria, vasos sanguíneos, músculo esquelético, piel, tejido conjuntivo, córnea, retina, hígado, conductos pancreáticos, folículo piloso, tejido gastrointestinal y pulmón. Con esta información se han ampliado los conocimientos sobre células madre adultas, esto ha creado nuevas perspectivas para el tratamiento de diferentes enfermedades con células madre adultas, lo que inicialmente se pensaba solo podía hacerse con células madre embrionarias. Fig. 10 Propiedad de las células madre Imagen tomada de: http://scielo.sld.cu/img/revistas/hih/v20n3 2.7 ACTIVIDAD FUNCIONAL YESTRUCTURAL DE LA CELULA. De acuerdo con su potencial de diferenciación las células madres se han clasificado en: totipotentes, pluripotentes y multipotentes. Las células madre totipotentes son capaces de formar un individuo completo ya que producen tejido embrionario y extraembrionario. También el ciclo evolutivo pos fecundación el cigoto u ovulo fertilizado se considera una célula totipotente que es capaz de dar origen a todo el organismo. Estas células tienen la habilidad de diferenciarse a tejidos procedentes de cualquiera de las tres capas embrionarias. Aunque estas células por sí solas no pueden producir un individuo, ya que necesitan el trofoblasto, sí originan todos los tipos de células y tejidos del organismo. Las células madre multipotentes, pueden diferenciarse en distintos tipos de células procedentes de la misma capa embrionaria, lo que las ayuda para formar diferentes tipos de células pero no de todas. En los últimos años se ha hecho evidente la potencialidad de algunos tipos de células madre adultas, pues se evidencio que podían diferenciarse en tejidos derivados de cualquiera de las capas embrionarias, señalándose como el caso más típico de las células madre hematopoyéticas. Este caso ha sido calificado como la versatilidad de células madre adultas, tomando en cuenta la flexibilidad que tiene algunas de ellas para formar células especializadas de otros tipos. 3. CELULAS MADRE. Estas células forman todo el tejido del cuerpo y órganos, como por ejemplo: el corazón, hígado, cerebro y piel. La células madre pueden dividirse y cambiarse en diferentes tipos de células que crecen en tejidos, órganos, huesos y células madre desarrolladas que trabajan reparando el sistema inmunológico. Estas células tiene un potencial de para diferenciarse, y por este motivo pertenecen al grupo de células madre adultas y tiene la capacidad de formar células con carácter osteo/odontogénico, adipogénico y neurogénico. Fig. 11 Imagen descriptiva de la célula madre. Imagen tomada de: http://oralnet.files.wordpress.com/2010/03/celulasmadre.jpg Pero se puede afirmar que a comparación con las células madre de la medula ósea, las células madre dentales tienen preferencia por el desarrollo ontogénico. Encontramos diferentes tipos de células madre de origen dental por ejemplo: 1.- CELULAS MADRE DE LA PULPA DENTAL DPSC (Dental Pulp Stem Cells): Estas fueron las primeras células madre dentales que se aislaron con las células madre de la medula y se consideró que había una comunidad de células madre multipotenciales en el tejido pulpar de dientes maduros. En los siguientes estudios se le les relacionó con ciertas características endoteliales y vasculares, pero después de un tiempo se aislaron y se determinaron sus características. El origen y localización exacta de estas células es incierto. Se han estudiado principalmente las células que proviene de terceros molares y dientes supernumerarios, cabe destacar que si son aisladas durante la formación de la corona. Las DPSC (Dental Pulp Stem Cells) son más proliferativas si se aíslan más adelante. Las células madre de la pulpa dental (DPSC) han demostrado que pueden resolver todas estas cuestiones: el acceso al lugar donde se encuentran estas células es fácil y de escasa morbilidad, su extracción es altamente eficiente, tienen una gran capacidad de diferenciación, y su demostrada interacción con biomateriales las hace ideales para la regeneración tisular. La capacidad de diferenciación de las DPSC quedó demostrada en estudios experimentales en ratas, donde se pudo observar su potencial terapéutico para la reparación de un infarto de miocardio, siete días después, estas células fueron inyectadas en el miocardio de los animales y después de haber transcurrido las cuatro semanas, las ratas que fueron sometidas a ese tratamiento celular mostraron una mejora en su función cardiaca. Fig. 12 Imagen de las células madre extraídas de la pulpa dental de los terceros molares. Imagen tomada de: http://www.necbbcolombia.com/site/index.php%3Foption%3Dcom_content%26view%3Darticle% 26id%3D13:que-son-las-celulas-madre-de-la-pulpa-dental 2.- CELULAS MADRE DEL LIGAMENTO PERIODONTAL: (Periodontal Ligament Stem Cells (PDLSC). Algunos estudios han afirmado que el ligamento periodontal tiene poblaciones de células que pueden diferenciarse tanto hacia cementoblastos como hacia osteoblastos. La presencia de muchos tipos de células en el periodonto refiere que este tejido tiene células madre PDLSC (Periodontal Ligament Stem Cells) que mantienen la homeostasis y la regeneración del tejido periodontal. Los análisis in vivo con PDLSC realizados en ratones inmunocomprometidos, sugirieron la participación de estas células en la regeneración de hueso alveolar al propiciar la formación de una fina capa de tejido muy similar al cemento que, además de contar entre sus componentes con fibras colágenas, se asociaron íntimamente al hueso alveolar próximo al periodonto regenerado. Las fibras de colágeno que se desarrollan in vivo en humanos, son capaces de unirse a la nueva estructura formada de cemento, pareciéndose a sí a la unión fisiológica de las fibras de sharpey. Fig. 13 Imagen que muestra el ligamento periodontal Imagen tomada de: http://www.odontocat.com/ortodoncia/OCLUSIO/LIG.%252520PERIODOJNTAL.jpg 3.- CELULAS MADRE DE DIENTES TEMPORALES EXFOLIADOS. (Stem cells from Human Exfoliated Deciduous teeth (SHED). Cúando se aíslan las células de la pulpa remanente de los dientes exfoliados, denominadas SHED. Los resultados revelan que la pulpa tiene una gran cantidad de células multipotenciales muy diferentes a las células aisladas anteriormente de la pulpa de los dientes permanentes. Las SHED conservadas son una importante fuente de células madre fáciles de obtener. Los dientes temporales y permanentes son muy diferentes en cuanto a su función, proceso de desarrollo y estructura tisular. En la comparación de las SHED con las DPSC se encontró una mayor velocidad de proliferación y una mayor capacidad de especialización, un ejemplo muy importante que no es muy común es que existen células epiteliales en la pulpa de estos dientes. Un ejemplo muy importante, que no es muy tomado en cuenta es la existencia de células epiteliales en estos dientes. En la aislación de una forma exitosa se estudia la posibilidad de que jueguen un papel importante en la composición epitelial para la reparación o regeneración del diente, ya que sus características morfológicas corresponden al tipo de células madre epiteliales, que llegan a demostrar marcadores epiteliales. También se ha comprobado el potencial de las SHED para diferenciarse de células angiogénicas, que tienen la capacidad de introducirse, es importante para cualquier tipo de regeneración con tejido conjuntivo. Es necesario el factor de crecimiento vascular endotelial (VEGF) para que las SHED se diferencien de células endoteliales. En lo que se refiere a la capacidad osteoinductora, se comprueba en ratones, que las SHED pueden llegar a reparar defectos de formación ósea. De este modo los dientes deciduos no sólo favorecerían en la guía eruptiva de los dientes permanentes, sino que también pueden estar involucrados en la inducción ósea durante la erupción del permanente. En una investigación a fondo con microscopio electrónico del tejido y la estructura pulpares que fueron implantados dentro de dientes tratados endodónticamente, se llegó a la conclusión que es posible implantar estas estructuras pulpares creadas gracias a la ingeniería tisular dentro de los dientes después de su limpieza y conformación. Fig. 14 Imagen de diente primario exfoliado con pulpa dental expuesta. Imagen tomada de: http://www.gacetadental.com/noticia/8337/CIENCIA/investigaci%25C3%25B3nc%25C3%25A9lulas-madre-origen-dentario- 4.- CELULAS MADRE DE LA PAPILA DENTAL (Stem Cells from the Apical Papilla (SCAP). La papila apical se refiere al tejido blando que se encuentra en los ápices del diente permanente que se está formando. Hay una zona rica en células entre la papila apical y la pulpa. Es importante mencionar que si no hay estimulación neurológica, las SCAP se vuelven positivas para varios marcadores neurológicos, pero cuando se estimulan neurológicamente, el número de marcadores aumenta de una forma considerable. Pareciera que las SCAP son las precursoras de los odontoblastos primarios, responsables de la formación de la dentina radicular, mientras que las células madre de la pulpa (DPSC) son, las precursoras de los odontoblastos que forman la dentina reparativa. Además, estas células, contienen un mayor componente vascular y celular que las SCAP. Fig. 15 Imagen de la ubicación de las papilas interdentales. Imagen tomada de: http://altatecnicadental.com.mx/basico/anatomiadental1.htm5 5.- CELULAS MADRE DEL FOLICULO DENTAL (Dental Follicle Precursor Cells (DFPC). El folículo dental es un tejido ectomesenquimal que rodea el órgano del esmalte y la papila dental del germen del diente permanente en formación. Este tejido contiene células madre, que son las que forman el periodonto, que este a su vez está constituido por cemento, ligamento, hueso alveolar y encía. Las DFPC se aíslan de los folículos dentales de los terceros molares impactados. Son semejantes al resto de células madre de origen dental pero forman menos colonias clonogénicas que los demás tipos de células madre dentales. In vitro: estas células tienen una morfología muy parecida a la de los fibroblastos. Después de inducción, se ha demostrado diferenciación osteogénica. Se ha identificado el antígeno STRO-1 en los folículos dentales. El trasplante de estas células genera una estructura constituida de tejido fibroso rígido. No se ha observado ni dentina, ni cemento, ni formación ósea en el trasplante in vivo. Distintos autores han explicado la posibilidad de que sea debido a la reducida cantidad de células en los cultivos. A) Órgano del esmalte B) Papila dental C) Folículo dental. Fig. 16 Imagen de un primordio dental que muestra el folículo dental. Imagen tomada de: http://www.google.com.mx/imgres?q=foliculo+dentalm/ 3.1 TERAPIAS CON CELULAS MADRE REGENERACION DENTAL Las células madre dentales se pueden diferenciar en tejidos dentales como la dentina y la pulpa teniendo la posibilidad de generar piezas dentales completas para reemplazar dientes perdidos y utilizar dientes naturales o biológicos en lugar de implantes artificiales. Así también, las células madre dentales se pueden utilizar para tratar problemas con tejidos dentales específicos como problemas relacionados a la dentina. Utilizando las células madre dentales de una rata, se demuestra la posibilidad de formar dientes creados por medio de la bioingeniería. Fig. Imagen de la regeneración dentaria en dientes de una rata. Imagen tomada de: http://implantadococlear.blogspot.com/2009_08_01_archive.html Utilizando las células madre dentales de cerdos se crea la formación de un diente que tenga dentina y esmalte. Esto da la posibilidad de crear dientes de bioingeniería para personas que requieren remplazar dientes perdidos. Al poder lograr una reproducción rápida de las células, se da a conocer la posibilidad de llegar a tratar problemas de la dentina en un futuro. Las células madre dentales pueden ser utilizadas para regenerar tejidos dentales in-vivo. Las células madre dentales son la fuente más accesible de células madre. Éstas tienen las características de mulipotencialidad y se reproducen en grandes cantidades por lo que son una buena opción para la regeneración de tejidos. Las células madre dentales pueden ser diferenciadas en osteoblastos (células óseas) y pueden ser utilizadas para corregir defectos craneofaciales. Al combinar las células madre con matrices de colágena se ha demostrado que las heridas y los defectos craneofaciales pueden ser corregidos de forma más rápida y con estructuras óseas mejor formadas que esperando la regeneración natural de los tejidos. Todas las estructuras craneofaciales son derivadas del tejido mesenquimal. Las células madre dentales pueden regenerar varios tejidos craneofaciales por lo que pueden representar un significativo avance en la odontología regenerativa. Las células madre dentales se pueden utilizar para la regeneración de hueso por lo que representan un gran potencial para revolucionar la implantología dental. Las células madre dentales son una herramienta prometedora para la regeneración de huesos y la facilidad de utilizarlas las hace confiables para hacer experimentos en humanos. Fig. Radiografía donde se muestra la regeneración ósea por medio de células madre dentales. Imagen tomada de: http://oralmax.mex.tl/524660_Servicios.html Las células madre dentales pueden ser utilizadas para corregir grandes defectos craneofaciales en ratas, esto nos indica que pueden ser una forma para un futuro prometedor para la reconstrucción de problemas craneofaciales en humanos. Con este estudio se puede demostrar que las células madre dentales y las matrices de colágena pueden llegar a corregir completamente los defectos de la mandíbula así como de otros tejidos y órganos. Aplicación de las células madre en pacientes con enfermedades periodontales (de las encías) con resultados favorables. Las Células Madre pueden ayudar a tratar enfermedades periodontales Hasta el momento la inyección de células madre a nivel de la encía, se ejecuta mediante un tratamiento estomatológico, en el cual se prepara la zona y aplican las células madre, previamente obtenidas del paciente, que por ser del propio organismo no tiene riesgos y en ninguno de los casos se han presentado manifestaciones secundarias. Fig. 17 Imagen de un paciente con enfermedad periodontal. REGENERACION CARDIACA Las células madre de origen dental tienen la posibilidad de diferenciarse en células cardiacas (cardiomiocitos). Por lo cual se considera que las células madre dentales se pueden usar en tratamientos para regenerar el corazón después de haber ocurrido un infarto. Así también las células mesenquimales de los dientes son una pieza clave en la regeneración de válvulas cardiacas para aplicarse en humanos. En un experimento se utilizaron células madre dentales para tratar un infarto cardiaco en ratas. Al revisar los resultados, se da la posibilidad de que las células madre dentales podrían ser una buena opción para la regeneración de corazones que han sufrido infartos. Fig. 18 Imagen de aplicación de células madre para tratar enfermedades cardiaca. Imagen tomada de: http://www.celulasdentales.com/tag/celulas-madre/ PROBLEMAS NEUROLOGICOS Las células madre dentales producen factores neurotróficos y son útiles para reparar lesiones de médula espinal. Las células madre dentales se pueden diferenciar en el laboratorio y formar neuronas activas y funcionales. Las células dentales son capaces de pasar por las zonas afectadas del cerebro, activar la vascularización y mejorar la isquemia cerebral. Las células madre dentales fueron diferenciadas en tejidos de tipo neural y mostraron propiedades de protección a las neuronas por lo que representan una gran posibilidad para tratar enfermedades neurodegenerativas como el Mal de Parkinson. Las células madre dentales mantienen su potencial de neuro-protección después de la críopreservación de largo plazo. Esto pudiera ser recomendable conservar las células madre de los niños para un posible uso en el futuro en enfermedades degenerativas relacionadas con la edad. Fig. 19 Células madre tratando el mal de Parkinson. Imagen tomada de: http://www.aorana.com/es/enfermedad-parkinson-consecuencias/ 3.1.1 ENFERMEDADES Y CONDICIONES: CELULAS MADRE DENTALES Y LA DIABETES: La diabetes es un problema muy grande que afecta a millones de mexicanos. Se considera que la población de pacientes diabéticos en nuestro país ya ha superado los 10 millones de personas y el número sigue creciendo. Uno de los proyectos más importantes de la medicina regenerativa es la investigación con células madre dentales para tratar la diabetes y en la actualidad existen muchas formas de experimentar para buscar disminuir esta condición. Los enfoques clínicos para tratar la diabetes son múltiples y se realizan en los mejores hospitales y centros médicos del mundo. Uno de los principales avances, es que ya se logró diferenciar a las células madre mesenquimatosas (las mismas que las células dentales) en células beta, que son las encargadas de producir la insulina y regular los niveles de azúcar del cuerpo, por lo que estas investigaciones nos dan un futuro prometedor. Fig. 20 Imagen de paciente checando sus niveles de glucosa utilizando el glucómetro. Imagen tomada de: http://www.celulasdentales.com/celulas-madre-dentales-y-la-diabetes/ CELULAS MADRE DENTALES Y EL ACCIDENTE CEREBRAL-VASCULAR “stroke”, así es conocido en inglés, y en español se dice: “Accidente Cerebral-Vascular” y es una de las principales causas de muerte y pérdida de funciones motrices en miles de personas en todo el mundo. El Dr. Simon Koblar y su equipo del “Queen Elizabeth Hospital” en Australia, encontraron que los pacientes afectados por un accidente cerebral-vascular podrán ser tratados con células madre dentales. Las investigaciones del equipo han demostrado que las células madre de los dientes tienen una enorme habilidad para reparar células nerviosas y en ese sentido podrán ayudar a cientos de miles de pacientes que sufren un accidente de este tipo y quedan inhabilitadas y hasta en un 30% de los casos pierden la vida. El Prof. Stan Gronthos, quien formó parte del equipo que descubrió las células madre dentales en el 2000, también forma parte del equipo de investigación y declaró que éste tipo de células revolucionarán los tratamientos para accidentes cerebrales-vasculares y devolverán la calidad de vida a miles de pacientes que sufren de este mal. El equipo del Prof. Koblar ha recibido mucho apoyo económico del gobierno y otras instituciones, pues sus descubrimientos con las células dentales se han vuelto muy prometedores para encontrar curas para distintos tipos de enfermedades. Fig. 19 esquema de un coagulo obstruyendo un vaso sanguíneo que irriga al cerebro. CELULAS MADRE QUE PUEDEN REVERTIR ALGUNOS EFECTOS DEL ALZHEIMER. La enfermedad de Alzheimer afecta a miles de personas al rededor del mundo afectando no sólo la calidad de vida de los propios pacientes sino también de sus familiares. El objetivo principal de la terapia celular para las enfermedades neurodegenerativas es reemplazar células perdidas mediante el transplante de neuronas producidas en la placa de cultivo. Si se implantan células en el cerebro éstas no parecen reemplazar a las neuronas perdidas; pero, a través de moléculas que secretan, mejoran la salud de las neuronas que todavía siguen vivas, frenando el Alzheimer o el Parkinson La investigación y la expectativa de patologías susceptibles de ser tratadas con terapias de células madre medulares ha evolucionado en pocos meses. Además de tratar y mejorar el mal de Parkinson, la diabetes y algunos tipos de artritis, en el último año ha demostrado su efectividad en el tratamiento de pacientes con enfermedades neurodegenerativas como el mal de Alzheimer. El médico Orlando Sánchez Golding, ha desarrollado la terapia de células madre medulares en Venezuela y director de Unimed, asegura que 90% de pacientes afectados con Alzheimer, que se someten a la terapia de células madre de origen medular, logran revertir algunos efectos de esta enfermedad, como la desmemoria y la pérdida de la noción de tiempo, espacio y personas. Sánchez Golding asegura que “no existen efectos secundarios porque las células madre provienen del mismo paciente”. Además añade, que los efectos de la nueva terapia celular duran entre uno y dos años, pero que “sólo en ocasiones” es necesario aplicarse de nuevo el tratamiento celular. Fig. 20 Imagen de una paciente con Alzheimer. CELULAS MADRE CONTRA EL MAL DE PARKINSON. Los temblores causados por el mal de Parkinson pueden reducirse, casi en su totalidad, en 48 horas. Lo mismo ocurre con severas secuelas de un accidente cerebrovascular o con las consecuencias de una artrosis avanzada: en un par de días, una persona que estaba prácticamente incapacitada, se levanta y comienza a andar. Suena a milagro pero, en realidad, es una nueva terapia médica basada en esas pequeñas células que sí se han convertido en el milagro de la medicina: las células madre. los efectos son tan rapidos, Sin embargo, enfatiza en que no es nada sobrenatural, sino sólo un buen aprovechamiento de las funciones naturales del cuerpo. El nombre completo es terapia celular regenerativa con células madre autólogas. Fig. 21 Imagen de la mano de un paciente con mal de Parkinson. REPARACION DE DAÑO DE LA CORNEA POR MEDIO DE CELULAS MADRE DENTALES. Los avances científicos con las células madre dentales siguen sobrepasando los niveles y expandiendo sus áreas de alcance. Recientemente se descubrió que la multipotencialidad de las células madre dentales pueden reparar el daño corneal en modelos de animales, presentando una gran posibilidad para usar estas células en tratamientos para humanos. Fig. 22 Imagen de una cornea con quemadura química. Quemadura Química: La reparación normal de la córnea se realiza en el ojo por las células madre límbicas que se encuentran dentro del mismo ojo. Si no existen células madre límbicas en el ojo, la córnea puede resultar dañada y se puede llegar a una disminución de la visión o hasta la ceguera. Hay varias razones que pueden causar la ausencia de las células madre límbicas o bien razones que pueden destruir dichas células. Las causas más comunes son: Trastornos genéticos -Quemaduras químicas y térmicas -Radiación -Enfermedades inflamatorias -Queratopatía inducida por lentes de contacto -Múltiples cirugías oculares Los resultados que se obtuvieron son: • Los ojos que recibieron las células madre Mesenquimatosas (células dentales) fueron capaces de reconstruir un epitelio corneal bien organizado. • Tenían una transparencia corneal significativamente mejorada. • Se ha reducido significativamente la inflamación. Fig. 23 imagen del resultado de la reparación de la córnea por medio de células madre dentales. Esta técnica aún no está lista para aplicación clínica en humanos. Sin embargo, ofrece una esperanza real para devolver la vista a aquellos que la han perdido por lesiones en la córnea. La importancia de la investigación, que publica la revista ‘Science’, radica en que es la primera vez que se crean pulmones viables a partir de la nueva tecnología de ingeniería de tejidos. Asimismo, la técnica ha aportado injertos de hígado implantables en ratas. Y en 2008, una mujer de 30 años de edad recibió el reemplazo de uno de los conductos de aire principales de los pulmones, que los científicos habían sembrado con sus propias células. Expertos de la Universidad de Yale estudiaron si era posible injertar pulmones creados con tejidos cultivados en laboratorio y si podían cumplir la función normal de intercambiar oxígeno por dióxido de carbono. Con ese propósito extrajeron componentes de células y preservaron la matriz que las contenía, así como las estructuras de los bronquios de las vías respiratorias y del sistema vascular que fueron empleadas como base para hacer crecer nuevas células. Después los investigadores cultivaron una combinación de células madre y pulmonares sobre la matriz y lograron producir células funcionales. Cuando los pulmones fueron injertados en los roedores tuvieron un funcionamiento normal entre 45 y 120 minutos después. Hay muchos tipos de terapias con células madre que se están convirtiendo en un tratamiento muy común para algunas enfermedades. Un ejemplo son las siguientes enfermedades: Leucemias agudas Leucemia aguda bifenotípica Leucemia linfocítica aguda (LLA) Leucemia mieloide aguda (LMA) Leucemia indiferenciada aguda (células madre) Leucemias crónicas Leucemia linfocítica crónica (LLC) Leucemia mieloide crónica (LMC) Leucemia mieloide crónica juvenil (LMCJ) Leucemia mielomonocítica juvenil (LMMJ) Síndromes mielodisplásicos Amiloidosis Leucemia mielomonocítica crónica (LMMC) Anemia refractaria (AR) Anemia refractaria con exceso de blastos (AREB) Anemia refractaria con exceso de blastos en transformación (AREBT) Anemia refractaria con sideroblastos en anillo. Trastornos de las células precursoras Anemia aplásica severa Citopenia congénita Disqueratosis congénita Anemia de Fanconi Hemoglobinuria paroxística nocturna Trastornos mieloproliferativos Mielofibrosis aguda Metaplasia mieloide acnogénica (Mielofibrosis) Trombocitemia esencial Policitemia vera. Trastornos linfoproliferativos Enfermedad de Hodgkin Linfoma no Hodgkin Leucemia prolinfocítica Trastornos de las células fagocíticas Síndrome de Chediak-Higashi Enfermedad granulomatosa crónica Deficiencia de actina en los neutrófilos Disgenesia reticular. Trastornos en el almacenamiento de los lípidos Adrenoleucodistrofia Enfermedad de Gaucher Síndrome de Hunter (MPS II) Síndrome de Hurler (MPS IH) Enfermedad de Krabbe (leucodistrofia de células globoides) Síndrome de Maroteaux-Lamy (MPS VI) Leucodistrofia metacromática Síndrome de Morquio (MPS IV) Mucolipidosis tipo II (enfermedad I-celular) Mucoliposacaridosis (MPS) Enfermedad de Niemann-Pick Síndrome de Sanfilippo (MPS III) Síndrome de Scheie (MPS-IS) Deficiencia de beta glucuronidasa (Síndrome de Sly, MPS VII) Enfermedad de Wolman. Trastornos de los histiocitos Linfohistiocitosis fagocítica familiar Hemofagocitosis Histiocitosis X Histiocitosis de células de Langerhans Anormalidades eritrocitarias congénitas Talasemia mayor (Talasemia Beta) Aplasia eritrocitaria congénita (anemia de Diamond-Blackfan) Aplasia eritrocitaria pura Anemia falciforme (anemia drepanocítica). Trastornos congénitos (heredados) del sistema inmune Inmunodeficiencia combinada grave con ausencia de células T y B Inmunodeficiencia combinada grave con ausencia de células T y células B normales Ataxia-Telengiectasia Síndrome de linfocito desnudo Inmunodeficiencia variable común (IVC) Anomalía de DiGeorge Síndrome de Kostmann Deficiencia de la adhesión leucocitaria Síndrome de Omenn Inmunodeficiencia combinada grave (ICG) Inmunodeficiencia combinada grave (ICG) con déficit de adenosín-deaminasa Síndrome de Wiscott-Aldrich Síndrome linfoproliferativo ligado al cromosoma X. Otras enfermedades congénitas Síndrome hipoplasia cartílago cabello Lipofuscinosis ceroidea neuronal hereditaria Porfiria eritropoiética congénita Tromboastenia de Glanzmann Síndrome de Lesch-Nyhan Osteopetrosis (enfermedad de Albers-Schonberg) Enfermedad de Tay Sachs Anormalidades congénitas de las plaquetas Trombocitemia congénita / amegacariocitosis congénita. Trastornos de células plasmáticas Mieloma múltiple Leucemia de células plasmáticas Macroglobulinemia de Waldenstrom Otras enfermedades malignas Tumores cerebrales Cáncer de mama Sarcoma de Ewing Neuroblastoma Carcinoma ovárico Carcinoma de célula renal Carcinoma de células en avena Cáncer testicular. Enfermedades autoinmunes Síndrome de Evan Esclerosis múltiple (tratamiento experimental) Artritis reumatoide (tratamiento experimental) Lupus eritematoso sistémico (tratamiento experimental) Posibles aplicaciones futuras de las células precursoras Enfermedad de Alzheimer Diabetes Enfermedad cardiovascular Enfermedad hepática Distrofia muscular Enfermedad de Parkinson Lesiones en la médula espinal Accidente cerebro vascular (derrame). 4. CELULAS DEL CORDDON UMBILICAL: Fig. 24 Fotografía de un cordón umbilical. Las células son las unidades de vida más pequeñas, a partir de las cuales se construyen los huesos, músculos, tejidos y órganos de los seres vivos. La célula está especializada, por lo que tenemos células óseas, musculares, sanguíneas, etc. Sin embargo, existen unas células, llamadas células madre, que son una especie de células precursoras, sin especializar y que pueden evolucionar a cualquier tipo de células especializadas. Y son una especie de células que podemos ocupar para poder reemplazar cualquier tipo de célula que haga falta en nuestro organismo. Las células madre tienen las siguientes características: Pueden diferenciarse y hacer una copia de ellas mismas Pueden diferenciarse de otros tipos de células Pueden integrarse, colonizar y originar nuevos tejidos Existen varios tipos de células madre: Células madres embrionarias: se encuentran en estado embrionario. Se deberían obtener de embriones cultivados en el laboratorio, pero esto no está permitido en todos los países, ya que genera una controversia por las diferentes ideas de religión y ciencia. Células madres adultas: están los tejidos adultos y son las responsables de la renovación de los tejidos a lo largo de la vida. Son prácticamente fáciles de obtener, pero tienen un menor potencial de diferenciación. Pueden obtenerse, por ejemplo, de la médula ósea, pero no son tan buenas como las células madre embrionarias Células madre del cordón umbilical: Son casi tan innovadoras como las células embrionarias, pero no presentan tantos problemas éticos por que no se tiene que destruir embriones para su poder obtenerlas y tienen una serie de ventajas potenciales que todavía están siendo investigadas. Pueden diferenciarse y hacer copias de sí misma. Las células madre se encuentran en todos los órganos y tejidos del cuerpo, estas tienen la capacidad de crear y reponer los tejidos y órganos dañados, pero son difíciles de obtener. Las células madre hematopoyéticas forman la sangre y el sistema inmunológico, son fáciles de obtener y tienen una gran capacidad de reproducirse, se pueden obtener de la medula ósea, de la sangre en el cuerpo (sangre periférica) y de la sangre del cordón umbilical. De todas estas, la sangre del cordón umbilical es la de más fácil obtención y reproducción. La células madres que se obtienen del cordón umbilical tienen más beneficios que las de la médula ósea o de la sangre periférica porque al ser inmunológicamente inmaduras, son más proliferas (alta compatibilidad con los demás familiares), no tienen el mismo proceso de envejecimiento, ni exposición a virus externos. Además de que están disponibles en el momento que se necesiten. Estas células madre son 100% compatibles con el dueño de ellas y pueden ser muy compatibles con la de sus hermanos, padres y familiares. Las aplicaciones de las células madre en la medicina, es un nuevo comienzo y su investigación y desarrollo ofrecen cada vez más beneficios, actualmente se pueden usar en el tratamiento de enfermedades como algunos tipos de leucemias (linfocítica aguda, mielocítica crónica, mielógena aguda), Linfoma de tipo no Hodgkin, Mieloma múltiple, Neuroblastoma, anemias (aplástica, Fanconi, Falciforme), osteoporosis, Lupus, síndrome de Wiskott Aldrich, síndrome de Hunter, Tay Sachs, Beta Talasemia, inmunodeficiencia combina severa. Actualmente se están realizando estudios de terapia con células madres aplicándola en la reparación de daño cerebral luego de una embolia, daños en la médula espinal, tratamientos de enfermedades cardiovasculares, diabetes, cáncer (ovarios, testículos, mama, pulmón), melanoma, regeneración de tejidos, sida, Alzheimer, párkinson, artritis reumatoide, cirrosis, etc. También se realizan estudios en la terapia genética. 4.1 DIFERENCIAS ENTRE LAS CELULAS MADRES DEL CORDON UMBILICAL Y LAS CELULAS MADRE DENTALES. La sangre del cordón umbilical es una amplia fuente de células madre hematopoyéticas, que se pueden utilizar para tratar muchas enfermedades de la sangre como por ejemplo la leucemia. A comparación, los dientes temporales o comúnmente conocidos como dientes de leche, son una importante fuente de células madre mesenquimatosas, que se pueden usar para tratar enfermedades cardiacas, Mal de Parkinson y Alzheimer, diabetes, parálisis por lesiones en la medula espinal y reproducir hueso y cartílago. Es un caso muy interesante, la preservación de estos dos tipos de células ya que son un complemento para agrandar la posibilidad de un seguro bilógico para la población y en si una esperanza de vida en un futuro. 4.2 TIPOS DE CELULAS DENTALES: En la pulpa dental se encuentran células madre multipotenciales llamadas mesenquimatosas. Éstas tienen la capacidad de diferenciarse en distintos tipos de células que desempeñan diferentes funciones en todo el cuerpo: CONDROCITOS: Son células que tienen la habilidad de generar cartílago, tienen una función muy importante en el tratamiento de la artritis y lesiones en las articulaciones. Fig. 25 Esquema de los condrocitos OSTEOBLASTOS: Son células que tienen la habilidad de generar hueso y reparar destrucciones óseas por cáncer o accidentes. También pueden utilizar para regenerar dientes. Fig. 26 Esquema de los osteoblastos. ADIPOSITOS: Éstos pueden reparar tejido dañado después de un ataque cardiaco o infarto. Hay algunos datos que muestran que estas células podrán tratar condiciones cardiovasculares, problemas ortopédicos y de columna vertebral, insuficiencia cardiaca congestiva, la enfermedad de Crohn y utilizarlas en cirugía plástica. Fig. 27 Imagen donde se muestran los dos tipos de adipocitos. MIOCITOS: Éstas células pueden reparar lesiones musculares y regenerar tejido muscular. Las células madre mesenquimatosas también se diferencian en cardiomiocitos lo cual nos ayuda a reparar tejido cardiaco infartado o isquémico. Fig. 28 Imagen de miocitos en la población del musculo cardiaco. CELULAS NERVIOSAS: Las células madre mesenquimatosas han demostrado la capacidad de diferenciarse en células nerviosas y ya que estas células pueden formar grupos neuronales, tienen el potencial de tratar enfermedades neuronales degenerativas como Parkinson, Alzheimer y parálisis cerebral. MESENQUIMATOSAS: Estas células multipotenciales han reparado satisfactoriamente lesiones en la médula espinal y han devuelto movilidad y sensibilidad a pacientes con parálisis. Éstas son las células que encontramos en los dientes y su nombre completo es: Células Madre Mesenquimatosas Indiferenciadas. 5. CELULAS MADRE DENTALES: En un principio se utilizó el término en inglés: stem cells, pero posteriormente se han dado diversos nombres que dependen del criterio del traductor. De este modo encontramos los de células troncales, células tronco, células precursoras, células progenitoras y células estaminales. De todos estos términos el más utilizado es el término de células madre. Por otra parte, le célula progenitora o precursora se considera una célula que ha alcanzado una diferenciación parcial y ha perdido la capacidad pluripotencial de la célula madre. Viéndolo de su capacidad reproductiva y funcional, las células madre se define como aquellas células que pueden dividirse simultáneamente para mantener por un lado su autorenovación, con producción de más células madre semejantes a ella, y por otro lado, generar células hijas comprometidas con diferentes tipos de células que se diferencian en diversos tipos de células especializadas, no solo morfológicamente, sino también funcionalmente. Además, se le han añadido 2 propiedades funcionales: las capacidades de implantación persistente tanto en tejidos dañados como en sanos. 5.1 DIENTES RELACIONADOS CON LAS CELULS DENTALES: Los dientes temporales o dientes de leche, se han convertido en algo importante para la salud porque se ha descubierto que a partir de las células jóvenes que se encuentran en ellos se pueden tratar varías enfermedades, dando con esto una esperanza para tratar enfermedades que hoy en día son de gran preocupación para nuestra salud. Se ha descubierto que los dientes de los niños poseen una valiosa fuente de células madre, más fáciles de obtener que las células embrionarias, estas células tienen una gran capacidad de proliferación, son abundantes y tienen la capacidad de duplicarse varias veces. Las células madre son diferentes que las células del cordón umbilical y tratan condiciones distintas. Los dientes que son ricos en estas células son los temporales o dientes de leche, los premolares que casi siempre son extraídos para fines de un tratamiento de ortodoncia y los terceros molares o muelas del juicio. 5.2 DESCUBRIMIENTO DE LAS CELULAS MADRES EN LOS DIENTES: El Dr. Songtao Shi investigador del National Institute of Health (NIH) en el año 2003, descubrió las células madre en los dientes temporales. Utilizó los dientes de leche de su hija de seis años, los aisló y pudo reproducir ésta células y preservarlas para que puedan ser utilizadas en un futuro. Los dientes temporales o comúnmente llamados dientes de leche, aparecen a los seis meses de edad generalmente y se caen entre los seis y doce años. Los investigadores han creado con éxito nuevos dientes que fueron generados y trasplantados a partir de células madre dentales. El 15 de agosto de 2011, en Tokio, Japón, Investigadores japoneses han creado con éxito nuevos dientes que fueron regenerados y trasplantados a partir de células madre dentales. La investigación comenzó con la obtención de células madre de los dientes de ratones, después estas células fueron colocadas en un molde para poder controlar asi el crecimiento y la forma de los dientes a regenerar. Después los investigadores trasplantaron las unidades dentales completas dentro de las quijadas de unos ratones de un mes de nacidos. Los resultaron obtenidos fueron que los dientes se fusionaron con los huesos y los tejidos maxilofaciales y se observó que las fibras nerviosas crecían dentro de los nuevos dientes. Los ratones, con sus dientes trasplantados, pudieron comer y masticar normalmente sin complicación alguna. El dato más importante que se obtuvo fue que se logró la regeneración completa de un órgano dentario, con tejido periodontal y hueso alveolar que se desarrolla todas las funciones de un diente normal. Esto representa un gran avance y muestra el potencial de la bioingeniería de órganos en la medicina regenerativa para reemplazar los implantes artificiales y otras complicaciones odontológicas parecidas. 5.3 AVANCES EN MEXICO SOBRE CELULAS MADRES. Algunas empresas científicas impulsan a México a experimentar con células madre dentales con el fin de avanzar los tratamientos y curación de varias enfermedades. En una entrevista que se le hizo al director de operaciones de Bioeden México, ing. Víctor Saadia, dijo que es un banco de células madre dentales que las congelan con el vapor de nitrógeno líquido aproximadamente a 150 grados centígrados. Mencionó que se apoya la investigación científica con células madre de dientes en el país, por ejemplo en instituciones públicas como el Hospital Juárez de México, donde hace un año, el pasado 5 de julio, se realizó el primer trasplante de células madre dentales, que fueron extraídas de los terceros molares o muelas del juicio. De esta forma se ayudó a regenerar el hueso de la mandíbula de un paciente de 16 años con problemas de quistes y tumores en la cara. Con este hecho se pretende acercar a la medicina regenerativa a los mexicanos, preservando las células madres de los dientes y promoviendo la investigación e información sobre este tema. El objetivo es promover el interés de las instituciones y de las personas a través del conocimiento de estos avances científicos. Es importante saber la importancia de las células madre de los dientes, ya que estas son una fuente abundante de células que tiene un enorme potencial para tratar muchas enfermedades. Un dato muy importante es que conforme va aumentando la edad del paciente, se pierden células madres, es por este motivo que hay más células en tejidos de niños y jóvenes. Hay dos tipos de células madre, unas son las que pueden realizar todos los tejidos del cuerpo humano, solo que son células embrionarias y son difíciles de obtener. Las células madres adultas y multipotenciales, no pueden formar todos los tejidos del cuerpo, solo algunos, estas son las células madre del cordón umbilical y las de los dientes. Las células madre del cordón umbilical se llaman hematopoyéticas, son de tipoi sanguíneas y pueden llegar a tratar enfermedades de la sangre como las leucemias, linfomas y anemias, etc. Las células de los dientes y de la medula ósea son de otro tipo. Se llaman mesenquimales, se pueden usar para enfermedades cardiacas, mal de Parkinson y Alzheimer, también diabetes, parálisis por lesiones en medula espinal, y reproducen hueso y cartílago. Son células que se pueden convertir en huesos, músculos, piel, corazón, células cardiacas, hepáticas (hígado), células nerviosas, pancreáticas, de córnea, entre otras. En el caso de las células madre de los dientes, el laboratorio toma el diente de leche o temporal, saca la pulpa dental, separa las células madres y se ponen en un cultivo, que es un líquido proteínico que por decirlo así, le va a dar de comer a la célula para que esta crezca y de una sola célula, se hagan dos, luego cuatro y así sucesivamente. 5.4 AVANCES DE LAS CELULAS MADRE DENTALES PARA TRATAR ENFERMEDADES BUCALES Y CREACION DE NUEVOS DIENTES. Investigadores de la Universidad de Columbia, en Estados Unidos, han desarrollado una tecnología que podría revolucionar los implantes dentales. Se trata de un sistema que permite dirigir la trayectoria de células madre hacia un molde que impulsa el desarrollo celular. Este molde se sitúa directamente en el alveolo de la mandíbula en el que falta un diente. En nueve semanas, el diente nuevo está listo. Ya que éste es un proceso más sencillo, breve y barato que el de los implantes dentales tradicionales. Se puede suponer que con esta técnica en un futuro, se fabriquen dientes artificiales que volverán a ser anatómicamente correctos adaptados a la boca en tan sólo nueve semanas después de su implante, y que se desarrollarán dentro de la misma boca. Las personas que han perdido una o varias piezas dentales suelen reparar su pérdida con dentaduras postizas o, más recientemente, con implantes dentales. Los implantes dentales pueden fallar al no adaptarse correctamente al hueso de la mandíbula que los rodea, y va haciendo ciertos cambios a lo largo de la vida de las personas. Por muchos años, la pérdida de dientes ha sido tratada por medio de la colocación de puentes, implantes y prótesis, entre otros tratamientos odontológicos. Por otro lado la destrucción de la estructura dentaria (debido a caries dental o a fracturas) ha sido tratada a través de restauraciones en los dientes, muchas de las cuales han sacrificado aún más del mismo tejido para lograr su reconstrucción. Fig. 29 Implante dental Con las investigaciones del Dr. Jacques Nor, (Investigador y profesor de la Escuela de Odontología y de Ingeniería Biomédica de la Universidad de Michigan, E.U.A.), el desarrollo de la ingeniería de tejidos permite que la odontología esté logrando avances en el uso de la regeneración tisular como un principio básico para el tratamiento de ciertas condiciones dentales. La ingeniería de tejidos es una ciencia multidisciplinaria que engloba a la biología, la ingeniería y las ciencias clínicas para desarrollar nuevos tejidos y órganos del ser humano. Está basada en principios fundamentales que comprenden la identificación de las células apropiadas, el desarrollo de medios adecuados para su crecimiento y la determinación de las señales que se necesitan para que las células sean inducidas a regenerar los tejidos que se han perdido. En el año 2002, el grupo de investigación del Forsyth Institute of Dental Research, en Boston, demostró por primera vez la creación de un diente completo (con esmalte, dentina y pulpa) a partir de células madre dentales no erupcionados de la propia persona. Fig. 30 Imagen de un diente y sus estructuras. Estos descubrimientos en el campo de la ingeniería molecular, permitirán la creación de uno o varios dientes o de uno de los tejidos que lo conforman, con la colocación de proteínas en el área que sean requeridas, sin tener que sacrificar más estructura dental, obturando los defectos y/o creando dientes donde se necesite. Quizás los implantes que están de moda en la actualidad, en tan solo unos cuantos años sean tratamientos del pasado. 6. BANCO DE CELULAS MADRE DENTALES. Las célula madre son las células maestras de nuestro organismo, quedan origen a todos los tejidos y órganos de nuestro cuerpo, los dientes son una fuente abundante de células madre multipotenciales que se pueden convertir en : hueso, piel, músculos, células cardiacas y células nerviosas. Las células madre dentales tienen la posibilidad de ser utilizadas por familiares del paciente y pueden llegar a tratar lesiones hepáticas, regenerar nuevas corneas, ayudar en cirugías reconstructivas, tratar problemas del corazón, entre otras. También existe investigación promisoria para tratar enfermedades neurodegenerativas como el Parkinson, Alzheimer y esclerosis múltiple. BioEDEN México, banco de células dentales, es la primera compañía internacional en recolectar, reproducir, y crio-preservar las células madre de los dientes para su uso futuro. Hay presencia en más de treinta países y está certificado por la F.D.A. el proceso es simple, efectivo y no invasivo, cuando el diente se cae o es extraído, se guarda en el kit de recolección que le proporciona BioEDEN, es recomendable que un dentista de ese equipo ayude a revisar el procedimiento ya que se cuenta con un periodo de 48 horas para que el diente llegue al laboratorio en Texas, una vez recibido el diente, todas las células son aisladas se confirma la salud y viabilidad de este, posteriormente las células se multiplican en grandes cantidades y se crio-preservan para su uso futuro. BioEDEN México, guarda un diente, salva una vida. 6.1 UTILIZACION DE CELULAS MADRE DENTALES. Las células madres dentales se pueden utilizar para: *Regeneración dentaria *Regeneración de huesos y estructura craneofacial *Regeneración cardiaca *Problemas neurológicos *Regeneración de cornea *Regeneración de piel, *Diabetes *Regeneración hepática *Regeneración muscular y cirugía plástica *Enfermedades autoinmunes y lupus. *Regeneración dentaria Las células madre dentales se diferencian en tejidos dentales como la dentina y la pulpa dando la posibilidad de generar piezas dentales completas para reemplazar dientes perdidos y utilizar dientes biológicos en lugar de colocar implantes artificiales. Las células madres dentales se pueden utilizar para tratar problemas con tejidos dentales específicos como problemas relacionados con la dentina. El objetivo principal es desarrollar métodos para regenerar en la mandíbula los dientes a reemplazar que tengan las mismas propiedades físicas, y funciones muy parecidas a la de los dientes naturales. Los resultados muestran que las células de rata cultivadas e implantadas en las mandíbulas de las demás ratas adultas, crecieron durante doce semanas y formaron dentina, esmalte y pulpa y los tejidos del ligamento periodontal. Utilizando las células madre dentales porcinas, se realiza la creación de un diente que contiene dentina y esmalte. Esto abre la posibilidad de crear diente de bioingeniería para personas que quieran reemplazar dientes perdidos. Las células madre dentales se pueden diferenciar en tejidos dentales como la dentina y la pulpa. Al lograr una reproducción rápida de células, se sugiere la posibilidad de llegar a tratar problemas de la dentina en un futuro. Las células madre dentales son la fuente más accesible de células madre. Estas tienen las características de multipotencialidad y se reproducen en grandes cantidades por lo que son una fuente ideal para la regeneración de tejidos. *Regeneración de huesos y estructura craneofacial. Las células madre dentales pueden ser diferenciadas en osteoblastos (células óseas) y pueden ser utilizadas para corregir defectos craneofaciales. Al combinar las células madre con matrices de colágena, se ha demostrado que las heridas y los defectos craneofaciales pueden ser corregidos de forma más rápida y con estructuras óseas mejor formadas que esperando la regeneración natural de los tejidos. Todas las estructuras craneofaciales son derivadas del tejido mesenquimal. La células madre dentales pueden regenerar varios tejidos craneofaciales por lo que pueden representar un significativo avance en la odontología regenerativa. Las células madre dentales pueden ser utilizadas para la regeneración de hueso por lo que presentan un gran potencial para revolucionar la implantología dental. Estas células son una herramienta prometedora para la regeneración de huesos y la facilidad de utilizarlas, las hace idóneas para experimentos en humanos. Pueden ser utilizadas para corregir grandes defectos craneofaciales en ratas por lo que constituyen un modelo prometedor para la reconstrucción de problemas craneofaciales en humanos. Este estudio demuestra que las células madre dentales y las matrices de colágena pueden corregir completamente los defectos de la mandíbula así como otros tejidos y órganos. *Regeneración cardiaca Las células madre de origen dental tienen la posibilidad de diferenciarse en células cardiacas (cardiomiocitos). Esta cualidad sugiere que las células madre dentales se pueden usar en tratamientos regenerativos de corazón después de un infarto. De la misma forma, las células mesenquimales de los dientes pueden jugar un papel clave en la generación de válvulas cardiacas para uso humano. Se utilizaron células madre dentales para tratar un infarto cardiaco en ratas. Al revisar los resultados, se sugiere que las células madre dentales podrían ser una buena alternativa para la regeneración de corazones que han sufrido infartos. *Problemas neurológicos Las células madre dentales producen factores neurotróficos y pueden reparar lesiones de médula espinal. Las células madre dentales se pueden diferenciar en el laboratorio y formar neuronas activas y funcionales. Las células dentales son capaces de migrar a las zonas afectadas del cerebro, inducir la vascularización y mejorar la isquemia cerebral. Las células madre dentales fueron diferenciadas en tejidos de lineaje neural y mostraron propiedades de protección a las neuronas dopaminérgicos por lo que presentan una posibilidad para tratar enfermedades neurodegenerativas como el Mal de Parkinson. Las células madre dentales mantienen su potencial de neuro-protección después de la crío-preservación de largo plazo. Las células madre dentales producen factores neurotróficos y pueden reparar lesiones de médula espinal. Las células madres dentales se pueden diferenciar en el laboratorio y formar neuronas activas y funcionales. Las células madre dentales mantienen su potencial de neuro-protección después de la críopreservación de largo plazo. Esto sugiere que sería recomendable preservar las células madre de los niños para un posible uso futuro en enfermedades degenerativas relacionadas con la edad. Células madre dentales fueron transplantas en ratas con isquemia cerebral. Las células fueron capaces de migrar a las zonas afectadas del cerebro, inducir la vascularización y mejoraron la isquemia cerebral. Las células madre dentales tienen el potencial de generar neuronas activas y pueden inducir la neuroplasticidad en el sistema nervioso. Las células madre dentales promueven la proliferación y diferenciación de células neurales y son buenas candidatas para la “terapia personalizada” ya que evitan los problemas de rechazo. Los resultados del estudio muestran que las células madre dentales transplantadas In-Vivo tienen propiedades neuronales importantes que pueden reparar cerebros que están lastimados. Las células madre dentales fueron diferenciadas en tejidos de lineaje neural por lo que pueden ayudar en tratamientos de medicina regenerativa. Las células madre dentales fueron diferenciadas en tejidos de lineaje neural y mostraron propiedades de protección a las neuronas dopaminérgicos por lo que presentan una posibilidad para tratar enfermedades neurodegenerativas como el Mal de Parkinson. Bajo condiciones controladas, las células madres dentales se pueden convertir en neuronas activas con el potencial de utilizarlas en terapias regenerativas. Las células madre dentales fueron utilizadas terapéuticamente para tratar ratas con Mal de Parkinson logrando mejoras en el sistema nervioso de los animales. Esto abre la posibilidad de tratar el Parkinson en humanos. Este artículo repasa la potencialidad que tienen las células madre dentales en generar tejido nervioso y actuar como inmunomoduladores y realizar tareas de neuro-protección y neurotróficas. En ese sentido las Células Madre Dentales se pueden utilizar para tratar la Isquemia Cerebral. *Regeneración de córnea. Las Células madre dentales tiene la potencialidad de diferenciarse en células límbicas (del ojo) y se están utilizando en la regeneración de córneas. Células madre dentales humanas fueron utilizadas terapéuticamente para regenerar córneas en un modelo animal. En este estudio, se tomaron Células madre dentales humanas y fueron transformadas en células límbicas que sirven para la reconstrucción de córneas. *Regeneración de piel. Las Células madre dentales humanas tienen la posibilidad de diferenciarse en células formadoras de piel por lo que se están utilizando para tratar problemas de quemaduras y heridas epiteliales. Células madre dentales humanas fueron capaces de regenerar heridas en un modelo animal lo que abre la posibilidad de tratar heridas y problemas de la piel con células madre en humanos. *Diabetes. Las Células madre dentales pueden ser diferenciadas en células pancreáticas productoras de insulina, lo que abre la posibilidad de tratar la diabetes (tipo 1 y 2). Células madre dentales fueron diferenciadas en células pancreáticas productoras de insulina, lo que abre la posibilidad de tratar la diabetes con células madre de los dientes. *Regeneración Hepática. Las Células madre dentales tienen la potencialidad de diferenciarse en células hepáticas (misma morfología y funcionalidad), abriendo la posibilidad de tratar enfermedades del hígado. Las Células madre dentales fueron diferenciadas en células hepáticas abriendo la posibilidad de tratar enfermedades del hígado. Las Células madre dentales fueron diferenciadas en células con la misma funcionalidad y la misma morfología que las células hepáticas. *Regeneración Muscular y cirugía plástica. Las Células madre dentales tienen la posibilidad de ser diferenciadas en miocitos, que son las células musculares y pueden llegar a tratar problemas de este tipo. Por otro lado, las células madre de origen dental tienen la posibilidad de ayudar en la cirugía plástica y en cirugías reconstructivas. Las Células madre del tejido periodontal pueden ser utilizadas en cirugías reconstructivas y cirugías plásticas para reparar y regenerar el tejido dañado. Las Células madre dentales fueron utilizadas para tratar distrofia muscular en un modelo canino. Esto abre la posibilidad para tratar problemas musculares y distróficos en humanos. *Enfermedades Auto-inmunes, Lupus. Las Células madre dentales pueden ser utilizadas para tratar enfermedades auto-inmunes como el Lupus. 6.2 ALMACENAMIENTO DE LAS CELULAS DENTALES: Las células madres dentales se almacenan en dos lugares separados en el sistema de preservación que maneja el equipo de BioEDEN. Todos estos almacenes son monitoreados y controlados por biólogos experimentados. Las muestras se guardan en dos lugares separados para obtener un mayor grado de seguridad para la sociedad. Las muestras se guardan por el tiempo que el paciente mantenga su contrato de afiliación con el equipo de BioEDEN. Las células dentales del niño pertenecen al padre o tutor hasta que el niño cumpla los 18 años de edad. A partir de los 18 las células dentales le értenecen al paciente. Si en dado caso el banco de células madre BioEDEN deja de comercializar, existen planes para transferir las muestras con estricta seguridad a otro banco donde seguirá el mantenimiento de las muestras. 6.3 PRESERVACION DE LAS CELULAS: La técnica de utilización de las células madre dentales está en constante investigación en todo el mundo y la crio-preservacion de largo plazo de estas células ofrece un seguro biológico para toda la vida. BioEDEN está certificado por la FDA (Food and Drug Administration) todas las muestras están aseguradas permanentemente por una entidad financiera independiente a BioEDEN. BioEDEN participo en el primer trasplante de Células Madre Dentales en México y constantemente participa en proyectos de investigación para seguir desarrollando tratamientos con células madre. Los tratamientos con células madre son los pilares de la medicina ya que permiten reemplazar las células enfermas y que ya no tienen función, por células sanas y funcionales. BioEDEN, a través de la preservación de células dentales, trae a México una promesa real dentro de la medicina regenerativa. La utilización de células madre dentales en México se posiciono dentro de los 5 grandes avances de la medicina en el año 2010. 6.4 PROCESO DE AFILIACION CON UN BANCO DE CELULAS MADRE DENTALES. Para poder afiliarse a un banco de células madre dentales, este caso en BioEDEN, se deben llenar unas sencillas formas en donde contiene la información del niño, su estado de salud general y los datos del familiar, ya sea padreo tutor. Estos datos se llenan un tiempo aproximado de 10 minutos y sirven para mantener el control y asegurar que cada muestra este bien identificada en el sistema cariogénico de preservación. Una vez congeladas las células, se le envía una notificación a través de la cual se le confirma que las células dentales de su hijo fueron amplificadas, probadas y preservadas exitosamente. Se les asigna un número único para poder identificarlas y no confundirlas con otras. Si en dado caso no se pudiera extraer ninguna célula madre del diente del paciente, se le hará saber inmediatamente que el proceso no fue exitoso. Si el paciente aún tiene dientes viables, todo el proceso se realiza nuevamente. 7. METODO DE RECOLECCION DE DIENTES. Los dientes se pueden recolectar en diferentes áreas, por ejemplo: 1.- En casa.- se les dará un kit de recolección y cuando se caiga el diente del niño, solo tendrá que empacarlo y enviarlo al laboratorio a través de un sistema de paquetería que lo recogerá directamente en casa. O de otro modo podrá llevar el kit con el dentista para que realice la extracción dental y se haga el envío. Fig. 31 Kit para la recolección de dientes. 2.- con el dentista: si usted acude con algún dentista del equipo de BioEDEN, este le hará la extracción, el empaquetado y el envío del diente al laboratorio. Una vez que ya haya sido enviado el kit, se notificara a tiempo oportuno la recepción, procesamiento y éxito en el aislamiento, y se enviaran los datos para el seguimiento. Se mantendrá informado de las actualizaciones sobre la crio-preservación de células dentales y los últimos avances médicos de este campo. Cuando el diente llega al laboratorio, se envía la notificación para que le pueda dar seguimiento a la muestra n las 2 a tres semanas que dura el procedimiento de extracción, multiplicación y examen de las células. CAPITULO III 3. METODOLOGIA DE LA INVESTIGACION. Tipo de estudio: Revisión bibliográfica Recursos financieros: -copias -Memoria USB Programas utilizados: -Word -Power Point -Editor de videos (realplayer) CAPITULO IV RESULTADOS Dentro de la revisión bibliográfica que se realizó en el presente trabajo se lograron alcanzar los objetivos de investigación planteados ya que se dieron a conocer los aspectos generales en relación al estudio de las células madre dentales mediante la descripción de cada objetivo. Se mencionó que son las células madre, y se dio a conocer donde se encuentran las células madre dentales, así como también se logró explicar de manera satisfactoria Cuáles son los beneficios que nos brindan las células madres dentales en la regeneración de los tejidos del cuerpo. Los estudios que han puesto en evidencia las propiedades pluripotenciales de algunos tipos de células madre adultas han creado grandes perspectivas terapéuticas, por lo que se ha planteado que aunque no están bien definidas las características de estas células y su mecanismo de acción, es posible que se amplíe su uso clínico mediante su aplicación en la regeneración de tejidos. Por otra parte, se han tratado de contraponer sus indicaciones con las de las células madre embrionarias, pero todavía es difícil para definir la superioridad de unas sobre las otras, por lo que las futuras investigaciones en este campo contribuirán a esclarecer aspectos hasta el momento no bien delimitados. Por el momento, con ambos tipos de células madre se han señalado ventajas y desventajas, que quizá podrían modificarse en el futuro. Entre las ventajas de las células madres embrionarias humanas es que ellas pueden formar cualquier tipo de tejido y mantenerse indefinidamente en cultivo. Además, su procedencia alogénica es en la actualidad una gran limitante, establecida por la conocidas diferencias en el sistema de histocompatilidad HLA. Esto pudiera resolverse a mediano o largo plazo mediante el desarrollo de óptimos métodos de inmunotolerancia o en un período más cercano, con el empleo de células embrionarias provenientes del propio paciente, lo que equivaldría a un autotrasplante sin problemas de rechazo u otras reacciones inmunes que se presentan con el trasplante de células alogénicas. En esto intervendría el desarrollo del método de la transferencia de un núcleo de célula somática del propio paciente a un óvulo desnucleado, con lo que se crea un embrión, derivado de una célula somática y que algunos han llamado "embrión artificial", el cual se lleva hasta la fase de blastocisto para la obtención de las células embrionarias que se utilizarían en el enfermo y que tendrían las características de células autólogas. DISCUSION AUTOR Dr. Songtao Shi AÑO 2003 REVISTA BioEDEN CONCLUSION Descubrió las células dentales, madre menciona que las células de estos dientes son consideradas como un futuro prometedor para uso médico y odontológico. MAYRA NOEMI 2011 Revisión GONZALEZ bibliográfica donde ESPINOZA se encontró que las células madre dentales son de gran importancia ya que éstas células regeneran diferentes tejidos del cuerpo CAPITULO V CONCLUSIONES, Es importante conocer los aspectos generales en relación al estudio de las células madre dentales y conocer los avances en materia de bioingeniería y sus aplicaciones. Es de gran utilidad que el odontólogo conozca los aspectos generales y los procedimientos clínicos para la implantación de células madre dentales. BIBLIOGRAFIA http://www.bioedendominicana.com/index.php?option=com_content&task=view&id=27&Itemid =1 http://www.vanguardia.com.mx/impulsanenmexicoestudioconcelulasmadredentales1049912.html http://www.celulasdentales.com/category/dientes-y-encias/ http://www.celulasdentales.com/articulos-cientificos-celulas-madre-dentales/ 1. Rosenthal N. Prometheus´s vulture and the stem-cell promise. N Engl J Med 2003;349:267-74. 2. Körbling M, Estrov Z. Adult stem cells for tissue repair - A new therapeutic concept? N Engl J Med 2003;349:570-82. 3. Daley GQ, Goodell MA, Snyder EY. Realistic prospects for stem cell therapeutics Hematology 2003;1:398-418. 4. Langman J. Embriología Médica. Ciudad de La Habana: Pueblo y Educación; 1977:21-32. 5. Thomson JA, Odorico JS. Human embryonic stem cell and embryonic germ cell lines. Triends Biothec 2000;18:53-7. 6. Rossant J. Development of the extraembryonic lineages. Sem Cell Dev Biol 1995;6:237-47. 7. Desbaillets J, Ziegler U, Groscurth P, Gassmann M. Embryoid bodies: An in vitro model of mouse embryogenesis. Exp Physiol 2000;85:645-51. 8. Thomson JA, Itskovitz-Eldor J, Shapiro SS, Waknitz MA, Swiergiel JJ, Marshall VS, et al. Embryonic stem cell lines derived from human blastocysts. Science 1998;282:1145-7. 9. Itskovitz-Eldor J, Schuldiner M, Karsenti D, Eden A, Yanuka O, Amit M, et al. Differentiation of human embryonic stem cells into embryoid bodies compromising the three embryonic germ layers. Mol Med 2000;6:88-95. 10. Jiang Y, Vaessen B, Lenvik T, Blackstad M, Reyes M, Verfaillie CM. Multipotent progenitor cells can be isolated from postnatal murine bone marrow, muscle, and brain. Exp Hematol 2002;30:896-904. 11. Grant MB, May WS, Caballero S, Brown GA, Guthrie SM, Names RN, et al. Adult Hematopoietic stem cells provide functional hemangioblast activity during retinal neovascularization. Nat Med 2002;8:607-12. 12. Krause DS, Theise ND, Collector MI, Henegariu D, Hwang S, Gardner R, et al. Multi-organ, multi-lineaje engrafment by a single bone marrow-derived stem cell. Cell 2001;105:369-77. 13. Jackson KA, Mi T, Goodell MA. Hematopoietic potential of stem cells isolated from murine skeletal muscle. Proc Natl Acad Sci USA 1999;96:14482-6. 14. Wei G, Schubiger G, Harder F, Müller AM. Stem cell plasticity in mammals and transdetermination in Drosophila: common themes?. Stem Cells 2000;18:409-14. 15. Orlic D, Hill JM, Arai AE. Stem cells for myocardial regeneration. Circ Res 2002;91:1092-102. 16. Theise ND, Nimmakayalu M, Gardner R, Illei PB, Morgan G, Teperman L, et al. Liver from bone marrow in humans. Hepatology 2000;32:11-6. 17. Theise N, Badve S, Saxena R. Derivation of hepatocytes from bone marrow cells in mice after radiation-induced myeloblation. Hepatology 2000;31:234-40. 18. Rafii S, Lyden D. Therapeutic stem and progenitor cell transplantation for organ vascularization and regeneration. Nat Med 2003;9:702-12. 19. Quaini F, Urbanek K, Beltrami AP, Finato N, Beltrami CA, Nadal-Ginard B, et al. Chimerism of the transplanted heart. N Engl J Med 2002;346:5-15.