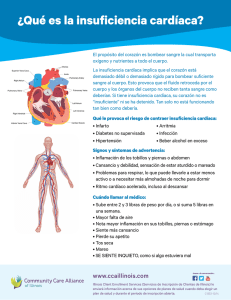
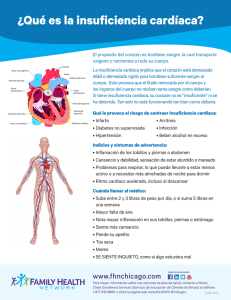
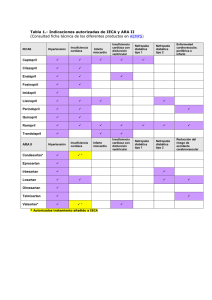
TITULO DEL TRABAJO
Anuncio

UNIVERSIDAD VERACRUZANA FACULTAD DE MEDICINA VETERINARIA Y ZOOTECNIA Abordaje del paciente canino cardiópata TRABAJO RECEPCIONAL EN LA MODALIDAD DE: Trabajo práctico COMO REQUISITO PARCIAL PARA OBTENER EL TÍTULO DE MÉDICO VETERINARIO ZOOTECNISTA PRESENTA: RODRÍGUEZ MARTÍNEZ ANA KARINA ASESORES: MVZ. Pérez Cisneros Nancy MVZ. Camacho Peralta Ireri Patricia VERACRUZ, VER. JULIO 2013 ÍNDICE AGRADECIMIENTOS ................................................................................................. 5 DEDICATORIA ........................................................................................................... 5 INTRODUCCIÓN. ....................................................................................................... 7 JUSTIFICACIÓN ......................................................................................................... 8 OBJETIVOS ................................................................................................................ 9 OBJETIVO GENERAL ......................................................................................................... 9 OBJETIVOS ESPECÍFICOS ............................................................................................... 9 METODOLOGÍA ....................................................................................................... 10 FISIOLOGÍA CARDIOVASCULAR ........................................................................... 11 SÍSTOLE ............................................................................................................ 15 DIÁSTOLE ......................................................................................................... 16 METABOLISMO MIOCÁRDICO ........................................................................ 17 EXAMEN FÍSICO GENERAL .................................................................................... 19 EXAMEN FÍSICO DEL SISTEMA CARDIOVASCULAR .............................................. 19 EVALUACIÓN DE LA CIRCULACIÓN PERIFÉRICA ....................................... 20 EVALUACIÓN DEL PULSO ARTERIAL ........................................................... 21 EVALUACIÓN DE LA PRESENCIA ANORMAL DE LÍQUIDO ......................... 23 AUSCULTACIÓN DEL CORAZÓN ................................................................... 23 Sonidos cardiacos.................................................................................................... 25 Soplos cardiacos ...................................................................................................... 27 MÉTODOS DE DIAGNÓSTICO ................................................................................ 31 POR IMAGENOLOGÍA...................................................................................................... 31 RADIOLOGÍA .................................................................................................... 31 ELECTROCARDIOGRAFÍA .............................................................................. 31 ECOCARDIOGRAFÍA........................................................................................ 32 Ecocardiografía en modo M ................................................................................... 33 Ecocardiografía bidimensional ............................................................................. 33 Ecocardiografía Doppler ............................................................................................ 34 PRUEBAS DE LABORATORIO ............................................................................... 36 INSUFICIENCIA CARDIACA IZQUIERDA ............................................................... 37 ENFERMEDAD VALVULAR DEGENERATIVA (ENDOCARDIOSIS) ....................... 48 CARDIOMIOPATÍA DILATADA CANINA........................................................................ 52 ENDOCARDITIS BACTERIANA ...................................................................................... 58 ii2 INSUFICIENCIA CARDÍACA DERECHA ................................................................. 66 PATOLOGÍA PERICÁRDICA ............................................................................................ 71 EFUSIONES HEMORRÁGICAS ...................................................................................... 77 HEMORRAGIA PERICÁRDICA IDIOPÁTICA ................................................... 77 NEOPLASIA INTRAPERICÁRDICA ................................................................................ 79 HEMANGIOSARCOMA DE LA AURÍCULA DERECHA ................................... 79 PROCESOS CARDÍACOS CONGÉNITOS .............................................................. 81 DUCTUS ARTERIOSUS PERSISTENTE (DAP) .......................................................... 81 ESTENOSIS AÓRTICA ..................................................................................................... 85 DEFECTOS DEL TABIQUE INTERVENTRICULAR .................................................... 92 DISPLASIA MITRAL ........................................................................................................... 95 TETRALOGÍA DE FALLOT ............................................................................................... 97 DIROFILARIASIS ................................................................................................... 101 CONCLUSIONES ................................................................................................... 105 NUTRICIÓN CLÍNICA EN LA ENFERMEDAD CARDIOVASCULAR .................... 108 AGENTES CARDIOVASCULARES ....................................................................... 112 ÍNDICE DE IMÁGENES Imagen 1. Anatomía del corazón (imagen de la web) .............................................. 13 Imagen 2. Ciclo cardiaco (imagen de la web)........................................................... 15 Imagen 3. Evaluación de la circulación periférica, observando la mucosa oral (imagen de la web) .................................................................................................... 20 Imagen 4. Palpación de la arteria femoral. ............................................................... 22 Imagen 5. Para valorar el pulso arterial se debe evaluar simultáneamente con la frecuencia cardíaca. .................................................................................................. 23 Imagen 6. Se observa en imágenes (a1 y a2) el área de auscultación del corazón y en imágenes (b1 y b2) los espacios intercostales para ubicar las válvulas cardíacas .................................................................................................................................. 25 Imagen 7. Formas y descripciones de los soplos. Se muestran y describen las formas y momentos fonocardiográficos de los diferentes soplos. ............................. 29 Imagen 8. Localización de los soplos. Se muestran los puntos de mayor intensidad (PMI) y formas fonocardiográficas usuales de los diversos soplos congénitos y adquiridos sobre las paredes torácicas izquierda (A) y derecha (B). EA, estenosis aórtica (valvular); insuficiencia valvular mitral (IVM); conducto arterioso persistente (CAP); estenosis pulmonar (EP); estenosis subaórtica (ESA); insuficiencia valvular tricuspídea (IVT); defecto septal ventricular (DSV) (De Bonagura JD, Berkwitt L: Cardiovascular and pulmonary disorders. En Fener W, editor: Quick reference to veterinary medicine, ed 2. Filadelfia, 1991, JB Lippincott.) ....................................... 30 Imagen 9. Equipo de Rayos X (Imagen de la web) .................................................. 31 Imagen 10. Electrocardiograma (imagen de la web) ................................................ 32 Imagen 11. Equipo de ultrasonido (imagen de la web) ............................................ 32 3 iii Imagen 12. Proyección lateral de radiografías torácicas de un perros en diferentes estadios de una insuficiencia cardíaca izquierda (a) hipertrofia de la aurícula izquierda, evidente al estrecharse el borde caudal de la silueta cardíaca (flecha) y elevación de la tráquea distal (T). (b) compresión de las vías respiratorias por encima del lado izquierdo del corazón agrandado (B) y congestión venosa pulmonar (cabeza de flechas). (c) marcado agrandamiento del lado izquierdo del corazón con congestión venosa pulmonar, compresión severa de las vías respiratorias por la enorme aurícula izquierda y un patrón de llenado alveolar en el campo pulmonar caudo-dorsal (A) propio de edemas pulmonares cardiogénicos en perros .............. 43 Imagen 13. Grave hipertrofia cardíaca provocada por una cardiomiopatía dilatada en un gran danés (derecha) comparado con el corazón no afectado de un gran danés de la misma edad (izquierda) (Reproducido de Gorman 1998 con el permiso de Blackwell Science) .................................................................................................... 53 Imagen 14. Imágenes ecocardiográficas de modo M de (a) un perro normal y (b) un perro de la misma raza con cardiomiopatía dilatada a nivel del ventrículo izquierdo. El ventrículo izquierdo (LV) de un perro afectado con cardiomiopatpia dilatada, se dilata y la pared libre del ventrículo izquierdo (LVFW) y el septo interventricular (IVS) pierden motilidad si se comparan con los de un perro normal (Reproducido por Gorman 1998 con el permiso de Blackwell Science) ................................................ 56 Imagen 15. Radiografía abdominal lateral de un pastor alemán con insuficiencia cardíaca congestiva biventricular que muestra un contraste abdominal malo debido a la ascitis..................................................................................................................... 68 Imagen 16. Radiografías lateral y dorsoventral de un san Bernardo de dos años con derrame pericárdico idiopático en la que aparece una cardiomegalia generalizada y una silueta cardíaca globosa (en ambas proyecciones). ........................................... 73 Imagen 17. Radiografía lateral de un afgano de 11 años con un gran quemodectoma. el perro se presentó co taponamiento con un volumen de derrame pericárdico comparativamente pequeño. .................................................................. 74 INDICE DE TABLAS Tabla 1. Pruebas clínicas de bioquímica de plasma en perros con enfermedades cardiovasculares. .................................................................................................... 108 Tabla 2. Claves nutricionales. ................................................................................. 109 Tabla 3. Formula casera balanceada con bajo contenido en sodio y minerales para perros adultos.......................................................................................................... 110 Tabla 4. Contenido de sodio de algunos alimentos balanceados............................ 110 Tabla 5. Contenido de sodio de algunos alimentos caseros. .................................. 110 Tabla 6. Contenido de sodio en 100 g materia seca. .............................................. 111 Tabla 7. Agentes inotropicos. .................................................................................. 112 Tabla 8. Drogas antiarrítmicas. ............................................................................... 114 Tabla 9. Agentes bloqueantes de los canales de calcio. ......................................... 117 Tabla 10. Inhibidores de la ECA. ............................................................................. 118 4 iv AGRADECIMIENTOS Agradezco a Dios y a la vida por permitirme llegar y vivir este sueño que un día vi lejano y hoy lo veo ya consolidado. A mi papá León Rodríguez Rodríguez (Q.E.P.D) y en especial a mi mamá María Elena Martínez Pineda por todo tu apoyo, la confianza, los consejos, los regaños, sin ti no habría llegado hasta donde estoy ahora, gracias mil veces gracias. A mi familia por no dejarme, por su apoyo y hago una mención especial a mi mamá Ángela por todo su apoyo no solo en lo académico sino también para la vida, porque en vez de llegar a casa y descansar te sentabas conmigo a estudiar, sin tu ayuda yo creo que no estaría hasta donde estoy ahora y por eso te lo agradezco. A los médicos que tuve la fortuna de tener como maestros gracias por compartir parte de sus experiencias y conocimientos. A mi tutora Dra. Clorinda Sarabia Bueno por todos sus consejos, por los regaños, por las pláticas, gracias por todos, en verdad muchas gracias. A mis asesoras MVZ. Nancy Pérez Cisneros y MVZ. Ireri Patricia Camacho Peralta, gracias por todo el apoyo brindado para la realización de este trabajo, y por su tiempo. DEDICATORIA A mis padres León Rodríguez Rodríguez (Q.E.P.D) y María Elena Martínez Pineda, papá aunque partiste muy temprano de mi lado me diste los más importante que fue la vida y me enseñaste a no darme por vencida, gracias, te amo; mamá me faltarían páginas para decirte todo lo que tengo que decirte pero tratare de resumírtelo en este párrafo; a ti más que deberte la vida te debo todo lo que soy; mi “Fan # 1”, mi amiga, mi consejera, mi cómplice, el motor que me impulsa todos los días; decidiste apoyarme en esta aventura a pesar de todo confiaste, y creíste en mi, y eso no tengo como pagártelo; alguna vez soñamos con llegar a este momento que hoy podemos verlo cristalizado, solo me queda decirte que te amo y que este logro es tan tuyo como mío. 5 A mi familia empezando por mí abuela Lucia Pineda de la Cruz (Q.E.P.D), Dios ya no nos permitió que llegaras a vivir este momento conmigo, pero sé que donde quiera que te encuentres estas orgullosas de mí y de este logro, te amo y te extraño. A mis tíos Héctor Martínez Pineda, Eusebio Martínez López y Alberto Monroy Luna, ustedes han sido mis padres toda mi vida; a mis tías que también son mis madres Ángela Martínez Pineda, Miriam Martínez Pineda y Emma Campos Xólotl, son los pilares de mi vida, los amo a todos, este logro va por ustedes. A mis primos Ángel, Adrian, Gaby, Dany y Héctor nunca los llamo así porque ustedes para mí son mis hermanos y mi orgullo, los amo y le pido a Dios que siempre nos mantenga juntos como hasta ahora. A mis amigos Jeny, Dany, Kathy, Bety, Nelly, Abraham, Netza, Rubén, Azael, Toño, Sarita, y a todas las personas que tuve el gusto y placer de conocer además de que compartieran su amistad conmigo, son mi segunda familia, los quiero, mis niñas los momentos compartidos buenos y malos, todos y cada uno de ellos me los llevo guardados en el corazón; Jeny y Dany más que mis amigas son como mis hermanas con ustedes empecé este viaje, vivimos muchas cosas juntas de las cuales no mencionare pero me las llevo guardadas en la memoria, no se que nos tiene preparada la vida, lo único que espero es que en algún punto del camino nos vuelva a juntar. A mi princesa hermosa Renata que me inyectas con tu alegría y tus ocurrencias, te quiero mi niña hermosa gracias por permitirme ser parte de tu vida. Por último y no menos importante dedico este trabajo a los seres de luz y especiales que inspiran mi vida y me impulsaron a iniciar este proyecto me refiero a mis bebes Clinton, Junior, Becky, Nicky, Sophie, Cody, Max, Toby, Trixie, Shoes, y todos esos seres de luz que se cruzaron en mi camino y me dieron un poquito de su amor incondicional, todo lo que he hecho fue pensando en ustedes y espero no defraudarlos. 6 INTRODUCCIÓN. El aparato cardiovascular es uno de los más importantes del organismo, ya que es el encargado de mantener una correcta circulación sanguínea a todos los órganos. Es por esto que un correcto funcionamiento del mismo es esencial para cualquier ser vivo. En la práctica diaria las alteraciones cardiovasculares toman una importancia mayor, ya que actualmente confluyen varios acontecimientos que hacen fácil la percepción de este tipo de problemas, los avances científicos útiles para el diagnóstico y el tratamiento de las diversas patologías que afectan a los perros y los gatos, cada vez son más accesibles para los médicos veterinarios. La cardiología es la especialidad médica, rama de la Medicina interna, que se ocupa de las afecciones del corazón y del aparato circulatorio. Para entender la anatomía cardiaca, se debe mencionar que el corazón es un músculo o una banda muscular que envuelve cuatro cámaras, dos aurículas y dos ventrículos, divididos entre sí por tabiques y válvulas. Este músculo y las estructuras que lo acompañan se denominan miocardio. Conocer su posición y forma en el espacio nos ayudará a relacionar la ubicación de las válvulas para poder auscultarlas, así como estructuras de importancia quirúrgica, a su vez, también debemos conocer la ubicación de los grandes vasos, sus relaciones y las etapas que atraviesan durante su desarrollo embrionario porque serán las claves para saber cómo funcionan las malformaciones y enfermedades que se presenten a diario (Araya, 2007). Básicamente, los métodos diagnósticos utilizados para determinar una cardiopatía se basan en el estudio por imagen del corazón y la medición de la actividad eléctrica del mismo, estos son mediante los rayos x, ecocardiografía y 7 electrocardiografía. La radiología es la ciencia o la rama de la medicina que estudia el origen, funcionamiento y aplicación de los rayos X con fines diagnósticos y de tratamiento de enfermedades (Thrall, 2008). El electrocardiograma es un método de utilidad diagnóstica basado en el registro de la actividad cardiaca del corazón (DMDR M.D., 2006). La ecografía corresponde al aspecto macroscópico de cortes anatómicos, mostrando la arquitectura interna de los diferentes órganos. Con la suma de cortes se puede obtener una idea tridimensional del tamaño, la forma y la estructura de los órganos (Bru, 1992). JUSTIFICACIÓN La realización de este manual es ser una guía práctica en la cual se establezcan las pautas necesarias para identificar y diagnosticar al posible paciente cardiópata, dando a conocer los signos clínicos así como los métodos de diagnósticos de apoyo con los que se cuenta en medicina veterinaria para llegar al diagnostico final. Así también finalizado el trabajo será un material didáctico dirigido a alumnos de medicina veterinaria, con perfil en perros para el estudio de cardiología. 8 OBJETIVOS OBJETIVO GENERAL Otorgarle al médico una guía con procedimientos ya establecidos que oriente en la identificación y diagnóstico del paciente cardiópata. Dando a conocer los métodos con los que se cuenta para establecer un diagnóstico certero con la única finalidad del bienestar de nuestro paciente. OBJETIVOS ESPECÍFICOS La enseñanza del examen físico especializado en cardiología Dirigir al lector para que sea capaz de identificar signos clínicos de un paciente cardiópata. Reunir en un texto los signos clínicos que puede presentar un paciente con afección cardiaca. Crear un texto que contenga los pasos a seguir cuando se recibe un posible paciente cardiópata. Dar a conocer los métodos y equipo de diagnóstico, además de las pruebas de laboratorio con los que se cuenta para establecer un diagnóstico en un paciente cardiópata. Material didáctico para la enseñanza y estudio de cardiología en perros. 9 METODOLOGÍA Se realizará una revisión bibliográfica de libros y artículos de investigación científica especializados en cardiología e imagenología. Se describirán las pruebas de gabinete útiles en cardiología (radiografías, electrocardiogramas y ecografías), además de las pruebas de laboratorio necesarias para integrar el diagnóstico. 10 FISIOLOGÍA CARDIOVASCULAR El sistema cardiovascular normal es como un circuito (sistema circulatorio). Para formar la circulación general, dos circulaciones diferentes, la circulación sistémica y la circulación pulmonar, se juntan en varios puntos. La existencia de válvulas en diferentes puntos de la circulación normal asegura que el flujo de la sangre se realiza en un único sentido. La sangre oxigenada fluye desde los capilares pulmonares hasta las venas pulmonares, que drenan en el corazón izquierdo (aurícula izquierda y ventrículo). Al relajarse (diástole), el ventrículo izquierdo se llena de sangre oxigenada y, cuando se contrae (sístole), bombea la sangre oxigenada a la circulación sistémica. La circulación sistémica está formada por la aorta, las arterias sistémicas, arteriolas sistémicas, los capilares sistémicos y las vénulas y venas sistémicas. Cuando el corazón se relaja (diástole), el resorte elástico de las grandes arterias siguen empujando la sangre hacia delante, aumentando, por tanto la eficacia de la circulación (Berne RM, 1992). La circulación sistémica es un sistema de alta presión con una presión arterial media de unos 100 mm Hg en las grandes arterias sistémicas, es necesario que la presión sea alta para asegurar la irrigación de los órganos situados por encima del corazón (es decir, para contrarrestar las fuerzas gravitacionales) y para forzar el paso del flujo sanguíneo por lechos vasculares de gran resistencia (por ejemplo: corazón, riñones y cerebro). La irrigación de diferentes órganos se organiza en paralelo, las arteriolas sistémicas son los vasos de mayor resistencia al flujo sanguíneo; este fenómeno es debido a que el diámetro de las arteriolas (30 m) es mucho menor que 11 el de las arterias pequeñas (4 mm), por tanto, la presión media disminuye de 100 mm Hg a 20 mm Hg al cruzar el lecho arteriolar sistémico. Las arteriolas contienen músculo liso se contrae y se relaja para modificar la resistencia al paso de la sangre. Los capilares tienen un diámetro de 0.5 m y están formados únicamente por endotelio, en los lechos capilares, el oxígeno difunde desde la sangre, a través de la capa endotelial, hasta las mitocondrias del interior de las células y el dióxido de carbono pasa por difusión a la sangre capilar. La sangre desoxigenada pasa a las vénulas sistémicas, posteriormente a las venas sistémicas y, finalmente, a las venas cavas. Las venas cavas drenan en el corazón derecho (aurícula derecha y ventrículo derecho). El ventrículo derecho se llena y bombea la sangre a la arteria pulmonar y la circulación pulmonar. El lecho capilar pulmonar ofrece poca resistencia al flujo. Así, la presión de la circulación pulmonar es mucho menor que la de la circulación sistémica, con una presión arterial media de 15 mm Hg en la arteria pulmonar. El oxígeno difunde desde los alveolos pulmonares hasta la sangre capilar y el dióxido de carbono difunde a los alveolos y es eliminado durante la espiración. En los animales normales, el flujo sanguíneo medio (mL/minuto) es igual en la circulación pulmonar que en la circulación sistémica. No obstante, el volumen de sangre (mL) de ambas circulaciones es muy diferente. La circulación sistémica contiene aproximadamente el 80% del volumen de sangre total; la circulación pulmonar, el 15%; y el corazón, el 5%, aproximadamente (Berne RM, 1992). La aorta, las arterias sistémicas y las arteriolas sistémicas contienen aproximadamente el 10% del volumen de sangre total y los capilares sistémicos, el 5%. La mayor parte del volumen sanguíneo se encuentra en las venas sistémicas (65%). Por tanto los mecanismo de venoconstricción y venodilatación son 12 capaces de introducir o de retirar grandes cantidades de sangre de otros puntos de la circulación. Imagen 1. Anatomía del corazón (imagen de la web) El sistema cardiovascular de los mamíferos desempeña tres funciones básicas pero fundamentales: Mantener la presión hidrostática normal en las arterias. Mantener el aporte sanguíneo normal a los tejidos. Mantener la presión hidrostática normal en los capilares y las venas. El funcionamiento del sistema cardiovascular se define como normal cuando los valores de estas variables son normales en reposo y durante el ejercicio. La presión hidrostática en las arterias sistémicas es siempre alta para asegurar un flujo sanguíneo normal en los lechos vasculares de los órganos con una gran resistencia innata al paso de la sangre (por ejemplo: corazón, riñones y cerebro) y para asegurar la irrigación de los órganos situados por encima del corazón (por ejemplo: cerebro) (RL, et al., 1968). Es necesario que el flujo sanguíneo sea normal para: 13 Aportar oxígeno y otros nutrientes a los tejidos. Eliminar los productos de desecho metabólico (por ejemplo: dióxido de carbono) de los tejidos. Transportar mensajes (hormonales) de una región a otra del organismo. La presión de los capilares y las venas debe ser normal para evitar la formación de edema. Además, los componentes físicos del sistema cardiovascular tienen importantes funciones endocrinas, autocrinas y apocrinas. El rendimiento general del corazón depende de la interacción, delicada y equilibrada, del estado inotrópico del corazón (contractibilidad), de las fuerzas que se oponen a la acción de bombeo del corazón (postcarga) y de las fuerzas que actúan para llenar el corazón durante la fase de reposo (precarga). El rendimiento cardíaco se altera por diferentes factores, como la frecuencia cardíaca, la coordinación ventrículo-auricular, la sincronía ventricular y las características del pericardio. También puede ser alterado por control neural, fármacos, hormonas y productos metabólicos. En situaciones de enfermedad cardiovascular, la hipertrofia tiene una influencia determinante en el rendimiento ventricular (Berne RM, 1992). CICLO CARDÍACO El corazón se contrae y se relaja cíclicamente, en respuesta a la despolarización eléctrica de células y del movimiento del calcio en el interior de la célula. El periodo de contracción ventricular se denomina sístole y el periodo de relajación, diástole. La sístole y la diástole se dividen en diferentes fases de actividad cardíaca. Las aurículas también presentan periodos de sístole y el periodo de relajación, diástole. 14 La sístole y la diástole se dividen en diferentes fases de actividad cardíaca. Las aurículas también presentan periodos de sístole y de diástole. Imagen 2. Ciclo cardiaco (imagen de la web) SÍSTOLE El final de la diástole y el principio de la sístole coinciden en el tiempo. Durante la diástole, el ventrículo izquierdo se llena al máximo. El volumen interior del ventrículo izquierdo se denomina, en esta fase, el volumen del final de la diástole (VFD). La sístole eléctrica precede a la sístole mecánica y, en el registro electrocardiográfico, es representada por el principio del complejo QRS. Al principio de la sístole mecánica ventricular, el miocardio se tensa y la presión empieza a aumentar en el interior del compartimiento ventricular. Cuando el ventrículo se tensa, la sangre se desplaza hacia el punto menor resistencia, que es el orificio de la válvula mitral. El desplazamiento de la sangre empuja hacia arriba las hojas de la válvula y obliga a la válvula mitral a cerrarse cuando la presión ventricular izquierda sobrepasa la presión auricular. Es entonces cuando se produce el primer sonido cardíaco; durante un intervalo corto de tiempo (30 a 50 mseg) después del cierre mitral, tanto la válvula mitral como la válvula 15 aórtica están cerradas. Como la sangre es un líquido incomprimible, el volumen sanguíneo del interior del compartimiento no puede cambiar durante esta fase. Por este motivo, la fase inicial de la sístole se denomina sístole isovolúmica o isovolumétrica o contracción. Está caracterizada por un aumento rápido de la presión intraventricular. La velocidad del aumento de la presión (dP/dt) durante la sístole isovolúmica es una medida sensible pero inespecífica de la contractibilidad cardíaca. La sístole isovolúmica se prolonga hasta la abertura forzada de la válvula aórtica. La válvula aórtica se abre cuando el ventrículo es capaz de producir fuerza suficiente para vencer las fuerzas que se oponen a su contracción. Este fenómeno se produce un poco antes o cuando la presión en el ventrículo izquierdo supera la presión aórtica. Generalmente, se considera que el cierre de la válvula aórtica marca el final de la sístole y el inicio de la diástole. Sin embargo, la verdadera relajación de los sarcómeros (elementos contráctiles) se produce, posiblemente, un poco antes de este fenómeno. El final de la sístole se produce inmediatamente después de la onda T en el electrocardiograma. El segundo sonido cardíaco coincide con el cierre de la válvula aórtica (Berne RM, 1992). DIÁSTOLE Después del cierre de la válvula aórtica, ambas válvulas se vuelven a cerrar durante un corto intervalo de tiempo. Nuevamente, el volumen no puede modificarse. Así, esta fase de relajación diastólica temprana se denomina relajación isovolúmica o isovolumétrica. Está caracterizada por una disminución rápida de la presión intraventricular. La velocidad de esta disminución depende, principalmente, de la rapidez de la salida del calcio de las proteínas contráctiles. Cuando la fuerza 16 ventricular disminuye hasta el punto en que la sangre deja de ser empujada contra las hojas de la válvula mitral, las hojas se abren. Su abertura permite que la sangre pase de la aurícula al ventrículo cuando se igualan las presiones del ventrículo izquierdo y la aurícula izquierda. Empieza, entonces, la fase de llenado ventricular rápido de la diástole, el ventrículo se llena rápidamente durante la diástole temprana, cuando la sangre auricular “se vierte” en el ventrículo (Berne RM, 1992). METABOLISMO MIOCÁRDICO El metabolismo miocárdico es parecido al del resto del organismo, esta sección se centra en las particularidades del metabolismo miocárdico, el metabolismo o más bien el catabolismo, es el proceso de rotura de moléculas grandes en moléculas más pequeñas (West, 1990). El catabolismo de glucógeno a piruvato y de ácidos grasos a acetil-CoA (acetil Coenzima A) son los sustratos principales para la producción de uniones fosfato de alta energía, imprescindibles para la gran cantidad de trabajo mecánico realizado por el corazón. En el corazón, los ácidos grasos son la principal fuente de energía. La función central del ATP como fuente de energía para la contracción y las escasas reservas energéticas del corazón hacen necesario que la producción de ATP sea muy rápida. En cada latido se consume hasta el 5% del ATP y del creatin fosfato total. Si no se renuevan, las reservas cardíacas de glucógeno y de triglicéridos sólo aseguran la función cardíaca durante 6 a 12 minutos (Morgan & Neely, 1990). Estos procesos necesitan un aporte continuo de oxígeno, ya que la glucolisis anaeróbica sólo asegura el 5% a 7% de las necesidades energéticas normales mediante el metabolismo de piruvato a lactato. El consumo de oxígeno miocárdico está determinado, principalmente, por las necesidades basales, la 17 contractibilidad miocárdica, el estrés sistólico de la pared y la frecuencia cardíaca. Por latido, el consumo de oxígeno miocárdico está relacionado con el área de una presión determinada o curva de la relación volumen-estrés de la pared (Monroe & GN, 1961). El metabolismo puede organizarse en tres pasos: Adquisición celular del sustrato. Utilización de sustratos para producir ATP. Procesos que regulan la utilización de ATP. 18 EXAMEN FÍSICO GENERAL El examen físico general constituye un elemento fundamental, ya que a partir de este es posible detectar si hay alteraciones en los diferentes aparatos y sistemas y con la integración de los datos recabados en la historia clínica se podrá elaborar un listado de posibles diagnósticos diferenciales (posibles causas), junto con un diagnóstico presuntivo, debe considerarse como una práctica rutinaria en todos los pacientes aunque no presenten historia de alguna patología. Por lo tanto el examen físico puede servir para confirmar y orientar los signos que el propietario ha detectado en su animal. Para realizar el examen físico es necesario utilizar métodos propedéuticos directos en los cuales el médico se respalda directamente de sus sentidos (incluyen inspección, palpación, percusión y auscultación), e indirectos, para los que se requiere del uso de algún instrumento de apoyo, como estetoscopio, oftalmoscopio, termómetro, etc. Para fines de este documento solo se abarcará el examen físico especializado en cardiología (Morgan & Neely, 1990). EXAMEN FÍSICO DEL SISTEMA CARDIOVASCULAR El examen físico del sistema cardiovascular se basa principalmente en los siguientes puntos: Evaluación de las membranas mucosas para poder valorar la circulación periférica y de las venas, especialmente la yugular. Evaluación del pulso arterial, detectado por la palpación de la arteria femoral. Auscultación del corazón y de los campos pulmonares. Percusión torácica. 19 Evaluación de la presencia anormal de líquido en casos de ascitis, derrame pleural o edema subcutáneo. EVALUACIÓN DE LA CIRCULACIÓN PERIFÉRICA Para evaluar la circulación periférica se atiende al color de las membranas mucosas y el tiempo de llenado capilar, las mucosas utilizadas más comúnmente para realizar estas pruebas son: la mucosa oral, la vaginal o la prepucial. Si la mucosa oral esta pigmentada se puede evaluar la conjuntiva ocular. Para realizar la prueba de tiempo de llenado capilar se ejerce ligera presión digital sobre la mucosa, cuyo color, en condiciones normales, debe regresar en uno o dos segundos; si el tiempo de llenado capilar es mayor que lo normal, es posible que exista una deshidratación de moderada a severa, un estado de hipovolemia o un alto tono simpático periférico con vasoconstricción. Las membranas mucosas pálidas pueden ser resultado de un proceso de anemia o de una vasoconstricción periférica. En los casos de anemia el tiempo de llenado capilar es normal, a menos que exista una hipoperfusión. Imagen 3. Evaluación de la circulación periférica, observando la mucosa oral (imagen de la web) 20 La presencia de sangrados o petequias se deben a desórdenes, ya sea plaquetarios o en la coagulación; la pigmentación amarilla de las mucosas indica la presencia de ictericia de origen prehepática, hepática o poshepática, este tipo de coloración se observa más fácilmente en las mucosas oral y ocular. En condiciones normales, la vena yugular no debe presentar distensión ni pulso cuando el paciente está en cuadripedestación y con la mandíbula paralela al piso. En ocasiones, el pulso carotídeo se percibe por el tejido blando adyacente en pacientes excitados o delgados, lo que da la apariencia de que existe pulso yugular de una transmisión de pulso carotídeo se debe ocluír la vena yugular ligeramente por debajo del área de pulso visible; si el pulso desaparece, significa que el pulso yugular es verdadero. Las causas de pulsación de la vena yugular son la insuficiencia tricuspídea, la presencia de estenosis pulmonar, dirofilariasis, hipertensión pulmonar y contracciones ventriculares prematuras. La persistencia de una distensión en la vena yugular es el resultado de una insuficiencia cardíaca congestiva, secundaria a la alta presión en el llenado del corazón derecho, con compresión externa de la vena cava craneal o con trombosis de la vena yugular, otras causas son el derrame pericárdico, la presencia de masa en el atrio derecho, una cardiomiopatía dilatada y una masa ubicada en el mediastino craneal (Morgan & Neely, 1990). EVALUACIÓN DEL PULSO ARTERIAL En condiciones normales, los perros tienen el pulso arterial fuerte y lleno, más el pulso puede ser débil si se presenta una cardiomiopatía dilatada, una estenosis subaórtica o pulmonar o un estado de choque o de deshidratación. El pulso puede 21 ser fuerte en casos de excitación, por la presencia de una cardiomiopatía hipertrófica, hipertiroidismo, fiebre o sepsis. Imagen 4. Palpación de la arteria femoral. Con la palpación de la arteria femoral sabremos la fuerza, la regularidad simultáneamente con la frecuencia cardíaca. Si la frecuencia de la presión arterial es menor que la frecuencia cardíaca, existe un déficit en el pulso que puede ser provocado por arritmias cardíacas, éstas hacen que el corazón se contraiga antes de que exista un adecuado llenado de los ventrículos, por lo que se bombea una cantidad menor de sangre, provocando la ausencia del pulso (Morgan & Neely, 1990). 22 Imagen 5. Para valorar el pulso arterial se debe evaluar simultáneamente con la frecuencia cardíaca. EVALUACIÓN DE LA PRESENCIA ANORMAL DE LÍQUIDO La insuficiencia cardíaca derecha origina la acumulación de líquido dentro de las cavidades corporales. La presencia de un abdomen distendió y la percusión del tórax son señales de derrames cuando el paciente se encuentra en cuadripedestación, la acumulación de líquido resultante de una insuficiencia cardíaca derecha generalmente se acompaña de hepatomegalia o de esplenomegalia y de una distensión o de pulsaciones en la vena yugular, si es que el paciente no está deshidratado. AUSCULTACIÓN DEL CORAZÓN Por medio de la auscultación torácica se identifican los sonidos cardíacos, el ritmo y la frecuencia de los latidos, así como la presencia de soplos, en condiciones normales, la frecuencia cardiaca en el perro son de 80 a 140 latidos por minuto. Los sonidos cardíacos normales se crean por el flujo sanguíneo turbulento, asociado con la vibración en el tejido adyacente durante el ciclo cardiaco, aunque, 23 muchos de estos sonidos son demasiado bajos en frecuencia o en intensidad como para ser escuchados, otros pueden detectarse a través del estetoscopio. Los sonidos cardiacos se deben escuchar a nivel de cada una de las válvulas cardiacas, las cuales tienen la siguiente ubicación: Pulmonar: en el tercer o cuarto especio intercostal, del lado izquierdo del tórax y en el nivel de la unión costo-condral. Aórtica: en el cuarto o quinto espacio intercostal, del lado izquierdo del tórax dorsal a la unión costo-condral. Mitral: en el quinto o sexto espacio intercostal, del lado izquierdo del tórax y en el nivel de la unión costo-condral. Tricúspide: en el cuarto o quinto espacio intercostal, del lado derecho del tórax y en el nivel de la unión costo-condral. a1 b1 24 a2 b2 Imagen 6. Se observa en imágenes (a1 y a2) el área de auscultación del corazón y en imágenes (b1 y b2) los espacios intercostales para ubicar las válvulas cardíacas Para describir los soplos, se toman en cuenta la frecuencia, la intensidad con la sonoridad y su duración. Para realizar una auscultación adecuada, es importante la paciencia del clínico, así como la ejecución de este procedimiento en un espacio tranquilo y de ser posible, el paciente debe permanecer en cuadripedestación para que el corazón ocupe su posición anatómica normal. Es importante evitar el jadeo y otros ruidos que puedan interferir durante la auscultación cardíaca, como el temblor y los movimientos musculares, el frotamiento del pelo con el estetoscopio, los sonidos gastrointestinales y los ruidos externos a la habitación donde se realice el procedimiento. Sonidos cardiacos Los sonidos cardiacos normales en el perro son: a) El sonido S1. Se asocia con el cierre y con la tención de las válvulas atrioventriculares (mitral y tricúspide) al inicio de la sístole. 25 b) El sonido S2. Se asocia con el cierre de las válvulas semilunares (pulmonar y aórtica) al final de la sístole. El aumento de la intensidad del sonido S1 puede deberse a una pared torácica delgada, a la presencia de un alto tono simpático, a taquicardia, hipertensión arterial sistémica o al acortamiento del intervalo PR en el electrocardiograma. La disminución en intensidad puede estar provocada por la obesidad, por un derrame pericárdico, por hernia diafragmática, por cardiomiopatía dilatada, por estado de hipovolemia, por deficiente llenado ventricular o por la presencia de derrame pleural. El incremento en la intensidad del sonido S2 puede ser el resultado de una hipertensión pulmonar secundaria a dirofilariasis, cor pulmonale (enfermedad cardiopulmonar) o de la presencia de puentes congénitos asociados al complejo o al síndrome de Eisenmenger. Los sonidos S3 y S4 (sonidos de galope). Ocurren durante la diástole y normalmente no son audibles; pueden ser detectados por medio de fonocardiograma. La presencia de los sonidos S3 y S4 no tiene relación con la automaticidad ni con el proceso de conducción intracardiaca. Cuando hay una frecuencia cardiaca muy alta es difícil distinguir los sonidos S3 o S4. Si ambos sonidos están presentes, pueden encontrarse sobrepuestos; a esta circunstancia se le llama sumación de galope. La presencia del sonido S3 indica una dilatación ventricular asociada con insuficiencia miocárdica. La presencia del sonido S4 (atrial o golpe presistólico) está asociada con vibraciones de baja frecuencia, inducidas por el flujo sanguíneo dentro de los ventrículos durante la contracción atrial, lo cual se presenta en el electrocardiograma después de la onda P. 26 La detección del sonido S4 también se asocia con un incremento en la rigidez muscular, como la que ocurre en casos de cardiomiopatía hipertrófica y otras condiciones causantes de hipertrofia ventricular. Cabe aclarar que la diferenciación entre los sonidos S3 y S4 sólo puede hacerse con la ayuda de un fonocardiograma y no mediante la auscultación. Soplos cardiacos Los soplos se caracterizan por su coordinación con los eventos del ciclo cardiaco, pudiendo presentarse durante la sístole (sistólicos), la diástole (diastólicos) o entre las dos. También se caracterizan por su punto de máxima intensidad (PMI) y su radiación sobre la pared torácica. Los soplos sistólicos pueden presentarse al principio de la sístole (presistólicos), en medio de ésta (mesosistólicos), al final (telosistólicos). Pueden presentarse al final de la sístole (holosistólicos) o muy al final de la diástole (presistólicos), esta clasificación solo se puede realizar mediante el uso de un fonocardiograma. La intensidad de los soplos es arbitrariamente graduada en una escala del I al VI, con base en el grado de su percepción: Grado I. Es un soplo muy ligero que se escucha solamente en un ambiente sin ruidos y después de varios minutos de estar auscultando al paciente. Grado II. Es un soplo ligero que se escucha fácilmente con el estetoscopio. Grado III. Representa un soplo de moderada intensidad. Grado IV. Es un soplo intenso que no está acompañado por un estremecimiento precordial. 27 Grado V. Corresponde a un soplo de intenso con estremecimiento precordial palpable. Grado VI. Constituye un soplo muy intenso que puede escucharse aunque se despegue el estetoscopio de la pared torácica; se acompaña de un estremecimiento precordial mayor. Los soplos también se clasifican por su forma de acuerdo con su apariencia en un fonocardiograma; con base en esta clasificación pueden existir distintos soplos: Sistólicos en meseta o de regurgitación (holosistólicos). Se inicia cerca del sonido S1 y presenta una intensidad uniforme hasta el final de la sístole. Generalmente, este tipo de soplos se asocia con insuficiencia valvular atrio-ventricular y deficiencias del septo interventricular. Sistólicos en incremento y disminución o en forma de diamante. Empiezan con baja intensidad, pero llegan a su máximo a la mitad de la sístole; enseguida disminuye su intensidad. En estos casos, los sonidos S1 y S2, pueden escucharse claramente antes y después del soplo. A este tipo de soplos también se les conoce como soplos de eyección, debido a que se presentan durante la eyección con una obstrucción del flujo ventricular. Sistólicos en disminución. Comienzan alto y disminuyen su intensidad con el tiempo; pueden presentarse durante la sístole y la diástole. Sistólicos continuos. Se presentan desde el inicio hasta el final de la sístole y la diástole. 28 Continuos o de maquinaria. Ocurren durante todo el ciclo cardiaco, e indican que hay un declive significativo de presión en una conexión de dos vías. La persistencia del ducto arterioso (PDA) es la causa más común de un soplo continuo. El punto de máxima intensidad es el alto en la base izquierda, sobre el área de la válvula pulmonar, y tiende a radiar en forma craneal, ventral y a la derecha. Diastólicos. En general son poco comunes, pero se detectan en pacientes con insuficiencia aórtica, con endocarditis bacteriana o con una enfermedad degenerativa de la válvula aórtica. Imagen 7. Formas y descripciones de los soplos. Se muestran y describen las formas y momentos fonocardiográficos de los diferentes soplos. 29 Es importante determinar si el soplo se presenta durante la sístole o durante la diástole, y definir su punto de máxima intensidad. Existen soplos que se asocian con la presencia de anemia, fiebre, un alto tono simpático, estados de hipertiroidismo, fístulas arteriovenosas periféricas e hipoproteinemia; además, en corazones de perros atletas frecuentemente hay soplos. Imagen 8. Localización de los soplos. Se muestran los puntos de mayor intensidad (PMI) y formas fonocardiográficas usuales de los diversos soplos congénitos y adquiridos sobre las paredes torácicas izquierda (A) y derecha (B). EA, estenosis aórtica (valvular); insuficiencia valvular mitral (IVM); conducto arterioso persistente (CAP); estenosis pulmonar (EP); estenosis subaórtica (ESA); insuficiencia valvular tricuspídea (IVT); defecto septal ventricular (DSV) (De Bonagura JD, Berkwitt L: Cardiovascular and pulmonary disorders. En Fener W, editor: Quick reference to veterinary medicine, ed 2. Filadelfia, 1991, JB Lippincott.) 30 MÉTODOS DE DIAGNÓSTICO POR IMAGENOLOGÍA RADIOLOGÍA La exploración radiográfica del corazón es una herramienta diagnóstica que Imagen 9. Equipo de Rayos X (Imagen de la web) nos permite valorar de manera rápida el tamaño de las diferentes cámaras cardiacas, la posición del corazón y las posibles alteraciones en el resto de estructuras de la cavidad torácica (tráquea, pulmón y mediastino) (Jorro Castillo & Quesada importante González, realizar 2009). Para una buena ello, es técnica radiológica: Utilizar valores de voltajes altos y miliamperios por segundo (mA/s) bajos para reducir la distorsión provocada por la respiración. Realizar el disparo por la respiración. Realizar, siempre que sea posible, una proyección laterolateral derecha y una proyección dorsoventral (Buchanan & Bücheler, 1995). ELECTROCARDIOGRAFÍA El electrocardiograma (ECG) brinda una representación gráfica de los procesos de despolarización y repolarización eléctricos del músculo cardíaco como se aprecian desde la superficie corporal, la amplitud de estas diferencias en el potencial eléctrico entre diversos puntos sobre el cuerpo se mide en milivoltios (mV) y su duración se expresa en segundos. El electrocardiograma puede brindar información sobre la 31 frecuencia cardíaca, intracardiaca; ritmo también y conducción puede sugerir la presencia de agrandamiento de cámaras específicas, enfermedad miocárdica, isquemia, enfermedad pericárdica, ciertos desequilibrios Imagen 10. Electrocardiograma (imagen de la web) electrolíticos toxicidades y algunas medicamentosas, electrocardiograma solo no el puede ser empleado para efectuar el diagnóstico de insuficiencia cardiaca congestiva (Edwards, 1987). ECOCARDIOGRAFÍA Es un método no invasivo valioso en la imagenología del corazón y las estructuras circundantes, se utiliza para evaluar el tamaño de cámaras cardíaca, espesor murales, Imagen 11. Equipo de ultrasonido (imagen valvulares de la web) de la pared, configuración y los movimientos y movilidad grandes vasos proximales, es un estudio sensible para la detección de líquido pericárdico y pleural, también puede facilitar la identificación de lesiones en masas dentro y alrededor del corazón. El examen ecocardiográfico básico comprende las mediciones cuidadosas en modo M y todos los cortes convencionales 2-D desde ambos lados del tórax, así como también cualquier otra 32 incidencia requerida para la evaluación adicional de lesiones específicas. La evaluación Doppler, si está disponible, brinda información adicional importante y se la describe más adelante (Bonagura, 1994). Ecocardiografía en modo M El ecocardiografía en modo M brinda una imagen unidimensional (profundidad) dentro del corazón. Las imágenes en modo M representan ecos desde diferentes interfaces tisulares a lo largo del eje del rayo, estos ecos, que se movilizan durante el ciclo cardíaco, pasan con rapidez a través del tiempo sobre el osciloscopio/registro. Por ello, las líneas que se aprecian sobre los registros corresponden a las posiciones de las estructuras particulares en relación con el transductor y otras porciones cardíacas en cualquier punto temporal. El modo M regularmente brinda imágenes más limpias de los bordes cardíacos que la 2-D debido a su alta frecuencia de muestreo. Las mediciones de las dimensiones del corazón y movimientos a través del ciclo cardíaco suelen obtenerse con mayor precisión a partir de los cortes en modo M, sobre todo cuando se acompaña con el registro simultáneo del electrocardiograma o fonocardiograma. Ecocardiografía bidimensional Un plano de tejido (en profundidad y ancho) puede evaluarse con la ecografía 2-D, que hace que los “cortes” resultantes sean intuitivamente más reconocibles. Pueden identificarse las alteraciones anatómicas provocadas por las diferentes enfermedades o defectos congénitos, aun cuando el flujo sanguíneo real no suele visualizarse con la imagenología 2-D o en modo M. Una variedad de planos pueden retratarse desde diferentes localizaciones en la pared torácica. La mayoría de los cortes convencionales se obtienen ya sea de las 33 posiciones paraesternal derecha o izquierda (directamente sobre el corazón y en cercanía del esternón). En ocasiones, las imágenes se logran desde la posiciones subxifoidea (subcostal) o entrada torácica (supraesternal). Se examinan en forma sistemática la orientación, tamaño relativo y espesor mural de las cámaras cardíacas; todas las válvulas y estructuras relacionadas; y los grandes vasos, toda anormalidad sospechosa se explora en planos múltiples para su verificación. Ecocardiografía Doppler La ecocardiografía Doppler se basa en la detección de cambios en la frecuencia del sonido entre el haz ultrasónico emitido y los ecos reflejados a partir de las células sanguíneas en movimiento (desvío Doppler), las células que se alejan del transductor reducen la frecuencia de los ecos que retornan, mientras que las células que se acercan a él producen un incremento de la frecuencia; a mayor velocidad de las células mayor es el desvío de la frecuencia. Las imágenes óptimas y el cálculo de la máxima velocidad del flujo sanguíneo son posibles cuando el haz ultrasónico se alinea en paralelo al flujo. Esta posición del haz contrasta con la empleada en la ecocardiografía en modo M y 2-D, en las que la orientación perpendicular a la estructura de interés produce las mejores imágenes. Como los patrones y velocidad del flujo sanguíneo pueden evaluarse con la imagenología Doppler, es posible la detección y cuantificación de la insuficiencia valvular, estenosis valvular y comunicaciones cardíacas. También se puede estimar el flujo sanguíneo y el volumen minuto. Se utilizan diversos tipos de ecocardiografía Doppler con fines clínicos: onda pulsada, onda continua y mapeo color. 34 El Doppler de onda pulsada utiliza salvas ultrasónicas de corta duración para analizar los ecos que regresan desde un área distante especificada hacia el transductor (denominada volumen de muestra). La ventaja del Doppler de onda pulsada es que la velocidad, dirección y características espectrales del flujo sanguíneo pueden calcularse a partir de una localización específica en el corazón o vaso sanguíneo, la principal desventaja es que la velocidad máxima que puede medirse es limitada porque la frecuencia de repetición del pulso es restringida, esto se relaciona con el tiempo requerido para recibir y procesar los ecos que retornan desde la localización seleccionada. El Doppler de onda continua emplea cristales duales de manera que el ultrasonido puede ser transmitido y recibido en forma continua y simultánea, desde el punto de vista teórico, no existe velocidad máxima (límite Nyquist), de modo que se pueden medir los flujos de velocidades elevadas; la desventaja del Doppler de onda continua es que el muestreo de la velocidad y dirección del flujo sanguíneo sucede a lo largo del haz ultrasónico y no en un área específica(W. Nelson & Couto, 2000). El mapeo color del flujo es una forma de ecocardiografia Doppler de onda pulsada que combina modalidad 2-D o en modo M con la imagen del flujo sanguíneo, no obstante, en lugar de un volumen de muestra a lo largo de una línea de barrido, muchos volúmenes se analizan a lo largo de múltiples líneas de barrido. El desvío de frecuencia promedio obtenido a partir de estos muchos volúmenes de muestra es codificado con color por dirección y velocidad. La mayoría de los sistemas codifican el flujo sanguíneo hacia el transductor como rojo y al que se aleja como azul. 35 PRUEBAS DE LABORATORIO Las pruebas de laboratorio como la bioquímica sanguínea y la hematología representan la primera línea representan la primera línea de investigación en las pequeñas especies afectados por enfermedades por enfermedades cardiovasculares, aunque éstos no suelen exhibir anomalías ni hematológicas ni hematológicas ni bioquímicas, no obstante, estas investigaciones deberían formar parte integral de la parte integral de la asistencia a estos pacientes, principalmente para evaluar la funcionalidad de los funcionalidad de los distintos órganos, identificar el compromiso metabólico y descubrir enfermedades descubrir enfermedades ocultas que podrían afectar al tratamiento o al manejo de un animal. Además, animal. Además, sólo en una sustancial minoría de casos, la bioquímica y la hematología pueden ayudar a hematología pueden ayudar a caracterizar las enfermedades cardíacas NUTRICIÓN CLÍNICA EN LA ENFERMEDAD CARDIOVASCULAR . 36 INSUFICIENCIA CARDIACA IZQUIERDA 1a 1 Historial Insuficiencia cardiaca izquierda 1b Examen físico general Intolerancia al ejercicio o letargia. Disnea, taquipnea u ortopnea. Falta de descanso nocturno. Episodios de síncope. Anorexia y pérdida de peso Tos Muerte súbita Soplos cardíacos Latido prominente o desplazado del vértice. Crepitaciones pulmonares 2 Ritmo y frecuencia Diagnóstico cardíaca anormal Cambios en la calidad 2a del pulso Diagnóstico 1b.1 Sonidos o ritmos de presuntivo Ascitis, derrame galopepleural, distensión de la vena Mucosas pálidas yugular o reflujo hepato Historia clínica yugular positivo Los resultados del examen 2a.1 físico general Sugiere una Métodos de insuficiencia diagnóstico cardiaca derecha Electrocardiografía ECG Radiografías Ecocardiografía Pruebas de laboratorio Rodríguez 2013 37 Continuación 3 Tratamiento Ejercicio controlado Dieta baja en sal Terapia de diuréticos Uso de vasodilatadores Inhibidores de la enzima convertidora de angiotensina (ACE) Antiarrítmicos Broncodilatadores 4 Seguimiento del paciente Rodríguez 2013 38 1 Los síntomas que se manifiestan varían de acuerdo con la gravedad de la insuficiencia cardíaca y el proceso primario de la enfermedad. Generalmente en un principio se relacionan con el ejercicio. Los pacientes tienen un funcionamiento cardiaco limitado y la presión de relleno se incrementa con el ejercicio. 1a. Historia clínica. Se debe obtener una historia clínica completa a partir de los datos que los propietarios proporcionan. Los hallazgos más usuales en pacientes con insuficiencia cardiaca izquierda son: Intolerancia al ejercicio o letargia. Puede ser resultado de una pobre perfusión muscular. Disnea, taquipnea u ortopnea. Están causadas por una o más de las siguientes razones: rigidez pulmonar o la abertura intersticial o al edema alveolar; derrame pleural o ascitis grave si existe una insuficiencia cardiaca derecha concurrente; compresión de las vías respiratorias por dilatación del lado derecho del corazón o compromiso de la de la función respiratoria como resultado de una marcada cardiomegalia. La tos tiene lugar como resultado de la compresión bronquial por dilatación de la aurícula izquierda (no necesaria mente asociada a insuficiencia cardíaca congestiva), y/o irritación de las vías asociada al desarrollo de un edema alveolar o intersticial. La tos puede agravarse por el ejercicio. Un edema pulmonar grave y agudo puede provocar la salida de espuma rosácea por la boca o por las fosas nasales. La tos es rara en gatos con insuficiencia cardíaca izquierda. Los episodios de síncope en pacientes con insuficiencia cardíaca normalmente son resultado de una caída repentina del rendimiento cardíaco o de una 39 incapacidad para incrementar la demanda de dicho rendimiento cardíaco, el síncope puede estar ocasionado por una arritmia paroxística o asociado a tos (síncope de tos), o ser el resultado del uso de fármacos, por ejemplo hipotensión asociada al uso de vasodilatadores o agentes β bloqueantes, o anomalías electrolíticas asociadas al uso de diuréticos. Falta de descanso nocturno debido a la disnea y a la tos por el acúmulo de líquido en los pulmones. La muerte súbita es probablemente el signo más común en perros con cardiomiopatía dilatada, pero constituye una posibilidad para cualquier paciente con enfermedad cardíaca estructural. Anorexia y pérdida de peso son signos comunes e inespecíficos. 1b. Se debe realizar a todo paciente un examen físico general completo, lo encontrado frecuentemente en pacientes con enfermedad cardíaca se enlista a continuación: Soplos cardíacos pueden hallarse con o sin una vibración precordial palpable. Un latido prominente o desplazado del vértice puede ser el resultado de una dilatación o hipertrofía ventricular. En casos de cardiomiopatía dilatada, el latido del vértice puede ser débil a consecuencia de un pobre volumen de salida. Las crepitaciones pulmonares pueden escucharse en la auscultación de los campos pulmonares de pacientes con edema pulmonar. La ausencia de crepitaciones audibles no nos permitirá negar la existencia de edema pulmonar, y la presencia de sonidos pulmonares adventicios puede estar asociada a enfermedades pulmonares primarias: los perros viejos suelen presentar 40 enfermedades cardíacas y enfermedades pulmonares o de las vías respiratorias crónicas. Ritmo y frecuencia cardíaca anormal en las fases tempranas de la insuficiencia cardíaca izquierda, la frecuencia y el ritmo cardíaco suelen ser normales, a medida que la enfermedad progresa, la frecuencia cardíaca suele aumentar y puede desarrollarse taquiarritmias (o, con menos frecuencia, bradiarritmias). Cambios en la calidad del pulso puede observarse un pulso hipercinético en casos en los que el volumen de salida es elevado y la presión del pulso amplia, por ejemplo reflejo aórtico, ductus arteriosus persistente, fístula arteriovenosa. Un pulso hipercinético puede observarse cuando el volumen de salida sea bajo, los déficit e irregularidades de la amplitud del pulso pueden aparecer en pacientes con arritmia. Los sonidos o ritmos de galope se escuchan normalmente sólo en individuos con insuficiencia cardíaca. Unas mucosas pálidas se harán evidentes si el rendimiento cardíaco está gravemente comprometido y la vasoconstricción es pronunciada. El compromiso respiratorio grave en la insuficiencia cardíaca izquierda puede dar como resultado una cianosis derivada de un edema pulmonar. 1b.1 la presencia de ascitis, derrame pleural, distención de la vena yugular o reflujo hepatoyugular positivo sugiere una insuficiencia cardíaca derecha concurrente. 2. Diagnóstico. Suele realizarse un diagnóstico a partir de los signos clínicos, la historia clínica y los resultados del examen físico, hasta donde se avance con la investigación del problema dependen de los deseos del propietario y de los límites 41 económicos. Los diagnósticos auxiliares comúnmente son requeridos para confirmar la presencia de una enfermedad cardiaca, para determinar la causa más precisa de la enfermedad, identificar cualquier factor de complicación y evaluar la gravedad de una insuficiencia cardíaca. La electrocardiografía puede mostrar la evidencia de una hipertrofia de la aurícula izquierda y/o ventrículo izquierdo. Las arritmias son muy comunes, y es esencial el diagnóstico electrocardiográfico de una anormalidad clínica de la frecuencia o ritmo. La radiografía mostrará una progresiva cardiomegalia del lado izquierdo (o global) como progreso de la enfermedad. A medida que la insuficiencia cardíaca se desarrolla, la congestión venosa pulmonar se hace evidente. patrón Inicialmente, intersticial confirma un el desarrollo del edema pulmonar, que puede progresar a un patrón alveolar. La ecocardiografía aproximación a un facilita la diagnóstico definitivo. La ecocardiografía de dos dimensiones hace posible identificar lesiones cardíacas anatómicas. 42 Las pruebas de laboratorio rutinarias pueden reflejar los efectos hemodinámicos de la insuficiencia cardíaca sobre el flujo sanguíneo regional, los efectos de cualquier agente terapéutico la presencia de enfermedades extracardíacas concurrentes. El conocimiento de la condición metabólica el paciente es muy útil, ya que tiene importantes implicaciones cuando los agentes farmacológicos se utilizan en el tratamiento. Un “leucograma de estrés” puede ser evidente en un perfil hematológico de pacientes con insuficiencia cardíaca de rendimiento elevado. La neutrofilia o la Imagen 12. Proyección lateral de radiografías torácicas de un perros en diferentes estadios de una insuficiencia cardíaca izquierda (a) hipertrofia de la aurícula izquierda, evidente al estrecharse el borde caudal de la silueta cardíaca (flecha) y elevación de la tráquea distal (T). (b) compresión de las vías respiratorias por encima del lado izquierdo del corazón agrandado (B) y congestión venosa pulmonar (cabeza de flechas). (c) marcado agrandamiento del lado izquierdo del corazón con congestión venosa pulmonar, compresión severa de las vías respiratorias por la enorme aurícula izquierda y un patrón de llenado alveolar en el campo pulmonar caudo-dorsal (A) propio de edemas pulmonares cardiogénicos en perros monocitosis es frecuentemente evidente en endocarditis. Existe una evidencia común de azotemia prerenal, particularmente en pacientes con insuficiencia cardíaca moderada o severa. La proteína/albúmina total puede ser ligeramente baja; ello puede ser un efecto de dilución cuando se retiene agua, o debido a una reducción de la síntesis hepática de proteína y absorción gastrointestinal reducida. Los cambio s de los niveles de electrólitos suelen ser consecuencia del tratamiento; sin embargo, en caso de insuficiencia cardíaca grave con niveles elevados de aldosterona puede dar como resultado una hipocalcemia marginal y una excesiva secreción de ADH puede causar hipocloremia e hiponatermian. Puede aconsejarse una evaluación de la función tiroidea en individuos en los que un hiper o hipotiroidismo pueda significar una complicación de la enfermedad 43 miocárdica. El cultivo de sangre puede aconsejarse en caso de sospecha de endocarditis. La medida de los gases sanguíneos y del lactato sanguíneo puede ser útil en otros casos. Estará in54rfedicada una medida de la presión sanguínea si se cree que la hiper o hipotensión arterial puede contribuir al síndrome clínico en un paciente en concreto. Cateterización cardíaca puede requerirse la medida de presión y la angiografía selectiva y no selectiva para obtener un diagnóstico definitivo. Presiones arteriales pulmonares elevadas o presiones de cuña capilares pulmonares serán evidentes en caso de insuficiencia cardíaca congestiva del lado izquierdo del corazón. 3. el complejo fisiológico responde a las muchas causas de insuficiencia cardíaca izquierda, lo que significa que la presentación clínica de los pacientes afectados no siempre es la misma. El éxito del manejo requiere la evaluación individual de cada paciente en relación a las causas primarias y a la extensión de las respuestas compensatorias que determinan los signos clínicos que éstos presentan. En la mayoría de casos no es posible tratar la enfermedad primaria, y la terapia se limita al grado de debilidad sufrido por un paciente como resultado de unas respuestas compensatorias que probablemente no podrá alterar el transcurso de los cambios patológicos. 4. Principios terapéuticos generales. Ejercicio, cuando la intolerancia al ejercicio se pone en evidencia en un paciente con enfermedad cardíaca, se establece un régimen de ejercicio diario y regular que éste pueda asumir fácilmente (control del ejercicio). La restricción completa del ejercicio en insuficiencia cardíaca liegra puede por sí misma comprometer la tolerancia al ejercicio. 44 Dieta restringida en sal, puede permitir una reducción de los fármacos requeridos para el control de edemas en pacientes con insuficiencia cardíaca son normalmente deficientes. Deben evitarse los cambios repentinos en la dieta, en casos avanzados, la consideración dietética más importante consiste en evaluar si el apetito del paciente se mantiene. La terapia diurética provoca una excreción renal de sal y agua, de forma que se reduce la carga y se ayuda a limitar el desarrollo del edema. Siempre que se utilicen diuréticos es posible proporcionar la dosis según el efecto, usando las mínimas dosis necesarias para controlar el edema pulmonar. El edema pulmonar refractario puede solucionarse con combinaciones de diferentes clases de diuréticos. Los vasodilatadores se utilizan con gran frecuencia para el tratamiento de la insuficiencia cardíaca congestiva. La venodilatación incrementa el almacenamiento de la sangre en las venas, reduciendo la precarga, lo cual es beneficioso en pacientes con edema pulmonar. La dilatación arterial reduce la precarga, mejorando el flujo posterior y la tolerancia al ejercicio y reduciendo, al mismo tiempo, el reflujo mitral, el tamaño de la aurícula izquierda y la tendencia de la tos. Los inhibidores de la enzima convertidora de angiotensina (ACE) son vasodilatadores equilibrados que producen tanto dilatación arterial como venodilatación como consecuencia de la reducción de los niveles circulantes de angiotensina II. También ellos reducen la retención de sal y agua como resultado de la consecuente caída de los niveles circulantes de aldosterona 45 circulante. Es necesario que las arritmias evidentes en el examen físico sean caracterizadas con electrocardiografía, y para ello está indicado en uso de antiarrítmicos. La Digoxina se administra para controlar la tasa ventricular en el caso de taquiarritmias supraventriculares (especialmente fibrilación auricular) o si existe la evidencia de fracaso miocárdico. La Digoxina puede ayudar a los pacientes con insuficiencia cardíaca del lado derecho a través de efectos menos específicos mediados por el sistema nervioso autonómico. Los broncodilatadores o inhibidores de la tos pueden estar indicados en algunos individuos, especialmente si se presenta una pequeña enfermedad concurrente de las vías respiratorias. La naturaleza progresiva de la enfermedad hace que una insuficiencia cardíaca izquierda permita una categorización clínica del grado de la insuficiencia cardíaca de acuerdo con la extensión de la incapacidad del paciente. Tradicionalmente, la intensidad del tratamiento requerido se determina en función de la categoría clínica en la que se sitúa al paciente. Aunque no es completamente satisfactorio (se ha propuesto una clasificación alternativa para pacientes pequeños con insuficiencia cardíaca) (Anon, 1992), la clasificación de la insuficiencia cardíaca funcional según la New York Heart Association (NYHA) (Anon, 1964) se utiliza como una forma modificada para cada proporcionar una guía útil para el tratamiento de la insuficiencia cardíaca izquierda en perros y gatos (ver tabla 1.1). 4. el seguimiento del paciente es esencial para determinar la eficacia de un régimen terapéutico, para ayudar a evitar descompensaciones agudas, para garantizar la conformación con todo el tratamiento y para evaluar los posibles 46 efectos colaterales, toxicidad o reacciones idiosincrásicas de los fármacos utilizados con el paciente. La frecuencia de las revisiones se determina según la gravedad, la estabilidad y los límites económicos del propietario. Puede ser necesario tomar muestras de sangre para evaluar la función renal y hepática y los niveles de electrolitos. La radiografía, ecocardiografía o electrocardiografía también pueden aconsejarse. 47 ENFERMEDAD VALVULAR DEGENERATIVA (ENDOCARDIOSIS) 1a.1 1a Historial 1 1a.2 Enfermedad valvular degenerativa (endocardiosis) Intolerancia al ejercicio Disnea insomnio nocturno Letargia Anorexia En caso de enfermedad avanzada puede darse un síncope, pérdida de peso 1b Signos clínicos 2 Síntomas de insuficiencia cardiaca Soplos sistólicos Soplo del reflujo mitral Puede escucharse un soplo en hemitorax Diagnóstico 3 Tratamiento 2a Diagnóstico presuntivo 4 Pronóstico 2b Métodos de diagnóstico Rodríguez 2013 Puede basarse en la identificación de soplos sistólicos Electrocardiografía Radiografía torácica Ecocardiografía 48 1. La endocardiosis es el resultado de una degeneración mixomatosa idiopática de las válvulas auriculoventriculares que llevan a una insuficiencia valvular. La etiología es desconocida, primeramente suelen observarse en áreas de aposición de las cúspides, nódulos o una especie de gruesas placas de las cúspides valvulares, las cuales presentan una tonalidad gris blanquecina y son suaves y relucientes; sin embargo, también puede observarse en la base de la válvula. Cuando la patología se extiende, la cima de la válvula se deforma y se encoge, y las cuerdas tendinosas suelen engrosarse cerca de su unión con la válvula (Whitney, 1974; Buchanan, 1977). Las lesiones se observan con más frecuencia en la válvula auriculoventricular izquierda, generalmente en asociación a lesiones menos graves de las válvulas auriculoventriculares; las válvulas semilunares se ven afectadas en raras ocasiones. La endocardiosis representa la causa más común de insuficiencia cardíaca en perros, la frecuencia de enfermedad valvular se incrementa con la edad, consecuentemente, los signos clínicos tienden a ser vistos en perros de media y avanzada edad. Se observa con mayor frecuencia en razas caninas pequeñas, especialmente el cavalier King charles spaniel (Beardow y Buchanan, 1993), caniche, chihuahua, cocker spaniel y yorkshire Terrier, ocasionalmente también nos encontramos con razas más grandes afectadas. 1a. Entre los síntomas típicos se incluyen la intolerancia al ejercicio, disnea, tos, insomnio nocturno, letargia y anorexia. A veces puede darse un síncope, así como la pérdida de peso, que se observa particularmente en caso de enfermedad avanzada. 1b. los pacientes suelen presentar una sintomatología de insuficiencia cardiaca izquierda, entre las dolencias específicas asociadas a la endocardiosis cabe destacar los soplos sistólicos que son auscultados sobre el vértice cardíaco izquierdo. El soplo 49 del reflujo mitral asociado a la endocardiosis valvular suele incrementarse en intensidad, duración y radiación a medida que la enfermedad progresa en un periodo de meses o años; con el tiempo, puede ser palpable una “vibración” precordial. También suele escucharse un soplo en el hemitorax derecho como resultado de radiación del soplo mitral o del reflujo concomitante de la válvula tricúspide. 2. puede realizarse un diagnóstico provisional basándose en la identificación de soplos sistólicos (frecuentemente detectados en un examen rutinario) audibles sobre el vértice cardíaco izquierdo, por lo común en perros de tamaño pequeño o medio. Electrocardiografía. Pueden existir signos evidentes de una hipertrófica de aurícula o ventrículo izquierdos (anchura de onda P o altura de onda R, respectivamente). Las arritmias son frecuentes, especialmente en casos más avanzados; los descubrimientos electrocardiográficos incluyen a menudo complejos supraventriculares como la fibrilación auricular (normalmente en casos muy avanzados). Las arritmias ventriculares existen, pero se observan con menos frecuencia que en pacientes con cardiopatía dilatada. Una radiografía torácica mostrará una cardiomegalia del lado izquierdo (o global) cuando la enfermedad progrese, con una congestión venosa pulmonar o un patrón alveolar pulmonar observado cuando la insuficiencia cardíaca izquierda congestiva se desarrolle. Podrá realizarse un diagnóstico definitivo de la insuficiencia mitral por medio de una cateterización cardíaca y una angiografía. Ecocardiografía. La ecocardiografía bidimensional identificará lesiones valvulares de endocardiosis más avanzadas, junto con una progresiva hipertrofia de la aurícula y el ventrículo izquierdos. La ecocardiografía de modo M nos informa del tamaño de la cámara y la función global miocárdica. El volumen de precarga del 50 ventrículo izquierdo permanece en buenas condiciones y, consecuentemente, el volumen de final de la sístole es normal. El ventrículo izquierdo puede parecer hiperdinámico como resultado de un volumen de salida total grande (volumen de final de la diástole incrementando con un volumen de final de sístole normal). Sin embargo, cuando la enfermedad progresa, puede evidenciarse la insuficiencia miocárdica. En esta fase, diferenciar la enfermedad miocárdica primaria de la insuficiencia valvular secundaria puede ser difícil. El color del flujo o la ecocardiografía de espectro Doppler identificará una regurgitación sistólica reactiva en la aurícula izquierda. 3. Un tratamiento acertado requiere una evaluación individual de cada paciente con respecto a la gravedad y a la precisión del tratamiento terapéutico de acuerdo con la respuesta. 4. Los pacientes con insuficiencia mitral compensada pueden presentar síntomas durante años. Sin embargo, la enfermedad es progresiva, y una vez que se desarrolla la insuficiencia cardíaca el rendimiento es pobre. Un tratamiento cuidadoso puede alargar la vida en buenas condiciones de algunos pacientes con insuficiencia cardíaca moderada o ligera durante años, pero no debe obviarse que una muerte repentina o una descompensación aguda se puede desarrollar en cualquier momento. 51 CARDIOMIOPATÍA DILATADA CANINA No hay antecedentes previos de enfermedad cardíaca. Establecimiento de los signos clínicos suele ser agudo (1-3 semanas). Anorexia y pérdida de peso. Reducida intolerancia al ejercicio con letargia y debilidad. 1a 1 Historial Cardiomiopatía dilatada canina La ascitis puede presentarse con una insuficiencia cardiaca derecha concomitante. 1b Signos clínicos Arritmias Ritmos de galope Vértice de latido reducido Pulso hipocinético Pérdida de peso Los signos respiratorios como disnea y tos pueden estar presentes o pueden presentarlos en forma de síncopes También puede suceder que los signos iniciales sean muerte súbita, o que animales afectados mueran repentinamente en cualquier punto del curso clínico 2a 2 Métodos de diagnóstico Diagnóstico Un diagnóstico provisional se basa en la historia clínica y los resultados del examen físico 3 Electrocardiografía Radiografía Ecocardiografía de modo M Ecocardiografía Doppler 4 Tratamiento Pronóstico Rodríguez 2013 52 1. Las cardiomiopatías son enfermedades del miocardio asociadas a una disfunción cardíaca (Anon, 1995). La cardiomiopatía dilatada (CMD) probablemente representa una fase final de una insuficiencia miocárdica causada por una amplia variedad de afecciones del miocardio. La cardiomiopatía Imagen 13. Grave hipertrofia cardíaca provocada por una cardiomiopatía dilatada en un gran danés dilatada se caracteriza por la (derecha) comparado con el corazón no afectado obstaculización de la función ventricular y la dilatación gradual de de un gran danés de la misma edad (izquierda) (Reproducido de Gorman 1998 con el permiso de Blackwell Science) uno (normalmente izquierdo) o ambos ventrículos. En la cardiomiopatía dilatada no es frecuente la afección única y exclusiva del lado derecho. Al igual que la degeneración valvular observada en la endocardiosis, en la cardiomiopatía dilatada también se detecta una disfunción insidiosa del ventrículo y frecuentes arritmias cardíacas que tienen lugar durante meses o incluso años antes de que se desarrolle la insuficiencia cardíaca congestiva (Brownlie, 1991; Calvert, 1992). La cardiomiopatía dilatada es, en primer lugar, una enfermedad de perros de corta a media edad, aunque un amplio grupo de animales puede estar afectado, desde los 6 meses hasta los 10 años. La cardiomiopatía dilatada afecta particularmente a razas medias, grandes o gigantes, y ha sido descrita en la mayoría de razas comunes. Las diferencias entre razas en la presentación clínica y progresión de la enfermedad sugieren que causas y/o factores genéticos distintos desempeñan una función primordial. El grado y extensión de la disfunción sistólica varía; la dilatación de las cámaras y la reducida función sistólica 53 son evidentes previamente al establecimiento de los síntomas clínicos. La enfermedad es invariablemente progresiva. Los pacientes parece que desarrollen una insuficiencia miocárdica aguda y grave con signos de perfusión tisular reducida e hipotensión. 1a. No suele existir un historial previo de enfermedad cardíaca, y el establecimiento de los síntomas clínicos suele ser agudo (1 – 3 semanas). Las dolencias más comúnmente registradas en el historial incluyen anorexia y pérdida de peso, y una reducida intolerancia al ejercicio con letargia y debilidad. Los signos respiratorios como disnea y tos suelen estar presentes o los animales afectados pueden presentarlos en forma de síncopes. La ascitis puede presentarse con una insuficiencia cardíaca derecha concomitante. También puede suceder que los signos iniciales sean muerte súbita, o que animales afectados mueran repentinamente en cualquier punto del curso clínico. 1b. los pacientes suelen presentarse con signos de insuficiencia cardíaca izquierda, los signos específicos asociados a la cardiomiopatía dilatada se detallan a continuación: Se escucha frecuentemente en la región de las válvulas auriculoventriculares soplos sistólicos suaves debido a una incompetencia valvular secundaria. Las arritmias son comunes; tanto las taqui-arritmias supraventriculares como la fibrilación auricular y/o arritmias ventriculares son frecuentemente descritas. Las bradiarritmias se han descrito en dobermans con cardiomiopatía (Calvert et al, 1996). Pueden escucharse por auscultación ritmos de galope. 54 Un vértice de latido reducido puede presentarse como resultado de un pobre volumen de salida. Un pulso hipocinético puede estar asociado a un pobre volumen de salida. La pérdida de peso puede darse en perros con insuficiencia cardíaca ligera o moderada debido a cardiomiopatía dilatada. 2. Un diagnóstico provisional generalmente se basa en la historia clínica y los resultados del examen físico. 2 a. Electrocardiografía. Puede existir la evidencia electrocardiográfica de un agrandamiento ventricular y/o auricular izquierdo o anomalías de conducción. Las arritmias pueden ser identificadas; los descubrimientos electrocardiográficos incluyen complejos supraventriculares prematuros y taquicardia sinusal o auricular, fibrilación auricular (común en razas gigantes con cardiomiopatía dilatada), así como complejos ventriculares prematuros y taquicardia ventricular (frecuentemente una consecuencia de la cardiomiopatía dilatada en dobermans y bóxers). La monitorización de arritmias a largo plazo y la electrocardiografía ambulatoria (monitorización Holter) puede ayudar a identificar arritmias paroxísticas no detectadas mediante una electrocardiografía rutinaria. La electrocardiografía ambulatoria puede también estar indicada en pacientes que muestran episodios de síncope, y en razas en las que la enfermedad primaria se suele complicar con el tratamiento de arritmias que amenazan la vida del paciente. La radiografía mostrará una progresiva cardiomegalia del lado izquierdo (o global) en su evolución. La cardiomegalia puede ser difícil de apreciar en 55 algunos casos agudos de insuficiencia cardíaca izquierda, especialmente en razas de amplia capacidad torácica. Cuando se desarrolla la insuficiencia cardíaca, la congestión venosa pulmonar se hace evidente y un patrón intersticial y finalmente alveolar confirma el desarrollo del edema pulmonar. El derrame pleural puede evidenciarse si existe una insuficiencia cardíaca derecha concomitante. La ecocardiografía modo M precisa de permite una evaluación del tamaño de la cámara y de la función global del miocardio, permitiendo un diagnóstico definitivo. Las dimensiones de las cámaras cardíacas suelen estar por encima de los límites diámetro normales, de final y el de la diástole, y una hipertrofia miocárdica excéntrica como Imagen 14. Imágenes ecocardiográficas de modo M de (a) un perro normal y (b) un perro de la misma raza con cardiomiopatía dilatada a nivel del ventrículo izquierdo. El ventrículo izquierdo (LV) de un perro afectado con cardiomiopatpia dilatada, se dilata y la pared libre del ventrículo izquierdo (LVFW) y el septo interventricular (IVS) pierden motilidad si se comparan con los de un perro normal (Reproducido por Gorman 1998 con el permiso de Blackwell Science) resultado del volumen de precarga. El punto E del septo de separación (PESS) suele ser elevado y se deprime una fracción del acortamiento del ventrículo izquierdo (Lombard, 1984). 56 La ecocardiografía Doppler permitirá la identificación de un reflujo valvular auriculoventricular sistólicas secundarios, y puede utilizarse en la valoración de las consecuencias hemoparadinámicas de la enfermedad del miocardio. 3. Como cada caso de insuficiencia cardíaca izquierda, cada paciente con cardiomiopatía dilatada requiere un reconocimiento individual según la gravedad de la enfermedad y una modificación del tratamiento de acuerdo con la respuesta. 4. El pronóstico parece variar de acuerdo con la raza y la gravedad de la enfermedad en su presentación. Los pacientes (especialmente razas gigantes) identificados a partir del descubrimiento de una arritmia pueden permanecer compensados y libres de sintomatología durante años. Una vez se desarrolla la insuficiencia cardíaca, sin embargo, el pronóstico es peor. La mayoría de los pacientes muere o se adormece después de 6 – 12 meses de desarrollo de una insuficiencia cardíaca, aunque con un tratamiento adecuando algunos pacientes sobrevivirán durante años. En cualquier caso, siempre hay que considerar la posibilidad de una muerte repentina o una descompensación aguda. 57 ENDOCARDITIS BACTERIANA 1a Historia clínica 1 Endocarditis bacteriana Anorexia Intolerancia al ejercicio Malestar Letargia 1b Signos clínicos Sepsis y bacteremia Enfermedad tromboembólica e infección metastásica Enfermedad inmunomediada secundaria Es inespecífico e indica más bien una infección sistémica o inflamación que una enfermedad cardíaca Algunos animales se presentas síncopes, dolor abdominal o incluso con signos neurológicos 1b.1 Examen físico Mala condición física Debilidad Aumento de temperatura recurrente o persistente Petequias o hemorragias Dolor o inflamación articular, dolor espinal Dolor abdominal Signos neurológicos arritmias Rodríguez 2013 58 Continuación 2 Difícil de emitir un diagnóstico. La presencia de fiebre y soplos así como la evidencia de enfermedad embólica en individuos sugiere una endocarditis bacteriana Diagnóstico 2a Métodos de diagnóstico En algunos casos, el diagnóstico definitivo sólo se obtendrá en un examen post mortem 3 Cultivo de sangre Hematología Bioquímica clínica Análisis de orina Análisis de líquido cefalorraquídeo/ líquido articular Test para enfermedades inmunomediadas Electrocardiografía Radiografías Ecocardiografía 4 Tratamiento Pronóstico Rodríguez 2013 59 1. Endocarditis bacteriana (BE) es el término utilizado para describir la infección bacteriana de las válvulas cardíacas o la pared del endocardio a consecuencia de una bacteremia persistente o pasajera. Estas últimas suelen producirse ocasionalmente en individuos normales, sin causar ningún otro efecto. La enfermedad se considera propia de perros machos de razas medias y grandes. 1a. Raramente, la historia clínica puede dar a conocer una infección bacteriana previa o corriente, o diferentes circunstancias aprovechadas por las bacterias para alcanzar la circulación como, por ejemplo, la cateterización, el uso de una medicación inmunosupresiva o una cirugía reciente. Sin embargo, normalmente el historial es vago, inespecífico e indica más bien una infección sistémica o inflamación que una enfermedad cardíaca. Los descubrimientos más frecuentes en la historia clínica en casos de endocardiosis bacteriana incluyen anorexia, intolerancia al ejercicio, malestar y letargia. El temblor es un hecho común, al igual que la pérdida de peso. Las cojeras a veces se hallan presentes y pueden ser variables o cambiantes. Algunos animales se presentan con síncopes, dolor abdominal, o incluso con signos neurológicos. 1b. los signos clínicos que pueden observarse son: Sepsis y bacteremia Enfermedad tromboembólica e infección metastásica. Lesión valvular y desarrollo de la insuficiencia cardíaca. Enfermedad inmunomediada secundaria. Los pacientes raramente se presentan con signos de enfermedad cardiovascular; por el contrario, los que presentan en la mayoría de los casos son generalmente 60 secundarios e incluso bacteremias de larga duración recurrentes. Son, por tanto inespecíficos, a menudo variable y crónico o intermitentes, de manera que requieren frecuentes inspecciones (Elwood et al., 1993). Entre los signos típicos encontrados son: Mala condición física Debilidad Aumento de temperatura recurrente o persistente. Dolor o inflamación articular, dolor espinal. Petequias o hemorragias Dolor abdominal Signos neurológicos. Arritmias Un soplo cardíaco que se desarrolle en un individuo a quien no le haya detectado ningún soplo previamente, es sugestivo de endocarditis bacteriana (EB), especialmente si se acompaña con otros signos compatibles con la enfermedad. Sus características (tiempo, carácter, grado, etc.) pueden variar entre exámenes, y dichos soplos deben ser diferenciados de los fisiológicos asociados a cualquier hipertermia o anemia concurrente. Los signos de una insuficiencia cardíaca congestiva abierta son raros. Una enfermedad tromboembólica y/o inmunomediada secundaria es bastante común. Es difícil de determinar si la causa primaria es el foco séptico extra cardíaco o si lo es una es una extensión metastásica. Entre los descubrimientos secundarios usuales post mortem cabe citar: Infarto renal, abscesos, pielonefritis, glomerulonefropatía. 61 Abscesos en el sistema nervioso central, encefalitis, meningitis. Artritis, poliartritis; complejos sépticos o inmunes. Discospondilitis, osteomielitis o miositis. Vasculitis, oclusión de vasos pequeños. Evidencia de coagulación vascular diseminada (CID). Infartos esplénicos y/o gastrointestinales. 2. Es difícil emitir un diagnóstico definitivo. La presencia de fiebre y soplos (especialmente un soplo no previamente identificado en un animal o un soplo con características variables) así como la evidencia de enfermedad embólica en individuos sugieren una endocarditis bacteriana. La enfermedad es cara y frecuentemente poco recompensante en cuanto a investigación y tratamiento, en casos concretos estará a menudo sujeta a limitaciones económicas. La historia clínica, el examen físico y los resultados de análisis de orina y de una hematología y bioquímica rutinarias, pueden alertar de una posible endocarditis bacteriana, sobre todo si se sospecha de ello. Si es posible, deberían intentarse obtener un diagnóstico definitivo. El cultivo de sangre está indicado para ayudar a evidenciar la presencia de bacteremia e identificar los organismos implicados. En condiciones óptimas, como mínimo tomaremos cuatro muestras. Las recomendaciones referentes para la toma de muestras varían como mínimo en una hora y de ser posible de diferentes localizaciones, es lo más adecuado. La preparación de la piel y la localización de la venopunción serán como las de cirugía, y las muestras deberán ser incubadas aeróbica y anaeróbicamente. El crecimiento del mismo 62 organismo en dos o más muestras es muy indicativo de bacteremia. Se deberá inspeccionar cualquier localización sospechosa de fuentes primarias de bacteremia, por ejemplo del tracto urinario. Hematología. La evidencia de enfermedad inflamatoria crónica es comúnmente más evidente, con leucocitosis como resultado de una neutrofilia madura, con frecuencia acompañada de monocitos. Puede observarse una neutrofilia con una desviación a la izquierda en casos de endocarditis bacteriana aguda y ulcerativa. Así mismo, suele darse la evidencia de una anemia no regenerativa ligera, aunque ocasionalmente se desarrolla una anemia hemolítica autoinmune secundaria. Bioquímica clínica. La inflamación crónica puede dar como resultado una elevación de las proteínas a causa de un aumento de las globulinas séricas; los niveles de albúmina pueden ser bajos si existe una hemorragia significativa, pérdida de proteína renal o gastrointestinal o una reducida síntesis hepática de proteína. Análisis de orina. Las infecciones del tracto urinario pueden ser primarias o secundarias. El infarto renal es común, y puede haber piuria, hematuria y una evidencia de células en el sedimento. Una proteinuria significativa puede acompañar a una glomerulonefropatía secundaria. Análisis del líquido cefalorraquídeo/ líquido articular. Puede demostrar una artritis séptica o aséptica o una inflamación de las meninges en animales que muestran signos clínicos sospechosos. 63 Test para enfermedades inmunomediadas. Los test para anticuerpos antinucleares, test de Coomb, etc. Son a veces positivos. Electrocardiografía. Las anomalías en la frecuencia y ritmo son comunes y requieren documentación electrocardiográfica. Complejos de tamaño o configuración anormal pueden sugerir un agrandamiento de las cámaras cardíacas o una conducción alterada. Radiografías. Están frecuentemente indicadas, por ejemplo una radiografía articular o espinal. Las radiografías torácicas pueden ser necesarias para justificar una cardiomegalia, confirmar o descartar una insuficiencia cardíaca congestiva. Ecocardiografía. Especialmente bidimensional, es muy útil para la demostración de vegetaciones y efectos secundarios del daño valvular (volumen de sobrecarga y dilatación de cámaras, cuerdas tendinosas rotas, láminas valvulares desgarradas, etc.) (Lombard y Buergelt, 1983). La ecocardiografía Doppler contribuirá a la identificación de válvulas enfermas con mal funcionamiento y permitirá una evaluación de hemodinámica. Una cateterización y una angiopatía cardíaca pueden ser requeridas para la demostración de cualquier lesión valvular o endocárdica y nos proporciona una idea de las posibles consecuencias hemodinámicas de tales lesiones. 3. Tratamiento para cualquier infección, están indicadas dosis elevadas de antibióticos bactericidas durante largos periodos de tiempo. Identificar y tratar cualquier puerta potencial de entrada (abscesos, piómetra, etc.). Considerar y tratar cuando sea necesaria cualquier complicación cardíaca, por ejemplo arritmias, 64 insuficiencia cardíaca congestiva. Considerar y tratar cuando sea necesario cualquier complicación extracardíaca .4. Siempre reservado, el pronóstico se determina por medio de la virulencia del organismo involucrado, los efectos hemodinámicos de cualquier daño valvular y la gravedad de las complicaciones extracardíacas. Incluso si la infección primaria se controla, el daño valvular permanente debe ser revisado. El pronóstico parece ser especialmente malo si la enfermedad está asociada a grandes vegetaciones, insuficiencia cardíaca congestiva abierta, evidencia de coagulación valvular diseminada (CID) o graves taquiarritmias. 65 INSUFICIENCIA CARDÍACA DERECHA 1 1a Insuficiencia cardíaca derecha Historia clínica 1b Examen físico Ascitis Disnea Síncope Intolerancia al ejercicio Inapetencia Pérdida de peso Edema subcutáneo es inusual Venas yugulares Ascitis Hepatomegalia Derrame pleural Edema subcutáneo 2 Diagnóstico 2a Métodos de diagnóstico Radiografías Ecografía 3 Tratamiento Rodríguez 2013 66 1a. Las características de la insuficiencia cardíaca derecha son la distensión yugular, la ascitis, el derrame pleural, la hepatomegalia, disnea y el síncope o la intolerancia al ejercicio (pobre gasto ventricular derecho en el ejercicio). Entre los signos adicionales se incluyen inapetencia y pérdida de peso. El edema subcutáneo es inusual. 1b. La mayoría de signos clínicos de la insuficiencia cardíaca derecha se refieren a la insuficiencia posterior del ventrículo derecho. Venas yugulares. El aumento en las presiones de la aurícula derecha se transmite a la vena cava y a las venas periféricas. Esto puede detectarse en el examen físico como venas yugulares distendidas. El hallazgo de venas yugulares distendidas con ascitis es indicativo de insuficiencia cardíaca derecha, ya que no se observa en otros casos de ascitis. La pulsación yugular anormal puede observarse en el reflujo de tricúspide con insuficiencia cardíaca derecha, y la pulsación puede extenderse hacia cuello, incluso con la cabeza levantada. El pulso yugular tiene sólo que observase en un punto que está al mismo nivel horizontal que la aurícula derecha en los animales normales. El reflujo hepatoyugular puede mostrarse en animales con presiones moderadamente elevadas de la aurícula derecha. Una aurícula derecha normal puede asumir un aumento de volumen de sangre sin transmitir un aumento de presión a las venas sistémicas. Se puede aumentar el volumen de sangre que retorna al corazón derecho aplicando presión en el abdomen craneal y desplazando la sangre venosa hepática dentro de la vena cava caudal. Si las presiones de la aurícula derecha todavía siguen ligeramente elevadas, el aumento en el retorno venoso puede producir una distención pulmonar 67 de las venas yugulares, que se colapsan de nuevo cuando se retira la presión en el abdomen craneal. Ascitis. Puede desarrollarse por congestión de las venas hepáticas (generalmente un trasudado modificado). La ascitis se ve más a menudo en perros que en gatos con insuficiencia cardíaca derecha. Hepatomegalia. El hígado puede estar engrosado a la palpación en la insuficiencia cardíaca derecha. En la congestión venosa sistémica crónica también puede hallarse esplenomegalia. Derrame pleural. El derrame pleural es más habitual en gatos que en perros con insuficiencia cardíaca derecha. Como en la ascitis, es generalmente un trasudado modificado. Edema subcutáneo. El edema subcutáneo no se observa con frecuencia en la insuficiencia cardíaca derecha, pero cuando se produce suele verse en las extremidades, en el prepucio y en el abdomen ventral. 2. Radiografías. La insuficiencia cardíaca derecha puede reconocerse en las radiografías como derrames pleurales y ascitis. Los derrames pleurales se observan entre las fisuras interlobares, con líquido en los bordes pulmonares ventrales en Imagen 15. Radiografía abdominal lateral de un pastor alemán con insuficiencia cardíaca congestiva biventricular que muestra un contraste abdominal malo debido a la ascitis. 68 las proyecciones laterales. La ascitis conlleva un mal contraste abdominal y un aspecto de infraexposición. La vena cava caudal suele estar ensanchada (Lehmkuhl et al, 1997) y la hepatomegalia puede ser evidente. Ecografía. Confirma la presencia de líquido pleural y peritoneal, pero también muestra las venas hepáticas dilatadas pueden ayudar a distinguir la ascitis debida a insuficiencia cardíaca derecha por otras causas. La ecocardiografía es útil para determinar la causa de la insuficiencia cardíaca derecha, y ciertamente muestra los derrames pericárdicas. 3. Como en el tratamiento de la patología cardíaca, esta debe dirigirse a la causa subyacente. Esto es importante en la patología pericárdica, en la cual el principio normal del tratamiento diurético no es efectivo. En los derrames pericárdicos que se producen en la insuficiencia congestiva, el único tratamiento efectivo es drenar el derrame pericárdico resultado de insuficiencia cardíaca derecha de un derrame pericárdico que es la causa de la insuficiencia cardíaca. La anterior es probable de una compresión cardíaca. En la insuficiencia cardíaca congestiva moderada del lado derecho por problemas valvulares o miocárdicos, se siguen los mismos principios que en la insuficiencia cardíaca izquierda. La gravedad de los síntomas dicta la intensidad del tratamiento, mientras se intenta tratar el problema subyacente, la terapia adicional puede incluir diuréticos para la ascitis y el derrame pleural, restricción del ejercicio y del sodio e inhibidores de la enzima convertidora de la angiotensina (ACE) si son adecuados. El tratamiento de la ascitis refractaria en la patología valvular o miocárdica puede ser muy frustrante, aunque la ascitis grave no están peligrosa para la vida como el edema pulmonar grave, los animales afectados a menudo tienen poco apetito y pueden encontrarse mal por la congestión hepática y 69 visceral. La caquexia por el problema cardíaco es habitual. La absorción de medicamentos puede estar reducida, comprometiendo aún más la eficacia del tratamiento. Como siempre, la solución ideal es corregir el problema subyacente. En la estenosis pulmonar esto puede ser posible, aunque la presencia de insuficiencia congestiva grave aumenta el riesgo en los procedimientos invasivos. Con la cardiomiopatía dilatada canina (DCM) y la endocardiosis es generalmente necesario basarse en un tratamiento médico: Administrar fármacos parenterales cuando sea posible, sobre todo los diuréticos. Drenar los derrames pleurales si son graves y causan disnea. Considerar el bloqueo secuencial de las nefronas, es decir, utilizando más de un tipo de diurético (por ejemplo, furosemida y un diurético que conserve potasio como la espironolactona); sin embargo, controlar los efectos de deshidratación, azotemia prerenal, hipotensión e hipocalcemia (diuréticos del asa). Reducir la activación del sistema renina-angiotensina-aldosterona (es decir, inhibidores de la ACE). No drenar derrames ascíticos a menos que sea absolutamente necesario para la supervivencia del animal: el drenado repetido puede conllevar una mayor pérdida de proteína sérica y la hipoproteinemia exacerba la insuficiencia la insuficiencia cardíaca derecha. Alimentar con dietas de alta densidad y palatables, pero evitar los niveles elevados de sal (o considerar una dieta baja en sal). 70 PATOLOGÍA PERICÁRDICA 1a Los signos son típicos de la insuficiencia cardíaca congestiva. Signos clínicos 1 Patología pericárdica Ascitis Intolerancia al ejercicio Letargia Inapetencia 2 Diagnóstico Además de los signos de insuficiencia. 2a Métodos de diagnóstico 3 Tratamiento Electrocardiograma Radiografías Ecografía Resonancia magnética (RM) Análisis de líquido Rodríguez 2013 71 1. La patología pericárdica lleva a la insuficiencia cardíaca derecha por impedir el llenado del lado derecho del corazón. El pericardio es un saco fibroso móvil y el espacio pericárdico normalmente contiene unos pocos mililitros de líquido seroso. Un derrame súbito dentro de éste espacio pericárdico produce un incremento marcado en la presión pericárdica, ya que el pericardio no puede estirarse. Un aumento de las presiones intrapericárdicas impide el llenado de la aurícula y puede, ciertamente, llevar al colapso de la aurícula derecha. Un mayor aumento en las presiones pericárdicas puede incluso colapsar el ventrículo derecho. Si la sangre no puede entrar en la aurícula derecha, las presiones venosas sistémicas aumentan. La restricción del llenado del lado derecho del corazón debido a la compresión pericárdica se conoce como taponamiento cardíaco. Los derrames pericárdicos graduales pueden tolerarse mejor, ya que el pericardio puede estirarse con el tiempo. De hecho, pueden acumularse a veces varios litros en los derrames pericárdicos idiopáticos de las razas gigantes. La gravedad del taponamiento cardíaco depende más de las presiones intrapericárdicas que del volumen. Hay que descartar que un pequeño derrame pericárdico podría ser uno de los posibles efectos de insuficiencia cardíaca derecha, aunque es improbable que llegue a producir un taponamiento cardíaco. 1 a. Los signos de presentación de la patología pericárdica son típicos de la insuficiencia cardíaca congestiva, pero depende de la rapidez con la cual se desarrolla el derrame así como de su volumen. Los animales con taponamiento cardíaco agudo pueden presentarse con debilidad grave e hipotensión. Los animales sintomáticos suelen padecer ascitis e intolerancia al ejercicio, aunque los derrames 72 pequeños o crónicos puede que no produzcan ningún signo clínico. Los signos vagos como la letargia y la inapetencia son habituales (Berg y Wingfield, 1984). 2. Examen físico. Aparte de los signos de insuficiencia cardíaca (incluyendo distensión yugular), el choque de punta es menos pronunciado de lo normal y los sonidos cardíacos pueden estar camuflados. Puede presentarse pulso paroxístico (cuando la frecuencia del pulso disminuye en la inspiración). ECG. Pueden observarse alternancias eléctricas, en las que los voltajes del complejo QRS se alteran de latido en latido. Esto tiende a observarse sólo en los grandes derrames y refleja el balanceo del corazón dentro del pericardio (lo que “cambia” el eje eléctrico de latido en latido). Los voltajes QRS también pueden ser pequeños. Radiografías. corazón El está alargado y redondeado sin evidencia de aumento aurícula de la izquierda. Imagen 16. Radiografías lateral y dorsoventral de un san Bernardo El contorno cardíaco puede estar de dos años con derrame pericárdico idiopático en la que aparece una cardiomegalia generalizada y una silueta cardíaca globosa (en ambas proyecciones). más sombreado de lo normal, aunque puede estar más sombreado de lo normal, aunque puede estar oscurecido si hay un derrame pleural presente. Si se ha 73 desarrollado de forma aguda un derrame pequeño, el contorno cardíaco puede que no esté aumentado. La neumopericardiografía puede emplearse para visualizar masas cardíacas en ausencia de ecocardiografía. El derrame Imagen 17. Radiografía lateral de un afgano de 11 años con un gran quemodectoma. el perro se presentó co taponamiento con un volumen de derrame pericárdico comparativamente pequeño. pericárdico se drena y se inyecta aire dentro del contraste espacio pericárdico negativo para como visualizar cualquier masa pericárdica. Los neumopericardiogramas pueden ser difíciles de interpretar y la ecocardiografía los supera. Ecocardiografía. Los derrames pericárdicos se confirman ecocardiografía con en fiabilidad forma de con espacio hipoecoico entre el pericardio y el corazón. Puede visualizarse el colapso de la aurícula derecha, así como el balanceo pendular del corazón dentro del espacio pericárdico Imagen (responsable de las alteraciones eléctricas). Es importante buscar signos de masas 18. Ecocardiograma en dos dimensiones del san bernardo de la imagen 16 que muestra un gran derrame pericardico alrededor del corazón. (AI) aurícula izquierda; (VI) ventrículo izquierdo; (VD) ventrículo derecho. cardíacas o pericárdicas, ya que tienen una implicación importante en el pronóstico. 74 Resonancia magnética (RM). Aunque no está disponible, puede obtenerse una resolución excelente de las estructuras cardíacas con la RM. Es probablemente la técnica más sensible para la identificación de los tumores cardíacos. Análisis de líquidos. Hay que recoger siempre muestras de líquido pericárdico para análisis incluyendo cultivo y antibiograma, estimación del valor hematocrito y citología. Puede ser extremadamente difícil distinguir los derrames de origen neoplásico de los benignos, aunque se sugiere que los derrames inflamatorios pueden tener un pH menor (6.5 o menos) comparados con los neoplásicos o no inflamatorios (pH cercano a 7.5) (Edwards, 1996). Es inusual obtener un diagnóstico a partir de la citología, con la posible excepción del linfoma felino. 3. Si existe alguna duda sobre el taponamiento cardíaco, hay que drenar el derrame. Aunque los diuréticos están indicados para la insuficiencia cardíaca congestiva, no son aconsejables en los derrames pericárdicos, ya que reducen la precarga cardíaca. Por tanto, disminuyen el llenado del lado derecho del corazón y empeoran cualquier colapso de la aurícula derecha, disminuyendo más el gasto cardíaco. De manera similar, los vasodilatadores pueden exacerbar cualquier hipotensión. El drenado puede realizarse sin sedación o anestesia general, en particular si el animal está en estado de colapso. Después (y a veces durante) el drenado, puede observarse una mejoría clínica rápida. La diuresis a menudo es inmediata, ya que la mejoría del llenado ventricular restablece el gasto cardíaco y la perfusión renal. La frecuencia cardíaca suele enlentecerse de manera notable y los complejos QRS pueden volverse mayores. En ocasiones, con un rápido drenaje de los grandes derrames, el aumento súbito en el llenado cardíaco izquierdo puede producirse edema pulmonar (Shenoy et al, 1984). Esto no suele producirse en los 75 perros grandes, ya que es difícil drenar el derrame lo suficientemente rápido. Aunque los diuréticos pueden administrarse después de eliminar la ascitis, esta operación suele ser innecesaria, ya que el derrame pericárdico no ocurre. El tratamiento subsecuente depende de la causa subyacente. Hay que hacer todos los esfuerzos para detectar la presencia de tumores. Si el derrame pericárdico recurre, puede intentarse un segundo drenaje, aunque la recurrencia por lo general es indicativa de exploración quirúrgica y pericardectomía. 76 EFUSIONES HEMORRÁGICAS HEMORRAGIA PERICÁRDICA IDIOPÁTICA 1 Hemorragia pericárdica idiopática De etiología desconocida 2 Diagnóstico Puede ser difícil de distinguir un derramen idiopático de uno neoplásico. 2a Método de diagnóstico Ecocardiograma 3 Tratamiento Rodríguez 2013 77 1. Los derrames hemorrágicos son habitualmente de origen idiopático o neoplásico. La hemorragia pericárdica idiopática, también conocida como derrames pericárdicos benignos o pericarditis estéril idiopática, puede producir volúmenes variables de líquido pericárdico hemorrágico (Gibbs et al., 1982). La etiología es desconocida, aunque se han sugerido como causas mecanismos inmunomediados e infecciones virales. El epicardio a menudo muestra engrosamiento marcado y cambios inflamatorios, aunque éstos pueden ser secundarios más que primarios. El proceso es habitual, sobre todo en los Golden retriever y en los san Bernardo. No existe una predisposición específica de edad o de sexo. 2. Puede ser extremadamente difícil distinguir un derrame idiopático de uno neoplásico, como se ha mencionado más arriba. El examen citológico a menudo falla para la distinción entre los derrames idiopáticos y neoplásicos, aunque los cambios en el pH pueden ser indicativos. 2a. El examen ecocardiográfico suele mostrar un corazón normal, aparte del derrame. 3. Debe drenarse el derrame. Los derrames idiopáticos pueden recurrir en más de 50% de los casos (Thomas, 1989) y es aconsejable explorar el pericardio quirúrgicamente si esto ocurre. Si no se identifican neoplasias en la pericardiectomía subtotal para permitir que los derrames drenen directamente dentro del tórax. El pronóstico subsiguiente suele ser bueno, aunque algún san Bernardo puede desarrollar una cardiomiopatía dilatada. 78 NEOPLASIA INTRAPERICÁRDICA HEMANGIOSARCOMA DE LA AURÍCULA DERECHA 1 El derrame pericárdico típico producido por estos tumores es hemorrágico Hemangiosarcoma de la aurícula derecha Los signos de presentación son los mismos que los que ocurren en el derrame idiopático 2 Diagnóstico 2a Métodos de diagnóstico 3 Tratamiento Ecocardiografía Ecografía abdominal Citología del líquido pericárdico Rodríguez 2013 79 1. Los tumores que pueden producir derrame pericárdico incluyen el Hemangiosarcoma de la aurícula derecha, el quemodectoma, el linfoma, el mesotelioma y el carcinoma metastásico (Cobb y Brownline, 1992). La aurícula derecha es uno de los lugares más habituales para el desarrollo de hemangiosarcomas, y el derrame pericárdico típico producido por estos tumores es hemorrágico. La metástasis en los pulmones puede estar presente, y también lo están con frecuencia, masas en el hígado o en el bazo. El pastor alemán y el Golden retriever están particularmente predispuestos, y los perros más viejos tienen más probabilidad de estar afectados. 2. Los signos de presentación son los mismos que para derrames idiopáticos. 2 a. El aspecto radiográfico es el mismo, aunque a veces también puede observarse metástasis pulmonares o masas esplénicas. La ecocardiografía puede ser útil para identificar masas cardíacas y la ecografía abdominal puede detectar masas esplénicas o hepáticas concurrentes. La citología del líquido pericárdico suele ser inútil. 3. El tratamiento es casi desesperado. El drenado alivia los signos de taponamiento, pero el derramen siempre recurre. Los agujeros del drenaje producidos por la dilatación del balón dentro del pericardio pueden permitir el drenaje mediante una técnica menos invasiva que la pericardectomía subtotal (Cobb et al., 1996). La metástasis puede producirse a los meses del diagnóstico. 80 PROCESOS CARDÍACOS CONGÉNITOS DUCTUS ARTERIOSUS PERSISTENTE (DAP) 1a 1 Historia clínica Ductus arteriosus persistente (DAP) Se detecta en exámenes prevacunales Shunt de derecha a izquierda 1b Examen físico 2 Diagnóstico 2a Métodos de diagnóstico Radiografías Electrocardiografías Ecocardiografía bidimensional o modo M Ecocardiografía Doppler En el caso de DAP con shunt de derecha a izquierda Hay cianosis caudal y se puede detectar o no un soplo sistólico suave El soplo y los signos clínicos especialmente en un individuo o raza predispuesta, es prácticamente patonogmónico de ductus arteriosus persistente. Sin embargo es prudente confirmar el diagnóstico previo a la cirugía para excluir otros posibles defectos. 3 Tratamiento Rodríguez 2013 81 1. Razas predispuestas: maltés, pomeran, collie, springer spaniel inglés, bichón frise, caniche, Yorkshire Terrier y pastor alemán (Patterson, 1971; Buchanan, 1992). En el Reino Unido (Matic, 1993): pastor alemán, border collie y sus cruces y cavalier King charles spaniel. Shunt de derecha a izquierda. El flujo Imagen en DAP (ductus arteriosus persistente) a veces pasa de la derecha a la izquierda, esto ocurre cuando existe una hipertensión pulmonar. Si la presión de la arteria pulmonar supera la presión aórtica, la 19. Diagrama esquemático de ductus arteriosus persistente. El ductus permanece como conexión vascular entre la aorta descendente y el tronco pulmonar distal. Existe un continuo paso de sangre de izquierda a derecha durante la sístole y diástole proporcionando así un soplo continuo de características crecientes y decrecientes. (AD) aurícula derecha; (AI) aurícula izquierda; (VD) ventrículo derecho; (VI) ventrículo izquierdo; (P) tronco pulmonar; (Ao) aorta; (ADP) dustus arteriosus persistente sangre fluirá de la circulación pulmonar a la circulación sistémica, este paso de derecha a izquierda dará como resultado un paso de sangre desoxigenada a partes caudales del cuerpo, ya que el tronco braquicefálico y la arteria subclavia izquierda salen de la arteria aorta descendente, previamente al Ductus, esto puede provocar una cianosis diferencial; las mucosas caudales, como la de la vulva y el prepucio, deberían ser examinadas si existen fundadas sospechas. 1a. El soplo se detecta generalmente en exámenes generales pre-vacunales. Algunos cachorros se presentan con insuficiencia cardíaca izquierda y edema pulmonar, ocasionalmente los propietarios detectan sonidos precordiales en ellos. En 82 algunos animales, los soplos pueden pasar desapercibidos hasta la edad adulta, especialmente si los cachorros se auscultan superficialmente. 1b. el soplo se escucha con máxima intensidad en zonas próximas a la base del lado izquierdo del corazón, y puede estar muy localizado; esta área debe auscultarse cuidadosamente. Es un soplo continuo que crece y decrece durante la sístole, a veces se denomina soplo “en máquina de tren”, la frecuencia es muy baja y está asociada a sonidos precordiales, el componente sistólico puede notarse fácilmente en la base derecha y la entrada torácica, y un soplo sistólico separado del reflujo mitral puede detectarse más caudalmente. Debido al paso a la circulación sistémica a través del ductus arteriosus, el pulso femoral es frecuente, se colapsa rápidamente y es apreciablemente hipercinético. Puede detectarse síntomas de insuficiencia cardíaca del lado izquierdo con una respiración cortada, tos y sonidos respiratorios adventicios. En el caso de DAP (Ductus arteriosus persistente) con shunt de derecha a izquierda, además de cianosis caudal, se podrá o no detectar un soplo sistólico suave. 2. El soplo y los signos clínicos, especialmente en un individuo o raza predisponente, es prácticamente patonogmónico de DAP (ductus arteriosus persistente), sin embargo es prudente confirmar el diagnóstico previo a la cirugía para excluir otros posibles defectos congénitos, como comunicaciones aórticopulmonares o vena cava craneal izquierda persistente (Eyster, 1993). 2a. Radiografías. Hipertrofia de la aurícula izquierda, hipertrofía del ventrículo izquierdo, tronco pulmonar dilatado en un vista DV (dorso-ventral), aorta descendente dilatada el “bump” del ductus, circulación pulmonar incrementada y edema pulmonar posible. 83 Electrocardiografía. Onda P amplia (P mitral), onda R altas (> 3.0 mV en perros) y son posibles varias arritmias, generalmente fibrilación auricular. Ecocardiografía bidimensional o modo M. Hipertrofía de la aurícula izquierda, dilatación del ventrículo izquierdo con hipertrofía excéntrica del ventrículo izquierdo, tronco pulmonar principal dilatado, ventrículo izquierdo hipercinético inicialmente, consecuentemente fallo miocárdico en casos viejos con acortamiento fraccional reducido (< 29%) y el ductus puede imaginarse con dificultad entre las arterias pulmonares principales y aorta descendiente. Ecocardiografía Doppler. Flujo turbulento diastólico en la arteria pulmonar principal, flujo turbulento continúo en la bifurcación del tronco pulmonar y en la aorta descendiente, el ductus puede imaginarse fácilmente con un mapa del flujo del color y regurgitación mitral común. 3. DAP (ductus arteriosus persistente) puede tratarse quirúrgicamente con una doble ligadura del ductus y por tanto, es importante reconocer los animales afectados previamente, antes de la insuficiencia cardíaca izquierda y de la aparición de consecuencias miocárdicas irreversibles. Los pacientes con shunt DAP (ductus arteriosus persistente) de derecha a izquierda no son candidatos para el tratamiento quirúrgico. La mayoría de perros desarrollará una insuficiencia cardíaca izquierda y del miocardio antes de alcanzar una edad media (Bonagura, 1989). Un cirujano torácico experimentado puede lograr un éxito elevado y una mortalidad mínima (Buchanan, 1994). 84 ESTENOSIS AÓRTICA 1a Historia clínica 1 Estenosis aórtica 1b Examen físico 2 Diagnóstico 2a Métodos de diagnostico Radiografías Electrocardiografías Ecocardiografía bidimensional o modo M Ecocardiografía Doppler 3 Tratamiento Rodríguez 2013 85 1. Parece existir un incremento de la estenosis aórtica, tanto en Estados Unidos como en el Reino Unido. Es elevada en ciertas razas especialmente en el bóxer en el Reino Unido, y en el Golden retriever y newfoundlands (terranova) en los Estados Unidos (Buchanan, 1992; Kienle et al., 1994). Soplos de “flujo” inocente. El principal diagnóstico diferencial de los distintos grados bajos de soplos sobre la base cardíaca izquierda son los “soplos” de flujo. Los soplos fisiológicos inocentes que se observan en cachorros desaparecen a las 20 semanas de edad. La mayoría de soplos de flujo de baja intensidad parece tener lugar en razas predispuestas a la estenosis aórtica, y constituye un área oscura por lo que respecta a los programas de cría. 1a. el soplo deberá detectarse en exámenes iniciales. Los pacientes pueden presentarse con una historia clínica de intolerancia al ejercicio o síncope. A veces la muerte repentina es el primer indicio del problema, si es que se ha perdido el soplo. 1b. Los signos clínicos de la estenosis aórtica son soplos crecientesdecrecientes mediosistólicos del lado izquierdo en la base izquierda, que irradian hacia la base derecha y la entrada del tórax. Los soplos de grado elevado se acompañan de vibraciones precordiales. El grado de los soplos suele correlacionarse con la gravedad de las estenosis, el pulso femoral puede ser discerniblemente débil. Existen varios grados, y algunos perros presentarán soplos mediosistólicos poco 86 audibles en zonas próximas a la base izquierda, sin irradiación alguna. Esta área puede no auscultarse de forma rutinaria y debería examinarse cuidadosamente, en especial en cachorros de razas predispuestas. Este soplo no se diferencia mediante auscultación de los soplos inocentes de cachorros, a menos que se acompañe de vibraciones precordiales. 2. Síntomas encontrados en la estenosis aórtica en los exámenes complementarios. 2a. Radiografías. Puede reconocerse una hipertrofia del ventrículo izquierdo, puede no ser remarcable una silueta cardíaca, hay posible dilatación postestenótica de la aorta descendente y ascendente. Electrocardiografía. Puede ser no significativa, ondas R altas, posible segmento S-T con depresión indicando hipoxia de miocardio, posible graduación de los complejos QRS, ectopia ventricular debido a hipoxia de miocardio/isquemia. Ecocardiografía bidimensional o modo M. puede no encontrar anomalías en casos ligeros, hipertrofía ventricular izquierda concéntrica, pueden identificarse anomalías anatómicas del flujo de salida del ventrículo izquierdo y de la válvula aórtica, posible dilatación postestenótica de la aorta descendente. Ecocardiografía Doppler. Máxima velocidad de la aorta > 2.0 m/s arbitrariamente definida por la estenosis aórtica, velocidad del pico (de diferentes ventanas) importante para determinar el gradiente de presión y pronóstico; la vista subcostal suele ser más informativa (Lehmkuhl y Bonagura, 1994), flujo aórtico de velocidad turbulenta y elevada, insuficiencia aórtica común. 3. El tratamiento dependerá de la gravedad de la estenosis, ello puede evaluarse midiendo la presión sistólica de la estenosis; los casos graves presentarán 87 más de 100 mmHg de presión. Los casos leves no requieren tratamiento; la mayoría de los casos graves se tratan con medios médicos. El ejercicio debería prohibirse en estos casos, los pacientes con arritmias ventriculares se controlan con fármacos antiarrítmicos. Los que padecen hipertrofia concéntrica del ventrículo izquierdo deberían tratarse con antagonistas del canal de calcio o β-bloqueantes, para reducir el consumo de oxígeno de miocardio y ayudar a prevenir la isquemia de miocardio (Lehmkuhl y Bonagura, 1995), los antagonistas del canal de calcio son vasodilatadores coronarios, por lo que pueden ser más efectivos, aunque es discutible si se genera excesivo estrés en el miocardio. Los vasodilatadores arteriales están contraindicados, ya que incrementan el gradiente de presión s través de la válvula aórtica. Se han descrito diferentes técnicas quirúrgicas de corrección, aunque la valvuloplastia no ha tenido éxito a largo plazo (Eyster, 1993; Eyster et al. 1993). 88 ESTENOSIS PULMONAR 1a El soplo puede detectarse en un examen primario Historia clínica 1 Estenosis pulmonar 1b Clásicamente el soplo se encuentra en el lado derecho, craneal y ventral, irradiando en dirección dorsal. Examen físico 2 Diagnóstico 2a Métodos de diagnóstico 3 Tratamiento Radiografías Electrocardiografía Ecocardiografía bidimensional Ecocardiografía Doppler Rodríguez 2013 89 1. Las razas más afectadas son el cocker spaniel, schnauzer miniatura y bóxer; en contraste con los bulldogs ingleses, mastiffs, samoyedos y schnauzers miniaturas de los estados unidos (Buchanan, 1992), se piensa en un modo de herencia autosómica dominante en beagles (Patterson, 1968). 1a. El soplo suele detectarse en un examen físico primario, los animales afectados pueden ser asintomáticos, o bien presentarse después de episodios sincopales o con ascitis. 1b. Clásicamente, el soplo se encuentra en el lado derecho, irradiando en dirección dorsal, el soplo es de tipo de flujo mediosistólico creciente-decreciente. Los soplos de grado elevado pueden presentar vibraciones precordiales palpables, y el soplo puede irradiar extensamente, si existe una hipertrofia ventricular derecha significativa, el impulso precordial en razas de caja torácica profunda puede ser más pronunciado sobre el hemitórax derecho, la calidad del pulso es normalmente buena, en el caso de que se desarrolle una insuficiencia cardíaca derecha, puede observarse una vena yugular distendida, hepatomegalia y ascitis, con un reflujo hepatoyugular positivo. 2. Síntomas encontrados en la estenosis pulmonar en los exámenes complementarios. 2 a. Radiografías. Hipertrofía del ventrículo izquierdo (puede causar una inclinación del vértice en la vista lateral), dilatación postestenótica del tronco pulmonar (puede parecer como un “cap” sobre la tráquea en una vista lateral), vascularización pulmonar/hipoperfusión, puede parecer normal en lesiones ligeras y la angiografía confirmará el diagnóstico. 90 Electrocardiografía. Onda S profundas en desviaciones I, II, III y a VF, desviación del eje derecho (> + 100° en perros) en plano frontal, posible ectopia ventricular (origen ventricular derecho). Ecocardiografía bidimensional. Hipertrofia del ventrículo derecho, tabique interventricular tiene una motilidad paradoxal o lisa, hojas valvulares pulmonares anormales, posible dilatación postestenótica del tronco pulmonar. Ecocardiografía Doppler. Elevada velocidad y turbulencia del flujo a través de la válvula pulmonar, posible reflujo tricúspide. 3. se han descrito diversas técnicas desde dilatación manual del área afectada hasta técnicas de injertos (Orton y Monnet, 1994), el tratamiento inicial de elección es la valvuloplastia con un globo (McIntosh Bright et al., 1987; Brownline et al., 1991; Martin et al., 1992; Thomas, 1995). Éste es poco invasivo, sin embargo aún es necesaria la repetición del mismo proceso, pacientes con presión sistólica > 50 mmHg y los sintomáticos son candidatos a una valvuloplastia, aunque los mejores resultados se obtienen en casos en los que haya fracasado la dilatación con el globo de la válvula o en los que exista una grave hipertrofia infundibular (Bonagura, 1989). 91 DEFECTOS DEL TABIQUE INTERVENTRICULAR Signos de intolerancia al ejercicio o de insuficiencia cardíaca izquierda 1a Historia clínica 1 Defectos del tabique interventricular 1b Lo común el soplo es más bajo en el hemitórax craneoesternal. Examen físico 2 Diagnóstico 2a Métodos de diagnóstico 3 Tratamiento Rodríguez 2013 Radiografías Electrocardiografía Ecocardiografía bidimensional o modo M Ecocardiografía Doppler 92 1. los defectos del tabique interventricular no son comunes en los perros, aunque en los Estados Unidos, el bulldog es el que más ha sido afectado (Buchanan, 1992), en el Reino Unido el West Highland White Terrier y el cocker spaniel fueron los que presentaron una mayor prevalencia (Matic, 1993). 1a. El soplo suele detectarse en la primera vacunación, puede observarse una mezcla de sangre, signos de intolerancia al ejercicio o insuficiencia cardíaca del lado izquierdo. 1b. por lo común, el soplo es más bajo en el hemitórax craneoesternal (ya que los shunts de sangre van de derecha a izquierda), el soplo se nota en forma de meseta y es holosistólico, pero puede descender o desaparecer, el soplo también se escucha en el lado derecho, más caudalmente, dando lugar a un soplo “diagonal”, el grado del soplo es más o menos inversamente proporcional al tamaño del defecto; soplos bajos, posiblemente con vibraciones precordiales, están asociados a defectos pequeños y a un mejor pronóstico. Donde existe un shunt significativo izquierda a derecha, puede ser detectado un pulso hipercinético. También puede detectarse un soplo separado de estenosis pulmonar relativa, causado por un flujo sanguíneo incrementado a través de la válvula pulmonar normal. 2. Síntomas encontrados en los defectos del tabique interventricular en los exámenes complementarios. 2a. Radiografías. Hipertrofía del ventrículo izquierdo, hipertrofia de la aurícula izquierda, hipertrofia del ventrículo derecho, sobre circulación pulmonar con shunt izquierdo-derecho significativo. 93 Electrocardiografía. Puede ser no remarcable, ondas R altas, posibles ondas P amplias, ondas Q profundas en I, II, III y a VF con o sin desviación del eje derecho si existe hipertensión pulmonar. Ecocardiografía bidimensional o modo M. hipertrofia de la aurícula izquierda, hipertrofía del ventrículo derecho, dilatación del ventrículo derecho, ventrículo izquierdo hipercinético, posible imagen de defectos del tabique en la parte membranosa del septo por debajo de la válvula aórtica y la hoja de la válvula tricúspide del septo, en una vista de las cinco cámaras. Ecocardiografía Doppler. Espectro de colores del flujo Doppler debería usarse para explorar el ventrículo derecho del área descrita antes, flujo turbulento de velocidad elevada, la velocidad de la sangre a través de los defectos del tabique debería medirse para asesorar el gradiente de presión; a mayor velocidad, mejor pronóstico, el reflejo mitral común, reflejo tricúspide no común pero puede implicar un incremento de las presiones del ventrículo derecho. 3. La única técnica quirúrgica sugerida (sin el recurso de un bypass cardiopulmonar) es el “vendaje arteriopulmonar”. Esta técnica se usa de forma paliativa para proteger la vascularización pulmonar. Si se ha desarrollado un insuficiencia cardíaca izquierda, entonces restringiremos el ejercicio y el sodio en la dieta; e indicaremos diuréticos e inhibidores ECA. Si nos encontramos con un shunt de derecha a izquierda significativa y policitemia, se hará necesaria una flebotomía, muchos de los casos de DSV (defecto del tabique interventricular) sin complicaciones presentan defectos restrictivos pequeños que no requieran ningún tratamiento o cuidado especial. 94 DISPLASIA MITRAL 1a Historia clínica 1 Displasia mitral 1b Examen físico 2 Diagnóstico 2a Métodos de diagnóstico 3 Tratamiento Rodríguez 2013 Radiografía Electrocardiografía Ecocardiografía bidimensional o modo M Ecocardiografía Doppler 95 1. Las displasias de la válvula auriculoventricular parece que se extiende en la especie canina, en el reino unido se ha registrado en bull Terrier, pastor alemán, cavalier King charles spaniel y springer spaniel (Matic, 1993) 1a. El soplo sistólico debería reconocerse en un examen primario, la tos, disnea e intolerancia al ejercicio pueden ser los signos representativos aportados por el propietario. 1b. El soplo suele ser más intenso sobre al área valvular mitral, y puede ser holo o pansistólico, puede presentar diversos grados e irradiar extensamente grave, el soplo no se correlaciona bien con la gravedad de la lesión. Puede identificarse una fibrilación auricular, otras arritmias supraventriculares, taquicardia sinusal y sonidos respiratorios adventicios si el paciente presenta una insuficiencia cardíaca derecha. 2. Los síntomas encontrados en la displasia mitral en los exámenes complementarios. 2 a. Radiografías. Hipertrofia de la aurícula y ventrículo izquierdos, congestión venosa pulmonar y edema pulmonar si existe insuficiencia cardíaca derecha. Electrocardiografía. Posibles ondas R altas, posibles ondas P amplias, posibles arritmias como fibrilación auricular. Ecocardiografía bidimensional o modo M. hipertrofia de la aurícula izquierda, dilatación del ventrículo izquierdo, válvula mitral displásica, por ejemplo, hojas de válvula mitral gruesas, cuerdas tendinosas cortas, grandes músculos papilares y motilidad de la válvula mitral anormal según modo M si existe una estenosis mitral. 96 TETRALOGÍA DE FALLOT 1a Son comunes los antecedentes de intolerancia al ejercicio, sincopes, disnea, cianosis y retardo en el crecimiento. Historia clínica 1 Tetralogía de fallot 1b Examen físico Los hallazgos varían con la magnitud de cada anomalía. 2a 2 Diagnóstico Métodos de diagnóstico 3 Tratamiento Radiografías Electrocardiografía Ecocardiografía 4 Pronóstico Rodríguez 2013 97 1. las anomalías que se presentan en la tetralogía de fallot (TF) consiste en el defecto septal ventricular (DSV), estenosis valvular pulmonar (EP), dextroposición de la aorta e hipertrofia ventricular derecha. El defecto septal ventricular (DSV) a menudo es bastante grande. La estenosis valvular pulmonar (EP) puede interesar a la válvula o área infundibular, en ocasiones la arteria pulmonar es hipoplásica o atrésica. El desvío hacia la derecha de la raíz aórtica la hace superponer al tabique interventricular facilitando la comunicación ventricular derecha-aórtica. En algunos pacientes también se identifican anomalías aórticas. 1a. son comunes los antecedentes de sincopes, intolerancia al ejercicio, disnea, cianosis y retardo del crecimiento. 1b. En el examen físico varían con la magnitud relativa de las anomalías, aun cuando la cianosis se observa en reposo en algunos animales, otros exhiben membranas mucosas rosadas; no obstante, en tales casos la cianosis suele manifestarse con la actividad física. El choque precordial puede ser de igual intensidad o más fuerte sobre la derecha que en la izquierda. Un frémito precordial puede palparse en el borde esternal derecho o área basilar izquierda, pero esta es una alteración de poca regularidad, puede haber pulsaciones yugulares. La auscultación puede revelar un soplo holosistólico en el borde esternal derecho compatible con un defecto septal ventricular (DSV) o un soplo eyectivo sistólico en la base izquierda compatible con estenosis valvular pulmonar (EP), o ambos. De cualquier forma, en algunos enfermos faltan los soplos porque la hiperviscosidad asociada con la policitemia reduce la turbulencia sanguínea e intensidad del ruido, a veces hasta niveles inaudibles. 98 2. Los síntomas encontrados en los métodos complementarios son: Las placas radiográficas torácicas revelan cardiomegalia variable, por lo usual del corazón derecho, la arteria pulmonar puede parecer pequeña, aunque en ocasiones se aprecia una comba. Los detalles vasculares pulmonares por lo usual están reducidos, aunque el refuerzo compensatorio de la circulación bronquial producirá el aumento de la opacidad pulmonar global. La aorta mal posicionada aparece como una comba en craneal sobre las proyecciones laterales. El ventrículo derecho espeso desplaza el corazón izquierdo hacia dorsal, simulando un agrandamiento cardíaco izquierdo. El electrocardiograma suele indicar la presencia de hipertrofía ventricular derecha. La ecografía puede revelar el defecto septal ventricular (DSV), una gran raíz aórtica desplazada hacia la derecha y superpuesta con el tabique ventricular, cierto grado de estenosis valvular pulmonar (EP) e hipertrofia ventricular derecha. Los estudios Doppler pueden mostrar la comunicación derecha a izquierda y el chorro de alta velocidad en la salida pulmonar estenosada. Un estudio de ecocontraste también puede dejar constancia del cortocircuito derecha a izquierda. 3. la reparación quirúrgica definitiva de una tetralogía de fallot requiere cirugía a corazón abierto. Los procedimientos paliativos pueden incrementar el flujo de sangre a través de los pulmones mediante la creación quirúrgica de una comunicación izquierda a derecha. La anastomosis de una arteria subclavia a la arteria pulmonar y 99 la creación de una ventana entre la aorta ascendente y arteria pulmonar son dos técnicas que se han empleado de un modo satisfactorio. 4. el pronóstico para los pacientes con tetralogía de fallot depende del grado de la estenosis valvular pulmonar (EP) y el estado policitémico. Los animales con afección leve o aquellos sometidos a procedimientos anastomóticos paliativos satisfactorios pueden vivir cerca de 4 a 7 años. Sin embargo, son habituales la hipoxemia progresiva, policitemia y muerte súbita a una edad más temprana. 100 DIROFILARIASIS 1a Muchos perros son asintomáticos Historia clínica 1 Dirofilariasis 1b Examen físico Los datos pueden ser normales en el curso inicial o con enfermedad leve. 2 Diagnóstico 2a Métodos de diagnóstico 3 Tratamiento Radiografías Electrocardiograma Ecocardiografía 101 1. La enfermedad por gusanos cardíacos en los perros carece de predilección racial o genero específicas, la mayoría de los afectados tienen entre 4 y 8 años de edad, pero la parasitosis también suele reconocerse en ejemplares menores de un año de vida (pero mayores de seis meses) así como también en animales geriátricos. Los machos enferman 2 a 4 veces más que las hembras. Las razas grandes y los ejemplares que viven sobre todo en exteriores tienen mucho mayor riesgo de infección que las razas pequeñas o perros caseros. El largo del pelaje no parece afectar el riesgo de la infección. 1a. Muchos perros asintomáticos cuando la enfermedad se reconoce por un resultado positivo en el examen físico de rutina, los pacientes con enfermedad oculta o aquellos que no se han revisado en forma rutinaria tienen mayor probabilidad de exhibir enfermedad arterial pulmonar avanzada y manifestaciones clínicas. Los perros sintomáticos con frecuencia tienen antecedentes que comprenden disnea por esfuerzo, fatiga, sincopes, tos, hemoptisis, aflicción respiratoria, pérdida ponderal o signos de insuficiencia cardiaca derecha. 1b. Los datos encontrados en la exploración física pueden ser normales en el curso inicial o con frecuencia cursa con mala condición corporal, taquipnea, o disnea, distensión o pulsaciones venosas yugulares, ascitis u otra evidencia de insuficiencia cardíaca derecha. En la auscultación, en forma variable, sonidos pulmonares aumentados o anormales (sibilancias y crujidos), sonido S2 ruidoso y a menudo desdoblado, soplo o click eyectivo en la base izquierda, soplo de la insuficiencia tricuspídea o arritmias cardíacas. La enfermedad arterial y tromboembolismo pulmonares graves pueden asociarse con epistaxis, coagulación intravascular 102 diseminada (CID), trombocitopenia y posible hemoglobinuria que también es un signo de síndrome caval. 2. los signos encontrados en los métodos complementarios son: 2 a. Los signos radiográficos torácicos pueden ser normales en el curso temprano, aunque los cambios marcados emergen con rapidez en los pacientes con cargas parasitarias abundantes. Los patrones característicos comprenden agrandamiento ventricular derecho, comba en el troco pulmonar y arterias pulmonares lobares tortuosas y con dilatación central y sección periférica. Las arterias de los lóbulos caudales, las cuales suelen afectarse con mayor intensidad, se evalúan mejor en las incidencias dorso-ventrales (DV); bajo condiciones normales el ancho de estos vasos no es mayor que el de la novena costilla (en la intersección costilla-vasos). En las proyecciones laterales, el ancho de la arteria lobar derecha craneal en su intersección de la cuarta costilla no es mayor que el diámetro más estrecho de la costilla en los perros normales. La dilatación de las arterias lobares (sin la concurrente distensión venosa) es fuertemente sugestiva de enfermedad por gusanos cardíacos. Asimismo, es habitual la observación de infiltrados intersticiales o alveolares en manchas sugestivos de infartación, edema, neumonía o fibrosis. La insuficiencia cardíaca derecha resultante de la enfermedad por gusanos cardíacos se asocia con signos radiográficos de enfermedad arterial pulmonar marcada y agrandamiento derecho del corazón. El electrocardiograma (ECG) por lo usual es normal, la enfermedad avanzada puede inducir desvió del eje a la derecha o arritmia. Los perros con insuficiencia cardíaca congestiva inducida por la parasitosis casi siempre tienen registro ECG de 103 agrandamiento ventricular derecho, en ocasiones se observan ondas P elevadas que indican la presencia de agrandamiento o esfuerzo atrial derecho. Las alteraciones ecocardiográficas en los cuadros avanzados de la verminiosis cardíaca comprenden dilatación atrial y ventricular derecha, hipertrofía ventricular derecha, movimiento septal paradójico, corazón izquierdo pequeño y dilatación de la arteria pulmonar. Por lo general, los gusanos cardíacos se localizan en las arterias pulmonares periféricas y no se los puede identificar en los ecocardiogramas 4. todos los pacientes deben examinar con anamnesis detallada y examen físico completo antes de comenzar el tratamiento. Las placas radiográficas brindan la mejor valoración global del estado arterial y parenquimatoso del pulmón y son de provecho para estimar el pronóstico. El riesgo de tromboembolismo pulmonar posadulticia se incrementa en los pacientes con signos clínicos y radiológicos preexistentes de enfermedad vascular pulmonar intensa, sobre todo en aquellos con insuficiencia cardíaca derecha (W. Nelson & Couto, 2000). 104 CONCLUSIONES Al comenzar este trabajo práctico se tuvo como finalidad principal entregar una guía con procedimientos ya establecidos que orienten la identificación y el diagnóstico del paciente cardiópata, reuniendo los signos clínicos, los métodos y equipos de diagnóstico; además de dar a conocer la realización del examen físico especializado en cardiología. 105 BIBLIOGRAFÍA REFERENCIAS Araya, P. I. L., 2007. Cardiología veterinaria. Cardiología veterinaria, pp. 11 - 12 . Berne RM, L. N., 1992. Cardiovascular physiology. St Louis: Mosby. Bonagura, J., 1994. Echocardiography. J AM Vet Med Assoc, pp. 204-516. Bru, N. D., 1992. Principios básicos de la ecografía. Clínica veterinaria de pequeños animales, pp. 138 - 139. Buchanan, J. & Bücheler, J., 1995. Vertebral scale system to measure canine heart size in radiographs. s.l.:s.n. Carlos, G. E., 2003. Principios básicos de ultrasonografía veterinaria. Universidad de Antioquia, Grupo de Fisiología y Biotecnología de la Reproducción, Reproducción, Biogénesis, pp. 303 - 304. DMDR M.D., P., 2006. Electrocardiograma conceptos básicos. Cátedras de Fisiología I y Cardiología - Facultad de Medicina - U.A.E.M, pp. 3 - 4. Edwards, N., 1987. Bolton´s handbook of canine and feline electrocardiography. Philadelphia: WB Saunders. Jorro Castillo, M. & Quesada González, J., 2009. Radiología y ecografía torácica canina. Barcelona: Intermedica. Monroe, R. & GN, F., 1961. Left ventricular pressure-volume relationships and myocardial oxygen consumption in the isolated heart. s.l.:s.n. Morgan, H. & Neely, J., 1990. Metabolic regulation and myocardial function. New York: McGraw-Hill. RL, V. C., WS, K. & DL, F., 1968. Blood flow and pressure in the giraffe carotid artery. s.l.:Comp Biochem Physiol. Thrall, D. E., 2008. Diagnostico Radiológico Veterinario. imagenología veterinaria, p. 4. W. Nelson, R. & Couto, c. G., 2000. Medicina interna de animales pequeños. Buenos aires, República de Argentina: Intermedica. West, J., 1990. Physiological basis of medical practice. Baltimore: Williams y Wilkins. 106 ANEXOS 107 NUTRICIÓN CLÍNICA EN LA ENFERMEDAD CARDIOVASCULAR Tabla 1. Pruebas clínicas de bioquímica de plasma en perros con enfermedades cardiovasculares. Compuesto analizado Urea Creatinina Proteínas totales Albúmina Globulinas Alanín aminotransferasa (ALT) Fosfatasa alcalina (FA) Fibrinógeno Potasio Sodio Magnesio Razones principales de su elección Azotemia prerenal que puede acompañar una grave insuficiencia cardíaca y/o estar seguida de diuresis agresivas. Fracaso renal que afecta a la excreción de fármacos (Digoxina, Enalapril, etc.) Azotemia prerenal que puede acompañar una grave insuficiencia cardíaca y/o estar seguida de diuresis agresivas. Fracaso renal que afecta a la excreción de fármacos (Digoxina, Enalapril, etc.) Para valorar la hidratación y controlar la diuresis. Para diferenciar las causas de ascitis, hidrotórax y edema periférico. Para valorar la hidratación y diuresis. Es un transportador proteico de hormonas, fármacos y calcio. Para valorar la hidratación. Evaluar la enfermedad hepatocelular en caso de insuficiencia cardíaca congestiva. Hipertrofia de hepatocitos y coléstasis intrahepática. Pueden acompañar a la insuficiencia cardíaca congestiva. Inflamación (marcadores insensibles en pequeños animales). Coagulación intravascular diseminada (CID). La hipocaliemia generalmente acompaña a la diuresis. La hipercaliemia puede acompañar un daño tisular difuso y a una insuficiencia renal aguda. La hipo o hipercaliemia producen arritmias. Una ligera hiponatremia puede estas asociada a insuficiencia cardíaca congestiva, especialmente cuando la diuresis y la restricción de sal son utilizadas en el manejo. La hipomagnesemia se desarrolla rápidamente cuando se utiliza la diuresis 108 Tabla 2. Claves nutricionales. Nutriente clave Sodio y cloruro Potasio Magnesio Afección Insuficiencia cardíaca congestiva (ICC), retención de sodio, cloruro y líquido. Hipertensión sistémica Hipocalemia asociada a los diuréticos de asa o tiazdas Hipercalemia, asociada con inhibidores de la enzima convertidora de angiotensina (IECA), diuréticos ahorradores de K o en crisis urémicas agudas. Hipomagnesemia asociada con diuréticos Asociada a dietas bajas en magnesio Energía Obesidad Caquexia Fósforo Hiperfosfatemia concurrente Carnitina Perros por falla Recomendación Evitar el exceso de sodio y cloruro en la dieta Suplementación oral con 3 – 5 mEq/kg/día. Reemplazar diurético por uno de asa o tiazídico. Iniciar alimento con menor contenido de K. Suplementar con 20 a 40 mg/kg/día Utilizar un alimento con mayor contenido de Mg. Restringir calorías Aumentar calorías, dieta casera Restringir el fósforo a 0.2 renal – 0.3% de la masa seca Usar fijadores intestinales de P. Tratamiento 50 a 100 mg/kg/peso vivo de L Carnitina Oral 3 veces al día 109 Tabla 3. Formula casera balanceada con bajo contenido en sodio y minerales para perros adultos. Ingredientes Gramos Esta ración cubre las necesidades de un perro Carne vacuna cocida 100 adulto de 18 kg con un 330 valor de energía Arroz blanco cocido aproximada de 800 kcal 10 como ración base (tal Fibra, acelga, espinacas cocidas cual se come). Agregar Aceite vegetal 2 un comprimido polivitamínico-mineral por Carbonato de calcio 2 día con el fin de equilibrar 1 las vitaminas y los Sal sustituto (CLK) minerales. Total 445 Tabla 4. Contenido de sodio de algunos alimentos balanceados. Ingestión de sodio en un perro de 15 kg que se alimenta con cada uno de ellos como dieta única Producto enlatado de baja calidad Producto seco de baja calidad Producto seco Premium Dieta prescripta enlatada renal Dieta prescripta seca cardiovascular Mg/día > a 2500 >a 1000 600 400 150 Tabla 5. Contenido de sodio de algunos alimentos caseros. Alimento casero Sémola Chicharrones Carne Galletitas Leche Papa Pan Margarina Queso Mortadela mg de Na+ en 100 g de materia seca 1 40 143 375 397 600 796 1168 1890 2968 110 Tabla 6. Contenido de sodio en 100 g materia seca. Alimento Carne vacuna Pollo Maíz Yema de huevo Pescado Cordero Papa conejo Contenido de sodio 143 190 Trazas 106 265 192 28 143 Arroz Panceta Corazón vacuno 6 1100 382 Alimento Riñón vacuno Hígado vacuno Pan Queso fresco Queso maduración Mortadela Papa fritas (snack) Galletitas de agua (con sal) Cereal en copos Agua potable Agua baja en sodio Contenido de sodio 730 453 786 1050 1900 3000 600 1100 1000 < a 15 mg % < a 5 mg % 111 AGENTES CARDIOVASCULARES Tabla 7. Agentes inotrópicos. Fármaco Digitoxina Digoxina Indicado para… Dosis 0.02 – 0.03 mg/kg/8 hrs/ VO 0.0044 – 0.011 mg/kg/VO/12 horas 0.25 mg/m2/VO/12 horas 0.005 – 0.01 mg/kg/12 horas 0.003 – 0.005 mg/kg/VO/ 12 horas 0.005 mg/kg/VO/ 2 veces al día Para perros menores de 18 kg de peso Para perros mayores de 18 kg de peso. Controlar los signos de toxicidad y la eficacia y medir la concentración sérica 3 – 5 días más tarde (tomar la muestra 6 – 8 horas después de la última dosis) para ver si se alcanzo el rango terapéutico (0.5-2 ng/ml). Reajustar la dosis, si fuera necesario (Kittleson, 2000). Medir los niveles séricos 5 – 10 días más tarde. Nivel terapéutico 1 – 2 ng/ml. Si se sospecha de toxicidad, detener el tratamiento durante un mínimo de 1 – 2 días y luego retomarlo reduciendo la dosis en un 50% (Ware y Keene, 2000). Para el tratamiento de la fibrilación atrial (Hogan, 2004). Si no se dispone de pimobendan o es demasiado costoso, en especial si existe una insuficiencia cardíaca refractaria o se observa fibrilación atrial (Meurs, 2006b) 112 Dobutamina 5 – 40 µg/kg/minuto/IV Para el tratamiento por corto plazo de la insuficiencia cardíaca aguda. 5 – 20 µg/kg/minuto Suele ser adecuada para perros, infusiones mayores de 20 µg/kg/minuto puede causar taquicardia (Kittleson, 2006a). Para el shock, cuando la fluidoterapia por sí sola no es adecuada (Haskins, 2000) 5 – 15 µg/kg/minuto/IV por infusión a ritmo constante 2–5 µg/kg/minuto/durant e 12 – 24 horas 2.5 – 10 µg/kg/minuto/IV 5 – 20 µg/kg/minuto/IV por infusión Inamrinona 1 – 10 µg/kg/minuto/IV (DeFrancesco, 2006) 1 – 3 mg/kg/IV en bolo lento 1 – 3 mg/kg/IV 2 mg/kg/en bolo IV 0.25 – 0.6 mg/kg de ataque seguido por 5 – 45 µg/kg/minuto en infusión IV a Para la cardiomiopatía dilatada y la insuficiencia cardíaca intratable; repetir el tratamiento a intervalos de 2 a 6 semanas. Puede mejorar la calidad de vida. Puede aumentar el riesgo de muerte súbita secundaria a arritmias ventriculares (Sisson, 2000). Para el tratamiento por corto plazo del volumen minuto cardíaco bajo y la insuficiencia cardíaca aguda. Si se presenta taquicardia y arritmias, reducir la dosis o suspender la administración (Reiser, 2003). Aumentar la velocidad de la dosificación a 48 – 72 horas. Hay un efecto hemodinámico positivo y prolongado que perdurará durante semanas, una vez suspendido el tratamiento (Kramer, 2003a) Seguido por 10 – 100 µg/kg/minuto en infusión IV a velocidad constante; 20 – 30 minutos después del primer bolo se puede administrar la mitad de la dosis (Kittleson, 2006a). Seguidos por 30 – 100 µg/KG/minuto/en infusión IV a velocidad constante (Muir y Bonagura, 1994). Seguidos por 30 – 300 µg/kg/minuto/infusión IV Para pacientes que salen de un “bypass” cardiopulmonar con mala contractilidad cardíaca (Nelson, 2003a) 113 velocidad constante Tabla 8. Drogas antiarrítmicas. Fármaco Amiodarona Dosis 10 – 25 mg/ kg/ VO/ 2 veces al día/ por 7 días, seguido por 5 – 7.5 mg/ kg/ 2 veces al día/ por 14 días, seguido por 7.5 mg/ kg/ VO/ 1 vez al día Indicado para Para la taquicardia ventricular recurrente no controlada con otras drogas menos toxicas 10 mg/ kg/ VO/ 2 veces al día/ 1 semana y luego 8 mg/ kg/ VO/ 1 vez al días. Para arritmias ventriculares secundarias a una cardiomiopatía oculta en Doberman. Para una taquicardia ventricular grave, se agrega Mexiletina 5 – 8 mg/ kg/ 3 veces al día por 1 semana, una vez confirmada su eficacia, suspender la administración (Calvert y Mieurs, 2000). Administrar la amiodarona como en “b” pero después de 6 meses se puede reducir la dosis a 5 mg/ kg/ 1 vez al día (Meurs, 2005). 10 – 20 mg/ kg/ 2 veces al día/ VO (Fox, 2003a). Disopiramida Lidocaína 7 – 30 mg/ Kg/ VO/ cada 4 hrs Cuando se usa como antiarrítmico (casi nunca) (Kittleson, 2006c) 11 – 22 mg/ kg/ 3 veces al día/ VO (cada Para las arritmias 12 hrs si se usa el producto de larga ventriculares, puede usarse duración) junto con Quinidina o Procainamida (Ettienger, 1989). Bolo inicial de 2 mg/ kg/ IV lento, hasta 8 mg/ kg; infusión rápida (0.8 mg/ kg/ minuto) y si es efectivo mantener una infusión IV a velocidad constante de 25 µg/ kg/ minuto (0.025 – 0.08 mg/ kg/ minuto) (Ware, 2000). Para la rápida conversión de una taquicardia ventricular inestable, incesante y que pone en peligro la vida del animal; bolo IV inicial de 1 – 2 mg/ kg (preferiblemente en 30 segundos) y juzgar la respuesta se pueden necesitar dosis más altas pero rara vez se necesita administrar 4 mg/ kg. Una vez determinada su efectividad comenzar con una infusión a velocidad constante de 25 – 80 µg/ kg/ minuto. Como alternativa, se puede administrar lidocaína a 4 mg/ kg/ IM pero si no hay un cuadro de shock presente, en la mayoría de los casos, los efectos se ven en 10 – 15 minutos y persisten durante 90 minutos (Moise, 2000). Dosis inicial de 2 – 8 mg/ kg/ IV lento hasta efecto Para arritmias mientras se hace un control electrocardiográfico; ventriculares luego administrar por infusión IV a velocidad constante a 25 – 75 µg/ kg/ min, comenzando con una dosis alta y luego disminuyéndola cuando es posible (Macintire, 2006a) 114 Mexiletina Procainamida 0.2 – 0.4 mg/ kg/ IM o IV, con un Como agente opioide como hidromorfona (0.1 mg/ preoperatorio kg/ IV o 0.2 mg/ kg/ IM) (Doy, 2002). 0.1 – 0.3 mg/ kg; puede emplearse en combinación con ketamina en mezcla 50:50 (volumen/volumen) en dosis de 1 ml/ 9.1 kg, ++equivalente a una dosis de 0.28 mg/ kg de midazolam y 5.5 mg/ kg de ketamina (Reed, 2002). 0.1 – 0.5 mg/ kg/ IV (Hellyer, 2005b) 0.25 mg/ kg/ IV (Knipe, 2006b) Para el estado 0.2 – 0.4 mg/ kg/ IV o IM puede epiléptico repetirse una vez (Hopper, 2006a) Para las taquicardias ventriculares cuando se usa IV: bolos intermitentes de 2 – 4 mg/ kg/ IV lenta (en 2 minutos) hasta una dosis total de 12 – 20 mg/ kg, hasta que la arritmia sea controlada. Para uso oral: 20 – 30 mg/ kg/ VO/ 6 – 8 hrs (Kittleson, 2006c) Para el manejo de la taquicardias supraventriculares: después de administrar drogas para enlentecer la conducción del nódulo AV (como el diltiazem), se puede usar a 6 – 8 mg/ kg/ IV dada en 3 minutos o 6 – 20 mg/ kg/ IM para terminar con las taquiarritmias atriales. Para el manejo a largo plazo: 10 – 20 mg/ kg/ VO/ 6 – 8 hrs; dosis más altas de hasta 40 mg/ kg/ 6 hrs han sido necesarias, para tratar las taquiarritmias supraventriculares de la unión en algunos perros (Wright, 2000). Para la taquicardia. Para el manejo rápido: 10 – 15 mg/ kg en bolo IV dado en 1 – 2 minutos; si se requiere continuar con la administración parenteral se lo puede hacer mediante infusión IV a velocidad constante a 25 – 50 µg/ kg/ minuto. Para el manejo a largo plazo: 10 – 20 mg/ kg/ VO/ 6 horas (Moise, 2000) Para la taquicardia ventricular: 6.6 – 8.8 mg/kg/ IV lenta dada en 5 minutos y luego por infusión IV a velocidad constante a 40 – 100 µg/ kg/ minuto (Fine, 2006) Para el tratamiento a largo plazo a arritmias ventriculares: 20 – 30 mg/ kg/ VO/ 8 horas (Meurs, 2002) Usando las tabletas de liberación: 20 mg/ kg/ VO/ 8 horas; para la administración intravenosa: 6 – 8 mg/ kg/ en bolo IV, 20 – 40 µg/ kg/ minuto por infusión IV a velocidad constante (Hogan, 2004) 115 Quinidina Tocainida Verapamilo las Gluconato de quinidina: 6.6 – 22 mg/ kg/ 2 – 4 horas Para contracciones o cada 8 – 12 horas VO (formulación demorada) Sulfato de Quinidina: 6.6 – 22 mg/ kg/ VO/ 6 – 8 ventriculares horas; puede ser dado en un comienzo cada 2 horas prematuras o la como dosis de ataque, hasta que la arritmia sea taquicardia controlada o la toxicidad sea inducida (Ettinger, 1989). 6 – 20 mg/ kg/ IM/ 6 horas (dosis de ataque 14 – 20 mg/ kg); 6 – 16 mg/ kg/ VO/ 6 horas, preparaciones orales con acción sostenida: 8 – 20 mg/ kg/ VO/ 8 horas (Ware, 2000) 6 – 16 mg/ kg/ VO o IM/ 6 horas (cada 8 horas con los productos de liberación sostenida) (Fox, 2003a) En un comienzo intentar con Gluconato de Quinidina a 6 – Para la 11 mg/ kg/ IM/ 6 horas. La mayoría de los perros muestran conversión de la conversión en los primeras 24 horas del tratamiento si la fibrilación ocurre una rápida respuesta ventricular, se puede dar atrial a ritmo Digoxina o un beta-bloqueante del nódulo AV (Russell y sinusal Rush, 1995) 10 – 20 mg/ kg/ (hasta 25 mg/kg)VO/ 8horas (Ware, 2000) 5 – 10 mg/ kg/ VO/ 3 veces al día (Atkins, 2003a) 10 – 20 mg/ kg/ VO/ 8 horas (Fox, 2003a) 10 – 20 mg/ kg/ VO/ 2 veces al día (Tilley, 2007) a) Dosis inicial de 0.05 mg/kg/IV lenta; puede repetirse cada 5 minutos, hasta una dosis total de 0.15 – 0.2 mg/kg. La dosis oral es de 0.5 – 2 mg/kg/VO/8 horas (Ware, 2000). b) Para el tratamiento de la hipotensión: 1 – 5 mg/kg/VO/8 horas (Brovida, 2002) c) 0.05 - 0.15 mg//kg/IV lenta hasta efecto (Kramer, 2003a) d) 1 – 5 mg/kg/VO/ 3 veces al dia; 0.05 – 0.25 mg/kg/ IV lenta (Kramer,2003c) e) Para el término agudo de la taquicardia: dosis inicial de 0.05 mg/kg administrada en 1 – 2 minutos, al mismo tiempo que se controla el trazado electrocardiográfico si no es efectiva, puede repetirse en 5 – 10 minutos, si la arritmia aún no fue controlada, puede darse una última dosis de 0.05 mg/kg (dosis total 0.15 mg/kg). El efecto puede persistir durante 30 minutos o menos. Para el control más prolongado, se puede administrar en infusión, IV a velocidad constante a razón de 2 – 10 µg/kg/minuto (Kittleson, 2006c) 116 Tabla 9. Agentes bloqueantes de los canales de calcio. Fármaco Dosis Amlodipina a) Para el tratamiento de la degeneración avanzada de la válvula mitral, como un reductor de la poscarga después de haber establecido un tratamiento de mantenimiento con un inhibidor de la ECA: 0.2 – 0.4 mg/kg/VO/ 2 veces al día, y aumentar la dosis semanalmente mientras se controla la presión sanguínea (Kraus, 2003). b) Como un vasodilatador arterial, en particular en perros con insuficiencia cardiaca congestiva moderadamente refractaria o recurrente secundaria a la regurgitación mitral y presión sanguínea mantenida: comenzar con 0.1 mg/kg/12 – 24 horas, ajustar la dosis según sea necesario hasta 0.25 mg/kg/ 12 – 24 horas/VO controlar la presión sanguínea (Defrancesco, 2006). a) 0.05 – 0.25 mg/kg/VO/1 vez al día. En muchos perros la Amlodipina parece ser menos efectiva, aun en dosis altas (1 mg/kg/por día) (Brown, Brown y col., 2006). b) 0.1 – 0.2 mg/kg/12 – 24 horas/VO (Stepian, 2006a). Diltiazem a) Para el manejo agudo: 0.125 – 0.35 mg/kg/IV; para el manejo a largo plazo: 0.5 – 1.5 mg/kg/VO/8 horas (usando en combinación con Digoxina en pacientes con insuficiencia cardíaca congestiva) (Wright, 2000). b) Para le tratamiento agudo de la taquicardia atrial: 0.05 – 0.15 mg/kg/IV lento, repetido cada 5 minutos hasta efecto o hasta alcanzar una dosis total 0.1 – 0.3 mg/kg; o dar 0.5 mg/kg/VO seguido por 0.25 mg/kg/VO/ cada hora, hasta conversión o hasta una dosis total oral de 1.5 – 2 mg/kg. En el manejo crónico se puede dar una dosis de 0.5 mg/kg/VO/ 8 horas hasta 2 mg/kg (Wore, 2000) Indicado para Para el tratamiento adyuvante de la insuficiencia cardiaca refractaria Para el tratamiento de la hipertensión sistémica en perros con enfermedad renal crónica Para el tratamiento de las taquiarritmias supraventriculares 117 Verapamilo a) Dosis inicial de 0.05 mg/kg/IV lenta; puede repetirse cada 5 minutos, hasta una dosis total de 0.15 – 0.2 mg/kg. La dosis oral es de 0.5 – 2 mg/kg/VO/8 horas (Ware, 2000). b) Para el tratamiento de la hipotensión: 1 – 5 mg/kg/VO/8 horas (Brovida, 2002) c) 0.05 - 0.15 mg//kg/IV lenta hasta efecto (Kramer, 2003a) d) 1 – 5 mg/kg/VO/ 3 veces al dia; 0.05 – 0.25 mg/kg/ IV lenta (Kramer,2003c) e) Para el término agudo de la taquicardia: dosis inicial de 0.05 mg/kg administrada en 1 – 2 minutos, al mismo tiempo que se controla el trazado electrocardiográfico si no es efectiva, puede repetirse en 5 – 10 minutos, si la arritmia aún no fue controlada, puede darse una última dosis de 0.05 mg/kg (dosis total 0.15 mg/kg). El efecto puede persistir durante 30 minutos o menos. Para el control más prolongado, se puede administrar en infusión, IV a velocidad constante a razón de 2 –10 µg/kg/minuto (Kittleson, 2006c) Tabla 10. Inhibidores de la ECA. Fármaco Dosis Indicado para a) 0.25 – 0.5 mg/kg/día/VO (Miller y Tiller, 1995; Trepanier, 1999; Kittleson, 2007). Para el tratamiento b) 0.25 – 0.5 mg/kg/ cada 12 – 24 horas/VO de la insuficiencia (Ware, 1997). cardíaca: Benazepril a) 0.25 mg/kg/ cada 12 horas/VO (Brown y Henik, 2000) b) 0.25 – 0.5 mg/kg/cada 12 – 24 horas. La coadministración con un bloqueante de los canales de calcio puede disminuir la presión arterial cuando la monoterapia resulta insuficiente. En perros diabéticos, la terapia con inhibidores de la ECA Para el tratamiento pueden bloquear los efectos adversos de adyuvante de la los bloqueantes de los canales del calcio hipertensión (Brown, 2003). c) Para la hipertensión asociada con la enfermedad renal perdedora de proteínas: 0.5 mg/kg/día/VO. La respuesta puede ser variable en los perros con hipertensión secundaria a otras enfermedades, por lo general, los inhibidores de la ECA son bien tolerados y pueden ser titulados sin 118 emergencia (Stepian, 2006a) Captopril a) 1 – 2 mg/kg/8 horas/ VO (Kittleson, 2000) b) 0.5 – 2 mg/kg/ 8 – 12 horas/VO (Bonagura y Muir, 1986) a) Como un vasodilatador en la insuficiencia cardíaca: 0.5 mg/kg/VO/2 veces por día (Kittleson, 2000). b) Para el tratamiento adyuvante de la insuficiencia cardíaca: 0.5 mg/kg/1 vez por día (en un primer momento) con o sin alimento. Si la respuesta es inadecuada, aumentar a 0.5 mg/kg/ 2 veces al día (prospecto del producto: EnacardR - Merial) Enalapril Ramipril a) Para el tratamiento adyuvante de la enfermedad glomerular: 0.5 mg/kg/VO/ 1 vez por día. b) Para el tratamiento adyuvante de la enfermedad glomerular/proteinuria: 0.5 mg/kg/VO/1 vez por día. Si no hay reducción de la proteinuria después de 2 – 4 semanas, aumentar la dosificación a 2 veces por día (Vaden, 2003) 0.25 – 0.5 mg/kg/VO/cada 12 – 24 horas; podría reducir la expansión y la fibrosis intersticial (Lulich, 2006) Comenzar con 0.125 mg/kg/VO/1vez por día; dependiendo de la gravedad de la congestión pulmonar, la dosis puede ser aumentada a 0.25 mg/kg/VO/1vez por día (información en el prospecto del producto: VasotopR – Intervet UK) Para el tratamiento adyuvante de la enfermedad glomerular Como tratamiento adyuvante para los ureterolitos Para el tratamiento de la insuficiencia cardíaca 119