33. mediastinitis y neumomediastino
Anuncio

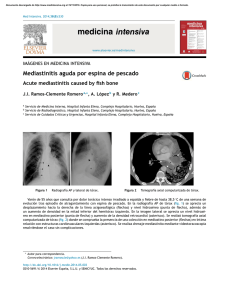
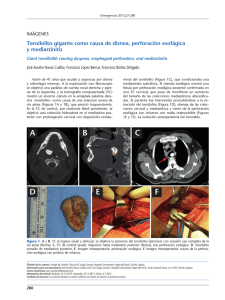
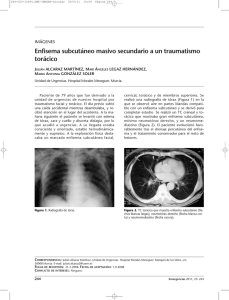
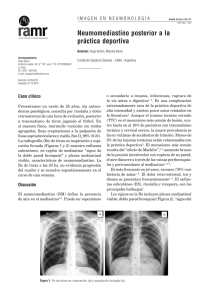
Sección Respiratorio Capítulo 33 - MEDIASTINITIS Y NEUMOMEDIASTINO Rocío de Andrés González, Ana Boldova Loscertales, Cristina Roig Salgado MEDIASTINITIS DEFINICIÓN El mediastino es un espacio torácico delimitado entre los dos sacos pleurales, el esternón y la columna vertebral. Se define mediastinitis como la infección del mediastino, que puede ser aguda (presentación súbita) o crónica (se desarrolla lentamente y empeora con el tiempo). Las agudas suelen estar causadas por bacterias pudiendo progresar en ocasiones a abscesos, a diferencia de las crónicas, que la causa más frecuente suele ser tuberculosa o micótica. Aunque la mayoría de los casos de mediastinitis crónica tiene origen infeccioso, algunos son de causa desconocida y se caracterizan por la acumulación de tejido fibroso denso (mediatinitis fibrosante). La forma aguda con una mortalidad superior al 20%, suele estar producida por Gram positivos que producen secreciones purulentas formando colecciones en el interior del mediastino. La forma crónica engloba, desde la inflamación granulomatosa de ganglios linfáticos mediastínicos a la mediastinitis fibrosante. Su clínica es variable, desde asintomática, pero puede provocar síntomas en relación a la compresión de cava superior, obstrucción de vías respiratorias, parálisis de nervios frénicos o recurrentes u obstrucción de arteria o venas pulmonares. Situaciones de inmunodepresión como alcoholismo, diabetes mellitus, hipoalbuminemia, facilitan el inicio y progresión de la infección. MEDIASTINITIS AGUDA La infección aguda del mediastino es infrecuente. La mayoría de los casos guardan relación con cirugía esofágica, cardiaca o torácica. Una causa menos común es la extensión directa de la infección desde tejidos adyacentes, como el espacio retrofaríngeo, los huesos y las articulaciones esternoclaviculares, ganglios linfáticos mediastínicos, los pulmones, o el espacio pleural. Se produce mediastinitis postoperatoria en alrededor del 0.5% al 1% de los pacientes sometidos a esternotomía media; dicho riesgo aumenta en pacientes diabéticos, obesos o inmunodeprimidos. 419 Manual de Urgencias Cardiopulmonares Manifestaciones clínicas El síntoma principal es el dolor retroesternal, con frecuencia intenso y de comienzo brusco, siendo posible la irradiación al cuello y disnea. Son frecuentes los escalofríos y la fiebre alta, se puede producir obstrucción de la vena cava superior, con dilatación de las venas del cuello. Es importante dirigir la anamnesis a la búsqueda de antecedentes de cirugía o infecciones orofaríngeas, procesos invasivos esofagotraqueales, cirugía torácica previa y la posible presencia de inmunodepresión. Entre las primeras 48 horas (lo más frecuente) y las siguientes dos semanas podemos esperar el cuadro de las formas agudas. Un paciente con mediastinitis aguda impresiona de gravedad, en situación de respuesta inflamatoria sistémica con taquicardia, taquipnea con disnea de reposo, tos, fiebre alta, dolor cervical (a veces exclusivamente torácico) que incrementa con los movimientos pudiendo provocar rigidez, edema en el cuello y parte superior de tórax. Puede haber crepitación por la presencia de enfisema subcutáneo. La disfagia/odinofagia es constante. Puede estar presente el signo de Hamman (ruido crujiente en la parte anterior del tórax sincrónico con la sístole), parálisis diafragmática por afectación de nervio frénico, pulso paradójico por taponamiento cardíaco, síndrome de vena cava superior por compresión o síndrome de Horner por extensión a ganglio estelar son menos frecuentes pero posibles. Hay inspeccionar también boca y faringe, otoscopia, pares craneales, tórax, adenopatías cervicales, dolor, edema o crepitación, soplos, ingurgitación yugular, auscultación cardiopulmonar y abdomen. Diagnóstico La diligencia en el diagnóstico desde su sospecha es determinante para el pronóstico (la demora diagnóstica y el incorrecto drenaje son los principales condicionantes de la mortalidad tras el diagnóstico) -Hemograma, bioquímica (glucemia, función renal, enzimas hepáticas, albúmina y proteínas) coagulación y hemocultivos -ECG: Descartar pericarditis. Puede observarse bajos voltajes, elevación de ST en todas las derivaciones excepto en AVR -Manifestaciones radiológicas: Deben obtenerse proyecciones cervical AP y lateral y tórax PA y lateral: La principal manifestación radiológica es el ensanchamiento del mediastino, más evidente en la porción superior. Se puede apreciar aire 420 MEDIASTINITIS Y NEUMOMEDIASTINO dentro del mediastino, así como en los tejidos blandos del cuello. También se puede apreciar neumotórax o hidroneumotórax. El TAC torácico es necesario para el diagnóstico y para guiar la aspiración y el drenaje percutáneo de los abscesos mediastínicos. Otros posibles hallazgos son: desplazamiento anterior de la vía aérea, enfisema mediastínico, derrame pleural, derrame pericárdico. -SPECT con Ga67: Aumenta la sensibilidad del TAC con el inconveniente de demorarse 48 horas su diagnóstico. Interesa en los casos de progresión más lenta o dudosa. La gammagrafía tiene peor rendimiento. CLASIFICACIÓN DE LAS MEDIASTINITIS Origen aerodigestivo: Mediastinitis Posterior (Anaerobios, Staph. Aureus, bacilos gram negativos -Trauma externo: rotura tercio inferior, o esófago retrotraqueal. -Endoscópica: prótesis, dilataciones, extracción de cuerpo extraño. -Cáusticos. -Cirugía: tiroidea, pulmonar, antireflujo, dehiscencias suturas. -Tumores. -Rotura espontánea: síndrome de Boerhaave Mediastinitis Posquirúrgica: Anterior (Stph Aureus, ó epidermidis) -Supuración retroesternal. -Mediastinitis aguda supurada precoz < 15 días. Grave -Supuración parietal tardía > tercera semana postcirugia. Menos grave Mediastinitis necrotizante Descendente (Streptococo β hemolítico Grupo A, Strp. viridans. Anaerobios no estreptocócicos, Gram negativos) -Infección odontogénica. -Angina de Ludwig. -Absceso periamigdalino. -Absceso retrofaríngeo. -Parotiditis. -Tiroiditis. -Propagación desde órganos torácicos:Pleura, pulmón, tráquea, vértebras, esternón Etiologías más frecuentes -Perforación esofágica: más del 75% de los casos de rotura esofágica, siguen a técnicas endoscópicas, con más frecuencia esofagoscopia y dilatación con balón. La perforación puede ocurrir también en asociación con carcinoma esofágico necrótico, esofagitis por radiación o traumatismo penetrante. La perforación espontánea después de un aumento brusco de la presión intraesofágica (síndrome de Boerhaave), suele ocurrir después de un episodio de vómitos intensos así como en una crisis asmática grave, ejercicio importante o durante el parto. La localización usual de la rotura corresponde a los 8 cm inferiores, muchas veces junto a la unión gastroesofágica. En cuanto a manifestaciones radiológicas, la perforación esofágica distal origina hidrotórax o neumotórax de lado izquierdo, mientras que la perforación de la porción media del esófago, tiende a causar anomalías pleurales en el lado derecho. El diagnóstico se puede confirmar mediante demostración de extravasación del contraste ingerido en el mediastino o en el espacio pleural bajo fluoroscopia. 421 Manual de Urgencias Cardiopulmonares En la exploración clínica se puede encontrar enfisema subcutáneo en los tejidos blandos del cuello, o un sonido intenso de crujido o chasquido, sincrónico con el latido cardíaco (signo de Hamman). -Mediastinitis postesternotomía: Inicia con secreción de herida quirúrgica. Fiebre 3º-4º día postoperatorio. Dehiscencia esternal, disnea y con frecuencia infección pulmonar asociada. -Mediastinitis necrotizante descendente: Infección extendida desde cabeza y cuello. Piel normal, progresión del cuadro en 24-48 horas. Fiebre, shock séptico y fracaso multiorgánico. Afectación de espacios prevertebrales, perivasculares o pretraqueales pudiendo provocar empiema o pericarditis purulenta. Puede precisar traqueotomía de urgencia. Criterios diagnósticos (Estrera 1983): 1. Clínica de infección orofaríngea severa (absceso odontógeno, periamigdalino o retrofaríngeo, angina de Ludwig o infecciones secundarias a trauma faríngeo o esofágico) 2. Demostración radiológica de mediastinitis. 3. Posibilidad de relación de proceso infeccioso orofaríngeo con mediastinitis. 4. Mediastinitis documentada en intervención quirúrgica o en autopsia. Tratamiento Antibiótico empírico, y adecuarlo según antibiograma: TRATAMIENTO ANTIBIÓTICO EMPÍRICO DE LAS MEDIASTINITIS Mediastinitis por perforación aéreo-digestiva Clindamincina 600-900 mg/6 horas iv. + Ceftriaxona 2gr/24 horas + Cloxacilina 500 mg/6 horas. Cirugía 422 Mediastinitis postesternotomía Hasta llegada de antibiograma: Cloxacilina 500 mg/4 hs iv + gentamicina 240 mg/24 hs iv. Si sospecha de Gram negativos (bypass con safena) ceftriaxona 2 gr/24 hs iv. + gentamicina 240 mg/24 hs iv. Precisa drenaje y desbridamiento Mediastinitis necrotizante descendente Clindamincina 600-900 mg/6 horas iv + Ceftriaxona 2gr/12 iv ó Imipenem 1 gr/8 hs. Desbridamiento quirúrgico completo debe ser rápido y contundente con toracotomía siendo generalmente insuficiente el drenaje MEDIASTINITIS Y NEUMOMEDIASTINO Pronóstico El pronóstico dependerá de la causa de la mediastinitis. La mediastinitis después de una cirugía abierta de tórax es muy grave, con alta mortalidad. Prevención La única forma de prevenir la mediastinitis relacionada con la cirugía de tórax es mantener las heridas quirúrgicas limpias y secas después del procedimiento. Igualmente, el tratamiento de la tuberculosis, la sarcoidosis u otras afecciones asociadas con mediastinitis puede prevenir esta complicación. NEUMOMEDIASTINO DEFINICIÓN Consiste en la presencia de gas, normalmente aire, en el mediastino. Es más frecuente en recién nacidos y niños en asociación con infecciones respiratorias, tapones de moco o meconio. En adultos es una entidad poco frecuente. El gas puede proceder de 5 sitios distintos: pulmón, vías aéreas mediastinicas (origen más frecuente después de un traumatismo), esófago (asociado con vómitos intensos, traumatismos, perforación de una neoplasia, durante el parto, crisis graves de asma o ejercicio extenuante), cuello o de intervenciones quirúrgicas u odontológicas, y rara vez, de la cavidad abdominal. CLASIFICACIÓN -Espontánea: es el más frecuente. Se produce por la ruptura de los alvéolos terminales y por un aumento de la presión intraalveolar escapando el aire y disecando el espacio intersticial perivascular hasta el mediastino. En cuanto a las causas más relevantes, suelen ser: accesos de tos, vómitos repetidos, asma bronquial, maniobras de valsaba, actividades físicas con esfuerzo intenso. -Secundario: menos frecuente. Incluye la perforación de esófago, rotura del árbol traqueobronquial, extracciones dentarias, perforación del tracto gastrointestinal. -Traumático: barotrauma (ventilación mecánica a altas presiones, y traumatismos contusos torácicos). 423 Manual de Urgencias Cardiopulmonares PATOGENIA El acontecimiento inicial consiste en un aumento brusco de la presión alveolar, que conduce a rotura de alvéolos adyacentes a las vías aéreas o a las arterias o venas pulmonares, el gas entra después en el intersticio perivascular o peribronquial y se abre camino a través del tejido intersticial hasta el hilio y el mediastino. Cuando se acumula gas en el neumomediastino, la presión puede aumentar e impedir el flujo de sangre. Tal acumulación sólo ocurre si el gas no puede pasar al cuello, situación común en recién nacidos. Con más frecuencia el aire escapa desde el mediastino a través de los grandes vasos hasta el cuello y pared torácica anterior para producir enfisema subcutáneo. El gas también puede pasar a través del tejido intersticial peribroncovascular hasta la pleura visceral que a veces se rompe y conduce a neumotórax. MANIFESTACIONES CLÍNICAS El dolor torácico es el síntoma más frecuente, es subesternal, que irradia al dorso. Suele asociarse a disnea. También puede aparecer hinchazón de cuello (enfisema subcutáneo), dolor, tortícolis, disfonía, odinofagia. EXPLORACIÓN FÍSICA El enfisema subcutáneo es el signo más frecuente, ya sea limitado a cuello y casa o alcanzando más extensamente tórax y abdomen. Aparece el signo de Hamman (crepitación a la auscultación en área esternal sincrónica con el latido cardiaco y variable con los ciclos respiratorios y posición del paciente). También puede aparecer el pulso paradójico y elevación del segmento ST o inversión de onda T en el ECG. DIAGNÓSTICO Rx tórax y/o cuello, en proyecciones posteroanterior y lateral. Se observa presencia de aire separando las estructuras, acumulación de gas subesternal en el pericardio y puede aparecer conjuntamente neumotórax o neumomediastino. Cuando el gas queda interpuesto entre el corazón y el diafragma, es posible identificar la porción central del diafragma en continuidad con las porciones laterales, un aspecto conocido como signo del diafragma continuo. A veces las radiografías detectan gas en el tejido intersticial del pulmón (enfisema intersticial). 424 MEDIASTINITIS Y NEUMOMEDIASTINO Figura 1: Neumomediastino. TRATAMIENTO La evolución suele ser benigna y autolimitada, con raras complicaciones. La necesidad de ingreso viene determinado por el control de la causa subyacente (crisis asmática severa, cetoacidosis,…). El tratamiento es conservador corrigiendo la causa subyacente y reposo BIBLIOGRAFÍA Muguruza Trueba, De Olaiz Navarro B., Urgencias en Cirugía Torácica. Lobo Martínez E., Manual de urgencias quirúrgicas. Hospital Universitario Ramón y Cajal. Editorial IM&C: Madrid; 2000. p 231242. Marcias Robles MD, García Peliz M, González Franco A, Maniega Cañibano M, García Bear I, García Fernández T. Neumomediastino espontáneo en urgencias. Emergencias 1999; 11: 438-441. Carrol CL, Jeffrey RB JR, Federle MP, et al: CT evaluation of mediastinal infections. J Comput Assist Tomogr 11: 449-454, 1987. 425