CATARATA INDUCIDA CAMBIOS DE LA EDAD Los caracteres
Anuncio

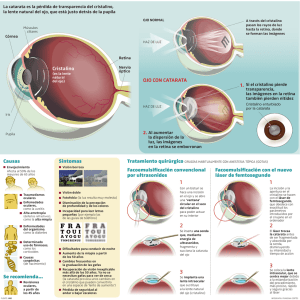
CATARATA INDUCIDA CAMBIOS DE LA EDAD Los caracteres relacionados con la edad son una causa común de daño en adultos mayores. En estudios transversales, la prevalencia de cataratas es del 50% en personas entre edades de 65 y 74 años, lo cual aumenta al 70}5 en aquellos mayores de 75. La patogénesis de la catarata relacionada con la edad es multifactorial y aún es completamente no entendida. Como los lentes envejecen, esto aumente en grosor y peso y disminuye el poder de acomodación. Una nueva capa de fibras corticales son formadas concentricamente, el núcleo del lente experimenta una comprensión y se endurece (esclerosis nuclear). Los cristalinos (lentes de proteínas), son cambiados por modificaciones químicas y por agregación de proteínas de alto peso molecular. El resultado de la agregación de proteínas causa fluctuaciones abruptas en el índice de refracción de los lentes, dispersión de los rayos de luz y reduce la transparencia. Las modificaciones químicas de las proteínas nucleares de los lentes también producen pigmentación progresiva. Los lentes toman un tono amarillo o bronceado a medida que avanza la edad. Otros cambios relacionados en los lentes incluyen disminución en las concentraciones de glutation y potasio, aumento de las concentraciones de sodio y calcio y aumento en la hidratación. Los tres tipos principales de de las cataratas relacionadas con la edad son: nuclear, cortical y catarata posterior subcapsular. En muchos pacientes los componentes de más de un tipo están presentes. CATARATAS NUCLEARES Algún grado de esclerosis nuclear y amarillamiento son considerados fisiológicamente normales en pacientes adultos que pasan la mediana edad. En general estas condiciones interfieren mínimamente con la función visual. Una excesiva cantidad de esclerosis y amarillamiento es llamada catarata nuclear y causa una opacidad central. El grado de esclerosis, amarillamiento y opacidad es evaluado con un biomicroscopio de lámpara de corte y examinando el reflejo rojo con la pupila dilatada. Las cataratas nucleares tienden a progresar lentamente. Aunque ellas usualmente son bilaterales, pueden también ser asimétricas. Las cataratas nucleares típicamente pueden causar daños más grandes en la agudeza lejana que en la cercana. En estadios tempranos el endurecimiento progresivo del núcleo del cristalino, comúnmente causa un incremento en el índice de refracción del lente y así cambia a miopía en la refracción, conocida algunas veces como miopía lenticular. En algunos casos el cambio miópico transitoriamente permite por el contrario a los individuos con presbicia, leer sin lentes una condición referida como “segunda visión”. Ocasionalmente el cambio abrupto en el índice de refracción entre el núcleo esclerótico (u otras opacidades del cristalino) y los cortes del cristalino, pueden causar diplopía monocular. El amarillamiento progresivo de los lentes causa pobre discriminación del color, especialmente al final del azul del espectro de luz visible. La función fotopila retiniana puede disminuir con la catarata nuclear avanzada. En muchos casos avanzados los núcleos de los cristalinos se tornan opacos y cafés y son llamados cataratas nucleares brunescentes. Histopatologicamente las cataratas nucleares son caracterizadas por la homogeneidad en el núcleo del lente con pérdida de las laminaciones celulares. CATARATAS CORTICALES Cambios en la composición iónica de la corteza del cristalino, y subsecuentes cambios en la hidratación de las fibras del cristalino llevan a una opacidad cortical. Las cataratas corticales (también llamadas opacidades cuneiformes) son usualmente bilaterales pero son casi siempre asimétricas. Su efecto sobre la función visual varía ampliamente, dependiendo de la localización de la opacidad, relacionada al eje visual. Un síntoma común de las cataratas corticales es el resplandor de las fuentes intensas de luz, tal como las luces delanteras de los carros. La diplopía monocular puede también resultar. Las cataratas corticales varían ampliamente en su rata de progresión. El primer signo de formación de catarata visible con el biomicroscopia de lámpara de corte son las vacuolas y el agua, claves en la corteza anterior o posterior. La lámina cortical puede estar separada por líquidos. Los peldaños corticales aparecen como opacidades blanquecinas cuando son vistas con el biomicroscopio de corte de luz, y como sombras oscuras cuando son vistas por retroiluminación. Las opacidades en forma de cono pueden agrandarse y coalescer para formar una gran opacidad cortical. Como el cristalino continua absorbiendo agua, esta puede hincharse y llegar a ser una catarata cortical intumescente. Cuando la corteza entera, desde al capsula hasta el núcleo, llega a ser blanca y opaca, se dice que la catarata es madura. Una catarata hipermadura ocurre cuando el material cortical degenerado atraviesa la capsula del cristalino, dejando la capsula encogida y arrugada. Una catarata moraganiana ocurre cuando la licuefacción posterior de la corteza permite movimientos libres de núcleo dentro de la bolsa capsular. Histopatologicamente las cataratas corticales se caracterizan por la hinchazón hídrica de las fibras del cristalino, glóbulos de material eosinófilos (glóbulos de morgani) son observados en los espacios entre las fibras del criastalino. CATARATA SUBCAPSULAR POSTERIOR Las cataratas subcapsular posterior o cuculiformes son mas que todos vistas en los pacientes jóvenes que en aquellos que presentan catarata nuclear o cortical. Están localizadas en la capa cortical posterior y son usualmente axiales. La primera indicación de formación de catarata subcapsular posterior es un brillo sutil iridiscente en las capas corticales posteriores visibles con la lámpara de corte. En estado posteriores, opacidades granulares y opacidades aplanadas de la corteza posterior aparecen. Los pacientes casi siempre se quejan de resplandor y pobre visión bajo condiciones de luces brillantes ya que la catarata subcapsular posterior oscurece mas la apertura pupilar cuando la miosis es inducida por luces brillantes acomodaron o mioticos. La agudeza visual cercana tiende a recudirse más que la agudeza visual lejana. Algunos pacientes experimentan diplopía monocular. La detección por la lámpara de corte de la catarata subcapsular posterior puede mejorar al alcanzarse una dilatación pupilar. La retroalimentación también sirve de ayuda. Además de ser uno de los principales tipos de catarata relacionada con la edad, las cataratas subcapsulares posteriores pueden ser resultado de traumas, corticoides sistémicos o tópicos, inflamación y exposición a radiación ionizante. Histológicamente la catarata subcapsular posterior está asociada con migración de las células epiteliales del cristalino en el área subcapsular posterior con engrandecimiento aberrante. Las células epiteliales inflamadas son también llamadas células de Weld o vesiculares. CAMBIOS EN EL CRISTALINO INDUCIDO POR DROGAS Corticoesteroides: El uso de corticoides a largo plazo, pueden causar cataratas subcapsular posterior. Su incidencia esta relacionada a la dosis y duración del tratamiento y la susceptibilidad del individuo a desarrollar catarata subcapsular posterior tiende a ser variada. La formación de catarata seguida de la administración de corticoides ha sido reportada por diferentes rutas: sistémica, tópica, subconjuntival y en sprays nasales. Por ejemplo han sido reportadas posteriores a la aplicación de corticoides tópicos por dermatitis del parpado. En un estudio de pacientes tratadas con prednisolona oral y observado por 1 a 4 años, el 11% que se trató con 10 mg/día de prednisolona desarrolló cataratas. De estos 30% recibió 10-15 mg/dia y 80% de estos recibieron mas de 15 mg/dia. En otro estudio la mitad de los pacientes recibieron corticoides tópicos por queratoplastia, desarrollaron cataratas después de recibir 765 gotas de 0.1% de dexametasona en un periodo de 10.5 meses. Histopatologica y clínicamente, la formación de catarata subcapsular posterior que ocurre subsecuentemente al uso de los corticoides no puede ser distinguida de los cambios de la catarata subcapsular posterior senescente. Algunas cataratas inducidas por corticoides en niños pueden ser reversibles con suspender la droga. Fenotiazinas: Las fenotiazinas, un grupo mayor de medicaciones psicotrópicas pueden causar depósitos de pigmentos en el epitelio anterior del cristalino y en la configuración axial. Estos pigmentos parecen estar afectados tanto por la dosis como por la duración. Además parecen estar más ligados a algunas fenotiacinas como la clorpromacina y la tioridazina, que con otros. Los cambios visuales asociados con las fenotiazinas usualmente son insignificantes. Mioticos: Las anticolinesterasas tales como iodide de ecotiofato y bromuro de demecario pueden causar cataratas. La incidencia de cataratas ha sido reportada de un 205 en pacientes después de 55 meses de uso de pilocarpina y en 60% después del uso de iodide fosfolina. Usualmente estas cataratas primero aparecen como pequeñas vacuolas dentro y posterior de la capsula anterior del cristalino y el epitelio. Estas vacuolas se aprecian mejor por retroiluminación. La catarata puede progresar a cambios en las regiones anterior y posterior del cristalino. La formación de catarata es mas frecuente en pacientes que reciben terapia anticolinesterasa por periodos largos de tiempo y en aquellos que reciben dosis mas frecuentes. Aunque las cataratas visualmente significantes son comunes en pacientes mayores que reciben anticolinergicos tópicos, la formación de catarata progresiva, no ha sido reportada en niños tratados con ecotiofato para exotropia acomodativa. Amiodarona: Amiodarona, una medicación antiarrítmica, ha sido reportada que causa depósitos estrellados de pigmentos axiales anteriores. Esta condición raramente es significante. Trauma: El daño traumático del cristalino, puede ser causado por injuria mecánica, fuerza física (radiación, corriente eléctrica, químicos) y por influencias osmóticas (diabetes mellitus). Contusión: El daño brusco hacia el ojo puede algunas veces causar pigmentación del collar pupilar para ser impreso sobre la superficie anterior del cristalino en el anillo de Vossius. Aunque el anillo de Vossius es visualmente insignificante y gradualmente se resuelve con el tiempo, sirve como indicador de trauma anterior brusco. CATARATA TRAUMÁTICA Un daño brusco no perforante puede causar opacidad del cristalino así como un evento agudo o una secuela tardía. Una catarata por contusión puede involucrar tanto una porción del cristalino, como el cristalino entero. Casi siempre la manifestación inicial de una catarata por contusión es una opacidad estelada o una roseta demarcada, usualmente en localización axial, que envuelva la capsula posterior del cristalino. Esta catarata puede opacificar el cristalino entero y en algunos casos el trauma agudo causa tanto dislocación como formación de catarata. Las cataratas de contusiones medias pueden mejorar espontáneamente en casos raros. Dislocación y subluxacion: Durante un trauma agudo en el ojo, la expansión rápida hacia el globo en el plano ecuatorial puede seguir de comprensión. Esta rápida expansión puede romper las fibras de la zonula, causando dislocación y subluxacion del cristalino. El lente puede ser dislocado en cualquier dirección incluyendo posteriormente en el vítreo anteriormente hacia la cámara anterior. Los síntomas y signos de la subluxación del cristalino incluyen fluctuación de la visión, daño en la acomodación, diplopía monocular y alto astigmatismo. Casi siempre está presente la iridocinesis o facodocinesis. La retroiluminacion del cristalino y la lámpara de corte a través de la pupila dilatada pueden revelar la disrupción zonular. En algunos casos el trauma agudo causa tanto dislocación como formación de cataratas. Daño perforante y penetrante: Un daño penetrante o perforante del cristalino casi siempre resulta en opacidad de la corteza en el sitio de la ruptura, usualmente progresa rápidamente para completar la opacidad. Ocasionalmente un daño perforante pequeño de la capsula del cristalino puede curar, resultando en una catarata focal cortical. Catarata inducida por radiación: Radiación ionizante: El cristalino es extremadamente sensible a las radiaciones ionizantes, sin embargo pueden pasar 20 años después de la exposición para que la catarata sea clínicamente aparente. Este periodo de latencia esta relacionado a la dosis exposición de los pacientes así como a la edad de exposición. Los pacientes más jóvenes son más susceptibles porque ellos tienen más células en actividad de crecimiento. Las radicaciones ionizantes en el rango de rayos X (.001-10 nm de ancho de onda) pueden causar cataratas en algunos individuos en dosis tan bajas como de 200 rads en una fracción, (una radiografía rutinaria de torax es igual a 0.1 rad expuesto al torax) El primer signo clínicos de catarata inducida por exposición son casia siempre las opacidades en punta dentro de la capsula posterior y opacidades subcapsulares posterior que se irradian hacia el ecuador del cristalino. Estas opacidades pueden progresar hasta la opacidad completa del cristalino. Radiación infrarroja (Catarata de Glassblower): La exposición del ojo a los rayos infrarrojos y el calor intenso con el tiempo pueden causar que las capas externas de la capsula anterior del cristalino queden en una sola simple capa. Tal exfoliacion de la capsula del cristalino, en la cual la lamina externa exfoliada tiende a rodar por si misma, es raramente vista hoy en día. Puede estar asociada la catarata cortical. Radiación ultravioleta: La evidencia experimental sugiere que el cristalino es susceptible a dañarse de la radiación ultravioleta en el rango UV-B de 290 – 320 nm. Evidencia epidemiológica y estudios basados en la población indican que la exposición a largo plazo a los UV-B de la exposición al sol, están asociados con un riesgo incrementado de cataratas subcapsulares posterior y anterior. Radiación por microondas: No existe evidencia que las microondas causen cataratas en humanos. La radiación por microondas en no ionizante con amplitudes de ondas entre infrarrojo y ondas cortas con espectro electromagnético. El solo efecto biológico de las microondas es termal. Sin embargo aun se piensa que las microondas teóricamente pueden causar cataratas; las dosis deben ser a niveles tan altos para inducir daño cerebral por hipertermia. Daño químico: El daño alcalino hacia la superficie ocular casi siempre resulta en catarata, adicionado al daño de la cornea la conjuntiva y el iris. Los componentes alcalinos penetran en el ojo y causan un aumento en el pH acuoso y disminuyen los niveles de glucosa acuosa y ascorbato. La formación de catarata cortical puede ocurrir agudamente o desarrollar un efecto de daño químico. Ya que la tendencia acida de penetrar el ojo es menor que la alcalina, el daño por acido es menor en cuanto a la formación de cataratas. Cuerpos extraños ínter lenticular: Raramente un pequeño cuerpo extraño ínter lenticular puede perforar la cornea y la capsula anterior del cristalino, y llegar ser almacenado dentro del cristalino. Si el cuerpo extraño no esta compuesto de material ferrico o cúprico, y la capsula anterior del cristalino cierra el sitio de perforación, el cuerpo extraño algunas veces es detenido dentro del cristalino. El cuerpo extraño puede causar algunas veces formación de cataratas pero no siempre lleva a opacidad del cristalino. Metalosis: Siderosis bulbi: Los cuerpos extraños intraoculares de hierro pueden causar siderosis bulbi, una condición caracterizada por depósitos de moléculas de hierro en el epitelio trabecular del cristalino, iris y retina. El epitelio y las fibras corticales afectadas al principio muestran un tinte amarillento, seguidas por una decoloración café, rustica. El compromiso de los lentes ocurre más rápidamente si el cuerpo extraño retenido es llevado cerca al cristalino. Una manifestación posterior de siderosis bulbi es la formación cortical completa de catarata. Chalcosis: La chalcosis ocurre cuando un cuerpo extraño que contiene cobre, deposita cobre en la membrana de Descemet en la capsula anterior del cristalino, y en otras membranas basales intraoculares. Una catarata en forma de girasol es un deposito parecido a un pétalo de color amarillo o café en la capsula del cristalino que se irradia hacia el polo axial anterior del cristalino hacia el ecuador, usualmente la catarata en girasol no causa perdida significante de la agudeza visual. Sin embargo cuerpos extraños intraoculares que contienen casi cobre puro (mas del 90%) pueden causar una reacción inflamatoria severa y necrosis intraocular. Daño eléctrico: El shock eléctrico puede causar coagulación de proteínas y formación de cataratas. Las manifestaciones del cristalino son más severas cuando la transmisión de la corriente involucra la cabeza del paciente. Inicialmente aparecen las vacuolas en el cristalino, en la periferia media anterior, seguida por una opacidad lineal en la corteza subcapsular anterior. Las cataratas inducidas por daño eléctrico, pueden regresar, permanecer estacionarias o madurar a catarata completa sobre meses o años. CATARATAS METABÓLICAS Diabetes mellitus: La diabetes mellitus puede afectar la transparencia del cristalino, su índice de refracción, y su amplitud acomodativa. Asi como los niveles de glucosa se aumentan, los niveles de glucosa en el humor acuoso también se elevan. Ya que la glucosa del humor acuoso entra al cristalino por difusión, el contenido de glucosa en el cristalino será también aumentado. Alguna de la glucosa es convertida por la enzima aldosa reductasa en sorbitol, el cual no es metabolizado y permanece en el lente. Subsecuentemente la presión osmótica causa un influjo de agua dentro del lente el cual permite la hinchazón de las fibras. El estado de hidratación lenticular puede afectar el poder refractivo del cristalino. Los pacientes diabéticos pueden mostrar cambios refractivos transitorios, más comúnmente miopía, pero ocasionalmente hipermetropía. Las personas con diabetes tiene una disminución amplia de la acomodación comparada con los controles de la misma edad y presbiopia puede estar presente en edades jóvenes en pacientes diabéticos que en los no diabéticos. La catarata es una causa común de daño de agudeza visual en los pacientes diabéticos. Aunque se clasifican solo en dos tipos, pueden ser encontrados otros signos. La verdadera catarata diabética o catarata de hojuela de nieve consiste n unos cambios bilaterales alrededor del cristalino subcapsular de inicio abrupto y progresión aguda, típicamente en personas jóvenes con diabetes mellitus no controlada. Múltiples opacidades blanco-grisáceas, que tiene la apariencia de una hojuela de nieve son vistas inicialmente en la corteza superficial anterior y posterior del cristalino. Las vacuolas aparecen en la capsula del cristalino y forman una fisura en la corteza. Posteriormente sigue la intumescencia y madurez de la catarata. Investigadores creen que los cambios metabólicos asociados con la verdadera catarata diabética en humanos, están cercanamente dirigidos a la catarata por sorbitol estudiada en animales experimentales. Aunque las cataratas diabéticas raramente son encontradas en la práctica clínica actual, cualquier catarata que madura rápidamente encontradas en niños o pacientes jóvenes debe alertar a los clínicos sobre diabetes mellitus. La catarata senescente es el segundo tipo de catarata mas frecuente observada en pacientes diabéticos. La evidencia sugiere que el paciente diabético tiene un riesgo incrementado de los cambios del cristalino relacionados con la edad y que estos cambios tienden a ocurrir más en jóvenes que en pacientes sin diabetes. El alto riesgo de catarata relacionada con la edad en pacientes diabéticos puede ser el resultado de la acumulación de sorbitol dentro del cristalino, subsecuentes cambios en la hidratación y aumento de la glucosilacion de proteínas en el cristalino del diabético.