Valor de la resonancia magnética en la estadificación local
Anuncio

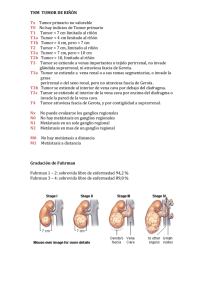
Valor de la resonancia magnética en la estadificación local preoperatoria del cáncer de recto Ana Gloria Carvajal Reyes, Diego Alcaide Martin, Verónica Illescas Mejías, Celestino Gómez Rebollo, Carolina Fernández-Crehuet Serrano, Eva Garcia Carrasco H.C.U. Virgen de la Victoria - Málaga (España) INTRODUCCIÓN – – – – – – El cáncer de recto es una patología frecuente, siendo uno de los tumores malignos más frec del tracto GI. El 98% son adenocarcinomas. Presenta una evolución variable, con alto riesgo de recurrencias locales pélvicas tras la resección quirúrgica. Constituye la segunda neoplasia tanto en varones como en mujeres, tras el cámcer de pulmón y mama respectivamente. Su incidencia estimada en España es de 25600 casos al año. La supervivencia estimada a los 5 años en nuestro medio en el cáncer de colon es del 49’5% y en el cáncer de recto del 43%. Entre 1/3 y ¼ de todos los cánceres colorrectales se originan en el recto. Debido a que el cáncer de recto presenta una tasa de recurrencia local más alta, en parte debido a su localización extraperitoneal, y una mayor morbilidad, requiere estrategias diagnósticas y terapéuticas diferentes. INTRODUCCIÓN – – – La escisión total mesorrectal es el tratamiento quirúrgico de elección para el cáncer rectal e implica la resección tanto del tumor como de la grasa mesorrectal circundante. El éxito de la escisión tumoral depende en gran parte de la precisión de la estadificación tumoral y de una adecuada técnica quirúrgica, aunque los resultados de estudios recientes indican que la evaluación de la afectación de la grasa y de la fascia mesorrectal es incluso más importante que el estadiaje T para plantear el tratamiento, dado que en los pacientes con afectación de la grasa mesorrectal el uso de quimioradioterapia prequirúrgica reduce la tasa de recurrencia local. Las técnicas de imagen juegan un papel crucial en el manejo preoperatorio del cáncer de recto. El diagnóstico se realiza por tacto rectal, colonoscopia/sigmoidoscopia, enema baritado y biopsia, pero estas técnicas no muestran adecuadamente la profundidad de la extensión del tumor o la afectación de los ganglios linfáticos, ambos datos de gran importancia para el pronóstico. Por ello, la RM ha incrementado su uso en la evaluación de la resecabilidad del tumor en pacientes con cáncer rectal para determinar cuales pueden ser tratados sólo con cirugía y cuales requieren tratamiento con radioterapia previo para promover la regresión del tumor. TÉCNICA Preparación: Enema de limpieza (3-4h antes de la exploración). Contraste intrarrectal (50-100cc de metilcelulosa al 5% (7.5gr/150ml). Sin contraste iv. La antena de superficie debe cubrir desde el promontorio sacro hasta 10cm por debajo de la sínfisis del pubis. Secuencias: 1. Se realizan secuencias FSE potenciadas en T2 en las tres direcciones del espacio (sagital, axial y coronal al cuerpo) . 2. En el plano sagital una vez localizado el tumor realizamos cortes finos de 3mm perpendiculares y paralelos al eje mayor del tumor. sin y con saturación grasa. 3. En tumores de recto bajo, añadir una nueva secuencia con cortes paralelos al eje mayor del canal anal. ANATOMÍA NORMAL – El recto es la parte del tracto GI que se extiende desde el extremo superior del canal anal hasta la unión recto-sigma , midiendo aprox unos 12-15 cm de longitud. El extremo inferior del canal anal de caracteriza por la inserción del músculo elevador del ano en las capas musculares del recto. Reconocer el límite inferior del recto es importante para determinar la distancia entre la neoplasia y el músculo elevador del ano, que forma el techo de la fosa isquiorrectal, vital para el planeamiento quirúrgico. T2 CORONAL. La línea indica el límite inferior del recto a nivel de la inserción del músculo elevador del ano (flechas) en la pare rectal. El ms elevador del ano forma el techo de la fosa isquiorectal (asteriscos). ANATOMÍA NORMAL – – Una estructura importante es la fascia mesorrectal que representa la fascia visceral de la porción extraperitoneal del recto y envuelve a la grasa mesorrectal. La fascia mesorrectal se ve en las imágenes de RM como una línea de baja señal, delgada que envuelve el mesorrecto y la grasa perirectal circundante. En su zona anterior la fascia se une con el vestigio del septo urogenital para formar la fascia de denonvillier en el varón o tabique rectovaginal en la mujer. El mesorrecto contiene ganglios linfáticos, vasos y septos fibrosos y está rodeado por la fascia mesorrectal que representa el margen de resección cuando se utiliza la técnica de escisión total mesorrectal. T2 AXIAL. Fascia mesorrectal (flechas verdes) como una línea delgada, hipointensa que rodea la grasa mesorrectal (asteriscos). En su cara anterior la fascia mesorrectal es más gruesa, siendo difícil diferenciarla de la fascia de Denonvillier (flechas rojas). ANATOMÍA NORMAL – – – Por detrás de la fascia mesorrectal se encuentra la fascia parietal presacra o fascia de Waldeyer. Entre ambas existe un espacio virtual casi avascular que utilizan mlos cirujanos para realizar la escisión total del mesorrecto. Entre la fascia parietal y el sacro se encuentra el espacio retrorrectal que contiene los vasos presacros. Si se lesionan durante la cirugía pueden provocar hemorragias importantes. La fascia mesorrectal y la parietal se unen a nivel de S4 formando el ligamento rectosacro, que se dirige caudalmente para insertarse en la cara posterior del recto. T2 SAGITAL. Espacio retrorrectal (asterisco) por detrás de la fascia parietal. Ligamento rectosacro (flecha). ANATOMÍA NORMAL – La pared rectal consiste en tres capas que se pueden reconocer en las imágenes de RM. En las secuencias potenciadas en T2 podemos distinguir: – una capa interna hiperintensa mucosa y submucosa. – una capa intermedia hipointensa muscular propia. – un capa esterna hiperintensa grasa perirrectal. T2 AXIAL. Ca rectal. El tumor (asterisco) presenta una intensidad de señal intermedia entre la hiperintensidad de la grasa (círculo) y la hipointensidad de la capa muscular (flecha). ANATOMÍA NORMAL – La identificación y estadificación del cáncer rectal en imágenes de RM se basa en las diferencias en la intensidad de señal en T2 entre el tumor, las capas mucosa-submucosa, la capa muscular, la grasa perirrectal y la fascia mesorrectal. – El tumor presenta una intensidad señal intermedia entre la hiperintensidad de la grasa y la hipointensidad de la capa muscular. ESTADIFICACIÓN Localización: – Los tumores de recto se dividen en función de la distancia entre su extremo distal y el margen anal en: • Bajos 0-5 cm • Medios 5’1-10 cm • Altos 10’1-15 cm. – Se mide la distancia desde el polo inferior del tumor al plano de puborrectal (plano a nivel de la unión anorrectal definido por la inserción de los elevadores del ano en el recto con el músculo puborrectal) en planos coronal y sagital. Esta distancia es importante de cara a las técnicas quirúrgicas de conservación de esfínteres. En los tumores de recto bajo (0-5 cm) se mide la distancia a la línea pectínea radiológica (margen anal). – 6 cm ESTADIFICACIÓN Localización: Cuando hablamos del complejo esfinteriano, nos referimos al anillo esfinteriano correspondiente al canal anal (esfínter interno, plano interesfinteriano, esfínter externo). Lo separamos de los elevadores para distinguir la extensión tumoral distal y circunferencial de los tumores de recto bajo, ya que puede cambiar la estrategia quirúrgica. La relación del tumor con la reflexión peritoneal la evaluaremos en el plano sagital (anclaje del peritoneo en cara anterior del recto). ESTADIFICACIÓN ESTADIFICACIÓN T: Seguimos los criterios de la clasificación TNM de la UICC (*Unión Internacional contra el Cáncer”). – – – – – TX: tumor no valorable. T1: tumor que invade submucosa. T2: tumor que atraviesa la submucosa e infiltra la muscular propia en mayor o menor profundidad sin atravesarla. • En RM masa de mayor intensidad que la muscular propia la cual se muestra como círculo hipointenso. La periferia del tumor debe presentar una interfase nítida y bien definida con la grasa perirrectal. • Hay casos en los que no identificamos todas las capas de la pared rectal por lo que la distinción entra T1 y T2 es imposible: los agrupamos en una casilla. T3: tumor que sobrepasa la muscular propia. • Definimos T3 cuando existe proyección nodular del tumor o base ancha en la grasa perirrectal. Cuando la periferia es espiculada se plantea DD entre fibrosis y tejido tumoral. Una espiculación fina es más frecuentemente producida por reacción desmoplástica. • La muscular propia puede tener un aspecto “arrugado“ debido a los vasos perirrectales que la atraviesan: no hay que confundirlo con rotura de la muscular por extensión extramural. T4a: tumor que infiltra órganos vecinos. La infiltración de los elevadores es un T4. T4b: tumor que infiltra peritoneo visceral. El criterio radiológico es la proyección nodular del tumor en el anclaje del peritoneo en la cara anterior del recto. ESTADIFICACIÓN ESTADIFICACIÓN Extensión tumoral en mesorrecto: – – Se mide la distancia, en la estación de trabajo, desde la muscular propia hasta el punto de máxima profundidad de extensión tumoral en mesorrecto. Si la muscular propia está borrada trazamos un círculo imaginario. Dividimos a los estadios T3 en 4 subgrupoes según la invasión: • Invasión mínima < 1 mm • Invasión ligera 1-5 mm • Invasión moderada 5-15 mm • Invasión severa > 15 mm ( ya se considera T4) Es imp de cara al pronóstico. Los tumores que invaden menos de 4-6 mm presentan mejores tasas de supervivencia. Margen de resección circunferencial: – – – Distancia entre el punto de máxima extensión tumoral del tumor principal, implante o adenopatía en mesorrecto con la porción de fascia más próxima. Como la única distinción entre adenopatía tumoral e implante es el tamaño (3mm) incluimos este último en el apartado de adenopatía. Si el tumor es T2 hay que medir también la distancia a la fascia. En los tumores de cuadrantes anteriores de recto bajo, dada la configuración anatómica (no existe apenas mesorrecto) podemos encontrarnos con un T2 en íntimo contacto con el margen. En este caso la distancia es 0 aunque el margen no esté invadido. ESTADIFICACIÓN ESTADIFICACIÓN N: – – – El tamaño no es criterio para definir un ganglio tumoral. Definimos ganglio reactivo o no tumoral cuando presenta un borde liso y bien definido, y su densidad es homogénea. Contorno espiculado y densidad mixta son los únicos criterios que disponemos para definir una adenopatía tumoral. • • • • N0: ganglio de aspecto benigno. N1: presencia de 1 a 3 ganglios de aspecto tumoral. N2: presencia de 4 ó más ganglios tumorales. Solamente en el caso que la adenopatía nos parezca claramente tumoral mediremos la distancia a la fascia. EJEMPLOS ESTADIO T1: – Infiltración de la capa submucosa sin extensión a la muscular propia. ESTADIO T2: – Infiltración de la capa submucosa con extensión a la capa muscular, con pérdida de la interfase entre la submucosa y la muscular. El límite entre la muscular y la grasa perirrectal permanece intacto. EJEMPLOS Paciente de 64 años diagnosticado de cáncer rectal por biopsia endoscópica. El estudio de RM muestra un engrosamiento de la pared lateral izquierda del recto (flecha), sin evidenciar masas excrecentes ni estenosis. La capa muscular parece estar respetada. La grasa mesorrectal presenta una intensidad de señal homogénea sin signos de infiltración. Sin adenopatías sospechosas de malignidad. Hallazgos compatibles con estadio T1/T2. Se realiza extirpación quirúrgica donde se confirma la presencia de un adenocarcinoma con infiltración de la submucosa, sin afectación de la capa muscular, con bordes quirúrgicos libres de tumor y con ganglios loco-regionales sin evidencia de afectación. Estadio T1. EJEMPLOS ESTADIO T3: – – El criterio crucial es la afectación de la grasa perirrectal, siendo imposible visualizar la infertase entre la muscular y la grasa perirrectal. En la evaluación del estadio T3 el parámetro fundamental es la distancia mínima entre el tumor y la fascia mesorrectal. Esta medida es importante para clasificar los casos en base al riesgo potencial de recurrencia tras la cirugía. El criterio para predecir la infiltración del margen de resección es una distancia de menos de 5 mm entre el tumor y la fascia mesorrectal. EJEMPLOS Paciente de 72 años que presenta a 6 cm del esfínter anal interno una masa concéntrica que produce estenosis de la luz, con una extensión de 8 cm de longitud (círculo verde). Seevidencian a nivel de la cara posterolateral derecha tractos de infiltración de la grasa mesorrectal, siendo la distancia mínima hasta la fascia mesorrectal mayor de 5 mm (línea roja). Hallazgos compatibles con estadio T3 “bueno”. Se realiza resección anterior baja donde se confirma la presencia de un adenocarcioma que infiltra la capa muscular y la grasa mesorrectal, sin evidencia de tumor en los bordes quirúrgicos ni afectación de la fascia mesorrectal. No adenopatías patológicas. EJEMPLOS Paciente de 43 años que presenta a nivel rectal, justo por encima del esfínter anal interno e infiltrando el mismo, un engrosamiento irregular y mamelonado de la pared, con una extensión de 7 cm (círculo verde). La tumoración infiltra la grasa mesorrectal, siendo la distancia mínima hasta la fascia mesorrectal menor de 5 mm (línea roja). Asocia adenopatías de aspecto patológico, alguna a menos de 3mm de la fascia mesorrectal (círculo rojo). Hallazgos compatibles con T3 “agresivo”. Se realiza radioterapia neoadyuvante y posterior resección abdominoperineal confirmando la presencia de un adenocarcinoma que infiltra la muscular y la grasa perirrectal, con bordes de resección libres de enfermedad. Ganglios metastásicos. EJEMPLOS ESTADIO T4: – El tumor infiltra las estructuras circundantes, otros órganos y estructuras musculares de la pared pélvica EJEMPLOS Paciente de 70 años que presenta un engrosamiento irregular de la pared del recto, con una extensión de 5’5 cm de longitud, en contacto en su porción inferior con el esfínter anal interno al que afecta (círculo verde). En su porción anterior la tumoración presenta un mamelón que rompe la fascia mesorrectal y que contacta íntimamente con la próstata sin evidencia de plano de clivaje entre ambas, sugestivo de infiltración de la misma (círculo rojo). No se evidencian adenopatías de aspecto patológico. Hallazgos compatibles con estadio T4. Se realiza radioterapia neoadyuvante y posterior resección abdominoperineal confirmando la presencia de adenocarcinoma con infiltración prostática. BIBLIOGRAFÍA 1. Shihab O.C,Moran BJ,Heald RJ:MRI staging of low rectal cancer.Eur Radiol 2008.Sep 23 2. Zhang X.M,Zhang H.L;Dexin Yu :3T MRI of Rectal Carcinoma: Preoperative Diagnosis,Staging,and planning of Sphincter-Sparing Surgery.AJR:190,May 2008 3. Taylor F.G.M,Swift R.I,Blomqvist L :A Systematic Approach to the Interpretation of Preoperative Staging MRI for Rectal Cancer.AJR:191,December 2008 4. Mercury Study Group.;Extramural Depth of Tumor Invasion at Thin-Section MR in Patients with Rectal Cancer.Radiology :Volume 243:Number 1-April2007 5. Beets-Tan R.G.H, Beets PhD and Geerard L: Rectal Cancer: Review with Emphasis on MR Imaging:Radiology 2004;232:335-346. 6. Beets –Tan R.G.H,Beets G.L :Accuracy of magnetic resonance imaging in prediction of tumour-free resection margin in rectal cancer surgery :The Lancet 2001;357:497-504 7. Wieder et al :Rectal Cancer :Mr Imaging before Neoadjuvant Chemotherapy and Radiation Therapy for Prediction of Tumor –Free Circumferential Resection Margins and Long –term Survival .Radiology 2007 ;243(3) :744-751 8. Beets-Tan R.G.H MRI in rectal cancer:the T stage and cicumferential resection margin :Colorectal Disease 5:5,392-395. 9. Iafrate F,Laghi A :Preoperative Staging of Rectal Cancer with Surgical and Histopathologic Findings:Radiographics 2006 ;26.701-714 10. Brown G,Richards C J :Morphologic Predictors of Lymph Node Status in Rectal Cancer with Use of High-Spatial Resolution MR Imaging with Histopathologic Comparison:Radiology 2003;Vol 227.Number 2,371-377. 11. J. Ayuso Colella, M. Pagés Llinás, C. Ayuso Colella. Estadificación del cáncer de recto: Radiología 2010; 52, 18-29.