Aumentando la Prevención y el Tratamiento del Accidente
Anuncio

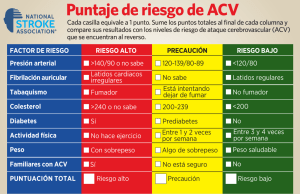
Aumentando la Prevención y el Tratamiento del Accidente Cerebrovascular en el Continente Americano: Declaración de Santiago de Chile 31 de octubre de 2015 Los países del continente americano están experimentando un aumento en la mortalidad y discapacidad por el ataque cerebrovascular. Los sistemas de salud de esta región deben superar desafíos significativos para cumplir el objetivo de reducir en un 25 por ciento la mortalidad prematura por enfermedades no transmisibles para el año 2025, meta establecida por la Organización Mundial de la Salud. El enfoque en las enfermedades cardiovasculares y la enfermedad cerebral permitiría el cumplimiento de la meta más tempranamente. Nosotros, los firmantes de esta declaración y las organizaciones a las que representamos, nos comprometemos a unir nuestras voces y llamamos a tomar acción enfocada en la prevención y el tratamiento del ataque cerebrovascular en Latino America. Con esta llamada requerimos a los organismos regionales correspondientes a que destinen recursos humanos y financieros en apoyo de la lucha contra esta enfermedad en el ámbito local y regional. Como parte de la Agenda de Acción de Addis Ababa y de los Objetivos de Desarrollo Sostenible para el 2030, los países han llegado a un nuevo pacto social para ofrecer protección social y servicios públicos esenciales. El establecimiento de estos compromisos globales apela a la fijación de estrategias prioritarias por parte de las diferentes organizaciones e instituciones nacionales y regionales con el fin de obtener un sistema organizado de atención del ataque cerebrovascular. ----------------------------------------------------------------------------------------------------------------------------- ----------------------------------Impacto del accidente cerebrovascular en la región [GBD 2013, datos de la OPS, impacto económico] a) De acuerdo con la Organización Mundial de la Salud, 15 millones de personas sufren un evento vascular cerebral al año en todo el mundo. De este grupo, 5 millones mueren y otros 5 millones quedan discapacitadas de por vida. 1 b) El accidente cerebrovascular es la segunda causa de muerte en la mayoría de países latinoamericanos. 2, 3 Asimismo, la discapacidad que se asocia con la enfermedad cerebrovascular en el continente americano es significativa dados los cambios epidemiológicos.4 c) Casi el 80 por ciento de las principales enfermedades crónicas (que afectan a 29 millones de personas) se producen en países con recursos medios y bajos. Las enfermedades cardiovasculares continuarán siendo la primera causa de muerte en todo el mundo y se espera que la cifra actual de 17,3 millones de muertes al año se incremente hasta superar los 23,6 millones en el 2030. 5 En Latinoamérica, el 40 por ciento de muertes con origen cardiovascular se producen durante los años más productivos de un individuo. 6 d) Reconocemos la Declaración política de la Reunión de alto nivel de las Naciones Unidas sobre la Prevención y el Control de las enfermedades no transmisibles (Political Declaration of the United Nations High-Level Meeting on the Prevention and Control of Non-communicable Diseases). 7 e) Reafirmamos la Decisión de la Asamblea Mundial de la Salud (WHA 65.8) de darle seguimiento a la Reunión de alto nivel de las Naciones Unidas sobre la Prevención y el Control de las enfermedades no transmisibles y la adopción del objetivo mundial que fija una reducción del 25 por ciento en la mortalidad prematura a causa de enfermedades no transmisibles para el 2025.8 f) Reconocemos que la buena salud es una condición y uno de los resultados anticipados del desarrollo humano sostenible establecido en los Objetivos de Desarrollo Sostenible para el 2030. 9 g) Entendemos que la falta de cobertura de seguro de salud está asociada con un mayor riesgo cardiovascular, incluyendo el riesgo de la enfermedad cerebrovascular.10 La prevención del accidente cerebrovascular se logra mediante la toma de medidas claves dirigidas a la población en general y a las personas con alto riesgo. a) Admitimos que la prevención primaria y secundaria es fundamental para disminuir la morbilidad y mortalidad a causa de la enfermedad cerebrovascular. b) Aceptamos la necesidad y la importancia de aumentar la educación pública para la identificación y el tratamiento de los factores de riesgo, así como el reconocimiento temprano de un ataque cerebral. 17 c) Reconocemos que el tratamiento eficaz de un ataque cerebrovascular debe incluir un enfoque sistemático con registros de datos y la participación de un equipo multidisciplinario de atención en una unidad médica capacitada en el tratamiento del ataque cerebrovascular.23, 24,35 d) Además, reconocemos que: i) Muchos de los factores de riesgo son modificables o tratables. De igual modo, el tratamiento de estos factores disminuye la incidencia de las enfermedades cardiovasculares y los ataques cerebrovasculares.11 ii) Es necesario abordar los factores de riesgo tratables o modificables que puedan ocasionar un ataque enfermedad cerebrovascular. Son por orden de mayor impacto y prioridad: hipertensión, fibrilación auricular, tabaquismo, diabetes, obesidad, vida sedentaria, el consumo de sal e hiperlipidemia. El tratamiento de estos factores de riesgo ayudará a evitar el primer ataque cerebrovascular y los ataques cerebrales recurrentes.12, 13, 14 iii) La prevención primaria y secundaria de la enfermedad cerebrovascular requiere del tratamiento farmacológico de los factores de riesgo tratables (antihipertensivos, terapias de control de lípidos, anticoagulantes tradicionales y novedosos en la fibrilación auricular y la terapia antiplaquetaria). iv) El tratamiento de los factores de riesgo antes mencionados requiere acceso a la atención médica y cobertura pública de los medicamentos para resolver las necesidades del paciente y mejorar la adherencia al tratamiento. v) Reconocemos la importancia de la educación pública para dar a conocer y tratar los factores de riesgo, así como el reconocimiento temprano del ataque cerebrovascular.17 vi) La prevención primordial de enfermedades cardiovasculares y del ataque cerebrovascular para las poblaciones requiere la toma de medidas públicas que fomenten limitar el tabaco y el consumo de sal, así como la práctica de ejercicio y aumento de la actividad física.18 e) Reconocemos además que el establecimiento inmediato de políticas y objetivos destinados a tratar los factores de riesgo permitirá a los países alcanzar el objetivo de la Organización Mundial de la Salud. 19 El ataque cerebrovascular es tratable. [Intervenciones significativas basadas en pruebas, sistemas de atención del ataque cerebrovascular] a) Reafirmamos que la ataque cerebrovascular es una enfermedad tratable y que, si se actúa de forma adecuada, se puede reducir la mortalidad y discapacidad a largo plazo. 20 b) Reconocemos que el tratamiento eficaz del ataque cerebrovascular incluye el reconocimiento temprano de los signos del ataque cerebrovascular, el transporte inmediato al hospital y la coordinación de la atención con los servicios hospitalarios y de emergencias. 21 c) Reconocemos también que la concientización, la prevención, el tratamiento y la rehabilitación del ataque cerebrovascular son elementos necesarios para diseñar un sistema sólido de atención de la enfermedad cerebrovascular.22 d) Aceptamos que el tratamiento eficaz del ataque cerebral se debe incluir un enfoque sistemático normalizado llevado a cabo por un equipo multidisciplinario entrenado en una unidad de cuidados cerebrovasculares.23, 24 e) Tenemos la oportunidad de mejorar la atención médica basada en directrices para tratar al paciente hospitalizado por la enfermedad cerebrovascular.25 f) Afirmamos que la atención básica y especializada de la enfermedad cerebrovascular por isquemia requiere un acceso mínimo al tratamiento trombolítico intensivo intravenoso con el activador tisular del plasminógeno (tPA) y acceso a servicios de diagnóstico básicos (laboratorio, electrocardiograma y tomografía computarizada).26, 27, 28 g) Reconocemos que, con la experiencia de la que se dispone actualmente, el tratamiento trombolítico intravenoso o las embolectomías endovasculares pueden limitar la discapacidad y la mortalidad asociados al ataque cerebrovascular isquémico. 29 h) Reforzamos la necesidad del acceso a servicios de rehabilitación que ayudan a acelerar y mejorar la recuperación de los pacientes con su reintegración en la sociedad.30 Resultados de la Cumbre Latinoamericana celebrada del 29 al 31 de octubre de 2015 a) La AHA/ASA, la Red de Accidente Cerebrovascular para Latinoamérica y el Caribe, la Sociedad Chilena de Neurología, la Sociedad Iberoamericana de Enfermedad Cerebrovascular y la Organización Mundial del Accidente Cerebrovascular confirman la intensificación de los esfuerzos de prevención y control. b) Reconocemos que existen las siguientes carencias relativas a la atención de la enfermedad cerebrovascular en Latino América: i) No todos los países han establecido políticas de salud contra la enfermedad cerebrovascular. ii) El acceso a la atención del paciente con enfermedad cerebrovascular es variable, limitado y depende de cada región. Los hospitales no cuentan con acreditaciones o certificaciones adecuados para la atención del ataque cerebrovascular. iii) El financiamiento para la educación, investigación y los programas destinados al ataque cerebrovascular es limitado. La educación profesional y los esfuerzos de educación en salud pública varían entre los diferentes países. iv) La población de Latinoamérica no tiene un término unificado para referirse a la enfermedad cerebrovascular. v) Existe la oportunidad de mejorar la concientización pública sobre la prevención y los signos de alarma de la enfermedad cerebrovascular. c) Por lo tanto, requerimos que se diseñen las siguientes políticas que permiten el establecimiento de: i) Planes nacionales específicos para la enfermedad cerebrovascular que garantizan la atención y el acceso adecuado. ii) Cobertura pública de controles de prevención y tratamientos intensivos, descritos anteriormente como prioritarios. iii) Asistencia sanitaria universal, con acceso a la atención pre-hospitalaria, y la inclusión de la atención de la enfermedad cerebrovascular a los servicios y medicamentos fundamentales. d) Reconocemos y determinamos el incremento de las iniciativas relativas al ataque cerebrovascular en la región y entendemos que debe existir una estrecha colaboración entre grupos de diferentes sectores (es decir, sector universitario, sector privado, asociaciones sanitarias sin ánimo de lucro, sociedades civiles, asociaciones profesionales y ministerios de salud). 2) Llamada de acción [Intervenciones concretas como colaboraciones] en el contexto del programa local de enfermedades no transmisibles, objetivo 25 para el 2025 de la OMS y estrategia regional de la OPS para enfermedades no transmisibles a) La población expuesta a factores de riesgo tienen mayor probabilidad de sufrir una enfermedad cerebrovascular. Las regiones/los países deben poner en marcha políticas destinadas a eliminar el uso de tabaco, disminuir el consumo de sal, controlar el peso y fomentar la actividad física para reducir el índice de eventos cerebrovasculares en el continente americano. b) Fijar objetivos para el control y tratamiento de factores de riesgo tratables, reconociendo las prioridades y la población de riesgo descritas con anterioridad. i) Establecer estrategias razonables que permitan la detección y el diagnóstico de factores de riesgo tratables como hipertensión, atrial fibrilación, diabetes e hiperlipidemia.31 ii) Mejorar el acceso a la atención médica y cobertura pública de los medicamentos esenciales para el control de los factores de riesgo tratables, entre los que se incluyen hipertensión, diabetes, hiperlipidemia y fibrilación auricular. iii) Mejorar el acceso y cobertura pública para la atención médica y los medicamentos con fines preventivos. c) Prestar atención medica de calidad al paciente: i) Establecer un entrenamiento adecuado de profesionales médicos que tratan la enfermedad cerebrovascular ii) Crear un sistema de control de calidad para reforzar y monitorizar la atención médica.32 iii) Con el fin de mejorar los tiempos de tratamiento y aumentar el número de pacientes tratados, el tratamiento trombolítico con tPA debe ser registrado por los gobiernos y quedar cubierto por planes nacionales en todos los países de Latinoamérica. El monitoreo de los tiempos de tratamiento y de la eficacia del transporte de emergencias permitirá medir y mejorar la administración de tratamiento en los casos de la enfermedad cerebrovascular.33 iv) Definir medidas de prioridad para enfocar los esfuerzos con el fin de mejorar la atención durante todo el proceso. Las medidas deben enfocarse en el reconocimiento pre-hospitalario de accidentes cerebrovasculares, al tratamiento adecuado por los servicios de emergencias, la administración temprana del tratamiento óptimo (tPA o intervención invasiva, según las capacidades del centro), y a los tratamientos de prevención secundaria en el momento de dar de alta al paciente con el objeto de reducir la recidiva de los ataques cerebrovasculares. d) Proporcionar educación pública (signos de alarma y reducción de factores de riesgo) es un componente importante de un sistema adecuado de la enfermedad cerebrovascular. e) Según corresponda, los países y regiones locales deben establecer directivas prácticas y económicamente viables para el tratamiento normalizado de la enfermedad cerebrovascular.34 f) Fomentar la investigación científica, translacional, epidemiológica y clínica en enfermedad cerebrovascular con énfasis en la búsqueda de respuestas para los problemas de las realidades locales. Signatarios de la Declaración de Santiago de Chile Manifestamos nuestro compromiso con estas recomendaciones: Ignacio Gutierrez, Ministerio de Salud- Chile Rodrigo Restrepo Gonzalez, Ministerio de Salud y Protección Social- Colombia Sociedades Scientificas: Salvador Cruz-Flores, American Heart Association/American Stroke Association Félix Reynoso, Sociedad Neurología Argentina Sheila Martins, Rede Latino Americana e Caribenha de AVC y Sociedad Brasilera de Enfermedades Cerebrovasculares Margarita Vejar, Sociedad Chilena de Cardiología Jose Luis Castillo, Sociedad de Neurología, Psiquiatría y Neurocirugía de Chile (Chile) Alexis del Carmen Llamas, Fundación Colombiana de Corazón Bo Norrving, World Stroke Organization Javier Torres-Zafra, Asociación Colombiana de Neurología Sebastian Ameriso, Fundación para la lucha Contra Las Enfermedades Neurológicas de la Infancia (FLENI), Argentina Palmira Pramparo, Fundación Interamericana del Corazón Octávio Marques Pontes Neto, Rede Brasil AVC Mario Munoz-Collazos, Red Colombiana Contra el ACV (RECAVAR), Colombia Rubens Jose Gagliardi, Academia Brasileira de Neurologia Carlos Cantú Brito, Academia Mexicana de Neurología, (AMN), México Juan-Camilo Vargas, Asociación Colombiana de Neurología- RECAVAR Fernando Gongora Rivera, Sociedad Iberoamericana de Enfermedad Cerebrovascular (SIECV) y Asociación Mexicana de EVC Antonio Arauz, Asociación Mexicana de Enfermedad Vascular Cerebral Mary Lewis, Heart & Stroke Foundation of Canada Entidades Gubernamentales: Danny Moises Barrientos Iman, Instituto Nacional de Ciencias Neurológicas, Peru Pilar Calle la Rosa, Instituto Nacional de Ciencias Neurológicas, Peru Instituciones Académicas: Pablo Lavados, Universidad del Desarrollo y Universidad de Chile Claudio Sacks, Universidad del Valparaíso Rubens Jose Gagliardi, Academia Brasileira de Neurología Lorena Hoffmeister, Universidad Mayor- Escuela de Salud Publica, Chile Entidades Civiles: Eduardo Bianco, Framework Convention Alliance Mauricio Alvarez, Asociación Colombiana de Empresas de Medicina Integral Bibliografía: Organización Mundial de la Salud, Federación Mundial del Corazón, World Stroke Organization. Global atlas on cardiovascular disease prevention and control: policies, strategies, and interventions. Publicado en 2011. http://www.who.int/cardiovascular_diseases/en/cvd_atlas_15_burden_stroke.pdf. 2. Institute for Health Metrics and Evaluation. Estudio Global Burden of Disease, 2013. Disponible en http://vizhub.healthdata.org/gbd-cause-patterns/. 3. Souza M de FM de, Gawryszewski VP, Orduñez P, Sanhueza A, & Espinal MA. Cardiovascular disease mortality in the Americas: current trends and disparities. Heart 2012; 98(16):1207–12. 4. Saposnik G, & Del-Brutto OH. Stroke in South America: A systematic review of incidence, prevalence, and stroke subtypes. Sociedad Iberoamericana de Enfermedad Cerebrovascular. 5. Organización Panamericana de la Salud. Deaths due to non-communicable diseases in countries of the Americas [Internet]. 2015 [citado el 29 de julio de 2015]. Disponible en: http://www.paho.org/hq/index.php?option=com_content&view=article&id=10169. 6. Ibídem 7. Naciones Unidas: Asamblea General. Political Declaration of the high level meeting of the General assembly on the prevention and control of non-communicable diseases. Disponible en: http://www.who.int/nmh/events/un_ncd_summit2011/political_declaration_en.pdf. 8. Organización Mundial de la Salud. Documento A65/54 de la 65ª Asamblea Mundial de la Salud: segundo informe del comité A. Publicado el 25 de mayo de 2012. Disponible en: http://apps.who.int/gb/ebwha/pdf_files/WHA65/A65_54-en.pdf. 9. Organización Mundial de la Salud. Health in the post-2015 development agenda: need for a social determinant of health approach. Declaración conjunta de la plataforma de las Naciones Unidas sobre los determinantes sociales de la salud. Disponible en: http://www.who.int/social_determinants/advocacy/UN_Platform_FINAL.pdf. 10. Amaranco et al. Impact of living and socioeconomic characteristics on cardiovascular risk in ischemic stroke patients. Int J Stroke. 2014 Dec;9(8):1065-72. doi: 10.1111/ijs.12290. Epub 2014 Jun 12. 11. Ibídem 12. Rundek T, & Sacco R. Risk factor management to prevent first stroke. Disponible en: http://www.ncbi.nlm.nih.gov/pmc/articles/PMC2666965/pdf/nihms-99238.pdf. 13. Kernan et al. Guidelines for the Prevention of Stroke in Patients with Stroke and Transient Ischemic Attack. https://stroke.ahajournals.org/content/early/2014/04/30/STR.0000000000000024.abstract. 14. Adams et al. Guidelines for the Early Management of Adults with Ischemic Stroke a Guideline from the American Heart Association. Stroke. 2007; 38: 1655-1711. 15. Organización Mundial de la Salud. Prevention of Cardiovascular Disease. Guidelines for assessment and management of cardiovascular risk. Ginebra, 2007. 16. Weitraub et al. Value for primordial and primary prevention for cardiovascular disease: A policy statement from the American Heart Association: http://circ.ahajournals.org/content/124/8/967.full. 17. Organización Mundial de la Salud. Global action plan for the prevention and control of non-communicable diseases. Ginebra: OMS; 2013. 18. Ibídem 19. Higashida et al. Interactions within stroke systems of care. Stroke, 2013; volume 44(10): 2961 - 2984. 20. Ibídem 21. Martin et al. Guidelines for acute ischemic stroke treatment – Part II: Stroke treatment. Arq Neuropsiquiatr 2012; 70(11):885-893. 22. Lindsay et al. World Stroke Organization Global Stroke Services Guidelines and Action Plan International Journal of Stroke, 2014. 23. Ibídem 24. Jauch et al. Guidelines for the early management of patients with Acute Ischemic Stroke. Disponible en: http://stroke.ahajournals.org/content/44/3/870. 25. Powers et al. 2015 AHA/ASA Focused Update of the 2013 Guidelines for the Early Management of Patients With Acute Ischemic Stroke Regarding Endovascular Treatment. Disponible en: http://stroke.ahajournals.org/content/early/2015/06/26/STR.0000000000000074.abstract. 26. Lindsay et al. World Stroke Organization Global Stroke Services Guidelines and Action Plan International Journal of Stroke, 2014. 27. Powers et al. 2015 AHA/ASA Focused Update of the 2013 Guidelines for the Early Management of Patients With Acute Ischemic Stroke Regarding Endovascular Treatment. Disponible en: http://stroke.ahajournals.org/content/early/2015/06/26/STR.0000000000000074.abstract. 28. Jauch et al. Guidelines for the early management of patients with Acute Ischemic Stroke. Disponible en: http://stroke.ahajournals.org/content/44/3/870. 1. Avezum A, Pieri A, Martins SO, & Marin-Neto JA. Stroke in Latin America. Burden of Disease and Opportunities for Prevention. Global Heart 2015. DOI: http://www.sciencedirect.com/science/article/pii/S2211816014000180. 30. Ordunez P, Martinez R, Niebylski ML, & Campbell NR. Hypertension Prevention and Control in Latin America and the Caribbean. J Clin Hypertens (Greenwich). 2015 Feb 28. doi: 10.1111/jch.12518. 31. Ibídem 32. Organización Panamericana de la Salud. PanAmerican STEPS, the PAHO/WHO stepwise approach to chronic noncommunicable disease risk-factor surveillance. 2010. Pan American STEPS. 33. Herrera AL, Góngora-Rivera F, Muruet W, Villarreal HJ, Gutiérrez-Herrera M, Huerta L, Carrasco D, Soto-García A, Espinosa-Ortega M; GECEN Investigators. Implementation of a stroke registry is associated with an improvement in stroke performance measures in a tertiary hospital in Mexico. J Stroke Cerebrovasc Dis. 2015 Apr;24(4):725-30. 29.