Medicina - Meningioma Meningioma
Anuncio

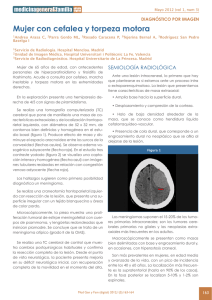
Medicina Neurocirugía Meningioma Los meningiomas son tumores benignos de crecimiento lento, extraaxiales, no infiltrantes que proceden de la transformación de las células aracnoideas de las meninges, especialmente de las vellosidades aracnoideas, adhiriéndose a la duramadre. Epidemiología.La incidencia es de 6 x 100000 habitantes. Suponen el 15-20 % de todos los tumores intracraneales. La incidencia aumenta con la edad y son excepcionales por debajo de los 20 años, y si aparecen suelen ser más agresivos. El pico de frecuencia está en los 50-60 años. Son más frecuentes en mujeres, con una relación de 2:1 con respecto a los varones. Se han demostrado receptores hormonales para la progesterona en meningiomas. Esto explicaría la mayor incidencia en mujeres. El 1,5 % de los meningiomas se diagnostican en edad pediátrica y está relacionada en un 25% de los casos con la enfermedad de von Recklinghausen. Etiología.Aunque la mayoría de los meningiomas son esporádicos y de etiología desconocida, hay factores de riesgo reconocidos, incluyendo factores genéticos (ej. el tipo 2 de neurofibromatosis, en el cual los tumores pueden ser en plaque o múltiples) y la irradiación craneal para la tinea capitis. Las contribuciones de que la irradiación craneal por tumores en especial tras adenomas hipofisarios sea responsable no han sido convincentes pero han habido advertidas. En los niños que han recibido irradiación profiláctica para la leucemia linfoblástica aguda, la incidencia de tumores intracraneales es diez veces más alta que en la población en general (tiempo medio de inicio 7 años) pero solamente 10% de estos tumores son meningiomas. La incidencia de meningiomas aumenta en carcinomas de mama y después de un TCE, aunque la causalidad es confusa. Clasificación.Clasificaremos a los meningiomas según su localización y tipo histológico: Localización: Se localizan sobre todo a lo largo del seno sagital y sobre la convexidad cerebral. Sin embargo, pueden localizarse en otros lugares. Parasagitales: en línea media junto al seno longitudinal superior 20,8 % Convexidad 15,2 % Tuberculum Sellae 12,8 % Ala esfenoides 11,9 % Surco olfatorio 9,8 % Falx 8 % Ventrículo lateral 4,2 % Tentorial 3,6 % Fosa media 3 % Ganglio de Gasser 1% Fosa posterior convexidad 12 % Foramen magno 2 % Orbita 1,2 % Espinal 1,2 % Intrasilvianos 0,3 % extracraneal 0,3 % multiples 0,9 % Seno Cavernoso Vaina del n.óptico Clivus La localización más frecuente (entre un 40 y 50%) es en la región parasagital, convexidad y falx. Entre un 20 y 30% están localizados en la región frontobasal y ala de esfenoides. El resto de meningiomas se hallan repartidos entre la fosa media y la fosa posterior así como región orbitaria, ventriculares. Los meningiomas parasagitales y de falx los clasificaremos en tercio anterior, medio y posterior. Los de tercio anterior llegan hasta la sutura coronal. Los de tercio medio desde la sutura coronal hasta la sutura lambdoidea, los de tercio posterior desde la sutura lambdoidea hasta la tórcula. Los meningiomas del ala de esfenoides los clasificaremos en tercio medio interno tercio medio y laterales. Esquemas con la distribución y localización más frecuente de los meningiomas en los tres planos. Anatomía Patológica.La primera clasificación que se ha utilizado es de Cushing y está basada en la histología y topografía. Las variantes de meningiomas que consideramos son: • Sincitiales o meningoteliales: celulas poligonales, núcleo grande y citoplasma que se tiñe con hematoxilina-eosina. También se identifican fibras de reticulina y colágeno agrupadas en trabéculas. • Fibroblásticos: predominan células fusiformes, dispuestas en fascículos que se entrecruzan formando remolinos. A veces se disponen en empalizadas. • Transicionales o mixtos: mezcla de estructuras sincitiales, células fusiformes y remolinos. Pueden tener depósitos de calcio formando los llamados cuerpos de psamoma. • Angioblástico: múltiples espacios vasculares de diferentes tamaños y acúmulos de células poligonales. La variedad hemangioblástica tiene un predominio vascular mientras que en la hemangiopericítica predominan las células, suele ser mas agresivo y predominar en jóvenes. • Anaplásicos: son los tipos malignos de meningioma, infiltrantes, pueden metastatizar,... expresan mayor actividad proliferativa (mitosis), atipia nuclear, necrosis o crecimiento invasivo. Los atípicos presentan estos fenómenos en bajo grado y son llamados de malignidad intermedia o "borderline". Otros manifiestan franca atipia citoarquitectural (aspecto carcinomatoso o sarcomatoso), franca necrosis e invasión del hueso o del tejido nervioso subyacente. La tendencia general de estos tumores es a las recurrencias repetidas y a la rápida progresión. El Ki67 es un índice de proliferación mitótica aunque hasta ahora no tiene un valor pronóstico claramente establecido (Roser et al.) Más tarde el meningioma se ha clasificado en muchas variantes o subtipos histológicos. El más actual es la clasificación WHO (2000) WHO grado I (90%) Meningoendotelial Fibroso (Fibroblástico) Transicional (mixto) Psamomatoso Angiomatoso Microquístico Secretor Linfoplasmocítico Metaplásico WHO II (5-7 %) De células claras Cordoide Meningioma atípico WHO III (1-3 %) Meningioma papilar Meningioma anaplásico (maligno) Rabdoide Anatomía Patológica.Macroscopía: los meningiomas nacen de las células aracnoideas que envuelven a las vellosidades y protruyen en las paredes de los senos venosos. La mayoría crece hacia el cerebro como masas bien definidas de base dural (tabla interna, hoz, tentorio) esféricas o lobuladas. Los meningiomas en placa infiltran la dura y crecen como una delgada alfombra de células tumorales. La inserción dural puede ser sésil o pediculada. Dado que la piamadre y la aracnoides forman una barrera membranosa entre el cerebro y el tumor la invasión del parénquima es infrecuente. Microscopía: Ejemplos de tumores según la WHO grados I–III A: meningioma transicional (grado I) las pseudo-inclusiones intranucleares son visibles en algunas células B: meningioma cordoide (grado II) como células epiteliales distribuidas como cuerdas, focos pequeños de diferenciación aracnoidea C: meningioma anaplásico (grado III) consistente en células aracnoideas pleomorfasconíndice mitótico alto y focos de necrosois ampliamente distribuidos.(con permiso de R Whittle, Department of Clinical Neurosciences, Western General Hospital, Edinburgh) Meningioma meningoteliomatoso con células arremolinadas dispuestas concéntricamente.(Con permiso de Dr. José Angel Muniesa Soriano y Dr.José Miguel Lázaro Maisanava Servicio de Anatomía Patológica del Hospital Obispo Polanco de Teruel). Los meningiomas meningoendoteliales son masas lobuladas de células meningoteliales, en las cuales la membrana celular no está bien definida dándoles el aspecto de un sinticio. La actividad mitótica es baja. Los meningiomas fibrosos están compuestos por fascículos de células que se parecen a los fibroblastos. Típicamente, contienen colágeno y reticulina y pueden estar presentes focalmente formaciones espirales y psamomas. Los meningiomas transicionales son una mezcla de los tipos meningoteliales y fibrosos. Los meningiomas psamomatosos contienen psamomas. En ellos se encuentran proteínas de tipo óseo como la osteopontina que son producidas por macrófagos CD68-positivos y que pueden jugar un papel en su formación. Los meningiomas angiomatosos contienen numerosos vasos de diversas formas y tamaños. Los meningiomas microquísticos muestran pequeños quistes llenos de una mucina eosinofílica. La formación de microquistes puede ser debida a las secreción de las células tumorales, a su degeneración o a la penetración del líquido cefalorraquídeo en el tumor. También se denominan menigiomas húmedos. Los meningiomas secretores son lesiones meningioteliales o transicionales en las que la diferenciación epitelial ha producido estructuras glandulares. Los meningiomas de células claras contienen láminas de células poligonales con un citoplasma claro que contiene glucógeno y que toma la tinción de ácido periódicoSchiff. Los meningiomas ricos en linfoplasmacitos son meningiomas meningoteliales, fibrosos o transicionales con infiltrados linfocíticos. Los meningiomas metaplásicos son meningiomas meningoteliales, fibrosos o transicionales con cambios metaplásicos que pueden ser cartilaginosos, óseos, xantomatosos, mixoides o lipomatosos. Los meningiomas atípicos presentan un actividad mitótica elevada, pequeñas células, nucleólos prominentes, crecimiento laminar y áreas de necrosis. Suele estar asociados a un mayor índice de recurrencia. Los meningiomas rabdoides son muy poco frecuentes. Son tumores agresivos que forman agregados de células rabdoides. Estas son redondas, con núcleos excéntricos y nucleólos promitentes. Algunas contienen un citoplasma eosinófilo y espirales de filamentos Los meningioma cordoides fueron descritos por primera vez en 1988 por Kepes y col. Los tumores estaban asociados a una densa infiltración linfoplasmática con folículos linfoides y un centro germinal. Además, los pacientes mostraban los síntomas de la enfermedad de Castleman (anemía ferropénica microcítica, plasmacitosis, disgamaglobulinemia, y hepatosplenomegalia). Los meningiomas cordoides están formados por células eosinofílicas y vacuoladas que forman trabéculas que se asemejan a los cordomas. Los meningiomas papilares están formados por células meningoteliales que se disponen radialmente formando rosetas. Tienen una cierta propensión a la metástasis y la recurrencia. Los meningiomas anaplásicos tienen un aspecto histológico de malignidad superior al de los meningiomas atípicos. Muestran una elevada actividad mitótica y una necrosis superior. Su incidencia es bastante baja y representan sólo el 2.8% de los meningiomas. Análisis Genético Las alteraciones más consistentes observadas en los meningiomas benignos son una deleción parcial [del(22)(q12)] o total del cromosoma 22. La pérdida del cromosoma 22 se produce más a menudo en los meningiomas grado I. Otras anormalidades del cariotipo, asociadas o no a monosomía 22, se encuentran en los meningiomas de grado II (meningiomas atípicos), y de grado III (meningiomas anaplásicos). Las anormalidades más frecuentes son una deleción del brazo corto del cromosoma 1(Peor pronóstico independiente de grado histológico), una pérdida completa o parcial del cromosoma 10, y delecciones en cromosoma 14 (14q): Peor pronóstico evolutivo. Mayor índice de recidivas. También se han detectado otras alteraciones cromosómicas inestables tales como asociaciones teloméricas. Se ha comprobado una correlación estadísticamente significativa entre los meningiomas fibroblásticos y algunas alteraciones del cromosoma 22. Clínica.Son benignos, extraparenquimatosos y tienen un crecimiento lento, por lo que los síntomas y signos suelen ser debidos a compresión de estructuras adyacentes. Se caracterizan por tres tipos de síntomas generales: Epilepsia , déficit neurológico focal y trastornos neuropsicológicos. Causan con frecuencia epilepsia focal, si están localizados en región parietal, frontal o temporal. En meningiomas muy anteriores suelen tener un síndrome frontal (alteraciones del comportamiento. Los localizados en el surco olfatorio dan lugar al síndrome de Foster-Kennedy (atrofia de papila con pérdida de visión en el ojo del lado más afecto y edema de papila en el otro ojo). Además presentan un cuadro frontal florido con alteraciones psíquicas, demencia, alteraciones de esfínteres... En región central van a producir paresias o hipoestesias en extremidades. En región occipital, hemianopsias. En el hemisferio dominante, pueden producir alteraciones del lenguaje. Los meningiomas implantados en la base del cráneo van a producir afectación de pares craneales. Así, los meningiomas del surco olfatorio, alteraciones del I par; los meningiomas del tubérculo de la silla, afectación del II par; los meningiomas que afecten el seno cavernoso, afectación de los pares oculomotores; los meningiomas localizados en el ángulo pontocerebeloso, afectación de V, VII y VIII; o los meningiomas del peñasco-agujero magno, afectación de pares bajos (IX-XII). Diagnóstico.El diagnóstico incluye la práctica de una Radiografía simple de cráneo en la que se podrán observar con relativa frecuencia surcos vasculares aumentados de tamaño, signos de calificación o hiperostosis o signos de hipertensión intracraneal crónica. En TAC son lesiones muy bien delimitadas y suele mostrar una lesión hiperdensa tras administración de contraste que puede estar rodeado de edema y de base de implantación amplia. Es la modalidad que mejor muestra las calcificaciones tumorales. Éstas pueden ser nodulares, puntiformes o densas. La TC es muy efectiva en la demostración de la hiperostosis (15-20%), osteólisis y erosión en el sitio de la inserción dural. También muestra el ensanchamiento de los surcos vasculares de la calota (arteria meníngea media).Se precisará en aquellos casos donde se necesite un mayor detalle óseo. La prueba diagnóstica de elección es la RM: una ventaja importante de la resonancia en los meningiomas es su resolución superior de los distintos tipos de tejidos, y su capacidad multiplanar que es el mejor medio de visualizar el contacto del tumor con las meninges. También puede demostrar la vascularización y la diseminación vía LCR. En T1 la mayoría de los meningiomas son isointensos respecto a la sustancia gris; en T2, son hiperintensos. Refuerzo intenso en el 85% de los tumores. La apariencia en anillo puede representar una cápsula. Las imágenes ponderadas en T2 muestran bien la extensión del edema. Los meningiomas tienen un collar de tejido que capta contaste y rodea el sitio de la inserción dural ("cola dural"). Este signo representa la duramadre engrosada, ya sea en forma reactiva o por infiltración neoplásica. La cola dural se presenta en el 65% de los meningiomas: no es un signo específico pero es muy sugestivo de este diagnóstico. Los distintos subtipos histológicos pueden tener diferentes apariencias en la RM. La señal en T2 se correlaciona mejor con la histología y la consistencia del meningioma. Generalmente, porciones del tumor de baja intensidad de señal en T2 indican componentes más fibrosos y rígidos, mientras que las áreas de alta intensidad indican tejidos más blandos o microhipervascularidad, características más frecuentes en los tumores agresivos. Falsos negativos: la RM no es confiable en la demostración de calcificación tumoral. En secuencias convencionales una hemorragia aguda intratumoral puede generar una señal mixta. Sin contraste, los meningiomas en placa pueden ser difíciles de detectar. Ocasionalmente se precisará una angiografía cerebral para planificar una intervención o una embolización y para determinar si existe permeabilidad de los senos venosos. La angiografía es útil para delinear si el suministro vascular es de la carótida externa o interna, y puede mostrar atrapamientos de los vasos intracraneales. Muestra el mapa arterial necesario para la embolización prequirúrgica. El grueso de la lesión se ilumina tras la inyección de la carótida externa, mientras que la capa más superficial o externa se rellena tras la inyección de la carótida interna.Las arterias meníngeas penetran en el tumor a través de su inserción dural y se distribuyen radialmente, en "rayos de sol". La tinción homogénea y nítida del tumor se ve en forma precoz y permanece tardíamente. Usualmente los meningiomas no presentan venas de drenaje. En los meningiomas frontobasales la irrigación proceder de ramas de la arteria etmoidal que es a su vez rama de la arteria oftálmica. Tratamiento.El tratamiento quirúrgico sigue siendo el tratamiento preferido y en muchos casos es precedida por la embolización. La radiocirugía estereotáctica y la radioterapia se están utilizando cada vez más sobre todo en los inaccesibles, recurrentes, o extirpados de forma subtotal, particularmente si son malignos o anaplásicos. En algunos pacientes la decisión terapéutica puede ser difícil debido a la falta de síntomas o los riesgos de la intervención. 1.-Cirugía El manejo de los meningiomas está descrito en las obras clásicas de Cushing and Eisenhardt . Meningiomas edited by Al-Mefty and Meningiomas and Their Surgical Management edited by Schmidek, 1991. Los aspectos claves son: Colocación del paciente y planificación correcta de la incisión. Interrupción temprana de las arterias. Decomprensión interna Disección del la cápsula del tumor extirpando la duramadre y hueso afectados. Reconstrucción de los defectos durales. El objetivo del tratamiento es la extirpación completa, junto con la duramadre afectada que sirve de base de implantación, para evitar las recidivas. Se utilizan tecnologías para facilitar su extirpación (microcirugía, aspirador ultrasónico, coagulación bipolar). En numerosas ocasiones se procede a la embolización preoperatoria de las ramas meníngeas, lo que permite una manipulación quirúrgica más exangue y con mejor visión de los planos y estructuras a respetar. Pero todo ello puede acarrear morbilidad importante sobre todo en los de seno cavernoso, región petroclival, parte posterior del seno longitudinal, vaina del nervio óptico,esfeno-orbitarios y en placa. Su extirpación puede causar lesión vascular y neuropatías severas. En los fuertemente adheridos a senos venosos se prefiere la resección subtotal preservando la integridad vascular y neurológica y tratar el tumor residual con radiación o seguimiento por imágen. Grado de extirpación según Simpson: 1 extirpación total del tumor y de la dura así como del si éste estuviera infiltrado 2 extirpación total del tumor y coagulación de la dura. 3 extirpación total del tumor sin coagulación de la dura. 4 resección parcial 5 descompresión o biopsia. Medicamentos.Administración de esteroides por lo menos dos días antes de la intervención y reducción en el postoperatorio de esteroides dependiendo del edema cerebral. 10-20 mg de furosemida y 100 g de manitol durante la exposición. 2.-Radioterapia La radioterapia ha demostrado que es capaz de frenar el crecimiento de algunos meningiomas . Las indicaciones quedan reducidas a aquellas que no se pueden tratar mediante cirugía, resecciones incompletas, recurrentes y los meningiomas atípicos o anaplásicos. Sin embargo no existe ningún estudio prospectivo, randomizado y pocos tienen un periodo de seguimiento lo suficientemente largo para sacar conclusiones de eficacia e incidencia de complicaciones tardías. La dosis total es de 5000-5500 cGy en fracciones diarias de 180-200 cGY durante 5-6 semanas ). La tasa de complicaciones es baja si se tiene un cuidado especial con el nervio óptico y el mesencéfalo. 3.- Radiocirugía con cobalto En aquellos casos (por lo general meningiomas de base de cráneo) en los que se han de dejar restos tumorales pequeños (menores de 3 cms.), para respetar estructuras importantes (pares craneales, por ejemplo), está cada vez más indicada la utilización de técnicas de radiocirugía. Se aplica una dosis única de entre quince a dieciocho Gy. El acelerador lineal también es efectivo en el tratamiento de los meningiomas una dosis en los márgenes el tumor de 1500 rad es adecuado para el control del tumor. también existe experiencia con la irradiación protónica. Sólo si la exéresis no es total o en casos con meningiomas anaplásicos, se puede indicar la radioterapia como tratamiento complementario al quirúrgico. Observación No todos los pacientes con un meningioma necesitan una intervención quirúrgica. En algunos pacientes basta con un control periódico clínico y de resonancia nuclear magnética. Las indicaciones para un tratamiento conservador son pacientes con mínimo edema cerebral, mínimos síntomas y una larga anamnesis o pacientes muy mayores y síntomas progresivos mínimos. Asimismo aquellos pacientes en los cuales un tratamiento quirúrgico sea muy arriesgado. Pronóstico.En líneas generales un meningioma no recidiva si se ha conseguido extirpar su base de implantación. De forma global, no obstante, hay que considerar unos porcentajes de recidiva de un 9 % a los 5 años. Este porcentaje de recurrencias asciende a casi el 40% cuando la extirpación no es total. http://www.loseskakeados.com