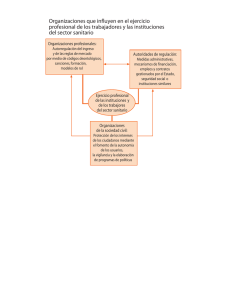
sistema nacional de salud análisis y propuestas
Anuncio

C U A D E R N O S C O N A LT E R N AT I V A S SISTEMA NACIONAL DE SALUD ANÁLISIS Y PROPUESTAS L La Fundación Alternativas ha realizado un seminario sobre “Alternativas en los servicios sanitarios” en los meses de Mayo y Junio de este año. Las exposiciones y los debates se han reunido en estos textos que no reflejan la opinión concreta de cada ponente, sino que pretenden exponer de manera ordenada los temas tratados y las conclusiones mayoritarias, no siempre unánimes, que se alcanzaron en cada caso. La Fundación consideró el interés político general del tema abordado: los servicios sanitarios son un objeto de interés principal por parte de los ciudadanos, lo que no siempre tiene una traducción adecuada en las políticas concretas de cualquier gobierno (aunque puedan tener una repercusión electoral importante, como ha ocurrido recientemente en el Reino Unido). Por otra parte constituyen una parte importante del Estado de bienestar, cuya extensión y gestión, en el contexto de la globalización de la economía, está siendo cuestionada. Son también un área de interés económico creciente, tanto por su volumen como por las posibilidades inéditas de constituirse en una nueva área de negocio, en el contexto de la terciarización de las economías desarrolladas. Y, en nuestro país, se han visto afectados por un proceso de descentralización que, si bien es semejante al que ha tenido lugar en otros muchos aspectos de la vida colectiva como consecuencia de nuestro desarrollo autonómico, resulta inédito respecto a la situación de cualquier otro país de nuestro entorno. En los servicios sanitarios se da además una situación común a otras políticas: el enfoque de muchos de los problemas que se tratan y las propuestas de solución se han constituído en una forma de “pensamiento único”, en el que han confluído las visiones conservadoras con las de una parte de la izquierda, conformando un bloque que parece la única vía de abordaje posible. En los servicios sanitarios el denominador común más importante ha sido la promoción de medidas se- mejantes en el campo de la gestión, a partir del mito, no contrastado en este campo, de la ineficiencia pública, mientras que los aspectos de igualdad y derechos sociales que son consustanciales a ellos, y que han constituído una peculiaridad del “modelo europeo”, han pasado a un segundo plano. El reto del trabajo emprendido por la Fundación Alternativas era, por eso, analizar si esos enfoques, aplicados a nuestro país, son realmente los únicos posibles, o si, por el contrario la repetición de slóganes, como la “mejora de la gestión”, que por otra parte resulta innegable, adolece de un análisis limitado y parcial del desarrollo de nuestros servicios sanitarios y son posibles otras “alternativas”. Los análisis y propuestas que se presentan aquí de forma resumida no pretenden agotar en ningún caso el debate, ni siquiera en los temas expresamente abordados. Pero sí pretenden estimular éste y hacer presentes en el mismo ciertos enfoques que no son recogidos habitualmente en el debate político. Pretenden también demostrar de alguna forma que el debate sanitario no es un debate “de médicos”, y que los servicios sanitarios, y todo lo que se mueve en torno a ellos, han alcanzado tal nivel de complejidad e importancia económica y social que exigen no sólo la atención sectorial, sino también la de todos aquellos que quieran proporcionar soluciones a los problemas principales de nuestra sociedad. Y, en consecuencia, que las “alternativas” para ellos deben formar parte explícita de cualquier programa de progreso. SISTEMA NACIONAL DE SALUD ANÁLISIS Y PROPUESTAS Coordinación general y textos: Javier Rey. Médico. LA COBERTURA DE LA ASISTENCIA SANITARIA Coordinador: Francisco Ortega Suárez. Médico. Participantes: José Manuel Freire Campo. Médico. Miguel Ángel García. Economista. Francisco Sevilla Pérez. Médico. Jorge Sevilla Segura. Economista. Angel Jorge Souto Alonso. Técnico de la Administración Civil. Marciano Sánchez Bayle. Médico. 5 LA ORGANIZACIÓN TERRITORIAL DEL SISTEMA SANITARIO Coordinador: Javier Rey. Médico. Participantes: Adolfo Hernández Lafuente. Técnico de la Administración Civil. José Francisco Peña Díez. Técnico de la Administración Civil. Eduardo Spagnolo de la Torre. Médico. 11 LA FINANCIACIÓN DE LA SANIDAD Coordinador: Luis Espadas Moncalvillo. Economista. Participantes: Javier Rey. Médico. Jesús Ruiz- Huerta Carbonell. Catedrático de Economía. Norberto Sanfrutos. Economista. Eduardo Spagnolo de la Torre. Médico. José Tanco Martín-Criado. Economista. 13 EL SECTOR FARMACÉUTICO Y SU GASTO EN ESPAÑA Coordinadora: Laura Cabiedes. Profesora Titular de Economía Participantes: Humberto Arnés, Economista. Miguel Ángel García, Economista. Antonio Iñesta. Farmacéutico. Félix Lobo. Catedrático de Economía. Josep Llop. Farmacéutico. 21 LAS NUEVAS FORMAS DE GESTIÓN DE LOS SERVICIOS SANITARIOS Coordinador: Ramón Gálvez. Médico. Participantes: Antonio Heras. Médico. Manuel Martín. Médico. Luis Ángel Oteo. Médico. Jesús Ruiz-Huerta Carbonell. Catedrático de Economía. 27 EL PERSONAL MÉDICO EN EL SISTEMA NACIONAL DE SALUD Coordinador: José Varo. Médico. Participantes: Benito Arruñada. Catedrático de Economía. Hixinio Beiras. Médico. Luis Herrero Juan. Técnico de la Administración Civil. Pablo Lázaro. Médico. 40 L LA COBERTURA DE LA ASISTENCIA SANITARIA 1. La cobertura pública de la asistencia sanitaria ante situaciones de enfermedad constituye un elemento esencial de los Estados de Bienestar en los países desarrollados. Aunque el sistema de cobertura de cada país tiene características peculiares vinculadas a su propia historia, cabe distinguir dos modelos generales de cobertura pública, conocidos como "de Seguridad Social" (en los que la cobertura está vinculada al desempeño de un puesto de trabajo, y se financian con cotizaciones sociales) y de "Servicios nacionales de salud" (en los que la cobertura se vincula a la condición de ciudadanía y se financian con impuestos generales). De entre los países desarrollados, sólo los Estados Unidos se separa de esos modelos generales. Allí la cobertura sanitaria, mayoritariamente a través de seguros privados, se vincula al puesto de trabajo, y cambia al cambiar éste, con los consiguientes problemas administrativos y de continuidad de la atención prestada. En ese país sólo hay cobertura pública para la población pobre y anciana. Este sistema deja sin cobertura sanitaria a un 20% de la población (fundamentalmente trabajadores de pequeñas empresas y menor capacidad adquisitiva). 2. El análisis comparado de unos y otros sistemas sugiere que los Servicios naciona- les de salud son más eficaces (mejor contribución a los niveles de salud de las poblaciones respectivas) y más eficientes (lo consiguen con un menor gasto sanitario), pero, por el contrario, logran menores niveles de satisfacción de sus poblaciones respectivas que los del tipo Seguridad Social. Por su parte, el sistema americano, además de su ineficacia para lograr la cobertura de todo la población, determina un nivel de gasto muy superior (casi 5 puntos porcentuales del PIB más que los países de mayor nivel de gasto de entre los restantes). La capacidad de presión de las compañías aseguradoras privadas en aquel país se puso de relieve de manera manifiesta con el fracaso de las reformas promovidas por la Administración Clinton para extender con carácter universal la cobertura y controlar el gasto. 3. Para resolver algunos de esos problemas, y pese a los efectos generales de los sistemas sanitarios descritos, se han venido promoviendo reformas que, vía la introducción de "competencia", tendían en la práctica a acercar otros sistemas al "modelo" americano. Dejando al margen otros análisis respecto a los efectos de la competencia en la provisión de los servicios sanitarios, la introducción de formas de competencia en la cobertura 5 sanitaria, que sólo se ha intentado promover en Holanda (y, fuera del ámbito europeo, en Nueva Zelanda) se ha demostrado que provoca un aumento del gasto sanitario general, el aumento notable de los gastos administrativos, y la puesta en marcha de mecanismos de "selección adversa" de pacientes (el rechazo por las compañías aseguradoras de los que previsiblemente provocarían un mayor nivel de gasto), que no resulta posible de controlar con los medios puestos en marcha para hacerlo. Por esas razones, los escasos países en que se han promovido reformas de ese carácter han suspendido su puesta en práctica. 6 4. Por su parte, en ese contexto, el sistema sanitario español, actualmente financiado en su totalidad con impuestos, debe clasificarse como un "servicio nacional de salud", de cobertura universal. Sus orígenes, sin embargo, fueron los de un sistema de Seguridad Social para las clases trabajadoras de menor nivel de renta. A partir de esa condición, la cobertura se fué extendiendo paulatinamente a otros grupos de trabajadores, en ocasiones agregando la cobertura de éstos al regimen general, y con la creación de formas específicas de cobertura en otros casos. Esos orígenes son evidentes en la escasa cultura de un servicio público de calidad, que todavía persiste en estos servicios, y en el mantenimiento de la cobertura vinculada al puesto de trabajo, lo que permite la paradoja de un grupo reducido de ciudadanos (alrededor de medio millón de personas, de alto nivel de renta) sin título de acceso a los servicios, a pesar de estar éstos financiados por impuestos generales. 5. En España, la existencia de "regímenes especiales" o formas de cobertura pública distintas del sistema general (Mutualidades de funcionarios o personal del sector público de distintos grupos, como MUFACE, MUGEJU e ISFAS; empresas colaboradoras de la Seguridad Social) agrupan a algo más de dos millones de ciudadanos. Esas formas especiales de cobertura tienden a organizarse al margen del sistema sanitario público general, y a recurrir para cierto tipo de asistencias menos complejas a distintas formas de relación o concierto con las compañías aseguradoras privadas. Para algunas de éstas, la cobertura pública supone hasta el 80% del conjunto de sus pólizas, y su subsistencia está en buena parte vinculada al mantenimiento y expansión de esas modalidades de relación sustitutoria de la cobertura pública a colectivos concretos. Respecto a éstas, hay que destacar un desarrollo territorial muy desigual (sólo tres CC.AA. alcanzan una cobertura de entre el 11 y el 17% de la población, y está generalizada la ausencia de recursos propios en el medio rural). El desarrollo es también desigual y asimétrico en cuanto a las características de los medios desarrollados, concentrándose fundamentalmente en la asistencia menos compleja y, en consecuencia, menos costosa. Todo ello sólo es posible a expensas de la garantía de los servicios en los territorios menos poblados y en la atención más compleja por parte del sistema público, al que recurren estas compañías, bien para actuaciones concretas o de manera permanente, a través de conciertos, en los que, de manera paradójica, los servicios públicos se comprometen a sustituir a quienes le sustituyen en la cobertura pública, admitiendo una intermediación innecesaria. Esa situación de competencia desigual permite a las compañías que actúan en paralelo al sistema general concentrarse en actuaciones "rentables" desde el punto de vista publicitario, además de menos costosas, y orientan las demandas hacia la comparación de sus ventajas en áreas en las que la organización del sistema público general debería orientarse con arreglo a otros criterios (entre las razones que parecen constituir un atractivo más importante hacia esas modalidades de cobertura figura la facilidad para el acceso a los especialistas, e incluso la posibilidad de obtener opiniones alternativas sin trabas; esas modalidades de acceso contrastan con el criterio de las ventajas organizativas y económicas que se derivan de consti- tuir la atención primaria, no desarrollada al mismo nivel en las formas de cobertura privadas, como puerta de entrada del sistema sanitario, lo que es compartido por los sistemas públicos de la mayoría de los países de nuestro entorno). El escaso desarrollo relativo de las aseguradoras privadas las haría, por otra parte, incapaces de absorber la cobertura de grupos de población más amplios de manera inmediata. Todas las alternativas que se han planteado y se siguen planteando para aumentar la participación de aquéllas en la cobertura sanitaria pública pasan por incrementar progresivamente su capacidad económica y de asistencia mediante la absorción de colectivos asumibles y con una distribución territorial específica, y, a partir de la acumulación de capital provocada de esa forma, ir ampliando sus medios propios, abriendo un círculo progresivo de extensión controlada. 6. La participación del aseguramiento privado en la cobertura pública aprovecha, además, determinadas situaciones que obran en su beneficio y en detrimento de la asistencia sanitaria pública. Entre ellas, además del desarrollo asimétrico de los recursos, pueden citarse: - La facilitación de los cambios entre unos y otros regímenes de cobertura: al menos una vez al año, y en cualquier momento, por necesidad urgente acreditada, previa autoriza- 7 8 ción de una comisión especial creada al efecto. (Estos cambios tienden a producirse hacia la cobertura del sistema sanitario público para la población más anciana y las patologías más complejas, tras haber mantenido la financiación de los sistemas alternativos en tanto no eran necesarios los medios más costosos). - La existencia de situaciones de doble cobertura, no sólo en condiciones contrarias a la legalidad, sino también en casos legales (p. ej., la existencia de dos formas de cobertura diferentes en personas de una misma familia con dos trabajadores acogidos a sistemas distintos). Esas situaciones, a falta de estadísticas más fiables, pueden alcanzar al 20-30% de la población respectiva de diferentes mutualidades. En esos casos puede presumirse la utilización más habitual de los medios privados para las actuaciones más simples, y el recurso a los medios públicos para las intervenciones más complejas. - Los sistemas de facturación de los centros públicos a las entidades privadas por la asistencia prestada a éstas. Este problema afecta no sólo a la cobertura sanitaria general, sino a la propia de determinados riesgos específicos (accidentes de trabajo y de tráfico). El número de impagos a los servicios públicos es tan elevado que la atención de los procedimientos de reclamación resultan inabordables para los servicios jurídicos de las entidades públicas. - La tolerancia del trabajo simultáneo en el sistema público y en el sector privado, estimada en un 30% del colectivo médico, es, a la vez, una condición que permite un nivel más retributivo más bajo por parte de las entidades privadas (incluyendo el ahorro de las cuotas de Seguridad Social), a la vez que dificulta los sistemas de incentivación en el sistema público. 7. La posibilidad de opción por sistemas de cobertura sanitaria específicos se concentra en determinados colectivos: - Con carácter general, los de mayor nivel social (funcionarios, personal de la Administración de Justicia, militares, a través de sus mutualidafdes respectivas) y económico (los trabajadores de las empresas de mayor tamaño: públicas, como Radiotelevisión española; grandes bancos; algunas antiguas Diputaciones Provinciales). - De esa situación llama la atención que cuantos pueden contribuir a tomar decisiones de carácter político o económico para la organización y mejor dotación de los servicios públicos generales tienen, a la vez, la posibilidad de autoexcluirse de las consecuencias de sus decisiones. Esta situación es inédita en el resto de países de nuestro entorno. - Tal situación constituye un problema político peculiar y complejo, en el que un grupo reducido de personas con gran capacidad de influencia concentran un interés importante en el mantenimiento de una situación que se considera de privilegio, y cuya desaparición, por el contrario, no concentra un gran interés aparente para el resto de la población, sometida al sistema general de cobertura. La dificultad de su solución, sin un claro interés político que valore el peligro que supone como alternativa permanente a la organización de la cobertura que resulta más eficaz y eficiente, explica el mantenimiento de tal situación bajo distintos gobiernos. 8. Del análisis realizado en los apartados anteriores se deducen las siguientes propuestas: a. Universalizar el derecho a la protección de la salud y vincular el mismo a la ciudadanía, haciendo posible la obtención de la tarjeta acreditativa del derecho a toda la población, sin otro requisito que la condición de ciudadano. b. Suprimir la exención de pago de las cuotas de la Seguridad Social por las remuneraciones fijadas mediante seguros sanitarios privados. c. Suprimir el regimen de empresas colaboradoras de la Seguridad Social en asistencia sanitaria. d. Establecer la obligatoriedad para todo el personal de nueva incorporación al sector público de ser cubierto por el régimen general de asistencia. e. Incorporar la gestión de la asistencia sanitaria de todas las mutualidades e institutos públicos al Ministerio de Sanidad, como garantía de una orientación común de la gestión de las diferentes entidades y facilitación de la coordinación informativa y administrativa entre las mismas. f. Modificación (eliminación o ampliación a períodos mayores a un año, y supresión de los cambios extraordinarios) de los plazos de cambio de entidad aseguradora en los regímenes especiales de cobertura (mutualidades de empleados públicos). g. Activación de los sistemas de control administrativo sobre las entidades privadas por parte de todas las administraciones responsables de esos controles. h. Mejora de los sistemas de acceso a programas acreditados de detección de riesgos sanitarios y a determinados grupos de atención especializada en el sistema público, a través de las reformas organizativas precisas. i. Aplicación estricta de un regimen de incompatibilidades adecuado entre el servicio público y la actividad privada, y estímulo de la dedicación exclusiva al sector público. j. Establecimiento de sistemas de "reaseguramiento" colectivo con el sector público a entidades que cubren su prestación con el recurso a medios públicos, en sustitución de los mecanismos de facturación por acto. k. Condicionamiento público a los cargos de la administración que tengan la responsabi- 9 lidad de adoptar decisiones económicas o administrativas sobre los servicios sanitarios públicos para que estén cubiertos por la asistencia sanitaria pública. l. Requerimiento público de compromiso de asistencia en el sistema sanitario público a 10 los políticos que desempeñen cargos en este área y, en general, a todos los políticos de los partidos que incorporen la potenciación del sistema sanitario público en su programa. L LA ORGANIZACIÓN TERRITORIAL DEL SISTEMA SANITARIO 1. El funcionamiento equilibrado del sistema sanitario español, como sistema de cobertura universal y gestión descentralizada, requiere la finalización de las transferencias del INSALUD, pendientes todavía de realizar a diez CC.AA. Las características generales de esas diez CC.AA. y su situación general en el contexto del sistema sanitario exigen que ese proceso se aborde de manera coordinada entre todas ellas, y no de manera individual e independiente, caso a caso. ción del sistema (incluyendo entre ellas el papel a desempeñar en ese terreno por el Ministerio de Sanidad, que hasta ahora ha desarrollado de manera muy limitada) y su financiación. 2. El cierre del proceso de las transferencias citadas, sin embargo, no puede restringir sus efectos a esas diez CC.AA., ni constituir un proceso de negociación sólo entre ellas, en el que el papel de la Administración central se limitase a ejecutar o dar fe de los acuerdos de reparto de los recursos "sobrantes" entre las propias CC.AA. afectadas. Por el contrario, ese proceso de transferencias constituye una oportunidad y una necesidad de abordar el diseño definitivo de la organización del sistema sanitario descentralizado, cuyas características deben afectar también a las restantes CC.AA. que ya disponen de las transferencias citadas. 4. Para que las transferencias avancen de manera simultánea con la definición general de esas cuestiones es necesario establecer un proceso en el que participen con igualdad de voz y de derechos las CC.AA. que ya disponen de esas transferencias y las CC.AA. pendientes de ellas. Por otra parte, el debate y acuerdo de esas cuestiones debe hacerse no sólo en los ámbitos económicos, como ha tenido lugar hasta ahora, con predominio de los aspectos económicos de la negociación, sino con su realización fundamental en ámbitos de discusión sanitaria. Desde ellos debe contribuirse de manera específica al diseño de las formas de organización propias de un sistema sanitario de cobertura universal y gestión descentralizada, que es una situación peculiar, sólo existente, y con particularidades propias de cada caso, en un número muy limitado de países de entre los de nuestro entorno más cercano. 3. Los elementos más importantes a definir en ese diseño son las formas de coordina- 5. Las formas de coordinación sectoriales específicas (convenios; conferencia secto- 11 12 rial, representada en este ámbito por el Consejo Interterritorial del Sistema Nacional de Salud) han demostrado sus limitaciones para promover un debate de las cuestiones que afectan al sistema sanitario español que alcance el nivel político adecuado. Ese nivel sólo parece alcanzable en foros específicos de debate político, desde los que se pudiera dar cobertura o buscar formas de delegación hacia foros como los que se han citado, más adecuados para un debate técnico y administrativo. Por las características del problema en este caso (hacer coherente la cobertura sanitaria universal con la gestión descentralizada de los servicios) el lugar adecuado para ese debate sería el de un Senado que represente un papel fundamental de cámara territorial. Sea como un incentivo más para la reforma del Senado en el sentido indicado, o como expresión precoz del papel que deberá corresponderle en el futuro, parece poco probable que los debates sanitarios alcancen el nivel adecuado si no se utilizan para ellos vías fuera del ámbito estrictamente sanitario como la señalada. 6. En tanto se define la organización territorial del sistema sanitario y los elementos esenciales de coordinación del mismo, deben evitarse otras formas de descentralización (gestión autónoma de centros individuales; diversificación de las formas de gestión sin límite alguno), cuyo desarrollo progresivo puede hacer imposible en el futuro la coordinación precisa para el mantenimiento de unos servicios sanitarios de cobertura universal. L LA FINANCIACIÓN DE LA SANIDAD 1. La financiación de la asistencia sanitaria constituye en todas partes un elemento central de estos servicios. Es además un instrumento sustancial para la consecución de la equidad en su prestación. En los sistemas sanitarios en los que se une el carácter universal de los servicios con una organización descentralizada de los mismos a nivel político, se hacen especialmente complejos su diseño y organización. 2. El sistema sanitario español reúne las dos características citadas. Se trata de un sistema de financiación específico, diferente del establecido para la financiación de otros servicios transferidos a las CC.AA., y sus condiciones están fijadas en la Ley General de Sanidad. 3. Otras características generales que definen el sistema son: a) La vinculación del ejercicio de las competencias sanitarias asistenciales (y, por tanto, de la participación hasta ahora en este sistema de financiación) a la capacidad de las CC.AA. de asumir competencias en materia de Seguridad Social, sólo asequibles hasta ahora a 7 CC.AA. La razón de esa vinculación se encuentra en la participación original muy importante de las cuotas de la Seguridad Social en la financiación de la asistencia sanitaria. Sin embargo, esta participación ha ido disminuyendo, conforme a las previsiones establecidas por el pacto de Toledo, para separar la financiación de prestaciones contributivas de las no contributivas. A partir de 1999 la totalidad de las competencias sanitarias asistenciales generales (no así ciertos grupos de población específicos, y la cobertura de ciertas prestaciones, como las derivadas de accidentes de trabajo y enfermedades profesionales) se financian por impuestos. El paso de la financiación sanitaria de una a otra vía ha supuesto más un cambio formal que un aumento de la aportación del Estado a la financiación de prestaciones antes cubiertas por la Seguridad Social, dado que se ha acompañado de la reducción de la aportación del Estado en otros campos de la cobertura social. b) Su definición para una situación asimétrica, resultante de una transferencia de la asistencia sanitaria restringida exclusivamente a las 7 CC.AA. citadas. c) El establecimiento de un criterio fundamental de financiación basado en la "población protegida" (por el régimen general de Seguridad Social, dado que ésta era la fuente principal de financiación). En la Ley General de Sanidad está prevista la posibilidad de introducir criterios correctores del poblacional (se han propuesto por características de 13 la población; por dispersión; por coste de los servicios en los diferentes territorios, y otros) que, sin embargo, no han llegado a acordarse, por la evidencia de intereses encontrados entre distintas CC.AA. d) El mecanismo de financiación previsto en este sistema es el de transferencias condicionadas propias del Estado o de la Seguridad Social. 14 4. En la aplicación del mecanismo de financiación descrito ha habido diferencias entre unas y otras CC.AA., relacionadas en parte con los distintos momentos de su aplicación (condicionados, a su vez, por las diferencias temporales, hasta de 13 años, en las transferencias correspondientes). Las diferencias resultantes en la financiación per cápita se han resuelto de manera sistemática con la ampliación de fondos a favor de determinadas CCAA (nunca del INSALUD no transferido) para acercarlas a las CC.AA. de mayor nivel. En ausencia de mecanismos de corresponsabilidad en la obtención de los fondos, el sistema ha contribuído por esta vía al incremento del gasto sanitario, y al establecimiento de criterios de financiación heterogéneos y heterodoxos (puesto que no han promovido ni la eficacia, ni la eficiencia ni la equidad en el gasto). 5. Por el contrario, hay otros elementos de los presupuestos sanitarios que han contri- buído a la existencia de un déficit crónico en sanidad: - Las formas de presupuestación, que, tomando como referencia el presupuesto del INSALUD no transferido, han venido siendo cada año inferiores en términos reales al gasto real del año anterior. - La pérdida de ciertas fuentes de financiación, como las procedentes de las corporaciones locales: la cesión de competencias sanitarias asistenciales por parte de estas entidades a los servicios sanitarios generales, en el contexto de universalización de la cobertura sanitaria, no se ha acompañado de la cesión por una u otra vía de la correspondiente financiación. El reconocimiento periódico de los niveles de déficit ha dado lugar a sucesivas "operaciones de saneamiento" que, sin embargo, no han introducido mecanismos de conocimiento real y de control de la evolución de los déficits central y autonómicos, por lo que, por el contrario, pueden haberse convertido en contribuyentes al aumento del gasto, con la expectativa de poder obtener siempre niveles adicionales de financiación. A partir de 1994 el incremento presupuestario anual, tanto del INSALUD no transferido, como de cada una de las CC.AA. se ha puesto en relación con el crecimiento del PIB. Sin embargo, dado que la cifra que se utiliza como referencia es la del PIB a coste de los factores, y no la del PIB nominal a precio del mercado, en una situación como la actual, en la que se está produciendo la reducción de la imposición directa a favor de la indirecta, el efecto es la pérdida progresiva de financiación sanitaria frente a los costes que tiene que afrontar. 6. El sector sanitario es, en todo caso, un ámbito con una marcada tendencia al incremento del gasto (por razones ligadas a la evolución de la población y, de manera cada vez más importante, como consecuencia de una innovación muy acelerada, tanto en el sector farmacéutico como en el de la tecnología aplicada). El gasto sanitario ha demostrado una alta elasticidad en relación con la renta, y se ha demostrado la dificultad de los distintos mecanismos posibles (incluídas reformas estructurales) de control. Dentro de ello, la descentralización de los servicios no se ha demostrado que contribuya a hacer efectivos los distintos mecanismos de control del gasto, mientras que, por el contrario, puede contribuir a facilitar la derivación hacia el gasto privado de prestaciones o servicios cubiertos hasta ahora con recursos públicos, a través de la disgregación territorial de la oposición a medidas de ese carácter que pudiera plantearse, o de la capacidad tributaria reducida de las entidades a las que se hace responsables de la asistencia sanitaria. 7. En la comparación con otros países de condiciones semejantes a las españolas (servicios de cobertura sanitaria universal con organización de la gestión federal o similar), es común la existencia de una relación de tensión entre el papel económico general de la financiación sanitaria, que alcanza niveles proporcionales importantes para la financiación de las entidades "regionales" (en España, entre el 30 y el 40% del presupuesto de las CC.AA. que tienen estas competencias), y su contribución al sostenimiento de un servicio público de carácter universal. En todos los servicios sanitarios con las características descritas se mantienen una cierta contribución financiera y un control central de los servicios sanitarios, como garantía de equidad (planteada más habitualmente como igualdad en el acceso a los servicios) y (como en Canadá) el cumplimiento de ciertas normas generales para asegurar la efectiva universalización del sistema. Asimismo se observa que el cálculo de la financiación sanitaria a las entidades territoriales correspondientes es específico y diferenciado respecto a otros sistemas de financiación regional general. Aunque hay también una tendencia a la financiación sanitaria con impuestos propios, la intervención central permite también compensar la desigual capacidad tributaria de los diferentes territorios. En ese contexto, la financiación sanitaria regional indiferenciada respecto a la financia- 15 ción de otros servicios, así como la aplicación de un criterio estricto de igualdad en financiación sanitaria per cápita, se consideran expresiones de la primacía del criterio de la autonomía política sobre las condiciones de equidad en los servicios sanitarios, que persiguen principalmente otras condiciones de equidad (en especial en el acceso a los servicios). 16 8. La generalización de las transferencias en materia de asistencia sanitaria exige la definición de un nuevo sistema de financiación, ya que el vigente estaba diseñado para una situación de asimetría competencial entre unas y otras CC.AA., sobre la base de su capacidad para asumir o no competencias de gestión de servicios de la Seguridad Social. Existe una relación directa entre el diseño de ese nuevo sistema y la generalización de las transferencias, de manera que, si no se desarrolla aquél, es difícil que pueda completarse el proceso transferencial. Esa situación se debe al número de CC.AA. pendientes de esas transferencias (10 de 17), entre las que, por el contrario, habría que repartir una proporción minoritaria (menos del 40%) del presupuesto sanitario global. Esa desproporción entre unas y otra hace imposible utilizar mecanismos de compensación que se han utilizado en anteriores procesos transferenciales, aún dentro de una metodología similar. La puesta en relación de ambos procesos pasa por el desarrollo simultáneo de los mismos, y por la participación de todas las CC.AA. (también las que no tienen todavía las transferencias, al revés de lo que ha ocurrido hasta ahora) en la fijación del nuevo sistema de financiación. 9. Entre las condiciones generales que deben ser contempladas en el nuevo sistema se encuentra que éste sea "simétrico", es decir, que las condiciones de financiación sean de aplicación semejante a todas las CC.AA., tanto las que ya tienen esas competencias como las que deben acceder a ellas. Debe también acercarse la cuantía de la financiación "foral" a la de las restantes CC.AA., pues no hay razón para justificar las desigualdades que se producen en este momento a favor de las CC.AA. forales si se trata de financiar unos servicios sanitarios universales. 10. Otra de las cuestiones que afecta a la definición del nuevo sistema financiero es la consideración de la asistencia sanitaria manteniéndola como servicio "de la Seguridad Social", aunque sea de carácter universal, o, por el contrario, pasar a considerarla como un servicio específico de "sanidad". El cambio observado en la financiación, que ha pasado a sustentarse sólo en impuestos (con las matizaciones hechas antes), es sólo una parte de la argumentación; aunque para quienes apoyan ese cambio de consideración, la modificación producida en la composición de la financiación debe llevarse hasta sus últimas consecuencias, transfiriendo a las CC.AA. la propiedad de los centros que eran hasta ahora de la Seguridad Social. Desde otro punto de vista, con la distribución constitucional de competencias vigente, el mantenimiento de los servicios sanitarios dentro del ámbito de la Seguridad Social es la única posibilidad instrumental de mantener la legitimación del Estado para intervenir en aspectos (como las prestaciones o la cobertura) que afectan de manera fundamental al carácter universal de los servicios sanitarios; y de evitar que se produzcan desigualdades significativas en la financiación y el nivel de los servicios (observadas en otros servicios, como los educativos, transferidos en condiciones en las que la única posibilidad de intervención central resulta el desarrollo de normas de carácter "básico", que no se han demostrado suficientes para lograr los objetivos mencionados), así como de mantener bajo la responsabilidad central algunos instrumentos de control del gasto sanitario. Quienes apoyan estas posiciones subrayan, además, las características específicas del gasto sanitario, tanto por su volumen como por su ritmo de crecimiento, que resultan muy superiores a las de otros servicios como los citados. Adoptar una decisión de ese carácter, y potenciar el carácter nivelador de los servicios sanitarios por parte de la Administración General del Estado supondría, en todo caso, una novedad (conveniente para los que la proponen), dado que hasta ahora ningún Gobierno ha mantenido una actitud de interés específico por estos servicios. Una prueba de ello es que los servicios sanitarios son los únicos de entre los que se mantenían en el ámbito de la Seguridad Social que mantienen una normativa preconstitucional. 11. Para la definición de un nuevo sistema de financiación sanitaria hay que partir de que, desde un punto de vista general, la organización y la financiación del sistema autonómico español son similares a las de otros sistemas descentralizados, tanto en el aspecto del gasto (las competencias descentralizadas, incluída la gestión de los servicios sanitarios asistenciales) como en el de la obtención de los recursos (las formas de financiación de las entidades regionales o similares, basadas en transferencias del Estado, impuestos propios, y participación en impuestos estatales; y también los impuestos cedidos a las entidades regionales). 12. Pasando del nivel general al concreto, la primera definición necesaria es la del mantenimiento de la financiación sanitaria como un sistema específico, o su integra- 17 18 ción en el sistema general de financiación de las CC.AA. previsto en la Ley Orgánica de Financiación de éstas (LOFCA). La respuesta a esta cuestión debe tener en cuenta en primer lugar la consideración o no del mantenimiento de los servicios sanitarios dentro del ámbito de la Seguridad Social, pues, de mantenerse ese criterio, excluiría estos servicios de la financiación general, que no tiene previsto incluir servicios de aquélla en su sistema. Las razones con las que se justifica la inclusión de la financiación sanitaria en el sistema general de financiación autonómica se basan: 1) en consideraciones de carácter práctico de funcionamiento del sistema vigente (los efectos perversos de la ausencia de corresponsabilidad fiscal, que derivan en un mal funcionamiento del control del gasto sanitario; 2) en la coherencia con el desarrollo general del sistema autonómico, uno de cuyos principios fundamentales es el de la capacidad de autoorganización de las CC.AA.; 3) en la posibilidad de introducir en el sistema general de financiación instrumentos de nivelación para promover la equidad de los servicios sanitarios, como está previsto (aunque escasamente desarrollado) para otros. Pese a estas consideraciones, se reconoce generalmente que la inclusión de la financiación sanitaria en la autonómica general presenta un mayor riesgo potencial de provocar condiciones de desigualdad en los ser- vicios sanitarios, por orientarse prioritariamente a subrayar la autonomía de las CC.AA. en la gestión de éstos. 13. El mantenimiento de un sistema de financiación como el actual (con sus adaptaciones necesarias para su generalización a todas las CC.AA), ofrece algunas ventajas, como el no requerir modificaciones legales sustanciales, la claridad sobre la financiación de cada C.A. para servicios sanitarios (y, por tanto, una mayor facilidad para la comparación de la financiación capitativa), y una posibilidad de intervención central más clara en la determinación del presupuesto sanitario global. Haría, además, innecesario un debate específico sobre la dependencia patrimonial de los recursos sanitarios, que son en su mayoría propiedad de la Seguridad Social y, de esa forma, de los trabajadores cotizantes. En su contra se citan: 1) los argumentos generales de la (supuesta) falta de coherencia con el sistema autonómico, y de la ausencia de estímulos para el comportamiento eficiente de las administraciones autonómicas (por la falta de corresponsabilidad fiscal, al basarse sólo en transferencias del estado); 2) los efectos del índice utilizado (el PIB a coste de los factores, y no a precio de mercado) para mantener un nivel adecuado de gasto sanitario, siendo previsible un deterioro progresivo de éste frente a los costes a afrontar en tanto se mantenga la tendencia a la disminución de la imposición directa frente a la indirecta. Este segundo argumento es corregible con una modificación del índice, sin necesidad de que ese cambio afecte a la decisión general. El mantenimiento de un sistema similar al vigente es compatible con la introducción de correctores a la distribución poblacional. Sin embargo, la dificultad de alcanzar acuerdos en esa materia ha sido puesta de relieve por la imposibilidad de alcanzarlos hasta ahora con las CC.AA. que ya tienen estas competencias, y la única experiencia de haber introducido criterios complementarios, en el sistema de financiación adoptado en 1997, se hizo con una distribución sesgada, que favoreció a determinadas CC.AA. (en particular Cataluña) sin criterios de equidad. 14. La integración de la financiación sanitaria en el sistema LOFCA puede hacerse en distinto grado y bajo condiciones diferentes. Todas ellas, sin embargo, tienen la característica común (siempre que se mantengan las mismas normas de financiación) de que mejorarían las perspectivas de ingreso de los servicios sanitarios, por aplicarse bajo este sistema índices de crecimiento de la financiación (ITAE, ingresos tributarios ajustados estructuralmente, o II, ingresos impositivos) que resultan más favorables con las tendencias tributarias actuales. 15. De las formas de financiación previstas en la LOFCA, los servicios sanitarios podrían utilizar sólo algunas de ellas: una primera forma de integración parcial sería la participación en el sistema pero bajo la forma exclusiva de transferencias del Estado, que, a su vez, podrían ser condicionadas o no condicionadas. Esas formas de financiación no resolverían los problemas de la corresponsabilidad fiscal demandada, aunque disminuirían en el sentido que se ha indicado (más si se trata de transferencias incondicionadas) la capacidad de intervención del Estado en los servicios sanitarios y del control sobre los mismos, al tratarse de una competencia autonómica propia, sin posibilidad de efectos presupuestarios por una gestión de aquéllos que se considerase inadecuada o contraria a la universalidad y equidad de la prestación sanitaria. 16. Es también posible una integración "completa" de la financiación sanitaria en la financiación autonómica general. Esta forma de integración supone la posibilidad de afectar impuestos propios a la financiación sanitaria, lo que, conforme al criterio que se ha venido citando, contribuiría a resolver el problema de descontrol del gasto sanitario derivado de la falta de corresponsabilidad fiscal. Sin embargo, debe tenerse en cuenta que todas las valoraciones realizadas sobre la 19 cuantía del gasto sanitario, y sobre los ingresos que podrían derivarse de todos los impuestos propios de las administraciones autonómicas, coinciden en señalar que aún cuando todos esos ingresos se destinaran a la financiación sanitaria, no serían suficientes para afrontar el volumen de ésta, por lo que sería necesario obtener ingresos del Estado para completarla. Y si éstos se quisieran obtener mediante la participación autonómica en impuestos estatales, el volumen preciso sería de tal nivel que convertiría al Estado casi en socio minoritario de su propio sistema impositivo. 20 De todo ello parece deducirse la inevitabilidad de la participación central en la financiación sanitaria (siempre que no se produzca una modificación sustancial de la distribución de impuestos a unos y otros niveles de gobierno, que, como se ha indicado, es en general comparable a la de otros sistemas federales o similares). Y, en relación con ello, debería plantearse qué efectos (en el sentido de determinación del grado y la forma de las responsabilidades del Estado en la definición de las condiciones fundamentales de los servicios sanitarios y en el control de los mismos) deberían deducirse de esa situación. E EL SECTOR FARMACÉUTICO Y SU GASTO EN ESPAÑA 1. A la vista de los datos comparados con otros países, y considerando el nivel de desarrollo y riqueza del nuestro, el gasto farmacéutico en España mantiene un nivel elevado, tanto como proporción del gasto sanitario total como en relación con el PIB. La tendencia de esa parte del gasto, que es público en su parte principal, tiende además a aumentar. 2. Los factores determinantes de ese nivel de gasto farmacéutico y de su tendencia creciente tienen que ver con diferentes aspectos de la estructura y funcionamiento del sector farmacéutico y del sistema sanitario en general, y no con mayores aportaciones a la salud de la población que las que se producen en otros países con un nivel inferior de gasto, que son la mayoría de los países de nuestro entorno. 3. Desde el punto de vista sanitario se hace preciso controlar el ritmo de crecimiento de este gasto, que va ocupando una proporción cada vez más importante (en la actualidad cercana al 25%) del gasto sanitario total, menoscabando el desarrollo de otras partes del gasto sanitario igualmente precisas para el mantenimiento de unos servicios sanitarios universales de calidad y adaptados a las necesidades de la población. Como conse- cuencia del control específico de esa parte del gasto, debe reducirse su proporción en el gasto sanitario total. 4. Desde el mismo punto de vista, las diferencias en gasto sanitario por habitante en cifras absolutas en relación con otros países de mayor nivel de desarrollo deben alcanzarse manteniendo, o incluso reduciendo, la proporción del gasto farmacéutico en relación con el PIB, de manera que el aumento en cifras absolutas del gasto se logre a través del crecimiento económico global. 5. Por otra parte, la industria farmacéutica constituye uno de los sectores industriales más dinámicos, con una actividad de I+D que la sitúa entre los más avanzados y con una mayor proporción de su gasto dedicado a la investigación. Como tal, constituye un factor de creación de riqueza y empleo en los lugares donde se asienta, y su mantenimiento y apoyo es de interés relevante para los poderes públicos de los países correspondientes. 6. Sin embargo, las tendencias del sector farmacéutico, basadas en sus propias necesidades, son a la concentración empresarial por encima de los límites de los países y, como consecuencia, a su constitución como 21 22 empresas transnacionales, con gran capacidad de presión sobre los gobiernos. Vinculados a esas características, se han abierto nuevas formas de intervención de estas empresas para favorecer su posición en los mercados. Entre ellas, la especialización en segmentos del mercado; las ventas entre empresas centrales y filiales de un mismo grupo y diferentes países, que proporcionan nuevas vías de obtención de beneficios a través de los precios de transferencia; o la diversificación del riesgo entre empresas del mismo grupo, para aprovechar las ventajas productivas, laborales o técnicas que pueden ofrecer distintos países. Algunas de esas tendencias, como la especialización en segmentos de mercado, pueden ofrecer oportunidades de desarrollo a empresas de rango menor. Otra de las características de las empresas farmacéuticas es, en relación con la dedicación de una parte importante de sus presupuestos a la investigación, la búsqueda de certidumbre en la colocación de sus productos y, por tanto, en el mantenimiento de sus tasas de beneficio, para hacer posible la dedicación de las cantidades precisas a la investigación. Entre los mecanismos de proporcionar márgenes suficientes y estables de beneficios se encuentran la intervención ante las autoridades sanitarias (que suelen fijar los precios en la mayoría de los países) para el establecimiento de precios de los medicamentos muy superiores a los costes de producción; el desarrollo preferente de especialidades que garanticen un consumo sostenido; e incluso ha empezado a manifestarse en algunos países la tendencia a extender su área de actividad a la gestión de servicios sanitarios, que garantice el mantenimiento del consumo de los productos. 7. Dentro de las tendencias señaladas a la internacionalización de las empresas farmacéuticas, las empresas españolas ocupan una posición diferente, en la que la mayoría de la empresas orientan su actividad al propio mercado español (sólo se exporta el 20% de la producción). Se trata de empresas de tamaño menor, con una alta penetración de capital extranjero y un predominio de las empresas familiares en las de capital español. Esas características no deben ocultar que se trata en todo caso de uno de los sectores industriales españoles que dedican una proporción más importante de su gasto (aunque éste sea reducido en cifras absolutas, inferior a los 45.000 millones de pesetas anuales) a la investigación. Ésta se concentra sobre todo en el reducido número de las empresas más grandes (sólo las 15 primeras empresas, que absorben el 30% del mercado, dedican más del 10% de sus ventas a investigación, por debajo de lo que son los promedios de las empresas europeas y, por supuesto, las americanas). Sin embargo, a la vista del número de patentes logradas, debe considerarse un importante grado de productividad del sector, pues las cifras son cercanas a las de otros países que invierten presupuestos mucho más elevados. Una única patronal, que representa activamente al sector ante las administraciones públicas, reúne a todos las empresas del ramo. Sin embargo, tanto por una distribución territorial irregular (fundamentalmente concentrada en Barcelona y Madrid, con escasas ramificaciones en otros territorios), como por las distintas líneas de producción dominantes en cada una, los intereses son con frecuencia diversos, lo que se pone de manifiesto en ocasiones a la hora de promover sus intereses ante la administración. El volumen del empleo de las empresas farmacéuticas en España ronda los 35.000 empleados, con un alto grado de cualificación (un 35% son titulados superiores). El nivel de empleo se ha mantenido estable a lo largo de los últimos años, probablemente en relación con una reducida tendencia a la concentración empresarial. 8. Las características de los mercados farmacéuticos (donde la condición más destacada es la demanda de medicamentos por los prescriptores, a su vez susceptibles de diversas inducciones a la prescripción, por la que son terceros, con frecuencia los siste- mas públicos sanitarios, los que pagan), las del sector farmacéutico industrial descritas, y la propia importancia del gasto farmacéutico (fundamentalmente público), hacen que se produzcan numerosas intervenciones de los poderes públicos en el sector. Además de la garantía de la seguridad y la calidad de los medicamentos, algunas de las intervenciones públicas preferentes en los mercados farmacéuticos van dirigidas directa o indirectamente al control del gasto farmacéutico y de su ritmo de incremento. Las posibilidades de intervención en esa línea incluyen medidas sobre la oferta y la demanda, que pueden ser de carácter coercitivo o no coercitivo. Sin entrar en un análisis detenido de cada una de ellas, un estudio sobre las adoptadas con diferente extensión en países europeos en las dos últimas décadas permite llegar a las siguientes conclusiones: • Si se tiene que juzgar por la evolución del gasto farmacéutico en relación con el PIB en los diferentes países, el grado de efectividad del conjunto de las medidas adoptadas en la contención del gasto ha sido sólo relativo, pues la cifra citada ha continuado creciendo en los países analizados en los períodos indicados, aunque cabe pensar que si no se hubiesen introducido las medidas el incremento habría sido mayor. No hay ninguna medida que por sí sola acredite la capacidad de controlar el crecimiento de ese gasto. Cada país utiliza una 23 24 combinación de medidas adecuada a su propia realidad industrial y a las características de su sistema sanitario. Esas medidas, por otra parte, deben ir cambiando en el tiempo, para sortear la capacidad de adaptación de los distintos agentes del mercado a las medidas adoptadas. En todo caso, hay algunas medidas que son de desarrollo general o más común (copagos limitados; control administrativo de los precios; medicamentos genéricos y posibilidad de sustitución de productos semejantes por los farmacéuticos; control de la publicidad farmacéutica; desarrollo de proyectos piloto de atención farmacéutica, modificando la forma de ejercicio profesional y retributivo de las oficinas de farmacia; seguimiento de la prescripción farmacéutica y utilización de formularios y protocolos terapéuticos para orientar aquélla). • Cualquier análisis de la evolución del gasto farmacéutico público como consecuencia de las medidas adoptadas debe complementarse con otros estudios que valoren la incidencia de las medidas correspondientes sobre la equidad, entendida como garantía de acceso universal similar a las prestaciones farmacéuticas, por los efectos potenciales de algunas de las medidas (singularmente la ampliación o modificación de los sistemas de copago) sobre la misma. • El escaso resultado aparente de las medidas que se han ido adoptando preferente- mente hasta ahora, de carácter principalmente coercitivo, orientan hacia la adopción de otras formas de intervención que incluyan la modificación de las condiciones de ejercicio profesional (creación de equipos profesionales integrados; servicios farmacéuticos en atención primaria; programas de atención farmacéutica en las oficinas de farmacia) y retribución del personal farmacéutico. Una combinación de esas medidas con la generalización de la utilización de medicamentos genéricos y la posibilidad de sustitución por los farmacéuticos de los medicamentos prescritos por otros equivalentes de precio menor parece ser una combinación adecuada de medidas para el futuro. La reducción de los márgenes dedicados a publicidad por los laboratorios y la recuperación de la orientación de la formación continuada sobre medicamentos por parte de los servicios públicos forman parte también del grupo de medidas a utilizar. 9. En el ámbito europeo, el proceso de constitución de la Unión Europea no ha supuesto todavía la conformación de un verdadero mercado único farmacéutico. La circulación de medicamentos en el ámbito europeo representa todavía escasamente el 2% del mercado. Las intervenciones públicas comunes más importantes en este marco se han referido hasta ahora a los registros de medicamen- tos, con la constitución de la Agencia Europea del Medicamento y la adopción de dos nuevos procedimientos de registro y autorización (centralizado, por la Agencia, y descentralizado, a nivel de cada uno de los Estados, con acuerdos de reconocimiento mutuos de las decisiones). En el contexto de la Unión Europea se ha generalizado el reconocimiento por todos los grupos e ideologías de formas de distribución de las responsabilidades administrativas (la separación del registro de los medicamentos de su financiación por los sistemas públicos) que resultan contrarias a algunas de las líneas políticas de intervención características de la fase expansiva de los Estados de bienestar (la "claúsula de necesidad" en el registro, que eliminaba la posibilidad de autorización de medicamentos que no fueran a ser financiados por los sistemas públicos, por no aportar ventajas sanitarias y económicas a los ya autorizados). Se han suscitado algunos problemas de "mercados paralelos" en el ámbito de la Unión, como consecuencia de la actuación de distribuidores que compran medicamentos en los países donde son más baratos, para venderlos en los de precio más elevado. Algunas posturas adoptadas para afrontar este problema (el informe Bangeman) han abogado por dejar los precios a su propia evolución, lo que, en un mercado como el farmacéutico, podría derivar en la homo- logación progresiva de los precios al nivel más alto. Por el contrario, el mantenimiento de la prestación farmacéutica como prestación universal propia del Estado de bienestar exige intervenciones activas dirigidas al establecimiento de un sistema uniforme de precios, con intervención pública en su control; la búsqueda de patrones comunes en la financiación pública de productos, y la intervención común en la regulación de los precios de transferencia. Por otra parte, la situación de los procesos de integración europea en este ámbito hacen que, sin perjuicio de promover actuaciones comunes como las que se han indicado, sigan siendo imprescindibles las actuaciones de cada uno de los países para llevar a cabo su propia regulación del sector. 10. Para el caso de España, las actuaciones posibles, que deben incluir una orientación al control del gasto y de su ritmo de crecimiento, deben partir de algunas consideraciones generales: • En primer lugar, que las políticas farmacéuticas deben ser políticas de gobierno si quieren ser efectivas, lo que supone integrar las visiones contradictorias que se puedan producir desde diferentes ámbitos (sociales e industriales) de la propia administración. • En segundo lugar, que, a la vista de la experiencia de otros países, no deben exage- 25 26 rarse las expectativas de los resultados a obtener en cuanto a reducción del gasto farmacéutico. Un objetivo mínimo a proponer sería la reducción del gasto farmacéutico a los niveles (más bajos) que tiene el gasto sanitario descontando de él el propio gasto farmacéutico. La limitación de esas expectativas, en todo caso, no debe tampoco hacer perder de vista la importancia de ese control para el sostenimiento del sistema sanitario general. • Por otra parte, existen en nuestro país todavía amplios márgenes de actuación posibles, bien por la adopción de medidas que todavía no han sido aplicadas (entre las que había que incluir hasta hace muy poco tiempo el desarrollo de los genéricos, el establecimiento de precios de referencia o la posibilidad de sustitución de la prescripción por los farmacéuticos, que están siendo puestas en marcha por el actual gobierno del Partido Popular; a ellas hay que añadirles otras, como la modificación del modelo de ejercicio profesional farmacéutico y el cambio del sistema retributivo de las oficinas de farmacia, comentadas en los apartados anteriores), bien por modificación de la forma en la que están siendo aplicadas, que contiene numerosas limitaciones no justificadas (lo que afecta a la implantación de los genéricos y precios de referencia, tal como están siendo desarrolladas por el Partido Popular). • Por último, la constitución de centrales de compra en el Sistema Nacional de Salud, la implantación de documentos de identidad sanitarios y sistemas de información que permitan rescatar la facturación de las oficinas de farmacia para el propio Sistema, evitando la intermediación de los colegios de farmacéuticos, y medidas específicas de control de las distintas formas de publicidad e inducción a la prescripción, constituyen medidas peculiares necesarias consecuentes con los problemas que se derivan de la situación actual en unos y otros niveles de actuación. L LAS NUEVAS FORMAS DE GESTIÓN DE LOS SERVICIOS SANITARIOS 1. La aparición de nuevas formas de gestión en los servicios sanitarios no es un fenómeno exclusivo de estos servicios, ni en las razones que provocan su aparición, ni en las características de su desarrollo. Unas y otras son similares a las que se producen en otros ámbitos del sector público, aunque su situación, los problemas que les afectan, y las soluciones propuestas, tengan algunas características específicas en los sistemas sanitarios públicos. 2. Las características principales de la evolución del sector público español a lo largo de las últimas décadas son su importancia creciente, hasta superar el 40% del PIB en la actualidad (lo que va unido a un incremento de la presión fiscal que, sin embargo, no alcanza todavía el nivel de otros países de nuestro entorno), y su cambio de orientación, desde un enfoque básico de intervención y control a un nuevo papel esencial consistente en la provisión de bienes y servicios. Como consecuencia de esos cambios que han tenido lugar se ha producido también una modificación de las demandas de la población hacia el sector público, que en la actualidad exige la mejora de la calidad de los servicios prestados, ante los que actúa como "cliente", y de los que requiere un uso adecuado de los recursos financieros que se les proporcionan, obtenidos de los impuestos pagados por los propios ciudadanos. 3. La necesidad de mejorar el funcionamiento de los servicios públicos exige la adaptación de sus instrumentos de gestión al nuevo contexto. Desde el punto de vista económico, el elemento de gestión tradicional más importante ha venido siendo el presupuesto. Por su parte, el instrumento de control económico principal era el de legalidad, mediante la intervención previa de las actuaciones, para comprobar si estas se atenían a la distribución efectuada por las normas presupuestarias. 4. A pesar de algunas iniciativas de reforma general en la gestión del sector público español, los procedimientos de gestión económica, como los de otros aspectos, no se han modificado sustancialmente. Las únicas medidas de reforma real a lo largo de los últimos años han consistido en la sustracción de determinadas organizaciones y entidades al ámbito del derecho administrativo tradicional, para facilitarles instrumentos de gestión más flexibles. En los criterios de selección de las entidades en que ha tenido lugar esa modificación ha podido jugar un papel principal la proximidad a los 27 niveles de decisión de las áreas económicas (como en el caso de la nueva naturaleza jurídica atribuída a la Agencia Tributaria), sin que se puedan evidenciar otros criterios de prioridad razonables. 28 5. Las líneas de reforma de la gestión en todos los ámbitos del sector público pasan por la adaptación de la gestión a las peculiaridades de cada uno de ellos, la utilización de formas más flexibles de gestión en el nivel micro, y la combinación de estas medidas con el establecimiento de sistemas de control eficaces a nivel global o macro. Las posibilidades de esas mejoras de la gestión en ámbitos concretos está en relación con la aceptación de esos criterios generales. 6. En el sector sanitario se han puesto de relieve algunos problemas peculiares que, con arreglo a los aspectos de los propios servicios sanitarios a los que afectan, se han descrito como: problemas de incremento y control del gasto; problemas de eficacia y eficiencia de los servicios, calificados como de "racionalidad" de los mismos; y problemas de "legitimación" o aceptación de los propios servicios por la población. 7. Desde el punto de vista del gasto, el ritmo de incremento de éste se ha utilizado habitualmente como justificación de las reformas de la gestión promovidas, de manera que el éxito de las mismas debería justificarse por un mejor control del gasto. Las evidencias disponibles permiten poner en cuestión, tanto por los países en los que se han introducido las reformas, como por los efectos de éstas, que ese argumento tenga una base razonable: algunos de los países que han introducido reformas en sus modelos de gestión tenían mejor controlado el gasto que otros que no se han modificado; las reformas que se han introducido en esos casos suponen, además, la utilización de modelos de gestión característicos de los países en que está menos controlado el gasto sanitario, y el efecto real de las reformas no ha supuesto la mejora del control de ese gasto. El argumento económico para justificar las reformas de la gestión en el sector sanitario parece, sin embargo, obedecer a otras razones: sea cual sea el nivel de gasto sanitario, las políticas macroeconómicas que se vienen promoviendo en la totalidad de los países como respuesta a la globalización comportan la reducción del gasto público, y más en particualr del llamado "Estado del bienestar", y algunas de las medidas de reforma de la gestión introducidas en el sector sanitario parecen estar orientadas a facilitar la sustitución de una parte del gasto público por gasto privado en el ámbito sanitario. 8. Por lo que respecta al gasto sanitario, hay otras dos cuestiones de interés: - La razón principal del incremento del gasto sanitario es la innovación tecnológica introducida en todos los sistemas sanitarios, tanto en farmacia como en tecnologías diagnósticas o terapéuticas avanzadas. Esos sectores se encuentran en manos de industrias multinacionales de gran tamaño, con gran capacidad de influencia sobre los sistemas sanitarios. - En el análisis comparado entre sistemas sanitarios hay estudios y razones para considerar que los sistemas que mejor controlan el incremento del gasto son los del tipo de los Servicios Nacionales de Salud, por encima de los sistemas de Seguridad Social y, de manera más notable aún, de los sistemas basados en los seguros sanitarios privados. Los Servicios Nacionales de Salud se caracterizan por su financiación por impuestos generales y su funcionamiento integrado, incluyendo la propiedad de los medios y centros que utiliza. Esta situación es diferente de los Sistemas de Seguridad Social, financiados con cotizaciones sociales y cuyos servicios se proveen a través de Instituciones habitualmente ajenas a la propia Seguridad Social, que debe contratarlos. Y es, por supuesto, diferente a los sistemas privados, en los que el funcionamiento de los servicios sanitarios se confía al mercado. 9. Desde el punto de vista de la eficacia y la eficiencia de los sistemas sanitarios, hay di- ferencias importantes entre ellos, que se evidencian por los distintos niveles de dotación de tecnologías concretas entre países de nivel tecnológico y económico semejantes. Esas diferencias ponen de manifiesto la existencia de incentivos importantes para la introducción de las tecnologías, que están al margen de su eficacia y eficiencia comprobadas. Son también diferentes los mecanismos de control establecidos para la introducción de las nuevas tecnologías, así como los métodos de delimitación de las prestaciones sanitarias que proporciona cada sistema sanitario. 10. Desde el punto de vista de la "legitimación" de los Sistemas Sanitarios, hay que comenzar por señalar la existencia de una contradicción relativa entre los ciudadanos como clientes de aquéllos, que cada vez demandan servicios más amplios, y su actitud como contribuyentes a la financiación de los servicios, que pretenden ver reducida en lo posible su aportación, lo que conllevaría la reducción de los servicios prestados. Los planteamientos de algunas de las reformas planteadas van orientados a aumentar la valoración de los beneficios individuales obtenidos con las aportaciones realizadas, lo que choca con el carácter solidario característico de los servicios sanitarios. Otro de los aspectos que se han puesto en relación con la satisfacción de la población 29 30 con los servicios sanitarios es la capacidad de elección por parte de los ciudadanos. Hay argumentos relacionados con las características de los mercados sanitarios que ponen en cuestión una verdadera capacidad de elección libre por parte de la población; y estadísticas que ponen de relieve la escasa utilización de la capacidad de elección cuando se ha implantado. Algunas facetas concretas de la organización de los servicios, como ciertas facilidades de acceso directo de los pacientes a determinados servicios especializados, o algunas condiciones hoteleras (habitación individual, sobre todo en determinadas situaciones, y otras) sí pueden tener una mayor influencia sobre el grado de satisfacción de los ciudadanos con los servicios sanitarios. Desde el punto de vista comparado, algunos estudios han puesto de manifiesto un mayor grado de satisfacción de la población en los sistemas de Seguridad Social (que, a su vez, gastan más, como se ha indicado), que en los Servicios Nacionales de Salud, en los que se considera más necesario introducir mejoras organizativas. 11. Las reformas introducidas en la organización de los servicios sanitarios se han justificado en la mayoría de los casos por la necesidad de controlar el gasto sanitario y, sobre todo, su ritmo de crecimiento. Como se ha comentado más arriba, esa justificación puede ponerse en cuestión si se analizan las condiciones de los sistemas sanitarios reformados, en los que se venía produciendo un mejor control del gasto sanitario, y en los que lo característico es un mayor nivel de integración de los servicios. Resulta también paradójico que las medidas organizativas adoptadas con el objetivo teórico de controlar el gasto sanitario se hayan basado en buena parte en la introducción de formas de gestión (la introducción de mecanismos de mercado basados en la separación entre finanaciadores y proveedores del sistema, y la introducción de la figura de "compradores" de servicios sanitarios en nombre de la población a la que representan) similares a los que utilizan los países en los que el gasto es más alto. 12. De entre los países de mayor nivel de gasto, el lugar más destacado lo ocupan los Estados Unidos, que es el único país desarrollado que no tiene un sistema público sanitario de protección universal, y en el que el funcionamiento del sistema está basado en un verdadero mercado sanitario, con compradores y proveedores de servicios, a través de organizaciones con papeles e intereses claramente diferenciados. Todos los intentos de reforma de ese sistema han fracasado, el último de ellos la reforma promovida por el presidente Clinton en su primer mandato. Por el contrario, y con un gasto creciente, los mecanismos de mercado se han acentuado, a la vez que se han ido adoptando medidas que reducen la cobertura de los sistemas públicos que protegen a la población más pobre, y a los ancianos. Los mecanismos para el control del gasto por parte de las compañias aseguradoras que "compran" los cuidados sanitarios para sus afiliados están suponiendo el aumento del control externo de la actividad profesional, y el establecimiento de pautas de diagnóstico y tratamiento por razones económicas desde los ámbitos administrativos de las compañías aseguradoras, que suponen la exclusión o el conflicto para los profesionales que no siguen esos dictados. 13. En el ámbito europeo, como expresión de la paradoja que se ha citado, las reformas de la organización de los servicios, aparentemente guiadas por razones de control del gasto, se han centrado en los Servicios Nacionales de Salud. De entre ellos, las reformas más conocidas son las que han tenido lugar en el Servicio Nacional de Salud británico. Las reformas en este país han tenido como base la separación entre compradores y proveedores de servicios sanitarios. El papel de los primeros se atribuyó a grupos de médicos de atención primaria ("fundholders") a los que se dotó de presupuesto para comprar atención sanitaria especializada y medicamentos para los pacientes adscritos a ellos; puesto que el desarrollo de esos grupos fué progresivo, la compra de los servicios descritos para la población no integrada en ellos se atribuyó a las autoridades de distrito, a las que se despojó de cualquier otro papel de organización o coordinación de la organización sanitaria en su ámbito. El papel de los proveedores de servicios más característico se ha atribuído a los hospitales. Son los llamados "trust" hospitalarios, a los que se dotó de autonomía organizativa y para la organización y compra de sus recursos, tanto materiales como humanos, y que pasaron a financiarse con los servicios que les eran comprados. Una forma específica para la construcción y funcionamiento de nuevos hospitales fué la llama "Iniciativa de Financiación Privada" (PIF), consistente en adjudicar la construcción de un centro hospitalario a una empresa, que compensará las inversiones realizadas con la gestión del centro durante determinados períodos acordados. Los resultados de estas reformas, introducidas de manera progresiva sin evaluación adecuada de sus resultados, permiten apuntar las siguientes tendencias, sobre la base de las valoraciones que se van realizando: - Las nuevas modalidades organizativas no han contribuído de manera valorable a mejo- 31 32 rar el control del gasto. Hay, además, determinadas partes de este gasto cuya proporción y valor absoluto se han incrementado notablemente: es el caso de los gastos administrativos, que han sufrido un aumento importante, sin que exista evidencia alguna de que ese aumento se haya compensado con un mejor control de otras partes del gasto. - Las reformas estaban orientadas a conseguir la mejora de la eficiencia de cada una de las entidades participantes en el mercado. Los métodos utilizados para conseguir esas mejoras en la eficiencia individual (exclusión de las prestaciones más caras y menos rentables de las carteras de servicios de cada centro; exclusión de los grupos de pacientes más costosos) no mejoran, sino al contrario, la eficiencia global del sistema sanitario si éste quiere seguir manteniendo la equidad y universalidad de la cobertura y las prestaciones más amplias, pues debe hacerse cargo de lo que los centros autónomos rechazan. No hay mecanismos de control adecuados desarrollados para evitar esas tendencias. La segmentación del poder de compra de tecnología en cada uno de los centros independientes, frente a proveedores tan poderosos como los que se han descrito, tampoco ha mejorado la eficiencia global del sistema en este campo. - Las entidades independientes constituídas tienden a reducir la competencia como elemento regulador del mercado creado. Cada uno tiende a asegurar y mejorar su posición en el mercado sanitario, para lo que se utiliza el establecimiento de contratos a largo plazo, o la creación de asociaciones entre compradores y proveedores de servicios, que tienden a reproducir la organización de las entidades aseguradoras americanas con proveedores limitados. - Desde el punto de vista de los profesionales sanitarios, se ha producido la segmentación de las formas de contratación, la aparición de contratos precarios, y la pérdida de capacidad de compensación por parte de los sindicatos sanitarios. - Las reformas no han mejorado la satisfacción ni la capacidad de elección de servicios por parte de la población en términos generales (y con la excepción de los grupos de población integrados en los fundholdings en las primeras fases, que dispusieron de una mejor dotación económica y, con ello, de mayores facilidades de acceso a los centros hospitalarios). La capacidad de elección sigue siendo un poder delegado. Quienes sí han visto reforzada su posición en el sistema sanitario sobre la base de actuar como compradores de servicios a los hospitales han sido los médicos de atención primaria integrados en los Fundholdings, lo que ha aumentado su satisfacción con el sistema sanitario reformado. - La desaparición de una distribución jerarquizada de responsabilidades en la organi- zación del sistema sanitario y la multiplicación de centros autónomos sin otra coordinación que el funcionamiento del mercado tiende a romper el funcionamiento integrado de los servicios sanitarios. La multiplicación de entidades autónomas de un mismo nivel hace imposible su coordinación desde un único centro de responsabilidad sin otros intermediarios. Se ha diluído también la responsabilidad del control y seguimiento de la situación y el funcionamiento de los centros. La constitución autónoma de éstos ha hecho desaparecer también los mecanismos de participación democrática y representación local en sus órganos de gobierno. Con la sustitución de esos mecanismos de participación por personas designadas en función de la afinidad con el gobierno correspondiente, la responsabilidad del gobierno de los centros ha recaído, sin otros controles efectivos, sobre los propios gestores de ellos. Como consecuencia de esas valoraciones, el partido laborista inglés se comprometió a la eliminación del mercado sanitario, y la sustitución de los mecanismos de competencia y las formas de organización de compradores y proveedores de servicios descritas por formas de cooperación entre niveles asistenciales y entre centros, que se consideran más adecuadas a las características de los servicios sanitarios. Aunque con diversas adaptaciones para evitar nuevos cambios radicales en la organización de los servicios, las reformas desarrolladas se están progresivamente revirtiendo. Uno de los aspectos que se han vuelto a introducir son mecanismos de responsabilidad y control escalonados del funcionamiento de los centros. 14. En el caso de los servicios sanitarios españoles, los elementos que han conducido a la reforma de la gestión de los servicios sanitarios han sido similares a los descritos en otros países, y a los que determinan en general la necesidad de llevar a cabo reformas de la gestión en el sector público. Sin embargo, como expresión de la ausencia de compromiso real para la introducción de reformas a ese nivel en los servicios sanitarios, la Ley General de Sanidad, de 1986, no contiene referencias a los factores que determinan la necesidad de esos cambios, ni a las condiciones o límites en que se deberían mover éstos. El modelo de la Ley General de Sanidad se inspira en los modelos tradicionales de los Servicios Nacionales de Salud, adaptando el modelo a la descentralización política que tuvo lugar en nuestro país en los años inmediatamente anteriores a la referida norma, y no proporciona instrumentos para afrontar los problemas de gestión citados. En ese contexto, durante la década de los 80 las medidas para mejorar la gestión del sis- 33 tema sanitario público adoptaron las formas de un aumento de la medición de la productividad del personal y los centros a través de indicadores de actividad (neotaylorismo) y el reforzamiento del número y el poder de los gestores de los centros. Este tipo de medidas fueron similares a los adoptados en otros países de nuestro entorno. De manera simultánea a esas medidas, otras normas (la Ley de incompatibilidades; la de contratos del Estado) reforzaron la integración de la gestión sanitaria en el marco administrativo general de las administraciones públicas. 34 15. La Ley de ordenación sanitaria de Cataluña, de 1990, marcó el cambio de las pautas de reforma de la gestión de los servicios sanitarios públicos españoles. La citada norma llevó a cabo la separación de las funciones de finaciación y cobertura de los servicios y prestaciones sanitarias, para el ejercicio de cuya responsabilidad creó el Servicio Catalán de la Salud, y la provisión de aquéllos; de la gestión de los servicios del antiguo Insalud se hizo responsable al Instituto Catalán de la Salud, como entidad separada del Servicio citado. La misma norma abrió la posibilidad de que la gestión de los servicios sanitarios se lleve a cabo mediante fórmulas de gestión diversas, "a través de entidades públicas o privadas admitidas en derecho". La única modalidad alternativa a las citadas propuestas de reforma de la gestión desde el Ministerio de Sanidad se diseñó en el corto mandato del ministro Julián García Valverde, y consistió en promover un marco global de gestión como organismo autónomo para el Instituto Nacional de la Salud. Este proyecto, sin embargo, fué rechazado desde los departamentos ministeriales horizontales más destacados, de manera significada el de Economía y Hacienda, probablemente como expresión del deseo de mantener el control jerárquico centralizado sobre un sector de importancia económica global creciente. El fracaso de una iniciativa más integrada (semejante a la que se describirá luego para el Servicio Vasco de Salud) dejó como única referencia más cercana de reformas la ley catalana, que se aprobó sin ninguna observación por parte del Ministerio de Sanidad. Entre los efectos de esa influencia cabe señalar que, a partir de la ley catalana, todas las leyes de servicios de salud de las Comunidades Autónomas aprobadas (con la única excepción de la navarra) han incluído disposiciones similares a la citada en cuanto a posibilidad de utilizar fórmulas de gestión de los servicios diferentes al derecho administrativo tradicional. Y ello con independencia de que las administraciones citadas tengan o no asumidas ya las competencias en asistencia sanitaria. El Ministerio de Sanidad no ha efectuado observaciones a ninguna de ellas. Una ley posterior de la Generalitat catalana, la 11/1995, de 29 de Septiembre, modificó la anterior, e introdujo tres novedades principales: - El sometimiento del Servicio Catalán de la Salud al derecho privado. - La habilitación a dicho servicio para crear "cualesquiera empresas públicas". - La posibilidad de que las regiones sanitarias catalanas establezcan contratos para la gestión de centros sanitarios y sociosanitarios con "entidades de base asociativa legalmente constituídas, con personalidad jurídica propia, totalmente o mayoritariamente por profesionales sanitarios, priorizando a los que están comprendidos en cualquiera de los colectivos de personal...". Esta larga perífrasis ha dado lugar en la práctica a la constitución de grupos de atención primaria semejantes a los fundholdings británicos. 16. La llegada del Partido Popular al gobierno de la nación ha dado lugar a diversas actuaciones sobre la gestión de los centros: - Inicialmente, la creación de dos nuevos hospitales (Alcorcón y Manacor), bajo fórmulas nuevas de gestión (ambas como fundaciones sanitarias). - La explicitación del desarrollo de mercados sanitarios regulados como horizonte del funcionamiento del sistema sanitario. (En este sentido, puede verse el Plan Estratégico del Insalud, presentado en 1997, que propone: la creación de equipos territoriales para efectuar la compra de servicios (las antiguas Direcciones Provinciales del Insalud); el establecimiento de equipos de atención primaria, dotados de mayor autonomía, también como compradores de servicios; y el desarrollo de nuevas formas de gestión de los hospitales). - La Ley 15/1997, sobre habilitación de nuevas formas de gestión en el Sistema nacional de salud, establece que "en el ámbito del Sistema nacional de salud, garantizando en todo caso su condición de servicios públicos, la gestión y administración de los centros, servicios y establecimientos sanitarios de protección a la salud o de atención sanitaria o sociosanitaria podrá llevarse a cabo directamente o indirectamente a través de la constitución de cualesquiera entidades de naturaleza o titularidad pública admitidas en derecho". La especificación de que las entidades debían ser "de naturaleza o titularidad pública" se introdujo en la tramitación parlamentaria del Decreto-ley previo, del que la Ley citada supone su convalidación. Pese a ello, el apartado segundo del artículo único de esa Ley establece que "la prestación y gestión de servicios sanitarios y sociosanitarios podrá llevarse a cabo, además de con medios propios, mediante acuerdos, 35 convenios o contratos con personas o entidades públicas o privadas, en los términos previstos en la Ley General de Sanidad". - El modelo finalmente elegido para la gestión de los hospitales del Insalud, como es bien conocido, es el de las fundaciones, para cuyo desarrollo y aplicación no sólo a centros nuevos, sino a los ya existentes, se está elaborando un reglamento. 36 17. El marco de tolerancia y potenciación de cualquier innovación en la gestión de los centros que se ha descrito en el apartado anterior ha dado lugar a la aparición de numerosas (en la actualidad más de 100) experiencias concretas de gestión bajo nuevas fórmulas (consorcios; empresas públicas; organismos autónomos; entes públicos sometidos al derecho privado; "entidades de base asociativa profesional"; sociedades anónimas; incluso una experiencia semejante a la Iniciativa de Financiación Privada británica, con la peculiaridad de su gestión por una compañía aseguradora sanitaria privada, como es el caso del hospital de Alzira). Esas nuevas fórmulas de gestión se han promovido en toda clase de Comunidades Autónomas, tanto las que no tienen todavía asumidas las competencias del Insalud como, de manera especialmente amplia, por parte de las que sí ejercen esa responsabilidad, con la única excepción de Navarra, que ha optado por un modelo de gestión más in- tegrado en la administración habitual de los centros. Las características generales de las nuevas formas de gestión desarrolladas son las siguientes: - Un alto grado de mimetismo en cuanto al planteamiento global de las formas de organización y el mercado sanitario respecto a las reformas en otros países, de las que son una traslación casi idéntica en algunos casos que ya se han comentado. - Un mayor grado de diversificación de las fórmulas de gestión aplicadas que en otros países. Esa diversificación obedece no sólo a la utilización de fórmulas jurídicas diferentes, que ya se han citado (lo que no es habitual que ocurra en otros países, en los que las fórmulas legales a distintos niveles son más homogéneas). En el caso español, a las nuevas formas utilizadas para la gestión de los centros se han añadido otras (institutos clínicos; pero también empresas y sociedades) para gestionar determinados servicios, en especial relacionados con la alta tecnología, de manera independiente de los centros y estableciendo "mercados" entre unos y otros. - La mayor diversificación citada provoca mayores dificultades para el seguimiento y control de la actividad de los centros. Cada una de las modalidades escritas se caracteriza por órganos de dirección y control, régimen de garantía de la prestación, formas de financiación y seguimiento financiero, relación con otros niveles asistenciales, o regímenes de personal diferentes. - Frente a la diversificación de las nuevas formas de gestión no se han previsto mecanismos de integración y coordinación del sistema sanitario en su conjunto. Incluso, cuando como en el Plan Estratégico del Insalud se definen unas "funciones corporativas", éstas no suponen capacidad de intervención alguna en relación con la actividad cotidiana de los centros, si se observara alguna desviación de su funcionamiento respecto de los objetivos generales del sistema. - Por el contrario, se ha difuminado en órganos sin representación democrática el control de los centros, a la vez que se ha facilitado la politización de la gestión de los mismos mediante la designación directa y sin controles de sus gestores. - Finalmente, en algunos casos se ha facilitado la creación de monopolios garantizados (por territorios; por servicios o áreas de especialidad específicas) y la apropiación privada de los resultados de su funcionamiento (con independencia de que las fórmulas de gestión sean públicas o privadas). 18. La evaluación de los resultados de las nuevas formas de gestión no es sencilla, porque una de las características fundamen- tales de los diversos modelos aplicados es su opacidad, y el escaso suministro de datos sobre su actividad y resultados. Aún así, algunas observaciones realizadas permiten apuntar las siguientes tendencias: - Las nuevas formas de gestión no han aumentado la eficiencia de los centros individuales y, mucho menos, la del conjunto del sistema en el que se implantan. Las razones de esa tendencia tienen que ver con el funcionamiento de cada uno de los centros examinados, pero también con las características del propio mercado sanitario, en el que la eficiencia global depende en buena parte del comportamiento cooperativo entre los distintos agentes del sistema. - Sobre la calidad de los servicios prestados, sólo se disponen de datos anecdóticos de situaciones en las que se han planteado problemas. La restricción en personal y los intentos de aumentar la actividad de los centros para mejorar sus cuentas de resultados se han puesto en relación con esos problemas. Es importante, en todo caso, llamar la atención sobre la inexistencia y falta de tradición en nuestro país de sistemas de control de calidad (inspección; acreditación) como los que se utilizan más habitualmente en países donde los sistemas sanitarios no están integrados, y donde la provisión de los servicios puede descansar en entidades de diferente dependencia o incluso privadas. 37 38 La experiencia de otros sectores, como el de la atención social a los ancianos, debe servir de alerta para poner en cuestión la eficacia de mecanismos externos de control de la calidad si se carece de experiencia de su funcionamiento. - Desde el punto de vista económico, el presupuesto de algunos centros con nuevas formas de gestión son inferiores a los de otros centros del mismo ámbito territorial y tamaño similar con gestión tradicional. La reducción de los presupuestos en estos casos parece directamente relacionada con la disminución proporcional de las plantillas. - Como se ha evidenciado en otros países, la utilización de fórmulas de gestión al margen del derecho público tradicional permite excluir de las cuentas públicas ciertas partidas, pese a que se sigan utilizando en la asistencia sanitaria de cobertura pública. Esos mecanismos de contabilidad facilitan el cumplimiento de objetivos macroeconómicos y de convergencia. Las nuevas formas de gestión no parecen tampoco haber mejorado los grados de cumplimiento presupuestario a lo establecido inicialmente para ellas. - Los efectos sobre el personal son similares a los que se han observado en otros países: diversificación de las formas de contratación; descentralización en la contratación del personal y pérdida de las posibilidades de contrapeso sindical en las nuevas contrata- ciones; facilitación de la integración del personal que ya venía trabajando en el sistema en las nuevas formas de gestión, para lo que se utilizan aumentos discretos del nivel retributivo y mecanismos de reserva de las plazas previas; desprofesionalización y vinculación a criterios políticos en la designación de los gestores, y establecimiento de niveles retributivos no controlados para éstos. - La autonomía y descoordinación de los centros no ha contribuido a racionalizar la introducción de nuevas tecnologías en el sistema sanitario, la cual sigue siendo el elemento más importante de incremento de gasto en este sistema. La importancia del gasto sanitario en la economía de todos los países hace poco probable que las ventajas de la elusión de la contratación administrativa que pudieran haberse producido a corto plazo puedan mantenerse en el futuro. Lo probable es que las normas que rigen la contratación y compra de recursos en la Unión Europea, que ya exigen determinadas condiciones de publicidad en los concursos por parte de las entidades públicas, se amplíen todavía más en la Unión Europea. 19. Frente a las experiencias descritas, el Servicio Vasco de Salud ofrece un modelo distinto de reforma de la gestión. El modelo se caracteriza por promover el mantenimiento de un ente integrador de agentes públicos provisores de servicios sanitarios, al que, para agilizar su gestión, se ha dotado de la naturaleza jurídica de ente público sometido al derecho privado. En el desarrollo del modelo están previstas distintas fases para promover una mayor autonomía de los centros, aunque manteniéndolos siempre en el ámbito de la corporación citada. Esas fases, consistentes primero en dotar a los centros de tesorería propia y posteriormente de personalidad jurídica propia, se han comenzado a desarrollar en el primero de esos aspectos en algunos centros. La implantación de las diferentes fases no debe ser necesariamente simultánea en la totalidad de aquéllos. El funcionamiento del Servicio Vasco como una corporación tiene una de sus expresiones más concretas en el establecimiento de una "central de compensación", que (con independencia de otras actividades correctoras) puede actuar para equilibrar la situación financiera de los centros si se produjeran déficits en su gestión. Otro aspecto en el que un modelo como el descrito ofrece ventajas es la recuperación (o el mantenimiento) del control democrático sobre el funcionamiento del sistema sani- tario, con la constitución de un Consejo de Administración del ente público con participación de distintos agentes sociales, y la reconstitución de las juntas de gobierno de los centros. 20. Las dificultades de implantación y los problemas que pueden plantear las nuevas formas de gestión de los servicios sanitarios desarrolladas hasta ahora no suponen que desaparezca la necesidad de buscar fórmulas de gestión que eviten los problemas de la gestión burocrática. Además de resolver los problemas de las nuevas formas de gestión que se han mencionado, el mantenimiento de unos servicios públicos de cobertura universal exige también instrumentos y normas que garanticen la coordinación del sistema sanitario en su conjunto. El diseño de unos y otras es especialmente complejo en una situación de descentralización política de la responsabilidad de gestión de los servicios como la que se da en nuestro país, pero deben buscarse las fórmulas adecuadas y posibles de utilizar en esta situación peculiar, pues de no hacerlo, los servicios sanitarios españoles dejarán de tener el carácter universal citado. 39 E EL PERSONAL MÉDICO EN EL SISTEMA NACIONAL DE SALUD 1. El ejercicio de la medicina ocupa un lugar central en los servicios sanitarios, por lo que la consideración de la situación y perspectivas de los médicos en el momento actual, y tras diferentes procesos de reforma, debe tener carácter preferente sobre las del resto del personal sanitario en el Sistema Nacional de Salud. 40 2. El ejercicio de la medicina debe considerarse en primer lugar como una profesión, a la que le resulta de aplicación la definición más común de éstas, como grupo ocupacional que reúne un grupo de conocimientos específicos cuya peculiaridad le lleva a reservar para sí mismo la autoridad para juzgar la calidad de su propio trabajo. De esa caracterización y de la definición citadas se deducen otras condiciones del ejercicio de la medicina, entre ellas ciertas formas de reclutamiento y acceso a la profesión, y modelos específicos de coordinación y control del ejercicio profesional, con predominio del conocimiento experto sobre los controles de carácter jerárquico. 3. A las condiciones citadas, que son comunes con otras profesiones, la medicina une algunas características específicas, como son el lugar central que ocupa en el diagnóstico y tratamiento de las enfermeda- des, que son a su vez el centro de los sistemas sanitarios, y el papel de agentes de la demanda de los pacientes, con capacidad de determinar ésta. El funcionamiento y el gasto de los sistemas sanitarios depende, por eso, en buena parte, de cómo los médicos ejercen su actividad profesional. Una segunda condición específica del ejercicio de la profesión médica, que la ha ido diferenciando de otras profesiones, es que en la mayoría de los países desarrollados los servicios sanitarios han pasado a convertirse mayoritariamente en servicios públicos colectivos y universales, como parte importante del Estado del Bienestar. Pero la tendencia a la colectivización del ejercicio de la medicina no se basa sólo en razones económicas, sino en la propia evolución científica y técnica, que hace que la práctica médica no pueda ser ejercida en muchas de sus facetas especializadas de manera individual. Esas peculiaridades no cambian en todo caso la caracterización del ejercicio de la medicina como una profesión, con las consecuencias que se han señalado, de manera destacada los mecanismos más adecuados de coordinación y control del ejercicio profesional, para los que deben buscarse las formas específicas más adecuadas de desarrollo en el contexto de las organizaciones sanitarias. Por otra parte, hacer hincapié en el carácter profesional de la medicina es coherente con los criterios de los propios profesionales, que en los pocos estudios que analizan las posiciones de éstos en España respecto a los sistema de incentivos que más valoran, sitúan en primer lugar los de carácter profesional "intrínseco" (vinculados al aprendizaje, el placer de la realización de la tarea propia y la creatividad) , delante de las motivaciones denominadas "trascendentes" (curar a los enfermos; ayudar a los compañeros), siendo las menos valoradas las motivaciones "extrínsecas" (relacionadas con la retribución en el puesto de trabajo, que son sólo un factor básico imprescindible para que puedan considerarse otros factores, pero no un elemento motivador en sí mismo). 4. Frente a la importancia y la especificidad de las formas de integración de los médicos en los sistemas sanitarios señaladas desde un punto de vista teórico, la realidad del sistema sanitario español en los últimos años apunta a una reducción de su papel y consideración en relación con otros trabajadores sanitarios. Esa reducción afecta a diferentes aspectos: - Organizativos (creación de unidades de dirección específica para otros estamentos; pérdida de capacidad de control y responsabilidad a favor de los gestores de los centros). - De representación (a través de formas de representación del personal que diluyen la de los médicos entre la del resto de estamentos). - Salariales (con reducción del abanico salarial con respecto a otras categorías profesionales, e igual reducción de las diferencias retributivas ordinarias entre niveles profesionales distintos). Otra manifestación de la reducción del papel de los médicos en nuestro sistema sanitario es la pérdida de especificidad de sus formas retributivas: - La aplicación a los médicos de sistemas de incentivación por cumplimiento de objetivos a corto plazo, que resultan poco adecuadas a sus características profesionales. - La tendencia a suprimir sistemas retributivos capitativos, más adecuadas a las características y las formas de incentivación en el nivel de asistencia primaria. - La falta de desarrollo de sistemas de incentivos a largo plazo (semejantes a lo que sería la "carrera profesional", insistentemente demandada por los propios profesionales) que resultarían más adecuados a las características del trabajo hospitalario. 5. Desde el punto de vista legal, la mayoría de los médicos que trabajan en el sistema público sanitario tienen regulada su situación por un estatuto preconstitucional. La Ley General de Sanidad, que data de 1986, estableció en su articulado la elabora- 41 42 ción de un estatuto "marco" para todo el personal del Sistema que, sin embargo, no debería eliminar las diferencias establecidas en los distintos estatutos estamentarios que se encuentran en vigor. Diversas reformas en materia de personal se han venido refiriendo de manera reiterada a ese nuevo estatuto que, pese a ello, todavía no se ha desarrollado con carácter general como tal "marco". Algunos aspectos de la regulación de las profesiones sanitarias a los que debería referirse el estatuto según las previsiones legales se regularon mediante normas generales en el ámbito de la función pública incluso antes de que la Ley General de Sanidad hiciera referencia a ellos. Así ocurrió, por ejemplo, con la regulación de las incompatibilidades del personal sanitario. La regulación de los órganos de representación de los empleados públicos, aunque posterior a la Ley General de Sanidad, se desarrolló también mediante una norma de ámbito general, no específica del personal sanitario. Por su parte, se han producido distintos desarrollos parciales de lo que debería ser el estatuto a través de normas sanitarias. Así, sobre el sistema retributivo, aunque la norma dictada sólo resulta aplicable al ámbito del INSALUD no transferido, por carecer de declaración como norma básica. O sobre los sistemas de provisión de plazas, norma que fué anulada por el Tribunal Constitucional por insuficiencia de rango, pero cuyo contenido casi sin modificar va a ser de nuevo aprobado mediante una norma con rango de Ley. También se han producido diferentes desarrollos autonómicos, que han contribuído a hacer más complejo (e incluso contradictorio, como ocurre con la modificación explícita de la naturaleza de la vinculación del personal que ha realizado una Comunidad Autónoma, que ha convertido a todo su personal en funcionario) el panorama de la situación del personal en los diferentes territorios del Estado. 6. Una de las cuestiones que más han contribuído a que no se llegara a un acuerdo que permitiera la aprobación del citado estatuto marco ha sido la polémica entre laboralización o funcionarización del personal médico. Aunque la primera de esas alternativas ha sido presentada como la solución a problemas de control de la productividad e incentivación de los médicos, hay argumentos de distinto tipo que sugieren que se trata de una opción no adecuada: - Desde el punto de vista formal, tanto los desarrollos de la situación del personal sanitario mediante normas generales de carácter administrativo en los aspectos que se han mencionado, como las posibilidades de desarrollo del estatuto marco por parte de las CC.AA. (que no podrían hacerlo si se tratase del ámbito laboral) establecidas en la Ley General de Sanidad, apuntan a que la consideración a la que se ha querido orientar permanentemente al personal médico ha sido la de mantener el carácter estatutario, como expresión específica de una relación funcionarial. - Por otra parte, las experiencias laborales en el ámbito de la administración española (empresas públicas y otras) indican que bajo ese regimen resulta más rígida la gestión de los recursos humanos en diferentes áreas de nuestro sector público. - Las experiencias de otros sectores públicos indican también que los cambios de regimen de vinculación deben acompañarse, para ser aceptados, de incrementos retributivos que aumentan su coste, poniendo en cuestión su eficiencia. Ese conjunto de razones hace que se deba considerar adecuado el abandono de esa polémica, y que deba recomendarse que se opte definitivamente por regular la situación de los médicos en el ámbito administrativo, con sus especificidades propias, manteniendo su condición de personal estatutario. 7. Otro problema que afecta de manera importante al personal médico es la pérdida de movilidad entre diferentes territorios, derivada en buena parte de la descentralización de responsabilidades a las CC.AA. que se ha llevado (aunque todavía de forma parcial) a cabo. Esa situación interfiere de manera significativa con el desarrollo de la "carrera profesional" o el establecimiento de incentivos a largo plazo, de los que el cambio de puesto era una de sus expresiones. 8. Otro factor que influye en la situación del personal médico es el carácter de las reformas de la gestión que se están introduciendo en el sector sanitario. El denominador común de esas reformas (sea con la constitución de entidades de nuevo carácter, como fundaciones o empresas, o con la reducción de las formas de nombramiento más estables, sustituyéndolas por nombramientos "interinos", en las propias instituciones tradicionales) es facilitar la "gestión" del personal a las nuevas entidades o a los gerentes de los centros, y "flexibilizar" la relación contractual de los médicos. Hay ya valoraciones suficientes en otros países en los que se han aplicado medidas semejantes de los efectos de esa clase de reformas sobre el personal médico. Globalmente, debe considerarse que el intento de controlar la actividad médica desde el exterior, para "gestionarla" conduce a situaciones que atentan contra el libre ejercicio de la profesión y la autonomía clínica, y que éstas se encuentran mejor preservadas, por el 43 44 contrario, en los sistemas sanitarios públicos que se gestionan con los medios que han venido siendo habituales en este ámbito. En España hay ya algunas experiencias de los resultados de la aplicación de las "nuevas formas de gestión" que se están promoviendo, que confirman lo inadecuado de promover formas externas de control (sobre todo económico) al ejercicio médico. Por su parte, la decisión de congelar las vías habituales de acceso a las plazas ha provocado, con su extensión, un problema importante para la gestión del personal del sistema, creando además diversos grupos de considerable amplitud con intereses enfrentados (no sólo los interinos, sino los "pendientes de traslado", y los especialistas en paro). 9. El abordaje de los problemas que se han comentado exige sobre todo la decisión de contar con una política definida para el personal médico del Sistema Nacional de Salud, de la que hasta ahora se ha carecido por parte de todos los gobiernos que se han sucedido. Conforme a los criterios que se han expresado en los apartados anteriores, algunos de los contenidos de las políticas necesarias deberían ser los siguientes: • En primer lugar, la utilización del ámbito administrativo público para desarrollar de manera específica formas de vinculación, re- tribución e incentivación del personal médico, diferenciadas de otros estamentos sanitarios y de otros grupos de personal funcionario. Un análisis de las experiencias de organización específica de otras profesiones en el ámbito del sector público español desde hace más de un siglo confirma que las posibilidades de esa clase de desarrollos específicos y flexibles es más posible en ese ámbito que en cualquier otro. Algunas experiencias recientes de introducción de incentivos o carrera a largo plazo (como los "sexenios" universitarios) son un buen ejemplo de adaptaciones de la relación con ciertas profesiones en el ámbito público. El establecimiento de formas organizativas de los profesionales médicos bajo modalidades cooperativas que están en vigor en otras profesiones en el ámbito privado (bufetes de abogados; consultorías), y en las que el control del ejercicio y el progreso profesional se ejerce por los mismos profesionales, que se han sugerido por algunos como formas de organización adecuadas para los profesionales médicos, se considera por la mayoría de los participantes en el debate que no resulta adecuado. Una parte de las razones de ese rechazo está en relación con el carácter público de la propiedad de los medios sanitarios, que no debe ser cedido. También hay argumentos a partir de experiencias de ese carácter puestas en marcha en otros países (como los fundholding británicos) que indican los problemas para el ejercicio médico que se derivan de la aplicación de modelos como el que se ha citado. • Debe excluirse el debate sobre laboralización o funcionarización del personal médico, dando salida al problema en los términos que se han citado. La peculiar situación del personal interino, que puede aceptar su transformación en personal laboral para garantizar su estabilidad, no debe utilizarse para introducir sesgos inadecuados en el debate general. No debe promoverse tampoco la segregación del personal en colectivos distintos, que hacen más difícil la gestión, y pueden contribuir al desmembramiento del sistema sanitario. • La elaboración del estatuto marco está justificada fundamentalmente para unificar la dispersión de normas que se ha producido hasta ahora. Pero para que su aprobación resulte de alguna utilidad debería proporcionar solución a ciertas cuestiones: - Hacer posible la diferenciación del personal médico del resto de los estamentos sanitarios en la línea de lo que se ha venido indicando. - Constituir un instrumento de acuerdo entre todas las administraciones (incluídas las autonómicas) que deberán aplicarlo. Entre las cuestiones que deberían ser motivo de acuerdo específico en este caso deberían encontrarse los procedimientos que faciliten la movilidad del personal entre los diferentes territorios, aún respetando las peculiaridades de los mismos, pero haciendo que éstas no se constituyan en un obstáculo excluyente que provoque en la práctica la delimitación de territorios cerrados. - Resolver en el sentido indicado la polémica acerca del carácter de la vinculación del personal médico. optando de manera decidida por la continuidad como personal sometido a la jurisdicción administrativa en el ámbito de la función pública, con las adaptaciones y peculiaridades necesarias. • La política de personal, y de manera específica la dirigida al personal médico, debe integrarse de manera prioritaria con las reformas generales del Sistema, en sentido inverso de lo que hasta ahora ha ocurrido. Las reformas "gerenciales" del Sistema, tanto las que se promueven sin cambiar la naturaleza de los centros sanitarios como las que se han denominado "nuevas formas de gestión", basadas en dotar a los centros de constitución propia e independiente bajo distintas figuras jurídicas dentro del ámbito público o de carácter privado, conllevan efectos sobre el personal médico y políticas específicas dirigidas a éste. Esas políticas van dirigidas en un sentido distinto al que se ha considerado más adecuado a las características de la profesión médica. 45 46 Lo que no tiene sentido, por eso, es seguir avanzando como si unas y otras líneas de reforma (las generales dirigidas a los centros y la constitución del sistema sanitario y las dirigidas al personal) pudieran desarrollarse de manera independiente. Si se continúa en esa línea, se dificultará aún más la gestión del personal, y se contribuirá con ello a la desintegración del sistema sanitario. • El desarrollo de las funciones de dirección y administración de los centros sanitarios debe recuperar los niveles de profesionalización que ha perdido en los últimos años, en especial con la facilitación de vías de entrada y salida del personal asistencial en las funciones citadas. Esa situación perjudica tanto el desempeño de esas funciones como el desempeño de las asistenciales por parte del personal que desempeña temporalmente esos puestos, al volver a su puestos de trabajo propios. Esas políticas de nombramientos además facilitan la politización de los nombramientos, despojando el desempeño de esos puestos del carácter profesional de que deberían estar dotados. Si se opta por el mantenimiento del personal sanitario en el ámbito administrativo con las especificidades necesarias (en coherencia con las líneas generales de reforma del sistema), la solución más razonable sería recuperar la constitución de cuerpos específicos de perso- nal orientados al desempeño de esas funciones. Ese tipo de soluciones cuenta con precedentes en otros países de nuestro entorno. Cualquier decisión en este ámbito debe en todo caso resolver con carácter transitorio las situaciones que se han venido produciendo mientras se ha mantenido la situación descrita, de facilitación del trasvase de personal hacia el desempeño de funciones tan distintas. Ese "derecho transitorio" debería, de cualquier forma, exigir una opción definitiva por uno u otro campo (el asistencial o el directivo-administrativo) e insistir en la profesionalización del personal en el campo correspondiente en cada caso. 10. Las líneas dirigidas a la reforma de las políticas de personal deben complementarse, en especial en el caso del personal médico, con las dirigidas a las organizaciones representativas de estos profesionales. La razón para ello es la propia definición de la medicina como una profesión, que tiende en consecuencia a autorregularse. Ese papel de coordinación y control del ejercicio de la profesión debe ser desempeñado en buena parte por las organizaciones representivas de ésta, en las que las administraciones públicas deberían delegar esa función por razones de eficacia y coherencia con el carácter profesional que se ha señalado. Pero para que esa delegación sea adecuada, las organizaciones profesionales deben agrupar a éstos en torno a los conocimientos que son propios y exclusivos de la profesión correspondiente, cuyo desarrollo es precisamente lo que se trata de promover y controlar desde el ámbito interno de la propia profesión. El análisis de las organizaciones que agrupan a los profesionales médicos en nuestro país debe hacerse a la luz de los criterios mencionados. Son las siguientes: - En primer lugar, los Colegios de médicos, de afiliación obligatoria en el momento actual, como consecuencia de disposiciones normativas que así lo establecen, tanto para el ejercicio profesional en el ámbito público como en el privado. Respecto a ellos, la principal cuestión a considerar es que, por su historia y evolución, estas organizaciones no agrupan a los profesionales en torno a los conocimientos característicos de la profesión médica. En el momento actual, esos conocimientos son inabarcables para cualquier profesional, y su parcelación, por grandes áreas (atención primaria; especialidades médicas; áreas de cirugía y otras) resultan en formas diferentes de ejercicio. A falta de encuadrar a los profesionales en función de esos criterios, a cuyos efectos los colegios resultan en la realidad inútiles para los propios profesionales, lo que se ha potenciado es su orientación ideológica, como si la medicina dotara a los profesionales de ciertos criterios específicos en aspectos éticos o cívicos. Éstos son los que ocupan la atención preferente de los colegios, normalmente en el sentido conservador (como en la oposición a la ley del aborto por supuestas razones "profesionales”) que es coherente con sus orígenes (vehículos de encuadramiento obligatorio en la "democracia orgánica" en la que los dirigentes más altos de los colegios eran procuradores de las Cortes de aquel regimen). Al no garantizar la agrupación de los profesionales en torno a áreas específicas de conocimientos propios, la delegación en estas organizaciones de funciones de control del ejercicio y el desarrollo profesional (como ocurre con la acreditación, que actualmente se está negociando) sólo sirve para contribuir a proporcionar áreas de poder a los sectores conservadores que controlan los colegios. Por otra parte, el monopolio de esos sectores es casi imposible de romper por vías de participación democrática, puesto que la inutilidad de estos órganos para la mayoría de los profesionales suscita la abstención de éstos ante cualquier proceso que intente promoverse en su seno, garantizando cómodas mayorías a quienes la vienen detentando. La falta de desarrollo de una norma que permita modificar esta situación es un debe que numerosos profesionales apuntan en el déficit de los partidos democráticos. 47 48 - Las sociedades científicas son las organizaciones más próximas a lo que constituye el ejercicio real de la profesión médica. Cabe, sin embargo, atribuirles una excesiva parcelación y una orientación corporativa, de delimitación del terreno profesional respecto a otras especialidades o subespecialidades, que hacen difícil plantear el delegarles de manera directa desde el sector público responsabilidades de coordinación y control del ejercicio profesional. Otro problema que las afecta, que debe situarse en el contexto de la pérdida de control desde el sector público de los incentivos a la formación y la investigación por parte de los sectores industriales que son los proveedores principales del sistema sanitario, es la dependencia de su actividad de estos últimos en un grado muy importante. - Por último, las organizaciones sindicales propias de los médicos (dejando de lado los sindicatos de clase, cuya presencia entre los profesionales es mínima y basada más en razones ideológicas que de defensa de los intereses propios) tienen la limitación objetiva de que no agrupan tampoco a los profesionales en torno a las áreas de conocimiento que son propias de la profesión, sino a una parte de los intereses de ésta. Aunque la situación de los colegios ha orientado a muchos profesionales a promover como alternativa la supresión de la colegiación obligatoria para el trabajo en el sector público, hay que tener en cuenta que, como se ha indicado, la constitución de organizaciones profesionales que ejerzan funciones delegadas de control del ejercicio de la profesión parece consustancial con la naturaleza de ésta. Una propuesta que podría hacer coherente ese criterio con las condiciones reales de las organizaciones profesionales existentes sería la modificación de los mecanismos de colegiación, promoviendo la misma por grandes áreas de actividad profesional como las que se han indicado, y agrupando en ellos por áreas afines a las sociedades científicas, que podrían constituirse en vías de integración (no excluyentes) en colegios conformados según el criterio citado. Zurbano, 29 3º - 28010 Madrid Telef.: 91 319 98 60 / 91 310 31 41 Fax: 91 319 22 98 Email: [email protected] [email protected]