PRECAUCIONES ESTÁNDAR
Anuncio

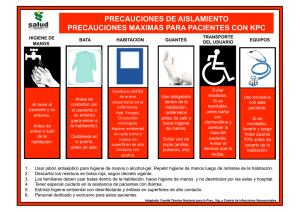
Plan de Vigilancia y Control Infeccción Asociada a la Asistencia Sanitaria Servicio Medicina Preventiva y Salud Pública PRECAUCIONES ESTÁNDAR SE APLICAN A TODOS LOS PACIENTES ATENDIDOS EN LOS HOSPITALES, INDEPENDIENTEMENTE DE SU DIAGNÓSTICO O PRESUNTO ESTADO DE INFECCIÓN. Se realizarán cuando se vaya a manipular: 1. Sangre. 2. Todos los fluidos corporales, secreciones y excreciones, independientemente de si contienen o no sangre visible. 3. Piel no intacta. 4. Membranas mucosas. excepto el sudor, Son las siguientes: A. Lavado de manos (o higiene de manos con solución hidroalcohólica) 1. Después de tocar sangre, fluidos corporales, secreciones y materiales contaminados, se lleven o no puestos guantes. 2. Inmediatamente después de quitarse los guantes, 3. En el contacto entre pacientes y cuando se quiera evitar transferir microorganismos de otros pacientes o del entorno. 4. Puede ser necesario entre tareas y procedimientos sobre el mismo paciente para prevenir la contaminación cruzada entre diferentes localizaciones corporales. 5. Usar jabón normal (no antimicrobiano) para el lavado de manos rutinario. 6. Usar jabón antimicrobiano o antiséptico para circunstancias específicas (control de brotes o infecciones hiperendémicas). B. Guantes 1. Ponerse unos guantes (los adecuados son limpios y no necesariamente estériles) cuando se toca sangre, fluidos corporales, secreciones, excreciones y material contaminado. 2. Ponerse los guantes limpios justo antes de tocar una membrana mucosa o piel no intacta. 3. Cambiarse los guantes entre acciones y procedimientos sobre el mismo paciente después de contactar con material que pudiera contener una alta concentración de gérmenes. 4. Quitarse los guantes después de su uso, antes de tocar material no contaminado y superficies ambientales, y antes de acceder a otro paciente. Higiene de manos inmediatamente para evitar transferir microorganismos a otros pacientes o al entorno. C. Mascarillas, protectores oculares, caretas. Se colocarán para proteger las membranas mucosas de los ojos, nariz o boca durante procedimientos del cuidado del paciente que fácilmente puedan generar salpicaduras o nebulizaciones de sangre, fluidos corporales, secreciones y excreciones. D. Bata adicional 1. Ponerse una bata (la adecuada es limpia y no esteril) para proteger la piel y prevenir el manchado de la ropa durante los procedimientos del cuidado del paciente que fácilmente puedan generar salpicaduras, nebulizaciones de sangre, fluidos corporales, secreciones y excreciones. Debe ser apropiada según actividad y cantidad de fluido que pueda generarse. 2. Cambiarse una bata manchada tan rápidamente como sea posible y lavarse las manos para evitar la transferencia de microorganismos a otros pacientes o al entorno. E. Equipo para el cuidado del paciente 1. Manejar el equipo usado en el cuidado del paciente que se encuentre manchado con sangre, fluidos corporales, secreciones y excreciones, de forma que se prevengan las exposiciones en piel y mucosas, contaminación de ropa y transferencia de gérmenes a otros pacientes o al entorno. 2. Asegúrese que el material reutilizable no se utiliza para el cuidado de otro paciente hasta que no haya sido limpiado y reprocesado de una forma adecuada. 3. Asegúrese que el material de un solo uso es eliminado adecuadamente. F. Control medioambiental Asegúrese que el hospital tiene procedimientos adecuados para el cuidado, limpieza y desinfección rutinaria de las superficies ambientales, camas, equipo de cama y otras superficies que se tocan frecuentemente y asegúrese que se cumplen estos procedimientos. G. Lencería Manejar, transportar y procesar la lencería usada manchada con sangre, fluidos corporales, secreciones y excreciones de forma que protejamos la piel y membranas mucosas de exposiciones y contaminación de la ropa y que se evite la transferencia de microorganismos a otros pacientes o al entorno. H. Salud ocupacional y patógenos de transmisión parenteral. 1. Tener cuidado para prevenir las heridas cuando se usan agujas, bisturíes y otros elementos cortantes, cuando se manejan después de los procedimientos; cuando se limpian o eliminan. 2. Nunca reencapuchar las agujas usadas, tampoco manipularlas usando ambas manos o dirigiéndolas hacia cualquier parte del cuerpo. Emplear la técnica del encapuchado con una sola mano o con un dispositivo mecánico diseñado para sujetar la capucha de la aguja. 3. No deben quitarse las agujas usadas de la jeringa con la mano, y nunca se deben doblar, romper o manipular con la mano. Colocar las jeringuillas y agujas usadas, hojas de bisturí y otros elementos cortantes en contenedores apropiados, situados tan cerca como se pueda del área donde se usen. Colocar jeringuillas y agujas reutilizables en un contenedor con el fin de transportarlas al área de reprocesado. 4. Usar máscaras de resucitación o cualquier otro dispositivo de ventilación como alternativa de los métodos boca a boca, en las áreas donde se pueda prever la necesidad de resucitación. I. Ubicación de los pacientes. Situar a un paciente que pueda contaminar el medio ambiente o que no podamos esperar que mantenga las medidas de higiene apropiadas en una habitación individual. Si no se dispone de una habitación individual, consultar con el Servicio de Medicina Preventiva. Revisado 2008 Plan de Vigilancia y Control Infeccción Nosocomial Servicio Medicina Preventiva y Salud Pública PRECAUCIONES SEGÚN MECANISMO DE TRANSMISIÓN Se añadirán a las precauciones estándar (a aplicar en todos los pacientes) y se aplicarán en caso de que el paciente presente alguna de las infecciones de posible transmisión aérea, por gotas y por contacto. Precauciones de Transmisión Aérea (Tuberculosis, Sarampión y Varicela -TSV-). Precauciones de Transmisión por Gotas (Otras Enfermedades de Transmisión Respiratoria). Precauciones de Transmisión por Contacto Características generales de las categorías de aislamiento Categoría Habitación Individual Bata adicional Guantes Mascarilla Traslado Aérea Sí 1,2 No4 No Sí3 Mascarilla Gotas Sí 2 No No No5 Mascarilla Contacto Sí 2 Sí 6 Sí No No 1: Presión negativa, 6-12 renovaciones de aire/hora, ventilación exterior, puerta cerrada. 2: Si no es factible, agrupar infecciones iguales o consultar con Medicina Preventiva 3: Si se sospecha tuberculosis activa o si el personal no está inmunizado frente a rubeola /varicela 4: Sólo para prevenir la contaminación grosera de ropa en casos de tuberculosis 5: Sólo si se trabaja a distancia menor de 1 metro del paciente 6: Si se prevé contaminación. Ubicación del paciente: La habitación individual es importante para prevenir la trasmisión por contacto directo o indirecto, cuando el paciente fuente tiene hábitos higiénicos pobres, contamina el medio ambiente o no podemos esperar que colabore en el mantenimiento de las precauciones del control de la infección para limitar la transmisión de microorganismos (lactantes, niños y pacientes con estado mental alterado). Cuando no se dispone de habitación individual, el paciente infectado se ubicará con un compañero apropiado. 1. AISLAMIENTO DE COHORTES: Pacientes infectados por el mismo microorganismo, siempre y cuando no estén además infectados por otros microorganismos potencialmente patógenos y el riesgo de reinfección sea mínimo. Especialmente útil en caso de brote o en hospitales con pocas habitaciones individuales. 2. En caso de no poder realizar el anterior: 2.1. Ubicación con otro paciente que no vaya a ser intervenido quirúrgicamente 2.2. En última instancia, se ubicará con otro enfermo infectado aunque el germen sea diferente. 3. Si es necesario se consultará con el Servicio de Medicina Preventiva y Salud Pública del Hospital. Plan de Vigilancia y Control Infeccción Nosocomial Servicio Medicina Preventiva y Salud Pública PRECAUCIONES DE TRANSMISIÓN AÉREA Se añaden a las Precauciones Estándar, para los pacientes que se conozca o sospeche una enfermedad grave de transmisión aérea: TUBERCULOSIS, SARAMPIÓN Y VARICELA -incluyendo ZOSTER DISEMINADO-. Son aquellas que se producen por la diseminación de gotículas (∅≤ 5µ), gotas evaporadas que pueden permanecer suspendidas en el aire durante largos periodos de tiempo o de partículas de polvo que contienen el agente infeccioso. Estos microorganismos se pueden extender ampliamente por las corrientes de aire o ser inhalados o depositados en un huésped de la misma habitación o incluso a una distancia mayor del paciente fuente, dependiendo de factores medioambientales. Por tanto necesitan mecanismos de ventilación o de manejo del aire para la prevención de la transmisión aérea. Habitación individual* que tenga: Especificaciones Presión aire monitorizada Cambios de aire en la habitación Sellado Aplicación de filtración Recirculación Chequeo de presión negativa diario Habitación aislamiento respiratorio Negativa >= 12 renovaciones de aire por hora Si, puerta cerrada, ventanas selladas etc. El paciente permanecerá siempre dentro Filtros HEPA si recircula el aire No, salvo si empleamos filtros HEPA Test del humo u otras pruebas alternativas (*) Si no se dispone, situar al paciente con otro que tenga una infección activa por el mismo microorganismo, a menos que se recomiende otra cosa, pero nunca si tiene otra infección distinta. Protección respiratoria: 1. En ENFERMEDAD PULMONAR TUBERCULOSA conocida o sospechosa, se utilizará protección respiratoria (mascarilla de alta filtración) cuando se va a entrar en la habitación –ver protocolo específico-. 2. Ante pacientes con sospecha o que se conozca tengan SARAMPIÓN o VARICELA, si existe otro personal inmunizado, las personas susceptibles no deben entrar en la habitación, si a pesar de todo deben entrar, deben usar protección respiratoria (mascarilla de alta filtración). Los inmunes no necesitan llevar mascarilla. 3. TRANSPORTE DEL PACIENTE: Limitar el movimiento y transporte del paciente fuera de la habitación a las situaciones estrictamente necesarias. Si la salida es necesaria, se intentará limitar la dispersión de gotículas colocando al paciente, si es posible, una mascarilla quirúrgica. Revisado 2008 Guidelines for Environmental Infection Control. Recomendations of CDC and the Healthcare Infection Control Practices Advisory Comité (HICPAC). U.S. Department of Health and Human Services Center for Disease Control and Prevention (CDC) Atlanta, GA 30333 2003. Plan de Vigilancia y Control Infeccción Nosocomial Servicio Medicina Preventiva y Salud Pública Precauciones adicionales para la prevención de la transmisión de tuberculosis: CDC AISLAMIENTO FRENTE A LA TUBERCULOSIS Se realizará en los casos de pacientes con tuberculosis (TBC) activa, pulmonar o laríngea. En las Unidades de Hospitalización y de Urgencias que atiendan a un gran número de pacientes con TBC. En Quirófano se adoptarán también algunas precauciones cuando se intervenga a pacientes con TBC activa, y en determinadas Áreas de Alto Riesgo. UNIDADES DE HOSPITALIZACIÓN Habitación individual: Es una de las medidas de mayor eficacia, bien ventilada y soleada, deberá permanecer el menor nº de personas posible. Uso de ventilación especial en las habitaciones (si es posible presión negativa), manteniendo la puerta siempre cerrada. Reducir la concentración de partículas infecciosas en la habitación: se recomienda un mínimo de 6 intercambios/hª de aire, si es factible se debería incrementar a 12 intercambios/hª. Evacuación del aire de las habitaciones: deberían disponer de una posibilidad de salida directa del aire al exterior del edificio, alejada de otros sistemas de captación, personas o animales. Restringir al máximo el nº de profesionales sanitarios que presten asistencia al paciente, mediante asignación de cuidados al mismo equipo sanitario. Evitar los traslados de estos pacientes, si es estrictamente necesario se priorizará la atención a ellos evitando que compartan áreas comunes con otros pacientes. Durante estos traslados el paciente llevará mascarilla quirúrgica. Uso de mascarillas de alta filtración siguiendo las normas: Uso exclusivo cuando se entre en la habitación. Cubrirá totalmente la boca y la nariz adaptándola hasta conseguir un correcto ajuste facial. No se tocará con las manos mientras se lleve puesta. Uso individualizado, debiendo ser reutilizado mientras no esté dañada o no existan manchas y/o salpicaduras de sangre o líquidos orgánicos. Las visitas de estos pacientes deberán utilizar estas mascarillas instruidos en su uso por el personal sanitario encargado del cuidado del paciente. Duración del Aislamiento, podrá suspenderse en las siguientes condiciones: - Si se descarta el diagnóstico de TBC que se sospechaba inicialmente. - Cuando tras confirmar el diagnóstico, el paciente está tomando tratamiento efectivo (2-3 semanas), mejora clínicamente y el médico responsable del paciente lo considere. - Deben ser monitorizados para descartar recidivas durante su ingreso mediante BK regulares (cada 2 semanas). Si recidiva adoptar de nuevo el aislamiento. - Si Micobacterias multirresistentes, mantener el aislamiento durante todo el ingreso. URGENCIAS Identificación rápida de los pacientes con sospecha de TBC Si no existe área específica de aislamiento, se les situará en un área separada del resto con las siguientes normas: - Uso de pañuelos desechables con los que cubrirá boca y nariz cuando tosa. - Al paciente se le colocará una mascarilla. El personal que les atienda llevar mascarilla de alta filtración. QUIRÓFANOS Puertas cerradas durante la intervención Nº personas que entren el mínimo imprescindible Debe evitarse que haya otros pacientes en las áreas adyacentes Conveniente colocar un filtro bacteriano en el tubo endotraqueal del paciente o en el lado espiratorio del circuito de ventilación. El personal utilizará mascarilla de alta filtración. ÁREAS DE ALTO RIESGO: Unidades en que por realización de determinadas maniobras diagnósticas o terapéuticas se generan habitualmente aerosoles o se está en contacto directo con el germen: Unidades de Broncoscopia, Laboratorio de Micobacterias (Microbiología), otras zonas donde se realicen maniobras de alto riesgo (inducción de esputos, intubación endotraqueal, etc) Deben disponer de sistemas de extracción forzada. En la unidad de broncoscopia se recomienda realizar adaptaciones en el sistema de ventilación con el fin de eliminar las partículas infecciosas en el intervalo de tiempo entre la salida de un paciente y la llegada del siguiente. Por ello el nº de renovaciones de aire/hora debe ser ≥ a 6 como mínimo. Mantener presión negativa respecto a salas adyacentes. El aire debe ser eliminado directamente hacia el exterior del edificio, previa filtración por filtros HEPA. El personal sanitario de las unidades mencionadas, deberá colocarse mascarilla de alta filtración. LIMPIEZA Y DESINFECCIÓN Los materiales críticos, semicríticos y no críticos utilizados en pacientes con TBC activa se realizará como en el resto del hospital. NO ES NECESARIO ADOPTAR MEDIDAS ADICIONALES. Solo los BRONCOSCOPIOS, deben desinfectarse con un desinfectante con buena actividad tuberculicida. Para realizar la limpieza de una habitación de aislamiento tras el alta del paciente se tendrá en cuenta las características de la misma. • CON VENTANA, se abrirá para lo cual se llevará puesta mascarilla específica y se cerrará la puerta permaneciendo 2 horas cerrada. Colocar aviso de “CIERRE PREVIO A LIMPIEZA”, constará la hora de inicio de la clausura. Posteriormente la limpieza se realizará de forma similar a la de cualquier otra habitación. • NO VENTANA: cerrar la habitación 6 hª, colocar aviso de “CIERRE PREVIO A LIMPIEZA”, constará la hora de inicio de la clausura. Posteriormente la limpieza se realizará de forma similar a la de cualquier otra habitación y con MASCARILLA específica. Si a pesar de todas las medidas ha existido un posible contacto con el germen, el personal acudirá al SERVICIO DE MEDICINA PREVENTIVA Y SALUD PÚBLICA donde se realizará la vigilancia del proceso. Revisado en Agosto de 2008 Plan de Vigilancia y Control Infeccción Nosocomial Servicio Medicina Preventiva y Salud Pública PRECAUCIONES DE TRANSMISIÓN POR GOTAS Se añaden a las Precauciones Estándar, para los pacientes que se conozca o sospeche estén infectados con microorganismos transmitidos por gotas (partículas goticulares > 5µ, que pueden ser producidas por el paciente al toser, estornudar, hablar o si se desarrollan determinados procedimientos). Enfermedades incluidas: - Enfermedad invasiva por Haemophilus influenzae B: meningitis, neumonía, epiglotitis y sepsis. - Enfermedad invasiva por Neisseria meningitidis: meningitis, neumonía y sepsis. - Infecciones respiratorias bacterianas graves: - Difteria faríngea - Neumonía por Mycoplasma - Tos ferina (Bordetella pertussis) - Peste neumónica - Faringitis estreptocócica, neumonía o escarlatina en lactantes, niños y jóvenes. - Infecciones virales graves: - Adenovirus - Gripe (Influenza) - Parotiditis - Parvovirus B19 - Rubeola. PRECAUCIONES A REALIZAR: Habitación individual: 1. El paciente se situará en una habitación individual 2.Cuando no se dispone, situar al paciente con otro que tenga una infección activa por el mismo microorganismo, pero nunca si tiene otra infección distinta. 3. Cuando lo anterior no es recomendable debe mantenerse una separación espacial de al menos 1 metro entre el paciente infectado y otros pacientes y visitantes. 4. No necesitan sistemas especiales de ventilación y manejo de aire. 5. La puerta puede permanecer abierta. Mascarillas: Debe usarse una mascarilla cuando se esté trabajando a distancia menor de 1 metro del paciente. Transporte del paciente: Limitar el movimiento y transporte del paciente fuera de la habitación a las situaciones estrictamente necesarias. Si la salida es necesaria, se intentará limitar la dispersión de gotículas colocando al paciente, si es posible, una mascarilla quirúrgica. Plan de Vigilancia y Control Infeccción Nosocomial Servicio Medicina Preventiva y Salud Pública PRECAUCIONES DE TRANSMISIÓN POR CONTACTO Se añaden a las Precauciones Estándar en caso de sospecha o confirmación de: 1. Colonizaciones o infecciones gastrointestinales, respiratorias, de piel o herida quirúrgica con BACTERIAS MULTIRRESISTENTES. 2. Infecciones entéricas con baja dosis infectiva o supervivencia ambiental prolongada: - Clostridium difficile - Pacientes con pañal/incontinentes: infección E.coli O157:H/7 enterohemorrágica, Shigella, Hepatitis A o rotavirus. 3. Virus Sincitial Respiratorio, Virus Parainfluenzae o infecciones enterovirales en bebés/niños. 4. Infecciones de piel altamente contagiosas o que pueden ocurrir en piel seca: - Difteria cutánea. - Virus herpes simple (neonatal o mucocutáneo) - Impétigo - Abceso grande (no tapado con apósito), celulitis o úlcera. - Infestaciones: Pediculosis (piojos) Escabiosis (sarna) - Forunculosis estafilocócica en bebés/niños - Herpes zoster (diseminado en inmunodeprimidos) 5. Conjuntivitis viral/hemorrágica 6. Infecciones hemorrágicas virales (Ébola, Lassa, Marburg). 7. Heridas quirúrgicas y úlceras de decúbito grandes infectadas con exudado abundante. UBICACIÓN DEL PACIENTE Habitación individual (siempre la puerta cerrada). Si no sea posible, el paciente infectado se ubicará con un compañero apropiado: Aislamiento de cohortes: pacientes infectados por el mismo microorganismo (siempre y cuando no estén además infectados por otros microorganismos potencialmente patógenos y el riesgo de reinfección sea mínimo). Si no es posible se ubicará con otro paciente que no vaya a ser intervenido quirúrgicamente. Como última opción, se ubicará con otro enfermo infectado aunque el germen sea diferente (esto nunca para gérmenes multirresistentes). En caso de duda se consultará con el Servicio de Medicina Preventiva y Salud Pública. CUIDADOS DEL PACIENTE Personal de Enfermería debería, si es posible, ser exclusivo para estos enfermos. Material: coloca en un carro de uso exclusivo para el paciente en la puerta de la habitación, con el material imprescindible para una jornada. Bata adicional individual, desechar antes de dejar el entorno del paciente. Asegurándose después de que la ropa de trabajo no se ponga en contacto con superficies contaminadas de la habitación. Guantes (estériles o no según se requiera), en la atención al paciente. Cambiar después de tener contacto con material infectado que podría contener altas concentraciones de microorganismos (material fecal y drenajes de heridas). Desechar antes de dejar el entorno del enfermo y LAVAR LAS MANOS inmediatamente después. Asegurarse después no tocar superficies potencialmente contaminadas. El lavado de manos puede sustituirse por la fricción con SOLUCIÓN ALCOHÓLICA (nunca si las manos están visiblemente sucias o contaminadas con materia orgánica). Plan de Vigilancia y Control Infeccción Nosocomial Servicio Medicina Preventiva y Salud Pública Mascarilla necesaria únicamente cuando exista infección o colonización respiratoria por bacterias multirresistentes. Desechar tras su uso. Higiene del paciente. Realizar con la periodicidad establecida en el servicio de ingreso, ® utilizando jabón con clorhexidina (Hibiscrub ) TRANSPORTE DEL PACIENTE Limitar el movimiento y transporte del paciente fuera de la habitación a las situaciones estrictamente necesarias. Si se traslada fuera de su habitación (quirófano, otra unidad, pruebas complementarias…), avisar al servicio receptor de la necesidad de aislamiento para que los profesionales tomen las medidas necesarias. El paciente llevará en el traslado bata de manga larga (mascarilla si colonización/infección de vías respiratorias). El personal que traslade al enfermo vestirá bata y guantes, y realizará higiene de manos. ROPA La ropa, antes de ser retirada de la habitación, debe colocarse e identificarse como “infectada”. EQUIPO PARA EL CUIDADO DEL PACIENTE Equipo destinado a cuidados no críticos: exclusivo del paciente (o grupo pacientes infectados/colonizados por el mismo patógeno). Si no fuera posible, limpiar y desinfectar adecuadamente antes de utilizarlo en otro paciente. LIMPIEZA El material de limpieza será de uso exclusivo para la habitación. La limpieza incluirá paredes y superficies de aparatos sanitarios. Se empleará una solución fuerte de lejía para el lavado de suelos y superficies no metálicas (1 litro de lejía por cada 3 litros de agua). Las superficies metálicas y aparatos médicos se limpiarán con un paño húmedo añadiendo posteriormente un nebulizado de un desinfectante ® fenólico tipo ANIOS Se limpiará la funda de plástico del colchón con la solución de lejía (si esta funda está deteriorada se retirará el colchón, pudiendo ser utilizado a los 15 días para otros pacientes sin aislamiento de contacto). Tras el alta del enfermo la habitación permanecerá cerrada durante un mínimo de 30 minutos antes de proceder a la limpieza. Los residuos biosanitarios (algodón, gasas, etc) se desecharán como residuos infecciosos en el contenedor apropiado (verde). VISITAS. Se autorizarán el menor número de visitas posible. La enfermera informará a los visitantes sobre las medidas a tomar para respetar el aislamiento. EL AISLAMIENTO DE CONTACTO SE MANTENDRÁ HASTA LA NEGATIVIZACIÓN DE LOS CULTIVOS O EN SU CASO EL ALTA DEL PACIENTE DE LA UNIDAD (si sigue positivo se avisará al destino para que tomen las medidas) Revisado 2008