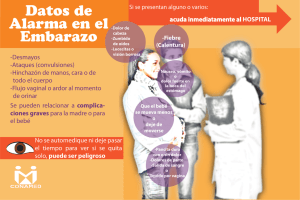
Guía para los padres sobre la Unidad de Cuidados
Anuncio

Parent's Guide to the Neonatal Intensive Care Unite – Spanish Educación del paciente Unidad de Cuidados Intensivos Neonatales Guía para los padres sobre la Unidad de Cuidados Intensivos Neonatales Información para familias cuyos bebés están en nuestra Unidad NICU La Unidad de Cuidados Intensivos Neonatales (Unidad NICU) es un lugar especial para los bebés que requieren cuidados intensivos de enfermería y médicos. Su papel con su bebé y el personal de la Unidad NICU es muy importante y esperamos que este folleto contribuya a responder a algunas de sus preguntas. Nuestros doctores y enfermeras saben que ustedes podrán tomar mejores decisiones para su bebé si entienden los cuidados que está recibiendo y desean que se sientan bienvenidos a la Unidad NICU. 208048 Cover Sp.65 1 1/5/06, 11:15 AM Unidad de Cuidados Intensivos Neonatales del Centro Médico de la Universidad de Washington Guía para los padres sobre la Unidad de Cuidados Intensivos Neonatales Contenido Bienvenidos a la Unidad NICU ............................ 1 El tiempo que pasan con su bebé ............................ 2 Las personas que cuidan a su bebé ........................ 6 Necesidades especiales de su bebé ....................... 10 Salida de la Unidad NICU .................................... 15 Glosario de términos de la Unidad NICU ............ 17 Personas importantes y números de teléfono ............... Al interior de la contraportada Créditos de fotografías: Chris Cella (p. 16), Darrell Peterson (p. 6), Kurt Smith (p. 19), Cynthia St. Clair (pp. 1, 4, 8, 10-11, 13, 15, 17-18, 20-21, 23-25), William Stickney (pp. 2, 5) 208048 Cover Sp.65 2 1/5/06, 11:15 AM Página 1 Unidad de Cuidados Intensivos Neonatales del Centro Médico de la Universidad de Washington Guía para los padres sobre la Unidad de Cuidados Intensivos Neonatales Bienvenidos a la Unidad NICU Este folleto es para las familias cuyos bebés son admitidos a la Unidad de Cuidados Intensivos Neonatales (Neonatal Intensive Care Unit (NICU, siglas en inglés)) del Centro Médico de la Universidad de Washington (University of Washington Medical Center) para recibir atención avanzada médica y de enfermería. Esperamos que esta información les ayude a entender mejor los cuidados especiales que está recibiendo su bebé. La Unidad NICU es Si su bebé es prematuro (nacido antes de 37 semanas de gestación) o tiene alguna enfermedad grave que requiera atención médica “técnica elevada”, los doc-tores pueden decidir que necesita estar en la Unidad NICU. En esta zona especial, el personal médico y de enfermería proporciona la atención sofisticada y coordinada que es tan vital para su bebé. médico. Esperamos Durante este tiempo, es posible que se esté preguntando donde encajan ustedes, como padres — y si su bebé les necesita. Pueden estar seguros de que todos los bebés, incluso los nacidos prematuramente, reconocen las voces de sus padres. Su bebé sabe cuando están cerca de él o ella. El sonido familiar de sus voces le ayuda a su bebé a progresar mejor. Aunque todos los miembros del personal de la Unidad NICU son afectuosos y considerados, ellos tocan a su bebé para darle la atención médica nece-saria. Ustedes tocan a su bebé porque lo aman y esto, al igual que el sonido de sus voces, parece calmarlo y darle seguridad. Su papel para con su bebé y el personal de la Unidad NICU es muy, muy importante. un lugar especial para los bebés que requieren cuidado intensivo de enfermería y que este folleto sirva como ayuda para dar respuesta a algunas de sus preguntas. El sonido familiar de su voz y su tacto lleno de amor parecen darle seguridad a su bebé. No están estorbando cuando permanecen al lado de su bebé. Si el personal de atención a la salud necesita examinar a su bebé, se lo harán saber. De otro modo, siéntanse bienvenidos. 208048 Booklet Sp.p65 1 1/5/06, 11:16 AM Página 2 Unidad de Cuidados Intensivos Neonatales del Centro Médico de la Universidad de Washington Guía para los padres sobre la Unidad de Cuidados Intensivos Neonatales Cuando no se encuentren en el centro médico, pueden telefonear en cualquier momento para ver cómo se encuentra su bebé. Si es medianoche y no pueden conciliar el sueño porque estan preocupados por su bebé, llamen y pregunten. La llamada servirá con frecuencia para darles tranquilidad de manera que puedan volver a dormir. Nuestros doctores y enfermeras desean mantenerles informados sobre su bebé. Reconocen además que ustedes pueden tomar mejores decisiones respecto a su bebé cuando entiendan la atención que recibe. Deseamos que se sientan bienvenidos a nuestra unidad. El tiempo que pasan con su bebé Su bebé necesita recibir amor, además de atención médica. Los doctores y las enfermeras de la Unidad NICU atienden a su bebé con ustedes, no en lugar de ustedes — ustedes tienen un papel muy importante que desempeñar en el cuidado de su bebé. Podrán tomar mejores decisiones para su bebé cuando entiendan la atención que recibe. 208048 Booklet Sp.p65 2 1/5/06, 11:16 AM Página 3 Unidad de Cuidados Intensivos Neonatales del Centro Médico de la Universidad de Washington Guía para los padres sobre la Unidad de Cuidados Intensivos Neonatales Durante sus primeras visitas a la Unidad NICU, pueden no sentirse cómodos al no hacer nada más que observar y escuchar. Esa reacción es normal. Gradualmente, se sentirán más a gusto respecto a su participación en la atención proporcionada a su bebé —hablándole, tocándole y aprendiendo a entender sus necesidades o interpretar sus señales. Conforme su bebé vaya progresando, podrán tomarlo en brazos y mecerlo(a), además de participar más activamente en su atención física como, por ejemplo, alimentán-dolo(a), haciéndole eructar los gases, bañándolo(a), tomándole la temperatura, cambiándole los pañales y vistiéndolo(a). Tal vez ustedes deseen llevarle a su bebé un juguete musical o ropa. No están estorbando cuando permanecen al lado de su bebé. Si el personal de atención a la salud necesita examinar Puede ser que ustedes vivan a cierta distancia o tengan otras responsabilidades que hagan que les resulte difícil estar frecuentemente con su bebé; pero les animamos a que lo(la) visiten con tanta frecuencia como sea posible. a su bebé, se lo Cerramos la Unidad NICU todos los días durante cuatro periodos breves—de las 7:00 a 7:30 a.m., de las 3:00 a 3:30 p.m., de las 7:00 a 7:30 p.m. y de las 11:00 a 11:30 p.m.—cuando cambian los turnos de enfermeras, mientras intercambiamos información sobre el estado de cada bebé. En esos momentos no se aceptan visitantes ni llamadas telefónicas no urgentes. siéntanse harán saber. De otro modo bienvenidos. El cierre de la unidad para todos los que no sean miembros del personal durante esos periodos breves cada día asegura la privacidad de cada familia y la transferencia oportuna de esta información importante. Los progenitores (o la madre y la persona de respaldo designada) son bienvenidos — y se les anima — a que estén con su bebé en todos los demás momentos. Procedimientos de la Unidad NICU Para la protección de su bebé, hagan el favor de presen-tarse en el mostrador de recepción antes de ingresar a la Unidad NICU y sigan el procedimiento especial de lavado de las manos llamado depuración, antes de tocar a su bebé. 208048 Booklet Sp.p65 3 1/5/06, 11:16 AM Página 4 Unidad de Cuidados Intensivos Neonatales del Centro Médico de la Universidad de Washington Guía para los padres sobre la Unidad de Cuidados Intensivos Neonatales Se les pedirá que se pongan una bata (bata especial ligera) a ustedes y a otros miembros de su familia que toquen a su bebé todas las veces que lo(a) visiten. Estos procedimientos se describen en la siguiente sección. Les pedimos que visiten sólo a su bebé y que no vayan a las cunas de otros. Esto contribuye a proteger a los bebes contra las infecciones y salva-guarda la privacidad de otras familias. Cuando ustedes los acompañen y con el consentimiento de la enfermera del bebé, los abuelos o los hermanos y las hermanas del bebé podrán verlo también. La enfermera de su bebé les ayudará a los niños a ponerse batas y máscaras y a cubrirse las manos. Ustedes tienen un papel muy importante que desempeñar en el cuidado de su bebé y les animamos a que lo visiten tan frecuentemente como puedan. Por favor, no tengan más de dos visitantes al mismo tiempo, aparte de los padres, junto a su bebé. Las visitas se pueden limitar o rechazar temporalmente a discreción del personal de enfer-mería, con el fin de satisfacer las necesidades del paciente o de la Unidad NICU. Depuración El lavador de depuración y las batas se encuentran al interior de la puerta de la Unidad NICU y se colocan instrucciones sobre el lavadero. Si tienen preguntas con respecto al procedimiento de depuración, pregúntenle a su enfermera. Si salen de la Unidad NICU, tendrán que ponerse una nueva bata y depurarse otra vez antes de entrar. Después de que se hayan depurado y puesto la bata, traten de no tocar nada que no sea su bebé, incluyendo su cara, su cabello o los equipos que se encuentran en torno a la cuna de su bebé. Si tocan cualquier cosa, hagan el favor de volver a lavarse las manos. Si creen que se están resfriando, por favor pidan una máscara. Su monedero o abrigo se podrá guardar con seguri-dad en armarios cerrados con llave en la sala de espera de la familia. Pidan la llave en el escritorio principal de la Unidad NICU. 208048 Booklet Sp.p65 4 1/5/06, 11:16 AM Página 5 Unidad de Cuidados Intensivos Neonatales del Centro Médico de la Universidad de Washington Guía para los padres sobre la Unidad de Cuidados Intensivos Neonatales Llamadas telefónicas Pedimos que sólo los padres llamen por teléfono a la Unidad NICU para obtener informes sobre el estado de sus bebés. Podrán llamar en cualquier momento, de día o de noche, excepto durante las horas de informes de cambio de turno de enfermeras (de las 7:00 a 7:30 a.m., de las 3:00 a 3:30 p.m., de las 7:00 a 7:30 p.m. y de las 11:00 a 11:30 p.m.). El número de teléfono de la Unidad NICU es el 206598-4606. Los abuelos y otras personas deberán llamarles a ustedes para obtener información. Si las llamadas por teléfono a la Unidad NICU son de larga distancia para ustedes, díganselo a la enfermera de su bebé. Él o ella podrá tomar disposiciones para que alguien del personal de la Unidad NICU les llame una vez al día. En la zona de espera de familias en la Unidad NICU, hay un teléfono disponible, esencialmente para llamadas al exterior. Zona de espera de familias La zona de espera de familias, situada a la derecha del mostrador frontal de la Unidad NICU, estará abierta las 24 horas del día para su conveniencia. Allí se encuentran juguetes para entretener a los hermanos(as) de su bebé, un televisor, teléfono, armarios con llave y sillas. El baño se encuentra al exterior de la unidad. Lamentamos no poder proporcionar acomodos para pasar la noche en el centro médico; si viven fuera de la ciudad y necesitan información sobre hoteles cercanos, pónganse en contacto con un(a) trabajador(a) social de la Unidad NICU, llamando al 206-598-4629. Cuando siguen nuestros procedimientos de depuración, contribuyen a proteger a su bebé contra las infecciones. Estacionamiento El estacionamiento para los pacientes y visitantes de UWMC se encuentra disponible en el Triangle Parking Garage, frente al centro médico y Surgery Pavilion Garage. Para obtener validación de estacionamiento, póngase en contacto con el representante de servicio para pacientes hospitalizados en el mostrador de recepción o hable con la enfermera de su bebé. 208048 Booklet Sp.p65 5 1/5/06, 11:16 AM Página 6 Unidad de Cuidados Intensivos Neonatales del Centro Médico de la Universidad de Washington Guía para los padres sobre la Unidad de Cuidados Intensivos Neonatales Las personas que cuidan a su bebé Enfermeras Los bebés de la Unidad NICU reciben la atención de enfermeras altamente especializadas, las 24 horas del día. Su bebé contará con un equipo de enfermeras que coordinarán su atención, incluyen-do planes de dada de alta de la Unidad NICU. Estas enfermeras estarán disponibles para hablar con ustedes y responder a sus preguntas siempre que nos visiten o llamen por teléfono. Enfermeras Practicantes Su bebé tendrá una o más enfermeras primarias que tendrán la responsabilidad de coordinar los cuidados que recibirá. Las Enfermeras Practicantes para Neonatos (NNP, por siglas en inglés) son enfermeras de práctica avanzada que se especializan y dedican completamente sus prácticas al cuidado intensivo de los recién nacidos. Las NNP son miembros del Personal Médico del hospital y proporcionan apoyo a todo el equipo de la Unidad NICU. Su bebé puede recibir atención por parte del equipo de Enfermeras Practicantes bajo la supervisión del neonatólogo a cargo. Las NNP regularmente no cambian turno y por lo tanto, están capacitadas para proporcionar asistencia continua en la Unidad NICU. Médicos Un equipo de pediatras atiende a su bebé bajo la supervisión de un pediatra o neonatólogo (pediatra especializado en atención a los recién nacidos) a cargo, que presta atención durante un turno de dos semanas en la Unidad NICU. El médico a cargo, un miembro del cuerpo docente de la Facultad de Medicina de la Universidad de Washington, supervisa todos los aspectos de la atención médica de su bebé y ordena pruebas, medicamentos y tratamientos. Bajo la supervisión del médico a cargo, un equipo de colegas, residentes e internos se encuentra disponible las 24 horas del día para atender a su bebé en la Unidad NICU. Los residentes e internos prestan servicios en la Unidad NICU en turnos de un mes. 208048 Booklet Sp.p65 6 1/5/06, 11:16 AM Página 7 Unidad de Cuidados Intensivos Neonatales del Centro Médico de la Universidad de Washington Guía para los padres sobre la Unidad de Cuidados Intensivos Neonatales Esos médicos intercambian diariamente informa-ción detallada relativa a su bebé durante sus rondas. El(la) trabajador(a) social podrá Trabajador(a) social Todos los padres con bebés en la Unidad NICU pueden llamar a un(a) trabajador(a) social con adiestramiento especial y experiencia con padres de bebés prematuros o enfermos. El(la) trabajadora social podrá ayudarles a ustedes y otros miembros de la familia a afrontar las tensiones normales del hecho de tener a un bebé prematuro o enfermo, tal como preocupación por la salud del bebé, confusión respecto a cómo trabaja el centro médico, desilusión por haber dado a luz demasiado pronto, tristeza al tener que irse sin el bebé, frustración por no poder visitarlo(a) con tanta frecuencia como lo desearían, e inquietudes financieras. ayudarles a ustedes y otros miembros de la familia a afrontar las tensiones del hecho de tener a un bebé prematuro o enfermo. Además, el(la) trabajadora social podrá proporcionar información sobre recursos de la comunidad, tales como grupos de respaldo a los padres, alojamiento y clases de crianza de niños. Si no se ha puesto en contacto un(a) trabajador(a) social con ustedes y les agradaría hablar de algunos de esos temas, llamen al teléfono 206-598-4629. Terapeutas respiratorios Estas personas altamente capacitadas tienen adiestramiento especial en el tratamiento de problemas respiratorios, incluyendo los sistemas de suministro de oxígeno y el uso de respiradores mecánicos. Hay un terapeuta respiratorio preparado especialmente para cuidar a los bebés que se encuentra disponible las 24 horas del día, para atender a los pacientes de la Unidad NICU. 208048 Booklet Sp.p65 7 1/5/06, 11:16 AM Página 8 Unidad de Cuidados Intensivos Neonatales del Centro Médico de la Universidad de Washington Guía para los padres sobre la Unidad de Cuidados Intensivos Neonatales Fisioterapeuta Un fisioterapeuta pediátrico evaluará el desarrollo motor y conductual de su bebé. Cuando su bebé esté listo, el fisioterapeuta les mostrará la manera de tomarlo en brazos y jugar con él(ella) para fomentar un crecimiento y desarrollo óptimos. Representante de servicio para pacientes internos (IPSR, siglas en inglés) Estos miembros del personal que atienden en el mostrador frontal desempeñan y coordinan deberes de oficina y recepción para la Unidad NICU. Respaldo para la alimentación al pecho Se encuentran disponibles consultores de lactancia certificados para responder a preguntas sobre la alimentación al pecho de su bebé prematuro, las bombas para los senos, el almacenamiento de su leche y otros asuntos relacionados. Podrá ponerse en contacto con el programa de lactancia, llamando al teléfono 206-598-4628. Nuestro fisioterapeuta ha tenido un adiestramiento especial en actividades que realzan el desarrollo motor y conductual de su bebé. Cuando las mamás se encuentren en el UWMC, podrán usar una de nuestras bombas eléctricas para senos en una sala privada o al lado de su bebé. Para alquilar una bomba eléctrica para senos con el fin de utilizarla en su casa, llamen al teléfono 425-462-0577 o 1-800-578-2260 (Pacific Medical Systems). Esta compañía entregará una bomba en nuestro centro médico o su hogar, si vive en la zona de Seattle / Condado King. Para obtener una lista de otras compañías que alquilan bombas para senos, llame a los Servicios de Lactancia del UWMC, al teléfono 206-598-4628. Algunas compañías de seguros pagan el alquiler de las bombas para senos. Hay disponibles formularios de recetas, si se requieren. Si tienen preguntas, comuníquense con la enfermera de su bebé o el(la) especialista de lactancia. 208048 Booklet Sp.p65 8 1/5/06, 11:16 AM Página 9 Unidad de Cuidados Intensivos Neonatales del Centro Médico de la Universidad de Washington Guía para los padres sobre la Unidad de Cuidados Intensivos Neonatales Nutriólogo neonatal Este dietista especializado está adiestrado para conocer las necesidades alimenticias de los bebés recién nacidos, incluyendo los prematuros. Proporciona evaluaciones continuas del crecimiento y el estado nutritivo de su bebé e información sobre ello al personal de la Unidad NICU. Farmacéuticos neonatales Estos farmacéuticos poseen conocimientos específicos sobre los medicamentos utilizados para el tratamiento de afecciones de los recién nacidos y los bebés prematuros. Supervisan las terapias a base de medicamentos y les proporcionan a otros miembros de la Unidad NICU información que les ayuda a seleccionar los medicamentos apropiados y las dosis que puede requerir su bebé. Si su bebé necesita medicamentos durante cierto tiempo después de que se le dé de alta de la Unidad NICU, los farmacéuticos neonatales les ayudarán a entender para qué son los medicamentos, sus efectos secundarios posibles, cómo se administran y la manera de almacenar los medicamentos y reabastecer las recetas. 208048 Booklet Sp.p65 9 1/5/06, 11:16 AM Página 10 Unidad de Cuidados Intensivos Neonatales del Centro Médico de la Universidad de Washington Guía para los padres sobre la Unidad de Cuidados Intensivos Neonatales Necesidades especiales de su bebé Por lo común, un embarazo de periodo completo dura 40 semanas. Cuando un bebé nace antes de las 37 semanas de gestación, se dice que es prematuro. No supongan que su bebé haya nacido prematura-mente debido a algo que hayan hecho o dejado de hacer durante el embarazo. Si su gestación era de “alto riesgo”, su doctor podrá explicarle qué relación tuvo con el alumbramiento temprano. Sin embargo, los alumbramientos tempranos se produ-cen con frecuencia por razones desconocidas. La Sala Infantil de Cuidados Intensivos Neonatales está diseñada de modo especial para cuidar a los bebés prematuros y enfermos. Cuando se admita a su bebé a la Unidad NICU, las enfermeras y los doctores lo observan de cerca para ver si tiene cambios de color de la piel, respiración, ritmo cardiaco, temperatura y valores químicos de la sangre. Su bebé puede tener diversos problemas que influyan en la cantidad de tiempo que deberá permanecer en la Unidad NICU. Nuestras enfermeras y nuestros doctores observan de cerca a su bebé para ver si tiene cambios de color de la piel, respiración, ritmo cardiaco, temperatura y valores químicos de la sangre. Nutrición Hasta que su bebé pueda alimentarse al pecho o con biberón, le daremos una fórmula rica en nutrientes y otros fluidos por vía intravenosa o por gavaje (por medio de un tubo suave y flexible que se introduce por la boca o la nariz hasta el estómago para cada alimentación). A muchos bebés prematuros se les alimenta por gavaje hasta que puedan alimentarse al pecho o con biberón. 208048 Booklet Sp.p65 10 Si desea alimentar más tarde a su bebé al pecho, comience a bombearse los senos en forma regular, lo antes posible después del nacimiento de su bebé. Esto asegurará que tenga un suministro adecuado de leche cuando el bebé pueda amamantarse. Podemos enseñarle a bombearse los senos de modo apropiado y a almacenar su leche para uso en el futuro, además de responder a sus preguntas sobre cómo darle el pecho a su bebé prematuro. 1/5/06, 11:16 AM Página 11 Unidad de Cuidados Intensivos Neonatales del Centro Médico de la Universidad de Washington Guía para los padres sobre la Unidad de Cuidados Intensivos Neonatales Cuando los bebés prematuros llegan a la edad de gestación de aproximadamente 34 a 36 semanas, la mayoría de ellos pueden comenzar a alimentarse al pecho o con biberón. Una equivocación común es la de creer que si un bebé puede aceptar un chu- pón, podría comenzar a alimentarse al pecho o con un biberón. La capacidad de usar un chupón toma lugar mucho antes que alimentarse del pezón. Los movimientos reflejos de chupar se observan antes de las 28 semanas; pero por lo común no aparece un patrón coordinado de “chupar, tragar y respirar” hasta la edad de gestación de 34 a 36 semanas. Calor Los bebés prematuros tienen muy poca grasa corporal y una piel más delgada que las de los nacidos después del periodo completo, por lo que pueden tener mucho frío. Utilizamos dos equipos especiales para asegurarnos de que su bebé permanezca caliente. La mayoría de los bebés prematuros pueden alimentarse al pecho o con biberón aproximadamente a la edad de gestación de 34 ó 36 semanas. El calentador irradiante es una cama plana y abierta con lámparas calefactoras incluidas en la cubierta. Esta cama les permite a los miembros del personal de la Unidad NICU trabajar muy cerca de su bebé, manteniéndolo(a) caliente. La incubadora es una cama cerrada de plástico con aire caliente y/o húmedo. La temperatura interna se puede regular para satisfacer las necesidades individuales de cada bebé. Cuando su bebé pueda estar fuera de la incubadora durante cierto tiempo, podremos enseñarle cómo vestirlo(a) para que permanezca caliente mientras lo(la) tengan en sus brazos. 208048 Booklet Sp.p65 11 1/5/06, 11:16 AM Página 12 Unidad de Cuidados Intensivos Neonatales del Centro Médico de la Universidad de Washington Guía para los padres sobre la Unidad de Cuidados Intensivos Neonatales Síndrome de tensión respiratoria Algunos bebés tienen el síndrome de tensión respiratoria (RDS, siglas en inglés), que se denomina también enfermedad de la membrana hialoidea (HMD, siglas en inglés). El síndrome de tensión respiratoria es una afección en la que los pulmones inmaduros del bebé no producen una cantidad suficiente de un producto químico denominado surfactante. El surfactante mantiene las bolsas de aire de los pulmones abiertas durante la exhalación. Si las bolsas de aire no están abiertas, se reduce el inter-cambio de oxígeno (O2) y dióxido de carbono (CO2), por lo que al bebé le resulta difícil respirar. Por tanto, comienza a “roncar”, un sonido que se debe a sus esfuerzos para mantener las bolsas abiertas. También acelera su respiración, porque muchas bolsas de aire ya se han colapsado, por lo que las restantes que permanecen todavía abiertas hacen de todo el trabajo adicional. Esta respiración acelerada se llama taquiapnea. Los bebés que necesitan oxígeno adicional llevan con frecuencia tubos nasales delgados y flexibles en sus fosas nasales, que se conectan a un depósito de oxígeno. Debido a la falta de surfactante, los pulmones están “rígidos” (tienen dificultades para expandirse). Cuando los músculos respiratorios, tales como el diafragma, se contraen cuando el bebé aspira (inhalación), producen una presión negativa dentro de la cavidad del pecho. Esto contribuye a la expansión de los pulmones y lleva hacia adentro la pared torácica flexible, haciendo que aparezcan indentaciones en el pecho del bebé (retracciones). A pesar de los esfuerzos que hace su bebé para satisfacer las necesidades de su cuerpo con más O2 y eliminar el CO2 por medio de la taquiapnea y los ronquidos, requerirá ayuda. Puede necesitar oxígeno adicional, que se le puede proporcionar por medio de un “capuchón de oxígeno”, colocado sobre su cabeza, o por medio de tubitos nasales. Si el síndrome de tensión respiratoria es más grave, podrá requerirse el empleo de un respirador—una máquina que se utiliza para ayudar a respirar a los bebés. 208048 Booklet Sp.p65 12 1/5/06, 11:16 AM Página 13 Unidad de Cuidados Intensivos Neonatales del Centro Médico de la Universidad de Washington Guía para los padres sobre la Unidad de Cuidados Intensivos Neonatales Algunos bebés necesitan oxígeno adicional o respaldo de un respirador mientras sus pulmones se curan y producen surfactante. Los médicos y el personal de la Unidad NICU supervisarán el progreso de su bebé y le proporcionarán respaldo durante todo el tiempo que sea necesario. Sepsis El término "sepsis" significa infección. Todos los recién nacidos y sobre todo los bebés prematuros tienen propensión a contraer infecciones porque sus sistemas inmunológicos, que proporcionan una defensa natural contra las infecciones, no están maduros al nacer. Como resultado, una infección puede introducirse en el cuerpo y propagarse. Un bebé puede infectarse en el útero, durante el alumbramiento o en la sala de bebés. En ésta última, la infección se produce por lo común por contactos de la piel. Los procedimientos de visitación de la Unidad NICU, tales como la depuración (lavado escrupuloso de las manos) y el uso de una bata, son esenciales para reducir los riesgos de infecciones. Apnea, bradicardia y cianosis (ABC) Cuando se encuentra todavía dentro de la matriz, un bebé recibe todo su oxígeno por el cordón umbilical. Al nacer, debe comenzar a respirar por sí mismo(a). Puesto que su cerebro está todavía madurando, algunas veces “se olvida” de respirar. Si el periodo sin respirar dura 15 segundos o más, esto se denomina apnea y se dice que el bebé es apneico. Cuando un bebé es apneico, su corazón comienza con frecuencia a ralentizarse. Estos latidos cardiacos más lentos reciben el nombre de bradicardia cuando la frecuencia cardiaca del bebé cae por debajo de 100 latidos por minuto durante 15 segundos o más. Algunas veces, la piel del bebé adquiere una tonalidad azulada, sobre todo en torno a los ojos y la boca. Esto se conoce como cianosis. 208048 Booklet Sp.p65 13 1/5/06, 11:16 AM Página 14 Unidad de Cuidados Intensivos Neonatales del Centro Médico de la Universidad de Washington Guía para los padres sobre la Unidad de Cuidados Intensivos Neonatales Puesto que los bebés prematuros tienden a tener esos episodios apneicos y cianóticos, se observa a todos los bebés admitidos a la Unidad NICU para vigilar su respiración y frecuencia cardiaca. La alarma del monitor del bebé sonará si la apnea dura 30 segundos o más o si su frecuencia cardiaca cae por debajo de 100 latidos por minuto. Una enfermera acudirá junto al bebé inmediatamente y le estimulará para que respire. Esto hará que su frecuencia cardiaca vuelva a la normalidad. Hay una gráfica en la cuna de su bebé donde se registran todos los episodios de apnea (A), bradicardia (B) y cianosis (C). Cada vez que se presenta algún episodio, una enfermera marca A, B y/o C en la gráfica. Además, la enfermera apunta también la hora, la frecuencia cardiaca más baja y la cantidad de estimulación requerida para que el bebé vuelva a respirar. Una apnea o bradicardia “espontánea” quiere decir que el bebé comenzó a respirar o aceleró su frecuencia cardiaca por sí mismo. “Leve” quiere decir que requirió un masaje ligero, una succión de su nariz o boca o un cambio de posición. “Moderada” significa que el bebé tuvo necesidad de una estimulación más vigorosa. “Grave” se refiere a que la enfermera le aplicó respiraciones y que siguió respirando por el bebé mediante una bolsa de oxígeno. Pídale a la enfermera de su bebé que le muestre la hoja de ABC y una bolsa de oxígeno la próxima vez que visite a su bebé. Muchos bebés necesitan la gama completa de tecnología refinada en la Unidad NICU; pero es también muy importante el amor y el respaldo de sus padres. Conforme madura el cerebro de su bebé, dejará de tener apnea. Tendrá menos episodios cuanto más avance en edad, hasta llegar a un día en el que ya no correrá el riesgo de tener ni siquiera un episodio espontáneo de apnea, bradicardia o cianosis. Si tiene alguna pregunta sobre la apnea, bradicardia o cianosis, diríjanse con ellas a la enfermera o el doctor de su bebé. 208048 Booklet Sp.p65 14 1/5/06, 11:16 AM Página 15 Unidad de Cuidados Intensivos Neonatales del Centro Médico de la Universidad de Washington Guía para los padres sobre la Unidad de Cuidados Intensivos Neonatales Salida de la Unidad NICU Cuando salga su bebé será un día emocionante para su familia y también para el personal de la Unidad NICU. A algunos bebés se les transfiere a un hospital para bebés de su comunidad. Otros van a su casa. No hay ninguna regla estricta sobre cuánto debe pesar su bebé antes de que se le dé de alta. Cuando su bebé esté listo(a) para que se lo(a) lleven a casa ya no necesitará ningún cuidado especial. Para el bebé, esto significa alimentarse bien, aumentar su peso, mantener la temperatura corporal en una cuna y no tener dificultades para respirar. A medida que su bebé se acerque a esta gran transición, les ayudaremos a aprender cómo cuidarlo(a) para no se les haga difícil llevárselo(a) a su hogar. Para cuando su bebé esté listo para salir de la Unidad NICU, ustedes se sentirán a gusto con la idea de tomarlo bajo su cuidado. Atención médica después de la dada de alta Si tienen ya un pediatra para que atienda a su bebé después de que salga de la Unidad NICU, por favor informen de ello a nuestro personal. Le proporcionaremos a su doctor actualizaciones sobre los progresos mientras su bebé esté en la Unidad NICU y le enviaremos un resumen del curso en el hospital después de la dada de alta. Su bebé necesitará exámenes regulares de su pediatra después de salir de la Unidad NICU. Si necesitan un médico, tendremos mucho gusto en ayudarles a encontrarlo. Clínica de seguimiento para bebés en alto riesgo Los servicios de esta clínica especial en el Centro de Desarrollo Humano e Incapacidades (CHDD) del UW se encuentran disponibles para cualquier bebé cuyo desarrollo quince verse afectado por su nacimiento prematuro u otros factores de riesgo. Se atiende a los bebés a la edad corregida (vea el Glosario) de 4 meses y, después de ello, anualmente, hasta la edad escolar, a menos que se necesiten visitas adicionales. 208048 Booklet Sp.p65 15 1/5/06, 11:16 AM Página 16 Unidad de Cuidados Intensivos Neonatales del Centro Médico de la Universidad de Washington Guía para los padres sobre la Unidad de Cuidados Intensivos Neonatales El personal de la Clínica de Seguimiento para Bebés en Alto Riesgo incluye pediatras especializados en el desarrollo infantil, terapeutas ocupacionales y fisioterapeutas, audiólogos (especialistas del oído), psicólogos y un nutriólogo. Antes de que su bebé salga de la Unidad NICU, recibirán una carta en la que se les dará una explicación más detallada sobre la clínica indicada. El número de teléfono de la Clínica de Seguimiento para Bebés en Alto Riesgo es el 206-685-1255. Adiestramiento para RCP para bebés y primeros auxilios para ahogos Las técnicas de resucitación cardiopulmonar (RCP) han salvado de 80,000 a 105,000 vidas cada año desde comienzos de la década de 1960. Esas técnicas mejoran cada año por medio de las investigaciones y los esfuerzos de la Asociación Americana del Corazón y la Cruz Roja Americana. Hay innumerables personas que conocen los fundamentos de la RCP; otras tienen certificación como maestros o salvavidas básicos. Por medio de la conciencia popular y la educación, la RCP se está conociendo universalmente. El llevar al bebé a casa se convierte en un día emocionante para toda la familia. Tienen la oportunidad de aprender la RCP para bebés y los primeros auxilios para niños que se atragantan y ahogan. Los bebés prematuros no tienen más necesidad de la RCP que los que nacen en el periodo completo de gestación. El personal de la Unidad NICU enseña la RCP para bebés sólo para hacer hincapié en la necesidad de proteger y preservar las vidas de los niños. Se ofrece instrucción para Resucitación Cardiopulmonar (CPR). Si bien la instrucción no le certifica oficialmente, le proporciona las técnicas básicas. Si desea aprender, por favor pida a la enfermera de su bebé que fije una cita para su instrucción. Si desean obtener certificación de RCP para niños y adultos, pónganse en contacto con la Asociación Americana del Corazón o la Cruz Roja Americana. 208048 Booklet Sp.p65 16 1/5/06, 11:16 AM Página 17 Unidad de Cuidados Intensivos Neonatales del Centro Médico de la Universidad de Washington Guía para los padres sobre la Unidad de Cuidados Intensivos Neonatales Glosario de términos de la Unidad NICU ABC Apnea, bradicardia y cianosis (vea las definiciones separadas). ABG (gas en la sangre arterial) Una muestra de la sangre de una arteria que se analiza para determinar el equilibrio de ácido y base y los niveles del oxígeno y el dióxido de carbono. Apnea Una pausa en la respiración, que se debe con frecuencia a un sistema de respiración inmaduro. La apnea es común en los bebés prematuros y comienza en general durante la primera semana de vida. Cuando sucede esto, el monitor del bebé hace que suene una alarma para que la enfermera pueda recordarle que respire. Embolsado Respiraciones adicionales de oxígeno dadas al bebé, colocándole una máscara unida a una bolsa de caucho inflable sobre su nariz y boca. Esto se puede hacer también a través de un tubo de ET, si el bebé está conectado a un respirador. Embolsado Luces bili (fototerapia) Una luz brillante colocada sobre la incubadora del bebé y que se usa para tratar la ictericia. Cuando esté bajo las luces bili, los ojos del bebé estarán protegidos con parches suaves de algodón (“máscara bili”). Bilirrubina (“bili”) Un subproducto normal de la descomposición de los glóbulos rojos de la sangre. Si se acumula bilirrubina en la sangre y la piel, ésta última adquiere una tonalidad amarillenta (véa ictericia). “Bili” se refiere también al análisis de sangre efectuado para determinar el nivel de esta substancia. 208048 Booklet Sp.p65 17 Máscara bili (vea Luces bili) 1/5/06, 11:16 AM Página 18 Unidad de Cuidados Intensivos Neonatales del Centro Médico de la Universidad de Washington Guía para los padres sobre la Unidad de Cuidados Intensivos Neonatales BPD (displasia broncopulmonar) Este es un tipo de enfermedad crónica pulmonar de gravedad variada en infantes, que se considera que se debe a la respiración mecánica y la terapia de oxígeno necesaria que requieren algunos recién nacidos. Se trata primordialmente de un problema relacionado con la inmadurez intensa de los pulmo-nes. La curación de los pulmones afectados por la displasia broncopulmonar se hace más lenta cuando el bebé ha necesitado respiración mecánica u oxíge-no durante más de unos cuantos días. La reparación de los tejidos pulmonares puede requerir cierto tiem-po y es común que los bebés necesiten un suplemento de oxígeno durante este periodo de curación. Bradicardia (“brady”, sólo en inglés) Una ralentización temporal de la frecuencia cardiaca, que se produce a menudo en asociación con la apnea. Como en el caso de ésta última, el monitor del bebé hará que suene una alarma y la enfermera le estimula-rá con suavidad para que aumente su ritmo cardiaco. CBG (gas de sangre capilar) Una muestra de sangre del bebé, tomada del talón, para analizarla con el fin de determinar el equilibrio de ácido y base y los niveles de oxígeno y dióxido de carbono. Tubo pectoral Un tubito de plástico insertado a través de la piel al espacio entre el pulmón del bebé y la pared torácica para extraer el exceso de aire y/o fluido. Se coloca un tubo pectoral en respuesta a una fuga de aire de los pulmones (neumotórax) y con frecuencia permanece en su lugar durante varios días. Edad corregida La edad de un bebé calculada a partir de su fecha de nacimiento normal previsto, en lugar de la de su nacimiento normal. Por ejemplo, si un bebé nace 3 meses antes de lo previsto y tiene en la actualidad 7 meses, su edad corregida será de 4 meses. 208048 Booklet Sp.p65 18 1/5/06, 11:16 AM Página 19 Unidad de Cuidados Intensivos Neonatales del Centro Médico de la Universidad de Washington Guía para los padres sobre la Unidad de Cuidados Intensivos Neonatales CPAP (presión continua positiva de vía de aire) Un método para suministrar oxígeno y mantener los pulmones del bebé expandidos, aplicando presión a las vías de aire por medio de un tubo que lleve de la nariz o la boca del bebé hasta sus pulmones. Cultivo Una prueba de laboratorio utilizada para determinar si el bebé tiene alguna infección. Con frecuencia se envían muestras de sangre y orina del bebé y algunas veces, del fluido espinal al laboratorio y se observan durante varios días para ver si crecen bacterias. Si lo hacen, se dice que el bebé tiene un cultivo positivo. Si no crecen bacterias, el cultivo será negativo. Cianosis Una coloración azulada que se observa temporalmente en la piel, debido a una oxigenación inadecuada de la sangre. La cianosis se presenta por lo común con apnea y bradicardia y se debe a veces a una mala circulación. Tubo ET (tubo endotraqueal) Un tubito flexible introducido en la tráquea ya sea por la nariz o la boca y que se conecta a un respirador para ayudarle al bebé a respirar. El tubo endotraqueal se succiona periódicamente para retirar mucosidades de los pulmones del bebé. Tubo endotraqueal Gavaje Un método de alimentación que se utiliza para bebés que todavía no son suficientemente fuertes para alimentarse con biberón o al pecho. Se hace pasar un tubito suave de plástico por la boca o la nariz del bebé hasta el estómago y los líquidos introducidos por dicho tubo llegan hasta el estómago por gravedad. Gavaje 208048 Booklet Sp.p65 19 1/5/06, 11:16 AM Página 20 Unidad de Cuidados Intensivos Neonatales del Centro Médico de la Universidad de Washington Guía para los padres sobre la Unidad de Cuidados Intensivos Neonatales Hematócritos Una medición que estima la cantidad de glóbulos rojos que hay en la sangre del bebé. Los hemató-critos del bebé cambian a menudo de un día a otro y pueden bajar como resultado de la extracción de sangre para análisis. En caso necesario, se le hará al bebé una pequeña transfusión (vea transfusión) para reemplazar esa cantidad de sangre. Incubadora Una cama de niño cerrada, con paredes transparen-tes a través de las que se observa cuidadosamente al bebé. La temperatura interna de la incubadora se puede ajustar para satisfacer las necesidades del bebé. Se hace circular aire constantemente en la incubadora a través de un filtro. Línea intravenosa Un tubito delgado introducido en una de las venas del bebé para administrarle líquidos y medicamentos. Se introducen con frecuencia en venitas de la mano, el pie o el cuero cabelludo. Ictericia Una afección en la que se acumula bilirrubina en la sangre y la piel, dándole a ésta última un aspecto amarillento (vea Bilirrubina). Es una afección común en los bebés recién nacidos. Monitor Equipo utilizado para registrar el pulso (ritmo cardiaco) y las respiraciones. Varios discos de papel adhesivo llamados contactos captan esas señales. Se colocan sobre el pecho del bebé y se conectan al monitor por medio de cables (no se introduce nada en la piel del bebé). Contacto de monitor (vea Monitor) 208048 Booklet Sp.p65 Soplo Un sonido suave de “resoplido” que se oye cuando se ausculta el corazón con un estetoscopio. Es algo muy común en los bebés prematuros. (Vea también PDA). 20 1/5/06, 11:16 AM Página 21 Unidad de Cuidados Intensivos Neonatales del Centro Médico de la Universidad de Washington Guía para los padres sobre la Unidad de Cuidados Intensivos Neonatales Tubitos nasales Un método de administración de oxígeno por tubitos delgados y flexibles introducidos en las fosas nasales. NIDCAP (Programa de evaluación y atención individualizada al desarrollo neonatal) Se trata de un sistema que utiliza el personal de la Unidad NICU para observar de cerca la conducta de un bebé con el fin de determinar qué cantidad de actividad, manipulaciones, ruido y luz puede tolerar sin tener una reducción del nivel de oxígeno o sentirse molesto(a). Una vez que se conoce esto, se podrá diseñar la atención para satisfacer las necesidades individuales del bebé. Las observaciones a intervalos muestran su capacidad de tolerancia e interacción con el ambiente. NPO El bebé no recibe nada por la boca ni por gavaje. Se le coloca una línea intravenosa para proporcionarle nutrientes y agua. Oximetría Observación continua y no invasora de la saturación de la sangre con oxígeno. Capuchón de oxígeno Un capuchón o una tienda de plástico transparente que se le pone al bebé sobre su cabeza para proporcionarle oxígeno y/o aire humedecido. Oxígeno Los bebés que tienen dificultades para respirar pueden recibir hasta un 100% de oxígeno (el aire ambiente contiene un 21% de oxígeno). La cantidad de oxígeno que se requiere se determina por medio de ABG (gas de sangre arterial) (vea ABG). Se administra un suministro continuo de oxígeno por medio de un capuchón o un respirador (vea capuchón de Oxígeno y Respirador). 208048 Booklet Sp.p65 21 1/5/06, 11:16 AM Página 22 Unidad de Cuidados Intensivos Neonatales del Centro Médico de la Universidad de Washington Guía para los padres sobre la Unidad de Cuidados Intensivos Neonatales Nutrición parenteral Líquido por vía intravenosa que contiene vitaminas, minerales y azúcar necesaria para la nutrición. La alimentación parenteral se inicia cuando el bebé no puede comer durante un periodo prolongado. PDA (patent ductus arteriosus) Un soplo cardiaco común en los bebés prematuros, que se debe a la conexión entre la arteria pulmonar y a que la aorta no se cierra después del nacimiento o su reapertura. Por lo común, el defecto se corrige por sí mismo cuando el bebé madura. Respiración periódica Un patrón de respiración en el que el bebé puede tener varias respiraciones breves, una respiración larga y una pausa corta. Ésta última es mucho más breve que la que se observa en la apnea. Síndrome de tensión respiratoria o enfermedad de la membrana hialinoide Una afección que sufren muchos bebés prematuros, debido a que sus pulmones no han madurado por completo. Los bebés con el síndrome de tensión respiratoria tienen dificultades para intercambiar oxígeno y dióxido de carbono y con frecuencia requieren oxígeno adicional y/o respiración asistida. Retinopatía de la premadurez (ROP, siglas en inglés) Un crecimiento excesivo de los vasos sanguíneos de la retina, la membrana que recubre la parte interior del ojo y que recibe la imagen producida por el cristalino. Por lo común, la mayoría de los bebés con retinopatía de premadurez no tienen daños en la vista; aunque algunos de ellos pueden perder parte de su vista o toda en uno o ambos ojos. Retracciones Indentaciones que se observan en la pared torácica del bebé cuando se esfuerza mucho para respirar. 208048 Booklet Sp.p65 22 1/5/06, 11:16 AM Página 23 Unidad de Cuidados Intensivos Neonatales del Centro Médico de la Universidad de Washington Guía para los padres sobre la Unidad de Cuidados Intensivos Neonatales Aire ambiental El aire que nos rodea y que contiene 21% de oxígeno. Examen de retinopatía de premadurez Un examen especial de los ojos para detectar la retinopatía de premadurez (vea Retinopatía de premadurez) al que se somete a los bebés que pesan menos de 1,500 gramos (3 libras y 5 onzas) al nacer y que hayan recibido oxígeno. Sepsis Una infección del bebé que requiere tratamiento con antibióticos. Pequeño para su edad de gestación Un bebé que es menor en tamaño y peso que el promedio para un bebé de la misma edad. Succión Extracción de mucosidades de la boca, la nariz o los pulmones del bebé por medio de un tubo suave y flexible. Los bebés prematuros no tosen bien y necesitan ayuda para expeler sus mucosidades o flemas. Monitor transcutáneo Un monitor utilizado para estimar la cantidad de oxígeno o dióxido de carbono en la sangre del bebé. Se coloca un electrodo redondo en la piel, el cuál aplica calor, haciendo que la sangre se acerque más a la superficie con el fin de que sea posible medir el oxígeno y el dióxido de carbono. El electrodo se cambia de lugar cada 3 horas. Queda en la piel una marca roja temporal que desaparece en unas 24 horas. Transfusión Una cantidad pequeña de sangre administrada al bebé por la línea intravenosa (vea línea intravenosa) para tratamiento de la anemia (un valor bajo de hematócritos — vea Hematócritos). 208048 Booklet Sp.p65 23 Monitor transcutáneo (en primer plano) 1/5/06, 11:16 AM Página 24 Unidad de Cuidados Intensivos Neonatales del Centro Médico de la Universidad de Washington Guía para los padres sobre la Unidad de Cuidados Intensivos Neonatales Ultrasonidos Un procedimiento de formación de imágenes de diagnóstico en donde se toman fotografías de los órganos internos del bebé. Los ultrasonidos utilizan ondas sónicas de alta frecuencia, en lugar de radiación, como en los rayos X. Línea de arteria umbilical (IA o UAC, siglas en inglés) Un tubo delgado colocado en la arteria umbilical por el que se introducen soluciones y se extraen muestras de sangre. Respirador Una máquina utilizada para ayudar al bebé o respirar en su lugar, proporcionándole cierta cantidad de respiraciones por minuto, presión para la expansión de los pulmones y una concentración de oxígeno. Los ajustes del respirador los determina el médico a partir del ABG (vea ABG). Línea de arteria umbilical Signos vitales Los signos vitales incluyen temperatura, pulso, frecuencia respiratoria y, a veces, la presión sanguínea. Los signos vitales del bebé los verifica a menudo una enfermera. 208048 Booklet Sp.p65 24 1/5/06, 11:16 AM Unidad de Cuidados Intensivos Neonatales del Centro Médico de la Universidad de Washington Guía para los padres sobre la Unidad de Cuidados Intensivos Neonatales Personas importantes y números de teléfono Enfermería intermedia y de la Unidad NICU .................................. 206-598-4606 Especialista en lactancia .......................... 206-598-4628 Trabajador(a) social ................................. 206-598-4629 Información sobre estacionamiento en la Universidad de Washington ............ 206-685-1553 Información sobre autobuses de Metro .................................................. 206-553-3000 Llamadas telefónicas gratuitas Ahora usted puede llamar gratuitamente a la Unidad NICU del centro médico por medio de nuestro sistema automático de UW. Simplemente siga estos cuatro pasos sencillos: 1. Seleccione el número de abajo que corresponda a la ciudad en la cual usted vive y marque. 2. Cuando responda el sistema, marque el número 206-598-4606 para la Unidad NICU. 3. Presione la tecla (#). 4. Espere hasta que conecten la llamada. (Si no se comunica en el primer intento, por favor llame nuevamente). Aberdeen/Grayland/Westport ........................... 360-612-5500 Bellingham/Everson ......................................... 360-543-5500 Black Diamond/Enumclaw ............................... 360-615-5500 Bremerton/Kitsap ............................................. 360-525-5500 Chehalis/Centralia ............................................ 360-557-5500 Coupeville/Oak Harbor .................................... 360-544-5500 East King County ............................................. 425-519-5500 Everett/Monroe/Marysville .............................. 425-262-5500 Hoodsport/Union .............................................. 360-614-5500 Mt. Vernon ....................................................... .360-542-5800 Olympia ............................................................ 360-252-5500 Port Angeles/Sequim/Gardner .......................... 360-504-5500 Port Townsend .................................................. 360-554-5500 Seattle ............................................................... 206-685-5500 Tacoma ............................................................. 253-552-5500 Si su ciudad no está enlistada en este directorio, llame al 1-866-522-5589 desde su domicilio y ellos le proporcionarán un número. O bien, diríjase a www.washington.edu/admin/comtech/ calluw. 208048 Cover Sp.65 3 1/5/06, 11:15 AM Unidad de Cuidados Intensivos Neonatales del Centro Médico de la Universidad de Washington Guía para los padres sobre la Unidad de Cuidados Intensivos Neonatales ¿Preguntas? Unidad de Cuidados Intensivos Neonatales 206-598-4606 Sus preguntas son importantes. Llamen a su doctor o proveedor de atención a la salud si tienen preguntas o preocupaciones. El personal de la Unidad NICU del UWMC se encuentra también disponible para prestarles ayuda en cualquier momento. Neonatal Intensive Care Unit Box 356077 1959 N.E. Pacific St. Seattle, WA 98195 206-598-4606 208048 Cover Sp.65 4 120425 © University of Washington Medical Center Parent’s Guide to the Neonatal Intensive Care Unit Spanish 12/1997 Rev. 05/2005 Reprints: Health Online 1/5/06, 11:15 AM Patient Education Neonatal Intensive Care Unit Parent’s Guide to the Neonatal Intensive Care Unit Information for families whose babies are in our NICU The Neonatal Intensive Care Unit (NICU) is a special place for babies requiring intensive nursing and medical care. Your role with your baby and with the NICU staff is very important, and we hope this brochure will help answer some of your questions. Our doctors and nurses know you can make better decisions for your baby when you understand the care he or she is receiving, and they want you to feel welcome in the NICU. University of Washington Medical Center’s Neonatal Intensive Care Unit Parent’s Guide to the Neonatal Intensive Care Unit Table of Contents Welcome to the NICU ......................................... 1 Being With Your Baby ........................................... 2 The People Who Care for Your Baby ................... 6 Your Baby’s Special Needs ................................... 10 Leaving the NICU ................................................ 15 Glossary of NICU Terms ...................................... 17 Important People and Phone Numbers ............................. Inside Back Cover Note: The pronouns “she/her” and “he/his” are used alternately throughout this booklet. Photo credits: Chris Cella (p. 16), Darrell Peterson (p. 6), Kurt Smith (p. 19), Cynthia St. Clair (pp. 1, 4, 8, 10-11, 13, 15, 17-18, 20-21, 23-25), William Stickney (pp. 2, 5) Page 1 University of Washington Medical Center’s Neonatal Intensive Care Unit Parent’s Guide to the Neonatal Intensive Care Unit Welcome to the NICU This booklet is for families whose babies are admitted to University of Washington Medical Center’s Neonatal Intensive Care Unit (NICU) for advanced nursing and medical care. We hope this information helps you better understand the special care your baby is receiving. If your baby is born preterm (before 37 weeks of gestation) or with a serious illness that requires “high tech” medical care, the doctors may decide that he needs to be in the NICU. In this special area, the medical and nursing staff provide the sophisticated, coordinated care so vital to your child. The NICU is a special place for babies requiring intensive nursing and medical care. We hope this brochure will help answer some of your questions. During this time you may wonder just where you, as the parent, fit in – and if your baby even needs you. Rest assured that all babies, even those born prematurely, recognize their parents’ voices. Your baby knows when you’re near. The familiar sound of your voice seems to help your baby do better. As caring and considerate as the staff in the NICU are, they touch your baby to provide necessary medical care. You touch your baby because you love him, and this, like the sound of your voice, seems to reassure your infant. Your role with your baby and with the NICU staff is very, very important. You are not underfoot when you are at your baby’s bedside. If the health care staff needs to examine your baby, they’ll tell you. Otherwise, feel welcome to be there. The familiar sound of your voice and your loving touch seem to reassure your baby. Page 2 University of Washington Medical Center’s Neonatal Intensive Care Unit Parent’s Guide to the Neonatal Intensive Care Unit When you’re not at the medical center, phone any time to see how your baby is doing. If it’s the middle of the night and you can’t sleep because you’re wondering about your baby, call and ask. Calling will often reassure you so you can get back to sleep. Our doctors and nurses want to keep you informed about your baby. They also recognize that you can make better decisions for your infant when you understand his care. We want you to feel welcome on our unit. Being with Your Baby Your baby needs to receive love along with medical care. The NICU nurses and doctors take care of your baby with you, not in place of you – you have a very important role in the care of your infant. You can make better decisions for your infant when you understand the care he’s receiving. Page 3 University of Washington Medical Center’s Neonatal Intensive Care Unit Parent’s Guide to the Neonatal Intensive Care Unit During your first few visits to the NICU, you may not feel comfortable doing more than looking and listening. This is a natural reaction. Gradually, you’ll feel more comfortable about getting involved in your baby’s care – talking to her, touching her, and learning to understand her needs or interpret her signals. As your baby progresses, you’ll be able to hold and rock her, and become more involved with her physical care, such as feeding, burping, bathing, temperature-taking, diapering, and dressing. You may want to bring a musical toy or clothes for your infant. You may live some distance away or have other responsibilities that make it difficult to be with your baby frequently, but we encourage you to visit as often as possible. We close the NICU daily for four brief periods – 7:00 to 7:30 a.m., 3:00 to 3:30 p.m., 7:00 to 7:30 p.m., and 11:00 to 11:30 p.m. – as nursing shifts change, while we share information on each baby’s condition. No visitors or non-urgent telephone calls are accepted at these times. Closing the unit to everyone except staff during these brief times each day ensures the privacy of every family and the timely transfer of this important information. Parents (or mother and designated support person) are welcome – and encouraged – to be with their baby at any other time. NICU Procedures For your baby’s protection, please check at the front desk before entering the NICU and follow a special hand-washing procedure, called scrubbing, before you touch your baby. You are not underfoot when you are at your baby’s bedside. If the health care staff needs to examine your baby, they’ll tell you. Otherwise, feel welcome to be there. Page 4 University of Washington Medical Center’s Neonatal Intensive Care Unit Parent’s Guide to the Neonatal Intensive Care Unit You and other members of your family who handle your baby will also be asked to gown (put on a special lightweight robe) each time you visit your baby. These procedures are described in the next section. You have a very important role in the care of your infant, and we encourage you to visit as often as possible. We ask that you visit only your own baby, and not go to other babies’ bedsides. This helps protect the babies against infection and guards the privacy of other families. When accompanied by you, and with the consent of the baby’s nurse, grandparents, or the baby’s brothers and sisters may view the baby. Your baby’s nurse will help the children put on gowns and masks and cover their hands. Please have no more than two visitors, other than parents, at your baby’s bedside at one time. Visits may be limited or temporarily denied at the discretion of the nursing staff to meet patient or NICU needs. Scrubbing The scrub sink and gowns are inside the NICU door and instructions are posted above the sink. Ask your baby’s nurse if you have questions about the scrub procedure. If you leave the NICU, you’ll need to put on a new gown and scrub again before re-entering. After you’ve scrubbed and gowned, try not to touch anything other than your baby, including your face, hair, or equipment around your baby’s bed. If you do touch something, please wash your hands again. If you feel as if you’re coming down with a cold, please ask for a mask. Your purse or coat may be securely stored in lockers in the family waiting room. Ask for the key at the NICU front desk. Page 5 University of Washington Medical Center’s Neonatal Intensive Care Unit Parent’s Guide to the Neonatal Intensive Care Unit Telephone Calls We ask that only parents telephone the NICU for status reports on their babies. You may call at any time, day or night, except during shift change reports (7:00 to 7:30 a.m., 3:00 to 3:30 p.m., 7:00 to 7:30 p.m., and 11:00 to 11:30 p.m.). The NICU phone number is 206-598-4606. Grandparents and others should call you to get information. If telephone calls to the NICU are long distance for you, let your baby’s nurse know. She or he can arrange for one of the NICU staff to call you once a day. There is a phone for essential outgoing calls in the NICU family waiting area. Family Waiting Area The family waiting area to the right of the NICU front desk is open around the clock for your convenience. There are toys to entertain your baby’s sisters and brothers, a TV, telephone, lockers, and chairs. A restroom is available just outside the unit. We’re sorry that that we’re unable to provide overnight accommodations at the medical center; if you live out of town and need information on nearby hotels, contact the NICU social worker at 206-598-4629. Parking Parking is available in the Triangle Parking Garage across from the medical center and the Surgery Pavilion Garage for UWMC patients and visitors. Parking validation is available by contacting the inpatient service representative at the front desk or talking to your baby’s nurse. When you follow our scrubbing procedures, you help protect your baby from infection. Page 6 University of Washington Medical Center’s Neonatal Intensive Care Unit Parent’s Guide to the Neonatal Intensive Care Unit The People Involved in Your Baby’s Care Nurses Highly skilled nurses care for the babies in the NICU 24 hours a day. Your baby will have a team of nurses who will coordinate his care, including plans for discharge from the NICU. These nurses will try to be available to talk with you and answer your questions whenever you visit or telephone. Your baby will have one or more primary nurses who will be responsible for coordinating her care. Nurse Practitioners Neonatal Nurse Practitioners (NNPs) are advanced practice nurses who specialize in and devote their entire practice to intensive care of the newborn. The NNPs are members of the Medical Staff of the hospital and provide support to the entire NICU team. Your baby may be managed by the Nurse Practitioner Team under the supervision of the Attending Neonatologist. The NNPs do not rotate regularly and so are able to provide a continuous presence in the NICU. Physicians A team of pediatricians cares for your infant under the supervision of an attending pediatrician or neonatologist (pediatrician specializing in the care of newborns), who serves a two-week shift in the NICU. The attending physician, a faculty member of University of Washington School of Medicine, supervises all aspects of your baby’s medical care and orders tests, medications, and treatments. Under the supervision of the attending physician, a team of fellows, residents and interns are available around the clock in the NICU to care for your baby. Residents and interns serve month-long shifts in the NICU. Page 7 University of Washington Medical Center’s Neonatal Intensive Care Unit Parent’s Guide to the Neonatal Intensive Care Unit Detailed information about your baby’s progress is shared daily by these physicians during “rounds.” Social Worker All parents with babies in the NICU can call on a social worker with special training and experience with parents of premature or sick infants. The social worker can help you and other family members cope with the normal stresses of having a premature or sick baby, such as worry about the baby’s health, confusion about how the medical center works, disappointment over having delivered early, sadness at having to leave without the baby, frustration over being unable to visit as often as you would like, and financial concerns. In addition, the social worker can provide information on community resources such as parent support groups, housing, and parenting classes. If you haven’t been contacted by a social worker and would like to discuss some of these concerns, call 206-598-4629. Respiratory Therapists These highly skilled individuals have special training in the treatment of breathing problems, including oxygen delivery systems and use of mechanical ventilators. There is a respiratory therapist specially trained to care for infants available around the clock for NICU patients. The social worker can help you and other family members cope with the stresses of having a premature or sick baby. Page 8 University of Washington Medical Center’s Neonatal Intensive Care Unit Parent’s Guide to the Neonatal Intensive Care Unit Physical Therapist A pediatric physical therapist will evaluate your baby’s motor and behavioral development. When your baby is ready, the physical therapist will show you ways to hold and play with him to promote optimal growth and development. Inpatient Service Representative (IPSR) These front desk staff members perform and coordinate clerical and receptionist duties for the NICU. Breast-feeding Support Certified lactation counsultants are available to answer questions about breast-feeding your premature baby, breast pumps, storing your milk, and related concerns. You can contact the lactation program by calling 206-598-4628. Our physical therapist has had special training in activities that enhance your baby’s motor and behavioral development. When you are at UWMC, you may use one of our electric breast pumps in a private room or at your baby’s bedside. To rent an electric breast pump to use at home, call 425-462-0577 or 1-800-578-2260 (Pacific Medical Systems). This company will deliver a pump to our medical center or to your home, if you live in the Seattle/King County area. To get a list of other breast pump rental companies, call UWMC’s Lactation Services at 206-598-4628. Some insurance companies pay for breast pump rental; prescription forms are available if needed. Ask your baby’s nurse or the lactation specialist if you have questions. Page 9 University of Washington Medical Center’s Neonatal Intensive Care Unit Parent’s Guide to the Neonatal Intensive Care Unit Neonatal Nutritionist This specialized dietitian is trained in the nutritional needs of newborn babies, including premature infants. She provides ongoing assessments of your baby’s growth and nutritional status and information to the NICU staff. Neonatal Pharmacists These pharmacists have specific knowledge about the medications used to treat conditions affecting newborn and premature babies. They monitor medication therapy and provide other NICU team members with information to help in selecting the appropriate medications and dosages your baby may require. If your baby needs medications for a time after discharge from the NICU, the neonatal pharmacists will help you understand what the medications are for, their possible side effects, how they are given, and what to do about medication storage and prescription refills. Page 10 University of Washington Medical Center’s Neonatal Intensive Care Unit Parent’s Guide to the Neonatal Intensive Care Unit Your Baby’s Special Needs A full-term pregnancy usually lasts 40 weeks. When a baby is born before 37 weeks of gestation, he is called premature or preterm. Don’t assume that your baby was born prematurely because of something you did or didn’t do while carrying your baby. If your pregnancy was “high risk,” your doctor may be able to explain how it was related to an early delivery. However, premature deliveries often occur for reasons that are unknown. Our nurses and doctors watch your baby closely for changes in skin color, breathing, heart rate, temperature, and blood chemistry values. The Neonatal Intensive Care Nursery is specially designed to care for premature and sick babies. When your baby is admitted to the NICU, the nurses and doctors watch him closely for changes in skin color, breathing, heart rate, temperature, and blood chemistry values. Your baby may have a variety of problems that influence how long he needs to stay in the NICU. Nutrition Until your baby can eat by sucking from your breast or a bottle, we feed her a nutrient-rich formula and other fluids intravenously (via an IV line) or by gavage (via a soft, flexible tube passed through the nose or mouth into the stomach for each feeding). Many premature babies are fed by gavage until they are able to feed from breast or bottle. If you want to breastfeed your baby later, start pumping your breasts on a regular basis as soon as possible after the baby is born. This will ensure that you’ll have an adequate milk supply when the baby is able to nurse. We can teach you to pump your breasts successfully and store your milk for future use, as well as answer your questions about nursing your premature baby. Page 11 University of Washington Medical Center’s Neonatal Intensive Care Unit Parent’s Guide to the Neonatal Intensive Care Unit When premature babies reach the gestational age of about 34 to 36 weeks, most can begin feeding from breast or bottle. A common misconception is that if a baby can suck well on a pacifier, then she should be able to start breastfeeding or feeding from a bottle. The ability to suck on a pacifier comes much earlier than the ability to feed from a nipple. Reflex sucking is seen before 28 weeks, but a coordinated “suck-swallow-breathe” pattern usually does not occur until 34 to 36 weeks of gestational age. Warmth Premature babies have very little body fat and thinner skin than full-term babies, so they can easily become chilled. We use two pieces of special equipment to make sure your baby stays warm. The radiant warmer is a flat, open bed with heat lamps enclosed in the hood. This bed allows NICU staff to work closely with your baby while keeping him warm. The incubator is a plastic, enclosed bed with warmed and/or moist air. The temperature inside can be regulated to meet each baby’s individual needs. When your baby is able to be out of the incubator for a while, we can teach you how to dress him to stay warm while in your arms. Most premature babies are able to feed from breast or bottle at about 34 to 36 weeks of gestational age. Page 12 University of Washington Medical Center’s Neonatal Intensive Care Unit Parent’s Guide to the Neonatal Intensive Care Unit Respiratory Distress Syndrome Some babies have respiratory distress syndrome (RDS), also referred to as hyaline membrane disease (HMD). Respiratory distress syndrome is a condition in which the baby’s immature lungs do not produce enough of a needed chemical called surfactant. Babies who need extra oxygen often wear nasal prongs – slender, flexible tubes in the nostrils that are connected to an oxygen tank. Surfactant keeps the air sacs of the lungs open during expiration (breathing out). If the air sacs are not open, exchange of oxygen (O2) and carbon dioxide (CO2) are decreased, and it becomes hard for your baby to breathe. Consequently, she begins to “grunt,” a sound resulting from her efforts to keep the air sacs open. She also begins to breathe faster, because many air sacs have already collapsed, so the remaining open air sacs have to take over the extra work. This rapid breathing is called tachypnea (tak-ip´-ne-ah). Because of the lack of surfactant, the lungs are “stiff” (difficult to expand). When the respiratory muscles, such as the diaphragm, contract as the baby breathes in (inspiration), they produce negative pressure inside the chest cavity. This helps expand the lungs and pulls in the flexible chest wall, causing indentations to appear in the baby’s chest (retractions). Despite your baby’s efforts to meet her body’s demands for more O2 and to eliminate CO2 through tachypnea and grunting, she will need help. She may require additional oxygen, which can be provided through a clear plastic “oxy hood” placed over her head, or by nasal prongs. If the RDS is more severe, a ventilator – a machine used to assist or breathe for the baby – may be required. Page 13 University of Washington Medical Center’s Neonatal Intensive Care Unit Parent’s Guide to the Neonatal Intensive Care Unit Some babies require extra oxygen or ventilator support while their lungs heal and produce surfactant. The physicians and NICU staff will monitor your infant’s progress and provide support as long as necessary. Sepsis The term “sepsis” means infection. All newborn infants, especially those who are premature, are susceptible to infection because their immune systems, which provide a natural defense against infection, are not mature at birth. As a result, an infection can enter the body and spread. An infant can be infected in the uterus, during delivery, or in the nursery. In the nursery, infection is usually spread by skin contact. The NICU visiting procedures, such as scrubbing and gowning, are essential to decreasing the risk of infection. Apnea, Bradycardia, Cyanosis (ABC) While still inside the womb, a baby receives all his oxygen through the umbilical cord. At birth, he has to start breathing for himself. Because his brain is still maturing, he sometimes “forgets” to breathe. If this period of not breathing is 15 seconds or longer, it is called apnea (ap´-nee-ah) and the baby is described as apneic. When a baby is apneic, his heart often begins to slow down. This slow heartbeat is called bradycardia if the baby’s heart rate drops below l00 beats per minute for 15 seconds or more. Sometimes the baby’s skin takes on a bluish tinge, especially around the eyes and mouth. This is referred to as cyanosis. Page 14 University of Washington Medical Center’s Neonatal Intensive Care Unit Parent’s Guide to the Neonatal Intensive Care Unit Because premature infants tend to have these apneic and cyanotic episodes, all babies admitted to the NICU are monitored for breathing and heart rate. The baby’s monitor alarm will sound if the apnea lasts 30 seconds or more or his heart rate drops below l00 beats per minute. A nurse will always come to the baby immediately and stimulate him to breathe. This returns his heart rate to normal. There is a sheet posted at your baby’s bedside where all episodes of apnea (A), bradycardia (B), and cyanosis (C) are recorded. Each time an episode occurs, a nurse checks A, B, and/or C on the chart. The nurse also writes down the time, the lowest heart rate, and how much stimulation was required to get the baby breathing again. Many babies need the full range of sophisticated technology in the NICU, but their parents’ love and support is also very important. A “spontaneous” apnea or bradycardia means your baby began breathing or increased his heart rate on his own. “Mild” means he needed gentle stroking, his nose or mouth suctioned, or a position change. “Moderate” means the baby required a more vigorous stimulation. “Severe” refers to the nurse giving him breaths and breathing for him with an oxygen bag and oxygen. Ask your baby’s nurse to show you the ABC sheet and an oxygen bag the next time you visit. As your baby’s brain matures, he outgrows the apnea. He’ll have fewer episodes the older he gets, until one day he won’t be at risk for even a spontaneous episode of apnea, bradycardia, or cyanosis. If you have any questions about apnea, bradycardia, or cyanosis, ask your baby’s nurse or doctor. Page 15 University of Washington Medical Center’s Neonatal Intensive Care Unit Parent’s Guide to the Neonatal Intensive Care Unit Leaving the NICU It’s an exciting day for your family – and for the NICU staff – when your baby leaves. Some babies are transferred to a hospital nursery in your community. Other babies go home. There is no strict rule about how much your baby must weigh before she can be discharged. When your baby is ready to go home, she will no longer require any special care. For the baby, this means feeding well, gaining weight, maintaining body temperature in a crib, and being free of breathing problems. As your baby approaches this big transition, we’ll help you learn how to care for her so you’ll feel comfortable about taking her home. Medical Care After Discharge If you already have a pediatrician to care for your baby once she leaves the NICU, please inform our staff. We’ll provide your doctor with progress updates while your baby is in the NICU and send a summary of the hospital course after discharge. Your baby will need regular checkups by your pediatrician after leaving the NICU. If you need a physician, we’ll be glad to help you find one. High-Risk Infant Follow-Up Clinic The services of this special clinic at UW’s Center on Human Development and Disability (CHDD) are available for any infant whose development may be influenced by premature birth or other risk factors. Infants are seen at the corrected age (see Glossary) of 4 months and then yearly until school age, unless additional visits are needed. By the time your baby is ready to leave the NICU, you’ll feel comfortable about taking over all his care. Page 16 University of Washington Medical Center’s Neonatal Intensive Care Unit Parent’s Guide to the Neonatal Intensive Care Unit The High-Risk Infant Follow-Up Clinic staff includes pediatricians specializing in child development, physical and occupational therapists, audiologists (hearing specialists), psychologists, and a nutritionist. Before your baby leaves the NICU, you’ll get a letter explaining this clinic in more detail. The High-Risk Infant Follow-Up Clinic phone number is 206-685-1255. Taking baby home is an exciting day for the whole family. Training in Infant CPR and First Aid for Choking Cardiopulmonary resuscitation (CPR) techniques have saved 80,000 to 105,000 lives each year since the early 1960s. These techniques improve every year through research and the efforts of the American Heart Association and the American Red Cross. Countless people know the basics of CPR; others are certified as basic life rescuers or teachers. Through public awareness and education, CPR is becoming universally known. You have the opportunity to learn infant CPR and first aid for choking in infants. Premature babies do not have a greater need for CPR than full-term infants; the NICU staff teach infant CPR solely to stress the need to protect and preserve all childrens’ lives. CPR instruction is offered. The instruction does not officially certify you, but it does give you the basic techniques. If you’d like to learn, please ask your baby’s nurse to set a time for instruction. If you wish to become certified in adult and infant CPR, contact the American Heart Association or the American Red Cross. Page 17 University of Washington Medical Center’s Neonatal University of Washington Medical Center’s NeonatalIntensive Intensive Care Care Unit Unit Parent’s Parent’s Guide Guide to to the Neonatal Intensive Care Unit Glossary of NICU Terms ABC Apnea, bradycardia, and cyanosis (see separate entries). ABG (arterial blood gas) A sample of the blood from an artery that is checked for acid/base balance, oxygen, and carbon dioxide levels. Apnea A pause in breathing, often due to an immature breathing system. Apnea is common in prematures, and generally begins during the first week of life. When this occurs, the baby’s monitor sounds an alarm so the nurse can remind him to breathe. Bagging Extra breaths of oxygen given to the baby by placing a mask attached to an inflatable rubber bag over his nose and mouth. This may also be done through an ET tube if the baby is on a ventilator. Bili lights (phototherapy) A bright light placed over the baby’s incubator, used to treat jaundice. When under bili lights, the baby’s eyes are protected with soft cotton patches (“bili mask”). Bilirubin (“bili”) A normal byproduct of the breakdown of red blood cells. If bilirubin accumulates in the blood and skin, the skin takes on a yellowish tinge (see Jaundice). “Bili” also refers to the blood test done to determine the level of this substance. Bagging Bili mask (see Bili lights) Page 18 UniversityofofWashington Washington Medical Center’s Neonatal Intensive University Medical Center’s Neonatal Intensive Care Care Unit Unit Parent’s Guide to the Neonatal Intensive Care Unit BPD (bronchopulmonary dysplasia) This is a form of chronic lung disease of varying severity in infants, thought to be caused by the mechanical ventilation and oxygen therapy needed by some newborns. It is primarily a problem related to the severe immaturity of the lungs. The healing of lungs affected by BPD is slowed if the infant has required mechanical ventilation or oxygen for more than a few days. The repair of the lung tissue can take time, and it is common for infants to require supplemental oxygen during this period of healing. Bradycardia (“brady”) A temporary slowing of the heart rate, often occurring in association with apnea. As with apnea, the baby’s monitor will sound an alarm, and the nurse will gently stimulate him to increase his heart rate. CBG (capillary blood gas) A sample of the baby’s blood, taken from the heel, to be checked for acid/base balance, oxygen, and carbon dioxide levels. Chest tube A small plastic tube inserted through the skin into the space between the baby’s lung and chest wall, used to remove excessive air and/ or fluid. A chest tube is placed in response to an air leak from the lungs (pneumothorax), and frequently remains in place for several days. Corrected age A baby’s age figured from his or her due date, rather than birth date. For example, if a baby was born 3 months early and is now 7 months old, his corrected age is 4 months. Page 19 University of Washington Medical Center’s Neonatal University of Washington Medical Center’s NeonatalIntensive Intensive Care Care Unit Unit Parent’s Parent’s Guide Guide to to the Neonatal Intensive Care Unit CPAP (continuous positive airway pressure) A method of providing oxygen and keeping the baby’s lungs expanded by applying pressure to the airway via a tube leading from the baby’s mouth or nose into her lungs. Culture A laboratory test used to determine whether the baby has an infection. Samples of the baby’s blood, urine, and sometimes spinal fluid are sent to the lab and watched for several days to see if any bacteria grow. If bacteria grow, the baby is said to have a positive culture. If no bacteria grow, the culture is negative. Cyanosis A bluish color temporarily seen in the skin, due to inadequate oxygenation of the blood. Cyanosis is often seen with apnea and bradycardia, and is sometimes due to poor circulation. ET tube (endotracheal tube) A small, flexible tube placed into the windpipe through either the nose or the mouth and connected to a ventilator to assist the baby with breathing. The ET tube is periodically suctioned to remove mucus from the baby’s lungs. ET tube Gavage A method of feeding used for babies who are not yet strong enough to feed from bottle or breast. A soft plastic tube is placed through the mouth or nose into the stomach; fluids poured into the tube flow into the stomach by gravity. Gavage Page 20 University Medical Center’s Neonatal Intensive Care Care Unit Unit UniversityofofWashington Washington Medical Center’s Neonatal Intensive Parent’s Guide to the Neonatal Intensive Care Unit Hematocrit (“crit”) A measurement that estimates the number of red blood cells in the baby’s blood. The baby’s hematocrit often changes daily and may drop as a result of removing blood for tests. If necessary, the baby will be given a small transfusion (see Transfusion) to replace this blood. Incubator An enclosed infant bed with clear walls through which the baby is carefully observed. The temperature inside the incubator can be adjusted to meet the baby’s needs. Air is constantly circulated through a filter in the incubator. IV (intravenous) A slender tube placed in one of the baby’s veins through which fluids and medicines are given. IVs are frequently placed in the hand, foot, or scalp veins. Jaundice A condition in which bilirubin accumulates in blood and skin, giving a yellowish appearance to the skin (see Bilirubin). This is a common condition in newborn infants. Monitor Equipment used to record pulse (heart rate) and respirations. Several small sticky paper discs called leads pick up these signals. They are placed on the baby’s chest and connected by wires to the monitor. (Nothing enters the baby’s skin.) Monitor lead (see Monitor) Murmur A soft “whoosh” sound heard when listening to the heart with a stethoscope. This is very common in premies. (See also PDA.) Page 21 University University of Washington of Washington Medical Medical Center’s Center’s Neonatal NeonatalIntensive Intensive Care Care Unit Unit Parent’s Guide to the Neonatal Intensive Care Unit Parent’s Nasal prongs A method of delivering oxygen through slender, flexible tubing placed in the nostrils. NIDCAP (Neonatal Individualized Developmental Care and Assessment Program) NIDCAP is a system used by the NICU staff for closely observing an infant’s behavior to determine how much activity, handling, noise, and light he or she can tolerate without having a decreased oxygen level or becoming upset. Once this is known, caregiving can be designed to meet the baby’s individual needs. Observations at intervals show the baby’s increasing ability to tolerate and interact with the environment. NPO The baby is not receiving anything by mouth or gavage. An IV is started to provide nutrients and water. Oximetry Continuous, non-invasive monitoring of the oxygen saturation of the blood. Oxy hood A clear plastic hood or tent placed over the baby’s head to deliver oxygen and/or humid air. Oxygen Babies having difficulty breathing may receive up to 100% oxygen (room air is 21% oxygen). The amount of oxygen required is determined by the ABG (see ABG). A constant supply of oxygen is delivered through an oxyhood or a ventilator (see Oxy hood, Ventilator). Page 22 University Medical Center’s Neonatal Intensive Care Care Unit Unit UniversityofofWashington Washington Medical Center’s Neonatal Intensive Parent’s Guide to the Neonatal Intensive Care Unit Parenteral nutrition IV fluid containing vitamins, minerals, and sugar necessary for nutrition. Parenteral nutrition is started when the baby is unable to eat for a prolonged period. PDA (patent ductus arteriosus) A heart murmur common in premature babies, caused by the connection between the pulmonary artery and the aorta not closing after birth or re-opening. The defect usually corrects itself as the baby matures. Periodic breathing A pattern of breathing in which the baby may take a few short breaths, a long breath, and a short pause. This pause is much shorter than the pause seen in apnea. RDS/HMD (respiratory distress syndrome/ hyaline membrane disease) A condition affecting many premature babies, due to the lungs not being fully mature. Babies with RDS have difficulty exchanging oxygen and carbon dioxide, and frequently require extra oxygen and/or assisted ventilation. Retinopathy of prematurity (ROP) An overgrowth of the blood vessels of the retina, the membrane lining the inside of the eye that receives the image produced by the lens. Most babies with ROP usually do not experience vision damage, although a few babies may lose all or some of their vision in one or both eyes. Retractions Indentations seen in the baby’s chest wall when she is working hard to breathe. Page 23 University of Washington Medical Center’s Neonatal University of Washington Medical Center’s NeonatalIntensive Intensive Care Care Unit Unit Parent’s Parent’s Guide to the Neonatal Intensive Care Unit Room air The air around us, containing 21% oxygen. ROP check A special eye exam to detect retinopathy of prematurity (see Retinopathy of prematurity), performed on infants weighing less than 1500 grams (3 pounds, 5 ounces) at birth who have received oxygen. Sepsis An infection in the baby requiring treatment with antibiotics. SGA (small for gestational age) An infant who is smaller in size and weighs less than average for an infant the same age. Suction Removing mucus from the baby’s mouth, nose, or lungs through a soft flexible tube. Premature babies do not cough very well and need help in removing this mucus. Transcutaneous monitor (trans Q) A monitor used to estimate the amount of oxygen or carbon dioxide in the baby’s blood. A round electrode is placed on the skin, warming it and thus bringing blood closer to the surface so that the oxygen or carbon dioxide can be measured. The electrode is moved every 3 hours. A red mark is temporarily left on the skin; it will disappear in about 24 hours. Transfusion A small amount of blood given to the baby through an IV (see IV) to treat anemia (a low hematocrit – see Hematocrit). Transcutaneous monitor (foreground) Page 24 University Medical Center’s Neonatal Intensive Care Care Unit Unit UniversityofofWashington Washington Medical Center’s Neonatal Intensive Parent’s Guide to the Neonatal Intensive Care Unit Ultrasound A diagnostic imaging procedure in which pictures are taken of the baby’s internal organs. Ultrasound uses high-frequency sound waves, rather than radiation, as is used in X-rays. Umbilical artery line (IA or UAC) A slender tube placed in the umbilical artery through which solutions are infused and blood samples drawn. Umbilical artery line Ventilator A machine used to assist or breathe for the baby, delivering a certain number of breaths per minute, pressure to expand the lungs, and a concentration of oxygen. The settings for the ventilator are determined by the physician from the ABG (see ABG). Vital signs Vital signs include temperature, pulse, respiratory rate, and sometimes blood pressure. The baby’s vital signs are frequently checked by her nurse. University of Washington Medical Center’s Neonatal Intensive Care Unit Parent’s Guide to the Neonatal Intensive Care Unit Important People and Phone Numbers NICU and Intermediate Nursery ........ Lactation specialist ............................. Social worker ...................................... UW parking information .................... Metro bus information ........................ 206-598-4606 206-598-4628 206-598-4629 206-685-1553 206-553-3000 Toll-free Calling You can now place a toll-free call to the medical center’s NICU by using our UW Automated Attendant. Just follow these four easy steps: 1. Select the number below that corresponds to the city you live in and dial. 2. When the system answers, dial the NICU at 206-598-4606. 3. Press the pound key (#). 4. Wait until the call is connected. (If the call does not connect on the first attempt, please try again.) Aberdeen/Grayland/Westport .............. 360-612-5500 Bellingham/Everson ............................ 360-543-5500 Black Diamond/Enumclaw .................. 360-615-5500 Bermerton/Kitsap ................................ 360-525-5500 Chehalis/Centralia ............................... 360-557-5500 Coupeville/Oak Harbor ....................... 360-544-5500 East King County ................................ 425-519-5500 Everett/Monroe/Marysville ................. 425-262-5500 Hoodsport/Union ................................. 360-614-5500 Mt. Vernon ........................................... 360-542-5800 Olympia ............................................... 360-252-5500 Port Angeles/Sequim/Gardner ............. 360-504-5500 Port Townsend ..................................... 360-554-5500 Seattle .................................................. 206-685-5500 Tacoma ................................................ 253-552-5500 If your city is not listed here, call 1-866-522-5589 from your home and they will provide you with a number to use. Or, go to www.washington.edu/ admin/comtech/calluw. University of Washington Medical Center’s Neonatal Intensive Care Unit Parent’s Guide to the Neonatal Intensive Care Unit Questions? Neonatal Intensive Care Unit 206-598-4606 Your questions are important. Call your doctor or health care provider if you have questions or concerns. The UWMC NICU staff are also available to help at any time. Neonatal Intensive Care Unit Box 356077 1959 N.E. Pacific St. Seattle, WA 98195 206-598-4606 © University of Washington Medical Center 12/1997 Rev. 05/2005 Reprints: Health Online