Protocolo de supresión de dexametasona a dosis baja Protocolo de
Anuncio
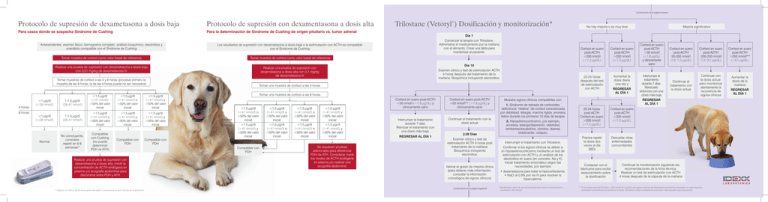
Continuación de la página anterior Protocolo de supresión de dexametasona a dosis baja Protocolo de supresión con dexamentasona a dosis alta Para casos donde se sospecha Síndrome de Cushing Para la determinación de Síndrome de Cushing de origen pituitario vs. tumor adrenal Antecendentes, examen físico, hemograma completo, análisis bioquímico, electrolitos y urianálisis compatible con el Síndrome de Cushing Los resultados de supresión con dexametasona a dosis baja o la estimulación con ACTH es compatible con el Síndrome de Cushing Tomar muestra de cortisol como valor basal de referencia Tomar muestra de cortisol como valor basal de referencia Realizar una prueba de supresión con dexametasona a dosis baja con 0,01 mg/kg de dexametasona IV Realizar una prueba de supresión con dexametasona a dosis alta con 0,1 mg/kg de dexametasona IV Tomar muestras de cortisol a las 4 y 8 horas (procesar primero la muestra de las 8 horas; la de las 4 horas puede no ser necesaria) 4 horas 8 horas <1 μg/dl (<28 nmol/l) <1 μg/dl (<28 nmol/l) Normal 1-1,5 μg/dl (28-41 nmol/l) 1-1,5 μg/dl (28-41 nmol/l) No concluyente, considere repetir en 6-8 semanas* >1,5 μg/dl (>41 nmol/l) >50% del valor inicial <1,5 μg/dl (<41 nmol/l) o <50% del valor inicial >1,5 μg/dl (>41 nmol/l) y >50% del valor inicial >1,5 μg/dl (>41 nmol/l) y >50% del valor inicial >1,5 μg/dl (>41 nmol/l) y >50% del valor inicial >1,5 μg/dl (>41 nmol/l) y <50% del valor inicial Compatible con Cushing (no puede determinar PDH vs ATH) Compatible con PDH Realizar una prueba de supresión con dexametasona a dosis alta, medir la concentración de ACTH endógena en plasma y/o ecografía abdominal para discriminar entre PDH y ATH. * Esperar un mínimo de 48 horas antes de repetir si se produce un error técnico en el protocolo. Compatible con PDH Trilostane (Vetoryl ) Dosificación y monitorización* ® No hay mejoría o es muy leve Día 1 Comenzar la terapia con Trilostane. Administrar el medicamento por la mañana con el alimento. Crear una tabla para monitorizar al paciente. Cortisol en suero post-ACTH <200 nmol/l (<7,2 μg/dL) Cortisol en suero post-ACTH >200 nmol/l (>7,2 μg/dL) 22-24 horas después del test de estimulación con ACTH Aumentar la dosis diaria una vez y Día 10 Examen clínico y test de estimulación ACTH 4 horas después del tratamiento de la mañana. Bioquímica incluyendo electrolitos. Tomar una muestra de cortisol a las 4 horas REGRESAR AL DÍA 1 Tomar una muestra de cortisol a las 8 horas 4 horas 8 horas <1,5 μg/dl (<41 nmol/l) o <50% del valor inicial >1,5 μg/dl (>41 nmol/l) y >50% del valor inicial Compatible con PDH >1,5 μg/dl (>41 nmol/l) y >50% del valor inicial <1,5 μg/dl (<41 nmol/l) o <50% del valor inicial <1,5 μg/dl (<41 nmol/l) o <50% del valor inicial <1,5 μg/dl (<41 nmol/l) o <50% del valor inicial >1,5 μg/dl (>41 nmol/l) y >50% del valor inicial >1,5 μg/dl (>41 nmol/l) y >50% del valor inicial Se requieren pruebas adicionales para diferenciar PDH de ATH. Considerar medir los niveles de ACTH endógena en plasma y/o realizar una ecografía abdominal. Mejoría significativa Cortisol en suero post-ACTH <50 nmol/l (<1,8 μg/dL) y clínicamente sano Cortisol en suero post-ACTH >50 nmol/l** (>1,8 μg/dL) y clínicamente sano Interrumpir el tratamiento durante 7 días. Reiniciar el tratamiento con una dosis más baja. Continuar el tratamiento con la dosis actual REGRESAR AL DÍA 1 28 Días Examen clínico y test de estimulación ACTH 4 horas post tratamiento de la mañana. Bioquímica incluyendo electrolitos. Valorar el grado de mejoría clínica (para obtener más información, consultar la información cronológica de signos clínicos) Continuación en la página siguiente 2. Hipoadrenocorticismo, por ejemplo, anorexia, letargia/depresión, debilidad, temblores/escalofríos, vómitos, diarrea, bradicardia, colapso. Interrumpir el tratamiento con Trilostane. Confirmar si los signos clínicos se deben a un hipoadrenocorticismo mediante un test de estimulación con ACTH y un análisis de los electrolitos en suero (en concreto, Na y K) Iniciar tratamiento sintomático según las necesidades, por ejemplo • dexametasona para tratar la hipocortisolemia. • NaCl al 0,9% por vía IV para resolver la hipercalemia. * Modificado a partir de las recomendaciones sobre monitorización y dosificación del Vetoryl® Interrumpir el tratamiento durante 7 días. Reiniciarlo entonces con una dosis más baja Cortisol en suero post-ACTH 50-200 nmol/l (1,8 -7,2 μg/dL) Cortisol en suero post-ACTH 200-250 nmol/l (7,2 -9,1 μg/dL) Cortisol en suero post-ACTH >250 nmol/l** (>9,1 μg/dL) Continuar el tratamiento con la dosis actual Continuar con la dosis actual, pero monitorizar atentamente la recurrencia de signos clínicos Aumentar la dosis de la mañana REGRESAR AL DÍA 1 Muestra signos clínicos compatibles con: 1. Síndrome de retirada de corticoides, deficiencia “relativa” de cortisol caracterizada por debilidad, letargia, marcha rígida, anorexia, fiebre durante los primeros 10 días de terapia. Cortisol en suero post-ACTH <50 nmol/l (<1,8 μg/dL) y clínicamente sano 22-24 horas post-ACTH Cortisol en suero >200 nmol/l (>7,2 μg/dL) Cortisol en suero post-ACTH <200 nmol/l (<7,2 μg/dL) Precisa repetir la dosis dos veces al día (BID) Descartar otras enfermedades concomitantes Contactar con el fabricante para recibir asesoramiento sobre la dosificación Continuar la monitorización siguiendo las recomendaciones de la ficha técnica. Realizar un test de estimulación con ACTH 4 horas después de la cápsula de la mañana ** Si el cortisol post-ACTH fuera >250 nmol/l (9,1 μg/dl) y los signos clínicos del Hiperadrenocorticismo marcados, en esta situación, considere la posibilidad de aumentar la dosis. Aumente la dosis mediante el incremento más pequeño que sea posible. REGRESAR AL DÍA 1 Snap Cortisol Guía de análisis ® Mitotane (Lysodren ) Dosificación y monitorización* ® Comenzar la terapia de mitotane con una cantidad de 40-50 mg/kg por día, administrar con el alimento en varias dosis Prestar atención por si existiera una reducción en el apetito, una ingestión de agua < 60cc/ kg/día, vómitos, diarrea o letargia Interrumpir el tratamiento con mitotane. Si el perro está apático o enfermo, administrar dosis de mantenimiento de prednisona durante dos semanas. Si el perro está clínicamente sano, no administrar prednisona pero comenzar con una dosis baja de mantenimiento de mitotane dentro de semanas Interrumpir el tratamiento con mitotane. Si el perro está apático o enfermo, administrar dosis de mantenimiento de prednisona durante dos semanas. Si el perro está clínicamente sano, no administrar prednisona. Comenzar con una dosis de mantenimiento de mitotane dentro de dos semanas pero reducir la dosis un 25% <1 µg/dl (<28 nmol/l) 1-5 µg/dl (28-138 nmol/l) >5 µg/dl (>138 nmol/l) <1 µg/dl (<28 nmol/l) 1-5 µg/dl (28-138 nmol/l) >5 µg/dl (>138 nmol/l) Continuar con la dosis de mitotane durante 3-7 días*. Volver a controlar a los 3-7 días. Prestar atención a las reacciones adversas arriba especificadas Realizar un test de estimulación con ACTH con Synacthen®, 0,25mg/perro IV Tomar una muestra de cortisol a la hora Pre- o Post-ACTH <2 µg/dl (<55 nmol/l) Si ambos resultados son <2 μg/dL (<55 nmol/l) compatible con hipoadrenocorticismo Incrementar la dosis semanal o repetir la dosis durante 3-7 días. Prestar atención a las reacciones adversas arriba especificadas e incrementar la dosis de mantenimiento semanal Mantener la dosis actual A partir de aquí repetir el test de estimulación con ACTH cada 3-4 meses. Utilice los criterios de respuesta indicados arriba para asegurarse de que la dosis de mitotane es la correcta tratar Tomar muestra de cortisol como valor basal de referencia Diagnóstico y tratamiento de casos ante sospecha de Síndrome de Cushing y Enfermedad de Addison Empezar con la dosis de mantenimiento de mitotane: 25-50 mg/kg a la semana, administrar con el alimento en varias dosis. Continuar durante un mes Realizar un test de estimulación con ACTH Protocolo de diagnóstico de casos ante sospecha de Síndrome de Cushing o Enfermedad de Addison Antecendentes, examen físico, hemograma completo, análisis químicos, electrolitos y urianálisis compatible con el Síndrome de Cushing o Enfermedad de Addison De 7 a 10 días con la dosis sin una respuesta clínica del perro o sin encontrar efectos adversos Realizar un test de estimulación con ACTH Test de estimulación con ACTH * Si la estimulación con ACTH es todavía >138 nmol/l (>5 μg/dl) después de los 3-7 días iniciales, continuar con la dosis por 3-7 días adicionales observando reacciones adversas. Las recomendaciones que se recogen en este documento tienen el único objetivo de proveer orientación general. Como con cualquier diagnóstico o tratamiento, usted debe usar un criterio clínico con cada paciente basado en la evaluación completa del mismo, incluyendo sus antecendentes, examen físico y perfil de laboratorio completo. En referencia a cualquier terapia con drogas o programa de monitorización, debe remitirse a las instrucciones del producto para una descripción completa de las dosis, indicaciones, interacciones y advertencias. c/ Plom 2-8, 30 03038 Barcelona www.idexx.es © 2008 IDEXX Laboratories, Inc. Todos los derechos reservados. • 09-61738-06 ES SNAP es una marca registrada de IDEXX Laboratories, Inc. en los Estados Unidos de América y/o en otros países. Lysodren es una marca registrada de Bristol-Meyers Squibb Company o una de sus divisiones o subsidarios. Cortrosyn es una marca registrada de Amphastar Pharmaceuticals, Inc. Vetoryl es una marca registrada de Dechra Veterinary Products. Iniciar tratamiento con mineralocorticoide y/o glucocorticoide según sea adecuado Post-ACTH 2-6 µg/dl (55-166 nmol/l) Pre-ACTH: 2-6 µg/dl (55-166 nmol/l) Post-ACTH: 6-18 µg/dl (166-497 nmol/l) Post-ACTH 18-22 µg/dl (497-607 nmol/l) Pre- o Post-ACTH >22 µg/dl (>607 nmol/l) No concluyente Normal Equivoco, posible Cushing Compatible con Cushing Realizar una prueba de supresión con dexametasona a dosis alta para discriminar entre PDH* y ATH**, nivel de ACTH y/o ecografía abdominal diagnosticar * Pituitary dependent hyperadrenocorticism (hiperadrenocorticismo de origen pituitario) ** Adrenal tumor hyperadrenocorticism (tumor adrenal)




