Hipertension e Insuficiencia Cardiaca
Anuncio

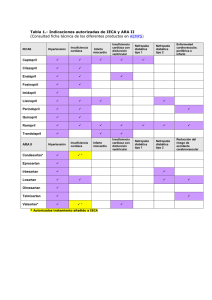
Hipertensión e Insuficiencia Cardiaca Editor responsable Angel F. González Caamaño Hipertensión e Insuficiencia Cardiaca L a hipertensión es un factor de riesgo alto que suele provocar graves com1,2 plicaciones cardiovasculares. Casi la cuarta parte de la población estadounidense (alrededor de 70 millones), tiene cierto grado de hipertensión,1-5 la cual puede llevar a hipertrofia ventricular izquierda (HVI) y a insuficiencia cardíaca. Esfuerzos cada vez más agresivos para identificar y tratar la hipertensión temprana aumentan la conciencia y mejoran el tratamiento farmacológico lo cual ha reducido la muerte súbita y otras complicaciones, pero ha tenido poco efecto en el aumento de la frecuencia de la insuficiencia cardíaca. Hipertrofia Ventricular Izquierda La hipertrofia del ventrículo izquierdo (HVI), el excesivo crecimiento desproporcionado del músculo del ventrículo izquierdo, históricamente se ha considerado como la evolución natural de la hipertensión.6-8 Sin embargo, al alcanzar tal anormalidad obstaculiza la entrada y salida de la sangre.9, 10 Otros factores relacionados con la HVI incluyen la obesidad y el envejecimiento. 11 Como regla general, la masa ventricular izquierda es desproporcionalmente mayor en hombres que en mujeres y en afroamericanos que en blancos.10 La HVI suele estar asociada con un incremento progresivo de la fracción de expulsión y la creación de un círculo vicioso, de perpetuarse el aumento de la masa ventricular izquierda, llega al punto de producir insuficiencia cardíaca.12 La hipertrofia del ventrículo izquierdo, por lo general, se determina por medio de la electrocardiografía (ECG), pero los criterios del ECG se han visto menos sensibles que los del ecocardiograma el cual, hoy en día, es el más empleado.13, 14 En estudios realizados hace más de diez años, alrededor de 30% de los pacientes que sufrían de hipertensión se creía que tenía HVI, pero hoy se sabe que es mucho mayor la proporción de los pacientes que tienen anormalidades en el ventrículo izquierdo.14-17 Además, se estima que el remodelamiento estructural del ventrículo, ocasionado por la hipertensión, se desarrolla en alrededor de 70% de las personas que sufren hipertensión continua por más de 10 años16, 17 1 Diagnóstico de laHipertrofia Ventricular Izquierda y su correlación con la hipertensión En el consultorio médico, la identificación de la HVI ha sido un obstáculo en cierto grado debido al exceso de confianza sobre el ECG, el cual tiene una sensibilidad tan baja como 50% para poder diagnosticar esta complicación en sus fases primarias. Afortunadamente, la especificidad es sustancialmente mayor, aproximadamente 90%.13, 14, 18 Aun entre los afroamericanos, en quienes la HVI se presenta de manera más común, el ECG ha mostrado una falta de sensibilidad.13 Numerosos estudios prospectivos han demostrado que la frecuencia cardiaca está relacionada con el desarrollo de la hipertensión, la aterosclerosis y la incidencia de acontecimientos cardiovasculares. Estudios experimentales en monos han demostrado que la frecuencia cardiaca alta tiene efectos aterogénicos directos sobre las arterias, como resultado del estrés aumentado sobre la pared. Por consiguiente, la ecocardiografía deberá ser la forma más apropiada de evaluación de HVI. En cierto grado, la disfunción cardíaca durante la hipertensión, se relaciona con la progresión de la hipertrofia. En un análisis ecocardiográfico de los pacientes que sufrían de hipertensión, se observó una remodelación concéntrica en 13%, una hipertrofia concéntrica clásica en tan sólo 18%, mientras que la mayoría de los pacientes, (27%), mostró hipertrofia 15 excéntrica. El resto de los pacientes (52%), no sufría ninguna forma de HVI. Significativamente, la hipertensión más alta o de mayor tiempo, mostró estar más asociada con la HVI concéntrica clásica que con otros tipos de HVI. Lo cual se encontraba relacionado con antecedentes hereditarios, edad, sexo, obesidad, raza y tiempo de evolución de la hipertensión. Además de estar correlacionada con la hipertensión, la masa ventricular izquierda está asociada con el peso total, la altura total del cuerpo humano y la edad. El aumento del grosor subescapular en el doblamiento de la piel también es un dato predecible de un crecimiento ventricular izquierdo.19 Además de la hipertensión, el principal factor que afecta la masa ventricular izquierda, es la edad (en relación con la duración de la hipertensión) y la obesidad.25La hipertrofia ventricular izquierda se ha asociado con la hipertensión sistólica aislada 2 en hombres, y en mujeres sobre los 50 años.17-20 Un estudio descubrió que 31% de los hombres mayores de 50 años que sufren hipertensión sis- tólica aislada tiene HVI. En las mujeres esta diferencia fue más marcada. Treinta y siete por ciento de las personas que sufren hipertensión sistólica aislada tiene una HVI y sólo 17% del grupo normotenso presentó la HVI.21 Estas estadísticas pueden orientar en la presencia de la HVI; el trabajo de Lufer et al., por medio de análisis muy variados, estima que la presencia de HVI en los pacientes que sufren hipertensión constante es de 65% a 70%.19 Un estudio realizado por Krumholz buscando la asociación de la HVI con la hipertensión sistólica aislada, mostró que el riesgo relativo era de 2.58 en los hombres de 5.94 en las mujeres. 20 Este estudio también notó una diferencia de la morfología de la HVI entre los hombres y mujeres. Las mujeres tendían a desarrollar la HVI concéntrica, mientras que los hombres desarrollaban un patrón excéntrico de la HVI. Otro trabajo ha demostrado un mayor aumento en el remodelamiento concéntrico con presiones sanguíneas más elevadas.15 Múltiples estudios muestran una progresión predecible de la hipertrofia conforme la presión sanguínea sistólica aumenta.15,16 El considerable efecto de la raza en la hipertensión puede contribuir a una disparidad en los índices de la HVI. El estudio del riesgo de desarrollar enfermedad de las arterias coronarias en los jóvenes adultos (CARDIA, por sus siglas en inglés) mostró una significativa masa mayor en los hombres negros comparados con los hombres blancos, y en las mujeres negras comparadas con las mujeres blancas.12,19 (sin encontrar HVI). La hipertrofia ventricular izquierda facilita el desarrollo de contraer una enfermedad coronaria. Varios factores sociales y familiares están relacionados en esta complicación. Otros factores incluyen fuerzas compresivas del miocardio (expulsión) a los vasos, anomalías en la producción del factor estabilizador dependiente del endotelio, y cambios en la capa media de las arterias. El músculo hipertrofiado muestra un aumento en el consumo de oxígeno del miocardio debido a una mayor demanda, y los recep- tores mecánicos en los músculos hipertrofiados pueden debilitarse. encaminado a prevenir o regresar esta complicación. Muchos tratamientos antihipertensores tienen un efecto favorable en la reducción Para los afroamericanos, la presencia de la HVI constituye un factor de mayor riesgo para la morbilidad y mortalidad de la enfermedad coronaria, más elevado que cualquier otro fac- de la masa ventricular izquierda.28, 29 Los inhibidores de la enzima convertidora de la angiotensina (IECA) han adquirido gran importancia como el tratamiento más indicado en los ca- tor de riesgo.23 En otro estudio de Framingham, realizado por Levy et al. los pacientes fueron sometidos a una evaluación por medio de la eco- sos donde se presenta la HVI.26-28 El verapamilo también se ha asociado con la reducción de la masa ventricular izquierda y con una mejora cardiografía para detectar la HVI.38 El riesgo relativo de la mortalidad en los hombres que sufren una enfermedad cardiovascular aumenta 1.49 por cada 50 g/m (con relación a la altura) e incrementa la masa ventricular izquierda. En las mujeres, el riesgo, relativamente excesivo, en el llenado diastólico.29 Los betabloqueadores y los inhibidores de la ECA han probado su efectividad al reducir la HVI y también los ries- 22, 25 fue más pronunciado, 1.57. 24 No es de sorprenderse, que en el mismo estudio el aumento de la incidencia de muerte cardiovascular produjera un riesgo relativo de 1.73 en los hombres y de 2.12 en las mujeres.25 La muerte por todas las causas fue igualmente elevada, con un riesgo relativo de 1.49 en los hombres y de 2.01 en las mujeres; quizá este hecho pueda reflejar que la HVI pueda servir como un indicador para otras enfermedades sistemáticas; particularmente, en la hiper24, 25 tensión y en la obesidad. En la población afroamericana la presencia de HVI produjo un riesgo relativo de 2.2 por muerte cardíaca.23 El impacto de la HVI fue mas fuerte en las mujeres afroamericanas; el riesgo relativo de muerte fue de 3.2 y en los hombres fue de 1.9; esto sin considerar la presencia de una enfermedad en la arteria coronaria.23 En esta población, los betabloqueadores redujeron el riesgo de muerte a la mitad.23 Debe considerarse que el aumento de la mortalidad puede anticiparse, tan sólo, con el aumento de la incidencia de disritmias serias en los pacientes que presentan una HVI, incluyendo la taquicardia ventricular la cual se presenta en 28% en pacientes.26, 27 Opciones para el Tratamiento La importancia de la HVI en la fisiología cardiovascular para dar un pronóstico del estado de los pacientes hipertensos, ha sido de suma consideración por lo que el tratamiento debe ir gos concomitantes, alrededor de 30%.30 En resumen, la HVI debería verse como un precursor de un riesgo cardíaco grave. La HVI después de aparecer en el ECG, resultó producir una mortalidad mayor a 50% a los 10 años,26, 31 trayendo consigo un aumento de 20 veces en el riesgo de producir insuficiencia cardíaca.12 Insuficiencia Cardiaca La insuficiencia cardíaca comprende un estado fisiológico donde el corazón no bombea la suficiente sangre para poder satisfacer al cuerpo con el oxígeno que requiere.25, 28 Cuando esto sucede, las repuestas compensatorias, encargadas de mantener la perfusión del tejido, aumentan la resistencia periférica y el gasto cardíaco. Estas reacciones son reguladas, principalmente, por el sistema renina-angiotensina, y por el tono simpático, al igual que por algunas respuestas neurohumorales comentadas en la descripción de la HVI. Sin embargo, a largo plazo ambas respuestas ejercitarán al corazón hasta llevarlo a una descom- La hipertensión está relacionada con el aumento en el riesgo de una insuficiencia cardiaca, de un paro cardiaco o de una enfermedad renal terminal. Los mecanismos que llevan al progreso de la hipertensión a la insuficiencia cardiaca han sido el tema de muchos estudios recientes. pensación.16-18 Un trabajo reciente de Framingham mostró a la hipertensión como el factor más común y peligroso que puede desarrollar insuficiencia cardíaca (Figura 1).20,31,32 En una segunda etapa, la hipertensión triplica el riesgo para producir una insuficiencia cardíaca, en pacientes entre 60 y 70 años de edad, comparados con personas adultas y normotensos. Factores tan simples como el aumento del gasto cardíaco, se han asociado con el riesgo de tener un incremento de la insuficiencia cardíaca.1 Por lo gene- 3 HTA Además hemos tenido un mejor conocimiento sobre los estudios epidemiológicos, los cuales han ayudado a identificar los factores de riesgo en la hipertensión y además han proporcionado una mayor penetración en los mecanismos que están relacionados con la patogénesis de dicha enfermedad. IM Diabetes HVI Figura 1. Población propensa con factores de riesgo cardiaco con base en el Estudio Framingham. ral, la insuficiencia cardíaca se puede definir clínicamente (Cuadro 1), y posteriormente se puede determinar mediante la ecocardiografía. Este capítulo ignorará las cardiomiopatías alcohólica e idiopática, la miocarditis, la insuficiencia de alto rendimiento, la arritmia, y las anormalidades valvulares que contribuyan a una insuficiencia cardíaca, debido a que generalmente no se encuentra la HVI tan característica como en la hipertensión y porque existe con estas enfermedades una progresión de la insuficiencia cardíaca. drenérgico de la adenil ciclasa R-G, y de la fosfolipasa C-RG, todos ellos son aspectos predominantes para nuestra comprensión actual de los mecanismos bioquímicos de la insuficiencia cardíaca.10, 31, 33, 34 Los cambios estructurales en el sistema musculoesquelético, en las proteínas contráctiles y en bioenergéticos, están incorporados en el modelo de la disfunción total del miocito. Se pudiera producir alguna fuerza extra en los miocitos restantes, quizá por los mecanismos apoptoicos, lo que podría producir el reem- A pesar de que el camino completo de la hipertensión a la insuficiencia cardíaca no está debidamente aclarado, muchos factores genéticos, fisiológicos y patológicos, contribuyen a plazo de fibrosis en el miocardio.10, 16 Las proteínas involucradas en la regulación del calcio también se encuentran bajo control genético, las cuales cambian su activación genética en la insuficiencia cardíaca. Los requerimientos del ATP no son suficientes para las células miocárdicas, dando como resultado una disminución en la energía necesaria para abastecer las su desarrollo. 10, 31-33 Una consideración específica es la modulación neurohumoral del miocito y otros factores externos como la señalización y la transducción de los esquemas beta- necesidades del ciclo cardíaco.10 Además de estas alteraciones, la activación del sistema renina angiotensina da como resultado una estimulación en la producción celular, ocasionan- Patogénesis en la Insuficiencia Cardiaca 4 Angina do una remodelación en la hipertrofia.33, 35 La aldoesterona también actúa como agente esti36 mulativo de la remodelación hipertrófica. La noradrenalina y el péptido natriurético auricular mostraron un incremento progresivo en la respuesta al aumento de la presión, y en la insuficiencia cardíaca, tanto en el Cooperative North Sacandanavian Enalapril Survival Study (CONSENSUS) como en estudios sobre la disfunción ventricular izquierda (SOLVD por sus siglas en inglés).37-39 Frecuencia de la Insuficiencia cardiaca A diferencia de otras enfermedades cardiovasculares, el ataque vascular cerebral, y la insuficiencia cardíaca han ido en aumento. La insuficiencia cardíaca afecta a más de 5 millones de norteamericanos; por año 600 000 personas desarrollan insuficiencia cardíaca.40 Más de 75% de los pacientes que sufren insuficiencia cardíaca tiene entre 60 y 65 años de edad. La incidencia anual es de 0.8% en los hombres entre los 50 y 59 años, pero el porcentaje es de 2.7% para aquellos que tienen entre 60 y 69 años. En las mujeres, los porcentajes comparativos son de 0.2% y de 2.2%.41 La frecuencia aumenta conforme avanza la edad. Para las mujeres una prevalencia relacionada con la edad, quizá parezca sorpresivamente alta, al igual que en las mujeres jóvenes la cual es similar a la de los hombres jóvenes, pero en las mujeres adultas mayores de 70 años la incidencia es de 7.9%, índice mayor al de los hombres el cual es de 6.6%. 41 Se debe recordar que gran parte del aumento de la insuficiencia cardíaca se debe a los satisfactorios resultados de los pacientes que mostraron una mejoría después de haber presentado un infarto agudo del miocardio. Con la epidemia de la enfermedad cardíaca aterosclerótica en Estados Unidos, se ha producido un aumento en la incidencia de la insuficiencia cardíaca. Dadas estas relaciones entre la enfermedad cardíaca hipertensiva y la enfermedad de la arteria coronaria, se esperaría que la incidencia de insuficiencia cardíaca aumentara con la edad. Casi 3.5% de los adultos que tiene alrededor de 65 años sufre insuficiencia cardíaca, y se produce un aumento de nuevos casos en las personas alrededor de 75 años, ocasionando una incidencia de aproximadamen- Grado mayor Disnea paroxística nocturna (DPN) Dilatación de las venas del cuello (DVC) Edema pulmonar agudo Presión venosa central (PVC) >16 cm H20 Reflujo hepatoyugular (RHY) Pérdida corporal de más de 5 kg con el tratamiento Tercer sonido cardíaco (3SC) La hipertensión es un factor de alto riesgo que puede provocar severos problemas cardivasculares. Casi la cuarta parte de la población estadounidense, alrededor de 75 millones, tiene cierto grado de hipertensión, la cuál puede llevar a hipertrofía ventricular izquierda (HVI) y a la insuficiencia cardiaca. Grado menor Edema bilateral de la rodilla Disnea nocturna Hepatomegalia Derrame pleural Capacidad vital disminuida (CVD) Gasto cardíaco (100 bmp) Para hacer el criterio: un criterio mayor y uno menor o dos menores. Criterios: dos mayores o uno mayor y otro menor pueden hacer el diagnóstico. Cuadro 1. Signos y síntomas clínicos de la Insuficiencia Cardiaca 5 5 años de mortalidad (%) Trastorno Alteraciones de la ECA Enfermedad vascular Hipertensión Otras/desconocidas Hombres 77 89 68 90 Mujeres 65 66 55 48 75 62 Total Cuadro 2. Cinco años de seguimiento en la mortalidad debido a la insuficiencia cardíaca, de acuerdo con la patología: estudio Framingham te de 5% anual.1,6,40,41 En un futuro cercano, se pueden anticipar 900,000 nuevos casos por año en Estados Unidos, de los cuales casi todos van a surgir entre la población adulta.41 Esfuerzos cada vez más agresivos para identificar y tratar la hipertensión temprana aumentan la conciencia y mejoran el tratamiento farmacológico, lo cual ha reducido la muerte súbita y otras complicaciones, pero ha tenido poco efecto en el aumento de la frecuencia de la insuficiencia cardiaca. El aumento de la frecuencia de los pacientes hipertensos, junto con otros tratamientos antihipertensores efectivos que han prolongado la supervivencia ha convertido a la insuficiencia cardíaca en la causa más común de ingresos hospitalarios y del programa del fondo de seguro social de asistencia médica. En 1998, hubo 1,275,000,000 hospitalizaciones a causa de la insuficiencia cardíaca, y los costos para tratar esta enfermedad fueron aproximadamente de 18 mil millones de dólares. Los costos individuales para la insuficiencia cardíaca avanzada o grave fueron de 30,000 dólares por año, por paciente.32, 42 La reducción de calidad de vida, la falta de trabajo el gran impacto familiar, inevitablemente se adhieren al incalculable costo de esta enfermedad. Además de sus costos, tanto directos como indirectos, la insuficiencia cardíaca está asociada con una expectativa de vida muy baja; en un año, el índice de supervivencia es de 57% en los hombres, y en las mujeres de 64%.42 En cinco años es de sólo 23% para los hombres y de 6 35% para las mujeres (Cuadro 2).42 La supervivencia media, después del diagnóstico de insuficiencia cardíaca (incluyendo todos sus tipos de clasificación), es de 1.37 años para los hombres y de 2.48 años para las mujeres. Así, 65% de las mujeres y 77% de los hombres, no sobrevivirá los cinco años después de haber sido diagnosticados; esta es una estadística que, de alguna manera, se compara con la del cáncer.43, 44 Estas estadísticas de supervivencia que derivaron de la información del estudio Framingham, no han presentado un cambio radical entre la década de los cincuenta y finales de la década de los noventa. Las diferencias de razas y de sexos también son importantes en la mortalidad de la insuficiencia cardíaca. Los afroamericanos presentaron 40% más de mortalidad a cinco años, en comparación con los blancos. Las mujeres tuvieron ciertas ventajas, quizá debido a su estado estrogénico prolongado el cual se encuentra asociado con un tratamiento más constante. El índice de mortalidad para la insuficiencia cardíaca es de 25% mayor en los hombres, en comparación con las mujeres.44 La hipertensión aumenta el riesgo de la HVI, la cual a su vez, aumenta el riesgo de contraer una enfermedad coronaria y de un infarto del miocardio. El compromiso microvascular puede principalmente ocasionar una hipoperfusión miocárdica, al aumentar su demanda.45 De acuerdo con Levy et al, el índice de hipertensión como riesgo único para ocasionar insuficiencia cardíaca, es alrededor de 1.84 para los hombres y 2.60 para las mujeres, la cual tiende a aumentar después de ajustarse a los factores de riesgo y a la edad.43 El daño causado por un infarto del miocardio puede llevar a un déficit regional en el movimiento de la pared provocando fracciones de expulsión ajustadas.46 En el estudio de Framingham, el riesgo (infarto del miocardio) en particular fue elevado en ambos sexos, aun cuando fueron ajusta- dos por edades y por otros factores de riesgo (Figura 2).44 La disminución de la elasticidad vascular, asociada con el aumento de la edad y relacionada con un engrosamiento de las capas media y adventicia, contribuye al desarrollo de la HVI al aumentar la carga. En el estudio Framingham, la HVI estaba asociada con una proporción de riesgo para ocasionar una insuficiencia cardíaca en 1.97 para los hombres y 2.80 para las mujeres.44 Otras consideraciones no cardíacas como, la filtración glomerular reducida, los desórdenes pulmonares o respiratorios, y las anormalidades electrolíticas; también pueden contribuir a la insuficiencia cardíaca. diabéticos, para el desarrollo de la insuficiencia cardíaca, aún después de haberse ajustado otros factores. Levy et al. informaron una porción al azar de insuficiencia cardíaca en los hipertensos diabéticos, de 1.78 en los hombres y de 3.57 en las mujeres.44 Disfunción diastólica La función sistólica ventricular izquierda normal o superior a lo normal se presenta en más de 40% de los pacientes que sufren insufi- Aun en ausencia de hipertensión, el músculo cardíaco, por sí solo, se endurece con la edad debido a la hipertrofia, se van perdiendo miocitos, la relajación se retarda y el calcio adquiere anormalidades que también pueden contribuir a una insuficiencia cardíaca. La extensión del miocito se ajusta y el mecanismo ciencia cardíaca.33, 46 La disfunción diastólica constituye el más alto porcentaje en la insuficiencia cardíaca de la población, lo que exige la búsqueda de la identificación exacta de la causa que ocasiona dicha insuficiencia. Esta se debe principalmente a la HVI, la cual disminuye la docilidad de la pared ventricular.33 En la disfunción diastólica, la disminución del gasto cardíaco y la regresión del tamaño del ventrículo izquierdo son de primordial consi- Frank-Starling se limita.47 La fibrosis miocárdica desempeña un papel importante de riesgo excesivo principalmente en los pacientes deración.47, 48 La disfunción diastólica es menos frecuente en los pacientes menores de 65 años que sufren Hipertensión H M Infarto del miocardio H M Angina de pecho H M Diabetes mellitus H M Hipertrofia ventricular izquierda H M Enfermedad valvular cardiaca H M 0 2 4 6 8 Hay una marcada diferencia en la incidencia de hipertensión en ambos sexos. Las mujeres jóvenes tienen menos probabilidad que los hombres adultos en contraer hipertensión. Si embargo con el envejecimiento la frecuencia de hipertensión en las mujeres excede a la de los hombres. En parte quizá, éstas diferencias se pueden comprender mejor debido a la mortalidad excesiva de hombres en edades más tempranas de los 45 a los 65 años. 10 Riesgo relativo Figura 2. Ajuste de factores de riesgo multivariados en la insuficiencia cardiaca de acuerdo al Estudio Framingham. 7 insuficiencia cardíaca; se presenta en aproximadamente 6% en los hombres y 12% en las mujeres. No obstante, es más frecuente en las personas que tienen alrededor de 65 años, presentándose en 34% en los hombres y en 30% en las pitalización de los pacientes que tenían insuficiencia cardíaca crónica. Al igual que en CONSENSUS, los pacientes presentaron una menor progresión de la insuficiencia cardíaca, menos pacientes fueron hospitalizados y hubo menos mujeres.16 La disfunción diastólica ocurre alrededor de seis años después que la disfunción sistólica típica. La supervivencia para la disfunción diastólica es menor que la de la disfunción sistólica, en alrededor de 10%; excepto cuando muertes; sin embargo, no se redujo la arritmia.53 La calidad de vida mejoró en el grupo del trata- la enfermedad valvular es la que predomina.16 La presencia de una enfermedad coronaria disminuye la probabilidad de una disfunción diastólica, debido a que gran parte de estos pacientes presenta anomalías en el movimiento de las paredes y fracciones de expulsión ajus48 Los diuréticos tiácidicos están principalmente indicados en la mujer de más de 40 ya que disminuye la excreción del calcio, previene y protege de la osteoporosis. Los diuréticos tiácidicos también son los más efectivos para la sensible predisposición racial de la hipertensión en los afroamericanos, asiáticos e indios americanos. tadas. El tratamiento con fármacos betabloqueadores, ocasiona una mayor seguridad al provocar una relajación de la unidad miocitica.49 Sin embargo, los antagonistas del calcio tienen su única indicación en la insuficiencia cardíaca, cuando se presenta con disfunción diastólica.50 La reducción de la ECA puede conseguirse con los IECA, lo cual ayuda a la disfunción diastólica.51 Los estudios precisos para definir cuál es el mejor tratamiento para identificar la enfermedad, todavía permanecen como proyectos.6 Estudios recientes con nuevos fármacos han sido aplicados en el creciente y devastador problema de la insuficiencia cardíaca sistólica. En el estudio SHEP se descubrió de manera incidental, una disminución sustancial de riesgo en la insuficiencia cardíaca, y el riesgo relativo total de insuficiencia en el ventrículo izquierdo el cual fue de 0.46 en el grupo con tratamiento. El tratamiento médico primordial fue con diuréticos; aquellos pacientes quienes con esta medicación no alcanzaban la meta deseada de la presión sanguínea, recibían un betabloqueador.15 El estudio CONSENSUS mostró una reducción de 40% en la mortalidad entre los pacientes con insuficiencia cardíaca que tom benezapril, pero la muerte súbita no se redujo 52 8 con el tratamiento. El estudio SOLVD analizó los efectos de enalapril en la mortalidad, al igual que el de la hos- miento activo.54 La evaluación ecocardiográfica de los participantes del SOLVD mostró que en el ventrículo izquierdo, la dilatación y la hipertrofia se reducían en aquellos pacientes que tomaban enalapril.55, 56 Finalmente, en el posinfarto del miocardio, el estudio Survival and Ventricular Enlargement (SAVE) mostró que en presencia de disfunción ventricular izquierda, el captopril puede limitar la morbilidad y la mortalidad.57 Estos resultados, quizá atribuidos a la habilidad del fármaco para reducir la carga posterior y por sus efectos favorables en el remodelamiento ventricular, cambiaron la incidencia del infarto del miocardio en muchos pacientes. La digoxina, la cual constituye un soporte principal del tratamiento de la insuficiencia cardíaca, ha sido detalladamente estudiada y analizada en años recientes. En general, el uso de la digoxina en dosis moderadas es generalizado. En el estudio Prospective Randomized of Ventricular Failure and the Efficacy of Digoxin (PROVED) se mostró que los pacientes que no eran sometidos al tratamiento con digoxina, empeoraron su enfermedad. La descompensación se caracterizó, entre otros parámetros, por una peor capacidad al ejercicio y por una progresión de la insuficiencia.58 El Randomized Assessment of the effect of Digoxin on Inhibitors of the Angiotensin Converting Enzyme (RADIANCE) encontró la misma respuesta entre los pacientes que ya habían recibido inhibidores de la ECA. Aquellos que no consumían digoxina experimentaron una progresión de la insuficiencia, al igual que índices más altos de complicaciones cardíacas y fracciones de expulsión más agudas.59 Los betabloqueadores se han utilizado exitosamente durante varios años en el tratamiento de insuficiencia cardíaca, pero hasta este momento han sido bien aceptados.62, 63 Hoy en día, Conclusiones carvedilol y metoprolol son los fármacos más recetados y los mejor documentados. En el estudio Metroprolol in Dilated Cardiomyopathy, pocos pacientes mejoraron después del trasplante del corazón y el nivel de la presión disminuyó en comparación con el placebo.60 El último estudio CIBIS utilizó el betabloqueador bisoprolol y mostró un beneficio funcional en los pacientes con insuficiencia cardíaca.61 Aunque los diuréticos todavía son el medicamento principal del tratamiento para la insuficiencia cardíaca, tienen un papel limitado para reducir la morbilidad o mortalidad; excepto en insuficiencias agudas. Como se enfatiza en un ensayo reciente elaborado por Brater; estos medicamentos se pueden emplear de una manera gradual; comenzando con las tiazidas, y continuando con acetazolamida para tener un efecto sinérgico de diuréticos. Los nitratos y la hidralazina pueden sustituirse por los IECA en los pacientes que no los toleran. El tratamiento para reducir la trombosis, también puede ser empleado en el tratamiento de la disquinecia cardíaca. Dependiendo de la insuficiencia, se podrá requerir aspirina u otros inhibidores de la agregación plaquetaria o un anticoagulante como coumadina.62 La hipertensión, la HVI, y la insuficiencia cardíaca representan un problema difícil de tratar. Muy pocos pacientes tienen presión sanguínea bajo control y muchos otros progresan a la insuficiencia cardíaca. Basándonos en nuestros conocimientos, se debe considerar a la ecocardiografía como elección para diagnosticar el grado de hipertrofia en los hipertensos de 65 años o más.62 Los tratamientos combinados, considerando a los fármacos con diferentes mecanismos de acción, pueden tener óptimos resultados en los pacientes que sufren hipertensión de moderada a grave. Sin duda, la presencia de la angiotensina en la fisiopatología de todas las entidades aquí consideradas, da crédito a la consideración de los inhibidores de la ECA, como la primera línea de tratamiento para la hipertensión. Los médicos también tienen que percatarse que la hipertensión está muchas veces acompañada de otros factores de riesgo cardiovasculares, especialmente la dislipidemia y la hiperglucemia procurando, un cuidado óptimo de estos factores para reducir la incidencia de la enfermedad vascular. Finalmente, es necesario señalar que las causas metabólicas y genéticas de la hipertensión requieren mayor investigación, y su estudio debe fortalecerse para mejorar el tratamiento antihipertensor y el de la insuficiencia cardíaca. Recientes observaciones muestran que alrededor del 47% de los pacientes recién se les diagnóstico hipertensión comenzaron su tratamiento con diuréticos, mientras que tan solo el 8% empezó tomando betabloqueadores. De los fármacos restantes, aproximadamente el 24% comenzó con un inhibidor de la ECA, el 28% con bloqueadores de los canales del calcio y el 10% comenzó con vasodilatadores. 9 Referencias Bibliográficas 19. 1. 2. 3. 4. 5. 6. 7. 8. 9. 10. 11. 12. 13. 14. 15. 16. 17. 10 18. Wilson PW.An epidemiologic perspective of systemic hypertension, ischemic heart disease, and heart failure. Am J Cardiol. 1997; 80: 3J-8J. Julius S. Current trends in the treatment of hypertension: A mixed picture. Am J Hypertens. 1997; 10: 300S305S. Sytowski PA, D’Agostino RB, Belanger AJ, Kannel WB. Secular trends in long-term sustained hypertension, long-term treatment, and cardiovascular mortality. The Framingham Heart Study 1950 to 1990. Circulation. 1996; 93: 697-703. Mulrow PJ: Detection and control of hypertension in the population: The United States experience. Am J Hypertens. 1998; 11: 744-746. Burt VL, Whelton P, Roccella EJ, Brown C, Cutler JA, Higgins M, Horan MJ, Labarthe D. Prevalence of hypertension in the US adult population: Results from the Third National Health and Nutrition Examination Survey, 1999-2002. Hypertension. 2005; 25:305-313. Kannel WB: Blood pressure as a cardiovascular risk factor: prevention and treatment. J Am Med Assoc. 1996; 275: 1571-1576. Hansson L, Zanchetti A, Carruthers SG, Dahlof B, Elmfeldt D, Julius S, Menard J, Rahn KH,Wedel H,Weterling S. Effects of intensive blood-pressure lowering and low-dose aspirin in patients with hypertension: Principal results of the Hypertension Optimal Treatment (HOT) randomized trial. Lancet. 1998; 351: 1755-1762. McCarron DA, Russer ME: Body weight and blood pressure regulation. Am J Clin Nutr. 1996; 63: 423S-425S. Salonen JT, Lakka TA, Lakka HM, Valkonen VP, Everson SA, Kaplan GA. Hyperinsulinemia is associated with the incidence of hypertension and dyslipidemia in middleaged men. Diabetes. 1998; 47: 270-275 Mitchell GF, Pfeffer JM, Pfeffer MA. The heart and conduit vessels in hypertension. Med Clin North Am. 1997; 81: 1247-1271 Brown MJ: Science, medicine, and the future. Hipertensión. Br Med J. 1997; 314: 1258-1261. Ganau A, Devereux RB, Roman MJ, de Simone G, Pickering TG, Saba PS, Vargiu P, Simongini I, Laragh JH. Patterns of left ventricular hypertrophy and geometric remodelling in essential hypertension. J Am Coll Cardiol. 2002; 82: 604-608. Arnett DK, Rautaharju P, Sutherland S, Usher B, Keil J: Validity of electrocardiographic estimates of left ventricular hypertrophy and mass in African Americans (The Charleston Heart Study). Am J Cardiol. 1997; 79: 1289-1292. Surawicz B: Stretching the limits of the electrocardiogram’s diagnostic utility. J Am Coll Cardiol. 1998; 32: 483-485. Zabalgoitia M, Rahman SN, Haley WE, Mercado R, kYunis C, Lucas C,Yarows S, Krause L, Amarena J: Comparison in systemic hypertension of left ventricular mass and geometry with systolic and diastolic function in patients < 65 to > or = 65 years of age. Am J Cardiol. 1998; 82: 604-608. Korner PI, Jennings GL. Assessment of prevalence of left ventricular hypertrophy in hypertension. J Hypertens. 1998; 16: 715-723. Laufer E, Jennings GL, Korner PI, Dewar E. Prevalence of cardiac structural and functional abnormalities in untreated primary hypertension. Hypertension 1989; 13: 151-162. Casale PN, Devereux RB, Kligfield P, Eisenberg RR, Miller DH, Chaudhary BS, Phillips MC. Electrocardio- 20. 21. 22. 23. 24. 25. 26. 27. 28. 29. 30. 31. 32. 33. 39. 40. 41. graphic detection of left ventricular hypertrophy: development and prospective validation of improved criteria. J Am Coll Cardiol. 1985; 6: 572-580. Furberg CD, Psaty BM, Meyer JV. Nifedipine: Doserelated increase in mortality in patients with coronary heart disease. Circulation. 1995; 92: 1326-1331. Abascal VM, Larson MG, Evans JC, Blohm AT, Poli K, Levy D. Calcium antagonists and mortality risk in men and women with hypertension in the Framingham Heart Study. Arch Intern Med. 1998;158: 1882-1886. Neaton JD, Grimm RHJ, Prineas RJ, Stamler J, Grandits GA, Elmer PJ, Cutler JA, Flack JM. Schoenberger JA, McDonald R. Treatment of Mild Hypertension Study. Final results. J Am Med Assoc. 2003; 270: 713-724. Hayes SN, Taler SJ. Hypertension in women: Current understanding of gender differences. Mayo Clin Proc. 2002; 73: 157-165. Re RN. The application of molecular genetic techniques to the study of hypertensive diseases. Med Clin North. 1997; 81; 1099-112. SHEP Cooperative Research Group. Prevention of stroke of antihypertensive drug treatment in older persons with isolated systolic hypertension. Final results of the Systolic Hypertension in the Elderly Program (SHEP). J Am Med Assoc 1991; 265:3255-3264. Havas S, Fujimoto W, Close N, McCarter R, Seller J, Sherwin R. The NHLBI workshop on Hypertension in Hispanic Americans, and Asian/Pacific Islander Americans. Public Health Rep. 1996; 111: 451-458. The Joint National Committee on Prevention, Detection, Evaluation and Treatment of High Blood Pressure: The seventh report of the Joint National Committee on prevention, detection, evaluation, and treatment of high blood pressure. Arch Intern Med. 2003; 157: 14131446. Vasan RS, Levy D. The role of hypertension in the pathogenesis of heart failure: a clinical mechanistic overview. Arch Intern Med. 2003;156: 1789-1796. Deedwania PC. The progression form hypertension to heart failure. Am J Hypertens. 1997;10:280S-288S. Malik MS, Watkins H. The molecular genetics of hypertrophic cardiomyopathy. Curr Opin Cardiol. 1997;12:295-302. Magga J, Voulteenaho O, Tokola H, Martilla M, Ruskoaho H. B type natriuretic peptide: A myocytesspecific marker for characterizing load-induced alterations in cardiac gene expression. Ann Intern Med. 1998; 30: 39-45. Malik FS, Lavie CJ,Mehra MR, Milani RV, Re RN. Reninangiotensin system: Genes to bedside. Am Heart J. 1997;134:514-526. Psaty BM, Smith NL, Siscovick DS, Koepsell TD,Weiss NS, Heckbert SR, Lemaitre RN, Wagner EH, Furberg CD. Health outcomes associated with antihypertensive therapies used as first-line agents. A systematic review and meta-analysis. J Am Med Assoc. 1997; 277: 739-745. Gardin JM, Wagenknecht LE, Anton-Culver H, Flack J, Gidding S, Kurosaki T, Wong ND, Manolio TA. Relationship of cardiovascular risk factors to echocardiographic left ventricular mass in healthy young black and white adult men and women. The CARDIA Study. Circulation. 1995; 92: 380-387. Gilbert BW:ACE inhibitors and regression of left ventricular hypertrophy. Clin Cardiol. 2002; 15: 711-714. Greenberg B, Quinones MA, Koilpilai C, Limacher M, Shindler D, Benedict C, Shelton B. Effect of long-term enalapril therapy on cardiac structure and function in patients with left ventricular dysfunction: results of the SOLVD echocardiography substudy. Circulation. 2000; 91: 2573-2581. Grandi AM, Venco A, Barzizza F, Casadei B, Marchesi E, Finardi G. Effect of enalapril on left ventricular mass and performance in essential hypertension. Am J Cardiol. 1989; 63: 1093-1097. 42. Schulman SP,Weiss JL, Becker LC, Gottlieb SO,Woodruff KM,Weisfeldt ML, Gerstenblith G. The effects of antihypertensive therapy on left ventricular mass in elderly patients. N Engl J Med. 1990; 322: 1350-1356. 43. Eagle KA, Blank DJ, Aguiar E, Firth LM. Economic impact of regression of left ventricular hypertrophy by antihypertensive drugs. J Hum Hypertens. 2003; 7: 341351. 44. Kannel WB, Castelli WP, McNamara PM, McKee PA, Feinleib M. Role of blood pressure in the development of congestive heart failure. The Framingham Study. N Engl J Med. 1972; 287: 781-787. 45. Levy D, Larson MG, Vasan RS, Kannel WB, Ho KK. The progression form hypertension to congestive heart failure. J. Am Med Assoc. 1997; 275: 1557-1562. 46. Pool PE. Neurohormonal activation in the treatment of congestive heart failure: Basis for new treatments? Cardiology. 1998; 90: 1-7. 47. Adams KFJ, Zannad F. Clinical definition and epidemiology of advanced heart failure. Am Heart Assoc. 1998; 135: S204-S215. 48. The CONSENSUS Trial Study Group. Effects of enalapril on mortality in severe congestive heart failure: Results of the cooperative North Scandinavian Enalapril Survival Study (CONSENSUS). N Engl J Med. 1987; 316: 1429-1435. 49. Pouleur H, for the SOLVD Investigators. Results of the treatment trial of the studies of left ventricular dysfunction (SOLVD). Am J Cardiol. 1992; 70: 135C-136C. 50. Garg R, Packer M, Pitt B,Yusuf S. Heart failure in the 1990s: Evolution of a major public health problem in cardiovascular medicine. J Am Coll Cardiol. 2003; 22: 3A5A. 51. Ho KK, Pinsky JL, Dannel WB, Levy D. The epidemiology of heart failure: The Framingham Study. J Am Coll Cardiol. 2003; 22: 6A-13A. 52. O’Connell JB, Moore CK. Heart failure: Epidemiology, economics and treatment. J Miss State Med Assoc. 1996; 37: 569-574. 53. Ho KK, Anderson KM, Kannel WB, Grossman W, Levy D. Survival after the onset of congestive heart failure in Framingham Heart Study subjects. Circulation. 1993; 88: 107-115. 54. McDermott MM, Feinglass J, Sy J, Gheorghiade M. Hospitalized congestive heart failure patients with preserved versus abnormal left ventricular systolic function: Clinical characteristics and drug therapy. Am J Med. 1995; 99: 629-635. 55. Iriate MM, Perez OJ, Sagastagoitia D, Molinero E, Murga N. Congestive heart failure due to hypertensive 56. 57. 58. 59. 60. 61. 62. 63. 64. 65. ventricular diastolic dysfunction.Am J Cardiol. 1995; 76: 43D-47D. The SOLVD Investigators. Effect of enalapril on survival in patients with reduced left ventricular ejection fraction and congestive heart failure.N Engl J Med. 2001; 325: 293-302. Rogers WJ, Johnstone DE, Yusuf S,Weiner DH, Gallagher P, Bittner VA, Ahn S, Schron E, Shumaker SE, Sheffield LT. Quality of life among 5025 patients with left ventricular dysfunction randomized between placebo and enalapril: The Studies of Left Ventricular Dysfunction. Am Coll Cardiol. 1994; 23: 393-400. Konstam MA, Kronenberg MW, Rousseau MF, Udelson JE, Melin J, Stewart D, Dolan N, Edens TR, Ahn S, Kinan D. Effects of the angiotensin converting enzyme inhibitor enalapril on the long-term progression of left ventricular dilatation in patients with asymptomatic systolic dysfunction. Circulation. 2002; 88: 2277-2283. Pfeffer MA, Braunwald EM, Moyle LA, Basta L, Brown EJ Jr, Cuddy TE, Davis BR, Geltman EM, Goldman S, Flaker GC. Effect of captopril on mortality and morbidity in patients with left ventricular dysfunction after myocardial infarction. Results of the Survival and Ventricular Enlargement trial (SAVE). N Engl J Med. 1992; 327: 669-677. Uretsky BF,Young JB, Shahidi FE,Yellen LG, Harrison MC, Jolly MK. Randomized study assessing the effect of digoxin with drawal in patients with mild to moderate chronic congestive heart failure: Results of the PROVED trial. J Am Coll Cardiol. 1993; 22:955-962. Packer M, Gheorghiade M, Young JB, Constantini PJ, Adams KF, Cody RJ, Smith LK, Van Voorhees L, Gourley LA, Jolly MD.Withdrawal of digoxin from patients with chronic heart failure treated with angiotensin-converting-enzyme inhibitors. N Engl J Med. 1993; 329: 1-7. Eichhorn EJ, Bristow MR. Practical guidelines for initiation of beta-adrenergic blockade in patients with chronic heart failure. Am J Cardiol. 1997; 79: 794-798. Goldstein S. Clinical studies on beta blockers and heart failure preceding the MERIT –HF Trial. Metoprolol CR/XL Randomized InterventionTrial in Heart Failure. Am J Cardiol. 1997; 80: 50J-53J. Anon. A randomized trial of beta-blockade in heart failure. The Cardiac Insufficiency Bisoprolol Study (CIBIS). CIBIS Investigators and Committees. Circulation. 1994; 90:1765-1773. Ho KK, Anderson KM, Kannel WB, Grossman W, Levy D. Survival after the onset of congestive heart failure in Framingham Heart Study subjects. Circulation. 2003; 88:107-115. 11 CA ME XI STUDIO DE LA EL E HI P ER T RIAL RTE SOCIED AD RA PA A ON SI NÚMERO DE REGISTRO PÚBLICO DEL DERECHO DE AUTOR: 03-2008-11151123800-01 ISBN: 970-94672-55 AMECE EAN13: 9789709467253 NA EN CONSEJO MEXICANO CONTRA LA HIPERTENSIÓN