Portada RET n¼3 (Convertido)-3
Anuncio

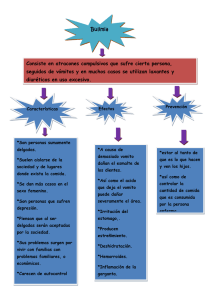
Bulimia : Estudio de un caso mediante las cogniciones y anotaciones del análisis cognitivo - comportamental de los transtornos alimentarios Paul J Woods Russell M. Grieger Institute for Rational Therapy&Behavioral Medicine Independent Practice Se describe el caso clínico de una mujer joven que sigue una compleja cadena bulímica. Su secuencia emocional-comportamental incluía (1) sentirse mal, (2) sentirse peor y tomar una gran dosis de laxantes, (3) darse un atracón, (4) tomar más laxantes, (5) sentirse deprimida, culpable y enfadada y finalmente (6) “morirse de hambre” durante dias. Este estudio nos muestra las cogniciones autodestructivas a partir de la secuencia de emociones y comportamientos descrita anteriormente y el éxito de la confrontación realizada mediante el enfoque de la Terapia Racional -Emotiva. La paciente restableció el patrón de alimentación normal; a los dos meses recobró el ciclo menstrual después de haber estado 13 meses sin él y en el seguimiento posterior a los 15 meses de haber finalizado la terapia, el peso era normal sin presentar ninguna regresión hacia algún comportamiento bulímico. El estudio del caso finaliza con anotaciones preliminares del análisis cognitivo-comportamental de los transtornos de la alimentación.Se propone un modelo para los transtornos de la alimentación basado en el estudio y el tratamiento de otros trastornos de autosatisfacción. (Journal of Rational-Emotive&Cognitive-Behavior Therapy. 11; 3; Fall 1993) Bulimia es el nombre que se da a una secuencia de repetidas sensaciones de comer en exceso (darse un atracón) seguidas de una purga, ya sea por vómito inducido o por el uso excesivo de laxantes y diuréticos. Se dá mas a menudo en mujeres, en una proporción de mujer a hombre del 7.1 y con una estimación de incidencia fluctuando entre el 2% y el 13% (Cooper&Fairburn 1983; Halmi, Falk&Schwart 1981; Michell, Pyle&Eckert 1981; Pope, Hudson&Yurgelun-Tood 1984). Existe la hipótesis de que las mujeres presentan un comportamiento bulímico mayor en relación con los hombres a causa de las presiones sociales de ser atractivas siendo un requisito el estar delgadas. Además de la angustia emocional que acompaña al comportamiento bulímico tal como la culpabilidad, la vergüenza y el miedo de ser descubiertas, también hay serias complicaciones físicas. La mas común es tener 6 problemas dentales pero también puede darse un desequilibrio electrolítico, transtornos gastrointestinales, irregularidades menstruales, problemas hepáticos y cólon espasmódico (Humphries&Wrobel 1983; Mitchell, Pyle&Eckert 1981; Rudnick 1983; Rusell 1979). Caruthers (1986) ha resumido y criticado los diferentes tratamientos propuestos. Señala que los diferentes estudios del tratamiento se han basado en tres supuestos: (1) “la bulimia es el resultado de una ruptura del proceso normal fisiológico” (ej. modelo médico); (2) “la bulimia se mantiene por “unas variables cognitivas, es decir la tendencia hacia pensamientos irracionales y déficits en la habilidad para resolver problemas” (ej. modelo cognitivocomportamental) y (3) la bulimia “puede verse como una respuesta ya aprendida que se mantiene porque reduce la ansiedad” (ej.modelo comportamental) (Caruthers 1986, p.3). RET, Revista de Toxicomanías. Nº. 3 – 1995 El presente estudio sobre un caso clínico nos mostrará las mediaciones cognitivas de una compleja cadena bulímica emocional-comportamental. Nos demuestra el éxito de la intervención terapéutica basada en la Terapia Racional-Emotiva (RET) sobre el descubrimiento y confrontación de los pensamientos irracionales mantenidos a través del tiempo que intervienen en los sucesos del comportamiento emocional. DESCRIPCION DEL PACIENTE La paciente es una estudiante universitaria de 19 años de edad con una altura de 1,75 cm. y un peso de 64,468 Kg., que solicitó la ayuda del autor en el mes de Diciembre tras haber asistido a una conferencia del mismo sobre los transtornos de alimentación en las mujeres. La paciente no estaba ansiosa (35% en la Escala de Ansiedad del State-Trait Anxiety Inventory (Spielberg, Gorsuch, Lushene, Vagg&Jacobs 1983)) ni deprimida (puntuación de 3 en el Inventorio de Depresión de Beck (Beck, Rush, Shaw&Emery 1979)). El hecho mas relevante en relación con la actitud hacia su cuerpo y su peso era que pertenecía a una gran área metropolitana donde los amigos y los miembros femeninos de la familia eran delgados. Durante los meses anteriores a su demanda de ayuda no habia mantenido “un hábito de comida normal”, presentando un cuadro anoréxico en el verano con un peso de 46,308 Kg. En ese momento estuvo en tratamiento con un psiquiatra y un “nutricionista”. La paciente dijo que habia decicido cooperar con ellos ya que queria recobrar el comportamiento normal y llevar una vida normal a su regreso a la universidad. También señala que el rostro se le había recubierto de “bello” y que hacía 11 meses que no tenía la menstruación. (En Septiembre su ginecólogo le habia dicho que posiblemente los problemas del ciclo menstrual eran la causa del uso de anticonceptivos). La paciente ignoraba algunos aspectos de la anatomía humana, por ejemplo, creía que existía una conexión directa desde el estómago al recto que podia abrirse por medio de los laxantes. Tampoco era consciente de los efectos que una gran dosis de laxantes podía tener en su sistema digestivo. La secuencia alimenticia emocional-comportamental que desarrollaba incluía : (1) sentirse disgustada al recordar la imagen de su cuerpo, lo que le inducía a iniciar la cadena de reacciones; (2) sentirse más disgustada y tomar una gran dosis de laxantes para prepararse para el atracón (3) darse un atracón; (4) tomar laxantes adicionales para vaciarse; (5) sentirse deprimida, culpable y enfadada y finalmente, (6) “morirse de hambre” durante dias. RET, Revista de Toxicomanías. Nº. 3 – 1995 INTERVENCION TERAPEUTICA La terapia consistía en enseñarle la TRE, centrándose en descubrir sus cogniciones autodestructivas o pensamientos irracionales (PI) a través de la secuencia de emociones y comportamientos arriba mencionada, enseñándole a confrontarlos y cambiarlos por alternativas racionales (Woods 1981). También fue adiestrada en un programa de control de peso cognitivo-comportamental con énfasis en mejorar la calidad y regularidad de sus hábitos alimenticios. Todas las sesiones de terapia se grabaron para que ella pudiese revisarlas, ésta afirmó que escuchar las cintas le había ayudado mucho. De hecho, escuchaba a menudo las cintas mientras conducía, lo que representaba una actividad que asociaba con el comer y la compra de laxantes. HALLAZGOS TERAPEUTICOS Y ESTRATEGIAS En un corto período de tiempo, mediante la ayuda terapéutica para descubrir los hechos encubiertos, se descubrió la siguiente secuencia múltiple de ABC : Fase 1. A1- Evocación de su cuerpo B - (1) Dios, que GORDA estoy, es ¡HORRIBLE! (2) No me cabe nada del año pasado (3) Mi cuerpo es ENORME Y ODIO ESTAR así ¡NO PUEDO SOPORTARLO! (4) Incluso no quiero salir porque la gente que me vea pensará que estoy gorda y esto es ¡TERRIBLE! (5) NO ME GUSTO NADA (6) ¿Porque he hecho esto? NO DEBERIA haber caído en la tentación y aumentar de peso (7) ¡TENGO QUE perderlo! ¡DEBO PERDERLO! C1- Se siente disgustada Fase 1 Comentarios. Esta fase refleja la preocupación por la imagen que tiene de su cuerpo y las comparaciones negativas que hace con los miembros de su familia, amigos e incluso con las modelos de las revistas. Con una altura de 1m 75 cm y una estructura ósea relativamente grande nunca podrá ser “pequeña” ni podrá parecerse a una modelo de las que aparecen en las revistas sin parecer demacrada. Por lo tanto es inevitable que recuerde a menudo el hecho de que era más grande que la media. Veamos como presenta los cuatro esquemas irracionales (Terribilizar, Baja Tolerancia a las Frustraciones (No soporto esto), Censuradora y Demandante) para sentirse disgustada con su peso y dar paso hacia una acción resolutiva que con toda seguridad, dados los PI, 7 será autodestructiva. Además, la principal demanda que la paciente se hace es la “necesidad de aprobación”, seguida y apoyada por las otras tres, que en conjunto la llevan al pensamiento final de “¡Tengo que perder peso! ¡ Debo perderlo!”. Fase 2 A2- Se centra en los pensamientos negativos (C1) al mismo tiempo que continúa “obsesionándose” por la imágen de su cuerpo (A1) B2- (1) Me siento tan gorda, esto es HORRIBLE, gorda y asquerosa. ¡NO LO SOPORTO! TENGO QUE SER delgada!!! (2) Tengo mucha hambre. Si tomo laxantes entonces puedo comer. (3) Me muero por una galleta de chocolate, NO SOPORTO la ansiedad. (4) Si tomo laxantes, me quedaré vacia, entonces podré permitirme el atracón; no me hará daño. (5) Esta será la última vez. (6) ¡TENGO que ser delgada! (7) Se que hago mal pero será la última vez. Será la despedida. C2- Se siente aún mas disgustada y toma laxantes (superando con creces la dosis recomendada). Fase 2 Comentarios. Este grupo de pensamientos irracionales es muy rico. Fijémonos primero en las distorsiones cognitivas presentes en las fases (4), (5) y (7) en las que la paciente sigue interpretando incorrectamente los laxantes y cómo afectan a su cuerpo, la psicología de las calorias y la anatomía de una conexión directa del estómago al recto. Aunque el tema mas importante es la solidez de su baja resistencia a la frustración en (1) y (3) y su forma de terribilizar en (1). También es interesante señalar como se coloca bajo un estres mayor por la demanda que se hace de que tiene que comer (3) y de que ha de estar delgada (1) y (6). Este conflicto añade una presión adicional a su persona Fase 3 A3- Se centra en el hecho de que ha tomado una gran dosis de laxantes (C2). B3- (1) He tomado todos estos laxantes. Puedo comer lo que quiera. Quizá debería esperar unos 20 minutos y entonces podré darme un atracón. (2) Quiero ser anoréxica. (3) He tomado los laxantes, después lo sacaré todo. (4) Durante los próximos cuatro dias me moriré de hambre. 8 (5) Como he tomado laxantes, no pasará nada si como todo lo que quiero. Puedo tomar laxantes y comer. Es una forma perfecta de hacerlo. (6) No hay nada que pueda hacer para frenar esta ansiedad. Es una enfermedad, por lo tanto no puedo hacer nada para controlarla. C3- Atracarse Fase 3. Comentarios. Estos pensamientos esencialmente son una continuación de sus distorsiones cognitivas de que los laxantes corregirán los efectos negativos del comer en exceso : (1), (3) y (5). Tomadas en conjunto suenan como una racionalización gigante para que ella pueda hacer lo que quiera incluso si en su interior “sabe” lo equivocada que está. El final, (6) es una clara expresión de lo irremediable de su actitud que lesiona su capacidad para hacerse cargo de su alimentación. Esta es una idea que la teoria ABC también puede corregir. Fase 4 A4- Se centra en el atracón (C3) B4- (1) Estas calorias ya se han digerido. He comido grasa por lo tanto necesito más laxantes. (2) Tengo que tomar más laxantes para eliminarla. (3) ¡TENGO QUE eliminarla!. C4- Toma laxantes adicionales Fase 4. Comentarios. Fijemonos que en estos pensamientos, la paciente está desesperada por perder peso. En los tres pensamientos demanda de forma absoluta (demandas) que debe eliminar las calorias que ha comido al comer. Además, si leemos entre líneas, se perciven las "demandas" de aprobación bajo esta “tortura”. ¿Porqué piensa que debe eliminar las calorias? Porque ha de estar guapa, que piensen bien de ella y que le acepten. Nuestra hipótesis es que el motivo de aceptación y aprobación conduce a la obsesión por el peso. Fase 5. A5- Se centra en el atracón (C3), en el abuso de laxantes (C2&C4) B5- (1) Me siento tán gorda (2) He comido demasiado azucar (3) Ya se QUE NO DEBO hacer esto (4) Cada vez que como azucar me deprimo. ¿Porqué lo hago? (5) Sé que me estoy aniquilando (6) No soy normal. Soy un monstruo. (7) Nunca más volveré a tener la menstruación. Lo he estropeado todo. RET, Revista de Toxicomanías. Nº. 3 – 1995 C5- Depresión, culpa y rabia. Fase 5. Comentarios. Con estos comentarios la paciente cambia drásticamente su enfoque hacia el autoderrotismo. Los dos primeros pensamientos se refieren a lo que se ha hecho a si misma. Entonces, en los pensamientos (3) y (4), empieza a infravalorarse, explícitamente en (3) e implícitamente con el pensamiento (4)“¿Porqué lo hago?” y en realidad se está diciendo “No debería hacer algo tan estúpido”. La paciente completa el proceso en el pensamiento (6) en el que se etiqueta como “no normal” una forma afable de llamarse “enferma”. Su desdicha alcanza el cenit en el pensamiento (7) cuando concluye desesperanzada con que ha destrozado su ciclo menstrual. Coincidentemente, en esta fase ha regresado a C5 a una consecuencia emocional de sentirse muy disgustada, casi como en C1 cuando inició el ciclo de atracónlaxantes como remedio. Fase 6. A6- Se centra en la completa secuencia de los sucesos A1 a C5 B6- (1) ¡Me siento tán gorda! (2) No puedo creer lo que he hecho. (3) Todo lo que quiero es estar delgada (4) La verdad, lo que en realidad quiero, es volver a estar anoréxica. Entonces era féliz. (5) Aunque esta semana me muera de hambre será igual. C6- Finalmente “se muere de hambre” durante dias. Fase 6. Comentarios. Esta fase completa la imagen. Su atención sigue en sus comportamientos abusivos y vuelve hacia la imagen de su cuerpo, pero en su pensamiento “morirse de hambre” es una estrategia para compensar el atracón y por lo tanto le lleva a reducir la depresión y la rabia que siente. De este modo, mientras que “morirse de hambre” es decididamente desagradable, también refuerza negativamente aquello que activa las cogniciones adicionales (probablemente sobre el tema de la culpa “merecedor de sufrir”) que resulta de mitigar sus emociones desagradables. La terapia consistió en 17 sesiones entre Diciembre y Abril. Al mismo tiempo, realizaba deberes en casa sobre la confrontación y las alternativas racionales (Woods 1991), siendo apropiados para la B y a otros episodios emocionales de su vida no relacionados con la comida. También una enfermera diplomada le visitó para explicarle anatomía y los efectos de los laxantes. RET, Revista de Toxicomanías. Nº. 3 – 1995 CONSECUENCIAS TERAPEUTICAS Recobró un patrón alimentario normal de tres comidas equilibradas al dia. Su ciclo menstrual retornó en Febrero (dos meses después de haber iniciado la terapia y 13 meses después de su último ciclo); el bello facial desapareció en el mes de Marzo y su notas académicas reflejaron una significativa mejoria en Abril. Sentía que la mejora de sus notas estaba relacionada con la TRE que había practicado, ya que anteriormente estaba “tan estresada” que en los “tests se quedaba en blanco”. Durante el seguimiento telefónico realizado 15 meses después de haber finalizado el tratamiento indicaba que los progresos se mantenían sin presentar regresión hacia algún comportamiento bulímico. En ese momento su peso era de 61 kg 290 gr. CONCLUSION Por supuesto las cogniciones encubiertas son únicas para esta paciente, pero muchos bulímicos siguen una secuencia emocional-comportamental similar. Esperamos que la documentación del estudio de este caso sea de ayuda para otros y que el éxito en la utilización de TRE en este caso estimulará a otros terapeutas a seguir una línea similar de descubrimiento y confrontación. El estudio de este caso apoya indudablemente el modelo cognitivocomportamental en constraste con el modelo médico o con un enfoque estrictamente comportamental. ESQUEMA DE UN MODELO PARA LOS TRANSTORNOS ALIMENTARIOS Mientras que el caso estudiado comprendía una compleja secuencia de ABC, el foco de atención se encontraba casi exclusivamente en B. Los cambios comportamentales en C, que la llevaron a comer comidas regulares y nutritivas, le reforzaron para hacerlo, eran las otras intervenciones. Podría ser recomendable para otros casos de bulimia una intervención más duradera y parece apropiado para éste transtorno que incluye comer en exceso teniendo como consecuencia la obesidad. El autor ha publicado un libro sobre el control del hábito de fumar (Woods 1990) que sigue un modelo general en el que abarca los diferentes factores de control que llevan a fumar. Basandose en su experiencia con los transtornos de alimentación parece que el mismo modelo tiene validez en ellos así como en otras formas de abuso de substancias. El modelo se muestra en la Figura 1 con ejemplos ilustrativos de los componentes en cada estadio. A - 1: CONDICIONES INTERNAS "Necesidad de tomar” caramelos, chocolates, helados o cualquier otra cosa. 9 Sensación de hambre. "Retumbar” del sistema digestivo. Transtorno emocional, depresión,ansiedad y también sentimientos de frustración. Aburrimiento, sin nada mas que hacer que mirar la nevera. Recuerdos o fantasias sobre experiencias agradables y satisfactorias con la comida. Demasiado estrés, precipitación o prisa para prestar atención a cuanto se ha comido. Tener hambre mientras se está comprando comida A -1 *** CONDICIONES INTERNAS (SENTIMIENTOS) A -2 *** CONDICIONES EXTERNAS B *** PENSAMIENTOS CREENCIAS TOMA DE DECISION C *** COMER A - 2: CONDICIONES EXTERNAS Hora del dia. Verse en un espejo Encontrarse en un “lugar de comida” - cocina, bar, "Tentaciones” fácilmente disponibles - caramelos, frutos secos. Imagenes relacionadas con la comida, revistas, libros. Máquinas de caramelos cercanas. Surtido de postres en restaurantes. Comida en la mesa., 10 Tentaciones sobre restos de comida en la nevera. Olores de comida. Estar con gente que está comiendo. Ver a otros delgados, personas atractivas. Eventos sociales relacionados con la comida. Distraerse con la televisión, conversaciones, lectura. Presión de otros para comer más. B: PENSAMIENTOS, CREENCIAS, TOMA DE DECISION Desde luego, las personas son capaces de tener todo tipo de pensamientos y creencias irracionales y autodestructivas. A continuación encontramos una muestra de ellos. Ejemplos de Demandas DEBO TENER lo que deseo DEBO SER aceptado por La comida es uno de los pocos placeres que quedan en la vida y ¿porqué no puedo permitirme algún placer?. Cuando las cosas van mal, la comida es mi consuelo y necesito ser consolado. No es justo que siempre tenga que vigilar lo que como (el mundo debería ser justo). Ejemplos de Terribilización El hambre y la ansiedad por la comida son terribles Es terrible que tenga que privarme de comer cuando mis amigos pueden comer todo lo que quieren y no aumentan un gramo. Ejemplos de Baja Tolerancia a la Frustración No puedo resistir las tentaciones No soporto la anisedad o la sensación de hambre Es demasiado duro cambiar mis pensamientos y mis hábitos de comida. Ejemplos de Autocensura No tengo poder para controlar la comida. Soy un fracasado que merezco ser gordo y miserable. Soy un caso perdido por lo que no hay razón para intentarlo. Tanto da una dieta en la que me muera de hambre o la falta total de control, no puedo hacer nada con moderación. O todo o nada. Si no tengo buen aspecto, soy y seré despreciable. RET, Revista de Toxicomanías. Nº. 3 – 1995 Ejemplos que entremezclan diversas Cogniciones Incorrectas (En esta categoría encontramos todo tipo de posibilidades tales como pensamiento anhelante (deseoso), razonamiento autodestructivo, aceptación de un cierto tipo de hedonismo, suposiciones infundadas, razonamiento racional incorrecto, asunciones genaralizadas de inutilidad e irremediabilidad, invalidez científica y razonamiento incorrecto e ilógico) Es el momento de comer (tenga o no hambre). Volveré a mi dieta mañana. Mas tarde haré ejercicio y quemaré el exceso de calorias. Un poco más no significará ninguna diferencia. No viene de un dulce. Como tu repites yo también. Comer me hace sentir mejor (por ejemplo cuando estoy deprimido). Comer me relaja. Estoy aburrido y como. Porque he dejado de fumar voy a comer. No es posible ver la televisión sin comer chucherias. Esto (dulces, donuts, comida, fin de semana) me ha fastidiado. Nunca lo conseguiré no vale la pena que lo intente. No seré capaz de mantener el control cuando vaya allí (una cena, una fiesta, restaurante). Me siento desesperado por mi peso, soy un caso perdido. Me siento impotente para conseguir perder peso y no tengo ningún control. C: COMER INAPROPIADAMENTE Innecesario (como cuando no tengo hambre). Picar (cuando no tengo hambre). Comer alimentos altos en calorías, en colesterol. Consumir «calorias vacias» como el azucar. Comer demasiado, más de lo necesario para satisfacer el hambre. Embutirse, atiborrarse. Comer grandes cantidades de substancias como la mantequilla, la sal, el azucar. Comer demasiado rápido. Estos son ejemplos posibles de los componentes que se dan en el modelo durante cada estado, se argumenta que la intervención más efectiva probablemente será la de RET, Revista de Toxicomanías. Nº. 3 – 1995 ser comprensivo. La mejor fórmula para cubrir todas las áreas, tales como productos químicos inhibidores del apetito para reducir el hecho de picar alimentos en A1 (se probaron las anfetaminas) o las manipulaciones del entorno en A2 (como evitar las tentaciones) o solo cambios cognitivos en B o substitutos de la comida regular en C (múltiples anuncios comerciales), sería diseñar un programa individual que cubriese todas ellas. En dicho programa es posible y deseable incluir componentes entre B y C, así como programar las consecuencias que seguirían a C. Esto es, entre la decisión en B de comer algo y pasar a comer en C, es posible imponer unas condiciones incluyendo tiempo, esfuerzo y gasto. Por lo que es preferible programar las consecuencias deseadas, tales como premios y satisfacciones, siguiendo el comer apropiadamente en C y las consecuencias indeseables, como castigos y multas a partir del comportamiento indeseable de comer en C. Así como el programa individualizado expuesto a continuación desarrollado para todos los tipos de transtornos de alimentación : INTERVENCIONES DIRIGIDAS A A-1 : CONDICIONES PREVIAS Eliminar el hambre con tentempies bajos en calorias. Antes de comer beber un gran vaso de agua y/o comer una ensalada con un aliño bajo en calorias. Reducir el disgusto emocional con la TRE en vez de comer. INTERVENCIONES DIRIGIDAS A A-2: CONDICIONES EXTERNAS PREVIAS Eliminar tentaciones. No seguir el estilo familiar de servir los platos de comida y no retirar la comida hasta que se haya acabado. Limitar las condiciones en las que el comer es autorizado y comer en momentos definidos incluyendo los tentempies. INTERVENCIONES DIRIGIDAS A B: PENSAMIENTOS, CREENCIAS Y TOMA DE DECISION Utilizar la TRE y confrontar todos los pensamientos irracionales y otras distorsiones cognitivas y errores de pensamiento. Hacer una lista de las ventajas y desventajas de comer apropiadamente y una lista de las ventajas y desventajas de comer inapropiadamente. Colocarla en un lugar a la vista y revisarla frecuentemente. Aceptar el hecho de que no eres incapaz y de que puedes realizar cambios en tu comportamiento alimentario 11 INTERVENCIONES DIRIGIDAS A LA CONEXION ENTRE LA DECISION DE COMER EN B Y EL HECHO DE COMER EN C Después de haber tomado la decisión de comer algo entre comidas forzarse a esperar 15 minutos. No tener comida disponible. Imponerse un espacio de tiempo entre la decisión de comer y el acto de comer algo. Imponerse multas y obligarse a pagar por cada tentempie no programado. INTERVENCIONES DIRIGIDAS A C: COMER Comer DESPACIO, dejando el cubierto en la mesa entre bocado y bocado. Parar cuando se esté lleno y no acabar la comida porque quede en el plato. Preparar platos apetitosos, nutritivos, bajos en calorias y bajos en colesterol (Ver el American Heart Association Cookbook (1984) para disfrutar de más sugerencias) Dejar la zona en que se ha comido inmediatamente despues de comer y distraerse con algo interesante y dar un paseo. PROGRAMAR CONSECUENCIAS DESEABLES DESPUES DE UNA COMIDA APROPIADA Realizar cosas que te gusten hacer por la noche, comprometerse solo si has comido apropiadamente aquel dia, ej.ver T.V, leer, hacer el amor o lo que sea, se gana por tener un buen comportamiento. REFERENCIAS American Heart Association Cookbook, 4th Ed. (1984). New York : David McKay. Beck, A.T., Rush, A.J, Shaw, B.F.&Emery, G. (1979). Cognitive therapy of depression. New York : Guilford. Caruthers, S.C. (1986). Group treatment of Bulimia : Exposure and response prevention with refutation of irrational beliefs. Unpublished doctoral disertation, University of Denver. Cooper, P.J.&Fairburn, C.G. (1983). Binge-eating and self-induced vomiting in the community : A preliminary study. British Journal of Psychiatry, 142, 139-144. Halmki, K., Falk, J.&Schwartz, E. (1981). Binge-eating and vomiting : A survey of a college population. Psychological Medicine, 11, 697-706. Humphries, L.L.&Wrobel, S. (1983). Bulimia : The binge eating syndrome. Southern Medical Journal, 76, 181-184. Mitchell, J.E., Pyle, R.L.&Eckert, E.D. (1981). Frequency and duration of binge-eating episodes in patients with bulimia. American Journal of Psychiatry, 138, 835-836. Pope, H.G., Hudson, J.I.&Yurgelun-Todd, D. (1984). Anorexia and Bulimia among 300 surburban women shoppers. American Journal of Psychiatry, 141, 292-294. Pyle, R.L., Mitchell, J.E.&Eckert, E.D. (1981). Bulimia : A report of 34 cases. Journal of Clinical Psychiatry, 42, 60-64. Rudnick, F.D. (1983). Medical and neurological aspects of bulimia. University of California at Los Angeles Extension and the School of Medicine, University of California at Los Angeles. Russell, G. (1979). Bulimia nervosa : An ominous variant of anorexia nervosa. Psychological Medicine, 9, 429-448. Spielberg, C., Gorsuch, R., Vagg, P.&Jacobs, G. (1983). The state-trait anxiety inventory. Palo Alto, CA : Consulting Psychologists Press. Woods, P.J. (1990). Controlling your smoking. Roanoke, VA : The Scholar’s Press, Ltd. Woods, P.J. (1991). Orthodox RET Taught effectively with graphics, feedback on irrational beliefs, a stuctured homework series, and models of disputation. In M.E. Bernard (Ed.), Using rational-emotive therapy effectively (pp.69-109). New York : Plenum. PROGRAMAR CONSECUENCIAS INDESEABLES DESPUES DE UNA COMIDA INAPROPIADA Si comes inapropiadamente fuérzate a realizar un trabajo indeseable y/o múltate ingresando dinero en el banco y entrega el dinero acumulado a una causa u organización que te desagrade intensamente.Para una presentación y discusión mas detallada de dichas consecuencias con numerosos ejemplos ver Woods (1990, pp.19-24) COMENTARIO FINAL El objetivo de un programa de control de peso, sano y eficaz no es la inmediata pérdida de peso a corto plazo. A menudo las personas alcanzan este objetivo a corto plazo y entonces deciden que como ya han perdido peso pueden dejar la dieta. El resultado de esta estrategia es un patrón continuado de aumento y disminución, aumento y disminución de peso(efecto acordeón).El mejor objetivo es crear un cambio de estilo de vida y actitud, relativamente permanente, con lo que uno puede conseguir la estabilización del peso y aumentar las oportunidades de llevar una vida más sana, más larga y más féliz. 12 RET, Revista de Toxicomanías. Nº. 3 – 1995