Anuncio
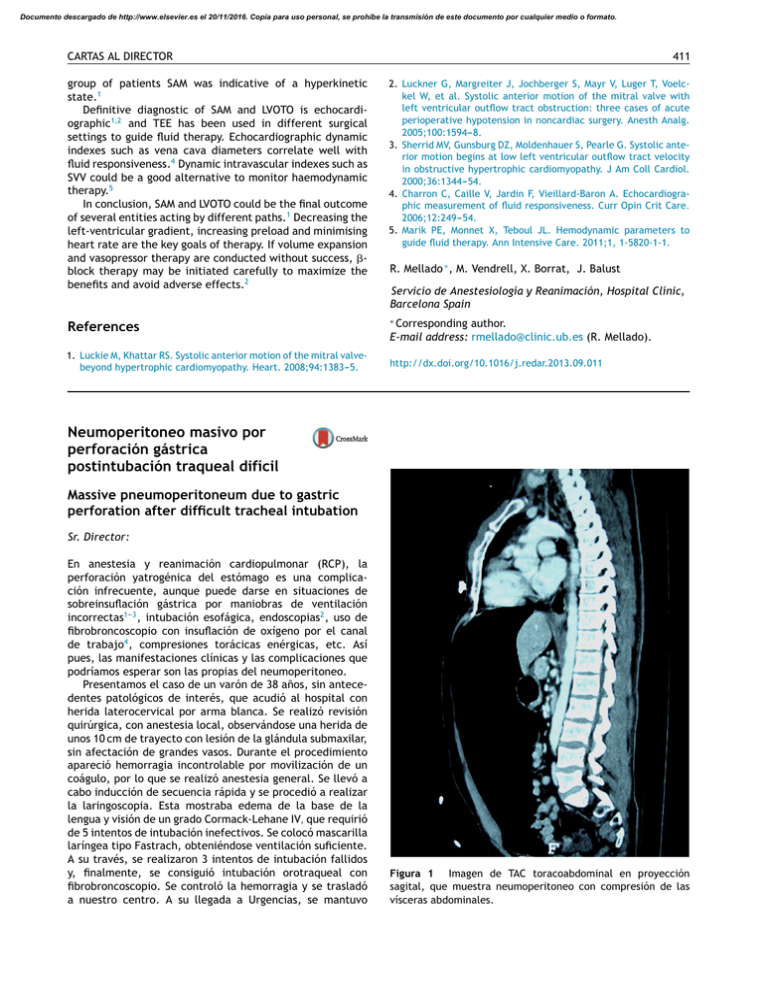
Documento descargado de http://www.elsevier.es el 20/11/2016. Copia para uso personal, se prohíbe la transmisión de este documento por cualquier medio o formato. CARTAS AL DIRECTOR 411 group of patients SAM was indicative of a hyperkinetic state.1 Definitive diagnostic of SAM and LVOTO is echocardiographic1,2 and TEE has been used in different surgical settings to guide fluid therapy. Echocardiographic dynamic indexes such as vena cava diameters correlate well with fluid responsiveness.4 Dynamic intravascular indexes such as SVV could be a good alternative to monitor haemodynamic therapy.5 In conclusion, SAM and LVOTO could be the final outcome of several entities acting by different paths.1 Decreasing the left-ventricular gradient, increasing preload and minimising heart rate are the key goals of therapy. If volume expansion and vasopressor therapy are conducted without success, block therapy may be initiated carefully to maximize the benefits and avoid adverse effects.2 2. Luckner G, Margreiter J, Jochberger S, Mayr V, Luger T, Voelckel W, et al. Systolic anterior motion of the mitral valve with left ventricular outflow tract obstruction: three cases of acute perioperative hypotension in noncardiac surgery. Anesth Analg. 2005;100:1594---8. 3. Sherrid MV, Gunsburg DZ, Moldenhauer S, Pearle G. Systolic anterior motion begins at low left ventricular outflow tract velocity in obstructive hypertrophic cardiomyopathy. J Am Coll Cardiol. 2000;36:1344---54. 4. Charron C, Caille V, Jardin F, Vieillard-Baron A. Echocardiographic measurement of fluid responsiveness. Curr Opin Crit Care. 2006;12:249---54. 5. Marik PE, Monnet X, Teboul JL. Hemodynamic parameters to guide fluid therapy. Ann Intensive Care. 2011;1, 1-5820-1-1. References ∗ Corresponding author. E-mail address: [email protected] (R. Mellado). 1. Luckie M, Khattar RS. Systolic anterior motion of the mitral valvebeyond hypertrophic cardiomyopathy. Heart. 2008;94:1383---5. http://dx.doi.org/10.1016/j.redar.2013.09.011 R. Mellado ∗ , M. Vendrell, X. Borrat, J. Balust Servicio de Anestesiología y Reanimación, Hospital Clínic, Barcelona Spain Neumoperitoneo masivo por perforación gástrica postintubación traqueal difícil Massive pneumoperitoneum due to gastric perforation after difficult tracheal intubation Sr. Director: En anestesia y reanimación cardiopulmonar (RCP), la perforación yatrogénica del estómago es una complicación infrecuente, aunque puede darse en situaciones de sobreinsuflación gástrica por maniobras de ventilación incorrectas1---3 , intubación esofágica, endoscopias2 , uso de fibrobroncoscopio con insuflación de oxígeno por el canal de trabajo4 , compresiones torácicas enérgicas, etc. Así pues, las manifestaciones clínicas y las complicaciones que podríamos esperar son las propias del neumoperitoneo. Presentamos el caso de un varón de 38 años, sin antecedentes patológicos de interés, que acudió al hospital con herida laterocervical por arma blanca. Se realizó revisión quirúrgica, con anestesia local, observándose una herida de unos 10 cm de trayecto con lesión de la glándula submaxilar, sin afectación de grandes vasos. Durante el procedimiento apareció hemorragia incontrolable por movilización de un coágulo, por lo que se realizó anestesia general. Se llevó a cabo inducción de secuencia rápida y se procedió a realizar la laringoscopia. Esta mostraba edema de la base de la lengua y visión de un grado Cormack-Lehane IV, que requirió de 5 intentos de intubación inefectivos. Se colocó mascarilla laríngea tipo Fastrach, obteniéndose ventilación suficiente. A su través, se realizaron 3 intentos de intubación fallidos y, finalmente, se consiguió intubación orotraqueal con fibrobroncoscopio. Se controló la hemorragia y se trasladó a nuestro centro. A su llegada a Urgencias, se mantuvo Figura 1 Imagen de TAC toracoabdominal en proyección sagital, que muestra neumoperitoneo con compresión de las vísceras abdominales. Documento descargado de http://www.elsevier.es el 20/11/2016. Copia para uso personal, se prohíbe la transmisión de este documento por cualquier medio o formato. 412 Figura 2 Imagen de TAC en proyección transversal, que muestra neumoperitoneo masivo y solución de continuidad en la curvatura menor gástrica, con burbujas de aire en el fondo del saco menor. hemodinámicamente estable y con ventilación correcta. En la exploración destacaba gran distensión abdominal y timpanismo generalizado. Progresivamente presentó inestabilidad hemodinámica y desaturación arterial de oxígeno. La TAC abdominal mostraba neumoperitoneo importante con perforación gástrica (figs. 1 y 2). Se procedió a laparotomía media para descompresión y sutura simple de la perforación gástrica. Posteriormente ingresó en la Unidad de Cuidados Intensivos, donde evolucionó favorablemente hasta el alta. La mayoría de los casos de rotura gástrica después de maniobras de reanimación son secundarios a vía aérea difícil5 , aunque es una situación infrecuente y constan pocos casos publicados. Hay diferentes situaciones que pueden favorecer la dilatación gástrica, como son: la posición incorrecta del dispositivo de vía aérea, maniobras de ventilación forzadas, endoscopias, intubación esofágica, etc. Estas interfieren en la relajación del cardias y del píloro, dificultando así el vaciamiento gástrico. Es por este motivo que siempre debería realizarse aspiración gástrica, por su efecto descompresivo, inmediatamente después de que se aprecie Bloqueo axilar continuo del plexo braquial para cirugía de reimplante de miembro superior Axillary brachial plexus block in upper limb replantation surgery Sr. Director: Descritos por primera vez en 19461 , los bloqueos continuos de nervios periféricos (BCNP) suponen una alternativa para la analgesia en circunstancias en las que el empleo de dosis única de anestésico local resulta insuficiente. El uso CARTAS AL DIRECTOR la distensión gástrica. En todos los casos descritos, la rotura gástrica tiene lugar en la curvatura menor3 , debido a que la mucosa en esta zona es más delgada y menos elástica. La mortalidad asociada a la perforación gástrica es muy elevada y de peor pronóstico si aparece peritonitis, sepsis o parada cardiorrespiratoria. Las complicaciones relacionadas con el neumoperitoneo son el bajo gasto cardiaco y el trastorno ventilatorio restrictivo secundarios al aumento de la presión intraabdominal. Se debe sospechar siempre y cuando, después de realizar maniobras de reanimación cardiopulmonar1 o en relación a una vía aérea difícil3,5 , se observe un incremento del perímetro abdominal y/o signos de shock. Dadas la gravedad y las implicaciones de estas complicaciones, es muy importante educar y formar al colectivo de especialistas en reanimación para que apliquen los algoritmos de vía aérea difícil con la finalidad de consensuar sus actuaciones y prevenir su aparición. Bibliografía 1. Spoormans I, van Hoorenbeeck K, Balliu L, Jorens PG. Gastric perforation after cardiopulmonary resuscitation: Review of the literature. Resuscitation. 2010;81:272---80. 2. Smally AJ, Ross MJ, Huot CP. Gastric rupture following bag-valvemask ventilation. J Emerg Med. 2002;22:27---9. 3. O’Hanlon KP. Gastric rupture with pneumoperitoneum after mouth-to-nose breathing in an infant. J Emerg Med. 2010;39:312---5. 4. Chapman N. Gastric rupture and pneumoperitoneum caused by oxygen insufflation via a fiberoptic bronchoscope. Anesth Analg. 2008;106:1592. 5. Miller JS, Itani KM, Oza MD, Wall MJ. Gastric rupture with tension pneumoperitoneum: A complication of difficult endotracheal intubation. Ann Emerg Med. 1997;30:343---6. E. Muliterno ∗ , B. Pardina, G. Virolés y A. Villalonga Servicio de Anestesiología y Reanimación, Hospital Universitario Dr. Josep Trueta, Girona, España ∗ Autor para correspondencia. Correo electrónico: [email protected] (E. Muliterno). http://dx.doi.org/10.1016/j.redar.2013.09.008 cada vez más generalizado de la ecografía ha aumentado la seguridad y la eficacia de las técnicas locorregionales, aunque, de momento, son pocos los ensayos clínicos que demuestran su superioridad en el bloqueo continuo frente a la técnica guiada con neuroestimulación, dada la dificultad para visualizar la punta del catéter y poder alojarlo en la ubicación deseada2 . Son numerosas las indicaciones para las que se han empleado los BCNP (tratamiento del hipo refractario3 , aumento del flujo sanguíneo en cirugía de reimplante de extremidades, vasodilatación en síndrome de Raynaud, embolismo arterial, traumatismos y síndromes de dolor crónico, dolor regional complejo, neuralgia del trigémino y miembro fantasma), sin embargo, solo ha demostrado superioridad frente a opiáceos en el perioperatorio4 .