ATENCIÓN INICIAL AL PACIENTE QUEMADO
Anuncio

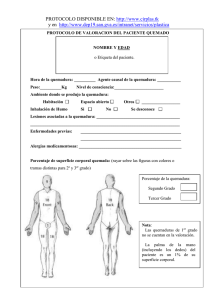
ATENCIÓN INICIAL AL PACIENTE QUEMADO Autores Dr. Rafael Rodríguez Garcell Dra. Luz Marina Miquet Romero Servicio Cirugía Reconstructiva y Quemados INTRODUCCIÓN Las lesiones por quemaduras producen una respuesta proporcional del organismo. A tal efecto, a la lesión directa de los tejidos destruidos por la elevación de la temperatura, acompañan una serie de fenómenos inflamatorios y de modificaciones de la permeabilidad capilar que afectan no solamente al tejido quemado o cercano a la quemadura, sino también producen una respuesta sistémica que afecta a todo el organismo. Podemos considerar como fase inicial de las quemaduras al período de las primeras 48 horas después de la misma. La hipovolemia por pérdida de líquidos en el espacio intravascular y la existencia de trastornos en la respuesta cardiovascular posterior a la quemadura, son los dos componentes que en mayor grado participan en el compromiso de la función cardiocirculatoria. Son múltiples los estudios que han investigado la respuesta cardiovascular a la quemadura, y no por ello existe un acuerdo en cuanto a la evaluación de la función ventricular en dicha situación. Aunque unos autores propugnan la resucitación vigorosa como elemento único para la reversión de los trastornos de la función ventricular, otros sugieren (basándose en experimentos de transferencia de la depresión de la función miocárdica tras la administración de suero proveniente de animales quemados) la existencia de factores séricos (como el factor de necrosis tumoral o productos derivados de los radicales libres de oxígeno) que participan, junto con la hipovolemia, en la génesis de las alteraciones de la función miocárdica. Contrastando con algunos de los resultados antes expuestos, estudios ecocardiográficos recientes realizados en pacientes con quemaduras extensas, indican que en la mayor parte de estos enfermos, la precarga del ventrículo izquierdo permanece en rangos de normalidad durante la fase inmediata después de la agresión, manteniéndose también la contractilidad miocárdica en rangos normales o incluso elevados en algunos pacientes. Con frecuencia se observa un empeoramiento transitorio inicial de la función diastólica de ventrículo izquierdo, aunque espontáneamente regresa a valores normales en los días siguientes a la quemadura. Independientemente de la disfunción miocárdica o de la respuesta vascular periférica inicial, la hipovolemia secundaria a la fuga de líquidos desde el espacio intravascular hacia el espacio intersticial, o por fuga a través de los tejidos quemados, produce un severo compromiso de la hemodinámica que, si no se controla precozmente, puede derivar en fallo de órganos acompañado de deshidratación intracelular; en ese caso la fluidoterapia de resucitación (en el gran quemado) tiene como objetivo la reposición del contenido hidroelectrolítico perdido. Son diversas las fórmulas que han sido propuestas para la reposición de fluidos en el paciente quemado. Como puede inferirse de la existencia de diversas fórmulas y métodos de reposición hidroelectrolíticos, no existe una fórmula universalmente aceptada. En el momento actual la hipovolemia, que ahora se corrige agresivamente, ha sido sustituida por un problema menos letal pero que causa morbilidad, el edema generalizado, debido a que disminuye la presión parcial de oxigeno y produce ataques isquémicos adicionales a las células ya lesionadas, profundizando las lesiones dérmicas. La formación de edema en la pared torácica causa aumento del trabajo respiratorio e insuficiencia pulmonar por rigidez de la misma y pasada la etapa inicial puede llevar al paciente a un edema pulmonar. En nuestro Servicio se ha usado desde su fundación la fórmula Brooke II, y en los últimos años más que la fórmula el Algoritmo Brooke II, pues consideramos que éste permite analizar en cada momento lo que está ocurriendo en el paciente de acuerdo a lo que se conoce actualmente de la fisiopatología de la enfermedad por quemadura lográndose reanimar con el volumen de líquido mínimo. Es por ello que decidimos elaborar un protocolo de actuación en el que unido a la fluidoterapia se enfoquen otras medidas que son imprescindibles en esta etapa inicial en la que todos están de acuerdo que se define el futuro del paciente. OBJETIVOS • Lograr una reanimación adecuada con la menor formación de edema posible. • Obtener una estabilidad hemodinámica que permita realizar terapia quirúrgica activa entre el tercer y quinto día de producido el trauma. • Disminuir la estadía hospitalaria y los costos por paciente. • Aumentar el índice de supervivencia de nuestros pacientes. DESARROLLO Tratamiento en el área de urgencia • Evaluación inicial Mantener la vía aérea permeable, asegurar la ventilación y decidir sobre la necesidad de entubación endotraqueal y respiración asistida. Asegurar la perfusión sistémica. Antecedentes ¾ Antecedentes cardíacos, pulmonares y renales. ¾ Historia de diabetes, HTA y problemas inmunológicos. ¾ Drogas que consume regularmente. ¾ Estado de vacunación contra el tétanos. Examen físico general ¾ Descartar lesiones asociadas que pongan en peligro inminente la vida del paciente, como son traumas cerrados de tórax o de abdomen, trauma craneoencefálico, fracturas de columna vertebral o de huesos largos. ¾ Valorar estado de conciencia. Tratamiento general • Usar guantes estériles y tapabocas. • Retirar ropa quemada o vendajes si el paciente es remitido de otro centro. • Garantizar vía aérea. Si necesita oxígeno, administrarlo humidificado 40 % por máscara. Analizar la necesidad de entubación endotraqueal. • Catéter intravenoso profundo de buen calibre en piel sana, si es posible. • Solución de lactato de ringer. El ritmo del goteo se calcula con miras a obtener una diuresis horaria de 50 mL. • Colocar sonda de Foley para monitorizar exactamente la diuresis horaria. • Analgésicos EV: • Dipirona 900 mg Tramadol 50 mg Metoclopramida 10 mg Administrar Gammaglobulina antitetánica hiperinmune 500 UI, vía IM Toxoide tetánico 0.5 mL vía IM si no está vacunado adecuadamente • En quemaduras químicas, irrigación profusa con solución salina normal, o con el agente neutralizante específico, si se posee. • En quemaduras eléctricas de alto voltaje electrocardiograma para detectar arritmias. • Se toman radiografías para descartar fracturas por contracciones tetánicas o por caídas. • Pesar al paciente. • Colocar el paciente en paños de campo estériles y abrigarlo. se debe tomar un • Si hay quemaduras circunferenciales de tercer grado en los miembros se deben monitorizar los pulsos periféricos y evaluarlo, pues existe la posibilidad de que sea necesaria la práctica de escarotomías, las cuales deben ser practicadas por el especialista de guardia. • En ocasiones se presentan quemaduras de tercer grado circulares, en el tórax, que impiden una adecuada ventilación y que también necesitan escarotomías. Examen de la quemadura • Confección de la gráfica inicial (anexo 1). • Determinar con la mayor aproximación posible la extensión y la profundidad de la quemadura (la valoración de la profundidad no es siempre posible hacerla exactamente en el examen inicial, pero se puede conseguir una estimación aproximada por la semiología de las lesiones). Clasificación de la quemadura Una vez que se han llevado a cabo los procedimientos iniciales de estabilización en la sala de urgencias y valorado las lesiones, es necesario clasificarlas de acuerdo al índice pronóstico según la clasificación cubana de pronóstico (ver anexo 1) y proceder a la primera cura. Cura local (de urgencia o primera cura) • Esta primera cura consiste en el lavado de arrastre con agua tibia (en quemaduras superficiales de extensión inferior a 10 % SCQ puede utilizarse fría), lavando posteriormente las superficies afectadas con un antiséptico jabonoso suave, clorexidina o cetavlón. • Realizar cambios de guantes y posteriormente se aclaran las superficies con suero fisiológico o agua estéril • Se desbridan las flictenas y restos epiteliales. • Se toman muestras (hisopado) para cultivo de la lesión y peri lesional • Se completa la cura, que podrá ser oclusiva o expuesta dependiendo del tipo de lesión y de su localización. • El antimicrobiano tópico de elección es la sulfadiacina de plata 1 %. Al terminar la cura local se traslada al paciente a la sección de Cuidados Intensivos para continuar con el tratamiento. Reanimación El desarrollo de fórmulas efectivas para resucitar pacientes quemados ha sido uno de los triunfos del tratamiento en los últimos años. Hay muchas revisiones que nos permiten entender la evolución de este manejo: Hauben (1981), Baxter (1968, 1974), Pruitt (1979, 1981,1983), Rubin (1986). En nuestro país está muy extendido el uso de la fórmula del profesor Borges Muñio de manera que hoy en día la muerte por el shock producido por la quemadura prácticamente no se ve, excepto en pacientes con quemaduras muy extensas. Básicamente existen dos maneras aceptadas de iniciar el reemplazo de líquidos. La más aceptada universalmente se basa en el uso de soluciones salinas isotónicas de lactato de ringer (cristaloide), utilizada en los esquemas de manejo y guías clínicas de la mayoría de los centros de quemaduras del mundo. De ellas las más utilizadas son la fórmula de Parkland y la de Brooke modificada. En nuestro Servicio desde su fundación se ha utilizado con éxito esta última y más que la fórmula su algoritmo (ver anexo2). Fórmula de Brooke modificada • Primeras 24 horas en adultos Lactato de ringer: 2 mL/kg/% de quemaduras Pasar la mitad de los requerimientos en las primeras 8 horas contadas a partir del momento de la quemadura y el resto en las siguientes 16 horas. Se considera 50 % de quemaduras el mayor valor; por encima de éste no se tiene en cuenta. No se administran coloides. Se debe mantener la diuresis de 1 mL/kg/hora. • Segundas 24 horas en adultos Mitad de los requerimientos que hubo para el primer día Se pueden pasar coloides: 0.3-0.5 mL/kg/% quemaduras Los coloides no son útiles durante los estados iniciales de resucitación No son más eficaces que el cristaloide para restaurar la volemia Son más caros Como está aumentada la permeabilidad capilar, se extravasa al espacio intersticial que obliga a la movilización de agua y además dificulta la reabsorción del edema. En general, el uso de coloides después de las primeras 24 horas reduce el total de líquidos requeridos y el edema. Como la solución de lactato de ringer es ligeramente hipotónica, no se necesita agua libre en las primeras 24 horas. Las ventajas de la resucitación con lactato de ringer son: respuesta satisfactoria en la mayoría de los pacientes, simplicidad, bajo costo y seguridad. Algoritmo Brooke Il Aumentar el goteo Y esperar 1h (anexo 2) no si Pesar al Paciente Calcular % SCQ Canalizar Vena Profunda no la diuresis Perm anece baja Evidencia de Insuficiencia del m iocardio si Adm inistrar coloides Y esperar 1hora Calcular las necesidade de Líquidos a 2ml/k g /% scq. Menor de 30m l Medir diuresis horaria RVP elevada Presion e n cuña e le vada Mayor de 30m l si Si la diuresis perm anece baja O para m antenerla se necesita Una velocidad de infusion de Mas de 6m l-kg’h Hidralacina Nitroprusiato Dopam ina o Dobutam ina Manitol o Furosem ida Colocar cateter de Swan Ganz Dism inuir goteo y Evaluar en 1 h NO Primeras 24 horas 21/06/05 Segundas 24 horas (Anexo 2) Estima r de fic it de volume n plasmático 30-50 % SCQ----------0,3ml/kg/%SCQ 50-70 % SCQ----------0,4ml/kg/%SCQ > 70 % SCQ----------0,5ml/kg/%SCQ Adm inistrar Plasma o Albúm ina humana Dextrosa 5% para mantener diuresis entre 30-50ml/h Inadecuada Medir diuresis horaria Aumentar adm inistración de líquidos Adecuada Reducir goteo en un 25-50% D iuresis adecuada por 3 horas 21/06/05 Diuresis inadecuada Retornar a ritm o anterior Reducir goteo otro 25-50% Indicaciones de la reanimación Se intentará reanimación por vía oral siempre que sea posible. Se requiere reanimación con líquidos intravenosos en las siguientes circunstancias: • Adultos con más de 20 % de superficie corporal quemada o clasificados como muy grave, crítico y crítico extremo de la clasificación cubana de pronóstico de vida. • Quemaduras eléctricas, de vías aéreas, edades extremas, pacientes con patologías previas pulmonares, cardíacas o renales. • La reanimación debe ser abordada individualmente para cada paciente. El tipo de líquidos y la velocidad de administración son variables y dependen de la respuesta individual de cada paciente quemado y de las circunstancias clínicas de cada uno de ellos. Condiciones especiales • La mayoría de los casos de pacientes quemados que llegan a los hospitales, generalmente sin otra patología, pueden ser manejados con mínimos cambios con la fórmula de resucitación recomendada. Sin embargo, en quemaduras muy grandes o en pacientes con enfermedades médicas o quirúrgicas preexistentes, se deben considerar otras alternativas de manejo: • Pacientes con quemaduras de más de 80 % requieren volúmenes mayores de los calculados. Se debe tener en cuenta la mioglobinuria, por la gran destrucción de tejidos profundos, los altos niveles de potasio y la posibilidad de coagulación intravascular diseminada. • Pacientes con quemaduras eléctricas y con traumas por aplastamiento asociados sufren míonecrosis y mioglobinuria que llevan a falla renal aguda. Estos casos deben ser tratados agresivamente y necesitan volúmenes mayores a los calculados. Se les debe mantener la diuresis entre 75-100 mL/hora utilizando, en caso de necesidad, diuréticos osmóticos (manitol 12,5-25 g). • Los pacientes politraumatizados también requieren mayor cantidad de líquidos que los calculados y en ocasiones se necesita incluir glóbulos desde el inicio del tratamiento. • Los pacientes con lesiones por inhalación también requieren mayores cantidades de líquidos. • Los pacientes con lesiones cardíacas o pulmonares preexistentes requieren una atención muy especial para evitar la sobrecarga de líquidos que puedan sobrepasar sus limitadas reservas para manejarlos. Si están siendo manejados con diuréticos que promuevan las pérdidas de potasio, o están recibiendo glucósidos cardíacos, pueden tener niveles críticamente bajos y necesitan suplementos de potasio. • A los pacientes a quienes se les ha iniciado muy tarde la resucitación y llegan en hipoperfusión y acidosis, se les deben administrar muchos más líquidos que los calculados. • Los pacientes diabéticos merecen especial consideración y su manejo depende de cómo se ha estado controlando. La hiperglicemia y la intolerancia a la glucosa, propias de la quemadura, se ven agravadas por la hiperglicemia de la diabetes y su manejo necesita insulina. Si se está aplicando insulina es muy probable que necesite dextrosa desde el inicio de su tratamiento. Las soluciones hipertónicas son muy peligrosas por el peligro de coma hiperosmolar. Se deben tener en cuenta los niveles de potasio cuando se administra glucosa e insulina. • En los pacientes con falla renal el manejo de líquidos no puede regirse por la diuresis. Monitorización de la reanimación Monitorizar no es sólo observar, registrar o detectar con instrumentos, sino es observar críticamente, supervisar y ver clínicamente al paciente. La eficacia de la administración inicial de líquidos se debe valorar meticulosamente y hay ciertos parámetros que nos ayudan: • Volumen de orina: se debe medir la diuresis horaria. La oliguria menor de 30 mL/hora en los adultos nos indica que debemos aumentar el suministro de líquidos. Observación del color y la presencia de hemocromógenos (mioglobina y hemoglobina). • Signos vitales: presión arterial, pulso y temperatura. • La evaluación del sensorio: es muy útil en el seguimiento. Al principio está claro, luego un poco confuso y después se aclara progresivamente. • Estado pulmonar: chequear vibrisas quemadas, esputo carbonáceo, respiración ruda o presencia de estridores. Realizar Rx de tórax para establecer un punto de partida. • Perfusión periférica, para descartar síndromes compartiméntales. • Estado gastrointestinal: presencia o ausencia de ruidos intestinales. • Monitorización cardiaca para quemaduras eléctricas y quemados de más de 50 % síndrome coronario o antecedentes cardiopulmonares. • La monitorización invasiva con presión venosa central y catéter de SwanGanz sólo se reserva para grandes quemaduras refractarias al tratamiento inicial y para pacientes con problemas para manejar volúmenes, por patología previa de pulmón, corazón o riñón. • Llevar hoja de balance hídrico. • Hematocrito: inicialmente el paciente está hemoconcentrado y la reanimación correcta ocasiona descenso gradual de éste parámetro hasta niveles normales o inferiores a lo normal. Si hay hematocritos bajos iniciales nos indican hemorragia interna o anemia preexistente. • Electrolitos séricos: se deben determinar Na, K, Cl. • Gasometría: pH bajo al comienzo por acidosis metabólica. Su cambio gradual hacia una alcalosis respiratoria leve es otro indicador de la mejoría de la perfusión. • Creatinina, glucosa y osmolaridad: la osmolaridad elevada al principio se va normalizando a medida que avanza la hidratación. • Sodio en orina: bajo al comienzo. Al restituir la volemia aumenta a más de 20 mMol/L. • 0tros datos de laboratorio: se indicarán diariamente cuadro hemático, proteínas, tiempo de protrombina, TPT, osmolaridad del plasma y de la orina. Otras medidas • Analgésicos: cada individuo responde a la sensación de dolor con un grado singular de intensidad. Como es una respuesta subjetiva, se dificulta la valoración del analgésico para el dolor agudo. Para el tratamiento inicial se necesita administrar analgésicos: dipirona 600-1200 mg + tramadol 1 amp 50 mg + metoclopramida 1 amp 10 mg, vía EV, cada 6-8 horas. Si es necesario utilizar narcóticos se utiliza: Meperidina: 1-2 mg/kg/dosis cada 4 a 6 horas, vía EV, debido a que tiene menos efectos secundarios. • Antagonistas H2: Cimetidina: 10-15 mg/kg/día, vía EV, para prevenir úlceras pépticas Estudios randomizados han demostrado que la infusión continua de cimetidina es altamente efectiva para controlar el pH intragástrico y prevenir la hemorragia gastrointestinal alta relacionada con situaciones de estrés en pacientes críticamente enfermos, sin incrementar el riesgo de desarrollar neumonía nosocomial. Resumen del manejo inicial en las primeras 48 horas • • • • • • • • • • Asegúrese de una ventilación y perfusión adecuada. Mantenga estabilidad hemodinámica a toda costa Evaluar extensión y profundidad para establecer pronóstico/manejo ulterior Realizar escarotomías o fasciotomías, si están indicadas Curación de la herida (curación agresiva no prioritaria) Control del dolor con analgésicos vía EV Profilaxis antitetánica No administrar antibióticos sistémicos profilácticos Monitorizar parámetros clínicos y de laboratorio; corregir anomalías de inmediato Tratar oportunamente cualquier trauma asociado o patología pre existente toda EVALUACIÓN Y CONTROL Indicadores de Estructura Recursos humanos Recursos materiales Organizativos % composición y calificación del personal según PA incluido el personal auxiliar entrenado Aseguramiento instrumental y equipos médicos según PA Disponer de los medicamentos expuestos en el PA Disponer del material gastable incluido el Banco de Tejidos Disponer de los recursos para la aplicación de investigaciones Disponibilidad diseño organizativo para aplicar el PA Planilla recogida datos del PA Base de datos electrónica Indicadores de Procesos % de pacientes con identificación inicial de su estado de nutrición % pacientes con clasificación adecuada según criterio de PA % cumplimiento del momento quirurgico optimo planificado en ___dias % pacientes identificados portadores de criterios de mal pronostico % pacientes con gráficos de las lesiones al inicio del Tto y evolutivas Indicadores de Resultados % pacientes con cumplimiento de la conducta quirúrgica establecida (escaratomia) % cumplimiento de resultados planificados entre predicción y resultados % de pacientes fallecidos en el periodo de reanimación/pacientes atendidos % pacientes que presentaron complica ciones por sepsis % pacientes que consideran su atención psicológica satisfactoria Plan % Bueno Regular Malo 95 95 -- < 80 95 95 -- < 80 95 95 -- < 80 95 95 -- < 80 95 95 -- < 80 95 95 -- < 80 100 100 100 100 - <100 <100 Plan % Bueno Regular Malo 95 % 95 % 94-90% < 90 % 95 % 95 % 94-90% < 90 % 95 % 95 % 94-75% < 75 % 95 % 95 % 94-90% < 90 % 95 % 95 % 94-90% < 90 % Plan % Bueno Regular Malo 95 % 95 % 94-90% < 90 % 95 % 95 % 94-90% < 90 % 0% 0% 1-3 >5% 95 % 95 % 94-90% < 90 % 95 % 95 % 94-90% < 90 % Información a pacientes y familiares Se Informará a la familia sobre el diagnóstico, pronóstico y tratamiento de su enfermedad al ingreso y luego dos veces al día (2 PM y 8 PM) mientras dure la hospitalización. En la información a los familiares a las 2 PM participan el médico y el psicólogo y se les explicará los procedimientos a los que será sometido el paciente en las próximas 24 horas. Consentimiento informado (por escrito sólo cuando se trate de un procedimiento riesgoso) e informe médico al alta con los siguientes acápites: confirmación del diagnóstico, tratamiento a seguir, pronóstico, mecanismo para el seguimiento Bibliografia 1. Adams HR, Baxter CR, Izemberg SD. Decreased contractility and compliance of the left ventricle as complications of thermal trauma. Am Heart J 1984: 108: 1477-1487. 2. Bruhar B, Carvajal H, Linares H. Burn edema and protein leakage in the rat. Relationship to time of injury. Microvasc Res 1978; 15: 221-227 3. Carvajal H, Linares H. Effect of bun depth upon edema formation and albumin extravasation in the rats. Burns. 1980; 7: 79-84 4. Davies J, Lamke L, Liljedahl S, et al. A guide to the rate of non-renal water loss from patients with burns. Br J Pladt Surg 1974; 27- 325-330 5. Kuwagata Y, Sugimoto H, Yoshioka T, et al. Left ventricular performance in patients with thermal injury or multiple trauma: a clinical study with echocardiography. J Trauma 1992; 32: 158-165. 6. Roa L, Gomez-Cia T. Analysis of the extracellular protein and fluid shifts in burned patients.Burns1986; 12:337-343. 7. Roa L, Gómez-Cia T, Cantero A. Analysis of burn by digital simulation. Burns 1988; 14:201-109). 8. Roa L, Gómez-Cia T, Cantero A, Pulmonary capillary dynamics after burn and inhalation injury. Burns 1990; 16: 25-31). 9. Roa L, Cantero A, Lazo M. Algorithme danalyse de la formation de lóedeme chez les grands brules. Innovation et technologie au biology et Medicine 1987; 8: 134-145. 10. Sokawa M, Monafo W, Deitz F, et al The relationship between experimental fluid therapy and the wound edema in scald wounds. Ann Surg 1981; 193: 237247.