TENGO UN PACIENTE CON POLIDIPSIA POLIURIA, ¿QUÉ HAGO
Anuncio

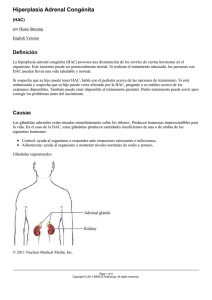
TENGO UN PACIENTE CON POLIDIPSIA POLIURIA, ¿QUÉ HAGO? SI SE TRATA DE UN CUSHING ¿CÓMO LO TRATO? La polidipsia-poliuria (PD-PU) es uno de los motivos de consulta más frecuentes en el perro y en el gato. Las causas son muy numerosas; y para llegar al diagnóstico, es imprescindible hacer una historia clínica detallada, un examen físico completo y una analítica sanguínea y urinaria. Las causas de PD-PU pueden ser no endocrinas (insuficiencia renal crónica o aguda, enfermedades de tracto urinario -infecciones, urolitiasis-, piómetra, hipercalcemia, hepatopatías, hiper- e hipokaliemia, polidipsia psicógena) y endocrinas (diabetes mellitus, hiperadrenocorticismo, hipoadrenocorticismo, diabetes insípida, hipertiroidismo, hiperparatiroidismo y acromegalia). Las causas más frecuentes son fallo renal crónico, hipertiroidismo felino, diabetes mellitus e infecciones de tracto urinario. Estas causas se resumen en la tabla 6. Tabla 6. Causas de polidipsia-poliuria en el perro y en el gato Insuficiencia renal crónica Hiperadrenocorticismo Piómetra Infecciones de tracto urinario/Pielonefritis Diabetes mellitus Hipertiroidismo (felino) Hipercalcemia Hepatopatías Insuficiencia renal aguda Hipoadrenocorticismo Diuresis postobstructiva/ Urolitiasis Hipokaliemia Diabetes insípida central ó nefrógena Leptospirosis Acidosis tubular renal (Síndrome Fanconi) Dolor Lavado medular renal (hiponatremia, hipokaliemia) Esplenomegalia/Neoplasia esplénica Feocromocitoma Acromegalia Policitemia Polidispia psicógena Los pasos para llegar al diagnóstico son, en primer lugar una historia clínica completa y examen físico, hemograma y bioquímica completa (incluyendo electrolitos, especialmente potasio y calcio), urianálisis y cultivo urinario y diagnóstico por imagen (ecografía de abdomen). Con estos datos, en la mayoría de los casos se puede establecer el diagnóstico o bien orientarlo para confirmarlo realizando otras pruebas: por ej. Pruebas de función adrenal (sospecha de hiperadrenocorticismo), perfil hormonal tiroideo (sospecha de hipertiroidismo felino), etc. La determinación de presión arterial es necesaria en pacientes muchos pacientes con PD-PU por ejemplo en animales con fallo renal, hipertiroidismo, hiperadrenocorticismo, diabetes, neoplasias adrenales y en general, en perros y gatos geriatras. Si se trata de un hiperadrenocorticismo ¿cómo lo trato? El hiperadrenocorticismo (HAC) es una endocrinopatía frecuente en perros geriatras; para establecer el diagnóstico tiene que existir cuadro clínico compatible (al menos un síntoma o hallazgo en examen físico) y alteraciones laboratoriales en la analítica rutinaria y, debe confirmarse mediante pruebas de función adrenal. Por ello el plan diagnóstico ante una sospecha clínica de Cushing incluye: hemograma, bioquímica, urianálisis, ecografía de abdomen y determinación de la presión arterial (más del 70% de perros con HAC están hipertensos antes de tratar la enfermedad). El cuadro clínico es de progresión lenta (meses) y los síntomas y hallazgos examen físico más frecuentes son: Polidipsia/ Poliuria/Polifagia, Debilidad/decaimiento, Intolerancia al ejercicio/jadeo, Abdomen péndulo/incremento de peso, Alopecia endocrina (bilateral, simétrica y no pruriginosa), Pelo mate/ piel fina/ comedones/ calcinosis cutis. Un 15% de perros con HAC hipofisario desarrollan síntomas neurológicos centrales por la lesión hipofisaria (disminución de la consciencia, poco apetito-anorexia, alteraciones del comportamiento, pressing, circling, etc.) Las alteraciones laboratoriales son: Leucograma de estrés, Hematocrito aumentado, Elevación de fosfatasa alcalina y en menor medida de ALT, Hiperlipemia, Disminución del BUN, Hiperglucemia ligera, Densidad de orina entre 1.015-1.020, Cociente proteína/creatinina >1, Infecciones tracto urinario En HAC hipofisario, ecográficamente las glándulas adrenales pueden estar aumentadas de tamaño (grosor de lóbulos > 6-7.5 mm dependiendo de la raza) o bien ser normales (en un 20% de casos). En HAC adrenal, una de las adrenales estará aumentada de tamaño y habrá perdido su forma (efecto masa) y la glándula contralateral estará disminuida de tamaño. Los perros con HAC suelen presentar signos de hepatopatía esteroidea: hepatomegalia e hiperecogenicidad del parénquima. Para confirmar hay que hacer pruebas de función adrenal; Ninguna prueba es sensible y específica al 100%, por lo que sólo deben hacerse pruebas ante una sospecha clara de la enfermedad y tras comprobar que no recibe corticoides. Si hay enfermedades concurrentes, deben ser tratadas previamente (por ej. Infección de tracto urinario) y, realizar las pruebas cuando el animal esté compensado, para evitar falsos positivos. Si una prueba es negativa y hay sospecha muy evidente de HAC, se debe realizar otra prueba. La prueba de elección es la supresión con dexametasona a bajas dosis, la prueba más sensible el cortisol/creatinina en orina y la más específica la estimulación con ACTH. El tratamiento de elección de los perros y gatos con hiperadrenocorticismo es la administración de trilostano, un inhibidor enzimático de la síntesis de esteroides, que inhibe de forma reversible la síntesis de cortisol y otros esteroides (aldosterona). Actualmente se recomienda una dosis inicial de 0,5- 1 mg/kg/12h, dependiendo de la severidad del cuadro clínico y del tamaño de la raza (razas grandes requieren menor dosificación que razas pequeñas). Los animales en tratamiento necesitan ser monitorizados, ya que el 70% de ellos requieren modificaciones del tratamiento. Se deben hacer revisiones a los 7-15 días, al mes y cada 3 meses, para ajustar la dosis de trilostano. En las revisiones hay que tener en cuenta los síntomas: PD, PU y polifagia deben desaparecer y, no debe haber síntomas de hipocortisolismo: poco apetito, debilidad, vómitos, heces blandas o diarrea. Además, hay que hacer un examen físico, hemograma y bioquímica y estimulación con ACTH (realizada 2-4h post trilostano). Si el cortisol post- ACTH está entre 1.55.5 mcg/dl, indica buen control de la enfermedad. Si el cortisol se sitúa fuera de este rango y, teniendo en cuenta el cuadro clínico, se incrementará o reducirá la dosis de trilostano en un 25-50%. Si aparecen síntomas de hipocortisolismo, se debe retirar trilostano 5-7 días y volver a administrarlo posteriormente a una dosis menor (25-50%). En 1 mes se debe reevaluar con estimulación con ACTH. Un 5-10% de perros con Cushing hipofisario tratados con trilostano desarrollan hipoadrencorticismo permanente. El tratamiento de elección del cushing adrenal es la adrenalectomía. Es aconsejable tratar durante 1-3 meses con trilostano previamente a la adrenalectomía, para compensar al paciente y reducir el riesgo de mortalidad.