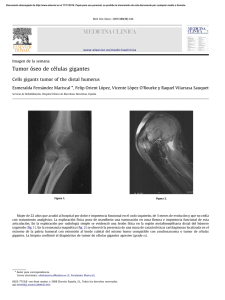
anticuerpos monoclonales contra las celulas espumosas
Anuncio

k OFICINA ESPAÑOLA DE PATENTES Y MARCAS 19 k 2 168 314 kInt. Cl. : C12N 5/08, C07K 14/705 11 Número de publicación: 7 51 ESPAÑA C07K 16/28, C12Q 1/02 C12P 21/08, C12N 5/12 A61K 39/395 k TRADUCCION DE PATENTE EUROPEA 12 kNúmero de solicitud europea: 94930226.9 kFecha de presentación: 26.10.1994 kNúmero de publicación de la solicitud: 0 726 942 kFecha de publicación de la solicitud: 21.08.1996 T3 86 86 87 87 k 54 Tı́tulo: Anticuerpos monoclonales contra las células espumosas humanas y sus utilizaciones far- macéuticas y diagnósticas. k 73 Titular/es: INNOGENETICS N.V. k 72 Inventor/es: De Smet, Walter y 30 Prioridad: 02.11.1993 EP 93402691 Industriepark Zwijnaarde 7, Box 4 9052 Gent, BE 45 Fecha de la publicación de la mención BOPI: 16.06.2002 k 45 Fecha de la publicación del folleto de patente: ES 2 168 314 T3 16.06.2002 Aviso: k k Union, Ann k 74 Agente: Curell Suñol, Marcelino En el plazo de nueve meses a contar desde la fecha de publicación en el Boletı́n europeo de patentes, de la mención de concesión de la patente europea, cualquier persona podrá oponerse ante la Oficina Europea de Patentes a la patente concedida. La oposición deberá formularse por escrito y estar motivada; sólo se considerará como formulada una vez que se haya realizado el pago de la tasa de oposición (art. 99.1 del Convenio sobre concesión de Patentes Europeas). Venta de fascı́culos: Oficina Española de Patentes y Marcas. C/Panamá, 1 – 28036 Madrid ES 2 168 314 T3 DESCRIPCION Anticuerpos monoclonales contra las células espumosas humanas y sus utilizaciones farmacéuticas y diagnósticas. 5 10 15 20 25 30 35 40 45 50 55 60 La presente invención se refiere al anticuerpo monoclonal que se designa como 3.A9F5E1, depositado en ECACC con el número 93102638, a un procedimiento para preparar los anticuerpos monoclonales según la presente invención, y a su utilización con finalidades diagnósticas y farmacéuticas. La ateroesclerosis implica una combinación de cambios en la ı́ntima de la pared arterial, que da lugar a un engrosamiento y endurecimiento de las arterias; lesiones tı́picas tales como señales de tipo graso y placas fibrosas formadas por lı́pidos, proteı́nas y otros componentes, que se convierten en placas fibrosas calcificadas que afectan a la capa media subyacente en estadios más tardı́os. La enfermedad se origina como respuesta a una lesión de las células endoteliales y presenta varias propiedades en común con los procesos inflamatorios en otros tejidos (Ross, 1986). Elementos clave de la placa ateroesclerótica son las células espumosas, que se derivan principalmente de los monocitos sanguı́neos circulantes. Después de penetrar en la pared arterial, los monocitos se diferencian en macrófagos que absorben ávidamente grandes cantidades de lipoproteı́nas modificadas, dando lugar por ello a la formación de las células espumosas. Las lesiones de la luz arterial conducen a un flujo sanguı́neo obliterante y finalmente a complicaciones clı́nicas tales como infarto de miocardio, ictus, trombosis, angina, hipertensión renal y enfermedades de los vasos periféricos. La detección temprana de las placas ateroescleróticas es de importancia fundamental para permitir una intervención oportuna que reduzca el tamaño y formación de aquéllas, y evitar la formación de las nuevas. La arteriografı́a se utiliza convencionalmente para el diagnóstico de las enfermedades vasculares avanzadas. A causa de los riesgos provocados por el procedimiento de cateterización, la arteriografı́a sólo se lleva a cabo en pacientes con enfermedad ateroesclerótica aguda o avanzada. Hasta la fecha, no existen procedimientos diagnósticos que permitan una detección temprana de las placas ateroescleróticas, y son necesarias mejores técnicas no invasivas y reactivos capaces de detectar, elaborar mapas y tratar tempranamente las lesiones arteriales que no alteran el flujo sanguı́neo y no son estenosantes. Kodama et al (WO 90/05748) han caracterizado una molécula receptora limpiadora y anticuerpos contra este receptor para la detección y tratamiento de la ateroesclerosis. Se refiere a una proteı́na receptora de alrededor de 220 kDa que se une a la LDL acetilada y oxidada. Con objeto de aislar este receptor, se utilizaron células THP-1 diferenciadas mediante PMA. Se han descrito ya múltiples modelos para la generación in vitro de células espumosas para progenies celulares murinas, en los que uno de los sistemas clásicos consiste en la incubación de células J774A.1 murinas con liproteı́nas acetiladas de baja densidad (LSL) durante 48 horas, que da lugar a un contenido intracelular de colesterol superior a 100 µg/mg proteı́nas celulares y un grado de esterificación de + 50 % (Tabas et al., 1985; Via et al., 1985, Snow et al., 1988; 1992). En cambio, las progenies celulares humanas de tipo macrofágico HL-60 y U-937 no se pudieron transformar en células espumosas utilizando la LDL acetilada (Via et al., 1985). La inducción previa con forbol 12-miristato I3-acetato (PMA) o con un medio condicionado de linfocitos estimulados con concanavalina A no influenció su metabolismo LDL-acetı́lico. La progenie celular monocı́tica humana THP-1 (Tsuchiya et al., 1980) podrá inducirse mediante PMA a un fenotipo diferenciado que expresaba numerosas caracterı́sticas macrofágicas funcionales (Tsuchiya et al, 1982). Las células en suspensión finalizaron el crecimiento y se adhirieron al sustrato, y secretaron lipoproteı́n lipasa y apolipoproteı́na E (Tajima et al., 1985; Auwerx et al., 1988; Menju et al., 1989). Hara et al (1987) describieron un aumento en la degradación de acetil-LDL en las células THP-1 mediante PMA, aunque incluso una acumulación de colesterol total de + 45 µg/mg de proteı́nas celulares después de 48 horas sea bastante baja comparándola con el contenido de colesterol observado de las células espumosas aisladas a partir de la placa ateroesclerótica, que normalmente es del orden de hasta 300 µg/mg proteı́na (Haley et al., 1977; St. Clair., 1986). Asimismo, en un estudio de Yamamoto et al. (1988) que involucra a las células THP-1 humanas inducidas por PMA y a las células UE-12, las células espumosas generadas contenı́an solamente 20-40 µg colesterol/mg proteı́na. Por tanto, existe una necesidad persistente de establecer un modelo in vitro de células espumosas macrofágicas humanas que sea similar a las células espumosas de la placa ateroesclerótica respecto a sus grandes cantidades intracelulares de colesterol y de sus ésteres. En la aterogénesis están probablemente implicadas varios tipos de moléculas de adhesión endotelioleucocı́tica. Por ejemplo, los monocitos/nmacrófagos, antes de su emigración al tejido extravascular, se 2 ES 2 168 314 T3 5 10 15 adhieren a las células del endotelio vascular. Esta adherencia depende de interacciones entre estructuras superficiales celulares (pares de receptores - ligandos”) sobre ambos tipos celulares. Para monocitos/macrófagos, estos son, entre otros, “el antı́geno- 1 asociado a la función linfocı́tica” (LFA-1), Mac-1 y/o p150,95. Para la célula endotelial, estos son, entre otros, “la molécula -1 de adhesión intercelular” (ICAM-1) e ICAM-2. LFA-1, Mac-1 y p150,95 (aludiendo a la nomenclatura de la “Organización Mundial de la Salud” como los antı́genos CD11a/CD18, CD11b/CD18 y CD11c/CD18, respectivamente) son miembros de la subfamilia de la beta 2 integrina (= subfamilia de la leucointegrina). Los tres son glucoproteı́nas alfa-beta de la membrana no unidas covalentemente. Comparten la misma subunidad beta pero tienen distintas subunidades alfa. La expresión de LFA-1 no se limita a monocitos/macrófagos, pues se encuentra también en los linfocitos B, linfocitos T y granulocitos. Aunque LFA-1 se identificó originariamente mediante anticuerpos monoclonales (mAb) que inhiben la eliminación mediada por las células T, se mostró posteriormente que participaba a través de sus interacciones con sus ligandos ICAM-1 y -2 en un amplio abanico de otras funciones leucocitarias (incluyendo las respuestas de las células T auxiliadoras y de los linfocitos B), la eliminación natural, la citotoxicidad dependiente de anticuerpos mediada por monocitos y granulocitos, y, tal como se mencionó anteriormente, la adherencia de los leucocitos a las células endoteliales, fibroblastos y células epiteliales). Para una revisión general sobre las “leucointegrinas”, véase Larson y Springer (1990) y Springer (1990). 20 25 30 35 40 45 50 55 ICAM-1 e ICAM-2 son ambos miembros de otra familia de moléculas adhesivas, a saber, la superfamilia de los genes de las inmunoglobulinas. ICAM-1 (también denominado antı́geno CD54), consiste en una única cadena glucoproteica cuya masa varı́a entre 76 y 114 kilodaltons, dependiendo del origen del tipo celular. Es altamente inducible en un amplio conjunto de tipos celulares con citoquinas tales como el factor de necrosis tumoral, el interferon gamma y la interleucina-1 (Dustin et al., 1988). ICAM-2 difiere de ICAM-1 en la distribución celular (véase más adelante) y en la inducción citoquı́nica. Basándose en la existencia de una vı́a adhesiva independiente de ICAM-1 e ICAM-2 al LFA-1 purificado, se postuló un tercer ligando (=ICAM-3) para LFA-1 (de Fougerolles et al., 1991) y se caracterizó con el anticuerpo monoclonal CBR-IC3/1 (WO 92/22323; de Fougerolles y Springer, 1992). Recientemente, tres grupos investigadores han descrito independientemente una secuencia cADN para ICAM-3 (WO 93/14776; Fawcett et al.,1992; Vazeux et al., 1992; de Fougerolles et al., 1993). Más recientemente incluso, estudios inmunoquı́micos, funcionales y de secuenciación proteica han mostrado que ICAM-3 y el antı́geno CDw50 son la misma molécula (Juan et al, 1993). CDw50 se definió originariamente por dos mAb (101-1D2 y 140-11) y constituyó uno de los nuevos conjuntos de diferenciación asignados durante el ”Fourth international Workshop on Human Leucocyte Differentiation Antigens (Hadam et al., 1990). La existencia de tres ligandos LFA-1 sugiere la especialización para distintos aspectos de las interacciones de los leucocitos dependientes de LFA-1 (WO 92/22323). ICAM-1 se expresa básicamente en el endotelio y en muchos tipos de células epiteliales, y es inducido intensamente en la inflamación y en la inmunidad, donde regula la localización celular y facilita el reconocimiento antigénico especı́fico (Wawryk et al., 1989). Ya que ICAM-2 es el ligando predominante de LFA-1 en el endotelio en reposo, esta vı́a de adhesión puede tener consecuencias importantes para la recirculación normal de linfocitos que transporten LFA-1 a través del endotelio tisular. El hallazgo de que : (a) la adhesión de los linfocitos T en reposo al LFA-1 purificado tiene lugar primariamente a través de ICAM-3 (de Fougerolles y Springer, 1992); (b) la expresión más alta del ARN mensajero de ICAM-3 se encuentra en tipos celulares implicados en la presentación del antı́geno a las células T (es decir, células B y monocitos/macrófagos) (Fawcett et al., 1992; Vazeux et al, 1992); y (c) ICAM-3 se expresa mucho mejor que los otros ligandos de LFA-1 en los monocitos en reposo y en los linfocitos (de Fougerolles y Springer, 1992), implica una función importante para ICAM-3 en la iniciación de las respuestas inmunitarias. En apoyo de esta hipótesis está el hallazgo de que CDw50mAb son capaces de inhibir parcialmente las respuestas alogeneicas primarias (Vilella et al., 1990). DE BAETSELIER et al, en Tissue Antigens, Vol 42, 1993, página 412, da a conocer anticuerpos que muestran una unión aumentada a las células espumosas THP-1. El objetivo de la presente invención es proporcionar un nuevo anticuerpo monoclonal anti-ICAM-3, capaz de diferenciar las células espumosas de las células no espumosas activadas. Otro objetivo de la presente invención es proporcionar un procedimiento para producir dichos anticuerpos monoclonales. 60 Otro objetivo de la presente invención es proporcionar progenies de células hibridoma que produzcan dichos anticuerpos monoclonales. 3 ES 2 168 314 T3 Otro objetivo de la presente invención es proporcionar una utilización farmacéutica, ası́ como diagnóstica, a dichos anticuerpos monoclonales. Todos estos objetivos se obtienen mediante las formas de realización de la invención. 5 La presente invención se refiere a células “espumosas” humanas generadas in vitro a partir de progenies relacionadas de monocitos/macrófagos que dan lugar a una cantidad promedio de colesterol intracelular de por lo menos 139 + 36 µg/mg de proteı́nas celulares, determinada mediante HPLC, caracterizándose dicho colesterol por un grado de esterificación de 46 + 6 %, tal como se determinó mediante HPLC. 10 El término “células espumosas” se refiere a células cargadas de lı́pidos, a las que se alude generalmente en la técnica como células espumosas y que aparecen por ejemplo, en las placas ateroescleróticas (para una revisión de las células espumosas, véase Bowyer & Mitchinson, 1989). 15 El término “progenies celulars relacionadas de monocitos/macrófagos” ha sido revisado por Lyons & Aschmann (1989) y por ejemplo, incluye las progenies de células THP-1. El término “éster de colesterilo” se refiere a cualquier forma esterificada del colesterol. 20 La cantidad de colesterol y de los ésteres de colesterilo puede determinarse mediante HPLC de fase inversa (Vercaemst et al., 1989) tal como se describe en el apartado de Ejemplos. Las cantidades determinadas mediante cualquier otro medio conocido en la técnica pueden comprobarse según las técnicas presentadas en el apartado de Ejemplos de la presente invención. 25 La expresión “moléculas que son reguladas especı́ficamente en las células espumosas in vitro de la presente invención” se refiere a compuestos o moléculas que muestran una unión más alta a las “células espumosas THP-1” de la presente invención que a las “células THP-1 + PMA/RA”, tal como se definen en la presente invención. 30 35 Tal como se presenta en el apartado de Ejemplos, la presente invención implica un nuevo tipo de células espumosas humanas generadas in vitro caracterizadas por sus altos contenidos de colesterol intracelular y ésteres colesterilo. Dichos altos contenidos de colesterol intracelular no se han obtenido nunca hasta la fecha para las progenies celulares relacionadas con los monocitos/macrófagos humanos y tienen la ventaja de parecerse más a las células espumosas de la placa ateroesclerótica in vivo con relación a sus grandes cantidades de colesterol y ésteres de colesterilo. 40 La presente invención se refiere a células espumosas humanas tal como se han definido anteriormente, como las preparadas a partir de las células THP-1 activadas durante 24 horas con una mezcla de 2 x 10−7 M forbol 12-miristato 13-acetato (PMA) y 0,5 x 10−7 M ácido retinoico (RA), y cultivadas después durante 48 horas en presencia de lipoproteı́nas agregadas de baja densidad (LDL) (THP-1 espumosas). Las células THP-1 están disponibles en la colección ATCC (ATCC TIB 202). El término “activadas” o diferenciadas se ha revisado por Dougherty & McBride (1989). 45 50 55 60 El término “LDL agregadas” se refiere a partı́culas LDL más voluminosas que pueden obtenerse tal como se describe en el apartado de Ejemplos (tratamiento mediante ultrasonidos) de la presente invención o mediante cualquier otro procedimiento conocido en la técnica, tal como la mezcla mediante torbellinos (Khoo et al,.1988), o la modificación de la fosfolipasa C (Suits et al., 1989). El grado de agregación es monitorizado después de la preparación, tal como se describe en el apartado de Ejemplos, o mediante cualquier otro procedimiento conocido en la técnica. La concentración preferida de las LDL agregadas al medio, tal como se expone en el apartado de Ejemplos, es de 200 µg/ml. Las condiciones preferidas de crecimiento para generar células “espumosas” derivadas de THP-1 se exponen ampliamente en el apartado de Ejemplos. Debe entenderse, sin embargo, que pueden introducirse cualesquiera modificaciones conocidas por los expertos en la materia que aumenten en las células THP-1 la absorción de LDL original o de cualquier LDL modificado conocido en la técnica. Otras progenies celulares relacionadas con los monocitos/macrófagos, además de THP-1, podrı́an también adaptarse para generar células espumosas con las caracterı́sticas anteriormente mencionadas y siguiendo los protocolos antes esbozados. Hasta la fecha, tales progenies celulares no se han caracterizado. El apartado de Ejemplos de la presente invención demuestra que las células THP-1 que se han desarro4 ES 2 168 314 T3 5 10 15 20 25 30 35 40 45 50 55 60 llado bajo las condiciones allı́ especificadas, contienen cantidades de colesterol intracelular notablemente altas, tal como se especificó anteriormente. Las células espumosas humanas de la invención se definen como que albergan una cantidad promedio de colesterol intracelular de por lo menos 139 + 36 µg/mg de proteı́nas celulares, de las cuales 46 + 6 % es en forma esterificada, obteniéndose mediante activación de las células THP-1 durante 24 horas con una mezcla de 2 x 10−7 M forbol 12-miristato 13-acetato (PMA) y 0,5 x 10−7 M de ácido retinoico (RA), y a continuación el cultivo durante 48 horas en presencia de lipoproteı́nas agregadas de baja densidad (LDL), a las que se hará mención como células “espumosas THP-1”. La presente invención se refiere a la utilización de células espumosas humanas tal como se definieron anteriormente, para seleccionar compuestos que muestren una unión aumentada a las células espumosas humanas (THP-1 espumosas) tal como se definieron anteriormente, comparada con su unión a células humanas preparadas activando las células THP-1 durante 24 horas con una mezcla de 2 x 10−7 M forbol 12-miristato 13-acetato (PMA) y 0,5 x 10−7 M ácido retinoico (RA), y cultivadas después durante 48 horas bajo condiciones exentas de lı́pidos (a las que se alude como THP-1 + PMA/RA). Tal como se demostró en el apartado de Ejemplos, pueden encontrarse ciertos compuestos que muestran una mayor unión a células espumosas THP-1 que las células THP-1 activadas durante 24 horas con una mezcla de 2 x 10−7 M forbol 12-miristato 13-acetato (PMA) y 0,5 x 10−7 M ácido retinoico (RA), y cultivadas después durante 48 horas bajo condiciones exentas de lı́pidos (a las que se alude como THP-1 + PMA/RA). El “aumento de la unión” puede determinarse mediante inmunofluorescencia indirecta tal como la analizada mediante citometrı́a de flujo (Análisis FACS) o mediante cualquier otra técnica conocida por el experto en la materia, tales las técnicas de inmunomarcado o marcado enzimático. El término “unión aumentada” se refiere a la unión observada al menos 2 veces, preferentemente 3 veces, e incluso, más preferentemente, por lo menos 5 veces, que la observada para el mismo compuesto respecto a las células THP-1 + PMA/RA. El término “compuestos” se refiere a cualquier tipo de molécula tal como anticuerpos, péptidos, medicamentos, etc, pero sin embargo, preferentemente, a un anticuerpo monoclonal. Tales compuestos pueden ser de interés para diagnosticar la presencia de células espumosas (por ejemplo, en las placas ateroescleróticas) o para inhibir la formación de tales células espumosas inhibiendo su absorción de las LDL. El modelo de célula espumosa THP-1 puede utilizarse para ensayar moléculas nuevas o conocidas, compuestos quı́micos y farmacéuticos respecto a su capacidad inhibitoria para la absorción de lipoproteı́nas y la acumulación de colesterol, evitando por tanto la formación de las células espumosas. El modelo in vitro de células espumosas humanas de la presente invención puede también, pues, utilizarse para rastrear péptidos y proteı́nas nuevos o conocidos, y sus complejos que actúan como aceptores del colesterol y transportadores que proporcionan la salida del colesterol de las células cargadas con lı́pidos, que pueden utilizarse para la eliminación del colesterol a partir de las lesiones ateroescleróticas. En el apartado de ejemplos de la presente invención, se proporcionan varios ejemplos que muestran cómo el sistema de células espumosas de la presente invención puede utilizarse para seleccionar anticuerpos especı́ficos que muestren una unión aumentada a las células espumosas THP-1 comparadas con las células THP-1 + PMA/RA, determinada mediante inmunofluorescencia indirecta y que son potencialmente interesantes como marcadores de células espumosas (tal como, por ejemplo, los marcadores prognósticos de la ateroesclerosis). Tal como se utiliza en la presente memoria, el término “anticuerpo” se refiere a anticuerpos policlonales, anticuerpos monoclonales, anticuerpos humanizados, anticuerpos de cadena única, y sus fragmentos tales como F(ab), F(ab’)2, Fv y los otros fragmentos que conservan la función de unión antigénica del anticuerpo parental. Ejemplos particularmente preferidos de compuestos según esta forma de realización de la invención, son anticuerpos monoclonales. El término “anticuerpo monoclonal” se refiere a una composición de anticuerpos que posee una población de anticuerpos homogéneos. El término no se limita a considerar la especie u origen del anticuerpo, ni significa que esté limitado por el modo en el que está construı́do. El término abarca la totalidad de las inmunoglobulinas, ası́ como fragmentos tales como F(ab), F (ab’)2, Fv y otros, que conservan la función de unión antigénica del anticuerpo. Los anticuerpos monoclonales de cualquier especie de mamı́fero pueden utilizarse en la presente invención. En la práctica, sin embargo, los anticuerpos serán tı́picamente de rata o de origen murino, a causa de la disponibilidad de las ratas o de las progenies celulares murinas para utilizarlas en la obtención de las progenies celulares hı́bridas 5 ES 2 168 314 T3 requeridas o hibridomas para producir anticuerpos monoclonales. 5 10 La presente invención se refiere a un anticuerpo monoclonal caracterizado porque muestra una unión aumentada a las células espumosas humanas (THP-1 espumosas) tal como se definió anteriormente, comparado con su unión a las células humanas preparadas activando células THP-1 durante 24 horas con una mezcla de 2 x 10−7 M forbol 12-miristato 13-acetato (PMA) y 0,5 x 10−7 M ácido retinoico (RA), y cultivándolas después durante 48 horas bajo condiciones libres de lı́pidos (THP-1 + PMA/RA), caracterizándose además dicho anticuerpo monoclonal porque se une a un antı́geno reconocido por el anticuerpo monoclonal 3.A9F5E1 depositado en la colección ECACC con el número 93102638 el 26 de octubre de 1993. ECACC significa el European Collection of Animal Cell Cultures. En aras de la sencillez, el anticuerpo monoclonal “3.A9F5E1” se abreviará a continuación como “3.A9”. 15 20 Tal como se ha demostrado en el apartado de Ejemplos, el anticuerpo monoclonal 3.A9 depositado en ECACC bajo el n◦ 93102638 es capaz de inmunoprecipitar un antı́geno, al que se alude como el antı́geno 3.A9 en el apartado de ejemplos. Esta forma de realización especı́fica de la presente invención abarca, pues, cualquier anticuerpo monoclonal que muestre una unión aumentada a las células espumosas THP-1, respecto a las células THP-1 + PMA/RA y que se une al antı́geno 3.A9. La presente invención se refiere a un anticuerpo monoclonal tal como se ha definido anteriormente, caracterizado además porque se une a un componente de 150 kDa, como el que se encuentra en las células KG-1, determinado mediante inmunoprecipitación y SDS-PAGE. 25 Las células KG-1 están disponibles en la colección ATCC (ATCC CCL 246.1). 30 Tal como se muestra en el apartado de Ejemplos de la presente invención, la inmunoprecipitación y el análisis SDS-PAGE del antı́geno 3.A9 marcado con 125 I obtenido a partir de las células KG-1 lisadas y marcadas radioactivamente, da lugar a una banda de peso molecular aparente de 150 kDa, cuando se procesa bajo condiciones reductoras sobre geles al 7,5 %. El término “condiciones reductoras” se refiere a la adición de 2-mercaptoetanol al tampón de la muestra. 35 La presente invención se refiere a un anticuerpo monoclonal tal como se ha definido anteriormente, caracterizado además por que se une a ICAM-3, y no a ICAM-1 o al ICAM-2. 40 Como se muestra en el apartado de Ejemplos de la presente invención (especialmente en la Figura 2), el anticuerpo monoclonal 3.A9, ası́ como los 8 anticuerpos monoclonales anti-ICAM-3 y los 3 anti CDw50 dados a conocer previamente, se unen a el material eluı́do de una columna de inmunoafinidad preparada con el anticuerpo monoclonal 3.A9. La especificidad de esta reacción se muestra por el hecho de que los anticuerpos monoclonales dirigidos contra ICAM-1, ICAM-2 u otras moléculas no mostraron unión cuando se aplicaron bajo condiciones similares sobre el material inmunopurificado. 45 La presente invención se refiere a un anticuerpo monoclonal tal como el definido anteriormente denominado 3.A9F5E1 y depositado en ECACC bajo el número 93102638 el 26 de octubre de 1993. 50 La presente invención se refiere a un anticuerpo monoclonal tal como se ha definido anteriormente, tal como ha sido preparado mediante el procedimiento que comprende las etapas siguientes: (a) inmunización de un animal con células KG-1a , 55 (b) fusión de las células del bazo de dicho animal con las células de mieloma para formar células de hibridoma que secreten anticuerpos, (c) rastreo de las células de hibridoma respecto a la producción de anticuerpos monoclonales dirigidos contra las células KG-1a, y 60 (d) rastreo de las células de hibridoma que se clasifiquen positivas en la etapa (c) respecto a la producción de un anticuerpo monoclonal que muestra una unión aumentada a las células espumosas THP-1 tal como las definidas anteriormente, comparado con su unión a las células THP-1 + PMA/RA tal como se definieron anteriormente, 6 ES 2 168 314 T3 (e) cultivo del hibridoma seleccionado según la etapa (d) en un medio de cultivo apropiado (f) recuperación de los anticuerpos monoclonales secretados por los hibridomas seleccionados cultivados como en (e), o alternativamente, 5 10 15 20 (g) implantación de los hibridomas seleccionados como en (e) en el peritoneo de un ratón y, cuando se produce lı́quido ascı́tico por el animal, recuperación de los anticuerpos monoclonales formados entonces a partir de dicho lı́quido ascı́tico. Los anticuerpos monoclonales se preparan utilizando el procedimiento de Kohler y Milstein (1975), o una modificación del mismo. Tı́picamente, una rata o un ratón se inmunizan tal como se describe en el apartado de Ejemplos. El bazo (y opcionalmente varios nódulos linfáticos voluminosos) se extirpan y se disocian en células independientes. Las células resultantes B, o la totalidad de las células disociadas del bazo, se inducen entonces a fusionarse con células de mieloma para formar hibridomas, cultivándose en un medio selectivo (por ejemplo, hipoxantina, aminopterina, medio de timidina, “HAT”). Los hibridomas resultantes se siembran mediante dilución restrictiva, ensayándose entonces respecto a la producción de anticuerpos que se unan especı́ficamente al deseado antı́geno inmunizante de la superficie celular (y los cuales no se unen a antı́genos no relacionados). Los hibridomas selecionados que secretan mAb se cultivan entonces in vitro (por ejemplo, en recipientes de cultivo tisular o en reactores de fibra hueca), o in vivo (como en el lı́quido ascı́tico de los ratones). El anticuerpo monoclonal 3.A9 se preparó tal como se describe en el apartado de Ejemplos de la presente memoria. Otros anticuerpos monoclonales de la invención, pueden prepararse de modo similar, o tal como se describió anteriormente. 25 Según todavı́a otra forma de realización, la presente invención se refiere a un derivado de un anticuerpo, tal como un fragmento de un anticuerpo o un anticuerpo monoclonal humanizado, o un anticuerpo de cadena única, o un anticuerpo monoclonal marcado, derivándose dichos derivados de un anticuerpo monoclonal tal como se definió anteriormente. 30 Tal como se utiliza en la presente memoria, el término “anticuerpos humanizados” significa que una parte al menos de las regiones estructurales de una inmunoglobulina, se derivan de secuencias inmunoglobulı́nicas humanas. 35 40 45 50 55 60 Tal como se utiliza en la presente memoria, el término “anticuerpos de cadena única” se refiere a anticuerpos que se preparan determinando los dominios de unión (tanto cadenas pesadas como ligeras) de un anticuerpo de unión, y suministrando una mitad de unión que permita la conservación de esta función de unión. Esta forma, esencialmente, un anticuerpo radicalmente abreviado, con sólo aquélla parte del dominio variable que es necesaria para unirse al antı́geno. La determinación y construcción de anticuerpos de cadena única se describe en la Patente U.S. n◦ 4.946.778 de Ladner et al. Si se desea, los anticuerpos (policlonales o monoclonales) pueden marcarse utilizando técnicas convencionales. Marcadores apropiados incluyen fluoróforos, cromóforos, átomos radioactivos (particularmente 32 P e 125 I, reactivos denso-electrónicos, enzimas, y ligandos con pares de unión especı́fica. Los enzimas se detectan tı́picamente por su actividad. Por ejemplo, la peroxidasa de rábano (HRP) se detecta habitualmente por su capacidad para convertir la 3, 3’, 5, 5’- tetrametilbencidina (TMB) en un pigmento azul, cuantificable con un espectrofotómetro. “Par de unión especı́fico” se refiere a una proteı́na capaz de unirse a una molécula ligando con una alta especificidad, como por ejemplo en el caso de un antı́geno y un anticuerpo monoclonal especı́fico, por tanto, para él. Otros pares de unión especı́ficos incluyen la biotina y la avidina o la estreptavidina, la IgG y la proteı́na A, y los numerosos pares ligando-receptor conocidos en la técnica. Deberá entenderse que la descripción anterior no significa categorizar los diversos marcadores en tipos distintos, pues el mismo marcador puede servir de varias formas diferentes. Por ejemplo, el 125I puede servir como un marcador radioactivo o como un reactivo denso-electrónico. HRP puede servir como un enzima o como un antı́geno para un mAb. Además, se pueden combinar varios marcadores para el efecto deseado. Por ejemplo, los mAbs y la avidina requieren también marcadores en la práctica de la presente invención; ası́, se podrı́a marcar un mAb con biotina, y detectar su presencia con avidina marcada con 125 I, o con un mAb anti-biotina marcado con HRP. Otras permutaciones y posibilidades serán fácilmente obvias para los expertos en la técnica, y se consideran como equivalentes dentro del alcance de la invención. Según otra forma de realización, la presente invención se refiere también a una progenie celular de hibridoma que produce un anticuerpo monoclonal tal como se ha definido anteriormente. 7 ES 2 168 314 T3 Según otra forma de realización, la presente invención se refiere también a una progenie celular de hibridoma que produce un anticuerpo monoclonal tal como se ha definido anteriormente, comprendiendo dicho procedimiento por lo menos las etapas siguientes: 5 (a) inmunización de un animal con células KG-1a, (b) fusión de las células del bazo de dicho animal con las células de mieloma para formar células de hibridoma que secreten anticuerpos, 10 (c) rastreo de las células de hibridoma respecto a la producción de anticuerpos monoclonales dirigidos contra las células KG-1a, y 15 (d) rastreo de las células de hibridoma que se clasifiquen positivas en la etapa (c) respecto a la producción de un anticuerpo monoclonal que muestra una unión aumentada a las células espumosas THP-1 tal como las definidas anteriormente, comparado con su unión a las células THP-1 + PMA/RA tal como se definieron anteriormente, (e) cultivo del hibridoma seleccionado según la etapa (d) en un medio de cultivo apropiado 20 (f) recuperación de los anticuerpos monoclonales secretados por los hibridomas seleccionados cultivados como en (e), o alternativamente, (g) implantación de los hibridomas seleccionados como en (e) en el peritoneo de un ratón y, cuando se ha producido el lı́quido ascı́tico por el animal, recuperación de los anticuerpos monoclonales formados entonces a partir de dicho lı́quido ascı́tico. 25 30 Según otra forma de realización, la presente invención se refiere a un procedimiento para producir una progenie celular de hibridoma tal como se ha definido anteriormente, que comprende las etapas (a) a (d) tal como se han definido anteriormente. Según otra forma de realización, la presente invención se refiere a una progenie celular de hibridoma tal como la preparada según el procedimiento anteriormente expuesto, que comprende las etapas (a) a (d) tal como se han definido anteriormente. Según otra forma de realización, la presente invención se refiere a un anticuerpo monoclonal tal como se ha definido anteriormente, preparado mediante un procedimiento que comprende las etapas siguientes: 35 (a) cultivo de una progenie celular de hibridoma según se ha definido anteriormente en un medio de cultivo apropiado 40 (b) recuperación de los anticuerpos monoclonales secretados por los hibridomas seleccionados cultivados como en (a), o alternativamente, (c) implantación de los hibridomas seleccionados como en (a) en el peritoneo de un ratón y, cuando se ha producido el lı́quido ascı́tico por el animal, recuperación de los anticuerpos monoclonales formados entonces a partir de dicho lı́quido ascı́tico. 45 50 55 Según otra forma de realización, la presente invención se refiere a un anticuerpo monoclonal o a un derivado del mismo, tal como se ha definido anteriormente, para utilizarlo como un medicamento, más particularmente el anticuerpo monoclonal 3.A9 para curar o suprimir la inflamación. La presente invención se refiere más particularmente a anticuerpos monoclonales tal como se han definido anteriormente, que curen o supriman la inflamación. Este aspecto de la presente invención proviene de la capacidad de ICAM-3 y de sus derivados funcionales, de interaccionar con receptores de la familia de moléculas de las leucointegrinas, especialmente LFA-1. Debido a la capacidad de ICAM-3 para interaccionar con LFA-1, los anticuerpos contra ICAM-3 según la presente invención, pueden utilizarse para suprimir (es decir evitar, o atenuar) la inflamación. El término “inflamación”, tal como se utiliza en la presente memoria, significa incluir tanto las reacciones del sistema defensivo especı́fico, como las reacciones del sistema de defensa no especı́fica. 60 Según otra forma de realización preferida, la presente invención se refiere a anticuerpos monoclonales como los que se han definido anteriormente que curan o suprimen la inflamación especı́fica, más particularmente, que curan o suprimen la inflamación en respuesta a un proceso patológico seleccionado del grupo formado por la reacción de hipersensibilidad de tipo retardado, psoriasis, enfermedad autoinmune, 8 ES 2 168 314 T3 o trasplante de órgano (o rechazo de un injerto tisular). 5 10 15 20 25 30 35 Tal como se utiliza en la presente memoria el término “sistema de defensa especı́fico”, pretende referirse a aquel componente del sistema inmunitario que reacciona a la presencia de antı́genos especı́ficos. Se considera que la inflamación proviene de una respuesta del sistema de defensa especı́fico, si aquélla es causada o mediada por, o se asocia con una reacción del sistema de defensa especı́fico. Ejemplos de inflamación producida por una respuesta del sistema de defensa especı́fico incluyen la respuesta a antı́genos tales como el virus de la rubéola, enfermedades autoinmunes, y respuesta de hipersensibilidad de tipo retardado mediada por células T (tal como se aprecia, por ejemplo, en individuos que dieron “positivo” en el ensayo Mantoux.). Las enfermedades inflamatorias crónicas y el rechazo de tejidos sólidos trasplantados y órganos (por ejemplo, el riñón) y de órganos no sólidos tal como trasplantes de médula ósea constituyen otros ejemplos de reacciones inflamatorias del sistema de defensa especı́fico. Tal como se ha considerado anteriormente, la unión de las moléculas ICAM-3 a LFA-1 es de importancia capital en la adhesión celular. A través del proceso de adhesión, los linfocitos son capaces de monitorizar continuamente un animal respecto a la presencia de antı́genos extraños. Aunque estos procesos son normalmente deseables, también son la causa de rechazo del trasplante de órganos sólidos (por ejemplo, el riñón), o del rechazo del trasplante de órganos no sólidos (por ejemplo, la médula ósea), del rechazo del injerto tisular y de muchas enfermedades autoinmunes. Por tanto, cualquier medio capaz de atenuar o inhibir la adhesión celular serı́a muy deseable en los receptores de trasplantes de órganos sólidos (especialmente, trasplantes de riñón), o para pacientes autoinmunes. Los anticuerpos monoclonales para los componentes de la familia de las leucointegrinas inhiben muchas funciones leucocitarias dependientes de la adhesión, incluyendo la unión al endotelio (Haskard et al., 1986), adhesiones homotı́picas (Rothlein et al., 1986), proliferación de linfocitos inducida por mitógenos y antı́genos (Davignon et al., 1981), formación de anticuerpos (Fisher et al., 1986), y funciones efectoras de la totalidad de leucocitos tales como la actividad lı́tica de las células T citotóxicas (Krensky et al., 1984), macrófagos (Strassman et al., 1986), y de la totalidad de las células implicadas en reacciones de citotoxicidad celular anticuerpo-dependientes (Kohl et al., 1984). En todas las funciones mencionadas, los anticuerpos inhiben la capacidad del leucocito para adherirse al sustrato celular apropiado, el cual, a su vez, inhibe la función biológica asociada con la unión. Tales funciones, hasta el punto en que impliquen interacciones ICAM-3/LFA-1, pueden ser suprimidas con anticuerpos anti-ICAM-3. Por tanto, los anticuerpos monoclonales capaces de unirse a ICAM-3, tales como los anticuerpos monoclonales según la pressente invención, pueden utilizarse como un agente antiinflamatorio en un mamı́fero. Significativamente, tales agentes difieren de los agentes antiinflamatorios generales porque son capaces de inhibir selectivamente la adhesión, y no producen efectos otros efectos secundarios, tales como nefrotoxicidad, que se encuentran con los agentes convencionales. 40 El ICAM-3 media, en parte, los eventos de adhesión necesarios para posibilitar reacciones inflamatorias tales como las de hipersensibilidad de tipo retardado. Por tanto, los anticuerpos (especialmente los anticuerpos monoclonales) que son capaces de unirse a ICAM-3, poseen potencial terapéutico en la atenuación o eliminación de tales reacciones. 45 Esta utilización terapéutica potencial puede explotarse de dos formas. En primer lugar, puede administrarse una composición que contenga un anticuerpo monoclonal anti-ICAM-3 a un paciente que presente reacciones de hipersensibilidad de tipo retardado. Por ejemplo, tales composiciones podrı́an proporcionarse a un individuo que hubiera estado en contacto con antı́genos tales como veneno de yedra, veneno de roble, etc. En otra forma de realización, se administra un anticuerpo monoclonal capaz de unirse a ICAM-3 a un paciente, conjuntamente con un antı́geno, con objeto de evitar la reacción inflamatoria subsiguiente. De este modo, la administración adicional de un antı́geno con un anticuerpo anti-ICAM-3, puede influir para que un individuo tolere temporalmente la subsiguiente presentación de tal antı́geno. 50 55 60 Ya que los pacientes afectos de Deficiencia de Adherencia leucocitaria (LAD), a los que les falta LFA-1, no provocan una respuesta inflamatoria, se cree que el antagonismo de los ligandos naturales de LFA-1, inhibirán también una respuesta inflamatoria. La capacidad de los anticuerpos contra ICAM-3 para inhibir la inflamación, proporciona la base de su utilización terapéutica en el tratamiento de enfermedades inflamatorias crónicas y autoinmunes, tales como el lupus eritematoso, la tiroiditis autoinmune, la encefalomielitis alérgica experimental (EAE), la esclerosis múltiple, algunas formas de diabetes, el sı́ndrome de Reynaud, la artritis reumatoide, etc. Tales anticuerpos pueden también utilizarse como terapia en el tratamiento de la psoriasis. 9 ES 2 168 314 T3 En general, los anticuerpos anti-ICAM-3 de la presente invención, pueden administrarse solos o en combinación con otros anticuerpos anti-ICAM-3 y/o anti-ICAM-1 y/o anti-ICAM-2, en el tratamiento de las enfermedades que pueden tratarse habitualmente mediante terapia esteroidea. 5 10 15 20 Según la presente invención, tales respuestas de rechazo inmune e inflamatorio pueden suprimirse (es decir, evitarse o atenuarse), proporcionando a un individuo que necesite tal tratamiento, una cantidad de un agente inflamatorio que sea suficiente para suprimir dicha inflamación. Los agentes antiinflamatorios apropiados incluyen: un anticuerpo capaz de unirse a ICAM-3; un fragmento de dicho anticuerpo, que sea capaz de unirse a ICAM-3; ICAM-3 sustancialmente puro. La invención incluye además los procedimientos anteriormente descritos para suprimir una respuesta inflamatoria del sistema especı́fico de defensa, en los que se provee además al individuo de un agente inmunosupresor. Tal agente se administra preferentemente a una dosis más baja (es decir, a una dosis “sub-óptima”) que la que normalmente se necesitarı́a. La utilización de una dosis sub-óptima es posible debido al efecto sinérgico de los agentes de la presente invención. Ejemplos de agentes inmunosupresores apropiados incluyen, pero no se limitan a, dexametasona, azatioporina, ICAM-1, ICAM-2, o ciclosporina A. Los anticuerpos anti-ICAM-3 pueden utilizarse para evitar el rechazo tisular o de órganos sólidos, por ejemplo, el riñón, el rechazo de órganos no sólidos, por ejemplo, la médula ósea, o para modificar las respuestas autoinmunitarias en el mamı́fero. De manera importante, la utilización de anticuerpos monoclonales capaces de reconocer ICAM-3 puede permitir llevar a cabo trasplantes de órganos, incluso entre individuos que poseen desemparejamientos HLA. 25 30 Según otra forma de realización, la presente invención se refiere a un anticuerpo monoclonal tal como se ha definido anteriormente para curar o suprimir la inflamación no especı́fica en respuesta a un proceso patológico seleccionado a partir del grupo formado por: sı́ndrome del malestar respiratorio del adulto (ARDS), sı́ndromes de afectación orgánica múltiple secundarios a septicemia, traumas o hemorragias, lesiones de revascularización del tejido miocárdico o de otros tejidos, glomerulonefritis aguda, artritis reactiva, dermatosis con componentes de inflamación aguda, meningitis aguda purulenta u otras alteraciones inflamatorias del sistema nervioso central (por ejemplo, apoplejı́a), lesiones térmicas, hemodiálisis, leucocitaféresis, colitis ulcerosa, enfermedad de Crohn, enterocolitis necrotizante, sı́ndromes asociados con la transfusión de granulocitos, y toxicidad inducida por las citoquinas. 35 40 45 Tal como se utiliza en la presente memoria, una reacción del “sistema no especı́fico de defensa” intenta referirse a una reacción mediada por leucocitos que son incapaces de memoria inmunológica. Tales células incluyen granulocitos y macrófagos. Tal como se utiliza en la presente memoria, se dice que la inflamación proviene de una respuesta del sistema no especı́fico de defensa, si la inflamación está causada por, mediada por, o asociada con una reacción del sistema no especı́fico de defensa. Ejemplos de inflamación que provienen, al menos en parte, de una reacción del sistema no especı́fico de defensa, incluyen la inflamación asociada con procesos tales como: sı́ndrome del malestar respiratorio del adulto (ARDS) o sı́ndromes de afectación orgánica múltiple secundarios a septicemia, traumas o hemorragias, lesiones de revascularización del tejido miocárdico o de otros tejidos, glomerulonefritis aguda, artritis reactiva; dermatosis con componentes de inflamación aguda; meningitis aguda purulenta u otras alteraciones inflamatorias del sistema nervioso central tales como apoplejı́a; lesiones térmicas; hemodiálisis; leucocitaféresis; colitis ulcerosa; enfermedad de Crohn; enterocolitis necrotizante; sı́ndromes asociados con la transfusión de granulocitos; y toxicidad inducida por las citoquinas. 50 Según otra forma de realización, la presente invención se refiere a un anticuerpo monoclonal tal como se ha definido anteriormente, para curar o suprimir las metástasis de una célula tumoral hematopoyética, requiriendo dicha célula un elemento funcional de la familia CD11/18 para la migración, proporcionándose dicho agente a dicho individuo en cantidad suficiente para suprimir dicha metástasis. 55 Según todavı́a otra forma de realización, la presente invención se refiere a un anticuerpo monoclonal tal como se define anteriormente, para curar o suprimir la migración extravascular de leucocitos infectados vı́ricamente, administrándose a un individuo que posee tales leucocitos dicho agente modulador ICAM-3 en una cantidad suficiente que suprima la migración de dichos leucocitos. 60 Según todavı́a otra forma de realización, la presente invención se refiere a un anticuerpo monoclonal tal como se define anteriormente para curar o suprimir la migración de las células asociadas con una respuesta asmática, administrándose a dicho individuo dicho agente modulador ICAM-3 en una cantidad 10 ES 2 168 314 T3 suficiente que suprima la migración celular asociada con el asma. 5 10 En esta forma de realización de la presente invención, un agente capaz de modular las interacciones LFA-1/ICAM-3 se utiliza en el tratamiento del asma. Especı́ficamente, dicho procedimiento comprende la administración de una cantidad efectiva de un agente antiasmático a un individuo que requiera tal tratamiento. Los agentes anti-asmáticos de la presente invención incluyen los anticuerpos anti-ICAM-3 tal como se han definido anteriormente, que son capaces de alterar la capacidad de una célula para unirse a LFA-1. Los anticuerpos que se unen a ICAM-3 suprimirán la migración de eosinófilos alterando la capacidad del ICAM-3 que se expresa en estas células, para unirse a células que expresen un receptor LFA-1. 15 Se intenta que los agentes antiasmáticos de la presente invención sean proporcionados a los individuos receptores en una cantidad suficiente para disminuir o atenuar la gravedad, grado o duración de los sı́ntomas asmáticos. 20 Los agentes de la presente invención pueden administrarse solos o en combinación con uno o más agentes antiasmáticos (tales como metilxantinas (tales como teofilina), agonistas beta adrenérgicos (tales como catecolaminas, resorcinoles, saligeninas y efedrina, glucocorticoides (tales como hidrocortisona)), con objeto de disminuir la cantidad de tales agentes que sea necesaria para tratar los sı́ntomas asmáticos. 25 30 35 La administración de los agentes de la presente invención puede ser con objeto “profiláctico” o “terapéutico”. Cuando se proporciona profilácticamente, el agente se administra antes de cualquier sı́ntoma asmático. La administración profiláctica del agente sirve para evitar o atenuar cualquier respuesta asmática consecutiva. Cuando se administra terapéuticamente, el agente se proporciona al comienzo (o poco después) de los sı́ntomas asmáticos. La administración terapéutica del agente sirve para atenuar cualquier episodio asmático actual. Los agentes de la presente invención pueden administrarse, por tanto, antes del comienzo de un episodio asmático anticipado (de forma que se atenúe la anticipación de la gravedad, duración o alcance del episodio) o después de la iniciación de éste. Según otra forma de realización, la presente invención se refiere a una composición farmacéutica que contiene, como principio activo, un anticuerpo monoclonal o su derivado, tal como se han definido anteriormente. Según otra forma de realización, la presente invención se refiere a la utilización de un anticuerpo monoclonal o a su derivado tal como se han definido anteriormente, para preparar un medicamento con el que se traten cualquiera de las enfermedades seleccionadas a partir de: 40 la inflamación especı́fica en respuesta a un proceso patológico seleccionado del grupo formado por la reacción de hipersensibilidad de tipo retardado, sı́ntomas de psoriasis, una enfermedad autoinmune, un trasplante de órgano (o rechazo de un injerto tisular); 45 50 55 60 la inflamación no especı́fica en respuesta a un proceso patológico seleccionado a partir del grupo formado por: sı́ndrome del malestar respiratorio del adulto (ARDS), sı́ndromes de afectación orgánica múltiple secundarios a septicemia, traumas o hemorragias, lesiones de revascularización del tejido miocárdico o de otros tejidos, glomerulonefritis aguda, artritis reactiva, dermatosis con componentes de inflamación aguda, meningitis aguda purulenta u otras alteraciones inflamatorias del sistema nervioso central (por ejemplo, apoplejı́a), lesiones térmicas, hemodiálisis, leucocitaféresis, colitis ulcerosa, enfermedad de Crohn, enterocolitis necrotizante, sı́ndromes asociados con la transfusión de granulocitos, y toxicidad inducida por las citoquinas, metástasis de células tumorales hematopoyéticas, migración extravascular de leucocitos infectados vı́ricamente, asma, etc. Los anticuerpos de la presente invención se administran a una concentración que es terapéuticamente efectiva para evitar o tratar cualquiera de los procesos patológicos anteriormente mencionados. Para cumplir este objetivo, los anticuerpos pueden formularse utilizando diversos excipientes aceptables en la técnica. Tı́picamente, los anticuerpos se administran mediante inyección, intravenosa o intraperitonealmente. Los procedimientos para efectuar esta administración son conocidos por los expertos en la técnica. Asimismo, se pueden obtener composiciones que puedan administrarse tópica u oralmente, o que puedan ser capaces de atravesar membranas mucosas. 11 ES 2 168 314 T3 5 10 15 20 25 30 35 Antes de la administración a los pacientes, pueden añadirse otros componentes de la formulación a los anticuerpos. Es preferible una fórmula lı́quida. Por ejemplo, estos componentes pueden incluir aceites, polı́meros, vitaminas, hidratos de carbono, aminoácidos, sales, tampones, albúmina, surfactantes, o agentes de relleno. Los hidratos de carbono incluyen preferentemente azúcares o alcoholes azucarados tales como mono, di o polisacáridos, o glucanos hidrosolubles. Los sacáridos o glucanos pueden incluir fructosa, dextrosa, lactosa, glucosa, manosa, sorbosa, xilosa, maltosa, sucrosa, dextrano, pululano, dextrina, alfa y beta ciclodextrina, almidón soluble, hidroxietil almidón y carboximetilcelulosa, o sus mezclas. Se prefiere más la sucrosa. “El alcohol azucarado” se define como un hidrocarburo de C4 a C8 con un grupo -OH e incluye galactitol, inositol, manitol, xilitol, sorbitol, glicerol y arabitol. El manitol es el más preferido. Estos azúcares o “alcoholes azucarados” mencionados antes, pueden utilizarse individualmente o combinados. No existe un lı́mite fijado para la cantidad que se utilice, mientras que el azúcar o el “alcohol azucarado” sea soluble en la preparación acuosa. Preferentemente, la concentración del azúcar o del “alcohol azucarado” es del orden de entre 1,0 peso/porcentaje de volumen y 7,0 peso/porcentaje de volumen, más preferiblemente de entre 2,0 y 6,0 peso/porcentaje de volumen. Los aminoácidos preferidos incluyen formas levógiras (L) de carnitina, arginina, y betaı́na; sin embargo, pueden añadirse otros. Los polı́meros preferidos incluyen polivinilpirrolidona (PVP) con un peso molecular promedio entre 2.000 y 3.000, o polietilenglicol (PEG) con un peso molecular promedio de entre 3.000 y 5.000. También se prefiere utilizar un tampón en la composición para minimizar los cambios en el pH en la solución previa a la liofilización o después de la reconstitución. Pueden emplearse la mayorı́a de los tampones fisiológicos, pero se prefieren los de citrato, fosfato, succinato y glutamato, o sus mezclas. El más preferido es el tampón citrato. Preferentemente, la concentración es del orden de entre 0,01 y 0,3 molar. Los surfactantes que pueden añadirse a la fórmula, se muestran en las solicitudes de patente EP n◦ EP 0 270 799 y n◦ EP 0 268 110. Además, los anticuerpos pueden modificarse quı́micamente mediante conjugación covalente a un polı́mero para aumentar su vida media circulante, por ejemplo. Los polı́meros preferidos, y los procedimientos para unirlos a los péptidos, se muestran en las Patentes U.S. n◦ 4.766.106; n◦ 4.179.337; n◦ 4.495.285; y n◦ 4.609.546. Polı́meros preferidos son los polioles polioxietilados y el polietilen glicol (PEG). PEG es soluble en agua a temperatura ambiente y posee la fórmula general : R(O-CH2 -CH2 )n O-R donde R puede ser hidrógeno, o un grupo protector tal como un grupo alquilo o alcanolilo. Preferentemente, el grupo protector posee entre 1 y 8 átomos de carbono, más preferentemente es metilo. El sı́mbolo n es un entero positivo, preferentemente está entre 1 y 1000, más preferentemente entre 2 y 500. El PEG posee un peso molecular promedio preferido de entre 1.000 y 40.000, más preferentemente de entre 2.000 y 20.000, siendo el más preferido de entre 3.000 y 12.000. Preferentemente, PEG posee al menos un grupo hidroxilo, más preferentemente es un grupo hidroxilo terminal. Es este grupo hidroxilo el que se activa preferentemente. Sin embargo, se entenderá que el tipo y cantidad de los grupos reactivos pueden variarse para obtener un PEG conjugado covalentemente/anticuerpo de la presente invención. 45 Los polioles polioxietilados hidrosolubles son también útiles en la presente invención. Incluyen el sorbitol polioxietilado, la glucosa polioxietilada, el glicerol polioxietilado (POG), etc. El POG es preferible. Una razón es porque la estructura glicerol del glicerol polioxietilado es la misma que se encuentra de modo natural en, por ejemplo, los animales y en el hombre en los mono, di y triglicéridos. Por tanto, esta derivación no se apreciará necesariamente como un agente extraño en el organismo. El POG posee un peso molecular preferido del mismo orden que el PEG. La estructura del POG se muestra en Knauf et al., 1988, y una consideración de los conjugados POG/IL-2 se encuentra en la Patente U.S. No 4.766.106. 50 Otro sistema de aporte medicamentoso para incrementar la vida media circulatoria es el liposoma. Los procedimientos para preparar los sistemas de aporte liposómicos se consideran en Gabizon et al., 1982; y Szoka, 1980. Otros sistemas de aporte medicamentosos son conocidos en la técnica, y se describen en, por ejemplo, Poznansky, 1984. 40 55 60 Después de que se prepara la forma farmáceutica lı́quida, se liofiliza preferentemente para evitar la degradación y conservar la esterilidad. Los procedimientos para liofilizar composiciones lı́quidas son conocidos por los expertos en la técnica. Antes justamente de utilizarla, la composición puede reconstituirse con un diluyente estéril (solución de Ringer, agua destilada, o solución salina estéril, por ejemplo) que puede incluir ingredientes adicionales. Después de la reconstitución, la composición se administra preferentemente a los individuos utilizando aqéllos métodos que son conocidos por los expertos en la técnica. Tal como se estableció anteriormente, los anticuerpos y composiciones de la presente invención son utilizados para tratar pacientes humanos con el fin de evitar o tratar cualquiera de los procesos patológicos anteriormente definidos. La vı́a preferida de administración es la parenteral. En la administración parenteral, las composiciones de la presente invención se formularán en una forma inyectable de 12 ES 2 168 314 T3 5 10 15 dosificación unitaria, tal como una solución, suspensión o emulsión, asociada a un vehı́culo parenteral farmacéuticamente aceptable. Tales vehı́culos, inherentemente, no presentan toxicidad y no ejercen actividad rterapéutica. Ejemplos de tales vehı́culos son soluciones salinas, solución de Ringer, solución de dextrosa, y solución de Hanks. Pueden también utilizarse vehı́culos no acuosos, tal como aceites fijados y oleato de etilo. Un vehı́culo preferido es dextrosa al 5 % en solución salina. El vehı́culo puede contener cantidades mı́nimas de aditivos tales como sustancias que potencian la isotonicidad y la estabilidad quı́mica, incluyendo tampones y conservantes. La dosis y modo de administración dependerá de cada individuo. Generalmente, las composiciones se administran de forma que los anticuerpos se proporcionen a una dosis de entre 1 µg/kg y 20 mg/kg, más preferentemente de entre 20 µg/kg y 10 mg/kg, más preferentemente de entre 1 y 7 mg/kg. Preferentemente, se administra como una dosis bolo (intravenosa rápida) para aumentar los niveles circulatorios 10-20 veces y durante 4-6 horas después de aquélla. Puede también utilizarse la infusión contı́nua después de la dosis bolo. Si se hace ası́, los anticuerpos pueden infundirse a una dosis de entre 5 y 20 µg/kg/minuto, más preferentemente entre 7 y 15 µg/kg/minuto. Según una forma de realización igualmente preferida, la presente invención se refiere a la utilización de un anticuerpo monoclonal o un derivado suyo, para la preparación de medios de diagnóstico o de “imaginerı́a” in vivo de cualquiera de las alteraciones patológicas anteriormente mencionadas. 20 Ya que el ICAM-3 se expresa mayoritariamente en lugaresinflamatorios, puede utilizarse un anticuerpo quimérico capaz de unirse a ICAM-3 como un medio para obtener la imagen o visualizar los sitios de infección y de inflamación en un paciente. 25 30 35 40 45 50 Según una forma de realización preferida, un anticuerpo, sus fragmentos, análogos y derivados se marcan de forma detectable utilizando radioisótopos de halógenos tales como 131 I, 125 I, radionúclidos metálicos 67 Cu, 111 In, 67 Ga, 99 Tc, etc; proporcionándose marcadores de afinidad (tales como biotina, avidina, etc), marcadores fluorescentes, átomos paramagnéticos, etc, a un paciente para localizar el lugar de infección o inflamación. Los procedimientos para llevar a cabo tal marcaje son bien conocidos para los expertos en la materia. La aplicación clı́nica de los anticuerpos en la elaboración de imágenes diagnósticas es revisada por Grossman, 1986; Unger et al., 1985, Khaw et al., 1980. La detección de focos de tales anticuerpos marcados de manera detectable, indica un sitio de inflamación, desarrollo tumoral o placa ateroesclerótica. En una forma de realización, este examen respecto a la inflamación se realiza extrayendo muestras de tejido, incluyendo células sanguı́neas, y incubándolas en presencia de los anticuerpos marcados de forma detectable. En una forma preferente de realización, esta técnica se realiza de forma no invasora utilizando la elaboración de imágenes mediante resonancia magnética (MRI), tomografı́a computarizada por emisión de fotón único (SPECT) o la fluorografı́a y los medios de detección extracorpóreos (Perkins et al., 1988, Mach et al., 1991), etc. Tal ensayo diagnóstico puede utilizarse para monitorizar los receptores de trasplante de órganos respecto a sı́ntomas tempranos de rechazo tisular potencial. Tales ensayos pueden también llevarse a cabo esforzándose para determinar una predilección individual respecto a la artritis reumatoide u otras enfermedades inflamatorias crónicas. Según otra forma de realización, la presente invención se refiere a la utilización de un anticuerpo monoclonal o de un derivado suyo tal como se ha definido anteriormente, para la preparación de medios de diagnóstico y de elaboración in vivo de imágenes de la ateroesclerosis. La presente invención se ilustrará ahora con relación a los ejemplos siguientes que dan a conocer formas de realización particularmente ventajosas. Sin embargo, debe tenerse en cuenta que estas formas de realización constituyen ejemplos y no deben considerarse como restrictivas, en modo alguno, de la invención. Lista de abreviaturas 55 AP: fosfatasa alcalina BSA: albúmina sérica bovina CD: Conjunto de diferenciación 60 CHAPS: 3-[(3-colamidopropil)-dimetilamonio]-1-propanosulfonato. 13 ES 2 168 314 T3 D’PBS: solución salina tamponada con fosfato, de Dulbecco, sin Ca2+ y Mg2+. EDTA: sal disódica del ácido etilendiaminotretraacético. 5 FACS: clasificador de células activado por fluorescencia. FCS: suero fetal de ternera FITC:isotiocianato de fluoresceı́na 10 HPLC: cromatografı́a lı́quida de alta resolución ICAM: molécula de adhesión intercelular 15 LDL: lipoproteı́na de baja densidad LFA-1: antı́geno-1 asociado con la función linfocı́tica LPDS: suero deficiente en lipoproteı́nas 20 mAb: anticuerpo monoclonal MFI: intensidad media de fluorescencia 25 NP-40: Nonidet P-40 NRS: suero normal de conejo PAGE: electroforesis en gel de poliacrilamida 30 PBS: solución salina tamponada con fosfato PEG: polietilenglicol 35 PMA: forbol 12-miristato 13-acetato PMSF: fluoruro de fenilmetilsulfonilo RA: ácido retinoico 40 SDS: sulfato dodecil sódico THP-1 + PMA/RA: células THP-1 activadas con una mezcla de 2 x 10−7 M PMA y 0,5 x 10−7 M RA durante 24 horas y cultivadas entonces durante 48 horas sin lı́pidos. 45 50 “THP-1 espumosas”: células THP-1 activadas con una mezcla de 2 x 10−7 M PMA y 0,5 x 10−7 M RA durante 24 horas y cultivadas seguidamente durante 48 horas con lipoproteı́nas agregadas de baja densidad. VLA: antı́geno de activación muy tardı́a. Leyendas de las figuras 55 60 Figuras 1A y 1B:Inmunoprecipitación del antı́geno 3.A9. Figura 1A: el extracto de células KG-1a marcado con 125 I se precipitó inmunológicamente con mAb 3.A9 y analizado mediante SDS-PAGE al 7,5 % en condiciones reductoras (carril 1) o no reductoras (carril 2). Marcadores de peso molecular (200 kDa, 96 kDa, 69 kDa se muestran a la izquierda). Figura 1B: el extracto de células KG-1a marcado con 125 I se precipitó con mAb 1.24 (isotipo de control) (carril 2), TS2/9 (CD58) (carril 3), 3.A9 (carril 4), CLB-LFA-1/2 (CD11a) (carril 5), CLB-LFA-1/1 (CD18) (carril 6) y HP2/1 (anti-VLA-4) (carril 7). Marcadores de peso molecular (200 kDa, 97 kDa, 69 kDa, 46 kDa respectivamente) se muestran en el carril 1. 14 ES 2 168 314 T3 5 10 Figura 2: Unión de 3.A9, anti-ICAM-3, CDw50 y anticuerpos de control al antı́geno 3.A9 purificado por afinidad. El antı́geno 3.A9 se purificó mediante cromatografı́a de afinidad a partir de un extracto celular de bazo humano. Las fracciones del eluı́do se revistieron en placas de microtitulación y se ensayaron respecto a la unión a 3.A9, anti-ICAM-3, CDw50 y anticuerpos de control mediante un ensayo inmunoenzimático. Figura 3: Regulación al alza del antı́geno 3.A9 en las células espumosas THP-1. Se ensayó mAB 3.A9 mediante inmunofluorescencia indirecta sobre las células THP-1 en tres estadios de diferenciación (THP-1, THP-1 + PMA/RA, THP espumosa; para una definición de estas poblaciones celulares véase el ejemplo 6). mAb 3.A9 muestra una unión potenciada a las células espumosas THP-1 en comparación con las células THP-1 y THP-1 + PMA/RA en la totalidad de los nueve experimentos llevados a cabo. Se da la intensidad promedio de fluorescencia (en una escala logarı́tmica de cuatro décadas) (MFI) 20 Figura 4: Comportamiento de 3.A9, CDw50 y anti-ICAM-3 mAb en nuestro modelo de células “espumosas”. mAb 3.A9, conjuntamente con los otros anti-ICAM-3 y CDw50 mAb a nuestra disposición, se ensayaron mediante citometrı́a de flujo sobre las células THP-1 en tres estadios de diferenciación (THP-1, THP-1 + PMA/RA y THP espumosa; para una definición de estas poblaciones celulares véase el ejemplo 6). mAb 3.A9 es el único anti-ICAM-3 o CDw50 mAb que muestra una unión potenciada a las células espumosas THP-1 en comparación con las células THP-1 y THP-1 + PMA/RA. Se da la intensidad promedio de fluorescencia (en una escala logarı́tmica de cuatro décadas) (MFI). 25 Figuras 5A, 5B, 5C: Regulación al alza de mAb 3.A9, pero no de los otros Cdw50 o del anti-ICAM-3 mAb sobre las células espumosas THP-1. Histogramas de mAb 1.24 (isotipo control mAb) (5A), mAb CBR-IC3/1 (representante de los otros anti-ICAM-3, de CDw50 mAb) (5B) y de mAb 3.A9 (5C), sobre las células THP-1, THP-1 + PMA/RA y espumosas THP-1. 15 30 35 Figura 6: mAb 3.A9 inhibe la proliferación de las células T inducidas por aloantı́genos. Las células T purificadas son estimuladas en presencia de monocitos alogénicos pero no en presencia de monocitos autogénicos. Esta estimulación inducida por aloantı́genos puede ser inhibida intensamente por mAb 3.A9 (anti-ICAM-3) pero no por mAb 84H10 (anti-ICAM-1). Funcionó un experimento representativo de cada dos. Figuras 7A y 7B: Regulación al alza de la molécula CD36 sobre las células espumosas THP-1. Figura 7A: Se ensayó mAb OKM5 mediante citometrı́a de flujo sobre las células THP-1, THP-1 + PMA/RA y espumosas THP-1. OKM5 muestra una unión potenciada sobre las células espumosas THP-1 en comparación con las células THP-1 y THP-1 + PMA/RA. Figura 7: Histograma FACS de OKM5 mAb sobre tres poblaciones de células THP-1. Ejemplos 40 Ejemplo 1 Generación de una nueva THP-1 humana en un modelo in vitro de células espumosas 45 50 55 60 Preparación y modificación de LDL Se aislaron LDL humanas (d=1,019-1,063 kg/l) a partir de plasma recién obtenido mediante ultracentrifugación de flotación secuencial, obteniéndose suero deficiente en lipoproteı́nas (LPDS) tal como se ha descrito previamente (Vercaemst et al, 1989). Estas preparaciones se dializaron extensamente contra una sal disódica del ácido etilendiaminotetraacético al 0,01 % (EDTA) y 0,15 M NaCl, pH 7,4, se filtraron a través de un filtro Millex GV de 0,22 µm (Millipore, Bedford, MA) y se conservaron a 4◦ C. Se prepararon LDLs acetiladas tal como se describe por Vercaemst et al., 1989). Se obtuvieron partı́culas agregadas de LDL mediante tratamiento con ultrasonidos de LDL originales (5-10 mg/ml) con condiciones de esterilidad, durante 10 x 15 segundos a intérvalos de 15 segundos, utilizando una sonda Brenson de extremo pequeño (Danbury, CT) a 52◦ C y con una salida de 60 vatios. Se hizo el seguimiento del grado de agregación midiendo la densidad óptica a a 680 nm tal como se ha descrito (Khoo et al., 1988). Entonces, las muestras se diluyeron hasta 40 µg/ml en solución salina tamponada de fosfato (PBS). Se comprobó la movilidad electroforética de las lipoproteı́nas mediante electroforesis en gel de agarosa, utilizando geles de agarosa prefabricados y tampón Barbital Universal, pH 8,6 (Ciba Corning, Palo Alto, CA) según el procedimiento de Basu et al (1979). 15 ES 2 168 314 T3 5 10 15 La composición quı́mica de los agregados no cambió comparada con las LDL originales. Sobre geles de agarosa, se detectó una fracción pequeña con una movilidad de DLD, mientras que la mayorı́a de las partı́culas no penetraron en el gel, debido a su alto peso molecular. La filtración en gel mediante cromatografı́a lı́quida de alta resolución demostró la presencia de LDL agregadas con un peso molecular superior a 7,5 x 106 daltons (Da). La separación cromatográfica de las lipoproteı́nas utilizando la filtración en gel se realizó tal como se describe por Vercaemst et al (1983) con HPLC (cromatografı́a lı́quida de alta resolución) SP 8000 de Spectra-Physics. Se cargó una muestra de cincuenta µl de lipoproteı́nas (+2 mg/ml) en una columna Ultro Pac TSK-G 4000 SW (60 cm x 7,5 mm; Pharmacia LKB, Uppsala, Suecia), se eluyó con 0,2 M Na2HPO y un flujo de 0,5 ml/minuto. Se detectó la proteı́na a 280 nm. Se realizó la microscopı́a electrónica de transmisión de la LDL agregada tal como se describe por Forte y Nordhausen (1986). Se diluyeron las muestras lipoproteicas hasta 150 µg/ml en 125 mM de acetato amónico, 2,6 mM de carbonato amónico, 0,27 mM EDTA, pH 7,4 y se dializaron durante la noche a 4◦C. Se mezclaron volúmenes iguales de la muestra lipoproteica y de ácido fosfotúngstico al 2 %, pH 7,4, y se aplicaron 10 µl sobre gráficas para registro Formvar (Balzers, Liechtenstein). Las preparaciones se examinaron con un microscopio electrónico EM 10C de Zeiss y revelaron una población heterogénea de partı́culas con un diámetro que variaba entre 20 y 10 nm. Cultivo celular y formación de las células espumosas. 20 25 30 La progenie celular THP-1 se obtuvo a partir de la American Type Culture Collection (ATCC TIB 202; Rockville, MD). Las células se mantuvieron en medio RPMI 1640 (Gibco Laboratories, Grand Island, NY) que contenı́a suero fetal de ternera al 10 % (FCS; Gibco), en un incubador humidificado con dióxido de carbono al 5 % a 37◦ C. Para inducir la formación de las células “espumosas”, células THP-1 se sembraron en pocillos de 35 mm (Nunc, Roskilde, Dinamarca), a una concentración de 1 x 106 células/ml en 2 ml de medio RPMI 1640 en presencia de FCS al 10 %, 2 x 10−7 M PMA (Cat No P8139, Sigma, St.Louis, MO), 0,5 x 10−7 M de ácido retinoico trans en su totalidad (RA) (Cat No R2625, Sigma), y se incubaron durante 24 horas. Después las células se lavaron dos veces aspirándolas con 2 ml de RPMI 1640 sin FCS, y se incubaron durante 48 horas en 2 ml de RPMI 1640 que contenı́a LPDS al 10 %, 25 µg/ml de gentamicina (Gibco), con o sin 200 µg/ml de las LDL agregadas. Se investigaron conjuntamente tres poblaciones de células THP-1: (a) células que crecieron en RPMI 1640 en presencia de FCS al 10 % (THP-1), (b) células diferenciadas PMA/RA que se hicieron crecer posteriormente durante 48 horas sin lı́pidos (THP-1 + PMA/RA), y (c) células diferenciadas PMA/RA que se hicieron crecer posteriormente durante 48 horas en presencia de LDL agregadas, con objeto de inducir la formación de células espumosas (espumosas THP-1). 35 40 45 El colesterol celular libre y los ésteres de colesterilo se determinaron mediante HPLC de fase inversa tal como se ha descrito por Vercaemst et al., 1989). Al final del perı́odo de incubación de la carga de colesterol, se quitó el medio de las placas y las células adherentes se lavaron una vez con PBS y albúmina sérica bovina (BSA) al 0,2 %, y sólo dos veces con PBS, raspándolas con un instrumento formado por una pieza plana de goma en el extremo de una varilla de vidrio y añadiéndolas a PBS. Se extrajeron alrededor de 2 x 106 células con 5 ml de hexano/isopropanol (3:2, vol/vol; Merck, Damstadt, FRG) que contenı́a 50 µl de heptadecanoato de colesterilo (1,2 mg/ml de cloroformo; Sigma) como un estándar interno. Después de centrifugación a 1800 g durante 15 minutos, el sobrenadante de la fase orgánica se secó bajo nitrógeno y el precipitado se disolvió en 1 ml de cloroformo, lavándose tres veces. El residuo seco se disolvió finalmente en 10 µl de cloroformo y 40 µl de solvente de elución, siendo acetonitrilo/isopropanol (1:1, vol/vol). Se inyectaron 20 µl para análisis mediante HPLC (Vercaemst et al,1989). El sedimento de proteı́nas se disolvió en 0,1 M NaOH y el contenido proteico se determinó mediante el equipo BCA de Reactivos de Ensayo de Proteı́nas (Pierce, Rockford, IL), utilizando BSA como estándar. Las masas de colesterol se expresaron como µg por mg de proteı́nas celulares. 50 55 60 Las células espumosas THP-1 acumularon una cantidad promedio de colesterol intracelular de 139 + 36 µg/mg de proteı́nas celulares, de las cuales 46 + 6 % se obtuvieron en forma esterificada. La formación de células espumosas se indujo sólo añadiendo LDL agregadas a células THP-1 diferenciadas mediante PMA/RA. La inducción previa con sólo PMA no dió lugar a similares altos contenidos de colesterol (Tabla 1). La adición de LDL nativas o acetiladas a células THP-1 diferenciadas con PMA/RA dió lugar sólo a un ligero aumento en la absorción lipoproteica, comparable a sólo la diferenciación con PMA. La progenie celular eritroleucémica K-562 (ATCC CCL 243) que se utilizó en un diseño experimental análogo no pudo ser inducida a acumular cantidades idénticas de colosterol como las encontradas en las células espumosas THP-1 (Tabla 1). La adición de LDL agregadas tras la diferenciación mediante PMA/RA dió lugar a sólo 30 µg de colesterol total por mg de proteı́nas celulares, observándose un escaso grado de esterificación. 16 ES 2 168 314 T3 5 10 15 Para la tinción de los lı́pidos celulares con Aceite Rojo O, las células THP-1 se hicieron crecer sobre portas Lab Tek (Nunc), se lavaron con PBS y se fijaron en vapor de formol durante 15 minutos. Las citospinas de las células de la suspensión se fijaron en solución de formaldehı́do al 4 % durante 7 minutos. Las preparaciones se sumergieron durante 2 minutos en propilenglicol, se enjuagaron con agua destilada en una placa de Petri y se tiñeron con una solución filtrada de 5 mg/ml de Aceite Rojo O (Aldrich, Milwaukee, WI) en propilen glicol durante una hora. Se enjuagaron en propilen glicol al 85 % (1 minuto), y se lavaron en agua destilada. Las células THP-1 diferenciadas con PMA/RA mostraron muchas extrusiones y se apreciaron pocos dropletes citoplásmicos capaces de teñirse mediante el Aceite Rojo O. Después de añadir de las LDL agregadas, se detectaron numerosas gotitas teñidas, que daban fe de la absorción intracelular de las partı́culas. Para la microscopı́a electrónica, las células se hicieron crecer sobre cubreobjetos de vidrio en placas de 35 pocillos, se lavaron dos veces con PBS enfriada y se fijaron con glutardialdehı́do al 2,5 % en 0,1 M cacodilato, pH 7,4. Las preparaciones se tiñeron con OsO4 al 1 % en tampón de cacodilato, y después con acetato de uranilo y citrato de plomo y se examinaron con un microscopio electrónico EM 10C de Zeiss. Las células THP-1 en suspensión se fijaron a una concentración de 106 células /ml utilizando glutardialdehı́do al 2,5 % durante 2 horas. Las citospinas se trataron y procesaron tal como se mencionó antes. El microscopio electrónico de estas células espumosas reveló que la mayorı́a de las inclusiones lipı́dicas estaban formadas por gotitas citoplasmáticas libres, además de las cuales se detectaron también estructuras lipı́dicas lisosómicas y grandes vacuolas rellenas de desechos. 20 El modelo in vitro descrito de célula espumosa humana, generado añadiendo partı́culas agregadas LDL durante 48 horas a las células THP-1 diferenciadas mediante PMA/RA, prueba ser un mejor sistema que los descritos en la literatura (Hara et al., 1987; Yamamoto et al, 1988), a causa de las cantidades más altas de colesterol intracelular y de los ésteres de colesterol, que se parecen a la situación in vivo. 25 Ejemplo 2 Producción del anticuerpo monoclonal 3.A9 30 Protocolo de inmunización Se inyectaron ratones hembra BALB/c en los dı́as 0, 14 y 28 con 2 x 107 células KG-1a humanas (American Type Collection CCL 246.1) en 200 µl de PBS de Dulbecco sin Ca2+ y Mg2+ (D’PBS). 35 40 45 50 55 60 Fusión, selección y protocolo de clonación Tres dı́as después de la última inmunización, el bazo de un ratón inmunizado se extirpó estérilmente y se preparó una única suspensión celular separando con pinzas sus tejidos en pequeños fragmentos para examinarlos al microscópio. Las células del bazo se lavaron dos veces durante 10 minutos a 200 g en medio RPMI 1640 sin suero. Células de mieloma SP2/0-Ag14 de ratón (ATCC CRL 1581), conservadas en la fase logarı́tmica en el RPMI 1640 con FCS al 10 % durante tres dı́as antes de la fusión, se centrifugaron a 200 g durante 10 minutos y se lavaron del mismo modo en RPMI sin suero. Células del bazo de ratón y células de mieloma SP2/0-Ag14 se fusionaron en una proporción de 10:1 utilizando polietilenglicol 4000 al 50 % (Merck). En este momento, ambas suspensiones celulares (en RPMI sin suero) se mezclaron y centrifugaron, aspirándose el sobrenadante. El sedimento celular se desalojó propinando golpecitos al tubo, añadiéndose 2 ml de polietilenglicol (50 % en RPMI, pH 7,4) a 37◦ C con agitación durante 1 minuto, seguido por la adición suave de 5 ml de RPMI sin suero caliente (37◦C) durante 90 segundos. Se añadieron 20 ml adicionales de RPMI caliente, centrifugándose las células a 200 g durante 10 minutos. El sedimento celular se volvió a suspender en medio selectivo HAT (RPMI 1640 suplementado con FCS al 10 %, 2 mM L-glutamina, 1mM piruvato sódico, 100 UI/ml de penicilina, 100 µg/ml de estreptomicina, y que contenı́a 100 µM de hipoxantina, 0,4 µM de aminopterina y 16 µM de timidina, todos reactivos procedentes de Gibco). Las células se cultivaron en placas de plástico de 96 pocillos a 37◦ C con CO2 al 5 % en atmósfera húmeda. A partir del dı́a 5 en adelante, se observaron cuidadosamente las placas de clonación con un microscopio de contraste de fase. Las colonias hı́bridas fueron visibles en 5-14 dı́as y sus sobrenadantes se rastrearon respecto a (a), producción de mAb para las células KG-1a humanas utilizando inmunofluorescencia indirecta (67 pocillos dieron positivo sobre un total de 10 placas = 960 pocillos ensayados), y (b), unión diferencial sobre las células THP-1 + PMA/RA y las células espumosas THP-1 utilizando inmunofluorescencia indirecta (1 de 67 colonias dió positiva, a saber, 3.A9). Para detalles respecto al procedimiento de tinción, véase el ejemplo 3. Las células del pocillo 3.A9 se clonaron dos veces mediante dilución limitante en presencia de células de bazo de ratón como capas celulares nutritivas. El hibridoma 3.A9F5E1 (obtenido después de dos tandas de dilución limitante) se depositó en el “European Collection of Animal Cell Cultures” (Grupo Europeo de Cultivos Celulares Animales) 17 ES 2 168 314 T3 5 el 26 de octubre de 1993 con el número de entrada 93102638. En aras de la sencillez, a este hibridoma (3.A9F5E1) y al mAb que secreta, se hace referencia posteriormente en los ejemplos, en la descripción y en las reivindicaciones, como 3.A9. El anticuerpo en forma de lı́quido ascı́tico se preparó inyectando intraperitonealmente 1 x 106 células de hibridoma en ratones BALB/c tratados con pristano (2, 6, 10, 14-Tetrametilpentadecano) (Aldrich). mAb 3.A9 pertenece al subtipo IgG1 kappa, tal como se determina con un equipo de tipado de mAb, utilizando tiras revestidas con anticuerpos isotipo-especı́ficos anti-ratón de rata (Innogenetics, Antwerp, Bélgica). Ejemplo 3 10 Patrón distributivo celular del anticuerpo monoclonal 3.A9 Se ensayaron varias progenies celulares mieloides B, T, y eritroides, ası́ como células sanguı́neas normales mediante citometrı́a de flujo respecto a su reactividad con mAb 3.A9. 15 Células y progenies celulares. 20 25 30 35 40 Se cultivaron progenies celulares humanas en medio RPMI 1640 suplementado con FCS al 10 %, 2 mM L-glutamina, 100 UI/ml de penicilina y 100 µg/ml de estreptomicina. Se aislaron células mononucleares sanguı́neas periféricas a partir de sangre venosa anti-coagulada de voluntarios normales mediante centrifugación en gradiente de densidad sobre Lymphoprep (Nycomed, Oslo, Noruega). Con este objeto, se mezcló sangre periférica recién obtenida con un volumen idéntico de D’PBS, estratificándolos cuidadosamente sobre Lymphoprep utilizando una pipeta de Pasteur (8 ml de sangre diluı́da/6 ml de Lymphoprep en un tubo de 15 ml) y centrifugados a 400 g durante 30 minutos a temperatura ambiente. Las células mononucleares se eliminaron de la interfase (entre la capa de muestra y la solución de Lymphoprep) utilizando una pipeta de Pasteur, lavándose una vez con D’PBS y una vez con D’PBS/FCS al 2 %. Los neutrófilos se recuperaron del sedimento después de la sedimentación de dextrano T500 (Pharmacia) y lisis hipotónica de los eritrocitos contaminantes: (a), el sedimento (obtenido después de centrifugación Lymphoprep de 10 ml de sangre diluı́da, y que contiene granulocitos y hematı́es) se volvió a suspender en 10 ml de D’PBS y se mezcló con dextrano (peso/vol del 3 % en D’PBS) en una proporción de 10 ml de suspensión celular para 15 ml de dextrano; (b) se dejó que los hematı́es se sedimentaran durante 1 hora a temperatura ambiente; (c) se centrifugó el sobrenadante (10 minutos, 250 g) y se lavó una vez con D’PBS; (d) los hematı́es contaminantes se eliminaron mediante lisis hipotónica; y (e) los granulocitos resultantes se lavaron dos veces con D’PBS y una vez con D’PBS/2 % FCS. Se prepararon los hematı́es eliminando la capa superficial de plasma coagulado amarillento después de coagulación (15 minutos, 200 g) de la totalidad de la sangre y lavando (10 minutos, 600 g) dos veces con D’PBS y una vez con D’PBS/FCS al 2 %. Las plaquetas se obtuvieron de la manera siguiente: (a) centrifugación (15 minutos, 200 g) de la totalidad de la sangre; (b) centrifugación del sobrenadante (= plasma rico en plaquetas= durante 5 minutos a 1600 g; y (c) lavado (5 minutos, 1600 g) del sedimento (= plaquetas) tres veces con D’PBS/BSA al 1 %/0,05 EDTA. Análisis de citometrı́a de flujo 45 50 55 60 Se estudió la presencia o ausencia del antı́geno 3.A9 en estos tipos celulares mediante inmunofluorescencia indirecta de la manera siguiente. Alı́cuotas de 5 x 105 -1 x 106 células (en 100 µl D’PBS/FCS al 2 %/NaN3 al 0,02 %) se incubaron con una cantidad de saturación (dilución final 1/250 del lı́quido ascı́tico) de mAb 3.A9 durante 30 minutos a 4◦ C, se lavaron una vez con D’PBS/FCS al 2 %/NaN3 al 0,02 %), se incubaron otros 30 minutos con Ig anti-ratón de F (ab’)2 de cabra purificado mediante afinidad, marcado con isotiocianato de fluoresceı́na (FITC) (Tago, Burlingame, CA) y se lavó otra vez con D’PBS/FCS al 2 %/NaN3 al 0,02 %. Para las plaquetas, el procedimiento en su totalidad se realizó en D’PBS/BSA al 1 %/EDTA al 0,05 %/NaN3 al 0,02 % en vez de D’PBS/FCS al 2 %/NaN3 al 0,02 %. Las células teñidas (excepto los hematı́es, que se analizaron inmediatamente), se fijaron entonces con paraformaldehı́do al 0,5 % en D’PBS y se analizaron utilizando el programa CONSORT en un dispositivo de exploración FAC (Becton-Dickinson, Erembodegem, Bélgica). La fluorescencia se midió con amplificación logarı́tmica sobre un total de 5.000 células. Allı́ donde se podı́a aplicar, los linfocitos y los monocitos se identificaron basándose en las caracterı́sticas bidimensionales de dispersión de la luz. En algunos experimentos, la identidad de estos tipos celulares se confirmó mediante tinción con mAb especı́fico para monocitos, células T y células B (Becton-Dickinson). Tanto en la primera como en la segunda etapa de la incubación, se añadió suero normal de conejo termoinactivado (NRS) con el fin de evitar la tinción especı́fica del receptor de Fc gamma. 18 ES 2 168 314 T3 Resultados 5 10 Los resultados se resumen en la Tabla 2. A partir de ésta, es evidente que el antı́geno 3.A9 es un antı́geno no emparentado que se encuentra en moderada o en gran cantidad sobre muchos tipos celulares ensayados. Sólo los hematı́es, las plaquetas, K-562 y las células Daudi y Raji no reaccionan con mAb 3.A9. La ocmparación de su patrón distributivo con la “IV Base de Datos de Tipado Leucocitario” (Gilks, 1990), revela que mAb 3.A9 se parece a mAb 101-1D2 y 140-11, que durante “The Fourth international Workshop and Conference on Human Leucocyte Differentiation Antigens” (“Cuarto Seminario Internacional y Conferencia sobre Antı́genos de Diferenciación de los Leucocitos Humanos”) se agruparon en CDw50 (Hadam et al., 1990). Tal como se mencionó anteriormente, se ha publicado recientemente que el antı́geno CDw50 e ICAM-3 constituyen una y la misma molécula (Juan et al., 1993). Ejemplo 4 15 Caracterización bioquı́mica del antı́geno 3.A9 Marcado radioactivo de proteı́nas de la superficie celular, inmunoprecipitación, electroforesis en gel y autoradiografı́a. 20 25 30 35 40 Las células KG-1a se marcaron en la superficie mediante yodación catalizada por lactoperoxidasa. Con esta finalidad, se incubaron conjuntamente durante 4 minutos a 30◦C, 5 x 107 células (en 150 µl D’PBS), 50 µl de solución de lactoperoxidasa (100 UI/ml) (Calbiochem, La Jolla, CA), 10 µl de 0,5 M tampón fosfato pH 7,0, 1,0 mCi 125 Na (Amersham, Buckinghamshire, Reino Unido) y 20 µl de H2 O2 al 0,03 %. Se añadieron además 20 µl de H2 O2 al 0,03 % continuándose la incubación otros 10 minutos a temperatura ambiente. Las células se lavaron 5 veces en D’PBS que contenı́a 5 mM de yoduro potásico y NaN3 al 0,02 %. Las células yodadas radioactivamente se lisaron en 1,0 ml de un tampón de lisis (50 mM Tris-HCl pH 8,0, que contenı́a 150 mM NaCl, Nonidet P-40 al 0,5 %, 100 mM de yodoacetamida, 3 mM EDTA, 1 µM de pepstatin A, 0,03 unidades inhibidoras de tripsina (UIT/ml aprotinina, 2 mM de fluoruro de fenilmetilsulfonilo (PMSF) y Na N3 al 0,1 %. Después de 15 minutos a 4◦ C, el extracto se centrifugó a 30.000 g durante 1 hora. El sobrenadante resultante se recuperó y se preadsorbió con proteı́na A-Sepharose CL-4B (Pharmacia) durante 2 horas a 4◦ C. Para la inmunoprecipitación, 50 µl (2-3 x 106 equivalentes) del lisado yodado se mezclaron con 10-50 l de mAb 3.A9 diluı́do apropiadamente e incubado durante la noche a 4◦ C. Los complejos antı́geno-anticuerpo formados se precipitaron con 150 µl proteı́na A al 10 %-Sepharose (prelavada en tampón de lisis y vuelta a suspender en una solución al 10 % en tampón de lisis que contenı́a BSA al 0,1 %) durante 3 horas a 4◦ C, lavándose tres veces en un tampón de lisis que contenı́a desoxicolato al 0,5 % y BSA al 0,1 %, desorganizándose en un tampón de muestra (que contenı́a glicerol al 15 %, sulfato dodecil sódico al 3 % (SDS), azul de bromofenol al 0,01 % en 62 mM de tampón Tris pH 6,8 con o sin 2-mercaptoetanol al 5 %) (4 minutos, 95 ◦ C) y analizándose mediante electroforesis unidimensional en gel de SDS-poliacrilamida (SDS-PAGE) según Laemmli (1970). Después de tinción con Coomassie y secado, los geles se sometieron a autoradiografı́a a -80◦C con una pelı́cula para rayos X y pantallas de intensificación. Resultados 45 50 55 60 La inmunoprecipitación y el análisis mediante SDS-PAGE del antı́geno 3.A9 marcado con 125 I sobre las células KG-1 a da lugar a una banda de peso molecular aparente de 150 kDa cuando los geles se procesaron bajo condiciones reductoras (Figura 1A). Se observó un peso molecular aparente ligeralmente más pequeño bajo condiciones no reductoras (Figura 1A). En algunos experimentos, se observaron también bandas débiles superiores a 200 kDa y de 80 kDa. En otro experimento de inmunoprecipitación, mAb 3.A9 se comparó con mAb TS2/9 (CD58) (cortesı́a del Dr. T. Springer, Boston, MA) (Sanchez et al.- Madrid, 1982), CLB-LFA-1/2 (CD11a) (Janssen Biochimica, Beerse, Bélgica), CLB-LFA-1/1 (CD18) (Janssen) y HP2/1 (anti-VLA-4) (cortesı́a del Dr. F. Sánchez-Madrid, Madrid, España). Como se deduce de la Figura 1B, el antı́geno 3.A9 no se corresponde con ninguno de estos antı́genos CD conocidos. Estos datos pueden explicarse mejor considerando que el antı́geno 3.A9 posee un peso molecular de 150 kDa (constituyendo un producto de degradación la banda de 80 kDa). Alternativamente, el antı́geno 3.A9 podrı́a constituir un heterodı́mero alfa-beta en el que el componente de 150 kDa no se asocia covalentemente con el componente de 80 kDa. Existe un consenso actualmente por el que el antı́geno CDw50/ICAM-3 posee un peso molecular de 116-140 kDa, dependiendo del tipo celular ensayado (WO 93/14776; Juan et al, 1993). Sin embargo, debe subrayarse que fue descrito originariamente que CDw50 precipitó dos bandas de 110 y 140 kDa (Hadam et al., 1990). 19 ES 2 168 314 T3 Ejemplo 5 Purificación del antı́geno 3.A9 5 10 15 20 Preparación de la columna de afinidad de 3.A9. Se purificó mAb 3.A9 mediante cromatografı́a de afinidad con Proteı́na G-Sepharose (Pharmacia). Se aplicó lı́quido ascı́tico (diluı́do 1/2 con PBS, pH 7,2) a una columna de Proteı́na G-Sepharose (volumen del lecho, 6 ml) y se dejó que interaccionaran durante 30 minutos a temperatura ambiente. La columna se lavó con PBS hasta que no se pudieron detectar proteı́nas en la solución de lavado. Los anticuerpos unidos se eluyeron con 0,1 M glicina-HCl pH 3,0., y se neutralizaron con una cantidad suficiente de PBS concentrado 10x. mAb 3.9 se dializó extensamente contra tampón de borato 0,1 M pH 8,5., y se unió a Reacti-Gel (Pierce) según las instrucciones del fabricante. Esencialmente: (a) la acetona en exceso se eliminó del soporte de Reacti-Gel utilizando una aspiración suave a través de un embudo Buchner con papel de Whatman; (b) el gel se lavó rápidamente varias veces con tampón borato 0,1 M, pH 8,5 enfriado en hielo; (c) el gel se mezcló inmediatamente con tampón borato que contenı́a mAb en la proporción siguiente (1 ml gel/4 ml tampón borato 0,1 M, pH 8,5/ 4 mg mAb 3.A9); (d) la mezcla se hizo rotar durante 48 horas a 4◦ C; (e) después del lavado con D’PBS el gel se incubó con Tris-HCl 1,5 M pH 8,8, para bloquear los sitios todavı́a activos; (f) después del lavado, el gel se conservó en D‘PBS/ NaN3 al 0,02 %, a 4◦ C. Preparación del extracto que contiene el antı́geno 3.A9. 25 30 El bazo humano congelado (80 gramos) se fragmentó en pequeños trozos, se lavó en 0,25 M sacarosa/10 mM de Tris-HCl pH 7,4, y se homogenizó a 4 ◦ C en un mezclador Virtis (3 x 10 segundos para fracciones separadas de 30 ml) en 200 ml de tampón idéntico. Después de centrifugación a 400 g durante 10 minutos, el sobrenadante se ultracentrifugó a 100.000 g durante 1 hora a 4◦C. El sedimento resultante fue lisado con 75 ml de tampón de lisis enfriado con hielo (la composición del tampón de lisis es como la descrita en el ejemplo 4, excepto en que se omitió la yodoacetamida) (1 hora a 4◦ C con agitación suave). Después de la ultracentrifugación a 100.000 g durante 1 hora, se recuperó el sobrenadante. El sedimento 100.000 g se sometió al mismo procedimiento, combinándose los dos sobrenadantes. Preparación del antı́geno enriquecido 3.A9 purificado por afinidad. 35 40 45 50 55 60 El extracto se hizo pasar varias veces a una velocidad de 6-24 ml/hora a través de una precolumna que contenı́a 5 mg de Reacti-Gel al cual estaba unido un mAb IgG1 de control, seguido por una columna que contenı́a 18 mg de mAb 3.A9 conjugado en una proporción de 6 mg/ml al mismo soporte Reacti-Gel. Después de la aplicación del extracto, la columna se lavó con 10-20 volúmenes de columna de : (a) 50 mM Tris-HCl pH 8.0, 0,5 M NaCl, NP-40 al 0,2 %, 5 mM EDTA, 1 mM PMSF; y (b) 10 mM Tris-HCl 1 pH 7,4, 3-[(3-colamidopropil)-dimetilamonio]-1 propanosulfonato (CHAPS), 1 mM de PMSF. El antı́geno se eluyó con 5 volúmenes de la columna de 50 mM de dietilamina-HCl pH 11,5 en presencia de CHAPS al 0,2 %. Se recuperaron las fracciones de 1 ml a partir de la elución de dietilamina en tubos que contenı́an cantidades suficientes de 1 M glicina-HCl pH 3,0 para neutralizar la fracción. Se analizaron alı́cuotas de cada fracción mediante un ensayo indirecto en fase sólida de unión de anticuerpos, tal como se describe en el párrafo siguiente. El ELISA para la detección del antı́geno 3.A9 en las fracciones de 60 µl del eluı́do de cada fracción del eluı́do (1/60 diluı́do en 50 mM de tampón Na2 CO3 /NaHCO3 , pH 9,6) se incubó por la noche a temperatura ambiente en placas de microtitulación (Nunc). Las placas fueron entonces: (a) lavadas tres veces con D’PBS y saturadas durante 2 horas con D’DPBS/BSA al 1 %/NRS al 1 %; (b) incubadas con mAb (3.A9, CDw50, anti-ICAM-3, controles, véase más adelante) (dilución 1/250 en D’PBS /BSA al 1 %) durante 2 horas con una oscilación suave; (c) lavadas tres veces con D’PBS/Tween20 al 0,05 %; (d) incubadas con Ig anti-ratón de conejo marcada con fosfatasa alcalina (AP) (Dako, Ghent, Bélgica) (1/1000 en D’PBS/BSA al 1 %/NRS al 1 %) durante 1 hora; (e) lavadas dos veces con D’PBS/Tween-20 al 0,05 %; lavadas una vez con tampón AF (dietanolamina 1 M pH 9,8, 0,5 mM MgCl2 ); e (g) incubadas con sustrato (2 mg/ml para nitrofenilfosfato en tampón AP). La O.D. (densidad óptica) a 405 nm se midió después de 30 minutos con un lector de placa. Además de 3.A9, se utilizaron los siguientes mAb anti-ICAM-3 y CDw50: CBR-IC3/1 (de Fougerolles y Springer, 1992), CBR-IC3/2 (de Fougerolles et al., 1993), CBR-IC3/3, CBR-IC3/4, CBR-IC3/5, CBR-IC3/6 (mAb CBR-IC3/1, 2, 3, 4, 5, 6 se han descrito en WO 92/22323), HP2/19 (Carrera et al., 1988), KS128 (Fawcett et al., 1992), 152-2D11 (Juan et al., 1993), 140-11 (Vilella et al., 1990), 101-1D2 (Vilella et al., 1990). Además, se utilizaron los siguientes mAb como controles: 1.24 (De Smet et al., 20 ES 2 168 314 T3 1983), 1.C1 (CD43) (De Smet et al., 1883) y 2.E11 (tipo 1 de anti-HLA) (De Smet et al., 1993). Resultados 5 10 Como puede apreciarse en la Figura 2, 5 (además de los 8 mAb anti-ICAM-3), 3 (además de los 3 mAb CDw50) junto con el mAb 3.A9, se unen al material eluı́do de la columna de afinidad 3.A9. La especificidad de esta reacción se muestra por el hecho de que mAb dirigido contra otras moléculas importantes de la superficie celular que se sabe se encuentran en las células humanas (incluyendo el tipo I de HLA y el antı́geno CD43), no muestra unión. Además, los anticuerpos contra ICAM-1 (84H10, Immunotech, Marsella, Francia), ICAM-2 (CBR-IC2/1) que se da a conocer en de Fougerolles et al, 1991), se ensayaron y se encontraron negativos. En conclusión, los datos en los ejemplos 3, 4 y 5 indican que mAb 3.A9 se dirige contra un epı́topo de ICAM-3 o de una molécula relacionada con ICAM-3. 15 Ejemplo 6 El anticuerpo monoclonal 3.A9 es regulado al alza en las células espumosas THP-1, in vitro 20 25 30 35 mAb 3.A9, junto con los otros mAb CDw50 y anti-ICAM-3 descritos en el ejemplo 5, se ensayaron simultáneamente mediante citometrı́a de flujo sobre tres poblaciones distintas de células THP-1: (células THP-1 que crecieron en medio RPMI 1640 con FCS al 10 % (THP-1); (b) células THP-1 activadas durante 24 horas con una mezcla de 2 x 10−7 M PMA y 0,5 x 10−7 M RA y que crecieron entonces durante 48 horas bajo condiciones libres de lı́pidos (THP-1 + PMA/RA); y (c) células THP-1 activadas durante 24 horas con una mezcla de 2 x 10−7 M PMA y 0,5 x 10−7 M RA y cultivadas después durante 48 horas en un medio con lipoproteı́nas agregadas de baja densidad (espumosas THP-1). Para más detalles sobre la preparación de las células espumosas, véase el ejemplo 1. Para más detalles respecto al procedimiento de tinción mediante inmunofluorescencia indirecta, véase el ejemplo 3. El mAb 3.A9 está regulado al alza en un porcentaje considerable (> 50 %) de las células “espumosas” humanas in vitro (a las que se alude en el punto (c) del apartado anterior). Esta regulación al alza puede ser variable, pero aparece en todos los experimentos realizados hasta la fecha (Figura 3). Además, resulta evidente a partir de las Figuras 4 y 5, que mAb 3.A9 es el único mAb CDw50 o anti-ICAM-3 que está regulado al alza en estas células espumosas. Esto indicarı́a que mAb 3.A9 reconoce un único epı́topo sobre el antı́geno ICAM-3, o alternativamente, se dirige contra una molécula relacionada con ICAM-3. Ejemplo 7 mAb 3.A9 inhibe la proliferación inducida por el aloantı́geno de las células T purificadas 40 Aislamiento y cultivo de monocitos 45 50 55 60 Las capas superficiales de plasma coagulado amarillento obtenidas después de citoforesis de donadores sanos, se utilizaron para preparar cultivos de monocitos. Se obtuvieron suspensiones de células mononuclares después de centrifugación en densidad de flotación de auqéllas sobre Lymphoprep (Nycomed). La fracción E- negativa, enriquecida en monocitos, se separó de los linfocitos T mediante formación de la roseta estándar con hematı́es de carnero tratados con 2- aminoetilisotio-hidrobromuro bromuro de uronio (Sigma), seguido por sedimentación en Lymphoprep. Los monocitos se enriquecieron posteriormente mediante la técnica de agregación en frı́o. Se dejó que la suspensión celular se agrupase mediante agitación a 4◦ C a baja velocidad. Los grupos celulares se separaron del resto de las células mediante una corta sesión centrifugadora. Los monocitos se cultivaron en medio RPMI 1640 suplementado con FCS al 10 %, aminoácidos no esenciales, 100 UI/ml de penicilina, 100 µg/ml de estreptomicina, 10 mM de L-glutamina y 2 mM de piruvato sódico. Purificación de las células T Se aislaron células mononucleares sanguı́neas periféricas (PBMC) a partir de la capa superficial de plasma coagulado amarillento mediante centrifugación sobre Lymphoprep (Nycomed). Las células T se purificaron posteriormente reduciendo los monocitos, células B y las células NK utilizando Lympho-Kwiw T (One Lambda, Los Angeles, CA), según el protocolo de los fabricantes. 21 ES 2 168 314 T3 Cultivos de linfocitos mezclados 5 10 Las células T (105 /pocillo) se cultivaron en placas de cultivo con el fondo redondeado (Falcon 3072, Becton y Dickinson, Oxnard, CA)en presencia de monocitos autólogos o alogénicos (105 /pocillo). Después de 3 dı́as de cultivo, las células recibieron impulsos durante 16 horas con 0,5 µCi de timidina tritiada (actividad especı́fica de 5 Ci/mMol), después de lo cual las células se recolectaron utilizando un recolector celular automatizado. La incorporación de timidina tritiada se determinó mediante un contador de centelleo lı́quido. La proliferación se evaluó por triplicado. En los experimentos de inhibición, los monocitos se preincubaron con mAb 84H10 (anti-ICAM-1), Immunotech, Marsella, Francia) o con mAb 3.A9 en medio RPMI completo durante 30 minutos a 4◦ C, antes de que se distribuyeran en placas con fondo redondeado de 96 pocillos. Resultados 15 20 25 30 35 Los monocitos son importantes células presentadoras de antı́genos para la activación antı́genoespecı́fica de las células T. Ya que el antı́geno reconocido por el mAb 3.A9 se expresa constitutivamente en los monocitos, nos hemos preguntado si el mAb 3.A9 es capaz de inhibir la proliferación inducida por los monocitos alogénicos cuando éstos se co-cultivan con células T purificadas. Se purificaron y cultivaron, tal como se ha descrito anteriormente, los monocitos (autólogos o alogénicos) y las células T. Los monocitos se preincubaron con mAb 84H10 (anti-ICAM-1, Immunotech, Marsella, Francia), o con mAb 3.A9 en RPMI completo durante 30 minutos a 3◦C, antes de añadirse a las placas de 96 pocillos para co-cultivarlos con las células T. Después de 3 dı́as de cultivo, las células recibieron impulsos durante 16 horas con 0,5 µCi de timidina tritiada, después de lo cual las células se recolectaron utilizando un recolector celular automatizado. La incorporación de timidina tritiada se determinó mediante un contador de centelleo lı́quido. La Figura 6 muestra que las células T son estimuladas para proliferar en presencia de monocitos alogénicos pero no en la de los autólogos. La unión de mAb 3.A9 a su antı́geno ICAM-3, pero no la del mAb 84H10 al ICAM-1 dió lugar a una intensa inhibición de la activación de las células T, sugiriendo que la unión del antı́geno reconocido por mAb 3.A9 a un ligando en las células T, es importante para su activación. Esto implica que mAb 3.A9 podrı́a utilizarse in vivo para evitar la activación de las células T en situaciones clı́nicas en las que la activación de las células T está implicada en la patologı́a. En otro experimento, se encontró que mAb 3.A9 no sólo se unió a los monocitos, sino también a las células dendrı́ticas, otro tipo de células presentadoras de antı́genos, y que también la proliferación de las células T inducida por las células dendrı́ticas alogénicas puede ser inhibida por mAb 3.A9. Ejemplo 6 OKM5 es otro anticuerpo monoclonal que está regulado al alza sobre las células espumosas THP-1. 40 Hemos ensayado una serie completa de anticuerpos mediante citometrı́a de flujo sobre tres poblaciones distintas de THP-1: (a) células que crecieron en medio RPMI 1640 con FCS al 10 % (THP-1); 45 50 55 60 (b) células activadas durante 24 horas con una mezcla de 2 x 10−7 M PMA y 0,5 x 10−7 M RA y que crecieron posteriormente durante 48 horas bajo condiciones libres de lı́pidos (THP-1 + PMA/RA); y (c) células activadas durante 24 horas con una mezcla de 2 x 10−7 M PMA y 0,5 x 10−7 M RA e incubadas posteriormente durante 48 horas con LDL agregadas (THP-1 espumosas). Todos los detalles experimentales necesarios pueden encontrarse en los ejemplos 1 y 3. mAb OKM5 (Coulter, Hialeah, FL) fue uno de los pocos marcadores que mostraron una unión potenciada a las células espumosas THP-1 comparado con THP-1 + PMA/RA (Figura 7). Este resultado está de acuerdo con las observaciones in vivo en las placas ateroescleróticas. Verdaderamente, los estudios inmunohistoquı́micos de van der Wal et al. (1992), revelaron la presencia de células OKM5 positivas en el centro de la placa, que se correlacionó con la acumulación lipı́dica y la actividad lisosómica. mAb OKM5 se ha agrupado en CD36. Existe evidencia de que el antı́geno CD36 sirve como un receptor para los componentes de la matriz extracelular tales como la tromboespondina (Asch et al., 1987) y el colágeno (Tandon et al., 1989). Sin embargo, se ha publicado recientemente que la molécula CD36 funciona también como un receptor macrofágico para las LDL oxidadas (Endemann et al., 1993). Los resultados en este ejemplo enfatizan además, por tanto, el parecido de nuestro modelo de célula espumosa in vitro con la situación de la placa ateroesclerótica in vivo. 22 ES 2 168 314 T3 TABLA 1 Acumulación de colesterol en las células THP-1 y K-562 5 10 15 Inductor THP-1 PMA 24 h PMA 72 h PMA/RA 24h K-562 PMA 24h PMA/RA 24h LDL Acetil-LDL LDL agregadas TC %CE TC %CE TC %CE 21,5 ±3,6 27,0±1,2 25,9±11,8 32,5±3,5 16,0±1,9 <5 10,8±2,3 <5 15,0±1,4 45,3±3,5 27,3±1,7 42,0±5,2 10,7±5,2 <5 11,3±9,8 <5 22,3±1,7 30,7±5,8 50,9±5,1 139,0±36,4 17,3±8,5 9,5±5,5 10,9±3,7 46,3±5,7 32,3±5,8 39,8±9,5 29,4±6,5 32,7±5,2 31,9±5,0 26,5±6,2 30,5±6,9 42,6±5,7 42,4±3,8 37,4±4,2 ND 18,7±3,5 26,1±8,0 37,4±2,8 33,0±4,3 ND 20 TC : Colesterol total expresado como µ/mg de proteı́na % CE: Porcentaje de ésteres colesterı́licos 25 TABLA 2 Reactividad de mAB 3.A9 con las progenies celulares mieloides B, T y eritroides, y con células sanguı́neas normales 30 Tipo celular % positivasa fluorescencia media mAB 1,24c) mAB 3A9 mAb 1.24c) 312 362 25 57 13 7 11 4 4 3 3 73 12 31 9 8 97 93 97 97 105 59 69 268 3 4 4 8 Progenies celulares mieloides/monocı́ticas 35 40 KG-1 KG-1a HL-60 U-937 THP-1 97 96 86 91 81 Progenies celulares eritroleucémicas 45 K-562 HEL 50 55 Progenies de células T CCRF-CEM Jurkat MOLT-4 HuT 78 60 23 ES 2 168 314 T3 TABLA 2 (continuación) Tipo celular % positivasa fluorescencia media mAB 1,24c) mAB 3A9 mAb 1.24c) 4 4 87 4 4 4 296 285 476 3 4 7 12 21 2 3 5 Progenies celulares B Daudi Raji CCRF-SB 10 Sangre periférica normal 15 Linfocitos Neutrófilos Monocitos Eritrocitos Plaquetas 20 25 91 97 97 0 0 a) El porcentaje de células positivas se determina de la manera siguiente. Se fija un marcador de forma que utilizando el mAb control negativo 1.24, un 3 % de las células son más brillantes que el marcador. El porcentaje de células positivas con mAb 3.A9 es entonces el porcentaje más brillante que este marcador, menos el 3 %. b) Se dan la intensidad media de fluorescencia (en una escala logarı́tmica de cuatro décadas) obtenida con mAb 3.A9 y con el mAb 1.24 isotipo-especı́fico de control. c) mAb 1.24 se dirige contra un antı́geno superficial leucocitario de conejo (De Smet et al., 1983) y no reacciona cruzadamente con las células humanas. Se utilizó como un control negativo en los estudios de citometrı́a de flujo. 30 35 0 0 97 Referencias 40 Asch A, Barnwell J, Silverstein R, Nachman R (1987) Isolation of the thrombospondin membrane receptor. J. Clin. Invest. 79: 1054-1061 Auwerx J, Deeb S, Brunzell J, Peng R, Chait A (1988) Transcriptional activation of the lipoprotein lipase and apolipoprotein E genes accompanies differentiation in some human macrophage-like cell lines. Biochem. 27: 2651-2655. 45 50 55 Basu S, Brown M, Ho Y, Goldstein J (1979) Degradation of low density lipoprotein-dextran sulfate complexes associated with deposition of cholesteryl esters in mouse macrophages. J. Biol. Chem. 254: 7141-7146. Bowyer D, Mitchinson M (1989) The role of macrophages in atherosclerosis. In: Human monocytes. Ed. Zembala M and Asherson G, Academic Press Limited: 437-458. Carrera A, Rincon M, Sanchez-Madrid F, Lopez-Botet M, de Landazuri M (1988) Triggering of comitogenic signals in T cell proliferation by anti-LFA-1(CD18, CD11a) LFA-3, and CD7 monoclonal antibodies. J. Immunol. 141:1919-1924. Davignon D, Martz E, Reynolds T, Kurzinger K, Springer T (1981) Lymphocyte function-associated antigen 1 (LFA-1): a surface antigen distinct from Lyt-2, 3 that participates in T lymphocyte-mediated killing. Proc-Natl-Acad-Sci-U-S-A 78: 4535-4539. 60 De Fougerolles A, Stacker S, Schwarting R, Springer T (1991) Characterization of ICAM-2 and evidence for a third counter-receptor for LFA-1. J. Exp. Med. 174: 253-267. 24 ES 2 168 314 T3 de Fougerolles A, Springer T (1992) Intercellular adhesion molecule 3, a third adhesion counter-receptor for lymphocyte function-associated molecule 1 on resting lymphocytes. J. Exp. Med. 175: 185-190. 5 De Fougerolles A, Klickstein L, Springer T (1993) Cloning and expression of intercellular adhesion molecule 3 reveals strong homology to other immunoglobulin family counter-receptors for lymphocyte functionassociated antigen 1. J. Exp. Med. 177: 1187-1192. De Smet W, Vaeck M, Smet E, Brys L, Hamers R (1983) Rabbit leukocyte surface antigens defined by monoclonal antibodies. Eur. J. Immunol. 13: 919-928. 10 De Smet W, Walter H, Van Hove L (1993) A new CD43 monoclonal antibody induces homotypic aggregation of human leucocytes through a CD11a/CD18-dependent and -independent mechanism. Immunology 79: 46-54. 15 Dougherty G, McBride W (1989) Monocyte differentiation in vitro. In: Human monocytes. Ed. Zembala M and Asherson G, Academic Press Limited: 437-458. Dustin M, Staunton D, Springer T (1988) Supergene families meet en the immune system. Immunol. Today 9: 213-215. 20 Endemann G, Stanton L, Madden K, Bryant C, White R, Protter A (1993) CD36 is a receptor for oxidized low density lipoprotein. J. Biol. Chem. 268:11811-11816. 25 Fawcett J, Holness C, Needham L, Turley H, Gatter K, Mason D, Simmons D (1992) Molecular cloning of ICAM-3, a third ligand for LFA-1, constitutively expressed on resting leukocytes. Nature 360: 481-484. Fisher A, Durandy A, Sterkers G, Griscelli C (1986) Role of het LFA-1 molecule in cellular interactions required for antibody production in humans. J Immunol 136: 3198-3203. 30 Forte T, Nordhausen R (1986) Electron microscopy of negatively stained lipoproteins. Methods Enzym. 128: 442-457. Gabizon A, Dagan A, Goren D, Barenholz Y, Fuks Z (1982) Liposomes as in vivo carriers of adriamycin: reduced cardiac uptake and preserved antitumor activity in mice. Cancer Res 42: 4734-4739. 35 Gilks W (1990) Leucocyte typing database IV. Oxford University Press, Oxford Grossman H (1986) Clinical applications of monoclonal antibody technology. Urol Clin North Am 13: 465-474. 40 Hadam M (1989) Cluster report: CDw50. In: Leucocyte Typing IV. White cell differentiation antigens. Eds. Knapp W, Darken B, Gilks W, Rieber E, Schmidt R, Stein H, von dem Borne A. p 667-670. Oxford University Press, Oxford. 45 50 Haley N, Shio H, Fowler S (1977) Characterization of lipid-laden aortic cells from cholesterol-fed rabbits. I. Resolution of aortic cell populations by metrizamide density gradient centrifugation. Lab. Invest 37: 287-296. Hará H, Tanishita H, Yokoyama S, Tajima S, Yamamoto A (1987) Induction of acetylated low density lipoprotein receptor and suppression of low density lipoprotein receptor on the cells of human monocytic leukemia cell line (THP-1 cell). Biochem. Biophys. Res. Commun. 146: 802-808. Haskard D, Cavender D, Beatty P, Springer T, Ziff M (1986) T lymphocyte adhesion to endothelial cells: mechanisms demonstrated bij anti-LFA-1 monoclonal antibodies. J Immunol 137: 2901-2906. 55 Juan M, Vilella R, Mila J, Yague J, Miralles A, Campbell K, Friedrich R, Cambier J, Vives J, de Fougerolles A, Springer T (1993) CDw50 and ICAM-3: two names for the same molecule. Eur. J. Immunol. 23:1508-1512. 60 Khaw B, Fallon F, Strauss H, Haber E (1980) Myocardial infarct imaging of antibodies to canine cardiac myosin with indium-111-diethylenetriamine pentaacetic acid. Science 209: 295-297. 25 ES 2 168 314 T3 Khoo J, Miller E, McLoughlin P, Steinberg D (1988) Enhanced macrophage uptake of LDL after selfaggregation. Arteriosclerosis 8: 348-358. 5 Knauf M, Bell DP, Hirtzer P, Luo Z, Young J, Katre N (1988) Relationship of effective molecular size to systemic clearance in rate of recombinant interleukin-2 chemically modified with water-soluble polymers. J Biol Chem. 263: 15064-15070. Krensky A, Robbins E, Springer T, Burakoff S (1984) LFA-1, LFA-2 and LFA-3 antigens are involved in CTL-target conjugation. J Immunol 132: 2180-2182. 10 Kohl S, Springer T, Schmalstieg F, Loo L, Anderson D (1984) Defective natural killer cytotoxicity and polymorphonuclear leukocyte antibodi-dependent cellular cytotoxicity in patiens with LFA-1/OKM-1 deficiency. J Immunol 133: 2972-2978. 15 Laemmli U (1970) Cleavage of structural proteins during the assembly of the head of bacteriophage T4. Nature 227: 680-685. Larson R, Springer T (1990) Structure and function of leukocyte integrins. Immunol. Rev. 114: 181-217. 20 Lyons A, Ashman L (1989) Monocyte cell lines. In: Human monocytes. Ed. Zembala M and Asherson G, Academic Press Limited: 437- 458. Mach J-P, Pelegrin A, Buchegger F (1991) Imaging and therapy with monoclonal antibodies in nonhematopoietic tumors. Current Opinion Immunol. 3: 685-693. 25 Menju M, Tajima S, Yamamoto A (1989) Expression of the apolipoprotein E gene in a human macrophagelike cell line, THP-1. J. Biochem. 106: 505-510. 30 Perkins A, Whalley D, Ballantyne K, Pimm M (1988) Gamma camera emission tomography using radiolabelled antibodies. Eur J Nucl Med 14: 45-49. Peters S, Bielfeldt T, Meldal M, Bock K, Paulsen H (1991) Multiple column solid phase glycopeptide synthesis. Tetrahedron Letters 32: 5067-5070. 35 Poznansky M, Juliano R (1984) Bilogical approaches to the controlled delivery of drugs: a critical review. Pharmacol Rev. 36: 277-336. Ross R (1986) The pathogenesis of atherosclerosis - an update. New Eng. J. Med. 314: 488-500. 40 45 Rothlein R, Springer T (1986) The requirement for lymphocyte function-associated antigen 1 in homotypic leukocyte adhesion stimulated by phorbol ester. J Exp Med 163: 1132-1149 Sanchez-Madrid F, Krensky A, Ware C, Robbins E, Strominger J, Burakoff S, Springer T (1982) Three distinct antigens associated with human T lymphocyte-mediated cytolisis: LFA-1, LFA-2 and LFA-3. Proc. Natl. Acad. Sci. USA 79: 7489-7493. Snow J, McCloskey H, Glick J, Rothblat G, Phillips M (1988) Physical state of cholesteryl esters deposited in cultured macrophages. Biochem., 27: 3640-3646. 50 Snow J, Glick J, Phillips M (1992) The phase behavior of cholesteryl esters in intracellular inclusions. J. Biol. Chem. 267: 18564-18572. Spriger T (1990) Adhesion receptors of the immune system. Nature 346: 425-434. 55 60 St. Clair R (1986) Pathogenesis of the atherosclerotic lesion: current concepts of cellular and biochemical events. In: Recent advances in arterial deseases: Atherosclerosis, hypertension, and vasospasm. Ed. A. Liss, Inc. 1-29 (1986). Strassmann G, Springer T, Somers S, Adams D (1986) Mechanisms of tumor cell capture by activated macrophages: evidence for involvement of lymphocyte functio-associated (LFA-1) antigen. Suits A, Chait A, Aviram M, Heinecke J (1989) Phagocytosis of aggregated lipoprotein by macrophages: 26 ES 2 168 314 T3 low density lipoprotein receptor-independent foam cell formation. Proc. Natl. Acad. Sci. USA 86: 2713-2717. 5 Szoka F Jr, Papahadjopoulos D (1980) Comparative properties and methods of preparation of lipid vesicles (liposomes). Annu-Rev-Biophys-Bioeng 9: 467-508. Tabas I, Weiland D, Tall A (1985) Unmodified low density lipoprotein causes cholesteryl ester accumulation in J774 macrophages. Proc. Natl. Acad. Sci. USA 82: 416-420. 10 Tajima S, Hayashi R, Tsuchiya S, Miyabe Y, Yamamoto A (1985) Cells of a human monocytic leukemia cell line (THP-1) synthesize and secrete apolipoprotein E and lipoprotein lipase. Biochem. Biophys. Res. Commun. 126: 526-531. 15 Tandon N, Kralisz U, Jamieson G (1989) Identification of glycolprotein IV (CD36) as a primary receptor for platelet-collagen adhesion. J. Biol. Chem 264. Chem. 264: 7576-7583 Tsuchiya S, Yamabe M, Yamaguchi Y, Kobayashi Y, Konno T, Tada K (1980) Establishment and characterization of a human acute monocytic leukemia cell line (THP-1). Int. J. Cancer 26: 171-176. 20 Tsuchiya S, Kobayashi Y, Goto Y, Okumura H, Nakae S, Konno T, Tada K (1982) Induction of maturation in cultured human monocytic leukemia cells by a phorbol diester. Cancer Res. 42: 1530-1536. 25 Unger E, Totty W, Neufeld D, Otsuka F, Murphy W, Welch M, Connett J, Philpott G (1985) Magnetic resonance imaging using gadolinium labelled monoclonal antibody. Invest Radiol 20: 693-700. van der Wal A, Das P, Tigges A, Becker A (1992) Macrophage differentation in atherosclerosis. An in situ immunohistochemical analysis in humans. Am. J. Pathol. 141: 161-168. 30 Vazeux R, Hoffman P, Tomita J, Dickinson E, Jasman R, St. John T, Gallatin W (1992) Cloning and characterization of a new intercellular adhesion molecule ICAM-R. Nature 360: 485-488. Vercaemst R, Rosseneu M, Van Biervliet J (1983) Separation and quantitation of plasma lipoproteins by high-performance liquid chromatography. J. Chromatogr. 276: 174-181 35 Vercaesmst R, Union A, Rosseneu M (1989) Separation and quantitation of free cholesterol and cholesteryl esters in a macrophage cell line by high-performance liquid chromatography. J. Chromatogr. 494: 43-52. 40 Via D, Plant A, Craig I, Gotto A, Smith L (1985) Metabolism of normal and modified low-density lipoproteins by macrophage cell lines of murine and human origin. Biochem. Biophys. Acta 833: 417-428. Vilella R, Mila J, Lozano F, Alberola-Ila J, Places L, Vives J (1990) Involvement of the CDw50 molecule in allorecognition. Tissue Antigens 36: 203-210. 45 Wawryk S, Novotny J, Wicks I, Wilkinson D, Maher D, Salvaris E, Welch K, Fecondo J, Boyd A (1989) The role of the LFA-1/ICAM-1 ineraction in human leukocyte homing and adhesion. Immunol. Rev. 108: 135-161. 50 Yamamoto A, Hara H, Takaichi S, Wakasugi J, Tomikawa M (1988) Effect of probucol on macrophages, leading to regression of xanthomas and atheromatous vascular lesions. Am. J. Cardiol. 62: 31B-36B. 55 60 27 ES 2 168 314 T3 REIVINDICACIONES 1. Anticuerpo monoclonal designado como 3.A9F5E1 y depositado en ECACC el 26 de octubre de 1993, bajo el número 93102638. 5 10 2. Derivado de un anticuerpo, derivado del anticuerpo monoclonal según la reivindicación 1, seleccionado a partir de un fragmento de anticuerpo, de un anticuerpo monoclonal humanizado, de un anticuerpo de cadena única, o de un anticuerpo monoclonal marcado. 3. Progenie celular de hibridoma, que produce un anticuerpo monoclonal según la reivindicación 1. 4. Anticuerpo monoclonal según cualquiera de las reivindicaciones 1 a 2, para su utilización como un medicamento. 15 20 25 30 35 40 5. Composición farmacéutica que contiene, como principio activo, un anticuerpo monoclonal según la reivindicación 1, o un derivado del midmo según la reivindicación 2. 6. Utilización de un anticuerpo monoclonal según la reivindicación 1 o de un derivado del mismo según la reivindicación 2 como principio activo, para preparar un medicamento para el tratamiento de cualquiera de las enfermedades seleccionadas del grupo formado por: inflamación especı́fica en respuesta a un proceso patológico seleccionado del grupo formado por la reacción de hipersensibilidad de tipo retardado, sı́ntomas de psoriasis, una enfermedad autoinmune, un trasplante de órgano o rechazo de un injerto tisular tal como trasplante de médula ósea y trasplante renal; inflamación no especı́fica en respuesta a un proceso patológico seleccionado a partir del grupo formado por: sı́ndrome del malestar respiratorio del adulto (ARDS), sı́ndromes de afectación orgánica múltiple secundarios a septicemia, traumas o hemorragias, lesiones de revascularización del tejido miocárdico o de otros tejidos, glomerulonefritis aguda, artritis reactiva, dermatosis con componentes de inflamación aguda, meningitis aguda purulenta u otras alteraciones inflamatorias del sistema nervioso central (por ejemplo, apoplejı́a), lesiones térmicas, hemodiálisis, leucocitaféresis, colitis ulcerosa, enfermedad de Crohn, enterocolitis necrotizante, sı́ndromes asociados con la transfusión de granulocitos, y toxicidad inducida por las citoquinas, metástasis de células tumorales hematopoyéticas, migración extravascular de leucocitos infectados vı́ricamente, asma. 7. Utilización de un anticuerpo monoclonal según la reivindicación 1, o un derivado del mismo según la reivindicación 2, para la preparación de un medio de diagnóstico o de un medio in vivo de diagnóstico por la imagen. 8. Utilización de un anticuerpo monoclonal según la reivindicación 1 o de un derivado del mismo según la reivindicación 2, para la preparación de un medio de diagnóstico especı́fico o de un medio in vivo de diagnóstico por la imagen de la ateroesclerosis. 45 50 55 60 NOTA INFORMATIVA: Conforme a la reserva del art. 167.2 del Convenio de Patentes Europeas (CPE) y a la Disposición Transitoria del RD 2424/1986, de 10 de octubre, relativo a la aplicación del Convenio de Patente Europea, las patentes europeas que designen a España y solicitadas antes del 7-10-1992, no producirán ningún efecto en España en la medida en que confieran protección a productos quı́micos y farmacéuticos como tales. Esta información no prejuzga que la patente esté o no incluı́da en la mencionada reserva. 28 ES 2 168 314 T3 29 ES 2 168 314 T3 30 ES 2 168 314 T3 31 ES 2 168 314 T3 32 ES 2 168 314 T3 33 ES 2 168 314 T3 34 ES 2 168 314 T3 35 ES 2 168 314 T3 36