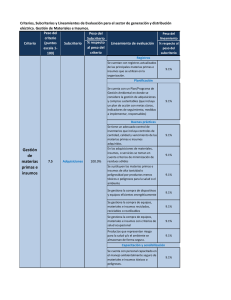
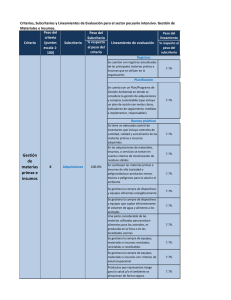
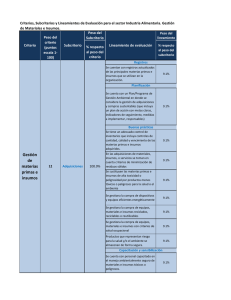
Hospital Psiquiátrico y S.M.E. de Álava
Anuncio

ARABAKO OSPITALE PSIKIATRIKOA ETA OSPITALEZ KANPOKO OSASUN MENTALA HOSPITAL PSIQUIÁTRICO DE ÁLAVA Y SALUD MENTAL ESTRAHOSPITALARIA Acto de entrega de la “Q de plata” por parte del Excmo. Sr. Consejero de Sanidad, D. Gabriel María Inclán, al Director Gerente del Hospital psiquiátrico y Área de Salud Mental Extrahospitalaria de Álava, D. Jesús Muñoz, y fotografía de todos los galardonados en el año 2001 en el palacio Euskalduna de Bilbao Un año más, me complace dar testimonio del reconocimiento por parte del Gobierno Vasco al esfuerzo que vienen realizando las organizaciones de Osakidetza en el ámbito de la gestión y la calidad, y el hecho de que éste se produzca junto a otras organizaciones excelentes de ámbito tan variado. Reconocimiento que se concreta en la consecución de una nueva ‘Q de Plata’ para el Servicio vasco de salud, por parte del Hospital Psiquiátrico y Área de Salud Mental Extrahospitalaria de Alava. Lo que comenzó como una apuesta firme y llena de ilusión pero con la incertidumbre de lo novedoso, hoy aparece como un camino de no retorno y de clara consolidación en la cultura de la calidad total y mejora continua. De esta manera, todas las organizaciones de Osakidetza están utilizando de manera sistemática el Modelo Europeo como modelo de autoevaluación, completando así el ciclo de mejora continua y aprendizaje que este propone. Además de su valor interno evidente, estos logros permiten dar una imagen moderna de la sanidad pública, la cual, además de ofrecer un servicio sanitario público de calidad al ciudadano, tiene su punto de mira puesto en la excelencia empresarial y los resultados, hecho tradicionalmente reservado hasta muy recientemente al entorno privado e industrial. Esto nos permite dirigir nuestra atención a una de nuestras organizaciones excelentes, el Hospital Psiquiátrico y Área de Salud Mental Extrahospitalaria de Alava, primera de las organizaciones de salud mental que obtiene este tipo de galardón tanto en el País Vasco como en el resto del Estado . De este centro me consta su compromiso con la calidad desde hace años, los numerosos grupos de profesionales que han estado trabajando con la mirada puesta en cómo seguir mejorando la atención de sus pacientes y el excelente clima de comunicación y de entusiasmo por un proyecto común que se respira en el centro. Por todo ello, mis felicitaciones a todos sus trabajadores y al equipo directivo que han logrado creer e implicarse en este reto, modelando y dando forma a un ambicioso objetivo, la Q de Plata del Gobierno Vasco. Gabriel Mª Inclán Iribar Osasun Sailburua Consejero de Sanidad Diversos momentos de la ceremonia de entrega de las Q de plata y Q de oro 2001 en el palacio Euskalduna de Bilbao AGRADECIMIENTOS No hubiera sido posible la presentación ni la realización de esta Memoria para evaluación externa sin la confianza y el apoyo de muchas personas que espero se sientan reconocidas al leer estas líneas, aunque no sean directamente mencionadas. Entre ellas quiero destacar a antiguos compañeros de otros centros de los que he aprendido que la calidad la hacen las personas y los equipos. Especialmente quiero agradecer a las anteriores y a las actuales direcciones del Departamento de Sanidad y de la Dirección General de Osakidetza su confianza, manifestada en repetidas ocasiones, sobre todo la del Excmo. Sr. Consejero de Sanidad, D. Gabriel Inclán, la del Director General de Osakidetza-Servicio Vasco de Salud, D. Josu Garay, la del Director de Asistencia Sanitaria, D. Jon Darpón y la del Director Territorial de Sanidad, D. Juan Bautista Cortina. Mi más expresivo agradecimiento quiero dirigirlo a D. Jon Darpón, Director de Asistencia Sanitaria porque ha sido el animador directo para la redacción de esta Memoria. No puedo dejar de agradecer especialmente el apoyo metodológico y los consejos para su elaboración a Dª Elena Sánchez, Subdirectora de Calidad Asistencial de Osakidetza-Servicio Vasco de Salud y la visión crítica y la experiencia aportada por Dª Maite Bacigalupe, Jefa de Servicio de la UGS del Hospital de Txagorritxu y D. Jon Letona, Jefe de Servicio de Evaluación y Calidad Asistencial de Osakidetza-Servicio Vasco de Salud. He tenido la sensación de que formaban parte de nuestro equipo. Me siento enormemente satisfecho y orgulloso de contar con un equipo directivo que confía en mi y que colabora dando lo más y lo mejor de su capacidad y preparación para, trabajando en coordinación, obtener los mejores resultados posibles en la gestión de nuestro centro. Con el entusiasmo y el trabajo de Laura Bacigalupe, Mercedes Estébanez, Flora Murua y Fernando Ruiz ha sido posible elaborar esta Memoria. También hay que decir que ha sido posible su redacción gracias al trabajo de los que nos han precedido en la gestión del centro y al esfuerzo de todos los trabajadores actuales y de los que ya no están con nosotros, puesto que todos contribuyen o han contribuido a alcanzar este buen nivel en la gestión integral de la calidad en nuestra organización. Estoy orgulloso y satisfecho de contar con este gran equipo de personas. La presentación de la Memoria no se hubiera hecho realidad sin la especial dedicación de Carmen Ballesteros y Mª José Couceiro, nuestras eficientes y, a la vez, pacientes secretarias. Jesús Muñoz Fernández Director Gerente del Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava MEMORIA PARA EVALUACIÓN EXTERNA SEGÚN EL MODELO EFQM DE EXCELENCIA HOSPITAL PSIQUIÁTRICO Y SALUD MENTAL EXTRAHOSPITALARIA DE ÁLAVA SEPTIEMBRE 2001 Jesús Muñoz Fernández, Director Gerente Mercedes Estébanez Carrillo, Directora Médica Flora Murua Navarro, Directora de Enfermería Laura Bacigalupe Artacho, Directora de Personal Fernando Ruiz Lomas, Director de Gestión Económica PRESENTACIÓN Criterio 1 LIDERAZGO Criterio 2 POLÍTICA Y ESTRATEGIA Criterio 3 PERSONAS Criterio 4 RECURSOS Y ALIANZAS Criterio 5 PROCESOS Criterio 6 RESULTADOS EN LOS CLIENTES Criterio 7 RESULTADOS EN LAS PERSONAS Criterio 8 RESULTADOS EN LA SOCIEDAD Criterio 9 RESULTADOS CLAVE GLOSARIO DE ABREVIATURAS PRESENTACIÓN El Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava es una Organización de Servicios del Ente Público Osakidetza/Servicio Vasco de Salud, dependiente de la Administración Pública Vasca e integrado en la Red Sanitaria de la Comunidad Autónoma del País Vasco. Su objeto social es la asistencia psiquiátrica en la hospitalización de pacientes psiquiátricos crónicos en las modalidades de Media Estancia (<180 días) y Larga Estancia y Gerontopsiquiatría (sin límite temporal). También lo es la asistencia psiquiátrica y la salud mental extrahospitalaria que incluye los Centros de Salud Mental (CSMs) y las denominadas Estructuras Intermedias. La hospitalización de enfermos agudos psiquiátricos se realiza en las Unidades de Agudos de los Hospitales Generales. A diferencia de los otros dos territorios de la CAPV, en los que la asistencia psiquiátrica y salud mental extrahospitalaria se constituyen en organizaciones de servicios diferenciadas de los hospitales psiquiátricos, en Álava somos un solo centro, gestionado por un único equipo directivo. La población alavesa (aproximadamente unos 280.000 habitantes) es potencialmente usuaria de nuestros servicios de salud mental. Hasta el 31 de diciembre se incluía en nuestra población de referencia a la comarca guipuzcoana del Alto Deba (unos 60.000 habitantes), pero desde el 1 de enero de 2000 está asignada administrativamente al territorio histórico de Guipúzcoa. Nuestro actual Hospital Psiquiátrico de Álava fue inaugurado el 6 de julio de 1994. Antes se denominó Hospital Psiquiátrico las Nieves y era un edificio neoclásico inaugurado el 4 de agosto de 1907. En 1985, coincidiendo con la creación de Osakidetza-Servicio Vasco de Salud, el Hospital pasó a pertenecer a este nuevo organismo público (hasta esa fecha había dependido de la Diputación Foral de Álava). El nuevo Hospital está situado en la zona residencial de la Ciudad Jardín, en el sur de Vitoria-Gasteiz, junto al edificio de los Servicios Centrales de Osakidetza-Servicio Vasco de Salud. Es un edificio moderno que consta de cuatro plantas en forma de H, incluyendo el semisótano. En las plantas baja, primera y segunda se ubican las distintas unidades y los servicios administrativos. En la actualidad consta de 7 Unidades asistenciales (la última inaugurada en enero de 2001) con un total de 254 camas, que se distribuyen de la siguiente forma: • • • • 3 Unidades de Gerontopsiquiatría 2 Unidades de Larga Estancia 1 Unidad de Media Estancia 1 Unidad Psicosis Refractaria 116 camas. 84 camas. 40 camas. 14 camas Actualmente, la asistencia psiquiátrica y salud mental extrahospitalaria cuenta con los dispositivos siguientes: • • • • Cinco Centros de Salud Mental, fundamentalmente dedicados a consultas de psiquiatría de adultos, ubicados cuatro en la ciudad de Vitoria-Gasteiz y uno en Llodio. Dos de ellos están integrados en Centros de Atención Primaria y un tercero lo estará en el año 2002. Unidad de Psiquiatría Infanto-Juvenil Centro de Tratamiento de Toxicomanías Servicio de Alcoholismo y Ludopatías, y • Cinco Estructuras Intermedias: - Servicio de Rehabilitación Comunitaria o Servicio de Día, que da atención a los pacientes desinstitucionalizados en diferentes modalidades: actividades resocializadoras, ocupacionales y pisos, pensiones y miniresidencias asistidas. - Hospital de Día de Alcoholismo, para pacientes alcohólicos en período de deshabituación. - Centro de Día de Alcoholismo para la rehabilitación de pacientes alcohólicos crónicos. - Hospital de Día de Psiquiatría, para el abordaje precoz de primeros episodios psicóticos. - Comunidad Terapéutica de Foronda, ocupada en la deshabituación de toxicómanos. El máximo responsable de la organización es el Director Gerente, siendo el órgano colegiado de decisión el Equipo Directivo, compuesto por las Direcciones Médica, de Enfermería, de Personal y de Gestión Económica. Existe también una estructura ejecutiva denominada Consejo de Dirección compuesto por los cinco directivos y tres personas del Consejo Técnico (órgano consultivo integrado por distintos profesionales elegidos democráticamente). En la actualidad existen 30 mandos intermedios. Nuestra plantilla total asciende a 361 trabajadores, siendo la media de edad de 44 años. El 63,3% tienen contrato fijo y el 76,73% son mujeres. La relación jurídica de empleo de los trabajadores es en el 57% de los casos de carácter laboral y el 43% restante de carácter estatutario. En la actualidad ambos colectivos están incluidos en el Acuerdo de Regulación de Condiciones de Trabajo. Por categorías profesionales nuestra plantilla se distribuye en: Directivos 1,4% Facultativos (Psiquiatras y Psicólogos) 11,4% Enfermeras 18,9% Auxiliares/Monitores 41,7% Trabajadores Sociales 3,3% Terapeuta Ocupacional 0,3% Servicios Generales 17,2% Administración 5,8% • • • • • • • • Nuestro último cierre presupuestario, correspondiente al año 2000 ascendió a 2.257.772.000,- ptas., siendo el 87,58% los gastos de personal y el resto el gasto corriente. − − − Nuestra actividad (datos del año 2000) puede resumirse en: 200 altas anuales 80.000 estancias (días de estancia) 130.000 consultas totales, de las cuales unas 5.000 son primeras consultas. Nuestro compromiso con la calidad está definido en los apartados correspondientes de esta memoria a la que remitimos al lector, pero es evidente que este compromiso, reflejo del cual es la elaboración de la memoria por el Equipo Directivo, no sería posible sin el trabajo de todos los que componemos esta organización. CRITERIO 1. LIDERAZGO 1a DESARROLLO DE LA MISIÓN, VISIÓN Y VALORES POR PARTE DE LOS LÍDERES, QUE ACTÚAN COMO MODELO DE REFERENCIA DENTRO DE UNA CULTURA DE EXCELENCIA Hechos relevantes en la Gestión de la Calidad Total 1992 − − 1993 Un elemento clave para el desarrollo del liderazgo en el sector público radica en el compromiso visible de los directivos y líderes en la definición y apoyo a las metas orientadas al cliente y alineadas con los objetivos generales, en este caso, de la administración sanitaria pública vasca. En organizaciones sanitarias como la nuestra, la Comisión de Dirección entiende liderazgo como la capacidad y disposición que el equipo directivo y todos los demás líderes, es decir, personas con responsabilidad sobre otras, tienen para inspirar, conducir y hacer ver a los demás que la gestión de la calidad total es la vía para la mejora continua en la organización. En la actualidad el número de personas con características de líder son treinta. LIDER Persona comprometida con la política y los objetivos de la organización, facilitadora de recursos y de la información para alcanzarlos, promotora de la evaluación y proveedora de formación, que delega y aporta reconocimiento y sirve como modelo para las personas a las que dirige. Nuestro centro sanitario ha dado y está dando los pasos necesarios para adaptarse al cambio que supone pasar de una cultura fundamentalmente administrativa basada en las relaciones jerarquizadas, a otra basada en la planificación y el establecimiento de estrategias a largo, medio y corto plazo, en el trabajo en equipo y en la satisfacción de clientes externos e internos, grupos de interés y colaboradores. Esta evolución puede verse en la figura 1a1. − 1994 1995 1997 − − − − − − 1998 1999 2000 2001 − − − − − − − − − − − − − − − − − − Plan Integral de Calidad de Osakidetza Plan Integral de Calidad del Hospital Psiquiátrico y Red de Salud Mental Extrahospitalaria de Álava Osasuna Zainduz (Plan de Reforma de la Sanidad Vasca) Manual para la elaboración de Planes de Empresa Creación de la Comisión de Calidad Ley de Ordenación Sanitaria de Euskadi Elaboración del Plan Estratégico de nuestra organización Contrato – Programa (“sombra” o prueba) Conversión de Osakidetza a Ente Público de Derecho Privado Primer Contrato–Programa Primera Autoevaluación EFQM Elaboración del Primer Plan de Gestión Anual Encuesta de Accesibilidad Telefónica de Centros Extrahospitalarios Segundo Contrato – Programa Encuesta de Accesibilidad Telefónica Hospital Segundo Plan de Gestión (bienal) Tercer Contrato–Programa Segunda Autoevaluación EFQM Encuesta de Expectativas Encuesta de Clima Laboral Elaboración del Mapa de Procesos Tercer Plan de Gestión (bienal) Planificación estratégica de varias Unidades Cuarto Contrato – Programa Proyectos de Gestión Clínica Encuestas de Satisfacción de Pacientes y Familias Elaboración de la Memoria EFQM Figura 1a1 DEFINICION DE LA MISION El Plan de Reforma de la Sanidad Vasca (Osasuna Zainduz) tiene como objetivos estratégicos principales la Gestión de la Calidad Total, la separación de la financiación (responsabilidad del Departamento de Sanidad y Direcciones Territoriales de Sanidad) de la provisión de servicios (correspondiente a las organizaciones de servicios), la instauración del Contrato-Programa como herramienta de regulación, y el acercamiento de las culturas clínica y de gestión. La Ley de Ordenación Sanitaria de Euskadi (LOSE) configura a Osakidetza como Ente Público de derecho privado y otorga a los centros sanitarios una mayor autonomía de gestión. El Hospital Psiquiátrico y la Red de Salud Mental Extrahospitalaria de Alava es una organización sanitaria pública, y nuestra principal razón de ser es una atención integral en Salud Mental, que proporcione a nuestros clientes la restitución a la normalidad, o cuando menos, las capacidades psíquicas suficientes para conseguir la mejor adaptación personal, familiar, social y laboral en cada momento de la evolución de su proceso. Tanto el plan Osasuna Zainduz como la LOSE, además de otras disposiciones vigentes (Ley General de Sanidad, Ley de Contratos de la Administración Pública, etc.) configuran nuestro marco de actuación y dejan explícitas, sobre todo las directrices de ámbito autonómico, las líneas y objetivos estratégicos de los centros sanitarios. Aún contando con este marco normativo, la necesidad de avanzar más rápidamente en el camino de la gestión de la calidad total (figura 1a1) es la razón principal por la que el equipo directivo de nuestra organización elaboró en 1997 el PLAN ESTRATÉGICO del Hospital Psiquiátrico y de la Red de Salud Mental Extrahospitalaria de Álava, en coherencia con los objetivos estratégicos de Osasuna Zainduz, y en el que se definen Misión (figura 1a2), Valores (figura 1a3), y Visión o Líneas Estratégicas (figura 1a4). La continuidad de cuidados de nuestros pacientes se garantiza al establecer líneas de coordinación y pautas de actuación comunes entre nuestros propios Dispositivos de Salud Mental y otros como Atención Primaria de Salud y Dispositivos Sociales y SocioSanitarios. Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava Para la consecución de este objetivo nuestra actividad se centra en el logro de la máxima satisfacción de nuestros clientes y sus familiares, mediante un cuidadoso trato humano, basado primordialmente en una atención cercana y personalizada, siempre en consonancia con los objetivos terapéuticos individualizados. Nuestra Red de Salud Mental está comprometida con la gestión eficiente de los recursos. El principal factor de éxito de nuestra empresa es la responsabilidad y el compromiso de cada uno de los trabajadores con la calidad y la eficiencia. Este éxito se apoya en una dinámica organizativa basada en la consecución de la satisfacción de nuestros trabajadores mediante la motivación personal y profesional y el establecimiento de medios, recursos y canales de participación, formación e información. Figura 1a2 17 CRITERIO 1. LIDERAZGO Nuestros valores están incluidos en la Misión y se definen en la figura 1a3. − − − − VALORES Orientación al cliente Compromiso de todos con la mejora continua Eficiencia Motivación personal y profesional a través de la facilitación de medios, recursos y canales de participación, formación e información Figura 1a3 Nuestras líneas estratégicas, guía para nuestros procesos clave (subcriterio 2c), las identificamos con la visión de futuro que como organización pública podemos, debemos y queremos tener siempre presentes. (Figura 1a4). LINEAS ESTRATÉGICAS I. II. III. Procurar la satisfacción del cliente/paciente Procurar la satisfacción del cliente interno/ trabajador Gestionar eficientemente los recursos Figura 1a4 Esta “nueva” cultura de la organización, basada en la planificación a largo plazo, en principios éticos, en valores centrados en clientes externos e internos y en el compromiso con una eficiente gestión de los recursos inició su desarrollo con la presentación por el Director Gerente y el Equipo Directivo del Plan Estratégico y del Contrato-Programa al resto de los líderes y a las personas de nuestra organización (subcriterio 2e). Una vez explicado e implantado el ContratoPrograma los directivos “negocian” con las unidades y servicios los objetivos de “producción” y calidad anualmente, colaborando así a difundir este proceso estratégico (subcriterio 5a) como parte de la nueva cultura de la organización. De la misma forma, los directivos y los demás líderes actúan como modelo de referencia en el desarrollo de la Misión, Visión y Valores cuando lideran grupos de trabajo sistematizados o ad hoc para: − − − − − Establecer criterios de funcionamiento, normativas, objetivos y memorias anuales de las Comisiones Clínicas (figuras 3c2 y 5b3). Crear equipos y grupos de trabajo orientados a la resolución de problemas relacionados con la descoordinación interna y externa y con acciones directamente relacionadas con los pacientes (criterios 3 y 5). Promover la protocolización de procesos asistenciales basados en el consenso de criterios de diagnóstico, tratamiento, continuidad de cuidados, estandarización de cuidados, consentimientos informados de los pacientes, etc. (subcriterios 5c y 5d). Impulsar la planificación de cuidados individualizados: planes de atención de enfermería, escalas de valoración del grado de dependencia física y psíquica de pacientes, hojas de continuidad de cuidados, etc. (subcriterios 4d y 5c). Consensuar procesos de promoción interna y movilidad del personal fomentando el desarrollo profesional en la organización (subcriterio 3b). Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava − Apoyar la formación continuada y la docencia de todos los colectivos con la planificación anual de cursos para todas las personas y facilitando la asistencia a los mismos (subcriterio 3b). − Reforzar acciones de información y comunicación, sesiones clínicas, medios escritos, reuniones periódicas, etc. (subcriterio 3d). Los directivos participan activamente: dirigiendo reuniones, redactando las actas y poniendo o haciendo poner en marcha los acuerdos que se toman en los grupos de trabajo. La mayoría de grupos de trabajo, comisiones y sesiones tienen asignado un día al mes, con la periodicidad apropiada, para las reuniones, que se realizan previa convocatoria escrita y de las que se levanta acta (figuras 1b1 y 5b3). Además de esta implicación, los líderes actúan como facilitadores de los medios necesarios para promocionar la gestión de la calidad total: cursos sobre gestión clínica, equipos eficientes, planificación estratégica, formación sobre el modelo EFQM, etc. (subcriterios 3b y 4e). Los directivos impulsan activamente la asunción de responsabilidades y la participación de los empleados en las decisiones que contribuyen a cambiar la estructura organizativa: − Creando o impulsando nuevos foros de participación como la Comisión de Calidad en 1995, el Consejo de Dirección y el Consejo Técnico en 1998 (subcriterio 3c), el Comité de Ética Asistencial, creado en 1998 y la Comisión de Historias Clínicas en 1999. − Delegando responsabilidades de forma supervisada (subcriterio 3c) en varias áreas de la organización: • Contratación de sustituciones a mandos intermedios: supervisoras, jefes de servicio no sanitarios. • Elaboración del Mapa de Riesgos por los miembros del Comité de Seguridad (propio personal del centro) (subcriterio 4c). • Puesta en marcha de Unidades de Gestión Clínica (cogestión de clínicos y gestores) (subcriterio 3c). − Aportando fondos para financiar la formación de todas las personas (subcriterio 3b). − Seleccionando personas para puestos de liderazgo o responsabilidad con perfiles y compromisos ligados a la Gestión y a la Calidad (Gestión Clínica). Como consecuencia de las actividades de aprendizaje se anima y apoya a otros líderes y personas de la organización a emprender acciones como: − − La puesta en marcha de nuevas modalidades terapéuticas y servicios como: • La atención a las Ludopatías. • Unidad de Psicosis Refractaria. • Estancias cortas para pacientes con demencia descompensada. • Programa intensivo de anorexia y bulimia. La planificación a largo plazo de unidades o proyectos como: • Proyecto de Gestión Clínica y Plan Estratégico de la Unidad de Psicosis Refractaria. • Plan Estratégico del CSM Aranbizkarra. 18 CRITERIO 1. LIDERAZGO • − Proyecto para el estudio y evaluación de la satisfacción de pacientes del Centro de Toxicomanías. • Proyecto y Plan Estratégico de la Unidad de Gestión Clínica de Larga Estancia y Terapia Ocupacional. • Proyecto de coordinación con Educación para la estructuración de la atención del niñoadolescente con problemas de salud mental. • Plan Estratégico de Asistencia Social. • Proyecto y Plan Estratégico del Servicio de Rehabilitación Comunitaria. El rediseño y la adaptación de programas o procedimientos: • Actualización de protocolos. • Adaptación del programa Zaineri a Salud Mental. • Elaboración de normativa de funcionamiento de unidades. • Estudios clínicos y publicaciones científicas. • Integración en Aldabide, Gizabide y Osabide. Los directivos y líderes han seleccionado, como método para establecer prioridades de gestión, la autoevaluación según el modelo EFQM. Tras la primera autoevaluación en 1998 se elaboró el primer plan anual de gestión, incluyendo en él las áreas priorizadas. La segunda autoevaluación realizada en noviembre de 2000 también dio origen a un plan de gestión (bienal en este caso) y se incluyeron también las áreas de mejora. Éstas, priorizadas por el Consejo de Dirección pueden verse en la figura 1a5. Noviembre 1998 • Coordinación con Atención Noviembre 2000 • Primaria y Servicios Sociales • • Formación en Gestión de • Calidad Total • • Presentación del Plan Estratégico • Definir el funcionamiento de Unidades • Formación en gestión por procesos • • • • • Motivación y reconocimiento Gestión de procesos Normativas de funcionamiento Incorporación de necesidades de los clientes a las alianzas externas Elaboración del Mapa de Procesos Encuestas de satisfacción Incorporación de sugerencias de trabajadores a planes de gestión Opinión de los representantes de la sociedad Revisión, por unidades, de ingresos y gastos Con el fin de revisar la efectividad del propio liderazgo, nuestra organización cuenta con las autoevaluaciones EFQM. Otro método de medir la efectividad del liderazgo es la encuesta de satisfacción a los empleados, realizada en el año 2000; en ella se recogen varias cuestiones referentes a los líderes sobre la accesibilidad, al trabajo en equipo y la satisfacción de los empleados con estos ítems y muchos otros (subcriterio 7a). También los resultados clave (subcriterios 9a y 9b) de nuestra gestión nos proporcionan datos de la efectividad de nuestro liderazgo, y también lo hacen otros datos como los indicadores indirectos de clima laboral (subcriterio 7b). 1b IMPLICACIÓN PERSONAL DE LOS LÍDERES PARA GARANTIZAR EL DESARROLLO, IMPLANTACIÓN Y MEJORA CONTINUA DEL SISTEMA DE GESTIÓN DE LA ORGANIZACIÓN En la Misión y en las Líneas Estratégicas (subcriterio 1a), se establecen los principios en los que se basa nuestro sistema de gestión y el compromiso de nuestra organización con la calidad total puesto que orientan al centro hacia los clientes y hacia los resultados. En apoyo de nuestra política y estrategia, los directivos y líderes de nuestra organización realizan esfuerzos de adecuación de la estructura organizativa y física para adaptar y preparar la organización para dar respuesta a las necesidades de nuestros clientes, como por ejemplo: a) Los directivos elaboraron en 1997 el Plan Estratégico de nuestra organización que ha servido como elemento tractor para que otros líderes de la organización realicen una planificación a largo plazo de sus unidades y servicios. Para influir activamente en este proceso el equipo directivo ha realizado la selección de responsables vinculando ésta a la presentación de memorias y proyectos de gestión a largo plazo, o apoyando a los líderes y responsables actuales para emprender acciones directamente relacionadas con la planificación y satisfacción de las necesidades de nuestros clientes (subcriterios 1a y 5c). b) Otra forma de apoyar nuestra política y estrategia es la implantación de la negociación anual de objetivos de funcionamiento, de actividad, de calidad técnica y costes con todas las unidades y servicios asistenciales, y de normativas y objetivos de funcionamiento para las comisiones clínicas y no clínicas y grupos de trabajo. Los objetivos de actividad, de calidad técnica y costes pactados con las unidades están basados en la aplicación a las unidades del Contrato Programa anual firmado con nuestro financiador (Dirección Territorial de Sanidad), y en el establecimiento de Planes de Gestión anuales o bienales para facilitar el sistema de pacto de objetivos. En estos planes de gestión se incluyen las áreas de mejora priorizadas de las dos autoevaluaciones realizadas según el modelo EFQM en 1998 y 2000 (subcriterio 1a). Figura 1a5 Los grupos de trabajo, comisiones clínicas y no clínicas también establecen sus objetivos teniendo como prioridad los procesos asistenciales o los administrativos imprescindibles para una buena gestión asistencial y/o administrativa. Por ejemplo: − Unificación de la Historia Clínica en un modelo común para todas las unidades intra o extrahospitalarias. − Definición de menús por la Comisión de Alimentación y Cocina. − Consentimiento informado para tratamientos farmacológicos con efectos potencialmente adversos, etc., etc. (subcriterio 5d). La colaboración dentro de nuestra organización se estimula y fomenta mediante la creación y el mantenimiento de grupos de trabajo interdisciplinares como las Comisiones Clínicas y no clínicas y grupos de trabajo ad hoc (Figuras 1b1 y 3c2). Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava 19 CRITERIO 1. LIDERAZGO Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava − Sistemas de información asistencial, económico– financiera y de gestión de personal (subcriterio 4d). Estandarización de procesos de enfermería (subcriterio 4d). Planes anuales de formación, de inversiones y de obras. Realización del Mapa de Riesgos (subcriterio 4c). Etc. − − Comisiones Clínicas Participación en la Gestión − − Grupos de mejora Otras acciones emprendidas por el equipo directivo para incrementar la implicación personal de los líderes es la creación y/o renovación y actualización de funciones de comisiones de participación (figuras 1b1 y 3c2): – Consejo de Dirección: está formado por los 5 directivos y los 3 miembros electos del Consejo Técnico, que se van renovando periódicamente. Tiene carácter ejecutivo y desarrolla un papel fundamental en el control de gestión cuatrimestral, y en la toma de decisiones acerca del funcionamiento de nuestra organización. – Consejo Técnico: es un equipo multiprofesional cuyos miembros son elegidos democráticamente y se renuevan en parte cada 2 años. Tiene como función principal asesorar y elaborar propuestas para la mejora de la gestión asistencial. Está compuesto por 14 miembros, de variada procedencia profesional, y entre ellos eligen tres personas para formar parte del Consejo de Dirección. Funciona desde el año 1998. − Comisión de Coordinación de Área: está compuesta por los 19 Jefes y Responsables de Unidades y Servicios Asistenciales (Facultativos) de nuestra organización y otros externos; tiene carácter asesor y consultivo e interviene, sobre todo, en la mejora de la coordinación asistencial y de gestión de pacientes entre nuestros propios centros y también con los hospitales Santiago Apóstol y Txagorritxu (Hospitales Generales). − Comisiones Clínicas y no Clínicas: son órganos asesores compuestos por personas voluntarias de la organización para la realización de estudios y propuestas para la mejora de áreas específicas. Tienen su propia normativa de funcionamiento, objetivos y redactan una memoria anual. − Grupos de trabajo o de mejora: compuestos por personal voluntario, habitualmente protagonistas o implicados en los problemas detectados, y se constituyen con carácter temporal o indefinido para la mejora o el seguimiento de disfunciones en o entre las distintas unidades (figura 3c3). La implicación y participación de los líderes se hace evidente por su pertenencia a los diferentes grupos de trabajo y por la dedicación de gran parte de su tiempo de gestión (estimado en un 25% en el caso de los directivos), a conducir y liderar estos grupos de participación (figura 3c2), en los que su acción directa influye decisivamente en la consecución de los objetivos y en la buena evolución de los resultados del trabajo de los grupos multidisciplinares, como puede verse también en las figuras 1b1 y 5b3. Además de esta adecuación organizativa y planificadora los líderes se implican personalmente en el desarrollo, implantación y mejora continua del sistema de gestión, orientándolo de forma clara y perceptible hacia el cliente. En este sentido, podemos señalar la adecuación y actualización de sistemas, procedimientos y protocolos, como puede verse en los subcriterios 5b y 5d, algunos de los cuales se citan a continuación: − Guías de práctica clínica. − Protocolos de manejo de fármacos. − Protocolos de derivación de pacientes interniveles. − Consentimientos informados. − Guías informativas para pacientes y trabajadores. Comisiones no Clínicas c) Comisión/Grupo de Trabajo Consejo de Dirección Consejo Técnico Coordinación de Area Documentación e Historias Clínicas Calidad Etica Asistencial Farmacia Docencia y Formación Continuada De ropa De taquillas Cafetería/Club Social Informática Seguridad y Salud Alimentación y Cocina Mesa Contratación Comisiones Paritarias Reuniones anuales Componentes Directivos Otros líderes -- 10 8 5 10 14 2 3 10 19 2 13 10 6 1 -- 10 10 4 11 12 7 2 -1 2 4 1 10 9 2 1 6 6 7 5 1 1 4 2 4 7 2 2 6 5 -- 1 4 6 -- 3 6 11 2 5 6 4 2 -- 5-10 6 3 -- Figura 1b1 Para reforzar el sistema de gestión de procesos, en vía continua de actualización y mejora, el equipo directivo, tras la autoevaluación realizada en noviembre de 2000, ha definido su esquema de procesos (subcriterio 5a) clasificándolos en: estratégicos, operativos y de apoyo, y les ha asignando propietarios, entre los que hay directivos, pero también otros líderes o equipos de trabajo, delegando responsabilidades y autonomía. Estos “macroprocesos” están desarrollados mediante la definición de los correspondientes subprocesos. Para todos ellos se ha diseñado y se utiliza un soporte documental para facilitar su gestión. De los procesos estratégicos, operativos y de apoyo, destacan los 10 procesos clave que son los que producen un alto impacto en los resultados clave y que son coherentes con nuestras líneas estratégicas: satisfacción de clientes y personas y gestión eficiente (figura 5a5). Para asegurar el desarrollo, despliegue y actualización de la política y estrategia el Equipo Directivo, el Consejo de Dirección y los líderes de equipos y comisiones coparticipan en la elaboración de los Planes de Gestión anual o bienales. La elaboración de estos planes de gestión se completa con la incorporación de las áreas de mejora de las autoevaluaciones realizadas en 1998 y 2000, (figura 1a5), y con las acciones o planes de mejora extraídos de las encuestas de satisfacción de clientes y personas (criterios 6 y 7). Los planes de gestión son aprobados por el Consejo de Dirección, y presentados a los diferentes órganos de participación: Consejo Técnico, Comisión de Coordinación de Área y otros grupos de trabajo, 20 CRITERIO 1. LIDERAZGO que aportan sugerencias y modificaciones. Estos planes de gestión contienen, además de las áreas de mejora mencionadas procedentes de las encuestas y las autoevaluaciones, los objetivos de rendimiento asistencial, de calidad técnica y de costes, y de todos los indicadores claves de rendimiento (criterio 9). Todos estos indicadores de resultados afectan a todas las áreas de la organización, tanto asistenciales como no asistenciales. Para medir, revisar y mejorar los resultados clave, los líderes de la organización, según su nivel de responsabilidad, disponen de varios mecanismos al respecto: − − − − − El equipo directivo evalúa mensualmente los resultados asistenciales, económicos y de calidad técnica. El equipo directivo revisa la evolución del ContratoPrograma con la Dirección Territorial de Sanidad, nuestro financiador, de forma semestral, renegociando y plasmando mediante addendum o addenda las desviaciones de actividad o económicas para cumplimentar los objetivos de producción y calidad con déficit cero. El equipo directivo evalúa de forma cuatrimestral, conjuntamente con la Dirección General de Osakidetza, los objetivos de rendimiento asistencial y de calidad técnica y económicofinancieros. El equipo directivo ha definido este subproceso como clave y lo considera de especial importancia en la evolución de la gestión. Por esta razón se realiza cuatrimestralmente una evaluación minuciosa de los resultados clave (control de gestión cuatrimestral), y se edita un documento para facilitar a nuestros interlocutores y a nosotros mismos la evaluación de todos los indicadores y resultados. Este documento también contiene los avances en la gestión de la calidad en el período de que se trate. El Consejo de Dirección (equipo directivo y los tres miembros electos del consejo técnico) evalúa también los resultados e indicadores contenidos en el control de gestión de forma cuatrimestral. El Consejo Técnico y la Comisión de Coordinación evalúan mensualmente los resultados clave. De forma anual se elabora la memoria del centro que contiene todos los datos acerca de los resultados clave y de los indicadores de funcionamiento asistenciales y económico-financieros. Para permitir el estímulo, la identificación, la planificación y la implantación de mejoras mediante la creatividad, la innovación y las actividades de aprendizaje, nuestra organización ha implantado y desarrollado varios sistemas: − − − La creación, renovación y actualización de equipos multidisciplinares de trabajo y mejora (subcriterio 3c). La implantación por la Dirección de Personal de un circuito de quejas y reclamaciones para las personas de la organización en 2001 (subcriterio 3d). El resideño por parte de la Dirección Médica, de la Comisión de Calidad y de un grupo de trabajo específico, del circuito de reclamaciones, solicitudes de cambio de médico y de segunda opinión para los pacientes (subcriterio 5e). Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava − El apoyo a la cultura de protocolización de nuestra organización: protocolos o guías clínicas, de derivación de pacientes, de coordinación interinstitucional e interniveles, etc. (subcriterio 5c). − La iniciación de actividades de observación y visita de las mejores prácticas a otras organizaciones: hospitales con unidades especiales de psicóticos, dispensación automática de metadona, etc. (subcriterios 5d y 4e). − La formación en gestión clínica de otros líderes y responsables de unidades, que posteriormente han elaborado sus proyectos de planificación estratégica y/o de evaluación y coordinación entre servicios e instituciones (subcriterio 1a). − La sistemática empleada para dar y recibir información periódica (mensual generalmente) a equipos de trabajo y comisiones (subcriterios 3d y 4e). − La incorporación de los resultados de las autoevaluaciones realizadas a los planes de gestión. − La obtención del Diploma de Compromiso con la Calidad Total concedido por Euskalit en junio de 2001, con fecha límite de realización de la Memoria para evaluación externa el 31 de diciembre de 2001. La propia realización de esta memoria nos ha aportado información valiosa para nuestra mejora continua. Como mecanismos complementarios de identificación de mejoras contamos con el trabajo de los equipos multidisciplinares, quejas y sugerencias de pacientes, familiares y personas, la opinión de los grupos de interés e indicadores relevantes propios y ajenos (figuras 5b1 y 5b4). Otros sistemas para identificar oportunidades de mejora y orientar nuestros servicios y procesos a los clientes externos e internos son las encuestas de opinión (subcriterio 5e y criterios 6 y 7) realizadas a pacientes y familiares y a personas de la organización (subprocesos voz del cliente y voz del trabajador). 1c IMPLICACIÓN DE LOS LÍDERES CON CLIENTES, ALIADOS Y REPRESENTANTES DE LA SOCIEDAD Los líderes de nuestra organización utilizan diversas fuentes de información para comprender las necesidades de los clientes, aliados y representantes de la sociedad. Estas fuentes de información están contenidas en los diferentes planes estratégicos de nuestra organización, tanto en el del centro en su conjunto como los de las distintas unidades que lo han elaborado (subcriterio 1a). Estas fuentes de información se refieren al conjunto de la población atendida por nuestra organización, a distintos grupos específicos de pacientes y a aliados y representantes de la sociedad. Esta información es relevante y tiene carácter objetivo y científico. Las fuentes de información referidas son: estadísticas sociodemográficas y del Eustat, Plan de Salud de la CAPV, Informe del Defensor del Pueblo Vasco respecto a la atención extrahospitalaria (1999) y los indicadores y resultados anuales de rendimiento de nuestra organización y los de las unidades que la componen y de otras organizaciones (subcriterio 2a). 21 CRITERIO 1. LIDERAZGO Además de estas fuentes de información nuestros líderes utilizan las provenientes de las autoevaluaciones realizadas en 1998 y 2000 y los resultados de las distintas encuestas de opinión a clientes/pacientes y clientes/trabajadores. Según el tipo de cliente o aliado o representante de la sociedad, identificados claramente por los líderes de nuestra organización (subcriterio 2a), se utilizan diversos sistemas para comprender sus necesidades y expectativas y poder así satisfacer y dar respuesta a las mismas (criterio 5). Estos sistemas son: 1) Clientes/Pacientes. Los líderes y directivos utilizan la percepción directa mediante el contacto regular (trimestral) y programado con las asociaciones de familiares de enfermos (subcriterios 4a y 5c), y las encuestas de opinión del Ararteko y propias del centro (subcriterios 5e y 6a). 2) Clientes/Trabajadores. Para comprender las necesidades de las personas de la organización los líderes y directivos utilizan la percepción directa de los representantes de los trabajadores (subcriterio 3a) y la encuesta de clima laboral realizada en abril de 2000 (subcriterio 7a). 3) Proveedores y aliados. Los líderes y directivos utilizan la percepción directa, a través de reuniones periódicas, para tratar los temas de interés compartido (figuras 2a1 y 4a1). Son ejemplos la negociación de la financiación con la Dirección Territorial de Sanidad, la elaboración de Protocolos y Guías Clínicas con Atención Primaria de Salud, los acuerdos de colaboración con Bienestar Social, los protocolos de derivación de pacientes con nuestros propios centros y otras organizaciones de Salud Mental, los acuerdos de colaboración con entidades dedicadas a la formación, y los convenios para el suministro de lavandería y dietas y menús con otras instituciones y hospitales. Esta relación con aliados y colaboradores es extensa y se refiere a multitud de temas, por lo que se han establecido alianzas y actividades para una mejor atención a los pacientes y hacer cada vez más eficiente la gestión. Tal y como se describe en el subcriterio 4a, hemos clasificado nuestras actividades con aliados y colaboradores en cuatro grupos: − − − − Asistencial o sociosanitaria ( figura 4a1). De proveedores de servicios externos (figura 4a2). De formación y docencia ( figura 4a3). Otros proveedores fundamentales (subcriterio 4a), como son la Dirección Territorial de Sanidad (Contrato-Programa) y la Dirección General de Osakidetza/SVS (Controles de Gestión). En el caso de organizaciones públicas sanitarias como la nuestra, cuyo “mercado” o población diana es toda la población del territorio, los clientes externos son comunes con nuestros colaboradores. Consideramos que el reconocimiento a la contribución de los resultados viene dado por la colaboración en igualdad para la consecución de los fines propuestos por ambas partes. Otro tipo de reconocimiento a entidades colaboradoras y proveedores es la renovación de los acuerdos en base a la satisfacción de nuestra organización con estos servicios externos. La mayoría de los acuerdos se renuevan anualmente. Como organización sanitaria de carácter público estamos obligados por las restrictivas normativas vigentes respecto a la contratación de servicios externos, por lo Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava que los reconocimientos a proveedores y colaboradores son muy limitados (subcriterio 4a). Los líderes de nuestra organización participan en diversas asociaciones profesionales como puede verse en la figura 1c1. Asociación Vasca de Drogodependencias Sociedad Vasco Navarra de Psiquiatría Asociación de Psicólogos Academia de Ciencias Médicas Colegio de Enfermería Colegio de Médicos Sepypna Fundación Lur-Gizen (fomento de la asistencia e investigación en psiquiatría) Sespas Hipatia Club de evaluadores de Euskalit Responsable del Centro de Toxicomanías, Médicos, Directora de Enfermería y personal del Centro Jefe de Servicio, Jefes de Sección y Psiquiatras Psicólogos Directora Médica y Psiquiatras Directora de Enfermería, Supervisoras y Enfermeras Director Gerente, Directora Médica, Jefes de Servicio y Sección y Psiquiatras. Responsable de la Unidad de Psiquiatría Infantil y Psiquiatras de la Unidad Jefe de Servicio, Jefes de Sección y Psiquiatras Directora Médica Directora Médica Director Gerente, Directora Médica y Directora de Personal Figura 1c1 La participación de los líderes y profesionales en conferencias y seminarios en relación con la calidad en nuestro ámbito de la salud mental puede resumirse en la figura 1c2. − Comunicaciones y póster en el Congreso de la Sociedad Española de Calidad Asistencial en 1999 (Jefe Sección). − Conferencia sobre Calidad Total en Osakidetza celebrada en 1999 (Directivos). − Curso de Calidad de la Fundación Avedis Donabedian en el que participaron 14 personas (1999). − Curso de calidad para administrativos impartido por Servicios Centrales con la participación de 7 personas (2000). − Comunicación sobre la planificación estratégica de la Unidad de Psicosis Refractarias en el VIII Curso Anual de Psiquiatría del año 2000, de carácter internacional (Jefe de Sección). − Formación para la autoevaluación mediante el modelo de Excelencia 2000 de la EFQM en 2000 (Directivos). − Seminario sobre la elaboración y análisis de encuestas Osakidetza en 2000 (Directora Médica). − Jornada 5º Aniversario de la Comisión de Calidad de nuestra organización celebrada en 2000 (Director Gerente, Presidenta de la Comisión de Calidad, Subdirectora de Calidad de Osakidetza). − Organización de Jornadas de Calidad en Psiquiatría (Jefes de Servicio y Directivos) cada tres años. − Organización de Jornadas sobre Drogodependencias, (Responsable del CTT y Directivos) cada tres años. − Pósters y comunicaciones, varios de ellos premiados, en el Congreso Nacional de Enfermería en Salud Mental (Gerona 2001). − Incorporación de tres directivos de nuestra organización al Club de Evaluadores de Euskalit (Director Gerente, Director Médica y Directora de Personal) en 2001. − Presentación de la Memoria según el modelo de excelencia a evaluación externa por Euskalit antes del 31 de diciembre de 2001. − Curso para alcanzar objetivos por medio de equipos eficientes y satisfechos impartido por una consultora externa, al que asistieron 12 personas (2001). − Curso de iniciación al modelo EFQM impartido por Servicios Centrales (Subdirección de Calidad) al que asistieron 6 personas (3 miembros electos del Consejo de Dirección, 2 Jefes de Sección y 1 Supervisora). Figura 1c2 22 CRITERIO 1. LIDERAZGO Nuestra organización, por la propia naturaleza de sus actividades, apenas produce impacto nocivo para el medio ambiente, por lo que nuestra contribución a la mejora de éste, cuenta con el ahorro energético que nos es posible, la escasa contaminación, el pequeño volumen de residuos biológicos y de basura urbana, y el reciclado de papel y otros materiales, como puede verse en el criterio 8. Únicamente habría que comentar extensamente el impacto más importante que tiene la opinión pública sobre nuestra actividad. Tal y como se describe en los subcriterios 2b y 5c, la evolución de la Reforma Psiquiátrica (Desinstitucionalización de pacientes y Psiquiatría Comunitaria) ha contribuido a que la opinión de la sociedad respecto a la atención psiquiátrica sea positiva, al pasar del concepto represivo y asilar de la antigua psiquiatría a la filosofía rehabilitadora e integradora en el medio sociofamiliar y laboral de los pacientes con enfermedades psiquiátricas crónicas. Este impacto en la sociedad, positivo y favorable para nuestra organización (igual o mayor que el resto de las especialidades médicas), se puede observar en el informe-encuesta que ha realizado la Institución del Ararteko (Defensor del Pueblo en la Comunidad Autónoma del País Vasco) con el que colaboramos activamente para su realización. La satisfacción de los ciudadanos con el trato, horarios, recursos, consultas, etc., es alto (subcriterio 6a). Este informe fue elaborado en 1999. La implicación de los líderes con los clientes, aliados y sociedad se percibe por medio de los contactos periódicos directos que se materializan en reuniones de trabajo con nuestros clientes, colaboradores y aliados (subcriterio 4a). Mediante los resultados de las encuestas de opinión a nuestros clientes externos e internos medimos la implicación de los líderes con clientes, aliados y sociedad. Los resultados de estas encuestas pueden verse en los criterios 6 y 7. 1d MOTIVACIÓN, APOYO Y RECONOCIMIENTO DE LAS PERSONAS DE LA ORGANIZACIÓN POR PARTE DE LOS LÍDERES En nuestra organización, tal y como se describe en la Misión, entendemos que una buena forma de motivar a las personas para producir sinergias en la consecución de los objetivos es una dinámica organizativa basada en la información, participación y formación. La integración progresiva en la toma de decisiones a través de la delegación de responsabilidades y la autonomía, son otras de las formas de conseguir su motivación. Por estas razones el Director Gerente y el Equipo Directivo comunicaron personalmente, tal y como se refleja en el subcriterio 2e, el Plan Estratégico, la Misión y las Líneas Estratégicas a gran parte de la organización incluyendo otros líderes y personas. − El Plan Estratégico fue elaborado en 1997 por el Equipo Directivo y presentado al Consejo de Dirección, Consejo Técnico, Comisión de Coordinación (compuesta por responsables de todas las unidades) y colectivos de trabajadores (auxiliares, trabajadores sociales, etc.). Esta presentación fue realizada de forma programada y a ella acudieron el 100% de los líderes de nuestra Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava organización y representantes de todos los colectivos de trabajadores. − El documento del Plan Estratégico fue entregado a todos los líderes de la organización y a representantes de los grupos de interés: Asociaciones de Familiares de Enfermos, Comité de Empresa, Dirección General de Osakidetza, Dirección Territorial de Sanidad, etc. y otros centros sanitarios (colaboradores y no colaboradores de nuestra organización), invitando a todos ellos a aportar críticas, ideas y sugerencias. − En 1998, coincidiendo con la firma de nuestro primer Contrato-Programa con la Dirección Territorial de Sanidad, el Director Gerente y el resto del Equipo Directivo explicaron su significado y contenido (separación de financiación, provisión de servicios y pacto actividad-financiación) a todas las unidades con asistencia de todos los responsables, y personas de sus equipos. − La Misión, las Líneas Estratégicas y el Contrato Programa fueron objeto de artículos en nuestra revista mensual durante 1998, siendo ésta distribuida a todas las personas de la organización acompañando al justificante de nómina. − Desde 1998 los directivos pactan con los responsables de todas las unidades y con las personas de sus equipos, de forma anual, los objetivos del Contrato-Programa y se emprenden planes y acciones contenidas en los planes de gestión y en las áreas de mejora de las autoevaluaciones realizadas. − Los líderes fomentan, apoyan y se involucran personalmente en conseguir el incremento de la participación de las personas mediante la creación o renovación de foros de participación (figuras 1b1 y 3c2). − De forma anual, los resultados y planes de gestión son objeto de análisis y propuestas para el siguiente ejercicio en diversos foros: Consejo Técnico, Comisión de Coordinación, etc., incluyendo éstas en los sucesivos planes de gestión, así como las provenientes de otros grupos de participación, aliados y colaboradores (figuras 5b1 y 5b4). − Desde 1998 se hace entrega a los nuevos trabajadores, el día de su incorporación al centro, de la Guía Informativa o de Acogida al Hospital (fundamentalmente personal de enfermería, 60% de la plantilla). Los directivos mantienen un estilo de dirección abierto, cercano y de escucha activa. Nuestros despachos están abiertos a todos, y a todos se recibe de forma inmediata, siendo esto reconocido incluso por los representantes sociales. Los directivos pasean regularmente por las unidades para mantener reuniones informales, o para ver como están las instalaciones. Los directivos tratamos a todos con respeto y en igualdad; el trato personal se facilita por la cercanía física y el contacto diario. Por otra parte, existe una estructura compleja de reuniones y grupos de trabajo que garantiza que todas las personas tengan oportunidad de participar en la cadena de información y en la aportación de ideas o mejoras para contribuir a la toma de decisiones. La comunicación (formal e informal) en sus distintas direcciones: descendente, ascendente, horizontal y 23 CRITERIO 1. LIDERAZGO bidireccional es amplia, como puede verse en la figura 3d1. Los líderes animan y propician la participación de las personas en la consecución de los objetivos de los equipos implicándose personalmente y presidiendo muchos de los grupos de participación: Comisiones Clínicas y no Clínicas, Grupos de Trabajo o Mejora y las propias Comisiones de Participación en la gestión. En todas estas comisiones o grupos de trabajo participan las personas de la organización de forma voluntaria. Comunican sus acuerdos, propuestas y sugerencias al Equipo Directivo o al Consejo de Dirección, siendo éstos de cualquier área de gestión: desde la reorganización asistencial hasta propuestas de modificación de acuerdos de movilidad y promoción interna o estudios para la mejora de aprovisionamientos de farmacia o de problemas hosteleros (figura 3c3). El Equipo Directivo apoya decididamente la consecución de metas de las personas relacionadas con su formación técnico-profesional, estando abierta la posibilidad de acceder a cursos de formación continuada y docencia a toda la plantilla (participa más del 50% cada año), tanto de personal sanitario como no sanitario. Por tres vías diferentes se facilita y se apoya la formación: a través de los cursos que organiza Servicios Centrales, mediante nuestro Plan Anual de Docencia y Formación Continuada y a través de la subvención anual (en forma de beneficios sociales) para formación complementaria (Informática, Idiomas …) (subcriterio 3b). Otro aspecto a considerar en el apoyo que los directivos y líderes dan para la consecución de planes, objetivos y metas de las personas, es la puesta en marcha, en nuestra organización, de procedimientos de movilidad interna temporal y definitiva y de promoción temporal, (subproceso de movilidad y promoción) mediante acuerdos firmados con los representantes sociales de los trabajadores y a los que puede acceder el 100% de la plantilla (subcriterio 3b). Asimismo, los directivos y líderes fomentan la participación de individuos y equipos en la realización de publicaciones científicas, presentación de ponencias, pósters y comunicaciones en congresos, en la publicación de artículos en revistas y libros científicos y en la organización y asistencia a actividades profesionales en nuestra propia organización y en otras sedes, con docentes propios o ajenos. Las sesiones clínicas médicas y de enfermería existentes en el centro, de carácter periódico, también contribuyen, y son impulsadas por los líderes, al desarrollo laboral y profesional y a la realización de los individuos y equipos (subcriterio 3b). Los líderes reconocen los esfuerzos de individuos y equipos de todos los niveles de la organización mediante (subcriterio 3e) la asignación-designación de funciones de superior responsabilidad y categoría, la concesión de permisos para asistencia a cursos dentro y fuera del centro a los que tiene posibilidad de acceder toda la plantilla (105 horas/ año por persona), la compensación económica y libranza pactadas por servicios de acompañamiento a pacientes fuera del horario laboral (colonias, excursiones, etc.), la delegación de responsabilidades para la contratación eventual a determinados líderes responsables (facultativos responsables de centros, supervisoras y mandos intermedios no sanitarios), la publicación en la Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava hoja informativa mensual de reseñas de trabajos publicados por personas de la organización, el envío a los individuos y equipos de cartas de felicitación por su esfuerzo en la atención a pacientes que agradecen los servicios por escrito o en caso de realización de trabajos más allá de sus obligaciones, etc. Otras formas de reconocimiento son (subcriterio 3d) las felicitaciones que realizan directivos y líderes a personas o equipos en las reuniones; hacer afirmaciones elogiosas hacia las personas por su trabajo o agradecer los esfuerzos realizados de forma personal por parte de directivos a otros líderes y éstos a las personas de sus equipos; la entrega de recuerdos y premios a las personas de la organización con 25 años de antigüedad o jubilados; el compartir con el resto de líderes y personas de la organización reuniones de café y otras reuniones de carácter social, celebraciones, despedidas, congresos, etc. La motivación y el reconocimiento se revisan mediante la encuesta de satisfacción de las personas en las que hay apartados dedicados al reconocimiento, la delegación, la disponibilidad y la accesibilidad de líderes y directivos. También hay apartados relacionados con la disposición de recursos y conocimiento para la realización del trabajo, siendo los resultados positivos en todas las categorías profesionales (subcriterio 7a). 24 CRITERIO 2. POLÍTICA Y ESTRATEGIA 2a LAS NECESIDADES Y EXPECTATIVAS ACTUALES Y FUTURAS DE LOS GRUPOS DE INTERÉS SON EL FUNDAMENTO DE LA POLÍTICA Y ESTRATEGIA La información acerca de nuestro “mercado” presente y futuro es recogida y analizada en profundidad en el análisis del entorno, en el análisis interno y en la definición de “negocio” de nuestro plan estratégico. La información en la que se basa es relevante y tiene carácter científico y objetivo. Estas fuentes de información son, entre otras, las estadísticas socio–demográficas y del Eustat (Instituto Vasco de Estadística), el Plan de Salud de la Comunidad Autónoma del País Vasco, el informe del Ararteko (Defensor del Pueblo), y nuestros propios indicadores de rendimiento asistencial y de calidad técnica. Asimismo, en nuestro plan estratégico y en las dos autoevaluaciones realizadas quedan bien definidos nuestros diferentes tipos de clientes, proveedores, colaboradores y grupos de interés. Definimos como: 1.- Cliente–Paciente a toda persona con enfermedad mental tratada en nuestros dispositivos, tanto en régimen de hospitalización (permanente o temporal) como en modalidad ambulatoria. Incluimos también a los familiares de los enfermos puesto que muchos de nuestros pacientes son incapaces de valerse por sí mismos o son menores de edad. 2.- Cliente–Trabajador a todas las personas que componen nuestra organización en todos los niveles profesionales. 3.- Proveedores a toda organización o entidad que nos suministre o con la que se produzca intercambio de pacientes, recursos materiales o financieros. Entre ellas cabe destacar Atención Primaria de Salud, otros Centros Hospitalarios o Dispositivos de Salud Mental, Instituto Foral de Bienestar Social, Servicios Sociales, Entidades Formativas, Instituciones Judicial y Penitenciaria, Departamento de Sanidad, Dirección Territorial de Sanidad de Álava y Servicios Centrales de Osakidetza/SVS (subcriterio 4a). 4.- Otros grupos de interés a todo aquel colectivo relacionado con la gestión de nuestros clientes/pacientes y clientes/trabajadores. En el primer caso hay que citar a las Asociaciones de Familiares de Enfermos y otras organizaciones sociales, y en el segundo caso a los representantes sociales y profesionales de nuestros trabajadores como Comité de Empresa, Organizaciones Profesionales y entidades con finalidad formativa (subcriterio 4a). Desde el inicio del período de gestión del actual Equipo Directivo se planificó la realización de encuestas y contactos directos con clientes, proveedores y grupos de interés. Para ello se establecieron como objetivos específicos en el Plan Estratégico tanto la realización de una encuesta de expectativas para los pacientes ambulatorios, como de encuestas de satisfacción a pacientes hospitalizados, familias y pacientes ambulatorios. También se constituyó en objetivo específico la realización de encuestas de opinión y satisfacción a los empleados (subcriterios 6a y 7a). Toda la información relevante procedente de nuestros indicadores de rendimiento se analiza Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava periódicamente extrayendo de ella las correspondientes áreas de mejora que son incorporadas como objetivo o acciones a realizar en los sucesivos planes de gestión (subcriterios 2b y 9b). Para comprender y anticipar las necesidades y expectativas de clientes/pacientes, clientes/trabajadores, proveedores, colaboradores y aliados, disponemos, además de los análisis mencionados anteriormente, de la información procedente de nuestros propios indicadores de actividad y calidad (subcriterio 2b), la de nuestros resultados (subcriterio 9) y de información directa de: 1.- CLIENTE/ PACIENTE: Creemos imprescindible contar con la opinión directa de nuestros pacientes y sus familias, por lo que hemos realizado una encuesta de expectativas y contamos con encuestas de satisfacción de los pacientes de nuestros Centros de Salud Mental (actividad extrahospitalaria o ambulatoria). La primera de ellas la realizó la Institución del Ararteko y contó con nuestra colaboración. El resumen de los resultados de las encuestas y su valoración se exponen en el criterio 6. También se ha realizado una encuesta de satisfacción a los pacientes y familiares de los enfermos hospitalizados (subcriterios 5e y 6a). Además de la información procedente de las encuestas, el Director Gerente se reúne periódicamente con los representantes de los enfermos y sus familiares (Asociación de Familiares de Enfermos de Alava o ASAFES). Estas reuniones se realizan con una periodicidad trimestral y sirven para intercambiar información acerca de las expectativas de las asociaciones y sus representados en cuanto a modificaciones o mejoras en los procesos asistenciales y acerca de necesidades de apoyo psicológico, informativo y formativo (subcriterios 5b y 5e). El Director Gerente informa en estas reuniones del estado de las diferentes iniciativas o programas. Se ha establecido de esta forma una relación de confianza mutua beneficiosa para ambas partes. Las encuestas y la relación directa se complementan con el análisis de las Quejas, Reclamaciones y Sugerencias de los pacientes y familiares. La gestión del proceso de quejas y reclamaciones ha sido objeto también de planificación y ajuste, convirtiéndose en una gestión en modo activo, sirviendo así para introducir mejoras y configurar otra vía para conocer necesidades y expectativas (subcriterios 5e y 6b). 2.- CLIENTE /TRABAJADOR: Se han puesto en marcha varias vías para conocer las necesidades, expectativas y satisfacción de nuestros profesionales. En las reuniones que se efectuaron con todos los Centros y Unidades de nuestra organización para explicar y exponer el Plan Estratégico y el Contrato Programa, se realizó una primera aproximación informativa sobre necesidades organizativas, de recursos, de formación y de coordinación, que se incorporaron a las acciones a desarrollar en el propio Plan Estratégico. Esta información directa de las Unidades y Servicios se mantiene mediante las reuniones de Comisiones y Grupos Específicos de Trabajo (subcriterio 3d y figuras 3c2 y 5b3) y mediante el contacto personal con los líderes y personas de la organización: reuniones 27 CRITERIO 2. POLÍTICA Y ESTRATEGIA formales e informales y paseos de los directivos por las unidades (subcriterio 3d). Además, el Consejo de Dirección planificó y elaboró la realización de la encuesta de satisfacción de personal, cuyos resultados se exponen en el subcriterio 7a. Del estudio y análisis de dicha encuesta se han derivado acciones de mejora que se han incluido en el Plan de Gestión 2001-2002, entre las que podemos destacar la elaboración específica de una encuesta sobre necesidades de formación a nuestros empleados y la puesta en marcha del circuito de quejas y reclamaciones para las personas de la organización (subcriterio 3d). 3. PROVEEDORES Y OTROS GRUPOS DE INTERÉS: La fuente de información fundamental de las necesidades y expectativas de nuestros proveedores radica en el contacto directo mediante reuniones, y en los acuerdos o convenios formales. La coordinación con cada uno de ellos requiere de una intensidad y una periodicidad específicas para cada relación, adecuadas a las necesidades de información para la gestión compartida, en muchas ocasiones, de los recursos comunes. Estas reuniones de trabajo periódicas con los distintos proveedores y colaboradores pueden apreciarse en la figura 2a1. Tanto el Consejo Técnico como el Consejo de Dirección, así como las Comisiones y Grupos de Trabajo, valoran, revisan y proponen la actualización de los procesos, protocolos, acuerdos y convenios establecidos con proveedores y grupos de interés, ayudados por los resultados de los indicadores de rendimiento asistencial, económico y de las encuestas y de la información disponible. Pueden citarse como ejemplos significativos: − La adopción de cambios en el sistema de gestión de quejas y reclamaciones, facilitando al cliente /paciente el cambio de terapeuta y la segunda opinión de profesional facultativo (subcriterio 5e). − − − − − La planificación estratégica de la nueva unidad de cuidados especiales o Unidad de Psicosis Refractaria se ha adaptado a las necesidades actuales de ese segmento del colectivo de pacientes psicóticos (subcriterio 5c). La adopción de nuevos criterios, de acuerdo con el Comité de Empresa, para la promoción y movilidad interna del personal referentes a méritos y capacidad de los solicitantes (subcriterio 3b). La actualización de los diferentes acuerdos y convenios con otras organizaciones colaboradoras (subcriterio 4a). La adaptación del programa informático “Zaineri” de cuidados de enfermería de los hospitales de agudos a hospitales de enfermos mentales crónicos (subcriterios 5a y 5b). La instalación de un sistema de dispensación automática de metadona en nuestro Centro de Tratamiento de Toxicomanías ha supuesto un avance tecnológico y organizativo que ha sido valorado muy positivamente por los profesionales de este centro, superando sus iniciales expectativas (subcriterio 5b). Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava ENTIDAD FUENTE DE INFORMACIÓN Encuestas Primaria Atención Primaria Demanda Directa de Profesionales Datos ocupación camas Hospital General Santiago Apóstol Demanda para la atención somática de pacientes psiquiátricos PROCESOS / PROCEDIMIENTOS Protocolos de manejo de patologías más frecuentes Protocolos de derivación de pacientes Hojas de continuidad de cuidados Protocolo de coordinación de ingresos Exploraciones complementarias e ingreso de pacientes Taller Ocupacional PERIODICIDAD Bienal Semanal Según necesidades individuales Acuerdo uso compartido camas I.F.B.S. Hospital Txagorritxu Demanda para la optimización de recursos Estudio de recursos existentes Convenio de colaboración Osakidetza/ Bienestar Social Acuerdo de intercambio de servicios Lavandería/camas Servicio menús para el Hospital Psiquiátrico Convenios con: EVTF Anuales Anual Practicum Psicología Entidades dedicadas a Formación MIR Demanda directa PIR Anuales Enfermeras Residentes Salud Mental Servicios Judiciales Departamento de Sanidad y Dirección Territorial de Sanidad Osakidetza– Servicio Vasco de Salud Demanda directa Plurianual Estipulaciones del Contrato Programa Gestión de Contrato– Programa Anual Dirección General Control de gestión Cuatrimestral Concursos de materiales, de reposición y consumo Aprovisionamiento y Suministros Centralización– Legislación Otros Hospitales Psiquiátricos y Organización de Salud Mental Sistemas de información Comité de Empresa Facultad Farmacia Protocolo de ingreso en emergencias psiquiátricas Negociación colectiva Encuesta de Clima Laboral Anual Concursos para el suministro de servicios de Vigilancia y Mantenimiento Cuadros de mando de actividades asistenciales, estadísticos y coordinación general Semestral Convenio Colectivo Acuerdos de Movilidad y Promoción Interna Mensual Figura 2a1 28 CRITERIO 2. POLÍTICA Y ESTRATEGIA 2b LA INFORMACIÓN PROCEDENTE DE LAS ACTIVIDADES RELACIONADAS CON LA MEDICIÓN DEL RENDIMIENTO, INVESTIGACIÓN, APRENDIZAJE Y CREATIVIDAD SON EL FUNDAMENTO DE LA POLÍTICA Y ESTRATEGIA Con el fin de conseguir una gestión basada en datos útiles y fiables, el equipo directivo evaluó en 1998 los indicadores de actividad asistencial (producción), los indicadores referentes a la calidad técnica y los referentes a la actividad económico–financiera. Esta evaluación surgió de la necesidad de replantear la utilidad y periodicidad de los cuadros de mando, y de homogeneizar los indicadores con el resto de organizaciones públicas de salud mental de la CAPV y para poder realizar comparaciones con centros similares. Estos cuadros de mando (asistencial, calidad, costes) están disponibles para ayudar en la toma de decisiones a gestores y Responsables de Servicios/Unidades, y a los Clínicos y Responsables de los distintos procesos (subcriterio 4d). Todo este proceso ha requerido un soporte informático fiable elaborado, en el caso de los indicadores asistenciales, con nuestros propios recursos, asegurando, además, la conexión al sistema informático general. En el caso de los indicadores referentes a la calidad técnica, la situación del soporte informático es similar. Los indicadores económico– financieros y los referentes a la gestión administrativa de personal están integrados en red con el resto de las Organizaciones de Servicios y los Servicios Centrales de Osakidetza. El sistema de información económica se denomina “Aldabide” y nuestro centro colaboró activamente para la formación en el sistema y en su implantación. El sistema informático de gestión administrativa de personal se denomina “Gizabide” y nuestro departamento de personal colaboró en su implantación. El soporte informático de los indicadores descritos hace que pueda disponerse de la información necesaria para la gestión de forma ágil y oportuna, así como realizar análisis evolutivos durante los ejercicios económicos, y análisis comparativos con otros ejercicios con el fin de replantear o tomar medidas para cumplir los objetivos propuestos en estas áreas. El desarrollo de nuestra estrategia, incluyendo el cumplimiento del Contrato–Programa anual, se basa en el establecimiento, la programación y la ejecución de las acciones necesarias para la consecución de los objetivos asistenciales, de calidad y económico– financieros. Los indicadores utilizados para la gestión de estas tres áreas son muy numerosos y facilitan una gestión oportuna y basada en datos. Muchos de ellos pueden observarse en el criterio 9, y todo el conjunto en la memoria anual o en los documentos cuatrimestrales elaborados para los controles de gestión. Los Directivos, el Consejo de Dirección y otros líderes han utilizado y utilizan diversas fuentes de aprendizaje, y las actividades desarrolladas en este ámbito para fundamentar nuestra política y estrategia han sido y son variadas: Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava − Formación de Directivos en Planificación Estratégica y Gestión, que se ha extendido a Responsables de Servicios. − Manual para la elaboración de planes estratégicos editado por Osakidetza-SVS. − Participación y experiencia personal de los Directivos en los Planes de Empresa de otras Organizaciones de Servicios. − Adaptación de nuestros indicadores de calidad técnica a los estándares y metodologías de evaluación emitidas y recomendadas por la Subdirección de Calidad de los Servicios Centrales de Osakidetza-SVS. − Elaboración y análisis de los resultados de las encuestas realizadas. − Intercambio de información, acuerdos y convenios con los diferentes grupos de interés. − Autoevaluaciones según el modelo EFQM. − Información procedente de bases de datos científicos y de gestión clínica: MEDLINE, OVID, INTRANET corporativa, INTERNET; de gestión económica y de personal, ALDABIDE y GIZABIDE, respectivamente; de las memorias de otras Organizaciones de Servicios de nuestra Comunidad y de otras, y de informes periódicos de la organización central de Osakidetza-SVS. − Gestión de la Biblioteca de forma coordinada con otros Centros de la Red de Osakidetza, lo que nos permite acceder a información científica muy actualizada por vía informática, evitando gastos en suscripciones. − Asistencia y organización de congresos y publicaciones de artículos y comunicaciones de carácter científico, lo que nos permite recibir y difundir las “mejores prácticas”. − Creación de foros internos: de difusión de publicaciones de enfermería, de sesiones clínicas, de coordinación para la continuidad de cuidados de nuestros pacientes. − La adaptación a la especialidad de salud mental del Programa Zaineri sobre cuidados estandarizados para los pacientes hospitalizados. Nuestra organización dispone para analizar las actividades y el rendimiento de la competencia de las memorias anuales de actividad y resultados de los centros del entorno y organizaciones similares de otras comunidades. Por otra parte, la Organización Central de Osakidetza, nos facilita desde 2001 informes periódicos sobre los indicadores de rendimiento de otros Hospitales y de la red de Salud Mental extrahospitalaria de la comunidad autónoma. Toda esta información es utilizada para la comparación de indicadores y resultados, y para la evaluación de programas asistenciales globales y, actuando en consecuencia, para adoptar los ajustes necesarios. También se realizan visitas a los centros y organizaciones consideradas como las mejores. Con el fin de disponer de información de carácter social (y sanitario) varios líderes de nuestra Organización acuden a congresos de carácter socio– sanitario (dedicado a personas mayores) y actualizan sus conocimientos con publicaciones de Instituciones Sociales, tales como Guía de Recursos Sociales de Álava, Informes sobre Atención al Paciente Psiquiátrico del Ararteko (Defensor del Pueblo en la C.A.P.V.), estadísticas sociodemográficas y del Eustat, Informes sobre Salud Mental (Reforma Psiquiátrica, OMS) y 29 CRITERIO 2. POLÍTICA Y ESTRATEGIA otras publicaciones, como por ejemplo, las dedicadas a la gestión de pacientes por niveles de dependencia en organizaciones de carácter sociosanitario. La Dirección también basa su política y estrategia en informaciones relevantes de carácter legal, entre las que podríamos destacar la Ley de Ordenación Sanitaria de Euskadi, la compilación de la Normativa Sanitaria de las Administraciones Públicas, la Legislación Laboral de ámbito público, la Ley de Prevención de Riesgos Laborales, la Ley General de Sanidad y todas aquellas normativas, circulares e instrucciones emitidas por nuestra Organización Central, referidas a la gestión de pacientes, personal y económicas. También nos afectan de forma notable las leyes referidas al Enjuiciamiento Civil por lo que implica en las garantías de las libertades individuales de los pacientes. Es muy importante destacar aquí que nuestra política y estrategia está marcada por el Informe Ministerial para la Reforma Psiquiátrica (1985) que ha influido especialmente en el modo de entender y prestar cuidados de salud a las personas con trastorno mental. En dicho documento (pág. 20) se recoge que el desarrollo de un sistema integrado de protección de la salud mental ha de contemplar los siguientes objetivos: Información relevante Nuestra actividad económica no depende de una estrategia autónoma en un entorno económico libre y general puesto que somos una empresa pública de servicios. Nuestra política y estrategia se basan en prestar servicios de salud en el ámbito de la patología mental con calidad y eficiencia. Nuestra financiación proviene de los fondos públicos del Departamento de Sanidad, a través del cumplimiento del ContratoPrograma (financiación a cambio de actividad “producción”- y calidad). Así pues, nuestra política y estrategia se fundamentan, desde este punto de vista, en dar un servicio de calidad a un coste eficiente. Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava Fuente Frecuencia revisión Responsable Actividad Hospitalaria Actividad Extrahospitalaria Sistema informático asistencial Mensual Trimestral Anual Calidad Sistema informático asistencial Mensual Trimestral Anual Económicos Administrativos Personal Aldabide Gizabide Mensual Trimestral Anual Análisis Encuestas Clientes y trabajadores Anual o bienal Autoevaluación EFQM Informe Bienal Contrato Programa Anual Dirección Control de Gestión Cuatrimestral Dirección Reunión Trimestral Director Gerente Comité de Empresa Reunión Mensual Dirección y Comité de Empresa Bases de datos e informes Documentos Semestral Dirección Biblioteca Comisión Biblioteca Trimestral Foros, Congresos Varios Variable Competidores y similares Actividad Mejores Alternativas Documentos, visitas Anual y según necesidades Dirección Socio– demográficos Información, evolución futura Informes, EUSTAT, Plan Salud Anual Dirección Socio – sanitarios Recursos, coordinación Cumplimiento normativa vigente Informes Variable Dirección Leyes, BOPV, BOE, etc. Variable Dirección Anual Comisión Seguridad y Salud Laboral Dirección económico– financiera Anual Dirección Variable Varios Indicadores Indicadores internosde de internos rendimiento rendimiento Fuentes de aprendizaje − Potenciar las acciones de protección de la salud mental y atención psiquiátrica dentro del entorno social propio de la población en riesgo. − Reducir las necesidades de hospitalización por causa psíquica mediante la creación de recursos alternativos eficaces. − Desarrollar programas de rehabilitación para el enfermo mental e ir estableciendo unas condiciones mínimas para ello en todos los casos (incluyendo al enfermo crónico y a los pacientes institucionalizados). − Garantizar los derechos civiles del paciente frente a las actuaciones sanitarias que puedan llevar consigo una limitación de su libertad. Estas recomendaciones comparten las ideas recogidas en documentos e informes de la OMS (Organización Mundial de la Salud), y son semejantes a las iniciativas adoptadas en otros países del entorno europeo, donde, como en nuestro caso, se vienen aplicando y reforzando las medidas alternativas al sistema psiquiátrico tradicional (subcriterio 5c). En nuestro territorio, la Desinstitucionalización y la Psiquiatría Comunitaria están bien desarrolladas y se potencian. Area Legislación Dirección Territorial de Sanidad Servicios Centrales Asociaciones de Familiares de Enfermos Medio ambiente Medio ambiente Economía Gastos e ingresos Nuevas tecnologías Investigación Aparataje Indicadores Indicadores Contrato Programa Documentación científica Otras entidades Direcciones Asistenciales Consejo de Dirección Direcciones Asistenciales Consejo de Dirección Direcciones Económica y de Personal Consejo de Dirección Consejo de Dirección Consejo Técnico Dirección Consejo de Dirección Comisión Biblioteca Dirección y Responsables de Unidades Figura 2b1 En el plano de las nuevas tecnologías nuestra política y estrategia se basan en el análisis y la aplicación de la investigación biomédica, psiquiátrica y farmacológica. En el área de la psiquiatría no existen grandes ni avanzados aparatos tecnológicos, aunque sí hay avances en áreas como la clasificación de enfermedades psiquiátricas basada en la evidencia científica, la psicología y la farmacología de las enfermedades mentales, la bioestadística, la epidemiología, la genética y la bioética. Nuestra estrategia también consiste en aprovechar las oportunidades de, por ejemplo, simplificar con la tecnología informática, la dosificación semiautomática de metadona para los pacientes toxicómanos, y de renovar el equipo informático necesario para procesar más rápidamente las muestras biológicas (orina y 30 CRITERIO 2. POLÍTICA Y ESTRATEGIA sangre) y obtener en el menor tiempo posible los resultados. El análisis de las ideas que nos aportan clientes (pacientes y trabajadores), los diferentes grupos de interés y la incorporación de éstas a nuestra política y estrategia se describen en los subcriterios 1a y 5b. La Dirección, el Consejo de Dirección, el Consejo Técnico, las Comisiones Clínicas y los diferentes grupos de trabajo o Responsables, analizan y revisan periódicamente los indicadores apropiados con el fin de asegurar que la información relevante en que está basada la política y estrategia mantenga su validez y utilidad para la consecución de los objetivos. Si es preciso se realizan los ajustes necesarios en orden a variar los diferentes planes de acción o a redefinir objetivos o a implementar áreas de mejora para el siguiente plan de gestión anual o bienal. En la figura 2b1 se exponen las fuentes de información relevantes y la periodicidad de su revisión. 2c DESARROLLO, ACTUALIZACIÓN DE ESTRATEGIA LA REVISIÓN POLÍTICA Y Y A finales de 1997 y principios de 1998 el equipo directivo actual, entonces recién incorporado, decidió elaborar el Plan de Empresa o Plan Estratégico del Hospital Psiquiátrico y la Red de Salud Mental Extrahospitalaria de Álava (subproceso Plan Estratégico). Nuestra política y estrategia se definen mediante la formulación de objetivos a medio y corto plazo que se explicitan en el plan estratégico y se materializan claramente en los planes de gestión anual o bienal. Nuestro Plan Estratégico fue distribuido a todos los grupos de interés (subcriterio 2e) y algunos de ellos aportaron sugerencias y correcciones que se incorporaron al documento “definitivo”. Ejemplos de estas sugerencias fueron las realizadas por la Asociación de Familiares de Enfermos Mentales de Alava (ASAFES) para acortar el plazo de puesta en funcionamiento de la nueva unidad para un segmento de pacientes psicóticos y las propuestas de corrección procedentes de la Dirección Territorial de Sanidad de Alava referidas a la misión y a la matriz de impacto. En coherencia con el Plan Estratégico de Osakidetza-SVS, y tras su presentación y distribución dentro de nuestra organización, nuestro Plan Estratégico presenta tres líneas estratégicas o compromisos a largo plazo: − Procurar la satisfacción del Cliente/Paciente. − Procurar la satisfacción del Cliente/Trabajador. − Gestionar eficientemente los recursos. En nuestra opinión la enumeración por este orden de estos aspectos de nuestra visión a largo plazo, hace evidente, conjuntamente con la Misión, que nuestra organización está orientada al cliente y a los resultados, hay una permanente constancia de los grandes objetivos, se impulsa la gestión basada en datos y en la evaluación permanente, e incluye el desarrollo, la implicación, el aprendizaje y el compromiso de las personas, además de favorecer la coordinación con otras organizaciones (sanitarias y no sanitarias), y se garantiza una responsabilidad social desde los puntos de vista sanitario, económico y legal. Cada una de estas tres líneas estratégicas va seguida Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava de objetivos generales a medio plazo, estableciéndose 7 para la primera línea, 7 para la segunda y 4 para la tercera línea estratégica. Estos objetivos generales que a su vez contienen planes de acción, son: LÍNEA ESTRATÉGICA I: SATISFACCIÓN DEL CLIENTE/PACIENTE 1. Mejorar las condiciones hosteleras y de infraestructura. 2. Mejorar la información a pacientes y familiares. 3. Personalizar el trato. 4. Disminuir o facilitar trámites administrativos 5. Reducir la demanda no asistida 6. Crear nuevas unidades asistenciales 7. Mejorar la coordinación interniveles e interinstitucional. LÍNEA ESTRATÉGICA II SATISFACCIÓN DEL CLIENTE/TRABAJADOR 1. Mejorar la comunicación interna. 2. Impulsar la participación de todos a todos los niveles. 3. Favorecer la gestión descentralizada. 4. Fomentar la formación continua, la docencia y la investigación. 5. Facilitar herramientas y medios materiales. 6. Promover un clima laboral favorable. 7. Establecer políticas de motivación y reconocimiento. LÍNEA ESTRATÉGICA III GESTIONAR EFICIENTEMENTE LOS RECURSOS 1. Adecuar las plantillas a las necesidades. 2. Evitar el despilfarro de recursos organizativos y materiales. 3. Rediseñar procesos asistenciales y administrativos. 4. Sistematizar la evaluación periódica a todos los niveles. Al finalizar el ejercicio de 1998 nuestra organización realizó la primera autoevaluación según el modelo EFQM y se revisó al mismo tiempo el grado de consecución de los objetivos y acciones propuestos. Como consecuencia de ambos hechos se elaboró el primer Plan de Gestión al que se incorporaron las áreas de mejora detectadas en el proceso de evaluación. La revisión de los objetivos y acciones, muchos de ellos plasmados en los indicadores de rendimiento, es práctica permanente y el equipo directivo realiza un análisis de situación en sus reuniones semanales y en las mensuales del Consejo de Dirección, de las comisiones clínicas y de los diferentes grupos de trabajo. Anualmente se realiza un balance de situación de los objetivos asistenciales, de calidad y económicos. A finales de 2000 se realizó la segunda autoevaluación de la que se extrajeron las áreas de mejora para su incorporación al Plan de Gestión bienal correspondiente a los ejercicios 2001-2002. Este último, aunque también los anteriores, modifican, replantean y añaden objetivos a medio plazo y las acciones a corto plazo con horizonte de uno o dos años. Los Planes de Gestión son el instrumento, conjuntamente con la autoevaluación según el Modelo EFQM, de revisión periódica de nuestra política y estrategia. 31 CRITERIO 2. POLÍTICA Y ESTRATEGIA Los Planes de Gestión son elaborados por el Equipo Directivo teniendo en cuenta la información procedente de los indicadores de rendimiento, de las distintas fuentes de aprendizaje, de los grupos de interés (datos de expectativas, de encuestas de satisfacción y del contacto directo), de la procedente de organizaciones similares y de otros ámbitos como se recoge en el subcriterio 2b. Cada uno de los directores realiza, para su inclusión en los planes de gestión, basándose en la información citada, una propuesta de objetivos a corto y medio plazo (un ejercicio o dos) y es sometida a aprobación por el Equipo Directivo y por el Consejo de Dirección. Esencialmente, los Planes de Gestión contienen una descripción de objetivos y planes de acción de cada una de las áreas: médica, de enfermería, personal, y económico–financiera (que incluye servicios generales). El Director Gerente, con el resto del Consejo de Dirección, incluye y coordina estos objetivos con las áreas de mejora extraídas de la autoevaluación bienal. Con este sistema se abarcan todas las áreas relevantes de gestión de nuestra organización. El Plan de Gestión es presentado a principios de cada ejercicio por los directivos en los foros y a las personas adecuadas: Consejo Técnico, responsables de unidades y servicios, comisiones clínicas, grupos de trabajo, etc., siendo distribuido en las Unidades y Servicios cuyos responsables asumen y gestionan los objetivos, que pueden ser objeto de modificaciones o precisiones a propuesta de los propios responsables o trabajadores antes de su puesta en marcha definitiva. Los Planes de Gestión están estructurados a modo de despliegue y revisión de la planificación estratégica y contienen previsiones de producción asistencial y de indicadores de resultados de todas las áreas asistenciales, así como los indicadores de calidad, cuenta de resultados previsional (proyección a final de ejercicio), y los objetivos y acciones de todas las áreas relevantes de la gestión. A cada uno de los objetivos y acciones se le asigna responsable y fecha de consecución del objetivo. El Equipo Directivo evalúa mensualmente la evolución de los indicadores de rendimiento (asistenciales, de calidad técnica y económicos). El Consejo de Dirección revisa la evolución de los indicadores con periodicidad cuatrimestral. En los Controles de Gestión cuatrimestrales que realiza el Equipo Directivo se evalúan los indicadores de rendimiento internos y los datos parciales, acumulativos y comparativos con períodos anteriores, de indicadores y de resultados. Como consecuencia de esta evaluación la Dirección emite un informe de Control de Gestión que es presentado al Consejo de Dirección y a la Dirección General de Osakidetza. El Equipo Directivo realiza el análisis de la evolución de los objetivos y acciones del Plan de Gestión revisando su efectividad en función de su grado de consecución y en función de la evolución de los resultados claves. El Equipo de Dirección modifica la cronología o la cuantificación de los objetivos si lo cree conveniente, dependiendo del impacto en los clientes o en la gestión global de la organización (subproceso control de gestión). Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava También es importante señalar como mecanismo de evaluación y revisión fundamental el análisis de cumplimiento del Contrato-Programa que se realiza dos veces por año con la Dirección Territorial de Sanidad que es nuestro financiador. Esto es así en razón de la coherencia y similitud de objetivos, indicadores y resultados en las áreas asistencial, de calidad técnica y económicos del Contrato-Programa anual, con los de nuestros planes de gestión. Otro instrumento importante de revisión es la autoevaluación según el modelo EFQM, ya que además de detectar áreas de mejora (que se incluyen en los Planes de Gestión) facilita una visión global de la marcha de nuestra política y estrategia, y de la gestión integral de nuestra organización. Nuestro Plan Estratégico va a ser objeto de una revisión y actualización durante el próximo ejercicio por dos razones fundamentales: es una de las áreas de mejora priorizadas en la autoevaluación en noviembre de 2000, y porque pasado un quinquenio desde su elaboración, muchos de los objetivos ya se han alcanzado, por lo que el equipo directivo considera necesario reformular objetivos y planes para el futuro inmediato (subproceso Plan Estratégico). 2d DESPLIEGUE DE LA POLÍTICA Y ESTRATEGIA MEDIANTE UN ESQUEMA DE PROCESOS CLAVE Tras la última autoevaluación, en octubre de 2000, detectamos como área de mejora prioritaria en nuestra organización la de “Elaborar el mapa de procesos, definiendo y documentando todos los procesos y asignando propietarios”. Desde la incorporación del actual equipo directivo (y anteriormente), se han estado dando pasos para avanzar e implantar la gestión por procesos. Como ejemplo, podríamos citar la utilización de información directa proveniente de encuestas a clientes internos y externos para determinar necesidades y expectativas actuales y futuras, así como la percepción personal y directa de los representantes de clientes externos e internos acerca de los servicios prestados o recibidos. Otro ejemplo lo constituyen la puesta en marcha y la actualización de protocolos y guías de práctica clínica en el área asistencial, conformándose así los requerimientos y estándares de calidad técnica de estos procesos. De la misma forma, y con objeto de contribuir al avance en la gestión por procesos, se han ido estableciendo y/o actualizando indicadores asistenciales, de calidad y económicos y sistematizando la información necesaria para la gestión en cuadros de mando integrados en el sistema de información (subcriterios 2b y 4e). Como indicábamos, el equipo directivo elaboró, tras la última autoevaluación, el mapa de procesos. Éstos los clasificamos en estratégicos, operativos y de apoyo o soporte (subcriterio 5a) y todos tienen sus correspondientes subprocesos. Todos los procesos tienen definido su propietario, pero todos son objeto de trabajo y desarrollo en común en el equipo directivo y/o en el Consejo de Dirección. Ya que nuestra política y estrategia está basada en la satisfacción del paciente/cliente, la satisfacción del cliente/trabajador y en la gestión eficiente de los 32 CRITERIO 2. POLÍTICA Y ESTRATEGIA recursos, hemos identificado así nuestros procesos clave (figura 2d1). LÍNEAS ESTRATÉGICAS Atención al Cliente/paciente o proceso asistencial Atención al cliente/trabajador o proceso de gestión de personas PROCESOS CLAVE DIRECCIÓN RESPONSABLE Hospitalización Dirección Médica y Dirección de Enfermería Consultas en los Centros de Salud Mental Dirección Médica y Dirección de Enfermería Estructuras Intermedias Dirección Médica y Dirección de Enfermería Voz del cliente Consejo de Dirección Movilidad y promoción Equipo Directivo Comunicación interna Dirección de Personal Seguridad y salud laboral Director Gerente Docencia y formación continuada Comisión de Docencia y Formación Continuada Voz del trabajador Consejo de Dirección Gestión del Contrato–Programa Resultados de y controles de gestión gestión Equipo Directivo Figura 2d1 Todos los procesos clave y los subprocesos están documentados definiéndose para cada uno de ellos, además del propietario o responsable, las entradas, las salidas, los indicadores, las actividades relacionadas, los grupos de interés afectados y otros datos (subcriterio 5a). El documento correspondiente a cada proceso sirve para la evaluación periódica de su impacto y para asegurar su estabilidad, y en definitiva, para revisar y afirmar el desarrollo de la gestión de nuestros procesos. El equipo directivo y el consejo de dirección son los responsables de la evaluación de la efectividad del esquema de procesos clave para llevar a efecto la estrategia y la política de la organización. La periodicidad de la evaluación la hemos definido como bienal, paralela a las autoevaluaciones. 2e COMUNICACIÓN E IMPLANTACIÓN DE LA POLÍTICA Y ESTRATEGIA La puesta en práctica de uno de los objetivos generales contenidos en nuestra segunda línea estratégica, referida a mejorar la comunicación interna por medio de la información y la participación, es la razón por la cual el equipo directivo planificó y programó la presentación y difusión de la misión, líneas estratégicas, objetivos y acciones del Plan Estratégico para todo el personal de nuestra organización (subproceso comunicación e información). Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava El Director Gerente realizó una presentación mediante reuniones específicamente convocadas para este propósito. En primer lugar a los miembros del Consejo Técnico (14 profesionales) y de la Comisión de Coordinación (19 responsables facultativos) (subcriterio 3c), y posteriormente a los 11 mandos intermedios restantes (sanitarios y no sanitarios) incluidas las supervisoras de las distintas unidades. Sucesivamente esta presentación también llegó a grupos de colectivos profesionales como Auxiliares de Enfermería, Monitores Especialistas en Psiquiatría y Trabajadores Sociales (50 personas aproximadamente). Al finalizar estas reuniones de presentación se hizo entrega a muchos de los asistentes del documento del Plan Estratégico, fundamentalmente a aquellos con algún tipo de responsabilidad y liderazgo dentro de sus equipos de trabajo, invitándoles a aportar sugerencias. También se hizo entrega de un ejemplar del documento del Plan Estratégico en una reunión específica convocada por el Director Gerente a los representantes de pacientes y familiares (6 personas), a quienes se invitó también a aportar ideas y críticas al documento. Los miembros del Comité de Empresa (9 personas) también fueron convocados por el Director Gerente para explicarles las razones de la planificación y los objetivos, para entregarles un ejemplar del documento y animarles a la crítica y a la aportación de ideas. Se enviaron copias del Plan Estratégico a la Dirección de Osakidetza-SVS, a la Subdirección de Calidad, a la Dirección Territorial de Sanidad de Álava (nuestra agencia financiadora), al responsable de la Unidad de Agudos de Psiquiatría del Hospital Santiago Apóstol, a la Dirección Comarcal de Atención Primaria y a otras Organizaciones de Salud Mental similares a la nuestra en los territorios de Vizcaya y Guipúzcoa (20 personas). Otro elemento importante de la política y estrategia de nuestra organización lo constituye el Contrato– Programa anual que se pacta con la agencia financiadora (en este caso la Dirección Territorial de Sanidad de Alava) y que es uno de nuestros procesos clave (subcriterio 2d). El Director Gerente y el Equipo Directivo realizaron de forma programada, al igual que con el plan estratégico, la presentación de los fundamentos y las razones del cambio de una política basada en el seguimiento presupuestario a una política centrada en un pacto de financiación por actividad, calidad y eficiencia (Contrato-Programa), de periodicidad anual y que compromete a nuestra organización y a todas sus unidades en una dinámica de funcionamiento de mayor responsabilidad y autonomía. En este caso, además, el equipo directivo realizó una presentación del Contrato–Programa en cada una de las distintas Unidades, con la presencia de los responsables y componentes de las mismas. Con el fin de completar la difusión del conocimiento de nuestra política y estrategia, basadas en el Plan Estratégico y en el Contrato–Programa, fueron apareciendo, en forma de entregas o capítulos, diferentes artículos en nuestra hoja informativa mensual denominada “Psikiberriak”, que se distribuye a todas las personas de nuestra organización. En ella aparecieron sucesivamente la Misión, las Líneas Estratégicas, los Objetivos Generales del Plan Estratégico y un artículo explicativo sobre el ContratoPrograma. 33 CRITERIO 2. POLÍTICA Y ESTRATEGIA A partir de 1998 el Equipo de Dirección ha elaborado los sucesivos planes de gestión (anual o bienal), teniendo en cuenta la supresión de los objetivos y acciones ya alcanzados y manteniendo los que tienen un carácter permanente (por ejemplo: demora para primera consulta), y añadiendo los que provienen de las áreas de mejora detectadas en las dos autoevaluaciones realizadas (subcriterio 1a). Asimismo, el Consejo de Dirección, de forma anual, realiza un balance del cumplimiento del Contrato– Programa en sus tres aspectos: asistencial, calidad y costes, verificando el grado de consecución de los resultados respectivos y de los objetivos propuestos en cada una de estas áreas. El Plan de Gestión es distribuido al Consejo Técnico, a los presidentes de las comisiones clínicas y grupos de trabajo, a los responsables de unidades y a nuestra organización central. Cada uno de los directores comunica a sus mandos Intermedios y responsables en una o varias reuniones, según las dimensiones de su división, el Plan de Gestión. Los objetivos a alcanzar o la puesta en marcha de planes u otros objetivos son acordados entre el respectivo director y los diferentes responsables con la presencia y la participación de los componentes de las unidades, teniendo todas las personas la oportunidad de participar en la formulación de los objetivos. Se establecen, además, para algunos de ellos, propietarios de planes de acción y plazos temporales para su cumplimiento, como por ejemplo, la implantación y desarrollo del programa informatizado de cuidados de enfermería, la estandarización de cuidados de enfermería, la elaboración de guías informativas de las unidades de hospitalización, el objetivo de disminución de úlceras por decúbito, de caídas o accidentes y de errores de medicación con los pacientes. En otras áreas podrían citarse ejemplos similares: protocolos de consentimiento informado, guías de práctica clínica, número de estancias y altas en hospitalización; índice de absentismo y coste de sustituciones en el área de personal, y resultados económicos, evolución del gasto, etc., en el área económica. El compromiso y nivel de sensibilización con la política y estrategia en nuestra organización viene siendo evaluado por el equipo directivo en razón de los resultados de los indicadores de rendimiento y los referidos a la percepción de nuestros clientes/pacientes y clientes/trabajadores, lo que se refleja en dos tipos de información: la de resultados de la organización (criterio 9) y la del nivel de satisfacción de pacientes y personas de la organización (criterios 6 y 7). Ejemplos del nivel de sensibilización con la política y estrategia son la distribución individualizada a las enfermeras del servicio extrahospitalario de ejemplares de los planes de gestión que ellas mismas solicitan y la elaboración por su parte de indicadores específicos de su actividad extrahospitalaria de forma trimestral. Otros ejemplos son la elaboración de planes estratégicos o proyectos a largo plazo de varias unidades de nuestra organización (subcriterio 1a). Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava 34 CRITERIO 3. PERSONAS 3a PLANIFICACIÓN, GESTIÓN Y MEJORA DE LOS RECURSOS HUMANOS En nuestro Plan Estratégico ya se recogen varios objetivos y acciones en relación con la planificación y ajuste de nuestra plantilla para ofertar el mejor servicio a nuestros clientes/pacientes y la optimización de los recursos, como puede verse en la relación de objetivos generales de las líneas estratégicas (subcriterio 2c). Estos objetivos y acciones se alinean con nuestra política y estrategia y con el concepto de gestión de las personas que entendemos como la atención al trabajador y procurar su satisfacción. Este es uno de nuestros factores de éxito, en coherencia con nuestra segunda línea estratégica del plan de empresa de nuestra organización (subcriterio 2c). Para dar respuesta a esta orientación, el 50% de nuestros procesos clave hacen referencia a las personas (Voz del trabajador, Comunicación interna, Seguridad y Salud Laboral, Movilidad y Promoción, Docencia y Formación Continuada). La plantilla estructural de la red sanitaria vasca está regulada por diversas leyes (de ámbito autonómico y estatal) por lo que la gestión de los recursos humanos en nuestro centro está, como en todas las organizaciones de servicios de Osakidetza-SVS, constreñida a operar dentro de un margen predefinido lo que no nos impide intentar aprovechar a favor de nuestra política y estrategia ese escaso margen de maniobra. Estas características en la gestión de los recursos humanos están contenidas en la figura 3a1. Relación de empleo Mecanismo de selección Normativa reguladora Mecanismos de movilidad y promoción Definitiva Concurso Traslados Movilidad Horizontal Fijo Oferta Pública de Empleo Plazas vacantes Sustituciones > 6 meses Temporal Sustituciones < 6 meses Sustituciones por IT Listas específicas de cobertura de servicios Legislación general Listas de contratación general para personal interino Listas de contratación general gestionadas por nuestra organización para personal temporal Temporal Comisión de Servicios Movilidad Horizontal Normativa reguladora General Propia General Propia Promoción Interna Propia Movilidad Horizontal Temporal Propia Tipo de acuerdo Mesa Sectorial Osakidetza Interno con Comité de Empresa Mesa Sectorial Interno con Comité de Empresa Interno con Comité de Empresa Interno con el Comité de Empresa Figura 3a1 Este resumen de la figura 3a1 da idea del panorama normativo al que no somos ajenos como organización de servicios de la red, pero también puede apreciarse que algunas de las normativas de selección, movilidad y promoción han sido y son objeto de planificación, regulación, negociación y control por nuestra propia organización. El equipo directivo realiza anualmente el análisis de necesidades de plantilla estructural en relación a la actividad asistencial prevista y pactada en el ContratoPrograma, y pone en marcha las medidas necesarias para llevar a cabo la cobertura de las necesidades detectadas. Toda solicitud de ampliación de plantilla estructural es analizada minuciosamente por el Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava Departamento de Personal de la Organización Central y requiere el visto bueno adicional de la Dirección correspondiente (Director de Asistencia Sanitaria en el caso de personal asistencial). Resulta muy dificultoso conseguir la ampliación de la plantilla estructural, aún con argumentos basados en datos. En nuestra organización se han realizado esfuerzos en este sentido, y hemos conseguido ampliar nuestra dotación de recursos humanos con objeto de mejorar el servicio. Como ejemplos podemos citar: − − − En el año 1998 se detectaron déficits en la plantilla de Auxiliares de Enfermería por lo que se elaboró un informe basado en tiempos y cargas de trabajo para solicitar la ampliación de cuatro puestos en esta categoría (turno de noche), consolidándose durante ese ejercicio los cuatro puestos. En 1999 se hizo patente, tras el correspondiente estudio de cargas y tiempos, la necesidad de la cobertura de un puesto más de Supervisora de Enfermería que se consolidó en el mismo año. En el ejercicio 2000 pueden citarse otros: • La dotación de 31 puestos de trabajo para una nueva unidad, destinada a la psicosis de difícil evolución (Unidad de Psicosis Refractarias). Esta unidad es pionera y referencia en el País Vasco y en el estado español para esta patología. Ha sido dotada de personal tras la adecuada planificación del servicio y la aprobación correspondiente del Departamento de Sanidad y de los Servicios Centrales de Osakidetza. • El Acuerdo de Regulación de Condiciones de Trabajo del Personal de Osakidetza, pactado con los representantes de los trabajadores, establece la jornada anual por trabajador en 1592 horas a partir de 2001, en vez de 1650, lo que supone una jornada semanal de 35 horas. Esta minoración horaria ha hecho replantearnos las nuevas necesidades del centro para la dotación de nueva plantilla estructural con el fin de dar la misma cobertura de servicios a los pacientes psiquiátricos sin que ellos sufran deficiencias cualitativas en su asistencia. Esta evaluación se hizo en coherencia de criterios con los Servicios Centrales de Osakidetza, dando prioridad para la dotación a los puestos de trabajo en relación con la atención directa a los pacientes y el trabajo a turnos. Se solicitaron y dotaron nueve profesionales más (cinco Enfermeras y cuatro Auxiliares de Enfermería). • Como consecuencia de la incorporación y adaptación de nuevos programas informáticos y tecnologías en sistemas de información en nuestro centro (subcriterios 4d y 5a), se hizo evidente la necesidad de contar con los servicios de una titulada de grado medio en informática, la cual se incorporó al centro en el año 2001. • Durante este ejercicio se incorporó también a la plantilla un pinche de cocina más con el fin de solucionar el enquistado problema del transporte de carros de comida en el hospital que venían realizando las auxiliares de enfermería, lo que les restaba tiempo asistencial directo. 37 CRITERIO 3. PERSONAS El sistema de selección de nuevas personas y la provisión de plazas de personal fijo está regulado por la legislación administrativa, y se articula en el sistema de Oferta Pública de Empleo en toda la Administración Pública, lo que permite, en el mayor grado posible, garantizar los principios de igualdad, mérito y capacidad entre todos los ciudadanos que, cumpliendo los requisitos, opten a la obtención de una plaza, lo que les proporciona estabilidad laboral. Otro sistema para la incorporación de nuevo personal con carácter fijo es el Concurso de Traslados, también regulado de forma general, y supone una mejora para los trabajadores ya que les permite el cambio de centro asistencial en razón de acercamiento a su residencia o de acceso a un centro adecuado a sus preferencias técnico – profesionales. Este sistema también garantiza los principios de igualdad, mérito y capacidad de las personas que concursan (figura 3a1). El procedimiento denominado Comisión de Servicios puede ser también vía de entrada de nuevo personal con carácter temporal (normalmente hasta la siguiente OPE o concurso de traslados), pero es el único que nos permite, a pesar de su regulación general, ajustar por perfiles y elegir al más adecuado al puesto. Por medio de este sistema, utilizado con frecuencia en nuestro centro, relacionamos directamente nuestra política y estrategia (satisfacción del trabajador) con la estructura y planes del centro, además de incrementar el porcentaje de personas cualificadas dotadas de un perfil adecuado a las tareas a desarrollar. Son ejemplos de ello las convocatorias en comisión de servicios de puestos de: − − − Jefe de Servicio de Psiquiatría del Hospital (1). Jefe de Sección de la Nueva Unidad (UPR) (1). Jefe de Sección de la Unidad de Larga estancia y Rehabilitación(1). − Jefe de Sección del Servicio de Rehabilitación Comunitaria (1). − Facultativos (4). − Enfermeras Especialistas o con Postgrado en Psiquiatría (14). La aplicación de esta normativa, en coherencia con nuestra política y estrategia ha hecho que, por ejemplo, el Hospital Psiquiátrico de Álava sea el de mayor tasa de enfermeras psiquiátricas en plantilla, ya que para la selección de candidatos solicitamos este perfil, lo que no se ha generalizado todavía en otros centros similares en el entorno cercano ni lejano. Así, hemos incorporado incluso a enfermeras especialistas de la última promoción. Otra opción para la incorporación de trabajadores a nuevos puestos de trabajo lo constituye la Promoción Interna Temporal (subproceso de movilidad y promoción internas); ésta ha sido pactada entre la Dirección (con el acuerdo del Consejo de Dirección) y el Comité de Empresa, y tiene como finalidad principal facilitar la formación de trabajadores titulados en una categoría profesional superior a la que se encuentran ejerciendo. También persigue continuar garantizando una asistencia de calidad. Mediante este método se han promovido a categorías superiores varios trabajadores de nuestro centro: a Trabajadores Sociales, a Psicólogos, a Administrativos,… Una Comisión Paritaria (Dirección-Comité de Empresa) garantiza la revisión, la evaluación del desempeño y la permanencia en el nuevo puesto. La Promoción Interna Temporal constituye uno de los procesos clave para Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava obtener la satisfacción del cliente/trabajador (subcriterio 2d y 3b). Otros procedimientos para la selección y gestión de nuevo personal son los referidos a la provisión de plazas de carácter eventual. La detección de las necesidades de contratación temporal es realizada por los mandos intermedios en función de la actividad programada y la sobrevenida (bajas por enfermedad y necesidades concretas de refuerzos). La gestión de la contratación se realiza con la supervisión del Director correspondiente teniendo en cuenta el objetivo de gasto pactado para el ejercicio en sustituciones y las cargas de trabajo. La gestión administrativa de este sistema de selección, cuyo objetivo es la cobertura de interinidades y sustituciones viene avalada por la existencia de “listas de contratación” derivadas de la clasificación de los aspirantes (según su puntuación) que no obtuvieron plaza en la última OPE, garantizándose con ello la igualdad de oportunidades, publicidad, mérito y capacidad en el acceso a un puesto de trabajo. Dependiendo de la duración del contrato, la gestión práctica de las listas es realizada bien desde la organización central de Osakidetza (para los contratos superiores a 6 meses) o bien desde nuestro centro (inferiores a 6 meses). Para garantizar una gestión adecuada y el correcto funcionamiento de estas listas contamos con un subproceso denominado contratación establecido a ese efecto, así como con una Comisión de Seguimiento que se reúne mensualmente, levantándose acta de los acuerdos adoptados. Podemos señalar como mejora uno de los acuerdos suscritos por esta Comisión (formada por miembros del equipo directivo y representantes sindicales), consistente en establecer listas específicas para aquellas unidades consideradas especiales por la formación técnica requerida de los profesionales que la componen. Como consecuencia, el centro dispone actualmente de cuatro listas específicas para la categoría de Enfermeras y dos para la categoría de Auxiliares de Enfermería/Monitores al objeto de contribuir mejor a la prestación de una asistencia de calidad a nuestros pacientes. Otro medio del que disponemos para facilitar el desarrollo profesional de las personas de la organización es la Movilidad Interna, que persigue la ampliación del conocimiento y la formación de las personas en unidades y servicios distintos al de procedencia y/o la ubicación definitiva en otros puestos de trabajo. Según su duración puede ser definitiva o temporal. Ambas han sido acordadas con los representantes de los trabajadores y afectan a todo el personal con carácter fijo o interino de larga duración. Estos procedimientos están bien sistematizados y son de periodicidad anual. Son objeto de convocatoria pública dentro del centro y existe también una comisión paritaria que vela por el cumplimiento de los acuerdos. En la actualidad se está realizando la revisión con el Comité de Empresa para introducir las mejoras y corregir las deficiencias detectadas en los procedimientos de promoción y movilidad internas. La movilidad y promoción internas constituyen uno de los procesos clave para contribuir a conseguir la satisfacción de los trabajadores y son conocidos por todos los empleados a través de diversos medios: Consejo de Dirección, Consejo Técnico, Responsables 38 CRITERIO 3. PERSONAS de Centros, Convocatorias Públicas, Secciones Sindicales, y a través de la Hoja Informativa mensual. Normativamente, y con carácter general para todas las organizaciones de servicios de Osakidetza, existen dos procedimientos de ajuste y reestructuración de plantilla denominados expedientes de adecuación y de reconversión de plazas respectivamente. Aunque el proceso está centralizado y soportado en el sistema informático integrado de gestión administrativa de personal, se inicia por la revisión anual en nuestro Departamento de Personal que detecta de esta forma periódica la necesidad de ajustar la plantilla estructural en determinadas categorías. De esta forma se ha reconvertido una plaza y se han adecuado todas las plazas de Auxiliares de Enfermería a Técnicos Especialistas. Con el fin de iniciar acciones de mejora en la gestión de las personas y en la propia gestión administrativa de personal, en coherencia con la política y estrategia, utilizamos información procedente de diversas fuentes: 1) Tras las autoevaluaciones se han ido incorporando y acometiendo áreas de mejora de este subcriterio a los planes de gestión como la descentralización de la gestión de personas (1998), la elaboración de la encuesta de satisfacción a empleados (1999), la ampliación de listas específicas en la selección de personal (2000) y las mejoras procedentes del análisis de la encuesta de las personas (2000). Estas acciones de mejora han sido objeto de planificación, ejecución, negociación e implantación, dotándoseles además de su propio mecanismo de revisión periódica (como por ejemplo, comisiones de seguimiento de los subprocesos de movilidad y promoción); el Consejo Técnico se encargó del análisis de la encuesta a los trabajadores, y como consecuencia se realizó una encuesta específica sobre necesidades de formación de las personas, de la que se han derivado modificaciones del plan anual de formación continuada. 2) La gestión administrativa de personal es auditada anualmente por el Tribunal Vasco de Cuentas y la Intervención de Hacienda en Osakidetza. 3) Otras informaciones indirectas que nos permiten evaluar la gestión de los recursos humanos son los índices de absentismo, actualmente contenidos, el escaso número de demandas en Magistratura y la ausencia de conflictos colectivos (subcriterio 7b). Los métodos utilizados para obtener información directa procedente de los empleados para la mejora de nuestra política y estrategia de Recursos Humanos constituyen el proceso denominado “Voz del Trabajador”. Estos métodos sistematizados para conocer sus necesidades y su satisfacción son: − − Encuesta de satisfacción de personas realizada en el año 2000, de la que cabe destacar los resultados positivos en casi todas las áreas, empezando por una alta participación (51,58%) y siguiendo por los resultados referidos a la dotación de recursos humanos, la satisfacción con el centro, el trabajo en equipo, la delegación, etc. (subcriterio 7a). Reuniones mensuales programadas con los representantes de los trabajadores: Dirección– Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava Comité de Empresa, que se celebra los segundos jueves de cada mes. Existe una Normativa de funcionamiento de las mismas, con Orden del Día consensuado, de las que se levanta Acta y en las que se acuerdan cuestiones sobre diversos ámbitos: negociación colectiva, movilidad interna, situación general, problemas de funcionamiento, etc. Otras reuniones programadas de carácter periódico son las comisiones paritarias (listas de contratación, promoción, movilidad,..), la participación en procesos de selección (comisiones de servicio, tribunales,…) y todas las reuniones generadas (no programadas) a petición de una de las partes. − Los grupos de trabajo y comisiones clínicas tienen también carácter de fuente informativa procedente de los empleados (figuras 3c2 y 3c3). Otra evidencia de mejora en la gestión de las personas es el sistema de acogida implantado en 1998 para los trabajadores de nueva incorporación en las áreas de enfermería y de auxiliares de enfermería (60% de la plantilla). A todas las personas de estas categorías se les facilita el primer día de su trabajo, además de una acogida personalizada, un manual editado con las descripciones física y funcional de las Unidades donde van a trabajar y que contiene, además, una visión general de nuestra organización y las normativas de carácter administrativo básicas: calendarios, vacaciones, etc. La adaptación a las nuevas tecnologías ha hecho que nuestro centro haya sido “piloto” en el programa informático integrado de gestión administrativa de personal denominado Gizabide. Este sistema, implantado en todas las organizaciones de servicios de Osakidetza, integra el procedimiento de manejo de listas de contratación, la gestión automatizada de la contratación, los calendarios laborales y la nómina, incluyendo la información mensual y actualizada del gasto de personal en turnicidad, festivos, guardias de 24 horas, etc., así como el gasto en sustituciones y refuerzos. Este sistema colabora a la gestión descentralizada de los recursos humanos, de forma que no sólo el centro como tal ha experimentado esta descentralización, sino que los propios mandos intermedios de la organización utilizan el sistema en los ordenadores de las unidades, facilitando una gestión de personal oportuna, ágil y que tiene en cuenta el gasto originado. Otras medidas organizativas o metodologías innovadoras para mejorar la forma de trabajar son las acciones puestas en marcha referentes a cambios en la cadena organizativa, al apoyo a equipos especializados o a planes de acción novedosos como: – El apoyo decidido de la Dirección (con la financiación correspondiente) al mantenimiento de los contratos de fin de semana para incrementar las libranzas del personal a turnos, lo que en nuestro hospital viene haciéndose desde hace varios ejercicios, y es ahora (recientemente), cuando se está implantando en otros centros (subcriterio 3e). – En 1998 se introdujo la figura de la Supervisora de Guardia con carácter rotativo. Ostenta la responsabilidad del Hospital en ausencia de la Dirección (conjuntamente con el Facultativo de Guardia) y posibilita la máxima coordinación y agilidad en la toma de decisiones durante el 39 CRITERIO 3. PERSONAS – – – – – – – – horario de tarde, incluyendo fines de semana (ya existía supervisión nocturna). Desde 1997, el equipo directivo realiza guardias localizadas con carácter semanal rotatorio para dar cobertura a incidencias no previstas o ser el portador de la representatividad del centro y poder tomar decisiones en los casos necesarios. Estas guardias no son remuneradas. La selección de responsables clínicos (jefes de servicio y de sección) vinculada a proyectos de gestión clínica, valorando con mayor porcentaje de puntos en el baremo de méritos estos proyectos que otros aspectos del curriculum (años de experiencia, publicaciones científicas, etc.). La planificación y la puesta en marcha de una Unidad de Gestión Clínica actualmente en período de prueba (Unidad de Larga Estancia), en la que se ha realizado la planificación de forma participativa con todos los trabajadores de la Unidad, se ha facilitado su formación en gestión clínica y el equipo directivo ha colaborado en la elaboración del Contrato de Gestión Clínica, que es el documento de compromiso entre la Unidad y la Dirección y que contiene las especificaciones de actividad, calidad, costes, gestión de personas e incentivos. Este proceso de Gestión Clínica está siendo preparado también con la Unidad de Psicosis Refractaria, que a final de este ejercicio contará con su propio proyecto. La puesta en marcha de la Nueva Unidad de Psicosis Refractaria ha supuesto también una innovación en un aspecto básico de la rehabilitación de pacientes con psicosis difíciles (o refractarias). Todos los componentes de esta unidad participaron en la redacción de su propio Plan Estratégico con objetivos coherentes con los del centro. La elaboración de planes estratégicos y proyectos a largo plazo de diversas unidades: UPR, Larga Estancia y Terapia Ocupacional, Rehabilitación Comunitaria, CSM Aranbizkarra II, Centro de Tratamiento de Toxicomanías, Unidad de Psiquiatría Infanto-juvenil (subcriterio 1a). Las normativas de funcionamiento de Unidades, Comisiones, personal de guardia y otros órganos garantizan el conocimiento de los objetivos de cada una de ellas ya que se han elaborado por sus propios miembros y con presencia y/o colaboración de directivos. La redistribución o reasignación poblacional a los Centros de Salud Mental, reforzando el consultorio de Gasteiz-Centro con un facultativo psiquiatra más, es fruto de una jerarquización de una plaza de tiempo parcial a otra a tiempo completo. La derivación de pacientes entre las diferentes modalidades de asistencia se ha consensuado y protocolizado y constituye un elemento de coordinación que mejora la cadena que nosotros denominamos continuidad de cuidados (subcriterio 5d). 3b IDENTIFICACIÓN, DESARROLLO MANTENIMIENTO DEL CONOCIMIENTO CAPACIDAD DE LAS PERSONAS Y Y Tal y como se refleja en el objetivo número 4 de nuestra segunda línea estratégica “Fomentar la Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava formación continua, la docencia y la investigación” (subcriterio 2c), nuestra organización está comprometida con el desarrollo y la capacitación de las personas de modo que la formación continua y la docencia constituyen, junto con la movilidad y la promoción internas, procesos clave (subcriterio 2d). Nuestra organización dispone de mecanismos sistematizados para la identificación, mantenimiento y desarrollo del conocimiento y la capacidad de las personas. Estos sistemas son: 1. Movilidad y Promoción Internas. 2. Docencia y Formación Continuada. 3. Comisión de Promoción Técnica del Personal. 4. Grupos de Trabajo y Equipos Multidisciplinares. 5. Participación en Proyectos de Investigación. 6. Publicaciones Científicas. 7. Organización de Actividades Científicas. 1. Movilidad y Promoción Internas: A estas modalidades de desarrollo profesional pueden acceder voluntariamente todos los trabajadores (fijos o interinos en cobertura de vacante, dependiendo del procedimiento) de cualquier categoría de las existentes en el centro. Se facilita así la movilidad horizontal y vertical, y la adquisición de conocimientos en otras unidades o categorías (figura 3b1). Años 1995 1996 1997 1998 1999 2000 2001 Promoción Interna Temporal Movilidad Horizontal Definitiva Movilidad Horizontal Temporal Total 7 7 7 13 10 17 22 0 1 0 2 1 0 22 8 7 6 6 7 7 12 15 15 13 21 18 24 56 83 26 53 162 Figura 3b1 (hasta junio) Total 2. Docencia y Formación Continuada: Como se ha comentado en el subcriterio 2d, la docencia y la formación continuada constituyen uno de nuestros procesos clave y como tal tiene asignado propietario que en este caso es un grupo multiprofesional liderado por las Directoras Médica y de Enfermería. La Comisión está compuesta por facultativos (4), enfermeras (3), Auxiliares (2) y personal no sanitario (2). Desde 1999 se integró en la Comisión a un representante más del personal no sanitario. Esta Comisión está dotada de normativa de funcionamiento interno, realiza reuniones mensuales con orden del día y actas donde se reflejan los acuerdos tomados. Tiene potestad para elaborar su propio presupuesto que es aprobado por el Consejo de Dirección, y planifica la formación continuada y la docencia de forma anual. Elabora una memoria de actividades y objetivos y realiza la evaluación de todos los cursos y actividades formativas que organiza. La Comisión de Docencia y Formación Continuada está financiada con los presupuestos del centro y comparativamente con otros es la más alta de nuestro entorno (cuadro 3b2). Cada trabajador puede disponer de 105 horas/anuales para formación y docencia, asumiéndose, además, con los presupuestos del centro 40 CRITERIO 3. PERSONAS el coste de las horas sustituidas en los casos necesarios. Todos los años, habitualmente en el último trimestre, la Comisión realiza la programación de actividades para el año siguiente que se da a conocer a través de circular, hoja informativa mensual o tablones informativos, de modo que llegue a todos los trabajadores la programación de la formación. NÚMERO DE TRABAJADORES Hospital Zamudio Hospital Bermeo Hospital Txagorritxu Hospital Zaldibar Hospital Santiago Apóstol Hospital Psiquiátrico y S.M. Extrahospitalaria de Álava 261 206 1.503 200 858 321 PRESUPUESTO ANUAL PRESUPUESTO POR TRABAJADOR 893.000 1.000.000 9.315.000 1.390.000 7.500.000 6.090.000 3.491 4.854 6.198 6.990 8.741 18.972 figura 3b2 Los objetivos de la formación continuada y la docencia están acordes con las necesidades detectadas por el equipo directivo y por todos los grupos profesionales (encuesta de necesidades de formación derivada de la encuesta de satisfacción, y la propia demanda y sugerencias de los trabajadores), y son coherentes con las necesidades de la organización ya que la propia comisión prioriza éstas, relacionándolas con los objetivos del plan de gestión anual o bienal. Desde hace dos años las personas en espera de promoción interna se incluyen en los programas de formación. La comisión gestiona la intervención de los docentes más apropiados para los cursos y actividades programadas, contando también con la participación de profesionales del centro (Figura 3c4). La Comisión de Docencia también coordina con la Organización Central de Osakidetza-SVS las actividades formativas programadas por ésta. La labor de la Comisión se extiende a la publicidad y la facilitación de la asistencia (horas anuales), a la facilitación de los locales y medios audiovisuales que nos son requeridos (dada nuestra proximidad a la sede central de Osakidetza) y la priorización de los asistentes (suele ser limitado el número de plazas). Asistencia a cursos organizados por el Hospital Psiquiátrico: Años Número de cursos Nº de participantes 1996 15 298 1997 17 283 1998 24 442 1999 24 415 2000 25 355 Figura 3b3 Asistencia a cursos y congresos fuera del centro: Años Número de cursos Nº de participantes 1996 71 161 1997 69 214 1998 81 181 1999 79 265 2000 102 230 Figura 3b4 La formación organizada por nuestro centro y la proveniente de servicios centrales abarcan todas las áreas relevantes de la organización: calidad, gestión, sistemas de información, clínica (médica y de enfermería), ética asistencial, euskera, seguridad y Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava salud, dietética, mantenimiento, cocina, etc., y a gran parte de los empleados de nuestra organización, como puede verse en las figuras 3b3 y 3b4 y subcriterio 4e. 3. Promoción Técnica del Personal: La Dirección y el Comité de Empresa pactan anualmente (dentro del Convenio Colectivo), una partida presupuestaria (1.300.000,- ptas.para el año 2001) destinada a la formación “técnica” voluntaria fuera del centro para todos los trabajadores, cuyo objetivo es subvencionar actividades de aprendizaje y reciclaje en materias indirectamente relacionadas con el trabajo: informática, idiomas, finalización de estudios, actividades sociales, culturales y otras (subcriterio 3e). Funciona una Comisión mixta de control, compuesta por personas designadas por el Comité de Empresa y la Dirección, que vela por la adecuación de la subvención solicitada y el reparto equitativo de la partida presupuestaria entre todos los solicitantes. Esta partida es diferente y complementaria al presupuesto (4.790.000.- ptas) de la Comisión de Docencia y Formación Continuada. 4. Grupos de Trabajo y Equipos Multidisciplinares: En las organizaciones sanitarias se hacen imprescindibles, por la especialización de los procesos asistenciales y la división en unidades y servicios, el trabajo en equipo, la formación de grupos de trabajo y de equipos multidisciplinares, con el fin de prestar una adecuada asistencia (con calidad técnica) a los pacientes. En nuestra organización también existen numerosos equipos y grupos de trabajo, tal y como se expone en el subcriterio 3c. 5. Participación en Proyectos de Investigación: A través de este medio algunas personas de la organización acceden a facilidades para su propio desarrollo profesional, fundamentalmente los titulados superiores: médicos, psicólogos, etc. En la actualidad participamos en algunos como: el estudio del trastorno maníaco-depresivo (Fondo de Investigación Sanitaria), que provee de financiación para el desarrollo del proyecto en forma de inversiones diversas para el centro; Ensayos Clínicos en colaboración con el Hospital Santiago Apóstol, y estudios coste/eficacia de fármacos en el Servicio de Alcoholismo. 6. Publicaciones Científicas: La preparación y la presentación de ponencias, comunicaciones y pósters en jornadas y congresos científicos, conllevan el estudio y la revisión bibliográfica de los temas objeto de la publicación, por lo que los consideramos un buen soporte para el desarrollo profesional en las categorías sanitarias superiores de nuestro centro. Asimismo, la publicación de artículos científicos, artículos de libros y libros, también son un medio de mantener e incrementar el conocimiento y la capacidad de nuestros profesionales (figura 4e3). 7. Organización y Asistencia a Actividades Científicas: Otro aspecto importante en el ámbito sanitario de las organizaciones de salud lo constituye la asistencia a congresos y otros eventos científicos y técnicos. Este sistema, que es valorado positivamente por los facultativos y otros titulados superiores y medios, está regulado por la Comisión de Docencia, puesto que en las 105 horas anuales destinadas a formación se 41 CRITERIO 3. PERSONAS incluyen las correspondientes a la asistencia a estos actos. Por otra parte, la Comisión de Docencia propone a la Dirección, y así figura en su normativa interna, la financiación total o parcial de los gastos originados por el desplazamiento de las personas que presenten algún tipo de publicación en congresos, jornadas o simposiums, es decir, incentivando la participación “activa” en estos acontecimientos (figura 3b4 y subcriterio 4e). Por otra parte nuestra organización, como miembro activo de asociaciones profesionales, tiene el compromiso de la organización de congresos y jornadas cuando por turno le corresponden o voluntariamente se realizan. Podemos citar la organización de jornadas sobre asistencia y tratamiento de toxicomanías, las jornadas de enfermería en salud mental de la CAV, el Curso Anual de Psiquiatría de ámbito internacional, etc. (subcriterio 4e). Internamente también se organizan de forma sistemática actividades científicas como sesiones clínicas (facultativos y enfermería), revisiones bibliográficas periódicas por las enfermeras, etc., incluyendo en este tipo de sesiones las de consenso para la protocolización de procesos y procedimientos asistenciales de carácter diagnóstico, terapéutico y de continuidad de cuidados (subcriterio 5a). Todas estas actividades contribuyen en gran medida al desarrollo profesional y a la actualización e intercambio de conocimientos de nuestros profesionales dentro y fuera de nuestra organización. Para revisar y actualizar el desarrollo del conocimiento y la capacidad de individuos, equipos y del conjunto de la organización nos valemos de los mecanismos apropiados dependiendo del sistema de formación a evaluar (Figura 3b5). Además de los mecanismos de revisión reseñados en la figura 3b5 contamos con: – Encuesta de satisfacción de empleados. En ella hay varios ítems relacionados con la capacitación y las actividades formativas así como de la participación de las personas en la planificación de la formación y la información acerca de las actividades programadas para el desarrollo profesional, tanto propias como de la organización central (subcriterio 7a). – Autoevaluaciones según el modelo EFQM. Como se ha explicado en el subcriterio anterior las autoevaluaciones nos han servido para ir incorporando acciones de mejora priorizadas a los planes de gestión anual desde 1999 en esta área. Como ejemplos podemos destacar, además de la encuesta de satisfacción: • La ampliación de la formación en calidad y gestión a líderes y responsables de equipos. En 1998 tenían formación en calidad tres personas (directivos de la organización). Hasta la actualidad se han formado en calidad, incluyendo el modelo EFQM, unos 17 líderes de la organización, lo que representa el 59% de todos los directivos y mandos intermedios (subcriterio 1b). • El incremento del trabajo en equipo cuya valoración está incluida en la encuesta de satisfacción de personal en los ítems correspondientes (subcriterio 7a) y en la figura “implicación en equipos de mejora” del subcriterio 7b. Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava Sistema Movilidad Horizontal Temporal Movilidad Horizontal Definitiva Promoción Interna Temporal Docencia y Form. Continuada Promoción Personal Grupos y Equipos Proyecto de Investigación Publicaciones Científicas Actividades Científicas Mecanismo evaluación Revisión Responsable Comisión Paritaria Anual Dirección–Comité de Empresa Comisión Paritaria Anual Dirección–Comité de Empresa Comisión Paritaria Anual Dirección–Comité de Empresa Anual Comisión Docencia y Form. Continuada Anual Dirección–Comité de Empresa Bienal Consejo de Dirección Externo Informes Facultativo responsable Profesionales Aceptación Varios profesionales Profesionales Celebración Encuestas/ valoración cursos Comisión Paritaria Encuesta satisfacción Grupos y Comisión de Docencia Figura 3b5 3c IMPLICACIÓN Y ASUNCIÓN DE RESPONSABILIDADES POR PARTE DE LAS PERSONAS DE LA ORGANIZACIÓN Nuestra segunda línea estratégica expresa bien claramente dos objetivos acerca de la implicación y asunción de responsabilidades de las personas. Como puede verse en la reproducción de ambos objetivos (figura 3c1) estaban planificadas acciones que evidencian una clara intención de impulsar la implicación, la participación, el fomento de oportunidades para asumir responsabilidades y facilitar a las personas integrarse en equipos de trabajo y mejora. Creemos que la responsabilidad y el compromiso de cada uno de los trabajadores con la mejora continua y la eficiencia es un factor de éxito de nuestra empresa. La gestión se realiza por objetivos con la participación (previa información del plan estratégico y del contrato-programa –subcriterio 2e-) de todas las unidades asistenciales de nuestra organización, puesto que con todas ellas se pactan anualmente (y participan todos sus componentes), los objetivos de rendimiento asistencial, de calidad técnica y los objetivos presupuestarios de los conceptos que más conocen y manejan: gasto en sustituciones, consumo de materiales y otros. El equipo directivo ha propiciado la creación de sistemas formales de participación en las decisiones de gestión (subcriterio 1b), así como la revisión de las funciones de las comisiones clínicas existentes, estimulando el establecimiento de normativas de funcionamiento, de objetivos anuales y la realización de memoria anual, haciendo que la participación de sus componentes sea más activa. En la figura 3c2 puede verse la frecuencia de reuniones, número de participantes y función principal de los equipos de trabajo. 42 CRITERIO 3. PERSONAS GRUPOS DE PARTICIPACIÓN LÍNEA ESTRATÉGICA II: PROCURAR LA SATISFACCIÓN DEL CLIENTE/TRABAJADOR Establecer sistemas formales de participación en las decisiones de gestión Fomentar métodos para la resolución de problemas Dinamizar las comisiones clínicas Crear nuevas comisiones Crear el Consejo Técnico Crear Consejo de Dirección Elaborar normas de funcionamiento de servicios y unidades Crear grupos de trabajo multidisciplinar Crear grupos de mejora Crear consejo de mandos intermedios Revisar funciones De utilización del Hospital De evaluación de Historias Clínicas Objetivos Específicos Avanzar en el acercamiento de las culturas clínica y de gestión Pactar anualmente objetivos de actividad y calidad con las Unidades Facilitar formación específica a responsables de unidades Destinar los posibles ahorros internos a programas de mejora de gestión en las propias unidades Acciones Poner en marcha contrato de gestión clínica Crear el sistema de información clínico– económica Implantar sistema de información clínico– administrativo Revisar objetivos del Contrato Programa Evaluar semestralmente resultados Financiar formación en gestión de mandos intermedios Comisiones de participación en la gestión Acciones Comisiones Clínicas Objetivos específicos Favorecer la gestión descentralizada Comisiones no Clínicas Impulsar la participación de todos y a todos los niveles Consejo Técnico OBJETIVO GENERAL 3: Consejo de Dirección Coordinación de Área Historias Clínicas y Documentación Calidad Ética Asistencial Farmacia Doc. y Formación Continuada Difusión de Publicaciones Seguridad y Salud Alimentación y Cocina Mesas de Contratación Comisiones Paritarias Ropa Financiar cursos y programas especiales Figura 3c1 También se ha fomentado la creación de grupos de mejora en relación con la resolución de problemas concretos. Se invita a participar en estos grupos de trabajo a los “protagonistas” de los problemas con el fin de contar con información de primera mano, de valorar su opinión y de llegar a un consenso en la solución entre todos los participantes. Cada problema requiere una medida o medidas distintas y pueden adoptarse decisiones que afecten a normativas, formación, inversiones, investigación o trabajo en equipo, según sea apropiado. Estas medidas también se relacionan en la figura 3c3. Además, la dirección ha creado otros grupos de participación como son las comisiones no clínicas que tienen como objeto la atención a asuntos relacionados con los riesgos y la salud laboral, el aprovisionamiento y las relaciones laborales. Son de carácter permanente, y sus miembros han sido designados, con su consentimiento, para participar en ellas (figura 3c2). Todas estas comisiones y grupos de mejora comunican mediante el acta a la Dirección o al Consejo de Dirección los acuerdos tomados, y son ya éstos quienes ejecutan las medidas necesarias, directamente o por delegación, siempre que sea preciso, para corregir deficiencias o implementar mejoras en los ámbitos requeridos. Ejemplos de estas mejoras se relacionan en la figura 3c3. Grupos de Trabajo o Mejora OBJETIVO GENERAL 2: Taquillas Cafetería Informática Protocolos (subcriterio 5e) Guías Informativas (subcriterio 5e) Consentimientos Informados (subcriterio 5e) Función principal Participantes no directivos Frecuencia reuniones Mejora y Planif. Asistencial Planes y Controles de Gestión Coordinación Gestión Asistencial Información y Gestión Asistencial Mejoras de Calidad Ética Gestión Medicamentos Form. Continuada Conoc. Profesionales Gestión de Riesgos Laborales Dietas y menús 12 Mensual 3 Mensual 17 Mensual 5 Mensual 9 Mensual 20 6 Mensual Trimestral 9 Mensual 4 Bimensual 6 Trimestral 6 Trimestal Aprovision. y suministros Acuerdos de promoción, movilidad, convenio, etc. Uniformes personal y ropa plana y de pacientes Gestión vestuarios Cuidados pacientes Implantación programas informáticos Tratamiento y derivación pacientes Folletos informativos para familias y trabajadores Autorizaciones para procesos especiales 2 X3 Según Concursos Según procedimientos 6 Bimensual 4 Ad hoc 4 Ad hoc 5 Ad hoc x3 Ad hoc x3 Ad hoc x3 Ad hoc Figura 3c2 Mejora Grupo de trabajo para reasignación poblacional a los centros de salud mental Ropa identificativa de pacientes Grupo de trabajo evaluación Historias Clínicas Difusión calidad 5º aniversario de la comisión Acreditación de la Comisión Estudio precios de referencia Encuesta necesidades de formación Altas entre Unidades Revisión circuito lavandería Estudio nutricional pacientes Procedencia Comisión de Coordinación Consejo Técnico Comisión de Historias Clínicas Comisión de Calidad Comité de Etica Asistencial Comisión de Farmacia Consejo de Dirección Comisión de Gestión de Camas Comisión de Ropa Comisión de Alimentación y Cocina Asignación organizada Comisión de Taquillas Previsión incidentes entre pacientes Comisión de Cafetería Formación básica en el Zaineri Comisión de Informática Mapa de riesgos laborales Comité de Seguridad y Salud Laboral Concursos de aprovisionamientos y Mesa de Contratación suministros Propuesta de modificación de los Comisiones Paritarias acuerdos de movilidad y promoción Figura 3c3 Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava 43 CRITERIO 3. PERSONAS Actividad Actualización en Psicofarmacología (curso) Curso de urgencias en psiquiatría Actitud ante el Duelo Formación en Bioética Docentes propios 3 Psiquiatras 1 Psiquiatra 1 Enfermera 1 Enfermera 2 Psiquiatras 2 Enfermeras Dirigido a: Enfermeras Enfermeras Enfermeras Todas las categorías Acercamiento al paciente psiquiátrico 1 Enfermera Personal no sanitario Iniciación a la Terapia de Familia 1 Psicólogo 1 Enfermera 1 Trab. Social Enfermeras Trab. Sociales Informática básica 2 Administrativos Enfermeras, Auxiliares, Advos y Serv. Grales. 2 Mantenimiento Todas las categorías 1 Jefe de Limpieza 2 Enfermeras 8 Psiquiatras 1 Psicólogo 11 Enfermeras 2 Trab. Sociales Limpiadoras Enfermeras Post grado de Enfermería y Especialidad en Salud Mental Psiquiatras Psicólogos Enfermeras Todas las categorías Psiquiatras Psicólogos Enfermeras Enfermeras Advos. Advos. Evacuación, formación contra incendios Técnicas de limpieza y desinfección Formación psiquiátrica Colaboración docente (Escuela Enf. y Univ.) Congreso anual de psiquiatría 5 Psiquiatras Jornada de calidad (5º aniversario) 1 Psiquiatras Jornadas de Toxicomanías 1 Psicólogo 3 Enfermeras Adaptación ZAINERI a Salud Mental Formación en ALDABIDE Formación en GIZABIDE 2 Enfermeras 2 Administrativos 3 Administrativos Figura 3c4 En nuestra organización y por la propia dinámica de trabajo impulsada y apoyada por el equipo directivo, las personas de la organización tienen la posibilidad de participar en cursos, conferencias, sesiones y actos formativos. Al mismo tiempo, esta dinámica proporciona oportunidades de fomentar la implicación, de generar comportamientos adecuados en el trabajo y de aportar ideas innovadoras y creativas. Como ejemplos podemos citar los contenidos en la figura 3c4. Además de las relacionadas en el cuadro anterior, nuestros profesionales sanitarios (72% de la plantilla) participan en actividades programadas como las sesiones clínicas periódicas: − Sesiones Clínicas de Enfermería (2 cada trimestre) donde se presentan casos, protocolos, procedimientos y temas de organización y formación. − Sesiones bibliográficas de Enfermería, donde se actualizan y revisan las publicaciones profesionales periódicas de carácter científico con idea de implementarlas en la actividad clínica (por ejemplo: adaptación de patrones de cuidados, o escalas de valoración de pacientes). Se celebra cada dos meses. − Sesiones Clínicas de Facultativos: • Se realiza con periodicidad semanal entre los Facultativos del Hospital Psiquiátrico donde se analizan casos clínicos, idoneidad terapéutica, revisiones farmacológicas, indicaciones de traslado entre unidades, decisión sobre altas, protocolos y otros temas de interés para la gestión de los pacientes ingresados. • Mensualmente se celebra entre los facultativos de la red extrahospitalaria y los del hospital una sesión clínica, en la que se discuten casos clínicos, mejoras en la coordinación intra-extra, adecuación de ingresos, terapias, etc. En estas Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava reuniones además se tratan problemas organizativos como el calendario de guardias y la actualización sobre temas laborales (complementos, normativas, traslados, etc.). Por otra parte, la organización favorece, estimula y financia cuando es necesario, la creación de equipos y la formación para el trabajo en equipo. Hay varios ejemplos, entre los que podemos destacar los grupos de mejora constituidos para: − Elaboración de guías informativas para los familiares de los pacientes, tanto del hospital como de la red extrahospitalaria, por iniciativa compartida entre la Dirección y la Asociación de Familiares. − Elaboración de la normativa de funcionamiento de las unidades del hospital. − Elaboración, revisión y actualización de protocolos y guías de práctica clínica (subcriterio 5d). − Implantación de consentimiento informado para procedimientos terapéuticos potencialmente peligrosos (farmacológicos y no farmacológicos) y procedimientos de contención física y de autorización para la vídeo-vigilancia de pacientes ( subcriterio 5d). − Elaboración de la guía para la acogida de nuevos trabajadores (ya explicado en el subcriterio 3a). − Cursos sobre técnicas de trabajo en equipo en las que han participado 60 personas en total en los tres cursos organizados. − Formación sobre el modelo de autoevaluación EFQM para mandos intermedios, cursos de calidad total y gestión de equipos en los que han participado 20 personas. En dos de los objetivos específicos y uno de los objetivos generales reflejados en el cuadro 3c1, al principio de este subcriterio, se expresa claramente la idea de favorecer que las personas de la organización emprendan acciones con mayor grado de autonomía y de responsabilidad (descentralizar la gestión y codirigirla entre gestores y clínicos).Como ejemplos de impulso a una mayor autonomía podemos citar: UNIDADES DE GESTIÓN CLÍNICA: Otro avance importante en la descentralización de la gestión es la iniciativa de la Dirección de crear y poner en marcha Unidades de Gestión Clínica. Estas unidades son la expresión del grado más avanzado de la cogestión entre clínicos y gestores y fue definido como objetivo en el Plan Estratégico de nuestra organización (cuadro 3c1) y de Osakidetza (Plan Osasuna Zainduz). A este respecto podemos decir que en la actualidad están funcionando en nuestro centro: − La Unidad de Gestión Clínica de Larga Estancia y Terapia Ocupacional, cuyo líder gestor es la Jefe de Sección. Está aún en periodo de “prueba” y se ha firmado un Contrato de Gestión Clínica para el ejercicio 2001, expresión del compromiso en rendimiento asistencial, calidad técnica, costes, gestión de personas e incentivos entre la Unidad y la Dirección. Para su funcionamiento se planificó la formación en gestión clínica de todos los componentes de la Unidad que, además, participaron en el consenso de su propio Plan Estratégico. − Unidad de Media Estancia y Psicosis Refractaria. También disponen de su propio Plan Estratégico y se formó a todos sus componentes en el trabajo en 44 CRITERIO 3. PERSONAS equipo. Al finalizar este ejercicio también dispondrá de su propio proyecto y contrato de Gestión Clínica. Otras Unidades también están en actitud de emprender acciones con autonomía y han empezado por elaborar sus propios planes a largo plazo (Plan Estratégico del CSM de Aranbizkarra, de la Unidad de Trabajo Social, Servicio de Rehabilitación Comunitaria...), (subcriterio 1a). GESTIÓN DESCENTRALIZADA: − Otro ejemplo claro de impulso de la autonomía por la dirección es la delegación de las funciones de Seguridad y Salud en el comité creado a tal efecto; se ha financiado la asistencia a cursos de los delegados de prevención y la formación del técnico superior en riesgos laborales, que son miembros de dicho comité. Éste se ha encargado de la elaboración del Mapa de Riesgos del Hospital y de la Red de Salud Mental Extrahospitalaria (subcriterio 4c). − La autonomía de los facultativos en las decisiones clínicas referentes a la programación de actividad, prescripción de pruebas, ingresos, altas, etc. es total, y responde, por el alto grado de especialización de nuestra actividad, exclusivamente a criterios asistenciales, modulados por la sensibilización de los clínicos hacia la gestión eficiente de los recursos. − Los responsables de los Centros de Salud Mental cogestionan con los directivos la organización y calendarios en sus centros, los indicadores de rendimiento asistencial, de calidad técnica y determinados gastos definidos como gestionables: sustituciones, consumos farmacéuticos a través de receta, consumos de energía, teléfono, etc. − Las Supervisoras realizan la gestión de personal según los criterios establecidos con las direcciones de personal y de enfermería, así como la gestión de material sanitario y no sanitario. − Los responsables médicos de las unidades de hospitalización, al igual que los responsables de los centros de salud mental, cogestionan con los directivos de la organización indicadores de rendimiento, gasto farmacéutico, etc., y velan por el cumplimiento de protocolos de derivación, adecuación de ingresos, atención integral a los pacientes, etc. − Los responsables de unidades y servicios no sanitarios (limpieza, mantenimiento, cocina) también tienen su campo de cogestión en la organización, rotación y calendarios de sus servicios, y del gasto de sustituciones y materiales necesarios con una clara autonomía de decisión. 3d EXISTENCIA DE UN DIÁLOGO ENTRE LAS PERSONAS Y LA ORGANIZACIÓN. El primer objetivo general de la segunda línea estratégica de nuestro plan de empresa (subcriterio 2c) selecciona cuatro metas específicas en este ámbito: − − − − Establecer un plan de comunicación. Implantar sistemas de reuniones periódicas. Utilizar medios periódicos escritos. Gestionar activamente quejas y reclamaciones de los trabajadores. Creemos que la implicación de las personas se fundamenta en el conocimiento y la información que Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava éstas tienen de los objetivos y planes, posibilitando que se motiven más. Como hemos hecho constancia en el subcriterio 2d, la información y comunicación interna es uno de nuestros procesos clave para el desarrollo de la política y la estrategia. Además, tras la autoevaluación de 1998, detectamos como área de mejora la identificación de necesidades de comunicación del personal. Así es como en la actualidad disponemos de varios sistemas de identificación de necesidades de diálogo entre las personas y la dirección. Estos son: 1. Encuesta de satisfacción de los trabajadores. El análisis de los resultados de la encuesta en los ítems correspondientes permite deducir un nivel aceptable de la satisfacción con la comunicación interna en el centro, pero asimismo constituye una buena oportunidad de mejora (subcriterio 7a). 2. Reuniones periódicas de los directivos con responsables y personal de “sus” unidades y servicios para la transmisión de criterios e instrucciones de gestión, para la reorganización de los servicios, para intercambiar información sobre resultados de indicadores y para el pacto anual de los objetivos de actividad, calidad técnica y costes. Entre ellas cabe destacar las mensuales de facultativos con la Dirección Médica, las trisemanales de las Supervisoras con la Dirección de Enfermería, las trimestrales de las enfermeras del extrahospitalario con la Dirección de Enfermería, las mensuales del Director Gerente y Directora Médica con responsables de CSMs. 3. Reuniones de Comisiones y Grupos de Mejora (figura 3c2). 4. Reuniones regulares con los representantes de los trabajadores (subcriterio 3a). 5. La formación constituye también un vehículo de comunicación (subcriterio 3b) puesto que contribuye al intercambio y difusión de la información necesaria para el buen desarrollo y ejecución cada vez más cualificada del trabajo de las personas de la organización (de todas las categorías). 6. La actitud abierta, accesible y dialogante de los directivos y mandos intermedios contribuye también de manera relevante a la detección de necesidades de comunicación. La misma dinámica de comunicación a través de estas vías brevemente descritas tiene la doble virtud de detectar oportunidades de mejora para la comunicación al mismo tiempo que ésta se hace efectiva. Están implicadas prácticamente todas las áreas y todas las categorías profesionales (las categorías sanitarias suponen el 72% de la plantilla, y también son las que protagonizan las evidencias más numerosas de acciones de comunicación). En la figura 3d1 se esquematizan los diferentes canales de comunicación existentes, los diferentes foros en los que se materializan y los distintos subcriterios relacionados en donde se amplían detalles. Es preciso comentar algunos foros no mencionados hasta ahora y que pueden verse en la figura 3d1: − Hoja Informativa Mensual “Psikiberriak”. Comenzó a elaborarse en 1998 por iniciativa del equipo directivo, ya que era uno de los objetivos en el ámbito de la comunicación, como se ha mencionado al comienzo de este subcriterio. Se publica un número mensual en formato A3 por ambas caras (4 páginas mensuales) y contiene secciones fijas 45 CRITERIO 3. PERSONAS como: editorial y primera página, dedicadas a la difusión de temas “importantes” como Misión, Líneas Estratégicas, Objetivos Generales, Resultados de Gestión, Contrato-Programa, resultados de la encuesta de satisfacción, etc. Las restantes páginas están dedicadas a la difusión de las técnicas y trabajos de las unidades para conocimiento general, noticias breves de cualquier tipo: convocatorias, novedades de la negociación colectiva, y noticias referidas a jubilaciones, eventos sociales, etc. Además, se ha complementado en ocasiones por suplementos coleccionables acerca de información sobre evacuación y contraincendios, y suplementos culturales en relación con la psiquiatría, etc. Es una “revista” abierta a la participación de cualquiera que se anime a escribir. Tipo de comunicación Canales de comunicación Descendente Formal Ascendente Horizontal Informal Bidireccional Foros de comunicación Consejo de Dirección Consejo Técnico Reuniones Comunicación de Plan Estratégico Reuniones Plan de Gestión Anual Reuniones Contrato Programa Reuniones Pacto objetivos Reuniones Comité de Empresa Intranet y Correo Electrónico Hoja informativa Tablones de Anuncios Consejo Técnico Encuesta de satisfacción Reuniones con Unidades Reuniones “ad hoc” personas y grupos Circuito de quejas y reclamaciones Comisiones Clínicas y no Clínicas Grupos de Mejora Sesiones Reuniones de café Reuniones de buenos días (Unidades) Celebraciones sociales: comidas, invitados Aniversario del hospital Felicitaciones Reyes, fin de año, etc. Paseo por las Unidades Disponibilidad y accesibilidad − − Subcriterios relacionados 1b, 2 a 1b, 2 a 2c, 2e 3d 2e 3c 3a 4d 3d 3d 1b, 2 a 7a 3c, 5b 3d 3d 3c 3c 3c 3d 3d 3d 3d 3d 3d 3d Figura 3d1 − Circuito de quejas y reclamaciones de los trabajadores. Además de constituir un objetivo de comunicación (ver comienzo del subcriterio), es un área de mejora detectada en las dos autoevaluaciones realizadas y que se ha puesto en marcha en 2001. Responde a la necesidad de establecer una vía rápida de comunicación ágil y oportuna (en tiempo real). El objetivo es responder al 100% de las sugerencias, quejas, comentarios o propuestas de forma personalizada e inmediata. El proceso ha sido elaborado y diseñado por los componentes del Departamento de Personal. Tanto la hoja informativa como el circuito de quejas son acciones emprendidas tras las dos autoevaluaciones e incluidas como objetivos en el/los plan/es de gestión y asumidas por la Dirección de Personal y sus componentes y por el propio equipo directivo. Otras vías de comunicación informal mencionadas en la figura 3d1 son: − − Reuniones de café en las pausas o al inicio del trabajo, tanto en cafetería como en las unidades, que sirven para comentar incidencias de turnos Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava − (enfermeras), de guardias (médicos) o de novedades en general (directivos). Reuniones de buenos días del personal de enfermería en las Unidades, que se aprovechan para recordar planes para el día, salidas, actividades con los enfermos, etc. Celebraciones sociales: son otros buenos momentos para establecer relaciones con los empleados y viceversa; entre ellas destacan despedidas, jubilaciones, celebraciones de éxitos de gestión como inauguraciones de nuevos locales (CSM San Martín, traslado de una unidad de gerontopsiquiatría, etc.), nuevos dispositivos (UPR) y aniversarios del funcionamiento de comisiones importantes como Calidad, Consejo Técnico, etc. Aniversario del Hospital: se celebra anualmente el aniversario del nuevo edificio del Hospital y se entregan recuerdos a los que cumplen 25 años de trabajo o se jubilan. Se acompañan de campeonatos y juegos para pacientes y otros actos sociales para el personal. Felicitaciones de Navidad y Fiestas Patronales. De forma individual se felicitan las fiestas navideñas mediante una postal, y las fiestas patronales colectivamente, a través de la hoja informativa. 3e RECOMPENSA, RECONOCIMIENTO Y ATENCIÓN A LAS PERSONAS DE LA ORGANIZACIÓN En nuestro Plan Estratégico figuran dos objetivos generales relacionados con las áreas que trata este subcriterio. El primero de ellos “promover clima laboral favorable”, prevé la realización de acciones como la creación del Comité de Seguridad y Salud, la formación en prevención y seguridad, la revisión de planes de evacuación y contraincendios, la sistematización de las revisiones médicas, el análisis, mediante encuesta, de condiciones laborales, y otras cuestiones sobre la satisfacción del personal y la contribución a la conservación del medio ambiente. El segundo objetivo general relacionado “establecer políticas de motivación y reconocimiento de logros”, contiene previsiones de acciones en áreas como el reconocimiento a las personas, la motivación de individuos y equipos, la información a todos los niveles, el establecimiento de pautas de acción y comportamiento, la participación, el desarrollo del convenio colectivo propio y la inversión en la formación (páginas 88 y 89 del Plan Estratégico). Las políticas de remuneración, traslados, despidos, etc., corresponden a la organización general y es común para todas las organizaciones de servicios de Osakidetza/SVS. Las condiciones laborales, jornada anual, permisos y licencias, también están reguladas en la actualidad por el denominado Acuerdo de Regulación de Condiciones de Trabajo del Personal de Osakidetza, lo que limita de manera importante el campo de acción respecto a las políticas de remuneración, por ejemplo, impidiendo establecer incentivos económicos salariales en relación con el desempeño eficiente, y en otras áreas como selección de personal, traslados, etc. (subcriterio 3a). Sin embargo, y a pesar de esta normativa limitante, aprovechamos el escaso margen de maniobra legal para, sin cometer irregularidades, apoyar nuestra política y estrategia en estas cuestiones. Como ejemplo podemos citar: 46 CRITERIO 3. PERSONAS − La libranza de dos fines de semana al mes del personal a turnos. Este sistema, acordado con nuestro Comité de Empresa, viene funcionando en nuestro centro desde hace más de 10 años, habiéndose consolidado en aplicación flexible del acuerdo general de condiciones de trabajo y en razón de la equidad entre personal laboral (57%) que ya lo disfrutaba por convenio, y el personal estatutario (43%) que no disfrutaba de esas libranzas (1 domingo cada tres, según el acuerdo). Es lo que en otros centros se han denominado contratos de fin de semana o “canguros”. − Nuestra política de selección de personal pactada con el Comité de Empresa, respecto a Promoción y Movilidad Internas es coherente con nuestra política y estrategia, así como la selección de personal en Comisión de Servicios procedente del propio o de distintos centros (subcriterio 3a). Otras formas de reconocimiento y recompensa en nuestro centro lo constituyen ejemplos como: − Reconocimiento y atribución de funciones de superior categoría a determinados profesionales (en la actualidad 6% de la plantilla) que a juicio de la dirección realizan estas funciones de responsabilidad con carácter renovable. Este reconocimiento está basado en criterios como el desempeño individual y es puesto en marcha bajo determinadas condiciones, como la ausencia por diversos motivos de un mando intermedio (cocina, limpieza, supervisión de enfermería,…). Durante dicho período perciben las retribuciones correspondientes al ejercicio de esa responsabilidad. − Concesión de permisos para la asistencia a cursos (docencia y formación continuada), jornadas y congresos con un importante esfuerzo de financiación por dos vías: partida presupuestaria y sustituciones (subcriterio 3b). Puede beneficiarse toda la plantilla. − Compensación económica y períodos de libranza adicionales (pactados en convenio) a trabajadores que dedican parte de su tiempo libre al acompañamiento y cuidado de los enfermos mentales en actividades como excursiones, salidas y vacaciones. Afecta a los trabajadores de las unidades que tienen que ver con la rehabilitación de nuestros enfermos, tanto del hospital como de la red extrahospitalaria, en total 60 personas. − Delegación de criterio y responsabilidad a Mandos Intermedios (Supervisores, Limpieza, Jefes de Centros) para la contratación de personal eventual ante bajas de su personal (subcriterio 3c). − Próxima creación de la Comisión Paritaria (entre Dirección, Comité de Empresa y Médico de Salud Laboral) para el estudio y resolución de traslados por motivos de salud en nuestra organización. Funcionará de manera coordinada con la Comisión paralela de la Organización Central. Es un objetivo del último plan de gestión bienal (2001-2002). Otras medidas de reconocimiento que la dirección emplea sistemáticamente como refuerzo a la vinculación e identificación con el centro son: − Publicación en la hoja informativa mensual de reseñas sobre la edición de artículos y otros trabajos, presentación de comunicaciones, ponencias y pósters en actos de carácter científico, y sobre los autores de los mismos. Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava − La Dirección recoge sistemáticamente los reconocimientos externos, cartas de agradecimiento, apariciones en prensa (conferencias, artículos sobre nuestra actividad o nuestros centros) y traslada mediante una carta personal una nota de apoyo a los autores o realiza una nota breve en nuestra hoja informativa (criterio 8). − El equipo directivo felicita personalmente las fiestas navideñas a todos los empleados mediante el envío a su domicilio de una postal. − La Dirección delega en el “Comité de Festejos” la organización de la fiesta–aniversario del hospital, que se celebra a finales de junio. En este acto se hace entrega a los jubilados de un recuerdo y reciben el homenaje de todos sus compañeros con unas breves palabras de felicitación del Director Gerente. Lo mismo se hace con aquellos compañeros que cumplen 25 años en la organización (subcriterio 3d). En cuanto a los temas relacionados con la seguridad y salud laboral hemos llevado a cabo el cumplimiento de los objetivos citados al principio de este capítulo. Como ejemplo podemos señalar (subcriterio 4c) la designación de los delegados de prevención de riesgos laborales de nuestra organización, la financiación de cursos técnicos en evaluación de riesgos laborales y ergonomía, la creación del Comité de Seguridad y Salud en 1998 y la elaboración del Mapa de Riesgos de todas las Unidades y Servicios de todos nuestros centros, incluyendo la última unidad inaugurada (UPR). Como consecuencia de esta evaluación de riesgos se han ido tomando medidas correctoras y preventivas sobre diversas cuestiones. Por ejemplo (subcriterio 4c): − Construcción de un almacén para productos tóxicos empleados en la limpieza y desinfección. − Adquisición de mobiliario (sillas y mesas) más ergonómicas para los puestos de trabajo de administrativos fundamentalmente. − Sustitución de puertas cortafuegos. − Reparación o renovación del mecanismo elevador de las camas de los pacientes. − Recolocación de pantallas de ordenador y dotación de filtros para las mismas. − Adquisición de andamios más seguros. − Sustitución de carros de transporte de ropa por otros involcables. − Adquisición de arneses de seguridad para trabajos en fachadas. − Prohibición del uso de zuecos con suela de madera. Además, en nuestra organización se realizan otras acciones relacionadas con la seguridad: − Actualización de Planes de Emergencia, Evacuación y Contraincendio (mayo de 2001). − Cursos de formación con docentes propios (Jefe de Mantenimiento) y ajenos (Protección Civil) de prevención y manejo contraincendios a los que ha asistido el 22% de la plantilla. − Charlas sobre ergonomía de los distintos puestos de trabajo y categorías, sobre todo acerca de la movilización de pacientes (Auxiliares de Enfermería). En cuanto a la salud laboral en nuestro centro, se tienen muy presentes los objetivos citados al principio del subcriterio en relación a este ámbito. Para ello contamos con la colaboración del Hospital Santiago Apóstol (Hospital General) donde se ubica, como 47 CRITERIO 3. PERSONAS referente, nuestra Unidad de Salud Laboral que, siendo personal del citado Hospital, atiende también a nuestra organización. Está dotada de Médico y Enfermero de Salud Laboral y Medicina Preventiva. Entre las acciones que se realizan en colaboración con la Unidad de Salud Laboral destacan: − Reconocimientos médicos obligatorios para todo el personal de nueva incorporación. − Reconocimientos médicos para todo el personal de nuestra organización que voluntariamente lo solicite. Se realizan cada año y se programan las citas dependiendo de la organización de trabajo en las unidades. − Exploraciones y analíticas en casos de contaminación accidental (agujas, tóxicos, etc.). − Evaluaciones médicas en casos de incapacidad temporal prolongada o por enfermedad laboral. Otros ejemplos de actividades en esta área son: − Vacunación antigripal y antihepatitis B y C de los trabajadores. La antigripal se realiza en nuestro propio centro y por nuestro propio personal a los trabajadores que lo deseen en las fechas adecuadas y previa programación. − Consulta médica a demanda. El Médico Internista de nuestro centro dedica parte de su actividad diaria para la consulta a demanda de los trabajadores, lo que facilita el acceso rápido a un tratamiento y evita ausencias durante el horario laboral de mañana para acudir a la Unidad de Salud Laboral o al Médico de Atención Primaria. − Memoria anual de la siniestralidad y de incidencia de bajas por enfermedad que elabora la Unidad de Salud Laboral. En lo que se refiere a nuestra contribución a la conservación del medio ambiente nos remitimos al subcriterio 4c. Es evidente que como miembros de la sociedad debemos mantener una actitud responsable en todos los ámbitos además de en nuestra propia actividad. Podrían ser ejemplos en nuestro caso (criterio 8): − La aplicación atenta de los principios de universalidad y equidad en la atención en salud mental de la población de referencia, ejecutando las decisiones que afectan a los pacientes con criterios de prioridad basados en las escalas de gravedad de las patologías y no en otros. − El cumplimiento consciente y colaborador de las normativas y legislación vigentes en materia de auditorías del Tribunal de Cuentas, Inspecciones de Hacienda, Sanitarias y Bacteriológicas (aguas, alimentación, …), etc. − La solicitud de las autorizaciones normativamente necesarias para el desarrollo de nuestra actividad: Licencias de Obras, Apertura de Servicios, Acreditaciones, etc. − La colaboración activa con Instituciones Públicas: Defensor del Pueblo, Bienestar Social, Universidad, etc. − La creación de empleo (sin generar horas extraordinarias) en nuestro entorno debido al volumen de nuestras sustituciones y subcontratas. − Colaborando con la Justicia en la elaboración de informes y peritajes, en el cumplimiento de resoluciones acerca de pacientes (medidas de seguridad), etc. Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava En el Acuerdo de Regulación de Condiciones de Trabajo también están recogidos con carácter general (para todas las organizaciones de servicios de Osakidetza/Servicio Vasco de Salud) las siguientes cuestiones referentes al establecimiento de beneficios de carácter social no contemplados por la normativa de seguridad social, como concesión de préstamos de consumo, adelantos de nómina, cobertura de responsabilidad civil de los trabajadores, seguro de vida y accidentes, continuidad de la remuneración de variables (turnos, guardias,…) en las bajas por enfermedad y recepción del 100% de la nómina, incluyendo variables, en caso de IT (incapacidad temporal). Además, en nuestro centro, implementamos otras medidas para tratar de satisfacer a nuestro personal. Como ejemplos podemos citar: − El acceso flexibilizado a permisos sin sueldo y reducciones de jornada para todas las personas que lo soliciten voluntariamente. Se concede siempre (salvo imposibilidad por razón de servicio), lo que conlleva, a veces, por su tramitación reglamentaria, una sobrecarga burocrática (por ejemplo, permisos sin sueldo de fines de semana). − La ayuda familiar por hijos y guardería (convenio colectivo). − Los descuentos en alimentación y otros consumos a través de una Fundación Laboral. Vigente también por convenio para el personal laboral, se ha extendido su disfrute a todo el personal. − La flexibilidad horaria. A varios de nuestros trabajadores, previa solicitud por escrito, se les ha concedido la flexibilización en horarios de entrada y salida por motivos razonados. Esta autorización se concede siempre que no interfiera gravemente el funcionamiento de su unidad y tras consultar con su inmediato superior. − La inexistencia de sistemas de control horario. Es criterio de esta dirección y así se aplica, que no existan medios de control horarios más que lo que la responsabilidad y los contenidos de trabajo individuales y de los equipos marquen, conforme a las directrices y supervisión de los directivos y mandos intermedios. De todas formas, la propia organización del trabajo a turnos contribuye al cumplimiento más que razonable del horario, así como la necesidad de colaborar y de relacionarse para los que trabajan en turno fijo de mañana. Como mecanismos de revisión de todos los temas tratados en este subcriterio disponemos de: − La encuesta de satisfacción de los trabajadores en los ítems correspondientes(subcriterio 7a). − Las autoevaluaciones EFQM que nos ayudan a detectar las posibles mejoras. − Medidas indirectas, como el índice de absentismo y otras, complementan nuestra información (subcriterio 7b). 48 CRITERIO 4. RECURSOS Y ALIANZAS 4a GESTIÓN DE LAS ALIANZAS EXTERNAS Entendemos como alianza la relación de colaboración con grupos de interés o proveedores que produce valor añadido en forma de mejora en el servicio para el cliente o de una optimización tangible de los recursos humanos o materiales empleados. Esta colaboración se establece de forma voluntaria y es beneficiosa para ambas partes. En este sentido, desde hace más de dos décadas y actuando como desencadenante la desinstitucionalización de los enfermos psiquiátricos y el establecimiento de la psiquiatría comunitaria (cercana a la comunidad), se iniciaron las primeras alianzas con diversas entidades y organizaciones, centradas en la prestación de locales para consultas a “cambio” de acercar las consultas especializadas de psiquiatría a la población general. Es así como tuvo lugar el inicio de lo que hoy son los Centros de Salud Mental, que entonces fueron locales muy valiosos para el fin que se pretendía pero inadecuados, desde el punto de vista de dimensiones y condiciones ambientales, para las consultas y el resto de actividades que hoy se realizan en nuestros centros. Para este inicio se precisó de la colaboración de Asociaciones de Vecinos, Asociación de Diabéticos, Ambulatorios de la ciudad, Colegio de Médicos, etc., que cedieron sus locales en horarios de tarde, y la de diversas pensiones de Vitoria para comenzar la vivencia extrahospitalaria de pacientes seleccionados. Desde entonces, y debido a la firme implantación y desarrollo de los principios de la Reforma Psiquiátrica (subcriterio 2b) en nuestro territorio, nuestras alianzas han ido creciendo en número, variedad y fines, y las hemos ido desarrollando para un mejor servicio a nuestros pacientes. En nuestro plan estratégico destacan varios objetivos generales directamente implicados en el establecimiento de alianzas con el fin de ofertar mejor servicio y optimizar recursos, como elaborar protocolos de derivación y de tratamiento consensuados con Atención Primaria y la Unidad de Agudos del Hospital Santiago Apóstol, concertar uso de camas de carácter sociosanitario con Bienestar Social, colaborar con asociaciones de familiares y voluntariado e impulsar alternativas a la hospitalización (pisos protegidos, pensiones tuteladas, …). En la actualidad, tras las dos autoevaluaciones realizadas, y basándonos en estos objetivos y en los planes de gestión, hemos identificado nuestros colaboradores, que dividimos en tres categorías: − − Asistencial o socio sanitaria: en este tipo incluimos otras organizaciones sanitarias de nuestro entorno y los servicios sociales de Alava (Instituto Foral de Bienestar Social). Fruto de este tipo de alianzas, cuya estructuración ha supuesto un esfuerzo notable, son los diversos procedimientos elaborados y consensuados o convenios firmados que añaden valor a la cadena logística de los servicios ofertados y que precisan la intervención coordinada de ambas organizaciones. En la figura 4a1 se resumen este tipo de alianzas. Proveedores de productos y servicios externos. Aquí se incluyen todos aquellos colaboradores que tienen que ver con la adquisición o la prestación de servicios auxiliares a nuestra organización y pueden resumirse en la figura 4a2. Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava Entidad Inicio 1998 Instituto Foral de Bienestar Social Resto organizaciones de Salud Mental de la CAV Servicios Penitenciarios (Nanclares de la Oca) 1998 1986 2000 1995 1990 Servicios Judiciales 1998 Unidad de Agudos del Hospital Santiago Apóstol y Centros de Salud Mental 2000 Hospital General Santiago Apóstol 1999 1996 1996 1996 Atención Primaria 1996 1999 2000 1995 1996 Hospital Txagorritxu 1996 1996 Fundación Tutelar 2001 Finalidad Taller Ocupacional para pacientes Uso compartido de camas en el Hospital Psiquiátrico Ingreso Comunidad Terapéutica de Media Estancia de Foronda Protocolo de ingreso en la Unidad de Psicosis Refractarias Desintoxicación y atención a toxicomanías. Asistencia Sanitaria a Centros Penitenciarios Cumplimiento sustitutorio de condenas en la C.T.M.E. de Foronda Protocolo de actuación de internamientos involuntarios. VitoriaGasteiz Protocolo de derivación de pacientes a Unidades de Media Estancia Realización de pruebas complementarias (análisis y RX) a pacientes del Hospital Ingreso de pacientes del Hospital Psiquiátrico por patologías somáticas Protocolo de derivación para pacientes con indicación de Terapia Electro Convulsiva Manejo del paciente toxicómano en A.P. Protocolo de manejo de la Ansiedad Protocolo de manejo de la Depresión Manejo del paciente Alcohólico en A.P. Protocolo de derivación de pacientes de CSMs a las consultas psiquiátricas Protocolo de Desintoxicación Alcohólica Interconsulta de Pacientes Alcohólicos en el Servicio de Digestivo Prevención y profilaxis tuberculostática en pacientes toxicómanos Atención a la Psiquiatría Infantil del Servicio de Pediatría Acuerdo de realización de necropsias clínicas a los ancianos diagnosticados de demencia fallecidos en el Hospital Psiquiátrico Facilitar tutelas y curatelas de pacientes hospitalarios y extrahospitalarios Procedim. o convenio firmado Revisión Si Anual Si Anual No No (en vigor) Si Anual Si Semestral Si No Si Quinquenal Si Bienal Si Anual Si Anual Si Trienal Si Bienal Si Bienal Si Bienal Si Bienal Si Bienal Si Bienal Verbal Si (verbal) Anual Verbal Si Trienal Si Anual Figura 4a1 − Colaboradores en docencia y formación. Incluimos en este apartado las relaciones de colaboración que mantenemos con diversas entidades y organizaciones. Se resumen en la figura 4a3. 51 CRITERIO 4. RECURSOS Y ALIANZAS Entidad Indesa IFBS Producto/Servicio Adquisición Lavandería (a cambio de uso de camas) Convenio vigente Hospital Santiago Salud Laboral Apóstol Hospital Txagorritxu Dietas y menús Limpieza Salud Empresa “Limpieza” Mental Extrahospitalaria Empresa “Seguridad” Vigilancia y seguridad Gestión y recogida de Empresa “Residuos” residuos Empresas Productos “Farmacéuticas” farmacéuticos Empresas Material Fungibles, Sanitario desechables Múltiples proveedores Diversos materiales Empresa Traslados de “Ambulancias” Pacientes Resonancia OSATEK Magnética Nuclear Acompañamiento a Empresa pacientes en paseos, “Acompañamiento” actividades, compras, etc. Servicios Empresas “Funerarias” enterramiento y tanatorio Cesión de terreno Servicios Centrales de para jardín de la Osakidetza/SVS Nueva Unidad Servicio de Peluquería para “Peluquería” pacientes Servicio de Podología para “Podología” pacientes Cesión de Locales del Servicios Centrales de Hospital para el Osakidetza/ SVS Servicio de Informática Acuerdo específico Contrato-Programa Concurso público Concurso público Concurso público Concurso público Concursos públicos Concursos públicos Concurso público Concertación Contratación Protocolo Acuerdo específico Concertación Contratación Figura 4a2 Entidad Escuela Vasca de Terapia de Familia ANTZA (Psiquiatría Infantil) PRACTICUM (Escuela Psicología) Facultad de Farmacia M.I.R. (Médicos Internos Residentes en Psiquiatría) E.I.R. (Enfermeras Internas Residentes en Salud Mental) Escuela Universitaria de Enfermería Universidad del País Vasco Trabajadores Sociales Servicios Centrales de Osakidetza /SVS Finalidad Formación en Terapia de Familia a Profesionales Formación en Psiquiatría Infanto– Juvenil Formación de postgrado en Psicología (Universidad de Deusto) Prácticas de la Especialidad en nuestra Farmacia Convenio/ revisión Si/anual Si/anual Si/anual Si/anual Rotaciones en diversas áreas (hospitalización y consultas) Si/anual Enseñanza de la especialidad en Hospital Psiquiátrico (acreditado) Si/anual Docentes colaboradores (varias) Si/anual 1 Profesor Adjunto Si/anual Escuela de Trabajo Social Sí/anual Locales para cursos Indefinido Figura 4a3 Además de estas relaciones de colaboración más estructuradas hay otras menos sistematizadas, pero que no por ello producen menos valor añadido en aspectos como la integración social de colectivos determinados o de información de buenos vecinos dentro de la Comunidad. Entre éstas podemos incluir como ejemplos: − Programa de reinserción de toxicómanos. Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava − Asociación Anti-Sida, con la que colaboramos proporcionando soporte formativo y asistencial (Casa del SIDA de Arriaga). − Asociación Gitana, a la que ayudamos en cuestiones legales, sociales y sanitarias. − Asociaciones de Vecinos, con las que tratamos asuntos varios (tráfico en nuestra zona p. ej.) y a las que facilitamos información sobre nuestras nuevas actividades (criterio 8). − Asociaciones de Voluntarios, tales como Cruz Roja o Diocesanos con las que colaboramos en acompañamiento a cambio de formación acerca de los enfermos mentales (criterio 8). − Colegios e Ikastolas vecinos, a los que hemos invitado a visitar la Nueva Unidad e informarles de su bajo riesgo (criterio 8). − Departamento de Educación concertando la visita de alumnos de ESO o IES para que conozcan el Hospital en relación con su programa formativo en psicología, y las actuales conversaciones para establecer un acuerdo formal con el fin de organizar la atención a alumnos con problemas psicopatológicos (jóvenes hasta 16 años). − Diversas ONGs a las que cedemos materiales reutilizables para sus programas humanitarios, locales o de países del tercer mundo (mobiliario clínico y no clínico). El establecimiento de todas estas alianzas está basada en la oportunidad, la coincidencia de fines y recursos con las organizaciones colaboradoras y en que la cultura de estas entidades y asociaciones pretenden a largo plazo ofertar, como en nuestro caso, medios y servicios para una atención integral a los pacientes y un desarrollo formativo de los profesionales acorde con esta política. Una mención especial merecen otros tipos de relación de colaboración establecida con otros grupos de interés. Principalmente son: − La Dirección Territorial de Sanidad (Delegación del Departamento de Sanidad del Gobierno Vasco). Es nuestro proveedor de fondos (financiador) y la relación está sustentada en la negociación anual y en la firma del Contrato-Programa que es uno de nuestros procesos estratégicos (subcriterio 5a). Esta colaboración se explica más detalladamente en el subcriterio 4b. − La Dirección General de Osakidetza/SVS. Marca las directrices de funcionamiento, los objetivos asistenciales, técnicos y económicos de los centros y colabora en los Controles de Gestión con las organizaciones de servicios. − Las Asociaciones de Familiares de Enfermos. La relación en forma de entrevistas periódicas (subcriterios 5e y 6a) con las asociaciones es un subproceso estratégico. La voz de la representación de nuestros clientes conforma el compromiso con el cumplimiento de sus expectativas y es un factor clave de nuestro éxito. Como puede verse en las figuras de este subcriterio, el equipo directivo revisa periódicamente el seguimiento y la renovación de los acuerdos suscritos y otros procesos como las guías o protocolos de actuación. Estas revisiones periódicas conllevan el mantenimiento de los acuerdos o protocolos si se ajustan a los objetivos, o en caso contrario, su modificación o actualización, como los protocolos de 52 CRITERIO 4. RECURSOS Y ALIANZAS derivación o de manejo de psicofármacos, el convenio de uso de camas con Bienestar Social, algunos convenios de formación como los que se mantienen con la Facultad de Farmacia o la Escuela Vasca de Terapia de Familia, y otros. 4b GESTIÓN DE LOS ECONÓMICOS Y FINANCIEROS RECURSOS En 1998 la gestión de los recursos económicos y financieros de los centros de la red de OsakidetzaServicio Vasco de Salud sufrió un cambio histórico al sustituir el sistema de financiación basada en presupuestos y gastos anuales, por el sistema del Contrato-Programa. Nuestra organización gestiona los recursos económicos y financieros con el fin de garantizar, mediante una adecuada planificación y el oportuno sistema de control, la disponibilidad y optimización de los mismos para que el centro pueda cumplir con sus objetivos en cada ejercicio económico. Esta gestión de los recursos económicos y financieros está basada en la elaboración y el suministro de la información económica a directivos, mandos intermedios, Organización Central y al Departamento de Sanidad para permitir a todos la toma de decisiones apropiada a cada nivel. El funcionamiento desde el punto de vista económico de nuestro centro, como cualquier otra organización sanitaria de la red pública, puede expresarse en términos de ingresos y gastos. Además de las descripciones financieras usuales, que se recogen mensualmente para resumir el estado financiero y los resultados de la organización, la dirección utiliza información adicional como la evolución de los gastos de personal, de los gastos en suministros y adquisición de servicios auxiliares, así como las previsiones financieras acerca del centro en su conjunto y de las unidades y/o centros de gasto que lo componen, y de las previsiones acerca del capital disponible en todo momento. Las fuentes de recursos económicos de nuestro centro son: − Contrato – Programa: 98,5% − Facturación a terceros: 1,0% − Ingresos financieros y otros: 0,5% La gestión de los recursos económicos y financieros está centrada en: FACTURACIÓN POR CONTRATO-PROGRAMA: Conviene recordar que el Pleno del Parlamento Vasco del 23 de junio de 1993 aprobó en su resolución sobre la organización del sistema sanitario vasco, la incorporación del Contrato-Programa como nuevo instrumento capaz de responder a las exigencias de los servicios sanitarios públicos en materia de financiación relacionada con la provisión de servicios. El ContratoPrograma supone un estímulo para la eficiencia de las organizaciones sanitarias por cuanto permite evidenciar los objetivos y promover un cierto grado de competencia entre los diversos agentes públicos provisores de servicios. Aporta criterios para programar la actividad asistencial con parámetros de calidad técnica y para valorar adecuadamente la gestión económica en consonancia con las directrices establecidas por el Departamento de Sanidad (Plan de Salud) y los objetivos de Osakidetza-SVS. La Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava facturación a la Dirección Territorial de Sanidad, financiador delegado del Departamento de Sanidad, se realiza por la actividad asistencial pactada anualmente y en volumen supone el 98,5% de los ingresos. Como puede verse en 2b y 9a y b los indicadores de actividad, calidad y económicos son numerosos y operativos, y los cuadros de mando elaborados para su gestión mensual proporcionan una visión actualizada y permiten una toma de decisiones en tiempo real con el fin de adaptarse al mejor grado de cumplimiento de los objetivos del Contrato-Programa anual. La gestión de los recursos económicos mediante el ContratoPrograma constituye para nosotros un proceso estratégico (subcriterio 5a) expresado a través del subproceso denominado Control de Gestión, que se explica al final de este subcriterio. FACTURACIÓN A TERCEROS. Hasta el año 1999 ésta era prácticamente inexistente y comienza a tener entidad (escasa, en torno al 1% del presupuesto total) a partir del convenio suscrito con el Instituto Foral de Bienestar Social de la Diputación de Álava, consistente en el uso concertado de camas en el Hospital Psiquiátrico para “clientes” de la mencionada institución (subcriterio 4a). Esta vía de financiación supone un decremento pequeño, pero significativo, del presupuesto anual de nuestra organización, cantidad que puede destinarse a otros usos dentro de la organización general. Otros “terceros” a los que se empezó a facturar servicios de hospitalización y de consultas son entidades privadas de seguros sanitarios y mutuas, que no disponen en el territorio de los recursos o la infraestructura necesarios para la atención de sus asegurados en el área de la salud mental. Esta facturación a terceros es escasa en volumen económico pero responde a la idea de la optimización y evitar el despilfarro que suponía no facturar por servicios prestados a terceros obligados al pago. La facturación a terceros se detectó como área de mejora en la autoevaluación realizada en 1998. OTROS INGRESOS La constitución de Osakidetza como Ente Público de Derecho Privado y el incremento del grado de autonomía en la gestión de los centros asistenciales se ha traducido, en lo que se refiere a la gestión de los recursos económicos, en la asunción de la Tesorería por las diferentes organizaciones de servicios. La descentralización de la tesorería supuso la realización de un análisis de las cargas de trabajo que suponía para el centro, la adquisición de la formación necesaria, la planificación de su puesta en marcha y la instalación de los soportes informático y documental necesarios. La finalidad de la gestión de la tesorería es la de garantizar la disponibilidad de fondos para afrontar los pagos, fundamentalmente, de la nómina del personal y de los distintos proveedores. El pago de la nómina es mensual y el pago a los proveedores externos se realiza en plazo inferior a los 60 días. La tesorería descentralizada es gestionada por nosotros desde el 1 de enero de 1999 (también área de mejora de la primera autoevaluación de 1998).Como consecuencia de esta descentralización desde esa fecha contamos también con ingresos financieros que, aunque en pequeña cuantía, también originan un decremento 53 CRITERIO 4. RECURSOS Y ALIANZAS presupuestario para el centro, pudiendo destinarse esta diferencia a otros usos. Otras fuentes de ingresos para nuestro centro son los ingresos atípicos procedentes de los “beneficios” de la actividad de la Cafetería-Club Social destinada al uso de los enfermos crónicos ingresados y del personal de nuestra organización. Esta actividad está gestionada por el propio hospital y tiene personal de plantilla. La cuantía anual de estos ingresos es también muy pequeña y tiene similar consecuencia sobre nuestro presupuesto que los ingresos financieros y los procedentes de terceros. Otra vía de ingresos atípicos que produce una mayor disponibilidad de fondos en nuestra organización, son las originadas por la concesión de pensiones públicas (Servicios Sociales) a algunos de nuestros pacientes sin recursos económicos, lo que evita subvenciones vía presupuesto. Este mismo efecto también se consigue con la participación de los pacientes con recursos en sus gastos personales. El volumen económico de los ingresos financieros y otros ingresos supone el 0,5% del presupuesto. En nuestra organización y debido a varias razones, entre ellas la dispersión geográfica de nuestros centros de salud mental, estructuras intermedias y centros monográficos, las características de los enfermos y las actividades que se realizan, hace que sea necesario, para garantizar la agilidad en las pequeñas compras de cada una de nuestras unidades, la existencia de “tesorería” aún más descentralizada para este fin, de forma que cada una de ellas dispone de fondos de tesorería (de caja). Estos fondos están debidamente gestionados y auditados en contabilidad, ajustándose y actualizándose prácticamente a diario. INVERSIONES Por lo que se refiere a las inversiones en nuestra organización podemos decir que comprende cantidades propias y las que la organización central pone en nuestra tesorería para poder hacer frente a la compra y/o renovación de activos inventariables necesarios para la continuidad de la labor del centro y para la puesta en marcha de nuevas infraestructuras y servicios. Así pues, pueden distinguirse dos tipos de inversiones: la centralizada y autorizada por Osakidetza-SVS, que precisa de planificación, informe y solicitud previas (destinada a nuevas infraestructuras o a la renovación de instalaciones), y la propia de nuestra organización dirigida a garantizar las reposiciones de materiales, mantenimiento de instalaciones, pequeñas obras y reparaciones necesarias para el funcionamiento normal del centro. Precisamente, una de las áreas de mejora detectadas en la última autoevaluación era la de realizar un plan de pequeñas obras e inversiones. Los responsables de las unidades enumeraron sus necesidades en estas materias y las priorizaron basándose en criterios de necesidad y utilidad. Con toda esta información se realizó una segunda priorización por el equipo directivo, basándose en criterios de coste, oportunidad y seguridad, y se coordinaron las propuestas con las derivadas de la evaluación inicial de riesgos de nuestros distintos centros. GASTOS Los gastos necesarios funcionamiento del centro para el correcto incluyen compras, Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava mantenimiento y servicios exteriores subcontratados. En cuanto a las compras (mantenimiento y servicios auxiliares se detallan en el subcriterio 4c), hay que decir que están planificadas anualmente y tienen un seguimiento constante en cuanto a entradas, salidas y almacenamiento. Los consumos son analizados mensualmente por la Dirección de Gestión y trimestralmente con los responsables de los centros, cumpliendo así con otra de las áreas de mejora detectadas en la última autoevaluación referente a la información periódica a los responsables de las unidades. Las compras están sujetas a las disposiciones legales vigentes en materia de contratos de las administraciones públicas, el régimen de contratación de la administración de la CAV, y por la orden de creación de mesas de contratación donde se valoran las ofertas y se adjudican públicamente los concursos. Además de los controles internos de la gestión de los consumos y compras, existen también controles externos: control cuatrimestral de gestión, fiscalización previa y auditorías del Tribunal Vasco de Cuentas o de la Intervención de Hacienda. Todo ello hace que la gestión de esta parte de las inversiones sea rígida y con escaso margen de maniobra. Para la gestión económico-financiera empleamos mecanismos y parámetros que garantizan el mantenimiento de una estructura de recursos eficaz y eficiente y que además proporciona información en tiempo real a los usuarios apropiados: Dirección de Gestión, Dirección de Personal, Dirección Gerencia, Consejo de Dirección, Contabilidad y Suministros y la organización central de Osakidetza-SVS. Estos mecanismos y parámetros están contenidos en el sistema informático SAP basado en la contabilidad analítica que permite acceder a la imputación de gastos e ingresos en cascada de todos los servicios y unidades. Este sistema permite la elaboración de informes de gastos por servicios con periodicidad mensual, pudiéndose tomar medidas correctoras en casos de desviaciones importantes respecto a los objetivos de gasto prefijados (por ejemplo: sustituciones, contratos de mantenimiento, etc., etc.) abarcando a la totalidad de las actividades, servicios y unidades de nuestra organización. Es de destacar que el sistema facilita también, en coordinación con admisión de pacientes, la elaboración de la facturación mensual del Contrato-Programa. Dada nuestra estructura financiera y nuestra pertenencia a un organismo público, no se hace necesario gestionar los riesgos de los recursos económicos y financieros salvo en lo que se refiere a la realización de las facturas mensuales a la Dirección Territorial y a terceros dentro de unos plazos prudentes que nos permitan obtener los ingresos con el suficiente tiempo para realizar nuestros pagos de nómina y proveedores. Como mecanismo de evaluación y revisión de la gestión de los recursos económicos y financieros utilizamos, además de los controles mencionados, el Control de Gestión con la organización central que consiste en la valoración previsional de los parámetros e indicadores de carácter asistencial, de calidad y los puramente económicos. Este control se realiza de forma cuatrimestral y se renegocian diversos aspectos presupuestarios según la evaluación y evolución de los mismos. A este respecto podemos decir que, desde hace cuatro ejercicios consecutivos nuestros 54 CRITERIO 4. RECURSOS Y ALIANZAS resultados parciales (cuatrimestrales) y finales (ejercicio económico) son satisfactorios para nosotros y para la organización central. Estos resultados son más evidentes en determinados parámetros como la contención presupuestaria, las del gasto en sustituciones, absentismo, gasto corriente, etc. y en otros como el buen clima laboral (criterios 7 y 9). Otro sistema de evaluación de nuestra gestión de los recursos económicos y financieros es la negociación y revisión del Contrato-Programa con la Dirección Territorial de Sanidad, con la que semestralmente se realiza una valoración / control similar a la del control de gestión, renegociando partidas o incrementos que se plasman en el correspondiente addendum. 4c GESTIÓN DE LOS EDIFICIOS, EQUIPOS Y MATERIALES En nuestro Plan Estratégico figuran objetivos generales, específicos y planes de acción referentes a la gestión de los edificios, equipos y materiales en coherencia con nuestra política y estrategia que pueden verse en la figura 4c1. Planificar el Mantenimiento y conservación con carácter preventivo Establecer criterios de suministros y almacenaje Prevenir riesgos laborales Minimizar las causas de absentismo laboral Contribuir a la conservación del medio ambiente − Elaborar plan de mantenimiento de unidades − Elaborar plan de mantenimiento de edificios − Elaborar plan de mantenimiento de aparatos − Adquirir productos probados − Definir almacenes de las unidades − Planificar almacenajes mínimos en unidades y almacén general − Crear el Comité de Seguridad y Salud − Formar a Delegados de Prevención − Extender la formación en prevención y seguridad − Revisar planes de emergencia − Sistematizar las revisiones médicas − Colaborar en el diagnóstico precoz de enfermedades laborales − Analizar las condiciones de trabajo − Gestionar mejor los residuos − Elaborar plan de reciclaje posible − Controlar emisión de residuos y gases Figura 4c1 La gestión del mantenimiento y uso de los activos en un hospital y los centros extrahospitalarios de nuestras características (enfermos crónicos y consultas) está prácticamente dedicado a la mejor conservación posible y a la mejora del ciclo de vida de edificios e instalaciones, y en menor medida, ya que no es necesario para nuestra actividad, la del aparataje médico. Esta práctica ausencia de aparataje médico sofisticado hace que esta función sea casi en su totalidad de carácter hostelero. Esta labor reparadora tiene un grado aceptable de planificación puesto que se funciona en base a las propuestas de los responsables de las unidades, con soporte documental en forma de “órdenes de trabajo”, que son registradas en soporte informático e incluidas en el módulo de mantenimiento actualmente en red con el sistema SAP. Además, la conservación y reparación de las instalaciones del hospital y de todos nuestros centros Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava está planificada dentro del plan de pequeñas inversiones y obras y se prioriza adecuadamente (subcriterio 4b). Como consecuencia de estos planes se han realizado mejoras en edificios con la finalidad de su uso óptimo y duradero. Son ejemplos la adecuación de despachos y consultas en diversos centros, las mejoras en la instalación del aula de docencia, la habilitación de un archivo pasivo, el retejado de la Comunidad Terapéutica de Foronda, la instalación de aire acondicionado en varias unidades, la adecuación de los puestos de control de enfermería y de comedores en las unidades, etc., etc. Para las nuevas instalaciones, (unidad nueva, por ejemplo) se planifican las obras con criterios de seguridad activa y pasiva con el fin de minimizar riesgos para los trabajadores y para los enfermos en cuanto a la eliminación de factores peligrosos en cuanto al suicidio y las auto y heterolesiones. Para ello se han adquirido materiales y accesorios de seguridad: espejos plásticos, conducciones de agua y eléctricas inaccesibles, cristales de seguridad, muros elevados, etc. En lo que se refiere a la gestión de la seguridad de activos y personas, tanto trabajadores como enfermos y visitas, disponemos de varios sistemas para reducir riesgos e incrementar las garantías de seguridad: − Personal de vigilancia. Hasta hace 4 años había un guarda–jurado en turno de noche en el hospital. Progresivamente se ha ido incrementado el servicio hasta 24 h/24 en el Hospital Psiquiátrico. Este servicio se realiza a través de contrata y su misión es la vigilancia de edificio, instalaciones y personas, y el apoyo en momentos concretos a los trabajadores del centro. En el Centro de Tratamiento de Toxicomanías también hay servicio de vigilante jurado en horario de consulta, con las mismas funciones. − Sistemas de alarma. Dada la dispersión y el uso horario de nuestros locales de consulta y estructuras intermedias ubicadas en plena ciudad, disponen de sistemas de alarma antirrobo y antiincendio. Asimismo en el Hospital existe un sistema de alarma contraincendio centralizado y que dispara el cierre-apertura de las puertas metálicas corta-fuegos. − Planes de emergencia y autoprotección. De conformidad con la Orden de 24 de octubre de 1979 sobre protección anti-incendios, nuestra organización ha realizado sus propios planes de emergencia (evacuación) y de autoprotección (contraincendio). El plan de emergencia y autoprotección se ha renovado en mayo de 2001, realizándose la actualización del existente desde 1994. Asimismo se han realizado los planes de emergencia y autoprotección de casi todos los centros extrahospitalarios; son casi todos porque dos Centros de Salud Mental están integrados en Centros de Atención Primaria, y la Unidad de Psiquiatría Infantil está en locales de la Delegación de Sanidad. Por esta razón estos centros dependen de los que los acogen para la realización de los planes de emergencia y evacuación. Los dispositivos extrahospitalarios con planes de emergencia propios son, pues, los ocho restantes. 55 CRITERIO 4. RECURSOS Y ALIANZAS Todos estos Planes de Emergencia y Autoprotección se han realizado con la colaboración de nuestros propios técnicos y los de la organización central, y es un área de mejora de la anterior autoevaluación que se ha completado en la actualidad. Otras medidas complementarias de seguridad enfocadas en los pacientes están en relación con características propias de los enfermos mentales crónicos (niveles de conciencia alterados, demencias, accesos de agresividad, etc.), por lo que estas medidas tienen especial relevancia en nuestro medio y tratan de minimizar algunos de los riesgos inherentes a las patologías que atendemos. Algunas de ellas son: los problemas detectados, ya sean de índole organizativa, normativa, económica o puramente preventiva. También vela por la realización de exámenes de salud periódicos a los trabajadores. − Designación por el Comité de Empresa y por el Director Gerente de los Miembros de la Comisión. − Financiación de la formación de un técnico superior y un técnico medio en prevención de Riesgos Laborales y Ergonomía, que han realizado los cursos acreditados y han obtenido las titulaciones correspondientes. − Evaluación inicial de riesgos del Hospital Psiquiátrico y de la Red de Salud Mental Extrahospitalaria. La Dirección y el Comité de Seguridad y Salud consensuaron que la evaluación de riegos de nuestros centros se hiciera por nuestro propio personal previamente formado, planificándose la realización y el cronograma necesario. Esta evaluación se ha realizado basándose en metodología ya predefinida de tests estandarizados y homogeneizados, que permiten una evaluación específica de todos los puestos de trabajo de todas las unidades de nuestra organización (1 hospital y 11 centros extrahospitalarios), disponiendo así de conclusiones válidas para la toma de decisiones respecto a las medidas correctoras y las inversiones necesarias para minimizar los riesgos de las personas de la organización. Este MAPA DE RIESGOS, consecuencia de esta evaluación inicial, se plasma en un documento específico, que contiene las observaciones acerca de todos los puestos de trabajo, un estudio ergonómico para la movilización de enfermos y un estudio ergonómico y psicosocial de trabajadores de gerontopsiquiatría. − Automatización de puertas de salida del recinto del Hospital. − Vídeo-vigilancia en pasillos y salas de algunas unidades. − Sistemas de aireación permanente para evitar apertura de ventanas en determinadas unidades. − Protocolo de sujeción mecánica en pacientes en casos de riesgo de auto y/o heterolesiones. − Claves mecánicas y/o electrónicas para las salidas y entradas de puertas en las unidades. Todas estas medidas contribuyen, unas, a asegurar un bajo nivel de lesiones en pacientes, personal y visitas, y otras, a intentar evitar ausencias involuntarias de pacientes con bajos niveles de percepción de la realidad y fugas de pacientes no autorizados a salir de sus unidades o del recinto del hospital. De forma complementaria, se ha puesto en marcha en junio de 2001 un registro de incidentes de este tipo que nos ayudará a adecuar estas y otras medidas de vigilancia y supervisión de nuestros pacientes. En cuanto a otras acciones de gestión de seguridad de los activos, debemos incluir las revisiones periódicas de las instalaciones que realizan nuestros propios técnicos, las de las subcontratas de mantenimiento de ascensores, calderas, gas, controles bacteriológicos del agua corriente y de cocinas, etc., y las inspecciones oficiales a las que estamos sometidos: Industria, Dirección Territorial de Sanidad y las autorizaciones de apertura y/o funcionamiento del Departamento de Sanidad. Asimismo, se ha proporcionado a más de 70 personas (22%) de distintas unidades formación en manejo de incendios y autoprotección (área de mejora de la anterior autoevaluación) con docentes y técnicos de nuestra propia plantilla. Con el fin de dar cumplimiento a otros objetivos señalados al principio de este capítulo, nuestra organización ha fomentado y desarrollado los medios para medir y gestionar cualquier impacto negativo de los activos sobre las personas de la organización. Estos son: − Creación del Comité de Seguridad y Salud, compuesto por tres miembros designados por la Dirección y otros tres por la representación social, que son los Delegados de Prevención. El Director Gerente ha participado en la constitución del Comité, en el análisis de casos especiales y de las inversiones necesarias. Entre sus funciones principales están el análisis de casos de accidentes laborales, la revisión de las medidas de seguridad, la evaluación de riesgos y la elevación de propuestas a la Dirección para dar solución a Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava Actualmente el Comité de Seguridad y Salud está realizando la evaluación del impacto económico de las conclusiones extraídas del Mapa de Riesgos, con el fin de planificar las inversiones necesarias en uno o más ejercicios presupuestarios, según criterios de operatividad y costes, en coordinación con la Dirección de Gestión Económica y la Dirección Gerencia. Otras actividades preventivas respecto a la salud de las personas son los exámenes de salud periódicos voluntarios programados cada año y las campañas de vacunación antigripales anuales (subcriterios 3c y 7b). En nuestra organización se realizan inventarios con periodicidad variable, dependiendo del tipo de material a inventariar, con el fin de racionalizar consumos, reducir los pequeños almacenes de medicamentos y materiales desechables de las unidades, disminuir stocks en almacén general y farmacia y evitar así pérdidas innecesarias. Como medidas para optimizar los consumos de fungible y materiales diversos utilizamos: − − − − − La adquisición mediante concurso público (con criterio de calidad/precio) de suministros en las cantidades precisas. Inventario trimestral de productos farmacéuticos. Inventario anual de material sanitario y fungible. Inventario anual de material ofimático, incluyendo el equipamiento informático. Control de los consumos más relevantes cada 3 meses. 56 CRITERIO 4. RECURSOS Y ALIANZAS − Distribución diaria y/o semanal, según productos, de material sanitario, fungible y productos farmacéuticos a las unidades. − La gestión común con otros centros para la adquisición de determinados materiales. La gestión de almacenes se realiza a través del sistema informático SAP e incluye pedidos, albaranes, y el registro e información para contabilidad y facturación. Como área de mejora para este o el próximo ejercicio se ha contemplado la instalación de un sistema de código de barras. Este sistema funciona desde el año 2000 en el Servicio de Farmacia. Para disminuir y reciclar los residuos nuestra organización elaboró en 1998, el Manual para la Gestión Interna de Residuos. En este documento se especifican los tipos de residuos que genera nuestra actividad: biológicos, de muy escasa cuantía, y basura urbana o asimilable. Para los residuos biológicos, incluyendo elementos punzantes, existen en todas las unidades contenedores específicos apropiados al volumen del residuo de que se trate, está disponible un adecuado almacenamiento y son recogidos semanalmente por una empresa especializada concertada que procede a su transporte hasta una planta incineradora. La basura urbana es recogida diariamente e introducida en un compactador hermético hasta su retirada por otra empresa subcontratada. Esto se realiza así por la necesidad de evitar la generación de malos olores y de dar la agilidad necesaria a su eliminación con independencia de los servicios municipales de recogida de basura. En cuanto a la conservación de los recursos globales no renovables y debido al tipo de actividades que realizamos (cuidados en hospitalización y en consulta de enfermos psiquiátricos) no causamos impacto negativo relevante al medio ambiente, salvo los derivados de la combustión de gases para calefacción (no mayor a una pequeña comunidad de vecinos) y la basura generada. Sin embargo, reciclamos en la medida que podemos papel, que se recoge en contenedor propio, y ropa y mobiliario usados que tienen su destino en organizaciones no gubernamentales. Para la evaluación y revisión de la gestión de edificios, equipos y materiales utilizamos: − − − − − Indicadores económicos de consumos de materiales sanitarios y de gestión general de almacén. Indicadores económicos de consumo de productos farmacéuticos y de gestión de almacén de farmacia. Resultados de inspecciones e inventarios. Resultados de la encuesta de satisfacción de los trabajadores e indicadores de absentismo (subcriterios 7a y 7b) Autoevaluación EFQM. 4d GESTIÓN DE LA TECNOLOGÍA En una organización de servicios como la nuestra, dedicada a la atención integral en el campo de la salud mental, no hay aparataje y equipamientos sofisticados a diferencia de los hospitales generales. Si entendemos tecnología como el arte de poner en práctica todas las ciencias, técnicas y formas de “hacer” fundamentales Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava que se pueden aplicar en la concepción y desarrollo de los servicios que prestamos, métodos de gestión o sistemas de información, nuestra organización sí gestiona su propia tecnología y, además, de forma apropiada y coherente con la misión, la política y la estrategia. Por la propia filosofía y visión de nuestra actividad a largo plazo, la gestión de “nuestra” tecnología produce un impacto notable en el “negocio” y en la sociedad. Identificamos lo que para nosotros constituyen tecnologías alternativas y emergentes. Esta “cartera” tecnológica es gestionada y explotada a la luz de los conocimientos y técnicas actuales en los diferentes ámbitos, precisando en muchas ocasiones de un notable esfuerzo de las personas de la organización para su gestión. Identificamos los siguientes tipos de tecnología: 1. ASISTENCIAL: En este ámbito debemos destacar que la Reforma Psiquiátrica (subcriterios 2b y 5c) ha hecho que nuestra organización afronte la incorporación de nuevas técnicas y metodologías para el tratamiento y el cuidado de los pacientes, incluyendo los aspectos familiares, sociales y hasta laborales, en la terapia de los enfermos. Esto ha motivado que se desarrollen servicios en nuestro territorio para responder a esta necesidad terapéutica como el Servicio de Rehabilitación Comunitaria, el Hospital de Día de Psiquiatría, la Comunidad Terapéutica de Foronda y los Pisos, Pensiones y Miniresidencias “tutelados” (subcriterio 5c). Estas estructuras precisan, cada una por sí misma, de técnicas y metodologías de desarrollo que se adquieren a través de la experiencia propia y de otros, de la bibliografía existente, y de la evaluación a largo plazo en los enfermos y de la propia estructura (por ejemplo, el estudio de resultados de 10 años de la Comunidad Terapéutica de Foronda). La gestión de la desinstitucionalización en nuestro territorio es acogida favorablemente por los usuarios y pacientes, y es valorada positivamente en comparación con la de otros territorios (CAV, y Estado) (subcriterio 6a). Hoy en día esta gestión es reforzada por la inclusión de objetivos de mantenimiento y avance de las alternativas a la hospitalización en el ContratoPrograma, pactándose, por ejemplo, número de altas de larga estancia y/o gerontopsiquiatría, número de altas de media estancia, etc., siendo el único hospital psiquiátrico de la red que da altas de hospitalización de larga estancia (criterio 9). En la definición de “negocio” de nuestro plan estratégico ya se dice que éste está basado fundamentalmente en la relación médico–paciente, a la que da un importante apoyo la farmacología y otras técnicas aplicables. En el “negocio” asistencial se define la cartera de servicios (subcriterio 5d). Todas las modalidades de terapia y servicios descritas en la “cartera de servicios” son gestionadas explotando sus posibilidades de desarrollo y actualización, centradas en el mejor servicio a los pacientes y sus familiares (subcriterios 1a y 5d). 2. GESTIÓN DE PACIENTES: En este ámbito podemos distinguir a su vez dos áreas bien definidas: A) Gestión Administrativa de Pacientes. Es la que se refiere a la documentación clínica en 57 CRITERIO 4. RECURSOS Y ALIANZAS general y a la Historia Clínica en particular, que es el documento que contiene toda la información de utilidad respecto al estado del paciente. Es el elemento fundamental en el flujo de información asistencial (subcriterio 5a). El resto de los procesos de gestión administrativa de los pacientes está soportada por un programa de admisión informático propio, con varias entradas y salidas: informes prerredactados de continuidad de ingreso involuntario para el juzgado, de fugas, de reingresos, etc., además de la conexión al sistema integrado en red. B) Gestión Terapéutica de los Pacientes. Es la que se refiere a los procesos y sistemas que intervienen en el diagnóstico, tratamiento, protocolización de procedimientos y derechos de los pacientes. Todos estos aspectos están apoyados en metodologías y técnicas en constante actualización e innovación, cuya puesta al día, aplicación y explotación requiere esfuerzos notables. Así, por ejemplo, en técnicas de: − − − − Diagnóstico y clasificación de pacientes. Se manejan diversas metodologías aceptadas internacionalmente (CIE-10, DSM IV) y otros sistemas de agrupaciones diagnósticas para poder hablar en un mismo lenguaje con el resto de profesionales y gestores. Tratamiento. El manejo de la MBE (Medicina Basada en la Evidencia), y el conocimiento de series y estudios de alternativas terapéuticas farmacológicas, psicoanalíticas y genéticas, también son aplicadas al máximo en beneficio de nuestros pacientes. Protocolización de procedimientos. La sistematización de estándares médicos y de enfermería es considerada tecnología en nuestro campo de acción. Explotamos al máximo sus posibilidades y la gestionamos eficientemente (subcriterio 5c y 5d). Derechos de los pacientes. En este campo también son explotables técnicas y métodos para el respeto a la elección terapéutica , a los derechos jurídicosociales y a la confidencialidad. Destacamos los consentimientos informados (subcriterio 5d) y los procedimientos para la tramitación de derechos sociales. El Comité de Ética Asistencial realiza labores asesoras a los profesionales en el área de los derechos de los pacientes y basa su actividad en los principios de beneficencia, nomaleficencia, justicia y autonomía. Toda Comisión de Ética Asistencial precisa de una acreditación legal. Nuestro centro ha sido el primero de los psiquiátricos de la C.A.V. en obtener la acreditación de su Comité de Ética Asistencial. En este tipo de comités participan profesionales sanitarios y representantes de la sociedad legos en materia sanitaria. En nuestro caso, además, hay miembros de otro Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava centro psiquiátrico (Hospital Aita Menni de Mondragón de gestión privada). 3. GESTIÓN DE LA ORGANIZACIÓN: La “tecnología” en la gestión de las organizaciones en el ámbito de Osakidetza-Servicio Vasco de Salud (CAV) y, por lo tanto en nuestra propia organización, ha sufrido cambios para adaptarse al Plan de Reforma de la Sanidad Vasca (Osasuna Zainduz). Esto ha hecho que nuestra organización haya desarrollado nuevas técnicas de gestión entre las que destacan: • • • • • • Planificación estratégica. Planes de Gestión anuales o bienales. Gestión por procesos. Contrato–Programa. Gestión clínica y contratos de gestión clínica. Coparticipación de los profesionales (Consejo Técnico y Consejo de Dirección) • Colaboración con instancias sociales en la gestión del espacio socio- sanitario. • Gestión de la calidad (Comisión de Calidad). • Autoevaluaciones EFQM. De todas ellas hay referencias en diversos capítulos de esta memoria, todas han entrado a formar parte inseparable de nuestro día a día y es evidente para nosotros que constituyen nuevas técnicas para la Gestión. 4. GESTIÓN DE LA INFORMACIÓN: La gestión informática de los datos ha supuesto también un avance ventajoso para la organización porque facilita su acceso a las personas apropiadas y el apoyo a las decisiones clínicas y de gestión por su inmediatez y comparabilidad. Contamos con (subcriterio 5a): − Sistemas de Información asistencial (subcriterio 2b), propio y el integrado en red. − Sistema de gestión económico-financiera o Aldabide. − Sistema de gestión administrativa de personal o Gizabide. − Historia clínica informatizada en vías de implantación (Programa Osabide). Es un programa informatizado que integra la Historia Clínica de los pacientes en el que actualmente estamos colaborando con el fin de ajustar utilidades según los usuarios y la instalación de claves de acceso para preservar la confidencialidad. − Programa informático de cuidados estandarizados de enfermería o Zaineri. − Agenda informatizada de trabajo de los auxiliares de clínica en el Hospital Psiquiátrico. Es un programa informático elaborado por uno de nuestros trabajadores que, de forma similar a los cuidados estandarizados, permite la organización de las labores propias de los auxiliares de enfermería en un calendario semanal y en un horario diario, secuenciando y registrando todas las actividades. Está instalado en una unidad y se prevé su extensión al resto de unidades de enfermería en breve plazo. En este apartado de la tecnología de la información debemos señalar también el aprovechamiento de sistemas de información y de comunicación de la red 58 CRITERIO 4. RECURSOS Y ALIANZAS informática como son Intranet, Internet, bases de datos biomédicos como Medline y Ovid, y biblioteca propia y en red con el resto de la organización sanitaria. 5. GESTIÓN DE APOYO A PROCESOS CONCRETOS. Nuestra organización tiene en cuenta los avances y aprovecha la tecnología conocida para apoyar las mejoras organizativas y asistenciales. Como ejemplos concretos podemos citar: − La elaboración de la cartera de servicios de enfermería, basada en los cuidados que puede proporcionar este colectivo y en el ciclo de mejora continua (publicada en 2001). − La apertura de la nueva unidad dedicada a los enfermos con Psicosis Refractarias (subcriterio 5c). − El inicio durante el año 2001 de la puesta en marcha de una Unidad con Contrato de Gestión Clínica (Larga Estancia y Terapia Ocupacional) y la preparación de otra de Media Estancia (UPR). − La renovación del escaso aparataje médico necesario para la reanimación cardiopulmonar y su reorganización logística. − La instalación, en el año 2000, de una máquina dispensadora de metadona en el Centro de Toxicomanías(subcriterio 5a) y la sustitución en este mismo centro, en el año 1999, del analizador de tóxicos que ha supuesto un ahorro de tiempo y de dinero siendo su funcionamiento más fiable que el anterior. − La sustitución del parque de ordenadores antiguos (procesadores de textos prácticamente) por nuevos equipos con capacidad para operar con los sistemas informáticos antes mencionados, y la instalación de nuevos equipos a cada vez más unidades y personas de la organización, con criterio de necesidad y adecuación al uso destinado. La evaluación y revisión de nuestra gestión de la tecnología está basada en la propia funcionalidad, ya ajustada, de los indicadores asistenciales, económicofinancieros, en la gestión administrativa de personal y en la integración de las “tecnologías” en el funcionamiento y la organización de las unidades y servicios, como los programas informáticos de cuidados de pacientes, los de información asistencial, etc., etc. En parte, se refleja en la encuesta de satisfacción de los trabajadores, en los apartados correspondientes (subcriterio 7a). El impacto de la aplicación de la tecnología en nuestro negocio y en la sociedad (usuarios y pacientes) se refleja en la satisfacción con la organización, con los recursos y servicios de que disponemos (subcriterio 6a), y también en el reconocimiento explícito de otras organizaciones similares y autoridades fundamentado en nuestros avances en estas materias (figura 4d1). Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava “TECNOLOGÍA EXPORTADA” Tema Programa “Zaineri” Cartera de Servicios de Enfermería Plan Estratégico Protocolo de Sujeción Mecánica Protocolos de manejo de enfermedades psiquiátricas Encuesta de satisfacción del personal Encuesta de satisfacción de pacientes de los CSMs Destinatario Hospitales Psiquiátricos de la red Hospitales Psiquiátricos de la red Otros Centros Sanitarios Hospital Santiago Apóstol Atención Primaria Salud Mental Extrahospitalaria de Vizcaya y Guipúzcoa Salud Mental Extrahospitalaria de Vizcaya y Guipúzcoa Figura 4d1 4e GESTIÓN DE LA INFORMACIÓN Y DEL CONOCIMIENTO Nuestra gestión de la información y del conocimiento tiene como objetivo servir a los niveles adecuados la información pertinente para el correcto desempeño de las tareas de las personas de la organización, y así facilitar una toma de decisiones clínicas y terapéuticas que afectan a nuestros clientes/pacientes, haciéndolo de forma que sea la mejor opción para el seguimiento de los procesos asistenciales y para un consumo de recursos eficiente. Influye de manera decisiva en resultados de salud la correcta gestión de la información y el conocimiento. Nuestros profesionales podrán, por una parte, desarrollar y adaptarse a las nuevas tecnologías asistenciales y de gestión (subcriterio 4d) y, por otra, obrando en consecuencia, aplicar los conocimientos en la toma de decisiones convenientes para curar o mejorar a nuestros enfermos de forma eficiente. Por otra parte, la interacción entre las personas y la potenciación del conocimiento hará que nuestros profesionales se desarrollen desde los puntos de vista técnico, profesional y científico, al compartir conocimientos propios y de fuentes externas. En nuestra organización se recoge, se estructura y se gestiona información procedente de las áreas asistencial y de calidad técnica, de gestión administrativa de personal, económicofinanciera, de gestión de quejas y reclamaciones, etc., (subcriterio 9b). Esta información es destinada a los niveles y personas apropiadas para su uso adecuado en la toma las decisiones y en la evaluación de la gestión correspondiente a cada nivel. En la figura 4e1 hay ejemplos de información relevante y los usuarios relacionados. 59 CRITERIO 4. RECURSOS Y ALIANZAS Tipo de información ASISTENCIAL/ CALIDAD TÉCNICA Hospital: Ocupación Ingresos Altas Estancias Ulceras Caídas Extrahospitalario Primeras consultas Consultas sucesivas Indice S/P Demora 1ª consulta Altas Reinicios Gestión de Quejas y reclamaciones Información económico– financiera: Facturación Gasto corriente Consumos Farmacia Inversiones Información de gestión de personal: Plantilla fija Sustituciones Absentismo Elaborada por Admisión Periodicidad Mensual Unidades de Enfermería Admisión Mensual Unidades Extrahospitalarias Dirección Médica Mensual Contabilidad Farmacia Suministros Departamento de personal Mensual Mensual/ Trimestral Destinatarios Dirección Responsables de Unidades Consejo de Dirección Consejo Técnico (Sistema inf. asist. y AS400) Dirección Responsables de Unidades Consejo de Dirección Consejo Técnico (Sistema Inf. Asist. y AS400) Consejo Dirección Comisión de Calidad Profesionales implicados Servicios Centrales (Sist. de información) Dirección Consejo de Dirección Responsable de Unidades Servicios Centrales (ALDABIDE) Dirección Consejo Dirección Responsable Unidades Servicios Centrales (GIZABIDE) Figura 4e1 la redefinición y depuración interna de los indicadores de información asistencial y de calidad técnica, y que, además, a instancia de nuestra organización, se han homogeneizado con las organizaciones de servicios similares de los otros dos territorios de la CAV, con el fin de permitir comparaciones basadas en las mismas definiciones de los indicadores. Sin embargo creemos que, además de recoger, estructurar y gestionar la información, nuestra organización fomenta y potencia el desarrollo de los conocimientos técnicos para todas las personas de las distintas categorías profesionales. Ejemplos de ello son: 1. 2. 3. 4. 5. Como se desprende de la información de la figura 4e1 se facilita a los usuarios internos y externos apropiados el acceso a la información pertinente, y ésta es debatida en los foros adecuados (Comisiones y Grupos de Trabajo), con el fin de tomar, si procede, medidas correctoras para la consecución de los objetivos propuestos. Esta puesta en común hace que la información sea cada vez más validada, integrada y segura para los fines propuestos. Estos foros de puesta en común de la información periódica son los reseñados en la figura 4e2. 6. Información Información Asistencial Comisiones y grupos implicados − − − − − − Gestión de Quejas − y Reclamaciones − − − Información − económico– − financiera − − − − Información de − Personal − − Consejo Técnico Comisión de Coordinación de Área Reunión mensual de Facultativos Reunión mensual de Supervisores Consejo de Dirección Control de Gestión Cuatrimestral Consejo de Dirección Comisión de Calidad Consejo Técnico Control de Gestión Cuatrimestral Consejo Técnico Supervisores Facultativos Comisión de Coordinación de Área Comisión de Farmacia Control de Gestión Cuatrimestral Consejo de Dirección Reunión de Supervisores Control de Gestión Cuatrimestral Figura 4e2 Dos acciones relevantes para garantizar y mejorar la validez, integridad y seguridad de la información (área de mejora de la anterior autoevaluación) han sido Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava 7. La financiación de la formación continuada y la docencia, que es la más alta entre los centros hospitalarios de nuestro entorno (figura 3b2). El cumplimiento de las 105 horas/año para formación y docencia por trabajador según el Acuerdo de Regulación de Condiciones de Trabajo (subcriterio 3b). La financiación de actividades técnicas auxiliares externas (idiomas, informática, etc.) está regulada por Convenio (subcriterio 3b). La planificación anual, desde hace varios años, de la actividad docente y de la formación continuada, para todos los grupos profesionales, basada en las necesidades de individuos y equipos que realiza la Comisión de Docencia y Formación Continuada. La organización y asistencia a actividades científicas está subvencionada parcial o totalmente por los presupuestos asignados a la Comisión de Docencia. Podemos citar la organización de: − Curso anual de Actualización en Psiquiatría (8ª edición en el 2001) seguido de la publicación de una monografía destinada a todos los profesionales del Estado con los temas tratados en el curso. − Jornadas de Calidad en Psiquiatría. − Jornadas de Drogodependencias. − Congreso de Enfermería en Salud Mental. Podemos citar también las asistencias a congresos, jornadas y simposiums de muchos de nuestros profesionales que muchas veces presentan, fomentándolo la organización, comunicaciones, pósters y ponencias, que en ocasiones son premiados en esos eventos. En las figuras 3b3 y 3b4 pueden verse las correspondientes a los últimos años. Existe información adicional en las memorias anuales. La publicación de artículos en revistas científicas, de libros o de artículos de libros, ponencias y comunicaciones, como primeros autores o colaboradores, también son expresión de desarrollo profesional e intelectual y ejemplo de difusión del conocimiento, y como objetivo nos hemos propuesto su incremento año tras año (figura 4e3). Número de Publicaciones 67 74 84 103 118 Año 1995 1996 1997 1998 1999 Figura 4e3 60 CRITERIO 4. RECURSOS Y ALIANZAS 8. La implicación de nuestros profesionales en la formación de otros profesionales del centro es potenciada en lo posible y como ejemplos pueden citarse la formación en Aldabide, Gizabide, autoevaluación, Zaineri, contención física de pacientes, planificación estratégica de la Unidad de Psicosis Refractaria, psicoeducación, farmacoeconomía y manejo de bases de datos biomédicos. 9. Nuestros profesionales también se implican en la transmisión a otros profesionales de los conocimientos y de nuestra experiencia. Ejemplos son: − Profesor asociado en la Universidad del País Vasco. − Profesoras en la Escuela Universitaria de Enfermería, tanto en pregrado como en postgrado (especialidad de enfermería en salud mental). − Reuniones con profesionales de otros centros. 10. Otro ejemplo de cómo la organización cultiva y desarrolla el conocimiento son las sesiones clínicas, donde se “socializan” los conocimientos de los participantes con objeto de contribuir a la resolución de casos o elaborar procedimientos para resolver casos similares. Entre éstas están: − Sesiones de Enfermería. − Sesiones de Facultativos (subcriterio 3c). − Las citadas en la figura 3c4. 11. Otro medio de incrementar el conocimiento de las personas para su utilización efectiva es la de transmitirlo a través de las comisiones, grupos y equipos. Esto se realiza a través de los diferentes grupos de participación (figura 3c2) y otros ejemplos que se enumeran a continuación, como los grupos que han elaborado: − Valoración de pacientes por enfermería al ingreso o primera consulta. − Definición del proceso de atención de enfermería. − Informatización de cuidados estandarizados de enfermería. − Informe de continuidad de cuidados de enfermería. − Cartera de servicios de enfermería. − Agenda de trabajo informatizada de Auxiliares de Enfermería. − Contrato de Gestión Clínica de la Unidad de Larga Estancia y Terapia Ocupacional. − Plan Estratégico de la Unidad de Psicosis Refractaria. − Plan Estratégico del Centro de Salud Mental de Aranbizkarra. − Proyecto para la creación de una Unidad de Día Terapéutico–Educativa para Adolescentes. − Proyecto de autoevaluación y estudio de satisfacción de los usuarios drogodependientes. 12. Otro de los medios para tratar de adquirir e incrementar los conocimientos y a la vez, como los anteriores, de generar un clima de innovación y creatividad mediante el uso de los recursos necesarios, es o son las visitas a otros centros que hayan puesto en marcha nuevos servicios, Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava metodologías y técnicas de tratamiento. Ejemplo de ello son las visitas a: − Centro de Ludopatías en Barcelona, a la que acudieron 3 miembros de nuestra unidad de Alcoholismo y Ludopatías. − Hospital Sta. María de Niza, para ver las Unidades de Psicosis Refractaria y de Adolescentes (4 personas, dos directivos). − Hospital Villejuif de París para visitar la unidad de Psicóticos Difíciles (4 personas, 2 directivos). − Centro de Toxicómanos de Valdecilla para ver el funcionamiento de la dispensadora automática de Metadona (6 personas, 3 directivos). − Hospital Psiquiátrico de Zamudio para ver el departamento de informática (2 personas). − Hospital Psiquiátrico de Navarra para visitar su farmacia y modelo de unidosis (3 personas). − Hospital Psiquiátrico San Juan de Dios de Mondragón para ver su Unidad de Media Estancia y Talleres Ocupacionales (4 personas). La evaluación se basa en los datos de satisfacción de la encuesta de personas, sobre todo los referidos a la información sobre estructura y organización (74,8% de personas satisfechas) y a la adecuación de la información sobre el desempeño del trabajo (80,5% de personas satisfechas) y también en otros datos como en la valoración de todos los cursos mediante encuesta. 61 CRITERIO 5. PROCESOS 5a DISEÑO Y GESTIÓN SISTEMÁTICA DE LOS PROCESOS El tercer objetivo general de la tercera línea de nuestro plan estratégico es “Rediseñar procesos asistenciales y administrativos” (subcriterio 2c). Tras las dos autoevaluaciones realizadas en nuestro centro, el equipo directivo ha establecido un sistema para gestionar y mejorar la organización de sus procesos, de forma que podamos asegurar la aportación de valor suplementario a nuestros servicios. En la última autoevaluación (noviembre de 2000) se detectó como área de mejora “Elaborar el mapa de procesos, definiendo y documentando todos los procesos y asignando propietarios”. Fue incluida como objetivo del Plan de Gestión 2001–2002, y el equipo directivo elaboró el esquema de procesos, clasificándolos en: − Procesos estratégicos: son definidos como tales los que tienen que ver con la visión a largo plazo de la organización (figura 5a1). − Procesos operativos: son los relacionados con las diferentes modalidades asistenciales y sus correspondientes procedimientos (figura 5a2). − Procesos de apoyo: aquellos que “aportan” los medios para poder llevar a cabo los procesos operativos (figura 5a3). PROCESOS ESTRATÉGICOS − Planificación Estratégica − Contrato Programa − Cliente/Paciente − Clientes/ Trabajadores − Coordinación Intra e interinstitucional − Gestión de la calidad SUBPROCESOS − Plan Estratégico − Proyectos–Contratos de Gestión Clínica − Planificación Estratégica de Unidades − Control Presupuestario/Gestión − Negociación anual − Voz del Cliente: − Encuesta expectativas − Encuestas de satisfacción − Entrevistas periódicas con representantes de familiares de enfermos − Movilidad y promoción internas − Comunicación e información − Docencia y formación continuada − Seguridad y salud laboral − Voz del trabajador: • Encuestas: satisfacción, necesidades de formación • Quejas y reclamaciones • Relación directa con representantes de los trabajadores − Protocolos y guías de actuación − Convenios de colaboración − Acuerdos de formación − Autoevaluaciones según EFQM − Formación en calidad Figura 5a1 PROCESOS OPERATIVOS − Asistencia en Hospitalización − Asistencia en Consultas − Asistencia en Estructuras Intermedias SUBPROCESOS − − − − − − − − − − Media Estancia U.P.R. Larga Estancia Gerontopsiquiatría Centros de Salud Mental: • Centros de Adultos • Psiquiatría Infanto–Juvenil • Alcoholismo y Ludopatías • Toxicomanías Rehabilitación Comunitaria Hospital de Día de Psiquiatría Comunidad Terapéutica de Foronda Hospital de Día de Alcoholismo Centro de Día de Alcoholismo Figura 5a2 Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava PROCESOS DE APOYO SUBPROCESOS − Gestión Administrativa de Personal − − − − − − − − − − − − − − − − Gestión Económico– Financiera − Hostelería Planificación Plantilla Contratación Relaciones Laborales Negociación Colectiva Planificación y control económico Contabilidad Facturación Tesorería Gestión económica de pacientes Suministros y aprovisionamientos Cocina y Alimentación Limpieza Ropero Comunicaciones Mantenimiento, reparación y conservación de edificios e instalaciones Seguridad de pacientes, trabajadores y edificios Gestión de Pacientes Económico Financiero (ALDABIDE) De Personal (GIZABIDE) Admisión e Historias Clínicas Guía Farmacoterapéutica Adquisición Información − − Sistema de Información − − − − − − − − Gestión de Medicamentos Figura 5a3 De todos estos procesos (figuras 5a1, 5a2 y 5a3) pueden definirse como claves, y así los consideramos nosotros, los que tienen una relación directa con nuestras líneas estratégicas (figura 5a4). LÍNEAS ESTRATÉGICAS PROCESOS CLAVE − Asistencia en Hospitalización: • Media Estancia • Larga Estancia • Gerontopsiquiatría − Asistencia en Consultas: • Centros de Salud Mental: − Adultos − Infantil − Alcoholismo − Toxicomanías − Satisfacción Cliente–Paciente − Asistencia en Estructuras Intermedias: • Rehabilitación Comunitaria • • • • Comunidad Terapéutica de Foronda Hospital de Día de Psiquiatría Hospital de Día de Alcoholismo Centro de Día de Alcoholismo − Voz del Cliente: • Encuestas. • − Satisfacción Cliente– Trabajador − − − − − − Gestión Eficiente − Entrevistas periódicas con representantes de familiares de enfermos Movilidad y Promoción Internas Comunicación e Información Seguridad y Salud Laboral Docencia y Formación Continuada Voz del Trabajador Control de Gestión Figura 5a4 Para facilitar el sistema de gestión por procesos y su metodología, disponemos de un soporte documental normalizado para los procesos y subprocesos, mediante el cual se persigue su ordenamiento y su control, el establecimiento de interrelaciones y la eliminación de actividades sin valor añadido. Contiene datos acerca de definición y clasificación, objetivo, propietario, fechas relevantes, clientes, proveedores o colaboradores relacionados, requerimientos necesarios, actividades o planes generados, indicadores y su frecuencia, y procesos y/o procedimientos relacionados. 65 CRITERIO 5. PROCESOS El impacto de los distintos procesos o subprocesos sobre los factores críticos para el éxito de nuestra gestión a corto, medio y largo plazo puede apreciarse en la figura 5a5. FACTORES CRÍTICOS DE ÉXITO SATISF. CLIENTES/ PACIENTES SATISF. TRABAJADORES GESTIÓN EFICIENTE Hospitalización A A A Sí Consultas A A A Sí Estructuras Intermedias Planificación Estratégica Control de Gestión A A A Sí M M M No M M A Si Voz Cliente– Paciente A A B Sí M A A Sí A A A Sí M A A Sí M A A Sí B A M Sí B A A No M M A No ESTRATÉGICOS OPERATIVOS PROCESOS/ SUBPROCESOS Movilidad y Promoción Interna Comunicación e información Docencia y Form. Continuada Seguridad y Salud Laboral APOYO Voz Trabajador Gestión Administ. Personal Gestión Económico– Financ. PROCESOS CLAVE Hostelería A A M No Sistemas de Información Gestión Medicamentos M M A No M B A No − − − IMPACTO:A = Alto; M = Medio; B = Bajo Figura 5a5 La gestión de gran parte de los procesos o subprocesos está basada en sistemas estandarizados y homogeneizados en toda la red sanitaria pública vasca. Entre ellos destacan: − Gestión Administrativa de Personal: el sistema estandarizado se denomina Gizabide y es un programa informático integrado de información administrativa, implantado en 2000, que incluye calendarios (o carteleras), jornadas, contratación, nómina e imputación de gastos. La adopción y adaptación a este sistema ha supuesto el esfuerzo de formación necesario para adquirir la polivalencia de las personas de nuestra área administrativa de personal, la redefinición de entradas para el sistema (adecuación de plazas) y otros parámetros. En la actualidad podemos disponer en tiempo real de información ágil y oportuna para la gestión administrativa del personal. − Gestión Económico-Financiera: el sistema en este caso se denomina Aldabide y facilita la gestión y la información de tesorería, contabilidad y facturación, así como de los subprocesos de pedidos o proveedores y suministros, entre otros. Está soportado en un programa informático SAP y fue puesto en marcha en 1998. − Gestión Informatizada de los Cuidados Estandarizados de Enfermería o ZAINERI: este sistema facilita la tabulación, clasificación, actualización y elaboración del listado de cuidados de enfermería de forma individualizada para cada Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava − − paciente. Este programa, en principio destinado a los hospitales generales ha sido adaptado por nosotros (Dirección de Enfermería y grupo de trabajo ad hoc) para su utilización en Salud Mental. Esta adaptación ha sido presentada a los centros dedicados a la salud mental en nuestra comunidad autónoma y en los dos últimos congresos nacionales de enfermería en salud mental. La Admisión y Gestión Administrativa de Pacientes están soportadas en un sistema informático propio, diseñado por los propios trabajadores de esta área. Este programa tiene las entradas apropiadas a la complejidad de los pacientes mentales como son recursos económicos, sociales, judiciales, antecedentes clínicos, etc., y las salidas facilitan cualquier información referida a estas áreas, como informes prerredactados individuales acerca de los pacientes para distintos destinatarios (juzgados, servicios sociales, certificaciones, etc.), y la información para la gestión asistencial (altas, estancias, etc.) por unidades y global. Paralelamente, también funcionamos en red con todo el sistema. Gestión de Historias Clínicas: La Comisión de Historias Clínicas, liderada por la Directora Médica, es la propietaria de este subproceso. La documentación de la Historia Clínica incluye la información clínica y cualquier información referida al paciente, incluyendo las de carácter judicial (incapacitaciones, informes, medidas de seguridad, tutorías...) (subcriterio 5d). Gestión del Medicamento: La Comisión de Farmacia, también liderada por la Directora Médica, es la propietaria de este proceso de apoyo que incluye, entre otros subprocesos, normativa de funcionamiento y objetivos. Sus actividades principales son el estudio de propuestas de inclusión de nuevos medicamentos (según coste– eficacia), la edición de la Guía Farmacoterapéutica del Centro y su revisión anual, y el control del gasto farmacéutico. Gestión de Riesgos Laborales: La evaluación de los riesgos laborales en todos nuestros centros y dispositivos ha sido realizada mediante tests estandarizados y validados por organismos competentes (subcriterio 4c). Gestión de Procesos Asistenciales: nuestros procesos asistenciales (en realidad subprocesos) están basados en los sistemas estandarizados de clasificación para el diagnóstico psiquiátrico (DSM IV, CIE-10 -Clasificación Internacional de Enfermedades-). Los subprocesos de tratamiento y de cuidados están, así mismo, estandarizados (estudios de investigación, ZAINERI, etc.) y además nuestros propios profesionales elaboran Protocolos y Guías de Práctica Clínica con el fin de estandarizar y reducir la variabilidad clínica de nuestros subprocesos clínico-asistenciales. Por otra parte, se realizan protocolos de coordinación con otros centros de la organización sanitaria (subcriterio 5d). Los sistemas de medición de procesos o subprocesos están constituidos por una amplia relación de indicadores sistematizados acerca del rendimiento asistencial, de la calidad técnica, y de los indicadores económico-financieros, (subcriterios 2b y 9a y 9b), y 66 CRITERIO 5. PROCESOS reflejan el grado de consecución de los objetivos anuales establecidos por equipo directivo, con la Dirección Territorial de Sanidad y los Servicios Centrales de Osakidetza. La coordinación con instituciones y centros se mejoran mediante acuerdos y convenios de colaboración y afectan a varios aspectos y áreas relevantes referidas a procesos asistenciales, indicadores de rendimiento, gestión de recursos comunes, formación continuada, servicios judiciales, aprovisionamiento y suministros, gestión del contrato programa, etc. (cuadro 2a1) y a multitud de colaboradores, grupos de interés y aliados externos. 5b INTRODUCCIÓN DE LAS MEJORAS NECESARIAS EN LOS PROCESOS MEDIANTE LA INNOVACIÓN, A FIN DE SATISFACER PLENAMENTE A CLIENTES Y OTROS GRUPOS DE INTERÉS, GENERANDO CADA VEZ MAYOR VALOR En nuestra misión (subcriterio 1a) ya se dice que el principal factor de éxito de nuestra empresa radica en la responsabilidad y el compromiso de cada uno de los trabajadores con la mejora continua. Nuestro Plan Estratégico (1997-2001) identifica claramente líneas estratégicas, objetivos generales y específicos y planes de acción, priorizados mediante la asignación de fechas de cumplimiento y responsables de los mismos, en la práctica totalidad de las áreas de gestión de nuestra organización. Otras fuentes, además de nuestro propio Plan Estratégico, para la identificación de prioridades son (figura 5b1): − Plan de Salud del Departamento de Sanidad, que prioriza objetivos a largo plazo para el conjunto de la población. El cumplimiento de estos objetivos garantizaría la ganancia de salud en términos estadísticamente objetivos. − Plan Estratégico de Osakidetza/SVS, que incluye los grandes objetivos del plan Osasuna Zainduz, incorporándolos a la gestión de todos sus centros (contrato-programa, contratos de Gestión Clínica, gestión de la calidad total, orientación al cliente y a los resultados... − Instrucciones de nuestra organización central y de otros niveles (Departamento de Sanidad, Instancia judicial), que nos estimulan a desarrollar nuestros planes y acciones adaptándolos lo mejor posible a las necesidades de nuestros clientes (por ejemplo, circuito de reclamaciones de pacientes, planificación adecuada de la nueva unidad, protocolo de intervención en casos de hospitalización urgente, etc., etc.). − Los grupos de participación como comisiones y grupos de trabajo son otras fuentes muy importantes para identificar y contribuir a establecer prioridades para la mejora de nuestros procesos asistenciales y no asistenciales (subcriterio 3c). − La fuente más importante para identificar oportunidades de mejora está en el contacto directo con nuestros diferentes grupos de interés y clientes y en la información obtenida de las diferentes encuestas practicadas. Entre todas éstas podríamos destacar las entrevistas/reuniones periódicas con Asociaciones Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava − de Familiares, reuniones de coordinación con el Servicio de Psiquiatría del Hospital Santiago Apóstol, encuesta de expectativas y de satisfacción de clientes externos y de los trabajadores. (subcriterios 6a y 7a). Los indicadores de rendimiento propios y ajenos (criterio 9) también son fuente de identificación de mejoras. FUENTES PARA LA IDENTIFICACIÓN DE LAS OPORTUNIDADES DE MEJORA DIRECTRICES Y LEGISLACIÓN GRUPOS DE PARTICIPACIÓN ACTIVA DE TRABAJADORES Y EQUIPO DIRECTIVO Plan de Salud Consejo de Dirección Plan Estratégico de Osakidetza 1999-2002 Consejo Técnico Contrato Programa Normativas de obligado cumplimiento Instrucciones de funcionamiento Plan Estratégico del Hospital Psiquiátrico y Red de Salud Mental Extrahospitalaria de Álava Comisión de Coordinación de Área de Salud Mental Comisión de Calidad Comisión de Docencia e Investigación Comisión de Historias Clínicas Comité de Ética Asistencial Comisión de Farmacia Comisión de Alimentación Comisión de distribución, etiquetaje y almacenaje de ropa de cama y vestuario de pacientes Grupo de difusión de publicaciones en enfermería Grupo de mejora del club social Grupo de ordenadores Reuniones de coordinación: equipo directivo con responsables intermedios Reuniones Extrahospitalario Reuniones Supervisores INFORMACIÓN OBTENIDA DE GRUPOS DE INTERES INDICADORES RELEVANTES PROPIOS OTRAS FUENTES DE INFORMACIÓN Reuniones de coordinación con Atención Primaria Áreas de mejora de la autoevaluación Indicadores sociodemográficos Reuniones de coordinación con el Servicio de Psiquiatría del Hospital Santiago Apóstol Indicadores de actividad Actividades de Benchmarking Indicadores de calidad Congresos, artículos, revistas científicas. Reuniones periódicas con Asociaciones de Familiares. Reuniones de coordinación con Justicia Reuniones periódicas con el Instituto Foral de Bienestar Social Reuniones con los Centros de Orientación Psicopedagógica de los Colegios Indicadores de personal Indicadores económicos Indicadores de rendimiento Indicadores de evolución de las patologías más relevantes Otros indicadores Foros de encuentro con las familias de los pacientes Encuestas de pacientes Encuestas a familiares Encuestas a trabajadores Reuniones Enfermería Extrahospitalario Reuniones con Responsables de CSM Adultos Reuniones periódicas por estamentos o categorías asistenciales Figura 5b1 Para establecer prioridades el Equipo Directivo y el Consejo de Dirección utilizan diferentes medios: − − Resultados del rendimiento operativo. Los resultados anuales de los indicadores de actividad, calidad técnica y resultados económicos (criterio 9) son empleados para modificar, si procede, los objetivos del ejercicio siguiente, o para introducir nuevos cuando es necesario. Resultados de las percepciones de grupos de interés y clientes externos (pacientes) e internos (trabajadores). Las reuniones periódicas con los diferentes grupos de interés (figuras 5b1 y 5b2) se utilizan para establecer objetivos y prioridades, por ejemplo guía informativa de los CSMs, información sobre la esquizofrenia a familiares, participación de las asociaciones de familiares en la planificación de la nueva unidad, etc., etc. Asimismo, las encuestas nos sirven para completar actividades de mejora. Como ejemplo podemos citar la planificación más adecuada de la formación del 67 CRITERIO 5. PROCESOS − − personal tras la encuesta de necesidades específica (subcriterio 3c). La información procedente de las actividades de aprendizaje se utiliza claramente para la implementación de mejoras drásticas como las realizadas tras las visitas a centros considerados como de mejores prácticas: Unidades de Psicosis Refractaria de París y Niza, dispensadora automática de metadona de Santander, el Centro de Ludopatías de Barcelona, etc.(subcriterio 4e). Las autoevaluaciones EFQM, consideradas como actividades de aprendizaje, también son un importante pilar para el establecimiento de prioridades, puesto que las áreas de mejora detectadas (figura 1a5) son incluidas en los planes de gestión que contienen los objetivos de mejora priorizados por el Consejo de Dirección y se concretan en planes de acción con asignación de fechas de ejecución y responsables. La evaluación periódica de los resultados, tras la ejecución de las acciones de mejora, es revisada por el/los responsable/s asignado/s y por el Equipo Directivo o el Consejo de Dirección, mediante los indicadores pertinentes o por comprobación directa del funcionamiento a través de opiniones y sugerencias de trabajadores y de pacientes o de sus familiares, o a través de encuestas a ellos dirigidas o por el reconocimiento de los representantes de los grupos de interés, dependiendo de la acción de mejora de que se trate. Un esquema del proceso de priorización puede observarse en la figura 5b2. COMISIÓN/GRUP O DE TRABAJO/ REUNIONES PERIÓDICAS Consejo de Dirección Consejo Técnico Comisión de Coordinación del Area de Alava Comisión de Calidad Comisión de Docencia e Investigación Comisión de Historias Clínicas Comité de Etica Asistencial Comisión de Farmacia Comisión de Alimentación Comisión de Ropa Grupo de Difusión de Publicaciones Reuniones de Coordinación del Equipo Directivo con sus responsables inmediatos Reuniones Asociación de Familiares Reuniones Hospital Reuniones Supervisoras Reuniones Enfermería Extrahospitalaria Reuniones responsables CSM de adultos DIRECTRICES Y LEGISLACIÓN NÚMERO DE PARTICIPANTES DEL EQUIPO DIRECTIVO 5 (todos) 2 (Directora Médica, Directora de Enfermería) 2 (Director Gerente, Directora Médica) 2 (Directora Médica, Directora de Enfermería) 2 (Directora Médica, Directora de Enfermería) 1 (Directora Médica) 0 (por normativa) 1 (Directora Médica) 2 (Directora de Enfermería, Director de Gestión) 1 (Directora de Enfermería) 1 (Directora de Enfermería) NÚMERO DE PROFESIONALES QUE LO COMPONEN 3 (miembros de Consejo Técnico) 12 PERIODICIDAD Mensual (penúltimo martes de mes) Mensual (segundo jueves de mes) CONVOCATORIA ACTA Si Si Si Si 18 Mensual (último jueves de mes) Si Si 11 Mensual (primer jueves de mes) Si Si 9 Mensual (segundo viernes de mes) Si Si 6 Mensual (primer martes de mes) No Si 20 Mensual (segundo miércoles de mes) Si Si 7 Trimestral Si Si 8 Bimensual Si Si 7 Bimensual Si Si Bimensual No Difusión de 2 libros/año Si 5 1 ó 2 (Director Gerente, Director Correspondiente) Todos los Responsables inmediatos Al menos mensual Si 1 (Director Gerente) 4 a 8 miembros Trimestral Si 1 (Directora Médica) 1 (Directora de Enfermería) No 11 Mensual (primer martes) Objetivos y acuerdos Objetivos y acuerdos No 7 Cada 3 semanas Si 1 (Directora de Enfermería) 18 Trimestral Si No 2 (Director Gerente, Directora Médica) 5 Mensual (último lunes mes) No No Figura 5b3 PARTICIPACIÓN ACTIVA DE LOS TRABAJADORES Y EQUIPO DIRECTIVO EN COMISIONES Y GRUPOS DE TRABAJO Muchas de las oportunidades de mejora son detectadas en estos grupos de trabajo y creemos que es una buena fórmula para intercambiar ideas y aprender compartiendo conocimientos (figura 5b3). El equipo directivo dinamiza y potencia estos grupos de trabajo que están compuestos por trabajadores tanto del hospital como de los servicios extrahospitalarios, y por diferentes personas de los grupos de interés según a qué actividad o mejora esté dirigido el grupo en cuestión. El equipo directivo dedica un 25% de su tiempo a participar y dinamizar estos grupos (estimación aproximada). Ejemplo de las iniciativas o ideas innovadoras puestas en marcha con la intervención de estos grupos de trabajo son las señaladas en la figura 5b4. INFORMACIÓN OBTENIDA DE GRUPOS DE PACIENTES Y FAMILIAS E INSTITUCIONES INDICADORES RELEVANTES PROPIOS − AUTOEVALUACIÓN EFQM FUENTES DE INFORMACIÓN EXTERNA OBJETIVOS DE MEJORA (Priorización por Consejo de Dirección) PLAN DE GESTIÓN ANUAL O BIENAL REAJUSTE PLANES DE ACCIÓN IMPLANTACIÓN DE LA MEJORA EVALUACIÓN DE LA MEJORA Figura: 5b2 Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava 68 CRITERIO 5. PROCESOS MEJORAS REALIZADAS A INICIATIVA DE LOS TRABAJADORES O PACIENTES, FAMILIAS O INSTITUCIONES O GRUPOS DE TRABAJO MEJORA PROCESO AFECTADO PROPUESTA POR Redistribución de la población de los Centros de Salud Mental según Centro de Salud Apertura de nuevas salas de visitas de familiares Adaptación de la peluquería a las necesidades de los pacientes Asistencia en consultas Consejo Técnico Asistencia en hospitalización Asistencia en hospitalización Familiares Cambio del comedor de la Unidad 3. Baños de la Unidad 5 Criterios de derivación desde Atención Primaria a Salud Mental Creación del archivo de Historias Clínicas Cambio de bata y pijama por chandals para los pacientes Normas para el cambio de médico y centro Asistencia en hospitalización Profesionales del Hospital Coordinación intra e interinstitucional Sistema de información Hostelería Comisión de Calidad Reelaboración de las normas para la concesión de permisos para docencia Implantación de un nuevo modelo de petición de medicamentos Elaboración de menús adaptados a las necesidades de nuestros pacientes Elaboración de los circuitos de marcaje de ropa Guía Informativa del Hospital Psiquiátrico Elaboración de un programa propio de admisión del Hospital para resolver nuestra necesidad de información Coordinación intra e interinstitucional Clientes– Trabajadores Familiares Comisión de Historias Clínicas Asociación de Vecinos Consejo Técnico Comisión de Docencia Gestión de medicamentos Comisión Intrahospitalaria Hostelería Comisión de Alimentación Hostelería Comisión de Ropa Coordinación intra e interinstitucional Sistema de información Comisión de Calidad Servicio de Admisión Figura 5b4 En nuestra organización se emplean varios sistemas para detectar, y posteriormente utilizar, nuevos diseños de procesos, filosofías operativas y técnicas o tecnologías que facilitan las operaciones. Destacan, en nuestra opinión, la formación continuada a todos los colectivos, y especialmente la formación en gestión y Calidad Total de directivos y líderes, la asistencia de muchos integrantes de nuestra organización a congresos y conferencias relevantes en el campo de la gestión sanitaria de dispositivos asistenciales y sociosanitarios, la lectura de la literatura científica (publicaciones e investigación), las reuniones con nuestros homólogos de otros centros y las celebradas con los distintos componentes de nuestros grupos de interés, en especial con la Dirección General de Osakidetza (controles de gestión), Subdirección de Calidad (autoevaluaciones), Dirección Territorial de Sanidad (Contrato-Programa), etc., etc. Diferentes y nuevos diseños de procesos se han ido incorporando a nuestro funcionamiento diario precedidos de períodos de prueba (o experiencias piloto) impulsados por el equipo directivo; como ejemplos, además de los ya señalados en la figura 5b4, podemos citar: Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava − La implantación del sistema de información económica o Aldabide. − El pilotaje del sistema Gizabide para la gestión administrativa de personal. − La adaptación del sistema informático de los planes de cuidados de enfermería de hospitales generales a salud mental o ZAINERI. − La participación en dos grupos de trabajo para el desarrollo del Proyecto OSABIDE (historia clínica informatizada) de tres personas de nuestra organización. − La creación de la Comisión de Etica Asistencial afianza la influencia de los cuatro principios éticos fundamentales (beneficencia, no-maleficencia, justicia y autonomía), favoreciendo así la participación activa de los pacientes y familias en la toma de decisiones sobre su enfermedad. Esta comisión tiene su acreditación oficial desde 1998 y ha sido la primera en obtenerla en el ámbito de la salud mental en el estado español. − La puesta en marcha en período de prueba de una unidad de gestión clínica ha sido realizada formando previamente a los componentes de esa unidad y estimulando el pacto de objetivos asistenciales, de calidad y de incentivos económicos. − La apertura de la unidad de Psicosis Refractaria supuso una oportunidad bien aprovechada para desarrollar en equipo el propio plan estratégico, misión y objetivos de esa nueva unidad, previa formación en calidad y en el funcionamiento de equipos eficientes (subcriterio 5c). Todos estos cambios o adaptaciones de procesos son puestos en conocimiento de los diferentes grupos de interés y de las personas encargadas de llevarlos a cabo, ya que ambos participan directamente en las modificaciones o son formados convenientemente antes de su entrada en funcionamiento como en el proceso de creación de la UPR (figura 5c1). En otros cambios que se introducen se facilita la formación y la información pertinentes a las personas que van a utilizarlos, así como a otros profesionales con posibilidades de manejarlos en un futuro cercano (formación de personal en espera de promoción o en listas de contratación). Como ejemplos podemos señalar los diferentes cursos impartidos sobre Aldabide, Gizabide, Bases de datos biomédicos, Zaineri, Ética Asistencial, Gestión Sanitaria, Calidad Asistencial, Autoevaluaciones EFQM, etc. El método formal de comunicar los cambios introducidos en los procesos es a través de los canales de comunicación existentes (figura 3d1), y por medio de la propia intervención y participación de los propios interesados en los procesos de mejora. Un ejemplo ilustrativo de cómo nuestra organización asegura que las personas reciben la información y formación pertinentes para adaptarse e incorporar iniciativas de aplicación práctica ha sido la instalación en el Centro de Tratamiento de Toxicomanías de una dispensadora automática de metadona, que lleva incorporado un programa informático que facilita la planificación de las dosis de forma individualizada y asegura el gramaje exacto en la dispensación. De esta forma, se ha disminuido drásticamente el riesgo de error en las dosis y puede disponerse de varios listados diarios de las entradas de información definidas previamente por el propio equipo 69 CRITERIO 5. PROCESOS del centro, lo que facilita su organización laboral y el control individualizado de cada paciente. Otro beneficio añadido es que la dispensación automática de metadona evita aglomeraciones innecesarias de las personas toxicómanas en la sala de espera, dificultándoles la transmisión y el intercambio de sustancias (“trapicheo”). Esta máquina es, por el momento, la única en los centros de Osakidetza y se instaló por la búsqueda activa del equipo directivo de sistemas de facilitación del trabajo y de evitación en lo posible de errores, que culminó con la adquisición de la máquina tras la visita de directivos y personal del Centro de Tratamiento de Toxicomanías a otro centro de atención a toxicómanos en Santander. Después, los propios profesionales han desarrollado mejoras en el programa informático de origen. El resultado de esta innovación ha sido valorado por los profesionales como muy positivo, superando las expectativas iniciales. Los propios sistemas de gestión informatizada y los resultados del rendimiento de los indicadores aseguran una revisión periódica de los nuevos procedimientos (Aldabide, Gizabide, Zaineri), y el grado de cumplimiento de los objetivos de los nuevos procesos o sistemas predisponen a su continuidad o a su replanteamiento: objetivos de la UPR, de la Unidad de Gestión Clínica, etc., así como los resultados de las encuestas acerca de la satisfacción percibida por los clientes y nuestros propios profesionales. 5c DISEÑO Y DESARROLLO DE LOS PRODUCTOS Y SERVICIOS BASÁNDOSE EN LAS NECESIDADES Y EXPECTATIVAS DE LOS CLIENTES La evolución de la asistencia en las dos últimas décadas ha estado marcada en toda Europa por los procesos de DESINSTITUCIONALIZACIÓN y el auge y la progresión constante de la denominada PSIQUIATRIA COMUNITARIA (Reforma Psiquiátrica, subcriterio 2b). Ambos procesos se deben a la demanda ciudadana europea identificada por estudios y publicaciones de diversos organismos sanitarios de salud mental y de carácter social de ámbito europeo: OMS, Universidades, Escuelas Psiquiátricas, foros de pacientes y familiares, informes sociales, etc. Ambos procesos fueron iniciándose también en nuestro país y en nuestra comunidad autónoma, siendo estas innovaciones fruto de la adaptación de la asistencia psiquiátrica a las necesidades y expectativas de los clientes, demandantes de una asistencia psiquiátrica hospitalaria con carácter menos asilar, religioso y paternalista, y de una asistencia ambulatoria más cercana y menos hospitalocéntrica. El proceso de Desinstitucionalización consiste, en resumen, en la disminución de camas manicomiales (asilares), pasando muchos enfermos a vivir en el entorno social. Esto ha requerido, y requiere, dos condiciones fundamentales: la primera, la mejoría en el estado biopsicosocial de los pacientes que se ha acelerado por la continua y creciente eficacia de las técnicas terapéuticas y farmacológicas que facilitan su integración y adaptación al entorno social, laboral y familiar. En nuestro caso, hizo que de más de 450 enfermos que había en el viejo hospital se pasara a 250 enfermos en el actual y nuevo edificio inaugurado Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava en 1994. Una segunda condición y no menos importante, es la creación paralela de estructuras extrahospitalarias o intermedias que permitan una adaptación progresiva de los enfermos desinstitucionalizados al medio social. En nuestro territorio se han desarrollado con intensidad este tipo de dispositivos contando con la ayuda de diferentes colaboradores lo que ha contribuido a definir y dimensionar estos servicios. La Psiquiatría Comunitaria es el proceso por el cual desde hace una década en nuestro territorio se han “abierto” centros para consultas psiquiátricas y dispositivos monográficos distribuidos por la ciudad, en ocasiones junto con atención primaria, es decir, con carácter comunitario, en contraposición al carácter hospitalocéntrico del resto de las especialidades médicas, aunque sigue y seguirá habiendo una porción de la psiquiatría que es hospitalaria (atención a los enfermos agudos y crónicos no desinstitucionalizables). Nuestra Cartera de Servicios (páginas 41 y 42 de nuestro Plan Estratégico, -subcriterio 5d-), define nuestro “negocio” en productos/servicios asistenciales, actividades docentes y actividades científicas. Nuestra primera línea estratégica está claramente orientada al paciente (subcriterio 2c). Centrándonos en los productos/servicios de carácter asistencial distinguimos, según la tipología de nuestros pacientes, tres modalidades asistenciales que se constituyen en procesos clave de nuestra organización: ASISTENCIA EN HOSPITALIZACIÓN: Dentro de la hospitalización existen tres productos/servicios diferenciados: de media estancia, definida por una duración no superior a los 180 días, y de larga estancia y de gerontopsiquiatría, pudiendo la estancia superar los 180 días o ser de carácter indefinido en una parte apreciable de los casos, puesto que aún hay pacientes invalidados para la integración social. La asistencia a los pacientes hospitalizados fue drásticamente mejorada con la nueva construcción y puesta en funcionamiento del edificio del actual Hospital Psiquiátrico de Alava en 1994. El aspecto moderno, luminoso, la distribución interior y otras características hacen que sea más acogedor, como cualquier hospital moderno, y así es visto por familias, visitas, proveedores, profesionales sanitarios que acuden a cursos, etc., y no como el vetusto y tétrico edificio anterior (el manicomio de principios del siglo XX). Este cambio físico también ha contribuido a establecer y desarrollar relaciones (médico-paciente, interprofesionales, con las familias) diferentes, más acordes y actualizadas que en la etapa anterior y ha ayudado a mejorar la imagen popular que acerca de nuestro hospital se tenía en nuestra ciudad y en nuestro territorio. A pesar de ser un edificio nuevo, durante estos años se han ido realizando algunas modificaciones para adecuarnos mejor a las necesidades de nuestros pacientes y sus familias. Estas modificaciones son de carácter organizativo, de funcionamiento, físicas y hosteleras ya que nuestros pacientes viven muchos días o meses o años en nuestro centro. Son ejemplos: 70 CRITERIO 5. PROCESOS Modificaciones de funcionamiento asistencial: Protocolización de procedimientos clínicos y terapéuticos. − Consentimientos informados. − Protocolos de coordinación interniveles. − Planes de atención de enfermería. − Hoja de continuidad de cuidados. − Niveles de dependencia. − Guías informativas de unidades. − Guía informativa del hospital (subcriterios 5b y 4d). Modificaciones de carácter hostelero: − Comedores en las unidades. − Instalación de aire acondicionado. − Cierre del hueco de la escalera central. − Sistema de ventilación permanente (evita apertura de ventanas). Algunas de las mejoras emprendidas han sido realizadas por sugerencia de pacientes y familiares como por ejemplo: − − Habilitación y apertura de salas de visitas. − Adaptación para minusválidos del servicio de peluquería. − Instalación de zonas de sombra en verano. − Uso de chandals por los enfermos en vez de bata y pijama. Otras mejoras han sido acometidas por sugerencia de nuestro propio personal y grupos de trabajo (figura 5b4). ASISTENCIA EN CONSULTAS: Nuestras consultas a pacientes se atienden en los Centros de Salud Mental, distribuyéndose de la siguiente forma: 4 centros de adultos que corresponden a Vitoria-Gasteiz (zonas norte, sur, oeste y centro), abarcando a 240.000 habitantes sobre un total de unos 280.000 del territorio alavés. Otro está en el Valle de Aiala-Llodio y atiende a unos 40.000 habitantes. La zona rural es atendida por los centros de salud mental de Vitoria, contando con el desplazamiento de su personal a los consultorios de Medicina General de la zona rural, generalmente una vez por semana. Existen, además, centros de salud mental monográficos como la Unidad de Psiquiatría Infantil, el Servicio de Alcoholismo y el Centro de Tratamiento de Toxicomanías. Estos dispositivos monográficos están situados en lugares céntricos de la ciudad para facilitar el acceso a los pacientes. Los centros de salud mental se tiende a incluirlos en los Centros de Atención Primaria, con el fin de estar más cerca de los pacientes y sus médicos de familia. Dos centros de salud mental están ubicados en centros de atención primaria y en enero de 2002 se incluirá otro (el de Fernández de Leceta). Esto facilita una coordinación personalizada, cercana y fluida entre Atención Primaria y Salud Mental. En nuestros centros de salud mental se han realizado modificaciones tendentes a satisfacer a nuestros clientes: Modificaciones estructurales y organizativas: − Inclusión del CSM de San Martín en Atención Primaria (1991). − Inclusión del CSM de Aranbizkarra en Atención Primaria (1993). Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava − Reunificación del Programa Libre de Drogas y de Metadona en un único Centro de Tratamiento de Toxicomanías (1994). − Reubicación de Alcoholismo: Centro de Día y Hospital de Día de Alcoholismo en un único local céntrico (1995). − Reubicación del CSM de Gasteiz-Centro (1996). − Reubicación de consultas en el CSM de San Martín (a piso superior más luminoso) (1999). − Reformas en el CSM de Fdez. de Leceta (1999). − Remodelación y redecoración de la Unidad de Salud Mental Infanto-Juvenil (2000). Modificaciones de funcionamiento asistencial (subcriterios 4d y 5b): − Informes de alta de consultas. − Protocolos de manejo de patologías más frecuentes. − Protocolos de derivación con atención primaria. − Consentimientos informados para tratamientos como Naltrexona, aversivos del alcohol... − Guías informativas de los CSM. ASISTENCIA EN ESTRUCTURAS INTERMEDIAS: Denominamos Estructuras Intermedias a aquellas unidades o dispositivos destinados a la atención de los pacientes en programas intensivos o para tratamiento a medio o largo plazo, sin que el paciente precise ser hospitalizado en la forma tradicional. Es lo que constituye nuestras alternativas a la hospitalización convencional, es decir, sería equivalente a la hospitalización a domicilio para los hospitales de agudos o las unidades sin ingreso. Nuestras estructuras intermedias son: − Hospital de Día de Psiquiatría, en el que los pacientes psicóticos jóvenes de reciente diagnóstico y alta hospitalaria precoz siguen un programa intensivo de estabilización. Tiene capacidad para 18 personas/día. − Hospital de Día de Alcoholismo para pacientes en tratamiento de deshabituación. − Centro de Día de Alcoholismo para pacientes alcohólicos crónicos. − Servicio de Rehabilitación Comunitaria, al que acuden unos 200 pacientes que siguen programas para su reinserción social y donde se realizan múltiples actividades terapéuticas: farmacológicas, terapias psicológicas individuales y grupales, etc. y lúdico/sociales: teatro, deportes, manualidades, talleres, etc. Los pisos, pensiones y residencias tuteladas, en las que se alojan algo más de 100 pacientes en fase de buena evolución para la convivencia en comunidad, son supervisados por el Servicio de Rehabilitación Comunitaria. − Comunidad Terapéutica de Foronda, donde se “hospedan” 18 pacientes ex-toxicómanos para la deshabituación de las drogas de abuso (heroína, cocaína, …). Están supervisados también por monitores y por el psicólogo responsable. La diversificación de estas estructuras intermedias para atender las patologías de forma específica son evidentes adaptaciones a las necesidades de nuestros clientes e incluyen estructuras organizativas complejas y modificaciones físicas y de funcionamiento. Así por ejemplo, se trasladó a un local céntrico el Hospital de Día de Psiquiatría en 1995, y en 2000 se ha doblado el horario del Psiquiatra Responsable; se realizan de forma periódica reformas en pisos y se ubican 71 CRITERIO 5. PROCESOS pacientes compatibles entre sí; se ha remozado el Servicio de Rehabilitación Comunitaria para mejorar sus condiciones de habitabilidad. Todas estas mejoras en los productos y servicios se han ido poniendo en marcha basándonos en la información proveniente de la experiencia de otros países europeos en esta área de salud, las demandas de las asociaciones de familiares de enfermos de Álava y a través de las quejas y reclamaciones de los usuarios. Es importante reseñar que muchas iniciativas en nuestro territorio se han puesto en marcha por sugerencia o demanda de las asociaciones de familiares entre las que destacan: − − − − La creación de la nueva unidad para Psicosis Refractarias (ver más adelante). − La colaboración en el programa de Anorexia y Bulimia. − Los trámites para la futura cesión, por parte del Ayuntamiento y la Caja de Ahorros, de terrenos para jardín general. − Programa de charlas de divulgación e información para familiares de esquizofrénicos, etc. Otra fuente valiosa de información para determinar expectativas y satisfacción que hemos utilizado es el informe que sobre la Atención Extrahospitalaria en Salud Mental en la Comunidad Autónoma Vasca ha realizado recientemente el Defensor del Pueblo Vasco o Ararteko (publicado en 2000). En él se recogen información relevante y significativa acerca de los medios materiales y humanos, recursos estructurales y organizativos y grado de satisfacción de los pacientes y familiares con la atención extrahospitalaria en salud mental. Los resultados de dicho informe son muy favorables para nuestra organización en varios aspectos: medios y recursos económicos, dotación de estructuras intermedias, satisfacción de los usuarios, etc. (subcriterio 6a). Entre los nuevos productos y servicios adaptados a las necesidades actuales y futuras de nuestros clientes, podemos señalar: − − − − La denominada Consulta de Acogida en los CSMs supone la ventaja para el paciente de ser valorado en menos de 5 días (de promedio) por un profesional capacitado (enfermera especialista en psiquiatría) que puede recomendar pautas de actuación y fijar la consulta con el psiquiatra o psicólogo con mayor antelación si fuera preciso. El objetivo de esta consulta es la recogida de todos los datos relevantes del motivo de la consulta y considerar la urgencia o la preferencia del caso. Está abierta la posibilidad de consulta inmediata con el psiquiatra si se precisa, pero en la mayoría de los casos dicha demanda se estudia en el equipo, donde se decide qué profesional realizará el seguimiento. La primera consulta no suele sobrepasar de media los 10-15 días. Atención a las ludopatías, iniciada en el Servicio de Alcoholismo por demanda de los propios pacientes (1995). La colaboración con la puesta en marcha del programa intensivo de Anorexia y Bulimia en el Hospital Santiago (1998). El uso compartido con Bienestar Social de camas de estancia corta (<30 días) para pacientes con demencia y con la finalidad de proporcionar un Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava − − − − descanso a los cuidadores o el tiempo de espera para residencia permanente (1998). La puesta en marcha de cuidados estandarizados, habiéndose definido 6 procesos de enfermería. Estos estándares se han adaptado al programa informático Zaineri, siendo modelo y el único hospital que ha adaptado dicho programa a salud mental (2000). Hoja de valoración de enfermería al ingreso de los pacientes siguiendo el modelo de Virgina Henderson (2000). La protocolización de 12 aspectos específicos del trabajo de enfermería, entre los que se encuentran la administración de fármacos, la higiene de los pacientes, la recogida de muestras, etc. (revisión en 1999). Los niveles de dependencia de los pacientes adaptados a las necesidades físicas o psíquicas, habiéndose rediseñado para homogeneizar estos niveles según las unidades (1998 y 2000). Niveles de vigilancia, establecidos para poder actuar en función de signos de alarma o de riesgo de descompensación, y que protocolizan actuaciones subsiguientes (1998). Protocolos de sujeción mecánica para evitar auto y heteroagresiones (1998). La rezonificación o redistribución de la población correspondiente a los centros de salud mental para asegurar una mejor continuidad de cuidados al hacer coincidir el cupo de pacientes de los médicos de un mismo centro de atención primaria con los del centro de salud mental (2000). El ejemplo más característico de innovación y de colaboración con los partners para desarrollar nuevos servicios lo constituye la creación de la Unidad de Psicosis Refractarias (figura 5c1). Las Asociaciones de Familiares demandaron a las instituciones sanitarias un dispositivo para el internamiento e ingreso de psicóticos “peligrosos” en 1995. En 1997, canalizada dicha propuesta en el Parlamento Vasco, éste emitió una resolución por la que instaba al Departamento de Sanidad a la creación de una nueva unidad, en principio destinada a enfermos peligrosos y judiciales. Reestudidada la tipología de los enfermos existentes en nuestro ámbito, se definieron las necesidades de número de camas, el tipo de terapias, los recursos humanos necesarios, la ubicación más idónea, etc. Con toda esta información, recogida por diferentes equipos de trabajo y la procedente de las visitas a centros penitenciarios psiquiátricos del Reino Unido, se redactó un primer borrador que perfilaba mejor el tipo de enfermos, la capacidad y la ubicación de esta nueva unidad que, primeramente, se denominó de Cuidados Especiales. Este proyecto fue sometido a la aprobación de la Consejería de Sanidad y la Dirección General de Osakidetza. Se difundió a las Asociaciones de Familiares, Consejo de Dirección y Consejo Técnico, Responsables de Centros de nuestra organización y de otras organizaciones de salud mental. Tras la correspondiente recogida de sugerencias y correcciones se elaboró el proyecto definitivo en 1999. Durante este año y el 2000 se fueron realizando las obras de adaptación de una de nuestras unidades y se adquirió mobiliario y equipamiento. En julio de 2000 se procedió a la selección del Jefe de la Unidad mediante concurso 72 CRITERIO 5. PROCESOS público, en el que se valoró la presentación de una memoria sobre gestión clínica, y a la Supervisora de Enfermería. Hasta diciembre de 2000 se mantuvieron diversas reuniones con Psiquiatras de todos los Centros de Salud Mental de la CAV, Asociaciones de Familiares, Médicos Forenses, Asociaciones de Vecinos y Colegios cercanos, Servicios Centrales de Osakidetza, Dirección Territorial de Sanidad y todos los profesionales de nuestra organización, realizándose unas 15 sesiones de presentación. Durante unos días la Unidad estuvo abierta para que todo nuestro personal, de forma organizada, visitara sus instalaciones acompañados de un guía. El Equipo Directivo y los responsables de la unidad participaron en la presentación y visitas a la nueva Unidad. El Director Gerente, la Directora Médica, la Directora de Enfermería, el Jefe de Sección y la Supervisora visitaron dos unidades similares en Niza y París para tomar modelo de funcionamiento y de protocolización de ingresos, terapias, altas y de adaptación de detalles estructurales (habitación de contención, medidas de seguridad, etc.). En diciembre de 2000 se seleccionaron los 29 profesionales restantes: enfermeras, auxiliares, psicólogo, terapeuta ocupacional, trabajador social y auxiliar administrativo. Desde el 8 al 19 de enero de 2000 en que se inauguró, se formó a todos los miembros de la unidad en técnicas de trabajo en equipo y entre todos, y con la colaboración de la Subdirección de Calidad de Servicios Centrales, se elaboró el Plan Estratégico de la Unidad, al tiempo que iniciaban su conocimiento mutuo y una relación fluida. Definieron Misión, Visión y Valores de la Unidad y se dotaron de un código ético de conducta para con los pacientes y de comportamiento entre ellos. Esta Unidad se denomina actualmente Unidad de Psicosis Refractaria. Esta es una unidad novedosa por la combinación y manejo de diferentes técnicas de tratamiento psicoeducativo y psicodinámico y es referencia para toda la CAV. Tiene definidos criterios de ingreso y exclusión según características y severidad de esta patología, y se han creado una Comisión de Ingreso y Seguimiento de los pacientes y una de Control del Departamento de Sanidad. En la figura 5c1 se describe esquemáticamente el proceso de creación y puesta en marcha de la UPR. Como mecanismos de evaluación utilizamos, además del contacto permanente con las asociaciones de familiares (reunión trimestral), los resultados de la encuesta de expectativas realizada en el año 2000, el Informe de situación de la Asistencia Extrahospitalaria de Salud Mental del Ararteko publicado en 1999 (subcriterio 6a) y las encuestas de satisfacción a pacientes hospitalizados y de consultas (subcriterio 6a). Otras medidas complementarias de evaluación son los resultados de los indicadores de rendimiento de todos y cada uno de nuestros centros, que son revisados mensualmente y difundidos a los profesionales a través de los diferentes grupos de trabajo o comisiones. Estos indicadores incluyen datos de actividad y de calidad (demoras para consultas, por ejemplo). Se realizan comparaciones cuatrimestrales o semestrales o anuales, incluyendo gráficos de evolución anual. Desde el año 2000 disponemos de comparaciones con estructuras similares. Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava CREACIÓN DE LA UNIDAD DE PSICOSIS REFRACTARIA Proyecto dispuesto por Orden Parlamentaria (1996) Definición de la nueva Unidad por medio de distintos grupos de trabajo (1997-1998) Borrador Proyecto de Creación de la Unidad de Psicosis Refractaria (1998) Distribución del proyecto a todos los profesionales implicados, Comité de Empresa, Instituciones, etc. (1998) Recogida de sugerencias (1998–1999) Elaboración del Proyecto (1999) Realización de las obras pertinentes y definición de equipamiento (1999–2000) Visita a dos Unidades de Psicosis Refractarias en Francia (París y Niza) (2000) Presentación de la Unidad a los profesionales de cada territorio y visitas guiadas a la misma de representantes de Osakidetza, Departamento, Asociaciones de familiares, Asociaciones de vecinos, Colegios próximos y a todos los profesionales de nuestra Red de Salud Mental (septiembre–diciembre 2000) Selección del personal de la Unidad (2000–2001) Formación del personal de la Unidad en técnicas de trabajo en equipo y elaboración por parte de los trabajadores de la Unidad de su Plan Estratégico (enero 2001) Inauguración con presentación pública del Consejero e invitación a todos los grupos de interés (20 enero de 2001) Comienzo de la andadura de la Unidad (22 de enero de 2001) Seguimiento de la Formación Continuada (marzo–abril 2001) Unidad al 100% de su capacidad (7 de mayo de 2001) Figura 5c1 5d PRODUCCIÓN, DISTRIBUCIÓN Y SERVICIO DE ATENCIÓN DE LOS PRODUCTOS Y SERVICIOS En las páginas 41 y 42 de nuestro Plan Estratégico se definen nuestros productos y servicios en el capítulo dedicado a la definición del negocio (o cartera de servicios). En nuestro caso éstos son: 1. ASISTENCIALES: − Psicopatologías crónicas con hospitalización de media estancia. Psicopatologías crónicas con hospitalización de larga estancia. Gerontopsiquiatría hospitalaria. Psiquiatría y psicología infantil ambulatoria. Psiquiatría y psicología adultos ambulatoria. − − − − 73 CRITERIO 5. PROCESOS − − − − − 2. y con el fin de facilitar y unificar criterios diagnósticos y de tratamiento de los procesos más comunes en salud mental con los médicos de Atención Primaria, se han protocolizado diversos procesos entre los que destacan: •Derivación de pacientes a consultas psiquiátricas. •Tratamiento del paciente toxicómano. •Tratamiento de la depresión. •Tratamiento de la ansiedad. Todos estos protocolos fueron elaborados en 1995 por grupos de trabajo conjuntos (psiquiatras y médicos de familia), y revisados y actualizados en 1999 y 2000. Se ha realizado la difusión a todos los centros, tanto de Atención Primaria como de Salud Mental de nuestra área de influencia. También están reguladas las admisiones a Rehabilitación Comunitaria, Centros de Día y Comunidad Terapéutica de Foronda, así como la inclusión en programas especiales (metadona). Alcoholismo y drogodependencias ilegales. Programas especiales: a) Estructuras intermedias (alternativas a hospitalización tradicional) • Reinserción socio familiar: pisos, pensiones, residencias. • Rehabilitación comunitaria (Servicio de Día). • Centros de Día (Alcoholismo, Psiquiatría). • Reinserción ocupacional: talleres b) Estructuras terapéuticas: • Programas de metadona y libre de drogas. • Comunidad Terapéutica de Foronda. Asistencia social a pacientes y familiares. Atención al paciente y usuario. Educación sanitaria. DOCENTES: − − − − − − Pre y postgrado de enfermería. Pre y postgrado de psicología. Pregrado de trabajo social. Pregrado de medicina familiar y comunitaria. Pregrado de psiquiatría. Pregrado del master en drogodependencias. Formación continuada técnico-profesional. 3. − ACTIVIDADES CIENTÍFICAS E INVESTIGACIÓN: − − − − Participación en ensayos clínicos. Publicaciones científicas. Participación en congresos, jornadas, … Organización de reuniones científicas. 2. Para el proceso de ingreso en hospitalización nuestra principal receptora es la unidad de Media Estancia que acoge todas las admisiones procedentes del exterior que son otros hospitales (sobre todo Unidad de Agudos del Hospital Santiago) y otros dispositivos de salud mental. El ingreso en esta unidad está consensuado y protocolizado con nuestro principal proveedor, habiéndose definido los criterios de admisión y exclusión y designado responsable de este proceso en nuestro centro (coordinador de ingresos), que acude semanalmente a la reunión de coordinación con dicha Unidad de Agudos para programar traslados, acordar y pautar actuaciones y terapias de los pacientes que se derivan a nuestra Unidad de Media Estancia. Desde enero de 2001, la recién inaugurada Unidad de Psicosis Refractaria también es (como Unidad de Media Estancia) receptora de ingresos del exterior, es decir, de otros dispositivos de salud mental. Esta unidad es referencia para toda la CAV y está claramente regulada la admisión de pacientes mediante Orden en el BOPV; esta regulación contiene criterios de admisión y exclusión, procedimiento y tramitación del ingreso y otras especificaciones, como las concernientes a la composición de la Comisión de Ingreso y Seguimiento y modelaje de las solicitudes. Toda esta regulación se ha difundido a todos los centros de salud mental de nuestra CAV. Los “productos” docentes y de actividades científicas son tratados en otros capítulos de esta memoria (subcriterio 4e) por lo que nos centraremos en los productos asistenciales. Con el fin de dotarle a este producto de una denominación ajustada a estándares y lenguaje internacional de carácter técnico, nuestros profesionales utilizan los criterios de clasificación de pacientes más universalmente aceptados, como el DSM IV y la clasificación internacional de enfermedades en su décima versión (CIE–10). Con el fin de reducir la variabilidad en los procesos de tratamiento, se protocolizan las indicaciones para las terapias más frecuentemente utilizadas en salud mental. Estas indicaciones se refieren a criterios de severidad, oportunidad, valoración de posibles complicaciones, dosificación y combinación de fármacos y otras terapias, controles periódicos y evolución de los pacientes. Como ejemplos podemos señalar: − − − − − − − − Guía de tratamiento con Neurolépticos Depot (esquizofrenia). Guía de utilización de la carbamacepina (trastornos del humor). Guía de utilización de Litio (trastornos del humor). Guía de utilización de Naltrexona (opiáceos). Guía de utilización de Clozapina (psicosis). Guía para la desintoxicación de toxicomanías. Guía para la desintoxicación ambulatoria del paciente alcohólico. Guía para el programa de mantenimiento con metadona (opiáceos). Nuestros pacientes provienen de: 1. Atención Primaria de Salud: El 70% de nuestros pacientes de consultas es derivado desde Atención Primaria (Comarca Araba) pero también es cierto que una gran parte de patología leve y más severa pero estabilizada, es controlada y mantenida en este escalón sanitario. Por esta razón Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava Los medios que empleamos para comunicar y poner en el mercado nuestros productos y servicios a clientes actuales y potenciales son: − Relación médico-paciente que está sustentada en la historia clínica que actúa como soporte de comunicación entre colegas, profesionales y otros centros sanitarios (consultas y hospitales) de nuestra organización general y otras instancias (judiciales, etc.). Los documentos que contiene la historia clínica así como el acceso, la guardia y custodia y la confidencialidad de la misma, están reguladas en el Manual de Utilización de la Historia Clínica, elaborado por la Comisión de Historias Clínicas, con las aportaciones referentes a la confidencialidad que realizó el Comité de Ética Asistencial. Nuestra organización de servicios es la única en salud mental que ha unificado la Historia 74 CRITERIO 5. PROCESOS − − − − Clínica de forma que ésta “acompaña” al paciente allá donde sea atendido, lo que contribuye a no repetir pruebas y documentación innecesarias y al conocimiento integral y ordenado de la evolución de su enfermedad y de los tratamientos recomendados. Informes de Alta de Consultas. Constatada esta área de mejora en 1998 por el equipo directivo, se diseñó y se implantó, en todos los centros extrahospitalarios de nuestra organización, un modelo de informe de alta ambulatoria (de consultas), acción para la que se han fijado objetivos de cumplimentación progresivos y está siendo evaluada por la Comisión de Calidad. Informes de Alta Hospitalarios. El actual equipo directivo implantó en 1998 la normativa de cumplimentación del informe de alta de hospitalización, siendo desde entonces mecanografiados todos los informes y entregados al alta en el 90% de los casos. Asimismo, la Comisión de Historias Clínicas, mediante el programa Evalúa, puede valorar el grado de su cumplimentación y entrega. Los informes de alta de hospitalización son el soporte para garantizar la imprescindible Continuidad de Cuidados de los pacientes cuando pasan al medio ambulatorio. Informe de Continuidad de Cuidados de Enfermería (acompaña siempre al informe de alta hospitalaria). Implantado en 1998, se ha conseguido que se cumplimente en el 100% de los casos pertinentes. Se realiza el seguimiento mensual y la evaluación de su cumplimentación y es un objetivo cuantificado de calidad técnica en el Contrato-Programa (al igual que los informes de alta de hospitalización y de consultas). Reuniones de trabajo y coordinación con interlocutores internos y externos, incluyendo aquí a nuestras propias comisiones clínicas y grupos de trabajo con representantes, en ocasiones, de otros centros. Entre ellas podemos citar: • Comisión de Coordinación de Area de la que forman parte además de nuestros responsables de centros, representantes de los hospitales Santiago y Txagorritxu, y que se reúne mensualmente. • Coordinación con el Hospital Santiago para los ingresos, que se celebra con periodicidad semanal. • Reuniones de consenso para la protocolización de procesos con Atención Primaria y difusión de los protocolos. Un ejemplo claro de difusión de estos servicios y productos es la presentación a todos los Centros de Atención Primaria de Vitoria, en una sesión convocada para este fin por las Direcciones Médicas de Salud Mental y Atención Primaria, que fue seguida de otras siete reuniones de presentación en las zonas rurales de Álava, visitando a los equipos de Atención Primaria de cada una de las zonas. • Presentación de nuevos servicios en reuniones científicas. La UPR ha sido presentada “en sociedad” coincidiendo con el VIII Curso Anual de Psiquiatría (2001), de carácter internacional, organizado por nosotros en colaboración con los Servicios de Psiquiatría del Hospital de Cruces y del Hospital Santiago Apóstol. También ha sido Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava • objeto de presentaciones específicas en otras comunidades autónomas, tras invitación directa de profesionales y gestores de salud mental. Contacto directo con homólogos profesionales en reuniones de trabajo con otros centros de la red. Los medios que utiliza nuestra organización para distribuir los productos y servicios a los clientes, considerando como tales a los colaboradores, proveedores de pacientes y otros, además de los enfermos y familiares, pueden verse en la figura 5d1. Servicio/Producto (Intermedios y/o finales) Acta de Comisiones y Grupos de Trabajo Protocolos de consenso con otros centros Informes de alta de consultas Informes de alta de hospitalización Informes judiciales (incapacitación, tutelas, peritajes) Informe/Factura mensual del Contrato Programa Factura mensual a Servicios Sociales Informe cuatrimestral (control de gestión) Guías Informativas de CSMs Guías Informativas Unidades Hospitalización Guía Informativa del Hospital Guía de acogida a nuevos trabajadores Hoja de continuidad de cuidados de enfermería Consentimientos Informados Cliente Otros profesionales de nuestra organización Profesionales de otros centros Cliente–Paciente Cliente–Paciente Servicios Judiciales Dirección Territorial de Sanidad IFBS Dirección General Clientes–Pacientes y Familiares Clientes–Pacientes y Familiares Clientes–Pacientes y Familiares Empleados de nueva incorporación Profesionales de otros centros Clientes–Pacientes y Familiares Figura 5d1 Con el fin de prestar un servicio de atención a los productos y servicios distribuidos, nuestra organización realiza la actualización de protocolos en funcionamiento (derivación y manejo de patologías mentales más frecuentes con Atención Primaria ya descritos en párrafos anteriores), y elabora protocolos nuevos para la estabilización de algunos subprocesos, y guías complementarias como las de actuación y registros en casos de: − Fuga de pacientes. − Agresiones de pacientes (auto y heteroagresiones). − Ingresos involuntarios. − Fallecimientos de causa natural. − Selección y compra de ropa de pacientes. − Acompañamiento de pacientes a consultas y salidas autorizadas. − Gestión de recursos económicos de pacientes, etc. Otros ejemplos de atención hacia productos y servicios “intermedios” son la evaluación de los niveles de dependencia y vigilancia de los enfermos ingresados. Los niveles de dependencia (física y psíquica) se evalúan cada tres meses, incluyendo la elaboración de los informes de enfermería 75 CRITERIO 5. PROCESOS correspondientes. Los niveles de vigilancia, consecuencia de esa evaluación, se adaptan ante los signos de alarma o de descompensación detectados, y se establecen las correspondientes medidas con objeto de prevenir riesgos hacia otros pacientes, familiares y trabajadores. Cada nivel de vigilancia requiere una serie de normas a aplicar por el personal asistencial. Otro ejemplo de atención complementaria a servicios o productos son los Consentimientos Informados para procedimientos potencialmente peligrosos o que pongan en riesgo la salvaguarda del derecho a la intimidad y a la confidencialidad. Estos consentimientos informados realizados por escrito requieren, además de la comprensión y la firma del paciente o su tutor, de las explicaciones en lenguaje inteligible para los propios pacientes y sus familias. Como ejemplos, podemos relacionar los siguientes: − − − Tratamiento con Naltrexona. Tratamiento con Terapia Electroconvulsiva. Tratamiento aversivo de la deshabituación alcohólica. − Grabación en vídeo con fines docentes, terapéuticos o de difusión de actividades. Estos, y otros consentimientos informados, han sido elaborados por grupos de trabajo “ad hoc” y supervisados por el Comité de Ética Asistencial. 5e. GESTIÓN Y MEJORA DE LAS RELACIONES CON LOS CLIENTES Para determinar y poder satisfacer los requisitos de nuestros clientes, contamos con el proceso estratégico “Voz del cliente” que es un proceso clave para nosotros. Como subprocesos hemos definido las encuestas de opinión y la relación directa con los pacientes y sus familias. Por ello, nuestra organización cuenta con información procedente de: − − − − Informe (basado en encuesta) acerca de la Salud Mental Extrahospitalaria en la Comunidad Autónoma Vasca, elaborado por la oficina del Ararteko (Defensor del Pueblo Vasco) en 1999, que contó con una activa colaboración por nuestra parte para definir la muestra de pacientes y para la selección de los entrevistados. De este informe se deduce que la salud mental extrahospitalaria (que incluye consultas y estructuras intermedias) es satisfactoria para nuestros clientes (pacientes y familias). Este informe valora también recursos (económicos, humanos, dispositivos asistenciales), y la atención en consultas y otros parámetros (subcriterio 6a). Gestión de quejas, reclamaciones y sugerencias, que se ha rediseñado, simplificado y homogeneizado con el resto de centros de la red, lo que permite comparaciones desde este año (2001). Reuniones periódicas con los representantes de pacientes y familiares. La Asociación Alavesa de Familiares de Pacientes se reúne trimestralmente con el Director Gerente y otros directivos, aportando información de primera mano sobre necesidades y deseos que intentamos satisfacer. Reuniones periódicas de carácter informativo de nuestros profesionales con familias de pacientes. El responsable de la Comunidad Terapéutica de Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava Foronda se reúne quincenalmente con los familiares de los pacientes ingresados en este centro para informar de su evolución y para conseguir la mayor colaboración familiar posible en la deshabituación de las drogas de abuso. En este servicio se ha entrevistado a todos los pacientes de los 10 últimos años con el objetivo de conocer la efectividad a largo plazo de las terapias utilizadas y contrastarlas con las de otros centros. Este estudio se ha publicado en el año 2001. Las enfermeras y médicos de las unidades hospitalarias también se reúnen con las familias de los pacientes de forma periódica para informarles de la evolución de sus parientes. − Contacto diario de los enfermos con los trabajadores sociales en todos nuestros centros (3 en el hospital y uno en cada centro extrahospitalario). Nuestros trabajadores sociales desempeñan una labor importante en la detección y en la búsqueda de soluciones de los problemas sociales de los pacientes y de sus familias, que son más frecuentes en esta población por la discapacidad asociada a la enfermedad; precisan ayudas activas para la tramitación de incapacidades, pensiones no contributivas, residencia habitual y hasta documentación imprescindible como empadronamientos, documentos de identidad, etc., y la gestión supervisada de los recursos económicos de los pacientes tutelados. Hasta 1998 las reclamaciones de nuestros pacientes se centralizaban en la Secretaría de la Dirección Médica y de la Gerencia, ya que en nuestra organización no ha existido como tal, ni existe en la actualidad, un Servicio de Atención al Paciente y Usuario como en la mayoría de organizaciones de servicios de Osakidetza/SVS. Es el propio equipo directivo el que realiza esta función y así puede conocer de primera mano y en tiempo real, todas las quejas, reclamaciones y sugerencias que se gestionan con inmediatez. El equipo directivo ha rediseñado el circuito facilitando al usuario una tramitación más cercana (descentralizada) y sencilla (figura 5e1). En 1998 se elaboró el documento de quejas y reclamaciones, distribuyéndolo a todas las áreas administrativas de todos nuestros centros (figura 5e1), servicio de admisión, secretaría médica y trabajadores sociales. Asimismo se diseñó la hoja de registro de las reclamaciones que es el que actualmente se utiliza para los informes mensuales, cuatrimestrales y anuales. Mensualmente se valoran el tipo de quejas y reclamaciones, enviándose a la Subdirección de Calidad de Servicios Centrales un informe estandarizado (desde 2001), lo que permite establecer comparaciones entre organizaciones similares. Cuatrimestralmente se realiza un informe acumulativo que es presentado en el Control de Gestión con nuestros Servicios Centrales. Anualmente, el informe sobre quejas recibidas, sus motivos, las soluciones propuestas y el tiempo medio de contestación se muestra a la Comisión de Calidad, el Consejo de Dirección, el Consejo Técnico y la Comisión de Coordinación. 76 CRITERIO 5. PROCESOS CIRCUITO DE LAS RECLAMACIONES RECLAMACIÓN CENTRO SANITARIO RESPONSABLE DE CENTRO Resuelve Comunicación por escrito, oral o entrevista personal No resuelve Envío de copia de la reclamación y de la respuesta DIRECCIÓN MÉDICA RECOPILACIÓN DE DATOS O TRASLADO A OTRO MIEMBRO DEL EQUIPO DE DIRECCIÓN RELACIONADO CON EL MOTIVO DE LA RECLAMACIÓN CONTESTACIÓN POR ESCRITO, ORAL O ENTREVISTA PERSONAL ARCHIVO DE RECLAMACIÓN Y CONFECCIÓN DE ESTADÍSTICAS Figura 5e1 Algunos ejemplos ilustrativos de áreas mejoradas a través de las quejas, reclamaciones y sugerencias son la adaptación para minusválidos del servicio de peluquería, la redistribución y ampliación de salas de visitas, la introducción de nuevos menús para los pacientes, la adquisición de envases de seguridad para metadona a prueba de apertura por niños y con cierre hermético (sin pérdidas de líquido), etc. La gestión activa de las quejas, reclamaciones y sugerencias de pacientes ha supuesto otra mejora importante con la elaboración del procedimiento y normativa de la solicitud de cambio de facultativo para las consultas extrahospitalarias (unos 120.000 contactos anuales). Los trámites para la solicitud de cambio de facultativo eran gestionados, hasta 1998, por la Dirección Médica que era quien autorizaba o no dicho cambio, basada en la capacidad de ésta para restringir o negar dichas solicitudes en caso de una acumulación inasumible. Desde entonces se facilita a los pacientes dicho trámite, que se gestiona descentralizadamente entre los propios facultativos y responsables de los centros de origen y de destino de la solicitud. En estos tres últimos años se ha comprobado que solamente un 7% de los pacientes están siendo atendidos en un CSM que no les “corresponde”, cifras similares a las de otras patologías no mentales. Esta “elección” de facultativo, facilitada por nuestra organización, ha generado una disminución cuantitativa y cualitativa de las quejas y reclamaciones, y muestra satisfacción de la gran mayoría de los pacientes con sus terapeutas y su centro de salud mental. Otra muestra de la gestión activa de las relaciones con nuestros pacientes es la gestión de la solicitud de segunda opinión de facultativo que se ha facilitado y Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava simplificado, siendo similar el circuito al del cambio de facultativo. Tanto éste como la segunda opinión han sido elaborados y diseñados por el Consejo Técnico, con la colaboración de un grupo de trabajo compuesto por responsables de los CSMs, la Dirección Médica y el Director Gerente. Estos documentos han sido enviados a todos los responsables de los centros y al servicio de atención al paciente de Atención Primaria para su conocimiento. Otro ejemplo de mejora en las relaciones con nuestros pacientes ha sido la adaptación realizada de la distribución poblacional por CSMs, debida a una reestructuración de las zonas de atención primaria de salud que hacía que determinados médicos de atención primaria de un centro tuvieran que derivar pacientes nuestros a otros centros de salud mental ubicados en locales diferentes. Por tal motivo readaptamos nuestra distribución de población, haciendo coincidir el Centro de Atención Primaria con Salud Mental, consiguiendo además una derivación más coordinada y una información entre profesionales más fluida, personal y provechosa. El medio más activo de implicación con los clientes para debatir y abordar sus necesidades, expectativas y preocupaciones son las reuniones periódicas de carácter trimestral que mantiene el Director Gerente y otros directivos y líderes con las Asociaciones de Familiares de Enfermos de Álava. Estas reuniones trimestrales se producen desde 1998 de forma acordada entre las partes y se convocan con orden del día consensuado, y previa convocatoria. La función principal de estas reuniones periódicas radica en la información que proporcionan los representantes de los familiares de los pacientes acerca de necesidades asistenciales, de apoyo psicológico, de recursos, de psicoeducación y de divulgación entre el colectivo de conocimientos básicos, manejo de las patologías y crisis de “sus” familiares. Nuestra organización ofrece información de los asuntos que les conciernen como medidas organizativas, gestión de las unidades asistenciales, nuevas modalidades asistenciales, charlas divulgativas, etc. Entre los asuntos comunes tratados en estas reuniones podemos señalar: − − − − − − − − − Evaluación de sistemas para la localización de pacientes que no acuden a consultas. Valoración de visitas domiciliarias. Protocolo de atención en crisis en los domicilios de los pacientes, intervención de médicos de guardia e instancias policiales y judiciales. Instrucciones para manejo de pacientes esquizofrénicos. Colaboración para el uso de piso de “respiro” de la asociación (descanso de cuidadores). Información para la obtención de apoyo psicológico a cuidadores de pacientes mentales. Charlas de divulgación sobre diversas patologías a cargo de diversos profesionales. Participación del Director Gerente y la Directora Médica en Jornadas de las Asociaciones: día de la salud mental y debate público sobre el informe del Ararteko sobre la salud mental extrahospitalaria en Álava. Información sobre la puesta en marcha del programa de anorexia y bulimia. 77 CRITERIO 5. PROCESOS − Información sobre la evolución y funcionamiento de la unidad de Psicosis Refractaria. − Información sobre solicitudes de cambio de facultativo y segunda opinión. − Colaboración para trabajar en los trámites de cesión de terrenos para jardín en el Hospital, etc. Por las características de los pacientes ingresados y de los atendidos en el servicio extrahospitalario, muchos de ellos con alteraciones severas de la percepción de la realidad, no podemos conocer adecuadamente su grado de satisfacción. Sin embargo, nuestra organización se esfuerza por ofrecer servicios añadidos que podrían considerarse como deseados y no previstos en una atención sanitaria básica. Entre estos servicios destacan actividades de carácter resocializador, lúdico y de participación en acontecimientos sociales a la que tienen derecho como ciudadanos, y que nos esforzamos para que las perciban como normales. Entre estas actividades podemos señalar: pacientes, el equipo directivo se planteó la realización de diferentes encuestas ya previstas en varios objetivos del Plan Estratégico. Como hemos reseñado al principio de este subcriterio, conocíamos la opinión de nuestros usuarios por el Informe del Ararteko. Sin embargo, no disponíamos de cuestionarios propios, por lo que el equipo directivo encomendó a la Comisión de Calidad el estudio y la elaboración de varios tipos de encuestas que abarcaran todo el abanico de clientes para obtener la información tanto de pacientes como de familiares. Las diseñadas y puestas en marcha son: − − Celebraciones de cumpleaños en las unidades de hospitalización. − Salidas a restaurantes de la ciudad. − Felicitación personalizada a los pacientes que cumplen años. − Celebraciones de fiestas patronales, carnavales y navidades con música, baile, actos gastronómicos y juegos (incluyendo también la “bajada del Celedón” típica de Vitoria-Gasteiz y la fiesta anual de hospital). − “Baile-Mosto” los últimos viernes de cada mes. − Actividades al aire libre: montañismo, senderismo, visitas guiadas a la ciudad, etc. − Actividades deportivas: fútbol, natación, baloncesto, etc. − Colonias de verano en lugares de vacaciones: Palma de Mallorca, Benidorm, Salou, Marbella, etc. − Festivales europeos para enfermos psíquicos: Spa (Bélgica) en 1999 y Oporto (Portugal) en 2000, donde nuestros enfermos participaron en concursos deportivos (atletismo, fútbol), y culturales (teatro) y obtuvieron premios. Estas actividades son reseñadas en la prensa escrita y producen gran satisfacción entre nuestros pacientes. Para todas estas actividades se elabora un plan anual y un presupuesto, que es progresivamente creciente dado que, según los profesionales responsables, estas actividades son beneficiosas en la evolución y en la integración social de nuestros pacientes. La satisfacción de nuestros clientes/pacientes es valorada también, como se dice al principio de este subcriterio, a través de encuestas de opinión. En todas las organizaciones de servicios de Osakidetza-SVS, salvo en las que se atiende a patologías mentales, existen desde hace varios años encuestas estructuradas para conocer el grado de satisfacción de pacientes hospitalizados, de consultas, de urgencias y de programas específicos (hospitalización a domicilio, unidades de cirugía sin ingreso, etc.). La razón de esta ausencia estriba probablemente en la dificultad de interpretación de los datos obtenidos de los pacientes con alteraciones psíquicas. Nosotros creemos, sin embargo, que debemos preguntar, y motivados por el deseo de conocer el grado de satisfacción de nuestros Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava − − − Encuesta de expectativas en Centros de Salud Mental. Está dirigida a personas sin contactos previos con estos dispositivos. Su objetivo era identificar los factores de satisfacción más valorados por los pacientes para adecuar el diseño del cuestionario de las encuestas de satisfacción. Para elaborarla se revisó bibliografía y se estudió una encuesta realizada en Badalona en un centro similar, que fue adaptada a nuestro ámbito por la Comisión de Calidad que realizó también el diseño de la encuesta y determinó el tamaño de la muestra dependiendo de la actividad de cada centro. Se informó al Consejo de Dirección y a los responsables de los mismos, y se mantuvo una reunión organizativa e informativa con los administrativos de los centros. Se inició en octubre de 2000 y se realizaron 375 contactos telefónicos con pacientes que habían acudido por primera vez a nuestros dispositivos de consulta. Los resultados de esta encuesta han sido analizados en diferentes foros de trabajo como el Consejo de Dirección, la Comisión de Calidad, el Consejo Técnico, y la Comisión de Coordinación. Los resultados pueden verse en el subcriterio 6a. Encuesta de satisfacción de pacientes de CSMs. Nuestros centros de salud mental realizan al año unos 120.000 contactos con pacientes (consultas y otras actividades) lo que supone el área de actividad más importante en volumen de nuestra organización. La Comisión de Calidad realizó, también, el diseño de la entrevista y calculó el tamaño muestral. Las encuestas fueron realizadas telefónicamente en mayo de 2001 y sus resultados pueden verse en el subcriterio 6a. Las encuestas de satisfacción a pacientes hospitalizados. Encuestas de satisfacción a familiares de pacientes hospitalizados que no pueden responder por sí mismos, y pueden consultarse también en el subcriterio 6a. 78 CRITERIO 6. RESULTADOS EN LOS CLIENTES 6a MEDIDAS DE PERCEPCIÓN: La voz del cliente (pacientes y famillias) es un proceso clave, tal y como puede verse en nuestro mapa de procesos. La realización de encuestas y las reuniones periódicas para conocer sus opiniones y mejorar aquello que sea susceptible de ser mejorado, nos parece básico y así ha sido considerado en nuestros últimos planes de gestión (subcriterio 5e). La misión y objetivos estratégicos del hospital evidencian nuestra preocupación por satisfacer a nuestros clientes, considerando como tal a nuestros pacientes y a sus familias, constituyéndose en el centro de nuestra actividad y objetivo de nuestra primera línea estratégica (subcriterio 1a). Además de la información procedente de las encuestas (ver más adelante) consideramos muy importante la relación directa con los representantes de nuestros pacientes siendo un método eficaz de percepción directa. Con las entrevistas periódicas que mantenemos con las asociaciones de familiares obtenemos información relevante para poder actuar mejorando la satisfacción de nuestros pacientesfamilias. Éste es un subproceso estratégico para nosotros y es descrito con amplitud en los subcriterios 2a y 5e. Nuestros pacientes son objeto de atención asistencial a través de nuestras tres modalidades de atención: Centros de Salud Mental. Hospitalización. Estructuras Intermedias. En el ámbito de la Comunidad Autónoma Vasca se realizan con regularidad por nuestros Servicios Centrales encuestas de satisfacción a clientes/pacientes de hospitales generales, referentes a hospitalización, consultas externas y servicios de urgencias y de atención primaria de salud. En el área de la salud mental estas encuestas no se han realizado por diversas razones, entre las que habría que destacar la dificultad de la interpretación de los resultados por la propia idiosincrasia de muchas patologías mentales. Sin embargo, disponemos de fuentes de información basadas en encuestas a pacientes de los servicios extrahospitalarios de salud mental de la CAV, realizada por el Ararteko (Defensor del Pueblo Vasco) en 1999 y publicada en un Informe en el año 2000. Este informe, basado en encuestas a pacientes y profesionales recoge la satisfacción con la organización sanitaria vasca en el ámbito de la salud mental extrahospitalaria de toda la Comunidad Autónoma, y el conocimiento y satisfacción de la ciudadanía con estos servicios (páginas 149 y 150 del Informe Atención Comunitaria de la Enfermedad Mental en la CAV). 100 90 80 70 60 50 Algunos datos reseñables son: El 90% de las personas entrevistadas conocen los servicios de salud mental comunitarios. − El 50% de las personas conocen todos los servicios. − Los Centros de Salud Mental son conocidos por el 100% de las personas entrevistadas. − El 70% de los entrevistados están satisfechos o muy satisfechos con la atención comunitaria. Al no existir actualmente encuestas diseñadas por los servicios centrales de Osakidetza para clientes de salud mental, optamos por diseñar y realizar nuestras propias encuestas de satisfacción de pacientes, tal y como se preveía en el Plan Estratégico y en los dos últimos Planes de Gestión. La Comisión de Calidad ha sido la encargada de diseñarlas y ponerlas en marcha. Durante el año 2000 se realizó la encuesta de expectativas de los pacientes que acuden por vez primera a un centro de salud (ver subcriterio 5e). Durante el año 2001 se han realizado nuestras propias encuestas de satisfacción de pacientes en centros de salud, la de satisfacción de pacientes hospitalizados y la encuesta de satisfacción de familias de pacientes hospitalizados. Con estas tres encuestas de satisfacción cubrimos más del 95% del espectro de pacientes atendidos anualmente. − Los datos que vamos a presentar a continuación de cada una de las encuestas realizadas son el resultado de las opiniones vertidas en las preguntas más relevantes y que abarcan la totalidad de los diferentes aspectos de la atención sanitaria como por ejemplo: accesibilidad, comodidad, tiempos de espera, información sobre aspectos tales como medicación, conocimientos sobre su proceso e información en general, el trato recibido por parte de los profesionales y preguntas de valoración en general. En el caso de las encuestas hospitalarias hemos tenido también en cuenta otros aspectos como la comida, la limpieza, el conocimiento de las normas de funcionamiento de las Unidades, así como aspectos de ética asistencial como son: la confidencialidad, la intimidad y respeto hacia su persona y hacia el descanso nocturno. Creemos que todos estos relevantes aspectos dan una visión global de la opinión que tienen nuestros pacientes-familias sobre el funcionamiento de nuestros centros de salud y del hospital psiquiátrico. Aunque, como decíamos, no hemos podido establecer comparaciones con otros centros de salud mental, salvo algunos parámetros de Jellinek Centre, y con otros hospitales psiquiátricos, hemos realizado las más pertinentes, comparándonos con las encuestas de consultas externas de Osakidetza y con las encuestas de hospitalización de los hospitales de agudos así como los de media y larga estancia. 40 30 20 10 0 Satisfacción general Trato Personal Todos los centros Horarios Confort Instalaciones Centros de Salud Mental Confidencialidad Distancia al domicilio Servicios de Rehabilitación Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava Al no disponer de referencias, los objetivos a alcanzar para cada una de las preguntas de las diferentes encuestas de satisfacción han sido establecidos por el Equipo de Dirección. Cada una de las preguntas ha sido valorada teniendo en cuenta nuestra propia percepción y considerando cuáles son nuestros objetivos a alcanzar. Para la encuesta de satisfacción de los pacientes de Centros de Salud 81 CRITERIO 6. RESULTADOS EN LOS CLIENTES Mental hemos establecido objetivos que varían entre el 70% y el 90% de satisfacción dependiendo de la pregunta. Para las encuestas hospitalarias el objetivo a alcanzar del índice de satisfacción varía entre el 80% y 90%, dependiendo también de la pregunta. Para las próximas encuestas ya tendremos una primera valoración de referencia siendo más fácil poder fijar objetivos más acordes con la opinión de nuestros pacientes. 1) Encuesta de expectativas Deseábamos conocer la opinión de las personas que acuden por primera vez a un centro de salud mental, para lo cual realizamos 354 encuestas en las que se han recogido aspectos como: Aspectos sociodemográficos. Quién efectúa la derivación al centro. Información recibida antes de la derivación. Cómo piensa que será atendido. Si pensaba que le iban a dar cita antes. Otros aspectos de interés. A continuación presentamos los ítems más relevantes: − El acceso al centro ha sido valorado positivamente por el 93,5% de los pacientes, que consideran que está cerca o bien comunicado. − En cuanto al tiempo de espera para ser recibido en la consulta el día de la cita, el 77% de los pacientes tuvo que esperar menos de 15 minutos y el 77,3% de nuestros pacientes está satisfecho con el tiempo de espera (hemos fijado como objetivo razonable un tiempo de espera no superior a 15 minutos). P o r c e n ta je d e S a tis fa c c ió n s o b r e la A c c e s ib ilid a d 96% 94% 92% 90% 88% 86% 84% 82% 80% C S M A la v a Los aspectos mejor valorados en las encuestas de expectativas han sido los referidos a la accesibilidad del centro, al tiempo de espera y al convencimiento de que serían bien atendidos. Así pues, podemos decir que el 67% pensaba que sería bien atendido, refiriéndose a un buen trato y a la valoración general de los profesionales. La encuesta de satisfacción efectuada es acorde con las expectativas de nuestros pacientes y vemos que el 97,6% de los pacientes que acuden a los centros de salud mental han respondido que se sienten satisfechos con el trato general y el 84,5% de los pacientes han opinado que están muy satisfechos (valoración > 8 en una escala de 1 al 10) con la atención recibida por el Psiquiatra. Otro aspecto que podemos señalar de la encuesta de expectativas es que el 72,3% consideraba que es correcto el tiempo de espera desde que pedía cita hasta la primera consulta. En la encuesta de satisfacción, nuestros pacientes también han valorado muy positivamente la accesibilidad del centro así como el tiempo de espera para ser recibido en consulta. 2) Encuesta de satisfacción de pacientes de Centros de Salud Mental Se han realizado 291 encuestas, repartidas aleatoriamente entre los pacientes de todos los centros de salud y alcoholismo, excepto el centro de salud mental infanto-juvenil, que requiere una encuesta más apropiada dirigida a padres o tutores. Se han valorado datos generales y sociodemográficos, recogida de aspectos negativos y positivos a destacar, acceso al centro (pregunta 1), comodidad de las instalaciones (preguntas 2 y 3), tiempo de espera (preguntas 4 y 5), información (preguntas: 6, 7, 8, 9, 10, 11, 12, 13, 14 y 15), trato de los profesionales (preguntas 16 y 17) y valoración general (pregunta 18). Para poder realizar comparaciones hemos utilizado la encuesta realizada por Osakidetza acerca de las consultas externas del año 2000, comparándonos en los ítems similares con la media del sector y con los Hospitales de Zumárraga y Bidasoa (Q de plata del año 2000), así como con alguno de los ítems del The Jellinek Centre, (Centro de Tratamiento de Trastornos Mentales que ha recibido el premio Dutch Quality Award Public Sector, avalado por la EFQM). Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava 9 3 ,5 0 % A c c e s ib ilid a d 85% O b je t iv o Porcentaje de Satisfacción sobre el Tiempo de Espera 78% 76% 74% 72% 70% 68% 66% Tiempo espera CSM Alava Global C.ext. Osaki Jellinek Centre 77,30% 74,60% 71% 70% Objetivo Porcentaje de Satisfacción sobre la Comodidad de las Instalaciones 83,0% 82,5% 82,0% 81,5% 81,0% 80,5% 80,0% 79,5% 79,0% 78,5% Comodidad instalaciones CSM Alava Global C.ext. Osaki 82,50% 80% 80% Objetivo Porcentaje de Satisfacción sobre la Información General 96% 93% 90% 87% 84% 81% 78% CSM Alava Global C.ext. Osaki Hospital Bidasoa Hospital Zumárraga Jellinek Centre Valoración general sobre información 86% 93,70% 91,30% 92,40% 92% Objetivo 85% 82 CRITERIO 6. RESULTADOS EN LOS CLIENTES historial encima de la mesa. En nuestro caso hemos considerado que cualquier profesional que vaya a atender al paciente debe tener el historial en la mesa para realizar las anotaciones oportunas. En el caso de las encuestas de Osakidetza, incluido el Hospital de Zumárraga (Q de plata), se ha valorado únicamente la utilización de la historia clínica por parte del médico. A pesar de esta diferencia nos encontramos por encima de la media de Osakidetza. • En cuanto a la información dada sobre la medicación prescrita el 99,6% de nuestros pacientes dicen que sí le explicó el psiquiatra como tomar la medicación, siendo superior esta valoración a la media de los pacientes de Osakidetza y de los hospitales de Zumárraga, Bidasoa y el centro Jellinek. Porcentaje de Satisfacción sobre la Información del Tratamiento a Seguir 100% 95% 90% 85% 80% 75% Información sobre el tratamiento a seguir CSM Alava Global C.ext. Osaki Hospital Bidasoa Hospital Zumárraga Jellinek Centre 99,60% 97% 99% 95,70% 85% 90% Objetivo Disponibilidad de la Historia Clínica 100% 95% − 90% 85% 80% Disponibilidad de la Historia Clínica CSM Alava Global C.ext. Osaki Hospital Bidasoa Hospital Zumárraga 90,40% 90,10% 93% 95% En cuanto al trato, podemos decir que el 97,6% considera que ha recibido un trato correcto. La valoración dada a nuestros profesionales en una escala del 0 al 10, considerando como satisfactoria la puntuación del 5 al 10, ha sido: Valoración Profesionales 85% Objetivo 100% 100% 98% 97,57% Porcentaje de Satisfacción sobre el Trato General 98,13% 96% 96,08% 94,39% 94% 100% 92,59% 92% 95% 90% 90% 88% 85% 80% Valoración del trato en general CSM Alava Global C.ext. Osaki Hospital Bidasoa Jellinek Centre 97,60% 96,80% 98% 86% 90% Objetivo Porcentaje de Satisfacción sobre la Valoración del Psiquiatra 90% 80% 70% 60% 50% Valoración general del Psiquiatra (> 7 puntos) Objetivo − − CSM Alava Global C.ext. Osaki Hospital Bidasoa Hospital Zumárraga 84,50% 65,40% 75,30% 66% 80% La comodidad del centro es valorada positivamente por el 82,5% de los pacientes, y el 74% opina que el despacho donde se le visita es íntimo y cómodo. Sobre información solamente hemos podido compararnos con la encuesta de consultas externas en algunas preguntas: • Sobre la información dada acerca de los procesos que aquejan a los pacientes, el 90,4% dice que el profesional que le atiende tiene el Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava Psiquiatra Psicólogo Enfermera Trab. Social Administrativo Monitor/Auxil Punt mayor 5 3) Encuesta a familiares de pacientes hospitalizados El Hospital Psiquiátrico destina 200 camas para pacientes de evolución crónica de edad avanzada y que en muchos casos han pasado largo tiempo (años) en este Hospital. Son pacientes difícilmente integrables en la sociedad y con escaso apoyo familiar. Durante la realización de la encuesta telefónica a familias, estaban ingresados en estas unidades 186 pacientes de los cuales hemos podido contactar con 73 familias (39,2%), de las cuales ninguna se ha negado a contestar. De los 113 pacientes restantes, en 38 no existía familiar de contacto y 75 no ha podido ser localizado ningún familiar. La encuesta se ha realizado en las 3 Unidades de Gerontopsiquiatría y las 2 de Larga Estancia. El nivel de respuesta ha sido similar en casi todas siendo la Unidad 4 (Larga Estancia) en la que con menos familias se ha podido contactar (11) y la Unidad 1 (Gerontopsiquiatría) la de mayor número de familias (19). El 76,4% de los familiares encuestados tiene una edad superior a los 50 años, siendo el 72,6% mujeres. En la encuesta se han valorado aspectos relativos a: información sobre normas de funcionamiento y horarios de visita así como los lugares de encuentro con su familiar, (preguntas 1, 2, 3, 4 y 5); identificación 83 CRITERIO 6. RESULTADOS EN LOS CLIENTES de los profesionales que les atienden (preguntas 6, 7 y 8); valoración del trato por parte de los profesionales (preguntas 9, 12 y 13); información sobre la enfermedad de su familiar (preguntas 10 y 11); área de hostelería: comida, limpieza, comodidad, seguridad (preguntas 14, 15, 16, 17 y 18); valoración general sobre el Hospital y mejoría de las expectativas sobre los hospitales psiquiátricos (preguntas 19 y 20). Hemos considerado igual de válidas las respuestas dadas por los familiares de pacientes que las que pudieran dar los pacientes ingresados. El 61,6% de las familias han tenido a su familiar ingresado más de cinco años y el 23,3% entre 1 y 5 años, por lo que consideramos que conocen perfectamente el funcionamiento de este Hospital. SATISFACCIÓN SOBRE LA ALIMENTACIÓN HOSPITALARIA Porcentaje Horario Temperatura Cantidad Variedad Calidad H.Psiq. EncFam2000 Media H. M/L Estancia Media H. Agudos 2000 H. Bidasoa2000 H. Zumarraga2000 Objetivo H. Psiq. 100% 99,1% 97,7% 98,8% 99,7% 85% 98,4% 98,5% 96,8% 97,9% 96,7% 85% 96,8% 97,3% 96,8% 94,3% 97,6% 85% 95,2% -- 96,2% 95,5% 98,5% 85% 95,2% 93,8% 91,6% 92,7% 97,6% 85% Hostelería/Habitación 100% 100% 95% Trato 98% 90% 96% 85% 94% 92% 80% 90% 75% 88% 70% 86% 65% 84% 82% 60% Limpieza 80% Comodidad Confidencialidad Intimidad Respeto H.Psiq. Enc-Fam-2001 100,00% 93,70% 100% 97% 97% 94,40% 85,70% 94,90% 93% 93,90% Media H. M/L Estancia 2000 98% 95% 95% H. Bidasoa-2000 97,40% 97,40% 94,90% H. Zumárraga-2000 97,20% 95,20% 98% 90% 90% 90% H. Psiq. Enc-Fam-2001 Media H. M/L Estancia 2000 Media H. Agudos 2000 Objetivo H. Psiq. Media H. Agudos 2000 92,50% 84,20% H. Bidasoa-2000 94,90% 95,70% H. Zumarraga-2000 93,40% 89,40% Objetivo H. Psiq. 90,00% 90,00% La familia considera que ha sido positivo el trato dado por los diferentes profesionales (excelente+bueno) como aparece en la siguiente tabla: Valoración General (1) Profesional 100% Psiquiatra 80% 60% 40% 20% Normas de funcionamiento H. Psiq. Enc-Fam-2001 Media H. M/L Estancia 2000 99% 74,40% 86% 47% 96% 47,50% 93,10% H. Zumárraga-2000 28,90% 97,10% 90% 90% Objetivo H. Psiq. Valoración General (2) 100% 95% 90% 85% 80% 98,4% Médico Internista 100% Psicólogo 100% Enfermera 97% Trabajador Social 100% Auxiliar de Enfermería 97% Terapeuta Ocupacional 100% Si volvería 90% H. Bidasoa-2000 Media H. Agudos 2000 Valoración en Porcentaje Horarios Visita Acces.Profes. Mejora idea Hosp. Psiq. H.Psiq. Enc-Fam-2001 100,00% 98,60% 87,00% Media H. M/L Estancia 2000 90,60% Objetivo H. Psiq. 90,00% 90,00% 90,00% Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava 4) Encuesta a pacientes hospitalizados Se ha comenzado a realizar una encuesta a todos los pacientes que salen con alta hospitalaria de la Unidad 3 de Media Estancia, de la Unidad 2 de Psicosis Refractaria y pacientes que pueden ser rehabilitados y dados de alta de la Unidad 4. El número de altas anuales de estas tres unidades es aproximadamente de 200. Pretendemos que contesten a la encuesta al menos el 50% de los pacientes dados de alta. Por el momento tenemos pocas encuestas cumplimentadas, ya que se ha puesto en marcha en Junio de 2001, por lo que los datos pueden no ser significativos, aunque podemos ir viendo la tendencia de algunas de las preguntas. La media de edad de los pacientes encuestados ha sido de 41 años (64 máx., 29 mín.) y el 100% ha estado ingresado en el Hospital menos de 6 meses. El tipo de encuesta ha sido similar a la de familias de pacientes, aunque algunas de las preguntas han 84 CRITERIO 6. RESULTADOS EN LOS CLIENTES tenido que ser modificadas para recabar otro tipo de información. A continuación reflejamos gráficamente algunos de los datos obtenidos: Trato 100% 95% 90% 85% Información Admisión 80% 100% 75% 70% 90% 65% 80% 60% 55% 70% 50% Confidencialidad Intimidad Respeto H.Psiq. Enc-Pac-2001 100,00% 80,00% 80,00% 83,30% Media H. M/L Estancia 2000 96,90% 93,00% 93,90% 81,90% 60% 50% 40% 30% 20% Reposo Nocturno Media H. Agudos 2000 98,00% 95,00% 95,00% 82,80% H. Bidasoa-2000 97,40% 97,40% 94,90% 86,80% H. Zumarraga-2000 97,20% 95,20% 98,00% 77,60% Objetivo H. Psiq. 90,00% 90,00% 90,00% 90,00% 10% 0% Normas funcionamiento Identificación del centro H. Psiq. Enc-Pac-2001 100% 100% Media H. M/L Estancia 2000 74,40% 82,70% Media H. Agudos 2000 46,50% 84% H. Bidasoa-2000 47,50% 91,20% H. Zumárraga-2000 28,90% 82,30% 90% 90% Objetivo H.Psiq. Información al Alta 100% 90% 80% 70% 60% 50% Avisado antelación Alta Información Asistencial 100% Informe al Alta Controles posteriores al alta 100,00% H.Psiq. Enc-Pac-2001 100,00% 83,30% Media H. M/L Estancia 2000 90,90% 95,10% 87,40% Media H. Agudos 2000 81,50% 90,40% 92,20% H. Bidasoa-2000 84,10% 93,10% 95,90% 95% H. Zumarraga-2000 83,10% 93,70% 95,00% 90% Objetivo H. Psiq. 90,00% 90,00% 90,00% 85% 80% Satisfacción General 75% 70% 100% 65% 95% 60% 90% 55% 50% 85% Información/proceso Inf. Toma Medicación 80% H.Psiq. Enc-Pac-2001 100,00% 100,00% 75% Media H. M/L Estancia 2000 92,80% 96,90% 70% Media H. Agudos 2000 84,00% 99,50% H. Bidasoa-2000 91,20% 100,00% H. Zumarraga-2000 82,30% 98,30% Objetivo H. Psiq. 90,00% 90,00% 65% 60% 55% 50% Mejora tras tratamiento Volvería a este Hospital H.Psiq. Enc-Pac-2001 100,00% 83,30% Media H. M/L Estancia 2000 70,00% 86,20% Media H. Agudos 2000 81,50% 96,00% H. Bidasoa-2000 83,70% 93,10% H. Zumarraga-2000 84,90% 97,10% Objetivo H. Psiq. 90,00% 90,00% 6b INDICADORES DE RENDIMIENTO: Las medidas de percepción recogidas en el subcriterio anterior, tanto de la encuesta de 2000 (informe del Ararteko) como las encuestas elaboradas y realizadas por nosotros en 2001, ofrecen información amplia y completa de los diversos aspectos de la satisfacción de nuestros clientes–pacientes. El equipo Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava 85 CRITERIO 6. RESULTADOS EN LOS CLIENTES Se realizaron un promedio de 21 llamadas a cada centro a lo largo de una semana, y en diferente horario. Se puntuó con 2 puntos si el administrativo descolgaba el teléfono antes del octavo tono y contestaba de forma que identificase el centro. Si descolgaba y no identificaba el centro o servicio se puntuaba con 1 punto. Si no descolgaba antes del octavo tono se puntuaba con 0 puntos, considerándose el teléfono no accesible. Se distribuyó la puntuación de la siguiente forma: Porcentaje Accesibilidad: 100-90 excelente 89-80 muy buena 79-70 buena 69-50 regular 49-0 mala o insuficiente Tras realizar la encuesta se comprobó que la media global de todos los centros fue del 92%, considerada como excelente. Los porcentajes de la encuesta se han movido entre el 75 y el 100%. Siete centros obtuvieron una clasificación de excelente, un centro muy buena y otro buena. Al centro que obtuvo una puntuación “buena” se le revisó y amplió su centralita de teléfonos, y durante unos días la dirección comprobó de nuevo el acceso telefónico siendo el resultado positivo. Se volverá a efectuar una nueva encuesta de accesibilidad telefónica para los centros de salud mental durante el 2002. directivo, ha estimado que los indicadores de rendimiento más adecuados para este subcriterio son aquellos procedentes de las encuestas que están relacionados con la accesibilidad a nuestros dispositivos (opinión sobre tiempos de demora), las quejas, reclamaciones y demandas interpuestas por clientes, así como los indicadores que se recogen mensualmente sobre las demoras de atención en los centros de salud mental. a) Tiempos de Demora en los Centros de Salud: Tiempo de demora en la sala de espera: Es el tiempo de demora (minutos) desde que el paciente está citado hasta que es recibido por su terapeuta. Según la encuesta de satisfacción de nuestros pacientes el 94% no tuvo que esperar más de 30 minutos para entrar en la consulta del terapeuta y el 77% no esperó más de 15 minutos. El tiempo medio de espera en consultas externas de Osakidetza en 1999 fue de 31,4 minutos. En 2000, en el Hospital de Zumárraga fue de 23,8 minutos. Tiempo de demora para primera consulta en un centro de salud mental: El objetivo de demora desde que un paciente pide cita hasta que es recibido en la consulta lo hemos marcado en 5 días para la consulta de acogida y en 15 días, como tiempo máximo de espera, desde que pide cita hasta que es recibido por un facultativo (primera consulta). Aunque se ha incrementado el tiempo de demora por el aumento continuo de la frecuentación a nuestros servicios, la media sigue estando por debajo de 5 días en consulta de acogida y es inferior a 15 días la demora para la primera consulta con un facultativo (ver cuadro adjunto). En nuestra encuesta de expectativas en la pregunta número 6 “esperaba que le dieran cita antes”, el 72% han opinado que no esperaban una cita en un tiempo menor. b) Tiempo de demora para ingreso o admisión: En hospitalización y estructuras intermedias no hay demora para la atención, no existiendo ninguna lista de espera. Entre los profesionales de las diferentes estructuras se pacta el día de ingreso del paciente, que siempre puede ser en el mismo día o en los dos o tres días sucesivos. Tiempo de demora en el contacto telefónico con el Hospital Psiquiátrico: En 1999 se realizó la encuesta de accesibilidad telefónica en el Hospital Psiquiátrico. Durante una semana la dirección realizó llamadas en diferentes horarios, según los mismos criterios establecidos en la encuesta telefónica de los centros de salud mental. Se efectuaron un total de 36 llamadas, obteniendo una puntuación total de 72 puntos, lo que equivale al rango de excelente (100%) según la clafisicación anterior. Realizaremos la próxima encuesta durante el año 2003. Demora media de atención en los centros de salud mental 1998 1999 2000 Demora consulta acogida 3 4,6 4,5 Objetivo (máx. días) 5 5 5 12,7 12,1 13,3 15 15 15 Demora media 1ª consulta facultativo en los CSMs Alava Objetivo (máx. días) Demora media 1ª consulta Osakidetza Objetivo Osakidetza (máx.días) 28 30 30 30 Tiempo de demora en el contacto telefónico con los Centros de Salud Mental: En el año 1998 se realizó una encuesta de accesibilidad telefónica en los centros de salud mental (objetivo de la Dirección) y fue diseñada por la Comisión de Calidad. Nuestro objetivo era que todos los centros tuvieran una puntuación entre muy buena y excelente. Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava Tiempos de demora en el Hospital Psiquiátrico y Estructuras Intermedias c) Reclamaciones: En los cuadros adjuntos podemos comprobar que el número de reclamaciones anuales es reducido en comparación con la media de los hospitales de Osakidetza, tanto en hospitalización como en consultas externas. Durante 1996 y 1997 el aumento del número de reclamaciones fue motivado por una norma interna 86 CRITERIO 6. RESULTADOS EN LOS CLIENTES que no permitía el cambio de médico sino se rellenaba previamente una hoja de reclamaciones. Desde 1998 se acordó, entre el equipo directivo y los facultativos, que no era necesaria la reclamación previa para efectuar cambio de médico, salvo que se quisiera expresamente reclamar algún aspecto de la relación con su terapeuta o con el centro. El tiempo medio de resolución de las reclamaciones en el año 2000 ha sido de 15,5 días, siendo la demora mínima de 2 días y la máxima de 30. Desde 2001 disponemos de datos comparativos con otros centros de salud mental así como objetivos generales de Osakidetza para la gestión de quejas y reclamaciones. RECLAMACIONES HOSPITAL PSIQUIÁTRICO Y RED DE SALUD MENTAL EXTRAHOSPITALARIA DE ÁLAVA Número de reclamaciones Tiempo medio de resolución (días) % de reclamación resueltas< 30 días 1995 1996 1997 1998 1999 2000 Ene-abr2001 35 63 69 10 (23) 6 Hosp. 17 Extra. (34) 22 Hosp. 12 Extra. (14) 8 Hosp. 6 Extra. -- -- 17 12 15,5 8,5 20 94 100 100 100 100 100 90 -- 100 Obj-Osaki.2001 COMPARACIÓN RECLAMACIONES RED DE OSAKIDETZA Reclamaciones área de consultas Osakidetza (nº R/total consultas) Reclamaciones Extrahospitalario de Salud Mental de Alava Reclamaciones área de hospitalización Osakidetza Reclamaciones área de hospitalización Hospital Psiquiátrico de Alava d) 1999 2000 0,14 0,12 0,00010 0,00009 0,88 1,04 0,02 0,09 Demandas: Durante los últimos 5 años no se ha interpuesto ninguna demanda judicial por parte de los pacientes y/o familiares a este hospital psiquiátrico ni a ningún centro extrahospitalario. Tampoco se ha tenido que indemnizar a pacientes por reclamaciones interpuestas por razón de mala praxis. Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava 87 CRITERIO 7. RESULTADOS EN LAS PERSONAS 7a. MEDIDAS DE PERCEPCIÓN: Pregunta Nuestro Plan Estratégico marca como objetivo específico en el área de la promoción de un clima laboral favorable, la realización de encuestas de opinión entre los trabajadores (página 88). Asimismo, en las autoevaluaciones realizadas en 1998 y 2000 también se detectó como área de mejora, siendo en ésta última una de las áreas priorizadas (figura 1a5). El Equipo Directivo y el Consejo de Dirección decidieron, tras la evaluación de noviembre de 2000, realizar dicha encuesta de opinión, para lo cual, en primer lugar, se realizó la recogida de la información procedente de otras encuestas de otros centros en el ámbito del clima laboral. En el primer trimestre de 2000 se elaboró el cuestionario, siendo ésta la primera encuesta, que conozcamos, en el ámbito de organizaciones dedicadas a la salud mental en nuestro entorno. El propio Consejo de Dirección realizó las adaptaciones necesarias para conseguir una mayor coherencia con nuestro sistema de gestión y características de nuestra organización. El Consejo de Dirección decidió enviar el cuestionario de respuesta anónima a todas las personas de la organización (fijos e interinos de larga duración) y se facilitó un sobre para el envío de la respuesta. El cuestionario comprendía 35 preguntas para calificar de 1 a 10 por los trabajadores y 6 preguntas de respuesta múltiple para priorizar una. Estaba estratificada por categorías laborales, vinculación laboral, edad y sexo. Nuestros objetivos estaban constituidos por: − − Conseguir una participación superior o igual al 50% (subcriterio 7b). Obtener una puntuación igual o superior a 5 puntos en cada una de las cuestiones planteadas. Hemos establecido la relación entre factores de satisfacción identificados por las personas y el grado de satisfacción con los mismos: Áreas priorizadas por las personas en la encuesta Nº de respuestas Trabajo en equipo Los líderes resuelven los problemas Posibilidad de realizar y contestar sugerencias Claridad de cometidos Mejorar la formación continuada del centro Incrementar espacios físicos 122 Indice de Satisfacción % 80,5 64 79,9 58 69,9 52 93,1 51 68,0 46 51,3 Fac. Desarrollo del trabajo Cometido Claro 96,3 Herramientas suficientes y 74,1 adecuadas Dotación de recursos 70,4 humanos Condiciones Físicas Dotación y distribución de 63 espacios Mobiliario 59,3 Luz, temperatura, ruido 66,7 Medidas de seguridad 68 Relaciones con otros miembros % Personas Satisfechas Aux. P. no Enf. Total Mon sanit. 96,4 88,4 97,7 93,1 79,3 65,4 81,8 74,8 79,3 72 85,7 77,6 48,3 38,5 58,5 51,3 69 65,5 62,1 58,8 65,4 54 72,7 55,6 71,1 65,4 60,9 62,8 98 80 97,8 80 97,5 80,5 98 88,9 91,1 81 73 74,8 91,8 84,1 88,5 88 80 85,2 88,2 79,1 79,9 93,3 83,7 86,6 81 77,8 80,9 75 80 81,9 64,3 55,3 66,2 71,2 65 79,2 74 77,3 80,1 92 88,4 92,9 72,9 46,2 68 83,3 55 75,5 70,8 40,5 64,5 69,6 38,1 60 70,7 52,6 65,4 78 61,9 69,9 66,7 70 74,8 82,7 72,1 80,5 61,2 68,4 69,2 71,4 56,4 67,1 94,1 95,5 96,2 Compañeros de tu unidad 96,3 96,6 Trabajo en equipo 81,5 86,2 Relaciones con líderes/mandos y directivos Inmediato superior 84,6 93,1 Coordinación de los esfuerzos individuales por el 70,8 76,9 mando Accesibilidad del mando 88,5 93,1 inmediato Admisión de sugerencias 87,5 89,3 por el mando El mando (líder) resuelve 75 79,3 los problemas El mando delega 87,5 89,7 responsabilidades Actuación adecuada del 100 72,4 equipo directivo Accesibilidad del equipo 100 82,8 directivo Conocimiento de las 72 78,6 unidades por los directivos Reconocimiento Reconocimiento positivo de 100 89,3 paciente o familiares Reconocimiento positivo por 88,5 92,9 inmediato superior Reconocimiento positivo por 100 96,4 compañeros Formación Continuada Adecuación de la formación 70,4 86,2 del centro Información adecuada 81,5 89,7 sobre cursos Participación en la programación de la 85,2 72,4 formación Información de cursos de 61,5 79,3 Osakidetza Utilidad cursos de 76,2 65,5 Osakidetza Información / Comunicación Fluidez de la Comunicación 74,1 69 Adecuación de la información sobre 85,2 86,2 estructura y organización Adecuación de la información para 85,2 89,7 desempeño de trabajo Utilidad del Boletín 91,3 64,3 Informativo Acceso a la información de 81,5 69 estamentos superiores Satisfacción Satisfacción de trabajar en 96,3 100 el Hospital Psiquiátrico y S.Mental de Alava Figura 7a3 Los porcentajes de personas satisfechas pueden verse en la figura 7a3. Nos hemos comparado con dos organizaciones sanitarias que han obtenido la Q de plata (Hospitales de Zumárraga y Bidasoa), y con otras dos ajenas a nuestra actividad que han sido Q de oro: Irizar (montaje de autocares) y Yelow Pages. Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava En la comparación se incluyen también los datos del último año disponible de ISR (International Survey Research). Esta comparación con otras organizaciones se ha hecho con los datos del último año disponible de dichas organizaciones: Irizar 1999, Yelow Pages 1999, 91 CRITERIO 7. RESULTADOS EN LAS PERSONAS ISR 1998, Hospitales Zumárraga y Bidasoa del año 1999. 100 93 96 80 100 89 60 81 80 73 66 97 86 97 50 40 65 64 60 20 60 0 41 Satisfacción general 36 40 H. Psiq. Y S.M. Alava H. Bidasoa Yelow Pages 22 20 0 Desarrollo del trabajo Condiciones físicas del trabajo H.Psiq. Y S.Mental Alava H. Bidasoa Yelow Pages H. Zumárraga Irizar ISR H. Zumárraga Irizar ISR La comparación con los hospitales de la red que han obtenido la Q de Plata, agrupando resultados, es favorable en la mayoría de las áreas para nuestra organización 96,2 100 90 86 80 72 80 100 93 92 90 93 80 65 70 84 60 80 63 36 40 58 60 51 51 30 55 50 50 68 66 60 41 50 34 35 Liderazgo/Reconocimiento Información/Comunicación 22 20 10 34 35 40 0 Cometidos/Objetivos Condiciones Ambientales Satisfacción 20 H. Psiquiátrico y S.Mental Alava 0 Relaciones con otros miembros Liderazgo H. Psiq. Y S.M. Alava H. Bidasoa ISR El Equipo Directivo y el Consejo de Dirección procedieron al análisis de los resultados y posteriormente se mostraron éstos al Consejo Técnico y otras comisiones y grupos de trabajo. Como consecuencia de este análisis se han iniciado acciones de mejora entre las que hay que destacar: 86 95 80 88 − La realización de un plan de inversiones y pequeñas obras con el fin de mejorar las condiciones físicas y ambientales: mobiliario, pintura, redecoración de algunas unidades, etc. (subcriterio 4c). − La realización de una encuesta de necesidades de formación para todo el personal, e inclusión en el plan anual de formación de cursos los apropiados y solicitados para paliar estas necesidades y mejorar esta área. − El impulso a la finalización del Mapa de Riesgos de todas nuestras unidades y puestos de trabajo, y la coordinación de sus conclusiones con el plan de pequeñas obras y reparaciones (subcriterio 4c). − La actualización de los planes de emergencia y evacuación de todas nuestras unidades y servicios (subcriterio 4c). − El establecimiento del subproceso de quejas y reclamaciones para las personas de la organización. 72 67 60 60 57 55 43 35 40 20 0 Formación Continuada H. Psiq. Y S.M. Alava H. Bidasoa Yelow Pages H. Bidasoa H. Zumárraga Irizar 100 94 H. Zumárraga Reconocimiento Información-Comunicación H. Zumárraga Irizar ISR Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava 92 CRITERIO 7. RESULTADOS EN LAS PERSONAS El Equipo Directivo se ha propuesto como objetivo del plan de gestión para este próximo bienio (área de mejora de la última autoevaluación) la realización de encuestas de satisfacción de las personas cada dos años, por lo que este cuestionario será repetido en el 2002. Es necesario reseñar aquí que otro de los medios para percibir la opinión de las personas de nuestra organización es el contacto permanente, por medio de reuniones programadas, con los representantes sociales de las personas. Desde 1998 el equipo directivo mantiene reuniones periódicas con el Comité de Empresa, que se convirtieron en mensuales desde 1999, habiéndose dotado a este tipo de contactos de una normativa de funcionamiento que incluye fecha fija para la reunión mensual, convocatoria consensuada del orden del día, y actas corredactadas entre miembros de ambas partes (Directora de Personal y Secretario del Comité). Por medio de estas reuniones con los delegados sindicales, percibimos de forma actualizada la opinión de las personas, consensuamos procedimientos de desarrollo y promoción profesional para todas las categorías (subcriterio 3a), además de negociar el Convenio Colectivo (llamado Texto de Adhesión) para el personal con vinculación de carácter laboral (57% de la plantilla), que contiene acuerdos complementarios a los del Acuerdo de Condiciones de Trabajo de Osakidetza-Servicio Vasco de Salud. 7B. INDICADORES DE RENDIMIENTO: Consultas sucesivas por Facultativo (incluidos Psicólogos) 2300 2100 1900 1700 1500 Consultas sucesivas 1995 1996 1997 1998 1999 2000 1682 1710 1756 1731 1863 2068 Primeras Consultas por Facultativo (CSMs), incluyendo Médicos y Psicólogos 160 140 120 100 80 60 40 20 0 1995 1996 1997 1998 1999 2000 142 149 154 151 166 166 Bizkaia 113 115 115 Gipuzkoa 123 136 132 H. Psiq. Y S.M. Alava Contactos totales por profesional (incluye todos los profesionales) Como medidas internas para supervisar, entender, predecir y mejorar el rendimiento y anticipar las percepciones de las personas de la organización utilizamos los siguientes indicadores: 2500 2000 1500 1000 PRODUCTIVIDAD: 1995 1996 1997 1998 1999 2000 1883 1918 1970 1964 2106 2348 Bizkaia 1576 1658 1684 Gipuzkoa 1402 1786 1808 H. Psiq. Y S.M. Alava Altas por facultativo: El número de altas por facultativo es estable en los últimos 5 años (alrededor de 70 al año), sin grandes variaciones, lo que resulta adecuado a los objetivos del centro. Las organizaciones más similares son los Hospitales de Zaldibar y Bermeo ya que el Hospital de Zamudio dispone de Unidad de Agudos, que produce gran número de altas anuales. Consultas de Acogida por Enfermera Especialista en Psiquiatría 215 205 1998 H. Psiquiátrico y Extrah. de Alava H. Zaldibar H. Bermeo Salud Mental 1999 2000 195 43,2 45,4 41,40 185 25,37 20 21,5 175 27,2 6* 6,6* Consultas de acogida 1995 1996 1997 1998 1999 2000 191 179 182 191 204 212 * Reestructuración SATISFACCIÓN CON LA FORMACIÓN CONTINUADA: De los datos de la encuesta de satisfacción se extraen (subcriterio 7a) los resultados de la satisfacción con la formación. Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava 93 CRITERIO 7. RESULTADOS EN LAS PERSONAS ABSENTISMO: Se mide como el porcentaje de días perdidos por enfermedad sobre el total de días trabajados: Esta satisfacción se cifra en: Hospital Psiquiátrico y Red de Salud Mental de Alava Hospital de Zumárraga Facultativos 75% 48% Enfermeras 78,6% Auxiliares / Monitores 73,6% 36% H. Psiq. y S.Mental Alava 1996 1997 1998 1999 2000 10,2 8,1 7,2 7,5 7,2 7,5 7,1 9,1 11,3 6,9 6,3 5,2 6,5 9,2 7,9 12,4 9,5 6,3 5,8 6,3 6,9 H. Zamudio H. Zaldibar Personal no sanitario 20% 46,2% Administrativos 33% H. Bermeo Media Osakidetza IMPLICACIÓN EN EQUIPOS DE MEJORA: El porcentaje de comisiones y grupos creciente conforme a (hasta finales del año más –Alto Deba-) personas que participan en de trabajo es progresivamente nuestros objetivos estratégicos 1999 contábamos con un CSM 4,9 7,4 Como puede verse, la evolución del absentismo en nuestro caso es descendente, aproximándonos a la media de la red, teniendo en cuenta que en este promedio tiene un importante peso la media del absentismo de los hospitales de agudos, habitualmente más bajo que la de los hospitales de media y larga estancia. Nuestro objetivo es mantenernos en las cifras actuales. 48,2 2000 155 321 RECONOCIMIENTOS MÉDICOS: (en porcentaje sobre la plantilla) 46,3 1999 150 327 38,9 1998 1995 1996 1997 1998 1999 2000 64,6 64,4 53,8 49,4 64,8 60,4 127 326 29,1 1997 94 323 Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava 24,7 1996 80 323 CONFLICTIVIDAD LABORAL: 24,8 1995 80 322 Plantilla Personas implicadas Porcentaje En los últimos 5 años no ha habido pérdidas de jornadas laborales debidas a huelgas o paros imputables a causas propias de nuestra organización. DEMANDAS LABORALES EN MAGISTRATURA: INDICES DE RESPUESTA A ENCUESTAS: 95 96 97 98 99 00 H. Psiq. 4,9 4,6 2,4 4,29 1,22 3,42 Media Osak. H. Psiq. -- -- -- -- 3,64 3,57 62,5 73 62 71 75 72,7 -- -- -- -- 48 60,6 55 51,8 51,58 48,44 50 % Demandas / Plantilla 45 40 37 % Fallos favorables Media Osak. 35 30 Hosp. Psiq. y S.Mental Alava Hosp. Zumárraga (1ª encuesta) Hosp. Zumárraga (2ª) (Q Plata) Hosp. Bidasoa (Q Plata) Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava 94 CRITERIO 8. RESULTADOS EN LA SOCIEDAD Una entidad no lucrativa como la nuestra, de carácter público y dedicada a la prestación de servicios sanitarios en el ámbito de la Salud Mental, produce un gran impacto social por la naturaleza misma de sus actividades que tienen una importante repercusión en la opinión del conjunto de la sociedad acerca de las características del Hospital Psiquiátrico y de la Salud Mental Extrahospitalaria. Hay que tener en cuenta que nuestra sociedad en este caso es al mismo tiempo nuestra población diana, siendo todos los ciudadanos de nuestra área de influencia usuarios potenciales. Hay que recordar que la opinión pública en nuestro territorio acerca del antiguo hospital, que data de 1907, era hasta fechas recientes (1985) de temor ante el posible ingreso propio, y de conmiseración hacia los ingresos ajenos, en razón del carácter asilar y represivo de los antiguos tratamientos psiquiátricos. La Salud Mental Extrahospitalaria era prácticamente inexistente. Desde 1985 se inicia la Psiquiatría Comunitaria que supuso el acercamiento, inicialmente con medios precarios, de la Psiquiatría a la comunidad social. La Desinstitucionalización de pacientes asilados (subcriterios 2b y 5c) en los psiquiátricos y las nuevas terapias basadas en conceptos rehabilitadores en vez de represivos, ha hecho que se modifique radicalmente la opinión de la sociedad. Esto se vio favorecido por la entrada en funcionamiento del nuevo edificio del Hospital Psiquiátrico, inaugurado en 1994. Este edificio moderno, luminoso, similar a otros centros hospitalarios está diseñado para acoger, tratar y rehabilitar. − recursos exportable a otros territorios de la propia CAV. Reuniones científicas. En congresos sobre patología mental (médicos y de enfermería) de carácter nacional e internacional se considera la Salud Mental de Álava como modelo a seguir en gasto per cápita, recursos y organización. 8b OTROS INDICADORES DE RENDIMIENTO: 1. Actividades como miembro responsable de la sociedad: A) Difusión de información relevante para Comunidad: Podemos enumerar las siguientes actividades: Tanto la Psiquiatría Comunitaria como la Desinstitucionalización han sido intensamente desarrollados en nuestro territorio (ver subcriterio 5c), lo que ha contribuido al reconocimiento de nuestras propias autoridades sanitarias en reuniones de trabajo, el de la institución del Defensor del Pueblo, y el de otras organizaciones similares de otras Comunidades Autónomas con ocasión de reuniones y congresos científicos. En organizaciones como la nuestra, el impacto inherente a nuestra propia actividad expresamente descrita en nuestra Misión (nuestra razón de ser es una atención integral en salud mental – subcriterio 1a-), se refleja en los resultados en clientes (criterio 6) y resultados clave (criterio 9). − Ponencias y conferencias: • Actitud y cuidados a pacientes con demencia dirigidas a familiares y público en general. • Información y prevención sobre toxicomanías a escolares. • Información y prevención sobre alcoholismo a personas adultas. • Análisis del informe sobre la Salud Mental Extrahospitalaria en Alava dirigida al público en general. • Psicoeducación para familiares de pacientes. • Información sobre la esquizofrenia. − Visitas a nuestros Centros: • Alumnos de Institutos de Enseñanza Media acuden de forma programada para conocer nuestro hospital y las actividades que se desarrollan. • Asociaciones de vecinos. • Responsables de organizaciones de salud mental (Madrid, Cataluña, Castilla-La Mancha, París, etc.). • Comisión del Sanidad del Parlamento Vasco. − Organización de congresos y reuniones científicas: • Curso anual de Psiquiatría, de carácter internacional (8º edición en el 2001). • Jornadas trienales sobre toxicomanías. • Diversos congresos médicos y de enfermería (subcriterio 4e) 8a. MEDIDAS DE PERCEPCIÓN: Como principales medidas de percepción de la sociedad hacia nuestras actividades disponemos de: − − − Encuestas de satisfacción a pacientes y familias, tanto ambulatorias como de hospitalización (subcriterio 6a). Entrevistas periódicas con las Asociaciones de Familiares de Pacientes, en las que además de tratar temas comunes, se percibe un grado de satisfacción con los recursos y servicios que puede calificarse de muy alto, lo que no nos impide identificar nuevas actividades de mejora (ver subcriterio 5e). Reuniones de trabajo. Nuestras autoridades sanitarias: Dirección General, Consejería de Sanidad y Dirección Territorial como responsables últimos de la asistencia sanitaria en nuestra CAV, nos perciben como un modelo organizativo y de Hospital Psiquiátrico Salud Mental Extrahospitalaria de Álava − B) la Programas de divulgación en medios de comunicación: • Divulgación sanitaria en programas de radio en el que participan varios profesionales. • Reseñas sobre actividades terapéuticas (presentación en TV de ámbito nacional de la UPR, sobre alcoholismo en prensa local, etc.). Política de igualdad de oportunidades: Nuestra organización comparte con la red pública sanitaria vasca la política de acceso al empleo en igualdad de mérito y capacidad (Ofertas Públicas de Empleo y Concursos de Traslados) (ver subcriterio 3a). Por otra parte, respetamos escrupulosamente la política salarial sin discriminación por ningún motivo, así como la 97 CRITERIO 8. RESULTADOS EN LA SOCIEDAD ocupación de puestos de designación (el 60% del equipo directivo y más del 50% de los mandos intermedios son mujeres). Evolución del empleo eventual (días de contrato) 20000 C) Incidencia en la economía local y nacional: Nuestras únicas oportunidades de incidir en la economía local son a través de las inversiones propias y centralizadas (ver subcriterio 9a), el consumo de servicios externos (limpieza, seguridad, residuos, etc.), la adquisición de materiales a distintos proveedores y el aspecto referido a la creación de empleo en nuestro centro. 40.000 30.000 20.000 10.000 Consumo 1996 1997 1998 1999 2000 26.696 26147 28790 33413 30386 16000 14000 12000 10000 Empleo eventual Consumos material sanitario desechable (en miles de pesetas) 2000 17860 Implantación en la Comunidad: A) Implicación en la educación y en la formación: Además de las actividades divulgativas mencionadas anteriormente, nuestra organización se implica en la educación de alumnos en el área sanitaria y colabora en la formación de las distintas promociones de las diferentes especialidades de salud mental. Cabe destacar que colaboramos con la Escuela de Enfermería, la Universidad del País Vasco y diversas escuelas especializadas: Trabajadores Sociales, Psicología, Psiquiatras en formación, etc. (ver subcriterio 4a). 10000 1996 1997 1998 1999 2000 30134 28346 24739 26105 26302 Evolución del empleo fijo 380 360 340 320 Plantilla fija 1999 16342 2. 20000 300 1998 15404 Comportamiento Ético: Nuestra organización, por su propia actividad, mantiene un firme compromiso ético con la sociedad a la que presta servicios caracterizado por los principios éticos fundamentales (beneficencia, no maleficencia, justicia y autonomía) y por la equidad y universalidad que conforman nuestro servicio público sanitario. La preservación de la salud y la asistencia sanitaria se realizan a través del cumplimiento de los objetivos que como organización de salud tenemos (ver criterio 9). 30000 Consumo 1997 14519 E) 40000 0 1996 14283 D) Relación con las autoridades relevantes: Además de las comentadas al inicio de este subcriterio con nuestras propias direcciones y departamentos, mantenemos reuniones de carácter protocolario con otras autoridades y de forma muy esporádica y colectiva: reunión anual con el Consejero de Sanidad, recepción de congresistas por el Diputado General de Alava, etc. Evolución de consumos de servicios externos (en miles de pesetas) 0 18000 1995 1996 1997 1998 1999 2000 2001 322 323 323 326 327 321 361 En el 2000 la disminución de plantilla fija es debida a la asignación administrativa del CSM Alto Deba (7 personas) al área sanitaria de Guipúzcoa. En el año 2001, el incremento se debe a la apertura de la nueva unidad y al incremento de plazas para compensar la minoración de la jornada laboral anual (subcriterio 3a). Evolución de docentes y discentes: Número de alumnos en prácticas de Pre-grado 97/98 98/99 99/00 MEDICINA 15 15 15 PSICOLOGIA 2 2 1 ENFERMERÍA 25 21 7 TRABAJADORES SOCIALES 2 1 3 FARMACIA 1 1 1 Número de alumnos en prácticas de Post-grado Hospital Psiquiátrico Salud Mental Extrahospitalaria de Álava 1997 1998 1999 MIR (Psiquiatría) 2 2 2 2000 2 MIR (Familia) 20 16 20 19 PIR 1 1 1 1 EIR (comienzo 1999) -- -- 5 6 98 CRITERIO 8. RESULTADOS EN LA SOCIEDAD B) Apoyo a la salud y al bienestar: Desde el punto de vista del impacto social, la expectativa más importante para nuestra población y la mayor aportación que podemos realizar es la contribución a la recuperación psíquica, social, familiar y laboral de nuestros pacientes, además de proporcionar educación sanitaria y los cuidados necesarios para incrementar el bienestar de los usuarios, incluyendo nuestra colaboración en programas de prevención: del SIDA (jeringas y preservativos en toxicómanos y presos de Nanclares de Oca), de la tuberculosis en la población toxicómana, de la información del consumo de alcohol a los médicos de nuestro territorio, etc. Los resultados asistenciales que nuestra organización presta como entidad sanitaria a la sociedad pueden verse en los criterios 6 y 9. C) Apoyo al deporte y al ocio: Para nuestra organización resultan muy apropiadas las actividades deportivas, lúdico – sociales y de ocio que organizamos para nuestros pacientes, que como miembros de derecho de nuestra sociedad tienen, tanto los hospitalizados como los que son atendidos en nuestros servicios y centros de día. Algunas de estas actividades se relacionan en el subcriterio 5e. D) Trabajo voluntario y filantropía: Las actividades filantrópicas en nuestra organización están representadas por la colaboración con distintas ONGs: préstamos de locales de almacén, de material sanitario, envíos de mobiliario, formación en salud mental a cambio de acompañamientos a pacientes, etc. Apoyamos a la denominada Casa del SIDA (piso residencia de enfermos con SIDA) aportando asistencia médica y a la Asociación Gitana aportando trabajo psicológico para grupos. Nuestro Comité de Empresa aporta parte de la asignación anual que recibe a una ONG de médicos internacional y una parte de las personas de nuestra organización participa en el programa 0,7 de ayuda a países del tercer mundo. Participantes en el programa 0,7 3. Actividades encaminadas a reducir y evitar las molestias y daños provocados por las actividades y/o durante el ciclo de vida de sus productos: Dadas las características de nuestra actividad, nuestros niveles de riesgos y accidentes para la salud de la población en general: ruidos y olores, riesgos para la seguridad, contaminación y emisiones tóxicas, son prácticamente irrelevantes e iguales a los de edificios de viviendas y comunidades de vecinos. Habría que señalar, sin embargo, que en contra de lo que se piensa, la incidencia de agresiones y lesiones producidas por los enfermos psíquicos es igual o menor que en la población general y no tenemos casos de daños graves en personas. Como información adicional podemos señalar que cuando se inauguró en 1995 el nuevo Centro de Tratamiento de Toxicomanías, situado en un chalet céntrico (en zona residencial) se realizaron varias reuniones con la asociación de vecinos y responsables y padres de niños de colegios de la zona para disminuir susceptibilidades infundadas, ya que de hecho no han generado la ubicación del centro ni los toxicómanos problemas reseñables. De la misma forma, cuando se inauguró la Unidad de Psicosis Refractarias en enero de 2001, se establecieron reuniones y visitas con asociaciones de vecinos y responsables de colegios próximos para demostrarles la seguridad de las instalaciones y disminuir temores ante la recepción de enfermos psicóticos resistentes al tratamiento. Disponemos de sistemas subcontratados para la recogida de residuos y basura (subcriterio 4c). Residuos Biológicos (Kilogramos/año) 5000 4500 4000 3500 3000 2500 2000 1998 1999 2000 Basura urbana que se recoge en compactadora hermética y se retira semanalmente: 20 Basura Urbana (Kilogramos/año) 15 10 100000 95000 5 90000 0 1998 1999 2000 85000 80000 Nº de personas 75000 70000 65000 60000 1998 Hospital Psiquiátrico Salud Mental Extrahospitalaria de Álava 1999 2000 99 CRITERIO 8. RESULTADOS EN LA SOCIEDAD 4. Actividades que contribuyen a la preservación y mantenimiento de los recursos: Por las características de nuestra actividad ni el transporte y eliminación de residuos y embalajes ni la sustitución de materias primas tienen impacto importante sobre la sociedad y población circundante. Algún impacto (similar a una comunidad de viviendas) puede tener el consumo de gases combustibles y electricidad. 6. Cobertura en prensa sobre relacionados con el impacto social: aspectos Aquí pueden considerarse las reseñas que se realizan en la prensa escrita, programas de radio y TV con ocasión de organización de actividades científicas (congreso anual de psiquiatría) o la puesta en marcha de nuevas modalidades terapéuticas (ludopatías, UPR, etc.) y de reportajes sobre salud en los medios de comunicación. Consumo de gas (m3) Reseñas en prensa 220000 210000 40 200000 35 190000 30 180000 25 20 170000 15 160000 1996 1997 1998 1999 2000 10 5 Gas (m3) 0 1996 1997 1998 1999 2000 Consumos de electricidad y agua 80.000 70.000 60.000 50.000 40.000 30.000 20.000 10.000 0 1996 1997 1998 Electricidad (kW/h.) 1999 2000 Agua (m3) Además de los ya reseñados en el 8a, otros indicadores y actividades en relación con la percepción de la sociedad son en nuestro caso: 5. Felicitaciones y premios recibidos: Podemos señalar el reconocimiento recogido en el informe del Defensor del Pueblo Vasco (Ararteko) mencionado al principio de este criterio acerca de la Salud Mental Extrahospitalaria en nuestro territorio en comparación con otros territorios de la CAV y del estado español (páginas 88, 153 y otras). El informe “Atención Comunitaria de la Enfermedad Mental” se refiere a la atención de las personas con enfermedad mental crónica atendidos en medios no hospitalarios de la CAPV. Otras “felicitaciones” y premios son los obtenidos en reuniones científicas y jornadas organizadas por diversas entidades sanitarias y de calidad asistencial. Otras felicitaciones de representantes de la sociedad a mencionar son las recibidas de nuestras autoridades sanitarias en los controles de gestión cuatrimestrales, haciendo énfasis en los resultados satisfactorios de nuestra gestión. Hospital Psiquiátrico Salud Mental Extrahospitalaria de Álava 100 M. CARMEN ABAJO FERNANDO ABIN ANA MARIA ACEBO M.ISABEL ACOSTA ALICIA AGUINACO OLGA AGUINACO AMAIA AGUIRRE IÑAKI MIREN AGUIRRE JOSE MIGUEL AGUIRRE LOURDES AGUIRREBEITIA M.DEL MAR AIZPUN INMACULADA ALONSO ISABEL ALONSO Mª ISABEL ALONSO RESURRECCION ALONSO JOSEFA ALVARADO MONTSERRAT ALVAREZ VIRGINIA ALVAREZ M.AMOR ALZOLA MARGARITA ALZOLA MARTA AMORES CANDIDO ANDA M.ESTHER ANGULO Mª NIEVES ARANDA JOSE ANTONIO ARBE MARIA ISABEL ARBERAS M MONTSERRAT ARGEMI CARMEN ARIZA SUSANA ARNAIZ M SOLEDAD ARROYO M.BLANCA ARROYO MARIA ARTAMENDI ASENSIO ARTEAGOITIA ESPERANZA AUZMENDI LAURA BACIGALUPE CRISTINA BALAGA CARMEN BALLESTEROS BELEN BALSATEGUI MAITE BALZA DE VALLEJO ROSA MARIA BARQUILLA M. CARMEN BARRANCO JESUS MARIA BARRANTE ESPERANZA BARRERA ROSA BARRERAS MARIA ESTHER BARRON JAVIER BASAÑEZ KOLDO BASTERRA ARGINE BEAIN BERNARDA BENAYAS FUENCISLA BENITO TOMAS J. BERASATEGUI Mª YOLANDA BERGANZO GARBIÑE BERISTAIN MIGUEL ANGEL BERMEJO Mª JOSE BERNAL AMPARO BERROCI M.SOLEDAD BETOLAZA SOLEDAD BETOLAZA CLAUDIO BLANCO ANTONIA BONILLA M.ANGELES BUENO FELIX BURGOS ARACELI BURGUERA MARGARITA BURGUERA M.PILAR BUSTAMANTE M. JESUS CABEZUDO VALENTIN CALLEJA ANA MARIA CALVO M. CARMEN CALVO M. SOLEDAD CALVO PURIFICACION CAMPO JOSE MANUEL CAMPORRO GURUTZE CANCHO M.TERESA CANCHO MARIA CANCHO BALBINA CANTERO ANTONIO CARLOS CANTO FERNANDO CARRASCO ELENA CARREÑO CARLOS FRANCISCO CASO EUGENIO CASTELLANO MARIA CARMEN CENDOYA ARANZAZU CERRAJERIA M. YOLANDA CHASCO Mª CRUZ CHASCO ROSARIO CHAVARRI M.CARMEN CONTRERAS BEGOÑA CORRALES M.JOSE COUCEIRO RAQUEL CUEVAS JESUS DE ARANA ANA MARIA DE DIEGO ANTONIA DE LA PEÑA ANA DEL OLMO JUAN JOSE DELGADO JUAN LUIS DEZA M.PIEDAD DIAZ M.ANGELES DIAZ DE ESPADA ISABEL DIAZ DE OTALORA ROSA ANA DIAZ DE OTALORA MIGUEL DIEZ ANA DURAND MANUEL ECHAZARRA JUAN CARLOS ECHEAZARRA M.AMADA ECHEVARRIA IÑAKI ECHEVERRIA ARANTXA ECHEVESTE LOURDES EDROSO MONIKA EISENHOFER JOSE MARIA ELARRE EDUARDO ELIZAGARATE MAITE ELKOROBERECIBAR PEDRO ESPEJO MERCEDES ESTEBANEZ JESUS MARIA EZCURRA ANA MARIA FERNANDEZ MARIA BELEN FERNANDEZ VERONICA FERNANDEZ YOLANDA FERNANDEZ MIREN GARBIÑE FERNANDEZ DE LANDA JOSE ANTONIO FERNANDEZ DE LEGARIA NATALIA A. FERRERAS M NIEVES FONTECHA FRANCISCO J FUENTES PALOMA GALDOS EMILIO GALLEGO DOLORES GAMBRA JOSE IGNACIO GANUZA CRISTINA GARAICOECHEA ARACELI GARCIA M CARMEN GARCIA M JOSE GARCIA M.AGURTZANE GARCIA M.LUZ GARCIA M.NIEVES GARCIA PRESENTACION GARCIA PURIFICACION GARCIA RAMON GARCIA TERESA GARCIA M.ANTONIA GARCIA DE VILLOSLADA M JOSE GASPAR FABIOLA GASTIAIN IGNACIO GASTON SONIA GIL TEODORO GIL FRANCISCO JAVIER GIRBAU ILUMINADA GOICOECHEA M.ROCIO GOIG M. TERESA GOMEZ JESUS GOMEZ DE SEGURA EDUARDO GONZALEZ EFIGENIA GONZALEZ ESPERANZA GONZALEZ GIXANE GONZALEZ INES GONZALEZ ISABEL GONZALEZ M. DELICIA GONZALEZ M.CONCEPCION GONZALEZ TERESA GONZALEZ CASILDA GRADOS FLORENCIA GRADOS M.PURIFICACION GRANADO M ANGELES GREDILLA NURIA GRIVE ADELA GUEVARA CARLOS GUINEA BEATRIZ GUTIERREZ M. DEL CARMEN HERAS FLORENCIA HERNANDEZ MARIA CRISTINA HERNANDEZ RAFAEL HERNANDEZ ROSA ITZIAR HERNANDEZ MARGARITA M HERNANZ AURORA HERRERA JOSE MARIA HERRERO M.SOLEDAD HERRERO CRISTINA HILERA FRANCISCA HUERTA ELENA IBAÑEZ ESTHER IBARROLA INMACULADA IÑIGUEZ DE CIRIANO M.CARMEN IÑIGUEZ DE HEREDIA FRANCISCO JAVIER ISIDRO M.PILAR ISUSI FIDEL IZQUIERDO M.TERESA IZQUIERDO ALFREDO JIMENEZ JUAN MANUEL JIMENEZ M CARMEN JIMENEZ Mª JOSE JIMENEZ JUAN JORDANA AMAIA LANDA ARANZAZU LARRAURI BEATRIZ LARRAURI MARIXA LARREINA M. ANGELES LARRIBA M.PILAR LARRIMBE GUILLERMO LAS HERAS MARIA LEGORBURU M.CUADROS LINDE M.BELEN LIZALDE JUAN MIGUEL LLORENTE MARIA PILAR LLOVES ANA PIA LOPEZ MARIA ISABEL LOPEZ MARIA LOURDES LOPEZ PETRA LOPEZ MIREN JASONE LOPEZ DE ARKAUTE JOSE ANGEL LOPEZ DE CALLE BEGOÑA LOPEZ DE MUNAIN M.PILAR LOPEZ DE SUBIJANA PILAR LUCIO KARMELE MADINABEITIA MIKEL MADINABEITIA YOLANDA MAGUREGUI ANTONIO MAILLO M CARMEN MANJON MERCEDES MANJON JESUS MARIA MARIACA BLANCA ROSA MARINA ANTONIO MARTIN JOSE LUIS MARTIN AMELIA MARTINEZ BEATRIZ MARTINEZ DELFINA MARTINEZ JESUS MARTINEZ JUVENTINA MARTINEZ M.ANGELES MARTINEZ M.CARMEN MARTINEZ M.ISABEL MARTINEZ OLGA MARTINEZ ROSARIO MARTINEZ IBERNALO MARTINEZ DE ANTOÑANA M. LUISA MARTINEZ DE LIZARDUY JORGE MATEO M ELENA MAYORDOMO JUANA MEDINA JUAN MEDRANO JUAN ANTONIO MEIZOSO ASCENSION MENDAZA MERCEDES MENDIA ITZIAR MENDIBIL CIPRIANO MIGUEL AMELIA MINGUEZ ANA CRISTINA MINGUEZ JULIANA MONJA BEATRIZ MONTOYA AMAIA MORADO JOSE ANTONIO MORAL LORENZA MORAL MATILDE MORAL JOSEFA MORALES VICENTE MORAZA M. ANGELES MORENO BEATRIZ MUJICA CARLOS J. MUÑOZ JESUS MUÑOZ FLORA MURUA M ASCENSION NAFRIA MARIA NEGREIRA MARTINA NISO AMAIA CAROLINA OCHOA DE OLANO ESTHER OCHOA DE RETANA MARIA OLARIZU OLALDE M JESUS OLARTE M.ASUNCION OLMEDO AGUSTIN ORIVE M. CONCEPCION ORTIZ DE APODACA MARIA NIEVES ORTIZ DE MURUA ELISA ORTIZ DE PINEDO AMAIA ORTIZ DE ZARATE JUANA PEIRONCELY FRANCISCO JAVIER PEÑA AMELIA PEREZ ANA PEREZ JOSE MARIA PEREZ MILAGROS PEREZ ISABEL PEREZ DE LAZARRAGA MARIA PILAR PEREZ DE MENDIGUREN ANA MARIA PEREZ DEL PALOMAR JOSE ANDRES POSADA ANA ISABEL PRADA LORENZO PRESA JOSU PUELLES VICTOR PUENTE JESUS PUERTO M. LUCIA QUILCHANO ANA ISABEL RAMIREZ M.JOSE RAMIREZ M.NIEVES RAMIREZ SANTIAGO RAMIREZ BONIFACIO RAMOS JUAN ANTONIO RAMOS JULIA RAMOS M ANTONIA RAMOS ITZIAR RECACOECHEA ENCARNACION REVUELTA M. BLANCA REVUELTA JOSE REY ISABEL RICO RAFAEL RIOS FERNANDO ROA FELIPE RODRIGUEZ M ELENA RODRIGUEZ M. AURORA RODRIGUEZ MERCEDES RODRIGUEZ NORMA RODRIGUEZ RAMONA RODRIGUEZ ALICIA ROJO M.ANGELES ROJO ANA MARIA ROMERO EVA M ROMERO JULIA ROMERO LUIS FERNANDO RUIZ J.ANTONIO RUIZ DE APODAKA M. FERNANDA RUIZ DE EGUINO JUAN CARLOS RUIZ DE GARIBAY ESMERALDO RUIZ DE GAUNA MARIA JESUS RUIZ DE GAUNA M.BLANCA RUIZ DE LARRINAGA ANA MARIA RUIZ DE LOIZAGA M.LUISA RUIZ SAMANIEGO MARISA SAENZ DE VILLAVERDE LAURA SAEZ DE LUBIANO ASUNCION SAEZ DE MATURANA JESUS SAEZ DE OCARIZ ALBERTO SAEZ DE SAMANIEGO M.MERCEDES SALAZAR LOURDES SAMANIEGO BLANCA SAN MARTIN ANA CRISTINA SANCHEZ L. AMPARO SANCHEZ PEDRO MANUEL SANCHEZ JOSEFINA SANTAMARIA MARIA TERESA SANTAMARIA ROSA SANTAMARIA FERNANDO A. SANTANDER M. LUISA SARACHO JOSE M. SOPELANA M.ENCARNACION SOTO MANUEL SUAREZ ANA MARIA SUSAETA M.ELENA SUSO GREGORIO TEJERO LOURDES TERCEÑO ANA ROSA TOME ROSA M TUDANCA PEDRO M. UGARTE M. RESURRECION UNZALU M DOLORES URRECHU IRATXE VACA MARIA VAQUERIZO FEDERICO VERASTEGUI M ARANZAZU VILLA GOTZON MIRENA VILLAÑO ANA BLANCA YOLLER EUGENIO ZARATE JAVIER ZUAZO JOSE IGNACIO ZUAZO M.NIEVES ZURBANO CRITERIO 9. RESULTADOS CLAVE En la Red Sanitaria Pública Vasca hasta 1997 la información sobre la actividad asistencial tenía escasa relación con la medición de costes. Las organizaciones de servicios de la Red Pública Vasca eran financiadas a través de subvenciones sin relación causa-efecto directa entre la actividad y el rendimiento. Desde 1998 con la transformación de Osakidetza/SVS en Ente Público de derecho privado, y de acuerdo con la Ley de Ordenación Sanitaria, el Contrato-Programa (financiación a cambio de actividad cuantificada junto a objetivos de calidad) adquiere naturaleza oficial y es obligatorio para las organizaciones de servicios la elaboración de Balance Anual, Cuenta de Resultados y Memoria. En organizaciones como la nuestra, en la que los procesos asistenciales son de larga duración (enfermos crónicos hospitalizados) y las visitas ambulatorias son numerosas por paciente, en comparación con los clientes de hospitales de agudos, no hay desarrollados sistemas de medición de costes por proceso (PMC o GRD) ni ponderaciones de intensidad relativa de consumo de recursos (punto PIR) por lo que la medición de nuestros costes unitarios debe seguir haciéndose en altas y estancias para la actividad hospitalaria y en coste capitativo para la actividad ambulatoria (consultas). Los resultados de actividad antes de 1997 se medían conforme a los objetivos tanto en hospitalización como en consultas, y los indicadores de actividad y calidad tanto antes como después de la implantación del Contrato-Programa son numerosos (subcriterio 9b). INGRESOS (Miles de Ptas) 2.300.000 2.200.000 2.100.000 2.000.000 1996 1997 1998 1999 2000 Real 2.143.865 2.134.826 2.188.834 2.214.024 2.257.772 Pesetas (ctes) 2.143.865 2.092.966 2.116.247 2.080.263 2.039.725 INGRESOS POR FACTURACIÓN A TERCEROS (Miles de Ptas.) 25000 20000 15000 10000 5000 0 1997 1998 1999 2000 397 3.796 18.805 23.805 Ptas. Reales OTROS INGRESOS (Miles de Ptas) 15.000 9a RESULTADOS CLAVE DEL RENDIMIENTO DE LA ORGANIZACIÓN Los resultados clave del rendimiento de nuestra organización son los que reflejan nuestra actividad para contribuir a la recuperación a la normalidad de nuestros pacientes hospitalizados y ambulatorios, a un coste cada vez más eficiente de los recursos públicos puestos a nuestra disposición para este fin y que, como es conocido, siempre son limitados. Estos resultados clave son objeto de negociación anual con el financiador (Dirección Territorial de Sanidad) y en el Control de Gestión cuatrimestral con la Dirección General de Osakidetza/SVS. Identificamos los siguientes: RESULTADOS ECONÓMICOS: 1) INGRESOS: Los incrementos de la facturación a terceros debidos al acuerdo de uso de camas con instancias sociales, la facturación a entidades obligadas al pago y de otros ingresos (subcriterio 4b) ha generado un crecimiento del presupuesto menor que si no se hubiera realizado esta facturación adicional. En los gráficos siguientes puede observarse esta evolución favorable, que se hace más evidente al realizar los totales presupuestarios o de Contrato-Programa en pesetas constantes. 10.000 5.000 0 Pesetas reales 1996 1997 1998 1999 2000 4.460 4.278 5.686 10.169 14.326 2) GASTOS: Los gastos totales de explotación, cuya evolución indicamos a continuación, reflejan el cumplimiento prácticamente al 100% de los presupuestos (ContratoPrograma desde 1998), en los últimos 5 años, como ocurre con otras organizaciones de servicios de Osakidetza, entre las que destacan los hospitales comarcales que han obtenido la Q de Plata (Hospital de Zumárraga y Hospital de Bidasoa), que como en nuestro caso, no han generado déficits presupuestarios. GASTOS TOTALES DE EXPLOTACIÓN (Miles de Ptas) 2.350.000 2.300.000 2.250.000 2.200.000 2.150.000 2.100.000 2.050.000 Real Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava 1996 1997 1998 1999 2000 2.143.865 2.134.825 2.226.648 2.265.968 2.291.742 103 CRITERIO 9. RESULTADOS CLAVE RESULTADOS DE ACTIVIDAD ASISTENCIAL: GASTOS DE SUSTITUCIONES (Miles de Ptas) 260.000 Entre los resultados clave no económicos los más significativos de nuestra actividad son: 249.000 240.000 240.000 218.000 220.000 1) HOSPITAL PSIQUIÁTRICO 200.000 180.000 Real 1996 1997 1998 1999 2000 196.919 200.164 212.365 239.237 246.233 218.000 240.000 249.000 Objetivo GASTO FARMACÉUTICO POR CAMA 175.000 160.000 145.000 130.000 115.000 100.000 H. Psiq. Alava 1998 1999 2000 120.612 140.512 136.338 H. Psiq. Bermeo 116.336 131.300 169.055 H. Psiq. Zaldibar 103.657 131.326 117.358 H. Psiq. Zamudio 130.500 152.722 168.180 Para poder entender los datos presentados hay que decir que el Hospital Psiquiátrico ha ido realizando una profunda transformación a lo largo de los años, reduciendo el número de sus camas de 434 en 1984 hasta 240 en el año 1998. En estos 14 años se ha reducido a casi la mitad esta dotación adecuándonos al nuevo concepto de atención en Salud Mental (subcriterios 2b y 5c). En el gráfico siguiente se ve un claro descenso de ingresos y por consiguiente altas en el año 1992, un nuevo descenso entre el 95 y 96, por el traslado al nuevo Hospital y otro descenso en el 98 por una nueva reducción de camas. Consecuentemente al reducir el número de camas también se ha reducido el número de estancias totales. Tanto en nuestros objetivos como en nuestra misión el aumento del número de altas en las unidades de larga estancia es considerado importante para incorporar a nuestros pacientes en la sociedad e integrarles en su entorno vital. INGRESOS Y ALTAS TOTALES Ingresos Altas totales 360 340 320 300 3) COSTE MEDIO DE LA ESTANCIA HOSPITALARIA De este indicador disponemos de datos de la media de los hospitales psiquiátricos de la red de los dos últimos ejercicios, y son favorables para nuestra organización 280 260 240 220 200 1991 1992 1993 1994 1995 1996 1997 1998 1999 2000 COSTE MEDIO DE LA ESTANCIA HOSPITALARIA ALTAS DE LA UNIDAD DE MEDIA ESTANCIA 21.500 21.000 20.500 20.000 19.500 19.000 18.500 18.000 17.500 17.000 16.500 16.000 H. Psiq. Alava 300 242 250 200 212 194 190 190 205 203 188 190 190 190 190 150 100 45 45 45 1995 1996 1997 50 40 40 40 1998 1999 0 1998 1999 2000 17.884 18.072 19.324 19.718 20.936 Media Osaki. H. Psiq. Camas Altas U. Media 2000 Objetivo ALTAS UNIDADES DE LARGA ESTANCIA 4) COSTE CAPITATIVO DE LA ATENCIÓN AMBULATORIA Los costes de la atención extrahospitalaria pueden medirse en coste capitativo lo que da idea del gasto por habitante/año en Salud Mental. 250 205 205 205 200 2000 Álava 1.754 1.991 Vizcaya 1.328 1.414 Guipúzcoa 1.275 1.232 100 59 32 42 32 25 46 0 1995 Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava 200 150 50 1999 200 200 1996 1997 Camas 1998 1999 2000 Altas Larga Estancia 104 CRITERIO 9. RESULTADOS CLAVE ESTANCIAS TOTALES 100.000 95.000 90.000 85.000 80.000 75.000 70.000 1991 1992 1993 1994 1995 1996 1997 1998 1999 2000 ESTANCIAS UNIDAD DE MEDIA ESTANCIA 15000 14000 14154 13966 13900 14111 13900 13900 13889 13753 13471 13170 13000 13170 13170 contando con dicho centro en el año 2000, siendo el trazo continuo el dato real (sin el C.S.M. Alto Deba en el 2000). En los gráficos que presentamos a continuación el crecimiento progresivo de actividad en cuanto al número de consultas ha sido constante a lo largo de los años. Este incremento puede indicarnos la confianza que deposita la población en nuestros centros de salud mental. Nuestro objetivo es dar atención a todo aquél que la solicite, prestando nuestros servicios con la menor demora. El objetivo es que esta atención no se dilate en el tiempo, habiendo establecido como máxima espera 5 días para la consulta de acogida y un máximo de 15 días para la consulta con el facultativo (ver subcriterio 6b). EVOLUCIÓN DEL TOTAL DE CONSULTAS 12000 150.000 11000 140.000 10000 130.000 1995 1996 1997 1998 1999 Estancias U. Media 2000 Objetivo 120.000 110.000 100.000 1994 ESTANCIAS UNIDADES DE LARGA ESTANCIA Y GERONTOPSIQUIATRIA 1995 1996 1997 1998 1999 2000 104.978 112.957 115.077 118.215 117.874 126.374 126.811 TOTAL CONSULTAS 77000 72698 72552 66350 66350 126.374 142.662 Con Alto Deba 72369 69388 70000 69177 68740 66350 64000 63000 64000 64000 PRIMERAS CONSULTAS EN LOS CENTROS DE SALUD MENTAL 5.500 56000 5.000 49000 4.500 42000 4.000 35000 1995 1996 1997 1998 1999 2000 Estancias Larga Estancia y Gerontopsiquiatría 3.500 Objetivo 3.000 1991 1992 1993 1994 1995 1996 1997 1998 1999 2000 Primeras consultas Otros de nuestros objetivos son disminuir las altas voluntarias y por fuga y conseguir el mayor número de años sin ningún suicidio o muerte de carácter violento en el Hospital. 3.616 3.525 3.622 4.128 4.249 4.499 4.621 4.541 5.002 4.489 5.002 5.050 Primeras con Alto Deba CONSULTAS SUCESIVAS EN LOS CENTROS DE SALUD MENTAL 160.000 ALTAS VOLUNTARIAS, POR FUGA O POR SUICIDIO 140.000 50 120.000 40 100.000 30 80.000 20 60.000 10 40.000 1991 0 Consultas Sucesivas -10 Sucesivas con Alto Deba 1991 1992 1993 1994 1995 1996 1997 1998 1999 2000 Altas suicidio 0 0 1 1 1 1 1 0 0 0 Altas voluntarias 27 20 16 20 19 12 10 8 13 12 Altas por fuga 14 5 3 2 2 4 4 2 2 2 1992 1993 1994 1995 1996 1997 1998 1999 2000 50.937 70.983 81.247 93.930 100.90 102.65 105.38 103.88 111.80 111.70 8 3 5 1 6 8 111.80 125.66 6 2 ACOGIDAS DE ENFERMERÍA EN LOS CENTROS DE SALUD MENTAL 4.000 2) CENTROS DE SALUD MENTAL Exponemos los datos de resultados de consultas de los Centros de Salud Mental: los cuatro de VitoriaGasteiz, los Centros Monográficos (Alcoholismo, Toxicomanías y Salud Mental Infanto–Juvenil), también ubicados en la capital, y los Centros de Salud Mental de Aiala-Llodio y Alto Deba. Este último centro está asignado administrativamente desde el 1 de enero de 2000 al territorio de Guipúzcoa. Para una mejor comprensión de la evolución de los datos que se ofrecen, se ha señalado con trazo intermitente en los gráficos la opción que describe la actividad total Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava 3.500 3.000 2.500 2.000 Acogidas de Enfermería Acogidas con Alto Deba 1995 1996 1997 1998 1999 2000 2.719 3.222 3.284 3.441 3.676 3.399 3.676 3.824 105 CRITERIO 9. RESULTADOS CLAVE EVOLUCIÓN DE LAS ALTAS EN LA RED DE SALUD MENTAL EXTRAHOSPITALARIA DE ALAVA ESTANCIA MEDIA (AÑOS) UNIDADES DE GERONTOPSIQUIATRÍA (116 CAMAS) 5.000 7 4.500 6 5 4.000 4 3.500 3 2 3.000 Altas de pacientes 1995 1996 1997 1998 3.739 3.641 3.765 4.183 Altas con Alto Deba 1999 2000 4.310 3.981 4.310 4.479 1 0 U. Geronto H.Psiq. Alava EVOLUCIÓN DE LOS PACIENTES DIFERENTES 13.000 12.000 1994 1995 1996 1997 1998 1999 2000 6 6 4 4 3,9 3,8 3,8 U. Geronto H.Psiq. Bermeo * 3 U. Geronto H.Psiq. Zaldibar * 5 * Datos provisionales 11.000 10.000 9.000 8.000 Pacientes difererentes 1994 1995 1996 1997 1998 1999 2000 8.821 9.453 9.914 10.266 10.734 11.093 10.078 11.093 11.338 Pacientes diferentes con Alto Deba A lo largo de los años, la Unidad de Media Estancia ha mantenido una estancia media inferior al objetivo de 80 días como estancia media máxima. ESTANCIA MEDIA ANUAL (DIAS) DE LA UNIDAD DE MEDIA ESTANCIA 90 9b INDICADORES DEL RENDIMIENTO DE LA ORGANIZACIÓN 80 Además de los indicadores referidos en este subcriterio pueden verse otros indicadores de rendimiento individual (subcriterio 7b). 60 70 50 40 30 1) HOSPITAL PSIQUIÁTRICO Acorde con los objetivos asistenciales de nuestro proceso clave “Asistencia en Hospitalización”, así como con la misión de nuestra organización, podemos ver en los siguientes gráficos cómo hemos ido reduciendo progresivamente la estancia media en las unidades de larga estancia y de gerontopsiquiatría, estando esta reducción en consonancia con las directrices de la OMS y del Plan de la Reforma Psiquiátrica sobre hospitalización de pacientes con patologías mentales. (subcriterio 2b). ESTANCIA MEDIA (AÑOS) UNIDADES DE LARGA ESTANCIA (84 CAMAS) 20 15 5 U. Larga H. Psiq. Alava 1996 1997 1998 1999 2000 71 71 79 76 66 U. Media H.Psiq. Zaldibar * 75,2 U. Media H.Psiq. Zamudio * 67,4 Objetivo H.Psiq. Alava (< 80 días) 80 80 80 80 80 Los índices de ocupación nos dan una idea del rendimiento y utilización de los recursos disponibles en nuestro hospital. Tanto en las unidades de larga estancia, incluida gerontopsiquiatría, como en la unidad de media estancia estamos por encima del objetivo marcado (85% de ocupación en la Unidad de Media Estancia y 95% en Unidades de Larga Estancia). A pesar de que los índices de ocupación en las Unidades de Larga Estancia es algo menor que en los Hospitales objeto de comparación, nuestro coste por estancia es inferior a la media de los Hospitales Psiquiátricos de Osakidetza (subcriterio 9a). 10 0 U. Media H.Psiq. Alava 1994 1995 1996 1997 1998 1999 2000 19 17 13 12 10 11 11 U. Larga H. Bermeo * 11 U. Larga H. Psiq. Zaldibar * 12 * Datos provisionales Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava 106 CRITERIO 9. RESULTADOS CLAVE Otro indicador relevante es el índice de rotación que es la expresión del número de pacientes que durante un año ocupan una misma cama en una determinada unidad o servicio y en este tipo de indicador resulta relevante el de la Unidad de Media Estancia. INDICE DE OCUPACION MEDIA ESTANCIA 100 90 80 70 60 INDICE DE ROTACIÓN UNIDAD DE MEDIA ESTANCIA 2000 50 40 30 20 10 0 H.Psiq. Alava 1995 1996 1997 1998 1999 2000 86 85 86 94 95 92 H.Psiq. Zaldibar 84,3 H.Psiq. Zamudio 89,3 85 Objetivo 85 Hospital Psiquiátrico de Alava 5,1 Hospital Psiquiátrico de Zaldibar 4,1 Hospital de Zamudio 0,41 85 La Dirección de Enfermería puso en marcha en 1998 el Plan de Cuidados Individualizados. Su cumplimentación ha seguido un progresivo y amplio crecimiento. También la puesta en marcha de la Hoja de Continuidad de Cuidados de Enfermería (1999) ha tenido una implantación del 100% desde el primer momento. INDICE DE OCUPACION (UNIDADES DE LARGA ESTANCIA) 100 80 60 40 PLAN DE CUIDADOS INDIVIDUALIZADOS 20 0 90 1995 1996 1997 1998 1999 2000 80 97 97,6 97,8 95,5 96,2 95,4 70 H.Psiq. Bermeo 97,7 60 H.Psiq. Zaldibar 99,8 50 95 40 H.Psiq. Alava 95 Objetivo 95 30 20 10 Otro indicador relevante es la tasa de reingresos. Se ha definido previamente lo que se considera como reingreso en un hospital psiquiátrico (nuevo ingreso a los 90 días del alta previa), y a partir de 1998 se puso en marcha un registro para medir esta tasa; también se implantó un registro específico para medir los informes de alta que se entregan en mano al paciente, ya que éste es otro indicador de calidad. TASA DE REINGRESOS 0 1998 1999 2000 HOJA DE CONTINUIDAD DE CUIDADOS DE ENFERMERÍA 100 80 60 25 40 20 20 15 0 1999 10 5 2000 % DE ALTAS EN LAS QUE PROCEDE REALIZAR HOJA DE CONTINUIDAD DE CUIDADOS DE ENFERMERÍA 0 1998 1999 2000 H.Psiq. Alava H.Psiq. Zaldibar H.Psiq. Zamudio Objetivo H.Psiq. Alava TASA DE ENTREGA DE INFORMES DE ALTA EN MANO En nuestro Hospital tanto las úlceras de decúbito como los errores de medicación y los accidentes traumáticos de pacientes se encuentran muy por debajo del objetivo planteado por el Hospital Psiquiátrico y de la media de todos los Hospitales de la Comunidad. TASA DE ÚLCERAS 1997 1998 70 60 1999 2000 50 H. Psiq. Alava 40 0,042 0,053 0,071 0,061 0,7 1,1 0,1 0,1 30 20 Media Osakidetza 10 0 1998 1999 Informes de Alta en mano 2000 Objetivo H. Psiq. Alava 0,1 0,1 Objetivo Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava 107 CRITERIO 9. RESULTADOS CLAVE FRECUENTACIÓN TOTAL DE PACIENTES TASA DE ERRORES DE MEDICACIÓN 36 34 32 30 28 26 24 22 0,15 0,1 0,05 0 Errores de medicación 1997 1998 1999 2000 0,003 0,007 0,004 0,002 0,1 Objetivo 0,1 0,1 0,1 1998 1999 Álava 30,6 31,7 2000 35,6 Guipuzcoa 24,1 27,7 24,3 Bizkaia 34,9 35,8 35,8 TASA DE ACCIDENTES 0,6 CONSULTAS POR PACIENTE/AÑO 0,4 13 12 11 10 9 8 7 0,2 0 H.Psiq. Alava 1997 1998 1999 2000 0,019 0,024 0,03 0,021 0,3 0,3 Media Osakidetza 0,5 Objetivo H Psiq Alava 0,5 0,5 0,5 1998 1999 Álava 11 11,4 2000 12,6 Guipuzcoa 8,9 10,5 10,6 Bizkaia 9,1 9,6 9,7 2) CENTROS DE SALUD MENTAL DE ÁLAVA La frecuentación de pacientes que acuden por primera vez a un C.S.M. (pacientes nuevos/población), así como la frecuentación de pacientes que están acudiendo a un C.S.M. (nº total de pacientes activos/población) medida en tanto por mil, reflejan un claro aumento en Álava, tanto del número de pacientes nuevos como el de pacientes totales. Estos datos concuerdan con el significativo aumento que a lo largo de los años ha tenido lugar con el número de consultas que deben efectuar nuestros profesionales (subcriterio 7b). En la tasa de frecuentación Álava se encuentra en la media entre Guipúzcoa y Vizcaya. Sin embargo nuestros pacientes son visitados más veces en el transcurso del año que en Vizcaya y Guipúzcoa, siendo éste un índice de calidad en la atención prestada. FRECUENTACIÓN PACIENTES NUEVOS 12 11 10 9 8 7 6 1998 1999 2000 Álava 7,9 7,9 8,8 Guipuzcoa 7,2 7,9 7 Bizkaia 9,5 10 9,5 Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava 3) ESTRUCTURAS INTERMEDIAS No nos es posible compararnos con otras regiones o Comunidades puesto que no siempre existe este tipo de estructuras intermedias y aunque en algunas ocasiones la denominación coincide, las actividades y el concepto de la estructura no son similares, lo que hace imposible su comparación. Las estructuras intermedias existentes en Álava son: - “Comunidad Terapéutica de Foronda”, ocupada en la desintoxicación de toxicómanos. - “Hospital de Día de Psiquiatría” creado para el abordaje precoz del primer episodio psicótico agudo. - “Hospital de Día de Alcoholismo” empleado para atender a alcohólicos en periodo de deshabituación. - “Centro de Día de Alcoholismo” centro dedicado a acoger a alcohólicos crónicos, realizando diferentes actividades terapéuticas, ocupaciones y lúdicas para evitar su marginación. - “Servicio de Rehabilitación Comunitaria”, que presta atención a los pacientes desinstitucionalizados que conviven en pisos, pensiones, … así como a pacientes psicóticos crónicos, realizándose de esta forma la continuidad de cuidados que precisan tras su alta hospitalaria. Solamente hemos podido obtener algún dato comparativo con las Comunidades Terapéuticas de Vizcaya, también dedicadas a la deshabituación de toxicómanos, por lo que podemos decir, comprobando el índice de rotación (pacientes atendidos/número de plazas), que nuestra Comunidad Terapéutica ha sido más activa que las de Vizcaya. 108 CRITERIO 9. RESULTADOS CLAVE A continuación presentamos algunos relevantes de cada una de estas estructuras: datos INDICADORES DEL SERVICIO DE REHABILITACIÓN COMUNITARIA INDICADORES COMUNIDAD TERAPÉUTICA DE FORONDA Comunidad de Foronda (Álava) Índice Ocupación Índice de Rotación Estancia Media Comunidades de Vizcaya 1998 1999 2000 1998 1999 78,33 83,5 76,9 86 75,8 2,50 2,50 2,22 1,7 1,8 119 115 122 184 150 Tanto en el Hospital de Día de Psiquiatría como el Hospital de Día de Alcoholismo nuestro objetivo es dar atención al mayor número de personas posibles, aunque estableciendo que el tiempo máximo de tratamiento no sea superior a 180 días. INDICADORES HOSPITAL DE DÍA DE PSIQUIATRÍA Nª Personas atendidas Estancias Año 1998 1999 2000 31 43 55 4.900 4.937 5.253 Tiempo medio tratamiento al alta 163 145 133 Máximo de días (objetivo) 180 180 180 INDICADORES DEL HOSPITAL DE DÍA DE ALCOHOLISMO Estancias Año 1998 1999 2000 112 145 138 9.385 8.481 11.846 1998 1999 2000 Nº de Pacientes 196 216 214 Nº de Admisiones 23 43 31 Nº de Altas 22 33 24 63.706 66.486 68.650 Nº de Estancias En la siguiente tabla vemos como la dotación y amplitud de los recursos de salud mental comunitarios son superiores a los del resto de la Comunidad Autónoma Vasca y a los de la Comunidad de Madrid. Nos encontramos por encima de la dotación mínima establecida como objetivo a conseguir en el Informe sobre Atención Comunitaria en Salud Mental (Defensor del Pueblo Vasco). Estos recursos han sido promovidos y son gestionados directamente por nuestra organización por medio de nuestro Servicio de Rehabilitación Comunitaria, de acuerdo con los criterios de la desinstitucionalización de los pacientes de los hospitales psiquiátricos ya comentada en otros apartados de esta memoria (subcriterios 2b y 5c). Número de plazas por 100.000 habitantes Tipo de recurso Centro/ Hospital de Día Centro Ocupacional Pisos Asistidos Pensiones Supervisadas Pisos Supervisados Alava Vizcaya Guipúzcoa Madrid 68,3 15,4 17,19 15-30 Objetivo 60 23,10 1,5 7,6 -- 6-10 7,2 -- -- 6* 6-10 20,4 -- -- -- 1-2 10,2 1,3 5,06 10* 6-10 * Datos adicionales de un sector sanitario de Madrid. Tiempo medio tratamiento al alta 88 65 96 Máximo de días (objetivo) 180 180 180 El Centro de Día de Alcoholismo y el Servicio de Rehabilitación comunitaria acogen a pacientes con una patología cronificada y con niveles altos de deterioro físico y psíquico. No existe tiempo máximo de estancia y ésta suele ser, en la mayoría de los casos, de años. Gracias a estas dos estructuras se ha podido desinstitucionalizar a los pacientes sabiendo que van a recibir una atención completa y continuada. En ambos servicios se realizan gran cantidad de actividades terapéuticas, ocupacionales y lúdicas, prestándoseles el apoyo necesario para que puedan reintegrarse más fácilmente en sociedad. INDICADORES CENTRO DE ALCOHOLISMO Nº Personas atendidas Estancias Año 1998 1999 2000 56 60 64 14.314 14.527 15.720 Hospital Psiquiátrico y Salud Mental Extrahospitalaria de Álava 109 GLOSARIO DE ABREVIATURAS AFADES ALDABIDE ANTZA ARARTEKO ASAFES BOE BOPV CAPV CIE-10 CSM CTME DSM-IV EFQM EIR ESO EUSKALIT EUSTAT EVTF FIR GIZABIDE GRD HIPATIA IES IFBS ISR LOSE MEDLINE MIR OMS ONG OPE OSATEK OVID PIR PIR PMC SAP SAPU SEPYPNA SESPAS SM SVS UPR ZAINERI Asociación de Familiares de Enfermos de Alzheimer Sistema Informático de Gestión Económico – Financiera Asociación para la Promoción de la Salud de Niños y Adolescentes Defensor del Pueblo Vasco Asociación de Familiares de Enfermos Mentales de Álava Boletín Oficial del Estado Boletín Oficial del País Vasco Comunidad Autónoma del País Vasco Clasificación Internacional de Enfermedades (10ª edición) Centros de Salud Mental Comunidad Terapéutica de Media Estancia Diagnósticos de Salud Mental (4ª revisión) European Foundation for Quality Mangement. Fundación Europea para la Gestión de la Calidad. Enfermera Interna Residente Enseñanza Secundaria Obligatoria Fundación Vasca para el Fomento de la Calidad Instituto Vasco de Estadística Escuela Vasca de Terapia de Familia Farmacéutico Interno Residente Sistema Informático de Gestión de Personal Grupos Relacionados con el Diagnóstico Asociación de Alumnos de la Escuela Andaluza de Salud Pública Instituto de Enseñanza Secundaria Instituto Foral de Bienestar Social International Survey Research Ley de Ordenación Sanitaria de Euskadi Programa de Bases de Datos Biomédicas Médico Interno Residente Organización Mundial para la Salud Organización no Gubernamental Oferta Pública de Empleo Empresa Pública de Derecho Privado que Gestiona la Alta Tecnología de Osakidetza Programa contratado por Osakidetza para la Gestión de sus Bases de Datos Biomédicos Psicólogo Interno Residente Puntos de Intensidad Relativa Patient Management Categories Aplicación Informática de Gestión Empresarial Servicio de Atención al Paciente y Usuario Sociedad Española de Psiquiatría y Psicoterapia del Niño y del Adolescente Asociación Española de Salud Pública y Administración Sanitaria Salud Mental Servicio Vasco de Salud Unidad de Psicosis Refractaria Sistema Informático de Cuidados de Enfermería