Descargar PDF
Anuncio

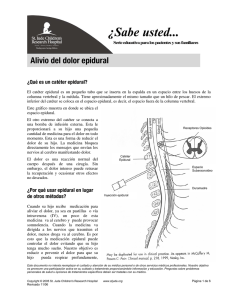
Documento descargado de http://www.elsevier.es el 18/11/2016. Copia para uso personal, se prohíbe la transmisión de este documento por cualquier medio o formato. CARTAS AL DIRECTOR BIBLIOGRAFÍA 1. Caplan RA, Benumof JL, Berry FA, Blitt CD, Bode RH, Cheney FW et al. American Society of Anesthesiologists Task Force on Management of the difficult airway. Practice guidelines for management of the difficult airway. An updated report by the American Society of Anesthesiologists Task Force on management of the difficult airway. Anesthesiology. 2003;98:1269-77. 2. Petrini F, Accorsi A, Adrario E, Agro F, Amicucci G, Antonelli M, et al. Gruppo di Studio SIAARTI "Vie Aeree Difficili"; IRC e SARNePI; Task Force. Recommendations for airway control and difficult airway management. Minerva Anestesiol 2005;71(11):617-57. 3. Boisson-Bertrand D, Bourgain JL, Camboulives J, Crinquette V, Cros AM, Dubreuil M, et al. Intubation difficile, Societé Française d’Anesthésie et de Reanimation. Expertise collective. Ann Fr Anesth Reanim 1996;15(2):207-14. 4. Jenkins K, Wong D, Correa R. Management choices for the difficult airway by anesthesiologists in Canada. Can J Anaesth 2002;49(8):85056. 5. Cooper RM. Use of a new videolaryngoscope (GlideScope®) in the management of a difficult airway. Can J Anesth 2003;50(6):611-3. 6. Arxer A. Preparación del paciente para la intubación traqueal con fibroscopio. En: Villalonga A. Fibroscopia en anestesiología y reanimación. Madrid, Ergon 2005:21-28. 7. Agro F, Barzoi G, Montecchia F. Tracheal intubation using a Macintosh laryngoscope or a GlideScope in 15 patients with cervical spine immobilization. Br J Anaesth 2003;90(5):705-6. 8. Doyle DJ, Zura A, Ramachandran M. Videolaryngoscopy in the management of the difficult airway. Can J Anesth 2004;51(1):95. 9. Cuchillo JV, Rodríguez MA. Intubación con el videolaringoscopio GlideScope® en un paciente afecto de severa espondilolistesis cervical. Rev Esp Anestesiol Reanim 2005;52(7):425-8. 10. Shung J, Avidan MS, Ing R, Klein DC, Pott L. Awake intubation of the difficult airway with the intubating laryngeal mask airway. Anaesthesia 1998;53(7):645-9. FORMACIÓN DE UN NUDO VERDADERO EN EXTREMO DISTAL DE UN CATÉTER, TRAS SU INSERCIÓN PARA ANALGESIA EPIDURAL OBSTÉTRICA Sr. Director: La analgesia de parto es una de las indicaciones más frecuentes para la utilización de la vía epidural. En obstetricia, son más frecuentes las complicaciones menores, asociado al incremento en el número de epidurales para parto analgésico. Destacan la radiculopatía o punción dural, otras complicaciones mucho menos frecuentes incluirían formación de nudos o rotura en el catéter, abscesos, infecciones o hematomas Presentamos un caso de dificultad de retirada de un catéter epidural colocado a nivel L2-L3 para analgesia en un parto espontáneo y con neonato sano. La analgesia materna fue muy satisfactoria. Matrona y anestesiólogo de guardia intentaron, sin éxito la extracción del catéter en el área de postpar. Se informó a la paciente y se la trasladó al servicio de radiología para valorar si algo impedía su salida. A la paciente se le practicaron radiografías simples (AP y lateral de la columna lumbar), que no mostraron imágenes patológicas (el catéter era radiotransparente), una tomografía computarizada (TC) lumbar simple, y otra tomografía que tras la inyección de contraste radiopaco, mostró 6 cm de catéter dentro de espacio epidural, sin obstrucción aparente de su extremo distal. El neurocirujano valoró la resistencia del catéter e infor256 mó a la paciente de las posibilidades terapéuticas: realizar una laminectomía reglada bajo anestesia general, o intentar una tracción mayor asumiendo el riesgo de una rotura de éste, lo que podría dar lugar a una actitud expectante (si el fragmento quedaba dentro de espacio epidural), o bien a la necesidad de una cirugía reglada, como anteriormente se le había propuesto. Tras consultar con su familia, la paciente decidió someterse a la tracción lo que se llevó a cabo en quirófano, en posición de decúbito lateral con la espalda flexionada y bajo sedación (midazolam 2 mg iv y fentanilo 0,075 mg iv), ante su estado de ansiedad. Se extrajo el catéter que mostraba un nudo verdadero en su extremo distal, que no ocluía la luz, pero suficiente para impedir su retirada (ver figura). La paciente permaneció en observación durante 6 horas, se le practicaron exploraciones neurológicas que no mostraron ningún tipo de focalidad o alteración. Fue dada de alta y revisada a los 15 días, estando absolutamente normal, por lo que se procedió a su alta definitiva. La formación de un nudo en un catéter epidural es una complicación muy poco frecuente, su incidencia se estima en torno a 0,0015% de las epidurales1. Cuando tras una mínima tracción la extracción del catéter no es posible hay una serie de maniobras que podrían facilitar su extracción. Así se intenta una máxima flexión de la espalda, con el paciente en decúbito lateral1-3, intento de extracción en la misma posición en que fue colocado el catéter5,4, permitir una relajación tisular antes de realizar nuevos intentos, paciente en posición de sentado con las piernas extendidas o arrodillado con las manos abajo y la espalda arqueada1,2, relleno del catéter con una inyección rápida de suero salino a fin de incrementar su turgencia y lubricarlo7, o colocación del paciente en posición prona sobre un trineo convexo tipo Wilson para cirugía del raquis8. Si tras estas maniobras no logramos la extracción, deberemos buscar la causa. La utilización de catéteres radio opacos facilita la ubicación radiológica (radiografías anteroposterior y lateral de columna) de estos9, aunque presentan una menor resistencia a la tracción que los radio trasparentes10, además la presencia de estructuras más densas rodeando al catéter puede hacer que incluso uno radio opaco sea imposible de localizar. Otra opción es la localización por medio de ecografía, aunque los resultados no son demasiado satisfactorios9, realización de TC o incluso resonancia magnética nuclear (RM). Una vez ubicado el problema mediante el estudio de imagen, plantearemos la actuación a seguir: la mayoría de los catéteres epidurales son inertes y no producen reacciones a cuerpo extraño. Ante una rotura con pérdida de fragmento, muchos autores recomiendan una vigilancia relativa, pues los cuerpos extraños en espacio epidural no suelen emigrar y la realización de una cirugía podría ser deletérea. Si el catéter se extiende hasta la piel o lo hace el fragmento roto, actuaremos más agresivamente debido al riesgo de infección del espacio epidural, también en el caso de que el catéter hubiera perforado la duramadre, para frenar la pérdida de LCR o si el catéter se hubiera enrollado o comprimiera alguna raíz nerviosa produciendo dolor. La mejor herramienta para evitar estos sucesos, es la prevención. Hay maniobras que disminuyen la incidencia de 66 Documento descargado de http://www.elsevier.es el 18/11/2016. Copia para uso personal, se prohíbe la transmisión de este documento por cualquier medio o formato. CARTAS AL DIRECTOR 8. Start R, Greenberg D, Hernan N. Use of a Wilson Convex Frame in removing “irretrievable” epidural catheters. Anesth Analg. 1992;75:305-6. 9. Riegler R, Pernetzky A. Unremovable epidural catheter due to a swing and a knot. A rare complication of epidural anesthesia in obstetrics. Reg Anaesth. 1983;6(11):19-21. 10. Blackshear RH. Yravenstein N, Wissler RN, Bjoraker DY. Comparison of tensile strengths of seven types of epidural catheters. Anesthesiology. 1990;73:A961. CONSIDERACIONES ANESTÉSICAS EN EL SÍNDROME DE TOURETTE Fig. 1. Imagen del extremo distal del catéter epidural donde se aprecia el nudo formado. estas complicaciones. La más recomendada es no introducir más de 5-6 cm de catéter dentro del espacio epidural4,6. Otras son la comprobación tanto de la aguja de Tuhoy como de los catéteres en busca de resaltes en el bisel o defectos de manufactura en éstos, o jamás retirar el catéter a través de la aguja, sino en bloque en caso de resistencia a su introducción. El catéter ideal, debería contar con un diámetro externo que permita su paso dentro de una aguja tipo Tuhoy, tener paredes suficientemente gruesas como para que no se doble durante la colocación del apósito o con los movimientos del paciente, ser biológicamente inerte y con marcas que indiquen la longitud introducida a través de la aguja 2,9. Su calibre mínimo deberá ser 20G ya que esto disminuye la fragilidad para su rotura, siendo el material más elástico y resistente el teflón10. Por supuesto, ante una complicación de este tipo, se debe informar al paciente e iniciar una vigilancia estrecha para el diagnóstico precoz de posibles complicaciones. P. L. García-Saura, G. Castilla-Peinado, M. T. Parras-Maldonado Servicio de Anestesiología, Reanimación y Terapéutica del Dolor. Complejo Hospitalario de Jaén (Hospital Materno Infantil). Jaén. BIBLIOGRAFÍA 1. Mc Gregor P. Knotting a epidural catheter. A reply. Anesthesiology. 1990;73:1293. 2. Castro Rodríguez CA. Retención de fragmento de catéter en el espacio epidural. Rev Med Hosp Gen Mex. 2002;65(3):159-63. 3. Blackshear R, Gravenstein N, Rodson E. Tension aplied to lumbar epidural catheters during renoval is much greater with patien sitting versus lying. Anesthesiology. 1991;75:A833. 4. Brichant JF, Bonhome V, Hans P. On knots in epidural catheters: a case report and a review of the literature. Int J Obstet Anesth. 2006;15(2):159-62. 5. Mazen A. Knottnig of an epidural catheter like a tie. Anesth Analg. 2002;94:257. 6. Gozal D, Gozal Y, Beilin B. Renoval of knotted epidural catheters. Reg Anesth. 1996;21(1):71-3. 7. Gadalla, F. Removal of a tenacious epidural catheter. Anest Analg. 1992;75(6):1071-2. 67 Sr. Director: Descrito en 1885 por este autor, el conocido como Síndrome de Tourette (ST), es una enfermedad neurológica que cursa con tics motores y fónicos crónicos. Los tics son movimientos o sonidos involuntarios, breves y bruscos. Unos son simples (guiños, sonidos guturales), otros graves y complejos (copropraxia, coprolalia, ecolalia, autolesiones), acompañándose en ocasiones de patología comórbida severa: trastorno por déficit de atención-hiperactividad (TADH), obsesivo compulsivo (TOC) y alteraciones de la personalidad (depresión, impulsividad y agresividad). Se considera una enfermedad rara con una frecuencia de 4 casos por 10.000 habitantes, pero cada vez más diagnosticada. Aunque crónica, no es degenerativa, cursa con exacerbaciones y remisiones, se inicia en la infancia, empeora en la pubertad y frecuentemente mejora al llegar a la edad adulta. Presenta una fuerte agregación familiar, sin una herencia claramente definida, posiblemente poligénica. Empeora con el estrés. Se relaciona con un aumento de la actividad dopaminérgica en los ganglios de la base (receptores D2 postsinápticos), sin descartar factores ambientales o autoinmunes (pediatric autoinmune neuropsychiatric disorder associated streptococcal - PANDAS). El diagnóstico es clínico (DSM-IV) siendo los estudios complementarios inespecíficos. Precisa tratamiento permanente para controlar los tics y la patología comórbida. Los tics se tratan con neurolépticos antagonistas dopaminérgicos, fundamentalmente haloperidol, pimozide, risperidona o ziprasidona. Otros fármacos diversos han mostrado su eficacia como clonazepam, levetirazetam, antagonistas del calcio e inesperadamente agonistas dopaminérgicos (pergolida). El TADH se trata con anfetamínicos como methilfenidato y el TOC con antidepresivos inhibidores de la recaptación de serotonina (ISRS) como fluoxetina. Es importante el apoyo psicológico. En casos severos se ha recurrido a técnicas agresivas (toxina botulínica, neurocirugía, plasmaféresis). La efectividad de estos tratamientos es escasa, con fenómenos de habituación y efectos secundarios1-3. Realizamos una búsqueda sistemática en Pubmed, sin límite temporal, con las palabras clave síndrome Tourette, tics, anestesia y anestésicos; revisando el estado actual del conocimiento de la enfermedad, su terapéutica y las implicaciones con las diversas técnicas anestésicas. Se encontraron 2.861 artículos referentes al ST desde los años sesenta hasta la actualidad. La bibliografía existente sobre las implicaciones anestésicas del ST es muy escasa siendo un cuadro 257