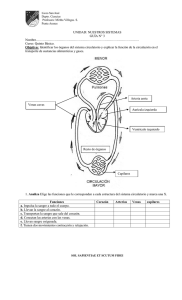
Sistema cardiovascular
Anuncio
Sistema Cardiovascular Prof. Liset Requena CONTENIDO • Sistema cardiovascular. Histogénesis: Desarrollo cardíaco. Formación del asa cardiaca. Desarrollo del seno venoso. Tabicamiento de la aurícula común y evolución. Tabicamiento de los ventrículos. Válvulas semilunares. Formación del sistema de conducción del corazón. Desarrollo del sistema arterial. Arcos arteriales, evolución. Arterias onfalomesentéricas y umbilicales. Venas Desarrollo del sistema venoso. onfalomesentéricas o vitelinas, venas umbilicales y venas cardinales. Circulación fetal y posnatal. Sistema Cardiovascular: Características histológicas de las venas: vénulas, venas medianas, grandes y atípicas. Estructura histológica del corazón. Regulación de la frecuencia cardiaca. SISTEMA CARDIOVASCULAR Aparece en la mitad de la tercera semana de gestación, cuando el embrión ya no es capaz de satisfacer sus requerimientos nutritivos exclusivamente por difusión Formación del Sistema Cardiocirculatorio • En la hoja esplácnica del mesodermo lateral se encuentran los islotes sanguíneos. •Algunas células llamadas Angioblastos se agrupan y forman conglomerados y cordones macizos, llamados islotes de Wolff y Pander Las células cardiacas progenitoras se encuentran en el epiblasto (laterales a la línea primitiva) Migran a través de la línea primitiva Se sitúan en la hoja esplácnica de la lamina del mesodermo lateral El endodermo faríngeo las induce a formar mioblastos cardiacos. Aparecen los islotes sanguíneos que darán origen a células y vasos sanguíneos. Los Islotes unen y constituyen un tubo revestido endotelio (cordones angioblásticos) CAMPO CARDIOGÉNICO Se hacen espacios entre las células y los islotes se convierten en tubos. De las células periféricas de esos tubos se origina el endotelio de los futuros vasos sanguíneos Y las células centrales se transforman en Megaloblastos: células sanguíneas primitivas del embrión Crecen por sus extremos y se unen con otros vecinos. Así se generan vasos sanguíneos en todo el mesodermo, tanto en el intra como en el extraembrionario Formación del Sistema Cardiocirculatorio Los 2 tubos cardíacos primitivos se originan en el mesodermo visceral de la placa cardiogénica a partir de cordones macizos. Cuando los tubos se conectan con los vasos intraembrionarios, y estos con los extraembrionarios, queda conformado el SISTEMA CARDIOVASCULAR PRIMITIVO Los capilares venosos ubicados en el espesor de las vellosidades coriales, se continúan con otros situados en el mesodermo extraembrionario de la pared del saco coriónico. Luego se anastomosan entre sí, y desembocan en un par de vasos de mayor calibre → Venas Alantoideas o Umbilicales Formación del Sistema Cardiocirculatorio Transitan por el pedículo de fijación y el mesodermo intraembrionario hasta alcanzar los primeros esbozos del corazón Se llaman alantoideas, debido a que acompañan a la alantoides en su tránsito por el pedículo de fijación, y a la vez umbilicales porque el pedículo es el precursor del cordón umbilical En el extremo caudal de los tubos cardíacos primitivos desembocan las venas alantoideas y las venas vitelinas formadas en el mesodermo que envuelve el saco vitelino Nacen de los tubos cardíacos 2 Arterias Aortas Transitan por el mesodermo intraembrionario en dirección caudal hasta alcanzar el pedículo de fijación, donde se transforman en arterias alantoideas o umbilicales Tras recorrer el pedículo de fijación, las arterias umbilicales ingresan al mesodermo extraembrionario donde se ramifican. Las ramas se continúan con otras más pequeñas, y los capilares arteriales se conectan con los venosos que se habían originado antes Las AORTAS En su trayecto dan origen a un par de arterias: arterias vitelinas, cuyos extremos se unen a las venas homónimas (venas vitelinas u onfalomesentéricas FORMACIÓN Y POSICIÓN DEL TUBO CARDÍACO • Inicialmente la porción central del área cardiogénica ésta situada por delante de la membrana bucofaríngea y de la placa neural. • Con el cierre del tubo neural y la formación de vesículas cerebrales, el SNC crece rápidamente y se extiende sobre la región cardiogénica y la futura cavidad pericárdica. • Como consecuencia del crecimiento del cerebro y el plegamiento cefálico del embrión, la membrana bucofaríngea es llevada hacia adelante. • El corazón y la cavidad pericárdica se sitúan primero en la región cervical y finalmente en el tórax. • El embrión se pliega en dirección cefalocaudal y lateralmente, por lo que las regiones caudales de los tubos endoteliales del primordio cardíaco se fusionan (excepto en su extremo más caudal). Al producirse el plegamiento lateral del embrión, ambos tubos cardíacos se acercan entre sí y sus paredes se fusionan a nivel de la línea media, para formar el tubo cardíaco único o CORAZÓN PRIMITIVO • El corazón se convierte en un tubo en continua expansión que consiste en un revestimiento endotelial interno y una capa miocárdica externa. • Al comienzo esta adosado a la CP por un pliegue de tejido mesodérmico: el mesocardio dorsal. Posteriormente este pliegue desaparece y se forma el seno pericardio transverso (comunica ambos lados de la cavidad pericárdica). • El miocardio se va engrosando y secreta una capa gruesa de matriz extracelular, rica en ácido hialurónico que lo separa del endotelio (gelatina cardíaca). • Epicardio o pericardio visceral: Células mesoteliales que aparecen en la superficie externa del seno venoso y se extienden por el miocardio. Endocardio: revestimiento endotelial interno. Miocardio: pared muscular Epicardio o pericardio visceral: cubre el exterior del tubo (necesaria para formación de arterias coronarias) El corazón empieza a latir a los 22 a 23 días. Por lo tanto el aparato cardiovascular es el primer sistema de órganos que alcanza su funcionalidad. Corazón Primitivo En una etapa más avanzada el corazón primitivo sufre dos constricciones (estrechamientos) y queda dividido en 4 cavidades, desde el extremo cefálico al caudal: bulbo cardíaco, ventrículo, aurícula y seno venoso. - Es más largo que la cavidad pericárdica que lo aloja, por lo que se “adapta” doblándose sobre sí mismo FORMACIÓN DEL ASA CARDÍACA • El tubo cardíaco continúa alargándose y comienza a incurvarse a los 23 días. • Porción cefálica: se pliega en dirección ventral y caudal y hacia la derecha. • Porción auricular (caudal): hacia la izquierda. lo hace en dirección dorsocraneal y • • • Este plegamiento se debe a cambios en la morfología celular, da lugar al asa cardíaca, se completa a los 28 días. Se forman expansiones locales en toda la longitud del tubo. La unión auriculoventricular es estrecha y constituye el canal auriculoventricular. El Bulbo Cardíaco : -Proximal: formara porción trabeculada Ventrículo Derecho. -El Cono Arterial (porción media) : formara infundíbulos ventriculares (tractos de salida). -El Tronco Arterioso (parte distal): formara raíces y porción inicial de aorta y arteria Pulmonar. FORMACIÓN DEL ASA CARDÍACA -Al doblarse adquiere el aspecto de una “S” y las 4 dilataciones modifican sus posiciones relativas: 1.- La aurícula queda situada en el extremo cefálico. 2.- El ventrículo en el caudal 3.- El seno venoso en el lado dorsal 4.- El bulbo cardíaco en el ventral • La unión entre el ventrículo y el bulbo cardíaco se denomina foramen interventricular primario. • Al terminar de formarse el asa el tubo cardíaco de paredes lisas, comienza a originar trabéculas primitivas en las zonas proximal y distal al agujero interventricular primario. Sistema Venoso -La sangre es conducida hacia el corazón: 1.- Desde la región cefálica por: las venas cardinales anteriores 1.- Desde la región caudal por: las venas cardinales posteriores SENO VENOSO - A cada lado a la altura del corazón, ambas venas se fusionan y forman: Las venas venas cardinales comunes o Conductos de Cuvier Los conductos de Cuvier (derecha e izquierda) desembocan en el seno venoso del corazón Son 4 venas de cada lado: las umbilicales, las venas vitelinas, las cardinales anteriores y las cardinales posteriores venas venas venas Seno Venoso Las VV antes de alcanzar el corazón se ramifican en muchos capilares (futuros sinusoides hepáticos), que luego confluyen y forman nuevamente las 2 venas vitelinas SENO VENOSO Las venas pulmonares Son 4 venas pulmonares que aparecen como esbozos en el mesodermo visceral que envuelve a los brotes broncopulmonares. Convergen en un tronco común que desemboca en la aurícula izquierda Las sistema de drenaje del embrión. Las venas Venas Venascardinales: umbilicales: vitelinas:constituyen Siguen ubicadas al el tallo aprincipal cada onfalomesentérico lado del hígado y al transportan interior del la Drenan porciones craneal y caudal del las primeras en embrión. sangre las bien Después oxigenada dedesde atravesar la placenta el embrión, tabique al senoson transverso venoso. Al formarse lasvenas venas el formarse.Se unensuaallas venas cardinales comunes, que entran seno venoso. vitelinas hígado pierden entran conexión seno venoso. con el corazón y drenan en elalhígado. La vena vitelina izquierda desaparece La vena vitelina derecha •Forma la mayor parte del sistema portal hepático •Porción de la Vena Cava Inferior La vena umbilical derecha y la porción craneal de la vena umbilical izquieda desaparecen. La porción caudal persistente de la vena umbilical izquierda se convierte en vena umbilical que transporta la sangre de la placenta al embrión. Se forma un conducto venoso en el interior del hígado que conecta la vena cava inferior. Las venas cardinales anterior entran en contacto por anastomosis Se forma la vena braquiocefálica cuando degenera la porción caudal de la vena cardinal anterior izquierda La vena cava superior se forma a partir de la vena cardinal anterior derecha y de la vena cardinal común derecha. Las venas cardinales posteriores son sustituidas por las venas subcardinales y supracardinal. DIVISIÓN DEL CORAZÓN PRIMITIVO • La división del conducto auriculoventricular, aurícula primitiva y ventrículo comienza alrededor de la mitad de la cuarta semana y acaba hacia el final de la octava semana. FORMACIÓN DE LOS TABIQUES CARÍACOS • Dos masas de tejido de crecimiento activo se aproximan entre sí hasta fusionarse, de manera que el interior queda dividido en dos canales separados. • También puede formarse por el crecimiento activo de una masa única de tejido que continua su expansión hasta alcanzar el lado opuesto de la cavidad. La formación de estas masas depende de la síntesis y el depósito de matrices extracelulares (gelatina cardíaca) y de la proliferación celular. FORMACIÓN DE LOS TABIQUES CARDÍACOS • Las masas se denominan almohadillas endocárdicas. • Contribuyen a la formación de los tabiques interauricular e interventricular, los canales y válvulas auriculoventriculares, y los canales aórtico y pulmonar. DIVISION DEL CONDUCTO AURICULOVENTRICULAR •Se forman unos cojinetes endocárdicos sobre la pared dorsal y ventral del conducto AV. •Son invadidos por una masa de células mesenquimatosas , se aproximan entre sí y se fusionan. •Se divide el conducto AV en conducto AV derecho e izquierdo. Se separa parcialmente la aurícula y al ventrículo primitivo, los cojinetes actúan como válvulas. DIVISION DE LA AURICULA PRIMITIVA Incluye la formación , modificación y fusión de dos tabiques: el septum primum y el septum secundum El septum primum crece hacia los cojinetes endocárdicos, dividiendo parcialmente la aurícula común en mitades derecha e izquierda El tabique crece, aparece un orificio el foramen primum, que permite el paso de sangre desde la AD a la AI. El foramen primum desaparece cuando el septum primum se fusiona con los cojinetes endocárdicos Antes que se complete el cierre , la apoptosis produce perforaciones en la porción superior del septum primum. La unión de estas perforaciones da lugar al foramen secundum (ostium), con lo que se asegura el paso del flujo sanguíneo desde la aurícula derecha hacia la izquierda. La cavidad de la aurícula derecha se expande, aparece u nuevo pliegue semilunar el septum secundum. El orificio que deja el septum secundum es el agujero oval (foramen ovale). La parte superior del septum primum desaparece y la que persiste se transforma en la válvula del agujero oval. AI AD VD VI CAMBIOS EN EL VENOSO • La prolongación sinusal derecha y las venas aumentan de calibre. • Prolongación derecha (única comunicación entre seno venoso y aurícula) : se incorpora aurícula derecha y forma su porción lisa. • Su desembocadura es orificio sinoauricular. el CAMBIOS EN EL SENO VENOSO • El orificio sinoauricular esta limitado por un pliegue valvular, las válvulas venosas derecha e izquierda. Se fusionan en dirección dorsocraneal y forman el septum spurium. CAMBIOS EN EL SENO VENOSO • La válvula venosa izquierda y el septum spurium se fusionan para formar el septum secundum uno de los tabiques que contribuye a la separación de las aurículas definitivas. CAMBIOS EN EL SENO VENOSO • La porción superior de la válvula venosa desaparece por completo. • La porción inferior se desarrolla en dos partes: -La válvula de la vena cava inferior. -La válvula del seno coronario. CAMBIOS EN EL SENO VENOSO • Por encima de la válvula de la vena cava inferior un repliegue de tejido denominado cresta terminal forma la línea divisoria entre la porción trabeculada de la aurícula derecha y la porción de pared lisa (sinus venarum). DIVISIÓN DEL VENTRÍCULO PRIMITIVO • La primera señal de división es una cresta media, el tabique interventricular (IV). Se produce la proliferación activa de los mioblastos del tabique, que aumenta su tamaño. Hasta la séptima semana existe un agujero IV que permite la comunicación entre el VD y el VI. • El agujero se cierra al final de la séptima semana. • Se forma la porción membranosa del tabique IV que deriva de una extensión de tejido desde el lado derecho del cojinete a la porción muscular del tabique IV. • Se funde con el tabique aortopulmonar, el tronco pulmonar esta en comunicación con el VD y la aorta comunica con el VI. TABICAMIENTO DEL TRONCO ARTERIOSO Y DEL CONO ARTERIAL • El Bulbo Cardíaco : -Proximal: formara porción trabeculada Ventrículo Derecho. -El Cono Arterial (porción media) : formara infundíbulos ventriculares (tractos de salida). -El Tronco Arterioso (parte distal): formara raíces y porción inicial de aorta y arteria Pulmonar. Crecen siguiendo y lapar aorta • Aparecen en un la trayecto porciónespiralado cefálica un de ascendente rebordes y el tronco de la arteria pulmonar se enrollan entre sí opuestos: •DeReborde troncal superior derechode la aorta y el tronco de allí se originan: la porción ascendente pulmonar. •la arteria Reborde troncal inferior izquierdo. Válvulas Semilunares - A la vez aparecen otras láminas subendoteliales, en las paredes de la aorta y de la arteria pulmonar: las válvulas semilunares - La función de las válvulas semilunares es impedir el retroceso de la sangre una vez expulsada del corazón FORMACIÓN DEL SISTEMA DE CONDUCCIÓN DEL CORAZÓN • El corazón tiene la propiedad de contraerse por sí solo. Esto lo realiza gracias a unas células musculares especiales que se encuentran en el nódulo sinusal. • Este envía sus impulsos a través de tractos internodales de fibras lentas hasta llegar al seno auriculoventricular (presente entre la aurícula y ventrículo derecho). • De aquí se envía el impulso de contracción hacia el ventrículo a través de los fascículos izquierdo y derecho de Hiss que se terminan con las fibras de Purkinge (que inerva a todos los cardiocitos). FORMACIÓN DEL SISTEMA DE CONDUCCIÓN DEL CORAZÓN • Formación del sinoauricular: nódulo • El marcapaso del corazón se encuentra al comienzo en la porción caudal del tubo cardiaco izquierdo. Se trata de una masa de células especializadas que generan los impulsos eléctricos que hacen latir al corazón. Formación del Sistema de Conducción Mas adelante esta función es asumida por el seno venoso, que al incorporarse a la aurícula derecha, queda el tejido marcapaso próximo a la desembocadura de la vena cava superior. Formación del Sistema de Conducción Formación del nódulo auriculoventricular y el haz de His: Tienen dos orígenes: 1.- Las células de la pared izquierda del seno venoso 2.- Las células del canal auriculoventricular Una vez que el seno venoso se ha incorporado a la aurícula derecha estas células adoptan su posición definitiva en la base del tabique interauricular. El Haz de His es el componente del sistema de conducción que transmite los impulsos eléctricos provenientes de las aurículas hacia los ventriculos. SISTEMA DE CONDUCCIÓN Nodo sinoauricular Nodo auriculoventricular Haz de Hizz Fibras de Purkinje DESARROLLO DEL SISTEMA ARTERIAL • Durante la cuarta semana se forman los arcos faríngeos, están irrigados por arterias procedentes del saco aórtico (arterias del arco faríngeo). • Terminan en la aorta dorsal, habitualmente se forman 6 pares de arterias pero no todas están presentes al mismo tiempo. Las 2 arterias aortas primitivas sufren cambios: 1.-Desarrollan prolongaciones cefálicas: arterias carótidas internas. 2.- Se fusionan entre sí en la línea media y forman un solo vaso: la aorta definitiva; excepto a la altura de los arcos aórticos. Las arterias intersegmentarias dorsales nacen de a pares a lo largo de las paredes dorsales de las aortas derecha e izquierda Ocurre una anastomosis donde se unen los extremos distales de las 7 1ras arterias intersegmentarias dorsales Las 6 1ras desaparecen. La anastomosis queda convertida en la arteria vertebral que nace de la 7ma intersegmentaria dorsal Las se dirigen aolavitelinas placentaque en intima relación Las arterias arteriasumbilicales onfalomesentéricas al principio son con lospares alantoides. adquieren conexión secundaria con lay vasos que seLuego distribuyen enuna el saco vitelino se fusionan rama dorsal de la aorta, arteria ilíaca común (primitiva) forman las arterias dellamesenterio dorsal del intestino.y pierde su sitio temprano de origen. CIRCULACIÓN FETAL Y NEONATAL • El sistema cardiovascular esta diseñado para satisfacer las necesidades prenatales y permitir modificaciones al nacer que establezcan el modelo circulatorio neonatal. Buena respiración del RN Cambios circulatorios normales al nacer Facilitan la oxigenación de la sangre en los pulmones, cuando cesa el flujo sanguíneo a través de la placenta CIRCULACIÓN FETAL La sangre oxigenada viene desde la placenta por la vena umbilical Al acercarse al hígado la mitad pasa al conducto venoso (CV), la otra mitad fluye a los sinusoides hepáticos y entra en la VCI a través de las venas hepáticas El flujo sanguíneo esta regulado por un mecanismo de esfínter, cuando se contrae se desvía más sangre a la vena porta y a los sinusoides hepáticos y menos al CV CIRCULACIÓN FETAL La sangre tiene un corto trayecto a través de la VCI donde se mezcla con la sangre desoxigenada que retorna de las extremidades inferiores Desemboca derecha en la aurícula Es guiada hacia el agujero oval y pasa a la aurícula izquierda Pasa al ventrículo izquierdo y sale por la aorta descendente CIRCULACIÓN FETAL Como las arterias coronarias y carótidas son las primeras ramas de la aorta ascendente, el miocardio y el cerebro reciben sangre bien oxigenada La sangre desoxigenada que proviene de la VCS fluye por el ventrículo derecho hacia el tronco pulmonar CIRCULACIÓN FETAL El 10% va a los pulmones, la mayoría pasa a través del conducto arterioso a la aorta ascendente para el cuerpo fetal Vuelve a la placenta a través de las arterias umbilicales para re-oxigenación CIRCULACIÓN NEONATAL • Al nacer se producen ajustes circulatorios importantes cuando cesa la circulación de sangre fetal a través de la placenta. • Los pulmones se expanden y comienzan a funcionar. Nada más al nacer, el Agujero Oval, el Conducto Arterioso, el Conducto Venoso y los Vasos umbilicales dejan de ser necesarios. El esfínter se cierra de modo que la sangre que entra en el hígado pasa a través de los sinusoides hepáticos. CIRCULACIÓN NEONATAL La presión en la aurícula izquierda es mayor que en la aurícula derecha debido al aumento del flujo pulmonar y el cese del flujo de la vena umbilical Este aumento de presión cierra el agujero oval al presionar la válvula del mismo contra el septum secundum La sangre que sale del ventrículo derecho fluye ahora por el tronco pulmonar CIRCULACIÓN NEONATAL Se cierra el conducto arterioso por contracción de su pared muscular, casi inmediatamente después del nacimiento es mediada por la bradicina (sustancia producida por los pulmones con potentes efectos contráctiles sobre el músculo liso) Se cierran las arterias umbilicales para evitar la perdida de sangre del neonato CIRCULACIÓN NEONATAL Se cierra la vena umbilical y el conducto venoso La vena umbilical obliterada forma el Ligamento redondo del hígado. El conducto venoso obliterado forma el ligamento venoso. SISTEMA CARDIOVASCULAR • Se compone del sistema de vasos sanguíneos y del sistema de vías linfáticas. El sistema de vasos sanguíneos El corazón sanguíneos y los vasos El corazón bombea la sangre a las arterias, que la distribuye al dominio microvascular en los distintos tejidos y órganos. Este dominio comienza con las arteriolas, capilares, vénulas . Las venas transportan la sangre de regreso desde el dominio microvascular hacia el corazón. CARACTERÍSTICAS GENERALES DE LAS ARTERIAS Y LAS VENAS • Las arterias (tubo aéreo) transportan la sangre hacia el dominio microvascular en los tejidos y órganos. • Comienzan con la aorta y el tronco pulmonar, de estos vasos parten por ramificaciones sucesivas gran número de arterias de diámetro cada vez menor. CARACTERÍSTICAS GENERALES DE LAS ARTERIAS Y LAS VENAS Están compuestas por 3 capas llamadas TÚNICAS 1.- TÚNICA ÍNTIMA: capa más interna. Consiste en 3 componentes: a.- El endotelio: capa simple de células epiteliales planas. b.- Lámina basal c.- Capa subendotelial: tejido conjuntivo laxo CARACTERÍSTICAS GENERALES DE LAS ARTERIAS Y LAS VENAS 2.- TÚNICA MEDIA: estratos circunferenciales de células musculares lisas. - En las arterias es más gruesa y se extiende desde la membrana elástica interna hasta la externa CARACTERÍSTICAS GENERALES DE LAS ARTERIAS Y LAS VENAS 3.- TÚNICA ADVENTICIA Capa de tejido conjuntivo más externa. Compuesta por tejido colágeno de disposición longitudinal y escasas fibras elásticas CARACTERÍSTICAS GENERALES DE LAS ARTERIAS Y LAS VENAS TÚNICA ADVENTICIA: -Puede ser delgada en la mayor parte del sistema arterial. -Puede ser muy gruesa en las vénulas y venas. CARACTERÍSTICAS GENERALES DE LAS ARTERIAS Y LAS VENAS TÚNICA ADVENTICIA: En las arterias y venas grandes contiene: -Un sistema de vasos: vasa vasorum que irrigan las paredes vasculares. red de -Una nervios autónomos: nervi vascularis que controlan la contracción del músculo liso. Las Células Musculares de la Túnica Media son responsables de: • • • • • Contracción Reduce el diámetro de la luz Vasoconstricción ↑ la resistencia vascular ↑ tensión arterial Inducida por impulsos nerviosos y hormonas circulantes • • • • • Relajación Aumenta el diámetro luminal Vasodilatación ↓ resistencia vascular ↓ tensión arterial Inducida por factores de relajación derivados del endotelio (óxido nítrico y compuestos afines) Clasificación de las Arterias Según su tamaño y según las características de la túnica media: 1.- Arterias elásticas grandes o 2.- Arterias medianas o musculares 3.- Arterias pequeñas o arteriolas Arterias Grandes o Elásticas Las más grandes son: la aorta y la arteria pulmonar Sus ramas: tronco braquiocefálico, las carótidas comunes, las subclavias y las ilíacas comunes. FUNCIÓN: Sirven como vías de conducción en las cuales el movimiento continuo y uniforme es facilitado por las fases de contracción y relajación del ciclo cardíaco ( sístole y diástole) • El corazón impulsa la sangre mediante los movimientos de sístole y diástole. • Se denomina sístole a la contracción del corazón (ya sea de un atrio o de un ventrículo) para expulsar la sangre hacia los tejidos. • Se denomina diástole a la relajación del corazón para recibir la sangre procedente de los tejidos. Características de las Arterias Elásticas Túnica íntima compuesta por: 1.Endotelio revestimiento con lámina basal. de su - Las células endoteliales contienen en su citoplasma inclusiones llamadas Cuerpos de Weibel Palade (investigar la importancia clínica) Características de las Arterias Elásticas Túnica íntima compuesta por: 2.- Capa Subendotelial: cuyo tipo celular principal es la célula muscular lisa. Es contráctil 3.-Membrana elástica interna poco distinguible LAS CÉLULAS ENDOTELIALES - Desempeñan un papel importante en la homeostasis de la sangre - Participan en la integridad estructural y funcional de la pared vascular -La activación endotelial es responsable de la de muchas vasculopatías patogenia (ateroesclerosis) PROPIEDADES DE LAS CÉLULAS ENDOTELIALES 1.- Mantenimiento selectiva de una barrera de permeabilidad - Permite el intercambio de sustancias entre la sangre y los tejidos. -Es permeable a las moléculas hidrófobas (difusión simple) - Las moléculas hidrófilas (transporte activo) PROPIEDADES DE LAS CÉLULAS ENDOTELIALES 2.- Mantenimiento de una barrera no trombógena: La superficie luminal no activa los trombocitos. -Producción de anticoagulantes: Trombomodulina -Producción de sustancias antitrombógenas 3.- Modulación del flujo sanguíneo y la resistencia vascular Secreción de vasoconstrictores(endotelina 1) y vasodilatadores (prostaciclina y óxido nítrico). 4.- Regulación y modulación de las respuestas inmunitarias 5.- Síntesis hormonal y otras actividades metabólicas 6.- Modificación de las lipoproteínas Características de las Arterias Elásticas Túnica media es la más gruesa y está compuesta por: -Elastina en forma de láminas que adoptan una disposición concéntrica -Células musculares distribuidas en capas lisas -Fibras colágenas y sustancia amorfa (secretadas por las CML) Características de las Arterias Elásticas TÚNICA ADVENTICIA -Relativamente delgada -Compuesta por: • Fibras colágenas y fibras elásticas • Fibroblastos y macrófagos • Vasa vasorum y nervis vascularis Arterias Medianas o Musculares Túnica íntima compuesta por: 1.- Endotelio de revestimiento con su lámina basal. 2.Capa delgada subendotelial 3.- Membrana elástica interna prominente Su contracción contribuye a mantener la tensión arterial. Se les denomina arterias de distribución. Arterias Medianas o Musculares Túnica Media compuesta por: -Abundante tejido muscular liso. -Escaso material elástico Túnica Adventicia: Es gruesa, contiene fibroblastos, fibras colágenas. - Separada de la túnica media por una membrana externa reconocible Arteria muscular pequeña. Ocreína Lamina elástica Lamina elástica externa interna Túnica media Túnica adventicia Arterias Pequeñas y Arteriolas - Las arteriolas tiene sólo 1 o 2 capas de células musculares lisas en su túnica media -Una arteria pequeña puede tener hasta 8 capas -La túnica adventicia se confunde con el tejido conjuntivo adyacente FUNCIÓN: Controlan el flujo sanguíneo hacia las redes capilares por contracción de las células musculares lisas • Aorta (H.E): Órgano tubular formado por tres capas de la luz al exterior: Túnica intima formada por endotelio poco visible lamina propia de TC, una túnica media muy amplia formada por abundantes fibras elásticas en disposición concéntrica (ligeramente teñidas con la eosina) y células musculares lisas y una túnica adventicia compuesta por TC que contiene los vasos sanguíneos y los nervios de la pared arterial. TI TM TA Túnica íntima compuesta por: 1.Endotelio de revestimiento con su lámina basal. 2.- Capa Subendotelial: cuyo tipo celular principal es la célula muscular lisa. Es contráctil 3.-Membrana elástica interna poco distinguible Túnica media es la más gruesa y está compuesta por: -Elastina en forma de láminas que adoptan una disposición concéntrica -Células musculares distribuidas en capas. lisas TÚNICA ADVENTICIA -Relativamente delgada -Compuesta por: • TC que contiene los vasos sanguíneos y los nervios de la pared arterial ( Vasa vasorum y nervis vascularis) ARTERIA MUSCULAR O DE MEDIANO CALIBRE (H.E): Órgano tubular formado por tres capas de la luz al exterior: Túnica intima formada por endotelio arterial visible en la superficie ondulada lámina elástica interna, una Túnica media muscular amplia formada por células musculares lisas, lámina elástica externa visible y una Túnica adventicia formada por fibras elásticas. Túnica adventicia formada por fibras elásticas. Nervis vascularis Cantidad variable de prolongaciones nerviosas, rodeadas de TC. Se observan agrupados formando ganglios. -Las arteriolas tiene sólo 1 o 2 capas de células musculares lisas en su túnica media -Una arteria pequeña puede tener hasta 8 capas -La túnica adventicia se confunde con el tejido conjuntivo adyacente Controlan el flujo sanguíneo hacia las redes capilares por contracción de las células musculares lisas CAPILARES -Son los vasos sanguíneos de diámetro más pequeño, a veces más pequeño que un hematíe. -El cuerpo humano tiene alrededor de 80.000 Km de capilares -Compuestos por una capa simple de células endoteliales y su lámina basal FUNCIÓN DE LOS CAPILARES: Forman redes vasculares sanguíneas que permiten el intercambio de gases y metabolitos entre las células y el torrente sanguíneo Clasificación de los Capilares Varían en los diferentes tejidos y órganos 1.- CAPILARES CONTINUOS: No tienen poros ni fenestras en sus paredes. Pueden tener pericitos. Están en el tejido muscular, nervioso y conectivo. Pasan sustancias como amionácidos, glucosa, nucleósidos y purinas. Clasificación de los Capilares 2.- CAPILARES FENESTRADOS: Poseen fenestras en sus paredes que están recubiertas por diafragmas de poros. Se encuentran en el páncreas, los intestinos y las glándulas endocrinas. El glomérulo renal tiene fenestras sin diafragmas de poros. Clasificación de los Capilares 3.- CAPILARES DISCONTINUOS (SINUSOIDES): pueden tener células endoteliales y lámina basal discontinuas e incluyen muchas fenestras grandes sin diafragmas, que aumentan el intercambio entre la sangre y el tejido. - Tienen diámetro mayor y forma irregular - Están en la médula ósea, el hígado, el bazo, algunos linfoides y algunas glándulas endocrinas. - Regulación del flujo sanguíneo en un lecho capilar Clasificación de los Capilares Anastomosis Arteriovenosas -Son rutas que permiten que la sangre pase directamente de las arterias a las venas sin pasar por los capilares - Son comunes en la piel de la punta de los dedos, en la nariz, en los labios y en el tejido eréctil del pene y del clítoris -Intervienen en la termorregulación a la altura de la superficie corporal Anastomosis Arteriovenosas - El cierre de una anastomosis AV en la piel, determina que la sangre circule a través del lecho capilar, lo que aumenta la pérdida de calor La apertura de una anastomosis AV en la piel reduce el flujo sanguíneo a los capilares cutáneos y se conserva el calor corporal. CARACTERÍSTICAS HISTOLÓGICAS DE LAS VENAS - Poseen 3 capas: Túnica íntima, túnica media, túnica adventicia. -Según su tamaño se clasifican en: 1.- Venas pequeñas o vénulas venas postcapilares venas musculares 2.- Venas Medianas 3.- Venas Grandes VENAS PEQUEÑAS: Vénulas postcapilares - Reciben sangre capilares arteriales desde los -Poseen revestimiento endotelial con su lámina basal y pericitos -Su endotelio es el sitio de acción principal de los agentes vasoactivos como la histamina y la serotonina. A: Vénula B: Arteriola Pericitos VENAS PEQUEÑAS: Venas Musculares - Se ubican a continuación de las venas postcapilares -Poseen una túnica media verdadera con 1 o 2 capas de músculo liso. -Poseen una túnica adventicia delgada VENAS MEDIANAS -Tienen un diámetro de hasta 10 mm. -Poseen válvulas -Son abundantes inferior del cuerpo en la parte -Tres túnicas obvias. -Túnica adventicia es típicamente más gruesa que la túnica media VENAS GRANDES -Tienen un diámetro superior a 10 mm -Túnica íntima: endotelio, lamina basal y tejido conjuntivo subendotelial -Límite entre las túnicas no distinguible -Túnica media relativamente delgada -Túnica adventicia: capa más gruesa, compuesta de TC y cél. Musculares lisas (adventicia muscular). VENAS ATÍPICAS -Tienen una estructura atípica -Ejm: Los conductos venosos de la cavidad craneana: senos venosos durales (espacios en la duramadre revestidos por cél. Endoteliales). -Otros sitios: retina, trabéculas del bazo placenta, Diferencias entre Arterias y Venas • • • • • VENAS Capas no tienen límites nítidos Tienen paredes más finas Diámetro luz mayor Luz colapsada Presencia de válvulas • • • • • ARTERIAS Límites nítidos entre las capas Tienen paredes más gruesas Diámetro luz menor Luz permeable Ausencia de válvulas • Vena Cava (Fuscina resorcina): Órgano tubular formado por tres capas de limites poco definidos de la luz al exterior: Túnica intima revestida por endotelio, Túnica media delgada formada por células musculares lisas en disposición circunferencial y fibras colágenas, Túnica adventicia gruesa formada por fibras colágenas, elásticas, fibroblastos y células musculares lisas. Túnica adventicia gruesa formada por fibras colágenas, elásticas, fibroblastos y células musculares lisas. Estructura Histológica del Corazón Las paredes del corazón contienen: 1.- Una musculatura de músculo estriado cardíaco cuya contracción impulsa la sangre. Estructura Histológica del Corazón 2.- Un esqueleto fibroso compuesto por tejido conjuntivo denso no modelado. -Actúa como aislante eléctrico al impedir el libre flujo de los impulsos eléctricos entre las aurículas y los ventrículos. Estructura Histológica del Corazón 3.- Un sistema de conducción formado por células musculares lisas muy especializadas que conducen los impulsos con rapidez por todo el corazón Estructura Histológica del Corazón La pared del corazón está compuesta por 3 capas continuas en las aurículas y los ventrículos. De afuera hacia adentro: Epicardio, Miocardio y Endocardio Estructura Histológica del Corazón El EPICARDIO consiste en una capa de células mesoteliales y tejido conjuntivo subyacente. - Abte tejido adiposo que ejerce acción amortiguadora para el órgano en la cavidad. Estructura Histológica del Corazón El MIOCARDIO formado por músculo cardiaco, componente principal del corazón El ENDOCARDIO:capa interna de endotelio, TC subendotelial, capa media de TC y cel. musculares lisas y capa externa de TC Estructura Histológica del Corazón Las válvulas cardiacas son estructuras vasculares compuestas por TC revestido por endocardio. Cada válvula compuesta por 3 capas: esta 1. La fibrosa: TC denso no modelado. 2. La esponjosa: TC laxo 3. La ventricular: endotelio, TC denso con fibras elásticas Regulación Intrínseca de la Frecuencia Cardiaca -El corazón puede contraerse de manera rítmica sin ningún estímulo directo del sistema nervioso -La actividad eléctrica que estimula las contracciones cardíacas se inicia dentro del mismo corazón Regulación Intrínseca de la Frecuencia Cardiaca -Los impulsos se generan en el nódulo sinusal. -La frecuencia oscila entre 60- 80 latidos/min -El impulso se propaga por el músculo, a través de los haces de las fibras musculares. -Llega al Nódulo AV → esqueleto fibroso → has de His → Ventrículos Regulación Intrínseca de la Frecuencia Cardiaca - El has de His se divide en 2 ramas: derecha e izquierda -Ambas ramas continúan dividiendo en ramificaciones subendoteliales formadas por las fibras de PurKinge. -El has de His, sus ramas y las fibras de Purkinge están compuestos por células musculares cardiacas modificadas El Sistema de Conducción del corazón está ubicado en la capa subendocárdica del endocardio Regulación Sistémica de la Frecuencia Cardiaca -El ritmo cardiaco espontáneo puede ser alterado por impulsos nerviosos de la división simpática y parasimpática del sistema nervioso autónomo -La estimulación de los nervios parasimpáticos disminuye la frecuencia cardiaca: Bradicardia -La estimulación de los nervios simpáticos aumenta la frecuencia cardiaca: Taquicardia