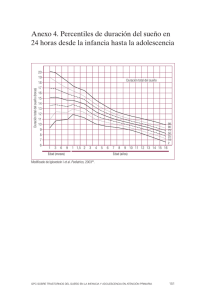
Trabajo de tesis para optar al grado de Magíster Cumplimiento de la
Anuncio

Magíster en Salud Pública y Sistemas de Salud Escuela de Salud Pública Trabajo de tesis para optar al grado de Magíster Cumplimiento de la Guía de Práctica Clínica de Urgencias Odontológicas Ambulatorias certificadas como GES en la Red de Centros de Salud Familiar Ancora Investigador principal: Cynthia Cantarutti M. Director de tesis: Rodrigo Cabello Universidad Mayor Diciembre 2011 1 Dedico este proyecto a mi hija Emilia, mi gran colaboradora. 2 Agradecimientos Este estudio fue posible gracias a la ayuda de muchas personas. Inicialmente el apoyo y colaboración de la Dra. Andrea Veliz, ya que sin su entusiasmo y ayuda no hubiese podido comenzar el estudio. Quiero agradecer a las autoridades de los Centros de Salud Familiar Ancora, al Dr. Tomás Pantoja que me apoyó y orientó, a los directores de los centros en especial a la Dra. Paulina Rojas, quien se interesó desde un principio en el estudio. A los odontólogos que participaron contestando las encuestas, sin esa información, no se hubiese podido realizar este estudio. Agradezco también la gran colaboración del informático Andrés Espinoza ya que sin su rápida respuesta, este estudio hubiese tomado mucho más tiempo. A mi querida amiga, la Dra. Claudia Veliz, ya que sus apreciaciones, comentarios y apoyo estadístico fueron de gran ayuda. Finalmente a todos los que contribuyeron al logro de esta investigación, mi sincero agradecimiento. 3 Índice Índice de contenidos Página I.- Resumen 6 II.- Antecedentes y Justificación del problema 8 III.- Objetivos 40 IV.- Material y Métodos 41 V.- Consideraciones éticas 56 VI.- Plan de trabajo y equipo 57 VII.- Resultados 58 VIII.- Discusión 70 IX.- Conclusiones 82 X.- Recomendaciones 83 XI.- Bibliografía 86 XII.- Anexos 93 Índice de tablas Tabla 1: Criterios y puntaje AGREE 39 Tabla 2: Características del odontólogo y encuesta 45 Tabla 3: Variable Diagnósticos 48 Tabla 4: Cumplimiento sugerencias de la guía clínica 49 Tabla 5: Variable Centros de Salud 50 Tabla 6: Distribución atenciones por centro de salud 59 Tabla 7: Porcentaje de diagnósticos por centro de salud 60 Tabla 8: Diferencias de cumplimiento por diagnóstico 63 4 Tabla 9: Diferencias de cumplimiento por centro de salud 64 Tabla 10: Diferencias de cumplimiento por características del odontólogo 64 Tabla 11: Diferencias porcentaje de indicaciones cumplidas por diagnósticos 66 Tabla 12: Diferencias porcentaje de indicaciones cumplidas por características del odontólogo 67 Tabla 13: Resumen asociación cumplimiento y porcentaje de indicaciones cumplidas 68 Índice de gráficos: Gráfico 1: Distribución de diagnósticos 58 Gráfico 2: Cumplimiento por diagnósticos 59 Gráfico 3: Cumplimiento por centro de salud 61 5 I. Resumen Antecedentes y Justificación: La variabilidad de la práctica clínica se puede definir como la diferente decisión en la utilización de pruebas diagnósticas, tratamientos, duración de la hospitalización u otros, en pacientes en situaciones clínicas similares. A partir de la identificación de la mejor práctica clínica se realizan las Guías de Práctica Clínica basadas en la evidencia científica disponible, con el objetivo de entregar el mejor tratamiento y es una forma de disminuir la variabilidad. Las guías de práctica clínica intentan promover las intervenciones apropiadas para el paciente con una alta calidad técnica y buscando la satisfacción de sus necesidades. Elaborar una guía requiere de un gran esfuerzo y es necesario evaluar su cumplimiento tal como se evalúa cualquier tecnología de salud. El Ministerio de Salud de Chile el año 2007 incluye dentro de las patologías certificadas como Garantías Explícitas en Salud a un conjunto de enfermedades odontogénicas agrupadas como Urgencia Dental Ambulatoria. El mismo año, el Ministerio de Salud, revisa y entrega una nueva versión de la Guía de Práctica Clínica de Urgencia Dental Ambulatoria. Objetivos: El objetivo de este estudio fue establecer el cumplimiento de la Guía de Práctica Clínica de Urgencias Odontológicas Ambulatorias elaborada por el Ministerio de Salud el año 2007, por parte de los odontólogos de la Red de Centros de Salud Familiar Ancora. Metodología: Se realizó un estudio transversal, donde se determinó el cumplimiento de la Guía de Práctica Clínica de Urgencia Dental Ambulatoria elaborada por el Ministerio de Salud el año 2007, a través del análisis de registros (historia clínica electrónica) de las atenciones realizadas durante el año 2010 en la red de Centros de Salud Familiar Ancora. Resultados: Los hallazgos más relevantes del estudio son: el cumplimiento total de las 6 recomendaciones de la guía es de un 35,5%, la media del porcentaje de indicaciones cumplidas fue de 52,08% con una desviación estándar de 39,47%, existen diferencias significativas de cumplimiento entre los diagnósticos (p=0%), centros de salud (p=0%), cuando el odontólogo considera que cumple las indicaciones (p=1,7%), cuando considera que hay barreras para cumplir la guía (p=0,4%), cuando considera que la barrera se asocia al odontólogo (p=0,8%) y cuando considera que la barrera se asocia a otros factores (p=3,2%). No existen diferencias de cumplimiento según las características del odontólogo (sexo, edad y universidad donde obtuvo el título). Conclusiones: En este estudio se estableció el cumplimiento de las recomendaciones de la guía clínica de Urgencias Odontológicas Ambulatorias del Ministerio de Salud, 2007, el cual alcanzó un 35,5%. Esto muestra que hay un porcentaje de actos clínicos de la atención de la urgencia odontológica ambulatoria, que no concuerdan con las recomendaciones de la guía, lo cual hace sospechar de la presencia de variabilidad en la práctica clínica en su tipo más nocivo que es la variación en la atención efectiva. 7 II. Antecedentes y justificación del problema 1. Definición de la pregunta de investigación: El plan de Garantías Explícitas de Salud (GES) tiene por objeto garantizar la cobertura de un grupo de patologías priorizadas por parte del Fondo Nacional de Salud (FONASA) y de las Instituciones de Salud Previsional (ISAPRES) a partir del año 2005. El número de patologías incluidas en el GES han ido incrementándose hasta la fecha, las cuales cuentan con garantía de acceso, oportunidad, calidad y protección financiera (1). Desde Junio del año 2007 se incorporaron al GES las Urgencias Dentales Ambulatorias (UDA) que incluyen las siguientes patologías: Pericoronaritis, Infecciones odontogénicas, Gingivitis Ulcero Necrótica Aguda (GUNA), Traumatismo Dento Alveolar (TDA) y Complicaciones post exodoncia. El Ministerio de Salud (MINSAL) elabora, como referencia, la Guía Clínica para las Urgencias Dentales Ambulatorias, que tiene como objetivo mejorar la eficacia y efectividad del tratamiento de éstas patologías, a través de la identificación de la mejor práctica clínica de acuerdo a las más recientes evidencias científicas, para asegurar la calidad con que deben ser otorgadas éstas prestaciones en todos los niveles de atención de salud (2). Se debe destacar la importancia de entregar una atención utilizando como referencia la GPC, porque ésta describe la mejor práctica clínica basada en la evidencia ya que es una forma de asegurar calidad y ésta es constitutiva de derecho para los beneficiarios en las patologías incluidas en el GES. El año 2010 se realizaron 589.675 atenciones de UDA certificadas como GES en el país, de éstas, 29.357 fueron realizadas en el Servicio de Salud Metropolitano Sur Oriente 8 (SSMSO). Dentro de las atenciones realizadas en el SSMSO, 584 fueron realizadas en la Red de Centros de Salud Ancora (3). El proyecto Ancora nace el año 2004, después de que durante más de una década, diferentes escuelas de la Pontificia Universidad Católica de Chile habían desarrollado experiencias de trabajo en Atención Primaria de Salud (APS) y Salud Familiar en las comunas del área sur oriente de Santiago. El compromiso de la Universidad Católica fue construir Centros de Salud Familiar y administrar los recursos entregados por el Fondo Nacional de Salud (FONASA) para entregar un servicio de salud de calidad a las personas. La misión de estos centros es: “Contribuir a generar un cambio significativo en la atención primaria en salud, especialmente de los más pobres, desarrollando servicios asistenciales y formando profesionales, con una perspectiva innovativa, ágil, efectiva, eficiente y humanizadora”. Y sus objetivos son: Contribuir a mejorar la calidad de atención primaria de las personas y comunidades pobres, desarrollar un modelo de salud familiar docente – asistencial y difundir los aportes del proyecto y contribuir a su replicación y consideración en políticas públicas y programas de salud (4). La contribución se realiza a través de diferentes canales: el desarrollo del modelo de atención, la innovación, la docencia y la investigación. La red de Centros de Salud Familiar Ancora se diferencia del resto de los centros de APS, en la función universitaria, expresada en docencia, investigación y desarrollo de innovaciones, orientada hacia el modelo de atención en salud familiar. Desde esta perspectiva, Ancora UC espera actuar en complementación con el resto de la APS pública, colaborando en el diseño de mejores respuestas a las necesidades de atención de la población (4). 9 Los centros de salud que conforman esta red son: Madre Teresa de Calcuta y San Alberto Hurtado, ubicados en la comuna de Puente Alto. Juan Pablo II, ubicado en la comuna de La Pintana. En la actualidad, estos centros tienen inscritos 67.544 usuarios validados por FONASA. (Madre Teresa de Calcuta: 22.866, Juan Pablo II: 21.262 y San Alberto Hurtado: 23.416) (5). La motivación de realizar este estudio en los centros de salud de la Red Ancora se apoya en el interés de estos centros en realizar investigación para mejorar permanentemente la calidad de la atención realizada a sus usuarios y proponer estándares de calidad de servicio al país que no signifiquen un mayor costo. Pregunta de Investigación: ¿Los odontólogos que trabajan en la red de Centros de Salud Familiar Ancora cumplen las sugerencias incluidas en la Guía de Práctica Clínica de Urgencia Dental Ambulatoria desarrollada por el MINSAL el año 2007? Para poder contestar esta pregunta se realizó una exhaustiva búsqueda bibliográfica a nivel nacional e internacional y no se encontró una respuesta clara a la interrogante anteriormente planteada. Se ha seleccionado la información más adecuada para otorgar un marco teórico y una base científica a la investigación, los cuales le dan el punto de partida al estudio presentado a continuación. 10 2.- Marco Teórico En la actualidad, los sistemas de salud enfrentan grandes retos, los cuales están asociados a la gran complejidad que conlleva la atención de la salud. Permanentemente se presentan innovaciones tecnológicas, lo cual se enfrenta a la escasez de recursos y a la información limitada sobre efectividad en el tratamiento de los pacientes y de la eficiencia en el uso de los recursos utilizados. Desafíos como enfrentar la variabilidad en la práctica clínica, la insatisfacción de los usuarios, los cuales se han transformado en una población informada y demandante, la falta de alineación en los procesos en la atención y la gestión clínica, y la necesidad de brindar una atención de salud integral y de gran calidad, ponen a prueba los sistemas de salud a nivel global (6). Para el ejercicio de la medicina y de la odontología, se requiere de una serie de conocimientos, principios, fundamentos y actitudes universales y particulares que se van adquiriendo a través del ejercicio diario de la profesión. El fundamento ético es procurar el bien de los enfermos y no hacer el mal, lo que implica un amplio conocimiento teórico y práctico, y el respeto de los principios de autonomía y autodeterminación de los pacientes. La atención de la salud debe buscar la equidad y justicia para otorgar lo mejor posible para todos los pacientes y no solamente para un paciente en particular (6). Desde la aparición del concepto de Medicina Basada en la Evidencia, los proveedores de salud han tratado de sintetizar la evidencia en formatos válidos y que sean fáciles de implementar en la práctica diaria. Según el Institute of Medicine, en su informe titulado Knowing What Works in Health Care (2008), las decisiones sobre el cuidado de los pacientes deben basarse en el uso consciente, explícito y juicioso de la mejor evidencia actual sobre la eficacia de los servicios clínicos (7). 11 La gestión y la práctica clínica La práctica clínica es el proceso de la actuación médica (entiéndase también odontológica) donde se toman decisiones en relación con la atención a la salud del paciente. Sus componentes son los datos y la información clínica, las percepciones, razonamientos, juicios y decisiones de los médicos, los procedimientos que utilizan y las intervenciones que aplican. Al intentar analizarla, se observa que la práctica clínica no es un fenómeno exacto y reproducible, y es muy dependiente del medio y de los objetivos de la atención sanitaria que pretende proporcionar (8). En la práctica clínica diaria se administran recursos y se toman decisiones en torno a los procesos de atención médica con la finalidad de otorgar los mayores beneficios posibles a los pacientes. En la gestión clínica, en cambio, se centra la atención médica en el producto final, entendiendo éste como el conjunto de bienes y servicios proporcionados a un paciente. A diferencia de la práctica clínica, no se centra en los servicios individuales como fines en sí mismos. Además apoya al equipo de salud a sistematizar de manera integral el proceso de atención médica y vincularlo al gasto y al uso de recursos. Con lo anteriormente descrito, se puede definir Gestión Clínica como una estrategia de mejora, que permite sistematizar y ordenar los procesos de atención médica, sustentados en la mejor evidencia científica del momento, con la participación del equipo de salud en la toma de decisiones. Su finalidad es procurar atención efectiva, eficiente y de alta calidad, con miras a lograr resultados positivos desde la perspectiva individual y social, así como procurar una mayor equidad y accesibilidad a los servicios de salud (6). Evaluar la idoneidad de la práctica clínica supone determinar si se provee la asistencia correcta, al tipo correcto de paciente, por las razones correctas y en el momento y lugar adecuados (9). 12 Calidad Kaoru Ishikawa, experto en control de calidad, en el año 1986, describió que trabajar en calidad consiste en diseñar, producir y servir un bien o servicio que sea útil, lo más económico posible y siempre satisfactorio para el usuario. Otra definición de calidad, según William Deming (estadístico y difusor del concepto de calidad total) es el resultado integral ligado a determinados procesos de trabajo en el marco de la producción de servicios sociales. La calidad está presente en la mente de todos los que intervienen en el sistema sanitario: políticos, gestores, profesionales y usuarios. Para alcanzarla se precisa que todos los participantes se involucren de forma activa (10) y es necesario comenzar definiendo qué significa otorgar una atención de calidad en salud para luego evaluar el servicio prestado y establecer si cumple con los requisitos de excelencia establecidos por esta definición. El concepto de calidad de la atención de la salud ha evolucionado en los últimos años, para la Organización Mundial de la Salud, la calidad consiste en asegurar que cada paciente reciba el conjunto de servicios diagnósticos y terapéuticos más adecuados para conseguir una atención sanitaria óptima (11). También podría definirse como la satisfacción de las necesidades de los pacientes en particular y de la población en general, utilizando las ciencias médicas y la aplicación de todos los servicios de la medicina científica moderna para cubrir las demandas sanitarias de la población con criterios de eficiencia (10). La calidad de la atención de salud, es un aspecto complejo, donde los componentes de los servicios de salud, generan un resultado y este se puede perfeccionar para dar mayor 13 satisfacción a los usuarios que solicitan la atención en esos servicios. Rafael Rioboo (odontólogo español, autor del libro Odontología Preventiva y Odontología Comunitaria), describe cinco razones por las cuales es necesaria la calidad en los servicios de salud (12): Éticas: porque la buena atención técnica y humana es la consecuencia de la ética de la profesión. De seguridad: porque del diagnóstico clínico y tratamiento correcto depende la vida y salud del paciente De eficiencia: porque se debe obtener el efecto óptimo al menor costo posible. Sociopolíticas: porque la misión de los sistemas de salud es contribuir al bienestar de la población a la que sirven y velar por el correcto uso de los recursos disponibles. Económicas: porque reduce costos y mejora la productividad y rentabilidad de las actuaciones profesionales. Son numerosos los enfoques que le han dado al estudio de la calidad, siendo el enfoque sistémico propuesto por el profesor Avedis Donabedian, el cual considera tres componentes para su estudio (estructura de la atención en salud, proceso y resultado de ésta), el que por la experiencia internacional, posibilita conocer de manera más acertada la situación de la atención y establecer a partir de ello un monitoreo para su evaluación, identificando las desviaciones de lo deseado para su futura modificación (13). 14 Variabilidad en la práctica clínica En 1880 el Dr. E. Jarvis inició estudios sobre las variaciones geográficas apreciadas en algunos aspectos de la utilización de los servicios sanitarios en la práctica médica. Posteriormente en el año 1938, Alison Glover publicó un estudio en el que daba cuenta de la gran variabilidad existente en las tasas de amigdalectomía en escolares en diferentes ciudades de Inglaterra, donde se informaban inexplicables diferencias de hasta seis veces asociado al lugar de residencia. En otra investigación del mismo autor, se evidenció la diferencia en la tasa de amigdalectomía luego de jubilarse un médico, la cual disminuyó al llegar un médico nuevo. En sus estudios concluyó que el aumento de amigdalectomías no producía mejores condiciones de salud e incluso que provocaba un gran número de niños fallecidos. A partir de ese momento se multiplicaron los estudios sobre la variabilidad en la práctica clínica comparando tasas de procedimientos médicos o quirúrgicos y de resultados obtenidos por dichos procedimientos en distintas áreas geográficas o centros sanitarios. En el trabajo del Dr. Paul Lembke (Máster en Salud Pública estadounidense) del año 1952, donde se estudió la variación de las tasas de apendicectomía, concluyó que: “la significación estadística de las áreas atendidas de un hospital para la utilización médica, es tal que en la mayor parte de los casos podría considerarse al equipo médico hospitalario como directamente responsable de un porcentaje muy elevado de los servicios que reciben los residentes del área” (14). Unos años más tarde, en la década de los 70, Jack Wennberg (fundador de The Dartmouth Institute for Health Policy and Clinical Practice) y sus colaboradores, describieron la gran importancia de la variabilidad, demostrando que era un fenómeno 15 generalizado para numerosos procedimientos y sus implicaciones en la economía de la salud, estableciendo relaciones entre la variabilidad de las intervenciones, los estilos de práctica y la relación entre oferta y utilización. En otros estudios el mismo autor y sus colaboradores, resaltaron que el primer factor causante de la variabilidad en situaciones en las que no existen criterios de actuación, unánimes y claros, es la incertidumbre como estilo de práctica. Según Klim McPherson (profesor británico de Epidemiología) el año 1995, las variaciones en la práctica clínica pueden definirse como las variaciones sistemáticas (es decir, no aleatorias) en las tasas estandarizadas para determinados tratamientos (o procedimientos diagnósticos), para un determinado nivel de agregación de la población. Esta definición tiene que ver con la observación de un número de residentes en ámbitos geográficos concretos (ciudades, áreas, provincias, países, etc.), que han recibido un determinado procedimiento médico o quirúrgico, en un periodo de tiempo definido, relacionándolos con la población total de tales demarcaciones en dicho periodo. El objetivo perseguido a través de esta definición es comparar las tasas obtenidas en los distintos lugares y valorar si la variabilidad observada, en el caso de que se produzca, implica una diferente utilización de los servicios estudiados. Los resultados obtenidos suelen interpretarse como evidencia indirecta de componentes evitables de la atención sanitaria que según la magnitud de las variaciones halladas, pueden tener implicaciones en los costos y en los resultados de la atención médica. Este tipo de estudios habitualmente ecológicos, se diferencian de aquellos de base individual ya que los objetivos de este último se centran en estudiar la efectividad o la eficiencia de los servicios sanitarios y en buscar determinantes de variabilidad en función de características del paciente (sexo, etnia, nivel socioeconómico, etc.), del médico (especialidad, sexo, formación, etc.), del tipo de hospital (público, privado, rural, urbano, universitario o no, etc.) (15). 16 Una definición de variabilidad en la práctica clínica, más cercana a los estudios de base individual es otorgada por otros autores como la diferente decisión en la utilización de pruebas diagnósticas, tratamientos, duración de la hospitalización u otros, en pacientes en situaciones clínicas similares (16). La variabilidad en la práctica clínica, se ha observado en prácticamente cada paso del proceso de la atención a los pacientes, sea en la anamnesis, exploración física, interpretación de pruebas diagnósticas o diagnóstico y tratamiento elegido (8). Tipos de variabilidad El grupo de Wennberg y colaboradores ha desarrollado una clasificación de las intervenciones sanitarias en función de determinados rasgos de las mismas, las causas atribuibles a su variabilidad y sus implicaciones: atención efectiva, atención discrecional y atención sensible de la oferta (17). En la atención efectiva se incluyen aquellas tecnologías para las que existe sólida evidencia científica de su eficacia en una condición clínica concreta. Estas variaciones traducen claros problemas de calidad asistencial, muestran como muchos pacientes no reciben un tratamiento de que según el conocimiento científico existente, obtendría más beneficios que riesgos en su situación clínica. La atención discrecional o sensible a las preferencias de los pacientes sería aquella para la cual el conocimiento existente es inconcluyente y los posibles cursos de acción se asocian a diferentes resultados con amplio espacio para que pacientes distintos elijan alternativas diferentes en función de sus preferencias. Sugieren una baja calidad en la toma de decisiones sobre sus propios procesos. Las variaciones en este tipo de atención denotarían que los clínicos toman algunas decisiones de tratamiento en función de sus propias preferencias, pese a tratarse 17 de situaciones en que debiera prevalecer la información a los pacientes y la toma de decisiones compartida. La atención sensible a la oferta estaría integrada por aquellas tecnologías o servicios caracterizados por la escasez de evidencia sobre su valor en circunstancias clínicas concretas, con importantes discrepancias sobre su indicación y que presentan tasas de utilización asociadas positivamente a la disponibilidad de recursos. Sugiere problemas de calidad por sobreutilización de servicios. Causas de Variabilidad En la búsqueda de las razones que explican la variabilidad, se puede analizar su origen analizando los diferentes actores en la atención de la salud (8): Características de los pacientes: posible imprecisión de los datos de la historia clínica, el examen físico y las pruebas diagnósticas y su interpretación. No siempre se dispone de síntomas y signos patognomónicos. Características del sistema sanitario: fuentes claras de variación en el perfil de atención clínica son: recursos humanos, técnicos y financieros, número de profesionales, disponibilidad y acceso a técnicas diagnósticas, etc. Es una característica de nuestros tiempos la inequidad en el acceso a los servicios especializados de atención médica. La elección del tipo de formación del médico (general o especialista), es definido por el recurso económico y eventualmente el sociocultural del paciente que solicita los servicios de atención médica. Estado de salud de la población: distribución de la morbilidad, mortalidad y factores de riesgo. Características del profesional que otorga la atención: Características sociodemográficas (los de más edad y las mujeres prescriben más y solicitan más 18 pruebas complementarias, los más jóvenes y varones difieren más su confirmación diagnóstica y programan más a sus pacientes, los médicos con ejercicio rural piden menos exámenes complementarios y derivan menos a especialidades), formación de pregrado y postgrado (la formación continuada no se asocia de manera clara a un modelo de actuación adecuado). Existen diversos patrones de práctica clínica, según trabajen los profesionales aislados o en equipo, con o sin protocolización de actividades, con consulta programada o no y con ejercicio en el sistema público o privado. Dos teorías pretenden explicar la correlación entre las decisiones tomadas por los médicos y la variabilidad en la utilización de los servicios: la teoría de la demanda inducida y la teoría del estilo de práctica médica. Ambas teorías se basan en un problema de información (18). Según la teoría de la demanda inducida el paciente no cuenta con el conocimiento y la información necesarios para tomar una decisión racional sobre el problema de salud que padece, perdiendo de este modo su soberanía decisoria como consumidor, delegando e el médico la potestad de decidir en su nombre el tratamiento a seguir, estableciéndose una relación asimétrica y constituyéndose de este modo una relación de agencia, en la que el médico actúa como representante del paciente. De esta manera el médico forma parte de la oferta y la demanda de los servicios, siendo una causa de un aumento de la utilización de servicios sanitarios, provocando incremento en los costos. Esto está relacionado en especial cuando el salario de los médicos está relacionado con el nivel de actividad. Una solución a este problema es que el salario de los médicos no se encuentre relacionado con el volumen de actividad y también la estandarización de procedimientos generaría una mejor utilización de los recursos. 19 La teoría del estilo de práctica médica se explica por las distintas opiniones de los médicos acerca de las diferentes alternativas diagnósticas y terapéuticas para un mismo problema de salud, cuando no existe evidencia científica suficiente sobre los resultados de dichas alternativas o bien existiendo evidencia, el médico no la utiliza. La práctica en apariencia adherida al rigor científico depende en realidad de las motivaciones, estímulos y creencias del profesional. Existe una gran variabilidad intra e inter-médicos respecto a las observaciones, percepciones, razonamientos, intervenciones y estilos de práctica que trae como consecuencia un marco de trabajo con un grado de incertidumbre (8). Se observa menos variabilidad cuando existe consenso entre los clínicos y mayor en casos de incertidumbre sobre el efecto real de intervenciones diagnósticas y terapéuticas. Otra forma de analizar las razones de la variabilidad es a través de estudios que la analizan desde el punto de vista de la oferta y de la demanda (18). Demanda: se ha encontrado que factores dependientes de la población como la estructura demográfica, las tasas de morbilidad o características sociales como el nivel de educación o características económicas de la población estudiada, a nivel individual, puede explicar la variabilidad, pero consideradas desde un enfoque social, esas características no explican la totalidad de la variabilidad observada. Oferta: considerando los servicios de salud y los proveedores directos (médicos), se puede verificar que cuando se comparan distintos sistemas de salud y se controlan variables como los incentivos a los médicos, el nivel de cobertura poblacional o los copagos de los usuarios, ocurre lo mismo que con los factores de la demanda: influyen en el ámbito individual pero no explican toda la variación cuando se enfoca el problema desde una perspectiva social. 20 En diferentes estudios se ha relacionado la existencia de variabilidad con factores tales como la organización o accesibilidad a la asistencia, el sistema retributivo de los especialistas, las expectativas o preferencias de los usuarios, la presencia de cuidados innecesarios o inapropiados o las diferencias en la oferta de recursos: camas hospitalarias, números de facultativos, etc. En este sentido, algunos autores han hallado una buena correlación entre el número de especialistas y las tasas de intervenciones y entre la disponibilidad de camas y las tasas de admisiones hospitalarias, tales asociaciones sólo explican una parte de la variabilidad en las prácticas clínicas (15). El interés suscitado por la variabilidad se debe a la posibilidad de que tras ella se esconda un uso inadecuado de los recursos, por sobreutilización o por infrautilización, pero que en cualquier caso implicaría una mala calidad de la atención. Los economistas de la salud se preocupan por el impacto sobre la productividad marginal de las actuaciones médicas que tiene la variabilidad de su práctica, desde el punto de vista económico, la variabilidad podría ocasionar una pérdida de bienestar social (19). Finalmente, hasta ahora, este fenómeno no ha podido ser explicado por diferencias en la estructura o en la morbilidad de las poblaciones (15). A los efectos de de reducir la variabilidad en la práctica médica, se recomienda la utilización de la información científica contrastada y fiable, desarrollar programas de formación continua y promover la investigación sobre la eficacia, efectividad y eficiencia de intervenciones alternativas (18). 21 El principio de incertidumbre Una de las situaciones conflictivas más frecuentes del proceso de actuación sanitaria es el hecho de decidir. En este acto el profesional debe combinar la información sobre probabilidades diagnósticas y necesidades terapéuticas, consiste en identificar situaciones más o menos sensibles y elegir entre ellas la mejor alternativa. No existiendo un modelo exacto, el médico toma decisiones en condiciones de incertidumbre (20). El principio de incertidumbre basado en el pronunciamiento de físico alemán Werner Karl Heinsenberg (premio Nobel de Física el año 1932), se extrapola a la medicina midiendo la imprecisión con la cual las intervenciones diagnósticas y terapéuticas son cumplidas en el paciente. Uno de los grandes íconos de la medicina, el médico canadiense William Osler decía “la buena medicina clínica siempre mezclará el arte de la incertidumbre con la ciencia de la probabilidad” La incertidumbre puede interpretarse como grado de desconocimiento o falta de información, reflejando la magnitud de la duda en la veracidad del resultado obtenido, una vez que se han evaluado todas las posibles fuentes de error y se han aplicado las correcciones oportunas (20). La medicina es una ciencia de probabilidades donde las intervenciones médicas son útiles en su conjunto, aciertan con aproximación pero no por precisión. En medicina es importante saber que la incertidumbre existe y que es imposible medirla, pero al menos es necesario estimarla y que se debe aprender a convivir con ella (20). En el artículo “El principio de la incertidumbre de Heinsenberg y la práctica clínica” de 22 Héctor Baptista, las fuentes de incertidumbre en medicina son similares a las de otros campos de la ciencia y entre ellas se incluyen (19). Deficiencias en la información: historia clínica incompleta o no disponible. Información errónea: información suministrada por el paciente, descripción equivocada de sus síntomas pro variados factores. Información imprecisa: muchos datos son difíciles de cuantificar (dolor). Percepción real no determinista: no es posible conocer el comportamiento exacto de la enfermedad en un sujeto, solamente se tiene un conocimiento general pero no necesariamente individual. Modelo incompleto: acumulo de conocimientos médicos provenientes o no del método científico, con cientos de artículos cada año, rebalsando cualquier esfuerzo del médico para mantenerse actualizado. Modelo inexacto: al igual que todo modelo que pretende cuantificar la incertidumbre, se requiere incluir un elevado número de parámetros y rara vez está la información disponible, por lo que es estimada subjetivamente. En resumen, el origen de las diferencias en la toma de decisiones individuales se puede encontrar en la incertidumbre misma ante la falta de evidencia científica sobre el valor de los tratamientos posibles o de la metodología diagnóstica empleada. Abonan a la incertidumbre la ignorancia del médico al desconocer que existe evidencia científica adecuada sobre alguna intervención diagnóstica o terapéutica, las presiones externas o institucionales que recibe el médico, así como los recursos y oferta de servicios para emplear ciertas intervenciones, a pesar de que conoce otras alternativas mejores, de emplear intervenciones en sus pacientes y finalmente un asunto de moda: las preferencias del paciente, es decir su capacidad para tomar la decisión sobre algún procedimiento diagnóstico o terapéutico (19). 23 En el estudio de Moreno del año 2007, se describe que en contraste con otras especialidades, los médicos urgenciólogos emplean una buena parte del escaso tiempo de que disponen ante un enfermo en tomar la decisión más acertada y rápida sobre su diagnóstico y tratamiento, ya que su objetivo consiste en priorizar la severidad clínica de los pacientes a fin de poder optimizar el empleo de los recursos. Como consecuencia de esta diversificación de posibilidades resolutivas, la relación médico paciente en este tipo de asistencia se hace más compleja que en otras intervenciones y de esta manera de incrementa el grado de variabilidad. En la medicina de ugenciología es habitual que se produzcan distintos grados de VPC, ya que sus profesionales conocen adecuadamente el valor de los procedimientos que deben aplicar y habitualmente disponen de recursos suficientes, pero en algunas ocasiones la incertidumbre puede provocar una sobreutilización o una subprovisión, en cualquier caso inadecuados a la necesidad real (20). Es en este sentido donde el empleo inapropiado de los servicios de salud alcanza su mayor importancia en la política y la gestión sanitarias y constituyen un motivo corregible de incremento del gasto, entre otros. En la urgenciología aparecen más fehacientemente situaciones críticas, a veces no por el nivel de la gravedad sino por las heterogéneas posibilidades diagnósticas, que condicionan así la aplicación defensiva de tecnologías desproporcionadas y que el gestor debe saber salvaguardar sin incidir más en el problema clínico que representa para el profesional. Constatar estas diferencias supone, cuanto menos, plantear grandes interrogantes sobre la efectividad, la eficiencia y la calidad de las actuaciones profesionales (20,21). Estrategias para la disminución de la Variabilidad Una vez teniendo la información de la mejor evidencia científica para los tratamientos más efectivos y eficientes, los métodos de garantía de calidad que han demostrado ser más efectivos en disminuir la variabilidad han sido las auditorías médicas, la investigación de 24 resultados, la elaboración de guías clínicas, protocolos y vías clínicas, los métodos de búsqueda de la excelencia (benchmarking), la evaluación económica en asistencia sanitaria y la creación de registros (22). Si se reconoce la presencia de VPC y existe consciencia de que existe la posibilidad de avanzar en la búsqueda de soluciones mediante la utilización de Guías de Práctica Clínica, merecerá la pena aprovechar esta vía, para reducir la variabilidad inadecuada, mejorar los resultados clínicos y hacer más previsible y racional la utilización de los recursos (10). Guías de Práctica Clínica De la necesidad de disponer de la información precisa y necesaria para tomar decisiones en situaciones de incertidumbre, se derivan las Guías de Práctica Clínica. Ante la abundancia de la información médica, la calidad discrecional que representan, la complejidad creciente de los problemas clínicos requieren herramientas que aporten de manera sistemática la información con la evidencia científica (20). El término Guía de práctica clínica (GPC) fue introducido en 1990 en los Estados Unidos. Puede tener significados diferentes para clínicos y gestores, que sólo sirven para fomentar el debate sobre su propósito y su papel en la atención sanitaria. La definición más utilizada y aceptada de GPC es la propuesta por el Committee to Advise the Public Health Service on Practice Guidelines del Institute of Medicine del Gobierno de Estados Unidos: conjunto de recomendaciones desarrolladas de forma sistemática para ayudar a los profesionales y a los pacientes en la toma de decisiones sobre la atención sanitaria más apropiada, seleccionando las opciones diagnósticas y/o terapéuticas más 25 adecuadas en el abordaje de un problema de salud o una condición clínica específica. Las GPC no son protocolos fijos que deban ser seguidos obligatoriamente, sino para ser considerados por los profesionales de la salud. Identifican y describen los tipos de intervención habitualmente recomendados, pero no son un sustituto del consejo médico. Ciertos pacientes pueden requerir tratamientos diferentes de los que se especifica en una guía. Deben aplicarse basándose en las necesidades individuales de cada paciente según el juicio profesional (22). Tipos de GPC Existen varias clasificaciones, una de ellas es a partir de su forma de elaboración: Basadas en la opinión de expertos, basadas en el consenso y basadas en la evidencia. Las diferencias pueden afectar la calidad y validez de las GPC (23). GPC basadas en la evidencia El elemento esencial de la definición de una GPC es la formulación de carácter sistemático, las recomendaciones contenidas deben sustentarse en la mejor evidencia científica disponible obtenida a través de un método exhaustivo y explícito conocido como revisión sistemática de la literatura, con calificación del nivel o calidad de la evidencia. El desarrollo sistemático de una guía hace referencia a la utilización de una metodología científica, rigurosa y explícita en la elaboración de la misma y sus recomendaciones deben estar basadas en la mejor evidencia científica disponible, tener en cuenta las circunstancias particulares de cada caso y considerar las preferencias de los pacientes. Ahí nace el desarrollo de las GPC basadas en la evidencia. Las GPC intentan dar respuesta a la variabilidad no explicable por las circunstancias clínicas concretas de los pacientes o sus preferencias, que supone una amenaza no sólo 26 para los mismos (posibilidad de no recibir la actuación más efectiva dentro de las diferentes opciones o recibir intervenciones no efectivas e incluso perjudiciales), sino también para el financiamiento de los sistemas sanitarios (24). No basta sólo la existencia de las GPC para que se produzcan los cambios propuestos en el cuidado de salud de los pacientes. Las GPC no son autoimplementables y es necesario diseñar estrategias específicas para su diseminación e implementación en las organizaciones del sistema sanitario a las cuales están dirigidas (25). En una revisión sistemática de la literatura se observó que 55 de 59 investigaciones controladas que evaluaron el efecto de la implementación de GPC en el proceso de atención de la salud, generaron cambios positivos (15). En otro estudio al incorporación/utilización preguntarle de las a GPC los en profesionales su servicio, si el recomendarían 93,3% la respondieron afirmativamente y sólo el 0,34% dijo que no, el 6,38% dijo no saber, lo que muestra que el juicio de valor es positivo (26). Oposición a la utilización de las GPC A pesar de estos reconocidos beneficios, es frecuente que su adopción sea resistida y la extensión de su utilización limitada o fracasen en lograr cambios que se mantengan en el tiempo. Gran parte de las barreras existentes para la utilización de las mismas se encuentran en los mismos profesionales de salud como así también en la conformación del sistema de salud. En un estudio del año 2005, se detectaron las siguientes barreras para la incorporación de las GPC: desconocimiento sobre la existencia de las GPC, sobre su concepto y utilidad, falta de familiaridad con las mismas, desacuerdo con las GPC en general, falta de expectativas con los resultados, falta de habilidades para elaborarlas, falta de motivación 27 y barreras del entorno. La implementación de las GPC puede facilitarse con las siguientes condiciones: contar con fácil acceso a internet en los centros de atención, ser elaboradas e implementadas con la participación de médicos y expertos conocidos, que exista alguna forma de incentivo desde la secretaría de salud, que exista un programa de residencia en el centro de atención, que estén consensuadas entre los distintos servicios, que se incorpore información de GPC en la enseñanza de pregrado (26). Otra revisión sistemática, realizada por Cabana y colaboradores el año 1999, sobre las barreras para la utilización de guías de práctica clínica por parte de los médicos (que incluyó 76 artículos de los cuales cinco fueron estudios cualitativos), identificó que las barreras pueden ser clasificadas en siete categorías: aquellas que afectan al conocimiento de los médicos: 1) falta de conocimiento y 2) falta de familiaridad; las que afectan a las actitudes: 3) falta de acuerdo con guías específicas o con las guías en general, 4) falta de confianza en las propias habilidades, 5) la falta de esperanza en los resultados y 6) la inercia de las prácticas anteriores; y las que afectan al comportamiento: 7) barreras externas (26). Grupos de opositores de las GPC argumentan que violan la libertad del profesional, coartando su capacidad para indicar procedimientos diagnósticos y terapéuticos y sus prescripciones. Lo cual se puede refutar con las siguientes aseveraciones (27): Las GPC son documentos elaborados en forma multidisciplinaria por expertos, quienes integran en un documento las evidencias científicas vigentes de la medicina, determinan cuáles son las mejores prácticas y las someten para su aval a la consideración y consenso de instituciones e instancias académicas de reconocido prestigio. Como parte del proceso de implantación en el sector público, una vez concluidas las GPC estarían sujetas a ser publicadas, para que durante un lapso pertinente estuvieran a consideración de los profesionales de la salud, con el propósito de 28 que estos pudieran aportar sugerencias de mejora, los cambios que considerasen pertinentes y hacer saber las inconformidades que al respecto existieran. No son normas rígidas a las que habría que apegarse, sin embargo, ante una decisión diferente de tratamiento en un paciente, el profesional debiese establecer por escrito en la ficha clínica la justificación correspondiente que apoya su elección (2). Si bien no hay mucha información en lo referente a este tema en los países de América Latina, es probable que cada barrera y su peso varíen según la especialidad, de acuerdo a los problemas y entorno específicos. Una revisión sistemática realizada en países desarrollados concluye que los profesionales de la salud están satisfechos con las GPC y creen que mejoran la calidad de atención, sin embargo generan desconfianza en cuanto a su aplicabilidad y en que sean utilizadas únicamente para reducir costos e incrementen las acciones legales por mala praxis (28). Calidad de las GPC Existen distintas herramientas para evaluar la calidad de las GPC, fijándose en una serie de requisitos que han de cumplir (29): Validez: las recomendaciones propuestas son fruto de una revisión rigurosa de la evidencia científica y su aplicación consigue los resultados clínicos esperados. Fiabilidad: Utilizando la misma metodología de elaboración e igual evidencia científica, otros grupos de profesionales establecen las mismas recomendaciones. Reproductividad: diferentes grupos de profesionales sanitarios las aplican de igual forma en contextos clínicos diferentes. Aplicabilidad clínica: adecuada al contexto clínico y a la población definidas en la evidencia científica analizada. Flexibilidad clínica: quedan reflejadas todas las alternativas de manejo posible y 29 razonable. Se identifican claramente las situaciones en las que las recomendaciones no se aplican en forma total o parcial. Claridad: lenguaje asequible y formato adecuado al perfil de los usuarios potenciales, precisión en los términos. Multidisciplinariedad: en el proceso de elaboración participan todos los grupos implicados en el tema objeto de la guía. Método explícito: refleja claramente las personas que ha intervenido en la elaboración, así como los métodos empleados en la identificación de las evidencias y la elaboración de las recomendaciones. Actualización: aporta las últimas novedades y se incluyen las fechas de actualización que garantiza la evaluación periódica de sus recomendaciones. El instrumento más utilizado para evaluar las GPC es el AGREE (Appraisal of Guidelines Research and Evaluation in Europe), elaborado por la Agree Collaboration (grupo de investigadores de 13 países). Este instrumento no valora el impacto de una GPC sobre los resultados de los pacientes, sino la probabilidad de que la guía pueda servir para conseguir los resultados esperados. Su objetivo es ofrecer un marco para el análisis de los componentes claves que determinan la calidad de las guías, incluyendo su elaboración y documentación del proceso (30). Finalidad y beneficios de las GPC Los objetivos de las GPC son: beneficiar a los pacientes, por inducción al uso de las intervenciones efectivas, apoyando la toma de decisiones clínicas, la lectura de una GPC reciente y bien elaborada puede reemplazar muchas horas de búsqueda de artículos en internet y de revisión de literatura sobre el tema, permiten plasmar consensos cuando la evidencia no es concluyente, disminuir la variabilidad en la atención y apoyar los procesos 30 de mejora continua de la calidad (29). Gracias a ellas los pacientes serán atendidos de la misma forma independiente del médico o lugar de atención (o aspiran a ello). Además, el uso de las GPC conducen hacia una gestión más eficiente en Salud ya que se puede preveer el gasto en medicamentos por ejemplo. Un elemento adicional que confiere trascendencia a las GPC es su utilidad como instrumento docente, como material de consulta y para conducir las actividades de los médicos que ingresan a trabajar, particularmente cuando se trata de profesionales en proceso de formación, quienes por lo general desconocen los procedimientos vigentes para la atención de los pacientes en las diferentes especialidades y en las diferentes instituciones, constituyendo las GPC un hilo conductor en su desempeño durante la atención de los pacientes, que permita garantizar los estándares mínimos de calidad (24). Proceso de evaluación de las GPC Luego de su implementación, las GPC deben ser evaluadas con el fin de determinar en forma objetiva si sus recomendaciones han sido seguidas o si deben realizar intervenciones para mejorar la adherencia a sus recomendaciones (29). La agencia de acreditación de establecimientos de salud norteamericana Joint Comission Accreditation of Hospital Organization, definió 12 etapas en la evaluación de un programa de calidad que constituyen un enfoque racional aplicable a la evaluación de una GPC por parte de una institución. Dichas etapas son (29): Asignar responsabilidades para la implementación y evaluación de las GPC dentro del establecimiento. Elaborar un listado de las GPC existentes. Priorizar las GPC críticas que requieren tener procedimientos explícitos para su 31 evaluación. Definir indicadores para evaluar el cumplimiento de las GPC y los resultados en los pacientes. Definir el nivel aceptable/satisfactorio de cumplimiento de las GPC y de los resultados. Instaurar un procedimiento de recolección y consolidación de la información sobre el cumplimiento de las GPC y sus resultados. Evaluar el cumplimiento de las GPC y sus resultados y comparar estos con los niveles satisfactorios esperados. Ejecutar acciones para mejorar los procedimientos, cuando estos o los resultados son menos que satisfactorios de acuerdo con lo definido. Documentar que las acciones se han puesto en práctica. Comunicar los resultados de las acciones a todas las personas que deben conocerlos de acuerdo con un procedimiento establecido. Documentar la mejoría o que los resultados se mantienen dentro de los niveles considerados satisfactorios. El cumplimiento de las GPC debe ser evaluado a través de métodos cuantitativos, ya sea internamente por medio de auditorías o programas de supervisión o externamente a través de sistemas de acreditación. Algunas sugerencias para determinar el cumplimiento son: definir indicadores para evaluar el cumplimiento de las GPC (por ejemplo morbilidad, costo, etc.) y definir el nivel aceptable/satisfactorio de cumplimiento de las GPC (29). Al definir el umbral de cumplimiento de las GPC, no se ha encontrado información que establezca un porcentaje de cumplimiento, pero en la Norma Técnica de Formato de Documentación oficial del Hospital del Salvador el año 2008, en lo referente a las GPC, se 32 establece que la meta esperada de adherencia globalmente no debe ser inferior al 85% (31). Estudios de variabilidad en odontología A nivel internacional, en la revisión sistemática que Eva Ellervall realizó con respecto a la profilaxis antibiótica en salud oral, se confirmó la presencia de variabilidad en los esquemas sugeridos, variabilidad en la aplicación o no de la profilaxis ante pacientes con patología de base y en la elección del antibiótico. También, buscando diferentes prácticas según las características de los odontólogos, no encontró diferencias significativas entre hombre y mujeres, ni entre diferentes edades, tampoco encontró diferencias significativas evaluando las características del servicio de salud, servicios público y privado. También refiere que en investigaciones anteriores existe la evidencia de una baja adherencia a las recomendaciones entre los clínicos. Otro estudio concluye que en la aplicación de la profilaxis antibiótica era adecuada según la clasificación del paciente, pero el paciente no estaba bien clasificado debido a la inexactitud con la que se emitió el juicio, por lo tanto existía una variabilidad en el diagnostico del paciente (32). A nivel nacional, sólo se encontró información en un estudio realizado para optar el grado de Magíster en la Escuela de Salud Pública de la Universidad Mayor, donde se determinó la variabilidad en la práctica odontológica en pacientes atendidos bajo la garantía explícita de salud integral para niños de 6 años durante el año 2006 asociada a la oferta (servicios de salud) y a la demanda (sexo del paciente zona de vivienda y nivel socioeconómico). Se concluyó la existencia de una amplia variabilidad en el número de controles odontológicos, sesiones de instrucción de cepillado con asociación significativa a las variables propuestas y sugiere evaluar en estudios posteriores el componente odontólogo 33 tratante en el análisis de variaciones (33). Ley N°19.966: Régimen general de garantías en salud El Régimen General de Garantías en Salud es un instrumento de regulación sanitaria que forma parte integrante del Régimen de Prestaciones de Salud. Establece las prestaciones de carácter promocional, preventivo, curativo, de rehabilitación y paliativo, y los programas que el Fondo Nacional de Salud debe cubrir a sus respectivos beneficiarios, en su modalidad de atención institucional, conforme a lo establecido en la ley nº 18.469. El Régimen General de Garantías contiene, además, Garantías Explícitas en Salud (GES) relativas a acceso, calidad, protección financiera y oportunidad con que deben ser otorgadas las prestaciones asociadas a un conjunto priorizado de programas, enfermedades o condiciones de salud que señale el decreto correspondiente. El Fondo Nacional de Salud (FONASA) y las Instituciones de Salud Provisional (ISAPRES) deben asegurar obligatoriamente dichas garantías a sus respectivos beneficiarios. Artículo 4º de la ley N°19966: Garantía explícita de Acceso: consiste en la obligación del FONASA y de las ISAPRES de asegurar el otorgamiento de las prestaciones de salud garantizadas a los beneficiarios de las leyes nº 18.469 y nº 18.933, respectivamente, en la forma y condiciones que determine el decreto que contiene las GES, es decir, FONASA y las ISAPRES deberán dar cumplimiento obligatorio a las GES que contemple el régimen que regula la ley para sus respectivos beneficiarios. Garantía Explicita de Calidad: otorgamiento de las prestaciones de salud garantizadas por un prestador registrado o acreditado de acuerdo a la ley nº 19.937, es decir, registrado o acreditado en la Intendencia de Prestadores de Salud dependiente de la Superintendencia de Salud. 34 Garantía Explícita de Oportunidad: plazo máximo para el otorgamiento de las prestaciones de salud garantizadas, en la forma y condiciones que determine el decreto que las contiene. Dicho plazo considera, a lo menos, el tiempo en que la prestación deberá ser otorgada por el prestador de salud que corresponda en primer lugar; el tiempo para ser atendido por un prestador distinto, designado por FONASA o las ISAPRES, cuando hubiera sido atendido por el primero y en defecto de los anteriores, el tiempo en que el prestador definido por la Superintendencia de Salud deba otorgar la prestación con cargo a las instituciones antes señaladas. No se entenderá que hay incumplimiento de la garantía en los casos de fuerza mayor, caso fortuito o que se deriven de causa imputable al beneficiario. Garantía Explícita de Protección Financiera: es la contribución que debe efectuar el afiliado por prestación o grupo de prestaciones que corresponde a un 20% del valor determinado en un arancel de referencia del Régimen. No obstante lo anterior, FONASA deberá cubrir el valor total de las prestaciones, respecto de los grupos A y B a que se refiere el artículo 29 de la ley Nº 18.469, y podrá ofrecer una cobertura financiera mayor a la dispuesta en el párrafo anterior a las personas pertenecientes a los grupos C y D. FONASA y las ISAPRES deberán asegurar obligatoriamente dichas garantías a sus respectivos beneficiarios. Las Garantías Explícitas en salud serán constitutivas de derechos para los beneficiarios y su cumplimiento podrá ser exigido por éstos ante FONASA o las ISAPRES, la Superintendencia de Salud y las demás instancias que corresponda. Al Ministerio de Salud le corresponde establecer los estándares mínimos que deberán cumplir los prestadores y centros médicos, con el objetivo de garantizar que las prestaciones alcancen la calidad requerida para la seguridad de los usuarios. Estos 35 estándares se fijan de acuerdo al tipo de establecimiento y a los niveles de complejidad de las prestaciones, y serán iguales para el sector público y el privado. También al Ministerio le compete fijar estándares respecto de condiciones sanitarias, seguridad de instalaciones y equipos, aplicación de técnicas y tecnologías, cumplimiento de protocolos de atención, competencias de los recursos humanos y en toda otra materia que incida en la seguridad de las prestaciones. Decreto N° 44 del 2007 del Ministerio de Salud: En el año 2007, se agregó entre otras patologías, la Urgencia Odontológica Ambulatoria. Donde quedan incluidas las siguientes enfermedades y los sinónimos que las designen en la terminología médica habitual: Pulpitis Absceso submucoso o subperióstico de origen odontogénico Absceso de espacios anatómicos buco maxilofaciales Pericoronaritis Aguda Flegmones oro-faríngeos de origen odontogénico Gingivitis úlcero necrótica aguda Complicaciones Post Exodoncia (Hemorragia postexodoncia y Alveolitis) Traumatismo dentoalveolar La Urgencia Odontológica Ambulatoria comprende un conjunto de patologías bucomaxilofaciales, de aparición súbita, de etiología múltiple, que se manifiestan principalmente por dolor agudo y que provocan una demanda espontánea de atención (2). A partir de la evidencia científica se realizan las Guías Clínicas, con el objetivo de entregar el mejor tratamiento basado en la evidencia y es una forma de disminuir la Variabilidad en 36 la Práctica Clínica (29). Las guías clínicas basadas en la evidencia intentan promover las intervenciones apropiadas para el paciente con una calidad técnica alta y buscando la satisfacción de sus necesidades (29). Guía Clínica: Urgencia Odontológica Ambulatoria, MINSAL 2007 El año 2004 el MINSAL desarrolla la Norma Técnica de Urgencia Odontológica Ambulatoria, el año 2007 es revisada y se entrega la nueva versión. La guía aborda el manejo clínico de la población que presenta alguno de las siguientes patologías: pulpitis, absceso submucoso, absceso subperióstico de origen odontogénico, absceso de espacios anatómicos buco maxilofaciales, pericoronaritis aguda, flegmones orofaríngeos de origen odontogénico, gingivitis ulcero necrótica aguda, hemorragia post exodoncia y alveolitis, traumatismo dentoalveolar, independiente de la edad de las personas. Como explican los autores de la guía, estas recomendaciones están dirigidas para ayudar a los clínicos que otorgan atención de Urgencia Odontológica, en Consultorios, Servicios de Atención Primaria de Urgencia y Servicios de Urgencia, en la toma de decisiones sobre el manejo apropiado de las patologías incluidas en esta guía. Esta guía no fue elaborada con la intención de establecer estándares de cuidado para pacientes individuales, los cuales sólo pueden ser determinados por profesionales competentes sobre la base de toda la información clínica respecto del caso y están sujetos a cambio conforme al avance del conocimiento científico, las tecnologías disponibles en cada contexto en particular y según evolucionan los patrones de atención. En el mismo sentido, es importante hacer notar que la adherencia a las recomendaciones de la guía no aseguran un desenlace exitoso en cada paciente. No obstante lo anterior, se 37 recomienda que las desviaciones significativas de las recomendaciones de esta guía o de cualquier protocolo local derivado de ella sean debidamente fundadas en los registros del paciente (2). Esta guía es una referencia para la atención de los pacientes con Urgencia Odontológica Ambulatoria, bajo el régimen de garantías explícitas de salud. En ese contexto, esta guía clínica tiene por objetivos: Mejorar la eficacia y efectividad de los tratamientos de las infecciones maxilofaciales de origen odontogénico (pulpitis, abscesos subperióstico, submucoso, de espacios faciales, flegmón y pericoronaritis), a través de la identificación de la mejor práctica clínica. Mejorar la eficacia y efectividad del tratamiento de la gingivitis ulcero necrótica aguda (GUNA) con compromiso del estado general, a través de la identificación de la mejor práctica clínica. Mejorar la eficacia y efectividad de los tratamientos del trauma dentoalveolar a través de la identificación de la mejor práctica clínica. Mejorar la eficacia y efectividad del tratamiento de la hemorragia post extracción, a través de la identificación de la mejor práctica clínica. La guía de urgencias odontológicas ambulatorias ha sido evaluada por el instrumento AGREE por el grupo de odontólogos de Odontología Basada en la Evidencia de la Universidad de Chile, en el cual resultó recomendable con una evaluación global de 72,55% (estudio no publicado, gentileza Dr. Julio Villanueva). Los criterios fueron evaluados en seis áreas, las cuales se pueden apreciar junto al puntaje obtenido por la Guía de Urgencias Odontológicas Ambulatorias MINSAL 2007 en la siguiente tabla: 38 Tabla 1. Criterios y puntaje AGREE Areas Evaluadas Puntaje Alcance y objetivos 100% Participación de los implicados: evaluación 62,50% Rigor en la elaboración 75% Claridad y presentación 93,75% Aplicabilidad 41,60% Independencia editorial 62,50% Puntaje global 72,55% Cabe destacar que al ser una evaluación que usa como instrumento una pauta de apreciación, la cual, a pesar de tener criterios definidos, debe ser utilizada por profesionales previamente calibrados, ya que la utilización por parte de calificadores no aptos por falta de preparación o disposición para cumplir las instrucciones estipuladas podrían limitar la obtención de una apreciación o calificación correcta. Por lo tanto entre un grupo y otro de evaluadores podrían producirse diferencias. A pesar de esto, al ser un instrumento confiable y aplicado a nivel mundial, las diferencias debiesen ser mínimas, por lo tanto el puntaje global no debiese tener grandes diferencias (como una diferencia que implique que la guía no sea recomendable). Con esta información como antecedente para la investigación, resulta muy importante, evaluar la existencia de variabilidad de tratamientos asignados a los usuarios beneficiarios del plan de Garantías Explícitas de Salud, específicamente los que han consultado por una patología odontológica de urgencia ambulatoria, realizando un estudio a nivel individual, con variables asociados a las características del odontólogo tratante. 39 III. Objetivos 1.- Objetivo general Establecer el cumplimiento de la Guía de Práctica Clínica de Urgencias Odontológicas Ambulatorias elaborada por el MINSAL el año 2007, por parte de los odontólogos que trabajan en la red de Centros de Salud Familiar Ancora. 2.- Objetivos específicos Determinar el cumplimiento de la Guía de Práctica Clínica de Urgencias Odontológicas Ambulatorias elaborada por el MINSAL el año 2007, por parte de los odontólogos que trabajan en la red de Centros de Salud Familiar Ancora según: Características del odontólogo Consideraciones respecto de la guía Diagnostico Centro de salud 40 IV. Metodología 1.- Tipo de Estudio: Se realizó un estudio cuantitativo, de diseño analítico transversal. 2.- Población del estudio: Población: La población del estudio fueron todos los usuarios de la Red de Centros de Salud Familiar Ancora que recibieron atenciones categorizadas como eventos GES de Urgencia Dental Ambulatoria (UDA), durante el año 2010, en la Red de Centros de Salud Familiar Ancora. N = 584 (3). El marco muestral: Correspondió a la base de datos del listado de las atenciones de UDA, categorizadas como GES, realizadas durante el año 2010, en la red de Centros de Salud Familiar Ancora. Esta base de datos contenía el universo de beneficiarios que recibieron atenciones de UDA categorizada como GES durante el año 2010 en la Red de Centros de Salud Familiar Ancora. Criterios de inclusión: Las atenciones que correspondían a atención de UDA categorizada como GES de la red de Centros de Salud Familiar Ancora Atenciones realizadas por odontólogos que permanecían trabajando en en los Centros de Salud Ancora a la fecha de Octubre 2011. 41 Criterios de exclusión: Fichas con datos incompletos. Tratamientos realizados por odontólogos que ya no trabajan en la Red de Centros de Salud Ancora (al mes de Octubre 2011). Pacientes que en la atención presentaban patología sistémica descompensada (diabetes, hipertensión). Diagnósticos que no correspondían a UDA categorizada como GES. Unidad de análisis: Correspondió a cada una de las fichas clínicas de UDA categorizada como GES de los Centros de Salud Familiar Ancora. 3.- Muestra y participantes: Para obtener la muestra se obtuvieron los datos de los episodios de UDA de los Centros de Salud Familiar Ancora del Departamento de Estadísticas e Información de Salud (DEIS) (3,5). El año 2010 se realizaron 584 atenciones de urgencia dental ambulatoria categorizada como GES en los Centros de Salud Familiar Ancora. Con un nivel de confianza de 95% y un error de 5% (α=0,005), la muestra fue de 232 episodios de urgencia. Se calculó una sobre muestra proyectando que un 25% de las fichas clínicas tenían datos incompletos, por lo tanto la muestra (n) fue de 290 fichas clínicas de los episodios GES de UDA. Este número se distribuyó en una primera etapa proporcionalmente según cantidad de atenciones registradas en cada consultorio (muestreo por conglomerados), así se 42 determinó la cantidad de fichas que fueron revisadas en cada centro de salud. En una segunda etapa, en cada centro de salud, se seleccionaron aleatoriamente los RUT de las fichas clínicas con la ayuda de una página web www.randomizer.org, que realiza la selección en forma gratuita. La cantidad de fichas revisadas por cada centro están descritas a continuación: Madre Teresa de Calcuta: 144 fichas. Juan Pablo II: 68 fichas. San Alberto Hurtado: 77 fichas. Se excluyeron del estudio 49 episodios ya que no correspondían a los criterios de inclusión o poseían características que los categorizaba dentro de los criterios de exclusión (odontólogos ya no trabajan en el centro de salud, fichas con datos incompletos y pacientes con patología de base descompensada). 4.- Variables del estudio: Definición conceptual y operacional de las variables. Definición conceptual obtenida del diccionario de la real academia en línea (34) y de Guía clínica Urgencia dental ambulatoria, MINSAL, 2007 (2). A continuación se presentan las variables del estudio y tablas resumen de su definición operacional y nivel de medición. 43 Del Odontólogo: - Sexo: Condición orgánica de los animales y plantas. Sexo Masculino o Femenina. - Edad: Tiempo que ha vivido una persona. Entre 24 y 65 años. (Variable contínua). - Universidad donde obtuvo el título: Centro de estudios donde obtuvo el título profesional de Cirujano Dentista. Consideraciones respecto de la guía: Se indagaron las siguientes variables en la encuesta aplicada a los odontólogos: - Capacitación sobre Guía de Práctica Clínica de Urgencia Dental Ambulatoria: Capacitar: Hacer a alguien hábil o apto para algo, en este caso en la GPC de Urgencia Dental Ambulatoria. (Variable nominal). Presencia o ausencia de la capacitación en la Guía. - Percepción de barreras para cumplir las sugerencias de la guía: Sensación interior que resulta de una impresión material hecha en nuestros sentidos. Percepción de presencia de barreras - Barrera asociada al odontólogo: El cumplimiento no ocurre por decisión del odontólogo. Percepción de presencia de barreras asociadas al odontólogo - Barrera asociada a la guía propiamente tal: El cumplimiento no ocurre por problemas asociados a la guía. Percepción de presencia de barreras asociadas a la guía - Barrera asociada al centro de salud: El cumplimiento no ocurre por problemas asociados al centro de salud. Percepción de presencia de barreras asociadas al centro de salud 44 Tabla 2. Características del odontólogo y encuesta Nivel Variable Sexo Características del odontólogo y encuesta Edad Capacitación sobre Guía de Práctica Clínica de Urgencia Dental Ambulatoria Percepción de barreras para cumplir las sugerencias de la guía Definición operacional Sexo del odontólogo que realiza el tratamiento Edad del odontólogo que realiza el tratamiento Dimensiones Escala Sexo. Femenino Sexo: Masculino Nominal Entre 24 y 65 años De razón Pregunta al odontólogo: ¿Ha recibido capacitación en la GPC Urgencia dental ambulatoria MINSAL 2007? Presencia o ausencia de capacitación: Si /No Nominal Pregunta al odontólogo:¿Considera que existen barreras para cumplir las recomendaciones de la GPC Urgencia dental Ambulatoria? Percepción de presencia de barreras: Si/No Nominal Barrera asociada al odontólogo Pregunta al odontólogo: ¿Considera que la barrera está asociada al odontólogo que realiza la atención? Percepción de que la barrera se asocia al odontólogo: Si/No Nominal Barrera asociada a la guía propiamente tal Pregunta al odontólogo: ¿Considera que la barrera está asociada a la guía propiamente tal? Percepción de que la barrera se asocia a la guía: Si/No Nominal Barrera asociada al centro de salud Pregunta al odontólogo: ¿Considera que la barrera está asociada al centro de salud donde realiza la atención? Percepción de que la barrera se asocia al centro de salud: Si/No Nominal Diagnósticos: Calificación que da el médico a la enfermedad según los signos que advierte. (Variables nominales): - Pericoronaritis: La pericoronaritis es la inflamación de los tejidos blandos asociados con la corona de un diente parcialmente erupcionado y que, comúnmente, se asocia al tercer molar mandibular. - Infecciones odontogénicas: Grupo de procesos infecciosos que afectan al diente y los tejidos que lo rodean, progresando desde la pulpa hasta estructuras vecinas o más distantes. Pulpitis: Es la inflamación de la pulpa dental, se debe usualmente a infección 45 bacteriana por caries dental, fractura dentaria, enfermedad periodontal, u otras condiciones que causan exposición de la pulpa a infección. También puede ser causada por irritantes químicos, factores, cambios hiperémicos, trauma, entre otros. Presenta diferentes etapas dependiendo de su reacción frente a las injurias, pudiendo ser reversible, irreversible, hiperplásica o conducir a una necrosis pulpar. Absceso subperióstico: Una vez que la infección se extiende más allá del ápice dentario, se labra un trayecto a través de los espacios medulares del hueso maxilar, acumulándose bajo el periostio. Absceso submucoso: Como el periostio es un tejido fibroso inextensible el absceso subperióstico habitualmente es un proceso muy rápido, el pus lo rompe y la colección purulenta se vacía bajo la mucosa. Si no hay tratamiento, el pus rompe la mucosa, produciéndose el vaciamiento en forma espontánea hacia la cavidad bucal, estableciéndose la fístula mucosa. Absceso de espacios faciales: En ocasiones la infección sigue las vías de menor resistencia a través del tejido conectivo y a través de planos musculares o aponeuróticos, llegando a espacios anatómicos vecinos, donde se colecta. Fegmón o celulitis: La colección purulenta de ese pequeño foco en la región periapical del diente, puede tomar otro camino y diseminarse ahora no por debajo de las inserciones musculares para llegar a la mucosa, sino por sobre las inserciones y entonces el contenido se vacía al tejido celular subcutáneo, constituyéndose una celulitis, es decir, inflamación piógena del tejido celular. - GUNA: La Gingivitis úlcero necrótica aguda (GUNA) es una lesión de carácter inflamatorio y de etiología infecciosa que afecta a la encía marginal y la papila interdentaria de las piezas dentarias. 46 - TDA: El trauma dentoalveolar es una lesión traumática que afecta al diente propiamente tal y a las estructuras de soporte que lo rodean, consecutiva a un impacto violento. Fractura dentaria y/o alveolar: Fractura dentaria no complicada (de esmalte o esmalte y dentina donde la pulpa no está expuesta), Fractura coronaria complicada (fractura involucra esmalte, dentina y la pulpa está expuesta), Fractura corono-radicular (involucra esmalte, dentina y estructura radicular, pulpa puede o no estar expuesta), Fractura radicular, Fractura alveolar. Luxación dentaria: desplazamiento del diente de su posición correcta en el interior del alvéolo. Donde se encuentran: Concusión, Subluxación, Luxación extrusiva, Luxación lateral, Luxación intrusiva. Avulsión: el diente es expulsado completamente del alvéolo dentario. - Complicaciones post exodoncia: Alveolitis: Estado necrótico del proceso alveolar o de los septos óseos que, ante la ausencia de vasos sanguíneos, no permite la proliferación de capilares ni tejido de granulación para organizar el coágulo sanguíneo, el que al no organizarse, se desintegra. Hemorragia: Es la extravasación o pérdida de sangre posterior a la extracción de una pieza dentaria y que persiste a pesar de las medidas tomadas en primera instancia, tanto por el odontólogo como por el paciente. 47 Tabla 3. Variable Diagnósticos Nivel Variable Diagnósticos Definición operacional Dimensiones Diagnóstico de la urgencia dental ambulatoria certificada como GES Escala Absceso de EA bucomaxilofacial o flegmon orocervical Absceso subperiostico de origen odontogenico Absceso submucoso de origen odontogenico GUNA Alveolitis Hemorragia-paciente sano sin TACO Hemorragia-paciente coagulopatia o TACO Pericoronaritis primer molar Pericoronaritis tercer molar Pulpitis reversible Pulpitis irreversible sintomatica-asintomatica Pulpitis hiperplasica Necrosis pulpar TDA-temporal-Fx coronaria no complicada TDA-temporal-Fx coronaria complicada TDA-temporal-Fx corono-radicular TDA-temporal-Fx radicular TDA-temporal-Fx alveolar Nominal TDA-temporal-concusión TDA-temporal-subluxacion TDA-temporal-luxacion extrusiva TDA-temporal-luxacion intrusiva TDA-temporal-avulsion TDA-permanente-Fx coronaria no complicada TDA-permanente-Fx coronaria complicada TDA-permanente-Fx corono-radicular TDA-permanente-Fx radicular TDA-permanente-Fx alveolar TDA-permanete-concusión TDA-permanente-subluxacion TDA-permanente-luxacion lateral TDA-permanente-luxacion intrusiva TDA permanente-luxacion extrusiva TDA-permanente-avulsion-diente reimplantado TDA-permanente-avulsion-diente mantenido en medio especial TDA-permanente-avulsion-diente seco tiempo mayor 60 min Variable Cumplimiento de sugerencias de la GPC de Urgencia Odontológica Ambulatoria: Cumplimiento de las acciones sugeridas por la GPC. Presencia o ausencia de cumplimiento (variable dicotómica SI/NO) Porcentaje de Indicaciones Cumplidas de la GPC. Dependiendo de la cantidad de sugerencias de la GPC aplicadas en el tratamiento por parte del odontólogo, se estimará un porcentaje de cumplimiento. (Variable contínua). Para la 48 operacionalización de esta variable se realizaron los siguientes pasos: o Para cada patología, se realizó un listado enumerando las recomendaciones de la GPC (Anexo 1). o Cada sugerencia asociado a un diagnóstico en particular de la GPC, correspondía a un porcentaje de indicaciones cumplidas, desde el 0% cuando no se cumplía con las recomendaciones, hasta llegar al 100% de cumplimiento cuando el odontólogo aplicaba en su totalidad el tratamiento sugerido por la GPC. Por ejemplo, si el episodio correspondía al diagnóstico Fractura dentaria no complicada en diente definitivo, el odontólogo realizó obturación con composite, las indicaciones de la guía eran: a) realizar reposición del fragmento o restauración con composite o vidrio ionómero y b) indicación de control en un año. En este caso el odontólogo cumplió con una indicación de dos asociadas al diagnóstico, por lo tanto presenta un 50% de indicaciones cumplidas. Según la variable Cumplimiento de las acciones, en este caso el odontólogo no cumplió las recomendaciones Tabla 4. Cumplimiento de las sugerencias de la guía clínica Nivel Variable cumplimiento de sugerencias de la GPC de Urgencia Odontológica Ambulatoria Variable Definición operacional Dimensiones Escala Cumplimiento de las acciones sugeridas por la GPC ¿Se cumplen las indicaciones sugeridas por la GPC asociadas al diagnóstico? Presencia o ausencia de cumplimiento: Si /No Nominal Porcentaje de indicaciones cumplidas ¿Qué porcentaje de sugerencias asociadas al diagnóstico de la GPC se cumplen? Porcentaje de indicaciones cumplidas: 0% a 100% Intervalo 49 Variable Centros de Salud donde se realizó la atención: Establecimiento donde se realizó la atención de urgencia dental ambulatoria certificada como GES. Los Centros de Salud familiar donde se realizó el estudio son Madre Teresa de Calcuta, Juan Pablo II y San Alberto Hurtado. (Variable nominal) Tabla 5. Variable Centros de Salud Nivel Variable Definición operacional Dimensiones Escala Variable centro de salud donde se realizó la atención Establecimiento donde se realizó la atención de urgencia dental ambulatoria certificada como GES Madre Teresa de Calcuta Juan Pablo II San Alberto Hurtado Nominal 5.- Instrumentos de recolección de información y procedimientos de recolección de los datos: En una primera etapa, se contactó a la Unidad de Gestión Informática UGI Ancora para obtener los datos de la cantidad de atenciones de urgencia dental realizadas en la Red de Centros de Salud Ancora en el año 2010, esta información fue extraída del DEIS (3) y con ella se calculó el tamaño muestral. Como segundo paso se contactó al encargado de investigación de la Red de Centros de Salud Ancora UC, el cual aprobó la investigación e informó sobre el conducto regular para realizar la investigación. Luego, se presentó el protocolo de investigación al Comité de Ética en Investigación de la Escuela de Medicina de la Pontificia Universidad Católica de Chile, con la carta de respaldo del encargado de investigación de la red y el formulario de dispensa del consentimiento informado, el cual aprobó el estudio y la dispensa de usar consentimiento informado (ya que no era necesario su uso porque no hubo contacto con 50 pacientes y los datos de los odontólogos son datos demográficos generales). Luego de la autorización para realizar el estudio por parte del director de investigación de la Red y del Comité de Ética, se contactaron los directores de los centros de salud para informarles y pedirles autorización para poder acceder a las fichas clínicas y realizar el estudio. La UGI Ancora entregó el listado de pacientes atendidos en los tres centros durante el año 2010 bajo el diagnóstico de Urgencia Dental Ambulatoria categorizada como GES. Se realizó la aleatorización y se extrajo la muestra. Se contactaron los coordinadores del área dental y odontólogos que trabajan en los distintos centros de salud para pedirles colaboración ya que era necesario obtener su información personal. Esto se realizó mediante una carta y entrevista personal y se les aplicó una encuesta. En el trabajo de campo, se llenó una planilla de hoja de cálculo utilizando el programa OpenOffice.org Calc disponible en forma gratuita en la web. Esta planilla incluyó los siguientes datos: RUT del episodio, diagnóstico, cumplimiento de sugerencias de la GPC, porcentaje de cumplimiento, identificación del odontólogo que realizó la atención, lugar de atención, presencia o ausencia de capacitación al odontólogo en la GPC de Urgencia Dental Ambulatoria del 2007, etc. (Anexo 2). Se utilizó el RUT del paciente con el único objetivo de poder determinar una identificación al episodio de urgencia. Una vez completa la base de datos se eliminó este dato. Cada Centro de atención se identificó con su abreviación: Madre Teresa de Calcuta (MTC), Juan Pablo II (JPII) y San Alberto Hurtado (SAH). Y luego para facilitar el análisis 51 se identificaron con un número. Cada diagnóstico se identificó numéricamente del 1 al 36 (Se hizo un desglose con los subdiagnósticos). A cada odontólogo se le asignó un número del 1 al 15, para asegurar confidencialidad. Todos estos códigos se presentan en el Anexo 3 (exceptuando los códigos asociados a los nombres de los odontólogos). Se recolectaron los siguientes datos de cada uno de los odontólogos: Sexo, edad y capacitación en la GPC Urgencia Dental Ambulatoria del 2007 (Presencia de capacitación P o ausencia de capacitación A). Estos datos se recolectarán mediante una breve encuesta que se adjunta a una carta que contiene el resumen del estudio (Anexo 4). Con estos datos se comparó el tratamiento aplicado y lo recomendado en la guía clínica, se indicó si existía o no cumplimiento y, mediante una pauta de cotejo, (Anexo 1) se asignó un porcentaje a las indicaciones cumplidas, ambos datos incluidos en la planilla. La información obtenida fue analizada para cumplir con los objetivos del estudio. 6.- Plan y estrategia de análisis: El manejo de los datos, se realizó de la siguiente manera: Se comenzó haciendo un análisis descriptivo de las variables estudiadas con la finalidad de estudiar su distribución. 52 El cumplimiento de las sugerencias de la GPC se describió estimando la proporción de la muestra de los tratamientos asignados por los odontólogos que realizaron el tratamiento sugerido por la GPC. Así mismo, se estableció el porcentaje de indicaciones cumplidas con la media muestral. Para determinar el método estadístico a utilizar para estimar diferencias se comprobó la normalidad de la distribución de los datos, mediante el test Kolmogorov-Smirnov ya que la muestra es mayor a 50 casos. Se aplicó el test estadístico Mann Whitney para estimar diferencias de cumplimiento de la guía y diferencias en el porcentaje de cumplimiento de la guía entre (para las variables que tenían dos atributos): Sexo (F/M) ) Edad (en dos estratos, ≤ 30 años y ˃ 30 años) Universidad (privada v/s estatal ya que habían universidades que sólo tenían un odontólogo) El odontólogo considera que hay barreras para cumplir la guía (SI/NO) Barrera relacionada con el centro (SI/NO) Barrera relacionada con la guía (SI/NO) Barrera relacionada con los odontólogos (SI/NO) Otras barreras (SI/NO) El odontólogo considera que cumple las recomendaciones (SI/NO) 53 Se utilizó el test estadístico Kruskall Wallis para comparar cumplimiento entre (para las variables de más de dos atributos): Diagnósticos (el desglose que terminó dando 36 diagnósticos) Centros de Salud (MTC/JPII/SAH) Para las comparaciones entre grupos, se empleó la corrección de Bonferroni, test bastante estricto, que no asume normalidad y en su fórmula se utiliza Anova, y en este caso fueron considerados significativos valores de p <0,05. Se aplicó chi cuadrado para buscar asociación entre cumplimiento de las sugerencias de la GPC con: Sexo (F/M) ) Edad (en dos estratos) Universidad (privada v/s estatal ya que habían universidades que sólo tenían un odontólogo) El odontólogo considera que hay barreras para cumplir la guía (SI/NO) Barrera relacionada con el centro (SI/NO) Barrera relacionada con la guía (SI/NO) Barrera relacionada con los odontólogos (SI/NO) Otras barreras (SI/NO) El odontólogo considera que cumple las recomendaciones (SI/NO) Luego, entre los que resultaron asociados significativamente, se determinó el grado de asociación con el Coeficiente V de Cramer el cual entrega la información de relación de asociación entre las variables. 54 Para finalizar se realizó análisis de las diferencias entre los centros de salud según los diagnósticos que presentan con Kruskall Wallis y corrección de Bonferroni. El análisis estadístico fue realizado con el software SPSS 19.0 55 V. Consideraciones éticas del trabajo de investigación Se pidió autorización a los directores de centros de salud, se entregó una carta a ellos y a los jefes de programa solicitando colaboración. Se presentó el protocolo al comité de ética en investigación de la Facultad de Medicina de la Pontificia Universidad Católica de Chile. A cada odontólogo, se le entregó un documento solicitando su colaboración para participar y donde se le explicaba la finalidad del estudio y que los datos referentes a ellos serían tratados confidencialmente. Se utilizaron los RUT de los pacientes para identificar los episodios, pero una vez consolidados los datos, se eliminó aquella información. Inicialmente se utilizaron las abreviaciones del nombre del odontólogo con la cual se identifican en la ficha clínica electrónica para poder diferenciarlos, pero una vez consolidados los datos esta información se eliminó y se le asignó un número al odontólogo. Para asegurar que no exista un mal uso de la información de identificación personal será descartada cuando se consoliden los datos para fines del análisis estadístico. Los datos en papel que contengan información personal, se eliminarán en una trituradora de papel. Se resguardará la objetividad del estudio ya que el investigador no realizó atenciones durante el período de tiempo a estudiar. 56 VI. Plan de trabajo y equipo 1.- Aprobación y Autorización comité de ética: El protocolo fue aprobado por la comisión de la Escuela de Salud Pública en el mes de Diciembre del año 2010. Se obtuvo la autorización para investigar en la Red de Centros de Salud Ancora en el mes de Octubre del año 2011. El trabajo de campo se realizó en el mes de Noviembre del año 2011. 2.- Equipo de trabajo: El trabajo de campo fue realizado por la autora de este estudio. Correcciones a nivel metodológico fueron realizadas por el director de tesis. 57 VII. Resultados 1.- Estadísticos de frecuencia y descriptivo 1.1.-Diagnósticos El análisis de los datos muestra que el cumplimiento del total de las indicaciones asociadas a cada diagnostico, sugeridas por la Guía Clínica de Urgencias Dentales Ambulatorias MINSAL 2007, fue de un 35,3%. La media de la variable Porcentaje de Indicaciones Cumplidas fue de 52,08%, con una desviación estándar de 39,47%. Los diagnósticos más frecuentes son Absceso Submucoso (18,7%), Pericoronaritis Tercer molar (20,3%) y Pulpitis Irreversible (31,5%). La distribución relativa de todos los diagnósticos se observa en el grafico Nº1. Gráfico 1. Distribución de Diagnósticos 80 70 60 50 40 30 20 10 0 58 El diagnóstico en el que se cumplen más las indicaciones es en Pulpitis Irreversible, el detalle del cumplimiento de todos los diagnósticos se observa en el gráfico Nº2: Gráfico 2. Cumplimiento por diagnóstico 100% 90% 80% 70% 60% 50% 40% 30% No cumple indicaciones 20% Si cumple indicaciones TDA permanente concusión TDA permanente luxación lateral TDA temporal avulsión TDA permanente Fractura TDA temporal luxación extrusiva TDA temporal concusión TDA temporal subluxación TDA temporal Fractura radicular Necrosis pulpar TDA temporal Fractura Pulpitis reversible Pulpitis irreversible Pericoronaritis tercer molar Pericoronaritis primer molar GUNA Alveolitis Absceso submucoso Absceso EA bucomaxilofacial o Flegmon 0% Absceso subperióstico 10% 1.2.- Centros de Salud: Del total de episodios incluidos en la muestra, el centro n°1 posee el 43% de las atenciones y es el que presenta un mayor cumplimiento de las indicaciones. Tabla 6. Distribución atenciones por Centro de Salud Centro de Salud % Atenciones 1 43% 2 28% 3 29% 59 Tabla7. Porcentaje de Diagnósticos por Centro de Salud Centro de Salud Diagnóstico Total N° Centro 1 Centro 2 Centro 3 Absceso EA Bucomáxilofacial / Flegmón 2 16,7% 6 50% 4 33,3% Absceso Subperióstico 6 50% 6 50% Absceso Submucoso 12 26,7% 25 55,6% 8 17,8% 0 0% 3 15,8% 0 0% 1 100% 8 42,1% 0 0% 19 Pericoronaritis Primer Molar 0 0% 8 42,1% 1 100% Perocoronaritis Tercer Molar 15 30,6% 16 32,7% 18 36,7% 49 Pulpitis Reversible 4 66,7% 1 16,7% 1 16,7% 6 Pulpitis Irreversible 53 69,7% 3 3,9% 20 26,3% 76 Necrosis Pulpar 1 100% 0 0% 0 0% 1 TDA Temp Fractura Coronaria No complicada 0 0% 1 100% 0 0% 1 TDA Temp Fractura Radicular 0 0% 1 100% 0 0% 1 TDA Temp Concusión 0 0% 0 0% 3 100% 3 TDA Temp Subluxación 0 0% 3 50% 3 50% 6 TDA Luxación Extrusiva 0 0% 1 100% 0 0% 1 TDA Temp Avulsión 1 50% 1 50% 0 0% 2 TDA Perm Fractura Coronaria No complicada 0 0% 0 0% 3 100% 3 TDA Perm Concusión TDA Perm Luxación Lateral 0 0% 0 0% 1 100% 0 0% 0 0% 1 100% Total 42,7% 28,2% 29,0% GUNA Alveolitis 0 0% 12 12 45 1 1 1 1 241 60 Gráfico 3. Cumplimiento por Centro de Salud 120 100 80 No cumple indicaciones 60 Si cumple indicaciones 40 20 0 Centro 1 Centro 2 Centro 3 (*) El cumplimiento en el centro 1 es del 46,6%, el del centro 2 es 10,3% y centro 3 es 42,9%. 1.3.- Características del odontólogo: De los odontólogos que realizaron las atenciones el 56% eran mujeres y el 44% hombres. La media de edad de los odontólogos que realizaron las atenciones es de 30,87 años, un 52,3% corresponde a ≤ a 30 años y un 47,7% a ˃ de 30 años. El 41,9% recibió el título de una universidad estatal y el 58,1% de universidad privada. 1.4.- En la encuesta realizada a los odontólogos que realizaron la atención, los resultados fueron los siguientes: ¿Ha leído la guía? El 100% de los odontólogos había leído la guía clínica. ¿Ha recibido capacitación en la guía? Ningún odontólogo ha recibido capacitación en la guía clínica. 61 ¿Considera que sigue las indicaciones de la guía clínica? Un 95,9% de los odontólogos declara seguir las recomendaciones de la guía clínica, de los cuales un 36,7 % realmente las cumple., el 4,1% que declaró no seguir las indicaciones, realmente no sigue las indicaciones. El 100% de los odontólogos considera que la guía tiene beneficios. ¿Considera que hay barreras para cumplir las recomendaciones de la guía? El 59,3% de los odontólogos considera que existen barreras para el cumplimiento de la guía clínica, de los cuales un 27,87% siguen las recomendaciones, el 40,7% que declara que no hay barreras, cumple las indicaciones en un 45,9%. El 17% asocia las barreras al odontólogo, de los cuales el 17,1% cumple las indicaciones, del 83% que considera que las barreras no se asocian al odontólogo, el 39% cumple las indicaciones. El 32% de los odontólogos asocian las barreras a las características de la guía, y de ellos un 27,8% cumple las recomendaciones de la guía. De los que consideran que no hay barreras en la guía, el 38% cumple las indicaciones. ¿Estas barreras se asocian al centro de salud? El 31,5% de los odontólogos asocian las barreras al centro de salud, de los cuales el 34,2% cumple las indicaciones, de los que consideran que no se asocia al centro de salud el 35,8% cumplen las recomendaciones de la guía. ¿Estas barreras se asocian a otros factores? El 14,9% considera que hay otros factores que afectan el cumplimiento de la guía clínica, de los cuales el 19,4% cumple las indicaciones, los que consideran que no hay otras barreras, el 38% cumple las indicaciones. 62 2.- Análisis diferencias: 2.1.- Diferencias Cumplimiento (Si/No) 2.1.1.- Diagnósticos El Análisis estadístico arroja que existen diferencias significativas en el cumplimiento de las indicaciones entre los diagnósticos, con un p-valor cercano a 0 (nivel de significancia 5%). Para determinar entre qué diagnósticos en particular se presentan estas diferencias se utilizo la corrección de Bonferroni (ocupando una significancia de 5%), los resultados se observan en la tabla Nº8: Tabla 8. Diferencias cumplimiento por diagnóstico Diagnostico (% Si cumple las indicaciones) Absceso de EA bucomaxilofacial o flegmón orocervical (25%) Absceso subperiostico odontogenico (0%) Absceso submucoso odontogenico (0%) Complicación alveolitis (0%) post de de origen origen exodoncia Pericoronatis tercer molar (2%) Pulpitis reversible (100%) Pulpitis irreversible sintomáticoasintomático (86%) TDA-temporal-concusión (67%) TDA-temporal-subluxación (67%) TDA-temporal-avulsión (50%) TDA-permanentemente Fx coronaria no complicada (33%) Diagnostico con el cual se observa una diferencia estadísticamente significativa Pulpitis reversible (100%) Pulpitis irreversible sintomático-asintomático (86%) Pulpitis reversible (100%) Pulpitis irreversible sintomático-asintomático (86%) TDA-temporal-subluxación (67%) TDA-temporal-concusión (67%) Pulpitis reversible (100%) Pulpitis irreversible sintomático-asintomático (86%) TDA-temporal-subluxación (67%) TDA-temporal-concusión (67%) Pulpitis reversible (100%) Pulpitis irreversible sintomático-asintomático (86%) TDA-temporal-subluxación (67%) TDA-temporal-concusión (67%) Pulpitis reversible (100%) Pulpitis irreversible sintomático-asintomático (86%) TDA-temporal-subluxación (67%) TDA-temporal-concusión (67%) Nombradas anteriormente Nombradas anteriormente pvalor 0,000 0,000 Ya mencionada también Ya mencionada anteriormente No posee diferencias con ningún diagnostico Pulpitis reversible (100%) Pulpitis irreversible sintomático-asintomático (86%) 0,018 0,039 0,000 0,000 0,005 0,000 0,000 0,000 0,000 0,000 0,000 0,000 0,000 0,003 0,000 0,000 0,000 0,001 - 63 2.1.2.- Centros de Salud: El análisis estadístico de las diferencias entre el cumplimiento de las recomendaciones en cada centro de salud arrojo diferencias significativas (p= 0,000), se utilizo la corrección de Bonferroni para determinar entre que centros se presenta esta diferencia, el resultado de este análisis se observa en la tabla Nº9: Tabla 9. Diferencias cumplimiento por centro Centro de salud (% Si cumple) Comparado con P 2 0,000 3 1,000 1 0,000 3 0,000 1 1,000 2 0,000 1 (47%) 2 (10,3%) 3 (42,9%) 2.1.3.- Características del odontólogo: El análisis estadístico de las variables sexo, edad y universidad donde obtuvo el título no arrojo diferencias significativas (p>0,05), el resumen de estos resultados se observa en la tabla Nº 10: Tabla 10. Diferencias cumplimiento por características odontólogo Característica odontólogo % Si cumple Indicaciones Femenino 34,1% Masculino 36,5% ≤ 30 años 34,1% ˃ 30 años 36,5% Estatal 35,6% Privada 35% Sexo Edad P 0,144 0,698 Universidad 0,918 64 2.1.4.- Encuesta realizada a los odontólogos: Considera que sigue las recomendaciones de la guía: las medias poseen diferencias significativas (no son iguales) ya que el p-valor (1,7%) es menor al nivel de significancia 5%. Considera que hay barreras: también a un nivel de significancia de un 5%, las medias tienen diferencias significativas, con un p-valor (0,4%) es menor que el nivel de significancia. Barrera asociada al odontólogo: a un nivel de significancia de un 5% las medias poseen diferencias significativas, ya que el p-valor es menor (0,8%). Barrera asociada a la guía: las diferencias de medias en este caso no son significativas a un nivel de significancia de un 5%, ya que el p-valor es mayor (9,3%). Barrera asociada al centro de salud: las medias en este caso no poseen diferencias significativas a un nivel de significancia de un 5%, el p-valor es mayor (81,6%). Otras barreras: en este caso las medias poseen diferencias significativas ya que el p-valor es 3.2% el cual es menor que el nivel de significancia que es de un 5%. 2.2.- Diferencias Porcentaje Indicaciones Cumplidas 2.2.1.- Diagnósticos: El análisis estadístico de los datos indica que la variable Porcentaje de Indicaciones Cumplidas posee diferencias significativas entre los diferentes diagnósticos (p es cercano a cero) Con la corrección Bonferroni, se compararon las medias buscando los diagnósticos que tenían diferencias con respecto al resto. El resumen de los resultados se 65 observa en la Tabla Nº11. Tabla 11. Diferencias Porcentaje de Indicaciones Cumplidas por Diagnóstico Diagnóstico Absceso de EA bucomaxilofacial o Flegmón orocervical Absceso subperiostico de origen odontogenico Absceso submucoso de origen odontogenico Complicación post exodoncia alveolitis Pericoronatis tercer molar Pulpitis reversibles Pulpitis irreversible sintomático-asintomático TDA-temporal-concusión TDA-temporal-subluxación TDA-temporal-avulsión TDA-permanentemente Fx coronaria no complicada Diagnóstico con el cual difiere Pulpitis reversible Pulpitis irreversible sintomático-asintomático TDA-temporal-subluxación Pulpitis reversible Pulpitis irreversible sintomático-asintomático TDA-temporal-subluxación Pulpitis reversible Pulpitis irreversible sintomático-asintomático Pericoronatis tercer molar Pulpitis reversible Pulpitis irreversible sintomático-asintomático Pulpitis reversible Pulpitis irreversible sintomático-asintomático TDA-temporal-concusión TDA-temporal-Subluxación Nombradas anteriormente Nombradas anteriormente Ya mencionada también Ya mencionada anteriormente No posee diferencias con ningún diagnostico No posee diferencias con ningún diagnostico p-valor 0,000 0,000 0,029 0,000 0,000 0,041 0,000 0,000 0,023 0,008 0,000 0,000 0,000 0,015 0,001 - 2.2.2.- Centros de salud: El análisis estadístico de los datos arrojo diferencias significativas en el porcentaje de indicaciones cumplidas entre los centros (p=0,000). Para saber qué centro es el que tiene diferencias se aplicó la corrección de Bonferroni y el único que difiere a un nivel de significancia del 5% (muy pequeño 0,000), es el centro número 2, con respecto a los otros centros, por lo cual se puede decir que las medias de los centros de salud 1 y 3 con respecto a la variable porcentaje de cumplimiento no poseen diferencias significativas. 2.2.3.- Características del odontólogo: El análisis estadístico de las variables sexo, edad y universidad no arrojo diferencias significativas, los resultados se observa en la tabla Nº12 66 Tabla 12. Diferencias de Porcentaje de Indicaciones Cumplidas por características del odontólogo Característica odontólogo media %(*) cumplimiento Femenino 54,80% Masculino 48,60% ≤ 30 años 52,14% ˃ 30 años 52% Estatal 52,30% Privada 52,70% Sexo Edad p 0,248 0,82 Universidad 0,63 (*)Se utiliza la media en forma referencial ya que al ser muestra no paramétrica, el test aplicado utiliza las medianas. 2.2.4.- Encuesta: Considera que sigue las recomendaciones de la guía: no posee diferencias significativas (p=7,4%). Considera que hay barreras: hay diferencias significativas entre los que consideran que hay barreras y los que no (p=4,1%). Barrera asociada al odontólogo: no poseen diferencias significativas (p=10,3%). Barrera asociada a la guía: no hay diferencias significativas (p=42,6%). Barrera asociada al centro de salud: no hay diferencias significativas (p=81,5%). Otras barreras: poseen diferencias significativas (p=1,2%). 67 3.- Análisis asociaciones: La tabla Nº13 resume las asociaciones estudiadas: Tabla 13. Resumen asociación Cumplimiento y Porcentaje Indicaciones Cumplidas Cumple Si/NO Porcentaje Indicaciones Cumplidas p P Hay asociación Hay asociación 0,000 0,000 Hay asociación Hay asociación 0,000 0,000 No hay asociación No hay asociación 0,144 0,143 No hay asociación Hay asociación 0,698 0,008 No hay asociación Hay asociación 0,918 0,016 Hay asociación Hay asociación 0,017 0,023 Hay asociación No hay asociación 0,004 0,064 No hay asociación No hay asociación 0,092 0,149 Hay asociación Hay asociación 0,007 0,002 No hay asociación Hay asociación 0,815 0,039 Hay asociación No hay asociación 0,031 0,085 Variable Diagnóstico Centro de Salud Sexo Edad Universidad Sigue recomendaciones Considera que hay barreras Barrera Guía Barrera odontólogo Barrera centro de salud Barrera otras Aplicando el Coeficiente V de Cramer, de las variables que presentan asociación significativa, sólo existe una asociación fuerte entre Cumplimiento Si/No y Diagnósticos (valor coef. V de Cramer 0,844). La asociación entre Porcentaje de Indicaciones Cumplidas y Diagnósticos es regular (valor coef. V de Cramer 0,516). El resto de las 68 comparaciones de la fuerza de asociación, arrojan una relación leve o casi nula. (Este coeficiente habla del grado de asociación pero no si la correlación es positiva o negativa). 4.- Análisis Diagnósticos por Centro Existen diferencias significativas entre los diagnósticos que se presentan en los distintos centros (p=0,000). El centro que tiene diferencias significativas con respecto al resto (en cuanto a presentación de diagnósticos) es el centro número 2 (p= 0,01 con centro 1 y p= 0,00 con centro 3). Los dos diagnósticos más frecuentes en el centro número 1 son: Pulpitis Irreversible (51,5%) y Pericoronaritis Tercer Molar (14,6%). Las más frecuentes en el centro número 2 son: Absceso Submucoso (36,8%) y Pericoronaritis Tercer Molar (23,5%). Pulpitis Irreversible (28,6%) y Pericoronaritis Tercer Molar (25,7%). 69 VIII. Discusión El objetivo general de este estudio fue establecer el cumplimiento de las sugerencias de la Guía Clínica Urgencias Odontológicas Ambulatorias, MINSAL 2007. Con el afán de realizar una comparación entre la realidad encontrada en este estudio y otros, se buscó en la literatura alguna cifra de referencia de adherencia a las recomendaciones, pero sólo se encontró un porcentaje de cumplimiento mínimo en una Norma Técnica del Hospital del Salvador que hablaba de que el cumplimiento mínimo de una guía clínica era el 85% (31). En la Norma Técnica de Urgencia Odontológica MINSAL 2003, documento antecesor de la guía del 2007, se destina un capítulo a la evaluación y monitorización (no incluido en la versión 2007) que hablaba de la importancia de la evaluación del programa de salud bucal y su subprograma de atención de urgencia odontológica. Entre los estándares de calidad que sugería evaluar se encontraba la Disponibilidad de Insumos entendida como la entrega una atención con los insumos requeridos según la norma a todos los pacientes que consultan con una urgencia odontológica. El porcentaje de cumplimiento de éste estándar es del 100% (35). Este estándar se puede extrapolar al cumplimiento de las recomendaciones de la guía clínica. La misma norma técnica sugiere comparar niveles de cumplimiento con umbrales de evaluación. La guía clínica de Urgencias Dentales Ambulatorias MINSAL 2007, declara que su intención es entregar la información de los tratamientos que son más efectivos basados en la evidencia científica actualizada, dejando en claro que los estándares de cuidado individuales de los pacientes sólo pueden ser determinados por profesionales, así mismo recomienda que las desviaciones significativas de las recomendaciones de la guía deben ser debidamente fundadas en los registros del paciente. Esta guía no establece estándares mínimos de cumplimiento (2). 70 El Cumplimiento de la Guía Clínica en esta investigación se estableció de dos formas, primero, buscando el cumplimiento total haciéndonos la pregunta: ¿Cumple o no cumple las sugerencias de la guía clínica?, la respuesta a esta pregunta fue que el 35,3% de las atenciones de urgencia dental ambulatoria se hicieron cumpliendo las recomendaciones de la guía clínica. La otra forma de establecer el cumplimiento fue comparar los actos clínicos e indicaciones con lo sugerido para cada diagnóstico en la guía clínica, lo que arrojó un cumplimiento del 52,1% de las indicaciones asociadas a cada diagnóstico. Se utilizó esta última forma de cálculo del cumplimiento, para saber realmente qué porcentaje de las recomendaciones se estaban cumpliendo asociadas a un diagnóstico ya que éste es un valor que nos puede entregar mayor información que el sólo hecho de cumplir o no cumplir la guía clínica. Esto se presenta porque los odontólogos adhieren a algunas recomendaciones de la guía y no a todas las indicaciones que entrega. Ambas cifras parecen ser bajas en comparación a las referencias que se nombraron anteriormente, pero marcan un punto de partida, se transforma en una instancia de mejora del cumplimiento de las recomendaciones de ésta guía clínica y otras ya que los beneficios de combatir las barreras de cumplimiento de esta guía, servirán para mejorar la adherencia a otras guías. Muchos estudios concuerdan con este hallazgo y refieren una baja adherencia a las recomendaciones de las GPC por parte de los clínicos (26,27,28,32). Que no exista un cumplimiento total de las sugerencias de la guía clínica nos habla de que existe la posibilidad de que el paciente no esté recibiendo el mejor tratamiento. Pero, hay que destacar que la intención de este estudio no es criticar a los odontólogos que realizaron las atenciones, sino esbozar explicaciones de porqué las sugerencias no se cumplen y poder hacer cambios que finalmente influyan en una mejor atención a los pacientes. Incluso luego de cambios exitosos, no se esperaría un cumplimiento del 100% de las recomendaciones ya que siempre existirán características de la patología, del 71 paciente, etc. que van a influir en que la decisión clínica será siempre única. Queda pendiente la valoración de aspectos como el uso inapropiado de procedimientos sin cuyo conocimiento el análisis aunque es meritorio resulta insuficiente. Una mirada más negativa hacia este resultado es que las decisiones que se están tomando para realizar la práctica odontológica no están siendo basadas en la evidencia científica, generando, posiblemente una utilización innecesaria de recursos. Algunos estudios describen por ejemplo que uso excesivo de antibióticos puede ser inadecuado (6), probablemente el temor del médico a que el tratamiento quirúrgico no sea suficiente contribuye a utilizar más antibióticos de los necesarios. La prescripción inapropiada de antibióticos puede derivar en la generación de resistencia antimicrobiana, efectos adversos y dilapidación de recursos escasos. El hecho de que el cumplimiento de los abscesos de origen odontogénico sea muy bajo, puede deberse a la indicación de antibioterapia cuando no es necesario, no confiando en que la evidencia muestra que la resolución del problema es mediante el tratamiento quirúrgico y que se apoya de antibioterapia sólo cuando hay compromiso del estado general (27). Queda la duda si los beneficiarios del GES urgencia dental ambulatoria están recibiendo el tratamiento del que obtendrían más beneficios que riesgos en su situación clínica, según el reconocimiento científico existente, si están recibiendo procedimientos que no necesitan o si no están recibiendo un procedimiento necesario y se está frente a una mala calidad de la atención de salud por mala utilización de recursos (16). Ante esta realidad, se indagó si existen algunos factores que influyan en el cumplimiento de las recomendaciones de la guía clínica, buscando diferencias entre las características y creencias de los odontólogos que realizaron las atenciones, diferencias de cumplimiento entre los diagnósticos y entre los centros de salud donde se realizaron las atenciones. 72 Se realizó una encuesta a los odontólogos para indagar sus creencias sobre la guía clínica de urgencia dental ambulatoria, la información recolectada es significativa ya que explica, en parte, el cumplimiento encontrado en este estudio de la guía clínica. Con respecto a la valoración de la guía, existe un juicio de valor positivo entre los odontólogos encuestados, ya que el 100% considera que la guía tiene beneficios y el 100% la leyó sin haber tenido una capacitación formal, por lo tanto demostró interés en algún momento. La literatura concuerda con los resultados de esta investigación ya que se encuentra en un estudio que indaga sobre barreras de cumplimiento que el 93% de los profesionales de la salud recomendarían la incorporación de una GPC (27). En cuanto a la utilización de la guía para la atención de los pacientes que consultan por urgencia dental, en el presente estudio, se observó que el 95,9% de los odontólogos tratantes declaraban seguir las recomendaciones, lo que se contrasta con la información de un estudio argentino donde el 44% de los médicos declaraban utilizar la GPC (27). Ante la premisa de que para que una tecnología sea eficiente, el personal que la va a aplicar debe tener dominio de la misma, con conocimiento profundo de sus beneficios y desventajas por lo que su adiestramiento y capacitación son fundamentales; los profesionales de la salud tienen la responsabilidad y el imperativo ético de ofrecer a la sociedad su conocimiento y la tecnología a su alcance para contribuir a su bienestar (28). Dentro de la encuesta aplicada en este estudio, se indagó sobre la presencia de capacitación en la guía clínica de urgencias dentales ambulatorias encontrándose que los profesionales no habían recibido capacitación en la guía, lo cual puede explicar la poca adherencia a las recomendaciones. En el estudio La medicina basada en evidencias científicas: mito o realidad de la variabilidad de la práctica clínica y su repercusión en los resultados en salud, se describían diferencias de atención entre las características de los profesionales que 73 realizan la atención (edad y sexo) (8), sin embargo en este estudio, no se encontraron diferencias significativas asociadas a estas variables, hallazgos compatibles con la revisión sistemática de Ellerval donde tampoco se encontraron diferencias significativas (32). Al indagar diferencias entre las distintas universidades donde obtuvieron el título, no se obtuvieron diferencias significativas, esto se podría explicar ya que es posible que entre el currículum de las carreras de odontología de aquellas universidades, no existiera la presencia de algún curso o módulo donde se analizara la guía clínica ya que los odontólogos que trabajan en estos centros tienen una edad promedio de 30 años y se calcula que el año 2007 cuando fue publicada la guía, ya estaban titulados o estaban en el último año de carrera. Entre las variables estudiadas no se utilizó la presencia de estudios de postgrado ya que dentro de las competencias que debe tener un odontólogo para realizar la atención de urgencias en atención primaria de salud no es necesaria la obtención de una especialidad. En futuros estudios se podría indagar en este aspecto ya que en la literatura encontrada, se habla de diferencias entre médicos con y sin especialidad, profesionales con estudios de postgrado tienen mayor adherencia a las recomendaciones de las GPC (8). En conclusión, el incumplimiento de las recomendaciones de la guía no estaría relacionado con las características del odontólogo (edad, sexo y universidad donde obtuvo el título). Entre los distintos diagnósticos se encontraron diferencias significativas de cumplimiento, hay diagnósticos donde el cumplimiento de las recomendaciones era de un 100% en todos los episodios y hay otros diagnósticos que tenían un 0% de cumplimiento en todos 74 los episodios. Se puede suponer que hay diagnósticos que tienen menos recomendaciones que llevan a la resolución del problema y que por este motivo se cumplen en mayor medida las recomendaciones de la guía clínica (por ejemplo en pulpitis), a diferencia de otras que presentan varias recomendaciones a seguir y esto afecta el porcentaje de cumplimiento. Se encontró una asociación significativa y muy fuerte entre cumplimiento y diagnóstico. Es entonces otro desafío que propone este estudio poder mejorar el cumplimiento de las patologías donde no existe o existe una baja adherencia a las recomendaciones de la guía y potenciar el mantener un buen cumplimiento en las patologías donde se siguen las sugerencias. Lo mismo ocurre con las medias del Porcentaje de Indicaciones Cumplidas, lo que nos entrega la información que hay patologías donde se cumplen más indicaciones que otras. Esto se puede deber a que en las patologías donde más se cumplen las indicaciones hay pocas indicaciones, en cambio en las que menos se cumple hay más de cinco indicaciones a cumplir. Se encontraron diferencias significativas en el cumplimiento entre los Centros de Salud, a pesar de que los tres cuentan con la misma infraestructura, insumos y acceso a pruebas radiológicas. Esto se explica ya que existen diferencias significativas entre los Diagnósticos que se presentan en cada centro. En el centro número 2, que es el lugar con menor adherencia a las sugerencias de la guía, se presentan precisamente en mayor cantidad las patologías con menor cumplimiento (Absceso Submucoso que corresponde al 55,6% de las atenciones de este centro), en los centros 1 y 3 que tienen una mayor adherencia, se presentan en mayor cantidad patologías con un mayor cumplimiento de la guía clínica (Pulpitis Irreversible). A los odontólogos que trabajan en los centros de salud se les consultó si consideraban que cumplían las recomendaciones de la guía clínica, un 95% considera que sigue las 75 recomendaciones, de los cuales un 36% realmente las cumple. El 4,1% que declaró no seguir las indicaciones, realmente no sigue las indicaciones. Al analizar estas éstas diferencias, resultan ser significativas. Cuando se les pregunta a los odontólogos si ellos consideran que existen barreras para el cumplimiento de la guía clínica, casi el 60% considera que sí existe. Al comparar el cumplimiento de los que consideraban que existen barreras y los que no, la diferencia fue significativa, los que no percibían presencia de barreras adherían a las recomendaciones en un 46% mientras que los que sí perciben barreras adherían en un 28%. Para entender mejor de qué se tratan estas barreras, se les preguntó si consideraban barrera a la propia guía, al odontólogo, al centro de salud y otras barreras que no fueran explicadas por las anteriores. Con respecto a la percepción de que la propia guía es una barrera, el 32% de los odontólogos contestó afirmativamente, pero no existen diferencias significativas de cumplimiento entre los que consideran que las barreras se asocian a la guía y los que no. La guía clínica de urgencias es una guía bien calificada y recomendable (aplicando instrumento AGREE), pero un aspecto que puede conducir a sesgo es que presenta algunas inconsistencias en los esquemas de farmacología y dificultad en la lectura pudiera incidir en una baja comprensión de las indicaciones que recomienda. Las barreras relacionadas a la guía son consideradas significativas en una revisión sistemática en la que se las describió como inconvenientes o difíciles de usar (26). Luego, surge la pregunta de por qué algunos clínicos cambian y adaptan su práctica clínica en respuesta a los hallazgos procedentes de la investigación y otros no (8). Entonces, se les preguntó a los profesionales que realizaron las atenciones, si consideraban que una barrera de cumplimiento eran los odontólogos, de los cuales el 76 17% respondió que sí consideraba que el odontólogo era una barrera (pudiendo considerarse a sí mismo como barrera, a los demás odontólogos o ambos ya que no se profundizó en la pregunta). Algunos estudios explican la barrera asociada al odontólogo como una falta de familiaridad (los profesionales no son capaces de responder correctamente preguntas sobre el contenido de la guía) y falta de conocimiento (el profesional no sabe que existe la guía) (27). Falta de conocimiento no es el caso de este estudio ya que el 100% había leído la guía por lo tanto la conoce. Falta de familiaridad si ya que ningún odontólogo ha sido capacitado en temas relacionados con la guía, esto podría explicar una barrera del odontólogo en este estudio. Otra posible explicación es el desacuerdo con las GPC en general (a pesar de encontrar ventajas, muchos clínicos consideran que sólo sirven para reducir costos, limitan el accionar del los médicos, deshumaniza la atención, etc.) (27). En el estudio de Cabana, el 56,5% presentaban falta de familiaridad con la guía clínica lo cual afecta el conocimiento y posterior aplicación de ésta. Esta revisión sistemática encuentra que lo más común es la falta de familiaridad (26). Siguiendo en la búsqueda de explicaciones, se encuentra en la literatura que la persistencia de la inercia de la práctica anterior en el trabajo actual y de la educación donde no está contemplado el uso de las GPC puede ser causal de no adherencia (26,27). Según el estudio Barreras para la incorporación de Guías de Práctica Clínica en Hospitales públicos de la ciudad de Buenos Aires, la principal barrera es el desconocimiento que existe con respecto a la utilidad de las GPC, las ventajas y las bases científicas que sostienen las recomendaciones, la falta de expectativas por el desconocimiento de que una determinada actitud conducirá a una particular consecuencia (26,27). Lo cual concuerda con lo encontrado en el presente estudio ya que los 77 odontólogos no han recibido capacitación en la guía pudiéndose atribuir a esta nula capacitación el pobre cumplimiento de las recomendaciones de la guía de urgencias dentales ambulatorias. Como información adicional y punto de partida a otro estudio, se sugiere la utilización de la preparación para el cambio desarrollado por Prochaska y DiClemente que describe el cambio de comportamiento como una serie de pasos que incluyen la precontemplación, contemplación, preparación, acción y mantenimiento. La literatura que lo sugiere, describe que la mayoría de los médicos estaban frente a una GPC en etapa precontemplativa y no estaban listos para adoptar un comportamiento (o sea adoptar las recomendaciones de las GPC) (26). Queda planteado el desafío de indagar otros factores que generan barreras en el odontólogo para que cumpla las recomendaciones de la guía clínica y poder tomar medidas para mitigarlas. Al preguntar sobre el centro de salud como barrera, el 32% contestó afirmativamente. Posibles explicaciones son que grupos humanos sin cultura de uso de GPC, falta de tiempo para el estudio de la GPC. Falta de insumos debido a la falta de presupuesto o nula distribución de los recursos (27). Para solucionar esto es necesario el apoyo y disposición de las autoridades locales. Un factor central a considerar son las barreras y facilitadores locales a la hora de implementar nuevas prácticas (26). Hay que recordar que no basta con la mera existencia de la GPC para que se produzcan los cambios propuestos en el cuidado de la salud de los pacientes, es necesario diseñar estrategias específicas para su diseminación e implementación en las organizaciones a las que están dirigidas (25). A pesar de esto, no hay que desestimar esta información ya que es muy importante 78 indagar cuáles características propias del centro de salud donde se realiza la atención son un factor que afecta el cumplimiento. Con respecto a “otras barreras”, el 14,9% de los odontólogos encuestados en el presente estudio, considera que existen barreras asociadas a otros factores y esta barrera tiene diferencias significativas de cumplimiento. A este tipo de barreras pueden pertenecer: la solicitud de los pacientes, la falta de tiempo para realizar todas las acciones clínicas e indicaciones que entrega la guía, el entorno, la limitación de recursos, disposición de especialistas (26,27,36). Se describe que las barreras se asocian a los pacientes en un 10% (26). Pero, hasta este momento, son suposiciones ya que no sabemos a qué se refieren realmente los odontólogos cuando responden que consideran que hay otras barreras que no tienen que ver con el odontólogo, la guía ni el centro de salud (en esta investigación). Finalmente, ante la pregunta: ¿Quién debe encargarse de asegurar la introducción de una tecnología, en este caso de una GPC? Se obtiene una respuesta en este estudio ya que en la información encontrada, queda manifiesto que todos los actores en el cuidado de la salud son protagonistas y deben participar activamente para generar un cambio que se traduzca en atención de calidad para los usuarios de nuestro sistema de salud. Aportes del estudio a la información científica: Este estudio es una investigación preliminar para buscar las causas del incumplimiento de las recomendaciones de la guía clínica. Un beneficio de este estudio es que al ser de enfoque analítico que utiliza datos primarios, ofrece una mayor calidad de información ya que se recogió la información in situ en el mismo ámbito local donde se evalúa la utilización de una tecnología de salud. 79 Un aporte de esta investigación al conocimiento es que no existían estudios de evaluación de la adecuación de la evidencia científica a la práctica odontológica. Otro aporte al conocimiento es que al no existir otras referencias o estándares de cumplimiento distintas a las nombradas en el inicio de la discusión, este estudio puede servir como un estándar para comparar el cumplimiento de las recomendaciones de la guía clínica en otros centros de salud del país, siendo el prólogo de una segunda etapa a nivel nacional. Este estudio aspira a ser utilizado como un insumo en la revisión de la guía clínica (que tiene una vigencia de tres años desde la fecha de su publicación) aportando información relevante que podría ayudar a que se tomen las medidas para mejorar la adherencia a sus recomendaciones. Finalmente, este estudio quiere contribuir a reforzar la premisa de que es necesaria la capacitación en una tecnología de salud para que ésta realmente se traduzca en beneficios a los pacientes. Limitaciones del estudio: Una limitación de este estudio es la utilización de registros clínicos que no están hechos pensando en recoger información para un estudio. No obstante, cabe destacar que sólo un episodio fue excluido por falta de información en la ficha clínica. Otra limitación es que utilizó una encuesta donde se refleja la percepción de los odontólogos la cual no refleja totalmente la problemática de las barreras en realidad. Adicionalmente al no existir indicadores validados, se realizó comparación con las indicaciones sugeridas en la guía y esto puede ser punto de controversia. Se asume este riesgo ya que había que partir desde algún punto para generar evidencia que apoye posteriores estudios. Finalmente, la muestra calculada es representativa de los centros de salud donde se 80 realizó el estudio ya que al ser diseñado este estudio para evaluar el proceso de atención de las urgencias odontológicas en la práctica clínica habitual de la atención primaria, la población incluida era muy heterogénea ya que hace referencia a todas las urgencias categorizadas como GES por lo que limita la extrapolación de los datos a otras poblaciones. 81 IX. Conclusiones Este estudio permitió conocer el cumplimiento de las recomendaciones de la Guía Clínica Urgencias Odontológicas Ambulatorias, MINSAL 2007, el cual resultó ser de un 35,5% (y la media del porcentaje de cumplimiento de las indicaciones asociadas a un diagnóstico fue de 52,08% con una desviación estándar de 39,47%). Al no tener una referencia clara, a pesar de la impresión de una baja adherencia, no se puede concluir tajantemente que el cumplimiento es bajo o medio, pero es un punto de partida para futuras investigaciones. El incumplimiento de las recomendaciones de la guía, no encuentra explicación en las características del odontólogo (edad, sexo, universidad donde obtuvo el título), sino que se ve más afectada por variables supraindividuales como el Centro de Salud (diferencia significativa con un p=0,000) y Diagnóstico (p=0,000). También se ve afectada por percepciones del odontólogo, como considerar que sigue las recomendaciones de la guía (p=0,017), considerar que existen barreras para el cumplimiento de la guía clínica (p=0,004), que la barrera se asocia al odontólogo (p=0,008) y cuando considera que la barrera se asocia a otros factores (p=0,032). La información obtenida, permite identificar los grupos de factores a trabajar para mejorar la adherencia a las recomendaciones de las GPC. En conclusión este estudio muestra que hay un porcentaje de actos clínicos de la atención de la urgencia odontológica ambulatoria, que no concuerdan con las recomendaciones de la guía, lo cual hace sospechar de la presencia de VPC y en su tipo más nocivo que es la variación en la atención efectiva, donde existe evidencia científica de los tratamientos más efectivos. Estos resultados tienen implicancias significativas y reafirman que la importancia de la evaluación de la práctica clínica es clara ya que sin este estudio, no se tendrían referencias de cumplimiento. 82 X. Recomendaciones Los hallazgos de esta investigación sugieren la necesidad de actuar en varias direcciones con respecto al aseguramiento de la calidad de la atención de salud. Todas las recomendaciones hallan una base en la literatura científica, por lo que son de gran importancia. Ante la sospecha de presencia de VPC, ésta debe ser analizada y abordada para mejorar la atención a los pacientes y las poblaciones (16). Entonces, se sugiere estudiar la variabilidad de las indicaciones y acciones clínicas que se realizan a un paciente ante un determinado diagnóstico. Con respecto a la Guía de Urgencias Dentales Ambulatorias MINSAL 2007, se sugiere también, revisión de la guía ya que hasta la fecha no se ha entregado una nueva versión, a pesar de que la vigencia de la actual guía era de tres años desde su publicación el año 2007 (2,23). Es recomendable tener distintos tipos de documentos: versión completa de la guía, versión resumida, guía rápida (22), se sugiere que la nueva versión tenga estos distintos formatos. También debe contener claramente cuál es el estándar de cumplimiento que esperan y cómo medirlo. Para esto, se deben crear indicadores de calidad de la atención y monitorizarlos permanentemente (crear plan de monitoreo y evaluación que especifique claramente lo que se va a medir) que conduzca a una evaluación extensa, profunda, permanente y continua. (35). Las recomendaciones de la guía se pueden transformar en indicadores, que deben ser sometidos a un proceso de validación y demostrar su aplicabilidad para poder ser utilizados en forma estandarizada (37). 83 En cuanto a las estrategias para implementar la guía (ésta guía u otras) en los centros de atención: Para que los beneficiarios finales de las GPC obtengan los resultados sanitarios esperados, éstas debieran ser implementadas a través de estrategias de probada efectividad. Dicho proceso es facilitado si en el proceso de elaboración se considera explícitamente aquellos aspectos que influirán en la aplicación de las recomendaciones (24). Es indispensable crear y mantener un ambiente de trabajo que permita que el personal se capacite en forma continua y esté totalmente comprometido con los objetivos del servicio (12). Se sugiere capacitación constante de los proveedores de salud (no sólo odontólogos sino que también los técnicos dentales (27,32)). La calidad no se establece con una decisión, se la enseña y se la genera en cada área de una institución con la contribución activa de todos sus miembros (12). Los encargados de poner en práctica las GPC deben evaluar la existencia de barreras y diseñar intervenciones para contrarrestarlas, sin realizar investigación en este tópico, no se puede enfrentar con evidencia las barreras que imposibilitan el cumplimiento de una GPC. Se sugiere realizar estudio cualitativo que identifique los factores obstaculizadores para el cumplimiento de las sugerencias de la guía clínica (27). Luego de conocer las barreras, se deben implementar medidas para mitigarlas y medir los resultados obtenidos para conocer si traen beneficios para la población atendida (25). Se sugiere, como una forma de mejorar la adherencia, adaptar localmente la guía, seleccionar las recomendaciones a implementar, utilizando una GPC de ámbito nacional en un contexto más local, con la participación en la elaboración de esta guía local de todos los actores implicados. 84 Se recomienda evaluar el perfil epidemiológico de la población para poder medir en el futuro, el impacto de la implementación de servicios odontológicos de calidad (12). El mejoramiento de la calidad de los servicios odontológicos requiere de la incorporación de un modelo de gestión que permita articular las necesidades de la atención odontológica de la población con el desempeño del equipo de salud, la oferta del servicio y la evaluación continua (12). Las organizaciones tienen que poner en marcha de forma proactiva el practicar la gestión clínica para favorecer la obtención de los mejores resultados asistenciales con la aplicación del conocimiento organizado mediante la evaluación de resultados de producción calidad y costos. (32,38). Otra sugerencia que tiene que ver con la guía clínica es definir a nivel nacional el nivel aceptable/satisfactorio de cumplimiento de la guía. En cuanto al área académica, es importante incorporar información de las GPC y de la odontología basada en la evidencia en la enseñanza de pregrado, considerar la GPC como instrumento docente en dentistas en proceso de formación (25). Valorar el papel de formación de pregrado en la promoción de la incorporación de información procedente de la investigación científica (8). 85 XI. Bibliografía 1.- Ministerio de Salud [en línea]. 2011 [citado 2011 Nov]. Disponible en: http://www.minsal.cl/portal/url/page/minsalcl/g_nuevo_home/nuevo_home.html 2.- Ministerio de Salud. Guía Clínica Urgencia Odontológica Ambulatoria. Santiago: Gobierno de Chile, 2007. 3.- Ministerio de Salud. Departamento Estadísticas e Información de Salud [en línea] 2011 [citado 2011 Nov]. Disponible en: http://www.deis.cl/ 4.- Red de Centros de Salud Ancora UC [en línea] [citado 2011 Ago]; Disponible en: http://www.ancora.cl 5.- Unidad de Gestión Informática UGI Ancora. Pontificia Universidad Católica de Chile. 2011 6.- Instituto Mexicano del seguro social. Fundamentos de gestión clínica. Fascículos de apoyo a la gestión. [Revista en línea]. 2004 Abril [citado 2011 Nov]; Disponible en: http://www.comepa.com.uy/emc/courses/C19/document/Material_Pretaller/Fundamentos_de_Gestion_Clinica.pdf?cidReq=C19 7.- Norris S., Holmer H., Odgen L., Burda B. Conflict of Interest in Clinical Practice Guideline Development: A Systematic Review. PLoS One [Revista en línea] 2011 [citado 2011 Nov]; 6(10). Disponible en: http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3198464/?tool=pubmed 8.- Gómez de la Cámara A. La medicina basada en evidencias científicas: mito o realidad de la variabilidad de la práctica clínica y su repercusión en los resultados en salud. Anales Sis San Navarra [revista en línea] 2003 Abr [citado 2010 Oct 01]; 26(1): 11-26. Disponible en: http://scielo.iscii.es/scielo.php?script=sci_arttext&pip=S113766272003000100002&lng=es 86 9.- Ochoa C., González de Dios J. Evaluación de la adecuación de la práctica clínica a la evidencia científica. Evid Pediatr. [Revista en línea] 2006 Sept [citado 2011 Nov]; 2:61. Disponible en: http://www.evidenciasenpediatria.es/DetalleArticulo/_LLP3k9qgzIh7aNQBiadwmXYQUBy4 50F0SYlin5_kePYPEltaZ4kBi89y-vXKcXUGGVDTrQ6qY0GGfyqy_qsH0w 10.- Chivato T. Calidad y protocolos clínicos. Alergol Inmunol Clin. [Revista en línea] 2003 Jun [citado 2010 Oct 01]; 18: 117-118. Disponible en: http://revista.seaic.es/junio2003/117118.pdf 11.- Ramirez S. Calidad de atención en salud. OPS/OMS 2010. [Documento en línea] [citado 2011 Nov]. Disponible en: http://www.ops.org.bo/textocompleto/nca31477.pdf 12.- Carrillo D., Uzcátegui Y. Evaluación de calidad de la atención odontológica de los servicios de salud adscritos a la corporación merideña de salud en el municipio Libertador del estado Mérida 2005. Acta odontológica Venezolana [Revista en línea] 2007 [citado 2011 Nov]; 45:(2). Disponible en: http://www.actaodontologica.com/ediciones/2007/2/atencion_odontologica.asp 13.- Fernández O. Gestión de calidad en servicios odontológicos. Monografías virtuales Intramed. [Revista en línea] 2008 [citado 2011 Nov] Disponible en: http://www.intramed.net/contenidover.asp?contenidoID=53333 14.- Lembke P. Measuring the quality of medical care through vital statistic based on hospital service areas: 1 comparative study of appendectomy rates. American Journal of Public Health. 1952 Marzo [citado 2010 Nov]; 42 (3): 276-286. Disponible en: http://www.ncbi.nlm.nih.gov/pmc/articles/PMC1526005/ 15.- Marqués J., Peiró S., Medrano J. Variaciones en las tasas estandarizadas de intervenciones quirúrgicas en Alicante. Escuela Valenciana de Estudios para la Salud. 87 Consejería de sanidad. 2003. [citado 2010 Nov] Disponible en: http://www.eves.san.gva.es/c/document_library/get_file?uuid=80e1b74c-ccf5-4fdc-845a946123126580&groupId=10128 16.- Sobrequés J., Bolibar B., Unzueta L., Prados J., Leiva F., Boerma W. Variaciones en la aplicación de técnicas médicas en atención primaria. Gac Sanit [Revista en línea] 2002 [citado 2010 Nov]; 16 (6): 497-504. Disponible en: http://scielo.isciii.es/scielo.php?pid=S0213-91112002000600007&script=sci_arttext 17.- Peiró S., Meneu R., Bernal E. Tres tristes tópicos sobre las variaciones en la práctica médica. Gestión clínica y sanitaria. 2005; 7 (2): 47-51 18.- López de Castro F., Montero M., Valles N., Fernandez O., Alejandre G., Chacón J. Variabilidad en la prescripción farmacéutica de atención primaria en Castilla La Mancha durante 2003. Rev. Esp. Salud Pública [revista en línea] 2005 Oct [citado 2010 Oct 01]; 79(5): 551-558. Disponible en: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S113557272005000500005&lng=es 19.- Baptista H. El principio de la incertidumbre de Heinsenberg y la práctica clínica. Revista de Investigación Médica Sur, México. [Revista en línea] 2009 Abril-Junio [citado 2011 Nov];16(2): 79-82. Disponible en: http://www.medigraphic.com/pdfs/medsur/ms2009/ms092g.pdf 20.- Moreno E. Variabilidad de la práctica clínica en la atención a urgencias y emergencias. Rev. Esp. Emergencias. [revista en línea] 2004 Ago [citado Oct 2010 01]; 19(4): 222-224. Disponible en: http://www.semes.org/revista/vol19_4/8.pdf 21.- Villanueva J., Cornejo M., Araya I., Carrasco A., Yanine N. Guías de práctica clínica basadas en evidencia. Rev. Dental de Chile. [revista en línea] 2009 Nov [citado en Oct 88 2010 01]; 100(3): 12-15. Disponible en: http://www.revistadentaldechile.cl/ 22.- U.S. Department of Health and Human services. Agency for Health Care Research and Quality. National guideline Clearinghouse. [en línea] 2011 [citado 2011 Nov]. Disponible en: http://www.guideline.gov/ 23.- Muñoz M., Ruiz-Canela J. Guías de práctica clínica (I): conceptos básicos. Evid. Pediatr. [ revista en línea] 2008 Sept [citado Oct 2010 01]; 4:61. Disponible en: http://www.evidenciasenpediatria.es/DetalleArticulo/_LLP3k9qgzIh7aNQBiadwmeuyAvf1yi pBLSImPlc1N82H2wiwa-Eh9rOnT9QDFSqxGc5hQEN5WiohjrlO8nZGiA 24.- Elias-Dib J. Guías de práctica clínica. Una propuesta para mejorar la calidad de la atención en los servicios de salud. Cirugía y cirujanos [Revista en línea] 2009 Marzo-Abril [citado 2010 Nov]; 77 (2): 87-88. Disponible en: http://redalyc.uaemex.mx/src/inicio/ArtPdfRed.jsp?iCve=66211459001 25.- Pantoja T., Strain H., Valenzuela L. Guías de Práctica Clínica en Atención Primaria: Una evaluación crítica. Rev. Med. Chile 2007; 135: 1282-1290. [citado Oct 2010 01 ] Disponible en: http://www.scielo.cl/scielo.php?script=sci_arttext&pid=S003498872007001000008 26.- Cabana M., Rand C., Powe N., Wu A., Wilson M., Abboud P. et al. Why Don't physicians follow clinical practice guidelines? JAMA . 1999 Oct [citado 2010 Oct 01]; 282(15): 1458-65. Disponible en: http://jama.amaassn.org/content/282/15/1458.full.pdf+html 27.- Belizán M., Basualdo M., Pichon A. Barreras para la incorporación de Guías de Práctica Clínica en Hospitales públicos de la ciudad de Buenos Aires: Estudio Cualicuantitativo. Documento técnico n° 3 del Instituto de Efectividad Clínica y Sanitaria, Buenos Aires, Argentina. Oct 2005. [citado Oct 2010 01]. Disponible en: http://www.hospitaldurand.org.ar/cisap/maria.htm 89 28.- Farquhar C., Kofa E., Slutsky J. Clinicians' attitudes to clinical practice guidelines: a systematic review. MJA [Revista online] 2002 [citado 2011 Nov]; 177 (9): 502-506. Disponible en: http://www.mja.com.au/public/issues/177_09_041102/far10064_fm.html 29.- Unidad de Evaluación de tecnologías de Salud. Departamento de Calidad de prestadores. División de planificación y presupuesto. Ministerio de Salud. Pauta para la elaboración, aplicación y evaluación de guías de práctica clínica. Chile 2002. [citado Oct 2010 01] Disponible en: http://www.minsal.gob.cl/portal/url/item/6d054172ffd27defe04001011f010ee8.pdf 30.- Consorcio AGREE. Instrumento para la evaluación de guías de práctica clínica. 2009 Mayo. [citado 2011 Nov] Disponible en: http://www.agreetrust.org/ 31.- Oficina de Calidad y Seguridad del Paciente. Hospital del Salvador. Gobierno de Chile. Norma Formato Documentación Oficial 2008. [Contenido Online][citado 2011 Nov]. Disponible en: http://www.hsalvador.cl/documentos/NORMAFORMATOSDEDOCUMENTACIONOFICIAL. pdf 32.- Ellerval E. Antibiotic prophylaxis in general oral health care: The perspective of decision making. Malmö University, Faculty of Odontology. 2009 [citado 2011 Nov] Disponible en: http://muep.mah.se/bitstream/handle/2043/8171/Ellervall.avh.pdf?sequence=1 33.- Benadof D. Variación en la práctica odontológica en pacientes GES: Salud oral integral en niños de 6 años del sector público de salud. [Tesis para optar al grado de Magíster]. Santiago de Chile: Universidad Mayor; 2009. 34.- Real Academia Española. Diccionario de la lengua española. [en línea] 2011 [citado 2011 Nov]. Disponible en: http://www.rae.es/rae.html 35.- Departamento de Salud Bucal, División de Rectoría y Regulación Sanitaria, Ministerio de Salud. Norma Técnica Urgencia Odontológica. Santiago: Gobierno de Chile, 2003. 90 36.- Delgado M. Guías de práctica clínica, gestión del conocimiento y ética Costa Rica. 2008. Evento: VII Reunión de la Red Cochrane Iberoamericana. [Contenido online] [citado 2011 Nov] Disponible en: http://www.eventos.bvsalud.org/agendas/BVSCOR/public/documents/PRESENTACION_COSTARICA_MarthaDelgado-141901.pdf 37.- Rubin H., Pronovost P., Diette G. From a process of care to a measure: The development and testing of a quality indicator. International Journal for Quality in Health Care [Revista online] 2001 [citado 2011 Nov]; 13 (6): 489-496. Disponible en: http://intqhc.oxfordjournals.org/content/13/6/489.full.pdf 38.- Rodrigo I. El desafío de la gestión de los procesos clínicos. An Sist. Sanit. Navar. [Revista online] 2005 [citado 2011 Nov]; 28 (2): 159-161. Disponible en: http://scielo.isciii.es/pdf/asisna/v28n2/editorial.pdf 39.- Ministerio de Salud. Decreto n°4. Santiago. Gobierno de Chile. 40.- Rodriguez M., Garcia E., de la Torre J. Curso: Metodología de la calidad aplicada a los profesionales de la salud. Conceptos generales sobre calidad asistencial. [Contenidos online] [citado 2011 Nov] Disponible en: http://ocw.uca.es/course/view.php?id=7 41.- Agencia de Evaluación de Tecnologías Sanitarias Instituto de Salud San Carlos III. Ministerio de Sanidad y Consumo. Guía para la elaboración de informes de Evaluación de Tecnologías Sanitarias. Madrid, 1999. [Contenido online] [citado 2011 Nov] Disponible en: http://bvs.isciii.es/mono/pdf/AETS_20.pdf 42.- Fodor A., Navarrete E., Cáceres E., Muñoz F. Atención de urgencia odontológica en el Hospital de Urgencia Asistencia Pública. Revista dental de Chile. 2005; 96 (3): 3-6 43.- Ayres M. Evaluación económica de tecnologías médicas. Revista de antiguos alumnos del IEEM. [citado 2011 Nov] Disponible en: http://socratesdev.ieem.edu.uy/articulos/archivos/252_evaluacion_economica.pdf 44.- Berchid M. Gestión clínica en Atención Primaria: Alcance, utilidad, oportunidades y 91 amenazas. Medicina general. 2001 Abr [citado Oct 2010 01]; 33: 321-326. Disponible en: http://www.medicinageneral.org/abril2001/321-326.pdf 45.- Ministerio de Salud. Ley 19966 Régimen de Garantías en Salud 2004. Santiago. Gobierno de Chile. 92 XII. Anexos Anexo 1: Tratamientos recomendados por diagnóstico Diagnóstico Tratamientos recomendados 1 Anestesia local 2 Pericoronaritis primer molar Irrigación local con: Clorhexidina 0,12% ó Suero estéril o Agua oxigenada o Anestésico local 3 Tomar o solicitar RX 4 Derivar a 2° Odontopediatría 1 Anestesia local 2 Irrigación local con: Clorhexidina 0,12% ó Suero estéril o Agua oxigenada o Anestésico local Pericoronaritis tercer molar 3 Tomar o solicitar RX 4 Derivar a 2ª Cirugía máxilo facial Infecciones odontogénicas Pulpitis reversible 1 Obturación / Obturación más Pulpotomía / Obturación más Recubrimiento pulpar Pulpitis irreversible sintomática y asintomática 1 Pulpotomía (diente temporal) / Trepanación / Exodoncia Pulpitis hiperplásica 1 Trepanación / Exodoncia Necrosis pulpar 1 Pulpectomía / Trepanación / Exodoncia 1 Anestesia local troncular 2 Trepanación / Exodoncia Absceso subperióstico 3 Drenaje por conducto / alvéolo / quirúrgico 4 Analgesia (paracetamol 500mg c/6-8 hr) 5 Indicar revulsivos (calor local) 6 Indicar control en 24 / 48 horas 1 Anestesia local troncular 93 2 Trepanación / Exodoncia Absceso submucoso 3 Drenaje por conducto / alvéolo / quirúrgico 4 Analgesia (paracetamol 500mg c/6-8 hr) 5 Indicar revulsivos (calor local) 6 Indicar control en 24 / 48 horas Absceso espacios faciales y flegmón 1 Derivar a atención hospitalaria 1 Anestesia local 2 Debridación, limpieza mecánica, destartraje GUNA 3 Irrigación local con: Clorhexidina 0,12% 4 Indicación uso colutorio clorhexidina 0,12% 2 veces al día por una semana 5 Analgesia (paracetamol 500mg c/6-8 hr por 3 días) 6 Antibioterapia Metronidazol 500mg cada 8 hr por 5 a 7 días o Azitromicina 500mg, 2 comprimidos al día por 3 días (alergia o embarazo solamente) Complicaciones post exodoncia 1 Anestesia local Alveolitis 2 Irrigación con suero / clorhexidina 3 No legrar 4 Aplicación de pasta o medicación con yodoformo 5 Analgesia (paracetamol 500mg c/6-8 hr por 3 días) 1 Anestesia local Hemorragia paciente sano sin TACO 2 Irrigación con suero 3 Aplicar hemostático (gelita) 4 Sutura 5 Entregar indicaciones al paciente 1 Anestesia local 2 Irrigación con ácido tranexámico antes y después de la sutura Hemorragia paciente coagulopatía o TACO 3 Aplicar hemostático (gelita) embebido en ácido tranexámico 4 Sutura 5 Indicación de uso de colutorio de ácido tranexámico cada 6 hr por 7 días 6 Entregar indicaciones al paciente Traumatismo Dento Alveolar 94 Fractura dentaria no complicada 1 Reposicionar fragmento (si está disponible) / Obturar con Vidrio Ionómero / Obturar con Composite 2 Indicación de control en 1 año Fractura dentaria complicada 1 Recubrimiento pulpar / Pulpotomía parcial / Trepanación 2 Indicar control en 1 año Fractura corono radicular 1 Recubrimiento pulpar / Pulpotomía parcial / Trepanación / Exodoncia 2 Indicación de control en 1 año 1 Reposicionar diente Fractura radicular 2 Férula flexible por 4 semanas a 4 meses 3 Rx 4 Indicación de control en 4 semanas Fractura alveolar 1 Reposicionar 2 Férula flexible por 4 semanas 3 Indicación de control en 4 semanas Concusión 1 No se realiza tratamiento 2 Indicación de control en 4 semanas Subluxación 1 Férula flexible por 2 semanas 2 Indicación de control en 4 semanas Luxación extrusiva Luxaciones dentarias 1 Reposicionar 2 Férula flexible por 2 semanas 3 Indicación de control en 2 semanas Luxación lateral 1 Reposicionar 2 Férula flexible por 4 semanas 3 Indicación de control en 2 semanas Luxación intrusiva 1 Esperar reposición espontánea o derivación a especialidad para reposición quirúrgica o 95 con ortodoncia 2 Indicación de control en 2 semanas Diente reimplantado 1 Limpiar zona con spray de agua / suero / clorhexidina 2 Rx 3 Férula flexible por 2 semanas 4 Antibioterapia (Doxiciclina c/12 hr por 7 días) 5 Indicación de vacuna antitetánica si corresponde 6 Indicación de control en 1 semana Diente mantenido medio esp 1 Limpiar diente con suero 2 Reimplantar 3 Férula flexible por 2 semanas Avulsión 4 Rx 5 Antibioterapia (Doxiciclina c/12 hr por 7 días) 6 Indicación vacuna antitetánica si corresponde 7 Indicación control en 1 semana Diente seco tiempo > 60' 1 Limpiar diente con suero 2 Sumergir diente en fluoruro de sodio por 20 minutos 3 Reimplantar 4 Férula flexible por 4 semanas 5 Rx 6 Antibioterapia (Doxiciclina c/12 hr por 7 días) 7 Indicación vacuna antitetánica si corresponde 8 Indicación control en 1 semana Fractura dentaria no complicada diente temporal 1 Suavizar ángulos / Vidrio ionómero / Resina 2 Indicación control en 3 a 4 semanas Fractura dentaria complicada diente temporal 1 Recubrimiento pulpar / Pulpotomía parcial / Exodoncia 2 Control en 1 semana Fractura corono radicular diente 96 temporal 1 Exodoncia Fractura radicular diente temporal 1 Exodoncia Fractura alveolar diente temporal 1 Reposicionar 2 Ferulizar 3 Indicación control en 1 semana Concusión 1 Observación 2 Indicación control en 1 semana Luxaciones dentarias Subluxación diente temporal 1 Observación Luxación extrusiva y lateral 1 Esperar reposición espontánea / Reposicionar / Exodoncia 2 Indicación de control en 2 a 3 semanas Luxación intrusiva 1 Esperar reposición espontánea / Exodoncia 2 Indicación control en 1 semana Avulsión diente temporal 1 No reimplantar 2 Control en 1 semana Anexo 2: Plantilla base de datos ID epis odio Diagn ostico % de Cum Ce cumplimie ple Sigla ntro nto indic de Se Ed Univer de recomend acion profes xo ad sidad Sal aciones codifi ional ud por dx cada Le Recibi yo Sigue o la recomend capacit gu aciones acion ia Consi dera que hay barre ras D e la g ui a Del odont ologo Del ce Otr ntr as o 97 Anexo 3: Claves para el llenado de la plantilla Sexo Respuestas Femenino 1 SI 1 Masculino 2 NO 2 Centro de salud Universidad MTC 1 Chile 1 JPII 2 Mayor 2 SAH 3 UFRO 3 UDP 4 Diagnósticos 1 Absceso de EA bucomaxilofacial o flegmon orocervical 2 Absceso subperiostico de origen odontogenico 3 Absceso submucoso de origen odontogenico 4 GUNA 5 Complicacion post exodoncia- Alveolitis 6 Complicacion post exodoncia- Hemorragia-paciente sano sin TACO 7 Complicacion post exodoncia -Hemorragia-paciente coagulopatia o TACO 8 Pericoronaritis primer molar 9 Pericoronaritis tercer molar 10 Pulpitis reversible 11 Pulpitis irreversible sintomatica-asintomatica 12 Pulpitis hiperplasica 13 Necrosis pulpar 14 TDA-temporal-Fx coronaria no complicada 15 TDA-temporal-Fx coronaria complicada 16 TDA-temporal-Fx corono-radicular 17 TDA-temporal-Fx radicular 18 TDA-temporal-Fx alveolar 19 TDA-temporal-concusión 98 20 TDA-temporal-subluxacion 21 TDA-temporal-luxacion extrusiva 22 TDA-temporal-luxacion intrusiva 23 TDA-temporal-avulsion 24 TDA-permanente-Fx coronaria no complicada 25 TDA-permanente-Fx coronaria complicada 26 TDA-permanente-Fx corono-radicular 27 TDA-permanente-Fx radicular 28 TDA-permanente-Fx alveolar 29 TDA-permanete-concusión 30 TDA-permanente-subluxacion 31 TDA-permanente-luxacion lateral 32 TDA-permanente-luxacion intrusiva 33 TDA permanente-luxacion extrusiva 34 TDA-permanente-avulsion-diente reimplantado 35 TDA-permanente-avulsion-diente mantenido en medio especial 36 TDA-permanente-avulsion-diente seco tiempo mayor 60 min 99 Anexo 4: Encuesta aplicada a los odontólogos Nombre: ……………………………………………………………………………………………… Sigla OMI: ……………. Sexo: …………………. Edad: …………………. Nacionalidad: ………………….. Universidad de Obtención del título de cirujano dentista: ……………………………………… Centro de salud donde trabaja: …………………………………………………………………… Por favor, complete este cuestionario. Si tiene dudas, pregúntele al investigador. ¿Ha leído la Guía Práctica Clínica de Urgencia Dental Ambulatoria MINSAL 2007? Marque con una X. ( ) Si: ( ) No: ¿Ud. ha recibido capacitación en la Guía Práctica Clínica de Urgencia Dental Ambulatoria MINSAL 2007? Marque con una X. ( ) Si: ( ) No: Si ha recibido capacitación, ¿dónde fue capacitado? ………………………………………………………………………………………………………… ¿Fue una capacitación formal (número de horas predeterminado, calificación al final del curso, entrega de certificado)? Explique brevemente. ................................................................................................................................................ 100 ................................................................................................................................................ ................................................................................................................................................ ¿En la atención que ud. le brinda a sus pacientes, sigue las recomendaciones de la Guía Práctica Clínica de Urgencia Dental Ambulatoria 2007? Marque con una X. ( ) Si: ( ) No: ¿Qué beneficios considera ud. que tiene la Guía? Explique brevemente …............................................................................................................................................ ....…........................................................................................................................................ ........….................................................................................................................................... ¿Considera que existen barreras para no seguir las recomendaciones de la Guía? ( ) Si ( ) No Si contestó afirmativamente, entre las barreras que ud. considera, marque con una X las que se acercan a su percepción (puede marcar más de una): ( ) De la propia Guía (dificultad en su lectura, dificultad en el acceso a la guía, poca credibilidad, etc.) ( ) Del odontólogo (certeza de que el tratamiento que otorga es el más efectivo, etc.) ( ) Del centro de atención (falta de tiempo para poder realizar la atención, falta de insumos, medicamentos, etc.) ( ) Otros. Describa brevemente …............................................................................................................................................ ..….......................................................................................................................................... ....…........................................................................................................................................ 101 Muchas gracias 102