Radiodiagnóstico por Imágenes
Anuncio

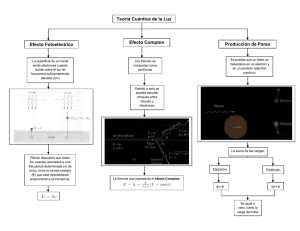
FI – UNER Medicina Nuclear (1993) Radiodiagnóstico y Radioterapia (2008) 2012 GUÍA DE PROBLEMAS Radiodiagnóstico por Imágenes Durante el desarrollo del proceso de enfermedad se producen inicialmente cambios bioquímicos y fisiológicos, que se manifiestan luego como cambios estructurales observables. La Tomografía Computada por Emisión de Fotón Único (SPECT) y la Tomografía por Emisión de Positrones (PET) son técnicas de diagnóstico por imágenes con las que se tiene información funcional de procesos metabólicos, a partir de la obtención de imágenes de la distribución de material radioactivo en algún órgano o región del paciente. Complementan a estudios con buena resolución anatómica, como TAC o RNM, angiografías, etc. Cámara γ Convencional Los fotones emitidos desde el paciente son absorbidos por el detector, que comprende un cristal de centelleo, un fotocátodo, un arreglo de tubos fotomultiplicadores, una interfaz de acoplamiento entre ambos componentes y electrónica de posicionamiento y software. Posee colimación mecánica, por lo que se detectan fotones con una dirección determinada. Los fotones que interactúan con el detector generan una señal electrónica que permite estimar la posición de la interacción y la energía depositada. Los fotones γ con energías distintas a la emisión primaria del radioisótopo utilizado son rechazados. La presencia de estos fotones indica que el fotón primario ha sufrido una interacción dentro del paciente, en el colimador o en el detector, haciendo que se disperse. Estos fotones de menor energía reducen la calidad de la imagen. La imagen digital formada por la Cámara γ se representa sobre una grilla de píxeles. El valor asignado a cada píxel (brillo) se relaciona con el número de fotones γ que han sido detectados a través de la extensión asignada al píxel. Así, la imagen es un histograma de posiciones espaciales de todas las cuentas detectadas. Tomografía Computada de Emisión de Fotón Único, SPECT Se basa en el mismo principio físico de detección que la Cámara γ. La información se obtiene adquiriendo proyecciones del órgano o región de interés desde distintos ángulos, que luego son utilizadas para la reconstrucción de la imagen. Las imágenes tomográficas difieren de las planares en que cada píxel (elemento de graficación) o voxel (elemento de volumen) representa un parámetro medible sobre un punto en el espacio solamente, contrario del píxel de la imagen planar que representa el resultado de la integración del parámetro de todas las posiciones a lo largo de un volumen sobre una línea a través del objeto. Tomografía por Emisión de Positrones, PET En este caso, los positrones emitidos desde el paciente recorren una distancia corta en el tejido (rango), disipando por choque su energía cinética, y al alcanzar la velocidad térmica se aniquilan con electrones del tejido, produciendo dos fotones de 511 keV con –1– FI – UNER Medicina Nuclear (1993) Radiodiagnóstico y Radioterapia (2008) 2012 direcciones opuestas (180° ± 0,6°). La línea en la cual se produjo la emisión queda definida electrónicamente por la línea formada por la interacción de ambos fotones con el cristal correspondiente. La colimación es, por tanto, electrónica. El sistema detector es similar al utilizado en SPECT y Cámara γ: cristal de centelleo (en este caso, deben ser más densos debido a la energía de los fotones a detectar), un fotocátodo y tubos fotomultiplicadores. Para analizar las señales de los detectores, se emplea lógica de coincidencias. Cada vez que un fotón llega a un cristal, se abre una ventana de tiempo; si dentro de esa ventana se produce la llegada de otro fotón a algún cristal, el evento se cuenta como válido, y se determina la línea de respuesta del evento (LOR). Diferencias entre PET- SPECT Existen varias diferencias entre PET y SPECT. Una de las fundamentales es el usa radiofármacos marcados con los estudios PET requieren que positrones (los más utilizados tipo de radioisótopo utilizado: SPECT emisores γ (como el Tc-99m y el I-131); el radioisótopo sea emisor de son el F-18 y el O-15). Los radiofármacos utilizados en SPECT son de producción más sencilla y de menor costo. Los radiofármacos para PET deben fabricarse al momento de realizarse el estudio, dado que los radionucleidos son de período muy corto), lo que conlleva a tener infraestructura apropiada, aumentando el costo de la instalación. Debido a los niveles de energía de la radiación γ emitida (hasta 250 keV), el cristal de centelleo más usado para SPECT es el de NaI(Tl). En los sistemas PET, suele utilizarse el BGO, que tiene una mayor eficiencia de detección de los fotones de 511 keV producto de la aniquilación. Tipos de Estudios Como ya se ha dicho, los tres equipos estudios funcionales y metabólicos. se utilizan para realizar Los estudios con SPECT se utilizan para la detección de lesiones de bajo contraste en órganos macizos (hígado, cerebro) o pequeños (corazón, cabeza femoral, lesiones óseas líticas), además estructuras internas o pequeñas del cráneo. También son muy utilizados para el estudio de la perfusión miocárdica y para el diagnóstico de enfermedades en arterias coronarias. Los estudios con PET se utilizan para diagnóstico y caracterización de neoplasias, perfusión miocárdica, detección de epilepsia, etc. Parámetros Característicos de las imágenes Resolución en energías Describe la eficiencia del detector para reconocer si un fotón pertenece o no al fotopico; es decir, la capacidad del detector para –2– FI – UNER Medicina Nuclear (1993) Radiodiagnóstico y Radioterapia (2008) 2012 separar dos picos de energías distintas. Depende de parámetros estadísticos. Se determina como un porcentaje de la relación entre el ancho del fotopico a la mitad de su valor máximo, FWHM (∆E) y la energía máxima del fotopico (E): Renergias (%) = (∆E/E).100 Resolución espacial Se define como la menor distancia a la que hay que colocar dos fuentes para reconocerlas como independientes. La resolución espacial depende de la distancia fuente–detector, de la actividad de la fuente, la distancia fuente-colimador, de la geometría del colimador, etc. En el caso de las Cámaras γ y los sistemas SPECT, la resolución espacial, Resp, tiene dos componentes: la resolución aportada por el colimador (Rcol) y la resolución intrínseca del sistema de detección (Rintr). Rintr depende, a su vez, del tipo de cristal, su espesor, la geometría de detección, etc. Resp = √ (Rcol2 + Rintr2) En el caso del sistema PET, además de la resolución intrínseca del detector, deben tenerse en cuenta otras componentes de la resolución espacial: - - Rango del positrón. Se utiliza el valor del rango efectivo. Este valor está determinado para los valores de la máxima energía de los positrones, para los radioisótopos más utilizados. El valor del rango es equivalente a la resolución espacial del rango. Ángulo de emisión. Los fotones de aniquilación no son emitidos siempre a 180o, debido al pequeño momento residual del positrón cuando llega al final del rango. El efecto depende de la separación de los detectores, D. Típicamente, se considera D = 80 cm. R180 = 0.0022 D La resolución del sistema PET es entonces la resultante de la suma de cada componente: la resolución intrínseca, el rango y la linealidad a 180°: Resp = √ (Rintr2 + Rrango2 + R1802) Resolución temporal Está relacionada con la capacidad del sistema de detectar dos fotones sucesivos. Este tipo de sistemas tiene un período de tiempo, luego de la absorción de un fotón, durante el cual no es posible detectar otro fotón. Este tiempo se conoce como tiempo muerto, y es determinante para la detección de fotones a altas tasas de emisión. Uniformidad de respuesta –3– FI – UNER Evalúa la importante magnifica calibrarse Medicina Nuclear (1993) Radiodiagnóstico y Radioterapia (2008) 2012 respuesta del detector en distintos puntos del campo. Es la correcta calibración de este parámetro, dado que se durante la reconstrucción, generando artefactos. Debe la amplitud para cada energía en cada tubo. Eficiencia de detección Se refiere al porcentaje de radiación que se convierte en señal útil en el detector. Depende de cuatro factores principales: la eficiencia geométrica, dada por el tamaño del detector y la distancia fuentedetector; la eficiencia intrínseca del detector, función del espesor del detector y del tipo y energía de la radiación; la fracción de señal de salida del detector, en la que incide el uso del analizador de altura de pulso; la absorción y dispersión de la radiación. Problemas 1. Se realiza un estudio con una Cámara γ, en el cual se obtienen dos imágenes de la misma estructura en condiciones idénticas: la primera con una fuente de Cs–137, y la segunda con una de Tc–99m. De la calibración del equipo, se tienen los espectros de ambos radiosiótopos (figuras 1 y 2). Determine las resoluciones en energía en ambos casos. ¿Para qué valores de energía es válida la resolución hallada? ¿Con cuál tendrá mayor contraste la imagen? Justifique. 2. Durante una calibración con una fuente de Tc–99m, se prueban cristales de INa(Tl) con espesores entre 6,4 y 12,7 mm, utilizados comúnmente para Cámara γ. Suponga que todas las mediciones se realizan en las mismas condiciones. Para los valores límite de este rango: a. Determinar la resolución espacial intrínseca. b. Determinar el rango de eficiencia de detección en el fotopico y la c. variación máxima entre ambos valores. El espesor de los cristales utilizados comúnmente para un fotopico de 500 keV está entre 0,64 cm y 0,95 cm. Determine la eficiencia de la detección. Justifique los valores hallados. 3. En el estudio del Problema 1 se utiliza un colimador de agujeros paralelos. La profundidad de los órganos se encuentra entre 5 y 10 cm. Considerar una resolución intrínseca de 0, 4 y 8 mm para realizar las comparaciones. a. ¿Cuál será la resolución del sistema en cada caso? b. ¿Cuál será la resolución del colimador en cada caso? c. ¿Qué puede decir sobre el aporte de la resolución intrínseca a la resolución del sistema? 4. A partir de los datos de la Tabla 14.1, determine y analice la relación entre la resolución y la eficiencia del colimador para distintos tipos de colimadores. 5. Analice, para valores de profundidad entre 5 y 10 cm, la resolución y eficiencia geométrica para distintas geometrías de colimadores. Determine la mejor combinación. 6. Para un estudio de PET, se utilizan distintas fuentes emisoras de positrones: Ga–168, C–11, I–124. La separación del arreglo de –4– FI – UNER a. b. c. Medicina Nuclear (1993) Radiodiagnóstico y Radioterapia (2008) 2012 detectores discretos es de 80 cm, y la resolución intrínseca del detector es de 3 mm. ¿Cuál será la resolución del sistema en cada caso? Determine la fracción de los componentes de esa resolución. Saque conclusiones. En función del valor de la resolución, ¿qué radionucleido utilizaría? ¿Qué otras características debería tener en cuenta? 7. En un Centro de Medicina Nuclear se realizan estudios de diagnóstico con SPECT. El equipo cuenta con un cristal de centelleo de INa(Tl). El radionucleido más utilizado es el Tc–99m. Se necesita estudiar la resolución espacial del sistema en función de la diferencia de peso de los pacientes. Para esto, se considerarán variaciones en la distancia fuente–colimador. El espesor del cristal es de 1,27 cm. Considerando que para un paciente la distancia aumentará de los valores típicos a 14 cm, muestre cómo variará la resolución del sistema en este caso. Exprese el resultado en función de los valores típicos. ¿Empeora o mejora la resolución del sistema si se utiliza un cristal de mayor espesor? Justifique. 8. En un Servicio de Radiodiagnóstico se realizan estudios con Tc-99m, utilizando un SPECT. El cristal del detector es de INa(Tl), y tiene un espesor de 2,54 cm. Se utilizan colimadores de agujeros paralelos, con una distancia fuente – colimador de 10 cm. a. Determine la resolución en energías. ¿Para qué radioisótopos es válido el valor obtenido? ¿En qué rango de energías? Justifique. b. Determine la resolución espacial del colimador y la del sistema. Analice cómo interviene cada componente en la resolución, y como se relaciona con la eficiencia. Figura 1 –5– FI – UNER Medicina Nuclear (1993) Radiodiagnóstico y Radioterapia (2008) Figura 2 Figura 3 –6– 2012 FI – UNER Medicina Nuclear (1993) Radiodiagnóstico y Radioterapia (2008) Figura 4 Figura 5 –7– 2012 FI – UNER Medicina Nuclear (1993) Radiodiagnóstico y Radioterapia (2008) Figura 6 Figura 7 –8– 2012 FI – UNER Medicina Nuclear (1993) Radiodiagnóstico y Radioterapia (2008) Tabla 14.1 (Cherry et al, Pg 225, 4th Ed) Tabla 18.1 (Cherry et al, Pg 313, 4th Ed) –9– 2012