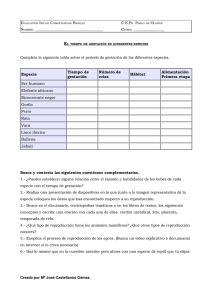
embarazo múltiple - Sociedad Española de Ginecología y Obstetricia
Anuncio

Embarazo Múltiple EMBARAZO MÚLTIPLE Coordinador: Miguel Ezcurdia Gurpegui Jefe de Servicio de Obstetricia y Ginecología Hospital Virgen del Camino. Pamplona. Profesor Asociado de Obstetricia y Ginecología. Universidad de Navarra. Miembros: Mª José Cerqueira Dapena Médico Adjunto y Profesora Asociada Hospital Universitario Materno Infantil Vall D´Hebrón. Universidad Autónoma de Barcelona Luis Peñalosa Ruiz Médico Adjunto. Profesor Asociado de Obstetricia y Ginecología. Hospital Clínico. Salamanca Pedro de la Fuente Pérez Jefe de Departamento de Obstetricia y Ginecología. Hospital Universitario 12 de Octubre. Catedrático de Obstetricia y Ginecología. Universidad de Madrid. José Quero Jiménez Jefe de Servicio de Neonatología Catedrático de Pediatría. Hospital Universitario La Paz Universidad Autónoma de Madrid Nieves González González Jefe de Servicio de Obstetricia y Ginecología. Profesora Titular de Obstetricia y Ginecología Hospital Universitario de Canarias. La Laguna (Tenerife) • Inroducción • • • • • • • • • Frecuencia Diagnóstico Control del bienestar fetal Prematuridad Asistencia al parto Morbimortalidad perinatal Muerte fetal única en gestación múltiple Conducta obstétrica en los casos de desarrollo anormal Problemas neonatales Introducción El embarazo múltiple tiene unas connotaciones que dan lugar a presentar las patologías que con mayor frecuencia atiende el obstetra y que se puede resumir en: amenaza de parto prematuro, aumento de incidencia de cesárea, mortalidad perinatal y materna y prematuridad elevadas. Si a todo ello añadimos que los avances en el tratamiento de la infertilidad han dado como resultado el avance en el porcentaje de los embarazos múltiples, no es de extrañar que sea motivo suficiente para que la gestación y parto múltiples ocupen capítulo aparte en el apartado de asistencia perinatal en gestaciones de alto riesgo. No cabe duda que en la especie humana lo "ideal" es la gestación única y por ello son más frecuentes las "desviaciones de la normalidad" en los embarazos múltiples. Un problema añadido consiste en la falta de datos oficiales en España sobre los resultados perinatales de los embarazos múltiples, con lo que las comparaciones provienen de los estudios de cada centro comparados con sus gestaciones únicas o como mucho una comparación intercentros, fundamentadas en la amistad y en el deseo de colaboración entre los obstetras y neonatólogos. Por ello, se puede hacer referencia a los datos de muy pocos países que tienen un buen sistema de registro. Así, en EE.UU. publican que los partos múltiples sobrepasaron los cien mil al año; que el 1,2% de los únicos, el 11% de los gemelares y el 31% de los triples nacieron antes de la 32 semana de gestación; y el 3,1% de los únicos, el 25% de los gemelares y el 67% de los triples antes de la 35 semana. Finalmente, el 8,5 % de los únicos, el 50% de los gemelares y el 90% de los triples nacieron antes de la 37 semana. En el capítulo referido a prematuridad se comentan los porcentajes que últimamente se han publicado. La creencia de que los fetos procedentes de la gestación múltiple tenían mayor mortalidad perinatal que los de gestación única ha sido desmontada. Si se analiza, en porcentajes , en comparación con la mortalidad de ambos grupos, semana a semana,se comprueba que ello no es cierto. La verdad es que en números absolutos las cifras de muertos son mayores en los gemelares, debido al alto número de fetos de menor edad de gestación al nacimiento.La única diferencia proviene de la mortalidad en las últimas semanas del embarazo.Así, en las gestaciones únicas alcanzó su punto mínimo en la semana 40, mientras que en los gemelares disminuyó hasta la semana 38 y después aumentó de manera constante de la 39 a la 42. Los embarazos múltiples contribuyen con un porcentaje desproporcionado de los principales resultados adversos del nacimiento.Aunque constituyeron sólo el 2,6 % de los nacimientos de EEUU en 1995, contribuyeron con el 20% de todos los lactantes de peso bajo al nacer y el 13% de los partos pretérmino. Con relación a la cesárea hemos de decir que la popularidad del nacimiento por vía abdominal es producto en parte de la creencia algo dogmática de que la cesárea puede aliviar el sufrimiento fetal intraparto y así mejorar la evolución perinatal. Si ello es referido al embarazo gemelar mucho más se ha extendido al embarazo múltiple. Sin embargo, actualmente ya surgen interrogantes de si la cesárea mejoraría los resultados neonatales históricamente malos de los embarazos triples o si por otra parte en algunos casos la vía vaginal puede tener sus indicaciones. De todas formas, hay que comentar que cuando se revisó el porcentaje de cesáreas de embarazos múltiples, se comprobó que entre 1980 y 1985 aumentó de 32,4 a 54,5 % en EEUU, de 29,7 a 42,5 % en Dinamarca y de 11,6 a 20,5 % en Holanda. Lo que no dice el estudio es por qué en dos países no muy distantes (Dinamarca y Holanda) la tasa basal de 1980 en Dinamarca era casi tres veces mayor que la de Holanda. Relativo a la mortalidad materna, estudios realizados en 1994 en Francia observaron una tasa de 4,4 por 100.000 nacidos vivos en embarazos únicos, frente a un 10,2 en embarazos múltiples. Los progresos de la ciencia médica y en el caso que nos ocupa de la atención al embarazo múltiple, están modificando la actuación casi constantemente por lo que este capítulo que vamos a tratar va a tener dos características y ligadas entre sí: no van a ser afirmaciones dogmáticas, en muchas ocasiones, y constantemente están sometidas a revisión con lo cual dentro de cierto tiempo perderán en parte validez. Por todo ello,no puede considerarse como la última palabra en embarazos múltiples, si no un documento de orientación que pretende ayudar a los clínicos en los problemas que esta situación plantea. Frecuencia En 1895 HELLIN estableció que la frecuencia del embara zo gemelar era de uno cada 89 partos y esta incidencia se ha seguido aceptando hasta hace poco más de una década, s i e m p re con lige ras modificaciones en función de la etnia y localización ge og r á fi c a . En recientes publicaciones se viene señalando un incremento tanto de los embara zos ge m e l a res como de los múltiples. IMAIZUNI (1) en 1997 estudió la tendencia de la frecuencia del embarazo gemelar en Austria , Finlandia, Noruega, Suecia, Canadá ,Australia , Hong Kong ,Israel , Japón y Singapur entre los años 1979 y 1996; en todos estos países encontró un incremento tanto de los embarazos gemelares como de los múltiples. En Australia y Canadá hubo un aumento del 20% y en Noruega y Suecia el aumento se elevó al 60% durante este periodo; el autor concluye que en el mundo occidental y en algunos países asiáticos la incidencia del embarazo múltiple ha experimentado un notable incremento; éste no puede explicarse solamente por factores biológicos como la edad y paridad, siendo los nuevos procedimientos de reproducción asistida los máximos responsables. El hecho de que en Australia la incidencia de gemelares es mayor entre las mujeres casadas (14,1/1000) que en las solteras (10/1000), habla también a favor de la implicación de los métodos de reproducción asistida en el incremento de la gemelaridad observado en los últimos años, ya que lógicamente las casadas recurren con más frecuencia a los tratamientos de esterilidad. Resultados muy parecidos son los de Dinamarca; WESTERGAARD y col. (2) en 1998, en el periodo 1989-1994 encontra ron un aumento de embarazos gemelares de 2,7 veces y de triples de 9,1 en primíparas mayores de 30 años que atribuyen básicamente a los tratamientos de esterilidad. En España también se ha observado un aumento de los embarazos gemelares; según GONZALEZ (3), en la Maternidad la Pa z , la incidencia se ha elevado del 0,85% de los partos en el año 1984 al 1,5% en 1995. En el Departamento de Obstetricia y Ginecología del Hospital 12 de Octubre, d u rante esta ultima década, los embarazos múltiples han pasado del 1,17% en 1989 al 1,33% en los primeros cuatro primeros meses de 1999 (Tabla I) Al igual que sucede fuera de nuestro país este incremento no puede atribuirse solamente a factores biológicos tales como la edad y la paridad; es evidente que la proliferación de las técnicas de reproducción asistida han influido de forma decisiva en este incremento. Diagnóstico del embarazo múltiple El diagnóstico del embarazo múltiple se ha quedado limitado a la ecografía. La radiografía ha quedado relegada y la exploración clínica, con ser importante, ha pasado a un segundo plano. Desde el punto de vista práctico hay que distinguir el diagnóstico en el primer trimestre y el diagnóstico después de la 12 semana. 1.-Diagnóstico del primer trimestre Debe realizarse siempre mediante ecografía transvaginal. Sólo en casos excepcionales habrá que recurrir a la transabdominal. Comprende a su vez el diagnóstico del embarazo , el de la cigocidad, la asimetría, la evanescencia y el de la gestación con más de dos embriones. 1.1. -Diagnóstico del embarazo gemelar Cuando la vesícula coriónica alcanza un diámetro de 5 a 6 mm., el diagnóstico de gestación gemelar bicorial es evidente si se visualizan dos vesículas, esto es posible a partir de la 5ª semana de amenorre a; después aparecerán la vesículas vitelinas y los embriones. Cuando se ven dos vesículas puede asegura rse el diagnóstico de gemelaridad, pero si solamente se visualiza una sola vesícula en la 5ª e incluso en la 6ª es posible la duplicación del embrión , antes de que se vea por ecografía, por lo que puede parecer una gestación única y después a parecer dos embriones. El latido cardiaco es posible visualizarlo a partir de que el embrión adquiere los 2 mm de longitud; el hallazgo de dos embriones con latido permite el diagnóstico de certeza del embara zo gemelar y el de vida de ambos embriones. 1.2.- Diagnóstico de cigocidad En aproximadamente el 70% de los casos el embara zo gemelar se produce por la fecundación de dos ovocitos con sendos espermatozoides, dando origen a un embarazo gemelar bicigótico (son dos embriones y después fetos dife rentes que coinciden en el tiempo). En estas gestaciones hay dos placentas y dos bolsas amnióticas. El 30% de las gestaciones ge m e l a res se producen por la división precoz del embrión; dependiendo de cuando se produce la división pueden producirse las siguientes variedades de gestación gemelar monocigótica: En el 25% de las gestaciones monocigóticas, la división se produce en el estadio de mórula entre el 1º y 4º día después de la fecundación, dando lugar a una gestación bicorial y biamniótica, aunque ocasionalmente pueden fusionarse las placentas y, aun así, raravez se producen anastómosis entre la circulación de ambas por lo que el desarrollo del embarazo suele ser como el del gemelar bicigótico. El 75% de los embarazos gemelares monocigóticos se producen por la división de un embrión en fase de blastocito, entre el 4º y 8º día después de la fecundación; cada embrión forma su cavidad dando lugar a una gestación monocorial y biamniótica. Rara vez, en aproximadamente el 2% de los embarazos monocigóticos, la división se produce entre el 8º y el 13º día dando lugar a una gestación monocori al y monoamniótica. Excepcionalmente la división puede producirse después, dando lugar a gemelos no separados (siameses). • Diagnóstico de la gestación bicorial biamniótica Cuando las vesículas alcanzan 5 ó 6 mm de diámetro es posible hacer el diagnóstico de gestación bicorial biamniótica. Mas tarde aparecerán las vesículas vitelinas y los embriones cada uno separados por un grueso tabique. Es aconsejable no hacer el diagnóstico definitivo de seguridad hasta que no se vean los dos embriones con latido, dada la alta frecuencia de embriones evanescentes en los días previos a su visualización. El tabique de separación es ancho y se separa en la zona de contacto con el trofoblasto dando una imagen triangular que ha dado en llamarse "signo de lambda",típico de las gestaciones bicoriales. Los trofoblastos pueden observarse separados o unidos. Estas gestaciones pueden ser bicigóticas o monocigóticas, siendo imposible por ecografía distinguir una de otra. • Diagnóstico de la gestación monocorial biamniótica Al principio sólo se ve una cavidad y unos días después aparecen dos vesículas vitelinas y después dos embriones en sendas bolsas amnióticas. El crecimiento de ambas bolsas comprime el celoma extraembrion a rio uniéndose las membranas; el tabique que separa las bolsas amnióticas es más fino que el de las gestaciones biamnióticas y no existe el signo lambda.Se visualiza una sola placenta. • Diagnóstico de la gestación monocorial monoamniótica Comienza viéndose una sola vesícula, después una sola vesícula vitelina y por último dos embriones en una sola bolsa amniótica y con una placenta. En este tipo de embarazos, en los primeros días, ecográficamente la imagen es igual que la de un embarazo único, el diagnóstico no es posible hasta que no se ven los dos embriones. De lo anteriormente expuesto se deduce que cuando se ven dos embriones en la misma bolsa amniótica puede asegurarse que se trata de gemelos monocigóticos, mientras que si se ven dos bolsas amnióticas puede tratarse de gemelos monocigóticos o bicigóticos. 1.3.- Diagnóstico de la asimetría En los gemelares bicigóticos, e incluso en los monocigóticos producidos por división muy precoz, es posible que los embriones tengan un tamaño diferente debido a que cada uno tiene un potencial de crecimiento y unas características de implantación distintas. En los bicigóticos dado que la ruptura de los folículos puede no ser sincrónica y la fecundación producirse con algún decalaje, puede suceder que en una exploración muy precoz sólo se vea una vesícula induciendo al error de diagnosticar una gestación única.También puede suceder que se vea latido cardiaco en uno de los embriones sin que haya aparecido aun en el otro, pudiéndose diagnosticar embarazo gemelar con uno de los embriones muerto. En los raros casos de superfetación (fertilización de un segundo ovocito en una mujer embarazada previamente), podría encontrarse una discordancia en el tamaño de los embriones y en la cronología de la aparición de la vesícula vitelina, el embrión, su latido cardiaco y sus distintas estructuras. Algo parecido puede suceder con la superfecundación (fertilización de dos ovocitos en coitos diferentes).Aunque hay algún caso descrito ambas posibilidades son excepcionales y dificilmente demostrables. 1.4- Embrión evanescente o lisis embrionaria Cuando se diagnostica precozmente la gestación gemelar, con frecuencia uno de los embriones se pierde y al cabo de cierto tiempo no queda ningún signo ecográfico que recuerde a una gestación gemelar. La desaparición precoz de uno de los embriones no suele dar ningún signo clínico y la evolución del embrión restante suele ser normal. La frecuencia con la que sucede la lisis de uno de los embriones es difícil de evaluar; depende de la precocidad del diagnóstico, de si el embarazo es mono o bicigótico y de la edad de la mujer. En un estudio realizado por DICKEY y cols. sobre 227 embarazos gemelares diagnosticados precozmente en mujeres tratadas de esterilidad encontraron que, si el diagnóstico se realizó en la fase de visualización de las vesículas, las mujeres menores de 30 años perdían uno de los embriones en el 37% de los casos , mientras que en las mayores de 29 años se elevó al 49%;por el contrario cuando el diagnóstico se hizo por la visualización de dos embriones vivos la pérdida de uno de los embriones descendió al 9% y 16% respectivamente . En el caso de gestación monoamniótica la incidencia de pérdida de uno de los embriones es aun mayor. 1.5 - Diagnóstico de gestación con más de dos embriones La mayoría de las veces corresponden a embarazos conseguidos con tratamientos de esterilidad; el diagnóstico puede hacerse muy precozmente basado en la visualización de varias vesículas o un poco más tarde cuando se observan los embriones. En estos casos la evanescencia o lisis de uno o varios de los embriones es muy frecuente. Los autores mencionados anteriormente estudiando 43 embara zos triples encontraron que la pérdida de un embrión sucedía en más del 60% de los casos; con frecuencia aun mayor sucede cuando la gestación es de más de tres embriones. Por esta razón hay que esperar al menos hasta la 10ª ó 13ª semana antes de decidir una embriorreducción. 2.- Diagnóstico del segundo y tercer trimestre Una vez pasado el primer trimestre, el diagnóstico ecográfico de la gestación múltiple tiene como objetivos la confirmación del diagnóstico, el de vida fetal, malformaciones, control del crecimiento de los fetos, diagnóstico del síndrome de transfusión feto-fetal y, sobre todo, el diagnóstico de corionicidad. El diagnóstico ecográfico de control de bienestar fetal no difiere mucho del de feto único por lo que no será tratado. 2.1.- Diagnóstico de corionicidad y tipo de amnios A partir de la 10ª semana el numero de placentas y de cavidades amnióticas es posible diagnosticarlo en un considerable porcentaje de casos. El objetivo principal en la exploración ecog r á fica de la segunda mitad de la gestación es determinar el número de corion y amnios ya que la morbilidad y mortalidad perinatal del embarazo múltiple esta íntimamente ligada a esta condición. El diagnóstico se basa en los siguientes hallazgos: a) Determinación del sexo de los gemelos; cuando son de distinto sexo puede asegurarse que se trata de una gestación bicorial y biamniótica. Por el contrario, si no puede diagnosticarse o son del mismo sexo el diagnóstico debe basarse en otros criterios ya que la gestación puede ser monocorial o bicorial. b) Determinación del número de placentas; si es posible identificar con cl a ridad la existencia de dos placentas con áreas de implantación separadas, el diagnóstico de gestación bicorial puede establecerse. No es suficiente observar una placenta en cara anterior y aparentemente otra en cara posterior; con frecuencia una placenta situada en uno de los bordes uterinos o en el fondo puede dar imágenes confundibles con las de dos placentas, una anterior y otra posterior; este error es más frecuente en el segundo trimestre de la gestación. c) Cresta placentaria: La placenta única puede confundirse con la de la gestación bicorial cuando están fusionadas; la observación de la zona de implantación de las membranas puede dar el diagnóstico. Cuando se trata de una gestación bicorial en la zona de unión con la placenta del tabique que separa las dos bolsas amnióticas se observa la imagen lambda, a la que ya se hizo referencia;esta imagen triangular delimita un espacio con la misma ecogenicidad que el de la placenta; este "pico placentario" se debe a la unión de los dos bordes placentarios, las membranas del corion calvo y las dos bolsas amnióticas. La frecuencia con la que puede identificarse este pico placentario varía dependiendo de las características de cada caso; los autores con más experiencia sólo logran identificarle en un 50% de las gestaciones bicoriales. d) Grosor del tabique que separa las bolsas amnióticas; la membrana que separa las dos bolsas amnióticas de un embarazo gemelar bicorial está constituida por cuatro capas mientras que la de los embarazos monocoriales sólo tiene la capa amniótica de cada una de las bolsas;esto hace que el tabique de separación de las bolsas sea más grueso en las gestaciones bicoriales; suele fijarse en 2 mm. el grosor que diferencia ambos tipos de gestaciones. De todos los signos señalados el del grosor es el menos fiable, sobre todo,en el tercer trimestre. El diagnóstico de la gestación monoamniótica se basa en la no visualización del tabique de separación de las dos bolsas. En ocasiones el tabique existe pero no es posible visualizarlo, esto puede ocurrir en los casos de gestaciones biamnióticas con oligoamnios en uno de los fetos; en ocasiones debe buscarse el tabique de separación en las proximidades de las extremidades del feto o en la región nucal; la observación minuciosa permite muchas veces visualizar un poco del tabique de separación. Debe sospech a rse la gestación biamniótica, aunque no se vea el tabique de división, cuando uno de los fetos ge n e ralmente más pequeño se encuentra re chazado hacia la peri fe ria de la cavidad e inmóvil ; esta situación es muy llamativa, como veremos a continuación, en el síndrome de transfusión fetofetal. La exploración de los cordones puede, en ocasiones, facilitar el diagnóstico de gestación monoamniótica. La observación de entrecruzamiento de los cordones, cuando es muy evidente, puede permitir el diagnóstico de gestación monoamniótica. Pero más importante que el trayecto de los cordones es visualizar su inserción placentaria; cuando las inserciones están muy próximas y entre ellas no se ve ningún tabique es muy probable que se trate de una gestación monocorial. A pesar de todo, en ocasiones, no es posible dilucidar si la gestación es mono o biamniótica; en estos casos se ha propuesto la inyección intraamniótica de un contraste hidrosoluble; en los casos de gestación biamniótica en la radiografia realizada a las 24 horas se observará contraste en las asas intestinales en sólo uno de los fetos. Este procedimiento es invasivo, engorroso y no siempre infalible; en efecto, cuando el feto tiene escasa vitalidad puede no deglutir líquido amniótico e inducir a un diagnóstico erróneo. 2.2.- Control del crecimiento fetal y gemelos discordante Los fetos gemelos tienen mayor riesgo de tener alteraciones del crecimiento; unas veces son retardos del crecimiento que afecta a los dos fetos y en otras hay una discordancia. El crecimiento discordante refleja una alteración en uno de los fetos siendo una de las causas más frecuentes de morbilidad de las gestaciones múltiples . El diagnóstico prenatal de la discordancia gemelar se hace mediante ecografia, según los siguientes criterios: – Diámetro biparietal: diferencia de 5 o más mm. – Circunferencia cefálica: diferencia igual o mayor del 15%. – Circunferencia abdominal:diferencia igual o mayor de 20 mm. – Peso estimado: diferencia igual o mayor del 15%. – Doppler umbilical A/B:diferencia igual o mayor del 15%. El valor predictivo de estos parámetros en el segundo y tercer trimestre es bueno a excepción del diámetro biparietal y circunferencia cefálica que en el tercer trimestre tienen muy poco valor. Un caso especial de discordancia es el síndrome de transfusión feto-fetal que se comentará más adelante. 2.3.- Cuadros asociados con las gestaciones monocoriales En las gestaciones monocoriales es frecuente que existan conexiones vasculares entre las circulaciones placentarias fetales, mientras que en las gestaciones bicoriales es excepcional. Cuando existen estas conexiones es posible el paso de sangre de un feto al otro y, en ocasi ones especiales, émbolos de diferente naturaleza. Las conexiones se producen entre los vasos subcorial es y en el espesor del parénquima placentario ; pueden ser: vena-vena y arteriavena. Dependiendo de las características la transfusión puede ser de escaso valor, sin repercusión en el desarrollo de ambos fetos, hasta producir una grave alteración que ponga en peligro su vida; desde las formas leves a las graves hay toda una variedad de casos con mayor o menor repercusión. a) Síndrome de transfusión feto-fetal: se produce por una anastómosis arteriovenosa en las gestaci ones monocorial es y biamnioticas; puede darse en las gestaciones monoamni óticas y excepcionalmente en las bicoriales. En los reci én nacidos existe una dife rencia de valor hematocrito del 15% o más de 5 gr. de hemoglobina. Uno de los fetos, denominado transfusor, transfunde su sangre a través del shunt al fetoreceptor. En el feto transfusor se produce retardo del crecimiento e hipovolemia; ésta provoca disminución del flujo renal, responsable de la anuria y del oligoamnios. En casos extremos el feto es rechazado con las membranas pegadas a la piel hacia la periferia constituyendo el denominado "stucktwin". El pronóstico es muy malo, suelen morir intra útero o en el periodo neonatal por hipoplasia pulmonar. En el feto receptor se produce una hipervolemia, con gran aumento de l a diuresis e hidramnios. Este puede ser la causa de la elevada proporción de partos pretérmino que se observan en estos casos. A veces el feto hace una insuficiencia cardiaca congestiva desarrollando un hidro p s. La mortalidad del receptor es también muy elevada aunque un poco menor que la del transfusor ; dejándoles evolucionar espontáneamente, la mortalidad oscila entre el 90 y 98% para el transfusor y entre el 80 y 88% para el receptor. Cuando se produce la muerte del gemelo transfusor la vida del receptor corre serio peligro por lo que si tiene una madurez suficiente debe interrumpirse la gestación. En l a ecografía se observa unos gemelos discordantes; uno de ellos con severo oligoamnios y el otro con polihidramnios y a veces hidrópico. En los casos graves el gemel o transfusor es muy pequeño, estáre chazado hacia un cuerno uterino, sin movilidad y, con frecuencia, es muy difícil visualizar el tabique separador de las bolsas amnióticas. Una exploración minuci osa puede permitir ver parte del tabique pegado a las pequeñas partes o en el dorso a nivel de l a escotadura que suele existir entre la cabeza y éste. El feto transfusor suele tener signos de insuficiencia cardiaca congestiva e hidrops. Con frecuencia los índices de impedancia de la arteria umbilical son diferentes; se han descrito ausencia de fluj o telediastólico y flujo rev e rso en la arteria umbilical. Recientemente YAMAN y cols.(4) han publicado el mal pronósti co del fl ujo venoso umbi lical pulsátil y del aumento del flujo reverso de la cava inferior; en 56 fetos en l os que el flujo venoso era normal, la mor talidad perinatal fue 1,7% y del 64% cuando era patológico; en l a mayoría de los casos uno de los fetos era hidrópico. Dado el mal pronóstico del sí ndrome se han propuesto terapias invasivas, tal es como la amni ocentesis descompresora , coagulación con láser de las anastomosis y l igadura de uno de los cord o n e s. L a amniocentesis evacuadora se hace extra yendo gran cantidad de líquido amniótico y seccionando el tabique de separación de las bolsas; la amniocentesis se repite cuantas veces sean necesarias hasta que los fetos tengan un grado de madurez aceptable. Los buenos resultados que se han obtenido con esta técnica se cree son debidos a la mejoría de la circulación producida por la descompresión. La coagulación de las anastomosis subcoriales por fetoscopia mediante láser es una técnica con la que se han publicado muy buenos resultados. HECHER y col. ( 5 ) , en 1999, publicaron los resultados del tratamiento de 73 casos mediante coagulación con láser con control fetoscópico y 43 con amniocentesis más septostomía; la edad gestacional media fue de 20,7 y 20,4 semanas respectivamente, la supervivencia fue del 61% (89 de 146 ) frente al 51% (44 de 86) a pesar de lo cual las diferencias no son estadísticamente significativas; murieron intraútero el 3% frente al 19% (p=0,003), se prolongó la gestación una media de 90 días vs 72 días (p=0,002); el peso medio para el transfusor fue de 1700 gr. vs 1147 (p=0,03) y para el receptor de 2000 gr. y 1560 respectivamente aunque estas diferencias no fueron estadísticamente significativas. Estos resultados parecen hablar a favor de la coagulación de las anatomosis, no obstante hay que señalar que las diferencias en cuanto a mortalidad perinatal no son tan espectaculares; por otro lado, hay que comentar que el estudio está hecho en épocas diferentes, primero el grupo tratado con amniocentesis y años después el tratado con láser por lo que las conclusiones que puedan extraerse de este trabajo deben ser tomadas con reservas. También se ha propuesto como tratamiento la ligadura del cordón cuando uno de los fetos tiene una alteración irreversible en los casos de acardio; con este procedimiento DEPREST y cols.(6) han publicado los resultados de 23 casos con una supervivencia del 71%; los resultados no son tan buenos como pudieran parecer ya que hubo el 40% de casos de rotura prematura de membranas. b) Síndrome de embolización del gemelo. Cuando uno de los gemelos muere se han descrito lesiones en el feto superviviente a nivel del sistema nervioso central tales como porencefalia, ventriculomegalia y microcefalia; también se han descrito lesiones de intestino delgado y de riñón. Su etiopatogenia no se conoce con certeza, se piensa pueden ser debidas a embolias de trofoblasto, de coágulos sanguíneos, de detritus procedentes del feto muerto o exanguinotransfusión con graves transtornos hemodinámicos. La posibilidad de lesión cerebral parece ser mayor en los casos de anastomosis vena-vena, seguida de la arteria-arteria y cuando existe hidramnios e hidrops. Otro peligro potencial en caso de muerte de un gemelo, si la gestación continúa, es la posibilidad de una coagulación intravascular en la madre ; esta complicación es conocida en los casos de gestación única con muerte fetal diferida; en los casos de embarazo gemelar con uno de los fetos muertos hay descritos también algunos casos, no obstante la incidencia de esta complicación es tan escasa que no justifica la interrupción de la gestación. c) Gemelar acardio. Es un tipo de gestación gemelar en la que uno de los gemelos no tiene corazón o todo lo más un rudimento con dos pequeñas cavidades. Sólo se da en las gestaciones monocoriales y la incidencia de este tipo de malformación es muy escasa (1 cada 35.000 embarazos) .La perfusión sanguínea se produce gracias a unas anastómosis con la circulación del otro feto a nivel de la placenta. El acardio suele tener gravísimas malformaciones reduciéndose, a veces, a una estructura deforme en la que difícilmente pueden reconocerse las formas y estructura de un feto, en todo caso nunca existe posibilidad de supervivencia. El feto normal perfunde su sangre a la placenta a través de las arterias umbilicales, la sangre pasa al a cardio a través de las anastamosis arteria-arteria y siguiendo una corriente retrógrada pasa, a través de las arterias hipogástricas, a irrigar la zona inferior; de esta forma log ra extraer el poco oxígeno de la sangre g racias al cual desarrolla principalmente su porción caudal. La sangre sigue por vía retrógrada hasta las porciones superi o res del acardio y vuelve a la placenta a través de la vena umbilical, completando así la circulación retrógrada en el feto acardio (circulación arterial reversa gemelar) . Este tipo de circulación produce un aumento del flujo renal y una insuficiencia cardiaca congestiva que pueden causar hidramnios, hidrops y la muerte del feto. La mortalidad en estos casos es muy alta (alrededor del 55%). Bibliografía 1. Imaizuni Y :Trends of twinning rates in ten countries, 1972 - 1996. Acta Genet Med GemelIol (Roma), 1997 ,46 :209 - 18 2. Westergaard T, Wohlfahrt J,Aaby P, Melbyc M: Multiple pregnancies in Denmark 1980-1994 Ugeskr Laeger 1998, 160:5794-7 3. González A: Embarazo multiple. En:Tratado de Obstetricia y Ginecología Vol.1. J A Usandizaga y P de la Fuente. Mc-Graw Hill Interamericana.Madrid, 1997. 4 . Yaman C, Arzt W, Tulzer G, Tews G: Pulsations of the umbilicalvein: pathophysiologic aspects and fetal outcome. Z Geburtshilfe Neonatol 1998 NovDec;202(6):235-9 5. Hecher K, Plath H,Bregenzer T, Hansmann M,Hackeloer BJ Endoscopic laser surgery versus serial amniocenteses in the treatment of severe twin-twin transfusion syndrome. Am J Obstet Gynecol 1999 Mar;180(3 Pt l):717-24 6 . Deprest J A , Van Ballaer PP, Evrard VA , Peers KH, Spitz B, Stcegers EA, Vandenberghe K: Experiencc with fetoscopic cordligation.Eur J Obstet Gynecol Reprod Biol 1998 Dec;81(2):157-64. Control del bienestar fetal 1.- Adaptación materna Los cambios experimentados por la madre para adaptarse al embarazo múltiple son similares a los que ocurren en la gestación única pero mucho más acentuados, incrementándose notablemente la producción de hormonas, inicialmente como consecuencia de un incremento en la masa placentaria y posteriormente dependiente de la unidad fetoplacentaria.Al término, los niveles plasmáticos y urinarios de estriol son más del doble de los detectables en gestaciones únicas. Por otra parte, existen una serie de circunstancias asociadas que deben ser tenidas en cuenta ya que pueden incrementar el riesgo que conlleva para la madre una gestación múltiple. Se ha visto que las mu j e res que conciben gemelos dicigóticos tienen más edad, mayor paridad, talla y peso que las que tienen una gestación única o gemelos monocigóticos. Por otra parte, la incidencia de gemelaridad es más alta en las mujeres con sobrepeso o con obesidad franca; estos hechos se relacionan con una mayor edad y paridad. Cuando se comparan las gestaciones múltiples es-pontáneas con las obtenidas con técnicas de reproducción asistida se observa que las mujeres que han recibido tratamiento son mayores, aunque están más delgadas que las que se embarazan de forma espontánea, y además tienen un nivel cultural superior. lnicialmente el curso del embarazo no suele conllevar complicaciones para la madre, aunque, como consecuencia del mayor aumento de los niveles de coriogonadotropina, las naúseas y los vómitos pueden resultar más intensos que en las gestaciones únicas. Al comienzo del segundo trimestre el volumen uterino es similar en las gestaciones con feto único y en las gemelares; a las 18 semanas es doble en los gemelares y a las 25 semanas de gestación el volumen uterino en la gestación gemelar es equivalente al alcanzado a término cuando existe un solo feto. Como promedio, el volumen uterino en la gestación gemelar llega a alcanzar los 10 litros, mientras que en la gestación única no suelen supera rse los 5 litros. Este incremento de la sobrecarga mecánica materna es la causa de la mayor incidencia de lumbalgia, hemorroides, estreñimiento pertinaz, polaquiuria, dificultad respiratoria, edemas, insuficiencia venosa vulvar y de miembros inferiores que se observa en las gestaciones múltiples. En ocasiones puede instaurarse una uropatía obstructiva por compresión que puede dañar seriamente la función renal. En las gestaciones múltiples el aumento de peso materno difiere del que se produce en las gestaciones únicas tanto en la cantidad como en el patrón de incremento ponderal. En general la gestante comienza antes a ganar peso y además lo hace de forma más rápida en los embarazos gemelares. Si los dos fetos superan los 2500 gramos y alcanzan las 37 semanas, el aumento de peso experimentado por la madre será como promedio de unos 20 kg. El patrón de ganancia de peso de la madre se relaciona con el resultado del embarazo gemelar. Un incremento ponderal bajo antes de las 24 semanas está significativamente asociado con una limitación en el crecimiento intrauterino de los fetos y con mayor morbilidad fetal, independientemente del peso ganado por la gestante después de las 24 semanas. Por otra parte, en las mujeres con bajo peso un incremento ponderal superior a 450 gr. por semana antes de la 20 semana de gestación y de más de 790 gr. en las semanas posteriores se asoció con un peso fetal > 2500 gr. siendo estos resultados comparables con los vistos en las mujeres de peso normal con un incremento ponderal de al menos 675 gr. por semana después de las 20 semanas de embarazo. Existen pocas referencias con respecto al incremento de peso materno que se produce en las gestaciones de trillizos y cuatrillizos. En el embarazo triple un aumento ponderal materno de 18-23 kg. a las 32-34 semanas se ha asociado con un peso medio para los recién nacidos de 1666-1911 gr. En las gestaciones cuádruples la ganancia de peso materno de 20-31 kg. a las 31-32 semanas se ha acompañado de un peso fetal de 1414-1536 gr. En el momento actual, dado el ambiente socio-cultural existente, puede ser más importante e n fatizar en la necesidad de que la mujer con una gestación múltiple debe alcanzar el incremento pondera lo idóneo para que el desarrollo fetal sea adecuado, que en la necesidad de recomendar dietas que lo limiten. La anemia puede complicar hasta uno de cada 5 embarazos múltiples. Sin embargo únicamente es posible detectar la existencia de una deficiencia de hierro en el 15% de las pacientes. Es recomendable administrar un suplemento de hierro y folatos a todas las embarazadas con gestaciones múltiples para asegurar el aporte ante unos requerimientos fetales incrementados. La gestación múltiple conlleva un incremento en el gasto cardíaco materno superior al asociado a las gestaciones múltiples . En el tercer trimestre aumentan claramente la frecuencia cardiaca y el volumen sistólico. Existe un ri e s go incrementado de que se agrave una hipertensión preexistente o de que se instaure una enfermedad hipertensiva inducida por la gestación. En las gestaciones múltiples la hipertensión no sólo se desarrolla con mayor frecuencia, sino que además tiende a presentarse antes y a ser más grave. La frecuencia de esta complicación asciende al 10-15% en las gestaciones gemelares bicoriales y hasta un 40-50% en las monocoriales. Se estima que el embarazo gemelar conlleva en general un riesgo de preeclampsia casi cuatro veces mayor, independientemente de la raza y la paridad , que el existente en una gestación única; este riesgo se hace 14 veces mayor cuando la mujer es nulípara. Cuando se trata de gestaciones con alto número de fetos la hipertensión frecuentemente se complica con epigastralgias, hemólisis y trombocitopenia. Al parecer, el número de fetos y la masa placentaria participan directamente en la patogenia de la pre e clampsia ya que se ha comprobado que la frecuencia de esta complicación es mayor en las mujeres con trillizos que en las gestantes con trillizos reducidos a gemelos. 2.- Crecimiento fetal Es frecuente que los recién nacidos producto de gestaciones múltiples sean de bajo peso, ya porque hayan nacido pretérmino, porque hayan sufrido retraso de crecimiento intrauterino, y en algunos casos porque se asocian ambas circunstancias. En general, cuanto mayor es el número de fetos mayor será el grado de retraso de crecimiento.Además, cuando dos proceden de un único óvulo es probable que sea mayor la alteración del desarrollo que cuando cada feto proviene de un óvulo diferente. Excluyendo las malformaciones, las influencias del sexo fetal, la posibilidad de una insuficiencia placentaria o de una comunicación vascular, el retraso de crecimiento de los gemelos parece estar en relación fundamentalmente con una disminución de la nutrición durante el tercer trimestre. El hacinamiento de múltiples fetos en la cavidad uterina supone una sobrecarga de la capacidad materna para suministrarles nutrientes. lnicialmente se consideró que la reducción selectiva de trillizos a gemelos antes de las 12 semanas se acompañaba de un patrón de crecimiento típico de gemelos en los fetos restantes, más que de trillizos y se pensó que el crecimiento fetal estaba determinado por la cantidad de fetos que residen en el útero en el embarazo avanzado y no por su potencial embrionario. Un análisis de regresión múltiple realizado por Depp y cols. en una serie de 236 casos de reducción multifetal en el primer trimestre publicada en 1996 sugiere, sin embargo, que en las gestaciones múltiples, aunque disminuya el número de embriones, no desciende la incidencia de retraso de crecimiento en los gemelos restantes, que presentarán con mayor frecuencia esta complicación que los fetos procedentes de gestaciones originalmente gemelares. La mayor susceptibilidad materna a la cetosis por inanición en las gestantes con embarazos gemelares indica que existe una mayor derivación de los recursos metabólicos maternos hacia los fetos gemelos. La demostración de un incremento prog resivo de las concentraciones hemáticas de eritropoyetina en los gemelos, inexistente en los fetos únicos, indica la existencia de una disminución paralela de la perfusión de la placenta, de su función, o de ambas cosas, al avanzar la edad gestacional en las gestaciones gemelares. Aunque existen muchas dife rencias según las series, distintos autores coinciden en que el peso de los gemelos es similar al de los fetos únicos hasta las 28-30 semanas; a las 34-35 semanas las diferencias de peso entre fetos procedentes de gestaciones únicas y múltiples son evidentes y a mayor edad gestacional estas dife rencias son prog resivamente más marcadas. Después de las 38 semanas de gestación la incidencia de retraso de crecimiento manifiesto se cuadriplica hasta incluir a casi la mitad de los gemelos. Por otra parte, en los embarazos de gemelos o trillizos el descenso de la velocidad de crecimiento que se produce en las gestaciones avanzadas ocurre antes del periodo considerado como postérmino en las gestaciones únicas. Este descenso se produce tanto en las gestaciones únicas, como en las gemelares o triples, dos semanas después del momento en el que se alcanza el peso medio fetal correspondiente a cada uno de los grupos. Los datos anteri o res sugieren que para las gestaciones únicas, gemelares o triples la postmadurez y el riesgo de complicaciones asociadas se presenta con una cronología diferente, a las 42, 40 y 38 semanas respectivamente, y este hecho es muy importante con vistas a la actitud obstétrica a tomar. 3 - Control ecográfico del desarrollo fetal La ecografía, como ya se ha citado,es fundamental para el control del crecimiento de los fetos. Tradicionalmente, los estudios ecográficos dirigidos al control del crecimiento en las gestaciones múltiples se han referido al crecimiento de los gemelos en el tercer trimestre, pero datos recientes indican que pueden existir diferencias entre ambos fetos en el primer y segundo trimestre de gestación. El hecho de que en los retrasos de crecimiento de los fetos gemelos se asociasen frecuentemente valores bajos en los parámetros biométricos del polo cefálico y en los abdominales se consideró que se trataba de retrasos de crecimiento armónicos, tipoI, pero la somatometría de los recién nacidos descarta absolutamente esta posibilidad al demostrar que se trata de neonatos con una morfología disarmónica,característica de los retrasos de crecimiento tipo II,el perímetro cefálico y la longitud son perfectamente comparables a los de los fetos únicos. Esta discrepancia de datos está en relación con la dolicocefalia fetal que puede hacer que se infravaloren las dimensiones del polo cefálico si sólo se considera el DBP. Es necesario considerar el perímetro o el área cefálica y relacionarlos con los correspondientes valores abdominales, y de esta forma se podrá demostrar que la gran mayoría de los retrasos de crecimiento intrauterino en las gestaciones múltiples son de tipo II. 3.1.-Gestaciones gemelares a) Primer trimestre Los retrasos de crecimiento y las discordancias son más frecuentes en las gestaciones gemelares monocoriales que en las bicoriales, de ahí la importancia de establecer el diagnóstico diferencial entre ambas en el primer trimestre, que es cuando resulta más fácil. b) Segundo trimestre En algunas series se ha encontrado que la discordancia entre gemelos puede detectarse desde las 23-24 semanas de gestación, aunque el mayor enlentecimiento en el desarrollo del gemelo pequeño se manifieste entre las 33 y las 37 semanas. Pero la mayoría de los autores demuestran que el crecimiento de los gemelos que posteriormente desarrollan una discordancia es similar en el segundo trimestre. Si se presenta un retraso de crecimiento en el segundo trimestre debe descartarse que la etiología sea la existencia de un síndrome de transfusión feto-fetal que puede manifestarse ya en este trimestre como complicación específica del embarazo gemelar monocoriónico. c) Tercer trimestre En el control del desarrollo del producto de una gestación múltiple debe de referirse a curvas de crecimiento específicas y no considerar que la "normalidad" viene dada por el crecimiento del mayor de los fetos. Aunque estadísticamente es más frecuente que en un embarazo gemelar sea un único feto el que sufre un retraso de crecimiento es obvio que la alteración del desarrollo puede afectar a ambos. En los últimos años se ha podido demostrar que el proceso de maduración de los fetos procedentes de gestaciones múltiples está acelerado en comparación con el de los fetos únicos, demostrándose una mayor capacidad de supervivencia para los gemelos y trillizos prematuros y de bajo peso cuando se les compara con niños de características similares producto de gestaciones únicas, y son estos los hechos que deben determinar las actitudes obstétricas a tomar en las gestaciones múltiples. Igual que en el embarazo único, no existe un método estándar para el diagnóstico de la discrepancia entre gemelos o del retraso de crecimiento intrauterino. Los parámetros recomendables a valorar son: medidas cefálicas , abdominales y longitud del fémur. d) Periodicidad con la que debe realizarse la ecografía. Debe ser con mayor frecuencia que en la gestación unica, pero no existe unanimidad en cuanto a los intervalos. El número de ecografías se determinará en dependencia de las peculiaridades de cada caso. 3.2.- Gestaciones triples El control del desarrollo de los trillizos puede realizarse considerando los mismos parámetros ecográficos que para los fetos únicos o los gemelos. La incidencia de discordancia entre los trillizos es aproximadamente el doble de la observada entre gemelos. Para diagnosticar un retraso de crecimiento intrauterino en los trillizos deberíamos de contar con curvas especificas, cosa que es imposible dada su baja incidencia. 4.- Monitorización biofísica de la frecuencia cardíaca fetal 4.1.- Test no estresante Aunque no se ha podido comprobar la existencia de evidencia científica de la utilidad de este tipo de prueba para mejorar los resultados se tiene la impresión de que puede contribuir a reducir la mortalidad perinatal de estos fetos. Técnicamente, la realización de esta prueba en las gestaciones múltiples conlleva una serie de dificultades asociadas: • El registro de la FCF de los gemelos debe realizarse preferentemente con un único monitor dotado de dos canales para el registro simultáneo de las dos FCF; si no se dispone de este sistema deben utilizarse dos cardiotocógrafos a la vez. En muchos casos se superponen los trazados de la FCF, dificultando la interpretación de los mismos, o se producen interferencias y pérdidas de foco asociadas al movimiento del propio feto o al desplazamiento secundario. Cuando se trata de trillizos es necesario utilizar un tercer monitor y es habitual que únicamente se pueda contar con intervalos cortos de registro valorable. • La localización correcta de los focos de la frecuencia cardiaca puede resultar engorrosa, más aún si se trata de más de dos fetos, y en muchos casos es necesario recurrir a la exploración ecográfica para la correcta ubicación de los captores de ultrasonidos. • Debe tenerse especial cuidado al valorar los resultados y que estamos ante el registro de dos fetos distintos, diferenciando la secuencia de aparición de los patrones transitorios. La simultaneidad en el registro de aceleraciones transitorias en los dos fetos debe hacernos sospechar que los dos captores de ultrasonidos, aunque estén situados a distancia,han registrado el mismo foco. • Con frecuencia la gestante no puede tolerar de forma prolongada la postura requerida para la realización del test basal al estar su capacidad respiratoria sensiblemente limitada y existir un mayor riesgo de que se vea limitado el retorno venoso a través de la cava por la compresión generada por un útero sobredistendido. • Con mayor frecuencia que cuando se trata de una gestación única, el grosor de la pared abdominal materna, la existencia de un hidramnios, o la hiperactividad fetal y/o la precocidad con la que se realizan frecuentemente los tests en las gestaciones múltiples (frecuentemente a las 28-30 semanas) pueden dificultar la obtención de un adecuado registro de la FCF, hasta el punto de que los resultados obtenidos no sean valorables, siendo necesario recurrir a otras pruebas de bienestar fetal. No existe un criterio unánime en cuanto al momento en que debe iniciarse la realización de los tests basales en las gestaciones múltiples, ni en cuanto a la periodicidad de los mismos. Parece prudente iniciar la realización de pruebas de bienestar fetal en el momento en que exista la posibilidad de adoptar actitudes obstétricas activas en función de los resultados obtenidos y teniendo en cuenta la coexistencia de otros factores de riesgo asociados. 4.2.- Prueba de la oxitocina La realización de pruebas de la oxitocina en los embarazos múltiples conlleva varios inconvenientes: • Las dificultades señaladas para la monitorización continua de la FCF en las gestaciones múltiples (intolerancia postural materna, pérdidas de foco...) están en estos casos agravadas por la necesidad de prolongar el registro el tiempo requerido para completar la prueba. • La prueba no debería realizarse antes de la madurez fetal ya que puede facilitar la puesta en marcha del parto en una situación en la que existe un riesgo especialmente elevado de prematuridad. • Existen más posibilidades de que al incrementar las dosis se produzca una hipestimulación uterina. • Por otra parte, la posibilidad de que se produzca como complicación una rotura prematura de las membranas supone un riesgo adicional y vendría a complicar la actuación ante una gestación ya de por sí de alto riesgo. • En las gestaciones múltiples coexisten además frecuentemente contraindicaciones absolutas o relativas para la realización de la prueba de esfuerzo con oxitocina, como por ejemplo la inserción anómala de la placenta, presentación de nalgas en el primer gemelo o situaciones oblicuas o transversas. Consideramos que actualmente existen otros métodos de gran utilidad para valorar el estado fetal en las gestaciones múltiples de forma que sólo excepcionalmente será necesario recurrir a la realización de pruebas de esfuerzo fetal con oxitocina, que por otra parte generan una gran cantidad de diagnósticos falsamente positivos de compromiso fetal. 4.3.- Doppler El desarrollo fetal en las gestaciones múltiples depende en gran manera de las características circulatorias que existan en la placenta por lo que la posibilidad de estudiar las resistencias vasculares fetoplacentarias ha abierto un nuevo e interesante campo para el diagnóstico del bienestar de estos fetos. Existe evidencia científica de que el análisis espectral de la onda de velocidad de flujo a nivel de la arteria umbilical es un procedimiento útil para el diagnóstico del progresivo deterioro de las reservas fetales y del retraso de crecimiento intrauterino y resulta lógico pensar que pueda ser tanto o más eficaz en las gestaciones múltiples en las que existe un riesgo incrementado de que se altere el crecimiento de uno o de ambos fetos. Además tiene un gran valor la información que aporta el estudio de flujos para el diagnóstico diferencial entre los gemelos discordantes y la existencia de una transfusión feto-fetal. Gerson y cols. encuentran en una serie de 76 gestaciones de gemelos que cuando los dos fetos tienen un adecuado patrón de crecimiento para la edad gestacional las características del flujo umbilical son similares a las que muestran los fetos únicos, aún cuando los valores indicadores de la resistencia existente son algo más altos en el caso de los gemelos. Por el contrario, cuando uno de los gemelos sufre un retraso de crecimiento,que se manifiesta por la existencia de una discordancia ponderal entre los dos fetos, se produce una divergencia en la resistencia umbilical de ambos haciéndose patológicos. La flujometría doppler resulta útil para el diagnóstico de la discordancia entre gemelos alcanzándose en algunas series una alta sensibilidad y especificidad. La combinación de la información aportada por la velocimetría doppler y por la ultrasonografía permite mejorar la sensibilidad que independientemente tienen ambas pruebas para el diagnóstico del retraso de crecimiento intrauterino en las gestaciones gemelares. 4.4.- Perfil biofísico Aunque el perfil biofísico se ha utilizado ampliamente para el control del bienestar fetal en las gestaciones únicas, encontramos únicamente una referencia en la que se valora su utilidad exclusivamente en gestaciones gemelares. 4.5.- Movimientos Aunque el recuento materno de los movimientos fetales puede ser útil para el control del bienestar fetal en las gestaciones únicas, en el embarazo gemelar tiene muy escaso valor, ya que la gestante es incapaz de diferenciar si la actividad que percibe procede de uno o de ambos fetos. Bibliografía – Luke B. What is the influence of maternal weight gain on the fetal growth of twins?. Clin Obstet Gynecol 1998; 41:57-63. – LuKe B. Reducing fetal deaths in multiple births: Optimal birth weights and gestaional ages for infants of twin and triplet births . Acta Genet Med Gemellol 1996;45:333-348. – Carrera JM, Mallafaré J, Ruiz J, López-Rodó V, Izquierdo M, Manubens M, Torrents M, Mufloz A. Embarazo gemelar. En:Cabero L Ed.Riesgo elevado obstétrico.Masson ed.Barcelona,1996;249-275.. – Depp R, Macones GA, Rosen MF, Turzo E, Wapner RJ, Weinblat VJ.Multifetal pregnancy reduction: Evaluation of fetal growth in the remaining twins. Am Obstet Gynecol 1996;174:133-1238. – Alexander GR, Kogan M, Papiernik EE.What are the fetal growth patterns of singletons, twins and triplets in the United States?.Clin Obstet Ginecol 1998;41:115125. – Carrera JM, Mallafré 1.Crecimiento intrauterino retardado por embarazo gemelar. En:Carrera JM cd.Crecimiento fetal normal y patológico.Ed.Masson,Barcelona,1996;309-324. – Sherer DM,Divon MY. Fetal growth in multifetal gestation.Clin Obstet Gynecol 1997;4:764-770. – The Cochrane Pregnancy and Childbirth Database. Doppler in high risk pregnancies. 1995,Issue 2. – Gersow. Ag,Wallace. Dm, Bridges Nr. Duplex doppler ultrasound in the evaluation of growth in twin pregnancies. Obstetr. Gynecol.1987;70:419-423. Prematuridad 1.- Introducción El útero humano está capacitado para conservar un feto único hasta las 40 semanas de gestación.A medida que aumentan el número de fetos, se incrementa proporcionalmente la tendencia al parto prematuro , de tal modo que la prematuridad es la complicación más frecuente de las gestaciones gemelares y múltiples. Se observa en el 20-50% de los gemelos, el 68 al 100% de los trillizos y el 93-100% de los cuatrillizos. La edad media al nacimiento está entre las 32 y las 35 semanas en las gestaciones triples y entre las 29 y las 33 semanas en las cuádruples. El parto pretérmino es 5.9 veces mayor en gemelares que en fetos únicos y 10.7 veces mayor en triples. La duración gestacional media de los gemelos es tres semanas menos que los fetos únicos. En promedio, los gemelos pesan 968 gr menos que los productos únicos y tienen 8.6 veces más probabilidades de pesar menos de 2500 gr y 9.2 veces de pesar menos de 1500 gr (Papiernik,1998) (1). Sin embargo, la observación de que la menor tasa de modalidad en los gemelos se encuentra a las 38 semanas, frente a las 40 de los fetos únicos, ha hecho sugerir a algunos autores que los límites de normalidad deberían cambiarse en los embarazos gemelares, con lo que disminuiría también el volumen de lo que se considera parto prematuro en este colectivo (Minikamo,1996)(2). 2.- Prevención Aproximadamente la mitad de la prematuridad, en los gemelares, es secundaria a la aparición espontánea de dinámica uterina, repartiéndose la otra mitad entre la rotura prematura de membranas y la finalización de la gestación por indicación médica. Se han dedicado gran cantidad de esfuerzos a hallar un método eficaz que permitiera disminuir las tasas de prematuridad. Se ha intentado diagnosticar precozmente la amenaza de parto prematuro mediante exámenes vaginales repetidos, valoraciones ecográficas o registros frecuentes de dinámica uterina y prevenir la aparición de contracciones mediante la administración profiláctica de betamiméticos, realización de cerclajes cervicales o reposo domiciliario u hospitalario.Aunque todas estas medidas no han conseguido disminuir sustancialmente las tasas de prematuridad. 2.1.- Reposo Muchos autores proponen el reposo como medida habitual. No hay criterios respecto a si debe ser domiciliario o en el hospital, o sobre si debe comenzar cuando se diagnostica la gestación múltiple, cuando la paciente percibe dinámica uterina o al empezar el tercer trimestre de gestación. El ingreso hospitalario, como medida preventiva, se ha propuesto clásicamente a partir de las 28-30 semanas, eligiendo el momento concreto en función del estado materno, de la presencia de dinámica uterina y del crecimiento fetal. Parece que el límite de las 28 semanas se eligió cuando las posibilidades de supervivencia de los neonatos por debajo de este momento eran mínimas. Sin embargo, parece tener poco sentido porque más de la mitad de la mortalidad fetal en las gestaciones gemelares se producen antes de la semana 28. En este momento, no se dispone de datos suficiente para afirmar la efectividad del reposo hospitalario preventivo ni para recomendarlo, ni tampoco se acostumbra a valorar sus inconvenientes. Es costoso, no sólo para el sistema sanitario sino también para la familia porque altera su vida cotidiana. Otra consideración merece el reposo domiciliario, entendido como el abandono de trabajo y la disminución de las actividades físicas cotidianas. En Francia se ha relacionado la disminución en las tasas de prematuridad con la disminución del número de horas trabajadas fuera de casa, el cambio en las cargas de trabajo, y la reducción o eliminación de tareas específicas como subir escaleras, lavar, pintar, o cambiar la decoración de la casa (Papiernick, 98) . Otros estudios han apoyado la idea de que la bipedestación por periodos prolongados o trabajar 40 horas o más a la semana aumentan el riesgo de parto pretérmino (Luke, 97) (3). En este contexto,parece prudente recomendar la supresión del trabajo fuera de casa cuando implica permanecer en bipedestación de manera prolongada, cuando comporta la carga de pesos, el ejercicio físico continuo de poca intensidad o intermitente de gran intensidad o el trabajo con máquinas industriales, especialmente las que producen vibraciones continuas o precisan de la utilización de cinturones de seguridad.Además, el posible efecto negativo del trabajo tiene un especial interés, porque junto con el tabaquismo, el consumo de alcohol y el estrés, es el factor de riesgo aislado más importante, susceptible de modificación. No está claro el mecanismo por el que la reducción de la actividad fisica ejerce su efecto beneficioso,pero existe alguna teoría. Parece que la bipedestación prolongada ocasiona una forma vertical del síndrome de hipotensión supina, comprimiéndose la vena cava por un útero apoyado profundamente en la pelvis. En esta posición,la única manera que tiene el útero de aliviar la presión sobre la cava es contrayéndose (Schneider, 84) (4). 2.2.- Cerclaje No se ha demostrado que el cerclaje profiláctico sea eficaz en la prevención del parto pretérmino ni en embarazos únicos ni en gemelares. No debe recomendarse y su indicación se circunscribe únicamente a los casos de incompetencia cervical. 2.3.- Betamiméticos profilácticos No se ha demostrado que la administración de betamiméticos orales o endovenosos de manera profiláctica tenga ningún efecto beneficioso en los embarazos gemelares. Además, las gestaciones múltiples son más susceptibles a presentar un edema de pulmón, razón por la cual los betamiméticos deben reservarse para el tratamiento de la amenaza de parto prematuro. 2.4.- Control domiciliario de dinámica uterina No se ha demostrado que el control domiciliario de la dinámica uterina disminuya las tasas de prematuridad, ni en las gestaciones únicas ni en las múltiples (CHUMS, 95) (5). Sin embargo, parece que su utilización podría ofrecer algunas ventajas en estas últimas. Algunos autores han señalado que, si bien la incidencia de amenaza de parto prematuro era la misma, el grado de dilatación con la que las mujeres que habían utilizado la monitorización domiciliaria llegaban a la clínica era menor y esto permitía que aumentaran los éxitos del tratamiento uteroinhibidor en este grupo (Dyson, 91) (6), (Colton, 95 (7). La principal objeción a este método sería su alto costo, pero cuando se compara con el gasto que generan los prematuros puede resultar incluso coste efectivo (Dyson, 91). 2.5.- Valoración del cérvix Los tactos vaginales repetidos, incluso semanalmente, no han demostrado su efectividad en la prevención del parto prematuro, sin embargo hay diferencia de opiniones respecto a su utilidad en los gemelares. La mayor incidencia de prematuridad en estos embarazos hace que sea más fácil encontrar o sospechar diferencias con cualquiera de las medidas propuestas como profilácticas. La medición del cérvix por ecografía permite detectar cambios de longitud y dilatación del orificio cervical interno, antes de que estos sean valorables por palpación. En embarazos únicos , las mujeres con un cuello corto tienen un riesgo de 1.5 a 3 veces superior de tener un parto prematuro. Sin embargo , es mu ch o mejor la especificidad que la sensibilidad del método y no hay información suficiente hasta la fe cha en embarazos múltiples. En estos últimos se ha observado que a las mismas semanas de gestación, el cérvix es más corto que en gestaciones únicas, pero no se ha comprobado si se relaciona con mayor prevalencia de prematuridad (Kushnir, 95) (8).Otro parámetro ecográfico propuesto es la embudización del cérvix, pero el método de valoración no está estandarizado y se producen grandes diferencias de apreciación entre centros. 2.6.- Fibronectina En experimentación es uno de los marcadores de parto pretérmino más sensibles y específico y parece tener igual eficacia en los embarazos múltiples que en los únicos. Sin embargo, se requieren estudios de intervención para demostrar su eficacia clínica. 3.- Tratamiento de la amenaza de parto prematuro El diagnóstico preciso de la amenaza de parto pretérmino es especialmente importante en las gestaciones múltiples, ya que la dilatación cervical es mayor en ellas que en los embarazos únicos. El tratamiento es el mismo que en el embarazo simple, tanto por lo que respecta a la elección de fármaco como a las dosis empleadas. Se debe tener en cuenta, sin embargo, que está aumentado el riesgo de edema agudo de pulmón si se emplean betamiméticos, probablemente por la sobrecarga de volumen que acompaña al embarazo múltiple. Aproximadamente el 20% de los casos de edema de pulmón se producen en gestaciones múltiples (Hankins,91)(9). El cuidado debe ser extremo en estos casos, lo que supone controlar de forma estricta los líquidos administrados por vía endovenosa u oral, intentando no sobrepasar los 2.500 cc en 24 horas. La mayoría de autores coinciden en no frenar las amenazas de parto prematuro a partir de las 35 semanas de gestación. La administración de corticoides puede aumentar el riesgo de edema de pulmón. Sin embargo, sus efectos beneficiosos potenciales antes de la semana 34 son tan importantes que está justificado administrarlos. Bibliografía 1 . Papíernick E, Keith L, Oleszczuk UU, Cervantes A . ¿Qué intervenciones son útiles para dosminuir la tasa de parto pretérmino en embarazos gemelares? Clin Obstet Ginecol 1998;13-22. 2. Minikami H,Sato 1. Reestimating date of delivery in multifetal pregnancies.UAMA 1996;275:1432-1434. 3. Luke B, Papiernick E.Effects of Iifestyle on prematurity. ln Elder MG, Romero R.Lamont RF eds. Preterm Labor, New York NY:Churchill Livingstone 1997:127-52. 4. Scheneider KTM,Bollonger A, Huch A, Huch R.The oscillating "vena cava syndrome" during quiet standing- an unexpected observation in late pregnancy. Br J Obstet Ginecol 1984;91:766-80. 5. The Collaborative Hume Uterine Monitoring Study (CHUMS) Group.A milticenter randomized controlled trial of home uterine monitoring:Active versus sham device. Am J Obstet Ginecol 1995:173:1120-27. 6. Dyson DC , Crytes YM, Ray DA,Amstrong MA. Prevention of preterm brith in highrisk patients:The role of education and provider contact versus home uterine monitoring.Am J Obstet Gynecol 1991:164:756-62. 7 . Colton T, Kayne HL, Zhang Y, H eeren 1. A meta-analysis of home uterine activity monitori n g . Am J Obstet Gynecol 1995:173:1499-505. 8. Kushnir O, Izquierdo LA, Smith UF et al.Transvaginal measurement of cervical iength.Evaluation of twin pregnancies. J Reprod Med 1995:40:380-82. 9. Hankins GDV: Complications of beta-sympathomimetic tocolytic agents. ln Clarck SL, Cotton DB , Hankins GDV, Phe lan JP (eds) Critical care obstetrics. Blackwell Boston, 1991. Asistencia al parto 1.- Asistencia al parto de la gestación gemelar Las características peculiares de la gestación gemelar nos obliga a tener en cuenta una serie de principios generales para tratar de obtener los mejores resultados perinatales posibles: 1.- Debemos diagnosticar la estática de ambos gemelos justo al comienzo del parto,pues esto condiciona la vía de finalización del embarazo como más adelante detallaremos. 2.- La gestación gemelar no es una contraindicación para la inducción del part o . Se aconseja que para considerar dicha inducción en una gestación gemelar el primer feto se encuentre en presentación cefálica y que la puntuación del test de Bishop sea favorable. La técnica de inducción es similar a la de la gestación simple (amniorrexis artificial y perfusión de oxitocina) si bien se desaconseja la utilización de gel de prostaglandinas E2 por su posible asociación con situaciones de hiperdinamias de difícil control. 3.- Es aconsejable la monitorización cardiotocográfica de ambos fetos para valorar su bienestar en las etapas pre e intraparto. 4.- La analgesia de elección es la peridural,pues además del control del dolor permite la realización de diversas maniobras tocúrgicas con rapidez si éstas son precisas tanto durante el expulsivo como durante el alumbramiento. 5.- El tiempo a transcurrir entre el nacimiento del primer feto y el segundo no debe ser excesivo (algunos autores lo cifran en un máximo de 30 minutos) puesto que además de aumentar la posibilidad de complicaciones para el segundo feto en relación con DPPNI y prolapso de cordón, se produce una disminución prog resiva del tamaño de la cavidad uterina, con lo que se dificulta la posibilidad de eventuales maniobras de versión y gran extracción. También es posible una re t racción cervical que dificulte el paso del feto por el canal blando del parto. 6.- Diversos estudios (l) han observado que la mínima mortalidad perinatal para los fetos gemelares se ha registrado en las 37-38 semanas frente a las mismas cifras obtenidas en las semanas 39-40 para las gestaciones simples. Estas observaciones permiten lanzar la hipótesis de que en gestaciones gemelares para evitar las complicaciones perinatales como parálisis cerebral o muerte intrauterina se debe finalizar la gestación antes de la fecha señalada a término. Estos datos están en relación con la mayor madurez pulmonar que presentan los fetos gemelares frente a los simples para una misma edad gestacional (2). 7.- En las gestaciones inferiores a 25 semanas debe esperarse el parto vaginal, salvo casos excepcionales en que se estime el beneficio de la cesárea. Vía del parto Dentro de lo que supone la asistencia al parto de la gestación gemelar una de las cuestiones más importantes es decidir la vía del mismo. Si bien es cierto que influyen diversos factores (edad gestacional, peso estimado de los fetos, presencia de una o dos bolsas amnióticas, patología concomitante materna o fetal...) el más importante para tomar la decisión es conocer la estática de ambos fetos en el momento de iniciarse el trabajo de parto. Dentro de las posibles combinaciones de presentaciones fetales, podemos agruparlas en tres modalidades básicas: 1.- Ambos fetos en presentación cefálica (40.9%) Hoy en día la conducta unánimemente aceptada es la evolución del parto por vía vaginal, salvo que la misma esté contraindicada. Trabajos anteriores aconsejaban la vía abdominal para fetos con peso calculado inferior a 1.700 gramos, porque estimaban un peor resultado perinatal frente a los de mayor peso, si bien ya ha quedado demostrado que dichos índices eran independientes de la vía elegida del parto. Tras la expulsión del primer gemelo se debe mantener la monitorización del segundo, valorando a partir de ese momento la estática que presenta así como la actividad uterina. Si se confirma que la presentación es cefálica, se practicará amniorrexis de la segunda bolsa. Si se produce hipodinamia secundaria a la readaptación del volumen uterino tras la expulsión del primer feto, estimularemos la actividad uterina con oxitocina. Si se complica el parto con DPPNI o bien patrones de sufrimiento fetal deberemos finalizarlo inmediatamente en función de las condiciones obstétricas, mediante extracción vaginal o realización de cesárea. 2.- Primer gemelo en presentación cefálica y segundo en otra presentación (35.7%) Dentro de esta posibilidad, en la actualidad, se establecen dos grupos (3,4): a) Edad gestacional inferior a 32 semanas o peso inferior a 1.500 gramos. Se propone la realización de cesárea electiva para tratar de evitar morbilidad por el traumatismo del parto que se añadiría al factor prematuridad, fundamentalmente para el segundo gemelo. b ) Edad gestacional superior a 32 semanas o peso superior a 1.500 gramos. En este caso la vía recomendada de parto es la vaginal. Una vez que se ha producido el nacimiento del primer feto, deberemos diagnosticar inmediatamente (mediante exploración clínica y/o ecográfica) la estática del segundo gemelo. Si éste se encuentra en situación longitudinal y presentación podálica se puede esperar al parto vaginal espontáneo, siguiendo la misma actitud que con el segundo gemelo en presentación cefálica. Otra opción a considerar es la versión externa, según la experiencia del obstetra. En caso de duda en cuanto a viabilidad de parto espontáneo, situación fetal transversa o bien signos de sufrimiento fetal por DPPNI o prolapso de cordón, se procederá a practicar gran extracción,previa realización, si es necesario, de versión interna (5). Las maniobras extractoras del segundo gemelo se deben realizar aprovechando el mayor tamaño relativo de la cavidad uterina tras el parto del primer feto, por lo que no debemos dejar transcurrir un lapso de tiempo prolongado que permita la adaptación de las paredes uterinas al nuevo contenido. La situación óptima se produce con la bolsa amniótica íntegra, procediéndose a las maniobras de versión y extracción inmediatamente después de su rotura. De todas maneras debemos recalcar que, ante la opción de una extracción fetal difícil, y/o en ausencia de experiencia suficiente con estas maniobras, es preferible la realización de una cesárea para evitar un traumatismo sobreañadido al feto. 3.- Primer gemelo en presentación no cefálica y el segundo en cualquiera de las posibles presentaciones o situaciones (23.4%) En la actualidad, la pauta de actuación, mayoritariamente aceptada, es la realización de cesárea para evitar morbimortalidad fetal añadida en relación con los fenómenos de colisión fetal. Para finalizar, señalar que l a incidencia de cesáreas en el embarazo gemelar es superior a la del embarazo con feto único y, al igual que en él, se dan una serie de indicaciones para realizarlas de manera electiva: – Placenta o tumor previo – Antecedente de cicatriz uterina – Pelvis insuficiente – Embarazo gemelar monoamniótico – Gemelos unidos (siameses, gemelos acoplados o monstruos dobles) 2.- Asistencia al parto de gestaciones triples o de más fetos Existe la creencia extendida dentro del mundo de la Perinatologia que la cesárea aplicada sistemáticamente como vía de parto para la finalización de las gestaciones múltiples puede evitar el distress fetal intraparto y con ello mejorar los resultados perinatales. Desde este planteamiento, se pretende , a través de la cesárea, mejorar los históricamente pobres resultados dentro de la morbi-mortalidad perinatal en gestaciones con tres o más fetos. Sin embargo, estudios recientes (6-8) apuntan que con abordaje menos agresivo para la finalización del embarazo puede ser más seguro y efectivo en los resultados perinatales. Afirman que en casos previamente seleccionados y bajo estricto control tecnológico el parto vaginal es tan seguro, sino más, que la cesárea aplicada en las gestaciones múltiples. Desde el punto de vista teórico existen argumentos a favor de la realización de una cesárea electiva en los embarazos triples. 1.- La bibliografia existente hasta la actualidad hablaba de un aumento de la morbilidad y mortalidad en dichos embarazos tras el parto vaginal debido al efecto traumático atribuido a dicha vía del parto y a un consecuente mayor índice de sufrimientos fetales intraparto. Sin embargo, a la hora de establecer estudios cooperativos, hay que tener en cuenta la dificultad para conseguir trabajos, dada su escasez, que estudien los partos vaginales en gestaciones múltiples. Por otra parte los mejores resultados perinatales conseguidos tras cesárea electiva pueden ser debidos a sesgos establecidos en los trabajos al no considerar (y ser distintos en ambos grupos) factores tan importantes como por ejemplo la edad gestacional y los cuidados postnatales. 2.- La cesárea puede ser planificada,de manera que dispongamos del personal cualificado necesario tanto en Obstetricia como en Neonatología, además de tener preparada toda la tecnología para el momento del parto. 3.- El parto de gestaciones triples mediante cesárea requiere menos experiencia profesional y técnica por parte de quien lo atiende que si el parto tiene lugar por vía vaginal. 4.- El control intraparto de los fetos se consigue generalmente con dificultad. Frente a lo anteriormente expuesto surgen planteamientos a favor del parto vaginal: 1.- El mayor riesgo en los embarazos triples está en relación, fundamentalmente, con la prematuridad y el crecimiento intrauterino retardado de los fetos. Es por ello que defienden en aras a la optimización de la morbimortalidad perinatal la aplicación de parto por vía abdominal para los embarazos que cursen con dichas complicaciones, mientras que en aquellos que no las presentan plantean, en principio, el parto por vía vaginal. 2.- Los peores resultados peri natales observados tras partos vaginales están en relación directa con el tiempo que tardan en sali r el segundo y tercer fetos. Por tanto, dichos índices podrían ser mejorados tras l a apli cación de maniobras activas tras el nacimiento del primer feto, de manera que se produzca el nacimiento del segundo y del tercero lo más rápidamente posible. La realización de maniobras (técnicas tocúrgicas, versiones internas y extracciones fetales) lleva implícita la responsabilidad tanto de personal obstétrico l o suficientemente adiestrado ,como de la posibilidad de realización de anestesi a epidural. Apoyando este planteamiento surgen trabajos (8,9) que alegan mejores resultados perinatales (test de Apgar más altos y menor estancia en UCI neonatal) para el grupo de los partos vaginales. De tal manera que tienen establecido un protocolo de parto vaginal para gestantes con embarazo triple, que ofrecen a aquellas pacientes que han cursado su embarazo sin complicaciones y cumplen los siguientes requisitos: a) Pelvis suficiente b) Posición longitudinal del primer feto c) Ausencia de cicatrices uterinas d) Comienzo espontáneo de trabajo de parto después de la 32 semana. En su experiencia estas circunstancias se dan en un 38% de las pacientes con embarazo triple. Con relación a los embarazos cuádruples, los grupos publicados son de muy pequeño tamaño para permitir una deducción con respecto a la vía de nacimiento. De todas formas quienes apoyan la posibilidad del parto vaginal en gestaciones triples comentan haber atendido partos vaginales no complicados en cuádruples y consideran que este aspecto no es muy diferente del de los triples. No se deberían plantear, en la actualidad, opciones a la vía abdominal electiva cuando el número es igual o superior a cinco. Bibliografía 1.- Spellacy WN,Handler A, Ferre CD. A case-control study of 1253 twin pregnancy from 1982-1987. Perinatal database. Obstet Gynecol.1990;75:168-171. 2.- Papiernik E. Reducing the risk of preterm delivery. In: Keith LO, Papiernik E, Keith DM, Luke B , eds. Multiple pregnancy. Epidemiology, Gestation and Perinatal Outcome. New York: Parthenon Publishing,1995:437-45 1. 3 . - Chauhan SP, Roberts WE. Intrapartummangement. In: Starley A . Gall. Multiple pregnancy and delivery. Missouri: Mosby-Year book,1996:243-280. 4.- Berachi A, Pons JC . Is the route of delivery a meaningfial issue in twins?.Clinical obstetrics and gynecology. Lippincott, 1998:Vol 41;1:3 1-35. 5.- García Hernández JA, Ocon Padrón l.Asistencia al embarazo y parto de la gestación gemelar. En: Manual de asistencia a la patología obstétrica.Ino reproduc . Zaragoza l997;749-791. 6 . - Ron-El Mor Z, We inraub Z et al. Triplet, quadruplet, and quintuplet pregnancies: Management and outcome. Acta Obstet Gynecol Scand 1992;71:347-350. 7.- Dommergues M,Mahieu-Caputo D, Mandelbrot L et al.Delivery of uncomplicated triplet pregnancies:Is the vaginal route safer? Am J Obstet Gynecol 1995;172:513-517. 8.- Wildschut HIJ, Vanroosmalen J, Vanleeuwen, et al. Planned abdominal compared with planned vaginal birth in triplet pregnancies. Br J Obstet Gynaecol 1995;102(4) 292-296. 9.- Dommergues M,Mahieu-Caputo D, Dumez Yves. Is the route of delivety a meaningfiíl issue in triplets and higher order multiples? Clinical obstetrics and gynecology. Lippincott 1998. Vol 41;1:25-29. Morbimortalidad perinatal 1.- Introducción Cuando se comparan las gestaciones únicas con la gestación gemelar y no digamos con la gestación múltiple, se observan incrementos de la morbilidad materna y de la morbimortalidad perinatal, neonatal e infantil, de manera que puede afirmarse que a mayor número de fetos mayor es la frecuencia de complicaciones. Las principales causas de muerte perinatal en las gestaciones múltiples son: – Prematuridad (membrana hialina y hemorragia intraventricular). – Anomalías del desarrollo (defectos congénitos, transfusión feto-fetal y gemelos unidos.) – Insuficiencia placentaria (CIR y sufrimiento fetal agudo o crónico). – Trauma obstétrico. La contribución que realizan l os embara zos múltiples a la mortalidad perinatal es importante, siendo los responsables del 10% de las mu e rtes perinatales (1). Las causas principales son el parto pre maturo y el bajo peso al nacer que conllevan mayor incidencia de distress respiratorio y hemorragias neonatales. La tasa de mortalidad perinatal en el embarazo gemelar es de 3 a 11 veces mayor que en los nacidos de una gestación simple. A parte de existir un riesgo relativo aumentado de anomalías congénitas y de muerte súbita del lactante. Los datos de la Encuesta Nacional de Mortalidad Perinatal de la SEMEPE señalan que la tasa de mortalidad perinatal de la gestación gemelar es cinco veces mayor que la de la gestación simple (2). La mortalidad perinatales mayor en el segundo gemelo ( 64/ 1. 000) que en el primero (31.8/1.000) (3). La mortalidad perinatal se incrementa asimismo con el número de fetos, situándose en un 20-80/1.000 en gemelos 40-250/1.000 en gestaciones triples y 104-250/1.000 en cuádruples. Algunos autores señalan un aumento de la mortalidad perinatal en gestaciones gemelares, en caso de fetos varones, monocoriónicos y madres primiparas (4). 2.- Factores que intervienen 2.1.- Cigocidad La tasa de mor talidad perinatal en el embara zo gemelar es dife rente según el tipo de embara zogemelar: – Los gemelos monocigóticos tienen una mortalidad perinatal (200 por 1000) mayor que los bicigóticos (40 por 1000). – En los gemelos monocigóticos, la mortalidad perinatal es de 3-5 veces más alta en los monocoriónicos (250 por 1000) que en los bicoriónicos (80 por 1000). – En las gestaciones monocoriónicas, la mortalidad perinatal es mayor en las gestaciones monoamnióticas (alrededor del 500 por 1000) que biamnióticas (225 por mil) – A tener en cuenta los síndromes ge m e l a res monocoriales (síndrome de tranfusión feto-fetal; síndrome de embolización feto-fetal;síndrome gemelo acardio parabiótico) por su elevada morbimortalidad. 2.2.- Peso y edad gestacional El principal factor que produce la mayor mortalidad perinatal en los embarazos múltiples es la alta frecuencia de nacidos de bajo peso. Cuando se estudian las tasas de mortalidad perinatal según el peso al nacer de los nacidos en gestación simple y gemelar se observan los siguientes hechos: – La tasa de mortalidad perinatal en los nacidos con un peso al nacer hasta 1.499 g de gestación simple y gemelar es similar. – Los nacidos de gestación gemelar con un peso al nacer de 1.500 a 2.499 g tienen una mortalidad perinatal menor; casi la mitad que los nacidos del mismo peso de gestación simple. – Los nacidos de gestación gemelar con un peso al nacer igual o superior a 2.500 g tienen una mortalidad perinatal mayor, casi el doble, que los nacidos del mismo peso de gestación simple. Los valores promedio en cuanto a peso y edad gestacional en el momento del parto en gestaciones múltiples son: gemelares a la 35 semana: 2.350 grs de peso. Triples 3233 semanas:1.850 grs de peso. Cuádruples 30-32 semanas: 1.200 grs de peso. 2.3.-Tipo de parto En los ultimos 20 años se ha incrementado el número de césareas en el segundo gemelo en podálica después de un parto vaginal del primero en cefálica (7). Hoy en día es habitual la práctica de cesárea en fetos de < 1.000 grs y se ofrece la posibilidad de parto vaginal a los mayores de 1.000 grs. La cesárea beneficia por lo ge n e ral más al segundo gemel . El parto vaginal de éste no se ha asociado con disminución del Test de Apgar a los 5 minutos, ni con aumentos de la mortalidad perinatal. La tasa de cesáreas en la gestación múltiple es variable, llega hasta un 48% en el gemelar y a un 83-90% en las gestaciones triples y cuádruples. Algunos autores (8) plantean hoy en día el dar la oportunidad de parto vaginal en casos muy seleccionados de gestaciones triples, sin aumento de la morbimortalidad perinatal. 2.4.- Tiempo de expulsivo Los intervalos de más de 20 minutos entre el nacimiento de uno y otro feto en los embarazos múltiples aumenta la mortalidad perinatal. Kouam L (9) refiere como factor pronóstico el intervalo entre nacimiento de uno y otro gemelo. Sin embargo Sacks (7) señala que en los últimos 20 años ha aumentado el tiempo de intervalo intergemelar, mejorando el Apgar del segundo gemelo. 2.5.- Gemelos discordantes La discordancia como único paramétro no obligaría a terminar el parto, si no aparecen signos patológicos en el bienestar fetal, en cuyo caso sí estaría indicado. La mortalidad perinatal aumenta mucho en fetos de < 32 sem y < 2.000 grs (10). 3.- Morbilidad materna Las gestantes con embarazo múltiple tienen una mayor tasa de complicaciones como amenaza de aborto, hemorragia anteparto y postparto, toxemia preeclámptica moderada y grave, anemia y polihidramnios. El riesgo de amenaza de aborto, preeclampsia, polihidramnios y hemorragia postparto es mucho mayor en una gestante con 4 o más fetos (11). Se observa asimismo un aumento de la operatoria obstétrica y una mayor incidencia de extracción manual de placenta en embarazo múltiple (25%) en relación a la gestación simple (10%). 4.- Morbilidad fetal En las gestaciones múltiples aumenta la incidencia de patologías de distinta naturaleza. En general se incrementa: – Parto pretérmino con frecuencias que oscilan entre un 18-50% en gestaciones gemelares, y en un 95-100% en gestaciones triples. Como complicación más frecuente aparece el distress respiratorio y la hemorragia interventricular. – Insuficiencia placentaria CIR. A p roximadamente 2/3 de los gemelos presentan al nacer algún tipo de re t a rdo de crecimiento, mu chas veces producidos por alteraciones de la placenta en relación a estados hipertensivos de embarazo y preeclampsia, más frecuente en gestaciones múltiples. – M a l formaciones congénitas. Más frecuentes en gestaciones ge m e l a res y concretamente en gemelos monocoriales , unas no especificas como la patologia del tubo neural, cardiopatías, patología del aparato urinario, Síndrome VACTERL, y otras específicas como los siameses, acardio, etc. – Rotura prematura de membranas con mayor frecuencia en gemelares (33%) que en gestaciones únicas (18%). – El riesgo de padecer parálisis cerebral por niño o que alguno de los niños la presente aumenta en las gestaciones múltiples, incrementándose el riesgo con el número de fetos. Bibliografia 1. Ezcurdia M, Muruzábal JC . Epidemiología de la gestación gemelar. En Manual de Asistencia a la patologia obstétrica. Ed.E.Fabre. Zaragoza 1997.673-703. 2. Fabre E.Encuesta Nacional Mortalidad Perinatal. SEMEPE. 3. Spellacy WN,Handler A, Ferre CD. A case-control study of 1253 twin pregnancies from a 1982-1987 perinatal data base . Obstet Gynecol 1990;75(2):168-171. 4 . Bleker OP, Oosting H. Term and posterm twin gestations. Placental cause of perinatal mortality. J Reprod Med 1997;42(11):715-718. 5. Power W F, Kiely JL.The risk confronting twins: A national perspective. Am J Obstet Gynecol 1994;170:456-461. 6. Fabre E, Gonzalez de Agüero R, De Agustin JL, Perez Hiraldo MP, Bescos JL. Perinatal mortality in twin pregnancy: an analysis of birth weight specific mortality rates and ajusted mortality rates fr birth weigth distributions. J Perinat Med 1988;16;2:85-9. 7 . Saacks CB, Thorp JM, Hendricks CH. Cohort study of twinning in an academic healt center: changes in manage-ment and outcome over forty years. Am J Obstet Gynaecol 1995;173(2):432-7. 8. Alamia V Jr, Royeck AB, Jaekle RK,Meyer BA.Preliminary experience with a prospective protocol for planned vaginal delivery of triplet gestations. Am J Obstet Gynecol 1998;179:1133-5. 9 . Kouam L, Kamdom Moyo J. Fetal risk factors in twin pregnancies. Critical analysis of 256 cases. R ev Fr Gynecol Obstet 1995;90:155-162. 10 . Talbot GT, Glodstein RF, Nesbitt T, Johnson JL, Kay HH. Is size discordancy an indication for delivery of preterm twins?.Am J Obstet Gynecol 1997;177:1050-4. 11 . M c Farlane A J , Price FV, Daw EG. The delivery. E n : Botting BJ, M c Farlane A J , P rice FV eds. T h ree and four more. A study of triplet and higher order births. London.HMSO 1990:80-89. 12. McGillivray I, Campbell DR.Management of twin pregnancies. En McGillivray, Campbell DR,Thompson D eds.Twin-ning and twins, Chinchester Jhon Willey,1988:111-125. 13. Papiernik E. Cost of multiple pregnancies. En:Harvey D, Bryan E,eds. The stress of multiple births. London:Multiple Bitrhs Foundation,1991:22-34. 14. Gabilan JC . Mortalité et morbidité périnatale. En: Papiernik-Berkhauer E, Pons JC , eds. Les grosseses multiples . Paris. Doin Editeur s,1991:229-236. 15. Creinin M, Kratz M, Laros R. Triplet pregnancy : changes in morbidity and mortality. J Pe rinat 1991;11:207-2 16. Pons JC . Quadruplet pregnancies: management and obstetric and pediatric outcome. J Gynecol Obstet Biol Reprod (Paris) 1992;21(5):557-562. Muerte fetal única en gestación múltiple La muerte de uno de los fetos en una gestación múltiple constituye una seria complicación que puede comprometer el desarrollo del resto de los fetos. A partir de la semana 20-22 esta circunstancia adquiere relevancia especial. 1.- Incidencia La incidencia es variable según los distintos autores variando entre un 0.10% de Wessel (1988) (1) y un 7.8% de Petersen (1999) (2) en gemelares y triples. Sólo son re p resentativas las pérdidas del segundo y tercer trimestre. 2.- Etiología En la mayoría de los casos no se puede determinar con exactitud la causa de la muerte fetal. Las principales causas de muerte de uno de los fetos son: • Síndromes gemelares monocoriales, responsables del 76.5% de los casos de muerte de uno de los fetos; de ahí la importancia del diagnóstico del tipo de placentación. En estos casos la posibilidad de pérdida de ambos fetos es elevada debido al ambiente peligroso que rodea al superviviente de gestaciones monocoriónicas. A destacar : a.- Síndrome de tranfusión feto-fetal. Se da en gestaciones monocoriales generalmente biamnióticas con anastomosis vasculares frecuentes o con cotiledón placentario compartido. b.- Síndrome de embolización gemelar. Tras la muerte de uno de los fetos en una gestación monocorionica se produce entre otras alteraciones (paso de tromboplastina y detritus fetales), una exanguinotran fusión transplacentaria con presiones vasculares inferiores lo que provoca en el feto superviviente hipotensión e isquemia con posibilidad de secuelas a nivel del cerebro (ventriculomegalia, quistes porencefálicos, atrofia cerebral difusa, microcefalia); gastrointestinales (infartos hepáticos y esplénicos, atresia intestinal; otras (necrosis cortical renal, infarto pulmonar, anomalías faciales , defectos extremidades). En los embarazos gemelares donde se considere la interrupción selectiva de uno de los fetos, si es mono-coriónica, existe riesgo de embolización. c.- Síndrome acardio parabiótico. Situación rara con un 100% de mortalidad; el feto normal se considera de alto riesgo por la elevación del flujo cardiaco y el polihidramnios que puede sufrir. • Anomalías congénitas o cromosómicas. Más frecuentes en gestaciones gemelares. Producidas por un espacio intra u t e rino limitado. Anomalías en relación con los síndromes gemelares monocoriales. Defectos en la morfogénesis, destacando los gemelos unidos (siameses),Defectos del tubo neural. Síndrome VAC-TERL. • CIR severo. En los síndromes de transfusión feto-fetal. Placentas pequeñas o marginales. Aporte desigual en uno de los fetos. La mayor morbimortalidad la presenta siempre el feto más pequeño. • Insuficiencia placentaria.Generalmente secundaria a una enfermedad materna, en especial debida a los estados hipertensivos del embarazo y preeclampsia. • Anomalias del cordón o la placenta: DPPNI. Inserción velamentosa del cordón. Problemas funiculares (2-6). Kilby, en 1994,en una serie de 342 gestaciones gemelares en las que un 5.85 % (20 casos) se complicaron con la muerte de uno de los fetos, con conducta expectante hasta la madurez fetal, encontró en solo 5 casos de los 20 totales anomalías mayores fetales que justificaran la muerte; en el resto, es decir, en 15 casos no se pudo precisar la causa de la muerte fetal. 3.- Morbilidad fetal y materna La principal complicación de la muerte de uno de los fetos en la gestación múltiple es que la morbilidad y mortalidad de los supervivientes se ve significativamente incrementada.La morbilidad puede afectar hasta un 46.5% de los supervivientes y aproximadamente un 20% de ellos presentarán lesiones neurológicas. Una de las causas fundamentales es el parto pretérmino que ocurre en el 85% de los casos, y con premturidad extrema en muchas ocasiones. Lo que provoca un aumento de la morbimortalidad perinatal debido a una mayor incidencia de distress respiratorio, presentaciones anormales en el parto. Un 20% de los fetos supervivientes pueden presentar patología como consecuencia de: – Exposición de la madre y feto superviviente a la transferencia placentaria y fetal de tromboplastinao a la embolización directa por fragmentos necrosados de la placenta. Producción de coagulación intravascular diseminada. – Hipotensión brusca del feto vivo al producirse la muerte del otro gemelo. Anemia sobre todo en gemelares monocoriónicos (7). Okamura K (8) utilizó la funiculocentesis para evaluar el estado del feto superviviente; en ningún caso encontró alteraciones de la coagulación sanguínea, pero en todos los casos estudiados existia anemia, y en uno de los casos controlado con funiculocen-tesis seriada se observó una disminución progresiva de la hemoglobina. – Fenómenos compresivos, de las extremidades sobre todo. Por lo general tres o cuatro semanas después de la muerte fetal puede desarrollarse en la madre un cuadro de coagulación intravascular diseminada. También algunos autores como Santema 1995 (9) señalan en la madre un aumento de la incidencia de estados hipertensivos del embarazo. Otros como Borlum 1991 (10), describen preeclampsia, anemia materna y fetal, hidramnios y parto pretérmino. La mortalidad perinatal del feto superviviente se encuentra alrededor de un 500/1.000, siendo aproximadamente de un 450/1.000 cuando el superviviente es el primer gemelo,y de un 750/1.000 cuando el superviviente es el segundo gemelo. La mortalidad perinatal aumenta cuanto más tempranamente ocurra la muerte fetal, es mayor en aquellas gestaciones en que ocurrió antes de la semana 32. La edad gestacional en que se produce el diagnóstico es fundamental para establecer el pronóstico (11). El pronóstico depende de: – Causa de la muerte. – Epoca de la gestación. – Tipo de circulación compartida. – Tiempo entre muerte de un feto y el parto de los siguientes (12). 4.- Protocolo de seguimiento Tras la confirmación del diagnóstico de muerte de uno de los fetos,casi todos los autores están de acuerdo en una actitud conservadora, aunque su manejo es controvertido,dado que las complicaciones debidas al parto pretérmino son a veces más importantes que las producidas por la muerte fetal en una gestación múltiple. Por lo general se aconseja: – Determinación corionicidad placentaria. – Ecografia seriada 1-2 semanas Crecimiento fetal. Indice de líquido amniótico. Estudio anatomia fetal:SNC, riñón, extremidades. – Estudio semanal de bienestar fetal. Monitorización fetal no estresante. Perfil biofísico. Fluxometria Doppler. – Pruebas de coagulación semanales. Fibrinógeno,Tº protrombina y tromboplastina. Productos de degradación de la fibrina. Recuentos plaquetarios. 5.- Protocolo de actuación Variable según las caracteristicas de cada caso, tipo de gestación monocorial o bicorial, edad gestacional y tiempo transcurrido desde la muerte de uno de los fetos. Por lo general se debe individualizar cada caso, con una tendencia a la extracción más precoz en gestaciones monocoriales, sobre todo en los casos de Síndrome de transfusión feto-fetal. – HASTA 26 SEMANAS. CONDUCTA EXPECTANTE. – 26 - 32 SEMANAS. INDIVIDUALIZACIÓN DE CASOS. – 32 - 34 SEMANAS. EXTRACCIÓN FETAL. 6.-Tipo de parto La via de parto se determinará según las condiciones de cada caso,con una cierta tendencia a la cesárea, aunque existe evidencias de que la misma no mejora el pronóstico del superviviente. Bibliografía 1 . Wessel J, Schmidt-Gollwitzer K. Intrauterine death of a single fetus in twin pregnancies. J Perinat Med 1988;16:467-76. 2. Petersen IR, Nyholm HC. Multiple pregnancies with single intrauterine demise. Description of twenty-eigth pregnan-cies. Acta Obstet Gynecol Scand 1999;78:202-6. 3. Van Heteren CF, Nijhuis JG, Semmekrot BA, Mulders LG , Van der Berg PP. Risk for suviving twin after fetal death of co-twin in twin twin transfusion syndrome. Obste Gynecol 1998;92:215-9. 4 . Krayenbuhl M, Huch A , Zimmermann R. Single intaruterine fetal death in twin pregnancy. Z Geburt shilfe Neonatol. 1998;202:60-3. 5. Baxi LV, Daftary A,Loucopoulos A.Single fatal demise in a twin gestation: umbilical vein thrombosis . Gynecol Obstet Invest.1998;46:266-7 6. Kilby MD, Golvind A, O´Brien PM. Outcome pregnancies complicated by a single intrauterine death: a comparison with viable twin pregnancies. Obstet Gynecol.1994;84:107-9. 7. Nicolini U , Pisoni MP, Cela E, Roberts A. Fetal bood sampling inmediately before and within 24 hours death in monochorionic twin pregnancies complicated by single intrauterine death.Am J Obstet Gynecol.1998;179:800-3. 8 . Okamura K. Funipucture for evaluation of hematologic and coagulation indices in the surviving twin fo l l owing co-twin´s death.Obstet Gynecol 1994;83:975-8. 9. Santema JG , Swaak AM, Wallenburg HC . Expectant management of a twin pregnancy with single fetal death. Br J Obstet Gynecol 1995;192:26-30 10. Borlum KG. Third trimester fetal death in triplet pregnancies. Obstet Gynecol.1991;77:6-9. 11. Ben Shlomo I,Alcalay M,Lipitz S, Leibowitz K,Mashiach S, Barkai G. Twin pregnancies complicated by the death of the fetus. J Reprod Med.1995;40:458-62. 12. Carrera JM, Mallafre J,Ruiz T, Lopez Rodo M,Izquierdo M,Manubens M, Torrents M,Muñoz A.Embarazo gemelar. En:Cabero Roura L.Riesgo elevado obstétrico.Ed Masson.Barcelona.1996.249-175. Conducta obstétrica en los casos de desarrollo anormal 1.- Reducción embrionaria La probabilidad de complicaciones, en los embarazos múltiples, aumenta con el número de fetos. Ante la posibilidad de que nazcan un alto número de productos no viables, se ha planteado la reducción embrionaria con objeto de aumentar las posibilidades de supervivencia y disminuir el número y la gravedad de las complicaciones en los gemelos restantes. La actitud expectante en las gestaciones triples tiene un 20% de riesgo de pérdida de los tres antes de la semana 24 y del 8% de nacer entre las 24 y las 28 semanas. En los cuádruples la probabilidad de que nazcan entre las 24 y las 28 semanas es del 12% y es razonable pensar que el riesgo aumenta con el número de fetos (Berkowitz, 1996) . El riesgo de perder todos los fetos en cuádruples o gestaciones de más fetos antes de las 20 semanas es desconocido porque generalmente sólo se publican los casos que llegan a la segunda mitad del embarazo. La reducción debe considerarse en las gestaciones de más de 3 fetos, aunque también se ha empleado en éstas últimas. La decisión corresponde a la gestante y a su pareja, después de haber sido correctamente informados de los riesgos de proseguir la gestación,de la técnica empleada y de sus complicaciones. La reducción puede realizarse por vía transcervical, transvaginal o transabdominal, siendo esta última la más empleada. Se recomienda realizarla entre las 10 y las 13 semanas, no antes , porque en apr oximadamente el 30% de las gestaciones múltiples se produce la pérdida espontánea de alguno de los embriones en el primer trimestre. Se inyectan de 2 a 3 mEq de cloruro potásico intracardiaco en cada feto elegido, siendo conveniente que permanezca al menos tres minutos en asistolia antes de retirar la aguja. También se recomienda repetir la ecografía una hora después de la reducción para confirmar el óbito del feto reducido y la supervivencia de los otro s. Los embriones elegidos para la reducción serán los que presenten malformaciones o anomalías de crecimiento,o si no hay ninguno que cumpla este criterio,los que resulten de más fácil acceso. Los autores con experiencia en el proceso recomiendan no elegir los embriones cercanos al cuello, porque podría facilitarse la pérdida vaginal o las infecciones ascendentes si se desvitaliza el tejido cercano al cuello. La pérdida de líquido amniótico también debe evitarse para no desencadenar dinámica uterina. Es conveniente que la paciente esté sedada y también que se le administre una dosis de antibióticos profilácticos. Generalmente se recomienda no reducir más de dos fetos en una sesión; si se han de realizar más procedimientos es mejor optar por una segunda intervención. El total de pérdidas antes de las 24 semanas de gestación para los embarazos en los que se han realizado reducciones es aproximadamente del 8%. Es imposible saber cuántos de éstos se deben a la técnica o a la evolución normal de la gestación múltiple. Los datos más recientes con 1800 fetos (Evans 1996) demuestran que la pérdida antes de las 24 semanas de gestación está en relación con el número fetos presentes antes y después de la reducción. La tasa de pérdidas baja del 23% al 17%, 13%, 8% y 9% con 6, 5, 4, 3 y 2 fetos respectivamente al inicio del proceso. El riesgo de parto prematuro a las 25-28 semanas desciende de 12% al 5%,5%, 3%,y 4% con 6, 5, 4,3, y 2 fetos respectivamente también al inicio del proceso. El número óptimo de fetos al final parecen ser dos, con una pérdida antes de las 24 semanas de 11% comparado con el 14% y el 18% para únicos y triples, respectivamente. Para los fetos que alcanzan la viabilidad después de una reducción, el 85-90% nacen a las 32 semanas o más, con sólo el 3-5% entre las 25-28 semanas. El embarazo gemelar tras la reducción es de mejor pronóstico que los cuádruples o los quíntuples. En algunas series, los resultados preliminares de triples reducidos a gemelos también parecen mostrar mejores resultados que los que se mantienen como triples, incluyendo nacimiento antes de las 24 semanas, antes de las 32 semanas, peso fetal,semana de gestación en el momento del parto, modalidad perinatal y hemorragia intracraneal. Pero hay poca información de estos niños a largo plazo. De todas maneras, el beneficio de la reducción está mucho más claro en los cuádruples y en los quíntuples que en los trillizos. En los primeros, la reducción se acompaña de disminución en las tasas de prematuridad, bajo peso al nacimiento y mortalidad perinatal. Sin embargo,cuando se comparan los gemelos procedentes de una gestación gemelar espontánea y los de una reducción, se han encontrado prevalencias mayores de prematuridad y retraso de crecimiento en los segundos respecto a los primeros (Depp,96). También se ha de tener en cuenta el estado psicológico de estas pacientes puesto que la decisión de reducir o no un determinado número de embriones no es fácil y los sentimientos de culpa, d e p resión o angustia pueden ser muy intensos. Más dificil de abordar son las consideraciones éticas, porque éstas se adentran en el terreno de las creencias individuales. El ACOG publicó en 1992 un documento en el que, atendiendo a la alta morbilidad materna y morbi-mortalidad perinatal de los embarazos múltiples, recomendaba considerar la reducción fetal en estos casos. El Grupo de trabajo de la Sección de Perinatología de la SEGO que elaboró el Manual de Asistencia a la Patología Obstétrica, por las mismas razones, adoptó una postura similar ante la existencia de 4 o más embriones (Cerqueira, 1997) . Con independencia de su postura personal, cualquier obstetra que atienda a una paciente con una gestación múltiple debería explicarle la posibilidad de complicaciones maternas y fetales, la posibilidad de reducción embrionaria y los riesgos y beneficios de la misma. En caso de que la paciente opte por la reducción, debería estar en condiciones de realizarla o de derivarla a otro profesional. Sin embargo, la reducción embrionaria no ha de contemplarse como una opción más a ofrecer dentro del tratamiento de la gestación múltiple, sino como una medida excepcional para actuar en caso de que el número de fetos sea demasiado elevado , situación que también debería ser excepcional. El mejor tratamiento contra las complicaciones de las gestaciones múltiples es evitar que se produzcan y esto incluye no favorecer los embarazos con más de dos embriones. Este es un concepto de vital importancia que debe ser tenido en cuenta por los equipos que trabajan en reproducción asistida. 2.- Feto acardio El objetivo de la atención prenatal es mejorar el pronóstico del gemelo estructuralmente normal.La mortalidad para él es alta, cercana al 50%.Tiene el riesgo de desarrollar un hidrops o una insuficiencia cardiaca y la prematuridad es muy alta. El pronóstico está en relación con el índice de pesos de ambos gemelos (feto acardio/feto sano). La posibilidad de insuficiencia cardíaca congestiva es del 10% cuando el índice es menor de 0.7 y del 30% cuando es mayor. Como las biometrías tradicionales pueden ser dificiles de aplicar al feto acardio se ha propuesto una fórmula para calcular el peso (Moore et al, 1990): Peso (g) -1.66 (longitud) + 1.21 (longitud2) Dada la baja frecuencia de la complicación hay poca experiencia, y la actitud es objeto de controversia. En ausencia de signos de mal pronóstico (índice de pesos menor de 0.7, normohidramnios, no signos de insuficiencia cardíaca) lo más razonable parece mantener una conducta expectante con controles ecográficos seriados. También se han propuesto otras medidas, como tratamiento con digoxina o indometacina, aunque hay pocos casos. Una fórmula más agresiva es la extracción del acardio por histerotomía, seguido del mantenimiento de la gestación para el otro. Otra opción es interrumpir la circulación umbilical en el feto acardio insertando material trombogénico, ligando el cordón por endoscopia, inyectando alcohol dentro del cordón o mediante ablación por láser. Cuando se diagnostica antes de la 22 semana puede contemplarse la interrupción de la gestación como una opción a valorar por la paciente ante la severidad del cuadro. 3.- Transfusión feto-fetal La transfusión feto-fetal (TFF) se observa en el 5-15% de las gestaciones gemelares monocoriales biamnió-ticas, aunque ocasionalmente se ha demostrado en las dicoriónicas y también puede darse en las múlti-ples. En ella se produce un disbalance en el flujo sanguíneo que reciben ambos fetos, convirtiéndose uno en donante y otro en receptor. La etiología no es bien conocida, aunque se considera que la existencia de anastomosis vasculares anormales, deriva sangre de un feto a otro. Sin embargo, una observación reciente en la que se han hallado menos anastomosis en las placentas de los fetos con TFF que en las de los fetos sin el síndro m e, ha hecho sostener a otros autores que la causa podria ser la pobreza de anastomosis, con incapacidad de la placenta para distribuir el flujo sanguíneo entre los dos gemelos (Bajoria, 95). En cualquier caso,el resultado final es el traspaso neto de sangre de un gemelo al otro. El diagnóstico es ecográfico y puesto que el volumen de líquido en las dos bolsas es uno de los criterios empleados, algunos autores prefieren la expresión secuencia oligoamnios-polihidramnios en lugar de transfusión feto-fetal, porque no siempre que se observa el síndrome ecográfico hay transfusión y, por otra parte, puede haber transfusión sin síndrome. El diagnóstico diferencial debe realizarse con el retraso de crecimiento de un gemelo por otras causas (insuficiencia uteroplacentania, anomalías cromosómicas, infecciones o anomalías en la inserción del cordón). Debido a su baja frecuencia, la experiencia en estos casos es limitada, por lo que no es fácil valorar la eficacia de las opciones terapeúticas. Cuando la TFF se diagnostica antes de las 22 semanas puede contemplars e la interrupción de la gestación como una opción a valorar por la paciente, ante la sev e ridad del cuadro . 3.1.- Amniocentesis seriadas Es el método más comúnmente empleado hasta ahora . El objetivo es equilibrar el volumen y la presión del líquido amniótico en ambas bolsas, aunque no se conoce con exactitud el mecanismo de acción. El drenaje se realiza bajo control ecográfico,intentando extraer tanto liquido como sea posible del feto receptor. Las amniocentesis deben repetirse con la frecuencia necesaria para mantener el volumen de líquido del feto con hidramnios lo más cercano posible a la normalidad. Las principales complicaciónes de esta técnica son la amenaza de parto prematuro y la rotura de membranas. Debido a la gran cantidad de líquido existente, no acostumbra a ofrecer dificultades técnicas, aunque la experiencia puede disminuir la incidencia de complicaciones. Debe valorarse, en cada caso, la necesidad de administrar tocolíticos para evitar el desencadenamiento de dinámica uterina, o el incremento de la dosis si la paciente ya había desarrollado una amenaza de parto prematuro. En cualquier caso, su empleo debe ser liberal. Es conveniente, asimismo, empezar la administración de corticoides, p a ra acelerar la maduración fetal, a partir de las 24 semanas de gestación. Según la severidad del cuadro, la paciente puede permanecer en el hospital o ingresar intermitentemente para realizar las amniocentesis. La supervivencia perinatal obteni-da con esta técnica oscila entre el 37 y el 94%, con una media aproximada del 75% (Saunders,92; Reis-ner, 93).Algunos autores asocian la amniocentesis con septostomía, aunque últimamente se duda de su be-neficio. 3.2.- Ablación con láser de las comunicaciones vasculares La finalidad es separar las dos circulaciones fetales para evitar el traspaso masivo de sangre del donante al receptor y que el fallecimiento eventual de uno de los fetos afecte también al otro. La intervención se realiza con anestesia general.Se introduce un fetoscopio, mediante control ecográfico, en la cavidad amniótica del feto receptor intentando,mediante ecografia y visión directa,identificar todos los vasos superficiales que atraviesan la membrana inter-gemelar. Se coagulan todos los vasos identificados con un láser Nd:YAG y finalmente se realiza un anmiodrenaje hasta conseguir la normalización ecográfica de la cantidad de líquido amniótico. Aunque es una técnica de introducción reciente, los resultados publicados parecen ser globalmente mejores. De Lia publicaba en 1995 una supervivencia del 53%. Hecher, comparando amniocentesis seriadas y ablación por láser ha observado tasas de supervivencia similares (51% vs 61%), p e ro la proporción de embarazos con al menos un superviviente fue mayor en el grupo de láser (79% vs 60%) y la incidencia de anomalías ecográficas cerebrales en los neonatos supervivientes, fue menor en el grupo de láser (6% vs.18%). Bibliografía – Berkowitz R, Lauren L, Stone 4 Aivarez M.The curretn status of multifetal pregnancy reduction Am J Obstet Gynecol 1996;174:1265-72. – Evans MI,Dommergues M, Wapner RU, et al. International collaborative experience of 1789 patients having multifetal pregnancy reduction:a plateauing of risks and outcomes. J Soc Gyn lnv 1996;3:23-26. – Deep R,Macones G, Roseen M, Torzo E et al. Miltifetal pregnancy reduction: Evaluation of fetal growth in the remai-ning twins . Am J Obstet Gynecol 1996:174:1233-44. – ACOG Comifle opinion:Comitte on Ethics. Multifetal pregnancy reduction and selective fetai termination.Int. J Obstet Gynecol 1992:38:14. – Cerqueira MJ. Asistencia a la gestación multifetal. En : Manual de Asistencia a la Patología Obstétrica. Fabre E (ed). 1997;793-820. – Moore IR, Gales S , Benirschke K. Perinatal outcome of forty-nine pregnancies complicated by acardiac twinning Am J Obstet Gynecol.1990;163:907 – Bajoria R,Wigglesworth J,Fisk NM:Angioarchitecture of monoachorionic placentas in relation to the twin-twin transfusion syndrome. Am J Obstet Gynecol 1995;172:856. – Saunders NU, Snijders RU, Nicolaides KH:Therapeutic amniocentesis in twin.-twin transfusion syndrome appearing in the second trimester of pregnancy. Am J Obstet Gynecol 1992;166:820. – Reisner DP, Mahony RS , Petty CN, Nyberg DA et al. Stuck twin syndrome:outcome in thirtyseven consecutive cases. Am J Obstet Gynecol.1993:169:991. – De Lia dE, Kuhlmann RS, Harstad 1W, Cruikshank DR: Fetoscopic Iaser ablation of placental vessels in severe previable twin-twin transfusion syndrome. Am J Obstet Gynecol 1995;172:1202. – Hecher K, Plath H, Bregenzer 1, Hansmann M, Hackelóer BU . Endoscopic Iaser surgery versus serial amniocenteses in the treatment of severe twintwin transfusion syndrome. Am J Obstet Gynecol 1999:180:717-24. Problemas neonatales 1.- Introducción La gestación múltiple constituye una situación de alto riesgo biológico, afectivo y social para fetos, recién nacidos, madre/padre y resto de familia, y para todo el dispositivo asistencial obstétrico y pediátrico.Se tiene más experiencia en la atención de los gemelos, pero en los últimos años, como se ha dicho, ha aumentado la frecuencia de embarazos con tres o más fetos en nuestro medio, como consecuencia del funcionamiento de los prog ramas de re p roducción asistida (fármacos inductores de fe rtilidad provocadores de estimulaciones foliculares múltiples, y transferencia intrauterina o intratubárica de varios ovocitos previamente fecundados). La prematuridad es el factor más importante responsable de la aumentada morbilidad y mortalidad peri-natal en gestaciones múltiples. 2.- Defectos estructurales en gemelos monocigóticos La gemelaridad monocigótica, con una frecuenca aproximada de 1 por 200 nacimientos, representa ,como tal, la aberración más frecuente de la morfogénesis humana. La frecuencia de embri ones monocigóticos es probabl emente superior a 1 por 200, dado que en la poblaci ón de abortos espontáneos el cociente monocigoticos / bicigoticos es 17:1, mientras que en l a población de gemelos nacidos vivos este cociente es de 0,8/1. Muchos de los productos monocigóticos abortados tienen los defectos estructural es que presentan, con frecuencia excesiva, los gemel os monocigóticos (1). Los defectos estructurales en l os gemelos recién nacidos monocigóticos son dos a tres veces más f r ecuentes que en la pobl aci ón de gemelos dicigóticos o de fetos únicos. En las páginas siguientes se detal lan las tres categorías de defectos estructurales observados en los gemelos monocigóticos. 2.1.- Anomalías congénitas Su frecuencia en gemelos es superior a la de los fetos únicos. En los trillizos es aún más elevada.El factor, ofactores, causantes de la ge m elaridad en monocigóticos pueden ser también la causa de aberraciones precoces de la morfogénesis encontradas con excesiva frecuencia en gemelos monocigóticos: teratomasacrocoxigeo, secuencia de sirenomelia, asociación VATER, secuencia malformativa de la extrofia de cloaca,secuencia malformativa de holoprosencefalia, anencefalia. La tasa de concordancia para las anomalías señaladas, ambos gemelos con la misma anomalía, varía entre 3,6 y 18,8%, lo que destaca la importancia del ambiente uterino. Por lo tanto, en la mayoría de los embarazos gemelares, la anomalía está presente en sólo uno de los fetos. Cuando uno de los fetos tiene un grado más severo de una secuencia malformativa, el otro gemelo puede mostrar grados menores del defecto inicial de esa secuencia. Muchos de estos defectos, precozmente letales, provocan abortos espontáneos lo que puede en parte explicar el exceso de gemelos monocigóticos entre los abortos espontáneos. El riesgo de recurrencia es muy bajo o despreciable. En gemelos discordantes para una malformación muy grave, diagnosticada precozmente en el embarazo, se puede considerar la terminación selectiva del feto afectado. 2.2.- Problemas clínicos secundarios a la existencia de cortocircuitos vasculares Los shunts vasculares que existen en prácticamente todas las placentas monocoriales son causa frecuente de muerte fetal, crecimiento fetal discordante y de complicaciones perinatales. Aunque se han identificado anastomosis en placentas dicoriónicas, éstas son bastante raras. Transfusión feto-fetal aguda Mientras que el flujo sanguíneo esté balanceado en las anastomosis (arteria-arteria y/o vena-vena) el riesgo es únicamente potencial. Si las presiones vasculares cambian,en una de las dos circulaciones fetales de modo importante, como durante el parto o después de la muerte de uno de los fetos, puede ocurrir que el gemelo con presión intravascular superior se desangre de modo agudo, en mayor o menor grado, en su gemelo. Este síndrome de transfusión feto-fetal agudo sucede más frecuentemente durante el expulsivo y puede causar hipovolemia grave en un gemelo o hipervolemia en el otro. El disbalance hemodinámico agudo puede también ocurrir tras la muerte intrauterina de uno de los dos fetos. Transfusión feto-fetal crónica Se produce a través de anastomosis arterio-venosas, situadas por lo general a nivel del cotiledón placentario. Este síndrome crónico de transfusión feto - fetal de gravedad clínica variable dependiendo del tamaño, número y d i rección de las anastomosis, complica hasta la tercera parte de las gestaciones monocoriónicas y es la causa de hasta el 17% de la mortalidad perinatal de los gemelos. El diagnóstico clínico se basa en la existencia de una dife rencia mayor de 5 g entre las hemoglobinas y en la discrepancia entre los pesos de los gemelos. Cuando la diferencia de peso es pequeña y la de hemoglobina importante es probable que la transfusión feto-fetal haya sido más aguda o subaguda que crónica. La presencia de valores aumentados de eritroblastos y reticulocitos en el gemelo donante inclina a pensar en una transfusión mantenida en el tiempo. En la tabla XI se señalan los problemas potenciales que podrían encontrarse en las formas más graves del síndrome de transfusión crónica feto-fetal. La terapéutica requerida en estos pacientes más graves es multisistémica. El gemelo donante a menudo necesita expansores de volemia y/o concentrado de hematíes administrados no muy rápidamente, para evitar el edema pulmonar secundario a una sobrecarga aguda de volemia en presencia de un corazón probablemente incapaz de hacer frente a ella. El receptor, por el contrario, requiere a menudo una exanguinotransfusión parcial. La mortalidad perinatal en este grupo es muy elevada, hasta el 70%. Los factores predictivos de un pronóstico fetal son: diagnóstico en gestación precoz con extracción antes de la 28 semana, presencia de hidropsfetalis, e hidramnios severo que necesita de amniocentesis terapéuticas repetidas. Otras aproximaciones terapéuticas prenatales son ablación por láser de la anastomosis y el feticidio selectivo. Esta última opción puede causar en el otro gemelo la muerte o graves secuelas. Complicaciones en el gemelo superviviente tras la muerte in útero del otro gemelo La pérdida intraútero de un gemelo después del primer trimestre puede ser secundaria a formas muy graves de CIR, transfusión feto-fetal, accidentes del cordón o anomalías fetales (malformaciones y anomalías congénitas). Con independencia de que situaciones de ambiente intrauterino subóptimo, responsables de la primera pérdida, pueden resultar también hostiles, con consecuencias adversas para el segundo gemelo, la existencia de feto muerto puede, por ella misma, tener graves consecuencias para el feto superviviente en presencia de anastomosis vasculares placentarias. Las causas presumibles de la lesión pueden ser: el paso a través de las comunicaciones vasculares de tromboplastina tisular y desarrollo de coagulación intravascular diseminada con trombos intravasculares, el transporte de embolos desde el feto muerto a la circulación del otro gemelo y, en tercer lugar, el sangrado del feto vivo en el fallecido con presiones intravasculares inferiores. Cualquiera de los mecanismos fisiopatológicos citados puede provocar isquemia y subsiguientemente destrucción o ruptura tisular en el gemelo superviviente. En la tabla XII se mencionan los defectos estructurales descritos, la naturaleza de los cuales depende de la cronología de fallecimiento del feto. Melnick (2) en el Collaborative Perinatal Project (50.000 partos) encuentra que aproximadamente el 3% de las gestaciones gemelares monocigóticas próximas a término tienen un feto muerto, y que aproximadamente un tercio de los supervivientes tienen defectos cerebrales graves. Los enfermos con quistes porencefálicos y/o hidranencefália que sobreviven presentan habitualmente deficiencia mental grave, diplegia espástica, microcefalia y convulsiones. 3.- Patología específica de los gemelos monocigóticos Ciertas anomalias como el feto acardio y los gemelos unidos ocurren únicamente en los fetos monocigóticos. Feto o mostruo acardio o secuencia disrruptiva TRAP (Twin Reversed Arterial Perfusion) La secuencia TRAP se inicia con el establecimiento, precozmente en el primer trimestre de anastomosis entre las arterias umbilicales en desarrollo, muy próximas en la placenta común de los embriones en un embarazo múltiple. Es tres veces más frecuente en el embarazo monocigótico con tres fetos que en el gemelar. La formación precoz de la anastomosis entre arterias umbilicales interrumpe el desarrollo normal de los gemelos, ocasionando un espectro malformativo en el feto perfundido y graves cambios fisiológicos en el feto cuyo corazón mantiene la circulación de ambos productos (feto perfusor). La secuencia disrruptiva se produce porque, tras establecerse la anastomosis arteriaarteria, la presión arterial umbilical de un embrión, el perfusor, es mayor que la del otro embrión , el perfundido debido a la discordancia del desarrollo de ambos; discrepancia que puede ser normal o consecuencia de anomalía cromosómica o síndrome malformativo en uno de los gemelos. Se acostumbra a señalar, de modo muy breve, que esta patología podría ser consecuencia de un fracaso primario en el desarrollo cardiaco de uno de los gemelos, en el que su circulación tendría que ser sostenida desde el comienzo de la vida embrionaria por el otro gemelo. El futuro acardio es perfundido de modo retrógrado, a traves de arteria/s umbilical, aorta abdominal y art e rias iliacas, con parte de la sangre "usada" de la art e ria umbilical del perfusor que se cortocircuita al perfundido,antes de alcanzar la placenta para oxigenarse y adquirir nutrientes. Los órganos del embrión receptor perfundidos con sangre usada por aorta abdominal y arterias iliacas (órganos abdominales y miembros inferiores) reciben un aporte sanguíneo aunque no óptimo, de mayor calidad que el resto de la economía (parte superior del cuerpo). El gemelo perfundido pierde su conexión umbilical con la placenta, siendo dependiente del perfusor. El obligado retorno venoso del perfundido se realiza a través de la vena umbilical, también en dirección contraria hacia el sistema venoso del gemelo perfusor. Cuando la conexión vascular no permite un aporte suficiente, el embrión puede reabsorberse, o si la pérdida es más tardía puede resultar en un feto papiráceo. La perfusión inadecuada, especialmente en la parte superior del cuerpo, con una sangre deficiente en nutrientes y oxígeno, es responsable de una morfogénesis incompleta (malformaciones) en los tejidos en proceso de formación, y de una lesión disruptiva con deterioro de los tejidos o estructuras previamente existentes. El gemelo perfundido puede estar edematoso, ascítico e hidrópico o morir, como se ha señalado previamente. Los tejidos/órganos que pueden perderse, en mayor o menor grado, son cabeza, corazón, miembros superiores, pulmones, páncreas o intestino superior. El grado de disrupción puede ser muy importante quedando como gemelo un "residuo amorfo " , existiendo todas las dife rencias imaginables en las descripciones anatómicas públicadas. Las anomalías cardiovasculares están presentes en todos los productos con TRAP a consecuencia de la interrupción de la morfogénesis normal del tubo cardiaco debido a la alteración de las fuerzas hemodinámicas. La sobrecarga de volumen y el aumento de trabajo miocárdico del gemelo perfusor conduce a hipertrofia del ventrículo derecho o incluso a insuficiencia cardiaca con disfunción hepática secundaria, hiperalbuminemia, edema y ascitis, con progresión a veces a hidrops. Algún autor ha señalado una incidencia sorprendentemente elevada de malformaciones (3). Puede este gemelo tener un crecimiento menor, morir intraútero o nacer prematuro. El pronóstico a largo plazo de los supervivientes está determinado por el grado de prematuridad y morbilidad perinatal acompañante, así como de la severidad de la insuficiencia cardiaca desarrollada intraútero. Puede tratarse la insuficiencia cardiaca intraútero y el polihidramnios con indometacina o amniocentesis. Gemelos unidos Esta patología estructural que ocurre en aproximadamente el 1% de los gemelos monocigóticos, probablemente es debida a la división incompleta del blastocito en el estadio de placa embrionaria primitiva a los 13-15 días post-fecundación dentro de una cavidad coriónica y amniótica única. Después de esa fecha postconcepcional el proceso de separación embrionaria no puede producirse. La frecuencia de gemelos unidos es de 1 por 50.000 embarazos y aproximadamente 1 por 600 gemelos. La frecuencia es mayor en el embarazo triple (triplete) y en ciertas regiones africanas. Como sucede con los gemelos monocigóticos en general, existe una incidencia de malformaciones tempranas en los gemelos unidos y, como en l os monocigóticos separados, son frecuentemente no concordantes. A p roximadamente el 70% son mujeres. Nacen muertos el 40% y de los nacidos vivos muchos son muy prematuros. El diagnóstico antenatal de los gemelos unidos potencialmente viables ofrece a obstetras, neonatólogos y cirujanos la oportunidad de planificar la atención de madre y niños. Cuando los fetos están muertos o existen muy pocas posibilidades de supervivencia, y son lo suficientemente pequeños para ser extraidos vaginalmente sin riesgo materno, es preferible el uso de esa vía. Si tienen posibilidades de super-vivencia se realizará una cesárea.Aún cuando los fetos estén muertos si,por su tamaño o anatomía,existe riesgo de trauma materno la extracción será también por vía abdominal. La clasificación, según el lugar de unión,y la frecuencia aproximada de los diferentes tipos de gemelos unidos son las siguientes: 40% de toracópagos (unidos por el tórax), 34% xifópagos o onfalópagos (pared abdominal anterior), 18% pigópagos (zona glútea), 6% isquiópagos (isquión) y 2% craneópagos (unidos por la cabeza) (4). El conocimiento de las vísceras y huesos potencialmente unidos, compartidos y malformados en cada caso - necesario para valorar el grado de posibilidad de la separación quirúrgica - requiere múltiples estudios ante y post parto, diagnósticos de imagen (TAC, scan con radionúclidos, cistoureterograma, estudios con bario de tracto gastrointestinal, examen ultrasonográfico generalizado, cateterismo cardio-vascular). El dilema ético es inevitable cuando la separación quirúrgica significa que la vida de uno de los gemelos se puede mantener a expensas de sacrificar la del otro. 4.- Defectos estructurales por deformación Los defectos estructurales por deformación (4, 5) son el resultado de presiones mecánicas excesivas sobre estructuras normalmente formadas del feto.El útero promedio es capaz de albergar 4 kg de masa aproximadamente. El peso combinado de los gemelos alcanza ese valor hacia la semana treinta y cuatro de gestación. Con independencia de la cigosidad, esto es tanto en mono como bicigóticos, parece que "dos es una multitud" después de transcurridos 34 semanas juntos. De hecho cuando la cavidad uterina "está ocupada" el crecimiento se enlentece. Junto a la deficiencia ya transitoria en crecimiento, otras deformaciones como plagiocefalia, asimetría facial, torticolis y malposición de los pies son más frecuentes en gemelos mono o dicigóticos compitiendo por espacio, que en el feto único. La deformación por compresión puede ser una de las razones que ayuden a explicar que los gemelos monocigóticos no sean, en ocasiones, muy parecidos al nacer. Uno de los gemelos puede haber sido comprimido en áreas distintas y con presiones diferentes. Las diferencias en la presentación fetal de uno de los gemelos, particularmente la podálica, puede explicar las diferencias mecánicas señaladas. La frecuencia de oligoamnios severo en el gemelo donante de un par parabiótico por transfusión feto-fetal crónica (ver tabla XI) puede ser causa de compresión importante con un grado variable de presentación de los defectos de las secuencia de oligoamnios. 5.- Riesgos pasados el periodo neonatal 5.1.- Mortalidad postnatal Los supervivientes del periodo neonatal, sobre todo grandes inmaduros, continuan con riesgo de enfermar o morir, especialmente durante todo el primer año de vida,como consecuencia de patología residual grave: enfermedad pulmonar crónica, lesión cerebral (dilatación ventricular, encefalomalacia), desnutrición postna-tal multifactorial,etc. El riesgo relativo de muerte postneonatal en gemelos es casi tres veces superior a la de los fetos únicos. 5.2.- Enfermedades adquiridas Existe un ries go aumentado entre gemelos de padecer las mismas enfermedades. La concordancia de epilepsia en gemelos idénticos es del 85% (6). Cuando un gemelo padece leucemia linfática aguda o diabetes mellitus juvenil, la incidenci a en el otro gemelo es del 20 y 50% respectivamente. 5.3.- Crecimiento A pesar del rápido crecimiento postnatal observado en los gemelos normales, preferentemente en los primeros 2 años de vida, no se logra un catchup suficiente, por lo general , en relación con las curvas de niño único. En gemelos monocigóticos con di fe rencia de peso importante, el crecimiento y desarrollo del pequeño, sobre todo cuando su peso al nacer estaba claramente por debajo del décimo percentil, continuará siendo inferior, de manera que al alcanzar la edad adulta, su peso, talla , perímetro cefálico e inteligencia son menores a los de su gemelo. 5.4.- Neuro desarrollo Existe una mayor preval encia de parálisis cerebral y retrasomental en gemelos con bajo peso al nacimiento, pero también en los gemelos con peso normal . El riesgo es particularmente elevado en gemelos monocigóticos, varones y en supervivientes de feto muerto gemelar. 6.- Familia y sociedad La noticia del embarazo o parto múltiple (muy inhabitual, esta última, en nuestro medio con controles ecográficos durante gestación) representa un fuerte impacto para padres (y parte de la familia) que hace obligado el consejo, ayuda y soporte afectivo por parte de las diferentes estamentos sanitarios. En caso de muerte de algunos de los fetos o, sobre todo, recién nacido/s se ha de ayudar a los padres en el logro del esperado duelo. No minimizar l a pérdida sufrida por l a presencia de sobrevivientes. Los padres han de sentir al mismo tiempo la tragedia de la pérdida y la esperanza, al menos en ese momento, en el hijo vivo. Comienza a mencionarse en la literatura médica la conveniencia de conservar muestras de placenta y de sangre para determinar la cigosidad, pues puede ser de ayuda en el consejo genético para futuras gestaciones, en caso de malformaciones congénitas o fallecimiento de alguno de los productos. Sería tambi én recomendable la recogida de sangre de cordón. Los sani tarios han de ayudar a los padres para que aprendan y se entrenen en los cuidados que las necesidades especiales de un parto múltiple demanda. Si los gemelos, o más hermanos, han estado ingresados durante semanas o meses en el servicio de Neonatología, los padres y hermanos irán adquiriendo conocimientos teóricos y habilidades prácticas, y desarrollarán actitudes y valores muy necesarios para los cuidados y atenciones de los bebés tras incorporarse al hogar familiar. Consideraciones económicas. El coste de la asistencia perinatal de los gemelos es cuatro veces superior a la de la atención del feto / hijo único, y el de trillizos se eleva hasta once veces el del niño normal (7). Las implicaciones socioeconómicas deben ser de obligada consideración por parte de autoridades sanitarias y pro fesionales de la medicina perinatal, entre otros, para poder abordar el complejo problema del embarazo múltiple en la actualidad. Gran impacto sobre los servicios de neonatología del nacimiento de 3 ó más hermanos, por lo general inmaduros y graves, para enfermeras y médicos, índices de ocupación, estancia media y otros indicadores de la gestión de la unidad. En el momento actual la situación es preocupante pues la frecuencia de partos múltiples está aumentando por las mayores demandas y el desarrollo de nuevos métodos para el tratamiento de la infertilidad. Los gerentes de los hospitales materno-infantiles debieran participar de estas preocupaciones comprendiendo las peticiones de ayuda y/o ampliación de recursos técnicos y humanos en los servicios implicados de los hospitales de nivel terciario que, con frecuencia, atienden al embarazo múltiple. Asociación de padres de niños prematuros. Los equipos obstétricos y neonatológicos deberían apoyar el desarrollo de asociaciones de padres de niños prematuros para que a través de su dinamismo y motivación se encuentren soluciones (disposiciones legales) que faciliten, al menos, tiempo suficiente para que ambos padres puedan dedicarse, sin riesgo laboral alguno,a reorganizar su presente y futuro condicionado por la frecuencia de uno o varios postprematuros. La sociedad debería sensibilizarse también a esta problemática con necesidades específicas de adecuación sanitaria y de ayudas laborales y sociales. El apoyo de una asociación de padres de niños prematuros puede ser de un valor incalculable para que los nuevos padres pierdan el miedo y la desesperación,se liberen de culpas, ganen confianza en sí mismos y contribuyan al nuevo equilibrio familiar. La falta de cuidado, negligencia y abusos, hasta ocho veces más frecuente en gemelos que en nacidos únicos (8), probablemente sean menos frecuentes si la familia puede contar con las ayudas señaladas. Bibliografía 1.- Livingston JE y Poland BJ A study of spontaneous aborted twins. Teratology 1980,21:139 2.- Schinzel AAGL,Smith DW, Miller JR Monocygotic twinning and structural defects. J Pediatr 1979;95:921-939 3.- Melnick M.Brain damage in survivors after death of monozygotic co-twin.Lancet 1977,2:1287 4.- Mc Culloch K.Neonatal problems in twins. Clin Perinatol 1988;15: 141-158 5.- Smith D.W. Recognizable patterns of human deformation W.B. Saunders 1981, Pag 104-105 y 85 6.- Seigle SJ, Seigel MM: Practical aspects of pediatric management of families of twins. Pediatrics Rey 1982;4:8 7.- Kallahan TL.The economic impact of multiple gestation pregnancies and te contribution of asistedreproduction tech-niques to their incidence. New Engl J Med 1994; 331:244 8.- Groothus JR,Altemeier WA, Robarge JP et al.Increased child abuse in families with twing. Pediatrics 1982;70:769