Algunos autores adoptaron valores relativos de acuerdo a la edad
Anuncio
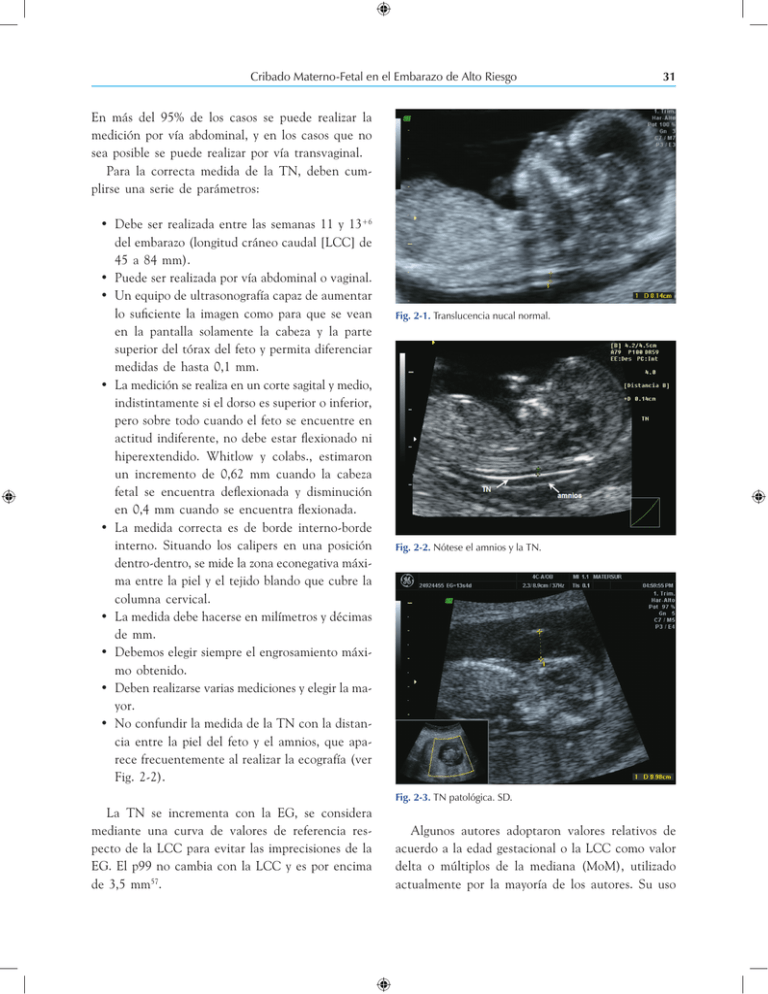
Cribado Materno-Fetal en el Embarazo de Alto Riesgo 31 En más del 95% de los casos se puede realizar la medición por vía abdominal, y en los casos que no sea posible se puede realizar por vía transvaginal. Para la correcta medida de la TN, deben cumplirse una serie de parámetros: • Debe ser realizada entre las semanas 11 y 13+6 del embarazo (longitud cráneo caudal [LCC] de 45 a 84 mm). • Puede ser realizada por vía abdominal o vaginal. • Un equipo de ultrasonografía capaz de aumentar lo suficiente la imagen como para que se vean en la pantalla solamente la cabeza y la parte superior del tórax del feto y permita diferenciar medidas de hasta 0,1 mm. • La medición se realiza en un corte sagital y medio, indistintamente si el dorso es superior o inferior, pero sobre todo cuando el feto se encuentre en actitud indiferente, no debe estar flexionado ni hiperextendido. Whitlow y colabs., estimaron un incremento de 0,62 mm cuando la cabeza fetal se encuentra deflexionada y disminución en 0,4 mm cuando se encuentra flexionada. • La medida correcta es de borde interno-borde interno. Situando los calipers en una posición dentro-dentro, se mide la zona econegativa máxima entre la piel y el tejido blando que cubre la columna cervical. • La medida debe hacerse en milímetros y décimas de mm. • Debemos elegir siempre el engrosamiento máximo obtenido. • Deben realizarse varias mediciones y elegir la mayor. • No confundir la medida de la TN con la distancia entre la piel del feto y el amnios, que aparece frecuentemente al realizar la ecografía (ver Fig. 2-2). Fig. 2-1. Translucencia nucal normal. Fig. 2-2. Nótese el amnios y la TN. Fig. 2-3. TN patológica. SD. La TN se incrementa con la EG, se considera mediante una curva de valores de referencia respecto de la LCC para evitar las imprecisiones de la EG. El p99 no cambia con la LCC y es por encima de 3,5 mm57. Algunos autores adoptaron valores relativos de acuerdo a la edad gestacional o la LCC como valor delta o múltiplos de la mediana (MoM), utilizado actualmente por la mayoría de los autores. Su uso Embarazo de Alto Riesgo 32 puede estimar el riesgo específico para cada paciente y permite integrar el riesgo basado en la TN combinado con datos bioquímicos como la PAPP-A y la fracción libre de la sub β hCG. Resultados del cribado Numerosos estudios han evaluado la medición de la TN en la detección precoz de cromosomopatías (Tabla 2-1), especialmente la trisomía 21. La referencia más importante por el número de casos incluidos, la homogeneidad en la medición y por los resultados obtenidos, es el estudio multicéntrico dirigido por Nicolaides58. Analizando 96127 fetos en 30 centros del Reino Unido, incluidas 326 trisomías 21 y otras 325 aneuploidías, informaron una tasa de detección del 77% (72-82% IC 95%) para una tasa de falsos positivos del 5%, cuando la TN se encontraba por en- cima del 95 percentil. Además manifestaron una tasa de detección del 79% de trisomía 18, 72% de trisomía 13, y 66,7% de triploidía, pero debemos puntualizar que en estos resultados el higroma quístico y la hidropesía no fueron diferenciados del aumento de la TN. En el estudio FASTER60 (First- and Second-Trimester Evaluation of Risk) apoyado por los National Institutes of Health y el National Institute of Child Health and Human Development se siguieron 38.167 embarazos y la tasa de detección fue del 70% utilizando la TN solamente. Ellos pudieron medirla correctamente en alrededor del 93%, el resto fue subóptima o no se pudo realizar. En este estudio el higroma quístico se diferenció de la TN59. Si bien no todos los estudios analizados reportan estas altas tasas de detección, de igual manera se puede considerar que la TN aislada constituye el marcador ecográfico más precoz, sensible y específico para la detección de anomalías cromosómicas. Tabla 2-1.Sensibilidades y tasa de falsos positivos para la translucencia nucal como cribado para la detección de aneuploidías según diversos autores. % % % de sensibilidad de sensibilidad de tasa Reportes (año) n para T 21 todas de falsos aneuploidías positivos Bewley (1995) 1.127 33 (1/3) 40 (2/5) Hafner (1995) 1.972 50 (2/4) 72,7 (8/11) Szabo (1995) 3.380 90,3 (28/31) 93,5 (43/46) Zimmerman (1996) 1.151 50 (2/4) 39,1 (9/23) Biagiotti (1997) 3.241 59,4 (19/32) - Taipale (1997) 6 Punto de corte mm EG semamas 3 8-13 1,3 2,5 10-13 1,6 3 9-12 1,9 3 10-13 5 * 9-13 10.010 53,8 (7/13) 62 (18/26) 0,8 3 10-15,9 Thilagathan (1997) 2.920 71 (5/7) 78 (14/18) 5 * 10-14 Economides (1998) 2.281 63 (5/8) 43,8 (7/16) 0,4 >99 percentil 11-14 Haddow (1998) 3.991 31 (18/58) - 5 >95 percentil 11-14 Snijders (1998) 96.127 82 (326) 80 (521/651) 8,3 * 10-14 4.523 83,3 (10/12) 78,3 (18/23) 4,7 * 10-14 74,4 (35/47) 80,8 (59/73) 9,1 Schwarzler (1999) Zoppi (2000) 5.210 Gasiorek (2001) 21.959 Crossley (2002) 17.229 54 (20/37) Comas (2002) 11.281 92,3 (48/52) Chasen (2003) 2.248 FASTER (2005) 38.167 * 10-14 13 * 10-14 - 5 * 10-14 71,2 (84 /118) 5 * 10-16 87,6(184/210) 87,2 (239/274) 83,3(10/12) 81,3% ( 26/32) 70 (117) - 7,2 * 11-14 5 # 10,3-14 n: número de casos incluidos, T 21: trisomía 21, EG: edad gestacional en semanas, * El riesgo de trisomía 21 se calculó con el uso de múltiples de la media dependientes de la edad materna y de la gestación o el valor delta, # El riesgo de T 21 se calculó con la mediana de MoM. Modificado de Souter et al. Cribado Materno-Fetal en el Embarazo de Alto Riesgo 33 Translucencia nucal aumentada y cardiopatías fetales Onda de Velocidad de Flujo (OVF) del Ductus Venoso (DV) Cuando la TN coincide con un cariotipo fetal normal, existe la posibilidad de que haya malformaciones fetales estructurales, fundamentalmente cardiopatías fetales. Hyett, estudiando 29.154 embarazadas con TN, encontraron que 28 casos de 50 fetos con cardiopatías estuvieron en el grupo de fetos con TN aumentada. Aunque no se conoce realmente qué cardiopatías se correlacionan con una TN aumentada, en este estudio, las que aparecieron fueron la tetralogía de Fallot, hipoplasia de cavidades izquierdas, transposición de grandes vasos, coartación aórtica, estenosis o atresia aórtica y defectos septales y atrioventriculares, entre las principales. En un metaanálisis realizado sobre TN y cardiopatías con 8 estudios en 58.492 mujeres embarazadas se observó que para una TN por encima del p99 la sensibilidad es del 31% y 98,7% de especificidad60. La introducción del Doppler ha demostrado cambios hemodinámicos asociados a aneuploidias fetales, por lo que varios grupos han sugerido su introducción como parámetro adicional en la detección de las anomalías cromosómicas en el primer trimestre de la gestación. El ductus venoso (DV) es un vaso venoso pequeño que se origina en el seno portal, describe un trayecto hacia arriba, atrás y a la izquierda y desemboca junto con las venas hepáticas y vena cava inferior en el vestíbulo venoso subdiafragmático, el que a su vez vuelca su contenido en la aurícula derecha61. Con esta disposición la sangre que transporta evita el corazón derecho y la circulación pulmonar, pasando directamente a la aurícula izquierda a través del agujero oval. Desde ahí se dirige a las cavidades izquierdas y a los troncos supraórticos, permitiendo llevar sangre muy oxigenada al territorio cerebral y a las coronarias. Translucencia nucal aumentada y otras malformaciones fetales asociadas Otras anomalías pueden presentarse en fetos euploides con TN aumentada como la hernia diafragmática, onfaloceles, artrogriposis, coartación de aorta, defectos del tubo neural entre otros, así como displasias esqueléticas, atrofias músculo-espinales o raros síndromes genéticos como el Smith-Lemli-Opitz, de Noonan, de Pena-Shokeir, de Jarcho-Levin, artrogriposis, displasias tanatofóricas o talasemias, por citar algunas. Conducta durante el embarazo En fetos euploides se recomienda realizar una exploración ecográfica de alta resolución a las 18-20 semanas, cuando encontramos una TN aumentada, para descartar otras anomalías estructurales fetales. Técnica de obtención del registro Este marcador fue introducido por Matías63 y su grupo en Porto (Portugal). Se realiza con Doppler color pulsado y hay dos formas de obtención dependiendo de la posición fetal. El volumen de la muestra debe ser de 1 a 2 mm y el feto no debe presentar movimientos. Si el feto está en posición anterior o posterior el DV se visualiza en sentido longitudinal y cuando el feto se ubica hacia la derecha o la izquierda se utiliza la técnica transversal visualizando el istmo del DV que se manifiesta con Doppler color («aliasing»). Mediante el Doppler pulsado el DV muestra una OVF típica que traduce el ciclo cardiaco. Se caracteriza por presentar siempre flujo anterógrado (Fig. 2-4 a Fig. 2-7) en el que se identifican: – Un primer pico de máxima velocidad, sístole ventricular (onda S). 34 Embarazo de Alto Riesgo Fig. 2-4. Los tres componentes de la Onda de velocidad de flujo del Ductus Venoso. Fig. 2-5. Los tres componentes de la Onda de velocidad de flujo del Ductus Venoso, con onda A invertida (flujo reverso). Fig. 2-6. DV con FO normal. Fig. 2-7. DV con FO patológica (flujo reverso). SD. – Un segundo pico durante la diástole precoz, llenado pasivo ventricular (onda D). – Un valle, llenado activo de los ventrículos o contracción auricular (onda a). inicialmente se analiza la TN, y en caso de que ésta sea superior o igual al percentil 95 para la edad gestacional, se estudia la OVF del DV. En este sentido apreciaron que en el grupo de fetos con TN aumentada, el 93% (54/58) de las anomalías cromosómicas tuvieron DV alterado, mientras que si ésta era normal, sólo 3% (4/134) fueron aneuploides. Otros autores siguieron estas mismas recomendaciones y analizaron 330 fetos (34 cromosomopatías) concluyendo que la probabilidad de encontrar fetos aneuploides cuando la TN está aumentada, es mayor cuando la OVF del DV está ausente o es reversa. Pero es Nicolaides64 quien aporta el mayor número estudiado de cribado en dos niveles, en 75.821 pacientes, encontrando el 94,2% de tasa de detección para el ductus venoso en trisomía Hay múltiples estudios sobre la forma de valorar el DV con parámetros cuantitativos y cualitativos. El parámetro cuantitativo es utilizando p 95 del Índice de Pulsatilidad y el cualitativo es la ausencia o presencia de flujo reverso de la onda «a». Cribado de cromosomopatías Para el cribado de cromosomopatías, Matias y colabs63 propusieron una estrategia en dos escalones:







