Ruptura Prematura de Membranas
Anuncio

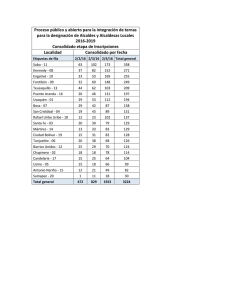
Código: HOS-P-007-04 CLINICA UNIVERSITARIA RAFAEL URIBE URIBE GUIA RUPTURA PREMATURA DE MEMBRANAS Vigencia: Febrero de 2014 Versión: 01 Página 1 de 13 PROCESO DE ATENCION EN HOSPITALIZACION GUIA RUPTURA PREMATURA DE MEMBRANAS RIO COR Santiago de Cali, febrero de 2014 Código: HOS-P-007-04 CLINICA UNIVERSITARIA RAFAEL URIBE URIBE GUIA RUPTURA PREMATURA DE MEMBRANAS Vigencia: Febrero de 2014 Versión: 01 Página 2 de 13 1.0 Objetivos A. Proporcionar los criterios diagnósticos y terapéuticos para el manejo de la mujer embarazada con Ruptura Prematura de Membranas (RPM). B. Definir el marco técnico-científico para la atención de la Ruptura Prematura de Membranas en nuestra institución con base en la medicina basada en la evidencia. C. Disminuir los riesgos de enfermedad y muerte tanto de la madre como del recién nacido a través de una oportuna y adecuada atención de la RPM. 2.0 Alcance Esta guía clínica define los lineamientos para llevar a cabo el diagnóstico y manejo de la gestante con ruptura prematura de las membranas ovulares, de aplicación en urgencias de gineco-obstetricia y sala de Alto Riesgo Obstétrico IPS Clínica Universitaria Rafael Uribe Uribe. Todas las pacientes con Ruptura prematura de Membranas de pretérmino serán hospitalizadas en la Unidad de Alto Riesgo Obstétrico. 3.0 Generalidades La atención de estas pacientes será responsabilidad de los Médicos Especialistas Asistenciales en Ginecología y Obstetricia de la IPS. La elaboración de la historia clínica y el examen físico será efectuado por los mismos. 4.0 Definición Ruptura prematura de las membranas ovulares se define como una solución de continuidad que permite la salida de líquido amniótico después de la semana 20 de gestación y antes del inicio del trabajo de parto. Código: HOS-P-007-04 CLINICA UNIVERSITARIA RAFAEL URIBE URIBE GUIA RUPTURA PREMATURA DE MEMBRANAS Vigencia: Febrero de 2014 Versión: 01 Página 3 de 13 El tiempo que transcurre entre la ruptura de membranas y el momento del parto se denomina periodo de latencia, cuando este periodo es mayor a 24 horas se denomina RPM prolongada. Cuando ocurre antes de las 37 semanas de gestación se denomina ruptura prematura de membranas pretérmino (RPMP), se puede subdividir en RPMP cerca del término que son aquellas pacientes con ruptura de membranas entre las 34 y 37 semanas; y RPMP lejos del término cuando ocurre entre las 26 y 34 semanas de gestación. 4.1 Epidemiología La incidencia de la RPM varía entre el 1,6 - 2,1% de todos los embarazos en los paises desarrollados y hasta un 17% en los paises en desarrollo. La RPM en embarazos de pretérmino ocurre aproximadamente en un 1% de todas las gestaciones y está asociada con el 30 al 40% de todos los trabajos de parto pretérmino. La RPM suele ir seguida del trabajo de parto en una proporción variable de acuerdo a la edad gestacional; Si la edad gestacional es > 36 semanas (Pesos fetales > 2500 gr.) el 79% de las pacientes inician trabajo de parto en las primeras 12 horas y entre el 85 - 95% en las primeras 24 horas. Con una edad gestacional entre 28 y 36 semanas (1000 - 2500 gr) el 51% inician trabajo de parto. En gestaciones menores a 28 semanas, el porcentaje es del 26%. 4.1.1 Factores de Riesgo Problemas cervicales (incompetencia congénita ó adquirida) Embarazo múltiple Polihidramnios Amenaza o parto de pretérmino Trauma Infección urinaria Infecciones Genitales Código: HOS-P-007-04 CLINICA UNIVERSITARIA RAFAEL URIBE URIBE GUIA RUPTURA PREMATURA DE MEMBRANAS Vigencia: Febrero de 2014 Versión: 01 Página 4 de 13 Hemorragia anteparto Tabaquismo Procedimientos de diagnóstico prenatal Presentaciones fetales anómalas Deficiencia materna de vitaminas u oligoelementos Predisposición genética 4.2 Etiología. La etiologia de la RPM es multifactorial y puede variar con la edad geatacional, entre ellas Infección local, infecciones urinarias y cervico-vaginales, generalmente por la presencia de gérmenes productores de colagenasas y elastasas; en presencia de fluido seminal y dilatación cervical, se sucede un aumento de la contractilidad uterina; la Incompetencia del orificio cervical interno; los traumatismos; los procedimientos de diagnóstico prenatal; la deficiencia materna de vitamina C o deficiencia de cobre o zinc; el aumento de la presión intrauterina, tal como ocurre en el embarazo gemelar, el polihidramnios; las alteraciones fetales, como las malformaciones congénitas; las presentaciones fetales anómalas, como los fetos transversos y podálicos; las enfermedades maternas del colágeno, como el Síndrome de Ehlers Danlons. Como otros factores de riesgo: Patologías maternas como trombofilias, más de 2 abortos espontáneos, la hemorragia anteparto. Tambien el consumo de cigarrillo y la predisposición genética. 4.3 Diagnóstico 4.3.1. Elaboración de la Historia Clínica Completa. Se debe obtener de toda la información relacionada con antecedentes y la atención prenatal. Durante el interrogatorio deberá hacerse énfasis en la identificación clara de los síntomas: expulsión de líquido amniótico, tiempo, calidad, cantidad y características del mismo (olor, consistencia, etc.). Presencia o no de contracciones uterinas, frecuencia y evaluar el tiempo transcurrido desde el momento de la ruptura. Percepción de movimientos fetales y presencia o no de sangrado. Código: HOS-P-007-04 CLINICA UNIVERSITARIA RAFAEL URIBE URIBE GUIA RUPTURA PREMATURA DE MEMBRANAS Vigencia: Febrero de 2014 Versión: 01 Página 5 de 13 4.3.2. Exámen Físico. Realizar examen físico completo y signos vitales, valoración obstétrica, examen ginecológico con especulo (antes de realizar tacto vaginal), para identificar si hay o no salida de líquido proveniente de la cavidad uterina (Efectuar maniobras de Valsalva o presión abdominal sobre el fondo uterino) y descartar flujo vaginal que pueda confundir al examinador. Determinar la presencia de fiebre, taquicardia materna o fetal, hipersensibilidad uterina, actividad uterina de parto y secreción vaginal fétida o purulenta. Si la RPM esta confirmada, el tacto vaginal debe realizarse ante trabajo de parto o al inicio de la inducción del trabajo de parto. No se recomienda realizar el hisopado o cultivo de secreción vaginal alta cada semana como parte del manejo de la RPM. 4.3.3. Pruebas diagnósticas del líquido amniótico (LA) 1. Prueba con Papel de Nitracina: como el pH del líquido amniotico es alcalino (7,0 -7,5), se coloca un papel de nitracina 15 segundos en el fondo de saco vaginal posterior (el pH vaginal es ácido 4,0 5,5), si el papel (que es amarillo) adopta una coloración azul al ponerse en contacto con líquido amniótico, es bastante probable el diagnóstico de RPM. Falsos positivos: 16,2%, soluciones alcalinas en vagina (semen, sangre, orina, jabón, etc.); falsos negativos: 12,7%, cuando se realiza después de 4 horas de producirse la salida del líquido; sensibilidad del 77%. 2. Prueba de Helecho o Arborización: se obtiene muestra del fondo de saco vaginal y se aplica sobre una lámina de vidrio la cual se observa al microscopio para determinar la presencia de ramificaciones en forma de hojas de helecho, las cuales son producto del LA al secarse, falsos positivos: 4,4% (Orina o soluciones antisépticas); falsos negativos: 4,8%, por efectuarse en un tiempo mayor a 4 horas o por un tiempo de secado menor a 10 minutos, su sensibilidad es de un 62%. Código: HOS-P-007-04 CLINICA UNIVERSITARIA RAFAEL URIBE URIBE GUIA RUPTURA PREMATURA DE MEMBRANAS Vigencia: Febrero de 2014 Versión: 01 Página 6 de 13 3. Ecografía Obstétrica para valoración del Índice de Líquido Amniótico (ILA), útil en gestaciones de pretérmino, que están bajo control estricto. Si se encuentra un ILA <5 oligohidramnios se podria atribuir a RPM, pero un ILA normal no descartaría esta. Si la RPM esta comprobada un ILA normal tiene un pronóstico es excelente y el valor predictivo negativo para infección es cercano al 100%. 4. Instilación intraamniótica de complejo B mediante amniocentesis. Diluyendo 2mL en 8mL de solución salina, y se coloca una compresa en genitales externos y se observa la presencia de colorante en la misma. Esto indicaría una RPM. Esta prueba debe realizarse cuando se dude del diagnóstico y éste tenga implicaciones en la actitud obstétrica. 5. Determinación de microglobulina 1 alfa placentaria. La concentración en líquido amniótico es de 100 a 1000 veces superior a la que presentan en otros fluidos orgánicos por lo que su especificidad es cercana al 90-100%. Es una prueba no invasiva de lectura rápida. 4.3.4. Pruebas diagnósticas de sustancias producidas por el feto 1. Células anaranjadas: se toma muestra con hisopo estéril del cérvix y se procesa para determinar la presencia de células fetales sebáceas que se observan tras la tinción de la muestra con sulfato de azul de Nilo, desecación por 1 minuto y observación con microscopio. Falsos positivos por contaminación vaginal, falsos negativos por edades gestacionales muy tempranas. 4.4 Tratamiento El manejo de la RPM debe individualizarse dependiendo de 3 factores: 1. Presencia o sospecha de infección 2. Edad gestacional 3. Trabajo de parto Código: HOS-P-007-04 CLINICA UNIVERSITARIA RAFAEL URIBE URIBE GUIA RUPTURA PREMATURA DE MEMBRANAS Vigencia: Febrero de 2014 Versión: 01 Página 7 de 13 4.4.1 Presencia o sospecha de infección. En presencia o sospecha de infección se procederá a interrumpir el embarazo independiente de cualquier otra consideración. Se establece el diagnóstico de corioamnionitis según los parámetros definidos en la guía de esta patología. - Antibióticos: Ampicilina o Cefalosporina de 1ª generación 1gr I.V. cada 6 horas más Gentamicina 240 mg I.V. cada 24 horas o Clindamicina 600 mg I.V. (infusión lenta) cada 6 horas más Gentamicina 240 mg I.V. cada 24 horas - Alternativas: Ampicilina – Sulbactam. - Interrupción del embarazo, idealmente se dará parto vaginal, solo considerar la cesárea si existe indicación obstétrica (materna o fetal). - Cultivo de placenta para establecer infección subclínica y en especial si se diagnosticó corioamnionitis para identificar los gérmenes responsables. 4.4.2 Edad gestacional. Mayor de 34 semanas: se hará un manejo activo, inducción o reforzamiento del trabajo de parto: Oxitocina en infusión i.v. continua a 2 mUI/min o maduración cervical con misoprostol 50 mcg intracervical en aquellos casos en que el índice de Bishop es menor a 6, y valoración en 6 horas para determinar nueva dosis. Una vez se sucedan los cambios cervicales se podrá seguir conducción con oxitocina. Se suministrarán antibióticos si la RPM es mayor de 12 horas Ampicilina o Cefalosporina de 1ª generación 1 gr I.V. cada 6 horas. El tiempo de uso en el posparto depende si se confirma una corioamnionitis. Se recomienda la inducción del trabajo de parto en pacientes con ruptura prematura de membranas con oxitocina o misoprostol oral a bajas dosis vigilando continuamente la hiperestimulación uterina y el bienestar fetal; no se recomienda el misoprostol vaginal para la inducción de parto. Código: HOS-P-007-04 CLINICA UNIVERSITARIA RAFAEL URIBE URIBE GUIA RUPTURA PREMATURA DE MEMBRANAS Vigencia: Febrero de 2014 Versión: 01 Página 8 de 13 Entre 32 - 34 semanas la sobrevida fetal puede llegar a ser de un 90-95%. Sin embargo si se presenta corioamnionitis la mortalidad neonatal aumenta 2 a 3 veces debido a las complicaciones asociadas a la prematrurez principalmente y a la sepsis. Cuando hay corioamnionitis la via ideal del parto es vaginal. Las que cursen sin proceso infeccioso, por su prematurez deben ser hospitalizadas en la Unidad de Alto Riesgo Obstétrico para estudio y manejo conservador: Antibiotico, uteroinhibicion si hay actividad uterina e inductores de maduracion pulmonar fetal. Si se confirma el diagnóstico de RPM en una gestación de pretérmino, se podrán tomar muestras de liquido amniótico por vagina con sonda Nelaton No. 16 y adecuada técnica aséptica para Pruebas de Madurez Fetal, Test de Clements, Cuerpos lamelares, Cultivo y Gram de LA, Glucosa en LA. Si la pruebas de madurez fetal son positivas, se debe iniciar inducción del trabajo de parto o llevar a cesárea según la indicación obstétrica. Si no se puede obtener muestra de LA por vía vaginal, se debe considerar la necesidad de realizar amniocentesis para pruebas de madurez pulmonar. Si la Relación L/E indica madurez pulmonar se debe iniciar inducción o programar para cesárea. Si las pruebas de madurez fetal son negativas se debe continuar el manejo expectante o conservador, intentando llegar a obtener madurez pulmonar fetal. Entre 26 y 32 semanas: siempre se sospechará inmadurez pulmonar fetal (Aún teniendo solo el criterio de la edad gestacional). Se hospitalizará la paciente en la Unidad de Alto Riesgo Obstétrico, iniciando hidratación con líquidos endovenosos: solución salina normal 1000 cc para 1 hora y luego 1000 cc para 6 horas, Tocolisis farmacológica con Nifedipino oral 10 mg cada 6 horas por 72 horas. Iniciar Betametasona (Para inducir madurez pulmonar fetal) 12 mg intramuscular al ingreso y repetir igual dosis 24 horas después. Iniciar Antibiticos: Ampicilina o Cefalosporina de 1ª generación dias. 1 g IV. cada 6 horas por 7 Código: HOS-P-007-04 CLINICA UNIVERSITARIA RAFAEL URIBE URIBE GUIA RUPTURA PREMATURA DE MEMBRANAS Vigencia: Febrero de 2014 Versión: 01 Página 9 de 13 En la actualidad se recomienda administrar Eritromicina con la Ampicilina o Cefalosporina las primeras 48 horas y luego continuar con Amoxacilina, Eritromicina por 5 días más. Se debe adicionar Penicilina en pacientes portadoras del Streptococo B hemolítico con RPM y feto vivo, asi: penicilina G 5.000.000 IV dosis inicial, seguida de 2.5-3.000.000 unidades IV cada 4 horas hasta el parto o ampicilina 2 g IV dosis inicial, seguida por 1 g IV cada 4 horas hasta el parto. Se recomienda realizar cultivos y administrar profilaxis antibiótica para EGB a todas las mujeres con RPM pretérmino que no tengan resultados de tamización. Se debe solicitar: hemograma, Proteina C reactiva, parcial de orina y urocultivo con sonda, frotis y cultivo de secreción vaginal y otros exámenes según la evaluación clínica (VDRL, HIV, TORCH, etc.). No se recomienda realizar hemograma y Proteina C reactiva diarios por la baja sensibilidad para el diagnóstico de corioamnionitis. Se recomienda una dosis única de rescate de corticosteroides prenatales si la paciente recibió un ciclo completo de corticoides para maduración pulmonar hace más de una semana y la edad gestacional actual es menor a 34 semanas. Ecografía obstétrica de III nivel, para determinar: Index LA, anatomía fetal detallada (ya que se encuentra con frecuencia malformaciones fetales), parámetros de biometría fetal, cálculo de peso fetal. Parámetros de madurez fetal (visualizacion de nucleos de osificación). Perfil biofísico fetal interdiario. Monitoria fetal diaria. Entre 24 y 26 Semanas: Son de muy mal pronóstico perinatal; LA CONDUCTA ACORDADA ES TERMINACIÓN DEL EMBARAZO CON INDUCCIÓN DE PARTO VAGINAL, en casos seleccionados se puede contemplar otro manejo. Es el grupo de manejo individualizado, y como tal debe plantearse una junta de decisiones para abordar cada caso en particular. CON UN CONSENTIMIENTO INFORMADO DE LA MADRE, DONDE SE EXPLIQUE EL PRONOSTICO NO SOLO INMEDIATO, SINO A LARGO PLAZO. Código: HOS-P-007-04 CLINICA UNIVERSITARIA RAFAEL URIBE URIBE GUIA RUPTURA PREMATURA DE MEMBRANAS Vigencia: Febrero de 2014 Versión: 01 Página 10 de 13 4.5 Complicaciones más frecuentes Complicaciones del manejo expectante: incremento en el riesgo de corioamnionitis, incremento en la infección neonatal y mayor estancia hospitalaria. 5. Algoritmo de manejo Código: HOS-P-007-04 CLINICA UNIVERSITARIA RAFAEL URIBE URIBE GUIA RUPTURA PREMATURA DE MEMBRANAS Vigencia: Febrero de 2014 Versión: 01 Página 11 de 13 Anexos 1. HOSPITALIZAR EN ALTO RIESGO OBSTETRICO 2. LEV SSN 0.9% PASAR A 100 CC / HORA 3. AMPICILINA 2 GRAMOS DE DOSIS INICIAL LUEGO 1 GRAMO CADA 6 HORAS ENDOVENOSA 4. SI ES MENOR DE 28 SEMANAS: ERITROMICINA TAB 500 MG CADA 12 HORAS VIA ORAL 5. BETAMETASONA 12 MG IM CADA 24 HORAS POR 2 DOSIS 6. NIFEDIPINO 20 MG VIA ORAL INICIAL Y LUEGO 10 MG VIA ORAL CADA 6 HORAS DURANTE 72 HORAS 7. MONITORIA FETAL DIARIA SI ES MAYOR DE 32 SEMANAS 8. PERFIL BIOFISICO FETAL A DIARIO BUSCANDO SIGNOS DE CORIOAMNIONITIS 9. FINALIZAR EL EMBARAZO AL COMPROBAR MADUREZ PULMONAR O SIGNOS DE INFECCION MATERNA O FETAL. Código: HOS-P-007-04 CLINICA UNIVERSITARIA RAFAEL URIBE URIBE GUIA RUPTURA PREMATURA DE MEMBRANAS Vigencia: Febrero de 2014 Versión: 01 Página 12 de 13 1. HOSPITALIZAR EN TRABAJO DE PARTO 2. DIETA LIQUIDA 3. SSN 0.9% 100 CC CADA HORA 4. AMPICILINA 2 GRAMOS IV INICIAL Y LUEGO 1 GRAMO IV CADA 6 HORAS 5. SE PREFIERE PARTO POR VIA VAGINAL SI NO HAY CONTRAINDICACION. 6. VALORACION DEL CUELLO CON GUANTE ESTERIL, CON BISHOP MAYOR DE 6 INICIAR INDUCCION CON OXITOCINA, MENOR DE 6 MISOPROSTOL ORAL. 7. MONITORIA FETAL INTRAPARTO 8. SI SE EVIDENCIAN SIGNOS CLINICOS DE CORIOAMNIONITIS: a. 600 MG IV CADA 6 HORAS b. GENTAMICINA 240 MG IV AL DIA 9. AVISAR A PEDIATRIA. Código: HOS-P-007-04 CLINICA UNIVERSITARIA RAFAEL URIBE URIBE GUIA RUPTURA PREMATURA DE MEMBRANAS Vigencia: Febrero de 2014 Versión: 01 Página 13 de 13 BIBLIOGRAFIA 1. Clinical management guidelines for obstetrician gynecologist. ACOG Practice Bulletin 2007;109:1007-1019. 2. Di Renzo, G. et al. Guidelines for the management of spontaneous preterm labor: identification of spontaneous preterm labor, diagnosis of preterm premature rupture of membranes, and preventive tools for preterm birth. The Journal of Maternal-Fetal and Neonatal Medicine, May 2011; 24(5): 659–667. 3. Vigil-De Gracia P, Savransky R, Pérez Wuff JA, Delgado Gutierréz J, Nunez de Morais E. Ruptura Prematura de Membranas. FLASOG, GC;2011:1 4. Cifuentes, R. Obstetricia de alto riesgo, séptima edición. Ruptura Prematura de Membranas, DISTRIBUNA LTDA. 2013: 417 – 422. 5. Ministerio de Salud y Protección Social – Colciencias. Guía de Práctica Clínica para la prevención, detección temprana y tratamiento del embarazo, parto o puerperio 2013. Guías No. 11-15. gpc.minsalud.gov.co/Documents/Guias.../GPC_Comple_Embarazo.pdf Elaborado por : Aprobado por: ANA MARIA COTILLO PRADO RODRIGO CIFUENTES BORRERO Residente Ginecología y Obstetricia U.L. y CURUU Coordinador Clínicas Ginecobstétricas CURUU GUSTAVO VÁSQUEZ ZAPATA Ginecobstetra Perinatólogo CURUU, Docente de Perinatología U. Libre